Rapport de l’administrateur en chef de la santé publique sur l’état de la santé publique au Canada, 2013 – La tuberculose – d'hier à aujourd'hui
La tuberculose : D'hier à aujourd'hui
Points saillants
- La tuberculose est une maladie évitable et traitable.
- La tuberculose est une maladie contagieuse qui se propage principalement par voie aérogène et qui s’attaque habituellement aux poumons.
- En 2011, on comptait environ 8,7 millions de nouveaux cas de tuberculose et 1,4 million de décès associés à la tuberculose à l’échelle mondiale.
- Bien que l’on ait observé une diminution constante du nombre de cas de tuberculose au Canada au cours des 30 dernières années, la maladie continue de toucher certaines populations de façon disproportionnée.
- L’apparition de souches résistantes aux antimicrobiens rend de plus en plus difficile le traitement de la maladie.
La tuberculose est une maladie infectieuse évitable et traitable; pourtant, elle demeure un important défi de santé publique à l'échelle planétaireNote de bas de page 1, Note de bas de page 2. La tuberculose, qui infecte des millions de personnes par année, est la deuxième cause de décès par maladie infectieuse dans le mondeNote de bas de page 1. Bien que la plupart des cas de tuberculose et des décès par tuberculose surviennent dans des pays à faible revenu ou à revenu intermédiaire, la maladie est aussi présente au CanadaNote de bas de page 1, Note de bas de page 3, Note de bas de page 4. Dans la première moitié du XXe siècle, elle était l'une des principales causes de décès et d'hospitalisation; de nos jours, toutefois, les taux d'infection et de mortalité au Canada sont faiblesNote de bas de page 4-Note de bas de page 6. Malgré cela, certaines populations au Canada sont touchées par la tuberculose de façon disproportionnée, notamment les personnes nées à l'étranger et les Autochtones nés au CanadaNote de bas de page 3, Note de bas de page 4. De plus, on observe l'apparition de souches qui résistent aux traitementsNote de bas de page 7, Note de bas de page 8. Des efforts sont actuellement déployés pour atténuer les répercussions de l'infection tuberculeuse.
L'infection tuberculeuse et la tuberculose active
La tuberculose est une maladie infectieuse causée par un groupe de bactéries, le complexe Mycobacterium tuberculosisNote de bas de page 9. Il existe deux affections associées à la tuberculose : l'infection tuberculeuse latente et la tuberculose activeNote de bas de page 10-Note de bas de page 12.
On parle d'infection tuberculeuse latente lorsqu'une personne est infectée par la bactérie, mais que celle‑ci est en dormance, c'est‑à‑dire que la personne atteinte ne présente aucun symptôme et n'est pas contagieuse. Dans ces cas, l'infection peut être détectée au moyen d'un test cutané ou d'un test sanguin. Sans traitement, un petit nombre de ces personnes infectées contracteront la forme active de la maladie au cours de leur vieNote de bas de page 8Note de bas de page 11Note de bas de page 13.
De façon générale, la forme latente devient active lorsque le système immunitaire est affaibli, en présence d'autres problèmes de santé ou après une exposition à des personnes atteintes de tuberculose active. La tuberculose pulmonaire active est contagieuse; dans bien des cas, les personnes touchées se sentent malades, perdent du poids et présentent une toux, une douleur thoracique ou de la fièvre. La tuberculose peut également s'attaquer aux reins, à la colonne vertébrale, au cerveau et aux ganglions lymphatiques. Les personnes atteintes de tuberculose active doivent recevoir un traitementNote de bas de page 8, Note de bas de page 10, Note de bas de page 12.
La tuberculose est causée par une bactérie infectieuse qui se transmet de personne à personne principalement par voie aérogèneNote de bas de page 8Note de bas de page 9Note de bas de page 13. Les bactéries présentes dans les poumons ou les voies respiratoires sont projetées dans l'air lorsqu'une personne atteinte de tuberculose active expire, que ce soit en toussant, en éternuant ou même en parlantNote de bas de page 8Note de bas de page 13. Une fois dans l'air, les bactéries peuvent demeurer en suspension pendant des heuresNote de bas de page 8Note de bas de page 13. Lorsqu'une personne les inhale, son organisme peut réagir de trois façons :
- si le système immunitaire est en bonne santé, celui‑ci peut éliminer la bactérie;
- si le système immunitaire est incapable d'éliminer complètement la bactérie, celle‑ci demeure dans l'organisme sous une forme inactive (infection tuberculeuse latente);
- si le système immunitaire ne réagit pas adéquatement, l'infection tuberculeuse se déclare et les symptômes apparaissent (tuberculose active)Note de bas de page 11Note de bas de page 14.
De nombreux facteurs peuvent influer sur l'apparition et la propagation de la tuberculose. Les facteurs de risque connus associés à l'infection tuberculeuse latente ou à la tuberculose active sont notamment les suivants :
- un système immunitaire affaibli ou une maladie sous‑jacente, comme une infection par le virus de l'immunodéficience humaine (VIH) ou le diabète;
- un contact étroit avec des personnes atteintes ou soupçonnées d'être atteintes de tuberculose, par exemple les personnes qui habitent sous le même toit ou qui vivent dans une collectivité où les taux d'infection ou de maladie sont élevés;
- des antécédents personnels de tuberculose active;
- un traitement antérieur contre la tuberculose active qui était inapproprié ou inadéquat;
- le fait de vivre dans un ménage à faible revenu, dans un logement surpeuplé et insuffisamment ventilé ou d'être sans abri;
- la malnutrition ou la présence d'autres conditions socioéconomiques néfastes;
- des antécédents de tabagisme, d'alcoolisme ou de toxicomanie;
- un séjour en milieu institutionnel, comme dans un établissement de soins de longue durée ou un établissement correctionnel;
- le fait de travailler avec des personnes à risque de contracter la tuberculose (p. ex. les professionnels de la santé, le personnel correctionnel)Note de bas de page 13Note de bas de page 15Note de bas de page 16.
La tuberculose est un exemple classique de la relation qui peut exister entre une maladie infectieuse et les déterminants sociaux de la santéNote de bas de page 16. Dans une étude phare illustrant le déclin de la tuberculose au Royaume‑Uni de 1838 à 1970, on a principalement attribué cette diminution à l'amélioration des conditions sociales et économiques plutôt qu'à des progrès cliniquesNote de bas de page 17. Selon l'étude en question, des interventions médicales efficaces (p. ex. l'administration d'antibiotiques, la chimiothérapie) ont aidé à faire chuter les taux de tuberculose, mais ces interventions n'avaient été introduites qu'après que les taux de tuberculose avaient amorcé leur déclin; il ne pouvait donc pas s'agir du principal facteurNote de bas de page 17. Ces progrès en matière de santé seraient plutôt attribuables à des améliorations sur le plan de la nutrition, de l'hygiène, du logement et des conditions de travail à l'ère postindustrielleNote de bas de page 17, Note de bas de page 18.
Figure 1 Taux déclarés d’incidence de la tuberculose et de décès par tuberculose, Canada, de 1924 à 2011Note de bas de page 6
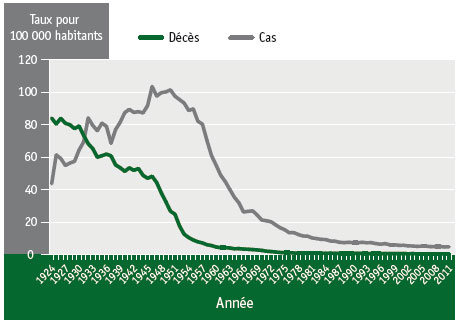
Équivalent textuel - Figure 1
Ce graphique présente la diminution du nombre de cas de tuberculose et de décès par tuberculose au Canada en fonction du temps. L’axe des x représente la période entre 1924 et 2011. L’axe des y représente les taux pour 100 000 habitants, de « 0 » (en bas) à « 120 » (en haut). Le graphique comporte deux lignes. La ligne rose représente le nombre de cas, et la ligne rouge, le nombre de décès. En 1931, on a constaté une augmentation marquée du nombre de cas, lequel était d’environ 84 pour 100 000 habitants. Ce nombre est ensuite descendu à 70 pour 100 000 habitants en 1938, pour ensuite atteindre un nouveau sommet en 1948, à 104 pour 100 000 habitants. On a ensuite constaté une diminution progressive jusqu’à 90 cas pour 100 000 habitants vers 1955, puis une diminution marquée du nombre de cas vers 1967, à 26 pour 100 000 habitants. Le nombre de cas s’est ensuite mis à diminuer progressivement, atteignant 8 pour 100 000 habitants en 1987, puis 4,6 pour 100 000 habitants en 2010, soit le taux actuel. La ligne rouge représentant le nombre de décès présente un pic d’environ 84 cas pour 100 000 habitants en 1924. Ce taux a ensuite diminué de façon modérée pour atteindre un taux de mortalité de 46 pour 100 000 habitants en 1948 (période à laquelle le nombre de cas était le plus élevé). On a ensuite remarqué une diminution du taux de mortalité, qui était d’environ 8 pour 100 000 habitants en 1967; le taux de mortalité enregistré entre 1977 et 2011 est près de zéro.
Au Canada, la diminution marquée du nombre de décès et d'hospitalisations attribuables à la tuberculose résulte de l'effet combiné de la mise au point puis de l'utilisation d'antibiotiques et des améliorations apportées sur le plan social et sur le plan des infrastructures (voir la figure 1)Note de bas de page 6, Note de bas de page 19-Note de bas de page 21. Au moment de la formation de la Confédération canadienne, la tuberculose était considérée comme la principale cause de mortalité au pays et comme le principal problème de santé auquel les Canadiens étaient aux prisesNote de bas de page 5, Note de bas de page 19, Note de bas de page 22, Note de bas de page 23. En 1944, on a mis au point le premier antibiotique antituberculeux : la streptomycine. En 1953, l'utilisation de la streptomycine était devenue chose courante au CanadaNote de bas de page 24. Dix ans après la généralisation de l'antibiothérapie (streptomycine et autres antibiotiques), le nombre d'hospitalisations attribuables à la tuberculose a chuté de moitié au CanadaNote de bas de page 18-Note de bas de page 21, Note de bas de page 23, Note de bas de page 24. Cependant, comme l'illustre la figure 1, la tuberculose n'est pas complètement disparue au pays; la lutte contre la tuberculose doit tenir compte d'une série de facteurs qui influent sur la transmission de la maladie.
Pour atténuer les conséquences d'une maladie, il faut s'attaquer aux facteurs sociaux et économiques sous‑jacents qui permettent à la maladie de se propager et qui ont une incidence sur son activation ou sa réactivationNote de bas de page 16Note de bas de page 18. Selon la Commission des déterminants sociaux de la santé de l'Organisation mondiale de la Santé (OMS), les interventions qui visent à améliorer les conditions sociales et économiques pourraient renforcer considérablement la lutte contre la tuberculoseNote de bas de page 16Note de bas de page 25.
Le fardeau mondial de la tuberculose
La Journée mondiale de lutte contre la tuberculose est célébrée le 24 mars de chaque année pour marquer la découverte de la cause de la maladie. En soulignant cette journée, on vise à sensibiliser la population au fait que la tuberculose demeure une épidémie dans bien des pays du monde et qu'elle tue plus d'un million de personnes chaque annéeNote de bas de page 26.
En 2011, on comptait environ 8,7 millions de nouveaux cas de tuberculose et 1,4 million de décès associés à la tuberculose à l'échelle mondialeNote de bas de page 1. Le taux d'incidence estimatif culmine en Afrique et en Asie, l'Inde et la Chine représentant ensemble près de 40 % des cas mondiaux de tuberculoseNote de bas de page 1.
Le sixième objectif du Millénaire pour le développement des Nations Unies, celui de combattre le VIH/sida, le paludisme et d'autres maladies, vise notamment à stopper et à renverser la tendance en ce qui concerne l'épidémie mondiale de tuberculose d'ici à 2015Note de bas de page 27. Le nombre de nouveaux cas de tuberculose a chuté de 2,2 % entre 2010 et 2011; depuis 1990, le taux de mortalité par tuberculose a diminué de 41 %, signe que l'on est en voie d'atteindre l'objectif mondial, à savoir une diminution de 50 % des décès par tuberculose d'ici à 2015Note de bas de page 1. Le fardeau mondial de la tuberculose demeure néanmoins élevé. Le Canada peut contribuer à réduire ce fardeau en participant aux efforts internationaux en matière de santé et en s'attaquant à la question de la tuberculose chez les personnes nées à l'étranger qui habitent au pays.
La tuberculose au Canada : un aperçu
Figure 2 Nouveaux cas de tuberculose active et cas de retraitement déclarés selon le lieu de naissance, Canada, 2011Note de bas de page 3
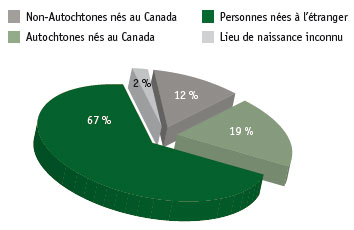
Équivalent textuel - Figure 2
| Origine | Pourcentage de la population |
|---|---|
| Non-Autochtones nés au Canada | 12 % |
| Autochtones nés au Canada | 19 % |
| Personnes nées à l’étranger | 67 % |
| Lieu de naissance inconnu | 2 % |
La tuberculose n'est plus répandue dans l'ensemble de la population canadienne; seulement 1 607 nouveaux cas de maladie active et cas de retraitement (infection latente) ont été signalés au Système canadien de déclaration des cas de tuberculose en 2011Note de bas de page 3. Cependant, bien que le taux global soit faible (4,7 cas pour 100 000 habitants), la tuberculose touche certaines sous‑populations de façon disproportionnéeNote de bas de page 3. De tous les cas déclarés en 2011, 67 % concernaient des personnes nées à l'étranger, 19 %, des Autochtones nés au Canada, 12 %, des non-Autochtones nés au Canada et 2 %, des personnes dont le lieu de naissance est inconnu (voir la figure 2)Note de bas de page 3.
La distribution géographique
Les provinces canadiennes les plus populeuses, à savoir la Colombie‑Britannique, l'Ontario et le Québec, comptaient le plus grand nombre de cas de tuberculose en 2011, soit 70 % de l'ensemble des cas déclarés au paysNote de bas de page 3. La plupart des cas concernaient des personnes nées à l'étranger, dont l'affluence est accrue dans ces régionsNote de bas de page 3. Bien que les populations soient plus petites dans les régions nordiques (qui incluent généralement les territoires et la partie nord de certaines provinces), les taux de tuberculose y sont beaucoup plus élevésNote de bas de page 3. En 2011, le Yukon faisait état de 11,5 cas pour 100 000 habitants, les Territoires du Nord‑Ouest, de 29,8 cas pour 100 000 habitants, et le Nunavut, de 222,1 cas pour 100 000 habitantsNote de bas de page 3. La plupart des cas observés au Manitoba et en Saskatchewan étaient également situés dans la partie nord et concernaient des Autochtones nés au CanadaNote de bas de page 3. Par exemple, 76 % des cas de tuberculose active et des cas de réactivation observés en Saskatchewan étaient situés dans le nord de la province, une région dont les habitants ne représentent que 3,5 % de la population provincialeNote de bas de page 28. Dans la région de l'Atlantique, la plupart des cas de tuberculose déclarés en 2011 ont été recensés chez les non-Autochtones nés au Canada ou nés à l'étrangerNote de bas de page 3.
La tuberculose et la population née à l'étranger
En 2011, les personnes nées à l'étranger représentaient la majorité des nouveaux cas de tuberculose active et des cas de retraitement au CanadaNote de bas de page 3. Bien que le nombre global de cas déclarés n'ait pas connu de hausse notable depuis 1970, la proportion de personnes nées à l'étranger présentant une infection tuberculeuse ou atteintes de la tuberculose active a augmentéNote de bas de page 4. Au Canada, environ 80 % des personnes nées à l'étranger atteintes de tuberculose venaient de régions où la maladie est très présente, comme l'Afrique, le Pacifique occidental et l'Asie du Sud‑Est (régions de l'OMS)Note de bas de page 3. Les personnes touchées par une infection tuberculeuse latente sont plus susceptibles de contracter la forme active de la maladie dans les cinq années suivant leur arrivée au CanadaNote de bas de page 4Note de bas de page 29Note de bas de page 30. On en sait toutefois trop peu sur les personnes nées à l'étranger et sur les répercussions des déterminants sociaux et économiques qui leur sont propres. Le caractère limité des données les concernant demeure un défi de santé publique et rend difficile la lutte contre la tuberculose chez cette population.
La tuberculose et la population autochtone du Canada
Même si les cas restent rares au Canada, le fardeau de la tuberculose chez les Autochtones est beaucoup plus important que dans le reste de la populationNote de bas de page 14Note de bas de page 31. Les Autochtones représentent environ 4,3 % de la population canadienne, mais ils portent environ 19 % du fardeau estimatif associé à la tuberculoseNote de bas de page 3Note de bas de page 32. En 2011, le taux d'incidence de tuberculose active rapporté chez les Autochtones nés au Canada était 34 fois supérieur à celui observé dans la population non autochtone née au CanadaNote de bas de page 3Note de bas de page 32.
Figure 3 Nouveaux cas de tuberculose active et cas de retraitement déclarés selon le statut d’Autochtone pour 100 000 habitants, Canada, 2011Note de bas de page 3
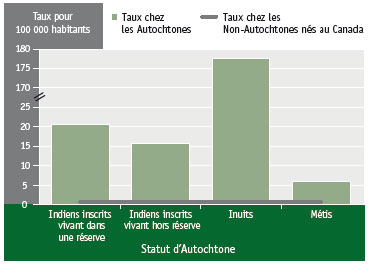
Équivalent textuel - Figure 3
| Statut d’Autochtone | Taux chez les Autochtones |
Taux chez les non-Autochtones nés au Canada |
|---|---|---|
| Indiens (inscrits) vivant dans une réserve |
20,5 | 0,7 |
| Indiens (inscrits) vivant hors réserve |
15,7 | 0,7 |
| Inuits | 37,6 | 0,7 |
| Métis | 6 | 0,7 |
En 2011, le taux global d'infection tuberculeuse et de tuberculose active chez les Autochtones nés au Canada était près de six fois supérieur à celui enregistré au Canada (23,8 cas pour 100 000 habitants comparativement à 4,7 cas pour 100 000 habitants) et était plus élevé que le taux observé chez les personnes nées à l'étranger (13,5 cas pour 100 000 habitants)Note de bas de page 3. La figure 3 révèle que le taux de tuberculose culminait chez les Inuits, à 177,6 cas pour 100 000 habitants; venaient ensuite les membres des Premières Nations vivant dans une réserve (20,5 cas pour 100 000 habitants), les membres des Premières Nations vivant hors réserve (15,7 cas pour 100 000 habitants) et les Métis (6,0 cas pour 100 000 habitants)Note de bas de page 3. Ces données sont révélatrices du fardeau de la tuberculose dans certaines de ces communautés éloignées. Par exemple, comme la population totale d'Inuits est petite, une variation minime du nombre de cas peut entraîner une variation substantielle des taux. Les taux d'incidence de la tuberculose active sont différents dans quatre régions peuplées par les Inuits : l'Inuvialuit (dans le nord des Territoires du Nord‑Ouest), le Nunavut, le Nunavik (dans le nord du Québec) et au Nunatsiavut (dans le nord du Labrador)Note de bas de page 33. En 2011, le taux d'incidence de la tuberculose active était beaucoup plus élevé au Nunavut et au Nunavik que dans l'Inuvialuit et le Nunatsiavut, régions où les taux étaient faiblesNote de bas de page 33.
On croit que plusieurs facteurs influent sur les taux de tuberculose dans les communautés autochtones, notamment le contexte historique, la présence d'autres problèmes de santé, les conditions environnementales et des difficultés associées au système de santéNote de bas de page 4Note de bas de page 14Note de bas de page 31Note de bas de page 33-Note de bas de page 36. Le contexte historique présente un intérêt particulier. Avant le contact avec les Européens, l'infection tuberculeuse n'existait pas dans les communautés autochtones. L'établissement de relations commerciales et de relations de travail (p. ex. la construction du chemin de fer de l'Ouest à la fin du XIXe siècle) et la création du régime des réserves ont modifié la structure des sociétés autochtones et ont contribué à l'augmentation des facteurs de risque associés à l'apparition et à la propagation de la tuberculoseNote de bas de page 36-Note de bas de page 38. Le fait de vivre dans une réserve, un village ou un pensionnat, où régnaient des conditions de surpeuplement et de malnutrition, a favorisé la progression de l'infection tuberculeuse latente vers la forme active de la maladieNote de bas de page 4Note de bas de page 19Note de bas de page 36. Les élèves des pensionnats étaient particulièrement vulnérables en raison de la malnutrition et des conditions qui prévalaient dans les dortoirsNote de bas de page 4Note de bas de page 36.
Les données révèlent que l'infection tuberculeuse est présente au sein des populations autochtones depuis des générationsNote de bas de page 4Note de bas de page 36Note de bas de page 38. On observe une activation ou une réactivation d'une infection tuberculeuse ou d'une tuberculose active antérieure (souvent en raison de conditions sociales et économiques, comme un accès limité à certaines pratiques médicales, un logement inadéquat et la présence d'autres maladies sous‑jacentes), ce qui expose les nouvelles générations à l'infection tuberculeuse. Les données moléculaires indiquent que la plupart des cas de tuberculose observés au Canada découlent d'une réactivation de la maladieNote de bas de page 4Note de bas de page 36.
Par le passé, les activités de prévention et de contrôle de la tuberculose ont provoqué le déplacement des personnes infectées et généré un sentiment de perte au sein des communautés. En effet, les Autochtones atteints de la forme active de la maladie, en particulier les Inuits, étaient souvent envoyés dans un sanatorium au sud afin d'y recevoir des soins. Bon nombre d'entre eux ne sont jamais revenus dans leur communauté et, dans bien des cas, la dépouille des personnes décédées n'était pas retournée à la famille ni à la collectivité. Ces pratiques ont eu un effet néfaste sur les communautés et ont nui à l'acceptation sociale des interventions préventives et thérapeutiquesNote de bas de page 33Note de bas de page 35.
D'autres facteurs de risque associés à la progression de l'infection latente vers la forme active de la maladie sont également répandus dans certaines communautés autochtones, comme le diabète, la malnutrition, l'infection à VIH et l'usage de substances psychoactivesNote de bas de page 4Note de bas de page 35Note de bas de page 36. Par exemple, le diabète, un facteur de risque connu associé à l'apparition de la tuberculose, est environ de trois à cinq fois plus fréquent chez les membres des Premières Nations que dans la population canadienne généraleNote de bas de page 4. L'infection à VIH est aussi un important facteur de risque associé à la tuberculose (voir « La tuberculose et la co-infection par le VIH »), et les nouveaux cas déclarés d'infection à VIH augmentent le risque de co-infection tuberculeuseNote de bas de page 4.
Des facteurs sociaux et environnementaux peuvent augmenter les risques d'infection, de transmission et de progression de la forme latente à la forme active. Par exemple, le fait de vivre dans un logement inadéquat, mal ventilé et surpeuplé peut accroître les risques d'exposition à l'infection tuberculeuse et de progression vers la forme activeNote de bas de page 39. Les communautés autochtones sont exposées de façon disproportionnée à de mauvaises conditions de logementNote de bas de page 31Note de bas de page 35Note de bas de page 39. La densité d'occupation des habitations est plus élevée et les conditions de logement (p. ex. la qualité de l'air, la ventilation) sont moins bonnes chez les membres des Premières Nations vivant dans une réserve que chez les Canadiens non autochtonesNote de bas de page 39. De plus, l'accès aux services et aux aliments nutritifs est limité dans les communautés éloignéesNote de bas de page 35Note de bas de page 40.
Le système de santé peut être complexe lorsqu'il est question de prévenir et contrôler la tuberculose dans les communautés autochtonesNote de bas de page 35, Note de bas de page 36. En effet, le système fait intervenir plusieurs ordres de gouvernement; ainsi, les mesures destinées aux Autochtones nécessitent à la fois l'intervention des provinces et des territoires, de ministères et d'organismes fédéraux, d'organisations dirigées par des membres des Premières Nations et par des Inuits ainsi que des communautés elles-mêmes. Lorsque les systèmes sont complexes, il est souvent difficile d'assurer la coordination et la prestation des services tout en demeurant efficaceNote de bas de page 35. L'éloignement pose également un problème pour la prestation des services en raison de l'accès limité à des experts, à des laboratoires d'analyse et à des médicaments. Les retards dans le diagnostic et l'interruption des traitements peuvent aussi prolonger les périodes d'infectiosité et de maladie et augmenter la résistance aux traitements habituelsNote de bas de page 4, Note de bas de page 35. La distance par rapport aux services, aux centres de diagnostic, aux laboratoires et aux médicaments peut influer sur la façon dont les fournisseurs locaux de soins de santé et de services sociaux collaborent et communiquentNote de bas de page 4.
Afin de réduire considérablement l'incidence et le fardeau de la tuberculose chez les membres des Premières Nations vivant dans une réserve, Santé Canada a collaboré avec des organisations et communautés des Premières Nations et des Inuits, avec des partenaires fédéraux et provinciaux ainsi qu'avec des spécialistes de la tuberculose pour élaborer la Stratégie de lutte contre la tuberculose de Santé Canada pour les membres des Premières nations vivant dans les réserves, en 2012Note de bas de page 35. Cette stratégie comporte trois thèmes :
- la prévention, le diagnostic et la prise en charge de la tuberculose, qui prévoit une intégration harmonieuse d'autres mesures, comme les Normes canadiennes pour la lutte antituberculeuse; la diminution de la transmission de la tuberculose; la reconnaissance de la compétence culturelle; la gestion cohérente de l'information; l'examen de solutions pour pallier la pénurie de fournisseurs de soins de santé;
- le ciblage des populations vulnérables à la tuberculose et la collaboration avec les communautés pour offrir des programmes sélectifs;
- l'établissement et le maintien de partenariats en encourageant les membres des communautés à participer aux activités de prévention et de contrôle de la tuberculose; en précisant les rôles et les responsabilités de chacun; en sensibilisant davantage les gens à la tuberculose et en s'attaquant aux déterminants sociaux de la santéNote de bas de page 35.
En 2013, l'Inuit Tapiriit Kanatami a publié, à l'intention des Inuits, une stratégie de lutte contre la tuberculose, en collaboration avec le Comité inuit national de la santé et le groupe de travail sur la santé publique des InuitsNote de bas de page 33. Cette stratégie souligne la nécessité d'adopter des approches efficaces afin de prévenir, contrôler et traiter la tuberculose, une maladie qui touche les Inuits de manière disproportionnéeNote de bas de page 33. On croit que cette disparité résulterait d'un certain nombre de facteurs, notamment des déterminants sociaux et économiques de la santé. Cette stratégie vise à mieux faire connaître les taux de tuberculose dans les populations inuites ainsi que les facteurs qui influent sur ces taux, et à orienter les intervenants et les partenaires dans l'élaboration d'un plan d'action holistique qui soit viable et adapté aux différences culturellesNote de bas de page 33.
Les Instituts de recherche en santé du Canada financent des travaux de recherche qui permettent d'établir des liens entre la science et le savoir traditionnel des Premières Nations, des Inuits et des Métis dans le but de trouver des interventions sanitaires qui fonctionnent. Par exemple, le programme Voies de l'équité en santé pour les Autochtones est un programme de financement tourné vers l'avenir qui vise à permettre une meilleure compréhension des inégalités en matière de santé auxquelles les Autochtones se heurtent et à trouver des moyens de s'y attaquerNote de bas de page 41. Cette initiative vise plus particulièrement quatre inégalités importantes et d'actualité en matière de santé des Premières Nations, des Inuits et des Métis, à savoir la tuberculose, l'obésité, le suicide et la santé buccaleNote de bas de page 41.
La prévention et le traitement
Si les soins nécessaires ne sont pas administrés en temps opportun, les deux tiers de la population mondiale atteinte de tuberculose active mourrontNote de bas de page 1Note de bas de page 2. De façon générale, les traitements antituberculeux visent à inverser l'incidence de la maladie tout au long de la vieNote de bas de page 1. Dans cette optique, on peut considérer que les traitements antituberculeux se sont avérés très efficaces, 85 % des nouveaux cas diagnostiqués ayant été traités avec succès en 2010Note de bas de page 1. Cependant, il est possible d'en faire davantage.
Les programmes de santé publique font appel à des pratiques combinées et collaboratives, notamment la mise en œuvre de normes et de lignes directrices, la collaboration intersectorielle et l'engagement public à lutter contre la maladie. Au Canada, le rôle du secteur de la santé publique comporte deux aspects : un lié aux infrastructures et l'autre, aux activitésNote de bas de page 4. La lutte contre la tuberculose est une responsabilité que se partagent les gouvernements fédéral, provinciaux et territoriaux. Chaque ordre de gouvernement dispose de lois et de règlements qui prévoient la déclaration des données, des diagnostics et des résultats d'analyse pour tous les cas de tuberculose. Dans les régions où la tuberculose est très présente, des équipes dûment formées offrent des soins médicaux primaires et un soutien social à la population, et examinent les risques de co-infection par le VIH. L'une des priorités des programmes de contrôle de la tuberculose est de détecter les cas et de suivre la propagation de la maladieNote de bas de page 4. Cet engagement à lutter contre la tuberculose exige également de faire comprendre au public la gravité du problème et la nécessité de passer à l'action. La sensibilisation des Canadiens à la tuberculose, à ses origines, à ses causes, à ses symptômes et à la nécessité d'un traitement est importante pour réduire le nombre de nouveaux casNote de bas de page 4. Les mesures de lutte contre la tuberculose comme celle destinée aux Inuits permettent de mieux faire connaître et comprendre le fardeau de la tuberculose dans les communautés inuitesNote de bas de page 33.
Au Canada, on a déjà eu recours à l'immunisation pour prévenir et contrôler l'infection tuberculeuseNote de bas de page 42. Le vaccin bacille de Calmette-Guérin (BCG) a été mis au point dans les années 1920 et a été administré aux bébés et aux jeunes enfants pour les protéger contre les souches les plus virulentes causant la tuberculose activeNote de bas de page 42Note de bas de page 43. À partir des années 1920, le vaccin BCG a été couramment employé au pays, jusqu'à ce que l'utilisation de médicaments antituberculeux se soit répandue et que l'incidence de la tuberculose ait diminuéNote de bas de page 4Note de bas de page 44. L'administration du vaccin BCG à des fins préventives a connu un succès variable. Le vaccin n'est essentiellement plus employé au Canada, sauf dans certaines circonstancesNote de bas de page 4Note de bas de page 33-Note de bas de page 35Note de bas de page 44. Par exemple, afin de réduire les risques pour les enfants, le vaccin BCG est administré à tous les nouveau-nés au Nunavut et est offert aux nourrissons vivant dans des régions ou des communautés des Territoires du Nord-Ouest où la tuberculose est endémiqueNote de bas de page 33.
De nos jours, on utilise plusieurs antibiotiques pour traiter l'infection tuberculeuse latente et la tuberculose activeNote de bas de page 4Note de bas de page 45. Le traitement de la tuberculose active s'échelonne sur des moisNote de bas de page 4Note de bas de page 45Note de bas de page 46. Au cours de la première phase dite intensive, on administre habituellement quatre doses pour détruire les bactéries (Mycobacterium tuberculosis) qui se multiplient rapidement et pour prévenir l'apparition d'une résistance aux antimicrobiensNote de bas de page 4. Pendant la phase de continuation, le nombre de traitements est réduit, et on vise à tuer les bactéries restantes, dont la prolifération se fait plus lentementNote de bas de page 4. Les antibiotiques utilisés alors ne sont efficaces que lorsque les bactéries se multiplientNote de bas de page 4Note de bas de page 46. Le traitement de l'infection tuberculeuse latente est également recommandé chez les personnes qui présentent un risque accru de tuberculose afin de réduire les probabilités que la forme latente progresse vers la forme activeNote de bas de page 4Note de bas de page 47. Toutefois une thérapie ne peut être efficace que si l'on respecte les plans de traitement.
D'autres défis
La résistance aux antimicrobiens
On parle de résistance aux antimicrobiens lorsque les micro-organismes pathogènes ne sont plus sensibles aux médicaments conçus pour traiter les maladies ou les infections qu'ils causent (voir « La résistance aux antimicrobiens : une responsabilité partagée »)Note de bas de page 48Note de bas de page 49. Lorsqu'un patient cesse de prendre les médicaments antituberculeux qui lui ont été prescrits avant la fin du traitement ou lorsqu'il ne les prend pas comme il se doit, la tuberculose peut devenir résistante et, par conséquent, être difficile à traiterNote de bas de page 8Note de bas de page 46Note de bas de page 50. Il existe également un risque que ces patients transmettent à d'autres des souches de tuberculose résistantes aux antimicrobiensNote de bas de page 8Note de bas de page 46.
Les souches de Mycobacterium tuberculosis sont de plus en plus résistantes aux traitements antituberculeux, en particulier dans les régions où les programmes de contrôle de la tuberculose sont moins efficacesNote de bas de page 1. Les souches de Mycobacterium tuberculosis responsables de la tuberculose multirésistante (TB-MR) sont insensibles à au moins deux des médicaments de première intention les plus efficaces, soit l'isoniazide et la rifampicineNote de bas de page 1Note de bas de page 7. Dans ces cas, il faut recourir à d'autres traitements, plus coûteux, qui entraînent habituellement davantage d'effets secondaires rapportés par les patients et qui sont parfois moins efficaces que les traitements de première intentionNote de bas de page 1Note de bas de page 50. Dans les pays où le fardeau de la tuberculose est le plus élevé, le nombre de cas déclarés de TB-MR a presque doublé de 2009 à 2011Note de bas de page 1. En 2011, environ 60 000 cas de TB-MR ont été signalés à l'OMS à l'échelle du globe, soit un cinquième (19 %) de tous les cas confirmés de tuberculoseNote de bas de page 1. Près du tiers des patients atteints de TB-MR sont susceptibles de mourir chaque annéeNote de bas de page 51. En 2011, 18 cas de TB-MR ont été signalés au CanadaNote de bas de page 7.
Il existe également des souches de Mycobacterium tuberculosis responsables de la tuberculose ultrarésistante (TB-UR), c'est-à-dire que ces souches sont non seulement insensibles à l'isoniazide et à la rifampicine, mais aussi à la plupart des autres médicaments utilisés pour traiter la TB-MRNote de bas de page 7. En 2011, on avait confirmé la présence de TB-UR dans 77 paysNote de bas de page 51. Depuis que le Système canadien de surveillance des laboratoires de tuberculose a commencé à dépister la TB-UR en 1998, 234 isolats ont été classés comme étant associés à la TB-MR et 6, à la TB-URNote de bas de page 7. Bien que la TB-UR ne constitue pas encore un problème majeur au Canada, il s'agit d'une préoccupation grandissante de la communauté internationaleNote de bas de page 7.
La tuberculose et la co-infection par le VIH
À l'échelle mondiale, la tuberculose est l'une des principales causes d'infection et de décès chez les personnes atteintes du VIHNote de bas de page 2, Note de bas de page 52, Note de bas de page 53. Environ le tiers des personnes porteuses de ce virus sont également infectées par la bactérie responsable de la tuberculose; en 2011, on estimait qu'il y avait co-infection dans 13 % des nouveaux cas de tuberculoseNote de bas de page 1, Note de bas de page 2, Note de bas de page 53. Toutefois, cette estimation varie d'une région à l'autre et elle est beaucoup plus élevée dans les régions où l'infection à VIH est endémique; par exemple, en Afrique subsaharienne, environ 70 % des personnes atteintes de tuberculose sont également infectées par le VIHNote de bas de page 53. La co-infection par la tuberculose peut aussi accélérer la progression de l'infection à VIH vers le sidaNote de bas de page 2, Note de bas de page 53.
Le risque de contracter la tuberculose s'accroît lorsque le système immunitaire est affaibli. L'infection à VIH affaiblit et détruit le système immunitaire et, par conséquent, augmente la vulnérabilité à la tuberculose et peut accélérer la progression de l'infection tuberculeuse latente vers la forme activeNote de bas de page 53. La co-infection peut survenir à tous les stades de la maladie, mais le risque de co-infection par la bactérie responsable de la tuberculose augmente à mesure que s'aggrave le déficit immunitaire. On croit que le recours à un traitement antirétroviral ou à un traitement antituberculeux préventif serait plus rentable que l'administration d'un traitement après l'apparition des symptômes de la tuberculose activeNote de bas de page 53. Comme la tuberculose et l'infection à VIH ont des facteurs de risque sociaux et économiques communs, il serait efficace d'agir sur ces déterminants de la santéNote de bas de page 25.
Il est toujours important de détecter, diagnostiquer et traiter rapidement la tuberculose, et en particulier chez les personnes infectées par le VIHNote de bas de page 4Note de bas de page 54. Lorsqu'on diagnostique une infection à VIH, il faut également évaluer la probabilité d'une exposition à la tuberculose (p. ex. s'il y a eu un contact étroit avec une personne atteinte ou soupçonnée d'être atteinte de tuberculose)Note de bas de page 4Note de bas de page 15. À l'échelle mondiale, environ 2,4 % seulement des personnes vivant avec le VIH et le sida subissent un test de dépistage de la tuberculoseNote de bas de page 53. Même lorsqu'on effectue ce dépistage, il peut être difficile de détecter la maladie, car la plupart des tests sont axés sur les poumons, alors qu'il est possible que l'infection tuberculeuse se déclare dans un autre siègeNote de bas de page 1Note de bas de page 53. Quoi qu'il en soit, les professionnels de la santé doivent être attentifs à tout cas suspectNote de bas de page 4Note de bas de page 54. De même, les Normes canadiennes pour la lutte antituberculeuse recommandent que les personnes qui ont reçu un diagnostic de tuberculose subissent également un dépistage de l'infection à VIHNote de bas de page 4.
Le traitement de l'infection tuberculeuse et de la tuberculose active est crucial pour les personnes vivant avec le VIH, mais peut s'avérer difficile en raison de possibles interactions médicamenteuses. En effet, les médicaments utilisés pour traiter l'infection à VIH peuvent nuire à l'efficacité des médicaments antituberculeux, et vice versa. Le traitement de la tuberculose résistante aux antimicrobiens est plus compliqué encore lorsque les personnes atteintes présentent également une série de co-infectionsNote de bas de page 1Note de bas de page 4.
Les programmes de santé publique et les services de santé conçus pour contrôler la tuberculose doivent être coordonnés avec les programmes de lutte contre le VIH et le sida en raison de la fréquence des cas de co-infection. Dans les régions où les taux d'infection tuberculeuse sont élevés, les personnes porteuses du VIH devraient faire l'objet d'un dépistage périodique. Étant donné que les personnes qui vivent avec le VIH sont susceptibles de présenter des symptômes ou de savoir si elles ont été exposées ou non à la tuberculose avant de consulter un fournisseur de soins de santé, les programmes de soutien aux personnes porteuses du VIH doivent également prévoir des interventions de prévention et de promotion de la santé pour mieux sensibiliser ces personnes aux risques associés à la co-infectionNote de bas de page 1Note de bas de page 54.
Compte tenu des taux de tuberculose chez les Canadiens nés à l'étranger et du nombre de Canadiens qui voyagent à l'extérieur du pays, le Canada doit participer à l'effort international de lutte contre la tuberculose et, en particulier, contre la co-infection par le VIH. Il doit également continuer de collaborer avec des organismes partenaires, comme le Fonds mondial de lutte contre le sida, la tuberculose et le paludisme; le partenariat Halte à la tuberculose (p. ex. le Dispositif mondial pour l'approvisionnement en médicaments, le Fonds pour l'extension des services de lutte antituberculeuse); et l'OMSNote de bas de page 1, Note de bas de page 55-Note de bas de page 58. Grâce à ces programmes, nous nous rapprochons des objectifs du Millénaire pour le développement fixés pour 2015Note de bas de page 27, Note de bas de page 59. Le Canada continue de contribuer à l'effort international de lutte contre la tuberculose. En effet, dans le Plan d'action économique de 2013, il réaffirme son engagement à élargir les services de prévention, les soins et les traitements aux personnes les plus vulnérables à la tuberculoseNote de bas de page 59-Note de bas de page 61.
Pour réussir
La tuberculose demeure un problème de santé mondial. Il s'agit d'une maladie évitable et traitable, mais elle continue de faire de nombreuses victimes chaque année. Bien que les taux d'incidence globaux soient faibles au Canada et qu'ils continuent de diminuer, des défis subsistent. Les taux élevés chez les personnes nées à l'étranger montrent que le Canada n'est pas complètement isolé du reste du monde, où le fardeau de la maladie est plus important. En outre, les taux de tuberculose sont encore beaucoup trop élevés chez les populations autochtones, et, dans certains cas, ils ont même augmenté. Par ailleurs, les personnes immunodéprimées ou infectées par le VIH courent un risque accru d'être co-infectées par la bactérie responsable de la tuberculose. La résistance aux antimicrobiens complique l'administration des traitements antituberculeux usuels. Le Canada doit donc être plus vigilant que jamais et poursuivre ses efforts de prévention et de contrôle afin de freiner la propagation de cette maladie.
- Les fournisseurs de soins de santé, les responsables de l’élaboration des politiques et les communautés touchées ont un important rôle à jouer dans l’éducation et la sensibilisation à l’égard de la tuberculose et à l’égard de sa détection et de son traitement précoces.
- Pour assurer un diagnostic et une prise en charge rapides de la maladie et ainsi en atténuer les répercussions sur les Canadiens, les individus, les communautés et les fournisseurs de soins de santé doivent travailler en étroite collaboration.
- Les professionnels de la santé et les responsables de l’élaboration des politiques doivent collaborer davantage avec les communautés autochtones :
- pour favoriser la participation communautaire;
- pour s’attaquer aux facteurs sociaux et économiques qui influent sur la santé;
- pour offrir des programmes ciblés et améliorés.
- Le Canada doit continuer de participer aux activités internationales visant à réduire le fardeau mondial de la maladie et agir sur les déterminants de la santé sous-jacents, à l’échelle nationale et mondiale.
Détails de la page
- Date de modification :