ARCHIVÉ - La méningite bactérienne au Canada : hospitalisations (1994-2001)
Introduction
La méningite bactérienne demeure un important problème de santé publique, même s'il existe des vaccins sûrs et efficaces contre bon nombre des pathogènes courants à l'origine de ce type de méningite, notamment Neiserria meningitidis, Streptococcus pneumoniae et Haemophilus influenzae de type B (Hib). Depuis leur introduction au début des années 1990, les programmes de vaccination universelle contre Hib ont contribué à réduire grandement l'incidence de la méningite à Hib et ont modifié l'importance relative des pathogènes responsables de la méningite bactérienneNote de bas de page 1 Note de bas de page 2 Note de bas de page 3 .
On ignore quelle est l'incidence de la méningite bactérienne au Canada. Bien que plusieurs pathogènes pouvant causer ce type de méningite doivent obligatoirement être déclarés à l'échelle nationale, ils causent d'autres formes de maladie invasive (p. ex., septicémie); ainsi, les taux pour chaque pathogène ne rendent pas compte des taux de méningite. En outre, certains micro-organismes qui causent la méningite bactérienne ne sont pas à déclaration obligatoire. Comme le traitement de la méningite bactérienne est souvent amorcé avant la confirmation de l'agent étiologique, il est utile de connaître la contribution relative des pathogènes au fardeau de la maladie. Cette information a des répercussions tant sur les politiques de santé publique que sur la prise en charge clinique.
Nous avons effectué cette étude en vue de déterminer les taux de méningite bactérienne au Canada, notamment les taux par pathogène et par âge.
Méthodologie
Un recensement rétrospectif sur 7 ans de tous les cas de méningite bactérienne qui ont été hospitalisés au Canada a été effectué à l'aide de la Base de données sur la morbidité hospitalière de l'Institut canadien d'information sur la santé (ICIS) pour les années financières s'étendant du 1er avril 1994 au 31 mars 2001. La BDMH renferme des données standard recueillies dans les dossiers des patients au moment de leur congé. Tous les hôpitaux canadiens de soins de courte durée ont été inclus. Un cas était défini comme un dossier de congé de l'hôpital où figurait un diagnostic de méningite bactérienne (codes de la CIM-9 320.0 à 320.9 inclusivement, 036.0 et 027.0). Les dossiers de congé des hôpitaux où n'était pas mentionné le diagnostic de méningite (codes 321 et 322 de la CIM) ont été exclus de l'étude afin de réduire au minimum les erreurs de classification; ces cas peuvent avoir une origine non bactérienne.
Plusieurs données ont été extraites pour chaque hospitalisation, notamment : le diagnostic principal, les diagnostics associés (jusqu'à 16 consignés), les dates d'admission et de congé, l'état au moment du congé, la durée du séjour de même que l'âge en années, le sexe et la province ou le territoire de résidence. Les renseignements sur les services de consultations externes de tous les hôpitaux ou sur les services dans les hôpitaux psychiatriques de même que les données sur les personnes qui sont décédées avant leur hospitalisation ne sont pas versés dans la BDMH et, partant, ne sont pas inclus dans les données de la population étudiée.
Nous avons utilisé les estimations démographiques de Statistique Canada pour calculer les tauxNote de bas de page 4 . Les données ont été analysées à l'aide de la version 6.04d d'Epi Info. Nous avons vérifié la signification des différences dans la durée moyenne de séjour des patients selon l'année du congé, le type de méningite bactérienne et l'âge à l'aide de tests paramétriques ou non paramétriques (test t, analyse de la variance [ANOVA] ou test de Kruskall-Wallis).
Résultats
Incidence
Au cours de la période de 7 ans visée par l'étude, 7 227 hospitalisations pour une méningite bactérienne ont été recensées. Le nombre annuel d'hospitalisations variait de 1 072 à 940 (tableau 1). L'incidence annuelle de la méningite bactérienne variait entre 3,66 et 3,37 pour 100 000 habitants. Aucun changement significatif dans l'incidence générale n'a été observé avec le temps.
| Année | |||||||
|---|---|---|---|---|---|---|---|
| 1994- 1995 |
1995- 1996 |
1996- 1997 |
1997- 1998 |
1998- 1999 |
1999- 2000 |
2000- 2001 |
|
| Nombre de cas | 1,063 | 1,064 | 940 | 1,072 | 1,019 | 1,030 | 1,039 |
| Incidence pour 100 000 |
3.66 | 3.62 | 3.17 | 3.57 | 3.37 | 3.38 | 3.37 |
| Nombre dedécès | 115 | 126 | 98 | 121 | 117 | 119 | 117 |
| Rapport de létalité | 10.8% | 11.8% | 10.4% | 11.3% | 11.5% | 11.6% | 11.3% |
| Âge (ans) | |||||||
| Intervalle | 0-95 | 0-94 | 0-90 | 0-96 | 0-92 | 0-92 | 0-97 |
| Médiane | 17.0 | 25.5 | 19.0 | 27.0 | 28.0 | 28.0 | 33.0 |
Durant toute la période de l'étude, la plus forte proportion (37 %) de cas de méningite bactérienne était due à une cause non précisée (figure 1). Le pneumocoque, le streptocoque et le staphylocoque étaient les trois principaux agents responsables, ayant causé ensemble 49 % des cas de méningite bactérienne et 80 % des cas où un micro-organisme a été identifié.
Figure 1. Étiologie de la méningite bactérienne au Canada de 1994-1995 à 2000-2001
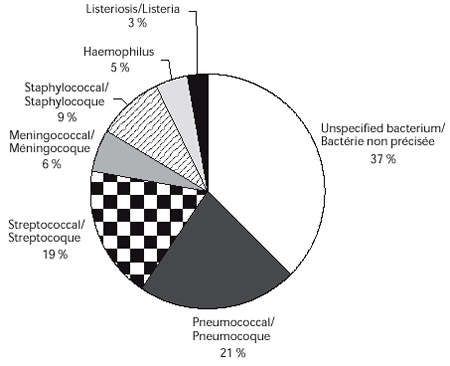
Les taux annuels les plus élevés durant la période ont été associés à des bactéries non précisées (tableau 2). Le calcul des taux par micro-organisme a révélé que le pneumocoque et le streptocoque étaient le plus souvent impliqués. Des tendances à la baisse ont été observées pour la méningite à méningocoque (p = 0,0002), alors que les taux de méningite pneumococcique, streptococcique, due à Haemophilus et à Listeria étaient relativement stables et ne présentaient aucune tendance significative. Seule l'incidence de la méningite staphylococcique a augmenté au cours de la période étudiée - mais cette hausse n'était pas significative (p = 0,07) - le taux d'incidence étant le troisième plus élevé à la fin de l'étude. On ne disposait pas de données sur les souches spécifiques (c.-à-d. sérotypes ou sérogroupes) à l'intérieur d'une catégorie bactérienne, ce qui rendait impossible toute sous-analyse.
| Maladie* | Année | |||||||
|---|---|---|---|---|---|---|---|---|
| 1994- 1995 |
1995- 1996 |
1996- 1997 |
1997- 1998 |
1998- 1999 |
1999- 2000 |
2000- 2001 |
||
| * Quatre cas de méningite tuberculeuse ont été signalés durant la période étudiée. | ||||||||
| De cause non précisée | 1.24 | 1.37 | 1.18 | 1.39 | 1.37 | 1.24 | 1.24 | |
| À pneumocoque | 0.86 | 0.88 | 0.61 | 0.68 | 0.69 | 0.77 | 0.77 | |
| À streptocoque | 0.66 | 0.57 | 0.66 | 0.71 | 0.60 | 0.60 | 0.63 | |
| À méningocoque | 0.31 | 0.30 | 0.21 | 0.16 | 0.14 | 0.12 | 0.16 | |
| À staphylocoque | 0.29 | 0.22 | 0.27 | 0.34 | 0.35 | 0.34 | 0.36 | |
| À Haemophilus | 0.19 | 0.16 | 0.14 | 0.19 | 0.11 | 0.18 | 0.13 | |
| Listériose | 0.09 | 0.11 | 0.09 | 0.09 | 0.11 | 0.10 | 0.07 | |
Âge
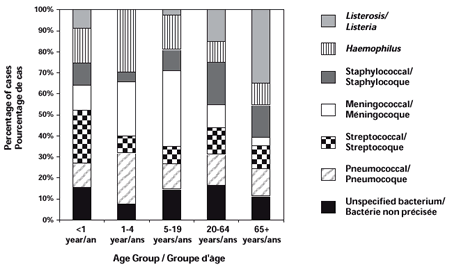
L'âge des personnes atteintes de méningite bactérienne variait de < 1 an à 97 ans; l'âge médian étant de 25 ans. L'âge médian des cas de méningite bactérienne a varié tout au long de la période, passant de 17 ans en 1994 à 33 ans en 2000 (p < 0,001). Tel que prévu, l'incidence des divers micro-organismes différait selon l'âge. L'âge médian des personnes souffrant d'une méningite à Haemophilus et à streptocoque était de 5 et de 6 ans, respectivement, soit en deçà de l'âge médian général. En revanche, la méningite à Listeria et à staphylocoque, même si elle était plus fréquente chez les enfants, survenait à un âge médian plus avancé, soit 62,0 et 43,0 ans, respectivement.
Les nourrissons < 1 an affichaient toujours les taux les plus élevés, peu importe l'agent étiologique. De façon générale, l'incidence était inversement proportionnelle à l'âge, jusqu'à l'âge de 10 ans, où elle est demeurée relativement stable tout au long de l'âge adulte. L'incidence a augmenté légèrement chez les personnes âgées (≥ 65 ans). Une augmentation de l'incidence a été observée chez les personnes de 25 à 44 ans souffrant d'une méningite à staphylocoque. Les pathogènes dominants associés à une méningite variaient selon l'âge (figure 2).
Létalité
Le rapport de létalité (RL) général pour la méningite bactérienne s'élevait à 11,3 %, 25 % des décès survenant dans les 48 heures suivant l'hospitalisation. Le RL était stable tout au long de la période étudiée. Quel que soit l'agent responsable, le RL était supérieur chez les adultes plus âgés, et on observait une tendance significative à la hausse du RL avec l'âge (p < 0,001).
Séjour à l'hôpital
La durée médiane globale de séjour pour la méningite bactérienne était de 11 à 12 jours et est demeurée stable au cours de la période étudiée. La durée de séjour (DS) médiane variait de 8 à 21 jours selon le microorganisme. Les sujets souffrant de méningite à staphylocoque étaient ceux qui avaient passé le plus de temps à l'hôpital (médiane de 21 jours), alors que les patients étaient atteints d'une méningite à méningocoque y avaient séjourné le moins longtemps, soit 8 jours (p < 0,01).
Figure 2. Étiologie de la méningite bactérienne selon le groupe d'âge
Analyse
Le taux global annuel de méningite bactérienne au Canada est demeuré relativement stable tout au long de la période de l'étude, variant entre 3,17 et 3,66 pour 100 000 habitants par année. Malheureusement, on ne dispose que de données publiées limitées sur les taux globaux de méningite bactérienne. Les taux d'incidence publiés pour la méningite bactérienne aux É.-U. et en Europe varient de 1,7 à 7,2 pour 100 000 habitants et changent avec le temps selon le pays et l'âge, ce qui complique les comparaisonsNote de bas de page 5 Note de bas de page 6 Note de bas de page 7 Note de bas de page 8 . En outre, certaines études sur la méningite bactérienne limitent leur analyse à un groupe précis de pathogènes ou présentent des taux selon le micro-organisme, plutôt que des taux globaux, ce qui à nou-veau rend encore plus difficile l'établissement de comparaisonsNote de bas de page 2 Note de bas de page 6 Note de bas de page 9 Note de bas de page 10 .
Les quatre principales formes de méningite bactérienne identifiées étaient les suivantes : pneumococcique, streptococcique, staphylococcique et méningococcique. Dans plusieurs études, les causes les plus fréquentes de méningite bactérienne étaient S. pneumoniae, N. meningitidis,le streptocoque du groupe B (SGB) et L. monocytogenesNote de bas de page 2 Note de bas de page 3 Note de bas de page 6 Note de bas de page 8 Note de bas de page 10 .Une méningite à staphylocoque a été diagnostiquée dans 14 % des cas pour lesquels on disposait de données sur la bactérie responsable. Ce pourcentage s'explique en partie par le fait que les cas d'infection nosocomiale ont été inclus dans l'étude; les infections à S. aureus ou à S. epidermidis sont des complications chirurgicales connuesNote de bas de page 11 .Ce résultat n'a pas été observé dans des études qui ont porté sur les infections d'origine communautaire, sur un groupe limité de bactéries ou sur la classification des agents étiologiques moins fréquents dans la catégorie « autres »Note de bas de page 6 Note de bas de page 7 Note de bas de page 8 Note de bas de page 10 .
Les programmes de vaccination universelle contre Hib ont entraîné une baisse spectaculaire de l'incidence de la méningite à HibNote de bas de page 1 . Dans la présente étude, 5 % de tous les cas de méningite bactérienne étaient dus à Haemophilus. S'il est vrai que les programmes de vaccination contre Hib existaient au Canada durant toute l'étude, les vaccins conjugués contre le pneumocoque et les vaccins conjugués contre le méningocoque du groupe C n'ont été homologués qu'en 2001, et les provinces et territoires n'ont pas tous mis en oeuvre des programmes universels d'administration de ces vaccins. En conséquence, l'effet des programmes de vaccination contre le méningocoque et le pneumocoque ne se refléterait pas dans ces données. Comme le pneumocoque et le méningocoque ont été responsables de 36 % et de 9 % des cas de méningite bactérienne causés par un micro-organisme identifié, une mise en oeuvre intégrale de ces programmes aurait cependant bien des chances de modifier le fardeau de la maladie associée à la méningite bactérienne et de causer un déplacement dans la prédominance des pathogènes responsables de la maladie.
Tel que prévu, l'incidence de la maladie et les proportions de cas selon le pathogène variaient en fonction de l'âge. La répartition selon l'âge concorde avec l'épidémiologie connue de certains micro-organismes Note de bas de page 6 Note de bas de page 12 Note de bas de page 13 . Le SGB est la cause la plus fréquente de méningite chez les nouveau-nésNote de bas de page 6 Note de bas de page 10 ;dans notre étude, l'incidence de la méningite streptococcique était la plus élevée chez les enfants de < 1 an. Malheureusement, nous n'avons pu déterminer si les cas étaient causés par le SGB.
L'âge médian des personnes atteintes de méningite bactérienne a progressé tout au long de la période étudiée. Ce déplacement dans la répartition par âge a également été relevé aux É.-U.Note de bas de page 10 . Ce changement semble faire ressortir les bienfaits des programmes de vaccination des enfants. Malheureusement, il n'existe pas de vaccins contre la méningite due au SGV et au staphylocoque, deux importantes causes de méningite bactérienne.
La présente étude comporte d'importantes limites. L'utilisation de données administratives provenant de la BDMH peut permettre d'estimer de façon relativement exacte l'incidence générale de la méningite bactérienne, mais on ne peut dire la même chose des taux pour chaque pathogène. Ces taux constituent probablement des sous-estimations. Les maladies causées par des pathogènes spécifiques peuvent être classées comme des maladies « sans précision » ou dues à une bactérie non précisée. En fait, la plus forte proportion de cas de méningite bactérienne était de cause « non précisée ». L'abondance de cas classés comme dus à une « bactérie non précisée » pourrait être attribuable à divers problèmes, dont la mise en route du traitement avant la culture, l'absence d'identification par culture et l'absence de résultats de laboratoire au moment du codage. Les cas non précisés ne sont pas tous évitables. On obtient des cultures négatives du liquide céphalorachidien dans 11% à 30% des cas de méningite bactérienneNote de bas de page 8. Il en résulte une sous-estimation des taux par pathogène. Nous n'avons pas inclus non plus les cas diagnostiqués de méningite sans précision (code 322.9) afin de réduire les erreurs de classification, car il n'est pas sûr qu'ils soient d'origine bactérienne. Cela contribuerait également à la sous-estimation des taux par pathogène.
Certains taux par pathogène pourraient être dus à des erreurs de classification en raison de problèmes de codage. Des cas de méningite pneumococcique pourraient avoir été classés comme des cas de méningite streptococcique, parce que les champs de données ne sont pas mutuellement exclusifs. Les taux de méningite pneumococcique seraient ainsi sous-estimés alors que les taux de méningite streptococcique non pneumococcique seraient surestimés. Il serait possible de corriger ce problème en effectuant des changements relativement simples dans les pratiques de codage, soit en rendant les deux champs mutuellement exclusifs.
Du fait qu'on ne dispose pas de données détaillées sur la catégorie bactérienne, il est impossible d'effectuer d'autres sous-analyses. On ignore quelle proportion de cas d'infection à H. influenzae sont attribuables à Hib et peuvent ainsi être prévenus par un vaccin. De même, la proportion de cas de méningite pneumococcique et méningococcique qui peuvent être prévenus par la vaccination ne peut être déterminée; et les sérotypes ou les sérogroupes ne sont pas connus. Un certain nombre de microorganismes peuvent être inclus dans la catégorie méningite streptococcique, notamment le SGV et le streptocoque du groupe A, qui ont tous les deux une épidémiologie distincte. Bien qu'on puisse s'attendre à ce qu'une forte proportion de cas de méningite streptococcique soit due au SGB - car on sait que le SGB est la principale cause de méningite néonatale - les données ne nous permettent pas de faire une classification plus fineNote de bas de page 6 Note de bas de page 10 .
Conclusion
La méningite bactérienne cause une importante morbidité au Canada. La vaccination universelle contre Hib a modifié l'épidémiologie de la méningite bactérienne dans les régions du monde où des programmes sont implantés. La mise en oeuvre intégrale de programmes universels d'administration du vaccin conjugué contre le pneumocoque et du vaccin conjugué contre le méningocoque du groupe C dans tout le pays pourrait réduire le fardeau de la maladie associé à la méningite bactérienne.
Remerciements
Les auteurs aimeraient remercier de leur aide Ora Kendall, Wai Ming Chan, Mandy Weselak et Rob Stirling.
Références
Source : Dre SL Deeks, MHSc, Division de l'immunisation et des infections respiratoires (DIIR), Agence de la santé publique du Canada (ASPC), Toronto, Ontario; DM MacDonald, MHSc, conseillère, Georgetown, Ontario; SG Squires, BScN, MSc, DIIR, ASPC, Ottawa, Ontario; A Medaglia, BA, DIIR, ASPC, Ottawa,Ontario; D re T Tam, DIIR,ASPC, Ottawa,Ontario.
Détails de la page
- Date de modification :