ARCHIVÉ : Chapitre 3 : Leçons de la crise du SRAS – Renouvellement de la santé publique au Canada – Rôle et organisation de la santé publique
- 3A. Qu'est-ce que la santé publique?
- 3B. Gouvernance et organisation de la santé publique au Canada
- 3C. La santé publique à l'arrière-plan
- 3D. Financement de la santé publique au Canada
- 3E. Comparaisons internationales
- 3F. Réflexions et conclusions
- Références
- Annexe 3.1 - Organigramme du département de la Santé et des Services humanitaires des é.-U.
La chapitre précédent contenait une courte chronologie de la poussée du SRAS au Canada. L'expérience du SRAS a révélé un certain nombre de problèmes, certains liés au système de soins de santé, mais beaucoup d'autres ayant trait à la santé publique et ses liens avec les soins cliniques. Sauf dans les cas de menace soudaine pour la santé d'une collectivité, qu'il s'agisse de Walkerton, de North Battleford ou du SRAS, la santé publique se situe à l'arrière-plan et est souvent tenue pour acquise. De nombreux Canadiens - y compris les professionnels et les administrateurs des soins de santé - n'ont donc qu'une compréhension limitée de ce qu'est la santé publique et de son organisation au Canada. Ce chapitre contient un aperçu de l'évolution de la santé publique, de son organisation et de son financement au Canada, certaines comparaisons avec d'autres pays industrialisés et quelques réflexions préliminaires sur des voies de changement au niveau national.
3A.1 Origines de la santé publique
Il y a plus de deux mille ans, les auteurs de la mythologie grecque établissaient déjà une distinction entre la médecine curative et la prévention ou la promotion de la santé. On disait que Asclépios, le dieu grec de la médicine, avait deux filles, Hygie - déesse de la prévention et du bien-être, et Panacée, déesse des traitements. On retrouve d'autres notions anciennes sur la santé publique dans des écrits gréco-romains où l'on associe diverses maladies à des causes possibles et où l'on suggère des moyens de les éviter.
Les Canadiens confondent parfois aujourd'hui la santé publique et les soins de santé financés par les deniers publics. Mais jusqu'à la fin du XIXe siècle et au XXe siècle, les soins de santé étaient une affaire personnelle. En revanche, on considérait que les menaces pour la santé collective devaient faire l'objet d'un contrôle ou d'une réglementation de la collectivité partout où des mécanismes de gouvernance commençaient à exister. Aux temps bibliques, par exemple, les collectivités isolaient les lépreux, sources potentielles de contagion. L'urbanisation dans l'Europe médiévale a été à l'origine des nouvelles préoccupations relatives à l'hygiène et aux maladies. La première loi sur la santé en Angleterre a été adoptée en 1388. Elle visait les ordures, les abattoirs et la « pollution de l'air ». Vers 1348, la République de Venise nommait trois gardiens de la santé publique afin de détecter les navires transportant des passagers atteints de peste bubonique et de leur refuser l'entrée. À Marseille (1377) et à Venise (1403), les voyageurs venant des régions frappées par la peste étaient détenus 40 jours pour éviter la transmission de l'infection. Il s'agit du début de la quarantaine moderne.
Dès le départ, l'organisation sanitaire a été tributaire de l'information sur la santé qui présuppose elle-même l'existence de systèmes de surveillance et de données organisées. Parmi ces sources de données, il y avait les « bills of mortality » (listes mortuaires), qui sont apparues à Londres en 1532. Plus d'un siècle après la création de ce système, John Graunt publiait ses Natural and Political Observations made upon the Bills of Mortality (1662) où il examinait les décès à Londres par âge, sexe, district et classe sociale. En 1766, le médecin autrichien Johan Peter Frank préconisait un système complet de surveillance de la santé, dans son projet de « police médicale ». En 1790, le Dr Frank prétendait que les mesures curatives et préventives avaient peu d'effets sur les populations vivant dans une pauvreté abjecte et dans des conditions sordides. Cela annonçait une tradition de responsabilité en matière de conditions de vie et de justice sociale, laquelle s'est perpétuée jusqu'à nos jours dans la philosophie de l'hygiène publique.
En 1842, en Angleterre, Edwin Chadwick décrivait également la misère noire, le manque d'hygiène et le surpeuplement des villes en reliant ces facteurs aux cas de maladie et de décès ainsi qu'à une espérance de vie variant beaucoup selon les classes sociales. Son travail ouvrait la voie au mouvement sanitaire en Grande-Bretagne. Les motifs sous-jacents de ce mouvement étaient ambivalents, tout comme les arguments en sa faveur que présentaient les tenants de la santé publique. Certains prétendaient qu'une société plus égalitaire serait plus saine et équitable. D'autres parlaient du besoin de classes laborieuses et de soldats en santé ainsi que du danger de l'instabilité sociale et de la contagion se répandant à partir des îlots industriels insalubres de l'Europe. En 1850, Lemuel Shattuck, dans son « Report of the Massachusetts Sanitary Commission » reliait également les conditions de vie à la mortalité infantile et maternelle ainsi qu'aux taux de morbidité. Au fur et à mesure que se répandait ce mouvement, les collectivités se dotaient de systèmes d'évacuation des ordures, de réseaux urbains d'égouts, de réserves d'eau potable pour tous, améliorant ainsi de façon spectaculaire la santé de la population.
Les moyens d'action en santé publique étaient limités au niveau individuel, à part des mesures comme l'immunisation contre la variole. Mais la science et l'information à l'appui de la santé publique ne cessaient de s'améliorer. En Angleterre, William Farr, à la suite du premier recensement national en 1801, mettait sur pied le General Registry Office en 1836 et classifiait les causes de décès. Les certificats médicaux officiels de décès et l'enregistrement universel des décès apparaissaient en Angleterre une année plus tard. John Snow - « père de l'épidémiologie » - publiait On the Mode of Communication of Cholera en 1849. Il est célèbre pour avoir enlevé la poignée de la pompe contaminée de la rue Broad, source de la propagation du choléra. L'intervention de Snow a marqué un jalon dans l'histoire des interventions sanitaires visant à contenir la poussée d'une maladie. Une étape critique a été franchie en 1856 lorsque Louis Pasteur a publié ses observations sur la théorie bactériologique, ce qui a permis à la microbiologie de progresser rapidement. En 1867, Koch publiait ses célèbres postulats du rapport causal entre un microbe spécifique et une maladie. De tels fils conducteurs dans la réflexion sur la santé publique ont résisté à l'usure du temps : à peine quelques semaines avant la parution du présent rapport, The Lancet publiait un article de Kuiken et autres dans lequel les auteurs prétendaient que le nouveau coronavirus du SRAS équivalait à une version modernisée des postulats de KochNote de bas de page 1 .
Chez nous, le Bas-Canada créait une commission de la santé en 1832 et le Haut-Canada faisait de même un an plus tard. L'Ontario a adopté la première loi sur la santé publique au Canada en 1884, et d'autres provinces en faisaient bientôt autant. Ces lois prévoyaient la création de conseils locaux de la santé, investis du pouvoir nécessaire pour lutter contre les menaces pour la santé et pour nommer des médecins hygiénistes. Au cours de ces premières années, les conseils n'embauchaient souvent des médecins hygiénistes que dans les cas d'épidémie d'une maladie et les remerciaient de leurs services lorsque le danger était passé. Au milieu du XIXe siècle, les conseils locaux de la santé ont été très occupés par les quarantaines et les immunisations ainsi que par la lutte contre une série d'épidémies de variole et de choléra.
Au fur et mesure qu'évoluait la science médicale et que les conseils locaux de la santé fournissaient l'infrastructure nécessaire aux inspections et à la réglementation, les unités sanitaires locales du Canada se sont chargées d'autres activités, notamment la pasteurisation du lait, la tuberculination des vaches, la surveillance de l'isolement pour contenir la propagation de la tuberculose, la gestion des sanatoriums, la quarantaine pour diverses maladies et le contrôle des maladies transmises sexuellement. Au début du XXe siècle, on s'est plus particulièrement intéressé à la santé de la mère et des enfants. Les médecins hygiénistes et les infirmières hygiénistes ont joué un rôle de premier plan dans le développement des cliniques d'immunisation, des cliniques de puériculture, des classes prénatales, des visites postnatales ainsi que dans les domaines de l'éducation relative à l'art d'être parent et à l'alimentation infantile.
L'activisme en santé publique, dans le cadre des interventions individuelles et familiales, n'allait pas toujours sans tensions territoriales. Certains omnipraticiens se plaignaient de ce que ce personnel à salaire et subventionné leur enlevait leur gagne-pain et nuisait au développement de pratiques fondées sur la famille. Pourtant, la Première Guerre mondiale fut une période de regain d'enthousiasme pour la santé publique et pour l'intégration de la médecine préventive à la pratique clinique. En 1919, le gouvernement du Canada rassemblait plusieurs textes législatifs sur l'alimentation, les médicaments, le contrôle des maladies transmissibles et créait un ministère de la Santé nationale. La même année, le Parti libéral se ralliait prudemment à un système d'assurance-maladie nationale, tremplin de sa plate-forme électorale et la Social Welfare Commission de la Colombie-Britannique étudiait la possibilité de lancer un projet d'assurance-maladie financé par la provinceNote de bas de page 2 . Bien que le système d'assurance-maladie ne soit apparu que plusieurs décennies plus tard, des mesures de santé publique étaient déjà bien établies au Canada.
Après la Grande Guerre, la médecine conventionnelle ne disposait toujours que de peu de remèdes spécifiques pour atténuer ou guérir les maladies. Les techniques chirurgicales étaient rudimentaires et les médicaments étaient limités à une poignée de composés tels que la digitaline pour les défaillances cardiaques, la quinine pour la malaria et des substances arsenicales pour la syphilis. L'insuline n'allait apparaître qu'en 1923. Dans l'intervalle, la santé publique progressait régulièrement. Les anatoxines ont été une percée importante dans les stratégies d'immunisation. Une anatoxine est une toxine microbienne traitée pour la rendre inoffensive mais toujours capable d'immunisation contre la maladie. Jusque vers le milieu des années 1920, la diphtérie était la principale cause de décès chez les enfants. L'usage très répandu de l'antitoxine n'avait que peu d'effets sur la fréquence des maladies. Après la découverte de l'anatoxine diphtérique, les Connaught Laboratories de Toronto ont produit l'antitoxine à grande échelle et prouvé son efficacité à l'aide de vastes essais en conditions réelles, à savoir l'immunisation d'enfants en Ontario à compter de 1926. Au cours de la même période l'anatoxine coquelucheuse a commencé à servir lors d'épidémies et à la suite de contacts avec des cas. Ont suivi l'anatoxine tétanique et une série d'autres victoires pour l'immunisation - en particulier la découverte d'un vaccin efficace contre la polio, par Jonas Salk, en 1956, et l'éradication de la variole.
En dépit de ces victoires, peut-être même partiellement à cause d'elles, le rôle de la santé publique devenait moins visible. L'efficacité grandissante et le raffinement technologique de la médecine clinique captaient l'imagination du public. Après l'insuline sont arrivées la sulfamide et la pénicilline, puis un énorme arsenal d'antibiotiques, y compris les traitements de la tuberculose. Les techniques chirurgicales et connexes ont fait un bond en avant. La chirurgie à coeur ouvert, la dialyse, le remplacement des articulations, les stimulateurs cardiaques, la greffe de rein sont des innovations qui, avec d'autres, ont fait les manchettes dans les médias au cours des années 1950 et 1960. Les retombées au niveau de la population étaient significatives, mais relativement limitées. La prospérité grandissante de la société et une politique sociale éclairée accompagnant la croissance économique ont été des catalyseurs formidables d'une plus grande espérance de vie. Dans tous les pays industrialisés, les interventions en santé publique ont également contribué à réduire le nombre des décès attribuables aux maladies transmissibles, du milieu jusque vers la fin du XXe siècle.
Comme nous l'avons déjà vu, la santé publique n'était pas qu'une affaire de contrôle des maladies transmissibles. Les pionniers de la santé publique des XVIIIe et XIXe siècles ont cherché les causes des maladies alimentaires (scorbut), professionnelles (cancer du scrotum) et environnementales (saturnisme) et recommandé des mesures visant à limiter les inégalités en matière de santé aux différents niveaux d'éducation et de revenu. Tout au long du vingtième siècle, les praticiens de la santé publique sont demeurés au premier plan, se faisant les champions des projets législatifs et réglementaires visant à réduire le poids des décès prématurés et évitables ainsi que des blessures et des maladies évitables.
Malgré tout, l'évolution des profils de la mortalité et de la morbidité, des maladies transmissibles vers les maladies chroniques non transmissibles, a créé de nouveaux défis pour la pratique en santé publique. Les maladies coronariennes en sont un bon exemple. La baisse du nombre des cas de ces maladies au Canada est incontestable. Ce déclin précède l'apparition et l'adoption répandue d'agents efficaces de traitement des dyslipidémies (p. ex., le taux élevé de cholestérol), et les effets des améliorations de l'activité physique sont incertains. Une partie du déclin semble attribuable à l'abandon du tabac et à l'adoption de systèmes alimentaires plus sains. À quoi pouvons-nous attribuer les changements dans ces facteurs de risque? Les médecins de famille et d'autres cliniciens suggèrent de ne pas fumer et offrent des produits pharmaceutiques pour faciliter l'abandon du tabac, mais la politique et l'éducation en matière de santé publique ont également joué un rôle, notamment par les taxes sur le tabac, les campagnes publicitaires contre le tabagisme, la production de matériel éducatif et l'étiquetage des produits. Différents intervenants, depuis les divers paliers gouvernementaux jusqu'à la Fondation des maladies du coeur, promeuvent activement l'abandon du tabac et les régimes alimentaires plus sains. Les chercheurs en santé publique ont incontestablement contribué à trouver les preuves épidémiologiques reliant les maladies coronariennes à ces facteurs de risque. Mais même pour un cas très précis comme celui de la prévention de la cardiopathie, l'influence positive de la santé publique s'est exercée autant indirectement que directement. Il est également difficile de savoir le rôle que joue la santé publique dans des domaines comme la prévention des blessures ou, à plus forte raison, les interventions visant à réduire les écarts très marqués et persistants dans l'état de santé des différentes couches socio-économiques de la société canadienne.
Comme il fallait s'y attendre, même dans le milieu de la santé publique, il existe des divergences d'opinion sur la portée plus ou moins grande du mandat de la santé publique. Deux aspects toutefois font l'unanimité. D'abord, les niveaux existants - et la répartition - des ressources sont moins qu'optimaux pour permettre les nombreuses interventions susceptibles d'éviter des décès ou des invalidités précoces. Ensuite, la santé publique a un rôle essentiel à jouer dans des secteurs tels que la protection de la santé (la sécurité de l'eau et des aliments), la surveillance des maladies et la gestion des épidémies, et ces fonctions doivent être prioritaires. Après l'expérience du SRAS, il nous faut maintenant nous demander si le système de santé publique du Canada dispose de l'équipement et de la structure minimum pour faire face même à une poussée de maladie transmissible d'envergure moyenne?
En résumé, pendant près d'un siècle et demi au Canada, la santé publique, bien que discrètement, a malgré tout contribué à une plus grande espérance de vie et à une meilleure qualité de la vie pour les Canadiens. Un certain nombre d'analyses sur l'amélioration de la santé au cours du vingtième siècle ont fait ressortir le rôle important de la médecine clinique moderne, mais ont montré également que ce sont surtout aux grands changements sociaux et aux mesures de santé publique que revient le mérite du prolongement de l'espérance de vie de 25 ans dans les pays industrialisés, y compris la réduction dramatique de la mortalité infantile, soit de 20 p. 100 à moins de 1 p. 100 dans la plupart des pays industrialisésNote de bas de page 3 . Les familles moins nombreuses, le niveau de vie supérieur, une meilleure alimentation et des logements adéquats font partie des changements sociaux et économiques marquants. Toutefois, la santé publique a joué un rôle énorme pour assurer la salubrité des aliments et de l'eau, pour mettre en ouvre la pasteurisation et pour concevoir et offrir des programmes d'immunisation. La réapparition de maladies transmissibles et la nécessité permanente de prévenir les maladies non transmissibles actuellement dominantes laissent à penser que, dans les deux cas, de nouveaux investissements judicieux en santé publique seraient bénéfiques.
3A.2 Définition de la pratique moderne en santé publique
La santé publique a évolué au cours des siècles comme réponse de la société aux menaces pour la santé collective de ses citoyens et a largement contribué à l'amélioration de l'état de santé de la population. Comment définissonsnous aujourd'hui la pratique en santé publique?
La santé publique peut se décrire comme la science et l'art de promouvoir la santé, de prévenir la maladie, de prolonger la vie et d'améliorer la qualité de la vie par des efforts organisés de la sociétéNote de bas de page 4 . Ainsi, la santé publique associe sciences, compétences et convictions pour le maintien et l'amélioration de la santé de tous par des interventions collectives. Les programmes, services et institutions en cause tendent à insister sur deux points : la prévention des maladies et les besoins de l'ensemble de la population en matière de santéNote de bas de page 5 . C'est ce qui distingue la santé publique de l'entreprise clinique, laquelle est régie par les impératifs hippocratiques du soin au patient. La délimitation des frontières de la santé publique a été à cet égard explicité dans la Loi sur la santé publique du Québec de 2001 qui stipule que : « Les actions de santé publique doivent être faites dans le but de protéger, de maintenir ou d'améliorer l'état de santé et de bien-être de la population en général et elles ne peuvent viser des individus que dans la mesure où elles sont prises au bénéfice de la collectivité ou d'un groupe d'individusNote de bas de page 6 . »
Cette approche collective signifie que, comme l'illustrait le bref historique ci-dessus, la santé publique comprend depuis longtemps une fonction réglementaire. La réglementation est un moyen efficace de protéger le public d'un certain nombre de dangers, notamment les porteurs de maladies infectieuses, les aliments, les médicaments, les produits de consommation, les pesticides, les mauvaises techniques d'élimination des déchets, l'impureté de l'eau potable, l'eau destinée aux loisirs, les véhicules motorisés dangereux, les conditions de travail dangereuses, la fumée secondaire et bien d'autres. Au Canada, toutes les administrations - fédérale, provinciales, territoriales et municipales - assument des fonctions réglementaires en santé publique.
La logique d'une approche collective ou fondée sur la population à l'égard des mesures classiques en santé publique, comme le contrôle des maladies transmissibles, est évidente. Mais cette approche peut également être efficace pour prévenir les maladies non transmissibles. Comme l'a affirmé Geoffrey RoseNote de bas de page 7 , les facteurs de risque de la plupart des maladies se répartissent habituellement sur un continuum. Une stratégie préventive axée sur les personnes à risque ne traitera que les problèmes marginaux et n'aura qu'un effet mineur sur une grande partie des maladies qui atteignent la majorité des personnes modérément vulnérables. Par exemple, le nombre de problèmes cardiovasculaires chez les personnes qui ont une pression artérielle légèrement plus élevée ou des lipides sanguins modérément anormaux dépasse celui de la minorité cliniquement hypertendue ou dyslipidémique. Les stratégies axées sur la population, qui visent à modifier toute la répartition des facteurs de risque, sont susceptibles d'avoir beaucoup plus de répercussions au niveau de la population.
Toutefois, une mesure préventive qui bénéficie largement à la collectivité peut avoir peu à offrir à chacun des participants - c'est le « paradoxe de la prévention » de Rose. Changer les attitudes sur la santé par une intervention individuelle peut être difficile et inefficace et l'adoption progressive de nouvelles normes (p. ex. le système alimentaire et l'exercice) devient la voie logique du progrès. En outre, les préoccupations d'ordre éthique exigent que les cliniciens recherchent et offrent un traitement individuel à une petite minorité de personnes à très haut risque. L'approche en santé publique fondée sur la population et l'approche individualisée de la médecine clinique sont donc complémentaires : les possibilités offertes par chacune varieront en fonction des maladies, du facteur de risque et des interventions. Il est important de trouver le bon équilibre.
Lorsque la fonction de prévention des maladies et de promotion de la santé s'éloigne des facteurs de risque précisément identifiables, la tâche se complique encore. La santé des populations et des personnes dépend évidemment d'un grand nombre de facteurs de nature sociale, économique, politique, naturel et bâti. Ces facteurs interagissent entre eux et avec des caractéristiques individuelles innées, notamment la génétique, le sexe et l'âge. À mesure que les chercheurs définissaient les liens complexes de cause à effet qui influencent les comportements en matière de santé et l'état de santé, ils ont adopté une approche axée sur la santé de la population qui souligne la nécessité d'interventions, qu'il s'agisse de règlements, d'éducation, de développement communautaire et de politique sociale. La mesure dans laquelle les unités sanitaires ou les professionnels adoptent ces outils varie, mais le cadre sanitaire de la population a utilement intégré les points de vue analytiques dans le domaine de la santé publique.
Les pratiques en santé publique dépendent fortement de partenariats intersectoriels. Les professionnels de la santé publique doivent pouvoir travailler avec un ensemble de disciplines et former des coalitions pour préconiser la réduction des risques pour la santé ou apporter des changements qui améliorent la santé dans divers contextes. Le secteur du bénévolat est aujourd'hui un partenaire majeur en santé publique, que ce soient les organismes non gouvernementaux, (les organismes de bienfaisance dans le domaine de la santé et les associations professionnelles), les associations locales de toutes sortes, les groupes de développement communautaire, les associations récréatives, les groupes d'affaires, les syndicats, d'autres collectivités du milieu de travail ainsi que les structures gouvernementales qui les soutiennent et les financent partiellement. Ces groupes peuvent être ouvertement axés sur la santé ou avoir des intérêts prioritaires dans des domaines connexes comme le développement de l'enfant et le bien-être social. Au Canada, le secteur du bénévolat établit des partenariats avec les organismes de santé locaux ainsi qu'avec les gouvernements fédéral et provinciaux et territoriaux pour divers programmes. La promotion de la santé, la prestation de services, la défense des droits et le développement communautaire font partie de ces activités communes. Les approches participatives sont particulièrement importantes pour les Autochtones et pour d'autres groupes marginalisés et difficiles à atteindre.
Au cours de la dernière décennie, de nombreux pays ont tenté de définir les fonctions essentielles de leurs systèmes de santé publique. Au Canada, il n'existe aucune liste acceptée, bien qu'un rapport du Comité consultatif sur la santé de la population (CCSP) ait récemment recommandé la liste de fonctions essentielles suivantes :
- Protection de la santé - Il s'agit d'une fonction fondamentale de longue date de tous les systèmes de santé publique. L'assurance d'un approvisionnement en eau et en aliments salubres, le cadre réglementaire du contrôle des maladies transmissibles et la protection contre les menaces environnementales sont essentiels au mandat de la santé publique et c'est ce que régit une bonne partie de la législation mondiale en matière de santé publique. Cette fonction englobe les conseils éclairés donnés aux organismes de réglementation nationaux sur la salubrité des aliments et la sécurité des médicaments.
- Surveillance de la santé - Permet de détecter rapidement les épidémies, les tendances des maladies, les facteurs de risque et les cas de maladie, ce qui permet ensuite d'intervenir plus rapidement et d'atténuer les incidences. La surveillance contribue également à comprendre les effets des efforts déployés pour améliorer la santé et réduire l'impact des maladies. Par exemple, la présence d'une nouvelle souche de Salmonella dans de nombreuses régions du pays pendant une courte période peut indiquer la contamination d'un produit largement distribué.
- Prévention des maladies et des blessures - Il y a plus d'une décennie, les Centers for Disease Control and Prevention, aux é.-U., ont trouvé que l'on pouvait éviter jusqu'à deux tiers des mortalités précoces si l'on utilisait les connaissances. Beaucoup de maladies peuvent être soit évitées ou retardées et des blessures évitées (p. ex. grâce au recours au casque protecteur du cycliste). Cette catégorie d'activité comprend également les enquêtes, le dépistage des contacts et les mesures préventives ayant pour objet de réduire les risques d'épidémies de maladies transmissibles. Cela empiète sur la promotion de la santé, surtout les programmes éducatifs axés sur des styles de vie plus sécuritaires et plus sains.
- Évaluation de la santé de la population - Permet de comprendre la santé des populations, les facteurs qui sous-tendent la bonne santé et ceux qui engendrent des risques pour la santé. Ces évaluations mènent à l'amélioration des services et des politiques.
- Promotion de la santé - Les praticiens de la santé publique travaillent avec des particuliers, des organismes et des collectivités à comprendre et à améliorer la santé au moyen d'une saine politique sur la santé, d'interventions communautaires et de la participation du public. La promotion de la santé contribue et s'intègre à la prévention des maladies (voir ci-dessous) en favorisant des comportements plus sains et plus sûrs. Les approches globales en matière de promotion de la santé peuvent comprendre le développement communautaire ou la défense des politiques et les activités liées aux déterminants environnementaux et socioéconomiques de la santé et des maladiesNote de bas de page * .
L'Institut de la santé publique et des populations, des Instituts de recherche en santé du Canada (IRSC), a récemment dirigé un groupe de guides d'opinion dans le cadre d'un processus d'étude de l'avenir de la santé publique et a trouvé des exemples de chacune des fonctions paraissant dans le tableau 1.
En dernier lieu, la santé publique joue également un rôle déterminant dans l'intervention en cas de catastrophe. De nombreuses catastrophes naturelles non seulement mettent immédiatement à contribution le système de soins de santé, mais comportent également des menaces secondaires pour la santé de la population, par la contamination des réserves d'aliments et d'eau ou des épidémies de maladies transmissibles.
Tableau 1
| Fonction essentielle | Exemples de programmes |
|---|---|
| Évaluation de la santé de la population |
|
| Surveillance de la santé |
|
| Promotion de la santé |
|
| Prévention des maladies et des blessures |
|
| Protection de la santé |
|
3B.1 Certains problèmes constitutionnels et législatifs
Le chapitre 9 traite de façon plus détaillée des questions constitutionnelles et législatives. La présente section se veut un aperçu général.
La Loi constitutionnelle du Canada (autrefois l'Acte de l'Amérique du Nord britannique de 1867), qui prévoit le partage des responsabilités entre les provinces et le gouvernement fédéral, a été adoptée à une époque où les maladies transmissibles et d'autres problèmes de santé publique étaient une réalité quotidienne. La Loi confiait gouvernement fédéral la responsabilité de la « quarantaine et l'établissement et le maintien des hôpitaux de marine puis aux provinces (art. 92) « l'établissement, l'entretien et l'administration des hôpitaux, asiles, institutions et hospices de charité dans la province, autres que les hôpitaux de marine ».
Les paragraphes 92(13) et 92(16) de la Constitution confère aux provinces la responsabilité, respectivement, à l'égard des droits de propriété et des droits civils et les questions de nature locale ou privée. Les deux intéressent le pouvoir que les gouvernements provinciaux revendiquent pour adopter des lois sur la santé publique. L'autorité fédérale en matière de santé publique découle de divers pouvoirs au niveau fédéral dans divers domaines : droit pénal, questions d'intérêt national concernant "la paix, l'ordre et le bon gouvernement", la quarantaine et les frontières nationales, la réglementation du trafic et du commerce interprovincial et les traités internationaux. Par conséquent la compétence est mixte.
Au Canada, des dispositions législatives fédérales visent la réglementation des aliments, des médicaments et des pesticides. Les titres Loi sur la quarantaine et le Règlement sur l'importation des agents anthropopathogènes de la Loi sur le ministère de la Santé sont explicites, et ces lois découlent logiquement de la répartition constitutionnelle des pouvoirs. La Loi canadienne sur la santé prévoit les conditions du financement des services des médecins et des hôpitaux, mais ne vise pas la santé publique. En fait, seule la Loi sur le ministère de la Santé prévoit un mandat plus large en santé publique et, à part la réglementation mentionnée ci-dessus, son libellé est plus permissif que normatif. Elle stipule que le ministre de la Santé est responsable de « la promotion et du maintien du bien-être physique, mental et social de la population canadienne; de la protection de la population contre la propagation des maladies et les risques pour la santé; des enquêtes et des recherches sur la santé publique, y compris le contrôle suivi des maladies ».
L'incertitude qui entoure les pouvoirs fédéraux en santé publique est mise en évidence par la situation de la surveillance des maladies. Alors que la Loi sur la statistique et la Loi sur le ministère de la Santé confie au gouvernement du Canada le mandat d'obtenir de l'information sur les menaces pancanadiennes pour la santé publique, Santé Canada n'a pas actuellement de mandat clair sur le plan juridique pour exiger des provinces et des territoires qu'ils communiquent les données de surveillance de la santé, que ce soit entre eux ou au gouvernement fédéral. Comme l'épidémie de SRAS l'a clairement montré, ces transferts se font volontairementNote de bas de page 8 .
Le moyen logique pour permettre au gouvernement fédéral d'exercer un rôle plus soutenu de coordination et de soutien est le recours au pouvoir fédéral de dépenser. Autrement dit, le gouvernement fédéral peut intervenir en santé publique en fournissant un financement conditionnel aux programmes de santé publique ou en concluant des contrats au sens de la loi concernant des initiatives de santé publique. La Direction générale de la santé de la population et de la santé publique de Santé Canada n'exerce actuellement qu'une autorité limitée au moyen de son programme de subventions et de contributions. Ces subventions et contributions ne sont pas destinées à d'autres paliers gouvernementaux, mais à des organismes non gouvernementaux et sans but lucratif et visent notamment des secteurs tels que la santé des enfants, la santé des peuples autochtones, le diabète, le VIH et SIDA, l'hépatite C et le contrôle du tabagisme. Aucune disposition législative ne prévoit le rôle de Santé Canada dans ces programmes. Ils sont établis plutôt en vertu de la rubrique générale des autorités confiées au ministre de la Santé dans la Loi sur le ministère de la Santé et financés par les décisions du Cabinet et du Conseil du Trésor sur les politiques et le financement respectivement.
Les activités en matière de santé publique dans chaque province et territoire sont régies par une loi sur la santé publique (ou l'équivalent) et son règlement, ainsi que par d'autres lois spécifiques (p. ex., la Loi sur l'immunisation des élèves de l'Ontario). Certaines lois sur la santé publique remontent à quelques décennies. L'Ontario (1983), la Saskatchewan (1994) et le Québec (2002) ont modernisé leur législation et la Colombie-Britannique se prépare à présenter bientôt une nouvelle loi. Les lois plus anciennes s'intéressent surtout aux maladies transmissibles et aux pouvoirs accordés aux agents de l'hygiène publique. En revanche, les nouvelles lois sont plus souples. Toutes les lois sur la santé publique s'accompagnent d'un règlement qui varie d'une province à l'autre. La planification et la prestation des services relèvent principalement des structures régionales et locales, et la responsabilité est habituellement assumée par des conseils élus ou nommés.
La santé environnementale est une illustration des possibles ambiguïtés en matière de compétence. Les gouvernements fédéral, provinciaux et territoriaux exercent tous une compétence législative sur les problèmes de santé environnementale. Les ministères de l'Environnement des provinces et territoires peuvent exploiter des installations de purification de l'eau et tester l'eau. Les administrations municipales peuvent adopter des règlements administratifs, offrir de nombreux services environnementaux et d'application de la loi. Les organismes locaux de santé publique et les ministères de la Santé des provinces et territoires sont chargés d'informer la population au sujet des répercussions des problèmes environnementaux sur la santé humaine, de procéder à des inspections, de veiller à l'application de la loi, de faire des enquêtes sur les risques pour la santé environnementale et des problèmes sanitaires dont on croit qu'ils ont une cause environnementale. Les laboratoires de santé publique font des tests, tout comme les laboratoires fédéraux, provinciaux, universitaires ou sous contrat. D'autres ministères gouvernementaux - ressources naturelles, transports et loisirs - sont inévitablement concernés. En dernier lieu, les autorités de la protection civile et de l'intervention d'urgence, y compris les ministères de la sécurité publique des provinces et des territoires, interviennent lors de catastrophes environnementales.
3B.2 Organisation des services de santé publique
La responsabilité principale à l'égard des services de santé publique au niveau municipal ou local est enracinée dans une tradition qui remonte à l'époque d'élisabeth I. Au Canada, l'autorité législative principale est confiée aux provinces et aux territoires, mais la santé publique locale demeure la ligne de front de la lutte contre les épidémies telles que le SRAS. Par conséquent, dans l'aperçu suivant, nous allons du niveau local au niveau provincial et territorial puis fédéral.
Il existe quatre modèles de gouvernance pour les services locaux de santé publique au Canada.
- Autorités et districts de santé régionaux C'est le modèle le plus fréquent, surtout dans l'Ouest et, de plus en plus, dans les Maritimes. Des conseils élus ou nommés sont chargés de la prestation des services de santé dans une région géographique définie. La gouvernance en matière de santé publique est ainsi liée à celle des autres services de santé. Les conseils sont élus par les résidents locaux, nommés par le gouvernement provincial ou un mélange des deux. Le système est un produit des années 1990 et il continue d'évoluer : par exemple, le nombre des régions et leurs frontières changent fréquemment, il y a parfois des tensions entre les conseils et les provinces au sujet des pouvoirs et on privilégie désormais la nomination des membres plutôt que leur élection. En dépit de l'instabilité de ces arrangements, ils ont le grand avantage de promouvoir l'intégration des services cliniques et publics sous une autorité unifiée avec un certain rôle local. Toutefois, les structures régionales n'ont pas réglé le problème du sous-investissement en santé publique.
- Conseils des régions et des districts Dans ce cas-ci, les conseils sont responsables de la santé publique ou des autres services communautaires au sein d'une région, mais ne surveillent pas les services de santé personnels financés par les deniers publics. C'est le modèle utilisé dans certains régions de Terre-Neuve et jusqu'à récemment au Nouveau-Brunswick.
- Quasi municipal et comté Il s'agit du modèle le plus ancien, qui est toujours en vigueur en Ontario. Les conseils locaux sont responsables de la santé publique et de certains autres services communautaires. Les conseils servent une municipalité, un comté ou un ensemble de comtés et ils sont nommés par les municipalités en question et la province. Dans les grandes villes, le conseil de santé publique est ordinairement un comité du conseil municipal.
- Provincial À l'Île-du-Prince-édouard, les services sont offerts au niveau provincial.
Santé Canada, par l'entremise de la Direction générale de la santé des Premières nations et des Inuits (DGSPNI), a le mandat, qui lui vient du Parlement fédéral, de fournir certains services de santé publique aux collectivités des Premières nations dans les réserves. Les collectivités qui ont des « ententes de transfert » avec la DGSPNI ont accepté la responsabilité d'une partie ou de la majorité des services de santé qui seraient autrement offerts par le gouvernement fédéral, c.-à-d. que la prestation des services de santé publique peut relever des collectivités mêmes. Ces arrangements sont soutenus par des contributions du gouvernement fédéral.
La prestation des services locaux au Canada passe par les services de santé des autorités ou districts régionaux, ou (en Ontario) par les unités sanitaires et les services de santé municipaux. Les populations desservies par les unités pertinentes vont de 600 à 2,4 millions de personnes et les zones desservies de 4 kilomètres carrés à 800 000 kilomètres carrés. Plus ou moins 139 organismes locaux et régionaux du genre au service des régions urbaines, rurales et isolées couvrent la population du Canada, sauf certaines collectivités autochtones.
Chaque organisme local et régional de santé publique a un poste de médecin hygiéniste - médecin habilité qui a fait des études supérieures en santé publique. Les unités sanitaires plus petites ont du mal à attirer des médecins hygiénistes ou à offrir la gamme complète des services. En Saskatchewan, en partie pour cette raison, des districts adjacents ont décidé de partager le médecin hygiéniste ou tout l'organisme de santé publique.
Chaque province ou territoire a un médecin hygiéniste en chef ou l'équivalent qui peut également être le directeur de la direction de la santé publique du gouvernement provincial ou territorial. Parfois les deux postes sont distincts. Le médecin principal de la santé publique occupe parfois également un poste de sous-ministre adjoint. Au Québec, le sous-ministre adjoint de la santé publique doit légalement être un médecin spécialisé en médecine communautaire. Les rapports hiérarchiques du médecin hygiéniste au sein des gouvernements provinciaux ou territoriaux varient considérablement, car les provinces ont cherché à trouver un équilibre entre leur désir d'assurer l'indépendance du médecin hygiéniste à titre de champion de la santé et la nécessité d'intégrer son portefeuille au ministère de la Santé.
Chaque province et territoire compte également du personnel en santé publique au sein de son gouvernement. Ce personnel est normalement chargé de la planification, de la gestion budgétaire et de l'information sur les programmes et d'aide aux employés locaux lors d'incidents graves. Le British Columbia Centre for Disease Control (BC CDC) a été mis sur pied en 1997, avec pour mission d'assumer la responsabilité de la gestion provinciale de la prévention et du contrôle des maladies transmissibles, y compris les laboratoires. Les directeurs des divisions et d'autres membres du personnel scientifique et médical clé du BC CDC occupent des postes à l'Université de la Colombie-Britannique et ont du temps réservé pour leurs activités universitaires. Tout est fait pour que les pratiques reposent sur des données de recherche. Le budget du BC CDC est assuré par la Provincial Health Services Authority.
Au Québec, l'Institut national de la santé publique a été créé en 1998 en transférant du personnel de plusieurs services de santé publique régionaux et du ministère. L'Institut s'occupe des principaux laboratoires et centres d'expertise consacrés à la santé publique. Contrairement au BC CDC, l'Institut a un mandat général qui couvre la prévention, le développement communautaire et la promotion de la santé, les modes de vie sains, la santé au travail, les maladies chroniques ainsi que les maladies transmissibles. L'Institut englobe le Centre de toxicologie du Québec, le Centre d'expertise en dépistage et le Centre anti-poison.
Un certain nombre de provinces ont pris des mesures pour s'assurer que l'administration locale de la santé publique n'est pas compromise par des intérêts spéciaux et que les normes provinciales soit respectées. Voici un résumé de ces mesures :
- La réalisation de certains programmes et la prestation de divers services peut exiger de la province qu'elle accorde des fonds à l'unité sanitaire locale. Il peut exister des listes de programmes de base ou obligatoires ainsi qu'un mécanisme de surveillance, avec ou sans réglementation connexe. Malgré tout, le niveau de prestation des services varie à l'intérieur des provinces et territoires et entre eux.
- Le médecin hygiéniste peut intervenir n'importe où dans la province en cas d'urgence.
- Les médecins hygiénistes locaux peuvent être des employés provinciaux, relevant officiellement du médecin hygiéniste en chef.
- Les conseils locaux peuvent avoir besoin du consentement du ministre avant d'embaucher ou de congédier des médecins hygiénistes.
- Le ministre de la Santé a généralement le pouvoir de destituer les conseils locaux de la santé.
Au niveau fédéral, l'organisme compétent en matière de santé publique est la Direction générale de la santé de la population et de la santé publique (DGSPSP) de Santé Canada. L'administration centrale de la Direction générale se trouve à Ottawa, et des bureaux régionaux sont situés dans tout le Canada. La Direction comprend notamment le Centre de prévention et de contrôle des maladies infectieuses, le Centre de prévention et de contrôle des maladies chroniques, le Centre de mesures et d'interventions d'urgence, le Centre de coordination de la surveillance et le Centre de développement de la santé humaine. La DGSPSP surveille le Laboratoire national de microbiologie de Winnipeg et le Laboratoire de lutte contre les zoonoses d'origine alimentaire de Guelph. D'autres directions générales de Santé Canada, en particulier la Direction générale des produits de santé et des aliments ainsi que la Direction générale de la santé environnementale et de la sécurité des consommateurs, ont, dans une moindre mesure, des échanges avec la santé publique locale. Des organismes fédéraux, telle l'agence canadienne d'inspection des aliments (ACIA), jouent également un rôle en santé publique.
En somme, la présence provinciale et territoriale prédomine en santé publique, le gros de la prestation des services se faisant au niveau local ou régional. Les organismes locaux et régionaux ont leur propre gouvernance, mais leurs activités sont limitées par les lois, les règlements, les politiques, les directives et les conditions de financement provinciales ou territoriales. Les comités fédéraux et provinciaux et territoriaux participent modestement à la coordination nationale. Il s'agit notamment du Comité consultatif sur la santé de la population et la sécurité de la santé, qui relève de la Conférence des sous-ministres de la Santé, du Conseil des médecins hygiénistes en chef pour le Canada, du Réseau canadien de laboratoires de santé publique et de bien d'autres groupes techniques. Sur le plan intérieur, le rôle fédéral, à part les domaines spécifiques de compétence dont il a été question plus haut, notamment la quarantaine aux frontières nationales ou la réglementation des aliments et drogues, a consisté à apporter un soutien aux organismes non gouvernementaux provinciaux et territoriaux par des conseils techniques, des experts, une technologie de laboratoire de pointe, la surveillance nationale et des statistiques. Le gouvernement fédéral finance également la recherche sur la santé publique par divers canaux, dont l'IRSC et la DGSPSP. Finalement, le gouvernement fédéral assure la liaison sur le plan international. Nous y reviendrons au chapitre 11.
3B.3 Défi de la santé publique dans les régions rurales et éloignées
Comme nous l'avons vu plus haut, il était heureux que le SRAS ait frappé surtout Toronto dont l'infrastructure de la santé publique et des soins de santé est comparativement bien développée. Dans de nombreuses régions du pays, la capacité de combattre les menaces pour la santé est limitée. évidemment, le risque de maladie transmissible y est également moindre en raison de la faible densité de la population.
Les territoires du Nord, par exemple, comptent 0,3 p. 100 de la population totale du Canada, mais 39 p. 100 de la superficie du pays. Dans le Grand Nord, l'espérance de vie moyenne est inférieure à celle du reste du Canada à cause du taux de mortalité infantile plus élevé au Nunavut et dans les Territoires du Nord-Ouest, de taux supérieurs de mortalité attribuable au cancer du poumon dans les trois territoires et de taux sensiblement supérieurs de décès découlant de blessures involontaires et de suicides. Les territoires ont des taux supérieurs de maladies transmissibles telles que la tuberculose et la chlamydia, des taux plus élevés de natalité chez les adolescents, plus de cas de tabagisme et d'autres formes d'abus d'alcool et de drogues.
Plus généralement, les populations résidant à l'extérieur des grands centres urbains tendent à avoir des niveaux inférieurs d'éducation, d'emploi et de revenu. Les petits hôpitaux locaux n'ont pas de personnel très spécialisé comme dans de nombreux hôpitaux urbains pour gérer les infections. Les hôpitaux ruraux possèdent rarement de locaux où installer des salles d'isolement respiratoire. Dans les unités sanitaires publiques locales, il est tout à fait normal que le personnel soit polyvalent. Les infirmières de santé publique s'occupent de puériculture, d'immunisation et de développement communautaire un jour et le lendemain, de visites scolaires. De même, les inspecteurs de santé publique s'occupent de questions qui vont de la salubrité de l'eau aux inspections des aliments dans les restaurants et lors d'incidents, en passant par les expositions potentielles à la rage, les poussées d'entérite et les menaces environnementales. Dans ce contexte, il est impossible d'abandonner une fonction pendant plus de quelques jours pour combattre une épidémie, sans faire courir le risque de créer de nouveaux dangers. La plupart de ces régions éloignées sont censés avoir un médecin hygiéniste, mais certains postes ne sont pas comblés et d'autres sont pourvus par des cliniciens à temps partiel. Des postes de médecins hygiénistes demeurent longtemps sans titulaires, et peu d'unités sanitaires plus petites peuvent se payer le luxe d'embaucher des diplômés dans des domaines tels que la promotion de la santé ou l'épidémiologie. Bref, la géographie canadienne présente des défis particuliers pour l'organisation et pour la prestation des services de santé publique.
3C. La santé publique à l'arrière-plan
Nous avons vu que la santé publique était passée à l'arrière-plan tandis que la capacité technologique de la médecine clinique augmentait au cours de la seconde moitié du vingtième siècle. En même temps, le Canada décidait d'organiser le remboursement anticipé universel des services des médecins et des soins hospitaliers, inaugurant quatre décennies pendant lesquelles le financement des services de santé personnels a pris le dessus sur celui de la santé publique. Dans le rapport de la commission royale qui a posé les jalons du système universel d'assurance-maladie au Canada, le juge Emmett Hall et les autres membres de la commission ont mis l'accent sur les plans qui permettaient d'améliorer l'accès aux services des médecins et n'ont que mentionné en passant la santé publique : « Les efforts pour améliorer la qualité et la disponibilité des services de santé doivent être complétés par un large éventail de mesures ayant trait à des questions telles que le logement, l'alimentation, le tabagisme, la pollution de l'eau et de l'air, les accidents de voitures et autres accidents, l'alcoolisme et la toxicomanie. »
En 1974, le ministre de la Santé d'alors, Marc Lalonde, publiait un volume marquant, intitulé Nouvelle perspective sur la santé des CanadiensNote de bas de page 9 . Lalonde prétendait que l'état de santé était influencé non seulement par les services de santé, la génétique ou la biologie, mais également par des facteurs environnementaux et le style de vie. Bien que l'ouvrage, « Nouvelle perspective », ait été favorablement accueilli au plan national et international, il n'a pas eu les suites espérées pour deux raisons. D'une part, en faisant ressortir les limites des soins de santé fondés sur de grandes tendances de la santé de la population et sur des statistiques générales sur la mortalité, l'ouvrage sousestimait le rôle des services cliniques dans l'obtention de résultats comme l'action sur la mortalité par maladie spécifique, les fonctions vitales et l'amélioration de la qualité de la vie. Le document ranimait en partie le conflit inutile entre les défenseurs d'une hausse des dépenses cliniques et les champions de la santé publique et de la population. D'autre part, certains critiques ont fait valoir que l'expression « style de vie », en mettant l'accent sur les choix personnels, était un « procès fait aux victimes » en minimisant l'importance des racines sociales des comportements malsains individuels. Toutefois, « Nouvelle perspective » a donné une impulsion aux efforts de promotion de la santé, anticipé la nécessité d'une collaboration intersectorielle en santé publique et annoncé le paradigme de la santé de la population qui domine aujourd'hui. En revanche, l'ouvrage ne semble pas avoir eu d'effet durable sur les dépenses fédérales ou provinciales en santé publique.
Tout au long de la seconde moitié des années 1980, période où la récession économique se doublait d'une escalade des coûts des soins de santé, la plupart des provinces et des territoires ont publié des rapports sur la santé et les soins de santé. Presque tous ces rapports avaient en commun deux recommandations : d'une part, un meilleur contrôle des ressources, par l'intégration des services, l'harmonisation des mesures incitatives, la régionalisation et la gestion de l'utilisation; d'autre part, la mise en avant de la prévention et de la promotion de la santé. Dans chaque province, le premier groupe de recommandations a eu des suites, mais le second a été largement négligé.
La portée et l'importance nouvelles de la pandémie du VIH au cours des années 1980 a suscité l'inquiétude à l'échelle mondiale au sujet des maladies transmissibles. Un groupe de l'Institute of Medicine des états-Unis a procédé à une étude de 18 mois, dont le point culminant a été la publication d'un rapport important en 1992 - Emerging Infections: Microbial Threats to Health in the United States.Note de bas de page 10 Le Laboratoire de lutte contre la maladie de Santé Canada (restructuré par la suite au sein de la Direction générale de la santé de la population et de la santé publique de Santé Canada) a également constitué un groupe d'experts sur les problèmes des maladies transmissibles émergentes. Un groupe multidisciplinaire de 40 chercheurs et praticiens s'est réuni au lac Tremblant, du 7 au 9 décembre 1993 et a produit une déclaration dont les premières phrases sont prophétiques :
« La pandémie du VIH a prouvé que le monde devient rapidement une collectivité mondiale. L'interdépendance internationale, les énormes déplacements internes et externes de population, le transport rapide, le commerce grandissant, les changements sociaux et les modèles culturels exposent de grandes populations à des agents pathogènes nouveaux et différents qui constituent de nouveaux dangers pour leur santé et leur bienêtre. Les frontières nationales n'isolent ou ne protègent plus les populations contre des maladies transmissibles, des produits chimiques toxiques et des marchandises dangereuses. »
Dans sa longue liste de recommandations, le groupe a demandé « une stratégie nationale de surveillance et de contrôle des infections nouvelles ou qui resurgissent », le soutien et l'amélioration de « l'infrastructure de la santé publique nécessaire à la surveillance, au diagnostic rapide en laboratoire et aux interventions opportunes en cas d'infections nouvelles ou qui resurgissent », une coordination et collaboration pour « élaborer un programme national de recherche axée sur les infections nouvelles ou qui resurgissent », « une stratégie nationale d'immunisation », « un système centralisé de rapports de laboratoire électroniques servant à contrôler les infections humaines et non humaines », « une capacité et une souplesse plus grandes pour enquêter sur les poussées éventuelles d'infections nouvelles ou qui resurgissent au Canada ».
Peu de mesures ont été prises à part certains changements organisationnels, et la plupart des recommandations du groupe de travail de 1993 sont toujours valables une décennie plus tard. Nous reprenons en fait beaucoup d'entre elles dans le présent rapport.
Le juge Horace Krever lançait un appel plus général dans son rapport de 1998 de la « Commission d'enquête sur l'approvisionnement en sang au Canada ». Krever écrivait ceci : « Les services de santé publique de nombreuses régions du Canada n'ont pas suffisamment de ressources pour s'acquitter de leurs fonctions (...). Le sous-financement chronique des services de santé publique nuit à la population canadienne (...). Il est recommandé que les ministres provinciaux et territoriaux de la santé accordent des ressources suffisantes aux services de santé publiqueNote de bas de page 11 . » Krever fait allusion à la nécessité de mieux surveiller les maladies transmissibles et en particulier celles qui avaient contaminé la réserve de sang.
Le 11 septembre 2000, les premiers ministres provinciaux et le gouvernement fédéral s'entendaient sur un nouveau financement des soins de santé. Cette entente prévoyait 23,4 milliards de dollars supplémentaires sur une période de six ans (de 2000-2001 à 2005-2006) répartis comme l'indique le tableau 2. Aucun financement particulier pour l'infrastructure de la santé publique n'était prévu, bien que des fonds généraux du Transfert canadien en matière de santé et de programmes sociaux (TCSPS) puissent, bien entendu, être affectés à la santé publique par les provinces.
Tableau 2
| Secteur de financement | Montant |
|---|---|
| Augmentation du Transfert canadien en matière de santé et de programmes sociaux | 18,9 milliards de dollars |
| Fonds pour les appareils médicaux | 1,0 milliard de dollars |
| Technologie de l'information sur la santé | 0,5 milliard de dollars |
| Fonds pour l'adaptation des services de santé - soins primaires | 0,8 milliard de dollars |
| Développement de la petite enfance | 2,2 milliards de dollars |
| Total | 23,4 milliards de dollars |
Au niveau provincial, des rapports récents ont commencé à souligner la nécessité d'investissements spécifiques en santé publique. Par exemple, en juin 2000, le gouvernement du Québec créait la Commission d'étude sur les services de santé et les services sociaux. Le rapport du Québec donne une définition large du système de santé qui englobe les services aux personnes, les programmes publics consacrés à la prévention et les politiques sociales axées sur l'amélioration de la santé et du bien-êtreNote de bas de page 12 . La première des 36 recommandations est la suivante: « Que la prévention constitue l'élément central d'une politique québécoise de la santé et du bien-être. » Le rapport intègre explicitement les recommandations sur la santé publique et les services préventifs avec celles qui visent la santé personnelle et les services sociaux. Healthier Together: A Strategic Health Plan for Newfoundland and Labrador, paru en septembre 2002, traite en profondeur d'une approche axée sur la population en matière de santéNote de bas de page 13 . Le rapport n'esquisse que trois buts généraux : une stratégie du bien-être, une stratégie pour des collectivités en bonne santé et « améliorer la qualité, l'accessibilité et la durabilité de la santé et des services communautaires ». Tout au long du rapport, il est question de promotion de la santé, de protection de la santé, de prévention des maladies et des blessures, de projets pour l'enfance et la jeunesse ainsi que de déterminants non médicaux de la santé. Des objectifs quinquennaux sont énumérés dans une annexe.
Sur le plan national, il a été demandé à la Commission sur l'avenir des soins de santé au CanadaNote de bas de page 14 , sous la direction de l'honorable Roy Romanow, de « recommander des politiques » (...) « réalisant un équilibre convenable entre les investissements visant la prévention les maladies et le maintien de la santé, d'une part, et ceux visant les soins et le traitement des maladies, d'autre part ». Le rapport Romanow consacre un chapitre aux soins de santé primaires et à la prévention. Sa définition des soins de santé primaires (« Les services ont pour cibles non seulement les personnes mais également les collectivités où ils vivent. C'est le cas des programmes de santé publique qui visent à combattre les épidémies, à améliorer la qualité de l'eau ou de l'air ou de programmes de promotion de la santé qui ont pour objet de réduire les risques découlant du tabagisme, de l'alcoolisme et d'autres toxicomanies. ») regroupe la pratique générale et les activités traditionnelles en santé publique.
Trois des recommandations de M. Romanow portent sur les questions de santé publique. Il recommande une stratégie nationale d'immunisation, une stratégie de l'activité physique, un renforcement de la promotion de la santé et des programmes de prévention insistant initialement sur l'obésité et l'utilisation du tabac. Le financement de ces projets serait assuré par un transfert au titre des soins de santé primaires. Le Conseil de la santé du Canada proposé doit surveiller ces activités et établir des indicateurs et des repères communs. M. Romanow recommande également que le gouvernement fédéral joue un rôle plus actif en santé internationale, mettant l'accent sur les projets de santé publique ainsi que sur la formation des professionnels de la santé dans les pays en développement.
Un chef de file de la santé publique a formulé plus tard les commentaires suivants :
« Malheureusement, le rapport Romanow attendu depuis longtemps ne s'est pas attaqué vraiment à la situation critique des services de soins de santé publique au Canada - il n'en a même pas parlé. Il a plutôt offert certaines suggestions d'investissement en prévention des maladies et en promotion de la santé, notamment la création d'un fonds central destiné aux programmes d'immunisation harmonisés ainsi que d'un Centre pour l'innovation en santé devant se concentrer sur la « promotion de la santé ». Dans une bonne partie du rapport, on n'a pas suffisamment fait la part des choses entre les rôles complémentaires des soins de santé primaires et de la santé publique pour la prévention des maladies et les objectifs de la promotion de la santé. Par conséquent, le rapport donne l'impression que toutes ces activités - même la protection de la santé contre des expositions dangereuses et le genre de changement culturel communautaire dont nous avons besoin pour nous attaquer à l'épidémie d'obésité - peuvent être assurées à partir des cabinets des médecins et des centres de soins ambulatoires Note de bas de page 15 . »
Le Comité sénatorial permanent des affaires sociales, des sciences et de la technologie, présidé par le sénateur Michael Kirby, publiait en octobre 2002 La santé des Canadiens - Le rôle du gouvernement fédéral, après une étude de deux ans qui portait sur le système canadien des soins de santéNote de bas de page 16 . Un chapitre est consacré à montrer que la politique publique de la santé doit viser la promotion de la santé et du mieux-être, la prévention de la maladie et des blessures, la santé publique et la protection de la santé et des stratégies relatives à la santé de la population et que le gouvernement fédéral devrait faire ouvre de chef de file dans ces domaines. Kirby et autres insistent sur deux aspects de la santé publique. Le premier est une stratégie nationale de prévention des maladies chroniques qui fait appel à l'éducation du public, aux programmes de communication de masse et aux interventions stratégiques qui ciblent les comportements du style de vie : mauvaise alimentation, manque d'exercice, tabagisme, consommation excessive d'alcool et stress. Kirby et autres proposent que le gouvernement fédéral consacre 125 millions de dollars par an à la prévention des maladies chroniques. Le deuxième aspect vise les lacunes de l'infrastructure de la santé publique. Le Comité sénatorial souligne l'instabilité du financement, la fragmentation et le manque de coordination entre les compétences, le manque global de leadership et de reddition de comptes. Quant aux efforts de promotion de la santé, Kirby et ses collègues parlent d'une mauvaise coordination entre le gouvernement et les organismes non gouvernementaux ainsi que d'un niveau de financement insuffisant par rapport aux dépenses consacrées aux soins de santé. Par conséquent, le Comité a recommandé un financement additionnel de 200 millions de dollars par an afin de maintenir, de mieux coordonner et d'intégrer l'infrastructure de la santé publique ainsi que les efforts pertinents de promotion de la santé.
Les recommandations du Comité sénatorial ne sont pas encore mises en ouvre, en dépit d'un autre investissement majeur du gouvernement fédéral dans les services de santé. En particulier, le 5 février 2003, les premiers ministres et le gouvernement fédéral concluaient un autre accord sur le financement progressif des soins de santé. Cet accord prévoyait 34,8 milliards de dollars supplémentaires pour la santé sur une période de cinq ans (de 2003-2004 à 2007-2008) dont 30,9 milliards de dollars sont de nouveaux fonds par rapport à l'accord antérieur sur la santé. L'utilisation des fonds est présentée dans le tableau 3 ci-dessous.
Tableau 3
| Secteur de financement | Montant |
|---|---|
| Augmentation du Transfert canadien en matière de santé et de programmes sociaux | 12 milliards de dollars |
| Fonds pour la réforme de la santé | 16 milliards de dollars |
| Équipement diagnostique et médical | 1,5 milliard de dollars |
| Technologie de l'information sur la santé | 600 millions de dollars |
| Hôpitaux de recherche | 500 millions de dollars |
| Initiatives directement liées à l'Accord sur la santé | 1,585 milliard de dollars |
| Autres initiatives de réforme de la santé | 1,364 milliard de dollars |
| Premières Nations et Inuits | 1,25 milliard de dollars |
| Total | 34,8 milliards de dollars |
Dans le texte de l'Accord de 2003 sur la santé, le mot « prévention » paraît une fois. Dans un paragraphe intitulé « Des Canadiens et des Canadiennes en santé », l'Accord reconnaît la « responsabilité collective » lorsqu'il faut aborder des questions telles que l'exercice et l'obésité et la promotion d'une meilleure santé publique et environnementaleNote de bas de page 17 . L'Accord de 2003 demande aux ministres de la Santé de continuer d'élaborer des projets qui réduiront les écarts dans l'état de santé des Canadiens et des Canadiennes, et d'adopter une stratégie nationale d'immunisation. Le financement de ces activités semble venir des « initiatives directement liées à l'Accord sur la santé » et des « autres initiatives de réforme de la santé ». Voici certains autres programmes de ces éléments : sécurité des patients, ressources humaines en matière de santé et évaluation de la technologie.
L'Accord propose que les ministres de la Santé trouvent un ensemble d'indicateurs du rendement d'ici septembre 2003 et suggère d'ailleurs des indicateurs sur lesquels peuvent se pencher les ministres. Ces indicateurs se divisent en quatre groupes : accès en temps opportun, qualité, durabilité, état de santé et mieux-être. Bien que deux des indicateurs du mieux-être suggérés soient liés à l'obésité et à l'activité physique, les activités en santé publique sont généralement négligées. Par exemple, aucun des indicateurs suggérés ne vise les taux d'immunisation, la surveillance des maladies transmissibles, le dépistage des maladies, les taux d'allaitement maternel ou l'alimentation de l'enfance. Le budget fédéral de 2003 prévoit 45 millions de dollars sur cinq ans, aux fins de la stratégie nationale d'immunisation et 45 millions de plus pour « Bien-être - Participation à des activités sportives ».
Les résultats des dernières décennies sont malheureusement éloquents. Même la présence d'une nouvelle maladie transmissible grave comme le VIH n'a pas suffi à stimuler de nouveaux investissements dans l'infrastructure de la santé publique ni entraîné sa réorganisation au Canada. En dépit de tout ce qui a été dit et écrit sur la prévention des maladies et la promotion de la santé, les gouvernements n'ont pas cessé de consacrer presque toutes les nouvelles dépenses en santé à d'autres domaines que la santé publique. Nous procéderons donc maintenant à un bref examen du financement de la santé publique au Canada.
3D. Financement de la santé publique au Canada
Il est révélateur qu'une information fiable sur les dépenses en santé publique au Canada ne soit même pas rapidement ni facilement accessible. Les données publiées par l'Institut canadien d'information sur la santé (ICIS) ne sont pas subdivisées adéquatement et sont donc inutiles. La catégorie de la santé publique comprend des dépenses administratives de nombreux secteurs du système de soins de santé. Par exemple, le montant de l'Ontario englobe la contribution de la province à la Société canadienne du sang et les coûts de fonctionnement du programme provincial de dépistage du cancer du sein. D'autres provinces ne fournissent pas de ventilation du tout. L'ICIS à l'intention de publier séparément les données sur les dépenses en santé et celles des frais administratifs des ministères, mais cela ne résoudra pas le problème des incompatibilités des catégories de dépenses de l'enveloppe de la santé publique.
3D.1 Dépenses nationales en santé publique
Pour avoir un aperçu des données fédérales, le document de Santé Canada « Faits en bref - Budget » énumère les dépenses par direction générale et secteur d'activités. Diverses directions générales ont fourni des estimations internes des dépenses sur les maladies transmissibles. Les dépenses relatives aux maladies transmissibles à la DGSPSP ont été calculées à partir des budgets de chaque centre.
En ce qui concerne les provinces et les territoires, nous avons pu obtenir de quelques provinces des données sur les budgets de la santé publique et les répartir proportionnellement pour le reste du pays. Les estimations nationales fournies ici sont donc des approximations relativement sommaires. Nous n'avons pas obtenu de données sur les sous-catégories. Les données sur le coût de l'immunisation proviennent d'un sondage réalisé l'an dernier par Santé Canada auprès des provinces et des territoires. Le coût pour cette année là était exceptionnellement élevé en raison d'une campagne intensive de vaccination antiméningococcique au Québec.
L'estimation des dépenses a été faite en fonction de deux définitions de la santé publique : une étroite (qui correspond à peu près aux activités des organismes officiels provinciaux, territoriaux et locaux en santé publique) et une plus large (qui englobe les activités des organismes non gouvernementaux (ONG) et les fonctions de réglementation).
Le tableau 4 contient un sommaire des dépenses estimatives en santé publique au Canada. Les dépenses estimatives totales en santé publique au Canada (2002-2003) sont de 2,8 milliards de dollars pour la définition large et de 2 milliards de dollars pour la définition étroite, soit des dépenses par habitant de 88 $ et 65 $, respectivement. L'ICIS a prévu pour 2002 des dépenses en santé s'élevant à 79,4 milliards de dollars pour le seul secteur public et à 112,2 milliards de dollars pour les secteurs public et privé réunis. Le secteur public, selon les définitions étroite et large, correspond à 2,5 p. 100 et à 1,8 p. 100 respectivement des dépenses totales en santé (publiques et privées) ou à 3,5 p. 100 et à 2,6 p. 100 respectivement des dépenses financées par les deniers publics. Les dépenses en santé publique pour les maladies transmissibles tout spécialement sont évaluées à 787 millions de dollars ou à 25 $ par habitant. Cela correspond à 1,0 p. 100 des dépenses publiques pour les soins de santé.
3D.2 Tendances des dépenses en Ontario
Nous avons tenté d'examiner plus en détail les tendances du financement du système de santé publique en Ontario. Notre intérêt a été aiguisé par le fait que l'Ontario s'est doté d'un ensemble de programmes obligatoires pour les unités sanitaires locales et mesure la conformité à ces programmes. Les programmes constituent une base solide pour la santé publique, et la relation entre la conformité aux programmes et le financement semblait offrir un point de référence possible pour notre analyse.
Malheureusement, l'examen des tendances du financement du système de santé publique en Ontario s'est révélé difficile pour plusieurs raisons. Les comptes publics ou les budgets provinciaux n'englobent pas un certain nombre de fonds qui peuvent été considérables. Au cours de la transition vers le partage à moitié des coûts avec les municipalités, les municipalités ont assumé la totalité du financement de la programmation locale pendant une courte période. La province a également lancé un programme qui prend de plus en plus d'ampleur « Bébés en santé, enfants en santé ». En outre, les autorisations de crédit de la santé non publique semblent être incorporées dans le crédit de la santé publique.
L'Ontario Association of Local Health Agencies (alPHa) a tenté de suivre la trace du financement des services locaux de santé publique. Il existait des données pour les années 1994 à 2002. Ces chiffres associent le financement provincial et municipal des services locaux de santé publique. D'après la figure 1 à la page 48, il semble que le financement local de la santé publique accusait du retard sur la croissance de l'ensemble des dépenses provinciales pour les soins de santé au cours de la période de 1996 à 2001. Le financement, sous forme de pourcentage de toutes les dépenses en santé, a augmenté en 2002, tout en demeurant inférieur aux niveaux observés de 1994 et de 1995. Les dépenses par habitant, non corrigées pour l'inflation, ont clairement augmenté de 1998 à 2002. Le budget total de la santé publique - revenu net, éléments exclus plus régions non organisées (3,3 millions de dollars) était de 304,4 millions de dollars en 1998 et de 435,9 millions de dollars en 2002. Les dépenses par habitant sont proches de celles du Manitoba, mais sont plus basses que celles de la Colombie-Britannique. Toutefois, les comparaisons interprovinciales doivent être effectuées avec prudence, étant donné le manque de données.
Les données sur les tendances du financement n'apportent pas de réponse à la question plus large de savoir si le financement actuel suffit pour l'exécution du mandat du système de santé publique. Comme nous l'avons vu, les programmes et services de santé obligatoires de l'Ontario sont un point de référence possible. Les normes et les exigences des programmes sont raisonnablement détaillées et laissent entrevoir une prestation de services solide.
Tableau 4
| Dépenses totales (millions $) |
Dépenses par habitant (en $) |
Proportion des dépenses en soins de santé |
||
|---|---|---|---|---|
| Total | Financement public | |||
| Définition large | 2762,4 | 88 | 2,5 % | 3,5 % |
| Définition étroite | 2047,0 | 65 | 1,8 % | 2,6 % |
Tableau 5
| Dépenses directes | Subventions et contributions pour les interventions communautaires | Total Définition largeNote de bas de page 1Note de bas de page 4 | Total Définition étroiteNote de bas de page 2 | |
|---|---|---|---|---|
Notes de bas de page
|
||||
| Fédéral (Santé Canada) | ||||
| DGSPSP | 186,8 | 200,3 | 387,5 | 225,0Note de bas de page 4 |
| Autres directions générales | 497,9Note de bas de page 3 | 497,9 | 75,0Note de bas de page 5 | |
| Immunisations | 25,3 | 25,3 | 25,3 | |
| Total partiel | 710,0 | 200,3 | 910,7 | 325,3 |
| Provinces et territoires | ||||
| Ontario | 443,7Note de bas de page 6 | - | 528,3Note de bas de page 10 | 443,77Note de bas de page 6 |
| C.-B. | 234,87Note de bas de page 7 | - | 246,5Note de bas de page 9 | 234,8Note de bas de page 7 |
| Nouvelle-écosse | 28,4Note de bas de page 8 | - | 29,8Note de bas de page 9 | 28,4 |
| Manitoba | 43,0Note de bas de page 8 | - | 45Note de bas de page 9 | 43,0 |
| Distribuées pour le reste du CanadaNote de bas de page 11 | 622,8 | 653,3 | 622,8 | |
| Immunisations | 349 | 349 | 349 | |
| Total partiel | 1 721,7 | 1 851,9 | 1 721,7 | |
| Total | 2 431,7 | 200,3 | 2 762,6 | 2 047 |
Depuis 1998, la Direction de la santé publique a mis au point une série d'indicateurs facilitant la production de rapports par les services de santé locaux sur la conformité aux programmes obligatoires. La Direction de la santé publique compile annuellement l'information à partir d'un questionnaire sur les indicateurs des programmes obligatoires (QIPO). Selon les résultats du QIPO, les moyennes provinciales pour la conformité globale auraient augmenté, de 70,9 p. 100 à 82,6 p. 100, au cours de la période de 1998 à 2001. Reste à savoir si le financement additionnel est responsable de la plus grande conformité.
Figure 1
Financement local de la santé publique en Ontario - Pourcentage des dépenses du ministère de la Santé et estimation par habitant
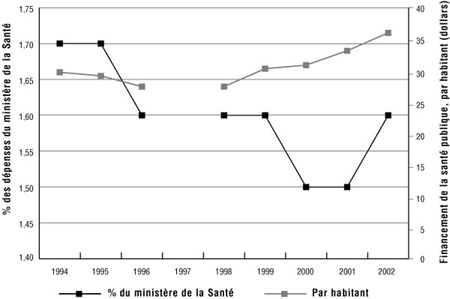
Le financement local de la santé publique repose sur des contributions provinciales et municipales aux services de santé en Ontario. L'apport provincial correspond surtout au poste « Official Local Health Agencies » des comptes publics. Des données manquent en raison de la limite de temps imposée par le gouvernement provincial pour les téléchargements.
3D.3 Un investissement modeste
Les données de l'ICIS indiquent que la santé publique et l'administration représentent 6 p. 100 des dépenses de santé. L'investissement en santé publique est clairement la plus petite partie de ce pourcentage. La validation convergente des estimations indiquée plus haut est dérivée des données de l'Alberta. Comme nous l'avons déjà dit, les autorités de la santé régionale de l'Alberta (ASR) sont chargées de la prestation des soins de courte durée et de longue durée ainsi que des programmes de santé publique. En 1999-2000, les dépenses des ASR en « promotion, prévention et protection » représentaient 2,9 p. 100 de leur budget. Ce pourcentage correspond à nos estimations, c'est-à-dire que les dépenses en santé publique s'élèvent à environ 2 p. 100 des dépenses totales en santé. Ces estimations se situent également dans un écart bien connu des praticiens de la santé, soit entre 1,5 p. 100 et 3 p. 100 des dépenses en santé. Ce n'est qu'en utilisant la définition large de la santé publique et le dénominateur plus petit des dépenses publiques que le chiffre dépasse légèrement l'écart, soit 3,5 p. 100. L'aspect positif est que la santé publique représentant une très petite partie des dépenses totales en santé, des investissements relativement modestes pourraient avoir une grande incidence. Par contre, les programmes et les dépenses en santé dans les provinces et les territoires manquent clairement d'uniformité. Les transferts conditionnels uniformes par le gouvernement fédéral pour renforcer la capacité seront donc difficiles à mettre en ouvre.
Les cibles générales de dépenses sont difficiles à déterminer en raison des données limitées sur les tendances et les résultats des dépenses, surtout les résultats sur l'état de santé. Les données de l'Ontario vont dans le sens de l'opinion répandue selon laquelle les niveaux absolus de financement en santé publique ont généralement augmenté, mais accusent du retard sur les dépenses consacrées aux soins de santé en général. C'est ce qu'a soutenu l'Association médicale canadienne dans son mémoire au Comité. Les comparaisons des dépenses d'une compétence à l'autre sont également difficiles car aucune province n'inclut exactement les mêmes activités dans l'enveloppe du financement de la santé publique. Par exemple, dans plusieurs provinces de l'Ouest, l'immunisation en grande partie ou en totalité, y compris les coûts des vaccins et des inoculations, est assurée par les services de santé publique, tandis qu'en Ontario et au Québec, la plupart des immunisations se font au cabinet des médecins et le tout est financé par le système d'assurance-maladie.
Si l'on prend la Colombie-Britannique comme point de référence et calculons le financement progressif nécessaire pour que toutes les provinces rejoignent le niveau des dépenses par habitant de Colombie-Britannique, les gouvernements devraient dépenser 408 millions de dollars de plus annuellement. Ce chiffre est toutefois imprécis. Certains services compris dans l'enveloppe de la santé publique de la Colombie-Britannique peuvent être financés différemment dans d'autres provinces, et nous ne pouvons absolument pas être certains que les dépenses de la Colombie-Britannique représentent d'une façon quelconque une « règle d'or » de la santé publique. Les dépenses progressives proposées ne tiennent pas compte des différences potentielles dans le coût de la prestation attribuable à la dispersion géographique des populations, aux proportions variables des populations ayant de plus grands besoins ou aux coûts fixes du système qui sont partiellement indépendants de la taille de la population. Par conséquent nous passons aux comparaisons internationales pour tenter de mieux comprendre.
3E. Comparaisons internationales
À des fins de comparaison, le Comité a demandé à Santé Canada d'obtenir de l'information sur l'organisation, la gouvernance et le financement de la santé publique dans certains pays étrangers, en mettant l'accent sur les organismes nationaux. Nous avons examiné les données sur les états-Unis, le Royaume-Uni, l'Australie, la Nouvelle-Zélande, la Suède, la Finlande et la Norvège. Nous avons trouvé que l'organisation et la gouvernance de la santé publique étaient particulièrement utiles aux états-Unis, au Royaume-Uni et en Australie et nous en faisons un compte rendu ci-dessous.
3E.1 états-Unis d'Amérique
Les états-Unis combinent une population nombreuse (297 millions), le revenu moyen par habitant le plus élevé au monde, des disparités dramatiques d'état de santé liées au revenu et aux groupes ethniques, des défis géographiques qui ne sont que légèrement moins intimidants que ceux du Canada et un système fédéral de gouvernement qui comprend 57 gouvernements au niveau de l'état, du territoire et du district.
L'Institute of Medicine a récemment publié une étude approfondie et critique de l'infrastructure de la santé publique aux états-UnisNote de bas de page 18 . Comme l'indique l'Institut, le contexte des soins de santé diffère de celui des autres pays industrialisés : le département de la Santé et des Services humanitaires (Department of Health and Human Services), par l'entremise de ses programmes Medicare et Medicaid (ce dernier étant une entreprise commune avec les états) est le plus gros assureur du pays. Toutefois, faute d'assurance universelle pour les soins de santé, la majorité des Américains requièrent de l'assurance privée. Quelque 40 millions de personnes qui ne sont pas assurées dépendent d'un ensemble disparate de programmes locaux, bénévoles et des états. Cela tend à brouiller l'image de la santé publique, car les programmes de santé publique au niveau de la municipalité et de l'état sont souvent un amalgame de programmes de santé axés sur la population et de prévention clinique, de soins curatifs pour les indigents et pour ceux qui sont dépourvus d'assurance.
La Constitution des états-Unis confie d'abord aux états la responsabilité de la santé. Le gouvernement fédéral a un rôle limité à jouer dans la prestation directe des services de santé publique, mais assure un leadership. Il est également investi d'une autorité réglementaire et fournit des ressources opérationnelles et financières. Le secrétaire de la Santé et des Services humanitaires est l'autorité ultime en matière de santé publique aux états-Unis. Le sous-secrétaire de la Santé est le conseiller principal du Secrétaire dans le domaine de la santé publique et des questions scientifiques connexes. Actuellement, le sous-secrétaire intérimaire est le Dr Richard Carmona, qui occupe également le poste de directeur de la Santé publique (Surgeon General). Il y a également un sous-secrétaire de la protection civile en cas d'urgence sanitaire (Public Health Emergency Preparedness).
L'organisme directeur en santé publique au niveau fédéral est le Department of Health and Human Services (DHHS) (voir l'organigramme à l'annexe 3.1). Le DHHS surveille plusieurs grands organismes, y compris les Centers for Disease Control and Prevention (CDC), dont il a été question dans deux chapitres précédents. De nombreux comités de la Chambre des représentants et du Sénat ont droit de regard sur les activités des HHS. Les fonctions du DHHS sont notamment les suivantes :
Élaboration des politiques : Par exemple, le DHHS, par l'entremise de son projet Healthy People, détermine les objectifs de la promotion de la santé et de la prévention des maladies.
Financement des activités de santé publique : Bien qu'une bonne partie du budget des CDC passe par les états et les territoires, l'Institute of Medicine (IOM) signale que d'autres dépenses du DHSS dans la sphère de la santé publique ne servent pas aux activités de santé publique, comme nous les comprenons, mais aux soins de santé personnels par l'intermédiaire de Medicaid.
Protection de la santé publique : Le gouvernement fédéral joue un rôle prépondérant dans ce domaine par l'application de la Food and Drug Administration (FDA) et au moyen des Centers for Medicare and Medicaid Services qui régissent les professionnels de la santé et les laboratoires.
Collecte et diffusion de l'information : De nombreux organismes fédéraux collectent des données sur la santé.
Renforcement des capacités pour la santé de la population : Le gouvernement fédéral est censé voir à ce que les états et les administrations locales aient les ressources voulues (humaines, financières, organisationnelles, etc.) pour assumer leurs responsabilités. En pratique, les organismes de santé publique des états sont terriblement sous-financés. Lorsque les états finissent par recevoir des fonds additionnels du gouvernement fédéral, ils se servent parfois de ces ressources pour réduire la proportion de leurs dépenses consacrées aux activités de santé publique » Ces fonds remplacent plutôt que d'accroître les fonds consacrés à cette fin.
Gestion directe des services : Ces allocations englobent Medicaid, Medicare, le financement du Indian Health Service et certains centres de santé communautaire.
Compte tenu du partage constitutionnel des pouvoirs, comme au Canada, le DHHS doit travailler avec les administrations des états, locales et tribales afin de remplir sa mission qui est de protéger la santé de tous les Américains. Le Service de la santé publique des états-Unis. (US Public Health Service [PHS]) regroupe huit organismes du DHHS et l'Office of Public Health and Science (OPHS), où se trouve l'Office of the Surgeon General. Le directeur de la Santé publique (Surgeon General) dirige le PHS Commissioned Corps - unité presque militaire de 6 000 professionnels de la santé publique en uniforme.
Le gouvernement fédéral est responsable de par la Constitution de prévenir l'entrée des maladies aux états- Unis et, en vertu de la clause Interstate Commerce de la Constitution, d'empêcher la maladie de se propager d'un état à l'autre. Les états-Unis ont une loi spécifique (la Public Health Threats and Emergencies Act, 2000, également appelée Frist and Kennedy Act) destinée à contrecarrer le bioterrorisme par l'amélioration de l'infrastructure et de l'infostructure de la santé publique au niveau local et à celui de l'état. D'autres lois pertinentes régissent l'immunisation et l'achat de vaccins et prévoient plusieurs programmes qui existent depuis longtemps et qui servent à financer des programmes à l'échelle nationale, habituellement destinés aux pauvres ou à l'enfance et la jeunesse, souvent en partenariat avec les états.
À part les CDC, d'autres organismes chapeautés par le DHHS sont énumérés ci-dessous. La liste contient entre parenthèses leur autorisation budgétaire des HHS pour 2002. Ces organismes peuvent recevoir des fonds supplémentaires d'autres sources que les HHS :
- Food and Drug Administration (1,3 G $US)
- Health Resources & Services Administration (6,2 G $US)
- Indian Health Service (2,9 G $US)
- National Institutes of Health (23,6 G $US)
- Substance Abuse & Mental Health Services (3,1 G $US)
- Agency for Healthcare Research & Quality (0,3 G $US)
- Centers for Medicare & Medicaid Services (388 G $US)
- Administration for Children & Families (47,3 G $US)
- Administration on Aging (1,3 G $US)
Les Centers for Disease Control and Prevention (CDC) ont été créés en 1946 pour combattre la malaria, le typhus et d'autres maladies transmissibles. Comme nous l'avons vu au chapitre 1, les CDC était initialement l'acronyme de « Communicable Disease Center ». Les CDC a été rebaptisé « Center for Disease Control », en 1970, et « Prevention », ajouté à son nom (mais non à l'acronyme), en 1992. Il s'agit d'une division opérationnelle du département de la Santé et des Services humanitaires (Department of Health and Human Services) et le plus gros organisme fédéral à l'extérieur de Washington. Le siège social de cet organisme a toujours été à Atlanta, mais plus de 2 000 des quelque 8 600 employés (équivalents temps plein) travaillent ailleurs soit des affectations dans 47 services de santé d'état et 120 employés à l'étranger. Certains membres du personnel des CDC font également partie du Commissioned Corps du PHS. La mission actuelle des CDC consiste à « promouvoir la santé et la qualité de la vie en prévenant et en contrôlant la maladie, les blessures et les invalidités ». Le gouvernement fédéral a créé l'Agency for Toxic Substances and Disease Registry (ATSDR) en 1980. Le directeur des CDC est également administrateur de l'ATSDR. Les CDC et l'ATSDR présentent une demande de budget conjointe.
Les CDC comptent 12 centres, instituts et bureaux. Le directeur est toujours un médecin hygiéniste et les cadres supérieurs sont surtout des professionnels et des scientifiques de la santé. Les CDC demeurent très en vue et a une forte « marque institutionnelle ». Leur directeur relève du secrétaire de la Santé et des Services humanitaires, par l'entremise du sous-secrétaire.
Les CDC exercent une influence considérable aux niveaux local et de l'état. Cela s'explique en partie par l'Epidemic Intelligence Service (EIS). L'EIS a été un précurseur de programmes similaires au Canada et ailleurs. L'EIS est à la fois un programme de formation en épidémiologie d'intervention et de surveillance et de contrôle des maladies. Il renforce considérablement la capacité des CDC à répondre rapidement à des épidémies n'importe où aux états-Unis et à l'étranger. Il aide les CDC à envoyer des équipes pour aider ou pour diriger les enquêtes locales sur les épidémies.
Beaucoup d'employés locaux et d'état ont été formés à l'EIS. Du personnel du CDC travaille également dans les leurs principaux organismes de la plupart des états.
Les CDC sont clairement le chef de file international dans les domaines des systèmes de surveillance, des bases de données, des enquêtes sur les épidémies et de l'épidémiologie des maladies transmissibles. La rapidité de l'intervention du CDC et du PHS Corps en cas d'urgence par suite d'une épidémie de maladie transmissible est sans pareille au monde.
Les programmes des CDC sont axés sur deux fonctions majeures. Il s'agit d'abord d'apporter un soutien d'infrastructure aux états et aux organismes locaux de santé. Il sert également de centre de commandement national pour les urgences sanitaires, y compris la résurgence de maladies transmissibles et le bioterrorisme. Les CDC s'occupent de recherche, offrent des conseils techniques à de nombreux pays et participent à l'élaboration de programmes aux états-Unis et dans le monde.
Les programmes d'infrastructure sont énumérés ci-dessous :
The National Public Health Standards Program - développe la capacité et fixe les normes de rendement, prévoit l'évaluation par rapport à ces normes et accorde des subventions et de l'aide technique aux autorités de la santé locales et des états afin de combler les lacunes. Bien que les états puissent rejeter les normes de rendement des CDC, le financement par les CDC de programmes au niveau de l'état leurs donne une influence considérable.
The Health Alert Network - Relie tous les services de santé locaux et d'état afin d'établir des systèmes de communication, par le développement d'une architecture, une aide technique et des projets financés par des subventions.
The Public Health Workforce Development Initiative - Comprend une stratégie complète d'éducation permanente pour les praticiens de la santé publique et comporte deux divisions : le Public Health Training Network et le National Laboratory Training Network.
The National Public Health Laboratory System - Commençant par la normalisation et des tests améliorés, a pour objet d'élaborer des politiques et de mettre sur pied des partenariats publics-privés permettant de produire plus rapidement des rapports de meilleure qualité sur les résultats des laboratoires.
The Public Health Information Network - Architecture d'un système complet permettant de saisir et d'échanger l'information de surveillance. Il permet aux praticiens de la santé publique d'accéder à de l'information importante depuis leur ordinateur de bureau.
The Public Health Emergency Fund - Permet de financer des mesures fédérales en cas d'urgences en santé publique.
La situation de la surveillance aux états-Unis ne diffère pas de celle du Canada en ce qui concerne l'autorité juridique. Les rapports obligatoires sur les maladies transmissibles se font au niveau de l'état, voire localement. Bien que les CDC et le Council of State and Territorial Epidemiologists tiennent conjointement une liste des maladies transmissibles à déclarer obligatoirement au niveau national, les rapports au CDC sont volontaires. En revanche, les CDC joue un rôle crucial dans la surveillance des maladies, offrant leadership, coordination, éducation, tests de laboratoire, technologie de l'information et financement direct. Dans cette dernière catégorie, par exemple, le National Center for Infectious Diseases a distribué aux états 31,2 millions de dollars US en 1998, sous forme de subventions diverses pour la surveillance. D'autres services des CDC fournissent également aux états des fonds pour la surveillance. En 2002, grâce au financement lié au bioterrorisme, les états ont reçu environ un milliard de dollars US dont près de 183 millions de dollars US ont servi à la surveillance et à l'épidémiologie. En résumé, compte tenu des limites constitutionnelles et de la législation récente qui empêche les organismes de réglementation fédéraux d'imposer aux états des mandats non financés, les CDC achètent en fait un système de surveillance national par l'entremise de partenariats et de financement réservé au niveau de l'état.
Le Healthy People 2010 Objectives (document publié tous les dix ans) contient des objectifs quantifiables en fonction desquels les progrès sont mesurés, contrairement au Canada, où une stratégie globale de santé publique pour le pays n'a jamais été formulée clairement.
Les services essentiels en santé publique ont été précisés. Les CDC offrent des programmes et des fonds pour examiner le rendement local et des états, un cadre pour organiser, évaluer et perfectionner les compétences du personnel de la santé publique en matière de soins et un cadre potentiel pour une législation nouvelle ou révisée en santé publique. Encore une fois, la différence avec le Canada est frappante puisque nous n'avons pas de transferts directs aux gouvernements provinciaux et territoriaux affectés à la santé publique, ce qui se traduit par un manque de cohérence entre les gouvernements et une coordination nationale limitée. La présence fédérale en santé publique est également très réduite.
Le budget des CDC adopté pour l'exercice 2002 (AF 2002) est exposé dans ses grandes lignes dans la demande budgétaire des CDC pour l'AF 2004. Les crédits budgétaires pour 2003 n'avaient pas été adoptés officiellement au moment de la demande budgétaire de 2004, mais comme les demandes de 2004 ressemblent généralement à la fois par catégorie et pour le total au budget réel de 2002 et au budget prévu de 2003, le présent rapport ne présente que les données pour 2002./p>
Le budget total des CDC pour 2002 est d'environ 6,5 milliards de dollars US. Il exclut un transfert de quelque 1,2 milliard de dollars US provenant du budget des CDC contre le terrorisme et destiné au Department of Homeland Security pour l'accumulation d'une « réserve nationale stratégique » et le programme de vaccination contre la variole. Les CDC reçoit son financement grâce à plusieurs mécanismes (p. ex., la loi régulière portant affectation de crédit des Labor-Health and Human Services- Education, la loi régulière portant affectation de crédit des Veteran Affairs-Housing and Urban Development, le Public Health and Social Services Emergency Fund, etc.). Les détails du budget sont présentés par programme dans le tableau 6 ci-dessous.
Bien que la responsabilité de la santé publique soit confiée aux états par la Constitution, le degré d'engagement des états et des territoires envers la santé publique varie énormément. Quelques états investissent beaucoup et d'autres presque pas. Les services de santé publique des états sont habituellement dirigés par un directeur ou un commissaire professionnellement qualifié. Toutefois, ce titulaire peut être chargé non seulement de la santé publique, mais également de Medicaid, des agréments professionnels et d'autres questions de soins de santé et éventuellement de l'aide sociale à l'enfance ainsi que de services sociaux. Pour des raisons de concision, nous ne présenterons pas en détail les arrangements de chaque état. Il suffira de dire que la prestation des services de santé publique locaux et régionaux semble varier davantage aux états-Unis qu'au Canada. Certaines grandes villes ont des unités sanitaires très efficaces, mais il existe également plusieurs milliers d'organismes locaux (de comté, habituellement) et beaucoup d'entre eux sont trop petits pour être efficaces ou pour attirer du personnel qualifié. Les ressources sont limitées par l'intérêt des contribuables locaux, car une partie substantielle du financement des organismes locaux provient des taxes et des revenus des municipalités et des comtés.
Tableau 6
Budget - Centers for Disease Control and Prevention, é.-U., 2002 ($US).
| Programme | Dépenses (000, $US) | Pourcentage |
|---|---|---|
| Birth Defects and Disabilities (anomalies congénitales et invalidités) | 89 946 $ | 1,4 % |
| Chronic Disease Prevention and Health Promotion (prévention des maladies chroniques et promotion de la santé) |
746 731 $ | 11,4 % |
| Heart Disease and Stroke (cardiopathie et accidents vasculaires cérébraux) | 37 378 $ | |
| Diabetes(diabète) | 61 683 $ | |
| Cancer(cancer) | 268 627 $ | |
| Arthritis and Other Chronic Diseases (arthrite et autres maladies chroniques) | 20 812 $ | |
| Tobacco(tabagisme) | 100 973 $ | |
| Nutrition, Physical Activity, and Obesity (alimentation, activité physique et obésité) | 27 505 $ | |
| Health Promotion (promotion de la santé) | 15 235 $ | |
| School Health (santé scolaire) | 58 443 $ | |
| Safe Motherhood et Infant Health (maternité sans risques et santé du nourrisson) | 50 697 $ | |
| Oral Health (santé bucco-dentaire) | 10 814 $ | |
| Prevention Centers (centres de prévention) | 26 176 $ | |
| Youth Media Campaign (campagne média pour la jeunesse) | 68 388 $ | |
| Environmental Health (santé environnementale) | 153 397 $ | 2,3 % |
| Epidemic Services and Response (services et intervention lors d'épidémies) | 80 156 $ | 1,2 % |
| Health Statistics (statistiques sur la santé) | 126 750 $ | 1,9 % |
| HIV/AIDS, STD and TB Prevention (prévention du VIH et SIDA, des MTS et de la tuberculose) | 1 156 826 $ | 17,6 % |
| HIV/AIDS - Domestic (VIH et SIDA national) | 689 169 $ | |
| HIV/AIDS - International (VIH et SIDA international) | 168 720 $ | |
| STDs (MTS) | 166 534 $ | |
| TB (tuberculose) | 132 403 $ | |
| Immunizations (state programs, public health clinics) (immunisations [programmes des états, cliniques de santé publique]) |
627 239 $ | 9,6 % |
| Infectious Disease Control (contrôle des maladies transmissibles) | 348 181 $ | 5,3 % |
| Injury Prevention and Control (prévention et contrôle des blessures) | 149 502 $ | 2,3 % |
| Occupational Safety and Health (sécurité et santé professionnelles) | 275 808 $ | 4,2 % |
| Preventive Health and Health Services Block Grant (subvention globale pour l'hygiène préventive et les services de santé) | 134 958 $ | 2,1 % |
| Public Health Improvement (amélioration de la santé publique) | 148 306 $ | 2,3 % |
| Emergency Response and Recovery (intervention et sauvetage d'urgence) | 12 000 $ | 0,2 % |
| Office of the Director (bureau du directeur) | 49 077 $ | 0,7 % |
| Buildings and Facilities (immeubles et installations) | 296 000 $ | 4,5 % |
| ATSDR | 78 203 $ | 1,2 % |
| Terrorism (Nonbuildings and Facilities) (terrorisme [sans les immeubles et les installations]) | 1 101 439 $ | 16,8 |
| Upgrading State and Local Capacity (amélioration de la capacité locale et des états) | 940 174 $ | |
| Upgrading CDC Capacity (amélioration de la capacité du CDC) | 143 225 $ | |
| Anthrax | 18 040 $ | |
| Vaccines for Children (Medicaid, uninsured, native, etc.) (vaccins pour les enfants [Medicaid, sans assurance, autochtones, etc.]) |
989 535 $ | 15,1 % |
| User Fees (ticket modérateur) | 2 226 $ | 0,0 % |
| Total | 6 566 280 | 100,0 % |
La gestion des épidémies est d'abord assurée au niveau local puis au niveau de l'état. Les CDC doivent être invités à apporter leur soutien, mais ils jouent ensuite un rôle particulièrement important dans les enquêtes sur les épidémies et donnent des conseils stratégiques. L'influence des CDC et les systèmes de surveillance garantissent également qu'à quelques exceptions près, cet organisme intervient très rapidement en cas d'épidémie grave. Tout comme au Canada, il existe des tensions de compétences. Toutefois, la position bien en vue des CDC dans les épidémies découle de leur propre influence, de leur financement des activités d'autres compétences gouvernementales, du rôle qu'ils jouent en formation et en développement des capacités, du détachement direct de personnel fédéral dans les organismes d'état et des territoires et surtout des limites de la capacité locale ou régionale.
3E.2 Royaume-Uni
Malgré l'absence d'une constitution fédérale au Royaume-Uni, il existe trois systèmes de santé distincts pour l'Angleterre et le pays de Galles, l'écosse et l'Irlande du Nord. Chacun est une variation du modèle de base du National Health Service (NHS).
La Grande-Bretagne a été un pionnier de la santé publique à plusieurs égards au cours du dix-neuvième siècle. Ses solides programmes de santé publique reposant sur les municipalités ont été dans une large mesure absorbés par le NHS à la création de ce dernier en 1948. Depuis, la santé publique a été fortement intégrée à d'autres fonctions du NHS. De plus, les médecins hygiénistes du Royaume-Uni assument un grand nombre de fonctions. Ils ne s'occupent pas seulement de santé publique comme nous la comprenons, mais également de planification, d'autorisations et de gestion de la qualité des services cliniques du NHS.
L'unité organisationnelle de base du NHS est le Primary Care Trust. Bon nombre des services de santé publique sont offerts à ce niveau. Depuis avril 2002, les Trusts relèvent de 28 Strategic Health Authorities, dont chacune a un directeur régional de la santé publique. Les directeurs de la santé publique des Strategic Health Authorities sont chargés de trouver une approche pangouvernementale et intersectorielle pour les déterminants de la santé. La politique de la santé publique permet de fournir des renseignements lors de travaux régionaux sur le renouvellement économique, l'éducation, l'emploi et le transport et bénéficie à son tour d'information. Les directeurs accordent une haute priorité aux partenariats avec des médecins des soins de santé primaires. Ils sont responsables de la protection de la santé (y compris le contrôle des maladies transmissibles et les menaces environnementales) en région et jouent un rôle en planification et en gestion des urgences et des catastrophes. C'est à eux que l'on adresse les problèmes de normes cliniques. De graves relâchements dans la qualité clinique sont considérés comme les équivalents d'une épidémie de maladie iatrogène et peuvent faire l'objet d'une enquête en conséquence, en collaboration avec les autorités cliniques. Chaque région a ses propres caractéristiques et priorités en matière de santé publique.
Curieusement, le Cabinet comprend non seulement un ministre de la Santé, mais également un sous-secrétaire d'état parlementaire chargé de la Santé publique, un ministre de second rang responsable d'une stratégie d'amélioration de la santé du public et des politiques relatives à des questions telles que le contrôle du tabac et la sécurité des aliments. Le gouvernement a publié un livre vert et un livre blanc (Saving Lives: Our Healthier Nation) dans lesquels est énoncée la stratégie du gouvernement sur la politique de santé publique. Contrairement à la situation canadienne, dans le livre blanc sont énoncées cinq priorités pour réduire la mortalité et la morbidité et 25 cibles quantifiées pour parvenir à réduire la mortalité comme la morbidité sur une période donnée. Des travaux en cours portent sur les cibles retenues pour s'attaquer aux inégalités en santé et à certains déterminants sociaux et environnementaux de la santé. Les activités de la santé publique s'inscrivent dans des cadres de santé nationale : chaque Strategic Health Authority mesure le rendement des Primary Care Trusts de son territoire, puis le rendement des Strategic Health Authorities est, à son tour, évalué au niveau central. En somme, la Grande-Bretagne fait des efforts pour créer une hiérarchie responsable de la mesure du rendement en santé publique, structure parallèle à son système innovateur de mesure du rendement des services cliniques ou de santé personnels.
Le gouvernement du Royaume-Uni a récemment créé une Health Protection Agency. Il a regroupé le Public Health Laboratory Service (y compris le Communicable Disease Surveillance Centre), le Centre for Applied Microbiology and Research, le personnel du NHS responsable du contrôle des maladies transmissibles et de la planification des urgences ainsi que les unités chargées des expositions aux produits chimiques et du contrôle des poisons. Cette agence compte 2 700 employés qui travaillent dans neuf bureaux régionaux. Ce second front pour la défense contre les épidémies est une innovation importante sur laquelle nous reviendrons.
Le gouvernement administre d'autres organismes visant à piloter un programme de recherche en santé publique et à concrétiser les résultats. Le budget annuel de la Health Development Agency est d'environ 23 millions de dollars CAN. Axée sur l'application des connaissances, l'Agence finance des examens systématiques, recueille des données et les met à la disposition des autorités de la santé publique, donne des conseils sur des bonnes pratiques en santé publique et répond aux besoins d'information des intervenants de première ligne en santé publique. Elle s'intéresse particulièrement à la promotion de la santé et collabore étroitement avec les organismes locaux de santé publique et les groupes communautaires. Le ministère de la Santé finance également le Policy Research Programme, lequel doit veiller à ce que la politique, les plans et les pratiques de la santé publique reposent sur des preuves fiables sur les besoins de la population et les interventions efficaces. Toute la recherche est commandée directement (ce qui coûte annuellement quelque 67 millions de dollars CAN). Plus généralement, le ministère de la Santé dépensera environ 1,21 milliard de dollars CAN en 2002- 2003, par l'entremise du Policy Research Programme et du NHS R&D Programme. Bien que, pour le Programme de R&D du NHS soit largement axé sur les services cliniques appliqués et les services de santé, une partie importante de la recherche déborde sur les problèmes de santé publique. Le British Medical Research Council est financé séparément pour la recherche entreprise par les chercheurs dans toute la gamme de la recherche en santé.
3E.3 Australie
L'Australie ressemble au Canada avec sa vaste masse terrestre, une population relativement peu nombreuse (maintenant près de 19 millions de personnes) et un système fédéral de gouvernement. La fédération australienne comprend six états et deux territoires. Le gouvernement du Commonwealth (fédéral) assume un leadership stratégique d'envergure et un rôle de financement en matière de santé. Quant aux états et aux territoires, ils sont surtout responsables de la prestation des services hospitaliers et communautaires publics. L'Australie a fait l'essai de divers modèles privés-publics de financement et de prestation des services de santé personnels. Actuellement, ce pays se sert d'un système national obligatoire d'assurance-maladie publique (connu sous le nom de Medicare), calculé en fonction du revenu et de l'imposition générale, qui permet à tous les Australiens d'accéder aux services médicaux et hospitaliers. Le Commonwealth a récemment présenté un certain nombre de grands projets politiques afin d'augmenter la participation à une assurance-maladie privée parallèle. Le Commonwealth assure également la gestion et le contrôle des maladies transmissibles. Il réglemente les aliments et les produits thérapeutiques et chimiques.
Le Department of Health and Aged Care du Commonwealth coordonne la surveillance, la prévention, la gestion et le contrôle des maladies transmissibles ainsi que la réglementation des produits alimentaires et thérapeutiques. Toutefois, le financement de la santé publique diffère du financement des services hospitaliers et médicaux. Le Commonwealth (en vertu des Australia Health Care Agreements) couvre 75 p. 100 de tout le financement des services des hôpitaux publics, mais paie la moitié des services de santé public (30 p. 100 par affectation directe et 22 p.100 par des paiements aux états et territoires). Les états et territoires fournissent le reste. Selon les données de 1999-2000, 931 millions de dollars ont été consacrés à des activités de base en santé publique (moins de 2 p. 100 des dépenses pour la santé en Australie).
Les activités conjointes en santé publique des autorités sanitaires du Commonwealth et des états et territoires sont coordonnées par le National Public Health Partnership, un sous-comité de l'Australian Health Minister's Conference. L'organisation des services de santé publique varie suivant les états et les territoires tant pour le nombre d'unités sanitaires locales et régionales que des niveaux d'intégration avec les centres de santé communautaires et du rôle que jouent les ONG ou les fondations autonomes.
En février 2003, tous les ministres de la Santé ont signé un protocole d'entente prolongeant le National Public Health Partnership (NPHP) jusqu'en 2007. Le protocole contient les objectifs du NPHP, précise les rôles et les responsabilités des parties respectives à l'accord multilatéral et décrit les arrangements de la mise en ouvre. Le groupe du NPHP comprend des représentants chevronnés des ministères de la Santé du Commonwealth, des états et des territoires (membres votants), de hauts représentants de l'Australian Institute of Health and Welfare ainsi que du National Health and Medical Research Council (membres non votants) et deux observateurs (un du ministère de la Santé de la Nouvelle-Zélande et un du comité consultatif du NPHP). Le NPHP a déjà formé des sous-groupes dans des domaines tels que les maladies transmissibles et le sida.
Les priorités du programme pour le NPHP sont clairement définies : 1) améliorer les pratiques en santé publique; 2) concevoir des systèmes d'information sur la santé publique; 3) examiner et harmoniser la législation en santé publique; 4) mettre en ouvre des projets d'un groupe de travail sur la santé; 5) renforcer la capacité nationale en recherche et en développement dans le domaine de la santé publique; 6) améliorer la coordination des stratégies nationales de la santé publique; 7) fixer les normes d'exécution des stratégies de base en santé publique et 8) améliorer la santé des Aborigènes et des insulaires du détroit de Torres. Les leçons que le Canada peut tirer de ces accords de collaboration comportant des priorités explicites sont évidentes.
Le Commonwealth renforce la capacité des états et des territoires à l'aide des Public Health Outcome Funding Agreements (PHOFA). Les grandes priorités nationales en santé reçoivent un financement de base. Les PHOFA contiennent des exigences spécifiques pour la production des rapports sur les résultats. Cette année, le Department of Health & Welfare du Commonwealth a financé le dépistage du SRAS aux aéroports, des vaccins et une prévention améliorée dans les soins de santé primaires.
Le NPHP a déployé des efforts remarquables pour intégrer le travail de prévention des omnipraticiens dans les autres services de soins de santé primaires et les services communautaires. Ces étapes devraient faciliter l'intégration de l'ensemble des éléments homogènes du service personnel dans la programmation élargie de la santé publique. En particulier, le NPHP travaille avec le General Practice Advisory Committee afin de favoriser l'adoption de mesures préventives et d'intervention rapide des omnipraticiens de façon à rationaliser le rôle complémentaire des stratégies de prévention cliniques et axées sur la population. La recherche sur les problèmes de santé de la population et l'étude épidémiologique sont appuyées au niveau du Commonwealth à l'aide de deux mécanismes. Le National Health and Medical Research Council (NHMRC) fournit au gouvernement des conseils éclairés et indépendants en matière de santé et de subventions de recherche. En outre, le Public Health Education and Research Program finance les établissements tertiaires d'Australie afin de renforcer l'enseignement universitaire supérieur et la formation, y compris la préparation de médecins hygiénistes et l'initiation à la recherche sur la santé de la population.
3F. Réflexions et conclusions
Le SRAS est tout simplement le dernier d'une série d'indicateurs récents de la fragilité des systèmes de santé publique fédéral, provinciaux et municipaux du Canada. Le modèle est maintenant familier. La santé publique est considérée comme une chose acquise jusqu'à ce que des épidémies se déclarent, après quoi quelques belles paroles conduisent à quelques investissements mais peu de véritables changements interviennent dans l'infrastructure ou les priorités de la santé publique. Il faut briser ce cycle.
Nous avons vu les graves maladies attribuables à la contamination de l'eau à Walkerton (Ontario) et à North Battleford (Saskatchewan). Aux deux endroits, les effets ont été tragiques. L'an dernier, le pays faisait face à une épidémie de virus du Nil occidental. Ce virus est une autre zoonose provenant d'un réservoir d'oiseaux infectés et transmise aux humains par les moustiques. Le virus est apparu en Amérique du Nord, à New York, en 1999 et a été détecté au Canada au cours de l'été et de l'automne 2001. Le Canada a relevé environ 300 cas confirmés en 2002, certains graves ou mortels. Une variété de la maladie de Creutzfeld-Jacob (forme humaine de l'encéphalopathie bovine spongiforme [EBS]) a également inquiété le public et eu des répercussions économiques.
La poussée du SRAS a été de moyenne envergure grâce en partie aux mesures efficaces qui ont été prises pour prévenir sa propagation et du fait que l'agent responsable est en fait moins contagieux que certains autres virus respiratoires et entériques. Ses répercussions sociales et économiques, toutefois, ont été énormes, et nous n'avons pas encore fini d'en évaluer les conséquences cliniques indirectes. Le SRAS a montrer comment les maladies transmissibles, en particulier celles qui sont causées par des agents inconnus à ce jour, peuvent faire ressortir des angoisses primitives, éveiller un énorme intérêt médiatique, provoquer des réactions déplaisantes du public (p. ex., les cas de harcèlement et la recherche de boucs émissaires dans la collectivité asiatique de Toronto). Cette épidémie fait donc ressortir la nécessité d'un rôle de leadership de la santé publique dans l'analyse des risques et la communication efficace de l'information. Pourtant, comme l'a montré la chronologie présentée dans le chapitre précédent, la capacité analytique et les stratégies de communication ont été bien moins qu'optimales.
Bon nombre des personnes en cause ont reconnu les conséquences potentielles de deux crises simultanées de la santé publique. Que serait-il arrivé si le SRAS avait frappé au moment précis où le personnel de la santé publique était déjà débordé par une attaque bioterroriste ou par une accélération des cas d'infections par le virus du Nil occidental? Faute de système robuste de santé publique comportant une capacité intégrée d'appoint, chaque crise exige des compromis - attention portée à une maladie transmissible au détriment des autres ou prévention d'une maladie transmissible au détriment de la sécurité alimentaire, de la prévention des maladies chroniques et d'autres responsabilités de la santé publique. À ce dernier égard, si le Canada épuise la plupart des ressources disponibles lors d'incidents relativement rares, tel le SRAS ou le virus du Nil occidental, il court le risque de gagner quelques batailles spectaculaires tout en perdant la guerre de la santé. De nombreuses maladies partiellement évitables et non transmissibles continuent d'avoir d'énormes effets sur la santé des Canadiens, tandis que des blessures évitables coûtent au pays des milliards de dollars en dépenses directes et indirectes pour la santé. La santé publique a beaucoup plus à apporter que l'endiguement des maladies transmissibles.
La chronologie du chapitre 2 a fait ressortir l'impact du SRAS dans la ville et la province du Canada les plus riches et les plus grandes du pays. La chroniqueuse du Globe and Mail, Margaret Wente, a tenu les propos acerbes suivants : « Grâce aux efforts presque héroïques des représentants de la santé publique, nous avons réussi à empêcher l'incendie du SRAS de se répandre à la vitesse de la lumière, avec une organisation à peu près aussi perfectionnée que celle d'une chaîne improvisée pour éteindre un feuNote de bas de page 19 . » Pour lutter contre l'épidémie, il a fallu faire appel à d'autres instances, dont de nombreux bénévoles des états-Unis.
La capacité des autres provinces varie, mais l'Ontario n'est assurément pas le « chaînon le plus faible » de la chaîne de la santé publique provinciale et territoriale. À cet égard, un rapport F/P/T sur la capacité de la santé publique a été rédigé pour la Conférence des sousministres, à sa demande, et présenté en juin 2001Note de bas de page 20 . Sa publication et sa diffusion n'ont jamais été acceptées officiellement. Certaines des principales constatations portent sur des points susceptibles d'inquiéter tous les Canadiens :
- une érosion globale du système de soins de santé, les répondants au sondage occupant des postes clés ayant déclaré être moins aptes à faire face aux problèmes courants et nouveaux de la santé publique, notamment la sécurité de la qualité de l'eau et la gestion des maladies transmissibles;
- des disparités considérables dans la capacité de la santé publique au Canada;
- la crainte que le peu de priorité accordé aux maladies de plus longue durée et aux stratégies de prévention des blessures augmente les risques pour la santé des Canadiens et menace la viabilité du système de prestation des soins de santé;
- le manque de plans pluriannuels couvrant les cinq secteurs de base de la pratique en santé publique dans plus de la moitié des compétences;
- le perfectionnement insuffisant du personnel et difficultés grandissantes à recruter et à conserver le personnel;
- la capacité incertaine de certaines compétences de s'occuper de plus d'une urgence à la fois ou de mettre en ouvre des programmes de base, en particulier les collectivités autochtones et celles du Nord;
- l'accès limité à l'information sur la santé et l'érosion du leadership face à des problèmes clés en santé publique.
L'épidémie du SRAS a confirmé ces observations. Il est donc urgent de renforcer non seulement le rôle du fédéral mais également l'infrastructure de la santé publique provinciale et territoriale. L'efficacité du système de santé publique dépend en grande partie de la capacité aux niveaux local, provincial et territorial, mais aussi d'une main-d'ouvre bien formée, adéquate et parfaitement préparée, de systèmes d'information et de surveillance pouvant détecter rapidement les risques pour la santé, analyser et interpréter les données et communiquer l'information produite aux professionnels de la santé ainsi qu'au grand public, selon les besoins. La même infrastructure qui permettra de combattre la prochaine épidémie du SRAS ou une maladie transmissible semblable offrira également aux Canadiens une meilleure protection de la santé et une capacité de prévention qui allégera le fardeau des maladies non transmissibles.
Les Accords de 2000 et de 2003 sur la santé ont permis des transferts majeurs de fonds aux provinces pour les dépenses en santé. Ces transferts offrent aux provinces une base de ressources qui, si elles le décident, peut servir à améliorer l'infrastructure de la santé publique (ISP). étant donné le très petit pourcentage des dépenses publiques de santé consacrées à la santé publique, il faudrait relativement peu d'investissements pour modifier la capacité dans ce domaine, de dizaines à quelques centaines de millions annuellement par province. Une nouvelle affectation ou une réaffectation équivalant au budget d'un seul hôpital général de taille moyenne pourrait améliorer énormément l'ISP dans les provinces plus grandes. Toutefois, le Comité ne se fait pas d'illusions au sujet des pressions concurrentes et permanentes qui sont exercées sur les gouvernements provinciaux et territoriaux en matière de dépenses. Dans les chapitres suivants, nous recommandons qu'une grande majorité des nouvelles dépenses fédérales en santé publique soient consacrées aux projets et aux programmes qui créeront un système de santé publique F/P/T homogène, renforcé et collectif.
Au moment d'entreprendre le renouvellement des programmes et des structures, quelles leçons les Canadiens peuvent-ils tirer des systèmes de santé publique d'autres pays?
Premièrement, les états-Unis, le Royaume-Uni et l'Australie ont tous une structure stratégique cohérente faisant intervenir la législation, les priorités et les objectifs nationaux, les stratégies nationales, les programmes de soutien de l'infrastructure de la santé publique (y compris les ressources humaines), les moyens de conclure des ententes entre intervenants et les programmes de financement spéciaux. Il existe des cibles quantifiables, des calendriers et des mécanismes de reddition de comptes. Par contre, le Canada n'a pas de stratégies ni d'objectifs nationaux en matière de santé. Même les indicateurs nationaux existants issus des Accords sur la santé visent le système des soins de santé personnels.
Deuxièmement, les organismes de santé publique de nombreux pays sont dirigés par un expert reconnu dans le domaine. La bureaucratisation des fonctions de santé publique peut favoriser la transition à d'autres activités de santé, mais tend à brouiller le cheminement de carrière de ceux qui ont une formation spéciale dans les disciplines pertinentes, à nuire à la souplesse d'intervention lors d'urgence en santé publique et à renforcer la politisation de l'activité intergouvernementale. L'avantage d'un organisme indépendant est qu'il peut encore rendre des comptes grâce à certains mécanismes et que sa crédibilité, pour le meilleur et pour le pire, bénéficie d'une distanciation par rapport à l'appareil gouvernemental. De plus, ces organismes des autres pays contribuent à construire l'ISP en investissant continuellement et généreusement dans la formation et l'éducation permanente du personnel compétent. Cela devra être une des priorités de l'organisme canadien de santé publique.
Troisièmement, le champ d'application des organismes de santé publique varie. Certains se concentrent exclusivement sur les maladies transmissibles; d'autres ont un mandat plus général. Nous comprenons la raison d'être des organismes à mission unique et louons le travail du Centre for Disease Control de la Colombie-Britannique, une initiative provinciale exemplaire dans le domaine des maladies transmissibles. Au niveau fédéral, le Canada s'est doté du Centre de prévention et de contrôle des maladies infectieuses, qui relève de la DGSPSP. Le Comité croit que le mandat d'un nouvel organisme national doit comprendre le spectre complet des activités de santé publique administrées par une variété de centres constitutifs, comme les CDC aux états-Unis et, de façon inattendue, l'Institut national de la santé publique au Québec. Le mandat de l'organisme doit néanmoins être évalué attentivement comme nous le montrerons dans le prochain chapitre.
Quatrièmement, le Comité a été surpris de constater que d'autres fédérations comme l'Australie et les états-Unis avaient le même genre de difficultés liées aux différents niveaux de capacité des provinces, des états et des territoires. La réponse australienne et américaine consiste à relever les défis du pluralisme régional par un financement réservé, des mécanismes favorisant la collaboration et la coordination intergouvernementale et des ententes sur des normes explicites de rendement. Le Canada a besoin d'un système plus cohérent de santé publique et d'une collaboration intergouvernementale maximale pour les fonctions essentielles. Les gouvernements d'autres pays offrent des exemples de mesures à prendre pour répondre à ce besoin pour nos citoyens.
Pour favoriser la création d'un système de santé publique national intégré, le gouvernement du Canada a le choix d'utiliser la législation et les règlements, de fournir de l'information et des conseils, d'exécuter lui-même des programmes ou de procéder à des paiements de transfert destinés à des particuliers, des organismes et d'autres paliers de gouvernement. Chaque option a son rôle à jouer.
Comme nous l'avons vu en bref au chapitre 9, il est possible de lier le renouvellement des lois et de la réglementation à la nécessité pour Ottawa de revoir et de regrouper toutes ses lois en matière de santé publique et de protection de la santé. Le système national de santé publique devrait également avoir une forte présence nationale, être indépendant de Santé Canada, mais responsable devant le ministre de la Santé et le Parlement, et fournir une information, des conseils et une aide technique crédibles aux provinces et aux territoires. Les CDC des états-Unis sont exemplaires à ces égards. Le SRAS a montré qu'une flambée épidémique dans une province (ou un pays) touche toutes les autres. Chaque province et territoire a besoin d'un soutien et d'une coordination plus efficaces pour ses activités de santé publique. Il est particulièrement important d'assurer une forte présence fédérale pour aider les plus petites provinces qui sont confrontées à des épidémies, mais également pour assurer la liaison au niveau international.
L'exécution directe des programmes par le gouvernement fédéral évite les accrochages au sujet des transferts de fonds et la reddition de comptes, mais le gouvernement fédéral ne peut pas fournir les services de santé locaux et n'a d'ailleurs pas la compétence voulue pour le faire. Comme aux états-Unis., le gouvernement fédéral du Canada pourrait plutôt jouer un rôle direct de surveillance pour aider les provinces et les territoires. Le Comité est également impressionné par la capacité des CDC des états-Unis de maintenir une structure d'intervention d'urgence très mobile, compétente et pouvant réagir rapidement à des épidémies de maladies transmissibles ou à d'autres urgences sanitaires. Dans un monde idéal, le nouvel organisme canadien soutiendrait un réseau d'expertise, aurait suffisamment de crédibilité, entretiendrait d'agréables relations et franchirait rapidement les ponts des accords intergouvernementaux pour contribuer aux enquêtes sur les épidémies locales et à leur gestion. C'est la raison pour laquelle, comme nous l'expliciterons au chapitre 5, nous envisageons un réseau axé sur les maladies transmissibles et un système de détachement et de partage de personnel conçu pour créer une culture de collaboration.
Les transferts sont l'autre moyen d'action dont dispose le fédéral. Comme nous l'avons vu, le gouvernement fédéral gère déjà un programme de subventions et de contributions par l'intermédiaire de la DGSPSP. Ce système accorde environ 200 millions de dollars par an, surtout aux ONG, et vise plusieurs déterminants de la santé par des programmes touchant des domaines comme la nutrition prénatale, le développement de la petite enfance chez les Autochtone, les modes de vie sains et la prévention de diverses maladies non transmissibles. Cet ensemble de transferts devrait être harmonisé avec une nouvelle stratégie nationale de santé publique. Mais il faudra également investir sérieusement dans l'infrastructure de santé publique provinciale, territoriale et municipale. À cet égard, nous devons nous tourner vers les exemples américain et australien. Le nouvel organisme canadien pourrait prendre exemple sur leurs systèmes de subvention et les accords connexes avec les états et les territoires, qui comprennent des cibles et des mécanismes de communication clairs, pour créer une capacité correspondant à la stratégie nationale de santé publique et aux besoins de compétences provinciales et territoriales.
Le Comité craint qu'un nouveau financement destiné aux provinces et territoires ne déplace les dépenses existantes et n'aboutisse dans les budgets provinciaux de la santé pour se perdre dans le panier percé des fonds consacrés aux soins aigus. Le nouveau financement ne devrait pas privilégier les provinces qui ont choisi d'investir beaucoup moins que les autres, ni désavantager celles qui, comme la Colombie-Britannique et le Québec, ont innové et investi en santé publique. Nous recommandons plutôt que le nouvel organisme fédéral affecte ces fonds de manière à ce que le cumul des dépenses de programme rende compte, en tenant compte des variations annuelles, de la taille approximative de la population, en harmonie avec l'Entente cadre sur l'union sociale.
L'organisme national devrait pouvoir déterminer les seuils d'activité provinciale intégrée ou les conditions de contrepartie avant qu'une direction de santé publique provinciale puisse recevoir des fonds réservés de programme. L'organisme peut également choisir de couvrir tous les coûts de certains programmes provinciaux et municipaux. Mais le Comité estime essentiel qu'il n'y a pas de transfert en masse ou de paiements passifs. Les sommes devraient être séparées en subventions de programme et les provinces recevoir des fonds à différentes fins pour favoriser une infrastructure de santé publique plus forte et plus cohérente. La détermination globale de la répartition des fonds entre les compétences devient donc un mécanisme par lequel les provinces sont à la fois assurées d'obtenir une part raisonnable d'aide pour leurs propres priorités et encouragées à fixer des priorités pour le réinvestissement de concert avec l'organisme national.
Cinquièmement, la surveillance des maladies transmissibles et la gestion des épidémies ont besoin d'une aide et d'une attention spéciales. Idéalement, la gestion des épidémies devrait s'harmoniser avec d'autres dispositions relatives aux urgences sanitaires et ces arrangements devraient à leur tour s'intégrer à des stratégies plus générales de protection civile et d'intervention en cas d'urgence. Pour que ces domaines soient prioritaires et échappent aux tensions F/P/T, il semble à première vue intéressant de créer un nouveau réseau à financement réservé au sein de l'enveloppe de l'organisme destiné aux contributions provinciales et territoriales. Il s'agirait d'une solution proprement canadienne pour remédier à un certain nombre d'incertitudes interjuridictionnelles qui surgissent non seulement dans le domaine de la santé publique de notre fédération, mais également dans celle d'autres états fédéraux.
Sixièmement, l'Australie, le Royaume-Uni et les états-Unis ont tous intégré une forte composante scientifique et de recherche dans leurs activités de santé publique. Ces pays ont une base solide en épidémiologie, en surveillance et en statistiques sur la santé pour une pratique sanitaire éclairée. Le Royaume-Uni est le chef de file mondial dans sa volonté d'établir ses politiques et ses services de santé publique sur des données solides. Il faut au Canada davantage de recherche appliquée et d'évaluation en santé publique, plus d'examens systématiques et de directives sur la pratique en santé publique, une formation supérieure pour la production et l'interprétation des données en santé publique et de meilleurs moyens de stocker, de tenir à jour et de consulter les connaissances utiles à la pratique en santé publique. Tous ces points ont été soulignés dans un document produit par l'Institut de la santé publique et des populations des IRSC. Le nouvel organisme devrait avoir à la fois une capacité interne et les fonds nécessaires pour sous-traiter les fonctions de R et D à des partenaires comme les IRSC. Les enjeux dépassent le secteur de la santé publique et exigent un examen de notre capacité scientifique en matière de recherche sur les maladies transmissibles. Nous y reviendrons au chapitre 10.
Finalement, nous constatons dans tous les pays les efforts déployés pour échanger et pour partager les données et l'information. Les praticiens de santé publique ont été les premiers utilisateurs de l'information sur la santé aux XVIIIe et au XIXe siècles. Plus récemment, la santé publique, tel le système des soins de santé personnels, n'a pas été en mesure de profiter pleinement des innovations des technologies de l'information et des communications. Trois paliers de gouvernement jouent un rôle en santé publique et, comme l'a montré l'épidémie de SRAS, la santé publique doit être incluse dans les cliniques, les hôpitaux et d'autres secteurs du monde de la santé. Par conséquent, l'information doit circuler rapidement entre les premières lignes de la santé clinique et publique. Les professionnels et les médias ont à juste titre critiqué sévèrement les difficultés du partage de l'information entre les paliers de gouvernement qui ont paru au grand jour au cours de la flambée du SRAS. Il y a lieu non seulement d'investir dans les technologies de l'information, mais également de produire les accords intergouvernementaux et les normes informationnelles qui permettront au Canada de se doter d'un système de pointe en information sur la santé publique. Cela doit faire partie intégrante de tout nouveau financement, que ce soit pour la modernisation générale de la santé publique ou pour la surveillance des maladies transmissibles et à la gestion des épidémies. Outre ces accords plus informels et indépendamment de tout renouvellement des lois fédérales, nous pouvons également envisager un processus axé sur la modernisation et l'harmonisation de la législation en santé publique au Canada, qui facilite le fonctionnement d'un système véritablement homogène destiné à protéger et à promouvoir la santé de nos citoyens où qu'ils vivent.
Il ne s'agit pas là de difficultés insurmontables. Dans le premier cas, cela ne suppose qu'un engagement visible et permanent de la part de tous ceux qui nous gouvernent à l'égard du principe voulant que, quelles que soient les autres différences qui peuvent inévitablement nous séparer dans cette fédération parfois querelleuse, la santé des Canadiens est primordiale. De plus, l'investissement des nouvelles sommes nécessaires pour transformer la santé publique est modeste par rapport à ce qu'exigent de nombreux autres secteurs des dépenses publiques, notamment et non des moindres, le secteur des services de santé personnels. La seule question que le Comité poserait à tous les ministres de la Santé, aux ministres des Finances et aux premiers ministres est donc simple : Si ce n'est pas maintenant, alors quand?
Annexe 3.1
Organigramme du département de la Santé et des Services humanitaires des é.-U.

Détails de la page
- Date de modification :