ARCHIVÉ - Test cutané à la tuberculine chez des contacts étroits : infection récente ou passée?
le 15 juin 2006 Volume 32 Numéro 12
Introduction
Le dépistage des contacts étroits de cas de tuberculose (TB) pulmonaire fait partie de la base de tout programme de surveillance et de contrôle de cette maladie dans les pays de faible incidence(1-5). Une fois le diagnostic posé et le traitement amorcé chez le cas index, les personnes dans l'entourage immédiat se voient offrir s'il y a lieu : test cutané à la tuberculine (TCT), radiographie (RX) pulmonaire et traitement préventif si une infection tuberculeuse latente est mise en évidence.
En janvier 2001, le Comité québécois pour la surveillance et le contrôle de la TB entreprenait une évaluation de la prise en charge par les 18 Directions de Santé publique (DSP) du Québec des cas de TB et de leurs contacts étroits. Les objectifs du projet d'évaluation sur les contacts étroits étaient 1) de calculer le nombre de contacts étroits identifiés par cas; 2) de calculer la proportion de contacts étroits qui présentaient un dépistage positif et 3) d'identifier les facteurs associés à un dépistage positif.
Méthodologie
Le Québec (population : 7 421 053 millions) est divisé en 18 régions sanitaires dans lesquelles une DSP gère le programme provincial de surveillance et de contrôle de la TB. Lorsqu'un médecin ou un laboratoire hospitalier déclare un cas de TB, une infirmière de santé publique recueille les informations cliniques et épidémiologiques usuelles, vérifie si un traitement adéquat a été prescrit et s'assure de la fidélité du patient à son traitement. Pour les cas de TB pulmonaire, elle s'assure que les contacts étroits sont identifiés, qu'ils subissent un TCT et qu'ils sont référés pour une évaluation médicale, si nécessaire. Le TCT est administré en injectant 0,1 mL de tuberculine 5 TU intradermique à la face antérieure de l'avant-bras (méthode de Mantoux). La lecture des résultats se fait en mesurant en millimètres (mm) l'induration entre 48 et 72 heures après l'injection. Les contacts étroits avec TCT initial (TCT1) ≤ 5 mm se voient offrir un 2ième test (TCT2). En 1997, au Québec, on recommandait de faire le 2e TCT 12 semaines après la dernière exposition au cas index. Les informations et les résultats du dépistage sont recueillis sur un questionnaire standardisé(6).
En février 2001, un questionnaire standardisé pour chaque cas de TB déclaré en 1997 et 1998 a été envoyé dans toutes les DSP. Le questionnaire contenant les données épidémiologiques habituelles et la liste des contacts étroits (seulement pour les cas de TB pulmonaire) devaient être fournis avec, pour chacun des contacts, le sexe, l'âge, le résultat du TCT1 et le résultat du TCT2 si indiqué. Les données sur les cas index ont été tirées du fichier provincial des maladies à déclaration obligatoire.
Un contact étroit est défini comme toute personne qui, régulièrement, plusieurs heures par jour et pendant une période de temps prolongée, au domicile ou dans d'autres milieux, a partagé les mêmes lieux qu'un cas de tuberculose évolutive d'origine pulmonaire ou laryngée au moment où ce dernier était contagieux(6).
Pour être inclus dans l'analyse finale portant sur les facteurs associés à un dépistage positif, un contact étroit devait avoir subi deux TCT sauf si le TCT1 était ≥ 5 mm ou s'il avait été fait au moins 12 semaines après la dernière exposition au cas index. Un virage tuberculinique a été défini comme un TCT2 ≥ 5 mm et une augmentation ≥ 5 mmentrele TCT1 et le TCT2 . Le dépistage était considéré positif en présence d'un TCT1 ≥ 5mm ou d'un virage tuberculinique.
Les données ont été entrées sur une base Microsoft Access version 97 database et analysées avec SPSS, version 10.1. Le test du c2 de Pearson a servi à comparer les variables discrètes(7). La régression logistique a été utilisée pour identifier les associations possibles entre le dépistage positif et les variables trouvées significatives à l'analyse univariée. Des ratios de cotes (OR) avec des intervalles de confiance à 95 % (IC) ont été calculés.
Résultats
En 1997 et 1998, 649 cas de TB ont été déclarés pour l'ensemble du Québec (taux d'incidence annuelle moyen : 4,4/100 000) dont 372 cas de TB pulmonaire. Parmi ces derniers, 59,4 % étaient de sexe masculin, 6,7 % avaient entre 0 et 18 ans, 54,6 % avaient entre 19 et 64 ans et 38,7 % plus de 65 ans (âge moyen : 53,1 ans). En ce qui concerne l'origine ethnique, 51,3 % étaient nés au Canada, 43,5 % à l'extérieur du Canada et 5,1 % étaient d'origine autochtone.
Toujours parmi les 372 cas de TB pulmonaire, 55,9 % avaient des bacilles alcoolo-acido résistants (BAAR) à l'examen microscopique des expectorations, 81,5 % une culture des expectorations positive et 26,4 % des cavités au RX pulmonaire.
Pour les 353 cas de TB pulmonaire qui ont eu une enquête épidémiologique, 1 422 contacts étroits ont été identifiés (médiane : trois contacts étroits/cas; étendue : 0 à 42 contacts/cas). L'âge moyen des contacts était de 35,7 années. Le nombre moyen de contacts étroits par cas était de 4,4 lorsque le cas présentait des BAAR à l'examen microscopique des expectorations par rapport à 3,5 lorsque l'examen était négatif; de 4,2 lorsque le cas présentait des cavités au RX pulmonaire comparativement à 3,2 en l'absence de cavités. Pour 51 cas (14,4 %), aucun contact étroit n'a été identifié.
Les résultats de la prise en charge des contacts apparaissent à la figure 1. Parmi les 1205 contacts avec TCT1 et pour lesquels un résultat est disponible, 464 (38,5 %) ont eu un TCT1 ≥ 5mm. Parmi les 510 contacts étroitsquionteuunTCT2 et pour lesquels un résultat est disponible, 57 (11,2 %) ont présenté un virage tuberculinique.
Figure 1. Résultats de la prise en charge des contacts
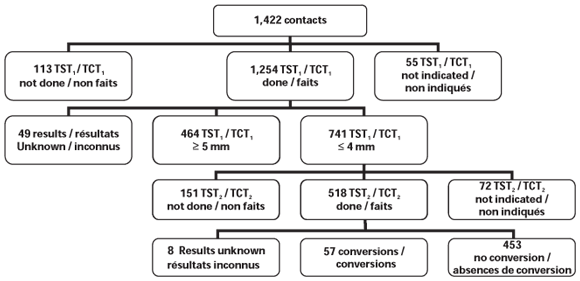
Sur 1 367 contacts avec indication, 1 046 (76,5 %) ont bénéficié d'un dépistage complet. Les résultats du dépistage en fonction de certaines caractéristiques du cas et des contacts apparaissent au tableau 1. À l'analyse univariée, la proportion de contacts qui présentaient un dépistage positif était statistiquement plus grande lorsque le cas index avait ≥ 65 ans, était né à l'extérieur du Canada ou d'origine autochtone ou présentait des cavités au RX pulmonaire. La proportion de contacts avec dépistage positif était également significativement plus élevée lorsque le contact avait ≥ 19 ans. Dans un modèle de régression logistique, l'âge du contact, le lieu de naissance du cas index et le résultat du RX pulmonaire du cas index ont été associés de façon indépendante avec un dépistage positif. Les contacts âgés de ≥ 19 ans avaient 5,7 (IC 95 % : 4,0 à 8,0) fois plus de chances d'avoir un dépistage positif que les contacts de ≤ 18 ans. Les contacts de cas nés à l'extérieur du Canada avaient 2,8 (IC 95 % : 2,0 à 3,9) fois plus de chances d'avoir un dépistage positif que les contacts de cas nés au Canada. Finalement, les contacts d'un cas avec cavités au RX pulmonaire avaient 2,0 (IC 95 % : 1,4 à 2,7) fois plus de chances d'avoir un dépistage positif que les contacts d'un cas sans cavités.
Parce que l'âge des contacts et l'origine ethnique des cas pourraient être associés à un risque accru d'exposition antérieure à la TB, nous avons analysé les associations possibles entre la présence d'un virage tuberculinique et les mêmes variables chez les 518 contacts qui ont eu deux TCT (tableau 2). Ainsi 12,1 % des contacts de cas avec BAAR à l'examen microscopique des expectorations ont présenté un virage vs 8,9 % des contacts de cas sans BAAR ( p = 0,26) et 10,9 % des contacts de cas avec culture positive vs 12,2 % des contacts de cas avec culture négative ( p = 0,77). La proportion de contacts qui ont présenté un virage était exactement la même (11,1 %), que le cas ait eu des cavités au RX pulmonaire ou non. La proportion de contacts avec virage était plus grande lorsque le cas index était né au Canada (12,0 %) que lorsque le cas était né hors Canada (8,7 %) bien que cette différence fût statistiquement non significative. L'âge des contacts était associée à la présence de virage : 4,0 % des contacts âgés de 0 à 18 ans ont présenté un virage vs 16,9 % des ≥ 19 ans (p < 0,001).
Tableau 1. Résultats chez 1 046 contacts étroits ayant subi un dépistage complet en fonction de certaines caractéristiques des cas et des contacts
| Nombre de contacts | Contacts avec TCT ≥ 5mm n (%) |
Contacts avec virage n (%) | Dépistage positif n (%) | |
| Caractéristiques des cas | ||||
| Sexe | ||||
| Masculin | 390* | 170 (43.6) | 25 (6.4) | 195 (50.0) |
| Féminin | 656* | 294 (44.8) | 32 (4.9) | 326 (49.7) |
| Age | ||||
| 0-18 | 49* | 22 (44.9) | 3 (6.1) | 25 (51.0) |
| 19-64 | 591* | 285 (48.2) | 28 (4.8) | 313 (53.0) |
| ≥ 65 | 406* | 157 (38.7) | 26 (6.4) | 183 (45.1)† |
| Microscopie des expectorations | ||||
| Présence de BAAR | 660* | 299 (45.3) | 41 (6.2) | 340 (51.5) |
| Absence de BAAR | 386* | 165 (42.7) | 16 (4.2) | 181 (46.9) |
| Culture des expectorations | ||||
| Culture positive | 908* | 410 (45.2) | 51 (5.6) | 461 (50.8) |
| Culture négative | 138* | 54 (39.1) | 6 (4.3) | 60 (43.5) |
| Radiographie pulmonaire‡ | ||||
| Présence de cavités | 354* | 193 (54.5) | 17 (4.8) | 210 (59.3)§ |
| Absence de cavités | 670* | 263 (39.3) | 39 (5.8) | 302 (45.1) |
| Origine ethnique | ||||
| Canadien non autochtone | 676* | 260 (38.5) | 43 (6.4) | 303 (44.8) |
| Immigrant | 325* | 172 (52.9) | 13 (4.0) | 185 (56.9) |
| Canadien autochtone | 45* | 32 (71.1) | 1 (2.2) | 33 (73.3)|| |
| Caractéristiques des contacts | ||||
| Sexe¶ | ||||
| Masculin | 466 | 217 (46.6) | 21 (4.5) | 238 (51.1) |
| Féminin | 542 | 235 (43.4) | 33 (6.0) | 268 (49.4) |
| Âge** | ||||
| 0-18 | 286 | 70 (24.4) | 8 (2.8) | 78 (27.3) |
| 19-64 | 562 | 295 (52.5) | 41 (7.3) | 336 (59.8) |
| ≥ 65 | 97 | 54 (55.7) | 5 (5.1) | 59 (60.8)†† |
| Total | 1,046 | 464 (44,4) | 57 (5.4) | 521 (49.8) |
* représente le nombre de contacts pour lesquels le cas index présente la caractéristique †χ = 6.02; p = 0.049 ‡ for 22 contacts, case chest X-ray results are missing §χ = 18.81; p< 0.001 ||χ = 23.26; p< 0.001 ¶ for 38 contacts, sex was not indicated ** for 101 contacts, age was not indicated ††χ = 85.17; p< 0.001 |
||||
Tableau 2. Résultats chez les 518 contacts étroits ayant subi deux TCT en fonction de certaines caractéristiques des cas et des contacts
| Nombre de contacts | Contacts avec virage n (%) | |
| Caractéristiques des cas | ||
| Sexe | ||
| Masculin | 302* | 32 (10.6) |
| Féminin | 216* | 25 (11.6) |
| Age | ||
| 0-64 | 306* | 31 (10.1) |
| ≥ 65 | 212* | 26 (12.3) |
| Microscopie des expectorations | ||
| Présence de BAAR | 338* | 41 (12.1) |
| Absence de BAAR | 180* | 16 (8.9) |
| Culture des expectorations | ||
| Culture positive | 469* | 51 (10.9) |
| Culture négative | 49* | 6 (12.2) |
| Radiographie pulmonaire† | ||
| Présence de cavités | 153* | 17 (11.1) |
| Absence de cavités | 351* | 39 (11.1) |
| Origine ethnique | ||
| Canadien non autochtone | 357* | 43 (12.0) |
| Immigrant / autochtone | 161* | 14 (8.7) |
| Caractéristiques des contacts | ||
| Sexe‡ | ||
| Masculin | 221 | 21 (9.5) |
| Féminin | 273 | 33 (12.1) |
| Âge§|| | ||
| 0-5 | 86 | 2 (2.3) |
| 6-18 | 111 | 6 (5.4) |
| 19-34 | 77 | 12 (15.6) |
| 35-64 | 159 | 29 (18.2) |
| ≥ 65 | 36 | 5 (13.9) |
| Total | 518 | 57 (5.4) |
* représente le nombre dec ontacts pour lesquels le cas index présente la caractéristique †χ = 6.02; p = 0.049 ‡ pour 22 contacts, les résultats de radiographie pulmonaire du cas sontmanquants §χ = 18.81; p< 0.001 ||χ = 23.26; p< 0.001 ¶ pour 38 contacts, le sexe estmanquant ** pour 101 contacts, l'âge est manquant ††χ = 85.17; p< 0.001 |
||
Discussion
La prise en charge des contacts étroits de cas de TB a récemment attiré l'attention des professionnels de la santé engagés dans la lutte anti-tuberculeuse(3,8). Même si on reconnaît son importance depuis longtemps, les procédures suivies pour la recherche des contacts varient beaucoup d'un programme à l'autre et on déplore l'absence de définitions standardisées d'exposition en regard surtout de la durée et de la proximité du contact pour orienter l'étendue du dépistage.
Dans notre étude, 44,4 % contacts étroits qui ont subi un dépistage complet ont eu un TCT1 ≥ 5 mm comparativement à 34 % dans l'étude de Reichler et al.(9) et 44,5 % dans l'étude de Behr et al(10). La définition de contact étroit pourrait expliquer les différences. La plupart du temps, avec notre définition, seules les personnes qui vivent sous le même toit que celui du cas index sont identifiées comme contact étroit(6). La définition utilisée par Reichler semble plus libérale : membres, visiteurs or employés de la maison du cas index, amis ou parents du cas étaient définis comme contact étroit(9). Dans l'étude de Behr, seules les personnes qui avaient passé au moins de 40 à 100 heures avec le cas index dans les 3 mois précédant le diagnostic ou durant la période infectieuse étaient considérées comme contact étroit(10).
Les caractéristiques des contacts étroits (âge, sexe, lieu de naissance, BCG), des cas index (BAAR à l'examen des expectorations, cavités au RX pulmonaire, etc.) et de l'environnement (ventilation, durée de l'exposition) peuvent influencer les résultats du dépistage(11-13). Dans notre étude, 12,0 % des contacts étroits ont ≥ 65 ans comparativement à 7 % dans l'étude de Reichler(9). Bien que le lieu de naissance des contacts ne soit pas disponible, 43,5 % de nos cas étaient nés à l'extérieur du Canada alors que 31 % des cas américains étaient nés à l'extérieur des USA. Une proportion plus importante de contacts nés en zone endémique peut avoir été infectée avant l'exposition au cas index. Par contre, la proportion de cas avec BAAR à l'examen des expectorations est plus faible dans notre étude (55,9 % vs 58,6 %) que celle observée par Reichler tout comme la proportion de cas avec cavités au RX pulmonaire (26,4 % vs 30 %)(9).
Parmi les contacts étroits avec dépistage complet, 521 (49,8 %) ont présenté un dépistage positif. Il est difficile de départager les dépistages positifs qui représentent une infection transmise par le cas-index de ceux qui s'expliquent par une infection par M. tuberculosis, par une mycobactérie atypique acquise antérieurement ou par une réaction au BCG. L'addition des TCT1 ≥ 5 mm (24,4 %) et des virages (2,8 %) chez les 0-18 ans (27,2 %) estime probablement plus la vraie proportion de contacts qui présentent une infection récente que les 395 (59,9 %) contacts ≥ 19 ans avec dépistage positif. Greenaway et coll. estimait que, dans des populations semblables aux communautés d'immigrants vivant au Canada, i.e. vaccinée dans l'enfance avec le BCG, exposée fréquemment à M. tuberculosis ou à d'autres mycobactéries, la probabilité qu'un TCT ≥ 10 mm représente une infection récente n'était que de 24 % chez un individu exposé 100 heures à un cas de TB pulmonaire avec frottis positif(14). Cette probabilité est beaucoup plus grande dans une population rarement en contact avec M. tuberculosis ou avec d'autres mycobactéries et non vaccinée avec le BCG comme la plupart des adultes nés et résidant au Canada mais l'usage plus généralisée du BCG au Québec jusqu'en 1976 pourrait influencer à la baisse cette probabilité.
Notre étude présente certaines limites. Elle est basée sur une analyse rétrospective faite par différents intervenants dans 18 régions avec des pratiques qui ne sont pas nécessairement uniformes. Les informations sur les contacts étaient très limitées: lieu de naissance non consigné au dossier, absence de renseignements sur le BCG, quantification de l'exposition non précisée. De plus notre étude s'est limitée à l'évaluation des contacts étroits seulement.
Conclusion
Dans beaucoup de pays industrialisées, un grand nombre des cas de TB et leurs contacts étroits sont originaires de pays où la TB est très prévalente. Au Québec en particulier, le vaccin BCG a été administré aux enfants d'âge scolaire jusqu'au milieu des années '70. Dans ces conditions, l'interprétation claire des résultats de TCT chez les contacts de cas de TB représente souvent un défi. Il est important de continuer d'évaluer les résultats d'investigation de contacts et d'essayer de déterminer les facteurs qui faciliteraient l'interprétation juste des résultats de TCT.
Remerciements
Les auteurs tiennent à remercier tous les professionnels des DSP du Québec qui ont participé à cette étude.
Références
-
Menzies D, Tannenbaum TN, FitzGerald JM. Tuberculosis: 10. Prevention. CMAJ 1999;161(6):717-24.
-
Horsburg CR, Feldman S, Ridzon R. Practice guidelines for the treatment of tuberculosis. Clin Infect Dis 2000;31:633-9.
-
Centers for Disease Control and Prevention. Guidelines for the investigation of contacts of persons with infectious tuberculosis; recommendations from the National Controllers Association and CDC. MMWR 2005;54(No. RR-15):1-47.
-
Centers for Disease Control and Prevention. Progressing toward tuberculosis elimination in low-incidence areas of the US : recommendations of the Advisory Council for elimination of tuberculosis. MMWR 2002;51(No. RR-5):1-18.
-
Etkind SC. Contact tracing in tuberculosis. Dans : Reichman L, Hershfield E, éds. Tuberculosis: A comprehensive approach .NewYork, NY: Marcel Dekker Inc;1993:275-89.
-
Direction générale de la santé publique, Ministère de la Santé et des Services sociaux. Protocole d'intervention – La tuberculose. Québec : La Direction.1998:1-134.
-
Daniel WW. Biostatistics - A foundation for analysis in the health sciences. 6th edition. New York: John Wiley & Sons Inc. 1995:180-1.
-
Reichler MR, Etkind S, Taylor Z et coll. Tuberculosis contact investigations. Int J Tuberc Lung Dis 2003;7(12):S325-S7.
-
Reichler MR, Reves R, Bur S et coll. Evaluation of investigations conducted to detect and prevent transmission of tuberculosis . JAMA 2002;287:991-5.
-
Behr MA, Hopewell PC, Paz EA et coll. Predictive value of contact investigation for identifying recent transmission of M. tuberculosis . AmJ Respir Crit Care Med 1998;158(2):465-9.
-
Bailey WC, Gerald LB, Kimerling ME, et coll. Predictive model to identify positive tuberculosis skin test results during contact investigations. JAMA 2002 ;287:996-1002.
-
Menzies RI, Vissandjee B. Effect of Bacille Calmette-Guérin vaccination on tuberculin reactivit y. Am Rev Resp Dis 1992;145:621-5.
-
Sepulveda R, Ferrer X, Latrach C et coll. The influence of Calmette-Guérin Bacillus immunization on the booster effect of tuberculin testing in healthy young adults. Am Rev Resp Dis 1990;142:24-8.
-
Greenaway C, Palayew M, Menzies D. Yield of casual contact investigation by the hour. Int J Tuberc Lung Dis 2003;7(12):S479-S85.
Source : Dr Paul Rivest, Direction de santé publique de Montréal, Département de médecine social et préventive, Université de Montréal, Institut national de santé publique du Québec; Dr Serge Déry, Nunavik Public Health Directorate; Dre Monique Douville-Fradet, Institut national de santé publique du Québec; Dre Terry-Ann Tannenbaum, Direction de santé publique de Montréal, Institut national de santé publique du Québec; Dr Paul Brassard, Direction de santé publique de Montréal, Départementment de médecine sociale et préventive, Université de Montréal, Division of Clinical Epidemiology, McGill University Health Centre, Montréal (Québec).
Détails de la page
- Date de modification :
