Soins primaires de l’hépatite B – Aide-Mémoire (VHB-AM)
Table des matières
- Liste d'abréviations
- Auteurs
- Introduction
- Module 1 – Qui devrait être soumis à un test du VHB?
- Module 2 – Approche pour le dépistage et la détection du VHB
- Module 3 – Interprétation des résultats des tests diagnostiques du VHB
- Module 4 – Prise en charge initiale des patients ayant un résultat HBsAg-positif
- Module 5 – Évolution naturelle et prise en charge de l'infection aigüe par le VHB
- Module 6 –Évaluation initiale du VHB chronique confirmé
- Module 7 – Évolution naturelle du VHB chronique
- Module 8 – Prise en charge à long terme du VHB chronique confirmé
- Module 9 – Traitement du VHB chronique et surveillance des patients en cours de traitement
- Module 10 – Check-list pour la prévention et la vaccination
- Module 11 – Éducation et counseling des patients
- Références
| Liste d'abréviations | |
|---|---|
| AFP | Alpha-fœtoprotéine |
| ALT | Alanine aminotransférase |
| Anticorps anti-HBc | Anticorps dirigé contre l'antigène de la nucléocapside du virus de l'hépatite B |
| Anticorps anti-HBe | Anticorps dirigé contre l'antigène-e du virus de l'hépatite B |
| Anticorps anti-HBs | Anticorps dirigé contre l'antigène de surface du virus de l'hépatite B |
| AST | Aspartate aminotransférase |
| CHC | Carcinome hépatocellulaire |
| CMV | Cytomégalovirus |
| FS | Fournisseur de soins |
| FSC | Formule sanguine complète |
| HARSAH | Hommes ayant des relations sexuelles avec d'autres hommes |
| HBeAg | Antigène-e du virus de l'hépatite B |
| HBIg | Immunoglobulines contre l'hépatite B |
| HBsAg | Antigène de surface du virus de l'hépatite B |
| IgG | Immunoglobuline G |
| IgM | Immunoglobuline M |
| INR (RIN) | Rapport normalisé international |
| ITS | Infection transmissible sexuellement |
| LSN (ULN) | Limite supérieure de la normale |
| PAL | Phosphatase alcaline |
| PCR | Test de polymérase en chaîne |
| PPE | Prophylaxie post-exposition |
| PT | Temps de protrombine |
| QSD | Quadrant supérieur droit |
| TDM | Tomodensitométrie |
| U/S | Ultrasons |
| VEB | Virus Epstein Barr |
| VHA | Virus de l'hépatite A |
| VHB | Virus de l'hépatite B |
| VHC | Virus de l'hépatite C |
| VHE | Virus de l'hépatite E |
| VIH | Virus de l'immunodéficience humaine |
| VHS | Virus herpès simplex |
| Auteurs | |
|---|---|
| Anton Andonov, MD, PhD Chef, Diagnostic moléculaire immunologique, Pathogènes transmissibles par le sang et hépatite Agence de la santé publique du Canada Laboratoire national de microbiologie Professeur adjoint Département de la microbiologie médicale Université de Manitoba |
Gillian Butler, IA, BN Infirmière spécialiste en maladies infectieuses Gouvernement de Terre-Neuve et Labrador Département de la santé et services communautaires Division de la santé publique |
| Rosalind Ling, MD Omnipraticien Intérêt particulier dans l'Hépatite Toronto, ON |
Lisa Marie Pritchard, BSc, MSc Agente de soutien à la recherche Agence de la santé publique du Canada Centre de la lutte contre les maladies transmissibles et les infections |
| Jean-Guy Baril, MD Médecin de famille, Clinique médicale du Quartier latin et centre hospitalier de l'Université de Montréal. Professeur adjoint de clinique, Département de médecine familiale Université de Montréal |
Margaret Gale-Rowe, MD, MPH, DABPM Gestionnaire, Infections associées dans la collectivité Agence de la santé publique du Canada, Centre de la lutte contre les maladies transmissibles et les infections |
| Robert Myers, MD, MSc, FRCPC Hépatologue Professeur adjoint, Liver Unit, University of Calgary Directeur, Viral Hepatitis Clinic |
Jennifer Verkoeyen, RN, BScN Infirmière de santé publique Programme de santé sexuelle et de réduction des risques Santé publique d'Ottawa |
| Cassandra Brubacher, BScN, IA, CIC Infirmière de santé publique Division de la lutte contre les maladies transmissibles et les infections Département de santé Middlesex-London |
Jenny Heathcote, MBBS, MD, FRCP Professeure de médecine, University of Toronto Chef, Patient Based Clinical Research Toronto Western Research Institute Toronto Western Hospital |
| Carla Osiowy, MSc, PhD Chercheur scientifique, Pathogènes transmissibles par le sang et hépatite Agence de la santé publique du Canada Laboratoire national de microbiologie Professeur adjoint Départements de la médecine interne et la microbiologie médicale, Section d'hépatologie, University of Manitoba |
Colina Yim, IA (Cat. Spéc), MN Infirmière praticienne Toronto Western Hospital, Liver Center, University of Toronto |
| Cathy Latham-Carmanico, IA, BScN Infirmière-conseil Agence de la santé publique du Canada Centre de la lutte contre les maladies transmissibles et les infections |
|
| Collaborateurs Agence de la santé publique du Canada | |
| Centre de la lutte contre les maladies transmissibles et les infections | Centre de l'immunisation et des maladies respiratoires infectieuses |
| Jane Njihia, MHSc Josie Sirna, BSc, MSc Maxim Trubnikov, MD, MSc, PhD Hong-Xing Wu, MD, MSc, PhD |
Marie-Pierre Gendron, MSc Julie Laroche, BSc, PhD |
IntroductionNote de bas de page *
Faits importants
- Le VHB est une maladie évitable par la vaccination qui est extrêmement infectieuse – beaucoup plus que le VIH ou le VHC. Le virus du VHB est transmis par exposition périnatale, percutanée ou sexuelle au sang ou aux liquides organiques d'une personne infectée; les contacts familiaux d'une personne infectée sont aussi à risque.
- Dans la majorité des cas, les infections aigües et chroniques par le VHB sont asymptomatiques ou se manifestent par des symptômes non spécifiques. Environ les deux tiers des personnes atteintes d'une infection chronique ne savent pas qu'elles sont infectées, et la plupart d'entre elles ne seront détectées que dans le cadre d'un dépistage proactif.
- Des personnes infectées à l'âge adulte, 5 % des infections deviendront chroniques; par contraste, environ 90 % des enfants infectés à la naissance développeront une infection chroniqueNote de bas de page 1 .
- Sans intervention, de 15 % à 40 % des cas d'infection chronique développeront la cirrhose, la maladie d'insuffisance hépatique terminale et/ou le carcinome hépatocellulaire (CHC).
Les infections au VHB sont à déclaration obligatoire dans l'ensemble des provinces et des territoires du Canada. Par conséquent, elles doivent être déclarées aux médecins hygiénistes ou aux médecins conseils en santé publique de votre région.
Épidémiologie des infections aigües et chroniques du VHB au Canada
Infection aigüe par le VHB : Le Canada est un pays de faible endémicité; cependant, certaines populations vulnérables sont touchées de façon disproportionnée. Elles comprennent notamment les peuples autochtones, les HARSAH, les jeunes de la rue et les personnes qui sont ou ont été incarcéréesNote de bas de page 2 . Le taux d'incidence est le plus élevé chez les personnes âgées de 30 à 39 ans. Les facteurs de risque les plus couramment observés sont les activités sexuelles à risque élevé et l'utilisation des drogues injectables.
Le Canada a établi des programmes de vaccination universelle contre le VHB depuis le milieu des années 1990. Toutes les provinces et tous les territoires ont développé des programmes pour les enfants de 9 à 13 ans, et un certain nombre d'entre eux ont aussi mis sur pied des programmes de vaccination des nouveau-nésNotes de fin 3. En plus, un certain nombre de provinces et de territoires offrent la vaccination aux personnes à risque élevé, mais les critères d'admissibilité varient selon la province ou le territoire (voir le module 10). Malgré le succès de ces programmes, un grand nombre de personnes peuvent être à risque d'être infectées par le VHB.
L'immunisation joue un rôle dans la lutte contre la maladie en prévenant la transmission et en réduisant le nombre de personnes susceptibles à l'infection. Il est essentiel de cerner les personnes à risque qui bénéficieraient du vaccin contre le VHB.
Infection chronique par le VHB : On estime que moins de 1 % des Canadiens sont atteints d'une infection chronique par le VHB; les enquêtes sérologiques ont établi la prévalence de l'infection chronique par le VHB entre 3 % et 4 % dans les régions du Nord Notes de fin 4, Notes de fin 5. Malgré le nombre limité d'études à ce sujet, les données suggèrent que jusqu'à 70 % des Canadiens atteints d'une infection chronique sont des immigrants de pays où la maladie est fortement endémique. Le dépistage chez les immigrants de ces pays permettra de déterminer les cas d'infection chronique qui pourront bénéficier d'un suivi et d'une prise en charge médicale (prévention secondaire); cela permettra aussi de vacciner les contacts susceptibles, particulièrement les nourrissons et les jeunes enfants, qui sont à risque de développer une infection chronique (prévention primaire).
Il y a un besoin urgent à dépister, diagnostiquer et traiter (le cas échéant) les cas d'infection chronique par le VHB pour réduire la morbidité et la mortalité qui y sont associées et pour prévenir la transmission.
- Notes de bas de page *
-
Cet Aide-Mémoire ne remplace pas les exigences provinciales ou territoriales en matière de réglementation, de politiques et de pratique, ni les lignes directrices professionnelles qui régissent et guident la pratique des fournisseurs de soins de santé dans leur province ou territoire respectif.
Module 1 – Qui devrait être soumis à un test du VHB?
Dans les populations à faible risque, le dépistage des infections chroniques et la vérification de l'immunité ne sont pas systématiquement recommandés. Les tests visant à déterminer le statut immunologique et/ou à détecter les infections chroniques sont indiqués chez les personnes à risque d'exposition; les personnes susceptibles devraient être immunisées.
Les cliniciens devraient maintenir un degré de suspicion élevé à l'égard du VHB, car l'infection est souvent asymptomatique; 30 % des cas d'infection ne présentent aucun facteur de risqueNotes de fin 6.
La décision de procéder au dépistage et le choix des tests devraient être fondés sur un examen rigoureux des éléments suivants :
- Antécédents auto-déclarés d'immunisation contre le VHB et/ou documentation
- Résultats des tests antérieurs
- Présence de facteurs de risque pour une infection du VHB
Qui dépister
Facteurs de risque d'infection par le VHB (présents ou passés) – dépistage de routine à la première visite Notes de fin 3, Notes de fin 6, Notes de fin 7 :
- Naissance dans une région où l'infection est intermédiairement ou fortement endémiqueNote de bas de page †
- Nourrisson d'une mère positive pour l'HBsAgNote de bas de page †
- Exposition avant l'âge de 7 ans (p. ex., la famille immédiate et/ou élargie de l'enfant a immigré d'une région où l'infection est intermédiairement ou fortement endémique, et/ou l'enfant a visité une telle région)Note de bas de page †
- Antécédents familiaux d'hépatite B ou d'hépatome†
- Exposition à une personne positive pour l'HBsAg (p. ex., exposition percutanée, contact sexuel ou familial)Note de bas de page ‡
- Activités sexuelles à risque élevé (p. ex., relations sexuelles non protégées, partenaires sexuels multiples)Note de bas de page ‡
- Consommation des substances psychoactives avec le partage de matériel (p. ex., utilisation de drogues par injection ou inhalation)Note de bas de page ‡
- Exposition à du sang ou à des produits sanguins dans les régions où l'infection est endémique, sans pratiques préventive de base/dépistageNote de bas de page †
- Transfusion ou intervention médicale au Canada avant 1970Note de bas de page †
- Utilisation ou partage de matériel contaminé (p. ex., instruments ou outils employés pour le tatouage, le perçage et d'autres modifications corporelles, de même que toute médecine alternative où la peau pourrait être transpercée)Note de bas de page ‡
- Partage des appareils médicaux contaminés (p. ex., glucomètres)Note de bas de page ‡
- Exposition occupationnelle à du sang ou à des liquides organiquesNote de bas de page ‡
- Voyage ou résidence dans une région où l'infection est intermédiairement ou fortement endémiqueNote de bas de page ‡
- IncarcérationNote de bas de page ‡
- Institutionnalisation (particulièrement dans les établissements pour déficients intellectuels)Note de bas de page ‡
Considérations cliniques spéciales – dépistage systématique :
- Grossesse
- Infection par le VIH ou par le VHC
- Traitement immunosuppresseur ou immunomodulateur planifié (p. ex., rituximab – risque accru de poussée d'hépatite ou de réactivation du VHB)
- Immunodéprimé
- Notes de bas de page †
-
Principaux facteurs de risque observés en rapport avec l'infection chronique par le VHB.
- Notes de bas de page ‡
-
Principaux facteurs de risque observés en rapport avec l'infection aigüe par le VHB chez les personnes susceptibles; indications pour la vaccination; considérez le dépistage du VIH ou des ITS dans certains cas.
La présence de tout facteur de risque est une indication pour le dépistage.
Les personnes nées dans une région où l'infection est intermédiairement ou fortement endémique présentent un risque particulièrement élevé d'infection au VHB chronique.
D'où provient votre patient?
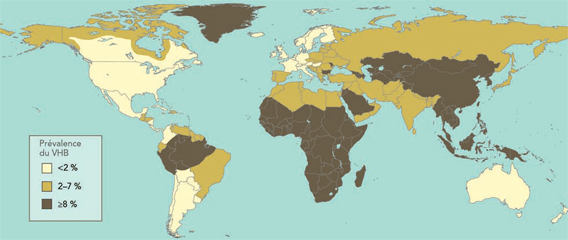
Reproduit avec la permission du NEJM 359:14 October 2008Notes de fin 8
Équivalent textuelPrévalencé du HVB
D'où provient votre patient?
Cette figure du module 1 représente une carte du monde qui a pour but d'aider les cliniciens à déterminer si un patient vient d'un pays où la prévalence de l'infection par le virus de l'hépatite B (VHB) est faible (moins de 2 pour cent), intermédiaire (de 2 pour cent à 7 pour cent) ou élevée (égale ou supérieure à 8 pour cent). Les cliniciens doivent savoir qu'il existe une très forte probabilité que les personnes nées dans une région d'endémicité intermédiaire ou élevée souffrent d'une infection chronique par le VHB et que le dépistage chez les populations à haut risque d'infection chronique est essentiel pour repérer toute personne qui pourrait bénéficier d'une surveillance et d'un traitement.
La prévalence de l'infection par le VHB est faible dans la plupart des régions d'Amérique du Nord; elle est cependant intermédiaire en Alaska et dans la bande la plus nordique du Canada. En Amérique du Sud, on observe une grande variabilité selon les régions. Il existe trois principales zones : 1) une bande de forte endémicité composée de la région nordique, d'un océan à l'autre; 2) le Brésil et la zone côtière du nord, où la prévalence est intermédiaire; et 3) les parties sud et sud-ouest, où la prévalence est faible. La plus grande partie de l'Europe de l'Ouest affiche une faible prévalence d'infection par le VHB. Cependant, la prévalence est élevée au Groenland et intermédiaire en Espagne et dans les pays voisins. En général, on observe une prévalence intermédiaire en Europe de l'Est. En Afrique subsaharienne, la prévalence est élevée, mais elle est intermédiaire en Afrique du Nord. Dans la plus grande partie du Moyen-Orient, la prévalence est intermédiaire, sauf en Arabie saoudite, où elle est élevée. La prévalence est intermédiaire dans la plus grande partie de la Russie et dans le sous-continent indien. En Asie centrale et en Asie du Sud-Est, elle est élevée. Par contre, la prévalence est faible en Australie et en Nouvelle-Zélande. La figure a été reproduite avec l'autorisation du New England Journal of Medicine, volume 359, numéro 14, octobre 2008(8).
Le dépistage des populations à risque élevé d'infection chronique par le VHB est essentiel pour cerner les personnes pouvant bénéficier du suivi et du traitement.
Qui tester
En l'absence de facteurs de risque, les cliniciens devraient tester toute personne présentant avec n'importe quelle des conditions suivantes :
- Trouvailles cliniques et résultats de laboratoire évocateurs d'une maladie chronique du foie :
- L'anomalie biochimique du foie est généralement la seule trouvaille
- L'hépatomégalie, la splénomégalie et l'ictère sont des manifestations tardives.
- Thrombocytopénie
- Signes et symptômes d'hépatite aigüe :
- Inconfort abdominal au niveau du QSD, fatigue, fièvre, nausées, vomissements, malaise, anomalie biochimique du foie, ictère, urine foncée, éruption cutanée, arthralgie
- Diagnostic de CHC
- Diagnostic antérieur d'autre maladie du foie
Module 2 – Approche pour le dépistage et la détection du VHB
Aperçu des marqueurs sérologiques du VHB
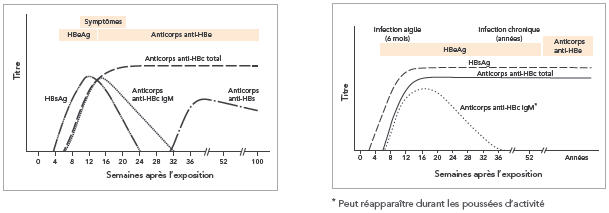
Équivalent textuelInfection aigüe par le VHB suivie d'une guérison, Infection chronique par le VHB
Aperçu des marqueurs sérologiques du VHB
Ce module comprend deux figures qui présentent les marqueurs sérologiques de l'hépatite B. La première figure est un graphique linéaire montrant l'évolution des marqueurs sérologiques dans le cas d'une infection aiguë spontanément résolutive(9) de 0 à 100 semaines après l'exposition. Le taux d'antigène de surface du virus de l'hépatite B (HBsAg) commence à augmenter juste avant la 4e semaine suivant l'exposition, atteint un sommet après moins de 12 semaines, puis revient à zéro après 24 semaines. L'antigène e du virus de l'hépatite B (HBeAg) est présent jusqu'après que l'antigène de surface a atteint son pic, après 12 semaines, après quoi il disparaît et ce sont les anticorps dirigés contre lui (anti-HBe) qui apparaissent. Les symptômes se manifestent lorsque l'antigène de surface atteint son pic et pendant son déclin. Les anticorps de type IgM dirigés contre l'antigène de la capside du virus de l'hépatite B (anti-HBc IgM) commencent à augmenter environ 6 semaines après l'exposition, atteignent leur pic juste avant 16 semaines, puis reviennent à zéro après 32 semaines. Les anticorps totaux dirigés contre l'antigène de la capside (anti-HBc) commencent eux aussi à s'élever après environ 6 semaines, puis atteignent un plateau après environ 20 semaines. Les anticorps dirigés contre l'antigène de surface (anti-HBs) apparaissent juste avant la 32e semaine, atteignent leur pic après 36 semaines, puis amorcent leur déclin.
Hépatite B chronique(10)
La deuxième figure est un graphique linéaire montrant l'évolution des différents marqueurs sérologiques de l'hépatite B chez les cas d'infection chronique par le virus de l'hépatite B du moment de l'exposition jusqu'à des années plus tard. Dans le cas de l'infection chronique, l'antigène de surface du virus de l'hépatite B commence à s'élever juste avant la 4e semaine suivant l'exposition, atteint un plateau après environ 12 semaines et persiste pendant des années. Tant les anticorps de type IgM que les anticorps totaux qui sont dirigés contre l'antigène de la capside du virus de l'hépatite B apparaissent environ 6 semaines après l'exposition. Les IgM atteignent leur pic après environ 16 semaines, puis diminuent graduellement pour retomber à zéro après 36 semaines; cependant, dans les cas d'hépatite B chronique, ils peuvent réapparaître durant les poussées d'activité hépatique. Les anticorps totaux dirigés contre l'antigène de la capside atteignent leur plateau juste après 12 semaines et persistent pendant des années. Dans l'infection chronique, l'antigène e du virus de l'hépatite B s'élève environ 4 semaines après l'exposition et persiste pendant des années. Chez certaines personnes atteintes d'une infection chronique, les anticorps dirigés contre l'antigène e peuvent apparaître et remplacer l'antigène e après de nombreuses années.
Signification des marqueurs sérologiques du VHB
HBsAg (antigène de surface du virus de l'hépatite B) indique l'infection. La persistance de l'HBsAg pendant 6 mois ou plus indique une infection chronique. Cependant, jusqu'à 50 % des cas d'infection chronique prolongée finissent par éliminer l'HBsAg. Par contraste, les personnes en voie de résolution d'une infection du VHB aigüe éliminent l'HBsAg plusieurs mois après l'infection initiale.
Anti-HBs (anticorps de surface) est un anticorps de protection produit au cours de la résolution de l'infection ou en réponse à l'immunisation. Au fil du temps, le titre d'anti-HBs peut diminuer à un point tel que les anticorps ne sont plus décelables. REMARQUE : Il peut y avoir un intervalle de plusieurs semaines ou mois entre la disparition de l'HBsAg et l'apparition des anticorps anti-HBs; durant cette période, la détection des anticorps anti-HBc total constitue un marqueur d'une infection par le VHB.
Anti-HBc IgM (anticorps anti-HBc–IgM) apparaît tôt dans les cas d'infection aigüe par le VHB et persiste environ 6 mois. Comme il peut aussi être observé durant les poussées chez les cas d'infection chronique, une corrélation entre les signes cliniques et les données épidémiologiques est nécessaire pour l'interprétation.
Anti-HBc total (anticorps anti-HBc total–IgM et IgG) est un marqueur d'une exposition antérieure ou d'une infection existante. L'IgG persiste généralement pour la vie. Dans les populations où la prévalence est faible, la détection des anticorps anti-HBc isolés peut signifier un résultat faussement positif.
HBeAg (antigène-e) est un marqueur de la réplication virale; sa présence indique une infectivité très élevée. L'atteinte hépatique varie selon le stade de l'infection (voir le module 7 pour la signification).
Anti-HBe (anticorps-e) apparaît au cours de la résolution de l'infection aigüe. Dans les cas d'infection chronique, la présence des anticorps anti-HBe est généralement un marqueur de réduction de la réplication virale, indiquant un état moins infectieux. L'atteinte hépatique varie selon le stade de l'infection (voir le module 7 pour la signification).
Approche à suivre pour choisir les tests
Le choix des tests devrait être fondé sur les antécédents et le tableau clinique du patient.
Dépistage visant à détecter l'infection ou à déterminer le statut immunologiqueNote de bas de page § chez les patients asymptomatiques à risque d'infection aigüe ou chronique :
- HBsAg, anti-HBs
- anti-HBc IgM – dans les cas où une exposition récente est connue ou soupçonnée
Dépistage de base visant à évaluer la nécessité d'une PPE (p. ex., statut immunologique inconnu et exposition à risque élevé récente)Note de bas de page ** :
- HBsAg, anti-HBs
Dépistage auprès de patients présentant des conditions cliniques prédéfinies :
- Grossesse (en l'absence de facteurs de risque)
- HBsAg au moment de la première consultation prénatale ou en l'absence d'un résultat documenté au dossier, à l'accouchement
- Avant d'amorcer le traitement immunosuppresseur (p. ex., prednisone, azathioprine, chimiothérapie, infliximab, rituximab)
- HBsAg (plus anti-HBc si le patient recevra du rituximab)
- Infection connue par le VIH ou par le VHCNote de bas de page 3, Notes de fin 11
- HBsAg, anti-HBs, anti-HBc (total)
- Immunodéprimé
- HBsAg, anti-HBc (total)
Dépistage pré-vaccination auprès des populations à risque élevéNote de bas de page § :
- HBsAg, anti-HBs
Dépistage post-vaccinationNote de bas de page § auprès des personnes ayant un exposition continu ou un risque d'exposition (p. ex., partenaire sexuel positif pour le VHB, utilisation de drogues injectables) :
- anti-HBs
Tests visant à confirmer le diagnostic chez les patients pour lesquels les trouvailles cliniques ou les résultats de laboratoire se conforment à une hépatite aigüe :
- HBsAg, anti-VHC, anti-VHA IgM
Si les résultats sont négatifs, passer les tests suivants :
- VHE, ARN du VHC
- Considérez d'autres causes infectieuses (p. ex., CMV, VEB, VHS) et non infectieuses (p. ex., médicaments hépatotoxiques, hépatite auto-immune, maladie de Wilson, causes vasculaires, ou autres maladies préexistantes chroniques du foie).
- Notes de bas de page §
-
Veuillez consulter le Guide canadien d'immunisation (GCI) ou les lignes directrices de votre province/territoire pour en savoir davantage les recommandations sur le dépistage des marqueurs sérologiques du VHB pré- et post-vaccination.
- Notes de bas de page **
-
Veuillez consulter le Guide canadien d'immunisation (GCI) ou les lignes directrices de votre province/territoire pour connaître les recommandations concernant la prise en charge et le suivi, y compris la PPE.
Module 3 – Interprétation des résultats des tests diagnostiques du VHB
| Marqueurs sérologiques du VHB | Interprétation et mesure recommandée | |||
|---|---|---|---|---|
| HBsAg | anti-HBs | anti-HBc (total) |
anti-HBc IgM | |
| Négatif | NégatifNote de bas de page * | Négatif | s.o. | Susceptible Vacciner |
| Négatif | PositifTable 3 - Annotation *,Table 3 - Annotation † | Négatif | s.o. | Immun dû à la vaccination Offrir le counseling tel que décrit dans le module 11. |
| Négatif | PositifTable 3 - Annotation ‡ | Positif | s.o. | Immun dû à une infection antérieure Offrir le counseling tel que décrit dans le module 11. |
| Positif | Négatif | Positif | PositifTable 3 - Annotation § | Infecté – infection aigüe Voir le module 4 et offrir le counseling tel que décrit dans le module 11. |
| Positif | NégatifTable 3 - Annotation ‡ | Positif | NégatifTable 3 - Annotation § | Infecté – infection chronique Voir le module 4 et offrir le counseling tel que décrit dans le module 11. |
| Négatif | Négatif | PositifTable 3 - Annotation || | Négatif | Quatre interprétations possiblesNotes de fin 12. Voir ci-dessous et offrir le counseling tel que décrit dans le module 11. |
Notes de bas de page
|
||||
Équivalent textuelModule 3 – Interprétation des résultats des tests diagnostiques du VHB
Module 3 – Interprétation des résultats des tests diagnostiques du VHB
Ce tableau décrit six interprétations possibles des résultats des tests diagnostiques et les mesures recommandées ensuite aux cliniciens.
Dans le premier scénario du tableau, un patient devrait être considéré comme susceptible à l'hépatite B lorsque : la recherche de l'antigène de surface du virus de l'hépatite B est négative; la recherche d'anticorps dirigés contre l'antigène de surface du virus de l'hépatite B est négative; la recherche d'anticorps totaux dirigés contre l'antigène de la capside du virus de l'hépatite B est négative; et la recherche d'anticorps de type IgM dirigés contre l'antigène de la capside du virus de l'hépatite B n'a pas été faite, ou ses résultats ne sont pas disponibles.
Il faut noter qu'environ 5 pour cent à 10 pour cent des personnes vaccinées ne répondent pas au vaccin ou ne produisent pas d'anticorps à un titre protecteur après la vaccination (titre égal ou supérieur à 10 unités internationales par millilitre).
La mesure recommandée lorsqu'un patient est considéré comme susceptible à l'hépatite B consiste à le vacciner.
Dans le deuxième scénario, un patient devrait être considéré comme immun à l'égard de l'hépatite B par suite de la vaccination lorsque : la recherche de l'antigène de surface du virus de l'hépatite B est négative; la recherche d'anticorps dirigés contre l'antigène de surface du virus de l'hépatite B est positive; la recherche d'anticorps totaux dirigés contre l'antigène de la capside du virus de l'hépatite B est négative; et la recherche d'anticorps de type IgM dirigés contre l'antigène de la capside du virus de l'hépatite B n'a pas été faite, ou ses résultats ne sont pas disponibles. En ce qui concerne les anticorps dirigés contre l'antigène de surface du virus de l'hépatite B, les cliniciens doivent se rappeler qu'environ 5 pour cent à 10 pour cent des personnes vaccinées ne répondent pas au vaccin ou ne produisent pas d'anticorps à un titre protecteur après la vaccination (titre égal ou supérieur à 10 unités internationales par millilitre). Il faut souligner que, chez les personnes immunes, le titre des anticorps dirigés contre l'antigène de surface du virus de l'hépatite B peut s'abaisser avec le temps et les anticorps peuvent devenir indétectables.
La mesure recommandée lorsqu'un patient est considéré comme immun par suite de la vaccination consiste à lui offrir l'éducation et le counseling décrits au module 11.
Dans le troisième scénario du tableau, un patient devrait être considéré comme immun par suite d'une infection antérieure lorsque : la recherche de l'antigène de surface du virus de l'hépatite B est négative; la recherche d'anticorps dirigés contre l'antigène de surface du virus de l'hépatite B est positive; la recherche d'anticorps totaux dirigés contre l'antigène de la capside du virus de l'hépatite B est positive; et la recherche d'anticorps de type IgM dirigés contre l'antigène de la capside du virus de l'hépatite B n'a pas été faite, ou les résultats ne sont pas disponibles. Il faut souligner que, chez un faible pourcentage de personnes atteintes d'une infection chronique, la recherche de l'antigène de surface du virus de l'hépatite B et la recherche d'anticorps dirigés contre l'antigène de surface du virus de l'hépatite B seront toutes deux positives.
La mesure recommandée lorsqu'un patient est considéré comme immun par suite d'une infection antérieure consiste à lui offrir l'éducation et le counseling décrits au module 11.
Dans le quatrième scénario du tableau, un patient devrait être considéré comme atteint d'une infection aiguë lorsque : la recherche de l'antigène de surface du virus de l'hépatite B est positive, la recherche d'anticorps dirigés contre l'antigène de surface du virus de l'hépatite B est négative; la recherche d'anticorps totaux dirigés contre l'antigène de la capside du virus de l'hépatite B est positive; et la recherche d'anticorps de type IgM dirigés contre l'antigène de la capside du virus de l'hépatite B est positive. Lorsqu'on soupçonne une infection aiguë, il peut être utile de demander une recherche d'IgM dirigés contre l'antigène de la capside du virus de l'hépatite B ; toutefois, ce marqueur peut aussi réapparaître lors d'une poussée de l'infection chronique.
La mesure recommandée aux cliniciens qui ont diagnostiqué une infection aiguë chez un patient est de consulter le module 4 pour obtenir des conseils au sujet de la prise en charge initiale des patients dont la recherche de l'antigène de surface du virus de l'hépatite B est positive et d'offrir au patient l'éducation et le counseling décrits au module 11.
Dans le cinquième scénario du tableau, un patient devrait être considéré comme atteint d'une infection chronique lorsque : la recherche de l'antigène de surface du virus de l'hépatite B est positive; la recherche d'anticorps dirigés contre l'antigène de surface du virus de l'hépatite B est négative; la recherche d'anticorps totaux dirigés contre l'antigène de la capside du virus de l'hépatite B est positive; et la recherche d'anticorps de type IgM dirigés contre l'antigène de la capside du virus de l'hépatite B est négative. Il faut souligner que, chez un faible pourcentage de personnes atteintes d'une infection chronique, la recherche de l'antigène de surface du virus de l'hépatite B et la recherche d'anticorps dirigés contre l'antigène de surface du virus de l'hépatite B seront toutes deux positives. De plus, les anticorps de type IgM dirigés contre l'antigène de la capside du virus de l'hépatite B peuvent aussi réapparaître lors d'une poussée de l'infection chronique.
La mesure recommandée aux cliniciens qui ont diagnostiqué une infection chronique chez un patient est de consulter le module 4 pour obtenir des conseils au sujet de la prise en charge initiale des patients dont la recherche de l'antigène de surface du virus de l'hépatite B est positive et d'offrir au patient l'éducation et le counseling décrits au module 11.
Le dernier scénario du tableau offre quatre interprétations possibles dans les rares cas où des anticorps totaux dirigés contre l'antigène de la capside du virus de l'hépatite B sont le seul marqueur détectable, c'est-à-dire lorsque la recherche de l'antigène de surface du virus de l'hépatite B est négative; la recherche d'anticorps dirigés contre l'antigène de surface du virus de l'hépatite B est négative; et la recherche d'anticorps de type IgM dirigés contre l'antigène de la capside du virus de l'hépatite B est négative. Les quatre interprétations possibles sont les suivantes :
Premièrement, la détection isolée d'anticorps totaux dirigés contre l'antigène de la capside du virus de l'hépatite B est plus fréquente chez les personnes immunodéprimées et chez celles qui sont coinfectées par le VIH ou le virus de l'hépatite C.
La mesure recommandée consiste à offrir l'éducation et le counseling décrits au module 11.
Deuxièmement, la détection isolée d'anticorps totaux dirigés contre l'antigène de la capside du virus de l'hépatite B dans des populations où la prévalence est faible est le plus souvent un résultat faussement positif ou un résultat attribuable à une erreur de laboratoire.
La mesure recommandée aux cliniciens consiste à répéter le test s'ils soupçonnent une erreur de laboratoire.
Troisièmement, et il s'agit d'une situation moins fréquente, la détection isolée d'anticorps totaux dirigés contre l'antigène de la capside du virus de l'hépatite B peut résulter soit de la résolution d'une infection aiguë avant l'apparition des anticorps dirigés contre l'antigène de surface du virus de l'hépatite B, soit d'une immunité naturelle dans laquelle les anticorps dirigés contre l'antigène de surface du virus de l'hépatite B ne sont pas détectables parce qu'ils ont décliné avec le temps.
La mesure recommandée consiste à offrir le counseling décrit au module 11.
Quatrièmement, et il s'agit d'une situation rare, la détection isolée d'anticorps totaux dirigés contre l'antigène de la capside du virus de l'hépatite B peut être attribuable à une infection chronique dans laquelle l'antigène de surface du virus de l'hépatite B n'est pas détectable.
La mesure recommandée est de consulter un spécialiste pour obtenir des conseils et d'offrir le counseling décrit au module 11.
Module 4 – Prise en charge initiale des patients ayant un résultat HBsAg-positif
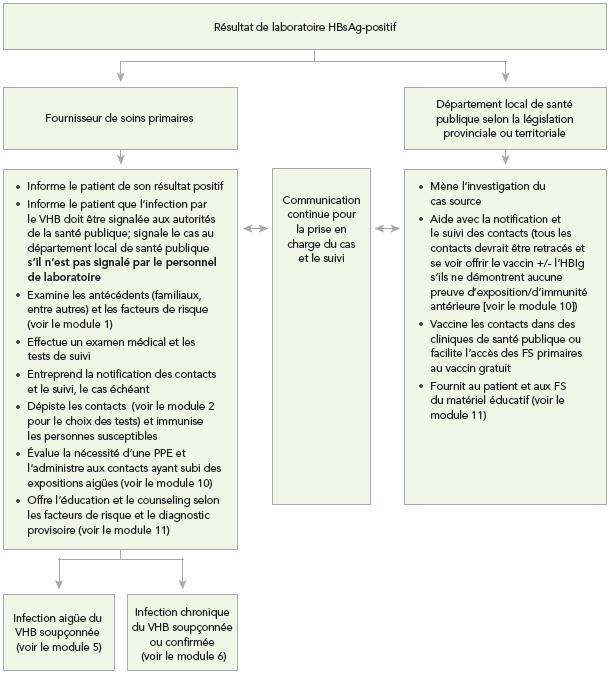
Équivalent textuelRésultat de laboratoire HBsAg-positif
Module 4 – Prise en charge initiale des patients ayant un résultat HBsAg-positif
Ce diagramme décrit le rôle du fournisseur de soins primaires et du service local de santé publique dans la prise en charge initiale des patients chez qui on a décelé l'antigène de surface du virus de l'hépatite B. Le laboratoire déclare le résultat positif pour l'antigène de surface du virus de l'hépatite B au fournisseur de soins primaires et au service local de santé publique conformément aux lois provinciales ou territoriales en vigueur. Dès lors, une communication continue a lieu entre le fournisseur de soins primaires et le service local de santé publique au sujet de la prise en charge du cas et de son suivi.
Le fournisseur de soins primaires :
- Informe le patient de son résultat positif.
- Informe le patient que l'hépatite B doit être déclarée aux autorités de la santé publique et déclare le cas au service local de santé publique si le personnel du laboratoire ne l'a pas fait.
- Examine les antécédents (y compris les antécédents familiaux) et les facteurs de risque. La mesure recommandée aux cliniciens est de consulter le module 1 pour revoir les facteurs de risque de l'hépatite B.
- Effectue un examen physique et les tests de suivi.
- Entreprend la recherche des contacts et le suivi, si possible.
- Soumet les contacts à un dépistage et vaccine les personnes susceptibles. La mesure recommandée aux cliniciens est de consulter le module 2 afin d'obtenir des conseils en ce qui concerne le choix des tests de dépistage pour les contacts.
- Évalue la nécessité d'une prophylaxie post-exposition pour les contacts qui ont subi une exposition aiguë et administre cette prophylaxie. La mesure recommandée aux cliniciens est de consulter le module 10 pour obtenir des conseils au sujet de la prévention et de la vaccination.
- Offre de l'éducation et du counseling selon les facteurs de risque décelés et le diagnostic provisoire. La mesure recommandée aux cliniciens est de consulter le module 11 pour connaître l'éducation et le counseling recommandés.
- Si le clinicien soupçonne une hépatite B aiguë, il lui est recommandé de consulter le module 5 pour obtenir de l'information au sujet de l'évolution naturelle de l'hépatite B aiguë et de sa prise en charge. S'il soupçonne une hépatite B chronique, il lui est recommandé de consulter le module 6 pour obtenir des conseils au sujet de l'évaluation initiale des cas confirmés d'hépatite B chronique.
Conformément aux lois provinciales ou territoriales en vigueur, le service local de santé publique :
- Mène l'investigation du cas source.
- Aide à la notification et au suivi des contacts. Il faut souligner que tous les contacts devraient être repérés et se voir offrir le vaccin avec ou sans immunoglobulines contre l'hépatite B s'ils ne présentent aucun signe d'exposition passée ou d'immunité. La mesure recommandée aux cliniciens est de consulter le module 10 pour obtenir des conseils au sujet de la prévention et de la vaccination.
- Vaccine les contacts par l'entremise de cliniques de santé publique ou facilite l'accès gratuit au vaccin pour le fournisseur de soins primaires.
- Fournit au patient et au fournisseur de soins du matériel éducatif. La mesure recommandée aux cliniciens est de consulter le module 11 pour obtenir des conseils au sujet de l'éducation et du counseling.
Module 5 – Évolution naturelle et prise en charge de l'infection aigüe par le VHB
Incubation
La période d'incubation varie de 45 à 180 jours (de 60 à 90 jours en moyenne)Notes de fin 1.
Signes et symptômes
Les symptômes sont rares chez les nourrissons et les enfants, mais ils sont présents chez 30 % à 50 % des adultes Notes de fin 1. Les symptômes, qui tendent à être insidieux, peuvent comprendre de la fatigue, du malaise, de la fièvre, des nausées, des vomissements, de l'anorexie, des éruptions cutanées, d'arthralgie, des urines foncées, et des inconforts abdominaux. La plupart des cas présentent une élévation de l'ALT et de l'AST; une faible proportion d'entre eux développe une hépatite virale ictérique aigüe.
Une poussée de l'infection chronique par le VHB peut se présentée comme une infection aigüe; elle devrait donc être incluse dans le diagnostic différentiel.
Temps de résolution et évolution clinique de l'infection
La majorité (95 %) des adultes immunocompétents se rétablissent en 6 mois et acquièrent une immunité à vie; les autres restent infectés de façon chronique.
Les adultes immunodéprimés présentent un risque particulièrement élevé d'infection chronique. Le risque de développer une infection chronique est aussi beaucoup plus élevé chez les personnes ayant contracté l'infection durant la petite enfance (de 70 % à 90 %) ou avant l'âge de 7 ans (de 10 % à 30 %)Notes de fin 3, Notes de fin 13, Notes de fin 14.
Aucun traitement antiviral n'est nécessaire contre l'infection aigüe par le VHB. La prise en charge devrait se concentrer sur le soulagement des symptômes, sur la surveillance et la prévention des complications au niveau du foie et sur le counselling destiné à prévenir la transmission. La persistance de l'HBsAg pour 6 mois indique une infection chronique.
Tests de laboratoire de base visant à évaluer la fonction hépatique et à détecter d'autres infections :
- Bilirubine (totale et directe), albumine, INR (PT), créatinine
- ALT, AST, PAL
- FSC
- anti-HBc IgM (si ce n'est déjà fait)
- Dépistage des ITS, y compris le VIH et le VHC, le cas échéant
- Répétez l'HBsAg au moins 6 mois après le test initial, de manière à confirmer ou à écarter l'infection chronique. (REMARQUE : les patients symptomatiques peuvent présenter une séroconversion et se rétablir d'une infection aigüe en 3 mois.) Voir le module 6 pour d'autres recommandations sur les tests à administrer aux cas confirmés d'infection chronique par le VHB.
Infection aigüe du VHB accompagnée de symptômes graves
Une infection aigüe du VHB évolue rarement vers une hépatite fulminante, mais elle peut entraîner la mort si elle le fait. Les personnes les plus à risque sont les patients atteints d'une maladie chronique du foie préexistante, peu importe sa cause. Les manifestations comprennent la fatigue, l'ictère, l'altération de l'état mental (encéphalopathie) et un gonflement abdominal (ascite).
Chez les patients atteints d'une infection chronique du VHB, les poussées soudaines de la maladie et les poussées découlant de l'arrêt d'un traitement immunosuppresseur peuvent entraîner une hépatite fulminante. Il est important de maintenir un degré de suspicion élevé et de porter une attention particulière aux signes d'insuffisance hépatique imminente (voir le tableau ci-dessous).
Indications pour l'orientation urgente et immédiate vers un spécialiste :
- Aggravation des symptômes/signes d'insuffisance hépatique (p. ex., encéphalopathie)
- Tests de laboratoire indiquant une détérioration de la fonction hépatique ou une insuffisance hépatique
- Élévation du INR (RIN)
- Élévation ou augmentation de la bilirubine
- Diminution de la numération plaquettaire
Module 6 – Évaluation initiale du VHB chronique confirméNotes de fin 2
L'évaluation clinique de base comprend les éléments suivants :
- Prise des antécédents, particulièrement des facteurs de risque d'hépatite ainsi que des antécédents familiaux de maladie du foie (y compris le CHC)
- Examen physique visant à vérifier la présence de signes d'insuffisance hépatique (p. ex., ictère, ascite, encéphalopathie)
Évaluation de laboratoire initiale
- HBeAg/anti-HBeNote de bas de page *, l'ADN du VHB quantitative (charge virale)Note de bas de page *
- ALTNote de bas de page *Note de bas de page †, AST, PAL, bilirubine (totale et directe)
- FSC, albumine, INR (PT)Note de bas de page ‡
- Créatinine
- anti-VHA (IgG) (vaccinez le patient en cas de résultat négatif)
- Recherche d'anticorps anti-VIH, si ce n'est déjà fait
- Recherche d'anticorps anti-VHC, si ce n'est déjà fait
Imagerie
- Ultrasons abdominale
Tous les patients atteints d'une infection chronique par le VHB devraient finir par être dirigés vers un spécialiste.
Il existe certaines situations où l'orientation vers un spécialiste devrait être accélérée.
Indications pour l'orientation urgente vers un hépatologue :
- Signes d'insuffisance hépatique – aigüe ou chronique
- Femmes enceintes (ADN du VHB détecté pendant la grossesse)
- Résultats d'imagerie évocateurs d'un CHC
Indications pour l'orientation semi-urgente :
- Co-infection par le VHC ou par le VIH (dirigez le patient vers un hépatologue, un spécialiste des maladies infectieuses ou un médecin de première ligne expérimenté dans les soins du VIH et de l'hépatite)
- Cirrhose soupçonnéeNote de bas de page ‡ (offrir le counseling tel que décrit dans le module 11.)
Notes de bas de page
- Note de bas de page 1
-
La présence ou l'absence de l'HBeAg, le taux d'ALT et la charge virale détermineront l'approche à long terme (p. ex., surveillance/consultation versus l'orientation vers un spécialiste – voir le module 8).
- Note de bas de page 2
-
La LSN (ULN) du taux d'ALT est < 30 U/l chez les hommes et < 20 U/l chez les femmes. REMARQUE : une atteinte hépatique peut être présente même si le taux d'ALT est normal.
- Note de bas de page 3
-
REMARQUE IMPORTANTE : La diminution de la numération plaquettaire (< 150 x 109/l) est fortement suspecte de la présence d'une cirrhose, même si les analyses biochimiques du foie ne révèlent aucune anomalie.
Module 7 – Évolution naturelle du VHB chroniqueNotes de fin 15, Notes de fin 16
L'évolution naturelle de l'infection chronique par le VHB est complexe et non linéaire, et elle varie d'une personne à l'autre. Une bonne connaissance de l'évolution naturelle peut aider à orienter les décisions concernant le traitement et la surveillance.
Phase d'immunotolérance
La phase d'immunotolérance est principalement observée chez les personnes infectées à la naissance ou en petite enfance. Durant cette phase, le corps ne reconnaît pas le virus comme un organisme étranger. L'HBeAg est présent; les taux d'ADN du VHB sont élevés; les taux d'ALT sont normaux; et le degré de fibrose hépatique est minime ou nul. Les personnes immunotolérantes peuvent rester dans cette phase jusqu'à 40 ans ou plus avant d'évoluer vers la phase immunoactive.
Phase immunoactive du VHB chronique - HBeAg positif
La phase immunoactive du VHB chronique - HBeAg-positif débute lorsque le système immunitaire de l'hôte reconnaît le virus comme un organisme étranger. Durant cette phase, les taux d'ALT sont élevés (quoique parfois de façon intermittente); l'ADN du VHB est présent à des taux élevés, mais inférieurs à ceux observés durant la phase d'immunotolérance; la biopsie révèle une inflammation du foie allant de légère à sévère, qui peut être accompagnée ou non de fibrose. Cette phase peut être de longue durée et entraîner une atteinte hépatique grave. Quatre-vingt-dix pourcent des cas auront une séroconversion à l'anticorps-e-positif au cours de 5 à 25 années, ce qui correspond généralement à une transition vers la phase inactive de l'HBsAgNotes de fin 15. De ces cas, environ 4 % présentent un risque de séroréversion (c.-à-d. de devenir l'HBeAg-positif de nouveau) avec les poussées d'activité associéesNotes de fin 14.
Phase immunoactive du VHB chronique - HBeAg-négatif (anticorps anti-HBe-positif)
Même après la séroconversion à l'anticorps anti-HBe-positif, environ 20 % des personnes infectées restent dans la phase immunoactive en raison d'une forme mutante du virus. Leurs taux d'ADN du VHB sont élevés, mais inférieurs à ceux observés durant la phase immunoactive HBeAg-positif; les taux d'ALT sont élevés (quoique parfois de façon intermittente). Selon la réponse immunitaire de l'hôte durant cette phase, une atteinte hépatique peut se produire et accroître le risque d'évolution vers la cirrhose et le CHC.
Phase inactive de l'HBsAg
La plupart des personnes entrent dans la phase inactive de l'HBsAg après la séroconversion à l'anti-HBe-positif. Cette phase est caractérisée par l'absence de l'HBeAg, des taux d'ALT normaux et de faibles taux d'ADN du VHB (souvent non décelables par PCR). La plupart des personnes (70% à 80%) restent dans cette phase inactive pour la vie.
- Environ 20 % des personnes risquent de réactiver à HBeAg-négatif ou de retourner à la phase de immunoactive HBeAg-positif. Celles-ci peuvent avoir les poussées d'hépatite le longue de la vie menant à la cirrhose ou à le CHC. L'initiation ou l'abandon d'un traitement immunosuppresseur peut provoquer une réactivation.
- L'augmentation de l'ALT et de l'ADN du VHB est un signe de réactivationNotes de fin 17.
Élimination de l'HBsAg
50 % des personnes ayant une infection dans la phase inactive finiront par éliminer l'HBsAg sur une période de plusieurs années; la plupart - mais non la totalité - de celles-ci développeront des anticorps anti-HBs. Les patients ayant développé une cirrhose avant l'élimination ou n'ayant pas développé d'anticorps anti-HBs durant cette phase présentent un risque accru de CHC.
- La réactivation (séroréversion à HBsAg-positif) est possible, mais rare. Il est important d'assurer une surveillance continue pour détecter les cas de réactivation parmi les patients qui restent anticorps anti-HBs-négatif, particulièrement ceux qui suivent un traitement immunosuppresseur (p. ex., rituximab) Notes de fin 18.
Phases du VHB chronique
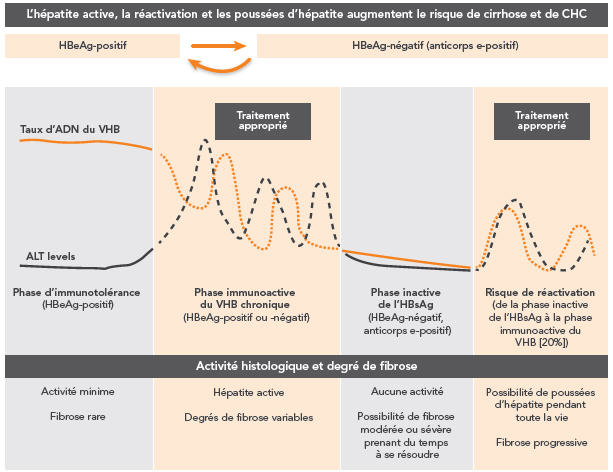
Équivalent textuel Phases du VHB chroniquePhases du VHB chronique
Phases du VHB chronique
Dans le module 7, qui décrit l'évolution naturelle de l'hépatite B chronique, se trouve un schéma à images. Ce schéma illustre les quatre phases de l'infection chronique par le virus de l'hépatite B. Il montre que l'évolution naturelle et la progression de l'hépatite B chronique sont complexes et non linéaires et qu'elles varient d'une personne à l'autre. En général, la transition entre la recherche positive de l'antigène e et la recherche négative de l'antigène e (ou la recherche positive d'anticorps dirigés contre l'antigène e) n'est pas toujours permanente. La recherche de l'antigène e peut passer de positive à négative, et vice versa. L'hépatite active, la réactivation et les poussées d'hépatite augmentent le risque de cirrhose et de carcinome hépatocellulaire chez les patients souffrant d'hépatite B chronique.
Le schéma illustre aussi la fluctuation de l'ADN du VHB et des taux d'alanine aminotransférase (ALT) au cours des différentes phases de l'hépatite B chronique et l'impact de ces taux sur l'activité histologique et sur le degré de fibrose qui peuvent se manifester dans la période de transition entre ces phases.
Dans la phase d'immunotolérance, l'antigène e du VHB est toujours présent, le taux d'ADN du VHB est élevé et le taux d'alanine aminotransférase est bas. L'activité histologique et la fibrose hépatique sont minimes.
Dans la phase immunoactive de l'hépatite B chronique, l'antigène e du VHB peut être présent ou non. Pendant cette phase, les taux d'ADN du VHB et d'alanine aminotransférase fluctuent. Les analyses histologiques révèlent une hépatite active et un degré variable de fibrose; le traitement est donc indiqué.
Dans la phase inactive de l'antigène de surface du VHB, l'antigène e du VHB est absent et des anticorps dirigés contre l'antigène e sont présents. Les taux d'ADN du VHB et d'alanine aminotransférase sont bas. Pendant la phase inactive, il n'y pas d'activité histologique, mais il peut y avoir une fibrose modérée à grave qui peut prendre du temps à se résorber.
Selon le schéma, le risque de réactivation, c'est-à-dire de passage de la phase inactive de l'antigène de surface du VHB à la phase immunoactive de l'hépatite B chronique, est de 20 pour cent. Si une réactivation se produit, on observera une fluctuation des taux d'ADN du VHB et d'alanine aminotransférase. Sur le plan histologique, des poussées hépatiques sont possibles tout au long de la vie et peuvent entraîner une fibrose progressive. Pendant la réactivation, le traitement est indiqué.
Module 8 – Prise en charge à long terme du VHB chronique confirméNotes de fin 15
La prise en charge du VHB chronique vise à prévenir l'évolution vers la cirrhose, le CHC et la décompensation hépatique par les moyens suivants :
- Bilans sanguins réguliers, peu importe la phase de l'infection
- Détermination des patients qui ont besoin ou qui bénéficieraient d'un traitement antiviral (voir le tableau ci-dessous)
- Surveillance pour l'hypertension portale et des signes d'évolution vers la cirrhose ou le CHC
- Détermination des patients qui auraient avantage à subir une biopsie du foie pour évaluer la gravité de la maladie (les ultrasons permettent de détecter la plupart - mais non la totalité - des cas de cirrhose)Note de bas de page ††
Les patients suivants ayant une infection chronique par le VHB devraient subir tous les 6 mois un test de dépistage du CHC par ultrasons abdominale pendant toute leur vie :
- Tout patient atteint de cirrhose
- Tout patient co-infecté par le VIH ou par le VHC
- Patients d'origine africaine âgés de 20 ans et plus
- Hommes âgés de 40 ans et plusNotes de fin 2
- Femmes âgées de 50 ans et plusNotes de fin 2
- Tout patient ayant des antécédents familiaux d'hépatome
Le dosage de l'alpha-fœtoprotéine (AFP) n'est pas efficace pour détecter le CHC et il n'est pas recommandé à cette fin. Il peut être utilisé avec une échographie, accompagnée ou non d'une tomodentisométrie, comme test de suivi auprès des patients suivant un traitement contre le CHC.
- Notes de bas de page ††
-
Des mesures non invasives de la fibrose hépatique (p. ex., FibroScan) sont à l'étude et pourraient être offertes dans certaines provinces ou certains territoires.
Suivi recommandé selon leur phase d'infection
(établie d'après les résultats sérologiques et histologiques observés)
| Phase | HBeAg | ALT (voir module 6 pour la LSN [ULN]) | Taux d'ADN du VHB | Activité histologique et degré de fibrose | Suivi recommandé | |
|---|---|---|---|---|---|---|
| UI/mL | log10 (UI/mL) | |||||
| Immunotolérance |
Positif |
Normal |
≥ 200 000 |
≥ 5,3 Généralement> 7 |
Activité minime et fibrose rare État quasi normal |
Biopsie non indiquée Mesurez le taux d'ALT tous les 6 mois. Si l'élévation de l'ALT persiste pendant 6 mois et qu'elle n'est pas associée d'une diminution de l'ADN du VHB, écartez d'autres causes de maladie hépatique et dirigez le patient vers un spécialiste, car un traitement pourrait être nécessaire. Voir le module 6 pour les recommandations sur l'orientation urgente. |
| Immunoactive du VHB chronique - HBeAg-positif |
Positif |
Élevée, généralement de façon persistante |
≥ 20 000 |
≥ 4,3 |
Hépatite active avec degrés de fibrose variables |
Le traitement pourrait être indiqué pour prévenir une atteinte hépatique grave. Une biopsie pourrait être indiquée. Mesurez le taux d'ALT tous les 6 mois. Si l'élévation de l'ALT persiste après 6 mois de suivi ou s'il existe des signes d'insuffisance hépatique, dirigez le patient vers un spécialiste ou consultez un spécialiste au sujet des options de traitement et des recommandations en matière de surveillance. Voir le module 6 pour les recommandations sur l'orientation urgente. |
| Immunoactive du VHB chronique - HBeAg-négatif (anticorps e-positif) |
Négatif |
Élevée, peut fluctuer entre normale et anormale et peut pousser de façon intermittente |
De 2 000 à ≥ 20 000 |
Peut fluctuer entre 3,3 et ≥ 4,3 |
Hépatite active avec degrés de fibrose variables |
|
| Inactive de l'HBsAg |
Négatif |
Normal |
Généralement non décelable ≤ 2 000 |
≤ 3,3 |
Aucune activité, mais possibilité de fibrose modérée ou sévère pouvant se résoudre au fil du temps si la maladie reste inactive |
Biopsie non indiquée Mesurez le taux d'ALT tous les 6 mois. Si le taux d'ALT est > 1-2 fois supérieur à la LSN (ULN), mesurez l'ADN du VHB et écartez les autres causes de maladie hépatique. Mesurez l'ADN du VHB tous les ans. En cas d'augmentation, dirigez le patient vers un spécialiste. |
| Élimination de l'HBsAg |
Négatif |
Normal |
Non décelable dans le sérum; de faibles concentrations peuvent être présentes dans le foie |
Aucune activité, mais possibilité de fibrose et/ou de cirrhose déjà présente prenant du temps à se résoudre |
Biopsie non indiquée Mesurez le taux d'ALT tous les 6 mois. Vérifiez tous les 6 mois pour le développement d'anticorps anti-HBs; une fois que les anticorps sont décelés, répéter le test une autre fois. La surveillance tous les 6 mois pour le CHC est important chez les patients qui ne développent pas d'anticorps anti-HBs et chez ceux qui ont développé une cirrhose avant l'élimination de l'HBsAg. |
|
Équivalent textuelSuivi recommandé selon leur phase d'infection (établie d'après les résultats sérologiques et histologiques observés)
Suivi recommandé selon leur phase d'infection
(établie d'après les résultats sérologiques et histologiques observés)
Ce tableau du module 8 illustre la prise en charge à long terme de l'hépatite B chronique confirmée. Il décrit le suivi suggéré selon les résultats des analyses sérologiques et histologiques à chaque phase de l'infection.
La première rangée du tableau montre les résultats des analyses sérologiques et histologiques et le degré de fibrose pendant la phase d'immunotolérance. Pendant cette phase, la recherche d'antigène e du VHB est positive, et le taux d'alanine aminotransférase est normal; le taux d'ADN du VHB est égal ou supérieur à 200 000 unités internationales par millilitre. En logarithme de base 10, cela équivaut à un résultat égal ou supérieur à 5,3 unités internationales par millilitre; chez la plupart des patients, le logarithme en base 10 est habituellement supérieur à 7 unités internationales par millilitre. Pendant la phase d'immunotolérance, l'activité histologique et la fibrose sont minimes. Le degré de fibrose est près de la normale, et la biopsie n'est pas indiquée.
Pour les patients qui sont dans la phase d'immunotolérance, le suivi suggéré consiste à surveiller le taux d'alanine aminotransférase tous les 6 mois. S'il est élevé pendant 6 mois et si cette hausse ne s'accompagne pas d'une baisse de l'ADN du VHB, il est important d'exclure les autres causes possibles d'hépatopathie et d'adresser le patient à un spécialiste, car un traitement pourrait être indiqué. Consulter le module 6 pour connaître la limite supérieure de la normale de l'alanine aminotransférase et pour savoir quand il convient d'adresser d'urgence le patient à un hépatologue.
La deuxième rangée du tableau montre les résultats sérologiques et histologiques et le degré de fibrose pendant la phase immunoactive de l'hépatite B chronique où la recherche de l'antigène e du VHB est positive. Pendant cette phase, l'antigène e du VHB est détectable et le taux d'alanine aminotransférase est élevé, habituellement de façon persistante; le taux d'ADN du VHB est égal ou supérieur à 20 000 unités internationales par millilitre. En logarithme de base 10, cela équivaut à un résultat égal ou supérieur à 4,3 unités internationales par millilitre. Sur le plan histologique, on observe une hépatite active avec un degré de fibrose variable. Pendant la phase immunoactive de l'hépatite B chronique où la recherche de l'antigène e du VHB est positive, le traitement peut être indiqué pour prévenir les lésions hépatiques graves. Une biopsie peut aussi être indiquée.
Pour les patients qui sont dans la phase immunoactive de l'hépatite B chronique où la recherche de l'antigène e est positive, le suivi suggéré consiste à surveiller le taux d'alanine aminotransférase tous les 6 mois. Si le taux demeure élevé après 6 mois de suivi, ou si le patient présente des signes d'insuffisance hépatique, le clinicien devrait adresser son patient à un spécialiste, ou encore consulter un spécialiste pour obtenir des conseils au sujet du traitement et de la surveillance. Consulter le module 6 pour connaître la limite supérieure de la normale de l'alanine aminotransférase et pour savoir quand il convient d'adresser d'urgence le patient à un hépatologue.
La troisième rangée du tableau montre les résultats sérologiques et histologiques et le degré de fibrose pendant la phase immunoactive de l'hépatite B chronique où la recherche de l'antigène e du VHB est négative (ou la recherche d'anticorps dirigés contre l'antigène e est positive).
Pendant cette phase, l'antigène e du VHB n'est pas détectable; le taux d'alanine aminotransférase est élevé, mais il peut fluctuer entre normal et anormal et être très élevé par intermittence; le taux d'ADN du VHB varie de 2 000 à 20 000 (ou plus) unités internationales par millilitre. En logarithme de base 10, cela équivaut à un taux de 3,3 à 4,3 (ou plus) unités internationales par millilitre. Sur le plan histologique, on observe une hépatite active et un degré variable de fibrose. Pendant la phase immunoactive de l'hépatite B chronique où la recherche de l'antigène e du VHB est négative (ou la recherche d'anticorps dirigés contre l'antigène est positive), un traitement peut être indiqué pour prévenir les lésions hépatiques graves. Une biopsie peut aussi être indiquée.
Pour les patients qui sont dans la phase immunoactive de l'hépatite B chronique où la recherche de l'antigène e du VHB est négative, ou la recherche d'anticorps dirigés contre l'antigène est positive, le suivi suggéré consister à surveiller le taux d'alanine aminotransférase tous les 6 mois. Si le taux demeure élevé après 6 mois de suivi, ou si le patient présente des signes d'insuffisance hépatique, le clinicien devrait adresser son patient à un spécialiste, ou consulter un spécialiste pour obtenir des conseils au sujet du traitement et de la surveillance. Consulter le module 6 pour connaître la limite supérieure de la normale de l'alanine aminotransférase et pour savoir quand il convient d'adresser d'urgence le patient à un hépatologue.
La quatrième rangée du tableau montre les résultats sérologiques et histologiques et le degré de fibrose pendant la phase inactive où la recherche de l'antigène de surface du VHB est positive et la recherche d'anticorps dirigés contre l'antigène e est positive. Pendant cette phase, l'antigène e du VHB n'est pas détectable et le taux d'alanine aminotransférase est normal; l'ADN est souvent non détectable ou son taux est égal ou inférieur à 2 000 unités internationales par millilitre. En logarithme de base 10, cela équivaut à un résultat égal ou inférieur à 3,3 unités internationales par millilitre. Il n'y aucune activité histologique, mais une fibrose modérée à grave peut être présente et disparaître avec le temps si l'infection demeure inactive. Pendant cette phase, la biopsie n'est pas indiquée.
Pour les patients dans la phase inactive où la recherche de l'antigène de surface du VHB est positive, le suivi suggéré consiste à surveiller le taux d'alanine aminotransférase tous les 6 mois. Si le taux dépasse de une à deux fois la limite supérieure de la normale, il est conseillé au clinicien de vérifier le taux d'ADN du VHB et d'exclure les autres causes possibles d'hépatopathie. Il est important de vérifier le taux d'ADN du VHB une fois par année. S'il est élevé, le clinicien devrait adresser son patient au spécialiste.
La cinquième rangée du tableau montre les résultats sérologiques et histologiques et le degré de fibrose pendant la phase d'élimination de l'antigène de surface du VHB.
Pendant cette phase, la recherche de l'antigène e du VHB est négative et le taux d'alanine aminotransférase est normal; l'ADN est indétectable dans le sérum, mais de faibles concentrations peuvent être présentes dans le foie. Il n'y a pas d'activité histologique, mais le patient présente peut-être déjà une fibrose ou une cirrhose qui pourraient disparaître lentement. Pendant cette phase, la biopsie n'est pas indiquée.
Pour les patients dans la phase inactive d'élimination de l'antigène de surface du VHB, le suivi suggéré consiste à surveiller le taux d'alanine aminotransférase tous les 6 mois. Une recherche d'anticorps dirigés contre l'antigène de surface du VHB devrait aussi être réalisée tous les 6 mois; si des anticorps sont détectés, il est suggéré de répéter le test une fois. Une surveillance en vue de la détection d'un carcinome hépatocellulaire devrait aussi être réalisée tous les 6 mois. C'est important pour les patients qui ne développent pas d'anticorps contre l'antigène de surface du VHB et ceux qui présentaient une cirrhose avant l'élimination de l'antigène de surface du VHB.
Module 1 – Who Should be Tested for HBV?
In low-risk populations, routine screening for chronic infection or immunity is not recommended. Testing to determine immune status and/or to detect chronic infection is indicated for those at risk of exposure; susceptible people should be immunized.
Clinicians should maintain a high index of suspicion for HBV as infection is frequently asymptomatic; 30% of infections have no identified risk factors.Endnote 6
The decision to screen and the selection of tests should be based on a thorough review of the following:
- Self-reported HBV immunization history and/or documentation
- Results of previous testing
- Presence of risk factors for HBV infection
Who to Screen
Risk factors for HBV infection (current or past) – screen routinely at first visit:Endnote 3, Endnote 6, Endnote 7
- Birth in a region with intermediate or high endemicityFootnote †
- Infant of HBsAg-positive motherFootnote †
- Exposure before 7 years of age (e.g., child's immediate and/or extended family immigrated from a region of intermediate/high endemicity and/or child visited such a region) Footnote †
- Family history of hepatitis B or hepatomaFootnote †
- Exposure to HBsAg-positive person (e.g., percutaneous, sexual/household contact)Footnote ‡
- High-risk sexual activities (e.g., unprotected sex, multiple sexual partners) Footnote ‡
- Substance use with sharing of equipment (e.g., injection/inhalation drug use) Footnote ‡
- Exposure to blood/blood products in endemic regions without routine precautions/screeningFootnote †
- Transfusion recipient / medical procedure in Canada before 1970Footnote †
- Use of shared/contaminated materials or equipment (e.g., instruments/tools used for personal services procedures such as tattooing / piercing / body modifications, or any alternative health care that has the potential to break the skin) Footnote ‡
- Use of shared/contaminated medical devices (e.g., glucometers) Footnote ‡
- Occupational exposure to blood / body fluidsFootnote ‡
- Travel to / residence in a region of intermediate/high endemicityFootnote ‡
- IncarcerationFootnote ‡
- Institutionalization (particularly in institutions for the developmentally challenged) Footnote ‡
Special clinical considerations – screen routinely:
- Pregnancy
- HIV or HCV infection
- Planned therapy with immunosuppressive/immunoregulatory agents
(e.g., rituximab – increased risk of hepatic flares or reactivation of hepatitis B) - Immunocompromised
Module 9 – Traitement du VHB chronique et surveillance des patients en cours de traitement
Le traitement de l'infection chronique par le VHB vise à prévenir la progression de la maladie et d'induire la régression afin de réduire au minimum les atteintes hépatiques et leurs complications (p. ex., cirrhose, insuffisance hépatique, CHC).
Les traitements contre le VHB actuellement approuvés sont les injections d'interféron (interféron standard ou pégylé) ou l'administration orale d'analogues nucléosidiques ou nucléotidiques (entécavir, lamivudine, ténofovir). Comme les antiviraux oraux sont elimines par les reins, un ajustement de la dose est requis dans les cas d'insuffisance rénale.
Les patients atteints d'une infection du VHB chronique n'ont pas tous besoin d'être traités. La décision de traiter ou non dépend de plusieurs facteurs, dont l'âge, les résultats des mesures en série de l'ALT et de l'ADN du VHB, le degré d'inflammation et la sévérité de la maladie hépatique. La présence d'une co-infection par le VIH ou par le VHC doit être prise en considération dans le choix des médicaments à utiliser.
Le traitement devrait être mis en route par un hépatologue ou par un autre médecin expérimenté dans la prise en charge de l'hépatite virale.
La durée du traitement dépend du type de traitement. L'interféron peut être utilisé jusqu'à 48 semaines; les antiviraux oraux peuvent être utilisés indéfiniment ou jusqu'à l'atteinte de l'objectif du traitement (p. ex., séroconversion de l'HBeAg à l'anti-HBe-positif OU disparition de l'HBsAg avec séroconversion à anti-HBs-positif). Remarque : Le traitement ne peut être interrompu chez les receveurs d'une greffe d'organe ou chez les personnes infectées qui ont besoin du traitement immunosuppresseur pour une autre affection.
Les patients traités pour une infection chronique par le VHB devraient faire l'objet d'analyses de laboratoire à tous les 3 à 6 mois visant à mesurer les taux d'ADN du VHB et la biochimie hépatique. Ce suivi est nécessaire pour évaluer la réponse au traitement et de permettre la détection précoce de toute résistance aux antiviraux.
Certains patients en cours de traitement doivent faire l'objet, en plus d'une surveillance étroite et continue, d'un suivi par un spécialiste. Ces patients comprennent :
- ceux qui ont reçu un traitement contre le VHB dans le passé
- ceux qui sont atteints de cirrhose, avec ou sans insuffisance hépatique
- ceux qui sont co-infectés par le VIH ou par le VHC
- ceux qui ont des antécédents d'insuffisance rénale (qu'elle soit induite par la thérapie antivirale ou non reliée à celle-ci)
- les femmes enceintes
Pour des détails approfondis sur la sélection des patients en vue d'un traitement et sur les options et schémas de traitement, veuillez consulter le document Management of chronic hepatitis B: Canadian Association for the Study of the Liver consensus guidelines 2012 (seulement disponible en anglais)Notes de fin 2. Ces lignes directrices contiennent de l'information utile sur le choix des schémas thérapeutiques ainsi que des recommandations concernant la surveillance en cours de traitement.
Module 10 – Check-list pour la prévention et la vaccination
Le site Web de l'Agence de la santé publique du Canada contient de l'information sur les critères d'éligibilité en fonction du risque applicables aux vaccins contre le VHB subventionnés par l'ÉtaNote de bas de page †† et aux programmes d'immunisation de routine des nourrissons et des enfants de chaque province et territoire du CanadaNote de bas de page §§.
Veuillez communiquer avec votre département local de santé publique pour en savoir plus sur l'accès aux vaccins contre le VHB subventionnés par l'État.
- Faites une revue du dossier du patient pour les antécédents d'immunisation contre le VHB et l'adhérence au calendrier de vaccination. Voir le Guide canadien d'immunisation (GCI)Note de bas de page *** ou les lignes directrices de votre province ou territoire sur l'immunisation pour les recommandations liées aux posologies et calendriers.
Remarque : Si la cédule de vaccination recommandée contre le VHB est interrompue, il n'est pas nécessaire de repartir à zéro. La dose manquée devrait être administrée aussitôt que possible, et la cédule devrait être poursuivie conformément aux recommandationsNotes de fin 19. - Évaluez les facteurs de risque du patient à l'égard du VHB en l'absence d'antécédents de vaccination. (Voir le module 1 pour les facteurs de risque et, si identifiés, dépistez tel que décrit dans le module 2). Offrez le vaccin aux personnes sans preuve sérologique d'immunitéNote de bas de page ††,Note de bas de page §§.
- Discutez l'immunisation des nourrissons et des enfants de moins de 7 ans présentant un risque élevé d'exposition (p. ex., contacts fréquents avec une personne infectée par le VHB et/ou voyage dans un pays endémique) Note de bas de page ††,Note de bas de page §§.
- Évaluez la réponse immunitaire post-vaccination chez les personnes qui présentent un risque d'exposition à répétition ou pour celles présentant un risque accru d'issue défavorable en cas d'acquisition du VHB et qui antérieurement n'ont pas répondu au vaccin. Autrement, cette mesure n'est généralement pas recommandée. Voir le GCINote de bas de page *** ou les lignes directrices de votre province ou territoire sur l'immunisation pour connaître les personnes qui devraient passer un test et le suivi recommandé pour les non-répondeurs au vaccin.
- Dépistez systématiquement toutes les femmes enceintes pour l'HBsAg. En cas d 'un résultat négatif et à risque d'exposition, offrez le vaccin; le vaccin contre le VHB n'est pas contre-indiqué pendant la grossesseNote de bas de page ††,Note de bas de page §§. En cas d'un résultat positif, dirigez la patiente vers un spécialiste avant le troisième trimestre de la grossesse. Un taux d'ADN du VHB ≥106 UI/ml constitue une indication pour l'initiation du traitement durant les trois derniers mois de la grossesse. Le traitement peut être discontinué tôt dans la période post-partum, dès que l'enfant a reçu l'HBIg et le vaccin contre le VHB.
- Assurez le suivi des nourrissons exposés au VHB à la naissance.
Tous les nourrissons nés de mères HBsAg-positif devraient recevoir l'HBIg et la première dose du vaccin contre le VHB dans les 12 heures suivant leur naissance, suivis de la deuxième et de la troisième dose du vaccin à 1 et à 6 mois, respectivement. Idéalement, ce scénario devrait être abordé durant les consultations prénatales.
Les tests sérologiques post-vaccination devraient être effectués aussitôt que 9 mois, mais pas avant 1 mois après l'administration de la dernière dose du vaccin. Les tests ne devraient pas avoir lieu plus de 4 mois après l'administration de la dernière dose du vaccinNotes de fin 20. - Il faut rechercher l'HBsAg et l'anticorps anti HBs pour évaluer le résultat éventuel.
Les tests post-vaccination aident à cerner :- Les nourrissons susceptibles, qui devraient être revaccinés et passés les tests sérologiques de nouveau
- Les nourrissons infectés, qui devraient être dirigés vers un spécialiste pour recevoir des soins médicaux à long terme.
- Dépistez systématique pour de l'infection au VHB et l'immunité contre le VHB (HBsAg et anticorps anti HBs) chez toutes les personnes qui sont immunodéprimées ou immunosupprimées, qui sont co-infectées par le VIH ou par le VHC ou qui sont atteintes d'une maladie chronique du foie ou des reins. Soumettez également au dépistage les personnes qui vont subir un traitement par des immunosuppresseurs (y compris les inhibiteurs du facteur de nécrose tumorale et le rituximab). (Voir le module 2).
| Statut immunologique | Mesure recommandée |
|---|---|
Susceptible |
Vacciner |
Susceptible et récemment exposé |
Voir le GCINote de bas de page *** ou les lignes directrices de votre province ou territoire pour connaître les recommandations concernant la PPE |
HBsAg-positif |
Diriger le patient vers un spécialiste |
Immun |
Aucune mesure n'est requise |
- Notes de bas de page ‡‡
-
Programme canadien d'immunisation contre l'hépatite B selon le groupe à risque (en date de septembre 2013)
- Notes de bas de page §§
-
Programmes d'immunisation subventionnés par l'État au Canada - Calendrier d'immunisation systématique des nourrissons et des enfants incluant les programmes de rappel (en date de septembre 2013)
- Notes de bas de page ***
-
Guide canadien d'immunisation
Équivalent textuelModule 10 – Check-list pour la prévention et la vaccination
Module 10 – Check-list pour la prévention et la vaccination
Module 11 – Éducation et counseling des patients
Conseils visant à réduire le risque de transmission à l'intention de tous les patients
- Signalez votre infection à vos FS (p. ex., dentistes, médecins, infirmières) ainsi qu'à tout autre fournisseur de services personnels où la peau doit être transpercée (p. ex., acupuncteurs, tatoueurs).
- Ne donner pas du sang, d'organes, de sperme ou de tissus.
- Ne partagez pas d'articles d'hygiène personnelle ni d'instruments tranchants (p. ex., rasoirs, coupe-ongles, brosses à dents, glucomètres).
- Disposez en toute sécurité les articles contaminés par du sang (p. ex., produits d'hygiène féminine, soie dentaire, bandages, aiguilles, débris de verre).
- Couvrez toutes vos coupures et vos plaies ouvertes.
- Nettoyez les déversements de sang avec une solution contenant de l'eau de javel diluée (9 parties d'eau avec 1 partie de l'eau de javel). Laissez la solution agir sur la surface pendant 10 minutes avant de l'essuyer. Si d'autres personnes doivent nettoyer des déversements de sang, elles devraient porter des gants de protection et se laver les mains soigneusement après avoir enlevé leurs gants.
- Assurez-vous que le(s) partenaire(s) sexuel(s), les membres de votre famille et le(s) partenaire(s) de consommation de drogues passent un test de dépistage et se font vaccinés s'ils sont susceptibles. Le vaccin contre le VHB est offert gratuitement aux contacts susceptibles Note de bas de page ‡‡‡.
- Utilisez des condoms avec tout partenaire sexuel jusqu'à ce que les tests indiquent qu'ils sont immunsNote de bas de page ‡‡‡.
- Ne partagez aucun matériel utilisé pour préparer, injecter ou inhaler des drogues (p. ex., seringues, aiguilles, cuillères, solutions de drogues, eau, filtres de nettoyage, réchauds, pipes, pailles, articles utilisés pour renifler des drogues) Note de bas de page ‡‡‡.
Femmes enceintes et nourrissons
- Si vous êtes enceinte ou planifiez une grossesse, consultez votre FS pour obtenir des conseils sur les manières de réduire le risque de transmission mère-enfant. Les femmes enceintes doivent être évaluées avant leur troisième trimestre pour déterminer si le traitement est indiqué.
- Les nourrissons nés de mères positives pour le VHB ont besoin de la PPE avec l'HBIg et le vaccin contre le VHB pour réduire le risque de transmission mère-enfant. Voir le module 10 pour les recommandations en matière de prévention, de vaccination et de suivi chez les nourrissons exposés au VHB à la naissance.
Patients atteints d'une infection au VHB aigüe
- Aucun traitement antiviral n'est nécessaire dans les cas d'hépatite B aigüe.
- Un test sanguin de suivi devrait être effectué après 6 mois pour déterminer si l'infection a résolue.
Patients atteints du VHB chronique
Réduction du risque d'atteintes hépatiques (évolution de la fibrose)
- Faites mesurer vos enzymes hépatiques tous les 6 à 12 mois.
- Réduisez ou éliminez votre consommation d'alcool.
- Cessez de fumer, car cela augmente le risque de cancer du foie.
- Vous pouvez boire du café; le fait de prendre 3 tasses ou plus par jour peut réduire le risque de cancer du foieNotes de fin 21.
- Maintenez un poids sain.
- Faites vous vacciner contre l'hépatite A si vous n'êtes pas déjà immun – veuillez communiquer avec votre FS ou votre département de santé publique.
- Respectez votre calendrier de traitement ainsi que vos rendez-vous pour les tests de laboratoire et les consultations de suivi.
- Informez votre FS avant de commencer tout traitement immunosuppresseur.
Information sur les médicaments pour les patients atteints de cirrhose
- Évitez les aminosides (type d'antibiotique), les benzodiazépines et les analgésiques narcotiques, y compris la codéine (même dans le sirop contre la toux).
- Dans la mesure du possible, évitez les AAS et les AINS. L'acétaminophène, les contraceptives orales et les statines sont sûrs.
- Ne consommez pas d'alcool.
- Traitez toute infection immédiatement.
- Si vous devez subir une chirurgie, parlez-en d'abord avec votre spécialiste.
- Si vous avez des selles noires, communiquez avec votre spécialiste immédiatement ou allez à la salle d'urgence.
- Informez votre FS de tous thérapies complémentaires/alternatives ou suppléments en vente libre, y compris les remèdes à base de plantes, que vous prenez.
- Suivez les conseils de votre FS sur la fréquence requise des ultrasons abdominaux.
Bien vivre avec le VHB
- Jouez un rôle actif dans votre plan de soins. Il est fourni par votre FS pour afin de surveiller et suivre votre infection.
- Obtenez des renseignements actuels et fiables sur le VHB; les sources crédibles comprennent notamment les cabinets de spécialistes, votre médecin de famille, les départements de santé publique et la Fondation canadienne du foie.
- Prenez la plaisir à faire des activités physiques. Il n'existe aucune restriction concernant l'entraînement physique ni les sports, y compris les sports de contact.
- Adoptez une alimentation saine. Consultez le Guide alimentaire canadienNote de bas de page §§§, dont il existe une version spécialement adaptée pour les Premières nations, les Inuits et les MétisNote de bas de page ***. Le département de l'Agriculture des États-Unis a aussi mis au point une variété de pyramides alimentaires adaptées à certains groupes ethniques ou culturels.
- Laissez vos enfants aller à l'école ou à la garderie et jouer avec les autres enfants.
- Le fait d'embrasser une autre personne ou de partager la nourriture/ les ustensiles ne pose aucun risque de transmission.
- Notes de bas de page ‡‡‡
-
Veuillez communiquer avec votre département local de santé publique pour obtenir l'information sur les programmes de réduction des risques et de vaccination dans votre collectivité.
- Notes de bas de page §§§
- Notes de bas de page ***
-
Bien manger avec le Guide alimentaire canadien : Premières Nations, Inuit et Métis
Références
- Notes de bas de page 1
-
Heymann D, editor. Control of communicable diseases manual. 19th ed. Washington, DC: American Public Health Association; 2008.
- Notes de bas de page 2
-
Coffin CS, Fung SK, Ma MM. Management of chronic hepatitis B: Canadian association for the study of the liver consensus guidelines. Can J Gastroenterol. 2012 Dec;26(12):917-38.
- Notes de bas de page 3
-
Lignes directrices canadiennes sur les infections transmissibles sexuellement; 2010. Disponible à: http://www.phac-aspc.gc.ca/std-mts/sti-its/cgsti-ldcits/index-fra.php
- Notes de bas de page 4
-
Minuk GY, Uhanova J. Chronic hepatitis B infection in Canada. Can J Infect Dis. 2001 Nov;12(6):351-6.
- Notes de bas de page 5
-
Larke RP, Froese GJ, Devine RD, Petruk MW. Extension of the epidemiology of hepatitis B in circumpolar regions through a comprehensive serologic study in the Northwest Territories of Canada. J Med Virol. 1987 Jul;22(3):269-76.
- Notes de bas de page 6
-
Guide canadien d'immunisation. Disponible à: http://www.phac-aspc.gc.ca/publicat/cig-gci/index-fra.php
- Notes de bas de page 7
-
Lok AS, McMahon BJ. Chronic hepatitis B: Update 2009. Hepatology. 2009 Sep;50(3):661-2.
- Notes de bas de page 8
-
Dienstag JL. Hepatitis B virus infection. N Engl J Med. 2008 Oct 2;359(14):1486-500.
- Notes de bas de page 9
-
Mahoney FJ. Update on diagnosis, management, and prevention of hepatitis B virus infection. Clin Microbiol Rev. 1999 Apr;12(2):351-66.
- Notes de bas de page 10
-
Typical serologic course of acute hepatitis B virus infection; 2012. Disponible à: http://www.cdc.gov/immigrantrefugeehealth/guidelines/domestic/viral-hepatitis-figure4.html.
- Notes de bas de page 11
-
Soins primaires de l'hépatite C chronique: Agence de la santé publique du Canada; 2009. Available from: http://www.phac-aspc.gc.ca/hepc/pubs/pdf/hepc_guide-fra.pdf
- Notes de bas de page 12
-
Hollinger F, Liang T. Hepatitis B virus. In: Fields Virology. 4th ed. Philadelphia: Lippincott Williams and Wilkins; 2001. p. 2971-3036.
- Notes de bas de page 13
-
Hepatitis B: World Health Organization, Department of Communicable Diseases and Surveillance and Response; 2002. Available from: http://www.who.int/csr/disease/hepatitis/HepatitisB_whocdscsrlyo2002_2.pdf.
- Notes de bas de page 14
-
Hsu YS, Chien RN, Yeh CT, Sheen IS, Chiou HY, Chu CM, et al. Long-term outcome after spontaneous HBeAg seroconversion in patients with chronic hepatitis B. Hepatology. 2002 Jun;35(6):1522-7.
- Notes de bas de page 15
-
McMahon BJ. Natural history of chronic hepatitis B. Clin Liver Dis. 2010 Aug;14(3):381-96.
- Notes de bas de page 16
-
Hoofnagle JH, Doo E, Liang TJ, Fleischer R, Lok AS. Management of hepatitis B: Summary of a clinical research workshop. Hepatology. 2007 Apr;45(4):1056-75.
- Notes de bas de page 17
-
McMahon BJ, Holck P, Bulkow L, Snowball M. Serologic and clinical outcomes of 1536 Alaska natives chronically infected with hepatitis B virus. Ann Intern Med. 2001 Nov 6;135(9):759-68.
- Notes de bas de page 18
-
Calabrese LH, Zein NN, Vassilopoulos D. Hepatitis B virus (HBV) reactivation with immunosuppressive therapy in rheumatic diseases: Assessment and preventive strategies. Ann Rheum Dis. 2006 Aug;65(8):983-9.
- Notes de bas de page 19
-
American Academy of Pediatrics. Red book: 2012 report of the committee on infectious diseases. 29th ed. Pickering L, editor. Elk Grove Village, IL: American Academy of Pediatrics; 2012.
- Notes de bas de page 20
-
Postvaccination serologic testing results for infants aged ≤24 months exposed to hepatitis B virus at birth — United States, 2008–2011: CDC, September 28, 2012. Available from: http://www.cdc.gov/mmwr/preview/mmwrhtml/mm6138a4.htm?s_cid=mm6138a4_w.
- Notes de bas de page 21
-
Freedman N, Everhart J, Lindsay K, Ghany M, Curto T, Shiffman M, et al. Coffee intake is associated with lower rates of liver disease progression in chronic hepatitis C. Hepatology. 2009;50:1360.