FoodNet Canada rapport annuel 2016

Télécharger le format de rechange
(Format PDF, 1,07 Mo, 50 pages)
Organisation : Agence de la santé publique du Canada
Type : Orientation
Publiée : juin 2019
Cat. : HP37-17/1F-PDF
ISBN : 2292-8081
Pub. : 180168
Table des matieres
- Avant-propos
- Remerciements
- Renseignements destinés au lecteur
- Campylobacter
- Salmonelle
- E. coli producteur de shigatoxine (ECST)
- Listeria monocytogenes
- Yersinia
- Shigella
- Parasites et virus
- Résumé des résultats pour les échantillons de produits vendus au détail
- Incidence sur la santé publique
- Appendice A — types d'échantillons non humains testés en 2016
- Appendice B — abréviations et références
Avant-propos
Le système de surveillance de FoodNet Canada, de l'Agence de la santé publique du Canada, a le plaisir de vous présenter le nouveau rapport annuel. Par le passé, FoodNet Canada publiait chaque année aussi bien des rapports sommaires que des rapports longs, où figuraient les résultats de la surveillance. Basé sur les commentaires des intervenants consultés, ces deux rapports ont été remplacés par un seul rapport annuel simplifié. Le présent rapport présente les résultats des activités de surveillance que nous avons effectuées en 2016.
Le rapport souligne les données obtenues par FoodNet Canada dans ses sites sentinelles de la Colombie-Britannique, de l'Alberta et de l'Ontario. Il met l'accent sur les tendances des taux liés aux maladies causées par des entéropathogènes ainsi que les tendances de la prévalence de ces pathogènes parmi les sources d'infection potentielles : les viandes vendues au détail, le fumier des animaux destinés à la consommation et l'eau. Nous soulignons également l'impact des tendances relatives aux entéropathogènes sur la santé publique. En 2016, FoodNet Canada a ajouté au site de l'Alberta, l'échantillonnage de fumier de bœuf élevé en parc d'engraissement et un échantillonnage de fumier de dinde au site de l'Ontario, ce qui contribue à notre approche de surveillance « de la ferme à l'assiette ».
Nous espérons que ce rapport servira à informer et à façonner les discussions sur les questions de la salubrité alimentaire concernant les maladies entériques et leurs sources.
Remerciements
FoodNet Canada tient à remercier ses partenaires des trois sites sentinelles de FoodNet Canada, ses collègues d'organismes provinciaux et fédéraux et ses collaborateurs du milieu universitaire et de l'industrie pour les efforts importants qu'ils ont déployés pour assurer la réussite à long terme de ce programme.
Renseignements destinés au lecteur
FoodNet Canada est un système de surveillance multipartenarial de sites sentinelles dirigé par l'Agence de la santé publique du Canada (ASPC) qui surveille les changements relatifs aux pathogènes entériques au Canada.
En collaboration avec les autorités en matière de santé publique et les laboratoires provinciaux, FoodNet Canada mène des activités de surveillance continues et épisodiques dans trois sites sentinelles qui recueillent des données sur quatre volets : les humains, la vente au détail (viande et produits agricoles), à la ferme (animaux de ferme) et l'eau. La surveillance continue est assurée tout au long de l'année afin d'identifier les tendances quant à l'apparition de maladies humaines, de sources d'exposition et d'attribuer les maladies aux sources et les entéropathogènes ciblés aux milieux. L'information sur les sources présentant les risques les plus importants pour la santé humaine contribue à adapter les mesures prises pour assurer la salubrité des aliments et de l'eau, le développement de programmes en ce sens et les interventions prises en matière de santé publique, ainsi qu'à évaluer leur efficacité. Plus précisément, les objectifs essentiels de FoodNet Canada sont les suivants :
- déterminer quels aliments et autres sources rendent les Canadiens malades;
- déterminer les principaux facteurs de risque des maladies entériques;
- faire un suivi précis des taux de maladies entériques et des risques au fil du temps;
- fournir des informations pratiques sur la prévention pour aider les fonctionnaires de la santé publique régionaux et provinciaux à:
- prioriser les risques;
- comparer les interventions, diriger les mesures d'intervention et promouvoir les politiques; et
- évaluer l'efficacité des activités assurant la salubrité alimentaire et les interventions prises en matière de santé publique; et en mesurer la performance.
Ce rapport s'appuie sur des connaissances provenant de diverses sources pour présenter une interprétation globale et significative des tendances et des enjeux identifiés au moyen des données de FoodNet Canada ainsi que des programmes de collaboration au sein de l'ASPC. Par exemple, le Programme intégré canadien de surveillance de la résistance aux antimicrobiens (PICRA), le Programme national de surveillance des maladies entériques (PNSME), le Programme national de surveillance accrue de la listériose, la Division de la gestion des éclosions et le Laboratoire national de microbiologie. Les informations provenant de ces programmes servent à étayer et à renforcer les résultats par l'intégration et l'évaluation des relations observées au fil du temps entre les maladies humaines, les niveaux de contamination dans les aliments vendus au détail, le fumier des animaux de ferme destinés à la consommation et l'eau. On a aussi tenu compte des interventions connues pratiquées par l'industrie alimentaire lors de l'interprétation des tendances en matière de surveillance.
Collecte de données et rapports
Chaque site sentinelle de FoodNet Canada s'appuie sur un partenariat unique avec les autorités locales de santé publique, les laboratoires privés, les secteurs agroalimentaires et de l'eau, ainsi que les institutions provinciales et fédérales chargées de la santé publique et de la salubrité des aliments et de l'eau. Ces sites se trouvent en Ontario (le Bureau de santé de Middlesex-London), en Colombie-Britannique (l'autorité sanitaire de Fraser) et en Alberta (dans les zones de Calgary et du Centre de l'Alberta Health Services). La collecte des données dans le site de l'Ontario a commencé en août 2014 mais on a inclus, pour certaines analyses, les données du site sentinelle pilote de la région de Waterloo recueillies entre 2011 et mars 2014 aux fins de comparaison des tendances annuelles. Fondé en avril 2010, le site de la Colombie-Britannique comprend Burnaby, Abbotsford et Chilliwack. Le troisième site se trouve en Alberta et la collecte des données a commencé en juin 2014.
À moins d'indication contraire, on fait état des résultats pour l'ensemble des trois sites. Le lecteur doit faire preuve de prudence en extrapolant ces résultats aux régions situées en dehors des zones des sites sentinelles. Lorsque d'autres sites sentinelles seront établis, les informations complètes des analyses des données de laboratoire et épidémiologiques de tous les sites fourniront des données plus représentatives sur les tendances nationales quant à l'incidence des maladies entériques et aux sources d'exposition, à partir desquelles on pourra obtenir des estimations plus précises pour l'ensemble du Canada.
En 2016, on a mis en œuvre les volets de la ferme et de vente au détail dans tous les sites, tandis que le volet de l'eau n'a été créé que dans l'Alberta et la Colombie-Britannique. Les données de surveillance non humaine recueillies par FoodNet Canada représentent des sources d'exposition possibles aux maladies entériques humaines pour chaque site sentinelle. Les données ne doivent être interprétées que sous leur forme agrégée et ne peuvent servir à attribuer directement un cas humain précis signalé à FoodNet Canada à un isolat positif obtenu d'une source d'exposition. Ce rapport intègre les cas humains et les données non humaines à l'aide de méthodes descriptives. Dans ce rapport, le terme « significatif » est réservé à la description des tendances statistiquement significatives.
Les échantillons de produits de la ferme ou vendus au détail prélevés par FoodNet Canada sont intégrés au PICRA, ce qui a inclus la rationalisation et le partage des échantillons et des sites d'échantillonnage, des tests rétrospectifs et prospectifs de la résistance aux antimicrobiens de certaines bactéries isolées des échantillons de FoodNet Canada, et l'amélioration des mécanismes de gestion des données pour maximiser le couplage des données. Le PICRA assure le suivi des tendances et des relations entre l'utilisation des antimicrobiens et la résistance aux antimicrobiens pour certains organismes bactériens provenant de sources humaines, animales et alimentaires à travers le Canada, dans le but d'éclairer la prise de décisions sur les politiques fondées sur les données probantes, afin de contrôler l'émergence et la propagation des bactéries résistantes. Pour obtenir de plus amples renseignements sur le PICRA, veuillez consulter le site Web du programme.
Stratégie de surveillance
Surveillance humaine
Les professionnels de la santé publique de chaque site interrogent les cas déclarés de maladies entériques (ou leurs répondants par procuration) à l'aide du questionnaire normalisé et amélioré de FoodNet Canada. Les informations sur les expositions potentielles recueillies au moyen des questionnaires servent à déterminer le statut du cas (par exemple, si le cas est relié à un voyage à l'étranger ou s'il est endémique) et à comparer les expositions entre les cas. De plus, des analyses avancées de sous-typage sur les isolats provenant des échantillons de cas sont effectuées afin de faciliter davantage l'intégration avec les données de sources non humaines.
Surveillance de la vente au détail
La vente au détail représente le maillon de la chaîne de production le plus proche des consommateurs, lesquels pourraient être exposés à des entéropathogènes présents dans des aliments contaminés. À chaque semaine, des échantillons de viande et de produits vendus au détail sont prélevé dans des épiceries aléatoires dans chaque site. FoodNet Canada recueille à chaque semaine des échantillons de poitrines de poulet sans peau et de bœuf haché crus et non gelés. À chaque année, FoodNet Canada et ses partenaires évaluent les lacunes à combler parmi les connaissances acquises et, à partir de ce processus, sélectionnent des produits vendus au détail ciblés à échantillonner pour une année donnée (voir l'annexe A pour les détails de 2016). Au cours des dernières années, les viandes ciblées comprenaient, mais sans s'y limiter, les côtelettes de porc, le poulet et la dinde hachés, et les produits panés, crus et congelés à base de poulet, comme les croquettes et les lanières de poulet. En 2016, FoodNet Canada a décidé de poursuivre l'enquête ciblée sur les produits de poulet panés et congelés qui avait débuté en 2011. Comme pour les années précédentes, les tests se sont poursuivis en 2016 avec Campylobacter et Salmonella, analysés dans tous les produits à base de poulet, avec Listeria spp., dans tous les produits de viande vendus au détail, et Escherichia coli producteur de shigatoxine (ECST) dans le bœuf haché. De plus, les légumes et les salades de chou prêtes à manger ont été testés pour la présence de Listeria, Cyclospora, Cryptosporidium, Giardia, norovirus et rotavirus.
Surveillance des animaux de la ferme
La présence d'entéropathogènes dans les fermes (dans le fumier des animaux) est une source possible d'exposition environnementale aux entéropathogènes et également, une source importante d'exposition de la chaîne de production de la ferme à l'assiette. En 2016, le volet agricole était actif dans les trois sites, sans que les produits étudiés soient les mêmes d'un site à l'autre (annexe A). Des échantillons de fumier ont été prélevés dans des fermes de bovins, de porcs, de poulets à griller, de poules pondeuses et de dindes afin d'estimer les niveaux de prévalence de ces pathogènes dans les fermes. Chaque année, environ 30 fermes de chaque type de production animale participante ont été visitées dans chaque site. À chaque visite à la ferme, une brève enquête sur la gestion d'élevage et jusqu'à six échantillons de fumier (généralement des échantillons composites frais) ont été obtenus. La présence de Campylobacter et de Salmonella a été analysée dans tous les échantillons et, les échantillons de bovin ont également été testés pour la présence d'E. coli O157 et d'ECST. Dans l'ensemble du rapport, les résultats provenant de la ferme sont rapportés aux niveaux de l'échantillon et de la ferme afin de tenir compte des regroupements au sein de la ferme. Les résultats au niveau de l'échantillon sont obtenus à partir de tous les échantillons de fumier prélevés dans chaque ferme, tandis que les résultats au niveau de la ferme suivent la règle suivante : il faut qu'au moins un échantillon de fumier soit positif pour que la ferme soit déclarée positive.
Surveillance de l'eau
L'eau est une autre source environnementale d'entéropathogènes échantillonnée par le système de surveillance de FoodNet Canada. En 2016, l'eau d'irrigation a été prélevée dans les sites sentinelles de la Colombie-Britannique et de l'Alberta et a été analysée pour la présence de Campylobacter, de Salmonella et d'ECST (annexe A). Comme en 2015, l'échantillonnage en Colombie-Britannique a été effectué aux deux semaines tout au long de l'année et mensuellement en Alberta de juin à septembre.
Définitions
- Cas de maladie endémique
- Personne atteinte d'une infection considérée sporadique et acquise au Canada.
- Source de l'exposition
- Point d'entrée par lequel une personne pourrait avoir été exposée à un pathogène donné par la voie de transmission d'origine hydrique, alimentaire, d'animal à personne ou de personne à personne.
- Cas lié à un voyage à l'étranger
- Personne infectée qui a voyagé à l'extérieur du Canada et dont les dates de voyage correspondent à la période d'incubation attendue (varie selon le pathogène).
- Perdus lors du suivi
- Comprend les cas qui n'ont pas pu être suivis au moyen d'une entrevue avec les intervenants de la santé publique.
- Non endémique
- Comprend les cas associés à l'immigration pour lesquels la maladie a été contractée à l'extérieur du Canada.
- Cas de maladie associés à une éclosion
- Un personne parmi d'autres qui a été infectée à la suite d'une hausse soudaine de la fréquence d'une même maladie infectieuse, laquelle est confirmée par l'intermédiaire d'un partenaire de santé publique (sites de l'Alberta, de l'Ontario et de la Colombie-Britannique) au moyen de données probantes de laboratoire et / ou épidémiologiques.
- Escherichia coli producteur de Shigatoxine (ECST)
- Escherichia coli est une bactérie faisant partie de la flore intestinale normale chez les humains et les animaux, et dont la plupart des souches ne causent pas de maladies entériques. Cela dit, les E. coli producteur de Shigatoxine comprennent des souches produisant des toxines qui peuvent causer une diarrhée grave et, chez certaines personnes (particulièrement les jeunes enfants), une forme d'insuffisance rénale aiguë appelée syndrome hémolytique et urémique. En termes de nomenclature, E. coli producteur de Shigatoxine peut également être appelée E. coli producteur de toxine de Shiga1.
- Significatif
- Dans le présent rapport, ce terme est réservé aux résultats statistiquement significatifs (c-à-d p < 0,05).
Campylobacter
Résumé de la surveillance humaine
| aucune donnée disponible | Site de l'Ontario | Site de l'Alberta | Site de la Colombie-Britannique | Tous les sites | ||||
|---|---|---|---|---|---|---|---|---|
| 2015 | 2016 | 2015 | 2016 | 2015 | 2016 | 2015 | 2016 | |
| Endémique | 10,07 | 15,98 ↑ | 15,85 | 17,90 | 21,90 | 21,38 | 15,90 | 18,28 |
| Voyage à l'étranger | 5,24 | 4,57 | 5,25 | 4,48 | 6,38 | 9,34 | 5,52 | 5,67 |
| Éclosion | 0,42 | 0 | 0 | 0 | 0 | 0 | 0,1 | 0 |
| Non endémique | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| Perdus lors du suivi | 4,61 | 7,27 | 3,86 | 3,21 | 3,83 | 3,94 | 4,04 | 4,37 |
| Total | 20,34 | 27,82 ↑ | 24,97 | 25,59 | 32,10 | 34,66 | 25,56 | 28,32 |
| ↑ et ↓ indiquent respectivement une augmentation ou une diminution significative de l'incidence depuis 2015. | ||||||||
Figure 1.1 : Proportion relative de Campylobacter par classification des cas.
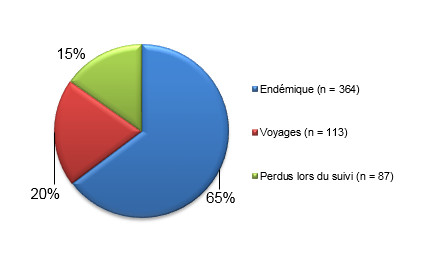
Figure 1.1 - Équivalent textuel
| Classification des cas | Nombre de cas | Proportion relative |
|---|---|---|
| Endémiques | 364 | 65 % |
| Perdus lors du suivi | 87 | 15 % |
| Voyages | 113 | 20 % |
Figure 1.1 shows a pie chart of the relative proportion of Campylobacter cases in the FoodNet Canada surveillance system by case classification (endemic, lost to follow-up, non-endemic and travel) for 2016. The chart includes the case classification, the number of cases and the relative proportion.
Isolats avec les informations sur les espèces :: 499/564 (88 %)
- C. jejuni: 91 %
- C. coli: 5 %
- C. upsaliensis:3 %
- C. lari: <1 %
- C. ureolyticus: <1 %
Changements significatifs dans les taux endémique, de voyage et de l'incidence totale:
- En Ontario, on a observé de 2015 à 2016 des augmentations significatives des taux d'incidence pour les maladies endémiques et des taux totaux.
Profil clinique des cas endémiques :
- Symptômes les plus communs :
- Diarrhée : 99 %
- Douleurs abdominales : 77 %
- Fièvre : 64 %
- Fatigue : 60 %
- Anorexie : 58 %
- Indicateurs de gravité :
- Diarrhée sanglante : 35 %
- Visites à l'urgence : 58 %
- Hospitalisations : 8 %
- Ordonnances d'antimicrobiens : 57 %
Figure 1.2 : Taux d'incidence selon l'âge et le sexe (par 100 000 années-personnes) pour les cas endémiques de Campylobacter spp. observés dans les sites sentinelles de FoodNet Canada, 2016.
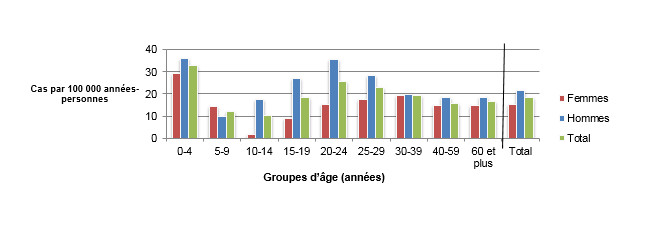
Figure 1.2 - Équivalent textuel
| Groupe d’âge | Femmes | Hommes | Total général (tous les sexes combinés) |
|---|---|---|---|
| 0-4 | 29,28 | 36,06 | 32,75 |
| 5-9 | 14,15 | 9,86 | 11,93 |
| 10-14 | 1,88 | 17,71 | 10,04 |
| 15-19 | 9,02 | 27,17 | 18,37 |
| 20-24 | 15,23 | 35,39 | 25,68 |
| 25-29 | 17,56 | 28,14 | 22,87 |
| 30-39 | 19,17 | 19,69 | 19,43 |
| 40-59 | 14,91 | 18,24 | 15,66 |
| 60+ | 14,87 | 18,40 | 16,53 |
| Total général (tous les âges combinés) | 15,02 | 21,52 | 18,28 |
On montre à la figure 1.2 un diagramme à barres représentant le taux d’incidence annuel de Campylobacter par 100 000 habitants selon le groupe d’âge total général et selon chaque groupe d’âge et sexe pour 2016. On retrouve à l’axe Y le taux d’incidence par 100 000 habitants et à l’axe X les groupes d’âge. Les barres représentent l’incidence totale pour tous les sexes selon le groupe d’âge et l’incidence totale pour les hommes et les femmes séparément, en fonction du groupe d’âge.
Resume de la surveillance des aliments, des animaux et de l'environnement
| Type d'échantillon | Site de l'Ontario | Site de l'Alberta | Site de la Colombie-Britannique | Tous les sites | |
|---|---|---|---|---|---|
| Poitrine de poulet | 37 % (48/131) | 38 % (50/132) | 45 % (59/132) | 40 % (157/395) | |
| Porc haché | 0 % (0/132) | 1 % (1/132) | 1 % (1/132) | <1 % (2/396) | |
| Fumier de poulets à griller | Niveau de l'échantillon | 5 % (4/88) ↓ | 20 % (24/120) ↓ | 24 % (31/128) | 18 % (59/336) |
| Niveau de la ferme | 5 % (1/22) | 20 % (6/30) | 28 % (9/32) | 19 % (16/84) | |
| Fumier de dinde | Niveau de l'échantillon | 56 % (65/116) | NT | 68 % (79/116) ↓ | 62 % (144/232) |
| Niveau de la ferme | 59 % (17/29) | NT | 72 % (21/29) | 66 % (38/58) | |
| Fumier de poules pondeuses | Niveau de l'échantillon | 54 % (28/52) | NT | NT | 54 % (28/52) |
| Niveau de la ferme | 62 % (8/13) | NT | NT | 62 % (8/13) | |
| Fumier de bovin en parc d'engraisse-ment | Niveau de l'échantillon | NT | 72 % (56/78) | NT | 72 % (56/78) |
| Niveau de la ferme | NT | 100 % (13/13) | NT | 100 % (13/13) | |
| Eau d'irrigation | NT | 22 % (7/32) ↑ | 20 % (22/110) | 18 % (24/132) | |
| ↑ et ↓ indiquent respectivement une augmentation ou une diminution significative de la prévalence depuis 2015. NT : non testé | |||||
Différences significatives de la prévalence depuis 2015 :
- Fumier de poulets à griller (niveau de l'échantillon) : L'Ontario a diminué à 5 % en 2016 par rapport à 24% en 2015. L'Alberta a diminué à 20 % en 2016 par rapport à 34 % en 2015.
- Fumier de dinde (niveau de l'échantillon) : La Colombie-Britannique a diminué de 68 % en 2016 par rapport à 86% en 2015.
- Eau d'irrigation : L'Alberta a augmenté à 22 % en 2016 par rapport à 5% en 2015.
Différences régionales :
- Niveau de la ferme : Fumier de poulets à griller en Colombie-Britannique avait la prévalence de Campylobacter la plus élevée. La prévalence était sensiblement plus élevée que l'Ontario, mais pas beaucoup plus que l'Alberta.
- Eau : De juin à septembre, C. jejuni était le sous-type le plus commun en Colombie-Britannique (10/15) par rapport à C. lari (5/7) en Alberta.
Figure 1.3 : Distribution des sous-types de Campylobacter spp. dans les échantillons alimentaires, animaux et environnementaux, FoodNet Canada, 2016.
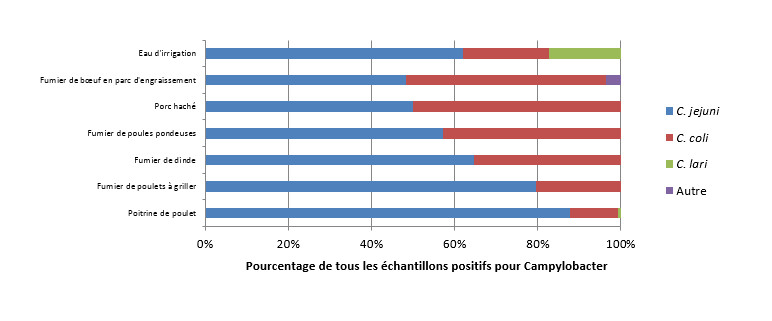
Figure 1.3 - Équivalent textuel
| aucune donnée disponible | Type d'échantillon | ||||||
|---|---|---|---|---|---|---|---|
| aucune donnée disponible | Eau d'irrigation | Fumier de bovin en parc d'engraissement | Porc haché | Fumier de poules pondeuses | Fumier de dindes | Fumier de poulets à griller | Poitrine de poulet |
| Campylobacter jejuni | 62,17 | 48,21 | 50,00 | 57,14 | 64,58 | 79,66 | 87,66 |
| Campylobacter coli | 20,69 | 48,21 | 50,00 | 42,86 | 36,64 | 4,08 | 16,13 |
| Campylobacter lari | 17,24 | 0,00 | 0,00 | 0,00 | 0,00 | 0,00 | 0,65 |
| Autre Campylobacter | 0,00 | 3,57 | 0,00 | 0,00 | 0,00 | 2,76 | 0,00 |
On retrouve à la figure 1.3 un diagramme à barres empilées horizontales qui représente la répartition d’échantillons contaminés à la Campylobacter jejuni, à la Campylobacter coli, à la Campylobacter lari et d’autres cas de Campylobacter en fonction du type d’échantillon (fumier de bovin en parc d’engraissement, purin, fumier de dinde, fumier de poulet à griller et poitrines de poulet) pour 2016. L’axe Y représente le type d’échantillon, l’axe X le pourcentage d’échantillons contaminés à la Campylobacter au total. Les barres empilées représentent le pourcentage de cas d’infection à la Campylobacter pour chaque sous-type (Campylobacter jejuni, Campylobacter coli, Campylobacter lari et autre Campylobacter) en fonction du type d’échantillon.
Incidence sur la santé publique
En 2016, la saisonnalité de l'incidence des cas de Campylobacter et de la proportion de produits à base de poulet vendus au détail positif a été observée, avec les taux et les proportions plus élevés au mois de juillet (figure 1.4). Bien qu'on ait observé une diminution significative de l'incidence de la campylobactériose humaine à la fin de l'été, la proportion des échantillons de poulet vendu au détail contaminés par Campylobacter est demeurée stable et était plus élevée qu'en hiver et au printemps.
Figure 1.4: Taux d'incidence humaine (par 100 000 personnes-années) pour les cas endémiques de Campylobacter et proportion des échantillons de poulet vendu au détail contaminés par Campylobacter par mois dans les sites sentinelles de FoodNet Canada, 2016.
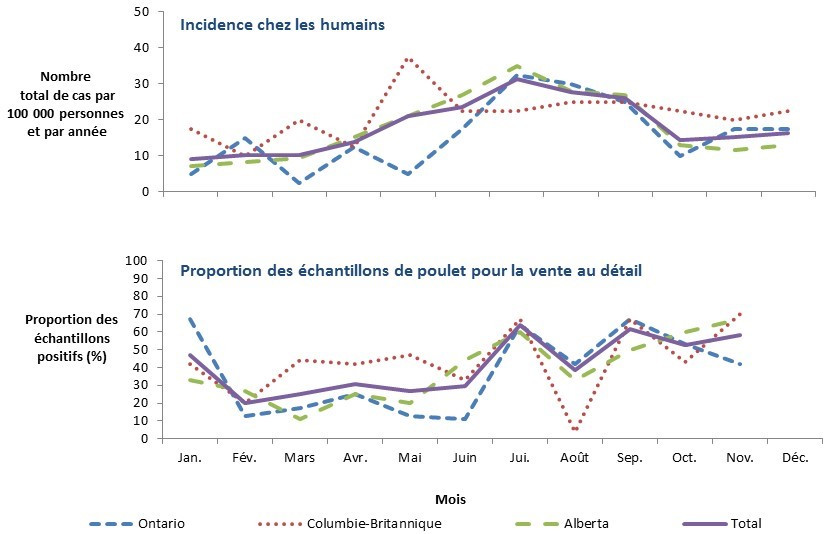
Figure 1.4 - Équivalent textuel
| aucune donnée disponible | Tous les sites | Ontario | Colombie-Britannique | Alberta |
|---|---|---|---|---|
| Janvier | 9,04 | 4,98 | 17,44 | 7,00 |
| Février | 10,24 | 14,95 | 9,96 | 8,17 |
| Mars | 10,24 | 2,49 | 19,93 | 9,34 |
| Avril | 13,86 | 12,45 | 12,45 | 15,18 |
| Mai | 21,09 | 4,98 | 37,36 | 21,01 |
| Juin | 23,50 | 17,44 | 22,42 | 26,85 |
| Juillet | 31,34 | 32,38 | 22,42 | 35,02 |
| Août | 27,72 | 29,89 | 24,91 | 28,02 |
| Septembre | 25,91 | 24,91 | 24,91 | 26,85 |
| Octobre | 14,46 | 9,96 | 22,42 | 12,84 |
| Novembre | 15,07 | 17,44 | 19,93 | 11,67 |
| Décembre | 16,27 | 17,44 | 22,42 | 12,84 |
| aucune donnée disponible | Tous les sites | Ontario | Colombie-Britannique | Alberta |
|---|---|---|---|---|
| Janvier | 47,22 | 67,00 | 42,00 | 33,00 |
| Février | 20,00 | 13,00 | 20,00 | 27,00 |
| Mars | 25,00 | 17,00 | 44,00 | 11,00 |
| Avril | 30,56 | 25,00 | 42,00 | 25,00 |
| Mai | 26,67 | 13,00 | 47,00 | 20,00 |
| Juin | 39,63 | 11,00 | 33,00 | 44,00 |
| Juillet | 63,64 | 64,00 | 67,00 | 60,00 |
| Août | 38,89 | 42,00 | 4,00 | 33,00 |
| Septembre | 61,90 | 67,00 | 67,00 | 50,00 |
| Octobre | 52,94 | 53,00 | 43,00 | 60,00 |
| Novembre | 58,06 | 42,00 | 70,00 | 67,00 |
| Décembre | aucune donnée disponible | aucune donnée disponible | aucune donnée disponible | aucune donnée disponible |
On présente à la figure 1.4 deux diagrammes linéaires. Le diagramme linéaire du haut représente le taux d’incidence mensuel de cas de Campylobacter par 100 000 habitants (axe Y) par mois (axe X) pour les sites sentinelles combinés totaux (Ontario, Colombie-Britannique et Alberta) et chacun des sites sentinelles individuels en Ontario, en Colombie-Britannique et en Alberta en 2016. Le diagramme linéaire du bas représente la proportion d’échantillons de poitrines de poulet vendues au détail contaminés (axe Y) par mois (axe X) pour tous les sites sentinelles combinés (Ontario, Colombie-Britannique et Alberta) et chacun des sites sentinelles individuels en Ontario, en Colombie-Britannique et en Alberta en 2017.
On a exclu les données correspondant aux échantillons de produits vendus au détail prélevés en décembre en raison du petit nombre (moins de cinq) d'échantillons recueillis.
Campylobacter jejuni était le principal pathogène identifié dans les cas humains et dans les échantillons de poulet vendu au détail dans tous les sites sentinelles. Ce sous-type est aussi commun dans les échantillons prélevés des canaux d'irrigation, les poulets à griller et les fermes de dindes (figure 1.3). Parmi les cas humains, Campylobacter coli est moins fréquemment associé à la maladie, représentant 5 % des infections humaines sous-typées. Cependant, dans le secteur des animaux, C. coli représentait respectivement 20 % et 35 % des isolats de Campylobacter provenant des échantillons de fumier des fermes de poulets à griller et de dindes.
Les produits alimentaires constituaient l'une des sources d'infection humaine les plus probables, suivis par le contact avec des animaux. Au niveau de la vente au détail, Campylobacter a été souvent identifié dans les poitrines de poulet (40 %, 157/395) et moins fréquemment dans le porc haché (2/396) en 2016. Il y a plusieurs sources d'exposition au niveau de la ferme et la figure 1.5 illustre la proportion de Campylobacter identifiée par type de ferme.
Figure 1.5: Proportion d'échantillons de fumier contaminés par Campylobacter par type de ferme dans les sites sentinelles de FoodNet Canada, 2016.
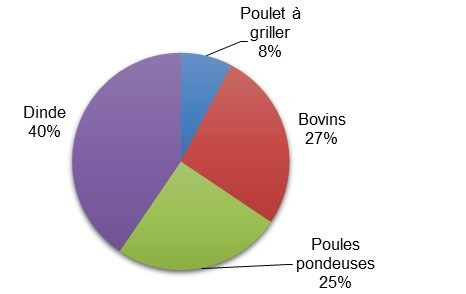
Figure 1.5 - Équivalent textuel
| Type de ferme | Proportion d’échantillons de fumier totaux contaminés |
|---|---|
| Poulets à griller | 8 % |
| Bovins de boucherie | 27 % |
| Poules pondeuses | 25 % |
| Dindes | 40 % |
On voit à la figure 1.5 un digramme à secteurs représentant la proportion de tous les échantillons de fumier contaminés par la Campylobacter, en fonction du type de ferme (poulet à griller, porc, dindes et bovins en parc d’engraissement) en 2016.
Dans l'ensemble, en comparant les informations sur les tendances humaines et alimentaires, il est clair qu'il existe d'autres sources potentielles d'exposition reliées aux maladies humaines autres que les produits à base de poulet vendus au détail. En effet, si le poulet était la seule source d'exposition, on s'attendrait à ce que les tendances pour les maladies humaines ressemblent celles des produits de poulet vendus au détail et que le nombre de maladies continueraient d'être élevé après l'été. La surveillance continue de Campylobacter dans les autres produits vendus au détail, dans les animaux de la ferme et dans l'environnement nous permettra de mieux cerner les multiples sources de maladies au Canada, de mieux comprendre le rôle que jouent ces sources et de guider les activités futures de surveillance.
Salmonelle
Résumé de la surveillance humaine
| aucune donnée disponible | Site de l'Ontario | Site de l'AlbertaNote de bas de tableau 2.1 - a | Site de la Colombie-Britannique | Tous les sites | ||||
|---|---|---|---|---|---|---|---|---|
| 2015 | 2016 | 2015 | 2016 | 2015 | 2016 | 2015 | 2016 | |
| Endémique | 10,49 | 12,66 | 16,05 | 14,69 | 17,43 | 17,85 | 15,03 | 14,96 |
| Voyage à l'étranger | 5,45 | 4,98 | 6,34 | 5,35 | 6,59 | 7,68 | 6,18 | 5,83 |
| Éclosion | 0,84 | 6,44 | 2,48 | 1,17 | 0,85 | 4,77 | 1,69 | 3,31 |
| Non endémique | 0 | 0 | 0,30 | 0 | 0,43 | 0,21 | 0,26 | 0,05 |
| Perdus lors du suivi | 0,00 | 0,42 | 2,48 | 1,56 | 3,19 | 1,25 | 2,04 | 1,21 |
| Total | 16,78 | 24,49 ↑ | 27,65 | 22,77 | 28,49 | 31,76 | 25,20 | 25,36 |
|
↑ et ↓ indiquent respectivement une augmentation ou une diminution significative de l'incidence depuis 2015. |
||||||||
Figure 2.1 : Proportion relative de la salmonelle par classification de cas.
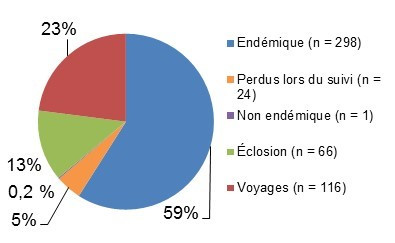
Figure 2.1 - Équivalent textuel
| Classification des cas | Nombre de cas | Proportion relative |
|---|---|---|
| Endémiques | 298 | 59 % |
| Perdus lors du suivi | 24 | 5 % |
| Non endémique | 1 | 0,2 % |
| Voyages | 116 | 23 % |
| Éclosions | 66 | 13 % |
On présente à la figure 2.1 un diagramme à secteurs indiquant la proportion relative de cas de Salmonella dans le système de surveillance de FoodNet Canada en fonction de la classification des cas (endémiques, perdus lors du suivi, non endémiques, éclosion et voyages), pour 2016. On y retrouve la classification des cas et la proportion relative.
Isolats avec des informations sur les sérovars ::
503/505 (99,6 %)
Cinq principaux sérovars de Salmonella :
- Enteritidis : 52 %
- Typhimurium : 12 %
- Heidelberg : 4 %
- Infantis : 4 %
- ssp. 4,[5],12:i:- : 4 %
Changements significatifs dans les taux endémique, de voyage et de l'incidence totale :
- L'Ontario a observé une augmentation significative du taux total d'incidence de 2015 à 2016. Cette augmentation est le résultat d'une légère augmentation des cas endémiques, mais surtout de l'augmentation du nombre de cas associés à une éclosion.
Profil clinique des cas endémiques :
- Symptômes les plus communs :
- Diarrhée : 96 %
- Douleursabdominales : 83 %
- Fatigue : 74 %
- Fièvre : 71 %
- Anorexie : 69 %
- Indicateurs de gravité :
- Diarrhée sanglante : 38 %
- Visites à l'urgence : 61 %
- Hospitalisations : 11 %
- Ordonnances d'antimicrobiens :46 %
Figure 2.2 : Taux d'incidence selon l'âge et le sexe (par 100 000 années-personnes) pour les cas endémiques de salmonelle observés dans les sites sentinelles de FoodNet Canada, 2016.
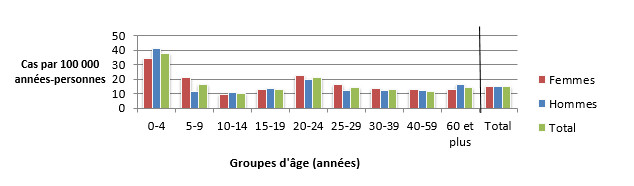
Figure 2.2 - Équivalent textuel
| Groupe d’âge | Femmes | Hommes | Total général (tous les sexes combinés) |
|---|---|---|---|
| 0-4 | 34,45 | 40,98 | 37,80 |
| 5-9 | 21,23 | 11,51 | 16,19 |
| 10-14 | 9,41 | 10,62 | 10,04 |
| 15-19 | 12,63 | 13,59 | 13,12 |
| 20-24 | 22,85 | 19,82 | 21,28 |
| 25-29 | 16,21 | 12,06 | 14,12 |
| 30-39 | 13,22 | 18,82 | 12,52 |
| 40-59 | 12,78 | 11,81 | 11,47 |
| 60+ | 12,95 | 16,23 | 14,49 |
| Total général (tous les âges combinés) | 14,92 | 15,01 | 14,97 |
On retrouve à la figure 2.2 un diagramme à barres indiquant le taux d’incidence annuel de cas d’infection humaine à la Salmonella par 100 000 habitants, en fonction du groupe d’âge et du sexe pour 2016. L’axe Y présente le taux d’incidence annuel par 100 000 habitants, alors que l’axe X présente les différents groupes d’âge et le total pour tous les groupes d’âge combinés. Les barres représentent l’incidence totale pour tous les genres, l’incidence totale pour les cas masculins et l’incidence totale pour les cas féminins.
Résumé de la surveillance des aliments, des animaux et de l'environnement
| Type d'échantillon | Site de l'Ontario | Site de l'Alberta | Site de la Colombie-Britannique | Tous les sites | |
|---|---|---|---|---|---|
| Poitrine de poulet | 13 % (17/131) | 29 % (38/132) | 30 % (39/132) | 24 % (94/395) | |
| Croquettes de poulet cru panés et congelés | 36 % (48/132) | 25 % (33/132) | 26 %(34/131) | 29 % (115/395) | |
| Porc haché | 23 % (31/132) | 4 % (5/132) | 1 % (1/132) | 9 % (37/395) | |
| Fumier de poulets à griller | Niveau de l'échantillon | 25 % (22/88) ↓ | 43 % (51/120) | 57 % (73/128) ↓ | 43 % (146/336) |
| Niveau de la ferme | 41 % (9/22) | 63 % (19/30) | 72 % (23/32) ↓ | 61 % (51/84) | |
| Fumier de porc | Niveau de l'échantillon | 22 % (34/156) | 7 % (8/108) | NT | 16 % (42/264) |
| Niveau de la ferme | 54 % (14/26) | 22 % (4/18) | NT | 41 % (18/44) | |
| Fumier de dinde | Niveau de l'échantillon | 60 % (70/116) | NT | 43 % (50/116) | 52 % (120/232) |
| Niveau de la ferme | 83 % (24/29) | NT | 59 % (17/29) | 71 % (41/58) | |
| Fumier de bovin en parc d'engraissement | Niveau de l'échantillon | NT | 4 % (3/78) | NT | 4 % (3/78) |
| Niveau de la ferme | NT | 15 % (2/13) | NT | 15 % (2/13) | |
| Eau d'irrigation | NT | 0 % (0/32) | 18 % (18/100) | 14 % (18/132) | |
| ↑ et ↓ indiquent respectivement une augmentation et une diminution significative de la prévalence depuis 2015. NT : non testé. | |||||
Différences significatives de la prévalence depuis 2015 :
- Fumier de poulets à griller (niveau de l'échantillon) :
- Ontario : diminution de 45 % en 2015 à 25 % en 2016
- C.-B. : diminution de 72 % en 2015 à 57 % en 2016
- Fumier de poulets à griller (niveau de la ferme) :
- C.-B. : diminution de 92 % en 2015 à 72 % en 2016
Différences régionales :
- La prévalence de la salmonelle dans le porc haché vendu au détail est sensiblement plus élevée en Ontario qu'en Alberta ou en Colombie-Britannique.
Figure 2.3 : Distribution des sérovars de Salmonella spp. dans les échantillons alimentaires, animaux et environnementaux, FoodNet Canada, 2016.

Figure 2.3 - Équivalent textuel
| aucune donnée disponible | Type d'échantillon | |||||||
|---|---|---|---|---|---|---|---|---|
| Eau d'irrigation | Fumier de bovin en parc d'engraissement | Fumier de dinde | Fumier de porc | Fumier de poulets à griller | Porc haché | Poitrine de poulet | Produit de poulet pané, cru et congelé | |
| Salmonella Enteritidis | 6 % | 67 % | 0 % | 0 % | 25 % | 3 % | 42 % | 42 % |
| Salmonella Heidelberg | 0 % | 0 % | 1 % | 0 % | 11 % | 0 % | 4 % | 17 % |
| Salmonella Typhimurium | 33 % | 0 % | 0 % | 5 % | 0 % | 8 % | 1 % | 3 % |
| Autres sérovars de Salmonella | 61 % | 33 % | 99 % | 95 % | 64 % | 89 % | 53 % | 40 % |
On retrouve à la figure 2.3 un diagramme à barres empilées horizontales représentant le pourcentage de tous les échantillons contaminés pour des sérovars sélectionnés de la Salmonella : Enteritidis, Heidelberg, Typhimurium et Autres. À l’axe Y on retrouve le type d’échantillons prélevés (vente au détail, fermes et environnement) et à l’axe X le pourcentage de tous les échantillons contaminés à la Salmonella.
Les autres sérovars de la salmonelle sont décrits au tableau 2.3.
| Cas endémiques humains | Vente au détail | À la ferme | Eau d'irrigation | |||||
|---|---|---|---|---|---|---|---|---|
| Poitrine de poulet | Poulet pané congelé | Porc haché | Poulet à griller | Porc | Bœuf en parc d'engraissement | Dinde | ||
| Ontario | ||||||||
| (n=61) | (n=16) | (n=48) | (n=31) | (n=22) | (n=34) | aucune donnée disponible | (n=70) | aucune donnée disponible |
| Typhimurium (25 %) | Kentucky (31,3 %) | Enteritidis (31 %) | Derby, Infantis (13 % each) | Kentucky (27 %) | Derby (35 %) | Aucun échantillonnage effectué pour ce produit | Muenchen (33 %) | Aucun échantillonnage effectué |
| Enteritidis (23 %) | Heidelberg (25,0 %) | Infantis (15 %) | Typhimurium, 4,[5],12:i:- (16 % chacun) | Braenderup, Infantis (23 % chacun) | Worthington, Typhimurium (18 % chacun) | Albany (16 %) | ||
| Heidelberg (11 %) | Typhimurium (12,5 %) | Heidelberg (13 %) | Ohio (10 %) | Enteritidis (18 %) | 4,[5],12:i:- (12 %) | Agona (11 %) | ||
| 4,[5],12:i:- (7 %) | Derby, Hadar, 4,[5],12:i:-, Infantis, Mbandaka (6,3 % each) | Kentucky, Typhimurium (8 % each) | Muenchen (7 %) | Livingstone (9 %) | Give, Infantis, Litchfield, Ouakam, Rissen, Uganda (3 % each) | Bredeney (10 %) | ||
| Muenchen, Newport (5 % chacun) |
Thompson (6 %) | Brandenburg, Enteritidis, Give, Kentucky, Livingstone, Manhattan, Mbandaka, Worthington (3 % chacun) | Scwarzengrund (7 %) | |||||
| Colombie-Britannique | ||||||||
| (n=86) | (n=39) | (n=34) | (n=1) | (n=73) | aucune donnée disponible | aucune donnée disponible | (n=50) | (n=18) |
| Enteritidis (76 %) | Enteritidis (41,0 %) | Enteritidis (50 %) | Rissen (100 %) | Kentucky (40 %) | Aucun échantillonnage effectué pour ce produit | Aucun échantillonnage effectué pour ce produit | Hadar (60 %) | Typhimurium (33 %) |
| 4,[5],12:i:-, Typhimurium (5 % chacun) | Kentucky (33,3 %) | Heidelberg (21 %) | Enteritidis (32 %) | Agona (22 %) | Agona (22 %) | |||
| Agona, Braenderup, Cleveland, Hadar, Heidelberg, Infantis, Newport, Nima, Oranienburg, Paratyphi B var. Java, Saintpaul, Thompson, Weltevreden (1 % chacun) | Infantis (15,4 %) | Kentucky (12 %) | Cubana, Liverpool (7 % chacun) | Liverpool (8 %) | Cubana, Derby, Diarizonae, Enteritidis, Hadar, Infantis, Liverpool, Senftenberg (6 % chacun) | |||
| Hadar, I,20:-:z6, Mbandaka, Thompson (2,6 % chacun) | Infantis, Thompson (6 % chacun) | Heidelberg, Johannesburg (6 % chacun) | Senftenberg (6 %) | |||||
| IIIA:48:g,z51:-, Typhimurium (3 % chacun) | Typhimurium (3 %) | Berta, Idikan (2 % chacun) | ||||||
| Alberta | ||||||||
| (n=151) | (n=38) | (n=33) | (n=5) | (n=51) | (n=8) | (n=3) | aucune donnée disponible | aucune donnée disponible |
| Enteritidis (56 %) | Enteritidis (61 %) | Enteritidis (46 %) | Infantis (40 %) | Heidelberg (24 %) | Derby (75 %) | Enteritidis (67 %) | Aucun échantillonnage effectué pour ce produit | Aucun échantillon n'était contaminé |
| Infantis (7 %) | Kentucky (16 %) | Infantis (21 %) | Derby, Kentucky, Muenchen (20 % chacun) | Enteritidis (20 %) | Mbandaka, Senftenberg (13 % chacun) | Infantis (33 %) | ||
| Heidelberg (5 %) | Infantis (8 %) | Heidelberg (18 %) | Infantis (18 %) | |||||
| Typhimurium (5 %) | Braenderup, Derby, Hadar, 4,[5],12:i:-, Mbandaka, Thompson (3 % chacun) | Kentucky (6 %) | Kentucky, Senftenberg (10 % chacun) | |||||
| 4,[5],12:i:- (3 %) | IIIA:48:g,z51:-, Schwarzengrund, Thompson (3 % chacun) | Mbandaka (4 %) | ||||||
Salmonella enteriditis
Salmonella Enteritidis (SE) est le sérovar le plus commun causant des maladies humaines au Canada. En effet, on a déclaré en 2016 3 400 cas au PNSME, ce qui représente 44 % de tous les cas humains de salmonellose signalés2. Dans les sites sentinelles de FoodNet Canada, SE est le principal sérovar observé parmi les cas endémiques de salmonellose en Colombie-Britannique (76 %) et en Alberta (56 %). En Ontario, il arrive au deuxième rang (23 %, après Typhimurium) (figure 2.4). Par conséquent, les sites sentinelles de la Colombie-Britannique et de l'Alberta ont des taux d'incidence de cas de SE endémique humain plus élevés comparé à ceux du site de l'Ontario.
Figure 2.4 : Proportion des cas humains de salmonelle endémiques selon leur sérovar : S. Enteritidis ou autre, FoodNet Canada.

Figure 2.4 - Équivalent textuel
| Sérovar | Colombie-Britannique | Ontario | Alberta | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | 2016 | 2014 | 2015 | 2016 | 2014 | 2015 | 2016 | |
| Enteritidis | 50,00 | 67,95 | 41,82 | 54,84 | 56,12 | 53,66 | 75,58 | 33,33 | 30,61 | 22,95 | 54,76 | 57,32 | 56,00 |
| Autre | 50,00 | 32,05 | 58,18 | 45,16 | 43,88 | 46,34 | 24,42 | 66,67 | 69,39 | 77,05 | 45,24 | 42,68 | 44,00 |
On présente à la figure 2.4 un diagramme à barres empilées verticales représentant la proportion de cas humains de Salmonella spp. endémiques, déclarés par chaque site et pour chaque année, pour l’Enteritidis ou autres sérovars de la Salmonella. On montre à l’axe Y la proportion des cas endémiques et à l’axe X le site sentinelle et l’année au cours de laquelle ces cas ont été déclarés.
En 2016, un total de 54 cas de SE était lié à des voyages à l'étranger dans tous les sites sentinelles. La majorité des cas (81 %) avaient voyagé dans les Amériques (Amérique centrale, Amérique du Sud et les Caraïbes). De ces cas, 61 % avaient voyagé au Mexique, suivi par la République dominicaine et Cuba (figure 2.5). Le sous-typage moléculaire a montré que la SE acquise, lors des voyages à l'étranger, est différente des souches observées parmi les cas de maladie acquis au niveau national. De plus, les souches diffèrent d'un pays à l'autre et ont également montré la diversité au sein du même pays.
Figure 2.5 : Régions de voyage déclarées en 2016 parmi les cas de Salmonella Enteritidis liés à des voyages à l'étranger dans les sites sentinelles de FoodNet Canada. (source : https://mapchart.net/world.html)
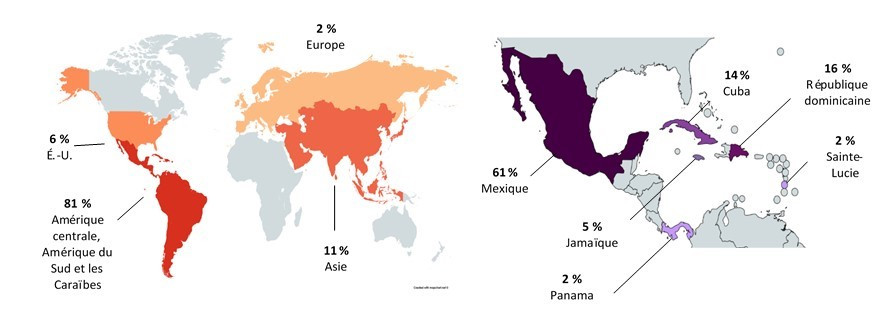
Figure 2.5 - Équivalent textuel
| aucune donnée disponible | États-Unis d’Amérique | Amériques (centrale, du Sud et Caraïbes) | Europe | Asie | Mexique | Panama | Jamaïque | Cuba | République dominicaine | Sainte-Lucie |
|---|---|---|---|---|---|---|---|---|---|---|
| Proportion de cas | 6 % | 81 % | 2 % | 11 % | 61 % | 2 % | 5 % | 14 % | 16 % | 2 % |
On peut voir dans cette figure deux images de régions du monde, selon différentes perspectives. La première image représente la masse terrestre mondiale, et on y voit en surbrillance les pays ou les régions visitées selon les déclarations des personnes avant qu’elles ne tombent malades : États-Unis d’Amérique, Amériques (centrale, du Sud et Caraïbes), Europe et Asie. La deuxième image porte sur le Mexique et les pays d’Amérique centrale. Les pays suivants sont colorés : Mexique, Nicaragua, Jamaïque, Cuba et République dominicaine. Chaque pays ou région mise en surbrillance dans ces illustrations comprend le pourcentage de cas par rapport à l’ensemble des maladies liées aux voyages déclarées par des personnes qui ont voyagé dans ces pays ou ces régions.
De 2015 à 2016, l'incidence humaine de SE dans le site de la Colombie-Britannique a augmenté, tandis que la proportion d'échantillons de poitrines de poulet et de poulets à griller vendus au détail positif pour la SE a diminuée et la proportion de produits à base de poulet panés, crus et congelés positif est demeurée la même. En Alberta, au contraire, la proportion de SE identifiée dans les échantillons de poulet à griller et de produits à base de poulet panés crus et congelés n'a pas changé avec une légère diminution dans l'incidence humaine au cours de ces deux années. Cependant, la proportion globale de SE identifiée dans les échantillons de poitrines de poulet vendues au détail a plus que doublé, passant de 8 % en 2015 à 17 % en 2016 (figure 2.6).
Au Canada, la distribution des produits à base de poitrine de poulet a tendance à être régionale, les produits sortant des abattoirs étant généralement consommés dans la même région. Ces connaissances nous permettent de mieux évaluer les tendances observées chez les humains, dans la vente au détail et dans les fermes, et ainsi déterminer l'incidence de chaque volet sur la présence de SE. La transformation des aliments qui se fait essentiellement à l'échelle régionale suggère un lien entre les maladies humaines et ce qu'on trouve dans les produits alimentaires.
En 2013, un vaccin multi-sérovar (Enteritidis, Kentucky, Typhimurium, Heidelberg et Infantis) a été introduit dans des fermes de la province de l'Ontario afin de réduire les niveaux de SENote de bas de page 3, et l'impact de cette intervention peut être observé dans les données du site de l'Ontario. La surveillance de la ferme à l'assiette permet d'évaluer les effets de l'introduction de ce vaccin sur la présence de SE dans le poulet à griller, la présence de SE dans les produits à base de poulet vendus au détail et les répercussions sur l'incidence humaine. Les données recueillies dans les deux sites de l'Ontario, Région de Waterloo et Bureau de santé Middlesex-London, indiquent que la proportion d'échantillons de fumier de poulets à griller positifs pour SE est passée de 7 % en 2012 à 2 % en 2013, puis à 0 % en 2015. En 2016, seulement quatre échantillons de fumier de poulets à griller sur 88 étaient positifs pour la SE, ce qui représente respectivement la moitié et le tiers de la proportion observée dans les échantillons prélevés des sites de l'Alberta et de la Colombie-Britannique. Simultanément, aucun échantillon de poitrine de poulet vendue au détail était positif en 2016 et l'incidence humaine de SE était la plus faible parmi les trois sites. Toutefois en 2016, 12 % de tous les produits à base de poulet panés crus et congelés échantillonnés en Ontario étaient positif pour SE, d'où la persistance des niveaux d'incidence humaine, qui s'explique aussi par d'autres sources possibles comme les œufs.
Même si SE soit principalement isolée du fumier de poulet et des produits vendus au détail par FoodNet Canada, on a également détecté ce sérovar dans des échantillons d'eau d'irrigation et de porc haché prélevé dans les sites sentinelles. Bien que l'incidence de SE dans ces produits (de respectivement 6 % et 3 %) soit plus faible que dans le poulet, l'eau d'irrigation et le porc haché devraient continuer d'être considérés comme des sources possibles d'infection pour les cas endémiques. De plus, il existe certains produits alimentaires, qui ne sont pas échantillonnés par FoodNet Canada, qui constituent des sources de SE, en particulier les œufs. L'un des principaux objectifs de FoodNet Canada consiste à recueillir des informations afin d'évaluer les répercussions des mesures prises pour contrôler les pathogènes. À ce titre, il est important de continuer à surveiller les produits qui sont une source d'infection humaine et à améliorer la collecte des données auprès des cas afin de déterminer le rôle que jouent les autres produits alimentaires dans l'incidence globale des infections de SE au Canada.
Figure 2.6 : Taux d'incidence humaine (par 100 000 années-personnes) pour les cas endémiques de Salmonella Enteritidis et proportion d'échantillons de poulet vendu au détail, de produits à base de poulet pané crus et congelés vendus au détail et de fumier de poulets à griller contaminés par S. Enteritidis dans les sites sentinelles de FoodNet Canada, 2011-2016.
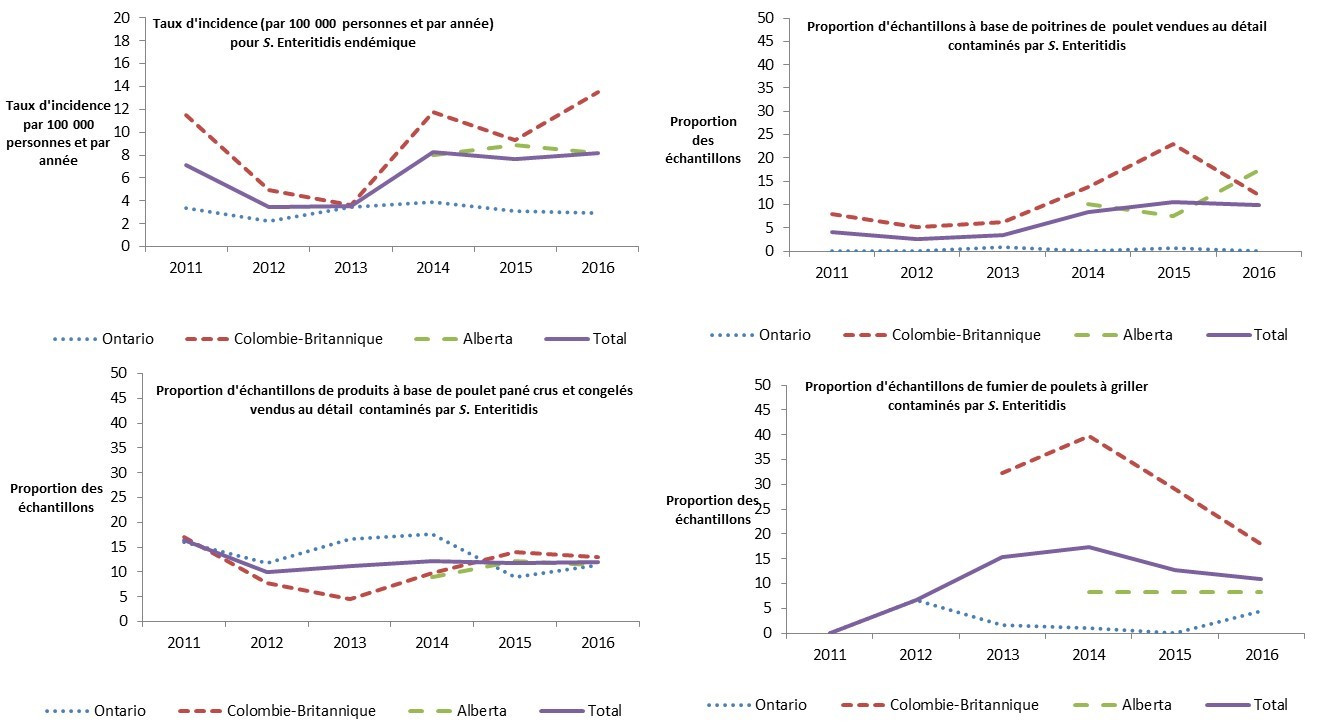
Figure 2.6 - Équivalent textuel
| Site sentinelle | Poitrine de poulet – proportion de toutes les poitrines testées | Produits de poulet congelés – proportion de tous les produits testés | Fermes d'élevage de poulets à griller – proportion de toutes les fermes testées | Taux d'incidence humaine | ||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| aucune donnée disponible | 2014 | 2015 | 2016 | 2014 | 2015 | 2016 | 2014 | 2015 | 2016 | 2014 | 2015 | 2016 |
| Tous les sites | 9 % | 10 % | 10 % | 12 % | 12 % | 12 % | 19 % | 13 % | 11 % | 8.62 | 7.62 | 8.19 |
| Ontario | 0 % | 1 % | 0 % | 19 % | 9 % | 11 % | 0 % | 0 % | 5 % | 3.05 | 3.15 | 2.91 |
| Colombie-Britannique | 14 % | 23 % | 12 % | 10 % | 14 % | 13 % | 40 % | 29 % | 18 % | 11.76 | 9.36 | 13.49 |
| Alberta | 10 % | 8 % | 17 % | 9 % | 12 % | 11 % | 8 % | 8 % | 8 % | 7.97 | 8.92 | 8.17 |
Cette figure compte de nombreux diagrammes, soit un pour chaque élément de surveillance : poitrine de poulet vendue au détail, produits de poulet congelés vendus au détail, fermes d’élevage de poulets à griller et taux d’incidence humaine. On présente dans chacun des diagrammes la proportion d’échantillons contaminés à la S. Enteritidis ou le taux d’incidence humaine annuel par 100 000 habitants pour tous les sites combinés et pour chaque site individuellement. Les différents styles de lignes servent à décrire les proportions ou le taux d’incidence pour chacun des sites et pour tous les sites combinés. On peut voir à l’axe Y de gauche le taux d’incidence humaine par 100 000 habitants ou la proportion d’échantillons contaminés à la S. Enteritidis et à l’axe X l’année au cours de laquelle les échantillons ont été prélevés.
Veuillez noter qu'en 2014, les données du site de L'Ontario ont été prélevées dans la région de Waterloo de janvier à mars. Ce n'est qu'en août qu'on a commencé à les recueillir au Bureau de santé de Middlesex-London.
Autres sérovars de salmonelle d'intérêt
Au cours des dernières années, un niveau assez stable de prévalence de Salmonella a été observé dans les échantillons d'aliments et d'origine animale des trois sites sentinelles, ainsi que dans l'incidence humaine de la salmonellose (figure 2.8). Cependant, des changements au fil du temps ont été observés dans la distribution des sérovars de Salmonella identifié à l'aide des échantillons prélevés et des cas détectés : le type de sérovar dépendait du produit étudié et du site sentinelle.
Salmonella Kentucky
Bien que Salmonella Enteritidis soit la cause la plus commune de la salmonellose humaine et le sérovar le plus souvent isolé dans les produits de volaille, il existe aussi des sérovars qui ne semblent pas causer souvent des maladies chez les humains, même si FoodNet Canada les détecte fréquemment dans les échantillons d'aliments et d'origine animale prélève (figure 2.8). Dans les échantillons de volaille, S. Kentucky est le sérovar le plus souvent isolé après S. Enteritidis, suivi de S. Heidelberg et de S. Typhimurium. Bien qu'en 2016, S. Kentucky représentait 16 % de tous les sérovars de salmonelle isolés à partir des échantillons de volaille (vente au détail et produits de la ferme), ce sérovar n'a été signalé qu'une seule fois, en 2015, comme source de salmonellose endémique humaine dans les sites sentinelles actuels et 36 cas ont été déclarés au niveau national au PNSME en 2016Note de bas de page 2. Ce sérovar peut également être trouvé dans les échantillons de porc (vente au détail et produits de la ferme), mais dans des proportions beaucoup moins élevées (2 % en 2016).
Salmonella Typhimurium (S. I 4,[5],12:i:1,2) and Salmonella I 4,[5],12:i:-
En 2016 à l'échelle nationale, S. Typhimurium et S. 4,[5],12:i:- se sont classés respectivement au 2e et au 6e rangs parmi les sérovars les plus communs causant des maladies chez les humainsNote de bas de page 2. Dans les sites de FoodNet Canada, la salmonellose due à S. Typhimurium était le sérovar le plus souvent observé parmi les cas endémiques dans le site sentinelle de l'Ontario, même si ce sérovar se classait respectivement au 2e et au 3e rangs des sérovars les plus fréquemment signalés parmi les cas endémiques en Colombie-Britannique et en Alberta (figure 2.7 et tableau 2.3). En revanche, moins de 5 % des cas de salmonellose humaine ont été causés par S. 4,[5],12:i:- dans ces sites. Fait à noter, ces sérovars sont les deux les plus souvent identifiés dans les échantillons de porc ou porcine de FoodNet Canada signalant qu'ils pourraient contribuer à la salmonellose causée par ces sérovars dans les sites sentinelles (figure 2.8).
Il faut également tenir compte d'autres sources potentielles de ces organismes lorsqu'on étudie les risques pour les Canadiens. Depuis quelques années, le Canada a vu des cas de S. 4,[5],12:i:- et de S. Typhimurium résultant de l'exposition à des rongeurs pour serpents congelés, dont certains faisaient l'objet d'une enquête internationale sur les éclosionsNote de bas de page 4,Note de bas de page 5. Les conclusions de ces enquêtes soulignent l'importance d'améliorer la collecte des données auprès des cas afin d'identifier les rares sources d'exposition et d'ajouter des questions avisées sur l'exposition dans les questionnaires améliorés de FoodNet Canada, tout cela en vue de continuer d'assurer le suivi de ces risques au fil du temps.
Figure 2.7 : Proportion de cas humains endémiques de salmonelle causés par S. Typhimurium par rapport aux autres sérovars, FoodNet Canada.
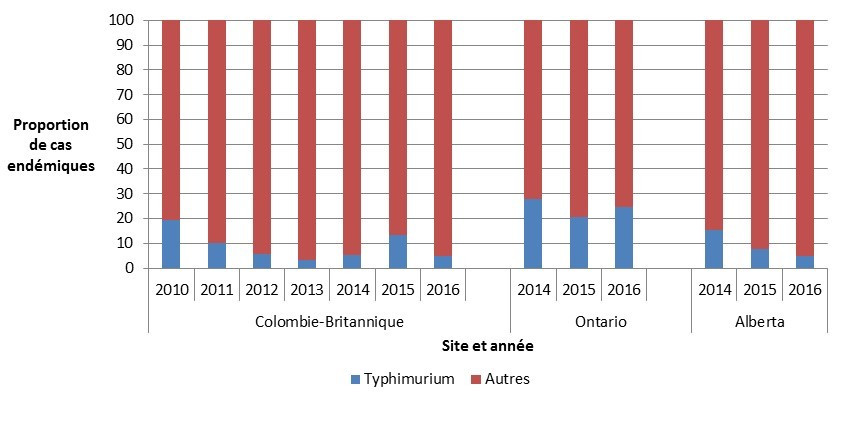
Figure 2.7 - Équivalent textuel
| Sérovar | Colombie-Britannique | Ontario | Alberta | ||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | 2016 | 2014 | 2015 | 2016 | 2014 | 2015 | 2016 | |||
| Typhimurium | 19,23 | 10,26 | 5,45 | 3,23 | 5,10 | 13,41 | 4,65 | 27,78 | 20,41 | 24,59 | 15,48 | 7,64 | 4,67 | ||
| Autre | 80,77 | 89,74 | 94,55 | 96,77 | 94,90 | 86,58 | 95,35 | 72,22 | 79,59 | 75,41 | 54,52 | 92,36 | 95,33 | ||
On présente à la figure 2.7 un diagramme à barres empilées verticales représentant la proportion de cas humains endémiques de Salmonella spp. déclarés par chaque site et pour chaque année, pour la Typhimurium ou autres sérovars de Salmonella. On montre à l’axe Y la proportion de cas endémiques et à l’axe X le site sentinelle et l’année au cours de laquelle ces cas ont été déclarés.
Salmonella Heidelberg et Salmonella Infantis
Comme l'illustrent les données sur la salmonelle provenant de la vente au détail et de la ferme, S. Heidelberg est principalement isolé des échantillons de volaille, car il n'a pas été identifiée parmi les salmonelles prélevées sur les échantillons de porc ou porcine. Lors de l'intégration des données humaines et non humaines, il est intéressant de noter la diminution simultanée de la proportion de S. Heidelberg trouvée dans les échantillons d'aliments ou d'origine animale et de la légère augmentation de l'incidence globale des maladies humaines causées par ce sérovar (figure 2.8). La proportion de S. Heidelberg parmi les isolats de salmonelle prélevés dans la volaille a connu une diminution statistiquement significative, passant de 14 % en 2014 à 8 % en 2016 (figure 2.8). Cette diminution correspond à la réduction de la proportion de S. Heidelberg identifié parmi toutes les salmonelles prélevées dans les produits à base de poulet panés, crus et congelés, qui est passée de 11 % en 2014 à 5 % en 2016. La diminution de S. Heidelberg identifié dans les échantillons de volaille pourrait résulter de l'introduction, en 2013, d'un vaccin à souches multiples dans le secteur de la volaille en Ontario, qui comprenait la protection contre ce sérovar dans les troupeaux de volailles. Pour ce qui est des cas humains toutefois, l'incidence globale de S. Heidelberg a légèrement augmenté, passant de 0,3 à 0,8 cas pour 100 000 années-personnes de 2014 à 2016, soulignant la nécessite de continuer à surveiller les sources connues et à rechercher autres risques possibles.
En 2016, on a observé l'émergence de S. Infantis dans les secteurs humains, alimentaire et animaux surveillés par FoodNet Canada. Bien que l'incidence de la maladie causée par S. Infantis soit bien plus faible que celle des autres sérovars communs, une légère augmentation de l'incidence globale a été observée en 2014 et 2016 (0,1 à 0,6 cas par 100 000 années-personnes). Cette augmentation est essentiellement attribuable à une augmentation observée en Alberta où l'incidence de S. Infantis est passée de 0,4 cas par 100 000 années-personnes en 2015 à 1,0 cas en 2016, alors que les sites de l'Ontario et de la Colombie-Britannique ont signalé une incidence de 0,2 cas par 100 000 années-personnes en 2016. Des augmentations ont également été observées dans les données non humaines, où la proportion de S. Infantis dans toutes les salmonelles a augmenté de 3 % en 2014 à 8 % en 2016 pour les échantillons de volaille et de 1 % en 2014 à 9 % en 2016 pour les échantillons de porc (figure 2.8). Ces augmentations ont été observées dans les échantillons de fumier de poulet (1 % en 2014 et 4 % en 2016 pour toutes les salmonelles) et de poitrine de poulet (0 % en 2014 et 3 % en 2016 pour toutes les salmonelles). Au début de 2016, une enquête sur une éclosion a été entreprise afin de déterminer la source de S. Infantis ayant causé 110 cas au total dans neuf provincesFootnote 6. Selon les données épidémiologiques et de laboratoire, l'exposition à du poulet frais et cru était la source probable de ces infections. En raison de l'émergence de S. Infantis, il sera essentiel de continuer de surveiller sa présence dans l'ensemble des aliments afin de savoir dans quels secteurs il faut prendre des mesures assurant leur salubrité en vue de prévenir la propagation de ce sérovar et les maladies humaines.
Figure 2.8 : Distribution des sérovars pour tous les Salmonella spp. pour les échantillons combinés de produits vendus au détail et de produits agricoles, et incidence des salmonelloses et distribution des sérovars causant des maladies endémiques chez humain, FoodNet Canada, 2014-2016.
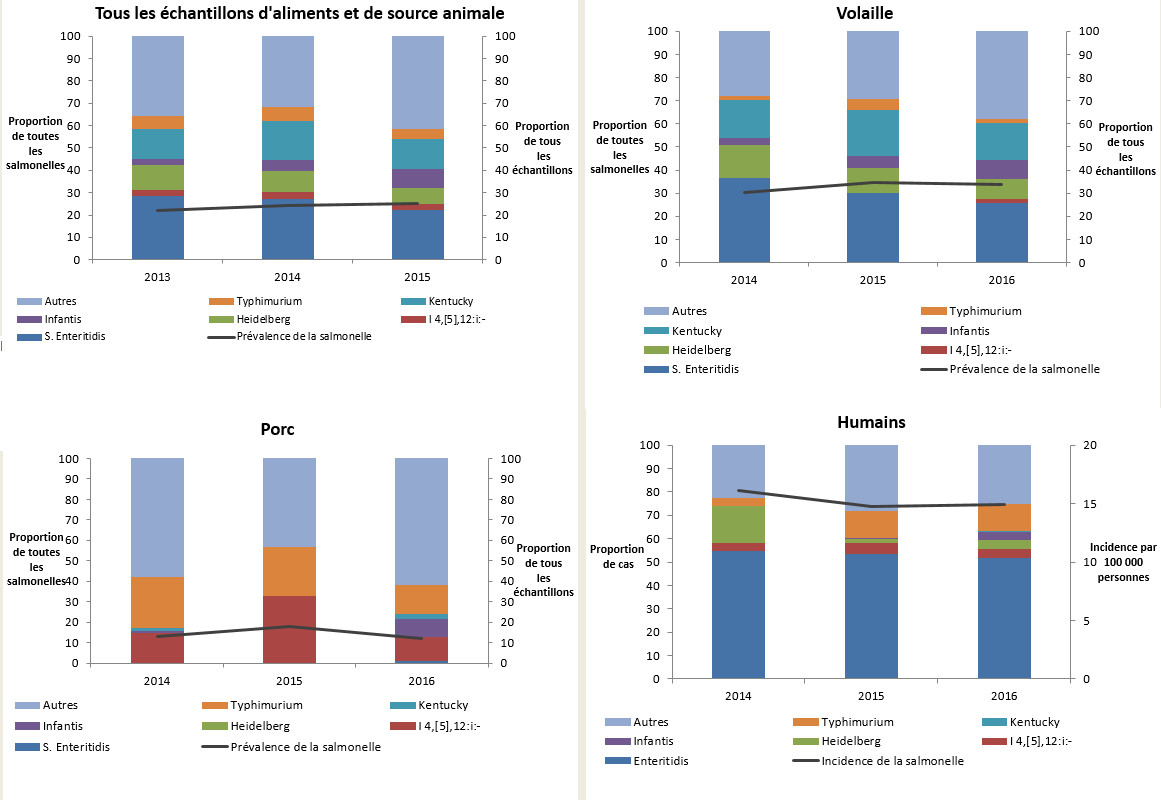
Figure 2.8 - Équivalent textuel
| Sérovar | Tous les échantillons alimentaires et animaliers | Volaille | Porc | Humain | ||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 2013 | 2014 | 2015 | 2014 | 2015 | 2016 | 2014 | 2015 | 2016 | 2014 | 2015 | 2016 | |
| Enteritidis | 17,64 | 28,57 | 27,05 | 36,42 | 30,12 | 25,95 | 0,00 | 0,00 | 1,27 | 54,84 | 53,50 | 51,74 |
| 4,[5],12:i:- | 2,20 | 2,42 | 3,07 | 0,00 | 0,00 | 1,69 | 14,49 | 32,61 | 11,39 | 3,23 | 4,50 | 3,82 |
| Heidelberg | 15,63 | 11,38 | 9,63 | 14,20 | 10,59 | 8,44 | 0,00 | 0,00 | 0,00 | 16,13 | 2,00 | 3,82 |
| Infantis | 1,60 | 2,66 | 4,92 | 3,09 | 5,41 | 8,44 | 1,45 | 0,00 | 8,86 | 0,00 | 0,50 | 3,47 |
| Kentucky | 22,44 | 13,32 | 17,21 | 16,67 | 19,76 | 15,61 | 1,45 | 0,00 | 2,53 | 0,00 | 0,00 | 0,35 |
| Typhimurium | 3,41 | 5,81 | 6,56 | 1,85 | 4,71 | 2,11 | 24,64 | 23,91 | 13,92 | 3,23 | 11,50 | 11,46 |
| Autres sérovars | 37,07 | 35,84 | 31,56 | 27,78 | 29,41 | 37,76 | 57,97 | 43,48 | 62,02 | 22,58 | 28,00 | 25,35 |
Cette figure compte de nombreux diagrammes, soit pour tous les échantillons alimentaires et animaliers, les fermes d’élevage de volaille, les fermes d’élevage de porcs et les taux d’incidence chez les humains. On peut voir dans chacun des diagrammes la proportion d’échantillons contaminés pour différents sérovars de la Salmonella (Enteritidis, 4,[5],12:i:-, Heidelberg, Infantis, Kentucky, Typhimurium et le groupe Autres sérovars) ou le taux d’incidence humaine annuel par 100 000 habitants, pour tous les sites combinés. On a appliqué différentes couleurs pour illustrer les proportions pour chaque type d’échantillon et une ligne noire solide pour illustrer le taux d’incidence. Dans les diagrammes présentant des détails pour « tous les échantillons alimentaires et animaliers », la volaille et le porc, l’axe Y de gauche présente la proportion de cas ’échantillons de Salmonella prélevés et l’axe Y de droite la proportion de tous les échantillons prélevés qui ont été identifiés comme faisant partie d’un des huit différents regroupements de sérovars. Pour le diagramme humain, l’axe Y de gauche représente la proportion de cas de Salmonella, alors que l’axe Y de droite représente le taux d’incidence par 100 000 personnes. On retrouve le long de l’axe X de tous les diagrammes l’année de prélèvement des échantillons.
Incidence sur la santé publique
Il existe plus de 2 200 sérovars de Salmonella, dont certains sont propres à une espèce et d'autres sont zoonotiques (peuvent être transmis entre animaux et humains). La surveillance de la salmonelle tout au long de la chaîne alimentaire nous permet d'identifier les sources possibles des sérovars spécifiques qui causent généralement des maladies chez les humaines. Au Canada, les trois principaux sérovars de Salmonella sont, selon le PNSME, Enteritidis, Typhimurium et HeidelbergNote de bas de page 2.
Des différences régionales sont présentes dans la distribution des sérovars les plus courants causant des maladies chez l’humain et dans les échantillons de produits vendus au détail et dans le fumier à la ferme :
- S. Enteritidis en Alberta et en Colombie-Britannique;
- S. Typhimurium en Ontario.
S. Kentucky est prévalent dans les échantillons de fermes de poulets à griller et de poitrines de poulet vendues au détail mais n’est pas une cause importante de la salmonellose humaine :
- On a signalé 36 cas humains, soit 0,5 % des cas pour toutes les salmonelles, au niveau national et zéro dans les sites de FoodNet Canada.
S. Infantis semble être un sérovar émergent dans les échantillons de volaille et de porc (vente au détail et ferme) de même que pour les infections humaines.
La surveillance effectuée par FoodNet Canada démontre que la prévalence d'un sérovar varie selon la région. En effet, dans les sites sentinelles de la Colombie-Britannique et de l'Alberta, la majorité des cas endémiques signalés étaient SE, tandis qu'en Ontario, le sérovar le plus commun était S. Typhimurium, suivi par SE. Il existe un chevauchement entre les sérovars communs identifiés chez les humains et dans le secteur alimentaire dans ces régions. En Colombie-Britannique et en Alberta, SE est le sérovar le plus commun dans les échantillons de volaille vendus au détail et de ferme, alors qu'il est rare ou absent en Ontario. En effet, en Ontario S. Typhimurium est le sérovar le plus commun récupéré dans les échantillons de porc haché et dans les élevages de porcs, tandis que ce sérovar est rare ou absent dans les deux autres sites.
Même s'il est important de mener une surveillance au niveau national, les informations recueillies par FoodNet Canada ont montré l'importance de la représentation régionale dans l'évaluation des différences non seulement entre les maladies humaines mais aussi dans les sources d'exposition possibles. Ces connaissances sont essentielles pour déterminer le type de programmes de réduction des pathogènes à mettre en œuvre, étant donné qu'il peut varier selon la région de Canada et selon le secteur des aliments ou des animaux.
Deux observations intéressantes sont devenues évidentes lors de la collecte d'information sur les salmonelles le long de la chaîne alimentaire. Premièrement, même si les différences régionales sont reconnue quant à la prévalence et aux sérovars de Salmonella dans les produits à base de poulet et de porc, il est important de noter les différences des sérovars qui existent entre la ferme et la vente au détail. Ainsi en Ontario, bien que S. Kentucky fût le principal sérovar identifié dans les échantillons des fermes de poulets à griller et de poitrine de poulet vendus au détail, les autres sérovars identifiés dans les échantillons de ferme n'ont pas été identifiés dans les échantillons de poitrines de poulet vendues au détail (tableau 2.3). L'identification de ces autres sérovars au niveau de la vente au détail peut être attribuable à l'introduction des sérovars de la Salmonella présents dans les poitrines de poulet provenant d'autres régions du Canada ou de source internationales, ou tout simplement à un échantillonnage limité (30 fermes par an). Deuxièmement, les sérovars très prévalent dans les secteurs des aliments et des animaux, comme S. Kentucky dans le secteur de la volaille et S. Derby dans le secteur de porc, ne semblent pas causer des maladies chez les humains dans ces sites sentinelles. Ces affirmations sont étayées par le petit nombre de cas signalés chaque année au PNSME au niveau national pour ces sérovars et pour autres sérovars.
Même si les sérovars de Salmonella n'ont pas tous la même capacité de causer des maladies chez l'humain, il est important d'assurer une surveillance continue le long de la chaîne alimentaire afin de mieux comprendre les tendances au fil du temps. C'est par la collecte de données de surveillance annuelles de la ferme à l'assiette que la santé publique peut identifier les souches émergentes et déterminer la source de cette émergence, que ce soit au niveau de la ferme, de l'abattoir ou de vente au détail. Ce présent rapport démontre la fourniture des informations sur les enjeux de salubrité alimentaire courants (par exemple, SE) et émergents (par exemple, S. Infantis,) en vue de contribuer à l'évaluation et à la détermination des secteurs nécessitant une plus grande attention.
E. coli producteur de shigatoxine (ECST)
Résumé de la surveillance humaine
| aucune donnée disponible | Site de l'Ontario | Site de l'Alberta | Site de la Colombie-Britannique | Tous les sites | ||||
|---|---|---|---|---|---|---|---|---|
| 2015 | 2016 | 2015 | 2016 | 2015 | 2016 | 2015 | 2016 | |
| Endémique | 1,26 | 0,62 | 2,58 | 2,72 | 2,34 | 1,25 | 2,20 | 1,86 |
| Voyage à l'étranger | 0,21 | 0 | 0,69 | 0,68 | 0,43 | 0 | 0,51 | 0,35 |
| Éclosion | 0,42 | 0 | 0,79 | 1,26 | 0 | 0 | 0,51 | 0,65 |
| Non endémique | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| Perdus lors du suivi | 0 | 0 | 0,30 | 0,29 | 0 | 0 | 0,15 | 0,15 |
| Total | 1,89 | 0,62 | 4,36 | 4,96 | 2,76 | 1,25 | 3,37 | 3,01 |
Figure 3.1 : Proportion relative d'ECST par classification de cas.
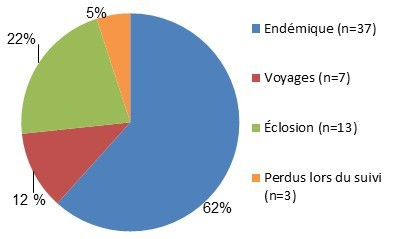
Figure 3.1 - Équivalent textuel
| Classification des cas | Nombre de cas | Proportion relative |
|---|---|---|
| Endémiques | 37 | 62 % |
| Perdus lors du suivi | 3 | 5 % |
| Éclosions | 13 | 22 % |
| Voyages | 7 | 12 % |
On retrouve à la figure 3.1 un diagramme à secteurs indiquant la proportion relative de cas d’ECST dans le système de surveillance de FoodNet Canada par classification des cas (endémiques, perdus lors du suivi, éclosions et voyages) pour 2016. On y retrouve la classification des cas, le nombre de cas et la proportion relative.
Isolats avec des informations sur les sous-types : 60 (100 %)
Principaux sous-types d'ECST :
- O157:H7 (72 %)
- O26:H11 (5 %)
- O117:H7 (3 %)
- O157 (3 %)
- O103:H2 (2 %)
- O118:H16 (2 %)
- O118:H indéterminé
- O157:H7 (72 %)
- O26:h21 (5 %)
- O117:H7 (3 %)
- O157 (3 %)
- O103:h3 (2 %)
- O118:h26 (2 %)
- O118:H undetermined
Changements significatifs dans les taux endémique, de voyage et de l'incidence totale:
- Aucun changement important entre 2015 et 2016.
Profil clinique des cas endémiques :
- Symptômes les plus communs :
- Diarrhée : 95 %
- Douleurs abdominales : 84 %
- Diarrhée sanglante : 73 %
- Fatigue : 68 %
- Anorexie : 65 %
- Indicateurs de gravité :
- Visites à l'urgence : 73 %
- Hospitalisations : 19 %
- Ordonnances d'antimicrobiens :27 %
Figure 3.2 : Taux d'incidence selon l'âge et le sexe (par 100 000 années-personnes) pour les cas endémiques d'ECST observés dans les sites sentinelles de FoodNet Canada, 2016.
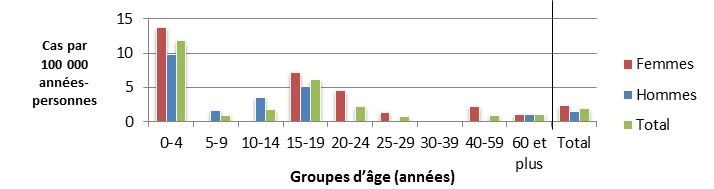
Figure 3.2 - Équivalent textuel
| Groupe d’âge | Femmes | Hommes | Total général (tous les sexes combinés) |
|---|---|---|---|
| 0-4 | 13,778 | 9,834 | 11,757 |
| 5-9 | 0,000 | 1,644 | 0,852 |
| 10-14 | 0,000 | 3,541 | 1,825 |
| 15-19 | 7,218 | 5,095 | 6,124 |
| 20-24 | 4,570 | 0,000 | 2,201 |
| 25-29 | 1,351 | 0,000 | 0,673 |
| 30-39 | 0,000 | 0,000 | 0,000 |
| 40-59 | 2,130 | 0,000 | 0,911 |
| 60+ | 0,959 | 1,082 | 1,017 |
| Total général (tous les âges combinés) | 2,318 | 1,401 | 1,858 |
On montre à la figure 3.2 un diagramme à barres représentant le taux d’incidence annuel pour les cas d’ECST par 100 000 années-personnes par groupe d’âge total général et par groupe d’âge et selon le sexe pour 2016. On retrouve à l’axe Y le taux d’incidence par 100 000 personnes et à l’axe X les groupes d’âge. Les barres représentent l’incidence totale pour tous les sexes selon le groupe d’âge et l’incidence totale pour les hommes et les femmes séparément, en fonction du groupe d’âge.
Résumé de la surveillance des aliments, des animaux et de l'environnement
| Type d'échantillon | Site de l'Ontario | Site de l'Alberta | Site de la Colombie-Britannique | Tous les sites | |
|---|---|---|---|---|---|
| Bœuf haché | 1,5 % (2/131) | 0 % (0/131) | 2,3 % (3/131) | 1,3 % (5/393) | |
| Fumier de bovin en parc d'engraisse-ment | Niveau de l'échantillon | NT | 10 % (8/78) | NT | 10 % (8/78) |
| Niveau de la ferme | NT | 54 % (7/13) | NT | 54 % (7/13) | |
| Eau d'irrigation | NT | 47 % (15/32) | 24 % (26/110) | 29 % (41/142) | |
| ↑ et ↓ indiquent respectivement une augmentation ou une diminution significative de la prévalence de depuis 2015. | |||||
Bœuf haché vendu au détail :
- Aucun échantillon était positif pour le sérotype O157:H7 ni pour aucun des sept types pathogéniques prioritaires (O157, O26, O45, O103, O111, O121, O145) en 2016.
- Aucun résultat positif pour les ECST en Alberta en 2016.
Fumier de bovin en parc d'engraissement :
- Un échantillon était positif pour ECST, sérotype O157:H7. Les sérotypes (O168:H8, O2:NM, O2:H27, O163:H19, O76:H21, O163:H7, O109:H5) des autres isolats contenant des ECST ne correspondaient pas aux sept types pathogéniques prioritaires.
- Quatre autres échantillons étaient positif pour le sérotype O157, mais était non-ECST.
Eau d'irrigation :
- Dix échantillons positifs pour ECST contenaient tous les sept types pathogéniques prioritaires.
- En Colombie-Britannique, un échantillon positif pour ECST comportait deux isolats : O157:NM et O113:H21.
Incidence sur la santé publique
Les Escherichia coli producteurs de shigatoxines (ECST) constituent un groupe d'E. coli ayant pour caractéristique commune la présence de shigatoxines. Depuis leur fondation, les trois sites sentinelles actuels de FoodNet Canada ont détecté une prévalence stable d'ECST non-O157 dans les échantillons prélevés des produits vendus au détail, des fermes et de l'eau, ainsi que quelques échantillons O157:H7. En revanche, près de trois quarts de tous les cas humains d'ECST signalés à FoodNet Canada ont été identifiés comme E. coli O157:H7. Cette différence peut être partiellement attribuable aux pratiques que suivent les laboratoires de santé publique lorsqu'ils identifient les isolats O157 par rapport aux autres sous-types d'ECST. Bien qu'il existe plus de 200 sous-types de ECST associés aux maladies humainesFootnote 7, six d'entre eux ont été priorisés en ce qui concerne la santé humaine, les sérogroupes O26, O45, O103, O111, O121 et O145Footnote 8. FoodNet Canada a identifié les sérogroupes O26, O103 et O121 dans les cas humains et l'eau d'irrigation, et O103 dans le bœuf haché vendu au détail. En comparant les échantillons humains et de produits vendus au détail, FoodNet Canada a observé tout au long de l'année la présence d'ECST non-O157 dans ces deux types d'échantillons et la possibilité d'une saisonnalité au printemps et en été (figure 3.3). Alors que les laboratoires cliniques procèdent systématiquement à des tests de détection des ECST O157, seulement une poignée de laboratoire clinique testent systématiquement pour la présence d'ECST non-O157, ce qui entraine une sous-détection de ces agents pathogènes. De plus, même lorsque les ECST non-O157 sont identifiés, le sous-type n'est pas toujours réaliser.
On a identifié des sérotypes prioritaires non-O157 dans les échantillons suivants :
- Humains et eau d’irrigation : O26, O103 et O121
- Bœuf haché vendu au détail : O103
- Enquête nationale sur les éclosions associées à la farine : O121
Le PNSME a remarqué un recours accru des TDSC :
- FoodNet Canada continuera de surveiller l’utilisation de ces méthodes et d’évaluer l’incidence sur la surveillance de l’absence de données sur les sérotypes.
Depuis quelques années, les laboratoires cliniques ont introduit l'utilisation de tests diagnostiques sans culture (TDSC), qui sont des tests basés sur la réaction en chaîne par polymérase (RCP) utilisés pour l'identification rapide d'un ou plusieurs organismes. Même si le recours aux TDSC fournit au clinicien les réponses rapides dont ils ont besoin pour traiter les patients, il ne fournit pas d'isolat pour effectuer d'autres tests de sous-typage ou d'autres tests moléculaires nécessaires à la surveillance et à la détection des éclosions. De plus, son utilisation ne permet pas d'identifier les ECST non-O157, puisque les méthodes RCP ne servent normalement qu'à identifier ECTS O157. Le PNSME a déploré en 2016 un manque de sous-typage plus discriminant. En effet, il a signalé une augmentation (atteignant 56 %) des déclarations d'E. coli non-O157 sans informations supplémentaires de sous-typage en 2016Note de bas de page 2. Le recours accru des TDSC pour la détection des ECST sans culture systématique exacerbera les problèmes actuels de sous-typage des ECST non-O157 et empêchera le suivi des tendances dans les cas non-O157 au fil du temps. Il peut devenir difficile de reconnaître les éclosions potentielles, qu'elles soient locales ou multi-juridictionnelles, lorsque les informations sur les sous-types sont limitées ou ne peuvent pas être obtenu par une culture systématique. FoodNet Canada continuera de vérifier si ces tendances sont manifestes dans les données communiquées au programme.
Bien qu'une faible proportion d'échantillons d'aliments de FoodNet Canada fût positive avec des ECST non-O157, ces produits devraient néanmoins être considérés comme des sources potentielles de maladies humaines pour ces sous-types au Canada. On a détecté les ECTS O157 et non-ECTS dans les échantillons de fumier de bœuf en parc d'engraissement et dans l'eau d'irrigation, qui constituent des sources possible d'exposition environnementale. La collecte continue d'informations exhaustives sur l'exposition des cas aidera à trouver d'autres sources possibles qui ne sont pas actuellement capturées par les programmes de surveillance ou qui sont émergents. Par exemple, une enquête sur une éclosion multi-juridictionnelle a découvert une nouvelle source d'ECST non-O157 en décembre 2016. D'après les informations recueillis sur les cas, la farine était identifiée comme étant la source de cette infectionNote de bas de page 9. C'est pour cette raison qu'il faut que les laboratoires humains et les laboratoires animaux et alimentaires continuent de déployer des efforts pour identifier les sous-types d'isolats d'ECST, afin de mieux comprendre quels sous-types causent des maladies humaines, quelles sources ils proviennent et quelles sont les différences entre les fardeaux de maladies associés à ces sous-types. Ces informations seraient utile non seulement pour évaluer les programmes visant à contrôler les ECST dans certains secteurs, mais également pour prioriser les sous-types d'ECST à des fins de surveillance, de réglementation et d'élaboration de politique.
| Saison | Site sentinelle de l'Ontario | Site sentinelle de l'Alberta | Site sentinelle de la Colombie-Britannique | Éclosions nationales | |||
|---|---|---|---|---|---|---|---|
| Cas humains | Échantillons au détail | Cas humains | Échantillons au détail | Cas humains | Échantillons au détail | aucune donnée disponible | |
| Hiver (janvier à mars) | aucune donnée disponible | aucune donnée disponible | aucune donnée disponible | aucune donnée disponible | OROUGH:h35 | O103:h3/O5:NM | aucune donnée disponible |
| Printemps (avril à juin) | aucune donnée disponible | aucune donnée disponible | O26:h21 O26:h21 |
aucune donnée disponible | O121:h2 | aucune donnée disponible | aucune donnée disponible |
| Été (juillet à septembre) | aucune donnée disponible | O76:h29 O76:NM |
O121:h29 O103:h3 |
aucune donnée disponible | O117:H7 O117:H7 |
O177:NM O8:h29 |
aucune donnée disponible |
| Automne (octobre-décembre) | aucune donnée disponible | aucune donnée disponible | aucune donnée disponible | aucune donnée disponible | O5:NM | aucune donnée disponible | Dec 29: STEC O121 Outbreak |
Listeria Monocytogenes
| aucune donnée disponible | Site de l'Ontario | Site de l'Alberta | Site de la Colombie-Britannique | Tous les sites | ||||
|---|---|---|---|---|---|---|---|---|
| 2015 | 2016 | 2015 | 2016 | 2015 | 2016 | 2015 | 2016 | |
| Endémique | 0 | 0 | 0,10 | 0,19 | 0 | 0,21 | 0,05 | 0,15 |
| Voyages | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| Éclosion | 0 | 0,42 | 0 | 0 | 0 | 0 | 0 | 0,10 |
| Non endémique | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| Perdus lors du suivi | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| Total | 0 | 0,42 | 0,10 | 0,19 | 0 | 0,21 | 0,05 | 0,25 |
Changements significatifs des taux d'incidence (maladies endémiques et contractées à l'étranger, taux totaux) :
- Aucun changement important entre 2015 et 2016.
| Produit | Site de l'Ontario | Site de l'Alberta | Site de la Colombie-Britannique | Tous les sites |
|---|---|---|---|---|
| Poitrine de poulet | 18 % (24/131) | 14 % (18/132) | 33 % (44/132) ↑ | 22 % (86/395) ↑ |
| Bœuf haché | 24 % (32/132) | 13 % (17/132)↓ | 26 % (39/132) | 22 % (88/396) |
| Produits à base de poulet panés crus et congelés | 16 % (21/132) | 14 % (18/132) | 13 % (17/131) | 14 % (56/395) |
| Porc haché | 24 % (32/132) | 6 % (8/132) | 14 % (18/132) | 15 % (58/396) |
| Salades de chou prêtes à manger | 0 % (0/210) | 0 % (0/210) | 0,5 % (1/205) | 0,2 % (1/625) |
| ↑ et ↓ indiquent respectivement une augmentation ou une diminution significative de la prévalence depuis 2015. | ||||
Différences significatives de la prévalence depuis 2015 :
- Poitrine de poulet :
- La prévalence de L. monocyto-genes était significativement plus élevée (22 %) dans les échantillons de poitrines de poulet de FoodNet Canada en 2016 par rapport à 2015 (14 %).
- La prévalence de L. monocyto-genes était significativement plus basse (33 %) dans le site de la Colombie-Britannique de FoodNet Canada en 2016 par rapport à 2015 (18 %).
- Bœuf haché :
- La prévalence de L. monocyto-genes était significativement diminuée (13 %) en 2016 par rapport à 2015 (31 %).
Conclusions notables :
- Le seul produit positif pour L. monocytogenes en 2016 était une salade de brocoli importée des États-Unis.
Différences régionales :
- En Alberta, on a enregistré une prévalence significativement plus basse de L. monocytogenes dans le bœuf haché par rapport à l'Ontario et la Colombie-Britannique.
- Les échantillons de porc haché avaient une prévalence significativement plus élevée de L. monocytogenes par rapport à l'Alberta et la Colombie-Britannique.
- Les échantillons de poitrine de poulet avaient une prévalence significativement plus élevée de L. monocytogenes par rapport à l'Alberta et l'Ontario.
Incidence sur la santé publique
On constate des différences régionales dans les taux de détection de Listeria monocytogenes dans les échantillons de produits alimentaires vendus au détail :
- Poitrines de poulet vendues au détail : la Colombie-Britannique avait une prévalence plus élevée en 2015 par rapport à 2016.
- Bœuf haché vendu au détail : l’Alberta a une prévalence plus basse pour le bœuf haché vendu au détail, qui a diminué en 2016 par rapport à 2015.
- Porc haché vendu au détail : l’Ontario a une prévalence plus élevée par rapport aux autres sites.
Au Canada, on estime que, chaque année, environ un Canadien sur huit (4 millions de personnes) subit une maladie d'origine alimentaire acquise au pays, dont 178 seraient attribuées à L. monocytogenes10. Bien que la listériose invasive soit une maladie rare, elle peut présenter des symptômes graves tels que : septicémie, encéphalite, et méningiteNote de bas de page 11. Les individus les plus vulnérables à l'infection sont les aînés, les personnes immunodéprimées, les femmes enceintes et les fœtusNote de bas de page 12. La listériose est plus susceptible de causer la mort que les autres bactéries alimentaires, environ 20 à 30 % des cas à risque élevé meurent de cette infectionNote de bas de page 13.
Bien que l'incidence de listériose invasive ait été faible dans les trois sites sentinelles en 2016 (0,25 cas par 100 000 années-personnes), deux éclosions ont été identifiées au Canada la même année. En janvier 2016, l'Agence canadienne d'inspection des aliments (ACIA) a publié un rappel de produit de salades emballées provenant des États-Unis.Note de bas de page 14. Cela a mené à l'indentification de 14 cas dans les provinces de l'Est et en plus des 19 cas identifiés aux États-Unis. Cette éclosion a été suivie en Ontario d'un rappel de produits au lait au chocolat associés à une éclosion de listériose dans cette provinceNote de bas de page 15.
En raison de la gravité de la maladie et du risque élevé pour les populations vulnérables, la surveillance de L. monocytogenes le long de la chaîne alimentaire afin de reconnaître les sources possibles de maladie est importante. En 2016, les échantillons comprenaient des produits à base viande crue (poitrines de poulet, porc et bœuf haché) vendus au détail et des salades de chou prêtes à manger. Après une augmentation significative de L. monocytogenes dans ses échantillons de bœuf haché en 2015 par rapport à 2014 dans les sites sentinelles de FoodNet Canada de l'Alberta et de la Colombie-Britannique, FoodNet Canada a observé en 2016 une diminution de la prévalence à ses niveaux antérieurs en Alberta et la persistance d'un niveau élevé en Colombie-Britannique. La prévalence de L. monocytogenes dans le bœuf haché est demeurée relativement stable en Ontario. Tous les produits vendus au détail ont été échantillonnés dans un magasin indépendant, comme une boucherie, ou dans une chaîne d'épiceries, afin de mieux comprendre les risques posés par les divers types de points de vente au détail. En 2016, la prévalence de L. monocytogenes dans les échantillons de bœuf et de porc haché vendus dans les magasins indépendants étaient significativement plus élevée que celle de L. monocytogenes dans les chaînes d'épiceries. Les raisons pour cela ne sont pas bien comprises. Il est possible que la transformation de la viande dans les boucheries indépendantes augmente les risques de contamination croisée, car cette différence ne se voit pas dans les produits de viande subissant moins de transformations comme les poitrines de poulet. Même si les produits de viande aient été contaminés par L. monocytogenes, il faut noter que la plupart des éclosions et des cas sporadiques sont principalement associés à des produits prêts à manger ou des produits contaminés. Cela dit, la tendance observée quant à la présence de Listeria dans les viandes hachées provenant de magasins indépendants pourrait indiquer une possibilité de contamination croisée avec d'autres pathogènes.
Sensible au traitement thermique, L. monocytogenes peut être éliminée par un processus de cuisson appropriéNote de bas de page 16. C'est pourquoi il faut toujours suivre les instructions de cuisson, vérifier la température interne après avoir cuit des produits de viande cru et laver tous les bols, les ustensiles et les surfaces avec de l'eau chaude et du savon afin de prévenir toute contamination croisée. La présence de L. monocytogenes dans les produits cuits peut être attribuée à la contamination croisée après la transformation ou pendant le stockage et la manipulationNote de bas de page 17.
| aucune donnée disponible | Type de magasin | |
|---|---|---|
| aucune donnée disponible | Magasins indépendants | Chaînes d'épiceries |
| Poitrine de poulet | 22 % | 22 % |
| Bœuf haché | 30 % | 20 % |
| Porc haché | 33 % | 11 % |
On retrouve à la figure 4.1 une comparaison du taux de prévalence de Listeria monocytogenes dans des échantillons vendus au détail prélevés dans des magasins indépendants (p. ex. chez des bouchers) de poitrines de poulet, de bœuf haché et de porc haché comparativement à des échantillons des mêmes produits prélevés dans des chaînes d’épiceries ou des supermarchés.
Yersinia
| aucune donnée disponible | Site de l'Ontario | Site de l'Albertaa | Site de la Colombie-Britannique | Tous les sites | ||||
|---|---|---|---|---|---|---|---|---|
| 2015 | 2016 | 2015 | 2016 | 2015 | 2016 | 2015 | 2016 | |
| Endémique | 0,42 | 0,62 | 1,29 | 1,95 | 4,68 | 9,34 ↑ | 1,89 | 3,41 ↑ |
| Voyages | 0,42 | 0,00 | 0,40 | 0,68 | 0,64 | 1,66 | 0,46 | 0,75 |
| Éclosion | 0,00 | 0,00 | 0,00 | 0,00 | 0,00 | 0,00 | 0,00 | 0,00 |
| Non endémique | 0,00 | 0,00 | 0,00 | 0,00 | 0,00 | 0,21 | 0,00 | 0,05 |
| Perdus lors du suivi | 0,21 | 0,42 | 0,30 | 0,39 | 0,43 | 2,70 | 0,31 | 0,95 |
| Total | 1,05 | 1,04 | 1,98 | 3,02 | 5,74 | 13,91 ↑ | 2,66 | 5,17 ↑ |
|
↑ et ↓ indiquent respectivement une augmentation ou une diminution significative de l'incidence depuis 2015. Le site de l'Alberta n'assure pas de suivi auprès des cas de Yersinia Intermedia. |
||||||||
Figure 5.1 : Proportion relative de Yersinia par classification de cas.
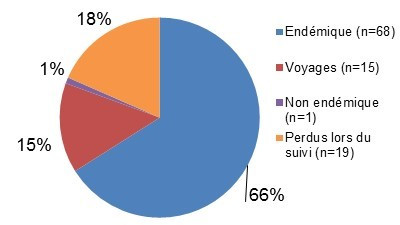
Figure 5.1 - Équivalent textuel
| Classification des cas | Nombre de cas | Proportion relative |
|---|---|---|
| Endémiques | 68 | 66 % |
| Perdus lors du suivi | 19 | 18 % |
| Non endémique | 1 | 1 % |
| Voyages | 15 | 15 % |
On présente à la figure 5.1 un diagramme à secteurs indiquant la proportion relative de cas de Yersinia dans le système de surveillance de FoodNet Canada par classification des cas (endémiques, perdus lors du suivi, non endémiques et voyages) pour 2016. On y retrouve la classification des cas, le nombre de cas et la proportion relative.
Isolats avec les informations sur les espèces :
103 (100%)
Principaux sous-types de Yersinia :
- Enterocolitica (95 %)
- Pseudotuberculosis (3 %)
- Frederiksenii (2 %)
Changements significatifs dans les taux endémique, de voyage et de l'incidence totale :
- Dans le site de la Colombie-Britannique, de 2015 à 2016, il y a eu des augmentations significatives des taux d'incidence endémiques et totales.
- Dans tous les sites, de 2015 à 2016 il y a eu des augmentations significatives des taux d'incidence endémiques et totales.
Profil clinique des cas endémiques :
- Symptômes les plus communs :
- Diarrhée : 85 %
- Douleurs abdominales : 69 %
- Anorexie : 54 %
- Fatigue : 53 %
- Faiblesse : 47 %
- Indicateurs de gravité :
- Diarrhée sanglante : 21 %
- Visites à l'urgence : 28 %
- Hospitalisations : 12 %
- Ordonnancesd'antimicrobiens : 44 %
Figure 5.2 : Taux d'incidence selon l'âge et le sexe (par 100 000 années-personnes) pour les cas endémiques de Yersinia observés dans les sites sentinelles de FoodNet Canada, 2016.

Figure 5.2 - Équivalent textuel
| Groupe d’âge | Femmes | Hommes | Total général (tous les sexes combinés) |
|---|---|---|---|
| 0-4 | 1,72 | 9,83 | 5,88 |
| 5-9 | 1,77 | 6,58 | 4,26 |
| 10-14 | 0,00 | 3,54 | 1,82 |
| 15-19 | 0,00 | 6,79 | 3,50 |
| 20-24 | 3,05 | 1,42 | 2,20 |
| 25-29 | 4,05 | 1,34 | 2,69 |
| 30-39 | 3,97 | 3,94 | 3,95 |
| 40-59 | 2,98 | 2,50 | 2,55 |
| 60+ | 4,32 | 4,33 | 4,32 |
| Total général (tous les âges combinés) | 2,92 | 3,90 | 3,41 |
On montre à la figure 5.2 un diagramme à barres représentant le taux d’incidence annuel de Yersinia par 100 000 années-personnes selon le groupe d’âge total général et selon le groupe d’âge et le sexe pour 2016. On retrouve à l’axe Y le taux d’incidence par 100 000 années-personnes et à l’axe X les groupes d’âge. Les barres représentent l’incidence totale pour tous les sexes selon le groupe d’âge et l’incidence totale pour les hommes et les femmes séparément, en fonction du groupe d’âge.
Incidence sur la santé publique
Les taux d'incidence des cas totaux et endémiques de yersiniose en Colombie-Britannique ont significativement augmenté depuis 2016. La raison est qu'en juin 2016, il y a eu des changements de protocole de méthodes de laboratoires introduits, ce qui a favorisé la détection de cet organisme au moyen de l'enrichissement à froid ensemble avec des protocoles indiquant que tous les échantillons de selles devaient être testés pour la présence de Yersinia. Actuellement, la yersiniose n'est pas une maladie à déclaration obligatoire au Canada et le taux d'incidence national annuel n'est donc pas disponible pour une comparaison. La yersiniose semble être principalement une infection acquise au Canada, comme l'illustre la faible proportion de cas ayant contractée en voyage (15 %).
Le rôle que jouent les aliments et les animaux dans l'incidence de la yersiniose humaine n'est pas clair. En 2010, FoodNet Canada a discontinué les tests visant à vérifier la présence de Yersinia dans le porc vendu au détail en raison de la faible prévalence de souches pathogéniques chez l'humain. De même, les tests de Yersinia pour tous les produits de la ferme ont été arrêtés en 2012 en raison de la faible prévalence détectée. Dans les années précédentes Yersinia a été détecté dans les eaux de surface non traitées prélevées dans les sites sentinelles de FoodNet Canada, mais il s'agissait de variétés non pathogènes. Par conséquent, il est important de continuer à recueillir des informations améliorées sur les cas de Yersinia afin de reconnaître les sources d'infections humaines possibles au Canada.
Shigella
| aucune donnée disponible | Site de l'Ontario | Site de l'Alberta | Site de la Colombie-Britannique | Tous les sites | ||||
| 2015 | 2016 | 2015 | 2016 | 2015 | 2016 | 2015 | 2016 | |
| Endémique | 0 | 0,83 | 0,40 | 0,88 | 1,28 | 0,62 | 0,51 | 0,80 |
|---|---|---|---|---|---|---|---|---|
| Voyages | 0,63 | 0,62 | 1,68 | 0,78 | 1,49 | 1,25 | 1,38 | 0,85 |
| Éclosion | 0 | 0 | 0 | 0 | 0,21 | 0 | 0,05 | 0 |
| Non endémique | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| Perdus lors du suivi | 0,21 | 0 | 0,20 | 0 | 0,85 | 0 | 0,36 | 0 |
| Total | 0,84 | 1,45 | 2,28 | 1,65 | 3,83 | 1,87 | 2,30 | 1,66 |
Figure 6.1 : Proportion relative de shigellose par classification de cas.
Figure 6.1 - Équivalent textuel
| Classification des cas | Nombre de cas | Proportion relative |
|---|---|---|
| Endémiques | 16 | 48 % |
| Voyages | 17 | 52 % |
On retrouve à la figure 6.1 un diagramme à secteurs indiquant la proportion relative de cas de Shigella dans le système de surveillance de FoodNet Canada par classification des cas (endémiques et voyages) pour 2016. On y retrouve la classification des cas, le nombre de cas et la proportion relative de cas.
Isolats avec des informations sur les espèces :
33 (100 %)
Principaux sous-types de Shigella :
- Sonnei (52 %)
- Flexneri (45 %)
- Boydii (3 %)
Changements significatifs dans les taux endémique, de voyage et de l'incidence totale :
- Aucun changement significatif entre 2015 et 2016.
Profil clinique des cas endémiques :
- Symptômes les plus communs :
- Diarrhée : 100 %
- Fièvre : 88 %
- Douleurs abdominales : 81 %
- Malaise : 75 %
- Anorexie : 69 %
- Frissons : 69 %
- Faiblesse : 69 %
- Fatigue : 69 %
- Indicateurs de gravité :
- Diarrhée sanglante : 63 %
- Visites à l'urgence : 75 %
- Hospitalisations : 25 %
- Ordonnancesd'antimicrobiens : 38 %
Cas associés à des voyages en 2016 : 17 (52%)
- Cas par région visitée :
- Asie : 47 %
- Les Amériques (Amérique centrale, Amérique du Sud et les Caraïbes) : 35 %
- Afrique : 6 %
- Plusieurs/autre : 12 %
Figure 6.2 : Taux d'incidence selon l'âge et le sexe (par 100 000 années-personnes) pour les cas endémiques de shigellose observés dans les sites sentinelles de FoodNet Canada, 2016.

Figure 6.2 - Équivalent textuel
| aucune donnée disponible | Sexe | ||
|---|---|---|---|
| Groupe d'âge (années) | Femmes | Hommes | Total général (les deux sexes combinés) |
| 0-4 | 1,72 | 1,64 | 1,68 |
| 5-9 | 5,31 | 1,64 | 3,41 |
| 10-14 | 0,00 | 1,77 | 0,91 |
| 15-19 | 0,00 | 0,00 | 0,00 |
| 20-24 | 1,52 | 1,42 | 1,47 |
| 25-29 | 2,70 | 1,34 | 2,02 |
| 30-39 | 0,00 | 0,66 | 0,33 |
| 40-59 | 0,85 | 0,00 | 0,36 |
| 60+ | 0,00 | 0,54 | 0,25 |
| Total général (tous les âges combinés) | 0,91 | 0,70 | 0,80 |
On retrouve à la figure 6.2 un diagramme à barres représentant les taux d’incidence annuels des cas endémiques de Shigella (par 100 000 années-personnes) selon le groupe d’âge général et pour les deux sexes combinés, de même qu’en fonction de chaque groupe d’âge et du sexe dans tous les sites sentinelles de FoodNet Canada combinés, pour 2016. L’axe Y représente le taux d’incidence par 100 000 années-personnes, l’axe X les groupes d’âge. Les barres représentent l’incidence totale pour tous les sexes selon le groupe d’âge et l’incidence totale pour les hommes et les femmes séparément, en fonction du groupe d’âge.
Incidence sur la santé publique
En 2016, les voyages constituaient une source importante de Shigella. L'Asie et les Amériques (Amérique centrale, Amérique du Sud et les Caraïbes) étaient les destinations de voyage les plus fréquemment signalés. La shigellose se transmet principalement par un contact direct avec une personne infectée ou par l'ingestion d'aliments ou d'eau contaminés. Historiquement, FoodNet Canada a découvert des bactéries Shigella sur un échantillon de légumes-feuilles en sac en utilisant des méthodes de RCP, mais non pas confirmer ces résultats positifs par une culture et donc la viabilité n'a pas pu être determinéeNote de bas de page 18. Il est important de continuer la collecte de données améliorée sur les cas de shigellose afin de déterminer les sources contribuant aux infections humaines au Canada.
Parasites et virus
Giardia
| aucune donnée disponible | Site de l'Ontario | Site de l'Alberta | Site de la Colombie-Britannique | Tous les sites | ||||
|---|---|---|---|---|---|---|---|---|
| 2015 | 2016 | 2015 | 2016 | 2015 | 2016 | 2015 | 2016 | |
| Endémique | 5,87 | 3,74 | 4,46 | 6,42 | 5,53 | 4,15 | 5,06 | 5,22 |
| Voyages | 1,89 | 1,45 | 3,47 | 3,11 | 2,34 | 3,32 | 2,81 | 2,76 |
| Éclosion | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| Non endémique | 0,42 | 0 | 2,08 | 2,24 | 0,85 | 1,25 | 1,38 | 1,46 |
| Perdus lors du suivi | 2,73 | 2,91 | 0,69 | 1,46 | 1,49 | 1,87 | 1,38 | 1,91 |
| Total | 10,91 | 8,10 | 10,70 | 13,23 | 10,21 | 10,59 | 10,63 | 11,35 |
Figure 7.1 : Proportion relative de Giardia par classification de cas.
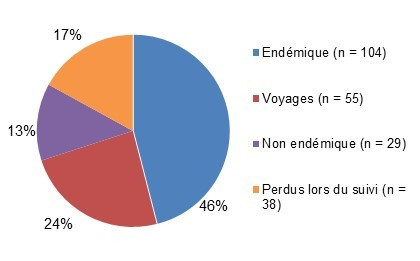
Figure 7.1 - Équivalent textuel
| Classification des cas | Nombre de cas | Proportion relative |
|---|---|---|
| Endémiques | 104 | 46 % |
| Perdus lors du suivi | 38 | 17 % |
| Non endémiques | 29 | 13 % |
| Voyages | 55 | 24 % |
On présente à la figure 7.1 un diagramme à secteurs indiquant la proportion relative de cas de Giardia dans le système de surveillance de FoodNet Canada par classification des cas (endémiques, perdus lors du suivi, non endémiques et voyages) pour 2016. On y retrouve le nombre de cas et la proportion relative en pourcentage, par classification de cas.
Changements significatifs dans les taux endémique, de voyage et de l'incidence totale :
- Aucun changement important entre 2015 et 2016.
Profil clinique des cas endémiques :
- Symptômes les plus communs :
- Diarrhée : 84%
- Douleurs abdominales : 65%
- Fatigue : 63%
- Malaise : 55%
- Perte de poids : 53%
- Indicateurs de gravité :
- Diarrhée sanglante : 11%
- Visites à l'urgence : 20%
- Hospitalisations : 6%
- Ordonnances d'antimicrobiens :73%
Figure 7.2 : Taux d'incidence selon l'âge et le sexe (par 100 000 années-personnes) pour les cas endémiques de Giardia observés dans les sites sentinelles de FoodNet Canada, 2016.
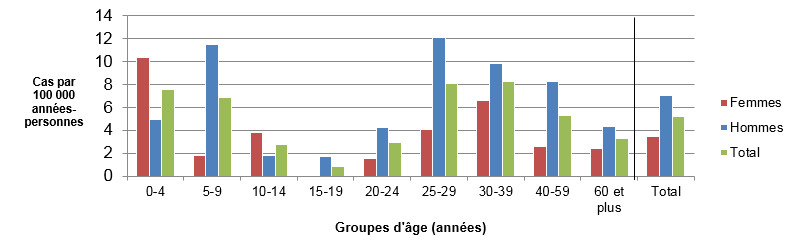
Figure 7.2 - Équivalent textuel
| Groupe d’âge | Femmes | Hommes | Total général (tous les sexes combinés) |
|---|---|---|---|
| 0-4 | 10,33 | 4,92 | 7,56 |
| 5-9 | 1,77 | 11,51 | 6,82 |
| 10-14 | 3,76 | 1,77 | 2,74 |
| 15-19 | 0,00 | 1,70 | 0,88 |
| 20-24 | 1,52 | 4,25 | 2,94 |
| 25-29 | 4,05 | 12,06 | 8,07 |
| 30-39 | 6,61 | 9,85 | 8,23 |
| 40-59 | 2,56 | 8,23 | 5,28 |
| 60+ | 2,40 | 4,33 | 3,31 |
| Total général (tous les âges combinés) | 3,43 | 7,01 | 5,22 |
On montre à la figure 7.2 un diagramme à barres du taux d’incidence annuel de Giardia par 100 000 années-personnes, selon le groupe d’âge et selon le sexe pour 2016. On retrouve à l’axe Y le taux d’incidence par 100 000 années-personnes et à l’axe X les groupes d’âge et les combinaisons de sexe. On compte trois barres placées les unes à côté des autres pour chaque groupe d’âge : une barre représentant les femmes, une barre représentant les hommes et une barre représentant l’incidence générale pour les deux sexes combinés. Les groupes d’âge sont définis par plage d’années.
Cryptosporidium
| aucune donnée disponible | Site de l'Ontario | Site de l'Alberta | Site de la Colombie-Britannique | Tous les sites | ||||
|---|---|---|---|---|---|---|---|---|
| 2015 | 2016 | 2015 | 2016 | 2015 | 2016 | 2015 | 2016 | |
| Endémique | 1,89 | 1,25 | 2,58 | 3,79 | 0,85 | 1,45 | 1,99 | 2,61 |
| Voyages | 1,26 | 0,00 ↓ | 0,99 | 1,07 | 0,64 | 0,21 | 0,97 | 0,60 |
| Éclosion | 0,00 | 0,00 | 0,00 | 0,49 | 0,00 | 0,00 | 0,00 | 0,25 |
| Non endémique | 0,00 | 0,00 | 0,00 | 0,10 | 0,00 | 0,00 | 0,00 | 0,05 |
| Perdus lors du suivi | 0,42 | 0,21 | 0,30 | 0,49 | 0,21 | 0,00 | 0,31 | 0,30 |
| Total | 3,57 | 1,45 ↓ | 3,86 | 5,93 ↑ | 1,70 | 1,66 | 3,27 | 3,82 |
|
↑ et ↓ indiquent respectivement une augmentation ou une diminution significative de l'incidence depuis 2015. |
||||||||
Figure 8.1 : Proportion relative de cryptosporidiose par classification de cas.
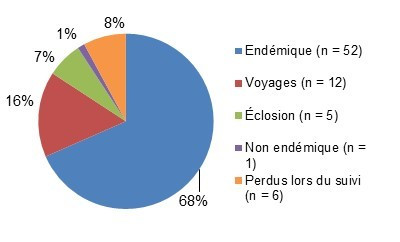
Figure 8.1 - Équivalent textuel
| Classification de cas | Nombre de cas | Proportion relative |
|---|---|---|
| Endémiques | 52 | 68 % |
| Perdus lors du suivi | 6 | 8 % |
| Non endémique | 1 | 1 % |
| Éclosions | 5 | 7 % |
| Voyages | 12 | 16 % |
On présente à la figure 8.1 un diagramme à secteurs indiquant la proportion relative de cas de cryptosporidiose dans le système de surveillance de FoodNet Canada par classification de cas (endémiques, perdus lors du suivi, non endémiques, éclosions et voyages) pour 2016. On y retrouve le nombre de cas et la proportion relative en pourcentage, par classification de cas.
Changements significatifs dans les taux endémique, de voyage et de l'incidence totale :
- Dans le site de l'Ontario, des diminutions significatives des taux d'incidence de voyage et d'incidence totale ont étés observées de 2015 à 2016.
- Dans le site de l'Alberta, des augmentations significatives des taux totaux ont étés observées de 2015 à 2016.
Profil clinique des cas endémiques :
- Symptômes les plus communs :
- Diarrhée : 100%
- Douleurs abdominales : 77%
- Anorexie : 69%
- Vomissements : 65%
- Nausée : 62%
- Indicateurs de gravité :
- Diarrhée sanglante : 13%
- Visites à l'urgence : 62%
- Hospitalisations : 8%
- Ordonnances d'antimicrobiens :21%
Figure 8.2 : Taux d'incidence selon l'âge et le sexe (par 100 000 années-personnes) pour les cas endémiques de cryptosporidiose observés dans les sites sentinelles de FoodNet Canada, 2016.
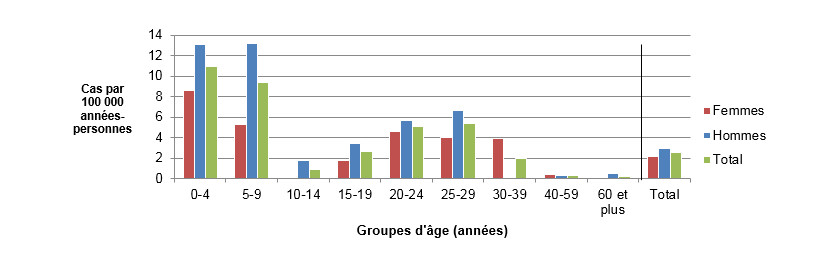
Figure 8.2 - Équivalent textuel
| Groupe d’âge | Femmes | Hommes | Total général (tous les sexes combinés) |
|---|---|---|---|
| 0-4 | 8,61 | 13,11 | 10,92 |
| 5-9 | 5,31 | 13,15 | 9,37 |
| 10-14 | 0,00 | 1,77 | 0,91 |
| 15-19 | 1,80 | 3,40 | 2,62 |
| 20-24 | 4,57 | 5,66 | 5,14 |
| 25-29 | 4,05 | 6,70 | 5,38 |
| 30-39 | 3,97 | 0,00 | 1,98 |
| 40-59 | 0,43 | 0,36 | 0,36 |
| 60+ | 0,00 | 0,54 | 0,25 |
| Total général (tous les âges combinés) | 2,22 | 3,00 | 2,61 |
On montre à la figure 8.2 un diagramme à barres indiquant le taux d’incidence annuel de cryptosporidiose par 100 000 années-personnes, selon le groupe d’âge et selon le sexe pour 2016. On retrouve à l’axe Y le taux d’incidence par 100 000 années-personnes et à l’axe X les groupes d’âge et les combinaisons de sexe. On compte trois barres placées les unes à côté des autres pour chaque groupe d’âge : une barre représentant les femmes, une barre représentant les hommes et une barre représentant l’incidence générale pour les deux sexes combinés. Les groupes d’âge sont définis par plage d’années.
Cyclospora
| aucune donnée disponible | Site de l'Ontario | Site de l'Alberta | Site de la Colombie-Britannique | Tous les sites | ||||
|---|---|---|---|---|---|---|---|---|
| 2015 | 2016 | 2015 | 2016 | 2015 | 2016 | 2015 | 2016 | |
| Endémique | 0,21 | 0,21 | 0 | 0 | 0 | 0,21 | 0,05 | 0,10 |
| Voyages | 1,26 | 0,62 | 0,20 | 0,29 | 1,28 | 1,45 | 0,72 | 0,65 |
| Éclosion | 0,21 | 0,42 | 0 | 0 | 0 | 0 | 0,05 | 0,10 |
| Non endémique | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| Perdus lors du suivi | 0 | 0,21 | 0 | 0 | 0 | 0 | 0 | 0,05 |
| Total | 1,68 | 1,45 | 0,20 | 0,29 | 1,28 | 1,66 | 0,82 | 0,90 |
Figure 9.1 : Proportion relative de Cyclospora par classification de cas.

Figure 9.1 - Équivalent textuel
| Classification de cas | Nombre de cas | Proportion relative |
|---|---|---|
| Endémiques | 2 | 11 % |
| Perdus lors du suivi | 1 | 6 % |
| Éclosions | 2 | 11 % |
| Voyages | 13 | 72 % |
On présente à la figure 9.1 un diagramme à secteurs indiquant la proportion relative de cas de cryptosporidiose dans le système de surveillance de FoodNet Canada par classification de cas (endémiques, perdus lors du suivi, éclosions et voyages) pour 2016. On y retrouve le nombre de cas et la proportion relative en pourcentage, par classification de cas.
Changements significatifs dans les taux endémique, de voyage et de l'incidence totale :
- Aucun changement significatif entre 2015 et 2016.
Cas associés à des voyages en 2016 : 13 (72%)
- Cas par région visitée :
- Amérique centrale, Amérique du Sud et les Caraïbes : 77%
- Asie : 15%
- Plusieurs/autre : 8%
- Cas par pays en Amérique :
- Mexique : 90%
- Autre : 10%
Résumé des résultats pour les échantillons de produits vendus au détail
Parasites
En 2016, FoodNet Canada a testé des salades de chou et des légumes prêts à manger pour vérifier la présence de parasites. Un seul échantillon de salade de chou (1/608) était positif pour Cryptosporidium hominis; deux échantillons de salade de chou (2/625) étaient positifs pour Cyclospora cayetanensis; et 8 échantillons (8/611), 7 de salade de chou et 1 de mini-carottes, étaient positifs pour Giardia. Tous les échantillons positifs provenaient des États-Unis, à l'exception d'un échantillon de salade de chou dont les pays d'origine étaient à la fois les États-Unis et le Canada. Puisque les méthodes RCP étaient utilisées pour la détection des parasites, la viabilité de ces pathogènes et les risques potentiels qu'ils poseront aux consommateurs sont inconnus.
Virus
En 2016, FoodNet Canada a testé des échantillons de salades de chou et de légumes prêts à manger et vendus au détail pour des virus. Parmi tous les échantillons, aucun (0/625) était positif pour les virus (norovirus, rotavirus, hépatites A et E). De plus, les cas humains de virus ne sont pas signalés à FoodNet Canada par les sites sentinelles.
Incidence sur la santé publique
Comparativement à Giardia et aux Cryptosporidium, la majorité des cas de Cyclospora en 2016 étaient liés à un voyage. Parmi les cas de voyages, la majorité (77 %) avaient voyagé dans la région des Amériques (Amérique centrale, Amérique du Sud, et les Caraïbes). Les voyages au Mexique (90 %) étaient le plus souvent signalé parmi les cas ayant voyagés dans les Amériques. Tous les cas signalés du Mexique ont voyagé entre mai et août, et la majorité d'entre eux ayant visité la côte est du Mexique. Ces résultats correspondent aux observations faites en 2015 et aussi à celles qui avaient été effectuées à l'étranger durant cette période de tempsFootnote 19,Footnote 20. Puisque les voyages sont un facteur important dans les cas de Cyclospora au Canada, il est important de sensibiliser régulièrement les Canadiens aux précautions à prendre en voyage afin d'assurer leur sécurité sanitaire dans les pays où Cyclospora est endémique.
Appendice A — types d'échantillons non humains testés en 2016
| Site | Produits vendus au détail | Ferme | Eau |
|---|---|---|---|
| Colombie-Britannique | Bœuf haché, poitrine de poulet sans peau, produits à base de poulet panés crus et congelés, porc haché, salades de chou et légumes prêts à manger | Poulet à griller, dinde |
Cinq lieux d'échantillonnage Canaux d'irrigation de Sumas et de Matsqui |
| Alberta | Bœuf haché, poitrine de poulet sans peau, produits à base de poulet panés crus et congelés, porc haché, salades de chou et légumes prêts à manger | Poulet à griller, porc et bœuf en parc d'engraissement | Huit lieux d'échantillonnage dans le Western Irrigation District |
| Ontario | Bœuf haché, poitrine de poulet sans peau, produits à base de poulet panés crus et congelés, porc haché, salades de chou et légumes prêts à manger | Poulet à griller, porc, dinde et poules pondeuses | aucune donnée disponible |
Appendice B — abréviations et références
Abréviations
- AB
- Alberta
- ASPC
- Agence de la santé publique du Canada
- C.-B.
- Colombie-Britannique
- ECST
- Escherichia coli producteur de Shigatoxine
- É.-U.
- États-Unis
- NT
- Non testé
- ON
- Ontario
- PICRA
- Programme intégré canadien de surveillance de la résistance aux antimicrobiens
- PNSME
- Programme national de surveillance des maladies entériques
- RCP
- Réaction en chaîne par polymérase
- SE
- Salmonella Enteritidis
- TDSC
- Tests diagnostiques sans culture
Références
- Footnote 1
-
Karmali MA, Mascarenhas M, Shen S, et al. Association of genomic O island 122 of Escherichia coli EDL 933 with verocytotoxin-producing Escherichia coli seropathotypes that are linked to epidemic and/or serious disease. Journal of Clinical Microbiology. 2003; 41(11): 4930-4940.
- Footnote 2
-
Government of Canada. National Enteric Surveillance Program Annual Summary 2016: Public Health Agency of Canada, Guelph, 2018.
- Footnote 3
-
Ouckama R. Efficacy of Ontario Broiler Breeder Salmonella Vaccination Program. Unpublished report, 2017.
- Footnote 4
-
Cartwrigth EJ, Nguyen T, Melluso C, et al. A multistate investigation of antibiotic-resistant Salmonella enterica serotype I 4,[5],12:i:- infections as part of an international outbreak associated with frozen feeder rodents. Zoonoses and Public Health. 2016; 63: 62-71.
- Footnote 5
-
Vrbova L, Sivanantharajah S, Walton R, et al. Outbreak of Salmonella Typhimurium associated with feeder rodents. Zoonoses and Public Health. 2018; 1-9.
- Footnote 6
-
Government of Canada. Public Health Notice – Outbreak of Salmonella infections under investigation. Final Update: March 4, 2016. Available at: https://www.canada.ca/en/public-health/services/public-health-notices/2015/public-health-notice-outbreak-salmonella-infections-under-investigation.html. Accessed March 20, 2018.
- Footnote 7
-
Catford A, Kouamé V, Martinez-Perez A, et al. Risk profile of non-O157 verotoxin producing Escherichia coli in produce, beef, milk and dairy products in Canada. International Food Risk Analysis Journal. 2014; 4:21. DOI: 10.5772/59208.
- Footnote 8
-
Government of Canada. Report on the verotoxigenic E. coli risk identification and risk management workshop. November 1 & 2, 2010, Gatineau, Quebec. Prepared by the Federal VTEC Working Group, 2011.
- Footnote 9
-
Government of Canada. Public Health Notice – Outbreak of E. coli infections linked to various flours and flour products. Available at: https://www.canada.ca/en/public-health/services/public-health-notices/2017/public-health-notice-outbreak-e-coli-infections-linked-various-flours-flour-products.html. Accessed April 16, 2018.
- Footnote 10
-
Thomas MK, Murray R, FLockhart L, et al. Estimates of the burden of foodborne illness in Canada for 30 specified pathogens and unspecified agents, circa 2006. Foodborne pathogens and disease. 2013; 20: 639-48.
- Footnote 11
-
Thomas MK, Vriezen R, Farber JM, et. Economic cost of a Listeria monocytogenes outbreak in Canada, 2008. Foodborne pathogens and disease. 2015; 12: 966-71.
- Footnote 12
-
World Health Organization and Food and Agriculture Organization of the United Nations. Risk assessment of Listeria monocytogenes in ready-to-eat foods: microbiological risk assessment series 5. Geneva and Rome: WHO/FAO, 2004.
- Footnote 13
-
House of Commons. Beyond the Listeriosis crisis: strengthening the food safety system: Report of the Standing Committee on Agriculture and Agri-Food. 2009. Available at: www.parl.gc.ca. Accessed April 16, 2018.
- Footnote 14
-
Government of Canada. Public Health Notice Update – Outbreak of Listeria infections linked to packaged salad products produced at the Dole processing facility in Springfield, Ohio. Available at: https://www.canada.ca/en/public-health/services/public-health-notices/2016/public-health-notice-update-outbreak-listeria-infections-linked-packaged-salad-products-produced-dole-processing-facility-springfield-ohio.html. Accessed April 16, 2018.
- Footnote 15
-
Beach C. Canada updates warning about Listeria and Neilson milk. Food Safety News, 2016. Available at: http://www.foodsafetynews.com/2016/06/canada-updates-warning-about-listeria-and-neilson-milk/#.WtZLWC7waUl. Accessed April 16, 2018.
- Footnote 16
-
Zhu M, Du M, Cordray J, Uk ahn D. Control of Listeria monocytogenes contamination in ready-to-eat meat products. Comprehensive reviews in food science and food safety. 2005; 4: 34-42.
- Footnote 17
-
Guat Goh S, Lili AH, Hao Kuan C, et al. Tranmission of Listeria monocytogenes from raw chicken meat to cooked chicken meat through cutting boards. Food Control. 2014; 37: 51-55.
- Footnote 18
-
Government of Canada. Canadian National Enteric Pathogen Surveillance System (C-EnterNet) 2011. Guelph, ON: Public Health Agency of Canada.
- Footnote 19
-
Government of the UK. Cyclospora: clinical and travel guidance. Available at: https://www.gov.uk/guidance/cyclospora-clinical-and-travel-guidance. Accessed April 16, 2018.
- Footnote 20
-
Nichols G L, Freedman J, Pollock K G, et al. Cyclospora infection linked to travel to Mexico, June to September 2015. Euro surveillance. 2015; 20(43).