Rapport sur le système de surveillance accrue de la résistance de la gonorrhée aux antimicrobiens : Résultats de 2015 à 2017
Télécharger en format PDF
(3,6 Mo, 55 pages)
Organisation : Agence de la santé publique du Canada
Publiée : 2021-02-23
Table des matières
- Abbréviations
- Principaux messages
- Introduction
- Méthodologie
- Résultats
- Discussion
- Réferences
- Annexe A
- Annexe B
- Annexe C
- Annexe D
- Annexe E
Abréviations
- ASPC
- Agence de la santé publique du Canada
- CDC
- US Centers for Disease Control and Prevention
- CephSR
- Neisseria gonorrhoeae avec sensibilité réduite aux céphalosporines
- CMI
- Concentration minimale inhibitrice
- GASP
- WHO Gonococcal Antimicrobial Surveillance Programme
- gbHARSAH
- Gais, bisexuels hommes ayant des relations sexuelles avec des hommes
- GISP
- US Gonococcal Isolate Surveillance Project
- HESA
- Comité permanent de la santé
- IM
- Intramusculaire
- ITS
- Infection transmissible sexuellement
- ITSS
- Infection transmissible sexuellement et par le sang
- LDCITS
- Lignes directrices canadiennes sur les infections transmissibles sexuellement
- LNM
- Laboratoire national de microbiologie
- MDR
- Multi résistante aux médicaments
- NG-MAST
- N. gonorrhoeae multiantigen sequence typing
- NGPP
- Neisseria gonorrhoeae producteur de pénicillinase
- NGRMC
- Neisseria gonorrhoeae présentant une résistance à médiation chromosomique
- NGRT
- Neisseria gonorrhoeae résistant à la tétracycline
- OMS
- Organisation mondiale de la Santé
- PO
- Voie orale
- Por
- Gène de la porine
- RAM
- Résistance aux antimicrobiens
- RAzi
- Neisseria gonorrhoeae résistant à l'azithromycine
- RCip
- Neisseria gonorrhoeae résistant à la ciprofloxacine
- RCRSP
- Réseau canadien de renseignements sur la santé publique
- RÉry
- Neisseria gonorrhoeae résistant à l'érythromycine
- RPén
- Neisseria gonorrhoeae résistant à la pénicilline
- RSpec
- Neisseria gonorrhoeae résistant à la spectinomycine
- RTét
- Neisseria gonorrhoeae résistant à la tétracycline
- SARGA
- Système de surveillance accrue de la résistance de la gonorrhée aux antimicrobiens
- SCSRA
- Système canadien de surveillance de la résistance aux antimicrobiens
- SRCe
- Neisseria gonorrhoeae ayant une sensibilité réduite au céfixime
- SRCx
- Neisseria gonorrhoeae ayant une sensibilité réduite à la ceftriaxone
- ST
- Séquence type
- TAAN
- Test d'amplification des acides nucléiques
- TbpB
- Gène de la protéine B liant la transferrine
- TOC
- Test de contrôle
- WGS
- Séquençage du génome entier
- XDR
- Ultrarésistante aux médicaments
Principaux messages
- Actuellement, Neisseria gonorrhoeae (N. gonorrhoeae), la bactérie qui cause la gonorrhée, est considérée comme une grave menace pour la santé publique car elle a développé une résistance accrue aux antimicrobiens recommandés.
- L'Agence de la santé publique du Canada a mis en œuvre le programme de surveillance accrue de la résistance de la gonorrhée aux antimicrobiens (SARGA) afin de mieux cerner les tendances actuelles de la résistance de la gonorrhée aux antimicrobiens et d'appuyer l'élaboration de lignes directrices sur le traitement et les interventions de santé publique pour réduire au minimum la propagation de la bactérie N. gonorrhoeae résistante aux antimicrobiens au Canada.
- En 2015 et 2016, les données ont été recueillies dans les sites sentinelles dans cinq juridictions : Calgary, Edmonton, Fort McMurray, Winnipeg et Halifax. En 2017, une cinquième juridiction, les Territoires du Nord-Ouest, a été ajoutée. Près de 95 % (2 407/2 544) des cas inscrits au SARGA provenaient de l'Alberta.
- De 2015 à 2017, le programme de SARGA a recueilli 2 544 cultures à partir de 2 120 cas (794 cultures de 668 cas en 2015, 832 cultures de 684 cas en 2016, et 918 cultures de 768 cas en 2017).
- Chaque année, la majorité des cas étaient des hommes (81,9 % en 2015, 79,2 % en 2016 et 81,4 % en 2017) et les hommes de moins de 40 ans (83,8 % en 2015, 84,6 % en 2016 et 81,5 % en 2017). Un peu moins de la moitié des cas concernaient des hommes gais, bisexuels ou ayant des relations sexuelles avec d'autres hommes (gbHARSAH) chaque année (47,8 % en 2015 et 2016 et 45,1 % en 2017). La quasi-totalité des cas féminins, toutes années confondues, ont indiqué avoir des partenaires sexuels de sexe masculin.
- Les comportements à risque des cas recensés dans le SARGA affichent une augmentation considérable entre 2015 et 2017, probablement en raison d'une meilleure notification. Il y a eu une augmentation de 197 % du nombre de personnes déclarant avoir pratiqué le commerce du sexe au cours des 30 jours précédents (2,5 % en 2015, 3,5 % en 2016 et 7,6 % en 2017).
- On observe une diminution en 2017 de la proportion d'isolats présentant une résistance à un ou à plusieurs antimicrobiens, 58,2 % par rapport à 63,0 % en 2015 et à 65,8 % en 2016).
- La proportion d'isolats présentant une sensibilité réduite à la céfixime est passée de 0,8 % en 2015 à 0,3 % en 2017; aucun isolat ne présentant une sensibilité réduite en 2016. La sensibilité réduite à la ceftriaxone est passée de 1,8 % en 2015 à 0,6 % en 2016 et à 0,4 % en 2017. La proportion globale de résistance à l'azithromycine est passée de 0,4 % en 2015 à 1,9 % en 2016 et a chuté à 1,6 % en 2017.
- Parmi les gbHARSAH, le traitement privilégié à l'échelle pancanadienne de la ceftriaxone et de l'azithromycine a été systématiquement prescrit plus fréquemment pour traiter les infections pharyngées que pour traiter les infections anogénitales, toutes les années confondues (90,8 % c. 87,5 % en 2015; 83,2 % c. 82,7 % en 2016 et 85,5 % c. 80,9 % en 2017).
- L'adhésion aux traitements privilégiés ou de remplacement recommandés par les Lignes directrices canadiennes sur les infections transmissibles sexuellementRéférence 1 était supérieure à 85 % pour tous les groupes de traitement, à l'exception des autres adultes atteints d'infections pharyngées en 2015. Dans cette catégorie, 76,8 % des cas ont reçu un traitement privilégié ou de remplacement en 2015; cette proportion est passée à 86,7 % en 2016 et à 86,9 % en 2017.
- En ce qui concerne le typage moléculaire, ST7638 était le type de séquence le plus répandu en 2015 (23,0 %) et 2016 (11,4 %), tandis que ST5985 (22,4 %) était le type de séquence le plus répandu en 2017. Le ST7638 était le principal ST identifié chez les femelles et les non gbHARSAH, et les isolats de ces groupes sont sensibles ou présentent une faible résistance à la tétracycline. Bien que 70 % des isolats de la séquence type ST5985 aient été identifiés chez les mâles non gbHARSAH, il s'agissait du principal ST identifié chez les hommes gbHARSAH. La majorité de ces isolats sont des N. gonorrhoeae qui montrent une résistance plasmidique de haut niveau à la Référence 11tétracycline.
- L'engagement avec d'autres provinces et territoires est en cours en ce qui concerne la possibilité de se joindre au projet de système de surveillance accrue de la résistance de la gonorrhée aux antimicrobiens (SARGA).
Introduction
Au Canada et ailleurs dans le monde, le taux d'infections transmissibles sexuellement (ITS) est à la hausseRéférence 2Référence 3 et demeure une grave menace pour la santé publiqueRéférence 4. La gonorrhée est l'ITS résistante aux médicaments la plus souvent signalée et elle occupe le deuxième rang des ITS bactériennes les plus courantes au Canada avec 29 000 cas signalés en 2017Référence 5Référence 6. On estime qu'il y a eu 87 millions de nouveaux cas de gonorrhée signalés à travers le monde en 2016Référence 2Référence 7. Au fil du temps, le pathogène de la gonorrhée, Neisseria gonorrhoeae (N. gonorrhoeae), a montré une capacité remarquable à acquérir une résistance aux antimicrobiens (RAM) par le biais de diverses adaptions évolutivesRéférence 7Référence 8Référence 9Référence 10Référence 12. En 2012, les laboratoires ont observé une augmentation de la diminution de la sensibilité à la classe d'antibiotiques de « dernière ligne de défense », les céphalosporines, ainsi que des niveaux élevés de résistance aux pénicillines, aux sulfanomides, aux tétracyclines, aux quinolones et aux macrolidesRéférence 13Référence 14, ce qui a incité l'Agence de la santé publique du Canada à émettre de nouvelles recommandations pour le traitement de la gonorrhée dans les Lignes directrices canadiennes sur les infections transmissibles sexuellementRéférence 1. D'autres agences internationales de santé ont aussi mis à jour leurs lignes directrices en matière de traitement de la gonorrhéeRéférence 7Référence 10Référence 12Référence 15Référence 16Référence 17. Depuis lors, le traitement de première ligne recommandé pour la gonorrhée anogénitale sans complications chez les hommes gais, bisexuels ou ayant des relations sexuelles avec d'autres hommes (gbHARSAH) et la gonorrhée pharyngée chez tous les adultes est une double thérapie combinée avec des doses unitaires de ceftriaxone (250 mg) administrées par voie intramusculaire (IM) et d'azithromycine (1 g) prise oralementRéférence 1Référence 10Référence 18. Malgré ces efforts, des échecs de double traitement ont été signalés au CanadaRéférence 19 et ailleurs dans le mondeRéférence 3Référence 8Référence 17 en raison d'une résistance élevée du pathogène.
L'Organisation mondiale de la Santé (OMS) a prédit que la résistance de N. gonorrhoeae aux médicaments pourrait aboutir à son éventuelle émergence en tant que « super bactérie »Référence 7 et qu'elle pourrait devenir incurable en raison de sa résistance à toutes les classes d'antimicrobiensRéférence 20. En 2013, le directeur des Centers for Disease Control and Prevention (CDC) a décrété que la gonorrhée est l'une des trois plus importantes menaces pour la santé publique aux États-UnisRéférence 4. La prise en charge de la résistance aux antimicrobiens a aussi été identifiée comme une priorité dans le rapport sur les plans et priorités, le profil de risque de l'Agence de la santé publique du Canada dans son rapport sur les plans et prioritésRéférence 21Référence 22Référence 23, le profil de risque de l'organisation et son plan opérationnel, ainsi que dans l'étude du Comité permanent de la santé sur l'état de la résistance aux antimicrobiens au Canada et recommandations connexes du Comité permanent de la santéRéférence 24. Elle a également été mise en évidence dans les rapports du Système canadien de surveillance de la résistance aux antimicrobiens (SCSRA)Référence 25Référence 26 de l'Agence ainsi que dans son Cadre d'action pancanadien sur les ITSS : Réduction des répercussions sur la santé des infections transmissibles sexuellement et par le sang au Canada d'ici 2030 : un cadre d'action pancanadien sur les ITSSRéférence 27.
La définition de gonocoques multi résistantsNote de bas de page a et de gonocoques ultrarésistantsNote de bas de page b a récemment été mise à jour pour refléter les lignes directrices canadiennes actuellesRéférence 14Référence 17. Dans les isolats examinés par le Laboratoire national de microbiologie (LNM), la proportion de gonocoques multi résistants est passée de 6,2 % en 2012Référence 17Référence 13 à 12,2 % en 2017Référence 9 et la proportion de gonocoques ultrarésistants est restée faible (moins de 1 %)Référence 9. Des cas de gonorrhée résistante à la ceftriaxone liée aux voyages ont également été signalés au Canada (Québec, 2017; Alberta, 2018)Référence 28Référence 29Référence 30. Les cas étaient génétiquement similaires à la souche FC428 de N. gonorrhoeae identifiée au Japon et a été associé à des voyages en AsieRéférence 14Référence 17Référence 28Référence 29. Le cas recensé en 2017 a été traité avec succès par le traitement recommandé à cette époque, tandis que le cas recensé en 2018 a nécessité un traitement par la gentamicine et l'azithromycine avant l'obtention d'une guérison complète, ce qui reflète la gravité de l'évolution de la gonorrhée vers une infection non traitableRéférence 12Référence 14Référence 28Référence 29.
L'analyse de la résistance aux antimicrobiens est un élément important de la surveillance des gonocoques car elle permet : i) d'identifier et de caractériser les isolats résistants en circulation et ii) de faire le suivi des variations de proportion d'isolats qui sont résistants, ce qui est vital pour éclairer les lignes directrices du traitement clinique. À l'heure actuelle, une partie des analyses des gonocoques effectués par les laboratoires régionaux des dix provinces sont faites en culture par leurs juridictions, mais les tests d'amplification des acides nucléiques (TAAN) sont la méthode préférée pour établir le diagnostic dans ces juridictions. L'utilisation de la culture pour les tests de résistance aux antimicrobiens (RAM) est une pratique de laboratoire standardisée pour tous les isolats de gonorrhée positifs détectés par culture dans le monde entier, y compris au Canada. Toutefois, comme la majorité des cas de gonorrhée (70 % à 78 %) ne sont pas mises en culture, les données sur la résistance aux antimicrobiens ne sont pas disponibles pour ces casRéférence 9Référence 17. La plupart des juridictions ayant des laboratoires provinciaux qui effectuent des tests en culture vérifient aussi la résistance aux antimicrobiens de tous les échantillons positifs. Les isolats résistants, ainsi que tous les isolats provenant de juridictions qui ne réalisent pas de tests de la RAM, sont envoyés par le laboratoire provinciales/territoire au Laboratoire national de microbiologie qui effectue une série standardisée de tests de résistance microbienne. Toutefois, les isolats soumis au Laboratoire national de microbiologie varient en fonction des juridictions, ce qui entraîne un manque de représentativité. Le Laboratoire effectue aussi le génotypage moléculaire de N. gonorrhoeae au moyen de la méthode NG-MAST des isolats reçus pour décrire les souches de gonocoques en circulation au Canada. Le sexe, l'âge du patient, la province et le site anatomique de prélèvement des échantillons sont les seules données épidémiologiques recueillies pour ces isolats.
La gonorrhée est une maladie à déclaration obligatoire depuis 1924 partout au Canada; néanmoins, la quantité et la qualité des informations recueillies et transmises à l'Agence de la santé publique du Canada au moyen des activités de surveillance courantes sont limitées. Nous ne disposons pas à l'heure actuelle de données épidémiologiques pancanadiennes complètes au sujet des isolats de gonocoques résistant aux antimicrobiens. Cela nuit à la possibilité d'évaluer les facteurs de risque associés à la résistance aux antimicrobiens et d'éclairer les recommandations de traitement à l'échelle pancanadienne. Il devient également passablement difficile d'établir un dénominateur valide qui permette d'évaluer la prévalence et les tendances de la résistance aux antimicrobiens au Canada. La mise en œuvre d'une approche pancanadienne standardisée de la surveillance des gonocoques résistant aux antimicrobiens, combinée à des données épidémiologiques et de laboratoire, permettrait une meilleure représentation à travers le pays et une plus grande confiance dans l'estimation de la proportion d'isolats résistants aux médicaments. Cette approche, jumelée au génotypage moléculaire au moyen de la méthode NG-MAST et à l'amélioration de la qualité des données, permettrait aussi de détecter les groupes d'isolats inhabituels, de mieux intervenir en temps opportun lors des éclosions et de concevoir des lignes directrices basées sur des preuves.
En 2013, le Centre de la lutte contre les maladies transmissibles et les infections (CLMTI), en partenariat avec le LNM et trois provinces (Alberta, Manitoba et Nouvelle-Écosse), ont mis en route la phase pilote du système de surveillance accrue de la résistance de la gonorrhée aux antimicrobiens (SARGA). L'Alberta, qui a déjà recueilli des données sur la résistance aux antimicrobiens de N. gonorrhoeae (RAM-IG), a été la première juridiction participante. Winnipeg ainsi que Régie régionale de la santé Capital de la Nouvelle-Écosse (désormais l'autorité sanitaire de la Nouvelle-Écosse - Zone centrale) ont commencé à recueillir les données en 2014. En outre, les Territoires du Nord-Ouest ont rejoint le SARGA en 2018.
Objectifs du projet
L'objectif global de ce système intégré de surveillance épidémiologique et de laboratoires est d'améliorer la compréhension des niveaux et des tendances actuelles de résistance de la gonorrhée aux antimicrobiens au Canada et à fournir de meilleures preuves afin d'orienter l'élaboration de lignes directrices sur le traitement et les interventions de santé publique pour réduire au minimum la propagation de la bactérie N. gonorrhoeae résistante aux antimicrobiens.
Éléments livrables du projet
Les objectifs de ce système de surveillance sont :
- Augmenter le nombre de cultures pour la gonorrhée effectuée aux sites sentinelles participants afin d'améliorer la surveillance de la résistance de la gonorrhée aux antimicrobiens;
- Surveiller la sensibilité de N. gonorrhoeae aux antimicrobiens pour les cas récemment diagnostiqués par culture ainsi que les cas d'échec au traitement potentielNote de bas de page c;
- Recueillir des données supplémentaires épidémiologiques (caractéristiques démographiques et facteurs de risque) sur les personnes ayant fourni des échantillons aux fins d'une culture pour la gonorrhée, y compris les cas de gonorrhée nouvellement diagnostiquée par culture et les cas d'échec au traitement, afin de déterminer les facteurs de risque pour la résistance de la gonorrhée aux antimicrobiens au sein de cette population;
- Recueillir des données sur les médicaments prescrits pour traiter la gonorrhée; et
- Déterminer les séquences types de N. gonorrhoeae résistantes aux antimicrobiens en circulation au moyen de la méthode NG-MAST.
Méthodologie
Définitions de cas
La définition nationale de cas de gonorrhée a été utilisée et comprend une preuve de laboratoire de détection de Neisseria gonorrhoeae par culture ou par test d'amplification des acides nucléiques (TAAN)Référence 31.
Un « cas de SARGA » fait référence à tout patient âgé de 16 ans et plus qui un échantillon ou tous les échantillons prélevés dans les 30 derniers jours correspondent à la définition nationale de cas de gonorrhée. Toutes les cultures positives des sites sentinelles participants ont été incluses dans la SARGA.
La définition pour un cas d'échec au traitement est l'absence de contact sexuel pendant la période suivant le traitement ET la présence de l'une des conditions suivantes: 1) des diplocoques intracellulaires gram négatifs pendant au moins 72 heures après le traitementRéférence 7; (2) une culture positive pour N. gonorrhoeae au moins 72 heures après le traitement; ou (3) un TAAN positif pour N. gonorrhoeae au moins 2 à 3 semaines après le traitementRéférence 1.
Collecte des données
Les données ont été recueillies dans les sites sentinelles de six villes : Calgary, Edmonton, Fort McMurray, Winnipeg, Halifax, et les Territoires du Nord-Ouest. Les sites sentinelles ont été choisis par les autorités sanitaires provinciales ou locales participantes et regroupaient des cliniques de santé sexuelle, des cliniques de traitement des infections transmissible sexuellement ou des fournisseurs de soins de santé qui étaient en mesure de recueillir des cultures aux fins d'analyse et de fournir des données épidémiologiques et cliniques améliorées. Les cultures ont été recueillies par les sites sentinelles conformément aux lignes directrices provinciales sur les tests de dépistage de la gonorrhée. Dans la mesure du possible, le nombre de cultures gonococciques a été augmenté afin d'améliorer la surveillance de la gonorrhée résistante aux antimicrobiens.
Les données ont été extraites des formulaires de déclaration de cas détectés par la surveillance accrue ou de routine des cas de gonorrhée admissibles à la SARGA signalés aux responsables de la santé publique par les sites sentinelles participants. Les éléments de données recueillis en tant que renseignements épidémiologiques comprenaient des renseignements sur les caractéristiques démographiques (p. ex. l'âge, le sexe, le foyer d'infection et la province), les partenaires sexuels, les comportements à risque, les raisons de la consultation et le traitement. Ces données ont ensuite été reliées aux données des analyses de laboratoire du LNM, comme les données sur la sensibilité aux antimicrobiens et le typage génomique, qui sont décrites plus en détail ci-dessous.
Les sites sentinelles ont envoyé des isolats aux laboratoires provinciaux de santé publique pour faire l'objet de tests de sensibilité aux antimicrobiens; ces isolats ont ensuite été acheminés au LNM qui a réalisé le typage génomique et les tests de sensibilité sur un large groupe d'antimicrobiens. Tous les isolats provenant des administrations comptant sur le LNM pour effectuer leurs tests de sensibilité ont été envoyés au LNM aux fins d'analyse. Les données sur les isolats répondant aux critères d'admissibilité ont été soumises au programme de SARGA. Des données épidémiologiques ont également été présentées pour tous les isolats sensibles; cependant, seulement environ la moitié des isolats sensibles ont été envoyés au LNM pour un nouveau test.
Les données épidémiologiques et les données de laboratoire ont été saisies ou téléchargées dans une base de données contenant des filtres sélectionnés par les villes, protégée par un mot de passe et accessible sur le Web, qui est hébergée sur la plateforme du Réseau canadien de renseignements sur la santé publique (RCRSP). Les mesures nécessaires ont été prises pour s'assurer de l'exactitude des liens entre les données épidémiologiques saisies par les sites sentinelles et les résultats de laboratoire saisis par le LNM dans cette base de données. Un numéro d'identification désigné au lieu du nom du patient a été utilisé pour corréler les données.
Méthodes de laboratoire
Tests de sensibilité aux antimicrobiens pour les isolats
La concentration minimale inhibitrice (CMI), soit la concentration minimale d'un antibiotique qui inhibe la croissance de l'organisme, a été déterminée pour la ceftriaxone, le céfixime, l'azithromycine, la ciprofloxacine, l'érythromycine, la pénicilline, la tétracycline et la spectinomycine pour ce qui est de tous les isolats de N. gonorrhoeae à l'aide de la dilution en gélose ou, pour les isolats sensibles de l'Alberta non envoyés au LNM, à l'aide d'Etest® (Biomerieux, Laval, Québec). Les interprétations étaient fondées sur les valeurs seuils du Clinical and Laboratory Standards Institute (CLSI)Référence 32 sauf dans les cas suivants : sensibilité réduite au céfixime CMI ≥ 0,25 mg/LRéférence 7; sensibilité réduite à la ceftriaxone CMI ≥ 0,125 mg/LRéférence 7; et la résistance à l'érythromycine CMI ≥ 2,0 mg/LRéférence 33 (voir les Annexe A et Annexe B pour plus de détails).
Typage génomique des isolats
Le typage génomique a été déterminé à l'aide de la méthode NG-MAST (N. gonorrhoeae multiantigen sequence typing)Référence 34 qui allie l'amplification du gène de la porine (por) et du gène de la protéine B liant la transferrine (tbpB). Les séquences d'ADN des deux brins ont été modifiées, assemblées et comparées au moyen du logiciel de DNAStar Inc.. Les séquences obtenues ont été soumises au site Web NG-MAST (en anglais seulement) en vue de la détermination des séquences types (ST). Les séquences concaténées des gènes porB et tbpB, qui avaient été identifiées à l'aide de la méthode NG-MAST, ont été alignées au moyen de ClustalWRéférence 35 et un arbre phylogénétique a été construit par la méthode de vraisemblance maximale à l'aide de MEGA 6,06 (en anglais seulement) d'après le modèle Tamura-NeiRéférence 36. Les tests à l'aide de la méthode NG-MAST n'ont pas été effectués sur les isolats sensibles dont les cultures n'ont pas été soumises au LNM.
Analyse des données
Bien que le programme de SARGA ait été lance en 2013, l'analyse a été limitée aux données de 2015 à 2017 alors que les six sites participaient activement au programme. Les fréquences ont été calculées pour les cas associés à des cultures positives. Les cultures négatives (comme celles obtenues à la suite d'une visite de suivi ou d'un test de contrôle post-traitement) ont été exclues.
Aux fins des analyses, une seule culture par cas a été incluse. Lorsque plus d'une culture par cas a été soumise, le choix de la culture retenue aux fins des analyses était fondé sur une hiérarchie des foyers d'infection, la priorité étant accordée aux isolats provenant d'un foyer pharyngé, suivis de ceux prélevés dans un foyer rectal, urétral et cervical. Cette hiérarchie a été établie par un consensus avec les sites du programme SARGA et les intervenants. Cependant, toutes les cultures ont été retenues aux fins des analyses lorsque tous les foyers d'infection étaient mentionnés.
Afin d'améliorer la qualité des données, une variable dérivée du comportement sexuel a été créée pour compléter l'information sur le « sexe des partenaires sexuels » auto-déclaré. En plus d'inclure les hommes ayant indiqué que leurs partenaires sexuels étaient de sexe masculin ou de sexe masculin et de sexe féminin, la variable dérivée « gais, bisexuels, hommes ayant des relations sexuelles avec d'autres hommes (gbHARSAH) » comprenait les hommes qui n'avaient pas fourni d'information sur le sexe de leurs partenaires sexuels, mais qui étaient atteints d'une infection rectale. Les « non gbHARSAH » ont été définis comme étant des hommes qui avaient seulement des partenaires de sexe féminin ou des hommes qui n'ont déclaré aucun partenaire sexuel mâle et qui n'étaient pas atteints d'une infection rectale. La définition « hommes au comportement inconnu » s'appliquait aux hommes qui n'ont pas fourni de renseignements sur leurs partenaires sexuels et chez qui aucun isolat rectal n'a été prélevé. Les cas féminins et transgenres ont été regroupés aux fins des tests de sensibilité aux antimicrobiens, puisqu'un seul cas transgenre présentait un foyer infectieux pharyngée. Dans la section sur le traitement, les cas sont catégorisés comme gbHARSAH (selon la même définition dérivée de gbHARSAH) et comme « Autres adultes », ce qui correspond aux catégories utilisées dans les Lignes directrices canadiennes sur les infections transmissibles sexuellementRéférence 1 (les autres adultes comprennent les non gbHARSAH et les femmes, mais excluent les hommes ayant un comportement sexuel inconnu).
Le Tableau 1 montre comment les données de la SARGA ont été classées par catégories pour obtenir le nombre total de cultures (y compris les multiples isolats par cas) et le nombre total de cas.
| Province/Territoire | Culture primaire | Cultures en double | Toutes les cultures | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 2015 | 2016 | 2017 | Tous | 2015 | 2016 | 2017 | Tous | 2015 | 2016 | 2017 | Tous | |
| Alberta | 641 | 629 | 726 | 1 996 | 123 | 143 | 145 | 411 | 764 | 772 | 871 | 2 407 |
| Manitoba | 12 | 23 | 8 | 43 | 3 | 3 | 2 | 8 | 15 | 26 | 10 | 51 |
| Nouvelle-Écosse | 14 | 28 | 29 | 71 | 0 | 2 | 3 | 5 | 14 | 30 | 32 | 76 |
| Territoires du Nord-Ouest | 1 | 4 | 5 | 10 | 0 | 0 | 0 | 0 | 1 | 4 | 5 | 10 |
| Total | 668 | 684 | 768 | 2 120 | 126 | 148 | 150 | 424 | 794 | 832 | 918 | 2 544 |
Résultats
Caractéristiques des cas
La proportion d'hommes gbHARSAH par rapport aux hommes non gbHARSAH est demeurée relativement constante entre 2015 et 2017, les ratios s'établissant à 1,4:1 en 2015, 1,5:1 en 2016 et 1,3:1 en 2017, La proportion d'hommes par rapport aux femmes est aussi demeurée relativement constante en 2015 et 2017, après une légère diminution en 2016, les ratios s'établissant à 4,5:1 en 2015, 3,9:1 en 2016 et 4,4:1 en 2017 (Tableau 2 et Figure 1).
| Sexe ou comportement sexuel | Alberta | Manitoba | Nouvelle-Écosse | Territoires du Nord-Ouest | Tous | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 2015 | 2016 | 2017 | 2015 | 2016 | 2017 | 2015 | 2016 | 2017 | 2015 | 2016 | 2017 | 2015 | 2016 | 2017 | |
| Homme gbHARSAH | 307 | 297 | 331 | 5 | 13 | 1 | 7 | 17 | 14 | 0 | 0 | 0 | 319 | 327 | 346 |
| (47,9) | (47,3) | (45,6) | (41,7) | (59,1) | (12,5) | (50,0) | (60,7) | (48,3) | (0,0) | (0,0) | (0,0) | (47,8) | (47,9) | (45,1) | |
| Homme non gbHARSAH | 217 | 202 | 261 | 5 | 3 | 0 | 0 | 3 | 7 | 0 | 4 | 3 | 222 | 212 | 271 |
| (33,9) | (32,2) | (36,0) | (41,7) | (13,6) | (0,0) | (0,0) | (10,7) | (24,1) | (0,0) | (100,0) | (60,0) | (33,2) | (31,1) | (35,3) | |
| Femme | 116 | 127 | 132 | 1 | 5 | 1 | 4 | 8 | 8 | 0 | 0 | 2 | 121 | 140 | 143 |
| (18,1) | (20,2) | (18,2) | (8,3) | (22,7) | (12,5) | (28,6) | (28,6) | (27,6) | (0,0) | (0,0) | (40,0) | (18,1) | (20,5) | (18,6) | |
| Homme - Inconnu | 1 | 2 | 2 | 1 | 1 | 6 | 3 | 0 | 0 | 1 | 0 | 0 | 6 | 3 | 8 |
| (0,2) | (0,3) | (0,3) | (8,3) | (4,5) | (75,0) | (21,4) | (0,0) | (0,0) | (100,0) | (0,0) | (0,0) | (0,9) | (0,4) | (1,0) | |
| Total | 641 | 628 | 726 | 12 | 22 | 8 | 14 | 28 | 29 | 1 | 4 | 5 | 668 | 682 | 768 |
|
|||||||||||||||
Figure 1. Distribution des isolats soumis au programme SARGA par année et sexe ou comportement sexuel, SARGA, 2015 à 2017
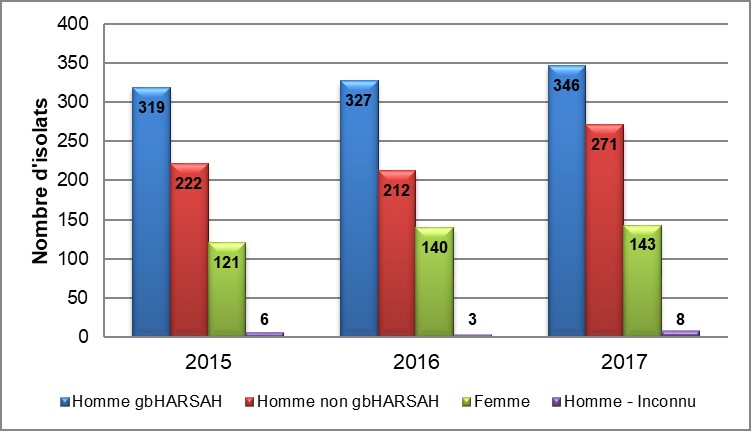
Équivalent textuel
L'histogramme présente le nombre d'isolats soumis au programme SARGA qui montrent une sensibilité réduite ou la résistance aux certains antimicrobiens selon l'année et le sexe ou le comportement sexuel. L'axe horizontal représente l'année, tandis que l'axe vertical représente le nombre d'isolats.
| Sexe ou comportement sexuel | 2015 | 2016 | 2017 |
|---|---|---|---|
| Homme gbHARSAH | 319 | 327 | 346 |
| Homme non gbHARSAH | 222 | 212 | 271 |
| Femme | 121 | 140 | 143 |
| Homme - inconnu | 6 | 3 | 8 |
De 2015 à 2017, le système SARGA a enregistré 2 544 cultures positives parmi 2 120 cas. Vingt pour cent (n=424) de ces cas présentaient plusieurs (deux ou trois) isolats positifs provenant de divers foyers d'infection (Tableau 1). La distribution en âge était très similaire pour toutes les années. De 2015 à 2017, la majorité des cas étaient âgés de moins de 40 ans (83,8 % en 2015, 84, % en 2016 et 81,5 % en 2017) et l'âge moyen était de 30,6 ans en 2015, 31,3 ans en 2016 et 32,6 ans en 2017. La plus forte augmentation a été enregistrée dans le groupe des 35 à 39 ans (augmentation de 81 % entre 2015 et 2017) (Tableau 3).
Les comportements à risque des cas recensés par le SARGA ont augmentés en 2017 avec 7,6 % des cas déclarant le travail du sexe au cours des 60 jours précédents et 9,5 % indiquant avoir probablement contracté l'infection à l'occasion de déplacements hors de la province (Tableau 3). Par rapport à 2015, il s'agit d'une augmentation de 197 % des personnes déclarant travailler dans d'industrie du sexe et d'une hausse de 1 487 % des personnes déclarant une infection liée à un voyage, par suite d'un déplacement. Ces augmentations sont fort probablement attribuables aux signalements améliorés en 2017 découlant d'une collecte plus détaillée et plus systématique de l'information sur les voyages à l'extérieur de la province ont été recueillies de manière plus cohérente dans les juridictions déclarantes.
| Caractéristiques des cas | 2015 | 2016 | 2017 | |||
|---|---|---|---|---|---|---|
| N | % | N | % | N | % | |
| Âge | ||||||
| De 16 à 19 ans | 48 | 7,2 | 35 | 3,6 | 28 | 3,6 |
| De 20 à 24 ans | 150 | 22,5 | 129 | 13,1 | 109 | 14,2 |
| De 25 à 29 ans | 183 | 27,4 | 195 | 19,8 | 205 | 26,7 |
| De 30 à 34 ans | 121 | 18,1 | 150 | 15,2 | 163 | 21,2 |
| De 35 à 39 ans | 58 | 8,7 | 70 | 7,1 | 121 | 15,8 |
| De 40 à 44 ans | 34 | 5,0 | 334 | 33,9 | 58 | 7,6 |
| De 45 à 49 ans | 32 | 4,8 | 23 | 2,3 | 34 | 4,4 |
| De 50 à 54 ans | 17 | 2,5 | 26 | 2,6 | 22 | 2,9 |
| De 55 à 59 ans | 13 | 1,9 | 12 | 1,2 | 17 | 2,2 |
| 60 ans et plus | 13 | 1,9 | 10 | 1,0 | 11 | 1,4 |
| Total | 668 | 684 | 768 | |||
| Participer au travail du sexe | ||||||
| Oui | 17 | 2,5 | 24 | 3,5 | 58 | 7,6 |
| Non | 646 | 96,7 | 631 | 92,3 | 661 | 86,1 |
| Refus de répondre | 0 | 0,0 | 0 | 0,0 | 3 | 0,4 |
| Inconnu | 5 | 0,7 | 29 | 4,2 | 18 | 2,3 |
| Total | 668 | 684 | 768 | |||
| Infection contractée en voyage | ||||||
| Oui | 4 | 0,6 | 2 | 0,3 | 73 | 9,5 |
| Non | 660 | 98,8 | 5 | 0,7 | 19 | 2,5 |
| Inconnu | 4 | 0,6 | 677 | 99,0 | 676 | 88,0 |
| Total | 668 | 684 | 768 | |||
|
||||||
Motifs de la consultation
Dans la population gbHARSAH, le motif de la première consultation en clinique pour toutes les années est principalement attribuable à la manifestation de signes et de symptômes pour 41,7 % des cas en 2015 et 56,6 % en 2017. Entre 2015 et 2017, il y a eu une diminution de 50 % des visites par suite d'un contact avec une personne infectée (de 30,1 % à 15,0 %, respectivement). La population gbHARSAH est celle qui présente le plus haut taux de dépistage des ITS, celle-ci accaparant environ le quart des visites dans les trois années comparativement à moins de 3 % chez les non gbHARSAH et environ 20 % chez les femmes. À l'inverse, les non gbHARSAH ont rarement indiqué que le dépistage les avait poussés à consulter; les signes et les symptômes sont demeurés la principale raison à l'origine des consultations en clinique pour cette population et pour toutes les années, celles-ci comptant pour plus de 88 % des cas chaque année. Les femmes ont d'abord consulté en raison des signes et des symptômes en 2016 (52,9 %) et 2017 (54,5 %), par rapport à un contact avec une personne infectée en 2015 (42,1 %), les augmentations correspondantes étant observées dans les catégories « inconnu » et « autre » (Tableau 4).
| Motif de la première consultation | 2015 | 2016 | 2017 | Tous | ||||
|---|---|---|---|---|---|---|---|---|
| N | % | N | % | N | % | N | % | |
| Homme gbHARSAH | ||||||||
| Symptômes | 133 | 41,7 | 159 | 48,6 | 196 | 56,6 | 488 | 49,2 |
| Contact du cas | 96 | 30,1 | 64 | 19,6 | 52 | 15,0 | 212 | 21,4 |
| Dépistage d'ITS | 74 | 23,2 | 84 | 25,7 | 86 | 24,9 | 244 | 24,6 |
| Inconnu | 8 | 2,5 | 7 | 2,1 | 3 | 0,9 | 18 | 1,8 |
| AutreTableau 4 Note de bas de page a | 0 | 0,0 | 0 | 0,0 | 7 | 2,0 | 7 | 0,7 |
| Total | 319 | 327 | 346 | 992 | ||||
| Homme non gbHARSAH | ||||||||
| Symptômes | 196 | 88,3 | 192 | 90,6 | 258 | 95,2 | 646 | 91,6 |
| Contact du cas | 16 | 7,2 | 7 | 3,3 | 4 | 1,5 | 27 | 3,8 |
| Dépistage d'ITS | 5 | 2,3 | 1 | 0,5 | 5 | 1,8 | 11 | 1,6 |
| Inconnu | 0 | 0,0 | 5 | 2,4 | 1 | 0,4 | 6 | 0,9 |
| AutreTableau 4 Note de bas de page a | 0 | 0,0 | 0 | 0,0 | 0 | 0,0 | 0 | 0,0 |
| Total | 222 | 212 | 271 | 705 | ||||
| Femme | ||||||||
| Symptômes | 47 | 38,8 | 74 | 52,9 | 78 | 54,5 | 199 | 49,3 |
| Contact du cas | 51 | 42,1 | 27 | 19,3 | 22 | 15,4 | 100 | 24,8 |
| Dépistage d'ITS | 16 | 13,2 | 31 | 22,1 | 22 | 15,4 | 69 | 17,1 |
| Inconnu | 1 | 0,8 | 2 | 1,4 | 11 | 7,7 | 14 | 3,5 |
| AutreTableau 4 Note de bas de page a | 0 | 0,0 | 0 | 0,0 | 7 | 4,9 | 7 | 1,7 |
| Total | 121 | 140 | 143 | 404 | ||||
| TousTableau 4 Note de bas de page b | ||||||||
| Symptômes | 377 | 56,4 | 425 | 62,1 | 532 | 69,3 | 1,334 | 62,9 |
| Contact du cas | 164 | 24,6 | 98 | 14,3 | 78 | 10,2 | 340 | 16,0 |
| Dépistage d'ITS | 95 | 14,2 | 116 | 17,0 | 113 | 14,7 | 324 | 15,3 |
| Inconnu | 9 | 1,3 | 16 | 2,3 | 15 | 2,0 | 40 | 1,9 |
| AutreTableau 4 Note de bas de page a | 0 | 0,0 | 0 | 0,0 | 14 | 1,8 | 14 | 0,7 |
| TotalTableau 4 Note de bas de page c | 668 | 684 | 768 | 2 120 | ||||
|
||||||||
Foyers d'infection
De 2015 à 2017, 2 544 isolats provenant de 2 120 cas de gonorrhée confirmés en culture ont été dénombrés. Les échantillons provenant des foyers anatomiques sont basés sur les directives de dépistage des lignes directrices provinciales et sur l'exposition. Chez les femmes, les isolats provenaient surtout des parties génitales (47,0 % en 2015, 46,4 % en 2016 et 41,0 % en 2017). Les infections chez les hommes n'appartenant pas au groupe des gbHARSAH étaient presque exclusivement génitales pour toutes les années confondues (> 90 % chaque année). Les isolats provenant de la population gbHARSAH affichent une répartition presque égale entre le rectum, les parties génitales et le pharynx pour les trois ans bien que la proportion d'isolats dans le rectum ait été plus élevée en 2015 (37,1 %) et 2016 (41,4 %) par un mince écart (Tableau 5).
| Sexe ou comportement sexuel | 2015 | 2016 | 2017 | Total | ||||
|---|---|---|---|---|---|---|---|---|
| N | % | N | % | N | % | N | % | |
| Homme gbHARSAH | ||||||||
| Rectum | 147 | 37,1 | 164 | 41,4 | 144 | 33,7 | 455 | 37,3 |
| Pharynx | 119 | 30,1 | 105 | 26,5 | 145 | 34,0 | 369 | 30,3 |
| Génital | 130 | 32,8 | 127 | 32,1 | 138 | 32,3 | 395 | 32,4 |
| Total | 396 | 100 | 396 | 100 | 427 | 100 | 1 219 | 100 |
| Homme non gbHARSAH | ||||||||
| Rectum | 0 | 0,0 | 5 | 2,3 | 1 | 0,4 | 6 | 0,8 |
| Pharynx | 4 | 1,8 | 7 | 3,2 | 5 | 1,8 | 16 | 2,2 |
| Génital | 220 | 98,2 | 207 | 943,5 | 267 | 97,8 | 694 | 96,9 |
| Total | 224 | 100 | 219 | 100 | 273 | 100 | 716 | 100 |
| Femme | ||||||||
| Rectum | 37 | 22,0 | 54 | 25,8 | 62 | 30,0 | 153 | 26,2 |
| Pharynx | 52 | 31,0 | 58 | 27,8 | 59 | 28,5 | 169 | 28,9 |
| Génital | 79 | 47,0 | 97 | 46,4 | 85 | 41,0 | 261 | 44,7 |
| AutreTableau 5 Note de bas de page b | 0 | 0,0 | 0 | 0,0 | 1 | 0,5 | 1 | 0,2 |
| Total | 168 | 100 | 209 | 100 | 207 | 100 | 584 | 100 |
| TousTableau 5 Note de bas de page b | ||||||||
| Rectum | 184 | 23,2 | 226 | 27,2 | 210 | 22,9 | 620 | 24,4 |
| Pharynx | 177 | 22,3 | 173 | 20,8 | 211 | 23,0 | 561 | 22,1 |
| Génital | 433 | 54,5 | 432 | 51,9 | 496 | 54,0 | 1 361 | 53,5 |
| AutreTableau 5 Note de bas de page b | 0 | 0,0 | 1 | 0,1 | 1 | 0,1 | 2 | 0,0 |
| Total généralTableau 5 Note de bas de page c | 794 | 100 | 832 | 100 | 918 | 100 | 2 544 | 100 |
|
||||||||
Sensibilité aux antimicrobiens
Globalement, 37,0 % (247/668) des isolats de 2015, 34,2 % (234/684) des isolats de 2016 et 41,8 % (321/768) des isolats de 2017 isolats étaient sensibles à tous les antimicrobiens. La proportion d'isolats de 2015 à 2017 ayant montré une diminution de la sensibilité ou une résistance à un seule antimicrobien se chiffre à 27,1 % (181/668), 23,7 % (162/684) et 38,7 % (297/768), respectivement. La proportion d'isolats de 2015 à 2017 ayant montré une sensibilité réduite à deux ou à plusieurs antimicrobiens se chiffre à 35,9 % (240/668), 42,1 % (288/684) et 19,5 % (150/768), respectivement (Tableau 6 et Figure 2).
| Sensibilité | Alberta | Manitoba | Nouvelle-Écosse | Territoires du Nord-Ouest | Tous | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 2015 | 2016 | 2017 | 2015 | 2016 | 2017 | 2015 | 2016 | 2017 | 2015 | 2016 | 2017 | 2015 | 2016 | 2017 | |
| Sensibilité à tous les antimicrobiens sélectionnés | 240 | 219 | 305 | 4 | 6 | 2 | 3 | 8 | 13 | 0 | 1 | 1 | 247 | 234 | 321 |
| (37,4) | (34,8) | (42,0) | (30,8) | (26,1) | (25,0) | (21,4) | (28,6) | (44,8) | (0,0) | (25,0) | (20,0) | (37,0) | (34,2) | (41,8) | |
| R/SRTableau 6 Note de bas de page a à 1 antimicrobien | 172 | 144 | 288 | 4 | 11 | 2 | 5 | 7 | 7 | 1 | 0 | 0 | 181 | 162 | 297 |
| (26,8) | (22,9) | (39,7) | (30,8) | (47,8) | (25,0) | (35,7) | (25,0) | (24,1) | (100,0) | (0,0 | (0,0 | (27,1) | (23,7) | (38,7) | |
| R/SRTableau 6 Note de bas de page a à 2 antimicrobiens ou plus | 229 | 266 | 133 | 5 | 6 | 4 | 6 | 13 | 9 | 0 | 3 | 4 | 240 | 288 | 150 |
| (35,7) | (42,3) | (18,3) | (38,5) | (26,1) | (50,0) | (42,9) | (46,4) | (31,0) | (0,0) | (75,0) | (80,0) | (35,9) | (42,1) | (19,5) | |
| Total | 641 | 629 | 726 | 13 | 23 | 8 | 14 | 28 | 29 | 1 | 4 | 5 | 668 | 684 | 768 |
|
|||||||||||||||
Figure 2. Résistance aux médicaments (R) et sensibilité réduite (SR) à certains antimicrobiens, SARGA, 2015 à 2017
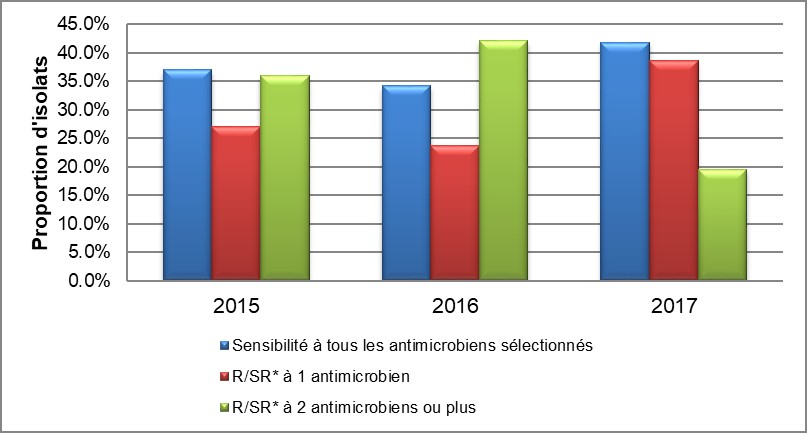
*R/SR : Résistance ou Sensibilité réduite
Équivalent textuel
L'histogramme présente la proportion d'isolats qui étaient soit sensibles à tous les antimicrobiens testés, soit résistants ou moins sensibles à un ou plusieurs antimicrobiens. L'axe horizontale représente l'année, tandis que l'axe vertical représente la proportion d'isolats.
| Susceptibilité | 2015 | 2016 | 2017 |
|---|---|---|---|
| Sensibilité à tous les antimicrobiens sélectionnés | 37,0 | 34,2 | 41,8 |
| Résistance/Sensibilité réduite à un antimicrobien | 27,1 | 23,7 | 38,7 |
| Résistance/Sensibilité réduite à deux antimicrobiens ou plus | 35,9 | 42,1 | 19,5 |
CéfiximeNote de bas de page d
Globalement, 0,8 % (6/794) des isolats ont montré une sensibilité réduite à la céfixime (CMI ≥ 0,25 mg/L) en 2015, la proportion passant à 0,3 % (2/918) en 2017; aucun isolat n'a montré une sensibilité réduite en 2016 (Tableau 7, Annexe C et Annexe D). Soixante-quinze pour cent (6/8) de tous les isolats montrant une sensibilité réduite provenaient de l'Alberta; les deux autres isolats provenaient du Manitoba (1/8) et de la Nouvelle-Écosse (1/8). En 2015, 0,8 % (3/396) des isolats provenant de la population gbHARSAH et 0,4 % (1/224) des isolats provenant des non gbHARSAH présentaient une sensibilité réduite à la céfixime, laquelle s'établissait à 0,3 % (1/348) et à 0 % (0/271) respectivement en 2017. La proportion d'isolats provenant des femmes présentant une sensibilité réduite à la céfixime s'établissait à 0,7 % (1/144) en 2017. Aucun n'avait été observé en 2015 et 2016 (Figure 3, Tableau 7, Tableau 8, Annexe C et Annexe D).
La proportion d'isolats pharyngés présentant une sensibilité réduite à la céfixime dans toute la population masculine est passée à 0,7 % (1/152) en 2017 après avoir été établie à 3,2 % (4/125) en 2015. Aucun isolat montrant une sensibilité réduite n'a été recensé en 2016. Dans la population féminine, la proportion d'isolats pharyngées présentant une sensibilité réduite à la céfixime est passée de 0 % en 2015 et 2016 à 1,7 % (1/59) en 2017 (Figure 4, Tableau 8, et Annexe D).
Figure 3. Distribution de la sensibilité réduite au céfixime selon le sexe ou le comportement sexuel, SARGA, 2015 à 2017
Équivalent textuel
L'histogramme présente la proportion d'isolats soumis au programme SARGA présentant une sensibilité réduite à la céfixime selon le sexe ou le comportement sexuel. L'axe horizontal représente l'année, tandis que l'axe vertical représente la proportion de sensibilité réduite.
| Sexe ou comportement sexuel | 2015 | 2016 | 2017 |
|---|---|---|---|
| Homme gbHARSAH | 0,6 | 0,0 | 0,3 |
| Homme non gbHARSAH | 0,5 | 0,0 | 0,0 |
| Femme | 0,0 | 0,0 | 0,7 |
| Tous | 0,7 | 0,0 | 0,3 |
Figure 4. Distribution de la sensibilité réduite au céfixime selon le sexe et les foyers d'infection, SARGA, 2015 à 2017
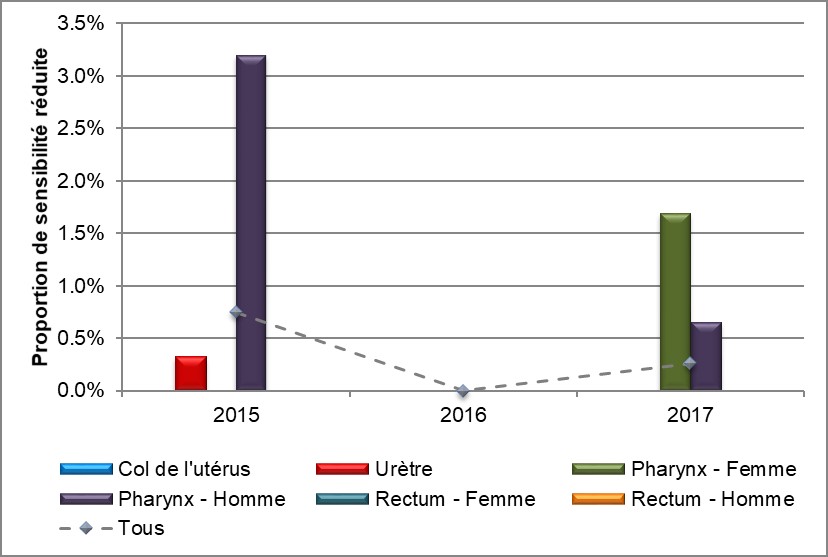
Équivalent textuel
L'histogramme présente la proportion d'isolats soumis au programme SARGA présentant une sensibilité réduite à la céfixime selon le sexe et les foyers d'infection. L'axe horizontal représente l'année, tandis que l'axe vertical représente la proportion de sensibilité réduite.
| Sexe ou comportement sexuel et foyers d'infection | 2015 | 2016 | 2017 |
|---|---|---|---|
| Col de l'utérus | 0,0 | 0,0 | 0,0 |
| Urètre | 0,3 | 0,0 | 0,0 |
| Pharynx – Femme | 0,0 | 0,0 | 1,7 |
| Pharynx – Homme | 3,2 | 0,0 | 0,7 |
| Rectum – Femme | 0,0 | 0,0 | 0,0 |
| Rectum – Homme | 0,0 | 0,0 | 0,0 |
| Tous | 0,7 | 0,0 | 0,3 |
CeftriaxoneNote de bas de page d
Globalement, 1,8 % (14/794) des isolats soumis au programme SARGA ont montré une sensibilité réduite à la ceftriaxone en 2015, laquelle est passée à 0,6 % (4/684) en 2016 et à 0,4 % (3/771) en 2017 (Tableau 7, Annexe C et Annexe D). Quatre-vingt-huit pour cent (18/21) de tous les isolats montrant une sensibilité réduite provenaient de l'Alberta, 10 % (2/21) du Manitoba et le 5 % restant (1/21) de la Nouvelle-Écosse. Les isolats provenant des gbHARSAH accusent une chute de l'ordre de 80 % quant aux occurrences de sensibilité à la ceftriaxone, celle-ci se chiffrant à 2,8 % (11/396) et à 0,6 % en 2016 et en 2017 (2/327 et 2/348 respectivement). Dans le SARGA, un seul isolat provenant d'une femme a montré une sensibilité réduite à la ceftriaxone en 2016 (0,7 %); il n'y en a eu aucune 2015 et 2017 (Figure 5, Tableau 7, Tableau 8, Annexe C et Annexe D).
La proportion d'isolats pharyngés présentant une sensibilité réduite à la ceftriaxone dans toute la population masculine est passée à 1,3% (2/152) en 2017 après avoir été établie à 6,4% (8/125) en 2015. Aucun cas n'a été déclaré en 2016. La proportion d'isolats rectaux chez les femmes était de 2,9 % (1/35) en 2016, aucun cas n'ayant été déclaré en 2015 et 2017 (Figure 6 et Annexe D).
Figure 5. Distribution de la sensibilité réduite à la ceftriaxone selon le sexe ou le comportement sexuel, SARGA, 2015 à 2017
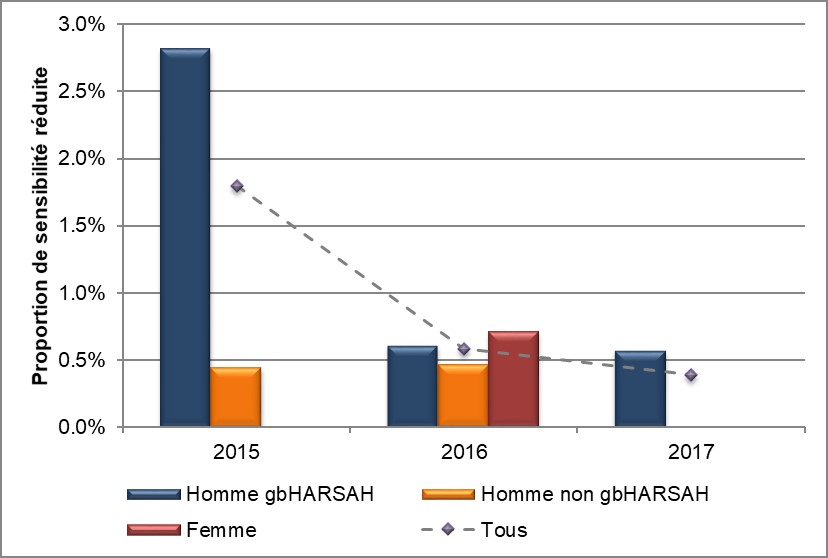
Équivalent textuel
L'histogramme présente la proportion d'isolats soumis au programme SARGA présentant une sensibilité réduite à la ceftriaxone selon le sexe ou le comportement sexuel. L'axe horizontal représente l'année, tandis que l'axe vertical représente la proportion de sensibilité réduite.
| Sexe ou comportement sexuel | 2015 | 2016 | 2017 |
|---|---|---|---|
| Homme gbHARSAH | 2,8 | 0,6 | 0,6 |
| Homme non gbHARSAH | 0,5 | 0,5 | 0,0 |
| Femme | 0,0 | 0,7 | 0,0 |
| Tous | 1,8 | 0,6 | 0,4 |
Figure 6. Distribution de la sensibilité réduite à la ceftriaxone selon le sexe et le foyer d'infection, 2015 à 2017
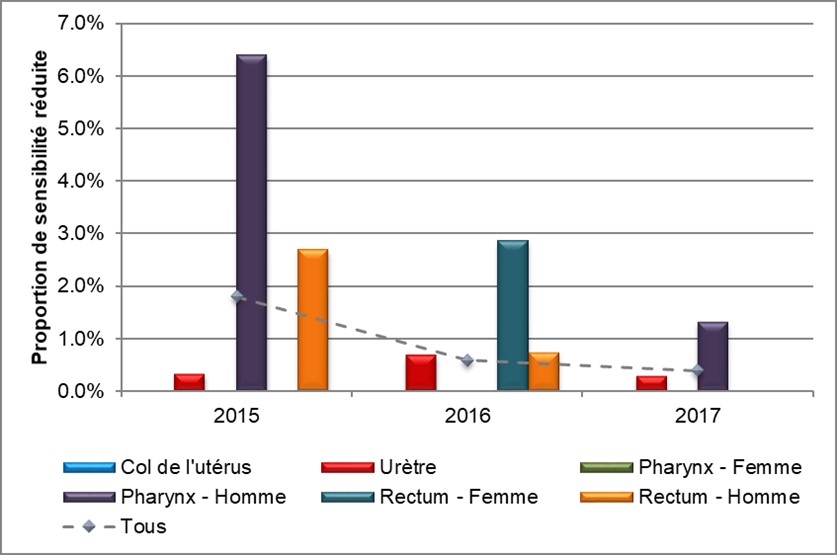
Équivalent textuel
L'histogramme présente la proportion d'isolats soumis au programme SARGA présentant une sensibilité réduite à la ceftriaxone selon le sexe et les foyers d'infection. L'axe horizontal représente l'année, tandis que l'axe vertical représente la proportion de sensibilité réduite.
| Sexe ou comportement sexuel et foyers d'infection | 2015 | 2016 | 2017 |
|---|---|---|---|
| Col de l'utérus | 0,0 | 0,0 | 0,0 |
| Urètre | 0,3 | 0,7 | 0,3 |
| Pharynx – Femme | 0,0 | 0,0 | 0,0 |
| Pharynx – Homme | 6,4 | 0,0 | 1,3 |
| Rectum – Femme | 0,0 | 2,9 | 0,0 |
| Rectum – Homme | 2,7 | 0,7 | 0,0 |
| Tous | 1,8 | 0,6 | 0,4 |
AzithromycineNote de bas de page d
En 2015, 0,4 % (3/794) de tous les isolats obtenus à partir du programme SARGA montraient une résistance à l'azithromycine. Cette proportion a augmenté à 1,9 % (13/684) en 2016 et à 1,6 % (12/771) en 2017 (Tableau 7, Annexe C et Annexe D). En raison de la taille des échantillons, près de 90 % (25/28) des isolats résistant à l'azithromycine provenaient de l'Alberta; les trois autres isolats identifiés restants provenaient de la Nouvelle-Écosse et ont été détectés en 2016 (Tableau 7). La proportion d'isolats résistant à l'azithromycine provenant de mâles gbHARSAH est passée de 0,3 % (1/396) en 2015 à 2,3 % (8/348) en 2017. Chez les mâles non gbHARSAH, la proportion a augmenté légèrement, passant de 0,4 % (1/224) en 2015 à 0,7 % (2/271) en 2017. Aucun isolat n'a été détecté en 2016. La proportion d'isolats détectés dans la population féminine est passée de 0,6 % (1/168) en 2015 à 2,9 % (4/140) en 2016, avant de chuter à 1,4 % (2/144) en 2017 (Figure 7, Tableau 7, Tableau 8, Annexe C et Annexe D).
La proportion d'isolats provenant d'infection pharyngée résistant à l'azithromycine dans la population masculine est passée à 3,9 % (6/152) après s'être située à 3,6 % (4/111) en 2016. Aucun isolat résistant à l'azithromycine n'a été détecté en 2015. À l'inverse, la proportion d'isolats pharyngés provenant de femelles a légèrement diminué au cours des trois années (1,9 % [1/52] en 2015; 1,8 % [4/57] en 2016 et 1,7 % [1/59] en 2017). Aucun isolat anogénitale résistant à l'azithromycine n'a été détecté dans la population féminine en 2015; néanmoins, en 2016, 6,3 % (3/48) des isolats cervicaux étaient résistant à l'azithromycine, la proportion chutant à 2,6 % (1/39) en 2017 (Figure 8, Tableau 8 et Annexe D). Les hommes ayant des isolats anogénitaux résistants à l'azithromycine ont connu une baisse en 2017 à 0,8 % (4/475), contre 1,2 % (5/431) en 2016 et 0,4 % (2/501) en 2015 (Figure 8, Tableau 8 et Annexe D).
Figure 7. Distribution de la résistance à l'azithromycine selon le sexe ou le comportement sexuel, SARGA 2015 à 2017
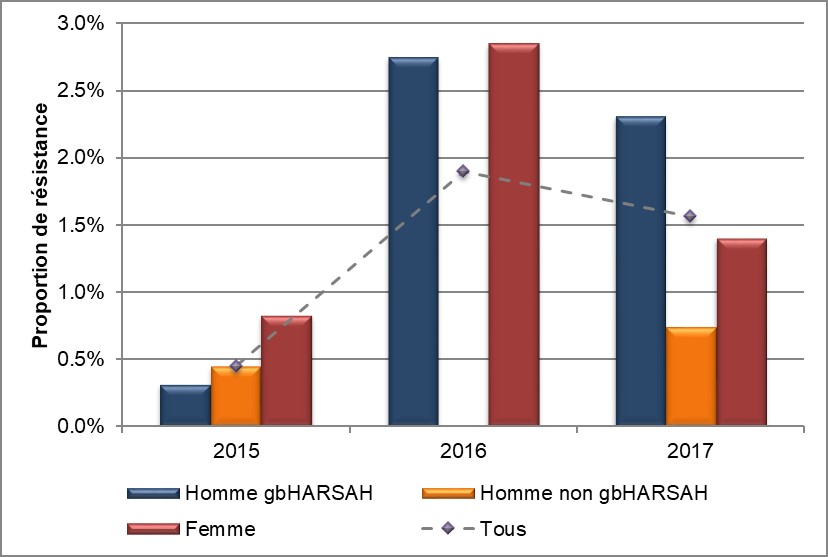
Équivalent textuel
L'histogramme présente la proportion d'isolats soumis au programme SARGA résistants à l'azithromycine selon le sexe ou le comportement sexuel. L'axe horizontal représente l'année, tandis que l'axe vertical représente la proportion de résistance.
| Sexe ou comportement sexuel | 2015 | 2016 | 2017 |
|---|---|---|---|
| Homme gbHARSAH | 0,3 | 2,8 | 2,3 |
| Homme non gbHARSAH | 0,5 | 0,0 | 0,7 |
| Femme | 0,8 | 2,9 | 1,4 |
| Tous | 0,4 | 1,9 | 1,6 |
Figure 8. Distribution de la résistance à l'azithromycine selon le sexe et les foyers d'infection, SARGA, 2015 à 2017
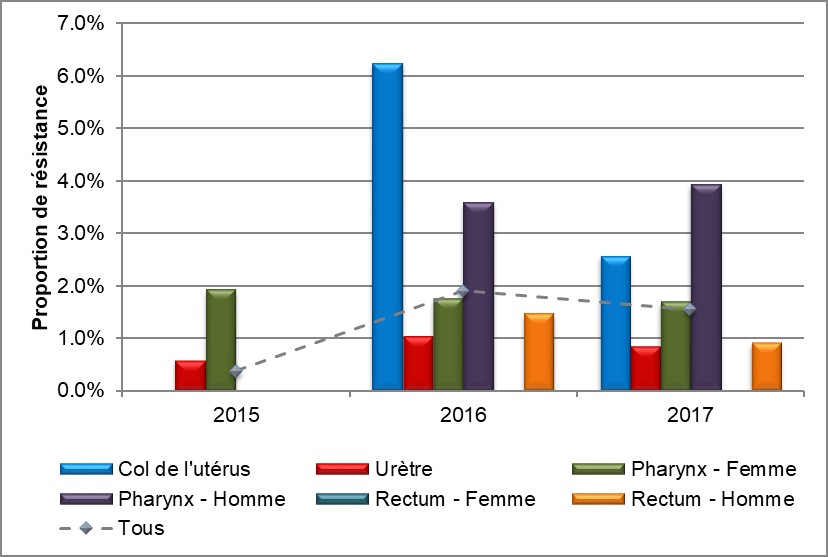
Équivalent textuel
L'histogramme présente la proportion d'isolats soumis au programme SARGA résistants à l'azithromycine selon le sexe ou le comportement sexuel et les foyers d'infection. L'axe horizontal représente l'année, tandis que l'axe vertical représente la proportion de résistance.
| Sexe ou comportement sexuel et foyers d'infection | 2015 | 2016 | 2017 |
|---|---|---|---|
| Col de l'utérus | 0,0 | 6,3 | 2,6 |
| Urètre | 0,6 | 1,0 | 0,8 |
| Pharynx – Femme | 1,9 | 1,8 | 1,7 |
| Pharynx – Homme | 0,0 | 3,6 | 3,9 |
| Rectum – Femme | 0,0 | 0,0 | 0,0 |
| Rectum – Homme | 0,0 | 1,5 | 0,9 |
| Tous | 0,4 | 1,9 | 1,6 |
À l'heure actuelle, les Lignes directrices canadiennes sur les infections transmissibles sexuellementRéférence 1 recommandent une thérapie combinée avec 250 mg de ceftriaxone administrée par voie intramusculaire (IM) et 1 g d'azithromycine par voie orale (PO) comme traitement de première intention pour les infections anogénitale et pharyngée non compliquées chez les adultes. Les lignes directrices recommandent également un traitement combiné de 800 mg de céfixime et d'azithromycine prises oralement pour les autres adultes souffrant d'infections anogénitales. Le Laboratoire national de microbiologie de l'Agence effectue des tests de résistance à ces principaux antimicrobiens ainsi qu'à un panel standard d'autres antimicrobiens. Les résultats de ces tests sont présentés ci-dessous.
Ciprofloxacine
La prévalence de la résistance à la ciprofloxacine, qui atteignait 30,1 % (239/794) en 2015, est passée à 43,4 % (297/684) en 2016 avant de chuter à 27,9 % (215/771) en 2017. Une forte augmentation a été observée dans les isolats provenant de la population féminine (13,1 % en 2015 à 25,0 % en 2017) et de non gbHARSAH (13,9 % en 2015 à 24,7 % en 2017), alors que la proportion d'isolats provenant de la population gbHARSAH a affiché une diminution de 34 % (passant de 46,5 % à 31,3 %) (Figure 9 et Annexe C).
Tétracycline
Près de 60 % des isolats détectés en 2015 et 2016 se sont avérés résistants à la tétracycline (477/794 en 2015 et 388/684 en 2016), la proportion passant à 42,5 % (328/771) en 2017. Une forte augmentation a été observée dans les isolats de la population féminine (44,0 % en 2015, 53,6 % en 2016 et 54,9 % en 2017) (Figure 9 et Annexe C).
Pénicilline
Environ 15 % des isolats des cas du programme SARGA se sont avérés résistants à la pénicilline en 2015 (120/794) et 2016 (102/684). La proportion est passée à 5,7 % (44/771) en 2017. Le seul groupe chez qui a connu une augmentation est celui des femmes, qui est passée de 5,4 % (9/168) en 2015 à 19,3 % (27/140) en 2016, avant de chuter à 6,9 % (10/144) en 2017. La plus forte diminution d'isolats résistants a été observée dans la population gbHARSAH, celle-ci affichant une diminution constante entre 2015 et 2017 (21,5 %, 13,5 % et 5,2 % respectivement) (Figure 9 et Annexe C).
Érythromycine
La résistance à l'érythromycine est demeurée relativement constante en 2015 et 2016, 26,5 % (211/794) des isolats montrant une résistance en 2015 et 25,7 % (176/684) en 2016. Il y a eu une diminution de près de 50 % des isolats montrant une résistance à l'érythromycine en 2017, leur proportion atteignant 13,5 % (104/771). Cette diminution est surtout attribuable aux isolats provenant de la population gbHARSAH, chez qui on a détecté 42,4 % (168/396) d'isolats en 2015, 30,0 % (98/327) en 2016 et 14,9 % (52/348) en 2017 (Figure 9 et Annexe C).
Spectinomycine
Aucune résistance à la spectinomycine n'a été détectée dans les isolats soumis en 2015 jusqu'au 2017 (Figure 9 et Annexe C).
Multi résistance aux médicaments
Pour toutes les années, les isolats qui avaient une sensibilité réduite à la céfixime et/ou à la ceftriaxone étaient également résistants à un ou à plusieurs autres antimicrobiens; cependant, aucun de ces isolats n'a montré de résistance à l'azithromycine.
Figure 9. Proportion de sensibilité réduite ou résistance à certains antimicrobiens par province/territoire, SARGA, 2015 à 2017
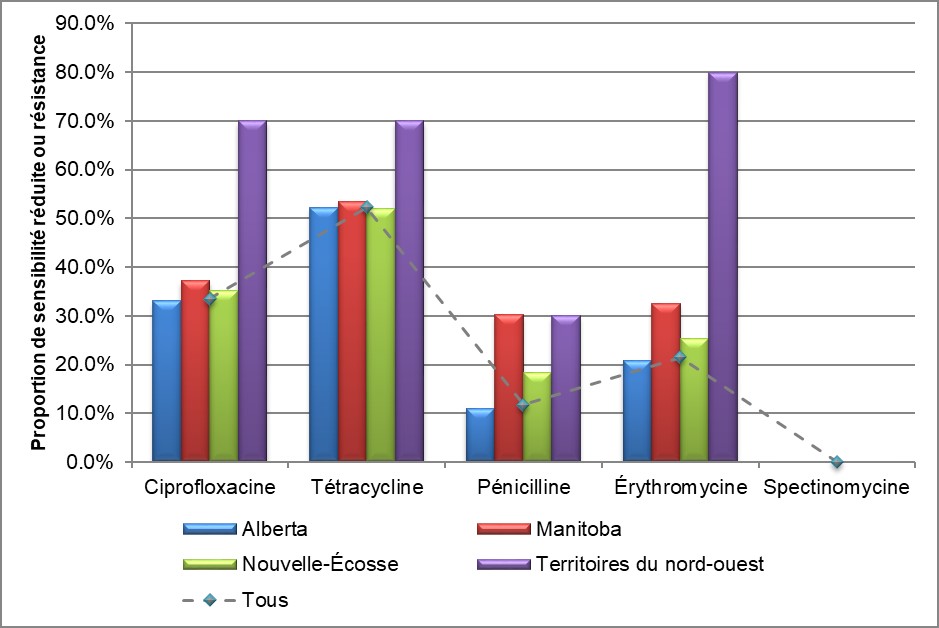
Équivalent textuel
L'histogramme présente la proportion d'isolats soumis au programme SARGA présentant une sensibilité réduite ou une résistance à la ciprofloxacine, à la tétracycline, à la pénicilline, à l'érythromycine et à la spectomycine par province/territoire. L'axe horizontal représente l'antimicrobien tandis que l'axe vertical représente la proportion de la sensibilité réduite ou de résistance.
| Province/Territoire | Ciprofloxacine | Tétracycline | Pénicilline | Érythromycine | Spectinomycine |
|---|---|---|---|---|---|
| Alberta | 33,1 | 52,2 | 11,0 | 20,8 | 0,0 |
| Manitoba | 37,2 | 53,5 | 30,2 | 32,6 | 0,0 |
| Nouvelle-Écosse | 35,2 | 52,1 | 18,3 | 25,4 | 0,0 |
| Territoires du nord-ouest | 70,0 | 70,0 | 30,0 | 80,0 | 0,0 |
| Tous | 33,4 | 52,3 | 11,7 | 21,5 | 0,0 |
| Sexe ou comportement sexuel | Alberta | Manitoba | Nouvelle-Écosse | Territoires du Nord-Ouest | Tous | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| CéfiximeSR | 2015 | 2016 | 2017 | 2015 | 2016 | 2017 | 2015 | 2016 | 2017 | 2015 | 2016 | 2017 | 2015 | 2016 | 2017 |
| Homme gbHARSAH | 3 | 0 | 1 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 3 | 0 | 1 |
| (1,0) | (0,0) | (0,3) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,9) | (0,0) | (0,3) | |
| Homme non gbHARSAH | 1 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 1 | 0 | 0 |
| (0,5) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,5) | (0,0) | (0,0) | |
| Femme | 0 | 0 | 1 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 1 |
| (0,0) | (0,0) | (0,8) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,7) | |
| Homme – Inconnu | 0 | 0 | 0 | 1 | 0 | 0 | 1 | 0 | 0 | 0 | 0 | 0 | 2 | 0 | 0 |
| (0,0) | (0,0) | (0,0) | (100,0) | (0,0) | (0,0) | (33,3) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (33,3) | (0,0) | (0,0) | |
| Total | 4 | 0 | 2 | 1 | 0 | 0 | 1 | 0 | 0 | 0 | 0 | 0 | 6 | 0 | 2 |
| (0,6) | (0,0) | (0,3) | (8,3) | (0,0) | (0,0) | (7,1) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,9) | (0,0) | (0,3) | |
| CeftriaxoneSR | 2015 | 2016 | 2017 | 2015 | 2016 | 2017 | 2015 | 2016 | 2017 | 2015 | 2016 | 2017 | 2015 | 2016 | 2017 |
| Homme gbHARSAH | 11 | 2 | 2 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 11 | 2 | 2 |
| (3,6) | (0,7) | (0,6) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (3,4) | (0,6) | (0,6) | |
| Homme non-gbHARSAH | 0 | 1 | 0 | 1 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 1 | 1 | 0 |
| (0,0) | (0,5) | (0,0) | (20,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,5) | (0,5) | (0,0) | |
| Femme | 0 | 1 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 1 | 0 |
| (0,0) | (0,8) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,7) | (0,0) | |
| Homme – Inconnu | 0 | 0 | 1 | 1 | 0 | 0 | 1 | 0 | 0 | 0 | 0 | 0 | 2 | 0 | 1 |
| (0,0) | (0,0) | (50,0) | (100,0) | (0,0) | (0,0) | (33,3) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (33,3) | (0,0) | (12,5) | |
| Total | 11 | 4 | 3 | 2 | 0 | 0 | 1 | 0 | 0 | 0 | 0 | 0 | 14 | 4 | 3 |
| (1,7) | (0,6) | (0,4) | (16,7) | (0,0) | (0,0) | (7,1) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (2,1) | (0,6) | (0,4) | |
| AzithromycineR | 2015 | 2016 | 2017 | 2015 | 2016 | 2017 | 2015 | 2016 | 2017 | 2015 | 2016 | 2017 | 2015 | 2016 | 2017 |
| Homme gbHARSAH | 1 | 7 | 8 | 0 | 0 | 0 | 0 | 2 | 0 | 0 | 0 | 0 | 1 | 9 | 8 |
| (0,3) | (2,4) | (2,4) | (0,0) | (0,0) | (0,0) | (0,0) | (11,8) | (0,0) | (0,0) | (0,0) | (0,0) | (0,3) | (2,8) | (2,3) | |
| Homme non gbHARSAH | 1 | 0 | 2 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 1 | 0 | 2 |
| (0,5) | (0,0) | (0,8) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,5) | (0,0) | (0,7) | |
| Femme | 1 | 3 | 2 | 0 | 0 | 0 | 0 | 1 | 0 | 0 | 0 | 0 | 1 | 4 | 2 |
| (0,9) | (2,4) | (1,5) | (0,0) | (0,0) | (0,0) | (0,0) | (12,5) | (0,0) | (0,0) | (0,0) | (0,0) | (0,8) | (2,9) | (1,4) | |
| Homme - Inconnu | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | (0,0) | |
| Total | 3 | 10 | 12 | 0 | 0 | 0 | 0 | 3 | 0 | 0 | 0 | 0 | 3 | 13 | 12 |
| (0,5) | (1,6) | (1,7) | (0,0) | (0,0) | (0,0) | (0,0) | (10,7) | (0,0) | (0,0) | (0,0) | (0,0) | (0,4) | (1,9) | (1,6) | |
| Voir le Tableau 2 pour les dénominateurs. R/SR: Résistance ou sensibilité réduite. | |||||||||||||||
|
|||||||||||||||
| Sexe ou comportement sexuel | 2015 | 2016 | 2017 | |||
|---|---|---|---|---|---|---|
| N | % | N | % | N | % | |
| CéfiximeSR | ||||||
| Homme gbHARSAH | 3 | 0,9 | 0 | 0,0 | 1 | 0,3 |
| Homme non gbHARSAH | 1 | 0,5 | 0 | 0,0 | 0 | 0,0 |
| Femme | 0 | 0,0 | 0 | 0,0 | 1 | 0,7 |
| Homme – Inconnu | 2 | 33,3 | 0 | 0,0 | 0 | 0,0 |
| Total | 6 | 0,9 | 0 | 0,0 | 2 | 0,3 |
| CeftriaxoneSR | ||||||
| Homme gbHARSAH | 11 | 3,4 | 2 | 0,6 | 2 | 0,6 |
| Homme non gbHARSAH | 1 | 0,5 | 1 | 0,5 | 0 | 0,0 |
| Femme | 0 | 0,0 | 1 | 0,7 | 0 | 0,0 |
| Homme – Inconnu | 2 | 33,3 | 0 | 0,0 | 1 | 12,5 |
| Total | 14 | 2,1 | 4 | 0,6 | 3 | 0,4 |
| AzithromycineR | ||||||
| Homme gbHARSAH | 1 | 0,3 | 9 | 2,8 | 8 | 2,3 |
| Homme non-HARSAH | 1 | 0,5 | 0 | 0,0 | 2 | 0,7 |
| Femme | 1 | 0,8 | 4 | 2,9 | 2 | 1,4 |
| Homme - Inconnu | 0 | 0,0 | 0 | 0,0 | 0 | 0,0 |
| Total | 3 | 0,4 | 13 | 1,9 | 12 | 1,6 |
| Voir le Tableau 2 pour les dénominateurs. R/SR: Résistance ou sensibilité réduite. | ||||||
|
||||||
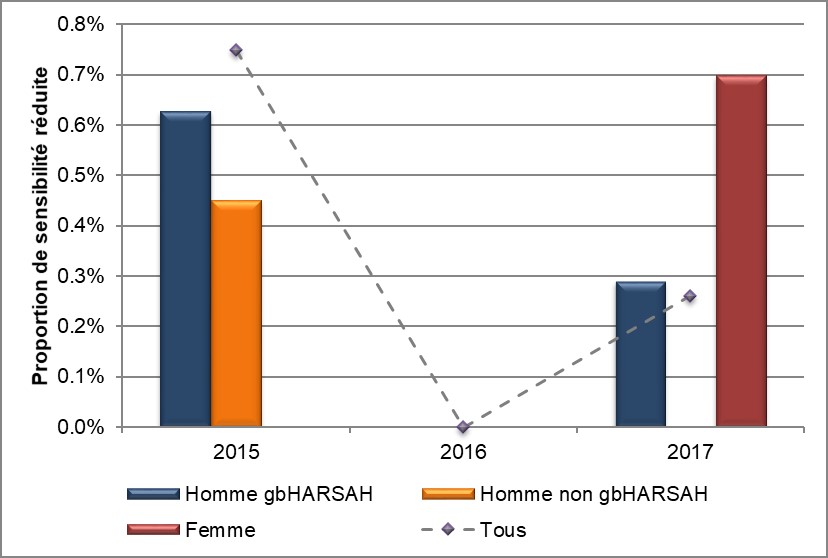
Figure 10. Sensibilité réduite au céfixime et à la ceftriaxone et diminution de la résistance à l'azithromycine selon le sexe ou le comportement sexuel, SARGA, 2015 à 2017
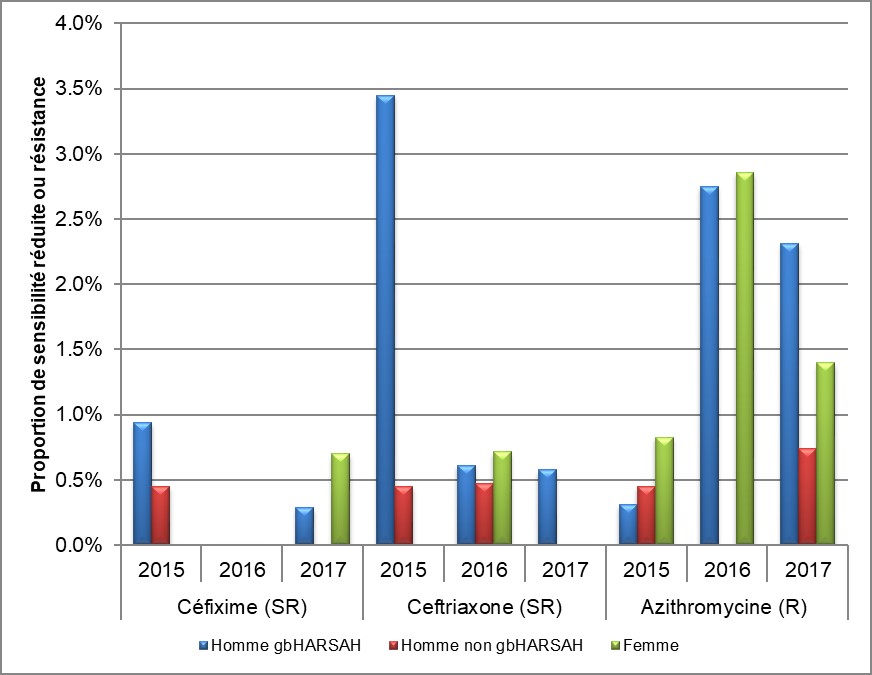
* R/SR: Résistance ou sensibilité réduite
Équivalent textuel
L'histogramme présente la proportion de la sensibilité réduite à la céfixime et à la ceftriaxone ou la réssitance à l'azithromycine selon l'année et le sexe ou le comportement sexuel. L'axe horizontal représente l'année et antimicrobien, tandis que l'axe vertical représente la proportion de la sensibilité réduite ou la résistance.
| Année et Sexe ou comportement sexuel | Céfixime | Ceftriaxone | Azithromycine | |
|---|---|---|---|---|
| 2015 | Homme gbHARSAH | 0,9 | 3,4 | 0,3 |
| Homme non gbHARSAH | 0,5 | 0,5 | 0,5 | |
| Femme | 0,0 | 0,0 | 0,8 | |
| 2016 | Homme gbHARSAH | 0,0 | 0,6 | 2,8 |
| Homme non gbHARSAH | 0,0 | 0,5 | 0,0 | |
| Femme | 0,0 | 0,7 | 2,9 | |
| 2017 | Homme gbHARSAH | 0,3 | 0,6 | 2,3 |
| Homme non gbHARSAH | 0,0 | 0,0 | 0,7 | |
| Femme | 0,7 | 0,0 | 1,4 | |
Typage génomique
Le typage génomique au moyen de la méthode NG-MAST réalisé sur 2 120 isolats a permis d'identifier 303 séquence types différentes (STs). Les 20 ST les plus répandus en 2015, 2016 et 2017 sont représentés à la Figure 11. En 2015, ST7638 (23,0%, 11/483) était la ST la plus répandue, suivie de ST11299 (9,5%, 46/483) et ST5985 (7,0%, 34/483). En 2016, ST7638 (11,4%, 31/533) était la ST la plus répandue, suivie de ST10451 (8,3%, 44/533) et ST11299 (6,8%, 36/533). En 2017, ST5985 (22,4%, 85/379) était la ST la plus répandue, suivie de ST10451 (7,4%, 28/379) et ST5441 (6,6%, 25/379). Les trois séquences types les plus fréquentes en 2015 à 2017 combinées étaient ST7638 à 12,5% (175/1 395), ST5985 à 10,8% (150/1 395) et ST11299 at 6,2% (86/1 395). La Figure 12 représente la relation génétique entre 20 des ST les plus répandues selon la méthode de la probabilité maximale.
- Le ST7638 (N=175) a été identifié dans 111 isolats en 2015, 61 isolats en 2016 et trois isolats en 2017. Il se trouve principalement dans la population masculin non gbHARSAH (N=152). La majorité des isolats portant cette séquence type ont montré une faible résistance à la tétracycline.
- Le ST5985 (N=150) a été identifié dans 34 isolats en 2015, 31 isolats en 2016, et a plus que doublé en 2017 pour atteindre 85 isolats. Bien que 70 % des isolats de la séquence type ST5985 aient été identifié chez les hommes non gbHARSAH, il s'agit de la séquence type principalement identifiée dans la population gbHARSAH. La NGRT était la principale RAM des isolats avec ce ST.
- ST11299 (N=86) et ST2318 (N=40) ont été identifiés au cours des trois années. ST11299 a été identifié dans 46 isolats en 2015 (9,5 %), 36 isolats en 2016 (6,8 %) et quatre isolats en 2017 (1,1 %). ST2318 a été identifiée dans 13 isolats en 2015 (2,7 %), 25 isolats en 2016 (4,7 %) et deux isolats en 2017 (0,5 %) (Figure 11). Ce groupe était plus élevé dans la population gbHARSAH et était résistant à la ciprofloxacine, la tétracycline, la pénicilline et l'érythromycine. Un petit nombre a aussi montré une sensibilité réduite aux céphalosporines.
- Le ST10451 (N=81) a été identifié dans neuf isolats en 2015, 44 isolats en 2016, avant de chuter à 28 isolats en 2017. Ce ST a été identifié principalement dans la population non gbHARSAH. Tous ces isolats ont montré une résistance à la ciprofloxacine et la majorité (N=75) étaient résistants à la tétracycline. En outre, il y a eu une forte proportion d'entre eux (72,8 % N=59) étaient résistants à l'érythromycine et plus d'un tiers étaient résistants à la pénicilline (39,5 % N=32). Un petit nombre d'isolats étaient résistants à l'azithromycine (N=3) et un isolat a présentait une susceptibilité réduite aux céphalosporines.
- Le ST12302 (N=18) a été identifié dans huit isolats en 2016 et dix isolats en 2017. Ce ST a été identifiée principalement dans la population gbHARSAH et ces isolats ont montré une résistance égale à la ciprofloxacine (N=18), à l'érythromycine (N=18) et à la tétracycline (N=18). La moitié des isolats portant cette séquence type étaient résistants à l'azithromycine (N=9). Le ST12302 a été identifié en grand nombre dans la région centrale du Canada depuis 2013. En 2013, il s'agissait de la souche la plus prévalent au Canada à 24,1 % (688/2 853)Référence 25.
Figure 11. Proportion d'isolats de N. gonorrhoeae des vingt plus importantes séquences type décelées par la méthode NG-MAST, SARGA 2015-2017
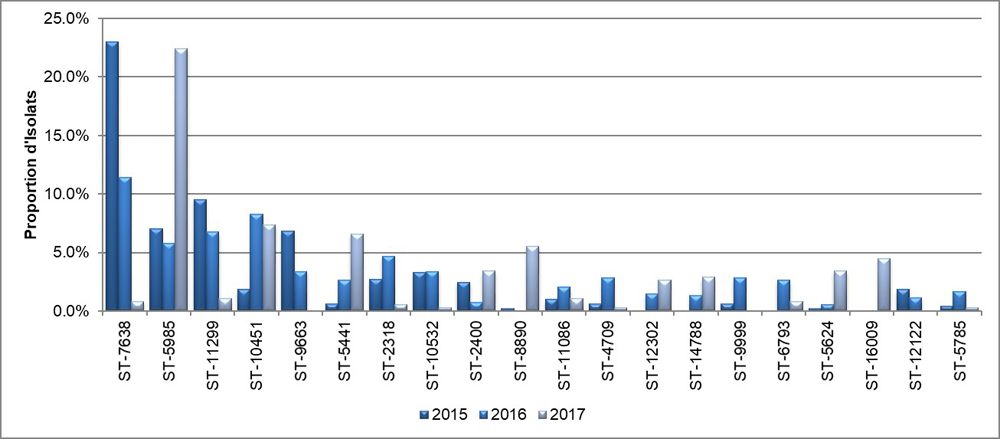
Équivalent textuel
L'histogramme présente la proportion d'isolats pour les 20 isolats les plus fréquents qui ont été testés au moyen de la méthode NG-MAST. L'axe horizontal représente les différents types de séquences tandis que l'axe vertical montre la proportion d'isolats.
| Séquence type | 2015 | 2016 | 2017 |
|---|---|---|---|
| ST-7638 | 23,0 | 11,4 | 0,8 |
| ST-5985 | 7,0 | 5,8 | 22,4 |
| ST-11299 | 9,5 | 6,8 | 1,1 |
| ST-10451 | 1,9 | 8,3 | 7,4 |
| ST-9663 | 6,8 | 3,4 | 0,0 |
| ST-5441 | 0,6 | 2,6 | 6,6 |
| ST-2318 | 2,7 | 4,7 | 0,5 |
| ST-10532 | 3,3 | 3,4 | 0,3 |
| ST-2400 | 2,5 | 0,8 | 3,4 |
| ST-8890 | 0,2 | 0,0 | 5,5 |
| ST-11086 | 1,0 | 2,1 | 1,1 |
| ST-4709 | 0,6 | 2,8 | 0,3 |
| ST-12302 | 0,0 | 1,5 | 2,6 |
| ST-14788 | 0,0 | 1,3 | 2,9 |
| ST-9999 | 0,6 | 2,8 | 0,0 |
| ST-6793 | 0,0 | 2,6 | 0,8 |
| ST-5624 | 0,2 | 0,6 | 3,4 |
| ST-16099 | 0,0 | 0,0 | 4,5 |
| ST-12122 | 1,9 | 1,1 | 0,0 |
| ST-5785 | 0,4 | 1,7 | 0,3 |
Figure 12. Relation génétique des séquences types prévalent établies au moyen de la méthode NG-MAST de N. gonorrhoeae, SARGA, 2015 à 2017
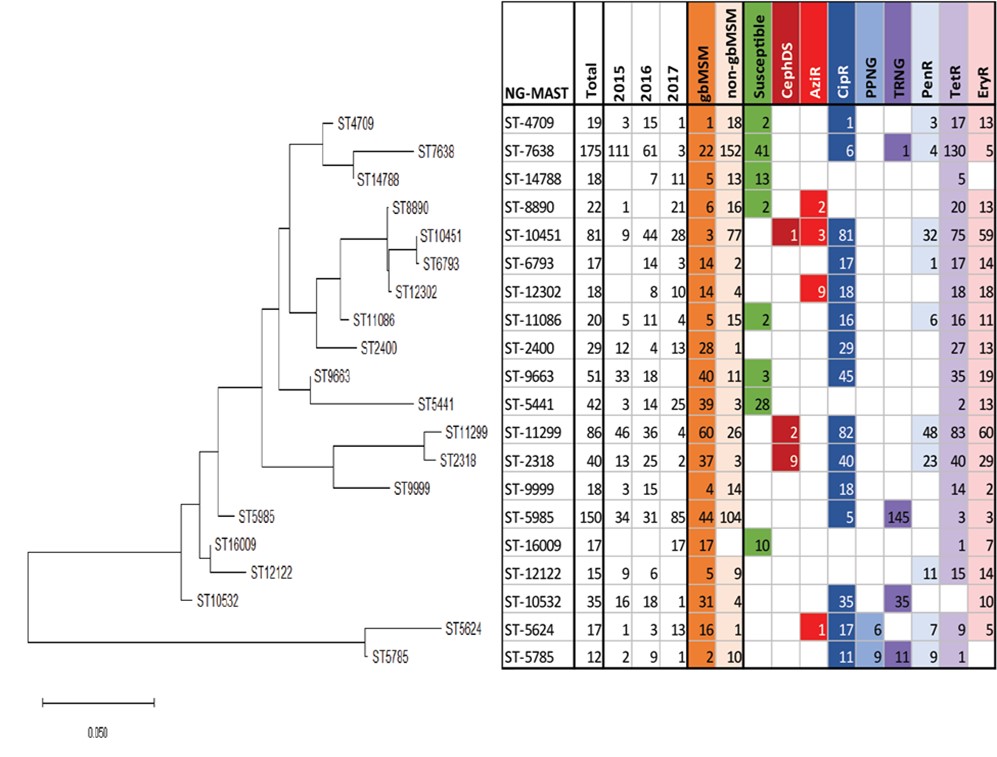
† non gbHARSAH inclut les femmes dans cette figure.
Équivalent textuel
La dendrogramme présente la relation génétique entre 20 des ST les plus fréquentes selon la méthode de la probabilité maximale. La partie la plus à gauche de la figure présente les relations phylogénétiques et la relativité de chaque ST – la longueur de branche de l'arbre représente le nombre de substitutions de paire de base par site. Le tableau correspondant à droit présente le NG-MAST dans les rangées, et le nombre de chaque ST, l'année, le sexe ou le comportement sexuel, et la caractérisation de la résistance (RCip, SRCeph, RAzi, NGRT, RPén, RTét, RÉry) comme étiquettes de colonne. Chaque variable de la colonne est colorée et la présence de la variable correspond à la couleur correspondante présente dans la ligne NG-MAST.
- ST-7638
- Cette ST a été détectée dans 175 isolats (111 en 2015, 61 en 2016 et 3 en 2017), principalement dans les hommes non gbHARSAH et la majorité des isolats portant cette ST ont montré une faible résistance à la tétracycline.
- ST-5985
- Cette ST, identifiée au cours des trois années, provenaient principalement dans la population de gbHARSAH, présente une résistance élevée à la tétracycline (NGRT).
- ST-11299 ST-2318
- Cette gapes se trouve principalement dans la population de gbHARSAH, est multirésistante aux médicaments est un petit quantité a aussi montra aussi montré une sensibilité réduite aux céphalosporines.
- ST-12302
- Cette ST a été identifiée dans 8 isolats en 2016 et 10 isolats en 2017 et 0 isolats en 2015. Cette ST se trouve principalement dans la population gbHARSAH et étaient également résistants à la ciprofloxacine, à l'érythromycine et à la tétracycline. Elle est identifiée en grand nombres dans le centre du Canada depuis 2013.
Traitement
L'information sur le traitement étaient disponibles pour 99,7 % (N=666), 96,8 % (N=662) et 97,5 % (N=749) des cas de gonorrhée en 2015, 2016 et 2017, respectivement. L'adhésion aux Lignes directrices canadiennes sur les infections transmissibles sexuellementRéférence 1 (Tableau 9) quant au traitement a atteint 85 % dans tous les groupes de traitement, à l'exception des autres adultesNote de bas de page e avec des infections pharyngées. Dans cette catégorie, 19,6 % des cas avaient reçu le traitement privilégié en 2015; cette proportion a grimpé à 23,3 % en 2016 et à 36,1 % en 2017, ce qui représente une hausse de 84 %. Plus de la moitié des cas ont reçu le traitement de remplacement recommandé, soit 57,1 % en 2015, 63,3 % en 2016 et 50,8 % en 2017 (Tableau 10, Tableau 11, Figure 13 et Annexe E).
Quatre-vingt-onze pour cent des infections anogénitales chez les autres adultes ont été traitées par des thérapies privilégiées au cours de toutes les années (Tableau 10, Tableau 11, Figure 13 et Annexe E). Le traitement combiné privilégié associant la céfixime et l'azithromycine a été prescrit plus souvent que le traitement privilégié associant la ceftriaxone et l'azithromycine en présence d'une infection anogénitale chez les autres adultes pour toutes les années confondues (81,9 % c. 9,1 % en 2015; 86,8 % c. 4,3 % en 2016 et 88,0 % c. 2,9 % en 2017), ce qui représente une diminution globale de 68 % de la prescription du traitement privilégié chez les autres adultes entre 2015 et 2017 (Tableau 10, Tableau 11 et Annexe E).
En dépit d'une augmentation de 84 % du nombre de prescriptions du traitement privilégié associant la ceftriaxone et l'azithromycine entre 2015 et 2017 (19,6 % en 2015, 23,3 % en 2016 et 36,1 % en 2017), près de la moitié des autres adultes présentant une infection du pharynx ont reçu le traitement pharyngées se sont vu prescrire la combinaison thérapeutique de remplacement de la céfixime et l'azithromycine au cours de toutes les années (51,8 % en 2015, 51,7 % en 2016 et 50,3 % en 2017) (Tableau 10, Tableau 11 et Annexe E).
| Traitement | Homme gbHARSAH | Autres adultesTableau 9 Note de bas de page b | |
|---|---|---|---|
| Infections anogénitalesTableau 9 Note de bas de page a | Thérapie privilégié | Ceftriaxone à raison de 250 mg + azithromycine à raison de 1 g | Ceftriaxone à raison de 250 mg + azithromycine à raison de 1 g |
| s/o | Céfixime à raison de 800 mg + azithromycine à raison de 1g | ||
| Autre traitement | Céfixime à raison de 800 mg + azithromycine à raison de 1 g OU Azithromycine à raison de 2 g Ou SpectinomycineTableau 9 Note de bas de page c à raison de 2 g + azithromycine à raison de 1 g |
SpectinomycineTableau 9 Note de bas de page c à raison de 2 g + azithromycine à raison de 1 g OU Azithromycine à raison de 2 g |
|
| Infections pharyngées | Thérapie privilégié | Ceftriaxone à raison de 250 mg + azithromycine à raison de 1 g | Ceftriaxone à raison de 250 mg + azithromycine à raison de 1 g |
| Autre traitement | Céfixime à raison de 800 mg + azithromycine à raison de 1 g | Céfixime à raison de 800 mg + azithromycine à raison de 1g OU Azithromycine à raison de 2 g |
|
|
|||
| 2015 | 2016 | 2017 | ||||||
|---|---|---|---|---|---|---|---|---|
| N | % | N | % | N | % | |||
| Infection anogénitaleTableau 10 Note de bas de page c | Homme gbHARSAH | |||||||
| Thérapie privilégié | Ceftriaxone à raison de 250 mg + Azithromycine à raison de 1 g | 175 | 87,5 | 182 | 82,7 | 161 | 80,9 | |
| Autre traitement | Céfixime à raison de 800 mg + Azithromycine à raison de 1 g | 10 | 5,0 | 8 | 3,6 | 6 | 3,0 | |
| Azithromycine à raison de 2 g | 6 | 3,0 | 12 | 5,5 | 10 | 5,0 | ||
| Spectinomycine à raison de 2 g + Azithromycine à raison de 1 g | 0 | 0,0 | 0 | 0,0 | 0 | 0,0 | ||
| Autre combinaisonTableau 10 Note de bas de page a | 6 | 3,0 | 16 | 7,3 | 22 | 11,1 | ||
| Autre monothérapieTableau 10 Note de bas de page b | 2 | 1,0 | 2 | 0,9 | 0 | 0,0 | ||
| Inconnu | 1 | 0,5 | 0 | 0,0 | 0 | 0,0 | ||
| Total | 200 | 220 | 199 | |||||
| Autres AdultesTableau 10 Note de bas de page d | ||||||||
| Thérapie privilégié | Ceftriaxone à raison de 250 mg + Azithromycine à raison de 1 g | 26 | 9,1 | 12 | 4,3 | 10 | 2,9 | |
| Céfixime à raison de 800 mg + Azithromycine à raison de 1 g | 235 | 81,9 | 243 | 86,8 | 302 | 88,0 | ||
| Autre traitement | Spectinomycine à raison de 2 g + Azithromycine à raison de 1 g | 0 | 0,0 | 0 | 0,0 | 0 | 0,0 | |
| Azithromycine à raison de 2 g | 7 | 2,4 | 11 | 3,9 | 10 | 2,9 | ||
| Autre combinaisonTableau 10 Note de bas de page a | 14 | 4,9 | 8 | 2,9 | 20 | 5,8 | ||
| Autre monothérapieTableau 10 Note de bas de page b | 4 | 1,4 | 6 | 2,1 | 1 | 0,3 | ||
| Inconnu | 1 | 0,3 | 0 | 0,0 | 0 | 0,0 | ||
| Total | 287 | 280 | 343 | |||||
| Infection pharyngée | Homme gbHARSAH | |||||||
| Thérapie privilégié | Ceftriaxone à raison de 250 mg + Azithromycine à raison de 1 g | 108 | 90,8 | 84 | 83,2 | 124 | 85,5 | |
| Autre traitement | Céfixime à raison de 800 mg + Azithromycine à raison de 1 g | 2 | 1,7 | 5 | 5,0 | 4 | 2,8 | |
| Autre combinaisonTableau 10 Note de bas de page a | 6 | 5,0 | 9 | 8,9 | 14 | 9,7 | ||
| Autre monothérapieTableau 10 Note de bas de page b | 3 | 2,5 | 3 | 3,0 | 3 | 2,1 | ||
| Inconnu | 0 | 0,0 | 0 | 0,0 | 0 | 0,0 | ||
| Total | 119 | 101 | 145 | |||||
| Autres AdultesTableau 10 Note de bas de page d | ||||||||
| Thérapie privilégié | Ceftriaxone à raison de 250 mg + Azithromycine à raison de 1 g | 11 | 19,6 | 14 | 23,3 | 22 | 36,1 | |
| Autre traitement | Céfixime à raison de 800 mg + Azithromycine à raison de 1 g | 29 | 51,8 | 31 | 51,7 | 29 | 47,5 | |
| Azithromycine à raison de 2 g | 3 | 5,4 | 7 | 11,7 | 2 | 3,3 | ||
| Autre combinaisonTableau 10 Note de bas de page a | 8 | 14,3 | 4 | 6,7 | 8 | 13,1 | ||
| Autre monothérapieTableau 10 Note de bas de page b | 2 | 3,6 | 4 | 6,7 | 0 | 0,0 | ||
| Inconnu | 3 | 5,4 | 0 | 0,0 | 0 | 0,0 | ||
| Total | 56 | 60 | 61 | |||||
|
||||||||
Figure 13. Adhésion aux lignes directrices canadiennesFigure 13 Note de bas de page a pour le traitement destine aux gbHARSAH et autres adultesFigure 13 Note de bas de page b, SARGA, 2015 à 2017
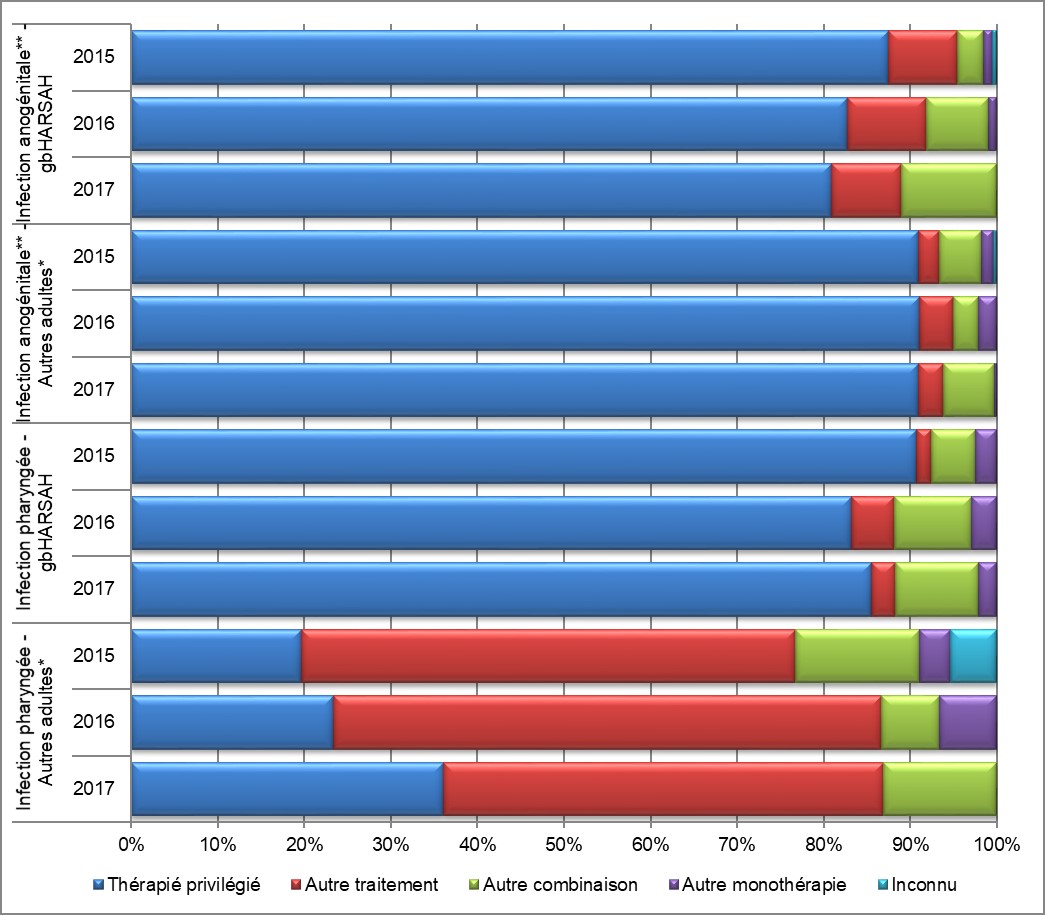
- Figure 13 Note de bas de page a
-
Les autres adultes comprennent les hommes non gbHARSAH, les femmes et les personnes transgenres. Ils ne comprennent pas les hommes dont le comportement sexuel est inconnu ou dont le sexe est inconnu.
- Figure 13 Note de bas de page b
-
Les infections anogénitales comprennent les infections génitales et rectales.
Équivalent textuel
Ce diagramme est un graphique à barres empilées qui nous montre le pourcentage de gbHARSAH et autres adults souffrant des infections anogénitales ou pharyngées qui ont été traités avec la thérapie privilégié, autre traitement, autre combinaison ou autre monothérapie selon les Lignes directrices canadienne pour le traitement. L'axe horizontal représente le pourcentage d'adhésion aux lignes directrices sur le traitement, et l'axe vertical représente le type d'infection (anogénitale ou pharyngienne) chez les gbHARSAH et d'autres adultes.
| Traitement | Infection anogénitale - gbHARSAH | Infection anoénitale – autres adultes | Infection pharyngée – gbHARSAH | Infection pharyngée – autres adultes | ||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 2015 | 2016 | 2017 | 2015 | 2016 | 2017 | 2015 | 2016 | 2017 | 2015 | 2016 | 2017 | |
| Thérapie privilégié | 87,5 | 82,7 | 80,9 | 90,9 | 91,1 | 91,0 | 90,8 | 83,2 | 85,5 | 19,6 | 23,3 | 36,1 |
| Autre traitement | 8,0 | 9,1 | 8,0 | 2,4 | 3,9 | 2,9 | 1,7 | 5,0 | 2,8 | 57,1 | 63,3 | 50,8 |
| Autre combinaison | 3,0 | 7,3 | 11,1 | 4,9 | 2,9 | 5,8 | 5,0 | 8,9 | 9,7 | 14,3 | 6,7 | 13,1 |
| Autre monothérapie | 1,0 | 0,9 | 0,0 | 1,4 | 2,1 | 0,3 | 2,5 | 3,0 | 2,1 | 3,6 | 6,7 | 0,0 |
| Inconnu | 0,5 | 0,0 | 0,0 | 0,3 | 0,0 | 0,0 | 0,0 | 0,0 | 0,0 | 5,4 | 0,0 | 0,0 |
| Traitement | 2015Tableau 11 Note de bas de page a | 2016Tableau 11 Note de bas de page b | 2017Tableau 11 Note de bas de page c | |||||
|---|---|---|---|---|---|---|---|---|
| N | % | N | % | N | % | |||
| Infection AnogénitaleTableau 11 Note de bas de page d | Homme gbHARSAH | (P) Ceftriaxone 250 mg, Azithromycine 1 g | 175 | 87,5 | 182 | 82,7 | 161 | 80,9 |
| (A) Azithromycine 2 g | 6 | 3,0 | 12 | 5,5 | 10 | 5,0 | ||
| (A) Céfixime 800 mg, Azithromycine 1 g | 10 | 5,0 | 8 | 3,6 | 6 | 3,0 | ||
| (N) Ceftriaxone 250 mg, Doxycycline 100 mg | 0 | 0,0 | 13 | 5,9 | 14 | 7,0 | ||
| (N) Autre | 9 | 4,5 | 5 | 2,3 | 8 | 4,0 | ||
| Total | 200 | 220 | 199 | |||||
| Autres AdultesTableau 11 Note de bas de page e | (P) Céfixime 800 mg, Azithromycine 1 g | 235 | 81,9 | 243 | 86,8 | 302 | 88,0 | |
| (P) Ceftriaxone 250 mg, Azithromycine 1 g | 26 | 9,1 | 12 | 4,3 | 10 | 2,9 | ||
| (A) Azithromycine 2 g | 7 | 2,4 | 11 | 3,9 | 10 | 2,9 | ||
| (N) Ceftriaxone 250 mg, Céfixime 800 mg, Azithromycine 1 g | 6 | 2,1 | 0 | 0,0 | 0 | 0,0 | ||
| (N) Autre | 13 | 4,5 | 14 | 5,0 | 21 | 6,1 | ||
| Total | 287 | 280 | 343 | |||||
| Infection Pharyngée | Homme gbHARSAH | (P) Ceftriaxone 250 mg, Azithromycine 1 g | 108 | 90,8 | 84 | 83,2 | 124 | 85,5 |
| (A) Céfixime 800 mg, Azithromycine 1 g | 2 | 1,7 | 5 | 5,0 | 4 | 2,8 | ||
| (N) Ceftriaxone 250 mg, Doxycycline 100 mg | 1 | 0,8 | 5 | 5,0 | 7 | 4,8 | ||
| (N) Azithromycine 2 g | 3 | 2,5 | 2 | 2,0 | 3 | 2,1 | ||
| (N) Autre | 5 | 4,2 | 5 | 5,0 | 7 | 4,8 | ||
| Total | 119 | 101 | 145 | |||||
| Autres AdultesTableau 11 Note de bas de page e | (P) Ceftriaxone 250 mg, Azithromycine 1 g | 11 | 19,6 | 14 | 23,3 | 22 | 36,1 | |
| (A) Céfixime 800 mg, Azithromycine 1 g | 29 | 51,8 | 31 | 51,7 | 29 | 47,5 | ||
| (A) Azithromycine 2 g | 3 | 5,4 | 7 | 11,7 | 2 | 3,3 | ||
| (N) Ceftriaxone 250 mg, Doxycycline 100 mg | 0 | 0,0 | 2 | 3,3 | 4 | 6,6 | ||
| (N) Autre | 13 | 23,2 | 6 | 10,0 | 4 | 6,6 | ||
| Total | 56 | 60 | 61 | |||||
| (P) Traitement privilégié dans les Lignes directrices canadiennes sur les infections transmissibles sexuellement – infections gonococciques, révisées en juillet 2013 (lignes directrices sur le traitement) 1. (A) Autre traitement dans les lignes directrices sur le traitement. (N) Non recommandé dans les lignes directrices sur le traitement. |
||||||||
|
||||||||
Entre 2015 et 2017, près de 7 % (101/1529) des infections anogénitales et 12 % (64/542) des infections pharyngées ont été traités soit été « d'autres combinaisons », soit par « d'autres monothérapies » non recommandées dans les Lignes directrices canadiennes sur les infections transmissibles sexuellementRéférence 1. La proportion de cas à qui l'on a prescrit soit un traitement privilégié ou un traitement de remplacement avec un antibiotique supplémentaire ou une dose accrue se situe à 32,1 % (53/165); et 67,9 % (112/165) des cas ont reçu un traitement qui ne faisait pas partie des lignes directrices. Ces traitements, ainsi que cinq autres traitements « inconnus », comptent pour 5,6 % (117/2071) de tous les traitements qui ne faisaient pas partie des lignes directrices (Tableau 12).
| Traitement | Infection anogénitale | Infection pharyngée | ||||||
|---|---|---|---|---|---|---|---|---|
| Homme gbHARSAH | Autres adultes | Homme gbHARSAH | Autre adultes | |||||
| N | % | N | % | N | % | N | % | |
| Privilégié plusTableau 12 Note de bas de page a | 13 | 2,1 | 16 | 1,8 | 5 | 1,4 | 8 | 4,5 |
| Autre traitement plusTableau 12 Note de bas de page a | 0 | 0,0 | 1 | 0,1 | 0 | 0,0 | 1 | 0,6 |
| Privilégié à plus forte dose | 0 | 0,0 | 1 | 0,1 | 1 | 0,3 | 1 | 0,6 |
| Privilégié à plus forte dose plusTableau 12 Note de bas de page a | 0 | 0,0 | 1 | 0,1 | 2 | 0,5 | 0 | 0,0 |
| Autre traitement à plus forte dose | 0 | 0,0 | 2 | 0,2 | 1 | 0,3 | 0 | 0,0 |
| Privilégié à moindre dose | 1 | 0,2 | 1 | 0,1 | 1 | 0,3 | 0 | 0,0 |
| Autre traitement à moindre dose | 1 | 0,2 | 0 | 0,0 | 0 | 0,0 | 0 | 0,0 |
| Seulement 1 ou 2 antibiotiques privilégiés ou autre traitement | 1 | 0,2 | 8 | 0,9 | 0 | 0,0 | 3 | 1,7 |
| Seulement 1 ou 2 antibiotiques privilégiés ou autre traitement plusTableau 12 Note de bas de page a | 29 | 4,7 | 18 | 2,0 | 16 | 4,4 | 9 | 5,1 |
| Non recommandé | 3 | 0,5 | 5 | 0,5 | 12 | 3,3 | 4 | 2,3 |
| Inconnue | 1 | 0,2 | 1 | 0,1 | 0 | 0,0 | 3 | 1,7 |
| Total des autres combinaison ou monothérapiesTableau 12 Note de bas de page b | 48 | 7,8 | 53 | 5,8 | 38 | 10,4 | 29 | 16,4 |
|
||||||||
Échec des traitements
Entre 2015 et 2017, moins de 1 % des cas ont signalé un échec du traitement (0 en 2015, 0,4 % [3/684] en 2016 et 0,3 % en 2017 [2/768]). Tous les cas d'échec du traitement en 2016 provenaient du Manitoba (n=3) et tous de 2017 provenaient de l'Alberta (n=2).
Discussion
Il s'agit du troisième rapport du programme SARGA qui comprend un résumé des données sur la résistance et la sensibilité des gonocoques et qui décrit les répercussions sur la santé publique de résistance émergente aux céphalosporines et à l'azithromycine.
Grâce à l'initiative du projet SARGA, les laboratoires partenaires ont soumis un nombre accru d'isolats de gonorrhée pour permettre une meilleure analyse et l'information. En 2013, il y avait 124 cultures provenant des deux sites qui faisaient partie de SARGARéférence 37. En 2014, ces deux mêmes sites ont soumis 534 cultures et deux nouveaux sites ont commencé à participer ; 786 cultures ont été recueillies dans quatre juridictions en 2015Référence 38. En 2019, une cinquième juridiction a soumis des données rétrospectives couvrant la période 2015-2017. La probabilité que ces cultures aient été captées par les activités de surveillance habituelles du Laboratoire national de microbiologie ne peut être écartée. Cependant, le SARGA permet la capture des données épidémiologiques supplémentaires qui permettent de mieux comprendre les traitements, les populations et les facteurs de risque associés aux infections gonorrhéiques.
Plus de 80 % des cas enregistrés dans le SARGA étaient des hommes. Cela correspond aux données historiques, qui indiquent qu'en 2017, 65 % (18 734/29 034) des cas de gonorrhée déclarés au Canada étaient des hommesRéférence 5Référence 6Référence 31. Cela indique aussi que les hommes, en particulier les hommes gais, bisexuels ou ayant des relations sexuelles avec d'autres hommes (gbHARSAH), sont surreprésentés dans le SARGA parce qu'ils sont davantage susceptibles de devoir fournir un échantillon destiné à une analyse en culture conformément aux recommandations des Lignes directrices canadiennes sur les infections transmissibles sexuellementRéférence 1.
Plus de la moitié des cas enregistrés dans le SARGA qui ont fourni des échantillons aux fins de culture ont consulté en raison de signes et/ou de symptômes, ce qui concorde avec la recommandation des Lignes directrices canadiennes sur les infections transmissibles sexuellementNote de bas de page 1 qui préconise la culture des échantillons provenant de cultures pour les gbHARSAH symptomatiques et les non gbHARSAH. Cependant, parmi les gbHARSAH, environ un quart des cas ont déclaré avoir consulté aux fins de dépistage des ITS ou par suite d'un contact avec une personne infectée. La raison la plus fréquente pour laquelle les femmes cherchent à se faire soigner est la présence de symptômes.
Les données sur le traitement associé aux isolats du SARGA indiquent que le seul traitement privilégié pour traiter les infections anogénitales et pharyngées de la population gbHARSAH (ceftriaxone [250 mg] et azithromycine [1 g]) est demeuré le traitement le plus prévalent pour ces cas. Cependant, cette thérapie combinée a diminué dans les infections non gbHARSAH (y compris chez les femmes), de 9,1 % en 2015, à 4,3 % en 2016 et à 2,9 % en 2017 pour les infections anogénitales et a augmenté de 19,6 % en 2015, à 23,3 % en 2016 à 36,1 % en 2017 pour les infections pharyngées. Pour les infections anogénitales dans la population non gbHARSAH, cela ne pose pas de problème car le traitement de remplacement qui arrive au deuxième rang, soit l'association céfixime (800 mg) et azithromycine (1 g), a augmenté de 8 % entre 2015 et 2017 (81,9 % en 2015, 86,8 % en 2016 et 88,0 % en 2017). Il y a peut-être lieu de s'inquiéter, néanmoins, que les infections pharyngées dans la population non gbHARSAH (y compris les femmes) ont été abordées par un thérapie de remplacement (soit 800 mg de céfixime et 1 g d'azithromycine ou une dose unique de 2 g d'azithromycine) dans plus de la moitié des cas (57,1 % en 2015, 63,3 % en 2016 et 50,8 % en 2017). D'autres traitements ont été administrés dans 13,1 % des cas. Cette situation peut être attribuable au fait que les infections pharyngées sont souvent asymptomatiques et que les cliniciens ne trouvant un résultat positif qu'après avoir prescrit le traitement pour une infection anogénitale ou une ou plusieurs autres coïnfections pour lesquelles les données ne sont pas recueillies pour ce programme de surveillance.
La majorité des cas recensés dans les cinq juridictions participantes ont reçu soit un traitement privilégié soit un traitement de remplacement comme le recommandent actuellement les Lignes directrices canadiennes sur les infections transmissibles sexuellementRéférence 1. Ce degré d'uniformité élevé est probablement le résultat de la familiarité des cliniciens des cliniques de traitement des ITS avec les Lignes directrices canadiennes sur les infections transmissibles sexuellementRéférence 1 et peut ne pas être nécessairement révélateur des comportements de prescription des médecins omnipraticiens. Par ailleurs, parce que les données associées aux coïnfections et aux contre-indications ne figurent pas toujours dans le SARGA, il est difficile d'établir pourquoi tel ou tel traitement d'association ou monothérapie a été prescrit. Certains cas peuvent nécessiter l'administration de médicaments non cités dans les recommandations des Lignes directrices canadiennes sur les infections transmissibles sexuellement.Référence 1
Limites
Les résultats obtenus du SARGA ne sont pas représentatifs de tous les cas de gonorrhée ou des cas de gonorrhée confirmés par culture au Canada. De même, les sites sentinelles peuvent ne pas être représentatifs de leurs juridictions. Outre la représentation géographique limitée, les cas de SARGA peuvent avoir été surreprésentés par les gbHARSAH. Comme la majorité des cas du SARGA provenaient de l'Alberta, tout résultat agrégé doit être interprété avec prudence. De plus, la faible quantité de cas recensés à Winnipeg, Halifax et dans les Territoires du Nord-Ouest a rendu difficile l'interprétation de certaines données.
La représentativité relative de la population gbHARSAH, des non gbHARSAH et des femmes peut varier entre ces sous-populations. Cette variation peut s'expliquer par la proportion de participation selon les sous-populations et le profil de ceux qui ont visité les sites liés au SARGA. Par exemple, les gbHARSAH participants pourraient représenter l'ensemble de la population gbHARSAH de la juridiction en ce qui concerne les comportements tandis que certaines femmes et non gbHARSAH pourraient être plus à risque par rapport à leurs sous-population sources.
La proportion de foyers d'infection par rapport aux différents groupes de sexe et de comportement pourrait être faussée en fonction des lignes directrices sur le dépistage de chaque site sentinelle ou juridiction provinciale. Le faible nombre d'isolats présentant une sensibilité réduite aux céphalosporines et une résistance à l'azithromycine a rendu difficile la détermination des augmentations et des diminutions significatives entre 2015 et 2017 ainsi que des différences significatives entre les isolats de différent foyers d'infection, sexes et de comportements sexuels.
La collecte de données sur les traitements privilégiés ou de remplacement auprès des sites sentinelles reflète les pratiques de prescription des cliniques de traitement des ITS et l'on ne s'attendait pas à ce qu'elle reflète les pratiques de traitement de la gonorrhée des cliniques de traitement des ITS non participantes des provinces où la majorité des cas de gonorrhée ont été diagnostiqués entre 2015 et 2017. En outre, les lignes directrices provinciales en matière de traitement et la disponibilité des antimicrobiens privilégiés peuvent influencer le choix des traitements; un client peut avoir eu d'autres traitements empiriques basées sur les risques ou les présentations lors d'une visite initiale, avant d'être diagnostiqué avec la gonorrhée.
Le taux d'achèvement de certaines variables a été faible et/ou limité à certains sites sentinelles; cela explique aussi pourquoi les résultats ne reflètent pas nécessairement la situation globale au Canada. De plus, des variables sont basées sur des données auto déclarées, lesquelles pourraient être inexactes, gonflées ou sous-estimées.
Tous les isolats des cas de SARGA provenaient d'écouvillons prélevés au cours de la consultation initiale ou de rappels après un TAAN positif lors de la première consultation. On dénombre cinq cas d'échec du traitement et sept cas d'échec possible du traitement déclarés au cours de la période d'étude. Parce que les renseignements cliniques détaillés comme ceux sur les allergies, d'autres infections ou des contre-indications n'ont pas été recueillis par le SARGA, il n'a pas été possible d'établir de façon définitive pourquoi le traitement privilégié ou de remplacement n'a pas été prescrit. L'efficacité des traitements et leur échec peuvent être difficiles à mesurer à l'aide de données de surveillance car ils reposent sur la capacité de détecter des résultats négatifs.
Conclusion
Le système de surveillance accrue de la résistance de la gonorrhée aux antimicrobiens (SARGA) a permis de surveiller la sensibilité aux antimicrobiens de N. gonorrhoeae entre 2015 et 2017 dans les juridictions participantes et a fourni des informations supplémentaires pour compléter la surveillance passive en laboratoire de la résistance de la gonorrhée aux antimicrobiens. Les données du SARGA entre 2015 et 2017 ont démontré une diminution de la sensibilité aux antimicrobiens recommandés à titre de traitement privilégié tels que la ceftriaxone, le céfixime et la résistance à l'azithromycine. Cela donne à croire que la diminution de la sensibilité ou de la résistance à ces antimicrobiens pourraient compliquer considérablement le traitement de la gonorrhée à l'avenir.
Le projet SARGA fournit des données épidémiologiques et de laboratoire utiles et intégrées portant sur les partenaires sexuels, l'information clinique et les taux de sensibilité aux antimicrobiens des gonocoques qui, autrement, ne seraient pas accessibles à l'échelle pancanadienne. Ce projet a établi qu'il est possible d'effectuer une surveillance de la résistance à la gonorrhée dans des sites sentinelle répartis sur le Canada en intégrant la surveillance locale, provinciale ou territoriale existante. Cependant, le nombre de sites qui sont en mesure de recueillir de telles données est limité et l'expansion de la portée du SARGA à l'échelle pancanadienne est une priorité.
Face à la hausse du nombre de cas de gonorrhée au Canada doit faire face à un nombre croissant des cas de gonorrhée et à l'évolution, l'émergence et la propagation de la résistance aux antimicrobiens, des efforts sont en cours pour recruter d'autres sites qui prendront part au SARGA en vue de recueillir des données plus représentatives, lesquelles éclaireront mieux les lignes directrices sur le traitement, les pratiques cliniques et les interventions en santé publique. Le programme SARGA a permis de surveiller la sensibilité des gonocoques aux antimicrobiens malgré la diminution de l'utilisation des tests en culture pour établir un diagnostic de gonorrhée et des épreuves de sensibilité aux antimicrobiens dans la pratique clinique. Les récents rapports concernant les souches de N. gonorrhoeae résistante à la ceftriaxone au Québec et en Alberta (Canada) constituent une menace potentielle pour la thérapie combinée actuellement prescrit pour combattre la gonorrhée au CanadaRéférence 29. La surveillance continue des tendances de la résistance aux antimicrobiens revêt une importance capitale pour assurer l'efficacité des antimicrobiens recommandés dans le traitement des infections par un gonocoque. Le programme SARGA peut jouer un rôle de premier plan dans l'évaluation et la surveillance de l'efficacité des options de traitement des infections gonocoques et dans la réussite des initiatives canadiennes de lutte à la résistance aux antimicrobiens.
Références
- Référence 1
-
Agence de la santé publique du Canada. Lignes directrices canadiennes sur les infections transmissibles sexuellement – Prise en charge et traitement d'infections spécifiques – Infections gonococciques : Révisé juillet 2013. 2013.
- Référence 2
-
Organisation mondiale de la santé. Report on global sexually transmitted infection surveillance, 2018. 2018.
- Référence 3
-
Organisation mondiale de la santé. Scientists warn that antibiotic-resistant gonorrhoea is on the rise. www.who.int/reproductivehealth/topics/rtis/amr-gonorrhoea-on-the-rise/en/. Accédé 12/18, 2018.
- Référence 4
-
Centers for Disease Control and Prevention. Antibiotic resistance threats in the United States, 2013.
- Référence 5
-
Agence de la santé publique du Canada. Maladies à déclaration obligatoire en direct. Maladies à déclaration obligatoire en direct site web. http://maladies.canada.ca/declaration-obligatoire. 2019.
- Référence 6
-
Agence de la santé publique du Canada. Rapport sur les infections transmissibles sexuellement au Canada, 2017. 2019.
- Référence 7
-
Organisation mondiale de la santé. Global action plan to control the spread and impact of antimicrobial resistance in Neisseria gonorrhoeae. 2012.
- Référence 8
-
Barry PM, Klausner JD. The use of cephalosporins for gonorrhea: The impending problem of resistance. Expert Opin Pharmacother. 2009;10(4):555-577.
- Référence 9
-
Agence de la santé publique du Canada. Surveillance nationale de la sensibilité aux antimicrobiens de Neisseria gonorrhoeae : Rapport sommaire annuel de 2017. 2019.
- Référence 10
-
Organisation mondiale de la santé. WHO guidelines for the treatment of Neisseria gonorrhoeae. 2016.
- Référence 11
-
Tapsall J, Ndowa F, Lewis D, Unemo M. Meeting the public heatlh challenge of multidrug- and extensively drug-resistant Neisseria gonorrhoeae. Expert Rev Anti Infect Ther. 2009;7(7):821-834.
- Référence 12
-
Speers D. Gonococcal antimicrobial resistance: 80 years in the making. Microbiol Aust. 2019;40(2):57-62.
- Référence 13
-
Agence de la santé publique du Canada. Surveillance nationale de la sensibilité aux antimicrobiens de Neisseria gonorrhoeae - Rapport sommaire annuel de 2016. 2017.
- Référence 14
-
Bodie M, Gale-Rowe M, Alexandre S, Auguste U, Tomas K, Martin I. Considérations portant sur les taux croissants de gonorrhée et de gonorrhée résistante aux médicaments : il n'y a pas de temps à perdre. RMTC. 2019;45(2/3):54-62.
- Référence 15
-
Kirkcaldy R, Harvey A, Papp J, et al. Neisseria gonorrhoeae antimicrobial susceptibility surveillance - the Gonococcal Isolate Surveillance Project, 27 sites, United States, 2014. MMWR Surveill Summ. 2016;65(SS-7):1-19.
- Référence 16
-
Wi T, Lahra M, Ndowa F, et al. Antimicrobial resistance in Neisseria gonorhoeae: Global surveillance and a call for international collaborative action. PLOS Medicine. 2017;14(7):e1002344.
- Référence 17
-
Martin I, Sawatzky P, Allen V, et al. Neisseria gonorrhoeae, bactérie multirésistante et ultrarésistante, Canada, de 2012 à 2016. RMTC. 2019;45(2/3):53.
- Référence 18
-
Unemo M, Jensen J. Antimicrobial-resistant sexually transmitted infections: gonorrhoeae and Mycoplasma genitalium. Nat Rev Urol. 2017;14(3):139-152.
- Référence 19
-
Allen VG, Mitterni L, Seah C, et al. Neisseria gonorrhoeae treatment failure and susceptibility to cefixime in Toronto, Canada. JAMA - Journal of the American Medical Association. 2013;309(2):163-170.
- Référence 20
-
Unemo M, Shafer WM. Antimicrobial resistance in Neisseria gonorrhoeae in the 21st century: Past, evolution, and future. Clin Microbiol Rev. 2014;27(3):587-613.
- Référence 21
-
Agence de la santé publique du Canada. Plan ministériel 2017-2018 : Agence de la santé publique du Canada. 2017. https://www.canada.ca/fr/sante-publique/organisation/transparence/rapports-gestion/rapport-plans-priorites/2017-2018-rapport-plans-priorites.html.
- Référence 22
-
Agence de la santé publique du Canada. Plan ministériel 2018-2019 : Agence de la santé publique du Canada. 2018. https://www.canada.ca/fr/sante-publique/organisation/transparence/rapports-gestion/rapport-plans-priorites/2018-2019-rapport-plans-priorites.html.
- Référence 23
-
Agence de la santé publique du Canada. Plan ministériel 2019-2020 : Agence de la santé publique du Canada. 2019. https://www.canada.ca/fr/sante-publique/organisation/transparence/rapports-gestion/rapport-plans-priorites/2019-2020-rapport-plans-priorites.html.
- Référence 24
-
Chambre des communes, Comité permanent de la santé. Étude sur l'état de la résistance aux antimicrobiens au Canada et recommandations connexes. 2018.
- Référence 25
-
Agence de la santé publique du Canada. Système canadien de surveillance de la résistance aux antimicrobiens – Rapport de 2017. 2017. https://www.canada.ca/fr/sante-publique/services/publications/medicaments-et-produits-sante/systeme-canadien-surveillance-resistance-antimicrobiens-2017-rapport-resume.html.
- Référence 26
-
Agence de la santé publique du Canada. Système canadien de surveillance de la résistance aux antimicrobiens – Mise à jour 2018 : Sommaire. 2018.
- Référence 27
-
Agence de la santé publique du Canada. Réduction des répercussions sur la santé des infections transmissibles sexuellement et par le sang au Canada d'ici 2030 : un cadre d'action pancanadien sur les ITSS. 2018. https://www.canada.ca/content/dam/phac-aspc/documents/services/infectious-diseases/sexual-health-sexually-transmitted-infections/reports-publications/sexually-transmitted-blood-borne-infections-action-framework/infections-transmissibles-sexuellement-sang-cadre-action.pdf.
- Référence 28
-
Lahra M, Martin I, Demczuk W, et al. Cooperative recognition of internationally disseminated ceftriaxone-resistant Neisseria gonorrhoeae strain. Emerging Infectious Disease. 2018;24(4):735-743.
- Référence 29
-
Lefebvre B, Martin I, Demczuk W, et al. Ceftriaxone-resistant Neisseria gonorrhoeae, Canada, 2017. Emerging Infectious Diseases. 2018;24(2):381-383.
- Référence 30
-
Berenger B, Demczuk W, Gratrix J, Pabbaraju K, Smyczek P, Martin I. Genetic characterization and enhanced surveillance of ceftriaxone-resistant Neisseria gonorrhoeae strain, Alberta, Canada, 2018. Emerging Infectious Disease. 2019;25(9):1660-1667.
- Référence 31
-
Agence de la santé publique du Canada. Définitions nosologiques des maladies transmissibles faisant l'objet d'une surveillance nationale. RMTC. 2009;35S2
- Référence 32
-
Clinical and Laboratory Standards Institute. Performance standards for antimicrobial susceptibility testing. Twenty-fifth international supplement. CLSI. 2015.
- Référence 33
-
Ehret JM, Nims LJ, Judson FN. A clinical isolate of Neisseria gonorrhoeae with in vitro resistance to erythromycin and decreased susceptibility to azithromycin. Sex Transm Dis. 1996;23(4):270-272.
- Référence 34
-
Martin IMC, Ison CA, Aanensen DM, Fenton KA, Spratt BG. Rapid sequence-based identification of gonococcal transmission clusters in a large metropolitan area. J Infect Dis. 2004;189(8):1497-1505.
- Référence 35
-
Larkin MA, Blackshields G, Brown NP, et al. Clustal W and Clustal X version 2.0. Bioinformatics. 2007;23(21):2947-2948.
- Référence 36
-
Tamura K, Nei M. Estimation of the number of nucleotide substitutions in the control region of mitochondrial DNA in humans and chimpanzees. Mol Biol Evol. 1993;10(3):512-526.
- Référence 37
-
Agence de la santé publique du Canada. Rapport sur le système de surveillance accrue de la résistance de la gonorrhée aux antimicrobiens – Résultats de la phase pilote de 2014. 2018.
- Référence 38
-
Agence de la santé publique du Canada. Rapport sur le système de surveillance accrue de la résistance de la gonorrhée aux antimicrobiens (SARGA) – Résultats de 2014 et 2015. 2019.
- Référence 39
-
Centers for Disease Control and Prevention. Sexually transmitted disease surveillance 2007 supplement, Gonococcal Isolate Surveillance Project (GISP) annual reports 2007. 2007.
Annexe A
Critères de résistance de Neisseria gonorrhoeae aux antimicrobiens
| Antibiotique | Plages de concentrations recommandées pour les tests (mg/L) | Norme d'interprétation de la CMIAnnexe A Note de bas de page a | Source de l'antibiotique | |||
|---|---|---|---|---|---|---|
| SAnnexe A Note de bas de page b | SRAnnexe A Note de bas de page c | IAnnexe A Note de bas de page d | RAnnexe A Note de bas de page e | |||
| Pénicilline | 0,032 à 128,0 | ≤ 0,06 | - | 0,12 - 1,0 | ≥ 2,0 | Sigma |
| Tétracycline | 0,064 à 64,0 | ≤ 0,25 | - | 0,5 - 1,0 | ≥ 2,0 | Sigma |
| Érythromycine | 0,032 à 32,0 | ≤ 1,0 | - | - | ≥ 2,0 | Sigma |
| Spectinomycine | 4,0 à 256,0 | ≤ 32,0 | - | 64,0 | ≥ 128,0 | Sigma |
| Ciprofloxacine | 0,001 à 64,0 | ≤ 0,06 | - | 0,12 - 0,5 | ≥ 1,0 | Bayer Health Care |
| Ceftriaxone | 0,001 à 2,0 | - | ≥ 0,125 | - | - | Sigma |
| Céfixime | 0,002 à 2,0 | - | ≥ 0,25 | - | - | Sigma |
| Azithromycine | 0,016 à 32,0 | ≤ 1,0 | - | - | ≥ 2,0 | Pfizer |
| Ertapénème | 0,002 à 2,0 | Norme d'interprétation non accessible | Sequoia | |||
| Gentamicine | 0,5 à 128,0 | Norme d'interprétation non accessible | MP Biomedicals | |||
|
||||||
Annexe B
Défintions utilisées pour la caractérisations de la résistance de Neisseria gonorrhoeae aux antimicrobiens
| Caractérisation | Description | Définition |
|---|---|---|
| NGPP | Neisseria gonorrhoeae producteur de pénicillinase | CMI Pen ≥ 2,0 mg/L, positif pour ß-lactamase plasmide (plasmide de 3,05, 3,2 ou 4,5 Md) |
| NGRT | Neisseria gonorrhoeae résistant à la tétracycline | CMI Tét ≥ 16,0 mg/L, plasmide de 25,2 Md, positif pour réaction de polymérisations en chaîne de Tét M |
| NGRMC | Neisseria gonorrhoeae présentant une résistance à médiation chromosomique | CMI Pén MIC ≥ 2,0 mg/L, CMI Tét ≥ 2,0 mg/L mais ≤ 8,0 mg/L, et CMI Éry ≥ 2,0 mg/L |
| NGRMC probable | Neisseria gonorrhoeae présentant une résistance à médiation chromosomique probable | Une des valeurs de CMI de Pén, Tét, Éry = 1 mg/L, les deux autres ≥ 2,0 mg/L |
| RPén | Neisseria gonorrhoeae résistant à la pénicilline | CMI Pén ≥ 2,0 mg/L, négatif pour β-lactamase |
| RTét | Neisseria gonorrhoeae résistant à la tétracycline | CMI Tét ≥ 2,0 mg/L mais ≤ 8,0 mg/L |
| RÉry | Neisseria gonorrhoeae résistant à l'érythromycine | CMI Éry ≥ 2,0 mg/L |
| RCip | Neisseria gonorrhoeae résistant à la ciprofloxacine | Cip MIC ≥ 1,0 mg/L |
| RAzi | Neisseria gonorrhoeae résistant à l'azithromycine | CMI Az ≥ 2,0 mg/L |
| RSpec | Neisseria gonorrhoeae résistant à la spectinomycine | R Spec ≥ 128 mg/L |
| SRCx | Neisseria gonorrhoeae ayant une sensibilité réduite à la ceftriaxone | CMI Cx ≥ 0,125 mg/L |
| SRCe | Neisseria gonorrhoeae ayant une sensibilité réduite au céfixime | CMI Ce ≥ 0,25 mg/L |
| Gonocoques multi résistants | Gonocoques multi résistants | Sensibilité réduite ou résistance à un traitement actuellement recommandé (céphalosporine OU azithromycine) plus résistance à au moins deux autres antimicrobiens (pénicilline, tétracycline, érythromycine, ciprofloxacine) |
| Gonocoques ultrarésistants | Gonocoques ultrarésistant | Sensibilité réduite ou résistance à deux traitements actuellement recommandés (céphalosporine ET azithromycine) et résistance à au moins deux autres antimicrobiens (pénicilline, tétracycline, érythromycine, ciprofloxacine) |
Annexe C
Distribution de la résistance aux antimicrobiens selon le sexe ou le comportement sexuel, SARGA, 2015 à 2017Annexe C Note de bas de page a
| Résistance aux antimicrobiens | 2015 | 2016 | 2017 | |||
|---|---|---|---|---|---|---|
| N | % | N | % | N | % | |
| Homme gbHARSAH | ||||||
| CéfiximeSR | 2 | 0,6 | 0 | 0,0 | 1 | 0,3 |
| CeftriaxoneSR | 9 | 2,8 | 2 | 0,6 | 2 | 0,6 |
| AzithromycineR | 1 | 0,3 | 9 | 2,8 | 8 | 2,3 |
| CiprofloxacineR | 151 | 47,3 | 161 | 49,2 | 108 | 31,2 |
| TétracyclineR | 227 | 71,2 | 190 | 58,1 | 101 | 29,2 |
| PénicillineR | 69 | 21,6 | 44 | 13,5 | 18 | 5,2 |
| ÉrythromycineR | 141 | 44,2 | 98 | 30,0 | 51 | 14,7 |
| SpectinomycineR | 0 | 0,0 | 0 | 0,0 | 0 | 0,0 |
| Sensibles à tous les antibiotiques testés | 73 | 22,9 | 96 | 29,4 | 173 | 50,0 |
| Total Homme gbHARSAH | 319 | 327 | 346 | |||
| Homme non gbHARSAH | ||||||
| CéfiximeSR | 1 | 0,5 | 0 | 0,0 | 0 | 0,0 |
| CeftriaxoneSR | 1 | 0,5 | 1 | 0,5 | 0 | 0,0 |
| AzithromycineR | 1 | 0,5 | 0 | 0,0 | 2 | 0,7 |
| CiprofloxacineR | 30 | 13,5 | 82 | 38,7 | 67 | 24,7 |
| TétracyclineR | 112 | 50,5 | 120 | 56,6 | 143 | 52,8 |
| PénicillineR | 23 | 10,4 | 30 | 14,2 | 15 | 5,5 |
| ÉrythromycineR | 26 | 11,7 | 45 | 21,2 | 34 | 12,5 |
| SpectinomycineR | 0 | 0,0 | 0 | 0,0 | 0 | 0,0 |
| Sensibles à tous les antibiotiques testés | 106 | 47,7 | 80 | 37,7 | 96 | 35,4 |
| Total Homme non gbHARSAH | 222 | 212 | 271 | |||
| Femme | ||||||
| CéfiximeSR | 0 | 0,0 | 0 | 0,0 | 1 | 0,7 |
| CeftriaxoneSR | 0 | 0,0 | 1 | 0,7 | 0 | 0,0 |
| AzithromycineR | 1 | 0,8 | 4 | 2,9 | 2 | 1,4 |
| CiprofloxacineR | 15 | 12,4 | 50 | 35,7 | 36 | 25,2 |
| TétracyclineR | 50 | 41,3 | 75 | 53,6 | 78 | 54,5 |
| PénicillineR | 8 | 6,6 | 27 | 19,3 | 10 | 7,0 |
| ÉrythromycineR | 7 | 5,8 | 33 | 23,6 | 16 | 11,2 |
| SpectinomycineR | 0 | 0,0 | 0 | 0,0 | 0 | 0,0 |
| Sensibles à tous les antibiotiques testés | 68 | 56,2 | 58 | 41,4 | 50 | 35,0 |
| Total Femme | 121 | 140 | 143 | |||
| Tous | ||||||
| CéfiximeSR | 5 | 0,7 | 0 | 0,0 | 2 | 0,3 |
| CeftriaxoneSR | 12 | 1,8 | 4 | 0,6 | 3 | 0,4 |
| AzithromycineR | 3 | 0,4 | 13 | 1,9 | 12 | 1,6 |
| CiprofloxacineR | 198 | 29,6 | 297 | 43,4 | 214 | 27,9 |
| TétracyclineR | 394 | 59,0 | 388 | 56,7 | 326 | 42,4 |
| PénicillineR | 102 | 15,3 | 102 | 14,9 | 44 | 5,7 |
| ÉrythromycineR | 177 | 26,5 | 176 | 25,7 | 103 | 13,4 |
| SpectinomycineR | 0 | 0,0 | 0 | 0,0 | 0 | 0,0 |
| Sensibles à tous les antibiotiques testés | 247 | 37,0 | 234 | 34,2 | 321 | 41,8 |
| Total générale | 668 | 684 | 768 | |||
SR : Sensibilité réduite, R : Résistance Les chiffres globaux comprennent données sur les cas où le sexe et le comportement sexuel d'ont pas été fournis (2015=6; 2016=5; and 2017=8). |
||||||
|
||||||
Annexe D
Distribution de la résistance aux antimicrobiens selon le sexe et le foyer de l'infection, SARGA, 2015 à 2017
| CéfiximeSR | CeftriaxoneSR | AzithromycineR | PénicillineR | TétracyclineR | ÉrythromycineR | CiprofloxacinR | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| N | % | N | % | N | % | N | % | N | % | N | % | N | % | ||
| Femme | 168 | 0 | 0,0 | 0 | 0,0 | 1 | 0,6 | 9 | 5,4 | 74 | 44,0 | 13 | 7,7 | 22 | 13,1 |
| Col de l'utérus | 79 | 0 | 0,0 | 0 | 0,0 | 0 | 0,0 | 5 | 6,3 | 34 | 43,0 | 6 | 7,6 | 8 | 10,1 |
| Pharynx | 52 | 0 | 0,0 | 0 | 0,0 | 1 | 1,9 | 3 | 5,8 | 27 | 51,9 | 5 | 9,6 | 10 | 19,2 |
| Rectum | 37 | 0 | 0,0 | 0 | 0,0 | 0 | 0,0 | 1 | 2,7 | 13 | 35,1 | 2 | 5,4 | 4 | 10,8 |
| Homme | 626 | 6 | 1,0 | 14 | 2,2 | 2 | 0,3 | 111 | 17,7 | 403 | 64,4 | 198 | 31,6 | 217 | 34,7 |
| Urètre | 354 | 2 | 0,6 | 2 | 0,6 | 2 | 0,6 | 49 | 13,8 | 208 | 58,8 | 76 | 21,5 | 89 | 25,1 |
| Pharynx | 125 | 4 | 3,2 | 8 | 6,4 | 0 | 0,0 | 24 | 19,2 | 86 | 68,8 | 54 | 43,2 | 58 | 46,4 |
| Rectum | 147 | 0 | 0,0 | 4 | 2,7 | 0 | 0,0 | 38 | 25,9 | 109 | 74,1 | 68 | 46,3 | 70 | 47,6 |
| SR : Sensibilité réduite; R : Résistance | |||||||||||||||
|
|||||||||||||||
| CéfiximeSR | CeftriaxoneSR | AzithromycineR | PénicillineR | TétracyclineR | ÉrythromycineR | CiprofloxacineR | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| N | % | N | % | N | % | N | % | N | % | N | % | N | % | ||
| Femme | 209 | 0 | 0,0 | 2 | 1,0 | 4 | 1,9 | 45 | 21,5 | 113 | 54,1 | 48 | 23,0 | 85 | 40,7 |
| Col de l'utérus | 92 | 0 | 0,0 | 1 | 1,1 | 3 | 3,3 | 18 | 19,6 | 51 | 55,4 | 18 | 19,6 | 34 | 37,0 |
| Pharynx | 57 | 0 | 0,0 | 0 | 0,0 | 1 | 1,8 | 14 | 24,6 | 34 | 59,6 | 19 | 33,3 | 25 | 43,9 |
| Rectum | 35 | 0 | 0,0 | 1 | 2,9 | 0 | 0,0 | 13 | 37,1 | 28 | 80,0 | 11 | 31,4 | 26 | 74,3 |
| Homme | 542 | 0 | 0,0 | 4 | 0,7 | 12 | 2,2 | 81 | 14,9 | 341 | 62,9 | 154 | 28,4 | 281 | 51,8 |
| Urètre | 295 | 0 | 0,0 | 3 | 1,0 | 3 | 1,0 | 48 | 16,3 | 185 | 62,7 | 79 | 26,8 | 143 | 48,5 |
| Pharynx | 111 | 0 | 0,0 | 0 | 0,0 | 4 | 3,6 | 15 | 13,5 | 63 | 56,8 | 31 | 27,9 | 59 | 53,2 |
| Rectum | 136 | 0 | 0,0 | 1 | 0,7 | 5 | 3,7 | 17 | 12,5 | 92 | 67,6 | 43 | 31,6 | 78 | 57,4 |
| SR : Sensibilité réduite; R : Résistance | |||||||||||||||
|
|||||||||||||||
| CéfiximeSR | CeftriaxoneSR | AzithromycineR | PénicillineR | TétracyclineR | ÉrythromycineR | CiprofloxacineR | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| N | % | N | % | N | % | N | % | N | % | N | % | N | % | ||
| Femme | 207 | 1 | 0,5 | 0 | 0,0 | 2 | 1,0 | 12 | 5,8 | 121 | 58,5 | 29 | 14,0 | 53 | 25,6 |
| Col de l'utérus | 84 | 0 | 0,0 | 0 | 0,0 | 1 | 1,2 | 4 | 4,8 | 41 | 48,8 | 10 | 11,9 | 20 | 23,8 |
| Pharynx | 59 | 1 | 1,7 | 0 | 0,0 | 1 | 1,7 | 5 | 8,5 | 37 | 62,7 | 11 | 18,6 | 22 | 37,3 |
| Rectum | 62 | 0 | 0,0 | 0 | 0,0 | 0 | 0,0 | 3 | 4,8 | 42 | 67,7 | 7 | 11,3 | 10 | 16,1 |
| Homme | 711 | 1 | 0,1 | 3 | 0,4 | 12 | 1,7 | 37 | 5,2 | 278 | 39,1 | 103 | 14,5 | 204 | 28,7 |
| Urètre | 411 | 0 | 0,0 | 1 | 0,2 | 3 | 0,7 | 19 | 4,6 | 178 | 43,3 | 55 | 13,4 | 104 | 25,3 |
| Pharynx | 152 | 1 | 0,7 | 2 | 1,3 | 6 | 3,9 | 17 | 11,2 | 52 | 34,2 | 26 | 17,1 | 53 | 34,9 |
| Rectum | 148 | 0 | 0,0 | 0 | 0,0 | 3 | 2,0 | 1 | 0,7 | 48 | 32,4 | 22 | 14,9 | 47 | 31,8 |
| SR : Sensibilité réduite; R : Résistance | |||||||||||||||
|
|||||||||||||||
Annexe E
Liste complete des traitements utilises par catégorie de traitement, SARGA, 2015 à 2017
| 2015 | 2016 | 2017 | |
|---|---|---|---|
| Infection anogénitaleAnnexe E Note de bas de page a gbHARSAH | |||
| (P) Ceftriaxone 250 mg, Azithromycine 1 g | 175 | 182 | 161 |
| (A) Céfixime 800 mg, Azithromycine 1 g | 10 | 8 | 6 |
| (A) Azithromycine 2 g | 6 | 12 | 10 |
| (N) Ceftriaxone 250 mg, Doxycycline 100 mg | 0 | 13 | 14 |
| (N) Ceftriaxone 250 mg, Azithromycine 1 g, Doxycycline 100 mg | 0 | 2 | 5 |
| (N) Ceftriaxone 250 mg, Azithromycine 1 g, Autre | 2 | 1 | 0 |
| (N) Ceftriaxone 250 mg, Autre | 0 | 0 | 2 |
| (N) Ceftriaxone 250 mg, Céfixime 800 mg, Azithromycine 1 g | 1 | 0 | 1 |
| (N) Céfixime 400 mg, Azithromycine 1 g | 1 | 0 | 0 |
| (N) Ceftriaxone 250 mg, Azithromycine 1 g, Ciprofloxacine 500 mg | 1 | 0 | 0 |
| (N) Ceftriaxone 125 mg, Azithromycine 1 g | 1 | 0 | 0 |
| (N) Doxycycline 100 mg | 0 | 2 | 0 |
| (N) Azithromycine 1 g | 1 | 0 | 0 |
| (N) Ciprofloxacine 500 mg | 1 | 0 | 0 |
| Inconnu | 1 | 0 | 0 |
| Infection anogénitaleAnnexe E Note de bas de page a Autres adultesAnnexe E Note de bas de page b | |||
| (P) Céfixime 800 mg, Azithromycine 1 g | 235 | 243 | 302 |
| (P) Ceftriaxone 250 mg, Azithromycine 1 g | 26 | 12 | 10 |
| (A) Azithromycine 2 g | 7 | 11 | 10 |
| (N) Ceftriaxone 250 mg, Céfixime 800 mg, Azithromycine 1 g | 6 | 0 | 0 |
| (N) Ceftriaxone 250 mg, Autre | 1 | 0 | 5 |
| (N) Céfixime 800 mg, Doxycycline 100 mg | 0 | 1 | 3 |
| (N) Ceftriaxone 250 mg, Doxycycline 100 mg | 0 | 2 | 2 |
| (N) Ceftriaxone 250 mg, Céfixime 800 mg, Azithromycine 1 g, Doxycycline 100 mg | 0 | 0 | 2 |
| (N) Céfixime 800 mg, Autre | 1 | 1 | 0 |
| (N) Ceftriaxone 250 mg, Azithromycine 1 g, Autre | 1 | 0 | 1 |
| (N) Azithromycine 1 g, Azithromycine 2 g | 0 | 0 | 2 |
| (N) Céfixime 800 mg, Azithromycine 1 g, Azithromycine 2 g | 0 | 0 | 1 |
| (N) Ceftriaxone 250 mg, Doxycycline 100 mg, Autre | 0 | 1 | 0 |
| (N) Ceftriaxone 250 mg, Ciprofloxacine 500 mg, Autre | 1 | 0 | 0 |
| (N) Céfixime 400 mg, Azithromycine 1 g | 1 | 0 | 0 |
| (N) Azithromycine 2 g, Doxycycline 100 mg | 0 | 0 | 1 |
| (N) Doxycycline 100 mg, Autre | 0 | 1 | 0 |
| (N) Ceftriaxone 250 mg, Céfixime 800 mg, Autre | 1 | 0 | 0 |
| (N) Céfixime 400 mg, Céfixime 800 mg, Azithromycine 1 g | 0 | 1 | 0 |
| (N) Céfixime 400 mg, Céfixime 800 mg, Azithromycine 1 g | 1 | 0 | 0 |
| (N) Ceftriaxone 250 mg, Azithromycine 2 g, Doxycycline 100 mg | 0 | 0 | 1 |
| (N) Céfixime 800 mg, Ceftriaxone 250 mg, Azithromycine 1 g | 0 | 0 | 1 |
| (N) Céfixime 400 mg, Céfixime 800 mg, Ceftriaxone 250 mg, Azithromycine 1 g | 1 | 0 | 0 |
| (N) Ceftriaxone 250 mg, Céfixime 800 mg, Azithromycine 1 g | 0 | 0 | 1 |
| (N) Ceftriaxone 250 mg, Azithromycine 1 g, Doxycycline 100 mg | 0 | 1 | 0 |
| (N) Doxycycline 100 mg | 1 | 4 | 0 |
| (N) Azithromycine 1 g | 2 | 1 | 0 |
| (N) Céfixime 800 mg | 1 | 1 | 1 |
| Inconnu | 1 | 0 | 0 |
| Infection pharyngée gbHARSAH | |||
| (P) Ceftriaxone 250 mg, Azithromycine 1 g | 108 | 84 | 124 |
| (A) Céfixime 800 mg, Azithromycine 1 g | 2 | 5 | 4 |
| (N) Ceftriaxone 250 mg, Doxycycline 100 mg | 1 | 5 | 7 |
| (N) Ceftriaxone 250 mg, Azithromycine 1 g, Doxycycline 100 mg | 0 | 0 | 3 |
| (N) Ceftriaxone 250 mg, Autre | 2 | 0 | 0 |
| (N) Ceftriaxone 250 mg, Azithromycine 2 g, Doxycycline 100 mg | 0 | 2 | 0 |
| (N) Azithromycine 2 g, Ciprofloxacine 500 mg | 0 | 0 | 1 |
| (N) Céfixime 800 mg, Azithromycine 2 g | 0 | 0 | 1 |
| (N) Ceftriaxone 250 mg, Ciprofloxacine 500 mg | 1 | 0 | 0 |
| (N) Ceftriaxone 250 mg, Azithromycine 1 g | 0 | 1 | 0 |
| (N) Azithromycine 1 g, Spectinomycine 2 g | 1 | 0 | 0 |
| (N) Ceftriaxone 250 mg, Azithromycine 1 g, Ciprofloxacine 500 mg, Doxycycline 100 mg | 0 | 1 | 0 |
| (N) Ciprofloxacine 500 mg, Autre | 1 | 0 | 0 |
| (N) Azithromycine 1 g, Autre | 0 | 0 | 1 |
| (N) Ceftriaxone 250 mg, Azithromycine 1 g, Autre | 0 | 0 | 1 |
| (N) Azithromycine 2 g | 3 | 2 | 3 |
| (N) Doxycycline 100 mg | 0 | 1 | 0 |
| Infection pharyngée Autres adultesAnnexe E Note de bas de page b | |||
| (P) Ceftriaxone 250 mg, Azithromycine 1 g | 11 | 14 | 22 |
| (A) Céfixime 800 mg, Azithromycine 1 g | 29 | 31 | 29 |
| (A) Azithromycine 2 g | 3 | 7 | 2 |
| (N) Ceftriaxone 250 mg, Doxycycline 100 mg | 0 | 2 | 4 |
| (N) Ceftriaxone 250 mg, Céfixime 800 mg, Azithromycine 1 g | 4 | 0 | 0 |
| (N) Ceftriaxone 250 mg, Autre | 1 | 0 | 1 |
| (N) Ceftriaxone 250 mg, Ciprofloxacine 500 mg | 0 | 1 | 0 |
| (N) Céfixime 800 mg, Ceftriaxone 250 mg, Azithromycine 1 g | 0 | 1 | 0 |
| (N) Ceftriaxone 250 mg, Azithromycine 1 g, Azithromycine 2 g | 1 | 0 | 0 |
| (N) Céfixime 800 mg, Azithromycine 1 g, Doxycycline 100 mg | 0 | 0 | 1 |
| (N) Ceftriaxone 250 mg, Azithromycine 1 g, Autre | 0 | 0 | 1 |
| (N) Ciprofloxacine 500 mg, Spectinomycine 2 g | 1 | 0 | 0 |
| (N) Azithromycine 2 g, Spectinomycine 2 g, Autre | 0 | 0 | 1 |
| (N) Ceftriaxone 250 mg, Céfixime 800 mg, Azithromycine 1 g, Doxycycline 100 mg | 1 | 0 | 0 |
| (N) Doxycycline 100 mg | 0 | 3 | 0 |
| (N) Azithromycine 1 g | 1 | 1 | 0 |
| (N) Céfixime 800 mg | 1 | 0 | 0 |
| Inconnu | 3 | 0 | 0 |
| (P) Thérapie privilégié dans les Lignes directrices canadiennes sur les infections transmissibles sexuellement – infections gonococciques, révisées en juillet 2013 (lignes directrices sur le traitement)1. (A) Autre traitement dans les lignes directrices sur le traitement. (N) Non recommandé dans les lignes directrices sur le traitement. |
|||
|
|||
Notes de bas de page
- Note de bas de page a
-
Gonocoques multi résistants : diminution de la sensibilité/résistance à l'une des thérapies actuellement recommandées (céphalosporine ou azithromycine) PLUS résistance à au moins deux autres antimicrobiens (pénicilline, tétracycline, érythromycine, ciprofloxacine)11.
- Note de bas de page b
-
Gonocoques ultrarésistants : diminution de la sensibilité /résistance à deux thérapies actuellement recommandés (céphalosporine et azithromycine) PLUS résistance à au moins deux autres antimicrobiens (pénicilline, tétracycline, érythromycine, ciprofloxacine)11.
- Note de bas de page c
-
En l'absence d'un consensus pancanadien quant à la définition d'un échec au traitement, la définition propose pour un cas d'échec au traitement est l'absence de contact sexuel ET la présence de l'une des conditions suivantes : (1) des diplocoques intracellulaires gram négatifs pendant un moins 72 heures après le traitement7 (2) une culture positive pour N. gonorrhoeae au moins 72 heures après le traitement; ou (3) un test d'amplification des acides nucléiques (TANN) positif pour N. gonorrhoeae au moins 2 à 3 semaines après le traitement1.
- Note de bas de page d
-
La céfixime, la ceftriaxone et l'azithromycine font parties des traitements privilégiés de la gonorrhée au Canada1.
- Note de bas de page e
-
Les autres adultes comprennent les hommes non gbHARSAH, les femmes et les personnes transgenres. Ils ne comprennent pas les hommes dont le comportement sexuel ou le sexe est inconnu.
