Archivée : Recommandations mises à jour sur les vaccins contre le virus du papillome humain (VPH) : vaccin nonavalent contre le VPH et précisions sur les intervalles minimums entre les doses dans le calendrier d'immunisation contre le VPH

Télécharger le format de rechange
(Format PDF, 1.21 Mo, 61 pages)
Organisation : Agence de la santé publique du Canada
Publiée : 2016-07-07
Sujets connexes
Une déclaration d'un comité consultatif (DCC) Comité consultatif national de l'immunisation (CCNI)
Veuillez noter qu’un rectificatif a été effectué à la suite de la publication de cette déclaration en juillet 2016. Voir l’Introduction pour plus de précisions.
Préambule
Le Comité consultatif national de l'immunisation (CCNI) donne à l'Agence de la santé publique du Canada (ci-après appelée l'Agence) des conseils continus et à jour liés à l'immunisation dans le domaine de la médecine, des sciences et de la santé publique. L'Agence reconnaît que les conseils et les recommandations figurant dans la présente déclaration reposent sur les connaissances scientifiques les plus récentes et diffuse ce document à des fins d'information. Les personnes qui administrent le vaccin doivent également connaître le contenu de la monographie de produit pertinente. Les recommandations d'utilisation et les autres renseignements qui figurent dans le présent document peuvent différer du contenu de la monographie de produit rédigée par le fabricant du vaccin au Canada. Les fabricants ont fait approuver les vaccins et ont démontré leur innocuité et leur efficacité uniquement lorsqu'ils sont utilisés conformément à la monographie de produit. Les membres du CCNI et les agents de liaison doivent se conformer à la politique de l'Agence régissant les conflits d'intérêts, notamment déclarer chaque année les conflits d'intérêts possibles.
Table des matières
Sommaire de l'information contenue dans la présente déclaration du CCNI
Le texte suivant résume l'information importante pour les vaccinateurs. Veuillez consulter le reste de la Déclaration pour obtenir plus de précisions.
1. Quoi
Les infections par le virus du papillome humain (VPH) sont les infections transmissibles sexuellement les plus répandues. Il existe plus de 100 types de VPH, classés de manière générale selon qu'ils présentent un risque élevé ou faible.
Les types de VPH à haut risque peuvent causer le cancer du col de l'utérus et le cancer anogénital, ainsi que certains cancers du cerveau et du cou. Les types 16 et 18 du VPH sont à l'origine d'environ 70 % des cancers du col de l'utérus. Les types 31, 33, 45, 52 et 58 du VPH représentent environ 15 à 19 % des cancers du col de l'utérusNote de bas de page 1,Note de bas de page 2,Note de bas de page 3.
Les types de VPH à faible risque peuvent causer des condylomes acuminés, également appelés verrues anogénitales (VAG). La plupart des cas (> 90 %) de VAG sont causés par les types 6 et 11.
L'utilisation de GardasilMD (vaccin VPH4) est autorisée au Canada depuis 2006 pour la prévention des AVG liées aux types 6 et 11 du VPH, ainsi que des cancers liés aux types 16 et 18. L'utilisation de CervarixMD (vaccin VPH2) est autorisée au Canada depuis 2010 pour la prévention du cancer du col de l'utérus causé par les types 16 et 18. L'utilisation de GardasilMD 9 (vaccin VPH9) est autorisée au Canada depuis le 5 février 2015 pour la prévention des infections, des lésions précancéreuses et des cancers anogénitaux causés par les types 6, 11, 16, 18, 31, 33, 45, 52 et 58 du VPH, ainsi que des VAG liées aux types de VPH contenus dans le vaccin.
Une étude récente de phase II et III portant sur le vaccin VPH9 a révélé une immunogénicité non inférieure pour les types 6, 11, 16 et 18 du VPH comparativement au vaccin VPH4, ainsi qu'une efficacité élevée pour les cinq autres types (31, 33, 45, 52 et 58) contenus dans le vaccin. Le profil d'innocuité du vaccin VPH9 était comparable à celui du vaccin VPH4, même si les événements indésirables (EI) associés au point d'injection (d'intensité faible à modérée) étaient plus courants avec le vaccin VPH9 qu'avec le vaccin VPH4.
2. Qui
Filles et femmes
Le vaccin VPH2 est indiqué chez les filles et les femmes âgées de 9 à 45 ans pour la prévention des lésions précancéreuses et du cancer du col de l'utérus associés aux types de VPH contenus dans le vaccin. Les vaccins VPH4 et VPH9 sont indiqués pour la prévention des maladies suivantes associées aux types de VPH contenus dans les vaccins :
Chez les filles et les femmes âgées de 9 à 45 ans
- Cancers et lésions précancéreuses du col de l'utérus, de la vulve, du vagin
- VAG
Chez les filles et les femmes âgées de 9 à 26 ans
- Cancer et lésions précancéreuses de l'anus
Garçons et hommes
Les vaccins VPH4 et VPH9 sont indiqués chez tous les garçons et les hommes âgés de 9 à 26 ans pour la prévention des cancers de l'anus, des lésions précancéreuses de l'anus ainsi que des VAG. Le vaccin VPH2 n'est pas indiqué chez les hommes pour le moment.
Les vaccins contre le VPH ne sont pas indiqués chez :
- les filles ou les garçons âgés de moins de 9 ans, car aucune donnée en matière d'immunogénicité ou d'efficacité n'est disponible dans ces groupes.
3. Comment
Les vaccins contre le VPH ont été homologués pour une administration en trois doses distinctes de 0,5 mL :
- le vaccin VPH2 à 0, 1 et 6 mois;
- le vaccin VPH4 à 0, 2 et 6 mois;
- le vaccin VPH9 à 0, 2 et 6 mois.
Récemment, les vaccins VPH2 et VPH4 ont également été homologués pour une administration en deux doses distinctes de
0,5 mL chez les personnes plus jeunes :
- le vaccin VPH2 à 0 et 6 mois chez les filles âgées de 9 à 14 ans au moment de la première injection (autorisation le 3 juillet 2014);
- le vaccin VPH4 à 0 et 6 mois ou à 0 et 12 mois chez les personnes âgées de 9 à 13 ans (autorisation le 10 mars 2015);
- on étudie actuellement d'autres calendriers de vaccination pour le vaccin VPH9.
Recommandations du CCNI :
- Les vaccins VPH2, VPH4 et VPH9 sont recommandés pour la vaccination systématique des filles et des femmes âgées de 9 à 26 ans et peuvent être administrés chez les femmes âgées de plus de 26 ans qui n'ont pas été vaccinées auparavant ou qui n'ont pas terminé la série vaccinale.
- Les vaccins VPH4 et VPH9 sont recommandés pour la vaccination systématique des garçons et des hommes âgés de 9 à 26 ans et peuvent être administrés chez les hommes âgés de plus de 26 ans qui n'ont pas été vaccinés auparavant ou qui n'ont pas terminé la série vaccinale.
- Les vaccins VPH2 (chez les filles immunocompétentes de 9 à 14 ans) et VPH4 (chez les filles et les garçons immunocompétents de 9 à 14 ans) peuvent être administrés au moyen d'un calendrier de vaccination à 2 doses ou à 3 doses. Pour un calendrier à deux doses, deux doses distinctes de 0,5 mL devraient être administrées à 0 et 6 ou 12 mois. Les données probantes sont insuffisantes pour recommander un calendrier de vaccination à deux doses pour le vaccin VPH9. Toutefois, des études sont en cours et les nouvelles données probantes seront évaluées à mesure qu'elles deviennent disponibles.
- Les personnes immunodéprimées, les personnes immunocompétentes infectées par le VIH, ainsi que les personnes n'ayant jamais reçu de dose de vaccin contre le VPH avant l'âge de 15 ans devraient continuer à recevoir trois doses de vaccin contre le VPH.
Des efforts devraient être faits pour administrer les vaccins contre le VPH aux intervalles recommandés. Lorsqu'un calendrier abrégé est nécessaire, les intervalles minimums entre les doses de vaccin doivent être respectés. Dans un calendrier à 3 doses, l'intervalle minimal entre la première et la deuxième dose du vaccin est de 4 semaines, l'intervalle minimal entre la deuxième et la troisième dose est de 12 semaines et l'intervalle minimal entre la première et la dernière dose dans un calendrier à 2 ou 3 doses est de 24 semaines.
Actuellement, les données sont insuffisantes pour recommander, à l'échelle de la population, une nouvelle immunisation par le vaccin VPH9 des personnes ayant reçu une série vaccinale avec un autre vaccin contre le VPH.
Comme l'évanouissement après la vaccination est plus commun chez les jeunes personnes, il est très important d'observer chaque vacciné pendant une période de 15 minutes après l'administration du vaccin afin d'éviter de graves blessures en cas d'un épisode de syncope.
4. Pourquoi
En l'absence de vaccination, on estime que 75 % des Canadiens et Canadiennes sexuellement actifs auront une infection au VPH transmissible sexuellement au cours de leur vie. Même si une personne est déjà infectée par un ou plusieurs types de VPH visés par le vaccin, le vaccin procurera une protection contre d'autres types de VPH contenus dans le vaccin.
Au Canada, l'immunisation contre les types 16 et 18 avec le vaccin VPH2, le VPH4 ou le VPH9 peut prévenir environ 70 % des cancers anogénitaux et 60 % des lésions précancéreuses du col de l'utérus à risque élevé. L'immunisation avec le vaccin VPH4 ou le VPH9 peut également prévenir environ 90 % des AVG (types 6 et 11 du VPH). En plus, l'immunisation avec le VPH9 peut prévenir jusqu'à 14 % des cancers anogénitaux et jusqu'à 30 % des lésions précancéreuses du col de l'utérus à risque élevé causés par les cinq types de VPH supplémentaires (31, 33, 45, 52 et 58) contre lesquels le vaccin fournit une protection.
I. Introduction
Un rectificatif a été effectué à la suite de la publication, le 7 juillet 2016. (Prendre note que des changements ont été apportés dans les sections respectives du présent document.)
Au Tableau 2, des erreurs numériques se sont glissées dans la colonne « Monde : Prévalence du VPH » pour les types 6, 11, 16, 18 du VPH. Les valeurs ont été corrigées, ce qui se traduit par une modification des taux de l'ordre de 0 à 3 %. La prévalence mondiale du VPH indiquée pour le cancer du pénis correspond aux types 16 et 18 et ne comprend pas les types 6 et 11, qui sont à faible risque et non oncogènes.
À la page 16, ligne 4, on peut lire que la prévalence des types 16 et 18 du VPH dans les cas de cancer du vagin est de 14,8 %, alors qu'elle s'élève en fait à 42,8 %.
En février 2015, un vaccin nonavalent contre le virus du papillome humain (VPH9) (GardasilMD 9, Merck Canada Inc.) a été autorisé au Canada. La présente déclaration vise à résumer les renseignements sur ce vaccin et à fournir des recommandations fondées sur des données probantes sur son utilisation dans le contexte des recommandations pour tous les vaccins contre le VPH actuellement autorisés au Canada. En outre, cette déclaration précise les intervalles minimums entre les doses des vaccins contre le VPH pour les calendriers de vaccination contre le VPH à deux ou à trois doses.
En 2007, le programme national d'immunisation contre le VPH avait pour but de réduire la morbidité et la mortalité associées au cancer du col de l'utérus, à ses précurseurs et à d'autres cancers liés au VPH chez les femmes au CanadaNote de bas de page 3. Cet objectif a été étendu en 2014 afin d'inclure le fardeau des maladies liées au VPH provenant d'affections autres que le cancer tant chez les hommes que chez les femmes. L'objectif national actuel de l'immunisation contre le VPH consiste à réduire la morbidité et la mortalité attribuables au VPH que la vaccination peut prévenir au sein de la population canadienneNote de bas de page 4.
L'ensemble des provinces et territoires au Canada offre actuellement une immunisation contre le VPH dans le cadre de programmes financés par l'État aux filles en 4e, 5e, 6e, 7e ou 8e année. (Voir les détails sur ces programmes). Plusieurs provinces ont élargi leur programme contre le VPH pour y inclure les garçons et les hommes : l'Île-du-Prince-Édouard (2013), l'Alberta (2014), la Colombie-Britannique (programme pour les personnes à risque élevé, 2015) et la Nouvelle-Écosse (2015). Le Manitoba et le Québec ont annoncé des plans d'expansion de leurs programmes d'immunisation contre le VPH afin d'y inclure les garçons et les hommes à partir de l'année scolaire 2016-2017.
L'utilisation de GardasilMD (vaccin VPH4) est autorisée au Canada depuis 2006 pour la prévention des VAG liées aux types 6 et 11 du VPH, ainsi que des lésions précancéreuses et des cancers anogénitaux liés aux types 16 et 18 du VPH. L'utilisation de CervarixMD (vaccin VPH2) est autorisée au Canada depuis 2010 pour la prévention du cancer du col de l'utérus causé par les types 16 et 18 du VPH.
L'utilisation de GardasilMD 9 (vaccin VPH9) a récemment été autorisée au Canada pour la prévention des VAG, des lésions précancéreuses et des cancers anogénitaux liés aux types 6, 11, 16, 18, 31, 33, 45, 52 et 58 du VPH. L'utilisation de GardasilMD 9Note de bas de page 5 (vaccin VPH9) est indiquée chez les filles et les femmes âgées de 9 à 45 ans pour la prévention des infections causées par les types 6, 11, 16, 18, 31, 33, 45, 52 et 58 du VPH, ainsi que des maladies suivantes associées aux types de VPH contenus dans le vaccin :
- les cancers du col de l'utérus, de la vulve et du vagin causés par les types 16, 18, 31, 33, 45, 52 et 58 du VPH;
- les VAG causées par les types 6 et 11;
- ainsi que les lésions précancéreuses ou dysplasiques suivantes causées par les types 6, 11, 16, 18, 31, 33, 45, 52 et 58 :
- l'adénocarcinome in situ (AIS) du col de l'utérus;
- la néoplasie intra-épithéliale cervicale (NIC) de grades 2 et 3;
- la néoplasie intra-épithéliale vulvaire (NIV) de grades 2 et 3;
- la néoplasie intra-épithéliale vaginale (NIVa) de grades 2 et 3;
- la néoplasie intra-épithéliale cervicale (NIC) de grade 1.
En outre, l'utilisation de Gardasil®9 est indiquée chez les filles et les femmes âgées de 9 à 26 ans pour la prévention :
- du cancer de l'anus causé par les types 16, 18, 31, 33, 45, 52 et 58 du VPH;
- de la néoplasie intra-épithéliale anale (NIA) de grade 1, 2 ou 3 causée par les types 6, 11, 16, 18, 31, 33, 45, 52 et 58.
L'utilisation de GardasilMD 9 est indiquée chez les garçons et les hommes âgés de 9 à 26 ans pour la prévention des infections causées par les types 6, 11, 16, 18, 31, 33, 45, 52 et 58 du VPH ainsi que des maladies suivantes associées aux types de VPH contenus dans le vaccin :
- le cancer de l'anus causé par les types 16, 18, 31, 33, 45, 52 et 58;
- les VAG causées par les types 6 et 11;
- une NIA de grade 1, 2 ou 3 causé par les types 6, 11, 16, 18, 31, 33, 45, 52 et 58.
Au Canada, le Comité consultatif national de l'immunisation (CCNI) a recommandé un calendrier d'immunisation à 3 doses pour le vaccin contre le VPH chez les filles et les femmes âgées d'au moins 9 ans depuis février 2007; et pour les garçons et les hommes âgés de 9 à 26 ans depuis janvier 2012Note de bas de page 6,Note de bas de page 7. Les vaccins VPH2 ou VPH4 ont été recommandés pour la prévention du cancer du col de l'utérus et de ses précurseurs chez les femmes, y compris celles qui ont déjà présenté des anomalies au test Papanicolaou (Pap) ou qui ont été atteintes d'un cancer du col de l'utérus ou de VAG. Le vaccin VPH4 a également été recommandé pour la prévention des cancers de la vulve, du vagin et de l'anus et de leurs précurseurs, ainsi que des VAG chez les femmes, de même que du cancer anogénital et des VAG chez les hommes. Dans sa déclaration du comité consultatif de 2012, le CCNI a recommandé un calendrier d'immunisation contre le VPH à 3 doses pour les vaccins VPH2 et VPH 4.
Les vaccins contre le VPH suivants ont été homologués pour une administration en trois doses distinctes de 0,5 mL : le vaccin VPH2 à 0, 1 et 6 mois, le vaccin VPH4 à 0, 2 et 6 mois ainsi que le vaccin VPH9 à 0, 2 et 6 mois. Depuis le 3 juillet 2014, l'utilisation du vaccin VPH2 est également autorisée chez les filles âgées de 9 à 14 ans au moment de la première injection, dans le cadre d'un calendrier à 2 doses (à 0 et 6 mois). Depuis le 10 mars 2015, l'utilisation du vaccin VPH4 est également autorisée chez les personnes âgées de 9 à 13 ans, dans le cadre d'un calendrier à 2 doses (à 0 et 6 mois ou à 0 et 12 mois).
Un calendrier d'immunisation contre le VPH à 2 doses pour les personnes immunocompétentes de 9 à 14 ans devrait offrir une protection immunitaire semblable à celle d'un calendrier à 3 doses pour les personnes immunocompétentes de 9 à 26 ans. On peut considérer qu'il permet de faire des économies et qu'il présente d'autres avantages individuels et programmatiques. Dans sa déclaration du comité consultatif de février 2015Note de bas de page 8, le CCNI a recommandé un calendrier d'immunisation contre le VPH à 2 doses pour les groupes suivants, et a déterminé des catégories de recommandations en fonction de la solidité des données probantes disponibles au moment de la publication :
| Groupes recommandés | Calendrier d'immunisation recommandé | Catégorie de recommandation du CCNI d'après les données probantes disponibles (Voir le Tableau 9 pour les descriptions des catégories) |
|---|---|---|
| Filles en santé âgées de 9 à 14 ans (immunocompétentes et non infectées par le VIH) | Calendrier à 2 ou 3 doses (avec le vaccin VPH2 ou VPH4) |
Catégorie A |
| Femmes en santé âgées de plus de 15 ans (immunocompétentes et non infectées par le VIH) | Calendrier à 3 doses (avec le vaccin VPH2 ou VPH4) (Si une première dose a été administrée entre 9 et 14 ans, 2 doses sont suffisantes) |
Catégorie A |
| Garçons et hommes en santé âgés de 9 à 14 ans (immunocompétents et non infectés par le VIH) | Calendrier à 2 ou 3 doses (avec le vaccin VPH4) |
Catégorie B |
| Hommes en santé âgés de plus de 15 ans (immunocompétents et non infectés par le VIH) | Calendrier à 3 doses (avec le vaccin VPH4) (Si une première dose a été administrée entre 9 et 14 ans, 2 doses sont suffisantes) |
Catégorie B |
| Personnes immunodéprimées et personnes immunocompétentes infectées par le VIH | Calendrier à 3 doses (avec le vaccin VPH2 ou VPH4 chez les femmes et avec le vaccin VPH4 chez les hommes) |
Catégorie I |
Lorsqu'il s'agit d'un calendrier de vaccination à 2 doses, le CCNI recommande que la deuxième dose du vaccin contre le VPH soit administrée au moins 6 mois après la première. Pour un calendrier d'immunisation contre le VPH à 3 doses, le CCNI a recommandé que les vaccins soient administrés à 0, 1 ou 2 mois (selon le vaccin) et 6 mois. La mise à jour de la déclaration du Comité consultatif du CCNI de 2012 sur les vaccins contre le VPHNote de bas de page 4 et le chapitre du Guide canadien d'immunisation (GCI) actuel portant sur le VPHNote de bas de page 7 indiquent que si un calendrier abrégé est nécessaire, un intervalle minimal de 4 semaines entre l'administration des première et deuxième doses et un intervalle d'au moins 12 semaines (en particulier pour le VPH4) entre l'administration des deuxième et troisième doses sont acceptables. Aucun intervalle minimal entre l'administration des première et troisième doses n'est explicitement déterminé dans le chapitre actuel du GCI portant sur le VPH ou les déclarations du CCNI.
Un examen récent des données probantes publiées en matière d'efficacité et d'innocuité à long terme des vaccins VPH2 et VPH4 qui ont été largement mis en œuvre dans des programmes de vaccination partout dans le monde, et qui ciblent principalement les adolescentes, a conclu que l'efficacité et l'innocuité des deux vaccins ont été bien établies. L'examen comprenait des études portant sur le vaccin VPH2 avec un suivi de 9,4 ans et de 8 ans pour le vaccin VPH4, et il a révélé que le vaccin s'avère immunogène et bien toléré jusqu'à 9 ans après la vaccination, et que tous les essais cliniques contrôlés avec répartition aléatoire portant sur les deux vaccins fournissent des données probantes à l'appui d'un excellent profil d'innocuité. En outre, l'efficacité clinique des vaccins existants a été démontrée. Un examen systématique des effets directs et indirects précoces du vaccin VPH4 sur les VAG résumait les données probantes publiées d'une réduction rapide de l'incidence des VAG après la mise en œuvre du programme de vaccination, malgré les différences des plans d'étude et des populations étudiées. L'examen a également fourni des données probantes d'une possible immunité collective chez les populations non vaccinées d'hommes plus âgés et de femmes, plus particulièrement lorsque la couverture vaccinale était élevée. Cependant, certaines populations, comme les hommes ayant des relations sexuelles avec d'autres hommes (HARSAH), ne pourraient pas tirer profit de l'immunité collective conférée si l'immunisation contre le VPH était limitée aux femmesNote de bas de page 9.
La présente déclaration :
- fournira des renseignements sur le vaccin VPH9 et des recommandations concernant son utilisation;
- examinera les données épidémiologiques sur la contribution relative des cinq génotypes supplémentaires contenus dans le vaccin VPH9 aux résultats de la maladie;
- clarifiera les intervalles minimaux acceptables entre les doses du vaccin dans le cadre d'un calendrier d'immunisation contre le VPH à 2 ou 3 doses.
II. Méthodologie
Vaccin VPH9
Le CCNI a examiné les principales questions dans le cadre de la revue de littérature sur le vaccin VPH9 selon les propositions du groupe de travail sur le VPH : le fardeau de la maladie qui peut être évité, la population cible, l'innocuité, l'immunogénicité, l'efficacité potentielle et réelle du vaccin, les calendriers de vaccination et d'autres aspects de la stratégie globale d'immunisation. La synthèse des connaissances a été effectuée par un résident de santé publique et de médecine préventive, sous la supervision d'un médecin spécialiste de l'Agence et du groupe de travail. Après une évaluation critique de chacune des études, des tableaux sommaires comprenant des cotes de qualité des données fondées sur la hiérarchie méthodologique du CCNI ont été préparés (Tableau 8), et des recommandations relatives à l'utilisation des vaccins ont été proposées. Le président du groupe de travail et le médecin spécialiste de l'Agence ont présenté les données et les recommandations proposées au CCNI le 10 juin 2015. Après un examen attentif des données et la tenue de consultations à la réunion du CCNI, les membres du comité ont adopté certaines recommandations. On trouvera dans le texte une description des considérations pertinentes, des justifications des décisions et des lacunes dans les connaissances.
Une recherche documentaire et un examen des articles en langue anglaise uniquement ont été effectués. La recherche n'a pas été limitée par un intervalle de temps. Pour déterminer les études évaluant l'efficacité, l'immunogénicité et l'innocuité du vaccin VPH9, une recherche systématique dans Medline, CINAHL, EMBASE et Google Scholar a été effectuée. Les mots clés utilisés comprenaient les suivants : papillomavirus vaccines, HPV adj* vaccine, 9-valent, HPV9, Gardasil, nonavalent, wart virus vaccine et leurs variations. Un total de 13 résumés d'articles obtenus par l'entremise de la recherche documentaire ont été repérés et étudiés. De plus, 14 documents supplémentaires ont été fournis par le fabricant du vaccin VPH9, y compris un article scientifique publié (également obtenu par l'entremise de la recherche documentaire) ainsi que 13 affiches ou présentations de résumés. Les doublons, éditoriaux et articles de synthèse ont été exclus. Ont également été éliminés les articles portant sur la rentabilité du vaccin, les répercussions potentielles de la modélisation fondée sur le vaccin, l'élaboration d'immuno-essais pour les types de VPH et les études de la prévalence des différents types de VPH. De plus, le fabricant a fait un exposé des études en cours et des données disponibles au CCNI en octobre 2014, ainsi qu'au groupe de travail sur le VPH en février et en mai 2015.
Dans le cadre de la formulation de leurs recommandations, le CCNI et son groupe de travail sur le VPH ont pris en considération les données probantes examinées avant le 5 mai 2015, notamment les éléments suivants : un article publié revu par les pairs, quatre études non publiées présentées sur des affiches (protocoles 005, 006, 007 et 009), ainsi que les résultats des essais pivots (protocoles 002, 003, 005, 006, 007 et 009) présentés au CCNI au moyen de diapositives PowerPoint par le fabricant. Les données probantes examinées sont présentées dans le tableau sommaire des données probantes (Tableau 6) et font l'objet d'une analyse dans le texte. Les études non publiées et les protocoles sont des essais cliniques qui ont recours à la même population d'étude qui a été incluse dans l'article de journal publié. En raison du nombre limité d'articles publiés revus par les pairs actuellement disponibles, les données non publiées, quoiqu'incluses dans la présente déclaration, sont interprétées avec prudence, n'ayant pas subi la révision habituelle. À la suite de l'examen, ont été publiés les protocoles 003Note de bas de page 10, 005Note de bas de page 11, 006Note de bas de page 12, 007Note de bas de page 13 et 009Note de bas de page 14.
Intervalles minimums entre les doses de vaccin contre le VPH dans le cadre d'un calendrier d'immunisation à 3 doses
Le CCNI a passé en revue les questions clés pour l'examen de la documentation sur les intervalles minimums acceptables entre les doses de vaccin contre le VPH proposés par le groupe de travail sur le VPH, y compris la question précise de l'intervalle minimal acceptable entre la première et la dernière dose du vaccin contre le VPH dans le cadre d'un calendrier à 3 doses. La synthèse des connaissances, y compris une analyse contextuelle et un examen de la documentation, a été effectuée par l'analyste de la recherche et le médecin spécialiste de l'Agence. Après une évaluation critique de chacune des études ont été préparés des tableaux sommaires comprenant des cotes de qualité des données probantes fondées sur la hiérarchie méthodologique du CCNI (Tableau 8), puis des recommandations ont été proposées. Le président du groupe de travail ainsi que le médecin spécialiste et l'analyste de la recherche de l'Agence ont présenté les données probantes et les recommandations proposées au CCNI le 17 février 2015. Après un examen attentif de ces données et les consultations tenues à la réunion du CCNI le 10 juin 2015, les membres de ce dernier ont adopté des recommandations précises. On trouvera dans le texte une description des considérations pertinentes, des justifications des décisions et des lacunes dans les connaissances.
Une recherche documentaire et un examen des articles en langue anglaise uniquement ont été effectués. La recherche n'a pas été limitée par un intervalle de temps. Une recherche systématique dans Scopus, la bibliothèque Cochrane et Medline a été effectuée. Les mots-clés comprenaient les suivants : vaccin*, immuniz*, immunis*, innocul*, Gardasil, cervarix, sched*, interval*, quadrivalent, bivalent, dos*, schedule*, interval*, effective*, efficac*, protect*, immunogenic* OU antibod*, seroconver*, seropositiv*, seronegativ*, titre, gmt, gmc, noninferior*, wart*, neoplasia, cin3*, cin2*, cin1*, infect*, boy, girl, teen, adolescent, youth et leurs variations. Une correspondance a été lancée avec GSK et Merck, en vue de compléter les résultats de l'examen de la documentation. Un total de 1 546 articles ont été tirés de la recherche documentaire et 10 documents provenaient d'autres sources. Les doublons ont été exclus. On a passé en revue 1 153 titres et résumés; 828 ont été exclus parce que non pertinents. On a passé en revue 325 articles complets et résumés; 314 ont été exclus pour la même raison. Onze articles complets ont été repérés et examinés; ils sont inclus dans le tableau sommaire des données probantes (Tableau 6) et font l'objet d'une analyse dans le texte.
III. Épidémiologie
Il existe de solides données probantes épidémiologiques indiquant qu'une infection persistante par les types de VPH à risque élevé peut entraîner des lésions précancéreuses susceptibles d'évoluer en cancer du col de l'utérus, de la vulve et du vagin chez les femmes; en cancer du pénis chez les hommes et en cancer de l'anus et de l'oropharynx chez les hommes et les femmesNote de bas de page 15,Note de bas de page 16,Note de bas de page 17. Outre les membres de l'espèce alpha-7 du VPH (VPH de types 18 et 45) qui sont surreprésentés dans les lésions glandulaires, d'autres types de VPH à risque élevé sont principalement associés aux carcinomes des cellules épithéliales et aux carcinomes épidermoïdes.
Estimation du fardeau des maladies liées au VPH selon le type de VPH
L'infection par le VPH n'est pas une maladie à déclaration obligatoire au Canada. Il est possible de se procurer des renseignements en matière d'incidence des signes précancéreux et des cancers à l'échelle nationale au Registre canadien du cancer et au Programme pancanadien de dépistage du cancer du col de l'utérus. Les données sur la prévalence et l'attribution de types précis de VPH pour les lésions précancéreuses et les cancers au Canada sont limitées et sont par conséquent estimées à partir de grandes études internationales. Deux méta-analyses signalées récemment menées par de Vuyst et al.Note de bas de page 18 et Guan et al.Note de bas de page 19 fournissent des renseignements sur la prévalence du génotype du VPH dans les lésions précancéreuses et cancéreuses de la région anogénitale. La méta-analyse réalisée par de Vuyst et al.Note de bas de page 18 portait sur la prévalence du VPH dans les lésions précancéreuses et les carcinomes génitaux chez les femmes et les hommes étudiés dans le cadre de 93 études qui ont été principalement menées en Europe et en Amérique du Nord. Dans une méta-analyse de 423 études internationales effectuée par Guan et al.Note de bas de page 19, la répartition des types de VPH a été calculée en fonction des résultats de plus de 115 000 femmes séropositives pour le VPH, y compris plus de 33 000 femmes présentant une cytologie normale, 26 000 présentant des lésions précancéreuses et 36 000 femmes présentant des cancers infiltrants du col de l'utérus. La majorité des études incluses dans les deux méta-analyses ont été menées avant la mise en œuvre des programmes d'immunisation contre le VPH et, par conséquent, fournissent des estimations sur la prévalence des types de VPH susceptibles de différer de celles observées à la suite de l'introduction des vaccins contre le VPH contenant les types 16 et 18 à risque élevé du VPH. Une attention supplémentaire a été accordée aux estimations de la contribution relative des types de VPH contenus dans le vaccin VPH9 aux cancers du col de l'utérus et aux lésions précancéreuses du col de l'utérus dans le cadre de l'étude menée par Serrano et al.Note de bas de page 20, et celles menées par Alemany et alNote de bas de page 21 étaient axées sur les cancers de l'anus et du vagin. Le Tableau 2 résume l'incidence des principaux cancers associés au VPH au Canada selon les données du Registre canadien du cancer, ainsi que la prévalence des types de VPH dans les tissus cancéreux et l'estimation de leur contribution selon les données issues des études examinées.
| Nombre et taux de cancer combinés (/100 000), au Canada, de 2001 à 2010 | Monde | Amérique du Nord | |||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Toutes les histologiesTableau 2 Note de bas de page 1 | ÉpidermoïdesTableau 2 Note de bas de page 2 | Prévalence du VPH | Contribution des types de VPHTableau 2 Note de bas de page 3 | Prévalence du VPH | Contribution des types de VPHTableau 2 Note de bas de page 3 | ||||||||||
| Sexe | Organe | Taux | Nbre | Taux | Nbre | Tout type | VPH 6, 11, 16, 18 | VPH 31, 33, 45, 52, 58 | VPH 6, 11, 16, 18 | VPH 31, 33, 45, 52, 58 | Tout type | VPH 6, 11, 16, 18 | VPH 31, 33, 45, 52, 58 | VPH 6, 11, 16, 18 | VPH 31, 33, 45, 52, 58 |
| Hommes | Anus | 1,4 | 205 | 0,7 | 100 | 84,3 % | 69,0 % | 6,0 % | 87,2 % | 8,0 % | 87,7 % | 9,0 % | |||
| Pénis | 0,9 | 125 | 0,8 | 115 | 63,3 % | 47,9 %Tableau 2 Note de bas de page † | 9,0 % | ||||||||
| Femmes | Anus | 1,9 | 285 | 1,3 | 200 | 84,3 % | 69,0 % | 6,0 % | 90,2 % | 7,9 % | 87,7 % | 9,0 % | |||
| Vagin | 0,8 | 115 | 0,4 | 65 | 69,9 % | 46,0 % | 7,8 % | 60,5 % | 20,5 % | 61,1 % | 24,1 % | ||||
| Vulve | 2,6 | 385 | 1,9 | 290 | 40,4 % | 15,6 % | 2,5 % | ||||||||
| Col de l'utérus | 8,4 | 1 280 | 8,1 | 1 225 | 89,4 % | 70,0 % | 19,4 % | 70,9 % | 18,5 % | 89,6 % | 72,4 % | 20 % | 78,8 % | 16,7 % | |
| NIC2/3 | 580 | 90,5 % | 55,5 % | 42,0 % | 57,1 % | 41,4 % | 93,9 % | 62,3 % | 40 % | 66,3 % | 42,6 % | ||||
| Col de l'utérus – cytologie normale | 12,4 % | 3,6 % | 4,0 % | 21,1 % | 7,5 % | 6,0 % | |||||||||
|
|||||||||||||||
Les types 16 et 18 du VPH à risque élevé ont été estimés être la cause de jusqu'à 78,8 % des cancers du col de l'utérus, de 66,3 % des dysplasies cervicales de haut grade et de 90,2 % des carcinomes anaux. En outre, l'infection par ces types à risque élevé de VPH est présente chez jusqu'à 47,9 % des cas de cancer du pénis et 42,8 % des cas de cancer du vagin. L'attribution de cinq types à risque élevé supplémentaires contenus dans le vaccin VPH9 (31, 33, 45, 52 et 58) au cancer du col de l'utérus a été estimée à un intervalle entre 16,7 % et 18,5 %; et jusqu'à 24,1 % pour le cancer du vagin, à 9 % pour les cancers de l'anus et du pénis et à 2,5 % pour le cancer de la vulve. Une méta-analyse récente menée par Ndiaye et al.Note de bas de page 22 et comprenant des données issues de plus de 12 000 cas semble indiquer que la contribution aux carcinomes épidermoïdes de la tête et du cou des types de VPH contenus dans le vaccin HPV4 est de 23,6 % et que celle des cinq autres types contenus dans le vaccin VPH9 est très faible (1 %). La contribution des types contenus dans le vaccin VPH4 a également été estimée à environ deux tiers des cas de NIC de grades 2 et 3 (NIC de haut grade et AIS); tandis que la contribution des cinq types supplémentaires contenus dans le vaccin VPH9, à environ un tiers des NIC de grades 2 et 3.
Le fardeau de la maladie associé aux cinq génotypes supplémentaires contenus dans le vaccin VPH9 n'est pas partagé équitablement entre les sexes, l'avantage supplémentaire étant principalement observé chez les femmes. Si la totalité de la population pour qui le vaccin est indiqué est immunisée et qu'il y a cent pour cent d'efficacité, l'administration du vaccin VPH9 au Canada pourrait, en plus d'éviter chaque année environ 1 600 cancers anogénitaux associés aux types 16 et 18 du VPH, prévenir jusqu'à 320 cancers anogénitaux (300 chez les femmes et 20 chez les hommes). L'administration du vaccin VPH9 pourrait également entraîner une réduction supplémentaire des lésions cervicales à risque élevé (NIC de grades 2 et 3) et à faible risque (NIC de grade 1) chez les femmes. L'immunisation contre les cinq types supplémentaires contenus dans le vaccin VPH9 n'entraînerait pas de réduction supplémentaire du nombre de VAG, dû au fait qu'aucun type supplémentaire du VPH dans le vaccin ne prévient les VAG. Ces estimations sont semblables à celles qui ont récemment été relevées par l'Advisory Committee on Immunization Practices (ACIP), qui a conclu que, aux États-Unis (d'Amérique), environ 64 % des cancers infiltrants associés au VPH sont attribuables aux types 16 ou 18 du VPH (65 % pour les femmes; 63 % pour les hommes) et 10 % sont attribuables aux types 31, 33, 45, 52 et 58 du VPH (14 % pour les femmes; 4 % pour les hommes).
L'épidémiologie détaillée du VPH au Canada et la réduction estimative des cancers en raison des vaccins VPH2 et VPH4 ont été publiées précédemment dans le document Mise à jour sur les vaccins contre le VPHNote de bas de page 8 publié en janvier 2012. Voir le GCI pour plus de renseignements sur les symptômes et l'évolution naturelle de la maladie.
IV. Vaccin
IV.1 Préparations des vaccins contre le VPH approuvés au Canada
Le Tableau 3 résume les caractéristiques des vaccins contre le VPH actuellement autorisés au Canada.
| CervarixMD (VPH2) |
GardasilMD (VPH4) |
GardasilMD 9 (VPH9) |
|
|---|---|---|---|
| Immunogènes (Protéines L1 recombinantes des types du VPH :) |
16, 18 | 6, 11, 16, 18 | 6, 11, 16, 18, 31, 33, 45, 52, 58 |
| Fabricant | GlaxoSmithKline Inc. | Merck Canada Inc. | Merck Canada Inc. |
| Autorisation |
|
|
|
| Composantes antigéniques (µg) : | |||
| Protéine L1 du type 18 | 20 | 20 | 40 |
| Protéine L1 du type 16 | 20 | 40 | 60 |
| Protéine L1 du type 11 | 40 | 40 | |
| Protéine L1 du type 6 | 20 | 30 | |
| Protéine L1 du type 31 | 20 | ||
| Protéine L1 du type 33 | 20 | ||
| Protéine L1 du type 45 | 20 | ||
| Protéine L1 du type 52 | 20 | ||
| Protéine L1 du type 58 | 20 | ||
| Adjuvant | 500 µg d'hydroxyde d'aluminium 50 µg 3-O-désacyl-4'- monophosphoryl lipide A (AS04) |
225 µg de sulfate d'hydroxyphosphate d'aluminium amorphe (AAHS) |
500 µg de sulfate d'hydroxyphosphate d'aluminium amorphe (AAHS) |
| Autres ingrédients | Chlorure de sodium, dihydrogénophosphate de sodium déshydraté, eau pour injection |
Chlorure de sodium, L-histidine, polysorbate 80, borate de sodium, eau pour injection |
L-histidine, polysorbate 80, borate de sodium, chlorure de sodium et eau pour injection |
IV.2 Efficacité du vaccin VPH9
L'utilisation des vaccins contre le VPH a été autorisée sur la base de leur efficacité clinique démontrée chez les femmes de 16 à 45 ans et les hommes de 16 à 26 ans. Chez les plus jeunes, l'efficacité a été inférée avec des études d'immunogénicité de rapprochement de préhomologation qui ont démontré que la réponse immunitaire aux antigènes contenus dans le vaccin n'était pas plus faible au sein de différents groupes d'âge. La prémisse sous-jacente dans de telles études est que si la cohorte étudiée atteint des niveaux d'anticorps similaires à ceux de la cohorte pour laquelle l'efficacité a déjà été établie, les résultats relatifs à l'efficacité peuvent être inférés dans la nouvelle cohorte.
Les résultats d'une étude de phase II et III menée pour déterminer l'immunogénicité, l'efficacité et l'innocuité du vaccin VPH9 chez les femmes de 16 à 26 ans ont récemment été publiésNote de bas de page 23. Dans le cadre de cette étude internationale multicentrique, contrôlée et randomisée à double insuNote de bas de page 23 comportant 14 215 participants, le vaccin VPH4 a été utilisé comme comparateur actif, étant donné que l'utilisation du placebo n'a pas été considérée comme acceptable pour des raisons d'ordre éthique. Les caractéristiques initiales étaient comparables dans les deux groupes de vaccination. Les vaccins ont été administrés en trois doses, au 1er jour, au 2e mois et au 6e mois. Tous les participants ont reçu un bulletin de vaccination sur lequel ils ont consigné les températures orales à chacun des cinq jours après la vaccination ainsi que les événements indésirables (EI) liés au point d'injection et la survenue d'EI systémiques à chacun des 15 jours suivant la vaccination. Des écouvillons de tissus labiaux, vulvaires périnéaux, périanaux, endocervicaux et ectocervicaux et des échantillons du test Pap ont été prélevés au 1er jour ainsi qu'aux 7e, 12e, 18e, 24e, 30e, 36e, 42e, 48e et 54e mois. Les écouvillons ont été analysés avec une réaction en chaîne de la polymérase pour déceler la présence des types 6, 11, 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58 et 59 du VPH, afin de déterminer les paramètres d'infection au VPH et les participants atteints d'une infection active à l'inscription.
La démonstration réussie de la principale hypothèse d'efficacité nécessitait une limite inférieure de l'intervalle de confiance (IC) bilatéral à 95 % de l'efficacité des vaccins supérieure à 25 %, où l'efficacité du vaccin (ou le pourcentage de réduction des risques) a été calculée selon l'équation suivante : 100 × (1 − taux d'incidence des types du VPH9 ÷ taux d'incidence des types du VPH4). La démonstration réussie de la principale hypothèse d'immunogénicité de non-infériorité nécessitait une limite inférieure de l'IC bilatéral de 95 % du rapport de la moyenne géométrique des titres (VPH9:VPH4) supérieure à 0,67 pour chacun des types 6, 11, 16 et 18 d'anticorps anti-VPH. Des analyses appuyant l'efficacité ont été effectuées au sein de la population en intention de traiterNote de bas de page 23.
Dans la comparaison des groupes d'efficacité selon le protocole de vaccination des vaccins VPH9 et VPH4, la réduction des risques pour les maladies liées aux types 31, 33, 45, 52 et 58 du VPH était de 96,7 % (IC à 95 %, 80,9 à 99,8) et de 96,3 % (IC à 95 %, 79,5 à 99,8) pour les maladies cervicales, vulvaires et vaginales de haut grade ainsi que les néoplasies épithéliales cervicales de haut grade, les AIS et les cancers du col de l'utérus, respectivement. La réduction des risques pour une infection persistante supérieure ou égale à six mois était de 96,0 % (IC à 95 %, 94,4 à 97,2). Le seul participant atteint d'une néoplasie épithéliale cervicale de grade 2 positive au VPH de type 58 dans le groupe recevant le vaccin VPH9 présentait des résultats positifs au VPH de type 56 au départ et dans tous les échantillons prélevés entre le 1er jour et le moment du diagnostic, le VPH de type 58 n'ayant été détecté qu'au moment du diagnostic. Par contre, l'incidence des maladies cervicales de haut grade ainsi que des maladies de la vulve et du vagin dans le groupe recevant le vaccin VPH4 due à ces cinq génotypes supplémentaires de vaccin VPH9 a continué d'augmenter au fil du tempsNote de bas de page 23.
Dans la comparaison des groupes en intention de traiter par les vaccins VPH9 et VPH4, la réduction moyenne des risques était de 19,0 % (IC à 95 %, −1,6 à 35,3 %) et de 17,1 % (IC à 95 %, −4,2 à 34,0) pour les maladies cervicales de haut grade ainsi que les maladies de la vulve et du vagin et pour les néoplasies épithéliales cervicales de haut grade, les AIS et les cancers du col de l'utérus, respectivement. La réduction des risques pour les personnes non infectées par le VPH au 1er jour et des risques des maladies liées aux neuf types de VPH inclus dans le vaccin était de 100 % (IC à 95 %, 70,4 à 100), et de 100 % (IC à 95 %, 70,3 à 100) pour les maladies cervicales de haut grade ainsi que les maladies de la vulve et du vagin, les néoplasies épithéliales cervicales de haut grade, les AIS et les cancers du col de l'utérus, respectivementNote de bas de page 23.
Une présentation sur affiche à la Conférence internationale sur le virus du papillome humain en août 2014 résumait une analyse exploratoire évaluant le potentiel du vaccin VPH9 de réduire le risque global des maladies du col de l'utérus, de la vulve et du vagin. La réduction des risques de la maladie a été évaluée comparativement à une cohorte historique recevant un placebo dans le cadre du programme du vaccin VPH4. On a signalé d'importantes réductions des risques des NIC de grade 1 (44 %), des NIC de grade 2 et plus (63 %) et des VAG (86 %), ainsi que de légères réductions des risques de NIV de grade 1 ou des NIVa de grade 1 (52 %). L'affiche indiquait des réductions importantes des risques d'anomalies au test Pap (atypie des cellules malpighiennes de signification indéterminée [ASCUS] positive au VPH à risque élevé ou pire) de 44,3 % et des lésions de haut grade (cellules malpighiennes atypiques de grade élevé [ASC-H] ou pire) de 63,8 %. On a observé d'importantes réductions des risques des biopsies cervicales (28 %) et des traitements définitifs du col de l'utérus (47 %).
Administration du vaccin VPH9 chez les personnes ayant déjà reçu le vaccin VPH4
On n'a pas évalué l'efficacité du vaccin VPH9 en matière de prévention des infections et des maladies liées aux types 31, 33, 45, 52 et 58 du VPH chez les personnes ayant déjà reçu le vaccin VPH4.
IV.3 Immunogénicité du vaccin VPH9
Femmes
Dans le cadre de l'étude publiée de phase II et IIINote de bas de page 23 (méthodes et méthodologie décrites dans la section « IV.1a Efficacité du vaccin VPH9 »), les mesures des résultats utilisées pour calculer l'immunogénicité étaient le TMG et la séroconversion. Selon le TMG, la non-infériorité de la réponse au vaccin VPH9 par rapport à la réponse au vaccin VPH4 pour les types 6, 11, 16 et 18 du VPH a été établie 1 mois après la troisième dose. Numériquement, les rapports de TMG pour les types 6, 11, 16 et 18 du VPH variaient de 0,80 à 1,19, avec des rapports près de 1 pour les types 6 et 16 du VPH, un rapport supérieur à 1 pour le type 18 du VPH et un rapport inférieur à 1 pour le type 11 du VPH.
Une étude présentée au CCNI en octobre 2014 (protocole 002) portait sur l'immunogénicité de rapprochement chez les adultes et les adolescents. Cette étude ouverte a été menée auprès de 1 800 filles (de 9 à 12 ans : n~1 200; de 13 à 15 ans : n~600), de 600 garçons (de 9 à 12 ans : n~400; de 13 à 15 ans : n~200) et de 400 jeunes femmes (de 16 à 26 ans). L'objectif consistait à comparer l'immunogénicité du vaccin VPH9 chez les jeunes garçons et les jeunes filles (de 9 à 15 ans) par rapport aux jeunes femmes (de 16 à 26 ans). Les sujets ont été vaccinés au 1er jour, au 2e mois et au 6e mois. L'immunogénicité a été évaluée pour les génotypes 6, 11, 16, 18, 31, 33, 45, 52 et 58, et a été évaluée au 1er jour et au 7e mois. Le critère de non-infériorité de séroconversion était respecté pour l'ensemble des 9 types de VPH (p < 0,001), pour les garçons et les filles, comparativement aux femmes. Les taux de séroconversion étaient supérieurs à 99 % dans tous les cas.
Les résultats d'un essai contrôlé randomisé à double insu portant sur l'immunogénicité du vaccin VPH9 chez les filles âgées de 9 à 15 ans (protocole 009) ont été présentés au CCNI en octobre 2014. Les participantes étaient vaccinées avec le vaccin VPH9 (n = 300) ou le vaccin VPH4 (n = 300) au 1er jour, puis aux 2e et 6e mois. Les rapports de TMG pour les génotypes 6, 11, 16 et 18 étaient de 1,07; 0,93; 0,97 et 1,08, respectivement, et répondaient au critère de non-infériorité selon lequel la limite inférieure de l'IC à 95 % pour chaque rapport était supérieure à 0,67. Les réponses immunitaires pour les génotypes 6, 11, 16 et 18 du VPH étaient comparables chez les adolescentes qui avaient reçu le vaccin VPH9 et chez les adolescentes qui avaient reçu le vaccin VPH4.
Hommes
Le protocole 003 a été présenté au Groupe de travail sur le VPH du CCNI en février 2015 et il possédait les objectifs pour démontrer la non-infériorité de l'immunogénicité du vaccin VPH9 chez les hommes hétérosexuels de 16 à 26 ans (n = 1 103) comparativement aux femmes âgées de 16 à 26 ans (n = 1 099) et pour résumer l'immunogénicité du vaccin VPH9 chez 300 HARSAH. Le critère de non-infériorité était respecté pour l'ensemble des neuf types de VPH (p < 0,001) chez les hommes hétérosexuels par rapport aux femmes. Les TMG étaient plus faibles chez les HARSAH que chez les hommes hétérosexuels dans un intervalle de 0,6 à 0,7, qui est semblable aux rapports de TMG observés dans le cadre d'utilisation du vaccin VPH4 chez les HARSAH comparativement aux hommes hétérosexuels. La cause de ce phénomène est inconnue. Les taux de séroconversion pour les HARSAH étaient supérieurs à 99 %.
Administration du vaccin VPH9 chez les personnes ayant déjà reçu le vaccin VPH4
Le protocole 006 (n = 900) visait à évaluer l'immunogénicité et l'innocuité du vaccin VPH9 chez des jeunes filles et des femmes qui avaient déjà reçu le vaccin VPH4. Les TMG ont été mesurés avec un immuno-essai concurrent de Luminex (cLIA) au 1er jour, au 2e mois (après la 1re dose) et au 7e mois (après la 3e dose). Avant la participation à l'étude, plus de 99 % des sujets avaient reçu trois doses du vaccin VPH4 au cours d'une période d'un an. L'intervalle recommandé entre l'administration de la dernière et de la première dose du vaccin VPH9 variait d'environ 12 à 36 mois. Quatre semaines après l'administration de la 3e dose, plus de 98 % des sujets dans la cohorte recevant le vaccin VPH9 étaient séropositifs pour les types 31, 33, 45, 52 et 58 du VPH. Dans le groupe ayant reçu le vaccin VPH9, les titres moyens géométriques (TMG) pour les types 6, 11, 16 et 18 du VPH ont augmenté sensiblement après la première dose et sont restés à des niveaux similaires après les deuxième et troisième doses (ce qui correspond à une réponse anamnestique à ces quatre types de VPH chez les personnes ayant reçu le vaccin VPH4), alors que les TMG pour les types 31, 33, 45, 52 et 58 du VPH ont augmenté après la première dose, puis après les deuxième et troisième doses (ce qui correspond à une première réponse aux cinq types de VPH supplémentaires contenus dans le vaccin VPH9). Une vaccination antérieure par le vaccin VPH4 ne prévient pas la séroconversion aux génotypes 31, 33, 45, 52 et 58. Le niveau de signification et les IC n'étaient pas fournis pour ces résultats. Dans une analyse de diverses études, les TMG des anticorps anti-VPH des types 31, 33, 45, 52 et 58 chez les personnes ayant déjà été vaccinées avec le vaccin VPH4 étaient plus faibles que ceux observés chez les sujets n'ayant jamais reçu un vaccin VPH4 (groupe témoin tiré du protocole 001) et qui ont reçu le vaccin VPH9. La portée clinique de ces constatations est inconnue.
IV.4 Administration du vaccin et calendrier de vaccination
Administration du vaccin
Le vaccin VPH9 doit être administré par injection intramusculaire. GardasilMD 9 est autorisé selon un calendrier à 3 doses administrées à 0, 2 et 6 mois.
Intervalles minimums entre les doses des vaccins contre le VPH dans un calendrier d'immunisation à 3 doses
Les monographies de produit fournies par les fabricants de vaccins indiquent qu'une certaine souplesse des intervalles minimums entre les doses n'aura pas une incidence importante sur les réponses immunitaires des vaccins contre le VPH à 3 doses. La monographie de produit de GardasilMD 9 stipule que les « [p]ersonnes sont encouragées à respecter le calendrier de vaccination à 0, 2 et 6 mois. Si un autre calendrier de vaccination est nécessaire, la deuxième dose devrait être administrée au moins 1 mois après la première dose, et la troisième dose devrait être administrée au moins 3 mois après la deuxième doseNote de bas de page 5. » En effet, un « intervalle souple » raccourci a été utilisé dans le passé pour des vaccins contre le VPH au sein d'une petite proportion de patients. Toutefois, peu de données probantes appuient des intervalles minimaux souples ou raccourcis, comparativement aux nombreuses données probantes appuyant les calendriers recommandés, ainsi qu'aux données probantes à l'appui des retards dans la réception des doses de rappel. Les hypothèses en matière d'immunogénicité et d'efficacité des « intervalles souples » raccourcis entre les doses reposent largement sur les données non publiées au dossier du fabricant et leurs recommandations approuvées par Santé Canada comprises dans les monographies de produit.
Intervalle entre l'administration de la première dose et de la troisième dose des vaccins contre le VPH
Les résultats issus de plusieurs études rétrospectives (voir le résumé des données probantes, Tableau 6) indiquent que moins de 5 % des femmes ayant reçu 3 doses de vaccin contre le VPH aux États-Unis avant 2010 ont été vaccinées selon un calendrier de vaccination qui ne respecte pas l'intervalle minimum recommandé entre la première et la troisième doseNote de bas de page 24,Note de bas de page 25,Note de bas de page 26.
Les données probantes issues d'une analyse a posteriori effectuée par le fabricant du vaccin bivalent sur les données de l'étude clinique indiquent qu'un intervalle raccourci entre la première et la troisième dose de cinq mois entraîne des titres d'anticorps anti-VPH 16 et 18 semblables à ceux de l'intervalle recommandé de six mois mesurés un mois après la dernière dose. Cependant, la non-infériorité n'a pas été explicitement indiquée, ni la durée de l'immunité.
Plusieurs études cliniques ont examiné l'immunogénicité et l'efficacité du vaccin contre le VPH clinique avec l'intervalle minimum entre les doses recommandé par le fabricant ou un « intervalle souple » raccourci. Toutefois, les résultats de ces études ne sont pas stratifiés par intervalle entre les doses, il n'est donc pas possible de formuler des commentaires sur la réussite ou la non-infériorité précise de la mise en œuvre de l'intervalle raccourci qui s'inscrit dans l'« intervalle souple » pour le vaccin bivalent ou quadrivalent contre le VPH.
En conclusion, il n'existe que de faibles données probantes pour soutenir un intervalle plus court entre les doses (moins de 6 mois) entre la première et la troisième dose de la série de vaccination contre le VPH à 3 doses.
Intervalle entre la première et la deuxième dose des vaccins contre le VPH
Des études rétrospectives indiquent que moins de 1 % des femmes ayant reçu 3 doses du vaccin contre le VPH aux États-Unis avant 2010 ont été vaccinées selon un calendrier de vaccination qui ne respecte pas l'intervalle minimum recommandé entre la première et la deuxième doseNote de bas de page 24,Note de bas de page 25.
Lorsque la deuxième dose du vaccin VPH4 était administrée 1 mois plus tôt dans le cadre d'un calendrier d'administration à 0, 1 et 6 mois (dans l'« intervalle souple » du fabricant), il a été démontré que cela entraîne la présence d'anticorps neutralisants contre les types de VPH non visés par le vaccin dans le sérum et les sécrétions génitales, 1 mois et 6 mois après l'administration de la dernière doseNote de bas de page 26,Note de bas de page 27. Les vaccins VPH4 et VPH2 entraînaient tous deux des titres élevés d'anticorps neutralisants contre les types 16 et 18 du VPH, mais l'ampleur de la réponse était plus grande avec le vaccin VPH2, qui a été administré selon le calendrier de doses recommandé (0, 1 et 6 mois), comparativement au vaccin VPH4.
En conclusion, il n'existe que de faibles données probantes à l'appui d'un intervalle plus court (moins de 2 mois) entre la première et la deuxième dose du vaccin quadrivalent contre le VPH à 3 doses. En outre, il n'existe pas de données probantes publiées pour appuyer ou réfuter un intervalle plus court (moins de 1 mois) entre la première dose et la deuxième dose du vaccin bivalent.
Depuis octobre 2014, le CCNI recommande un intervalle minimal de 24 semaines (6 mois) entre la première et la deuxième dose dans un calendrier d'immunisation à deux doses du vaccin VPH2 ou VPH4.
Intervalle entre l'administration de la deuxième et de la troisième dose des vaccins contre le VPH
Des études rétrospectives indiquent que moins de 3 % des femmes ayant reçu 3 doses de vaccin contre le VPH aux États-Unis avant 2010 ont été vaccinées selon un calendrier qui ne respectait pas l'intervalle minimum recommandé entre la deuxième et la troisième doseNote de bas de page 24,Note de bas de page 25,Note de bas de page 26.
Les données probantes issues d'une analyse a posteriori effectuée par le fabricant du vaccin bivalent sur les données d'étude clinique indiquent que l'utilisation d'un autre calendrier (0, 2 et 6 mois) comprenant un intervalle plus court de 4 mois entre la deuxième et la troisième dose entraîne des titres d'anticorps anti-VPH16 et 18 semblables, comparativement à l'intervalle recommandé de 5 mois mesurés un mois après l'administration de la dose finale. Cependant, la non-infériorité n'a pas été explicitement indiquée et les résultats ont été tirés d'un échantillon d'un petit sous-ensemble (n = 61-70) des participants à l'essai plus vaste. En outre, la durée de l'immunité n'a pas été évaluée.
Plusieurs études cliniques ont examiné l'immunogénicité et l'efficacité du vaccin contre le VPH clinique avec l'intervalle minimum entre les doses recommandé par le fabricant ou un « intervalle souple » raccourci. Toutefois, les résultats de ces études ne sont pas stratifiés par intervalle entre les doses, il n'est donc pas possible de formuler des commentaires sur la réussite ou la non-infériorité précise de la mise en œuvre de l'intervalle raccourci qui s'inscrit dans l'« intervalle souple » pour le vaccin bivalent ou quadrivalent contre le VPH.
En conclusion, il n'existe que des preuves faibles à l'appui d'un intervalle plus court (moins de 5 mois) entre la deuxième et la troisième dose du vaccin bivalent contre le VPH à 3 doses; aucune donnée probante publiée ne permet, en effet, de confirmer ou de réfuter un intervalle plus court (moins de 4 mois) entre la deuxième et la troisième dose du vaccin quadrivalent.
Le Figure 1 résume les intervalles recommandés, et les intervalles minimums à appliquer s'il est impossible d'éviter un calendrier abrégé, entre les doses dans le cadre d'un calendrier d'immunisation contre le VPH à 3 doses.
Figure 1. Intervalles recommandés et intervalles minimums (si un calendrier abrégé est nécessaire) entre les doses dans un calendrier d'immunisation contre le VPH à 3 doses
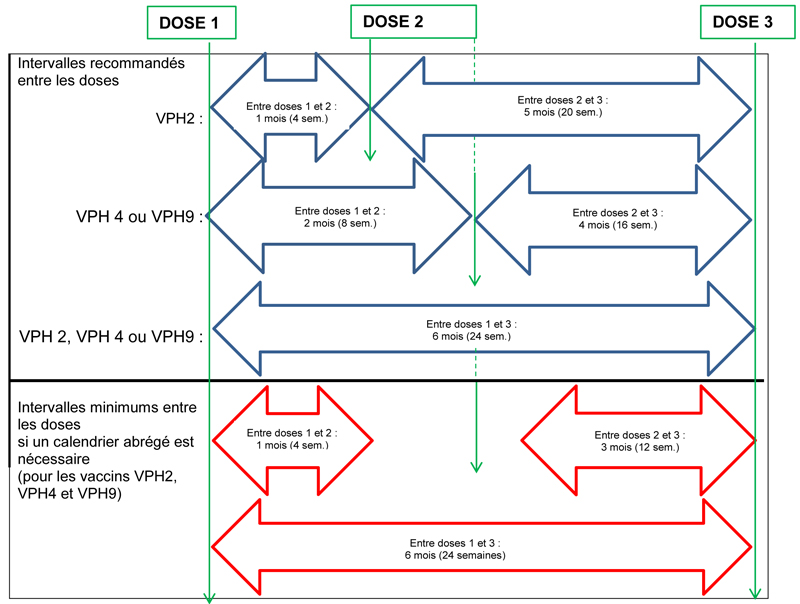
Équivalent textuel
Cette figure illustre les intervalles recommandés et intervalles minimums (si un calendrier abrégé est nécessaire) entre les doses dans un calendrier d'immunisation contre le VPH à 3 doses
La moitié supérieure de cette figure illustre les intervalles recommandés entre les doses de vaccin VPH2, VPH4 ou VPH9, dans un calendrier d'immunisation contre le VPH. L'intervalle recommandé entre la première et la deuxième dose dans un calendrier d'immunisation avec le vaccin VPH2 est de 1 mois (4 semaines), et l'intervalle recommandé entre la deuxième dose et la troisième dose est de 5 mois (20 semaines). L'intervalle recommandé entre la première dose et la deuxième dose dans le calendrier d'immunisation avec le vaccin VPH4 ou VPH9 est de 2 mois (8 semaines), et l'intervalle recommandé entre la deuxième dose et la troisième dose est de 4 mois (16 semaines). L'intervalle recommandé entre la première dose et la troisième dose dans un calendrier d'immunisation avec le vaccin VPH2, VPH4 ou VPH9 est de 6 mois (24 semaines).
La moitié inférieure de cette figure illustre les intervalles minimums entre les doses de vaccin VPH2, VPH4 ou VPH9, si un calendrier abrégé d'immunisation contre le VPH est nécessaire. L'intervalle minimum entre la première dose et la deuxième dose avec le vaccin VPH2, VPH4 ou VPH9, est de 1 mois (4 semaines), et l'intervalle minimum entre la deuxième et la troisième dose est de 3 mois (12 semaines). L'intervalle minimum entre la première dose et la troisième dose dans un calendrier d'immunisation avec le vaccin VPH2, VPH4 ou VPH9 est de 6 mois (24 semaines).
IV.5 Exigences relatives à l'entreposage des vaccins contre le VPH
Conformément à la monographie de produit, GardasilMD 9 (comme les vaccins VPH4 et VPH2) doit être réfrigéré à une température de +2 °C à +8 °C, ne doit pas être congelé et doit être conservé à l'abri de la lumière. Il doit être administré dès que possible une fois sorti du réfrigérateur. Le produit doit être jeté s'il est congelé, si des particules sont présentes, ou s'il semble décoloré.
Les données en matière de thermostabilité indiquent que ces vaccins sont très stables, ce qui est un facteur important à prendre en compte en cas de rupture de la chaîne du froid. Une évaluation des données en matière de thermostabilité du vaccin VPH4 avec une épreuve immunoenzymatique (épreuve de la puissance relative in vitro) et une analyse calorimétrique différentielle (ACD) a révélé que les antigènes contenus dans le vaccin sont très stables et qu'à des températures jusqu'à 25 °C, le vaccin est stable pendant des périodes d'au moins 130 mois. L'étude laisse entendre que, même à des températures de 37 °C à 42 °C, le vaccin conservera probablement plus de 50 % de sa puissance initiale pendant plusieurs mois. L'étude a indiqué que l'adjuvant à base d'aluminium stabilise de façon significative les pseudoparticules virales du VPH. De même, les données transmises à l'Agence européenne des médicaments (EMA) pour le vaccin VPH9 appuyaient le temps passé hors réfrigération permis de 10 jours à 25 °C et d'un jour à 37 °C. Toutefois, afin de réduire au minimum le risque d'entreposage non contrôlé des produits et de détérioration subséquente, seul le temps passé hors réfrigération permis de 72 heures (lorsque le produit est entreposé à une température entre +8 °C et +25 °C ou entre 0 °C et 2 °C) a été approuvé par la suite par l'EMA, avec la directive d'utiliser ou de jeter le produit à la fin de cette période.
La monographie de produit indique que GardasilMD 9 (tout comme GardasilMD) peut être administré si le temps total (somme des périodes d'exposition) passé hors réfrigération (à une température entre 8 °C et 25 °C) ne dépasse pas 72 heures. La somme des périodes d'exposition entre 0 °C et 2 °C est également acceptée si le temps total passé dans cette plage ne dépasse pas 72 heuresNote de bas de page 5 La monographie de produit pour CervarixMD indique que le vaccin demeure stable et peut être administré s'il a été entreposé à l'extérieur du réfrigérateur jusqu'à 72 heures à une température entre 8 °C et 25 °C ou jusqu'à 24 heures à une température entre 25 °C et 37 °C. S'il est exposé à une température supérieure à 37 °C, le vaccin doit être jeté.
IV.6 Administration simultanée du vaccin VPH9 et d'autres vaccins
Une étude ouverte et randomisée portant sur l'immunogénicité et l'innocuité du vaccin VPH9 administré en même temps que MenactraMD et AdacelMC (protocole 005) comprenait des tests sérologiques auprès de 1 237 participants au 1er jour, au 1er mois, au 2e mois (groupe témoin uniquement) et au 7e mois. Le critère de non-infériorité était respecté pour l'ensemble des neuf types de VPH (p < 0,001), avec un taux de séroconversion de 100 %. Le critère de non-infériorité était respecté pour les sérogroupes de N. meningitidis, les réponses à la coqueluche et les titres de la diphtérie et du tétanos. Ces résultats laissent entendre qu'il n'existe aucune interférence n'entravant la réponse anticorps à aucun des antigènes du vaccin. La fréquence des EI était comparable entre les deux groupes (90,7 % pour le groupe concomitant et 88,7 % pour le groupe non concomitant). Le niveau de signification et les IC n'étaient pas fournis. La fréquence des EI graves était la même pour les deux groupes (0,8 %), et aucun EI grave ni décès n'a été évalué comme étant causé par le vaccin.
L'administration concomitante du vaccin VPH9 et de RepevaxMD (vaccin contre la diphtérie, le tétanos, la coqueluche [composante acellulaire] et la poliomyélite [inactivé]) a été évaluée au moyen du protocole 007 (n = 1 053). Les objectifs de cette étude étaient de vérifier si l'administration concomitante du vaccin VPH9 et de RepevaxMD entrave la réponse immunitaire aux antigènes du vaccin, ainsi que d'évaluer l'innocuité et la tolérabilité de la coadministration des vaccins. Le critère de non-infériorité était respecté pour l'ensemble des neuf types de VPH (p < 0,001), pour les antigènes coquelucheux et les taux de séroconversion pour l'ensemble des neuf types de VPH, de la diphtérie, du tétanos et de la poliomyélite. Ces résultats laissent entendre qu'il n'existe aucune interférence n'entravant la réponse anticorps à aucun des antigènes du vaccin. Pour les deux vaccins, le pourcentage de sujets présentant des EI d'enflure au point d'injection était significativement plus élevé dans le groupe concomitant que dans le groupe non concomitant (vaccin VPH9, 13 % par rapport à 8,2 %, p = 0,01; RepevaxMD, 39,4 % par rapport à 31,3 %, p = 0,006). On n'a observé aucune différence entre les groupes concomitant et non concomitant en ce qui concerne l'érythème, la fièvre et la douleur.
IV.7 Événements indésirables du vaccin VPH9
Les vaccins contre le VPH se sont avérés bien tolérés jusqu'à 9 ans après la vaccinationNote de bas de page 28. Les résultats de l'étude publiée de phase II et IIINote de bas de page 23 (méthodes et méthodologie décrites dans « IV.2 Efficacité du vaccin VPH9 ») révèlent que les personnes ayant reçu le vaccin VPH9 étaient plus susceptibles que celles ayant reçu le vaccin VPH4 de présenter des EI liés au point d'injection (6 414/7 071 participants [90,7 %] par rapport à 6 012/7 078 participants [84,9 %]), les effets les plus courants étant la douleur, l'enflure, l'érythème et le prurit (observés chez environ 5 à 10 % plus fréquemment chez les sujets ayant reçu le vaccin VPH9 comparativement au vaccin VPH4); plus de 90 % de ces effets étaient d'intensité légère à modérée. Les effets graves ont été définis et déterminés par un comité de surveillance de l'innocuité. La proportion d'effets d'intensité grave était plus élevée dans le groupe recevant le vaccin VPH9 (233/7 071 participants [3,3 %] par rapport à 183/7 078 [2,6 %]). La signification statistique et les IC n'étaient pas fournis. Le nombre d'effets graves qui étaient considérés comme étant liés au vaccin par le chercheur responsable de la déclaration était le même dans les deux groupes (2 participants dans les deux groupes). La fréquence des EI systémiques était généralement comparable dans les deux groupes – 3 948/7 071 participants (55,8 %) dans le groupe recevant le vaccin VPH9 et 3 883/7 078 participants (54,9 %) dans le groupe recevant le vaccin VPH4. Moins de 0,1 % des participants ont abandonné l'étude en raison d'un EI lié au vaccin (5 participants ayant reçu le vaccin VPH9 par rapport à 3 participants ayant reçu le vaccin VPH4).
Deux études (protocoles 002 et 009) ont été présentées au CCNI, ainsi qu'une présentation sur affiche de six essais cliniques intégrés portant sur l'innocuité du vaccin VPH9. Dans l'ensemble, leurs résultats (n > 10 000) ont indiqué que le vaccin était bien toléré. La plupart des EI étaient des symptômes liés au point d'injection d'intensité légère ou modérée. Le profil d'EI était comparable à celui du vaccin VPH4. Cependant, on a observé une augmentation des EI légers à modérés au point d'injection. Une proportion plus élevée de filles et de femmes (âgées de 9 à 26 ans) ont présenté des EI après la vaccination comparativement aux garçons (âgés de 9 à 12 ans). L'incidence de l'enflure au point d'injection présentait une différence statistiquement significative entre les filles (âgées de 9 à 15 ans) ayant reçu le vaccin VPH9 par rapport à celles ayant reçu le vaccin VPH4. Pour les filles et les femmes âgées de 9 à 26 ans, le pourcentage d'enflure et d'érythème au point d'injection augmentait après chaque dose successive du vaccin VPH9. Le pourcentage de douleur au point d'injection était à peu près le même dans les trois périodes de déclarationNote de bas de page 5.
L'innocuité du vaccin VPH9 chez les personnes ayant déjà reçu le vaccin VPH4 a été évaluée chez 900 femmes (protocole 006) âgées de 12 à 26 ans qui ont fait l'objet d'un suivi pendant 7 mois afin de détecter les EI potentiels. Avant la participation à l'étude, plus de 99 % des sujets avaient reçu trois injections du vaccin VPH4 au cours d'une période d'un an. L'intervalle de temps entre la dernière injection du vaccin VPH4 et la première injection du vaccin VPH9 variait d'environ 12 à 36 mois. Les sujets ont été randomisés selon un rapport de 2:1 pour recevoir une injection du vaccin VPH9 (n = 608) ou d'une solution saline (groupe du placebo, n = 305). Parmi les participantes ayant reçu le vaccin VPH9, 566 (93,1 %) ont présenté des EI liés au vaccin (parmi lesquels 3 ont abandonné l'immunisation), comparativement à 174 (57,0 %) dans le groupe ayant reçu le placebo. La fréquence des EI au point d'injection était plus élevée dans le groupe ayant reçu le vaccin VPH9 que dans le groupe ayant reçu le placebo (554/608 participantes [91,1 %] et 134/305 participantes [43,9 %], respectivement). La fréquence des EI systémiques liés au vaccin était comparable entre les deux groupes (186/608 participantes [30,6 %] et 79/305 participantes [25,9 %], respectivement). Le niveau d'importance et les IC n'étaient pas fournis. Une participante dans chaque groupe d'exposition a connu ce qui a été jugé par les chercheurs responsables de la déclaration (qui ignoraient l'attribution des groupes de vaccin) comme un EI grave lié au vaccin. La participante ayant reçu le vaccin VPH9 a présenté une amygdalite un jour après l'administration de la première dose. Ce malaise s'est résorbé après cinq jours, puis le sujet a poursuivi l'étude et a reçu les deuxième et troisième doses selon les intervalles de temps appropriés. La participante ayant reçu le placebo de solution saline a présenté un rhume simple et un mal de gorge après la deuxième dose, troubles qui ont disparu après 4 jours. Le sujet a poursuivi l'étude et a reçu une troisième dose selon l'intervalle de temps appropriéNote de bas de page 29.
IV.8 Contre-indications et précautions à prendre pour le vaccin VPH9Note de bas de page 29
Le vaccin VPH9 est contre-indiqué chez les patients qui présentent une hypersensibilité à tout antigène contenu dans les vaccins VPH4 et VPH9, à tout ingrédient de la formulation ou à tout composant du contenant. Les personnes qui présentent des symptômes indiquant la présence d'une hypersensibilité après avoir reçu une dose du vaccin VPH9 ou du vaccin VPH4 ne devraient pas recevoir d'autres doses de l'un ou l'autre.
Comme pour tous les vaccins injectables, des traitements médicaux appropriés devraient toujours être facilement accessibles au cas où surviennent de rares réactions anaphylactiques à la suite de l'administration du vaccin. Une syncope (évanouissement) peut survenir après toute vaccination, notamment chez les adolescents et les jeunes adultes. Une syncope, parfois associée à des blessures lors d'une chute, a eu lieu après la vaccination contre le VPH. Par conséquent, les vaccinés doivent être soigneusement observés pendant environ 15 minutes après l'administration de tous les vaccins contre le VPH.
Maladie fébrile :
La décision d'administrer ou de retarder la vaccination en raison d'une maladie fébrile en cours ou récente dépend en grande partie de la gravité des symptômes et de l'étiologie. Une légère fièvre et une légère infection des voies respiratoires supérieures ne constituent généralement pas des contre-indications à la vaccination.
Personnes immunodéprimées :
Les personnes qui présentent une réponse immunitaire affaiblie, que ce soit en raison de l'utilisation d'un traitement immunosuppresseur, d'une anomalie génétique, d'une infection par le virus de l'immunodéficience humaine (VIH) ou d'autres causes, pourraient présenter une réponse anticorps réduite à l'immunisation active. Elles peuvent quand même recevoir le vaccin et devraient être immunisées selon un calendrier à trois doses de façon à accroître la probabilité d'une séroconversion.
Femmes enceintes :
Des études sur la reproduction ont été effectuées chez des rats femelles à une dose environ 240 fois plus élevée que la dose humaine (base de mg/kg) et n'ont révélé aucune donnée probante à l'appui d'une déficience de la fécondité chez les femelles ou d'effets néfastes pour le fœtus attribuables au vaccin VPH9. Aucune étude adéquate et bien contrôlée n'a été menée chez les femmes enceintes. Étant donné que les études sur la reproduction chez les animaux ne sont pas toujours un facteur de prédiction de la réponse humaine, il faut veiller à ne pas tomber enceinte pendant la période de vaccination par le vaccin VPH9.
Femmes qui allaitent :
On ignore si les antigènes du vaccin sont excrétés dans le lait humain. Un total de 86 femmes allaitaient durant la période de vaccination dans le cadre des études cliniques portant sur le vaccin VPH9. Aucun EI grave n'a été signalé chez les nourrissons allaités au cours de la période de vaccination.
IV.9 Autres considérations
Interchangeabilité des vaccins contre le VPH
Des études basées sur un régime mixte des vaccins contre le VPH n'ont pas été effectuées pour le vaccin VPH9.
Dans la mesure du possible, une seule marque de vaccin devrait être utilisée pour réaliser une série vaccinale. Si la marque des doses précédemment reçues n'est pas connue, l'un ou l'autre des vaccins VPH2, VPH4 et VPH9 peut être utilisé en vue de terminer la série pour les génotypes 16 et 18. Toutefois, seuls les vaccins VPH4 et VPH9 permettent d'atteindre des niveaux d'anticorps qui protègent contre les types 6 et 11. En outre, le vaccin VPH9 est actuellement le seul vaccin en mesure de fournir une protection contre les génotypes 31, 33, 45, 52 et 58.
Si une personne a commencé la série avec le vaccin VPH2 ou VPH4 et désire la terminer avec le vaccin VPH9, elle doit savoir qu'il n'existe pas de données sur l'interchangeabilité des vaccins contre le VPH ni de données publiées sur les calendriers du VPH9 à deux doses. Toutefois, d'après des études portant sur les vaccins VPH2 et VPH4 chez les adolescents, il existe un fondement théorique permettant d'inciter les sujets immunocompétents et non infectés par le VIH de moins de 15 ans à envisager de recevoir deux doses du vaccin VPH9 administrées à 6 mois d'intervalle. Cette façon de faire s'est avérée, en effet, présenter une immunogénicité non inférieure (par rapport aux calendriers à trois doses) dans les essais portant sur les vaccins VPH2 et VPH4 chez les adolescents. Ce conseil est fondé sur l'opinion d'experts plutôt que sur des données probantes publiées. Davantage de données sont nécessaires, et le CCNI examinera les données supplémentaires de façon continue.
Dépistage du cancer à la suite de l'administration du vaccin contre le VPH
La surveillance systématique et le dépistage du cancer du col de l'utérus chez les femmes doivent continuer à être effectués, comme il est indiqué, peu importe l'administration du vaccin contre le VPH. Les personnes ayant reçu des vaccins contre le VPH ne devraient pas cesser de subir un dépistage du cancer, sauf si cet arrêt est recommandé par un fournisseur de soins de santé. Il faut continuer à utiliser les mesures de précaution appropriées contre les maladies transmissibles sexuellement.
V. Recommandations
En date du 5 février 2015, il existait trois vaccins contre le VPH dont l'utilisation est autorisée au Canada. Tous ces vaccins sont autorisés à des fins d'utilisation selon un calendrier à 3 doses (0, 1 et 6 mois pour le vaccin VPH2 et 0, 2 et 6 mois pour les vaccins VPH4 et VPH9). Deux de ces vaccins sont autorisés selon un calendrier à deux doses (pour les filles de 9 à 14 ans pour le vaccin VPH2 à 0 et 6 mois et pour les personnes de 9 à 13 ans pour le vaccin VPH4 à 0 et 6 mois ou à 0 et 12 mois). Un essai clinique est en cours pour évaluer d'autres calendriers d'immunisation pour le vaccin VPH9.
Les recommandations du CCNI à propos des vaccins VPH2 et VPH4, telles qu'elles sont résumées dans l'introduction de la présente déclaration, s'appliquent toujours. Veuillez consulter la Mise à jour de la déclaration sur les vaccins contre le VPH du CCNI en 2012 et la Mise à jour des recommandations visant le calendrier d'immunisation relatif au vaccin contre le VPH du CCNI en 2015 pour obtenir une liste complète de ces recommandations. Voir ci-dessous les nouvelles recommandations visant le vaccin VPH9 et les intervalles minimums entre les doses du vaccin contre le VPH dans le contexte des recommandations existantes.
L'ensemble des nouvelles recommandations actuelles relatives aux vaccins contre le VPH sera publié dans le chapitre sur le VPH mis à jour dans le Guide canadien d'immunisation.
Veuillez consulter le Tableau 9 pour avoir une explication sur les catégories de données probantes du CCNI.
Recommandation 1 :
Le CCNI conclut que l'un ou l'autre des vaccins contre le VPH actuellement autorisés au Canada peut être utilisé selon le calendrier d'immunisation contre le VPH recommandé – Recommandation du CCNI de catégorie A ou B d'après les données probantes (voir le Tableau 4).
L'immunisation contre le VPH peut être complétée avec le vaccin VPH2, VPH4 ou VPH9 chez les femmes et avec le vaccin VPH4 ou VPH9 chez les hommes, selon les calendriers d'immunisation résumés dans le Tableau 4 ci-dessous. Dans la mesure du possible, le même vaccin doit être utilisé pour compléter la série de vaccins. Sinon, les vaccins VPH2, VPH4 ou VPH9 peuvent être utilisés pour compléter la série chez les femmes; et les vaccins VPH4 ou VPH9, chez les hommes. Le vaccin VPH9 administré à des personnes immunocompétentes âgées de 9 à 26 ans devrait offrir une protection d'efficacité semblable contre les génotypes contenus dans le vaccin VPH4. En outre, le vaccin VPH9 offre une protection contre les cinq types supplémentaires du VPH non contenus dans le vaccin VPH4 (types 31, 33, 45, 52 et 58 du VPH).
| Groupes recommandés | Calendrier d'immunisation recommandé | Vaccin(s) et catégorie de données probantes du CCNI |
|---|---|---|
| Filles en santé âgées de 9 à 14 ans (immuno-compétentes et non infectées par le VIH) (et femmes en santé âgées de plus de 15 ans chez qui la première dose a été administrée entre 9 et 14 ans) | Calendrier à 2 ou 3 doses | VPH2 ou VPH4 (Catégorie A) |
| Calendrier à 3 doses | VPH9 (Catégorie B) |
|
| Femmes en santé âgées de plus de 15 ans (immunocompétentes et non infectées par le VIH) | Calendrier à 3 doses | VPH2 ou VPH4 (catégorie A) ou VPH9 (catégorie B) |
| Garçons en santé âgés de 9 à 14 ans (immunocompétents et non infectés par le VIH) (et hommes en santé âgés de plus de 15 ans chez qui la première dose a été administrée entre 9 et 14 ans) | Calendrier à 2 ou 3 doses | VPH4 (catégorie B) |
| Calendrier à 3 doses | VPH9 (catégorie B) | |
| Hommes en santé âgés de plus de 15 ans (immunocompétents et non infectés par le VIH) | Calendrier à 3 doses | VPH4 ou VPH9 (catégorie B) |
| Personnes immunodéprimées et personnes immunocompétentes infectées par le VIH | Calendrier à 3 doses | VPH2, VPH4 ou VPH9 chez les femmes; VPH4 ou VPH9 chez les hommes Catégorie I |
Les vaccins VPH2, VPH4 et VPH9 offrent tous une protection contre les types 16 et 18 du VPH, qui sont responsables d'environ 70 % des cancers anogénitaux. Le vaccin VPH9 offre une protection contre 5 autres génotypes du VPH responsables d'environ 14 % des cancers anogénitaux. Les vaccins VPH4 et VPH9 offrent également une protection contre les génotypes 6 et 11 du VPH, qui causent plus de 90 % des VAG. À l'échelle de la population, dans le cas d'une couverture totale de la population ciblée et d'une efficacité à long terme de cent pour cent, l'immunisation avec le vaccin VPH9 au Canada pourrait prévenir annuellement jusqu'à 320 cas de cancers anogénitaux supplémentaires (300 chez les femmes et 20 chez les hommes).
Les EI suivant l'immunisation avec des vaccins contre le VPH comprennent principalement la douleur, l'enflure et l'érythème légers à modérés liés au point d'injection. Ces effets locaux sont plus fréquents chez les personnes ayant reçu le vaccin VPH9 comparativement à celles ayant reçu le vaccin VPH4.
Le CCNI réévaluera cette recommandation à la lumière de toutes nouvelles données probantes.
Recommandation 2 :
Le CCNI conclut que les données probantes sont actuellement insuffisantes pour recommander un calendrier d'immunisation à deux doses avec le vaccin VPH9 – Recommandation du CCNI de catégorie I d'après les données probantes.
Un essai clinique de phase III visant à étudier l'innocuité et l'immunogénicité d'un calendrier d'immunisation à deux doses avec le vaccin VPH9 est en cours. L'objectif de l'étude d'une durée de 37 mois est d'établir si les calendriers expérimentaux à 2 doses à 0 et 6 mois et à 0 et 12 mois chez les filles et les garçons âgés de 9 à 14 ans sont sécuritaires et immunogènes, et qu'ils présentent une réponse anticorps non inférieure à celle observée chez les filles et les femmes âgées de 9 à 26 ans qui ont reçu le vaccin selon le calendrier d'immunisation normalisé à 3 doses.
Le CCNI réévaluera cette recommandation à la lumière de toutes nouvelles données probantes.
Recommandation 3 :
Le CCNI conclut que les données probantes sont actuellement insuffisantes pour recommander, à l'échelle de la population, une nouvelle immunisation avec le vaccin VPH9 des personnes qui ont terminé une série vaccinale avec un autre vaccin contre le VPH – Recommandation du CCNI de catégorie I d'après les données probantes.
Les données non publiées semblent indiquer qu'une nouvelle immunisation avec le vaccin VPH9 après la fin d'une série avec le vaccin VPH4 produit une plus faible immunogénicité pour les cinq autres génotypes du VPH (portée clinique inconnue) ainsi qu'une fréquence plus élevée des EI locaux au point d'injection; l'efficacité n'a pas été évaluée.
Bien que ce ne soit pas recommandé à l'échelle de la population, les personnes ayant reçu le vaccin VPH4 qui souhaitent tirer profit de la protection supplémentaire offerte par le vaccin VPH9 peuvent être vaccinées avec le vaccin VPH9. Les données probantes sont actuellement insuffisantes pour déterminer si l'administration de moins de 3 doses de vaccin VPH9 protège contre les cinq autres types de VPH chez les sujets ayant reçu le vaccin VPH4.
Le CCNI réévaluera cette recommandation à la lumière de toutes nouvelles données probantes.
Recommandation 4 :
Le CCNI conclut qu'il existe des données probantes solides à l'appui d'un intervalle minimal de 24 semaines (six mois) entre la première dose et la dernière dose dans un calendrier d'immunisation contre le VPH à 2 ou 3 doses – Recommandation du CCNI de catégorie A d'après les données probantes.
Le CCNI recommande que soient respectés, dans la mesure du possible, les intervalles recommandés entre les doses du vaccin VPH2 (0, 1 et 6 mois dans un calendrier à 3 doses ou 0 et 6 mois dans un calendrier à 2 doses), du vaccin VPH4 (0, 2 et 6 mois dans un calendrier à 3 doses ou 0 et 6 ou 12 mois dans un calendrier à 2 doses) et du vaccin VPH9 (0, 2 et 6 mois). Lorsqu'un calendrier abrégé est inévitable, dans un calendrier à trois doses, l'intervalle minimal entre la première et la deuxième dose du vaccin contre le VPH est de 4 semaines (1 mois); l'intervalle minimal entre la deuxième et la troisième dose du vaccin contre le VPH est de 12 semaines (3 mois); et l'intervalle minimal entre la première et la troisième dose est de 24 semaines (6 mois), tels qu'ils sont résumés dans le Figure 1. L'intervalle minimal entre la première et la deuxième dose d'un calendrier à 2 doses avec le vaccin VPH2 ou VPH4 est de 24 semaines (6 mois).
VI. Priorités en matière de recherche
En matière de recherche, les priorités et questions en suspens ont déjà été déterminées dans le cadre de l'atelier national sur les priorités de recherche concernant le VPH de 2005, ainsi que dans la déclaration de 2012 et de 2015 du CCNI. Les spécialistes de l'immunisation contre le VPH se sont réunis en juin 2013 et ont fait des ajouts à la liste de priorités de recherche existante, en plus d'encourager une approche plus coordonnée et collaborative entre les provinces et territoires, afin de réduire le dédoublement des efforts. Pour une liste complète des priorités déjà déterminées, voir le document Recommandations relatives au programme de vaccination contre le virus du papillome humain du Comité canadien sur l'immunisation.
Voici un certain nombre de questions prioritaires de recherche permettant d'aborder les enjeux liés en particulier à la déclaration actuelle du CCNI :
- Quelles sont les mesures efficaces pour accroître la couverture vaccinale contre le VPH?
- Quelles sont l'immunogénicité et l'efficacité d'un calendrier de vaccination à deux doses du vaccin VPH9 comparativement à celles d'un calendrier à trois doses?
- Quelle est l'efficacité du vaccin VPH9 chez les femmes âgées de 27 à 45 ans et les hommes âgés de 16 à 26 ans?
- Quelle est l'innocuité du vaccin VPH9 chez les femmes enceintes?
- Quelles sont l'efficacité, l'immunogénicité et l'innocuité du vaccin VPH9 au sein de populations plus nombreuses?
- Quelles sont l'efficacité, l'immunogénicité et l'innocuité chez les personnes recevant 1, 2 ou 3 doses du vaccin VPH9 qui ont déjà été vaccinées avec le vaccin VPH4 (ou VPH2)?
- Quelles sont l'efficacité et l'immunogénicité à long terme d'une série vaccinale terminée avec le vaccin VPH9 (1 ou 2 doses) chez des personnes initialement vaccinées avec le vaccin VPH4 ou VPH2 (1 ou 2 doses)?
- Quelles sont l'immunogénicité et l'efficacité du vaccin VPH9 chez les hommes ayant des relations sexuelles avec d'autres hommes, ainsi que dans d'autres groupes à risque élevé?
- Quelles sont l'immunogénicité et l'efficacité des vaccins contre le VPH lorsqu'ils sont administrés à des intervalles plus courts que les intervalles recommandés dans le calendrier de vaccination?
VII. Questions de surveillance
La collecte de données, l'analyse, l'interprétation et la diffusion opportune continues et systématiques sont fondamentales pour planifier, mettre en œuvre, évaluer et prendre des décisions fondées sur des données probantes. En vue de tels efforts, le CCNI encourage une surveillance accrue dans les domaines suivants :
- Incidence et prévalence de l'infection par le VPH et des maladies qui y sont associées;
- Répartition du VPH dans les populations à risque élevé (p. ex. répartition socioéconomique);
- Détermination des modifications éventuelles des recommandations relatives au dépistage du cancer du col de l'utérus (p. ex. intervalles plus longs entre les dépistages, modification de l'âge de début et de fin) nécessitant des efforts de surveillance coordonnés et un lien entre les registres de vaccination, les registres de dépistage et la surveillance des infections transmises sexuellement.
Laboratoire
- Répartition des types de VPH (p. ex. surveiller le remplacement des types, la répartition des types dans la population et les sous-populations au Canada);
Vaccin
- Couverture vaccinale (y compris la couverture au sein des groupes recommandés, comme les HARSAH, qui dépend de l'auto-identification avant les premiers rapports sexuels);
- Sécurité.
Attitudes et comportements
- Perceptions de la vulnérabilité à la maladie;
- Attitudes à l'égard de la vaccination;
- Comportements sexuels;
- Comportements relatifs au dépistage du cancer du col de l'utérus.
Tableaux
| Détails de l'étude | Résumé | |||||
|---|---|---|---|---|---|---|
| Étude | Vaccin | Conception de l'étude | Participants | Résumé des principaux résultats | Niveau des données probantes | Qualité |
| Étude publiée | ||||||
| Données probantes en matière d'efficacité | ||||||
Joura, E.A. et al. DOI : 10.1056/NEJMoa1405044Note de bas de page 23 |
Vaccin VPH9 Vaccin VPH4 |
ECR
|
N = 14 215 Femmes âgées de 16 à 26 ans |
Comparaison des groupes en intention de vaccination avec le vaccin VPH9 et VPH4 :
Comparaison des groupes d'efficacité des vaccins VPH9 et VPH4 selon le protocole :
|
I |
Bonne
|
| Données probantes en matière d'immunogénicité | ||||||
Joura, E.A. et al. DOI : 10.1056/NEJMoa1405044Note de bas de page 23 |
Vaccin VPH9 | ECR
Mesure des résultats – mesure du TMG et de la séro-conversion grâce à un cLIA |
N = 14 215
|
Les réponses anticorps de celles ayant reçu le vaccin VPH9 aux types 6, 11, 16 et 18 du VPH étaient non inférieures à celles des femmes ayant reçu le vaccin VPH4. | I |
Bonne
|
| Données probantes en matière d'innocuité | ||||||
Joura, E.A. et al. DOI : 10.1056/NEJMoa1405044Note de bas de page 23 |
Vaccin VPH9 Vaccin VPH4 |
ECR
|
N = 14 215 Femmes âgées de 16 à 26 ans |
|
I |
Bonne |
| Études non publiées | ||||||
| Données probantes en matière d'immunogénicité | ||||||
Étude 002 : Immunogénicité |
1er jour, 2e mois et 6e mois au 1er jour et au 7e mois |
1 800 filles (de 9 à 12 ans : ~1 200; de 13 à 15 ans : ~600) 600 garçons (de 9 à 12 ans : ~400; de 13 à 15 ans : ~200) 400 jeunes femmes (de 16 à 26 ans) | Immunogénicité non inférieure chez les filles et garçons adolescents par rapport aux jeunes femmes pour l'ensemble des 9 types de VPH visés par le vaccin (p < 0,001) Permet de relier les conclusions en matière d'efficacité chez les jeunes femmes de 16 à 26 ans aux filles et garçons de 9 à 15 ans |
II | S.O. Présentation pharmaceutique au CCNI en octobre 2014 |
|
Étude 003 : |
VPH9 |
1er jour, 2e mois et 6e mois au 1er jour et au 7e mois |
Hommes hétérosexuels âgés de 16 à 26 ans (N = 1 103) Femmes âgées de 16 à 26 ans (N = 1 099) HARSAH âgés de 16 à 26 ans (N = 300) |
Le critère de non-infériorité était respecté pour l'ensemble des neuf types de VPH (p < 0,001) chez les hommes hétérosexuels par rapport aux femmes. Les TMG étaient plus faibles chez les HARSAH par rapport aux hommes hétérosexuels dans un intervalle de 0,6 à 0,7, qui est semblable aux rapports de TMG du vaccin VPH4 chez les HARSAH et chez les hommes hétérosexuels. Le taux de séroconversion chez les HARSAH était supérieur à 99 %; les TMG n'ont pas été déclarés |
II | S.O. Présentation pharmaceutique au CCNI en février 2015 |
Étude 009 : Immunogénicité de rapprochement du vaccin VPH4 et du vaccin VPH9 |
vaccin VPH9 |
Essai contrôlé randomisé Étude à double insu 1er jour, 2e mois et 6e mois 1er jour et 7e mois
|
600 filles (de 9 à 12 ans : ~300; de 13 à 15 ans : ~300) |
|
I | S.O.
|
Protocole 006 Luxembourg A, Christensen S, Restrepo J, McNeil S, Kjeld-Petersen L, et al. Immunogenicity and safety of a 9-valent HPV vaccine in prior quadrivalent HPV vaccine recipients. Conférence internationale sur le virus du papillome humain de 2014, du 21 au 25 août, Seattle, WA, résumé PH.PP06.37Note de bas de page 31 |
Vaccin VPH9 |
Répartition aléatoire de rapport 2:1 pour À double insu Administration du vaccin : 1er jour, 2e mois et 6e mois d'étude Immunogénicité: 1er jour, 2e mois et 7e mois Innocuité : du 1er jour au 7e mois |
900 filles (de 12 à 15 ans : ~180; de 16 à 26 ans : ~720); elles avaient toutes déjà reçu GardasilMD |
L'immunogénicité fournie par le vaccin VPH9 pour les génotypes 6 et 11 était semblable à celle du vaccin VPH4 (facteur de différence de 0,96 et de 0,98 pour les jeunes filles; ainsi que de 0,90 et de 0,86 chez les femmes), légèrement supérieure pour le génotype 18 (facteur de différence ~ 1,05 pour les deux groupes) et plus faible pour le génotype 16 (facteur de différence ~ 0,80 pour les deux groupes) Une vaccination antérieure par le vaccin VPH4 ne prévient pas la séroconversion aux génotypes 31, 33, 45, 52 et 58. |
I | S.O.
|
Giuliano A, Joura E, Iversen O, Bautista O, Chen J, Moeller E, et al. Efficacy of a novel 9-valent HPV L1 vaccine against disease irrespective of HPV type. International Papillomavirus Conference 2014, 21-25 août, Seattle, WA. Résumé PH.PD04.05Note de bas de page 32 |
Vaccin 9vVPH Vaccin qVPH |
ECR
|
N=14 000
|
|
I | S.O.
|
| Données probantes en matière d'innocuité | ||||||
Étude 002 : Immunogénicité |
1er jour, 2e mois et 6e mois Étude ouverte : tous les sujets reçoivent le vaccin VPH9 Surveillance avec un bulletin de vaccination EI graves |
1 800 filles (de 9 à 12 ans : ~1 200; de 13 à 15 ans : ~600) 600 garçons (de 9 à 12 ans : ~400; de 13 à 15 ans : ~200) 400 jeunes femmes (de 16 à 26 ans) | Deux EI graves liés au vaccin ont été signalés. La participation des deux sujets a été interrompue en raison d'EI liés au vaccin. Généralement bien toléré dans les trois groupes démographiques. |
II |
S.O. Présentation pharmaceutique au CCNI en octobre 2014 |
|
Étude 003 : |
VPH9 | 1er jour, 2e mois et 6e mois Étude ouverte : tous les sujets reçoivent le vaccin VPH9 Surveillance avec un bulletin de vaccination EI graves |
Hommes hétérosexuels (N = 1 103) Femmes (N = 1 099) HARSAH (N = 300) |
Le pourcentage de tous les EI liés au vaccin était plus faible chez les hommes (70,9 %) que chez les femmes (86 %). On n'a observé aucun EI grave ni décès. | II |
S.O. Présentation pharmaceutique au CCNI en février 2015 Le niveau de signification et les IC n'étaient pas fournis. |
Étude 009 : Immunogénicité de rapprochement du vaccin VPH4 et du vaccin VPH9 Olsson S, Van Damme P, Herrera T, Pitisuttithum P, Block S, et al. Immunogenicity and safety of a novel 9-valent HPV L1 virus-like particle vaccine in boys and girls 9-15 years old; comparison to women 16-26 years old. Conférence internationale sur le virus du papillome humain de 2014, du 21 au 25 août, Seattle, WA. Résumé PH.PD04.03Note de bas de page 30 |
Essai contrôlé randomisé Étude à double insu 1er jour, 2e mois et 6e mois Du 1er jour au 7e mois Surveillance des EI graves avec un bulletin de vaccination
|
600 filles (de 9 à 12 ans : ~300; de 13 à 15 ans : ~300) | Aucune différence statistiquement importante de l'incidence de la douleur au point d'injection et de l'érythème n'a été observée entre les sujets ayant reçu le vaccin VPH9 et ceux ayant reçu le vaccin VPH4 On a observé une différence statistiquement significative de l'incidence de l'enflure au point d'injection entre les sujets ayant reçu le vaccin VPH9 et ceux ayant reçu le vaccin VPH4 La plupart des réactions au point d'injection étaient d'intensité légère ou modérée |
I |
S.O.
|
|
Protocole 006 Luxembourg A, Christensen S, Restrepo J, McNeil S, Kjeld-Petersen L, et al. Immunogenicity and safety of a 9-valent HPV vaccine in prior quadrivalent HPV vaccine recipients. Conférence internationale sur le virus du papillome humain de 2014, du 21 au 25 août, Seattle, WA, résumé PH.PP06.37Note de bas de page 31 |
Vaccin VPH9 | Répartition aléatoire de rapport 2:1 pour À double insu Administration du vaccin : 1er jour, 2e mois et 6e mois d'étude Immunogénicité : 1er jour, 2e mois et 7e mois Innocuité : du 1er jour au 7e mois Surveillance avec un bulletin de vaccination EI graves |
900 filles (de 12 à 15 ans : ~180; de 16 à 26 ans : ~720); elles avaient toutes déjà reçu le vaccin VPH4 |
|
I |
S.O.
|
Moreira E, Joura E, Van Damme P, Schilling A, Kosalaraska P, et al. Safety and tolerability of a novel 9-valent HPV vaccine. Conférence internationale sur le virus du papillome humain de 2014, du 21 au 25 août, Seattle, WA, résumé PH.PP06.39Note de bas de page 33 |
Vaccin VPH9 | Résumé regroupant 6 essais cliniques 4/5 étaient randomisés et comprenaient un groupe témoin |
N = 13 307 Filles et femmes âgées de 9 à 26 ans |
92,2 % des sujets ayant reçu le vaccin VPH9 ont signalé un EI La plupart des EI sont survenus au point d'injection (88,3 %) et leur intensité était faible ou modérée. Deux études ont signalé que le profil d'EI liés au vaccin VPH9 était comparable à celui lié au vaccin VPH4, à l'exception d'une incidence plus élevée des EI au point d'injection (aucune analyse statistique n'a été effectuée) Aucun décès |
I | S.O.
|
| Études non publiées | ||||||
| Données probantes en matière d'administration simultanée d'autres vaccins | ||||||
Protocole 005 Schilling A, Parra M, Gutierrez M, Restrepo J, et al. Immunogenicity and tolerability of a novel 9-valent HPV vaccine given concomitantly with Menactra and Adacel in 11 to 15 year old boys & girls. Conférence internationale sur le virus du papillome humain de 2014, du 21 au 25 août, Seattle, WA. Résumé PH.PD04.04Note de bas de page 11 |
VPH9 |
Tests sérologiques réalisés au 1er jour, ainsi qu'aux 1er, 2e, 6e et 7e mois Ouverte Comparaison entre le groupe concomitant (recevant des vaccins en même temps) et le groupe non concomitant (recevant des vaccins à différents moments) Mesures des résultats :
|
N = 1 237 |
Le critère de non-infériorité était respecté pour la vaccination en concomitance par rapport à la vaccination non concomitante pour l'ensemble des 9 types de VPH, les sérogroupes de N. meningitidis, des réponses contre la coqueluche et des titres d'anticorps contre la diphtérie et le tétanos Les auteurs ont signalé que le profil d'EI était généralement comparable entre les groupes concomitant et non concomitant. Il n'y a eu aucun EI grave lié au vaccin. |
I |
S.O.
|
Protocole 007 Kosalaraksa P, Mehlsen J, Vesikari T, Forstén A, Helm K, et al. An open-label, randomized study of a nine-valent human papillomavirus vaccine given concomitantly with Repevax in healthy adolescents aged 11-15 years. Conférence internationale sur le virus du papillome humain de 2014, du 21 au 25 août, Seattle, WA, résumé PH.PP06.30Note de bas de page 13 |
Vaccin VPH9 |
Tests sérologiques réalisés au 1er jour, ainsi qu'aux 1er, 2e, 6e et 7e mois ECR Ouverte multicentrique
Mesures des résultats :
|
Garçons (n = 526) Filles (n = 528) |
Le critère de non-infériorité était respecté pour la vaccination en concomitance par rapport à la vaccination non concomitante pour :
Aucune différence n'a été observée pour l'érythème, la fièvre et la douleur |
I |
S.O.
|
| Détails de l'étude | Résumé | ||||||
|---|---|---|---|---|---|---|---|
| Étude | Vaccin | Conception de l'étude | Participants | Calendrier de vaccination | Résumé des résultats pertinents | Niveau des données probantes | Qualité |
Données au dossier sur CervarixMD.
|
CervarixMD (bivalent) |
Analyse a posteriori d'une étude clinique contrôlée, randomisée, à double insu, de phase III |
18 644 |
0, 1, 6 mois (n = 1 043) Doses 1 à 3 = 150 ± 15 jours (5 mois) (n = 215-238) 0, 2, 6 mois (n = 61-70) |
L'analyse a posteriori des données semble indiquer des titres d'anticorps similaires 1 mois après la 3e dose dans le cadre d'autres calendriers. |
I |
Passable (analyse statistique non fournie) |
Hillman, RJ et al., 2012, Clinical and Vaccine ImmunologyNote de bas de page 34 protocole 020; NCT00090285Note de bas de page 5 |
GardasilMD (quadrivalent) |
étude randomisée, à double insu, contrôlée par placebo portant sur l'immunogénicité |
4 065 |
0, 2 mois (± 3 semaines), 6 mois (± 4 semaines) |
Le vaccin était hautement immunogène chez les hommes pour les types 6, 11, 16 et 18 du VPH, ce qui est semblable aux résultats des études menées auprès des femmes. |
I |
Passable (les résultats n'ont pas été stratifiés pour permettre une comparaison de différents calendriers de vaccination) |
Giuliano AR, et al., 2011, NEJMNote de bas de page 32 |
GardasilMD (quadrivalent) |
Étude randomisée, à double insu, contrôlée par placebo |
4 065 |
0, 2 mois (± 3 semaines), 6 mois (± 4 semaines) |
Vaccin efficace contre les lésions anogénitales externes (liées aux types 6, 11, 16 ou 18 du VPH) chez les hommes jusqu'à 30 mois après la vaccination. |
I |
Passable (les résultats n'ont pas été stratifiés pour permettre une comparaison de différents calendriers de vaccination) |
Palefsky, JM, et al., 2011, NEJMNote de bas de page 35 |
GardasilMD (quadrivalent) |
Étude randomisée, à double insu, contrôlée par placebo |
602 HARSAH âgés de 16 à 26 ans |
0, 2 mois (± 3 semaines), 6 mois (± 4 semaines) |
La vaccination a entraîné une réduction du taux de NIA anales (découlant des types 6, 11, 16 ou 18 du VPH) chez les HARSAH jusqu'à 36 mois après la vaccination. |
I |
Passable (les résultats n'ont pas été stratifiés pour permettre une comparaison de différents calendriers de vaccination) |
Draper, E, et al., 2013, PLOS ONENote de bas de page 27 |
GardasilMD (quadrivalent) et CervarixMD(bivalent) |
Phase IV randomisée, étude sur l'immunogénicité à l'insu de l'observateur |
198 folles âgées de 12 à 15 ans (CervarixMD n = 96, GardasilMD n = 102) |
0, 1, 6 mois (CervarixMD n = 96) |
Les vaccins GardasilMD et CervarixMD ont entraîné la présence d'anticorps neutralisants contre les types de VPH non visés par le vaccin dans le sérum et les sécrétions génitales. Les vaccins ont entraîné tous deux des titres élevés d'anticorps neutralisants contre les types 16 et 18 du VPH. L'ampleur de la réponse était plus grande avec le vaccin CervarixMD qu'avec le vaccin GardasilMD. |
I |
Passable (aucun groupe témoin non immunisé ou groupe à calendrier standard aux fins de comparaison) |
Crowe, E, et al., 2014, BMJNote de bas de page 36 |
GardasilMD (quadrivalent) |
Analyse cas-témoins d'ensembles de données administratives connexes en matière de santé |
128 039 filles et femmes âgées de 12 à 26 ans à Queensland, en Australie (2007-2011) |
1-2 = 1 mois 2-3 = 3 mois 1-3 = 4 mois |
|
II-2 |
Passable (descriptives seulement, aucune évaluation de l'immunogénicité, de l'innocuité et de l'efficacité) |
Sandri, KJ et al., 2014, PLOS ONENote de bas de page 37 |
GardasilMD(quadrivalent) |
Étude rétrospective |
1 259 filles et femmes âgées de 10 à 26 ans (2006-2009) aux États-Unis |
1-2 = 1 mois 2-3 = 3 mois 1-3 = 6 mois |
(moment d'administration « précoce » non fourni) |
II-3 |
Passable (descriptives seulement, aucune évaluation concernant l'immunogénicité, l'innocuité et l'efficacité) |
Harper, DM, et al., 2013 PLOS ONENote de bas de page 24 |
GardasilMD (quadrivalent) |
Étude rétrospective |
2 993 filles et femmes âgées de 10 à 26 ans aux États-Unis ayant accès au « filet de sécurité en matière de soins de santé » (faible revenu, aucune assurance, populations vulnérables) (2007-2010) (n = 1 464 ayant reçu 3 doses) |
1-2 = 4 semaines |
|
II-2 |
Passable (descriptives seulement, aucune évaluation concernant l'immunogénicité, l'innocuité et l'efficacité) |
Dorell, CG et al., 2012, VaccineNote de bas de page 25 |
GardasilMD (quadrivalent) et CervarixMD (bivalent) |
Enquête (Enquête nationale sur la vaccination – adolescents) |
7 549 filles âgées de 13 à 17 ans aux États-Unis (2008-2009) |
0, 1-2 mois, 6-7 mois (24 semaines) |
(la durée de l'intervalle « précoce » et le type de vaccin n'étaient pas fournis) |
II-3 (elles reposaient sur l'exactitude de l'information des parents) |
Passable (descriptives seulement, aucune évaluation concernant l'immunogénicité, l'innocuité et l'efficacité) |
Rubin, RF et al., 2012, J Community HealthNote de bas de page 38 |
GardasilMD (quadrivalent) |
Examen rétrospectif des dossiers |
10 821 filles et femmes âgées de 9 à 26 ans (2006-2010) aux États-Unis ayant fréquenté un cabinet privé |
1-2 = 4 semaines 2-3 = 80 jours 1-3 = non précisé |
(les intervalles entre les doses n'étaient pas clairement déterminés) |
II-3 |
Passable (descriptives seulement, aucune évaluation concernant l'immunogénicité, l'innocuité et l'efficacité) |
Widdice, LE et al., 2011, PedatricsNote de bas de page 26 |
GardasilMD (quadrivalent) |
Étude rétrospective |
3 297 filles et femmes âgées de 9 à 26 ans aux États-Unis (2006-2008) |
1-2 = 4 semaines chez les filles et les femmes ayant reçu au moins 2 doses |
|
II-2 |
Passable (descriptives seulement, aucune évaluation concernant l'immunogénicité, l'innocuité et l'efficacité) |
| Niveau | Description |
|---|---|
| I | Données probantes provenant d'un ou de plusieurs essais cliniques comparatifs randomisés. |
| II-1 | Données probantes provenant d'un ou de plusieurs essais cliniques contrôlés sans randomisation. |
| II-2 | Données probantes provenant d'études de cohortes ou d'études analytiques cas-témoins, réalisées de préférence dans plus d'un centre ou groupe de recherche avec des mesures des résultats cliniques de l'efficacité des vaccins. |
| II-3 | Données probantes obtenues à partir de plusieurs séries chronologiques avec ou sans intervention. Les résultats spectaculaires obtenus dans un contexte non contrôlé (comme les résultats de l'introduction de la pénicilline dans les années 1940) pourraient aussi être considérés comme faisant partie de ce type de données probantes. |
| III | Opinions d'autorités respectées fondées sur des expériences cliniques, études descriptives et rapports de cas ou rapports de comités d'experts. |
| Cote de qualité | Description |
|---|---|
| Bonne | Étude (notamment les méta-analyses ou les recensions systématiques) répondant bien à tous les critères propres à la méthodologieTableau 8 Note de bas de page 1. |
| Passable | Étude (notamment les méta-analyses ou les recensions systématiques) ne répondant pas (ou du moins pas clairement) à au moins un critère propre à la méthodologieTableau 8 Note de bas de page 1, mais n'ayant pas de « lacune majeure » connue. |
| Mauvaise | Étude (notamment les méta-analyses ou les recensions systématiques) ayant au moins une « lacune majeure » propre à la méthodologieTableau 8 Note de bas de page 1 ou une accumulation de lacunes moins importantes ne permettant pas de formuler des recommandations à partir des résultats de l'étude. |
|
|
| Catégorie | Recommandation |
|---|---|
| A | Le CCNI a conclu qu'il existait des données probantes suffisantes pour recommander l'immunisation. |
| B | Le CCNI a conclu qu'il existait des données probantes acceptables pour recommander l'immunisation. |
| C | Le CCNI conclut que les données existantes sont contradictoires et ne permettent pas de faire une recommandation pour ou contre l'immunisation; cependant, d'autres facteurs peuvent influer sur la prise de décisions. |
| D | Le CCNI a conclu qu'il existait des données probantes acceptables pour déconseiller l'immunisation. |
| E | Le CCNI a conclu qu'il existait des données probantes suffisantes pour déconseiller l'immunisation. |
| I | Le CCNI a conclu qu'il existait des données probantes insuffisantes (en quantité ou en qualité) pour formuler une recommandation; cependant, d'autres facteurs peuvent influer sur la prise de décisions. |
Liste des abréviations
- µg
- microgramme
- AIS
- Adénocarcinome in situ
- CCNI
- Comité consultatif national de l'immunisation
- CENTRAL
- Cochrane Central Registry of Controlled Trials
- CFV
- Commission fédérale pour les vaccinations (Suisse)
- CIQ
- Comité sur l'immunisation du Québec
- cLIA
- Immuno-essai concurrent de Luminex
- CMG
- Concentration moyenne géométrique
- ECR
- Essai contrôlé randomisé
- EI
- Événements indésirables
- EMA
- Agence européenne des médicaments
- ESSI
- Événements indésirables suivant l'immunisation
- GSK
- GlaxoSmithKline
- HARSAH
- Hommes ayant des relations sexuelles avec d'autres hommes
- HPVWG
- Groupe de travail sur le virus du papillome humain
- IC
- Intervalle de confiance
- JCVI
- Comité conjoint sur la vaccination et l'immunisation
- L'Agence
- Agence de la santé publique du Canada
- NIA
- Néoplasie intra-épithéliale anale
- NIC
- Néoplasie intra-épithéliale cervicale
- NIV
- Néoplasie intra-épithéliale vulvaire
- NIVa
- Néoplasie intra-épithéliale vaginale
- OFSP
- Office fédéral de la santé publique (Suisse)
- OMS
- Organisation mondiale de la Santé
- RTMG
- Ratio des titres moyens géométriques
- SAGE
- Groupe stratégique consultatif d'experts
- TMG
- Titre moyen géométrique
- Vaccin VPH2
- Vaccin bivalent contre le VPH (types 16 et 18)
- Vaccin VPH4
- Vaccin quadrivalent contre le VPH (types 6, 11, 16 et 18)
- Vaccin VPH9
- Vaccin nonavalent contre le VPH (types 6, 11, 16, 18, 31, 33, 45, 52 et 58)
- VAG
- Verrues anogénitales
- VPH
- Virus du papillome humain
Remerciements
(Ordre alphabétique)
Membres du CCNI : Dr I. Gemmill (président), Dre C. Quach (vice-présidente), Dre S. Deeks, Dre B. Henry, Dre M. Salvadori, Dr N. Sicard, Dr W. Vaudry, Dr R. Warrington.
Anciens membres du CCNI : Dr D. Kumar, Dr B. Seifert
Représentants de liaison : Dre J. Blake (Société des obstétriciens et gynécologues du Canada), Dr J. Brophy (Association canadienne pour la recherche et l'évaluation en immunisation), Dre A. Cohn (Centers for Disease Control and Prevention, États-Unis), Dre J. Emili (Collège des médecins de famille du Canada), Dr M. Lavoie (Conseil des médecins hygiénistes en chef), Dre C. Mah (Association canadienne de santé publique), Dre D. Moore (Société canadienne de pédiatrie), Dre A. Pham-Huy (Association pour la microbiologie médicale et l'infectiologie [AMMI] Canada), Mme E. Sartison (Comité canadien sur l'immunisation).
Ancienne représentante de liaison : Dre A. Mawle (Centers for Disease Control and Prevention, États-Unis).
Représentants d'office : Dre (Capc) K. Barnes (Ministère de la Défense nationale et les Forces armées canadiennes), Mme G. Charos (Centre de l'immunisation et des maladies respiratoires infectieuses [CIMRI], Agence de la santé publique du Canada [ASPC]), Dre G. Coleman (Direction des produits biologiques et des thérapies génétiques [DPBTG], Santé Canada [SC]), Dr J. Gallivan (Direction générale des produits de santé commercialisées [DPSC], SC), Mme J. Pennock (CIMRI, ASPC), Dr T. Wong (Direction générale de la santé des Premières nations et des Inuits [DGSPNI], SC).
Anciens représentants d'office : Dr (LCol) P. Eagan (ministère de la Défense nationale et les Forces armées canadiennes), Dr D. Garcia (DGSPNI, SC), Dre B. Law (CIMRI, ASPC), Mme M. St-Laurent (CIMRI, ASPC).
La présente déclaration a été préparée par : Dre S. Ismail (CIMRI, ASPC), Dre L. Elumir (University of Calgary), Dre S. Deeks (CCNI), Dr O. Baclic (CIMRI, ASPC), et Dr M. Tunis (CIMRI, ASPC) et approuvée par le CCNI.
Ce dernier tient à souligner la contribution de : M. A. Demers (Centre de la prévention des maladies chroniques), M. N. Gilbert (CIMRI, ASPC) et M. S. Ileka-Priouzeau (CIMRI, ASPC).
Références
- Note de bas de page 1
-
de Sanjose S, Quint WGV, Alemany L, Geraets DT, Klaustermeier JE, Lloveras B, et al. Human papillomavirus genotype attribution in invasive cervical cancer: a retrospective cross-sectional worldwide study. Lancet Oncol. 2010;11(11):1048-56.
- Note de bas de page 2
-
Saraiya M, Unger ER, Thompson TD, Lynch CF, Hernandez BY, Lyu CW, et al. US assessment of HPV Types in cancers: Implications for current and 9-valent HPV vaccines. J Natl Cancer Inst. 2015;107(6).
- Note de bas de page 3
-
Recommandations relatives au programme de vaccination contre le virus du papillome [Internet].; 1 décembre 2007 [].
- Note de bas de page 4
-
Recommandations relatives au programme de vaccination contre le virus du papillome humain [Internet].; Avril 2014 [].
- Note de bas de page 5
-
Merck Frosst Canada Ltd. Gardasil®9 Product Monograph; Kirkland, QC, 2015.
- Note de bas de page 6
-
Comité consultatif national de l'immunisation (CCNI). Mise à jour sur les vaccins contre le virus du papillome humain (VPH). Une déclaration d'un comité consultatif (DCC). Relevé des maladies transmissibles au Canada. Janv. 2012;38(DCC-1):1-62.
- Note de bas de page 7
-
Comité consultatif national de l'immunisation (CCNI). Déclaration sur le vaccin contre le virus du papillome humain. Une déclaration d'un comité consultatif (DCC). Relevé des maladies transmissibles au Canada. 2007;33(DCC-2):1.
- Note de bas de page 8
-
Comité consultatif national de l'immunisation (CCNI). Mise à jour des recommandations visant le calendrier d'immunisation relatif au vaccin contre le virus du papillome humain (VPH). Une déclaration du comité consultatif (DCC). . . 2015;No de cat. : HP40-128/2014F-PDF.
- Note de bas de page 9
-
Mariani L, Vici P, Suligoi B, Checcucci-Lisi G, Drury R. Early Direct and Indirect Impact of Quadrivalent HPV (4HPV) Vaccine on Genital Warts: a Systematic Review. Adv Ther. 2015;32(1):10-30.
- Note de bas de page 10
-
Castellsagué X, Giuliano AR, Goldstone S, Guevara A, Mogensen O, Palefsky JM, et al. Immunogenicity and safety of the 9-valent HPV vaccine in men. Vaccine. 2015;33(48):6892-901.
- Note de bas de page 11
-
Schilling A, Parra MM, Gutierrez M, Restrepo J, Ucros S, Herrera T, et al. Coadministration of a 9-valent human papillomavirus vaccine with meningococcal and tdap vaccines. Pediatrics. 2015;136(3):e563-572.
- Note de bas de page 12
-
Garland SM, Cheung T-, McNeill S, Petersen LK, Romaguera J, Vazquez-Narvaez J, et al. Safety and immunogenicity of a 9-valent HPV vaccine in females 12-26 years of age who previously received the quadrivalent HPV vaccine. Vaccine. 2015;33(48):6855-64.
- Note de bas de page 13
-
Kosalaraksa P, Mehlsen J, Vesikari T, Forstén A, Helm K, Van Damme P, et al. An Open-Label, Randomized Study of a 9-Valent Human Papillomavirus Vaccine Given Concomitantly with Diphtheria, Tetanus, Pertussis and Poliomyelitis Vaccines to Healthy Adolescents 11-15 Years of Age. Pediatr Infect Dis J. 2015;34(6):627-34.
- Note de bas de page 14
-
Vesikari T, Brodszki N, Van Damme P, Diez-Domingo J, Icardi G, Petersen LK, et al. A Randomized, Double-Blind, Phase III Study of the Immunogenicity and Safety of a 9-Valent Human Papillomavirus L1 Virus-Like Particle Vaccine (V503) Versus Gardasil® in 9-15-Year-Old Girls. Pediatr Infect Dis J. 2015;34(9):992-8.
- Note de bas de page 15
-
Muñoz N, Bosch FX, De Sanjosé S, Herrero R, Castellsagué X, Shah KV, et al. Epidemiologic classification of human papillomavirus types associated with cervical cancer. New Engl J Med. 2003;348(6):518-27.
- Note de bas de page 16
-
IARC Working Group on the Evaluation of Carcinogenic Risks to Humans. Biological Agents. Volume 100 B: a review of human carcinogens. IARC Monographs Eval Carcinog Risks Hum. 2012(100(Pt B)):1-441.
- Note de bas de page 17
-
Walboomers JMM, Jacobs MV, Manos MM, Bosch FX, Kummer JA, Shah KV, et al. Human papillomavirus is a necessary cause of invasive cervical cancer worldwide. J Pathol. 1999;189(1):12-9.
- Note de bas de page 18
-
De Vuyst H, Clifford GM, Nascimento MC, Madeleine MM, Franceschi S. Prevalence and type distribution of human papillomavirus in carcinoma and intraepithelial neoplasia of the vulva, vagina and anus: A meta-analysis. Int J Cancer. 2009;124(7):1626-36.
- Note de bas de page 19
-
Guan P, Howell-Jones R, Li N, Bruni L, de Sanjosé S, Franceschi S, et al. Human papillomavirus types in 115,789 HPV-positive women: A meta-analysis from cervical infection to cancer. International Journal of Cancer. 2012;131(10):2349-59.
- Note de bas de page 20
-
Serrano B, Alemany L, Tous S, Bruni L, Clifford GM, Weiss T, et al. Potential impact of a nine-valent vaccine in human papillomavirus related cervical disease. Infect Agents Cancer. 2012;7(1).
- Note de bas de page 21
-
Alemany L, Saunier M, Alvarado-Cabrero I, Quirõs B, Salmeron J, Shin H-, et al. Human papillomavirus DNA prevalence and type distribution in anal carcinomas worldwide. Int J Cancer. 2015;136(1):98-107.
- Note de bas de page 22
-
Ndiaye C, Mena M, Alemany L, Arbyn M, Castellsagué X, Laporte L, et al. HPV DNA, E6/E7 mRNA, and p16INK4a detection in head and neck cancers: A systematic review and meta-analysis. Lancet Oncol. 2014;15(12):1319-31.
- Note de bas de page 23
-
Joura EA, Giuliano AR, Iversen O-, Bouchard C, Mao C, Mehlsen J, et al. A 9-valent HPV vaccine against infection and intraepithelial neoplasia in women. New Engl J Med. 2015;372(8):711-23.
- Note de bas de page 24
-
Harper DM, Verdenius I, Ratnaraj F, Arey AM, Rosemergey B, Malnar GJ, et al. Quantifying clinical HPV4 dose inefficiencies in a Safety Net Population. PLoS ONE. 2013;8(11).
- Note de bas de page 25
-
Dorell CG, Stokley S, Yankey D, Markowitz LE. Compliance with recommended dosing intervals for HPV vaccination among females, 13-17 years, National Immunization Survey-Teen, 2008-2009. Vaccine. 2012;30(3):503-5.
- Note de bas de page 26
-
Widdice LE, Bernstein DI, Leonard AC, Marsolo KA, Kahn JA. Adherence to the HPV vaccine dosing intervals and factors associated with completion of 3 doses. Pediatrics. 2011;127(1):77-84.
- Note de bas de page 27
-
Draper E, Bissett SL, Howell-Jones R, Waight P, Soldan K, Jit M, et al. A Randomized, Observer-Blinded Immunogenicity Trial of Cervarix® and Gardasil® Human Papillomavirus Vaccines in 12-15 Year Old Girls. PLoS ONE. 2013;8(5).
- Note de bas de page 28
-
De Vincenzo R, Conte C, Ricci C, Scambia G, Capelli G. Long-term efficacy and safety of human papillomavirus vaccination. Int J Womens Health. 2014;6:999-1010.
- Note de bas de page 29
-
Merck Frosst Canada Ltd. Personal Communication. May 14, 2015.
- Note de bas de page 30
-
Olsson S, Van Damme P, Block S, et al. Immunogenicity and safety of a novel 9-valent HPV L1 virus-like particle vaccine in boys and girls 9-15 years old; comparison to women 16-26 years old. . International Papillomavirus Conference. 2014;August 21-25, Seatle WA(Abstract PH.PD04.03).
- Note de bas de page 31
-
Luxembourg A, Christensen S, Restrepo J, et al. Immunogenicity and safety of a 9-valent HPV vaccine in prior quadrivalent HPV vaccine recipients. . International Papillomavirus Conference 2014. 2014;August 21-25, Seattle, WA(Abstract PH.PP06.37).
- Note de bas de page 32
-
Giuliano AR, Palefsky JM, Goldstone S, Moreira Jr. ED, Penny ME, Aranda C, et al. Efficacy of quadrivalent HPV vaccine against HPV infection and disease in males. New Engl J Med. 2011;364(5):401-11.
- Note de bas de page 33
-
Moreira E, Joura E, Van Damme P, et al. Safety and tolerability of a novel 9-valent HPV vaccine. International Papillomavirus Conference. 2014 August 21-25, Seattle, WA;Abstract PH.PP06.39.
- Note de bas de page 34
-
Hillman RJ, Giuliano AR, Palefsky JM, Goldstone S, Moreira Jr. ED, Vardas E, et al. Immunogenicity of the quadrivalent human papillomavirus (type 6/11/16/18) vaccine in males 16 to 26 years old. Clin Vaccine Immunol. 2012;19(2):261-7.
- Note de bas de page 35
-
Palefsky JM, Giuliano AR, Goldstone S, Moreira ED, Jr., Aranda C, Jessen H, et al. HPV vaccine against anal HPV infection and anal intraepithelial neoplasia. New Engl J Med. 2011;365(17):1576-85.
- Note de bas de page 36
-
Crowe E, Pandeya N, Brotherton JML, Dobson AJ, Kisely S, Lambert SB, et al. Effectiveness of quadrivalent human papillomavirus vaccine for the prevention of cervical abnormalities: Case-control study nested within a population based screening programme in Australia. BMJ (Online). 2014;348.
- Note de bas de page 37
-
Sandri KJ, Verdenius I, Bartley MJ, Else BM, Paynter CA, Rosemergey BE, et al. Urban and rural safety net health care system clinics: No disparity in HPV4 vaccine completion rates. PLoS ONE. 2014;9(5)
- Note de bas de page 38
-
Rubin R, Kuttab H, Rihani R, et al. Patient adherence to three dose completion of the quadrivalent human papillomavirus (HPV) vaccine in a private practice. J Community Health. 2012;37(6):1145-50