Éclosion d’infection à E. coli O157:H7 associée à de la laitue servie dans les Maritimes et en Ontario, au Canada, 2012


Téléchargez cet article en format PDF (710 Ko - 9 pages)
Publié par : L'Agence de la santé publique du Canada
Numéro : Volume 40-S1 : Maladie d'origine alimentaire et plus
Date de publication : 9 octobre 2014
ISSN : 1719-3109
Soumettre un article
À propos du RMTC
Naviguer
Volume 40-S1, le 9 octobre 2014 : Maladie d'origine alimentaire et plus
Rapport d'éclosion et de surveillance
Éclosion d'infection à E. coli O157:H7 associée à de la laitue servie dans des chaînes de restauration rapide dans les Maritimes et en Ontario, Canada, décembre 2012
Tataryn J1*, Morton V2, Cutler J2, McDonald L3, Whitfield Y4, Billard B5, Gad RR6, Hexemer A2
Affiliations
1 Centre des maladies infectieuses d'origine alimentaire, environnementale et zoonotique, Agence de la santé publique du Canada, Saskatoon (Saskatchewan)
2 Centre des maladies infectieuses d'origine alimentaire, environnementale et zoonotique, Agence de la santé publique du Canada, Guelph (Ontario)
3 Programme canadien d'épidémiologie de terrain, Agence de la santé publique du Canada, Ottawa (Ontario)
4 Santé publique Ontario, Toronto (Ontario)
5 Ministère de la Santé et du Mieux-être de la Nouvelle-Écosse, Halifax (Nouvelle-Écosse)
6 Ministère de la Santé du Nouveau-Brunswick, Fredericton (Nouveau-Brunswick)
Correspondance
DOI
https://doi.org/10.14745/ccdr.v40is1a01f
Résumé
Contexte : La détection et le contrôle des éclosions multijuridictionnelles de maladies d'origine alimentaire peuvent être complexes en raison de leur nature multidisciplinaire et du nombre de partenaires d'enquête concernés.
Objectif : Décrire la réponse à une éclosion multijuridictionnelle d'infection à E. coli O157:H7 au Canada qui met en évidence l'importance de la communication précoce et de la collaboration ainsi que la valeur des entrevues centralisées.
Méthodes : Les chercheurs aux échelles locale, provinciale et fédérale, à l'aide d'un protocole national de réponse à une éclosion qui clarifie les rôles et les responsabilités et facilite la collaboration, ont mené une enquête rapide qui comprenait une nouvelle entrevue centralisée des cas, des méthodes descriptives, une probabilité binomiale et un retraçage des conclusions pour déterminer la source de l'éclosion.
Résultats : On compte 31 cas confirmés en laboratoire décelés au Nouveau-Brunswick, en Nouvelle-Écosse et en Ontario. Treize cas (42 %) ont été hospitalisés, et un cas (3 %) a développé le syndrome hémolytique et urémique; aucun décès n'a été signalé. En raison de la communication précoce, une enquête coordonnée a été lancée avant l'obtention des résultats de sous-typage en laboratoire. Une nouvelle entrevue des cas a permis de déceler 10 cas qui n'avaient pas déclaré au départ une exposition à la source de l'éclosion. Moins d'une semaine après la formation du Comité de coordination d'enquête en cas d'éclosion, la consommation de laitue déchiquetée provenant d'une chaîne de restauration rapide a été déterminée comme étant la source probable de la maladie et l'entreprise d'importation/de transformation en cause a lancé un rappel préventif le jour même.
Conclusion : Cette enquête sur l'éclosion met en évidence l'importance de la communication précoce, d'une nouvelle entrevue rapide et de la collaboration pour déterminer rapidement la source d'une éclosion.
Introduction
L'infection à Escherichia coli producteur de vérotoxine (ECPV) est une maladie infectieuse potentiellement grave qui peut se propager par l'ingestion d'aliments contaminés. Au Canada, on estime à 13 000 le nombre de cas d'infection à E. coli O157 d'origine alimentaire contractée au pays par année, même si la majorité de ces cas ne sont pas déclarés Note de bas de page 1. Les fruits et légumes, y compris les légumes-feuilles, sont une source de plus en plus reconnue d'infections à E. coli O157 Note de bas de page 2 Note de bas de page 3 Note de bas de page 4 Note de bas de page 5.
Le 31 décembre 2012, le ministère de la Santé du Nouveau-Brunswick a informé l'Agence de la santé publique du Canada d'une grappe de cinq cas de maladies gastro-intestinales, dont trois étaient des cas confirmés d'infection à E. coli O157. Deux jours plus tard, l'Agence de la santé publique du Canada a été informée de sept cas d'infection à E. coli O157 en Nouvelle-Écosse. Les dates d'apparition de la maladie pour les cas au Nouveau-Brunswick et en Nouvelle-Écosse étaient très rapprochées. Toutes les infections semblaient avoir été contractées localement, étaient géographiquement dispersées dans les deux provinces, et de nombreux cas ont signalé avoir mangé dans des restaurants-minute.
Ce rapport décrit l'enquête commune des gouvernements fédéral et provinciaux dans le but de déterminer la source de cette éclosion et met en évidence l'importance de la communication précoce et de la collaboration dans les enquêtes sur les éclosions.
Enquête sur l'éclosion
Le 4 janvier 2013, un Comité de coordination d'enquête en cas d'éclosion a été établi avec des partenaires de santé publique et de salubrité des aliments afin de coordonner une enquête nationale, tel qu'il est établi dans les Modalités d'intervention lors de toxi-infection d'origine alimentaire (MITIOA) Note de bas de page 6. Les membres du Comité comprenaient des représentants de l'Agence de la santé publique du Canada, de Santé Canada, de l'Agence canadienne d'inspection des aliments, du ministère de la Santé du Nouveau-Brunswick, du ministère de la Santé et du Mieux-être de la Nouvelle-Écosse, du ministère de l'Agriculture de la Nouvelle-Écosse et du ministère de la Santé et du Mieux-être de l'Île-du-Prince-Édouard. Les cas subséquemment décelés en Ontario ont entraîné l'élargissement de l'équipe d'enquête pour inclure Santé publique Ontario, le ministère de la Santé et des Soins de longue durée de l'Ontario et le ministère de l'Agriculture et de l'Alimentation de l'Ontario.
Recherche des cas et activités de collecte de données
Un cas confirmé a été défini comme un résident ou un visiteur du Canada présentant un cas confirmé en laboratoire d'infection à E. coli O157, une combinaison du profil d'électrophorèse en champ pulsé de l'éclosion et une apparition des symptômes ou une confirmation en laboratoire à partir du 12 décembre 2012.
Une définition de cas probable a également été élaborée pour appuyer le début de la recherche de cas. Un cas probable a été défini comme un résident ou un visiteur des provinces Maritimes présentant un cas confirmé en laboratoire d'infection à E. coli O157, un profil d'électrophorèse en champ pulsé de l'éclosion en attente et une apparition des symptômes ou une confirmation en laboratoire à partir du 12 décembre 2012.
Le 3 janvier 2013, le Nouveau-Brunswick et la Nouvelle-Écosse ont émis des alertes de santé publique par l'entremise du Réseau canadien de renseignements sur la santé publique (RCRSP) pour aviser les représentants de la santé publique de tout le pays de la récente augmentation des cas et pour faciliter la recherche d'autres cas. À la suite de la mise en place d'un comité national d'enquête en cas d'éclosion, une troisième alerte a été publiée par l'Agence de la santé publique du Canada le 4 janvier 2013.
Au départ, les cas ont été interrogés par les enquêteurs locaux en matière de santé publique au sein de chaque région à l'aide d'un formulaire de suivi propre aux provinces et territoires afin de consigner les antécédents cliniques, les antécédents de consommation alimentaire et d'autres facteurs de risque. Les antécédents d'exposition recueillis par les autorités locales de santé publique au cours du suivi initial des cas ont été centralisés pour évaluer les expositions communes au sein de chaque province, puis ils ont été rassemblés par l'Agence de la santé publique du Canada après l'établissement du Comité de coordination d'enquête en cas d'éclosion. À partir de ces renseignements de départ, un questionnaire ciblé a ensuite été mis au point. Les cas ont été interrogés de nouveau à l'aide du questionnaire ciblé par l'un des deux intervieweurs du Programme canadien d'épidémiologie de terrain de l'Agence de la santé publique du Canada qui ont été mobilisés pour contribuer à l'enquête. Les entrevues ont été menées par téléphone à partir d'un bureau central de l'Agence de la santé publique du Canada. Les intervieweurs ont discuté des résultats après chaque entrevue.
Étude environnementale
Une enquête sur la salubrité des aliments a été coordonnée par l'Agence canadienne d'inspection des aliments, en collaboration avec les enquêteurs locaux en matière de santé publique. Le retraçage des aliments couramment signalés a été lancé le 3 janvier 2013 afin de déterminer si ces derniers provenaient d'une même source. Les échantillons d'aliments recueillis ont été testés dans un laboratoire de l'Agence canadienne d'inspection des aliments.
Une évaluation des risques pour la santé a été effectuée par Santé Canada avec la participation de l'Agence de la santé publique du Canada, de l'Agence canadienne d'inspection des aliments et des organismes provinciaux Note de bas de page 7.
Méthodes de laboratoire
Tous les cas ont obtenu une confirmation en laboratoire de la présence d'E. coli O157:H7 dans chaque province où le cas a été diagnostiqué. Le Réseau de surveillance PulseNet Canada a été utilisé pour confirmer les cas d'infection à E. coli O157 avec appariement ou profil connexe d'empreinte génétique de l'éclosion par électrophorèse en champ pulsé. Le dépistage par électrophorèse en champ pulsé a été effectué aux laboratoires provinciaux du Nouveau-Brunswick et de l'Ontario et au Laboratoire national de microbiologie de l'Agence de la santé publique du Canada. Une autre méthode de typage génétique, l'analyse du nombre variable de répétitions en tandem multilocus (MLVA), a été utilisée pour fournir une caractérisation plus poussée de la souche à l'origine de l'éclosion. Toutes les analyses MLVA ont été effectuées au Laboratoire national de microbiologie.
Mesures de santé publique
Les communications publiques ont été coordonnées au sein de chaque province touchée et à l'échelle nationale, à la suite de l'établissement du Comité de coordination d'enquête en cas d'éclosion. Des messages concernant la santé publique ont été distribués par l'intermédiaire d'avis de santé publique et de communiqués de presse par les organismes de santé publique provinciaux et fédéraux.
Analyse statistique
Une analyse descriptive des renseignements en matière d'exposition a été effectuée afin de formuler des hypothèses quant à la source de l'éclosion. À la suite des nouvelles entrevues ciblées, la proportion de personnes malades ayant déclaré avoir fréquenté des restaurants-minute précis et avoir consommé des aliments précis a été comparée aux valeurs de référence obtenues au moyen de précédentes études d'observation auprès de la population par les Centers for Disease Control and Prevention (CDC) des États-Unis Note de bas de page 8 Note de bas de page 9 et de l'enquête sur la consommation alimentaire dans la région de Waterloo Note de bas de page 10. L'analyse de la probabilité exacte a été utilisée pour mesurer la signification statistique de la proportion de cas ayant signalé avoir fréquenté la chaîne de restauration rapide A ou A/B comparativement aux valeurs de référence des CDC Note de bas de page 11.
Résultats
Épidémiologie descriptive
On compte 31 cas confirmés en laboratoire détectés entre décembre 2012 et janvier 2013 dans trois provinces : le Nouveau-Brunswick (n = 7), la Nouvelle-Écosse (n = 11) et l'Ontario (n = 13). Un cas était un résident permanent de l'Île-du-Prince-Édouard, mais qui résidait de façon temporaire au Nouveau-Brunswick où il avait été exposé. Par la suite, tous les cas probables ont été confirmés ou exclus en raison de la non-correspondance des combinaisons de profils d'électrophorèse en champ pulsé. Vingt-sept cas présentaient la principale combinaison du profil d'électrophorèse en champ pulsé de l'éclosion, tandis que les quatre autres cas présentaient des variantes de profils d'électrophorèse en champ pulsé distinctes, mais très apparentées. Le haut degré de similarité observé entre les variantes des profils d'électrophorèse en champ pulsé et du profil de l'éclosion a été confirmé par une analyse MLVA. L'ensemble des 31 cas affichait un profil d'analyse MLVA identique.
Treize cas (42 %) ont été hospitalisés, et un cas (3 %) de syndrome hémolytique et urémique (SHU) a été signalé chez une personne âgée; aucun décès n'a été signalé. L'âge médian était de 21 ans (plage de 1 à 83 ans), et 16 cas (52 %) étaient des hommes. La transmission secondaire de l'infection n'a pas pu être écartée pour deux cas confirmés. Les dates d'apparition des symptômes, à l'exception des deux cas secondaires possibles, se situaient entre le 22 décembre 2012 et le 9 janvier 2013. Dix-sept cas (57 %) ont déclaré la maladie dans une période de quatre jours, du 23 au 26 décembre 2012 (Figure 1).
Nombre de cas confirmés d'éclosion d'infection à E. coli O157:H7, selon la date d'apparition des symptômes et la province, décembre 2012 - janvier 2013 (n = 31)
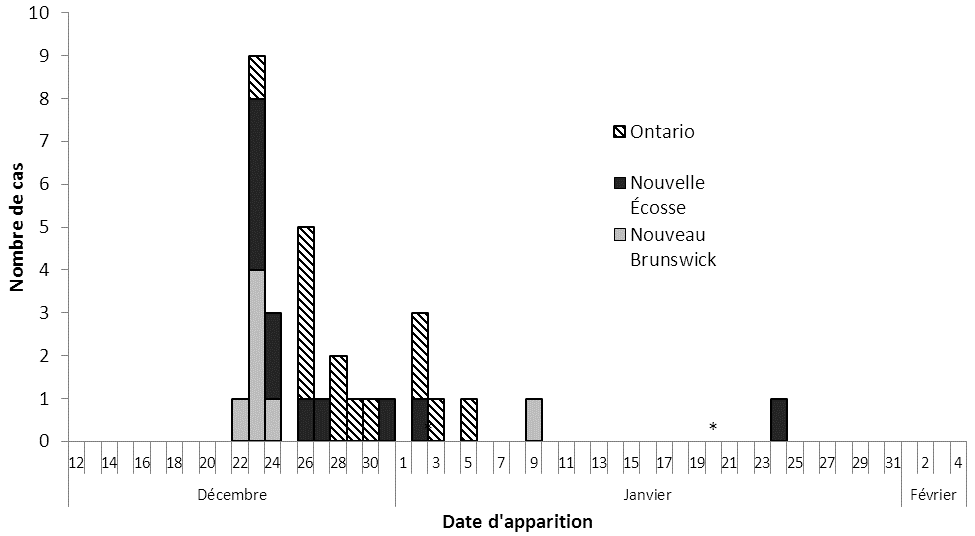
Équivalent textuel - Figure 1
La figure 1 est un histogramme indiquant le nombre de cas confirmés d'éclosion d'infection à E. coli O157:H7, selon la date d'apparition des symptômes et la province, décembre 2012 - janvier 2013. Il y a eu 31 cas. L'apparition des symptômes du premier cas confirmé a eu lieu le 22 décembre au Nouveau-Brunswick. L'apparition des symptômes du dernier cas confirmé a eu lieu le 24 janvier 2013 en Nouvelle-Écosse. Le 23 décembre 2012, le plus grand nombre de cas a été observé en une seule journée où 4 cas ont été signalés par le Nouveau-Brunswick, 4 cas par la Nouvelle-Écosse et un cas a été signalé par l'Ontario. Le 26 décembre 2012, le deuxième plus grand nombre de cas a été observé en une seule journée avec 4 cas signalés par l'Ontario, et un cas signalé par la Nouvelle-Écosse. Il y a eu entre un et trois cas par jour entre le 27 décembre 2012 et le 5 janvier 2013, à l'exception des 1er, 4, 6, 7, 8, 10, 11, 12, 13, 14, 15, 16, 17, 18, 19, 20, 21, 22, 23 janvier où aucune apparition des symptômes des cas n'a été signalée. Il y avait un astérisque au-dessus du seul cas en Ontario pour le 5 janvier 2013 et pour le seul cas en Nouvelle-Écosse pour le 24 janvier; une note de bas de page pour l'astérisque expliquait que la transmission secondaire ne peut être écartée pour ces cas.
Antécédents d'exposition
Au cours du suivi initial des cas, un grand nombre de cas ont signalé avoir fréquenté un certain nombre de restaurants-minute, y compris des restaurants de la chaîne de restauration A et de la chaîne conjointe A/B. Le questionnaire ciblé a été rempli par la suite pour 29 (94 %) des 31 cas confirmés. Un cas n'a pas pu être joint pour la nouvelle entrevue et un cas secondaire n'a pas été contacté aux fins de nouvelle entrevue. Toutes les nouvelles entrevues ont été menées sur une période d'une semaine, le délai de préavis moyen de nouvelle entrevue par l'Agence de la santé publique du Canada étant de quatre jours (intervalle de zéro à huit jours). Sur ces 29 cas, 25 (86 %) ont déclaré avoir mangé dans un restaurant de la chaîne A ou de la chaîne A/B. Un seul cas a déclaré avoir mangé dans un restaurant de la chaîne B. La comparaison de ces résultats avec les valeurs de référence de consommation de restauration rapide disponibles a montré qu'ils dépassaient de façon significative les taux de base attendus (p < 0,0005), tandis que toutes les autres chaînes se situaient à l'intérieur de l'intervalle de référence ou à une valeur inférieure (Tableau 1). Plusieurs emplacements de la chaîne A et de la chaîne A/B ont été cités par les cas, ce qui indique que la source de la maladie était un produit alimentaire distribué à grande échelle dans ces restaurants.
| Restaurant-minute | A mangé/a probablement mangé à ce restaurant | % de cas | Valeur de référence Note de bas de page 8 |
|---|---|---|---|
| Chaîne A ou chaîne A/B | 25 | 86 % | 7,92-16,48 % (chaîne A) 14,53-20,62 % (chaîne B) |
| Chaîne B | 1 | 3 % | |
| Chaîne C | 6 | 21 % | 11,88-26,60 % |
| Chaîne D | 10 | 34 % | 41,58-54,70 % |
| Chaîne E | 8 | 28 % | - |
| Chaîne F | 6 | 21 % | 22,77-29,17 % |
La chaîne A dispose d'un nombre limité d'options au menu et se spécialise dans les repas au poulet. La majorité des cas ont déclaré avoir été exposés à un sandwich ou à un sandwich roulé de la chaîne A qui comprend habituellement de la laitue, de la mayonnaise, du poulet frit et un petit pain ou un roulé; l'un des sandwichs roulés comprenait aussi des tomates. Les fréquences propres à chaque aliment ont été calculées : le poulet frit était l'aliment le plus couramment déclaré (24/24), et il était suivi de la laitue (22/24), des petits pains (19/24), des frites (16/24) et de la mayonnaise (13/24). Les fréquences d'exposition des cas pour tous les autres aliments examinés, notamment les tomates, n'ont pas dépassé 30 %; par conséquent, elles n'ont pas fait l'objet d'un examen plus approfondi.
| Exposition | A mangé/a probablement mangé (% des cas) | Valeur de référence |
|---|---|---|
| Toute laitue | 27 (93 %) | 84 % Note de bas de page 10 |
| Tout sandwich/hamburger garni de laitue | 24 (83 %) | 41 % Note de bas de page 9 |
| Laitue de la chaîne A ou A/B | 24 (83 %) | - |
Étude environnementale
Des inspections locales des restaurants-minute concernés et le retraçage de la source pour les produits suspects ont été effectués. Tous les lieux inspectés ont été déclarés satisfaisants par des spécialistes de la salubrité des aliments. Le ministère de l'Agriculture de la Nouvelle-Écosse a recueilli plusieurs échantillons de laitue des restaurants des chaînes A et A/B couramment signalés par les cas dans la province, et il les a soumis aux fins d'analyse. Les échantillons étaient représentatifs des produits qui étaient disponibles pour la consommation par les cas malades. La bactérie E. coli O157:H7 n'a été détectée dans aucun échantillon.
Par l'intermédiaire du retraçage à l'aide des antécédents alimentaires des cas, l'Agence canadienne d'inspection des aliments a déterminé certains lots communs de laitue (iceberg et romaine) déchiquetée, emballée et distribuée aux chaînes A et B par l'entreprise d'importation/de transformation X. Une enquête a été lancée à l'entreprise d'importation/de transformation X pour recueillir des données en matière de traitement, de salubrité et de distribution. Les échantillons de produit et d'eau prélevés à l'entreprise d'importation/de transformation X aux fins d'analyse en laboratoire ont tous produit des résultats négatifs en ce qui concerne la présence d'E. coli O157:H7. On a déterminé que la laitue concernée avait initialement été importée des États-Unis; toutefois, la cause profonde de la contamination n'a pas été déterminée.
Mesures de santé publique
Plusieurs mesures de santé publique ont été prises pour prévenir la transmission de la maladie. Ces mesures comprenaient l'exclusion des sources potentielles de bactéries dans les établissements de services alimentaires, y compris la manipulation d'aliments par des personnes malades, ainsi que la sensibilisation des cas aux mesures appropriées pour empêcher la transmission secondaire de l'infection.
Le Nouveau-Brunswick et la Nouvelle-Écosse ont émis des messages concernant la santé publique avant l'établissement du Comité de coordination d'enquête en cas d'éclosion. L'Agence de la santé publique du Canada a publié un avis de santé publique sur son site Web simultanément au rappel de la laitue en cause. Des mises à jour ont été offertes par les deux équipes de communication aux échelles provinciale et nationale au fur et à mesure que l'enquête progressait et lorsque la laitue a été désignée comme source de la maladie.
Le 10 janvier 2013, l'Agence canadienne d'inspection des aliments a demandé une évaluation des risques pour la santé présentés par la laitue déchiquetée servie dans les chaînes A et B. Lors de cette évaluation, Santé Canada a attribué une cote « risque pour la santé 1 » à la laitue en cause, ce qui signifie qu'il existait une probabilité raisonnable que sa consommation entraîne des conséquences néfastes sur la santé Note de bas de page 7. Le même jour, l'entreprise d'importation/de transformation X a lancé le rappel préventif de la laitue déchiquetée envoyée aux restaurants des chaînes A et B, même s'il était improbable que tout produit contaminé soit toujours disponible en raison de sa courte durée de conservation. Le 13 janvier 2013, le rappel a été élargi pour inclure d'autres produits de l'entreprise d'importation/de transformation X produits avec les lots de laitue en cause.
Discussion
Cette éclosion met l'accent sur le rôle important de la collaboration pour la détection précoce des éclosions à l'échelle nationale. Le Nouveau-Brunswick et la Nouvelle-Écosse ont communiqué de façon précoce les hausses de cas d'infection à E. coli au sein de leurs territoires respectifs. Par conséquent, l'Agence de la santé publique du Canada et le personnel provincial de santé publique ont été en mesure d'organiser très rapidement une évaluation initiale des preuves épidémiologiques disponibles. Cette évaluation a été effectuée six jours avant l'obtention des résultats de sous-typage en laboratoire par électrophorèse sur champ pulsé pour lier les grappes de cas provinciales. Elle a été rapidement comparée à d'autres enquêtes à l'échelle nationale sur des éclosions habituellement détectées par des méthodes de sous-typage en laboratoire.
Au tout début de l'enquête, les enquêteurs en matière de santé publique locaux et provinciaux ont été perspicaces et ont détecté une augmentation de la proportion des cas ayant signalé une exposition dans les restaurants-minute; dans une province, des expositions dans la chaîne A ont été très fréquemment signalées. L'hypothèse sur la restauration rapide et la chaîne A a ensuite été renforcée grâce à l'utilisation d'un questionnaire ciblé, à la centralisation des nouvelles entrevues ainsi qu'à la centralisation et à l'analyse des renseignements sur l'exposition. La nouvelle entrevue rapide des cas a contribué à optimiser le rappel et à obtenir des renseignements de bonne qualité sur l'exposition. En centralisant le processus de nouvelles entrevues et en ne confiant les entrevues qu'à deux personnes, les tendances ont été repérées au fur et à mesure que les entrevues avaient lieu. La nature approfondie du questionnaire ciblé a permis d'obtenir les antécédents complets d'exposition à la restauration rapide. Les intervieweurs ont également pu demander aux cas d'examiner leurs relevés de banque et de carte de crédit pour les aider à se souvenir des antécédents alimentaires. Dans plusieurs cas, ce n'est qu'après avoir vérifié leurs relevés financiers que les personnes se sont souvenues de leur exposition à la restauration rapide. Ce processus a permis de déterminer que six autres cas avaient mangé à la chaîne A ou A/B, mais n'avaient pas signalé cette exposition au départ. En outre, quatre cas interrogés de nouveau par les autorités locales de santé publique et qui n'avaient pas signalé d'exposition à la chaîne A au départ ont indiqué qu'ils y avaient mangé lors de la nouvelle entrevue. Ces renseignements supplémentaires sur l'exposition étaient essentiels pour déterminer la source de l'éclosion et ont mené aux mesures de santé publique subséquentes.
Le personnel fédéral de santé publique (Programme canadien d'épidémiologie de terrain) a été mobilisé en tant que capacité d'intensification nationale pour fournir un soutien supplémentaire à l'enquête. Ces deux membres du personnel se sont principalement concentrés sur la réalisation d'entrevues de cas et ont pu effectuer la majorité des entrevues ciblées en deux jours. Ils ont ainsi réduit le fardeau des ressources aux échelles locale et provinciale et ont permis la réalisation rapide des nouvelles entrevues. Les entrevues centralisées ont également augmenté la vitesse à laquelle l'analyse centralisée a pu se produire. Cette approche centralisée est évolutive et adaptable à l'endroit où les cas se produisent, que ce soit à l'échelle locale, provinciale ou nationale. Les cas ont été interrogés par l'Agence de la santé publique du Canada au cours de cette éclosion en raison de la portée nationale et de la disponibilité du personnel mobilisé; toutefois, n'importe lequel des partenaires d'enquête pourrait jouer le rôle de l'intervieweur centralisé, si tous les autres partenaires sont d'accord.
Les études analytiques bien conçues, y compris les études cas-témoins, sont considérées comme la méthode de référence pour obtenir des preuves épidémiologiques dans les enquêtes sur les éclosions; cependant, il peut être difficile de sélectionner et de recruter des témoins en temps opportun. Dans des situations comme cette éclosion, où il existe de solides preuves épidémiologiques descriptives pour déterminer la source de la maladie, les études analytiques ne sont souvent pas effectuées, et les données de référence fondées sur la population pour calculer les probabilités binomiales peuvent être très utiles pour corroborer la détermination de la source, ce qui entraîne une mise en place plus rapide des mesures de santé publique Note de bas de page 11. Les valeurs de référence ont été obtenues des États-Unis et, même si elles ne sont pas directement comparables, elles ont fourni davantage de preuves selon lesquelles la laitue était la source de l'éclosion. La disponibilité des valeurs de référence canadiennes pour l'exposition au restaurant et aux aliments aurait fourni une comparaison plus représentative et devrait être explorée afin de contribuer à de futures enquêtes.
La réussite des enquêtes et de l'intervention en cas d'éclosions multijuridictionnelles de maladies d'origine alimentaire au Canada exige une étroite collaboration entre plusieurs organismes à différents ordres de gouvernement. Le Protocole d'intervention en cas d'éclosion de maladies d'origine alimentaire du Canada a permis de déterminer les processus pour soutenir la collaboration entre les partenaires d'enquête Note de bas de page 6. Il reste difficile de communiquer les risques en temps opportun et de transmettre des messages uniformes au public, en particulier pendant des éclosions aussi rapides que celle-ci.
Même si la présence d'E. coli O157:H7 n'a pas été détectée dans la laitue, le poids des données épidémiologiques et du retraçage des données probantes était lourd pour désigner la laitue comme source probable de cette éclosion, ce qui a entraîné le rappel de la laitue de l'entreprise d'importation/de transformation X. Depuis quelques années, les fruits et légumes frais sont reconnus comme un important véhicule de transmission d'E. coli O157:H7. Au Canada, six éclosions d'infection à E. coli O157:H7 signalées entre 2001 et 2009 ont été attribuées à des fruits et légumes, y compris la laitue/salade, les oignons et les épinards Note de bas de page 2. Plus récemment, au printemps 2012, il y a eu une éclosion de 23 cas d'infection à E. coli O157:H7 au Nouveau-Brunswick et au Québec qui a été attribuée à de la laitue (April Hexemer, Agence de la santé publique du Canada, communication personnelle, juin 2012). En raison de cette tendance à la hausse, les professionnels de la santé publique devraient envisager la laitue et d'autres fruits et légumes comme source plausible lors d'enquêtes sur les éclosions d'infection à E. coli.
La gravité de la maladie associée à des éclosions d'infection à E. coli O157:H7 nécessite une action rapide des autorités de santé publique pour déterminer la source et mettre en place des mesures de contrôle. Cette éclosion était caractérisée par la communication précoce et la formulation rapide d'une hypothèse solide. Les premières mesures de santé publique étaient principalement fondées sur les preuves épidémiologiques, et l'utilisation de nouvelles entrevues centralisées menées par des intervieweurs dévoués a été déterminante pour la réussite de cette enquête.
Remerciements
Les auteurs tiennent à remercier tous les membres du Comité national de coordination d'enquête en cas d'éclosion pour leur contribution à cette enquête (collègues locaux de la santé publique du Nouveau-Brunswick, de la Nouvelle-Écosse et de l'Ontario, ministère de la Santé du Nouveau-Brunswick, ministère de la Santé et du Mieux-être de la Nouvelle-Écosse, ministère de l'Agriculture de la Nouvelle-Écosse, Santé publique Ontario, ministère de la Santé et des Soins de longue durée de l'Ontario, ministère de l'Agriculture et de l'Alimentation de l'Ontario, ministère de la Santé et du Mieux-être de l'Île-du-Prince-Édouard, Agence canadienne d'inspection des aliments, Santé Canada et Agence de la santé publique du Canada). Les auteurs tiennent également à remercier les personnes suivantes pour leur contribution à cette enquête et à ce manuscrit : Louis Wong et Jackie Badcock, ministère de la Santé du Nouveau-Brunswick; Stephen Moore, Ellen Chan, Christina Lee, Allison Samuel et Lisa Fortuna, Santé publique Ontario; Fred Jamieson et Garfield Balsom, Agence canadienne d'inspection des aliments; Enrico Buenaventura, Santé Canada; Lorelee Tschetter, Agence de la santé publique du Canada; et Thai-An Nguyen, Centers for Disease Control and Prevention des États-Unis.
Conflit d'intérêts
Il n'y a aucun conflit d'intérêts à déclarer.
Financement
Le financement de cette enquête sur l'éclosion a été assuré conjointement par l'Agence de la santé publique du Canada, l'Agence canadienne d'inspection des aliments, Santé Canada et les provinces du Nouveau-Brunswick, de la Nouvelle-Écosse et de l'Ontario.
Références
- Note de bas de page 1
-
Thomas MK, Murray R, Flockhart L, Pintar K, Pollari F, Fazil A, Nesbitt A, Marshall B. Estimates of the burden of food-borne illness in Canada for 30 specified pathogens and unspecified agents, circa 2006. Food-borne Pathog Dis. 2013 Jul; 10(7):639-48. doi:10.1089/fpd.2012.1389.
- Note de bas de page 2
-
Kozak GK, Macdonald D, Landry L, Farber JM. Foodborne outbreaks in Canada linked to produce: 2001 through 2009. J Food Protect. 2013; 76(1):173-83. doi:10.4315/0362-028X.JFP-12-126.
- Note de bas de page 3
-
Sodhai SV, Lynch M, K. Wannemuehler MK, Leeper M, Malavet M, Schaffzin J, et al. Multistate outbreak of Escherichia coli O157:H7 infections associated with a national fast-food chain, 2006: a study incorporating epidemiological and food source traceback results. Epidemiol Infect. 2013; 139:309-16. doi:10.1017/S0950268810000920.
- Note de bas de page 4
-
Ackers M, Mahon B, Leahy E, Goode B, Damrow T, Hayes P, Bibb W, Rice D, et al. An outbreak of Escherichia coli O157:H7 infections associated with leaf lettuce consumption. J Infect Dis. 1998; 177(6):1588-93.
- Note de bas de page 5
-
Hilborn ED, Mermin JH, Mschar PA, Hadler JL, Voetsch A, Wojtkunski C, et al. A multistate outbreak of Escherichia coli O157:H7 infections associated with consumption of mesclun lettuce. Arch Intern Me. 1999 Aug 9-23; 159(15):1758-64.
- Note de bas de page 6
-
Agence de la santé publique du Canada. Modalités canadiennes d'intervention lors de toxi-infection d'origine alimentaire (MITIOA) 2010 en cas d'éclosion multijuridictionnelle. Accès : http://www.phac-aspc.gc.ca/zoono/fiorp-mitioa/index-fra.php
- Note de bas de page 7
-
Santé Canada. Section de l'évaluation des risques microbiens. Accès : http://www.hc-sc.gc.ca/ahc-asc/branch-dirgen/hpfb-dgpsa/fd-da/bmh-bdm/mras-serm-fra.php
- Note de bas de page 8
-
Centers for Disease Control and Prevention (CDC). Personal communication Thai-An Nguyen. Reference values obtained from three case control studies; values reflect percent of controls interviewed who reported eating at various fast food establishments.
- Note de bas de page 9
-
Centers for Disease Control and Prevention (CDC). Foodborne Active Surveillance Network (FoodNet) Population Survey Atlas of Exposures. Atlanta (GA): U.S. Department of Health and Human Services, CDC; 2006-2007.
- Note de bas de page 10
-
Nesbitt A, Majowicz S, Finley R, Pollari F, Pintar K, Marshall B, Cook A, Sargeant J, et al. Food consumption patterns in the Waterloo Region, Ontario, Canada: a cross-sectional telephone survey. BMC Public Health. 2008; 8:370. doi:10.1186/1471-2458-8-370.
- Note de bas de page 11
-
Gaulin C, Levac E, Ramsay D, Dion R, Ismail J, Gingras S, Lacroix C. Escherichia coli O157:H7 outbreak linked to raw milk cheese in Quebec, Canada: use of exact probability calculation and case-case study approaches to foodborne outbreak investigation. J Food Protect. 2012 May; 5:812-8.
Détails de la page
- Date de modification :