Infections liées aux instruments médicaux et aux interventions chirurgicales dans les hôpitaux de soins aigus du Canada de 2011 à 2020

 Téléchargez cet article en format PDF
Téléchargez cet article en format PDFPublié par : L'Agence de la santé publique du Canada
Numéro : Volume 48-7/8, juillet/août 2022 : Infections associées aux soins de santé & résistance aux antimicrobiens
Date de publication : juillet/août
ISSN : 1481-8531
Soumettre un article
À propos du RMTC
Naviguer
Volume 48-7/8, juillet/août 2022 : Infections associées aux soins de santé & résistance aux antimicrobiens
Surveillance
Infections liées aux instruments médicaux et aux interventions chirurgicales dans les hôpitaux de soins aigus du Canada de 2011 à 2020
Programme canadien de surveillance des infections nosocomiales1
Affiliation
1 Centre de lutte contre les maladies transmissibles et les infections, Agence de la santé publique du Canada, Ottawa, ON
Correspondance
Citation proposée
Programme canadien de surveillance des infections nosocomiales. Infections liées aux instruments médicaux et aux interventions chirurgicales dans les hôpitaux de soins aigus du Canada de 2011 à 2020. Relevé des maladies transmissibles au Canada 2022;48(7/8):357–72. https://doi.org/10.14745/ccdr.v48i78a04f
Mots-clés : infections nosocomiales, soins actifs, surveillance, résistance aux antimicrobiens, infection liée aux instruments, infection liée aux interventions chirurgicales, infections du site opératoire, Canada
Résumé
Contexte : Les infections associées aux soins de santé (IASS) imposent un fardeau à la santé et à la sécurité des patients ainsi qu'au système de santé. Au Canada, la surveillance nationale des IASS dans les hôpitaux sentinelles de soins actifs est assurée par le Programme canadien de surveillance des infections nosocomiales. Cet article décrit dix années d'épidémiologie des IASS liées aux instruments et aux interventions chirurgicales au Canada de 2011 à 2020.
Méthodes : Des données ont été recueillies auprès de plus de 40 hôpitaux sentinelles de soins actifs du Canada entre le 1er janvier 2011 et le 31 décembre 2020 pour les infections du système sanguin associées aux cathéters centraux (ISSACC), les infections du site opératoire (ISO) de la hanche et du genou, les ISO de dérivation des liquides céphalorachidiens et les ISO cardiaques pédiatriques. Le nombre de cas, les taux, les caractéristiques des patients et des hôpitaux, la répartition des agents pathogènes et la résistance aux antimicrobiens sont présentés.
Résultats : Entre 2011 et 2020, on a signalé 4 751 infections liées aux instruments chirurgicaux et aux interventions chirurgicales, dont 67 % (n = 3 185) de toutes les infections signalées étaient attribuables à des ISSACC dans les unités de soins intensifs (USI). Au cours de la période de surveillance, des augmentations significatives des taux ont été observées des ISSACC en USI mixtes pour adultes (0,8 à 1,6 par 1 000 jours CVC, p = 0,004), tandis que des diminutions ont été observées pour les ISSACC en USI néonatales (4,0 à 1,6 par 1 000 jours CVC, p = 0,002) et les ISO après une arthroplastie du genou (0,69 à 0,29 infection par 100 chirurgies, p = 0,002). Aucune tendance n'a été observée dans les autres IASS signalées.
Sur les 5 071 agents pathogènes identifiés, la majorité était à Gram positifs (68 %), suivis des Gram négatifs (23 %) et des fongiques (9 %). Les staphylocoques négatifs à la coagulase (27 %) et le Staphylococcus aureus (16 %) étaient les agents pathogènes les plus fréquemment isolés.
Conclusion : Le présent rapport décrit les tendances épidémiologiques et microbiologiques des IASS liées à certains instruments et certaines interventions chirurgicales, qui sont essentielles à l'analyse comparative des taux d'infection à l'échelle nationale et internationale afin de déterminer tout changement dans les taux d'infection ou les tendances de la résistance aux antimicrobiens et aider à éclairer les politiques et les programmes de prévention et de contrôle des infections en milieu hospitalier et de gérance des antimicrobiens.
Introduction
Les infections associées aux soins de santé (IASS) menacent la sécurité des patients et la qualité des soins, ce qui contribue à prolonger les séjours à l'hôpital, à accroître la résistance aux antimicrobiens, les coûts pour le système de santé et les décès inutilesNote de bas de page 1. Les infections liées aux soins de santé peuvent découler de l'utilisation d'instruments invasifs, de procédures chirurgicales et d'une utilisation inappropriée d'antibiotiquesNote de bas de page 2. Une étude de prévalence ponctuelle menée en 2017 dans les hôpitaux sentinelles de soins actifs du Canada a révélé que les infections liées aux instruments et aux interventions chirurgicales représentaient 35,6 % de toutes les IASS déclaréesNote de bas de page 3. Parmi ces infections liées aux instruments et aux interventions chirurgicales, 19,4 % des infections du site opératoire (ISO) étaient associées à un implant prothétique, tandis que 21,2 % étaient associées à des infections du système sanguin associées aux cathéters centraux (ISSACC)Note de bas de page 3. Le risque d'IASS liées aux instruments et aux interventions chirurgicales varie selon la population de patients et le type d'hôpital, alors que les patients admis aux soins intensifs sont plus à risque d'avoir une IASSNote de bas de page 4. Pendant la pandémie de la maladie à coronavirus 2019 (COVID-19) déclarée par l'Organisation mondiale de la Santé le 11 mars 2020Note de bas de page 5, les taux d'IASS et de résistance aux antimicrobiens (RAM) pourraient avoir changé en raison des changements nécessaires apportés aux pratiques de prévention et de contrôle des infections en milieu hospitalier et à la gérance des antimicrobiensNote de bas de page 6.
On sait que la résistance aux antimicrobiens a une incidence sur la durée du séjour et les coûts des soins de santéNote de bas de page 7. On s'attend à ce que d'ici 2050, environ 10 millions de décès annuels soient attribuables à la RAMNote de bas de page 8; par conséquent, l'information sur la sensibilité aux antimicrobiens est essentielle pour assurer un traitement et l'utilisation appropriés d'antimicrobiens pour aider à réduire la RAMNote de bas de page 9.
Il est essentiel de comprendre les tendances des IASS liées aux instruments et aux interventions chirurgicales pour fournir des taux de référence au fil du temps, ce qui aide à éclairer la gestion efficace des antimicrobiens et les mesures de prévention et de contrôle des infections. Le présent rapport donne un aperçu épidémiologique de certaines IASS liées à des interventions chirurgicales de 2011 à 2020 dans plus de 40 hôpitaux du Programme canadien de surveillance des infections nosocomiales (PCSIN).
Méthodes
Conception
Depuis sa création en 1994, le PCSIN a effectué une surveillance nationale des IASS dans les hôpitaux sentinelles de soins actifs partout au Canada, en collaboration avec l'Agence de la santé publique du Canada et l'Association pour la microbiologie médicale et l'infectiologie Canada. Des données sont présentées pour les IASS liées aux interventions chirurgicales et aux instruments suivants : infections du système sanguin associées aux cathéters centraux (ISSACC); infection du site opératoire (ISO) par arthroplastie de la hanche et du genou; ISO des voies de dérivation du liquide céphalorachidien (LCR); et ISO cardiaque pédiatrique.
Définitions des cas
Les IASS liées aux instruments et aux interventions chirurgicales ont été définies selon des protocoles normalisés et des définitions de cas examinées par des experts (voir l'annexe). Seules les infections complexes, définies comme une incision profonde et des organes/espaces, ont été incluses dans la surveillance des ISO de la hanche et du genou, tandis que seules les ISSACC ont été relevées dans les USI. L'unité de soins intensifs mixtes pour adultes, l'unité de soins intensifs en chirurgie cardiovasculaire pour adultes (USICC), l'unité de soins intensifs pédiatriques (USIP) et l'unité de soins intensifs néonatales (USIN) ont été incluses dans la surveillance des ISSACC.
Source de données
Les hôpitaux participants ont présenté des données épidémiologiques sur les infections liées aux instruments et aux interventions chirurgicales survenues entre le 1er janvier 2011 et le 31 décembre 2020. La présentation des données et l'identification des cas ont été appuyées par des séances de formation et des évaluations périodiques de la qualité des données.
Analyse statistique
Pour calculer les taux d'ISO de la hanche et du genou, d'ISO de dérivation du LCR et d'ISO cardiaques pédiatriques, on a divisé le nombre de cas par le nombre d'interventions chirurgicales effectuées (multiplié par 100). Pour calculer les taux d'ISSACC, on a divisé le nombre de cas par dénominateurs de jours cathéter veineux central (CVC) (multiplié par 1 000). Pour calculer les proportions de pathogènes, on a divisé le nombre de pathogènes par le nombre total de pathogènes identifiés. Les dénominateurs peuvent varier, car les données manquantes et incomplètes ont été exclues des analyses. Les écarts interquartiles (EQR) ont été calculés. Les tendances au fil du temps ont été testées à l'aide du test Mann-Kendall. Le test de signification était à deux volets et les différences ont été jugées significatives à une valeur p de ≤ 0,05. Les analyses ont été effectuées à l'aide des versions R 4.1.2 et SAS 9.4.
Résultats
Plus de 40 hôpitaux ont fourni au PCSIN des données sur les infections liées aux instruments et aux interventions chirurgicales entre 2011 et 2020, dont la plupart étaient des hôpitaux pour adultes de taille moyenne (201 à 499 lits) (tableau 1). Dans l'ensemble, 4 751 infections liées aux instruments et aux interventions chirurgicales ont été signalées. Parmi toutes les IASS signalées, les ISSACC étaient les plus courants, représentant 67 % (n = 3 185) de toutes les IASS liées aux instruments et aux interventions chirurgicales. Parmi toutes les ISO signalées (N = 1 566), les infections de la hanche et du genou représentaient 70 % (n = 1 093) des cas.
| Caractéristique des hôpitaux | ISSACC — USI mixte pour adultes | ISSACC – USICC pour adultes | ISSACC—USIP | ISSACC—USIN | ISO — dérivations du LCR | ISO cardiaque pédiatrique | ISO de la hanche et du genou |
|---|---|---|---|---|---|---|---|
| Nombre d'IASS signalées | 1 544 | 200 | 396 | 1 045 | 239 | 234 | 1 093 |
| Nombre total d'hôpitaux participants | 31–40 | 6–9 | 9–12 | 15–19 | 11–15 | 4–5 | 12–28 |
| Type d'hôpital | |||||||
| Adulte | 21–29 | 5–8 | s.o. | 3–4Tableau 1 Note de bas de page a | 3–4 | s.o. | 8–16 |
| Mixte | 9–13 | 1–2 | 4 | 4–6 | 2–3 | s.o. | 4–13 |
| Pédiatrique | s.o. | s.o. | 5–8 | 6–9 | 6–8 | 4–5 | s.o. |
| Taille de l'hôpital | |||||||
| Petite (1 à 200 lits) | 2–5 | 0–1 | 4–8 | 5–10 | 5–6 | 4 | 0–2 |
| Moyenne (201 à 499 lits) | 19–27 | 3–4 | 3–5 | 5–8 | 4–6 | 0–1 | 7–18 |
| Grande (plus de 500 lits) | 9–12 | 3–4 | 0–1 | 1–4 | 2–3 | s.o. | 5–8 |
Au total, 5 071 agents pathogènes ont été identifiés à partir de cas d'IASS liées aux instruments et aux interventions chirurgicales entre 2011 et 2020. Les staphylocoques négatifs à la coagulase et le Staphylococcus aureus étaient les agents pathogènes les plus fréquemment déclarés (tableau 2). Parmi les agents pathogènes identifiés, 67,7 % étaient à Gram positifs, 23,0 % étaient à Gram négatifs et 9,3 % étaient fongiques.
| Catégorie d'agents pathogènes | Classement | Pathogène | ISSACC N = 3 185 | Hanche et genou N = 1093 | Dérivation du LCR N = 239 | Cardiaque pédiatrique N = 234 | Agents pathogènes totaux | |||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| n | % | n | % | n | % | n | % | n | % | |||
| Gram positif | 1 | Staphylocoques négatifs à la coagulaseTableau 2 Note de bas de page b | 991 | 28,6 | 218 | 18,2 | 99 | 40,1 | 36 | 22,2 | 1 344 | 26,5 |
| 2 | Staphylococcus aureusTableau 2 Note de bas de page c | 268 | 7,7 | 381 | 31,8 | 59 | 23,9 | 77 | 47,5 | 785 | 15,5 | |
| 3 | Enterococcus spp. | 523 | 15,1 | 84 | 7,0 | 14 | 5,7 | 1 | 0,6 | 622 | 12,3 | |
| 4 | Streptococcus spp. | 63 | 1,8 | 106 | 8,9 | 6 | 2,4 | 11 | 6,8 | 186 | 3,7 | |
| 5 | Methicillin-resistant S. aureus | 67 | 1,9 | 79 | 6,6 | 9 | 3,6 | 9 | 5,6 | 164 | 3,2 | |
| Autre Gram négatifTableau 2 Note de bas de page d | 206 | 5,9 | 104 | 8,7 | 21 | 8,5 | 1 | 0,6 | 332 | 6,5 | ||
| Gram négatif total | 2 118 | 61,1 | 972 | 81,2 | 208 | 84,2 | 135 | 83,3 | 3 659 | 67,7 | ||
| Gram négatif | 1 | Klebsiella spp. | 235 | 6,8 | 22 | 1,8 | 3 | 1,2 | 0 | 0,0 | 260 | 5,1 |
| 2 | Escherichia coli | 183 | 5,3 | 32 | 2,7 | 10 | 4,0 | 2 | 1,2 | 227 | 4,5 | |
| 3 | Enterobacter spp. | 154 | 4,4 | 43 | 3,6 | 4 | 1,6 | 3 | 1,9 | 204 | 4,0 | |
| 4 | Pseudomonas spp. | 93 | 2,7 | 51 | 4,3 | 10 | 4,0 | 4 | 2,5 | 158 | 3,1 | |
| 5 | Serratia spp. | 83 | 2,4 | 15 | 1,3 | 2 | 0,8 | 3 | 1,9 | 103 | 2,0 | |
| Autre Gram négatifTableau 2 Note de bas de page e | 150 | 4,3 | 57 | 4,8 | 5 | 2,0 | 3 | 1,9 | 215 | 4,2 | ||
| Gram négatif total | 898 | 25,9 | 220 | 18,4 | 34 | 13,8 | 15 | 9,3 | 1 167 | 23,0 | ||
| Fongiques | 1 | Candida albicans | 212 | 6,1 | 0 | 0,0 | 1 | 0,4 | 1 | 0,6 | 214 | 4,2 |
| 2 | Autre Candida spp.Tableau 2 Note de bas de page f | 221 | 6,4 | 4 | 0,3 | 2 | 0,8 | 8 | 4,9 | 235 | 4,6 | |
| Autres fongiquesTableau 2 Note de bas de page g | 16 | 0,5 | 1 | 0,1 | 2 | 0,8 | 3 | 1,9 | 22 | 0,4 | ||
| Total fongiques | 449 | 13,0 | 5 | 0,4 | 5 | 2,0 | 12 | 7,4 | 471 | 9,3 | ||
| Total | 3 465 | 3 465 | 1 197 | 1 197 | 247 | 247 | 162 | 162 | 5 071Tableau 2 Note de bas de page h | 5 071Tableau 2 Note de bas de page h | ||
Infections liées aux cathéters centraux
Au total, 3 185 cas d'ISSACC ont été signalés entre 2011 et 2020, la majorité se produisant dans des USI mixtes pour adultes (n = 1 544, 48,5 %) et des USIN (n = 1 045, 32,8 %). Dans l'ensemble, les USIN ont affiché les taux les plus élevés d'ISSACC entre 2011 et 2020 (2,3 infections par 1 000 jours CVC), suivies des USIP (1,6 par 1 000 jours CVC), des USI mixtes pour adultes (1,1 par 1 000 jours CVC) et des USICC pour adultes (0,6 par 1 000 jours CVC) (tableau A1).
Bien que les taux d'ISSACC aient fluctué dans les USIP et dans les USICC pour adultes, les taux d'ISSACC dans les USI mixtes pour adultes ont doublé entre 2011 et 2020 (0,8 à 1,6 infection par 1 000 jours CVC, p=0,004) (figure 1), principalement dans la région du Centre (Ontario et Québec) depuis 2015 et la région de l'Ouest (Colombie-Britannique, Alberta, Saskatchewan et Manitoba) depuis 2017 (données non présentées). Parallèlement, une diminution de 60 % des taux d'ISSACC a été observée dans les USIN (4,0 à 1,6 infection par 1 000 jours CVC, p=0,002). Par rapport à 2019, les taux d'ISSACC en 2020, pendant la pandémie de COVID-19, ont suivi des tendances semblables à celles observées depuis 2011; les taux d'ISSACC dans les USI mixtes pour adultes ont continué d'augmenter (14 %, de 1,4 à 1,6 infection par 1 000 jours CVC) et les taux d'ISSACC dans les USIN ont diminué (20 %, de 2,0 à 1,6 infection par 1 000 jours CVC), tandis que les ISSACC dans les USICC et les USIP sont demeurées stables.
Figure 1 : Taux d'infections du système sanguin associées aux cathéters centraux par 1 000 jours CVC, par type d'unité de soins intensifs, 2011 à 2020
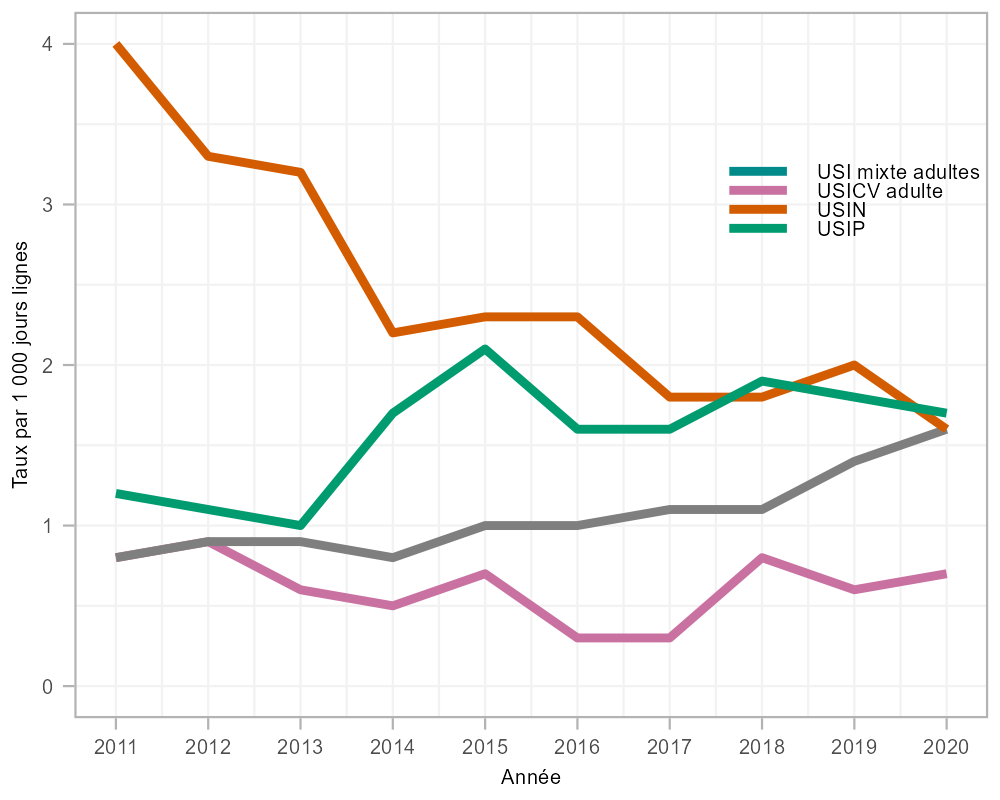
Description textuelle : Figure 1
| Année | Unité de soins intensifs mixtes pour adultes | Unité de soins intensifs de chirurgie cardiovasculaire | Unité de soins intensifs néonatales | Unité de soins intensifs pédiatriques |
|---|---|---|---|---|
| 2011 | 0,8 | 0,8 | 4,0 | 1,2 |
| 2012 | 0,9 | 0,9 | 3,3 | 1,1 |
| 2013 | 0,9 | 0,6 | 3,2 | 1,0 |
| 2014 | 0,8 | 0,5 | 2,2 | 1,7 |
| 2015 | 1,0 | 0,7 | 2,3 | 2,1 |
| 2016 | 1,0 | 0,3 | 2,3 | 1,6 |
| 2017 | 1,1 | 0,3 | 1,8 | 1,6 |
| 2018 | 1,1 | 0,8 | 1,8 | 1,9 |
| 2019 | 1,4 | 0,6 | 2,0 | 1,8 |
| 2020 | 1,6 | 0,7 | 1,6 | 1,7 |
Parmi les ISSACC relevées dans les USI mixtes pour adultes, l'âge médian était de 61 ans (EQR = 48 à 71 ans), les hommes représentant 61,6 % des cas. Le taux de mortalité toutes causes confondues dans les 30 jours suivant la première culture positive, pour les ISSACC chez les patients adultes des soins intensifs mixtes était de 32,2 % (n = 491/1 524). Parmi les ISSACC relevées dans les USICC pour adultes, l'âge médian était de 66 ans (EQR = 56 à 73 ans), les hommes représentant 69,0 % des cas. Dans les 30 jours suivant la première culture positive, la mortalité toutes causes confondues pour les ISSACC chez les patients adultes des USICC était de 31,5 % (n = 62/197). Parmi les ISSACC relevées dans les USIP, l'âge médian était de six mois (EQR = 2 à 28 mois), les garçons représentant 55,6 % des cas. Dans les 30 jours suivant la première culture positive, le taux de mortalité toutes causes confondues pour les ISSACC chez les patients des USIP était de 9,6 % (n = 38/396). Parmi les ISSACC relevées dans les USIN, l'âge médian à la première culture positive était de 17 jours (EQR = 9 à 47 jours). Les garçons représentaient 58,6 % des cas des USIN et la mortalité toutes causes confondues dans les 30 jours suivant une culture positive était de 9,2 % (n = 96/1 043).
Les agents pathogènes les plus fréquemment identifiés parmi les ISSACC dans l'ensemble étaient les staphylocoques négatifs à la coagulase et Enterococcus spp. (28,5 % et 15,0 %, respectivement), qui correspondait aux agents pathogènes les plus couramment identifiés parmi les ISSACC dans les USIP et USICC pour adultes. Parmi les ISSACC dans les USI mixtes pour adultes et les USIN, les staphylocoques négatifs à la coagulase et S. aureus étaient les agents pathogènes les plus fréquemment identifiés.
Infections du site opératoire de la hanche et du genou
Au total, 1 093 ISO complexes de la hanche et du genou ont été signalées entre 2011 et 2020, et la majorité (n = 672, 61,5 %) était des arthroplasties de la hanche. Parmi les ISO de la hanche et du genou, 51,7 % (n = 565) étaient des infections des organes ou des espaces et 48,3 % (n = 528) étaient des infections par incision profonde (tableau 3). De 2011 à 2020, les taux d'ISO au genou ont diminué considérablement (58,0 %, de 0,69 à 0,29 infection par 100 interventions chirurgicales, p = 0,002), tandis que les taux d'ISO à la hanche ont fluctué entre 0,48 et 0,88 infection par 100 interventions chirurgicales (p = 0,33). Les taux d'ISO de la hanche ont diminué de 31 % en 2020 par rapport aux taux observés en 2019 (de 0,70 à 0,48 infection par 100 chirurgies), tandis que les taux d'ISO du genou sont demeurés stables (figure 2 et tableau A2).
| Année | ISO par incision profonde | ISO organe/espace | Tous les cas | ||
|---|---|---|---|---|---|
| n | % | n | % | n | |
| Arthroplastie de la hanche | |||||
| 2011 | 18 | 43,9 | 23 | 56,1 | 41 |
| 2012 | 32 | 66,7 | 16 | 33,3 | 48 |
| 2013 | 36 | 57,1 | 27 | 42,9 | 63 |
| 2014 | 36 | 50,7 | 35 | 49,3 | 71 |
| 2015 | 34 | 52,3 | 31 | 47,7 | 65 |
| 2016 | 28 | 41,2 | 40 | 58,8 | 68 |
| 2017 | 34 | 42,0 | 47 | 58,0 | 81 |
| 2018 | 34 | 34,7 | 64 | 65,3 | 98 |
| 2019 | 46 | 51,1 | 44 | 48,9 | 90 |
| 2020 | 22 | 46,8 | 25 | 53,2 | 47 |
| Globalement | 320 | 47,6 | 352 | 52,4 | 672 |
| Arthroplastie du genou | |||||
| 2011 | 20 | 51,3 | 19 | 48,7 | 39 |
| 2012 | 26 | 52,0 | 24 | 48,0 | 50 |
| 2013 | 21 | 55,3 | 17 | 44,7 | 38 |
| 2014 | 26 | 48,1 | 28 | 51,9 | 54 |
| 2015 | 21 | 47,7 | 23 | 52,3 | 44 |
| 2016 | 15 | 41,7 | 21 | 58,3 | 36 |
| 2017 | 18 | 43,9 | 23 | 56,1 | 41 |
| 2018 | 22 | 55,0 | 18 | 45,0 | 40 |
| 2019 | 25 | 53,2 | 22 | 46,8 | 47 |
| 2020 | 14 | 43,8 | 18 | 56,3 | 32 |
| Globalement | 208 | 49,4 | 213 | 50,6 | 421 |
Figure 2 : Taux d'infections de la hanche et du genou par 100 interventions chirurgicales, 2011 à 2020
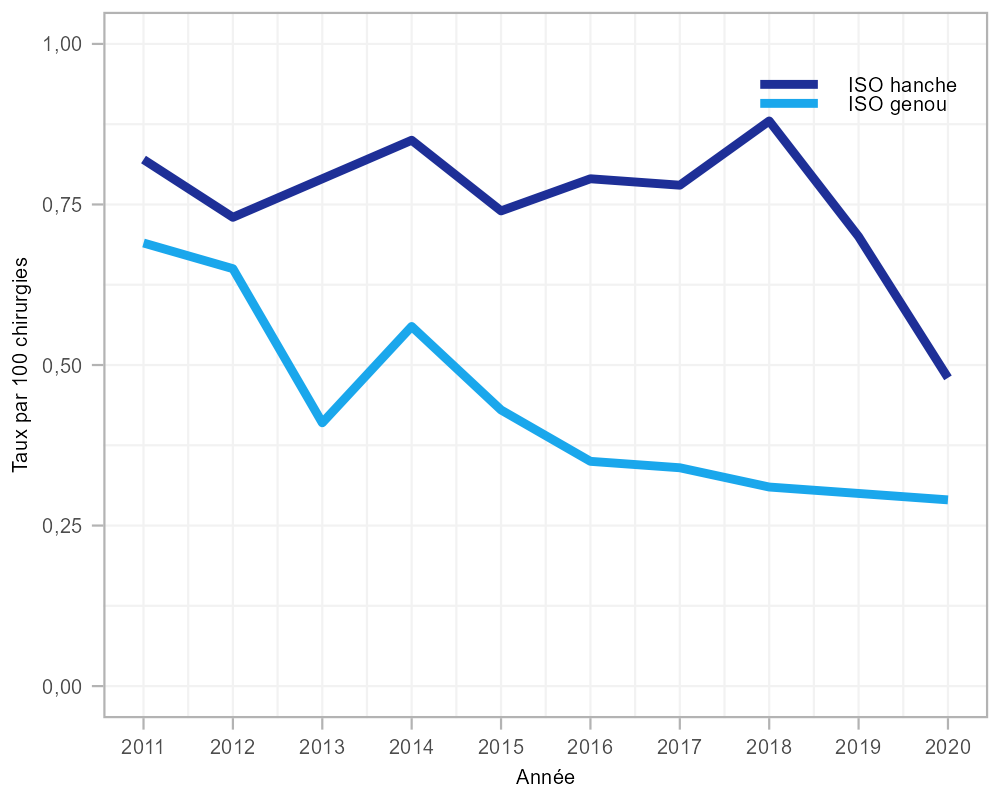
Description textuelle : Figure 2
| Année | Hanche | Genou |
|---|---|---|
| 2011 | 0,82 | 0,69 |
| 2012 | 0,73 | 0,65 |
| 2013 | 0,79 | 0,41 |
| 2014 | 0,85 | 0,56 |
| 2015 | 0,74 | 0,43 |
| 2016 | 0,79 | 0,35 |
| 2017 | 0,78 | 0,34 |
| 2018 | 0,88 | 0,31 |
| 2019 | 0,70 | 0,30 |
| 2020 | 0,48 | 0,29 |
L'âge médian du patient était de 68 ans (EQR = 59 à 77 ans) pour les ISO de la hanche et de 66 ans (EQR = 60 à 74 ans) pour les ISO du genou. Le temps médian entre l'intervention et les infections de la hanche et du genou était de 21 jours (EQR = 14 à 32 jours) et de 23 jours (EQR = 14 à 35 jours), respectivement. Dans le cas des ISO d'arthroplasties complexes de la hanche et du genou, la durée médiane du séjour était de 3 jours (EQR = 2 à 6 jours). Les données recueillies entre 2018 et 2020 indiquent que 90,6 % des patients ayant une ISO à la suite d'une arthroplastie de la hanche ou du genou ont été réadmis (hanche : n = 211/233, 90,6 %; genou : n = 108/119, 90,8 %) et 67,2 % (n = 231/344) ont dû subir une réintervention. Dans les 30 jours suivant la première culture positive, quatre décès toutes causes confondues (1,8 %, n = 4/225) ont été signalés chez des patients ayant une ISO complexe à la suite d'une arthroplastie de la hanche, tandis qu'aucun cas n'a été signalé à la suite d'une ISO d'une arthroplastie du genou. Parmi les cas d'ISO de la hanche et du genou, S. aureus et les staphylocoques négatifs à la coagulase étaient les agents pathogènes les plus fréquemment identifiés à 32 % et à 18 %, respectivement, et ils ne différaient pas selon le type d'infection en profondeur ou d'infection de l'organe ou de l'espace (données non présentées).
Infections du site opératoire des voies de dérivation du liquide céphalorachidien
Entre 2011 et 2020, 239 ISO de dérivation du LCR ont été signalées, avec un taux global de 2,9 infections par 100 chirurgies (échelle : 1,4 à 5,2 infections par 100 chirurgies, tableau A3). Les taux d'infection étaient semblables dans les hôpitaux pédiatriques et les hôpitaux mixtes/pour adultes à 3,0 et à 2,8 infections par 100 chirurgies, respectivement. En 2020, les taux d'ISO de dérivation du LCR ont diminué par rapport à 2019 (28 %, de 4,0 à 2,9 infections par 100 chirurgies); toutefois, cette diminution correspondait à la tendance des taux fluctuants depuis 2011 (figure 3).
Figure 3 : Taux d'infection du site opératoire des voies de dérivation du liquide céphalorachidien par 100 interventions chirurgicales par type d'hôpitalFigure 3 Note de bas de page a, 2011 à 2020
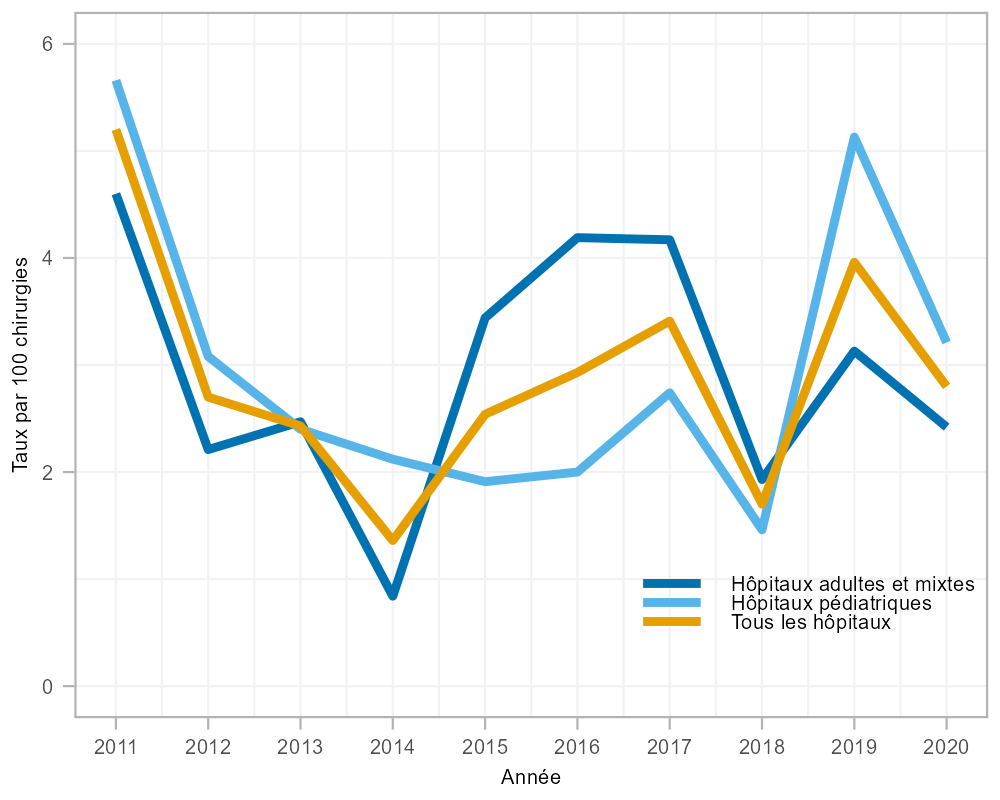
Description textuelle : Figure 3
| Année | Hôpitaux adultes et mixtes | Hôpitaux pédiatriques | Tous les hôpitaux |
|---|---|---|---|
| 2011 | 4,60 | 5,66 | 5,20 |
| 2012 | 2,21 | 3,08 | 2,70 |
| 2013 | 2,47 | 2,40 | 2,43 |
| 2014 | 0,84 | 2,12 | 1,36 |
| 2015 | 3,44 | 1,91 | 2,54 |
| 2016 | 4,19 | 2,00 | 2,93 |
| 2017 | 4,17 | 2,74 | 3,41 |
| 2018 | 1,93 | 1,46 | 1,70 |
| 2019 | 3,13 | 5,13 | 3,96 |
| 2020 | 2,42 | 3,21 | 2,80 |
Plus de la moitié des ISO de dérivation du LCR (55,6 %, n = 130/234) ont été repérées à la suite de nouvelles interventions chirurgicales, tandis que 44,4 % (n = 104/234) l'ont été à la suite de réintervention. L'âge médian était de 47 ans (EQR = 34 à 60 ans) pour les patients adultes et de 0,9 an (EQR = 0,2 à 6,6 ans) pour les patients pédiatriques. Les filles représentaient 52,3 % (n = 123/235) des cas et le temps médian entre la chirurgie et l'infection était de 21 jours (EQR = 12 à 43 jours). Les agents pathogènes les plus souvent identifiés à partir des ISO de dérivation du LCR étaient les staphylocoques négatifs à la coagulase et S. aureus (40 % et 24 % des agents pathogènes identifiés, respectivement). Les données sur les résultats ne sont pas recueillies pour la surveillance des ISO de dérivation du LCR.
Infections du site opératoire cardiaque pédiatrique
Au total, 234 ISO cardiaques pédiatriques ont été signalées entre 2011 et 2020 (tableau 4), dont la plupart étaient des infections superficielles (63,1 %). Les infections des organes et de l'espace représentaient 29,2 % de ces ISO. Dans l'ensemble, le taux moyen d'ISO cardiaques pédiatriques était de 4,1 infections pour 100 chirurgies (tableau A4). Bien que les taux soient demeurés généralement constants au cours de la période de surveillance (p = 0,089), il y a eu une augmentation importante en 2018 (7,5 infections par 100 interventions chirurgicales, p < 0,001) comparativement au taux global de 2011 à 2017 (3,5 infections par 100 interventions chirurgicales) (figure 4), qui était une anomalie attribuable à deux hôpitaux où des enquêtes sont en cours. Depuis 2018, le taux a diminué de 48 %, passant de 7,5 à 3,9 infections par 100 chirurgies en 2020, revenant aux taux observés avant 2018.
| Année | Cas d'ISO avec incision superficielle | Cas d'ISO organe/espace | Cas d'ISO avec incision profonde | Tous les casTableau 4 Note de bas de page a | |||
|---|---|---|---|---|---|---|---|
| n | % | n | % | n | % | ||
| 2011 | 8 | 53,3 | 5 | 33,3 | 2 | 13,3 | 15 |
| 2012 | 15 | 83,3 | 2 | 11,1 | 1 | 5,6 | 18 |
| 2013Tableau 4 Note de bas de page b | 12 | 66,7 | 6 | 33,3 | 0 | 0,0 | 18 |
| 2014 | 11 | 57,9 | 8 | 42,1 | 0 | 0,0 | 19 |
| 2015 | 12 | 66,7 | 5 | 27,8 | 1 | 5,6 | 18 |
| 2016 | 9 | 64,3 | 3 | 21,4 | 2 | 14,3 | 14 |
| 2017 | 17 | 70,8 | 5 | 20,8 | 2 | 8,3 | 24 |
| 2018 | 18 | 46,2 | 15 | 38,5 | 6 | 15,4 | 40 |
| 2019 | 16 | 51,6 | 13 | 41,9 | 2 | 6,5 | 31 |
| 2020 | 29 | 78,4 | 6 | 16,2 | 2 | 5,4 | 37 |
| Globalement | 147 | 63,1 | 68 | 29,2 | 18 | 7,7 | 234 |
Figure 4 : Taux d'infection du site opératoire cardiaque pédiatrique par 100 chirurgies, 2011 à 2020
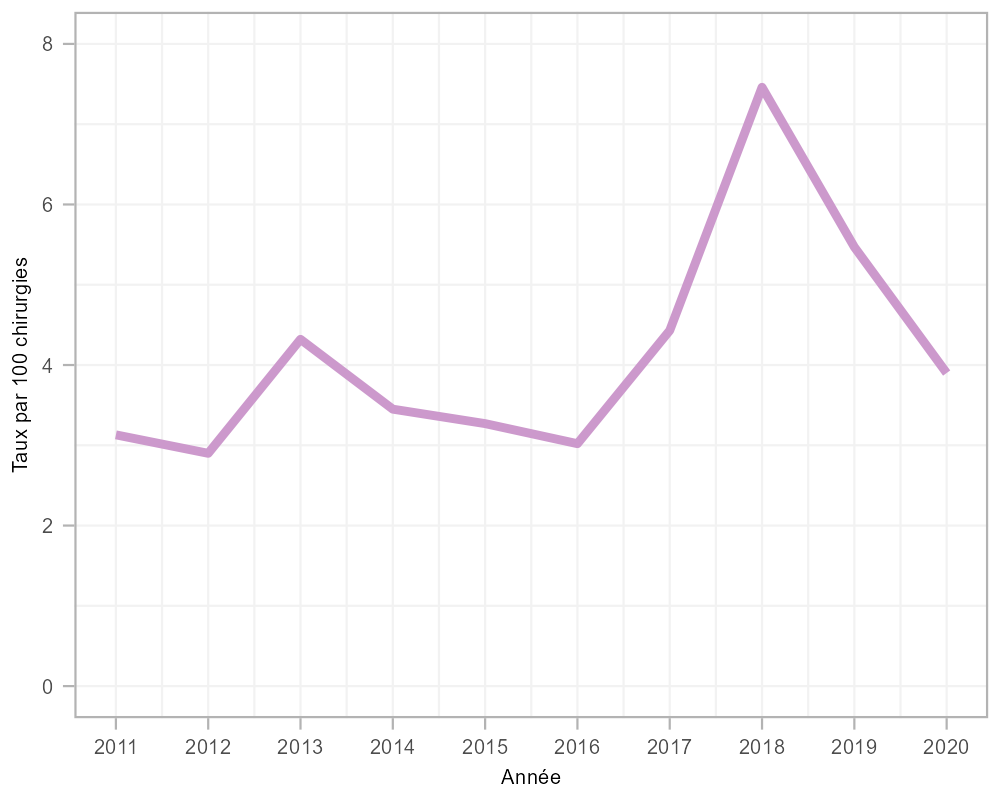
Description textuelle : Figure 4
| Année | Taux |
|---|---|
| 2011 | 3,13 |
| 2012 | 2,90 |
| 2013 | 4,32 |
| 2014 | 3,45 |
| 2015 | 3,27 |
| 2016 | 3,02 |
| 2017 | 4,43 |
| 2018 | 7,46 |
| 2019 | 5,47 |
| 2020 | 3,90 |
L'âge médian des patients qui avaient une ISO cardiaque pédiatrique était de 19 jours (EQR = 7 à 193 jours), et le temps médian entre l'intervention chirurgicale et la date du début de l'infection était de 10 jours (EQR = 5 à 19 jours). Parmi les quatre décès signalés dans les 30 jours suivant l'apparition de l'infection (1,7 % des cas), deux décès n'étaient pas liés à l'ISO cardiaque pédiatrique, tandis que deux étaient attribuables à l'ISO cardiaque pédiatrique. Le S. aureus et les staphylocoques négatifs à la coagulase étaient les agents pathogènes les plus fréquemment identifiés dans les ISO cardiaques pédiatriques (48 % et 22 % des agents pathogènes identifiés, respectivement) et ils ne différaient pas selon le type d'infection superficielle, profonde ou de l'espace (données non présentées).
Antibiogramme
Les résultats des tests de sensibilité aux antimicrobiens pour les agents pathogènes à Gram positifs, à Gram négatifs et les fongiques les plus fréquemment identifiés dans les IASS liées aux instruments et aux interventions chirurgicales sont présentés au tableau 5 et au tableau 6. Les isolats de S. aureus étaient résistants à la cloxacilline/oxacilline (S. aureus résistant à la méthicilline [SARM]) dans 15 % (n = 32/218) des ISSACC et dans 14 % (n = 40/284) des autres ISO signalées. La résistance au méropénème variait de 2 % à 7 % chez les agents pathogènes à Gram négatif détectés par les ISSACC. Aucune résistance au méropénème n'a été observée chez les pathogènes isolés des ISO. Cinquante et un entérocoques résistants à la vancomycine ont été identifiés parmi les ISSACC (16 %).
| Antibiotique | Nombre de tests de résistance/nombre de tests et % | |||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Gram positif | Gram négatif | Fongiques | ||||||||||||||
| Staphylocoques négatifs à la coagulaseTableau 5 Note de bas de page b | S. aureusTableau 5 Note de bas de page c | Enterococcus spp. | Klebsiella spp. | E. coli | Enterobacter spp. | C. albicans | Autre Candida spp.Tableau 5 Note de bas de page d | |||||||||
| Nbre de résistant | % | Nbre de résistant | % | Nbre de résistant | % | Nbre de résistant | % | Nbre de résistant | % | Nbre de résistant | % | Nbre de résistant | % | Nbre de résistant | % | |
| Ampicilline | 13/15 | 87 | s.o. | s.o. | 126/368 | 34 | 119/122 | 98 | 71/112 | 63 | 60/64 | 94 | s.o. | s.o. | s.o. | s.o. |
| Céfazoline | 167/193 | 87 | 16/120 | 13 | s.o. | s.o. | 35/95 | 37 | 29/92 | 32 | 55/56 | 98 | s.o. | s.o. | s.o. | s.o. |
| Ceftriaxone | 15/19 | 79 | 4/12 | 33 | s.o. | s.o. | 16/100 | 16 | 13/84 | 15 | 37/65 | 57 | s.o. | s.o. | s.o. | s.o. |
| Clindamycine | 159/305 | 52 | 31/126 | 25 | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. |
| Ciprofloxacine | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | 11/105 | 10 | 22/76 | 29 | 1/86 | 1 | s.o. | s.o. | s.o. | s.o. |
| Cloxacilline/oxacilline | 306/351 | 87 | 32/218 | 15 | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. |
| Érythromycine | 77/91 | 85 | 17/64 | 27 | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. |
| Gentamicine | 20/39 | 51 | 1/25 | 4 | 13/109 | 12 | 9/128 | 7 | 13/109 | 12 | 7/92 | 8 | s.o. | s.o. | s.o. | s.o. |
| Méropénème | 17/18 | 94 | s.o. | s.o. | s.o. | s.o. | 4/59 | 7 | 1/42 | 2 | 1/64 | 2 | s.o. | s.o. | s.o. | s.o. |
| Pipéracilline-tazobactam | s.o. | s.o. | s.o. | s.o. | 3/13 | 23 | 11/99 | 11 | 14/88 | 16 | 25/66 | 38 | s.o. | s.o. | s.o. | s.o. |
| Pénicilline | 105/106 | 99 | 58/65 | 89 | 6/22 | 27 | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. |
| Rifampine | 2/64 | 3 | 0/20 | 0 | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. |
| Triméthoprime-sulfaméthoxazole | 91/183 | 50 | 4/102 | 4 | 0/1 | 0 | 13/102 | 13 | 37/84 | 44 | 12/69 | 17 | s.o. | s.o. | s.o. | s.o. |
| Tobramycine | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | 7/106 | 7 | 4/99 | 4 | 4/77 | 5 | s.o. | s.o. | s.o. | s.o. |
| Vancomycine | 0/28 | 0 | 1/114 | 1 | 51/313 | 16 | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. |
| Amphotéricine B | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | 0/24 | 0 | 0/18 | 0 |
| Caspofungine | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | 0/35 | 0 | 1/56 | 2 |
| Fluconazole | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | 1/107 | 1 | 24/93 | 26 |
| Antibiotique | Nombre de tests de résistance/nombre de tests et % | |||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Gram positif | Gram négatif | Champignons | ||||||||||||||
| Staphylocoques négatifs à la coagulaseTableau 6 Note de bas de page c | S. aureusTableau 6 Note de bas de page d | Enterococcus spp. | Klebsiella spp. | E. coli | Enterobacter spp. | C. albicans | Autre Candida spp.Tableau 6 Note de bas de page e | |||||||||
| Nbre de résistant | % | Nbre de résistant | % | Nbre de résistant | % | Nbre de résistant | % | Nbre de résistant | % | Nbre de résistant | % | Nbre de résistant | % | Nbre de résistant | % | |
| Ampicilline | s.o. | s.o. | s.o. | s.o. | 1/42 | 2 | 6/6 | 100 | 11/19 | 58 | 16/20 | 80 | s.o. | s.o. | s.o. | s.o. |
| Céfazoline | 41/61 | 67 | 21/159 | 13 | s.o. | s.o. | s.o. | s.o. | 4/17 | 24 | 18/18 | 100 | s.o. | s.o. | s.o. | s.o. |
| Ceftriaxone | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | 3/10 | 30 | 8/17 | 47 | s.o. | s.o. | s.o. | s.o. |
| Clindamycine | 18/77 | 23 | 43/212 | 20 | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. |
| Ciprofloxacine | 1/7 | 14 | 3/24 | 13 | s.o. | s.o. | 0/8 | 0 | 6/17 | 35 | 0/19 | 0 | s.o. | s.o. | s.o. | s.o. |
| Cloxacilline/oxacilline | 80/133 | 60 | 40/284 | 14 | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. |
| Érythromycine | 20/48 | 42 | 35/105 | 33 | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. |
| Gentamicine | s.o. | s.o. | 0/15 | 0 | 5/14 | 36 | 2/9 | 22 | 4/20 | 20 | 1/23 | 4 | s.o. | s.o. | s.o. | s.o. |
| Méropénème | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | 0/9 | 0 | 0/7 | 0 | s.o. | s.o. | s.o. | s.o. |
| Pipéracilline-tazobactam | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | 1/7 | 14 | 6/11 | 55 | s.o. | s.o. | s.o. | s.o. |
| Pénicilline | 13/16 | 81 | 52/56 | 93 | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. |
| Rifampine | 0/27 | 0 | 2/53 | 4 | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. |
| Triméthoprime-sulfaméthoxazole | 19/69 | 28 | 2/198 | 1 | s.o. | s.o. | 0/6 | 0 | 3/15 | 20 | 1/17 | 6 | s.o. | s.o. | s.o. | s.o. |
| Tobramycine | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | 1/8 | 13 | 1/16 | 6 | 0/19 | 0 | s.o. | s.o. | s.o. | s.o. |
| Vancomycine | 0/96 | 0 | 1/114 | 1 | 0/24 | 0 | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. |
| Amphotéricine B | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. |
| Caspofungine | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. |
| Fluconazole | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. | s.o. |
Discussion
Le présent rapport résume les 4 751 IASS liées aux instruments et aux interventions chirurgicales recensés au cours des 10 années de surveillance de 2011 à 2020. Les taux d'IASS liées aux instruments et aux interventions chirurgicales ont doublé pour les ISSACC dans les USI mixtes pour adultes, tandis que les taux d'ISSACC dans les USIN et d'ISO du genou ont considérablement diminués de 60 % et de 58 %, respectivement. Les agents pathogènes les plus fréquemment déclarés dans ce rapport étaient généralement conformes à ceux qui ont été signalés dans un rapport du National Healthcare Surveillance Network (NHSN) des États-Unis publié en 2020 sur les IASS d'adultes. Il indiquait que S. aureus, E. coli et Klebsiella comptaient parmi les agents pathogènes les plus fréquemment déclarés pour les IASS liées aux instruments et aux interventions chirurgicales au Canada et aux États-Unis, tandis que les staphylocoques négatifs à la coagulase étaient plus fréquemment identifiés au CanadaNote de bas de page 9. La pandémie de COVID-19 a peut-être eu des répercussions différentes sur les taux d'IASS liées aux instruments et aux interventions chirurgicales au Canada et aux États-UnisNote de bas de page 10. Une enquête est en cours pour évaluer l'influence des facteurs liés à la pandémie, comme les changements dans les pratiques de contrôle des infections, la capacité des ressources hospitalières, le dépistage, les tests de laboratoire et la gérance des antimicrobiens sur les taux observés d'IASS.
Infections du système sanguin associées aux cathéters centraux Les taux globaux d'ISSACC dans les USI pour adultes (0,6 et 1,1 par 1 000 jours CVC pour les USICC et les USI mixtes, respectivement) étaient semblables à ceux déclarés aux États-Unis et en Australie. Le taux d'ISSACC en 2013 dans les USI médicaux et chirurgicaux aux États-Unis a été estimé à 0,8 par 1 000 jours CVCNote de bas de page 11. En Australie, les taux annuels d'ISSACC dans les USI pour adultes se situaient entre 0,9 et 1,4 ISSACC par 1 000 jours CVC de 2011 à 2013Note de bas de page 12. Bien que les taux d'ISSACC dans les USI mixtes pour adultes, les USICC et les USIP aient augmenté ou sont demeurés stables au Canada depuis 2011, les taux dans les USIN ont diminué de 60 %. Les données disponibles aux États-Unis depuis 2016 indiquent des tendances semblables pour les ISSACC dans les établissements de soins intensifs néonatales, où les rapports d'incidence normalisés (définis comme le ratio du nombre observé d'infections par rapport au niveau de référence de 2015) ont diminué de 27 %Note de bas de page 13Note de bas de page 14Note de bas de page 15Note de bas de page 16Note de bas de page 17. Cette diminution des taux d'ISSACC aux États-Unis peut être attribuée à la mise à jour des lignes directrices du NHSN pour la prévention des ISSACC, mise en œuvre en 2011Note de bas de page 18Note de bas de page 19.
On observe des taux plus élevés d'ISSACC dans d'autres régions; une vaste étude de surveillance des unités de soins intensifs dans 45 pays de l'Amérique latine, de l'Europe, de la Méditerranée orientale, de l'Asie du Sud-Est et des régions de l'Organisation mondiale de la Santé du Pacifique occidental a rapporté des taux moyens d'ISSACC de 7,2 pour 1 000 jours CVC dans les USIP, 5,1 dans les USI médicaux/chirurgicaux pour adultes et 12,0 dans les USIN (entre janvier 2012 et décembre 2017)Note de bas de page 11.
Infections du site opératoire
Parmi les ISO incluses dans le présent rapport de surveillance, les ISO de la hanche et du genou étaient les plus courantes. Les taux d'ISO de la hanche sont demeurés stables au cours des années déclarées, tandis qu'une tendance à la baisse des taux d'ISO du genou a été observée. La surveillance effectuée par le Centre européen de prévention et de contrôle des maladies a révélé des tendances semblables, indiquant des taux stables d'ISO de la hanche et une diminution des taux d'ISO du genou pour les années d'étude 2014 à 2017Note de bas de page 20. Dans une étude de prévalence ponctuelle menée aux États-Unis, une réduction de la prévalence des ISO complexes a été observée entre 2011 et 2015Note de bas de page 21. Selon les résultats des agents pathogènes provenant d'autres régions, les agents pathogènes les plus courants des ISO de la hanche et du genou étaient S. aureus et les staphylocoques négatifs à la coagulaseNote de bas de page 20Note de bas de page 22. L'identification fréquente de ces deux agents pathogènes peut être attribuable à l'utilisation d'instruments implantés et à la contamination par la flore cutanée endogène du patientNote de bas de page 9. Les arthroplasties surviennent généralement chez les adultes plus âgés, ce qui explique l'âge médian élevé des ISO de la hanche et du genouNote de bas de page 23. Les arthroplasties chez les populations plus âgées sont également sujettes aux complications chirurgicales, comme les infections prothétiques des articulationsNote de bas de page 23. Les données indiquent que les infections du site opératoire entraînent souvent une réadmission et une réintervention, deux facteurs qui entraînent des fardeaux financiers et une utilisation élevée de ressources pour le système de santéNote de bas de page 24.
Le taux global d'infections du site opératoire de dérivation du LCR était de 2,9 pour 100 chirurgies. Cela correspond aux taux signalés lors d'un examen international de 2012, qui varient de 3 % à 12 %Note de bas de page 25. La stratification des données de l'ISO de dérivation du LCR par les hôpitaux pédiatriques et adultes/mixtes a montré que les taux pour les adultes (2,8 chirurgies sur 100) et les taux pour les enfants (3,0 chirurgies sur 100) étaient semblables de 2011 à 2020. Les données d'une étude antérieure du PCSIN menée entre 2000 et 2002 indiquaient un taux pédiatrique plus élevé que les taux d'adulte pour les ISO de dérivation du LCRNote de bas de page 26. Étant donné que le taux d'ISO de dérivation du LCR chez les patients pédiatriques de 2011 à 2020 (3,0 %) est inférieur à celui de 2000 à 2002 (4,9 %), les preuves indiquent une diminution des taux d'ISO chez les populations pédiatriquesNote de bas de page 26. Entre-temps, le taux d'ISO de dérivation du LCR chez les patients adultes de 2011 à 2020 (2,8 %) demeure relativement inchangé par rapport à celui de 2000 à 2002 (3,2 %)Note de bas de page 26.
Le taux global d'ISO cardiaque pédiatrique entre 2011 et 2020 était de 4,1 pour 100 chirurgies. Le taux d'ISO cardiaque pédiatrique de 2018 doit être interprété avec prudence; étant donné que le nombre de cas utilisés pour calculer ce taux a été limité, les taux peuvent être sensibles aux fluctuations attribuées à des établissements hospitaliers individuels. Néanmoins, le taux global a été jugé comparable aux taux d'infection déclarés ailleurs, malgré le peu de documentation sur les ISO cardiaques pédiatriques. Une étude d'intervention de 2009 à 2012 portant sur des nouveau-nés subissant une chirurgie cardiaque dans un centre de soins tertiaires de New York a révélé des taux d'ISO pédiatriques avant et après intervention de 6,2 et de 5,8/100 respectivementNote de bas de page 27. En France, 19 % des patients de moins d'un an et subissant une chirurgie cardiaque ont présenté une ISO au cours de la période à l'étude, entre 2012 et 2013Note de bas de page 28. Selon une étude rétrospective de 2010 à 2012Note de bas de page 29, le taux d'ISO cardiaque nosocomiale dans deux hôpitaux de New York était de 1,4 infection par 100 interventions en 90 jours chez les patients de moins de 18 ans.
Antibiogramme
Le pourcentage d'isolats de S. aureus qui étaient des SARM dans cette étude (14 % à 15 %) (tableau 5 et tableau 6) était légèrement plus élevé que ce qui a été signalé dans un réseau de surveillance suisse où 8 % des cas de SARM de S. aureus étaient des SARM en 2010-2015Note de bas de page 30. Des taux plus élevés de SARM ont été signalés ailleurs, notamment dans plusieurs centres d'Amérique latine où la résistance moyenne était de 44,7 % en 2017Note de bas de page 31. Aux États-Unis, 42 % à 48 % des isolats de S. aureus des IASS (y compris les ISO, les ISSACC et d'autres) sous la surveillance du NHSN étaient des isolats de SARMNote de bas de page 9.
Dans le cas des ISSACC, 16 % étaient des entérocoques résistants à la vancomycine, soit moins de 30,9 % des entérocoques identifiés comme résistants dans les USI en PologneNote de bas de page 32. D'après la surveillance du NHSN aux États-Unis, 84,5 % des Enterococcus fæcium et 8,5 % des Enterococcus faecalis identifiés dans les ISSACC des USI étaient des entérocoques résistants à la vancomycine en 2015-2017Note de bas de page 9.
La résistance au méropénème était faible parmi les agents pathogènes à Gram négatif identifiés pour les ISSACC et les ISO (0 % à 7 %). De même, aux États-Unis, le pourcentage de résistance aux carbapénèmes chez Klebsiella spp. variait de 3,1 % (parmi les ISO) à 6,9 % (parmi la liste élargie des infections liées aux instruments); le pourcentage de résistance aux carbapénèmes parmi E. coli variait de 0,6 % (parmi les ISO) à 0,7 % (liste élargie)Note de bas de page 9.
Forces et faiblesses
La principale force de cette étude est la collecte normalisée de données détaillées provenant d'un vaste réseau d'hôpitaux sentinelles pendant plus de dix ans. Le réseau du PCSIN s'étend à l'ensemble du Canada, bien qu'il ne soit peut-être pas représentatif de tous les hôpitaux de soins actifs du Canada, puisque le nombre d'hôpitaux participant à chaque projet de surveillance des IASS différait. Toutefois, le recrutement est continu et la couverture du PCSIN des lits de soins actifs au Canada est passée de 25 % en 2011 à 30 % en 2020. Le PCSIN continue d'accroître la représentativité, en particulier parmi les populations nordiques, communautaires, rurales et autochtones.
Les données épidémiologiques recueillies se limitaient aux renseignements figurant dans les dossiers des patients. Dans le cas de la surveillance des ISSACC, les données se limitaient aux infections survenant dans les services de soins intensifs et, à ce titre, elles ne représentent peut-être qu'une partie des ISSACC survenant à l'hôpital. De plus, les différences dans les protocoles de surveillance et les définitions des cas, ainsi que l'absence de données récentes comparables limitent la comparaison avec les données d'autres pays. Le PCSIN continue d'appuyer la réponse de la santé publique nationale à la pandémie de COVID-19. D'autres études sont en cours pour évaluer l'incidence de la pandémie de COVID-19 sur les IASS et la RAM liées aux instruments et aux interventions chirurgicales.
Conclusion
Ce rapport présente un résumé à jour des taux, de la répartition des agents pathogènes et de la résistance aux antimicrobiens parmi les IASS liées à certains instruments et à certaines interventions chirurgicales ainsi que les agents pathogènes pertinents. La collecte et l'analyse de données de surveillance nationale sont essentielles pour comprendre et réduire le fardeau national des IASS liées aux instruments et aux interventions chirurgicales en fournissant des taux de référence aux fins de comparaison à l'échelle nationale et internationale, en plus d'éclairer les programmes et les politiques de gérance des antimicrobiens et de prévention et de contrôle des infections.
Déclaration des auteurs
Les hôpitaux du Programme canadien de surveillance des infections nosocomiales ont fourni une expertise dans l'élaboration de protocoles en plus de la collecte et de la présentation de données épidémiologiques et microbiologiques. Les épidémiologistes de l'Agence de la santé publique du Canada étaient responsables de la conception, de l'analyse, de l'interprétation, de la rédaction et de la révision de l'article.
Intérêts concurrents
Aucun.
Remerciements
Nous sommes reconnaissants de la contribution des médecins, des épidémiologistes, des praticiens de la lutte contre les infections et du personnel de laboratoire de chaque hôpital participant : Alberta Children's Hospital, Calgary (Alberta); BC Children's Hospital, Vancouver (Colombie-Britannique); BC Women's Hospital, Vancouver (Colombie-Britannique); CHU Sainte-Justine, Montréal (Québec); Central Newfoundland Regional Health Centre, Grand Falls-Windsor (Terre-Neuve-et-Labrador); Centre hospitalier de l'Université de Montréal (CHUM), Montréal (Québec); Centre hospitalier pour enfants de l'est de l'Ontario (CHEO), Ottawa (Ontario); Centre hospitalier pour enfants de l'ouest de l'Ontario, London (Ontario); Hôpital général de Dartmouth, Halifax (Nouvelle-Écosse); Centre médical Foothills, Calgary (Alberta); Hôpital général et Centre Miller, St. John's (Terre-Neuve-et-Labrador); Site général de HHS, Hamilton (Ontario); Halifax Infirmary, Halifax (Nouvelle-Écosse); Centre des sciences de la santé, Winnipeg (Manitoba); Hôpital Maisonneuve-Rosemont, Montréal (Québec); Hôtel-Dieu de Québec (Québec); Centre de santé IWK, Halifax (Nouvelle-Écosse); Hôpital James Paton Memorial, Gander (Terre-Neuve-et-Labrador); Janeway Children's Hospital and Rehabilitation Centre, St. John's (Terre-Neuve-et-Labrador); Jurvinski Hospital and Cancer Center, Hamilton (Ontario); Hôpital Général de Kelowna, Kelowna (C.-B.); Hôpital Général de Kingston, Kingston (Ontario); Hôpital Général de Lachine, Lachine (Québec); Hôpital Lion's Gate, North Vancouver (Colombie-Britannique); McMaster Children's Hospital, Hamilton (Ontario); Hôpital pour enfants de Montréal, Montréal (Québec); Hôpital général de Montréal, Montréal (Québec); Institut neurologique de Montréal, Montréal (Québec); Hôpital Mount Sinai, Toronto (Ontario); Hôpital Général régional de Nanaimo, Nanaimo (Colombie-Britannique); Hôpital Général de North York, Toronto (Ontario); Pasqua Hospital, Regina (Saskatchewan); Peter Lougheed Centre, Calgary (Alberta); Hôpital Général de Powell River, Powell River (Colombie-Britannique); Prince County Hospital, Summerside (Île-du-Prince-Édouard); Princess Margaret Hospital, Toronto (Ontario); Hôpital Général de Qikiqtani, Iqaluit (Nunavut); Queen Elizabeth Hospital, Charlottetown (Île-du-Prince-Édouard); Hôpital Général de Regina, Regina (Saskatchewan); Rehabilitation Centre, Halifax (Nouvelle-Écosse); Hôpital Général de Richmond, Richmond (Colombie-Britannique); Hôpital Général de Rockyview, Calgary (Alberta); Hôpital Royal Jubilee, Victoria (Colombie-Britannique); Hôpital Royal University, Saskatoon (Saskatchewan); Hôpital Royal Victoria, Montréal (Québec); SMBD – Hôpital général juif, Montréal (Québec); Hôpital Sechelt (anciennement St. Mary's), Sechelt (Colombie-Britannique); Hôpital SirThomas Roddick, Stephenville (Terre-Neuve-et-Labrador); Hôpital South Health Campus, Calgary (Alberta); Hôpital Général de Squamish, Squamish (Colombie-Britannique); St. Joseph's Healthcare, Hamilton (Ontario); St. Clare's Mercy Hospital, St. John's (Terre-Neuve-et-Labrador); St. Paul's Hospital, Saskatoon (Saskatchewan); Stollery Children's Hospital, Edmonton (Alberta); Sudbury Regional Hospital, Sudbury (Ontario); Sunnybrook Hospital, Toronto (Ontario); The Hospital for Sick Children, Toronto (Ontario); The Moncton Hospital, Moncton (Nouveau-Brunswick); The Ottawa Hospital Civic Campus, Ottawa (Ontario); The Ottawa Hospital General Campus, Ottawa (Ontario); Hôpital général de Toronto, Toronto (Ontario); Toronto Western Hospital, Toronto (Ontario); UBC Hospital, Vancouver (Colombie-Britannique); University Hospital, London (Ontario); University of Alberta Hospital, Edmonton (Alberta); Hôpital pour enfants de l'Université du Manitoba, Winnipeg (Manitoba); Institut de cardiologie de l'Université d'Ottawa, Ottawa (Ontario); Hôpital général de Vancouver (VGH), Vancouver (Colombie-Britannique); Édifice commémoratif des anciens combattants, Halifax (Nouvelle-Écosse); Hôpital général de Victoria, Victoria (Colombie-Britannique); Hôpital général de Victoria, Halifax (Nouvelle-Écosse) London (Ontario); Western Memorial Regional Hospital, Corner Brook (Terre-Neuve-et-Labrador).
Merci au personnel du Centre de lutte contre les maladies transmissibles et les infections de l'Agence de la santé publique du Canada (ASPC), Ottawa (J. Brooks, L. Pelude, R. Mitchell, W. Rudnick, K. B. Choi, A. Silva, V. Steele, J. Cayen, C. McClellan, D. Lee, W. Zhang et J. Bartoszko).
Financement
Ce travail a été appuyé par l'Agence de la santé publique du Canada.
Annexe : Définitions des cas
Infection du système sanguin associée aux cathéters centraux
Seules les infections du système sanguin associées aux cathéters centraux (ISSACC) liées à une admission à une unité de soins intensifs (USI) ont été incluses dans la surveillance.
Définition de cas d'infections du système sanguin :
Les infections du système sanguin ne sont PAS liées à une infection à un autre site et répondent à l'un des critères suivants :
Critère 1 : Agent pathogène reconnu, cultivé à partir d'au moins une hémoculture, sans lien avec une infection sur un autre site.
OU
Critère 2 : Au moins un des symptômes suivants : fièvre (plus de 38 °C température centrale), frissons, hypotension (si patient âgé de plus de 1 an : fièvre [plus de 38 °C température centrale], hypothermie [moins de 36 °C température centrale], apnée ou bradycardie) ET contaminant cutané courant (voir la liste ci-dessous) cultivé à partir d'au moins deux échantillons de sang prélevés lors de deux occasions distinctes ou à des sites différents sans rapport avec une infection à un autre site. Les différents sites peuvent comprendre des veines périphériques, des cathéters de voie centrale ou les lumières séparées d'un cathéter multi lumière. Les différents moments comprennent deux hémocultures prélevées le même jour ou des jours civils consécutifs par des ponctions veineuses ou des entrées de cathéter séparées. La date de prélèvement de la première culture sanguine positive est la date utilisée pour identifier la date de la culture positive. Deux flacons d'hémoculture positive remplis à la même entrée de ponction veineuse ou de cathéter ne constituent qu'une seule hémoculture positive.
Définition de cas d'infection du système sanguin associée aux cathéters centraux :
Une infection du système sanguin associée aux cathéters centraux (ISSACC) doit répondre à l'un des critères suivants :
Critère 1 : Une infection du système sanguin confirmée en laboratoire où un cathéter central (CC) ou un cathéter ombilical (CO) était en place pendant plus de deux jours civils à la date de la culture sanguine positive, le jour du placement de l'instrument étant le jour 1.
OU
Critère 2 : Une infection du système sanguin confirmée en laboratoire où un CC ou un CO était en place pendant plus de deux jours civils, puis retiré le jour ou la veille du prélèvement de sang positif.
Définition de cas d'infection du système sanguin associée aux cathéters centraux liés aux unités de soins intensifs :
Une ISSACC liée à une USI si elle répond à l'un des critères suivants :
Critère 1 : Début de l'ISSACC après deux jours de séjour à l'USI.
OU
Critère 2 : Si le patient est libéré ou transféré de l'USI, l'ISSACC serait attribuable à l'USI si elle se produisait le jour du transfert ou le jour civil suivant le transfert à l'extérieur de l'USI.
Remarque : Si le patient est transféré à l'USI avec le CC et que la culture sanguine était positive le jour du transfert ou le jour civil suivant, l'ISSACC serait attribuée à l'unité où le cathéter a été inséré.
Contaminants cutanés courants :
Diphtérioïdes, Corynebacterium spp., Bacillus spp., Propionibacterium spp., staphylocoques négatifs à la coagulase (y compris S. epidermidis), streptocoques du groupe des viridans, Aerococcus spp., Micrococcus spp. et Rhodococcus spp.
Infection du site opératoire de la hanche et du genou
Seules les infections complexes du site opératoire (ISO) (incision profonde ou organes/espace) suivant une arthroplastie de la hanche et du genou ont été incluses dans la surveillance.
Une infection par incision profonde du site opératoire doit répondre au critère suivant :
L'infection survient dans les 90 jours suivant l'intervention chirurgicale, elle semble être liée à l'intervention chirurgicale et elle implique des tissus mous profonds (e.g. les couches faciales et musculaires) de l'incision, et le patient a au moins UN des éléments suivants :
- Drainage purulent provenant de l'incision profonde, mais non de la composante organe/espace du site opératoire
- Incision profonde qui se déshydrate spontanément ou qui est ouverte délibérément par le chirurgien et qui est positive pour la culture ou non cultivée lorsque le patient présente au moins l'un des signes ou symptômes suivants : fièvre (plus de 38 °C) ou douleur ou sensibilité localisée (un résultat négatif sur la culture ne répond pas à ce critère)
- Un abcès ou d'autres signes d'infection impliquant l'incision profonde sont découverts lors d'un examen direct, d'une réopération ou d'un examen histopathologique ou radiologique
- Diagnostic d'une ISO par incision profonde par un chirurgien ou un médecin traitant
Une infection d'organe ou d'espace du site opératoire doit répondre au critère suivant :
L'infection survient dans les 90 jours suivant la procédure opératoire et semble être liée à la procédure opératoire et l'infection touche n'importe quelle partie du corps, à l'exclusion de l'incision cutanée, du fascia ou des couches musculaires qui est ouvert ou manipulé pendant la procédure opératoire et dont le patient a au moins UN des éléments suivants :
- Drainage purulent d'un drain qui est placé dans l'organe ou l'espace par une plaie au couteau
- Organismes isolés d'une culture aseptisée de liquide ou de tissu dans l'organe ou l'espace
- Abcès ou autre signe d'infection mettant en cause l'organe ou l'espace trouvé lors d'un examen direct, d'une réopération ou d'un examen histopathologique ou radiologique
- Diagnostic d'une ISO d'organe ou d'espace par un chirurgien ou un médecin traitant
Infection du site opératoire des voies de dérivation du liquide céphalorachidien
Seuls les patients qui ont subi un placement ou une réintervention d'un instrument de manœuvre du liquide céphalorachidien (LCR) et dont l'infection s'est produite moins d'un an après la chirurgie ont été inclus dans la surveillance.
Définition du cas d'infection du site opératoire des voies de dérivation du liquide céphalorachidien :
Un instrument de manœuvre interne du LCR est en place ET un ou des agents pathogènes bactériens ou fongiques sont identifiés à partir du liquide céphalorachidien ET ils sont associés à au moins UN des éléments suivants :
- Fièvre (température de 38 °C ou plus)
- Signes ou symptômes neurologiques
- Signes ou symptômes abdominaux
- Signes ou symptômes de mauvais fonctionnement ou d'obstruction de la dérivation
Infection du site opératoire de chirurgie cardiaque pédiatrique
Seules les infections du site opératoire à la suite d'une chirurgie à cœur ouvert avec pontage cardiopulmonaire chez les patients pédiatriques (moins de 18 ans) ont été incluses dans la surveillance.
Une ISO d'incision superficielle doit répondre aux critères suivants :
L'infection survient dans les 30 jours suivant l'intervention et ne touche que les tissus cutanés et sous-cutanés de l'incision et répond à au moins UN des critères suivants :
- Drainage purulent de l'incision superficielle
- Organismes isolés d'une culture aseptisée de liquide ou de tissu de l'incision superficielle
- Au moins UN des signes ou symptômes d'infection suivants :
- Douleur ou sensibilité, enflure localisée, rougeur ou chaleur, et l'incision superficielle est délibérément ouverte par un chirurgien et est positive ou non cultivée (une constatation de culture négative ne répond pas à ce critère)
- Diagnostic d'ISO de l'incision superficielle par le chirurgien ou le médecin traitant
Une ISO d'incision profonde doit répondre aux critères suivants :
L'infection survient dans les 90 jours suivant l'intervention chirurgicale et elle semble être liée à l'intervention chirurgicale ET implique des tissus mous profonds (e.g. les couches faciales et musculaires) de l'incision, ET le patient a au moins UN des éléments suivants :
- Drainage purulent provenant de l'incision profonde, mais non de la composante organe/espace du site opératoire
- L'incision profonde se déshydrate spontanément ou est ouverte délibérément par le chirurgien et est positive à la culture ou non cultivée lorsque le patient présente au moins l'un des signes ou symptômes suivants : fièvre (plus de 38 °C) ou douleur ou sensibilité localisée (un résultat négatif de culture ne répond pas à ce critère)
- Un abcès ou d'autres signes d'infection impliquant l'incision profonde sont découverts lors d'un examen direct, d'une réopération ou d'un examen histopathologique ou radiologique
- Diagnostic d'une ISO par incision profonde par un chirurgien ou un médecin traitant
Une ISO d'organe/espace doit répondre aux critères suivants :
L'infection survient dans les 90 jours suivant la procédure opératoire et semble être liée à la procédure opératoire ET l'infection touche n'importe quelle partie du corps, à l'exclusion de l'incision cutanée, du fascia ou des couches musculaires qui est ouvert ou manipulé pendant la procédure opératoire et dont le patient a au moins UN des éléments suivants :
- Drainage purulent d'un drain qui est placé dans l'organe ou l'espace par une plaie au couteau
- Organismes isolés d'une culture aseptisée de liquide ou de tissu dans l'organe ou l'espace
- Abcès ou autre signe d'infection mettant en cause l'organe ou l'espace trouvé lors d'un examen direct, d'une réopération ou d'un examen histopathologique ou radiologique
| Année | USI mixtes pour adultes | USICC adulte | USIN | USIP |
|---|---|---|---|---|
| 2011 | 0,8 | 0,8 | 4,0 | 1,2 |
| 2012 | 0,9 | 0,9 | 3,3 | 1,1 |
| 2013 | 0,9 | 0,6 | 3,2 | 1,0 |
| 2014 | 0,8 | 0,5 | 2,2 | 1,7 |
| 2015 | 1,0 | 0,7 | 2,3 | 2,1 |
| 2016 | 1,0 | 0,3 | 2,3 | 1,6 |
| 2017 | 1,1 | 0,3 | 1,8 | 1,6 |
| 2018 | 1,1 | 0,8 | 1,8 | 1,9 |
| 2019 | 1,4 | 0,6 | 2,0 | 1,8 |
| 2020 | 1,6 | 0,7 | 1,6 | 1,7 |
| Globalement | 1,1 | 0,6 | 2,3 | 1,6 |
| Année | Hanche | Genou |
|---|---|---|
| 2011 | 0,82 | 0,69 |
| 2012 | 0,73 | 0,65 |
| 2013 | 0,79 | 0,41 |
| 2014 | 0,85 | 0,56 |
| 2015 | 0,74 | 0,43 |
| 2016 | 0,79 | 0,35 |
| 2017 | 0,78 | 0,34 |
| 2018 | 0,88 | 0,31 |
| 2019 | 0,70 | 0,30 |
| 2020 | 0,48 | 0,29 |
| Globalement | 0,79 | 0,45 |
| Année | Hôpitaux pour adultes et hôpitaux mixtes | Hôpitaux pédiatriques | Tous les hôpitaux Tableau A3 Note de bas de page a |
|---|---|---|---|
| 2011 | 4,60 | 5,66 | 5,20 |
| 2012 | 2,21 | 3,08 | 2,70 |
| 2013 | 2,47 | 2,40 | 2,43 |
| 2014 | 0,84 | 2,12 | 1,36 |
| 2015 | 3,44 | 1,91 | 2,54 |
| 2016 | 4,19 | 2,00 | 2,93 |
| 2017 | 4,17 | 2,74 | 3,41 |
| 2018 | 1,93 | 1,46 | 1,70 |
| 2019 | 3,13 | 5,13 | 3,96 |
| 2020 | 2,42 | 3,21 | 2,80 |
| Globalement | 2,84 | 2,96 | 2,90 |
| Année | Taux |
|---|---|
| 2011 | 3,13 |
| 2012 | 2,90 |
| 2013 | 4,32 |
| 2014 | 3,45 |
| 2015 | 3,27 |
| 2016 | 3,02 |
| 2017 | 4,43 |
| 2018 | 7,46 |
| 2019 | 5,47 |
| 2020 | 3,90 |
| Globalement | 4,14 |

Cette œuvre est mise à disposition selon les termes de la Licence Creative Commons Attribution 4.0 International