Intégration de l’hôpital avec les établissements en réponse à la pandémie de COVID-19

 Téléchargez cet article en format PDF
Téléchargez cet article en format PDFPublié par : L'Agence de la santé publique du Canada
Numéro : Volume 49-2/3, février/mars 2023 : Alerte précoce en santé publique
Date de publication : février/mars 2023
ISSN : 1719-3109
Soumettre un article
À propos du RMTC
Naviguer
Volume 49-2/3, février/mars 2023 : Alerte précoce en santé publique
Science de la mise en œuvre
Intégration de l'hôpital avec les établissements de soins collectifs en réponse à la pandémie de COVID-19
Christina K Chan1, Mercedes Magaz1,2, Victoria R Williams1, Julie Wong3, Monica Klein-Nouri3, Sid Feldman4, Jaclyn O'Brien1, Natasha Salt1, Andrew E Simor1,5, Jocelyn Charles6,7, Brian M Wong2,8, Steve Shadowitz8, Karen Fleming7, Adrienne K Chan1,5, Jerome A Leis1,2,5
Affiliations
1 Prévention et contrôle des infections, Centre des sciences de la santé Sunnybrook, Toronto, ON
2 Centre pour l'amélioration de la qualité et la sécurité des patients, Faculté de médecine Temerty, Université de Toronto, Toronto, ON
3 Centre de santé Meighen, Toronto, ON
4 Centre Apotex, Jewish Home for the Aged, Baycrest Health Sciences, Toronto, ON
5 Division des maladies infectieuses, Département de médecine, Centre des sciences de la santé Sunnybrook, Toronto, ON
6 Centre des anciens combattants, Centre des sciences de la santé Sunnybrook, Toronto, ON
7 Département de médecine familiale et communautaire, Centre des sciences de la santé Sunnybrook, Toronto, ON
8 Division de médecine interne générale, département de médecine, Centre des sciences de la santé Sunnybrook, Toronto, ON
Correspondance
Citation proposée
Chan CK, Magaz M, Williams VR, Wong J, Klein-Nouri M, Feldman S, O'Brien J, Salt N, Simor AE, Charles J, Wong BM, Shadowitz S, Fleming K, Chan AK, Leis JA. Intégration de l'hôpital avec les établissements de soins collectifs en réponse à la pandémie de COVID-19. Relevé des maladies transmissibles au Canada 2023;49(2/3):75–84. https://doi.org/10.14745/ccdr.v49i23a06f
Mots-clés : COVID-19, SRAS-CoV-2, soins de longue durée, prévention et contrôle des infections, PCI, établissements de soins collectifs, maisons de retraite
Résumé
Contexte : La pandémie de maladie à coronavirus 2019 (COVID-19) a mis en évidence la nécessité d'améliorer la sécurité des environnements où nous prenons soin des personnes âgées au Canada. Après avoir apporté leur aide lors de la première vague, de nombreux hôpitaux de l'Ontario ont officiellement établi un partenariat avec les établissements de soins collectifs locaux dans le cadre d'un modèle « réseau en étoile » au cours de la deuxième vague de pandémie. L'objectif de cet article est de décrire la mise en œuvre et les résultats longitudinaux des résidents d'un modèle en étoile composé d'un hôpital associé à 18 établissements de soins collectifs, dont quatre établissements de soins de longue durée et 14 maisons de retraite ou autres établissements de soins collectifs.
Intervention : Les établissements ont bénéficié d'un accès continu, sept jours sur sept, au soutien de l'hôpital, y compris à la prévention et au contrôle des infections (PCI), aux tests, à la livraison des vaccins et au soutien clinique, selon leurs besoins. Toute exposition ou transmission de COVID-19 a déclenché une réunion le jour même pour mettre en place les premières mesures de contrôle. Des visites sur place ont été effectuées au moins une fois par semaine pour les établissements de soins de longue durée et toutes les deux semaines pour les autres établissements de soins collectifs, avec une présence sur place pouvant aller jusqu'à une journée pendant les éclosions.
Résultats : La détection des cas parmi les résidents a augmenté après la mise en œuvre dans le contexte d'une augmentation des tests, puis a diminué après la vaccination jusqu'à la vague Omicron où elle a alors atteint un pic. Après ajustement pour la corrélation au sein des établissements, la mortalité liée à la COVID a diminué après la mise en œuvre (RC = 0,51, IC à 95 % = 0,30–0,88, p = 0,01). Dans l'analyse secondaire, les établissements sans programme PCI préexistant présentaient un taux de mortalité liée à la COVID plus élevé au départ (RC = 19,19, IC à 95 % = 4,66–79,02, p < 0,001) et ont connu une diminution globale plus importante au cours de la mise en œuvre (de 3,76 % à entre 0,37 et 0,98 %) par rapport aux établissements avec des programmes PCI préexistants (de 0,21 % à entre 0,57 et 0,90 %).
Conclusion : Les résultats pour les personnes âgées résidant dans des établissements de soins collectifs se sont améliorés de manière constante tout au long de la pandémie de COVID-19. Bien que ce résultat soit multifactoriel, l'intégration avec un hôpital partenaire local a soutenu des interventions essentielles connues pour protéger les résidents.
Introduction
Les personnes qui résident dans des établissements de soins collectifs (SC), y compris les établissements de soins de longue durée (SLD) et les maisons de retraite (MR), ont été touchées de manière disproportionnée par la pandémie de maladie à coronavirus 2019 (COVID-19) au Canada Note de bas de page 1 Note de bas de page 2 Note de bas de page 3 Au cours de la première vague de la pandémie de COVID-19, une plus grande proportion des décès dus à cette maladie est survenue dans des établissements de SLD au Canada, par rapport à d'autres pays de l'Organisation de coopération et de développement économiques Note de bas de page 2
De multiples lacunes dans le système ont été identifiées comme contribuant à la transmission extensive de la COVID-19 dans ces établissements, notamment l'absence de programmes officiels de prévention et de contrôle des infections (PCI) et l'insuffisance des ressources humaines et matérielles pour les soins aux résidents Note de bas de page 4 Note de bas de page 5 Note de bas de page 6 Note de bas de page 7. Une description antérieure de l'une des premières éclosions de COVID-19 au Canada a montré comment une propagation rapide non détectée du coronavirus du syndrome respiratoire aigu sévère 2 (SRAS-CoV-2) s'est produite dans des établissements qui ne disposaient pas de mesures de surveillance et de contrôle Note de bas de page 7.
En octobre 2020, Santé Ontario, une agence gouvernementale chargée de connecter et de coordonner le système de soins de santé de la province a établi un modèle « réseau en étoile » dans lequel certains hôpitaux ont été officiellement associés aux établissements de SC de leur communauté locale pour soutenir la PCI Note de bas de page 8. L'objectif de cette étude était de décrire la mise en œuvre et les résultats longitudinaux des résidents d'un programme en étoile à Toronto, au Canada.
Intervention
Le Centre des sciences de la santé Sunnybrook est un centre universitaire des sciences de la santé à Toronto, qui a commencé à soutenir la gestion sur place des éclosions de COVID-19 dans les établissements de SC locaux dès avril 2020. Le modèle formalisé de réseau en étoile a été financé par le ministère de la Santé de l'Ontario et lancé officiellement le 6 octobre 2020 dans le nord de Toronto, à la suite d'un webinaire entre toutes les organisations partenaires décrivant les attentes et les ressources disponibles. L'équipe centrale du réseau de Toronto Nord était composée d'un directeur médical de PSI à 0,8 équivalent temps plein (ETP), d'un responsable des opérations de PSI (1 ETP), d'un coordinateur de PSI (1 ETP) pour 280 lits de SLD et d'un coordinateur de PSI (1 ETP) pour 600 lits de MR. Cette équipe a été intégrée au gestionnaire actuel de la stratégie et de l'intégration de l'hôpital, ainsi qu'aux médecins de médecine familiale, de médecine interne générale et des maladies infectieuses, selon les besoins. Les « rayons » du réseau en étoile se composaient de 18 établissements de SC, dont 4 SLD (1 116 lits) et 14 MR ou autres établissements de SC (1 543 lits). Il y avait 16 (88,9 %) établissements avec des chambres exclusivement privées et neuves (50,0 %) qui étaient des organisations à but lucratif. La direction de chaque établissement et le responsable de la PCI nommé en interne ont travaillé directement et quotidiennement avec le centre du réseau. Trois établissements (deux SLD, une MR) disposaient déjà de programmes structurés de SPI au départ, ce qui signifie qu'ils avaient du personnel dédié à la SPI sur place avant la création du centre.
L'intervention prévoyait un accès continu, sept jours sur sept, au centre hospitalier pour soutenir la PCI, les tests de diagnostic et la livraison et l'administration des vaccins, selon les besoins. Un courriel de groupe sécurisé a été créé pour joindre le centre du réseau, qui a été surveillé en permanence par les membres du centre du réseau pour assurer un soutien en temps opportun. Des visites sur site ont eu lieu au moins une fois par semaine pour les établissements de SLD et deux fois par semaine pour les autres établissements de SC, avec une présence sur site pouvant aller jusqu'à une journée pendant les périodes d'éclosion. Une surveillance active a été effectuée au moins une fois par jour sur chaque site et l'accès aux tests de dépistage naso-pharyngés par réaction en chaîne de la polymérase (test PCR) du SRAS-CoV-2 a été pris en charge par le centre hospitalier selon les besoins. Tout cas confirmé de COVID-19 parmi les résidents ou d'exposition par le personnel ayant travaillé pendant leur période d'infectiosité a été signalé au centre du réseau et a déclenché une réunion virtuelle le jour même, afin de mettre en œuvre des mesures de contrôle ou des visites sur place si nécessaire. Une aide à la collecte des tests de dépistage du SRAS-CoV-2 et à la gestion clinique a été déployée selon les besoins, y compris le traitement à domicile des résidents ou le transfert direct vers le service hospitalier, le cas échéant.
Des améliorations itératives de la PCI ont été apportées en partenariat avec les établissements lors de visites sur place, à travers la hiérarchie des contrôles des risques. Les contrôles d'élimination se sont concentrés sur la vaccination contre la COVID-19 pour tous les résidents et le personnel à partir de décembre 2020, y compris la fourniture et l'administration de la série primaire et des doses de rappel. Les contrôles techniques comprenaient l'évaluation et l'optimisation des systèmes de chauffage, de ventilation et de climatisation, le cas échéant, l'installation de filtres à particules portables à haute efficacité et la limitation de l'occupation des pièces partagées lorsque cela était possible. Les contrôles administratifs comprenaient le déploiement d'une signalisation standardisée et une formation spécialisée du personnel concernant l'utilisation des équipements de protection individuelle (ÉPI), l'hygiène des mains, le nettoyage et la désinfection de l'environnement et d'autres pratiques de PCI. Des vérifications formelles ont été réalisées par le centre hospitalier à l'aide d'un outil standard adapté de l'Organisation mondiale de la Santé et de Santé publique Ontario Note de bas de page 9 Note de bas de page 10. Ces vérifications comprenaient cinq composantes de PCI notées sur une échelle de cinq points chacune, y compris l'hygiène des mains, le nettoyage de l'environnement, l'utilisation des ÉPI, le dépistage et le respect de l'éloignement physique, le cas échéant (matériel supplémentaire, tableau S1).
Évaluation
Une étude prospective multicentrique sur l'amélioration de la qualité a été menée en comparant cinq périodes d'étude : la base de référence (première vague : du 1er mars 2020 au 30 juin 2020), la période 1 de mise en œuvre de préimmunisation (deuxième vague : du 1er octobre 2020 au 31 décembre 2020), la période 2 de mise en œuvre post-immunisation (deuxième et troisième vagues : du 1er janvier 2021 au 31 mai 2021), la période 3 de mise en œuvre post-immunisation (quatrième vague : du 1er août 2021 au 14 décembre 2021) et la période 4 de mise en œuvre post-immunisation (cinquième vague : du 15 décembre 2021 au 28 février 2022). Le tableau 1 décrit le contexte général de chaque période d'étude en termes de facteurs influençant le résultat des résidents des établissements de SC, tandis que le tableau 2 fournit les caractéristiques de base de référence pour ces établissements au cours de chaque période.
| Facteurs influant les résultats des résidents dans les établissements de soins collectifs | Base de référence (vague 1 préimmunisation, souche initiale du virus) | Période 1 de mise en œuvre préimmunisation (vague 2, souche initiale du virus) | Période 2 de mise en œuvre post-immunisation (vagues 2 et 3, variant Alpha) | Période 3 de mise en œuvre post-immunisation (vague 4, variant Delta) | Période 4 de mise en œuvre post-immunisation (vague 5, variant Omicron) |
|---|---|---|---|---|---|
| Taux communautaire | ModéréeNote de bas de page a | ModéréeNote de bas de page a | ModéréeNote de bas de page a | La plus faibleNote de bas de page b | La plus élevéeNote de bas de page c |
| Programmes de PCI | AucunNote de bas de page c Note de bas de page d | En placeNote de bas de page b | En placeNote de bas de page b | En placeNote de bas de page b | En placeNote de bas de page b |
| Vaccin contre la COVID-19 | AucunNote de bas de page c | AucunNote de bas de page c | Mise en œuvre (1 ou 2 doses)Note de bas de page b |
(2 ou 3 doses)Note de bas de page b | (3 ou 4 doses)Note de bas de page b |
| Efficacité des vaccins | AucuneNote de bas de page c | AucuneNote de bas de page c | Élevée Note de bas de page 11 (63 à 82 % avec 1 dose et 89 à 92 % avec 2 doses)Note de bas de page b |
Élevée Note de bas de page 12 (87 à 95 % avec 2 doses et 97 % avec 3 doses)Note de bas de page b |
Réduite Note de bas de page 12 (61 % avec 3 doses)Note de bas de page a |
| Protection vaccinale contre les conséquences graves | AucuneNote de bas de page c | AucuneNote de bas de page c | Élevée Note de bas de page 11 (80 à 87 % avec 1 dose et 82 à 96 % avec 2 doses)Note de bas de page b |
Élevée Note de bas de page 11 Note de bas de page 12 (91 à 98 % avec 2 doses et 99 % avec 3 doses)Note de bas de page b |
Élevée Note de bas de page 12 (95 % avec 3 doses)Note de bas de page b |
| Thérapeutique disponible | AucuneNote de bas de page c | DexaméthasoneNote de bas de page b | Dexaméthasone TocilizumabNote de bas de page b |
Dexaméthasone Tocilizumab RemdesivirNote de bas de page b |
Dexaméthasone Tocilizumab Remdesivir Sotrovimab BaricitinibNote de bas de page b |
|
|||||
| Caractéristiques des établissements de soins collectifs | Base de référence (vague 1 préimmunisation, souche initiale du virus) | Période 1 de mise en œuvre préimmunisation (vague 2, souche initiale du virus) | Période 2 de mise en œuvre post-immunisation (vagues 2 et 3, variant Alpha) | Période 3 de mise en œuvre post-immunisation (vague 4, variant Delta) | Période 4 de mise en œuvre post-immunisation (vague 5, variant Omicron) |
|---|---|---|---|---|---|
| Personnel | |||||
| Nombre d'employés | 2 389 | 2 259 | 2 208 | 2 454 | 2 632 |
| Nombre moyen d'employés dans les SLD | 350 | 333 | 325 | 372 | 434 |
| Nombre moyen d'employés dans les MR | 71 | 66 | 65 | 69 | 64 |
| Personnel vacciné avec une seule dose, n (%) | s.o. | s.o. | 494 (21,9) | 418 (17,0) | 3 (0,1) |
| Personnel vacciné avec deux doses seulement, n (%) | s.o. | s.o. | 1 369 (58,5) | 1 908 (77,8) | 1 369 (51,7) |
| Personnel vacciné avec trois doses, n (%) | s.o. | s.o. | s.o. | s.o. | 1 257 (47,5) |
| Résidents | |||||
| Nombre de résidents | 2 325 | 2 134 | 2 043 | 2 108 | 2 231 |
| SLD | 1 034 | 912 | 852 | 890 | 931 |
| MR | 1 291 | 1 222 | 1 191 | 1 218 | 1 300 |
| Âge moyen des résidents (écart-type) | 84,5 (8,4) | 85,1 (7,8) | 84,9 (7,7) | 83,8 (7,9) | 86,6 (5,5) |
| Résidents de sexe féminin, n (%) | 1 408 (60,8) | 1 291 (60,6) | 1 274 (57,7) | 1 251 (59,3) | 1 311 (58,8) |
| Résidents vaccinés avec une seule dose, n (%) | s.o. | s.o. | 31 (1,5) | 92 (4,4) | 22 (1,1) |
| Résidents vaccinés avec deux doses seulement, n (%) | s.o. | s.o. | 1 925 (94,2) | 1 910 (90,6) | 183 (8,2) |
| Résidents vaccinés avec trois doses, n (%) | s.o. | s.o. | s.o. | s.o. | 1 981 (88,8) |
|
|||||
Les mesures de processus ont fait l'objet d'un suivi prospectif, afin d'évaluer la mise en œuvre des interventions, notamment le nombre de courriels reçus/envoyés par le centre du réseau, le nombre de visites sur place pour la PCI, le dépistage ou la vaccination, le nombre d'assemblées générales et webinaires, et le nombre de réunions virtuelles.
Le critère de jugement principal était l'incidence de la mortalité liée à la COVID-19 chez les résidents, définie comme le taux de décès dus à la COVID-19 dans l'ensemble de l'établissement. L'attribution du décès était basée sur l'examen du médecin de l'établissement et la catégorisation rapportée au bureau de santé publique local. Les critères de jugement secondaires comprenaient la proportion de résidents qui ont développé une COVID-19 confirmée en laboratoire, le taux de létalité des cas de COVID-19 chez les résidents, défini comme un décès dans les 30 jours suivant le début de l'infection, le taux d'infection par la COVID-19 du personnel, défini comme le taux d'infection global, y compris les cas contractés dans la communauté, le nombre de tests PCR effectués par jour (y compris les tests des résidents et du personnel) et l'adhésion aux pratiques de PCI sur la base des vérifications de site par les spécialistes de PCI du centre hospitalier. Les taux d'infection et de mortalité ont été calculés sur la base du nombre de résidents résidant dans l'établissement et du nombre d'employés au début de chaque période d'étude. Les résultats dichotomiques entre les différentes périodes ont été comparés à l'aide d'un modèle de régression logistique ajusté pour la corrélation au sein des établissements. Des diagrammes de dispersion ont été utilisés pour comparer visuellement les pratiques de PCI au cours des cinq périodes d'étude.
Dans le cadre d'une analyse secondaire, le résultat primaire des trois établissements disposant de programmes de PCI structurés préexistants a été combiné en tant que groupe témoin, afin d'évaluer toute différence par rapport aux autres établissements, tant au départ que pendant la mise en œuvre. Enfin, pour répondre en partie au risque de biais lié aux survivants, une analyse de sensibilité a été réalisée. L'analyse a été répétée en excluant les résidents présentant une COVID-19 lors de la première vague et ayant survécu à la première période de mise en œuvre.
Il n'a pas été nécessaire de procéder à un examen de l'éthique de la recherche pour réaliser cette évaluation, car l'étude répondait aux critères d'exemption, le projet étant considéré comme une amélioration de la qualité et non comme une recherche sur des sujets humains.
Résultats
Le tableau 3 résume les mesures du processus de mise en œuvre du réseau en étoile. Au total, pendant toute la durée de l'intervention, 4 051 courriels ont été envoyés et 4 142 ont été reçus par le centre du réseau, 631 visites sur place ont été effectuées, 70 réunions du réseau en étoile ont été menées, 9 assemblées générales et webinaires, 196 réunions sur les éclosions ont été menées, 49 visites de soutien à la vaccination et 27 visites de soutien aux tests PCR naso-pharyngés ont été réalisées. La figure 1 représente un diagramme de dispersion de l'adhésion aux pratiques de PCI au fil du temps, chaque point représentant une vérification sur site. Des améliorations mesurables ont été observées dans tous les domaines, qui se sont généralement maintenues (voir la ligne de tendance).
| Mesures du processus | Base de référence vague 1 préimmunisation, souche initiale du virus) | Période 1 de mise en œuvre préimmunisation (vague 2, souche initiale du virus) | Période 2 de mise en œuvre post-immunisation (vagues 2 et 3, variant Alpha) | Période 3 de mise en œuvre post-immunisation (vague 4, variant Delta) | Période 4 de mise en œuvre post-immunisation (vague 5, variant Omicron) |
|---|---|---|---|---|---|
| Nombre total de visites effectuées par la PCI | s.o. | 98 | 193 | 209 | 131 |
| Nombre médian de visites hebdomadaires effectuées par la PCI (ÉI) | s.o. | 7 (3,8) | 9 (4,0) | 11 (2,5) | 12 (2,0) |
| Nombre total de réunions du réseau en étoile | s.o. | 14 | 23 | 23 | 10 |
| Nombre médian de réunions hebdomadaires du réseau en étoile (ÉI) | s.o. | 1 (0,0) | 1 (0,0) | 1 (0,5) | 1 (0,5) |
| Nombre total d'assemblées générales et webinaires | s.o. | 6 | 1 | 2 | 0 |
| Nombre total de réunions sur les éclosions | s.o. | 50 | 58 | 16 | 72 |
| Nombre hebdomadaire médian de réunions sur les éclosions (ÉI) | s.o. | 4 (6,0) | 4 (2,0) | 1 (2,0) | 6 (7,0) |
| Nombre hebdomadaire médian de courriels reçus des établissements (ÉI) | s.o. | 27 (26,5) | 66 (33,0) | 26 (12,5) | 154 (165,5) |
| Nombre hebdomadaire médian de courriels aux établissements (ÉI) | s.o. | 28 (21,5) | 77 (37,0) | 28 (9,5) | 145 (99,0) |
| Nombre total de visites pour le soutien aux vaccins | s.o. | s.o. | 24 | 15 | 10 |
| Nombre total de visites pour la collecte d'échantillons PCR | s.o. | 16 | 8 | 0 | 3 |
|
|||||
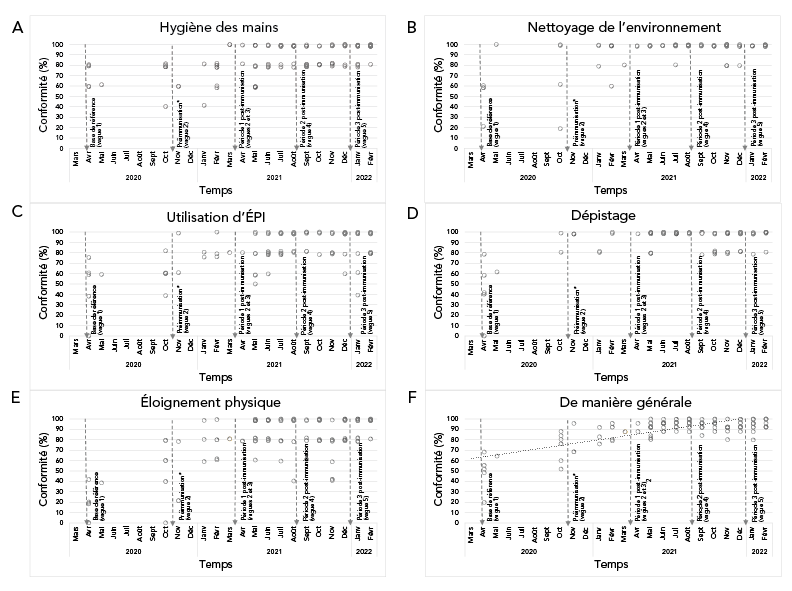
Figure 1 - Équivalent textuel
Diagrammes de dispersion de la conformité aux pratiques de prévention et de contrôle des infections des 18 établissements de soins collectifs avant et après la mise en œuvre du programme de « réseau en étoile ». Des améliorations mesurables ont été observées sur la base de vérifications des pratiques utilisant un outil standardisé, notamment l'utilisation du dépistage, d'équipements de protection individuelle, d'éloignement physique, d'hygiène des mains et du nettoyage de l'environnement.
Les résultats primaires et secondaires sont décrits dans le tableau 4 et les résultats de la régression logistique sont présentés dans le tableau 5. La figure 2 illustre également le nombre total de cas parmi les résidents et les membres du personnel, ainsi que le nombre total de décès au cours des périodes d'étude. Le taux de mortalité liée à la COVID-19 chez les résidents a diminué au cours de la période de mise en œuvre 1 (RC = 0,51, IC à 95 % = 0,30–0,88, p = 0,01), et cette diminution s'est maintenue tout au long des périodes de mise en œuvre. La létalité des résidents a diminué régulièrement, passant de 38,1 % à la base de référence à un nadir de 0–5,1 % (RC = 0,08, IC à 95 % = 0,03–0,20, p < 0,001). Dans le contexte de l'augmentation des tests PCR (tableau 4), la détection des cas chez les résidents a augmenté (RC = 1,32, IC à 95 % = 1,02–1,71, p = 0,03) pendant la période 1 de mise en œuvre, puis a diminué après la vaccination jusqu'à la vague Omicron (période 4) où elle a atteint un pic (RC = 2,20, IC à 95 % = 1,75–2,77, p < 0,001).
| Mesures des résultats | Base de référence (vague 1 préimmunisation, souche initiale du virus) | Période 1 de mise en œuvre préimmunisation (vague 2, souche initiale du virus) | Période 2 de mise en œuvre post-immunisation (vagues 2 et 3, variant Alpha) | Période 3 de mise en œuvre post-immunisation (vague 4, variant Delta) | Période 4 de mise en œuvre post-immunisation (vague 5, variant Omicron) |
|---|---|---|---|---|---|
| Taux de mortalité liée à la COVID-19 chez les résidents | 2,3 % | 0,9 % | 0,3 % | 0,0 % | 0,6 % |
| Taux de létalité parmi les cas des résidents | 38,1 % | 14,1 % | 11,7 % | 0,0 % | 5,1 % |
| Proportion de résidents positifs pour le SRAS-CoV-2 par PCRNote de bas de page a | 6,0 % | 6,7 % | 2,9 % | 0,1 % | 11,4 % |
| Pourcentage de membres du personnel positifs pour le SRAS-CoV-2 par PCRNote de bas de page a | 2,8 % | 4,9 % | 3,0 % | 0,0 % | 7,4 % |
| Nombre total de tests PCR pour le SRAS-CoV-2 par 100 résidents et personnel (moyenne journalière) | 314 (2,6) | 5 214 (57,3) | 4 048 (27,1) | 390 (2,9) | 1 875 (25,0) |
|
|||||
| Mesure des résultats | RC | IC 95 % | Valeur p |
|---|---|---|---|
| Mortalité liée à la COVID-19 | |||
| Période de mise en œuvre 1 préimmunisation (vague 2, souche initiale du virus) | 0,51 | 0,30–0,88 | 0,01 |
| Période 2 de mise en œuvre post-vaccination (vagues 2 et 3, variant Alpha) | 0,18 | 0,08–0,40 | < 0,001 |
| Période 3 de mise en œuvre post-vaccination (vague 4, variant Delta) | s.o. | s.o. | s.o. |
| Période 4 de mise en œuvre post-vaccination (vague 5, variant Omicron) | 0,23 | 0,12–0,43 | < 0,001 |
| Taux de létalité | |||
| Période de mise en œuvre 1 préimmunisation (vague 2, souche initiale du virus) | 0,52 | 0,16–1,72 | 0,28 |
| Période 2 de mise en œuvre post-vaccination (vagues 2 et 3, variant Alpha) | 0,30 | 0,08–1,12 | 0,07 |
| Période 3 de mise en œuvre post-vaccination (vague 4, variant Delta) | s.o. | s.o. | s.o. |
| Période 4 de mise en œuvre post-vaccination (vague 5, variant Omicron) | 0,08 | 0,03–0,20 | < 0,001 |
| Cas détectés parmi les résidents | |||
| Période de mise en œuvre 1 préimmunisation (vague 2, souche initiale du virus) | 1,32 | 1,02–1,71 | 0,03 |
| Période 2 de mise en œuvre post-vaccination (vagues 2 et 3, variant Alpha) | 0,53 | 0,39–0,73 | < 0,001 |
| Période 3 de mise en œuvre post-vaccination (vague 4, variant Delta) | 0,021 | 0,01–0,07 | < 0,001 |
| Période 4 de mise en œuvre post-vaccination (vague 5, variant Omicron) | 2,20 | 1,75–2,77 | < 0,001 |
|
|||
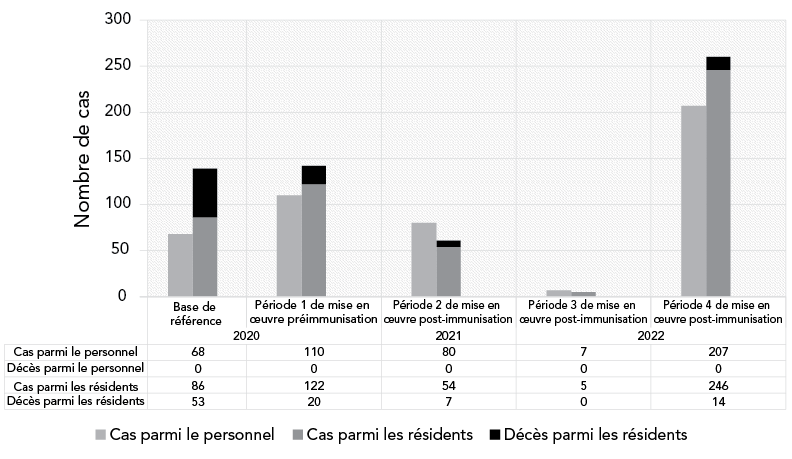
Figure 2 - Équivalent textuel
Nombre de cas de COVID-19 parmi les résidents et les membres du personnel dans 18 établissements de soins collectifs après la mise en œuvre du programme « réseau en étoile ». Le nombre de cas variait en fonction de facteurs tels que le taux dans la communauté, la prévention et le contrôle des infections, la disponibilité du vaccin et l'efficacité du vaccin contre le variant du SRAS-CoV-2 en circulation. La proportion d'infections parmi les résidents entraînant un décès était la plus élevée au départ et a diminué au cours de toutes les périodes ultérieures.
Dans l'analyse secondaire, les établissements sans programme PCI préexistant présentaient un taux de mortalité liée à la COVID plus élevé au départ (RC = 19,19, IC à 95 % = 4,66–79,02, p < 0,001) et ont connu une diminution globale plus importante au cours de la mise en œuvre (de 3,76 % à entre 0,37 et 0,98 %) par rapport aux établissements avec des programmes PCI préexistants (de 0,21 % à entre 0,57 et 0,90 %) (matériel supplémentaire, tableau S2). Dans l'analyse de sensibilité, la réduction de la mortalité liée à la COVID dans tous les établissements de SC est restée significative après la mise en œuvre de l'intervention (matériel supplémentaire, tableau S3).
Discussion
Dans la présente étude prospective, les résultats parmi les résidents des établissements de SLD, de MR et d'autres établissements de SC dans la région du nord de Toronto se sont améliorés de manière constante après la première vague de la pandémie de COVID-19. Plusieurs facteurs ont probablement contribué à de meilleurs résultats parmi les résidents. Avant que la vaccination contre la COVID-19 ne soit disponible à la fin de l'année 2020, ces facteurs comprenaient probablement une détection plus précoce des cas par la surveillance et les tests, une initiation plus rapide d'un traitement de soutien, une meilleure coordination pour les personnes nécessitant un transfert à l'hôpital et une augmentation des ressources humaines pour répondre aux besoins de soins. De plus, l'utilisation de la dexaméthasone et du tocilizumab et les modifications des stratégies de ventilation mécanique pour les personnes transférées à l'hôpital au cours de la deuxième vague ont été des interventions reconnues qui ont permis d'améliorer les résultats des formes les plus graves de COVID-19 Note de bas de page 13 Note de bas de page 14 Note de bas de page 15. Au cours de la période post-immunisation, les résultats parmi les résidents se sont encore améliorés en raison d'une forte couverture vaccinale, y compris des doses de rappel opportunes, ainsi que de l'association apparente du variant Omicron à une maladie moins grave, et d'un accès plus large aux traitements thérapeutiques.
La mise en œuvre du programme de réseau en étoile a permis de soutenir un grand nombre de ces interventions, notamment le respect des pratiques de PCI, la gestion clinique et l'administration des vaccins, et a ainsi pu contribuer à l'amélioration des résultats. La mise en œuvre de notre programme était similaire à d'autres programmes mis en place au Canada et aux États-Unis qui ont contribué à l'amélioration des résultats parmi les résidents des établissements de SLD après la première vague de la pandémie de COVID-19 Note de bas de page 16 Note de bas de page 17 Note de bas de page 18 Note de bas de page 19. À Seattle, dans l'État de Washington, où la première éclosion signalée dans un établissement de SLD est survenue au début de 2020, une réponse du système de santé a été mise en œuvre, comprenant une meilleure communication autour du statut des établissements de SLD, des tests précoces et l'isolement lorsque des cas de COVID-19 étaient suspectés dans l'établissement, et le déploiement d'une équipe sur place en cas d'épidémie de COVID-19 Note de bas de page 19. Une différence essentielle avec notre modèle de réseau en étoile est que notre équipe était sur place même en l'absence d'activité liée à la COVID-19, travaillant en partenariat pour renforcer la PCI en prévision des futures vagues pandémiques. Nous avons mesuré de manière prospective les améliorations quantitatives de diverses pratiques de PCI au fil du temps.
La mise en œuvre de ce modèle de soins a donné lieu à un certain nombre d'observations importantes. Premièrement, les réunions hebdomadaires et les visites sur place ont créé un partenariat solide qui a permis d'améliorer la coordination à plusieurs niveaux. Par exemple, la surveillance et les tests ont été facilités, ce qui a permis d'améliorer les délais d'exécution entre la collecte des échantillons et la communication des résultats. Ces cas nouvellement détectés ont été gérés en temps réel et les résidents souffrant d'une maladie aiguë ont été identifiés sur la base de signes d'alerte précoce. Dans de nombreux cas, nous avons pu faciliter les transferts vers l'hôpital directement dans une unité d'hospitalisation en contournant le service des urgences. Deuxièmement, l'utilisation de plateformes virtuelles a permis à des équipes de plusieurs institutions de se rencontrer en toute transparence dans différents lieux physiques et de fournir des services consultatifs aux résidents et aux familles à leur domicile. Dans le même temps, nous avons constaté que les soins virtuels ne remplaçaient pas les visites régulières sur place pour évaluer les pratiques de PCI et les résidents en personne. L'un des succès de notre programme a été la présence sur place qui est cruciale pour soutenir la mise en œuvre dans le cadre du flux de travail de l'établissement. Troisièmement, l'adoption de ce modèle a permis de mieux coordonner les ressources par rapport à chaque établissement de soins qui naviguait seul au milieu de la pandémie de COVID-19. Par exemple, l'amélioration de la visibilité autour du statut PCI de chaque établissement de la région du nord de Toronto a permis de déployer les ressources des hôpitaux et des autres organismes de soins communautaires dans les établissements en fonction de leurs besoins, ce qui a permis d'éviter les pénuries critiques de ressources humaines et de fournitures qui ont été observées lors de la première vague de la pandémie de COVID-19 Note de bas de page 4 Note de bas de page 7.
Limites
Notre étude présente plusieurs limites importantes. Premièrement, il s'agit d'une étude d'observation décrivant la mise en œuvre du programme et les résultats parmi les résidents peuvent être influencés par d'autres facteurs sources de confusion, notamment le contexte changeant de la pandémie décrit dans le tableau 1. Toutefois, bon nombre de ces mesures de protection ont été facilitées par le modèle de réseau en étoile. En outre, des améliorations similaires n'ont pas été observées dans les établissements disposant de programmes PCI préexistants, ce qui suggère que le renforcement des capacités PCI a contribué à l'amélioration des résultats dans les établissements qui ne disposaient pas de programmes PCI formels au début de la pandémie. Deuxièmement, nous ne pouvons pas exclure totalement le rôle du biais du survivant qui a conduit à une amélioration des résultats dans ces établissements après la première vague de la pandémie. Cependant, une analyse de sensibilité, qui a au moins partiellement ajusté ce facteur, a tout de même révélé une amélioration significative des résultats parmi les résidents après la mise en œuvre de l'intervention. Enfin, cette évaluation s'est concentrée uniquement sur une intervention de réseau en étoile mise en œuvre en Ontario, au Canada, et une telle mise en œuvre peut être différente ailleurs. Néanmoins, notre évaluation permet de tirer des enseignements sur la mise en œuvre réussie de ce modèle.
Conclusion
Les résultats parmi les personnes âgées résidant dans des établissements RC se sont régulièrement améliorés au cours des deux premières années de la pandémie de COVID-19. Bien que ce résultat soit multifactoriel, l'intégration avec un hôpital partenaire local a soutenu des interventions essentielles connues pour protéger les résidents. Un soutien longitudinal supplémentaire en PCI est nécessaire au-delà de la pandémie de COVID-19, afin d'améliorer la sécurité des environnements de SC au Canada.
Déclaration des auteurs
C. K. C. et M. M. ont contribué à parts égales à l'article et sont considérés comme les coauteurs principaux.
Tous les auteurs ont eu accès aux données et ont contribué à la préparation de ce manuscrit.Intérêts concurrents
J. A. L. a reçu des paiements pour un témoignage d'expert demandé par des hôpitaux de l'Association des hôpitaux de l'Ontario, du Seneca College et du ministère du Procureur général de l'Ontario. Aucun autre intérêt concurrent n'a été déclaré.
Remerciements
Nous remercions tous nos partenaires de la région nord de Toronto pour leur étroite collaboration tout au long de la pandémie de COVID-19. En particulier, nous tenons à remercier Dariusz Pajak, Eric Velasco, Kitty Liu, Andrew Kennedy, Rob Kozak, Lisa Cheung, Wafa Farran, Chingiz Amirov, Satyajeet Bhoite et Ligia Baraian pour leurs contributions à la mise en œuvre du modèle de réseau en étoile.
Financement
Aucun.
Matériel supplémentaire
Ces documents sont accessibles dans le fichier « Matériel supplémentaire ».
Tableau S1 : Outil de vérification de la prévention et du contrôle des infections dans les établissements de soins collectifs
Tableau S2 : Mortalité liée à la COVID-19 chez les résidents d'établissements de soins avec ou sans programme de prévention et de contrôle des infections avant la pandémie
Tableau S3 : Analyse de sensibilité comparant le niveau de référence et la période de mise en œuvre 1, excluant les résidents rétablis de la COVID-19
Références
- Note de bas de page 1
-
Liu M, Maxwell CJ, Armstrong P, Schwandt M, Moser A, McGregor MJ, Bronskill SE, Dhalla IA. COVID-19 in long-term care homes in Ontario and British Columbia. CMAJ 2020;192(47):E1540–6. https://doi.org/10.1503/cmaj.201860
- Note de bas de page 2
-
Institut canadien d'information sur la santé. La pandémie dans le secteur des soins de longue durée : Où se situe le Canada par rapport aux autres pays? Ottawa, ON : ICIS; 2020. https://www.cihi.ca/sites/default/files/document/covid-19-rapid-response-long-term-care-snapshot-fr.pdf
- Note de bas de page 3
-
Costa AP, Manis DR, Jones A, Stall NM, Brown KA, Boscart V, Castellino A, Heckman GA, Hillmer MP, Ma C, Pham P, Rais S, Sinha SK, Poss JW. Risk factors for outbreaks of SARS-CoV-2 infection at retirement homes in Ontario, Canada: a population-level cohort study. CMAJ 2021;193(19):E672–80. https://doi.org/10.1503/cmaj.202756
- Note de bas de page 4
-
Gouvernement de l'Ontario. Ministère des soins de longue durée. Commission d'enquête sur la COVID-19 dans les foyers de soins de longue durée : rapport final et progrès liés aux recommandations provisoires. Toronto, ON : MSLD; 2021. [Consulté le 20 août 2022]. https://www.ontario.ca/fr/page/commission-denquete-sur-la-covid-19-dans-les-foyers-de-soins-de-longue-duree-etat-davancement-des
- Note de bas de page 5
-
Brown KA, Jones A, Daneman N, Chan AK, Schwartz KL, Garber GE, Costa AP, Stall NM. Association between nursing home crowding and COVID-19 infection and mortality in Ontario, Canada. JAMA Intern Med 2021;181(2):229–36. https://doi.org/10.1001/jamainternmed.2020.6466
- Note de bas de page 6
-
Stall NM, Jones A, Brown KA, Rochon PA, Costa AP. For-profit long-term care homes and the risk of COVID-19 outbreaks and resident deaths. CMAJ 2020;192(33):E946–55. https://doi.org/10.1503/cmaj.201197
- Note de bas de page 7
-
Murti M, Goetz M, Saunders A, Sunil V, Guthrie JL, Eshaghi A, Zittermann S, Teatero S, Fittipaldi N, Rilkoff H, Gubbay JB, Garber G, Callery S, Holt AM, Noseworthy AL. Investigation of a severe SARS-CoV-2 outbreak in a long-term care home early in the pandemic. CMAJ 2021;193(19):E681–8. https://doi.org/10.1503/cmaj.202485
- Note de bas de page 8
-
Gouvernement de l'Ontario. Ministère de la Santé. Carrefours de prévention et de contrôle des infections. Toronto, ON : MSO; 2021. [Consulté le 20 août 2022]. https://www.health.gov.on.ca/fr/pro/programs/publichealth/coronavirus/docs/2019_guidance_ipac.pdf
- Note de bas de page 9
-
Gouvernement de l'Ontario. Santé publique Ontario. COVID-19 : Outil de vérification d'auto-évaluation pour les foyers de soins de longue durée et les maisons de retraite. Toronto, ON : SPO; 2022. [Consulté le 31 août 2022]. https://www.publichealthontario.ca/-/media/Documents/nCoV/ltcrh/2021/12/covid-self-assessment-audit-tool-ltc.pdf?rev=c4bc26155fd34316af5a2b17c9fadd87&la=fr
- Note de bas de page 10
-
World Health Organization. Infection prevention and control health-care facility response for COVID-19: A module from the suite of health service capacity assessments in the context of the COVID-19 pandemic. Geneva (CH): WHO; 2020. [Consulté le 31 août 2022]. https://hlh.who.int/docs/librariesprovider4/data-monitoring/infection-prevention-and-control-health-care-facility-response-for-covid-19.pdf
- Note de bas de page 11
-
Nasreen S, Chung H, He S, Brown KA, Gubbay JB, Buchan SA, Fell DB, Austin PC, Schwartz KL, Sundaram ME, Calzavara A, Chen B, Tadrous M, Wilson K, Wilson SE, Kwong JC; Canadian Immunization Research Network (CIRN) Provincial Collaborative Network (PCN) Investigators. Effectiveness of COVID-19 vaccines against symptomatic SARS-CoV-2 infection and severe outcomes with variants of concern in Ontario. Nat Microbiol 2022;7(3):379–85. https://doi.org/10.1038/s41564-021-01053-0
- Note de bas de page 12
-
Buchan SA, Chung H, Brown KA, Austin PC, Fell DB, Gubbay JB, Nasreen S, Schwartz KL, Sundaram ME, Tadrous M, Wilson K, Wilson SE, Kwong JC; Canadian Immunization Research Network (CIRN) Provincial Collaborative Network (PCN) Investigators. Estimated Effectiveness of COVID-19 Vaccines Against Omicron or Delta Symptomatic Infection and Severe Outcomes. JAMA Netw Open 2022;5(9):e2232760. https://doi.org/10.1001/jamanetworkopen.2022.32760
- Note de bas de page 13
-
Horby P, Lim WS, Emberson JR, Mafham M, Bell JL, Linsell L, Staplin N, Brightling C, Ustianowski A, Elmahi E, Prudon B, Green C, Felton T, Chadwick D, Rege K, Fegan C, Chappell LC, Faust SN, Jaki T, Jeffery K, Montgomery A, Rowan K, Juszczak E, Baillie JK, Haynes R, Landray MJ; RECOVERY Collaborative Group. Dexamethasone in Hospitalized Patients with Covid-19. N Engl J Med 2021;384(8):693–704. https://doi.org/10.1056/NEJMoa2021436
- Note de bas de page 14
-
Gordon AC, Mouncey PR, Al-Beidh F, Rowan KM, Nichol AD, Arabi YM, Annane D, Beane A, van Bentum-Puijk W, Berry LR, Bhimani Z, Bonten MJ, Bradbury CA, Brunkhorst FM, Buzgau A, Cheng AC, Detry MA, Duffy EJ, Estcourt LJ, Fitzgerald M, Goossens H, Haniffa R, Higgins AM, Hills TE, Horvat CM, Lamontagne F, Lawler PR, Leavis HL, Linstrum KM, Litton E, Lorenzi E, Marshall JC, Mayr FB, McAuley DF, McGlothlin A, McGuinness SP, McVerry BJ, Montgomery SK, Morpeth SC, Murthy S, Orr K, Parke RL, Parker JC, Patanwala AE, Pettilä V, Rademaker E, Santos MS, Saunders CT, Seymour CW, Shankar-Hari M, Sligl WI, Turgeon AF, Turner AM, van de Veerdonk FL, Zarychanski R, Green C, Lewis RJ, Angus DC, McArthur CJ, Berry S, Webb SA, Derde LP; REMAP-CAP Investigators. Interleukin-6 Receptor Antagonists in Critically Ill Patients with Covid-19. N Engl J Med 2021;384(16):1491–502. https://doi.org/10.1056/NEJMoa2100433
- Note de bas de page 15
-
Behesht Aeen F, Pakzad R, Goudarzi Rad M, Abdi F, Zaheri F, Mirzadeh N. Effect of prone position on respiratory parameters, intubation and death rate in COVID-19 patients: systematic review and meta-analysis. Sci Rep 2021;11(1):14407. https://doi.org/10.1038/s41598-021-93739-y
- Note de bas de page 16
-
Stall NM, Farquharson C, Fan-Lun C, Wiesenfeld L, Loftus CA, Kain D, Johnstone J, McCreight L, Goldman RD, Mahtani R. A hospital partnership with a nursing home experiencing a COVID-19 outbreak: description of a multiphase emergency response in Toronto, Canada. J Am Geriatr Soc 2020;68(7):1376–81. https://doi.org/10.1111/jgs.16625
- Note de bas de page 17
-
Archbald-Pannone LR, Harris DA, Albero K, Steele RL, Pannone AF, Mutter JB. COVID-19 collaborative model for an academic hospital and long-term care facilities. J Am Med Dir Assoc 2020;21(7):939–42. https://doi.org/10.1016/j.jamda.2020.05.044
- Note de bas de page 18
-
Lamb MJ, La Delfa A, Sawhney M, Adams D, Abdel-Shahied K, Belfer T, Schembri J, Katz K. Implementation and evaluation of an IPAC SWAT team mobilized to long-term care and retirement homes during the COVID-19 pandemic: A pragmatic health system innovation. J Am Med Dir Assoc 2021;22(2):253–255.e1. https://doi.org/10.1016/j.jamda.2020.11.033
- Note de bas de page 19
-
Kim G, Wang M, Pan H, H Davidson G, Roxby AC, Neukirch J, Lei D, Hawken-Dennis E, Simpson L, D Ong T. A health system response to COVID-19 in long-term care and post-acute care: A three-phase approach. J Am Geriatr Soc 2020;68(6):1155–61. https://doi.org/10.1111/jgs.16513

Cette œuvre est mise à disposition selon les termes de la Licence Creative Commons Attribution 4.0 International