Résumé de l’examen clinique des cas d’identification erronée de nourrissons à l’hôpital de Norway House
Préparé pour Santé Canada
Par : David Creery, M.D., M. Sc., FRCPC, M.Sc.S
Maura Davies, B. Sc., B.Ed., MHSA, FCCHL
Révisé le 25 mai 2017
Table des matières
- Résumé
- 1. Introduction
- 2. Méthodologie
- 3. Contexte
- 4. Soins maternels en 1975
- 5. Facteurs contributifs
- 6. Identification du nourrisson et de la mère à l'hôpital de Norway House en 1975
- 7. Identification du nourrisson et de la mère à l'hôpital de Norway House en 2017
- 8. Identification du nourrisson et de la mère dans un centre de soins tertiaires en 2017
- 9. Conclusions
- 10. Recommandations
- 11. Limites
- 12. Remerciements
- Annexes
Télécharger le format de rechange
(Format PDF, 726 Ko, 31 pages)
- Organisation : Santé Canada
- Type : Rapport
- Publiée : 2017-08-08
Résumé
En 1975, il y a eu identification erronée de deux paires de nouveau-nés à l'hôpital de Norway House et ceux-ci n'ont pas été élevés par leurs parents biologiques. Même si les circonstances entourant les deux incidents sont différentes, les principaux facteurs qui ont mené à ces erreurs étaient semblables. D'après un examen de documents et des entrevues réalisées auprès de nombreuses personnes, il semble que le processus d'identification des nourrissons en place à l'hôpital de Norway House en 1975 ne suffisait pas à identifier correctement les nouveau-nés. L'utilisation de bracelets d'identification n'était pas uniforme. Un bracelet d'identification n'était pas systématiquement attaché au bébé dans la salle d'accouchement.
Même si l'hôpital de Norway House n'est plus un centre de naissance, il arrive à l'occasion que des accouchements d'urgence y aient lieu. Les pratiques ont beaucoup changé depuis 1975. La cohabitation a notamment été adoptée, c'est-à-dire que la mère et le bébé demeurent dans la même chambre. Un processus d'identification des nourrissons au moyen d'un bracelet est également en place. Toutefois, il existe encore des risques d'erreur liés aux pratiques ayant cours à l'hôpital de Norway House. Les recommandations suivantes sont donc formulées à l'intention de l'hôpital de Norway House et de tout autre établissement relevant de Santé Canada où des naissances ont lieu :
- Mettre en œuvre un système de quatre bracelets à numéro correspondant pour la mère et le nouveau-né, comme Ident-a-BandMD, dont deux bracelets sont pour le bébé (cheville et poignet).
- Suivre un processus normalisé selon lequel les bracelets sont donnés au nourrisson, à la mère et au conjoint de la mère (s'il est présent) dans la salle d'accouchement immédiatement après la naissance, ou aussi rapidement que la situation clinique le permet.
- Former le personnel pour veiller à ce qu'il suive minutieusement ce processus, et faire des vérifications de rendement régulières.
Les circonstances de ces cas ont eu des conséquences tragiques pour les mères, les bébés et leurs familles. Il est impossible de savoir si ces deux incidents sont isolés.
La volonté des personnes les plus touchées de raconter leur histoire a permis l'examen de ces incidents. L'exercice a souvent fait ressurgir des souvenirs douloureux. Les examinateurs espèrent que le présent rapport leur apportera des réponses qui faciliteront leur processus de guérison et mèneront à des changements de pratiques afin qu'il n'y ait plus jamais de cas d'identification erronée de nourrissons à l'hôpital de Norway House ou dans tout autre établissement de Santé Canada.
Les renseignements personnels particuliers à chacun des cas ont été exclus du présent rapport sommaire. Ceux-ci seront communiqués aux personnes concernées.
1. Introduction
En 2015, Santé Canada a été informé que des tests d'ADN confirmaient que deux personnes nées à l'hôpital de Norway House en 1975 n'avaient pas été élevées par leurs parents biologiques ou leur famille biologique après avoir reçu leur congé de l'hôpital. En 2016, Santé Canada a été informé que des tests d'ADN confirmaient un deuxième cas d'échange à la naissance au même hôpital en 1975Note de bas de page 1. Santé Canada a dit prendre la situation très au sérieux et être déterminé à offrir son soutien aux personnes et aux familles touchées par ces événements traumatisants. Le 21 novembre 2016, l'honorable Jane Philpott, ministre de la Santé, a rencontré ces personnes échangées à la naissance, leurs familles et leurs représentants pour discuter des incidents et comprendre les effets qu'ils ont eus sur ces hommes et leurs familles. Santé Canada s'est ensuite engagé à demander à une tierce partie d'effectuer un examen indépendant des circonstances qui ont mené à ces incidents. Le Ministère s'est également engagé à rendre publics les résultats de l'examen.
L'examen indépendant a été effectué par le Dr David Creery et Mme Maura Davies. Le Dr Creery est directeur médical de la sécurité des patients au Centre hospitalier pour enfants de l'est de l'Ontario (CHEO), à Ottawa (Ontario), et coroner pour l'Ontario. Mme Davies, ancienne présidente-directrice générale de la région sanitaire de Saskatoon, possède une vaste expérience de la prestation de services de santé et de la sécurité des patients. Le Dr Creery et Mme Davies ont collaboré avec de nombreuses personnes, dont les médecins de famille des hommes visés par les incidents. Ces médecins ont permis de mieux comprendre la communauté de Norway House et le fonctionnement de l'hôpital et continuent de fournir du soutien aux hommes touchés et à leurs familles.
L'examen des cas de l'hôpital de Norway House visait :
- à établir les faits et les circonstances du milieu et des pratiques cliniques en vigueur au moment des naissances;
- à déterminer les facteurs qui ont contribué aux erreurs;
- à déterminer les risques qui sont encore présents ou qui pourraient l'être à l'hôpital de Norway House ou dans d'autres établissements de santé du gouvernement fédéral concernant l'identification des patients, compte tenu de ce qui s'est produit à l'hôpital de Norway House.
Le 7 octobre 2016, Santé Canada a appris que la Gendarmerie royale du Canada (GRC) pourrait mener une enquête sur ces mêmes cas. Même si les activités de la GRC sont distinctes du présent examen, Santé Canada s'est engagé à collaborer pleinement à l'enquête de la GRC.
2. Méthodologie
Santé Canada et les examinateurs indépendants se sont engagés à examiner les cas en faisant preuve de délicatesse et de respect à l'égard des personnes touchées, de leurs familles et de leurs communautés. Les examinateurs ont utilisé une méthodologie fondée sur une approche systémique pour analyser les effets néfastes des événements, méthodologie mise de l'avant par M. James Reason, Ph. D., chef de file réputé en matière de sécurité des patients.
M. Reason est un psychologue britannique dont les analyses d'accidents industriels ont révélé que les manquements à la sécurité découlent très rarement d'erreurs isolées commises par des personnes. En général, ils résultent plutôt d'une accumulation de nombreuses petites erreurs commises dans des environnements dont les systèmes comportent de graves lacunes sous-jacentes (AHRQ, 2015). Dans ce modèle, publié pour la première fois en 2000, il est reconnu que l'erreur humaine est inévitable, en particulier dans les systèmes complexes comme les soins de santé, mais qu'il est possible de prévenir les erreurs si le système est conçu de manière à les repérer avant qu'elles ne surviennent. Des événements indésirables surviennent lorsque des lacunes en matière de sécurité, relativement mineures si elles surviennent individuellement, s'alignent comme les trous de tranches de fromage suisse et mènent à un résultat néfaste (voir la figure 1).
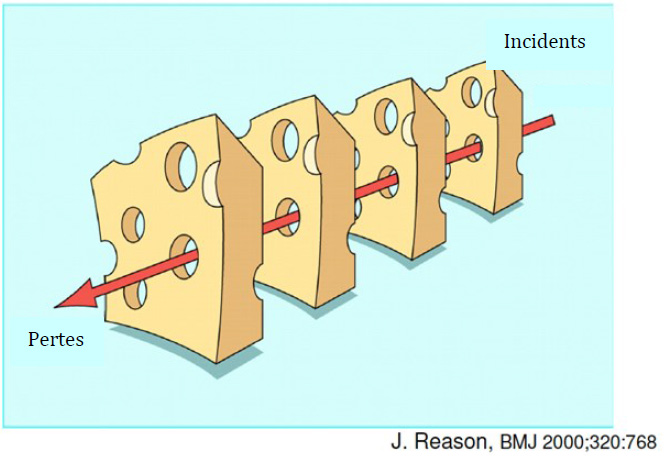
Figure 1 - Équivalent textuel
Le modèle du fromage Suisse de James Reason démontre que des événements indésirables surviennent lorsque des lacunes en matière de sécurité, relativement mineures si elles surviennent individuellement, s'alignent comme les trous de tranches de fromages suisse.
Compte tenu de ce modèle, les examinateurs devaient examiner de nombreux facteurs potentiels, dont l'erreur humaine, qui ont pu contribuer aux deux incidents où il y a eu identification erronée de deux bébés dans un petit hôpital du Nord au cours de la même année.
Un examen en deux étapes a donc été conçu :
Étape 1
- Examen des dossiers : Il y a eu examen des dossiers de naissance des quatre hommes et des dossiers d'hospitalisation de leurs mères. Une attention particulière a été accordée aux mesures prises pour identifier les nourrissons et aux circonstances atténuantes qui peuvent avoir contribué à l'identification erronée.
- Examen des politiques : Il y a eu recherche des politiques en matière d'identification des patients en vigueur à l'hôpital de Norway House et à d'autres hôpitaux appartenant au gouvernement fédéral entre 1970 et 1980. Ces politiques ont ensuite été comparées avec les processus réellement utilisés, comme en témoignent les dossiers examinés pour cette période. À des fins de comparaison, il y a eu examen des politiques en place à l'hôpital de Thompson pendant la même période. Enfin, les pratiques antérieures d'identification des nourrissons ont été comparées aux normes actuelles.
- Examen de documents : Pour aider à comprendre le contexte et de possibles facteurs contributifs liés aux erreurs commises, d'autres documents liés à l'hôpital de Norway House datant des années 1970 à 1980 ont été examinés.
- Entrevues auprès d'intervenants : Des intervenants clés ont été interrogés concernant leurs souvenirs et leurs connaissances de la prestation de soins à l'hôpital de Norway House entre 1970 et 1980 et les circonstances entourant les deux incidents. Les entrevues devaient être menées auprès des quatre personnes échangées à la naissance, des membres de leurs familles, du personnel clinique et administratif actuel de l'hôpital de Norway House et des professionnels qui offraient des soins aux nouveau-nés pendant leur séjour à l'hôpital en 1975, selon leur disponibilité et leur volonté de participer.
- Visite de l'hôpital : Les examinateurs ont visité l'hôpital de Norway House afin de prendre connaissance de l'aménagement de l'immeuble et des déplacements des patients afin de déterminer les facteurs liés à la structure et aux processus qui pourraient avoir contribué aux erreurs.
- Analyse des causes fondamentales : Les faits dégagés des dossiers de l'hôpital et d'autres documents, et obtenus pendant les entrevues ont servi à faire ce qui suit :
- établir la chronologie des événements liés aux deux erreurs;
- déterminer les facteurs qui peuvent avoir contribué à l'identification erronée;
- dégager d'autres renseignements utiles pour comprendre ce qui s'est passé et pourquoi.
- Définition des pratiques de pointe : Les examinateurs ont communiqué avec l'Hôpital d'Ottawa, la région sanitaire de Saskatoon et l'hôpital Izaak Walton Killam à Halifax (Nouvelle-Écosse). Ils ont également examiné des renseignements liés aux normes d'Agrément Canada et à des cas d'identification erronée de nourrissons inscrits dans les Alertes mondiales sur la sécurité des patients de l'Institut canadien pour la sécurité des patients.
- Rapport préliminaire : Un rapport préliminaire devant être examiné par Santé Canada a été préparé. De légères modifications y ont été apportées afin de préciser des éléments et d'ajouter des renseignements obtenus auprès d'anciens membres du personnel.
- Compte rendu aux familles : Des rencontres ont eu lieu à Winnipeg et à Norway House avec les membres des familles pour examiner les conclusions préliminaires, détecter toute erreur et déterminer des renseignements à ajouter à la version définitive du rapport.
- Rapport définitif : Le rapport a été modifié et présenté à Santé Canada. Même si beaucoup de renseignements médicaux personnels ont été examinés et si les personnes ont consenti à être interrogées, tout a été fait pour limiter le plus possible la quantité de renseignements personnels dans le présent rapport.
Étape 2
Compte tenu des conclusions préliminaires tirées à l'étape 1, il y aura une discussion avec Santé Canada sur la valeur potentielle et la faisabilité d'une plus vaste étude de cas d'autres naissances ayant eu lieu à l'hôpital de Norway House. Il faudra tenir compte de questions liées à la protection des renseignements personnels et de la confidentialité des patients. Il faudra également prendre en compte des enjeux pratiques et éthiques liés à l'identification de la seconde personne d'une paire de nourrissons échangés à la naissance si les tests ADN de maternité sont négatifs.
3. Contexte
Historique de Norway House (fondé sur l'étude de 1977 intitulée Norway House Hospital Role Study et l'examen de base de 1983 intitulé Norway House Base Review)
L'hôpital de Norway House (appelé à l'origine hôpital indien de Norway House) a été construit en 1952 sur un terrain de 17,5 acres sur l'île Fort pour remplacer un autre établissement. Cet hôpital de soins actifs comptant 20 lits devait offrir des services aux populations autochtones de Norway House et de plusieurs autres réserves éloignées en milieu rural. Depuis le début, le gouvernement fédéral est propriétaire de l'hôpital et en assure le fonctionnement.
En 1977, la communauté de Norway House comptait environ 3 000 habitants, soit un peu plus de 2 300 Indiens inscrits et 575 Métis et autres. D'après l'examen de base, les membres du personnel de la santé qui travaillaient à l'hôpital étaient isolés de la communauté sur les plans physique, psychologique et philosophique. La prestation de soins de santé était décrite comme fragmentée. L'examen a également révélé que la prestation de soins de santé mentale à la population était défaillante. La communauté était aux prises avec d'autres problèmes de santé, comme un taux élevé de décès violents, des logements en mauvais état, des installations sanitaires déficientes, un accès limité à des services (notamment de transport) et un taux de roulement élevé des professionnels de la santé, ce qui a nui au continuum des soins (examen de base de Santé Canada, 1983).
À cette époque, l'hôpital était désigné en tant que centre de naissance. En 1974, sur les 303 naissances chez des femmes vivant à Norway House et dans les environs, 211 ont eu lieu à l'hôpital de Norway House. Les mères devaient demeurer à Norway House dans les semaines précédant leur date d'accouchement prévue. Les mères venant d'autres communautés étaient habituellement logées dans des chambres, très éloignées de leur famille et de tout soutien communautaire. De nombreuses mères, particulièrement celles qui vivaient dans des collectivités éloignées, recevaient très peu de soins prénataux, voire aucun. Les cas complexes étaient référés à Winnipeg, mais les césariennes d'urgence étaient effectuées à l'hôpital de Norway House.
Jusqu'en 1975, les services médicaux à l'hôpital de Norway House étaient fournis par des médecins liés par contrat à des cliniques privées. En 1976, les mêmes services étaient fournis par des médecins embauchés dans le cadre de contrats individuels et par quelques médecins désignés par l'unité médicale du Nord (UMN). À compter de janvier 1977, l'UMN fournissait tous les services médicaux et paramédicaux.
Un examen de base de l'hôpital de Norway House réalisé en 1983 a permis de constater qu'aucun professionnel de la santé travaillant à Norway House ne parlait la langue locale, même si les auteurs de l'étude de rôles réalisée en 1977 recommandaient d'accroître le nombre d'employés autochtones et de fournir des services dans la langue locale. Les possibilités de perfectionnement professionnel pour le personnel étaient très limitées. Le taux de roulement des infirmières et des médecins était très élevé et les pénuries de personnel étaient fréquentes. Entre 1972 et 1975, la durée moyenne d'emploi pour une infirmière attachée à l'hôpital de Norway House était d'un peu plus d'un an.
Les membres du personnel auxiliaire (c'est-à-dire les employés non professionnels, comme les aides et les préposés aux bénéficiaires), venaient habituellement de la communauté autochtone locale. Ils parlaient la langue locale, offraient des services d'interprétation et fournissaient des renseignements précieux sur les patients et leurs conditions de vie, ce qui était utile pour le personnel professionnel (Health Canada Norway House Hospital Role Study 1977).
En 1975, les résultats d'un sondage réalisé auprès des bénéficiaires de services de l'hôpital ont révélé un niveau élevé d'insatisfaction à l'égard de l'hôpital et un manque de confiance envers les traitements administrés (Report on the Norway House Hospital Attitude Survey, 1975). Selon le rapport sur l'enquête, le personnel de l'hôpital était perçu avec méfiance par le public, qui jugeait que le personnel ne possédait pas les qualifications voulues et offrait un service de qualité inférieure. Par contre, dans un autre document de Santé Canada portant sur les activités de l'hôpital de Norway House daté de 1975, il est indiqué que l'hôpital « semble être bien accueilli par la communauté » et qu'il est généralement « perçu comme faisant du bon travail » par les résidents de Norway House et des communautés environnantes. (Health Canada Norway House Operations Report, 1975).
En 1983, l'hôpital comptait 12 lits pour adultes et pour soins pédiatriques ainsi que 4 lits pour bébés, et servait une population de 3 488 personnes. L'hôpital comptait également des services de consultation externe, y compris une clinique de consultation prénatale. La diminution du nombre de lits était attribuée à une utilisation accrue des établissements de Thompson et de Winnipeg. Malgré la diminution du nombre de lits, le taux d'occupation de l'hôpital était faible, ce qui n'était pas rare dans les petits établissements nordiques éloignés. L'examen de base avait pour but de favoriser une utilisation plus efficace de l'hôpital et des ressources hospitalières.
4. Soins maternels en 1975
Les renseignements concernant les soins maternels offerts à l'hôpital de Norway House en 1975 ont été recueillis au moyen d'une analyse documentaire, d'entrevues menées auprès du personnel actuel et ancien de l'hôpital, et d'entrevues auprès de femmes (y compris trois des mères participant aux cas à l'étude) ayant reçu des soins à l'hôpital de Norway House. Selon ces renseignements, il semble qu'en 1975, la prestation de soins obstétricaux se déroulait normalement (ou était censée se dérouler) comme suit :
- La femme enceinte était admise et suivie dans une salle de travail. Elle était transférée à la salle d'accouchement lorsque la naissance était imminente. Si la salle d'accouchement était déjà occupée, ou si la naissance survenait trop rapidement, l'accouchement avait lieu dans la salle de travail (avec un rideau séparant les femmes enceintes partageant la salle). Après l'accouchement, la mère était transférée dans la salle commune.
- Les patientes à risque élevé étaient transférées à Thompson ou à Winnipeg avant l'accouchement. Des césariennes d'urgence pouvaient être effectuées à l'hôpital de Norway House, si nécessaire. Les mères et les nouveau-nés nécessitant d'urgence les soins de spécialistes étaient transportés par voie aérienne par Medivac au Centre des sciences de la santé de Winnipeg. Habituellement, une infirmière de l'hôpital de Norway House accompagnait chaque patiente durant son transfert.
- Immédiatement après l'accouchement, l'indice APGARNote de bas de page 2 était consigné et le nouveau-né était évalué, pesé, placé dans un incubateur ou un moïse et transféré à la pouponnièreNote de bas de page 3.
- À la pouponnière, le nouveau-né était placé dans un moïse, sur lequel était apposée une étiquette sur laquelle étaient inscrits le sexe du nouveau-né et le nom de famille de la mère. Le nouveau-né était lavé et mesuré et recevait un bracelet d'identification (que l'on installait habituellement à sa cheville). Le bracelet d'identification indiquait le nom de famille du bébé (p. ex. Newborn Male Smith) et possiblement le prénom de la mère (les examinateurs n'ont pas été en mesure de confirmer cette information)Note de bas de page 4. Le bracelet d'identification demeurait sur le nourrisson au moment de la sortie de l'hôpital.
- Les nourrissons étaient apportés de la pouponnière à leur mère pour être alimentés. Il n'était pas rare que du glucose ainsi que de l'eau ou de la préparation pour nourrissons soient donnés en plus du lait maternel. Le personnel infirmier donnait parfois le biberon aux bébés, afin de permettre aux mères de se reposer et de récupérer, surtout si leur accouchement avait été difficile ou si elles avaient de la difficulté à allaiter. Cela signifie que certaines mères, en particulier celles qui n'allaitaient pas, avaient très peu de contacts avec leur bébé durant leur séjour à l'hôpital.
- La mère et son bébé recevaient habituellement leur congé de l'hôpital après 3 ou 4 jours, avec la recommandation de faire un suivi à la clinique ou au poste de soins infirmiers local.

Figure 2 - Équivalent textuel
Cette figure décrit le schéma du processus lié au séjour de la mère à l'hôpital. La mère est d'abord admise et suivie dans une salle de travail. La mère est ensuite transférée à la salle d'accouchement. Après l'accouchement, la mère est transférée dans la salle commune et ensuite recevait son congé de l'hôpital.

Figure 3 - Équivalent textuel
Cette figure démontre le schéma du processus lié au séjour du nourrisson à l'hôpital. La naissance du nourrisson, l'évaluation et la prise du poids ont lieu dans la salle d'accouchement. Le nourrisson est ensuite transféré à la pouponnière pour être mesuré et identifié au moyen d'un bracelet d'identification. Le nourrisson est alors amené à leur mère pour être nourri et ramené à la pouponnière. Par la suite, elle recevait son congé de l' l'hôpital.
Les déclarations contradictoires des diverses personnes interrogées dans le cadre de cet examen au sujet des processus utilisés en 1975 peuvent refléter des souvenirs différents d'évènements survenus il y a plus de 40 ans. Les examinateurs croient également que les renseignements différents recueillis dans les diverses sources témoignent probablement du fait que l'application de pratiques comme l'utilisation et la vérification de bracelets d'identification n'était pas uniforme.
Il convient de noter que les certificats de naissance et les dossiers de patient examinés dans le cadre de l'examen clinique variaient considérablement pour ce qui est de la qualité de la documentation. Dans certains cas, certains renseignements essentiels (p. ex. poids quotidien du nourrisson, mention concernant l'allaitement) n'étaient pas consignés. Parmi les quatre mères, seulement un dossier d'hôpital comprenait un formulaire de travail et d'accouchement rempli. Parfois, les renseignements étaient inexacts (p. ex. taille d'un nourrisson indiquée comme étant 32 cm). Certains dossiers semblent avoir été modifiés (p. ex. modification du sexe et du poids d'un des bébés). La même encre et la même écriture semblent avoir été utilisées pour faire les modifications et, par conséquent, les examinateurs supposent que les modifications ont été apportées au même moment où les renseignements sur les soins ont été inscrits, ou peu après.
Bien que certaines tendances aient été observées sur le plan de la prestation de soins (p. ex. administration d'acide ascorbique au nourrisson le troisième jour), il ne semble pas y avoir à l'époque de politiques écrites ou de descriptions de travail types expliquant comment certains processus (p. ex. identification des nourrissons) devaient être effectués. Il semble que certaines pratiques importantes (p. ex. utilisation de bracelets d'identification) n'étaient pas appliquées systématiquement et de manière uniforme.
Compte tenu des quelque 250 à 300 naissances par année, souvent étroitement groupées sur une courte période, les services obstétricaux étaient parfois très occupés, surtout lorsqu'il fallait faire une césarienne ou lorsqu'il manquait de personnel.
5. Facteurs contributifs
Un diagramme cause-effet - aussi appelé diagramme en arête de poisson ou diagramme d'Ishikawa - est un outil graphique utilisé pour illustrer les causes d'un effet en particulier. Les causes sont habituellement regroupées en catégories, qui peuvent être modifiées pour qu'il corresponde à l'événement à l'étude. Pour l'examen des causes entourant les deux cas d'identification erronée de nourrissons survenus à l'hôpital de Norway House en 1975, les examinateurs ont regroupé les causes sous les catégories Personnes, Processus, Équipement et Environnement.
Afin de protéger la vie privée des personnes, certains facteurs contributifs propres à chaque cas ne sont pas inclus dans le présent rapport sommaire.
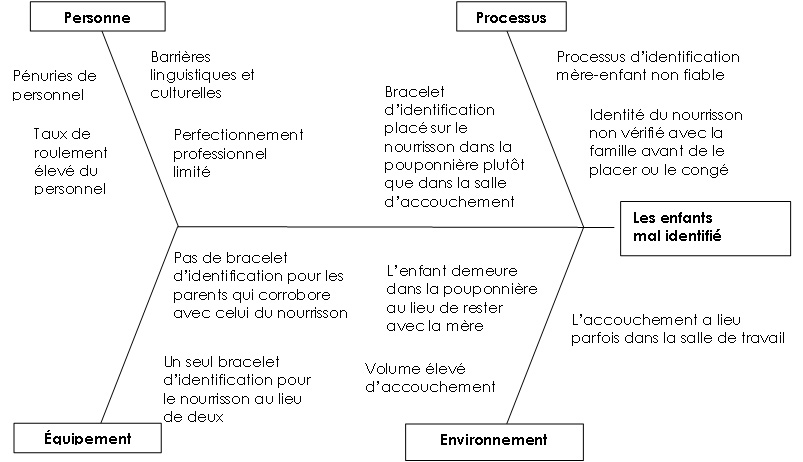
Figure 4 - Équivalent textuel
Cette figure démontre un diagramme cause-effet - aussi appelé diagramme en arête de poisson- des facteurs contributifs. Cela montre que, en examinant les causes entourant les deux cas d'identification erronée de nourrissons survenus à l'hôpital de Norway House en 1975, les examinateurs ont regroupé les causes sous les catégories Personnes, Processus, Équipement et Environnement.
Sous les personnes: les barrières linguistiques et culturelles, les pénuries de personnel, le taux de roulement élevé du personnel infirmier et les possibilités de perfectionnement professionnel limitées pourraient avoir été des facteurs contributifs.
Sous processus: les processus d'identification du nourrisson et de la mère non fiables; le bracelet d'identification placé sur le nourrisson dans la pouponnière plutôt que dans la salle d'accouchement ainsi que l'identité du nourrisson non vérifié avec la famille avant le placement ou le congé de l'hôpital pourraient avoir été des facteurs contributifs.
Sous l'équipement: aucun bracelet d'identification pour les parents qui correspond avec celui du nourrisson et un seul bracelet d'identification pour le nourrisson au lieu de deux pourraient avoir été des facteurs contributifs.
En environnement: les nourrissons demeurent dans la pouponnière au lieu de rester avec la mère, les accouchements occasionnellement survenus dans la salle de travail et un volume élevé d'accouchement pourraient avoir été des facteurs contributifs.
Personnes
- Les barrières linguistiques et culturelles pourraient avoir été un facteur contributif. Selon les membres de la communauté et le personnel qui ont travaillé à l'hôpital de Norway House à l'époque, les infirmières qui travaillaient au moment où les faits se sont produits n'étaient pas membres des Premières Nations et ne parlaient pas la langue de la communauté.
- Contrairement à aujourd'hui, les patients en 1975 étaient beaucoup moins habilités à faire part de leurs préoccupations au sujet des soins qu'ils recevaient ou à remettre en question l'information qui leur était communiquée par les employés professionnels. Cela pourrait avoir été particulièrement vrai dans le cas des jeunes femmes des Premières Nations qui recevaient des soins d'employés non autochtones. Sur la base d'entrevues réalisées avec certains intervenants, les examinateurs ont conclu que ce facteur pourrait avoir contribué aux cas d'identification erronée de nourrissons à l'hôpital de Norway House, bien qu'on ne sache pas exactement dans quelle mesure.
- Les pénuries d'employés étaient chose courante à l'hôpital de Norway House au moment des faits, mais on ne sait pas dans quelle mesure elles ont contribué aux événements.
- Le taux de roulement du personnel infirmier était élevé à l'époque (durée d'emploi moyenne de moins d'un an). Cela peut créer des problèmes lorsqu'il s'agit d'établir des processus normalisés et de réagir de manière appropriée à des événements imprévus, comme des pannes d'électricité ou des périodes où le nombre de patients est élevé.
- Les possibilités de perfectionnement professionnel étaient limitées à l'époque, ce qui nuisait à la mise en œuvre de pratiques exemplaires actuelles.
Processus
- Au moment des faits, les processus d'identification du nourrisson et de la mère n'étaient ni rigoureux, ni fiables. De nombreux témoins ont indiqué aux examinateurs que le bracelet d'identification n'était pas attaché systématiquement aux nourrissons immédiatement après sa naissance dans la pièce où il naissait.
- Les témoins interrogés n'avaient aucun souvenir d'un quelconque processus normalisé pour confirmer l'identité du bébé avec la mère ou avec un autre membre de la famille avant d'attacher le bracelet d'identification.
- Un seul bracelet (au lieu de deux attachés à la cheville et au poignet) était utilisé, entrainant un risque d'identification erronée du nourrisson si le bracelet devait se détacher (ce qui se produisait parfois, particulièrement chez les très petits nourrissons).
Équipement
- Un seul bracelet comportant de l'information écrite à la main était placé sur le nourrisson. Aujourd'hui, la pratique courante consiste à préparer quatre bracelets ayant des numéros d'identification correspondants - deux pour le nourrisson, un pour la mère et un pour le conjoint de la mère.
Environnement
- Au moment des faits, les nourrissons demeuraient habituellement à la pouponnière, et non dans la chambre de la mère (cohabitation), comme c'est le cas aujourd'hui. Les nourrissons étaient régulièrement transportés dans la chambre de la mère afin d'y être nourris ou d'y recevoir d'autres soins, bien qu'il arrivait parfois que des infirmières se chargent de donner le biberon. De nombreuses activités d'identification étaient nécessaires chaque jour.
- En général, les nourrissons naissaient dans la salle d'accouchement, qui n'accueillait qu'une seule mère à la fois. Toutefois, les accouchements simultanés dans une même salle de travail augmentaient les risques d'identification erronée.
- L'unité des naissances de l'hôpital de Norway House était très occupée au moment où les deux incidents se sont produits. Au cours du mois de janvier 1975, 19 femmes ont eu des bébés. Durant la période où les bébés Swanson et Tait sont nés, six bébés avaient été mis au monde en 24 heures. Au cours du mois de juin 1975, 26 femmes ont eu des bébés. Durant la période où l'incident impliquant les bébés Barkman et Monias s'est produit, cinq bébés avaient été mis au monde en 24 heures. Parmi ces cinq bébés, quatre étaient nés en 12 heures. Cette situation a probablement engendré des contraintes qui ont rendu problématique l'application des protocoles habituels par le personnel. Cela a également fait en sorte qu'un grand nombre de nourrissons se sont retrouvés à la pouponnière en même temps, augmentant la probabilité d'erreurs d'identification.
6. Identification du nourrisson et de la mère à l'hôpital de Norway House en 1975
Les examinateurs n'ont pu relever et examiner aucune politique ou procédure écrite portant précisément sur l'identification du nourrisson et de la mère en vigueur à l'époque où les deux cas d'identification erronée sont survenus - il est probable qu'aucune n'existait à ce moment. Les infirmières rencontrées par les examinateurs se rappelaient de très peu de choses à propos des pratiques courantes en 1975. Toutefois, d'importants renseignements ont été recueillis dans le cadre de nombreuses entrevues réalisées avec des femmes ayant accouché à l'hôpital de Norway House au cours de cette période.
Comme il a été précédemment souligné, la pratique en 1975 voulait que, lorsqu'une femme accouchait d'un nouveau-né bien portant dans la salle d'accouchement (c.-à-d. qui ne nécessitait aucune réanimation), le nourrisson était placé dans un incubateur ou un moïse et était ensuite transféré à la pouponnière afin d'être pesé et mesuré. Selon de nombreuses sources, mais pas toutes, un bracelet d'identification, sur lequel était inscrit le nom de la mère et le sexe du bébé, était installé sur la cheville du nourrisson. Une étiquette était également apposée sur le moïse du nourrisson. Le bracelet demeurait à la cheville du nourrisson jusqu'à ce qu'il quitte l'hôpital.
7. Identification du nourrisson et de la mère à l'hôpital de Norway House en 2017
Les examinateurs ont rencontré l'infirmière responsable à l'hôpital de Norway House, et ont visité l'unité des naissances. Durant cette visite, ils ont pu recueillir de l'information sur la disposition physique des services obstétriques à l'époque ainsi que sur la taille et l'emplacement de l'ancienne pouponnière.
Le nombre de naissances annuel a considérablement diminué à l'hôpital de Norway House au cours des dernières années. Par exemple, en 2016, seulement huit bébés y sont nés, et il n'y a qu'un seul mois (février) où plus d'un enfant est né. Cela indique que le risque d'identification erronée est présentement très faible. Toutefois, selon le personnel, certaines périodes de l'année sont plus occupées (habituellement pendant la période des Fêtes et durant la période festive en août), ce qui fait que le risque d'identification erronée est toujours présent. De plus, de façon générale, les événements qui surviennent rarement sont plus difficiles à gérer avec un degré de fiabilité élevé.
À l'heure actuelle, tous les accouchements sont considérés comme des urgences à l'hôpital de Norway House. Lorsque le nourrisson pleure immédiatement, il est placé sur la poitrine de la mère pour favoriser l'établissement de liens affectifs. S'il ne pleure pas immédiatement, il est transféré dans un incubateur dans la salle d'accouchement afin d'y être ranimé. Une fois son état stable, le nourrisson est enveloppé dans une couverture et remis à la mère pour favoriser l'établissement de liens affectifs. Le nourrisson demeure dans la salle d'accouchement jusqu'à ce que l'état de la mère soit stable et que la période de recouvrement normale après l'accouchement soit terminée. Avant le transfert à l'extérieur de la salle d'accouchement, un bracelet comportant de l'information inscrite à l'aide d'un crayon feutre indélébile est placé sur la cheville du nourrisson. Parfois, les renseignements sur la mère sont apposés sur le bracelet d'identification du nourrisson au moyen d'un adressographe. Lorsque l'information est inscrite au moyen d'un crayon feutre, le bracelet indique le sexe du nourrisson, le nom de famille de la mère et la date de naissance. Une étiquette est également apposée sur le moïse du nourrisson, où sont indiqués le sexe, le poids et la taille du nourrisson, le nom de famille de la mère, et la date et l'heure de la naissance. Aucun bracelet comportant de l'information sur le nourrisson n'est attaché à la mère ou à un autre membre de la famille.
De façon générale, les nourrissons restent auprès de leur mère, sauf lorsque celle-ci doit s'absenter temporairement. Les nourrissons sont alors amenés au poste de garde des infirmières. La mère et le nourrisson demeurent habituellement au moins 24 heures à l'hôpital pour s'assurer qu'ils se portent bien avant d'obtenir leur congé. Actuellement, il n'y a pas de pouponnière désignée à Norway House.
8. Identification du nourrisson et de la mère dans un centre de soins tertiaires en 2017
Une recherche dans Internet a affiché 18 références à des cas « d'échange à la naissance » à l'échelle mondiale entre 1931 et 2015, dont un cas en Australie en 1971 où l'identification erronée de nourrissons a été attribuée au fait que les nouveau-nés ont été placés dans le mauvais berceau.
Un examen de la base de données Alertes mondiales sur la sécurité des patients, de l'Institut canadien pour la sécurité des patients, a révélé un cas d'échange à la naissance survenu en 2009 dans un hôpital de Hong Kong.
« Deux nouveau-nés ont été changés de berceau par erreur. Bébé A et Bébé B, de même sexe et de poids semblable, sont nés à 35 minutes d'intervalle. Ils portaient le bon bracelet, placé à leur poignet dans la salle de travail, et les berceaux étaient correctement étiquetés, mais les bébés ont été couchés dans le mauvais berceau. Deux nouveaux bracelets à code à barres 2D ont été faits en même temps et apposés sur les bébés selon le nom inscrit sur le berceau, et non après avoir vérifié le nom inscrit sur le bracelet à leur poignet. Les bébés ont été remis à la mauvaise mère sans qu'on vérifie leur identification, et c'est la mère B qui s'est aperçu de l'erreur en voyant le nom de Bébé A sur le bracelet. Des analyses de l'ADN ont été effectués [sic] pour confirmer l'identité des bébés. Les facteurs ayant contribué à l'incidence sont l'absence d'une vérification adéquate de l'identité du bébé avant de lui mettre le nouveau bracelet ou d'effectuer toute intervention. »
À la suite de cet incident à Hong Kong, il a été recommandé de simplifier la procédure d'identification du bébé et de vérifier l'identité du bébé avant toute intervention.
D'autres cas d'identification erronée ont été recensés, où le nourrisson remis à la mère pour l'allaitement n'était pas le sien.
Ces cas, et d'autres cas « évités de justesse », ont mené à l'adoption de différentes approches pour veiller à l'identification appropriée du nourrisson et à son lien avec la mère.
L'Unité des naissances de l'Hôpital d'Ottawa, Campus Général a fourni des données aux examinateurs sur des pratiques de pointe pour l'identification des nourrissons et des mères. Selon le personnel de l'Unité, tous les accouchements réguliers par voie vaginale ont lieu dans des chambres de naissance simples. Lorsque l'enfant naît et qu'il est stable (c'est-à-dire qu'il ne nécessite pas de réanimation), il est remis à la mère pour favoriser les liens d'attachement. L'infirmière demande ensuite au commis de l'Unité d'imprimer un groupe de quatre bracelets d'identification en utilisant le système informatique en place. Parmi ces quatre bracelets, deux vont au nourrisson (un à la cheville et l'autre au poignet), un va à la mère (en plus de son bracelet d'identification régulier de l'hôpital) et un autre au père ou au partenaire désigné. Avant que les bracelets soient attachés, l'information inscrite est vérifiée et confirmée avec la mère et son partenaire (s'il est présent). Si le nourrisson est transféré à l'Unité néonatale de soins intensifs (UNSI), les bracelets sont attachés à l'incubateur, puisque certains nourrissons sont trop petits pour que le bracelet soit attaché à leur cheville ou à leur poignet.
Si le système informatique ne fonctionne pas, l'Unité des naissances utilise un système manuel appelé Ident-a-BandMD (voir figure 7), qui consiste en quatre bracelets de plastique à numéro correspondant (deux grands et deux petits) dans lesquels une languette de papier est insérée. L'information de la mère (nom, date de naissance, sexe du bébé) est inscrite à la main sur le papier, qui est ensuite inséré dans le support en plastique. Les deux petits bracelets sont placés sur le poignet et la cheville du nourrisson (voir ci-haut la procédure pour les enfants admis à l'UNSI) et les deux grands sont donnés à la mère et à son partenaire. L'information inscrite est confirmée avec la mère et le partenaire avant que le bracelet soit attaché.

Figure 5 - Équivalent textuel
Cette figure démontre un système appelé Ident-a-BandMD qui consiste en quatre bracelets de plastique à numéro correspondant (deux grands et deux petits) dans lesquels une languette de papier est insérée.
La région sanitaire de Saskatoon et l'hôpital Izaak Walton Killam à Halifax utilisent une méthode similaire. De plus, les trois organisations respectent les normes d'Agrément Canada qui exigent l'utilisation de deux identifiants du patient (p. ex. nom et numéro de carte d'hôpital) avant toute intervention, prise de médicaments ou transfert pour les soins.
En plus des bracelets d'identification, certains hôpitaux utilisent les empreintes digitales, les empreintes de pied et de paume du nourrisson ou des tests sanguins par piqûre épidermique sur le talon. Dans les hôpitaux qui ont un système de code à barres de pointe, des bracelets avec un code à barres liant la mère et le nouveau-né sont donnés à chacun, généralement au moment de l'accouchement. Le balayage du code à barres s'inscrit dans un processus de contre-vérification rigoureux de l'identité tout au long du séjour, jusqu'au congé d'hôpital. Dans au moins une grande organisation, la mère signe à son congé un formulaire confirmant que son bracelet et celui du bébé correspondent et qu'elle quitte l'hôpital avec le bon bébé.
9. Conclusions
De janvier à juin 1975, deux cas ont été confirmés à l'hôpital de Norway House au Manitoba où deux nourrissons de sexe masculin ont été mal identifiés peu après la naissance et n'ont pas quitté l'hôpital avec leurs parents biologiques. Les circonstances de ces cas étaient différentes, mais les principaux facteurs en cause étaient semblables. Un examen de documents et des entrevues avec de nombreuses personnes laissent supposer que le processus d'identification des nouveau-nés de l'hôpital de Norway House n'était pas assez rigoureux. Le processus d'identification à l'aide des bracelets n'était pas suivi de façon uniforme, et les bracelets n'étaient pas mis au bébé dans la salle d'accouchement.
Des détails concernant le moment probable de l'erreur et les principaux facteurs en cause dans chaque cas comprennent des renseignements personnels confidentiels qui seront communiqués aux personnes visées et qui ne figurent pas dans le présent rapport.
10. Recommandations
Les recommandations ci-dessous sont formulées à l'intention de l'hôpital de Norway House et d'autres établissements de Santé Canada où des accouchements ont lieu.
- Mettre en œuvre un système de quatre bracelets à numéro correspondant pour la mère et le nouveau-né, comme Ident-a-BandMD, dont deux bracelets sont pour le bébé (cheville et poignet).
- Suivre un processus normalisé selon lequel les bracelets sont donnés au nourrisson, à la mère et au partenaire de la mère (s'il est présent) dans la salle d'accouchement immédiatement après la naissance, ou aussi rapidement que la situation clinique le permet.
- Former le personnel pour veiller à ce qu'il suive minutieusement ce processus, et faire des vérifications de rendement régulières.
Selon les conclusions de l'examen, et étant donné que Santé Canada offre des analyses de l'ADN aux personnes qui ont des préoccupations quant aux circonstances de leur naissance à l'hôpital de Norway House, les examinateurs ne recommandent pas la tenue d'un examen de cas élargi portant sur d'autres naissances à l'hôpital de Norway House. Cette conclusion est formulée en raison de l'absence de données probantes d'intention malveillante, de demandes d'examen de cas de la part d'autres personnes et des limites pratiques de la recherche de possibles cas d'identification erronée de nourrissons. Si les circonstances changent, par exemple si d'autres demandes et des preuves d'ADN de sujets précis sont obtenues, ces cas particuliers devront certainement être examinés.
11. Limites
Un examen rétrospectif d'incidents comporte toujours des défis. La situation présente est d'autant plus difficile qu'elle remonte à plus de 41 ans. Les souvenirs s'estompent et les personnes ciblées sont difficiles à joindre, ou encore elles peuvent refuser de participer ou être décédées. Toutes ces difficultés ont été rencontrées dans le présent examen. Certaines des personnes directement touchées par les cas d'échange à la naissance n'étaient pas en mesure de rencontrer les examinateurs.
Les examinateurs sont grandement reconnaissants envers les nombreux participants à l'examen, qui ont accepté de partager des histoires ravivant souvent des souvenirs douloureux. Au cours des entrevues, les examinateurs ont constaté que l'identification erronée des nouveau-nés avait touché profondément non seulement les quatre hommes et leurs parents, mais aussi différents membres de la famille élargie. Pour de nombreux participants, le fait de parler de ces événements a ravivé des souvenirs et des blessures liés à d'autres événements, parfois douloureux, ayant marqué leur vie en tant qu'Autochtone. Les examinateurs ont tenté de faire preuve de sensibilité à l'égard des participants, et ils espèrent que les réponses présentées dans ce rapport aideront au processus de guérison. D'autres mesures sont en cours dans le cadre des efforts de réconciliation découlant du Rapport de la Commission de vérité et de réconciliation (2015) et l'engagement du gouvernement fédéral de donner suite aux recommandations du rapport.
Les examinateurs ont eu accès à de nombreux documents (voir annexe 1). Comme il a été indiqué plus tôt, les documents de certains registres d'hôpitaux étaient incomplets, imprécis ou difficiles à lire.
Malgré ces limites, les examinateurs croient qu'ils ont effectué un examen aussi rigoureux que possible dans les circonstances, et qu'ils ont suffisamment de données probantes pour formuler des conclusions éclairées sur le moment et la cause des échanges. Tout au long de l'examen, ils ont insisté sur le fait qu'il ne sera jamais possible d'établir en toute certitude ce qui s'est passé il y a 41 ans. Toutefois, à l'instar du casse-tête, les examinateurs ont assemblé suffisamment de pièces pour dresser un portrait de ce qui s'est probablement passé.
12. Remerciements
Les examinateurs tiennent à remercier toutes les personnes qui ont participé à l'examen. Nous remercions tout particulièrement les membres des familles qui ont partagé leur histoire. Cela n'a pas été facile pour eux. Nous espérons leur avoir offert quelques réponses pour les aider dans leur processus de guérison.
Présenté par : David Creery, M.D., M. Sc., FRCPC, M.Sc.S
Maura Davies, B. Sc., B.Ed., MHSA, FCCHL
Date : 25 mai 2017
Annexe 1 : Documents examinés
Des milliers de pages de documents ont été examinées dans le cadre du présent examen, dont les dossiers médicaux de l'hôpital de Norway House des quatre mères et de leurs bébés. D'autres documents ont été particulièrement importants :
- AHRQ, « Patient Safety Primer: Systems Approach »https://psnet.ahrq.gov/primers/primer/21/systems-approach [page consultée le 16 janvier 2017]
- Alertes mondiales sur la sécurité des patients, Institut canadien pour la sécurité des patients http://www.patientsafetyinstitute.ca/fr/newsalerts/alerts/pages/default.aspx [page consultée le 22 janvier 2017]
- Santé Canada, « A Study of the Hospital Physical Facilities of the Norway House Hospital »,Norway House, Manitoba, mai 1973
- Santé Canada, « Base Review of the Norway House Hospital », 1983
- Santé Canada, « Norway House Hospital Maternity Record of Births », du 5 août 1971 au 24 janvier 1978.
- Santé Canada, « Norway House Hospital Operational Monthly Reports », de juillet 1973 à décembre 1975
- Santé Canada, « Norway House Hospital - Plans for Facility Changes », décembre 1975
- Santé Canada, « Norway House Hospital Role Study », 1977
- Santé Canada, « Report on the Norway House Hospital Attitude Survey », mars 1975.
https://en.wikipedia.org/wiki/Babies_switched_at_birth [page consultée le 23 février 2017] - http://www.independent.co.uk/life-style/health-and-families/health-news/babies-switched-at-birth-will-not-be-returned-to-their-biological-family-a6738261.html [page consultée le 23 février 2017]
- WOTTON, K.A. et S.M. Macdonald. « Obstetrical Care in a Northern Indian Community », Northern Medical Unit, University of Manitoba, 1981
- Reason, J. « Human Error: models and management », BMJ, 2000; vol. 320, p. 768.
- Ward, P.D.M, H.J. Bagnall et R. Cardillo. « Norway House Hospital Study », septembre 1975.
- Ward, Paul, « Report on Norway House Operations », 14 juillet 1975.
- Winnipeg Free Press, « In Failing Health », 28 octobre 2016.
Téléchargé le 31 octobre 2016 à l'adresse http://www.winnipeg freepress.com/local/in-failing-health-399079991.htlm
Des documents d'information ont aussi été obtenus des sources suivantes :
- Agrément Canada, Normes Qmentum pour les soins obstétriques, 2017
- Maureen K. Lux. « Separate Beds: A History of Indian Hospitals in Canada, 1920s-1980s », Presses de l'Université de Toronto, Toronto, 2016.
- Commission royale d'enquête sur les services de santé, vol. II, chapitre 9, « The Meaning of the North », 1965.
- Commission royale d'enquête sur les services de santé, vol. II, chapitre 10, « Recommendations », 1965.
Annexe 2 : Liste des figures
- Figure 1. Modèle du fromage suisse de James Reason
- Figure 2. Schéma du processus lié au séjour de la mère à l'hôpital
- Figure 3. Schéma du processus lié au séjour du nourrisson à l'hôpital
- Figure 4. Diagramme cause-effet des facteurs contributifs
- Figure 5. Bracelets et languettes du système Ident-a-BandMD