Libre cours à l'innovation : Soins de santé excellents pour le Canada : Rapport final du Groupe consultatif sur l'innovation des soins de santé

Télécharger le rapport au complet
(Format PDF, 5,13 mo, 186 pages)
Sujets connexes
Juillet 2015
L'honorable Rona Ambrose
Ministre de la santé
Ottawa ON
Veuillez trouver ci-joint le Rapport final du Groupe consultatif sur l'innovation des soins de santé.
Ce rapport est le produit de nos consultations avec la population canadienne, complétées par une analyse documentaire, des recherches commandées et nos propres discussions et délibérations.
Nous sommes honorés que vous ayez sollicité nos conseils sur un ensemble d'enjeux qui touchent tous nos concitoyens. Nous sommes également reconnaissants de votre soutien tout au long de notre mandat et de votre respect de l'indépendance du Groupe.
Nous espérons que ce rapport sera utile à vous et à vos collègues du Cabinet, et que nos recommandations stimuleront le développement de stratégies et des investissements fédéraux qui renforcent les systèmes de santé du Canada.
- David Naylor (Président)
- Francine Girard (vice-présidente)
- Jack Mintz
- Neil Fraser
- Toby Jenkins
- Christine Power
Table des matières
- Dédicace
- Remerciements
- Avant-propos
- Chapitre 1
- Chapitre 2
- Chapitre 3
- Chapitre 4
- Chapitre 5
- Chapitre 6
- Chapitre 7
- Chapitre 8
- Chapitre 9
- Chapitre 10
- Chapitre 11
- Annexe 1 :
- Annexe 2 :
- Annexe 3 :
- Références
Dédicace
Le présent rapport est dédié à la mémoire de notre collègue et membre du Groupe, le Dr Cyril B. Frank (1949-2015), leader en soins de santé et innovateur extraordinaire.
Premier dirigeant de Alberta Innovates - Health Solutions, le Dr Frank consacrait également de son temps aux fonctions de conseiller médical en chef du Alberta Bone and Joint Health Institute, de professeur au McCaig Centre for Joint Injury and Arthritis Research à l'Université of Calgary, et de chirurgien orthopédiste praticien.
Quelques jours avant son décès subit, le Dr Frank était en pleine forme lors d'une visite de plusieurs des membres du Groupe et du secrétariat à Yellowknife et à Whitehorse. Au prochain arrêt, lors d'une réunion de l'ensemble du Groupe à Edmonton, le Dr Frank a bonifié nos discussions grâce à sa combinaison unique de vision, de bon sens et d'optimisme irrépressible pour l'avenir prometteur des soins de santé au Canada. Le destin a voulu que les derniers mots que le Dr Frank nous ait adressés fussent que le Canada devrait viser à bâtir des systèmes de soins de santé qui sont des laboratoires vivants, en regroupant les patients et les cliniciens pour créer des partenariats avec des chercheurs, des entrepreneurs et des innovateurs de tous les secteurs et toutes les disciplines.
Le Dr Frank nous a manqué énormément au cours des derniers mois de délibérations et de rédaction. Cependant, nous demeurons profondément reconnaissants que le Groupe consultatif ait eu l'occasion de bénéficier de la sagesse et de la perspective unique du Dr Frank à titre d'innovateur acharné en soins de santé, de clinicien-chercheur novateur, de professeur exceptionnel, de collègue généreux et de grand ami.
Remerciements
Le présent rapport est l'aboutissement de milliers d'heures d'engagement, de consultation, de recherche et de délibération, rendu possible uniquement par les efforts de nombreuses personnes. Le Groupe consultatif souhaite exprimer sa gratitude à ces personnes et à ces organismes. Ce faisant, les membres du Groupe consultatif doivent insister sur le fait qu'ils sont les seuls à porter la responsabilité finale de ce qui est présenté dans leur rapport. En particulier, on ne doit pas supposer que les représentants élus et nommés des gouvernements fédéral, provinciaux et territoriaux ont entériné ou approuvé les points de vue, les interprétations ou les recommandations contenus dans le présent document.
D'abord et avant tout, le Groupe souhaite remercier les membres du Secrétariat de l'innovation en santé qui ont fourni un soutien exceptionnel au Groupe et à ses membres. Marcel Saulnier, à titre de secrétaire exécutif du Groupe, était à la fois une mine de connaissances et le principal agent de liaison avec Santé Canada. David Clements était le directeur exécutif pour le Secrétariat de l'innovation en santé, ayant la responsabilité globale de la consultation et des autres activités. Sa vaste connaissance du domaine de la santé et son expertise des indicateurs et des systèmes d'information ont été inestimables. Le Groupe souhaite également souligner et remercier Peggy Ainslie pour son leadership exceptionnel, ses nombreuses observations et ses efforts acharnés tout au long du mandat du Groupe. « Le trio », comme on a fini par les appeler, a prouvé chaque jour que trois têtes valent mieux que deux et beaucoup mieux qu'une! Les membres du Groupe ont également eu amplement l'occasion d'apprécier le talent et le dévouement du personnel du secrétariat au complet - Joanne Desormeaux, Andrea Lecomte, Salimah Maherali, Leslie Meerburg, Karin Phillips, Kajan Ratneswaran et Stephanie Soo - qui ont tous apporté une contribution indispensable dans la coordination administrative et stratégique, la recherche, la rédaction, l'analyse et les communications. En somme, bien que les membres du Groupe soient contents d'être tenus responsables de tout élément du rapport qui déplaise à qui que ce soit, ils aimeraient que les lecteurs satisfaits reconnaissent à sa juste valeur l'équipe remarquable nommée ci-dessus.
De nombreux cadres supérieurs provinciaux et territoriaux de la santé ont accordé du temps et prêté conseil au Groupe, y compris les ministres Glen Abernethy, Gaétan Barrette, Dustin Duncan, Eric Hoskins, Steve Kent, Mike Nixon et Fred Horne; les sous-ministres Bob Bell, Stephen Brown, Bruce Cooper, Janet Davidson, Debbie DeLancey, Max Hendricks, Karen Herd, Tom Maston, Michael Mayne, Patricia Meade, Colleen Stockley et Peter Vaughan; ainsi que les membres de leur personnel respectif, qui ont organisé les visites, les réunions régionales et les consultations auprès des intervenants, et y ont participé.
Le Groupe souhaite en particulier remercier de leur générosité les personnes qui ont volontairement donné de leur temps pour participer aux efforts du Groupe. Plus précisément, le groupe est redevable à de nombreuses personnes qui ont fourni des conseils d'experts et une aide indispensable dans l'organisation des tables rondes, des séances spéciales et des visitessur place, en entreprenant des analyses personnalisées et en faisant par ailleurs progresser le programme du Groupe. Les personnes suivantes méritent une mention spéciale : Phillip Bazel de l'École de politique publique de l'Université de Calgary, Alan Bernstein de l'Institut canadien de recherches avancées, Meghan Baker et Alison Bourgon des Instituts de recherche en santé du Canada, Ryan Galloway du Center for Medicare and Medicaid Innovation, Jean-Louis Denis de l'École nationale d'administration publique, Zayna Khayat de MaRS, Erik Landriault du Royal Danish Consulate General (Toronto), Andrew Macleod de la Change Foundation, l'hon. John Manley et le personnel du Conseil canadien des chefs d'entreprise, Angela Morin, Sonia Isaac-Mann et Erin Tomkins de l'Assemblée des Premières Nations, Pierre-Gerlier Forest de la Johns Hopkins Bloomberg School of Public Health et Jeremy Veillard de l'Institut canadien d'information sur la santé. De plus, le Groupe aimerait exprimer sa profonde reconnaissance aux centaines de personnes qui ont pris le temps de participer à ces événements et qui ont offert des points de vue intéressants. Pour une liste complète des organisateurs et des participants, veuillez consulter l'annexe 2.
Mary Pat MacKinnon et le personnel d'Ascentum Inc. ont aidé à coordonner et ont efficacement organisé des consultations régionales auprès des intervenants dans l'ensemble du pays. De plus, un certain nombre de personnes et d'organisations ont mené des recherches commandées et ont organisé des activités de mobilisation au nom du Groupe, y compris G. Ross Baker de l'Université de Toronto, J.C. Herbert Emery de l'Université de Calgary, David Flaherty de David H. Flaherty Inc., Diane Gagnon de l'Université d'Ottawa, Don Husereau de l'Institut de l'économie de la santé, Karine Guertin de l'Université de Montréal, Maria Judd de la Fondation canadienne pour l'amélioration des services de santé, Sharif Mahdy de la Commission des étudiants, Anne Snowdon du Ivey Centre on Health Innovation à l'Université Western, John Sproule de l'Institut de l'économie de la santé, Terrence Sullivan de Terrence Sullivan and Associates et Jason Sutherland de l'Université de la Colombie-Britannique. Le Groupe apprécie l'excellent travail de toutes les personnes, organisations et entreprises mentionnées ci-dessus.
Enfin, le Groupe aimerait remercier les centaines d'intervenants des organisations et du grand public qui ont pris le temps de fournir des commentaires réfléchis et éclairés dans le cadre des consultations en ligne du Groupe. Pour une liste complète des personnes et des organisations ayant contribué au travail du Groupe, veuillez consulter les annexes du rapport.
Avant-propos
Le Groupe consultatif sur l'innovation des soins de santé a été en mode d'apprentissage et de délibération pratiquement sans arrêt depuis que les membres ont reçu leur mandat de l'honorable Rona Ambrose en juin 2014. Nous avons eu une expérience extraordinaire.
Les membres du Groupe ont lu une foule de présentations et de rapports de recherche commandée, fouillé dans d'innombrables publications, sillonné le Canada pour tenir des consultations avec des centaines de nos concitoyens et discuté avec de nombreux dirigeants fédéraux, provinciaux et territoriaux, ainsi qu'avec des experts internationaux qui ont travaillé dans le vaste domaine de la santé.
Nous provenons de différents secteurs, disciplines et régions. Ensemble, avec feu Dr Frank, nous pouvons invoquer bien plus de 150 ans d'engagement auprès des systèmes de soins de santé canadiens, ainsi qu'une expertise substantielle en matière de politiques publiques et de gouvernance. Cependant, la préparation du présent rapport a été un sérieux défi, simplement parce qu'un très large éventail de questions peuvent raisonnablement être incluses dans la rubrique générale de l'innovation des soins de santé.
À cet égard, il convient de souligner et d'expliquer les directives que le Groupe a suivies ainsi que celles qu'il n'a pas suivies. Notre mandat précisait que nos recommandations devaient être conformes à la Loi canadienne sur la santé - et elles le sont.
De plus, notre mandat précisait que nos recommandations devaient respecter la division des pouvoirs dans la Constitution canadienne et donc se concentrer sur le gouvernement fédéral. Elles la respectent. Nos recommandations sont adressées au gouvernement du Canada et dans de nombreux cas à Santé Canada en particulier.
En même temps, il serait ridicule - en effet, impossible - d'écrire un rapport sur l'innovation des soins de santé sans faire des observations générales au sujet des systèmes de soins de santé canadiens et de ce qui pourrait être fait pour améliorer ces systèmes. Les observations dans le rapport reflètent notre estimation des pratiques exemplaires à l'échelle internationale. Elles s'harmonisent également à maintes reprises avec ce qui a été recommandé par le passé par d'autres commissions et groupes formulant des conseils, tour à tour, pour les gouvernements fédéral, provinciaux et territoriaux.
À cet égard, tout au long du présent rapport, les termes « systèmes de soins de santé canadiens » ou « systèmes de soins de santé du Canada » sont utilisés de façon inclusive, c.-à-d., qui englobent à la fois les systèmes provinciaux et territoriaux, ainsi que celui du gouvernement fédéral dans son rôle de fournisseur de soins à des populations particulières. En ce qui concerne les soins de santé fédéraux, nous n'avons pas formulé de commentaires particuliers au personnel militaire actif et aux vétérans, aux membres de la Gendarmerie royale du Canada ou aux détenus dans les pénitenciers fédéraux. Cependant, nous avons émis des commentaires sur le rôle fédéral pour les services de santé des Premières Nations et des Inuit.
Par contre, le Groupe s'est engagé auprès des ministres de la Santé provinciaux et territoriaux à louanger les innovations prometteuses de façon particulière et à ne formuler des critiques qu'à l'échelle générale. Nous avons tenu parole. Cette approche ne tient pas seulement compte des sensibilités politiques, mais aussi de deux faits évidents et d'une conviction fondamentale. Les faits sont que la réforme des soins de santé au Canada s'est avérée extraordinairement difficile pour tous les gouvernements, de sorte que malgré diverses circonstances et des forces uniques à chaque région, les systèmes de soins de santé canadiens à l'heure actuelle ont en commun de nombreuses faiblesses et difficultés. La conviction en est une qui a façonné les principales recommandations du groupe : tous les gouvernements canadiens - et toute la population canadienne - tireraient avantage d'une plus forte culture de collaboration entre les administrations.
À cette fin, bon nombre de nos recommandations anticipent qu'une partie ou l'ensemble des gouvernements provinciaux et territoriaux peuvent choisir de commencer de nouvelles initiatives de collaboration entre eux et avec le gouvernement fédéral. À cet égard, cependant, le langage est précis. Le rapport recommande des priorités aux fins de soutien et d'action du fédéral, et définit une nouvelle structure incitative qui est nettement différente des paiements de transfert normaux ou des accords de soins de santé antérieurs. Chaque gouvernement provincial et territorial a par conséquent le choix de travailler avec le gouvernement fédéral dans l'intérêt de ses résidents sur des projets particuliers - ou de choisir sa propre voie.
Les lecteurs remarqueront peut-être d'autres constantes dans la formulation. Les « gouvernements canadiens » renvoient aux 14 administrations fédérales, provinciales et territoriales. L'administration fédérale se définit comme le « gouvernement fédéral » ou « le gouvernement du Canada ». Les références générales au « Canada » et aux « Canadiens » sont nationales et non fédérales; les pronoms connexes sont « nous » (et « nos »), sauf dans le présent avant-proposNote de bas de page i. Sinon, nous nous sommes résolus, avec une grimace collective, à nous autoréférencer comme « le Groupe » (« du Groupe » ou « son ») et « membres du Groupe » (« leur ») tout au long du rapport.
Tel que noté ci-dessus, nous devons également reconnaître les directives que nous n'avons pas respectées.
Comme notre mandat englobait les soins de santé et que cela en soit posait un défi de taille, nous n'avons pas fouillé dans les grands déterminants de la santé ou dans les stratégies de promotion de la santé à l'échelle de la communauté. Cependant, les lecteurs remarqueront que nos recommandations pointent fortement vers l'habilitation des patients à gérer leurs propres renseignements de santé, et vers des modes de réorganisation des systèmes de soins de santé visant à maintenir la santé des Canadiens dans la mesure du possible, y compris une meilleure intégration des soins de santé et des services sociaux.
Dans le cadre des diverses présentations au Groupe, on a insisté pour que nous appuyions la création de nouvelles stratégies ou de nouveaux organismes répondant à un éventail de problèmes de santé et de groupes de population. Nous n'avons ni accepté ni rejeté ces idées. À l'exception évidente et, nous l'espérons, compréhensible des services de santé des Premières Nations et des Inuit, nous avons mis l'accent au niveau stratégique sur un renforcement des capacités et une nouvelle conception du système.
Sous la rubrique « Responsabilité fiscale », le mandat du Groupe insistait pour que nos recommandations ne mènent pas « à une hausse des pressions sur les dépenses des budgets provinciaux et territoriaux ». Nous avons respecté cette directive. L'affectation des fonds fédéraux et la mise en œuvre des stratégies connexes dans le rapport ne dépendent pas d'un consensus des provinces et des territoires, pas plus qu'ils ne demandent de nouvelles dépenses des provinces et des territoires qui choisissent de participer. Ils prévoient plutôt que les fonds de fonctionnement actuels seront réaffectés à un but commun dans le développement, l'évaluation, le déploiement à grande échelle et la diffusion des innovations en soins de santé, selon le cas.
On nous a également dit que nos recommandations « ne doivent pas sous-entendre une augmentation ou une baisse du niveau général de financement fédéral pour les initiatives actuelles appuyant l'innovation des soins de santé ». Bien que cela n'ait pas été une décision facile, nous n'avons pas suivi cette directive. Cependant, nous croyons que nos recommandations sont en effet financièrement responsables.
Nous nous sommes assurés, par exemple, que nos recommandations concernant les politiques fiscales n'auraient aucune incidence sur le bilan financier du gouvernement. Aucun changement aux transferts actuels n'a été envisagé au-delà de la réduction du taux de croissance dont la mise en œuvre par le gouvernement fédéral est déjà prévue et aucun nouveau programme universel de partage des coûts n'est proposé. De plus, comme on le mentionne ci-dessus, notre approche s'écarte du modèle des accords fédéraux-provinciaux-territoriaux antérieurs qui ont cherché à « acheter » le changement en se fondant sur les priorités convenues à l'unanimité et une allocation des fonds selon les formules conventionnelles.
Le Groupe a plutôt conclu à l'unanimité qu'il est peu probable qu'il se produise des améliorations durables des services de santé à moins que le gouvernement fédéral apporte des changements à ses véhicules actuels d'appui pour la collaboration pancanadienne, ainsi que d'importants investissements pour soutenir les provinces et les territoires dans la mise en œuvre de changements fondamentaux dans leurs systèmes. Ces fonds seraient affectés à des « coalitions de volontaires » - gouvernements, institutions, fournisseurs, patients, industries et innovateurs engagés de toute origine. Notre rapport présente ce concept en détail avec d'autres recommandations conçues pour laisser libre cours à l'innovation dans les systèmes de soins de santé du Canada.
Nous concluons ce bref avant-propos avec un avertissement et l'expression à la fois de nos préoccupations et de notre confiance.
Le présent rapport représente nos meilleurs conseils à la ministre de la Santé et au gouvernement du Canada. Nous comprenons qu'il se peut que toutes nos recommandations ne soient pas acceptées. Cependant, nous soulignons que sans l'intervention ni l'investissement du fédéral, et sans la volonté politique des provinces et des territoires, les systèmes de soins de santé canadiens se dirigent vers un lent déclin du rendement par rapport à ceux des pairs.
Nos consultations n'ont également laissé aucun doute que les Canadiens espèrent que le gouvernement fédéral travaille en collaboration avec les provinces et les territoires pour renverser l'érosion du programme social le plus prisé au pays, et qu'ils s'y attendent. Nous comprenons pleinement - et le rapport les détaille - les frustrations et les carences du fédéralisme fiscal conditionnel tel qu'il s'est déroulé dans les soins de santé pendant des décennies. Bien que sa décision fût au départ controversée, le gouvernement fédéral actuel a donné l'élan au changement lorsqu'il a abandonné ce qui était devenu un modèle fiscal contre-productif.
Ainsi, une grande partie de ce que nous proposons vise précisément à diriger le Canada vers un modèle différent en ce qui concerne la participation fédérale aux soins de santé - un modèle qui repose sur une philosophie de partenariat et sur un engagement commun pour déployer à plus grande échelle les innovations existantes et apporter des changements fondamentaux aux incitatifs, à la culture, à la responsabilisation et aux systèmes d'information. Nous ne prétendons pas que ce modèle offre un remède immédiat aux maux des soins de santé canadiens. Cependant, nous avons bon espoir qu'une action concertée suivant nos principales recommandations peut apporter une importante contribution qui sera vue et ressentie dans l'ensemble du Canada d'ici 2025.
Chapitre 1
Innovation des soins de santé au Canada : Prologue
« C'est l'heure d'innover. L'heure de changer notre façon de penser, de même que notre façon d'agir. C'est l'heure de collaborer pour rendre le système mieux adapté aux besoins des Canadiens. Le temps presse, il faut agir maintenant. »
L'honorable Rona Ambrose, ministre de la Santé, Canada
Le 24 juin 2014, la ministre de la Santé du gouvernement du Canada, l'honorable Rona Ambrose, a lancé le Groupe consultatif sur l'innovation des soins de santé. Son mandat pour le Groupe était clair :
- Déterminer les cinq secteurs d'innovation les plus prometteurs au Canada et à l'échelle mondiale qui offrent la possibilité de réduire la hausse des dépenses en soins de santé tout en entraînant des améliorations au niveau de la qualité et de l'accessibilité aux soins.
- Recommander cinq façons dont le gouvernement fédéral pourrait appuyer l'innovation dans les secteurs déterminés ci-dessus.
La création du Groupe et de son mandat illustre ce qui semble être un consensus émergeant entre les patients, les fournisseurs, les décideurs et le grand public indifféremment : les services de santé de l'ensemble du Canada, en dépit de ses forces persistantes, sont loin de ce qu'ils devraient ou pourraient être.
Des débats ont toujours lieu au sujet du montant que l'on devrait dépenser sur les soins de santé au Canada et sur l'équilibre du financement privé-public ou du financement fédéral-provincial-territorial. Cependant, en ce qui concerne les systèmes financés par l'État et communément appelés « assurance-maladie », les données d'un sondage laissent entendre que seulement un Canadien sur quatre croit que le financement insuffisant est la principale source de problèmes dans les soins de santéRéférence 1. Ce qui semble plutôt émerger de ce sondage est un accent sur la façon dont le système dépense l'argent dont il dispose déjà, ainsi qu'un sentiment de malaise quant à ce qu'il restera de l'assurance-maladie pour les futures générations.
Pendant ce temps, dans l'ensemble du Canada, les dirigeants du système travaillent avec les fournisseurs et les patients pour améliorer les soins de santé. Le travail de tous ces innovateurs est très louable. Le Groupe a entendu de première main au cours de sa tournée certains des points forts de ces efforts. Le Groupe a également entendu que, bien que ces pionniers soient souvent célébrés localement, leurs efforts n'ont qu'une incidence limitée. De façon générale, il semblerait que les structures et les incitatifs des systèmes de soins de santé du Canada sont sous-optimaux pour favoriser l'adoption à grande échelle des changements positifs.
Le présent chapitre fournit un aperçu préliminaire de la structure et du développement des soins de santé au Canada, résume le mandat du Groupe et ses processus de collecte de commentaires pertinents et de preuves, et se termine par une esquisse préliminaire de ce que les membres du Groupe ont entendu, lu et vu au cours de la dernière année.
Aperçu structurel de l'assurance-maladie
Le chapitre 3 en dira plus au sujet de l'architecture des soins de santé au Canada et du rôle du fédéral en particulier. Pour le moment, il convient de noter que toutes les provinces canadiennesNote de bas de page ii partagent des éléments communs :
- Toutes offrent un accès universel aux services médicaux nécessaires fournis dans les hôpitaux ou par les médecins. Ces services sont reçus sans frais au point de service et la couverture est transférable dans l'ensemble des provinces et des territoires. À l'échelle fédérale, ces caractéristiques communes s'inscrivent dans la Loi canadienne sur la santé, qui exige que les régimes d'assurance-maladie provinciaux et territoriaux respectent des critères particuliers afin de recevoir du financement fédéral lié à la santé par l'intermédiaire du Transfert canadien en matière de santé.
- Toutes les provinces et tous les territoires ont étendu la couverture publique au-delà des services hospitaliers et médicaux afin qu'elle comprenne les soins à domicile, les soins de longue durée et les médicaments dispensés dans la communauté. L'accès à ces services supplémentaires cible généralement certains segments de la population tels que les familles à faible revenu et les personnes âgées. Ces services vont au-delà de la portée de la Loi canadienne sur la santé. Ainsi, ce qui est admissible pour la couverture provinciale, et l'étendue d'une telle couverture, varie d'une province à l'autre et peut comprendre les copaiements ou d'autres frais que le patient doit payer au point de service.
- Un grand nombre - mais non la totalité - des Canadiens qui travaillent et leurs familles ont accès à une assurance-santé privée par l'intermédiaire de leur lieu de travail. Les régimes d'assurance-santé privés couvrent généralement les médicaments d'ordonnance, les chambres pour une et deux personnes pour les séjours à l'hôpital, des instruments médicaux d'ordonnance et des services ambulatoires fournis par d'autres professionnels des soins de santé tels que les dentistes, les optométristes, les physiothérapeutes et les psychologues.
- Le résultat est une structure d'assurance publique « étroite, mais profonde ». Tous les services médicaux et hospitaliers sont couverts par les régimes publics, alors que d'autres biens et services de plus en plus importants sont financés par une combinaison de paiement public et privé - le patient assumant souvent une partie considérable des coûts.
- La plupart des médecins sont rémunérés principalement à l'acte, ce qui signifie qu'ils sont payés à un taux négocié chaque fois qu'ils offrent un service. Le même modèle est utilisé pour d'autres professionnels indépendants dans la mesure où leurs services sont couverts par des régimes d'assurance-maladie provinciaux et territoriaux.
- La plupart des hôpitaux généraux ont une structure d'organisation du secteur public ou sans but lucratif. Ils sont tous financés par l'État par l'intermédiaire d'un mélange de budgets globaux (c.-à-d. paiement forfaitaire), d'enveloppes de programmes ou de financement par activité. Dans plusieurs provinces, ces établissements de soins aigus sont liés à d'autres parties du système (p. ex., soins à domicile ou institutions telles que des hôpitaux pour malades chroniques ou de réadaptation) par une gouvernance régionale commune ou par un budget partagé.
Comment cette configuration particulière a-t-elle émergé?
Développement suspendu de l'assurance-maladie
Bon nombre des caractéristiques déterminantes résumées ci-dessus sont un héritage des politiques formulées dans les années 1960 ou même antérieurement, et codifiées en 1984 par la Loi canadienne sur la santé.Note de bas de page iii La structure de base de l'assurance-maladie canadienne en est donc une profondément familière et rassurante pour des millions de Canadiens. De plus, les Canadiens de toutes les régions et de tous les échelons de la société valorisent toujours cet ensemble emblématique de programmes sociaux qui visent à éliminer les obstacles financiers aux soins de santé.
Il est peut-être compréhensible, alors, que les récits de l'histoire développementale de l'assurance-maladie mettent en scène un ensemble de personnages héroïques. Tommy Douglas est en tête d'affiche avec deux mesures audacieuses à titre de premier ministre de la Saskatchewan. Douglas a mis en œuvre le premier régime universel de services hospitaliers au Canada en 1947 et a supervisé l'approbation législative de la première loi universelle sur l'assurance-maladie au Canada en 1961.
Le premier ministre John Diefenbaker fait également deux apparitions. Son gouvernement a adopté la Loi sur l'assurance-hospitalisation et les services diagnostiques en 1957, offrant un financement fédéral pour partager les coûts du régime d'assurance-hospitalisation de la Saskatchewan et tout autre régime provincial semblable. Cette injection de fonds a déclenché l'extension de la couverture universelle des soins hospitaliers à toutes les provinces et à tous les territoires du Canada. Diefenbaker a encore occupé une place centrale en 1961 lorsqu'il a nommé M. le juge Emmett Hall au titre de président de la Commission royale d'enquête sur les services de santé. Le rapport de la commission Hall (1964) a établi un plan pour étendre le partage des coûts par le fédéral, en commençant par l'assurance médicale avec la vision d'élargir la couverture au fil du temps à d'autres services de santé tels que les soins dentaires pour les enfants. Cette vision, cependant, ne s'est jamais concrétisée.
Dans la plupart des récits historiques, le premier ministre Lester B. Pearson et ses collègues du cabinet prennent la place suivante sous les feux des projecteurs. Le gouvernement de Pearson a accepté les conseils de Hall et, avec les dispositions de partage des coûts de la Loi sur les soins médicaux de 1966, a ouvert la porte pour que toutes les provinces suivent l'exemple de la Saskatchewan avec une couverture des services médicaux universelle, intégrale et sans franchise. À la fin de 1972, toutes les provinces et les deux territoires avaient adopté un régime public d'assurance médicale.
Avec le recul, des obstacles à l'innovation étaient visibles même en ces premiers jours enivrants de l'assurance-maladie.
Par exemple, au début des années 1970, des chercheurs canadiens ont montré qu'une infirmière praticienne spécialement formée collaborant avec un médecin de famille pourrait effectuer 70 p. cent du travail du médecin, sans effet sur les résultats de santé ou de satisfaction des patients. Ces constatations marquantes ont été publiées en 1974 dans le New England Journal of Medicine, mais le rapport concluait sur une mise en garde : « Bien que ce soit rentable du point de vue de la société, la nouvelle méthode de soins primaires n'était pas financièrement rentable pour les médecins en raison des restrictions actuelles sur le remboursement des services des infirmières praticiennes »Référence 2. En effet, même à mesure que les infirmières praticiennes se sont trouvées des rôles variés de par le monde, la diffusion et le déploiement à plus grande échelle du concept étaient si lents que l'Ontario a abandonné ses programmes de formation novateurs pendant plusieurs années.
Les signes précurseurs étaient peu nombreux, cependant, et les soins de santé financés par l'État étaient une réussite incontestable qui distinguait le Canada des États-Unis. Là, dans le cadre d'une législation historique en 1965Référence 3, deux pas vers une assurance publique plus large ont été faits. Medicare a été mis en œuvre à l'échelle fédérale à titre de programme de paiement direct pour les soins des personnes âgées et, par l'intermédiaire de Medicaid, un plan de partage des coûts créé en 1960 pour les États a été élargi pour couvrir les services de santé pour les citoyens recevant de l'aide sociale.
Ces programmes « Great Society » ont laissé la couverture de la majorité des Américains au marché privé et des dizaines de millions restaient non assurés alors que les coûts des soins montaient en flèche. À mesure que les problèmes des soins de santé de notre grand voisin s'intensifiaient dans les années 1970 et 1980, les Canadiens valorisaient de plus en plus notre modèle de couverture plus équitable et efficace. Cet accent sur la comparaison avec les États-Unis demeure bien en évidence dans le discours canadien en matière de soins de santé, mais il est mal à propos depuis le début.
La transition du Canada vers une couverture universelle des services hospitaliers et médicaux a en fait été effectuée à un rythme plus lent que dans beaucoup d'autres pays. Pendant que les Canadiens savouraient les louanges d'universitaires américains déplorant les défauts de leur propre système de soins de santé, les chercheurs européens et britanniques étaient déjà loin devant, examinant les disparités préoccupantes dans l'état de santé qui persistaient dans les différentes couches socio-économiques même des décennies après que la couverture universelle soit devenue une réalitéRéférence 4.
Bien sûr, les Canadiens étaient et peuvent toujours être fiers du coût moyen par habitant des services de santé beaucoup plus bas ici qu'aux États-Unis. Cependant, même cette comparaison peut être quelque peu trompeuse. Nos dépenses par habitant aujourd'hui sont plus élevées que celles d'un certain nombre d'autres pays qui ont un rendement égal ou meilleur dans un éventail de mesures de soins de santéRéférence 5, comme le chapitre 2 le présentera d'une façon assez détaillée.
Cette tendance n'est clairement pas attribuable à un manque de talent. Le Canada n'est pas en pénurie de penseurs novateurs en matière de soins de santé, de chercheurs en santé de calibre mondial, de cadres compétents ou d'entrepreneurs dynamiques qui voient les possibilités dans la sphère de la santé. Nos professionnels de la santé et nos cadres figurent parmi les plus instruits et les plus compétents au monde. Il est vrai que, par habitant, les proportions d'infirmières et de médecins actifs du Canada sont plus basses que dans beaucoup d'autres pays de l'OCDE. Cependant, le nombre de médecins et d'infirmières augmente constammentRéférence 6Référence 7 et la répartition dans l'ensemble du pays, particulièrement dans des régions rurales et éloignées, est sans doute le principal problème.
Si l'on accepte que la solution ne réside pas dans un plus grand financement ou le recours à un meilleur talent, qu'est-ce qui retient le Canada?
Une observation qui a été faite à plusieurs reprises est que l'approche du Canada en matière de financement et d'organisation des services de santé est très mal intégrée. Le thème de l'amélioration de l'intégration des soins sera répété tout au long du présent rapport et ne nécessite qu'une brève introduction ici.
À titre d'exemple de mauvaise intégration, les médecins et les hôpitaux sont financés par des budgets distincts dans les systèmes de soins de santé canadiens. Cela n'est pas logique pour la majorité des spécialistes, étant donné l'influence considérable qu'ils ont sur les dépenses des hôpitaux. En effet, selon l'actuel système de rémunération à l'acte, la plupart de ces professionnels remarquablement qualifiés n'ont aucun avantage financier particulier pour la qualité des soins ou la gestion responsable des ressources de soins de santé limitées.
Le manque d'intégration des services de soins de santé renforce également la portée étroite de la couverture publique du Canada et vice versa. Les provinces et les territoires se méfient à juste titre de l'incidence sur les coûts que pourrait occasionner l'ajout de nouveaux postes budgétaires cloisonnés, que ce soit pour payer d'autres professionnels pour des soins nécessaires ou pour assumer la responsabilité financière complète de la couverture des produits pharmaceutiques. Or, des dépenses prudentes dans ces biens et services pourraient largement compenser les autres coûts dans les budgets pleinement intégrés.
En attendant, pensez au sort de notre compatriote canadien gravement blessé lors d'un accident de véhicule à moteur. Il pourrait très bien avoir besoin de soins actifs à l'hôpital, des services de médecins travaillant dans de nombreuses spécialités, de soins hospitaliers de réadaptation, de soins à domicile, de physiothérapie et d'ergothérapie externe, de médicaments, de services dentaires, de consultations auprès d'un psychologue et d'appareils fonctionnels. La réalité actuelle dans l'ensemble du Canada est telle que les soins pour ce citoyen exigeraient de puiser dans une dizaine de programmes privés et publics, ayant des degrés variables de couverture et un partage incomplet des données cliniques entre les programmes, les institutions et les fournisseurs. Une telle mosaïque peut difficilement fonctionner au mieux des intérêts du patient et de sa famille.
Mandat du Groupe consultatif et définitions
Si l'avis des Canadiens sur leurs systèmes de soins de santé semble changer, il en est de même pour les décideurs et les dirigeants du milieu des soins de santé dans l'ensemble des provinces et des territoires, qui montrent un degré sans précédent de détermination à apporter des changements. Lors du lancement du Groupe consultatif sur l'innovation des soins de santé, l'honorable Rona Ambrose a reconnu les mesures prises par les provinces et les territoires afin de ralentir la croissance des dépenses en soins de santé, ainsi que leurs efforts, individuels et collectifs, en vue d'innover dans la prestation des soins de santé. La ministre a ajouté :
Comme les administrations accélèrent leurs efforts visant à transformer leurs systèmes de soins de santé afin d'atteindre le « triple objectif » de l'amélioration des soins du patient et des résultats de santé tout en réduisant les coûts, il est temps de faire le bilan des secteurs où des progrès ont été faits au Canada et de par le monde. Cela est essentiel si nous devons accélérer le rythme de l'innovation des soins de santé et assurer la viabilité à long terme du système de soins de santé du CanadaRéférence 8.
Avant de détailler le mandat du Groupe, quelques définitions semblent de mise.
L'innovation est devenue un mot à la mode ayant diverses significations. Tout au long de ses consultations, par exemple, le Groupe a remarqué une confusion persistante entre la recherche et l'innovation dans la sphère de la santé. À mesure que les recherches deviennent plus appliquées, les constatations peuvent se prêter à une adoption plus rapide et à plus grande échelle. Mais comme le cas de l'infirmière praticienne l'illustre, même les résultats pratiques et fermes ne suscitent pas une innovation à grande échelle en l'absence de conditions gagnantes dans le système des soins de santé. La réalité frustrante est que de nombreuses excellentes idées ou inventions ne sont jamais traduites en innovations vendables ou extensibles à plus grande échelle.
Qu'est donc l'innovation? Une définition brève, mais générale a été offerte par le Conseil des académies canadiennes dans son rapport de 2009 sur l'innovation : « façons nouvelles ou meilleures de faire des choses utiles »Référence 9. Le Conference Board du Canada est plus précis, définissant l'innovation comme « un processus par lequel la valeur économique et sociale est extraite du savoir par la production, le développement et l'utilisation d'idées pour concevoir des produits, procédés et services améliorés »Référence 10. Pour l'innovation dans les soins de santé, la définition utilisée par le Groupe dans ses consultations comprenait le concept des activités qui « ajoutent une valeur sur le plan de la qualité et de la sécurité des soins, de la rentabilité administrative, de l'expérience des patients et des résultats pour les patients »Référence 11.
Ces diverses définitions soulignent que l'innovation dans les soins de santé ne doit pas être confondue avec l'invention en général ni avec la création de nouvelles technologies en particulier. L'innovation est plutôt une activité définie plus par l'intention - la création d'une valeur économique et sociale - que par la forme ou le processus.
Ces définitions signifient également que le mandat du Groupe a couvert un large éventail d'activités. L'innovation technologique ancrait une extrémité, p. ex., en envisageant la façon dont les nouveaux concepts génomiques ou la médecine de précision devraient être introduits de façon sécuritaire, efficace et efficiente dans les systèmes de soins de santé du Canada. L'innovation sociale et politique ancrait l'autre extrémité, p. ex. de nouvelles façons pour les professionnels de travailler ensemble, de nouvelles façons de faire participer les patients et de nouvelles façons de financer et d'organiser les services de santé.
La ministre Ambrose a reconnu la portée possiblement intimidante de l'attribution du Groupe, en particulier avec une échéance de onze mois. La ministre a éliminé une source de discorde en précisant que la Loi canadienne sur la santé devait gouverner toutes ses recommandations. Comme mentionné ci-dessus, elle a également restreint la tâche du Groupe à délimiter cinq domaines prioritaires pour l'innovation et un nombre limité de recommandations au gouvernement fédéral sur la façon de soutenir l'innovation dans chacun de ces domaines.
Pour sa part, le Groupe a eu le privilège de recevoir des commentaires de centaines de personnes intéressées et d'un grand nombre d'organisations. Leurs présentations et leurs suggestions soulignaient les mérites d'un grand nombre de thèmes d'innovation et de mesures connexes. Dans le présent rapport, conformément à son mandat, le Groupe se concentre sur les cinq grands domaines d'innovation qui semblaient les plus susceptibles de rendre les soins de santé canadiens plus efficaces et durables. Le rapport recommande également un certain nombre de stratégies à la fois particulières et transversales visant à permettre les changements pertinents dans les soins de santé.
Consultations du groupe et recherche commandée
Comme mentionné ci-dessus, les membres du Groupe consultatif sont redevables à un très grand nombre de personnes qui ont fait part de leurs connaissances, de leurs préoccupations et de leurs idées aux membres du Groupe. Les annexes du présent rapport fournissent des listes détaillées des présentations et des participants aux diverses réunions. Pour le moment, un résumé sera suffisant.
Au cours de la dernière année, le Groupe a écouté un très grand nombre de groupes et de personnes, à la fois en personne et en ligne. Quelque 180 intervenants, y compris toutes les plus grandes associations de fournisseurs, ont fait des présentations officielles et environ 260 membres du public ont répondu en ligne à un appel général de commentaires. Afin d'attirer des voix plus jeunes, le Groupe a demandé à la Commission des étudiants du Canada de mener des activités de mobilisation des jeunes, y compris deux webinaires et un certain nombre d'entrevues.
Le Groupe a tenu des séances de consultation en personne à Vancouver, à Edmonton, à Regina, à Winnipeg, à Toronto, à Ottawa et à Halifax. À ces séances, les membres du Groupe ont rencontré des intervenants de tout l'éventail des soins de santé - décideurs, fournisseurs, chercheurs, chefs de file de l'industrie, patients et innovateurs. Les membres ont complété leurs consultations avec des visites ciblées aux Territoires du Nord-Ouest, au Yukon, au Nunavut, au Nouveau-Brunswick et à Terre-Neuve. La vice-présidente du Groupe a également organisé des tables rondes avec des universitaires et des intervenants à Montréal.
Pendant leurs déplacements, les représentants du groupe ont rencontré individuellement et/ou collectivement des représentants de haut niveau de chaque province et territoire à divers endroits. Cette approche collaborative a été établie dès le départ. À environ un mois du lancement du Groupe, le président s'est entretenu avec les ministres de la Santé provinciaux et territoriaux par téléconférence et a rencontré les sous-ministres fédéraux, provinciaux et territoriaux. Le président a également rencontré les ministres et les sous-ministres à la conférence des ministres de la Santé fédéraux, provinciaux et territoriaux en octobre 2014.
De la même façon, le président du Groupe et le directeur exécutif ont rencontré le Réseau national des techniciens en santé des Premières Nations de l'Assemblée des Premières Nations (APN). Les membres du Groupe ont également rencontré le vice-président de Nunavut Tunngavik Inc. (au Nunavut), ont écouté les intervenants des Premières Nations à Whitehorse et à Yellowknife, et des représentants de la Direction générale de la santé des Premières Nations et des Inuit à Santé Canada pour en apprendre plus sur les difficultés uniques auxquelles font face les communautés autochtones.
À ses réunions régulières, le Groupe a reçu des présentations des Instituts de recherche en santé du Canada (IRSC), avec une attention particulière sur la Stratégie de recherche axée sur le patient, ainsi que des organismes de santé pancanadiens : l'Institut canadien d'information sur la santé, Inforoute Santé du Canada, l'Institut canadien sur la sécurité des patients, la Fondation canadienne pour l'amélioration des services de santé, l'Agence canadienne des médicaments et des technologies de la santé, la Commission de la santé mentale du Canada, et le Partenariat canadien contre le cancer.
Le Groupe a également tenu des consultations avec les principaux intervenants sur des questions d'intérêt particulières. Les IRSC ont organisé un échange des meilleurs cerveaux où il a été question de la médecine personnalisée et de précision. Les participants comprenaient des chercheurs et des entrepreneurs de pointe canadiens dans le domaine. Les membres du Groupe ont participé à une table ronde sur les politiques fiscales avec des spécialistes économiques et des chefs de file de l'industrie de la santé sous les auspices de l'École de politique publique de l'Université de Calgary. Le Conseil canadien des chefs d'entreprise a organisé une réunion des membres du groupe avec les principaux dirigeants des grandes industries ayant un intérêt particulier pour les soins de santé. Une table ronde sur la collaboration entre l'industrie et le gouvernement a été organisée par l'Institut de l'économie de la santé, à laquelle ont participé des cadres supérieurs de l'industrie et du secteur public, y compris plusieurs entrepreneurs. De plus, une table ronde a été organisée afin d'obtenir le point de vue des patients, des familles et des aidants sur innovation des soins de santé. Cette importante réunion a été organisée par la Fondation canadienne pour l'amélioration des services de santé et la Change Foundation.
Dans la région de Washington, D.C., le Groupe a visité des spécialistes des politiques de la santé à la Johns Hopkins University, le Fonds du Commonwealth, le Center for Medicare and Medicaid Innovation, la Agency for Healthcare Research and Quality et la Brookings Institution. Afin de mieux comprendre les réseaux de santé à haut rendement, le Groupe a également organisé un sommet avec les grands experts des Pays-Bas, du R.-U., des É.-U. (Kaiser Permanente), du Danemark et de l'Australie. Les sous-ministres de la Santé de l'ensemble du Canada se sont joints aux membres du Groupe et au personnel du secrétariat pour cette journée très instructive de présentations et de discussion.
De plus, le Groupe a commandé des recherches originales sur un certain nombre de sujets. En voici quelques exemples :
- Une étude du soutien fédéral, provincial et territorial à l'innovation des soins de santé;
- L'incidence de différents types d'innovation sur la croissance des dépenses;
- Les incidences des règlements sur la protection de la vie privée pour les dossiers médicaux électroniques et les portails pour les patients;
- Les crédits d'impôt pour les services de santé non assurés et les régimes d'épargnes pour les soins de santé donnant droit à une aide fiscale;
- Les paiements regroupés pour les services de santé;
- Les tendances et les incidences possibles des soins axés davantage sur les patients;
- Une étude interprovinciale des informateurs provinciaux et territoriaux afin de saisir les innovations vedettes.
Une liste complète des titres des rapports de recherche et des auteurs se trouve dans l'annexe.
Ce que le Groupe a lu et entendu : Un menu dégustation
D'après ce qui précède, il sera évident que l'ampleur et la profondeur des commentaires et des conseils offerts au Groupe étaient remarquables. Les commentaires et les analyses contenaient également un mélange frappant d'éléments négatifs et positifs.
Du côté négatif, les membres ont entendu la frustration de nombreux intervenants.
Les patients nous ont parlé de l'accès limité à différents services. Ils ont regretté que des obstacles soient constamment érigés pour les empêcher d'accéder à leurs propres dossiers médicaux et ont remarqué qu'on ne demande pas leur avis, et qu'on ne les prend pas au sérieux, en ce qui concerne les améliorations dans la prestation des soins. Ils ont également observé que la portée étroite de l'assurance-maladie menait à de dépenses personnelles importantes pour de nombreux Canadiens, en particulier ceux sans régimes d'assurance-santé privés liés au travail.
Les décideurs et les administrateurs se sont plaints de la paralysie politique et administrative, confiant à l'occasion que les tentatives de réformes dans l'intérêt du public étaient parfois cooptées au profit à court terme des fournisseurs ou des politiciens. Des spécialistes des politiques ont mis l'accent sur la maladresse de l'actuel mode de rémunération à l'acte pour les médecins et ont demandé pourquoi le Canada avait omis d'adopter des sous-systèmes de prestation intégrés, comme en sont un exemple les régimes collectifs d'assurance-santé de premier plan aux États-Unis. Les professionnels ont souligné les façons dont la réglementation lourde et les mesures incitatives insidieuses étouffaient leur créativité et leur capacité à jouer un plus grand rôle dans les systèmes de soins de santé du Canada.
Les Canadiens travaillant à tous les niveaux des soins de santé ont observé que les innovations dont la valeur est prouvée n'étaient pas déployées à plus grande échelle et diffusées dans l'ensemble du pays. Pour leur part, les entrepreneurs ont demandé pourquoi il était plus difficile de pénétrer le marché canadien des soins de santé que de vendre leurs idées, leurs produits et leurs services à l'étranger. Bien que le Groupe ait entendu des plaintes au sujet du niveau de financement pour les soins de santé, un nombre étonnant d'intervenants ont fait écho au sentiment public grandissant que le manque de fonds de fonctionnement n'était pas le principal problème.
Du côté positif, comme on l'a déjà indiqué, le Groupe a observé une extraordinaire cohérence dans la détermination qu'un changement réel dans les soins de santé n'a que trop tardé. Les dirigeants, les décideurs et autres intervenants de la santé de première ligne dans l'ensemble du pays étaient tout à fait d'accord à cet égard. Bien que personne n'ait offert de recette simple pour un excellent système de soins de santé, de nombreux thèmes se sont répétés.
Voici une liste partielle :
- Un mouvement s'amorce vers l'intégration des services et des budgets autour des patients, mais beaucoup plus de travail s'impose pour continuer à briser les cloisons qui nuisent à réaliser des soins axés sur le patient.
- Les champs d'activités des non-médecins évoluent et s'étendent dans l'ensemble du Canada, mais il existe des différences importantes dans l'ensemble du pays. Le Canada devrait imiter les pays comme l'Australie et les Pays-Bas qui ont promu une plus grande souplesse des rôles à l'échelle nationale, et ainsi permis l'émergence d'équipes multidisciplinaires plus fortes.
- L'infostructure canadienne de la santé a fait beaucoup de chemin au cours de la dernière décennie, mais nous sommes également partis de beaucoup plus loin que les pays semblables. Maintenant, le moment est venu d'accélérer et de rattraper des pays comme le Danemark et autres qui ont déployé la technologie de l'information et des communications afin d'améliorer les soins et de contenir les coûts.
- Avec l'énorme étendue continentale du Canada et sa faible densité de population, ainsi que notre engagement de longue date envers la télésanté, le Canada devrait être un chef de file mondial en santé mobile et en soins virtuels.
- Les médecins du Canada ont apporté d'énormes contributions aux soins de santé, mais le mode actuel d'organisation et de financement des soins de santé les empêche de jouer un plus grand rôle de leadership.
- Les É.-U., comme le Canada, ont de la difficulté à déployer à grande échelle l'innovation des soins de santé. Cependant, une immense créativité a été déclenchée par les réformes de paiement du « Obamacare » qui offrent des mesures incitatives visant de multiples fournisseurs en fonction de la qualité et de l'efficacité des soins. Seules quelques provinces ont fait de petits pas vers ce type de « paiement regroupé » pour les services. Le Canada doit progresser plus rapidement en ce qui concerne les réformes de financement.
- Étant donné ses difficultés persistantes, le système des États-Unis dans son ensemble n'a pas été cité comme modèle; cependant, certaines organisations de premier plan et des pratiques exemplaires dans ce système ont été distinguées à répétition. Par exemple, les intervenants ont exhorté le Canada d'apprendre de l'approche à l'égard des processus de soins efficaces d'Intermountain Healthcare et de la forte orientation vers des équipes de soins de santé primaires multidisciplinaires et des stratégies fructueuses de promotion de la santé de Kaiser Permanente.
Bien sûr, de nombreuses possibilités d'amélioration ont été signalées. Cependant, on a aussi souligné les menaces à la stabilité et à la pérennité des systèmes de soins de santé du Canada. Exhortant le Canada à mettre de l'ordre dans les soins de santé, les intervenants ont présagé que nos divers systèmes de soins de santé seraient secoués par des forces telles que les pressions démographiques, l'avènement de la médecine de précision et les applications mobiles en santé, les demandes des consommateurs de participer aux décisions concernant leurs soins de santé et les attentes de la société envers une plus grande transparence.
Bien que les intervenants aient exprimé des préoccupations et demandé des réformes, ils ont également conseillé vivement au Groupe de s'abstenir de critiquer « en passant » les efforts d'institutions ou des régions particulières. À la place, ils ont demandé le plus fréquemment au Groupe de s'attarder aux trois éléments suivants :
- Le premier est la reconnaissance des réussites locales et régionales dans l'amélioration des soins de santé, ainsi que des mécanismes visant à assurer une adoption à plus grande échelle de telles innovations. Le Groupe a été ravi de présenter dans ces pages ce qui ne représente qu'un petit échantillon de la créativité des Canadiens œuvrant dans le domaine des soins de santé. Le Groupe propose également un important nouveau mécanisme pour accélérer l'évaluation et déployer à plus grande échelle les idées novatrices de leurs concitoyens.
- La deuxième est un renouvellement du partenariat fédéral, provincial et territorial, idéalement catalysé par un nouveau fonds national pour l'innovation qui serait distinct des transferts fédéraux habituels. Les membres du Groupe ont eu de la difficulté à concilier cette demande avec les contraintes financières fédérales. Comme il sera de plus en plus clair, leur conseil final et réfléchi est que, sans un tel investissement catalyseur par le gouvernement fédéral, les pressions financières sur tous les systèmes de soins de santé du Canada augmenteront et deviendront très difficiles à gérer. Soit les gouvernements feront moins de la même chose, ce qui aura des incidences négatives sur la qualité et l'accessibilité, soit il y aura une escalade des tensions autour des éléments toujours controversés du fédéralisme fiscal.
- La troisième est que le gouvernement national du Canada revienne à la table et aide à galvaniser un consensus - ou au moins à mobiliser des coalitions de volontaires - autour d'éléments des réformes structurelles que de nombreuses provinces essaient actuellement de faire progresser. Pour être clair, il ne s'agit pas d'un appel pour qu'Ottawa outrepasse les limites constitutionnelles ou se positionne in loco parentis. Les provinces et les territoires ont soigneusement indiqué au Groupe les diverses façons dont ils travaillent déjà ensemble.
Ceci étant dit, la capacité de mener une réforme varie d'une administration à l'autre. La ville d'Ottawa elle-même dispose d'un plus grand budget de prestation directe de soins de santé que plusieurs provinces et territoires. Le gouvernement fédéral détient la compétence de certains domaines qui influent sur la santé et l'innovation des soins de santé, notamment la recherche et le développement. De plus, à compter de 2017-2018, Ottawa a changé la formule pour le facteur de progression des transferts pour la santé aux provinces et aux territoires. Au lieu d'augmenter de six pour cent par année, les transferts croîtront au taux d'expansion du PIB ou à trois pour cent, selon celui qui est le plus élevé. Bien que cette mesure donne un important signal de discipline fiscale, elle réduit également la souplesse financière de toutes les provinces et de tous les territoires pour mettre en œuvre des réformes.
À tous ces points en faveur d'un renouvellement de l'investissement fédéral et d'un nouveau rôle fédéral, les membres du Groupe aimeraient respectueusement ajouter ce qui suit : Nous sommes tous Canadiens. Notre pays s'est engagé à fournir des soins de santé universels et il est tout à fait raisonnable de s'attendre à ce que notre gouvernement national joue un rôle important et de facilitateur afin de renforcer la confiance de la population canadienne face à ses systèmes de soins de santé. Plus important encore, les patients canadiens et les contribuables ont tous le droit de demander à ce que tous les ordres de gouvernement collaborent pleinement à redonner au Canada la position de chef de file international en soins de santé que ce pays a autrefois fièrement occupée.
Chapitre 2
Tendance à la baisse ou déploiement à grande échelle : Le choix du Canada en matière de soins de santé
« Les processus de déploiement à l'échelle sont restreints par les structures et les cultures, et les intérêts particuliers qui sont incorporés au niveau du système. »
Dirk EssinkRéférence 12
« J'ai été témoin d'innombrables cas de fournisseurs de services sachant ce qui devrait être fait, mais n'ayant aucune façon de faire en sorte que cela se produise depuis leur poste. »
Présentation du public
Comme résumé dans le Chapitre 1, les Canadiens ont longtemps considéré l'assurance-maladie comme l'une des plus belles réussites de notre pays. Cela est peut-être purement de la vanité continentale, mais l'assurance-maladie représente pour nous une affirmation de nos valeurs et de notre identité nationale. Cependant, si les enquêteurs ont raison, environ 50 p. cent de la population pensent que le système est actuellement « en état de crise ». De plus, différents rapports de tiers laissent entendre que, comparé à nos pairs de l'Organisation de coopération et de développement économique (OCDE), en moyenne, les systèmes de soins de santé du Canada perdent du terrainRéférence 13Référence 14. Par conséquent, le Groupe a cherché à bien connaître le classement relatif des systèmes de soins de santé du Canada.
Si les systèmes de soins de santé canadiens se font distancer, comme il sera de plus en plus clair, il en découle logiquement plusieurs problèmes qui seront également abordés dans le présent chapitre.
D'abord, y a-t-il un système « modèle » que nous pourrions choisir parmi les systèmes les plus performants? Il s'avère que non. Ce simple fait met un accent encore plus grand sur l'importance d'en apprendre davantage sur l'innovation à l'échelle locale ou issue de la première ligne dans les soins de santé canadiens.
Le présent chapitre se tourne donc vers un minuscule échantillon des innovations de première ligne que les membres du Groupe ont constaté par eux-mêmes, ou au sujet desquelles ils ont lu ou dont ils ont entendu parler au cours de leurs consultationsNote de bas de page iv. Cet échantillon ne vise qu'à donner aux lecteurs une idée de l'énergie créative dans les soins de santé canadiens et renforce la pertinence de la dernière question.
Si, comme semble être l'opinion générale, ces diverses innovations ne se diffusent pas et ne se déploient pas à plus grande échelle dans l'ensemble du Canada, pourquoi est-ce le cas? À cette fin, le chapitre résume également les obstacles les plus fréquemment cités par les intervenants quant à une adoption à plus grande échelle des innovations. Le chapitre se termine avec une discussion de certaines expériences internationales en ce qui concerne le déploiement à grande échelle des innovations en soins de santé.
Points de vue sur le rendement des systèmes de soins de santé du Canada
Certaines mises en garde s'imposent avant de commencer ce bref examen d'un certain nombre de mesures de rendement.
Les classements et les tableaux de tous types sont attrayants pour le public et les médias pour une raison simple : ils rendent accessible et compréhensible ce qui est complexe et abstrait. De fait, ils comportent des risques de simplification à outrance. Ces classements peuvent également être trompeurs pour d'autres raisons. À cet égard, les dirigeants et les fournisseurs de soins de santé se demandent à juste titre si les données sont interprétées correctement, si les indicateurs sont les bons ou s'il y a manipulation des chiffres. Les administrateurs et les décideurs s'attardent, eux aussi, sur les effets indésirables - le phénomène que « ce qui importe, c'est ce qui est mesuré », notamment ce qui est déclaré dans les médias. De façon plus générale, la comparaison des systèmes de santé redonne vie à des clichés éculés au sujet de la comparaison des pommes et des orangesRéférence 15.
Tout ceci étant dit, le Groupe voit une convergence déconcertante des constatations dans les résultats présentés ci-dessous.
Dépenses en santé
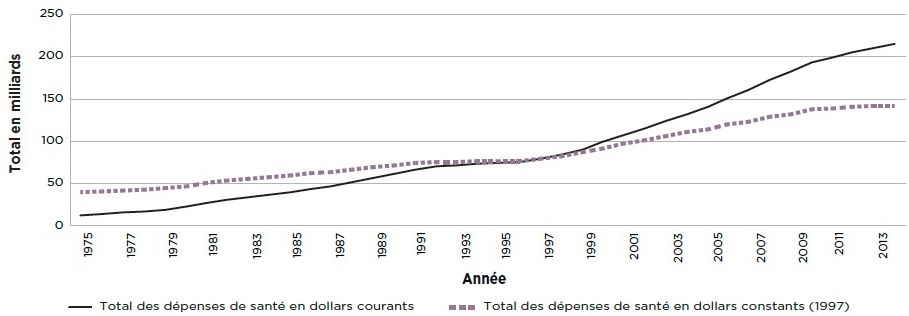
Figure 2.1 Total des dépenses de santé, Canada 1975 à 2014
Source : Adapté de l'Institut canadien d'information sur la santé (ICIS). Tendances des dépenses nationales de santé, 1975 à 2014. Ottawa : CIHI; 2014.
Description texte
| Année | Total des dépenses de santé en dollars courants ($ milliards) | Total des dépenses de santé en dollars constants de 1997 ($ milliards) |
|---|---|---|
| 1975 | 12,199 | 39,684 |
| 1976 | 14,049 | 40,766 |
| 1977 | 15,45 | 41,609 |
| 1978 | 17,106 | 42,94 |
| 1979 | 19,169 | 44,203 |
| 1980 | 22,298 | 46,676 |
| 1981 | 26,276 | 50,911 |
| 1982 | 30,759 | 53,289 |
| 1983 | 34,038 | 55,239 |
| 1984 | 36,743 | 57,106 |
| 1985 | 39,842 | 59,393 |
| 1986 | 43,338 | 62,037 |
| 1987 | 46,789 | 63,659 |
| 1988 | 50,96 | 66,268 |
| 1989 | 56,096 | 69,134 |
| 1990 | 61,092 | 71,265 |
| 1991 | 66,437 | 73,988 |
| 1992 | 69,853 | 75,196 |
| 1993 | 71,519 | 75,468 |
| 1994 | 73,159 | 75,913 |
| 1995 | 74,237 | 76,182 |
| 1996 | 75,082 | 76,259 |
| 1997 | 78,741 | 78,741 |
| 1998 | 84,067 | 82,665 |
| 1999 | 90,463 | 87,255 |
| 2000 | 98,603 | 91,48 |
| 2001 | 107,187 | 97,159 |
| 2002 | 115,039 | 101,331 |
| 2003 | 123,573 | 105,941 |
| 2004 | 131,537 | 110,724 |
| 2005 | 140,296 | 114,286 |
| 2006 | 150,745 | 119,407 |
| 2007 | 160,262 | 123,24 |
| 2008 | 172,061 | 128,383 |
| 2009 | 182,124 | 132,052 |
| 2010 | 193,321 | 138,026 |
| 2011 | 199,389 | 138,59 |
| 2012 | 205,436 | 140,462 |
| 2013 (prévision) | 210,406 | 141,294 |
| 2014 (prévision) | 214,907 | 141,708 |
Le graphique linéaire illustrant deux lignes, l'une représentant le total des dépenses de santé en dollars courants et l'autre représentant le total des dépenses de santé en dollars constants de 1997 au Canada de 1975 à 2014. L'axe horizontal représente l'année et l'axe vertical représente le total des dépenses de santé en milliards de dollars.
Depuis les années 1970, des tendances distinctes de dépenses ont été observées non seulement au Canada, mais dans l'ensemble des pays industrialisés de l'OCDE. Tous les pays ont connu des taux d'augmentation dans les coûts des soins de santé qui ont dépassé le taux de croissance économique. Au Canada, cette tendance prononcée à la hausse des dépenses a continué à l'exception de brèves périodes dans les années 1990, pendant lesquelles la croissance était stationnaire (voir la figure 2.1). Cependant, lorsqu'on les mesure comme un pourcentage du PIB, les dépenses en santé au Canada ont dépassé celles de nombreux pairs de l'OCDERéférence 5. Comme le montre la figure 2.2, le Canada se classe parmi les pays qui dépensent le plus dans les pays de l'OCDE avec 10,2 p. cent du PIB en 2013 et, avec l'ajustement pour le pouvoir d'achat, 4 351 USD par personne en 2013. Cela se compare à une moyenne de l'OCDE de 89 p. cent et à 3 453 USD ajustés de la même façonRéférence 16.
| Canada | Moyenne de l'OCDE | Classement du Canada dans l'OCDE | Classement du Canada parmi les pays semblables | |
|---|---|---|---|---|
| Total des dépenses de santé en pourcentage du PIB | 10,2 | 8,49 | 10/34 | 7/11 |
| Total des dépenses en santé par habitant | 4 351 $ | 3 453 $ | 10/34 | 7/11 |
| Dépenses publiques en santé par habitant1 | 3 074 $ | 2 535 $ | 13/34 | 8/11 |
| Partie publique du total des dépenses en santé | 70,6 % | 72,7 % | 22/34 | 8/11 |
| Dépenses hospitalières par habitant | 1 338 $ | 1 316 $ | 15/29 | 9/9 |
| Dépenses liées aux médecins par habitant | 720 $ | 421 $ | 4/27 | 4/8 |
| Dépenses consacrées aux médicaments par habitant | 761 $ | 517 $ | 2/31 | 2/9 |
Remarques : Les pays semblables comprennent l'Australie, la France, l'Allemagne, les Pays-Bas, la Nouvelle-Zélande, la Norvège, la Suède, la Suisse, les États-Unis et le Royaume-Uni. Les classements sont en ordre des dépenses les plus élevées aux plus basses; basés sur les données de 2012 lorsqu'elles étaient disponibles ou de la prochaine année précédente disponible; Tous les chiffres sont en USD et ajustés aux fins de parité des pouvoirs d'achat. |
||||
Étant donné le nombre et la diversité des pays membres de l'OCDE, la plupart des exercices canadiens d'analyse comparative utilisent un sous-ensemble plus petit de « pays semblables » tels que l'Australie, la France, l'Allemagne, les Pays-Bas, la Nouvelle-Zélande, la Norvège, la Suède, la Suisse, les États-Unis et le Royaume-Uni. Ces comparaisons semblent plus plausibles, mais le Canada dépense tout de même plus que certains pairs.
Du côté positif, les augmentations absolues des dépenses en santé au Canada ont ralenti au cours des cinq dernières années et ont été dépassées par la croissance du PIB5. Cette évolution n'est cependant pas unique. Une tendance semblable est devenue apparente dans l'ensemble de l'OCDE après le début de la crise financière mondiale en 2008Référence 17Référence 18. De plus, les dépenses peuvent recommencer à augmenter, bien que pas au rythme observé avant la récession mondialeRéférence 19.
Le Canada se situe légèrement sous la moyenne de l'OCDE et se classe au 22e rang sur 34 pays en ce qui concerne la part publique du total des dépenses en santé. Cela est dû au fait que le Canada compte fortement sur l'assurance-santé privée et les dépenses personnelles pour financer les médicaments d'ordonnance et autres services. Cependant, bien que ce classement semble à première vue en faveur d'une plus grande couverture publique, il est également trompeur sur un point clé. Comme le Canada dépense plus dans l'ensemble que la plupart des pays de l'OCDE, ses dépenses publiques absolues par habitant sont tout de même bien au-delà de la moyenne de l'OCDE.
Le Canada a également un profil de dépenses inhabituel dans l'ensemble des principaux secteurs des soins de santé. Il se distingue de ses pairs pour les prix très élevés des médicaments et les dépenses totales en médicaments. Comme le montre la figure 2.2, le Canada se classe deuxième après les États-Unis en ce qui concerne les dépenses en médicaments d'ordonnance par habitant. Les dépenses du Canada en services médicaux sont également considérablement plus élevées que la moyenne de l'OCDE, ce qui le place au quatrième rang sur 27 pays ayant des données comparables. Le Canada enregistre des dépenses relativement élevées en médicaments et en soins médicaux malgré le fait qu'il emploie des mécanismes de fixation des prix et d'achat très différents dans chacun de ces deux secteurs de la santé. Ceci souligne que les systèmes à payeur unique en eux-mêmes ne garantissent pas le contrôle des coûts. Les dépenses en soins hospitaliers sont le seul secteur où les dépenses du Canada correspondent à la moyenne de l'OCDE et ont un rang favorable par rapport aux pays semblables.
Résultats de santé
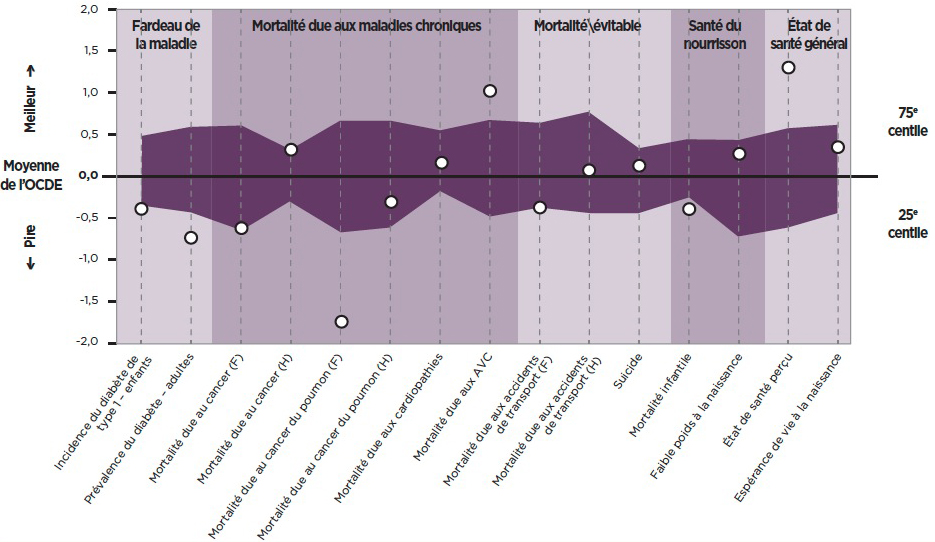
Figure 2.3 Profil de la performance relative à l'état de santé, Canada
Remarque : Les points blancs représentent le rendement général du Canada comparativement à la moyenne de l'OCDE.
Source : Adapté de l'Institut canadien d'information sur la santé (ICIS). Analyse comparative du système de santé du Canada : comparaisons internationales. Ottawa : ICIS; 2013.
Description texte
Ce schéma montre le rendement de l'état de santé du Canada placé en fonction de la moyenne et du 25 et 75 percentiles des pays de l'Organisation de coopération et de développement économiques (OCDE) pour chaque indicateur de santé. L'axe horizontal montre les indicateurs de santé, tandis que l'axe vertical est une note normalisée qui représente la distance relative par rapport à la moyenne de l'OCDE (0,0) pour chaque indicateur. Les indicateurs supérieurs à la moyenne de l'OCDE (0,0) enregistrent un meilleur rendement, tandis que les indicateurs inférieurs enregistrent un rendement plus faible à la moyenne de l'OCDE. La zone ombrée illustre l'écart entre le 75e et le 25e percentiles, par exemple un point en dessous de cette zone indiquerait que le Canada se classe dans le dernier quart de tous les pays de l'OCDE.
Dans l'ensemble, le rendement de l'état de santé du Canada est mitigé. Le Canada enregistre un rendement inférieur à la moyenne de l'OCDE concernant les indicateurs suivants : la prévalence du diabète de type 1 chez les enfants et les adultes, la mortalité due au cancer chez les femmes, la mortalité due au cancer du poumon chez les hommes et les femmes, la mortalité due aux accidents de transport chez les femmes et la mortalité infantile. Le Canada enregistre un rendement égal ou supérieur à la moyenne de l'OCDE concernant les indicateurs suivants : la mortalité due au cancer chez les hommes, la mortalité due aux cardiopathies, la mortalité due aux accidents vasculaires cérébraux, la mortalité due aux accidents de transport chez les hommes, le suicide, le faible poids à la naissance, l'état de santé perçu et l'espérance de vie à la naissance.
Une question clé pour les Canadiens est de savoir si tous ces milliards de dollars procurent une meilleure santé pour la population. Des données probantes internationales laissent entendre qu'il y a une certaine relation entre des dépenses en santé plus élevées et de meilleurs résultats de santé. Le problème est que le rendement marginal sur ces investissements semble diminuer à mesure que les pays dépensent davantage en soins de santéRéférence 14. Cela met en évidence les choix difficiles auxquels sont déjà confrontés les provinces et les territoires, à savoir s'ils doivent dépenser plus pour les soins de santé ou pour les déterminants sociaux de la santé et du bien-être tels que l'éducation et le sans-abrisme.
Dans un même ordre d'idées, des mesures telles que l'espérance de vie à la naissance sont souvent citées dans les classements. L'espérance de vie canadienne était de 81,5 ans en 2011, plus d'une année de plus que la moyenne de l'OCDE, trois années de plus que les États-Unis, mais plus courte que celle des résidents du Japon, de la Suisse, de l'Islande et de l'EspagneRéférence 20. Il est raisonnable de croire que l'espérance de vie nous renseigne que dans une mesure limitée sur le rendement du système de soins de santé parce qu'elle est influencée par des déterminants sociaux et des choix de comportement - une mise en garde qui s'applique également à l'état de santé perçu. Lorsqu'on examine des mesures plus particulières et pertinentes (voir la figure 2.3), on voit que le Canada surpasse ses pairs de l'OCDE pour de nombreuses mesures (p. ex., taux de mortalité par AVC, taux de mortalité par cancer pour les hommes), tandis que pour d'autres, la comparaison n'est pas favorable (p. ex., taux de mortalité par cancer pour les femmes, en particulier pour le cancer du poumon)Référence 21. La conclusion globale qui semble se dégager est que, en ce qui a trait aux résultats de santé de la population, les systèmes de soins de santé du Canada enregistrent des résultats semblables aux moyennes de l'OCDE.
En ce qui concerne la promotion de la santé et les choix de comportement, le Canada a fait des progrès considérables dans la réduction de la consommation de tabac; le taux de fumeurs quotidiens chez les adultes a chuté, passant de 22 p. cent en 2001 à 16 p. cent en 2012. Cependant, la proportion de Canadiens obèses a augmenté au cours de la dernière décennie, 25 p. cent des adultes respectant les critères de taille et de poids pour l'obésitéRéférence 22. Cette proportion demeure plus faible qu'aux États-Unis (35 p. cent en 2012) et en Australie (28 p. cent)Référence 23Référence 24, mais sa hausse présage des augmentations dans les troubles chroniques de santé tels que le diabète, les maladies cardiovasculaires et l'arthrite - ainsi que des coûts en soins de santé plus élevés.
Accès aux soins de santé au Canada
Nonobstant l'importance évidente des résultats de santé, l'accès aux soins représente la dimension des soins de santé la plus importante pour les patients et leur famille. L'accès a été une préoccupation constante du public au cours des deux dernières décennies. L'intérêt a culminé à la fin des années 1990 et au début des années 2000, quand des reportages au sujet des temps d'attente pour divers services spécialisés ont attiré une grande couverture médiatique.
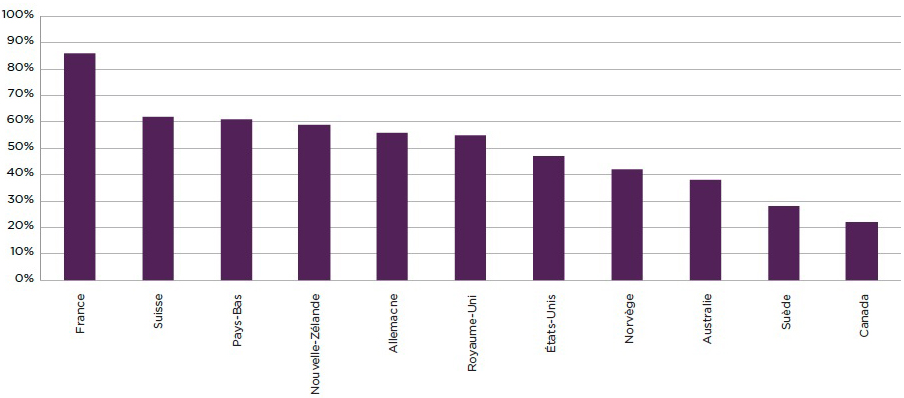
Figure 2.4 : Pourcentage des médecins déclarant que « presque tous » leurs patients peuvent obtenir un rendez-vous le jour même ou le lendemain
Source : Adapté du Schoen C, Osborn R. The Commonwealth Fund 2012 International Health Policy Survey of Primary Care Physicians. New York (États-Unis): The Commonwealth Fund; 2012.
Description texte
| Pays | Pourcentage |
|---|---|
| France | 86 |
| Suisse | 62 |
| Pays-Bas | 61 |
| Nouvelle-Zélande | 59 |
| Allemagne | 56 |
| Royaume-Uni | 55 |
| États-Unis | 47 |
| Norvège | 42 |
| Australie | 38 |
| Suède | 28 |
| Canada | 22 |
Graphique en barres illustrant le pourcentage de médecins déclarant que « presque tous » leurs patients peuvent obtenir un rendez-vous le jour même ou le lendemain dans l'enquête sur la politique de santé internationale de 2012 du Fonds du Commonwealth auprès de médecins en soins primaires. L'axe horizontal affiche le nom du pays tandis que l'axe vertical représente le pourcentage de médecins déclarant que « presque tous » leurs patients peuvent obtenir un rendez-vous le jour même ou le lendemain.
En réponse, l'accord intergouvernemental sur la santé de 2004 comprenait 5,5 G$ en financement fédéral sur 10 ans afin de réduire les temps d'attente pour cinq secteurs cliniques prioritaires : le cancer, la cardiologie, l'imagerie diagnostique, l'arthroplastie et la restauration de la vue (chirurgie de la cataracte)Référence 25. Les provinces et les territoires ont renforcé cet engagement avec leurs propres fonds d'exploitation et ont porté une attention particulière à ces priorités, avec des résultats tangibles. Par exemple, au cours des cinq dernières années, le nombre de radiothérapies a augmenté de 34 p. cent dans l'ensemble du Canada, alors que les arthroplasties de la hanche ont augmenté de 28 p. cent et les arthroplasties du genou ont augmenté de 24 p. cent. Environ huit patients sur 10 ont reçu ces procédures sans excéder les normes du délai d'attente. Notamment, 98 p. cent des radiothérapies ont été administrées à l'intérieur de la norme du délai d'attente de 28 joursRéférence 26. Dans ces secteurs, le Canada se compare favorablement aux pays semblables de l'ensemble de l'OCDERéférence 21.
D'un autre côté, il semble que les Canadiens ont toujours un accès sous-optimal aux soins ambulatoires - y compris les médecins de famille, divers spécialistes, les infirmières praticiennes et les infirmières, les psychothérapeutes non-médecin et les physiothérapeutes. L'accès aux soins de première ligne de base en particulier se compare défavorablement aux autres pays. Par exemple, une étude de 2012 de 10 pays menée par le Fonds du Commonwealth situé aux États-Unis a permis de constater que seulement 22 p. cent des médecins canadiens disent que leurs patients peuvent obtenir un rendez-vous le jour même ou le lendemain de leur appel (comparé à 38 p. cent en Australie et à 55 p. cent au Royaume-Uni) et seulement 45 p. cent des médecins ont une pratique familiale qui fournit des soins après les heures normales (comparé à 95 p. cent au Royaume-Uni et à 81p. cent en Australie)Référence 27.
Le manque d'accès à des soins communautaires représente une occasion perdue pour des interventions en amont qui peuvent améliorer la qualité de vie des patients et prévenir des hospitalisations coûteuses. Cela met également en évidence les questions soulevées par certains gouvernements provinciaux au sujet du rendement de leurs investissements majeurs dans la réforme des soins primaires.
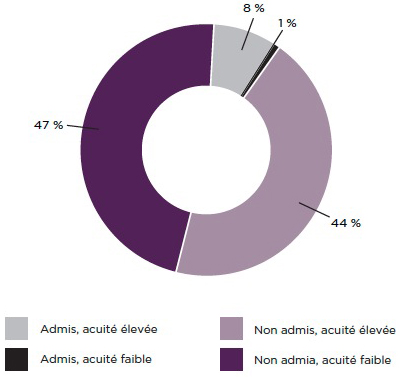
Figure 2.5 Pourcentages relatifs des patients aux services des urgences qui ont été admis ou pas aux soins hospitaliers, par niveau d'acuité, 2010-2011
Source : Institut canadien d'information sur la santé (ICIS). Les soins de santé au Canada 2012 : regard sur les temps d'attente, Ottawa : (ICIS); 2012.
Description texte
| Admis, acuité élevée | 8 % |
| Admis, acuité faible | 1 % |
| Non admis, acuité élevée | 44 % |
| Non admis, acuité faible | 47 % |
Diagramme à secteurs illustrant les pourcentages relatifs des patients aux services des urgences qui ont été admis ou pas aux fins de soins en milieu hospitalier, par niveau d'acuité, 2010-2011 au Canada.
Il y a cinq ans, le Fonds du Commonwealth a constaté qu'en comparaison aux citoyens de l'Australie, de la Nouvelle-Zélande, de l'Allemagne, des États-Unis et du Royaume-Uni, les Canadiens étaient plus susceptibles de visiter les salles d'urgence des hôpitaux pour des problèmes relevant de soins par un médecin de famille ou une infirmière de soins primairesRéférence 28. Deux ans plus tard, une analyse du Système national d'information sur les soins ambulatoires a montré que la moitié des personnes dans les salles d'urgence canadiennes étaient jugées comme ayant des problèmes non urgents de faible acuité (voir la figure 2.5)Référence 29. Il est facile de jeter le blâme sur les patients pour ces visites, mais la véritable cause de ce phénomène est probablement liée au fait que l'accès aux soins primaires et ambulatoires (par exemple, soins après les heures habituelles) reste sous-optimal. Le Groupe soupçonne qu'une partie de ce manque à gagner pourrait être comblé par une plus grande utilisation des infirmières praticiennes pour les soins primaires et les soins spécialisés. Mais il a également été frappé par le fait que la planification des ressources humaines en santé au Canada fait écho à la même approche cloisonnée qui mine le système dans son ensemble.
Bien que l'accès aux soins occupe tout naturellement une place primordiale dans l'esprit de nombreux Canadiens, il y a une autre dimension essentielle au rendement des soins de santé. Quelle est la qualité des soins de santé une fois que les Canadiens y ont accès? La réponse à cette question nécessite le recours à des mesures plus précises que les résultats de santé de la population.
Qualité des soins
Pour plusieurs des principales mesures de la qualité des soins, le Canada a un bon rendement. Par exemple, les taux de survie dans les 30 jours suivant une crise cardiaque sont meilleurs que la moyenne de l'OCDERéférence 30, tout comme les taux de survie après un traitement pour cancer du sein ou le cancer colorectal. Cependant, le taux d'embolie pulmonaire postopératoire ou de fibrillation auriculaire pour les chirurgies d'arthroplastie de la hanche ou du genou est plus élevé que partout ailleurs dans l'OCDE, tout comme le taux de traumatisme obstétricalRéférence 31. L'image globale laisse entrevoir que la qualité des soins particuliers à la maladie au Canada peut être quelque peu au-dessus de la moyenne pour la totalité de l'OCDE.
Comme illustré à la figure 2.6, cependant, par rapport aux pays semblables ayant des systèmes de soins de santé très performants, le Canada tire de l'arrière en matière de qualité globale des soins. Dans le classement du Fonds du Commonwealth de 2014, le Canada se situe entre le 7e et le 10e rang pour les principaux indicateurs de qualité. Notre classement global de 10e sur 11 pays porte également à réfléchir.
| AUS | CAN | FRA | ALLE. | PAYS-BAS | N-Z | NOR | SUÉ | SUI | R-U | É-U | |
|---|---|---|---|---|---|---|---|---|---|---|---|
| Classement général | 4 | 10 | 9 | 5 | 5 | 7 | 7 | 3 | 2 | 1 | 11 |
| Qualité des soins | 2 | 9 | 8 | 7 | 5 | 4 | 11 | 10 | 3 | 1 | 5 |
| Soins efficaces | 4 | 7 | 9 | 6 | 5 | 2 | 11 | 10 | 8 | 1 | 3 |
| Soins sécuritaires | 3 | 10 | 2 | 6 | 7 | 9 | 11 | 5 | 4 | 1 | 7 |
| Soins coordonnés | 4 | 8 | 9 | 10 | 5 | 2 | 7 | 11 | 3 | 1 | 6 |
| Soins axés sur le patient | 5 | 8 | 10 | 7 | 3 | 6 | 11 | 9 | 2 | 1 | 4 |
| Accès | 8 | 9 | 11 | 2 | 4 | 7 | 6 | 4 | 2 | 1 | 9 |
| Problèmes d'accès reliés aux coûts | 9 | 5 | 10 | 4 | 8 | 6 | 3 | 1 | 7 | 1 | 11 |
| Rapidité des soins | 6 | 11 | 10 | 4 | 2 | 7 | 8 | 9 | 1 | 3 | 5 |
| Efficacité | 4 | 10 | 8 | 9 | 7 | 3 | 4 | 2 | 6 | 1 | 11 |
| Équité | 5 | 9 | 7 | 4 | 8 | 10 | 6 | 1 | 2 | 2 | 11 |
| Vies en santé | 4 | 8 | 1 | 7 | 5 | 9 | 6 | 2 | 3 | 10 | 11 |
| Dépenses de santé par habitant, 2011* | 3 800 $ | 4 522 $ | 4 118 $ | 4 495 $ | 5 099 $ | 3 182 $ | 5 669 $ | 3 925 $ | 5 643 $ | 3 405 $ | 8 508 $ |
*Les dépenses sont en USD PPA; les données de l'Australie proviennent de 2010. Données: OCDE, Statistiques de l'OCDE sur la santé, 2013. |
|||||||||||
Adapté de Davis K, Stremikis K, Squires D, et coll. Mirror, Mirror on the Wall: How Performance of the U.S. Health Care System Compares Internationally. New York (États Unis) : The Commonwealth Fund; 2014.
Le mythe du « système miracle »
L'interprétation la plus plausible des profils précédents est que le Canada dépense relativement plus d'argent pour un rendement tout à fait moyen. Y a-t-il d'autres pays qui fournissent des exemples plausibles montrant que nous pourrions faire mieux?
L'expérience du Royaume-Uni en est un. La gouvernance du National Health Service (NHS) du Royaume-Uni a été déléguée à ses nations constitutives, soit à l'Angleterre, au pays de Galles, à l'Irlande du Nord et à l'Écosse. Cependant, les effets combinés du réinvestissement et de la restructuration ont été spectaculaires. Le résultat est que le NHS, autrefois perçu comme étant en crise chronique, surpasse maintenant la plupart des classements, tout en dépensant beaucoup moins par habitant que le CanadaRéférence 13
L'Australie est un autre pays très performantRéférence 13. Pendant de nombreuses années, l'Australie s'est classée près du bas des 10 premiers pays dans les tableaux de comparaison en matière de soins de santé de l'OCDE. Aujourd'hui, elle siège dans les trois ou cinq premiers pays pour la plupart des mesures et surpasse le Canada sur de nombreux indicateurs importants de résultats de santé (p. ex., espérance de vie, taux de mortalité infantile, mortalité relevant des soins de santé, prévalence du diabète et taux de suicide par 100 000 habitants)Référence 14Référence 32. Cela a été réalisé tout en limitant les dépenses en soins de santé en 2012 à 9,1 p. cent du PIBNote de base de page vi, bien en dessous des dépenses canadiennes.Référence 23
Le problème pour ceux qui cherchent un seul système modèle, cependant, c'est que l'Australie ne pourrait pas être plus différente du Royaume-Uni.
Le Royaume-Uni dépend de quatre services de santé unitaires, permettant d'éviter les frais à la plupart des points de soins. Cette dernière philosophie sera connue des Canadiens. Les spécialistes du National Health Service sont salariés et employés par des fiducies régionales. Ils ont peu de possibilités de se livrer à la pratique privée. Les médecins de famille - mieux connus sous le nom d'omnipraticiens - sont payés pour chaque patient ou par capitation. La participation des omnipraticiens à la mise en service d'un éventail d'autres services favorise leur intégration dans l'ensemble du système.
L'Australie, au contraire, compte sur un réseau complexe de sociétés et de régimes d'assurance publics et privés. Un programme d'assurance-maladie national parrainé par le gouvernement fédéral fournit une couverture de base pour les hôpitaux publics, les services médicaux et les médicaments. Cependant, environ la moitié de la population a une assurance privée supplémentaire et les hôpitaux privés sont bien établisRéférence 33. Les copaiements au point de service sont courants, bien que des protections soient fournies pour les patients à faible revenu. Le budget global des hôpitaux est déterminé en fonction des activités, avec une supervision à l'échelle de l'État, mais un financement provenant des budgets fédéraux, d'état et territoriaux. Enfin, bien que certains spécialistes soient salariés, la majorité des médecins sont rémunérés à l'acte et ont une latitude considérable pour établir leurs propres honoraires.
Les différences entre le Royaume-Uni et l'Australie sont révélatrices à d'autres égards. Comme mentionné ci-dessus, l'équilibre public-privé dans le financement des soins de santé du Canada est de 70-30, donnant lieu intuitivement à des préoccupations selon lesquelles notre plus faible proportion de dépenses publiques contribue à notre mauvais rendement. Cependant, bien que le Royaume-Uni ait un ratio des dépenses entre les secteurs public et privé de 84-16, le ratio de l'Australie est de 68-32.
L'exemple du Royaume-Uni met également en évidence la mise en garde précédente au sujet des niveaux de dépenses absolus. Malgré sa proportion beaucoup plus basse de dépenses privées, le niveau ajusté de dépenses publiques du Royaume-Uni en 2012 était d'environ 2 750 $ par habitant. Les dépenses publiques ajustées du Canada étaient d'environ 3 200 $ par habitant - soit 20 p. cent de plus et une différence énorme lorsqu'on le traduit à l'échelle nationale.
Le contraste entre ces deux systèmes universels très performants fait ressortir qu'il n'y a pas de modèle de soins de santé prêt à l'emploi. Les systèmes de soins de santé sont plutôt issus d'un contexte sociopolitique, économique et démographiqueRéférence 34. Bien sûr, on peut retenir des leçons particulières des systèmes très performants; certains de ces programmes et principes seront traités dans les chapitres subséquents. Cependant, il en découle deux constats qui méritent d'être mentionnés ici. D'abord, le Canada peut apprendre de l'expérience des autres pays, mais devra s'adapter avec souplesse plutôt que d'adopter les innovations à la lettre. Deuxièmement, l'absence de « système miracle » standard prête une importance supplémentaire à l'innovation canadienne dans les soins de santé à l'échelle locale.
Énergie novatrice en première ligne
Comme il a été mentionné plus tôt, les membres du Groupe ont souvent été inspirés et quelque peu dépassés par le nombre d'améliorations impressionnantes que les Canadiens s'emploient à faire dans leurs systèmes de soins de santé locaux et régionaux. L'échantillon extrêmement limité d'exemples ci-dessous est présenté seulement pour donner une idée de la portée des activités.
Le Groupe a entendu de nombreux exemples de l'utilisation créative de la technologie, notamment pour répondre aux défis particuliers des collectivités rurales et éloignées. Par exemple :
- L'utilisation de la technologie robotique « Docteur en boîte » dans le nord de la Saskatchewan améliore la communication interurbaine entre les patients et les fournisseurs, et améliore les consultations cliniques grâce à la capacité de prise de contact par photo et vidéo au chevet du patient. De même, l'utilisation de la robotique pour l'enseignement par le Collège des sciences infirmières de l'Université de la Saskatchewan s'est avérée efficace pour servir les étudiants en soins infirmiers vivant dans les communautés du Nord.
- L'initiative Med-Response des Territoires du Nord-Ouest est un nouveau service de centre d'appel qui fournit un point de contact unique aux professionnels de la santé dans les communautés éloignées pour qu'ils aient facilement accès à de l'expertise clinique et à des conseils en matière de triage lors d'urgences, ainsi que des services de déploiement d'ambulances aériennes au besoin.
- Terre-Neuve a établi un partenariat avec les IRSC et l'industrie privée - y compris IBM - pour lancer l'initiative de médecine translationnelle et personnalisée (TPMI). Cette initiative, dont on discute plus en profondeur au chapitre 7, exploitera l'analyse de megadonnées, la haute expertise en génétique et en génomique, et la population unique de Terre-Neuve en vue de réduire les coûts des soins de santé et d'améliorer les résultats des patients par des approches de la médecine de précision.
- Les responsables de Télésanté Nunavut travaillent avec ceux du programme de santé mentale Tele-Link à l'hôpital pour enfants malades de Toronto afin d'améliorer l'accès à des services de santé mentale spécialisés pour les enfants et les jeunes. Par l'entremise d'un service de vidéoconférence, les travailleurs en santé mentale au Nunavut seront en mesure de réseauter entre eux, en plus de consulter des spécialistes dans d'autres provinces afin de fournir des évaluations cliniques psychiatriques et psychologiques complètes.
- Appelé l'« hôpital sans murs », le programme extra-mural du Nouveau-Brunswick continue d'être reconnu comme un programme novateur financé par l'État qui fournit des services complets de santé aux personnes vivant à domicile ou dans la communauté. Depuis son origine en 1981, le programme continue d'évoluer, adoptant plus récemment l'utilisation de la télésanté et l'éducation des patients pour améliorer la communication avec les fournisseurs et appuyer l'autonomie en matière de santé.
Dans le domaine plus large des technologies de l'information sur la santé, une multitude de projets ont été portés à l'attention du Groupe, allant du déploiement à grande échelle de portails pour les patients en Nouvelle-Écosse, jusqu'à l'adoption quasi universelle des dossiers électroniques médicaux par des médecins dans l'ensemble de la Colombie-Britannique et de l'Alberta.
Le Groupe a également entendu parler du développement d'un certain nombre de nouveaux modèles de prestation des soins de santé, dans le cadre desquels des groupes d'intervenants - des professionnels, des institutions, des communautés ou l'industrie - collaborent de façon novatrice pour donner des soins plus complets et efficaces aux patients. Parmi eux, mentionnons les suivants :
- En Nouvelle-Écosse, au Manitoba et en Colombie-Britannique, les ambulanciers paramédicaux sont déployés à de nouvelles fonctions élargies - par exemple, des visites à domicile pour aider à fournir des soins de santé primaires à des patients confinés à domicile.
- En Alberta, les Strategic Clinical Networks (réseaux cliniques stratégiques) sont rapidement devenus des « réseaux ascendants » qui favorisent la collaboration interprofessionnelle en milieu clinique et universitaire afin de répondre aux besoins particuliers des patients, tant en amont qu'en aval.
- En Colombie-Britannique, s'inspirant de l'exemple australien, les Divisions of Family Practice (divisions de pratique familiale régionales) facilitent l'intégration et la coordination des soins primaires offerts aux patients, en plus de renforcer le soutien aux médecins de famille et aux collectivités par des efforts de recrutement et de maintien en poste.
- Le modèle de guérison « land and culture-based », élaboré par les responsables des services de santé de la Première nation Kwanlin Dün au Yukon, est un modèle holistique qui intègre les approches traditionnelles et modernes à la santé. Un éventail de professionnels offre des soins intégrés, y compris des activités de promotion de la santé et de prévention, le traitement sur le terrain et dans la collectivité, et l'échange de connaissances ancestrales.
- L'Î.-P.-É. a établi un partenariat avec la société pharmaceutique québécoise AbbVie afin d'élaborer et de mettre en œuvre une stratégie de gestion de l'hépatite C pour l'ensemble de la province qui permettra d'avoir accès à une pharmacothérapie nouvelle et plus efficace, de renforcer les processus de dépistage et d'aiguillage et d'offrir des soins plus intégrés aux patients atteints d'hépatite C.
- Au Québec, l'Hôpital du Sacré-Cœur de Montréal forme des tandems, composés d'étudiants en soins infirmiers de premier cycle de l'Université de Montréal et de l'Université du Québec en Outaouais et d'infirmiers et infirmières en soins intensifs, pour participer à un programme de résidence de six mois. Ce programme a permis d'améliorer considérablement les compétences de nouveaux infirmiers et de nouvelles infirmières ainsi que le recrutement et le maintien en poste de ces derniers à l'Hôpital.
Le Groupe a également entendu parler d'un certain nombre de démarches créatives au chapitre des programmes d'approche communautaire. Ces programmes soutiennent l'expérimentation et l'évaluation afin d'aider les patients à naviguer dans le système et à planifier leurs propres soins. À titre d'exemple, le programme INSPIREDTM a fourni un service d'approche et de soutien aux patients de Halifax atteints d'une maladie pulmonaire obstructive chronique. Les résultats obtenus en 2012 ont démontré une réduction importante dans le nombre de visites à l'urgence et d'hospitalisations. La tranquillité d'esprit dont les patients et leurs familles font part, grâce à une meilleure compréhension de la maladie, de sa gestion et de son cours normal, est plus difficile à mesurer. D'autres exemples encourageants seront présentés au chapitre 5.
Dans une optique plus systémique, le Groupe a été informé de certaines initiatives ayant permis de fournir le soutien du secteur public aux efforts d'innovation au changement de culture connexe. Parmi les nombreux efforts remarquables, mentionnons les suivants :
- Dans le cadre du programme Innovation and Change Agenda de la province, lancé en 2009, le gouvernement de la Colombie-Britannique a fait d'importants investissements dans les données sur la santé et la recherche, et a établi des objectifs en matière d'innovation pour le système de soins de santé.
- Alberta Innovates - Health Solutions a concentré ses efforts sur l'union de la recherche appliquée en matière de soins de santé et de l'innovation de base et a eu de nombreux succès jusqu'à maintenant.
- En Ontario, un environnement très dynamique d'innovation dans les soins de santé a été encouragé à Toronto par le travail convergent, la collaboration et, dans certains cas, l'emplacement conjoint de divers organismes, y compris le University Health Network, le MaRS Discovery District, l'hôpital Women's College, l'Université de Toronto et Saint Elizabeth Health Care.
Au fur et à mesure que la liste de projets s'est allongée au cours des déplacements du Groupe, les membres se rappelaient l'héritage de ce pays relativement aux soins de santé et l'attitude positive orientée vers l'action qui a longtemps été source de fierté pour les Canadiens. Ils se trouvaient également de plus en plus intrigués par le comment et le pourquoi du retard accusé dans le rendement en matière de soins de santé au Canada.
Obstacles au déploiement à grande échelle d'idées novatrices
« Il y a un manque de possibilités de financement pour appuyer des initiatives régionales fructueuses pour qu'elles deviennent des initiatives nationales. Les économies d'échelle favorisent les mesures incitatives nationales, mais le manque de financement de fonctionnement stable à l'échelle nationale nuit à la réalisation d'approches plus efficientes. Il faut l'engagement d'un bailleur de fonds stable pour qu'un projet pilote régional fructueux devienne une initiative nationale réussie. »
Présentation d'un intervenant
Les consultations avec les intervenants et les citoyens se sont avérées éclairantes de nouveau. Bon nombre de présentations et de discussions ont convergé vers les obstacles importants auxquels sont confrontées les personnes qui tentent d'entreprendre, d'évaluer et en fin de compte, de déployer à plus grande échelle les innovations dans les soins de santé.
Les obstacles relevés le plus souvent sont résumés ci-dessous :
Manque d'engagement réel des patients :Bon nombre d'intervenants ont fait remarquer que l'engagement des patients et des familles (dans le cadre des soins axés sur le patient) est important pour encourager l'innovation dans les soins de santé, mais qu'il est sous-développé au Canada. Cet obstacle est discuté en plus de détails au chapitre 5.
Modèles de ressources humaines démodés :Maintes et maintes fois, le Groupe a entendu que les médecins du Canada constituent une magnifique ressource nationale, mais que nos systèmes de soins de santé avaient été organisés autour d'eux de manière dysfonctionnelle. Il en résulte une perte de talents dans tous les sens. Les systèmes font une utilisation sous-optimale de la formation et des habiletés spécialisées non seulement des médecins, mais aussi d'autres professionnels des soins de santé très divers. Cet obstacle fait l'objet des chapitres 5 et 6.
« Nous devons relier les points. C'est l'une de nos plus grandes faiblesses. Nous avons certains des meilleurs programmes au monde, mais nous devons les regrouper. »
Présentation d'un intervenant
Fragmentation du système : Bon nombre de personnes sont de l'avis que le système se soit alourdi en raison d'un manque d'intégration qui entrave l'innovation, tout particulièrement la diffusion des innovations entre les divers organismes et compétences. Les gestionnaires et les professionnels d'une région à une autre ont reconnu que les patients et les familles sont les plus grands perdants d'un système mal coordonné. Toutefois, ils ont également déploré le manque d'harmonisation entre les mesures incitatives qui mine l'approvisionnement stratégique en biens et services et la gestion efficace des ressources. Le manque d'intégration a été cité à maintes reprises comme étant l'obstacle le plus important à l'innovation. Le chapitre 6 est consacré aux liens entre l'intégration et l'innovation.
Données sur la santé et capacité de gestion de l'information inadéquates : Des systèmes de soins de santé très performants génèrent de grands volumes de données et transforment ces données en renseignements utiles pour les contribuables, les fournisseurs, les patients et les partenaires de l'industrie. Le Canada accuse toujours un retard à cet égard. Le chapitre 7 présente une réponse plus détaillée à cet obstacle.
Manque de déploiement efficace de la technologie numérique : Le Canada a du rattrapage à faire par rapport aux autres pays de l'OCDE dans le déploiement et l'utilisation significative des dossiers médicaux et de santé électroniques. Ce manque explique le décalage dans la capacité de production de données et de gestion de l'information mentionnée plus haut et diminue la réactivité de nos systèmes de soins de santé à l'innovation.
Obstacles pour les entrepreneurs : Il semble que les entrepreneurs du Canada aient de la difficulté à introduire leurs innovations dans le système de soins de santé, de les soutenir et de les déployer à plus grande échelle. Les chefs d'entreprise, en particulier d'entreprises plus petites, se sont plaints de processus d'approbation encombrants, de la responsabilité diluée, de processus d'acquisition opaques et fragmentés, de la méfiance du secteur privé et d'un fâcheux manque de volonté d'acheter au Canada. Les intervenants ayant une expérience internationale ont soutenu que de tels obstacles sont beaucoup plus présents au Canada que dans d'autres pays où l'entreprise privée est accueillie comme partenaire qui partage le risque. Le chapitre 9 revient sur cet obstacle.
Culture d'aversion au risque :Il n'est pas surprenant que les systèmes de prestation de soins de santé soient réfractaires au risque. Les erreurs peuvent être fatales. Toutefois, certains intervenants ont affirmé que le principe de précaution dans les soins cliniques a imprégné l'organisme et le financement du système en général, contribuant ainsi au ralentissement de l'amélioration et nuisant à la propagation de l'innovation. Ils suggèrent qu'en attendant l'annonce d'un changement de culture, les leaders du système seront peut-être réticents à confronter ceux qui ont un intérêt direct dans le statu quo, ou qui sont simplement atteints de ce qui a été qualifié de syndrome « PII », c'est-à-dire la méfiance pathologique face à tout ce qui n'est « pas inventé ici ». Le Groupe soutient leurs préoccupations à cet égard.
Accent inadéquat sur la compréhension et l'optimisation de l'innovation :Les intervenants ont dit au Groupe que les leaders des systèmes de soins de santé prennent trop de décisions fondées sur des préoccupations à court terme et d'ordre politique. Ils ont déploré l'absence d'une vision générale pour les systèmes de soins de santé du Canada. Ils ont également demandé plus de clarté dans les objectifs et un suivi plus ferme des priorités en matière d'innovation, de changements dans la structure du système et de règles d'engagement pour la participation par les innovateurs des secteurs public et privé. Les intervenants ont également fait remarquer le financement limité pour l'évaluation pragmatique par opposition à la recherche universitaire, et le manque de mécanismes et de volonté politique pour la diffusion, le déploiement à grande échelle et le soutien des innovations de grand potentiel.
Les obstacles énumérés ci-dessus pourraient expliquer la caractérisation célèbre du Canada par une ancienne ministre fédérale de la Santé comme « un pays de projets pilotes perpétuels »Référence 35. Il est certain que, mis ensemble, l'énergie créatrice et les obstacles substantiels expliqueraient la frustration qui existe chez les intervenants cités au chapitre 1.
La diffusion et le déploiement à grande échelle peuvent-ils sauver la situation?
Bon nombre d'intervenants ont dit au Groupe que l'on pourrait améliorer de façon significative l'impasse qui existe sur le plan des soins de santé au Canada en trouvant de meilleurs moyens de diffuser et de déployer à grande échelle toutes les initiatives et tous les programmes qui fonctionnent bien à l'heure actuelle, mais qui n'ont pas été largement adoptés.
« Lorsque nous tentons de diffuser l'innovation à l'intérieur d'une région ou entre les régions, nous échouons chaque fois. Nous ne réussissons pas bien, et nous n'en avons pas déterminé les obstacles. »
Participant à la consultation régionale
Qu'est-ce que cela signifie exactement? La « diffusion de l'innovation » consiste principalement en un exercice de propagation comportant l'échange et l'apprentissage entre des groupes relativement homogènes de professionnels ou d'établissements. Par exemple, des études réalisées dans les années 1950 ont révélé les facteurs qui font que les médecins adoptent lentement ou rapidement des innovations, ainsi que les modalités éventuelles qui pourraient accélérer l'adoption.Référence 36
Une telle approche de diffusion est en grande partie ce dont le Groupe consultatif a été témoin au Canada - une stratégie visant à mobiliser les professionnels et les gestionnaires, et parfois l'ensemble de l'organisation, afin d'avancer lentement dans une direction positive. Un conseil provincial de la qualité pourrait accélérer l'adoption de listes de contrôle en chirurgie ou l'amélioration des procédures de soins. Autrement, un répertoire interrogeable de pratiques prometteuses pourrait être créé et donner des résultats positifs. Ce sont tous là des travaux importants, mais étant donné les obstacles qui ont été déterminés, ils sont peu susceptibles d'apporter des changements rapides dans les soins de santé au Canada.
« Nous avons les meilleurs projets et les meilleures études pilotes, mais il semble que nous ne les faisons pas avancer à l'étape suivante… l'innovation ne consiste pas à trouver une idée : elle consiste à la rendre durable »
Participant à la consultation
Par contre, le « déploiement à grande échelle » suppose la prise d'une perspective systémique au moment de l'adoption. Par « déploiement à grande échelle », on entend l'expansion, l'adaptation et le maintien des politiques, des programmes ou des projets fructueux dans différents endroits et au fil du temps afin de joindre un plus grand nombre de personnesRéférence 37 ». Pour cela, il faut moins réfléchir sur de petites approches collaboratives et davantage sur la vision à long terme, l'utilisation de mesures incitatives financières (ou l'élimination des mesures incitatives à effet pervers), la modification des lois et des règlements et d'autres interventions susceptibles d'inciter une adoption dans l'ensemble du système.
L'Organisation mondiale de la Santé (OMS) approfondit la définition de « déploiement à grande échelle » en avertissant que davantage de ressources suffit rarement à en assurer la réussite. Le déploiement à grande échelle nécessite plutôt que l'on accorde la priorité à l'élimination des contraintes, y compris celles liées à de faibles systèmes de gestion. Les facteurs de succès comprennent les suivants. Référence 38
- Un partenariat d'organismes travaillant sur la prestation de services, le financement et l'intendance (coordination, réglementation, etc.);
- Un groupe de particuliers fortement engagés afin de le faire avancer.
- La surveillance de la mise en œuvre afin d'évaluer les progrès en fonction des objectifs et de déterminer les éléments qui ne fonctionnent pas bien, ce qui est souvent une composante négligée dans les efforts de déploiement à grande échelle.
Même si des stratégies de déploiement à grande échelle explicites sont peu fréquentes dans les systèmes de soins de santé de l'OCDE, le Groupe a entendu parler d'exemples où des systèmes de santé hautement performants avaient investi afin de prendre des expériences locales réussies et de les déployer à l'échelle des systèmes de santé régionaux ou même nationaux :
- En Angleterre, le National Health Service (NHS) a récemment établi un programme d'accélérateur d'innovation officiel pour le NHS, créé dans le but de « donner aux patients un accès encore plus équitable aux produits, aux processus et aux technologies de pointe ayant un impact important en se concentrant sur les conditions et les changements de culture nécessaires pour permettre au NHS d'adopter rapidement et de déployer à grande échelle des innovations qui comptent pour les patientsRéférence 39 ». Ce programme, lancé en janvier 2015, choisira jusqu'à 20 innovations pionnières du Royaume-Uni et du monde entier ayant fait leurs preuves afin de les mettre en jeu. Ces innovations seront déployées de façon stratégique à l'échelle des secteurs du NHS afin d'améliorer les soins et de réduire les coûts. Le programme est exploité sous forme de partenariat entre le NHS, UCL Partners et la Health Foundation.
- Bon nombre de régimes collectifs de soins de santé à but non lucratif aux États-Unis ont pris des mesures afin de déployer à grande échelle des innovations dans leurs systèmes intégrés de prestationRéférence 40. Par exemple, Kaiser Permanente, le plus important organisme de soins gérés aux États-Unis qui compte plus de 35 centres médicaux et 150 000 employés fait constamment appel à ses divers services pour faire l'essai de nouvelles manières d'offrir des soins de santé. Si les résultats sont positifs pour les patients, Kaiser l'adapte rapidement et déploie à grande échelle les innovations qui en résultent afin de joindre près de 10 millions d'abonnés.
- Enfin, le Groupe a été impressionné par l'approche itérative à l'innovation adoptée par le Center for Medicare and Medicaid Innovation (CMMI) du système de soins de santé américain. En vertu de l'Affordable Care Act de 2010, l'administration des programmes Medicare et Medicaid bénéficie d'une large latitude afin de modifier les programmes de remboursement, pourvu que le Center ait évalué une innovation particulière en matière de paiement et trouvé, au moyen d'un rigoureux examen, qu'il augmente la valeur des services touchésNote de bas de page vii. Le CMMI s'intéresse particulièrement aux modèles qui consolident le financement dans l'ensemble des secteurs de services, c'est-à-dire intégrer les budgets afin d'orienter l'accent vers les patients et la population. Nous reviendrons sur le travail à cet égard au chapitre 6. Pour l'instant, il est à noter que, même avec une approche axée sur les itérations rapides du cycle afin de peaufiner les modèles de paiement, le déploiement à grande échelle a été un défi (voir l'encadré). Les études sont dorénavant conçues pour évaluer non seulement les processus et les résultats des soins, mais également les facteurs qui permettraient un déploiement rapide à grande échelle d'un modèle de paiement donné.
« Notre pays est jonché de "boutiques" novatrices bien pensées, et lorsque nous essayons de les déployer à l'échelle, elles restent des boutiques novatrices bien pensées. Elles sont exploitables uniquement par des personnes comme celles qui les ont démarrées et dans des lieux similaires à ceux où elles ont vu le jour. Notre idée, c'était de prendre ces boutiques et de les déployer à grande échelle afin d'en faire une chaine de "Wal-Mart" pour les soins de santé. En réalité, ce que nous devrions peut-être faire c'est d'élaborer tout d'abord une stratégie de franchise ».
Agent du US Health & Human Services commentant la réforme des paiements aux termes de « l'Obamacare », juin 2015.
Le Groupe a été encouragé par les initiatives ci-dessus et assagi par la clarté et l'accent du travail réalisé, tout en étant conscient du fait que ces initiatives se déroulaient dans des systèmes de soins de santé évoluant dans une structure différente.
Au Canada, comment peut-on faire concorder d'une part, les données probantes concernant les facteurs qui permettent un déploiement à grande échelle efficace avec d'autre part, les nombreux obstacles que le Groupe a relevés pendant les consultations? La réponse, sans détour, c'est qu'il est impossible de faire la concordance sans adopter de nouvelle approche. Un trop grand nombre d'obstacles sont systémiques, et non le moindre, la fragmentation des soins de santé canadiens. Comme les prochains chapitres en font état, le Groupe estime que le déploiement efficace à grande échelle se produira seulement si : de nouveaux investissements fédéraux sont affectés par l'intermédiaire de mécanismes novateurs; l'appareil existant est adapté; les provinces et les territoires s'engagent au déploiement à grande échelle et une nouvelle culture de collaboration entre les gouvernements est adoptée; une volonté nationale concertée s'efforce à implanter une réforme du système intégrant les budgets, harmonisant les mesures incitatives en fonction de la qualité et de la valeur; les fournisseurs sont davantage responsabilisés. Voilà qui mène logiquement à la question du rôle du gouvernement fédéral et de son appareil actuel de soins de santé.
Chapitre 3
Le rôle en évolution du fédéral dans les soins de santé canadiens
« Contrairement à l'opinion populaire, les soins de santé ne sont pas une responsabilité exclusivement provinciale en vertu de la constitution canadienne… Au fil du temps, un système complexe a évolué dans lequel le gouvernement fédéral et les gouvernements provinciaux jouent chacun un rôle réglementaire et administratif particulier. Pour composer avec les chevauchements et les interdépendances inévitables au niveau des politiques, un système imposant de processus et d'établissements intergouvernementaux a évolué au cours des dernières décennies. Référence 41 »
Gregory P. Marchildon
« La taille du Canada et la structure fédérée (composée de 14 systèmes de prestation de soins de santé différents) créent des obstacles. On a souvent dit que le Canada était un pays d'études pilotes parce que ses brillantes initiatives locales qui démontrent d'énormes promesses ont tendance à être très limitées dans le temps et ne sont pas adéquatement financées pour inclure une phase de déploiement à grande échelle et de diffusion du savoir, ou sont partagées par des mécanismes tels que des revues spécialisées qui ont une portée limitée pour les premières lignes, où l'innovation peut évoluer. »
Présentation d'un intervenant
L'assurance-maladie reste le programme social le plus emblématique du Canada et continue de faire une différence dans la vie de millions de Canadiens. Toutefois, afin de récapituler, trois thèmes déroutants sont apparus dans les chapitres précédents :
- Les comparaisons à l'échelle internationale démontrent que l'assurance-maladie vieillit mal.
- Un large éventail de Canadiens travaillant au sein et en marge de nos systèmes de soins de santé ont lancé des innovations impressionnantes à l'échelle locale et régionale, mais la propagation et le déploiement à grande échelle de ces innovations sont ralentis par certains obstacles, dont bon nombre sont systémiques.
- Enfin, alors qu'à l'origine, la structure de programme de l'assurance-maladie a aidé le Canada à réaliser l'accès universel aux services hospitaliers et médicaux de haute qualité, cette structure devient maintenant l'un des obstacles importants à la transformation de nos systèmes de soins de santé.
La combinaison unique de spécificités constitutionnelles, politiques et culturelles au Canada apporte un autre degré de complexité dans la réforme des soins de santé. Il s'agit d'une transition logique aux thèmes du présent chapitre : le rôle en évolution du gouvernement fédéral dans les soins de santé, et l'appareil pertinent du gouvernement du Canada qui recoupe le domaine des soins de santé. Avant d'emprunter une telle voie, il semble pertinent et respectueux d'examiner le travail des commissions et des organismes consultatifs précédents.
Un diagnostic commun par les examens du système de santé
Au cours des 25 dernières années, les soins de santé canadiens ont été étudiés par de multiples groupes d'étude, de commissions royales et des enquêtes sur les soins de santé dans l'ensemble des provinces et à l'échelle nationaleRéférence 42. Parmi les examens provinciaux les plus importants, mentionnons les suivants : Seaton en Colombie-BritanniqueRéférence 43, Mazankowski en AlbertaRéférence 44, FykeRéférence 45 et DagnoneRéférence 46 en Saskatchewan, SinclairRéférence 47 et DrummondRéférence 48 en Ontario et Clair Référence 49 au Québec. Toutefois, il y a eu de nombreux autres groupes de travail et comités provinciaux. Parmi les principaux examens à l'échelle nationale ou fédérale, il y avait le Forum national sur la santéRéférence 50, la Commission RomanowRéférence 51, le Comité sénatorial KirbyRéférence 52 et, plus récemment, le Groupe consultatif sur l'innovation des soins de santé du Conseil de la fédérationRéférence 53.
Comme de nombreux examens se sont réalisés à des moments et dans des lieux différents, certaines divergences surviennent dans les analyses et les recommandations, comme on pourrait s'y attendre. Toutefois, le plus frappant, c'est l'uniformité sur le plan des diagnostics et des propositions de changement. Des thèmes similaires sont apparus encore et encore, notamment :
- l'absence de système de soins de santé intégrés et axés sur le patient;
- l'importance de l'efficience et de l'optimisation des ressources afin d'assurer la pérennité du système;
- le besoin d'établir une base de connaissances commune que l'on peut exploiter afin d'améliorer les services pour les patients et la gestion générale du système.
Ces examens ont également confirmé la valeur d'une assurance publique universelle et transférable pour les soins de santé, et le principe d'accès fondé sur le besoin plutôt que sur la capacité de payer. Un plus grand financement de la part du privé a été rejeté de manière constante en raison des préoccupations en matière d'équité et d'efficienceRéférence 50.
Tous ces groupes de travail, toutes ces enquêtes et toutes ces commissions ont donné de l'élan à l'amélioration des soins de santé canadiens. Ils n'ont toutefois pas entraîné de changements fondamentaux à la structure du système, comme la modernisation des mesures incitatives et des responsabilités pour les fournisseurs, ou une protection supplémentaire dépassant les services offerts par les médecins et les hôpitaux. Le phénomène est tellement marqué qu'il a galvanisé la publication, en 2013, d'un livre savant intitulé Paradigm Freeze : Why it is so hard to reform health-care policy in Canada.Référence 54 Quelle que soit la cause de ce « gel », les provinces et les territoires semblent hésiter à faire cavalier seul pour apporter les changements nécessaires aux fins d'un « dégel » généralisé. Il pourrait donc être essentiel d'établir des coalitions de provinces et de territoires pour apporter des changements, mais le développement de telles alliances n'est pas une tâche facile dans notre fédération.
Composer avec les réalités constitutionnelles
D'une manière générale, le Canada a un système de soins de santé décentralisé. La situation reflète une réalité constitutionnelle selon laquelle les provinces et les territoires assument la principale responsabilité des lois et des règlements qui régissent l'administration et la prestation des services de soins de santé à leurs résidents.
Il est vrai que la Loi constitutionnelle de 1867 est pratiquement dépourvue de références à la santé et aux soins de santé. Le paragraphe 91(11) attribue au gouvernement fédéral la responsabilité de « la quarantaine et l'établissement et maintien des hôpitaux de marine », tandis que le paragraphe 92(7) attribue la responsabilité de tous les autres hôpitaux aux provinces. Il s'agit là de l'étendue des commentaires directs sur les soins de santé figurant dans la loi fondatrice de notre pays. Toutefois, la Constitution attribue également le pouvoir sur la propriété et les droits civils (paragraphe 92(13)) et « généralement toutes les matières d'une nature purement locale ou privée » (paragraphe 92(16)) aux provinces.Référence 55 Ensemble, ces articles ont été interprétés par les tribunaux pour signifier que les provinces ont « la responsabilité exclusive… pour la prestation directe de la plupart des services médicaux, l'éducation des médecins et de nombreuses autres fonctions connexes ». Les tribunaux ont également confirmé le rôle fédéral dans certains éléments de la santé et des soins de santé, principalement dans la compétence fédérale en matière de droit criminel et de pouvoir de dépenser. En particulier, le « gouvernement fédéral se sert du pouvoir de dépenser pour jouer un rôle important dans le système d'assurance-maladie canadien au moyen de ses contributions financières et en fixant certaines normes nationales par le truchement de la Loi canadienne sur la santé ».Référence 56
Une telle structure constitutionnelle a l'avantage de placer la prestation d'un service personnalisé entre les mains d'un ordre de gouvernement qui est plus près de ses citoyens. Il permet des variations régionales dans les politiques qui sont essentielles dans un pays possédant une telle diversité géographique et démographique. Et, comme un heureux effet secondaire, il fait la promotion d'un degré de pluralisme, permettant à chaque compétence sous-nationale d'agir comme un laboratoire vivant d'innovation dans les soins de santé.
À l'échelle internationale, d'autres fédérations ont atteint un équilibre différent.
Par exemple, aux États-Unis, l'administration fédérale exerce une influence considérable sur le financement et la prestation des soins de santé par sa responsabilité des soins de santé pour les personnes âgées et son partage des coûts conditionnels des programmes des divers États pour les particuliers et les familles à faible revenu. Des entités fédérales solides offrent également un leadership national solide dans les domaines des soins de santé aux anciens combattants, de la recherche en santé, de la réglementation des médicaments et de la santé publiqueRéférence 57. Tel qu'il a été mentionné dans les chapitres précédents, le gouvernement fédéral américain a utilisé ces pouvoirs pour faire une percée sans précédent au chapitre de l'innovation au cours des dernières années, sous le signe de la 2010 Patient Protection and Affordable Care Act.Référence 58
En Australie, le gouvernement du Commonwealth assume un rôle de premier plan qui comprend : administrer l'assurance-maladie - le régime d'assurance-médicale national, fournir des prestations pharmaceutiques et financer les hôpitaux publics et les programmes de santé de la population (en collaboration avec les États et les territoires). Il réglemente « une bonne partie du système de soins de santé, y compris l'assurance-maladie privée, les produits pharmaceutiques et les services médicaux; et assume la principale responsabilité pour le financement et la réglementation des établissements de soins résidentiels subventionnés par le gouvernementRéférence 59 ». Au cours des dernières années, d'importantes réformes ont été mises en œuvre et traitent de tout, allant des soins primaires ou du financement des hôpitaux aux mesures incitatives pour les assurances privées, souvent avec l'étroite collaboration entre le fédéral et les États.
De telles comparaisons ne visent pas à laisser entendre que le Canada est condamné à un rendement inférieur dans le domaine des soins de santé parce qu'il n'a pas suffisamment de leviers solides à l'échelle nationale. Au contraire, le Canada a atteint un degré relativement élevé de comparabilité entre les administrations dans l'offre de services médicalement nécessaires de médecins et dans les hôpitaux. On peut plutôt conclure que le Canada a démontré une capacité de trouver des solutions de rechange créatives pour faire avancer les soins de santé - et les progrès réalisés à l'avenir iront probablement dans le même sens.
La méthode canadienne : le gradualisme visionnaire
Au chapitre 1, nous avons donné un aperçu de l'histoire de l'assurance-maladie en termes iconographiques et en images héroïques. Il serait également possible de dépeindre l'assurance-maladie comme une histoire de gradualisme visionnaire. Si l'on remonte des décennies, bien des défenseurs avaient comme vision que les Canadiens devraient avoir un accès raisonnablement comparable aux soins de santé fondé uniquement sur le besoin. Pour y parvenir, il a fallu faire preuve de patience et de prendre un ensemble soigneusement établi de petites et de grandes mesures.
Fédéralisme descendant : Le pouvoir fédéral de dépenser
Beaucoup a été écrit sur la manière dont le gouvernement fédéral a utilisé son pouvoir de dépenserNote de bas de page viii pour modeler le système de soins de santé du Canada. Les subventions fédérales ont servi pour soutenir la construction d'hôpitaux et d'écoles de médecine dans les années 1940 et 1950. Tel qu'il est décrit au chapitre 1, au cours des années 1950 et 1960, le partage des coûts du fédéral avec les provinces ont permis l'adoption d'un régime universel et public d'assurance-hospitalisation dans l'ensemble du pays, puis l'adoption d'un régime universel et public d'assurance-maladie dans les années 1960 et 1970.Référence 60
Dans les années 1980, lorsque les préoccupations au sujet de la surfacturation par les médecins et les frais modérateurs ont menacé la vision de l'assurance-maladie, Ottawa a introduit la Loi canadienne sur la santéRéférence 61. Comme nous l'avons déjà remarqué, cette loi a fait en sorte que les transferts fédéraux dépendaient de l'atteinte de certains critères et de certaines conditions par les régimes d'assurance-maladie des provinces et des territoires. Elle a rétabli certains des leviers perdus lorsqu'en 1977, le gouvernement fédéral et les gouvernements provinciaux ont convenu de passer d'un arrangement de partage des coûts à un transfert en bloc, en fonction d'une formule pour la santé et l'éducation postsecondaireRéférence 60. La Loi canadienne sur la santé est toujours en vigueur, même si son rôle et sa pertinence font toujours l'objet de débat.
Figure 3.1 Transferts fédéraux en matière de santé en pourcentage des dépenses des provinces et territoires en soins de santé (total au Canada)
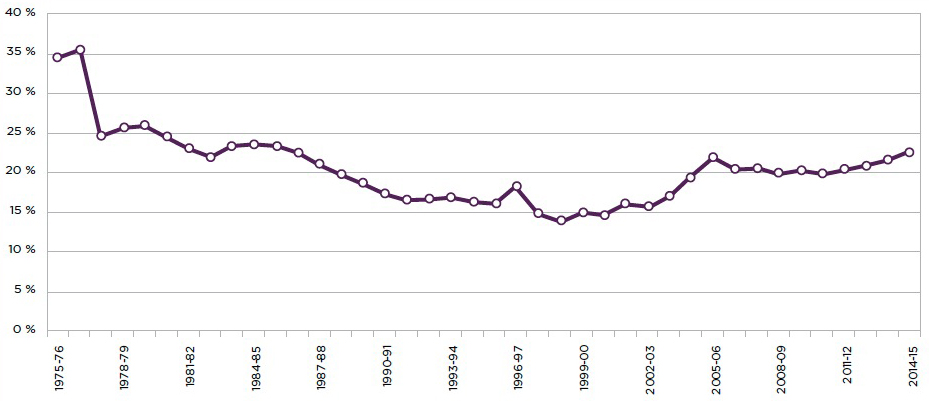
Description texte
Graphique linéaire illustrant le transfert des dépenses de santé en espèces exprimé en pourcentage des gouvernements provinciaux et territoriaux. L'axe vertical indique le pourcentage et l'axe horizontal indique l'année.
| Année | Total au Canada (pourcentage) |
|---|---|
| 1974-1975 | 35,3 % |
| 1975-1976 | 34,7 % |
| 1976-1977 | 35,6 % |
| 1977-1978 | 24,9 % |
| 1978-1979 | 25,7 % |
| 1979-1980 | 26,1 % |
| 1980-1981 | 24,6 % |
| 1981-1982 | 23,2 % |
| 1982-1983 | 22,1 % |
| 1983-1984 | 23,4 % |
| 1984-1985 | 23,7 % |
| 1985-1986 | 23,4 % |
| 1986-1987 | 22,5 % |
| 1987-1988 | 21,2 % |
| 1988-1989 | 19,9 % |
| 1989-1990 | 18,7 % |
| 1990-1991 | 17,5 % |
| 1991-1992 | 16,7 % |
| 1992-1993 | 16,8 % |
| 1993-1994 | 16,9 % |
| 1994-1995 | 16,5 % |
| 1995-1996 | 16,2 % |
| 1996-1997 | 18,4 % |
| 1997-1998 | 15,0 % |
| 1998-1999 | 14,0 % |
| 1999-2000 | 15,1 % |
| 2000-2001 | 14,8 % |
| 2001-2002 | 16,3 % |
| 2002-2003 | 15,9 % |
| 2003-2004 | 17,2 % |
| 2004-2005 | 19,6 % |
| 2005-2006 | 22,1 % |
| 2006-2007 | 20.5 % |
| 2007-2008 | 20,6 % |
| 2008-2009 | 20,0 % |
| 2009-2010 | 20,3 % |
| 2010-2011 | 20,1 % |
| 2011-2012 | 20,5 % |
| 2012-2013 | 21,1 % |
| 2013-2014 | 21,8 % |
| 2014-2015 | 22,7 % |
Le pouvoir fédéral de dépenser a souvent été source de controverse entre les provinces et les territoires. Dans les années 1970, lorsque le gouvernement fédéral a offert aux provinces plus d'autonomie pour le financement et a dirigé les soins de santé par le financement en bloc, les provinces ont saisi l'occasion. Les tensions ont monté lorsque le gouvernement fédéral a réduit unilatéralement la croissance des transferts en santé au début des années 1980, ce qui a été suivi d'un gel, puis d'une réduction des transferts en espèces de plus de 30 p. cent dans le budget fédéral de 1995Référence 62. Ensuite, les provinces et les territoires ont perçu le gouvernement fédéral comme un bailleur de fonds non fiable et se sont juré de ne plus jamais se mettre dans une position où ils font des promesses à leurs habitants respectifs qu'ils ne peuvent tenir à cause d'un manque de ressources. Même si elle n'a jamais été codifiée afin d'avoir force exécutoire, une nouvelle approche a été convenue à la suite de l'échec des processus de renouveau de la constitution du lac Meech et de Charlottetown. En effet, le gouvernement fédéral n'est plus autorisé à exercer son pouvoir de dépenser pour créer de nouveaux programmes sociaux dans les domaines de compétences provinciales, à moins qu'il ne reçoive un soutien important des gouvernements provinciaux et territoriaux.Note de bas de page ix
Par conséquent, le Groupe observe que le pouvoir de dépenser a évolué pour passer à une augmentation des dépenses et à une diminution des pouvoirs.
À combien montent les dépenses? En 2015-2016, le Transfert canadien en matière de santé (TCS) fournira 34 milliards de dollars en espèces afin d'appuyer le rôle des provinces et des territoires dans l'administration et la prestation des soins de santéRéférence 63. La figure 3.1Référence 64 montre les transferts en matière de santé du fédéral pour une moyenne de 23 p. cent des dépenses des provinces ou des territoires en soins de santéNote de bas de page x. Selon une perspective historique, les transferts en matière de santé du fédéral, qui composent une part des dépenses de santé des provinces, sont maintenant aussi élevés qu'au moment de l'introduction de la Loi canadienne sur la santé en 1984.
Même en vertu des ententes de partage de coûts des années 1970, la part générale du fédéral relative aux dépenses en santé des provinces ne s'est jamais rapprochée de 50 p. cent, comme on l'affirme parfois. Il en est ainsi parce que le partage des coûts s'appliquait uniquement aux services hospitaliers et médicaux, et non aux autres services financés par les régimes d'assurance-maladie provinciauxNote de bas de page xi. De plus, il n'y a aucune référence convenue, historique ou autre, pour ce qui constituerait une juste part.
De son côté, le gouvernement fédéral a décidé de s'éloigner de l'utilisation des transferts en santé pour passer à la prochaine génération de réformes des soins de santé. C'est ce qui a été signalé en décembre 2011 lorsque comme il a été souligné précédemment, le gouvernement a décidé de lier le facteur de progression du Transfert canadien en matière de santé à la croissance nominale du PIB, à compter de 2017-2018, avec une augmentation d'au moins 3 p. cent et aucune condition sauf le respect des modalités de la Loi canadienne sur la santé.Référence 65
Fédéralisme ascendant : expérimentation et projets pilotes
L'appui fédéral du renforcement des capacités et des projets pilotes dans la prestation des soins de santé a également fait partie de l'approche du gouvernement du Canada au cours des deux dernières décennies. La justification élémentaire - que les ressources pour innover sont difficiles à trouver dans les ministères provinciaux et territoriaux de la Santé subissant une pression constante d'investir tout l'argent des contribuables dans des services de première ligne - reste pertinente aujourd'hui.
Les programmes fédéraux notables créés depuis le milieu des années 1990 comprennent le Fonds pour l'adaptation des services de santé de 1997 (150 millions de $ sur trois ans),Référence 66 le Fonds pour l'adaptation des soins de santé primaires de 2000 (800 millions de $ sur cinq ans)Référence 67 et le Fonds du projet pilote pour les garanties de temps d'attente pour les patients de 2007 (30 millions de $ sur trois ans).Référence 68
Le Groupe respecte l'excellent travail découlant de ces initiatives, mais offre également un certain nombre d'observations au sujet de la stratégie à cet égard.
D'abord, le fonds le plus important était de loin le Fonds pour l'adaptation des soins de santé primaires, dont la grande majorité des fonds ont été attribués selon le nombre d'habitants par administration. De telles allocations ont tendance à faire échec au concept d'allocation fondée sur les mérites d'une initiative et son extensibilité à l'échelle du pays. Le plus important engagement a servi à appuyer l'« adaptation » des soins primaires en Ontario. La réforme des soins primaires en Ontario a été un projet massif qui, au fil de nombreuses années, a réussi sans équivoque à changer les modes de rémunération et à augmenter les revenus de milliers de médecins de famille. Cependant, comme le montre un examen de 2014 par Sweetman et Buckley, bien qu'un certain nombre de modèles novateurs pour les soins primaires aient été mis en œuvre, il y a jusqu'à présent étonnement peu de preuves de changements transformateurs en matière de qualité, d'accessibilité ou de rentabilité des soins primaires.Référence 69 De même, en Colombie-Britannique, les difficultés liées à l'exhaustivité des soins primaires et à l'accès à ces soins ont persisté, malgré la mise en œuvre de nouveaux codes d'honoraires (en plus des frais normaux) visant à répondre aux problèmes à cet égard.Référence 70
L'examen des dossiers de ces trois fonds permet de voir de nombreux projets excitants. Cependant, un certain nombre d'entre eux ont une saveur fortement théorique, ou consistent en des projets pilotes dont la généralisabilité est incertaine. De plus, on relève peu de projets de suivi axés sur la diffusion ou le déploiement à grande échelle des initiatives au sein d'une administration, encore moins à une échelle géographique plus importante. Ici, le Groupe souligne que, compte non tenu des lamentations au sujet de l'omniprésence de projets pilotes au Canada, la création et l'échange de connaissances par l'intermédiaire de tels projets sont désirables. La faille réelle repose dans la capacité de nos systèmes de soins de santé à diffuser ou déployer à grande échelle les idées découlant de ces projets.
De l'autre côté de la médaille, il est moins probable que les projets pilotes aient une incidence, ou soient mis en œuvre, à moins qu'ils ne : i) bénéficient d'un vaste soutien des intervenants et répondent à des besoins pressants du système de santé; ii) servent à lier de multiples segments du système ou à harmoniser les mesures incitatives entourant le changement; iii) tiennent compte depuis le début de tous les obstacles systémiques qui empêchent l'adoption de nouvelles approches dans le projet pilote, sans parler de la diffusion passive et du déploiement à grande échelle active; iv) soient conformes à une vision de la prestation des soins de santé des hautes sphères du gouvernement, appuyés donc à la fois par le financement et la volonté politique.
Il n'y a actuellement aucun programme fédéral actif ayant pour mandat précis d'appuyer les projets pilotes dans les soins de santé. Cependant, Santé Canada continue de soutenir le renforcement des capacités dans l'ensemble du pays par l'intermédiaire des programmes de contribution actuels, tels que le Programme de contributions pour les politiques de soins de santé (25 millions de $ par an).
Accords sur la santé : établir des objectifs, mesurer les progrès et suivre l'argent
La récession des années 1990 a entraîné une contrainte financière importante à l'échelle fédérale, provinciale et territoriale. À la fin de la décennie, étant donné la croissance économique à la hausse, et le débordement des préoccupations au sujet de l'accès et des délais d'attente pour les soins de santé, les gouvernements étaient prêts à faire d'importants réinvestissements. Cela a déclenché une nouvelle ère d'accords de santé fédéraux et provinciaux marquée d'investissements sans précédent par les deux ordres de gouvernement. Le programme pour le renouvellement partagé variait selon l'accord, mais il était ambitieux : accès amélioré aux soins et aux services diagnostiques, réduction des délais d'attente pour les interventions chirurgicales comme il a été mentionné au chapitre 2, déploiement des dossiers médicaux électroniques, soulagement des pénuries de ressources humaines en santé, réformes aux soins de santé primaires, investissements dans les soins à domicile et mise en œuvre d'une stratégie nationale sur les produits pharmaceutiques. Conformément à la pensée intergouvernementale courante, les accords sur la santé ont établi les principes et les objectifs communs et ont engagé toutes les administrations à mesurer les progrès et à rendre publiquement compte des résultats atteints; c'est-à-dire que les gouvernements ne se rendent pas de comptes entre eux, mais plutôt aux citoyens qu'ils servent.Référence 71Référence 72
Il est peut-être encore trop tôt pour se prononcer de façon définitive sur l'héritage à long terme de la période des accords sur la santé. On a certainement fait des progrès sur de nombreux fronts. Cependant, il y a également eu des déceptions, y compris des promesses non tenues de créer une stratégie nationale sur les produits pharmaceutiques et une approche nationale pour aborder les soins à domicile, ainsi que des progrès limités dans l'adaptation des soins de santé primaires.
Plus fondamentalement et en rétrospective, il semble qu'une grande partie de l'augmentation de l'investissement du fédéral pendant cette période a été absorbée par le système sous forme d'augmentation de la rémunération des médecins, de salaires plus élevés pour les fournisseurs de soins de santé et d'augmentations du volume de services fournis. Par exemple, tel qu'il est présenté dans la figure 3.2, l'analyse de l'ICIS des facteurs de croissance des coûts médicaux en 2011 a montré qu'entre 1998 et 2008 « l'augmentation des honoraires des médecins (augmentation annuelle de 3,6 p. cent) était le principal facteur de croissance des coûts pendant cette période, constituant environ la moitié de la croissance annuelle des dépenses ».Référence 5
Figure 3.2: Contribution des facteurs de croissance des coûts aux dépenses des médecins, 1998 à 2008
Source: Adaptation de l'Institut canadien d'information sur la santé (ICIS), facteurs d'accroissement des dépenses liées aux médecins, Ottawa, (ICIS), 2011.
Description texte
Un graphique à bandes empilées indiquant les contributions des générateurs de coûts aux dépenses des médecins de 1998 à 2008. Le graphique montre que l'augmentation annuelle moyenne est de 6,8 %, dont 3,6 % représentent des prix pour les honoraires à l'acte, 0,6 0 % représente le vieilliissement de la population, 1,0 % représente la croissance de la population et 1,5 % représente l'utilisation par habitant modifiée.
En d'autres mots, on peut soutenir qu'au lieu d'« acheter » le changement, les réinvestissements fédéraux ont acheté plus de la même chose. À cette critique implicite, les personnes concernées pourraient bien répondre qu'acheter plus a toujours été le principal objectif. Néanmoins, on a manqué une occasion. Les priorités ont changé, la bonne volonté fédérale-provinciale-territoriale est retournée par défaut au positionnement des administrations, puis l'économie mondiale est partie en vrille. Nous avons de nos jours un environnement très différent dans les soins de santé. La question pour le gouvernement fédéral est de savoir comment tirer profit au maximum de son rôle et de ses leviers pour appuyer la prochaine génération d'améliorations des soins de santé au Canada.
Mécanisme national pour appuyer les partenariats et la collaboration
La création d'organismes nationaux pour soutenir la collaboration pancanadienne est une approche au soutien de l'innovation et de la réforme dans le système de soins de santé décentralisé du Canada. Santé Canada fournit actuellement un financement de soutien à huit organismes nationaux indépendants de la santé, dont la collaboration entre les administrations occupe une place centrale du mandat.
Les organisations pancanadiennes de la santé (OPS) se sont montrées en mesure de fonctionner dans les différentes administrations, de faire le pont entre les sensibilités fédérales-provinciales-territoriales en matière de soins de santé et, bien qu'avec un succès inégal, de fournir un leadership et une coordination dans des secteurs importants. Leur légitimité découle en partie de leur établissement comme organisations indépendantes sans but lucratif du gouvernement fédéral. Les OSP ont des approches différentes à la gouvernance partagée, comprenant la représentation de gouvernements, de spécialistes et d'intervenants, ce qui les aide à former des partenariats et à établir des objectifs communs de façon à répondre aux attentes du public et des intervenants à l'égard d'une approche nationale, avec moins de friction politique qu'il y en aurait dans le cas d'un engagement fédéral direct.
| Organisation pancanadienne de la santé | Description | Origine | Financement fédéral M$/an 2014-2015Référence 73 | ETPRéférence 74 |
|---|---|---|---|---|
| Institut canadien d'information sur la santé (ICIS) | Il détient une grande partie des données sur les systèmes de santé du Canada, et les mesures et les rapports sur le rendement du système de santé. | 1992 | 77,7 | 675 |
| Agence canadienne des médicaments et des technologies de la santé (ACTMS) | Elle évalue et conseille les gouvernements sur la rentabilité des médicaments et des technologies pour aider aux décisions sur la couverture et le remboursement. | 1989 | 16 | 145 |
| Inforoute Santé du Canada | Elle fait des investissements conjoints avec les provinces et les territoires pour mettre en œuvre l'information sur la santé et les technologies de communication, et appuyer leur adoption. | 2001 | 88,4Note de bas de page xii | 140 |
| Fondation canadienne pour l'amélioration des services de santé (FCASS) | Elle accélère les efforts d'amélioration des soins de santé par l'intermédiaire de partenariats et d'activités d'échange de connaissances. | 1996 | 11,6Note de bas de page xiii | 43 |
| Partenariat canadien contre le cancer (PCCC) | Il coordonne la mise en œuvre d'une stratégie nationale sur la prévention et la lutte contre le cancer. | 2006 | 47,5 | 95 |
| Commission de la santé mentale du Canada (CSMC) | Elle sert de catalyseur pour l'amélioration du système de santé mentale et le changement d'attitude et de comportement des Canadiens en matière de santé mentale. | 2007 | 14,3 | 90 |
| L'Institut canadien pour la sécurité des patients (ICSP) | Il met au point des outils et des partenariats pour favoriser une culture de sécurité des patients. | 2003 | 7,6 | 35 |
| Centre canadien de lutte contre l'alcoolisme et les toxicomanies (CCLAT) | Il utilise des données probantes pour orienter le développement de stratégies et de partenariats pour lutter contre la toxicomanie. | 1988 | 6,8 | 50 |
| TOTAL | 269,9 | 1 273 | ||
La figure 3.3 présente la façon dont les OSP divergent en matière de financement, de mandat et de structure. La première a été établie à la fin des années 1980. Certaines étaient visées par des accords fédéraux-provinciaux-territoriaux, alors que d'autres ont été lancées lorsque le gouvernement du jour a choisi de faire la lumière sur une question en particulier. Certaines représentent une contribution assez importante de Santé Canada (p. ex. l'ICIS, à 77,7 millions de $ par an), alors que d'autres sont petites (ICSP à 7,6 millions de $). Certaines ont établi des conseils dont la représentation compte des sous-ministres de la Santé de l'ensemble du Canada (Inforoute), alors que d'autres sont constitués de membres de la communauté (FCASS). D'autres encore sont un mélange des deux (ICIS). Certains partagent les coûts avec les provinces dans une mesure plus ou moins importante (ICIS, Inforoute), alors que d'autres partagent les coûts de façon minimale, souvent en fonction du projet (FCASS, ICSP).
Ensemble, ces organisations pancanadiennes de la santé représentent un investissement fédéral de quelque 270 millions de $ par année et emploient plus de 1 200 personnes. C'est très peu par rapport à un système de soins de santé qui dépense plus de 215 milliards de $ par année, mais constitue une ressource importante pour la collaboration pancanadienne.
Comme on en discute au chapitre 4 et ailleurs dans le présent rapport, le Groupe considère les OSP comme des éléments de base pour une approche collaborative à l'innovation des soins de santé. La plupart de ces organisations ont eu l'occasion d'interagir avec le Groupe au cours de la dernière année. Chacune a fait preuve d'un engagement solide à soutenir le changement dans leurs sphères d'activité respectives. Dans sa recommandation sur les OSP, le Groupe est de l'avis qu'un ensemble d'organismes plus intégré soit désirable afin de créer une masse critique, tout en renforçant l'importance de briser les cloisons existantes. En d'autres mots, ce qui est bon pour chaque système de soins de santé en matière de plus grande intégration et de collaboration est également bon pour le mécanisme soutenant l'innovation pancanadienne des soins de santé.
Recherches appuyant la collaboration
Le gouvernement fédéral joue un rôle important dans la recherche en santé, qui à son tour est un apport important au processus d'innovation. Les Instituts de recherche en santé du Canada (IRSC) constituent le principal organisme canadien de financement de la recherche en santé, créé en 2000 à titre d'organisme indépendant et relevant du Parlement par l'entremise du ministre de la Santé. Avec un budget annuel de près de 1 milliard de $, les IRSC soutiennent la recherche évaluée par les pairs dans quatre principaux « piliers » : science fondamentale; science clinique; services et politiques de la santé; santé de la population et santé publique. Le modèle des IRSC - composés de 13 instituts distincts dans une gamme de disciplines de la santé - était en soi une innovation qui a attiré des louanges et l'intérêt d'autres pays.Référence 75
La recherche en science fondamentale était l'axe principal de l'organisation qui a précédé les IRSC, le Conseil de recherches médicales du Canada. L'ajout des trois autres piliers a élargi le mandat des IRSC. Toutefois, un examen externe mené en 2012 a révélé qu'au cours d'une décennie, la science fondamentale a continué de recevoir environ 80 p. cent de tous les fonds accordés dans le cadre de concours de subventions ouverts. La proportion la plus faible des fonds au cours de cette décennie a été attribuée aux services et aux politiques de la santé. Les bénéficiaires de ce pilier ont aussi toujours signalé la plus grande proportion d'études de recherche ayant mené à des changements dans les programmes ou les politiques de soins de santé.Référence 76
Partiellement en réponse au besoin de recherche plus pertinente pour les patients, les cliniciens de première ligne et les gestionnaires du système de soins de santé, les IRSC ont lancé la stratégie de recherche axée sur les patients (SRAP) en 2012. La SRAP réunit les partenaires fédéraux, provinciaux et territoriaux dans le but d'intégrer leurs recherches respectives aux soins et de veiller à ce que le bon patient reçoive la bonne intervention au bon moment. La stratégie se compose de cinq éléments : unités de soutien; réseaux; renforcement des capacités; mobilisation des patients; amélioration de la compétitivité du Canada dans la conduite d'essais cliniques.Référence 77 À ce jour, des unités de soutien ont été créées dans plusieurs provinces, recevant des fonds de contrepartie des provinces, et trois réseaux ont été lancés dans les domaines de la santé mentale des jeunes et des adolescents, de l'innovation des soins de santé primaires et intégrés et des maladies chroniques.Référence 78Référence 79 Bien que la SRAP soit encore à ses débuts, le Groupe la voit comme étant en synergie avec certains des objectifs précisés dans son rapport. Les orientations futures possibles pour la SRAP et la collaboration avec celle-ci sont traitées aux chapitres 4 et 7.
Outre les IRSC, le gouvernement fédéral appuie la recherche en santé par l'intermédiaire de la Fondation canadienne pour l'innovation (FCI) et Génome Canada. La FCI est une société indépendante qui fournit des fonds d'infrastructure à l'appui de la recherche et du développement de pointe au Canada.Référence 80 Génome Canada est une société a but non lucratif qui investit dans des projets de recherche à grande échelle dans des domaines prioritaires comprenant la santé (p. ex. la médecine personnalisée, la bioinformatique, etc.) et en assure la gestion. Référence 81 Bien que les IRSC relèvent du ministre fédéral de la Santé, la FCI et Génome Canada font partie du portefeuille de l'industrie.
Leviers de la santé fédérale : au-delà des suspects habituels
Au-delà des gros leviers visibles faisant l'objet de la section précédente, il y a un deuxième niveau de responsabilités et de leviers fédéraux qui ont le potentiel d'apporter une contribution importante à l'innovation des soins de santé au Canada. Ils relèvent pour la plupart de la responsabilité du ministre fédéral de la Santé, mais certains relèvent d'autres ministères.
Réglementation des produits de santé, des aliments et des risques pour la santé
Même si Santé Canada est responsable de réglementer une variété de produits, le tabac et les substances contrôlées ainsi que les risques posés par des facteurs environnementaux, Référence 82 la réglementation des produits pharmaceutiques et des appareils médicaux est d'un intérêt particulier pour le Groupe, étant donné le lien avec l'innovation des soins de santé.
Santé Canada est responsable de réglementer les produits pharmaceutiques, ainsi que d'évaluer l'innocuité, l'efficacité et la qualité des médicaments avant l'approbation de la vente au Canada. Santé Canada est également responsable de surveiller l'innocuité des médicaments après la commercialisation. Le gouvernement fédéral réglemente également le prix des médicaments brevetés au Canada par l'intermédiaire du Conseil d'examen du prix des médicaments brevetés (CEPMB) en vertu des pouvoirs énoncés dans la Loi sur les brevets.Référence 83 Manifestement, le CEPMB réglemente les prix des médicaments brevetés afin de garantir que les prix ne sont « pas excessifs » en limitant les augmentations du prix des médicaments brevetés existants au taux de l'inflation générale et en comparant le prix de nouveaux médicaments brevetés à celui de médicaments comparables déjà sur le marché canadien, ou dans le cas des médicaments révolutionnaires, à celui d'un échantillon de pays comparables.Référence 84
De plus,Santé Canada surveille le cadre réglementaire des appareils médicaux, comprenant les appareils médicaux utilisés pour le traitement, l'atténuation, le diagnostic ou la prévention de maladies. Le ministère est responsable d'évaluer l'innocuité, l'efficacité et la qualité des appareils médicaux au moyen d'un examen préalable à la commercialisation, de surveillance postérieure à l'approbation et de systèmes de qualité dans le procédé de fabrication.Référence 85
Le Groupe a entendu divers points de vue d'intervenants sur l'efficacité de ces leviers et présente son analyse et ses recommandations aux chapitres 8 et 9.
Services de santé pour les Premières Nations, les Inuit et d'autres populations relevant de la compétence fédérale
Le gouvernement fédéral a la responsabilité de fournir des services de santé à un certain nombre de populations relevant de la compétence fédérale, dont les Premières Nations et les Inuit, les Forces canadiennes et les anciens combattants, les détenus des pénitenciers fédéraux et certains demandeurs d'asile. Réunis, ces programmes représentent près de 4,5 milliards de dollars en dépenses annuelles, tel qu'il est présenté à la figure 3.4.Référence 86 Les observateurs ont fait remarquer que cela fait du gouvernement fédéral le cinquième système de soins de santé en importance au pays. En réalité toutefois, ces programmes sont tous gérés de manière indépendante par différents ministères, un fait qui amène le Groupe à se poser des questions sur l'absence d'une fonction de coordination et la portée de l'approvisionnement de groupe. Quoi qu'il en soit, aucun de ces programmes ne constitue un système de soins de santé adéquat puisque bon nombre des services reçus par ces populations sont offerts par des systèmes de soins de santé provinciaux et territoriaux, quoique parfois financés par le gouvernement fédéral.
| Santé des Premières Nations et des Inuits | 2563 |
|---|---|
| Service correctionnel Canada | 189 |
| Citoyenneté et Immigration Canada | 58 |
| Défense nationale | 537 |
| Anciens Combattants | 1100 |
| TOTAL | 4447 |
Figure 3.5: Budget de la direction générale de la santé des Premières Nations et des Inuits, 2014-15

Description texte
Un diagramme à secteurs illustrant l'allocation du budget de la Direction générale de la santé des Premières Nations et des Inuits en 2014-2015.
| Millions de $ | Pourcentage | |
|---|---|---|
| Soins de santé primaires | 832,2 | 32 |
| Prestations de santé supplémentaires | 1 127,9 | 44 |
| Soutien à l'infrastructure de santé | 203,9 | 8 |
| Initiative tripartite de la Colombie-Britannique | 398,6 | 16 |
La Direction générale de la santé des Premières Nations et des Inuits (DGSPNI) de Santé Canada est un fournisseur et un bailleur de fonds clé pour les services de santé offerts aux collectivités des Premières Nations et Inuit, la dépense annuelle s'élevant à près de 2,6 milliards de dollars, comme il est présenté à la figure 3.4. La DGSPNI fournit ou finance une variété de programmes et services qui complètent ceux offerts par les provinces et les territoires, dont les programmes de promotion de la santé et de prévention des maladies communautaires, les services de soins primaires, les programmes de lutte contre les maladies transmissibles et pour la résolution des questions de santé environnementale et le soutien à l'infrastructure de la santé. De plus, la DGSPNI assure le suivi du Programme des services de santé non assurés. Le programme fournit une assurance-maladie supplémentaire aux membres des Premières Nations inscrites en vertu de la Loi sur les IndiensRéférence 87 et aux Inuit admissibles, peu importe le lieu de résidence. Il couvre les biens et services médicalement nécessaires non couverts par les programmes privés ou provinciaux et territoriaux.Référence 88Référence 89
Le mode de prestation de ces programmes varie considérablement d'une collectivité à l'autre. Bien que la DGSPNI soit responsable de l'administration et de la prestation de ces programmes dans certaines collectivités des Premières Nations et Inuit, d'autres collectivités sont chargées de l'administration de ces services de santé par l'intermédiaire d'ententes de contribution et d'ententes de transfert des services de santé avec la DGSPNI. Ces dernières reflètent d'autres mécanismes de gouvernance de la santé établis dans le cadre d'ententes sur les revendications territoriales, ou d'autres ententes conclues entre les collectivités autochtones, le gouvernement fédéral et les gouvernements provinciaux et territoriaux.Référence 89
Vu que ces services relèvent directement de la responsabilité fédérale, le Groupe a jugé important de consulter les intervenants clés et de donner, si possible, des conseils sur les stratégies qui pourraient aider à régler des problèmes évidemment urgents. Les membres l'ont fait avec empressement à la lumière des défis de taille en matière de santé auxquels sont confrontées les collectivités autochtones, du contexte changeant de l'autonomie gouvernementale et des contraintes de temps liées au mandat du Groupe. Le Groupe a trouvé les dispositions relatives aux soins de santé des Premières Nations particulièrement fragmentées. La situation est fonction du nombre de Premières Nations autonomes, de la taille de la population totale, de la présence dans l'ensemble des provinces et dans deux des trois territoires du Nord et de la diversité des conditions de vie. Cela dit, des observations et des recommandations ont été présentées qui pourraient être généralisées dans une certaine mesure aux soins de santé offerts à tous les peuples autochtones du Canada. Elles sont énoncées au chapitre 6.
Prévention et santé publique
La responsabilité de la santé publique est commune à tous les ordres de gouvernement et au secteur privé, aux organisations à but non lucratif, aux professionnels de la santé et au public. L'Agence de la Santé publique du Canada (ASPC) a été créée en 2004 dans le portefeuille de la Santé afin de répondre à l'engagement du gouvernement fédéral « à mettre davantage l'accent sur la santé publique afin de protéger et d'améliorer la santé et la sécurité de tous les Canadiens et de contribuer à renforcer les capacités de santé publique dans l'ensemble du Canada. »Référence 90
L'ASPC, dont les dépenses ont dépassé 600 millions de dollars en 2013-2014, est largement responsable de la prévention des maladies et des blessures, ainsi que de la promotion de la santé, de l'amélioration de l'information de surveillance, et du développement des connaissances liées aux maladies et aux blessures, de l'assurance d'un leadership fédéral et d'une reddition de comptes dans la gestion des événements de santé publique nationaux, du renforcement de la collaboration intergouvernementale et des approches nationales en matière de politiques, de la planification de la santé, du soutien de la collaboration internationale en santé publique et de l'échange d'expertise au Canada.Référence 90
Dans leurs présentations écrites, certains intervenants et membres du public ont relevé le besoin d'une concentration accrue sur la prévention des maladies et la promotion de la santé. Certains ont même fortement recommandé que l'ASPC joue un rôle plus important à ces égards. En réponse, le Groupe fait observer que l'ASPC a une très vaste mission. Les unités locales de santé relevant de l'administration provinciale et territoriale sont bien plus souvent engagées auprès des fournisseurs de soins de santé que l'Agence ne peut ou ne doit l'être. L'enjeu sous-jacent, soit une meilleure intégration des soins de santé à la promotion de la santé communautaire et le développement social, est revu dans les chapitres suivants.
Politique fiscale en matière de santé
Certaines mesures fiscales fédérales se rapportent directement aux soins de santéRéférence 91. Des mesures fiscales fédérales sont en place afin d'aider les particuliers et leurs familles à compenser les soins de santé payés de leurs poches et qui ne sont pas couverts par des régimes d'assurance-maladie publics ou privés. Les autres mesures fiscales fédérales visent à soutenir les familles qui prennent soin d'une personne à la maison. De plus, des exonérations de la taxe de vente sont offertes pour les services fournis par certains professionnels de la santé pour du matériel et des produits médicaux, des médicaments sur ordonnance et le stationnement à l'hôpital. De plus, les hôpitaux reçoivent un remboursement de la TPS/TVH sur les achats admissibles.
De manière plus générale, le secteur de la santé bénéficie de certaines mesures fiscales généralisées. Par exemple, les sociétés pharmaceutiques bénéficient d'un programme de recherche scientifique et de développement expérimental qui soutient les entreprises canadiennes dans tous les secteurs afin de mener des activités de recherche et de développement au Canada. En outre, les organismes de bienfaisance du secteur de la santé et leurs diverses causes profitent considérablement des mesures fiscales ayant pour but d'appuyer les dons de charité.Référence 91
Selon le Groupe, les mesures fiscales en matière de santé représentent une part importante des ressources du gouvernement fédéral qui devrait faire partie d'un programme fédéral d'innovation des soins de santé. Le rôle de la politique fiscale est examiné en détail au chapitre 10.
Développement économique dans le secteur de la santé
Pendant les consultations, le Groupe a entendu parler de plusieurs programmes soutenant l'innovation dans les soins de santé qui sont offerts dans le cadre du portefeuille de l'industrie :
- Le Conseil national de recherches (CNRC) s'efforce de combler l'écart en matière d'innovation entre les activités préliminaires de recherche et développement (R- D) et la commercialisation en se concentrant sur la création de retombées socioéconomiques pour les Canadiens et sur un meilleur rendement national en matière de R- D et d'innovation menées par les entreprisesRéférence 92. Des initiatives actuelles en matière de santé sont axées sur les thérapies touchant la santé humaine, les produits médicaux et la santé numérique.
- Le Programme d'aide à la recherche industrielle (PARI) du CNRC offre des conseils et un financement aux petites et moyennes entreprises pour les aider à développer leur capacité en matière d'innovation.Référence 93
- Les Réseaux de centres d'excellence du Canada sont administrés conjointement par trois conseils subventionnaires nationaux (les Instituts de recherche en santé du Canada (IRSC), le Conseil de recherches en sciences naturelles et en génie du Canada et le Conseil de recherches en sciences humaines du Canada), en partenariat avec Santé Canada et Industrie Canada. Le but consiste à créer un partenariat novateur qui « mobilise le meilleur talent du Canada en matière de recherche et de développement pour édifier un Canada plus avancé, plus sain, plus concurrentiel et plus prospèreRéférence 94 ».
Lors des consultations, les innovateurs et les entrepreneurs en soins de santé ont également mis l'accent sur le rôle d'Exportation et développement Canada et de la Banque de développement du Canada, et celui des organismes régionaux de développement dans le soutien de l'élaboration et la commercialisation de produits par les petites et les moyennes entreprises dans le secteur de la santé.
Même si les innovateurs en soins de santé sollicitent le soutien du gouvernement fédéral au moyen de divers organismes et programmes de développement économique, le Groupe a conclu que les ministères fédéraux, notamment, Santé Canada et Industrie Canada, doivent travailler plus étroitement ensemble afin d'aider les entrepreneurs en soins de santé.
Pour récapituler brièvement, le présent chapitre a présenté un aperçu de l'appareil fédéral dans le domaine des soins de santé. Il a souligné que le gouvernement du Canada s'est constamment éloigné des ententes de partage des coûts qui prévalaient dans les années 1950 et 1960. Aujourd'hui, le Transfert canadien en matière de santé est sur le point d'augmenter uniquement en fonction du produit intérieur brut (PIB) et ne fait l'objet d'aucune condition autre que la conformité à la Loi canadienne sur la santé. Étant donné cette nouvelle réalité, les piètres résultats des arrangements antérieurs et la preuve d'une baisse dans le rendement des systèmes de soins de santé au Canada, la question devant le Groupe est rapidement devenue la suivante : est-ce qu'il y a un nouveau modèle de financement fédéral stratégique qui permettrait d'établir une vraie collaboration, de créer une vision de l'innovation et de dénouer l'impasse actuelle au chapitre de la politique des soins de santé?
L'examen du présent chapitre résume également les nombreux investissements fédéraux qui sont déjà en place dans l'ensemble d'un vaste éventail de domaines liés à l'innovation en soins de santé et a souligné un nombre moins connu de leviers fédéraux. Ainsi, une question connexe devant le Groupe était la suivante : ces investissements et léviers peuvent-ils faire partie de la solution pour combler l'écart sur le plan de l'innovation en soins de santé au Canada?
Ces questions sont abordées au chapitre 4.
Chapitre 4
Dénouer l'impasse
« Le déploiement à grande échelle en vue de répondre aux besoins équivaut à l'utilisation d'un autobus par un grand nombre de personnes en vue d'entreprendre un voyage essentiel. Si l'autobus est trop petit, s'il se déplace trop lentement, s'il se trompe de chemin, si l'on ne règle pas les problèmes mécaniques ou si le conducteur est mauvais, il n'arrivera pas à destination à temps. On ne pourra pas résoudre de tels problèmes simplement en ajoutant plus de carburant. Les gouvernements et les autres acteurs des pays concernés doivent composer avec tous les problèmes pour assurer la réussite du voyage Référence 95 ».
Bernard Rivers
« On devrait mettre en place un véhicule - un champion - qui serait disposé à accepter les risques et possiblement l'échec. Il pourrait s'agir d'un "centre d'innovation" indépendant au Canada qui transmettrait les leçons apprises sur le terrain par rapport aux discussions de haut niveau, de manière à ne pas constamment réinventer la roue ».
Commentaire écrit acheminé au Groupe consultatif
Dans les chapitres précédents, nous avons présenté les bonnes et les mauvaises nouvelles. La bonne nouvelle, c'est que les systèmes de soins de santé du Canada disposent de formidables atouts : un effectif dévoué et bien formé qui, de concert avec des établissements et des organismes reconnus, offre des soins à de nombreux Canadiens chaque jour; un consensus sociétal sur la valeur liée à offrir à tous les Canadiens les services de santé en fonction de leurs besoins; et un esprit d'innovation solide à tous les échelons du système. Au chapitre 3, nous avons démontré plus en détail que malgré les réalités constitutionnelles et les conflits politiques, les gouvernements canadiens ont souvent contourné les contraintes existantes afin de créer de nouvelles ententes de financement, des partenariats nécessaires et un appareil national à l'appui.
Cela dit, voilà la mauvaise nouvelle : notre rendement accuse un recul lorsqu'on le compare à l'échelle internationale. Un nombre important de Canadiens sont préoccupés par l'état des soins de santé dans leurs régions respectives. Nous payons le prix fort pour un éventail relativement restreint de services assurés par l'État. Même s'il y a une foule de bonnes idées en circulation et d'extraordinaires îlots d'activités novatrices dans l'ensemble du pays, le Canada n'a pas réussi à mobiliser le changement à grande échelle à la grandeur du système.
Par conséquent, le présent chapitre examine certaines des forces qui modèlent les soins de santé à deux égards : la manière dont on favorise l'innovation dans les systèmes de soins de santé hautement performants, et les tendances globales qui entrainent un cycle encore plus rapide d'innovations dans les soins de santé. Par-dessus tout, le chapitre énonce la justification d'un ensemble de recommandations et la teneur des recommandations que le Groupe perçoit comme essentielles à la création d'un nouveau modèle de collaboration intergouvernementale et multilatérale, permettant ainsi d'améliorer le déploiement à grande échelle de l'innovation et, avec le temps, des systèmes de santé plus solides pour tous les Canadiens.
Innovation ascendante et descendante
Pour faciliter ses délibérations, le Groupe a pu assimiler une grande quantité de rapports érudits sur les systèmes de soins de santé hautement performants et, comme il a été mentionné précédemment, il a passé une journée avec de grands experts du Royaume-Uni, des États-Unis (Kaiser Permanente), de l'Australie, des Pays-Bas et du Danemark. Les apports ont mené à un constat simple, mais utile. Chaque système de soins de santé hautement performant encourage son personnel de première ligne à innover de manière ascendante. Chaque système de soins de santé hautement performant dépend également des chefs de file qui jouent un rôle essentiel dans l'établissement de la vision et de l'orientation du changement, et récompense ces chefs de file d'une utilisation consciencieuse de leurs autorités pour soutenir les essais et déployer à grande échelle les idées prometteuses provenant de n'importe quelle source.
Dans les chapitres précédents, nous avons fait état d'un élan grandissant pour l'innovation ascendante dans l'ensemble du Canada. Le Groupe a également entendu parler d'approches descendantes de soutien partout au pays ainsi que du leadership stratégique dans de nombreuses provinces qui font preuve d'un engagement à accélérer l'innovation à la première ligne. Il s'agit là d'évolutions prometteuses.
En même temps, les membres du Groupe ont été surpris par la mesure dans laquelle les intervenants se sont attardés aux petites différences entre les provinces, les régions et les établissements. Alors que les chefs de file des systèmes de soins de santé hautement performants sont ouverts à l'adoption et à l'adaptation des innovations qui ont fait leurs preuves et qui proviennent de tous les milieux, certains chefs de file canadiens semblaient être frappés par le syndrome de « cela n'a pas été inventé ici », décrit au chapitre 2. Le Groupe a conclu qu'il était possible d'accélérer les changements positifs apportés aux systèmes de soins de santé canadiens en adoptant des mécanismes qui mettent au défi notre propension à réinventer la roue du système de soins de santé, ville par ville, région par région. Comme l'indique l'examen suivant des pressions plus vastes qui animent le changement, le Canada ne dispose pas d'assez de temps et d'argent pour continuer à se laisser guider par un esprit de clocher pour ce qui est des soins de santé.
Transformer les défis en occasions de changement
Le système de soins de santé canadien est confronté à des défis qui ne sont pas tellement différents de ceux avec lesquels doivent composer les systèmes hautement performants d'autres pays. La différence réside dans le fait que les systèmes hautement performants peuvent tirer parti de telles pressions et les transformer en possibilités de changements.
À cet égard, le Groupe perçoit les défis suivants auxquels est confronté le système canadien comme des occasions clés d'innovation :
-
Les patients veulent participer. À mesure que la société devient de moins en moins hiérarchisée, les patients veulent prendre en charge leur santé et leurs soins de santé. Ils se perçoivent de plus en plus comme partenaires dans leurs propres soins et sont moins disposés à accepter un service à la clientèle médiocre, y compris les lacunes au chapitre des communications et les technologies de communication désuètes, les délais d'attente trop longs et les services mal intégrés. Ils s'attendent à interagir avec un système souple conçu en fonction de leurs besoins et non en fonction des besoins des fournisseurs et des gestionnaires du réseau. Alors que ces attentes augmentent la pression exercée sur les fournisseurs et les systèmes, elles permettent également aux patients d'assumer une plus grande responsabilité à l'égard de leur santé et des soins de santé. Ceci, à son tour, peut être exploité afin d'améliorer la qualité et éventuellement de réduire le coût des soins.
-
La population du Canada évolue rapidement. Il est attendu qu'en 2036, près du quart de la population canadienne aura plus de 65 ansRéférence 96, et qu'il y aura une importante variation entre les provinces et les territoires. Au Canada atlantique en particulier, le vieillissement est plus accéléré que dans le reste du pays. En même temps, la prévalence de bien des maladies augmente avec l'âge, ce qui laisse entendre qu'au fur et à mesure que la population vieillit, le fardeau des maladies chroniques augmentera également.Référence 97Référence 98Référence 99
La plupart du temps, les personnes âgées sont à l'avant-plan, mais il y a d'autres tendances démographiques à prendre en compte. Dans certaines provinces (p. ex. le Manitoba et la Saskatchewan), le nombre absolu et la proportion relative d'Autochtones augmentent rapidement.Référence 100 Un enfant sur quatre au Canada fait maintenant de l'embonpoint, ou est obèse, ce qui augmente les risques d'être atteint de nombreuses affections chroniques.Référence 101 Certains perçoivent ces tendances liées à la démographie et à la maladie comme une menace à la pérennité du système de soins de santé. Elles constituent toutefois une menace à la pérennité uniquement si le système reste organisé en vase clos. Un système plus intégré autour des besoins du patient pourrait offrir de meilleurs soins et fournir de meilleurs résultats à un coût moindre - pas uniquement pour les personnes âgées, dont le nombre croissant pourrait propulser le changement, mais pour tous les Canadiens.
Figure 4.1 : Population de personnes âgées de plus de 65 ans par région en 2011 et les projections pour 2036 (%)
Source : Adapté des calculs d'Emploi et Développement social Canada fondés sur Statistique Canada. Estimations de la population, selon le groupe d'âge et le sexe au 1er juillet, Canada, provinces et territoires, annuel (CANSIM Tableau 051-0001); et Statistique Canada. Population projetée, selon le scénario de projection, l'âge et le sexe, au 1er juillet, Canada, provinces et territoires, annuel (CANSIM tableau 052-0005). Statistique Canada.
Description texte
Graphique en barres double horizontal illustrant la proportion de la population âgée de plus de 65 ans en 2011 et la proportion projetée de la population qui aura plus de 65 ans en 2036 au Canada et dans chaque province et territoire. L'axe horizontal renvoie à l'unité de mesure, qui est le pourcentage de la population âgée ou sera âgée de plus de 65 ans. L'axe vertical énumère les provinces, les territoires et le Canada. Le premier ensemble de barres indique la proportion de la population âgée de plus de 65 ans en 2011 au Canada et dans chaque province et territoire. Le deuxième ensemble de barres indique la proportion projetée pour 2036 pour le Canada et chaque province et territoire.
| Année 2011 | Année 2036 | |
|---|---|---|
| Canada | 14,4 % | 23,7 % |
| Terre-Neuve-et-Labrador | 15,8 % | 31,0 % |
| Île-du-Prince-Édouard | 15,8 % | 27,4 % |
| Nouvelle-Écosse | 16,5 % | 28,6 % |
| Nouveau-Brunswick | 16,2 % | 29,4 % |
| Québec | 15,7 % | 25,1 % |
| Ontario | 14,2 % | 23,1 % |
| Manitoba | 13,9 % | 21,4 % |
| Saskatchewan | 14,6 % | 23,3 % |
| Alberta | 10,8 % | 21,0 % |
| Colombie-Britannique | 15,3 % | 23,8 % |
| Yukon | 8,8 % | 19,6 % |
| Territoires du Nord-Ouest | 5,6 % | 20,1 % |
| Nunavut | 3,2 % | 10,8 % |
-
La révolution numérique perturbe actuellement les soins de santé. Une grande quantité de données liées à la santé est générée chaque jour au Canada au cours d'examens médicaux, de processus administratifs et de recherches cliniques. Étant donné le rythme rapide, la propagation et la portée des technologies de communication et d'information comme la surveillance à distance, les outils de santé mobileNote de bas de page xv et la technologie prêt-à-porter, il est attendu que l'information sur la santé et les soins de santé augmente de manière exponentielle. Cela offre la possibilité d'une prise de décision clinique plus intelligente, de meilleures recherches et évaluations et des patients plus informés et engagés. Toutefois, il est aussi nécessaire de se prévaloir d'outils de soutien critiques afin de canaliser le déluge de données et de le concentrer en renseignements actionnables que les patients, les fournisseurs et les décideurs du système peuvent utiliser.
De même, les connaissances de la société sur les maladies et la compréhension évoluent rapidement grâce aux nouvelles évolutions en biotechnologie. La médecine de précision annonce une nouvelle ère pour le diagnostic, le traitement et la prévention de la maladie qui s'éloignera d'une stratégie « taille unique » en vue de s'orienter vers une approche plus individualisée, fondée sur la composition génétique d'un patient. Elle permet d'améliorer de façon considérable l'efficacité des soins de santé en déterminant le bon traitement au bon moment et selon la bonne dose, tout en réduisant les effets secondaires et en maximisant l'efficacité. L'ajout du nouveau paradigme que cela représente dans les soins de santé canadiens doit être rapide, stratégique et, le cas échéant, sceptique, de sorte que nous puissions en maximiser les avantages de façon rentable.
-
L'ère de la croissance rapide des dépenses dans les soins de santé est révolue. Les transferts fédéraux s'orientent vers une formule en fonction de la croissance du produit intérieur brut (PIB) et les provinces et les territoires ont restreint leurs dépenses. Référence 102 Certains critiques perçoivent la situation comme une tactique musclée des gouvernements afin de financer des baisses d'impôt sur le dos des fournisseurs de soins de santé et des patients. Le changement peut toutefois être également perçu comme l'occasion de faire des modifications attendues depuis longtemps, c.-à-d. des changements : dans le modèle de paiement qui récompense la valeur plutôt que le volume; dans la manière dont les médicaments et les appareils médicaux sont réglementés, remboursés et gérés; afin de favoriser des systèmes de soins de santé plus efficients, plus productifs et moins gaspilleurs de l'argent des contribuables. Les Canadiens doivent également composer avec plus de pressions financières directes alors que le système s'oriente vers des biens et des services - comme les médicaments, les appareils et les soins à domicile - qui dépassent la couverture classique du système de soins de santé. Les dépenses directes en santé ont augmenté de 277 dollars par habitant pour atteindre 840 dollars au cours des vingt dernières années, ce qui représente une augmentation annuelle de 4,7 p. cent.Référence 5 C'est donc une occasion d'innover dans la manière dont nous finançons les soins au-delà des services hospitaliers et médicaux.
-
Les soins de santé sont devenus un programme social et un atout économique. Le secteur de la santé soutient directement et indirectement plus de deux millions de travailleurs dans des centaines de collectivités dans l'ensemble du paysRéférence 103, surveille une infrastructure complexe et l'approvisionnement en technologies avancées et soutient la recherche de pointe offrant un potentiel commercial important. Au Canada, la notion de partenariat avec le secteur privé afin d'améliorer le système de santé a attiré peu d'attention. Pour certains, il s'agit de l'anathème des valeurs sous-jacentes du système canadien de soins de santé. Pour d'autres, il s'agit d'une possibilité d'avantages économiques pour les Canadiens tout en améliorant la qualité et la pérennité du système de soins de santé. Les systèmes performants d'autres pays adoptent cette dernière position et le Canada devrait en faire ainsi.
Les chapitres 5 à 9 traitent plus en détail de chacune des questions ci-dessus et présentent des recommandations pour le gouvernement fédéral. Mais savoir où se concentrer n'est qu'une partie du défi. Savoir comment aller de l'avant est l'autre partie et peut-être la partie la plus difficile.
Vers un environnement plus propice à la collaboration
Comme nous en avons discuté au chapitre 3, la collaboration en matière de soins de santé dans l'ensemble de la fédération a connu des hauts et des bas. Lorsque le gouvernement fédéral a annoncé, en décembre 2011, son plan de renouvellement unilatéral du Transfert canadien en matière de santé (TCS) pour la période de 2014 à 2024, empêchant ainsi toute négociation intergouvernementale sur un nouvel accord sur la santé, les provinces et les territoires ont été stupéfaits, comme on peut s'y attendre.Référence 104Référence 105 Les gouvernements provinciaux et territoriaux se sont immédiatement retirés. Si le gouvernement fédéral n'avait pas l'intention de discuter avec les provinces et les territoires de la manière dont le renouvellement des transferts en matière de santé pourrait être lié au renouvellement des soins de santé, alors les provinces et territoires feraient cavalier seul.
Sous les auspices du Conseil de la fédération, les provinces et les territoires ont créé le Groupe consultatif sur l'innovation en matière de santé en 2012. Ce groupe était présidé au départ par les premiers ministres de la Saskatchewan et de l'Île-du-Prince-Édouard et était composé de ministres provinciaux et territoriaux de la Santé. Il a rapidement créé des groupes thématiques concentrés sur les modèles de soins dispensés en équipe, les champs d'exercice des professionnels, les lignes directrices pour la pratique clinique et les ressources humaines en santé. Il a ensuite rédigé un rapport exhaustif en 2012, mettant en contexte les pratiques exemplaires dans l'ensemble des provinces et territoires, et a relevé des domaines prioritaires dans lesquels poursuivre ses travauxRéférence 106. À l'heure actuelle, le Groupe de travail se concentre sur trois domaines de collaboration : les produits pharmaceutiques, le caractère approprié des interventions et les soins aux personnes âgées.Référence 107
L'Alliance pharmaceutique pancanadienne (APP) est déjà apparue comme l'un des résultats principaux. L'APP entreprend des négociations provinciales et territoriales conjointes concernant les médicaments d'origine au Canada et obtient une meilleure valeur pour les régimes d'assurance-médicaments provinciaux et territoriaux.
D'un côté, les mesures décisives prises par les provinces et les territoires peuvent être perçues comme une validation du changement de stratégie adopté par le gouvernement fédéral. La croissance des dépenses en santé des provinces et des territoires a chuté à des niveaux qui n'ont pas été vus depuis le milieu des années 1990.5 Des économies importantes ont été réalisées au chapitre du prix des médicaments génériques et d'origine.Référence 108 Des expériences avec de nouveaux mécanismes de paiement sont enfin et prestement en cours, et dans certaines régions, le champ d'exercice de fournisseurs autres que les médecins est en expansion.
D'un autre côté, la nouvelle incarnation des « deux solitudes » frappe le Groupe consultatif comme sous-optimal - et décevra probablement les Canadiens qui s'attendent à ce que leurs gouvernements collaborent pour résoudre les problèmes nationaux pressants.
La première limite à l'approche provinciale et territoriale actuelle est la suivante : elle nécessite du temps, des efforts et de l'argent qui pourrait se faire rare. La convocation de réunions, la commandite d'études et la participation des intervenants coûtent cher et demandent beaucoup de temps. Les provinces et les territoires ont de la difficulté à le faire à l'échelon national, notamment parce que comme l'a dit un sous-ministre au Groupe « le lion clinique se sert en premier ». Outre la primauté des demandes de services locaux, il y a également des différences intergouvernementales marquées relatives à la taille et à la portée de ces activités.
La deuxième limite, c'est que le travail conjoint est ciblé à des domaines particuliers pour lesquels il existe un accord complet entre les gouvernements provinciaux et territoriaux pour aller de l'avant. Par conséquent, la portée des activités peut être étroite relativement aux défis existants et les collaborations entre les sous-ensembles de provinces ou territoires ne sont pas appuyées par le présent modèle.
Enfin, l'absence de source de fonds de roulement à long terme constitue une limite. La pression des coûts est tellement intense que les provinces et territoires pourraient avoir de la difficulté à dégager des fonds en plus de ceux consacrés à l'atteinte immédiate de résultats. Sur un point connexe, même si diverses provinces ont fourni un soutien ponctuel aux activités du Groupe de travail sur l'innovation en matière de santé, il semble plus probable que les efforts à cet égard pourraient avancer encore plus rapidement à l'aide d'un effectif stable et d'un financement dédié.
Bref, la collaboration provinciale et territoriale actuelle en matière d'innovation dans les soins de santé constitue une étape positive et pourrait être grandement accélérée en augmentant l'engagement du fédéral sur deux plans pratiques. Le gouvernement fédéral a la capacité de financer un appareil national à plus long terme afin de soutenir la création de partenariats et de « coalitions de volontaires ». Il peut également mobiliser les ressources afin d'appuyer l'expérimentation, l'évaluation et le déploiement à grande échelle de manière plus systématique et efficiente.
En plus des considérations pragmatiques ci-dessus, l'engagement du gouvernement fédéral peut faciliter l'élaboration d'une vision commune de la réforme. De toute évidence, une telle vision doit respecter les responsabilités et les sensibilités des provinces et territoires. Par contre, comme nous l'avons mentionné précédemment, faire cavalier seul afin d'apporter des changements fondamentaux aux soins de santé est un défi politique de taille. De plus, une vision nationale pourrait se faire l'écho des attentes légitimes des Canadiens pour un ensemble de systèmes de soins de santé qui offrent d'excellents services raisonnablement comparables dans tous les coins du pays.
Fonds d'innovation pour les soins de santé
« Le gouvernement fédéral devrait établir un fonds d'innovation national pour le système de soins de santé visant les provinces et les territoires afin d'appuyer l'adoption d'innovations dans le système de santé. Il faudrait établir des critères de financement de manière à soutenir l'élaboration de ces innovations, ainsi que pour inciter leur adoption à plus grande échelle. »
Présentation d'un intervenant
Pour des motifs qui ont déjà été invoqués, le Groupe a étendu les appels répétés d'intervenants au pays pour l'élaboration d'une stratégie nationale ainsi que des mesures concrètes visant à appuyer et à accélérer l'innovation dans les systèmes de soins de santé au Canada par la création d'un fonds catalytique. Après d'importantes délibérations, le Groupe a convenu qu'une source protégée de capital qui consacre des fonds à l'innovation n'est pas seulement souhaitable, mais également essentielle au maintien de l'élan de changement dans l'ensemble des provinces et territoires. Ainsi, le Groupe recommande la création d'un fonds pluriannuel d'innovation pour les soins de santé.
Le Fonds d'innovation pour les soins de santé aurait comme objectif général d'améliorer la qualité et la valeur des soins de santé qui sont offerts aux Canadiens, tout en améliorant le rendement des systèmes de soins de santé du Canada tel qu'il est mesuré par rapport à celui de ses pays homologues. Afin de fournir un financement prévisible et un échéancier suffisant pour des initiatives majeures recoupant de multiples provinces et territoires, le Groupe consultatif estime que le Fonds devrait être créé pour un mandat initial de dix ans.
Un fonds fédéral d'innovation pour les soins de santé serait alors en position d'agir comme investisseur stratégique doté d'une vision à long terme. Il soutiendrait des coalitions de partenaires volontaires de divers secteurs, c.-à-d. le gouvernement fédéral, les gouvernements provinciaux et territoriaux, les patients, les fournisseurs et les représentants de l'industrie, pour l'élaboration, la mise à l'essai et l'évaluation de nouveaux modèles de soins. Selon les préoccupations répandues au sujet de la fragmentation de la responsabilité et des budgets consacrés aux soins de santé, une priorité évidente serait des démonstrations à grande échelle faisant la promotion de l'intégration des soins et de l'élimination des obstacles structurels à l'innovation. Un deuxième point critique serait le soutien à l'adaptation, à la diffusion et au déploiement à grande échelle des idées et des approches les plus prometteuses afin d'améliorer les soins de santé canadiens.
« À part le transfert, ce sur quoi nous aimerions nous concentrer est la question suivante : est-ce que le gouvernement fédéral sera intéressé par un partenaire avec les provinces sur les innovations centrées sur des résultats précis que nous proposons? »
Brad Wall, premier ministre de la Saskatchewan, janvier 2012
Taber J. « Brad Wall prescribes collaborative federalism to improve heatlhcare », dans Globe and Mail, janvier 2012.
Le Groupe comprend que bon nombre des meilleures possibilités d'investissement seront celles à la première ligne des soins de santé ou presque. Toutefois, d'autres idées pourraient provenir de l'examen des systèmes de soins de santé, du niveau proverbial de 35 000 pieds, ou en étudiant les réussites d'autres pays. Les priorités du Fonds d'innovation pour les soins de santé évolueront ainsi au fil du temps, mais le Groupe a formulé certaines recommandations préliminaires pour des initiatives de grande incidence susceptibles d'accélérer les efforts dans le cadre de chacun des thèmes d'innovation soulignés aux chapitres 5 à 9.
Le Groupe a également examiné avec soin la nature et les sources de financement, l'échelle des investissements, les principes généraux du fonctionnement et les modes de surveillance de cette nouvelle initiative. Il commence en observant que toute entreprise réussie axée sur le savoir fait des investissements stratégiques dans la recherche, le développement et l'innovation. Le défi dans la sphère de la santé à l'échelle internationaleest que la recherche tend à attirer la part la plus importante du soutien, le développement suit à une certaine distance et le financement des innovations de première ligne est souvent une arrière-pensée. De la même manière, un bassin de fonds permettant d'appuyer les agents de changement qui cherchent à développer et à mettre en œuvre des innovations progressives et perturbatrices dans l'organisation et la prestation des soins de santé constitue ce qui a manqué au Canada.
À cet égard, le Groupe consultatif souligne que la création des Instituts de recherche en santé du Canada (IRSC) a été une réalisation très importante. Tel qu'il est décrit au chapitre 3, par rapport à l'organisme qui l'a précédé, le mandat des IRSC a été établi en fonction d'une portée plus large pour la recherche universitaire. De plus, on s'attendait à ce que les IRCS établissent une liaison entre la recherche et le développement par des initiatives portant sur l'application des connaissances et la commercialisation. Toutefois, les IRSC n'ont jamais été prévus pour participer au déploiement à grande échelle des innovations de nature non universitaires, ou pour poursuivre le type d'évaluation itératif des modèles de paiement entrepris par le U.S. Center for Medicare and Medicaid Innovation. Comme il a été mentionné précédemment, des projets palpitants qui établissent un lien entre la recherche et le développement sont en cours dans le cadre de l'initiative de la Stratégie de recherche axée sur le patient (SRAP) des IRSC. Par conséquent, la SRAP renforce ce qui est un domaine malheureusement sous-financé au Canada et elle le fait en créant un partenariat positif avec les provinces et les territoires. Toutefois, les investissements restent modestes et le débat se poursuit bien sûr entre les intervenants concernant l'ampleur du soutien financier que les IRSC devraient consacrer à ce type de développement, sans compter l'innovation et la mise en œuvre, par opposition à la recherche universitaire primaire.
En fait, parallèlement à la création des IRSC, le travail pragmatique de première ligne, visant l'application de nouvelles connaissances à la pratique et à l'élaboration de politiques, a été séparé explicitement et inscrit dans le mandat d'un organisme nouveau, mais petit, appelé la Fondation canadienne de la recherche sur les services de santé. La Fondation canadienne pour l'amélioration des services de santé (FCASS), décrite au chapitre 3, est le successeur direct et la plus récente incarnation des efforts à cet égard. Elle dispose d'un budget d'environ 10 millions de dollars par an, soit 0,005 p. cent des dépenses totales en soins de santé au Canada. La FCASS a une plus grande influence que son budget l'indique pour déployer à grande échelle l'innovation, mais elle n'a pas le poids nécessaire pour transformer les systèmes de soins de santé du Canada.
En tout état de cause, le Groupe n'a eu aucune difficulté à conclure que les objectifs à accomplir par la création d'un Fonds d'innovation pour les soins de santé ne sont en aucune mesure atteignables dans le cadre du mandat, de l'appareil ou du budget pertinent d'un organisme existant de recherche. Pour reprendre : la principale justification du Fonds est l'appui des activités qui entrainent des améliorations mesurables dans les soins de santé, et non pas de générer des recherches universitaires. Cela dit, l'expérience des États-Unis et du Royaume-Uni laisse supposer que des partenariats universitaires secondaires et des sous-produits peuvent bel et bien voir le jour dans la foulée des travaux liés à la réinvention de certains éléments des soins de santé de première ligne. Les partenariats avec la SRAP, tel qu'il est indiqué au chapitre 3, seront probablement très avantageux d'une part et d'autre.
De plus, le Groupe préconise que le fonds d'innovation pour les soins de santé ne serve pas à financer les services de soins de santé actuellement assurés et que ses ressources ne soient pas affectées en fonction de formules utilisées couramment ou antérieurement afin de régir le financement des projets pilotes ou les transferts aux provinces. À la place, les affectations du Fonds devraient découler d'une attribution rigoureuse, faite en fonction d'un ensemble transparent de précisions et d'objectifs comme il est énoncé ci-dessus. De plus, le transfert de fonds devrait être conditionnel à l'engagement pris par les partenaires à soutenir des démonstrations réussies et à l'atteinte de jalons. Les résultats de ces investissements et le rendement de ceux-ci devraient être évalués en fonction de ces jalons et communiqués au public.
Le Groupe a également pris en compte les sources éventuelles de financement.
La réaffectation des investissements actuels dans les transferts fédéraux en matière de santé a été écartée pour des raisons évidentes. Le Groupe a estimé que le fait d'insister pour que les IRSC consacrent davantage de fonds à l'innovation des soins de santé de première ligne n'était pas la bonne voie à suivre, et ce, pour trois raisons. Tout d'abord, les IRSC sont fondamentalement axées sur la recherche universitaire, à juste titre- et il ne serait pas utile d'en diluer le champ d'action. Ensuite, il faudra une équipe dotée d'habiletés très diverses afin de surveiller le décaissement du fonds en vue d'appuyer un éventail d'innovateurs à la fois éloignés et près de la première ligne, et d'évaluer le rendement sur les investissements du fonds. (On décrit plus loin un moyen de renforcer la capacité à cet égard.) Enfin, la communauté de chercheurs des IRSC est déjà confrontée à une concurrence mondiale intense. Par exemple, au Royaume-Uni, le Medical Research Council a dépensé 845,3 millions de livres (1,6 milliard de dollars) en 2013-2014, tandis que le Wellcome Trust a déboursé en supplément quelque 674 millions de livres (1,287 milliard de dollars), tous deux ayant des priorités similaires à celles des IRSC.
Le Groupe sait que les gouvernements provinciaux et territoriaux offrent des fonds de contrepartie pour des programmes tels que la SRAP et l'Inforoute. De tels accords en contrepartie pourraient se poursuivre dans la mesure où le Fonds d'innovation pour les soins de santé devient un véhicule de cofinancement avec la SRAP ou le principal bailleur de fonds fédéral pour des projets de santé numériques (voir plus loin) entrepris en partenariat avec les provinces et les territoires. Toutefois, la mise en œuvre et l'évaluation des innovations de première ligne dans la prestation des soins de santé - et plus important encore, le déploiement à grande l'échelle de ces efforts - exigeront invariablement d'importantes contributions non financières des systèmes de soins de santé provinciaux et territoriaux. Les membres du Groupe font une mise en garde contre l'élaboration de dispositions rigides sur le partage des coûts qui pourraient miner les objectifs du fonds et empêcher la collaboration.
Le Groupe conclut donc que les sources de financement actuelles ne pourraient apporter qu'une contribution très limitée et par conséquent, que de nouveaux fonds fédéraux importants sont requis afin de créer un fonds d'innovation pour les soins de santé solide et lui permettre d'évoluer au fil du temps.
La prochaine question devant du Groupe concernait la portée de l'investissement requis. Les délibérations du Groupe à cet égard étaient informées par la recherche et les discussions internationales du Groupe, l'examen de la portée et des mérites des investissements fédéraux précédents et la considération des approches dans le secteur privé.
Tout d'abord, la recherche internationale montre que tous les efforts en vue de donner une impulsion aux changements à grande échelle dans les systèmes de soins de santé complexes coûtent cher. Il n'y a pas de solution unique, car différents systèmes de santé disposent de structures et de leviers différents. Néanmoins, le Groupe a pris en compte la taille relative des fonds affectés à l'innovation dans d'autres pays. En tant que l'un des précurseurs, le Center for Medicare and Medicaid Innovation aux États-Unis a reçu un crédit de 10 milliards de dollars US en vertu de la Patient Protection and Affordable Care Act (2010) pour 2011-2019. Le centre, tel qu'il a été décrit précédemment, dirige un programme hautement novateur de réformes au chapitre des paiements et de l'organisation des services de santé américains financés par l'État. Alors qu'il affecte une partie de ses fonds au soutien direct de modèles expérimentaux, il peut mobiliser des ressources importantes en raison de sa position au sein des Centers for Medicare and Medicaid Services, l'administrateur fédéral de budgets de fonctionnement importants (environ mille milliards de dollars US en 2013) pour ces programmes. L'Innovation Center peut également miser sur les ensembles de données et sur l'expertise de l'Agency for Healthcare Research and Quality; en 2015 cet organisme avait un budget de 465 millions de dollars américains.
Comme il est mentionné au chapitre 2 et malgré ses ressources, l'Innovation Center lutte pour déployer certains de ses modèles à grande échelle, ce qui fait ressortir les défis auxquels le Canada est confronté. Même si les provinces et les territoires offrent un important soutien non financier, des investissements supplémentaires seront nécessaires dans certains cas pour que de nouveaux modèles de soins passent de projet de démonstration à la pratique habituelle et courante.
D'autres comparateurs sont difficiles à trouver. Par exemple, le Royaume-Uni fonctionne différemment à deux niveaux. Tout d'abord, les changements dans les modèles de fonctionnement du National Health System (NHS) sont souvent dirigés de manière descendante par des décisions administratives. Ensuite, le talent et l'appareil nécessaires pour soutenir ces changements sont élaborés par l'entremise d'un organisme relativement nouveau, le National Institute of Health Research (NIHR). Créée en 2006, l'entité finance certaines recherches translationnelles et des essais cliniques. Toutefois, il est très centré sur le renforcement des capacités pour la recherche appliquée qui permettra d'améliorer les soins offerts par le NHS. Sa grande portée comprend également des activités similaires à celle de certains des organismes de soins de santé pancanadiens examinés au chapitre 3. En 2013-2014, le roulement du NIHR était de 1 014 milliards de livres, ou 1 935 millions de dollarsNote de bas de page xvi.
Sur le plan des précédents nationaux, le Groupe observe que le gouvernement fédéral a utilisé des fonds ciblés à de nombreuses reprises au cours des 15 dernières années afin d'appuyer des initiatives de réforme et de renouvellement des soins de santé. L'importance et la nature de ces fonds constituent un jalon utile pour le Fonds d'innovation pour les soins de santé. Les initiatives les plus importantes apparaissent à la figure 4.2 en ordre de valeur descendante. La plupart de ces initiatives ont été ciblées à un élément ou un secteur particulier des soins de santé. Par contre, le Fonds d'innovation pour les soins de santé vise à soutenir un vaste portefeuille d'investissements et nécessite une base de financement plus large. L'analogie la plus apparentée est le Transfert visant la réforme des soins de santé (3,2 milliards de $ par an). De plus, bon nombre des initiatives mentionnées ci-dessus visaient à soutenir la prestation de services et étaient, par conséquent, attribuées aux provinces et territoires en fonction de leurs populations respectives.
Par contre, puisque le fonds d'innovation pour les soins de santé est destiné à agir comme catalyseur de changements fondamentaux, le Groupe a rejeté l'affectation fondée sur une formule pour une approche plus stratégique comportant une attribution rigoureuse, des jalons, un financement conditionnel et la reddition de comptes, de manière à rentabiliser le plus possible l'utilisation des fonds des contribuables.
Aux fins d'autres analyses comparatives, le Groupe a pris en compte la manière dont le secteur privé envisage les domaines de la recherche, du développement et de l'innovation. Il n'est pas inhabituel de voir des multinationales axées sur le savoir consacrer 10 p. cent de leurs revenus dans ces trois domaines. Par contre, selon les plus récentes estimations, les dépenses en recherche et développement liées à la santé représentent environ 3 p. cent des dépenses totales du secteur de la santéRéférence 109, et la part du lion de ces ressources est investie dans la recherche médicale et clinique de base réalisée par des enquêteurs universitaires, et dans la recherche et le développement pharmacologique par le secteur privé. Aucune de ces dépenses n'a d'objectifs comparables à ceux proposés pour le Fonds d'innovation pour les soins de santé.
Ensuite, le Groupe a pris en compte le type de projets qui seraient soutenus par le Fonds. Il faudrait que les fonds disponibles chaque année soient suffisamment importants pour catalyser la portée et l'étendue des activités précisées ailleurs dans le rapport, y compris les multiples projets de démonstration intersectorielle à grande échelle, les investissements en santé numérique et la mise en œuvre de la médecine de précision, et pour le déploiement à grande échelle dans les provinces et territoires de divers programmes afin d'améliorer les soins de santé.
En intégrant tous les éléments ci-dessus, le Groupe a conclu qu'après l'atteinte d'un état stable, la cible pour le Fonds devrait être établie à un milliard de dollars par an en dépenses engagées, ce qui égalera l'investissement fédéral d'un milliard de dollars versé annuellement pour la recherche aux IRSC. Un investissement d'un milliard de dollars représente également la moitié d'un point de pourcentage (0,5 p. cent) des dépenses totales en matière de santé au Canada (estimées à environ 215 milliards de dollars pour 2014). De plus, il s'agit d'une fraction encore plus petite du budget fédéral total, qui, en 2014, s'élevait à 280 milliards de dollars, dont 250 milliards étaient en dépenses de programmes.
Le Groupe reconnait que l'approche proposée est nouvelle. Le financement sera affecté dans une large mesure à des initiatives déterminées par les coalitions de partenaires volontaires plutôt qu'en fonction des transferts classiques par habitant, négociés lors de discussions officielles entre le fédéral, les provinces et les territoires. Contrairement aux systèmes tels que le NHS, qui est doté d'une structure d'entreprise unitaire, ou aux États-Unis où le rôle du fédéral est plus fort, les accords au Canada sont très décentralisés et ainsi, il faudra du temps avant de pouvoir établir des coalitions dans l'ensemble des provinces et territoires et auprès des intervenants, en plus d'élaborer des plans de projets et d'initiatives solides. Ainsi, même s'il est possible d'envisager avec le temps une justification pour un investissement encore plus important, le Groupe appuie une approche prudente selon laquelle les crédits accordés au Fonds et les investissements faits par celui-ci augmentent progressivement. Non seulement une augmentation progressive permet de réduire le risque de dépenses préliminaires sous-optimales, comme il arrive souvent dans le cas de nouveaux programmes et organismes, mais elle permet aussi de créer un nouvel organisme fédéral qui fournira un mécanisme de surveillance afin d'assurer une affectation responsable des fonds et qui agira comme ressource permettant d'accélérer l'innovation dans l'ensemble des systèmes de soins de santé au Canada. En résumé, le Groupe recommande que le financement augmente à compter de 2015-2016 dans le but d'atteindre des dépenses engagées d'un milliard de dollars par année d'ici quatre à cinq ans.
Le Groupe a formulé la recommandation d'un investissement important en tenant dûment compte du contexte économique actuel. Tel qu'il est indiqué au chapitre 3, la décision du gouvernement fédéral de réduire le taux de croissance du Transfert canadien en matière de santé de 6 p. cent par an au taux de croissance nominal du PIB à compter de 2017-2018 a ouvert la porte à un nouveau modèle de collaboration intergouvernemental. Elle a également donné au gouvernement fédéral certaines capacités financières pour le réinvestissement dans les soins de santé. Ce fonds peut donc être perçu comme servant d'appui à la décision de 2011.
Sur ce dernier point, le Groupe réitère que le gouvernement du Canada a, en deux étapes importantes, persuadé toutes les provinces à adopter les programmes universels de soins de santé au moyen de dispositions de partage de coûts. Étant donné les frustrations liées au fédéralisme fiscal et à l'ampleur du facteur de progression antérieure dans une période de ralentissement économique, le Groupe comprend la logique de l'établissement d'un plafond pour le Transfert canadien en matière de santé qui correspond à la croissance du PIB. Cette approche a également des avantages immédiats pour le gouvernement fédéral : elle sépare Ottawa des programmes qu'il ne gère pas tout en donnant aux provinces et territoires la responsabilité de choix difficiles, p. ex., imposer des hausses d'impôts impopulaires, réduire d'autres programmes sociaux ou freiner les dépenses en santé. Toutefois, comme bon nombre d'intervenants l'ont fait observer, cette approche pourrait également entrainer d'autres querelles intergouvernementales, un déclin continu de la qualité des systèmes de soins de santé au Canada ou un retrait des principes de base du régime canadien d'assurance-maladie. Il semble très probable que les Canadiens demandent des comptes, avec raison, non seulement aux gouvernements provinciaux, mais également au gouvernement du Canada, si l'un de ces scénarios devait survenir.
| Somme | Description |
|---|---|
| 16 milliards de dollars sur 5 ans | Transfert visant la réforme des soins de santé Somme versée aux provinces et territoires de 2003-2004 à 2007-2008 pour appuyer l'amélioration de l'accès aux soins primaires, les soins à domicile et la couverture de type catastrophique des médicaments (ce fonds a été fusionné au Transfert canadien en matière de santé en 2005-2006). |
| 5,5 milliards de dollars sur 10 ans | Fonds de réduction des délais d'attente Somme versé aux provinces et territoires entre 2004-2005 et 2013-2014 pour appuyer les stratégies visant à réduire les délais d'attente dans cinq domaines prioritaires. |
| 2,5 milliards de dollars sur 5 ans | Fonds pour les appareils médicaux/Fonds pour l'équipement diagnostique et médical Somme versée aux provinces et territoires selon le nombre d'habitants afin d'appuyer l'achat d'équipements médicaux et de diagnostic, de 2000-2001 à 2005-2006. |
| 2,1 milliards | Inforoute santé du Canada Attribué aux projets en fonction du mérite avec des exigences en matière de partage de coûts et aucune part prédéterminée pour les provinces et territoires. |
| 800 millions de dollars sur 5 ans | Fonds pour l'adaptation des soins de santé primaires Somme de 560 millions de dollars affectée selon le nombre d'habitants afin d'appuyer les projets propres aux provinces et territoires, et une somme résiduelle de 240 millions de dollars affectée aux initiatives intergouvernementales. |
| 612 millions de dollars sur 3 ans | Fonds de fiducie pour les garanties sur les délais d'attente 112 millions de dollars en fonds initiaux faisant partie de 10 millions par province et de 4 millions par territoire; la somme restante de 500 millions de dollars a été versée aux provinces et territoires selon le nombre d'habitants, de 2007-2008 à 2009-2010 afin de soutenir l'adoption de garanties sur les délais d'attente dans toutes les compétences. |
Une agence d'innovation dans les soins de santé
« Le gouvernement fédéral doit jouer un rôle de leadership en collaborant avec ses homologues provinciaux pour créer un mécanisme de soins de santé visant à déterminer, à promouvoir et à faire avancer l'innovation requise en matière de soins de santé. »
Présentation d'un intervenant
Le Groupe a examiné avec soin diverses options pour surveiller l'administration du Fonds d'innovation pour les soins de santé et un programme de changements importants dans les soins de santé canadiens, appuyés par le fonds. Les considérations clés comprenaient la nécessité d'éviter la création d'un nouvel appareil pancanadien qui s'ajouterait à la vaste gamme d'organismes de soins de santé pancanadiens déjà en place, et la nécessité d'avoir un mécanisme de gouvernance qui serait retiré des joutes oratoires du processus décisionnel intergouvernemental.
Le Groupe a examiné l'ensemble des organismes pancanadiens existants en matière de santé afin de déterminer si l'un de ces organismes serait bien placé pour surveiller le Fonds d'innovation pour les soins de santé proposés. Les candidats les plus évidents étaient la Fondation canadienne pour l'amélioration des services de santé (FCASS), l'Inforoute Santé du Canada et l'Institut canadien pour la sécurité des patients (ICSP). Selon l'évaluation du Groupe, alors que chacun de ces organismes possède des forces considérables, aucun ne possède la gouvernance, la taille et l'expertise nécessaire pour surveiller un fonds à grande échelle qui soutient l'amélioration dans l'ensemble du système.
Par conséquent, le Groupe recommande la création d'un nouvel organisme qui incorporera l'expertise et le champ d'action de la FCASS, de l'ICSP et, éventuellement, d'Inforoute Santé du Canada. L'ajout des deux premiers de ces excellents organismes reflète le fait que l'amélioration des soins de santé, leur qualité et leur sécurité seraient un élément central du mandat du nouvel organisme, qui accorderait une importance plus grande au déploiement à grande échelle et à la propagation des innovations. Une désaffectation progressive et ordonnée de la FCASS et de l'ICSP permettrait le transfert approprié du personnel et des postes budgétaires vers une nouvelle Agence d'innovation des soins de santé du Canada (AISSC). Note de bas de page xvii
Pour ce qui est d'Inforoute Santé du Canada, le Groupe a estimé que cet organisme devrait rester en place en tant qu'entité distincte uniquement pour lui permettre de terminer son mandat actuelNote de bas de page xviii ou jusqu'à ce que le fonds et la nouvelle Agence soient établis. Inforoute peut affirmer avoir laissé un héritage important en tant que bâtisseur des fondements essentiels pour la tenue de dossiers de santé électroniques. Compte tenu des changements rapides dans les technologies de l'information et d'un accent plus important sur l'utilisation importante de tels outils, les règles du jeu ont changé et une approche plus intégrée semble opportune. Ainsi, le Groupe recommande que tout nouveau soutien fourni par le fédéral destiné aux projets de cybersanté qui dépasse les engagements actuels soit fourni par l'intermédiaire du fonds et qu'Inforoute soit intégrée à l'Agence d'ici deux à trois ans. Le Groupe traite de façon plus générale de son point de vue sur Inforoute et de la cybersanté au chapitre 7.
L'Agence travaillerait avec un éventail d'intervenants et de gouvernements afin d'élaborer un programme pratique visant à améliorer les soins et leur valeur, ainsi que les objectifs d'innovation des soins de santé dans l'ensemble des cinq domaines d'intérêts proposés par le Groupe. Tel qu'il est mentionné précédemment, le budget de fonctionnement de base de l'Agence proviendrait du fonds d'innovation pour les soins de santé. L'Agence offrirait également une surveillance et une expertise pour le déploiement du fonds pour les projets à la première ligne des soins de santé. Tous les investissements du fonds et le travail de l'Agence viseraient à faire avancer le double objectif de retirer les obstacles structurels à l'innovation dans les soins de santé et d'appuyer la propagation et le déploiement à grande échelle des modèles et des modalités de soins éprouvés. La mission de l'Agence, tout comme celle du fonds serait d'appuyer les efforts à la première ligne en vue d'améliorer la qualité et la valeur des soins de santé fournis aux Canadiens tout en améliorant le rendement général des systèmes de soins de santé au Canada relativement à celui de ses pays homologues.
L'AISSC comporterait un volet de prévision et de planification des soins de santé afin de s'assurer qu'une vision partagée, une vaste stratégie et des objectifs en matière d'innovation peuvent être adaptés au contexte des soins de santé en évolution. Tel qu'il en sera question plus loin aux chapitres 8 et 9, l'Agence hébergerait un bureau d'accélération des innovations des soins de santé. Entre autres, le rôle de ce bureau serait de faciliter une adoption plus rapide des innovations pour les soins de santé qui promettent d'importantes répercussions sur le plan de la qualité et de la rentabilité. Enfin, étant donné les l'écarts au chapitre des services de santé et des résultats entre les Premières Nations, les Inuits et les autres Canadiens, l'AISSC établirait un lien étroit entre le travail du Conseil sur la qualité des services de santé des Premières Nations et tout autre comité connexe de liaison avec les Inuits, tel qu'il est décrit au chapitre 6.
Pour réaliser son travail, l'AISSC disposerait d'experts internes dans des secteurs importants, notamment la diffusion et le déploiement à grande échelle de l'innovation, l'amélioration de la qualité et de la sécurité des patients, l'analyse des données sur la santé et la santé numérique. La dotation doit être rationalisée mais l'analyse comparative à cet égard devrait être faite avec soin. D'une part, chez les organismes subventionnaires performants, la dotation et les frais indirects connexes représentent habituellement 5 p. cent du budget annuel total en état stable. D'autre part, le mandat de la nouvelle Agence est nettement différent de celui des IRSC par exemple. Il est centré non pas sur la prestation de subventions et l'attente de la publication éventuelle de résultats, mais sur la facilitation de changements opportuns et importants sur le plan des politiques, de la conception du système et des pratiques de première ligne. Le travail à cet égard est informé par la recherche, mais il ne constitue pas de la recherche. Ainsi, l'Agence doit être axée sur les résultats et doit collaborer étroitement avec les partenaires afin d'apporter des améliorations aux soins de santé. Le cycle d'analyse, de rédaction et de consultation sera continu. Cela explique peut-être la raison pour laquelle on constate des dépenses internes plus élevées chez des entités comme le Center for Medicare and Medicaid Innovation.
Le Groupe note également que bien des employés de l'AISSC seront souvent en déplacement pour travailler avec des partenaires sur des projets importants. Cela suppose qu'une structure à foyers multiples serait appropriée et enverrait également un message de collaboration aux provinces et aux territoires.
Le Groupe prévoit qu'il sera essentiel de procéder à un recrutement à l'échelle internationale afin de s'assurer que la direction de l'Agence bénéficie d'une expérience pertinente et de la volonté de bousculer les dogmes relatifs aux soins de santé et les attitudes d'aversion au risque. Par-dessus tout, l'Agence devrait avoir une culture de partenariat avec un éventail d'intervenants qui assument la principale responsabilité d'offrir des soins de santé aux Canadiens, en vue de soutenir et de faciliter son travail.
Les provinces et les territoires seraient de toute évidence des partenaires clés. Par ailleurs, les priorités de l'Agence et du fonds ne peuvent être établies par un décompte des votes des provinces et territoires, par des jeux politiques ou par l'attente que ces outils serviront à s'attaquer ou à répondre aux points d'éclairs régionaux. Pour reprendre un point souligné précédemment, le travail de l'Agence devrait être dirigé par les priorités pressantes qui sont les plus pertinentes pour les services de santé et l'état de santé des Canadiens, et mis en œuvre par de vastes coalitions de volontaires.
L'AISSC serait établi comme organisme indépendant et serait financé par le gouvernement fédéral par l'intermédiaire du Fonds d'innovation pour les soins de santé. Sa structure organisationnelle devrait lui permettre d'offrir une surveillance solide, indépendante et directe du Fonds. L'organisme serait régi par un groupe d'éminents Canadiens et serait soutenu par un ou plusieurs comités consultatifs composés de représentants d'un éventail d'intervenants (gouvernements provinciaux ou territoriaux, patients, fournisseurs, industrie et autres).
Il existe deux modèles de gouvernance possible pour l'AISSC. Le premier consisterait en la création de l'Agence en tant qu'entité du gouvernement fédéral similaire aux IRSC, indépendante de la ministre, mais relevant toujours de l'administration fédérale et dont les nominations au conseil d'administration s'effectueraient par gouverneur-en-conseil ou par nomination ministérielle. L'autre consisterait en la création d'une société à but non lucratif similaire aux autres organismes des soins de santé pancanadiens dont le gouvernement fédéral est le principal bailleur de fonds.
Les deux options comportent des forces et des faiblesses. Une agence fédérale normale pourrait présenter des avantages sur le plan de l'innovation et de la responsabilité d'un budget important. Toutefois, une telle structure risque d'être perçue comme trop près du gouvernement fédéral et trop éloignée des provinces et des territoires. Une société à but non lucratif pourrait distribuer les fonds plus rapidement ainsi que travailler plus aisément et directement avec un large éventail d'intervenants. Toutefois, elle pourrait également être saisie plus facilement par les politiques intergouvernementales, ce qui pourrait entraîner une réorientation subséquente des priorités et une réaffectation des fonds. Un amalgame peut être réalisable pourvu que les deux objectifs restent au centre. Tout d'abord, le conseil doit être entièrement indépendant et non partisan et, idéalement, comprendre des membres d'autres pays. Tous les membres doivent être perçus comme ayant des qualifications substantielles et pertinentes. La plus légère apparence de copinage ou de nominations par case à cocher tuera la crédibilité de l'exercice dès le départ. Ensuite, quelle que soit la manière dont l'Agence est structurée, il faut accorder une très haute priorité à la création d'un climat de changement constructif et de collaboration renouvelée.
En résumé, les Canadiens ont le droit de s'attendre à d'excellents soins et à une meilleure valeur pour l'argent qu'ils dépensent en soins de santé, et de demander à ce que l'ensemble des provinces et territoires et tous les fournisseurs collaborent pleinement pour y parvenir. Un nouveau modèle de collaboration est particulièrement important à ce point-ci alors que les systèmes de soins de santé au Canada sont confrontés à d'importantes pressions. Tel qu'il a été mentionné, ces pressions offrent également d'importantes possibilités d'innovation. Un engagement fédéral afin de fournir un fonds de roulement important sous la forme d'un fonds d'innovation pour les soins de santé en plus d'un appareil national qui consolide les organismes existants servirait de catalyseur important de l'amélioration des soins de santé. Amorcer ces importantes démarches aurait aussi l'effet de réinitialiser la dynamique fédérale-provinciale-territoriale en soins de santé et de redémarrer un partenariat de travail en fonction des besoins des Canadiens.
Les cinq prochains chapitres traitent des cinq domaines prioritaires d'innovation au Canada. Le Groupe estime que ces domaines devraient être considérés comme des domaines prioritaires pour le nouveau Fonds d'innovation pour les soins de santé et pour l'Agence canadienne d'innovation des soins de santé.
Recommandations au gouvernement fédéral
4.1 À compter de 2015-2016, créer un Fonds d'innovation pour les soins de santé, échelonné sur dix ans, qui augmentera progressivement et atteindra idéalement un état d'équilibre d'ici 2020.
- Le Fonds aurait comme objectif central d'apporter des changements durables et systématiques à la prestation des services de santé aux Canadiens. Ses buts généraux seraient d'appuyer des initiatives à grande incidence proposées par les gouvernements et les intervenants, d'éliminer les obstacles structurels au changement et d'accélérer la propagation et le déploiement à grande échelle des innovations prometteuses.
- Le Fonds ne sera pas affecté en fonction de formules de transfert existantes et ses ressources ne seront pas utilisées pour financer la prestation de services de santé qui sont assurés à l'heure actuelle par les régimes fédéraux, provinciaux et territoriaux. Les fonds seront affectés en fonction d'une répartition rigoureuse tenant compte de critères transparents, ayant un regard particulier sur l'incidence mesurable des résultats pour la santé, la création d'une valeur économique et sociale, la durabilité, l'adaptabilité et l'engagement des intervenants pertinents à soutenir les initiatives réussies.
- Les dépenses annuelles du Fonds devraient s'élever au fil du temps pour atteindre une somme cible d'un milliard de dollars par an, provenant principalement de nouveaux engagements fédéraux.
- Les initiatives du Fonds seraient regroupées sous cinq thèmes prioritaires :
- mobilisation et habilitation du patient
- intégration des systèmes de santé avec la modernisation de l'effectif
- transformation de la technologie par l'entremise de la santé numérique et la médecine de précision
- une valeur accrue par l'approvisionnement, le remboursement et la réglementation
- l'industrie comme facteur économique et catalyseur de l'innovation
4.2 Créer l'Agence d'innovation des soins de santé du Canada qui collaborera avec un éventail d'intervenants ainsi que les gouvernements afin d'établir la vision à long terme du système de soins de santé et des objectifs d'innovation des soins de santé dans l'ensemble des cinq domaines d'intérêt.
- L'Agence devrait assurer la surveillance et fournir une expertise au Fonds conformément au double objectif de retirer les obstacles structurels à l'innovation et d'appuyer la propagation et le déploiement à grande échelle, avec le but à long terme d'améliorer le classement du Canada sur la scène internationale relativement aux principales mesures du rendement d'un système de santé.
- L'Agence devrait être indépendante et financée par le gouvernement fédéral. Elle devrait être régie par d'éminents Canadiens recevant le soutien d'un ou de plusieurs comités consultatifs composés de représentants d'un éventail d'intervenants (gouvernements provinciaux et territoriaux, patients, fournisseurs, industrie et autres). Sa structure organisationnelle devrait lui permettre de fournir une surveillance et une orientation solide et indépendante du Fonds.
- L'Agence devrait stimuler et coordonner la collaboration avec les organismes pancanadiens de la santé et les IRSC afin d'assurer l'harmonisation des activités.
4.3 Déplacer le financement et l'effectif de la Fondation canadienne pour l'amélioration des services de santé et de l'Institut canadien pour la sécurité des patients vers la nouvelle Agence pour l'innovation des soins de santé.
- Cette recommandation reflète la pertinence des mandats des deux organismes pour la promotion de l'innovation des soins de santé. Il réduit également le double emploi, offre certaines économies d'échelle au gouvernement fédéral et rationalise le domaine des organismes pancanadiens de la santé.
4.4 Maintenir Inforoute Santé du Canada provisoirement en tant qu'organisme distinct et un effectif afin de terminer les projets en cours. Après la création de la nouvelle Agence, y intégrer les fonctions pertinentes d'Inforoute et y incorporer tout financement futur du fédéral pour la santé numérique par l'intermédiaire du Fonds d'innovation.
Chapitre 5
Partenariat avec les patients et habilitation du public
« Quand on est atteint d'une maladie chronique comme moi, il faut consulter des spécialistes séparément. Ils ne semblent jamais avoir l'image d'ensemble et, par conséquent, je me sens responsable de conserver mon propre dossier et de l'apporter à chacun de mes rendez-vous. Ils ne se fient pas aux documents que je transporte, mais, en ce moment, je consulte un médecin de famille, un rhumatologue, un pneumologue, un gastro-entérologue et un cardiologue. Pourtant, quand j'ai des problèmes, j'aboutis à l'urgence, et là, ils veulent toujours savoir pourquoi je n'ai pas consulté mon propre médecin… impossible de gagner quand on est patient. J'aimerais qu'ils se rassemblent tous dans la même pièce en même temps, en ma présence, et qu'ils parlent de ce qui se passe et du meilleur plan de soins. »
Présentation du public
« Il arrive trop souvent que la devise du service à la clientèle semble être… 'nous ne sommes pas heureux tant que vous n'êtes pas malheureux' »
Participant à la consultation régionale
Pendant les consultations organisées par le Groupe, un thème troublant est revenu souvent dans l'ensemble du pays. Non seulement les défenseurs des droits des patients, mais aussi les professionnels, les administrateurs et les décideurs ont fait part de leurs préoccupations au sujet du système incohérent de plus en plus complexe qui contrarie les meilleures intentions des fournisseurs et communique un manque fondamental de respect pour les patients et leurs familles. Un intervenant a fait observer que l'on ne parle jamais des milliards de dollars de productivité qui sont perdus chaque année au Canada, alors que les citoyens restent assis, immobiles, en attendant de voir des médecins aux cliniques et aux bureaux. Les patients se sont également plaints d'avoir l'impression d'être traités comme s'ils faisaient partie d'une chaîne de montage, se déplaçant lentement à travers un quasi-système nébuleux qu'ils percevaient comme étant davantage « axé sur le fournisseur » qu'« axé sur le patient ». Les fournisseurs qui ont fait part de ces préoccupations ont dit que bon nombre de professionnels et de gestionnaires sont tellement étirés qu'ils peuvent à peine répondre à la demande de leurs expertises respectives. Certains professionnels ont fait observer que leurs efforts en vue de proposer de modestes améliorations au niveau de l'établissement avaient été entendus poliment et ignorés ostensiblement par la direction. Enfin, les patients tout comme les fournisseurs ont signalé de façon constante la difficulté à naviguer dans le système et dans son réseau complexe de services dans un éventail de secteurs. En résumé, les systèmes de soins de santé du Canada donnent l'impression d'avoir oublié le public qu'ils servent.
Le présent chapitre présente un aperçu de certaines évolutions sur le plan des soins axés sur le patient. Le Groupe s'est particulièrement préoccupé du profil d'engagement du patient sur des plans multiples : dans le cadre des soins auto-administrés ou d'un soignant d'un être cher, dans les hôpitaux et dans des établissements similaires, dans des établissements d'enseignement et dans la conception conjointe des systèmes de soins de santé plus généralement. Le profil qui en résulte, sans aucune gêne, est manifestement plutôt tactile que technologique. Le Groupe respecte les éminents penseurs qui envisagent des soins plus personnalisés axés sur une auto-surveillance plus importante, au moyen d'appareils mobiles et de profils biologiques détaillés. Par exemple, le Dr Eric Topol a fait remarquer ce qui suit : « alors qu'aujourd'hui, les gens naviguent dans l'Internet et vérifient leurs courriels sur leurs téléphones cellulaires, demain, ils vérifieront leurs signes vitaux »Référence 110. Toutefois, pour de nombreux Canadiens qui sont actuellement atteints d'une maladie chronique, une vision aussi positive doit sembler très éloignée de leur lutte quotidienne à naviguer dans nos systèmes de soins de santé.
Soins axés sur le patient : l'idéal et la réalité
Les soins axés sur le patient ont été définis comme « des soins qui respectent les préférences, les besoins et les valeurs de chaque patient », lors desquels « les valeurs des patients guident toutes les décisions cliniquesRéférence 111 ». Les professionnels de la santé peuvent raisonnablement soutenir que leur objectif a toujours été d'offrir des soins axés sur le patient. La littérature à cet effet remonte assurément à des siècles. Les incarnations récentes de cette ancienne philosophie ont commencé dans les années 1980Référence 111 au milieu des préoccupations relatives à la complexité et à la discontinuité accrue des soins de santé dans une ère de maladies chroniques.
La « mobilisation des patients » est un terme qui englobe le rôle important du patient comme utilisateur final, c.-à-d. : « en partant de la prémisse de l'expertise par l'expérience, la mobilisation du patient comporte la collaboration et le partenariat avec les professionnelsRéférence 111 ». Au Canada, certaines commissions sur la santé ont souligné l'importance de recentrer le système de soins de santé sur le patientNote de bas de page xix. Par exemple, selon la première recommandation du rapport Patients' First Review, de la Saskatchewan, « le système de santé fait des soins aux patients et des soins axés sur la famille la base et l'objectif principal du système de santé de la Saskatchewan, au moyen d'un cadre stratégique général à adopter dans l'ensemble du système. Élaboré en collaboration avec les patients, les familles, les fournisseurs et les chefs de file du système de santé, ce cadre stratégique devrait servir de guide général pour les organismes des soins de santé, les groupes professionnels et les autres afin de faire de la philosophie du « patient d'abord » une réalité dans tous les milieux de travail ».Référence 46
Les fournisseurs et les administrateurs reconnaissent uniformément que les patients et leurs perspectives et expériences devraient être le principe directeur des soins cliniques. Toutefois, le degré de participation du patient à ses soins varie. La plupart des établissements mènent des sondages auprès de leurs patients; la plupart des professionnels utilisent des fiches d'information afin d'obtenir des renseignements sur un diagnostic et le programme de soins et prennent le temps de répondre à des questions en personne ou en ligne. Toutefois, bon nombre de patients s'attentent à une participation beaucoup plus importante. Les patients ont exprimé le désir d'avoir un meilleur accès à des soins collaboratifs et intégrés dans le cadre desquels leurs besoins sont respectés; une meilleure communication avec les fournisseurs, y compris l'échange d'informations qui leur permettrait de mieux gérer leur santé; et l'engagement à titre de partenaire dans tous les processus décisionnels liés à leurs soins de santé.
Les défenseurs des droits des patients ont également mis l'accent sur l'importance des commentaires des patients afin d'orienter la prise de décisions à venir au sujet du type de services que ces patients et des personnes atteintes de la même maladie peuvent avoir besoin maintenant et à l'avenir.
Des données probantes montrent que lorsque « les patients et les familles participent activement à leurs soins de santé, les résultats pour le patient, l'expérience des soins et les résultats économiques peuvent être améliorés de façon importanteRéférence 111 ». Les chefs de file et les professionnels de la santé au Canada prennent manifestement des mesures afin de réorienter le système en fonction des priorités des patients. Toutefois, tel qu'il est mentionné au chapitre 2, l'évaluation réalisée en 2014 par le Commonwealth Fund a révélé que, comparativement à dix autres pays, le Canada accusait un retard sur un éventail de mesures liées à l'expérience du patient, y compris les soins axés sur le patient (8e sur 11 pays), le caractère opportun des soins (11e sur 11), la coordination des soins (8e sur 11) et la sécurité des soins (10e sur 11).Référence 27
La population vieillissante du Canada intensifiera les pressions pour le changement. Un plus grand nombre de patients atteints d'une maladie chronique s'attendront à devenir partenaires dans leurs propres soins. De plus, les fournisseurs seront de plus en plus poussés à adopter une approche holistique qui fait la promotion du vieillissement en santéNote de bas de page xxRéférence 112, et ce, afin de respecter le désir d'autonomie du patient et de réduire les demandes exercées sur le système de soins de santé. Dans ce sens, les soins devront être accessibles à domicile (c.-à-d. au moyen de soins virtuels et de l'autogestion des conditions) de sorte qu'un plus grand nombre de personnes âgées puissent vivre de façon autonome le plus longtemps possible. Ainsi, en s'éloignant des soins axés sur les établissements, le soi-disant « tsunami gris » peut catalyser le changement vers la mobilisation des patients qui profite à tous les Canadiens.
Ces changements devront se faire à divers niveauxRéférence 111 :
- Au niveau du particulier, les patients peuvent recevoir un soutien afin de participer à leurs propres soins au moyen de technologies de santé « grand public » et d'un meilleur accès à l'information, y compris à leurs propres dossiers de santé.
- Au niveau de l'organisation, le personnel peut être formé pour qu'ils abordent le travail quotidien dans le respect des principes de soins axés sur le patient et la famille tout en permettant également aux patients d'avoir leur mot à dire dans l'amélioration de l'organisation locale des soins.
- Au niveau du système, les décideurs et les chefs de file peuvent faire participer les patients à la conception de services qui vont au-delà des murs de l'établissement et qui s'étendent dans le continuum de soins, ce qui requiert un dialogue avec les défenseurs des droits des patients, et le public élargi sur les types de soins dont nous avons besoin maintenant et à l'avenir.
Outils pour permettre aux patients de gérer leurs soins
La technologie de la santé numérique permet aux patients d'avoir accès à des renseignements sur la santé en ligne au moyen de portails de la santé destinés aux patients. Les patients peuvent également surveiller leur état de santé au moyen d'applications ou d'appareils de santé. Appelés collectivement des solutions de santé numérique grand public, ces outils englobent un éventail de produits de la technologie de l'information et servent diverses fonctions:Référence 113
- outils administratifs qui simplifient l'interaction des patients avec le système de soins de santé (p. ex. prise de rendez-vous électronique et ordonnance électronique);
- outils de gestion de l'information et de communication qui permettent aux patients d'être des partenaires informés dans leurs soins (p. ex. portails des patients ou dossiers médicaux personnelsNote de bas de page xxi);
- soins virtuels qui permettent la prestation de soins de santé aux patients à l'extérieur de la clinique ou du bureau du médecin, en utilisant des applications ou des appareils technologiques (p. ex. la télésurveillance des patients).
Ces outils peuvent accroître la satisfaction et l'autonomie du patient tout en permettant des soins à domicile. Les autres résultats prévus comprennent une réduction des visites à l'urgence, des admissions à l'hôpital et des séjours à l'hôpitalRéférence 114. De plus, les solutions numériques grand public augmentent la satisfaction du fournisseur et accroissent sa productivité. Par exemple, on a démontré que la prise de rendez-vous électronique réduisait le taux de non-respect des rendez-vous et le temps consacré à prendre des rendez-vous.Référence 115
Certains systèmes de soins de santé ont adopté de tels outils avec succès. Par exemple :
- Le Danemark a fait de l'orientation vers la technologie de l'information une priorité politique. Depuis 2003, les patients du Danemark ont accès à leurs propres renseignements sur la santé au moyen d'un portail national public en ligne appelé www.sundhed.dkRéférence 116. Chaque citoyen a une page personnelle contenant ses renseignements médicaux, ce qui permet de communiquer avec les professionnels de la santé, de renouveler des ordonnances de médicaments et d'examiner les délais d'attente pour une chirurgie et les évaluations de la qualité des hôpitaux. Le portail soutient également l'autogestion de la maladie et des conditions en offrant aux patients un accès aux systèmes locaux de gestion de la maladie en plus de forums de discussion pour les patients atteints de maladies ou de conditions particulières.Référence 117
- En 2004, la France a mis en œuvre un système de dossier médical électronique volontaire, appelé le Dossier Médical Personnel, auquel les patients ont pu avoir accès à compter de 2011 au moyen d'un portail sécuriséNote de bas de page 116. Par l'intermédiaire du portail, les patients peuvent avoir accès à leurs dossiers électroniques, voir tous les documents sauf ceux considérés comme étant de nature délicate par leur auteur, éviter que certains documents ne soient vus par différents fournisseurs de soins, demander la destruction de documents médicaux et ajouter des renseignements sur la santé personnelle qui, à leur avis, sont pertinents. Ils peuvent également autoriser les fournisseurs de soins à accéder à leurs renseignements médicaux et en préciser la circonstance, en plus de voir les activités réalisées par les fournisseurs de soins de santé dans leurs Dossiers.
« En tant que spécialiste dans un important centre urbain, je sers les membres des Premières Nations dans les réserves qui arrivent en avion pour recevoir des soins. Je sais que les postes de soins infirmiers de trois collectivités du Nord sont dotés de la capacité de radiographie numérique et les scintigrammes sont sauvegardés sur un serveur sécurisé, qui n'est toutefois pas relié à d'autres serveurs de la province à cause de préoccupations sur les lois fédérales sur la protection des renseignements personnels. Des spécialistes comme moi ne peuvent donc pas avoir accès aux films des patients. Parfois, quand les patients viennent se faire soigner, le personnel infirmier du poste leur remet un CD qui peut facilement être égaré ou ouvert par n'importe qui. Alors soit je n'obtiens pas la scintigraphie, soit les infirmières prennent une photo de la radiographie et me l'envoie par message texte. D'une façon ou d'une autre, ce ne sont pas des soins de bonne qualité. »
Présentation d'un intervenant
Le Canada par contre a fait de lents progrès au chapitre du déploiement des technologies de santé grand public à tous les patients. Par exemple, alors que 80 p. cent des Canadiens aimeraient avoir accès en ligne à leurs renseignements médicaux, selon les sondages réalisés par Ipsos Reid en 2010 et 2013, seulement 4 p. cent des Canadiens bénéficiaient d'un tel accès.Référence 118 Selon ce que le Groupe a entendu et lu, certains obstacles d'ordre structurel et culturel ralentissent les progrès à cet égard. En particulier :
- Au moyen d'Inforoute Santé du Canada, le Canada bâtit encore son infostructure de la santé, même tandis que le nombre de solutions numériques grand public sans fil augmente quotidiennement. Ces solutions numériques dépendent toutefois de systèmes de dossiers médicaux électroniques et de dossiers de santé interopérablesRéférence 113. Le Canada est retenu par une interopérabilité incomplète ainsi que par des lacunes dans l'utilisation des dossiers médicaux électroniques dans les établissements de soins primaires et ambulatoires.Référence 119
- En 1992, la Cour suprême du Canada a confirmé que les patients avaient le droit d'avoir accès à leurs renseignements personnels sur la santé. Toutefois, des malentendus persistent sur ce point parmi les professionnels, les établissements et les gouvernements et sont amplifiés par des préoccupations non fondées en matière de responsabilité légale.Référence 120
- Les intervenants de l'ensemble du Canada ont parlé d'un manque de clarté au sujet de la portée des lois sur la protection des renseignements personnels ainsi que d'une culture d'aversion au risque nuisant aux soins virtuels et à l'accès par les patients à leurs propres dossiers médicaux personnels.
- L'accès des patients à leurs propres dossiers et la copropriété de ces dossiers par les patients représentent un changement culturel important pour les fournisseurs qui ont traditionnellement été les gardiens des dossiers médicaux. Il peut donc être nécessaire de fournir une formation et un soutien afin d'apporter le changement, p. ex. orientation sur la manière de communiquer les notes cliniques contenant des renseignements éventuellement alarmants, mais encore incomplets.Référence 121 À l'heure actuelle, bon nombre de patients doivent composer avec des retards ou des frais spoliateurs lorsqu'ils tentent d'avoir accès à leurs propres dossiers et d'en assurer le contrôle.Référence 122
- Les processus de remboursement n'ont pas suivi le rythme de l'évolution technologique. Les payeurs provinciaux sont inquiets, avec raison, à propos du fait que les nouveaux tarifs pour les rencontres électroniques pourraient accroître le coût des soins au lieu de le réduire - un autre signe de la nécessité de créer des systèmes de rémunération mixte pour les médecins. Par contre, le système de soins de santé offre peu de mesures incitatives aux médecins pour qu'ils adoptent ces nouveaux outils, en particulier puisque ce sont le patient, les établissements de soins de santé et le système en général qui en profitent.Référence 113
« Nous devons sensibiliser les fournisseurs et les patients quant à la sécurité et à la mobilisation du patient. Il est essentiel que les deux parties se regroupent en une unité et harmonisent les lacunes entre les deux. Les patients, en particulier ceux qui ont été lésés par "le système" ont une perspective très unique qui offre un point de vue utile aux fournisseurs. Ce qui peut paraître approprié aux fournisseurs peut être diamétralement à l'opposé des désirs ou des besoins des patients. »
« Nous n'avons peut-être pas besoin d'un plus grand nombre de médecins ou d'analyses. Nous avons peut-être besoin d'une meilleure communication entre les professionnels et avec les patients. »
Présentations du public
Indépendamment de ces défis, certaines régions du Canada vont de l'avant avec le déploiement de technologies de santé numérique grand public. L'Alberta, la Saskatchewan et la Nouvelle-Écosse poursuivent le déploiement des dossiers médicaux personnels ou des portailsRéférence 123. La Colombie-Britannique offre aux patients un accès électronique aux résultats d'analyses de laboratoire. En Ontario, l'adoption des dossiers médicaux personnels et des portails pour les patients est mis en œuvre aux échelons institutionnel et organisationnel, p. ex. My Chart de l'hôpital Sunnybrook et le dossier médical personnel de l'Université McMaster.Note de bas de page xxii
L'accès aux services de soins virtuels au Canada s'améliore également, en particulier au chapitre de la surveillance des personnes atteintes de maladies chroniques et de celles qui ont récemment reçu leurs congés de l'hôpital.Référence 124 Selon une étude pancanadienne réalisée récemment, un grand nombre d'organismes ou de fournisseurs de services de santé régionaux adoptent la télésurveillance des patients. Une telle surveillance est considérée de plus en plus comme la norme de soins pour des groupes de patients en particulier.Référence 124 Enfin, tel que le démontrent les exemples fournis au chapitre 2, les soins virtuels aident également à offrir des services en milieux ruraux, éloignés et mal desservies.Référence 125
Changement organisationnel et de culture
Sur le plan de l'organisation, le passage vers des soins axés sur le patient et la famille a d'importantes répercussions. Il s'agit d'adopter une méthode de travail différente - une méthode qui intègre réellement les valeurs, l'expérience et le point de vue des patientsRéférence 111. Le personnel doit faire preuve d'un leadership et d'un engagement solides au moyen de l'encadrement et de la formation, et mobiliser les patients et les préparer à agir à titre de conseillers.Référence 126
Au cours de ses consultations et au moyen de recherches commandées, le Groupe a appris que les organismes de soins de santé de l'ensemble du pays commencent à prendre ces mesures. Par exemple, l'hôpital général de Kingston, en Ontario, a été le premier hôpital à adopter officiellement, en 2010, une politique sur la mobilisation du patient et de la famille à l'ensemble de l'établissement.Référence 111 Aujourd'hui, l'hôpital fait participer les patients et les familles à titre de conseillers à tous les principaux comités, aux décisions d'embauche, à l'orientation du personnel et à l'éducation des professionnels de la santé. Les chefs de file de l'hôpital reconnaissent que ces efforts, jumelés à l'engagement du personnel, ont entrainé une amélioration importante dans les résultats pour les patients et le système de santé, y compris de l'indice de satisfaction des patients et la réputation de l'établissement.Référence 111
« Les patients doivent être vus et traités comme des personnes, et pas seulement comme un corps ou un état. Il faut reconnaître et tenir compte de leurs situations personnelles et de leur réalité. »
Participant à la table ronde des patients
« On constate un intérêt de façade considérable quant aux approches d'équipe, aux soins interdisciplinaires et de grande qualité pour les personnes âgées, mais ce n'est pas une réalité concrète. »
Présentation d'un intervenant
L'Université de Montréal (U de M) a naturellement adopté un accent plus pédagogique. Elle intègre les patients à l'éducation et à la formation des professionnels de la santé. L'objectif est de galvaniser le mouvement vers un nouveau modèle de soins qui perçoit le client comme un membre tout aussi apprécié de l'équipe de soins.Référence 127 À cette fin, les patients ont été fortement engagés dans le remaniement du programme d'étude pour la formation en collaboration interprofessionnelle de l'U de M - élément de base pour quelque 1 500 étudiants des programmes de sciences psychosociales et de la santé. Les patients sont également formés et jumelés à des éducateurs afin de devenir des coformateurs lors d'ateliers de formation en collaboration interprofessionnelle auxquels assistent tous les étudiants. Cela aide les étudiants à comprendre le point de vue et l'expérience du patient ainsi que la valeur d'établir un partenariat réel avec les patients en pratique clinique.
De tels foyers de succès ainsi que d'autres montrent qu'il est possible de modifier la culture organisationnelle et l'attitude et les pratiques des fournisseurs. Toutefois, tel qu'il a été mentionné, bon nombre de Canadiens ont fait part aux membres du Groupe de préoccupations relatives à la conception incohérente de la prestation des soins de santé à l'échelle du système, sujet dont il sera question dans la prochaine section du présent chapitre.
Systèmes axés sur les soins au patient et à la famille
Dans un monde idéal, la prestation des soins de santé serait organisée en fonction des besoins des patients sur l'ensemble du continuum de soins; et les patients seraient soignés par des équipes de soins de santé interdisciplinaires adaptées afin de prévoir leurs besoins et d'y répondre selon n'importe quel programme de soins.Référence 128 On solliciterait également le point de vue du patient et on l'intégrerait à la conception des soins, à partir des travaux de recherche qui les informent jusqu'aux technologies qui contribuent à leur prestation. Comme le Groupe l'a entendu lors d'une discussion en table ronde entre patients, le fait de faire participer les patients à la conception de certains éléments du système de soins de santé, ou de tous les éléments, modifie fondamentalement la conversation. En fait, leur participation pourrait même être une innovation perturbatrice qui accélère la réforme du système de soins de santé.Référence 129
« Une grande partie des soins de santé se concentre sur la guérison de l'incurable. Je m'interroge sur les coûts et la souffrance associés aux tentatives de préservation de la vie lorsque la qualité sera limitée. C'est une question chargée, parce que je me rends compte également que la qualité a de nombreuses différentes manifestations et qu'il ne m'appartient pas de décider de cela pour les autres… Peut-être que le fait d'avoir d'autres entretiens sur les "attentes" et l'éthique permettrait d'éclaircir les eaux troubles. »
Présentation du public
À l'échelle internationale, ce dernier message est entendu, car les professionnels de la santé font participer les patients à ce que l'on a désigné de « conception conjointe axée sur l'expérience ».Référence 111 Le Collaborative Chronic Care Network (C3N) des États-Unis est considéré à l'échelle internationale comme un exemple d'approche perturbatrice. Prototype de la vision d'un système de soins de santé 'apprenant' de l'Institute of Medicine, C3N vise à transformer les soins offerts aux enfants atteints de la maladie inflammatoire de l'intestin par un réseau de soins « enveloppant » à grande échelle qui relie les patients, les parents, les soignants, les cliniciens et les chercheurs pour qu'ils deviennent des partenaires dans la conception des améliorations ».Référence 111 En travaillant avec les multiples partenaires de l'industrie, C3N a créé des groupes de travail composés de patients et de parents, des applications et des technologies, et a établi une communauté dans l'ensemble de 73 sites faisant participer 450 gastro-entérologues et le tiers de tous les patients en pédiatrie atteints de la maladie inflammatoire de l'intestin aux États-Unis. Ce réseau est en expansion au Royaume-Uni et un nouveau C3N est en voie de création pour les patients atteints de fibrose kystique. Dans les cliniques participantes, on a assisté à une augmentation du taux de rémission des patients, qui est passé de 55 p. cent à 77 p. cent sur une période de cinq ans, ainsi qu'à une l'augmentation de la satisfaction et du bonheur général des patients.
Bridgepoint Active Healthcare se spécialise dans les soins des patients qui ont des conditions de santé chroniques et complexes. Avec une approche de 'laboratoire vivant,' les cliniciens et chercheurs à Bridgepoint se connectent directement avec les patients et leurs familles, afin de mieux comprendre leurs expériences de soins. Ce rapport étroit avec les patients donne aux chercheurs la chance de modéliser, tester et évaluer de nouvelles approches de manière rapide, avec le but d'optimiser les services cliniques, faire des améliorations au niveau systémique et utiliser les principes de design pour améliorer les résultats sur la santé pour les individus qui devront souvent se déplacer entre leur domiciles et les centres hospitaliers et de réhabilitation. Dans le but de s'assurer d'une meilleure intégration institutionnelle, Bridgepoint s'est récemment fusionné avec l'hôpital Mount Sinai et les deux organismes forment maintenant le nouveau Sinai Health System.
Source : About Us. Bridgepoint Active Healthcare.
Au Canada, il y a également des foyers d'innovation où les services destinés à des populations précises sont remaniés en fonction des besoins et de l'expérience des patients. Même si ces initiatives ont des visées différentes de celles du modèle du C3N, elles incarnent un engagement similaire à réfléchir au-delà des limites d'une clinique, d'un établissement ou d'un service unique. Par exemple :
- La pédiatrie sociale en communauté est une approche intégrée aux soins qui met l'accent sur les enfants et les adolescents mal servis ou vulnérablesRéférence 130. Fondée au Canada par le Dr Gilles Julien dans les années 1990, cette approche intègre les soins aux patients et aux familles dans l'ensemble des secteurs des services de santé et sociaux. Les fournisseurs de soins de santé offrent des services de pédiatrie et collaborent avec les familles et les autres professionnels en milieu communautaire, y compris des éducateurs, des travailleurs sociaux, l'aide juridique et la police afin d'offrir aux enfants le soutien dont ils ont besoin pour s'épanouir. À l'heure actuelle, 16 cliniques au Québec desservent environ 4 000 enfants et leurs familles. La pédiatrie sociale en communauté est en voie de s'entendre davantage au Québec au moyen des partenariats avec l'Université de Montréal, l'Université McGill et la Fondation de l'Hôpital de Montréal, ainsi qu'à l'aide d'un investissement de 22 millions de dollars de la part du gouvernement du QuébecRéférence 131. L'objectif consiste à servir plus de 20 000 enfants vulnérables du Québec d'ici 2020. L'organisation représentant les infirmières du Québec a annoncé qu'elle décernera une subvention d'une valeur de 250 000 $ afin de soutenir la formation des infirmières et infirmiers cliniciens travaillant à ces centres.Référence 132
- Lancé pour la première fois en 2012, l'initiative Maillons santé communautaires est un programme dirigé par le ministère de la Santé et des Soins de longue durée de l'Ontario qui soutient la coordination des soins des patients ayant des besoins élevés, comme les personnes âgées et les personnes ayant des troubles complexes.Référence 133 Les organismes de soins de santé qui participent à l'initiative Maillons santé doivent collaborer avec les autres secteurs du système de soins de santé afin de concevoir et de superviser des plans de soins coordonnés destinés aux patients ayant des besoins complexes. Les patients sont affectés à un fournisseur désigné qu'ils connaissent et avec lequel ils peuvent communiquer régulièrement. La collaboration des membres de Maillons santé dans l'ensemble des secteurs de la santé est facilitée par la technologie numérique, qui leur permet également d'assurer un suivi et d'évaluer leurs résultats.
Plusieurs initiatives prometteuses axées sur l'habilitation des personnes âgées ont été soulignées pendant les séances de consultation du Groupe. Un exemple est l'organisme Teams Advancing Patient Experience, mieux connu par l'acronyme TAPESTRY, programme mis en œuvre à Hamilton, en Ontario, qui recrute des bénévoles et les forme afin d'aider des adultes plus âgés à déterminer leurs objectifs de santé et à les atteindre, en plus de gérer leurs propres soins. Les bénévoles, à leur tour, font partie d'une équipe interprofessionnelle de soins de santé.Référence 134
Tandis que ces innovations sont localisées, on assiste actuellement à un engagement plus large des patients à la conception dans l'ensemble du système. L'organisme Patient and Family Advisory Group de l'Alberta a établi un partenariat avec les chefs de file de l'ensemble du ministère de la Santé afin d'examiner les politiques et les initiatives et de partager l'information selon le point de vue du patient et de la famille relativement à la planification et à la prestation de services de soins de santé de qualitéRéférence 135. L'initiative BC Patients as Partners est un partenariat officiel entre le ministère de la Santé, les fournisseurs de soins de santé, les universités, les organismes à but non lucratif et non gouvernementaux.Référence 136 Tous ces organismes provinciaux travaillent ensemble afin d'inclure l'opinion des patients, leurs choix et leur représentation en vue d'améliorer les soins de santé.
Le principe qui dirige l'initiative BC Patients as Partners est le suivant : « rien à propos de moi sans moi ».Référence 136 Ce principe peut être adopté de manière plus générale par les patients et les familles canadiennes qui doivent composer avec les soins de santé. Mais elle est surtout applicable dans le cas des peuples autochtones du Canada.
L'engagement des patients et de la collectivité est illustré par le All Nations Healing Hospital de Fort Qu'Appelle, en Saskatchewan, un des premiers établissements de soins de santé du Canada appartenant aux gouvernements des Premières Nations et administré par ceux-ci. L'hôpital offre un éventail de services de santé pertinents sur le plan culturel dans un environnement d'équipeRéférence 137, y compris des services mère-enfant et un large éventail de services de counseling, de santé mentale et de toxicomanie. Tous ces programmes intègrent avec soin les meilleures techniques thérapeutiques conventionnelles aux pratiques de guérison des Premières Nations.
Le Groupe a entendu parler de bien d'autres exemples d'établissements et de programmes dirigés par les Premières Nations et a été encouragé par le mouvement grandissant dans l'ensemble du Canada offrant des soins aux Autochtones adaptés à la culture et axés sur le patient. À cet égard, le Groupe incite tous les gouvernements à accélérer de tels efforts menés en partenariat avec les collectivités des Autochtones du Canada, et reviendra sur ce sujet au chapitre 6.
La dimension sociétale
Comme il a été souligné au chapitre 4, le système de soins de santé au Canada est confronté à une période de changements accélérés en raison du vieillissement de la population, du consommateur exigeant une plus grande autonomie, de l'émergence rapide de la médecine de précision et de l'explosion des renseignements génétiques à propos des particuliers et des populations. Ces enjeux soulèvent une série de questions sociales et éthiques et ont créé de nouveaux impératifs pour l'échange d'informations et le respect de l'opinion des patients et des familles et plus généralement, de la population canadienne.
Les soins de fin de vie donnent un exemple de certains des défis à cet égard. La décision rendue par la Cour suprême du Canada dans l'affaire Carter c. CanadaRéférence 138 a été largement interprétée comme décriminalisant l'aide médicale à mourir. En réponse, les gouvernements devront trouver un juste équilibre entre les besoins des patients et la protection des personnes vulnérables. Comme cela semble être la règle au Canada, il y a aussi des complexités relatives aux compétences. La réglementation des services médicaux relève de la compétence constitutionnelle des provinces et des territoires. En l'absence de révision du Code criminel par le gouvernement fédéral,Référence 139 certaines provinces et certains territoires iront de l'avant avec la réglementation tandis que d'autres attendront, une situation qui crée de l'injustice pour les Canadiens en phase terminale.
Je suis membre de l'équipe du Portail canadien en soins palliatifs qui a créé une étonnante ressource gratuite pour les particuliers et leurs familles qui composent avec une maladie limitant l'espérance de vie, comme le cancer.
On pourrait faire d'importantes économies en finançant des entités nationales qui fournissent des renseignements aux patients et à leurs familles. Par exemple, chaque Réseau local d'intégration des services de santé (RLISS) de l'Ontario conçoit son propre site Web sur les soins palliatifs. Le dédoublement est un problème.
Présentations du public
Alors que les gouvernements se débattent avec la décision de la Cour suprême du Canada, il est largement reconnu qu'il est nécessaire de renforcer les ressources et les services liés aux soins palliatifs offerts aux Canadiens. Une nouvelle approche a été adoptée par le Portail canadien en soins palliatifs qui offre des ressources exhaustives en ligne, fournissant des renseignements sur la maladie à un stade avancé, les soins de fin de vie et le deuil à un large auditoire.Référence 140 Le site Web offre un contenu multimédia et relie directement en ligne le public à une équipe interprofessionnelle d'experts de la santé, dont les membres répondent aux questions en toute confidentialité. Même s'il est exploité à Winnipeg avec le soutien du gouvernement du Manitoba, il sert plus de 21 000 visiteurs uniques par jour, dont les trois quarts sont en provenance de l'Ontario, de la Colombie-Britannique, de l'Alberta et du Québec.
Le succès du Portail canadien en soins palliatifs souligne bien l'enjeu plus large qui consiste à rendre des renseignements objectifs et crédibles sur les soins de santé plus accessibles à tous les Canadiens. Il faudrait promouvoir activement les connaissances en santé par l'expansion des ressources et des applications numériques qui offrent aux patients et au public des sources personnalisées et interactives de renseignements et de conseils sur la santé et des services de soins de santé. Par exemple, le site anglais National Health Services Choices (www.nhs.uk) est une source fiable et exhaustive de renseignements sur les soins de santé et les programmes sociaux destinés au public. Il vise à aider la population à faire des choix à propos de la santé, le mode de vie ou à l'accès aux services fournis par le NHS en Angleterre.Référence 141 Il contient plus de 20 000 articles mis à jour régulièrement et plus de 50 répertoires permettant aux gens de trouver, choisir et comparer les services de santé offerts en Angleterre. Au lieu de réinventer la roue, l'Agence d'innovation des soins de santé du Canada pourrait jouer un rôle utile en regroupant simplement les liens vers les sites les plus dignes de confiance et pertinents, ce qui permettrait aux Canadiens d'avoir plus facilement accès à des renseignements fiables relatifs à la santé.
De plus, les patients et le public ont difficilement accès aux renseignements sur le système de soins de santé et sur son rendement au Canada. L'Institut canadien d'information sur la santé (ICIS) présente dans son site Web des renseignements détaillés sur le rendement comparatif du système de santé, mais les outils semblent conçus davantage pour les chercheurs, les gestionnaires et les fournisseurs que pour un auditoire général. Le Groupe revient sur cette question au chapitre 7.
En conclusion, le Groupe a entendu parler de nombreux foyers d'innovations ayant réussi à promouvoir les soins axés sur le patient et de la mobilisation du patient et de la famille dans les soins de santé et l'éducation des professionnels de la santé dans l'ensemble du Canada. Les membres du Groupe saluent l'engagement et le dévouement de bon nombre de particuliers travaillant au sein du système qui ont permis de faire avancer le programme de mobilisation du patient. À ce moment-ci, il faut déployer des efforts plus concertés et collaborer, et ce, à des fins suivantes : étendre ces efforts préliminaires et les déployer à grande échelle; appuyer et évaluer les nouvelles initiatives en vue de les adopter à plus grande échelle; améliorer la sensibilisation aux concepts pertinents; aborder les obstacles structurels à l'innovation pour les soins axés sur le patient; favoriser l'harmonisation des gouvernements dans la réponse aux problèmes éthiques, juridiques et sociaux qui émergent des soins de santé; promouvoir le développement des connaissances en matière de santé à une époque d'innovation rapide.
Les recommandations qui suivent répondent aux besoins à cet égard.
Recommandations au gouvernement fédéral
5.1 Par l'entremise de la nouvelle Agence d'innovation des soins de santé du Canada et des investissements fédéraux provenant du Fonds d'innovation pour les soins de santé, poursuivre les priorités suivantes :
- Élaborer et mettre en œuvre une stratégie visant à promouvoir les soins axés sur le patient et la famille en partenariat avec les gouvernements, les patients, les fournisseurs et d'autres. Les éléments de cette stratégie comprendraient ce qui suit :
- Élaborer et mettre en œuvre les outils d'information dont ont besoin les patients;
- Créer des mesures incitatives pour une plus grande mobilisation des patients sur le plan de l'organisation et du système dans l'optique d'améliorer les modèles de soins et la conception du système;
- Trouver et appuyer des solutions mobiles et numériques qui répondent aux normes communes nécessaires et aux exigences d'interopérabilité;
- Adopter et déployer des pratiques exemplaires afin d'élaborer et d'utiliser des portails destinés aux patients, y compris les pratiques exemplaires à l'échelle internationale.
- Soutenir l'élaboration d'outils stratégiques et législatifs afin de permettre aux patients d'avoir accès à leurs dossiers médicaux personnels et d'en assurer la copropriété.
- Comme on en discutera au chapitre 6, soutenir les provinces, les territoires et les autorités sanitaires régionales dans la réalisation de projets à grande échelle qui mettent en œuvre des systèmes de prestation hautement intégrés faisant l'essai de nouvelles formes de paiement, dans le cadre duquel les soins sont organisés et financés en fonction des besoins du patient.
5.2 Par l'intermédiaire de Santé Canada, prendre la direction dans les consultations et l'établissement de consensus dans l'ensemble des provinces et des territoires relativement aux nouvelles questions éthiques et juridiques découlant de l'innovation technologique et sociale dans les soins de santé et présenter les modifications législatives nécessaires en temps opportun.
5.3 Par l'intermédiaire de Santé Canada, demander au Commissaire à la protection de la vie privée du gouvernement fédéral de travailler avec les commissaires à la protection de la vie privée des provinces et territoires à fin d'arriver à une compréhension commune sur la manière de protéger la vie privée tout en permettant l'innovation (p. ex., en médecine de précision, en génomique, en santé mobile et dans les dossiers médicaux numérisés sous diverses formes) dans l'ensemble du Canada.
- On devrait demander aux commissaires à la vie privée d'envisager la manière dont ils pourraient mieux harmoniser leurs cadres législatifs respectifs dans l'ensemble du Canada afin de réduire tout chevauchement ou toute confusion inutile susceptible de nuire à l'innovation.
Chapitre 6
Intégration et innovation : Le cycle vertueux des soins continus
« Le Canada n'a pas de système intégré. Le Canada possède une série de parties déconnectées, une industrie de la santé constituée d'un patchwork pêle-mêle d'hôpitaux, de cabinets de médecin, de cabinets groupés, d'organismes communautaires, d'organismes du secteur privé, de services de santé publique et ainsi de suite… La liste de problèmes est longue : des soins non coordonnés, une sous-utilisation des intervenants non médicaux, des méthodes de paiement par le fournisseur offrant des incitatifs financiers pervers, l'accent sur le traitement de la maladie, des variations inexpliquées de l'utilisation des services, une mauvaise répartition géographique des praticiens, une faible utilisation des renseignements et de la technologie de l'information, des temps d'attente et d'autres problèmes d'accès, le retard de la diffusion de la technologie éprouvée, le peu d'accent mis sur la satisfaction du consommateur, une évaluation clairsemée de la qualité des soins et des résultats, la pénurie de divers professionnels de la santé, une définition rigide des rôles qui ne permet pas de nouveaux modèles de soins, et l'imminence d'une augmentation importante des coûtsRéférence 142 ».
Peggy Leatt, George Pink et Michael Guerriere
Des modèles canadiens de systèmes intégrés de prestation ont été proposés il y a près de 20 ans.Référence 143 À l'époque, la vision était que ces systèmes puissent se faire concurrence pour obtenir la clientèle des patients dans les centres urbains plus importants. Cinq ans plus tard, la Dr Leatt et des collègues ont publié leur plainte au sujet du manque de progrès (cité ci-dessus). Quinze autres années se sont écoulées et la plupart des mêmes critiques s'appliquent encore aux systèmes de soins de santé du Canada.
Aujourd'hui, tout comme à l'époque, il n'y a aucune logique aux paiements et aux responsabilités cloisonnés dans nos systèmes de soins de santé. Les soins de santé restent décousus et sont marqués par une faible coordination et un manque d'harmonisation entre les diverses professions, les établissements de soins aigus et chroniques et les soins communautaires. Le manque d'intégration est compréhensible en partie là où il existe une multitude de payeurs (p. ex. assurance publique, assurance privée, frais remboursables). Le Groupe a eu plus de mal à comprendre pourquoi les services financés entièrement par les fonds publics étaient encore organisés en cloisonnement.
Pendant les consultations du Groupe, les intervenants ont indiqué à plusieurs reprises que ce financement fragmenté était un obstacle à l'adoption des innovations, une source de frustration pour les entrepreneurs et l'industrie et une entrave aux soins de haute qualité et efficaces. De plus, comme on peut le déduire du chapitre 5, tant que le système est organisé en fonction des fournisseurs et tant que ces fournisseurs sont rémunérés à partir d'enveloppes différentes, il sera difficile de réaliser des soins axés sur les patients, mais facile d'en faire l'annonce.
Dans le présent chapitre, le Groupe définit tout d'abord les modèles de soins intégrés, puis examine certaines des preuves et des expériences pertinentes provenant des États-Unis d'où proviennent bon nombre des constations clés au sujet des modèles et des méthodes d'intégration. Puis, il y fait brièvement le point sur la situation au Canada avant d'examiner deux éléments stratégiques en vue d'atteindre des soins plus intégrés pour les Canadiens : l'harmonisation des systèmes et des incitatifs en matière de paiement, et l'élaboration de nouveaux modèles de ressources sur la santé humaine. Enfin, le Groupe conclut par une discussion axée sur les Premières Nations, qui doivent actuellement naviguer dans le système de soins de santé le moins intégré de tous au Canada.
Qu'est-ce qu'un modèle de soins intégré?
Selon les modèles internationaux performants, les éléments essentiels d'un système hautement intégré peuvent être définis comme suit : des équipes interprofessionnelles de fournisseurs collaborent afin de « fournir un continuum de services coordonnés » aux patients individuels, soutenus par les technologies de l'information qui relient les fournisseurs et les établissements.Référence 144 Des revenus d'exploitation sont générés en mettant en commun les fonds dans l'ensemble des secteurs du système de soins de santé en cause. Qu'il s'agisse d'une entité unique ou qu'ils soient organisés en réseau, les fournisseurs doivent être « disposés à être tenus responsables sur les plans clinique et financier pour les résultats et l'état de santé de la population servie »Référence 145.
Le degré auquel les différents systèmes ont intégré les services de soins de santé varie, allant de l'intégration complète des services propre au modèle d'organisation de soins de santé intégrés américains (HMO) (p. ex. Group Health ou Kaiser Permanente) à des stratégies d'intégration plus concentrées (p. ex. mise en service à l'échelle régionale du National Health Service au Royaume-Uni et mise en place de certains modèles de paiement dans le cadre des réformes de la Patient Protection and Affordable Care Act des États-Unis).
Des données probantes remontant à une quarantaine d'années laissent entendre que l'intégration offre des avantages au chapitre de l'expérience du patient et de la limitation des coûts. Dès le début des années 1970, dans le cadre d'une expérience de référence, à savoir la RAND Health Insurance ExperimentNote de bas de page xxiii, on a comparé des patients inscrits à un régime d'assurance-maladie intégré, ou HMO, pour lequel les professionnels étaient salariés, à des patients qui recevaient une couverture pour le premier dollar de soins reçus de médecins privés rémunérés à l'acte, qui assuraient l'aiguillage vers des hôpitaux indépendants. Quels en furent les résultats? Les patients qui ont reçu des soins selon un modèle intégré avaient un taux d'hospitalisation inférieur et recevaient davantage de service de prévention. À cause du faible taux d'hospitalisation, le coût par personne a été réduit considérablement. Les patients soignés par le groupe de médecins rémunérés à l'acte s'en sont marginalement mieux tirés pour ce qui est du processus et des mesures de satisfaction, parce que les patients participant au modèle intégré n'ont pu se faire garantir un accès uniforme au médecin de leur choix.
| Coopérative Group Health | Rémunération à l'acte | ||
|---|---|---|---|
| Aucun partage de coûts | Partage de coûts de 25 % | ||
| Pourcentage utilisant le service | 87 | 85 | 76 |
| Pourcentage hospitalisé | 7 | 11 | 9 |
| Jours d'hospitalisation/100 personnes | 49 | 83 | 87 |
| Consultations de médecin | 4,3 | 4,2 | 3,5 |
| Visites préventives | 0,6 | 0,4 | 0,3 |
| Coût annuel par personne | 439 $ | 609 $ | 620 $ |
Source : Adapté de : Wagner EH, Bledsoe T. « The Rand Health Insurance Experiment and HMOs », dans Med Care, mars 1990, vol. 28 nº 3, p. 191-200. |
|||
L'étude RAND faisait participer Group Health, un organisme de soins de santé intégrés (HMO) bien connu qui poursuit actuellement avec succès ses activités à une plus grande échelle. Un organisme similaire, Kaiser Permanente, a été étudié de plus près et offre une nouvelle perspective sur les avantages des systèmes de prestation intégrés.
Kaiser Permanente
Kaiser Permanente sert environ 10 millions de membres dans l'ensemble du sud-ouest des États-UnisRéférence 146. Il offre un large éventail de services, directement et par l'intermédiaire de contrats et de réseaux. Par exemple, Kaiser exploite ses propres pharmacies et est le plus important acheteur non gouvernemental de produits pharmaceutiques du monde.
« Chez Kaiser Permanente, une proportion importante (15 p. cent) de la rémunération de plusieurs milliers d'employés est liée à des contributions novatrices. »
Présentation d'un intervenant
Selon une comparaison effectuée avec le National Health Service (NHS) en 2002, on a constaté que Kaiser obtenait un meilleur résultat pour environ le même coût par habitant. De plus, ses membres « recevaient des services de soins primaires plus complets et convenables et avaient accès beaucoup plus rapide aux services de spécialistes et d'admission à l'hôpital. Le taux ajusté à l'âge de l'utilisation des services hospitaliers aigus chez Kaiser était le tiers de celui du NHS »Référence 147. Les auteurs de l'étude ont conclu que « les croyances largement répandues voulant que le NHS soit efficace et que le rendement médiocre dans certains domaines soit largement expliqué par un sous-investissement ne sont pas soutenues par cette analyse »Référence 148.
Quels sont les éléments essentiels du succès de Kaiser? Les auteurs de l'étude réalisée en 2002 ont attribué une bonne partie du succès de Kaiser à l'intégration réelle par l'intermédiaire de partenariats entre les médecins et l'administration. Les facteurs connexes étaient le contrôle du réseau et la responsabilité dans l'ensemble des composantes du système de soins de santé, une gestion efficace de l'utilisation de l'hôpital, un plus grand investissement dans la technologie de l'information et la motivation pour l'amélioration continue offerte par la concurrence.Référence 149
Tel qu'il est indiqué précédemment, Kaiser fait participer les médecins et les autres professionnels de la santé à la cogestion du système. Tandis que les professionnels sont salariés, ils reçoivent des primes pour la qualité des soins et une gestion efficace des ressources partagées. Les professionnels passent également plus de temps à utiliser leur expertise unique et à innover au front clinique, parce que les responsabilités cliniques sont attribuées au personnel le plus approprié. Comme on l'a fait remarquer dans l'étude réalisée en 2002, la gestion et la budgétisation intégrées permet à Kaiser « de gérer les patients dans l'environnement le plus approprié, de mettre en œuvre des programmes de gestion pour les maladies chroniques et de faire des compromis au chapitre des dépenses en fonction du caractère approprié et de la rentabilité plutôt qu'en fonction de postes budgétaires artificiels ».Référence 150
En 2005, Kaiser a créé un dossier de santé personnel exhaustif appelé MyChart, auquel les patients peuvent accéder au moyen d'un portail sécurisé appelé My Health Manager.Référence 151 Pleinement intégré aux technologies de l'information existantes, le portail permet l'échange sécurisé de messages entre les patients et les fournisseurs, la prise de rendez-vous électroniques et le renouvellement électronique des ordonnances. Depuis la mise en œuvre du système, le nombre de rencontres numériques a augmenté de 5 p. cent pour atteindre 67 p. cent, alors que 50 p. cent des interactions entre les patients et les médecins de Kaiser ont eu lieu par l'intermédiaire de messagerie sécurisée.Référence 146 En général, le nombre de visites physiques (c.-à-d. visites en clinique, visite à l'urgence et admission à l'hôpital) a diminué de façon significative.
Enfin, les importantes banques de données de Kaiser contribuent à soutenir les efforts d'amélioration de la qualité, à évaluer les innovations dans la prestation de soins, à trouver de nouvelles possibilités d'efficience et à faciliter la recherche universitaire portant sur les services de santé.Référence 146 Elles contribuent également à déterminer les patients à risque. À cet égard, alors que Kaiser affiche un faible taux d'hospitalisation en raison, en grande partie, de l'excellence des soins primaires, du déploiement efficace d'équipes multidisciplinaires et de l'utilisation importante des soins virtuels, il insiste fortement sur la gestion de la santé de la population et des soins préventifs, y compris sur le rayonnement vers les sous-populations vulnérables.
La force de Kaiser démontre l'importance d'apprendre à partir des réussites dans tout système. Tandis que les États-Unis s'efforcent encore de contenir les coûts des soins de santé, d'améliorer la valeur et d'offrir un accès plus équitable, ils sont également un foyer d'innovation pour les soins de santé. De plus, comme il en sera question plus loin, des tentatives plus systématiques de réforme des soins de santé américains sont en cours avec l'objectif d'améliorer l'intégration des paiements et des services.
Accélération de l'intégration dans les services de soins de santé américains
La Patient Protection and Affordable Care Act de 2010Référence 152 (également connue sous le nom Affordable Care Act et généralement appelée Obamacare) a fait les manchettes internationales en raison de ses réformes de l'assurance, en particulier pour l'élargissement de la couverture à des millions d'Américains non assurés. Ce qui est moins bien connu, ce sont les modalités intégratives de paiement que le programme Obamacare a permis de concrétiser, comme cela a été présenté brièvement au chapitre 2. Les membres du Groupe ont examiné les publications clés, les études commandées sur les modalités de paiement et ont visité la région de Washington afin d'entendre de première main les experts de la politique ainsi que ceux qui ont contribué à la conception, à la mise en place et à l'évaluation de ces nouveaux mécanismes de rémunération et de prestation.
L'Affordable Care Act a introduit deux stratégies qui méritent d'être soulignées brièvement ici.
Tout d'abord, il y a le financement des organismes responsables des soins (Accountable Care Organizations). Il s'agit de réseaux volontaires de fournisseurs qui assument la responsabilité pour les coûts et la qualité d'un ensemble défini de services pour un nombre donné de bénéficiaires du programme Medicare américain (les personnes de plus de 65 ans).Référence 153 Il n'y a aucun mode prédéterminé pour la rémunération des médecins. Les Accountable Care Organizations visent à réduire les coûts tout en maintenant la qualité.
La deuxième stratégie est le paiement regroupé. Dans un rapport de recherche du Groupe consultatif, Jason Sutherland définit le paiement regroupé comme « des paiements uniques émis pour l'ensemble de l'épisode de soins d'un patient pour un état de santé ou une procédure qui peut s'étendre à de multiples fournisseurs et milieux de soins de santé »Référence 154. Cette stratégie s'éloigne quelque peu, manifestement, des soins pleinement intégrés et exhaustifs fournis par les régimes d'assurance-santé américains, tels que Kaiser Permanente. Toutefois, comme le fait remarquer M. Sutherland, les paiements regroupés offrent « un incitatif financier intégré pour la coordination et l'intégration des soins entre les fournisseurs » et « une plus grande certitude des coûts dans l'ensemble du continuum de soins que les paiements traditionnels à la carte à des fournisseurs multiples ».Référence 154 En effet, en attribuant un prix unique à un épisode de soins complet, les paiements regroupés offrent « l'équivalent d'une garantie de soins pour laquelle les conséquences financières liées aux complications pouvant survenir à l'intérieur d'une période de temps définie (comme une réadmission imprévue) sont la responsabilité des fournisseurs ».Référence 154
M. Sutherland fait remarquer que ces changements de paiement ont amené une intégration verticale des services et ont catalysé une augmentation rapide du nombre de fusions des services de santé américains.Référence 155 Par contre, comme la National Commission on Physician Payment Reform de la US Society of General Internal Medicine l'a observé en 2013, aucun de ces modèles n'exige l'abandon de la rémunération à l'acte pour les médecins particuliers. Leur principale recommandation s'énonce ainsi : « Au fil du temps, les payeurs devraient éliminer en grande partie les modèles de pratique de la médecine fondés sur l'usage exclusif du paiement à l'acte à cause de leur inefficacité inhérente et de leurs incitatifs financiers problématiques ».Référence 156 D'autres recommandations exhortent une expérimentation rapide au moyen de nouveaux modèles de paiement conçus pour récompenser la qualité et la valeur dans l'optique d'assurer une adoption à grande échelle des meilleurs modèles d'ici dix ans.Référence 157
Le Center for Medicare and Medicaid Innovation (CMMI) des États-Unis a pris ce conseil au sérieux. On commence à déployer des modèles de paiement regroupé ou de rémunération mixte qui éloignent les médecins de la simple rémunération à l'acte.Référence 158 Ces innovations ainsi que d'autres sur les plans de la rémunération et de l'organisation des soins de santé sont mises en œuvre pour les personnes âgées dans l'ensemble du programme de soins de santé Medicare administré par le gouvernement fédéral, ainsi que pour les Américains à faible revenu au moyen d'un partage des coûts conditionnels et la collaboration avec le gouvernement des États.
Le Center for Medicare and Medicaid Innovation et son organisme sœur, l'Agency for Healthcare Research and Quality, sont fortement engagés envers la transparence. Les données sont largement partagées avec les chercheurs, et le personnel du CMMI étudie activement tous les nouveaux modèles de soins en vue de les peaufiner. Par conséquent, un cycle d'évaluation et d'amélioration itérative touchant la réforme de l'Affordable Care Act se déroule sur la place publique au moyen de la publication d'un nombre sans cesse croissant d'articles dans les influentes revues médicales américaines.
Aujourd'hui, alors que les États-Unis sont aux prises avec d'importants problèmes au chapitre des soins de santé, ils sont également devenus un laboratoire dynamique d'innovation et d'intégration pour les soins de santé. Le déploiement à grande échelle reste un défi, tel qu'il est indiqué au chapitre 2. Toutefois, comme Pierre-Gerlier Forest, de la Johns Hopkins University, l'a indiqué avec raison : « Nous serions fous de ne pas essayer d'apprendre de cette expérience monumentale ».Référence 159
Intégration limitée des services de soins de santé au Canada
« Afin d'aborder les causes sous-jacentes de la maladie nous devons passer des soins actifs fournis à l'hôpital à des soins offerts dans la collectivité fondés sur les équipes interprofessionnelles de fournisseurs de soins de santé qui travaillent avec d'autres services sociaux à l'échelle communautaire en collaboration avec des spécialistes et des hôpitaux - ainsi qu'avec les municipalités, les écoles, les conseils scolaires, les services policiers et le milieu des affaires. »
Présentation du public
« Nous n'avons pas de système, nous avons une collection de services et de programmes. »
Participant à la consultation régionale
Le chapitre 3 a souligné la fréquence à laquelle les préoccupations relatives au manque d'intégration sont apparues dans les principaux rapports sur les soins de santé. Bien que de nombreux pays partagent ce problème, les soins de santé canadiens semblent particulièrement fragmentés - et singulièrement résistants à une réforme à cet égard.
On décrit parfois la régionalisation des soins de santé survenue dans la plupart des provinces canadiennes au cours des années 1990 comme un exemple positif d'intégration.Référence 160 Alors que la gouvernance a en fait été intégrée dans une certaine mesure, l'incidence était limitée, en partie parce que les autorités sanitaires régionales manquaient en général d'autorité par rapport aux budgets consacrés aux services médicaux et pharmaceutiques, et, dans certains cas, aux services de soins à domicile.
Une autre stratégie répandue visait à amorcer l'intégration des premières lignes par la réforme des soins primaires. Pour simplifier, les initiatives mises en œuvre dans les deux plus importantes provinces canadiennes peuvent servir d'illustration.
Par exemple, la création des Centres locaux de services communautaires (CLSC) du Québec, dont le nombre dépasse 140, remonte au début des années 1970. Ces centres fournissent un point de convergence qui intègre les services de soins primaires multidisciplinaires et les services sociaux.Référence 161 Cette initiative visionnaire avait le potentiel de lier les soins primaires aux efforts réalisés afin d'aborder les déterminants de la santé plus larges. Toutefois, la proportion de CLSC qui ont recruté des médecins de famille était malheureusement faible et l'est toujours. Le Québec a par la suite souscrit à un modèle plus traditionnel, à savoir les groupes de médecine de famille (GMF), lancés en 2002.
Les centres de santé communautaire de l'Ontario ont également été créés dans les années 1970 et disposaient d'employés salariés. Ils offrent des soins primaires multidisciplinaires en insistant sur la promotion de la santé et en étant fortement axés sur le développement communautaire.Référence 161 Les décideurs ont envisagé le déploiement à grande échelle de ce modèle en raison de son potentiel en matière de prévention. Toutefois, comme cela fut le cas avec les CLSC au Québec, la plupart des médecins de famille ont plutôt choisi d'établir leurs propres cabinets.
À la fin des années 1990, comme on en fait note au chapitre 3, l'Ontario a commencé à implanter une initiative plus vaste de réforme des soins primaires qui continue de faire des vagues depuis. De nouveaux modèles de financement par capitation ont augmenté le nombre de praticiens de soins primaires travaillant dans un éventail de nouveaux modèles de cabinets groupés dirigés par les médecins.Référence 69 Au fil des années, ces efforts de réforme ont coûté des centaines de millions de dollars en nouvelles dépenses.Référence 69 Les modèles varient selon le montant de fonds supplémentaires nécessaires pour élargir les équipes de soins primaires. Signalant un retour à son propre héritage, l'Ontario a créé en 2007 un ensemble de cliniques dirigées par des infirmières praticiennes qui sont destinées aux patients qui ont de la difficulté à trouver un médecin de famille. À l'heure actuelle, environ 25 de ces cliniques offrent les soins d'une équipe multidisciplinaire à ces patients vulnérables. Les infirmières praticiennes aident également ces patients à naviguer dans le système de soins de santé.Référence 162
La réforme des soins primaires a apporté cinq résultats tangibles, à savoir le passage à la capitation pour la rémunération d'une grande partie des médecins de famille de l'Ontario, l'augmentation marquée de la rémunération annuelle des médecins de famille, l'augmentation connexe des demandes de résidence en médecine familiale, l'augmentation de l'emploi des autres professionnels de la santé dans les établissements de soins primaires et, tel qu'il est indiqué au chapitre 3, l'amélioration encourageante, quoique très modeste, en ce qui concerne nombre modéré de mesures de rendement.Référence 69
En résumé, les tentatives en vue d'intégrer pleinement les soins primaires aux services sociaux n'ont pas eu trop de succès. Le plein potentiel des soins par les équipes multidisciplinaires n'a pas été réalisé de façon uniforme dans les initiatives de réformes. Et, ce qui est peut-être le plus important, l'intégration des soins primaires aux soins spécialisés ou avec le secteur institutionnel a été limitée dans la plupart des modèles.
Se tournant vers les patients ayant des caractéristiques ou des états particuliers, on a souligné au chapitre 5 le travail de pionniers visant à rendre les soins plus efficaces et plus axés sur le patient au moyen de l'intégration. Une motivation similaire est évidente dans les Réseaux cliniques stratégiques de l'Alberta, présentés brièvement au chapitre 3. Pour préciser, il s'agit d'équipes réparties dans l'ensemble de la province composées de professionnels de la santé, de chercheurs, de dirigeants communautaires, de patients et de décideurs. Les équipes sont organisées en fonction d'un élément clinique particulier dans l'optique d'améliorer le cheminement du patient, d'améliorer les résultats en matière de santé et d'uniformiser la prestation de soins.Référence 163 Dix réseaux sont actuellement en place et couvrent les principales conditions cliniques, et six autres doivent être mis en œuvre au cours des deux prochaines annéesRéférence 164. On s'attend à ce que les réseaux harmonisent leur travail en fonction des priorités provinciales, élaborent un programme de recherche et d'innovation avec les partenaires universitaires et tentent de déterminer et d'éliminer les éléments de soins nuisibles, désuets et inefficaces ou inappropriés. Le Groupe a été particulièrement encouragé d'apprendre que chaque équipe s'est engagée à étendre l'amélioration des pratiques et à les déployer à grande échelle.Référence 165Référence 166
Harmonisation des mesures incitatives et des systèmes de rémunération des médecins
Toutes ces initiatives de réforme sont louables. Toutefois, aucune ne correspond au type d'harmonisation des incitatifs que l'on retrouve dans les nouveaux programmes de rémunération lancés par les programmes américains Medicare et Medicaid, encore moins au niveau exhaustif d'intégration constaté pour les importants régimes collectifs de soins de santé du sud de la frontière. Le maintien de cette faible intégration des budgets et de la responsabilité pourrait bien être « l'erreur fatale » au chapitre des soins de santé au CanadaRéférence 167Référence 158
Une exception partielle est le programme de soins complets intégrés (Integrated Comprehensive Care program) du St. Joseph's Healthcare de Hamilton, en Ontario. Cette initiative est inhabituelle, en ce sens qu'elle utilise une approche de « paiement regroupé » pour certains volets cliniques, comme les patients devant subir une chirurgie thoracique ou une arthroplastie totale (hanche et genou), ainsi que les personnes hospitalisées atteintes de troubles tels qu'une maladie pulmonaire obstructive chronique et une insuffisance cardiaque congestive. Les évaluations du programme ont déjà démontré une amélioration continue des soins, y compris un taux réduit de réadmission à des procédures ciblées, une satisfaction plus élevée des patients et une perception positive de la part des patients tout comme des fournisseurs.Référence 168 L'Ontario semble bien parti pour étendre ce programme à l'ensemble de la province - ce qui est un important pas en avant.
Ainsi, à l'heure actuelle, le Canada accuse encore un retard par rapport aux États-Unis pour ce qui est de s'attaquer au cloisonnement administratif le plus difficile de tous : le modèle de petite entreprise pour la pratique de la médecine avec son système de rémunération à l'acte. Le Groupe a pris connaissance de diverses opinions au sujet des méthodes de rémunération qui récompensent équitablement les médecins pour l'important travail qu'ils font. Il a entendu à maintes reprises pendant les consultations qu'un changement du mode de rémunération est justifié afin que les médecins puissent être récompensés pour l'excellence clinique et pour générer de la valeur. De tels objectifs ne sont pas compatibles avec un simple modèle de salariat ni avec un système de rémunération à l'acte non modifié qui récompense le volume et pratiquement rien d'autre.
Même la rémunération par capitation pour les soins primaires « réformés » est faiblement harmonisée avec la génération de valeur pour l'ensemble du système. Il n'est toutefois pas nécessaire de faire preuve de beaucoup d'imagination pour trouver d'autres modes de paiement regroupés qui pourraient faire participer les médecins primaires et harmoniser les incitatifs et les résultats dans l'intérêt des patients ainsi que des contribuables. Par exemple, de nombreuses études ont déterminé que les conditions propices aux soins ambulatoires, celles qui offrent d'excellents soins primaires et, au besoin, des soins ambulatoires de spécialistes, peuvent réduire le taux d'hospitalisation d'urgence.
Par conséquent, les membres du Groupe ont demandé : Pourquoi ne pas créer un paiement regroupé pour les groupes de soins primaires qui offre des incitatifs - ou des sanctions pécuniaires - en fonction du nombre de patients à risque qui sont maintenus en assez bonne santé de manière à éviter les soins hospitaliers? Pourquoi ne pas élaborer d'autres modalités en fonction desquelles d'autres médecins peuvent recevoir une rémunération mixte, en partie au moyen d'un barème d'honoraires et en partie au moyen de paiements regroupés, en faire l'essai et, lorsque ces modalités sont justifiées, les déployer à grande échelle?
Réinventer la main-d'œuvre en soins de santé
« Les divers éléments du système actuel ont en grande partie été créés en fonction des soins de courte durée épisodiques offerts dans les hôpitaux et le plus souvent seulement par un médecin. Au fil des décennies, ces éléments se sont inscrits dans des systèmes législatifs, réglementaires et financiers qui rendent difficile l'adaptation aux besoins changeants de la population en matière de soins de santé. Les organismes et le personnel de soins de santé qui recherchent des solutions novatrices doivent souvent contourner ces obstacles afin d'optimiser les ressources et d'améliorer la qualité des soins. »
Nelson S. et coll. Optimisation des champs d'exercice : de nouveaux modèles de soins pour un nouveau système de soins de santé. Ottawa, Académie canadienne des sciences de la santé, 2014, p.8.
Comme nous en avons discuté au chapitre 5, la prestation des soins de santé au Canada doit passer d'un système axé sur le fournisseur vers un système qui est fondé sur les besoins des patients. Pour ce faire, il faudra organiser la prestation en fonction d'un cycle de soins complet, regrouper les patients en fonction de leurs besoins en matière de soins de santé et établir des équipes de fournisseurs afin de répondre à ces besoins.Référence 128 Ces équipes peuvent être mises sur pied par un ensemble de modifications aux modèles de paiement et en optimisant les champs d'exercice des professionnels de la santé - un sujet sur lequel le Groupe se penchera maintenant.
En 2014, l'Académie canadienne des sciences de la santé (ACSS) a publié son rapport novateur sur les ressources humaines en santé au Canada.Référence 169 Cet examen d'envergure se concentrait sur le champ d'exercice optimal afin d'appuyer des modèles de soins intégrés au Canada. Pour reprendre les termes du rapport : « nous avons abouti au consensus suivant : l'optimisation des champs d'exercice, jumelée à des modèles évolutifs de soins partagés, peut fournir une approche multidimensionnelle permettant de passer d'un système de soins de santé caractérisé par son aspect cloisonné à un système axé sur la collaboration et sur les patients ».Référence 169 Le rapport évalue où se situe le Canada à l'heure actuelle, où il voudrait être et comment il peut y arriver (voir la figure 6.2).
Figure 6.2 : Champs d'exercice appuyant les modèles de soins novateurs
Source : Adapté de : Nelson S. et coll. Optimisation des champs d'exercice : de nouveaux modèles de soins pour un nouveau système de soins de santé. Ottawa, Académie canadienne des sciences de la santé, 2014, p.10.
Description texte
La figure 6.2 est une image illustrant les champs d'exercice soutenant les modèles de soins novateurs. L'image est divisée en trois sections qui montrent Où nous sommes, Comment nous pouvons y arriver et Où nous voulons être. La première section, Où nous sommes, contient un texte indiquant que le Système de soins de santé canadien actuel est caractérisé par des insuffisances en ce qui a trait à :
- L'accessibilité - particulièrement pour les populations marginalisées et défavorisées
- Les soins prodigués à l'extérieur des heures de bureau
- Les temps d'attente
- Une utilisation appropriée des fournisseurs et des ressources de soins de santé
- La gestion des soins chroniques
- La santé mentale
- Les soins aux personnes âgées et les soins de fin de vie
- L'efficacité financière et la durabilité
La dernière section, Où nous voulons être, contient un texte indiquant qu'un système de soins de santé transformé est caractérisé par :
- Une transition de l'approche axée sur l'offre à celle axée sur les besoins (les besoins déterminent les modèles et les champs d'exercice)
- Une transition de l'approche axée sur le professionnel vers celle axée sur le patient
- Une transition du modèle où les professionnels travaillent de façon isolée et cloisonnée vers un modèle centré sur des équipes formées de fournisseurs non traditionnels et traditionnels.
- Une transition du modèle, en vigueur depuis très longtemps, où les champs d'exercice sont restreints aux titres vers un modèle où les tâches sont attribuées à l'équipe afin de répondre aux besoins de la population, l'équipe attribue les ressources et les responsabilités (processus de certification des tâches afin d'assurer la compétence)
- Une transition du mode de réglementation individuelle vers un mode d'agrément combiné/d'équipe.
- Un modèle d'évaluation et de surveillance du rendement conforme à ces principes
- Financement des groupes au lieu des individus (qui n'est pas nécessairement axé sur les résultats pour la santé, mais plutôt les résultats du processus et la réduction du recours aux salles d'urgence)
La section centrale de l'image, Comment nous pouvons y arriver, est la plus grande section et contient des cercles concentriques qui illustrent les contributeurs aux niveaux micro, méso et macro. Le cercle le plus petit contient le texte « Catalyseurs et stratégies pour contourner les obstacles afin d'arriver à des modèles de soins novateurs optimisant les champs d'exercice ».
Le prochain cercle, Contributeurs au niveau micro, concerne le niveau de la pratique et comprend la composition de l'équipe, la vision de l'équipe, le degré d'hiérarchisation, les cultures professionnelles, la communication et l'infrastructure.
Les contributeurs au niveau moyen concerne le niveau de l'établissement et comprennent la gouvernance, la main-d'œuvre/les processus d'ACQ, la syndicalisation, la forme et le contenu de la technologie, le bassin de fournisseurs de soins et rétention des effectifs et la géographie.
Les contributeurs au niveau macro concernent le niveau de la structure et sont répartis en trois groupes.
- Contexte d'éducation et de formation
- Besoins/exigences d'éducation
- Évaluation/normes/compétences
- Contexte économique
- Fonds
- Financement
- Rémunération
- Contexte juridique et réglementaire
- Législation/forme de réglementation
- Exigences d'agrément
- Responsabilité du fournisseur
Tous les trois contributeurs, micro, moyen et macro, comprennent des mesures d'évaluation et de rendement.
Dans ses recommandations, l'Académie canadienne des sciences de la santé demande « la mise en œuvre d'un cadre structurel intégratif soutenant l'optimisation des champs d'exercice des professionnels de la santé et des modèles de soins novateurs ».Référence 169 Ce cadre reconnaîtrait la responsabilité partagée aux échelons de l'exercice et des institutions au moyen d'un modèle de réglementation et d'un projet de structure d'agrément.
Le Groupe appuie fortement les conclusions et les recommandations de l'Académie des sciences de la santé et incite les gouvernements et les fournisseurs à les mettre en œuvre en temps opportun. De plus, l'Agence d'innovation des soins de santé du Canada et le Fonds d'innovation pour les soins de santé devraient jouer un rôle de soutien afin d'accélérer les progrès à cet égard, par exemple en appuyant l'élaboration d'un mécanisme pancanadien visant à évaluer la valeur des services de soins de santé sur le plan des coûts, du rôle du fournisseur et des résultats pour les patients. Ce mécanisme aiderait les décideurs à déterminer des stratégies de paiement équitables et économiques pour différents fournisseurs et permettrait d'établir des prix qui reflètent la valeur sur le plan des résultats pour les patients.
Étant donné qu'une plus grande collaboration est nécessaire entre les groupes de fournisseurs, bon nombre d'organismes de la santé ont demandé une éducation et une formation interprofessionnelles dans une pratique collaborative pour les professions de la santéRéférence 170. La bonne nouvelle, c'est que le Canada est depuis longtemps un chef de file dans l'éducation interprofessionnelle. La mauvaise nouvelle, c'est que l'environnement lié à la réglementation et au paiement est toujours un obstacle aux soins partagés. Cela doit changer.
Incitatifs intégrés et soins partagés
« La mise en œuvre et l'exploitation d'un système de santé intégré exigent un leadership avec une vision ainsi qu'une culture organisationnelle qui est conforme à la vision. Le choc des cultures […] est une des raisons invoquées pour l'échec des efforts d'intégration. »
Suter E, Oelke ND, Adair CE. Healthcare Q, octobre 2009, vol. 3, numéro spécial, p. 16-23.
« Les infirmières praticiennes et les médecins devraient travailler ensemble pour offrir des soins à nos patients. Ce n'est pas une compétition. Il y a de la place pour leur collaboration. »
Présentation du public
Comme nous l'avons indiqué précédemment, les enveloppes de financement segmentées et les cloisonnements budgétaires créent à l'heure actuelle de nombreux incitatifs pernicieux au chapitre du déploiement des ressources humaines de la santé. Parmi les concepts de rémunération regroupée qui, de l'avis de certains, feraient rapidement bouger les choses pour les Canadiens, il y a l'introduction d'incitatifs financiers partagés pour les hôpitaux, les médecins et les fournisseurs de soins de la communauté.Référence 158 De manière plus générale, sans adopter le modèle de dotation des plans de santé américains à grande échelle, il est possible d'imaginer un éventail d'approches qui permettraient de créer des incitatifs financiers solides à l'intention des fournisseurs afin de mieux coordonner leurs efforts, d'attribuer les responsabilités au sein d'une équipe au professionnel qualifié le moins coûteux et de les récompenser en fonction de la qualité et de la valeur des services offerts.
Tel qu'il est indiqué, certains systèmes de prestation plus intégrés, comme les Accountable Care Organizations ou le modèle Kaiser, vont une étape plus loin afin d'inclure le partage des risques. Les gestionnaires de ces systèmes organisent des soins dans l'ensemble des différents établissements et différents types de services professionnels dans le but d'optimiser la sécurité, l'efficacité et l'efficience. La rémunération des professionnels est harmonisée aux objectifs de l'ensemble de l'entreprise. L'obstacle le plus important à ces innovations à grande échelle est peut-être le malaise des médecins pratiquants, et l'on ne devrait pas prendre leurs préoccupations à la légère.
Le Groupe reprend ici avec un thème de la section précédente. Quelle que soit l'approche, améliorer l'intégration des services par l'alignement des incitatifs entraînera des modifications de la rémunération des médecins et des structures de responsabilité. Il ne fait pas de doute qu'un bon nombre de médecins sont disposés et parfaitement aptes à assumer un plus grand rôle de leadership afin d'améliorer le système de soins de santé. Leur engagement est essentiel pour l'avenir de l'assurance-maladie. Toutefois, selon l'humble avis du Groupe, les médecins ne peuvent se joindre facilement aux autres professionnels de la santé pour diriger le système tout en protégeant leur cloisonnement budgétaire traditionnel et leurs modes de rémunération connexe.
Soins de santé intégrés pour les populations vulnérables : le cas des Premières Nations
« Un de mes patients des Premières Nations du Nord devait faire drainer le liquide accumulé autour de ses poumons à cause d'un cancer. Il devait prendre l'avion chaque semaine pour venir à mon hôpital en milieu urbain même s'il aurait pu être traité chez lui, avec un cathéter et des bouteilles scellées. On m'a dit qu'il en était ainsi parce qu'il n'y avait pas de fonds pour payer les bouteilles, mais qu'il y en avait, dans une enveloppe budgétaire différente, pour payer le transport à des fins médicales. Ainsi, au cours de ses six dernières semaines de vie, il a dû prendre l'avion une fois par semaine pour recevoir des soins au lieu de les recevoir chez lui. En plus des répercussions que cela a eues sur sa qualité de vie, le système aurait également dû prendre en compte le coût. Un seul de ces six voyages aller-retour aurait permis de payer bien plus que toutes les bouteilles nécessaires pour soigner le patient chez lui. »
Participant à la consultation régionale
Il n'existe aucun autre domaine où le système de soins de santé fragmenté et décousu se fait sentir aussi profondément qu'auprès de nombreuses Premières Nations. Le Groupe a eu l'occasion de rencontrer les intervenants des Premières Nations et d'apprendre de ces derniers au cours de ses activités de consultation menées partout au Canada. Il a également pu rencontrer le Réseau national des techniciens en santé des Premières Nations, organisme tributaire de l'Assemblée des Premières Nations, ainsi qu'un haut-fonctionnaire représentant la Direction générale de la santé des Premières Nations et des Inuits de Santé Canada.
Bien des Canadiens connaissent le mauvais état de santé des peuples autochtonesNote de bas de page xxiv. Ce que l'on connaît moins bien, c'est le fait que les membres des Premières Nations vivant dans une réserve et à l'extérieur de celle-ci doivent franchir une mosaïque de systèmes de santé qui comprend de multiples ministères fédéraux (Santé Canada, Affaires autochtones et Développement du Nord Canada (AADNC)), les gouvernements provinciaux et territoriaux et, parfois, les autorités sanitaires intergouvernementales. En conséquence, le manque endémique de coordination que l'on observe dans les systèmes de soins de santé du Canada est exacerbé par l'ambiguïté et les incohérences juridictionnelles.
Un exemple éloquent de cette situation est le cas de Jordan River Anderson, un garçon de cinq ans atteint d'un trouble musculaire rare nécessitant un traitement constant. Après avoir passé deux ans à l'hôpital, les médecins de Jordan ont estimé que celui-ci pourrait être soigné à la maison. Jordan est toutefois resté à l'hôpital pendant deux autres années, car les gouvernements fédéral et provincial se renvoyaient la balle pour savoir qui serait responsable de payer les soins à domicile. Jordan est décédé à l'hôpital en 2005. En 2007, la Chambre des communes a appuyé à l'unanimité une motion d'initiative parlementaire indiquant que « le gouvernement devrait adopter immédiatement un principe de priorité à l'enfant, sur la base du Principe de Jordan, afin de régler les litiges relatifs aux soins dispensés aux enfants des Premières Nations »Référence 171. Toutefois, pendant ses consultations, le Groupe a entendu de première main que toutes les Premières Nations, y compris les enfants, sont toujours confrontées à des obstacles au niveau des soins, en partie à cause des ambiguïtés sur le plan des compétences et des désaccords entre les provinces et les territoires et le gouvernement fédéral pour savoir qui devrait payer pour quels services. L'Assemblée des Premières Nations a travaillé avec le gouvernement fédéral et les autres partenaires pour aborder cet enjeu important.
L'Alaska Native Tribal Health Consortium (ANTHC), organisme à but non lucratif, gère les services de santé de l'État pour environ 140 000 Autochtones et Amérindiens de l'Alaska. L'ANTHC est géré et exploité par les gouvernements tribaux autochtones de l'Alaska et les organismes de santé régionaux. Il offre des soins en aval et en amont y compris des soins médicaux spécialisés; dirige la construction d'aqueducs, d'installations sanitaires et d'établissements de santé en Alaska; offre des services de santé communautaires et de recherche; est à l'avant-plan de la technologie de l'information; et offre un recrutement de professionnels aux partenaires de l'ensemble de l'État. L'ANTHC fonctionne avec un budget de fonctionnement inférieur à 0,5 milliard de dollars américains et emploie environ 2 000 personnes.
Source : About ANTHC. Anchorage: Alaska Native Tribal Consortium; c2005-2015.
Cette situation souligne l'impératif de concevoir et de mettre en œuvre des systèmes de soins de santé intégrés qui répondent aux besoins et aux priorités uniques déterminés par les Premières Nations elles-mêmes et la nécessité de discussions tripartites afin d'en arriver à des solutions.
Un modèle du genre a été créé pour la Colombie-Britannique en 2013. L'autorité sanitaire des Premières Nations de la Colombie-Britannique reflète un modèle de gouvernance partagé qui a intégré un large éventail de services. Cette initiative novatrice est maintenant évaluée à des niveaux multiples afin de déterminer ses forces et ses faiblesses, mais elle s'avère très prometteuse.
Le transfert des responsabilités aux Premières Nations survient également à l'échelon communautaire tant au Yukon que dans les Territoires du Nord-Ouest. Toutefois, déployés à petite échelle, il est probable que ces arrangements n'auront qu'une portée limitée et seront inefficaces.
De manière plus générale, les chefs de file des Premières Nations ont fait part au Groupe de leurs préoccupations selon lesquelles le transfert des responsabilités pourrait devenir une forme de délestage. Ce qui semble essentiel, c'est que toutes les parties collaborent afin de s'assurer que les ressources et l'autorité sont alignées avec les responsabilités, et que l'on détermine très clairement qui fait quoi dans tout accord tripartite. En particulier, le gouvernement fédéral devrait prendre des mesures afin de s'assurer que l'infrastructure de la santé et la capacité des ressources humaines en santé sont adéquates afin de répondre aux besoins des collectivités avant que ne survienne le délestage.
À cet égard, le Groupe a également été informé des défis uniques et de l'importance de l'élaboration de technologies de l'information sur la santé pour les Premières Nations et les Inuits. Santé Canada a mis en œuvre le programme Infostructure cybersanté à l'intention des Premières Nations et des Inuits afin d'appuyer l'élaboration et la mise en œuvre des technologies de l'information et des communications qui pourraient appuyer les soins de santé des Premières Nations et des InuitsNote de bas de page xxv. Toutefois, des obstacles persistent et nuisent à la mise en œuvre, y compris :
- le manque de fonds disponibles pour la capacité de cybersanté, sa mise en œuvre et sa durabilité;
- des infrastructures inadéquates afin d'appuyer les projets de cybersanté, y compris l'accès à large bande de base;
- les structures de gouvernance des soins de santé fragmentée des Premières Nations;
- la faiblesse de la communication au sujet de la planification du projet de cybersanté entre la Direction générale de la santé des Premières Nations et des Inuits, les provinces et les territoires et les représentants des Premières Nations et des Inuits.Référence 172
« En vertu du programme des SSNA relativement aux soins dentaires, nous avons un système de prédétermination qui est centralisé et qui prend des semaines avant d'acheminer les décisions aux dentistes. Ce qui fait que les patients doivent se déplacer une première fois pour obtenir un diagnostic, et une deuxième fois, et peut-être plus, pour recevoir un traitement. »
Présentation d'un intervenant
Toutefois, sur un autre front, les responsabilités sont claires. Le Programme des Services de santé non assurés de Santé Canada (SSNA) pour les membres inscrits des Premières Nations et les Inuits admissibles couvre divers services qui ne sont pas couverts par les régimes provinciaux et territoriaux, comme les médicaments, les soins dentaires et de la vue et le transport à des fins médicales. Les dépenses totales du programme pour 2013-2014 s'élevaient à plus d'un milliard de dollars, y compris 352 millions de dollars pour le transport à des fins médicales.Référence 173 Alors que les SSNA offrent un soutien essentiel aux Premières Nations et aux Inuits, au cours de ses consultations, le Groupe a entendu diverses plaintes au sujet du programme.Référence 174
Les membres du Groupe savent que les détails de l'administration de ces prestations font l'objet d'un examen dans le cadre d'une évaluation générale de la manière dont la Direction générale de la santé des Premières Nations et des Inuits se décharge de ses responsabilités. Ils restent toutefois troublés par le bref aperçu qu'ils ont reçu sur l'état de la santé et des soins de santé des Premières Nations et des Inuits. Les recommandations générales formulées ci-dessous ne sont rien d'autre qu'un point de départ de ce que doit être une reformulation fondamentale de la manière dont les gouvernements au Canada doivent travailler avec les collectivités des Premières Nations et des Inuits afin d'améliorer leurs services de santé et leur état de santé.
Recommandations au gouvernement fédéral
6.1 Par l'intermédiaire de la nouvelle Agence d'innovation des soins de santé du Canada, en plus des investissements fédéraux du Fonds d'innovation pour les soins de santé, promouvoir des systèmes intégrés de prestation dans l'ensemble du Canada.
Des thèmes pertinents suivent :
- Conformément à la recommandation 5.1, soutenir les provinces, les territoires et les autorités sanitaires régionales dans la réalisation de projets à grande échelle qui mettent en œuvre des systèmes de prestation hautement intégrés qui font l'essai de nouvelles formes de paiement où les soins sont organisés et financés en fonction des besoins du patient.
- Examiner et déterminer les pratiques exemplaires pour les soins partagés interprofessionnels en faisant particulièrement référence aux modèles de prestation intégrés de premier plan. Promouvoir l'adaptation, le déploiement à grande échelle et la propagation de pratiques similaires dans les régions canadiennes.
- Élaborer, mettre en œuvre et évaluer des stratégies visant à s'assurer que les arrangements de prestation intégrée au Canada traitent des besoins sociaux et des déterminants de la santé, et préviennent la maladie.
- Appuyer les provinces, les territoires et les autorités régionales de la santé afin d'adapter, d'agrandir et de propager les modèles d'intégrations partiels, p. ex. mise en service de soins primaires, financement regroupé pour la gestion des maladies chroniques et stratégies assorties de rémunération regroupée. Lorsque cela est possible, introduire des éléments de concurrence au moyen d'appels d'offre et de demandes de soumissions pour les contrats de soins.
- Soutenir la collaboration multisectorielle pancanadienne afin de mettre en œuvre les recommandations formulées dans le rapport Optimisation des champs d'exercice de l'Académie canadienne des sciences de la santé.
- Collaborer avec les provinces et les territoires, les associations professionnelles et d'autres organismes sur une commission de rémunération pancanadienne afin d'examiner la valeur relative des services de soins de santé au chapitre des coûts, de l'activité des fournisseurs et des résultats pour les patients, en vue d'aider les décideurs à évaluer les rôles des professionnels, la rémunération et les prix.
6.2 Par l'intermédiaire de l'Institut canadien d'information sur la santé, en collaboration avec les provinces et les territoires intéressés, et avec le soutien supplémentaire du Fonds d'innovation pour les soins de santé, au besoin, poursuivre les priorités suivantes :
- Accélérer les travaux afin d'élaborer des méthodologies pouvant être adaptées à la rémunération par capitation des médecins, et de concevoir des paiements intégratifs ou regroupés en fonction des épisodes de soins communs.
- Accélérer le travail dans le domaine des outils de mesure des résultats déclarés par le patient (MRDP) et les données sur les coûts pour le patient, y compris les données sur les coûts par cas, afin de créer des méthodologies nationales de regroupement des patients corrigées pour le risque et d'autres outils.
6.3 Par l'intermédiaire de Santé Canada, et sa Direction générale de la santé des Premières Nations et des Inuits, poursuivre les priorités suivantes :
- Créer conjointement un Conseil sur la qualité des services de santé des Premières Nations, en partenariat avec les représentants des Premières Nations et les patients, et avec les gouvernements des provinces et des territoires. Ce conseil rendrait compte de la qualité et de la sécurité des soins offerts aux Premières Nations dans l'ensemble des secteurs et des régions. Une priorité du Conseil sur la qualité des soins de santé des Premières Nations serait de collaborer avec l'ICIS pour l'élaboration et la collecte de données pertinentes aux Premières Nations (voir la recommandation 7.6).
- Créer conjointement un comité de liaison tripartite avec des représentants et des patients Inuits et avec les gouvernements provinciaux et territoriaux pertinents. La mission du comité équivaudrait à celle du Conseil sur la qualité des services de santé des Premières Nations.
- Soutenir les chefs de file des Premières Nations, ainsi que les provinces ou les territoires et les autres partenaires qui sont disposés, notamment le gouvernement fédéral, afin d'entreprendre, d'évaluer et de déployer à grande échelle de nouveaux modèles de soins intégrés codirigés à divers endroits du Canada. Gérées par les Premières Nations, ces entités holistiques devraient être fondées sur des pratiques exemplaires internationales, comme l'Alaska Native Tribal Health Consortium ou le Nuka System of Care.
- Faciliter le transfert des programmes de prestation de soins de santé du fédéral aux collectivités des Premières Nations intéressées, en travaillant en partenariat avec les dirigeants des Premières Nations de ces collectivités et les provinces ou territoires pertinents tout en s'assurant que le transfert de services est accompagné de ressources correspondantes.
- Surveiller continuellement les initiatives existantes qui transfèrent la responsabilité des services, comme l'autorité sanitaire des Premières Nations de la C.-B., afin de s'assurer que les stratégies de délégation sont efficaces, efficientes et équitables.
- Améliorer l'infrastructure de la santé et la capacité des ressources humaines en santé dans les réserves afin de répondre aux besoins des patients.
- Travailler avec les Premières Nations, les Inuits et les autres intervenants afin d'améliorer la gestion et la réceptivité du programme des Services de santé non assurés (SSNA) de manière à rehausser l'accès aux soins au moyen de technologies numériques et à s'assurer qu'ils fournissent une couverture comparable aux autres régimes publics et privés.
- À cette fin, le gouvernement fédéral devrait fournir des autorités quasi législatives à Santé Canada afin d'adapter ou d'étendre les prestations de maladie offertes par l'intermédiaire des SSNA à l'intérieur d'un cadre financier général établi par le Parlement.
- Par l'intermédiaire des ressources combinées du Fonds d'innovation pour les soins de santé, de l'Agence d'innovation des soins de santé du Canada, de Santé Canada, des partenaires provinciaux et territoriaux pertinents, des collectivités des Premières Nations et des Inuits et autres, élaborer de nouveaux modèles de soins virtuels et physiques afin d'atténuer les difficultés vécues par les patients et les familles lorsque les Premières Nations et les Inuits doivent se déplacer afin de recevoir des soins de santé.
Chapitre 7
Canaliser le déluge de données, cartographier les frontières de la connaissance
« Cachée à l'intérieur de ces montagnes de données se trouve la connaissance qui pourrait changer la vie d'un patient ou changer le monde. »Référence 175
Atul Butte
De l'imagerie diagnostique jusqu'aux résultats d'analyses de laboratoire, nous pouvons maintenant numériser plus de données sur la santé que jamais auparavant. Il y a davantage de données à numériser. Par exemple, les progrès réalisés en génétique médicale et dans les domaines connexes ont généré des rames de données biologiques au sujet des patients et des populations, et ont offert un aperçu inégalé de l'état de santé et des risques de maladies. Ajoutons à cela la capacité croissante de surveillance à distance et des technologies portables pour recueillir des données sur les modèles comportementaux et leurs effets sur le rythme cardiaque, la glycémie et les autres paramètres biologiques, et il est devenu évident que nous sommes entourés de données sur la santé, dont l'emploi offre un énorme potentiel pour améliorer les soins.
« Les étudiants et les résidents en médecine traitent actuellement leurs patients avec des dossiers de patients des années 1980. »
Participant à la consultation régionale
Malheureusement, le Canada a pris du retard dans des domaines clés de la santé numérique et des soins axés sur les données. Dans les chapitres précédents, nous avons déjà souligné que nous ne parvenions pas à utiliser judicieusement les données qui sont déjà disponibles et que nous prenions du retard dans la mise en œuvre des dossiers de santé électroniques (DSE) - dossiers sécuritaires et privés de toute une vie qui décrivent les antécédents médicaux et de soins d'une personne.
Le Canada est également lamentablement mal préparé pour la vague qui est sur le point de déferler alors que la révolution de la caractérisation biologique inaugure l'ère de la médecine de précision. La médecine de précision est une approche à la médecine selon laquelle le diagnostic, le traitement et les stratégies de prévention sont adaptés aux sous-populations de patients, ou même personnalisés à l'échelon du particulier. Le Canada dispose de chefs de file du domaine de la recherche internationale qui travaillent dans divers aspects de la médecine de précision, mais comme il sera indiqué ci-dessous, nous avons besoin de toute urgence d'une stratégie afin de faire avancer la médecine de précision aux premières lignes des soins cliniques et de transformer les données complexes provenant de ces rencontres cliniques en conclusions de recherche généralisée.
Le présent chapitre se concentre donc sur ces deux thèmes interreliés. Il traite tout d'abord des enjeux entourant les dossiers de santé et médicaux relevant du paradigme médical prévalant, puis il examine certains des défis et des possibilités que la médecine de précision apportera au système de soins de santé canadien. Ces deux thèmes convergent autour de l'utilisation des méthodes d'analyse avancée pour ces bases de données enrichies afin de surveiller et d'améliorer la qualité des soins à tous les échelons des systèmes de soins de santé du Canada, et de générer de nouvelles connaissances relativement à la santé et à la maladie.
Transformer les données en connaissances
En 1991, dans le rapport qu'il a présenté au gouvernement du Canada, le regretté Martin Wilk a indiqué que l'information sur la santé était « déplorable […] comme une forêt dont on n'aurait pas dressé la carte et dont les limites ne seraient pas définiesRéférence 176 ». Ancien statisticien en chef du Canada, M. Wilk a conclu que le problème en était un que le Groupe a également perçu dans les soins de santé du Canada - des efforts fragmentés et un manque de collaboration et de coordination. M. Wilk a demandé la création d'un organisme national unique pour favoriser une « réforme graduelle productive »Référence 176.
Ces travaux ont mené à la création, en 1994, de l'Institut canadien d'information sur la santé (ICIS), présenté brièvement au chapitre 3. Aujourd'hui, l'ICIS possède un large éventail de bases de données. Ses profils sur le rendement du système de santé ont éclairé à maintes reprises le présent rapport et ont une vaste incidence à l'échelle nationale, puisque les gouvernements, les organismes et les établissements fournisseurs et les chercheurs utilisent toutes les analyses et les bases de données personnalisées de l'ICIS. L'organisation est respectée à l'échelle nationale et à l'étranger et a maintenu un niveau élevé de collaboration intergouvernementale ainsi que des relations positives avec les intervenants.
En même temps, les données sur les soins de santé sont recueillies et analysées de façon indépendante par de nombreux autres intervenants, y compris les provinces et les territoires, les conseils sur la qualité des soins de santé, les autorités sanitaires régionales et les organismes particuliers de soins de santé. Bien que le Groupe se réjouisse de la preuve que les systèmes de soins de santé sont de plus en plus axés sur les données, les intervenants ont émis une mise en garde indiquant que ces efforts restaient fragmentés.
En fait, l'examen du Groupe révèle qu'il faut améliorer l'infrastructure des données sur la santé du Canada. Plus particulièrement :
- L'utilité des renseignements existants sur les mesures du rendement est souvent limitée en raison du décalage important dans les données. Les cliniciens et les administrateurs ont besoin de données et d'information en temps réel ou quasiréel pour informer leur processus décisionnel.
- Les fournisseurs et les administrateurs sont soumis à des pressions croissantes pour recueillir un plus grand nombre de données, mais ne perçoivent pas de retour pour ce qui est des renseignements cliniques et administratifs judicieux et exploitables.
- Les efforts afin de faire rapport sur les résultats au chapitre du rendement et de la santé sont menés à des niveaux multiples par de nombreux organismes, ce qui génère un déluge d'information, une impression de chaos sur le plan des indicateurs et l'incertitude entre les fournisseurs et les administrateurs au sujet de ce qui est crédible, de ce qui constitue une priorité et de la manière d'utiliser les renseignements pertinents afin de prendre de meilleures décisions.
- L'accès aux données et à l'information par les patients, les fournisseurs, les chercheurs et les décideurs est irrégulier. Le Groupe a entendu que les cliniciens et les chercheurs de certaines provinces ont particulièrement de la difficulté à accéder aux données et n'ont aucun autre choix que d'acheter des données brutes ou des analyses sur mesure d'autres administrations.
- Il existe encore des lacunes dans des secteurs importants, y compris, sans toutefois s'y limiter, dans les soins primaires, où surviennent la majorité des interactions à l'intérieur du système de soins de santé. Comme nous l'avons déjà indiquée au chapitre 6, une autre lacune importante survient avec les collectivités des Premières Nations et des Inuits, où le manque de résultats en matière de santé et de données sur le rendement du système nuit à la planification et à la prestation de ressources. De plus, les soins de santé achetés par les particuliers, les compagnies d'assurance privées et les employeurs constituent jusqu'à 30 p. cent des dépenses en santé au Canada.Référence 5 Ce secteur est très mal compris à l'heure actuelle.
Les intervenants ont fait part de préoccupations particulières selon lesquelles les systèmes d'information disponibles n'offrent pas de renseignements exploitables. Ils ont lancé à plusieurs reprises un appel en faveur d'un meilleur couplage des données - rassemblant les sources multiples de données qui se rapportent à la même personne ou famille ou au même lieu ou événement. L'ICIS a été reconnu comme un chef de file dans la création de bases de données de haute qualité, mais des délais trop longs sur le plan du nettoyage et de l'uniformisation des données signifient que l'information pouvant être utilisée est toujours rétrospective et n'est pas utile pour le processus décisionnel en temps réel.
Le Groupe estime que bon nombre de ces manques à gagner découlent non pas de l'utilisation des données d'arrière-plan, mais plutôt de la collecte de données et de l'uniformisation d'avant-plan. L'accès aux données en temps réel ne viendra que des investissements visant à s'assurer que les dossiers individuels des patients sont rapidement numérisés dans des formats standardisés qui permettent l'agrégation facile et rapide dans les serveurs fournissant l'accès en ligne. Ce qui mènera logiquement à la question de l'état de la tenue des registres numériques sur la santé au Canada.
L'émergence du dossier de santé électronique
Contrairement aux approches fondées sur le consensus qui ont orienté l'élaboration de bases de données pancanadiennes sur la santé, la diffusion des dossiers de santé et médicaux électroniques a été fondée sur l'investissement centralisé dans des projets à grande échelle par Inforoute Santé du Canada. Inforoute a établi avec succès des partenariats avec tous les gouvernements afin de faire des investissements importants dans la structure d'information de la santé au cours des quinze dernières années. Des progrès évidents ont été réalisés en concevant l'infrastructure de base pour les technologies de l'information et des communications dans l'ensemble du Canada (p. ex., registres de patients et de médecins, systèmes d'imagerie diagnostique, systèmes d'information de laboratoire, etc.).
Aux fins de précision, le Groupe remarque que les DSE sont composés de renseignements provenant de diverses sources, notamment les hôpitaux, les cliniques, les médecins, les pharmacies et les laboratoires.Référence 177 Les DSE peuvent également être largement compris comme englobant les dossiers médicaux électroniques (DME), qui sont le système interne utilisé par les fournisseurs de soins de santé afin de consigner l'information pendant la visite d'un patient. Les progrès réalisés par la mise en œuvre des technologies de l'information et des communications dans le domaine de la santé sont clairs : 56 p. cent des médecins de soins primaires ont indiqué avoir utilisé les DME en 2012, ce qui est une augmentation de 37 p. cent par rapport à 2009, tel qu'il est indiqué à la figure 7.1.Référence 178 Même si des renseignements plus récents fournis par Inforoute Santé du Canada laissent entendre que ce chiffre dépasse maintenant 75 p. cent, le Canada tente toujours de se rattraper.
Figure 7.1 : Utilisation des dossiers médicaux électroniques par les médecins de soins primaires dans leur pratique, en 2009 et en 2012
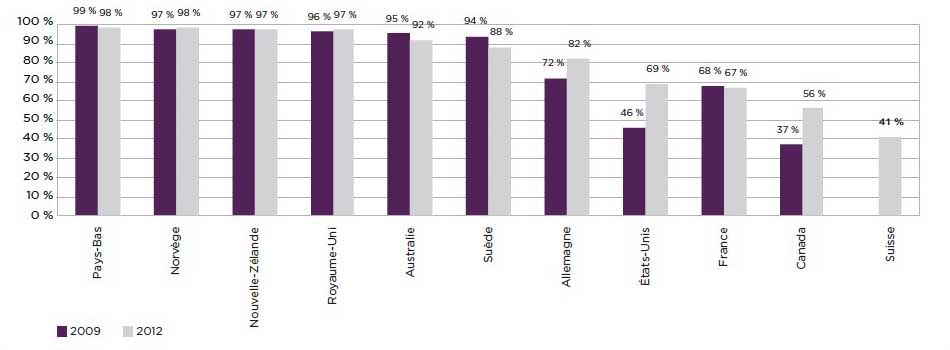
Source : Adapté de : 2009 and 2012 Commonwealth Fund International Health Policy Survey of Primary Care Physicians.
Description texte
Graphique en barres double vertical illustrant la proportion de médecins de soins primaires ayant utilisé les dossiers médicaux électroniques en 2009 et en 2012, dans onze pays. L'axe horizontal énumère les onze pays. L'axe vertical indique l'unité de mesure, soit le pourcentage de médecins ayant utilisé les dossiers médicaux électroniques dans leur pratique en 2009 et en 2012. Le premier ensemble de barres indique la proportion de médecins de soins primaires ayant utilisé les dossiers médicaux électroniques dans leur pratique en 2009. Le deuxième ensemble de barres indique la proportion de médecins de soins primaires ayant utilisé les dossiers médicaux électroniques dans leur pratique en 2012.
| Année 2009 | Année 2012 | |
|---|---|---|
| Pays-Bas | 99,0 % | 98,0 % |
| Norvège | 97,0 % | 98,0 % |
| Nouvelle-Zélande | 97,0 % | 97,0 % |
| Royaume-Uni | 96,0 % | 97,0 % |
| Australie | 95,0 % | 92,0 % |
| Suède | 94,0 % | 88,0 % |
| Allemagne | 72,0 % | 82,0 % |
| États-Unis | 46,0 % | 69,0 % |
| France | 68,0 % | 67,0 % |
| Canada | 37,0 % | 56,0 % |
| Suisse | 41,0 % |
« Il faut interdire les télécopieurs dans les cabinets de médecins […] Il est tout à fait inacceptable que les télécopieurs existent toujours en médecine, et il est tout à fait inacceptable que le courriel ne soit pas accepté dans les cabinets de médecins. Ces choses doivent changer, et doivent changer demain en tant que norme nationale. »
Participant à la table ronde de l'industrie et du gouvernement
Pas uniquement dans les cabinets de médecins de famille, mais de façon plus générale, le Canada n'est pas pleinement parvenu à déployer les DSE dans l'ensemble du continuum de soins. Le déploiement relativement lent des DSE a désavantagé le Canada par rapport à ses pairs de l'OCDE qui s'en tirent mieux. Les manques à gagner nuisent inévitablement à la qualité et à l'efficience des soins de santé primaires, ce qui donne lieu à une redondance des analyses entraînant une perte, des décisions médicales non entièrement éclairées et des erreurs médicales. Les limites de l'utilisation du DSE nuisent également au développement de systèmes d'information et de bases de données de niveau supérieur, ce qui entraîne des conséquences pour la prise de décisions, la gestion de la qualité, la recherche sur les soins de santé et l'innovation axée sur les données.
Étant donné les changements rapides au chapitre de la technologie de l'information sur la santé (p. ex. technologies de santé mobile et options virtuelles pour les soins) et la demande croissante des patients souhaitant avoir accès et utiliser leurs propres données sur la santé (tel qu'il est discuté au chapitre 5), il est heureux que l'adoption et l'utilisation des DSE s'accélèrent. Il reste toutefois d'autres défis :
- L'accès au point de service aux DSE pleinement interopérables est limité, ce qui restreint la capacité des fournisseurs de soins de santé de partager sans obstacle des renseignements sur la santé des patients les uns avec les autres. Un sondage réalisé en 2012 par le Fonds du Commonwealth a révélé que seulement 14 p. cent des médecins en soins primaires peuvent échanger des sommaires sur les patients et les analyses de laboratoire avec les médecins à l'extérieur de leur pratique.Référence 178 Des progrès sont en cours à l'échelle locale dans l'ensemble du Canada, comme ConnectGTA, qui vise à offrir un DSE régional à 6,75 millions de résidents de la Région du Grand Toronto, dans l'ensemble des hôpitaux, des centres de santé communautaires, des établissements de soins de longue durée et autre.
- La conformité des DSE dans l'ensemble des administrations est également mitigée, car les provinces et les territoires déterminent leur propre degré d'adoption, les normes et les échéances, ce qui nuit à la capacité des administrations de partager les données et les systèmesRéférence 179Référence 180.
- Le manque d'harmonisation entre les systèmes de DSE en ce qui concerne les données et les normes et éléments communs en matière de données et d'éléments entre les systèmes de DSE limite l'élaboration et l'analyse d'ensembles de données pouvant être utilisés pour la recherche, l'évaluation, l'analyse de risques prévisibles, la prise de décisions en temps réel et l'amélioration de la qualité.
- La mise en œuvre de dossiers électroniques n'est pas synonyme d'une utilisation judicieuse. Par exemple, selon un sondage national réalisé auprès des médecins en 2014, on a constaté que chez tous les médecins qui prévoyaient d'utiliser un DSE au cours des deux prochaines années, seulement 40,3 p. cent prévoyaient d'utiliser le DSE pour le transfert sécuritaire d'information sur le patient, et seulement 52,3 p. cent pour les avertissements d'interaction avec les médicaments.Référence 181
D'autres administrations se sont concentrées plus étroitement sur l'utilisation des DSE, tel qu'il est résumé à la prochaine section.
Utilisation judicieuse
« L'adoption du DSE ne consiste pas uniquement à avoir un ordinateur dans un bureau, mais aussi de savoir comment l'utiliser. »
Participant à la consultation régionale
Comme l'a indiqué un des intervenants dans le cadre des consultations du Groupe, les DSE ne sont pas uniquement un moyen pour les médecins de numériser les notes de leurs rencontres avec les patients. Pour tirer pleinement profit des avantages, les fournisseurs de soins - et les autres, tels que les payeurs - doivent également pouvoir utiliser le DSE à son plein potentiel « pour améliorer la qualité, la sécurité et l'efficience et réduire les inégalités en santé; mobiliser les patients et la famille; améliorer la coordination des soins et la santé de la population et du public; et assurer la confidentialité et la sécurité des renseignements sur la santé des patients »Référence 182.
Cette intensité d'utilisation est réalisée uniquement dans quelques systèmes ou régimes de soins de santé. Toutefois, dans bien des pays, y compris aux États-Unis, une définition plus étroite « d'utilisation judicieuse » est codifiée dans les lois et est atteinte par étapes. La première étape comporte la saisie et le partage de données (p. ex., consignation de renseignements au dossier). La deuxième dépend d'un traitement plus avancé (p. ex., utiliser le soutien aux décisions pour améliorer le rendement des interventions liées aux troubles de haute priorité), tandis que la troisième phase exige la démonstration de l'amélioration des résultats pour les patients.
Inforoute Santé du Canada a également énoncé des niveaux d'utilisation améliorée du DSE (appelés cibles de valeur clinique). Contrairement aux États-Unis, qui soutiennent la réalisation de chaque étape au moyen d'incitatifs financiers remis aux fournisseurs et aux organismes de soins de santé, peu de structures incitatives ou dissuasives pancanadiennes ont été mises en place pour ce qui est de l'utilisation ou non du DSE à ces niveauxRéférence 183.
Cette situation illustre les priorités changeantes dans le domaine de le la technologie de l'information sur la santé. Comme nous l'avons déjà signalé au chapitre 4, le Groupe doute qu'Inforoute, dans sa configuration actuelle, puisse assurer facilement la transition vers les activités de santé mobiles et la gestion du changement, comme la promotion de l'utilisation judicieuse des DSE auprès fournisseurs de première ligne (voir la recommandation 4.4). L'intégration en aval avec l'Agence d'innovation des soins de santé du Canada devrait se révéler synergique.
Même la première étape de « l'utilisation judicieuse » mène à la production de dossiers numériques qui, s'ils sont compilés en fonction de normes communes, peuvent être agrégés pour une analyse de plus haut niveau par les institutions et les organismes fournisseurs. De telles analyses peuvent non seulement atteindre les objectifs cités précédemment, mais fournir également des renseignements opérationnels et des analyses prévisionnelles. Ici, la Veterans Health Administration (VHA) des États-Unis est un exemple révélateur du pouvoir des DSE interopérables et harmonisés. Servant plus de six millions de vétérans dans l'ensemble du pays, la VHA a été reconnue depuis longtemps comme un pionnier des systèmes électroniques d'information sur la santé. Ces systèmes génèrent maintenant un large éventail de rapports de rendement locaux et à l'ensemble du système qui portent sur les questions cliniques, financières et administratives - avec l'option de creuser davantage jusqu'aux fournisseurs individuels et aux patients. Plus récemment, la VHA s'est tournée vers l'utilisation de ces données pour mener des analyses plus poussées, y compris pour des analyses prévisionnelles qui permettent une meilleure planification et une intervention précoce chez les groupes à risquesRéférence 184.
Ces dernières observations traitent de la puissance de ce que l'on désigne communément des mégadonnées.
Mégadonnées dans l'intérêt du public
Le battage qui a transformé les mégadonnées en même est malheureux. Dans le monde entier, la quantité de données numérisées et entreposées augmente en fait à un rythme effarant. Il n'y a pas que les entreprises de technologie de l'information et les autres entreprises de services qui accumulent des quantités massives de données conservées, il y a aussi les gouvernements et les systèmes de soins de santé financés par l'État. Toutefois, il arrive trop souvent que personne ne sache comment faire une utilisation judicieuse de ces collections ou de ces ensembles de données. Les données recueillies sont souvent organisées de manière illogique, complexes, uniformisées de manière incomplète, de qualité inégale et difficiles à analyser.
Ces ensembles de données ont forcé l'élaboration d'approches analytiques sans hypothèses et axées sur la reconnaissance de motifs. Le Canada compte des chefs de file internationaux dans ce domaine, notamment Geoffrey Hinton, qui consacre maintenant son temps entre l'Université de Toronto et Google. Le défi lié à faire le tri de ces types d'ensembles de données explique également le phénomène de marathons de programmation (hackathon), au cours desquels les gouvernements ou l'industrie ouvrent des versions anonymes ou limitées de leurs ensembles de données et organisent un concours pour savoir quel particulier ou quelle équipe peut utiliser de la manière la plus créative les données disponiblesRéférence 185Note de bas de page xxvi.
Même si l'enthousiasme entourant l'analyse avancée et les importants ensembles de données est justifié, le Groupe précise que l'assemblage stratégique de données fiables l'emportera normalement sur des initiatives vouées à l'échec en fonction de ce que l'on peut désigner d'« entassement sans fin et de creusage aléatoire ». Par exemple, en reliant plusieurs bases de données administratives sur la santé et en étudiant les modèles d'aiguillage des médecins, les chercheurs de l'Institut for Clinical Evaluative Sciences ont pu inventorier près de 80 réseaux informels de médecins de spécialités multiples ou de « systèmes de soins auto-organisés qui servent collectivement leurs groupes de patients »Référence 186. Cette découverte a formé la base théorique de l'initiative Maillons santé en Ontario décrite au chapitre 5, qui finance et soutient les équipes de réseaux de fournisseurs de soins de santé locaux afin qu'ils prennent soin de patients atteints de maladies chroniques complexes.
D'autres groupes provinciaux sont également reconnus à l'échelle internationale pour leur leadership dans le couplage des ensembles de données sur la santé et les soins sociaux. À cet égard, le Groupe remarque le succès des initiatives telles que Population Data BC et le Manitoba Centre for Health Policy, chefs de file de longue date dans ce domaine, qui reçoivent un bon soutien des gouvernements. Des initiatives plus récentes comprennent l'Alberta Child and Youth Data Laboratory, une initiative de recherche qui relie les bases de données administratives de nombreux ministères du gouvernement servant les enfants et les adolescents, y compris la Santé, l'Éducation, la Justice et les Relations autochtones, et en fait l'analyseRéférence 187. Tous ces efforts ont démontré comment les ensembles de données importants peuvent fournir des connaissances pratiques pour l'innovation au chapitre des politiques et de l'administration. Ces derniers exemples offrent l'avantage particulier de souligner l'interconnectivité des secteurs de la santé et des services sociaux. Comme le Groupe l'a remarqué, l'intégration de la santé et des services sociaux reste un point faible des systèmes de soins de santé du Canada - un point qui deviendra encore plus problématique alors que la proportion de personnes âgées augmentera.
D'un point de vue économique, l'innovation axée sur les données est largement perçue comme pouvant améliorer la productivité, permettre des gains d'efficience et offrir des avantages concurrentiels. L'OCDE a déterminé que les secteurs administrés par l'État, comme les soins de santé et l'éducation, étaient ceux qui sont susceptibles de bénéficier le plus de ce modèle d'innovation : « Ces secteurs emploient la plus grande part des professions qui exécutent de nombreuses tâches liées à la collecte et à l'analyse de l'information avec, toutefois, un niveau relativement faible d'informatisation »Référence 188. Le Groupe est d'accord et reviendra dans ses recommandations sur les étapes à suivre pour assurer un impact maximal des innovations axées sur les données dans les soins de santé du Canada.
Données axées sur le patient
Tout comme les chapitres précédents ont souligné la nécessité que les patients aient accès à leur propre dossier de santé et que les systèmes de soins de santé deviennent plus axés sur les patients dans toutes les dimensions, les données sur la santé devraient également être axées sur les patients.
Les mesures des résultats déclarés par les patients (Patients Reported Experience Measures) représentent un outil. Aux États-Unis, l'Agency for Healthcare Research and Quality effectue une enquête volontaire normalisée sur l'expérience du patient depuis 1995. Les résultats agrégés sont publiés sur une base régulière. Par contre, les enquêtes sur l'expérience du patient réalisées au Canada sont administrées au moyen de divers outils et méthodes de collecte de données et ne peuvent être agrégées à des fins de comparaison.
Le Groupe a été encouragé de constater l'émergence de l'Initiative sur l'expérience des patients canadiens, une collaboration entre l'ICIS, Agrément Canada, la Change Foundation, l'Institut canadien pour la sécurité des patients, les membres d'un comité intergouvernemental et les experts du domaine. L'ICIS collabore également avec plusieurs provinces pour élaborer des indicateurs de l'expérience des patients qui peuvent éclairer les améliorations du rendement au fil du temps et appuyer l'établissement d'analyse comparative dans l'ensemble du Canada.
De même, la collecte de données sur les soins de santé par le Canada serait enrichie par l'utilisation de mesures des résultats déclarés par les patients (Patient-Reported Outcome Measures ou PROM). Les résultats déclarés par les patients sont « tout rapport provenant directement des patients et qui traite de la manière dont ils fonctionnent ou se sentent relativement à un état de santé et à son traitement, sans qu'il y ait d'interprétation des réactions du patient par le clinicien ou par toute autre personne »Référence 189. Les PROM, qui sont en cours d'élaboration par l'ICIS, sont une solution de rechange aux mesures des résultats sur la santé plus traditionnelles, comme la mortalité ou la morbidité. Lorsque les PROM sont recueillies d'une manière systématique, comme c'est le cas avec le National Health Service de l'Angleterre pour les patients qui subissent certaines chirurgies électives, elles peuvent offrir de précieuses données sur l'amélioration du rendementRéférence 190Référence 191.
La collecte et l'analyse de données fiables, comparables et exploitables sur l'expérience du patient et les mesures des résultats déclarés par les patients sont essentielles pour les efforts déployés par le Canada afin de rendre nos systèmes de soins de santé plus axés sur le patientRéférence 111. Le Groupe demande avec insistance que l'on intensifie tous ces efforts, ce qui est conforme à la recommandation 6.2 susmentionnée.
Médecine de précision : une frontière de la connaissance riche en données
Comme nous l'avons indiqué précédemment, la médecine de précision est axée sur les percées réalisées en biologie qui accélèrent une caractérisation sans précédent des particuliers. Elle vise à adapter de plus en plus les stratégies de diagnostic, de traitement et de prévention aux sous-populations de patients ou même aux particuliers, en combinant des évaluations cliniques, laboratoires et psychosociales de base aux mesures portant sur un éventail de biomarqueurs complexes.
L'achèvement du Projet du génome humain en 2003 a constitué une étape importante. Depuis lors, des améliorations sur le plan de la technologie ont réduit considérablement les coûts et le temps requis pour la réalisation des tests génétiques et le séquençage du génome (tel qu'il est illustré à la figure 7.2), élargissant leur possibilité d'un plus large éventail d'applications et augmentant exponentiellement la quantité potentielle de renseignements génétiques mis à la disposition des cliniciens et des chercheurs.
Figure 7.2 : Coût lié au séquençage du génome au fil du temps
Source : Adapté de DNA Sequencing Costs [Internet]. Bethseda, États-Unis, National Human Genome Research Institute, 31 octobre 2014.
Description texte
Graphique à deux lignes illustrant le séquençage du génome au fil du temps de 2001 à 2014. L'axe horizontal représente le temps, énuméré en années de 2001 à 2014. L'axe vertical renvoie à l'unité de mesure, soit le coût du séquençage du génome en dollars. Chaque point de la première ligne représente le coût réel du séquençage du génome relatif à une date. La deuxième ligne représente le coût projeté du séquençage du génome selon la loi de Moore, à partir de 100 millions de dollars en 2001 continuant jusqu'en bas à 1 million de dollars en 2014.
| Date | Coût par génome |
|---|---|
| Septembre 2001 | 95 263 072 $ |
| Mars 2002 | 70 175 437 $ |
| Septembre 2002 | 61 448 422 $ |
| Mars 2003 | 53 751 684 $ |
| Octobre 2003 | 40 157 554 $ |
| Janvier 2004 | 28 780 376 $ |
| Avril 2004 | 20 442 576 $ |
| Juillet 2004 | 19 934 346 $ |
| Octobre 2004 | 18 519 312 $ |
| Janvier 2005 | 17 534 970 $ |
| Avril 2005 | 16 159 699 $ |
| Juillet 2005 | 16 180 224 $ |
| Octobre 2005 | 13 801 124 $ |
| Janvier 2006 | 12 585 659 $ |
| Avril 2006 | 11 732 535 $ |
| Juillet 2006 | 11 455 315 $ |
| Octobre 2006 | 10 474 556 $ |
| Janvier 2007 | 9 408 739 $ |
| Avril 2007 | 9 047 003 $ |
| Juillet 2007 | 8 927 342 $ |
| Octobre 2007 | 7 147 571 $ |
| Janvier 2008 | 3 063 820 $ |
| Avril 2008 | 1 352 982 $ |
| Juillet 2008 | 752 080 $ |
| Octobre 2008 | 342 502 $ |
| Janvier 2009 | 232 735 $ |
| Avril 2009 | 154 714 $ |
| Juillet 2009 | 108 065 $ |
| Octobre 2009 | 70 333 $ |
| Janvier 2010 | 46 774 $ |
| Avril 2010 | 31 512 $ |
| Juillet 2010 | 31 125 $ |
| Octobre 2010 | 29 092 $ |
| Janvier 2011 | 20 963 $ |
| Avril 2011 | 16 712 $ |
| Juillet 2011 | 10 497 $ |
| Octobre 2011 | 7 743 $ |
| Janvier 2012 | 7 666 $ |
| Avril 2012 | 5 901 $ |
| Juillet 2012 | 5 985 $ |
| Octobre 2012 | 6 618 $ |
| Janvier 2013 | 5 671 $ |
| Avril 2013 | 5 826 $ |
| Juillet 2013 | 5 550 $ |
| Octobre 2013 | 5 096 $ |
| Janvier 2014 | 4 008 $ |
| Avril 2014 | 4 920 $ |
| Juillet 2014 | 4 905 $ |
Quatre autres domaines de développement ont accéléré cette transformation. Premièrement, l'imagerie médicale encore plus sophistiquée offre une précision sans précédent pas uniquement en ce qui concerne les structures de l'organisme interne, mais aussi de leur fonction. Deuxièmement, les domaines interreliés de la science des cellules souches, de l'ingénierie tissulaire et de la médecine régénérative ont ouvert de nouveaux horizons thérapeutiques. Troisièmement, la chimie et la biotechnologie ont convergé, ce qui permet de produire une grande quantité de molécules thérapeutiques sur mesure. Quatrièmement, la capacité de la biomédecine de manipuler les réactions immunitaires et inflammatoires de l'organisme a augmenté exponentiellement - un facteur essentiel pour guérir ou contrôler un large éventail de maladies.
Grâce à tous ces progrès, ce que l'on a déjà considéré comme étant une maladie unique, définie par des caractéristiques cliniques, se révèle souvent comme étant plusieurs troubles différents qui semblent être à peu près similaires au chevet ou selon des analyses de laboratoire ordinaires. Un patient atteint d'un cancer qui ne réagit plus à la chimiothérapie par voie intraveineuse peut maintenant envisager des options surprenantes et plus personnalisées, comme un traitement par voie orale au moyen d'un médicament utilisé pour le traitement de l'hypertension, ou un antibiotique peu utilisé de nos jours.
Cela représente un tournant radical dans notre mode de pensée. Dans le domaine de l'évaluation des soins de santé, les approches d'avant-garde de l'évaluation des technologies de la santé et de la médecine factuelle ont reposé sur la création de voies et de protocoles de traitement normalisés. L'objectif consistait à aider les cliniciens et les décideurs à prendre des décisions qui permettraient au plus grand nombre de patients d'obtenir les meilleurs résultats. En particulier, les bases de l'analyse étaient probabilistes, et le sont encore, et les techniques d'analyse ont été empruntées de l'épidémiologie et de la psychométrie. La médecine factuelle - innovation canadienne provenant de l'école de médecine de l'Université McMaster - reste une importante trousse d'idées pour la gestion du domaine clinique où les décisions reflètent un désir de faire le bon choix compte tenu de l'effet du hasard. Par exemple, comme un grand nombre de médicaments ont peu de possibilités de profiter à un patient donné, les essais randomisés doivent être très larges afin d'évaluer avec fiabilité l'efficacité des médicaments, ou doivent être combinés par des méta-analyses. L'interprétation des analyses de laboratoire imprécises a également nécessité des compromis entre la possibilité de résultats faux-positifs et faux-négatifs.
La médecine de précision, par contre, a l'ambition de permettre aux cliniciens de poursuivre une approche plus déterministe. Provenant de causes et de voies biologiques fondamentales, les nouveaux biomarqueurs peuvent améliorer de façon radicale le rapport signal sur bruit dans les analyses de laboratoire ou la caractérisation des tumeurs. En outre, en ciblant le bon patient avec le bon médicament au bon moment, la médecine de précision peut contribuer à réduire les préjudices, et les gaspillages, collatéraux associés à la pharmacothérapie à tous azimuts qui prévaut à l'heure actuelle.
Cela étant dit, il ne semble pas que la nécessité d'avoir une approche disciplinée et critique à la recherche clinique soit sur le point de disparaître. L'application de la médecine de précision à bon nombre de conditions communes reste incertaine. Le recours à la médecine de précision pour réduire le risque de maladies communes est, à l'heure actuelle, relégué au second plan. Les comportements fondés sur le bon sens et la connaissance générale restent la voie à suivre raisonnable pour la plupart des Canadiens. Ainsi, l'enjeu envisagé par le Groupe n'était pas comment modifier soudainement les paradigmes cliniques, mais comment s'assurer que les patients canadiens puissent profiter de ces changements rapides dans un avenir rapproché et à moyen terme, alors qu'ils deviennent plus répandus.
Les membres du Groupe ont eu un aperçu de cet avenir au cours d'une table ronde organisée avec les meilleurs cliniciens et scientifiques. Par exemple, à la Personalized Medicine Clinic du London Health Sciences Centre, en Ontario, les patients bénéficient de cliniciens qui peuvent offrir une expertise pharmacogénomique sur place afin d'adapter les traitements médicamenteux en fonction de la composition génétique du patient. En s'adressant au Groupe, le Dr Richard Kim, directeur de la clinique, a souligné l'histoire d'un homme de 35 ans atteint de la maladie de Crohn et d'une insuffisance rénale légère. Selon une approche de traitement normalisée, le patient aurait reçu une posologie qui, dans bien des cas, aurait eu des effets indésirables, comme une grave suppression de la moelle osseuse, une sepsis et le décès. Comme l'homme a toutefois été soumis au génotypage, il a reçu une dose considérablement plus faible et n'a ressenti aucun effet néfaste.
Ce cas démontre les conséquences éventuelles d'une ordonnance imprécise. Au mieux, lorsque les médicaments ne sont pas bien adaptés au patient, ils constituent une forme de gaspillage et coûtent cher, et peuvent nécessiter l'utilisation d'un deuxième ou d'un troisième médicament pour traiter les effets secondaires du premier. Au pire, les réactions indésirables à un médicament peuvent entraîner une réduction de la qualité de vie, une plus grande utilisation des soins de santé ou même un risque accru de décès. Les personnes âgées en particulier sont touchées de manière disproportionnée par les réactions indésirables aux médicaments et sont également plus susceptibles de prendre différents médicaments en même temps. Selon les estimations, des tests de pharmacogénomique pourraient être pertinents pour quelque 15 à 25 p. cent des décisions cliniques prises au sujet des médicaments d'ordonnanceRéférence 192. Au fur et à mesure que de nouveaux médicaments plus ciblés seront disponibles, le génotypage et d'autres renseignements sur les biomarqueurs deviendront de plus en plus importants pour la sélection de médicaments.
De nouvelles preuves illustrent également les liens entre l'émission d'une ordonnance imprécise, les problèmes de santé mentale et les répercussions économiques, tant directes qu'indirectes. Par exemple, dans une étude réalisée auprès de patients atteints de dépression et d'anxiété, les patients qui prenaient des antidépresseurs ou des antipsychotiques, mais qui ont révélé qu'ils étaient de mauvais métaboliseurs de ces médicaments, ont pris davantage de congés de maladie du travail, ont soumis un plus grand nombre de réclamations d'assurance et ont eu davantage recours aux soins médicaux. En moyenne, cette situation entraîne des coûts supplémentaires directs de plus de 5 000 $ par patient par rapport aux patients dont le médicament correspondait mieux sur le plan métaboliqueRéférence 193.
Le Dr James Kennedy, chef de la section de neurogénétique psychiatrique du Centre de toxicomanie et de santé mentale de Toronto, a partagé des renseignements supplémentaires avec le Groupe. L'équipe du Dr Kennedy a déjà trouvé qu'une minorité importante de patients métabolisaient très rapidement ou très lentement bon nombre de médicaments puissants utilisés de routine en psychiatrie. Ils estiment que littéralement des milliers de personnes atteintes de dépression pourraient bénéficier de cette information afin d'orienter leur choix de médicament et de dose. Le Dr Kennedy va maintenant de l'avant avec un essai randomisé visant à faire l'essai de ces stratégies dans la pratique. Même la plus petite amélioration de la gestion de la médication et de l'adhésion à la médication pourrait améliorer la vie de bien des personnes atteintes de maladies mentales gravesRéférence 194Référence 195, tout en entraînant des économies importantes liées aux visites à l'urgence et à l'hospitalisation.
Au cours de la même séance, les panélistes ont été mis au courant de nouvelles façons de diagnostiquer et de traiter le cancer, des différences conditionnées génétiquement dans les réponses à un médicament pour le cœur qui a entraîné une interprétation complètement erronée d'un important essai randomisé, et des recherches révolutionnaires dans l'application de la génomique à la compréhension de maladies du système nerveux telles que l'autisme et l'amyotrophie spinale. Ces impressionnantes avancées, ainsi que l'information supplémentaire recueillie par le Groupe, ont réaffirmé la position de la recherche et des chercheurs canadiens dans ce domaine. Le Groupe s'en voudrait donc de ne pas saluer les investissements dans les recherches en génomique appliquée et en médecine de précision effectuées par les Instituts de recherche en santé du Canada (IRSC), Génome Canada, de nombreux autres fondations et organismes subventionnaires nationaux, organismes et ministères de recherche provinciaux, l'industrie privée et d'autres partisans.
Malgré ces avancées, le Groupe a également entendu des avertissements venant de cliniciens, de chercheurs et d'intervenants en soins de santé, selon lesquels le Canada pourrait gaspiller ses investissements dans les recherches en l'absence d'une approche plus stratégique. Ce qu'il manque en particulier est une stratégie plus large visant à assurer le positionnement concurrentiel du Canada au chapitre de l'application et de l'innovation. Pour ce faire, les IRSC sont non seulement un partenaire potentiellement précieux, mais l'initiative SRAP décrite précédemment représente un réseau qui serait une rampe de lancement utile pour la mise en œuvre de toute stratégie.
L'attrait du travail avec les IRSC réside dans le fait que, dans ce domaine plus que d'autres domaines des soins de santé, les démarcations entre la recherche, le développement, l'application clinique et l'innovation sont floues. Les biobanques alimentent les banques de données et vice-versa. Au lieu d'associations aléatoires, l'analyse des mégadonnées produit des résultats avec une justification biologique qui peut facilement être mise à l'essai. La transposition dans des études cliniques s'ensuit beaucoup plus rapidement qu'il ne l'était auparavant possible. Ce cycle rapide crée un énorme potentiel de découvertes pouvant être commercialisées, mais dans une ère de concurrence féroce, les autres pays sont peu portés à acheter la biotechnologie canadienne si le produit ne peut pas percer le marché intérieur canadien.
En conséquence, le Groupe a recherché des exemples de pays qui prennent des mesures afin de transformer le système de soins de santé en laboratoire vivant pour la médecine de précision. Deux pays se sont rapidement profilés.
- Genomics England, une filiale du National Health Service (NHS) de l'Angleterre, a récemment annoncé le 100 000 Genomes Project, qui vise à séquencer les génomes des patients du NHS atteints de maladies rares ou du cancer et leur famille. Cette information génomique sera liée aux données cliniques, fournissant une mine d'or de renseignements permettant d'offrir la médecine génomique au chevet des patients et de promouvoir les nouvelles découvertes médicales et scientifiquesRéférence 196Référence 197.
- Le National Health and Medical Health Research Council, le conseil subventionnaire de l'Australie pour la recherche en santé, a récemment lancé un concours pour l'octroi de subventions de 25 millions de dollars australiens afin de financer la recherche sur la « préparation de l'Australie à la révolution de la génomique dans les soins de santé ». À titre de l'une des plus grosses subventions uniques de l'histoire du Conseil, ce financement soutiendra une équipe de recherche multidisciplinaire et transnationale qui étudiera la façon dont la médecine peut améliorer la précision en matière de prévention, de diagnostic et de traitement des maladies, analysera les incidences économiques et politiques qu'auront les données génomiques sur le système de prestation des soins de santé et créera des renseignements sur l'application de la génomique dans les milieux de soins de santé réels Référence 196Référence 198.
Les États-Unis s'en sont également mêlés. Dans son discours sur l'état de l'Union de 2015, le président Obama a annoncé la Precision Medicine Initiative, avec un investissement initial de 215 millions de dollars US dans le budget de 2016Référence 199. Dans les mots du communiqué de la Maison-Blanche :
« Le potentiel pour la médecine de précision d'améliorer les soins et d'accélérer l'élaboration de nouveaux traitements vient à peine de commencer à être exploité. La transposition des premières réussites à une plus grande échelle nécessitera un effort national coordonné et soutenu. Au moyen d'efforts publics et privés, l'initiative sur la médecine de précision mettra à profit les avancées en génomique, les méthodes émergentes de gestion et d'analyse des grands ensembles de données tout en protégeant les renseignements personnels et la technologie de l'information sur la santé afin d'accélérer les découvertes biomédicales. L'initiative nécessitera également qu'au moins un million d'Américains se portent volontaires pour transmettre les données sur leur santé afin d'améliorer les résultats en matière de santé, de favoriser l'élaboration de nouveaux traitements et de catalyser une nouvelle ère de traitements médicaux plus précis fondés sur les donnéesRéférence 200 ».
Notamment, le financement comprenait une affectation spéciale au Bureau du coordonnateur national pour la technologie de l'information sur la santé afin « d'appuyer l'élaboration de normes et d'exigences d'interopérabilité qui traitent les renseignements personnels et permettent un échange sécuritaire des données d'un système à l'autre »Référence 200.
Le Groupe a été frappé par la clarté et la prévoyance de ces annonces. Dans le cas des États-Unis, les investissements sont en partie habilitants et en partie opérationnels autour d'une grande cohorte de bénévoles. En Australie, l'investissement est habilitant, quoique de portée beaucoup plus limitée que celle suggérée par la synthèse qu'a fait le Groupe en ce qui concerne les défis et des occasions découlant de ce domaine.
La seule initiative canadienne qui reflète partiellement ces modèles provient de Terre-Neuve-et-Labrador. Lors d'une visite à St. John's, les membres du Groupe ont entendu parler de première main de l'initiative de médecine translationnelle et personnalisée (TPMI) de Terre-Neuve. La TPMI a été conçue dans le but d'utiliser l'infrastructure informatique avancée, fournie par IBM, afin d'intégrer l'information électronique sur la santé (p. ex. les antécédents de santé du patient, les résultats de laboratoire, les antécédents génétiques familiaux), les améliorations de la pratique clinique et les recherches en soins de santé.Référence 187 Puisqu'un nombre limité de familles fondatrices constitue une partie substantielle de la population de Terre-Neuve, il y a une concentration de troubles génétiques rares sur l'îleRéférence 201. La conception de la TPMI transforme ce problème en débouchés. En ciblant les patients et les familles présentant un risque élevé de certaines maladies (p. ex. divers cancers, crises cardiaques soudaines dues à une cardiomyopathie, surdité héréditaire et arthrite inflammatoire), elle vise à améliorer les soins tout en réduisant les coûts liés aux soins de santé et en générant de nouveaux résultats de recherche. Le reste du Canada peut et devrait apprendre de la TPMI et de son travail pour faire de Terre-Neuve un laboratoire vivant pour la médecine de précision.
Le Groupe a également observé qu'un projet sous l'égide de l'Alliance mondiale pour la génomique et la santé (GA4GH) présentait un contraste par rapport au modèle des « îlots de découverte génétique » établi par l'Islande et adapté par Terre-Neuve. Le Matchmaker Exchange est codirigé par la Dre Kym Boycott du Centre hospitalier pour enfants de l'est de l'Ontario. Se servant d'hôpitaux pédiatriques universitaires comme laboratoires vivants, cette initiative permet une caractérisation plus efficace des maladies génétiques rares par un appariement multinational des phénotypes et des génotypes.
Le Groupe voit ces stratégies comme approches complémentaires pour la compréhension des maladies rares. Toutefois, les experts ont insisté auprès du Groupe sur le fait que les difficultés étaient très différentes pour ce qui est de combattre les troubles chroniques qui prévalent le plus. La taille relativement petite du Canada signifie que les chercheurs devront plutôt collaborer au-delà des frontières provinciales, territoriales et même internationales afin de former des populations d'étude de taille suffisante qui permettront la caractérisation des troubles dont les causes génétiques et environnementales sont extrêmement complexes.
Le GA4GH privilégie ces collaborations. Génome Canada et les IRSC sont membres de cette alliance mondiale, ainsi que les organisations membres de trente autres pays. Le GA4GH vise à créer un cadre commun d'approches harmonisées qui « permettent l'échange responsable, volontaire et sécuritaire des données génomiques et cliniques »Référence 202. Son secrétariat est établi conjointement aux États-Unis, au Royaume-Uni et au Canada; le directeur exécutif, Peter Goodhand, est basé à l'institut ontarien de recherche sur le cancer. En établissant des normes communes, on espère que de grandes quantités de données peuvent être agrégées et analysées dans les administrations internationales, ouvrant la porte à la découverte de méthodes et de renseignements relatifs à la santé et aux maladies qui demeureraient sinon obscurs.
Qu'est-ce que le Groupe conclut de ce sondage de haute altitude?
D'abord, sans une stratégie adéquate, sans la bonne infrastructure, les biobanques et les bases de données, sans mécanismes pour traduire les découvertes fructueuses en soins cliniques améliorés et en nouvelles entreprises stimulantes, le Canada risque de gaspiller des occasions et de l'argent, ainsi que de prendre encore plus de retard par rapport à ses pairs.
Ensuite, les demandes de stockage et de traitement des données de médecine de précision peuvent de loin excéder celles prévues dans les plans actuels pour la technologie de l'information institutionnelle et gouvernementale. Les applications cliniques quotidiennes sur un site clinique donné peuvent nécessiter une puissance moins intense, mais l'innovation axée sur les données et les études de recherche officielles requerront une grande capacité d'analyse. La situation est plus complexe étant donné l'infostructure de soins de santé sous-développée du Canada et le fait que les démarcations sont floues, tel qu'il est mentionné plus haut, entre l'innovation axée sur les données en médecine de précision et sa mise en application en clinique. De plus, ni la Fondation canadienne pour l'innovation ni les IRSC n'ont été tout à fait clairs sur ce qu'ils financeront dans le cadre de l'infrastructure de mégadonnées et des exigences opérationnelles afférentes à la recherche en matière de santé et à la prestation des soins de santé. Le Groupe croit qu'il faut tracer une feuille de route afin de déterminer les responsabilités et les contributions respectives des différents organismes fédéraux (Fondation canadienne pour l'innovation, IRSC, Génome Canada, Inforoute et Institut canadien d'information sur la santé (ICIS) ainsi que les provinces et les territoires principalement responsables des activités de soins de santé.
Enfin, le Groupe estime que le Canada doit être guidé par plusieurs objectifs dans sa réponse à l'émergence de la médecine de précision.
- Élaborer des mécanismes afin d'adopter, de déployer à grande l'échelle et d'apporter de nouvelles connaissances cliniques issues du domaine global de la médecine de précision.
- Assurer une position de leadership mondial dans certains domaines de recherche pertinents pour la médecine de précision - un objectif où les IRSC sont clairement l'agence primaire.
- Établir une position de leadership mondial dans l'adoption systématique et l'amélioration itérative de ces méthodologies telles qu'elles sont appliquées aux soins cliniques dans les systèmes de soins de santé partout au Canada.
- Veiller à une collaboration nationale et internationale maximale et à une vaste distribution des données dans le respect de la vie privée et de la sécurité.
- Favoriser le développement du bassin de talents canadien, dans les domaines biologiques et cliniques concernés, mais aussi dans l'analyse des données et le développement de logiciels.
- Promouvoir la commercialisation de concepts de médecine de précision conçus au Canada.
En somme, l'ascension rapide de la médecine de précision offre soit une occasion, soit un défi au Canada. Notre réponse contribuera à définir la trajectoire de nos systèmes de soins de santé pour la prochaine génération et après. Le Groupe juge l'action sur ce plan extrêmement prioritaire.
Prévention de la discrimination génétique
Bien que l'information génétique ait le potentiel d'être un outil puissant pour la santé, cette information pourrait également servir à discriminer à l'endroit des individus. Par exemple, les assureurs, les prêteurs ou les employeurs peuvent percevoir négativement les individus connus pour être génétiquement à risque de développer une maladie grave ou une affectation chronique. Le Groupe a entendu parler de patients au Canada qui se sont fait conseiller par leur médecin de ne pas subir d'analyses génétiques volontaires vu l'absence de garanties légales ou politiques pour les protéger, eux et leur famille, contre la discrimination par des tiers. Des rapports connexes ont été portés à l'attention des médias canadiens, ainsi que du Comité sénatorial permanent des Droits de la personneRéférence 203Référence 204.
Le Canada est un peu trop naïf au sujet de la génétique et de l'usage d'analyses génétiques personnelles… bien franchement, personne ne sait qui est protégé, ni ce qui se passe.
Participant à la table ronde industrie-gouvernement
En reconnaissance de ces risques, d'autres pays ont adopté des lois ou d'autres politiques afin de protéger leurs résidents contre la discrimination sur la base de la constitution génétique. Par exemple, en France, la loi stipule que des analyses génétiques peuvent seulement être effectuées pour des raisons médicales ou scientifiques valides et il y a des pénalités en cas d'abusRéférence 205. Au Royaume-Uni, les assureurs et les employeurs sont responsables de traiter l'information génétique en fonction des lois existantes qui régissent l'utilisation des renseignements personnels et les assureurs britanniques ont volontairement adopté une politique de ne pas demander aux gens ou de faire pression sur ceux-ci pour qu'ils subissent des analyses génétiques afin d'obtenir des assurances, à quelques exceptions prèsRéférence 205. Les États-Unis ont adopté la Genetic Information Non-discrimination Act(GINA), une loi qui limite les façons dont les employeurs et les assureurs peuvent utiliser l'information génétique pour protéger les gens contre la discrimination.
En juin 2015, le Canada ne dispose d'aucune mesure de protection particulière pour prévenir la discrimination génétique. Toutefois, il est de plus en plus admis que le Canada a besoin de paramètres éthiques, légaux et sociaux pour orienter la collecte et l'utilisation de cette information. Le Groupe aborde cette question dans une recommandation ci-dessous.
Données ouvertes
Le mouvement de l'ouverture des données a pris de l'élan dans le monde entier même alors que les inquiétudes au sujet de la vie privée et de la sécurité des données sont à la hausse. Les institutions, les entreprises et les administrations luttent toutes pour trouver le juste équilibre, ce qui n'est pas chose simple s'il est question de données liées à la santé.
Plus tôt, le Groupe a souligné que les préoccupations générales liées à la protection de la vie privée ne devaient pas être invoquées pour justifier le refus de l'accès aux patients à leurs propres dossiers de santé ou pour excuser le traînage de pieds quant à l'élaboration et à la mise en œuvre de DSE. La question qui nous occupe est toutefois différente. À supposer que les données ont été anonymisées, c'est-à-dire dépouillées d'identificateurs, qui aurait accès à quels ensembles de données et à quelles conditions?
La question se pose parce que les chercheurs, les développeurs d'applications logicielles, les journalistes et une brochette d'autres utilisateurs s'intéressent vivement à ces ensembles de données.
La justification pour rendre des analyses fiables sur le rendement du système de santé largement accessible au public est bien établie. Certaines provinces s'acquittent bien de cette tâche, et l'ICIS a créé des outils en ligne qui permettent aux visiteurs des sites Web d'examiner et de comparer le rendement des fournisseurs de soins de santé à plusieurs égards. Le Groupe fait remarquer que les analyses de l'ICIS pourraient être plus accessibles, plus informatives et plus largement diffusées. Dans tous les cas, la communication de données faites d'avance sur une interface n'est pas la même chose que la communication de données non traitées.
« D'une façon ou d'une autre, la gouvernance de la mine de données du Canada doit être réformée de sorte que les gardiens des données deviennent des « intendants des données » : ils ont pour mandat de protéger la confidentialité, mais aussi de faciliter la recherche véritable, et disposent de ressources suffisantes pour ce faire. »
Présentation d'un intervenant
Sur ce dernier point, certains gardiens des données, dont l'ICIS, ont une bonne feuille de route en matière d'anonymisation des données brutes disponibles accessibles à un vaste éventail de parties intéressées pour leur usage personnel. Pour d'autres, ce n'est pas le cas. Un examen complet de l'accès aux données sur la santé aux fins de recherche a récemment été entrepris par le Conseil des académies canadiennes. Une constatation clé de cet examen est que les obstacles interprovinciaux à l'échange de données peuvent nuire au travail des chercheurs en santé universitaires et aux objectifs des plateformes de données nationales qui ont une grande pertinence pour la santé et les soins de santé (p. ex. l'Étude longitudinale canadienne sur le vieillissement)Référence 206. Selon le Groupe, le Canada en tant que fédération ne peut pas jouer sur les deux tableaux. Nous ne pouvons pas claironner les vertus de la décentralisation comme véhicule des « expérimentations naturelles » en politique publique et ensuite refuser de communiquer des données bien anonymisées de façon à permettre des évaluations indépendantes des résultats de ces expérimentations. Une recommandation sur l'échange de renseignements figure ci-dessous.
Le Groupe hésite à ajouter une longue coda à un chapitre déjà long et récapitulera seulement quelques points. Après ce qui a été écrit ci-dessus, il va peut-être sans dire que le Canada n'a pas utilisé optimalement la technologie d'information et de communications dans les systèmes de soins de santé nationaux. L'accélération de l'adoption et l'utilisation concrète des DSE demeurent un préalable nécessaire. Le développement rapide de la médecine de précision et les défis et les occasions liés au traitement des données renforcent l'urgence de la situation. Les objectifs, évidemment, devraient être une collecte de données améliorée et une transformation efficace de ces données en renseignements utilisables pour les patients, les fournisseurs, les administrateurs et les décideurs politiques. L'ouverture des ensembles de données anonymisés à un large éventail d'intervenants est cohérente avec le principe de l'innovation axée sur les données qui sera essentielle afin d'assurer l'essor des systèmes de soins de santé du Canada dans l'ère de la génomique appliquée et de la médecine de précision.
Même s'il y a fort à faire, le Groupe voit que la plupart des bases ont été jetées et que les matières premières nécessaires sont en place. Il est maintenant possible de réaliser d'énormes progrès à court terme avec les bonnes stratégies, de sérieux investissements, de la volonté politique et un engagement résolu à la collaboration entre les administrations.
Recommandations au gouvernement fédéral
7.1 Par l'intermédiaire du Fonds et de la nouvelle Agence d'innovation des soins de santé, élaborer et lancer une stratégie nationale pour la mise en œuvre de la médecine de précision, de concert avec les provinces, les territoires et les organismes de recherche en soins de santé et en santé et une vaste gamme d'intervenants et d'experts concernés.
- Ce domaine est caractérisé par un effacement des démarcations entre la recherche appliquée, l'innovation et le déploiement à grande échelle. La stratégie devrait viser à mettre à contribution la population diverse du Canada et les systèmes de soins de santé à payeur unique comme avantage concurrentiel.
- La stratégie devrait comprendre l'élaboration d'une feuille de route des étapes requises afin de s'assurer que la technologie d'information et de communications en santé peut soutenir les modèles de soins très consommateurs en données et les innovations à cycle rapide qui caractérisent ce domaine.
- La stratégie devrait se concentrer sur les points suivants :
- Élaborer et mettre en œuvre des mécanismes afin d'adopter, de déploiement à grande échelle et d'apporter de nouvelles connaissances cliniques issues du domaine global de la médecine de précision;
- Établir une position de leadership mondial dans l'adoption systématique et l'amélioration itérative de ces méthodologies telles qu'elles sont appliquées aux soins cliniques partout au Canada;
- Veiller à une collaboration nationale et internationale maximale et à une vaste distribution des données dans le respect de la vie privée et de la sécurité;
- Favoriser le développement du bassin de talents canadien, dans les domaines biologiques et cliniques concernés, mais aussi dans l'analyse des données et le développement de logiciels;
- Promouvoir la commercialisation de concepts et d'outils de médecine de précision conçus au Canada.
7.2 Par l'intermédiaire du Fonds d'innovation pour les soins de santé, et en partenariat avec les organismes de recherche et d'innovation fédéraux et provinciaux, accélérer la mise en œuvre de la stratégie susmentionnée en évaluant et en déployant à grande échelle des modèles de soins dans le domaine de la médecine de précision.
- Les points de départ potentiels à forte incidence comprennent la pharmacogénomique dans divers domaines cliniques et le traitement du cancer de précision ou personnalisé.
- Un engagement de fonds majeur sera nécessaire afin de lancer la stratégie générale ainsi que de réaliser le déploiement à l'échelle clinique dans les domaines sélectionnés.
7.3 Convoquer un dialogue fédéral, provincial et territorial sur un cadre pancanadien qui protégera les Canadiens tout en mettant le Canada au premier plan de la génomique appliquée et la médecine de précision, dont :
- Des modifications réglementaires et législatives afin d'interdire la discrimination génétique, tels que des changements à la Commission canadienne des droits de la personne, au Code criminel, à la Loi sur la protection des renseignements personnels et les documents électroniques et à la Loi sur la protection des renseignements personnels du gouvernement fédéral.
- Des politiques permettant un vaste échange des données bien anonymisées entre et dans les administrations.
- Voilà qui est crucial pour l'innovation rapide dans le domaine de la médecine de précision, mais aussi pour améliorer la recherche en santé appliquée et l'innovation axée sur les données dans les systèmes de prestation des soins de santé du Canada.
7.4 Avec le soutien du Fonds d'innovation pour les soins de santé et sur la base des efforts actuels d'organisations telles que l'ICIS, assurer une meilleure transparence quant aux soins de santé au Canada, en :
- permettant des renseignements plus accessibles et conviviaux sur des domaines comprenant la satisfaction des patients, la qualité, la sécurité, l'efficience, l'efficacité et les résultats en matière de santé;
- dirigeant des efforts de « données ouvertes » en rendant les données accessibles à un large éventail d'intervenants afin de permettre l'élaboration d'outils et d'approches nouveaux;
- créant des partenariats afin de renforcer la capacité des intervenants du système de santé pour l'utilisation des données en vue d'améliorer le système de santé;
- étudiant des mécanismes visant à recueillir et à échanger des données sur l'activité du secteur privé des soins de santé, qui correspond au 30 p. cent des dépenses de santé qui ne sont pas couvertes par les fonds publics.
7.5 Par l'intermédiaire d'Inforoute de Santé du Canada initialement et ensuite par l'intermédiaire de l'Agence d'innovation des soins de santé du Canada, accélérer la création de dossiers de santé électroniques interopérables entre les points de soins, ainsi que d'efforts pour aider les fournisseurs et les contribuables à en faire un usage judicieux et prioriser la création de portails en ligne où les patients ont un accès mobile à leurs propres dossiers.
- Veiller à ce que les investissements futurs dans les technologies de l'information sur la santé soient normalisés, interopérables, liés entre plusieurs sites et accessibles aux tiers pour évaluation du rendement.
7.6 Par l'intermédiaire de l'Institut canadien d'information sur la santé, et en partenariat avec le Conseil sur la qualité des services de santé des Premières Nations, combler les lacunes importantes en matière de données dans le domaine de la santé des Premières Nations en dressant un tableau plus complet de l'état de santé des Premières Nations ainsi que de l'accès aux soins et de la qualité des services.
Chapitre 8
« Bien des modèles d'entreprise utilisés par les soins de santé depuis une cinquantaine d'années qui récompensent les soins de grand volume (combien on en fait et non avec quels résultats) devront être modifiés. Il s'agit là d'un défi majeur lié à l'adoption de la réforme des soins de santé. Pour offrir des soins centrés sur les patients, pour se rendre compte qu'il vaut parfois mieux pour le patient d'en faire moins que plus, l'infrastructure de soins de santé et la culture de pratique devront toutes deux changer. Nous pouvons y arriver, mais ce sera une transition difficile. » Référence 207
Don Berwick
Accroître la valeur des soins de santé
Ces derniers temps, les pronostics désastreux sur la viabilité financière future du système de soins de santé du Canada ne manquent pas. David A. Dodge et Richard Dion estiment qu'entre maintenant et 2031, les dépenses en santé en tant que part du produit intérieur brut (PIB) pourraient passer des niveaux actuels à une proportion comprise entre 15 et 19 p. centRéférence 208. Le directeur parlementaire du budget estime que les coûts des soins de santé financés par l'État pourraient passer des 7,4 p. cent actuellement à plus de 13 p. cent du PIB en 2087Référence 209. De telles prévisions suscitent un débat sur le montant que la société devrait dépenser relativement aux autres priorités sociales et économiques (c.-à-d. éducation, programmes sociaux, etc.). Cependant, les chiffres laissent également supposer des facteurs démographiques, sociaux et économiques qui sont peu à même de tenir la route.
Pour le moment, au lieu d'échapper davantage à tout contrôle, la croissance des dépenses en soins de santé a considérablement ralenti. Les dépenses réelles par habitant en soins de santé ont en fait diminué en moyenne de 1,2 p. cent par année de 2011 à 2014Référence 5, une situation qui n'a pas été observée depuis le milieu des années 1990. Ce phénomène n'est pas unique au Canada. Presque partout dans le monde industrialisé, les gouvernements limitent ou réduisent la croissance des dépenses en soins de santé dans un effort sans précédent pour remédier aux dettes et aux déficits croissantsRéférence 5.
D'autre part, l'expérience canadienne dans les années 1990 nous sert d'avertissement. Confrontés à une grave récession et à un endettement élevé, les gouvernements ont pris des mesures pour réduire la croissance des dépenses en santé, entre autres en coupant les inscriptions aux facultés de médecine, en limitant les honoraires médicaux et en imposant des contrôles d'utilisation, en fermant des lits d'hôpitaux, en gelant les budgets des hôpitaux et en éliminant des services. Bien que ces compressions aient contribué à réduire les dépenses en santé à environ 1 p. cent par habitant sur une période de quatre ans, des préoccupations publiques concernant l'accès ont commencé à s'installer.Référence 5 Lorsque la croissance économique a rebondi, les gouvernements ont dû réenclencher l'engrenage des dépenses une fois de plus. L'escalade affolante des dépenses a repris.
Heureusement, des efforts gouvernementaux sont en cours afin d'aborder les pressions en matière de dépenses et de changer la trajectoire des dépenses en santé de manière durable. Les stratégies et les investissements décrits jusqu'à maintenant dans le présent rapport visent à appuyer et à accélérer ces efforts. Le présent chapitre renchérit les recommandations du Groupe en se concentrant particulièrement sur l'optimisation des ressources dans les soins de santé canadiens.
Ajout de la valeur à la valeur : la contribution de Porter
Le terme « valeur » a été popularisé par le gourou de la concurrence Michael Porter comme étant « le résultat de santé atteint pour chaque dollar dépensé ». Les économistes de la santé ont utilisé depuis longtemps de tels concepts sous différentes formes d'analyse de la rentabilité. De même, bien avant M. Porter, de nombreuses publications scientifiques ont examiné rigoureusement la place de l'évaluation des processus et des résultats dans l'assurance de la qualité dans les soins de santé. Alors que certains universitaires peuvent voir d'un mauvais œil le fait que Porter n'ait pas reconnu sa dette envers les pionniers dans ces domaines, il y a là une leçon : les publications scientifiques sont comme les projets pilotes - et l'élaboration accessible par Porter et le déploiement à grande échelle de ces idées a grandement amplifié leurs répercussions.
Porter, M. « What is Value in Health Care », dans The New England Journal of Medicine. décembre 2010; 363 : 2477-2481.
Mesure de la valeur : la pierre angulaire d'un système à haut rendement
Il est difficile de s'imaginer diriger un commerce sans comprendre les coûts de production ou la valeur des produits pour les consommateurs. Pourtant, telle était la réalité historique des soins de santé canadiens. Dans le passé, les frais médicaux étaient, et sont toujours, négociés par les gouvernements et les organisations médicales sans grande considération de la valeur mesurable des différents services offerts aux patientsRéférence 210. Les budgets des hôpitaux se basaient sur les dépenses historiquesRéférence 158. Les médicaments et les appareils médicaux qui respectent les exigences de sécurité réglementaires se répandaient sur le marché et étaient diffusés avec des preuves inégales de leur rentabilité dans les différents groupes de patients qui les reçoivent, une situation qui n'a que légèrement changéRéférence 211. Des solutions de technologie coûteuses étaient régulièrement adoptées sans évaluation adéquate de leur valeur. Encore une fois, cela ne s'est que quelque peu amélioré de nos jours. De plus, peu d'information, sinon aucune, était recueillie sur ce que les patients pensent de leur expérience du système de soins de santé. C'est un peu mieux maintenant, mais très loin de ce que l'on observe en faisant affaire avec de nombreuses entreprises privées.
Par contraste, pendant sa visite à Washington, DC, le Groupe a été impressionné par l'intensité de la collecte de données et de l'activité de production de rapports dans le système de soins de santé américain. Cet état de fait est partiellement attribuable à un système à payeurs multiples qui requiert des renseignements détaillés sur les coûts pour la facturation sur l'ensemble du continuum des services de santé et à un environnement concurrentiel où le rendement quant à la qualité et à la satisfaction des patients a une incidence sur les résultats nets. Depuis l'établissement des groupes de diagnostics connexes (Diagnostic Related Groups) utilisés pour le remboursement hospitalier jusqu'aux premières techniques d'évaluation des technologies de la santé, en passant par l'échelle de valeurs relatives basée sur les ressources employées pour rajuster les frais médicaux, les États-Unis ont été à l'avant-garde de l'évaluation des services et des produits de soins de santé. Comme l'énoncent les chapitres précédents, cette spécialisation a conduit à l'élaboration d'une nouvelle génération de modèles de financement et de prestation : domiciles médicaux (Medical Homes), paiements regroupés et organisations de soins responsables, qui pourraient très bien révolutionner les soins de santé américains.
Pour sa part, le Canada est également un chef de file des méthodologies et des cadres de mesure de la valeur des soins de santé. Dès le début des années 1970, les chercheurs canadiens de l'Université McMaster ont joué un rôle clé dans la conceptualisation des années de vie pondérées par la qualité (Quality Adjusted Life Years), ainsi que dans l'élaboration et l'application de méthodes de mesure des résultats en matière de santé et de la rentabilité des interventions en santé (c.-à-d. médicaments, traitements, etc.)Référence 212. Toutefois, jusqu'à récemment, étant donné la dépendance du Canada vis-à-vis de la rémunération à l'acte pour les soins médicaux et les budgets globaux pour les services hospitaliers, il y a eu peu de motivation d'approfondir des méthodes qui appuieraient les stratégies de paiement en fonction de la valeurRéférence 158.
Les gouvernements du Canada commencent maintenant à s'éloigner du financement global pour les budgets des hôpitaux et à se tourner vers les modèles de financement axé sur les activités et les patientsRéférence 158. Contrairement au financement global, les approches de financement fondées sur les activités visent à favoriser une plus grande efficience en fournissant du financement aux hôpitaux en fonction du nombre et du type d'activités effectuées et en classifiant les activités selon des groupes de diagnostics connexes afin de déterminer les niveaux et les prix des remboursements. L'Ontario, l'Alberta et la C.-B. ont tous eu du succès dans la mise en œuvre de modèles de financement axés sur les activités et le rendement dans le but d'améliorer la transparence du financement des hôpitaux et de créer de meilleurs incitatifs pour les soins efficients et de meilleure qualitéRéférence 158.
« Afin de garantir que les innovations finiront par être intégrées dans la pratique, les fournisseurs de soins de santé doivent être remboursés en fonction du rendement plutôt que du volume. Le système de paie actuel entrave l'efficience, et par conséquent l'innovation : si les nouveaux programmes diminuent les volumes de patients, et donc le financement, les professionnels et les organisations de la santé sont réticents à les adopter. »
Présentation d'un intervenant
L'Ontario, par exemple, délaisse les budgets globaux pour le financement basé sur le nombre de patients traités, les services offerts, la qualité des services et les besoins particuliers de la populationRéférence 213. Le modèle d'allocation fondée sur la santé (MAS) estime le financement à l'échelle organisationnelle pour les dépenses en soins de santé prévues en fonction d'un certain nombre de facteurs, dont les données démographiques, l'âge, le sexe, les prévisions de croissance, le statut socioéconomique, la géographie, les données cliniques et la complexité des soins. Les procédures basées sur la qualité (PBQ) accordent du financement à des procédures en fonction d'une approche de « volume de prix X ». À ce jour, les PBQ ont été déployées pour 10 procédures différentes, dont le remplacement de la hanche, la chirurgie de la cataracte et les accidents vasculaires cérébraux. D'ici 2015-2016, 70 p. cent de l'enveloppe budgétaire provinciale fournie aux hôpitaux devrait être allouée via ces deux mesuresRéférence 213.
Les investissements dans les méthodes d'établissement de coûts en fonction des groupes clients par l'Institut canadien d'information sur la santé (ICIS) appuient ces effortsRéférence 214. Conformément à la recommandation 6.2, le Groupe encourage l'ICIS à étendre ces efforts et à ouvrir la voie vers les modèles de paiement regroupés en élaborant des méthodes visant à mesurer les coûts multisectoriels des épisodes de soinsRéférence 158.
Tandis que le financement des hôpitaux devient plus sophistiqué, on ne peut pas en dire autant de l'évaluation des services médicaux. Les barèmes d'honoraires médicaux contiennent des centaines de chiffres sur le prix unitaire des services individuels. La valeur absolue et relative de ces services trouve sa justification dans l'historique social de la médecine, les changements à la technologie des soins de santé et les politiques entre les spécialités médicales. Des soi-disant « rajustements pour la relativité » sont en fait effectués. Par exemple, il y a récemment eu des rajustements aux honoraires pour des services tels que la chirurgie de la cataracte pour tenir compte de l'importante réduction du temps requis pour cette opération occasionnée par le changement technologiqueRéférence 215. Bien que la plupart des associations médicales aient tenté de gérer les problèmes d'équité implicites dans la relativité, le modèle logique pour les frais et la compensation totale demeure obscur. En particulier, il existe des différences importantes dans la compensation entre la pratique familiale et les spécialités cognitives et procédurales qui défient toutes explicationsRéférence 216. De même, certains types de services, tels que les consultations par téléphone, courriel ou vidéo hébergée sur le Web ne sont tout simplement pas considérés comme des services facturables malgré des preuves dans d'autres pays que les visites virtuelles mènent à des coûts réduits et à une expérience améliorée du patientRéférence 113. Voilà qui décourage fortement l'élaboration et l'adoption de nouvelles approches en matière de soins.
Avec l'appui du Fonds et de la nouvelle Agence d'innovation des soins de santé proposés, les administrations pourraient collaborer avec des associations médicales à l'élaboration d'un ensemble de points de repère factuels pour un ensemble de services médicaux clés et, dans l'intérêt de la transparence, rendre cette information publique ainsi que les analyses comparatives des barèmes de frais médicaux. De tels travaux complètent bien entendu l'examen élargi des cadres de pratique relativement à la compensation professionnelle, qui fait l'objet d'une recommandation au chapitre 6.
S'éloigner de la rémunération à l'acte : un long adieu
De l'étude initiale des propositions d'assurance-maladie dans les années 1920 à l'adoption de la Loi canadienne sur la santé en 1984Référence 217, en passant par l'adoption de l'assurance-hospitalisation et médicale universelle dans les années 1950 et 1960, les associations de médecins nationales et provinciales sont au centre des débats quant à la façon de financer et de dispenser les soins de santé. Les principes fondamentaux du professionnalisme, soit la primauté de la relation entre le patient et le médecin et l'importance de préserver l'autonomie clinique, étaient systématiquement transformés en positions politiques et employés pour justifier le maintien des modèles de rémunération à l'acte et la protection de la pratique privée indépendanteRéférence 218. Ces dispositions demeurent pour la plupart intactes 50 ans plus tard.
L'adoption de la rémunération à l'acte comme principal mode de paiement pour les services d'un médecin par l'assurance-maladie était la manière la moins perturbatrice pour les gouvernements de transférer les médecins des régimes d'assurance-maladie privés à des régimes médicaux publics universels. Les médecins ont été graduellement conquis par les avantages du travail dans un système qui leur garantissait un revenu tout en préservant leur autonomie clinique et leur éthique de petite entreprise. Comme l'assurance relative aux soins médicaux fut adoptée province par province et a ensuite continué de s'appliquer nationalement, la médecine organisée a transféré son énergie sur la négociation collective. Les nouveaux fronts étaient les niveaux des honoraires, l'obtention d'une couverture pour les coûts de pratique tels que l'assurance contre la faute professionnelle et la préservation de la « surfacturation », c'est-à-dire la liberté des médecins d'exiger plus que les tarifs d'assurance négociés.
Tel qu'il est expliqué aux chapitres 2 et 6, la plupart des systèmes de santé très performants se sont éloignés de la rémunération à l'acte autonome comme modèle de paiement dominant pour les services d'un médecin. Même aux États-Unis, le bastion mondial de la médecine privée rémunérée à l'acte, l'administration Obama a établi des objectifs et un délai pour faire passer le paiement des médecins participant au programme Medicare de la rémunération à l'acte traditionnelle aux modèles de paiement liés à la qualité ou à la valeurRéférence 219. Le but, d'ici la fin de 2016, est de rattacher 30 p. cent des paiements de rémunération à l'acte par l'intermédiaire de Medicare à la qualité ou à la valeur au moyen d'autres modèles de paiement tels que les organisations de soins responsables et les paiements regroupés, et 50 p. cent des paiements à ces modèles d'ici la fin de 2018Référence 219.
Les gouvernements canadiens prennent également cette direction. Comme l'illustre la figure 8.1, près de 30 p. cent des paiements cliniques de médecins en 2012-2013 se faisaient par d'autres modalités de paiement, ce qui représente une hausse de 10 p. cent depuis 1999-2000. Cela comprend une gamme de modèles comme le financement global pour des groupes de spécialités dans des centres de sciences de la santé universitaires, la rémunération à l'acte mixte et le financement salarial des spécialistes, les allocations sur appel, la capitation dans les établissements de soins primaires, les contrats, la rémunération à la vacation et le salaire.
Le Groupe se réjouit de cette tendance, mais fait observer que le mouvement est lent. De plus, certains de ces paiements sont des suppléments à la rémunération à l'acte de base tandis que d'autres comprennent un paiement de capitation pour les médecins de famille dont la production de valeur est inégale, comme il est mentionné plus haut. Le Groupe réitère la position adoptée au chapitre 6. Dans un monde idéal, les provinces et les territoires établiraient des échéances et des cibles afin de réduire grandement la prévalence des modèles de paiement des médecins basés uniquement sur la rémunération à l'acte et aligneraient les incitatifs liés aux paramètres de qualité mesurables avec le partage des risques. Pour l'heure, l'Agence pancanadienne et le Fonds d'innovation présentés au chapitre 4 devraient favoriser la création de modèles de financement qui sont rentables et encouragent une meilleure qualité et une continuité améliorée des soins.
Figure 8.1 Rémunération à l'acte et autres modes de paiement
Source : Adapté de : Institut canadien d'information sur la santé (ICIS). Méthodes de calcul des paiements cliniques moyens par médecin à l'aide des données détaillées sur les autres modes de paiement, Ottawa, ICIS, 12 mars 2015, p.12
Description texte
Un graphique linéaire illustrant deux lignes. La première ligne représente le pourcentage du total des paiements cliniques qui sont des honoraires à l'acte et l'autre ligne représente le pourcentage du total des paiements cliniques qui sont d'autres modes de paiement de 1999 à 2013. L'axe horizontal représente l'année et l'axe vertical représente le pourcentage du total des paiements cliniques.
| Année | Pourcentage du total des paiements cliniques | |
|---|---|---|
| Honoraires à l'acte | Autres modes de paiement | |
| 1999-2000 | 89,4 | 10,9 |
| 2000-2001 | 87,1 | 12,9 |
| 2001-2002 | 83,9 | 16,1 |
| 2002-2003 | 83,2 | 16,8 |
| 2003-2004 | 80,6 | 19,4 |
| 2004-2005 | 79,7 | 20,3 |
| 2005-2006 | 79,0 | 21,0 |
| 2006-2007 | 78,3 | 21,7 |
| 2007-2008 | 75,7 | 24,3 |
| 2008-2009 | 73,1 | 26,9 |
| 2009-2010 | 73,3 | 26,7 |
| 2010-2011 | 72,6 | 27,4 |
| 2011-2012 | 71,3 | 28,7 |
| 2012-2013 | 70,7 | 29,3 |
Réinitialisation des relations de travail et de la réglementation des ressources humaines en santé (RHS)
Le processus de négociation collective employé au Canada pour déterminer les honoraires des médecins et les conditions de pratique est décrit comme un obstacle important au changement du systèmeRéférence 220. Des débats sur de grands enjeux ont lieu derrière des portes closes avec peu ou pas de transparence. Les gouvernements et les associations médicales affirment vouloir le bien du public et avoir à cœur l'intérêt supérieur des patients. Une entente est conclue qui met en branle une série de changements progressifs aux barèmes d'honoraires et aux modèles de pratique. Si les conditions budgétaires sont serrées comme cela a été récemment le cas, les gouvernements peuvent être en mesure d'obtenir des concessions ou même d'imposer une entente non populaire auprès de la professionRéférence 210. Cependant, il est probable que rien d'important ne changera dans l'organisation du système. Les autorités sanitaires régionales et les établissements se retrouvent donc avec la tâche peu enviable d'intégrer l'effectif de médecins aux activités quotidiennes d'un système de santé qui est minimalement habilité à réaligner les incitatifs à l'avantage des patients, des médecins, et de l'institution ou de la région.
« La même source budgétaire encouragerait le bon fournisseur, assurant les bons soins aux Canadiens au bon moment. Le système actuel où les médecins sont payés à partir d'une source budgétaire différente (direction générale des services médicaux ou équivalent) et tous les autres fournisseurs sont payés par l'autorité sanitaire régionale (ou équivalent) encourage seulement le délestage des soins. L'autorité sanitaire à court d'argent préférerait contracter les services d'un médecin qu'elle n'a pas à payer en puisant dans son propre budget au lieu de perfectionner des infirmiers praticiens ou des infirmiers cliniciens spécialisés qui assumeraient le même rôle pour moins d'argent des contribuables. »
Présentation d'un intervenant
Le Groupe est convaincu que le besoin d'un nouveau modèle est urgent. Les gouvernements auront besoin d'une main ferme afin d'établir l'enveloppe budgétaire globale pour les services médicaux et d'exprimer clairement les objectifs et les attentes en matière de soins des patients. Le Groupe envisage un processus ouvert et non une négociation derrière des portes closes avec la médecine organisée. Le but devrait être la création d'un environnement de confiance dans lequel les hauts fonctionnaires, les administrateurs des soins de la santé et les médecins agissent comme des partenaires, et non des adversaires, dans la gestion des services de santé locaux. Le Groupe insiste ici sur le fait qu'il ne fait pas référence à la codirection par des médecins à l'échelle d'une province, un modèle qui a été essayé, sans grand succès, au Canada. À la place, comme il est mentionné au chapitre 6, le concept est de créer des partenariats locaux. Comme il a déjà été dit, le modèle Kaiser Permanente aux États-Unis est un superbe exemple du leadership fructueux des médecins à l'échelle locale, qui a donné lieu à un système de soins de santé à but non lucratif de renommée mondialeRéférence 221.
De façon plus générale, il y a une inefficience et une redondance importantes dans la réglementation de l'effectif des soins de santé au Canada. Les titres de compétence pour l'accès aux professions et les exigences relatives aux permis varient entre les administrations, ce qui nuit à la mobilité des travailleurs et au déploiement efficace des ressources humaines en santé. Les guildes professionnelles cherchent souvent à accroître les exigences concernant les études pour leur profession, ce qui crée un effet domino dans les disciplines et les administrationsRéférence 220. Les négociations syndicales créent de la concurrence entre les provinces et territoires afin d'attirer les ressources humaines en santé limitées et entraînent une pression financière additionnelle sur un système déjà soumis à des contraintes budgétaires. Le chapitre 6 a déjà fait valoir une réglementation plus éclairée qui appuiera les soins partagés.
Heureusement, les administrations collaborent davantage aux stratégies de ressources humaines en santé depuis les dernières années. Le Conseil de la fédération a cerné le besoin de communiquer les preuves et les pratiques dominantes d'une administration à l'autre, de reconnaître l'interdépendance des politiques d'une administration à l'autre et d'intégrer les activités de planificationRéférence 222. Des investissements fédéraux complémentaires ont été faits à l'appui de l'élaboration de stratégies de ressources humaines en santé provinciales et territoriales et pour faciliter l'intégration des professionnels de la santé formés à l'étrangerRéférence 223. La nouvelle Agence et le Fonds serviraient sans doute à faciliter et accélérer le progrès dans ces directions positives.
Une parenthèse sur « l'assurance-médicaments »
Les médicaments d'ordonnance constituent une partie essentielle des systèmes de soins de santé modernes. Sans eux, bien des maladies et des affections seraient intraitables ou nécessiteraient des interventions invasives et la qualité de vie des patients souffrant de maladies chroniques invalidantes serait bien pire. Dans la vaste majorité des pays industrialisés, la couverture universelle des médicaments d'ordonnance est la normeRéférence 224. Au Canada, toutefois, l'assurance-médicaments universelle se limite aux médicaments d'ordonnance fournis dans les hôpitaux. L'assurance-médicaments est sinon fournie au moyen d'une mosaïque de régimes d'assurance-médicaments publics et privés.
Il y a une longue tradition de propositions et de tentatives échouées d'introduire une couverture universelle des médicaments au Canada qui remonte à 50 ans, lorsque la commission Hall de 1964 a recommandé un partage des coûts 50/50 entre les gouvernements fédéral et provinciaux afin de créer un programme de médicaments d'ordonnance national moyennant une quote-part de 1 $ par prescriptionRéférence 225. Trois décennies plus tard, le Forum national sur la santé a recommandé la couverture dès le premier dollar pour les médicaments d'ordonnance en 1997 et en 2002, la Commission Romanow et le comité sénatorial Kirby ont fait appel au gouvernement fédéral afin de financer conjointement une couverture accrue des médicaments onéreux avec les provinces et les territoiresRéférence 226.
Qu'en est-il devenu de toutes ces recommandations?
Très peu sur la scène nationale, il s'avère. Les engagements fédéraux ont été pris lors du discours du Trône de 1997 afin d'élaborer un plan national visant à améliorer l'accès aux médicaments nécessaires. Dans les accords sur la santé de 2000, 2003 et 2004, les gouvernements reconnaissaient le besoin d'améliorer la couverture des médicaments d'ordonnance, y compris une stratégie nationale sur les produits pharmaceutiques en neuf points en vertu de l'accord de 2004 qui a estimé ce que coûterait une approche nationale pour l'assurance des médicaments onéreuxRéférence 227, mais ne l'a pas mise en œuvre.
Heureusement, les provinces et les territoires n'ont pas attendu un consensus national avant d'aller de l'avant avec les initiatives d'élargissement de la couverture des médicaments d'ordonnance. Dès les années 1970, la plupart des administrations créaient des régimes d'assurance-médicaments publics afin de fournir une couverture des médicaments d'ordonnance gratuite ou subventionnée aux personnes âgées et aux Canadiens à faible revenuRéférence 227.
En 1997, le Québec a mandaté une couverture universelle pour les médicaments d'ordonnance par une combinaison de régimes d'assurance-maladie privés et d'un régime public pour les gens inadmissibles à une couverture privée. Le régime public d'assurance-médicaments du Québec, administré par la Régie de l'assurance-maladie du Québec (RAMQ), couvre tous les Québécois qui ne sont pas admissibles à un régime privé. Tous les résidents provinciaux doivent avoir une assurance-médicaments quelconque, peu importe l'âge ou le revenu. Ceux qui ne sont pas couverts par une assurance collective ou un régime d'avantages sociaux sont automatiquement couverts par le régime public d'assurance-médicaments de la RAMQRéférence 228. Dernièrement, le Nouveau-Brunswick a introduit un mandat pour une couverture universelle des médicaments d'ordonnance semblable au modèle québécois, quoique dotée d'une couverture publique très modesteRéférence 229. À présent, aucune autre province canadienne n'a une couverture universelle. Le Canada a également la plus faible proportion de sa population couverte par un régime d'assurance publique de tous les pays de comparaison, sauf les États-UnisRéférence 230.
Le coût est l'une des raisons principales pour lesquelles les administrations canadiennes se sont rebiffées à l'idée d'élargir la couverture publique des médicaments d'ordonnance. Les dépenses en médicaments ont augmenté brutalement au cours des 40 dernières années; leur part des dépenses totales en santé a presque doublé, passant de 8,8 à 15,8 p. centRéférence 5. Les médicaments sont maintenant le deuxième secteur en importance des dépenses en soins de santé après les hôpitaux, suivis de près par les services des médecins. En 2014, on estime que les dépenses en médicaments d'ordonnance ont atteint plus de 33,9 milliards de dollarsRéférence 231. Les régimes d'assurance-médicaments publics représentaient environ 42 p. cent ou 12 milliards de dollars, les régimes d'assurance-médicaments privés représentaient 35 p. cent ou 10 milliards de dollars et les frais à la charge des ménages canadiens représentaient 23 p. cent ou 7 milliards de dollarsRéférence 5. L'élargissement de la couverture publique obligerait les gouvernements à absorber une partie importante des dépenses privées actuelles en médicaments et à augmenter les taxes ou à prélever des primes pour compenser la différence. Jusqu'à tout récemment, les coûts des médicaments étaient la catégorie à croissance la plus rapide des dépenses en santé, augmentant d'en moyenne 10 p. cent par année de 1997 à 2008.Référence 5
Certains experts ont récemment amorcé une autre campagne pour l'assurance-médicaments nationale, faisant valoir que le passage à un programme national de couverture universelle avec un formulaire national et des achats collectifs entraînerait des dépenses générales plus faibles en médicaments et seulement une légère augmentation des dépenses du gouvernementRéférence 232. À leur avis, le véritable contrôle des coûts dans ce domaine peut uniquement se faire par une consolidation du pouvoir d'achat en vertu d'un régime national d'assurance-médicaments.
Le Groupe juge certes utile une approche plus robuste en matière d'approvisionnement collectif et de tarification, mais craint que les structures et les incitatifs actuels soient mal alignésNote de base de page xxvii. L'élargissement du droit à la couverture publique des médicaments crée encore un autre sillage de dépenses et va à l'encontre du principe de base selon lequel on tente d'intégrer les budgets et d'harmoniser les incitatifs. En effet, un expert a affirmé de manière provocante dans un récent discours sur les systèmes de santé américains et canadiens que l'« assurance-médicaments sans gestion des soins n'est rien d'autre qu'un bar ouvert pour les grandes sociétés pharmaceutiques »Référence 233. Le Groupe relève en toute justice que les « grandes sociétés pharmaceutiques » n'émettent pas d'ordonnances et que les dirigeants des entreprises de produits pharmaceutiques et d'instruments médicaux prônent des mécanismes de partage des risques depuis les dernières années. Quoi qu'il en soit, les préoccupations quant à la hausse des coûts et le manque d'intégration budgétaire semblent valides aux yeux du Groupe.
En somme, le Groupe appuie fortement le principe selon lequel tous les Canadiens devraient avoir accès aux médicaments nécessaires sans obstacle financier. Le Groupe ne se positionne pas à savoir s'il devrait y avoir un régime à payeur unique ou à payeur multiple mettant à contribution des assureurs de soins médicaux privés et publics. Toutefois, bien que de telles stratégies soient en cours d'élaboration et fassent l'objet de débats, le Groupe croit qu'il est essentiel d'améliorer la gestion canadienne des coûts des médicaments, ainsi que les stratégies d'achat et de négociation, comme il est expliqué ci-dessous. À court terme, en reconnaissance du fait que des obstacles financiers nuisent actuellement à l'accès de nombreux Canadiens aux médicaments requis, le Groupe recommande au chapitre 10 des mesures pour aider les particuliers dépourvus d'assurance-médicaments, plus précisément des modifications à la Loi de l'impôt sur le revenu afin d'aider les Canadiens à assumer les coûts directs.
Rendre les produits pharmaceutiques plus abordables
Le rendement du Canada en matière de gestion du coût des médicaments est piètre au regard des normes internationales. Parmi les pays membres de l'OCDE, le Canada présente le deuxième niveau en importance de dépenses en médicaments par habitant, après les États-UnisRéférence 234. De 2000 à 2011, les dépenses en médicaments au Canada ont augmenté de 160 p. cent, comparativement à 126 p. cent aux États-Unis, 81 p. cent en France et 44 p. cent au Royaume-UniRéférence 235. Les prix des médicaments au Canada sont relativement élevés par rapport à ceux des autres pays membres de l'OCDE. Le Conseil d'examen du prix des médicaments brevetés (CEPMB) signale que des sept pays inclus dans son assortiment de référence, seuls l'Allemagne et les États-Unis affichent des prix plus élevés que le Canada pour les médicaments brevetésRéférence 235.
Comme le montre la figure 8.2, le rendement du Canada par rapport à ces sept pays s'est détérioré de 2005 à 2013. Voilà qui est difficile à comprendre étant donné le mandat réglementaire du CEPMB et son assortiment de référence de sept pays. Le Canada accuse également du retard par rapport aux autres pays concernant les prix des médicaments génériques. Les prix des médicaments génériques canadiens sont environ 185 p. cent plus élevés que dans les Pays-Bas, et beaucoup plus élevés que dans la plupart des pays, sauf la Suisse et l'AustralieRéférence 236.
Figure 8.2: Ratios moyens des prix pratiqués dans les pays de comparaison par rapport aux prix pratiqués au Canada, 2005, 2013
Source : Adapté de: Conseil d'examen du prix des médicaments brevetés. Rapport annuel du CEPMB 2013. Ottawa: Conseil d'examen du prix des médicaments brevetés; 30 mai 2014, p.24
Description texte
Graphique à barres groupées illustrant les ratios moyens des prix pratiqués dans les pays de comparaison par rapport aux prix pratiqués au Canada en 2005 et en 2013. L'axe vertical représente les ratios moyens des prix pratiqués dans les pays de comparaison par rapport aux prix pratiqués au Canada et l'axe horizontal représente le pays.
| Pays | 2005 | 2013 |
|---|---|---|
| France | 0,99 | 0,72 |
| Royaume-Uni | 1,11 | 0,78 |
| Italie | 0,88 | 0,79 |
| Suède | 1,05 | 0,9 |
| Suisse | 1,21 | 0,95 |
| Canada | 1 | 1 |
| Allemagne | 1,15 | 1,04 |
| États-Unis | 1,83 | 2,07 |
Les provinces et les territoires ont reconnu ce problème et pris des mesures collectives afin de rapprocher les prix des médicaments de l'expérience des autres pays. L'alliance pharmaceutique pancanadienne (APC) a été formée afin de remplacer les politiques désuètes des provinces et des territoires prenant des décisions individuelles quant aux prix des médicaments brevetés et génériques. Par l'intermédiaire de l'APC, les provinces et les territoires peuvent participer aux négociations conjointes avec les entreprises pharmaceutiques afin d'exploiter leur pouvoir d'achat combiné dans le but d'atteindre des prix plus bas, d'améliorer l'accès aux médicaments et d'obtenir une couverture plus uniforme. En date du 31 décembre 2014, ces efforts de collaboration avaient entraîné 49 négociations conjointes conclues sur les médicaments de marque et la réduction des prix de 14 médicaments génériques, pour un total de 315 millions de dollars d'économies par annéeRéférence 237 Le Groupe salue les importants progrès réalisés par les administrations sur ce plan. Il croit cependant qu'il existe un potentiel d'innovation plus poussée dans ce domaine appuyé par des mesures fédérales.
« Nous devons trouver des solutions plus efficaces. Il faut que nous achetions des produits pharmaceutiques, des fournitures et de l'équipement à l'échelle nationale, et non que chaque administration les achète de son côté. Cette façon de faire annihile le levier que nous avons en tant que nation. »
Présentation du public
La politique pharmaceutique est un domaine où le gouvernement fédéral a par comparaison des leviers et des responsabilités importants, en tant que payeur et chargé de la réglementation des produits pharmaceutiques. En tant que payeur, le gouvernement du Canada rembourse le coût des médicaments d'ordonnance par l'intermédiaire de régimes distincts qui desservent les Premières Nations et les Inuits, les membres de la Gendarmerie royale du Canada (GRC), les militaires, les anciens combattants et les détenus fédéraux, pour un total de 630 millions de dollars de dépenses liées aux médicaments en 2014Référence 5. L'Ontario, le Québec, la C.-B. et l'Alberta dépensent davantage, mais il s'agit d'un plus grand investissement annuel que celui effectué par plusieurs provinces et les trois territoires. Vu la portée considérable nécessaire à l'atteinte de réductions des prix au moyen d'achats collectifs, le Groupe enjoint le gouvernement fédéral à coordonner les efforts dans les régimes fédéraux et à réaffirmer son désir de se joindre à l'APC dès que possible.
Comme il est mentionné plus haut, le gouvernement fédéral réglemente les prix des médicaments brevetés par l'intermédiaire du CEPMB. Ce mécanisme réglementaire unique a été créé en 1987 en vertu de la Loi sur les brevets en vue de protéger les consommateurs en réglementant le prix des médicaments brevetés afin de veiller à ce qu'ils ne soient pas démesurés. À cette époque, la réglementation des prix des produits pharmaceutiques brevetés était acceptée par l'industrie pharmaceutique des marques en contrepartie d'une protection accrue des brevets résultant d'accords commerciaux. Dans le cadre de ces changements, les fabricants pharmaceutiques se sont aussi publiquement engagés à accroître leur investissement dans les activités de recherche et de développement au Canada à 10 p. cent de la valeur des ventes de médicaments, un jalon qu'ils n'ont pas réussi à atteindre dernièrementRéférence 238.
Le CEPMB réglemente le prix des médicaments brevetés en comparant le prix proposé par le fabricant au prix des médicaments existants sur le marché canadien et dans un maximum de sept autres pays mentionnés dans la réglementation. Pour rentrer dans la définition de « non excessif », le prix des nouveaux médicaments révolutionnaires ne peut dépasser la médiane d'un assortiment de sept paysNote de base de page xxviii. Les nouvelles formulations de médicaments existants ou de médicaments nouveaux qui ne représentent pas un bienfait thérapeutique additionnel par rapport aux médicaments existants sont évaluées par rapport au prix de médicaments comparables déjà sur le marché. Les augmentations des prix d'une année à l'autre se limitent à l'indice des prix à la consommation. Lorsque les prix s'avèrent excessifs, le fabricant peut volontairement baisser ses prix et offrir une compensation au CEPMB pour les excédents de recettes gagnés. À titre d'organisme quasi judiciaire, le CEPMB a également le pouvoir d'imposer des pénalités financièresRéférence 238.
Le Groupe a des opinions mitigées sur le CEPMB. Les données présentées ci-dessus montrent que même avec le CEPMB, le rendement du Canada en matière de gestion des prix des médicaments est faible. Pire encore, les engagements de l'industrie à investir davantage dans la recherche et le développement n'ont pas été respectésRéférence 235. À mesure que l'achat collectif de médicaments s'étend sur les régimes publics, et les régimes privés par la suite, le rôle du CEPMB peut perdre encore plus d'ampleur.
Toutefois, tant que le Canada ne disposera pas d'une couverture universelle des médicaments d'ordonnance par l'intermédiaire d'un réseau de régimes publics et/ou privés, le CEPMB devrait continuer de servir de protection contre les prix élevés des médicaments pour les consommateurs non couverts par des ententes d'achats collectifs. Cela revêtira de plus en plus d'importance à mesure que de nouveaux médicaments « créneaux » et produits biologiques onéreux arrivent sur le marché en promettant de guérir ou de traiter des maladies rares. Le Groupe recommande donc que le gouvernement fédéral examine et renforce le CEPMB, en accordant une attention particulière au choix des pays de référence et à la façon dont le CEPMB parvient à un prix de référence, de sorte à garantir que le Conseil assurera une protection des consommateurs plus efficace contre les médicaments brevetés à prix élevé.
De façon plus générale, le Groupe fait remarquer un manque déconcertant de transparence dans l'établissement des prix des médicaments. Les ententes d'inscriptions de prix confidentielles entre les payeurs publics et les entreprises pharmaceutiques sont maintenant la norme partout dans le mondeRéférence 239. Les ententes d'achats collectifs consolideront le pouvoir d'achat et peuvent mener à des prix effectifs plus bas des médicaments profitant aux contribuables. Toutefois, même en vertu de l'APC, les réductions négociées sur la liste de prix officielle des médicaments continueront d'être confidentielles. Les entreprises pharmaceutiques continueront d'appliquer des prix discriminatoires entre les pays et entre les payeurs dans un même pays. Bien qu'il puisse être impossible de faire preuve d'une transparence totale dans la fixation des prix des médicaments dans l'environnement réglementaire et commercial international actuel, le Groupe croit fermement que les prix des médicaments devraient être plus transparents. Le Groupe recommande donc que le gouvernement fédéral, par l'intermédiaire de l'Agence d'innovation des soins de santé du Canada, travaille avec les payeurs publics et privés, ainsi qu'avec l'industrie pharmaceutique et les pharmaciens, afin d'étudier les options qui amélioreraient la transparence relative aux prix des médicaments et de veiller à ce que les prescripteurs et les patients aient assez d'information pour faire des choix éclairés et examiner les options liées au recrutement de payeurs privés dans l'APC.
« Le Canada et les provinces subissent continuellement des pressions afin d'approuver et de financer une myriade de nouveaux médicaments, d'imageries de diagnostic, d'appareils médicaux et d'interventions chirurgicales, et ces pressions augmentent inexorablement. Bon nombre de ces demandes de nouveau financement sont très valides et valent l'investissement. Mais bon nombre d'innovations n'en valent tout simplement pas la peine. Dans le secteur privé, un élagage constant sépare les innovations réellement bénéfiques de celles de piètre qualité, qu'il s'agisse de téléphones ou de nouvelles voitures. »
Présentation d'un intervenant
Vers une réglementation plus efficace des produits de soins de santé
Tout au long des consultations du Groupe, les participants ont exprimé des préoccupations quant à l'inefficience et au dédoublement des processus réglementaires régissant les produits et les services de soins de santé. Les innovateurs sont frustrés par un système multi-niveaux pour l'approbation réglementaire et les achats fragmentés, qui les forcent à rechercher l'adoption par des institutions et des fournisseurs de soins de santé individuels. Les payeurs sont dans un carcan fiscal et peinent à suivre le flux de produits en développement dans l'industrie, dont seulement quelques-uns représentent des avantages à valeur ajoutée importants pour le système de soins de santé (c.-à-d. thérapies de pointe, nouveaux diagnostics). Les patients ne sont pas réellement consultés dans le processus, mais ils sont les plus directement touchés lorsque des thérapies favorisant une meilleure santé leur sont inaccessibles ou lorsque les ressources publiques limitées sont gaspillées sur des produits sans avantage pour la santé.
Les mesures d'intégration des services et de création de budgets partagés, recommandées au chapitre 6, peuvent résoudre certaines frustrations des intervenants de l'industrie et des innovateurs demandant plus de précisions sur les décisions d'achat. Toutefois, afin de répondre aux préoccupations réglementaires, le Groupe recommande que les gouvernements fédéral, provinciaux et territoriaux souscrivent aux orientations suivantes :
- Adopter une approche de cycle de vie pour la réglementation des produits qui s'appuie sur les évaluations préalables à la commercialisation et emploie l'information tirée de l'utilisation dans le monde réel.
- Dans la mesure du possible, harmoniser les exigences avec les organismes de réglementation d'autres pays, comme la Food and Drug Administration des É.-U. et l'Agence européenne des médicaments, et mettre à profit leur capacité.
- Élaborer et utiliser des paramètres communs pour l'évaluation et éviter le dédoublement des évaluations de produits d'une administration canadienne à l'autre.
- Rationaliser les processus réglementaires afin d'accélérer l'adoption des innovations à valeur ajoutée.
- Renforcer la communication entre tous les intervenants afin d'assurer un approvisionnement plus efficace par le système de soins de santé.
« Les technologies des appareils médicaux sont un investissement à long terme et les investisseurs hésitent souvent à financer des entreprises d'appareils médicaux petites et moyennes en raison d'obstacles réglementaires laborieux et de l'incertitude dans l'accessibilité financière du développement au Canada. C'est pour cette raison que le leadership du gouvernement est grandement nécessaire. »
Présentation d'un intervenant
Les intervenants se sont également montrés inquiets du fait que le Canada tarde à adopter des approches réglementaires internationales qui facilitent l'adoption d'innovations progressives pour les appareils médicaux, dont la disposition d'« équivalence substantielle » (ES) en vertu de la mesure 510(k) de la Food and Drug Administration des É.-U.Référence 240 Ce processus d'ES diffère d'un processus d'approbation préalable à la mise en marché puisque les chargés de réglementation ne font qu'une évaluation partielle de l'innocuité et de l'efficacité d'un appareil en fonction de son ES à un produit déjà sur le marché. Il convient d'envisager une approche similaire au Canada, particulièrement à la lumière du cycle de vie rapide des appareils médicaux.
Le gouvernement fédéral a un rôle bien défini dans la réglementation de l'innocuité et de l'efficacité des médicaments. Il s'agit d'un rôle nécessaire, mais il ne suffit plus. La réalité émergente des produits pharmaceutiques est que les décisions concernant leur utilisation doivent se prendre sur une base continue, tout au long du cycle de vie du produit, et par de nombreux intervenants différents. Il faut recueillir et communiquer des renseignements à l'appui de ce processus.
Dans le cadre des nouvelles initiatives fédérales de renforcement de l'innocuité des médicaments, Santé Canada met à jour ses frais d'utilisation afin de mieux affecter ses ressources de manière à refléter l'importance croissante du travail postérieur à la commercialisationRéférence 241. Au moyen d'initiatives de coopération réglementaire avec l'Australie et d'initiatives centrées sur les médicaments génériques, Santé Canada étend l'utilisation des approbations d'autres autorités réglementaires en lesquels il a confiance afin de respecter les exigences d'accès au marché du Canada, en particulier pour les examens plus simples (c.-à-d. examen des médicaments génériques, médicaments à petites molécules à faible risque)Référence 242. Santé Canada devrait ainsi pouvoir concentrer ses ressources limitées sur un travail postérieur à la commercialisation accrue, des examens complexes et des examens plus avantageux pour le système de soins de santé.
Sur la base de ces initiatives, Santé Canada devrait activement chercher à améliorer le dialogue et la communication avec d'autres parties du système de soins de santé, tout en apportant des modifications à ses politiques et à ses processus actuels. Les fonctionnaires fédéraux devraient établir des réunions bilatérales régulières avec les fonctionnaires provinciaux et territoriaux responsables des régimes d'assurance-médicaments. Santé Canada devrait songer à rajuster son barème de frais et/ou la priorisation des examens des produits afin de privilégier les médicaments prioritaires pour le système de soins de santé. Il devrait transmettre l'information aux autres, en informant entre autres l'Agence canadienne des médicaments et des technologies de la santé (ACMTS) et les fonctionnaires provinciaux et territoriaux lorsqu'un médicament est à l'examen. Il devrait également élaborer des orientations sur l'interchangeabilité ou la similitude des produits biologiques et des produits biologiques ultérieurs afin de faire progresser l'adoption canadienne de cette classe de médicaments et d'offrir aux régimes d'assurance-médicaments un plus grand effet de levier pour négocier de meilleurs prix.
De plus, le gouvernement fédéral devrait user de son rôle dans l'approbation des essais cliniques afin d'encourager l'industrie pharmaceutique à mener des études au profit des payeurs, pas seulement pour l'approbation de mise en marché de Santé Canada. L'objectif serait d'aider des organisations telles que l'ACMTS, l'APC et les régimes d'assurance-médicaments provinciaux et territoriaux à obtenir les études et l'information dont ils ont besoin comme il a été proposé pour la mise en œuvre du cadre pour les médicaments orphelins. Cela pourrait se faire en fournissant des conseils aux fabricants pharmaceutiques sur les essais qu'ils doivent effectuer, ou cela pourrait se transformer en exigence réglementaire.
Enfin, reconnaissant qu'il existe un grand nombre d'organisations et de secteurs dans ce domaine et qu'une proportion accrue de renseignements liés aux médicaments sera obtenue après la commercialisation, le gouvernement fédéral devrait améliorer et harmoniser le travail des organismes fédéraux ou financés par l'État, dont Santé Canada, l'ACMTS, le CEPMB, l'ICIS et le Réseau sur l'innocuité et l'efficacité des médicaments (RIEM).
Favoriser un changement de culture afin de réduire le gaspillage et l'inefficience
Le Groupe tient à mettre en lumière deux domaines de travail prometteurs qui visent à changer la culture du système afin d'accroître la valeur des soins de santé.
D'abord, plusieurs provinces, dont la Saskatchewan, le Manitoba, la C.-B., l'Ontario et le Québec, ont intégré des techniques Lean à leurs efforts de réforme. Dans sa forme la plus simple, Lean est un système que les organisations peuvent utiliser afin d'éliminer le gaspillage et de répondre aux demandes des clients par des améliorations continues aux processus. D'abord popularisé en Amérique du Nord par le système de production de Toyota dans le secteur manufacturier, Lean s'applique maintenant aux soins de santé dans lesquels il a le potentiel de réduire les temps d'attente et la durée du séjour, de réaliser des gains d'efficacité dans le système et d'améliorer la qualité des soinsRéférence 243.
La Saskatchewan a désigné Lean comme la base des efforts d'amélioration de la qualité de la province, et des centaines de projets sont en cours. Par exemple, le remaniement de la pratique clinique est un aspect clé de la Saskatchewan Surgical Initiative et comprend un ensemble d'outils et de méthodes conçus pour améliorer l'accès aux soins, améliorer l'efficacité des bureaux et améliorer la communication entre les bureaux et les fournisseurs de soins de santéRéférence 187. Dans les hôpitaux, les activités Lean ont contribué à réduire le gaspillage du personnel de première ligne. Enfin, les grands projets d'immobilisations ont également intégré les principes Lean à la conception des installations afin d'améliorer les processus.Référence 243
Comme un exemple du type de travail qui peut être soutenu par un Fonds d'innovation et la nouvelle Agence, les techniques Lean pourraient être déployées à grande échelle dans d'autres régions en collaboration avec les chefs de file et les praticiens qui les ont déjà appliquées avec succès dans certaines parties du Canada.
Choisir avec soin est une nouvelle campagne visant à aider les médecins et les patients à prendre part aux conversations sur les examens, les traitements et les procédures non nécessaires et à appuyer des choix judicieux et efficaces afin d'assurer des soins de qualité supérieure. Le mouvement, dirigé par la Dre Wendy Levinson de l'Université de Toronto, a commencé aux États-Unis et a depuis été lancé au Canada avec le soutien du ministère de la Santé et des Soins de longue durée de l'OntarioRéférence 244. On a demandé aux sociétés de spécialité nationales canadiennes participant à la campagne, qui représentent un large éventail de médecins, de dresser des listes d'interventions que les médecins et les patients devraient remettre en question. Ces listes indiquent les tests, les traitements ou les procédures communément employés, mais qui ne sont pas étayés par des preuves ou qui pourraient exposer les patients à des préjudices indus. Par exemple, dans le domaine des soins primaires, les médecins de famille proposent ce qui suit :
- éviter l'imagerie pour les douleurs dans le bas du dos à moins que des signaux d'alarme ne soient présents;
- ne pas utiliser d'antibiotiques pour les infections des voies respiratoires supérieures probablement d'origine virale, comme les symptômes grippaux, ou résolutifs, comme les sinusites qui durent depuis moins de sept jours;
- ne pas demander de radiographies pulmonaires de dépistage et d'électrocardiogrammes pour les patients asymptomatiques ou à faible risque;
- ne pas faire passer de tests de Pap aux femmes âgées de moins de 21 ans et de plus de 69 ans;
- ne pas faire de tests sanguins de dépistage à moins qu'ils ne soient directement indiqués par le profil de risque du patientRéférence 245.
Le Groupe salue cette initiative en tant qu'approche novatrice menée par des médecins et centrée sur les patients qui est susceptible de changer la culture des soins de santé, l'éloignant d'une orientation vers la consommation et la dirigeant vers une culture axée sur l'adéquation et la qualité des soins. Le Groupe encourage les gouvernements à appuyer la mise en œuvre de cette initiative dans toutes les administrations et à évaluer soigneusement ses répercussions.
Recommandations au gouvernement fédéral
8.1 Coordonner et intégrer les régimes d'assurances-médicaments fédéraux et réaffirmer le désir fédéral de se joindre à l'Alliance pharmaceutique pancanadienne du Conseil de la fédération.
8.2 Par l'intermédiaire de Santé Canada, étendre l'approche du gouvernement du Canada pour la réglementation des médicaments au-delà de l'innocuité des médicaments afin de mieux appuyer la prise de décisions du système sur le rapport coût-efficacité des médicaments.
- Tenir compte des bienfaits thérapeutiques en plus des avantages en matière de sécurité dans son processus d'approbation.
- Obliger les fabricants de médicaments à mener des études comparatives de l'efficacité.
- Rajuster le recouvrement des coûts pour les approbations des médicaments afin de privilégier les médicaments importants et de grande valeur au lieu des médicaments d'imitation.
- Fournir des conseils aux décideurs du système sur l'interchangeabilité ou la similitude des produits biologiques et les produits biologiques ultérieurs.
8.3 Par l'intermédiaire de Santé Canada, accélérer le travail quant à la transparence dans son processus réglementaire. Cela devrait comprendre un préavis à savoir quels produits font l'objet d'un examen afin de permettre aux décideurs de planifier leurs budgets en conséquence. Cela doit également comprendre la production de données publiques sur l'innocuité et l'efficacité des médicaments et des appareils.
8.4 Examiner le Conseil d'examen du prix des médicaments brevetés afin d'évaluer sa pertinence et de renforcer son rôle dans la protection des consommateurs contre les prix élevés des médicaments dans une ère d'approvisionnement collectif amélioré et de fixation des prix nationale coordonnée.
8.5 Par l'intermédiaire de la nouvelle Agence d'innovation des soins de santé du Canada, avec les investissements fédéraux du Fonds d'innovation pour les soins de santé :
- Offrir d'agir à titre de secrétariat pour l'Alliance pharmaceutique pancanadienne;
- Continuer de soutenir la mise en œuvre de l'initiative Choisir avec soin dans toutes les administrations et évaluer soigneusement ses répercussions;
- Travailler avec des payeurs publics et privés, ainsi qu'avec l'industrie pharmaceutique et les pharmaciens, afin d'étudier les options qui amélioreraient la transparence quant aux prix des médicaments et de veiller à ce que les prescripteurs et les patients aient assez d'information pour faire des choix éclairés;
- Collaborer avec les régimes d'assurance-médicaments provinciaux, territoriaux et privés quant aux stratégies d'étendue de la portée des stratégies d'achats collectifs à tous les Canadiens, dont le potentiel de recruter des payeurs privés dans l'APC.
8.6 Réorienter l'Agence canadienne des médicaments et des technologies de la santé (ACMTS) de façon à mieux appuyer l'innovation en fournissant des conseils en temps réel aux décideurs sur les médicaments et les appareils médicaux et aider l'ACMTS à faire ce qui suit :
- renforcer son expertise et augmenter sa vitesse d'exécution sur le plan de ses décisions relatives aux technologies afin de refléter leur cycle de vie rapide, ainsi qu'établir des partenariats avec des initiatives provinciales qui visent à aligner les processus d'évaluation préalable et postérieure à la commercialisation;
- évaluer sa vitesse d'exécution par rapport à des organismes d'évaluation des technologies de la santé similaires à l'échelle internationale, qui jouent un rôle central dans la fourniture d'orientations à cycle rapide sur le rapport coût-efficacité des médicaments et des technologies;
- assumer les responsabilités du Réseau sur l'innocuité et l'efficacité des médicaments (RIEM; actuellement situé dans les IRSC), qui appuie la recherche sur l'innocuité et l'efficacité des médicaments après la commercialisation, étant donné l'affinité naturelle de ce travail avec le mandat de l'ACMTS;
- effectuer un examen et formuler des recommandations relativement aux pratiques qui deviennent obsolètes, comme celles qui ne donnent plus de résultats optimaux sur les patients.
Chapitre 9
« Les entrepreneurs remettent en cause le statu quo, tandis que les institutions sanitaires titulaires sont conçues pour maintenir en grande partie le statu quo. Une communauté dynamique de jeunes entreprises sanitaires débutantes qui résolvent les problèmes aux premières lignes est essentielle au soutien des établissements de soins de santé. »
Présentation du public
« Pour réussir, les innovateurs doivent accéder aux marchés nationaux et internationaux. Cela permet aux innovateurs d'adapter leurs solutions, de procurer un rendement raisonnable sur les placements et de générer des profits pouvant être réinvestis dans la recherche et le développement nouveaux. Le marché canadien, composé de 14 instances gouvernementales établissant chacune ses propres exigences, complique la réussite des innovateurs. »
Présentation d'un intervenant
Soins de santé et prospérité économique
Les coûts des soins de santé au Canada reçoivent évidemment une attention considérable. À l'occasion, toutefois, nous passons outre les avantages économiques que le secteur apporte à notre société. En 2011, le secteur des soins de santé a fourni « 2,1 millions d'emplois dans l'ensemble du secteur, directement et indirectement, le long de la chaîne d'approvisionnement. »Référence 246 En 2013, le Conference Board du Canada a estimé que « pour chaque dollar dépensé en soins de santé, les divers ordres du gouvernement prélèvent 21,7 cents de taxes. »Référence 246 D'autres avantages ont aussi été cités par le Conference Board en 2013 : « puisque les services de soins de santé touchent la vie de chaque Canadien, le secteur joue un rôle clé dans la diminution des absences des employés pour cause de maladie, de stress et d'invalidité, qui entraînent un important fardeau économique pour le Canada. En termes simples, les travailleurs en santé sont des travailleurs plus productifs. »Référence 247 À cet égard, les grandes sociétés au Canada reconnaissent de plus en plus que la santé et le mieux-être des employés contribuent grandement à la productivité et elles élaborent des programmes de mieux-être afin de garder leurs employés en santé et de réduire le coût des régimes d'assurance-maladie.Note de base de page xxix
Dans ce chapitre, l'analyse faite au chapitre 8 est approfondie selon une perspective plus large de la façon dont les segments du secteur des soins de santé appartenant à des investisseurs peuvent contribuer à la prospérité du Canada. Partant de certaines comparaisons internationales, on se penche particulièrement sur l'environnement du secteur de la santé, créé par les achats fragmentés dans les systèmes de soins de santé au Canada, et on revient sur les problèmes de double emploi et de retard dans les approbations élucidés au chapitre précédent.
L'industrie des produits et des services de soins de santé au Canada
« Selon les valeurs boursières à la fin de 2014, la valeur collective d'à peine quatre géants américains [en biotechnologie] - Gilead, Amgen, Celgene et Biogen Idec - était plus élevée que celle des six grandes banques du Canada réunies en plus des assureurs Sun Life et Manulife mis ensemble. »
Eric Reguly
(Reguly E. « Why is Canada's life sciences sector flatlining? » The Globe and Mail, 2 avril 2014.)
Les produits et les services de soins de santé ont le potentiel d'engendrer la prospérité, tout en permettant aux systèmes de soins de santé du Canada d'offrir des soins de qualité supérieure ou plus rentables, et aux patients canadiens de vivre mieux et plus longtemps.
Par exemple, en 2012, le marché des appareils médicaux du Canada était estimé à 6,4 milliards de dollars et représentait environ 2 p. cent du marché global, estimé à environ 327 milliards de dollars.Référence 248 L'industrie des appareils médicaux, abstraction faite de l'imagerie médicale et des dispositifs d'assistance, a employé plus de 35 000 personnes dans les installations de près de 1 500 sociétés, une grande partie de l'industrie étant composée de petites et moyennes entreprises.Référence 249 En 2014, la partie fabrication du secteur pharmaceutique employait plus de 26 000 personnes et avait une valeur estimée à 7,5 milliards de dollars.Référence 250
Figure 9.1 : Santé (Médicaments et appareils médicaux) : Principale exportation du Danemark, 2013
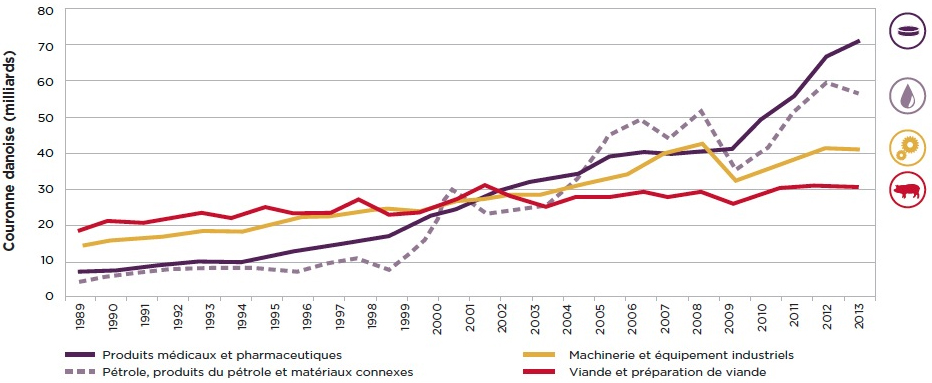
Source : Hentze J [présentation]. Leveraging Healthcare For Economic Growth: Denmark's Story. Toronto: Consulat général royal du Danemark, 2015.
Description texte
Un graphique linéaire illustre quatre lignes. La première ligne représente les exportations de médicaments et de produits pharmaceutiques en milliards de couronnes danoises. La deuxième couronne représente des exportations des produits pétroliers et des produits connexes en milliards de couronnes danoises. La troisième ligne représente des exportations de machinerie industrielle générale en milliards de couronnes danoises. La quatrième ligne représente des exportations de viande et de préparations de viandes en milliards de couronnes danoises. L'axe horizontal représente l'année et l'axe vertical représente les couronnes danoises en milliards.
Le graphique illustre l'augmentation au fil du temps (de 1988 à 2013) d'exportations de médicaments et produits pharmaceutiques; de produits pétroliers et de produits connexes; de machinerie industrielle générale et d'équipement; de viandes et de préparations de viandes. Plus particulièrement, il montre que la catégorie des médicaments et des produits pharmaceutiques a dépassé la croissance dans les autres marchés d'exportations, devenant la principale exportation danoise en 2008-2009.
Certains pays, dont le Danemark et le Royaume-UniNote de base de page xxx, ont reconnu le double potentiel de cette industrie. Par exemple, environ 40 p. cent des appareils auditifs sont conçus et fabriqués au Danemark.Référence 251 La plaque tournante de la vallée Medicon, qui englobe l'est du Danemark et le sud-ouest de la Suède, est l'une des plus grandes grappes des sciences de la vie de l'Europe, employant plus de 40 000 personnes dans le secteur des sciences de la vieRéférence 251 et représentant 20 p. cent du PIB total du Danemark et de la Suède mis ensembleRéférence 252. Le Danemark abrite également une industrie pharmaceutique très concurrentielle, les produits pharmaceutiques constituant l'un des plus importants produits d'exportation, soit près de 11 p. cent des exportations danoises au total.Référence 251
« Les solutions de soins communautaires assistées par la technologie peuvent être la percée dont notre système a besoin de toute urgence afin de réduire les coûts des soins de santé tout en rehaussant la productivité et en améliorant les résultats pour la santé. »
Présentation d'un intervenant
La situation au Canada est toute autre. À la lumière des recherches et des discussions commandées au cours de la dernière année avec une variété d'intervenants, le Groupe a conclu que le Canada ne réussit pas à mettre à profit cette industrie comme moteur de la croissance économique. À titre d'indicateur parmi d'autres, le marché des appareils médicaux est actif au Canada, mais les importations comptent pour 80 p. cent des achats.Référence 248 Ainsi, malgré des ventes colossales, la fabrication de produits pharmaceutiques est en déclin depuis des années. En 2013, les exportations de produits pharmaceutiques se chiffraient à 5,6 milliards de dollars alors que les importations étaient évaluées à 13,7 milliards de dollars.Référence 250 Aujourd'hui, Novo Nordisk, une entreprise danoise, est le chef de file mondial de la production d'insuline, une invention canadienne.Référence 253
Sur une note positive, le Canada a un potentiel non réalisé de se dépasser dans l'élaboration, la commercialisation, l'adoption et l'exportation de produits et de services de soins de santé novateurs. De plus, étant donné la nature mondiale de la demande, les produits et les services canadiens de grande valeur peuvent se glisser dans des marchés plus importants de soins de santé.
Au Canada, bon nombre des éléments fondamentaux sont en place. Ceux-ci comprennent un climat fiscal favorable, des niveaux de soutien concurrentiels pour la recherche et le développement, des établissements de soins de santé et postsecondaires de calibre mondial, des chercheurs universitaires et des professionnels de la santé de premier plan et la présence de nombreuses entreprises de soins de santé importantes. D'après ses consultations, le Groupe ne doute pas que le Canada ne soit pas à court de bonnes idées et d'innovation qui pourraient être transformées en innovations prêtes pour le marché. La question est donc à savoir si nous continuerons de le laisser aux autres d'élaborer et de commercialiser de nouveaux produits et services pour nous ou si nous pouvons créer les conditions gagnantes pour la réussite des industries et des innovations « maison » ici et partout dans le monde.
Principaux obstacles à l'exploitation de notre potentiel économique
Prenez l'exemple d'une inventrice devenue entrepreneure qui vient de concevoir un nouveau produit de soins de santé. Même si elle est convaincue qu'une fois adopté, le système sera reconnaissant des vies que le produit permet de sauver et de l'argent qu'il permet d'épargner, elle n'a aucune idée de la façon de le mettre dans les mains de l'utilisateur final. Malheureusement, il n'existe aucune carte pour lui indiquer la bonne voie. Ce qu'elle retrouve plutôt sur son parcours incertain, c'est un enchevêtrement de décideurs et de critères contradictoires liés à l'approbation de son produit sur le plan de l'innocuité, à l'évaluation du rapport coût-efficacité, à l'évaluation pour achat potentiel et à la réévaluation pour remboursement. Ces processus ne sont ni liés ni harmonisés. En l'absence d'un modèle intégré d'approvisionnement et d'adoption, elle doit courir les hôpitaux ou même les médecins pour vanter son produit, et son succès semble davantage dépendre de ses contacts que de la valeur du produit. Elle va manquer d'argent, ainsi que de passion pour le produit qui, selon elle, sauvera la vie de bien des patients.
Bien que notre entrepreneure et ses problèmes soient fictifs, notre exemple constitue un compte rendu authentique de ce que le Groupe a entendu de différents dirigeants d'entreprises et innovateurs.
Figure 9.2 : Parcours d'adoption de l'innovation
Source : Adapté du Ivey International Centre for Health Innovation. Recherche commandée : Un aperçu de l'architecture d'innovation en santé du Canada. Ottawa : Santé Canada; c.2015.
Description texte
Il s'agit d'une image circulaire illustrant le parcours de l'innovation en six étapes distinctes, telles qu'énumérées ci-dessous :
- Les partenariats et le développement de capacité
- La recherche et le développement
- Les essais pilotes et la commercialisation
- La mise en œuvre et l'adoption précoce
- La diffusion, la mise à l'échelle et l'adoption à grande échelle
- Les besoins et les priorités du système de santé
Des recherches commandées par le Groupe ont confirmé les préoccupations à cet égard (voir la Figure 9.2) : les gouvernements de toutes les administrations se sont montrés enthousiastes en principe quant à l'innovation dans le système de soins de santé, mais leur soutien était porté en amont. Le financement ciblait principalement la recherche et ensuite, le développement et beaucoup moins le soutien de l'adoption de nouveaux produits, processus et services, l'établissement de partenariats et la diffusion ou le déploiement à grande échelle. Le Centre international Ivey pour l'innovation en santé a conclu que le Canada a un piètre rendement dans ces domaines.Référence 254
Les intervenants ont cité certains facteurs en particulier, dont un manque de partenariats entre le gouvernement et l'industrie, un marché très fragmenté, le dédoublement et le manque d'harmonisation dans le cadre réglementaire, tant à l'échelle nationale qu'internationale. Ces facteurs seront examinés successivement.
La nécessité d'un partenariat entre le gouvernement et l'industrie
« Les gouvernements sont de grands acteurs au Canada, de très grands acteurs dans le système de soins de santé et, à quelques exceptions près, peu de dirigeants s'intéressent à une collaboration entre le gouvernement et l'industrie. Nous disposons de beaucoup de gens pour combler cet écart. »
« Le problème des provinces, c'est qu'elles subissent toutes des pressions budgétaires. C'est donc tête baissée qu'elles tentent d'équilibrer leur budget. »
Participants à la table ronde industrie-gouvernement
Pendant ses consultations, le Groupe a entendu dire qu'ailleurs dans le monde, les pays ont un esprit de partenariat : ils cherchent à mobiliser l'industrie de manière proactive dans l'élaboration de solutions pertinentes dans les soins de santé. Les représentants canadiens de petites et moyennes entreprises et des plus grandes entreprises ont brossé un tableau différent. Ils ont exprimé des inquiétudes par rapport au fait qu'au Canada, l'industrie est rarement perçue comme un partenaire dans la résolution des problèmes de santé persistants. Dans d'autres industries, les gouvernements ont trouvé une façon de travailler avec l'industrie de manière à appuyer le cycle de vie et les avantages économiques plus généraux de l'approvisionnement financé par l'État, tout en en exploitant la capacité de l'industrie à créer de nouvelles solutions. Dans le secteur des soins de santé, la collaboration entre les secteurs public et privé pour créer les solutions et les produits requis demeure insuffisante, et ce, malgré le fait que le gouvernement fédéral et les gouvernements provinciaux et territoriaux investissent tous dans la recherche et le développement liés à la santé.
De nombreux intervenants ont également mentionné la rigidité des politiques d'adoption et de remboursement dans les systèmes de soins de santé au Canada. Par exemple, la médecine virtuelle a une incidence tangible et positive sur la qualité et la rentabilité des soins ambulatoires. Cependant, l'adoption au Canada est fragmentaire, et nous n'avons pas réussi à mettre à profit l'innovation qu'elle représente dans la même mesure que d'autres pays. D'une part, des processus rigides relatifs au rajustement de la rémunération des médecins pour de nouvelles façons de dispenser les soins découragent l'utilisation des produits et approches à cet égard. Qui plus est, comme il est décrit au chapitre 6, les mesures incitatives mal orientées et la faible intégration sont des problèmes plus graves qui continuent de freiner l'adoption de cette innovation et d'autres.
Le résultat global est le suivant : le dialogue entre le secteur de la santé et l'industrie sur les besoins et les priorités du système n'a tout simplement pas lieu. Dans un monde meilleur, les discussions préliminaires et ouvertes pour cerner les problèmes critiques des soins de santé canadiens pourraient servir au secteur privé en vue de créer des produits et des services qui répondent aux besoins nationaux et qui pourraient bien être vendables après leur adoption ici.Note de base de page xxxi
« Nous n'avons pas la conversation économique ou sur la rentabilisation. Ces exceptions dans les soins virtuels et les barèmes d'honoraires qui sont toutes des changements nouveaux et petits ne sont pas suffisantes. Une conversation sur l'effectif est réellement justifiée, à mon avis. »
Participant à la table ronde industrie-gouvernement
« Malgré une liste en rapide croissance de solutions de santé mobile existantes, les modèles de paiement ne reconnaissent pas comme il se doit les solutions de santé mobile comme service remboursable. Les modèles de remboursement pour les professionnels de la santé doivent être harmonisés afin de tenir compte des nouveaux modèles de prestation des soins axés sur les résultats qui mettent à profit l'utilisation de la technologie mobile. »
Présentation d'un intervenant
Les commentateurs de l'industrie ont vigoureusement signalé au Groupe que leurs secteurs respectifs étaient prêts à respecter les normes d'innocuité et d'efficacité élevées auxquelles les Canadiens s'attendent dans les interventions liées à la santé, et ce, afin d'effectuer des recherches au Canada qui correspondent aux normes éthiques et scientifiques, et de livrer concurrence en fonction du rapport qualité-prix. En retour, ils s'attendent à ce que les gouvernements canadiens reconnaissent que l'industrie peut jouer un rôle précieux dans l'élaboration d'outils afin d'améliorer la qualité et la rentabilité des soins. Le Groupe croit que la collaboration en ce sens entre l'industrie, le gouvernement, les fournisseurs et d'autres intervenants est à encourager.
« Il n'existe aucun marché intérieur… il me semble que nous nous mettons des bâtons dans les roues. »
« Il est ridicule que nous ne puissions pas nous organiser. Nous proclamons que nous sommes un pays à un seul agent payeur. Nous ne sommes pas un seul payeur. Nous avons plus de payeurs que n'importe où que je vais. Il est temps que nous fassions quelque chose. »
« Il faut être un peu fou pour faire des innovations en matière de santé au Canada. Je ne crois pas que nous soyons très nombreux. Mon équipe est entièrement canadienne. Nous sommes tous motivés par le Canada. Mais je regarde directement du côté des États-Unis parce que je sais exactement comment m'y prendre là-bas. Ici, je n'ai absolument aucune idée. Et donc, je ne cherche plus ici. Il est absolument déplorable de voler tout ce talent formé au Canada, tout cet investissement dans notre création, mais je ne me tourne même plus vers ce pays, car j'ignore qui est l'acheteur. »
Participants à la table ronde industrie-gouvernement
Fragmentation au sein du marché canadien
Le Canada est un petit marché sur la scène internationale, rendu encore plus petit par un manque systémique de collaboration et de coordination de l'approvisionnement. De multiples administrations, selon divers processus d'achat à l'échelle régionale et entre établissements, créent de nombreux obstacles pour toute entreprise cherchant à faire adopter ses produits ou services novateurs. La situation semble parfois kafkaïenne : par exemple, le Groupe a entendu parler d'une technologie canadienne vendue à des marchés internationaux très évolués qui a été ignorée par les acheteurs dans la ville où le produit a été conçu.
Fragmentation combinée au dédoublement et au manque d'harmonisation : le climat national
Le processus d'introduction d'un nouveau médicament sur le marché canadien est long et compliqué.Référence 255
- Le médicament doit d'abord se faire approuver pour le marché par le gouvernement fédéral. Santé Canada est chargé d'évaluer l'innocuité, l'efficacité et la qualité des médicaments ainsi que de surveiller leur innocuité après la mise en marché. De nombreux intervenants ont passé des commentaires sur la longueur des processus d'examen de Santé Canada et le manque de transparence dans ces processus.
- Une fois l'approbation de mise en marché accordée par Santé Canada, le produit peut être prescrit, mais ne peut pas être remboursé par les régimes d'assurance-médicaments. Pour les régimes d'assurance-médicaments fédéraux, provinciaux et territoriaux (à l'exception du Québec), le produit doit être soumis à une évaluation clinique et de la rentabilité par l'Agence canadienne des médicaments et des technologies de la santé (ACMTS)Note de base de page xxxii. Chacun de ces régimes d'assurance-médicaments et agences de lutte contre le cancer qui sont financés par des fonds publics (encore une fois sauf le Québec) tient compte des recommandations issues de l'examen par l'ACMTS ainsi que des facteurs et des budgets locaux avant de rendre une décision quant à la couverture. En 2012-2013, ces régimes ont suivi les recommandations de l'ACMTS dans plus de 90 p. cent des cas.
- Chaque payeur privé (les sociétés d'assurances privées, régimes d'assurance-médicaments offerts par les employeurs, etc.) suit son propre processus. Certains peuvent couvrir tout médicament approuvé pour la vente par Santé Canada alors que d'autres suivent les décisions prises par des régimes publics ou créent leurs propres listes des médicaments assurés. Les régimes d'assurance-médicaments privés ne collaborent ni entre eux ni avec le secteur public sur le plan des échanges de données et de renseignements sur des questions communes, comme l'achat collectif de médicaments.
« Il n'y a aucune obligation de rendre des comptes en matière d'adoption ou d'étendue des innovations ni de conséquences pour ne pas accepter, rapidement adopter ou rapidement diffuser les innovations éprouvées. C'est en fait très irresponsable, vu le volume d'interventions et de projets pilotes financés par le trésor public au Canada qui ne se réaliseront jamais sur le plan de la récupération de la pleine valeur. »
Présentation d'un intervenant
- Par le passé, pour les médicaments administrés à l'hôpital, chaque hôpital ou région d'hôpitaux a établi sa propre liste de médicaments assurés. Cela s'est justifié avec le temps par le fait que tous les hôpitaux ne traitent pas les mêmes types de patients.
- Sur le plan de l'approvisionnement, les organismes d'achat collectif négocient des contrats avec les fabricants de médicaments afin de réaliser des économies pour les autorités sanitaires régionales et les hôpitaux. Tel qu'il est mentionné au chapitre 8, les provinces et les territoires ont créé l'alliance pharmaceutique pancanadienne (APC) afin de négocier conjointement le prix des médicaments génériques financés par les fonds publics et des médicaments de marque. Actuellement, l'APC ne négocie pas de prix privilégiés pour les dépenses en médicaments couvertes par les hôpitaux publics ou par les régimes d'assurance-médicaments des employés privés. Le Groupe a déjà traité du bien-fondé de l'harmonisation des régimes privés sur l'ACP; il ne voit aucune raison pour laquelle un approvisionnement collectif similaire ne peut pas se faire de façon régulière avec et par des hôpitaux à financement public.
Si le tableau des médicaments au Canada peut sembler compliqué, la situation en matière d'appareils médicaux l'est encore plusRéférence 256.
- Comme les médicaments, les appareils médicaux sont d'abord approuvés par Santé Canada, qui examine le produit pour l'innocuité, la qualité et l'efficacité. Il peut s'agir d'un processus laborieux, selon la classe de l'appareil médical.Note de base de page xxxiii Comme pour le processus lié à l'approbation des médicaments, les intervenants se plaignent d'un manque de transparence.
- Toutefois, après l'approbation pour le marché, il n'existe pas de processus central pour les évaluations des technologies de la santé.Note de base de page xxxiv La Colombie-Britannique, l'Alberta, l'Ontario, le Québec et Terre-Neuve-et-Labrador ont élaboré leurs propres processus provinciaux.
- L'ACMTS entreprend des évaluations des technologies de la santé jugées d'intérêt national à la demande des gouvernements. Il s'agit d'un service particulièrement utile pour les provinces qui n'ont pas une telle capacité. Toutefois, l'ACMTS peut seulement examiner certains des nouveaux appareils médicaux entrant sur le marché. On critique la lenteur de ses examens, ce qui est un problème compte tenu du court cycle de vie de ces appareils par rapport aux médicaments.
- La plupart du temps, la décision finale quant au financement d'un produit donné est prise individuellement par des hôpitaux ou des autorités sanitaires régionales qui peuvent ou non être obligés de suivre les recommandations des organismes d'évaluation des technologies de la santé.
- Une fois que les décisions en matière de remboursements sont prises, il arrive souvent que les ententes d'achats collectifs interviennentNote de base de page xxxv dans le cadre de négociations avec les fournisseurs d'appareils médicaux. Différents organismes de groupements d'achats œuvrent au pays selon diverses approches, ce qui pose un autre obstacle pour les fournisseurs, particulièrement les entreprises à plus petite échelle.
- En raison des processus fragmentés, la prise de décisions ne tient pas toujours compte des résultats d'évaluations officielles des technologies de la santé ou des économies potentielles qu'une nouvelle technologie pourrait offrir au système de soins de santé.
- De plus, malgré une certaine harmonisation des principes d'approvisionnement (comme l'Accord sur le commerce intérieurRéférence 257 et l'Accord commercial du nouveau partenariat de l'Ouest,Référence 258) toujours est-il que les entreprises doivent aller de province en province (si ce n'est d'hôpital en hôpital) pour demander l'adoption de leurs produits.
Sur ce dernier point, le Groupe a entendu dire que notre système incohérent amenait les entreprises multinationales, particulièrement dans le secteur des appareils, à voir le Canada comme un endroit défavorable aux investissements ou aux innovations prometteuses d'essai sur le terrain. Comme un représentant d'une entreprise multinationale l'a dit au Groupe : « En tant qu'entreprise internationale, nous nous battons simplement pour mettre le Canada sur la carte pour ce qui est d'apporter des fonds d'innovations au pays… Une fois que je fais valoir à l'échelle mondiale que le Canada est un lieu d'investissement important pour mon entreprise, je dois ensuite aller dans quelle province? …. C'est insensé. »
L'absence de processus d'examen national a également mené à des allégations de capture réglementaire par des intervenants qui ne prennent peut-être pas des décisions objectivesNote de base de page xxxvi. À cet égard, le Groupe est conscient que les médecins et les administrateurs ont parfois des relations avec certaines entreprises et que les médecins participent occasionnellement à l'invention de technologies locales. Le Groupe ne peut juger de la possibilité que de tels facteurs aient injustement faussé les achats à l'échelle locale.
« En général, tous les médicaments approuvés par la FDA feront un jour l'objet de demandes d'examen au Canada. La population du Canada représente un dixième de la population des É. U. et notre budget de réglementation est moins que un dixième de celui de la FDA, mais Santé Canada doit tout de même examiner le même nombre de demandes. Une collaboration est requise. »
Présentation d'un intervenant
« En ce qui concerne la mise en marché … quand on est chef d'une entreprise qui fait plus de 80 000 produits, le processus pour obtenir les licences est plutôt complexe au Canada. …Nous venons tout juste de lancer un nouveau système entier de genou … qui comporte des milliers de pièces. Si l'un des instruments n'est pas homologué, ça pourrait prendre des mois pour mettre ce produit au marché au Canada… Nous pourrions franchement élaborer un modèle plus rapide. »
Participant à la table ronde de l'industrie et du gouvernement
Les intervenants se préoccupaient particulièrement du fort accent que les organismes de groupements d'achats mettent sur le prix à l'achat comme tel et du manque d'accent sur la valeur globale pour les patients et le système de soins de santé. Les représentants de l'industrie ont également souligné avec fermeté la nécessité d'une feuille de route permettant d'orienter les créateurs de produits dans la bonne direction et de rationaliser les processus actuels. Une étude menée par le Centre international Ivey pour l'innovation en santé fait écho à ces préoccupations. Il a conclu que pour que le « système de santé du Canada recueille les fruits des technologies novatrices, les processus d'approvisionnement doivent considérer la qualité des soins des patients et l'efficience du système à long terme comme des indicateurs clés pour la fourniture d'appareils médicaux innovants. ».Référence 259
À ces égards, une meilleure pratique internationale pourrait être celle du bureau d'approvisionnement de la région de la capitale du Danemark (Copenhague), qui « structure les appels d'offres de façon à ce qu'elles comprennent des éléments « obligatoires », tout en permettant une rivalité pour les éléments « volontaires » (à valeur ajoutée). On accorde une importance à peu près égale aux facteurs liés et non liés aux prix.Référence 260 »
De façon plus générale, l'Union européenne a introduit un dialogue concurrentiel à titre de pratique d'approvisionnement novatrice. Bien que les règles en matière d'approvisionnement découragent généralement l'étroite collaboration entre les acheteurs et les fournisseurs de soins de santé, un dialogue concurrentiel permet aux soumissionnaires d'élaborer d'autres processus en réponse aux exigences en matière de conception d'un client. Le but est d'accroître la valeur en matière de qualité et de répondre aux besoins des systèmes de santé tout en maintenant la concurrence dans le processus d'appel d'offres.Référence 261
Sur le plan national, le programme MaRS Excellence in Clinical Innovation Technology Evaluation (EXCITE) de l'Ontario témoigne de la même approche. EXCITE facilite un dialogue entre les innovateurs et les payeurs ou les utilisateurs finaux. Le but consiste à déterminer d'avance si les innovations ont une valeur potentielle pour un système de soins de santé donné et sont pertinentes aux priorités du payeur et des utilisateurs finaux.Référence 262
Résultat : l'échange de données afin d'appuyer la prise de décisions en matière de réglementation et d'approvisionnement ou de remboursement au moyen d'un processus préalable à la mise en marché rationalisé, unique et harmonisé.Référence 262
En somme, la résolution de ce fouillis réglementaire et d'approvisionnement est largement tributaire d'une meilleure collaboration entre le gouvernement fédéral et les gouvernements provinciaux et territoriaux. Un intervenant a fait le commentaire acerbe suivant au Groupe : « La difficulté qu'éprouve le fédéral, c'est d'établir des relations positives avec les provinces afin de permettre l'utilisation des leviers fédéraux ». Dans le cas précédent, le Groupe constate que les leviers sont mieux construits et utilisés sur une base intergouvernementale plutôt que fédérale. Cependant, le point concernant la collaboration est valable. Le Groupe estime que de nouveaux modèles pour les relations (coalitions des volontaires, collaboration en vue d'innover) peuvent changer les éléments dysfonctionnels de la dynamique fédérale, provinciale et territoriale actuelle.
Dédoublement et manque d'harmonisation à l'échelle nationale
Tout comme le Groupe a appris sur la fragmentation du marché interne canadien, il a aussi appris sur la mauvaise harmonisation des fonctions réglementaires avec les homologues internationaux du Canada. Même si l'innocuité des produits doit toujours être prioritaire et qu'un second examen objectif a sa place, le Groupe est persuadé que le Canada doit veiller à une harmonisation réglementaire avec d'autres organismes de réglementation mondiaux comme la Food and Drug Administration (FDA) des États-Unis ou l'Union européenne.
Le Groupe acclame les mesures déjà prises par le gouvernement fédéral à cet égard. En 2011, le Canada et les États-Unis ont établi le Conseil de coopération en matière de réglementation du Canada et des États-Unis afin de mieux harmoniser les approches réglementaires des deux pays, entre autres en matière de santé. Les organismes de réglementation gagnent à échanger l'expertise, à prendre des décisions plus efficaces et à élaborer des approches conjointes en matière de risques communs. Le secteur privé gagne à ne pas avoir d'exigences réglementaires en double à respecter. Les consommateurs bénéficient d'une sécurité accrue, d'un accès en temps opportun aux innovations et possiblement du plus bas prix.Référence 263
« Le Danemark devrait compter parmi les pays les plus attrayants au monde pour l'élaboration, la mise à l'essai et la fabrication de solutions de santé et de soins fondées sur une recherche solide, la mise en œuvre rapide de nouvelles technologies novatrices, de bonnes conditions pour la collaboration public-privé et un marché intérieur efficace et centré sur le développement. »
Joan Hentze, citation du document Denmark at Work: Plan for Growth in Health and Care Solutions.
Hentze J. [Présentation]. Leveraging Healthcare For Economic Growth: Denmark's Story. Toronto, Consulat général royal du Danemark, 2015.)« Le gouvernement fédéral peut dire : regardez, nous avons non seulement besoin d'uniformité entre les provinces quant à certains éléments qui sont intuitivement logiques… mais, même à l'intérieur d'une province, nous devons nous améliorer quant à l'intégration de l'objet de nos dépenses et des avantages que nous en tirerons. »
Participant à la collaboration industrie-gouvernement
En 2014, dans le cadre du Plan prospectif conjoint, Santé Canada et la Food and Drug Administration des États-Unis ont convenu de collaborer à résoudre des enjeux réglementaires préalables et postérieurs dans une variété de domaines, dont les produits pharmaceutiques et biologiques ainsi que les appareils médicaux.Référence 263 Vu le sérieux risque que le Canada soit laissé pour compte alors que l'industrie évite ce qui est largement perçu comme un climat de remboursement et de réglementation marqué par la fragmentation et le chevauchement, le Groupe encourage l'accélération de ces efforts de collaboration.
Orientations clés pour l'avenir
Si on regarde brièvement plus loin que le Canada, il est clair qu'il existe d'excellents exemples de pays qui appuient les besoins en soins de santé de leurs populations au moyen de services assurés par un système public fort, tout en assurant à leurs populations un accès à des médicaments et des appareils de pointe sécuritaires et efficaces.
Au début du présent chapitre, le Danemark a été qualifié de chef de file. Le Danemark façonne activement les politiques à l'appui du développement d'une industrie des produits de soins de santé qui peut livrer une concurrence mondiale, soutenir les petites et moyennes entreprises dans le domaine des soins de santé et faciliter activement la commercialisation des innovations essentielles en soins de santé.Référence 264 Le Danemark a également lancé un « guichet unique » dans chaque région danoise pour les entreprises qui mènent des essais cliniques, dans le but d'accélérer le recrutement de patients et de faciliter une meilleure communication entre les hôpitaux et l'industrie.Référence 251 Enfin, dans son réseau de centres d'innovation et de conseils commerciaux de par le monde, le Danemark se fait un point d'honneur de veiller à ce que les entreprises danoises puissent percer les marchés de soins de santé étrangers et naviguer dans ceux-ci.
Le Royaume-Uni a également reconnu le potentiel du secteur privé dans l'élaboration de nouveaux outils et processus qui amélioreront la qualité et la rentabilité des soins. Il travaille activement à éliminer les obstacles et à accélérer l'adoption d'innovations par le National Health Service (NHS). Il a récemment créé un processus d'examen des médicaments novateurs et de la technologie médicale afin d'examiner les systèmes de réglementation et de remboursement et d'autres facteurs ayant une incidence sur la rapidité de l'adoption des innovations pour les patients. Le but consiste à « faire en sorte que le Royaume-Uni soit le pays le plus rapide au monde pour la conception, l'élaboration et l'adoption répandue d'innovations médicales, ce qui permettra de stimuler de nouveaux investissements, l'emploi et la croissance économique, au soutien d'un NHS plus robuste ».Référence 265
De plus, le NHS a conçu plusieurs programmes afin de résoudre les problèmes entourant l'adoption et de renforcer davantage le rôle des soins de santé comme moteur économique.
- Le NHS Five Year Forward View de 2014 proposait la création de « bancs d'essai », qui offriront un site pour la mise à l'essai des véritables répercussions des nouvelles technologies dans le système de soins de santé (c.-à-d. sur le plan des soins et du rapport qualité-prix améliorés). Il existe actuellement cinq bancs d'essai auxquels les innovateurs nationaux et internationaux intéressés sont invités à poser leur candidature. Seules les innovations les plus prometteuses seront sélectionnées en fonction de l'aptitude à fournir la plus grande valeur potentielle aux patients ainsi qu'aux contribuables.Référence 266
- Innovation Connect est un autre programme du NHS destiné à permettre l'accélération des innovations émergentes dans le domaine des soins de santé, avec une équipe qui appuiera les innovateurs et les aidera à surmonter les obstacles sur le chemin.Référence 267
- Le programme NHS Innovation Accelerator (NIA), mentionné au chapitre 2, « vise à fournir aux patients un accès plus équitable à des produits, des processus et des technologies de fine pointe à grand impact, par la concentration sur les conditions et les changements culturels requis pour habiliter le NHS à adopter des innovations d'importance pour les patients, à l'échelle et au rythme nécessaires.Référence 268 »
En somme, nous avons la possibilité au Canada de marcher dans les traces du Danemark, du Royaume-Uni et d'autres pays pour la création d'un climat qui met à profit le potentiel économique du secteur des soins de santé. Le Groupe reconnaît qu'il y a aura des points de friction. L'éthique de nos systèmes de soins de santé universels et de ceux qui travaillent dans ceux-ci sera parfois à l'opposé des objectifs fondamentaux des partenaires de l'industrie. La collaboration et l'harmonisation entre les administrations peuvent poser un défi. Toutefois, le Groupe croit que la situation actuelle n'est pas seulement dommageable pour la position économique à long terme du Canada, mais compromet également la durabilité et l'excellence dans nos systèmes de soins de santé. Le leadership fédéral par l'entremise d'un organisme unique ayant pour mandat de créer des occasions de partenariat profitant mutuellement à l'industrie et aux Canadiens est essentiel pour stimuler les changements nécessaires dans ce domaine.
Recommandations au gouvernement fédéral
9.1 Créer un Bureau d'accélération des innovations des soins de santé, au sein de l'Agence d'innovation des soins de santé du Canada, dans les buts suivants :
- Travailler avec les ministres fédéraux, provinciaux et territoriaux de la Santé et d'autres intervenants afin d'accélérer l'adoption de technologies potentiellement perturbatrices qui semblent promettre une efficience du système et un avantage pour les patients.
- Cela passerait par l'interaction avec les entreprises dans les processus préalables à la mise en marché afin de réduire la redondance postérieure à la commercialisation (à savoir les pratiques de l'Union européenne ou le modèle MaRS EXCITE).
9.2 Par l'intermédiaire de Santé Canada, accélérer l'harmonisation et la convergence réglementaires, tout en veillant à ce que la sécurité demeure primordiale, afin de rationaliser les processus nationaux en fonction de normes internationales en reconnaissance de la nature globale de l'industrie pharmaceutique et des appareils médicaux.
- Fournir des conseils aux petites et aux moyennes entreprises sur la façon de cheminer dans le système de soins de santé, y compris l'élaboration d'une feuille de route des processus et du soutien offert.
- Établir un partenariat avec la Food and Drug Administration des États-Unis afin de réduire la redondance, sans compromettre les normes élevées du Canada sur l'innocuité des produits, pour faire suite à la discussion au chapitre 8.
9.3 Par l'intermédiaire de Santé Canada, en collaboration avec Industrie Canada, élaborer une stratégie fédérale pangouvernementale à l'appui de la croissance des entreprises commerciales canadiennes dans le domaine des soins de santé.
- La stratégie doit tenir compte des besoins des entreprises canadiennes dans la production, la commercialisation nationale et l'exportation des produits et des services, ainsi que dans l'attrait d'investissements étrangers dans le domaine de la santé.
- Les éléments de la stratégie devraient suivre les recommandations issues du rapport de 2010 de l'examen indépendant du soutien fédéral pour la recherche et le développement, y compris les approches visant à encourager une plus grande disponibilité du capital pour les entreprises innovantes à l'étape de démarrage; les pratiques d'approvisionnement fondées sur la valeur afin d'encourager l'adoption d'innovations à grand impact et d'appuyer la commercialisation et l'exportation de produits réussis.
- La stratégie devrait être adaptée aux caractéristiques uniques du domaine des soins de santé (exigences réglementaires, primauté de la sécurité des patients, acheteurs publics à grande échelle, influence des fournisseurs sur les processus d'approvisionnement, etc.), entre autres en remédiant à la fragmentation au moyen d'un processus simplifié convivial pour l'industrie.
9.4 Par l'intermédiaire de la nouvelle Agence d'innovation des soins de santé du Canada et avec les investissements fédéraux du Fonds d'innovation pour les soins de santé, appuyer l'expansion et l'adaptation des mesures d'amélioration de l'approvisionnement, en tenant aussi compte des approches fondées sur la valeur et des meilleures pratiques à l'échelle internationale, notamment le processus de dialogue concurrentiel dans l'UE.
Chapitre 10
Politique fiscale à l'appui des changements au système de soins de santé
« La chose la plus difficile au monde à comprendre, c'est l'impôt sur le revenu. »
Albert Einstein
Les chapitres précédents du présent rapport traitent de l'évolution historique des soins de santé financés par l'État et cernent les lacunes croissantes dans le rendement quant à l'accessibilité et la qualité des soins qui nécessitent une attention urgente. Le Groupe a fait valoir qu'un Fonds d'innovation pour les soins de santé concurremment avec un nouvel organisme, l'Agence d'innovation des soins de santé du Canada, pourrait apporter un soutien catalytique pour de nouveaux partenariats et améliorer considérablement le rendement des systèmes de soins de santé au Canada. Dans les derniers chapitres, le Groupe a énoncé son analyse et a offert des conseils sur cinq domaines clés d'innovation où une collaboration plus importante entre administrations pourrait avoir le plus grand effet. Ces chapitres soulignent également les éléments sur lesquels le Fonds et l'Agence pourraient le plus utilement viser les ressources afin de promouvoir la collaboration et de favoriser des changements à impact élevé dans les soins de santé canadiens.
Dans chacun des domaines prioritaires pour l'innovation, le Groupe a aussi fait des recommandations sur les mesures que le gouvernement fédéral pourrait suivre dans sa propre sphère de responsabilité et à l'aide des leviers à sa disposition. L'un de ces leviers, la politique fiscale, est à explorer dans le présent chapitre et non pas parce qu'elle est plus ou moins importante que les autres, mais parce qu'elle est relativement sous-estimée en tant que levier des soins de santé fédéraux et qu'elle a le potentiel de régler des problèmes communs aux cinq domaines d'innovation prioritaires.
Au-delà du rôle évident de la fiscalité générale comme source principale de financement du système de soins de santé au Canada, la politique fiscale n'est pas normalement considérée comme un instrument de politique en matière de soins de santé. Toutefois, elle fait partie du paysage des mesures d'incitation financières touchant tous les intervenants en soins de santé : patients, fournisseurs et établissements de soins de santé, innovateurs, payeurs publics et privés. Elle a donc une incidence sur les choix faits par tous ces acteurs et sur les objectifs plus généraux de l'efficience économique et de l'équité dans le système fiscal. De plus, même si les dépenses fiscales liées à la santé sont petites comparativement aux transferts fédéraux en santé aux provinces et territoires, elles représentent d'importants manques à gagner par le gouvernement fédéral, excédant ce que le gouvernement dépense directement en soins de santé par l'intermédiaire de sa programmation interne.
En décidant de formuler les recommandations sur la base de la politique fiscale, le Groupe a pris d'autres points en considération.
Tel qu'il a été précédemment mentionné, 30 p. cent des dépenses totales du Canada en soins de santé sont financées au privé comparativement à 70 p. cent des dépenses publiques.Référence 5 Les arguments selon lesquels une telle séparation explique notre sous-rendement étaient abordés au chapitre 2. En fait, une proportion de 70 p. cent des dépenses publiques a d'abord été comptabilisée en 1970, à l'époque où la couverture universelle des services médicaux a pris racine partout au Canada. Cette proportion a culminé à 75 p. cent en 1980, a reculé marginalement 74 p. cent en 1990, puis a lentement diminué pour atteindre son niveau actuel de 70 p. cent à la fin des années 1990.Référence 5 Les proportions de dépenses financées par le public et le privé sont plus ou moins stables depuis.
Cette stabilité masque toutefois un problème : la croissance des dépenses personnelles (par contraste avec les dépenses couvertes par des régimes d'assurance privés ou un autre tiers). À son tour, cette croissance pèse plus lourdement sur les Canadiens à faible revenu, un fardeau que la politique fiscale pourrait alléger.
Des questions d'équité surgissent également lorsque l'on considère la population vieillissante du Canada. Cette tendance démographique donnera lieu à une augmentation relative dans la gestion des problèmes de santé chroniques par opposition à l'utilisation de soins aigus et épisodiques qui caractérisent les jeunes et leurs familles.Référence 269 Les Canadiens plus âgés auront de plus en plus besoin de services de soins de santé et de soutien dans la collectivité ou à domicile. Les soins communautaires sont une meilleure option que les soins en établissement dans bien des cas : ils sont mieux pour l'expérience du patient, mieux pour les résultats en matière de santé et plus économiques pour le système de soins de santé. Toutefois, un tel virage risque d'alourdir le fardeau financier pesant sur les patients et leurs familles. Là encore, la politique fiscale peut encourager ce virage et amortir son impact financier sur les Canadiens.
Le Groupe ne voit pas ces recommandations comme la solution définitive à des lacunes de longue date en matière d'assurance-maladie, mais plutôt comme une voie à suivre pour contrer l'iniquité dans le paiement des soins de santé tout en réduisant l'écart dans le soutien public pour les services de soins de santé de manière à améliorer l'efficience. Cette approche n'amoindrit pas le besoin d'obtenir une couverture universelle des médicaments d'ordonnance, de réfléchir à la façon dont les nouveaux modèles de prestation et les mécanismes de paiement regroupés pourraient permettre une expansion viable de la couverture publique d'une variété de services et de nombreux autres changements stratégiques susceptibles de renforcer des soins de santé du Canada et de redorer son blason international. Néanmoins, il est relativement simple pour le gouvernement fédéral d'apporter des changements dans ce domaine, et le Groupe est d'avis que ces mesures apporteraient un soulagement financier bien mérité aux patients dont les dépenses personnelles en soins de santé sont élevées.
Soutien fiscal actuel en matière de santé
Dépenses fiscales propres à la santé
La figure 10.1 présente les principales dépenses fiscales fédérales santé telles qu'elles sont déclarées annuellement par Finances CanadaRéférence 270, qui est le ministère fédéral responsable de toutes les questions liées à la politique fiscale. Au total, les mesures fiscales ont fourni un soutien de l'ordre de 7 milliards de dollars en 2014.Référence 270 L'objectif global de ces mesures est de garantir que, dans la mesure du possible, le système fiscal réduise ou, à tout le moins, n'augmente pas le fardeau du financement des services de soins de santé requis. Cela se fait de quatre façons.
D'abord, certaines de ces mesures visent à reconnaître le coût des biens et services de soins de santé financés par le secteur privé et payé par les gens, ou à reconnaître le fardeau supplémentaire pesant sur les personnes handicapées ou les familles prenant soin des personnes handicapées à charge. Le crédit d'impôt pour frais médicaux (CIFM)Référence 271 permet aux gens de réclamer une partie des dépenses médicales admissibles sous forme de crédit d'impôt afin de réduire l'impôt sur le revenu qui, sinon, serait à payer. Une version remboursable de ce crédit permet aux travailleurs à faible revenu de bénéficier de soutien, qu'ils payent ou non de l'impôt sur le revenu. Le crédit d'impôt pour aidants familiauxRéférence 272 et le crédit d'impôt pour personnes handicapéesRéférence 273 apportent un allégement fiscal à ceux qui s'occupent d'un parent handicapé à charge ou aux personnes qui sont atteintes d'une déficience grave ou prolongée des fonctions physiques ou mentales.
La seconde approche consiste à exonérer de l'imposition les biens et services de soins de santé achetés, encore une fois dans le but de réduire le fardeau auquel doivent faire face les gens pour le financement des services de soins de santé requis. La non-imposition des avantages sanitaires et dentaires relève de cette catégorie. En pratique, cela veut dire que les avantages des assurances privées offertes par les employeurs ne sont pas imposés au nom des personnes qui reçoivent les avantages, comme ce serait le cas pour les salaires et d'autres avantages d'emploi imposables. Les mesures de TPS/TVH relatives à la santé veillent à ce que les patients ne se fassent pas imposer de TPS et de TVH sur les médicaments d'ordonnance, certains appareils médicaux ou services de soins de santé tels que la physiothérapie ou les services de psychologues qui sont payés par le secteur privé.
La troisième approche consiste à compenser le fardeau des établissements de soins de santé qui sont financés par l'État et qui payent des taxes sur les services et les produits utilisés dans la production des soins de santé. Par exemple, les hôpitaux, les régies régionales de la santé, les organismes de bienfaisance et les organismes à but non lucratif admissibles financés par le gouvernement qui fournissent des services de soins de santé semblables à ceux qu'on offre traditionnellement dans les hôpitaux sont admissibles à un remboursement de 83 p. cent de la TPS ou de la portion fédérale de la TVH Note de base de page xxxvii payée sur une grande diversité de biens et de services utilisés par ces organismes dans le cadre de la prestation de services de santé. Les organismes de bienfaisance et les organismes sans but lucratif admissibles, y compris ceux qui fournissent des services de santé sans pouvoir profiter du rabais de 83 p. cent, réclament un remboursement de 50 p. cent de la TPS et de la TVH (portion fédérale) sur les intrants qu'ils ont achetésRéférence 274. Les provinces qui participent au programme de la TVH offrent un rabais de la portion provinciale de cette taxe à différents taux déterminés par la province.Référence 274
Quatrièmement, une relativement nouvelle poussée d'incitations fiscales vise à encourager un mode de vie sain. Au moyen du crédit d'impôt pour la condition physiqueRéférence 275, les parents peuvent réclamer des dépenses admissibles pour les enfants âgés de moins de 16 ans participant à un programme prescrit d'activité physique. Le budget fédéral de 2015 a proposé la création d'un groupe afin d'étudier la portée éventuelle d'un crédit similaire pour les adultes. Étant donné l'épidémie d'obésité infantile et les préoccupations plus générales sur les habitudes alimentaires des familles canadiennes, le Groupe juge utile d'étendre ce crédit aux coûts directs engagés pour des conseils nutritionnels aux enfants de moins de 16 ans. Il a toutefois été impossible d'estimer complètement le coût, et un certain allégement du coût de ces services est proposé dans les recommandations générales qui suivent.
Un résumé des mesures fiscales en matière de santé figure ci-dessous.
| Non-imposition des avantages sanitaires et dentaires payés par les employeurs | 2,065 milliards de dollars |
|---|---|
| Crédit d'impôt pour frais médicaux (CIFM) | 1,425 milliard de dollars |
| Supplément remboursable pour frais médicaux pour les travailleurs canadiens à faible revenu | 150 millions de dollars |
| Crédit d'impôt pour personnes handicapées | 750 millions de dollars |
| Détaxation du régime de TPS/TVH pour les appareils médicaux et les médicaments d'ordonnance | 1,12 milliard de dollars |
| Exonération de la TPS/TVH pour les services de soins de santé | 670 millions de dollars |
| Remboursement de la TPS/TVH pour les hôpitaux | 620 millions de dollars |
| Crédit d'impôt pour la condition physique des enfants | 130 millions de dollars |
| Total | 6,93 milliards de dollars |
| Source : Adapté de : Le ministère des Finances Canada. Dépenses fiscales et évaluations 2014. Ottawa : ministère des Finances Canada; 2015. | |
Toutes ces mesures fiscales valent l'examen, mais le Groupe a concentré son attention sur les trois mesures qui représentent plus de la moitié de la valeur des dépenses fiscales liées à la santé. Deux d'entre elles reconnaissent les coûts directs de soins de santé imposés aux Canadiens, mais elles peuvent constituer un fardeau administratif substantiel pour les déclarants, en particulier dans les cas complexes.
- La disposition principale consiste en un crédit d'impôt non remboursable pour les dépenses médicales admissibles à réclamer si elles excèdent 3 p. cent du revenu net d'une personne ou 2 171 $, selon le montant le moins élevé (pour l'année d'imposition 2014).Note de base de page xxxviii
- Un autre supplément remboursable pour frais médicaux est offert aux travailleurs à faible revenu et dont les dépenses médicales sont élevées. Pour être admissibles au supplément, les contribuables doivent réclamer des dépenses médicales ou des services de soutien pour les personnes handicapées et avoir un revenu net familial combiné de moins de 48 546 $.Note de base de page xxxix Le supplément remboursable maximal est de 1 152 $ (pour l'année d'imposition 2014) ou 25 p. cent des services de soutien réclamés pour les personnes handicapées et des dépenses médicales supérieures au seuil de 3 p. cent ou de 2 171 $ pour le CIFM, selon le montant le moins élevéNote de base de page xl. Le supplément est réduit de cinq cents pour chaque dollar de revenu net combiné au-delà de 25 506 $ et disparaît complètement à 48 546 $.
La troisième mesure, la non-imposition des avantages sanitaires et dentaires payés par les entreprises, est importante, quoique pas administrativement complexe. Environ 24 millions de Canadiens bénéficient d'une certaine forme de couverture médicale par voie d'assurance privée.Référence 276 En vertu de la Loi de l'impôt sur le revenu, les primes versées pour la couverture en vertu de régimes collectifs privés d'assurance-maladie sont non imposables à l'employé. C'est aussi vrai à l'échelle provinciale, sauf pour le Québec, qui a introduit l'imposition de ces avantages en vertu du régime de l'impôt sur le revenu provincial en 1997. Les gens qui achètent une assurance-maladie peuvent réclamer les primes à titre de frais médicaux aux termes du CIFM.
Autres mesures fiscales liées à la santé
Le gouvernement fédéral fournit également des véhicules permettant aux Canadiens de faire des économies pour l'avenir et qui pourraient servir au financement anticipé des dépenses en santé. Ils comprennent des mesures incitatives pour les Canadiens à économiser en général (p. ex., le compte d'épargne libre d'impôt [CELI]), pour l'épargne-retraite (les régimes de pension agréés et le régime enregistré d'épargne-retraite) ou pour répondre aux besoins des personnes handicapées à plus long terme (régimes enregistrés d'épargne-invalidité).
Au-delà de ces véhicules, le système fiscal appuie une variété d'autres activités soutenant les objectifs de santé et de soins de santé. Elles comprennent les crédits d'impôt pour les dons de bienfaisance, dont une grande partie profite aux organismes caritatifs du secteur de la santé qui investissent dans la recherche sur diverses maladies. Le soutien des activités de recherche et développement en matière de santé qui sont réalisées au secteur privé est assuré par le crédit d'impôt pour la recherche scientifique et le développement expérimental, qui a fait l'objet d'un examen fédéral à part en 2011.Référence 277 Enfin, les taxes sur les produits du tabac et l'alcool sont, du moins en partie, destinées à décourager les comportements malsains. Le Groupe n'a pas examiné le sujet en profondeur puisque son mandat était axé sur les innovations des systèmes à l'appui de la prestation des soins de santé.
Les mesures fiscales existantes sont-elles adéquates?
Pendant les consultations du Groupe, plusieurs participants ont fait part de préoccupations liées au caractère adéquat des mesures existantes pour aider les Canadiens à assumer le coût des services non couverts par le système de soins de santé existant (c.-à-d. les soins à domicile, les prescriptions, etc.)
Tel qu'il est énoncé au chapitre 2, le système de soins de santé du Canada repose largement sur le paiement privé pour financer les services au-delà des services de base des hôpitaux et des médecins. Tel qu'il est mentionné ci-dessus, des 215 milliards de dollars en dépenses de santé totales en 2014, 30 p. cent étaient financées par le secteur privé, dont 12 p. cent par des assurances privées et 15 p. cent directement.Référence 5 Les coûts directs comprennent les franchises et les quotes-parts pour les services assurés par le système publicNote de base de page xli ou par le système privé et les coûts directs liés aux services de santé non assurés. Les plus grandes catégories de dépenses privées en 2012 étaient les médicaments d'ordonnance (6,4 milliards de dollars), les établissements de soins de longue durée et autres (6,0 milliards de dollars), les soins dentaires (4,7 milliards de dollars), les médicaments en vente libre (2,9 milliards de dollars), les soins de la vue (2,6 milliards de dollars) et les fournitures de santé personnelles (2,1 milliards de dollars).Référence 5
Bien que la croissance des paiements directs soit légèrement inférieure au rythme de la croissance des dépenses des hôpitaux, des médecins et des médicaments, elle demeure une pression clé sur les soins de santé, ayant augmenté de 4,7 p. cent, chaque année, entre 1988 et 2012.Référence 278
Un ensemble croissant de données probantes indique une équité en déclin dans l'accès aux services de soins de santé de base au Canada en raison de la croissance des coûts de santé directs. Comme il est présenté à la Figure 10.2, la croissance des dépenses directes est particulièrement marquée pour le quintile de revenu inférieur, soit une augmentation de 40 p. cent de la proportion des ménages dépensant plus de 5 p. cent du revenu après impôt en soins de santé.Référence 279 Le quantile de revenu occupant l'avant-dernier rang représente un autre groupe à risque en raison de la non-admissibilité à divers régimes d'assurance publics.Référence 279
| Quintile de revenu familial | 1997 | 1999 | 2001 | 2003 | 2005 | 2007 | 2009 | Variation en pourcentage de 1997 à 2009 |
|---|---|---|---|---|---|---|---|---|
| Q1 (inférieur) | 26 | 29 | 30 | 33 | 34 | 37 | 37 | 40 |
| Q2 | 30 | 33 | 35 | 37 | 38 | 39 | 36 | 23 |
| Q3 | 23 | 25 | 26 | 30 | 30 | 29 | 31 | 33 |
| Q4 | 16 | 19 | 19 | 21 | 22 | 22 | 19 | 16 |
| Q5 (supérieur) | 10 | 9 | 10 | 13 | 13 | 13 | 14 | 42 |
| Source : Statistique Canada, Enquête sur les dépenses des ménages | ||||||||
Les Canadiens les plus touchés par les coûts directs comprennent certains Canadiens à plus faible revenu (particulièrement les travailleurs à faible revenu) sans accès à des régimes de remboursement des médicaments d'ordonnance financés par système public et ceux qui n'ont pas d'assurance-maladie privée fournie par un employeur (entre autres, certains travailleurs autonomes) et leurs familles.
Le fardeau des coûts directs élevés est moins qu'optimal sur le plan de l'équité et de l'efficience.
- Pour ce qui est de l'équité, l'accès à des segments importants et vastes du système de soins de santé est entravé pour certaines personnes en raison de caractéristiques telles que la province de résidence d'une personne, le revenu, l'âge et le statut d'emploi. Par exemple, le Groupe a entendu dire par des intervenants dans les collectivités du Nord qu'il n'était pas rare que des personnes parcourent 200 km ou plus pour recevoir des services de santé spécialisés ou subir des tests de diagnostic.
- Une telle situation est également inefficiente, car il y a un favoritisme envers les services financés par l'État, qui sont souvent les plus coûteux. Par exemple, le manque d'accès aux médicaments d'ordonnance et aux soins à domicile pourrait mener à des hospitalisations évitables.
« Nous encourageons vivement le gouvernement à inciter les Canadiens à adopter une approche proactive aux soins de santé personnels au moyen d'une déduction fiscale totale des prestations complémentaires de soins de santé pour ceux qui ne s'en font pas offrir par leurs employeurs. »
Présentation d'un intervenant
La politique fiscale pourrait servir à atténuer les coûts privés élevés en accordant des allégements fiscaux pour des dépenses courantes, ou des incitations pour les Canadiens afin d'économiser d'avance en prévision de coûts de soins de santé à l'avenir. De façon plus générale, la politique fiscale pourrait être adaptée de façon à appuyer le changement dans le système de soins de santé, comme le virage des services de soins de santé de services offerts dans des établissements aux services communautaires, et à appuyer les initiatives de santé publique visant à améliorer la santé des Canadiens.
Le Groupe reconnaît que les questions d'efficience et d'équité liées au soutien fiscal pour les services de santé doivent être considérées dans le contexte de la politique fiscale en général. Le crédit fourni pour les coûts médicaux, des soignants et de l'incapacité en vertu de la Loi de l'impôt sur le revenu reconnaît les coûts supplémentaires assumés par les gens afin d'atteindre un niveau de vie minimal. Si de tels coûts n'étaient pas reconnus en vertu de la Loi de l'impôt sur le revenu, les personnes et les familles nécessitant des services de santé seraient traitées moins équitablement que ceux qui n'en ont pas besoin. De même, les dispositions qui prévoient un soutien fiscal pour les services de santé ne devraient pas fausser les décisions économiques dans d'autres contextes. D'importants allégements fiscaux relatifs aux services de soins de santé pourraient biaiser les décisions des ménages en faveur des dépenses en soins de santé.
« … nous demandons au gouvernement d'augmenter le remboursement de la TVH sur tous les achats admissibles effectués par des établissements financés par l'État à but non lucratif dans le secteur de la santé à 100 p. cent, mettant ainsi les hôpitaux sur un pied d'égalité avec les municipalités. »
Présentation d'un intervenant
Le Groupe souligne deux exemples de suggestions de certaines mesures fiscales qui entraînent des biais et une iniquité dans le système fiscal.
La non-imposition actuelle des avantages sanitaires et dentaires fournis par l'employeur crée de l'iniquité en plus de fausser le choix de compensation versée par les employeurs publics et privés. Les personnes qui ne peuvent participer à des régimes fournis par l'employeur reçoivent en moyenne moins d'allégements fiscaux pour les primes en vertu du crédit d'impôt pour frais médicaux. De plus, comme plusieurs études publiées l'ont montré, la non-imposition des avantages sanitaires et dentaires a mené à une croissance plus marquée de cette forme de compensation comparativement aux salaires.Référence 280
Pour ce qui est de la TPS/TVH, il existe différents niveaux de remboursement offerts pour compenser la TPS/TVH payée sur des biens et services par les organismes de services publics tels que les municipalités, les hôpitaux, les organismes caritatifs et les organisations à but non lucratif. Cela peut donner lieu à des biais dans l'affectation des ressources. Le Groupe a entendu dire lors de ses consultations que les organismes municipaux fournissant des soins à domicile sont admissibles à un remboursement complet de la TPS ou de la portion fédérale de la TVH payée sur les intrants, alors qu'un organisme caritatif se fait seulement rembourser la moitié. Cela reflète le système existant dans lequel les secteurs MUÉH (municipalités, universités et collèges publics, écoles et hôpitaux) et les organismes caritatifs ne facturent généralement pas de TPS/TVH pour leurs services et reçoivent divers degrés de remboursements sur leurs intrants. En 1991, la raison d'un remboursement partiel accordé à ces organismes était le maintien d'un même niveau d'imposition que sous le régime de la taxe de vente des fabricants, qui a été remplacée par la TPS (les municipalités se faisaient pleinement rembourser la TPS sur les intrants à un moment ultérieur). Le Groupe recommande donc que le ministère des Finances examine le système de remboursement partiel actuel afin de réduire les biais.
Le Groupe est évidemment d'avis que tout soutien fiscal pour les services de soins de santé ne devrait pas miner l'intégrité globale du système fiscal. Toutefois, dans ce cas-ci, un soutien fiscal accru est requis, particulièrement pour les Canadiens à plus faible revenu, et de telles mesures correspondraient aux objectifs généraux de la politique fiscale et sanitaire.
Un crédit d'impôt de santé remboursable
Le Groupe souligne que le crédit d'impôt pour frais médicaux (CIFM) et le supplément remboursable pour frais médicaux actuels permettent un allégement fiscal limité pour les services de soins de santé payés de la poche des patients. Des réclamations peuvent être faites au-delà des seuils comme mentionnés ci-dessus. Qui plus est, il est seulement possible de recourir au CIFM si le contribuable a suffisamment d'impôt à payer. Bien que le supplément remboursable pour frais médicaux aide à fournir un certain soutien aux familles à revenu modeste, il se limite aux coûts médicaux excédant les limites appliquées au CIFM.
Le Groupe croit qu'un soutien fiscal supplémentaire pour les coûts liés à la santé payés par les Canadiens permettrait un soutien accru aux services communautaires, ce qui compléterait la prestation de services hospitaliers et médicaux. Il est particulièrement important de venir en aide aux Canadiens à plus faible revenu qui assument un coût important relativement à leurs moyens. De plus, le soutien fiscal élargi améliorerait le régime de l'impôt sur le revenu par une meilleure reconnaissance des coûts encourus par les ménages pour financer leurs besoins.
Conception du nouveau crédit d'impôt
Une complexité considérable découle des limites imposées par le CIFM, altérant la prestation des services de soins de santé. Comme beaucoup de contribuables ne sont pas admissibles au CIFM en raison des limites, ils sont moins susceptibles de tenir des dossiers adéquats en vue de la production de déclarations de revenus que ceux qui sont admissibles au CIFM.
Les limites en vertu du CIFM sont particulièrement problématiques pour ce qui est d'arriver à un traitement plus efficace, juste et simple des coûts de santé. Lorsque des dépenses sont réclamées en vertu du CIFM, l'aide fédérale est de seulement 15 cents par dollar pour les dépenses qui sont soit au-dessus du seuil de 3 p. cent du revenu net d'un déclarant, ou 2 171 $, selon le montant le plus bas. De plus, ce crédit n'est pas remboursable. Le système devrait se concentrer sur les principales dépenses admissibles au soutien fiscal dès le premier dollarRéférence 281 et à une valeur supérieure à 15 p. cent, étant donné le fardeau auquel sont confrontées de nombreuses familles. Il peut également favoriser la mise en commun en permettant à plus de personnes de contracter des assurances privées.
Le Groupe propose donc un crédit d'impôt de santé remboursable (CISR) qui serait axé sur les familles à revenu modeste. Le crédit d'impôt fédéral équivaudrait à 25 p. cent des dépenses de santé admissible, jusqu'à concurrence de 3 000 $ par année (les dépenses additionnelles pourraient être réclamées sous le régime du CIFM pour une seule personne et jusqu'à concurrence de 6 000 $ par an pour une famille comptant au moins deux membres). Ainsi, le crédit d'impôt maximal serait de 750 $ pour une seule personne ou de 1 500 $ pour une famille. Toute dépense de santé couverte par le CISR ne serait pas admissible à d'autres crédits d'impôt. Les provinces devraient avoir l'option d'adopter le nouveau crédit dans leurs systèmes fiscaux, ce qui pourrait augmenter la valeur du crédit de manière considérable.
Dans le cadre d'un tel programme, la pleine valeur du crédit d'impôt serait offerte aux familles (de deux membres ou plus) gagnant des revenus inférieurs à 89 000 $ et aux personnes gagnant moins de 44 000 $. Le crédit serait fondé sur le revenu pour chaque contribuable de sorte que les dépenses admissibles seraient réduites de cinq cents pour chaque dollar de revenu au-delà de 44 000 $, revenu à partir duquel aucune aide ne serait versée.
La proposition du Groupe se concentre sur les coûts par rapport aux soins communautaires plutôt que les coûts supplémentaires engagés lors d'un séjour à l'hôpital ou dans un établissement de soins de courte durée. Les catégories admissibles comprennent les médicaments d'ordonnance, certaines fournitures pharmaceutiques, les services dentaires, les primes sur les régimes de santé et de soins dentaires admissibles, l'assurance de soins de longue durée, les soins auxiliaires et les soins de la vue, totalisant environ 80 p. cent des dépenses existantes financées par le secteur privé. Il faudrait envisager l'inclusion du coût des interventions de santé préventives dans les dépenses admissibles, en particulier les coûts dont l'efficacité est étayée par des preuves.
Administration du nouveau crédit d'impôt
Afin de faciliter davantage la réclamation du crédit d'impôt de santé remboursable et du crédit pour frais médicaux, le Groupe recommande l'introduction d'un nouveau relevé T6 au moyen duquel les fournisseurs d'assurances, de médicaments, de services dentaires et d'autres services admissibles indiquent à un contribuable les montants des frais médicaux pouvant être réclamés pour le CISR et le CIFM, ou le CIFM seulement. Une telle mesure simplifierait grandement le système pour les contribuables qui, à l'heure actuelle, doivent conserver les relevés remis par les fournisseurs.
Le Groupe recommande également que le gouvernement permette aux personnes à faible revenu de recevoir des crédits tous les trimestres en se fondant sur des renseignements sur les tendances en matière de dépenses et le revenu d'une année précédente. Une telle mesure pourrait s'appliquer seulement aux dépenses de santé récurrentes, comme les dépenses en médicaments et les primes, comme c'est le cas avec le crédit pour la TPS pour les contribuables à revenu modeste. Comme les dépenses non récurrentes ne peuvent être prévues, les réclamations du crédit peuvent donc seulement se faire au moment de déclarer les impôts sur le revenu.
Estimation des coûts du nouveau crédit
Le supplément remboursable pour frais médicaux existant serait annulé puisqu'il s'applique seulement de façon très limitée.
Le Groupe recommande également que les avantages des régimes sanitaires et dentaires payés par les employeurs soient un avantage imposable pour les employés, ce qui serait conforme au traitement fiscal d'autres primes payées par l'employeur pour des avantages tels que l'assurance-vie, qui est un avantage imposable pour les employés. Le retrait de l'exonération fiscale des primes d'assurance maladie payées par l'employeur élimine une distorsion du marché du travail. Les employés qui reçoivent cet avantage restent en meilleure position que ceux sans régime d'assurance-maladie et d'assurance-dentaire offert par le milieu de travail, alors que les employeurs gardent un avantage de recrutement équitable au lieu d'être privilégié par les politiques d'imposition. Les primes d'assurance-maladie payées par l'employeur devraient être réputées comme une dépense admissible sous le régime du nouveau CISR et du CIFM existant, de manière semblable aux politiques actuelles liées aux primes payées par la personne. Par conséquent, les primes devraient être admissibles à un crédit d'impôt, qu'elles soient payées par l'employé ou par l'employeur.Référence 282
En règle générale, la proposition du Groupe est sans incidence sur les recettes, conformément au cadre de référence du Groupe. Le gain pour les familles associé au crédit d'impôt de santé remboursable est de 5,9 milliards de dollars, comme il est présenté à la figure 10.3. La variation nette du crédit d'impôt pour frais médicaux, réduite par les dépenses affectées au crédit d'impôt remboursable, mais augmentée par les primes pour soins de santé et soins dentaires payées par l'employeur s'élève à -542 millions de dollars. L'imposition des primes versées par l'employeur génère des recettes de 5,2 milliards de dollars et l'annulation du supplément pour frais médicaux existant génère 157 millions de dollars supplémentaires.Référence 283
| Revenu Total familial ($) | Changement au coût du crédit du CIFM (000 $) | Valeur totale de la nouvelle subvention avec récupération (000 $) | Recettes de la nouvelle taxe sur les prestations-maladie et dentaire des employeurs (000 $) | Changement au coût du supplément pour frais médicaux (000 $) | Variation nette par revenu familial ($) |
|---|---|---|---|---|---|
| Min. à 25 000 | -162 075 | 1 608 859 | -775 950 | -76 941 | 92 |
| 25 001-50 000 | -277 675 | 1 757 335 | -796 357 | -76 549 | 136 |
| 50 001-100 000 | -279 899 | 2 281 219 | -1 680 251 | -3,443 | 61 |
| 100 001-150 000 | 68 377 | 261 530 | -1 060 090 | 0 | -322 |
| 150 001-200 000 | 63 071 | 2 151 | -483 992 | -3 | -491 |
| 200 001 au max. | 45 852 | 1 378 | -426 200 | -12 | -551 |
| Tous | -542 348 | 5 912 472 | -5 222 840 | -156 948 | 0 |
Les ménages dont les revenus sont inférieurs à 100 000 $ paieront moins d'impôt. Les ménages qui gagnent un revenu plus élevé paieront plus d'impôt en raison de l'imposition des avantages sanitaires et dentaires fournis par l'employeur. Le Groupe envisage d'autres combinaisons de seuils de revenu et des maxima pour le crédit remboursable. Le coût du crédit d'impôt de santé remboursable et les effets de la redistribution connexes varient de manière prévisible à mesure que l'on change les paramètres. Tout en comprenant que le gouvernement du Canada peut modifier ces paramètres pour des raisons qui lui sont propres, le Groupe a choisi la combinaison de seuils présentée à la figure 10.3 comme voie équitable à suivre.
Le Groupe croit que ces mesures mises ensemble apporteraient une contribution importante à la compensation des coûts de soins de santé directs assumés par les Canadiens et créeraient plus d'équité parmi les Canadiens pour ce qui est du traitement fiscal de ces dépenses.
Recommandations au gouvernement fédéral
10.1 Par l'intermédiaire du ministère des Finances, et en collaboration avec Santé Canada, poursuivre les initiatives suivantes :
- Examiner le système actuel de remboursement partiel de la TPS/TVH pour les organismes du secteur public afin de réduire les biais découlant du traitement fiscal des hôpitaux, des municipalités, des organisations à but non lucratif et des organismes caritatifs qui offrent des services de soins de santé.
- Créer un nouveau crédit d'impôt de santé remboursable (CISR) afin d'offrir un allégement fiscal de 25 p. cent sur les coûts de santé directs admissibles jusqu'à concurrence de 3 000 $ par année, remplaçant ainsi le supplément remboursable pour frais médicaux.
- Le CISR s'appliquerait au premier dollar dépensé sur les dépenses admissibles et serait fondé sur le revenu, la valeur totale du crédit étant offerte aux Canadiens à faible revenu qui assument des coûts importants par rapport à leurs moyens. L'administration en serait simple pour les déclarants, compte tenu des relevés d'impôt émis par les assureurs et les fournisseurs de services de santé. Les paiements aux contribuables ayant des dépenses récurrentes pourraient se faire au trimestre.
- Faire des avantages sanitaires offerts par l'employeur un avantage imposable, dont les primes sont admissibles au nouveau CISR ou au CIFM.
Chapitre 11
Sommaire et conclusion
Le Groupe consultatif sur l'innovation des soins de santé a reçu son mandat de l'honorable Rona Ambrose et a commencé son travail à la fin de juin 2014. Le Groupe a été chargé de cerner cinq domaines prioritaires dans lesquels des mesures par le gouvernement fédéral pourraient promouvoir l'innovation dans les systèmes de santé canadiens. On lui a également demandé de conseiller la ministre sur les mesures habilitantes importantes qui pourraient être prises par le gouvernement du Canada, relevant de sa compétence légitime.
Contexte
Au cours de ses délibérations, le Groupe a reçu de nombreuses présentations d'organisations et de particuliers. Il a tenu des consultations en ligne, parcouru le pays aux fins de discussions en personne avec une vaste gamme d'intervenants, examiné la documentation et commandé des études de recherche. Le Groupe a aussi parlé avec des experts de la politique en matière de soins de santé à l'échelle nationale et internationale. Les interactions du Groupe ont à maintes reprises souligné deux points.
D'abord, dans la lignée des sondages indiquant que les Canadiens s'inquiètent de l'état de leurs systèmes de soins de santé, le Groupe a entendu des commentaires de nombreux intervenants qui voient le besoin de changements fondamentaux dans l'organisation, le financement et la prestation des soins de santé.
L'examen du Groupe a laissé entendre que les préoccupations à cet égard étaient bien fondées. Bien que les systèmes de soins de santé demeurent une source de fierté nationale et fournissent d'importants services à des millions de Canadiens chaque semaine, l'étendue de la couverture publique des systèmes de soins de santé est restreinte et le rendement général par rapport aux normes internationales est médiocre, et ce, alors même que les dépenses se situent dans la tranche supérieure de celles des pays semblables de l'OCDE. Le Canada semble aussi perdre du terrain dans les mesures du rendement par rapport aux pays semblables.
Ensuite, des îlots de créativité et d'innovation extraordinaires parsèment le paysage des soins de santé au Canada. Des programmes locaux, régionaux et même provinciaux dignes d'être imités n'ont tout simplement pas été déployés à grande échelle dans l'ensemble du pays.
De nombreux obstacles à un déploiement à grande échelle efficace ont été relevés par les intervenants. L'absence de financement dédié ou de mécanisme permettant de favoriser l'innovation systémique était l'une des principales difficultés. De plus, la nature fragmentée du système, caractérisé par des budgets et des responsabilités distincts pour différents groupes et secteurs de fournisseurs, est apparue comme le plus important obstacle structurel aux nouvelles initiatives de réforme et au déploiement à grande échelle efficace des idées et des programmes bien mis à l'essai. Il s'agit d'un point faible qui semble faire partie d'un cercle vicieux, se traduisant par un déploiement lent et une utilisation incomplète de la technologie de l'information moderne.
Le Groupe a en outre observé que les systèmes de soins de santé au Canada semblent mal préparés à réagir aux divers changements de contexte. Les patients exigent de pouvoir participer davantage à leurs propres soins et à la conception des programmes de soins de santé. À mesure que la population vieillit, une importance accrue sera accordée à la prestation ininterrompue de soins multidisciplinaires dans divers établissements, le lieu de résidence d'un patient n'étant pas le moindre. La révolution numérique continue de bouleverser de nombreuses entreprises et transformera tôt ou tard les soins de santé. De plus, les avancées accélérées en biotechnologie sont en train d'instituer une nouvelle ère stimulante, mais ardue, de médecine de précision. Le Canada recèle des îlots de leadership en recherche, mais une seule petite province a pris des mesures en vue de mettre en œuvre les systèmes d'apprentissage requis pour faire de la médecine de précision une réalité clinique.
Parallèlement, selon les données des sondages, la majorité des Canadiens ne croit plus qu'une hausse des fonds opérationnels soit la solution principale aux lacunes perçues dans leurs systèmes de soins de santé.
Secteurs critiques pour l'innovation dans les soins de santé
Compte tenu de tous les facteurs ci-dessus et conformément à son mandat, le Groupe a déterminé cinq domaines généraux où des mesures fédérales sont importantes pour favoriser l'innovation, et pour améliorer la qualité et la pérennité des soins de santé canadiens. Les voici :
- La mobilisation et l'habilitation des patients;
- L'intégration des systèmes de santé et la modernisation de l'effectif;
- La transformation technologique au moyen de la santé numérique et la médecine de précision;
- Une valeur accrue par l'approvisionnement, le remboursement et la réglementation;
- L'industrie comme moteur économique et catalyseur de l'innovation.
Afin de formuler des recommandations à ces égards, le Groupe a d'abord examiné le rôle du gouvernement fédéral dans l'évolution des systèmes universels de soins de santé au Canada.
Le rôle évolutif du fédéral
Dans les années 1950 et 1960, les investissements fédéraux ont renforcé la capacité en soins de santé dans tout le Canada et, au moyen d'un partage conditionnel des coûts, ont incité les provinces et les territoires à adopter la couverture universelle des coûts hospitaliers et des services médicaux selon des modalités plus ou moins uniformes. Ces conditions ont été affaiblies par de nouvelles ententes de partage des coûts, mais réaffirmées en 1984 lors de l'adoption de la Loi canadienne sur la santé.
Dès les années 1980 et de plus en plus jusqu'au milieu des années 1990, des gouvernements fédéraux successifs ont unilatéralement réduit les transferts aux provinces et aux territoires. La conjoncture fiscale s'est atténuée et depuis la fin des années 1990 jusqu'en 2004, Ottawa a sans cesse augmenté le financement des soins de santé. En vertu d'un accord, les nouveaux fonds ont été affectés dans le but d'atteindre des objectifs précis, quoique répartis en fonction de formules. La plus vaste des initiatives à cet égard a permis de transférer 3,2 milliards de dollars supplémentaires par an aux provinces et aux territoires. Certains progrès louables ont été réalisés, notamment la réduction des délais d'attente de certains services. Le Groupe est toutefois d'avis qu'en général, cette période et ces investissements n'ont mené ni à la modernisation de l'architecture des soins de santé canadiens, ni à un accroissement considérable de l'étendue de la couverture publique.
Le dernier « accord sur la santé » de même nature a engagé le gouvernement fédéral à réaliser des augmentations annuelles de 6 p. cent dans le Transfert canadien en matière de santé. En 2011, le gouvernement fédéral a unilatéralement déterminé qu'après l'expiration de l'accord de 2004 et à compter de 2017-2018, il allait réduire le taux annuel de croissance en fonction du taux de croissance du PIB ou à 3 p. cent par an, selon le taux le plus élevé.
Déjà confrontés à des pressions fiscales, les provinces et les territoires ont intensifié leurs mesures de limitation des coûts et ont répliqué avec des initiatives de collaboration, telles que l'achat groupé de produits pharmaceutiques sur ordonnance. Cependant, selon le Groupe, de tels efforts de première ligne et d'autres en vue d'améliorer les soins de santé et à en accroître la valeur sont en partie limités par un grave déficit de fonds de roulement et l'absence d'un cadre de personnel dédié, spécialisé et en mesure d'appuyer les efforts d'instauration et de déploiement à grande échelle d'améliorations dans les soins de santé partout au Canada.
Collaboration pour l'innovation dans les soins de santé : nouveau modèle, nouvel organisme, nouvel argent
Le Groupe comprend qu'il est difficile de maintenir une croissance composée de 6 p. cent du transfert fédéral dans la conjoncture fiscale. Il n'a recommandé aucun changement aux présents plans de transferts. Il a également rejeté un retour aux approches antérieures qui reposaient sur des priorités convenues unanimement et à des affectations de fonds selon des formules. À la place, après avoir examiné la portée et l'échelle du problème ainsi que les antécédents internationaux et nationaux, le Groupe recommande deux mesures habilitantes clés.
La première consiste en une consolidation des mandats de trois organismes existants et l'expansion de la capacité afin de créer un nouveau vecteur de changement accéléré. À titre de référence, le Groupe l'a nommé l'Agence d'innovation des soins de santé du Canada (AISSC). L'AISSC ferait appel à l'effectif de la Fondation canadienne pour l'amélioration des services de santé et de l'Institut canadien pour la sécurité des patients, et après une période de transition pour la réalisation de projets en cours, à ceux d'Inforoute Santé du Canada.
La seconde consiste en la mobilisation de fonds pour ce véhicule et à l'appui des provinces et des territoires alors qu'ils renforcent leurs systèmes respectifs de soins de santé au moyen de réformes fondamentales et qu'ils travaillent avec des intervenants en vue de déployer à grande échelle des innovations éprouvées. Ces fonds iraient à des « coalitions de volontaires » - soit des gouvernements, établissements, fournisseurs, patients, industries et innovateurs engagés de toute origine. Encore une fois à titre de référence, le Groupe l'a nommé le Fonds d'innovation pour les soins de santé (ci-après le Fonds, pour faire plus court).
À propos de la nouvelle Agence : Comme en témoignent sept organisations sanitaires pancanadiennes et les Instituts de recherche en santé du Canada (IRSC), une telle approche à l'appui de la collaboration nationale dans des domaines particuliers est employée depuis plus de 20 ans. Les IRSC sont les plus grandes de ces organisations, investissant annuellement plus de 1 milliard de dollars. Toutefois, elles ont pour mandat principal le financement de la recherche universitaire et son mandat est à maintenir. Chacune des autres organisations a un axe particulier sur des éléments d'innovation et chacune peut se targuer de forces uniques. Toutefois, aucune n'a un mandat étendu pour favoriser l'innovation et aucune n'a l'envergure nécessaire pour assumer un tel rôle. Par contraste, l'AISSC en tant que nouvel organisme se consacrerait à stimuler le changement en temps réel, évaluer son incidence, et en conséquence, rejeter, réviser et réévaluer ou déployer à grande échelle les innovations résultantes.
L'AISSC devrait être un organisme indépendant, soutenu par le Fonds d'innovation pour les soins de santé. L'AISSC devrait être gouverné par un groupe de Canadiens éminents nommés en fonction du mérite uniquement et lié à un ou plusieurs comités consultatifs formés de représentants d'une variété d'intervenantsdont les gouvernements provinciaux et territoriaux feraient partie. Sa structure organisationnelle devrait lui permettre d'assurer une surveillance et une orientation robustes et indépendantes pour tout un éventail de projets, dont ceux déployés d'un bout à l'autre du Canada, avec l'aide du Fonds d'innovation.Référence xliii
À propos du nouveau Fonds : Les objectifs généraux du Fonds d'innovation pour les soins de santé consisteraient à apporter des changements durables et systémiques à la prestation des services de santé aux Canadiens. Ses objectifs généraux seraient les suivants : appuyer les initiatives à forte incidence proposées par les gouvernements et les intervenants, lever les obstacles structurels au changement et accélérer la propagation et le déploiement à grande échelle des innovations prometteuses. Il ne serait pas affecté en fonction d'une formule de transfert existante, pas plus que ses ressources ne seraient utilisées pour financer la prestation de services de soins de santé actuellement assurés par des régimes fédéraux, provinciaux et territoriaux. Les affectations seraient plutôt attribuées en fonction d'un rigoureux examen par rapport à des exigences transparentes, compte tenu notamment des résultats en matière de santé, de la création de la valeur économique et sociale, de la durabilité, de la faisabilité et d'un engagement des partenaires à maintenir les innovations dont le succès a été démontré.
Le Groupe recommande que les deux initiatives à cet égard soient mises en œuvre le plus tôt possible dans le cadre du mandat du gouvernement qui entrera en fonction après les élections d'octobre 2015. L'investissement du Fonds devrait augmenter au besoin, dans la perspective de l'atteinte d'une cible d'état stable de 1 milliard de dollars par an, idéalement dès 2020. L'Agence et le Fonds seraient d'importants vecteurs pour bon nombre des recommandations particulières adressées par le Groupe dans chacun des cinq domaines déterminés prioritaires pour l'innovation. À moins d'indication contraire, le Fonds et l'AISSC devraient être présumés responsables du côté fédéral dans ce qui suit.
Thème 1 : Mobilisation et habilitation des patients
Le Groupe a examiné les preuves d'un écart important entre la rhétorique des soins axés sur les patients et l'expérience de nombreux patients et familles dans les systèmes de soins de santé modernes. Il a également reçu les encouragements de nombreuses équipes, établissements et systèmes au Canada qui prennent des mesures positives pour rapprocher la rhétorique et la réalité. Sur le plan des systèmes et des sous-systèmes, le Groupe recommande la mise en œuvre de divers modèles de paiement et de responsabilisation articulés autour des besoins des patients plutôt qu'autour des flux de rentrées des fournisseurs et des établissements. Sur le plan des établissements ou des régions, la priorité doit être accordée à la mise en œuvre et au déploiement à grande échelle de nombreux programmes qui ont donné des résultats positifs en ce qui concerne les soins axés sur les patients et la participation des patients et des familles à la conception et à l'évaluation des programmes et des systèmes.
Le Groupe a également relevé un urgent besoin d'élaborer et de mettre en œuvre des outils d'information pour les patients dans deux domaines distincts : la promotion des connaissances en matière de soins et de soins de santé et le déploiement à grande échelle de pratiques exemplaires dans l'utilisation des portails pour les patients, en veillant à ce que les patients soient effectivement copropriétaires de leurs dossiers médicaux. La mobilisation des patients et la copropriété des dossiers médicaux seraient davantage facilitées par des solutions de santé mobiles et numériques qui permettent des soins virtuels et qui habilitent les patients, tout en respectant les normes communes et les exigences d'interopérabilité. Le rôle du gouvernement dans un tel milieu serait très différent par rapport à son rôle à l'époque où Inforoute a commencé à établir l'infrastructure d'information en 2001. Tel qu'il est souligné au thème 3, une transition dans les structures et les rôles est justifiée.
Thème 2 : Intégration des systèmes de santé à la modernisation de l'effectif
Le Groupe a constaté une importante symbiose entre un système intégré de soins de santé et un système novateur de soins de santé. Les régimes collectifs d'assurance-maladie aux États-Unis illustrent en quoi, même dans un contexte très difficile, les soins de santé intégrés offrent aux patients un meilleur accès, ainsi que des soins de qualité supérieure fournis par des équipes de professionnels multidisciplinaires, à des coûts en deçà des dépenses actuelles par habitant au Canada. Le soutien de la mise en œuvre et de l'amélioration itérative des démonstrations de soins de santé intégrés et des modèles de « paiements regroupés » doit donc être une grande priorité pour l'Agence et le Fonds. Dans la mesure du possible, des démonstrations intégrant les soins de santé intégrés et les services sociaux, ou qui représentent autrement des mesures incitatives particulières pour répondre à des besoins sociaux, à protéger et à promouvoir la santé ou à prévenir les maladies, devraient être mises en œuvre.
De tels changements dans le paiement et les responsabilités s'opèrent en synergie avec les changements dans les rôles et les responsabilités des professionnels. Les pratiques exemplaires en matière de soins interdisciplinaires devraient être déployées à grande échelle, avec un accent particulier sur les recommandations du rapport de l'Académie canadienne des sciences dans son rapport en 2014, Optimizing Scopes of Practice (l'optimisation des champs de pratique). Dans le même ordre d'idées, le Groupe recommande une initiative de collaboration nationale afin d'examiner les rôles, les responsabilités et la rémunération des professionnels de la santé relativement à la création de la valeur.
La priorité générale accordés aux soins plus intégrés a un poids supplémentaire dans le cadre des soins de santé des Autochtones. Un certain nombre de recommandations sont donc adressées directement à Santé Canada et à sa Direction générale de la santé des Premières Nations et des Inuits à ce sujet. Parmi celles-ci, mentionnons la co-création d'un conseil sur la qualité des soins de santé des Premières Nations et d'un comité de liaison parallèle pour les représentants des Inuits, réunissant des représentants et des patients autochtones et des représentants des gouvernements provinciaux et territoriaux. L'expérimentation de nouveaux modèles de co-gouvernance des services de santé pour les Premières Nations est déjà en cours et le Groupe préconise l'étude continue de ces modèles ainsi qu'une évaluation soignée, toujours en s'assurant que les transferts de services correspondent aux ressources. Une gamme d'autres préoccupations ont également été citées comme domaines d'intervention. Elles comprennent entre autres une infrastructure de santé améliorée et des ressources humaines en santé pour les réserves, l'administration du Programme des services de santé non assurés et de son intégration aux systèmes provinciaux et territoriaux ainsi que la nécessité de nouveaux modèles de soins pour réduire les coûts et atténuer le fardeau des déplacements.
Thème 3 : Transformation technologique au moyen de la santé numérique et la médecine de précision
Une troisième priorité en matière d'innovation consiste à tirer profit des évolutions intéressantes en cours dans le développement et l'application des données et des connaissances sur la santé.
À propos des données sur la santé et des dossiers médicaux électroniques : Le développement de l'infostructure prend de l'élan au Canada alors que les dossiers médicaux électroniques connaissent une adoption plus large. Toutefois, le Canada accuse du retard à bien des égards, dont l'utilisation concrète de ces ressources numériques, l'accès sûr aux dossiers des patients par des utilisateurs autorisés afin d'assurer des soins sécuritaires et uniformes, l'accès numérique à leurs propres dossiers par les patients, la création d'applications de soins virtuels et l'atteinte d'une interopérabilité et d'une normalisation suffisantes des données, permettant une utilisation plus efficace de toutes ces données en vue de mesurer le rendement et de réaliser des analyses poussées. Le Groupe a recommandé des mesures à ces égards.
Comme il a été mentionné précédemment, le Groupe envisage la continuation à court terme d'Inforoute Santé du Canada, avec du financement provisoire qui lui permettra de terminer les projets en cours. Ainsi, à mesure que le programme fait la transition d'infostructure à l'adoption et aux applications, Inforoute se fusionnerait à l'AISSC et tout financement supplémentaire pour ses partenariats proviendrait du Fonds.
L'Institut canadien d'information sur la santé (ICIS) serait soutenu afin d'assurer une plus grande transparence en matière de soins de santé au Canada et de mener des efforts en vue de « données ouvertes ». L'ICIS serait également tenu de réaliser une collecte plus intensive de données sur trois plans : les 30 p. cent des dépenses en santé qui proviennent de sources privées, les services de santé et la santé des Premières Nations, le travail en partenariat avec le conseil sur la qualité des soins de santé des Premières Nations et les mesures visant des résultats centrés sur les patients. L'ICIS et la nouvelle Agence feraient équipe avec les provinces et les territoires afin d'élaborer des données appropriées à l'appui des modèles de livraison intégrés, dont différentes formes de paiements regroupés. Enfin, l'ICIS devrait assurer une plus grande diffusion de l'information qu'il recueille à une variété de publics cibles, plus particulièrement le grand public.
À propos de la médecine de précision : L'élaboration rapide de biomarqueurs complexes perturbe la prévention, le diagnostic et le traitement des maladies, redéfinissant ainsi les maladies existantes et les pronostics connexes. Le Canada possède de nombreuses forces en médecine de précision et une stratégie de recherche naissante est menée par les IRSC. Toutefois, une stratégie d'innovation nationale brille par son absence, c'est-à-dire la mise en œuvre de tels concepts dans les soins de première ligne. Par exemple, le Groupe a constaté des possibilités considérables d'amélioration et d'utilisation des médicaments d'ordonnance par l'application de telles méthodes, mais une adoption limitée. Les recommandations du Groupe visent à ce que les diverses populations et les systèmes multiples de soins de santé à un payeur unique soient mobilisés à notre avantage national. Il est particulièrement important de créer et de commencer à suivre une feuille de route en vue de s'assurer que les données sur les soins de santé et la technologie des communications appuient ces modèles à grand volume de données et les innovations à cycle rapide qui caractérisent la médecine de précision en tant que discipline. Le Groupe a également demandé le déploiement à grande échelle des modèles de soins dans les sous-domaines de la médecine de précision qui sont relativement plus évolués, comme la pharmacogénomique ainsi que le diagnostic et le traitement du cancer. Selon le Groupe, il existe un potentiel substantiel de commercialisation de concepts et d'outils canadiens dans le domaine de la médecine de précision, pourvu qu'une stratégie agile de mise en œuvre puisse être lancée tel qu'il a été recommandé.
Thème 4 : Une valeur accrue par l'approvisionnement, le remboursement et la réglementation
Comme il a été mentionné, le Canada accuse un retard par rapport à de nombreux pays semblables sur le plan de la rentabilité dans les soins de santé. Le Groupe a conclu que des changements dans le financement, l'approvisionnement, et la réglementation en matière de soins de santé pourraient accroître la valeur pour les Canadiens dans des domaines tels que les médicaments d'ordonnance, les services médicaux et les technologies médicales. La plupart des recommandations connexes s'adressent à Santé Canada ou à des organismes fédéraux existants.
Les produits pharmaceutiques sont apparus comme une préoccupation particulière, vu les fortes dépenses par habitant au Canada, son statut marginal comme pays doté de programmes de soins de santé universels, mais dont la couverture des médicaments d'ordonnance est inéquitable et inégale et les pressions liées aux coûts découlant des nouveaux composés biologiques. Le Groupe appuie fortement le principe selon lequel chaque Canadien devrait pouvoir se permettre les médicaments nécessaires, mais il voit des améliorations considérables dans la fixation des prix comme une mesure préalable prudente à l'élargissement de la couverture. De plus, le Groupe est préoccupé qu'en l'absence d'intégration et d'harmonisation des mesures incitatives, un nouveau poste de dépense cloisonné pour les produits pharmaceutiques n'aura pas les effets de contrôle des coûts escomptés est une préoccupation du Groupe. À cette fin, il a recommandé que les régimes fédéraux existants d'assurance-médicaments réaffirment leur intention de se joindre à l'alliance pharmaceutique pancanadienne (APC) du Conseil de la fédération et que l'AISSC offre d'agir à titre de secrétariat, en plus d'envisager des stratégies pour étendre la portée de cette alliance aux régimes privés d'assurances.
Par contraste à la pratique industrielle actuelle de ristournes confidentielles, le Groupe favorise une initiative nationale à la transparence totale des prix nets payés, de sorte que tous les intervenants aient suffisamment d'information pour faire des choix éclairés. De même, le prix élevé des produits pharmaceutiques et le passage à un approvisionnement collectif suggèrent tous deux la nécessité d'un examen des politiques et des pratiques du Conseil d'examen du prix des médicaments brevetés.
Enfin, le Groupe a observé que certaines technologies et pratiques efficaces se diffusent lentement, alors que les technologies et les pratiques obsolètes persistent. Il a recommandé à cette fin du financement pour la campagne Choisir avec soin et une évaluation soignée de son incidence.
Thème 5 : L'industrie comme moteur économique et catalyseur de l'innovation
D'autres pays adoptent des politiques conçues pour entretenir une industrie nationale des soins de santé et pour restructurer les interactions avec des entreprises multinationales qui fournissent des biens et des services de soins de santé. La motivation sous-jacente est évidente : les soins de santé financés par l'État constituent invariablement un programme social précieux, mais peuvent également contribuer au développement économique. L'examen du Groupe a révélé que le Canada accuse du retard par rapport à d'autres pays comme le Danemark et le Royaume-Uni pour ce qui est des politiques et des processus d'une telle nature. Pour les médicaments et les services en particulier, les cadres réglementaires et les marchés du Canada sont caractérisés par la fragmentation, le chevauchement et des incohérences.
Le Groupe a donc recommandé un certain nombre de changements, dont la création d'un Bureau d'accélération des innovations des soins de santé, au sein de l'AISSC, axé sur l'accélération de l'adoption de technologies potentiellement perturbatrices qui garantissent de façon anticipée une rentabilité pour le système et un avantage pour les patients. L'AISSC devrait également soutenir l'expansion et le déploiement à grande échelle des processus d'approvisionnement améliorés, p. ex. les approches fondées sur la valeur et des pratiques exemplaires telles que le processus de dialogue concurrentiel employé par l'Union européenne et MaRS EXCITE.
Certaines des recommandations du récent Examen du soutien fédéral à la R-D (2010) auront besoin d'adaptations sur mesure pour les entreprises de soins de santé, mais elles sont d'une grande pertinence pour les entreprises canadiennes dans le domaine de la santé, particulièrement les petites et les moyennes entreprises. À cet égard et d'après les observations tirées de l'examen de 2010, Santé Canada devrait travailler en collaboration avec une gamme d'intervenants à l'intérieur comme à l'extérieur du gouvernement fédéral afin d'élaborer une stratégie pangouvernementale qui appuierait la croissance des entreprises commerciales canadiennes dans le domaine des soins de santé.
Dans les chapitres traitant des thèmes 4 et 5, le Groupe recommande un certain nombre d'améliorations aux mécanismes d'évaluation et de réglementation des médicaments et des appareils, ciblant de différentes façons Santé Canada et sa Direction générale des produits de santé et des aliments (DGPSA) et l'Agence canadienne des médicaments et des technologies de la santé (ACMTS). Sous le thème 5, le Groupe attire tout particulièrement l'attention sur les améliorations réglementaires susceptibles de réduire le chevauchement et de permettre une qualité supérieure ainsi que des examens plus rapides, sans compromettre les normes actuelles au Canada relativement à l'innocuité des médicaments et des appareils.
Consensus et équité à mesure qu'évoluent les soins de santé
Un rôle fédéral dans l'établissement d'un consensus : Bien des recommandations du Groupe ont des conséquences multiples. Par exemple, un système de soins de santé plus intégré est plus susceptible d'engendrer une expérience centrée sur le patient qu'un système dans lequel les patients et les familles composent avec des soins mal coordonnés, caractérisés par une couverture inégale et une communication incomplète des dossiers médicaux. Dans la même ordre d'idées, de nombreuses recommandations interreliées du rapport visent à habiliter l'innovation par l'établissement d'un consensus, avec ou sans mesure législative ou réglementaire connexe. Elles sont réunies et résumées ici.
L'innovation technologique et sociale dans les soins de santé a déjà occasionné une variété d'enjeux éthiques et juridiques. Le Groupe recommande que Santé Canada, en partenariat avec la nouvelle Agence, prenne la tête de la consultation et de l'établissement de consensus entre les provinces et les territoires afin de prévoir ces enjeux et de résoudre les ambiguïtés législatives au besoin. Parmi les points de pression, citons l'aide médicale à mourir et la discrimination génétique. Il faut toutefois aussi arriver à un consensus national sur la protection de la vie privée des patients tout en habilitant l'innovation (p. ex. dans la médecine de précision et la génomique, la santé mobile et diverses formes de dossiers médicaux numérisés). Dans cet ordre d'idées, le Groupe a été frappé par la confusion continue, et le potentiel d'incohérences d'une administration à l'autre, quant à la question de l'accès des patients à leurs propres dossiers médicaux et de la copropriété de ces dossiers. Enfin et surtout, dans une ère où les données ouvertes et les mégadonnées sont perçues comme des catalyseurs jumelés de l'innovation axée sur les données, les gouvernements et les organismes de recherche au Canada ont manqué de forger un consensus sur la façon dont le partage à grande échelle de données bien anonymisées sur la santé peut se faire en toute sécurité dans les administrations et entre elles. Comme il a été dit, voilà qui est crucial pour l'innovation rapide dans le domaine de la médecine de précision, mais aussi pour améliorer la recherche en santé appliquée et l'innovation axée sur les données dans les systèmes de prestation des soins de santé du Canada.
Équité financière en période de transition : La proportion totale de dépenses privées en soins de santé au Canada est plus ou moins stable à 30 p. cent depuis la fin des années 1990, mais les coûts directs sont relativement à la hausse. Voilà qui est associée à un fardeau inéquitable pesant sur les Canadiens à faible revenu. La répartition inégale de ce fardeau sera aussi exacerbée par la population vieillissante, étant donné qu'environ 6 milliards de dollars ont été dépensés en coûts directs pour des soins de santé de longue durée et encore des milliards de dollars pour d'autres fournitures et services utilisés à un taux bien supérieur par les personnes âgées.
Dans sa recommandation de modifications à la politique fiscale en vue de l'équité, le Groupe insiste sur le fait qu'il s'agit de mesures de transition : elles n'ont pas pour but de nier le besoin d'atteindre la couverture universelle des médicaments d'ordonnance ni d'adopter de nouveaux modèles de prestation susceptibles de permettre l'expansion rentable de la couverture publique.
À cet égard, la recommandation fondamentale du Groupe consiste en un crédit d'impôt de santé remboursable (CISR) en fonction du revenu. Le CISR remplacerait le supplément existant et, comme ce supplément, s'appliquerait de concert avec le crédit d'impôt pour frais médicaux existant. Le CISR apporterait un allégement fiscal de 25 p. cent sur les coûts admissibles de soins de santé directs jusqu'à concurrence de 3 000 $ par année, dès le premier dollar versé en dépenses admissibles. Les autres dépenses seraient à demander à titre du crédit d'impôt pour frais médicaux existant. Les provinces auraient l'option d'adopter le nouveau crédit dans leurs régimes fiscaux, augmentant ainsi potentiellement la valeur du crédit de manière considérable.
Les recommandations connexes portent sur la façon dont l'administration du CISR devrait être structurée afin d'alléger le fardeau des coûts de santé directs pour les personnes et les familles à revenu modeste. Qui plus est, le coût de ce crédit serait pleinement compensé par l'annulation du supplément existant et, de façon plus importante, par l'imposition des primes versées par l'employeur pour les régimes de santé et de soins dentaires offerts par l'employeur. La dépense serait toutefois considérée comme une dépense médicale admissible sous le régime du nouveau CISR ou du CIFM, ce qui veut dire que les employés pourraient l'inclure dans leurs déclarations de revenus. Le Groupe est de l'avis que de telles mesures, prises globalement, permettent d'accroître l'équité parmi les contribuables et d'atténuer le fardeau injuste et croissant des coûts de soins de santé directs pesant sur les Canadiens à revenu modeste.
Remarques conclusives
L'ensemble de programmes universels d'assurance-maladie continue d'offrir des services essentiels à des millions de Canadiens et demeure le programme social le plus emblématique. Toutefois, l'assurance-maladie vieillit mal. Le Groupe n'a plus aucun doute sur le fait qu'une modernisation importante du système s'impose depuis longtemps et qu'une telle modernisation est à la fois accablée et déroutée par l'incapacité des gouvernements canadiens (fédéral, provinciaux et territoriaux) à unir leurs forces et à prendre des mesures collectives quant aux recommandations faites par bon nombre de commissions, examens, groupes et experts.
Au début de l'examen actuel, les membres du Groupe ont senti que certains intervenants s'attendaient à un exercice quasi commercial du genre « Dans l'œil du dragon », soit la détermination nette de cinq solutions rapides ou grandes tendances, pleins feux sur quelques solutions conçues au Canada offertes par des équipes entreprenantes dans les secteurs privé ou public et certaines mesures palliatives stratégiques qui justifieraient la mise en veilleuse des soins de santé sur le plan fédéral. Les membres du Groupe, dont le regretté Dr Cy Frank, croyaient au contraire que leur mandat pouvait seulement se réaliser par l'adoption d'une perspective très large des innovations dans les soins de santé.
À cette fin, les hauts fonctionnaires de Santé Canada ont appuyé sans relâche les membres du Groupe dans leur travail et ont pris avec aplomb le fait que certaines constatations du Groupe puissent jeter un œil critique sur le ministère comme tel. Pour sa part, la ministre Rona Ambrose respecte minutieusement l'indépendance du Groupe. Le Groupe ajouterait qu'en montrant un excellent exemple, la ministre illustre le rôle positif et facilitateur que le leadership fédéral peut jouer dans les soins de santé canadiens. Il convient toutefois de répéter qu'il ne faut pas présumer qu'un agent élu ou nommé, de quelque gouvernement que ce soit et dont le gouvernement du Canada n'est pas le moindre, approuve l'une ou l'autre des interprétations, opinions ou recommandations avancées dans le présent rapport.
En conclusion, le Groupe réitère que par la prise de mesures fédérales audacieuses et au moyen d'investissements prudents dans un esprit de collaboration renouvelé et de volonté politique commune de la part de toutes les administrations, les systèmes de soins de santé canadiens peuvent changer de cap. Ce qui a été proposé est particulièrement conçu pour amener le Canada vers un modèle différent de participation fédérale aux soins de santé - un modèle qui dépend d'un esprit de partenariat et d'un engagement commun pour déployer les innovations existantes et apporter des changements fondamentaux aux mesures incitatives, à la culture, à la responsabilisation et aux systèmes d'information. Comme l'énonce l'avant-propos du présent rapport, nous ne prétendons pas que ce modèle constitue un remède immédiat aux maux dans les soins de santé au Canada. Cependant, nous sommes très confiants en la possibilité qu'une action concertée fondée sur nos principales recommandations fasse une différence considérable qui sera vue et ressentie dans l'ensemble du Canada d'ici 2025.
Annexe 1 : Liste de recommandations
A. Collaboration pour l'innovation dans les soins de santé : nouveau modèle, nouvel organisme, nouvel argent
Nouveau modèle, nouvel argent
À compter de 2015-2016, créer un Fonds d'innovation pour les soins de santé, échelonné sur dix ans, qui augmentera progressivement et atteindra idéalement un état d'équilibre d'ici 2020 (4.1).
Les nombres entre parenthèses se réfèrent à la situation des recommandations telles qu'elles se trouvent dans le texte du rapport.
- Le Fonds aurait comme objectif central d'apporter des changements durables et systématiques à la prestation des services de santé aux Canadiens. Ses buts généraux seraient d'appuyer des initiatives à grande incidence proposées par les gouvernements et les intervenants, d'éliminer les obstacles structurels au changement et d'accélérer la propagation et le déploiement à grande échelle des innovations prometteuses.
- Le Fonds ne sera pas affecté en fonction de formules de transfert existantes et ses ressources ne seront pas utilisées pour financer la prestation de services de santé qui sont assurés à l'heure actuelle par les régimes fédéraux, provinciaux et territoriaux. Les fonds seront affectés en fonction d'une répartition rigoureuse tenant compte de critères transparents, ayant un regard particulier sur l'incidence mesurable des résultats pour la santé, la création d'une valeur économique et sociale, la durabilité, l'adaptabilité et l'engagement des intervenants pertinents à soutenir les initiatives réussies.
- Les dépenses annuelles du Fonds devraient s'élever au fil du temps pour atteindre une somme cible d'un milliard de dollars par an, provenant principalement de nouveaux engagements fédéraux.
- Les initiatives du Fonds seraient regroupées sous cinq thèmes prioritaires :
- mobilisation et habilitation du patient
- intégration des systèmes de santé avec la modernisation de l'effectif
- transformation de la technologie par l'entremise de la santé numérique et la médecine de précision
- une valeur accrue par l'approvisionnement, le remboursement et la réglementation
- l'industrie comme facteur économique et catalyseur de l'innovation
Nouvel organisme
Créer l'Agence d'innovation des soins de santé du Canada qui collaborera avec un éventail d'intervenants ainsi que les gouvernements afin d'établir la vision à long terme du système de soins de santé et des objectifs d'innovation des soins de santé dans l'ensemble des cinq domaines d'intérêt (4.2).
- L'Agence devrait assurer la surveillance et fournir une expertise au Fonds conformément au double objectif de retirer les obstacles structurels à l'innovation et d'appuyer la propagation et le déploiement à grande échelle, avec le but à long terme d'améliorer le classement du Canada sur la scène internationale relativement aux principales mesures du rendement d'un système de santé.
- L'Agence devrait être indépendante et financée par le gouvernement fédéral. Elle devrait être régie par d'éminents Canadiens recevant le soutien d'un ou de plusieurs comités consultatifs composés de représentants d'un éventail d'intervenants (gouvernements provinciaux et territoriaux, patients, fournisseurs, industrie et autres). Sa structure organisationnelle devrait lui permettre de fournir une surveillance et une orientation solide et indépendante du Fonds.
- L'Agence devrait catalyser et coordonner la collaboration avec les organismes pancanadiens de la santé et les IRSC afin d'assurer l'harmonisation des activités.
- Déplacer le financement et l'effectif de la Fondation canadienne pour l'amélioration des services de santé et de l'Institut canadien pour la sécurité des patients vers la nouvelle Agence pour l'innovation des soins de santé (4.3).
- Cette recommandation reflète la pertinence des mandats des deux organismes pour la promotion de l'innovation des soins de santé. Il réduit également le double emploi, offre certaines économies d'échelle au gouvernement fédéral et rationalise le domaine des organismes pancanadiens de la santé.
- Maintenir Inforoute Santé du Canada provisoirement en tant qu'organisme distinct et un effectif afin de terminer les projets en cours. Après la création de la nouvelle Agence, y intégrer les fonctions pertinentes d'Inforoute et y incorporer tout financement futur du fédéral pour la santé numérique par l'intermédiaire du Fonds d'innovation (4.4).
B. Recommandations particulières par thème
Thème 1 : Mobilisation et habilitation des patients
Par l'entremise de la nouvelle Agence d'innovation des soins de santé du Canada et des investissements fédéraux provenant du Fonds d'innovation pour les soins de santé, poursuivre les priorités suivantes (5.1) :
- Soutenir les provinces, les territoires et les autorités sanitaires régionales dans la réalisation de projets à grande échelle qui mettent en œuvre des systèmes de prestation hautement intégrés faisant l'essai de nouvelles formes de paiement, dans le cadre duquel les soins sont organisés et financés en fonction des besoins du patient.
- Élaborer et mettre en œuvre une stratégie visant à promouvoir les soins axés sur le patient et la famille en partenariat avec les gouvernements, les patients, les fournisseurs et d'autres. Les éléments de cette stratégie comprendraient ce qui suit :
- Élaborer et mettre en œuvre les outils d'information dont ont besoin les patients;
- Créer des mesures incitatives pour une plus grande mobilisation des patients sur le plan de l'organisation et du système dans l'optique d'améliorer les modèles de soins et la conception du système;
- Trouver et appuyer des solutions mobiles et numériques qui répondent aux normes communes nécessaires et aux exigences d'interopérabilité;
Adopter et déployer des pratiques exemplaires afin d'élaborer et d'utiliser des portails destinés aux patients, y compris les pratiques exemplaires à l'échelle internationale.
Thème 2 : Intégration des systèmes de santé à la modernisation de l'effectif
Par l'intermédiaire de la nouvelle Agence d'innovation des soins de santé du Canada, en plus des investissements fédéraux du Fonds d'innovation pour les soins de santé, promouvoir des systèmes intégrés de prestation dans l'ensemble du Canada.
Des thèmes pertinents suivent (6.1) :
- Élaborer, mettre en œuvre et évaluer des stratégies visant à s'assurer que les arrangements de prestation intégrée au Canada traitent des besoins sociaux et des déterminants de la santé, et préviennent la maladie.
- Appuyer les provinces, les territoires et les autorités régionales de la santé afin d'adapter, d'agrandir et de propager les modèles d'intégrations partiels, p. ex. mise en service de soins primaires, financement regroupé pour la gestion des maladies chroniques et stratégies assorties de rémunération regroupée. Lorsque cela est possible, introduire des éléments de concurrence au moyen d'appels d'offre et de demandes de soumissions pour les contrats de soins.
- Soutenir la collaboration multisectorielle pancanadienne afin de mettre en œuvre les recommandations formulées dans le rapport Optimisation des champs d'exercice de l'Académie canadienne des sciences de la santé.
- Examiner et déterminer les pratiques exemplaires pour les soins partagés interprofessionnels en faisant particulièrement référence aux modèles de prestation intégrés de premier plan. Promouvoir l'adaptation, le déploiement à grande échelle et la propagation de pratiques similaires dans les régions canadiennes.
- Collaborer avec les provinces et les territoires, les associations professionnelles et d'autres organismes sur une commission de rémunération pancanadienne afin d'examiner la valeur relative des services de soins de santé au chapitre des coûts, de l'activité des fournisseurs et des résultats pour les patients, en vue d'aider les décideurs à évaluer les rôles des professionnels, la rémunération et les prix.
Par l'intermédiaire de Santé Canada, et sa Direction générale de la santé des Premières Nations et des Inuits, poursuivre les priorités suivantes (6.3) :
- Créer conjointement un Conseil sur la qualité des services de santé des Premières Nations, en partenariat avec les représentants des Premières Nations et les patients, et avec les gouvernements des provinces et des territoires. Ce Conseil rendrait compte de la qualité et de la sécurité des soins offerts aux Premières Nations dans l'ensemble des secteurs et des régions. Une priorité du Conseil sur la qualité des soins de santé des Premières Nations serait de collaborer avec l'ICIS pour l'élaboration et la collecte de données pertinentes aux Premières Nations (voir la recommandation 7.6).
- Créer conjointement un comité de liaison tripartite avec des représentants et des patients Inuits et avec les gouvernements provinciaux et territoriaux pertinents. La mission du comité équivaudrait à celle du conseil sur la qualité des services de santé des Premières Nations.
- Soutenir les chefs de file des Premières Nations, ainsi que les provinces ou les territoires et les autres partenaires qui sont disposés, notamment le gouvernement fédéral, afin d'entreprendre, d'évaluer et de déployer à grande échelle de nouveaux modèles de soins intégrés codirigés à divers endroits du Canada. Gérées par les Premières Nations, ces entités holistiques devraient être fondées sur des pratiques exemplaires internationales, comme l'Alaska Native Tribal Health Consortium ou le Nuka System of Care.
- Faciliter le transfert des programmes de prestation de soins de santé du fédéral aux collectivités des Premières Nations intéressées, en travaillant en partenariat avec les dirigeants des Premières Nations de ces collectivités et les provinces ou territoires pertinents tout en s'assurant que le transfert de services est accompagné de ressources correspondantes.
- Surveiller continuellement les initiatives existantes qui transfèrent la responsabilité des services, comme l'autorité sanitaire des Premières Nations de la C.-B., afin de s'assurer que les stratégies de délégation sont efficaces, efficientes et équitables.
- Améliorer l'infrastructure de la santé et la capacité des ressources humaines en santé dans les réserves afin de répondre aux besoins des patients.
- Travailler avec les Premières Nations, les Inuits et les autres intervenants afin d'améliorer la gestion et la réceptivité du programme des Services de santé non assurés (SSNA) de manière à rehausser l'accès aux soins au moyen de technologies numériques et à s'assurer qu'ils fournissent une couverture comparable aux autres régimes publics et privés.
- À cette fin, le gouvernement fédéral devrait fournir des autorités quasi législatives à Santé Canada afin d'adapter ou d'étendre les prestations de maladie offertes par l'intermédiaire des SSNA à l'intérieur d'un cadre financier général établi par le Parlement.
- Par l'intermédiaire des ressources combinées du Fonds d'innovation pour les soins de santé, de l'Agence d'innovation des soins de santé du Canada, de Santé Canada, des partenaires provinciaux et territoriaux pertinents, des collectivités des Premières Nations et des Inuits et autres, élaborer de nouveaux modèles de soins virtuels et physiques afin d'atténuer les difficultés vécues par les patients et les familles lorsque les peuples des Premières Nations et les Inuits doivent se déplacer afin de recevoir des soins de santé.
Thème 3 : Transformation technologique au moyen de la santé numérique et la médecine de précision
Par l'intermédiaire d'Inforoute de Santé du Canada initialement et ensuite par l'intermédiaire de l'Agence d'innovation des soins de santé du Canada, accélérer la création de dossiers de santé électroniques interopérables entre les points de soins, ainsi que d'efforts pour aider les fournisseurs et les contribuables à en faire un usage judicieux et prioriser la création de portails en ligne où les patients ont un accès mobile à leurs propres dossiers (7.5).
- Veiller à ce que les investissements futurs dans les technologies de l'information sur la santé soient normalisés, interopérables, liés entre plusieurs sites et accessibles aux tiers pour évaluation du rendement.
Avec le soutien du Fonds d'innovation pour les soins de santé et sur la base des efforts actuels d'organisations telles que l'ICIS, assurer une meilleure transparence quant aux soins de santé au Canada, en (7.4) :
- permettant des renseignements plus accessibles et conviviaux sur des domaines comprenant la satisfaction des patients, la qualité, la sécurité, l'efficience, l'efficacité et les résultats en matière de santé;
- dirigeant des efforts de « données ouvertes » en rendant les données accessibles à un large éventail d'intervenants afin de permettre l'élaboration d'outils et d'approches nouveaux;
- créant des partenariats afin de renforcer la capacité des intervenants du système de santé pour l'utilisation des données en vue d'améliorer le système de santé;
- étudiant des mécanismes visant à recueillir et à échanger des données sur l'activité du secteur privé des soins de santé, qui correspond à 30 p. cent des dépenses de santé qui ne sont pas couvertes par les fonds publics.
Par l'intermédiaire de l'Institut canadien d'information sur la santé, et en partenariat avec le Conseil sur la qualité des services de santé des Premières Nations, combler les lacunes importantes en matière de données existant dans le domaine de la santé des Premières Nations en dressant un tableau plus complet de l'état de santé des Premières Nations ainsi que de l'accès aux soins et de la qualité des services (7.6).
Par l'intermédiaire de l'Institut canadien d'information sur la santé, en collaboration avec les provinces et les territoires intéressés, et avec le soutien supplémentaire du Fonds d'innovation pour les soins de santé, au besoin, poursuivre les priorités suivantes (6.2) :
- Accélérer les travaux afin d'élaborer des méthodes pouvant être adaptées à la rémunération par capitation des médecins, et de concevoir des paiements intégratifs ou regroupés en fonction des épisodes de soins communs.
- Accélérer le travail dans le domaine des outils de mesure des résultats déclarés par le patient (MRDP) et les données sur les coûts pour le patient, y compris les données sur les coûts par cas, afin de créer des méthodes nationales de regroupement des patients corrigées pour le risque et d'autres outils.
Par l'intermédiaire du Fonds et de la nouvelle Agence d'innovation des soins de santé, élaborer et lancer une stratégie nationale pour la mise en œuvre de la médecine de précision, de concert avec les provinces, les territoires et les organismes de recherche en soins de santé et en santé et une vaste gamme d'intervenants et d'experts concernés (7.1).
- Ce domaine est caractérisé par un effacement des démarcations entre la recherche appliquée, l'innovation et le déploiement à grande échelle. La stratégie devrait viser à mettre à contribution la population diverse du Canada et les systèmes de soins de santé à payeur unique comme avantage concurrentiel.
- La stratégie devrait comprendre l'élaboration d'une feuille de route des étapes requises afin de s'assurer que la technologie d'information et de communications en santé peut soutenir les modèles de soins très consommateurs en données et les innovations à cycle rapide qui caractérisent ce domaine.
- La stratégie devrait se concentrer sur les points suivants :
- Élaborer et mettre en œuvre des mécanismes afin d'adopter, de déploiement à grande échelle et d'apporter de nouvelles connaissances cliniques issues du domaine global de la médecine de précision;
- Établir une position de leadership mondial dans l'adoption systématique et l'amélioration itérative de ces méthodologies telles qu'elles sont appliquées aux soins cliniques partout au Canada;
- Veiller à une collaboration nationale et internationale maximale et à une vaste distribution des données dans le respect de la vie privée et de la sécurité;
- Favoriser le développement du bassin de talents canadien, dans les domaines biologiques et cliniques concernés, mais aussi dans l'analyse des données et le développement de logiciels;
- Promouvoir la commercialisation de concepts et d'outils de médecine de précision conçus au Canada.
Par l'intermédiaire du Fonds d'innovation pour les soins de santé, et en partenariat avec les organismes de recherche et d'innovation fédéraux et provinciaux, accélérer la mise en œuvre de la stratégie susmentionnée en évaluant et en déployant à grande échelle des modèles de soins dans le domaine de la médecine de précision (7.2).
- Les points de départ potentiels à forte incidence comprennent la pharmacogénomique dans divers domaines cliniques et le traitement du cancer de précision ou personnalisé.
- Un engagement de fonds majeur sera nécessaire afin de lancer la stratégie générale ainsi que de réaliser le déploiement à l'échelle clinique dans les domaines sélectionnés.
Thème 4 : Une valeur accrue parde l'approvisionnement, le remboursement et la règlementation
Par l'intermédiaire de Santé Canada, étendre l'approche du gouvernement du Canada pour la réglementation des médicaments au-delà de l'innocuité des médicaments afin de mieux appuyer la prise de décisions du système sur le rapport coût-efficacité des médicaments (8.2).
- Tenir compte des bienfaits thérapeutiques en plus des avantages en matière de sécurité dans son processus d'approbation.
- Obliger les fabricants de médicaments à mener des études comparatives de l'efficacité.
- Rajuster le recouvrement des coûts pour les approbations des médicaments afin de privilégier les médicaments importants et de grande valeur au lieu des médicaments d'imitation.
- Fournir des conseils aux décideurs du système sur l'interchangeabilité ou la similitude des produits biologiques et les produits biologiques ultérieurs.
Par l'intermédiaire de Santé Canada, accélérer le travail quant à la transparence dans son processus réglementaire. Cela devrait comprendre un préavis à savoir quels produits font l'objet d'un examen afin de permettre aux décideurs de planifier leurs budgets en conséquence. Cela doit également comprendre la production de données publiques sur l'innocuité et l'efficacité des médicaments et des appareils (8.3).
Réorienter l'Agence canadienne des médicaments et des technologies de la santé (ACMTS) de façon à mieux appuyer l'innovation en fournissant des conseils en temps réel aux décideurs sur les médicaments et les appareils médicaux et aider l'ACMTS à faire ce qui suit (8.6) :
- renforcer son expertise et augmenter sa vitesse d'exécution sur le plan de ses décisions relatives aux technologies afin de refléter leur cycle de vie rapide, ainsi qu'établir des partenariats avec des initiatives provinciales qui visent à aligner les processus d'évaluation préalable et postérieure à la commercialisation;
- évaluer sa vitesse d'exécution par rapport à des organismes d'évaluation des technologies de la santé similaires à l'échelle internationale, qui jouent un rôle central dans la fourniture d'orientations à cycle rapide sur le rapport coût-efficacité des médicaments et des technologies;
- assumer les responsabilités du Réseau sur l''innocuité et l'efficacité des médicaments (RIEM; actuellement situé dans les IRSC), qui appuie la recherche sur l'innocuité et l'efficacité des médicaments après la commercialisation, étant donné l'affinité naturelle de ce travail avec le mandat de l''ACMTS;
- effectuer un examen et formuler des recommandations relativement aux pratiques qui deviennent obsolètes, comme celles qui ne donnent plus de résultats optimaux sur les patients.
Coordonner et intégrer les régimes d'assurances-médicaments fédéraux et réaffirmer le désir fédéral de se joindre à l'Alliance pharmaceutique pancanadienne du Conseil de la fédération (8.1).
Par l'intermédiaire de la nouvelle Agence d'innovation des soins de santé du Canada, avec les investissements fédéraux du Fonds d'innovation pour les soins de santé (8.5) :
- Offrir d'agir à titre de secrétariat pour l'Alliance pharmaceutique pancanadienne;
- Travailler avec des payeurs publics et privés, ainsi qu'avec l'industrie pharmaceutique et les pharmaciens, afin d'étudier les options qui amélioreraient la transparence quant aux prix des médicaments et de veiller à ce que les prescripteurs et les patients aient assez d'information pour faire des choix éclairés;
- Collaborer avec les régimes d'assurance-médicaments provinciaux, territoriaux et privés quant aux stratégies d'étendue de la portée des stratégies d'achats collectifs à tous les Canadiens, dont le potentiel de recruter des payeurs privés dans l'APC.
Examiner le Conseil d'examen du prix des médicaments brevetés afin d'évaluer sa pertinence et de renforcer son rôle dans la protection des consommateurs contre les prix élevés des médicaments dans une ère d'approvisionnement collectif amélioré et de fixation des prix nationale coordonnée (8.4).
Par l'intermédiaire de la nouvelle Agence d'innovation des soins de santé du Canada, avec les investissements fédéraux du Fonds d'innovation pour les soins de santé (8.5) :
- Continuer de soutenir la mise en œuvre de l'initiative « Choisir avec soin » dans toutes les administrations et évaluer soigneusement ses répercussions;
Thème 5 : L'industrie comme moteur économique et catalyseur de l'innovation
Créer un Bureau d'accélération des innovations des soins de santé, au sein de l'Agence d'innovation des soins de santé du Canada, dans les buts suivants (9.1) :
- Travailler avec les ministres fédéraux, provinciaux et territoriaux de la Santé et d'autres intervenants afin d'accélérer l'adoption de technologies potentiellement perturbatrices qui semblent promettre une efficience du système et un avantage pour les patients.
- Cela passerait par l'interaction avec les entreprises dans les processus préalables à la mise en marché afin de réduire la redondance postérieure à la commercialisation (à savoir les pratiques de l'Union européenne ou le modèle MaRS EXCITE).
Par l'intermédiaire de la nouvelle Agence d'innovation des soins de santé du Canada et avec les investissements fédéraux du Fonds d'innovation pour les soins de santé, appuyer l'expansion et l'adaptation des mesures d'amélioration de l'approvisionnement, en tenant aussi compte des approches fondées sur la valeur et des meilleures pratiques à l'échelle internationale, notamment le processus de dialogue concurrentiel dans l'UE (9.4).
Par l'intermédiaire de Santé Canada, en collaboration avec Industrie Canada, élaborer une stratégie fédérale pangouvernementale à l'appui de la croissance des entreprises commerciales canadiennes dans le domaine des soins de santé (9.3).
- La stratégie doit tenir compte des besoins des entreprises canadiennes dans la production, la commercialisation nationale et l'exportation des produits et des services, ainsi que dans l'attrait d'investissements étrangers dans le domaine de la santé.
- Les éléments de la stratégie devraient suivre les recommandations issues du rapport de 2010 de l'examen indépendant du soutien fédéral pour la recherche et le développement, y compris les approches visant à encourager une plus grande disponibilité du capital pour les entreprises innovantes à l'étape de démarrage; les pratiques d'approvisionnement fondées sur la valeur afin d'encourager l'adoption d'innovations à grand impact et d'appuyer la commercialisation et l'exportation de produits réussis.
- La stratégie devrait être adaptée aux caractéristiques uniques du domaine des soins de santé (exigences réglementaires, primauté de la sécurité des patients, acheteurs publics à grande échelle, influence des fournisseurs sur les processus d'approvisionnement, etc.), entre autres en remédiant à la fragmentation au moyen d'un processus simplifié convivial pour l'industrie.
Par l'intermédiaire de Santé Canada, accélérer l'harmonisation et la convergence réglementaires, tout en veillant à ce que la sécurité demeure primordiale, afin de rationaliser les processus nationaux en fonction de normes internationales en reconnaissance de la nature globale de l'industrie pharmaceutique et des appareils médicaux. Les priorités devraient inclure (9.2) :
- Fournir des conseils aux petites et aux moyennes entreprises sur la façon de cheminer dans le système de soins de santé, y compris l'élaboration d'une feuille de route des processus et du soutien offert.
- Établir un partenariat avec la Food and Drug Administration des États-Unis afin de réduire la redondance, sans compromettre les normes élevées du Canada sur l'innocuité des produits.
Consensus et équité à mesure qu'évoluent les soins de santé
Un rôle fédéral dans l'établissement d'un consensus
Par l'intermédiaire de Santé Canada, prendre la direction dans les consultations et l'établissement de consensus dans l'ensemble des provinces et des territoires relativement aux nouvelles questions éthiques et juridiques découlant de l'innovation technologique et sociale dans les soins de santé et présenter les modifications législatives nécessaires en temps opportun (5.2).
Par l'intermédiaire de Santé Canada, demander au Commissaire à la protection de la vie privée du gouvernement fédéral de travailler avec les commissaires à la protection de la vie privée des provinces et territoires aux fins d'une compréhension commune sur la manière de protéger la vie privée tout en permettant l'innovation (p. ex., en médecine de précision, en génomique, en santé mobile et dans les dossiers médicaux numérisés sous diverses formes) dans l'ensemble du Canada (5.3).
- On devrait demander aux commissaires à la vie privée d'envisager la manière dont ils pourraient mieux harmoniser leurs cadres législatifs respectifs dans l'ensemble du Canada afin de réduire tout chevauchement ou toute confusion inutile susceptible de nuire à l'innovation
Par l'entremise de la nouvelle Agence d'innovation des soins de santé du Canada et des investissements fédéraux provenant du fonds d'innovation pour les soins de santé (5.1) :
- Soutenir l'élaboration d'outils stratégiques et législatifs afin de permettre aux patients d'avoir accès à leurs dossiers médicaux personnels et d'en assurer la copropriété.
Convoquer un dialogue fédéral, provincial et territorial sur un cadre pancanadien qui protégera les Canadiens tout en mettant le Canada au premier plan de la génomique appliquée et la médecine de précision, dont (7.3) :
- Des modifications réglementaires et législatives afin d'interdire la discrimination génétique, tels que des changements à la Commission canadienne des droits de la personne, au Code criminel, à la Loi sur la protection des renseignements personnels et les documents électroniques et à la Loi sur la protection des renseignements personnels du gouvernement fédéral.
- Des politiques permettant un vaste échange des données bien anonymisées entre et dans les administrations.
- Voilà qui est crucial pour l'innovation rapide dans le domaine de la médecine de précision, mais aussi pour améliorer la recherche en santé appliquée et l'innovation axée sur les données dans les systèmes de prestation des soins de santé du Canada.
Équité financière en période de transition
Par l'intermédiaire du ministère des Finances, et en collaboration avec Santé Canada, poursuivre les initiatives suivantes (10.1) :
- Examiner le système actuel de remboursement partiel de la TPS/TVH pour les organismes du secteur public afin de réduire les biais découlant du traitement fiscal des hôpitaux, des municipalités, des organisations à but non lucratif et des organismes caritatifs qui offrent des services de soins de santé.
- Créer un nouveau crédit d'impôt de santé remboursable (CISR) afin d'offrir un allégement fiscal de 25 p. cent sur les coûts de santé directs admissibles jusqu'à concurrence de 3 000 $ par année, remplaçant ainsi le supplément remboursable pour frais médicaux.
- Le CISR s'appliquerait au premier dollar dépensé sur les dépenses admissibles et serait fondé sur le revenu, la valeur totale du crédit étant offerte aux Canadiens à faible revenu qui assument des coûts importants par rapport à leurs moyens. L'administration en serait simple pour les déclarants, compte tenu des relevés d'impôt émis par les assureurs et les fournisseurs de services de santé. Les paiements aux contribuables ayant des dépenses récurrentes pourraient se faire au trimestre.
- Faire des avantages sanitaires offerts par l'employeur un avantage imposable, dont les primes sont admissibles au nouveau CISR ou au CIFM.
Annexe 2 : Liste complète de remerciements
Le Groupe aimerait reconnaître le grand nombre de personnes et d'organisations, énumérées ci-dessous, dont les contributions ont aidé à modeler les délibérations et le rapport final du Groupe.
Présentations sur invitation
Le Groupe souhaite remercier les personnes suivantes pour l'exposé qu'elles ont présenté : Michael Green, Trevor Hodge et Graham Scott (Inforoute Santé du Canada); Terrence Sullivan, Brian O'Rourke et Bernadette Preun (Agence canadienne des médicaments et des technologies de la santé); Leslee Thompson, Maureen O'Neil et Stephen Samis (Fondation canadienne pour l'amélioration des services de santé); David O'Toole, Brent Diverty et Jeremy Veillard (Institut canadien d'information sur la santé); Alain Beaudet, Christian Sylvain et Michel Perron (Instituts de recherche en santé du Canada); Shelly Jamieson and Nicole Beben (Partenariat canadien contre le cancer); Hugh MacLeod, Catherine Gaulton et Kim Stelmacovich (Institut canadien pour la sécurité des patients); Simon Kennedy and Paul Glover (Santé Canada); Abby Hoffman (Direction générale de la politique stratégique, Santé Canada); Mary-Luisa Kapelus (Direction générale de la santé des Premières Nations et des Inuits, Santé Canada); Don Husereau (Institute of Health Economics); David Goldbloom et Jennifer Vornbrock (Commission de la santé mentale du Canada); David Williams et Jovan Matic (Conseil ontarien de l'innovation en santé); G. Ross Baker (University of Toronto) et Maria Judd (Fondation canadienne pour l'amélioration des services de santé).
Cadres supérieurs de la santé
Le Groupe souhaite remercier les cadres supérieurs de la santé suivants pour avoir contribué de leur temps et de leurs conseils au cours de rencontres, de discussions en table ronde, de correspondance, de visites de sites et d'autres activités : l'hon. Fred Horne et Janet Davidson (gouvernement de l'Alberta), l'hon. Glen Abernethy et Debbie DeLancey (gouvernement des Territoires du Nord-Ouest), Colleen Stockley (gouvernement du Nunavut), l'hon. Mike Nixon et Paddy Meade (gouvernement du Yukon), Stephen Brown (gouvernement de la Colombie-Britannique), Karen Herd (gouvernement du Manitoba), Tom Maston (gouvernement du Nouveau-Brunswick), l'hon. Steve Kent et Bruce Cooper (gouvernement de Terre-Neuve et Labrador), Peter Vaughan (gouvernement de la Nouvelle-Écosse), l'hon. Eric Hoskins et Bob Bell (gouvernement de l'Ontario), Michael Mayne (gouvernement de l'Île-du-Prince-Édouard), l'hon. Gaétan Barrette (gouvernement du Québec), l'hon. Dustin Duncan et Max Hendricks (gouvernement de la Saskatchewan), George Da Pont et Simon Kennedy (gouvernement du Canada).
Séances de consultation nationales et régionales auprès des intervenants
Le Groupe aimerait remercier les centaines de personnes qui ont participé aux séances de consultation nationales et régionales auprès des intervenants, qui ont été organisées dans l'ensemble du Canada, et remercie Mary Pat MacKinnon, Ellis Westwood, Tristan Eclarin et Heather Fulsom, d'Ascentum Inc., pour leur soutien organisationnel.
Réunion de la National Stakeholder Association (Ottawa, Ontario), à laquelle étaient présentes les personnes suivantes : Wendy Nicklin (Agrément Canada), David Moorman (Fondation canadienne pour l'innovation), Vinita Haroun (L'Alliance canadienne de soins continus et de longue durée), Jeremy Veillard (Institut canadien d'information sur la santé), Emmanuelle Hébert (Association canadienne des sages-femmes), Janet Craik (Association canadienne des ergothérapeutes), Paul Geneau (Association canadienne des optométristes), Elaine Orrbine (Association canadienne des centres de santé pédiatriques), Graham D. Sher (Société canadienne du sang), Gabriel Miller (Société canadienne du cancer), Gary MacDonald (Association dentaire canadienne), Jim Keon (Association canadienne du médicament générique), Ivy Bourgeault (Réseau canadien sur les ressources humaines en santé), Gail Crook (Canadian Health Information Management Association), Nadine Henningsen (Association canadienne de soins et services à domicile), Sharon Baxter (Association canadienne de soins palliatifs), Cindy Forbes (Association médicale canadienne), Mark Ferdinand (Association canadienne pour la santé mentale), Karima Velji (Comité consultatif des ressources humaines en santé), Jane Farnham (Association des pharmaciens du Canada), Kate Rexe (Association canadienne de physiothérapie), Glenn Brimacombe (Association des psychiatres du Canada), Ian Culbert (Association canadienne en santé publique), Wendy Therrien (Collèges et Instituts Canada), Marsha Sharp (Les diététistes du Canada), Glenn Brimacombe et Karen Cohen (Health Action Lobby), Connie Côté (Coalition canadienne des organismes de bienfaisance en santé), Bill Tholl (SoinsSantéCAN), Michael Schull (Institute for Clinical Evaluative Sciences), Nicole DeKort et Brian Lewis (MEDEC), Renata Osika (National Alliance of Provincial Health Resource Organizations), Ryan Wiley (Recherche Canada), Cecil Rorabeck (Collège royal des médecins et chirurgiens du Canada), Francine Lemire (Le Collège des médecins de famille du Canada), Suzanne Corbeil (U15 Regroupement des universités de recherche du Canadian), Tofy Mussivand (Université d'Ottawa) et Jo-Anne Poirier (Infirmières de l'Ordre de Victoria du Canada).
Edmonton, Alberta, les personnes suivantes étaient présentes : Peter Silverston (Addiction and Mental Health Strategic Clinical Network), Deborah Marshall (Alberta Bone and Joint Institute), Donna Durand (Alberta Council on Aging), L. Miin Alikhan (Alberta Health), Andrew Neuner (Alberta Health Quality Council), Deb Gordon, Troy Stooke et Kathryn Todd (Alberta Health Services), Tim Murphy et Pamela Valentine (Alberta Innovates Health Solutions), Donald Back (Alberta Innovates Technology Futures), Don Dick et Linda Woodhouse (Bone and Joint Strategic Clinical Network), Colleen Norris et Blair O'Neill (Cardiovascular Health and Stroke Strategic Clinical Network), Mehadi Sayed (Clinisys), Colleen Enns (Edmonton Oliver Primary Care Network), Brian Rowe (Emergency Strategic Clinical Network), Isabel Henderson (Glenrose Rehabilitation Hospital), Chad Saunders (Haskayne School of Business), Duncan Robinson (Seniors Health Strategic Clinical Network), Tyler White (Siksika Health Services), Chris Lumb et Randy Yatscoff (Tech Edmonton), Christopher McCabe et Doug Miller (University of Alberta), Herbert Emery (University of Calgary) et Jann Beeston (Volunteer Alberta).
Halifax, Nouvelle-Écosse, les personnes suivantes étaient présentes : Dianne Calvert-Simms (Cape Breton Health Authority), Lynn Edwards, Rick Gibson et Steven Soroka (Capital District Health Authority), Marjorie Willison (Chebucto Connections), Stewart Cameron, Michael Dunbar, Ray LeBlanc, Marilyn Macdonald, David Petrie, Victor Rafuse et Gail Tomblin Murphy (Dalhousie University), Sarah MacDonald (Guysborough Antigonish Strait Health Authority), Chad Munro (Halifax Biomedical Inc.), Patrick McGrath (IWK Health Centre), Travis McDonough (Kinduct Technologies), Christine Grimm et Eleanor Hubbard (Nova Scotia Department of Health and Wellness), Krista Connell (Nova Scotia Health Research Foundation), Janet Knox (Provincial Health Authority) et Bill Bean (QEII Foundation).
Regina, Saskatchewan, les personnes suivantes étaient présentes : Angela Muzyka et Beth Vachon (Cypress Health Region), Pauline Rousseau et Mark Wyatt (ministère de la Santé, gouvernement de la Saskatchewan), Greg Marchildon (Johnson Shoyama Graduate School of Public Policy), le regretté Lawrence LeMoal (Patients' Voices), Meredith Faires et Kathy Malejczyk (Regina Qu'Appelle Health Region), Gary Teare (Saskatchewan Health Quality Council), Tom McIntosh (University of Regina), Beth Horsburgh et Cathy Jeffery (University of Saskatchewan), Dana Monette et Justin Monette.
Toronto, Ontario, les personnes suivantes étaient présentes : Frank Gavin (Association canadienne des centres de santé pédiatriques), Martin Vogel (Association médicale canadienne), Tai Huynh (Choisir avec soin), Gabriela Prada (Conference Board du Canada), Zayna Khayat (MaRS EXCITE), David Price (McMaster University), Erik Yves Landriault (Royal Danish Consulate General [Toronto]), Helen Angus, Nancy Kennedy et Suzanne McGurn (ministère de la Santé et des Soins de longues durée, gouvernement de l'Ontario), Vasanthi Srinivasan (Unités de soutien de la SRAP de l'Ontario), Edward Brown (Ontario Telemedicine Network), Jeffrey Turnbull (Hôpital d'Ottawa), Sandy Schwenger (PatientCare Solutions), Andrea Englert-Rygus (Plexxus), PJ Devereaux (Population Health Research Institute), Lesley Larsen (Saint Elizabeth), Joshua Liu (Seamless MD), John Puxty (St. Mary's of the Lake, Providence Care), Michael Julius (Sunnybrook Health Sciences Centre), Wendi Bacon (TD Bank), Jennifer Stinson (Toronto Hospital for Sick Children), Janet Martin, Paul Paolatto et Anne Snowdon (University of Western Ontario), Joan Fisk (Réseau local d'intégration des soins de santé de Waterloo Wellington) et Sacha Bhatia (Women's College Hospital).
Vancouver, Colombie-Britannique, les personnes suivantes étaient présentes : Richard Lester (British Columbia Centre for Disease Control), Shirley Vickers (British Columbia Innovation Council), Nancy Paris (British Columbia Institute of Technology), Warner Adam and Travis Holyk (Carrier Sekani Family Services), Nathalie Dakers (CDRC Ventures Inc.), Bruce McManus (Centre of Excellence for the Prevention of Organ Failure (PROOF)), Karimah Es Sabar (Centre for Drug Research and Development), Christine Penney (College of Registered Nurses of British Columbia), David Ostrow (Fraser Health), Paul Drohan (LifeSciences British Columbia), Alexandra Greenhill (Medeo), Diane Finegood (Michael Smith Foundation for Health Research), Heather Davidson, Doug Hughes et Lynn Stevenson (Ministry of Health, gouvernement de la Colombie-Britannique), Olive Godwin (Prince George Division of Family Practice), Leanne Heppell and Margot Wilson (Providence Health Care), Stefan Fletcher (RebalanceMD), Ryan D'Arcy and Paul Terry (Simon Fraser University), Allen Eaves (Stemcell Technologies Inc.), Catherine Helliwell (THINKPHC), Jim Christenson, Martin Dawes, Kendall Ho, Nancy Meagher, Steve Morgan, Geoff Payne et Roanne Preston (University of British Columbia) et Wendy Hansson (Vancouver Coastal Health).
Winnipeg, Manitoba, les personnes suivantes étaient présentes : Andrea Kwasnicki (Association canadienne du diabète), Marion Cooper (Association canadienne pour la santé mentale, région de Winnipeg), Daniel Lussier (Corporation catholique de la santé du Manibota), Elaine Csupak (Eveline Street Clinic), Naranjan Dhalla (International Academy of Cardiovascular Sciences), Preetha Krishnan (Lions Personal Care Centre), Bob Thompson (Comité consultatif sur les aidants naturels du Manitoba), Diana Clarke (Manitoba Centre for Nursing and Health Research), Dave Schellenberg (Conseil manitobain du vieillissement), Brie Demone, Geof Langen et Marcia Thomson (Santé Manitoba), Doug McCartney (Innovation, Energy et Mines Manitoba), Sheila Carter (Manitoba Métis Foundation), Brenda Dawyduk (Northern Regional Health Authority [Manitoba]), Denise Widmeyer (Patient Safety Initiatives), Christina Weise (Research Manitoba), Michel Tétreault (Hôpital St. Boniface), Charles Burchill, Kevin Coombs, Neal Davies, Terry Klassen, Sara Kreindler, Alan Menkis, Beverly O'Connell, Caroline Snider et Roberta Woodgate (University of Manitoba), Martha Ainslie et Ken Rannard (Winnipeg Regional Health Authority) et Roxanne Myslicki (Centre de santé communautaire Youville).
Visites régionales et sur place
Le Groupe souhaite remercier les personnes et les organisations suivantes pour leur hospitalité et pour avoir partagé leur temps et leur expertise pendant les visites régionales et sur place du Groupe.
Baltimore, Maryland and Washington D.C., United States, organisé avec le soutien de Pierre-Gerlier Forest, Angelina Filipova et Becky Newcomer, du Bloomberg School of Public Health, Johns Hopkins University; le personnel du Office of Global Affairs, Department of Health and Human Services des États-Unis; Greg Alcock, de la Brookings Institution; Jason Sutherland de la University of British Columbia; Marcy Opstal de l'Agency for Healthcare Research and Quality; et Stefanie Mosier et Andrew Phillips, du Bureau des affaires internationales, Santé Canada; les personnes suivantes étaient présentes : Pierre-Gerlier Forest, Greg Alcock, Jason Sutherland et Marcy Opstal (ci-dessus), Jeffrey Brady, Steven Cohen, Steven Hill, Ernst Moy, et Quyen Ngo-Metzger (Agency for Healthcare Research and Quality), Gerard Anderson, Karen Davis, James Gilman, Hadi Kharrazi, Michael Klag, David Peters, Joshua Sharfstein et Albert Wu (Bloomberg School of Public Health, Johns Hopkins University), Keith Fontenot, Elaine Kamarck, Alice Rivlin et Louise Sheiner (Brookings Institution), Gilles Gauthier (ambassade du Canada à Washington), Cynthia Anderson, Amy Bassano, Patrick Conway, Ashley Corbin, Darren DeWalt, Ryan Galloway, Sheila Hanley, Ed Hutton, Karen Jackson, Frances Jensen, James Johnston, Mary Kapp, Pauline Lapin, Linda Magno, Renee Mentnech, Doug Nock, Mai Pham, Rahul Rajkumar, Noemi Rudolph, Darshak Sanghavi et Naomi Tomoyasu (Center for Medicare and Medicaid Innovation), Stuart Guterman et Robin Osborn (Commonwealth Fund); Cristina Rabadan-Diehl et Alyson Rose-Wood (Department of Health and Human Services des États-Unis).
Nouveau-Brunswick, organisé avec le soutien et/ou la participation des personnes suivantes : Trish Fanjoy et Lyne St-Pierre-Ellis (ministère de la Santé, gouvernement du Nouveau-Brunswick); les personnes suivantes étaient présentes : Matthew Crossman (Ambulance NB), Gérin Girouard, Renée Laforest, Bruce MacFarlane, Nancy Roberts, Jennifer Russell, Joanne Stone et Mark Wies (ministère de la Santé, gouvernement du Nouveau-runswick), Marlien McKay (ministère des communautés saines et inclusives, gouvernement du Nouvea-Brunswick), Anne Macies (ministère des Affaires intergouvernementales, gouvernement du Nouveau-Brunswick), Derrick Jardine (FacilicorpNB), John McGarry (Réseau de santé Horizon), Stephane Robichaud (Conseil de santé du Nouveau-Brunswick), Anthony Knight (Société Médicale du Nouveau-Brunswick), Jennifer Dickison et Marilyn Quinn (New Brunswick Nurses Union), Paul Blanchard (Association des Pharmaciens du Nouveau-Brunswick), Roxanne Tarjan (Association des infirmières et infirmiers du Nouveau-Brunswick) et Jean Castonguay (Vitalité Health Network).
Terre-Neuve et Labrador, organisé avec le soutien et/ou la participation des personnes suivantes : Chad Blundon et Tara Power (Department of Health and Community Services, gouvernement de Terre-Neuve et Labrador), James Rourke (Memorial University de Terre-Neuve); les personnes suivantes étaient présentes : Rosemarie Goodyear (Central Health), Karen Stone (Department of Health and Community Services, gouvernement de Terre-Neuve et Labrador), Mark Ploughman (Department of Innovation, Business and Rural Development, Gouvernement de Terre-Neuve et Labrador), Tony Wakeham (Labrador-Grenfell Health), Deborah Kelly, Pat Parfrey et Proton Rahman (Memorial University of Newfoundland) et Mike Barron (Newfoundland and Labrador Centre for Health Information).
Territoires du Nord-Ouest, organisé avec le soutien et/ou la participation des personnes suivantes : Kyla Kakfwi-Scott (ministère de la Santé et des Services sociaux, gouvernement des Territoires du Nord-Ouest); les personnes suivantes étaient présentes : Ewan Affleck, Karen Blondin Hall, Sabrina Broadhead, Jim Corkal et André Corriveau, Sue Cullen, Derek Elkin et Alicia Tumchewics, (ministère de la Santé et des Services sociaux, gouvernement des Territoires du Nord-Ouest), avec des remerciements spéciaux à Debbie DeLancey.
Nunavut, les personnes suivantes étaient présentes : Maureen Baikie, Johan Sebastian Glaudemans, Gogi Greeley, Linnea Ingebrigtson, Rosemary Keenainak et Alexander MacDonald (ministère de la Santé, gouvernement du Nunavut), Darlene McPherson (Iqaluit Health Services) et James Eetoolook (Nunavut Tunngavik Incorporated), avec des remerciements spéciaux à Colleen Stockley.
Yukon, les personnes suivantes étaient présentes : Lori Duncan (Council of Yukon First Nations), Cecilia Fraser, Sabrina Kinesella, Shannon Ryan, Sharon Specht, Emily Wale et Sherri Wright (ministre de la Santé et des Affaires sociales, gouvernement du Yukon), Gaye Hanson (Hanson and Associates), Jeanie Dendys et Carmen Gibbons (Kwanlin Dün First Nation), avec des remerciements spéciaux à Paddy Meade.
Viste du site TAPESTRY (Teams Advancing Patient Experience: Strengthening Quality), McMaster University (Hamilton, Ontario), organisé avec le soutien et/ou la participation de David Price et de Melissa Watson (McMaster University); les personnes suivantes étaient présentes : Ernie Avilla, Tracy Carr, Lisa Dolovich, Dale Guenter, Doug Oliver, Cathy Risdon et Alix Stosic (McMaster University).
Tables rondes
Le Groupe aimerait également remercier les spécialistes qui ont contribué aux nombreuses tables rondes particulières du Groupe :
Réunion avec le Réseau national des techniciens en santé des Premières Nations, Assemblée des Premières Nations (Winnipeg), organisée avec le soutien et/ou la participation de Sonia Isaac-Mann et de Erin Tomkins de l'Assemblée des Premières Nations; y ont participé Ardell Cochrane (Assemblée des chefs du Manitoba), Michelle Degroot (Autorité sanitaire des Premières nations de la C.-B.), Tracy Antone (Chefs de l'Ontario), Nadine McRee (Premières nations du traité nº 6), Lori Duncan (Conseil des Premières nations du Yukon), Roxanne Woodward (Premières nations Déné), Kyle Prettyshield (Fédération des nations indiennes de la Saskatchewan), Rosanne Sark (Mi'kmaq Confederacy of PEI), Sophie Picard (Commission de santé et des services sociaux des Premières Nations du Québec et du Labrador), Carolynn Small Legs (Société de gestion du Traité nº 7), Kristopher Janvier (Premières nations du traité nº 8), Peter Birney (Union des Indiens du Nouveau-Brunswick) et Sally Johnson (Union of Nova Scotia Indians).
Table ronde sur l'innovation des soins de santé à Montréal (Montréal, Québec), organisée avec le soutien et/ou la participation de Jean-Louis Denis de l'École nationale d'administration publique et de Karine Guertin de l'Université de Montréal; y ont participé Johanne Salvail (Hôpital Sacré-Cœur), Hélène Boisjoly, Damien Contandriopoulos, Vincent Dumez, Johanne Goudreau, Yves Joanette, Kelley Kilpatrick, Caroline Larue, Marie-Pascale Pomey, Catherine Régis et Cara Tannenbaum (Université de Montréal), Mylaine Breton (Université de Sherbrooke), et Christine Loignon (Université de Sherbrooke).
Réunion avec la Table des soins infirmiers du Réseau universitaire intégré de santé, Université de Montréal (Montréal, Québec) organisée avec le soutien de la Faculté des sciences infirmières à l'Université de Montréal; y ont participé Karine Bouchard, Chantal Cara, Manouche Casimir, René DesCôteaux, Steve Desjardins, Sylvie Dubois, Marcela Ferrada-Videla, Annie-Claude Forget, Lucie Gagnon, Julie Gagnon, Raynald Gareau, Claudel Guillemette, Karine Houle, Jocelyne Lacroix, Carole Paquin, Mme Roberge, Marielle Roy, Johanne Salvail, Marie-Josée Simard, Sylvie St-Pierre, Jean-Sébastien Turcotte.
Échange Meilleurs cerveaux sur la médecine de précision et personnalisée (Ottawa), organisé avec le soutien et /ou la participation d'Alan Bernstein de l'Institut canadien de recherches avancées (modérateur de la réunion) et de Meghan Baker et Alison Bourgon des Instituts de recherche en santé du Canada; y ont participé Sohrab Shah (Agence du cancer de la Colombie-Britannique), Jane Aubin, Helen Loughrey, Michel Perron, Etienne Richer, Rachel Syme et Robyn Tamblyn (Instituts de recherche en santé du Canada), James Kennedy (Centre de toxicomanie et de santé mentale), Kym Boycott et Alex Mackenzie (Institut de recherche du CHEO), David Levine (D.L. Consultation stratégique), Ruslan Dorfman (GeneYouIn), Cindy Bell (Genome Canada), Guy Rouleau (Université McGill), Tom Hudson (Institut ontarien de recherche sur le cancer, University de Toronto), Duncan Stewart (Institut de recherche en santé d'Ottawa), Timothy Caulfield (Université de l'Alberta), Peter Liu (Institut de cardiologie de l'Université d'Ottawa), Mansoor Husain et Sachdev Sidhu (Université de Toronto), Jean-Claude Tardif (Université de Montréal), et Richard Kim (London Health Sciences Centre, Université Western).
Table ronde sur les incitations fiscales (Ottawa), organisée avec le soutien et/ou la participation de Herb Emery et de Lindsay Heighington de l'Université de Calgary; y ont participé Chris Kuchciak (Institut canadien d'information sur la santé), Stephen Frank (Association canadienne des compagnies d'assurances de personnes), Owen Adams (Association médicale canadienne), Marc-André Gagnon (Université Carleton), Louis Thériault (Conference Board du Canada), Keith Horner (anciennement du ministère fédéral des Finances), Helen McElroy (Santé Canada), Henri-Paul Rousseau (Power Corporation du Canada), Claudia Sanmartin (Statistiques Canada) et Jennifer Zwicker (Université de Calgary).
Table ronde des PDG (Toronto), organisée avec le soutien et/ou la participation de l'hon. John Manley, Susan Scotti et de Joe Blomeley de Conseil canadien des chefs d'entreprise; y ont participé Mary Deacon (Initiative de Bell sur la santé mentale), Robert Amyot (CAE Santé), Hitesh Seth (GCI), Elyse Allan (GE Canada), Barry Burk (IBM Canada ltée), Robert Chant (Les Compagnies Loblaw limitée), David Simmonds (McKesson Canada), Ghislain Boudreau (Pfizer Canada inc.), Jeff Leger (Shoppers Drug Mart), James Graziadei (Siemens Canada ltée), Robert Hardt (Siemens Canada Inc.), et Josh Blair (Telus Santé et Telus International).
Table ronde sur collaboration entre l'industrie et le gouvernement Roundtable (Toronto), organisée avec le soutien et/ou la participation de Jasmine Brown, Hanna Price et John Sproule de l'Institut de l'économie de la santé; y ont participé Geoff Fernie (Apnea Dx), Heather Chalmers (GE Canada), Susan Fitzpatrick (ministère de la Santé et des Soins de longue durée, gouvernement de l'Ontario), Jeff Ruby (Newtopia), Sandy Schwenger (PatientCare Solutions et M-Health Solutions), Andrea Englert-Rygus (Plexxus), William Falk (PwC), Shirlee Sharkey (Saint Elizabeth), Joshua Liu (Seamless MD), Adalsteinn Brown (Université de Toronto) et David O'Neil (Zimmer).
Sommet international sur l'innovation des soins de santé et les systèmes de santé très performants (Toronto), organisé avec le soutien et la participation de Terrence Sullivan (modérateur de la réunion) et Marcella Sholdice (preneuse de notes) (Terrence Sullivan et associés); Zayna Khayat de MaRS, Erik Landriault du Royal Danish Consulate General (Toronto); et Jeremy Veillard de l'Institut canadien d'information sur la santé; y ont participé Janet Davidson (ministère de la Santé de l'Alberta, gouvernement de l'Alberta), Anthony Sherbon (Australian Independent Hospital Pricing Authority), Andrew Wiesenthal (anciennement de la Permanente Federation), Bruce Cooper (ministère de la Santé et des Services communautaires, gouvernement de Terre-Neuve-et-Labrador), Paddy Meade (ministère de la Santé et des Services sociaux, gouvernement du Yukon), Eleanor J. Hubbard (ministre de la Santé et du Mieux-être, gouvernement de la Nouvelle-Écosse), Michael Mayne (ministère de la Santé et du Mieux-être, gouvernement de l'Île-du-Prince - Édouard), Tom Maston (ministère de la Santé, gouvernement du Nouveau-Brunswick), Colleen Stockley (ministère de la Santé, gouvernement du Nunavut), Paul Glover (Santé Canada), Molly Porter (Kaiser Permanente International), Karen Herd (ministère de la Santé du Manitoba, gouvernement du Manitoba), Joan Hentze (ministère des Affaires étrangères du Danemark), Bob Bell (ministère de la Santé et des Soins de longue durée, gouvernement de l'Ontario), Stephen Brown (ministère de la Santé, gouvernement de la Colombie-Britannique), Niek Klazinga (Organisation de coopération et de développement économiques), et Martin Marshall (University College of London).
Table ronde des patients (Toronto), organisée avec le soutien de Mary Pat MacKinnon, Shanna Buzza et Tristan Eclarin d'Ascentum Inc.; Andrew Macleod de la Change Foundation; Maria Judd, Jessie Checkley et Paula Kourny de la Fondation canadienne pour l'amélioration des services de santé; Carol Fancott et Ross Baker de l'Université de Toronto; Patients Canada; et Angela Morin; y ont participé Judy Berger, Brian Clark, Mario Dicarlo, Anya Humphrey, Linda Jones, Maciej Karpinski, Donna Lalonde, Sweeta Malhortra, Derek Porrity et Nancy Xia.
Séances de mobilisation des jeunes (Ottawa et virtuelles), organisées avec le soutien de Sharif Mahdy de la Commission des étudiants du Canada et Michel Blanchard et Roberta Acason de la Direction générale de la santé environnementale et de la sécurité des consommateurs, Santé Canada; y ont participé des membres de l'équipe nationale de leadership des jeunes sur la lutte contre le tabagisme de Santé Canada et le Comité consultatif national sur la jeunesse du Centre de toxicomanie et de santé mentale.
Entrevues
Le Groupe aimerait remercier les personnes suivantes d'avoir pris le temps de participer à des entrevues clés avec les membres du Groupe et le Secrétariat de l'innovation en santé : David Bates (Brigham and Women's Hospital), Jennifer Zelmer (Inforoute Santé du Canada), Andrew Wiesenthal (Deloitte), Christine Couture (gouvernement de l'Alberta), Vijay Bashyakarla (gouvernement de la Nouvelle-Écosse), David Brook and Peter Singer (Grands Défis), Carrine McIsaac (Health Outcomes Worldwide), Dianne Caldbick et Shannon Glenn (Industrie Canada), Kenneth Kizer (Institute for Population Health Improvement, UC Davis Health System), Eddy Nason (Institut sur la gouvernance), Chris Ham (King's Fund), Alison Blair et Karen Moore (ministère de la Santé et des Soins de longue durée, gouvernement de l'Ontario), Renata Osika (Alliance canadienne des organismes provinciaux de recherche en santé), Jeremy Theal (Hôpital général de North York), Joe Selby (Patient-Centered Outcomes Research Institute), Michael Decter, Sholom Glouberman et Francesca Grosso (Patients Canada), Deborah Gordon-El-Bihbety (Recherche Canada), Poul Erik Hansen (Roskilde University), Daniel Forslund (conseil de comté de Stockholm), Morten Elbaek Petersen (Sundhed), David Blumenthal, Donald Moulds et Robin Osborn (Fonds du Commonwealth), Phillip Bazel (Université de Calgary), Charles Friedman (Université du Michigan), Lori Turik (Université Western, Ivey Business School), Sameh El-Saharty (Banque mondiale), et la regrettée Brenda Zimmerman (Université York).
Présentations des intervenants
Le Groupe aimerait remercier plus de 200 personnes et organisations qui ont présenté des commentaires formels par l'intermédiaire du processus de consultation des intervenant en ligne du Groupe : Agrément Canada, Albert Friesen, Alberta Health Services, la Société Alzheimer du Canada, l'Alliance de l'arthrite du Canada, l'Assemblée des Premières nations, l'Association des facultés de médecine du Canada, la BC Alliance on TeleHealth Policy and Research, les BC Mental Health & Substance Use Services BIOTECanada, [BIOTECanada, les compagnies de recherche pharmaceutique du Canada, Collèges et instituts Canada, SoinsSantéCAN, la Coalition canadienne des organismes bénévoles en santé, MEDEC et Recherche Canada], Bone & Joint Canada, BRYTECH Inc., les compagnies de recherche pharmaceutique du Canada, l'Alliance canadienne pour les technologies avancées, l'Agence canadienne des médicaments et des technologies de la santé, la Société canadienne du sida, l'Association canadienne des infirmières et infirmiers en pratique avancée, l'Association canadienne des technologues en radiation médicale, l'Association canadienne des ergothérapeutes, l'Association canadienne des optométristes, Association canadienne des centres de santé pédiatriques, l'Association canadienne des individus retraités, l'Association canadienne des écoles de sciences infirmières, l'Association des sourds du Canada, Société canadienne du sang, la Fondation canadienne du cancer du sein, l'Alliance canadienne pour la recherche sur le cancer, la Société canadienne du cancer, l'Association chiropratique canadienne, l'Association canadienne de counseling et de psychothérapie, l'Association dentaire canadienne, l'Association canadienne des hygiénistes dentaires, Médecins canadiens pour le régime public, la Fédération canadienne des syndicats d'infirmières/infirmiers, la Fondation canadienne pour l'amélioration des services de santé, l'Association canadienne du médicament générique, la Coalition canadienne de la santé, l'Association canadienne des aliments de santé, l'Association canadienne de soins et services à domicile, l'Association canadienne de soins palliatifs, l'Institut canadien d'information sur la santé, l'Institut canadien des actuaires, le Groupe de travail canadien sur la malnutrition, l'Alliance canadienne de massothérapeutes, l'Association médicale canadienne, la Fondation pour la santé des hommes au Canada, l'Association canadienne pour la santé mentale, l'Association des infirmières et infirmiers du Canada, la Fondation des infirmières et infirmiers du Canada, [Société canadienne pour le traitement de la douleur, la Coalition canadienne contre la douleur, Chronic Pain Association of Canada, Pain BC et la ILC Foundation], le Partenariat canadien contre le cancer, l'Institut canadien pour la sécurité des patients, l'Association des pharmaciens du Canada, l'Association canadienne de physiothérapie, l'Association des psychiatres du Canada, la Société canadienne de psychologie, la Société canadienne de science de laboratoire médical, le Syndicat canadien de la fonction publique, le Portail canadien en soins palliatifs, le Groupe de travail canadien sur le VIH et la réinsertion sociale, Carolyn McGregor, Choisir avec soin, l'INCA, Cochrane Canada, le Collaborative Mental Health Care Network, Collèges et instituts Canada, Infirmières et infirmiers en santé communautaire du Canada, le Community Palliative Care Network, l'Université Concordia, l'Association des syndicalistes retraités du Canada, CONNECT Communities Ltd., le Consortium national de formation en santé, le Conseil des Canadiens, Craig Louie, David Tilson, Les diététistes du Canada, [John Campbell, Sanjay Rao, John Moore et Dana Pulsifer], Dan Smyth, David Gotlib et Jose Silveira, David Ostrow, Gregor Reid, Ivy Lynn Bourgeault, James Lunney, Janusz Kaczorowski, Joachim Sehrbrock et Theo DeGagne, Murray Enns, Olubankole Obikoya, Patrick Gullane, Richard Riopelle, Stuart MacLeod, Tom Marrie et Brian Postl, Veronica Asgary-Eden, Vivian Rambihar, Francesca Grosso et Michael Decter, Genome Canada, GS1 Canada, les Health Care Co-operatives Federation of Canada, Coalition canadienne des organismes bénévoles en santé, Health Innovates Ottawa, SoinsSantéCAN, la Fondation des maladies du coeur, Heather Hadjistavropoulos, l'Hospice Muskoka, l'Association canadienne de la technologie de l'information, Inforoute Santé du Canada, le Centre de prévention des blessures, l'Institut de recherche en services de santé, l'Institut de l'économie de la santé, l'International Eating Disorders Action, Invicta Health Inc., Itarget, l'IVEY International Centre for Health Innovation, Janssen Inc., [Jim Whitlock,, Patrick Sullivan et Antonia Palmer], John Have, KIDSCAN, la Kingston Family Health Team, Lumira Capital, MaRS Health, MEDEC, le Medical Devices Commercialization Centre, Michael Wolfson, Ministère de la Santé et des Services sociaux Québec, l'Hôpital Montfort, le National Alliance of Provincial Health Organizations, l'Initiative nationale pour le soin des personnes âgées, les Organismes caritatifs neurologiques du Canada, NEXJ Systems Inc., Nuvitik, l'Université de l'École d'art et de design de l'Ontario, Patients Canada, Patients pour la sécurité des patients du Canada, Réjean Hébert, Prognostic and Therapeutic Harmonization (PATH), Providence Health, l'Association des infirmières et infirmiers autorisés de l'Ontario, Recherche Canada, l'Institut Rick Hansen, Roche Diagnostics, le Collège royal des médecins et chirurgiens du Canada, la Société de schizophrénie de l'Ontario, South Medic, le Southlake Regional Health Centre, Orthophonie & Audiologie Canada, le Réseau de cellules souches, Stemcell Technologies, Stretch It Physiotherapy Services, l'institut Strongest Families, TAPESTRY, le programme de santé mentale Tele-Link, Telus Solutions en Santé, l'Institut de recherche Terry Fox, The Bear Clinic, le Centre for Drug Research and Development et CDRD Ventures Inc., la Change Foundation, le Collège des médecins de famille du Canada, [la Community Against Preventable Injuries, le Injury Prevention Centre, la BC Injury Research and Prevention Unit et Parachute], la ILC Foundation, la Fondation canadienne du rein, la Société canadienne de néphrologie et la Société canadienne de transplantation, les Réseaux Toucher thérapeutique du Canada, TransForm Shared Service Organization, Vancouver Coastal Health, la Victoria Health Cooperative, et XAHIVE.
Enfin, le Groupe aimerait exprimer toute sa reconnaissance aux 260 membres du grand public qui ont pris le temps de participer au processus de consultation en ligne du public.
Remarque : Étant donné l'ampleur et la diversité des activités du Groupe et du grand nombre de personnes et d'organisations ayant contribué, la liste ci-dessus peut contenir des omissions ou des erreurs d'attribution. Le Groupe regrette de telles erreurs et s'excuse auprès de toute personne qui peut avoir été omise par inadvertance ou incorrectement remerciée.
Annexe 3 : Liste des recherches et des analyses commandées
Le Groupe souhaite reconnaître les personnes et les organisations suivantes pour leur contribution aux activités de recherche et d'analyse du Groupe.
Regional and National Stakeholder Consultations - Synthesis Report
Ascentum Inc.
Summary Report of the Advisory Panel on Healthcare Innovation's Patient Roundtable
Ascentum Inc.
Patient Engagement: Catalyzing Improvement and Innovation in Canadian Healthcare
G. Ross Baker et Carol Fancott, Université de Toronto, et Maria Judd, Elina Farmanova et Christine Maika, Fondation canadienne pour l'amélioration des services de santé
Tax-Assisted Approaches for Helping Canadians Meet Out of Pocket Healthcare Costs
J.C. Herbert Emery, Université de Calgary
Real vs. Alleged Privacy Barriers to Healthcare Innovation in Canada
David Flaherty, David H. Flaherty Inc.
Review of Leading Provincial and Territorial Healthcare Innovations in Canada
Diane Gagnon, Université d'Ottawa
Montreal Roundtable on Healthcare Innovation - Summary Report
Karine Guertin, Université de Montréal
Impact of Innovation on expenditure growth and options for implementation for Canada
Don Husereau, l'Institut de l'économie de la santé
Industry/Government Collaboration in Health Innovation Roundtable - Summary Report and Recommendations
L'Institut de l'économie de la santé
An Overview of Canada's Health Innovation Architecture
Ivey Centre on Health Innovation à l'Université Western
Youth Perspectives on Healthcare Innovation in Canada - Summary Report
La commission des étudiants du Canada
International Summit on Healthcare Innovation and High-Performing Health Systems: Lessons for Canada - Final Summary Report
Terrence Sullivan et Marcella Sholdice, Terrence Sullivan and Associates
Bundled payments: Can they help Canadian Health Systems?
Jason Sutherland et Erik Hellsten, Université de la Colombie-Britannique
Références
- Référence 1
-
Focus 2012: What Canadians think about their health care system. Toronto : The Environics Institute for Survey Research; 11 janvier 2013.
- Référence 2
-
Spitzer WO, Sackett DL, Sibley JC, Roberts RS, Gent M, Kergin DJ, Hackett BC, Olynich A. The Burlington randomized trial of the nurse practitioner. N. Engl. J. Med. 31 janvier 1974;290(5):251-6.
- Référence 3
-
Social Security Act Amendments of 1965, PL 89-97, 79 STAT 286.
- Référence 4
-
Un exemple particulièrement éloquent cet égard est le rapport de 1980 d'une commission du Royaume-Uni dirigée par Sir Douglas Black. Il a été par la suite publié au format papier : Black D. Inequalities in Health: Black Report. Londres (Royaume-Uni) : Penguin Books; 1982.
- Référence 5
-
Institut canadien d'information sur la santé (ICIS). Tendances des dépenses nationales de santé, 1975 à 2014. Ottawa: ICIS; 2014.
- Référence 6
-
Institut canadien d'information sur la santé (ICIS). Les médecins au Canada 2013: rapport sommaire Ottawa: ICIS; 9 septembre 2014.
- Référence 7
-
Institut canadien d'information sur la santé (ICIS). Regulated Nurses, 2013 Report. Ottawa: ICIS; juillet 2014.
- Référence 8
-
Ambrose, R. L'économie des soins de santé et la nécessité [devant l'Economic Club of Canada]. Toronto (Canada); allocution prononcée le 30 janvier 2014.
- Référence 9
-
Le comité d'experts sur l'innovation dans les entreprises. Innovation et stratégies d'entreprise : pourquoi le Canada n'est pas à la hauteur. Ottawa: Conseil des académies canadiennes; 21 juin 2009.
- Référence 10
-
Innovation defined [Internet]. Ottawa: Conference Board de Canada; c2015.
- Référence 11
-
Le Groupe consultatif sur l'innovation en matière de soins de santé inaugure une consultation et des activités de mobilisation : Lignes directrices relatives aux commentaires des intervenants [Internet]. Ottawa : Santé Canada; 8 décembre 2014.
- Référence 12
-
Essink, D. Sustainable Health Systems: the Role of Change Agents in Health System Innovation. 2012.
- Référence 13
-
Davis K, Stremikis K, Squires D, et coll. Mirror, Mirror on the Wall: How Performance of the U.S. Health Care System Compares Internationally. New York (États-Unis) : Le Fonds du Commonwealth; 2014.
- Référence 14
-
Organisation de coopération et de développement économiques (OCDE). Panorama de la santé 2013 - Les indicateurs de l'OCDE, Paris (France) : OCDE; 2013.
- Référence 15
-
Hsiao W. What Is A Health System? Why Should We Care? Cambridge (United States): Harvard School of Public Health. 2003.
- Référence 16
-
Organisation de coopération et de développement économiques (OCDE). Statistiques de l'OCDE sur la santé 2015. Paris (France): OECD; 2015.
- Référence 17
-
Organisation de coopération et de développement économiques (OCDE). Santé (OCDE) : L'augmentation des dépenses de santé marque le pas. Paris (France) : OCDE; 2012.
- Référence 18
-
Organisation de coopération et de développement économiques (OCDE). Health Spending Growth at Zero. Paris (France): OCDE; 2013.
- Référence 19
-
Organisation de coopération et de développement économiques (OCDE). Les dépenses de santé recommencent à augmenter mais restent faibles en Europe, selon l'OCDE. Paris (France): OCDE; 2014.
- Référence 20
-
Organisation de coopération et de développement économiques (OCDE). Statistiques de l'OCDE sur la santé 2014. Paris (France) : OCDE; 2014.
- Référence 21
-
Institut canadien d'information sur la santé (ICIS). Analyse comparative du système de santé du Canada : comparaisons internationales. Ottawa : ICIS; 2013.
- Référence 22
-
Organisation de coopération et de développement économiques (OCDE). Statistiques de l'OCDE sur la santé, 2014 : Comment le Canada se positionne?, Paris (France): OCDE; 2014.
- Référence 23
-
Organisation de coopération et de développement économiques (OCDE). OECD Health Statistics, 2014: How Does Australia Compare?, Paris (France): OCDE; 2013.
- Référence 24
-
Organisation de coopération et de développement économiques (OCDE). OECD Health Statistics, 2014: How Does United States Compare? Paris (France): OCDE; 2013.
- Référence 25
-
Investissements fédéraux à l'appui des soins de santé [Internet]. Ottawa: Ministère des Finances Canada; 2012.
- Référence 26
-
Institut canadien d'information sur la santé (ICIS). Les temps d'attente pour les interventions prioritaires au Canada 2015. Ottawa: ICIS; 2014.
- Référence 27
-
Schoen C, Osborn R. The Commonwealth Fund 2012 International Health Policy Survey of Primary Care Physicians. New York (United States): The Commonwealth Fund; 2012.
- Référence 28
-
The Commonwealth Fund. The Commonwealth Fund 2010 International Health Policy Survey in Eleven Countries. New York (United States): Commonwealth Fund; 2010.
- Référence 29
-
Institut canadien d'information sur la santé (ICIS). Les soins de santé au Canada 2012 : regard sur les temps d'attente. Ottawa : ICIS; 2012.
- Référence 30
-
Institut canadien d'information sur la santé (ICIS). Comparaisons internationals : regard sur la qualité des soins. Ottawa : ICIS; 2015.
- Référence 31
-
Sullivan T, Shouldice M. Recherche commandée par le Groupe consultatif sur l'innovation des soins de santé : International Summit on Healthcare Innovation and High Performing Systems: Lessons for Canada. Ottawa: Santé Canada; 2015.
- Référence 32
-
Gay J, Paris V, Devaux, M, et al. Mortality Amenable to Health Care in 31 OECD Countries: Estimates and Methodological Issues. Countries. Paris (France): OECD Health Working Papers No.55; 2011.
- Référence 33
-
Healy, J, et al. Health Systems in Transition: Australia: Health System Review. Copenhagen (Denmark): European Health Observatory on Health Systems and Policies; 2006.
- Référence 34
-
Naylor CD, Treurnicht Naylor KA. Seven provocative principles for health care reform JAMA. 7 mars 2012;307(9):919-20.
- Référence 35
-
Begin, M., L. Eggertson et N. Macdonald N. « A country of perpetual pilot projects », dans JAMC. 9 juin 2009, vol. 180, nº 12, p. 1185.
- Référence 36
-
Rogers EM. Diffusion of innovations. 5th ed. New York (United States): Free Press; 2003.
- Référence 37
-
Hartmann A, Linn J. Scaling up: A framework and lessons for development effectiveness from literature and practice, Washington D.C. (États-Unis): Brookings Institution; octobre 2008.
- Référence 38
-
Organisation mondiale de la Santé (OMS). WHO Technical Brief No.3 Draft 3: Scaling up health services - Challenges and choices, Genève (Suisse): OMS; 12 juin 2008.
- Référence 39
-
NHS Innovation Accelerator [Internet]. Leeds, Royaume-Uni, National Health Service Angleterre, c2015.
- Référence 40
-
Hawn, C. Going big: How major providers scale up their best ideas. Oakland (États-Unis) : California HealthCare Foundation; juin 2012.
- Référence 41
-
Marchildon, G. Evaluating health policy and system performance: are we moving to a network model?, livre blanc, ébauche, Kingston, Monieson Centre for Business Research in Healthcare, Queen's University; 2014.
- Référence 42
-
Chenier N, Ekins G. Les enquêtes fédérales et provincials sur la santé au Canada : de 1940 à 2003, Ottawa: Bibliothèque du Parlement; 2003.
- Référence 43
-
Colombie-Britannique. Royal Commission on Health Care and Costs.Report of the British Columbia Royal Commission on Health Care and Costs: Closer to Home. Victoria: gouvernement de la Colombie-Britannique; 1991.
- Référence 44
-
Premier's Advisory Council on Health. A Framework for Reform. Edmonton: Government of Alberta; 2001.
- Référence 45
-
The Commission on Medicare. Caring for Medicare: Sustaining a Quality System. Regina: gouvernement de la Saskatchewan; 2001.
- Référence 46
-
Dagnone T. For Patients' Sake: Patient First Review Commissioner's Report to the Saskatchewan Minister of Health. Regina: gouvernement de la Saskatchewan; 2009.
- Référence 47
-
La Commission d'étude sur les services de santé et les services sociaux (1996-2000). Rapport de travail, Regard sur le passé, regard vers l'avenir. Toronto: gouvernement de l'Ontario; 2000.
- Référence 48
-
La Commission de la réforme des services publics de l'Ontario. Des services publics pour la population ontarienne : Cap sur la viabilité et l'excellence. Toronto : gouvernement de l'Ontario; 2012.
- Référence 49
-
Commission d'étude sur les services de santé et les services sociaux. Les solutions émergentes : Rapport et recommandations, Québec : gouvernement du Québec; 2000.
- Référence 50
-
Forum national sur la santé. La santé au Canada : un héritage à faire fructifier, rapport final, Ottawa; 1997.
- Référence 51
-
Commission sur l'avenir des soins de santé au Canada. Guidé par nos valeurs: L'avenirdessoinsdesanté au Canada. Ottawa: gouvernement du Canada; 2002.
- Référence 52
-
Le comité sénatorial permanent des affaires sociales, de la science et de la technologie. La santé des Canadiens - le rôle du gouvernement fédéral, rapport final, volume 6 : Recommandations en vue d'une réforme. Ottawa: Sénat; 2002.
- Référence 53
-
Groupe de travail sur l'innovation en matière de santé [Internet]. Ottawa : Le Conseil de la fédération; c2013.
- Référence 54
-
Lazar, H. et coll. Paradigm Freeze: Why it is so hard to reform health-care policy in Canada. Montréal, Kingston, London, Ithaca: McGill-Queen's University Press; 2013.
- Référence 55
-
Loi constitutionnelle de 1867, 30 & 31 Victoria, ch. 3 (R.U.)
- Référence 56
-
Butler, M. et M. Tiedemann. Le rôle fédéral dans le domaine de la santé et des soins de santé. Ottawa: Bibliothèque du parlement; 2011, révisé en 2013.
- Référence 57
-
Rice, T. et coll. Health System Review. Health Systems in Transition: United States of America. Copenhague (Danemark): Observatoire européen des systèmes et des politiques de santé; 2013.
- Référence 58
-
Patient Protection and Affordable Care Act, 42 U.S.C., 2010, 18001.
- Référence 59
-
The Commonwealth Fund. 2014 International Profiles of Health Care Systems. New York (États-Unis): The Commonwealth Fund, 2015, p.11.
- Référence 60
-
Marchildon G. Systèmes de santé en transition : Canada, Examen du système de santé. Copenhague (Danemark): Observatoire européen des systèmes et des politiques de santé, 2013.
- Référence 61
-
Loi canadienne sur la santé, L.R.C. 1985, ch. C-6
- Référence 62
-
Ministère des Finances. Plan budgétaire 1995. Ottawa: ministère des Finances Canada; 1995.
- Référence 63
-
Ministère des Finances. Soutien fédéral aux provinces et aux territoires [Internet]. Ottawa : ministère des Finances Canada; 2014.
- Référence 64
-
Selon les calculs internes de Santé Canada.
- Référence 65
-
Ministère des Finances. Transfert canadien en matière de santé [Internet]. Ottawa : ministère des Finances Canada; 2011.
- Référence 66
-
À propos du Fonds pour l'adaptation des services de santé [Internet]. Ottawa : Santé Canada; Archivée 2013.
- Référence 67
-
Fonds pour l'adaptation des soins de santé primaires [Internet]. Ottawa : Santé Canada; 2007.
- Référence 68
-
Fonds des projets pilotes de garanties sur les délais d'attente pour les patients (GDAP) [Internet]. Ottawa : Santé Canada; 2012.
- Référence 69
-
Sweetman A, Buckley, G. Ontario's Experiment with Primary Care Reform. Calgary: The University of Calgary - The School of Public Policy; 2014 Apr.
- Référence 70
-
Lavergne MR, Peterson S, McKendry R, Sivananthan S, and McGrail K. Full-Service Family Practice in British Columbia: Policy Interventions and Trends in Practice, 1991-2010. Healthcare Policy, 9(4) May 2014: 32-47.
- Référence 71
-
Accord de 2003 des premiers ministres sur le renouvellement des soins de santé [Internet]. Ottawa: Santé Canada; 2006.
- Référence 72
-
Rencontre des premiers ministres sur les soins de santé [Internet]. Ottawa : Santé Canada; 2006.
- Référence 73
-
Fondé sur les calculs internes de Santé Canada.
- Référence 74
-
Fondé sur les calculs internes de Santé Canada.
- Référence 75
-
Instituts de recherche en santé du Canada (IRSC). Rapport sur les plans et les priorités de 2015-2016. Ottawa : IRSC; 2015.
- Référence 76
-
Instituts de recherche en santé du Canada (IRSC). Évaluation du Programme ouvert de subventions de fonctionnement : Rapport final 2012.
- Référence 77
-
Instituts de recherche en santé du Canada (IRSC) [Internet]. Stratégie de recherche axée sur le patient. Ottawa : IRSC; 2013.
- Référence 78
-
Instituts de recherche en santé du Canada (IRSC) [Internet]. Réseaux de la SRAP. Ottawa: IRSC; 2015.
- Référence 79
-
Instituts de recherche en santé du Canada (IRSC) [Internet]. Unités de SOUTIEN de la SRAP. Ottawa: IRSC; 2015.
- Référence 80
-
Fondation canadienne pour l'innovation (FCI) [Internet]. Qu'est-ce que la FCI? Ottawa: FCI; c2015.
- Référence 81
-
Genome Canada [Internet]. À propos de Genome Canada. Ottawa: Genome Canada; c2015.
- Référence 82
-
Santé Canada. 2015-2016 Rapport sur les plans et les priorités. Ottawa: Santé Canada; 2015.
- Référence 83
-
Loi sur les brevets, L.R.C., 1985, ch. P-4
- Référence 84
-
Conseil d'examen du prix des médicaments brevetés (CEPMB). Compendium des politiques, des Lignes directrices et des procédures - Mise à jour : juin 2015. Ottawa: CEPMB; 2014.
- Référence 85
-
Santé Canada. 2015-2016 Rapport sur les plans et les priorités. Ottawa: Santé Canada; 2015.
- Référence 86
-
Kapelus M. Présentation au Groupe consultatif sur l'innovation des soins de santé. Ottawa: Direction générale de la santé des Premières nations et des Inuits, Santé Canada; 2015; Service correctionnel du Canada. 2014-2015 Rapport sur les plans et les priorités. Ottawa: Service correctionnel du Canada; 2014. Citoyenneté et Immigration Canada. Rapport sur les plans et les priorités de 2014-2015. Ottawa : Service correctionnel du Canada; 2014. Ministère de la Défense nationale. 2014-2015 Rapport sur les plans et les priorités. Ottawa : Ministère de la Défense nationale; 2014. Anciens Combattants Canada. Rapport sur les plans et les priorités 2014-2015. Ottawa; Anciens Combattants Canada; 2014.
- Référence 87
-
Loi sur les Indiens. L.R.C., 1985, ch. I-5
- Référence 88
-
Kapelus M. Présentation au Groupe consultatif sur l'innovation des soins de santé. Ottawa: Direction générale de la santé des Premières nations et des Inuits, Santé Canada; 2015.
- Référence 89
-
Santé Canada. Plan stratégique sur la santé des Premières nations et des Inuits : Un parcours partagé vers l'amélioration de la santé. Ottawa: Santé Canada; 2012.
- Référence 90
-
Agence de la santé publique du Canada. 2015-2016 Rapport sur les plans et les priorités. Ottawa: Agence de la santé publique du Canada; 2014.
- Référence 91
-
Ministère des Finances. Dépenses fiscales et évaluations 2014. Ottawa: Ministère des Finances; 2015.
- Référence 92
-
Conseil national de recherches du Canada. Rapport sur les plans et les priorités 2015-2016. Ottawa: Conseil national de recherches du Canada; 2015.
- Référence 93
-
Conseil national de recherches du Canada. À propos du Programme d'aide à la recherche industrielle du CNRC. Ottawa: Conseil national de recherches du Canada; 2015.
- Référence 94
-
Réseau de Centres d'excellence du Canada [Internet]. Aperçu des programmes. Ottawa: Réseau de Centres d'excellence du Canada; 2015.
- Référence 95
-
Rivers B. Scaling up to meet the need: overcoming barriers to the development of bold global-fund financed programs. Nairobi( Kenya): Aidspan. c2008.
- Référence 96
-
Calculs d'Emploi et Développement social Canada fondés sur Statistique Canada. Estimation de la population, selon le groupe d'âge et le sexe au 1er juillet, Canada, provinces et territoires, annuel (CANSIM Tableau 051-0001); et Statistique Canada. Population projetée, selon l'âge, et le sexe, au 1er juillet, Canada, provinces et territoires, annuel (CANSIM tableau 052-0005). Ottawa : Statistique Canada; 2011.
- Référence 97
-
Institut canadien d'information sur la santé. Les personnes âgées et le système de santé : quelles sont les répercussions des multiples affections chroniques? Ottawa: Institut canadien d'information sur la santé; janvier 2011.
- Référence 98
-
Institut canadien d'information sur la santé. Les soins de santé au Canada 2011 : regard sur les personnes âgées et le vieillissement. Ottawa: Institut canadien d'information sur la santé; décembre 2011.
- Référence 99
-
Elmslie, K. Against the growing burden of disease [présentation]. Ottawa : Agence de la santé publique du Canada.
- Référence 100
-
Kapelus M. Présentation au Groupe consultatif sur l'innovation des soins de santé. Ottawa: Direction générale de la santé des Premières nations et des Inuits, Santé Canada; 2015.
- Référence 101
-
Agence de la santé publique du Canada. Freiner L'obésité juvénile : Cadre d'action fédéral, provincial et territorial pour la promotion du poids santé. Ottawa: Agence de la santé publique du Canada.
- Référence 102
-
Ministère des Finances Canada. Transfert canadien en matière de santé [Internet], Ottawa : Ministère des Finances Canada;19 décembre 2011.
- Référence 103
-
Conference Board du Canada. Healthcare in Canada: An economic growth engine, Briefing 1 - The economic footprint of health care delivery in Canada. Ottawa: Conference Board du Canada; 2011.
- Référence 104
-
Bailey I, Curry B. « Flaherty's 10-year health-care plan divides provinces », dans The Globe and Mail; 19 décembre 2011.
- Référence 105
-
Payton L. « Premiers split over Flaherty health-funding bombshell », dans CBC News;19 décembre 2011.
- Référence 106
-
Groupe de travail sur l'innovation en soins de santé. De l'innovation à l'action : Premier rapport du Groupe de travail sur l'innovation en matière de santé. Ottawa : Le Conseil de la fédération; juillet 2012.
- Référence 107
-
Groupe de travail sur l'innovation en soins de santé [Internet]. Ottawa : Le Conseil de la fédération; c2013.
- Référence 108
-
Alliance pancanadienne pharmaceutique [Internet]. Ottawa: Le Conseil de la fédération; c2013.
- Référence 109
-
Tableau 1 2 Dépenses intérieures brutes en recherche et développement (DIRD) dans le domaine de la santé - Secteur d'exécution et secteur de financement [Internet]. Ottawa (Canada) : Statistique Canada; Le 20 décembre 2012.. Remarque : L'estimation de 3 % a été calculée en divisant le montant des dépenses en recherche et développement de santé par le total des dépenses en santé en 2009 (182,1 G$).
- Référence 110
-
Topol, E. The Patient Will See You Now: The Future of Medicine is in Your Hands. New York (États-Unis): Basic Books; 2015.
- Référence 111
-
Fondation canadienne pour l'amélioration des services de santé (FCASS) et Baker GR. Recherche commandée par le Groupe consultatif sur l'innovation en matière de santé: Patient Engagement: Catalyzing Improvement and Innovation in Canadian Healthcare. Ottawa : Santé Canada; 2015.
- Référence 112
-
Agence de la santé publique du Canada. Le Rapport de l'administrateur en chef de la santé publique sur l'état de la santé publique au Canada. Ottawa: gouvernement du Canada; 2010.
- Référence 113
-
Buckeridge DL. « Reorienting Health Systems to Meet the Demand for Consumer Health Solutions », dans Healthc Pap. 2014;13 (4): 23-26.
- Référence 114
-
Ernest and Young. Relier les patients et les professionnels de la santé - Étude pancanadienne sur la télésurveillance des patients. Ottawa : Inforoute Santé du Canada; 2014.
- Référence 115
-
Zelmer J, Hagens S. « Understanding the Gap Between Desire for and Use of Consumer Health Solutions », dans Healthc Pap. 2014; 13 (4): 9-21.
- Référence 116
-
European Commission eHealth Stakeholder Group. Patient access to Electronic Health Records. Bruxelles (Belgique): Commission européenne; 2013.
- Référence 117
-
Kierkegaard P. « eHealth in Denmark: A Case Study », dans J Med Syst. 2013; 37(6): 9991.
- Référence 118
-
Zelmer J, Hagens S. « Understanding the Gap Between Desire for and Use of Consumer Health Solutions », dans Healthc Pap. 2014; 13 (4): 9-21.
- Référence 119
-
Stylus Consulting. « Nova Scotia Personal Health Record Demonstration Project: Benefits Evaluation Report » Ottawa: Inforoute Santé du Canada; 2014.
- Référence 120
-
Stern HS, Ceresia P, Lapner M. « Facilitating the Appropriate Use of E-health Solutions », dans Healthc Pap. 2014; 13(4): 38-47.
- Référence 121
-
Entrevue auprès d'une personne-ressource avec Jennifer Zelmer, PHD, MA, première vice-présidente, Inforoute Santé du Canada.
- Référence 122
-
Picard, A. « Want access to your personal health record? Be prepared to pay-a lot », dans The Globe and Mail. 14 mars 2013.
- Référence 123
-
Les renseignements sont fondés sur une entrevue auprès d'une personne-ressource avec Jennifer Zelmer, première vice-présidente, Inforoute Santé du Canada.
- Référence 124
-
Ernest and Young. Relier les patients et les professionnels de la santé - Étude pancanadienne sur la télésurveillance des patients. Ottawa : Inforoute Santé du Canada; 2014.
- Référence 125
-
Les principaux exemples dans ce domaine comprennent le Tele-Link Mental Health Program du Hospital for Sick Children de Toronto. Présentation écrire au Groupe consultatif sur l'innovation en matière de santé et renseignements fournis au Groupe consultatif sur l'innovation en matière de santé par les représentants provinciaux et territoriaux.
- Référence 126
-
Baker GR. Données de recherche à l'appui : Comment la participation du patient contribue à de meilleurs soins. Ottawa: Fondation canadienne pour l'amélioration des services de santé; 2014.
- Référence 127
-
Cette approche des patients en tant que coformateur a été dégagée au cours de la table ronde du Groupe consultatif sur l'innovation en matière de santé. On y fait référence par l'expression « Le modèle de Montréal ». Les renseignements présentés ici sont fondés sur le rapport suivant : Forum d'innovation en santé. Santé en devenir : Relever la performance du système de santé, huitième rapport : Le patient partenaire. Montréal : Université McGill; 2015.
- Référence 128
-
Porter, ME, Pabo EA, Lee TH. « Redesigning Primary Care: A strategic Vision to Improve Value by Organizing Around Patients' Needs », dans Health Affairs. 2013; 32 (3): 516-525.
- Référence 129
-
Participant à la table ronde du Groupe consultatif sur l'innovation en matière de santé tenue le 11 mars 2015.
- Référence 130
-
Guyda HS, Razack, Steinmetz N. « Social paediatrics », dans Paediatrics & Child Health. 2006; 11(10): 643-645.
- Référence 131
-
Ministère des Finances du Québec. Plan économique du Québec. Québec: gouvernement du Québec; 2015.
- Référence 132
-
Fondation de l'OIIQ : 250 000 $ à la Fondation du Dr Julien et au CSSS Lucille-Teasdale. Montréal: INFOIIQ; c.2015.
- Référence 133
-
Ministère de la Santé et des soins de longue durée. Transformation du système de soins de santé. Toronto: Ministère de la Santé et des soins de longue durée.
- Référence 134
-
Fondation canadienne pour l'amélioration des services de santé (FCASS) et Baker GR. Recherche commandée par le Groupe consultatif sur l'innovation en matière de santé : Patient Engagement: Catalyzing Improvement and Innovation in Canadian Healthcare. Ottawa : Santé Canada; 2015, et table ronde du Groupe consultatif sur l'innovation en matière de santé avec des représentants du département de médecine familiale de la McMaster University.
- Référence 135
-
Alberta Health Services. About the Patient and Family Advisory Group. Edmonton: Alberta Health Services; octobre 2014.
- Référence 136
-
About Patients as Partners[Internet]. British Columbia: Impact BC.
- Référence 137
-
Welcome to All Nations Healing Hospital [Internet]. Fort Qu'Appelle: All Nations Healing Hospital.
- Référence 138
-
Carter c. Canada (Procureur général), 2015 CSC 5
- Référence 139
-
Code criminel, L.R.C., ch. C-34, art.1
- Référence 140
-
Présentation écrite d'un intervenant au Groupe consultatif sur l'innovation en matière de santé
- Référence 141
-
National Health Service. NHS Choices [Internet]. Londres (Royaume-Uni) : National Health Service.
- Référence 142
-
Leatt P, Pink GH, Guerriere M. « Towards a Canadian Model of Integrated Healthcare », dans Healthc Pap;vol. 1, nº 2:13.
- Référence 143
-
Leatt P, Pink GH, Naylor CD. « Integrated delivery systems: has their time come in Canada », dans Journal de l'Association médicale canadienne (JAMC). 15 mars 1996; 154 (6): 803-809.
- Référence 144
-
Suter E, Oelke ND, Adair CE. « Ten Key Principles for Successful Health Systems », dans Healthc Q. 3 octobre 2009: 16-23.
- Référence 145
-
Shortell SM, Gillies RR, Anderson DA. « The New World of Managed Care: Creating Organized Delivery Systems », dans Health Affairs;1994; 13 (5): 46-64; Shortell SM, Gillies RR, Anderson DA, Mitchell JB et Morgan KL. « Creating Organized Delivery Systems: The Barriers and Facilitators », dans Hospital and Health Services Administration. 1993; 38(4).
- Référence 146
-
Sullivan T, M. Shouldice. Recherche commandée par le Groupe consultatif sur l'innovation en matière de santé : International Summit on Healthcare Innovation and High Performing Systems: Lessons for Canada. Ottawa: Santé Canada; 2015.
- Référence 147
-
Feachem, R.G., N.K. Sekhri et K.L. White. « Getting more for their dollar: a comparison of the NHS with California's Kaiser Permanente », dans BMJ. 2002; 324(7330):135.
- Référence 148
-
Feachem, R.G., N.K. Sekhri et K.L. White. « Getting more for their dollar: a comparison of the NHS with California's Kaiser Permanente », dans BMJ. 2002; 324(7330):141.
- Référence 149
-
Feachem, R.G., N.K. Sekhri et K.L. White. « Getting more for their dollar: a comparison of the NHS with California's Kaiser Permanente », dans BMJ. 2002; 324(7330):135.
- Référence 150
-
Feachem, R.G., N.K. Sekhri et K.L. White. « Getting more for their dollar: a comparison of the NHS with California's Kaiser Permanente », dans BMJ, vol. 324, nº 7330, 2002, p. 140.
- Référence 151
-
Alberta Health Services. Engaging the Patient in Healthcare: An Overview of Personal Health Records Systems and Implications for Alberta. Edmonton: Alberta Health Services.
- Référence 152
-
Patient Protection and Affordable Care Act, 42 U.S.C., 2010, 18001.
- Référence 153
-
Shortell S, Addicott R, Walsh N, Ham C. « Briefing: Accountable care organizations in the United States and England: Testing, evaluating and learning what works », Londres(Royaume-Uni): The Kings Fund; 2014.
- Référence 154
-
Sutherland JM. Recherche commandée par le Groupe consultatif sur l'innovation en matière de santé : Bundled Payments: Can they help Canadian Health Systems. Ottawa : Santé Canada; 2015 :18.
- Référence 155
-
Friedberg MW, Chen PG, White C, Jung O, Raaen L, Hirshman S, et Lipinski L. Effects of Health Care Payment Models on Physician Practice in the United States. Rand Corporation; 2015.
- Référence 156
-
The National Commission on Payment Reform. Report of the National Commission on Payment Reform. Virginia: The Society of General Internal Medicine, 2013, p. 15.
- Référence 157
-
The National Commission on Payment Reform. Report of the National Commission on Payment Reform. Virginia: The Society of General Internal Medicine, 2013, p. 16.
- Référence 158
-
Sutherland JM. Recherche commandée par le Groupe consultatif sur l'innovation en matière de santé : Bundled Payments: Can they help Canadian Health Systems. Ottawa : Santé Canada; 2015.
- Référence 159
-
Forest PG. A Canadian perspective on Obamacare: what can we learn from U.S. health reform? Winnipeg: Université du Manitoba; février 2015.
- Référence 160
-
Lomas J, Woods J, Veenestra G. « Devolving authority for healthcare in Canada's provinces: 1. An introduction to the issues », dans Journal de l'Association médicale canadienne. 1997; 156(3): 371-377.
- Référence 161
-
Levesque, JF. et coll. Regarder en arrière pour mieux avancer : synthèse de l'évaluation de la réforme des soins de première ligne dans les provinces canadiennes. Québec : gouvernement du Québec; 2012.
- Référence 162
-
Nurse Practitioner-Led Clinics [Internet], Toronto, Association des centres de santé de l'Ontario.
- Référence 163
-
Strategic Clinical Networks Alberta. Ottawa : Agrément Canada; le 22 mars 2013.
- Référence 164
-
Présentation écrite remise au Groupe consultatif sur l'innovation en matière de santé.
- Référence 165
-
Strategic Clinical Networks [Internet]. Edmonton: Alberta Health Services. c. 2015.
- Référence 166
-
Waslyak T, Frank C, Noseworthy T. Driving Clinical Innovation in Alberta Strategic Clinical Networks (SCNs). Document présenté à la conférence de L'Association canadienne pour la recherche sur les services et les politiques de la santé. Toronto;13 mai 2014.
- Référence 167
-
The Change Foundation. Tools for Change : Funding Incentives and Levers for Integrating Patient Care in Ontario. Toronto: The Change Foundation; 2010.
- Référence 168
-
Benjamin Hobers et coll. Integrated Comprehensive Care: Bundled Care Project Final Report. Hamilton: PATH Research Institute; 30 juin 2014.
- Référence 169
-
Nelson S. et coll. Optimisation des champs d'exercice : De nouveaux modèles de soins pour un nouveau système de soins de santé. Ottawa : Académie canadienne des sciences de la santé; 2014.
- Référence 170
-
Présentation écrite au Groupe consultatif sur l'innovation en matière de santé.
- Référence 171
-
Groupe de travail sur le Principe de Jordan. Sans déni, délai ou interruption : veiller à ce que les enfants des Premières Nations bénéficient de services équitables par l'entremise du Principe de Jordan. Ottawa : Assemblée des Premières Nations; 2015 : 8.
- Référence 172
-
Santé Canada. Programme d'infostructure de la cybersanté (PIC) des Premières Nations et des Inuits - Évaluation. Ottawa : Santé Canada; mars 2012.
- Référence 173
-
Services de santé non assurés - Sommaire du Rapport annuel 2012-2013 [Internet]. Ottawa. Santé Canada.
- Référence 174
-
Présentation écrite remise au Groupe consultatif sur l'innovation en matière de santé.
- Référence 175
-
Goldman B. « King of the mountain », dans Stanford Medicine; automne 2012.
- Référence 176
-
Conseil national d'information sur la santé. Health information for Canada: Report of the National Task Force of Health Information, Ottawa, Conseil national d'information sur la santé; 1991: 3.
- Référence 177
-
Bureau du vérificateur général du Canada. Les dossiers électroniques au Canada : Survol des rapports de vérification fédéral et provinciaux. Ottawa : Bureau du vérificateur général du Canada; 2010.
- Référence 178
-
The Commonwealth Fund. 2012 Commonwealth Fund International Survey of Primary Care Doctors. New York (États-Unis): The Commonwealth Fund; 2012.
- Référence 179
-
Inforoute Santé du Canada. Rendre compte aux Canadiens : Rapport annuel 2009-2010. Toronto : Inforoute Santé du Canada; 20 juin 2010.
- Référence 180
-
Inforoute Santé du Canada. Rapport annuel 2013-2014. Toronto : Inforoute Santé du Canada; 30 juin 2014.
- Référence 181
-
2014 National Physician Survey [Internet]. Mississauga: National Physicians Survey; c2015.
- Référence 182
-
Meaningful Use Definition & Objectives [Internet]. Washington D.C.(États-Unis) : Office of the National Coordinator for Health Information Technology; 6 février 2015.
- Référence 183
-
Association médicale canadienne. Comment le Canada peut-il parvenir à une utilisation accrue des dossiers médicaux électroniques? Ottawa : Association médicale canadienne; mai 2014.
- Référence 184
-
Fihn SD, Francis J, Clancy C, Nielson C, Nelson K, Rumsfeld J, Cullen T, Bates J, Graham GL. « Insights from advanced analytics at the Veterans Health Administration », dans Health Aff. juillet 2014: 33(7): 1203-1211.
- Référence 185
-
About Us [Internet]. GovHack.
- Référence 186
-
Stukel TA, Glazier RH, Schultz SE, Guan J, Zagorski BM, Gozdyra P, Henry DA. « Multispecialty physician networks in Ontario », dans Open Med. 14 mai 2013; 7(2): e40-55.
- Référence 187
-
Gagnon D. Recherche commandée par le Groupe consultatif sur l'innovation en matière de santé : Review of leading provincial and territorial healthcare innovations in Canada. Ottawa: Santé Canada; 2015.
- Référence 188
-
Organisation de coopération et de développement économiques (OCDE). Data-driven innovation for growth and well-being, rapport de synthèse intérimaire, Paris, France, 2014.
- Référence 189
-
Patrick D, Guyatt GH, Acquadro C. « Chapter 17: Patient-reported outcomes », dans Higgins JPT, Green S (éditeurs), Cochrane Handbook for Systematic Reviews of Interventions, version 5.0.1 [mise à jour en septembre 2008] : 17.1. The Cochrane Collaboration, 2008.
- Référence 190
-
Benefits case study: Patient reported outcome measures (PROMs) outputs [Internet]. Leeds (Royaume-Uni) : Health and Social Care Information Centre.
- Référence 191
-
Patient reported outcomes measures (PROMs) [Internet]. NHS Choices; 21 janv. 2014.
- Référence 192
-
Ingelman-Sundberg M, Rodriguez-Antona C. « Pharmacogenetics of drug-metabolizing enzymes: implications for a safer and more effective drug therapy », dans Philos Trans R Soc Lond B Biol Sci. 29 août 2005; 360(1460):1563-1570.
- Référence 193
-
Winner J, Allen JA, Altar CA, Spahic-Mihajlovic A. « Psychiatric pharmacogenomics predicts health resource utilization of outpatients with anxiety and depression », dans Translational Psychiatry. 2013; 3(3): e242.
- Référence 194
-
Kennedy JL, Voudouris NC. « Incorporating psychiatric pharmacogenetics into family practice », dans Pharmacogenomics. juillet 2013;14(10):1121-1124.
- Référence 195
-
Kennedy JL. How our genes influence response to treatment in psychiatry [présentation au Groupe consultatif sur l'innovation en matière de santé]. Ottawa : 23 mars 2015.
- Référence 196
-
Groupe consultatif sur l'innovation des soins de santé, échange des meilleurs cerveaux sur la médecine personnalisée et de précision.
- Référence 197
-
Le 100,000 Genomes Project [Internet]. Londres (Royaume-Uni) : Genomics England.
- Référence 198
-
Targeted Call for Research into Preparing Australia for the Genomics Revolution in Health Care (Genomics TCR) [Internet]. Canberra (Australia):National Health and Medical Research Council, gouvernement australien; 17 mars 2015.
- Référence 199
-
Observations du président dans le discours sur l'état de l'Union [Internet]. Washington D.C. (États-Unis) : La Maison-Blanche, Bureau du secrétaire de presse, 20 janv. 2015.
- Référence 200
-
Fiche de renseignements : Initiative sur la médecine de précision du président Obama [Internet]. Washington D.C. (États Unis) : La Maison-Blanche, Bureau du secrétaire de presse, 30 janv. 2015.
- Référence 201
-
Kosseim P, Pullman D, Perrot-Daley A, Hodgkinson K, Street C, Rahman P. Privacy protection and public goods: building a genetic database for health research in Newfoundland and Labrador. J Am Med Inform Assoc. Janv. 2013 1;20(1):38-43.
- Référence 202
-
Au sujet de l'alliance mondiale [Internet]. Toronto: Alliance mondiale pour la génomique et la santé.
- Référence 203
-
Voir par exemple, Griffith-Greene M. Home DNA tests may affect insurance, employment CBC News. 2 avril 2015.
- Référence 204
-
Comité sénatorial permanent des Droits de la personne. Procès-verbal. Ottawa: Parlement du Canada; 2 oct. 2014.
- Référence 205
-
Walker J., La discrimination génétique dans le droit canadien. Ottawa: Bibliothèque du Parlement; 16 sept. 2014.
- Référence 206
-
Le comité d'experts sur l'accès en temps opportun aux données sur la santé et sur les conditions sociales pour la recherche sur la santé et l'innovation du système de santé. L'accès aux données sur la santé et aux données connexes au Canada. Ottawa (Canada) : Conseil des académies canadiennes, 2015.
- Référence 207
-
Berwick, Don, ancien administrateur des Centers for Medicare and Medicaid Services.
- Référence 208
-
Dodge D, Dion M. Chronic healthcare spending disease: a macro diagnosis and prognosis. Toronto : Institut C.D. Howe; 2011.
- Référence 209
-
Cameron S, Lao H, Shaw T. Fiscal sustainability report 2014. Ottawa : Bureau du directeur parlementaire du budget; 2014.
- Référence 210
-
Grant HM, Hurley J. Unhealthy pressure: how physician pay demands put the squeeze on provincial health-care budgets, École de politique publique de Calgary. Juillet 2013; 6(22):1-38.
- Référence 211
-
Blomqvist A, Busby C, Husereau D. Capturing value from health technologies in lean times. Toronto : Institut C.D. Howe; 2013.
- Référence 212
-
Torrance GW, Thomas WH, Sackett DL. A utility maximization model for evaluation of health care programs. Health Serv Res 1972;7:118-133.
- Référence 213
-
Réforme du financement du système de santé [Internet]. Toronto : Ministère de la Santé et des Soins de longue durée de l'Ontario.
- Référence 214
-
Maladies analogues. Source : Institut canadien d'information sur la santé.
- Référence 215
-
Ontario freezing doctor pay to invest in more community care for families and seniors [Internet]. Toronto : Ministère de la Santé et des Soins de longue durée de l'Ontario;7 mai 2012.
- Référence 216
-
Institut canadien d'information sur la santé. Physician services benefit rates report, Canada, 2012-2013. Ottawa : Instituts canadiens d'information sur la santé.
- Référence 217
-
Santé Canada. Système de santé au Canada. 2012.
- Référence 218
-
Naylor CD. Private Practice, Public Payment Canadian Medicine and the Politics of Health Insurance, 1911-1966. Montréal : McGill-Queen's University Press; 1986.
- Référence 219
-
Better, smarter, healthier: In historic announcement, HHS sets clear goals and timeline for shifting Medicare reimbursements from volume to value [Internet]. Washington (Étas-Unis): U.S. Department of Health and Human Services; 26 janv. 2014.
- Référence 220
- Référence 221
-
Pines J et. al. Kaiser permanente - California: A model for integrated care for the ill and injured. Washington : La Brookings Institution; 4 mai 2015.
- Référence 222
-
Groupe de travail sur l'innovation en soins de santé. De l'innovation à l'action : Premier rapport du Groupe de travail sur l'innovation en matière de santé. Ottawa : Le Conseil de la fédération; juillet 2012.
- Référence 223
-
Stratégie en matière de ressources humaines en santé [Internet]. Ottawa: Santé Canada.
- Référence 224
-
Gagnon MA. A roadmap to a rational pharmacare policy in Canada. Ottawa : la Fédération canadienne des syndicats d'infirmières/infirmiers; 2014.
- Référence 225
-
Hall E. Commission royale d'enquête sur les services de santé. Volume 1. Ott (Ont). Imprimeur de la Reine, 1964.
- Référence 226
-
Morgan SG, Daw JR. Canadian pharmacare: looking back, looking forward. Politique en matière de soins de santé. Août 2018;8(1):14-23.
- Référence 227
-
Boothe K. Ideas and the limits on program expansion: the failure of nationwide pharmacare in Canada since 1944.Revue canadienne de science politique. Juin 2013; 46(2): 419-453.
- Référence 228
-
Assurance médicaments [Internet]. Québec: Régie de l'assurance maladie du Québec.
- Référence 229
-
Le régime médicaments du Nouveau-Brunswick [Internet]. Fredericton: Le gouvernement du Nouveau-Brunswick; c2015.
- Référence 230
-
Gagnon MA. A roadmap to a rational pharmacare policy in Canada. Ottawa : la Fédération canadienne des syndicats d'infirmières/infirmiers; 2014.
- Référence 231
-
Institut canadien d'information sur la santé. Dépenses en médicaments en 2014. Ottawa : Institut canadien d'information sur la santé; 2014.
- Référence 232
-
Morgan SG, Law M, Daw JR, Abraham L, Martin D. Estimated cost of universal public coverage of prescription drugs in Canada. CMAJ. Avril 2015;187(7):491-7.
- Référence 233
-
Forest PG. A Canadian perspective on Obamacare: what can we learn from U.S. health reform? Winnipeg: Université du Manitoba; février 2015.
- Référence 234
-
Institut canadien d'information sur la santé. Dépenses relatives aux médicaments d'ordonnance au Canada, 2013 : Gros plan sur les dépenses publiques, comparaisons internationales, tableaux de données. Ottawa: Institut canadien d'information sur la santé.
- Référence 235
-
Conseil d'examen du prix des médicaments brevetés. Rapport annuel du CEPMB 2013. Mai 2014.
- Référence 236
-
Conseil d'examen du prix des médicaments brevetés. Médicaments génériques au Canada. Déc. 2014.
- Référence 237
-
Conseil de la Fédération Alliance pharmaceutique pancanadienne [Internet].
- Référence 238
-
Foire aux questions [Internet]. Ottawa : Conseil d'examen du prix des médicaments brevetés.
- Référence 239
-
Morgan SG, Friesen MK, Thomson PA, and Daw JR, "Use of Product Listing Agreements by Canadian Provincial Drug Benefit Plans", Politiques de santé, 8(4) mai 2013: 45-55.
- Référence 240
-
La Food and Drugs Administration des É.-U. Le programme 510(k) : evaluating substantial equivalence in premarket notifications. Rockville (Étas-Unis) : La Food and Drugs Administration des É.-U.; 28 juin 2014.
- Référence 241
-
Médicaments et produits de santé [Internet]. Ottawa: Santé Canada; 31 octobre 2014.
- Référence 242
-
Santé Canada. Ça vous concerne : Signature d'un protocole d'entente avec l'Australie. Ottawa: Santé Canada; 2004 juillet.
- Référence 243
-
Wood D. Taking the pulse of lean healthcare. Healthc Q. 2012;15(4):27-33.
- Référence 244
-
Qui sommes-nous? [Internet]. Toronto: Choisir avec soin.
- Référence 245
-
Les onze examens et traitements sur lesquels les médecins et les patients devraient s'interroger. Toronto (Canada) : Choisir avec soin en partenariat avec l'Association médicale canadienne; 29 oct. 2014.
- Référence 246
-
Conference Board du Canada. Briefing 1: The Economic Footprint of Health Care Delivery in Canada. Ottawa (Ontario) : Conference Board du Canada; 2013 : p.1.
- Référence 247
-
Prada G [Internet]. Jobs, Productivity and Innovation: How Health care Drives the Economy. Ottawa (Ontario) : Conference Board du Canada; 2013.
- Référence 248
-
Industrie Canada. Profil 2013 de l'industrie des appareils médicaux. Ottawa : gouvernement du Canada; 2013.
- Référence 249
-
MEDEC [Internet]. À propos de notre industrie. Toronto : MEDEC; 2015.
- Référence 250
-
Industrie Canada. Profil 2014 de l'industrie pharmaceutique canadienne. Ottawa : gouvernement du Canada; 2014.
- Référence 251
-
Ministère des Affaires étrangères du Danemark. Start with Denmark - The Heart of Life Sciences for Research and Business. Copenhague : ministère des Affaires étrangères, Investir au Danemark.
- Référence 252
-
Martin Prosperity Institute. Copenhagen - The Facts. Toronto : Martin Prosperity Institute; 2012.
- Référence 253
-
Novo Nordisk [Internet]. Changing the world of diabetes for 90 years. Bagsværd(Denmark) : Novo Nordisk; 2015.
- Référence 254
-
Centre international Ivey pour l'innovation en santé. Groupe consultatif sur l'innovation des soins de santé, recherche commandée : An Overview of Canada's Health Innovation Architecture. Ottawa: Santé Canada; c.2015.
- Référence 255
-
Sauf indication contraire, les renseignements présentés ci dessous proviennent de la source suivante : International Society for Pharmacoeconomics and Outcomes Research. Canada - Pharmaceuticals. Lawrenceville (United States); 2011 et Santé Canada. Communication interne au Secrétariat de l'innovation en santé de Santé Canada : Synthèse du processus lié aux produits pharmaceutiques et aux appareils médicaux de l'approbation réglementaire à l'approvisionnement et au remboursement. Ottawa : 2015.
- Référence 256
-
Sauf indication contraire, les renseignements présentés ci dessous proviennent de la source suivante : International Society for Pharmacoeconomics and Outcomes Research. Canada - Medical Devices and Diagnostics. Lawrenceville (United States); 2014 et Santé Canada. Communication interne au Secrétariat de l'innovation en santé de Santé Canada : Synthèse du processus lié aux produits pharmaceutiques et aux appareils médicaux de l'approbation réglementaire à l'approvisionnement et au remboursement. Ottawa : 2015.
- Référence 257
-
Secrétariat du commerce intérieur. Accord sur le commerce intérieur - Version consolidée. 2015.
- Référence 258
-
New West Partnership Trade Agreement (Accord commercial du nouveau partenariat de l'Ouest) 2015.
- Référence 259
-
Snowdon A, Zur R, Shell J. Transforming Canada into a Global Centre for Medical Device Innovation and Adoption London (Ont.) : Centre international Ivey pour l'innovation en santé, 2011.
- Référence 260
-
Conference Board du Canada. Innovation Procurement for Medical Devices - Driving Health System Improvement. Ottawa, Ontario; 2014:p.10.
- Référence 261
-
Rawlinson S [Internet]. Procurement: Competitive Dialogue. Royaume-Uni : Building; 2008.
- Référence 262
-
MaRS Excite [Internet]. What is MaRS Excite? Toronto : MaRS Excite; c2015.
- Référence 263
-
Conseil Canada-États-Unis de coopération en matière de réglementation. Plan prospectif conjoint. Washington, D.C.(Étas-Unis) : Conseil Canada-États-Unis de coopération en matière de réglementation; 2014.
- Référence 264
-
Hentze, J. [Présentation]. Leveraging Healthcare For Economic Growth: Denmark's Story. Toronto : Royal Danish Consulate General; 2015.
- Référence 265
-
Department of Health and Office for Life Sciences [Internet]. Review into medical innovation and technology: further details. Londres(Royaume-Uni) : Department of Health and Office for Life Sciences; 2015.
- Référence 266
-
NHS England [Internet]. Bancs d'essai. Londres (Royaume-Uni): NHS England; c2015.
- Référence 267
-
NHS England [Internet]. Innovation Connect. Londres(Royaume-Uni): NHS England; c2015.
- Référence 268
-
NHS England [Internet]. NHS Innovation Accelerator. Londres (Royaume-Uni) : NHS England; c2015.
- Référence 269
-
Agence de la santé publique du Canada (ASPC). Le Rapport sur l'état de la santé publique au Canada, de l'administrateur en chef de la santé publique, 2014. Ottawa : ASPC; 2014.
- Référence 270
-
Ministère des Finances Canada. Dépenses fiscales et évaluations 2014. Ottawa : Ministère des Finances Canada; 2015.
- Référence 271
-
Agence du revenu du Canada. Quelles dépenses médicales sont admissibles? Ottawa : Agence du revenu du Canada.
- Référence 272
-
Agence du revenu du Canada. Montant pour aidants naturels. Ottawa : Agence du revenu du Canada.
- Référence 273
-
T2201 Certificat pour le crédit d'impôt pour personnes handicapées [Internet]. Otttawa : Agence du revenu du Canada; 2013 janvier 03.
- Référence 274
-
Agence du revenu du Canada. Remboursement de TPS/TVH des organismes de services publics. Ottawa : Agence du revenu du Canada.
- Référence 275
-
Agence du revenu du Canada. Ligne 365 : Montant pour la condition physique des enfants. Ottawa : Agence du revenu du Canada.
- Référence 276
-
Association canadienne des compagnies d'assurances de personnes. Statistiques clés.
- Référence 277
-
Industrie Canada. Innovation Canada : le pouvoir d'agir. Ottawa : Industrie Canada; 2011.
- Référence 278
-
Institut canadien d'information sur la santé (ICIS). Tendances des dépenses nationales de santé, 1975 à 2014. Ottawa: ICIS; 2014.
- Référence 279
-
Sanmartin C, Hennessy D, Lu Y, Law MR. Tendances des frais de soins de santé non remboursés au Canada, selon le revenu du ménage, de 1997 à 2009. Statistique Canada.
- Référence 280
-
Nelson PJ. A primer on how employment-based health incentives (and tax code) distort the healthcare market. Golden Valley (Étas-Unis): Centre of the American Experiment; 2007.
Buchmueller TC, Monheit AC. Employer-sponsored health insurance and the promise of health insurance reform Enquête. Été 2009; 46(2): 187-202. Olson CA. Do workers accept lower wages in exchange for health benefits? Journal of Labor Economics. 2002; 20(2) : S91-S114.
Monheit AC, Vistness JP. Health insurance availability at the workplace: how important are worker preferences? The Journal of Human Resources 1999. 34(4) : 770-85.
- Référence 281
-
Emery H. Groupe consultatif sur l'innovation des soins de santé, recherche commandée : Tax-assisted approaches for helping Canadians meet out of pocket health care costs. Calgary; c.2015.
- Référence 282
-
Primes versées à un régime privé d'assurance maladie [Internet]. Loi de l'impôt sur le revenu, 118.2(2)(q).
- Référence 283
-
D'après les calculs fournis par Philip Bazel, chercheur de l'Université de Calgary.
Notes de bas de page
- Note de bas de page 1
-
La seule exception est une citation tirée de l'avant-propos à la fin du rapport.
- Note de bas de page 2
-
Ces descriptifs sont moins applicables pour les territoires et pour les services fournis sous l'égide fédérale, mais les principes fondamentaux restent les mêmes.
- Note de bas de page 3
-
Édictée en 1984, la Loi canadienne sur la santé, SRC, 1985, c. C-6 (LCS) est une loi qui établit des conditions pour les transferts financiers fédéraux aux provinces et aux territoires pour les soins de santé. La LCS décrit le principal objectif de la politique canadienne sur les soins de la façon suivante : « La politique canadienne de la santé a pour premier objectif de protéger, de favoriser et d'améliorer le bien-être physique et mental des habitants du Canada et de faciliter un accès satisfaisant aux services de santé, sans obstacles d'ordre financier ou autre. » Pour recevoir leur contribution entière en espèces par l'intermédiaire du Transfert canadien en matière de santé, les régimes d'assurance-maladie provinciaux et territoriaux doivent satisfaire aux conditions suivantes : administration publique, intégralité, universalité, transférabilité et accessibilité. La LCS comprend également des dispositions afin de décourager l'application de la surfacturation et des frais modérateurs aux services assurés. Ces dispositions ont restreint l'émergence de l'assurance privée et de la prestation privée des services « médicalement nécessaires » tels que définis largement par la Loi. Cependant, la LCS ne dit rien sur la façon dont les provinces et les territoires devraient organiser, gérer et dispenser les services de soins de santé.
- Note de bas de page 4
-
Les chapitres subséquents décriront d'autres innovations.
- Note de bas de page 5
-
La figure 2.2 et les paragraphes connexes ont été mis à jour afin de tenir compte des données de 2015 de l'OCDE (lorsqu'elles étaient disponibles) qui ont été publiées au moment de l'impression du présent rapport. Le reste de ce rapport n'a pas été mis à jour et ne reflète pas les données de 2015.
- Note de bas de page 6
-
La discussion qui suit est basée sur les statistiques du OCDE 2014 qui consistent principalement des données de 2012.
- Note de bas de page 7
-
Tout nouveau modèle peut être déployé à plus grande échelle s'il : a) « réduit des dépenses tout en maintenant ou en améliorant la qualité, ou améliore la qualité sans accroître les dépenses, tient compte d'une certification officielle de l'actuaire en chef du Center for Medicare and Medicaid Services », et b) « ne nuit pas à a la couverture ou aux dispositions des avantages ».
- Note de bas de page 8
-
Le pouvoir fédéral de dépenser découle de la compétence attribuée au Parlement en matière de dette et de propriété publique (par. 91(1A)) et du pouvoir général d'imposition (par. 91(3)), accordant efficacement au gouvernement fédéral le pouvoir de taxer et de dépenser comme bon lui semble. (Loi constitutionnelle de 1867).
- Note de bas de page 9
-
Ces règles ont été rendues explicites dans l'Entente-cadre sur l'union sociale intergouvernementale de 1999, qui ouvre la voie à l'investissement fédéral en matière de soins de santé à la suite de compressions aux transferts fiscaux.
- Note de bas de page 10
-
Cela ne comprend pas le soutien fourni aux provinces « pauvres » par des programmes de péréquation, et aux territoires par la formule de financement des territoires, dont une part importante a été affectée aux soins de santé.
- Note de bas de page 11
-
La baisse importante des transferts en espèce qui est survenue à la fin des années 1970 reflète le transfert de points d'impôt aux provinces en vertu du financement des programmes établis.
- Note de bas de page 12
-
Prélèvements de 2013-2014 sur les allocations de 2007 à 2010.
- Note de bas de page 13
-
Estimation des dépenses en 2014 découlant de la dotation.
- Note de bas de page 14
-
Kapelus M. Présentation au Groupe consultatif sur l'innovation en matière de soins de santé. Ottawa : Direction générale de la santé des Premières nations et des Inuits, Santé Canada;2015. Service correctionnel du Canada. 2014-2015 Rapport sur les plans et les priorités. Ottawa : Service correctionnel du Canada; 2014.
Citoyenneté et Immigration Canada. Repports sur les plans et priorités de 2014-2015. Ottawa : Citoyenneté et Immigration Canada; 2014.
Ministère de la Défense nationale. 2014-2015 Rapport sur les plans et les priorités. Ottawa : Citoyenneté et Immigration Canada; 2014.
Santé Canada. Rapport sur les plans et priorités 2014-2015. Ottawa : Santé Canada; 2014.
Ministère des Anciens Combattants. Rapport sur les plans et priorités 2014-2015. Ottawa : Ministère des Anciens Combattants; 2014.
- Note de bas de page 15
-
Santé mobile.
- Note de bas de page 16
-
L'analogue le plus apparenté au NIHR au Canada est Alberta Innovates - Health Solutions, qui a un budget de 95,9 M$ en 2014-2015.
- Note de bas de page 17
-
Cette appellation est une marque substitutive aux fins de clarté. Étant donné le but unifié et la gouvernance conjointe probable du fonds et de l'Agence, Innovation en santé Canada pourrait être approprié comme nom conjoint pour les deux initiatives.
- Note de bas de page 18
-
En plus de terminer les projets existants d'Inforoute, certaines activités courantes pourraient être admissibles à un soutien du fonds d'innovation afin de fournir une occasion limitée pour les provinces et territoires qui accusent un retard dans le développement de l'infostructure.
- Note de bas de page 19
-
En octobre 2009, le commissionnaire Tony Dagnone a présenté les conclusions du premier examen du système de santé de la Saskatchewan mené par les patients. Son rapport, intitulé For Patients' Sake, était le premier des efforts de réforme des soins de santé, car ses conclusions et ses recommandations visaient à refléter les expériences du système de soins de santé vécues par les patients. Le rapport visait à « harmoniser les valeurs du système de santé de la Saskatchewan de sorte que le patient soit de nouveau au centre de l'attention », p. 3). Même si l'approche adoptée par le rapport était unique, son appel pour un système de soins de santé axé sur les besoins des patients et de leurs familles ne l'était pas. Le rapport faisait plutôt écho aux constatations formulées par d'autres commissions et enquêtes sur les soins de santé : Commission sur l'avenir des soins de santé au Canada, Guidé par nos valeurs : L'avenir des soins de santé au Canada (rapport final) 2002; Alberta's Premier's Advisory Council on Health, A Framework for Reform: Report of the Premier's Advisory Council on Health, 2001; Commission de restructuration des services de santé de l'Ontario, Regard sur le passé, regard vers l'avenir, Rapport de travail, mars 2000; Commission d'étude sur les services de santé et les services sociaux, Les solutions émergentes : Rapport et recommandations, 2000.
- Note de bas de page 20
-
Défini comme le « processus qui consiste à optimiser les possibilités de maintenir une bonne santé physique, sociale ou mentale pour permettre aux aînés de préserver leur autonomie, de jouir d'une belle qualité de vie et de jouer un rôle actif dans la société, à l'abri de la discrimination ».
- Note de bas de page 21
-
« Un dossier médical partiel ou complet sous la garde d'un patient ou d'un membre de sa famille qui renferme une partie ou l'intégralité des informations sur la santé de cette personne durant toute sa vie. » Stylus Consulting. Nova Scotia Personal Health Record Demonstration Project: Benefits Evaluation Report. Ottawa, Inforoute Santé du Canada; 2014.
Un portail des patients est un site Web sécurisé au moyen duquel les patients peuvent avoir accès aux renseignements sur la santé les concernant en plus d'effectuer des tâches administratives, comme remplir des formulaires en ligne, communiquer avec les fournisseurs, demander le renouvellement d'ordonnances, examiner des résultats de laboratoire ou prendre des rendez-vous médicaux. What is a patient portal? [Internet]. Washington: U.S Health and Social Services.
- Note de bas de page 22
-
L'Ontario procède au déploiement d'un dossier de santé électronique complet accessible sur le Web, fondé sur des mises à jour importantes d'une plateforme de longue date établie dans le sud-ouest de l'Ontario. La plateforme sera bientôt lancée pour environ 6,75 millions de résidents de la Région du Grand Toronto et sera déployée à plus grande échelle par la suite. Un portail destiné aux patients sera activé au cours de la deuxième phase de l'effort.
- Note de bas de page 23
-
Cet essai randomisé visait principalement à déterminer de quelle manière les différents niveaux de copaiements (p. ex. frais d'utilisation au point de service) influençaient l'utilisation de soins médicaux. Comparativement aux patients bénéficiant d'une couverture complète (ou « soins gratuits » similaires à l'assurance-maladie du Canada), ceux qui étaient assujettis aux copaiements ont certainement réduit le nombre de visites chez le médecin. La controverse s'est poursuivie pendant des décennies au sujet des répercussions éventuelles à long terme de ces réductions sur les résultats de santé des patients.
- Note de bas de page 24
-
Les Premières Nations vivent en moyenne huit ans de moins que la population canadienne générale; le taux de mortalité infantile des Premières Nations est en déclin, mais reste environ deux fois plus élevé. Comparativement au taux général d'incidence de la tuberculose au Canada en 2012, le taux était 4,9 fois plus élevé chez les Premières Nations dans les réserves. Santé Canada. Document d'information sur la santé des Premières Nations et des Inuits Ottawa, septembre 2014.
- Note de bas de page 25
-
Comme les soins de santé des Premières Nations et des Inuits relèvent d'un programme fédéral, ils n'étaient pas admissibles à recevoir un financement de l'Inforoute Santé du Canada.
- Note de bas de page 26
-
Dans un autre exemple de cette tendance, alors que le présent rapport s'en allait sous presse, les Centers for Medicare et Medicaid Services ont annoncé qu'ils divulgueraient leurs données aux innovateurs et aux entrepreneurs afin de pousser la transformation dans le système de soins de santé. Centres for Medicare and Medicaid Services. CMS announces entrepreneurs and innovators to access Medicare data. Washington(États-Unis): Centres for Medicare and Medicaid Services; juin 2015.
- Note de bas de page 27
-
Il faudra accorder de l'attention à d'autres aspects de tout régime à un seul payeur. Par exemple, le plan proposé par Morgan et coll. comprend les frais d'utilisation ou les quotes-parts. Si le niveau de ces frais est trop élevé, la couverture peut devenir moins complète pour une certaine partie de la population ayant des régimes privés. Il est également difficile de savoir si le bénéfice présumé pour les employeurs se retrouverait simplement dans les revenus nets des entreprises qui cofinancent la couverture privée existante ou serait perdu en taxes.
- Note de bas de page 28
-
France, Italie, Allemagne, Suède, Suisse, R.-U. et É.-U.
- Note de bas de page 29
-
Bien qu'il soit hors de la portée du présent rapport, le Groupe a entendu les commentaires des représentants de l'industrie sur la nécessité de l'adoption par le plus grand employeur du Canada, soit le gouvernement du Canada, d' approches similaires afin de devenir un exemple à suivre pour les autres employeurs au Canada. Le Groupe est encouragé par la récente décision du gouvernement fédéral de créer un groupe de travail mixte afin d'étudier des façons d'améliorer la santé psychologique et la sécurité dans le milieu de travail fédéral ainsi que « d'examiner les pratiques d'autres administrations, ainsi que la Norme nationale du Canada sur la santé et la sécurité psychologiques en milieu de travail, et de déterminer la meilleure façon de la mettre en application au sein de la fonction publique ». Secrétariat du Conseil du Trésor [Internet]. Ottawa : gouvernement du Canada; 2015.
- Note de bas de page 30
-
L'Allemagne est un autre exemple d'un pays qui tire un grand avantage de son industrie des matériels médicaux. Selon une étude de 2011 effectuée par le ministère fédéral de l'Économie, « les innovations dans le secteur des soins de santé et les progrès en technologie médicale ont entraîné des économies de l'ordre de 22 milliards d'euros pour l'économie allemande au cours des dernières années » MedInsight. Nouvelle étude sur les élans d'innovations par le ministère de l'Économie. German Healthcare Market & Advanced Medical Technology. 2011.
- Note de bas de page 31
-
Un thème important qui est ressorti de la table ronde sur collaboration entre l'industrie et le gouvernement.
- Note de bas de page 32
-
Cela se fait par l'intermédiaire du Programme commun d'évaluation des médicaments pour les médicaments contre le cancer, dans le cadre de l'examen pancanadien des médicaments oncologiques.
- Note de bas de page 33
-
Les appareils médicaux sont réglementés en vertu de la Loi sur les aliments et drogues comme une classe I, II, III ou IV, la classe I représentant les appareils qui présentent le risque le plus faible et la classe IV, le plus élevé. Les appareils de classe I sont exemptés de l'obligation d'un permis et n'ont pas besoin de l'approbation de mise en marché de Santé Canada. Dans le cas des appareils de classe I, il faut que les demandeurs fassent valoir la sécurité et l'efficacité de leurs appareils sans avoir à soumettre de preuves à l'appui de leurs conclusions. Les appareils de classe III et IV nécessitent plus de documentation et de preuves quant à la sécurité et à l'efficacité.
- Note de bas de page 34
-
L'ACMTS définit les évaluations des technologies de la santé comme des « évaluations de l'efficacité clinique, du rapport qualité-prix et des répercussions éthiques, légales et sociales des technologies de la santé sur la santé des patients et le système de soins de santé ». (ACMTS [Internet]. À propos des évaluations des technologies de la santé Ottawa, Agence canadienne des médicaments et des technologies de la santé, 2015.
- Note de bas de page 35
-
C'est une pratique courante dans la plupart des provinces.
- Note de bas de page 36
-
Ce thème est apparu fortement à la table ronde sur collaboration entre l'industrie et le gouvernement du Groupe consultatif.
- Note de bas de page 37
-
Certaines provinces reçoivent un rabais de 100 % (c.-à-d., Alberta, Nouveau-Brunswick).
- Note de bas de page 38
-
Les provinces et les territoires offrent des crédits similaires à titre d' impôts sur le revenu provinciaux et territoriaux payables pour les frais médicaux, bien que les montants seuils varient par administration.
- Note de bas de page 39
-
Par opposition au CIFM, qui est fondé sur le revenu net d'une personne, le supplément est calculé selon le revenu net de la personne et du conjoint. Le revenu net combiné fait référence au revenu net du déclarant et du conjoint, le cas échéant.
- Note de bas de page 40
-
Les services de soutien aux personnes handicapées sont des dépenses payées pour les préposés aux soins personnels et d'autres services de soutien permettant à une personne d'aller à l'école ou de gagner un revenu.
- Note de bas de page 41
-
Tel qu'expliqué au chapitre 1, ces quotes-parts ou ces franchises peuvent s'appliquer à des services assurés par le système public qui sont en dehors des exigences de la couverture du premier dollar définies dans la Loi canadienne sur la santé.
- Note de bas de page 42
-
Selon les calculs fournis par Philip Bazel, chercheur de l'Université de Calgary.
- Note de bas de page 43
-
Tel qu'il a été mentionné précédemment, l'entreprise combinée représentée par l'organisme et le Fonds peut être représentée par un nom collectif, comme Innovation des soins de Santé Canada.