Lignes directrices à l'intention des travailleurs de la santé pendant les périodes de chaleur accablante : Un guide technique
2011
ISBN : 978-1-100-96909-1
No de catalogue : H128-1/11-642F
SC Pub. : 110056
Remerciements
Santé Canada remercie chaleureusement la contribution des personnes suivantes dans la révision des chapitres.
Santé Canada reconnaît en particulier les efforts de Jean-Christophe Blachère, PhD, et de Pierre Gosselin, MD, de l'Institut national de santé publique du Québec (INSPQ), en tant que co-auteurs du chapitre 4 : Facteurs de risque, associés aux médicaments.
Comité consultatif sur l'information et la formation à l'intention des professionnels de la santé
- Geoffrey Dover, PhD
- Paul Eagan, MD
- Richard Gould, MD
- Joan Hayes, RPh, BScPharm
- Glen P. Kenny, PhD
- Kieran Moore, MD
- David Mowat, MD
- Sonya Nobbe, ND
- Lori Payne
- Pammla Petrucka, RN, PhD
Réviseurs externes
- Sheri Armstrong, RN, BScN, MS
- Sandra Brioux, RN, BA
- Janet Chee, RN, BScN, MN
- Audrey Danaher, RN, MSc
- Katie Dilworth, MHSc, RN, CCHN(C)
- James Ducharme, MD, CM, FRCP(C), DABEM
- Doris Grinspun, RN, MSN, PhD, O.ONT.
- Stephanie Gower, PhD
- Laura Hanson, RN, BN, MN
- Kathryn Hardil, BScN, RN(EC)
- Brenda Jacklitsh, MS
- Carol Mee, RN, BScN, MEd
- Robert Milling, LLB, LLM
- Lynn Anne Mulrooney, RN, MPH, PhD
- Daniel Rainham, PhD
- Brent Ruddock, RPh, BScPharm
- Howard Shapiro, MD, MSc, FRCP(C)
- Carol M. Stephenson, PhD
- Althea Stewart-Pyne, RN, BN, MHSc
- Jill Skinner
- Tim Takaro, MD, MPH, MS
- Pamela VanBelle, RN, BScN, MN
Réviseurs des Systèmes pilotes d'avertissement et d'intervention en cas de chaleur
- Ada Bennett, MD
- Neil Gamey, RN, PCP
- Stephan Hamel, MSc
- Lori Jones, RN, BScN
- Tom P. McCormack
- Robert Munro
- Toni Morris-Oswald, PhD, BSW, MNRM
- Karina Richters
- Adrian Robertson, MD
- Brent Roussin, MD, LLB, MPH(C), CCFP
- Sally Shurvell
Comité consultatif sur les Systèmes pilotes d'avertissement et d'intervention en cas de chaleur
- Quentin Chiotti, PhD
- Patty Gorr
- Jane MacDonald, RN, MHSc
- Franziska Matthies, PhD
- Bettina Menne, MD, PhD
- Scott Sheridan, PhD
Table des matières
- Remerciements
- Liste des abréviations
- Sommaire
- 1. Introduction
- 2. Physiologie et pathologie des maladies provoquées par la chaleur
- 3. Facteurs de risque associés aux maladies et aux décès liés à la chaleur
- 4. Facteurs de risque associés aux médicaments
- 5. Maladies liées à la chaleur
- 6. Questions et réponses : Prévenir les maladies liées à la chaleur
- 7. Résumé des conseils en matière de chaleur accablante pour les médecins et le personnel de la santé publique
- 7.1 Périodes de chaleur accablante et maladies liées à la chaleur
- 7.2 Facteurs de risque pour les personnes et la collectivité
- 7.3 Mesures de prévention efficaces pour sensibiliser le public à l'adaptation à la chaleur
- 7.4 Messages élaborés pour communiquer avec le public
- 7.5 Planification à moyen et à long terme de la santé publique : la prévention pour les urbanistes municipaux
- 8. Préparation aux catastrophes pour les services de soins de santé
- 9. Conclusions et orientations futures
- Glossaire
- Annexe A : Méthodes d'élaboration des Lignes directrices
- Annexe B : Fiches de renseignements à l'intention des travailleurs de la santé
- Annexe C : Publications de Santé Canada pour renforcer la résistance à la chaleur
- Annexe D : Fiches de renseignements sur la chaleur et la santé
- Références
Liste des abréviations
- °C
- Degré (ou degrés) Celsius
- °F
- Degré (ou degrés) Fahrenheit
- ACGIH ®
- American Conference of Governmental Industrial Hygienists
- ACh
- Acétylcholine
- ADH
- Hormone antidiurétique
- AST
- Aspartate aminotransférase
- ATP
- Adénosine triphosphate
- CAS
- Cote air santé
- CIM
- Classification internationale des maladies
- CIVD
- Coagulation intravasculaire disséminée
- COV
- Composé organique volatil
- CPK
- Créatine phosphokinase
- FCEN
- Fichier canadien sur les éléments nutritifs
- GES
- Gaz à effet de serre
- GIEC
- Groupe d'experts intergouvernemental sur l'évolution du climat
- GPT/SGPT
- Glutamate pyruvate transaminase/Sérum glutamopyruvique transaminase
- HR
- Humidité relative
- HSP
- Protéine de choc thermique
- IC 95
- Intervalle de confiance à 95 %
- ICU
- Îlot de chaleur urbain
- IFIPS
- Information et formation sur l'intervention des professionnels de la santé
- IQA
- Indice de la qualité de l'air
- ISRS
- Inhibiteur spécifique du recaptage de la sérotonine
- kcal
- Kilocalorie
- kJ/h
- Kilojoules par heure
- mEq/L
- Milliéquivalents de soluté par litre de solution
- MPOC
- Maladie pulmonaire obstructive chronique
- OMS
- Organisation mondiale de la Santé
- PCA
- Période de chaleur accablante
- PF
- Particules fines
- RC
- Rapport de cotes
- RR
- Risque relatif
- SRES
- Rapport spécial sur les scénarios d'émissions
- SDMO
- Syndrome de dysfonctions multiples d'organes
- SGPT
- Sérum glutamo-oxalacétique transaminase
- SNC
- Système nerveux central
- T db
- Thermomètre sec
- T g
- Thermomètre à globe
- T wb
- Thermomètre humide
- TLV ®
- Valeur limite d'exposition
- UV
- Ultraviolet
- VO 2 max
- Volume maximal d'oxygène au fil du temps
- W
- Watts
- WBGT
- Wet Bulb Globe Temperature (température au thermomètre à globe et à boule humide)
Sommaire
Les périodes de chaleur accablante (PCA), plus connues sous le terme de vagues de chaleurReference a, ont affecté la santé et mené à un nombre considérable de décès évitables au cours des dernières années. Notamment, à l'été de 2003, l'Europe a enregistré 70 000 décès à la suite d'une chaleur accablanteReference 1. Les experts croient que les changements climatiques auront un effet important sur la fréquence, la durée et l'intensité des PCA, entraînant une augmentation des incidences de maladies et de décès liés à la chaleur au Canada. Par exemple, en l'absence de mesures efficaces d'atténuation et d'adaptation à Toronto, Windsor, London et Winnipeg, le nombre de jours ayant une température maximale de 30 °C est prévu doubler d'ici l'horizon 2021-2040 et plus que tripler d'ici l'horizon 2081-2100, entraînant davantage de mortalité liée à la chaleurReference 2Reference 3. À ce titre, les décideurs doivent faire un effort concerté pour prendre en compte ces augmentations de risque et s'y adapter afin de protéger les populations à risque. Le but du projet sur la résilience à la chaleur de Santé Canada est de favoriser ces adaptations, en particulier à l'échelle locale et régionale. L'information contenue dans les Lignes directrices a été rédigée dans le but de permettre aux travailleurs de la santé de l'adapter aux besoins des populations qu'ils servent.
L'engagement des travailleurs de la santé est nécessaire à tous les échelons au Canada pour prendre des décisions concernant l'adaptation et la planification contre les PCA. Ce défi exige d'intégrer les données de multiples disciplines dans les planifications à court et à long terme. On trouve dans les Lignes directrices un Guide technique de l'information sur la chaleur et la santé, des Fiches de renseignements ciblées (sur Soins actifs, Soins de santé communautaire et Préparation des installations de santé), ainsi qu'un bref Guide de l'utilisateur, qui fournit des directives en matière de politiques pour les organisations de santé.
Les Lignes directrices ont été rédigées dans le but de fournir un survol détaillé destiné aux travailleurs de la santé et de mettre l'accent sur les préoccupations communes et les solutions concernant la chaleur accablante. Le Guide technique présente une recherche nationale et internationale dans un format conçu pour promouvoir la traduction d'impératifs globaux en adaptations axées sur la fiabilité de l'information. Les Fiches de renseignements ciblées sont toutes imprimées recto-verso et se veulent brèves, mais suffisantes pour la plupart des fournisseurs de soins de santé qui sont souvent bien occupés. Ce regroupement de fiches de renseignements a été élaboré pour aborder les besoins de plusieurs disciplines dans chaque sujet. Le Guide de l'utilisateur a été produit comme synthèse des mesures clés que les organisations et les institutions peuvent prendre pour promouvoir l'adaptation. Ensemble, cette série de documents a été élaborée et conçue pour répondre aux divers besoins des travailleurs de la santé afin de traiter et de prévenir les maladies liées à la chaleur au moyen de l'éducation et de la promotion de la santé.
Le public cible de cette série de documents sont les travailleurs de la santéReference b, y compris ceux mentionnés ci-dessous, sans toutefois s'y limiter :
- médecins hygiénistes
- médecins en santé publique
- médecins
- travailleurs info-santé
- infirmières praticiennes
- infirmières et infirmiers
- naturopathes
- répartiteurs 911
- chiropraticiens
- paramédicaux
- sage-femmes
- diététiciens
- préposés des soins à domicile
- pharmaciens
- inhalothérapeutes
- ergothérapeutes
- physiothérapeutes
- thérapeutes en sport
- entraîneurs personnels
- préposés aux services de soutien à la personne
- travailleurs en soutien communautaire
- personnel en santé et sécurité en milieu de travail
- guérisseurs traditionnels et autochtones
De plus, le public cible comprend le personnel et les gestionnaires des organisations en santé publique et les diverses installations en santé, y compris, sans toutefois s'y limiter, les hôpitaux, les maisons de retraite et les installations de soins de longue durée.
La recherche relative aux PCA a permis l'identification de plusieurs approches pour aider à la prévention et au traitement des maladies liées à la chaleur. Une des principales lacunes déterminées par cette recherche est le manque d'éducation et de matériel de formation adéquat pour les travailleurs de la santé, en ce qui touche les PCA. Combler cette lacune profiterait non seulement aux travailleurs de la santé, mais améliorerait le transfert des connaissances pour ceux à plus grand risque. La majorité des cas de coup de chaleur et de maladies liées à la chaleur sont évitables par des changements comportementaux pour gérer les risques liés aux PCA4. Les Lignes directrices sont conçues pour traiter ces questions en fournissant de l'information fondée sur des éléments fiables afin que les travailleurs de la santé puissent prendre des mesures efficaces en santé publique (voir le sommaire à la page précédente).
Sommaire des recommandations et des objectifs éducatifs des Lignes directrices
Décrire l'enjeu
- La chaleur et la nature changeante des PCA (Chapitre 1)
- Les défis critiques pour les travailleurs de la santé pendant les PCA (Chapitre 1)
- Les définitions clés (Glossaire et Liste des abréviations)
Évaluer les personnes
- La physiologie humaine de la chaleur (Chapitre 2)
- Les populations à risque (Chapitre 3)
- Les médicaments qui augmentent le risque de maladies provoquées par la chaleur (Chapitre 4)
Interventions
- Les interventions pour traiter les maladies liées à la chaleur (Chapitre 5)
- Les stratégies pour prévenir les maladies liées à la chaleur et la mortalité (Chapitre 6)
Préparation contre les PCA
- Information sommaire destinée au public et aux travailleurs en santé publique (Chapitre 7)
- Préparation contre les catastrophes face aux PCA (Chapitre 8)
Un problème d'envergure est que plusieurs victimes de coup de chaleur meurent avant de communiquer avec un travailleur de la santéReference 5. Le défi est donc d'aider les patients et les clients à risque (Chapitres 2, 3 et 4) et leurs fournisseurs de soins directs à reconnaître les options de prévention concernant les maladies liées à la chaleur (Chapitre 6), à avoir l'aptitude à reconnaître les premiers signes et les symptômes d'une maladie provoquée par la chaleur (Chapitres 5 et 7), à comprendre et à mettre en œuvre des interventions thérapeutiques à domicile concernant les maladies provoquées par la chaleur (Chapitres 5 et 7), et à reconnaître les moments où il faut consulter un travailleur de la santé ou appeler une ambulance (Chapitres 5, 7 et 8). Pour y arriver, deux principales mesures doivent être prises :
- Les travailleurs de la santé doivent contribuer aux efforts communautaires visant à éduquer les groupes vulnérables sur les risques pour la santé associés à la chaleur et élaborer des stratégies de prévention sur mesure avant la saison estivale s'étalant du printemps à l'été;
- Pendant une PCA, les travailleurs de la santé doivent aider les membres des groupes à risque à adopter des mesures préventives dans leur routine quotidienne.
Les soins communautaires peuvent jouer un rôle déterminant dans la prévention des maladies provoquées par la chaleur. Plusieurs études ont analysé les PCA et les populations les plus à risque. Parmi les facteurs de risque clés déterminés par rapport à la mortalité pendant une PCA se trouve l'isolement physique et social (c.-à-d. le confinement au lit, une faible autonomie, l'incapacité de prendre soin de soi et le fait de ne pas quitter le domicile). Il est probable que beaucoup de fournisseurs de soins de santé gardent un contact régulier avec les personnes à risque et que ce groupe de ressources essentielles devrait être engagé à aider la prévention des maladies provoquées par la chaleur ainsi que la mortalité en conscientisant davantage sur les risques pour la santé associés à la chaleur et les options de prévention efficaces. Toutefois, les personnes les plus vulnérables sont celles qui sont isolées et qui ne reçoivent pas beaucoup d'aide ou de services, malgré leur besoin en soutien. L'engagement communautaire stratégique et le contact social sont essentiels pour atteindre ces personnes isolées. L'engagement des travailleurs de la santé est nécessaire pour entamer une discussion avec les patients et les clients au sujet des facteurs de risque et des mesures préventives simples contre les maladies liées à la chaleur. Les travailleurs de la santé peuvent jouer un rôle important dans le changement des perceptions d'une personne à l'égard des risques associés à la chaleur puisque la plupart des gens ne croient pas qu'ils sont à risque. Une prévention efficace dépend de la reconnaissance du risque comme première étape pour modifier le comportement et adopter des mesures de protectionReference c.
Les messages clés pour se protéger des maladies provoquées par la chaleur et de la mortalité sont de « Rester au frais, de s'hydrater et de se reposer au besoin ». Malgré cela, les maladies provoquées par la chaleur pendant une PCA demeurent un problèmeReference 5-Reference 8. Afin d'aborder les PCA de façon efficace, il faut passer en revue les défis en santé publique.
Les Lignes directrices ont été rédigées pour permettre aux travailleurs de la santé de devenir plus efficaces dans l'élaboration des mesures préventives en leur fournissant de l'information axée sur les mesures et l'analyse des facteurs de risque qui rendent les populations vulnérables prédisposées aux effets négatifs des PCA. L'information sur les méthodes de diagnostic et les interventions efficaces sert à traiter les risques pour la santé associés à une chaleur accablante, y compris les interventions les plus appropriées pour les populations vulnérables. En dernier ressort, il est de la responsabilité des employeurs et de ceux qui élaborent des programmes de formation de décider si l'on doit intégrer les Lignes directrices dans l'éducation et la formation destinées au personnel, aux travailleurs et aux nouveaux diplômés. Les chapitres, tels que décrits brièvement dans les Lignes directrices, peuvent servir d'objectifs éducatifs afin de favoriser leur usage comme outil éducatif au titre d'enseignement et de développement professionnels pour les travailleurs de la santé. La disponibilité de l'enseignement et de la formation, ainsi que l'engagement envers eux, sont essentiels pour veiller à ce que le personnel, sans égard à leur profession, ait l'occasion de mettre à jour ses connaissances de base et mettre en œuvre les recommandations des Lignes directrices.
Comme toujours, les travailleurs de la santé doivent user de leur jugement professionnel et adapter les Lignes directrices à leurs patients au moment d'appliquer les recommandations. Les patients et leurs fournisseurs de soins doivent être informés des risques pour la santé associés à la chaleur et doivent participer aux échanges de discussions sur les prises de décision concernant les stratégies de prévention des maladies provoquées par la chaleur. Une approche intégrée visant à prévenir les maladies provoquées par la chaleur exige que tous les membres de l'équipe pluridisciplinaire s'engagent et soient actifs.
1. Introduction
Termes clés : maladies liées à la chaleur, surmortalité, acclimatation, adaptation, période de chaleur accablante, îlot de chaleur urbain, cadre bâti, scénario d'émissions
Summary Points:
- La chaleur, et particulièrement la chaleur accablante, peut causer une gamme de maladies liées à la chaleur et exacerber certaines maladies chroniques.
- La définition de période de chaleur accablante peut différer et l'exposition à la chaleur est influencée par plusieurs facteurs, dont l'effet d'îlot de chaleur urbain et les caractéristiques des immeubles résidentiels.
- On prévoit une augmentation de l'intensité, de la durée et des fréquences des périodes de chaleur accablante. Par conséquent, une prévention supplémentaire et des plans d'intervention sont exigés de nombreux professionnels, y compris des travailleurs de la santé.
1.1 Maladies provoquées par la chaleur au Canada
On peut voir la maladie provoquée par la chaleur comme un continuum d'une maladie relative à l'incapacité du corps à affronter la chaleur. Cela comprend des problèmes mineurs, comme un œdème de chaleur (enflure), la miliaria rubra (boutons de chaleur), des crampes de chaleur et des maladies plus graves comme une syncope de chaleur (évanouissement), un épuisement dû à la chaleur et plus grave encore, un coup de chaleur.
Il existe deux types de coup de chaleur : le coup de chaleur à l'effort et le coup de chaleur classique. Les deux requièrent une urgence médicale. Le coup de chaleur à l'effort se produit chez les personnes qui s'engagent dans une activité physique ardue pendant une période prolongée dans un milieu chaud. Le coup de chaleur classique touche plus communément les personnes sédentaires plus âgées, les personnes atteintes de maladie chronique et les jeunes enfants. Les deux types de coup de chaleur sont associés à une morbidité et à une  mortalité élevées, particulièrement lorsque le refroidissement du corps est retardéReference 9.
mortalité élevées, particulièrement lorsque le refroidissement du corps est retardéReference 9.
La chaleur saisonnière et les périodes de chaleur accablante posent un risque pour la santé des Canadiens. L'analyse de la courbe de mortalité relative à la température indique que le taux de mortalité relatif commence à augmenter même à des températures quotidiennes moyennes aussi basses que 20 °CReference 10Reference 11 (Figure 1.1). Un examen du seuil des courbes de mortalité de 64 lieux sur six continents indique que la température à laquelle est associée une augmentation de la mortalité relative est reliée à l'acclimatation de la populationReference 12. Cela signifie que dans les régions où les hautes températures sont communes, le risque posé sur la santé de la population se produit à des températures plus élevées que dans les régions plus tempérées. Cela signifie aussi que la chaleur accablante qui survient tôt au printemps pose un plus grand risque que celle qui survient plus tard au cours de l'été, lorsque la population est acclimatée à la température régionaleReference 12. Pendant les PCA, l'air climatisé nous protège contre les maladies et on doit encourager ce geste chez les populations à risqueReference 13. Communiquer l'importance de la considération de la chaleur demeure un défi, particulièrement lorsqu'il est question d'établir la température intérieure idéale qui dépend de la santé d'une personne et de son confort thermique. On peut retrouver des recommandations pour les installations de soins de santé concernant la température intérieure pendant l'été dans les lignes directrices sur la santé au travail et la gestion des installations.
Figure 1.1 : La relation entre la température et la mortalité dans sept villes canadiennes.
Actuellement, la mortalité relative en relation avec les températures quotidiennes moyennes a été évaluée dans plusieurs villes du Québec. Le pourcentage de mortalité relative augmente avec l'augmentation de la température au-dessus du seuil Reference 10Reference 11.
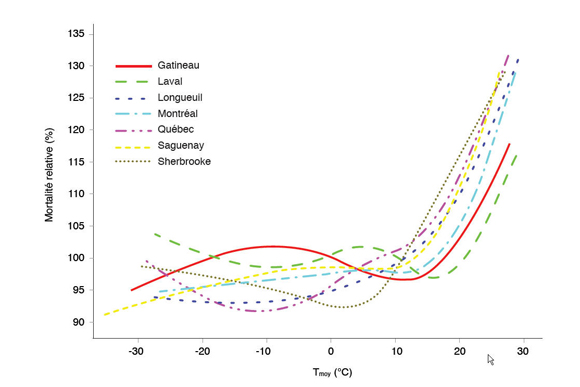
Figure 1.1: The relationship between temperature and mortality in seven Canadian cities.
Des examens plus approfondis sont en cours pour évaluer le seuil des températures d'autres villes canadiennes.
En plus des maladies provoquées par la chaleur décrites ci-dessus, les PCA peuvent aussi aggraver les conditions pré-existantes sensibles à la chaleur. Les maladies liées à la chaleur résultent habituellement d'un effort supplémentaire du système cardiopulmonaire découlant d'un volume d'eau corporel réduit ou d'autres facteurs de thermorégulation, ou les deux, qui exercent un stress sur le cœur et peuvent contribuer à une crise cardiaqueReference 14. En plus des maladies cardiaques, la comorbidité a été signalée pour des maladies pulmonairesReference 15, des maladies rénalesReference 16 et des maladies neurologiquesReference 15. Ces états pré-existants sont des facteurs de risque importants de maladies liées à la chaleur et de mortalité.
N'importe laquelle de ces maladies liées à la chaleur peut survenir seule ou avec d'autres maladies provoquées par la chaleur ou d'autres symptômes de maladies chroniques. Au Canada, les maladies liées à la chaleur ne sont pas toutes signalées par les patients, les clients et les travailleurs de la santéReference 17. À ce titre, les conséquences relatives de la chaleur sur la santé des Canadiens sont peu déclarées et, par conséquent, peu reconnues.
1.2 Périodes de chaleur accablante au Canada
La définition précise d'une PCA varie, mais réfère toujours à une température ou à un indice humidex (une combinaison de l'humidité relative et de la température) anormalement élevés, ou les deux, comparativement à la normale régionale représentative de cette saison. Les PCA ne sont pas inconnues au Canada. Entre 1900 et 2005, cinq PCA majeures se sont produites au Canada - de l'Ontario à l'océan Atlantique (1912), dans l'Ouest et au centre du Canada (1936), dans la région de Toronto (1953), dans la région de Halifax (1963), dans les provinces des Prairies ainsi qu'en Ontario centre et sud (1988) - causant plus de 1 200 décès et plusieurs maladies liées à la chaleurReference 18. Afin de protéger le public, Environnement Canada émet des avis de température et d'humidex élevé lorsque l'on prévoit que les températures atteindront ou dépasseront 30 °C / 86 °F ou que la valeur d'humidex est prévue atteindre ou dépasser 40 sur l'échelle de la température perçue exprimée par l'indice humidexReference 19. Environnement Canada définit une vague de chaleur comme une « période comportant plus de trois jours consécutifs ayant une température maximale de 32 °C / 90 °F, ou plus ».
Être capable de prévoir le moment où une PCA comportera un risque pour la santé humaine reste un défi dû en partie à des facteurs typiques aux individus et aux régions. Les différences régionales comprennent, entre autres, la température moyenne et l'acclimatation de la population ainsi que les facteurs de risque à l'échelle de la personne et de la collectivité. Ces facteurs à effet composé entraînent des populations de certaines régions à être plus à risque à des températures plus basses, comparativement à d'autres collectivités.
Figure 1.2 : La relation entre la température et le cadre bâti.
Dans les cadres bâtis comportant peu d'espaces verts, la température augmente en journée et en soirée, ce qui produit l'effet d'îlot de chaleur urbain (ICU) Reference 26Reference 27
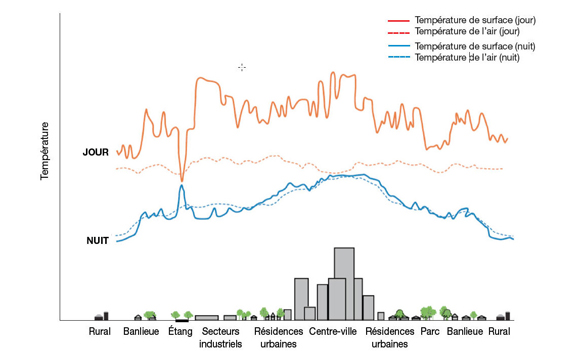
Ces facteurs de risque sont davantage intensifiés par des variables qui touchent l'exposition à la chaleur elle-même. D'un point de vue de la population, l'exposition environnementale à la chaleur diffère considérablement entre les milieux urbains, de banlieue et ruraux. C'est en partie à cause de la charge thermique accrue de l'effet d'îlot de chaleur urbain (ICU)Reference 20-Reference 22, un effet qui dépend de la conception architecturale des villes. Les villes canadiennes sont construites pour résister au froid et conserver la chaleur. L'effet cumulatif de l'absorption de la chaleur par les surfaces urbaines est en corrélation avec l'absorptivité, la densité et l'émissivité du cadre bâti (p. ex. l'asphalte et le béton) et mène à l'effet ICU. Ces matériaux continuent d'irradier la chaleur même lorsque la température redescend (p. ex. en soirée). Cela peut produire une différence de plusieurs degrés entre les zones urbaines et rurales dans une même région, tel qu'indiqué dans la figure 1.2. Selon les plans locaux, les zones de banlieue peuvent aussi être victimes d'un effet ICU considérable. Il est important de noter que le risque pour la santé relatif à la chaleur n'est pas seulement causé par des températures diurnes élevées, mais aussi par des températures nocturnes élevées, qui empêchent un répit sans chaleur en soiréeReference 23, Reference 24. Ce fait est particulièrement important lorsque surviennent trois jours consécutifs ou plus où la température de l'air diurne et/ou l'humidité sont élevées, combinées à une température de l'air nocturne et/ou une humidité élevéeReference 24. La différence entre la température de surface des parcs urbains et celle des zones industrielles est plus grande pendant le jour à cause de l'effet de refroidissement de la végétation. La différence de température entre un milieu urbain et un milieu rural est plus grande en soirée et démontre la relation entre la température nocturne et la densité du cadre bâtiReference 25. Ce fait est d'intérêt particulier parce que l'on prévoit que la température nocturne connaîtra la plus grande hausse à cause des changements climatiques.
Afin de traiter les risques pour la santé associés à la chaleur, plusieurs municipalités ont élaboré des critères particuliers aux communautés pour émettre une alerte de chaleurReference 28, Reference 29 parce que de multiples variables particulières aux régions doivent être prises en compte au moment de produire un système d'avertissement et d'intervention en cas de chaleurReference 30. Plusieurs planificateurs municipaux ont aussi adopté des comportements adaptatifs afin de réduire le stress thermique. Ces adaptations peuvent être des modifications à l'infrastructure conçue pour minimiser l'effet ICU et par une planification municipale stratégique qui crée plus d'espaces verts urbains31, Reference d.
1.3 Augmentation prévue des périodes de chaleur accablante au Canada
Le 4e Groupe d'experts intergouvernemental sur l'évolution du climat (GIEC) (2007)Reference 32, Ressources naturelles Canada (2008)Reference 33 et Santé Canada (2008)Reference 30 concluent que plusieurs régions du Canada ont de fortes chances de faire face à des PCA de plus forte intensité, plus longues durée et de plus grande fréquences. Les PCA auront des répercussions sur la santé des Canadiens en l'absence de prévention efficace, de planification d'urgence et d'autres adaptations. Par exemple, à Toronto, Windsor, London et Winnipeg, le nombre de journées chaudes est prévu doubler d'ici l'horizon 2021-2040 et plus que tripler d'ici l'horizon 2081-2100 (Figure 1.3), ce qui entraînera davantage de mortalités liées à la chaleurReference 2, Reference 3 en l'absence d'adaptations efficaces.
Figure 1.3 : Nombre de jours actuels et prévus dépassant 30 °C (86 ºF) dans les villes canadiennes Reference e.
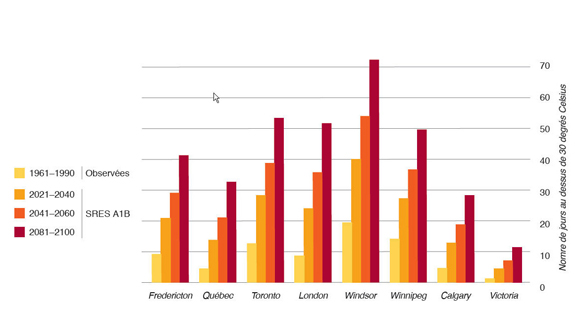
La modélisation climatique indique que les villes canadiennes verront augmenter le nombre de journées chaudes (avec une température de 30 °C) à l'avenir, comparativement au nombre de journées chaudes observées entre 1961 et 1990Reference 2Reference 3. Les prédictions de température indiquées pour les villes canadiennes choisies ont été analysées au moyen du Rapport spécial sur les scénarios d'émissions (SRES) en se servant du scénario d'émissions classique (A1B) du Groupe d'experts intergouvernemental sur l'évolution du climat (GIEC)Reference 34. Le nombre de journées chaudes pour chaque ville est basé sur les données des températures observées entre 1961 et 1990, et celles prévues pour les horizons 2021 à 2040, 2041 à 2060 et 2081 à 2100.
L'augmentation prévue en fréquence, en intensité et en durée des PCA place la population de plusieurs villes canadiennes particulièrement à risque, étant donné que plusieurs villes ne sont pas préparées ni bien adaptées à des événements de la sorteReference 30, Reference 32. Les travailleurs de la santé jouent un rôle clé dans l'éducation de leurs patients ou clients et sont des chefs de file communautaires influents. Ils ont besoin d'outils efficaces pour les guider à aider leurs clients à s'adapter aux risques et à éviter les maladies liées à la chaleur. Les Lignes directrices aideront à préparer les travailleurs de la santé à offrir cet encadrement. Cela est nécessaire pour soutenir les stratégies en matière de santé publique par l'information précise aux échelles régionale et nationale en ce qui touche les risques pour la santé causés par la chaleur. Les travailleurs de la santé et les communautés peuvent se préparer aux PCA en fournissant de l'information sur la chaleur et la santé afin de soutenir la prévention des maladies liées à la chaleur.
2. Physiologie et pathologie des maladies provoquées par la chaleur
Termes clés : hypothalamus, équilibre thermique, thermorégulation, dissipation de la chaleur, refroidissement par évaporation, acclimatation, indice WBGT
Points sommaires :
- La sueur seule n'extirpe pas la chaleur du corps; c'est l'évaporation de la sueur de la surface de la peau qui permet le refroidissement. Le refroidissement par évaporation est la seule réaction physiologique qui entraîne toujours une perte de chaleur et jamais un gain en chaleur.
- Pendant une activité physique dans des conditions de température élevée, le cœur doit continuer de pomper le sang pour faire travailler les muscles tout en augmentant le flux sanguin vers la peau. Cela crée une charge supplémentaire au cœur.
- Le corps contient un nombre fini de glandes sudoripares. Lorsqu'il est exposé à un stress thermique, l'augmentation de la production de sueur peut être dûe à une augmentation de la quantité de sueur produite provenant de chaque glande et/ou une augmentation dans le nombre de glandes sudoripares actives.
- Le procédé d'acclimatation ou la tolérance progressive à une exposition répétée à la chaleur entraîne une adaptation physiologique qui améliore la capacité à dissiper l'excédent de chaleur corporelle.
2.1 Régulation de la température

Adopter un bon comportement lorsque
nous sommes à la chaleur est une bonne
façon d'aider à assurer la régulation
de la température.
Afin de comprendre pleinement la réaction physiologique humaine au stress thermique, il est important de se familiariser avec les capacités du corps à la thermorégulation et les mécanismes utilisés pour traiter l'excès de chaleur. Les humains peuvent maintenir une température corporelle centrale relativement constante d'environ 37 °C malgré les changements dans l'environnement externe et les fluctuations de la production de chaleur interne. Le corps doit pouvoir protéger les organes internes des changements thermiques, qui ont lieu à l'extérieur du corps, et relâcher l'excédent de chaleur produite à l'interne vers l'environnement. Dans un intervalle de température de 25 °C à 27 °C, connu comme la température critique de l'airReference 35, une personne non vêtue peut maintenir sa température corporelle en équilibrant la production de chaleur avec la perte de chaleur. On réalise cet équilibre thermique en jumelant la chaleur gagnée à la chaleur perdue au moyen de mécanismes autonomes tels que la réaction de sudation. Toutefois, en dehors de cette température, les gens peuvent ajuster la température de leur corps par des mécanismes comportementaux (comme s'abriter à l'ombre).
Le corps produit de la chaleur à l'interne en métabolisant les aliments que nous consommons et qui sont absorbés par les intestins. Puis, les cellules utilisent ces aliments sous forme de glucose pour avoir de l'énergie. La production et l'utilisation d'adénosine triphosphate (ATP) relâche l'énergie sous forme de chaleur, qui est ensuite utilisée pour maintenir la température centrale. De plus, l'activité physique, en particulier la contraction musculaire, augmente aussi la quantité de chaleur produite dans le corps. De courts regains de contraction musculaire de n'importe quel muscle peuvent relâcher jusqu'à 100 fois sa quantité de chaleur normale au repos. Dans l'ensemble, le corps génère plus de chaleur qu'il n'est nécessaire pour maintenir la température centrale et, par conséquent, l'excès de chaleur doit être éliminé du corps. Le corps y arrive en transférant la chaleur produite dans le corps vers la surface de la peau au moyen de l'appareil circulatoire et de contacts internes des tissus. Ce transfert de chaleur se fonde sur un gradient de température et se produit par conduction dans le tissu, venant de l'intérieur vers la surface de la peau. C'est seulement une fois à la surface de la peau que la chaleur peut être relâchée dans l'environnement, au moyen des quatre mécanismes ci-dessous :
Conduction : Réfère au transfert bidirectionnel de la chaleur entre deux surfaces de températures différentes au moyen d'un contact physique direct. Cela comprend la conduction externe (contact de la peau avec des objets plus froids) et la conduction interne (contact des tissus à l'intérieur du corps, qui est important dans la distribution de la chaleur vers la surface de la peau).
Convection : Réfère au transfert bidirectionnel de la chaleur au moyen de contact avec des molécules d'air ou d'eau sur la peau. Le transfert de chaleur de la surface de la peau dans l'air aide à transporter la chaleur hors du corps. Il est toutefois à noter que la chaleur doit d'abord être conduite vers la surface de la peau, puis dans l'air, et seulement après cette étape, la chaleur est finalement dissipée du corps. Lorsque le temps est chaud et que la température de l'air est plus élevée que celle de la peau, le corps gagnera de la chaleur à partir de l'environnement par convection (la température de la peau est normalement autour de 35 °C, mais peut varier entre 20 °C et 40 °C sans dommage corporelReference 36).
Rayonnement : Réfère au transfert bidirectionnel des ondes infrarouges émises par un objet et absorbées par un autre. Une personne peut irradier de la chaleur vers un objet plus froid, et absorber la chaleur d'objets plus chauds. Comme moyen de gain de chaleur à partir du soleil, l'efficacité du rayonnement dépend de l'angle du soleil, de la saison, de la présence de nuages (ou d'autres facteurs d'ombre), ainsi que des vêtements portés (degré d'isolement et capacité de refléter). Il est possible de générer une chaleur rayonnante par de nombreuses sources comme les rayons directs du soleil, les fours, l'asphalte et les immeubles chauds qui absorbent les rayons du soleil pendant le jour et qui les renvoient vers des objets plus froids ou vers l'environnement même après le coucher du soleil. Le rayonnement de chaleur de ces sources contribue à la quantité de chaleur à laquelle les gens sont exposés. Le corps peut aussi rayonner la chaleur pour se rafraîchir.
Évaporation : Réfère à l'évaporation de l'eau venant de la peau (sous forme de sueur) ou par les voies respiratoires (par la respiration). L'évaporation est unidirectionnelle et entraîne toujours une perte de chaleur corporelle, et jamais de gain en chaleur. À température ambiante élevée, l'évaporation de la sueur est le mécanisme de thermorégulation le plus important. En fait, lorsque la température de l'air est plus élevée que la température de la peau, la transpiration est la seule avenue pour perdre de la chaleur et elle en est responsable à environ 90 %Reference 37. La vitesse du vent ou la circulation de l'air augmentent également le refroidissement par évaporation. Toutefois, si l'air ambiant est presque saturé en vapeur d'eau (pendant les périodes de forte humidité) et que la température ambiante est plus élevée que celle de la peau, l'évaporation ne sera pas aussi efficace ou peut même être complètement inhibée. La sudation seule ne relâche pas la chaleur hors du corps; c'est l'évaporation de la sueur qui permet le refroidissement. Pendant les périodes de forte chaleur et d'humidité, une augmentation de la charge thermique corporelle (tension thermique) peut se produire, qui mène à une augmentation de la température corporelle et la vulnérabilité aux diverses maladies provoquées par la chaleur.
Figure 2.1 : Régulation de la température.
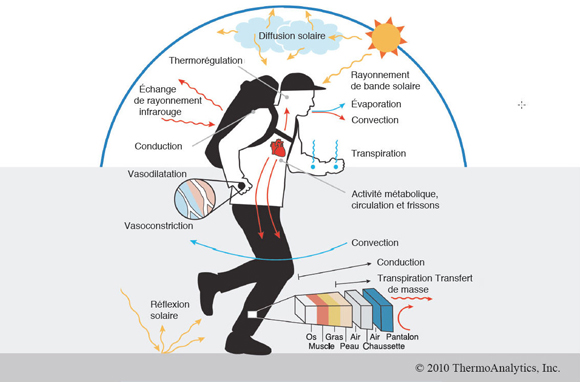
Ce diagramme démontre la chaleur générée par les processus internes (le métabolisme et la contraction musculaire) et les avenues du transfert de chaleur vers l'environnement ambiant (l'évaporation, le rayonnement, la conduction et la convection).
Sous des conditions physiologiques normales, la température centrale est contrôlée par l'hypothalamus, en reliant le système nerveux au système endocrinien par l'intermédiaire de la glande pituitaire. L'hypothalamus agit comme un thermostat interne ayant un contrôle préréglé (environ 37 °C) qui assure la régulation de la température corporelle centrale. Les écarts de ce point de contrôle enclenchent les mécanismes de perte de chaleur ou de production de chaleur, selon le besoin. Toutefois, des petites variations normales se produisent aussi dans la température centrale sans aucune augmentation du flux sanguin ou de sudation. La sensation de chaleur externe est recueillie au moyen de thermosenseurs périphériques situés à la surface de la peau et dans les thermosenseurs musculaires et centraux (plus sensibles) situés dans le cerveau, et qui transmettent l'information sur la température centrale à la région préoptique de l'hypothalamus antérieurReference 38, Reference 39. Ensuite, l'hypothalamus traite l'information entrante en une série de réactions physiologiques appropriées et répandues, comme enclencher une réaction de sudation et une augmentation du flux sanguinReference 40. Dans les circonstances où les changements dans la sudation et le flux sanguin ne peuvent faciliter une perte adéquate de chaleur (p. ex. une activité physique intense dans des conditions chaudes et humides et/ou un dysfonctionnement dans la thermorégulation), la température corporelle centrale continue d'augmenter.
La répercussion directe de la chaleur sur une personne se complique davantage par plusieurs facteurs physiologiques et externes. Par exemple, la graisse corporelle peut affecter la régulation thermique de plusieurs manières importantes. D'abord, elle peut nuire au transfert de chaleur vers la peau en réduisant le taux auquel le corps lui-même peut se refroidir. Ensuite, lorsque le corps est exposé à la même quantité de stress thermique, la température des tissus adipeux augmentera plus rapidement que celle des tissus plus maigres, ce qui entraîne un accroissement rapide de la température, étant donné la différence de leurs capacités thermiques respectivesReference 41. Des facteurs de prédisposition en matière de santé, comme certaines maladies chroniques, la prise de médicaments ou des antécédents en maladies provoquées par la chaleur peuvent affecter la capacité du corps à ressentir la chaleur, à assurer la régulation de sa température ou à maintenir un niveau approprié d'hydratation. Les personnes qui se sont adaptées à la chaleur (qui se sont acclimatées) au moyen d'une meilleure thermorégulation et d'une exposition répétée à des températures d'été élevées peuvent être plus tolérantes à un temps chaud et sont moins prédisposées aux maladies provoquées par la chaleur. Toutefois, il est à noter que plusieurs personnes sont incapables de s'acclimater à la chaleur sans s'exposer au risque; une discussion détaillée sur ces groupes vulnérables est présentée dans le présent chapitre.
2.2 Paramètres environnementaux affectant le bilan thermique
2.2.1 Description des paramètres environnementaux qui composent la chaleur
L'exposition à un milieu chaud est le premier facteur de risque pour développer une maladie liée à la chaleur. Une personne en contact direct avec une chaleur intense, que ce soit à l'intérieur ou à l'extérieur, à proximité d'une source de chaleur comme un four ou dans une pièce chaude mal aérée ou ayant un système de ventilation inadéquat, voit ses chances augmenter d'être atteint d'une maladie liée à la chaleur. La chaleur est considérée comme l'énergie transférée d'un corps ou d'un système à un autre au moyen d'un contact thermique. Toutefois, de fausses idées existent quant au type de conditions environnementales qui augmentent la vulnérabilité d'une personne dans de telles situations. La chaleur est plus qu'une simple température. En fait, il existe quatre paramètres environnementaux qui constituent la chaleur, à savoir la température ambiante, la charge solaire rayonnante, l'humidité et la vitesse de l'air. C'est une combinaison de ces facteurs qui offre une indication précise du niveau de stress thermique d'une personne. Ces quatre paramètres sont décrits dans la case 2.1.
Case 2.1 : Facteurs environnementaux qui composent la chaleur
La température ambiante réfère à la mesure commune de l'intensité de la chaleur ou du froid à l'extérieur. On mesure généralement la température avec un thermomètre en degrés Celsius ou en degrés Fahrenheit. Pour des mesures précises, le thermomètre doit être à l'abri du soleil (p. ex. la température indiquée doit être celle mesurée à l'ombre).
La charge de rayonnement est le transfert de la chaleur venant d'une surface chaude. La forme la plus commune de transfert de chaleur rayonnante est le transfert à partir du soleil vers la terre par des rayons électromagnétiques (rayons à chaleur infrarouge). Cette énergie du soleil peut être absorbée ou réfléchie par diverses surfaces, y compris les immeubles ou les personnes, ou les deux. En règle générale, les surfaces de couleur foncée (telles que les stationnements et les toits des immeubles) absorbent plus de rayons chauds du soleil que les surfaces peu colorées, qui ont tendance à refléter les rayonnements solaires.
L'humidité est la quantité de vapeur d'eau dans l'air. L'humidité absolue est la quantité d'eau dans un volume particulier d'air (grammes par mètre cube). L'humidité relative est un indicateur pour trouver la quantité de grammes d'eau qui peuvent être suspendus dans l'air à une température donnée et est, par conséquent, relative à la température ambiante. C'est un facteur important au moment de considérer la dissipation de la chaleur corporelle. Dans des conditions d'humidité élevée, l'évaporation de la sueur de la surface de la peau est entravée. Lorsque l'humidité est combinée à des températures ambiantes élevées, elle peut fortement contribuer au stress thermique.
Il existe plusieurs façons communes de quantifier les effets de l'humidité, y compris les mesures de la « température apparente », comme l'humidex. L'humidex est un nombre absolu qui combine les effets de l'humidité relative et de la température, et sa valeur est rapportée sur une échelle de confort thermique perçu. Par exemple, l'humidex est souvent utilisé comme indicateur du confort perçu à l'extérieur.
La vitesse de l'air réfère à la vitesse de la circulation de l'air. La portée de la circulation de l'air est habituellement mesurée à l'aide d'un anémomètre et est indiquée en kilomètres à l'heure ou en milles à l'heure. La vitesse de l'air est essentielle pour accélérer l'évaporation de la sueur sur la peau et peut largement influencer le refroidissement. Autrement, si l'humidité relative est près de 90 à 100 % et que la température ambiante est plus élevée que la température de la peau, le corps pourrait gagner de la chaleur par convection.
La combinaison de ces quatre facteurs est la façon physiologique la plus pertinente d'évaluer les variables environnementales de la chaleur qui contribue au stress thermique, et chaque facteur joue un rôle différent dans la charge de la chaleur ressentie par une personne.
2.2.2 Évaluer les conditions environnementales

Figure 2.2 : Mesure des paramètres comportant l'indice de température à globe et à boule humide (WBGT) par le personnel militaire.
De gauche à droite, les capteurs sont le thermomètre sec (Tdb), le thermomètre humide (Twb) et le thermomètre à globe (Tg), qui sont intégrés par algorithme pour représenter l'indice WBGT.
L'indice sur le risque pour la santé causé par la chaleur le plus largement utilisé est la température à globe et à boule humide, plus couramment connu sous l'acronyme WBGT (Wet-Bulb Globe Temperature). L'indice WBGT est un indicateur de stress thermique qui tient compte des effets de la température, de l'humidité, de la chaleur rayonnante et de la vitesse du vent. L'indice WBGT a été inventé, évalué et utilisé pour la première fois pendant les années 1950 pour contrôler les maladies provoquées par la chaleur dans les camps d'entraînement de l'armée américaine et dans les fusiliers marins des États-Unis. L'indice a ensuite été adopté pour prévenir les maladies provoquées par la chaleur pendant les activités sportives et en milieu de travail. Plusieurs organisations utilisent l'indice WBGT, y compris les autorités de la santé en milieu de travail, les associations sportives comme la National Athletic Trainer's Association, et les normes nationales (R.-U., Chine, Japon, États-Unis, Australie, etc.), régionales (européennes) et internationales (ISO)Reference 42 puisqu'il est l'indicateur le plus inclusif de stress thermique actuellement disponible. L'indice WBGT intègre les quatre facteurs environnementaux qui composent la « chaleur » cités plus haut, et est exprimé en une mesure unique résultant de la combinaison de ces facteurs.
On calcule facilement l'indice WBGT à partir des lectures de trois thermomètres différents : un thermomètre humide (Twb), un thermomètre à globe (Tg) et un thermomètre sec (Tdb). L'indice WBGT réagit aux quatre éléments de l'environnement thermique, mais pas nécessairement de la même manière que le corps humain, à cause des différences entre les tailles et les formes. L'idée de base de l'indice WBGT correspond aux points suivants :
- La Twb représente l'effet de refroidissement de l'évaporation de la sueur sur la peau et est influencée par l'humidité et la vitesse du vent.
- La Tdb représente la température ambiante.
- La Tg réagit à la charge thermique environnementale (rayonnement du soleil).
Plus particulièrement, la chaleur rayonnante réchauffera la Tg à un certain degré au-dessus de la Tdb, alors que le vent la rafraîchira et la rapprochera de la Tdb. Par conséquent, la Twb mesure l'effet combiné de la chaleur rayonnante, de la température de l'air et de la vitesse du vent. L'évaporation refroidit la Twb; le degré de refroidissement augmente lors d'une faible humidité et de la présence du vent, alors que la chaleur rayonnante la réchauffe.
Il est à noter que la principale limitation de l'indice WBGT est qu'il n'évalue que les paramètres environnementaux. Les caractéristiques personnelles, comme les variations des propriétés isolantes des vêtements, ou les paramètres physiologiques individuels, comme la production de chaleur métabolique, ne sont intégrées que par de simples facteurs de correction pour des groupes de la population généraleReference 43.
Il existe des échelles de l'indice WBGT destinées au milieu de travail et à la plupart des travailleurs en santé qui indiquent la limite supérieure d'exposition (Tableau 2.1), protégeant ainsi la personne des maladies liées à la chaleur. Actuellement, plusieurs organismes canadiens de réglementation en santé et sécurité au travail ainsi que des entreprises privées ont adopté les Valeurs limites d'exposition (TLV®) de l'American Conference of Governmental Industrial Hygienists comme critère d'évaluation du stress thermique. Les TLV® réfèrent au niveau de stress thermique auquel tous les travailleurs peuvent être exposés, jour après jour, sans effets indésirables (d'après les valeurs de l'indice WBGT). Ces échelles sont fondées sur le concept que presque tous les travailleurs entièrement vêtus, acclimatés et adéquatement hydratés doivent pouvoir fonctionner efficacement selon les conditions données sans augmentation substantielle de la température corporelle centraleReference 44. Les valeurs d'exposition déclenchant l'action sont appliquées à la population générale des travailleurs. Par contre, il faut modifi er les seuils afi n de répondre aux besoins particuliers de la plupart des personnes.
| TLV® (WBGT valeurs en °C) | Limite d'activité (WBGT valeurs en °C) | |||||||
|---|---|---|---|---|---|---|---|---|
| Allocation de travail en cycle de travail et repos |
Faible | Moyenne | Élevée | Très élevée |
Faible | Moyenne | Élevée | Très élevée |
| 75 % à 100 % | 31,0 | 28,0 | - | - | 28,0 | 25,0 | - | - |
| 50 % à 75 % | 31,0 | 29,0 | 27,5 | - | 28,5 | 26,0 | 24,0 | - |
| 25 % à 50 % | 32,0 | 30,0 | 29,0 | 28,0 | 29,5 | 27,0 | 25,5 | 24,5 |
| 0 % à 25 % | 32,5 | 31,5 | 30,5 | 30,0 | 30,0 | 29,0 | 28,0 | 27,0 |
Obtenir de l'information de base sur l'indice WBGT peut s'avérer problématique pour certains travailleurs de la santé puisqu'ils ne connaissent pas son emplacement; toutefois, elle est facilement accessible en ligneReference 46. Bien qu'il soit largement utilisé dans un contexte sportif et en milieu de travail, l'indice WBGT ne s'applique pas à plusieurs autres types d'installation, étant donné que l'instrument de mesure de cet indice n'est pas toujours facilement disponible. De plus, le grand public n'est pas souvent au courant de ses applications.
2.3 Changements physiologiques généraux
2.3.1 La perte de chaleur par des changements circulatoires
La première réaction au stress thermique est d'augmenter la conductance de la chaleur corporelle en augmentant le flux sanguin vers la peau. Cela permet à plus de chaleur de passer des organes internes du corps (appareil gastro-intestinal, foie et reins) vers l'extérieur, à savoir les muscles et la peau. L'augmentation du débit cardiaque et la vasodilatation cutanée périphérique permettent au mouvement de la chaleur de s'extérioriserReference 35Reference 39Reference 47. Une hausse de la température interne de moins de 1 °C (dans certains cas une augmentation de moins de 0,2 °C) du sang en circulation est suffi sante pour stimuler une augmentation du flux sanguin vers la peau afi n de dissiper la chaleurReference 39Reference 48Reference 49.
Les grandes variations du flux sanguin vers la peau peuvent compter pour autant que 30 % du débit cardiaque total et gêner l'apport de sang et de nutriments vers les autres organes, ce qui contribue à d'autres sortes de problèmes souvent observés dans les maladies liées à la chaleurReference 50. En plus de rediriger le flux sanguin, les dommages cellulaires excessifs causés par un début de coup de chaleur déclenchent la cascade de coagulation du sang en endommageant les cellules épithéliales, auxquelles les plaquettes adhèrent, causant des anomalies de coagulation et des obstructions des microthrombosesReference 47, Reference 51.
Il est important de savoir qu'il existe des limites à la capacité cardiovasculaire à assurer la régulation de la température, particulièrement lorsque l'on fait de l'activité physique dans la chaleur. Si une personne travaille dans un milieu chaud, la charge cardiaque est plus importante qu'à température normale. L'appareil circulatoire doit poursuivre son transport du sang vers les muscles qui travaillent tout en augmentant le flux sanguin vers la peau afi n de transporter l'excès de chaleur vers la surface de la peauReference 52. À un certain point, le cœur ne peut plus compenser pour la demande croissante d'activité d'endurance et le besoin de dissiper la chaleur.
En l'absence d'effort, le débit cardiaque, le flux sanguin vers les muscles et le débit systolique demeurent constants ou diminuent légèrement, ce qui peut entraîner une légère augmentation progressive de la fréquence cardiaqueReference 53. S'il y a déshydratation (généralement au-dessus de 2 à 3 % de la perte de poids corporel totale), il est possible que le flux sanguin vers les muscles diminue, la production de sueur diminuera et une perte d'électrolytes peut se produire. De plus, la libération d'aldostérone (qui augmente le taux de réabsorption du sodium dans les glandes sudoripares) et de l'hormone antidiurétique (ADH) augmentent, ce qui peut mener à une expansion du volume plasmatiqueReference 54.
2.3.2 La perte de chaleur par production de sueur
Figure 2.3 : Les ions dans la sueur et leurs quantités relatives. Lorsqu'une personne sécrète de grandes quantités de sueur, une grande quantité de ces ions peut se perdre.
La libération de chaleur de la surface de la peau est effectuée le plus facilement au moyen de la production et de l'évaporation de la sueur et est, par conséquent, extrêmement importante dans la thermorégulation chez les humains. L'évaporation de l'eau du corps se produit de plusieurs façons différentes, mais certaines avenues sont plus efficaces que d'autres, car elles libèrent des quantités différentes de chaleur. Les mécanismes les moins efficaces comprennent la perte de chaleur au moyen des muqueuses de la bouche, du nez et des voies respiratoires ainsi que la diffusion passive par la peau. Le mécanisme corporel de perte de chaleur le plus efficace se fait par l'évaporation de la sueur.
L'évaporation de la sueur contribue grandement à la perte de chaleur, et la quantité de perte de chaleur dépend des deux facteurs suivants :
- la quantité et le taux de production de sueur par les glandes sudoripares;
- la vitesse à laquelle la sueur est évaporée de la surface de la peau.
Le deuxième facteur est influencé par la capacité du milieu ambiant à dissiper la sueur de la peauReference 55. Si le milieu est chaud et sec, la sueur peut s'évaporer facilement et la perte de chaleur sera limitée par la quantité de sueur produite. Cette augmentation de production de sueur peut être dûe à une augmentation de la densité des glandes sudoripares actives, une augmentation de la quantité de sueur produite par glande, ou une combinaison des deuxReference 56. Si l'air est chaud, humide et stagnant, alors la libération de chaleur dépend de la capacité de l'environnement à absorber (par évaporation) la sueur, un processus difficile à effectuer dans de telles conditions. À forte humidité, l'évaporation de la sueur décroît rapidement malgré sa forte production. Il existe des variations individuelles dans la densité et dans l'activité des glandes sudoripares ainsi que dans les différences de sudation d'une zone du corps par rapport à une autreReference 57. Plus particulièrement, la production de sueur du tronc est habituellement plus grande que celle des membres. C'est important au moment de choisir ses vêtements puisque ces zones corporelles, qui produisent la plus grande quantité de sueur, sont souvent couvertes par des vêtements.
Figure 2.4 : Glande eccrine de sudation typique. La glande sudoripare est innervée par les fibres nerveuses sympathiques cholinergiques et consiste en deux parties : une section spiroïdale, dans laquelle une sécrétion précurseure est produite, et un conduit qui mène à la surface de la peau, où les gouttes de sueur sont déposées afin de les évaporer.
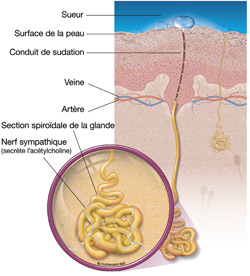
Le corps contient un nombre fini de glandes eccrines (aussi connues sous le nom de glandes sudoripares) réparties sur tout la surface du corps. Une glande sudoripare est une structure tubulaire qui consiste en deux parties : une section profonde où la glande, spiroïdale, sécrète la sueur, et un conduit qui mène vers la surface de la peauReference 36. Les glandes sudoripares sont uniquement innervées par le système nerveux sympathique; par conséquent, pour que ces glandes puissent sécréter de la sueur, elles doivent être stimulées par impulsion nerveuse. Le volume de sueur sécrété est proportionnel à la fréquence de ces impulsions nerveuses efférentes. Lorsqu'une fibre nerveuse sympathique cholinergique (c.-à-d. celle qui libère l'acétylcholine) est stimulée, un échange complexe d'électrolytes est activé et une sécrétion précurseure est produite. Les composantes de ce précurseur sont modifiées au fur et à mesure de son voyage dans la section spiroïdale jusqu'au conduit de la glande sudoripare. La partie du conduit de la glande participe à la réabsorption du sodium et du ions chlorures, normalement à des taux très faibles. Lorsque le volume de sueur augmente, la réabsorption du sodium et du chlorure demeure la même, libérant plus d'ions dans la sueur à la surface de la peau. Il en résulte une augmentation en perte d'électrolytesReference 36.
La circulation du sang réchauffé stimule la réaction de sudation dans l'hypothalamus en provoquant la libération d'acétylcholine (ACh) venant des fibres sympathiques cholinergiques dans la peau, qui innervent les glandes sudoriparesReference 39, Reference 49. De plus, la sensation de soif peut ne pas s'avérer suffisante pour stimuler le remplacement de tous les liquides corporels perdus, et il peut s'ensuivre une déshydratation et la perte d'électrolytesReference 35, Reference 49. Une diminution du volume plasmatique suit, ce qui augmente la viscosité sanguine et met par conséquent le cœur à plus rude épreuveReference 37.
2.4 Acclimatation à la chaleur
L'acclimatation réfère à l'adaptation physiologique en réaction à l'exposition répétée à un milieu chaud et sec, ou chaud et humide, et peut avoir un effet considérable sur la capacité d'une personne à tolérer ces types de conditions. L'acclimatation se produit lorsque ces adaptations ont lieu dans un milieu naturel, alors que l'acclimation se produit dans un milieu artificiel, comme dans une chambre à atmosphère contrôlée.
Les adaptations physiologiques de l'acclimatation comprennent parfois les changements de température corporelle centrale et de la peau ainsi que la consommation d'oxygène, mais comprennent habituellement des changements dans la production de sueur, de la fréquence cardiaque et de la conservation du sel par les glandes sudoripares et les reins. D'autres changements physiologiques comprennent une augmentation du volume sanguin central et du métabolisme aérobique, et une diminution des niveaux de lactate musculaire et de l'utilisation du glycogène; toutefois, la totalité des conséquences de ces effets demeure floueReference 58- Reference 62. Les changements cardio-vasculaires sont généralement les premiers à se produire, avec une augmentation rapide du volume plasmatique dans les premiers 1 à 4 joursReference 35, cependant les changements dans le taux de sudation sont plus longs (jusqu'à 10 jours). Voici une liste des résultats clés de l'acclimatation à la chaleurReference 45 :
- une plus grande perte de chaleur par l'évaporation et les avenues de transfert de la chaleur sèche;
- une diminution des températures centrales et de la peau;
- une augmentation de la production de la sueur et des changements dans la distribution de la sueur sur la surface du corps;
- la sueur devient plus diluée;
- le flux sanguin vers la peau diminue et, par conséquent, un plus grand volume sanguin est à la disposition des muscles;
- une augmentation du volume sanguin;
- une diminution de la fréquence cardiaque.
2.4.1 Le processus pour atteindre l'acclimatation à la chaleur
Le processus d'acclimatation ou la tolérance progressive à l'exposition répétée à des températures croissantes entraîne une adaptation physiologique qui améliore la capacité à dissiper la chaleur corporelle excédentaire. Ce processus n'est pas instantané; il comporte plusieurs étapes et peut prendre jusqu'à deux semaines avant qu'une personne puisse résister à une chaleur qui était considérée intolérable auparavantReference 37Reference 45. On s'acclimate davantage à la chaleur en s'entraînant de 60 à 90 minutes dans la chaleur, chaque jour, pendant 9 à 14 jours, pour se considérer acclimaté à la chaleurReference 45. Toutefois, la plupart des signes classiques d'acclimatation et une diminution de la chaleur corporelle peuvent se réaliser par de courtes périodes quotidiennes passives d'exposition à la chaleur, en autant que la température centrale soit élevéeReference 63Reference 64.
Généralement, pendant la première journée d'acclimatation, l'inconfort est très notable; toutefois, après chaque jour qui suit, les symptômes diminuent progressivement. Peu à peu, la personne progresse avec de moins en moins de contraintes thermiques. L'acclimatation à la chaleur dans des conditions chaudes et sèches, ou chaudes et humides, produit des réactions légèrement différentes. Toutefois, la protection générale semble être la mêmeReference 65. Autrement, il a été démontré que la perte de ces effets protecteurs se produit plus rapidement lorsqu'une personne a entrepris une acclimatation initiale dans un milieu chaud et humideReference 66, Reference 67.

Des travailleurs qui sont exposés à une chaleur très élevée, à l'intérieur ou à l'extérieur, peuvent s'acclimater afin d'augmenter leur protection contre les maladies liées à la chaleur
Ces changements aident les personnes à s'ajuster à des conditions environnementales associées à une chaleur accablante. Les changements les plus rapides et les plus importants de la régulation de température se produisent au cours de la première semaine du processus d'acclimatation, et peuvent s'attribuer jusqu'à 80 % de l'amélioration totaleReference 68Reference 69. Il est toutefois à noter que certaines personnes possèdent une meilleure capacité à s'acclimater, comparativement à d'autres. Bien que les réactions physiologiques à l'acclimatation soient semblables entre différentes personnes, le degré de réaction varie fortement et doit être pris en compteReference 68. Cela peut être particulièrement important chez les populations vulnérables décrites plus loin dans le présent chapitre.
L'acclimatation aux PCA est bien plus difficile puisqu'elles sont habituellement de courtes périodes à température très élevée, ce qui ne donne pas suffisamment de temps pour s'acclimater.
2.4.2 Changements dans le mécanisme de sudation
Au cours de l'acclimatation, le mécanisme de sudation se modifie de deux façons. D'abord, les glandes sudoripares elles-mêmes sont capables de produire une sueur plus diluée qu'en situation de non-acclimatation; ensuite, la réaction de sudation se fait beaucoup plus tôt (Figure 2.5). Il est possible de diminuer la température corporelle centrale requise pour activer la sudation à plus de 0,5 °CReference 63, Reference 70. Cela semble être en partie dû à une augmentation de la sensibilité de la glande sudoripare elle-même aux impulsions nerveuses et/ou à chaque molécule d'acétylcholineReference 71, ou encore à une augmentation du nombre d'impulsions nerveuses reçu par les récepteurs thermiques dans la peau. Il est aussi à noter que, chez une personne acclimatée, il existe des variations régionales de la distribution de la sueur à la surface de la peau, et qu'il y a un changement dans cette distribution du tronc vers les membresReference 72. Ce phénomène est avantageux puisqu'il fournit une zone de surface plus grande pour l'évaporation de la sueur; toutefois, ces changements augmentent également la quantité de sueur qui s'écoule du corps et ne contribuent pas à la perte de chaleur corporelle, mais contribuent plutôt à la déshydratation du corps.
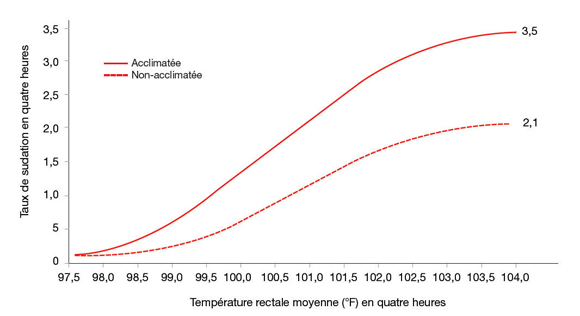
Figure 2.5 : Changements dans le taux de sudation et la température rectale moyenne entre une personne acclimatée et une personne non acclimatéeReference 71. À températures égales, le taux de sudation augmente beaucoup plus rapidement chez une personne acclimatée que chez une personne non acclimatée. (Adapté deReference 71)
2.4.3 Changements dans le flux sanguin
Semblables aux changements dans le taux de sudation pendant l'acclimatation, des changements dans le flux sanguin sont aussi apparents et contribuent à la perte de chaleur au moyen d'une diminution du seuil de la température centrale, qui déclenche le début de la redistribution sanguine vers la peau. La fréquence cardiaque au repos et la fréquence cardiaque relative au flux sanguin sont également plus faibles à la suite de l'acclimatationReference 63. Tel que décrit précédemment, la capacité à dissiper la chaleur par évaporation est plus grande grâce à l'augmentation de la production de sueur pendant l'acclimatation et une plus grande sensibilité des glandes sudoripares. Grâce à l'acclimatation, il est aussi possible de conserver une fréquence cardiaque et un flux sanguin dans des limites physiologiques acceptables au moyen d'efforts plus intenses dans la chaleur, qui entraînent une plus grande endurance pendant des activités ou un travail à température élevée.
Sans acclimatation, on peut s'attendre à une augmentation de la charge du système cardiovasculaire lorsqu'une personne est exposée à une chaleur accablante parce que le corps tente de maintenir adéquatement le flux sanguin et doit augmenter le débit cardiaque en conséquence (volume sanguin total pompé par le cœur). Le volume sanguin décroît, ce qui, en retour, déclenche à la fois une réduction du débit systolique (volume sanguin pompé à chaque battement de cœur) et une augmentation de la fréquence cardiaque. Si une personne s'est adéquatement acclimatée, alors une expansion du volume plasmatique se produit, ce qui provoque une augmentation du volume sanguin total au moyen d'un afflux de protéines et d'autres molécules des espaces interstitielsReference 73. La fréquence cardiaque et le débit systolique diminuentReference 63, permettant ainsi au débit cardiaque et à la tension artérielle de se maintenir.
2.4.4 Équilibre liquide
Lorsque la production de sueur augmente pendant l'exposition à des températures élevées, la probabilité de perdre une grande quantité de sodium et d'ions chlorure ainsi que de réduire le volume d'eau augmente. La concentration d'électrolytes est essentielle au mouvement des liquides entre les compartiments intracellulaires et extracellulaires et au maintien des potentiels électrochimiques des membranesReference 58, Reference 74. L'acclimatation réduit la perte de sodium en augmentant la capacité de réabsorption du conduit des glandes sudoriparesReference 75. En retour, les personnes acclimatées sécrètent une sueur plus diluée et, par conséquent, plus de sodium et d'ions chlorure dans les espaces extracellulaires. Le mécanisme d'augmentation de la réabsorption demeure inconnu; toutefois, on croit qu'il participe à l'augmentation de la sécrétion de l'hormone aldostérone, qui accroît l'activité des canaux sodium dans le conduit des glandes sudoriparesReference 75.
2.4.5 Perte d'acclimatation
La tolérance à la chaleur commence à disparaître seulement quelques jours ou quelques semaines après l'absence d'exposition, et varie considérablement d'une personne à l'autreReference 45. La première adaptation à perdre est celle qui a d'abord été développée, qui comprend les changements de la fréquence cardiaque et d'autres ajustements cardio-vasculairesReference 76. La durée exacte qu'il faut jusqu'à perdre totalement les avantages varie et dépend des conditions dans lesquelles une personne a atteint l'acclimatation à la chaleur. Des recherches indiquent qu'une personne est seulement légèrement moins efficace deux à trois semaines après la fin de l'acclimatationReference 68, et qu'il n'existe pas de changement majeur après une semaineReference 77, Reference 78. Dans l'ensemble, l'acclimatation à la chaleur décroît après environ trois semaines sans exposition. Il est intéressant de constater que la perte d'acclimatation se produit plus rapidement à la suite de l'adaptation à un milieu chaud et humide (34 °C, 91 % HR), par rapport à un milieu chaud et sec (49 °C, 20 % HR)Reference 66, Reference 67. Bien que l'air climatisé ait été pointé du doigt parce qu'elle perturberait le processus d'acclimatation, il se trouve que des périodes régulières à une exposition froide, comme à l'air climatisé, n'influencent pas le maintien de l'acclimatation à la chaleurReference 79. Inversement, une exposition excessive à l'air climatisé (les personnes qui se déplacent d'une maison climatisée, à une voiture climatisée, puis au travail) peut limiter la capacité de cette personne à s'acclimater puisque l'exposition à la chaleur est limitée.
Case 2.2 : Vulnérabilités des groupes à risque
Adultes plus âgés
- Réduction de la capacité de sudation
- Diminution du volume plasmatique
- Réduction du débit cardiaque
- Diminution du flux sanguin vers la peau et les extrémités
- Diminution de la mise en forme, augmentation du volume adipeux corporel, réduction de la masse corporelle maigre
- Réduction de la sensation de soif, qui conduit à une plus grande probabilité de déshydratation chronique
- Augmentation de la vulnérabilité à la déshydratation chronique
Enfants
- Intensité physique moindre, mais plus souvent active dans l'ensemble
- Gain en chaleur plus rapide de l'environnement si la température de l'air est plus grande que celle de la peau, dûe à un plus grand rapport de la surface corporelle par rapport au poids corporel
- Réduction de la capacité de sudation
- Incapacité d'augmenter le débit cardiaque
- Dépendance par rapport aux fournisseurs de soins quant à la sensibilité et la reconnaissance des conséquences de la chaleur
Femmes enceintes et développement du fœtus
- La chaleur peut agir comme agent tératogène au cours des étapes spécifiques du développement du fœtus
- Perturbation de la structure et de la fonction mitochondriales
- Perturbation des niveaux de sérotonine
- Les effets de la chaleur affectent les protéines de choc thermique pendant le développement embryonique
Personnes actives physiquement
- Augmentation de la production de chaleur métabolique
- Accumulation de sang dans la circulation cutanée
- Réapprovisionnement en liquide insuffisant et perte de volume sanguin dûe à un réapprovisionnement en liquide insuffisant et une sudation abondante
2.5 Difficultés physiologiques chez les populations à risque
2.5.1 Stress thermique chez les adultes plus âgés
Au fur et à mesure que les personnes vieillissent, des changements physiologiques interfèrent avec la capacité du corps à s'accommoder à la chaleur accablante. Par exemple, la capacité de maintenir la température corporelle centrale diminue. On peut attribuer ce fait à de nombreux facteurs, dont la diminution du taux de sudation, la diminution du flux sanguin vers la peau et les extrémités (essentielle à la dissipation de la chaleur), ainsi qu'une réduction du débit cardiaqueReference 41Reference 45.
Avec l'âge, même si une personne est active physiquement, sa capacité maximale à transporter et à utiliser l'oxygène pendant une activité physique (souvent connue et mesurée comme la capacité aérobique ou la santé cardiovasculaire, c.-à-d. le VO2 maximum) est réduite d'environ 10 % par décennie, et débute dans la vingtaine ou la trentaineReference 80. Les adultes plus âgés doivent travailler plus ardemment pour un niveau d'activité donné, et produisent par conséquent davantage de chaleur métabolique que leurs homologues plus jeunes. Par exemple, le fait de simplement monter les escaliers requiert beaucoup plus d'efforts pour un adulte plus âgé actif, ce qui produit davantage de chaleur métabolique que quelqu'un de 10 ans son cadet. Ces différences peuvent être défavorables dans des conditions ambiantes chaudes puisque cette chaleur supplémentaire doit être dissipée considérant que la dissipation de la chaleur est compromise chez les adultes plus âgés.

Un entraîneur sportif conseille des clients plus âgés sur les risques de la chaleur pour leur santé.
Les études scientifiques indiquent également que les adultes plus âgés ont une diminution du volume plasmatique plus importante que chez les plus jeunes adultes pendant l'exposition à la chaleurReference 81. Pour ceux qui ont des fonctions cardio-vasculaires limitées, la combinaison de la redistribution du flux sanguin vers la peau et la perte subséquente en liquide et en sels par la sueur peut être suffisante pour augmenter la charge sur le cœur, qui peut, en dernier ressort, faillir à maintenir un débit cardiaque adéquatReference 82. C'est pour cette raison que les gens qui succombent à une maladie provoquée par la chaleur meurent souvent « d'insuffisance cardiaque ». Même chez les adultes plus âgés actifs et en santé, la sensation de soif diminue, ce qui peut mener à une déshydratation plus importante par temps chaudReference 83. Les adultes plus âgés sont parfois aussi moins en forme, ont plus de graisse corporelle et ont moins de masse corporelle maigre, ce qui est associé à une sensation à la chaleur et à des mécanismes de dissipation de la chaleur moins efficacesReference 41.
2.5.2 Stress thermique chez les enfants
Historiquement, les enfants sont considérés comme un groupe vulnérable à la chaleur étant donné le plus grand nombre d'incidences de mortalité liée à la chaleur et à une efficacité moindre perçue à assurer la régulation de leur température corporelle, par comparaison aux adultes dans des conditions de stress thermique semblablesReference 50, Reference 84, Reference 85. Ces résultats comparatifs sont largement fondés sur des études dans lesquelles les enfants et les adultes ont exécuté des activités physiques à intensité correspondante. Toutefois, on a récemment démontré que lorsque la production de chaleur métabolique pendant une activité physique est normalisée à l'intensité de l'exercice, ces différences physiologiques entre les enfants et les adultes disparaissentReference 86, Reference 87. Ce fait est important puisque les enfants font rarement de l'entraînement à la même intensité que les adultes et, en conséquence, un enfant démontre une intensité physique moindre (proportionnellement à sa taille corporelle) pendant les activités régulièresReference 86. Cela suggère que l'hypothèse précédente, indiquant que les enfants sont moins tolérants que les adultes à l'exercice dans la chaleur, est incorrecte. Par conséquent, l'augmentation du risque précédemment indiqué chez les enfants peut être causée par autre chose que les différences dans la production de chaleur métabolique et musculaire. Néanmoins, il est évident que les différences physiologiques existent entre enfants et adultes et, en général, les enfants sont très actifs, ce qui influence la capacité de l'enfant à tolérer la chaleur.
Les enfants ont un rapport plus élevé de surface corporelle par rapport à leur masse, ce qui leur permet non seulement de dissiper la chaleur plus efficacement dans des conditions plus fraîches, mais leur permet aussi d'absorber beaucoup plus de chaleur d'un milieu chaudReference 50, Reference 88. Par conséquent, lorsqu'il fait chaud et humide, et que le corps de l'enfant repose davantage sur la perte de chaleur sèche et moins sur le refroidissement par évaporation, la zone de surface exposée peut augmenter considérablement leur quantité de chaleurReference 84, Reference 87.
Il a été démontré que la capacité de sudation des enfants est plus faible que celle des adultes et que la température à laquelle les enfants commencent à produire de la sueur est plus élevéeReference 89. L'évaporation de la sueur est la façon fondamentale de dissiper la chaleur pendant les PCA et peut devenir un handicap thermorégulatoire chez les enfants dans ces conditions. D'un autre côté, un faible taux de sudation et une diminution de la concentration d'électrolytes dans la sueur peuvent également amoindrir la probabilité de déshydratation chez l'enfant. Par conséquent, on croit que les enfants sont plus à risque d'une augmentation de la température centrale dans des conditions environnementales extrêmement chaudes; toutefois, ces circonstances n'ont pas été étudiées puisque l'information nécessaire est limitée pour des raisons éthiques.
Comparativement aux adultes, les enfants ont une plus grande augmentation du flux sanguin vers la peau pendant une activité physique dans des conditions à température élevée. Cela entraîne une proportion plus grande de leur débit cardiaque vers la périphérieReference 87. De plus, en comparaison aux adultes, les enfants ont aussi un débit cardiaque plus faible. Ajouté à un volume sanguin moins important, un grand effort peut se concentrer sur l'appareil circulatoire de l'enfantReference 84, Reference 87. Par conséquent, dans des conditions de chaleur accablante, la capacité à faire de l'exercice intense et la capacité à assurer la régulation de la température peuvent être compromises chez l'enfantReference 59.

Les preuves épidémiologiques ont aussi démontré que les enfants semblent être plus vulnérables au risque de morbidité et de mortalité dans des conditions environnementales extrêmesReference 90- Reference 92. Bien que les raisons demeurent obscures, cela peut être dû au manque de compréhension, de connaissances et de jugement de la part des fournisseurs de soins concernant les maladies provoquées par la chaleur (c.-à-d. rester hors de portée des rayons du soleil) ou à des maladies chroniques préexistantes, en particulier celles qui affectent l'hydratation et la thermorégulationReference 88. Les enfants (en particulier les nourrissons et les bébés) dépendent du degré de sensibilisation aux PCA de leurs fournisseurs de soins et des changements adéquats apportés, comme une augmentation des besoins en liquide, se vêtir selon le climat, se déplacer dans un milieu plus frais et réduire l'activité physique. Le raisonnement du fournisseur de soins influencera aussi la réaction d'un petit enfant face à l'augmentation de la température et, par conséquent, il est impératif de veiller à l'éducation et de répéter les messages.
2.5.3 Stress thermique pendant la grossesse
Les effets tératogènes de la chaleur sur les mammifères ont été largement étudiés pendant des décennies. Or, les conséquences de l'hyperthermie pendant la grossesse chez les humains demeurent obscures. L'objectif de la présente section est de décrire brièvement certains des effets qui pourraient entraîner une augmentation de la température corporelle centrale chez les femmes pendant les diverses étapes de la grossesse. Il est toutefois à noter que la chaleur n'agit que comme tératogène au moment de l'exposition au cours de certaines étapes vulnérables du développement du fœtus et que l'étendue des connaissances sur ces étapes est limitée. Le seuil de température critique se situe entre environ 2 °C et 2,5 °C au-dessus de la température corporelle centrale normaleReference 93.
Une augmentation de la température centrale au cours de la troisième semaine de grossesse a été associée à l'anencéphalie (un trouble fœtal grave où le tube neural, le précurseur du système nerveux central, ne se referme pas et le cerveau ne se développe pas adéquatementReference 94). Des températures élevées ont aussi été reliées à d'autres malformations du fœtus et du nouveau-néReference 93. On a noté une association entre l'hyperthermie maternelle pendant les cinq premiers mois de grossesse et les malformations congénitales ainsi que l'occurrence de microphthalmie (des yeux anormalement petits)Reference 95. D'autres perturbations physiologiques du fœtus qui découlent d'une augmentation de la température centrale pendant la grossesse comprennent la structure et la fonction mitochondrialesReference 96, la perturbation des niveaux de sérotonineReference 97, les effets sur les protéines de choc thermique pendant le développement embryoniqueReference 98, et des anomalies développementales du système nerveux centralReference 99.
On en sait moins sur les effets de l'augmentation de la chaleur sur les mères et leur capacité d'assurer adéquatement la régulation de la température de leur corps. Pendant un stress thermique modéré induit par l'activité physique, les mécanismes de thermorégulation maternels semblent dissiper la chaleur efficacement autant par le métabolisme actif de la mère que celui du fœtusReference 100. Les femmes possèdent des mécanismes efficaces de dissipation de la chaleur, qui peuvent contribuer à leur capacité d'ajustement de leurs mécanismes cardiovasculaires afin de préserver le volume plasmatique au cours d'un stress thermique. On considère que cela sert à maintenir le transfert et la dissipation optimaux de chaleur entre la mère et le fœtus, en disposant d'un volume plasmatique à d'autres finsReference 100.
Bien que les recherches dans ces secteurs ne soient pas concluantes, les femmes enceintes devraient éviter l'exposition inutile à la chaleur accablante comme un temps extrêmement chaud ou les spas, les saunas ou les bains de vapeur. S'il est impossible d'éviter ce genre d'exposition, une femme enceinte devrait passer en revue toutes les options pour demeurer au frais afin de prévenir une augmentation de sa température centrale.
2.5.4 Stress thermique chez les personnes actives physiquement
Il existe deux sortes de coup de chaleur : le coup de chaleur à l'effort et le coup de chaleur classique. Le coup de chaleur à l'effort se produit généralement chez les personnes en santé qui participent à un effort physique intense, habituellement dans un milieu chaud pendant une période prolongée. On observe ce type de coup de chaleur généralement chez les athlètes et chez certains professionnels où le potentiel de maladie provoquée par la chaleur est plus élevé, à cause d'une accélération du métabolisme ou de l'augmentation à l'exposition à la chaleur (qui nécessite de dissiper une grande quantité de chaleur corporelle), ou les deux. Le coup de chaleur classique (sans effort) touche principalement les personnes âgées, les malades chroniques et les jeunes enfants au cours d'une exposition prolongée à certaines conditions environnementales, comme des températures ambiantes élevées et une forte humidité.
On trouve chez les athlètes et les travailleurs une insuffisance circulatoire aiguë dans 20 à 65 % des cas de coup de chaleur à l'effort et serait causée par une accumulation de sang dans la circulation cutanée et un réapprovisionnement insuffisant en liquide, ce qui entraîne une perte de volume sanguin par une sudation excessive, puis le coup survientReference 101. De plus, on observe plus d'insuffisances rénales dans le cas de coup de chaleur à l'effort que dans le cas classiqueReference 102.
Les athlètes doivent souvent porter un équipement athlétique protecteur pour pouvoir pratiquer ou jouer dans la chaleur. En plus des risques physiologiques mentionnés ci-dessus, la dissipation de la chaleur est souvent gênée par les effets isolants de l'équipement sportif requis pour pratiquer certains sports en groupeReference 45. Plusieurs décès causés par un coup de chaleur à l'effort chez les jeunes athlètes ont été documentés, notamment pour des sports à haute intensité ou les sports de contact de compétition comme le football.
2.5.5 Stress thermique en milieu de travail
Les problèmes liés au stress thermique et à la sécurité professionnelle comportent deux volets. Le premier est que le risque de développer une maladie liée à la chaleur peut augmenter si une personne travaille dans des conditions environnementales dans lesquelles elle est exposée à des degrés de chaleur élevés et qu'elle est incapable de dissiper l'excès de chaleur. Le deuxième est l'inconfort physique et les changements mentaux qui peuvent accroître le potentiel d'accidents et de blessures. Il a été démontré que le stress thermique perturbe la fonction mentale, la vigilance, les fonctions motrices et contribue à la fatigue musculaire, ce qui diminue le rendement physiqueReference 103, Reference 104. De plus, lorsque la température corporelle centrale est accrue, la personne devient plus irritable, colérique et peut démontrer d'autres états émotionnels pouvant entraîner les travailleurs à négliger les procédures de sécurité, ou à être moins attentifs au moment d'effectuer des tâches dangereuses, ce qui augmente la probabilité de provoquer un accidentReference 105.
À ce jour, le stress thermique en milieu de travail a été largement couvert dans la littérature, et les ressources disponibles, bien documentées, diffusent de l'information pertinente à des fins de santé et de sécurité professionnelles. De plus, chaque province et territoire a sa propre réglementation sur la santé et la sécurité au travail et on encourage les travailleurs à se familiariser avec l'information pertinente à leur lieu d'affectation. L'objectif des Lignes directrices n'est pas de remplacer les précieuses ressources actuelles concernant le stress thermique en milieu de travail, mais plutôt de synthétiser la recherche existante et d'éclairer ceux qui n'ont pas accès à ce genre de matériel. C'est pour cette raison que les Lignes directrices ne présentent pas le stress thermique en contexte du milieu de travail. Veuillez vous référer aux Lignes directrices de votre milieu de travail.
Pour obtenir de plus amples renseignements, les ressources suivantes sont à votre disposition :
- Le ACGIH Threshold Limit Values for Chemical Substances and Physical Agents & Biological Exposure Indices , offert en ligneReference 46.
- Davantage de ressources sur le stress thermique en milieu de travail figurent sur la liste du tableau 2.2. Il est toutefois à noter que les documents fournis ne sont pas nécessairement approuvés par Santé Canada.
| Organisation | Ressources | |
|---|---|---|
| Canada | Centre canadien d'hygiène et de sécurité au travail | www.ccohs.ca |
| Ontario | Santé et sécurité Ontario | Trousse de sensibilisation au stress dû à la chaleur www.csao.org/t.tools/t6.news/heat_stress.cfm |
| Ministère du Travail de l'Ontario | Directives concernant la santé et la sécurité http://www.labour.gov.on.ca/french/hs/pdf/gl_heat.pdf |
|
| Commission de la sécurité professionnelle et de l'assurance contre les accidents du travail | Prévention du stress thermique http://www.wsib.on.ca/fr/community/WSIB/230/ ArticleDetail/24338?vgnextoid= b1e4ab84c59d7210VgnVCM100000449c710aRCRD |
|
| Québec | Gouvernement du Québec | Regulation Respecting Occupational Health and Safety: www2.publicationsduquebec.gouv.qc.ca/ dynamicSearch/telecharge.php? type=3&file=/S_2_1/S2_1R19_01_A.HTM |
| Direction de la santé publique | Prévention en pratique médicale: www.santepub-mtl.qc.ca/Publication/ pdfppm/ppmjune04.pdf |
|
| Manitoba | Gouvernement du Manitoba | Loi sur la sécurité et l'hygiène du travail http://web2.gov.mb.ca/laws/regs/pdf/ w210-217.06.pdf |
| Guidelines for Thermal Stress: http://safemanitoba.com/uploads/ guidelines/thermalstress.pdf |
||
| Workers Compensation Board of Manitoba | Worker Discomfort in Increased Temperatures : http://safemanitoba.com/ worker_discomfort_in_increased_ temperatures_bulletin_133.aspx |
|
| Alberta | Alberta Employment and Immigration | Best Practice Working Safely in the Heat and Cold: http://employment.alberta.ca/documents/WHS/ WHS-PUB_gs006.pdf |
| Saskatchewan | Government of Saskatchewan, Occupational Health and Safety Division | Working Under Hot Conditions: www.labour.gov.sk.ca/hotconditions/ |
| Colombie-Britannique | Travail sécuritaire C.B. | OHS Guidelines: www2.worksafebc.com/Publications/OHSRegulation/ GuidelinePart7.asp#SectionNumber:G7.27(1) |
| Preventing Heat Stress at Work: www.worksafebc.com/publications/health_and_safety/ by_topic/assets/pdf/heat_stress.pdf |
||
| Terre-Neuve-et-Labrador | The Law Society of Newfoundland and Labrador | Occupational Health and Safety Regulations: www.canlii.org/nl/laws/regu/1996r.1165/20080818/ whole.html#10_ |
| Nouveau-Brunswick | Gouvernement du Nouveau-Brunswick | Loi sur l'hygiène et la sécurité au travail www.gnb.ca/0062/regs/91-191.htm |
| Travail sécuritaire NB | Risk Alert and Working Outdoors : www.worksafenb.ca/docs/Sun.pdf |
|
| Nouvelle-Écosse | Gouvernement de la Nouvelle-Écosse | Heat Stress: www.gov.ns.ca/lwd/healthandsafety/heatstress.asp |
| Workplace Health, Safety and Compensation Commission | Hazard of Heat: www.whscc.nf.ca/Prev_HealthAndSafety InformationSheets.whscc |
|
| Île-du-Prince-Édouard | Workers Compensation Board | Guide to Prevention of Heat Stress at Work: www.wcb.pe.ca/photos/original/wcb_heat_stress.pdf |
| Prevention Update: www.wcb.pe.ca/photos/original/wcb_sn_sfty_ pu.pdf |
||
| Yukon, Territoires du Nord-Ouest et Nunavut | Gouvernement du Yukon | Gouvernement du Yukon www.gov.yk.ca/legislation/regs/oic1986_164D.pdf |
| Commission de la santé et de la sécurité au travail du Yukon | Yukon Occupational Health Regulations: www.wcb.yk.ca/Media/documents/ Occupational_Health_Regs.pdf |
3. Facteurs de risque associés aux maladies et aux décès liés à la chaleur
Termes clés : maladie pré-existante, morbidité, groupes vulnérables à la chaleur, isolement social, statut socio-économique, facteurs de protection, risque relatif, rapport de cotes
Points sommaires :
- Plusieurs des facteurs de risque qui augmentent la vulnérabilité aux maladies et aux décès liés à la chaleur sont interreliés.
- Les personnes sont souvent à risque pour plus d'une raison.
- La plupart des facteurs de risque se classent parmi une des deux catégories suivantes : physiologique ou socio-économique.
- Certaines conditions pré-existantes sont amplifiées par l'exposition à la chaleur et augmentent la vulnérabilité d'une personne aux maladies liées à la chaleur.
- Les facteurs de protection existent également, et semblent diminuer le risque de développer une maladie liée à la chaleur.
3.1 Facteurs de risque associés à la mortalité pendant les périodes de chaleur accablante
Comprendre les facteurs de risque associés à une augmentation de la probabilité de la morbidité (maladies) et de la mortalité (décès) liées à la chaleur est important afin d'aviser les patients et les fournisseurs de soins, qui ne sont peut-être pas au courant des dangers possibles de la chaleur accablante ou croient ne pas être concernés. Toutefois, déterminer les interactions entre ces facteurs de risque est complexe. Les personnes peuvent se trouver dans des conditions physiologiques ou socio-économiques qui augmentent leur probabilité de développer une maladie liée à la chaleur (et non parce qu'ils n'ont pas agi adéquatement). Il est possible que les personnes n'adaptent pas leur comportement à la chaleur accablante, même s'ils sont informés des risques, sans doute parce qu'ils sont simplement non conscients de leur vulnérabilité. De plus, étant donné la réalité socio-économique d'une personne, plusieurs des meilleures options en matière de protection contre la chaleur accablante ne sont pas toujours faisables. Il existe peu d'information concernant les effets interactifs sur les personnes qui ont de multiples facteurs de risque. À cette fin, et lorsqu'il est possible de le faire, les personnes doivent être avisées de prendre des précautions nécessaires pour se protéger et protéger les personnes sous leur responsabilité contre les coups de chaleur et les autres maladies liées à la chaleur.
Figure 3.1 : Les facteurs de risque associés à l'exposition à la chaleur. Une représentation schématique de certains des facteurs de risque les plus notables déterminés dans la littérature. Une personne atteinte d'une maladie chronique, isolée socialement et/ou prends plusieurs médicaments voit son risque de développer une maladie liée à la chaleur augmenter. Les personnes qui vivent dans deux de ces conditions sont plus à risque et ceux qui vivent dans les trois conditions sont le plus à risque.

Les facteurs de risque suivants sont connus dans la littérature pour accroître la probabilité de décéder à cause de la chaleur. Ces facteurs de risque ont été sélectionnés au moyen d'une approche systématique fondée sur plusieurs critères, à savoir la fréquence dont les facteurs de risque ont été déterminés, la fréquence de leur étude, l'étendue à laquelle ils augmentent le risque d'une personne de succomber à une maladie liée à la chaleur (rapport de cotes et risque relatif) et une évaluation de la qualité de l'étude dans lesquelles ils ont été mentionnés (Annexe A).
Plusieurs de ces facteurs de risque interagissent entre eux et les personnes atteintes d'une maladie provoquée par la chaleur ou décédées à cause de la chaleur ont plus de chances d'avoir plus d'une des caractéristiques indiquées ci-dessous. Par exemple, ceux qui reçoivent des soins de santé (p. ex. à l'aide d'un préposé aux soins personnels) et divers services à domicile sont souvent moins mobiles et, en retour, sont plus isolés socialement que les personnes plus mobiles et capables de quitter le domicile pour poursuivre des activités sans aide. De plus, il est aussi possible que les personnes prennent des médicaments qui les rendent vulnérables aux maladies liées à la chaleur et la combinaison peut s'avérer plus que cumulative. Étant donné les effets cumulatifs de ces risques et la difficulté à les traiter distinctement, les facteurs de risque déterminés ont été divisés en des catégories générales. Ce concept est plus largement décrit dans la figure 3.1.
Si un patient ou un client ne répond pas à un des facteurs de risque plus particuliers, mais se classe dans un plus grand groupe général, comme un état mental altéré, un isolement social, des conditions de vie spéciales ou un statut socioéconomique limité, un travailleur de la santé doit user de son jugement et avertir la personne du risque potentiel s'il croit qu'elle peut être à risque pendant une période de chaleur accablante (PCA) en lui conseillant d'adopter des comportements de protection.
3.1.1 Facteurs physiologiques
Certaines maladies pré-existantes augmentent le risque de développer des maladies liées à la chaleur étant donné les facteurs physiologiques par suite d'une plus faible tolérance à la chaleur. Voici les facteurs de risque en question :
- maladies cardiovasculaires;
- maladies pulmonaires;
- maladies ou insuffisance rénales;
- maladies neurologiques;
- âge;
- hypertension;
- diabète;
- malnutrition.
Maladies cardiovasculaires

Pendant les PCA, le nombre d'admissions à l'hôpital ne reflète pas correctement l'augmentation réelle de mortalité causée par la chaleur. C'est sans doute dû au fait que plusieurs victimes décèdent avant qu'elles ne recherchent une aide médicale ou n'y aient accès. Les décès causés par maladie cardiovasculaire se produisent rapidement dans des conditions chaudes et avant l'accès à une aide médicale, ce qui entraîne plusieurs décès en une courte période de temps et dans des endroits isolés (non cliniques)Reference 14, Reference 106, Reference 107.
Pour ceux atteints de maladie cardiovasculaire, la diminution de la capacité du cœur à pomper le sang dans le corps peut être préjudiciable en période de chaleur accablante. Le corps assure la régulation de sa température au moyen d'une augmentation du flux sanguin, qui transporte la chaleur corporelle vers la surface de la peau afin de favoriser le refroidissement. Toute personne atteinte de maladie cardiovasculaire pré-existante (comme celles qui touchent le muscle cardiaque) ont une fonction cardiaque altérée et, par conséquent, une capacité moindre à dissiper la chaleurReference 108. La régulation de la température peut aussi être corrélée aux changements de la résistance vasculaire systémique et aux catécholamines qui circulent (hormones du stress), aux plaquettes sanguines, aux globules rouges et aux leucocytes, à la viscosité sanguine, au cholestérol plasmatique et à la tension artérielle. Un cœur en mauvais état peut ne pas pouvoir faire face à ces changements et, par conséquent, peut être défaillantReference 14, Reference 109, Reference 110.
De plus, il a été démontré qu'une augmentation de particules fines (PF) et de l'ozone (O3), qui coïncident souvent avec les PCA, peut avoir un effet direct sur le cœur et a été associée aux décès à la suite de maladies cardiopulmonaires, de maladies circulatoires et de cardiopathie ischémiqueReference 111, Reference 112.
Maladies pulmonaires

Les mécanismes directs par lesquels les températures élevées augmentent le risque d'hospitalisation pour des maladies pulmonaires, demeurent obscursReference 14. Toutefois, la pollution atmosphérique est généralement considérée mauvaise pendant une PCA, et parce qu'un temps très chaud coïncide souvent avec une forte pollution de l'air, il est difficile de séparer les deux effetsReference 113. Une hausse de certains polluants atmosphériques peut être associée aux PCA, et ces polluants peuvent aggraver les maladies respiratoires comme l'asthmeReference 114. Une plus grande mortalité pendant les PCA a été associée à une inflammation des voies respiratoires et systémiques, à l'hyperventilation et, par conséquent, à l'hyperinflation dynamique (la résistance au débit d'air où les poumons n'ont pas toujours le temps de se vider avant la prochaine inhalation), à la résistance vasculaire pulmonaire et à la bronchopneumopathie chronique obstructive (BPCO)Reference 14, Reference 115, Reference 116. Il est aussi important de noter le rôle des polluants sur les maladies respiratoires chroniques pendant les températures chaudes. Les polluants atmosphériques, en particulier l'ozone (O3) (le polluant le plus dommageable en matière de qualité de l'air à certains endroitsReference 117), peuvent jouer un rôle. En effet, l'ozone augmente souvent au cours des températures chaudes et des niveaux des rayons du soleil et, de ce fait, les chaudes journées ensoleillées sont généralement associées à une plus grande production des niveaux de O3, qui peuvent aggraver les maladies respiratoiresReference 106.
Maladies ou insuffisance rénales
Le rôle des reins est d'assurer la régulation des concentrations d'électrolytes, de maintenir l'équilibre acide-base et de contrôler la tension artérielle; par conséquent, il n'est pas surprenant de constater que les troubles rénaux soient souvent associés à une augmentation du risque de maladies et de décès provoqués par la chaleur (80 % du temps) Reference 23, Reference 118- Reference 121. De plus, la déshydratation, souvent associée aux maladies provoquées par la chaleur, entrave la physiologie rénale en réduisant le taux de filtration glomérulaire (le volume de liquide filtré par les reins) et le débit plasmatique rénal (le volume de plasma fourni aux reins). Il a aussi été suggéré que l'hyperthermie extrême peut causer directement la nécrose des cellules tubulaires rénales et contribuer à l'insuffisance rénale aiguëReference 122. Les calculs rénaux sont liés à la déshydratation et, par conséquent, la chaleur accablante contribue à leur prévalenceReference 123.
On trouve l'hypertension secondaire (tension artérielle élevée associée à une autre maladie, dans ce cas la maladie rénale) chez plus de 80 % des personnes âgées souffrant de maladie rénale chronique, ce qui augmente encore plus le risque de la personne pour développer une maladie liée à la chaleurReference 13. L'augmentation des risques associés à l'hypertension (mauvaise circulation, prise de médicaments) est souvent constatée chez les personnes atteintes de troubles rénaux. On peut s'attendre à une augmentation des admissions à l'hôpital pour des maladies rénales, souvent observées chez les adultes plus âgés, pendant une PCAReference 16, Reference 124.
Maladies neurologiques
Il existe plus de 600 types de maladies neurologiques, qui comprennent les maladies dégénératives comme la maladie de Parkinson et la maladie d'Alzheimer, les maladies convulsives comme l'épilepsie, les conditions génétiques comme la maladie de Huntington et la dystrophie musculaire, et les infections comme la méningite. Ces maladies neurologiques perturbent le système nerveux et sont connues pour affecter les capacités du système moteur. On observe souvent des symptômes associés aux maladies neurologiques (coordination musculaire et faiblesse musculaire, paralysie, douleur et confusion) chez les personnes âgées souffrant de maladies chroniques et qui sont incapables de prendre soin d'elles-mêmes correctementReference 125, Reference 126. Par conséquent, plusieurs de ces maladies coïncident avec d'autres facteurs de risque étant donné une mobilité réduite, comme le confinement au lit et le besoin d'assistance par un aide en santé.
Certaines de ces maladies ont aussi une plus grande prévalence chez les adultes plus âgés. Les médicaments qui servent à traiter ces maladies, plus particulièrement les médicaments pour traiter la maladie de Parkinson et la dépression, peuvent interférer avec les réactions physiologiques lors de températures extrêmes. L'efficacité des médicaments peut être également compromise au-delà de certaines températures, ce qui augmente le risque des effets liés à la chaleur pour la santéReference 48, Reference 127- Reference 129.
Âge
Les études ont démontré que les adultes plus âgés font partie des personnes les plus touchées par la chaleur accablante étant donné leur capacité affaiblie à ressentir la chaleur et à s'y adapter correctement, ce qui diminue donc leur capacité physiologique à maintenir leur température corporelle centrale. Ressentir la déshydratation et la traiter est aussi une difficulté chez les personnes plus âgéesReference 13, Reference 41. L'âge est corrélé à une plus grande présence de maladies chroniquesReference 130, ce qui ajoute une charge supplémentaire chez les adultes plus âgés pendant une PCA.
Alors que les enfants devraient être plus vulnérables à cause de leur morphologie et de leur physiologie, ce fait n'est pas démontré dans la littérature épidémiologique sur la chaleur accablante; par conséquent, les risques associés aux enfants ne sont pas indiqués dans le présent chapitre. (Pour une explication plus détaillée sur les difficultés physiologiques de la thermorégulation associée aux personnes âgées et aux enfants, veuillez vous référer au chapitre 2.)
Hypertension
L'hypertension est fréquemment liée aux maladies cardiovasculaires et aux maladies rénales, et peut exacerber d'autres maladies pré-existantes (figurant sur la liste ci-dessus). Les personnes ayant reçu un diagnostic d'hypertension vivent des risques semblables à ceux qui ont un appareil cardiovasculaire affaibli pendant les chaleurs accablantes. Une tension artérielle élevée est caractérisée par la réduction du débit sanguin, habituellement causée par des artères partiellement bloquées et diminue la capacité de thermorégulation corporelle. Les personnes atteintes d'hypertension présentent souvent une résistance périphérique élevée et divers changements circulatoires comme une hypotrophie du muscle lisse vasculaire (perte des muscles) ainsi qu'une raréfaction vasculaire (diminution de la densité des vaisseaux sanguins), qui peuvent mener à un affaiblissement du contrôle du flux sanguin vers la peau. Plusieurs médicaments prescrits contre l'hypertension peuvent également exacerber les effets de la chaleur accablante (Chapitre 4)Reference 41, Reference 131.
Diabète
Les admissions à l'hôpital des personnes diabétiques sont 30 % plus élevées que les personnes qui n'en souffrent pas pendant une PCAReference 132. Cependant, le mécanisme physiologique associé à cette augmentation du risque demeure obscur. De plus, la recherche actuelle n'a pas observé de différence entre le risque associée au diabète de type I, de type II ou de gestation. On croit que l'augmentation du risque est causée par une diminution de la production de la sudation dûe à un affaiblissement des mécanismes centraux associés à la sensibilité à la chaleur dans l'hypothalamus, à la diminution de la capacité des vaisseaux sanguins dans la peau à se dilater et à dissiper la chaleur ainsi qu'à d'autres détériorations vasculairesReference 41, Reference 132. La sensibilité des capteurs thermiques périphériques est aussi affaiblie, ce qui entraîne des changements de comportements inadéquats pendant les fortes chaleurs. Les diabétiques présentent également une incidence élevée des maladies comorbides comme les maladies cardiovasculaires, les maladies rénales et les conditions neurologiques, ce qui augmente le risque de développer une maladie liée à la chaleur. Les patients diabétiques devraient être prudents quant à la probabilité élevée de se déshydrater s'ils ont un faible contrôle du glucose ou s'ils souffrent d'une hyperglycémie non contrôléeReference 133.
Il est particulièrement important d'être conscient des conditions appropriées de stockage d'insuline pendant les PCA. Des études démontrent que les ampoules d'insuline rangées à 32 °C peuvent perdre de 14 à 18 % de leur effet après 28 jours, ce qui compromet la réduction des niveaux de glucose dans le sangReference 134. Bien qu'il soit peu probable qu'une PCA dure aussi longtemps, plusieurs zones d'entreposage peuvent retenir la chaleur pendant des périodes plus longues. De plus, même de courtes expositions à des températures élevées peuvent réduire l'effet de l'insuline.
Malnutrition
La malnutrition comprend plusieurs conditions de déséquilibre entre ce que consomme une personne et ce qui est nécessaire au maintien de sa santé. Cela comprend un faible apport en nutriments (anorexie, boulimie), un régime excessif ou un déséquilibre des nutriments de base comme les protéines, les glucides et le gras, ou une mauvaise absorption des nutriments. La malnutrition comme risque pendant une PCA peut être attribuée à plusieurs facteurs. D'abord, la proportion des patients et des clients aux soins de longue durée qui souffrent de malnutrition se situe environ entre 23 % et 46 %Reference 135. Ce fait peut aggraver la capacité des adultes plus âgés à assurer la régulation de leur température adéquatement, étant donné leur mauvais état de santé. De plus, il est bien connu que les résidants d'établissements de soins de longue durée suivent principalement des régimes stricts. Pour les adultes plus âgés qui vivent de façon autonome et ailleurs que dans des établissements de soins, l'incidence de malnutrition peut être plus élevée, soit à cause de l'absence d'une bonne nutrition ou de ressources manquantes, qui peuvent accroître le risque de développer une maladie liée à la chaleur. De plus, il se trouve que la malnutrition est liée au vieillissement, aux maladies cardiovasculaires et aux maladies respiratoiresReference 135, et est souvent une conséquence d'un faible revenu, ce qui intensifie le problème.
Il est à noter que les sans-abris n'ont pas toujours accès à des repas complets ou à de l'eau potable, et sont, par conséquent, vulnérables à la malnutrition. Ces personnes devraient également être considérées à risque accru.
3.1.2 État mental altéré
Dans la littérature, l'état mental altéré réfère aux maladies mentales qui touchent les fonctions cognitives d'une personne. Notre définition comprend plus particulièrement les points suivants :
- les symptômes de dépression;
- la prise d'antidépresseurs;
- d'autres problèmes de santé mentale ou de maladies psychiatriques;
- la prise de neuroleptiques (antipsychotiques).
Il a été démontré que la probabilité de succomber à une maladie liée à la chaleur pendant une PCA est deux fois plus élevée chez les patients hospitalisés souffrant de troubles mentaux et comportementaux, en comparaison aux personnes non hospitalisées ayant un trouble psychiatrique, et quatre fois plus élevée que le grand publicReference 136. Il a aussi été suggéré que les maladies mentales augmentent le risque de maladie liée à la chaleur chez les plus jeunesReference 125.
Il existe bien des motifs qui se chevauchent et qui sont responsables de cette augmentation du risque. D'abord, d'un point de vue physiologique, les neurotransmetteurs destinés à la thermorégulation jouent un rôle dans la schizophrénie et la dépressionReference 136, Reference 137. Les médicaments psychotropes peuvent aussi altérer la capacité du corps à assurer la régulation de sa température en affectant la fonction parasympathiqueReference 16. D'autres risques comprennent une augmentation de l'agitation, une diminution des fonctions cognitives et une diminution des mécanismes d'adaptation, qui peuvent occasionner à la négligence des comportements de protection et le rejet des conseils de précaution pendant une chaleur accablanteReference 16, Reference 136.

Deuxièmement, cette augmentation du risque peut être aggravée par l'incapacité de l'établissement de soins à gérer les PCA en l'absence d'un plan d'urgence en cas de chaleur ou à une mauvaise préparation d'urgence, l'absence (ou une limitation de l'accès) d'un espace à air climatisé, ou encore un manque d'éducation et de connaissances des patients et des fournisseurs de soins quant aux risques liés à la chaleur. De plus, la plupart des personnes qui souffrent de maladies mentales ne sont pas hospitalisées ou sont peu surveillées. Par conséquent, une sensibilisation du comportement de protection est fondamentale chez ces groupes vulnérables.
Les médicaments pour traiter plusieurs troubles de santé mentale accentuent les effets de la chaleur en influençant divers mécanismes physiologiques, y compris les changements des points suivants :
- l'hypothalamus et le point de température corporelleReference 138;
- le taux de sudationReference 139, Reference 140;
- les fonctions rénales ou la déshydratation corporelle généraleReference 141;
- la susceptibilité à la chaleur rayonnante et à l'exposition aux rayons UVReference 142- Reference 144.
3.1.3 Isolement social
L'isolement social est largement déterminé dans la littérature comme un facteur de risque important au cours des PCA et les interventions en santé publique ont souvent de la difficulté à communiquer avec ces groupes vulnérables. Ces groupes comprennent les catégories de personnes suivantes :
- celles qui vivent seules;
- celles qui n'ont pas de visiteurs réguliers;
- celles qui ne quittent pas le domicile.
Les preuves présentes dans la littérature démontrent que l'étendue de la participation d'une personne à son intégration dans la collectivité et à un réseau social est associée à l'état de santé de cette personneReference 145. À ce titre, les personnes isolées peuvent être plus à risque de mortalité provoquée par de multiples causes (p. ex. une maladie chronique, le statut socio-économique et l'isolement)Reference 146. De plus, une absence de réseau social a été associée à un comportement malsain accru, comme la surconsommation d'alcoolReference 145, qui contribue à la déshydratation et à un jugement affaibli.
Des études états-uniennes et européennes axées sur la population indiquent que vivre seul augmente considérablement la probabilité de mourir pendant une PCAReference 13, Reference 147. Au cours de la vague de chaleur de 1995 à Chicago, le Bureau d'administration publique a vécu la semaine la plus occupée à gérer les biens des défunts non réclamés. Parmi ces victimes, 170 personnes n'ont pas été réclamées jusqu'à ce qu'une campagne agressive débute afin de rechercher des parents ayant des membres de la famille manquantsReference 5. Ces situations auraient pu être évitées si les victimes avaient eu des visiteurs prêts à à prendre de leurs nouvelles régulièrement pendant les périodes de chaleur accablante. En France, pendant la PCA de 2003, 92 % des victimes vivaient seulesReference 147. Vivre seul est aussi un risque particulier lorsqu'il est combiné à des maladies chroniques et d'autres facteurs socio-économiques comme un faible revenu, un accès limité aux transports et un manque d'air climatisé dans le domicileReference 148.
Demeurer chez soi, même si la résidence est inconfortable étant donné la chaleur alors qu'il est possible de se rafraîchir ailleurs, augmente l'exposition à la chaleur inutilement. L'augmentation de la mortalité parmi les personnes qui ne quittent pas le domicile pendant une PCA peut être dûe à leur incapacité ou à leur manque de volonté à visiter des endroits climatisés ou qui présentent des températures plus clémentes, ainsi qu'un sentiment de ne pas être la bienvenue dans ces endroits. Se rendre dans des lieux climatisés pendant une PCA est associé à une diminution du risque de décèsReference 13, Reference 41, Reference 149.
3.1.4 Conditions de vie
Bien que les conditions de vie dangereuses puissent intégrer plusieurs circonstances différentes, il y a plusieurs cas reliés au logement et au style de vie d'une personne qui peuvent mener à un risque plus élevé de maladie liée à la chaleur. Plus particulièrement, ces points sont les suivants :
- le confinement au lit;
- le besoin d'un aide en santé, d'une infirmière ou de services à domicile;
- le fait de vivre au dernier étage d'un immeuble.
Les conditions de vie mentionnées ci-dessus les plus souvent déterminées dans la littérature qui font mention de l'augmentation de la probabilité de décès liés à la chaleur, sont souvent reliées aux personnes qui souffrent de maladies chroniques et sont un indicateur de la présence des ces maladies. Par exemple, un des points qui contribuent le plus à l'augmentation de la vulnérabilité à la chaleur accablante est le confinement au lit. Cela est symptomatique des dernières étapes des maladies chroniques comme le cancer, les maladies relatives aux os et aux articulations, les maladies respiratoires et les maladies cardiovasculaires. Les personnes qui profitent des services à domicile tels que les aides en soins personnels ou soins infirmiers, ou des services de prestation (comme les repas à domicile) présentent un taux de mortalité environ six fois plus élevé que chez les personnes qui n'ont pas besoin de tels soinsReference 149.

De plus, l'incapacité à prendre soin de soi est associée à une augmentation du risque relatif cinq fois plus élevée de développer un coup de chaleurReference 13, Reference 150 parce que l'hydratation volontaire et le rafraîchissement efficace sont vraisemblablement limités et dépendent du fournisseur de soins. Le besoin d'aide indique le confinement à la maison, qui peut conduire à l'isolement social; deux autres facteurs de risque importants des décès liés à la chaleur identifiés dans la littérature. D'un point de vue préventif, il est important de considérer que plusieurs de ces groupes vulnérables ont développé une relation avec un fournisseur de soins, ce qui présente une occasion pour les travailleurs de la santé de sensibiliser davantage le patient aux dangers que représente la chaleur.
Vivre au dernier étage d'un immeuble, combiné à un faible statut socio-économique et à un manque d'air climatisé est un facteur de risque dans 75 % des études, dans lesquelles ces caractéristiques des immeubles ont été étudiéesReference 23, Reference 121, Reference 125, Reference 146, Reference 149. Un escalier intérieur comportant plusieurs marches peut être un obstacle pour sortir dehors, particulièrement pour les personnes à mobilité réduiteReference 151. Vivre au dernier étage peut aussi s'avérer un risque accru parce que, en l'absence d'air climatisé, le dernier étage peut être beaucoup plus chaud que le rez-de-chausséeReference 23. La nature des caractéristiques de ces immeubles peut aussi être nuisible. Les immeubles situés en centre urbain peuvent être plus enclins à de fortes températures intérieures, comparativement aux immeubles situés en milieu rural à cause de l'effet d'îlot de chaleur urbain. Les degrés de chaleur seraient souvent plus extrêmes au dernier étage d'un immeuble.
3.1.5 Statut socio-économique limité
Il existe plusieurs facteurs associés à un faible statut socio-économique qui augmentent le risque de développer une maladie liée à la chaleur. Cela peut être un faible revenu, un faible niveau d'éducation, un accès limité aux services de transport, occuper une simple chambre, un manque d'air climatisé et de ventilation dans le domicile et/ou ne pas pouvoir se servir de méthodes de rafraîchissement existantes ou disponibles à cause du manque d'argent chez ces groupesReference 115, Reference 121, Reference 125, Reference 146. Une personne vivant en marge de la société, bien qu'elle soit consciente de l'augmentation de ses risques, peut ne pas se sentir la bienvenue dans plusieurs centres où l'on peut se rafraîchir et dans les places publiques où il y a de l'air climatisé et est, par conséquent, réticente à s'y rendre. Pendant la vague de chaleur de 1995 à Chicago, plusieurs personnes vivant dans des voisinages non sécuritaires ont succombé à des conditions extrêmement chaudes parce qu'elles refusaient d'ouvrir les fenêtres ou de quitter leur domicile de peur de se faire attaquer ou volerReference 5. Étant donné la grande différence dans la quantification du statut socio-économique, les facteurs de risque associés à ces groupes sont aussi difficiles à déterminer. Les travailleurs de la santé devraient garder en tête les facteurs socio-économiques des patients au moment de mettre en œuvre les options d'intervention.
Des études récentes au Canada ont exploré les liens entre le statut socio-économique et les températures extrêmes de surface urbaine. Ces études indiquent que les zones communautaires considérées « élevées » sur la base de l'indice de défavorisationReference 153, Reference 154, un indicateur d'un faible statut socio-économique et d'une faible situation matérielle, correspondent souvent aux zones de températures de surface urbaine élevées. L'indice de défavorisation se fonde sur le désavantage d'une personne par rapport à la communauté locale et tient compte de divers indicateurs comme le logement, l'éducation, l'emploi, les revenus personnels, l'état civil, la structure familiale et les liens sociauxReference 153, Reference 154. Ces désavantages sont démontrés à Montréal (Figure 3.2), où le voisinage ayant une grande défavorisation (Figure 3.2.A) représenté par la couleur mauve correspond aussi au voisinage qui vit des températures de surface élevées (Figure 3.2.B). Les zones ayant une forte proportion de ces groupes vulnérables sont souvent situées près des zones commerciales et industrielles à grande échelle, qui présentent les effets d'ICU les plus graves, et sont caractérisées par de grands immeubles et des stationnements à surface de couleur foncéeReference 155.

Case 3.1 : La chaleur comme facteur de risque chez les sans-abris
La définition de sans-abrisme comprend les personnes qui dorment dans des refuges, ainsi que les personnes qui dorment à l'extérieur, souvent défini comme une « absence de logement absolue ». Bien que le sans-abrisme est peu documenté dans la littérature à cause de la présence de plusieurs autres conditions de santé de cette population ainsi que des facteurs socio-économiques uniques, les personnes sans-abris sont vulnérables aux maladies et aux décès liés à la chaleur.
Santé compromise
Plusieurs des facteurs de risque identifiés dans la littérature qui augmentent la vulnérabilité d'une personne aux maladies et aux décès liés à la chaleur sont plus communs chez les sans-abris. Par exemple, les maladies chroniques sont souvent davantage prévalentes étant donné les délais avant de demander des soins, une inobservation des thérapies et un trouble cognitifReference 152. Les conditions médicales comme le diabète, le cholestérol élevé et l'hypertension sont souvent moins contrôlées chez les sans-abris. Les maladies respiratoires, les maladies cardiaques, les maladies mentales et l'abus de substances sont aussi largement signalés chez ce type de populationReference 152.
Accès limité aux services

Les personnes qui vivent dans des refuges ou à l'extérieur sont automatiquement à plus haut risque de maladies et de décès liés à la chaleur étant donné une plus grande exposition aux conditions environnementales. Ces personnes habitent souvent des secteurs principaux urbains, aussi enclins à l'effet d'îlot de chaleur urbain. De plus, plusieurs n'ont pas accès à l'air climatisé, ont très peu accès aux services de transport, ou pas du tout, vers les refuges locaux et les services communautaires, ce qui restreint leur capacité à rechercher de l'aideReference 5. Leurs options pour s'hydrater sont limitées, ils doivent transporter leurs biens, ce qui augmente la charge physique, et ont une forte probabilité d'isolement social, un facteur de risque indépendant en soi. Bien que plusieurs villes commencent à regarder ces enjeux (par exemple, la ville de Toronto distribue des jetons de transport aux sans-abris afin qu'ils puissent se rendre dans des centres de rafraichissement), atteindre cette population vulnérable demeure un défi pour les services communautaires.
3.1.6 Autres facteurs de risque
On a exploré plusieurs autres facteurs de risque dans la littérature, mais l'étendue de leurs répercussions demeure obscure. Néanmoins, une personne qui présente plusieurs de ces facteurs de risque est plus à risque de développer une maladie liée à la chaleur ou de décéder pendant une PCA. Les facteurs de risque figurant sur la liste ci-dessous ont été signalés dans la littérature et ils augmentent le risque relatif à la chaleur de façon considérable dans au moins un cas. On en a dressé une liste, sans rentrer dans les détails, pour soulever la sensibilisation des travailleurs de la santé.
Risques associés aux caractéristiques des immeubles
- Vivre dans un immeuble au toit plat et foncé.
- Occuper une simple chambre.
- Immeuble à logements situé en ville.
- Immeuble à résidence qui a plus de deux étages.
- Aucune douche ni bain dans le domicile.
- Aucune ventilation présente dans le domicile.
Risques associés au comportement d'une personne
- Prendre moins de douche ou de bain pendant une période de chaleur accablante.
- Consommer moins d'un litre de liquide par jour.
- Tenter de conserver l'énergie électrique en se privant d'utiliser l'air climatisé pendant une période de chaleur accablante (pour des raisons économiques ou environnementales).
Risques associés à la santé
- Incapacité à prendre soin de soi.
- Maladie vasculaire cérébrale pré-existante.
- Diminution de la capacité à maintenir ses activités quotidiennes.
- Maladie chronique (autre que les maladies cardiovasculaires, rénales, neurologiques et respiratoires).
- Prise d'antipyrétiques.
- Cancer.
- Démence ou autres problèmes de mémoire.
- Troubles musculosquelettiques.
3.2 Facteurs associés à la morbidité liée à la chaleur
Les facteurs supplémentaires de la liste ci-dessous sont connus pour augmenter la vulnérabilité aux maladies liées à la chaleur, en particulier chez ceux qui présentent déjà des facteurs de risque décrits brièvement dans la section 3.1.
- Obésité
- Alcoolisme
- Déshydratation
- Coup de soleil
- Historique de coups de chaleur ou de maladies provoquées par la chaleur
- Prise de certains médicaments
- Manque d'acclimatation ou acclimatation inadéquate
Obésité
Il a été démontré que l'occurrence de coup de chaleur est plus de trois fois plus élevée chez les personnes obèses et surpoids que chez celles ayant un poids corporel moyenReference 41. On croit que c'est dû à une diminution de la sensibilité thermale, une diminution de la capacité de dissiper la chaleur à cause d'une diminution du flux sanguin et à un plus grand isolement. De plus, on croit qu'il y a une augmentation du coût des activités métaboliques, ce qui augmente la production de chaleur métabolique plus rapidement que chez les personnes ayant un indice de masse corporelle plus petitReference 41.
Alcoolisme
Les personnes souffrant d'alcoolisme peuvent augmenter leurs chances de développer une maladie liée à la chaleur. Pour la plupart, la consommation excessive d'alcool et la consommation chronique peuvent radicalement altérer la conscience et la perception d'une personne, ce qui peut entraîner un comportement de protection inadéquat lorsque la personne est assujettie au stress thermique. Par exemple, une étude démontre que l'alcool diminue le temps de réaction nécessaire pour réduire l'exposition à la chaleur rayonnanteReference 156.
Des études indiquent qu'à certaines températures ambiantes (en particulier entre 34 °C et 37 °C), la consommation d'alcool augmente la température corporelle centrale chez les mammifèresReference 157 et suggèrent qu'à une dose donnée d'éthanol, l'effet de l'éthanol sur la température corporelle dépend de la température du milieu ambiant. De plus, des conclusions générales chez les personnes en sevrage à l'alcool comprennent l'élévation de la température centrale.
Déshydratation
En ce qui touche les personnes qui font de l'entraînement, qui travaillent ou même qui marchent de longues distances à l'extérieur dans des conditions chaudes, il est important de consommer de l'eau avant le début de toute activité afin de prévenir la déshydratation. Des recherches indiquent que la consommation d'eau pendant un effort ne remplace pas suffisamment les pertes d'eau corporellesReference 58. De plus, les personnes qui vivent à l'extérieur doivent être conscientes du besoin de consommer de l'eau avant de ressentir la soif au cours d'une période de chaleur accablante. La perte d'eau et de sel augmente la température corporelle centrale dans des milieux chauds ou même tempérés, et l'ampleur de l'élévation de la température centrale peut varier de 0,23 à 1 °C pour chaque pourcentage de perte de poids corporelReference 58. La perte de chaleur sèche et par évaporation est aussi compromise lorsqu'une personne est déshydratée. Il est donc important que les personnes demeurent bien hydratées pendant une période de chaleur accablante pour prévenir les maladies provoquées par la chaleur.
Coup de soleil

Plusieurs coups de soleil surviennent chaque année lorsque les gens n'utilisent pas de protection adéquate au moment de passer du temps à l'extérieur.
Bien que les coups de soleil soient parfois classés comme maladie liée à la chaleur, ils sont aussi un facteur de risque de maladies plus graves liées à la chaleur et, par conséquent, leur inclusion est essentielle au moment de décrire l'exacerbation de ces conditions. Il a été démontré que les coups de soleil et les dommages subséquents à la peau (pour aussi peu qu'une heure d'exposition en milieu de journée) affectent la capacité du corps à assurer adéquatement la régulation de sa température. Non seulement la réaction de sudation est compromise à cause de la gêne de production de sueur réelle et la libération de la sueur de la glande, mais les dommages aux vaisseaux cutanés et aux glandes sudoripares elles-mêmes durent plus de trois semaines suivant le coup de soleilReference 158. Ce fait est important au moment de considérer la capacité du corps à dissiper la chaleur pendant une exposition au stress thermique comme principal mécanisme de refroidissement par évaporation de la sudation à la surface de la peau. Les perceptions pendant une activité, comme l'effort perçu et la sensation de chaleur, sont aussi élevées chez les personnes qui souffrent de légers coups de soleilReference 159. Il est possible de visionner en ligne d'autres ressources sur la protection de la famille et des amis contre les coups de soleil sur le site Web de Santé CanadaReference 160.
Historique des maladies provoquées par la chaleur
Les personnes qui ont déjà développé une maladie provoquée par la chaleur ont un désavantage si l'exposition au stress thermique est récurrente. Elles sont aussi plus susceptibles d'exacerber les conditions de la maladie provoquée par la chaleur pré-existante. Par exemple, une étude a été effectuée auprès d'hommes sains et acclimatés à la chaleur ayant passé des tests sur le stress au travail sept jours après le début de la miliaria rubra (érythème calorique). Bien qu'aucun dommage n'ait été visible à la surface de la peau, au début de l'exercice, il y avait absence significative de sudation, ce qui a diminué la capacité des hommes à soutenir la chaleurReference 159. Cette diminution en sudation a entraîné un épuisement dû à la chaleur chez plusieurs sujets.

Bien que certaines recherches aient été faites en ce qui concerne le retour des athlètes à l'entraînement à la suite d'épisodes de coup de chaleur à l'effort, très peu de recommandations générales sont disponibles. C'est à cause de critères scientifiques valides limités à l'évaluation de la récupération du coup de chaleur à l'effort, et de critères scientifiques valides inadéquats de la prévision à savoir qui est prédisposé à des malaises postérieurs causés par la chaleur après avoir vécu un coup de chaleur à l'effortReference 161. La plupart de ces renseignements insuffisants sont dûs au manque de compréhension des facteurs individuels sous-jacents qui ont contribué au premier épisode de maladie provoquée par la chaleur, ainsi qu'au début de traitement et de son efficacité. Pour cette raison, la plupart des organisations recommandent le retour au jeu après la résolution de tout symptôme clinique anormal et l'augmentation progressive de l'activité physique ainsi que de l'exposition au stress thermiqueReference 162. Pour les personnes qui ne sont pas athlètes et qui ont déjà développé une maladie provoquée par la chaleur, les mêmes principes devraient s'appliquer; toutefois, la cause du premier épisode doit être identifiée et surveillée à l'avenir.
Prise de médicaments
Il a souvent été mentionné dans les Lignes directrices que plusieurs types de médicaments exacerbent le potentiel de développer une maladie liée à la chaleur et que l'efficacité de ces médicaments peut être compromise. Ce terme peut comprendre les médicaments prescrits, sans ordonnance et les drogues récréatives, et est expliqué en détail au chapitre 4.
Manque d'acclimatation ou acclimatation inadéquate
Les changements physiologiques associés à l'acclimatation surviennent progressivement et peuvent prendre jusqu'à 14 jours avant que quelqu'un ne soit considéré « acclimaté ». De plus, si le processus d'acclimatation est interrompu et non continu pendant ce temps, ces adaptations physiologiques peuvent se perdre très rapidement. Par conséquent, un aspect dangereux d'une mauvaise acclimatation est que la personne croit qu'elle est protégée, ce qui peut atténuer son adoption de comportements de protection pendant les conditions chaudes.
3.3 Facteurs de protection
Plusieurs facteurs dans la littérature ont été étudiés pour déterminer les activités ou les comportements pendant une PCA qui peuvent réduire la vulnérabilité d'une personneReference 121, Reference 125, Reference 146, Reference 149, Reference 150, Reference 163. Bien que ces facteurs de protection n'aient pas été étudiés aussi longuement que ceux qui causent des dommages, il y a eu progrès considérable dans la facilité à reconnaître et à quantifier ces activités protectrices contre la chaleur.
Facteurs de haute protection
- Participer à des activités de groupe qui ne requièrent pas d'effort.
- Avoir l'air climatisé chez soi.
- Augmenter le temps passé à l'air climatisé (endroits visités ayant l'air climatisé, etc.).
Facteurs de protection
- Prendre des douches ou des bains.
- Avoir des amis en ville, ou recevoir des appels téléphoniques pendant une PCA.
Les facteurs de protection présentés dans ce document soulignent l'importance de deux activités clés à considérer pendant une PCA : le temps passé à l'air climatisé et une bonne socialisation avec les autres. Les facteurs de haute protection figurant sur la liste ci-dessus sont les plus importants et donc classés très haut dans la littérature. On a déterminé que les facteurs de protection ont des caractéristiques protectrices, mais ils ne sont pas signalés aussi souvent ni aussi systématiquement.
3.3.1 Participation à des activités de groupe qui ne requièrent pas d'effort
L'importance d'une bonne socialisation par la participation à des activités qui ne requièrent pas d'effort est clairement définie dans la littérature et peut grandement augmenter les chances de survie d'une personne pendant une PCA. Par exemple, une bonne socialisation peut entraîner l'encouragement à consommer suffisamment d'eau, ou prendre d'autres mesures appropriées pour empêcher le développement d'une maladie liée à la chaleur. De plus, socialiser peut augmenter la sensibilité des amis et de la famille quand une personne se sent malade, et peut fournir des occasions à la personne de rechercher des conseils. La capacité de participer à des activités sociales peut aussi être une indication de l'état de santé général, suggérant qu'une personne est en bonne santé et capable d'interagir à l'extérieur du domicile en plus d'être généralement plus apte à tolérer la chaleur.
3.3.2 Accès à un milieu frais ou avec de l'air climatisé, et y passer plus de temps

Passer du temps dans un environnement climatisé, même pendant une petite période de temps, offre un soulagement direct de la chaleur. Cela peut s'avérer suffisant pour permettre au corps de se rafraîchir assez et de minimiser la probabilité d'une maladie liée à la chaleur. S'il n'y a pas d'air climatisé chez soi, il est recommandé de quitter (si possible) le domicile et de se rendre à un endroit public où l'air climatisé est accessible, comme dans une bibliothèque. L'avantage protecteur d'un bref moment passé dans un endroit frais a été démontré dans une étude dans laquelle les personnes qui vivaient dans un immeuble à logements ayant l'accès à l'air climatisé dans le hall d'entrée présentaient moins de risque de mortalitéReference 149. Toutefois, il n'existe pas de renseignements à ce jour quant à la période de temps requise dans un endroit frais pour réduire le risque relatif de maladies et de décès liés à la chaleur Reference 101. Les directives générales indiquant de rester à l'air climatisé jusqu'à se sentir rafraîchi sont utiles. C'est aussi le concept derrière le fait de prendre souvent des douches ou des bains frais, ou les deux, ce qui, d'après plusieurs études, a un effet protecteur contre la chaleurReference 121, Reference 125, Reference 146.
3.3.3 Socialisation
Augmenter ou conserver les activités sociales que l'on pratique est également important pendant une PCA, ainsi que pouvoir reconnaître les signes de tension thermique pendant ces visites. La vague de chaleur à Chicago a démontré que même lorsque les personnes ont été visitées ou qu'on a communiqué avec eux, elles ont succombé à la chaleur avant la visite du lendemainReference 125, ce qui accentue l'importance de les visiter plusieurs fois pendant une journée, si possible. Dans certains cas, on a même noté que les signes de maladie liée à la chaleur étaient présents et qu'aucune mesure de protection n'a été prise. Il est donc important que la famille, les voisins et les travailleurs de la santé qui surveillent régulièrement les personnes vulnérables pendant une PCA soient familiers avec les signes et les symptômes associés aux maladies liées à la chaleur. Ces connaissances aideront les visiteurs à reconnaître les moments lorsqu'une personne peut être à risque ou en danger, puisqu'une personne peut succomber à la chaleur en seulement une journée. Pour les personnes qui vivent seules, augmenter le nombre d'activités sociales est précieux afin de permettre aux autres de reconnaître les problèmes. Une communication régulière peut aider à alléger les appréhensions ou la gêne de demander de l'aide au cours d'une PCA, au besoin, ou peut aider la personne à se rendre à un milieu plus sécuritaire.
4. Facteurs de risque associés aux médicaments
Termes clés : antihypertensif, antidépresseur, antipsychotique et neuroleptique, agent antiparkinsonien, anxiolytique, effets anticholinergiques, hidrose, hypohidrose, diurétique, hyponatrémie, rapport de cotes, intervalle de confiance, polypharmacie
Points sommaires :
- Divers médicaments et drogues sont connus pour interférer avec les mécanismes de thermorégulation du corps, prédisposant le consommateur aux maladies provoquées par la chaleur.
- Il est essentiel que cette information d'interaction entre les médicaments et la chaleur soit diffusée à ceux qui prescrivent, délivrent et utilisent ces médicaments, puisque cette relation semble peu connue chez ces groupes.
- Comprendre les divers mécanismes par lesquels les médicaments modifient la réaction de thermorégulation du corps est important pour anticiper les facteurs de risque liés à la chaleur.
- La relation entre les médicaments, l'exposition à la chaleur et la morbidité a été démontrée par la recherche épidémiologique.
4.1 Les médicaments et la chaleur
Il est bien établi, tel que décrit ci-dessous, que l'usage de certains médicaments augmente le risque de maladies provoquées par la chaleur chez le consommateur ou le patient.
Dans un effort de diffuser cette information, divers groupes ont publié des listes des médicaments qui augmentent le risque de développer une maladie liée à la chaleur. Par exemple, en 1999, à la suite de l'enquête coronaire de deux décès, le Bureau du coroner en chef de l'Ontario a publié une liste de 47 médicaments pouvant augmenter les risques pour la santé du consommateurReference 164. De telles listes ont été publiées dans bon nombre d'articles de revues scientifiquesReference 165Reference 166.
Des sources comme le Compendium des produits et spécialités pharmaceutiques (CPSP)Reference 138 alerte également le lecteur que : [traduction] « La phénothiazine affecte la thermorégulation. Utiliser la chlorpromazine avec précaution chez les patients qui peuvent être exposés à une chaleur ou à un froid extrêmes. Les médicaments anticholinergiques comme les antihistaminiques, les médicaments antiparkinsoniens, l'atropine, les inhibiteurs de monoamine oxydase et les antidépresseurs tricycliques peuvent avoir des effets anticholinergiques cumulatifs lorsqu'ils sont administrés avec de la chlorpromazine. Une utilisation concomitante de ces médicaments peut augmenter la prédisposition au coup de chaleur des patients traités avec de la phénothiazine. » De façon plus générale, pour l'olanzapine : [traduction] « Une perturbation de la capacité du corps à réduire sa température centrale a été attribuée aux agents antipsychotiques. Des soins appropriés sont conseillés au moment de prescrire ZYPREXA aux patients qui vivront dans des conditions pouvant contribuer à une élévation de leur température centrale » (p. ex. une activité physique intense, une exposition à une chaleur accablante, avoir une prescription concomitante de médicaments à action anticholinergique ou être vulnérable à la déshydratation)Reference 138.
Le document de l'Agence française de sécurité sanitaire des produits de santé intitulé Mise au point sur le bon usage des médicaments en cas de vague de chaleurReference 167 énonce clairement que les effets préjudiciables possibles sur la santé humaine d'un médicament, combinés à l'exposition à la chaleur, sont fondés uniquement sur le mécanisme d'action du médicament. Par contre, une étude épidémiologique de l'usage de médicaments dans une population énonce non seulement les effets possibles, mais aussi les conséquences cliniques réelles de l'administration du médicament pendant une chaleur accablante.
La liste de l'Agence française de sécurité sanitaire des produits de santé a été mise en place à la suite des périodes de chaleur accablante (PCA) en Europe en 2003, qui ont causé plus de 70 000 décès en excèsReference 1. Cet événement catastrophique a aussi permis de mener diverses études dans la foulée de l'épisode, qui ont souligné les effets nocifs possibles de certains médicaments pendant les PCA. Le présent chapitre examine systématiquement l'ensemble des données scientifiques actuellement disponibles sur le sujet.
Le présent chapitre se concentre sur les coups de chaleur classiques comme conséquence de l'usage de médicaments lors d'une période de chaleur accablante. Toutefois, l'usage de médicaments peut aussi augmenter le risque de développer un coup de chaleur à l'effort. Dans les deux cas, le coup de chaleur devient une urgence médicale et requiert une intervention immédiate. Certains médicaments peuvent également précipiter des maladies liées à la chaleur de formes plus modérées. Malgré cela, les travailleurs de la santé ne sont pas toujours informés des risques possibles associés à l'usage de certains médicaments lors d'une chaleur accablanteReference 168. Il n'est pas surprenant de le constater puisque dans la littérature scientifique, il est rarement question des rapports documentés sur les médicaments qui contribuent aux maladies liées à la chaleurReference 49.
Le but du présent chapitre est de dresser un bref tableau sur l'usage de plusieurs types de médicaments qui peuvent prédisposer une personne à une maladie liée à la chaleur, et d'informer les travailleurs de la santé du besoin d'être vigilant à cet égard.
4.2 Effets des médicaments sur la régulation thermique du corps
Les médicaments peuvent interférer avec les mécanismes de thermorégulation naturels par l'intermédiaire des points suivants :
- l'hypothalamus et le point de température corporelle;
- la perception de la chaleur qui entraîne un changement comportemental (évitement);
- des changements dans le débit cardiaque;
- des changements dans la vasodilatation périphérique;
- des changements dans le taux de sudation;
- des changements dûs aux fonctions rénales, à l'hydratation du corps et/ou à l'état des électrolytes, en général.
Prescrire des médicaments est un processus exigeant, en particulier pour les patients qui en prennent plusieurs. Il est essentiel pour les praticiens de savoir que bien des classes de médicaments peuvent être dangereuses si les médicaments sont pris pendant une PCA. Ce risque devrait être considéré au moment de choisir le traitement approprié et de conseiller le patient, en particulier chez les groupes à risque élevé d'hyperthermie et de coup de chaleur, comme les personnes qui travaillent dans un milieu chaud, les athlètes, les aînés et les personnes atteintes de maladies chroniques.
Bien qu'il soit clair que les consommateurs de certains médicaments sont plus vulnérables au risque de développer des maladies liées à la chaleur, il est difficile de quantifier ce risque. Il est à noter qu'il n'existe pas de relation directe entre la consommation d'un médicament et un état hyperthermique qui en découle. En effet, un coup de chaleur peut se produire chez ceux qui ne prennent pas de médicamentsReference 169. Ensuite, il existe divers médicaments pouvant induire un état hyperthermique en l'absence de chaleur accablante ou d'activité physiqueReference 170Reference 171.
4.3 Études de cas de polypharmacie

Les études de cas suivantes décrivent brièvement certains des rapports de la littérature sur des patients prenant plusieurs médicaments et qui ont été atteints d'un coup de chaleur. Elles révèlent la difficulté de formuler une opinion scientifique sur le médicament à considérer suite à un coup de chaleur, ou à l'attribuer à une interaction entre plusieurs médicaments.
Autrement, le coup de chaleur peut être dû à un état physiologique qui prédispose le patient particulier à une hypersensibilité thermique (p. ex. un manque d'hydratation), et qu'il peut ne pas être associé aux médicaments en question. De plus, ces études de cas illustrent diverses périodes de temps associées aux cas de coup de chaleur.
- Deux hommes sont décédés à la suite d'un coup de chaleur. Le premier prenait de la pimozide et de la clomipramine, tandis que le deuxième prenait du zuclopenthixol, du dexetimide, du dropéridol, du prométhazine et du propranolol. Ces médicaments ont tous des effets anticholinergiques et antidopaminergiques; ce dernier peut augmenter la valeur normale de la température corporelle centraleReference 172. Par conséquent, la température corporelle centrale sera beaucoup plus élevée avant que les mécanismes de dissipation de la chaleur ne s'enclenchent.
- Un homme qui prenait du fluoxétine (Prozac) et le carbonate de lithium travaillait dans des conditions chaudes et sèches. Il est devenu hyperthermique et a perdu connaissance pendant cinq jours; un an plus tard, les effets cérébelleux étaient encore visibles. L'influence du lithium a été considérée minimale, étant donné les demi-vies relatives des deux médicaments. Le fluoxétine est un inhibiteur spécifique du recaptage de la sérotonine (ISRS); ce médicament augmente les niveaux de sérotonine de l'hypothalamus qui, en retour, augmente les voies de production thermique cholinergique et inhibe les voies de perte de chaleur dopaminergiqueReference 173.
- Une personne prend du benzhexol, de la chlorpromazine et du zuclopenthixol décanoate; elle travaillait sous le soleil et a dû être hospitalisé à deux reprises : une fois pour coup de chaleur et l'autre pour épuisement dû à la chaleurReference 174.
- Un homme prenant de la chlorpromazine et du benztropine mésylate s'est effondré dans des conditions extérieures chaudes. Au cours du processus du diagnostic, on a constaté une hyperthermie (température rectale de 42,9 °C) et, malgré une intervention intensive, il est décédé 16 heures après son admissionReference 175.
- Un homme consommant du zuclopenthixol, de la quétiapine et de la benztropine, travaillait dans la chaleur et a perdu connaissance. Sa température rectale était de 42,2 °C. Il est décédé le matin suivant l'incidentReference 176.
- Une fille de 11 ans prenait deux amphétamines (phentermine et chlorhydrate de propylhexédrine) pour perdre du poids, ainsi qu'un diurétique (bumétanide). La dernière dose de bumétanide a été prise trois jours auparavant. Elle est allée en randonnée pédestre sur quatre kilomètres avec 107 copains de classe, alors que la température atmosphérique était de 34 °C. Elle s'est effondrée et s'est mise à délirer, puis a perdu connaissance. Bien qu'elle ait été à l'hôpital dans un délai de 45 minutes (température corporelle de 42 °C), des méthodes de rafraîchissement ont été appliquées entretemps, et bon nombre d'interventions thérapeutiques ont été effectuées dans les deux hôpitaux auxquelles elle a été admise; elle est décédée 19 heures après la première perte de connaissance. Aucun des autres enfants de la randonnée pédestre n'a souffert de maladies importantes liées à la chaleur. Sa mort a été attribuée aux effets vasoconstricteurs périphériques et à la production de chaleur endogène des deux amphétamines qu'elle a consommées. Étant donné la demi-vie et le moment de la dernière prise du diurétique, on ne croit pas qu'il ait contribué à son décèsReference 177.
Ces rapports de cas présentent une idée de la difficulté d'attribution causale à un médicament ou un autre, à une prédisposition physiologique ou pathophysiologique du patient, à une surexposition environnementale à la chaleur ou à des interactions entre tous ces facteurs. Contrairement à tous ces rapports de cas, les publications dans la prochaine section mettent l'accent sur les études épidémiologiques ou expérimentales chez les humains.
4.4 Les médicaments et leurs rôles dans les maladies liées à la chaleur
Des examens systématiques sont présentement en cours au Canada pour améliorer l'évaluation des risques d'exposition à la chaleur pour cinq groupes de médicaments prescrits qui touchent le système nerveux central, les appareils cardiovasculaire et rénal, le système hormonal, l'appareil gastro-intestinal et les systèmes musculosquelettique et immunitaire. Les examens sont menés par l'Institut national de santé publique du Québec (INSPQ) et la Faculté de pharmacie de l'Université de Montréal. Les résultats seront publiés par groupe en 2011. À l'heure actuelle, seul le rapport sur les médicaments du système nerveux central est disponible, et le rapport sur les médicaments de l'appareil cardiovasculaire est en cours de préparationReference 178Reference 179. Ces deux classes de médicaments semblent poser les plus grands risques potentiels au cours d'une PCA. Les principales conclusions des rapports sont résumées ci-dessous.
4.4.1 Médicaments du système nerveux central
Antipsychotiques (neuroleptiques)
Des 1 405 patients admis à l'urgence à l'hôpital de Bordeaux, en France (pendant la PCA d'août 2003), 4 % ont reçu un diagnostic de coup de chaleur ou d'hyperthermieReference 180. De ces cas, une analyse multivariée a démontré que, comparativement aux contrôles communautaires (non admis, mais qui prenait au moins un médicament, le plus souvent un psychotrope), leur rapport de cotes (RC) (ainsi que l'intervalle de confiance à 95 % IC95)Reference f d'un traitement indépendant avec les médicaments figurant sur la liste ci-dessous ressemble au tableau 4.1Reference 180 :
| Type de médicament | Rapport de cotes | Intervalle de confiance à 95 % |
|---|---|---|
| Anticholinergiques | 6,0 | 1,8-19,6 |
| Antipsychotiques | 4,6 | 1,9-11,2 |
| Anxiolytiques | 2,4 | 1,3-4,4 |
Remarque : Les anticholinergiques mentionnés feront l'objet d'une discussion plus loin dans la section sur les agents antiparkinsoniens.
Chez les personnes qui prennent des neuroleptiques, les cotes de décès dûs à un coup de chaleur pendant une PCA sont aussi élevées dans trois autres études, avec un RC de 1,90 (IC951,3- 2,8)Reference 13, un RC de 1,4 (IC95 0,7-2,6)Reference 121, et un RC de 1,20 (IC95 1,12-1,29)Reference 181. De plus, un test de stress en laboratoire chez les schizophrènes dans une pièce à 40 °C démontre que la température rectale chez les personnes qui consomment de l'halopéridol ou de la fluphénazine était plus élevée que celle des participants normauxReference 182.
Antidépresseurs
Dans une étude cas-témoin qui a tenu compte des décès qui se sont produits juste avant (1 au 4 août) et pendant (5 au 13 août) la PCA de 2003 en France, une analyse multivariée a indiqué que les personnes âgées de 70 à 100 ans qui sont décédées pendant la PCA prenaient des antidépresseurs plus souvent que les sujets témoins, RC de 1,75 (IC95 1,62-1,90), des antidépresseurs tricycliques le plus souvent, RC de 2,2 (IC95 1,80-2,69)Reference 183.
De façon similaire, il a été démontré que tous les antipsychotiques, à l'exception des thioxanthènes, étaient consommés plus souvent chez les sujets-cas que chez les sujets-témoins; RC de 2,19 (IC95 1,96- 2,45). Un rapport sur la PCA de 2003 en France énonce que les personnes qui consommaient des antidépresseurs ont fait face à un risque important au pic de la PCA, contrairement aux périodes sans chaleur en août; RC de 1,24 (IC95 1,17-1,32)Reference 181. Un autre rapport sur la PCA, publié par l'Institut de veille sanitaire, indique que les antidépresseurs étaient fortement associés aux décès au cours de la PCA; RC de 4,13 (IC95 1,41-12,10)Reference 146.
Inhibiteurs spécifiques du recaptage de la sérotonine (ISRS)
L'hyponatrémie est un effet indésirable des ISRS et peut s'avérer dangereuse chez les patients qui prennent ces médicaments pendant une PCA. Un nombre appréciable d'études ont établi un lien entre l'hyponatrémie et les ISRSReference 184- Reference 186, et certaines indiquent que la consommation concomitante de diurétiques augmente considérablement le rapport de cotes de l'hyponatrémie (RC de 13,5; IC95 1,8- 101)Reference 187, (RC de 11,2; IC95 2,2-58,1)Reference 188.
Lithium
Bon nombre d'études démontrent que la concentration de sels de lithium dans le sang varie avec les saisons; elles sont plus faibles en hiver et plus élevées en étéReference 189Reference 190. Les auteurs suggèrent que les effets de la déshydratation touchent les concentrations de lithium dans le plasma. Les niveaux élevés de lithium dans le sang peuvent atteindre un seuil toxique dangereux pour le patient. Une étude rétrospective sur les réactions indésirables associées au lithium a indiqué que 11,5 % des intoxications au lithium qui ont nécessité une hospitalisation étaient liées à l'exposition à la chaleur de l'été et donc d'une déshydratationReference 191. Il vaut mieux s'hydrater avec de l'eau au lieu d'une solution d'électrolytes pour minimiser les complications hypernatrémiques possibles.
Antiépileptiques
Le topiramate est un médicament utilisé pour traiter l'épilepsie réfractaire et est plus souvent prescrit aux enfants qu'aux adultes. Deux études rétrospectives indiquent que 11 % des enfants consommant du topiramate ont développé une hypohidrose (diminution de la sueur)Reference 139 et 19 % des patients ont révélé une hyperthermie grave pendant l'étéReference 140. Une étude expérimentale chez les enfants et les adultes a démontré que 69 % des patients prenant du topiramate ont signalé une hypohidroseReference 192. Les auteurs de cet article ont conclu qu'il ne faut pas sous-estimer le risque de prise de topiramate pendant les chaleurs accablantes. Des études sur les antiépileptiques autres que les topiramates ont également démontré que l'hypohidrose est un effet indésirable qui nécessite une étroite surveillanceReference 193- Reference 196.
Agents anti-Alzheimer
Les inhibiteurs de la cholinestérase, utilisés dans le traitement contre la maladie d'Alzheimer, ne figurent pas souvent dans la littérature sur les conséquences des médicaments au cours d'une PCA, mais ils présentent des effets indésirables devant être surveillés pendant les PCA. Au cours des trois premières semaines de la phase de traitement initiale, les effets indésirables les plus communs sont la diarrhée et les vomissements; le RC est de 1,91 (IC95 1,59-2,30) pour la diarrhée et de 4,82 (IC95 3,91-5,94) pour les vomissementsReference 197. La diarrhée et les vomissements peuvent mener à une déshydratation, peu importe le temps de l'année, mais les risques de débuter un tel traitement pendant l'été augmentent. De nombreuses études prospectives indiquent que la déshydratation est un effet indésirable grave qui peut toucher de 1,5 %Reference 198 à 3,1 %Reference 199 de la population de l'étude. L'apparition des symptômes de vomissements et de diarrhée dépend aussi de la doseReference 200.

Agents antiparkinsoniens
Le risque possible de prise d'agents antiparkinsoniens pendant une chaleur accablante est très difficile à évaluer parce que la maladie elle-même est un facteur de mortalité important pendant les PCA (RC de 9,20, IC95 2,09-40,59)Reference 146. Toutefois, certaines études ont établi des rapports de cotes pour la consommation d'agents antiparkinsoniens pendant une chaleur accablante.
Par exemple, une publication révèle une association entre les admissions à l'hôpital et les anticholinergiques; RC de 6,0 (IC951,8-19,6)Reference 180; les seuls anticholinergiques dans cette étude étaient les agents antiparkinsoniensReference 201. De plus, deux rapports publiés par l'Institut national de veille sanitaire énoncent que les médicaments associés de façon significative aux décès pendant les PCA de 2003 en France étaient des agents antiparkinsoniens; RC de 6,02 (IC95 0,72-50,37) chez les personnes âgées vivant chez ellesReference 146, et RC de 2,2 (IC95 0,8-6,4) chez les personnes âgées vivant dans un établissement de soins de santéReference 121.
4.4.2 Médicaments cardiovasculaires
Diurétiques
Une analyse univariée de 345 participants admis pour coup de chaleur en France en août 2003 a démontré que la consommation de diurétiques, mais non des anxiolytiques, des antidépresseurs ou de l'alcool, a augmenté considérablement le risque de mortalité pendant ceAvoir de l'eau potable disponible en tout temps et prendre des pausestte périodeReference 141. Au cours d'une PCA, on a observé que 30,1 % des patients hospitalisés prenaient des diurétiques et que 68,7 % de ceux qui sont morts par la suite étaient des consommateurs de longue date d'antihypertensifs (principalement des diurétiques)Reference 202. Les auteurs ont conclu que la prise d'antihypertensifs pendant une PCA doit être optimisée autant que possible. Pendant la PCA d'Adelaide en 1993, 36 % des personnes hospitalisées pour coup de chaleur prenaient des diurétiquesReference 203. L'effet indésirable le plus commun des diurétiques est l'hyponatrémie qui, selon les études, touche entre 30 %Reference 204 et 43 %Reference 205 des personnes hospitalisées pendant une PCA.
Antiarythmiques

L'effet indésirable le plus cité des antiarythmiques et des cardiotoniques est les vomissements et peut toucher 20 % des patientsReference 206. Combinés aux vasodilatateurs nitriques, les vomissements peuvent toucher 24 % de la population de l'étudeReference 207, et les inhibiteurs ECA-II peuvent toucher 7 % de la population.Reference 208 Quant aux inhibiteurs ECA-II, l'hyponatrémie est aussi un effet indésirable; RC de 12,2 (IC95 1,26-21,2)Reference 209. Ces effets indésirables augmentent le risque de déshydratation pendant les PCA.
Inhibiteurs calciques
Les effets indésirables des inhibiteurs calciques doivent également être surveillés pendant les mois d'été. La diarrhée est l'effet indésirable le plus souvent citéReference 210- Reference 212 et, plus rarement, des bouffées de chaleur associées à la sudationReference 213.
| Type de médicament | Effets indésirables à surveiller | Recommandations générales | Recommandations particulières |
|---|---|---|---|
| Antipsychotiques/ Neuroleptiques |
|
|
Aucune recommandation particulière |
| Antidépresseurs |
|
|
En particulier les personnes qui prennent des inhibiteurs spécifiques du recaptage de la sérotonine |
| Lithium |
|
|
Éviter les solutions à électrolytes à cause du risque d'hypernatrémie. |
| Antiépileptiques |
|
|
Topiramate : surveiller l'hyperthermie et l'intolérance à la chaleur. Oxcarbazépine et carbamazépine : prendre des précautions contre l'hyponatrémie et l'hyperhydratation. |
Agents (Inhibiteurs de la cholinestérase) |
|
|
Effets indésirables pendant la première phase du traitement. Surveiller attentivement les patients qui commencent à prendre les médicaments pendant l'été. |
| Agents antiparkinsoniens |
|
|
Aucune recommandation particulière |
| Diurétiques |
|
|
Aucune recommandation particulière |
| Antiarhythmiques et cardiotoniques |
|
|
Aucune recommandation particulière |
| Vasodilatateurs nitriques |
|
|
Aucune recommandation particulière |
| Inhibiteurs ECA-II |
|
|
Aucune recommandation particulière |
| Inhibiteurs calciques |
|
|
Aucune recommandation particulière |
Adapté deReference 179
4.5 Conclusions
Les études examinées ont démontré qu'il existe un risque accru, pendant les PCA, lié directement ou non à la prise de certains médicaments. Toutefois, il est à noter qu'il peut y avoir des omissions dans la liste, si un médicament n'a pas été correctement étudié ou signalé, ou les deux, ou qu'il peut être décrit dans les groupes systématiques des systèmes et appareils de l'organisme à suivre.
Cette liste doit permettre aux travailleurs de la santé d'améliorer l'orientation de leur surveillance. Toute personne qui prend un médicament figurant sur la liste sommaire du tableau 4.2, par exemple, doit consulter son fournisseur de soins primaires qui lui a prescrit avant le début de l'été et de connaître les risques que peut poser le médicament pendant une PCA. Le fournisseur de soins doit informer ses patients et, au besoin, intervenir auprès d'eux.
Ces recommandations aideront également les patients à gérer leur propre comportement envers la chaleur et leur contrôle de consommation de liquides selon le type de médicament qu'ils prennent, sous les conseils de leur médecin. Ce sont des décisions complexes parce qu'il faut toujours garder en tête qu'il existe des risques associés aux changements du traitement en cours pour une maladie sous-jacente; par conséquent, minimiser l'exposition à la chaleur serait la meilleure mesure à prendre pour les patients qui prennent ces médicaments.
Quant aux établissements d'enseignement, il est recommandé d'intégrer des programmes éducatifs, destinés aux professionnels de la santé, qui veillent à la relation indésirable possible entre la chaleur et certains médicaments. L'équipe de santé (médecins, infirmières, pharmaciens, etc.) et les patients doivent être conscients des effets que divers médicaments peuvent présenter pendant une PCA.
5. Maladies liées à la chaleur
Termes clés : œdème de chaleur, miliaria rubra, crampes de chaleur, syncope de chaleur, hyponatrémie chez les athlètes de sports d'endurance, épuisement dû à la chaleur, coup de chaleur à l'effort, coup de chaleur classique, bains d'eau glacée, syndrome de dysfonction d'organes multiples, état mental
Points sommaires :
- Les maladies provoquées par la chaleur semblent être sous-estimées et sous-déclarées, ce qui affecte le transfert des informations en matière de prévention pour les patients et les populations à risque.
- Le coup de chaleur est une urgence médicale nécessitant un refroidissement rapide du corps et l'implication des services médicaux d'urgence.
- Les bains d'eau glacée s'avèrent le meilleur moyen de refroidir le corps et le traitement le plus efficace pour un coup de chaleur à l'effort.
- L'hyponatrémie a été récemment attribuée aux athlètes de sports d'endurance (par exemple, les marathoniens), en particulier lors de compétitions dans des conditions de chaleur accablante, en tant que syndrome attribué à la consommation excessive d'eau.
5.1 Maladies liées à la chaleur
Des études ont montré une relation claire entre l'augmentation de la morbidité, la mortalité et l'augmentation de la température ambiante, au-dessus d'un « seuil », qui varie d'un endroit à l'autreReference 13Reference 23Reference 41. En raison de l'augmentation prévue des extrêmes climatiques et le nombre de périodes de chaleur accablante (PCA), une augmentation des maladies liées à la chaleur est attendue. Il est donc important que les travailleurs de la santé et les patients soient familiarisés avec les signes et les symptômes de stress thermique, parce qu'une prévention et une détection précoce sont cruciales à la survie et au rétablissement des patients. La prévention primaire des maladies liées à la chaleur est décrite en détail dans le chapitre suivant et il faudra sensibiliser davantage le public dans les lieux de travail, les écoles, les lieux de cultes, les maisons de retraite et les centres communautaires. La prévention est la meilleure méthode pour aborder les PCA puisqu'une prévention efficace réduira le nombre de personnes qui subissent les effets néfastes de la chaleur.

Les PCA ont été associées à une augmentation marquée à court terme de la mortalité, avec une surmortalité déclarée allant de 4 % à 142 %Reference 214. Cette augmentation du taux de mortalité est parfois associée à un temps de latence de 1 à 3 jours suivant la température de pointeReference 214Reference 215. Malgré l'hypothèse voulant que l'augmentation de la mortalité puisse être en raison d'un effet de sélection, les preuves indiquent que seulement une faible proportion des décès en excès représente un déplacement de mortalité à court termeReference 215. De tous les décès en excès survenant pendant les PCA, certains sont rapportés comme étant directement attribuables aux effets de la chaleur accablante. Cela peut être en partie le résultat d'une reconnaissance et d'une production de rapport insuffisantes en ce qui concerne les maladies liées à la chaleur et en partie le résultat voulant que la chaleur aggrave les maladies préexistantes (p. ex. les maladies cardiovasculaires, rénales et respiratoires et les maladies du système nerveux), qui sont reconnues comme la maladie primaire où la chaleur n'est pas considérée comme un facteur de risque. En outre, la chaleur peut aggraver d'autres déterminants de la santé en amont, tels que ceux liés au développement socio-économique et à l'isolement social (voir le chapitre 3). Ces conditions préexistantes et les déterminants peuvent être les seules conditions notées et signalées par le travailleur de la santé impliqué. Un effort afin de prendre en compte la chaleur comme un facteur dans ces cas est nécessaire pour améliorer la reconnaissance et la surveillance des maladies liées à la chaleur au Canada. Pour aider les déterminants liés à la santé en amont, il est important d'assurer une coordination entre les réseaux sociaux et les services de soins communautaires pour s'assurer que les personnes les plus isolées reçoivent l'aide dont elles ont besoin (en particulier dans le cas d'un établissement de soins).
L'effet de la chaleur accablante sur la morbidité de la population est rarement étudié à la suite d'une PCA. Les observations concernant les soins reçus pendant une PCA diffèrent à certains égards. Certains rapportent une augmentation des admissions à l'hôpital au cours des PCAReference 1Reference 14- Reference 16Reference 216Reference 217 tandis que d'autres rapportent que les gens meurent rapidement lors d'une PCA avant qu'ils ne soient en mesure d'arriver à l'hôpital ou qu'ils n'obtiennent de l'aide médicaleReference 5. Pour faire face à l'un ou l'autre de ces scénarios, il est nécessaire de planifier et de partager l'information en matière de prévention avant l'arrivée des PCA. En particulier, les études portant sur les patients admis dans les hôpitaux pendant une PCA pour le traitement d'un coup de chaleur ont montré que cette maladie est associée à des effets néfastes à court et à long termeReference 218. Ces effets sont directement liés à un retard dans le refroidissement du patient.
Le nombre de maladies et de décès liés à la chaleur au Canada n'est pas connu, car ils sont souvent présentés comme une autre maladie préexistante sans tenir compte de la chaleur comme un facteur de causalité. Un certain nombre de maladies directement liées à la chaleur peut découler de l'exposition à la chaleur et leurs degrés varient de mineur, léger à grave et constituant un danger de décèsReference 219.
Une liste de maladies provoquées par la chaleur est présentée ci-dessous. Elle décrit les signes et les symptômes, les facteurs de prédisposition, les bases physiologiques, les options en matière de prévention et de premiers soins et le traitement de ces conditions.
5.2 Maladies provoquées par la chaleur
5.2.1 OEdème de chaleur
L'œdème de chaleur se réfère à l'enflure périphérique temporaire, plus couramment dans les extrémités, qui se produit quand une personne est exposée à la chaleur.
Signes et symptômes : Vasodilatation et sudation périphériques marquées, diminution du volume plasmatique, augmentation de la production d'aldostérone, de sodium et de rétention d'eau, œdème transitoire (mains et pieds)Reference 220.
Facteurs de prédisposition : Ce gonflement se produit généralement en raison de la chaleur ou du travail dans des milieux chauds et peut être plus fréquent chez une personne non acclimatée.
Bases physiologiques : La base physiologique exacte n'est pas connue, mais inclut probablement une vasodilatation et des mouvements de fluides extravasculaires.
Prévention : L'acclimatation à la chaleur et une activité réduite sont nécessaires. Pour ceux souffrant de maladies chroniques qui limitent l'acclimatation à la chaleur, éviter de s'exposer à la chaleur est souvent la solution la plus efficaceReference 221.
Premiers soins et traitement : La condition est autolimitative. Un mouvement doux et/ou l'élévation des jambes peut aider à réduire l'enflure. En général, les œdèmes de chaleur disparaissent après les premiers jours d'exposition en ne s'exposant plus à la chaleur ou en s'acclimatant à la chaleur constante.
5.2.2 Miliaria rubra (éruptions cutanées causées par la chaleur)
Les miliaria rubra sont des taches minuscules sur la peau et le résultat de l'inflammation causée lorsque les glandes sudoripares sont bouchées.
Signes et symptômes : Vésicules minuscules, abondantes et rouges soulevées (ressemblant à des cloques) sur les zones touchées provoquant une sensation de picotement lors de l'exposition à la chaleur. Le patient se présente en se plaignant d'une éruption cutanée avec démangeaisons.
Facteurs de prédisposition : Les principaux facteurs sont l'exposition permanente à la chaleur humide et le contact prolongé de la peau avec la sueur.
Bases physiologiques : L'obturation des conduits des glandes sudoripares avec la rétention de la sueur et une réaction inflammatoire. La condition survient lorsque les pores de la glande sudoripare se bouchent avec de la kératine (conduits obstrués) et s'infiltrent dans le derme environnant. Ces conduits obstrués peuvent se rompre entraînant le développement subséquent de vésicules dans les couches profondes de la peau. Une infection staphylococcique secondaire peut se développer. Une peau atteinte de miliaria rubra ne peut pas participer pleinement à la thermorégulation par la sudation et, par conséquent, le risque de développer une maladie provoquée par la chaleur plus sévère est augmenté proportionnellement à la superficie de la peau mise en cause.
Prévention : Une chambre à coucher fraîche et sèche pour permettre à la peau de sécher entre les expositions. La prévention consiste à garder la peau propre et sèche, à porter des vêtements propres et amples, et à éviter les crèmes et le talc qui bouchent les pores.
Premiers soins et traitement : Les lotions de séchage douces et la propreté de la peau sont importantes pour prévenir l'infection. Le refroidissement et le séchage de la peau affectée, les conditions qui ne provoquent pas la sudation, le contrôle de l'infection et le soulagement du prurit (démangeaisons) sont recommandés. Le traitement comprend de la lotion de chlorhexidine ou de la crème avec ou sans acide salicylique ou avec des corticostéroïdes topiques à faible dose. En ce qui concerne l'éruption pustuleuse diffuse, des antibiotiques systémiques peuvent être prescrits.
5.2.3 Crampes de chaleur
Les crampes de chaleur sont caractérisées par des spasmes forts et douloureux des muscles squelettiques, y compris les muscles des extrémités et de l'abdomen et peuvent durer de quelques minutes à quelques heures.
Signes et symptômes : Le resserrement et les spasmes musculaires sont présents pendant ou après une activité physique intense prolongée dans la chaleur et peuvent être de relativement légers à extrêmement douloureux. Les muscles des membres inférieurs sont le plus souvent en cause, mais tous les muscles peuvent être touchés, y compris les abdominaux, les intercostaux et les muscles des bras. Les muscles lisses, cardiaques, et le diaphragme peuvent être affectés, mais les crampes sont généralement limitées à une seule zone. La crampe musculaire est généralement précédée par un spasme palpable ou visible et dure environ de 2 à 3 minutes. La crampe produit une boule dure dans le muscle. Cliniquement, la température corporelle centrale est normale et il y a rarement des signes de déshydratation. Les signes d'épuisement dû à la chaleur, d'hyponatrémie par l'effort, ou de coup de chaleur devraient être évalués, avant de confirmer un diagnostic isolé de la crampe de chaleurReference 222.
Facteurs de prédisposition : Une sudation abondante pendant une activité vigoureuse en période de chaleur, la consommation de grandes quantités d'eau et le manque d'acclimatation. Les crampes de chaleur peuvent être observées chez les sujets physiquement aptes et inaptes. Les crampes ont tendance à être récurrentes et peuvent être précipitées par l'utilisation rigoureuse des muscles atteints ou un équilibre minéral négatif permanent.
Bases physiologiques : On ne connaît pas la cause exacte des crampes de chaleur. En général, la base physiologique semble être causée par la perte de sel par la sueur; parfois cette perte est accompagnée par la consommation d'eau (hypotonique) diluant les électrolytes causant les spasmes dans les musclesReference 223. Il est postulé que le calcium intracellulaire est augmenté par une réduction du gradient de sodium à travers la membrane cellulaire favorisant l'accumulation dans la cellule. L'accumulation de calcium intracellulaire accrue semble stimuler des interactions d'actine-myosine causant la contraction musculaire.
Prévention : Manger des repas nutritifs avec une consommation de sel adéquate (particulièrement pour les personnes essayant de s'acclimater à l'activité physique intense dans la chaleur)Reference 224. Les crampes de chaleur affectent d'habitude les personnes non acclimatées qui exercent une quantité inhabituelle d'activité dans un milieu où la chaleur est élevée. L'intensité en activité physique peut devoir être réévaluée. On devrait tenter de déterminer la raison de l'épisode pour que l'on puisse donner les conseils appropriés pour éviter des épisodes futurs. Maintenir l'hydratation avant et pendant l'activité et boire des boissons qui contiennent du sodium ou des électrolytes peuvent s'avérer bénéfiquesReference 225.
Premiers soins et traitements : Le but immédiat du traitement est le soulagement de la crampe, pas le remplacement des pertes d'électrolytes. Le repos et le refroidissement, le massage et l'étirement des muscles affectés sont d'habitude efficaces. L'ingurgitation de liquides salés par la bouche et l'infusion par intraveineuse ont été rapportées pour traiter les crampes rapidement bien que le mécanisme d'action soit peu clairReference 223Reference 226Reference 227.
Aucune complication significative n'a été rapportée relativement aux crampes de chaleur sauf l'endolorissement du muscle et probablement une blessure locale au muscleReference 222. Un épisode de crampes de chaleur n'implique pas de prédisposition pour une blessure causée par la chaleur. Des crampes extrêmement douloureuses peuvent exiger une thérapie plus agressive et peuvent être un signe d'alarme d'épuisement dû à la chaleur. Les crampes de chaleur sont bénignes; cependant, si la condition ne se résout pas de façon opportune avec le susdit traitement, le travailleur de la santé devrait envisager de vérifier la créatine kinase (CK) pour exclure la rhabdomyolyse d'effort (le claquage du muscle)Reference 226. Les crampes persistantes peuvent aussi mettre en évidence d'autres manques en minéraux; évaluez les niveaux de potassium, de calcium et de magnésium.
Case 5.1 Consommation de sodium au Canada
- La plupart des Canadiens consomment trop de sel. Beaucoup d'entre eux consomment plus que l'apport quotidien recommandé par Santé Canada (1 500 mg/jour de sodium) et un grand nombre d'entre eux consomme plus que l'apport journalier qui causera des problèmes de santé (l'apport maximal tolérable est de 2 300 mg/jour) Reference 228. Le Canadien moyen consomme 3 092 mg/jour de sodiumReference 229.
- Bon nombre des maladies provoquées par la chaleur décrites dans le présent chapitre sont causées par des déficiences en électrolytes ou en sel. Toutefois, il convient de noter qu'une alimentation faible en sodium est très rarement un sujet de préoccupation pour les Canadiens et une analyse nutritionnelle de la personne devrait être terminée avant de procéder à une recommandation visant à augmenter la consommation de sel dans son alimentation (voir le Guide alimentaire canadien pour les directives alimentairesReference 230).
5.2.4 Syncope de chaleur (évanouissement provoqué par la chaleur)
La syncope de chaleur est un étourdissement et un évanouissement induits par la chaleur qui peut être causée par un flux insuffisant et temporaire du sang vers le cerveau pendant qu'une personne est debout, en raison d'une « accumulation » du sang dans les jambes.
Signes et symptômes : Les symptômes vont de vertiges, d'étourdissements, d'une vision en tunnel, de la pâleur, de la peau moite, d'une diminution de la fréquence du pouls jusqu'à la perte de conscience. La syncope ou le vertige peut être observé à la fin d'une course d'endurance, ou après un effort physique inhabituel dans la chaleur. La température corporelle centrale peut ne pas être élevée à moins que l'évanouissement suive l'exercice et la peau peut être froide et moiteReference 231.
Critères de diagnostic : Évanouissement bref, température corporelle centrale normale, rétablissement rapide grâce au repos (généralement couché sur le dos avec les jambes surélevées).
Facteurs de prédisposition : La syncope de chaleur se produit souvent, mais pas toujours, lorsque l'on se tient debout longtemps ou lorsque l'on se redresse rapidement après une activité vigoureuse et elle est souvent associée à des milieux chauds. D'autres facteurs comprennent l'exposition à une forte chaleur ou humidité, ou les deux, le manque d'acclimatation à la chaleur, la non acclimatation à l'effort, la fin d'une activité physique intense sans récupération ou la déshydratation. Le même phénomène peut se produire lorsqu'on passe d'un milieu froid (comme un bain froid) à un sauna chaud ou à un spa.
Bases physiologiques : La personne est vasodilatée au maximum lorsque l'activité est arrêtée et le sang s'accumule dans les veines périphériques. L'accumulation de sang dans les vaisseaux dilatés de la peau et les parties inférieures du corps peut entraîner une insuffisance circulatoire temporaire. En conséquence, le cœur a trop peu de reflux veineux pour pomper une quantité suffisante de sang au cerveau. Les muscles des jambes peuvent agir comme des pompes veineuses afin de contribuer au retour veineux, mais dans les situations où les jambes ne sont pas utilisées comme des pompes veineuses telles que les tentatives pour rester immobile (par exemple, militaire ou religieuse) ou un brusque arrêt d'une activité intense peut contribuer à rendre difficile la circulation sanguine vers le cerveau. La diminution du flux sanguin vers le cerveau provoque l'évanouissement.
Prévention : L'acclimatation à la chaleur. Jusqu'à au moins la première exposition à la chaleur, réduire l'intensité de l'activité physique avec repos de façon intermittente afin de faciliter le retour veineux vers le cœur lorsque l'activité est arrêtée. Évitez les activités inhabituelles dans la chaleur. Levez-vous lentement après les pauses dans la chaleur, évitez les périodes stationnaires excessives et de trop brusques périodes stationnaires après une activité intense.
Premiers soins et traitement : Se reposer en position assise ou couchée, jusqu'au rétablissement rapide et complet. Les complications sont rares. La personne devra bénéficier d'une période de repos en position couchée dans un endroit frais avec les jambes légèrement surélevées. La consommation d'eau froide tout en étant assise confortablement est recommandée lorsque la personne est prête. Le rétablissement complet de la tension artérielle et une fréquence cardiaque stable peuvent prendre une heure ou deux. L'historique complet doit être obtenu pour éliminer les autres causes d'évanouissement, y compris une maladie plus grave provoquée par la chaleur et un diagnostic médical non lié à la chaleur. La syncope de chaleur survenant après plus de cinq jours de l'exposition à la chaleur (à l'effort) peut indiquer une déshydratation ou un épuisement dû à la chaleur. La syncope survenant pendant ou après le travail dans la chaleur peut indiquer un épuisement dû à la chaleur ou une syncope à l'effort qui devraient toutes les deux être prises en compte.
5.2.5 Hyponatrémie
L'hyponatrémie a été récemment décrite chez les athlètes d'ultraendurance (par exemple, les marathoniensReference 232) en particulier dans la chaleur élevée comme un syndrome attribué à une consommation excessive d'un liquide hypotoniqueReference 233Reference 234. Ce phénomène est également présent dans d'autres groupes comme les adultes plus âgésReference 204. Les cas d'hyponatrémie peuvent être associés à la prise de certains médicaments au cours d'une PCA (voir le chapitre 4).
Signes et symptômes : Les symptômes des cas bénins incluent un malaise, une fatigue, une urine diluée, une léthargie, des nausées, des vomissements, de la confusion et des crampes musculaires; les cas graves, dont l'hyponatrémie associée à l'exercice, peuvent entraîner des convulsions, la psychose et le coma. Dans les cas sévères, la maladie peut être mortelleReference 235.
Critères de diagnostic : En ce qui concerne l'hyponatrémie liée à la chaleur, la teneur en sodium est de <130 mEq/L et la température rectale est inférieure à 40 °C (104 °F)Reference 236.
Facteurs de prédisposition : De longues activités physiques pendant plusieurs jours de suite, accompagnées d'un remplacement excessif de liquide et de perte abondante de sueur remplacée par de l'eauReference 232Reference 237.
Bases physiologiques : L'hyponatrémie est classée comme une complication relative à une baisse de la concentration du sodium sanguinReference 232. La perturbation de l'équilibre osmotique à travers la barrière hématoencéphalique entraîne un afflux rapide de l'eau au cerveauReference 129. La transpiration peut contribuer à une hyponatrémie par la perte d'électrolytes dans la sueur. Une gamme de 10 à 30 % de l'incidence de cette maladie est associée à une baisse de sodiumReference 238. Bien que la surconsommation de liquides ne soit pas le seul facteur de risque associé à une hyponatrémie (des troubles qui suppriment la sécrétion d'hormone antidiurétique entraîneront une altération de l'excrétion rénale de l'eau), la cause primaire est l'hydratation excessiveReference 233- Reference 235Reference 239.

Prévention : De la formation sur la façon appropriée de remplacer les pertes de liquide, fondées sur le taux de sudation individuel (à ne pas dépasser 500 à 1 000 mL/h), en particulier pour les athlètes d'endurance, est nécessaire. Lors du remplacement de grandes pertes de liquide, le sodium hypotonique ou les solutions de glucides et de boissons énergétiques peuvent être mieux que de l'eauReference 240. Manger des repas équilibrés sains est bénéfique pour assurer une bonne alimentation en électrolytes et en minérauxReference 230.
Premiers soins et traitement : Dans les cas bénins, la restriction hydrique seule conduit généralement à une diurèse suffisante et à la résolution. Un traitement plus intensif est nécessaire pour les cas graves, qui devraient être transférés à un établissement d'urgence. L'hyponatrémie grave est une urgence médicale et nécessite un traitement médical immédiat fondé sur la cause sous-jacente et la gravité des symptômesReference 238Reference 241.
5.2.6 Épuisement dû à la chaleur
L'épuisement dû à la chaleur est la forme la plus commune des maladies liées à la chaleur et n'est pas associé à des signes de lésions organiques. Elle survient lorsque le corps ne peut pas maintenir le niveau nécessaire du débit cardiaque pour répondre aux exigences combinées du flux sanguin cutané pour la thermorégulation et le flux sanguin pour les besoins métaboliques de l'exercice des muscles squelettiques et des organes vitaux. Le flux sanguin insuffisant subséquent à la périphérie altère la thermorégulation.
Signes et symptômes : Les symptômes sont souvent vagues, et les patients ne réalisent pas que la chaleur est la cause. Les symptômes peuvent inclure une sudation abondante, de la fatigue, de la faiblesse, des étourdissements, des vertiges, des maux de tête, de la diarrhée, des malaises, des nausées et, parfois, des vomissements. La peau peut être moite et humide (la sudation peut être abondante), le teint peut être pâle, boueux ou rouge; il peut y avoir un pouls rapide et une tension artérielle faibleReference 242Reference 243. L'état mental est généralement normal, contrairement à un coup de chaleur et n'est pas pire qu'une légère confusion, de l'agitation et un manque de coordination. Si le patient est incohérent ou inconscient, évaluer pour un coup de chaleur possible. La température corporelle centrale est habituellement normale et, si elle est élevée, n'atteint ou ne dépasse généralement pas 40 °CReference 48. L'épuisement dû à la chaleur peut ou ne peut pas être accompagné de crampes de chaleur ou d'une syncope de chaleur. L'incapacité à poursuivre les travaux ou l'activité physique dans la chaleur est typique. Si la raison est la restriction de l'eau, le volume d'urine est petit et très concentré, si la raison est la restriction en sodium, l'urine est donc moins concentrée. Deux modèles d'épuisement dû à la chaleur sont décrits et habituellement se chevauchent :
1. Appauvrissement en sodium
- Se développe sur plusieurs jours, mais l'apparition des symptômes est aiguë.
- Les symptômes incluent la fatigue, une faiblesse profonde, des vertiges, des sueurs, des crampes musculaires, parfois des maux de tête, des nausées, des vomissements ou de la diarrhée.
- Les signes comprennent une température normale ou modérément élevée, le pouls est élevé, la tension artérielle est parfois diminuée. L'état mental est normal, la syncope de chaleur est rare.
2. Appauvrissement en eau
- Les symptômes incluent la soif, les maux de tête, une légère anxiété, une faiblesse musculaire, une fatigue généralisée, un manque de coordination neuromusculaire.
- Les signes sont une fièvre élevée (mais inférieure à 40 °C), une perte d'élasticité cutanée, un pouls élevé, une baisse de la tension artérielle. L'état mental comprend une certaine confusion et de l'agitation. Le mécanisme sudatoire est intact, mais peut être réduit en raison d'une hypernatrémie.
Critères de diagnostic : Le diagnostic de l'épuisement dû à la chaleur, comparativement à un coup de chaleur classique ou à l'effort plus sévère, est important en raison de la différence de traitement et de pronostic. Le diagnostic de l'épuisement dû à la chaleur dans ceux présentant des symptômes graves est d'abord un diagnostic d'exclusion (c.-à-d. pas en mesure de maintenir l'activité, la température rectale est inférieure à 40 °C (104 °F), peu ou pas de dysfonctionnement du système nerveux central). Le coup de chaleur doit être le diagnostic de travail à l'égard de toute personne qui a été exposée à une chaleur accablante et a un état mental altéré. Toute perte de conscience et tous changements de l'état mental doivent être documentés. Ces patients doivent être évalués pour un coup de chaleur à l'effort ou un coup de chaleur classique. L'état mental peut être déterminé par des questions concernant le nom, l'emplacement, la date, les identificateurs personnels (p. ex. numéro d'assurance sociale, adresse, numéro de téléphone) (voir la case 5.3). Soyez conscient des personnes qui présentent des symptômes bénins, mais dont l'état ne s'améliore pas, voire s'aggrave, avec une prise en charge initiale ou ceux qui ont des symptômes graves. En cas de doute, envoyer le patient à l'hôpital le plus proche pour une évaluation de laboratoire. Mesurer le niveau d'aspartate transaminase et d'alanine transaminase peut aider à cibler une blessure plus sévère causée par la chaleur.
Facteurs de prédisposition : L'exposition à la chaleur et à l'humidité élevées, un effort soutenu dans la chaleur, le manque d'acclimatation, ou une faible consommation de liquide ou un faible apport alimentaire en sel, ou les deux.
Bases physiologiques : L'épuisement dû à la chaleur est une maladie caractérisée par une déplétion du volume de fluide corporel résultant d'un remplacement inadéquat des eaux ou des électrolytes perdus pendant l'exposition à un milieu chaud, notamment par la sudationReference 244. Il y a échec de la réponse cardiovasculaire à répondre aux demandes de la charge de travail en raison des contraintes circulatoires dues aux demandes concurrentes pour un flux sanguin vers la peau et les muscles actifs. Cela peut être causé par la déshydratation associée au manque d'eau entraînant une diminution du volume de sang en circulation. L'épuisement dû à la chaleur par l'appauvrissement en sodium découle du manque d'acclimatation et de la perte excessive d'électrolytes causée par la sudation. L'épuisement dû à la chaleur par l'appauvrissement en eau est causé par le manque d'hydratation en cas d'exposition à la chaleur.

Prévention : Avoir de l'eau potable disponible en tout temps et prendre des pauses fréquentes pendant les périodes de forte activité. Acclimater les travailleurs ou les athlètes lentement à la chaleur par la demande croissante d'activité physique pendant 5 à 10 joursReference 246. Pendant les rendez-vous, discuter des Fiches de renseignements (pour les adultes plus âgés, les personnes actives physiquement ou les jeunes enfants) avec les patients ou les clients et leurs familles.
Premiers soins et traitement : La gestion de cette situation consiste à corriger les deux composants pathogènes de la maladie : la demande excessive cardio-vasculaire et l'appauvrissement en eau et en électrolytes. La charge sur le cœur est réduite par le repos et le rafraîchissement. L'appauvrissement en eau et en électrolytes est corrigé par l'administration par voie orale (ou intraveineuse) de fluides. Les victimes de l'épuisement dû à la chaleur devraient se rétablir rapidement avec du repos, du rafraîchissement, et de la réhydratation; ceux dont l'état ne se rétablit pas ou s'aggrave devront recevoir le prochain niveau de soins médicaux et être évalués pour un coup de chaleur. Le traitement doit commencer immédiatement pour prévenir une maladie liée à la chaleur plus sévère. Si l'épuisement dû à la chaleur n'est pas traité, il peut entraîner un coup de chaleur et même le décèsReference 245. L'épuisement dû à la chaleur n'a pas d'effets nocifs chroniques. L'activité peut reprendre le lendemain si le patient se porte bien et l'évaluation médicale est normaleReference 247, mais le patient ne doit pas forcer et la réexposition à la chaleur doit être progressive.
Les personnes atteintes d'un épuisement dû à la chaleur conservent la capacité de se rafraîchir spontanément si elles évitent de s'exposer à la chaleur. Les techniques de refroidissement rapide ne sont généralement pas nécessaires, mais les vêtements lourds doivent être enlevés et un léger refroidissement (temps passé dans un endroit frais, compresses froides et ventilation) est nécessaire. Cependant, un refroidissement actif réduit la demande du flux sanguin vers le cœur et empêche la température corporelle centrale de continuer à augmenter. Le refroidissement actif est d'une importance particulière lorsque la température centrale est inférieure à 40 °C, mais supérieure à 38,5 °C.
Réhydrater par voie orale, mais utiliser une réhydratation par voie intraveineuse en cas de présence de nausées ou de vomissements. L'administration rapide d'une quantité modérée de solution saline normale peut être nécessaire si une hypoperfusion tissulaire importante est évidente. Les patients plus âgés et les patients ayant des symptômes modérés à graves devraient recevoir un bilan et doivent faire l'objet d'une admission à l'hôpital. Mesurer le sodium sérique; s'il est nettement élevé, hydrater avec prudence pour éviter de provoquer un œdème cérébral. Les patients atteints d'un épuisement dû à la chaleur par l'appauvrissement en eau sont hypernatrémiques et il est donc nécessaire d'hydrater lentement (2 mEq/L par heure), car une hydratation lente empêche un œdème cérébral iatrogèneReference 246Reference 248.
La température rectale doit être fréquemment surveillée (toutes les 15 minutes) pour s'assurer que la température centrale est de retour à des niveaux normaux. Bien qu'il soit commode de mesurer la température par la bouche ou le canal auditif, le personnel médical ne devrait pas utiliser ces températures dans l'évaluation ou la gestion des maladies provoquées par la chaleur en raison de leur inexactitude quant à la surveillance de la température centrale. L'hyperventilation peut provoquer une température buccale de ~ 3 °C (~ 5 °F) inférieure à la température rectale dans le cas d'un coup de chaleur, et la température du conduit auditif externe ou de la membrane tympanique a été observée être autant que ~ 5 °C (~ 9 °F) inférieure à la température rectale chez des coureurs évanouis. La mesure de la température centrale est plus précisément évaluée par un thermomètre rectalReference 249- Reference 251.
| Les termes en caractères gras sont des facteurs de diagnostic importants | ||
| Épuisement dû à la chaleur | Coup de chaleur | |
|---|---|---|
| Température |
|
|
| Neurologique |
|
Modifications de l'état mental :
|
| Cardiaque |
|
|
| Peau |
|
|
| Autres |
|
|
| Résultats | S'il n'est pas traité, en présence d'exposition à une chaleur continue, l'épuisement dû à la chaleur peut s'aggraver et devenir un coup de chaleur. | Dans les stades ultérieurs, œdème pulmonaire, insuffisance hépatique, insuffisance rénale, rhabdomyolyse (dégradation des fibres musculaires) et décès. |
Adapté deReference 9
5.2.7 Coup de chaleur
Le coup de chaleur est une urgence médicale. Les signes de coup de chaleur sont les suivants : température corporelle centrale supérieure à 40 °C et perte complète ou partielle de la conscience. Le manque de sudation n'est pas un signe précis du stress thermique, car il y a deux types de coup de chaleur ayant des symptômes distincts :
- Le coup de chaleur classique est accompagné par peu ou pas de sudation et une peau sèche et chaude. Elle survient habituellement chez les enfants, les personnes qui sont atteintes de maladies chroniques et les adultes plus âgés qui ont été exposés à une chaleur environnementale excessive.
- Le coup de chaleur à l'effort augmente la température corporelle en raison d'une combinaison de chaleur environnementale et d'activité physique intense, et est généralement accompagné de sueurs abondantes.
Le coup de chaleur classique et le coup de chaleur à l'effort sont différents et peuvent nécessiter des interventions de traitement différentes qui doivent être évaluées pour chaque patient. Ces conditions affectent divers groupes de patients ayant des besoins très différents en prévention de la maladie. Dans les deux cas, la probabilité de lésions organiques et neurologiques causées par un coup de chaleur est très élevéeReference 252.
Signes et symptômes : Les symptômes comprennent une température corporelle centrale de plus de 40 °C et un état mental altéré. La dysfonction du système nerveux central est indiquée par des changements de l'état mental allant de la confusion au délire, des convulsions et au comaReference 48Reference 101. Un malaise général, une faiblesse, un pouls rapide, une respiration rapide sont communs, même lorsque le patient est en position couchée. Dans le cas d'un coup de chaleur classique, la peau est chaude et sèche indiquant que l'hypothalamus est en difficulté. Lors d'un coup de chaleur à l'effort, la sudation est relativement commune. Dans les deux cas, la température centrale est supérieure à 40 °C et n'est pas spontanément réversible, car la dégradation de la thermorégulation empêche le contrôle de la température centrale sans refroidissement extérieur. Même chez les patients qui conservent la capacité de suer, un coup de chaleur progresse vers l'effondrement des systèmes cardiovasculaire et nerveux central en l'absence de refroidissement rapideReference 253.
Critères de diagnostic : Les principaux critères sont la température rectale supérieure à 40 °C (104 °F) et une dysfonction du système nerveux centralReference 101. Idéalement, la température corporelle du patient est prise avec un thermomètre rectal. Une température prise par voie orale, par la membrane du tympan et le canal auditif ne correspond pas très bien avec la température centrale chez les patients qui ont subi une maladie provoquée par la chaleur. D'un point de vue pratique, dans de nombreux cas, le refroidissement commence lorsqu'un coup de chaleur a été suspecté et même avant le diagnostic clinique. De ce fait, la température centrale peut ne pas avoir atteint son apogée lorsque la mesure est prise, ce délai devrait être considéré lors du diagnostic. Une approche conservatrice est recommandée si le patient se présente avec une température centrale inférieure au pic lorsque des mesures de refroidissement ont déjà été déclenchées. L'apparition clinique du coup de chaleur peut être confirmée en fonction de l'altération de la fonction neurologique, souvent une perte de conscience soudaine, mais aussi notamment de l'irritabilité, un comportement bizarre, de la combativité ou des hallucinations. De façon générale, toute anomalie neurologique peut être présente et devrait être évaluée (voir la section 5.3)Reference 101.
Facteurs de prédisposition : Ces facteurs comprennent notamment un effort physique soutenu dans la chaleur ou une humidité élevée, ou les deux, (p. ex. les sports, les militaires, le milieu de travail) accompagnée d'un repos minimum et un manque de pauses de réhydratation. Les facteurs de prédisposition sont la déshydratation et les maladies cardiovasculaires chroniques et d'autres maladies telles que décrites dans le chapitre 3 sur les facteurs de risque. L'apparition de la maladie peut être rapide, mais souvent au deuxième ou troisième jour de l'exposition à la chaleur, en particulier quand la personne dort dans des conditions chaudes, car le corps n'a pas la possibilité de se rafraîchir. De l'équipement athlétique ou de travail (telles que des coussins protecteurs de football) et les uniformes peut en outre ajouter à la tension thermique en raison de leur isolation thermiqueReference 254.
Bases physiologiques : L'échec partiel ou complet du mécanisme de sudation entraîne une perte de refroidissement par évaporation et la montée incontrôlée de la température corporelle centrale. Il y a dégradation des protéines due à la température centrale élevée et cette dégradation mène à un dysfonctionnement et une défaillance des organes. Les contraintes cellulaires élevées, y compris les interférences avec les membranes cellulaires et la production importante de protéines de choc thermique (HSP)Reference 255, entraîne l'apoptose (la mort cellulaire)Reference 48.

Prévention : La prévention du coup de chaleur inclut la réduction de l'exposition à la chaleur accablante, la consommation adéquate de liquides pendant les activités physiques intenses et l'évitement des activités intenses pendant les heures de pointe de température chaudes et humides. Des précautions envers les activités intenses en présence de certains médicaments sont nécessaires pendant une PCA (voir le chapitre 4 pour la liste des médicaments). Les tâches quotidiennes doivent être planifiées selon l'état de santé, la condition physique et l'acclimatation de la personneReference 9. Surveiller l'endurance pendant le travail soutenu et prendre plusieurs pausesReference 253. Dans certains cas, un examen médical est suggéré avant de commencer un travail exigeant dans une chaleur accablanteReference 256.
Premiers soins et traitement : L'objectif principal du traitement est la réduction rapide de la température corporelle centrale (0,15 à 0,30 °C/min)Reference 257. Une température centrale élevée peut entraîner la dénaturation des protéines et la défaillance d'organes, et la durée de la température centrale élevée devrait être limitée dans la mesure du possibleReference 258. L'hospitalisation sera exigée pour contrôler les complications. Les complications possibles incluent les éléments suivants : l'insuffisance cardiaque, le collapsus cardio-vasculaire, l'insuffisance hépatique, la coagulation intravasculaire disséminée (CIVD), le rhabdomyolyse, l'œdème cérébral, l'œdème pulmonaire et la myoglobinémie avec une insuffisance rénaleReference 202. Particulièrement chez les patients souffrant d'un coup de chaleur, un établissement de soins d'urgence ou soins intensifs spécialisé est nécessaire à la gestion des voies aériennes, de l'oxygénation (avec ou sans respirateur), de l'administration minutieuse de liquide et d'électrolytes, du soutien circulatoire et cardiaque, de la surveillance hémodynamique en laboratoireReference 48Reference 101Reference 251Reference 259.
Le traitement consiste en un refroidissement externe rapide
Les bains d'eau glacée sont efficaces pour le traitement du coup de chaleur à l'effort chez les athlètes et les travailleursReference 9Reference 258. La clé de ce traitement est de veiller à ce que la partie centrale du corps soit immergée, accompagnée d'un suivi régulier des signes vitaux et de la température corporelle centraleReference 101. Toutefois, les bains d'eau glacée sont efficaces que dans 50 % des cas de coup de chaleur classiqueReference 101. Les méthodes alternatives liées au refroidissement les mieux adaptées à un coup de chaleur classique ne sont pas connues. Au minimum, le refroidissement par évaporation peut être réalisé en retirant le malade des sources extérieures de chaleur (en plein air, cela signifie de le déplacer dans un endroit climatisé et le retirer des surfaces en asphalte ou en ciment), en enlevant le surplus de vêtements, en appliquant de l'eau sur toute la superficie de la peau, et en l'éventant vigoureusementReference 260.
L'efficacité des antipyrétiques n'a pas été démontrée dans le traitement en matière de refroidissement chez les patients souffrant d'un coup de chaleurReference 101Reference 261. Le traitement pharmaceutique (dantrolène) pour gérer le coup de chaleur n'est pas aussi efficace que de refroidir directement le corpsReference 262Reference 263. La gestion des problèmes liés à l'entretien des voies respiratoires, la respiration et la circulation, ainsi que l'équilibre de l'osmolarité et de la fonction rénale (arythmies cardiaques, rhabdomyolyse, anomalies chimiques du sérum, coagulation intravasculaire disséminée) est nécessaire. Mais l'objectif principal doit être le refroidissement rapide (Figure 5.1).
Figure 5.1 : Courbes de refroidissement pour une intervention précoce et tardive. Si le refroidissement est lié à une intervention tardive (courbe en cercles remplis), le temps nécessaire à la réduction de la température centrale est beaucoup plus long et la probabilité de rétablissement de la maladie provoquée par la chaleur diminue. Autrement, si le refroidissement est lié à une intervention précoce (courbe en carrés vides), la température centrale diminue à des niveaux normaux plus tôt. Les deux flèches marquent le début du refroidissement à 10 minutes pour une intervention précoce et à 50 minutes pour une intervention tardiveReference 9.
En dehors d'un établissement de soins (p. ex. sur le terrain), un refroidissement externe devrait commencer immédiatement grâce à du personnel qualifié et des outils appropriés. Les options dépendront de la situation à portée de main. Premièrement, arrêter l'exercice, passer à l'ombre ou dans un abri climatisé et surélever les jambes. Refroidir immédiatement par immersion dans l'eau glacée ou selon un autre protocole, si l'immersion ne peut avoir lieu (en reconnaissant que les autres options de refroidissement sont moins éfficaces lorsqu'il n'y a pas d'immersion). Tremper le patient complètement et utiliser un ventilateur pour accélérer l'évaporation, ou enlever le surplus de vêtements du patient et envelopper le avec de la glace (méthode moins efficace de refroidissement, mais peut-être la seule option disponible sur le terrain). Transporter le patient à l'hôpital dès que possibleReference 246.
Le risque d'atteinte permanente aux organes et de décès augmente en fonction du temps écoulé entre l'élévation de la température coporelle centrale et le début du traitement de refroidissementReference 264. Lors de l'application du traitement de refroidissement externe, la surveillance de la température centrale est importante pour ne pas trop refroidir le corps (voir la case 5.2).
Case 5.2 Sommaire sur le refroidissement
À des températures corporelles centrales élevées (supérieure à 40 °C), les protéines et les membranes intracellulaires se dénaturent, les cellules du cerveau étant particulièrement vulnérablesReference 265. La durée de la contrainte thermique est le facteur déterminant à la survie et un refroidissement tardif augmente la mortalitéReference 266. Le refroidissement rapide du corps est donc primordial pour améliorer la survie chez les patients souffrant d'un coup de chaleur et la vitesse de refroidissement chez les patients doit être surveillée par la prise de la température rectale toutes les 15 minutes pour assurer un refroidissement efficace. Le corps peut être refroidi par conduction (p. ex eau glacée), la convection (p. ex. air froid), le rayonnement (p. ex. la chaleur radiante du corps) et l'évaporation (p. ex. évaporation de la sueur ou pulvérisation). Ces méthodes n'ont pas toutes le même degré d'efficacité. L'eau a une capacité nettement supérieure à accepter l'énergie thermique que l'air; en outre, le taux de transfert d'énergie est plus grand dans l'eau que dans l'air.
Le moyen le plus rapide pour refroidir les patients hyperthermiques est l'immersion dans l'eau froide (2 à 4 °C)Reference 267Reference 268. La plupart des recherches disponibles traitent du coup de chaleur à l'effort (par exemple, le sport, le travail des militaires et le travail manuel) et cette recherche soutient l'utilisation des bains d'eau glacéeReference 101Reference 257. Surtout, les bains d'eau glacée peuvent être effectués rapidement sur le terrain sans électricité et sont actuellement recommandés pour la planification de premiers secours à de nombreux événements sportifs (football, marathons)Reference 9.
Dans Bouchama et coll.Reference 101 une revue de ces études sur l'immersion dans l'eau glacée pour le refroidissement et la gestion hémodynamique de coup de chaleur est dressée, en attente à ce que davantage de données fiables soient disponibles. Cette situation peut être incommode et dangereuse dans de nombreux milieux de sorte que la recherche a tenté d'esquisser quelques alternatives (bien que des soins moins efficaces soient mieux que pas de soins du tout). L'utilisation de l'eau froide pour refroidir une partie du corps est mieux que rien et, à titre d'intervention minimale, améliorera le confort; un refroidissement de la plus grande superficie, avec un éventail, améliorera grandement l'efficacité du refroidissementReference 269- Reference 271.
Le refroidissement par évaporation simule essentiellement l'évaporation de la sueur en mouillant la peau du patient et en encourageant une évaporation accrue avec un éventail. La plus efficace technique de refroidissement par évaporation constitue en une pulvérisation d'eau tiède (pour éviter une vasoconstriction) et en éventant dans une unité de refroidissement décrit par Weiner et KhogaliReference 272. On notera en particulier que les installations mettant en place l'infrastructure de ces unités de refroidissement du corps facilitent d'autres interventions médicales et mesures de soutien (p. ex. surveillance des signes vitaux, réanimation cardiorespiratoire)Reference 273. Cette méthode n'est pas associée aux convulsions et offre un taux de refroidissement efficaceReference 272Reference 274.
Il semble y avoir une division géographique dans la recommandation d'une technique de refroidissement par l'évaporationReference 275. Cela peut s'expliquer par le taux d'humidité moyen au cours des mois chauds de ces secteurs, car une humidité élevée réduit le taux d'évaporation et ralentit ainsi le potentiel de refroidissement tandis que dans les zones de forte chaleur, une faible humidité favorise le refroidissement par évaporation.
Dans le cas d'un coup de chaleur classique, il y a beaucoup moins d'informations disponibles, notamment pour les patients fragiles ou vulnérables (p. ex. les jeunes enfants, les adultes plus âgés et les personnes ayant un ou plusieurs problèmes de santé chroniques). Des recherches plus poussées sur l'utilisation des méthodes de refroidissement dans le cas d'un coup de chaleur classique sont nécessairesReference 101. Compte tenu des besoins des nombreuses victimes du coup de chaleur classique, les résultats actuellement disponibles suggèrent qu'une technique de refroidissement par évaporation vaut la peine d'être recommandéeReference 246Reference 260Reference 275.
Le seuil de refroidissement doit être identifié lors du traitement des patients souffrant d'un coup de chaleur avec n'importe quelle méthode de refroidissement pour éviter le risque d'hypothermie. Le seuil de refroidissement rapporté dans la littératureReference 101 varie avec une portée moyenne de 38 à 38,5 °CReference 246Reference 275.
Facteurs liés à l'hydratation à prendre en compte pendant le traitement

Il est important de noter que la déshydratation peut être limitée dans le cas d'un coup de chaleur, par opposition à l'épuisement dû à la chaleur, et que le zèle dans l'administration de liquides peut produire un œdème pulmonaire (surtout chez les adultes plus âgés). Cela peut être aggravé par la prédisposition du patient souffrant d'un coup de chaleur à une insuffisance circulatoireReference 251. Dans les cas plus graves, l'hydratation par intraveineuse peut être nécessaire, en tenant compte de l'importance de la surveillance des taux de sodium sérique afin de prévenir l'œdème cérébral. La réanimation liquidienne est importante, mais doit être étroitement surveillée, et la fonction rénale doit être protégée, le cas échéantReference 246.
La diminution de la fonction rénale peut aussi être un risque; on recommande la surveillance de la production d'urine (50 à 100 ml/heure) nécessaire pour assurer la fonction rénale (si dysfonctionnelle, elle peut être soutenue par des diurétiques)Reference 276. La transfusion par intraveineuse vif (3 à 4 litres/heure) peut entraîner des problèmes de surcharge aiguë (p. ex. un œdème pulmonaire, insuffisance cardiaque congestive)Reference 101Reference 277. Une moyenne de 1 litre (0,5 à 2,5 litres) de cristalloïdes titré à la pression veineuse centrale (de 3 à 8 cm H2O) peut être administrée pour obtenir un état d'hydratation normaliséReference 101Reference 277.
Les techniques invasives, y compris le lavement périnatal à l'eau saline glacée, le lavement rectal ou de la vessie et le lavement gastrique pour refroidir rapidement en contournant la coquille externe comportent des risques inhérents et leur utilité est discutableReference 101Reference 266Reference 278.
Les athlètes peuvent ou peuvent ne pas être déshydratés. Pendant l'entraînement, les athlètes mal acclimatés perdent moins de fluide (1 à 2 litres), mais plus de sodium (65 mEq par litre/ heure) par rapport aux athlètes fortement acclimatés (3 à 4 litres, 5 mEq par litre/heure)Reference 279. L'athlète fortement acclimaté peut diluer excessivement les concentrations d'électrolyte en consommant des quantités excessives d'eau, malgré leur perte en sodiumReference 279.
Complications liées au coup de chaleur
Les complications peuvent comprendre la dégradation musculaire (rhabdomyolyse à l'effort), qui se produit souvent avec un coup de chaleur à l'effort et augmente le risque d'insuffisance rénale. De plus, de multiples anomalies métaboliques et électrolytiques sont observées, y compris une hyperkaliémie ou une hypokaliémie, une hypernatrémie ou une hypocalcémie, une hyperphosphatémie, une hypoglycémie, une acidose lactique et une urémieReference 48. Des complications peuvent s'étendre à tous les organes principaux (voir le tableau 5.2) conduisant à un syndrome de dysfonctionnement de plusieurs organes (MODS)Reference 279.
| Cardiovasculaire | Hématologiques |
|---|---|
|
|
| Système nerveux central | Musculo-squelettiques |
|
|
| Gastro-intestinaux | Pulmonaire |
|
|
| Rénale | |
|
|
5.3 Différences de l'état mental associées au coup de chaleur par rapport à l'épuisement dû à la chaleur
Une des principales différences entre l'épuisement dû à la chaleur et le coup de chaleur est les changements au système nerveux central, et donc l'état mental d'un patient. Comme la température corporelle centrale augmente, les observations les plus en vue relatives à un état mental altéré sont le délire, les hallucinations, les altérations de la conscience menant finalement au comaReference 280. Une évaluation minutieuse de l'état mental du patient garantit un diagnostic correct. Un exemple d'une très petite évaluation mentale visant à surveiller le niveau de conscience chez tous les patients dont la fonction neurologique est compromise est présenté dans la case 5.3. Selon l'établissement et la population, l'échelle de coma Glasgow, l'échelle AVPU (vigilant, voix, douleur, insensible) ou d'autres échelles peuvent être plus pertinentesReference 281. Les questions de la case 5.3 peuvent aider à évaluer l'état mental d'un patient.
Case 5.3 Questions servant à évaluer l'état mentalReference 280Reference 282
Orientation actuelle de la personne, le lieu et l'heure :
- Quel est votre nom? Qui êtes-vous? Que faites-vous ici?
- Quelle est l'année? Saison? Mois? Jour de la semaine? Date?
- Où êtes-vous? Quel pays? Province? Ville? Bâtiment?
Orientation à l'égard d'événements passés :
- Quelle a été votre dernière adresse et votre numéro de téléphone avant de venir ici?
- Pourriez-vous vous concentrer normalement et pleinement au moment de la maladie?
- Étiez-vous confus au sujet de quoi que ce soit pendant la maladie?
Exemples de réponses de patients à des événements passés indiquant une confusion :
- « Je n'étais tout simplement pas là, mes pensées étaient floue. »
- « Je devenais idiot. »
- « Je ne sais pas où j'étais, je ne pouvais pas répondre à des questions. »
- « J'avais de la difficulté à faire des calculs simples. »
- « J'étais désorienté, je ne pouvais pas me rappeler où j'étais. »
- « Je ne pouvais pas penser clairement, je ne pouvais me concentrer. »
- « Je ne pouvais pas garder une pensée dans ma tête, j'oubliais les instructions. »
- « Je ne me souviens pas si je suis sorti ou non, les choses sont devenues confuses. »
Adapté deReference 280Reference 282
Les personnes souffrant de troubles psychiatriques et ceux de plus de 75 ans sont à risque accru de maladie provoquée par la chaleur en partie à cause de leurs médicaments, leur capacité limitée à l'égard des soins personnels ou de leur isolement socialReference 163 et sont parmi les plus susceptibles de mourir d'un coup de chaleur au cours d'une PCA. Ces personnes constituent aussi des défis uniques et nécessitent un soin particulier afin d'évaluer la présence d'une altération de l'état mental due à la chaleur accablante. La sensibilisation des travailleurs de la santé au sujet de ce risque accru est nécessaireReference 283.
6. Questions et réponses : Prévenir les maladies liées à la chaleur
Termes clés : prévention, état d'hydratation, propriétés des vêtements, consommation de caféine, humidité, refroidissement par évaporation, acclimatation
Points sommaires :
- Au cours d'une période de chaleur accablante, il est important de boire de l'eau avant d'avoir soif. Dès qu'une personne ressent la soif, elle a perdu environ 2 % de l'eau du corps et la déshydratation a déjà commencé
- Pour le grand public, il y a des avantages minimes à boire des boissons pour sportifs en cas de chaleur accablante et la consommation d'eau est recommandée.
- Afin de permettre une ventilation adéquate et de promouvoir le refroidissement par évaporation et l'échange de chaleur sèche, les vêtements portés pendant la chaleur accablante doivent être amples, de couleur claire et de tissu qui permet la circulation de l'air.
- Le taux auquel la sueur s'évapore de la peau est lié à la teneur en eau (humidité) de l'air ambiant, et est fonction de la circulation de l'air.
6.1 Prévenir la morbidité et la mortalité liées à la chaleur
La morbidité et la mortalité liées à la chaleur sont en grande partie évitables grâce à des mesures relatives à la connaissance, à l'éducation et à l'adaptation en matière de comportement. Les délais alloués quant aux prévisions des périodes de chaleur accablante (PCA) aident maintenant aux responsables de la santé publique et au public de se préparer à des conditions dangereuses. Aujourd'hui, les travailleurs de la santé occupent une position unique pour assurer la sécurité de leurs patients ou de leurs clients en favorisant une préparation adéquate en vue des PCA grâce à une communication personnelle directe. La sensibilisation des patients, des travailleurs et des athlètes en matière de prévention efficace des maladies liées à la chaleur peut aider à éviter les problèmes de santé potentiellement graves lorsqu'ils sont exposés à une chaleur accablante.
La compréhension de la nature des groupes qui sont vulnérables à la chaleur, des facteurs de risque associés et des obstacles lors de l'intervention sont importants pour les travailleurs de la santé qui fournissent des conseils concernant les mesures préventives appropriées. Plusieurs questions communes et les réponses à ces questions sur la prévention des maladies liées à la chaleur sont énumérées ci-dessous. Chaque question est accompagnée d'une réponse appropriée qui peut être véhiculée par les travailleurs de la santé au cours des consultations, les superviseurs de première ligne dans le lieu de travail ou les entraîneurs lors de l'entraînement. Pour de plus amples informations concernant l'élaboration et la modification des stratégies de communication sur la chaleur et la santé en cas de PCA, veuillez consulter le document intitulé Communiquer les risques des périodes de chaleur accablante pour la santé : Trousse à l'intention des responsables de la santé publique et de la gestion des urgencesReference 284.
Question 1 : Quelle est l'importance de l'état d'hydratation individuel lors d'une période de chaleur accablante?
Réponse :

La déshydratation diminue l'aptitude de l'organisme à maintenir la température corporelle centrale optimale. De nombreux messages destinés au public qui recommandent la quantité appropriée et la fréquence de consommation d'eau pendant une période de chaleur accablante peuvent être source de confusion pour la personne moyenne puisque de nombreuses suggestions différentes existentReference 285. Par conséquent, en cas de chaleur accablante, les travailleurs de la santé devraient encourager la consommation d'eau avant la sensation de soif, car une fois la sensation de soif perçut, une personne souffre déjà d'une légère déshydratation (Case 6.1).
Case 6.1 : Progression de la déshydratation par pourcentage de perte de poids corporel total
1 % déjà classée comme une légère déshydratation et caractérisée par le volume de sang réduit et compromission de la capacité cardio-vasculaire
2 % la déshydratation est bien établie Reference 9 et est classée par une soif marquéeReference 35
4 % la bouche et la gorge sont sèchesReference 35
5 % montre une atteinte aux habiletés de travailReference 290
6 à 8% perte de la production de salive, la parole devient difficile et la fréquence cardiaque augmentent beaucoupReference 35
10 % incapacité mentaleReference 35
12 % ne sont plus capables d'avaler, et ne peuvent pas récupérer sans l'apport de soins médicauxReference 35
Le corps et ses nombreux organes dépendent de l'eau pour maintenir les gradients ioniques membranaires dans les cellules nécessaires à l'activité électrique et pour soutenir le fonctionnement normal des cellules. Les changements dans les concentrations d'ions et d'électrolytes peuvent interrompre les contractions du muscle cardiaque, provoquer des spasmes musculairesReference 286, des troubles gastro-intestinaux et entraîner des problèmes de fonctionnement normal des cellules des muscles et des nerfsReference 242. Les adultes plus âgés sont plus à risque de déshydratation, car leur perception de la soif est beaucoup plus faible que chez les jeunes adultes, et ils ont une capacité réduite à conserver l'eau et les électrolytes dans les reins quand le corps éprouve un manque en eauReference 74. En outre, certains adultes plus âgés restreignent la consommation de liquide à cause de l'incontinence.
Bien que la consommation d'eau potable devrait être encouragée, il est également important d'éviter la surconsommation d'eau, car cela pourrait entraîner une surhydratation (hyponatrémie)Reference 287Reference 288. L'hyponatrémie est classée comme une complication liée à des niveaux de sodium faibles dans le plasmaReference 232 en raison de la rupture de l'équilibre osmotique à travers la barrière hématoencéphalique qui entraîne un afflux rapide de l'eau au cerveauReference 129 et peut mener à des complications et même au décèsReference 235. Bien que rare dans la population générale, des études ont montré que l'hyponatrémie peut être présents chez 15 % à 18 % des patients dans les établissements de soins de longue durée, et dans une moindre mesure dans les maisons de soins infirmiers, souvent en raison de la détérioration du métabolisme de l'eau associé à plusieurs maladies chroniquesReference 289. En outre, certains athlètes d'endurance sont également plus enclins à boire de grandes quantités d'eau avant un événement. Face à ces groupes vulnérables, les travailleurs de la santé devraient insister sur le risque de consommer de très grandes quantités d'eau dans un court laps de temps. Dans le cas des athlètes d'endurance, les boissons pour sportifs peuvent être plus appropriées.
Dans les endroits où l'eau potable est considérée comme dangereuse (p. ex. lorsque vous voyagez à l'étranger) les travailleurs de la santé devraient encourager les voyageurs à faire bouillir leur eau potable ou purifier leur eau ou utiliser des méthodes de filtration avant de la consommer. Des composés de chlore ou d'iode sont plus largement utilisés pour la désinfection de l'eau. Un filtre à charbon actif peut également être utilisé pour éliminer le goût et l'odeur excessifs causés par ces agentsReference 291.
Question 2 : Doit-on cesser la consommation de caféine pendant une période de chaleur accablante?
Réponse :

Des études ont montré que les consommateurs habituels de caféine (environ 1 à 6 tasses de café par jour de 250 ml) peuvent développer une tolérance à la caféine qui réduit ses propriétés d'effets diurétiquesReference 292- Reference 294. Autrement, ceux qui ne consomment pas régulièrement de la caféine ont des effets diurétiques si de grandes quantités de caféine sont consomméesReference 294. Des études ont également été menées sur les effets de la consommation de caféine aiguë et aucune n'a montré une déficience à l'égard de la tolérance à la chaleur ou de la performance physique suite à l'ingestion si l'hydratation est maintenueReference 292Reference 295- Reference 298.
La mise en garde des patients ou des clients qui consomment régulièrement de la caféine de s'abstenir de boire du café, du thé ou des boissons gazeuses n'est pas bien appuyée par la littérature et ne devrait pas être conseillée. Toutefois, il est recommandé de ne pas augmenter la consommation régulière de boissons contenant de la caféine pendant les PCA.
Question 3 : Les boissons alcoolisées doivent-elles être évitées en cas de chaleur accablante?
Réponse :

La nécessité absolue d'éviter l'alcool au cours d'une PCA est une recommandation commune du personnel de la santé publique. Les travailleurs de la santé doivent être prudents lorsqu'ils informent les patients ou les clients en ce qui concerne les effets de la consommation d'alcool sur la tolérance à la chaleur. L'enquête sur les effets de la consommation d'alcool est limitée, mais des études ont trouvé des effets diurétiques qui varient en fonction de la teneur en alcool de la boissonReference 299- Reference 301. Par exemple, il a été constaté que pour chaque 1 g d'alcool consommé, 10 ml d'urine supplémentaire a été produitReference 299Reference 300. (La norme relative aux boissons en Amérique du Nord est de 350 ml de bière, 147 ml de vin ou de 44 ml de spiritueux, contenant chacune 13,7 g d'alcoolReference 302.)
Les conseils devraient établir une distinction entre la consommation modérée acceptable de boissons contenant peu d'alcool et plus d'eau (comme la bière) et la consommation inappropriée de boissons avec un taux d'alcool « fort » (comme les spiritueux)Reference 299Reference 300.
Les travailleurs de la santé devraient également décourager la consommation excessive ou chronique de tout genre d'alcool. La consommation excessive d'alcool est connue pour altérer le jugement et peut contribuer à une mauvaise prise de décisions, menant à une prévention et à une protection insuffisante en cas de chaleur accablante. Des études épidémiologiques ont établi une corrélation entre la consommation d'alcool et la mortalité liée à la chaleur pendant des PCA en Europe et en Amérique du NordReference 150Reference 303, mais la quantité de consommation d'alcool n'est pas décrite.
En outre, l'alcool a été montré comme une cause de la diminution significative de la tension artérielle systolique lorsqu'il est consommé pendant une exposition à la chaleur accablanteReference 304 et peut être dangereux pour les personnes présentant certaines conditions comme les maladies cardiovasculaires ou l'hypertension. L'alcool a également de nombreux effets secondaires indésirables en association avec certains médicaments, information qui devrait être divulguée au client ou au patient.
Question 4 : Est-il préférable de boire de l'eau ou des boissons pour sportifs par temps chaud?
Réponse :

Une augmentation de la consommation d'eau est recommandée dans des conditions météorologiques chaudes, sans avoir nécessairement le besoin de consommer en supplément des boissons pour sportifs ou énergetiques. Certaines études ont montré que l'augmentation volontaire de la consommation de boissons contenant des glucides et des électrolytesReference 305- Reference 307 peut être due aux saveurs rehausséesReference 305- Reference 307. Par conséquent, les travailleurs de la santé peuvent recommander la dilution des boissons pour sportifs (ou, mieux encore, des jus de fruits naturels) avec de l'eau potable afin d'en améliorer le goût. En outre, discuter les besoins nutritionnels des patients ou des clients et décourager la consommation régulière de boissons pour sportifs chez les personnes atteintes de certaines conditions comme le diabète (en raison des fortes teneurs en sucre), la fonction rénale altérée et les régimes à faible teneur en caloriesReference 309, car les personnes présentant ces conditions suivent souvent des régimes diététiques qui ont des restrictions exclusives et contrôlées. Pour les personnes qui doivent respecter un budget fixe, les boissons pour sportifs peuvent également s'avérer un coût inutile et ne seront pas bénéfiques pour la santé.
Certaines études ont constaté des effets néfastes des boissons pour sportifs faisant le lien entre la consommation de glucides et une hausse de la température corporelle centrale en raison de l'augmentation du travail et de la production d'énergieReference 310- Reference 312. En revanche, des études récentes n'ont pas montré de modifications de la température centrale, de la fréquence cardiaque, de la rétention d'eau, du volume plasmatique, du volume de l'urine, de la perte de sueur, des concentrations sériques de sodium et de la soif chez les personnes ayant consommé des solutions de glucides et/ou d'électrolytes comparativement à l'eauReference 285Reference 313- Reference 315. Des recherches en cours continuent d'étudier les effets des boissons pour sportifs pour la santé.
Question 5 : Que dois-je manger pendant une période de chaleur accablante?
Réponse :

En plus de boire de l'eau pendant la saison chaude, les personnes doivent maintenir une alimentation bien équilibrée dans la mesure du possible. Jusqu'à 65 % de l'apport quotidien en eau d'une personne se fait par l'ingestion d'aliments. Les travailleurs de la santé devraient recommander aux personnes de continuer à manger pendant la saison chaude, mais ils peuvent encourager la consommation d'aliments à forte teneur en eau tels que les fruits et les légumes crus. En outre, pour éviter l'augmentation de la chaleur rayonnante, il est suggéré de consommer des plats qui ne nécessitent pas l'utilisation d'un four pendant les PCA.
Il est particulièrement important pour les groupes vulnérables (comme les adultes plus âgés) de continuer à manger normalement, car elles ont souvent déjà tendance à consommer moins. Le type de nourriture ingérée, tel que les aliments contenant du sodium, peut également influencer l'absorption et la rétention d'eauReference 316, donc des précautions doivent être prises pour réduire la consommation d'aliments riches en sodium. Bien que différents aliments puissent contenir de grandes quantités d'eau, la consommation d'aliments ne peut pas accélérer la récupération de la réserve d'eau dans l'organisme si une personne est déjà déshydratéeReference 317Reference 318. Il est donc important de maintenir une bonne hydratation tout au long de la journée en cas de chaleur accablante.
Les informations relatives à la teneur en éléments nutritifs de la plupart des aliments peuvent être consultées sur le Fichier canadien sur les éléments nutritifs (FCÉN)Reference 319. Des exemples d'aliments courants et de leur teneur en eau sont répertoriés dans le tableau 6.1.
| Teneur élevée en eau | Teneur faible en eau | ||
|---|---|---|---|
| Aliment | Teneur en eau | Aliment | Teneur en eau |
| Laitue Iceberg crue | 95,6 % | Viande hachée maigre cuite | 50,8 % |
| Concombre cru avec la peau | 95,2 % | Pizza avec garnitures | 46,7 % |
| Melon d'eau | 91,4 % | Pain au blé | 36,4 % |
| Pamplemousse rose cru | 88,0 % | Biscuits commerciaux | 5,3 % |
| Courge cuite | 82,9 % | Céréales Cheerios | 3,5 % |
| Pâtes et boulettes de viande | 75,4 % | Arachides rôties | 1,7 % |
Question 6 : Dans quelle mesure le choix de mes vêtements affecte-t-il ma capacité à soutenir une chaleur accablante?
Réponse :

Les propriétés des vêtements et la composition des tissus doivent être prises en compte pendant les conditions de chaleur et d'humidité élevées. Les vêtements doivent être de couleur claire pour diminuer l'absorption de chaleur, perméable à la vapeur d'eau afin de permettre la circulation à travers le tissu et d'aider au refroidissement par évaporation, une ventilation adéquate pour permettre la circulation d'air à travers le tissu ou par des ouvertures telles que poignets et cols, et avoir un faible effet isolant pour permettre l'échange de la chaleur sècheReference 320- Reference 322. Un bon exemple de vêtements appropriés serait un vêtement de couleur claire, ample et en coton.
Le polyester devrait être évité autant que possible, car il ne permet pas à l'air ou à l'eau de passer. Des études comparant les propriétés thermiques du polyester et du coton en fonction des réponses thermophysiologiques ont montré une température rectale, une fréquence du pouls et des taux de sudation significativement plus élevés chez les sujets portant des vêtements en polyester par rapport aux taux observés dans le port de vêtements similaires en cotonReference 323Reference 324. Beaucoup de tissus utilisés dans la fabrication des vêtements de sport sont conçus pour augmenter la perméabilité l'airReference 325Reference 326, toutefois plusieurs de ces vêtements coûtent cher et il est difficile d'évaluer les avantages associés à ces tissus, car la recherche est limitée.
Si la peau n'est pas protégée, l'exposition au rayonnement solaire (qui comprend l'ultraviolet, le rayonnement visible et infrarouge) peut entraîner des coups de soleil qui ne sont pas seulement douloureux, mais diminue l'efficacité de la sudationReference 159. Les chemises à manches courtes et les shorts sont adaptés à la chaleur pour permettre l'évaporation de la sueur, mais il est important que toute la peau exposée soit recouverte d'un écran solaire. Le port de chapeau pour se protéger du rayonnement solaire est essentiel, mais les personnes doivent aussi garder à l'esprit que les chapeaux portés pendant une période de chaleur et d'humidité ne devraient pas empêcher la perte de chaleur par évaporation. Les principes scientifiques de base, ainsi que les modèles classiques dans les climats chauds, indiquent que les chapeaux qui sont portés pour se protéger du soleil devraient être :
- À large rebord - Les casquettes de baseball à visière offrent une bonne protection pour le nez, mais sont inefficaces pour protéger d'autres zones du visage, y compris les oreilles et la nuque. Les chapeaux à large bord (au moins 7,5 cm) sont nécessaires pour fournir une protection adéquate contre les ultravioletsReference 327Reference 328. Il a également été constaté que les gains de chaleur par rayonnement sont proportionnels à la quantité de surface exposée à la source de chaleurReference 329.
- Bien aéré - L'aération est pratique pour favoriser la convection et l'évaporation, deux mécanismes de perte de chaleur du corps, et pour diminuer la charge physiologique dans un milieu chaudReference 330.
Bien que les tissus de couleur claire sont généralement recommandés, une étude récente comparant deux casquettes de style baseball (blanche et noire) n'a montré aucun effet sur le transfert de chaleur en raison de la couleur de la casquetteReference 329. Donc, jusqu'à ce que de plus amples informations soient disponibles, les travailleurs de la santé ne doivent pas nécessairement mettre en garde contre le port d'une casquette de couleur sombre, mais devraient simplement défendre le chapeau bien aéré avec un bord d'au moins 7,5 cm. Un parapluie peut également être utilisé pour se protéger du soleil, car il n'interfère pas avec le refroidissement par évaporation et donne beaucoup d'ombre.
Question 7 : Dois-je réduire mon taux d'activité par temps très chaud?
Réponse :

Encourager les patients à réduire l'activité intense pendant les périodes de chaleur accablante et planifier des activités physiques pendant les parties plus fraîches de la journée est recommandé. Les personnes peuvent aussi choisir de faire de l'activité physique dans un endroit climatisé, ou un endroit plus frais en plein air comme une zone ombragée à l'écart de la circulation intense pour éviter des niveaux élevés de pollution de l'air. Les niveaux de pollution ont tendance à être plus élevés lors des journées chaudes; la Cote air santé (CAS)Reference 331 peut être utilisée pour déterminer la qualité de l'air du voisinage d'une personne.
Bien que l'objectif principal de la plupart des recherches se rapporte aux maladies provoquées par la chaleur à l'effort impliquant des sportifs, du personnel militaire et des travailleurs dans des emplois physiquement exigeants, la recommandation visant à éviter les activités intenses pour le grand public est de nature sage. On manque d'informations concernant les niveaux d'activité tolérables pour de nombreuses personnes vulnérables. Les patients et les clients doivent donc être conscients des signes et des symptômes des maladies liées à la chaleur pour bien autoévaluer leurs risques lorsqu'il fait chaud et réduire les activités physiques en conséquence. Il incombe donc au travailleur de la santé d'informer les patients de ces signes et symptômes ainsi que des mesures appropriées à prendre (pour plus de détails, voir le chapitre 7).
Ceux qui organisent des manifestations sportives, telles que des tournois à la ronde, des ligues sportives extérieures et des marathons, devraient prendre des précautions et modifier les règles et l'équipement de façon appropriée lorsque ces événements ont lieu par temps très chaud. De nombreuses organisations sportives ont adopté un protocole pour de telles conditions telles que des pauses plus fréquentes pour la consommation d'eau, en utilisant des parasols en marge du trajet, en incorporant une période d'acclimatation à la chaleur durant l'entraînement pendant l'été, en ayant un plan d'urgence, en modifiant l'équipement pour l'entraînement par temps chaud, etc. De nombreux exemples de ces types de protocoles sont offerts en ligne. Il est important que les adultes, les soignants et les enseignants prennent des précautions particulières lors de la planification d'activités en plein air pour les enfants et les jeunes en cas de chaleur accablante et de limiter l'intensité et la durée de toute activité physique. L'utilisation d'un système de jumelage est également encouragée afin d'aider à surveiller les premiers signes de tension thermique.
Des études ont montré une association entre le risque de maladies provoquées par la chaleur à l'effort et les niveaux élevés de chaleur à l'extérieur, pour le jour même ainsi que les jours précédant le début de la maladieReference 332- Reference 335. Toutefois, elles n'ont pas démontré des niveaux de chaleur sans certains risquesReference 335. Il est à noter que la partie la plus chaude de la journée varie en Amérique du Nord, et selon l'endroit où se trouve une personne, son corps pourrait avoir un gain de chaleur provenant de diverses sources, tel le rayonnement direct du soleil pendant la journée ou de la chaleur provenant de la chaussée et des bâtiments, même après le coucher du soleilReference 336. De plus, les caractéristiques individuelles physiologiques telles que l'âge, la répartition du poids et la condition physique peuvent influencer la vulnérabilité d'une personne à la chaleur. Les personnes doivent utiliser leurs connaissances antérieures et leur meilleur jugement pour déterminer les conditions sécuritaires en matière d'activités, fondées sur les effets combinés des conditions environnementales et sanitaires d'une personne ainsi que sur la condition physique, le degré d'acclimatation à la chaleur et les vêtementsReference 335. Pour les travailleurs, des lignes directrices spécifiques appelées Valeurs limites d'exposition (TLV®)Reference 44 sont disponibles (voir le chapitre 2).
Question 8 : Dois-je utiliser un climatiseur (ou refroidisseur à évaporationReference h) pendant une période de chaleur accablante?
Réponse :

La climatisation a été montrée comme l'un des facteurs de protection les plus efficaces pour l'atténuation des maladies liées à la chaleur et des décèsReference 13Reference 125Reference 146Reference 149Reference 150Reference 163. Des revues de littérature ont analysé plusieurs études épidémiologiques qui ont démontré que l'utilisation de la climatisation pendant une PCA a un effet important de protection contre les décès liés à la chaleurReference 13Reference 41 et réduit jusqu'à 80 % l'incidence des maladies liées à la chaleurReference 149. En revanche, les preuves scientifiques concernant la quantité de temps nécessaire à passer dans un milieu climatisé afin de maximiser son effet de protection font défaut, car ce temps est variable et est fonction des caractéristiques individuelles. Il est presque impossible de donner des recommandations standardisées en raison des variations dans la perception d'une personne de sa sensation de chaleur et les caractéristiques physiologiques qui peuvent augmenter ses risques liés à la chaleur (obésité, âge, maladies chroniques, etc.). C'est pour ces raisons que l'auto-évaluation d'une personne quant à sa réaction sous une tension thermique constitue une mesure utile. Si la personne sent qu'elle souffre d'un stress thermique, elle doit rester dans un milieu climatisé ou au frais jusqu'à ce que la température corporelle centrale normale soit atteinte, ou jusqu'à ce qu'elle se trouve rafraîchie. Si l'accès à un milieu climatisé n'est pas possible, les efforts visant à augmenter la ventilation peuvent aussi réduire la température (voir la question 10).
Si quelqu'un n'a pas accès à la climatisation à la maison, elle peut se rendre dans un lieu public climatisé, à une piscine communautaire ou une aire de jets d'eau, ou même à une zone ombragée qui est une alternative raisonnableReference 327Reference 337. L'utilisation de lieux publics est également une alternative plus économe en énergie. En outre, les douches et les bains froids peuvent aussi être recommandés, mais les travailleurs de la santé doivent être conscients que les adultes plus âgés et les enfants doivent prendre des précautions pour éviter des blessures, tels que les glissades et les chutesReference 338Reference 339.
Question 9 : Comment l'humidité m'affecte-t-elle en cas de chaleur accablante?
Réponse :

L'eau absorbe une grande partie de la chaleur quand elle s'évapore et l'évaporation de l'eau de la surface de la peau peut dégager de grandes quantités de chaleur corporelle. L'évaporation de la sueur refroidit la surface de la peau et, de ce fait, refroidit aussi le sang qui perfuse la peau et qui est ensuite remis en circulation vers la région corporelle centrale. À cause de l'augmentation des températures ambiantes, le corps devient de plus en plus dépendant du refroidissement par évaporation. La convection et la radiation ne contribuent plus de manière significative à la perte de chaleur au-delà de la température cutanée (34 à 36 °C). Une hausse du taux d'humidité réduit la capacité et le taux d'évaporation de l'eau de la peau due à la saturation de l'eau dans l'air, ce qui peut entraîner une perte supplémentaire de liquide, car l'organisme continue de produire de la sueur, malgré l'incapacité de la sueur à s'évaporer. En raison de cette production continue de sueur, il est important de boire de l'eau pour maintenir l'hydratation.
La vitesse à laquelle la sueur s'évapore de la peau est proportionnelle à la teneur en eau (humidité) de l'air environnant. Lorsque les températures sont inférieures à 30 °C, la perte de chaleur par évaporation (par la respiration et la transpiration) représente environ 25 % des pertes totales de chaleur. Dans les milieux chauds, 90 % de la perte de chaleur se fait par évaporationReference 37; toutefois, quand l'air est presque saturé d'eau, l'évaporation est entravée. Si la sudation excessive continue sans évaporation, la sueur qui s'égoutte de la peau entraîne une déshydratation, car la peau mouillée n'a pas un effet de perte de chaleur bienfaisante si l'eau n'est pas vaporisée.
Question 10 : Dois-je utiliser un ventilateur pour favoriser le refroidissement quand il fait chaud?
Réponse :

Il existe de nombreux cas dans lesquels un ventilateur peut être bénéfique en cas de chaleur accablante. Ces cas peuvent être séparés en deux types : les avantages écologiques et les avantages physiologiques. En outre, il peut y avoir des cas où l'utilisation d'un ventilateur n'est pas recommandée.
Ventilateurs offrant des avantages écologiques :
Les ventilateurs de plafond : Quand ils sont réglés dans le sens inverse (généralement dans le sens horaire), les ventilateurs de plafond peuvent aider à déplacer l'air chaud du sol vers le plafond et les fenêtres. Cela peut réduire la température près du sol dans une pièce particulière. Quand il est réglé sous le mode de fonctionnement par défaut (généralement antihoraire), un ventilateur de plafond peut aider au refroidissement par évaporation en augmentant la circulation d'air sur le corps, si la personne repose directement en dessous.
Les ventilateurs de fenêtre : Un ventilateur placé dans la fenêtre peut aider à attirer de l'air frais de l'extérieur et baisser la température à l'intérieur d'une pièce. Ceci est particulièrement utile pendant la nuit lorsque les températures sont généralement plus basses à l'extérieur.
Ventilateurs qui favorisent les avantages physiologiques :
L'air est plus frais que la température cutanée (34 à 36 °C) : Lorsque la température de l'air est plus fraîche que la température de la peau, être assis dans la voie directe du flux d'air du ventilateur peut aider à la perte de chaleur par convection en plus de la perte de chaleur par évaporation. Afin de mieux se refroidir, un bol de glace peut être placé devant le ventilateur, qui soufflera un air plus frais sur une personne, augmentant le gradient de température entre la personne et l'air ambiant pour accroître davantage la perte de chaleur par convection.
L'air est plus chaud que la température de la peau (plus de 36 °C) : Lorsque la température de l'air est supérieure à la température de la peau, être assis dans la voie directe du flux d'air du ventilateur peut aider uniquement à la perte de chaleur par évaporation si la personne transpire ou se pulvérise avec de l'eau. Sinon, l'air chaud peut réchauffer une personne par convection.
Quand ne pas utiliser un ventilateur :
L'utilisation du ventilateur peut être contre-productive lorsque l'évaporation de la sueur de la surface de la peau est compromise, ce qui se produit pendant les périodes de forte chaleur et d'humidité, ou en raison de la prise de certains médicaments, et donc, dans ces cas, l'utilisation d'un ventilateur devrait être découragée. En cas de chaleur accablante, les températures à l'intérieur peuvent être beaucoup plus chaudes que la température extérieure et ainsi la recirculation de l'air extrêmement chaud peut être dangereuse. Il est également possible que certains vieux ventilateurs aient une circulation d'air déficiente et ne soient pas aussi efficaces. De plus, certains ventilateurs irradient la chaleur lorsqu'ils sont allumés ce qui peut augmenter la température de l'air environnant.
À ce jour, très peu de recherches physiologiques sur les populations vulnérables ont étudié l'utilisation de ventilateurs pendant les périodes de forte chaleur et d'humidité, et il est donc difficile d'évaluer correctement les risques et les avantages associés. Des études épidémiologiques ont également montré des résultats variables. Certaines études n'ont montré aucune association entre l'utilisation de ventilateurs électriques et l'apparition du coup de chaleurReference 125Reference 149Reference 150, alors que dans d'autres cas, l'utilisation du ventilateur a montré une protection légèreReference 13. Une bonne ventilation dans la maison a également été associée à un effet protecteurReference 23Reference 340.
Question 11 : Devrais-je me rafraîchir en pulvérisant mon corps avec de l'eau?
Réponse :

La pulvérisation dans des milieux secs peut contribuer à court terme au refroidissement par conduction de la vapeur froide ainsi que par l'évaporation de l'eau de la surface de la peau. Comme avec l'utilisation de ventilateurs, quand l'air devient quasi-saturé d'eau les effets de la pulvérisation ou de l'humectage de la surface de la peau sont négligeables si l'eau ne peut pas être évaporée. Si l'on décide de pulvériser ou d'humecter la surface de la peau, l'eau fraîche ou froide est nécessaire pour obtenir un effet protecteur de refroidissement par conduction. Malheureusement, les études sont limitées à la recherche chez les animaux, et ainsi les points présentés ici sont basés sur les principes scientifiques de la perte de chaleur par évaporation.
Question 12 : Pourquoi devrais-je m'acclimater? Comment puis-je faire cela?
Réponse :

Les êtres humains vivent avec succès dans de nombreux climats chauds en raison de la capacité du corps de s'acclimater. L'acclimatation se réfère à l'évolution progressive physiologique qui améliore la tolérance d'une personne à la chaleur et permet une réduction des effets néfastes de la tension thermique lorsque la personne est exposée au stress thermique. L'acclimatation à la chaleur se réalise par un entraînement de 60 à 90 minutes dans la chaleur, chaque jour, pendant une période de 9 à 14 joursReference 45. Toutefois, la plupart des signes classiques d'acclimatation et d'une diminution de la teneur en chaleur du corps peut être atteinte par des périodes d'exposition passives et courtes tous les jours tant et aussi longtemps que la température corporelle est élevéeReference 63Reference 64. L'acclimatation à la chaleur est aussi particulièrement importante au printemps (si possible) avant l'arrivée des conditions estivales chaudes.
Les travailleurs de la santé doivent prendre note que l'acclimatation active est recommandée pour les personnes qui ont une bonne santé en général et qui sont physiquement actives, et peuvent ne pas convenir à certains adultes plus âgés, les personnes atteintes de maladies cardiovasculaires, respiratoires ou autres maladies chroniques, et les enfants. Il existe peu de recherches liées à la tolérance de ces groupes vulnérables à la chaleur en ce qui concerne l'acclimatation. Il convient également de noter que l'on est seulement considéré comme acclimaté jusqu'au niveau de chaleur qu'on a connu au cours du processus d'acclimatation; par exemple, si une personne est acclimatée à des températures de 30 °C, elle réduira le risque de développer des maladies liées à la chaleur lorsqu'elle est exposée à des températures de 30 °C ou moins.
L'acclimatation peut être difficile dans le climat canadien, car les PCA sont généralement de courte durée et un temps suffisant n'est pas disponible afin d'être suffisamment protégé. Toutefois, certains changements peuvent être perçus dans les quatre premiers joursReference 35. De façon générale, au cours de la première journée d'acclimatation à la chaleur, l'inconfort est très perceptible, mais de jour en jour, les symptômes diminuent graduellement. Progressivement, la personne est capable d'effectuer les tâches requises avec un niveau réduit de contraintes thermiques. Bien que les réponses physiologiques à l'acclimatation sont similaires entre les différentes personnes, le degré de réponse est très variableReference 68 et doit être pris en compte (voir le chapitre 2). L'apparition et les avantages de l'acclimatation pour la plupart des gens commencent tôt, mais ces effets peuvent également être perdus rapidement si l'exposition est interrompue. Après une semaine ou deux sans exposition, il faut s'acclimater à nouveau et cela peut prendre de 4 à 7 joursReference 45.
Question 13 : Pourquoi les voitures en stationnement sont-elles dangereuses pour les personnes et les animaux de compagnie en cas de chaleur accablante?
Réponse :

On doit insister que le patient ou le client ne laisse pas des personnes ou des animaux à leur charge dans un véhicule stationné pendant la saison chaude, même si les fenêtres sont un peu ouvertes. La température à l'intérieur d'un véhicule peut augmenter de façon spectaculaire dans un court laps de temps, même sans exposition au soleil.
Chaque année, des enfants et des animaux de compagnie laissés sans surveillance dans des véhicules à moteur sous des conditions de chaleur accablante meurent en raison des effets liés à la chaleur. En plus de ces décès, on croit que des centaines d'enfants souffrent d'une maladie liée à la chaleur chaque année en raison d'avoir été laissés à l'intérieur d'un véhicule à moteurReference 341. En raison de l'augmentation du stress, du manque de sommeil et d'avoir à effectuer plusieurs tâches dans la société actuelle, beaucoup de gens sont absorbés par la vie quotidienne et ne sont pas conscients qu'un enfant est encore dans le siège arrière. Beaucoup de ressources et d'astuces existent aujourd'hui pour aider quelqu'un à se souvenir qu'un enfant se trouve sur la banquette arrière ou dans une voiture, notamment :
- Mettre quelque chose dont vous aurez besoin, comme votre téléphone portable, votre sac à main, votre carte d'identité d'employé ou votre porte-documents sur le plancher de la banquette arrière.
- S'habituer à toujours ouvrir la porte arrière de votre véhicule chaque fois que vous atteignez votre destination.
- Tenir un grand animal en peluche sur le siège de voiture de l'enfant quand il n'est pas occupé. Lorsque l'enfant est placé dans le siège, mettre l'animal en peluche sur le siège du passager avant.
Des études ont montré que les jours où la charge du rayonnement solaire est élevée, même lorsque la température ambiante est relativement faible, la température intérieure d'un véhicule peut augmenter considérablement dans un court laps de temps. Par exemple, les jours où la température ambiante est de 23 °C, la température interne du véhicule peut atteindre environ 50 °C dans les 60 minutes. Une petite ouverture de la fenêtre ne peut pas baisser la température interne d'un véhicule ou le taux d'augmentation de la températureReference 341.
Question 14 : Quelles sont les stratégies de prévention à long terme qui peuvent être utilisées à la maison pour réduire le risque qu'une personne développe une maladie liée à la chaleur dans l'avenir?
Réponse :

Il peut être dans l'intérêt du travailleur de la santé d'aborder le sujet de la prévention à long terme avec un patient ou un client, puisque l'on prévoit que les risques pour la santé associés à la chaleur deviendront plus courants en raison de l'augmentation prévue de la durée, de l'intensité et de la fréquence des PCA. Il existe plusieurs mesures distinctes que le public peut prendre pour se protéger et protéger leur famille à la maison. Il s'agit notamment de :
- Planter des plantes et des arbres autour de la maison qui non seulement créent de l'ombre, mais peuvent aussi réduire les gaz à effet de serre et la pollution de l'air, améliorant ainsi la qualité de l'air.
- Installer des auvents et des volets extérieurs pour créer de l'ombre et garder la chaleur à l'extérieur.
- Utiliser des matériaux de couleur claire pour couvrir les surfaces extérieures.
- Utiliser des matériaux de construction qui sont conçus pour diminuer la rétention de la chaleur (en ayant la capacité à refléter la chaleur).
- Installer un climatiseur dans au moins une pièce.
- Améliorer le pare-vapeur et l'isolation de l'enveloppe du bâtiment (pour limiter les échanges d'air indésirables).
La chaleur extérieure, surtout en milieu urbain, peut potentiellement être abaissée en réduisant la quantité d'énergie radiante du soleil qui est absorbée par les bâtiments. L'augmentation de la végétation autour de la maison peut permettre d'atteindre cet objectif en fournissant de l'ombre directe aux structures et les surfaces sombres comme de l'asphalteReference 342. Les auvents et les volets roulants ont un effet similaire, en réduisant la quantité de chaleur qui entre dans la maison. Les volets extérieurs peuvent être plus bénéfiques que les rideaux, car ils sont en mesure de maintenir la chaleur à l'extérieur, tandis que les rideaux ont tendance à retenir la chaleur à l'intérieur, entre le rideau et la fenêtre.
Les surfaces réfléchissant le rayonnement solaire, qui conservent des températures de surfaces basses au soleil, peuvent aussi réduire la consommation d'énergie du bâtiment pour la climatisation. Ces basses températures de surface (et une diminution des coûts d'énergie pour un bâtiment particulier) peuvent être obtenues en augmentant l'albédo du bâtiment (la quantité de lumière qui est réfléchie)Reference 343. Augmenter l'albédo d'une structure peut ensuite aider au refroidissement, qui peut se traduire par une protection accrue des personnes vivant ou travaillant à l'intérieur ou autour du bâtiment. Il existe de nombreux matériaux qui ont une haute réflectance solaire qui sont actuellement disponibles. Par exemple, les murs peuvent être recouverts d'enduits blancs, comme la peinture et des revêtements, et des toitures peuvent être finies avec des graviers blancs ou avec des bardeaux ou des tuiles qui reflètent les rayons solaires.
Case 6.2 Résumé des recommandations pour la prévention de la tension thermique
- Il existe des stratégies pour le domicile qu'une personne peut utiliser pour réduire l'exposition à une chaleur accablante à court et à long terme.
- Encourager la consommation d'eau avant la sensation de soif, car une fois la soif perçue, la personne souffre déjà d'une légère déshydratation.
- La consommation de caféine ne devrait pas être interdite si la personne est un consommateur régulier. Toutefois, une personne ne devrait pas augmenter la consommation de caféine en cas de chaleur accablante.
- Une consommation excessive ou chronique d'alcool devrait toujours être découragée. Une consommation modérée de boissons avec un faible taux d'alcool pour la quantité d'eau (comme la bière) est acceptable en cas de chaleur accablante. Toutefois, les boissons avec un taux d'alcool fort (comme les spiritueux) doivent être évitées.
- Recommander une augmentation de la consommation d'eau en cas de chaleur accablante, sans la nécessité de boissons pour sportifs ou énergisantes supplémentaires, en particulier pour les enfants et les personnes suivant des régimes diététiques.
- Les personnes devraient continuer à manger normalement en cas de chaleur accablante, mais doivent être conseillées de consommer des aliments à teneur élevée en eau (tels que les fruits et légumes). L'utilisation d'un four doit être déconseillée (la cuisinière et le four micro-ondes sont de bonnes alternatives).
- Des vêtements de couleur claire, amples, qui permettent la circulation de l'air doivent être portés quand il fait chaud. Un coton léger est une bonne option. Si l'on porte des shorts et des t-shirts, on doit appliquer un écran solaire sur la peau exposée. Un chapeau aéré avec un bord d'au moins 7,5 cm est la meilleure option pour protéger le visage.
- Encourager les patients à réduire l'activité intense pendant les périodes de chaleur accablante et de planifier les activités physiques dans les parties plus fraîches de la journée. Si ce n'est pas possible, les personnes peuvent s'entraîner dans un environnement climatisé, dans les zones en plein air qui sont plus fraîches, comme une zone ombragée ou en nageant dans l'eau froide, ou augmenter la fréquence des pauses et de consommation de l'eau.
- Essayer de passer au moins un certain temps dans un endroit climatisé. Si cela n'est pas possible, des douches et des bains frais sont une alternative raisonnable.
- Décourager de laisser une personne dans une voiture garée pour un certain temps, même si les fenêtres sont un peu ouvertes.
- La pulvérisation avec de l'eau fraîche sur la peau dans des milieux secs peut contribuer à la perte de chaleur en particulier si elle est accompagnée avec de la ventilation. Dans les environnements humides, la pulvérisation est moins utile, car l'évaporation de l'eau diminue à la surface de la peau.
- L'acclimatation à la chaleur se réalise mieux par un entraînement de 60 à 90 minutes dans la chaleur, chaque jour, pendant 9 à 14 jours. Toutefois, la plupart des signes classiques d'acclimatation et d'une diminution de la chaleur du corps peut être atteintes par de courtes périodes d'exposition journalière passive à la chaleur tant et aussi longtemps que la température corporelle centrale est élevée.
7. Résumé des conseils en matière de chaleur accablante pour les médecins et le personnel de la santé publique
Termes clés : protocole d'alerte de chaleur, humidex, reconnaissance des maladies liées à la chaleur, facteurs de risque individuels, facteurs de risque pour la collectivité, co-avantages, messages publics, planification à long terme
Points sommaires :
- Certains facteurs touchant les personnes et la collectivité affectent l'exposition à la chaleur et les effets physiologiques qui en résultent. La sensibilisation au sujet de ces facteurs contribue à faire en sorte que les personnes les plus à risque reçoivent les informations dont ils ont besoin pour prévenir les maladies liées à la chaleur.
- Une prévention efficace exige un changement de comportement pour réduire l'exposition, favoriser la thermorégulation du corps et encourager votre collectivité à s'adapter.
- La planification à long terme en matière de santé publique peut aider à traiter des îlots de chaleur urbains et permettre la résilience locale à la chaleur. Cela exige, entre autres choses, l'engagement du personnel de la santé publique, des urbanistes municipaux et des constructeurs.
7.1 Périodes de chaleur accablante et maladies liées à la chaleur

Les protocoles d'alertes de chaleur pour faire face aux périodes de chaleur accablante (PCA) sont actuellement fondées sur des directives régionales et des besoins locauxReference i. Les maladies provoquées par la chaleur peuvent être décrites comme directes si elles sont causées par l'exposition à la chaleur, ou indirectes si elles sont causées par une condition préexistante et par l'exposition à la chaleur. L'objectif du traitement des maladies provoquées par la chaleur est de refroidir le corps. Un refroidissement opportun du corps peut prévenir les conséquences à long terme du coup de chaleur et peut même sauver des vies.
7.2 Facteurs de risque pour les personnes et la collectivité
Bien que chaque personne réagisse différemment au stress thermique, dans une perspective de la collectivité, il existe beaucoup de personnes et de groupes à identifier qui sont particulièrement exposés au risque associé à la chaleur. Des groupes spécifiques ont été identifiés comme étant plus vulnérables au stress thermique :
- les adultes plus âgésReference 344;
- les jeunes enfantsReference 50Reference 86Reference 87;
- les personnes isolées socialementReference 13 (faible revenu, sans-abri, vivant seul, confiné au lit);
- les groupes de professionsReference 345 (les travailleurs en plein air, les mineurs, les travailleurs dans les cuisines commerciales);
- les personnes s'entraînant vigoureusement à l'extérieurReference 346 (la course longue distance, le football);
- les touristesReference 347Reference 348 (grands rassemblements en plein air, longue exposition à la chaleur dans les zones à accès limité à l'eau potable).
Certaines conditions préexistantes chroniques mettent les personnes à risque. Ces conditions affectent la capacité du corps à la thermorégulation en plaçant la personne à un risque accru de développer une maladie provoquée par la chaleur. De plus, la chaleur elle-même peut aggraver ces conditions préexistantes. Ces conditions augmentent le risque de maladie ou de décès liés à la chaleur accablante :
- la maladie cardio-vasculaireReference 107 (hypertension, maladies coronariennes, troubles de la conduction cardiaque);
- la maladie mentaleReference 183Reference 349 (démence, dépression, schizophrénie, maladie d'Alzheimer);
- les désordres mentaux et comportementauxReference 157Reference 350 (en raison de l'usage de substances psychoactives, l'alcoolisme);
- les désordres neurologiquesReference 351 (la maladie de Parkinson);
- les conditions pulmonairesReference 352 (maladie bronchopneumopathie chronique obstructive, inférieures, bronchite);
- les maladies rénales ou le dysfonctionnement rénalReference 16 (insuffisance rénale);
- les conditions métaboliques (diabèteReference 133, obésitéReference 353).
Certaines conditions préexistantes peuvent également affecter la capacité de thermorégulation et, dans certains cas, les médicaments prescrits pour traiter la condition préexistante affectent la capacité de thermorégulation, et, ainsi, accroient les risques liés à la chaleur accablante. Les médicaments qui exposent les personnes à un risque accru de maladies provoquées par la chaleur et le mécanisme par lequel ils le font sont décrits dans le tableau 7.1.
À mesure que les maladies indirectes liées à la chaleur surviennent en raison d'une condition préexistante en combinaison avec l'exposition à la chaleur, il est très important de reconnaître et d'identifier la chaleur comme un facteur de maladie ou de décès. En reconnaissant et en notant que la chaleur constitue un facteur contribuant à la maladie dans les dossiers de cas, on aboutira à une meilleure surveillance des maladies liées à la chaleur et donc une meilleure évaluation de la prévalence dans la collectivité. En plus de cette recherche, les évaluations de la vulnérabilité en fonction de la collectivité peuvent donner un meilleur aperçu sur les risques les plus courants dans votre collectivité. Santé Canada a élaboré le document intitulé Adaptation aux périodes de chaleur accablante : Lignes directrices pour évaluer la vulnérabilité en matière de santéReference 356 qui peut être utilisé pour évaluer les risques à la santé associés à la chaleur de votre collectivité.

Les personnes qui ne sont pas acclimatés à la chaleur ou qui vivent dans des types de logement (p. ex. les étages supérieurs sans climatisation) sont plus à risque de subir un stress thermiqueReference 23Reference 121Reference 125Reference 146Reference 149. Certaines caractéristiques liées aux collectivités peuvent influer sur les risques pour la santé de leurs résidants liés à la chaleur, tels que :
- Les tendances en matière de températures diurnes maximums et de températures nocturnes minimums constatées par la collectivité (surtout quand il y a plusieurs jours consécutifs)Reference 23Reference 24.
- L'importance des îlots de chaleur urbains (p. ex. zones à forte densité d'asphalte et de béton avec peu de végétation)Reference 21Reference 357.
- Le nombre et la nature des événements en plein air qui se produisent en été (p. ex. grands tournois en plein air ou festivals, marathons)Reference 358.
- Le pourcentage de la population qui travaille en plein air ou dans des professions avec exposition à la chaleur élevée (p. ex. agriculteurs, travailleurs de la construction)Reference 359- Reference 361.
- Les matériaux utilisés dans les structures des bâtiments (p. ex. les types de toits, les volets sur les fenêtres, les portes palières, une ventilation efficace)Reference 25.
- Le nombre et l'emplacement des lieux de rafraîchissement (p. ex. piscines, plages, fontaines à jets douchants, zones de parc ombragées)Reference 8Reference 362.
- La disponibilité et l'accès à la climatisation dans les bâtiments publics et les maisons (p. ex. bibliothèques, centres commerciaux, maisons de soins infirmiers, garderies, hôpitaux)Reference 13.
- Le nombre et l'emplacement des installations de soins de santé sans climatisation (p. ex. maisons de retraite et de soins, hôpitaux, cliniques)Reference 13.
| Médicaments | Mécanisme |
|---|---|
| Agents antiadrénergiques et β-bloquants (p. ex. Aténolol, Métoprolol) |
Peuvent diminuer le débit cardiaque, et donc le débit de sang chaud à partir du centre du corps vers la périphérie, ce qui limite le refroidissement. |
| Anticholinergiques (p. ex. Scopolamine) |
Peuvent empêcher les glandes sudoripares de fonctionner correctement (c.-à-d. inhibe le taux de sudation et donc le refroidissement). |
| Antidépresseurs (p. ex. Prozac, Zoloft, autres ISRS) |
Beaucoup ont des propriétés anticholinergiques (voir ci-dessus) et certains peuvent faire augmenter le point de thermorégulation du cerveau faisant ainsi diminuer la thermorégulation centrale induite. Les ISRS peuvent augmenter le risque d'hyponatrémie. |
| Antihistamines (p. ex. Bromphéniramine) |
Peuvent inhiber le mécanisme de sudation. |
| Médicaments antiparkinsoniens (p. ex. Benztropine, Lévodopa, Trihexyphénidyle) |
Peuvent inhiber le mécanisme de sudation. |
| Antipsychotiques (p. ex. Olanzapine) |
Peuvent inhiber le mécanisme de sudation. Peuvent induire un syndrome d'hyperthermie (syndrome malin des neuroleptiques) sans être exposé à la chaleur, ce qui aggraverait les effets liés à la chaleur. |
| Sympathomimétiques (p. ex. Pseudoéphédrine) |
Peuvent empêcher la dilatation des vaisseaux sanguins de la peau de la périphérie (les mains, les pieds, le visage) réduisant la capacité à dissiper la chaleur par convection. |
| Diurétiques (p. ex. Lasix) | Peuvent entraîner la déshydratation et l'hyponatrémie. |
| Plusieurs classes de médicaments (p. ex. inhibiteur de cholinestérase, antiarrythmiques, obstructeurs calciques) |
Peuvent provoquer le diarrhée et le vomissement, ce qui entraîne la déshydratation. |
Adapté de Reference 354Reference 355
Principales mesures pour s'attaquer aux facteurs de risque dans la collectivité
- Aider le public à évaluer le risque (et le risque des personnes à leur charge).
- Discuter des mesures préventives qui pourraient être prises pour réduire le risque avant et pendant une PCA.
- Éduquer et sensibiliser davantage en ce qui a trait aux facteurs de risque, aux signes et symptômes et aux traitements des maladies liées à la chaleur.
Interventions de santé publique
Les exemples d'interventions de santé publique ciblées vers les personnes à risque et les sans-abri sont énumérés ci-dessous. Les fournisseurs de soins de santé doivent être encouragés à faire en partie ou en totalité de ce qui suit :

- Créer une liste de clients vulnérables (en raison de l'isolement social, de maladie psychiatrique, de mauvaise qualité des logements, etc.) et s'assurer qu'il y a un plan en place pour vérifier ces personnes tous les jours pendant les PCA. On doit porter une attention particulière à ceux qui n'ont pas une autre source quotidienne de soins personnels ou de soins à domicile. Mettre en place un mécanisme de suivi pour veiller à ce que les personnes à risque soient examinées régulièrement peut être critique pour éviter les coups de chaleur et d'autres maladies liées à la chaleur.
- Le personnel de la santé publique peut faire du lobbying, défendre et travailler avec le personnel responsable des refuges et des logements pour élaborer des plans d'urgence pour les refuges pour itinérants. Seulement quelques unes de ces installations sont climatisées et offrent un nombre suffisant de douches, malgré le fait qu'elles sont un refuge pour des personnes qui ont plusieurs facteurs de risque associés aux maladies liées à la chaleur (les maladies chroniques, les médicaments, l'isolement social, etc.)
- Fournir de la formation dans les centres de jour et les refuges locaux sur les risques auxquels font face leurs clients sans abri ou à risque pendant les PCA. Intervenir auprès des organismes ayant l'air climatisé pour qu'ils prolongent les heures d'ouverture pendant les PCA et qu'ils aient des exigences de comportement moins rigides pour les visiteurs.
- La santé publique ou les fournisseurs de soins de santé primaires locaux, ou les deux, devraient travailler ensemble, avec les autorités municipales, afin de créer des modèles novateurs de sensibilisation communautaire.
- Les directions de santé publique devraient s'assurer que les municipalités ayant un nombre élevé de sans-abri et d'autres personnes vulnérables vivant dans des logements en mauvaise condition ouvrent des centres de rafraîchissement d'urgence pendant les PCA.
7.3 Mesures de prévention efficaces pour sensibiliser le public à l'adaptation à la chaleur
Les maladies liées à la chaleur sont en grande partie évitables grâce à des adaptations comportementales parce que les conditions de stress thermique sont prévisibles. Toutefois, parce que le coup de chaleur a un début rapide et un faible taux de survieReference 128Reference 202, les efforts de promotion et de prévention doivent commencer lorsque des températures élevées sont prévues et donc avant qu'elles surviennent.
Les mesures de prévention pour répondre aux questions clés du public en matière de l'hydratation, de l'utilisation de chapeaux, de vêtements et de ventilateurs, de l'activité physique dans la chaleur et des options en matière de refroidissementReference 363Reference 364 sont décrites dans les messages de la section 7.4. En outre, trois documents de synthèse destinés au public ont été préparés particulièrement pour les adultes plus âgés, les personnes actives physiquement et ceux qui s'occupent d'enfants (voir l'annexe D). Les informations clés pour les travailleurs de la santé ont été résumées pour trois publics cibles, y compris les soins actifs, les soins communautaires et la préparation des établissements des soins de santé (voir l'annexe B). Ces fiches de renseignements sont offertes en blocs de feuilles détachables afin de promouvoir une distribution facile. Cette information devrait être présentée au public et aux travailleurs de la santé au printemps, avant que l'arrivée du temps chaud et les efforts de prévention devraient se poursuivre jusqu'à l'automne.

Pour une prévention efficace des maladies provoquées par la chaleur et pour stimuler le changement de comportement, l'information doit être présentée dans un contexte approprié. Cela peut nécessiter une adaptation supplémentaire pour certains publics et elle est encouragée à titre de communication efficace. Les travailleurs de la santé peuvent jouer un rôle clé dans la promotion de la santé, surtout au moment de transmettre efficacement le besoin de changements de comportement. Lorsque vous communiquez directement avec le public, la distribution de fiches de renseignements est plus efficace lorsqu'elle est combinée à une discussion verbale en mettant l'accent sur les besoins spécifiques des personnes.
7.4 Messages élaborés pour communiquer avec le public
Ces messages ont été élaborés et discutés en détail dans le document de Santé Canada intitulé Communiquer les risques des périodes de chaleur accablante pour la santé : Trousse à l'intention des responsables de la santé publique et de la gestion des urgencesReference 284. Veuillez vous référer à la trousse pour obtenir des conseils sur le calendrier de messages (c.-à-d. avant ou pendant les PCA) et les modes d'adaptation et de canaux pour la diffusion des messages de vos groupes d'intérêt cibles (p. ex. âges différents, spécifiques au genre, aux ethniques et aux cultures, langage particulier). La trousse fournit des conseils pour transmettre l'information de façon succincte dans les matériaux de communication (comme un communiqué ou une entrevue). Enfin, la trousse fournit des informations sur l'évaluation de l'importance des messages et l'efficacité des différentes interventions. Voici un résumé axé sur les messages mis au point pour communiquer avec le grand public.
A. Sensibiliser les personnes à la chaleur comme un risque pour la santé
Message 1 :
Les maladies liées à la chaleur sont évitables.
Message 2 :

Bien que la chaleur accablante puisse rendre tout le monde vulnérable aux maladies liées à la chaleur, les risques pour la santé sont plus importants pour :
- les adultes plus âgés;
- les nourrissons et les jeunes enfants;
- les personnes souffrant de maladies chroniques, comme les difficultés respiratoires, des problèmes cardiaques ou les maladies psychiatriques;
- les personnes qui travaillent dans la chaleur;
- les personnes qui s'entraînent dans la chaleur;
- les sans-abri;
- les personnes à faible revenu.
Message 3 :

Si vous prenez des médicaments ou si vous avez un problème de santé, demandez à votre fournisseur de soins primaires si cette situation vous rend plus vulnérable à la chaleur et suivez ses recommandations.
B. Sensibiliser le public au sujet des signes et des symptômes des maladies liées à la chaleur
Message 4 :

Les maladies liées à la chaleur incluent le coup de chaleur, l'épuisement dû à la chaleur, l'évanouissement provoqué par la chaleur, l'œdème de chaleur (enflure des mains, des pieds et des chevilles), les boutons de chaleur et les crampes de chaleur (crampes musculaires).
Surveillez les symptômes des maladies provoquées par la chaleur, notamment :
- les étourdissements ou les évanouissements;
- les nausées ou les vomissements;
- les maux de tête;
- une respiration rapide ou une fréquence cardiaque rapide, ou les deux;
- une soif extrême;
- une miction moins fréquente et une urine de couleur jaune foncé inhabituelle.
Si vous éprouvez n'importe lequel de ces symptômes pendant une chaleur accablante, rendez-vous sans tarder dans un endroit frais et buvez des liquides, de l'eau de préférence.
Message 5 :

Le coup de chaleur est une urgence médicale! Composez le 911 ou votre numéro d'urgence local immédiatement si vous prenez soin d'une personne, comme un voisin, dont la température corporelle est élevée et qui est inconscient ou confus ou qui ne transpire pas.
En attendant de l'aide, rafraîchissez la personne sans tarder en :
- la déplaçant vers un endroit frais, si vous le pouvez;
- appliquant de l'eau froide sur des régions importantes de la peau ou les vêtements;
- éventant la personne autant que possible.
C. Sensibiliser le public au sujet des mesures de protection
Message 6 :

Visitez fréquemment les voisins, les amis et les membres de la famille plus âgés, surtout ceux qui souffrent d'une maladie chronique, afin de vous assurer qu'ils sont au frais et qu'ils sont hydratés.
Message 7 :
Buvez beaucoup de liquides frais, surtout de l'eau, avant d'avoir soif afin de diminuer votre risque de déshydratation. La soif n'est pas un bon indicateur de déshydratation.
Message 8 :

Réorganisez ou planifiez vos activités à l'extérieur pendant les périodes les plus fraîches de la journée.
Message 9 :

Portez des vêtements amples, de couleurs pâles, faits de tissus qui permettent la circulation de l'air.
Message 10 :

Ne laissez jamais des personnes ou des animaux de compagnie dont vous prenez soins dans un véhicule stationné ou à la lumière directe du soleil.
Message 11 :

Abritez-vous de la chaleur en passant quelques heures dans un endroit frais. Celui-ci pourrait être une zone à l'ombre des arbres, une piscine ou un endroit climatisé, comme un édifice public, un centre commercial, un magasin d'alimentation, un lieu de culte ou une bibliothèque publique.
Message 12 :

Prenez des douches ou des bains frais jusqu'à ce que vous vous sentiez rafraîchi.
Message 13 :

Préparez des repas qui n'ont pas besoin d'être cuits dans le four.
Message 14 :

Empêchez les rayons du soleil d'entrer en fermant les volets, les rideaux ou les stores le jour.
Message 15 :

Évitez de vous exposer au soleil. Protégez-vous du soleil avec un chapeau à large bord bien aéré ou sous un parasol.
Interventions de santé publique : Communication d'un système d'avertissement et d'intervention en cas de chaleur
En cas d'urgence, les organismes et les responsables de la santé publique jouent souvent un rôle dans l'organisation et la surveillance de l'intervention de la collectivité. Les principaux rôles de la santé publique peuvent inclure :

- Coordonner et diffuser de l'information en matière de chaleur à des organismes communautaires travaillant avec des groupes vulnérables au sein du gouvernement et du secteur non gouvernemental.
- Agir en tant qu'organisme qui évalue les effets de la chaleur sur la santé de la collectivité.
- Coordonner l'intervention et le soutien à l'élaboration des déclencheurs et des alertes liées à l'intervention en matière de chaleur.
Pour créer ou améliorer votre protocole d'alerte et d'intervention en cas de chaleur, veuillez vous référer au document de Santé Canada intitulé Élaboration de systèmes d'avertissement et d'intervention en cas de chaleur afin de protéger la santé : Guide des pratiques exemplaires. Les rôles de la santé publique en ce qui concerne la planification, l'intervention et le rétablissement d'une PCA sont décrits dans le présent document. La santé publique peut utiliser un système d'avis lié à la chaleur afin de communiquer le risque croissant pour la santé humaine posé par les conditions météorologiques.
Les techniques de communication possibles et les possibilités de sensibilisation sont énumérées ci-dessous :

- Distribuer du matériel éducatif d'information sur la façon de rester au frais et comment identifier et prévenir les maladies provoquées par la chaleur, comme un coup de chaleur.
- Distribuer de l'information de sensibilisation sur la chaleur et la santé aux travailleurs de première ligne de la ville, de la police, du soutien à domicile et les responsables du logement pour la distribution au public et, en particulier, aux personnes âgées vulnérables, aux sans-abri et aux personnes ayant un logement marginal.
- Élaborer une vaste campagne de sensibilisation du public afin de l'aider à comprendre et à utiliser les stratégies d'adaptation à la chaleur.
- Identifier les espaces publics, les sources d'eau et les endroits où les gens peuvent trouver de l'ombre et de socialiser dans des espaces plus frais.
- Fournir des stations mobiles d'approvisionnement en eau pendant l'été pour les événements en plein air, les courses, les festivals, etc.
7.5 Planification à moyen et à long terme de la santé publique : la prévention pour les urbanistes municipaux
Les mesures nécessaires pour protéger la santé ne se traduisent pas seulement par un changement de comportement soit par la personne à risque ou les personnes en général dans leur cercle de soutien, mais aussi les changements environnementaux à long terme. Il y a un besoin croissant de la part des responsables de la santé publique à collaborer avec les urbanistes municipaux et les constructeursReference 365Reference 366.
Ces deux groupes pourraient bénéficier du partage des connaissances concernant le cadre bâti et la santé humaine. En particulier, ces groupes ont besoin de travailler ensemble pour élaborer des plans, des politiques et des processus pour réduire l'empreinte carbone et les contributions des bâtiments municipaux et des zones urbaines en matière de l'effet d'îlots de chaleur urbains. Ces mesures permettront de réduire les effets actuels de la chaleur, et permettront l'adaptation de la région à la chaleur. Ces modifications peuvent comprendre l'utilisation de différents matériaux de construction (p. ex. réduire le béton et l'asphalte, tout en augmentant la végétation) et la modification des comportements (p. ex. accroître l'accès aux fontaines d'eau dans les parcs).
De plus, il existe des stratégies à moyen terme qui pourraient être mises en uvre au niveau communautaire pour aider à aborder les déterminants sanitaires en amont. Ceci est nécessaire car certaines des stratégies comportementales identifiées dans le présent document seraient très difficiles à mettre en uvre pour quelqu'un qui a un faible revenu. Par exemple, prendre un bain ou une douche jusqu'à ce que la personne soit rafraîchie est difficile si vous partagez une salle de bains, comme dans une maison de chambres ou un refuge. À plus court terme, les interventions au niveau communautaire pourraient inclure, entre autres :

- Coordonner les efforts dans un bâtiment à faible revenu afin d'examiner les personnes qui, autrement, n'ont pas de soutien.
- Veiller à ce que les centres de rafraîchissement soient très accessibles, accueillants pour ceux qui utilisent des drogues ou ont des problèmes de santé mentale, dans une courte distance à pied ou dans les bâtiments abritant des logements subventionnés.
- Donner accès à des climatiseurs à faible coût.
- Réduire le coût ou rendre gratuits les transports publics afin que les personnes qui comptent sur les banques alimentaires, les refuges ou les programmes alimentaires (souvent situés à une grande distance) puissent réduire l'activité physique dans les heures les plus chaudes de la journée, tout en étant capables de répondre à leurs besoins fondamentaux.
Les recherches actuelles indiquent plusieurs coavantages de la coordination des efforts sur les déterminants sanitaires en amont, le cadre bâti et l'état de santéReference 367Reference 368. S'attaquer de façon générale aux facteurs de risques pour l'environnement est un moyen efficace de gérer un éventail de risques pour la santé publique.
8. Préparation aux catastrophes pour les services de soins de santé
Termes clés : ACGIH®, TLV®, indice WBGT (Wet-Bulb Globe Temperature), risques associés à la chaleur, préparation des installations, plan d'urgence, planification stratégique, capacité de pointe
Points sommaires :
- Les périodes de chaleur accablante devraient être incluses dans la préparation aux catastrophes des établissements et des organisations de santé.
- L'intervention pendant les périodes de chaleur accablante est similaire à la plupart des autres catastrophes à quelques exceptions près, notamment déclarer l'état d'urgence.
- Les solutions à long terme et les mesures d'urgence (court terme) sont nécessaires pour intervenir adéquatement à l'égard des périodes de chaleur accablante.
8.1 Gestion des périodes de chaleur accablante
La chaleur a des répercussions significatives sur la santé humaine, et constitue un facteur important lorsqu'il est question de gestion des besoins en matière de planification liée à une urgence. Toutefois, elle n'est pas toujours prise en compte dans la planification d'une catastrophe naturelleReference 369. Le but de ce chapitre est de fournir les informations nécessaires pour intégrer les considérations en matière de chaleur accablante dans les établissements ou les organismes de soins de santé, ou les plans d'urgence existants des installations. Ce document offre des pratiques proposées pour les situations d'urgence liées à la chaleur et pour activer les systèmes d'intervention. Toutefois, les pratiques ne sont qu'un modèle représentatif préparé aux fins d'examen. Les besoins locaux doivent être pris en compte pour déterminer l'intervention la plus appropriée dans votre région.
L'une des différences les plus importantes entre une période de chaleur accablante (PCA) et d'autres catastrophes naturelles, c'est qu'elle provoque en général beaucoup moins de dommages aux infrastructures que d'autres urgences. Il est essentiel de noter que, malgré les dégâts mineurs causés aux infrastructures, les effets néfastes sur la santé peuvent être beaucoup plus grands que pour les autres catastrophes naturellesReference 1. En plus des autres facteurs de risque décrits dans le chapitre 3, les PCA présentent un scénario unique pour les travailleurs de la santé et les travailleurs en gestion des urgences. La chaleur est donc parfois appelée le « tueur silencieux », car ses effets ne sont pas remarqués assez tôt et donc l'activation du plan tous risques peut être retardéeReference 370.
Comme de nombreux risques, définir les risques associés à la chaleur en termes absolus est très difficile. Le climat, la structure sociale et le paysage urbain doivent tous être pris en compte pour évaluer le risque régional. Le risque individuel est fondé sur les vulnérabilités uniques physiques ou comportementales ainsi que sur les degrés d'acclimatation. De plus, la variabilité saisonnière, régionale et d'acclimatation, plutôt que l'intensité de la chaleur, semble être le facteur le plus important pour définir la sensibilité humaine à la chaleurReference 371. Dans les zones où l'exposition forte à la chaleur est fréquente, la population s'adapte à la chaleur et est moins sensible à la chaleur accablante. D'autre part, les zones tempérées sont plus à risque d'une mortalité plus élevée chez la population locale lors d'une PCA en raison de leur manque d'acclimatation à la chaleur, surtout au début de la saison chaude.
Un plan d'urgence élaboré en matière de chaleur, bien que semblable à la plupart des autres situations d'urgence, varie sur plusieurs points essentiels. Pour commencer à intégrer la chaleur dans un plan d'urgence « tous risques », ces exemptions et ces priorités doivent être identifiées. Les PCA antérieures ont mis en lumière certains besoins principaux en matière de la gestion de la chaleur et la santé et sont décrites dans ce chapitre.
8.2 Les décès liés à la chaleur peuvent se produire quand les personnes sont seules à la maison
Un problème particulier pour les travailleurs de la santé est que de nombreuses victimes de maladies liées à la chaleur meurent à la maison avant de consulter un professionnel de la santéReference 5. Pour résoudre ce problème, il faut :
- Une sensibilisation accrue des maladies liées à la chaleur chez les patients ou les clients à risque et les membres de leurs réseaux de soutien.
- Une reconnaissance des signes avant-coureurs et des symptômes de maladies provoquées par la chaleur.
- Une reconnaissance de savoir quand consulter un professionnel de la santé. En particulier, les patients et les soignants ont besoin de savoir quand appeler une infirmière pour plus d'informations (p. ex. les infirmières de la télésanté sont disponibles dans plusieurs régions 24 heures sur 24), quand appeler une ambulance ou quand tout simplement administrer un remède maisonReference 372Reference 373.
Afin de faciliter cette prise de conscience et de reconnaissance, deux mesures clés des fournisseurs de soins de santé sont nécessaires :
- Les travailleurs de la santé doivent sensibiliser les groupes à risque sur les risques de la chaleur pour la santé et élaborer des tactiques de prévention adaptées avant la saison annuelle de chaleur.
- Les travailleurs de la santé doivent aider les groupes à risque et les institutions qui les servent à adopter des mesures préventives dans leur routine quotidienne.

Dans certains cas, un fournisseur de soins à domicile peut être le seul travailleur de la santé ayant un contact avec le patient avant l'apparition de la maladie liée à la chaleur et peut donc jouer un rôle stratégique dans la prévention des conséquences négatives. L'élément clé pour les organisations de fournisseurs de soins pour se préparer aux urgences de la saison d'été et de la chaleur est d'améliorer la communication avec le personnel et les clients ou les patients en matière de prévention efficace des maladies provoquées par la chaleur. Pour résoudre ce problème, l'annexe B du présent document contient des fiches séparées pour la distribution aux fournisseurs de la santé. Des fiches de renseignements en étapes ciblées ont été préparées afin qu'elles soient distribuées aux clients et aux patients et peuvent être commandées.
Les plans d'urgence liés à la chaleur ayant pour objectif d'aider les patients hospitalisés et à domicile devraient inclure :
- du temps pour les fournisseurs de soins de santé pour aider le patient à se rafraîchir (et faire de la sensibilisation au sujet de l'autonomie en matière de soins personnels) au cours d'une visite prévue;
- un plan d'intervention pour corriger la situation quand il n'y a pas de réponse à la porte lorsqu'une visite est prévue;
- l'exposition des grandes lignes du processus pour augmenter la fréquence des vérifications chez les groupes vulnérables par téléphone ou, idéalement, en personne pendant les PCA.
Les travailleurs de la santé ne sont souvent pas au courant des groupes à risque pour les maladies provoquées par la chaleur. Cela affecte négativement le partage de l'information préventive et doit être abordé lors de la formation sur la gestion des urgences. Les principales questions à poser aux patients pour évaluer leur risque individuel comprennent une enquête concernant les médicaments, les maladies chroniques, la profession et d'autres facteurs de prédisposition. Il est essentiel d'assurer la formation des employés en ce qui concerne les PCA et leurs risques afin que les stratégies de prévention soient efficacesReference 369.
D'autres conseils en matière de prévention des maladies liées à la chaleur sont nécessaires pour les patients ou les clients qui sont sans domicile fixe, ont une capacité limitée à l'égard des soins personnels et vivent seuls sans soins prévus dans des établissements sociaux ou à la maison, malgré leur nécessitéReference 141Reference 374Reference 375. La capacité limitée à l'égard des soins personnels peut se produire pour plusieurs raisons, y compris ceux de la santé mentale, de la santé physique ou des âges extrêmesReference 374. Le risque associé à la chaleur pour certaines de ces personnes est augmenté par une réduction volontaire de la réhydratation et moins d'options pour passer du temps dans un endroit plus frais. Dans de nombreux cas, le personnel peut être insuffisant pour répondre aux demandes croissantes des personnes en perte d'autonomie en matière de santé pendant les PCA. La planification d'options des soins durant les périodes de forte demande peut grandement faciliter l'intervention en cas d'urgence.
8.3 Hôpitaux et maisons de soins infirmiers sans climatisation
Les maladies liées à la chaleur sont plus susceptibles de se produire dans les hôpitaux et les maisons de soins infirmiers sans climatisation. Ce fait souligne la nécessité de réviser la gestion des patients en cas de chaleur accablante dans les établissements sans climatisation indépendamment de la cause (que ce soit en raison de la conception du bâtiment ou d'une panne générale d'alimentation). Il convient de noter que la climatisation n'est pas nécessaire pour tous les établissements de soins. La capacité de traiter la chaleur accablante, cependant, exige une préparation et une gestion d'urgence et, dans de nombreux cas, les plans actuels méritent d'être améliorés.

Comme pour de nombreuses catastrophes naturelles, les PCA peuvent se produire rapidement et les taux de mortalité peuvent rapidement faire déborder la capacité d'un établissement et d'une collectivité. Cela représente un seul volet des nombreux problèmes et des leçons apprises en matière de gestion d'urgence lors d'une PCAReference 109. Par exemple, le « code orange » pour les procédures de gestion des urgences d'un hôpital peut être pris en compte en tant que base en vue de la préparation à une PCA, mais exige des considérations supplémentaires en ce qui a trait à la chaleurReference 376. Un plan à l'interne sera susceptible de fournir le travail préliminaire en vue de la préparation des hôpitaux et des installations en vue des PCAReference 14Reference 15Reference 377. Les recommandations exigent un examen des paramètres relatifs aux besoins ruraux, éloignés et urbains, aux besoins fonctionnels des établissements de soins de longue durée, des établissements de soins infirmiers et des maisons de soins personnels ainsi qu'à l'infrastructure physique de l'établissement.
8.4 Planification d'urgence
Tout comme d'autres situations d'urgence, lorsqu'il s'agit de situations d'urgence liées à la chaleur, l'engagement et la coordination d'une équipe d'intervention interdisciplinaire et intersectorielle sont nécessaires. La coordination entre les disciplines des travailleurs de la santé ne fait pas exception, et décrire les rôles et les responsabilités clés tels qu'ils s'appliquent dans le milieu de travail permettra une intervention efficaceReference 369. Ce processus soulignant les enjeux clés peut être consulté dans des stades à plusieurs niveaux du processus de préparation :
- Déterminer vos rôles et responsabilités.
- Connaître la façon de rencontrer ces responsabilités.
- Conserver une liste à jour des personnes-ressources et des collaborateurs pour aider à répondre aux besoins à venir.

Un problème majeur afin de faire face à la chaleur et à d'autres catastrophes peut être le manque d'information au sujet des rôles et des responsabilités, ce qui peut entraîner des lacunes non réglées. La meilleure approche pour éviter cette situation est la planification interdisciplinaire et intersectorielle de manière à exposer de façon explicite les rôles de chaque membre de l'équipe, suivie d'une coordination avec les gestionnaires et les éducateurs afin d'assurer que suffisamment d'informations et de savoir-faire soient fournis pour remplir les responsabilités identifiées. Pour mettre en uvre la planification interdisciplinaire et intersectorielle, un vocabulaire commun est essentiel et fait souvent défaut (utiliser un langage simple autant que possible).
Recommandations pour les gestionnaires et le personnel des établissements de soins de santéReference 378 :
- Avoir un plan intégré pour les PCA. À tout le moins, établir une politique et un plan pour faire face à des températures extrêmes et l'intégrer dans votre plan d'urgence actuel.
- Offrir au personnel des informations mises à jour et de la formation concernant les mesures d'urgence en cas de chaleur accablante.
- Diffuser et discuter activement des directives en matière de prévention et d'urgence.
Le plan d'urgence doit être adapté aux besoins de votre établissement. Les éléments clés peuvent être deReference 379 :
- S'assurer qu'il y ait une procédure administrative pour affronter la capacité d'intensification ou d'urgence des besoins en matière de personnel.
- Garder les adultes plus âgés et les malades chroniques au frais et confortables.
- Planifier et mettre en uvre les options de refroidissement d'urgence (chambres climatisées, ventilateurs, bains d'eau glacée ou douches).
- Envisager la nécessité de générateurs de secours pendant les pannes d'alimentation générales possibles qui peuvent coïncider avec une PCA.
- S'assurer que les générateurs de secours disponibles sont inspectés dans le cadre du programme d'entretien régulier afin de faire face à une panne d'alimentation générale.
- Réviser la sensibilisation au sujet de la planification d'urgence et de la formation (si nécessaire) afin de fournir au personnel des renseignements à jour sur les risques de la chaleur pour la santé.
- Inclure un plan de gestion pour les employés souffrant d'épuisement dû à la chaleur (p. ex. air climatisé dans les salles du personnel, pauses supplémentaires et accessibilité à l'eau potable).
En ce qui concerne la gestion des bâtiments des établissements de soins de santé, certains éléments clés pour se préparer et répondre à une PCA sont de reconnaître l'arrivée d'une PCA dans votre région et de connaître vos directives régionales de gestion des immeubles. La surveillance de la chaleur est orientée par les divers besoins de l'établissement et le type de client. De façon générale, un suivi régulier avec des thermomètres, des thermohygromètres, ou de l'indice WBGT (Wet-Bulb Globe Temperature) est fait pour assurer que les chambres soient sans danger pour les patients et les travailleurs.

Réduire le stress thermique dans les établissements peut se faire de plusieurs façonsReference 354 :
- Bloquer l'infiltration des rayons directs du soleil : utiliser des auvents de fenêtre, des volets, des rideaux thermiques, des stores et des parasols en plein air, planter des arbres.
- Contrôler le débit d'air : augmenter la ventilation, encourager la brise croisée des fenêtres ouvertes, utiliser des ventilateurs électriques, augmenter l'isolation.
- Refroidisseurs évaporatifs : efficaces dans la chaleur sèche, mais une humidité élevée diminue leur efficacité.
- Déshumidificateurs : efficaces dans les zones à forte humidité, mais dégagent de la chaleur.
- Ventilateurs électriques : efficaces dans la chaleur sèche, mais une humidité élevée diminue leur efficacité.
- Climatiseurs : efficaces en cas de chaleur accablante, mais une utilisation excessive peut réduire l'acclimatation à la chaleur saisonnière.
Les considérations relatives à la gestion du personnel et des fournitures incluentReference 378 :

- S'assurer que le personnel est conscient des signes et des symptômes des maladies provoquées par la chaleur, comme la déshydratation, les crampes de chaleur, l'épuisement dû à la chaleur, le coup de chaleur (classique et à l'effort). S'assurer que le personnel est au courant et suit les procédures de premiers soins et de traitement appropriées.
- Du nouveau matériel d'orientation du personnel pourrait passer en revue les enjeux des maladies liées à la chaleur et les interventions d'urgence.
- Protéger le personnel de la chaleur accablante; suivre votre procédure relative à la capacité d'intensification et d'urgence pour assurer une capacité suffisante de personnel et s'assurer que le personnel travaille selon les directives établies pour les cycles de travail et de repos dans la chaleur comme il est indiqué dans votre région et vos options de refroidissement personnelles (voir le tableau 2.2).
- S'assurer que l'approvisionnement des fournitures de refroidissement appropriées soit disponible pour vos patients et les résidants (p. ex. vestes de refroidissement, bains d'eau glacée) et un soutien approprié pour éviter toute blessure.
- Fournir une option ou un secteur de rafraîchissement, disponible pendant plusieurs heures chaque jour (p. ex. une salle de rafraîchissement désignée, des douches froides, un ventilateur, des options pour immerger les mains ou les avant-bras, ou une éponge d'eau froide).
- Garder les médicaments au frais (pour le stockage, la température ambiante typique est inférieure à 26 °C).
- Veiller à ce que la nourriture soit entreposée et préparée en gardant à l'esprit la chaleur accablante (servir des repas légers, être attentif à l'entreposage et s'assurer que la nourriture avariée est jetée).
- Identifier les chambres, le cas échéant, nécessitant une évacuation en raison de températures très élevées.
- Élaborer des plans d'urgence liés à la chaleur et former votre personnel sur ces plans et interventions.
- Intégrer l'information relative à la chaleur dans le matériel de formation pour les travailleurs de la santé lors de formations de mesures d'urgence en lieu de travail et lors des inspections annuelles (p. ex. par le biais de SIMDUT au sein des organisations, etc.)
Les besoins des patients augmenteront avec la hausse de la chaleur. Les considérations en matière de gestion des soins des patients pourraient inclure :
- L'examen de la gestion clinique des patients et des résidants les plus à risque soit en raison de mobilité réduite, de maladies chroniques (pulmonaires, cardiovasculaires, rénales) ou de certains médicaments.
- L'augmentation de la fréquence de visites des patients ou des clients, en particulier des personnes à risque élevé.
- Conseiller au personnel de suivre de près tous les indicateurs précoces de maladies liées à la chaleur et de commencer un traitement approprié (p. ex. vérifier la température ambiante, la température du patient, et surveiller l'apport et la sortie hydrique, la fréquence du pouls et la tension artérielle).
- Prendre en compte les températures intérieure et extérieure lors de la planification des activités de groupe.
L'intégration des considérations d'urgence liées à la chaleur à la formation et aux exercices réguliers d'urgence fournit une bonne occasion pour le personnel d'exercer leurs compétences. Cela aidera également à s'assurer que les fournitures sont toujours appropriées aux tâches prioritaires et que les réseaux de communication sont fonctionnels. En particulier, il est nécessaire de mettre l'accent sur le triage approprié chez les personnes plus âgées et la surveillance accrue des patients, des clients et des résidants, y compris la prise en compte de l'apport hydrique. La coordination avec les autres interventions d'urgence est essentielle en ce qui concerne l'efficacité. Reportez-vous au document de Santé Canada intitulé Élaboration de systèmes d'avertissement et d'intervention en cas de chaleur afin de protéger la santé : Guide des pratiques exemplairesReference 380. Les rôles et responsabilités en ce qui concerne la planification, l'intervention et le rétablissement des PCA sont décrits dans le présent document.
8.5 Planification à long terme

Il est essentiel pour les travailleurs de la santé, les urbanistes municipaux, les constructeurs et les législateurs régionaux de comprendre les risques associés à la chaleur, et la mesure dans laquelle ces risques affectent la santé, afin qu'ils soient en mesure de protéger la santé publique et de développer des soins communautaires complets pour l'avenirReference 26.
Ensemble les professionnels de la santé publique et les urbanistes peuvent coordonner les initiatives stratégiques dans l'élaboration de plans pour les établissementsReference 381 à construire et les rénovations. Ils doivent prendre en compte les facteurs suivants en vue d'accroître la résilience de leurs établissementsReference 354 :
- La végétation et les arbres peuvent à la fois diminuer les gaz à effet de serre (GES) et éliminer la pollution de l'airReference 382 (comme les composés organiques volatils [COV]).
- Les surfaces perméables (plutôt que l'asphalte, par exemple) pour réduire le ruissellement des fortes pluies et la charge radiante émise de la surface.
- La configuration géométrique du bâtiment (la conception, la taille, le type de toiture).
- L'emplacement de l'immeuble (proximité des espaces).
- L'orientation du bâtiment (considérations vis-àvis la lumière et le rayonnement).
- La taille et l'emplacement des fenêtres (rayonnement solaire, ventilation naturelle).
- Les propriétés thermiques des matériaux de construction (capacité à absorber ou à refléter la chaleur, l'isolation, l'efficacité du système de ventilation ou de refroidissement).
- La couleur des surfaces externes (surfaces de couleur claire, matériaux réfléchissants naturels).
Case 8.1 Planification pour les établissements neufs et les rénovations des établissements existants

Principales mesures en matière de renforcement des capacités
- Donner un aperçu des stratégies pour faire face aux effets du cadre bâti sur la santé humaine.
- Coordonner les rôles des professionnels de la santé publique et des urbanistes à :
- Mettre en uvre des options pour améliorer les effets du cadre bâti sur la santé.
- Élaborer des plans, des politiques et des processus pour réduire l'empreinte carbone et les contributions des îlots de chaleur urbains de votre établissement (p. ex. utiliser l'espace vert de façon stratégique pour fournir de l'ombre, une surface de rechange pour les parcs de stationnement et les toitures).
8.6 Conclusion

En résumé, afin de mieux répondre aux PCA et à la planification d'urgence pour les travailleurs de la santé, les objectifs suivants ont été identifiés :
- Reconnaître le rôle que le secteur de la santé joue dans la préparation et l'intervention relatives aux PCA.
- Sensibiliser sur les risques de la chaleur pour la santé.
- Intégrer la chaleur dans le cadre d'urgence en vigueur dans votre lieu de travail.
- Intégrer l'information liée à la chaleur dans le matériel de la formation pour les travailleurs de la santé lors de formation en mesures d'urgence dans le lieu de travail.
- Entrer en contact avec vos groupes régionaux d'urgence et s'assurer qu'ils ont un plan pour répondre aux PCA et déterminer la façon de coordonner vos équipes.
Des défis existent pour chacun de ces éléments qui sont communs aux autres situations d'urgence et catastrophes naturelles. Apprendre de l'expérience des autres régions suite à d'autres catastrophes naturelles, incluant les PCA, peut aider à relever ces défis.
9. Conclusions et orientations futures
Ce document présente un aperçu actualisé de la littérature nationale et internationale sur les effets de la chaleur accablante sur la santé. Bien que les Lignes directrices présentent une synthèse de diverses sources d'information récente, il existe encore de nombreux problèmes pour la santé associés à la chaleur qui doivent être abordés. Ces défis comprennent l'expansion de l'information pratique qui est disponible pour les travailleurs de la santé, l'augmentation du nombre d'études de recherche scientifique, la reconnaissance de l'absence de transfert actuel des connaissances sur la formation et la sensibilisation des travailleurs de la santé ainsi que la reconnaissance de la nécessité d'une gestion claire et de stratégies de prévention des maladies liées à la chaleur. Même si le stress thermique dû au travail ne faisait pas partie du champ d'application de ce document, la nécessité de sensibiliser les employeurs et les employés sur les risques de santé au travail liés à la chaleur reste un problème dans de nombreux contextes. Ces défis exigent un engagement des travailleurs de la santé ainsi que le leadership des principaux décideurs. Pour ces défis à relever, une orientation future de ces dirigeants est nécessaire.
L'enjeu principal auquel les décideurs doivent s'affronter est que la maladie provoquée par la chaleur est sous-estimée, tant au Canada qu'à l'étranger. Bien que le nombre de décès en excès dus à la chaleur est déclaré et disponible dans certaines régions, il y a peu de cohérence entre ces informations accessibles. Les maladies et les décès liés à la chaleur au Canada sont souvent documentés sous d'autres formes de comorbidités, telles les maladies respiratoires ou cardio-vasculaires et, par conséquent, l'incidence exacte et la prévalence des maladies liées à la chaleur restent inconnues.
En conséquence, il est important de considérer le codage incomplet lié à la santé lors de la planification des programmes en matière d'éducation des travailleurs de la santé. En particulier, ceux qui documentent les dossiers et les rapports doivent être formés pour faciliter la sensibilisation accrue quant à l'importance de préciser la chaleur en tant que facteur quand un patient se présente avec une maladie observéeReference 383. Un large éventail de personnes codent des cas de santé, il s'agit des codeurs de santé hospitaliers, des médecins légistes, des infirmières sur lignes de secours et des travailleurs des services d'urgence médicale. Pour garantir l'efficacité, les principes clés devraient être transférés comme, par exemple, identifier l'importance de certaines questions d'approfondissement liées à la chaleur. En particulier, il est nécessaire dans les cas de périodes de chaleur accablante (PCA) de préciser l'incidence de la maladie liée à la chaleurReference 17.
De plus, la mortalité associée aux PCA a été signalée comme étant plus élevée dans les zones urbaines, particulièrement celles ayant des températures nocturnes élevées, des niveaux élevés de pollution de l'air et des mauvaises conditions de logement. Certains facteurs de risque supplémentaires pour les maladies liées à la chaleur, tels que la pollution de l'air, sont connus, mais mérite une analyse plus approfondie afin d'examiner leurs effets combinés sur la santé en cas de PCA. Les températures ambiantes élevées peuvent augmenter les concentrations d'irritants respiratoires découlant de polluants atmosphériquesReference 384 tels que l'ozone, le monoxyde de carbone, le dioxyde d'azote et les particules finesReference 378. La collecte de nouvelles données scientifiques concernant la mortalité liée à la pollution atmosphérique et à la chaleur permettra de fournir de meilleurs conseils pour protéger la santé des patientsReference 385- Reference 391.
Un autre défi est le manque d'essais cliniques aléatoires à double insu évaluant l'efficacité de la prévention ou des options de traitement des maladies provoquées par la chaleur. Les essais cliniques aléatoires dans le cas des maladies provoquées par la chaleur ne sont pas pratiques et contraires à l'éthique; toutefois, d'autres plans d'étude (p. ex. les cohortes, les cas-témoins) permettraient des évaluations adéquates. En particulier, les informations concernant la chaleur et la santé en ce qui a trait à la meilleure solution de rechange pour le refroidissement par des bains d'eau glacée pour les patients souffrant d'un coup de chaleur classique restent controversées en raison de l'absence d'informations disponibles. En outre, les besoins en matière de prévention et de traitement sont divers dans plusieurs populations de patients. Pour répondre à ces besoins variés des patients différents, il faut des évaluations qualitatives. Les Lignes directrices constituent une synthèse des documents principaux actuels, des examens systématiques et des méta-analyses d'études d'observation et présentent la meilleure approche disponible pour fournir des recommandations fondées sur des preuves pour le fournisseur de soins de santé. Lorsque des recommandations ont été jugées nécessaires par les intervenants et les travailleurs de la santé sur des sujets qui manquaient de soutien scientifique, un consensus a été établi par notre comité consultatif et examiné par les diverses associations canadiennes des travailleurs de la santé et des établissements canadiens de santé publique (Annexe A).
La prévention des maladies liées à la chaleur grâce à l'adaptation du comportement et des changements du cadre bâti est la méthode la plus efficace pour traiter à long terme ce type de maladies. Les changements de comportements nécessaires sont simples, rentables et peuvent être indiqués comme « rester au frais, hydraté et au repos si nécessaire ». La communication généralisée de ces messages par les travailleurs de la santé, en plus des programmes de santé publique qui facilitent leur adoption, aidera à s'assurer que les personnes les plus vulnérables aux PCA reçoivent le soutien dont ils ont besoin. Une méthode efficace pour traiter la tension thermique ajoutée due au cadre bâti est d'augmenter les espaces verts disponibles. L'accent à mettre sur les travaux futurs serait de s'assurer que ces mesures simples sont adoptées par le public et les urbanistes de la collectivité et que les plus vulnérables sont particulièrement encouragés pour les adopter.
La recherche présentée dans le présent document démontre que les travailleurs de la santé de la collectivité sont des acteurs clés dans la prévention des maladies liées à la chaleur grâce à leur travail en première ligne avec ceux considérés comme les plus vulnérables. Un autre défi clé est de favoriser la sensibilisation des travailleurs de la santé concernant les PCA afin qu'ils puissent, à leur tour, informer leurs patients, les familles et le grand public. Cela permettra à ces groupes de prendre des mesures pour atténuer les risques de la chaleur pour la santé. La sensibilisation et l'éducation des travailleurs de la santé sont nécessaires pour contribuer à la diffusion de l'information fournie dans les Lignes directrices ainsi que d'assurer l'adoption des pratiques décrites.
Glossaire
Acclimatation (acclimatation à la chaleur) : L'exposition progressive à des températures de plus en plus chaudes qui entraîne des adaptations physiologiques pouvant améliorer la tolérance d'une personne à la chaleur. Le processus d'acclimatation n'est pas instantané; il comprend plusieurs changements physiologiques et peut prendre jusqu'à plusieurs semaines avant qu'une personne ne puisse travailler en toute sécurité dans la chaleur qui était auparavant considérée intolérableReference 37Reference 45.
Adaptation : Ajustement des systèmes naturels ou humains en réponse aux stimuli climatiques réels ou prévus ou à leurs effets afin d'atténuer les inconvénients ou d'en exploiter les avantagesReference 30.
American Conference of Governmental Industrial Hygienists (ACGIH®) : L'ACGIH® est une organisation axée sur les membres qui promeut la santé environmentale en milieu de travail. L'organisation a largement contribué à l'élaboration et à l'amélioration de la protection de la santé des travailleurs. C'est une société professionnelle, non un organisme gouvernementalReference 45.
Amplitude thermique quotidienne : Différence entre les températures maximale et minimale enregistrées dans le courant d'une journéeReference 30.
Approche tous risques : Approche visant à garantir l'efficacité de la planification des interventions en cas de catastrophe grâce à la collecte d'informations sur toute la gamme des menaces pour permettre, ultérieurement, de prendre des décisions éclairées en matière de gestion du risqueReference 30.
Atténuation des catastrophes : Prévention des risques naturels pour éviter les catastrophes naturelles. Cela comprend les politiques et les mesures adoptées avant ou après la survenue d'une catastrophe en vue d'en réduire les effets sur les personnes et les biens. Il peut s'agir de renforcer la sensibilisation et l'appui du public; d'établir des plans locaux et régionaux d'utilisation des sols interdisant les développements dans les zones à risque; d'apporter des modifications aux codes et normes de construction pour protéger les populations, les biens et les infrastructures contre les risques très élevésReference 30.
Avis, avertissements et veilles (météo) : Environnement Canada émet des avis, des avertissements et des veilles météorologiques pour informer les gens sur l'état des systèmes météorologiques actuels ou en développement. Un avis est un bulletin qui informe les gens sur les conditions météorologiques réelles ou prévues pouvant générer de l'inconfort ou des préoccupations, mais qui ne posent pas de menace grave. Une veille avise les gens que les conditions sont favorables au développement de conditions météorologiques préoccupantes, alors qu'un avertissement les informe que des conditions graves ou dangereuses surviennent ou sont fortement possiblesReference 30.
Avis d'humidex : Environnement Canada émet un avis d'humidex lorsqu'on prévoit des températures dépassant les 30 °C et des valeurs d'Humidex supérieures à 40.
Capacité d'intensification : Capacité d'un système à dépasser rapidement le niveau normal de services pour répondre à une demande accrue de personnel qualifié et de service en cas de catastrophes ou d'urgences de grande échelleReference 30.
Catastrophe : Phénomène qui dépasse la capacité de la collectivité locale de faire face à ses effets négatifs et exige des mesures extraordinaires de réaction et de rétablissement.Reference 30
Changements climatiques : Les changements climatiques désignent une variation de l'état du climat qui peut être déterminée (p. ex. par des tests statistiques) par des changements de la moyenne et/ ou de la variabilité de ses propriétés et qui persiste pendant de longues périodes, généralement des décennies ou plus. Les changements climatiques peuvent être dus à des processus internes naturels ou à des forçages externes, ou à des changements anthropiques persistants de la composition de l'atmosphère ou de l'utilisation du sol. On notera que la Convention-cadre des Nations Unies sur les changements climatiques (CCNUCC), dans son Article 1, fait une distinction entre «les changements climatiques» qui peuvent être attribués aux activités humaines altérant la composition de l'atmosphère et la «variabilité climatique», due à des causes naturellesReference 30.
Charge du rayonnement : Réfère au transfert de la chaleur venant d'une surface chaude. La forme la plus commune de transfert de chaleur rayonnante est le transfert à partir du soleil vers la Terre par des rayons électromagnétiques (rayons à chaleur infrarouge). Cette énergie du soleil peut être absorbée ou réfléchie par diverses surfaces, y compris les immeubles ou les personnes, ou les deux. Règle générale, les surfaces de couleur foncée (telles que les stationnements et les toits des immeubles) absorbent plus de rayons chauds du soleil que les surfaces peu colorées, qui ont tendance à réfléchir les rayonnements solaires.
Climat : Au sens étroit du terme, le climat désigne en général le «temps moyen», ou plus précisément, en termes statistiques, désigne la moyenne et la variabilité de variables pertinentes sur des périodes allant de quelques mois à des milliers ou des millions d'années. La période type pour établir la moyenne de ces variables est de 30 ans, d'après la définition de l'Organisation météorologique mondiale (OMM). Les variables pertinentes sont le plus souvent la température de l'air, les précipitations et le vent. Au sens large du terme, le climat désigne l'état du système climatique, y compris une description statistique de celui-ciReference 30.
Conduction : Elle réfère au transfert bidirectionnel de la chaleur entre deux surfaces de températures différentes au moyen d'un contact physique direct. Cela comprend la conduction externe (contact de la peau avec des objets plus froids) et la conduction interne (contact des tissus internes du corps, qui est important dans la diffusion de la chaleur vers la surface de la peau).
Convection : Elle réfère au transfert bidirectionnel de la chaleur au moyen d'un contact avec des molécules d'air ou d'eau sur la peau. Le transfert de la chaleur venant de la surface de la peau par l'air aide au transport de la chaleur hors du corps. Il est toutefois à noter que la chaleur doit d'abord être conduite à la surface de la peau puis dans l'air; seulement après, cette chaleur est finalement dissipée. Dans des conditions météorologiques chaudes, lorsque la température atmosphérique est plus élevée que celle de la peau (la température de la peau est d'environ 35 °C, mais elle peut varier entre 20 °C et 40 °C sans causer de dommages au corpsReference 36), on gagne de la chaleur de l'environnement, par convection.
Convention-cadre des Nations Unies sur les changements climatiques (CCNUCC) : Conventions signées à la Convention des Nations Unies sur l'environnement et le développement en 1992. Les gouvernements qui deviennent membres de la Convention s'entendent pour stabiliser les concentrations de gaz à effet de serre dans l'atmosphère à un niveau qui empêcherait toute perturbation anthropique dangereuse du système climatiqueReference 30.
Cote air santé (CAS) : La CAS est une échelle conçue pour aider à comprendre ce que signifie la qualité de l'air que vous respirez par rapport à votre santé. C'est un outil de protection de votre santé conçu pour vous aider à prendre des décisions par rapport à la protection de votre santé en limitant l'exposition à court terme à la pollution atmosphérique et en ajustant vos niveaux d'activités pendant les niveaux élevés de pollution. Il offre aussi des conseils sur la façon dont vous pouvez améliorer la qualité de l'air que vous respirez. Cette cote porte une attention particulière aux personnes sensibles à la pollution atmosphérique et les conseille sur la façon de protéger leur santé pendant les niveaux de qualité de l'air faible, moyen, élevé et très élevé associés au risque pour la santé.
Développement durable : Développement qui répond aux besoins actuels sans compromettre la capacité des générations futures à satisfaire leurs propres besoinsReference 30.
Dioxyde de carbone (CO2) : Gaz d'origine naturelle ou résultant de la combustion des combustibles fossiles et de la biomasse ainsi que des changements d'affectation des sols et d'autres procédés industriels. C'est le principal gaz à effet de serre du à l'activité humaine (anthropique) qui influe sur le bilan net du rayonnement à la surface de la Terre. C'est aussi le gaz de référence par rapport auquel sont mesurés tous les autres gaz à effet de serreReference 44.
Effet de serre : Processus par lequel l'absorption du rayonnement infrarouge par l'atmosphère réchauffe la Terre. En langage courant, le terme « effet de serre » peut désigner soit l'effet de serre naturel, du à des gaz normalement présents, soit l'effet de serre amplifié (anthropique), imputable aux gaz émis par les activités humainesReference 30.
Effet d'îlot de chaleur : Voir Effet d'îlot de chaleur urbain.
Effet d'îlot de chaleur urbain : L'effet dans une zone en milieu urbain où la température ambiante est plus élevée en raison de l'absorption de l'énergie solaire par des matériaux tels que l'asphalteReference 45.
Évaporation : Elle réfère à l'évaporation de l'eau venant de la peau (sous forme de sueur) ou venant des voies respiratoires (par la respiration). L'évaporation est unidirectionnelle et entraînera toujours une perte de chaleur corporelle, et ne gagnera jamais en chaleur. À température ambiante élevée, l'évaporation de la sueur est le mécanisme thermorégulateur le plus important. En fait, lorsque la température atmosphérique est plus élevée que la température de la peau, la sueur est la seule avenue pour perdre de la chaleur et est responsable d'environ 90 % de la perte de chaleurReference 37. La vitesse du vent ou le mouvement de l'air augmenteront aussi le refroidissement par évaporation.
Exercice intense : Activité physique qui dépasse 70 % de la capacité physique d'une personne.
Gaz à effet de serre (GES) : Les gaz à effet de serre sont les constituants gazeux de l'atmosphère, tant naturels qu'anthropiques, qui absorbent et émettent un rayonnement à des longueurs d'ondes données du spectre du rayonnement infrarouge émis par la surface de la Terre, l'atmosphère et les nuages. La vapeur d'eau (H2O), le dioxyde de carbone (CO2), l'oxyde nitreux (N2O), le méthane (CH4) et l'ozone (O3) sont les principaux gaz à effet de serre présents dans l'atmosphère terrestre. L'atmosphère contient en outre un certain nombre de gaz à effet de serre entièrement anthropiques tels que les hydrocarbures halogénés et autres substances contenant du chlore et du bromeReference 30.
Gestion du risque : La gestion du risque intervient dans la prise de décisions concernant des situations futures incertaines. C'est le processus systématique (pratiques et procédures) qu'adopte une organisation pour gérer les risques auxquels elle est exposée. Il s'agit de fixer une ligne de conduite préférentielle dans un contexte d'incertitude en déterminant les questions de risque, en les évaluant, en les comprenant, en agissant sur la base de leur effet et en les faisant connaîtreReference 30.
Groupe d'experts intergouvernemental sur l'évolution du climat (GIEC) : Groupe d'experts créé en 1988 par l'Organisation météorologique mondiale (OMM) et le Programme des Nations Unies pour l'environnement (PNUE) et chargé d'évaluer l'information scientifique, technique et socio-économique pertinente pour comprendre les changements climatiques, ses incidences possibles et les options d'adaptation et d'atténuation. Il se compose de trois groupes de travail (la science du climat; la vulnérabilité, les conséquences et l'adaptation; l'atténuation) et d'une équipe spéciale pour les inventaires nationaux de gaz à effet de serreReference 30.
Humidex : L'humidex est un nombre absolu qui combine les effets de l'humidité relative et de la température, et sa valeur est rapportée sur une échelle de confort thermique perçu. Par exemple, l'humidex est souvent utilisé comme indicateur du confort perçu à l'extérieur. Les valeurs humidex correspondent à l'effet d'une humidité et d'une température élevées sur le corps humain. Les niveaux de l'humidex sont les suivants : 20 à 29 (confortable), 30 à 39 (divers degrés d'inconfort), 40 à 45 (presque tout le monde est mal à l'aise), et +45 (plusieurs types de travaux et d'exercices devraient être limités)Reference 30.
Humidité : L'humidité est la quantité de vapeur d'eau dans l'air. L'humidité absolue est la quantité d'eau dans un volume particulier d'air (grammes par mètre cube). L'humidité relative est un indicateur de la quantité de grammes d'eau qui peut être tenue dans l'air à une température donnée, et est par conséquent relative à la température ambiante. C'est un facteur important au moment de considérer la dissipation de la chaleur hors de l'organisme. Dans des conditions d'humidité élevée, l'évaporation de la sueur de la surface de la peau est entravée. Lorsque l'humidité est combinée à des températures ambiantes élevées, elle peut fortement contribuer au stress thermique. Il existe plusieurs façons communes de quantifier les effets de l'humidité, y compris d'autres mesures de la température apparente, comme l'humidex.
Hyperthermie : Température corporelle centale élevée.
Hyponatrémie : L'hyponatrémie est classifiée comme une complication par une concentration faible en sodium dans le plasmaReference 232, causée par un déséquilibre osmotique entre la barrière sanguine et cérébrale, qui entraîne un afflux rapide d'eau dans le cerveauReference 129. Les recherches soulignent qu'il s'agit d'une surcharge de liquides avec une hyperthermie par dilution, et qu'elle peut comprendre une rétention anormale de liquides qui mène à une augmentation du volume intracellulaire. La transpiration peut contribuer à l'hyponatrémie par la perte d'électrolytes dans la sueur. Un intervalle de 10 à 30 % de l'incidence de cette maladie est associé à une diminution du taux de sodium. Bien que la surconsommation de liquides ne soit pas le seul facteur de risque associé à l'hyponatrémie (trouble qui supprime l'émission d'hormone antidiurétique qui causera un dysfonctionnement de l'excrétion de l'eau par voie rénale), la première cause est la surhydratationReference 233-Reference 235Reference 239.
Indice de la qualité de l'air (IQA) : L'IQA est un indicateur de la qualité de l'air fondé sur les polluants atmosphériques ayant des effets indésirables sur la santé humaine et l'environnement. Les polluants sont l'ozone, les particules fines, le dioxyde d'azote, le monoxyde de carbone, le dioxyde de soufre et les composés de soufre réduit total. Plusieurs stations modernes de surveillance de la pollution atmosphérique fonctionnent sous la gouverne du ministère de l'Environnement provincial et forment le réseau de l'IQA. Le ministère recueille les données sur la qualité de l'air en temps réel venant des stations de surveillance de l'IQA afin de produire l'état de l'IQA pour chaque endroit; ces données sont publiées chaque heure pour le public et les médias d'information.
Indice de masse corporelle (IMC) : L'IMC est un rapport entre le poids et la grandeur d'une personne. Des études de recherche de grands groupes démontrent que l'IMC peut se classifier en plages associées au risque pour la santé. Il est calculé à l'aide de la formule : IMC = [poids en kilogrammes] / [(grandeur en mètres)Reference 2].
Intervalle de confiance : La largeur de l'intervalle de confiance nous donne une idée sur notre incertitude face au paramètre inconnu (ou la précision de l'estimation de la moyenne). Un très grand intervalle peut indiquer que plus de données sont nécessaires avant de pouvoir dire quelque chose de fiable sur le paramètre. Si des échantillons indépendants sont prélevés de façon répétitive dans la même population et qu'un intervalle de confiance est calculé pour chaque échantillon, alors un certain pourcentage des intervalles (niveau de confiance) comprendra un paramètre de population inconnu. L'IC95 représente 95 % de l'étendu de la distribution autour de la moyenne estimée.
Intervention d'urgence : Mesures prises avant, pendant ou immédiatement après une urgence pour faire en sorte que ses effets soient minimisés et que les personnes touchées reçoivent une aide et un appui immédiatsReference 30.
Mandat d'urgence : Une organisation dotée d'un mandat d'urgence offre des services d'aide d'urgence dans le cadre de sa mission constitutionnelle ou de la tradition établie de prestation de services à la collectivitéReference 30.
Modèle climatique : Représentation numérique du système climatique basée sur les propriétés physiques, chimiques et biologiques de ses composants, leur processus d'interaction et de rétroaction, et représentant la totalité ou une partie de ses propriétés connues. Des modèles de circulation mondiale couplés glace/atmosphère/océan marine (MCGAO) fournissent une représentation générale du système climatique qui est la plus exhaustive du spectre actuellement disponible. Les modèles climatiques sont des outils de recherche utilisés pour l'étude et la simulation du climat, mais également dans des buts fonctionnels, notamment des prévisions climatiques mensuelles, saisonnières et interannuellesReference 30.
Morbidité : Fréquence d'une maladie ou de toute autre condition de santé dans une population donnée, compte tenu du taux de morbidité par âge. Parmi les résultats en matière de santé figurent l'incidence ou la prévalence des maladies chroniques, les taux d'hospitalisation, les consultations pour soins de santé primaires, le nombre de journées d'invalidité (c.-à-d. de journées d'arrêt de travail) et la prévalence des symptômesReference 30.
Mortalité : Fréquence des décès dans une population donnée durant une période de temps précise. Pour calculer la mortalité, on tient compte du taux de mortalité par âge, ce qui permet de déterminer l'espérance de vie et la proportion des décès prématurésReference 30.
Ozone (O3) : L'ozone, qui est la forme triatomique de l'oxygène, est un constituant gazeux de l'atmosphère. Dans la troposphère, il se forme à la fois naturellement et par suite de réactions photochimiques faisant intervenir des gaz résultant de l'activité humaine (smog photochimique). À forte concentration, l'ozone troposphérique peut avoir des effets nocifs sur un grand nombre d'organismes vivants. Il s'agit d'un des gaz à effet de serre. Dans la stratosphère, l'ozone résulte de l'interaction du rayonnement solaire ultraviolet (UV) et de l'oxygène moléculaire. L'ozone stratosphérique joue un rôle décisif dans l'équilibre radiatif de la stratosphère. L'appauvrissement en ozone stratosphérique, du à des réactions chimiques qui peuvent être amplifiées par les changements climatiques, a pour conséquence d'intensifier le flux au sol du rayonnement UVBReference 30. (Voir aussi Ozone de la basse atmosphère.)
Ozone de la basse atmosphère (O3) : L'ozone de la basse atmosphère (l'ozone troposphérique) est un gaz incolore et extrêmement irritant qui se forme juste au-dessus de la surface de la Terre quand des oxydes d'azote (NOx) et des composés organiques volatils (COV) réagissent dans de l'air stagnant sous l'influence du rayonnement solaire. L'exposition à ce gaz a été liée à des mortalités prématurées et à divers paramètres de morbidité tels que l'hospitalisation et les jours avec symptômes d'asthme, ainsi qu'à des effets négatifs sur la végétation et les matériaux synthétiquesReference 30. (Voir aussi Ozone.)
Particules fines (PF) : Corps de très petites dimensions émis durant la combustion de combustibles fossiles ou de biocarburants. Les particules peuvent être constituées de nombreuses sortes de substances. Les particules les plus nocives sont celles dont le diamètre est inférieur ou égal à 2,5 microns, aussi appelés P2,5 Reference 30.
Période(s) de chaleur accablante : Les périodes de chaleur accablante et les alertes de chaleur sont actuellement décrits dans les lignes directrices régionales et les besoins locaux comme une période de chaleur extrême à cet endroit et en cette période de la saison. Il n'existe pas de définition standard de période de chaleur accablante. Le projet européen de recherche sur la chaleur définit une vague de chaleur comme une période où les températures maximale et minimale apparentes dépassent le 90e percentile de la distribution mensuelle pendant au moins deux joursReference 378. Environnement Canada publie en ligne des avis de chaleur et d'humidex lorsque l'on croit que les températures atteindront ou dépasseront 30 °C et/ou que la valeur d'humidex (une combinaison de l'humidité relative et de la température) est prévue atteindre ou dépasser 40 sur l'échelle humidex de la température perçueReference 19. Environnement Canada définit une vague de chaleur comme une période comportant plus de trois jours consécutifs ayant une température maximale de 32 °C ou plus. Une définition fondée sur la physiologie détermine une période de chaleur intense comme le seuil et la durée auxquels est associée une hausse de la morbidité et de la mortalité d'une population particulière.
Phénomène climatique extrême : Événement rare dans sa distribution de rapport statistique à un endroit particulier. Les définitions du terme rare varient, mais un phénomène climatique extrême devrait normalement être aussi rare ou plus rare que le 10e ou le 90e percentile. Des exemples de phénomène climatique extrême comprennent les inondations et les sécheressesReference 30.
Phénomène extrême : Événement qui entraîne de graves dommages dans une collectivité, avec destruction de biens, blessures et décèsReference 30.
Projection climatique : Réponse calculée du système climatique à des scénarios d'émissions ou de concentration de gaz à effet de serre et d'aérosols ou à des scénarios de forçage radiatif, souvent fondée sur des simulations par des modèles climatiques. Les projections climatiques se distinguent des prévisions climatiques par le fait qu'elles sont fonction des scénarios d'émissions, de concentration ou de forçage radiatif utilisés et qu'elles reposent par conséquent sur des hypothèses très incertaines concernant l'évolution socio-économique et technologique futureReference 30.
Rapport de cotes : Le rapport de cotes est une façon de comparer si la probabilité d'un certain phénomène est la même pour deux groupes. Un rapport de cotes égal à 1 indique que le phénomène est de probabilité équivalente dans les deux groupes. Un rapport de cotes supérieur à 1 indique que le phénomène est plus probable, alors qu'un rapport inférieur à 1 indique que le phénomène est moins probable.
Rayonnement infrarouge : Un rayonnement émis par la surface de la Terre, l'atmosphère et les nuages. Il possède une plage particulière de longueurs d'ondes plus longues que la longueur d'onde de la couleur rouge dans la partie visible du spectre - les humains la ressente comme une chaleur.
Rayonnement ultraviolet : Rayonnement solaire correspondant à une certaine longueur d'onde selon le type de rayonnement (A, B ou C). L'ozone absorbe fortement ce type de rayonnement dans la longueur UV-C (<280 nm) et le rayonnement solaire dans ces longueurs d'ondes n'atteint pas la surface terrestre. À mesure que la longueur d'onde augmente à UV-B (280 nm à 315 nm) et à UV-A (315 nm à 400 nm), l'absorption par l'ozone s'affaiblit jusqu'à devenir indétectable à environ 340 nm, permettant à ces longueurs d'ondes d'atteindre la surface de la Terre Reference 30 .
Risque : Le risque désigne l'incertitude entourant des événements et des résultats à venirReference 30.
Risque relatif : Mesure plus directe que le rapport de cotes qui compare les probabilités dans deux groupes. Le risque relatif est simplement le rapport entre deux probabilités conditionnelles. Tout comme le rapport de cotes, un risque relatif égal à 1 indique que le phénomène est de probabilité équivalente dans les deux groupes. Un risque relatif supérieur à 1 indique que le phénomène est plus probable dans le premier groupe. Un risque relatif inférieur à 1 indique que le phénomène est moins probable dans le premier groupe.
Savoir traditionnel : Divers systèmes de connaissances, de pratiques et de croyances gagnés par l'expérience et la culture transmises parmi les membres et à travers les générations d'une collectivitéReference 30.
Scénario : Représentation plausible et souvent simplifiée du climat futur, fondée sur un ensemble intrinsèquement cohérent et homogène d'hypothèses concernant les forces motrices et leurs interactions. Les scénarios peuvent découler des projections, mais nécessitent souvent des données complémentaires provenant d'autres sources, parfois combinées à des données climatiques réellesReference 30.
Scénario climatique : Représentation vraisemblable plausible et souvent simplifiée du climat futur, fondée sur un ensemble intrinsèquement cohérent de relations climatologiques et d'hypothèses concernant le forçage radiatif établi pour l'étude explicite des conséquences possibles des changements climatiques anthropiques, et composante fréquente des modèles sur les incidences. Les projections climatiques constituent fréquemment la matière première des scénarios climatiques, mais, en général, ces derniers nécessitent des données complémentaires, telles que les données climatiques réelles. Un scénario de changements climatiques est la différence entre un scénario climatique et le climat réelReference 30.
Scénario d'émission : Représentation plausible de l'évolution future des émissions de substances potentiellement actives du point de vue radiatif (p. ex. gaz à effet de serre, aérosols), basée sur un ensemble cohérent et homogène d'hypothèses concernant les forces motrices (p. ex. évolution démographique et socio-économique, progrès technologiques) et leurs interactions. Les scénarios de concentration, découlant des scénarios d'émissions, sont utilisés comme entrées des modèles climatiques servant à établir des projections climatiques. Depuis 1992, le GIEC a publié deux séries de scénarios d'émissions, le plus récent paraissant dans son Rapport spécial sur les scénarios d'émissionsReference 30.
Scénarios SRES : Canevas et scénarios connexes concernant l'évolution de la population, du produit intérieur brut (PIB) et des émissions, figurant dans le Rapport spécial sur les scénarios d'émissions (SRES), ainsi que les scénarios dérivés portant sur les changements climatiques et l'élévation du niveau marin. Quatre familles de scénarios socio-économiques (A1, A2, B1 et B2) font intervenir deux dimensions distinctes pour présenter les conditions qui pourraient être les nôtres à l'avenir : 1) les préoccupations économiques par opposition aux préoccupations environnementales, et 2) la mondialisation par opposition aux modes de développement régionauxReference 30.
Stress thermique : Le stress thermique est la charge calorifique totale qui s'exerce sur l'organisme et qui résulte de la production métabolique de chaleur à l'effort, de l'apport de chaleur de sources externes (température de l'air, humidité relative, circulation de l'air, ensoleillement et rayonnement de surface/ matières chaudes) et de l'isolement procuré par les vêtements. Le stress thermique sur l'organisme peut conduire à des maladies liées à la chaleurReference 44.
Température ambiante : La température ambiante réfère à la mesure commune de l'intensité de la chaleur ou du froid à l'extérieur. On mesure généralement la température avec un thermomètre en degrés Celsius ou en degrés Fahrenheit. Pour des mesures précises, le thermomètre doit être protégé du soleil (c.-à-d. la température indiquée doit être celle à l'ombre).
Température apparente (TA) : La température apparente est un indice qui combine la température atmosphérique et l'humidité, et est une mesure de l'inconfort relatif. Cet indice a été élaboré par R. G. Steadman en 1979 et se fonde sur les études physiologiques de l'évaporation de l'eau sur la peau selon diverses combinaisons de température ambiante et d'humidité. La TA peut aussi tenir compte du vent et du rayonnement solaire, bien que cela ne soit pas le cas, généralement.
Temps : Le temps est l'état de l'atmosphère à un moment et à un endroit donnés pour ce qui est de la température, de la pression atmosphérique, de l'humidité, du vent, de la nébulosité et des précipitations. Le terme « temps » sert surtout à désigner des conditions à court termeReference 30.
Tension thermique : La tension thermique est le travail exigé par la réaction physiologique du corps suite à un stress thermique, et est dédiée à la dissipation de la chaleur excédentaire du corpsReference 44. En règle générale, la tension thermique peut être vue comme un stress thermique non compensé. En contexte de chaleur, la tension se produit lorsqu'une personne n'est plus en mesure de maintenir physiologiquement sa température corporelle centrale à sa température de fonctionnement normal de 37 °C, et la température centrale grimpe au-delà de ce chiffre. Avant qu'il ait un risque de tension thermique, le stress thermique équivaut à un simple problème d'inconfort.
Tératogène : Un agent ou un facteur causant une malformation à un embryon.
Urbanisation : Transformation de terres à l'état naturel, exploitées (p. ex. à des fins agricoles ou non), en zones urbaines; le processus va de pair avec un exode rural, une proportion croissante de la population venant s'installer dans des agglomérations définies comme des « centres urbains » Reference 30.
Urgence : Incidents graves qui touchent plus de personnes, qu'ils s'agissent de victimes ou d'intervenants, que les accidents, mais n'affectent pas la collectivité au même point que les catastrophesReference 30.
Vague de chaleur (ou canicule) : La vague de chaleur est un terme communément utilisé pour désigner une période de chaleur accablante. Étant donné que la chaleur la plus dangereuse est soutenue au fil du temps et qu'elle ne fluctue pas (généralement illustrée par une vague), le terme « période de chaleur accablante » décrit le mieux un épisode prolongé des conditions environnementales chaudes. Environnement Canada définit une vague de chaleur comme une période comportant plus de trois jours consécutifs ayant une température maximale atteignant 32 °C [90 °F] ou plus.
Valeurs limites d'exposition (TLV®) : Les Valeurs limites d'exposition sont élaborées comme lignes directrices par l'ACGIH (voir plus haut) pour aider au contrôle des dangers sur la santé. Ces recommandations et ces lignes directrices servent aux pratiques d'hygiène industrielle, par une personne formée dans cette discipline. Elles ne sont pas élaborées comme normes juridiques; toutefois, il est reconnu que dans certaines circonstances, les personnes et les organisations peuvent vouloir utiliser ces recommandations ou ces lignes directrices comme complément à leur sécurité au travail et aux programmes sur la santéReference 45.
Variabilité du climat : Variations de l'état moyen et d'autres statistiques (p. ex. écarts-types, phénomènes extrêmes) du climat à toutes les échelles temporelles et spatiales au-dela de la variabilité propre à des phénomènes climatiques isolés. La variabilité peut être due à des processus internes naturels au sein du système climatique ou à des variations des forçages externes naturels ou anthropiquesReference 30.
Vitesse de l'air : La vitesse de l'air réfère à la vitesse du mouvement de l'air. La portée du mouvement de l'air est habituellement mesurée à l'aide d'un anémomètre et est indiquée en kilomètres par heure ou en milles par heure.
Vulnérabilité : Mesure dans laquelle un système est sensible - ou incapable de faire face - aux effets défavorables des changements climatiques, y compris la variabilité du climat et les phénomènes extrêmes. La vulnérabilité est fonction de la nature, de l'ampleur et du rythme de la variation du climat à laquelle le système considéré est exposé, de la sensibilité de ce système et de sa capacité d'adaptationReference 30.
Annexe A : Méthodes d'élaboration des Lignes directrices
Les Lignes directrices à l'intention des travailleurs de la santé pendant les périodes de chaleur accablante : Un guide technique, le Guide de l'utilisateur et les Fiches de renseignements ciblées (aperçu des Lignes directrices) sont le résultat d'une vaste revue de littérature, y compris la littérature publiée après révision par des pairs et la littérature grise, des conseils d'un comité d'experts interdisciplinaire ainsi que par des processus interne et externe d'examen par les pairs.
A.1 La revue de littérature
La revue de littérature avait pour but de :
- Déterminer la portée optimale des Lignes directrices.
- Déterminer les questions non résolues concernant les vulnérabilités à la santé causées par la chaleur.
- Recueillir des sources d'éléments de preuve pour aborder des sujets et des enjeux prioritaires.
- Déterminer et décrire l'information actuelle concernant la chaleur et la santé offerte aux travailleurs de la santé.
Afin de créer la base de données documentaire, un examen systématique de la littérature révisée par des pairs portant sur la chaleur a été mené pour identifier les principaux documents de référence et d'examiner les articles disponibles en ce qui concerne la chaleur et sa relation avec divers facteurs. PubMed et Scopus ont été utilisées pour des articles en langues anglaise et française déjà publiés (sans limitation de date de publication) en utilisant le terme « chaleur », en combinaison avec des recherches booléennes pour chaque sujet. Une recherche exhaustive a été réalisée par deux experts en la matière et un bibliothécaire de recherche. D'autres citations ont été identifiées par l'entremise du service « Autres liens » de PubMed et dans les listes de référence des articles. Une recherche de guides de pratique actuels relatifs aux maladies liées à la chaleur a également été entreprise. Les sites Web et les publications des services de santé publique, des travailleurs de la santé, des associations liées à la santé au travail, du secteur public, des organismes internationaux et des organisations d'intervenants intéressées, ont été examinés en plus des sites Web qui fournissent des informations générales sur la chaleur et la gestion des catastrophes. Les articles et les informations ont été examinés manuellement pour la pertinence du contenu pour les travailleurs de la santé. Les priorités des Lignes directrices ont été définies pour recueillir un large éventail d'informations sur la chaleur afin de les mettre à la disposition des travailleurs de la santé. Résumer les études portant sur la chaleur est difficile et il n'y a pas de directives officielles sur la meilleure façon d'examiner la base de données actuelle. Pour faciliter ce processus, la revue de littérature a été complétée par une communication directe avec de nombreux experts dans le domaine afin de garantir l'inclusion de l'information la plus à jour, exacte et pertinente. Des informations qualitatives et quantitatives ont été recueillies. Une stratégie de l'examen de ces documents a été définie sur la base des questions clés identifiées. Compte tenu de l'objectif de la revue pour l'application clinique, la littérature a été hiérarchisée en mettant l'accent sur les méta-analyses, les revues systématiques et les revues classiques de synthèse ou sommaires.
A.1.1 Méthodes d'évaluation de la littérature portant sur les facteurs de risque
A.1.1.1 Sélection des études
La littérature primaire pour l'analyse des facteurs de risque inclus dans les Lignes directrices a été sélectionnée selon les quatre critères suivants :
- L'étude est liée à des effets sur la santé causés par la chaleur accablante chez les humains.
- L'étude est évaluée par des pairs à travers un processus d'examen périodique, ou par une série d'experts.
- L'étude a porté sur la littérature primaire (revues de littérature ou méta-analyses non incluses).
- Les calculs des facteurs de risque (les RC, les RR, les décès observés ou prévus), y compris les intervalles de confiance à 95 %.
A.1.1.2 Extraction des données et évaluation des études
Quinze études épidémiologiques portant sur le thème de la chaleur et la santé ont été sélectionnées pour les inclure dans l'analyse des facteurs de risque. Les données ont été extraites des études par deux examinateurs indépendants (CS et KB) en utilisant un formulaire d'extraction des données prédéfini et chaque étude a été classée en fonction de critères différents. Toutes différences d'appréciation de l'étude ont été résolues par la communication entre les examinateurs.
Aucune des quinze études n'a été jugée peu satisfaisante et, par conséquent, toutes les études qui n'étaient pas considérées comme étant excellentes, très bonnes ou bonnes, ont été exclues de l'analyse pour l'évaluation des risques (n = 1). Toutefois, en raison de l'absence des facteurs de protection de l'étude, les 15 études ont été incluses dans l'analyse des facteurs de protection.
Pour déterminer l'importance relative des facteurs de risque associés à la mortalité en période de chaleur accablante, les méthodes suivantes ont été utilisées :
- Si les facteurs de risque et les intervalles de confiance des études sélectionnées ont été statistiquement significatifs, les rapports de cotes (RC) ou les risques relatifs (RR) ont été extraits pour les inclure dans l'analyse. Pour les études qui ont fourni des statistiques significatives pour les décès observés, attendus ou en excès, les RR ont été calculées selon les méthodes de Kenny et coll.41
- Tous les RC ou RR ultérieurs (utilisés de façon interchangeable) pour chaque étude ont été triés en fonction du plus grand risque (plus grand nombre).
- Pour déterminer l'importance individuelle et la prévalence de chaque risque, les facteurs de risque ont été classés en fonction de :
- la valeur du risque;
- le nombre de fois qu'un facteur de risque a été jugé statistiquement significatif;
- le nombre de fois qu'un facteur de risque a été signalé ou a fait l'objet d'une enquête.
Les méthodes pour déterminer les facteurs les plus protecteurs ont été menées avec la même approche, à l'exception que le plus grand risque est échangé avec le plus grand effet protecteur.
L'inclusion finale des facteurs de risque et de protection a été fondée sur l'avis d'experts, et la prise en compte de l'emplacement géographique et des normes culturelles de la population étudiée.
A.2 Comité consultatif d'experts inter-disciplinaire
Comité consultatif du IIFPS
- Geoffrey Dover, PhD
Professeur adjoint, département des sciences de l'exercice, Université Concordia - Paul Eagan, MD
Major, Défense Canada - Richard Gould, MD
Médecin-conseil en santé publique, Annapolis Valley District Health Authority - Joan Hayes, RPh, BScPharm
Pharmacienne, exercice privé - Glen P. Kenny, PhD
Professeur, faculté des sciences de la santé, Université d'Ottawa - Kieran Moore, MD
Médecin d'urgence et professeur agrégé, Université Queen - David Mowat, MD
Médecin-conseil en santé publique, région de Peel - Sonya Nobbe, ND
Médecin en naturopathie, exercice privé - Lori Payne
Directrice, communications et Development Ontario Community Support Association (OCSA) et directrice, Personal Support Network of Ontario (PSNO) - Pammla Petrucka, RN, PhD
Professeur agrégé, Université de Saskatchewan
Le but de la mise en place du comité consultatif d'experts inter-disciplinaire (composé d'experts et d'intervenants clés) était basé sur les éléments suivants :
- Définir les questions clés à aborder dans les Lignes directrices.
- Discuter de la meilleure façon de répondre aux besoins des travailleurs de la santé.
- Identifier les principaux défis et solutions en matière de transition pour les documents interdisciplinaires.
- Présenter une stratégie de diffusion pour mieux rejoindre les travailleurs de la santé y compris l'appui et l'intégration dans les programmes actuels d'éducation.
Un comité consultatif composé de représentants provenant d'au moins 12 disciplines de travailleurs de la santé a été créé et présidé par Santé Canada. Le comité consultatif sur l'information et la formation à l'intention des professionnels de la santé (IFIPS) a été formé pour aider à l'élaboration des Lignes directrices. Trois réunions du comité consultatif sur l'IFIPS ont eu lieu afin de hiérarchiser les enjeux clés, de discuter des lacunes dans les connaissances, d'établir des priorités et d'évaluer les ébauches écrites des Lignes directrices.
Les réunions ont permis de recueillir des avis d'experts et d'examiner les besoins des travailleurs de la santé tout en évaluant de nombreuses stratégies de diffusion. Une description du produit et une justification ont été préparées de même qu'une table des matières détaillée et annotée qui ont été examinées avant l'élaboration des Lignes directrices. Les informations recueillies et les priorités ont été combinées et examinées par des experts en matière de chaleur et les principaux intervenants.
A.3 Processus externe et interne d'examen par les pairs des Lignes directrices
Les Lignes directrices ont été soumises à un processus interne et externe d'examen par les pairs afin de :
- Faire un résumé des résultats dans un rapport scientifique.
- Élaborer les Lignes directrices dans un format efficace pour les travailleurs de la santé.
- Effectuer un examen par les pairs des Lignes directrices par des experts et des intervenants clés.
Les Lignes directrices ont été élaborées et examinées par Santé Canada. Elles visent une vaste gamme de travailleurs de la santé et ont pour objectif de faciliter l'application des connaissances à partir d'articles révisés par des pairs aux applications des pratiques cliniques. Le référencement est uniforme pour permettre aux experts d'avoir facilement accès aux détails des études scientifiques et des rapports utilisés pour compiler les Lignes directrices.
L'ébauche des Lignes directrices a été revue par des experts et des intervenants clés, y compris les partenaires de la santé et des changements climatiques, les travailleurs de la santé, et les spécialistes de la chaleur. Plusieurs disciplines de la santé ont participé à l'examen afin d'assurer une utilisation pratique et une pertinence pour un large éventail de travailleurs de la santé.
La première étape dans le développement du projet a été la tenue d'un atelier d'un jour composé d'intervenants pour discuter et hiérarchiser l'ensemble des besoins visant le développement de produits en matière de chaleur et de santé et la diffusion des messages au public et aux professionnels de la santé. Cet atelier a abordé de nombreux besoins en matière d'évaluation initiale relative aux publications portant sur la chaleur et la santé. Le tableau A.1 contient la liste des participants.
Des considérations à l'égard du format et du contenu ont été abordées afin de s'assurer de la pertinence de la version imprimée des Lignes directrices pour répondre aux besoins des travailleurs de la santé. La publication a été complétée avec la participation de Santé Canada et l'Agence de santé publique du Canada. En outre, les Lignes directrices ont été envoyées pour révision à des associations de travailleurs de la santé, et distribuées aux organisations non gouvernementales. Ces commentaires ont été ensuite examinés et les révisions ont été apportées en conséquence. Les examinateurs et leurs affiliations sont énumérés dans la section suivante.
| Participant | Organisation |
|---|---|
| Santé - Clinique | |
| Della Faulkner, RN, PhD | Consultant infirmière, Association des infirmières et infirmiers du Canada |
| Jill Skinner | A/Directeur associé pour la santé publique, Association médicale canadienne |
| Sandra Hirst, RN, PhD | Professeur, Université de Calgary, Canadian Gerontological Nurses Association, Conseil national des aînés |
| Maurice Lanteigne | Gestionnaire de projet, Association pulmonaire du Canada |
| Sue Sullivan | Gestionnaire de projet, Association canadienne de santé publique |
| Santé - Fournisseur de services communautaires | |
| Jane MacDonald, RN, MHSc | Vice-président, Affaires publiques et l'engagement des communautés, Infirmières de l'Ordre de Victoria du Canada |
| Cam Manson | Steward chef, Centres d'accès aux soins communautaires, région de Champlain |
| Protection civile | |
| Don Shopshire | Bureau national, La Société canadienne de la Croix-Rouge |
| Suzanne Carrier | Officier de champ, Gestion des situations d'urgence en Ontario |
| Premiers intervenants | |
| Bill Alexander | Coordinateur national, Services de désastre, Ambulance Saint-Jean |
| Hygiène et sécurité travail | |
| Lorraine Davison, MSc, MEng (Téléconférence) | Gestionnaire, Services chimiques, Centre canadien d'hygiène et de sécurité au travail |
| Enfants et jeunes | |
| Kelly Nolan, PhD | Société canadienne de pédiatrie |
| Groupe confessionnel | |
| Perry Rowe | Directeur exécutif, Armée du Salut |
| Autochtones et Premières nations | |
| Stuart Wuttke | Unité environnementale d'intendance, Assemblée des Premières nations |
| Groupes communautaires de la RCN | |
| Mary Wiggin | Directeur exécutif, Regroupement d'Ottawa pour l'alphabétisation |
| Partenaires du portefeuille de la santé | |
| Catherine Huang, MA | Analyste des politiques, Bureau des populations vulnérables, SC |
Diane McClymont Peace Erin Myers |
Santé des Premières nations et des Inuits, SC Gestionnaire, Changements climatiques et la Santé Chercheur environnementale, Changements climatiques et la Santé |
| Jane Swan | Officier de liaison, Division du vieillissement et des aînés, ASPC |
| Stephen Parker | Coordinateur de programme, Centre des maladies infectieuses d'origine alimentaire, environnementale et zoonotique, ASPC |
| Partenaires communautaires | |
Stephanie Gower, PhD Carol Mee, RN, BScN, MEd
|
Bureau de santé publique de Toronto Consultante de recherche, Politiques de la santé publique Superviseure, Information environnementale et éducation, Politiques de la santé publique Gestionnaire, Direction des environnements sains |
| Shelley Hudson, RN | Santé publique Ottawa |
Examinateurs externes
Les examinateurs externes ont été choisis en fonction de leur expertise et leur champ de connaissances et sont énumérés ci-dessous :
- Sheri Armstrong, RN, BScN, MS
Infirmière de la santé publique, municipalité régionale de Waterloo, Santé publique - Sandra Brioux, RN, BA
Présidente, Groupe d'intérêt sur la télépratique infirmière, Association des infirmières et infirmiers autorisés de l'Ontario - Janet Chee, RN, BScN, MN
Administratrice principale de programme, Affaires internationales, Programme des lignes directrices sur les pratiques exemplaires en soins infirmiers, Association des infirmières et infirmiers autorisés de l'Ontario - Audrey Danaher, RN, MSc
Exercice professionnel (santé publique), Community Health Nurses' Initiatives Group - Katie Dilworth, MHSc, RN, CCHN(C)
Présidente, Community Health Nurses' Initiatives Group, Association des infirmières et infirmiers autorisés de l'Ontario - James Ducharme, MD, CM, FRCP(C), DABEM
Professeur clinique, Division de médecine d'urgence, Université McMaster Examinateur invité au nom du Collège royal des chirurgiens et des médecins du Canada - Stephanie Gower, PhD
Conseillère en recherche, Politique de la santé publique, Bureau de santé publique de Toronto - Doris Grinspun, RN, MSN, PhD, O.ONT.
Directrice générale, Association des infirmières et infirmiers autorisés de l'Ontario - Laura Hanson, RN, BN, MN
Infirmière en santé communautaire - Kathryn Hardill, BScN, RN(EC)
Infirmière praticienne en soins de santé primaires, Bancroft Medical Clinic - Brenda Jacklitsh, MS
Épidémiologiste, National Institute for Occupational Safety and Health - Carol Mee, RN, BScN, MEd
Superviseure, Information et éducation sur l'environnement, Politique de la santé publique, Bureau de santé publique de Toronto - Robert Milling, LLB, LLM
Directeur, Politiques en santé et en soins infirmiers, Association des infirmières et infirmiers autorisés de l'Ontario - Lynn Anne Mulrooney, RN, MPH, PhD
Analyste principale de la politique, Association des infirmières et infirmiers autorisés de l'Ontario - Daniel Rainham, PhD
Chaire de la durabilité et de la santé environnementale, Université Dalhousie et Associé à la recherche, Atlantic Health Promotion Research Centre - Brent Ruddock, RPh, BScPharm
Pharmacien principal, Drug Information Research Centre, Ontario Pharmacist Association - Howard Shapiro, MD, MSc, FRCP(C)
Médecin-conseil adjoint en santé publique, santé environnementale, Santé publique de Toronto - Jill Skinner
Directrice associée par intérim, Bureau de la santé publique, Association médicale canadienne - Carol M. Stephenson, PhD
Chef, Bureau de recherche en formation, National Institute for Occupational Safety and Health - Althea Stewart-Pyne, RN, BN, MHSc
Administratrice de programme, Affaires internationales, Programme des lignes directrices sur les pratiques exemplaires en soins infirmiers, Association des infirmières et infirmiers autorisés de l'Ontario - Tim Takaro, MD, MPH, MS
Professeur agrégé, Doyen associé à la recherche, Faculté des sciences de la santé de l'Université Simon Fraser - Pamela VanBelle, RN, BScN, MN
Administratrice de programme, Affaires internationales, Programme des lignes directrices sur les pratiques exemplaires en soins infirmiers, Association des infirmières et infirmiers autorisés de l'Ontario
Réviseurs du Comité consultatif sur les Systèmes d'avertissement et d'intervention en cas de chaleur
Le Comité consultatif sur les Systèmes d'avertissement et d'intervention en cas de chaleur a été formé de participants nationaux et internationaux pour contribuer à l'élaboration d'un plus vaste Projet sur la résilience à la chaleur de Santé Canada. Certains membres ont examiné les Lignes directrices et sont énumérés ci-dessous :
- Quentin Chiotti, PhD
Directeur du Programme Air et Scientifique principal, Pollution Probe - Patty Gorr
Analyste de politiques, Division du vieillissement et des aînés, Agence de la santé publique du Canada - Jane MacDonald, RN, MHSc
Vice-présidente, Affaires publiques et communications, Infirmières de l'Ordre de Victoria du Canada - Franziska Matthies, PhD
Officier technique, Changements climatiques, Services de santé environnementale et dévelopment durable, Organisation mondiale de la Santé, Bureau régional européen - Bettina Menne, MD, PhD
Gestionnaire de Programme (a.i.), Services de santé environnementale et dévelopment durable, Organisation mondiale de la Santé, Bureau régional européen - Scott Sheridan, PhD
éditeur en chef, International Journal of Biometeorology, Professeur agrégé et Coordinateur des études diplômés, département de Géographie, Université de Kent State
Réviseurs des Systèmes pilotes d'avertissement et d'intervention en cas de chaleur
Une composante du Projet sur la résilience à la chaleur de Santé Canada est l'élaboration des Systèmes pilotes d'avertissement et d'intervention en cas de chaleur dans quatre collectivités canadiennes. Les Lignes directrices ont été envoyées à chacune des collectivités à des fins de révision et les commentaires ont été obtenus des participants selectionnés par les collectivités de la liste suivante :
- Ada Bennett, MD
Coordinatrice des mesures d'intervention en cas d'urgence, Office régional de la santé de Winnipeg - Neil Gamey, RN, PCP
Gestionnaire des opérations de services médicaux d'urgence, Office régional de la santé d'Assiniboine - Stephan Hamel, MSc
Coordinateur régional des projets pilotes de Fredericton (Fiches de renseignements uniquement) - Lori Jones, RN, BScN
Coordinatrice, Programme de normes des établissements, Office régional de la santé d'Assiniboine - Tom P. McCormack
Directeur régional, Programme de gestion des opérations en cas de catastrophe, Office régional de la santé de Winnipeg - Robert Munro
Spécialiste de la gestion des catastrophes, Santé Manitoba, Bureau de gestion des opérations en cas de catastrophe - Toni Morris-Oswald, PhD, BSW, MNRM
Santé Manitoba, Bureau de gestion des opérations en cas de catastrophe - Karina Richters
Coordinatrice de projets pilotes Windsor (Fiches de renseignements uniquement) - Adrian Robertson, MD
Directeur médical du SMU, Santé Manitoba, spécialiste en médecine d'urgence et soins intensifs du CRMC(C) - Brent Roussin, MD, LLB, MPH(C), CCFP
Résident en médecine communautaire, Office régional de la santé de Winnipeg - Sally Shurvell
Coordinatrice régionale de projets pilotes, Office régional de la santé d'Assiniboine (Fiches de renseignements uniquement)
Réviseurs du secteur public
L'invitation à un examen horizontal du secteur public a été étendue à de nombreux partenaires et voici une liste de ceux qui y ont participé :
- Alan Abelsohn, MBChB, CCFP, FCFP
Médecin épidémiologiste, Bureau des programmes sur la qualité de l'air, Direction générale de la santé environnementale et de la sécurité des consommateurs, Santé Canada - Marc Berthiaume, MD, CCFP
Directeur, Bureau des produits pharmaceutiques et des matériels médicaux commercialisés, Direction générale des produits de santé et des aliments, Santé Canada - Manon D. Fleury, MSc
Biostatisticienne/épidémiologiste, Division des enjeux environnementaux, Agence de la santé publique du Canada - Mark Lysyshyn, MD, MPH, FRCP(C)
Médecin spécialiste, Agence de la santé publique du Canada - Diane McClymont Peace
Gestionnaire, Changements climatiques et la santé, Direction générale de la santé des Premières nations et des Inuits, Santé Canada - Nick Previsich, PhD
Directeur, Division des enjeux environnementaux, Agence de la santé publique du Canada - Susan Robertson, MD
Conseillère principale, Gestion du risque, Direction générale des produits de santé et des aliments, Santé Canada
Annexe B : Fiches de renseignements à l'intention des travailleurs de la santé
- Soins actifs pendant une chaleur accablante
Recommandations et information à l'intention des travailleurs de la santé - Soins de santé communautaires pendant une chaleur accablante
Maladies provoquées par la chaleur : prévention et soins préliminaires - Préparation des installations de santé en vue d'une chaleur accablante
Recommandations pour les gestionnaires de résidences pour personnes âgées et d'installations de soins de santé
Annexe C : Publications de Santé Canada pour renforcer la résistance à la chaleur

Élaboration de systèmes d'avertissement et d'intervention en cas de chaleur afin de protéger la santé : Guide des pratiques exemplaires - Ce guide donne un aperçu des pratiques exemplaires appliquées au Canada et dans d'autres pays et expose les étapes que peuvent suivre les collectivités pour atténuer les risques pour la santé liés à la chaleur et favoriser la résilience à la chaleur chez les Canadiens.

Communiquer les risques des périodes de chaleur accablante pour la santé : Trousse à l'intention des responsables de la santé publique et de la gestion des urgences - Cette publication définit les pratiques exemplaires en matière de communication et les difficultés rencontrées par les personnes vulnérables à la chaleur. On y retrouve des messages publics et des explications solidement étayées sur la chaleur et la santé, de même que des stratégies de communication à adopter pour l'élaboration de campagnes de communication sur le sujet.

Brochures sur la chaleur et la santé à l'intention de groupes particuliers - Ces brochures renferment des messages uniformes et solidement étayés sur la chaleur et la santé qui sont axés sur les besoins des groupes vulnérables. Les groupes cibles sont les adultes plus âgés, les personnes actives physiquement, les parents de jeunes enfants.

Lignes directrices à l'intention des travailleurs de la santé pendant les périodes de chaleur accablante : Un guide technique - Ce guide technique fondé sur des données fiables fournit aux travailleurs de la santé de l'information sur la façon de reconnaître, de traiter et de prévenir les malaises liées à la chaleur. Les sujets suivants y sont abordés : promotion de la santé et prévention des blessures pour les personnes à risque; évaluation des risques par les professionnels de la santé; identification des signes et des symptômes des maladies provoquées par la chaleur; recommandations cliniques visant à réduire les risques pour la santé.

Lignes directrices à l'intention des travailleurs de la santé pendant les périodes de chaleur accablante : Un guide de l'utilisateur pour les responsables des politiques de santé - Ce guide constitue un sommaire des principales statistiques et des renseignements clés du Guide technique et vise à fournir une orientation stratégique aux organisations et aux établissements de soins de santé.

Fiches de renseignements à l'intention des travailleurs de la santé - Ces fiches fournissent aux travailleurs de la santé de l'information pour leur permettre de mieux comprendre la vulnérabilité à la chaleur accablante et d'être mieux outillés pour déterminer des mesures de prévention et d'atténuation efficaces. Les Fiches de renseignements élaborées portent sur trois domaines distincts : soins actifs, soins communautaires et préparation des installations.

Adaptation aux périodes de chaleur accablante : Lignes directrices pour évaluer la vulnérabilité en matière de santé - Cette publication donne des précisions sur la réalisation d'évaluations de la capacité d'adaptation et de la vulnérabilité à la chaleur dans le but de mieux comprendre les vulnérabilités et d'encourager l'adoption de mesures d'atténuation chez les personnes et dans les collectivités.
Pour en savoir plus, veuillez communiquer avec Climatinfo@hc-sc.gc.ca
Annexe D : Fiches de renseignements sur la chaleur et la santé
- Adultes plus âgés
Protégez-vous des dangers du temps très chaud
C'est vraiment trop chaud! - Personnes actives physiquement
Protégez-vous des dangers de la chaleur accablante
Vous êtes actif quand il fait chaud! Vous êtes à risque! - Jeunes enfants
Protégez votre enfant des dangers de la chaleur accablante
Gardez les enfants à l'abri de la chaleur!
