Le moment d'agir - Pleins feux de l'ACSP sur l'élimination de la tuberculose au Canada

Télécharger le format de rechange
(Format PDF, 845 Ko, 26 pages)
Organisation: Agence de la santé publique du Canada
Type : Rapport
Date publiée : 2018-03-22
Un message de l'administratrice en chef de la santé publique du Canada
La tuberculose (TB), véritable symbole d'iniquité dans la santé publique, est une maladie sociale qui comporte un aspect médical.
Comme le démontre le présent rapport, les déterminants sociaux de la santé, tels que la pauvreté, l'insécurité alimentaire, un logement inadéquat et le surpeuplement, contribuent à l'iniquité en matière de santé et sont, de ce fait, des facteurs de risque sous-jacents de poids pour la TB.
Le Canada a franchi des pas prodigieux en ce qui a trait à l'élimination de cette maladie, grâce à l'avènement des antibiotiques et à une amélioration générale des conditions socio-économiques; n'empêche que les progrès, à cet égard, ont plafonné depuis les années 1980.
Si j'ai décidé de faire pleins feux sur la TB dans ce rapport, c'est que je suis fortement inspirée par l'élan actuel des dirigeants des communautés inuites visant à éliminer cette maladie. C'est que le taux de TB est près de 300 fois plus élevé chez les Inuits que chez la population canadienne non-autochtone née au pays. Ce taux inacceptable reflète l'expérience particulière des Inuits eu égard à cette maladie - un long passé d'iniquités sociales et les effets continus de la colonisation.
Par ailleurs, près de 70 pourcent des cas de TB active au Canada sont diagnostiqués chez les personnes nées à l'étranger. Et les plus à risque de développer une TB active, ce sont les réfugiés adultes en provenance de régions qui accusent une incidence élevée de la maladie et qui sont atteints d'une infection tuberculeuse latente (ITL). Puisque nous connaissons mieux maintenant les prédicteurs de la TB active chez les personnes immigrant au Canada, nous pourrons comprendre leurs expériences particulières avec cette maladie afin de mieux cibler nos interventions et nos soutiens en fonction de leurs besoins.
C'est maintenant le temps idéal de décupler nos efforts pour éliminer cette maladie qui se traite et se guérit. Nous disposons maintenant de moyens améliorés et rapides pour diagnostiquer la TB active, ce qui permet d'intervenir en temps opportun et de réduire ainsi sa transmission. La réactivation de cette maladie par suite de cas d'ITL non traités demeure une source majeure de nouveaux cas de TB active et de sa transmission. Or, il nous est maintenant possible d'entrevoir de nouveaux progrès : grâce à des approches et à des tests améliorés pour mieux cibler les sujets qui sont les plus à risque d'une réactivation de la maladie, auxquels s'ajoutent des plans de traitements de l'ITL plus opportuns et efficaces.
Pour éliminer la TB au Canada, la clé consiste à réduire les effets disproportionnés de la maladie chez les peuples autochtones, notamment les Inuits et chez les personnes nées à l'étranger. Mais pour y parvenir, la condition essentielle sera au moyen d'actions collaboratives.
Ultimement, ce seront les communautés elles-mêmes qui dicteront les solutions à cette maladie sociale complexe, moyennant des soutiens continus provenant de divers acteurs - qu'il s'agisse des gouvernements, universitaires, experts ou autres. Des efforts déployés pour réduire les iniquités sociales, conjugués à un diagnostic et un traitement améliorés de la TB active et de l'ITL - voilà une combinaison gagnante qui nous permettra d'offrir des conditions équitables et de contribuer à éliminer la TB dans l'ensemble du pays.
Remerciements
Bon nombre de personnes et d'organisations ont contribué à l'élaboration de mon rapport Pleins feux de l'administratrice en chef de la Santé publique sur l'élimination de la tuberculose au Canada.
Je tiens à exprimer ma reconnaissance envers tous ceux et celles qui ont fourni des conseils d'expert insignes, notamment le Dr Jeff Reading, à l'Université de Victoria. Et je remercie sincèrement le Dr Gonzalo Alvarez, à l'Institut de recherche de l'Hôpital d'Ottawa, qui a bien voulu nous faire part de son expertise, tout en parcourant, à titre de réviseur, plusieurs ébauches du présent document.
Je tiens également à souligner les contributions de maints partenaires et intervenants consultés, notamment : des représentants de l'Inuit Tapiriit Kanatami; Marlene Laroque et Tammy Cote, de l'Assemblée des Premières Nations; Wenda Watteyne, du Conseil national des Métis; Dre Elizabeth Rea, de la Santé publique de Toronto; Dr Tom Wong, des Services aux autochtones Canada; ainsi que Dre Dominique Elien Massenat et Michael Mackinnon, d'Immigration, Réfugiés et Citoyenneté Canada.
Je suis également redevable auprès de bon nombre de personnes et de groupes au sein de l'Agence de la Santé publique du Canada et de Santé Canada pour tous leurs efforts déployés relativement à l'élaboration de ce rapport, notamment : Dr Howard Njoo, Marc-André Gaudreau, Katherine Dinner, Linda Lord, Dre Winnie Siu, Julie Vachon, Nashira Khalil, Dr Chris Archibald, Cindi Corbett, Jeannette Macey, Donna Malone, Maxime Pedneault, Stéphanie Parisien, Andrea Raper, Kerry Robinson, Kelly Folz et Pierre Desmarais.
Enfin, je m'en voudrais de ne pas mentionner l'excellent travail des dévoués membres de mon Unité des rapports de l'ACSP pour ce qui est de la recherche, de la consultation et de l'élaboration entourant ce rapport : Lori Engler-Todd, Larry Shaver, Aimée Campeau, Dr Hong-Xing Wu, Gerri-Lynn Dolan, Fatimah Elbarrani et Rhonda Fraser.
La TB au Canada à l'heure actuelle
Qu'est-ce que la tuberculose (TB)? La TB est une maladie infectieuse grave, mais elle se traite et se guérit. Elle est causée par une bactérie appelée Mycobacterium tuberculosis qui se transmet dans l'air par suite d'un contact prolongé avec une personne contagieuse quand elle tousse, éternue ou parleNote de bas de page 1. Après avoir inhalé la bactérie de la TB, la plupart des individus, grâce à leur système immunitaire, sont capables de lutter contre cette infection ou de « contenir » la bactérie, ce qui prévient ou retarde l'apparition de la maladie (voir la Figure 1). Il s'agit là de l'infection tuberculeuse latente (ITL) (voir Image 1). La personne ainsi atteinte n'est pas malade, ni contagieuseNote de bas de page 1. Toutefois, par suite d'une infection initiale, environ une personne sur dix au Canada développera une TB active, souvent dans un délai de deux ansNote de bas de page 2.
La TB atteint surtout les poumons, mais elle peut également se propager à d'autres parties du corps, notamment, les reins, la colonne vertébrale et le cerveauNote de bas de page 1. Les symptômes de la TB active peuvent varier, mais comportent généralement les suivants : toux de deux semaines et plus, toux saignante, douleurs thoraciques, faiblesse ou fatigue, perte de poids, frissons et fièvre, et autres.
Même si les taux globaux de la TB sont actuellement faibles au Canada, le fardeau général lié à la maladie demeure élevé. Au niveau mondial, la TB est la principale cause de décès provoqués par un agent infectieux; en effet, un peu plus de 10 millions de personnes ont reçu un diagnostic de la forme active de la maladie - d'où près de 1,7 million de décès, en 2016, dans le mondeNote de bas de page 3. Quant au Canada, le pays jouit de l'incidence le plus faible de la TB de tous les membres du G7, après les États-UnisNote de bas de page 4. Selon les données les plus récentes, on compte plus de 1 700 personnes chez qui a été diagnostiquée une TB active au Canada en 2016, ce qui donne lieu à un taux d'à peine 5 cas pour 100 000 habitants (voir la Figure 2)Note de bas de page 4.
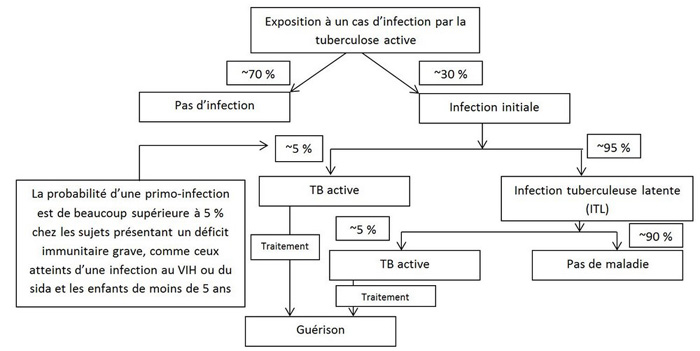
Sources : adapté de the Public Health Agency of Canada. (2014). Canadian Tuberculosis Standards, 7th Edition; and Shaler, C. R., Horvath, C., Lai, R., & Xing, Z. (2012). Understanding delayed T-cell priming, lung recruitment, and airway luminal T-cell responses in host defense against pulmonary tuberculosis. Clinical and Developmental Immunology, 2012.
Figure 1 - Équivalent textuel
Cette figure décrit l'issue possible de l'infection chez l'hôte infecté, une fois exposé à la bactérie de la TB.
Après exposition à la bactérie de la TB, près de 30 % des sujets développeront une infection initiale. Les autres 70 % finiront par ne pas développer d'infection. Environ 5 % des personnes qui deviennent infectées par la Mycobaterium tuberculosis développeront une TB active peu après. La probabilité d'une TB active est beaucoup plus grande chez les sujets présentant un déficit immunitaire grave, par exemple ceux qui sont atteints d'une infection au VIH ou du sida et les enfants de moins de 5 ans. Les sujets qui ne développent pas une TB active auront contracté une infection tuberculeuse latente (ITL). Chez une faible proportion des sujets atteints d'une ITL, soit environ 5 % des personnes infectées, l'ITL évoluera plus tard vers une TB active. Environ 90 % des personnes infectées par la Mycobaterium tuberculosis qui n'ont pas de déficit immunitaire (causé, par exemple, par une infection au VIH ou le sida) ne développeront jamais de TB active. La TB active est guérissable par un traitement approprié.
D'immenses progrès ont été réalisés pour ce qui est de prévenir et d'enrayer la TB au Canada depuis les années 1940 et 1950, alors que les taux globaux au pays étaient élevés et que de nombreuses personnes en mourraientNote de bas de page 5. Ce qui a permis de tels gains en faveur de la santé des Canadiens, ce sont les antibiotiques (notamment la streptomycine) développés au cours des années 1940, ainsi que les améliorations sociales et d'infrastructures qui ont réduit le risque de propagation de la TB d'une personne à une autreNote de bas de page 5.
En dépit de telles avancées, certaines sous-populations accusent des taux disproportionnellement élevés d'infection à la TB active au Canada; ce sont les Premières Nations dans les réserves, les Inuits et les personnes nées à l'étrangerNote de bas de page 4,Note de bas de page 6, notamment les réfugiés, provenant de pays où l'incidence de la TB est élevéeNote de bas de page 2,Note de bas de page 7. Ce sont ces populations qui sont dans la mire du présent rapport. Quant aux personnes non-autochtones nées au Canada, elles ne forment qu'une petite proportion de cas de TB active (voir Figure 3)Note de bas de page 4.
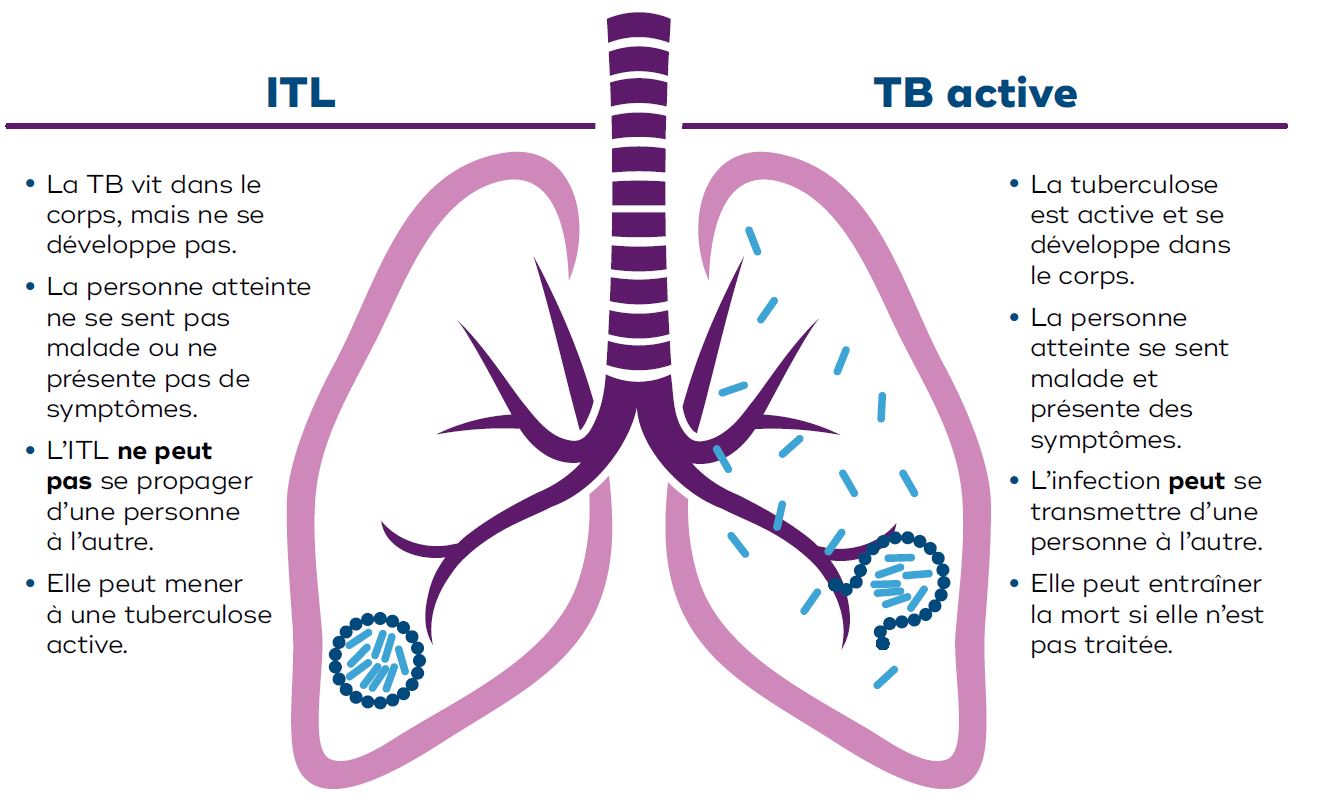
Source : adapté de Kanabus, A. (2017). Information about Tuberculosis. Global Health Education.
Image 1 - Équivalent textuel
ITL
- La TB vit dans le corps, mais ne se développe pas.
- La personne atteinte ne se sent pas malade ou ne présente pas de symptômes.
- L'ITL ne peut pas se propager d'une personne à l'autre.
- Elle peut mener à une tuberculose active.
TB active
- La tuberculose est active et se développe dans le corps.
- La personne atteinte se sent malade et présente des symptômes.
- L'infection peut se transmettre d'une personne à l'autre.
- Elle peut entraîner la mort si elle n'est pas traitée.
D'autres sous-populations présentent également un risque d'être infectées par la bactérie de la TB et de développer une TB active : les sans-abris, les personnes qui s'injectent des drogues, les résidents des établissements de services correctionnels ou de soins de longue durée, les travailleurs de la santé et les personnes immunodépriméesNote de bas de page 2.
Premières Nations, Inuits et Métis
Le CD Howe : Au cours des années 1940, des navires tels que le CD Howe, véritables « bateaux-hôpitaux », étaient utilisés dans l'Expédition de l'est de l'Arctique pour effectuer un dépistage auprès des Inuits et évacuer ceux qui présentaient des symptômes de la tuberculoseNote de bas de page 13. Les personnes ainsi diagnostiquées se voyaient étiquetées par les lettres « TB » sur une main et étaient transportées dans un hôpital provincial ou un sanatorium dans le Sud, parfois tout juste quelques heures après l'examenNote de bas de page 13. Le retrait forcé de ces gens (même des enfants et des nourrissons) loin de leur famille et leurs proches entraîna de vifs désarrois émotifs et, dans certains cas, compromit la survivance du reste de la familleNote de bas de page 13.
L'épidémie de la TB a été transportée au Canada par les Européens au cours du XVIIIe siècle, puis se propagea dans la populationNote de bas de page 8. Les effets soutenus du colonialisme sont toujours à l'origine des taux élevés de TB qu'affichent aujourd'hui les communautés nordiques des Premières Nations et des InuitsNote de bas de page 9. Dans la foulée de la colonisation, les Premières Nations se sont vues contraintes de se retirer de leurs terres et territoires. Quant aux Inuits, ils ont été relocalisés dans des zones d'établissement désignées par l'État dans l'Inuit Nunangat. La mise en place du système de réserves, suivie de l'époque des pensionnats autochtones, aggrava les répercussions de la TB par suite du surpeuplement, d'une alimentation déficiente et de conditions sanitaires inadéquates.
Aussi, bon nombre d'enfants des Premières Nations, inuits et métis moururent de la TB lors de leur séjour au pensionnatNote de bas de page 10. À ce point que durant les années 1930 et 1940, les taux de mortalité causée par la TB dépassaient les 8 000 pour 100 000 enfants ainsi confinés et excédaient les 700 décès pour 100 000 adultes des Premières Nations vivant dans les réservesNote de bas de page 9. Ces taux de mortalité causée par la TB figurent parmi les plus élevés jamais enregistrés dans le mondeNote de bas de page 9.
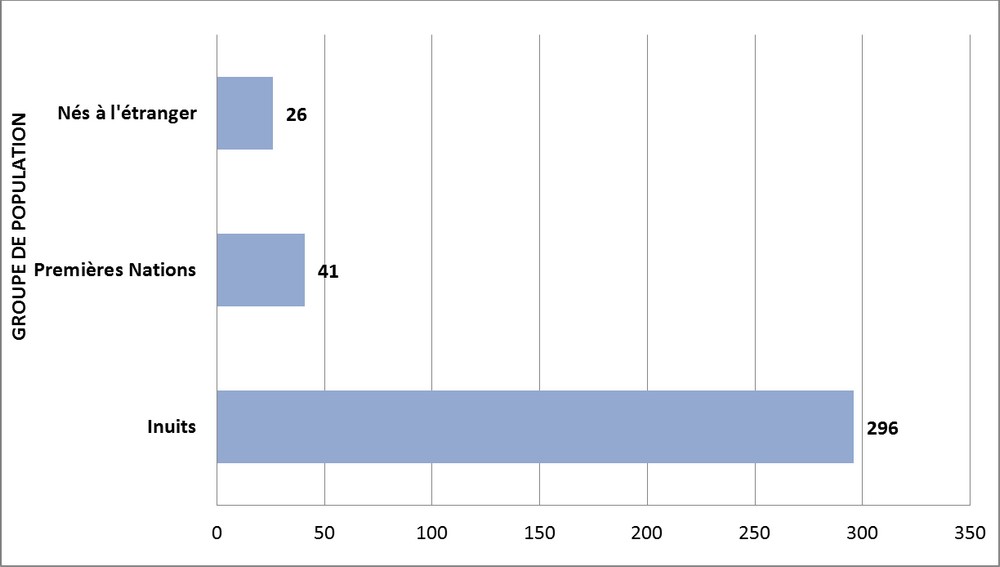
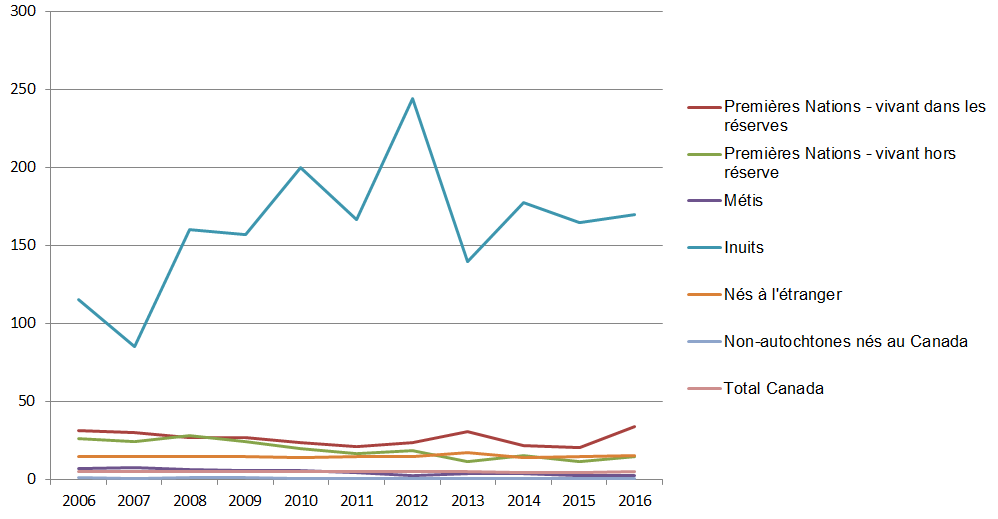
En 2016, alors que les Premières Nations, les Inuits et les Métis ne comptaient que pour un peu moins de 5 % de l'ensemble de la population canadienne, ils revendiquaient près de 20 % des cas déclarés de TB activeNote de bas de page 4. Les taux varient au sein des populations autochtones; par exemple, le taux de TB chez les Inuits était, en 2016, près de 300 fois plus élevé que celui des personnes non-autochtones nées au Canada (voir la Figure 4)Note de bas de page 4. Remarquons toutefois que si peu de progrès ont été réalisés depuis les années 1980, le taux d'incidence chez les Premières Nations habitant hors réserve et chez les Métis a commencé à décroître au cours de la dernière décennie (voir la Figure 5)Note de bas de page 4.
Il n'y a pas de doute là-dessus : plus d'efforts sont à déployer si nous tenons à réduire les graves effets de la TB tant chez les Inuits que chez les Premières Nations habitant dans les réserves.
Les personnes nées à l'étranger
Le Canada a mis en place de rigoureuses exigences médicales relatives à l'immigration dans le but d'entrer au pays. Avant d'y être admis, toute personne soumettant une demande de résidence permanente et certains individus sollicitant une résidence temporaire doivent passer un examen médical pour l'immigration. Ce contrôle comprend une radiographie pulmonaire pour les demandeurs âgés de 11 ans et plus à des fins de dépistage de la TB activeNote de bas de page 2. Cette mesure est en place pour s'assurer que les personnes infectées d'une TB active, qui elle est contagieuse, soient traitées avant leur arrivée, de façon à réduire le plus possible les risques de contagionNote de bas de page 2.
Toutefois, vu la nature de la maladie, les personnes nées à l'étranger et atteintes d'ITL peuvent contracter une TB active et tomber malades des mois, même des années après le processus d'immigration. Étant donné un tel risque, les personnes arrivant au Canada doivent se présenter aux autorités de santé publique locales pour suivis plus approfondis advenant une preuve de TB active antérieure. Comme il a déjà été mentionné, l'ITL n'est pas contagieuse et la plupart des personnes qui en sont atteintes ne contractent pas une TB active. Toutefois, les migrants peuvent devenir infectés par la bactérie de la TB durant un voyage de retour de leur pays d'origineNote de bas de page 2. Aussi, il est important de noter que toute personne née au Canada ou à l'étranger, qui passe suffisamment de temps dans un pays présentant une incidence élevée de TB risque également d'en devenir infectéeNote de bas de page 11.
En 2016, les personnes nées à l'étranger, soit près de 22 % de l'ensemble de la population canadienneNote de bas de page 12, représentaient 70 % des nouveaux cas (ou cas de retraitement) déclarés de TB active, soit un taux de 15 cas pour 100 000 habitantsNote de bas de page 4.

Source : Vachon, J., Gallant, V., Siu, W. (2018). Tuberculosis in Canada, 2016. Canada Communicable Disease Report, 44(3/4), 75-81.
Figure 3 - Équivalent textuel
| Sous-population autochtone | Cas (en pourcentage) |
|---|---|
| Métis | 3 % |
| Inuits | 34 % |
| Premières Nations | 63 % |
| Sous-population | Cas (en pourcentage) |
|---|---|
| Nés à l'étranger | 70 % |
| Autochtones | 19 % |
| Autochtones nés au Canada - statut inconnu | 2 % |
| inconnu | 1 % |
| Non-autochtones nés au Canada | 8 % |
L'Organisation mondiale de la Santé (OMS) définit les déterminants sociaux de la santé comme les conditions dans lesquelles les gens naissent, grandissent, vivent, travaillent et vieillissentNote de bas de page 30.
Facteurs influant sur la maladie
Une variété de facteurs de risque individuels et les déterminants sociaux de la santé entrent en jeu pour ce qui est de l'infection à la TB et du développement de la maladie. Puisque cette infection prend d'assaut le système immunitaire, le facteur de risque le plus important pour le développement d'une TB active chez une personne atteinte d'ITL est l'infection au VIHNote de bas de page 14. D'autres facteurs de risque individuels entravant la capacité pour le système immunitaire de surmonter une infection à la TB sont : le tabagisme, la consommation d'alcool et d'autres drogues, ainsi que le diabète et des médicaments portant atteinte au système immunitaireNote de bas de page 14,Note de bas de page 15. C'est pourquoi on a recours à des messages de santé publique (du type : si vous tirez une bouffée, il ne faut pas partager) pour faire connaître les risques d'une infection à la TB par suite d'une utilisation partagée d'appareils servant à fumer le tabac et le cannabisNote de bas de page 16.
La pauvreté est désormais reconnue comme un déterminant social de la santé. Elle engendre les vulnérabilités qui exposent les gens à des facteurs de risque simultanés pour la TB, y compris des logements surpeuplés et une malnutritionNote de bas de page 14.
L'équité en matière de santé, cela veut dire que toute personne peut atteindre son plein potentiel en santé sans en être désavantagée en raison de sa race, son ethnicité, sa religion, son genre, son âge, sa classe sociale, son statut socio-économique, ni pour des raisons géographiques ou autres circonstances d'origine socialeNote de bas de page 31.
De plus, des obstacles à des soins de santé en temps opportun (retards entre le diagnostic et le traitementNote de bas de page 14 et manque de soins de santé par des fournisseurs possédant des compétences culturelles) peuvent aggraver le cours de la TBNote de bas de page 17. Et des retards dans le diagnostic et le traitement augmentent le risque d'effets indésirables pour la personne atteinte, y compris le décès et une probabilité accrue que la bactérie de la TB se propagera. À cet égard, un facteur important pouvant retarder le diagnostic de la TB est la crainte d'être victime de stigmatisation ou de discriminationNote de bas de page 18. Certaines personnes infectées peuvent ainsi être victimes de facteurs concomitants multiples, comme ceux fondés sur l'ethnicité, la pauvreté et la maladie mentale.
Premières Nations, Inuits et Métis
« Si, comme point de départ, nous pensons qu'il est possible d'éliminer la TB dans l'Inuit Nunangat, alors j'ose espérer que d'autres choses suivront, parce qu'il est impossible de nous attaquer à cet enjeu… sans aussi travailler à éliminer le surpeuplement et à améliorer les conditions de vieNote de bas de page 32. »
Natan Obed
Président d'Inuit Tapiriit Kanatami
Par suite de l'impact actuel de la colonisation, les Premières Nations, les Inuits et les Métis subissent des déterminants de la santé distincts qui les rendent vulnérables à la TB, comme un logement inadéquat et l'isolement communautaireNote de bas de page 19,Note de bas de page 20. Voici un certain nombre de facteurs qui contribuent aux taux élevés de la TB active chez ces populations :
Les conditions de logement inadéquat peuvent accroître les risques d'infection à la TB et aggraver le cours de la maladie en raison de la piètre qualité de l'air et de la ventilation au foyerNote de bas de page 15,Note de bas de page 21. Par exemple, près de la moitié des Inuits vivent dans des maisons qui sont au-dessus de leurs moyens, exigent des réparations majeures ou n'offrent pas assez d'espaceNote de bas de page 22.
Lié à ce qui précède, le surpeuplement peut également accroître le risque de la transmission de la TB. Près du quart des adultes des Premières Nations vivent dans des habitations surpeupléesNote de bas de page 23 dépourvues des commodités de baseNote de bas de page 19.
L'insécurité alimentaire - ne pas disposer d'un accès fiable à une quantité suffisante d'aliments abordables et nutritifs - peut entraîner la faim et une malnutrition. Selon une étude réalisée dans le Nunavik, une alimentation déficiente est associée à une vulnérabilité accrue à l'ITLNote de bas de page 24. Près du quart des Inuits ont déclaré éprouver une insécurité alimentaireNote de bas de page 22. Cela est largement dû à des pénuries alimentaires liées au climat rigoureux et au fait de ne pas avoir les moyens de se payer des aliments au détail parce que les options d'achat sont dispendieusesNote de bas de page 25.
L'accès aux soins de santé peut être un obstacle au traitement. Les patients des Premières Nations peuvent connaître des retards dans le diagnostic et le traitement de la TB active lorsqu'ils vivent très loin des installations médicalesNote de bas de page 15. Quant aux Inuits, qui vivent dans des communautés éloignées et isolées, ils éprouvent des difficultés particulières à accéder à des services de soins de santé appropriés. Par exemple, il arrive souvent qu'ils soient pris en charge par des travailleurs de soins de santé du Sud qui n'ont jamais eu à traiter des cas de TBNote de bas de page 26. Par ailleurs, ces travailleurs ignorent souvent la langue et la culture du milieu, ce qui est loin de faciliter la prestation des soinsNote de bas de page 26.
« Les connotations culturelles sont importantes relativement à la TB pour les populations d'immigrants, et pour tous. Parfois, les gens pourraient associer la TB avec la mort ou les anciens sanatoriums, et pourraient éviter un diagnostic ou un traitementNote de bas de page 33. »
Elizabeth Rea
Médecin-hygiéniste adjointe,
Prévention et contrôle de la tuberculose,
Santé publique de Toronto
Personnes nées à l'étranger
Les conditions pré et post-immigration au Canada peuvent poser des défis particuliers aux nouveaux arrivants, tant au niveau physique, que mental et social. S'établir dans un nouveau pays, cela implique nombre de changements dans un court laps de temps : se distancer de sa famille et amis, apprendre une nouvelle langue, avoir à déployer des efforts stressants pour s'intégrer dans la nouvelle société. Voilà autant de facteurs de risque qui peuvent peser lourd dans la probabilité pour des personnes nées à l'étranger de développer une TB active; et cela, même si, selon certaines observations, de nombreux migrants profitent de ce que l'on appelle « l'effet de l'immigrant en santé » et peuvent jouir d'une meilleure santé globale que les personnes nées au Canada.
Selon une récente étude canadienne, qui a consisté à suivre plus d'un million de personnes devenues résidents permanents en Colombie-Britannique entre 1985 et 2012, la TB active a été diagnostiquée à un taux de près de 24 pour 100 000 habitants. Au nombre des facteurs qui étaient de solides prédicteurs de l'incidence de la maladie, on retrouve la catégorie des immigrants réfugiés et une incidence plus élevée de la TB dans le pays d'origineNote de bas de page 7.
La disponibilité des soins de santé antérieurs à l'immigration, qui peuvent être entravés par suite de désastres ou de conflits, contribue parfois à la santé globale des migrants avant leur arrivée au paysNote de bas de page 17. Lorsqu'elles immigrent au Canada, les personnes nées à l'étranger, comme les réfugiés, peuvent avoir eu à voyager pendant de longues périodes; à cela s'ajoutent parfois des conditions non sécuritaires : autant de facteurs pouvant contribuer à une piètre santé globale et à une vulnérabilité à la TBNote de bas de page 17,Note de bas de page 27.
Une fois au Canada, les nouveaux venus peuvent devoir affronter des conditions de vie stressantes durant les premières années, ce qui est un facteur de risque pour le passage de l'infection à la TB activeNote de bas de page 27. Qui plus est, les obstacles liés à la langue et à la culture peuvent contribuer à retarder le diagnostic et à achever le traitementNote de bas de page 17,Note de bas de page 18,Note de bas de page 28. Et lorsque la personne est peu au courant des services offerts, des causes à l'origine de la TB et de ses symptômes - facteurs auxquels peuvent s'ajouter de fausses conceptions entourant la TB - elle risque fort de retarder le recours à des soins de santéNote de bas de page 17,Note de bas de page 29.
Des communautés particulières de migrants peuvent se méfier des services publics, ce qui peut retarder le recours aux soins. Un exemple : les migrants sans papier peuvent craindre un contact avec les instances policières ou légales - situation qui est un obstacle de poids dans la recherche de soinsNote de bas de page 17.
Une proportion plus élevée d'immigrants récents sont aux prises avec une insécurité alimentaire et un logement inadéquat, en comparaison avec la population canadienne en généralNote de bas de page 22, et cette situation peut avoir des effets sur leur santé. Par ailleurs, bon nombre d'immigrants voient leur régime alimentaire et leur logement s'améliorer au bout de 10 ansNote de bas de page 22.
Éliminer la tuberculose
« … Une crise de TB sévit actuellement au Nunavut. On compte 14 communautés disparates, sur un total de 25, aux prises avec des cas actifs et latents. Bon nombre des personnes infectées sont des enfants. Les chiffres sont petits (en regard de l'Inde, infinitésimaux), mais ils constituent un danger réel dans une population d'environ 35 000 personnes. Les cas actifs sont en traitement. L'entretien et la surveillance du régime en place posent des défis de taille. Mais le traitement fonctionne. Comme l'on sait, la TB est entièrement guérissableNote de bas de page 60. »
Stephen Lewis
Philanthrope
Sur le plan mondial, on évalue à près de deux milliards, d'une population totale de huit milliards, le nombre de personnes infectées par l'ITLNote de bas de page 34. L'objectif de la stratégie de l'Organisation mondiale de la Santé (OMS) « Mettre un terme à la tuberculose » vise à en réduire l'incidence mondiale, pour la faire passer à au moins 10 cas pour 100 000 habitants d'ici 2035Note de bas de page 3. Le Canada pour sa part s'est engagé à dépasser la cible de l'OMS pour atteindre moins de 1 cas de TB pour 100 000 habitants d'ici 2035Note de bas de page 35.
Il ne suffira pas de compter uniquement sur les interventions médicales pour éliminer la TB. Comme l'a dit Sir Michael Marmot : « Pourquoi traiter les gens pour les renvoyer ensuite dans les conditions mêmes qui les ont rendus maladesNote de bas de page 35? ». Ce cycle doit être rompu.
Le faible taux pour la population non-autochtone née au Canada de 0,6 cas pour 100 000 habitants est la preuve qu'il est possible d'éliminer la TB dans tous les segments de population au paysNote de bas de page 4. Cela dit, pour y arriver, les divers intervenants devront coordonner leurs efforts sur plusieurs fronts, y compris les suivants :
- Déterminants sociaux de la santé et iniquités en matière de santé;
- Sensibilisation et éducation;
- Avancées médicales;
- Initiatives entourant la TB pilotées par les communautés;
- Efforts déployés à l'échelle mondiale pour éliminer la TB.
Déterminants sociaux de la santé et iniquités en matière de santé
Les efforts déployés pour améliorer les conditions de vie et lutter contre la pauvreté produiront des retombées bénéfiques qui s'étendront bien au-delà de la TB. Aussi, dans un souci de réduire les iniquités en santé, on investit actuellement des fonds pour améliorer les conditions de vie des Canadiens autochtonesNote de bas de page 37.
Illustrons cela par quelques exemples. Les améliorations en matière de logement constituent une priorité. L'Assemblée des Premières Nations et le Comité des chefs sur le logement et l'infrastructure se sont concertés pour piloter l'élaboration d'une Stratégie nationale sur le logement et les infrastructures des Premières Nations, qui couvrira le logement dans les réserves et hors réserveNote de bas de page 38. Par ailleurs, tous les partenaires et intervenants concernés par la santé des Premières Nations unissent leurs efforts pour élaborer une Stratégie de 10 ans sur le logement des Premières Nations visant à améliorer le logement dans les réservesNote de bas de page 37. En outre, des ressources ont été engagées en vue d'un plan de logement piloté par les Inuits dans les régions du Nunavik, du Nunatsiavut et de l'Inuvialuit, ce qui s'ajoute au financement accordé pour le logement dans le Nunavut en 2017Note de bas de page 39. Ajoutons également que le Comité de partenariat entre les Inuits et la Couronne (CPIC), mis en place conjointement par le gouvernement du Canada et les dirigeants inuits élus, entend faire progresser leurs priorités communes, telle que la Stratégie sur le logement des Inuits, qui répondra mieux aux besoins en logement de la populationNote de bas de page 40.
L'Organisation mondiale de la Santé a classé la tuberculose comme une maladie de la pauvretéNote de bas de page 61.
Le rapport de la Commission canadienne de vérité et de réconciliation (2015) énumère les actions requises pour mieux faire face aux séquelles des pensionnats autochtones et promouvoir la réconciliationNote de bas de page 10. Dans cette perspective, le contexte historique sous-jacent aux traumatismes intergénérationnels et les inconvénients cumulatifs éprouvés par les populations autochtones doivent être abordés - à la fois par et pour - les Premières Nations, les Inuits et les Métis. À cet égard, le travail décrit par l'Initiative Nanilavut dans le Nord est un exemple de solution menée par les InuitsNote de bas de page 40.
Le principal facteur de risque pour la TB chez les personnes nées à l'étranger est le fait d'être originaire d'un pays présentant des taux élevés de TB - et cela se révèle aggravant pour celles provenant de pays pauvres dépourvus d'un système de santé adéquat pour diagnostiquer et traiter la maladie. Si la plupart des Canadiens nés à l'étranger sont des migrants économiques qui jouissent d'un haut niveau de vie, il reste qu'une sous-population, comprenant notamment des réfugiés, est issue de conditions de vie difficiles et peut également connaître une pauvreté relative après l'établissement au pays, du moins pendant un certain tempsNote de bas de page 22. Aussi, des recherches plus approfondies pourraient mieux nous éclairer sur le statut socio-économique des personnes nées à l'étranger qui sont les plus touchées par la TB - cela, pour promouvoir une programmation plus cibléeNote de bas de page 27.
Sensibilisation et éducation
Vivre la stigmatisation, ou être victime de la honte en raison d'une maladie, peut être un obstacle pour le dépistage et le traitement, puisque de nombreuses personnes craignent qu'un diagnostic de TB puisse nuire à leurs relations avec la famille, les amis et la collectivité. Plus de recherches sur ce phénomène dans les pays à faible incidence pourraient offrir des possibilités innovantes pour conduire des programmes d'élimination de la TB de façon à ne pas renforcer involontairement la stigmatisationNote de bas de page 41.
Une composante essentielle pour éliminer la TB comprend l'éducation et la sensibilisation à l'intention des fournisseurs de soins de santé dans les communautés des Premières Nations et des Inuits. En voici un exemple : Il s'agit d'un projet de mobilisation communautaire réalisé en 2016 à Kangiqsualujjuaq (Nunavik), qui visait à mieux sensibiliser les Inuits à la TBNote de bas de page 40. La participation communautaire dans les activités de prévention et le haut niveau de confiance entre fournisseurs de soins et gens du milieu ont joué un rôle crucial dans le succès de ce projet.
« Ce qui est fantastique à propos de TAIMA TB, c'est que ce projet nous a ouvert une nouvelle voie. »
Natan Obed
Président d'Inuit Tapiriit Kanatami Note de bas de page 62.
L'engagement et la prise en charge par les leaders autochtones, les professionnels de la santé et les gens du milieu : voilà également une composante de premier plan (voir Image 2). Par exemple, l'initiative TAIMA TB est un groupe de projets de recherche appuyé par les Instituts de recherche en santé du Canada, le gouvernement du Nunavut, l'Agence de la santé publique du Canada et la Nunavut Tunngavik Incorporated (NTI), en collaboration avec l'Institut de recherche de l'Hôpital d'Ottawa. Ce partenariat, qui vise à aider les Inuits à stopper la propagation de la TB dans leurs communautés, se fonde sur les quatre principes suivants : la collaboration, l'éducation, l'innovation et l'évaluation. L'un des projets consiste à sensibiliser davantage les communautés à la TB, action qui est suivie d'une campagne de dépistage à domicile à Iqaluit. On s'attend à ce que cette campagne, qui fait valoir la participation des Autochtones à la recherche, contribue à enrayer la TB dans les communautés ciblées. À ce jour, l'opération a permis d'examiner un plus grand nombre de personnes et d'atteindre un niveau plus élevé de dépistage dans les secteurs résidentiels à risque élevé que si l'on s'était contenté des efforts déployés uniquement par la santé publique localeNote de bas de page 42.
Pour leur part, diverses organisations provinciales et fédérales, telles que l'Autorité sanitaire des Premières Nations (C.-B.) et la Northern Inter Tribal Health Authority (Sask.), ont élaboré des programmes visant à enrayer la TB par un dépistage plus intensif et une sensibilisation accrue, et en faisant appel à la participation des communautés des Premières Nations dans les réserves.
En 2016, un concours de logo a été organisé dans le cadre d'une campagne de sensibilisation à la tuberculose au Nunatsiavut, où une éclosion de la maladie a touché principalement des jeunes. Le logo gagnant a été conçu par Vanessa Flowers pour la collectivité de Hopedale.
Il est important de tirer au clair les fausses conceptions susceptibles d'entraîner la stigmatisation au moyen d'une sensibilisation et d'une éducation accrues entourant la TB, en plus de procéder au dépistage et traitement des cas d'ITL et de TB activeNote de bas de page 43,Note de bas de page 44. En outre, lorsque les travailleurs de la santé et la famille font preuve de compétences culturelles dans la prestation des soins, cela offre plus de chances pour un traitement complet chez les personnes nées à l'étrangerNote de bas de page 44. Le renforcement des partenariats et la participation communautaire pourraient également être efficaces pour accroître la sensibilisation et formuler des messages appropriés. Enfin, un projet Photovoice, appelé « Toronto unites to end TB » (Toronto s'unit pour mettre fin à la TB) permet aux personnes atteintes de TB active, en premier lieu les nouveaux venus au Canada, de vaincre la stigmatisation en portant une réflexion sur leurs expériencesNote de bas de page 45.
Source : Nunatsiavut Government. (2017). Winners announced for TB and sexual health and wellness logo contests.
Image 2 - Équivalent textuel
Ce logo arbore une structure inuksuk soutenue par deux poumons.
Notre terre, Notre air
Ensemble contre la TB
Nunagijavut, Ikkiavut
TB puvallungimagilluta katingaluta
Avancées médicales
Il existe bel et bien un vaccin contre la TB, appelé bacille Calmette-Guérin (BCG), mais il est d'une efficacité limitée, et n'est donc pas recommandé pour une utilisation systématique. Toutefois, il est toujours utilisé dans les régions canadiennes où le taux de TB demeure élevé, étant donné qu'il réduit la gravité de la maladie chez les enfants. Au niveau mondial, selon les estimations de l'OMS et de l'UNICEF, en 2007, 89 % de la population de la planète était immunisée par ce vaccin avant l'âge de un anNote de bas de page 46. Tant au Canada qu'au niveau international, on assiste actuellement à des efforts pour mettre au point un vaccin plus efficace qui contribuerait grandement à éliminer la TBNote de bas de page 46,Note de bas de page 47.
La TB peut se guérir. Le traitement de la TB active consiste généralement à prendre pendant six mois des médicaments comportant des antibiotiques multiples. La norme actuelle pour le traitement de l'ITL est la prise d'un antibiotique (isoniazide) pendant neuf mois. Il nous faut des investissements continus dans la recherche de médicaments antituberculeux pour la mise au point de régimes de traitement plus courts, moins toxiques et plus efficaces. Un nouveau traitement d'une durée beaucoup plus courte pour l'ITL, appelé 3HP, thérapie combinée utilisant la rifapentine et l'isoniazide, est aussi efficace que le traitement standard actuelNote de bas de page 48. En ce moment, une étude de mise en œuvre est en cours à Ottawa et à Iqaluit pour déterminer si ce traitement plus court donnera lieu à un taux d'achèvement plus élevé, comparativement au traitement standardNote de bas de page 49. La rifapentine figure depuis peu sur la liste des drogues utilisées pour des besoins urgents en matière de santé publique afin de seconder les efforts actuels d'élimination de la TB. Santé Canada permet dorénavant son utilisation dans les provinces et territoires qui lui ont fait part d'un urgent besoin en matière de santé publiqueNote de bas de page 50.
La mise au point de diagnostics et de traitements rapides pour réduire la propagation de la maladie est essentielle à l'élimination de la TB. Grâce à l'introduction récente du test de diagnostic automatisé GeneXpert® à Iqaluit (Nunavut), le délai entre le diagnostic et le traitement de la TB active a été de beaucoup réduit, car il n'est plus nécessaire d'envoyer des échantillons pour examenNote de bas de page 51.
Pour éliminer la TB, l'élément crucial est d'empêcher que l'ITL ne se développe en TB active dans les groupes à risque élevé. La recherche a démontré que le test de libération d'interféron gamma pour le dépistage de l'ITL, contrairement au test cutané à la tuberculine (TCT), pourrait s'avérer une méthode plus précise pour déceler la maladie chez les personnes qui ont déjà été vaccinées par le BCGNote de bas de page 52. Cette innovation serait particulièrement pertinente pour les membres de certaines communautés autochtones et les personnes nées à l'étranger qui sont plus susceptibles d'avoir été vaccinées avec le BCG.
Initiatives liées à la TB menées par les communautés
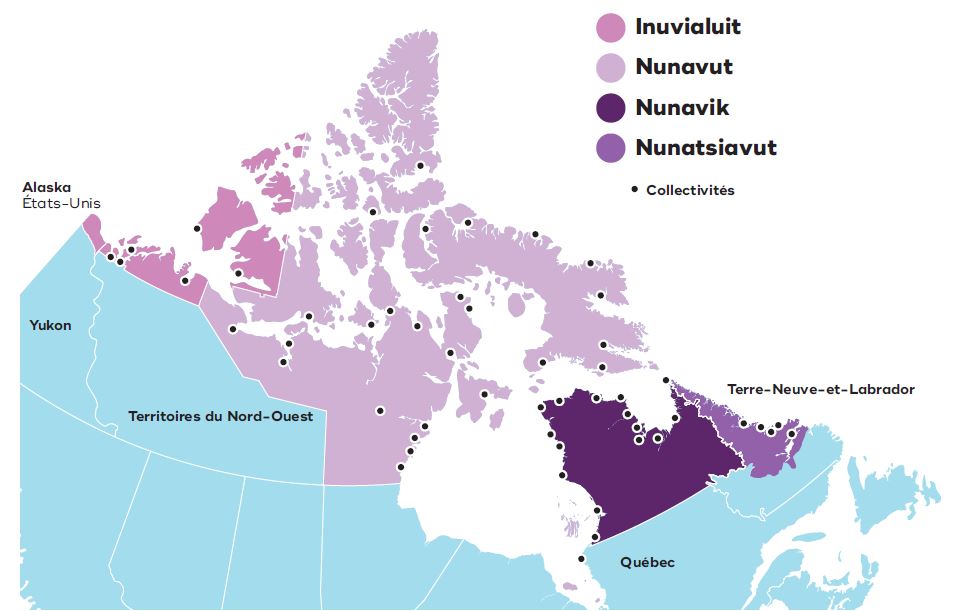
Ultimement, ce sera lorsque les communautés aux prises avec la TB au Canada seront pleinement engagées, secondées par leurs partenaires, que les efforts visant à enrayer la maladie atteindront des niveaux de succès plus élevés. En 2013, l'Inuit Tapiriit Kanatami (ITK), l'organisation nationale représentant les Inuits canadiens, a publié une stratégie pour la TB propre au milieu inuit décrivant la voie à suivre pour réduire le fardeau disproportionnellement élevé de la TB dans l'ensemble de l'Inuit Nunangat (voir Image 3). Cette stratégie, qui intègre une perspective de partenariat communautaire, propose la mise en œuvre d'approches innovantes en matière de dépistage et de traitement, conjointement à la prise en compte des déterminants sociaux de la santé des Inuits, dans le but d'atténuer le fardeau de la TB au sein de cette populationNote de bas de page 53. Par ailleurs, de nouveaux investissements ont été consentis sur les cinq prochaines années en vue de renforcer l'élimination de la TB dans l'ensemble de l'Inuit NunangatNote de bas de page 39. Et à cette fin, l'ITK travaille avec le groupe de travail sur l'élimination de la tuberculose chez les Inuits pour mettre au point un cadre visant l'émination de la TB.
En 2016, le Nunatsiavut a connu une flambée de TB active, la majorité des cas touchant de jeunes hommes. Boas Mitsuk, champion de la jeunesse inuite, se déploie à contrecarrer la peur et la stigmatisation relativement à la TB qui régnaient autrefois dans les sanatoriums et qui a toujours cours dans les communautés inuites du Nord. Il œuvre à mieux faire connaître les défis liés au traitement et au suivi de la TB.
Efforts mondiaux visant à éliminer la TB
Lutter contre la TB dans les pays à incidence élevée, cela contribue à réduire sa propagation mondialement. Les retombées des investissements ainsi consentis pourraient également être supérieures à celles liées au dépistage et au traitement de la TB sur le plan intérieurNote de bas de page 54,Note de bas de page 55. Le Canada contribue actuellement aux programmes internationaux qui financent les initiatives d'élimination de la TB; il a également engagé des fonds pour appuyer TB REACH, une initiative internationale gérée par le Partenariat Halte à la TB Note de bas de page 56. Le Canada a parti lié au fardeau mondial des maladies infectieuses. Cela inclut la résistance aux antituberculeux dans le monde, résistance qui est actuellement rare chez nousNote de bas de page 57. Des traitements inadéquats ou interrompus peuvent rendre plus résistantes aux antibiotiques certaines souches de la bactérie, ce qui peut rendre la TB plus difficile, voire impossible, à traiterNote de bas de page 58. Cette tendance mondiale émergente pourrait être d'autant plus compliquée en raison de facteurs, tels que la pauvreté, la stigmatisation et l'absence d'engagement communautaireNote de bas de page 58.
Un programme de dépistage ciblé avant l'arrivée, visant les personnes à risque élevé des pays présentant une incidence élevée de TB, pourrait s'avérer une approche plus rentable pour le dépistage de la maladie chez les migrantsNote de bas de page 7,Note de bas de page 59. De plus, un dépistage et traitement ciblés de l'ITL chez les migrants qui risquent fort d'avoir été exposés antérieurement à la TB, et qui sont déjà arrivés au Canada, pourraient également réduire le taux de TB activeNote de bas de page 43.
Allons de l'avant
C'est maintenant le temps idéal de prendre des actions collectives, de façon concertée, qui serviront de cadre pour éliminer la TB au Canada. Nous avons maintenant la possibilité de profiter de l'élan actuel qui fédère de nouveaux acquis : relations renouvelées avec les Premières Nations, les Inuits et les Métis; fort sens de leadership de la part des communautés; investissements nouveaux et ciblés. La TB est une maladie infectieuse qui touche de façon disproportionnelle ceux et celles qui sont à risque parce qu'ils sont peu nantis. Elle prospère dans des habitations surpeuplées, chez des personnes qui rencontrent des obstacles aux soins de santé. Le travail qu'effectue l'Inuit Tapiriit Kanatami est la preuve qu'éliminer la TB est un objectif qui est à notre portée lorsque nous nous inspirons d'une stratégie holistique qui repose sur des principes solides, notamment le respect des autres et l'écoute des gens qui veulent nous faire part de leurs expériences vécues.
Pour aller de l'avant de façon concertée, nous devons :
- Bien encadrer les actions collaboratives - C'est maintenant le temps idéal de faire valoir les actions concertées entre les secteurs sur deux fronts clés - améliorer les déterminants sociaux de la santé liés aux facteurs de risque sous-jacents et offrir un soutien pour renforcer le diagnostic et la gestion de la TB. Les investissements consentis pour améliorer le logement, le soutien au revenu, une sensibilisation accrue à la prévention du VIH, la prévention de consommation problématique de substances et les campagnes anti-tabac : voilà autant d'initiatives qui non seulement prendront en compte les facteurs sociaux mettant les gens à risque, mais également produiront des dividendes en matière de santé qui s'étendront bien au-delà de la prévention de la TB. De plus, si nous assurons une meilleure coordination des messages visant la promotion de la santé chez tous les partenaires en matière de santé, nous produirons des impacts plus soutenus qu'au moyen d'efforts disparates.
- Appuyer les solutions menées par les communautés - Les solutions appropriées pour cette maladie sociale complexe seront dirigées par les communautés elles-mêmes. Les leaders et les champions communautaires seront les facteurs clés du succès, qu'il s'agisse d'aînés respectés ou d'une nouvelle génération de citoyens jeunes et conscientisés. On ne parviendra à éliminer la TB qu'au moyen d'un environnement favorable qui respecte, comprend et prend en compte la langue, la culture et le contexte historique où les décisions se prennent.
- Maintenir nos efforts - Les avancées techniques, la recherche et les solutions médicales visant à améliorer le diagnostic et le traitement de l'ITL joueront gros, bien sûr, dans nos efforts pour rompre les cycles de la réactivation de la TB qui provoquent des flambées et la résistance aux antibiotiques. Mais notre succès véritable dépendra de l'ensemble des partenaires et intervenants qui maintiendront le cap sur la longue durée, adopteront des approches holistiques et appropriées aux cultures - approches qui tiendront compte des forces et de la résilience des individus et des communautés.
- Mettre fin à la stigmatisation et à la discrimination associées à la TB - Les facteurs sociaux, culturels et historiques sous-jacents qui provoquent la honte et le silence entourant la TB devront être remis en question au moyen de mesures éducatives précises en matière de santé. Car les Autochtones et les personnes nées à l'étranger se doivent de recevoir l'encouragement nécessaire pour recourir au diagnostic, au traitement et aux soins.
Mobiliser les ingrédients nécessaires afin que tous les Canadiens puissent jouir d'une bonne santé, cela exigera des approches innovantes et une collaboration à toute épreuve. Or, nous y parviendrons, à condition de déployer tous nos efforts pour améliorer les conditions sous-jacentes qui nuisent à la santé. En agissant ainsi, nous pourrons réaliser des avancées réalistes pour mettre fin à la TB une fois pour toutes, tout en favorisant une meilleure santé et une qualité de vie globales tant pour les individus que pour les familles et les communautés de toutes les régions du pays.
Annexe
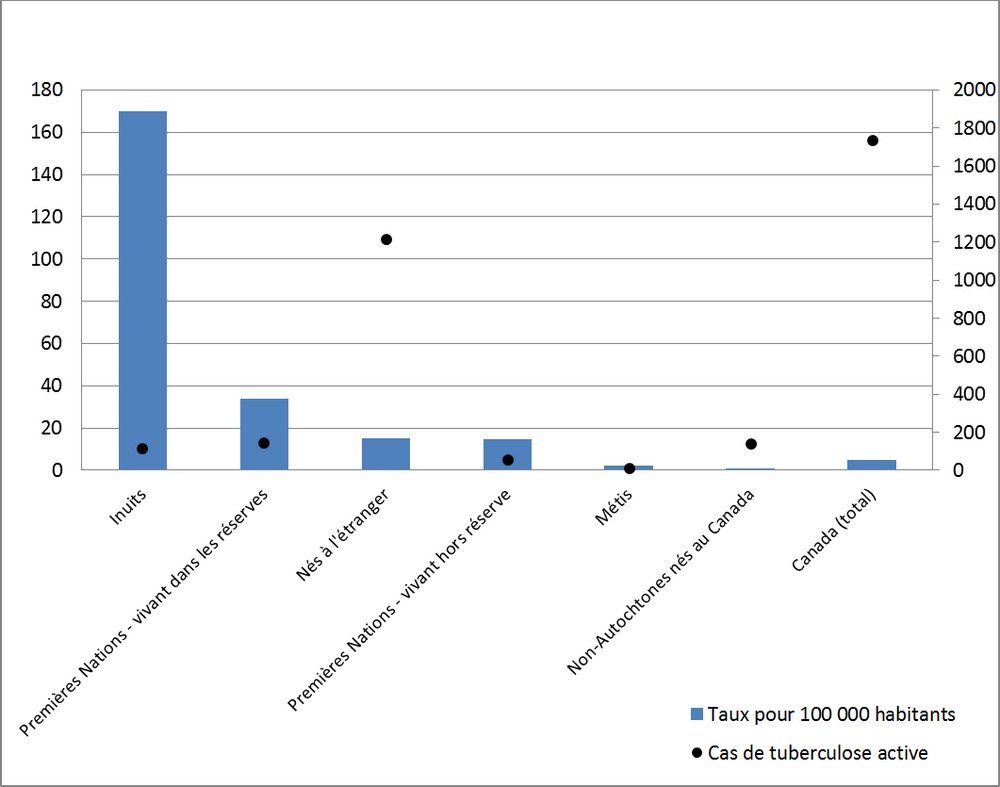
Source : Vachon, J., Gallant, V., Siu, W. (2018). Tuberculosis in Canada, 2016. Canada Communicable Disease Report, 44(3/4), 75-81.
Figure 2 - Équivalent textuel
| Groupe de population | Taux pour 100 000 habitants | Cas de tuberculose active |
|---|---|---|
| Inuits | 170 | 114 |
| Premières Nations - vivant dans les réserves | 34 | 150 |
| Nés à l'étranger | 15 | 1213 |
| Premières Nations - vivant hors réserve | 15 | 56 |
| Métis | 2 | 10 |
| Non-autochtones nés au Canada | 0,6 | 135 |
| Canada (total) | 5 | 1737 |
Source : Vachon, J., Gallant, V., Siu, W. (2018). Tuberculosis in Canada, 2016. Canada Communicable Disease Report, 44(3/4), 75-81.
Figure 4 - Équivalent textuel
| Groupe de population | Ratio des taux |
|---|---|
| Inuits | 296 |
| Premières Nations | 41 |
| Nés à l'étranger | 26 |
Source : Vachon, J., Gallant, V., Siu, W. (2018). Tuberculosis 2016 - Supplementary Tables. Web exclusive. Canada Communicable Disease Report, 44(3/4).
Figure 5 - Équivalent textuel
| Année de déclaration | Premières Nations - vivant dans les réserves | Premières Nations - vivant hors réserve | Métis | Inuits | Nés à l'étranger | Non-autochtones nés au Canada | Total Canada |
|---|---|---|---|---|---|---|---|
| 2006 | 31,5 | 26,3 | 7,2 | 115,1 | 14,9 | 0,9 | 5,1 |
| 2007 | 29,7 | 24,2 | 7,5 | 85,2 | 14,8 | 0,7 | 4,8 |
| 2008 | 26,8 | 28 | 6,1 | 160 | 14,5 | 0,9 | 4,9 |
| 2009 | 27 | 24,3 | 5,4 | 157,1 | 14,4 | 1 | 4,9 |
| 2010 | 23,7 | 20 | 5,4 | 200 | 14,1 | 0,7 | 4,7 |
| 2011 | 21,2 | 16,4 | 4,4 | 166,7 | 14,7 | 0,7 | 4,7 |
| 2012 | 23,8 | 18,7 | 2,2 | 243,9 | 14,6 | 0,7 | 4,9 |
| 2013 | 30,8 | 11,4 | 3,5 | 139,4 | 17,4 | 0,6 | 4,7 |
| 2014 | 21,7 | 15,2 | 3,6 | 177,6 | 14,2 | 0,6 | 4,5 |
| 2015 | 20,4 | 11,1 | 2,2 | 164,7 | 14,9 | 0,6 | 4,6 |
| 2016 | 34,1 | 14,5 | 2,1 | 170,1 | 15,2 | 0,6 | 4.8 |
Source : adapté de Statistics Canada. (2015). The Early Learning Experiences of Inuit Children in Canada. Statistics Canada.
Image 3 - Équivalent textuel
Cette carte représente les quatre régions inuites du Canada : la région inuvialuite dans les Territoires du Nord-Ouest, le territoire du Nunavut, le Nunavik dans le Nord-du-Québec et le Nunatsiavut dans le nord du Labrador.
Références
- Note de bas de page 1
-
Agence de la santé publique du Canada. (2014). Prévention et contrôle de la tuberculose au Canada : un cadre d'action fédéral. Agence de la santé publique du Canada
- Note de bas de page 2
-
Agence de la santé publique du Canada. (2014). Normes Canadiennes pour la lutte antituberculeuse 7e édition : 2014. Agence de la santé publique du Canada.
- Note de bas de page 3
-
World Health Organization (2017). Global tuberculosis report 2017. http://www.who.int/tb/publications/global_report/en/
- Note de bas de page 4
-
Vachon, J., Gallant, V., Siu, W. (2018). Tuberculosis in Canada, 2016. Canada Communicable Disease Report, 44(3/4), 75-81.
- Note de bas de page 5
-
Agence de la santé publique du Canada. (2015). La tuberculose au Canada 2012. Ottawa ON : Ministre des Travaux publics et des Services gouvernementaux Canada.
- Note de bas de page 6
-
Agence de la santé publique du Canada. (2013). Rapport de l'administrateur en chef de la santé publique sur l'état de la santé publique au Canada, 2013 - Les maladies infectieuses - une menace perpétuelle. Ottawa ON : Agence de la santé publique du Canada.
- Note de bas de page 7
-
Ronald, L. A., Campbell, J. R., Balshaw, R. F., Romanowski, K., Roth, D. Z., Marra, F., Cook, V. J., Johnston, J. C. (2018). Demographic predictors of active tuberculosis in people migrating to British Columbia, Canada: a retrospective cohort study. Canadian Medical Association Journal, 190(8), E209-E216.
- Note de bas de page 8
-
Pepperell, C. S., Granka, J. M., Alexander, D. C., Behr, M. A., Chui, L., Gordon, J., Guthrie, J. L., Jamieson, F. B., Langlois-Klassen, D., Long, R., Nguyen, D., Wobeser, W., Feldman, M. W. (2011). Dispersal of Mycobacterium tuberculosis via the Canadian fur trade. Proceedings of the National Academy of Sciences of the United States of America, 108(16), 6526-6531.
- Note de bas de page 9
-
Canadian Public Health Association. History of Public Health - TB and Aboriginal People. https://www.cpha.ca/tb-and-aboriginal-people
- Note de bas de page 10
-
Truth and Reconciliation Commission. (2015). Honouring the truth, reconciling for the future. Summary of the final report of the Truth and Reconciliation Commission of Canada. Truth and Reconciliation Commission of Canada. http://www.trc.ca/websites/trcinstitution/File/2015/Honouring_the_Truth_Reconciling_for_the_Future_July_23_2015.pdf
- Note de bas de page 11
-
Al-Jahdali, H., Memish, Z. A., Menzies, D. (2003). Tuberculosis in association with travel. International Journal of Antimicrobial Agents, 21(2), 125-130.
- Note de bas de page 12
-
Statistique Canada. (2017). Immigration et diversité ethnoculturelle : faits saillants du Recensement de 2016. Statistique Canada.
- Note de bas de page 13
-
Olofsson, E., Holton, T., Partridge, I. (2008). Negotiating identities: Inuit tuberculosis evacuees in the 1940s-1950s. Études/Inuit/Studies, 32(2), 127-149.
- Note de bas de page 14
-
Narasimhan, P., Wood, J., Macintyre, C.R., & Mathai, D. (2013). Risk Factors for Tuberculosis. Pulmonary Medicine, 2013, 1-11.
- Note de bas de page 15
-
Clark, M., Riben, P., Nowgesic, E. (2002). The association of housing density, isolation and tuberculosis in Canadian First Nations communities. International Journal of Epidemiology, 31(5), 940-945.
- Note de bas de page 16
-
Labrador Grenfell Health. "If You Puff, Don't Pass" Poster. http://www.lghealth.ca/index.php?pageid=313
- Note de bas de page 17
-
Dhavan, P., Dias, H. M., Creswell, J., Weil, D. (2017). An overview of tuberculosis and migration. The International Journal of Tuberculosis and Lung Disease, 21(6), 610-623.
- Note de bas de page 18
-
Gibson, N., Cave, A., Doering, D., Ortiz, L., Harms, P. (2005). Socio-cultural factors influencing prevention and treatment of tuberculosis in immigrant and Aboriginal communities in Canada. Social Science & Medicine, 61(5), 931-942.
- Note de bas de page 19
-
Santé Canada. (2012). Épidémiologie de la tuberculose chez les Premières nations vivant dans les réserves au Canada, 2000-2008. Ottawa ON : Santé Canada.
- Note de bas de page 20
-
Inuit Tapiriit Kanatami. (2014). Social determinants of Inuit health in Canada. Ottawa: Inuit Tapiriit Kanatami.
- Note de bas de page 21
-
Khan, F. A., Fox, G. J., Lee, R. S., Riva, M., Benedetti, A., Proulx, J. F., Jung, S., Hornby, K., Behr, M.A., Menzies, D. (2016). Housing and tuberculosis in an Inuit village in northern Quebec: a case-control study. Canadian Medical Association Journal Open, 4(3), E496-E506.
- Note de bas de page 22
-
Agence de la santé publique du Canada, Réseau pancanadien de santé publique, Statistique Canada et Institut canadien d'information sur la santé. (2017). Outil de données sur les inégalités en santé à l'échelle du Canada, édition 2017.
- Note de bas de page 23
-
Statistique Canada. (2017). Les conditions de logement des peuples autochtones au Canada. Statistique Canada.
- Note de bas de page 24
-
Fox, G. J., Lee, R. S., Lucas, M., Khan, F. A., Proulx, J. F., Hornby, K., Jung, S., Benedetti, A., Behr, M.A., Menzies, D. (2015). Inadequate Diet Is Associated with Acquiring Mycobacterium tuberculosis Infection in an Inuit Community. A Case-Control Study. Annals of the American Thoracic Society, 12(8), 1153-1162.
- Note de bas de page 25
-
Bhullar, K.S. (2017). Nutritional Intervention for Active Tuberculosis: Relevance to Nunavut Tuberculosis Control and Elimination Program. Journal of Pharmacology Reports, 2:1.
- Note de bas de page 26
-
Patterson, M., Flinn, S., Barker, K. (2018). Addressing tuberculosis among Inuit in Canada. Canada Communicable Disease Report, 44(3/4), 82-85.
- Note de bas de page 27
-
Reitmanova, S., Gustafson, D. (2012). Rethinking immigrant tuberculosis control in Canada: from medical surveillance to tackling social determinants of health. Journal of Immigrant and Minority Health, 14(1), 6-13.
- Note de bas de page 28
-
Gardam, M., Verma, G., Campbell, A., Wang, J., Khan, K. (2009). Impact of the patient-provider relationship on the survival of foreign born outpatients with tuberculosis. Journal of Immigrant and Minority Health, 11(6), 437-445.
- Note de bas de page 29
-
Gao, J., Berry, N. S., Taylor, D., Venners, S. A., Cook, V. J., & Mayhew, M. (2015). Knowledge and perceptions of latent tuberculosis infection among Chinese immigrants in a Canadian urban centre. International Journal of Family Medicine, 2015.
- Note de bas de page 30
-
World Health Organization. (2018). About Social Determinants of Health. http://www.who.int/social_determinants/sdh_definition/en/
- Note de bas de page 31
-
National Collaborating Centre for Determinants of Health. (2013). Let's talk: Health equity. Antigonish, NS: National Collaborating Centre for Determinants of Health, St. Francis Xavier University.
- Note de bas de page 32
-
Bambury, B. (2017, September 15). Day 6 [Television broadcast]. Toronto, Canada: CBC Radio Canada. http://www.cbc.ca/radio/day6/episode-355-robot-surgeons-surviving-the-eye-of-irma-the-disaster-artist-a-homegrown-tb-crisis-and-more-1.4287163/homegrown-tb-crisis-why-a-preventable-disease-persists-among-canada-s-inuit-1.4287176
- Note de bas de page 33
-
National Collaborating Centre for Determinants of Health and National Collaborating Centre for Infectious Disease. (2014). Public Health Speaks: Tuberculosis and the Determinants of Health. Antigonish, NS: National Collaborating Centre for Determinants of Health, St. Francis Xavier University.
- Note de bas de page 34
-
Houben, R. M., Dodd, P. J. (2016). The global burden of latent tuberculosis infection: a re-estimation using mathematical modelling. Public Library of Science Medicine, 13(10), e1002152.
- Note de bas de page 35
-
World Health Organization. (2014). Towards tuberculosis elimination: an action framework for low-incidence countries. http://apps.who.int/iris/bitstream/10665/132231/1/9789241507707_eng.pdf?ua=1
- Note de bas de page 36
-
World Health Organization. (2008). Closing the gap in a generation: Health equity through action on the social determinants of health. http://www.who.int/social_determinants/final_report/media/csdh_report_wrs_en.pdf
- Note de bas de page 37
-
Philpott, J. (2018). Canada's efforts to ensure the health and wellbeing of Indigenous peoples. The Lancet.
- Note de bas de page 38
-
Assembly of First Nations. (2013). National First Nations Housing Strategy. Ottawa ON: Assembly of First Nations. http://www.afn.ca/uploads/files/housing/afn_national_housing_strategy.pdf
- Note de bas de page 39
-
Ministère des Finances Canada. (2018). Égalité + Croissance : Une classe moyenne forte. https://www.budget.canada.ca/2018/docs/plan/budget-2018-fr.pdf
- Note de bas de page 40
-
Affaires autochtones et du Nord Canada. (2017). Groupe de travail sur la tuberculose. Ottawa ON : Affaires autochtones et du Nord Canada. https://www.canada.ca/fr/affaires-autochtones-nord/nouvelles/2017/10/groupe_de_travailsurlatuberculose.html
- Note de bas de page 41
-
Craig, G. M., Daftary, A., Engel, N., O'Driscoll, S., Ioannaki, A. (2017). Tuberculosis stigma as a social determinant of health: a systematic mapping review of research in low incidence countries. International Journal of Infectious Diseases, 56, 90-100.
- Note de bas de page 42
-
Alvarez, G. G., VanDyk, D. D., Aaron, S. D., Cameron, D.W., Davies, N., Stephen, N., Mallick, R., Momoli, F., Moreau, K., Obed, N., Baikie, M., Osborne, G. (2014). Taima (stop) TB: the impact of a multifaceted TB awareness and door-to-door campaign in residential areas of high risk for TB in Iqaluit, Nunavut. Public Library of Science One, 9(7), e100975.
- Note de bas de page 43
-
Greenaway, C., Sandoe, A., Vissandjee, B., Kitai, I., Gruner, D., Wobeser, W., Pottie, K., Ueffing, E., Menzies, D., Schwartzman, K. (2011). Tuberculosis: evidence review for newly arriving immigrants and refugees. Canadian Medical Association Journal, 183(12), E939-E951.
- Note de bas de page 44
-
Tomás, B. A., Pell, C., Cavanillas, A. B., Solvas, J. G., Pool, R., Roura, M. (2013). Tuberculosis in migrant populations. A systematic review of the qualitative literature. Public Library of Science One, 8(12), e82440.
- Note de bas de page 45
-
Collins, B.F. (2017, March 23). Emotional exhibit at city hall for world TB day. The Toronto Observer. https://torontoobserver.ca/2017/03/23/emotional-exhibit-at-city-hall-for-world-tb-day/
- Note de bas de page 46
-
World Health Organization. (2008). WHO vaccine-preventable diseases: monitoring system 2008 global summary. http://apps.who.int/iris/bitstream/10665/69990/1/WHO_IVB_2008_eng.pdf
- Note de bas de page 47
-
Kaufmann, S. H. (2010). Novel tuberculosis vaccination strategies based on understanding the immune response. Journal of Internal Medicine, 267(4), 337-353.
- Note de bas de page 48
-
Sterling, T. R., Villarino, M. E., Borisov, A. S., Shang, N., Gordin, F., Bliven-Sizemore, E., Hackman, J., Hamilton, C. D., Menzies, D., Kerrigan, A., Weis, S. E., Weiner, M., Wing, D., Conde, M. B., Bozeman, L., Horsburgh, R., Chaisson, R. E., (2011). Three months of rifapentine and isoniazid for latent tuberculosis infection. New England Journal of Medicine, 365(23), 2155-2166.
- Note de bas de page 49
-
Pease, C., Amaratunga, K. R., Alvarez, G. G. (2017). A shorter treatment regimen for latent tuberculosis infection holds promise for at-risk Canadians. Canada Communicable Disease Report, 43(3/4), 67-71.
- Note de bas de page 50
-
Santé Canada. (2018). Liste des drogues utilisées pour des besoins urgents en matière de santé publique. Santé Canada. https://www.canada.ca/fr/sante-canada/services/medicaments-produits-sante/acces-drogues-circonstances-exceptionnelles/liste-drogues-utilisees-urgents-matiere-sante-publique.html
- Note de bas de page 51
-
Alvarez, G. G., Van Dyk, D. D., Desjardlns, M., Yasseen, A. S., Aaron, S. D., Cameron, D. W., Obed, N., Baikie, M., Pakhale, S., Denklnger, C.M., Sohn, H. (2015). The feasibility, accuracy, and impact of Xpert MTB/RIF testing in a remote aboriginal community in Canada. Chest, 148(3), 767-773.
- Note de bas de page 52
-
Alvarez, G. G., Van Dyk, D.D., Davies, N., Aaron, S.D., Cameron, D.W., Desjardins, M., Mallick, R., Obed, N., Baikie, M. (2014). The feasibility of the interferon gamma release assay and predictors of discordance with the tuberculin skin test for the diagnosis of latent tuberculosis infection in a remote Aboriginal community. Public Library of Science One, 9(11), e111986.
- Note de bas de page 53
-
Inuit Tapiriit Kanatami. (2013). Inuit-specific tuberculosis (TB) strategy. Ottawa, ON. Inuit Tapiriit Kanatami.
- Note de bas de page 54
-
Schwartzman, K., Oxlade, O., Barr, R. G., Grimard, F., Acosta, I., Baez, J., Ferreira, E., Melgen, R. E., Morose, W., Salgado, A.C., Jacquet, V., Maloney, S. (2005). Domestic returns from investment in the control of tuberculosis in other countries. New England Journal of Medicine, 353(10), 1008-1020.
- Note de bas de page 55
-
Alvarez, G.G., Gushulak, B., Rumman, K.A., Altpeter, E., Chemtob, D., Douglas, P., Erkens C., Helbling P., Hamilton I., Jones J., Matteelli, A., Paty M.C., Posey D.L., Sagebiel D., Slump E., Tegnell A., Valín E.R., Winje B.A., Ellis, E. (2011). A comparative examination of tuberculosis immigration medical screening programs from selected countries with high immigration and low tuberculosis incidence rates. BioMed Central Infectious Diseases, 11(3).
- Note de bas de page 56
-
Stop TB Partnership. (2016). Canada announces major contribution for Stop TB Partnership's TB REACH Initiative. http://www.stoptb.org/news/stories/2016/ns16_020.asp
- Note de bas de page 57
-
Agence de la santé publique du Canada. (2017). La tuberculose : La résistance aux antituberculeux au Canada - 2015. https://www.canada.ca/fr/sante-publique/services/publications/maladies-et-affections/tuberculose-resistance-aux-antituberculeux-canada-2015.html
- Note de bas de page 58
-
Abubakar, I., Zignol, M., Falzon, D., Raviglione, M., Ditiu, L., Masham, S., Adetifa, I., Ford, N., Cox, H., Lawn, S.D., Marais, McHugh, T., Mwaba, P., Bates, M., Lipman, M., B.J., Zijenah, L., Logan, S., McNemey R., Zumla, A., Sarda, K., Nahid, P., Hoelscher, M., Pletschette, M., Memish, Z.A., Kim, P., Hafner, R., Cole, S., Battista Migliori, G., Maeurer, M., Schito, M., Zumla, A. (2013). Drug-resistant tuberculosis: time for visionary political leadership. The Lancet Infectious Diseases, 13(6), 529-539.
- Note de bas de page 59
-
Khan, K., Hirji, M. M., Miniota, J., Hu, W., Wang, J., Gardam, M., Rawal, S., Ellis, E., Chan, A., Creatore, M.I., Rea, E. (2015). Domestic impact of tuberculosis screening among new immigrants to Ontario, Canada. Canadian Medical Association Journal, 187(16), E473-E481.
- Note de bas de page 60
-
Newman, T. (2017). "There is a TB crisis in Nunavut at this very moment" - Stephen Lewis. http://www.feedingnunavut.com/tb-crisis-in-nunavut/
- Note de bas de page 61
-
World Health Organization. (2004). Diseases of poverty and the 10/90 gap. http://www.who.int/intellectualproperty/submissions/InternationalPolicyNetwork.pdf
- Note de bas de page 62
-
Grant, K. (2017, March 25). Doctor finds a new way to fight tuberculosis in Nunavut. The Globe and Mail. https://www.theglobeandmail.com/life/health-and-fitness/health/doctor-finds-new-way-to-fight-tuberculosis-in-nunavut/article19687654/
