Prévention et contrôle pour tous les milieux de soins : Préparation du Canada en cas de grippe pandémique : Guide de planification pour le secteur de la santé
Les lecteurs qui désirent consulter le rapport en format PDF peuvent le télécharger ou le visualiser :
Prévention et contrôle de la grippe durant une pandémie pour tous les milieux de soins
- Des liens ont été insérés pour diriger le lecteur vers la section appropriée de l’annexe.
- Cette annexe a été rédigée à l’intention des travailleurs de la santé, y compris – sans s’y limiter – les travailleurs intéressés par les maladies infectieuses, la gestion du risque, la prévention et le contrôle des infections, la santé et l’hygiène au travail et l’intervention d’urgence.
- Les recommandations qui s’y trouvent doivent être interprétées par un personnel avisé avant leur mise en œuvre dans des situations, organisations ou milieux de soins particuliers.
- Une hypothèse clé sous-tendant la présente annexe est qu’un virus pandémique pourrait causer une maladie grave chez les personnes atteintes.
- Advenant une maladie bénigne telle que pH1N1, les recommandations liées à l’EPI pourraient changer.
- Comme pour tous les documents d’orientation liés à la grippe pandémique, les organisations de soins de santé et leur personnel devraient garder à l’esprit que des lois et politiques particulières au sein des provinces/territoires peuvent avoir une incidence sur l’application de certaines des recommandations de cette annexe, ou même remplacer ces dernières.
- NOTE : La présente version de l’annexe F a été publiée à la suite de la pandémie grippale pH1N1 (H1N1). Ses hypothèses concernant l’épidémiologie de la grippe sont de type général, de façon à inclure toutes pandémies grippales possibles – elles ne se limitent donc pas à pH1N1. Pour consulter les documents d’orientation de l’ASPC liés à pH1N1, voir : Lignes directrices - Virus H1N1. Ces documents ont été adaptés à partir de la présente annexe en fonction de nouvelles données épidémiologiques et des répercussions de l’infection par le pH1N1.
- Au Canada, la santé publique est une responsabilité partagée des gouvernements fédéral, provinciaux et territoriaux.
- Les présentes lignes directrices ont été approuvées par le Conseil du Réseau de santé publique.
- Les gouvernements fédéral, provinciaux et territoriaux se réservent le droit d’appliquer les lignes directrices comme ils le jugent approprié.
- Les politiques et les règlements fédéraux, provinciaux et territoriaux peuvent différer des recommandations et des directives contenues dans le PCLPI et ses annexes.
Table des matières
- I. Sommaire
- II. Liste des abréviations
- III. Glossaire des termes
- IV. Introduction : Prévention et contrôle de la grippe pandémique dans les milieux de soins
- V. Fondations d’un plan pour la PCI/ST de grippe pandémique pour tous les milieux de soins
- 1. Hypothèses en matière de santé publique
- 2. Hypothèses en matière de prévention et de contrôle des infections utilisées dans la présente annexe
- 3. Hypothèses en matière de santé au travail
- 4. Principes d’exposition à la grippe et de sa transmission dans le secteur des soins de santé
- 4.1 Principes généraux de l’épidémiologie des maladies infectieuses
- 4.2 Triangle épidémiologique appliqué à la grippe pandémique
- 4.3 Grippe pandémique : modes d’exposition et de transmission
- 4.4 Modes d’exposition à la grippe pandémique
- 4.4.1 Grippe pandémique : exposition et transmission par contact
- 4.4.2 Grippe pandémique : exposition et transmission de gouttelettes
- 4.4.3 Grippe pandémique : exposition et transmission par voie aérienne
- 4.4.4 Grippe pandémique : interventions médicales générant des aérosols
- 4.4.5 Grippe pandémique : continuum d’expositions par gouttelettes et par voie aérienne
- 5. Analyses documentaires examinant les modes de transmission de la grippe
- 5.1 Transmission du virus grippal A chez les humains analysée par Brankston et coll
- 5.2 Groupe d’experts sur la grippe et l’équipement de protection respiratoire individuelle mis sur pied par le Conseil des académies canadiennes
- 5.3 Interventions visant l’interruption et la réduction de la propagation des virus respiratoires par Jefferson et coll
- 5.4 Synthèse des hypothèses présentées dans cette annexe pour décrire les risques de transmission du virus de la grippe pandémique dans le secteur des soins de santé
- 6. Hiérarchie de mesures de contrôle en période inter-pandémique et pandémique
- 6.1 Contexte de la hiérarchie de mesures de contrôle
- 6.2 Application de la hiérarchie de mesures de contrôle en période inter-pandémique et pandémique
- 6.2.1 L’évaluation du risque organisationnel
- 6.2.2 Mesures administratives – aptitude au travail
- 6.2.3 Mesures administratives – évaluation des affectations de travail
- 6.2.4 Mesures administratives – programme de protection respiratoire actif
- 6.2.5 Mesures administratives – pratiques de base et précautions additionnelles
- 6.2.6 Mesures administratives – précautions contre la grippe pandémique
- 6.2.6.1 Hygiène des mains
- 6.2.6.2 Usage approprié de l’équipement de protection individuelle
- 6.2.6.3 Masques et appareils de protection respiratoire
- 6.2.6.4 EPI – lunettes protectrices et écran facial
- 6.2.6.5 EPI – gants
- 6.2.6.6 EPI – blouses
- 6.2.6.7 Programmes d’hygiène du milieu (entretien ménager, buanderie et déchets)
- 6.3 Emploi des équipements de protection individuelle pour éviter une pénurie durant une pandémie de grippe
- 7. Évaluation du risque – une méthode pour prévenir ou réduire l’exposition à la grippe pandémique ou sa transmission dans les milieux de soins
- 7.1 Contexte
- 7.2 Rendement des évaluations du risque organisationnel
- 7.3 Rendement des évaluations du risque au point de service
- 7.3.1 Évaluations du risque au point de service pour les pratiques de base durant la période inter-pandémique
- 7.3.2 Évaluations du risque au point de service durant la période pandémique
- 7.3.3 Intégration des informations de l’ERPS aux connaissances contenues dans l’ERO sur la grippe pandémique de l’organisation de soins de santé
- VI. Planification d’une pandémie de grippe – utiliser l’évaluation du risque organisationnel en vue d’élaborer le plan de prévention et de contrôle des infections et de santé au travail contre la grippe pandémique
- 1. Exécution d’une ERO inter-pandémique pour évaluer les programmes de PCI/ST existants
- 2. Établir un plan de PCI/ST pour la gestion de la grippe pandémique dans toutes les organisations de soins de santé
- 2.1 Élaborer un plan de PCI/ST de grippe pandémique
- 2.2 Planification de l’hébergement et du regroupement en cohortes des patients/résidants/clients
- 2.3 Planification du transfert/transport des patients présentant des symptômes de SG dans un milieu de soins ou de l’un à l’autre
- 2.4 Planification pour visiteurs : responsabilités et restrictions
- 3. Planification pour le repérage et le traitement des TS présentant des symptômes de SG
- 4. Planification et prestation de l’éducation et de la formation aux compétences en matière de grippe pandémique pour les TS dans toutes les organisations de soins de santé
- VII. Période pandémique : recommandations visant à prévenir la propagation de la grippe pandémique dans les milieux de soins existants
- 1. Recommandations concernant la période pandémique pour les milieux de soins de courte durée
- 1.1 Mise en œuvre du plan de PCI/ST de grippe pandémique pour les milieux de soins de courte durée
- 1.2 Acquisition de renseignements à jour sur la souche virale de la grippe pandémique
- 1.3 Mise en œuvre de précautions contre la grippe pandémique dans les milieux de soins de courte durée
- 1.4 Triage et évaluation
- 1.5 Processus d’admission
- 1.5.1 Ouvrir des zones distinctes de soins aux malades hospitalisés atteints et non atteints de la grippe
- 1.5.2 Emploi de chambres individuelles
- 1.5.3 Emploi de chambres d’isolement pour infections à transmission aérienne
- 1.5.4 IMGA urgentes
- 1.5.5 Placement des patients SANS symptômes de SG
- 1.5.6 Placement des patients AVEC des symptômes de SG
- 1.5.7 Placement des patients AVEC des symptômes de SG et également atteints d’une autre affection
- 1.5.8 Placement des patients immuns à la grippe
- 1.6 Transfert/transport des patients présentant des symptômes de SG dans un milieu de soins (c.-à-d. intra-établissement) et entre deux milieux de soins (c.-à-d. inter-établissements)
- 1.7 Responsabilités et restrictions relatives aux visiteurs
- 1.8 Période pandémique : affectations de travail durant la période pandémique
- 1.9 Période pandémique : éducation et formation aux compétences en matière de grippe pandémique pour le personnel de santé des milieux de soins de courte durée
- 1.10 Détection et gestion d’une éclosion de grippe dans les milieux de soins de courte durée
- 1.10.1 Détection d’un nouveau cas de grippe dans les cohortes de patients non atteints de la grippe
- 1.10.2 Séparer les patients qui développent des symptômes de SG de ceux non atteints de la grippe
- 1.10.3 Déclarer une éclosion
- 1.10.4 Isoler les nouveaux patients grippés
- 1.10.5 Suivi des contacts avec les compagnons de chambre
- 1.10.6 Limiter le transfert des patients exposés
- 1.10.7 Restrictions relatives aux visiteurs lors d’une éclosion
- 1.10.8 Déclaration de la fin d’une éclosion de grippe
- 2. Recommandations en période pandémique pour les activités de prévention et de contrôle des infections dans les milieux de soins de longue durée
- 2.1 Mise en œuvre du plan de PCI/ST de grippe pandémique de l’organisation de soins de longue durée
- 2.2 Surveillance de la grippe pour tous les résidants des SLD
- 2.3 Accélération de l’éducation et de la formation aux compétences sur la grippe pandémique pour les TS des organisations de SLD
- 2.4 Mise en œuvre de précautions contre la grippe pandémique
- 2.5 Mise en œuvre de plans généraux de contrôle à la source
- 2.6 Activités à l’extérieur de l’établissement de soins de longue durée
- 2.7 Zone pour nouvelles admissions
- 2.8 Zone d’isolement des cas de grippe
- 2.9 Zone de soins résidentiels
- 2.10 Restrictions et exemptions relatives aux visiteurs
- 2.11 TS de soins de longue durée – aptitude au travail
- 2.12 Détection d’une éclosion de grippe pandémique et intervention dans les établissements de SLD
- 3. Cliniques et milieux de soins ambulatoires
- 4. Milieux communautaires avec infirmeries
- 5. Milieux de soins à domicile où les soins ou services sont fournis par des TS ou bénévoles réglementés et non réglementés
- 1. Recommandations concernant la période pandémique pour les milieux de soins de courte durée
- Annexe A – Outil d’auto-évaluation de la grippe
- Annexe B – Étapes recommandées pour mettre et enlever un EPI
- Annexe C – Liste de vérification - Évaluation du risque organisationnel pour la grippe pandémique
- Annexe D – Outil d’évaluation du risque de grippe pandémique au point de service
- Références
I. Sommaire
La présente annexe a été rédigée pour fournir une orientation au sujet de la prévention et du contrôle des infections (PCI) et de la santé au travail (ST) en vue de la planification et de la gestion de la grippe pandémique pour toutes les organisations de soins de santé, y compris les milieux de soins existants et temporaires.
L’orientation en matière de PCI pour la grippe saisonnière (c.-à-d. la grippe survenant en période inter-pandémique) est abordée dans d’autres documents de l’Agence de la santé publique du Canada (ASPC), y compris Lignes directrices pour la prévention et le contrôle des infections professionnelles en soins de santéNote de bas de page 1 et Pratiques de base et précautions additionnellesNote de bas de page 2Note de bas de page 3, et Lignes directrices pour la prévention de la pneumonie associée aux soins de santéNote de bas de page 4.
La présente annexe fait également partie du plan complet de gestion de la grippe pandémique au Canada du Conseil du Réseau de santé publique. Dans la mesure du possible, les recommandations qui y sont contenues viennent complémenter et appuyer celles énoncées dans le reste du Plan canadien de lutte contre la pandémie d’influenza (PCLPI)Note de bas de page 5 (voir Plan canadien de lutte contre la pandémie d'influenza dans le secteur de la santé). Elles reposent sur les preuves et hypothèses scientifiques présentement disponibles au sujet du virus de la pandémie de grippe et de l’impact possible d’une telle pandémie sur le système de soins de santé canadien. Toutes les preuves et hypothèses présentées dans ce document pourraient changer à la lumière de nouvelles informations disponibles. Comme pour tous les documents d’orientation liés à la grippe pandémique, les organisations de soins de santé et leur personnel devraient garder à l’esprit que des lois et politiques particulières au sein des provinces/territoires peuvent avoir une incidence sur l’application de certaines des recommandations de cette annexe, ou même remplacer ces dernières.
Le programme de prévention et de contrôle des infections de l’ASPC a préparé cette ligne directrice à l’aide de conseils d’experts d’un groupe de travail. Le groupe de travail de cette ligne directrice était composé de membres représentant la prévention et le contrôle des infections, la santé au travail et la santé publique. Le groupe de travail multidisciplinaire de la ligne directrice représentait équitablement les régions du Canada.
Le groupe de travail de cette ligne directrice était composé des personnes suivantes :
- Dre Mary Vearncombe, coprésidente, épidémiologiste hospitalière, Sunnybrook and Women’s College, Toronto (Ontario)
- Dr George Astrakianakis, coprésident, hygiéniste du travail principal (C.-B.), Occupational Health and Safety Agency for Healthcare, Vancouver (Colombie-Britannique)
- Dre Elizabeth Bryce, médecin microbiologiste, Hôpital de Vancouver, Vancouver (Colombie-Britannique)
- Dre Joanne Langley, professeure de pédiatrie, IWK Health Centre, Halifax (Nouvelle-Écosse)
- Dre Virginia Roth, directrice, Lutte contre les infections, Hôpital d’Ottawa – Campus général, Ottawa (Ontario)
- Brenda Dyck, directrice de programme, programme de prévention et de contrôle des infections, Office régional de la santé de Winnipeg, Winnipeg (Manitoba)
- Dre Bonnie Henry, médecin épidémiologiste, BC Centre for Disease Control, Vancouver (Colombie-Britannique)
- Dr Bryce Larke, médecin hygiéniste du Yukon, Whitehorse (Yukon)
- Geoffrey Clark, hygiéniste du travail principal, Services pour travailleurs et employeurs, WorkSafeBC, Vancouver (Colombie-Britannique)
- Gene Shematek, présidente, GMS & Associates, Ltd., Calgary (Alberta)
- Dr Arthur J. Davies, conseiller médical national, PSTSP, Santé Canada, Saskatoon (Saskatchewan)
- Quinn Danyluk, hygiéniste du travail, Autorité de la santé de Fraser, New Westminster (Colombie-Britannique)
- Mary-Louise Graham, chef, Division des biocontaminants, Agence de la santé publique du Canada, Ottawa (Ontario)
- Dre Maureen Cividino, médecin du travail, St. Joseph’s Healthcare Centre, Hamilton (Ontario)
L’équipe de l’ASPC pour cette ligne directrice était composé des personnes suivantes :
- Luna Bengio, directrice, Division de l’hémovigilance et des infections associées en milieux de soins de santé, Centre de la lutte contre les maladies transmissibles et les infections
- Frédéric Bergeron, infirmier-conseil
- Judy Foley, agente de la base de données de la documentation
- Louise Marasco, agente de l’édition et du contrôle de la qualité
- Laurie O’Neil, infirmière-conseil
- Shirley Paton, conseillère technique principale
- Carole Scott, agente de la publication et base de données sur la documentation
Les précautions contre la grippe pandémique recommandées (voir Glossaire) reposent sur la compréhension des points suivants :
- Les principes de transmission des maladies infectieuses tels qu’ils sont appliqués à la grippe;
- Les modes d’exposition à la grippe pandémique attendus dans les organisations de soins de santé;
- Les groupes de population à risque prévu de contracter l’influenza;
- Les groupes de population à risque prévu de développer des complications graves s’ils contractent l’influenza;
- Les hypothèses au sujet des programmes de prévention et de contrôle des infections et de la santé au travail dans les organisations de soins de santé;
- Une synthèse des analyses documentaires récentes relatives à la transmission de la grippe;
- Les documents publiés par l’ASPC, y compris ses lignes directrices pour la prévention et le contrôle des infections et ses documents en matière de PCI qui font présentement l’objet d’un examen;
- L’expérience acquise par suite de l’éclosion du virus H1N1 de l’influenza pandémique au Canada au printemps de 2009.
Les recommandations de ce document supposent que les organisations de soins de santé ont à la fois des programmes complets de prévention et de contrôle des infections (PCI)Note de bas de page 2Note de bas de page 3 et des programmes efficaces de santé au travail (ST)Note de bas de page 1. Ces recommandations dépendent également de l’utilisation d’évaluations du risque organisationnel et de risque au point de service visant à permettre l’évaluation et la mise en œuvre de soins sécuritaires, efficaces et opportuns aux patients qui présentent des symptômes de grippe soupçonnée ou des syndromes grippaux (SG). Ces évaluations doivent servir à empêcher ou à réduire ainsi l’exposition et/ou la transmission de la grippe pandémique dans toutes les organisations de soins de santé. Une intervention efficace par suite de l’apparition d’une pandémie de grippe n’est possible que si l’organisation et son personnel ont acquis une bonne expérience en matière de protocoles et de pratiques de prévention et de contrôle des infections et de santé au travail efficaces.
En raison des hypothèses ci-dessus, les pratiques suivantes sont préconisées tout au long de ce document :
- Des évaluations du risque organisationnel (ERO), effectuées en période inter-pandémique, servant à définir les mesures techniques, administratives et liées à l’équipement de protection individuelle (EPI) pour mieux protéger les patients, les travailleurs de la santé (TS) et les visiteurs dans les milieux de soins contre les virus de la grippe pandémique.
- Des évaluations des risques au point de service (ERPS), effectuées par le TS avant de commencer à prodiguer des soins aux patients afin de déterminer les stratégies pertinentes en matière d’EPI, d’isolement et de mise en cohorte recommandées pour un patient donné au cours d’une intervention donnée dans une salle, zone ou établissement spécifique.
- Des programmes de protection respiratoire pour s’assurer que les TS qui pourraient devoir porter un appareil de protection respiratoire (APR) (y compris un APR N95) sont formés, soumis à un test d’ajustement et préparés.
- Les organisations de soins de santé sont chargées de fournir les outils et la formation dont les TS ont besoin pour dispenser les soins auprès des patients en toute sécurité.
- Les TS devraient exercer leur métier de façon à se protéger eux-mêmes et leurs patients d’une exposition à des agents infectieux.
- Des activités d’éducation et de formation aux compétences approfondies pour les TS en vue d’une intervention réfléchie, professionnelle et sans interruption en cas de pandémie de grippe.
- Un large éventail de politiques de « contrôle de la source » devraient être mise en place, y compris, mais sans s’y limiter, une séparation spatiale de deux mètres entre les sources infectées (p. ex., les patients) et les hôtes non infectés (p. ex., autres patients), le prétriage à l’admission, le prétriage chez les visiteurs (prétriage actif ou passif), un programme élargi d’hygiène respiratoire et des mains (de manière à inclure non seulement les TS, mais aussi les patients et les visiteurs) et l’utilisation régulière des masques pour les patients présentant des symptômes de SG.
- Des pratiques administratives systématiques (politiques, procédures, pratiques de soins aux patients) devraient être mise en œuvre pour permettre un repérage et une ségrégation rapides des patients, TS et des visiteurs présentant des symptômes de SG. Ces pratiques pourraient comprendre, sans s’y limiter, les éléments suivants : adoption de méthodes d’auto-évaluation de la grippe chez les TS et de régimes d’aptitude au travail, établissement de lignes de démarcation de deux mètres entre patients présentant des symptômes de SG et patients sans symptômes de la grippe et réorientation des patients et visiteurs présentant des symptômes de SG vers des zones désignées aux fins d’évaluation et de gestion de cas.
Les parties I, II, III et IVfournissent le Sommaire, la Liste des abréviations, le Glossaire et l’Introduction de cette annexe.
La partie V décrit les hypothèses fondamentales et les interprétations scientifiques provenant des domaines de la santé publique, de la prévention et du contrôle des infections et de la santé au travail qui sous-tendent les discussions et recommandations qui suivent.
La partie VI fournit des recommandations concernant les activités approfondies de planification entourant la PCI et la ST afin de préparer les organisations de soins de santé à l’apparition d’une pandémie de grippe dans leur collectivité. Cette partie contient des recommandations spécifiques en vue de la préparation et de l’exécution efficaces d’ERO inter-pandémiques, de l’élaboration d’un plan de PCI/ST contre la grippe pandémique, de la gestion des TS présentant des symptômes de SG, ainsi que des sujets et méthodes d’éducation et de formation aux compétences pour tous les TS.
La partie VII contient des recommandations spécifiques visant à prévenir la propagation du virus de la grippe pandémique durant l’administration de soins aux patients dans tous les milieux de soins, y compris les soins actifs, soins à long terme, soins ambulatoires, soins communautaires et soins professionnels à domicile.
Les annexes contiennent un outil d’auto-évaluation de la grippe, des directives sur la façon de mettre et d’enlever l’équipement de protection individuelle, une liste de contrôle pour l’exécution d’une ERO et un outil de mise en œuvre des pratiques d’ERPS.
II. Liste des abréviations
- ASPC
- Agence de la santé publique du Canada
- CVC
- Chauffage, ventilation et climatisation
- DMBA
- Désinfectant pour les mains à base d'alcool
- EPI
- Équipement de protection individuelle
- ERO
- Évaluation du risque organisationnel
- ERPS
- Évaluation du risque au point de service
- IASS
- Infection associée aux soins de santé
- IMGA
- Intervention médicale générant des aérosols
- OMS
- Organisation mondiale de la santé
- PA
- Précautions additionnelles
- PAPR
- Appareil de protection à épuration d'air motorisé
- PB
- Pratiques de base
- PBPA
- Pratiques de base et précautions additionnelles
- PCI
- Prévention et contrôle des infections
- PCLPI
- Plan canadien de lutte contre la pandémie d'influenza dans le secteur de la santé
- pH1N1
- Influenza A/California/2009 (H1N1)
- PPI
- Professionnel en prévention des infections
- PPR
- Programme de protection respiratoire
- SG
- Syndromes grippaux
- SST
- Santé et sécurité au travail
- ST
- Santé au travail
- TS
- Travailleur de la santé
III. Glossaire des termes
- Aérosols
- Particules solides ou liquides en suspension dans l’air, dont le mouvement est gouverné principalement par la taille des particules, qui varie de 10 µm à 100 µmNote de bas de page 6. (Voir Intervention médicale générant des aérosols.)
Note : Les particules de moins de 10 µm (c.-à-d. noyaux de gouttelette, se retrouvent également dans les aérosols, cependant, leur mouvement est contrôlé par d’autres paramètres physiques.
- Agent infectieux
Terminologie utilisée pour décrire un microorganisme ou agent pathogène capable de causer une maladie (infection) chez une source ou un hôte.
- Appareil de protection respiratoire (APR)
Un dispositif servant à protéger l’utilisateur contre l’inhalation d’une atmosphère dangereuseNote de bas de page 7. L’appareil de protection respiratoire le plus fréquemment utilisé en soins de santé est un APR demi-masque avec filtre N95. Il s’agit d’un dispositif de protection individuelle qui s’ajuste étroitement autour du nez et de la bouche de l’utilisateur et qui est utilisé pour réduire le risque d’inhaler des particules aériennes et des aérosols dangereux, y compris les particules de poussière et les agents infectieuxNote de bas de page 8. (Voir aussi Appareil de protection respiratoire N95, Programme de protection respiratoire, Test d’ajustement, Test d’étanchéité.)
- Appareil de protection respiratoire (APR) N95
Un appareil jetable avec filtre à particules (remarque : la plupart des appareils de protection respiratoire utilisés à des fins de soins de santé sont des écrans faciaux filtrants jetables couvrant la bouche, le nez et le menton). Les particules aériennes dans l’air sont capturées dans le filtre par interception, impaction par inertie, diffusion et attraction électrostatique. Le filtre est certifié pour la capture d’au moins 95 % des particules d’un diamètre de 0,3 micron, ce qui est la taille des particules les plus pénétrantes. Les particules plus petites ou plus grosses sont recueillies avec une efficacité supérieure. La lettre « N » fait référence à un APR qui n’est pas résistant à l’huile ni étanche à l’huile. Les APR-N95 sont certifiés par le National Institute for Occupational Safety and Health (NIOSH – organisme basé aux États-Unis) et doivent porter le sceau du NIOSHNote de bas de page 8 (voir aussi Appareil de protection respiratoire).
- Apte au travail
Les expressions « apte au travail », « inapte au travail » et « apte au travail avec restrictions » sont utilisées pour décrire la capacité d’un travailleur de continuer à exercer son travail ou de reprendre son travail à la suite d’une infectionNote de bas de page 9.
- Articles critiques
Articles et dispositifs qui pénètrent des tissus stériles, notamment le système vasculaire. Le retraitement des articles critiques, comme l’équipement chirurgical ou les dispositifs intravasculaires, nécessite un nettoyage méticuleux suivi d’une stérilisationNote de bas de page 10.
- Articles non critiques
Articles qui ne touchent que de la peau intacte et non des muqueuses. Le retraitement des articles non critiques fait intervenir le nettoyage ou la désinfection de faible niveauNote de bas de page 10.
- Articles semi-critiques
Articles qui entrent en contact avec de la peau ou des muqueuses non intactes, mais qui ne les pénètrent généralement pas (p. ex., sondes endotrachéales, endoscopes). Le retraitement des articles semi-critiques fait intervenir un nettoyage soigneux, suivi d’une désinfection de haut niveauNote de bas de page 10.
- Cohorte
Séparer physiquement (p. ex., dans une chambre ou une section distincte) deux patients ou plus exposés au même microorganisme ou qui en sont infectés des autres patients qui n’ont pas été exposés à ce microorganisme ou qui n’ont pas été infectésNote de bas de page 11.
- Danger
Un terme qui décrit un état qui a le potentiel de causer des dommages. Les dangers professionnels auxquels font face les TS sont classifiés en catégories : biologiques et infectieux, chimiques, environnementaux, mécaniques, physiques, violence et psychosociauxNote de bas de page 12.
- Déchet infectieux
Partie des déchets biomédicaux capables de provoquer des maladies infectieusesNote de bas de page 10.
- Décontamination
Élimination des microorganismes de façon qu’un article puisse être manipulé ultérieurement en toute sécuritéNote de bas de page 10.
- Définitions de cas d’éclosion
Cas communautaire : On appelle « cas communautaire » un patient/résidant qui ne présente pas de symptômes de SG à l’admission, mais qui en développe subséquemment moins de 72 heures après son admission.
Cas nosocomial : On appelle « cas nosocomial » un patient/résidant qui développe des symptômes de SG plus de 72 heures après son admission. Note : Tout cas subséquent lié à un cas communautaire survenant dans un milieu de soins est un cas nosocomial.
- Désinfectant pour les mains à base d’alcool (DMBA)
Préparation à base d’alcool (liquide, gel ou mousse dont la teneur en alcool varie de 60 % à 90 %) conçue pour être appliquée sur les mains afin de réduire le nombre de microorganismes. Ces préparations contiennent un ou plusieurs types d’alcool et des émollients et d’autres ingrédients actifs. (Voir les Lignes directrices pour la prévention et le contrôle des infections de l'ASPC – Lavage des mains, nettoyage, désinfection et stérilisation dans les milieux de soins.)Note de bas de page 10-13
- Désinfection
Inactivation des microorganismes qui provoquent des maladies, mais pas des spores bactériennes. Les désinfectants hospitaliers sont utilisés sur des objets inertes et doivent comporter un numéro d’identification du médicament (DIN) pour pouvoir être vendus au CanadaNote de bas de page 10.
- Désinfection de faible niveau
Niveau de désinfection recommandé lors du traitement d’articles non critiques ou de certaines surfaces de l’environnement. Les désinfectants de faible niveau tuent la plupart des bactéries végétatives et certains champignons ainsi que les virus enveloppés (membrane lipidique) (p. ex., la grippe). Les désinfectants de faible niveau ne tuent pas les mycobactéries ou les spores bactériennes. Les désinfectants-détergents de faible niveau d’activité servent à nettoyer les surfaces de l’environnementNote de bas de page 10.
- Désinfection de haut niveau
Niveau de désinfection recommandé pour le traitement des articles semi-critiques. Les processus de désinfection de haut niveau détruisent les bactéries végétatives, les mycobactéries, les champignons ainsi que les virus enveloppés (membrane lipidique) et non enveloppés (pas de membrane lipidique), mais pas nécessairement les spores bactériennes. Il faut nettoyer les objets à fond avant de les soumettre à une désinfection de haut niveauNote de bas de page 10.
- Équipement de protection individuelle (EPI)
Un élément de la hiérarchie de mesures de contrôleNote de bas de page 6Note de bas de page 9Note de bas de page 14. L’équipement de protection individuelle comprend les blouses, les gants, les masques, protection faciale (c.-à-d. masques et protection oculaire, les écrans faciaux ou masques dotés de visière) ou les appareils de protection respiratoire qui peuvent être utilisés par les TS pour créer une barrière qui empêchera une exposition potentielle à des microorganismes infectieux.
- Établissement de santé
Comprennent, mais sans s’y limiter, les hôpitaux de soins actifs, les services des urgences, les hôpitaux de réadaptation, les hôpitaux psychiatriques et les établissements de soins de longue durée (SLD).
- Évaluation du risque au point de service (ERPS)
Une ERPS est une activité au cours de laquelle les TS (dans tout milieu de soins sur le continuum des soins de santé) :
- Évalue la probabilité d’exposition à un agent infectieux
- pour une interaction donnée
- avec un patient donné
- dans un environnement donné (par ex. chambre individuelle, corridor)
- dans les conditions existantes (par ex. aucun lavabo réservé au lavage des mains)
- Choisit les mesures/EPI nécessaires pour réduire au minimum le risque d’exposition pour le patient et pour d’autres patients dans l’environnement, les TS, les visiteurs, les entrepreneurs, etc.
- Évalue la probabilité d’exposition à un agent infectieux
- Évaluation du risque organisationnel (ERO)
Activité par laquelle une organisation de soins de santé détermine :
- un danger
- la probabilité et les conséquences de l’exposition au danger, et
- les modes d’exposition au danger probables
- la probabilité d’une exposition dans toutes les aires de travail d’un établissement/bureau/cabinet; puis
- évalue les mesures techniques et administratives et l'EPI nécessaires pour réduire au minimum le risque posé par le danger.
- Exposition
Contact avec un microorganisme ou une maladie infectieuse de manière telle qu’il se produit une transmissionNote de bas de page 15.
- Exposition par voie aérienne
Exposition à des aérosols susceptibles d'être inhalés.
- Forte toux
Relâchement rapide de l’air des poumons causant un certain bruit, par suite du diaphragme et d’autres muscles actifs dans la respiration exerçant une pression sur les poumons, accompagné d’une ouverture soudaine de la glotte, ce qui produit un rejet explosif d’air à débit élevé.
- Gouttelette
Particules solides ou liquides en suspension dans l’air, dont le mouvement est gouverné principalement par la gravité et dont la taille est supérieure à 10 µm. Durant une pandémie de grippe, les gouttelettes seront principalement générées à partir de la source infectée par la toux ou les éternuementsNote de bas de page 2Note de bas de page 3.
- Grippe (cas clinique, cas confirmé)
Une infection aiguë, surtout sous forme d’infection respiratoire causée par le virus de la grippe. Elle est responsable de la maladie clinique sévère et potentiellement mortelle à l’origine d’épidémies et de pandémiesNote de bas de page 15.
Cas clinique de grippe : Lorsque la grippe se propage dans une collectivité, la présence de fièvre dont l’apparition est soudaine est un bon prédicteur de la grippe. La valeur prédictive des symptômes est d’autant plus fiable si la fièvre est supérieure à 38 °C et que l’apparition de la maladie clinique est aiguë (moins de 48 heures après les prodromes). Les symptômes suivants, bien que non spécifiques, peuvent aussi être présents : mal de gorge, toux, rhinorrhée, malaise, frisson solennel, frissons, myalgie et céphaléeNote de bas de page 16.
Cas confirmé de grippe : Les cas confirmés de grippe comprennent les cas confirmés en laboratoire (c.-à-d. isolement du virus dans les sécrétions des voies respiratoires, identification d’antigènes viraux ou d’acide nucléique dans des prélèvements cliniques, ou augmentation importante des taux d’anticorps sériques) avec symptômes ou les cas cliniques pour lesquels il existe un lien épidémiologique à un cas confirmé en laboratoireNote de bas de page 16.
(Voir l’Annexe G du PCLPI pour plus de détails sur le profil pédiatrique clinique.)
- Grippe pandémique
Au cours d’une épidémie de grippe « normale », de 10 à 25 % de la population, en moyenne, tombe malade, ce qui donne lieu, en moyenne, à 4 000 décès et 20 000 hospitalisations. Lors d’une grave épidémie grippale de type A, de 30 à 50 % de la population risque de tomber malade; et dans ces circonstances, surviennent de 6 000 à 8 000 décès et de 30 000 à 40 000 hospitalisationsNote de bas de page 5 .
Au cours d’une pandémie, selon des données historiques, plus de 70 % de la population risque d’être infectée par le nouveau virus, et la morbidité et mortalité selon l’âge peuvent être très différentes d’une épidémie annuelle. Durant la pandémie de 1918-1919, les jeunes adultes affichaient les taux de mortalité les plus élevés, près de la moitié des décès liés à la grippe survenant chez les personnes de 20 à 40 ans. Durant les pandémies de 1957–1958 et de 1968–1969 aux États-Unis, les personnes de 65 ans et plus représentaient, respectivement, 36 et 48 % des décès liés à la grippe.
- Groupes à risques élevés
Individus présentant des risques élevés de complications relatives à la grippe, y compris les très jeunes, les très âgés, les malades chroniques et les femmes enceintes, tels que désignés dans l’avis courant du Comité consultatif national de l'immunisationNote de bas de page 17Note de bas de page 18. Cependant, l’identité spécifique des groupes à risques élevés sera déterminée quand on connaîtra l’épidémiologie du virus de la grippe pandémique.
- Hiérarchie de mesures de contrôle
Il existe trois niveaux/paliers de contrôles de PCI et de ST pour prévenir les maladies et les blessures sur le lieu de travail : mesures techniques, mesures administratives et équipement de protection individuelleNote de bas de page 9-14.
- Hôte réceptif
Une personne ne possédant pas suffisamment de résistance contre un agent infectieux particulier pour éviter de contracter une infection ou une maladie lors de l’exposition à l’agent (synonyme de n’ayant pas acquis d’immunité ou non immun)Note de bas de page 19.
- Hygiène des mains
Terme général désignant le lavage des mains, l’antisepsie des mains et les mesures prises pour maintenir des mains et des ongles en santéNote de bas de page 10-13.
- Hygiène respiratoire, (ou étiquette respiratoire)
Une combinaison de mesures conçues pour réduire la transmission d’agents pathogènes respiratoires par gouttelettes ou par voie aérienne dans les milieux de soinsNote de bas de page 3.
L’hygiène respiratoire comprend les activités suivantes : se couvrir la bouche et le nez avec sa manche quand on tousse ou éternue; utiliser mouchoirs pour contenir les sécrétions respiratoires quand on tousse ou éternue et en disposer rapidement dans une poubelle mains libres; porter un masque quand on tousse ou éternue pour contenir les gouttelettes et diminuer la contamination de l’environnement ambiant; se tourner la tête pour ne pas tousser ou éternuer en direction des autres; maintenir une distance de deux mètres entre soi et ceux qui n’ont pas de symptômes de grippe.
- Immunité collective
Résistance à la propagation d’une maladie infectieuse dans un groupe parce que les membres sensibles sont peu nombreux, ce qui rend improbable la transmission depuis un membre infectéNote de bas de page 15.
- Infirmerie
Une installation de nuit où un personnel de la santé dispense des soins.
- Infection
Situation dans laquelle des microorganismes sont capables de se multiplier dans l’organisme et provoquer une réponse des défenses immunitaires de l’hôte. L’infection peut ou non entraîner une maladie cliniqueNote de bas de page 15.
- Infection associée aux soins de santé
Infection transmise dans un milieu de soins lors de la prestation de soins de santé (aussi appelée nosocomiale).
- Infection nosocomiale
Voir Infection associée aux soins de santé.
- Intervention médicale générant des aérosols (IMGA)
Toute procédure exercée sur un patient qui peut stimuler la production d’aérosols par suite d’une manipulation des voies aériennes d’un patientNote de bas de page 20.
- Masque
Barrière servant à empêcher les gouttelettes d’une source infectée de contaminer la peau et les muqueuses du nez et de la bouche de l’utilisateur ou pour emprisonner les gouttelettes expulsées par l’utilisateur, selon l’utilisation prévue. Le masque devrait être suffisamment durable pour fonctionner efficacement tout au cours de l’activité donnée. Dans le présent document, le terme « masque » fait référence aux masques chirurgicaux ou masques opératoires et non aux appareils de protection respiratoire.
- Mesures administratives
Un élément dans la hiérarchie de mesures de contrôleNote de bas de page 9-14. Les mesures administratives comprennent, sans s’y limiter, les politiques et procédures d’hygiène des mains, la formation, l’immunisation des patients, des TS et la gestion des éclosions et les soins des patients infectés. Voir aussi Hiérarchie de mesures de contrôle.
- Mesures techniques
Mesures qui éliminent ou réduisent un danger à la source. Un élément dans la hiérarchie de mesures de contrôleNote de bas de page 9-14, qui comprend des mesures qui réduisent l’exposition à un danger par l’application de méthodes d’atténuation, d’isolement ou de ventilation (p. ex. les chambres à pression négative). Voir aussi Hiérarchie de mesures de contrôle.
- Microorganismes
Voir Agent infectieux
- Milieu de soins
Tout endroit où l’on dispense des soins de santé, notamment les soins d’urgence, les soins préhospitaliers, les établissements de santé, les soins de longue durée, les soins à domicile, les soins ambulatoires, et les établissements et les endroits dans la communauté où l’on dispense des soins de santé (p. ex. infirmeries dans les écoles, établissements résidentiels ou correctionnels).
Note : Les définitions des milieux se chevauchent, puisque certains offrent une variété de soins (p. ex. soins chroniques et soins ambulatoires dispensés dans un établissement de soins actifs, soins complexes dispensés dans un établissement de SLD, etc.).
- Milieux de soins temporaires
Il s’agit d’installations de soins qui ne sont pas présentement établies ou, si elles le sont, offrent normalement des types ou niveaux de soins différents. Les fonctions d’un milieu de soins temporaire peuvent varier selon les besoins de la collectivité, mais devraient être axées sur la surveillance, les soins et le soutien des patients atteints de la grippe. Les milieux de soins temporaires sont prédéterminés à l’opération avant une pandémie de grippe et entrent en service seulement lorsqu’une pandémie de grippe est déclarée par l’Organisation mondiale de la santé (OMS) ou par les autorités canadiennes de santé publique. On trouvera plus d’informations sur les phases pandémiques dans la partie 2 du Plan canadien de lutte contre la pandémie d’influenza dans le secteur de la santé.
- Mode de transmission
Mécanisme par lequel un agent infectieux se propage (par ex. par contact ou par le biais de gouttelettes ou d’aérosols)Note de bas de page 10-13.
- Nettoyage
L’élimination physique de substance étrangères (p. ex. de la poussière, de la saleté, une matière organique comme du sang, des sécrétions, des excrétions et des microorganismes). Le nettoyage permet d’éliminer physiquement les microorganismes plutôt que de les tuer. Il s’effectue avec de l’eau, des détergents et une action mécaniqueNote de bas de page 10.
- Noyau de gouttelette
Un noyau de gouttelette est une particule aérienne résultant d’une gouttelette potentiellement infectieuse (porteuse de microorganismes) de laquelle la majeure partie du liquide s’est évaporée, permettant à la particule de demeurer en suspension dans l’airNote de bas de page 15-21.
Note : Les noyaux de gouttelettes peuvent aussi se trouver dans les aérosols; toutefois, leurs mouvements sont régis par des paramètres physiques, tels que la gravité et les courants d’air.
- Organisation de soins de santé
L’entité organisationnelle chargée d’établir et de maintenir des services de soins de santé dispensés par le personnel de la santé dans un ou plusieurs milieux de soins dans tout le continuum des soins de santé (soins préhospitaliers, soins actifs, soins de longue durée, soins ambulatoires [y compris dans les cabinets de médecins], les soins en clinique communautaire et les soins professionnels à domicile).
- Organisme d’attache
Organisme chargé de planifier un milieu de soins temporaire (p. ex. utilisation de tentes, de gymnases d’école), qui n’entre en service que lorsqu’une pandémie de grippe a été déclarée et qu’il faut disposer de plus d’espace pour évaluer les cas et dispenser les soins nécessaires.
- Patient
Aux fins du présent document, le terme « patient » comprend ceux qui reçoivent des soins de santé, y compris les patients, résidants ou autres clients.
- Patient respectant les règles d’hygiène
Pouvoir et vouloir porter un masque ou se couvrir la bouche lorsqu’il tousse quand le travailleur de la santé l’exige.
- Période inter-pandémique
L’intervalle entre la dernière pandémie et le début de la période d’alerte pandémique. Durant cette période, aucun nouveau sous-type de virus n’a été détecté chez les humains, bien que le sous-type de virus de la grippe à l’origine des infections chez les humains puisse être présent chez les animauxNote de bas de page 5.
- Période pandémique
L’intervalle caractérisé par une transmission accrue et soutenue dans la population générale d’un nouveau sous-type de virus de la grippe qui se répand efficacement entre humainsNote de bas de page 5.
- Plan de PCI/ST contre la grippe pandémique
Un plan complet et intégré de PCI/ST visant à empêcher la transmission du virus de la grippe pandémique dans des milieux de soins existants et temporaires.
- Point de service
Se dit d’un endroit où un patient ou résidant reçoit des soins de santé prodigués par du personnel de la santé. Le point de service englobe trois éléments présents en même temps : le patient, le TS et une interaction qui pourrait donner lieu à la transmission d’un agent infectieux.
- Pratiques de base
Un ensemble complet de mesures PCI élaborées en vue d’une utilisation dans les soins de base dispensés à tous les patients en tout temps et dans tous les milieux de soins. Les pratiques de base visent à réduire ou à prévenir les IASS chez toutes les personnes d’un milieu de soins, y compris les patients, les TS et autres membres du personnel, les visiteurs, les entrepreneurs, etc.Note de bas de page 2Note de bas de page 3.
- Pratiques de base et précautions additionnelles
Voir la définition de Précautions additionnelles et celle de Pratiques de baseNote de bas de page 2Note de bas de page 3.
- Précautions additionnelles
Mesures supplémentaires prises lorsque les pratiques de baseNote de bas de page 2Note de bas de page 3 seules peuvent ne pas arrêter la transmission d’un agent infectieux.
- Elles sont utilisées en sus des pratiques de base (et ne les remplacent pas);
- Mesures prises à la fois en fonction de l’affection / du tableau clinique (syndrome) et de l’étiologie particulière (diagnostic);
- Les précautions contre la grippe pandémique sont une forme de protocole « précautions additionnelles ».
- Précautions contre la grippe pandémique
Un type de précautions additionnelles recommandé pour empêcher et contrôler la propagation de la grippe pandémique dans les milieux de soins.
- Programme du contrôle des infections
Ensemble de protocoles et de pratiques à l’échelle d’un établissement de santé visant à prévenir et à limiter la propagation d’agents infectieux dans ce milieu.
- Regroupement du personnel en cohorte
Affectation spécifique d’une partie du personnel qui sera chargée de ne prendre soin que des patients connus pour être colonisés ou infectés par le même microorganisme. Ces membres de l’équipe soignante ne dispenseront pas de soins aux patients qui n’ont pas été exposés ni infectés par ce microorganismeNote de bas de page 11.
- Santé au travail
Aux fins du présent document, ce terme fait référence à la médecine et aux soins infirmiers en santé du travail, à l’hygiène du travail et à la santé et sécurité du travail.
- Santé et sécurité au travail
« Santé et sécurité au travail » est un terme légal défini par la loi, les règlements ou la convention collective (p. ex. syndicat) qui touche une variété de disciplines concernés par la protection de la sécurité, de la santé et du bien-être des personnes qui travaillent ou qui occupent un emploi. L’utilisation du terme « santé et sécurité au travail » fait invariablement référence à la législation ou aux règlements qui influencent les pratiques de sécurité sur le lieu de travail. La définition et, par conséquent, le contenu englobé par la législation sur la SST varie considérablement d’une province et d’un territoire à l’autre au Canada.
- Source
La personne qui peut contenir un agent/microorganisme infectieux pouvant être transmis à un hôte réceptifNote de bas de page 19.
- Stérilisation
La destruction de toutes les formes de vie microbienne, notamment les bactéries, les virus, les spores et les champignonsNote de bas de page 15.
- Syndromes grippaux (SG)
Constellation de symptômes qu’une personne peut manifester avant qu’une grippe soit confirmée.
- Test d’ajustement
Utilisation d’une méthode qualitative ou quantitative pour évaluer l’ajustement du modèle et de la taille spécifiques d’un appareil de protection respiratoire d’un fabricant donné sur une personne (CSAZ94.4-02 Choix, entretien et utilisation des respirateurs)Note de bas de page 7. (Voir aussi Test d’étanchéité.)
- Test d’étanchéité
Procédure qu’exécute le porteur chaque fois qu’il porte un appareil de protection respiratoire et qu’il exécute immédiatement après avoir mis l’appareil pour s’assurer d’une bonne étanchéité faciale. Ce procédé est également connu sous le nom de « vérification d’ajustement » dans d’autres documents de PCI. (Annexe A de CSAZ94.4-02 Choix, entretien et utilisation des respirateurs)Note de bas de page 7. (Voir également Test d’ajustement.)
- Transmission
Le processus par lequel un agent infectieux passe d’une source de manière à causer une infection chez un hôte réceptifNote de bas de page 15.
- Transmission par contact (directe ou indirecte)
Contact direct : Transfert de microorganismes par contact physique direct entre une personne infectée ou colonisée et un hôte réceptif (surface corporelle à surface corporelle)Note de bas de page 2Note de bas de page 3.
Contact indirect : Transfert passif de microorganismes à un hôte réceptif par l’intermédiaire d’un objet (p. ex. mains contaminées qui ne sont pas lavées entre les périodes de soins au patient, des instruments contaminés qui ne sont pas nettoyés entre patients/utilisations ou d’autres objets inanimés dans l’environnement immédiat du patient)Note de bas de page 2Note de bas de page 3.
- Transmission par gouttelette
La transmission qui se produit lorsque des gouttelettes contenant des microorganismes sont propulsées sur une courte distance (moins de 2 mètres) dans l’air et se déposent sur les muqueuses d’une autre personne, entraînant une infection chez l’hôte réceptif. Les gouttelettes peuvent également contaminer des surfaces et contribuer à la transmission par contact (voir aussi Transmission par contact)Note de bas de page 2Note de bas de page 3.
- Transmission par voie aérienne
Transmission de microorganismes par inhalation d’aérosols entraînant une infection chez un hôte réceptif.
- Travailleur de la santé
Les personnes qui dispensent des soins de santé ou des services de soutien, comme les infirmières, les médecins, les dentistes, les infirmières praticiennes, les ambulanciers paramédicaux et, parfois, les premiers intervenants, les professionnels paramédicaux, les travailleurs temporaires relevant d’une agence, les dispensateurs de soins de santé non réglementés, les étudiants, les volontaires et les travailleurs qui dispensent des services de soutien (p. ex. nourriture, buanderie, entretien ménager).
- Vague pandémique
Période de temps au cours de laquelle la grippe pandémique est la principale souche grippale se propageant dans une collectivité. Le virus de la grippe pandémique est susceptible de provoquer plus d’une vague de maladie à mesure que la pandémie se répand dans une régionNote de bas de page 5.
- Virulence
La virulence fait référence à la capacité de l’agent infectieux de provoquer une maladie grave (par ex. Ebola : élevée; rhinovirus : faible)Note de bas de page 15 .
IV. Introduction : Prévention et contrôle de la grippe pandémique dans les milieux de soins
La grippe survient à l’automne et en hiver dans les milieux de soins au Canada; aussi l’appelle-t-on « grippe saisonnière ». Toutes les organisations de soins de santé dispensant des soins aux patients, y compris les fournisseurs de soins préhospitaliers, les services d’urgence, les cabinets de médecins, les unités de soins intensifs et les établissements de soins de longue durée se préparent à accueillir leurs premiers patients souffrant de la grippe. Cette préparation exige un effort concerté de plusieurs ordres de gouvernement et disciplines, tant au sein d’une organisation de soins de santé qu’à l’extérieur. Des programmes complets de PCI et de ST jouent un rôle important en proposant aux organisations de soins de santé des procédures et des activités efficaces pour prévenir ou réduire la transmission de la grippe au sein de leur organisation.
Périodiquement, la grippe peut provoquer une épidémie mondiale, ou pandémie, avec des taux élevés de maladie et de décès. Une pandémie de grippe peut survenir à tout moment et causer des maladies graves, des décès et des perturbations sociales et économiques considérables dans le monde entier. Les experts s’entendent pour dire que les pandémies de grippe sont inévitables; cependant, il est impossible de prédire le moment et la gravité de toute pandémie et peu d’indices nous en laissent présager la survenue. De plus, les pandémies peuvent différer dans leurs taux de gravité et d’attaque. Par le passé, les pandémies touchaient de larges segments de la population, leurs taux de mortalité étant élevés. En comparaisonNote de bas de page 22 Note de bas de page 23 , la pandémie pH1N1 de 2009 a été plutôt bénigne. La transmissibilité, les taux d’attaque, les indicateurs de gravité, les groupes à risque élevé et la mortalité peuvent différer par suite de l’épidémiologie survenant lors d’une pandémie. Un plan de mesures d’urgence visant tant une maladie bénigne qu’une maladie grave pour réduire les effets potentiellement dévastateurs d’une pandémie de grippe est recommandé.
Le PCLPI (voir Plan canadien de lutte contre la pandémie d'influenza dans le secteur de la santé) présume qu’une pandémie de grippe surviendra d’abord à l’extérieur du Canada; cependant, en raison du volume et de la vitesse des transports aériens à travers le monde, le virus se retrouvera au Canada quelques semaines seulement après être apparu dans une autre région du globe. Le virus pandémique peut atteindre le Canada à tout moment de l’année (c.-à-d. possiblement en dehors de la saison de grippe habituelle au pays). On pourrait constater la première pointe de maladie (c.-à-d. le début de la vague pandémique) au Canada quelques semaines après l’arrivée du virus sur son territoire. La première pointe de mortalité devrait suivre la pointe de la maladie environ un mois plus tard.
La vague pandémique pourrait balayer à travers le Canada en un mois ou deux, touchant plusieurs endroits à la fois; la pandémie de grippe est susceptible de se produire en deux vagues ou plus, s’étendant sur six à huit semaines dans une localité donnée. De manière générale, la pandémie risque de durer de 12 à 18 mois, et plus d’une vague pourrait survenir dans une période de 12 mois.
Les organisations de soins de santé au Canada pourraient être touchées par une pandémie de grippe. Il leur est donc capital de s’assurer, en coordination avec les gouvernements régionaux, provinciaux et territoriaux, qu’ils sont en mesure d’accueillir l’afflux de patients atteints de la grippe, tout en maintenant le niveau de soins requis des patients souffrant d’autres maladies. En outre, les TS, comme le reste de la collectivité, seront également exposés à la souche pandémique dans leurs activités quotidiennes (p. ex. épiceries, réunions scolaires, sports de groupe); ils pourront donc tomber malades et être incapables de se présenter au travailNote de bas de page 24 .
Les organisations de soins de santé devraient effectuer une planification approfondie afin de :
- Élaborer des procédures pour mettre à part et simplifier les évaluations des patients pour réduire l’exposition à la grippe;
- Déterminer des stratégies de regroupements en cohortes pour les patients souffrant de la grippe ou non, tant pour réduire les expositions à la maladie que pour maximiser l’efficacité des soins prodigués aux patients; (Note : Lorsqu’il s’agira d’établir des cohortes de patients, il sera important d’examiner si des TS en particulier devraient faire partie de ces cohortes (c.-à-d. affectés uniquement à ces cohortes);
- S’assurer que les interventions médicales générant des aérosols (IMGA) se déroulent selon un processus et dans un environnement qui réduisent le risque d’exposition des TS, en faisant en sorte que les patients non infectés, visiteurs et autres personnes présentes dans les milieux de soins ne soient pas exposés inutilement au virus de la grippe.
L’expérience annuelle du Canada avec les éclosions de grippe saisonnière et les défis associés à une capacité d’accueil limitée dans les organisations de soins de santé montrent le besoin de se préparer soigneusement et complètement à l’impact de l’éclosion d’un virus grippal d’envergure. Une telle éclosion pourrait affecter considérablement la capacité d’une organisation de soins de santé à protéger toute personne s’y trouvant, qu’elle dispense ou reçoive des services de santé. L’expérience récente avec le virus de la grippe pH1N1 a montré l’urgent besoin d’une planification en cas de pandémie de grippe dans tous les milieux de soins, y compris les cabinets de médecins et autres milieux de soins ambulatoires.
Le matériel présenté dans cette annexe a été élaboré pour fournir aux organisations de soins de santé et aux TS l’information dont ils ont besoin pour planifier et exécuter les procédures de PCI et de ST visant à prévenir l’exposition à la grippe pandémique ou sa transmission lors de la prestation des soins de santé.
V. Fondations d’un plan pour la PCI/ST de grippe pandémique pour tous les milieux de soins
1. Hypothèses en matière de santé publique
Les hypothèses de santé publique suivantes concernant la grippe pandémique qui sont pertinentes à la planification de la PCI et de la ST proviennent du PCLPI (voir Plan canadien de lutte contre la pandémie d'influenza dans le secteur de la santé - contexte), publié en décembre 2006Note de bas de page 5 ; elles ont été adaptées pour inclure l’épidémiologie du virus grippal pH1N1.
Il est à noter que les hypothèses concernant l’épidémiologie et les répercussions des virus de la grippe pandémique peuvent évoluer en fonction des nouvelles connaissances sur le virus particulier de la grippe pandémique. Il faudra sans doute adapter le niveau de précautions en cas de grippe pandémique (p. ex. au départ, on pourrait entreprendre des précautions plus rigoureuses, quitte à les atténuer en fonction des nouvelles informations disponibles).
- On présume que la période d’incubation, la période de transmissibilité et la méthode de transmission de la nouvelle souche sont similaires à celles d’autres souches de grippe, soit :
- Période d’incubation : un à trois jours (cela peut varier selon la souche virale);
- Période de transmissibilité : 24 heures avantNote de bas de page 25 et jusqu’à sept jours après l’apparition des symptômes (habituellement jusqu’à trois à cinq jours chez les adultes immunocompétents, jusqu’à sept jours chez les jeunes enfants; les adultes et les enfants immunovulnérables peuvent être atteints plus rapidement);
- La transmission de l’infection est possible même si la personne est asymptomatique, mais elle est vraisemblablement plus efficace lorsque les symptômes comme la toux ou l’éternuement sont présents et que l’excrétion virale est abondante (c.-à-d. tôt dans la période symptomatique).
- Le nouveau virus grippal peut se transmettre efficacement de personne à personne.
- Lorsqu’une vague pandémique traversera une collectivité, il est probable que la plupart des cas de grippe seront causés par la souche pandémiqueNote de bas de page 5.
- Le profil clinique initial devrait être similaire au profil clinique des souches de grippe connues.
- Des infections subcliniques pourraient se produire.
- La souche pandémique pourrait entraîner plus d’une vague de maladie.
- Il est peu probable qu’un vaccin efficace soit disponible durant les premières manifestations de la grippe pandémique au Canada, alors qu’il pourrait l’être lors de la deuxième vague de la pandémie dans la collectivité.
- Des campagnes d’immunisation massive se dérouleront lorsque des quantités suffisantes de vaccins contenant la souche de la grippe pandémique seront disponibles; cela pourrait augmenter la demande en ressources humaines.
- Un vaccin contre la grippe pandémique peut s’avérer un bon moyen de lutte contre la propagation du virus. Toutefois, une fois disponible, une dose pourrait ne pas assurer une protection complèteNote de bas de page 5 et deux doses pourraient être exigées. Voir Annexe D.
- Les individus se rétablissant de l’infection causée par une souche de pandémie grippale devraient être immuns à d’autres infections causées par cette souche particulière.
- La nouvelle souche de grippe pandémique et les premiers cas humains de grippe causée par la souche virale pandémique seront vraisemblablement signalés à l’extérieur du Canada.
- Des mesures de surveillance sont en place pour détecter des SG et des maladies respiratoires graves à travers le Canada.
2. Hypothèses en matière de prévention et de contrôle des infections utilisées dans la présente annexe
Un programme de PCI efficace, conjugué à un bon programme de ST, est la fondation d’une riposte de PCI active durant une pandémie de grippeNotes de bas de page 26-29. Des programmes de PCI pleinement efficaces devraient prévenir ou réduire les infections associées aux soins de santé (IASS) pour tous ceux (c.-à-d. patients, TS, visiteurs, entrepreneurs, etc.) dans le milieu de soins.
Les recommandations présentées dans la présente annexe s’appuient sur l’hypothèse qu’un programme de PCI efficace et entièrement supervisé fonctionne au sein de chaque milieu de soinsNote de bas de page 2Note de bas de page 3 Note de bas de page 30 Note de bas de page 31. Un bon programme de PCI devrait comprendre les éléments suivants :
- Suffisamment de spécialistes du contrôle des infections formés pour la population à desservir et le groupe client de l’organisation de soins de santé qui sont en mesure de mener à bien les activités de planification et de mise en œuvre liées à la grippe pandémique que recommande ce documentNotes de bas de page 32-36.
- Un programme de surveillance des IASS capable de suivre les tendances des principales IASS, y compris les infections respiratoiresNote de bas de page 33.
- Des mesures de prévention et de contrôle des infections comme les « pratiques de base »Note de bas de page 2Note de bas de page 3 pour faire en sorte que tous les patients reçoivent des soins visant à prévenir ou à réduire la transmission de l’infection d’une personne ou d’un environnement à une autre personne.
- La décision d’un TS de porter un EPI dans l’exercice des pratiques de base devrait dépendre de son évaluation des risques d’exposition au sang, aux liquides corporels, à une peau non intacte et aux excrétions ou sécrétions, y compris les sécrétions respiratoires.
- Des mesures de prévention et de contrôle des infections comme les « précautions additionnelles »Note de bas de page 2Note de bas de page 3 pour fournir des directives en vue des soins des patients dont les infections ne sont pas suffisamment prises en compte par les pratiques de base. Ces patients devraient faire l’objet de mesures supplémentaires pour prévenir la transmission d’agents ou de syndromes infectieux spécifiques par voie de contact, de gouttelettes ou aérienne.
- Les précautions contre la transmission par contact (voir la section V.4.4.1.), les précautions contre la transmission par gouttelettes (voir la section V.4.4.2.) et les précautions contre la transmission par voie aérienne (voir la section V.4.4.3.) sont fondées sur trois modes d’exposition à la grippe et de transmission des maladies infectieuses.
- Toute décision d’un TS quant à savoir si le patient nécessite des précautions additionnelles devrait dépendre d’une évaluation de la présence d’un agent ou syndrome infectieux spécifique (diagnostiquée ou soupçonnée).
- Les précautions contre la grippe pandémique sont une synthèse des précautions additionnelles critiques pour la prévention et le contrôle du virus de la grippe pandémique dans les milieux de soins.
- Les éléments de pratiques de base et de précautions additionnelles (PBPA) comprennent des politiques et des procédures pour :
- L’hygiène des mainsNote de bas de page 10Note de bas de page 13 pour les TS.
- L’hygiène respiratoire pour les patients et les TSNote de bas de page 3.
- Le contrôle des sources infectées, par exemple :
- Politiques et pratiques sur la séparation spatiale des patients;
- Processus et procédures pour déterminer et limiter/modifier les procédures cliniques présentant un risque accru d’exposition à l’agent infectieux;
- Programme de dépistage pour une identification précoce des patients et des TS atteints d’une infection respiratoire aiguë;
- Moyens d’appliquer des précautions additionnellesNote de bas de page 2Note de bas de page 3 lorsqu’une infection particulière a été décelée chez des patients ou des résidants;
- Processus pour assurer une immunisation appropriée des patients (pour les TS, voir la section V.3.);
- Processus pour déterminer et gérer les éclosions d’agents infectieux, incluant les éclosions causées par des virus respiratoires.
- L’évaluation, le placement et le déplacement des patients dans l’établissement.
- La technique d’asepsie.
- Le retraitement de l’équipement médical.
- Le nettoyage de l’environnement du patient.
- La manipulation de déchets médicaux.
- La manipulation de la lingerie associée aux soins des patients.
- Politiques et pratiques liées à l’accès des visiteurs.
3. Hypothèses en matière de santé au travail
Un programme de ST efficace, conjugué à un bon programme de PCI, est la fondation d’une riposte de ST active durant une pandémie de grippeNote de bas de page 26Note de bas de page 28Note de bas de page 29Note de bas de page 37. Des programmes de ST pleinement efficaces devraient permettre de déceler tous dangers en milieu de travail et assurer une formation et des processus tels que les employés seront en mesure d’exercer leurs fonctions dans un environnement qui réduit au minimum les expositions aux dangers environnementaux (p. ex. protection respiratoire). Le programme de ST devrait également fournir une immunisation appropriée aux employés.
Les recommandations en matière de ST que propose ce document se fondent sur l’hypothèse que le milieu de soins dispose d’un programme dans ce domaine qui est efficace et qui se conjugue à un programme de PCI également efficace. Une telle hypothèse sert de base pour une intervention active afin de prévenir une infection par le virus de la grippe pandémique chez les TS durant une pandémie de grippe.
Les agences offrant les services de travailleurs contractuels (p. ex. TS) à une organisation de soins de santé devraient s’assurer qu’ils sont formés pour répondre aux exigences de l’organisation d’accueil en matière de santé au travail et de santé et sécurité au travail, y compris un test d’ajustement pour les APR N95 qui y sont utilisés. Selon l’ordre de gouvernement, l’agence contractante et/ou l’agence dispensatrice peuvent avoir la responsabilité de donner la formation.
Un bon programme de ST de lutte contre les maladies infectieuses devrait se composer des éléments suivants :
- Un processus d’évaluation du danger qui permet d’évaluer le lieu de travail afin de déterminer, d’évaluer et d’analyser les risques liés aux activités du travail qui pourraient donner lieu à une exposition aux dangers biologiques détectés, y compris les agents infectieux.
- L’application de mesures de contrôle systématiques et d’équipement de protection individuelle (c.-à-d. mesures techniques et administratives, et usage d’un EPI) pour permettre aux employés d’accomplir leurs tâches dans un environnement qui réduise leurs risques d’exposition aux dangers, y compris les agents infectieux.
- L’impact cumulatif d’utiliser les trois niveaux de contrôle assurera une meilleure protection que l’application d’un seul niveau à la fois. La protection offerte par des mesures techniques et administratives efficaces est plus grande et systématique que celle assurée uniquement par un EPI.
- La fourniture de ressources nécessaires (p. ex. quantité suffisante de gants, blouses) aux TS pour l’exercice de leurs fonctions en toute sécurité.
- Des mesures pour assurer une immunisation appropriée des TS et les documents afférents.
- Des mesures pour s'assurer que les politiques, procédures et programmes sont conformes aux recommandations courantes, qu’elles atteignent les objectifs fixés et qu’elles respectent les lois et règlements en vigueur en matière de santé et sécurité au travail (p. ex. Santé et sécurité au travail, Sécurité en milieu de travail, Codes du travail).
- Un programme de protection respiratoire (PPR) ciblant les besoins de tous les TS en la matière. Un tel programme devrait assurer un contrôle de la santé par un dépistage, un test d’ajustement, ainsi qu’une formation sur l’entretien, l’utilisation et les limites des appareils de protection respiratoire (APR) à tous les TS pouvant porter un APR ou autre dispositif de protection respiratoire pendant la prestation des soins de santé (voir la sectio V.6.2.4.).
- La protection respiratoire requiert l’utilisation d’un APR pour prévenir l’inhalation d’agents chimiques ou biologiques dangereux.
- Le processus des tests d’ajustement respiratoire et leur fréquence devraient être conformes à la réglementation fédérale, provinciale et territoriale pertinente. En l’absence d’une réglementation régionale, la fréquence des tests d’ajustement devrait respecter les normes de l’Association canadienne de normalisationNote de bas de page 7.
- Chaque fois que des TS mettent un APR, ils devraient en vérifier l’étanchéité (procédé autrefois appelé « vérification d’ajustement ») pour s’assurer de son bon fonctionnementNote de bas de page 7.
- Les poils faciaux risquent de nuire à l’étanchéité du joint facial de l’APR. Les organisations de soins de santé devraient élaborer des politiques concernant les poils faciaux et le port des APR. De telles politiques devraient être conformes aux lois et règlements régissant la santé et la sécurité au travail.
- Les résultats des tests d’ajustement ne sont PAS transférables d’un fabricant ou d’un modèle d’APR à l’autre. Note : Les appareils de protection à épuration d’air motorisé (PAPR) ne sont PAS recommandés pour soigner la grippe. D’autres options existent pour les TS ayant des poils faciaux et elles devraient leur être offertes au besoin. (Voir la section V.6.2.4.e.)
- Les organisations de soins de santé exerçant des IMGA (voir la section V.4.4.4.) et/ou soignant des patients infectés par des agents infectieux aérogènes (p. ex. tuberculose) devraient avoir un PPR fonctionnel.
- Les organisations de soins de santé dont le personnel doit porter des APR devraient avoir des politiques et procédures écrites pour leur PPR.
Note : L’efficacité de l’utilisation des APR N95 pour la prévention de la plupart des infections causées par un virus respiratoire, notamment la grippe, demeure controverséeNote de bas de page 38Note de bas de page 39.
Note : Au cours d’une pandémie de grippe, les TS, comme tous autres citoyens, risquent d’être exposés à la souche virale de la grippe pandémique dans leurs activités quotidiennes (p. ex. épiceries, réunions scolaires, soins aux membres de la famille malades, sports de groupe).
4. Principes d’exposition à la grippe et de sa transmission dans le secteur des soins de santé
4.1 Principes généraux de l’épidémiologie des maladies infectieuses
L’épidémiologie est l’étude de la distribution et des déterminants des états ou événements de santé dans les populations ciblées et l’application de cette étude au contrôle des problèmes de santéNote de bas de page 40. Le but principal de l’épidémiologie des maladies infectieuses est d’aider à prévenir l’infection en comprenant mieux sa distribution (c.-à-d. personne, endroit et moment), les facteurs qui touchent son histoire naturelle et les facteurs qui influent sur l’acquisition de la maladie.
L’acquisition de l’infection est le résultat d’un ensemble complexe de relations croisées entre l’agent infectieux ou la source infectée, l’hôte réceptif et l’environnement. Le « triangle épidémiologique »Note de bas de page 41 peut servir à décrire et à comprendre la relation entre ces trois éléments clés. La Figure 1 représente visuellement l’interaction des trois éléments relativement aux maladies infectieuses, et à la grippe en particulier. Dans ce document, la relation entre les éléments présents dans le triangle épidémiologique fournira la base pour décrire : a) le processus d’exposition au virus grippal et de sa transmission; et b) les interventions pour réduire (prévenir et contrôler) la transmission du virus grippal entre les patients, TS, visiteurs, entrepreneurs, etc., lorsqu’ils se trouvent dans des milieux de soins (p. ex. en travaillant, en recevant des soins, en visitant ou en travaillant comme bénévoles).
Figure 1. Triangle épidémiologique – acquisition et transmission de l’infection
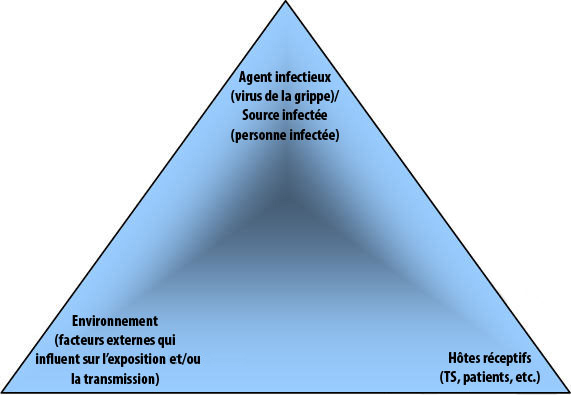
Équivalent texte
Figure 1 – Triangle épidémiologique – acquisition et transmission de l’infection
La figure 1 illustre les trois éléments du triangle épidémiologique de l’exposition aux maladies infectieuses – source infectée/agent infectieux, hôte réceptif et environnement.
4.1.1 Agent infectieux/source infectée
L’agent infectieux est un microorganisme qui cause, ou peut causer, une infection. Les caractéristiques de l’agent infectieux (p. ex. pathogénicité, virulence, dose infectieuse), des symptômes et des comportements de la source infectée pourraient influer sur la possibilité d’exposition à l’agent infectieux et de sa transmission à un hôte réceptif. Dans le milieu de soins, le terme « source infectée » désigne une personne atteinte d’une infection causée par un agent infectieux. La source infectée peut être un patient, TS, visiteur, etc.
4.1.2 Hôte réceptif
Un « hôte réceptif » est un individu dont le système immunitaire n’arrive pas à lutter contre un agent infectieux particulier pour l’empêcher de contracter une infection lorsqu’il est exposé à un agent infectieux. Un hôte réceptif doit être exposé à un agent infectieux ou à une source infectée d’une façon qui permette l’acquisition d’une infection. L’intégrité des défenses internes d’un hôte réceptif, tant innées (p. ex. flore normale, peau intacte, neutrophiles, macrophages) qu’acquises (anticorps, réponses à médiation cellulaire), peut influer sur la capacité de l’hôte à prévenir la maladie après avoir été exposé à l’agent infectieux. Les défenses de l’hôte peuvent être altérées par l’âge, les comorbidités, l’état d’immunisation, les facteurs génétiques, les médicaments, ainsi que les procédures médicales invasives qui prédisposent l’hôte réceptif à l’infection. Dans le milieu de soins, l’hôte réceptif peut être un patient, TS, visiteur, etc.
4.1.3 Environnement
L’« environnement » comprend tous les facteurs, extérieurs à l’hôte réceptif ou à la source infectée, pouvant favoriser ou entraver l’exposition à l’agent infectieux ou sa transmission de la source infectée à l’hôte réceptif. L’environnement peut être propice à la survie et à la transmission de l’agent infectieux, ce qui peut augmenter potentiellement la taille de la dose à laquelle l’hôte est exposé.
L’environnement pourrait jouer un plus grand rôle que l’on croyait auparavant dans la transmission de certains pathogènesNote de bas de page 42, ce qui renforce l’importance de réduire la contamination environnementale par les excrétions et sécrétions du patient, d’éviter de toucher inutilement les surfaces de l’environnement avec les mains et de s’assurer de ressources adéquates (p. ex., employés d’entretien) pour nettoyer l’équipement de soins aux patients ou les surfaces horizontales dans leur environnement.
Le risque environnemental peut être réduit au minimum par l’emploi d’une hiérarchie de mesures de contrôle (c.-à-d. mesures techniques et administratives, ainsi que la disponibilité de l’EPI et son utilisation). La notion de mesures de contrôle hiérarchique, évoquée dans l’ensemble de cette annexe, est décrite de façon plus détaillée dans la section V.6. Dans les milieux de soins, les effets de telles mesures de contrôle se chevauchent fréquemment (p. ex. il est possible de rehausser l’efficacité de l’hygiène des mains grâce à l’aménagement de distributeurs de désinfectants pour les mains à base d’alcool [DMBA] et de lavabos réservés au lavage des mains [mesures techniques], aux politiques et procédures pour pratiquer l’hygiène des mains [mesures administratives], ainsi qu’à la disponibilité et l’utilisation d’EPI [p. ex. gants]).
4.2 Triangle épidémiologique appliqué à la grippe pandémique
Alors que les notions de source infectée et d’hôte réceptif sont présentées ci-dessous comme survenant de façon distincte chez des individus, il est essentiel de se souvenir que chaque personne (patient, TS, etc.) peut être l’un ou l’autre (p. ex., un TS peut être un hôte réceptif qui contracte la grippe dans la collectivité, pour ainsi devenir une source infectée au travail dans le milieu de soins).
En ce qui concerne les hypothèses des sections V.1., V.2. et V.3., le virus de la grippe pandémique sera un virus de la grippe humaine pour laquelle un vaste segment de la population sera réceptif. Le virus de la grippe pandémique devrait se comporter sur les plans clinique et épidémiologique de façon semblable à d’autres souches connues du virus grippal.
4.2.1 Grippe pandémique : agent infectieux/source infectée de la grippe
Pour une discussion sur les caractéristiques potentielles du virus de la grippe pandémique, se reporter à la section intitulée Hypothèses en matière de santé publique (voir la section V.1.). On devrait noter que la virulence, la pathogénicité, l’excrétion virale, la période d’incubation et la période de transmissibilité d’une souche particulière pourront être déterminées seulement lorsque la pandémie aura été déclarée et qu’une quantité suffisante de données épidémiologiques auront été recueillies. La caractérisation de la souche de pandémie de grippe se poursuivra à mesure que la pandémie évoluera et que de nouvelles données deviendront disponibles.
Les sources infectées comprennent toutes les personnes présentes dans le milieu de soins qui sont infectées par le virus de la grippe pandémique et qui se situent dans la période de transmissibilité (voir la section V.1.a.), y compris les patients, TS, visiteurs, etc. Le repérage des sources infectées peut être difficile, car les personnes infectées par le virus de la grippe pandémique peuvent être capables de transmettre la grippe jusqu’à 24 heures avant l’apparition des symptômes (voir la section V.1.a.). La similarité des symptômes de la grippe à ceux d’autres maladies respiratoires peut également rendre plus difficile de diagnostiquer la grippe de façon définitive.
De manière générale, les facteurs qui augmentent la capacité de la source à transmettre une infection comprennent la fréquence de la toux et des éternuements, la concentration des agents infectieux présents dans les sécrétions respiratoires et l’étape de la maladieNote de bas de page 43. Les sources infectées incapables d’observer les règles d’hygiène respiratoire (p. ex. enfants et individus souffrant de déficience cognitive) sont plus susceptibles d’exposer leur infection à autrui et potentiellement de la transmettreNote de bas de page 44Note de bas de page 45.
4.2.2 Grippe pandémique : hôte réceptif
Les hôtes réceptifs comprennent tous les individus non immuns dans le milieu de soins (p. ex. TS, patients et visiteurs) qui peuvent être exposés à une source infectée ou à un environnement contaminé. Les hôtes réceptifs devenant infectés par le virus de la grippe pandémique peuvent à leur tour devenir une source infectée. À noter que la souche virale de grippe pandémique est probablement une nouvelle souche et que la plupart des gens y seront réceptifs au début de la pandémie.
Les risques d’infection de grippe pandémique et de la maladie subséquente dépendront des possibilités d’exposition et de la réceptivité d’un hôte spécifiqueNote de bas de page 5.
- Durant la période inter-pandémique, l’immunité contre la grippe saisonnière résulte des taux annuels élevés d’immunisation contre la grippe et/ou des infections grippales antérieures au sein de la population. Durant une pandémie de grippe causée par une nouvelle souche de grippe, l’absence d’immunité contre la souche virale de grippe pandémique pourrait donner lieu à un plus grand nombre d’hôtes réceptifs (qui par la suite pourraient devenir des sources infectées), ce qui pourrait contribuer à propager davantage la maladie.
- Les individus aux prises avec des troubles médicaux sous-jacents peuvent courir plus de risques de développer des complications graves s’ils deviennent infectés par le virus de la grippe pandémique. Le Comité consultatif national de l’immunisation a décrit les troubles médicaux qui rendent les gens plus susceptibles de développer des complications s’ils devaient contracter la grippeNote de bas de page 17. (Voir Guide canadien d'immunisation Septième édition - 2006.)
- Les personnes ayant les troubles médicaux suivants sont plus à risque de complications s’ils devaient contracter la grippe :
- Troubles cardiaques ou pulmonaires, y compris la dysplasie bronchopulmonaire, la fibrose cystique et l’asthme
- Diabète mellitusFootnote 1a [*] et autres troubles métaboliques
- Cancer, immunodéficience ou immunosuppression attribuables à une maladie sous-jacente ou à une thérapie
- Maladie du rein
- Anémie et hémoglobinopathie
- Troubles d’expectoration des sécrétions respiratoires et associés à un risque élevé d’aspiration
- Femmes enceintes
- Nourrissons et jeunes enfants
- Personnes âgées de plus de 65 ans
- Les personnes ayant les troubles médicaux suivants sont plus à risque de complications s’ils devaient contracter la grippe :
- Durant la période pandémique, les organisations de soins de santé accueillant un grand nombre de patients vulnérables auront une population d’hôtes réceptifs à risques élevés de développer des complications graves.
4.2.3 Grippe pandémique : environnement et grippe
L’environnement comprend le lieu physique où les interactions et/ou les activités réunissent un agent infectieux ou une source infectée à un hôte réceptif. Au cours d’une vague pandémique, le nombre accru de sources infectées (c.-à-d. poussée soudaine) aura pour effet d’augmenter considérablement le risque d’exposition d’un hôte réceptif. Dans les milieux de soins, cela signifie mettre une personne atteinte de la grippe ou un objet contaminé par le virus grippal en présence d’un hôte réceptif d’une manière qui permette au virus de passer de la source à l’hôte. Par exemple, les mains d’une personne infectée peuvent être le « facteur environnemental » qui établit le contact entre la source infectée et l’hôte réceptif.
Dans la plupart des organisations de soins de santé, les zones présentant le plus de risques seront celles où les soins sont prodigués aux patients.
4.3 Grippe pandémique : modes d’exposition et de transmission
L’information suivante est fondée sur les hypothèses en matière de santé publique présentées dans la section V.1., à savoir notamment que la période d’incubation et la transmissibilité du virus pandémique pourra être similaire à d’autres virus connus de grippe humaine. Toutefois, la nature exacte du virus de la grippe pandémique et de l’infection de grippe pandémique (p. ex. période de transmission, gravité de la maladie) pourrait rester obscure jusqu’à l’émergence d’une pandémie de grippe. Les trois modes d’exposition et de transmission potentielles d’un pathogène respiratoire (c.-à-d. par contact, par gouttelettes et par voie aérienne) (voir la Figure 2), feront l’objet de discussions distinctes; toutefois, ces modes de transmission s’enchevêtrent. Les recommandations formulées ci-après interpréteront et appliqueront les données liées au contact, aux gouttelettes et aux aérosols de façon à ce que ces processus soient perçus comme formant un continuum.
4.3.1 Grippe pandémique : exposition
L’exposition à un virus grippal se produit lorsqu’un hôte réceptif entre en contact avec une source infectée ou un environnement contaminé (p. ex. objets inanimés/animés ou au moyen de particules virales dans l’air). La Figure 2 illustre le continuum d’exposition aux agents infectieux qui peut s’appliquer à l’hôte réceptif lorsqu’il entre en contact avec une source infectée ou un environnement contaminé (p. ex. à moins de deux mètres d’une source infectée, face-à-face) et lorsqu’un hôte réceptif inhale un agent infectieux (comme des aérosols ou des gouttelettes)Note de bas de page 46-48.
Le virus de la grippe pandémique sera un virus de la grippe humaine pour laquelle la réceptivité est universelle. Il est susceptible de se comporter cliniquement et épidémiologiquement de façon semblable à d’autres souches saisonnières connues du virus grippal.
Figure 2 : Exposition aux particules Développée par le groupe de travail sur l’annexe F, 2008; * Voir le Glossaire

Équivalent texte
Exposition aux particules Développée par le groupe de travail sur l’annexe F, 2008
La figure 2 illustre le continuum de l’exposition aux agents infectieux qui peut s’appliquer à l’hôte réceptif lorsqu’il entre en contact avec une source infectée ou un environnement contaminé.
Les particules transférées à partir d’objets animés/inanimés sont considérées comme une exposition par contact direct ou indirect.
Les particules transférées dans l’air (p. ex. aérosols) sont principalement considérées comme représentant :
- une exposition par gouttelettes si le diamètre des particules est :
- compris entre 50 et 100 µm – portée de face à face (≤ 2 mètres)
- compris entre 10 et 50 µm – portée de face à face à l’intérieur de la pièce (chevauche l’exposition par voie aérienne – voir le point 2.a. ci-dessous)
- une exposition par voie aérienne si le diamètre des particules est :
- compris entre 10 et 50 µm – portée de face à face à l’intérieur de la pièce (chevauche l’exposition par gouttelettes – voir le point 1.b. ci-dessus)
- < 10 µm – portée de face à face à l’extérieur de la pièce
Dans le cas des particules dont le diamètre est compris entre 10 et 50 µm, il peut s’agir d’une exposition par gouttelettes ou d’une exposition par voie aérienne, dépendamment de la source, de l’hôte et de l’environnement.
Figure 3 : Régions où se déposent les particules de tailles diverses dans les voies respiratoiresNote de bas de page 49 . Utilisé avec permission.

Équivalent texte
Régions où se déposent les particules de tailles diverses dans les voies respiratoires
La figure 3 illustre les régions de l’appareil respiratoire où se déposent les particules inhalables. Les particules dont le diamètre est compris entre 0,1 et 100 µm pénètrent principalement dans les régions nasopharyngienne et trachéobronchique des voies respiratoires supérieures. Celles dont le diamètre est compris entre 0,1 et 10 µm peuvent atteindre les canaux alvéolaires.
La documentation récente révèle que les aérosols renfermant des particules aussi bien de la taille de gouttelettes que de la taille de particules en suspension peuvent se trouver dans l’air à proximité immédiate d’une source de toux ou d’éternuement (moins de deux mètres)Note de bas de page 46-54 . De plus, une portion des plus grandes particules (gouttelettes) peuvent se dessécher (diminuer de taille) tandis qu’elles sont dans l’air et devenir, en fait, des noyaux de gouttelettes. La réaction en chaîne de la polymérase a permis de déceler l’acide ribonucléique (ARN) de la grippe dans de petits aérosols produits par des personnes atteintes de la grippe; toutefois, on n’a pas démontré de lien entre la présence de ces petits segments de l’ARN de la grippe et l’infectiosité réelle de petites particules d’aérosolsNote de bas de page 39 Note de bas de page 49 .
Les particules d’un diamètre de 0,1 µm à 10 µm peuvent pénétrer aussi loin que dans les canaux alvéolaires (c.-à-d. au-delà du système respiratoire supérieur), mais peuvent aussi se déposer à tout endroit de l’appareil respiratoire (Figure 3). Les aérosols d’un plus grand diamètre (10 µm à 100 µm) peuvent se déposer sur des récepteurs de la grippe, qui se trouvent surtout dans l’appareil respiratoire supérieur (p. ex. nasopharynx).
4.3.2 Grippe pandémique : transmission
Les récepteurs viraux de la grippe humaine se retrouvent principalement sur la muqueuse nasopharyngienne. La transmission de l’infection survient lorsque les virus grippaux percent les lignes de défense de l’hôte réceptif et se déposent sur les récepteurs viraux dans l’appareil respiratoire supérieurNote de bas de page 49. La transmission du virus de la grippe humaine dépend de l’exposition d’un hôte réceptif à une concentration suffisante (dose infectieuse) et de la fixation à un récepteur de particules virales viables de souche humaineNote de bas de page 50. Des observations cliniques publiéesNote de bas de page 50Note de bas de page 51 suggèrent que la transmission de la grippe se produit habituellement lorsque l’hôte réceptif et la source infectieuse sont à proximité (moins de deux mètres)Note de bas de page 46-54.
La transmission interhumaine du virus grippal paraît similaire à celle d’autres virus grippaux (p. ex. grippe saisonnière), survenant principalement soi de façon directe, ou de façon indirecte par un contact rapproché non protégé avec de grosses gouttelettes respiratoires. On ne sait pas à quel point une exposition rapprochée à de petits noyaux de gouttelettes contribue à la transmission de la grippe, mais elle pourrait être plus importante dans certaines conditions (p. ex. interventions générant des aérosols). Dans ces circonstances, les précautions de PCI devraient d’abord tenter de contrôler la propagation des gouttelettes respiratoiresNote de bas de page 46-54, qu’il s’agisse de patients atteints d’une infection soupçonnée, probable ou confirmée du virus de la grippe pandémique ou aux prises avec d’autres agents pathogènes à l’origine des symptômes de SG.
L’exposition au virus grippal n’entraîne pas nécessairement sa transmission et l’infection subséquente. Un hôte réceptif peut entrer en contact avec (c.-à-d. être exposé à) un agent infectieux ou une source infectée et NE PAS contracter l’infection de grippe (c.-à-d. qu’il n’y a pas transmission). La probabilité d’infection (transmission) dépend de plusieurs facteurs, y compris l’immunité des muqueuses de l’hôte, la dose infectieuse, la viabilité et la virulence de l’agent infectieux, ainsi qu’une mise en œuvre efficace de pratiques de base et précautions additionnelles dans l’environnement des services de soins de santé d’une organisation.
4.4 Modes d’exposition à la grippe pandémique
4.4.1 Grippe pandémique : exposition et transmission par contact
L’exposition à la grippe pandémique par contact peut survenir quand des agents infectieux sont transférés par contact physique direct entre une source infectée et un hôte réceptif, ou encore transférés à un hôte réceptif par un objet intermédiaireNote de bas de page 2Note de bas de page 3.
Figure 4 : Il y a contact direct lorsque survient un contact cutané d’une personne à l’autre.
Les agents infectieux, en particulier les virus de la grippe et autres virus respiratoires qui sont expulsés en grosses gouttelettes, demeurent viables dans les gouttelettes qui se fixent sur des objets dans l’environnement immédiat du patient. Une étude a démontré que les virus grippaux A et B survivaient sur les surfaces dures non poreuses, de 24 à 48 heures, sur les étoffes, le papier et les papiers mouchoirs de 8 à 12 heures, et sur les mains 5 minutesNote de bas de page 52. Le virus grippal peut contaminer les mains par contact avec une source infectée ou avec des surfaces ou objets inanimés contaminés se trouvant dans l’environnement immédiat d’une source d’infection de grippe. L’exposition par contact comprend le contact direct et le contact indirect :
- L’exposition par contact direct peut se produire quand le transfert du virus de la grippe pandémique résulte d’un contact physique direct entre une source infectée et un hôte réceptif (p. ex. les mains de la source infectée aux membranes muqueuses d’un hôte réceptif).
- L’exposition par contact indirect met en cause le transfert passif du virus de la grippe pandémique à un hôte réceptif par l’entremise d’un objet intermédiaire, comme des mains contaminées qui ne sont pas nettoyées entre des épisodes de soins au patient, des instruments contaminés qui ne sont pas nettoyés entre des patients/usages ou d’autres objets inanimés/surfaces de l’environnement dans le milieu immédiat du patient.

Figure 5 : Il y a contact indirect lorsque survient un contact avec un objet inanimé qui peut servir de véhicule pour la transmission de pathogènes.
La transmission de la grippe pandémique par contact peut se produire quand l’exposition par contact entraîne l’inoculation d’une dose infectieuse de particules viables de grippe pandémique d’une source infectée/contaminée sur les membranes muqueuses (c.-à-d. yeux, nez et bouche) de l’hôte, en plus de percer d’autres défenses de ce dernier.
4.4.2 Grippe pandémique : exposition et transmission de gouttelettes
L’exposition à la grippe pandémique par gouttelettes peut survenir lorsque des gouttelettes contenant un agent infectieux sont propulsées à courte distance (moins de deux mètres)Note de bas de page 46-54 dans l’air et se déposent sur les membranes muqueuses d’une personneNote de bas de page 2Note de bas de page 3. Les gouttelettes infectieuses sont produites naturellement par une source infectée, principalement durant la toux et l’éternuementNote de bas de page 50-54, ou par des IMGA (voir la section V.4.4.4.). Les IMGA peuvent également causer la production de gouttelettes infectieuses plus petites, qui peuvent se rendre plus loin que celles produites spontanément par les patientsNote de bas de page 54-58. Des gouttelettes de tailles diverses (voir la Figure 2) contenant le virus grippal peuvent contaminer l’environnement immédiat lorsqu’elles se fixent sur des surfaces et favoriser la transmission par contactNote de bas de page 58.

Figure 6 : Transmission par gouttelettes, par laquelle de grosses particules respiratoires peuvent atteindre une distance de 2 mètres.
La transmission de la grippe pandémique par gouttelettes peut se produire lorsque les gouttelettes contenant une dose infectieuse de particules de grippe viables sont propulsées à courte distance (moins de deux mètres)Note de bas de page 46-54 dans l’air et entrent en contact avec les récepteurs viraux de la grippe dans l’appareil respiratoire supérieur de l’hôte, perçant d’autres défenses de ce dernier.
4.4.3 Grippe pandémique : exposition et transmission par voie aérienne
L’exposition à la grippe pandémique par voie aérienne peut se produire si de petites particules (c.-à-d. aérosols portant des noyaux de gouttelettes) qui contiennent un virus grippal viable sont générées et propulsées à courte ou à longue distance, puis inhalées par un hôte réceptif. Les aérosols contenant le virus grippal viable peuvent être produits naturellement par une source infectée durant la toux et l’éternuement. Toutefois, le rôle joué par une exposition rapprochée à de petits aérosols contenant des virus grippaux viables n’est pas bien documenté, mais on présume que cela se produit plus couramment durant les IMGA. L’exposition par voie aérienne peut suivre presque instantanément la production; c’est-à-dire la projection directe d’un aérosol contenant des quantités viables du virus grippal dans l’air, qui sont directement capturées par l’appareil respiratoire d’un hôte. L’exposition peut également survenir pendant une plus longue période, puisque les noyaux de gouttelettes peuvent demeurer en suspension dans l’airNote de bas de page 39 Note de bas de page 49 Note de bas de page 53-73 avant de retomber, et pendant ce temps, un hôte peut inhaler ces aérosols en suspension.

Figure 7 : Transmission par voie aérienne, par laquelle de petites particules se déplacent sur de longues distances.
La transmission de la grippe pandémique par voie aérienne peut survenir lorsque des particules virales viables contenues dans les sécrétions d’une source infectée mises en suspension dans l’air sont propulsées à courte distance (moins de deux mètres)Note de bas de page 46-54 , sont inhalées, entrent en contact avec les récepteurs viraux de la grippe dans l’appareil respiratoire supérieur de l’hôte réceptif et provoquent une maladie. La réaction en chaîne de la polymérase a permis de déceler des ARN de la grippe dans de petits aérosols produits par des personnes atteintes de la grippe; toutefois, on n’a pas démontré la viabilité (infectiosité) de ces petits segments de l’ARN de la grippe. Aussi, l’importance clinique de la transmission de la grippe par voie aérienne demeure controverséeNote de bas de page 50 Note de bas de page 51 Note de bas de page 58 .
La Figure 3 montre les diverses régions de l’appareil respiratoire, ainsi que la classification des tailles de particules et la région correspondante où elles se déposentNote de bas de page 49.
4.4.4 Grippe pandémique : interventions médicales générant des aérosols
Les IMGA (voir la section V.6.2.4. et la section VII.1.5.4.) sont des interventions médicales pouvant produire des aérosols par suite d’une manipulation de l’appareil respiratoire d’une personne. Il existe plusieurs types d’IMGA associées à un risque accru documenté de transmission de la tuberculose ou du syndrome respiratoire aigu sévère (SRAS). À cet égard, il y a lieu de reconnaître qu’il existe une expérience clinique et un consensus d’opinions en ce qui a trait à la propagation de ces infections par gouttelettes et aérosols durant les IMGA. Des recherches plus poussées pourraient fournir des données cliniques additionnelles sur les dangers entourant les IMGA, notamment lorsque d’autres microorganismes sont présentsNote de bas de page 20. Le risque de transmission d’une infection par noyaux de gouttelettes et aérosols peut augmenter durant l’exercice des IMGA, car elles peuvent générer un important volume de gouttelettes respiratoires pouvant être propulsés à plus longue distance que lors de leur dispersion naturelleNote de bas de page 46Note de bas de page 60. Ces procédures comprennent notamment les suivantes :
- Intubation et procédures associées (p. ex., ventilation manuelle, aspiration endotrachéale)Note de bas de page 48Note de bas de page 55Note de bas de page 61Note de bas de page 62.
- Réanimation cardio-pulmonaireNote de bas de page 62.
- BronchoscopieNote de bas de page 63Note de bas de page 64.
- Induction de l’expectorationNote de bas de page 65.
- Thérapie avec aérosol par nébulisationNote de bas de page 66Note de bas de page 67.
- Chirurgie et autopsieNote de bas de page 68Note de bas de page 69.
- Ventilation spontanée en pression positive à deux niveaux (c.-à-d. BIPAP)Note de bas de page 70.
Il existe présentement un débat à savoir si d’autres interventions médicales susceptibles de produire des aérosols ou l’induction de la toux peuvent entraîner la transmission d’une infection. À ce jour toutefois, rien dans la littérature médicale ne documente la transmission des infections respiratoires, y compris la tuberculose, le SRAS ou la grippe, par ces moyens, dont voici quelques exemples :
Kinésithérapie de drainage Ventilation par oscillation à haute fréquence Soins d'une trachéostomie Écouvillonnage du nasopharynx; prélèvement par aspiration des voies respiratoires
Note : On devrait suivre les recommandations visant les PBPA, lorsqu’il s’agit d’effectuer des IMGA sur des patients qui ne présentent pas de symptômes de la grippe.
4.4.5 Grippe pandémique : continuum d’expositions par gouttelettes et par voie aérienne
La probabilité d’exposition par voie aérienne dépend de plusieurs facteurs en plus de la proximité de la source infectée et de l’hôte réceptif. Ces facteurs comprennent la taille des particules contenant l’agent infectieux, la viabilité de l’agent infectieux et l’environnement animé et inanimé d’une pièce (p. ex. la concentration de particules virales dans les aérosols, la concentration des aérosols dans la pièce, l’humidité relative, la direction du courant d’air et le nombre de changements d’air effectués chaque heure dans la chambre).
Des particules de taille variée sont expulsées de l’appareil respiratoire lorsque la personne tousse, éternue, parle et durant des procédures médicales. La taille initiale de ces particules et la distance à laquelle elles sont propulsées dépendent de la force générée par la personne ou par la procédure. Les grosses particules (diamètre supérieur à 10 µm) tomberont rapidement (en quelques secondes) au solNote de bas de page 46Note de bas de page 49Note de bas de page 54. Cependant, les particules plus petites peuvent demeurer en suspension dans l’air beaucoup plus longtemps : des dizaines de secondes pour des gouttelettes d’un diamètre de 10 µm et plusieurs minutes ou plusieurs heures plus longtemps pour des noyaux de gouttelettes plus petits. Les particules demeurant en suspension pendant des minutes ou des heures (diamètre inférieur à 10 µm) peuvent être portées par les courants d’air à une distance appréciable, y compris à l’extérieur de la chambre, et sont considérées comme représentant une exposition par voie aérienne. À ce jour, il n’existe aucune preuve humaine qui indique que les particules infectieuses viables du virus grippal sont transportées au-delà de deux mètresNote de bas de page 46-54 de l’espace du lit.
La probabilité d’exposition au virus de la grippe pandémique par voie aérienne dépendra principalement de la taille des particules contenues dans les aérosols (voir la Figure 2) produits par la source infectée. L’exposition par voie aérienne dépend fortement de l’environnement (c.-à-d. de l’humidité et des changements d’air effectués chaque heure dans la chambre). Les particules du virus grippal ont été détectées dans l’espace aérien (moins de deux mètresNote de bas de page 46-54 entourant la personne diagnostiquée de la grippe à l’aide d’une amplification par la polymérase; toutefois, la viabilité (et donc l’infectiosité) de ces particules virales est inconnueNote de bas de page 71 Note de bas de page 72 .
Note : La recommandation antérieure visant un mètre pour la séparation spatiale était extrapolée d’études sur la transmission de la méningite à méningocoqueNote de bas de page 73 par toux ou éternuements. Toutefois, les études effectuées auprès d’individus qui ont propulsé des gouttelettes respiratoires par toux ou éternuements indiquent que la distance franchie par ces gouttelettes est d’environ deux mètresNote de bas de page 46-54.
5. Analyses documentaires examinant les modes de transmission de la grippe
Trois analyses systématiques ont récemment été publiées sur la transmission et le contrôle de la grippe saisonnière : celles de Brankston et coll. (2007)Note de bas de page 50, du Conseil des académies canadiennes (2007)Note de bas de page 58 et de Jefferson et coll. (2009)Note de bas de page 51 La méthodologie ayant servi à sélectionner les articles originaux y est clairement expliquée et les conclusions sont résumées ci-après.
5.1 Transmission du virus grippal A chez les humains analysée par Brankston et coll.Note de bas de page 50
Objectif : Analyser les données sur les voies de transmission de la grippe saisonnière.
Conclusions :
- La transmission naturelle de la grippe chez les humains se produit à de courtes plutôt qu’à de longues distances.
- La transmission naturelle de la grippe se produit principalement par voies de gouttelettes et de contact.
- La voie aérienne (c.-à-d. à grande distance) n’est ni le mode prédominant de transmission, ni une occurrence suffisamment fréquente pour être préoccupante lorsque l’on songe aux mesures de contrôle pour la plupart des milieux cliniques.
5.2 Groupe d’experts sur la grippe et l’équipement de protection respiratoire individuelle mis sur pied par le Conseil des académies canadiennes
(Conseil des académies canadiennes )Note de bas de page 58
Objectif : En 2007, l’Agence de la santé publique du Canada a chargé le Conseil des académies canadiennes (CAC) d’examiner comment et où la grippe saisonnière se transmet et d’évaluer l’apport respectif des APR et des masques dans la prévention de la grippe saisonnière et/ou dans la transmission de la grippe pandémiqueNote de bas de page 58.
Conclusions :
- Modes de transmission de la grippe
- Les particules balistiques de taille nasopharyngienne, trachéobronchique et alvéolaire (voir Aérosols au Glossaire) sont toutes émises par l’appareil respiratoire humain.
- Note : Dans l’analyse du CAC, particules balistiques désignent des particules d’un diamètre aérodynamique moyen supérieur à 100 µm. Elles sont surtout affectées par la gravité et présentent une faible probabilité d’être inhalées, tombant de l’air en quelques secondes.
- Les données sur la contribution relative des différents modes de transmission à la propagation de la grippe sont rares et non concluantes.
- La grippe se transmet principalement à courte distance.
- La grippe peut être transmise par inhalation de particules de taille trachéobronchique et alvéolaire à courte distance.
- Le dépôt de particules de taille nasopharyngienne dans l’appareil respiratoire supérieur peut causer la grippe.
- La transmission par contact peut survenir. L’ensemble des données actuelles donne à penser que la transmission de la grippe par inhalation de gouttelettes (c.-à-d. par contact direct) est plus probable que par contact indirect.
- La CAC a indiqué qu’en raison de l’absence de données à cet effet, il n’était pas possible de déterminer si la transmission de la grippe à longue distance se produit (c.-à-d. à plus de deux mètres), sans toutefois en exclure la possibilité.
- Mesures de protection contre la transmission de la grippe
- Les principaux éléments de la protection contre la transmission de la grippe sont les mesures techniques et administratives. Quand l’exposition à une personne infectée est nécessaire ou inévitable, il faut porter un équipement de protection individuelle, y compris pour la protection respiratoire.
- Les APR N95 protègent contre l’inhalation des particules de taille nasopharyngienne, trachéobronchique et alvéolaire.
- Les masques portés par une source infectée peuvent jouer un rôle dans la prévention de la transmission de la grippe, en réduisant le montant de matériel infectieux expulsé dans l’environnement.
- Les masques et les APR offrent tous deux une barrière physique, prévenant le contact avec des mains contaminées et des particules à trajectoire balistique.
- L’efficacité des filtres de masques pour bloquer le passage des particules de taille alvéolaire et trachéobronchique varie considérablement. Ce facteur, combiné à l’incapacité des masques de former un joint facial étanche, donne à penser que les masques n’offrent pas une bonne protection contre l’inhalation des particules de taille alvéolaire et trachéobronchique.
- On ne connaît pas l’efficacité des filtres de masques pour bloquer le passage des particules de taille nasopharyngienne. Un masque n’offrant pas de joint facial étanche pourrait permettre d’inhaler une quantité inconnue de particules de taille nasopharyngienne.
5.3 Interventions visant l’interruption et la réduction de la propagation des virus respiratoires par Jefferson et coll.Note de bas de page 51
Objectifs : Cette analyse par l’équipe Cochrane visait les données sur l’efficacité des interventions physiques pour interrompre ou réduire la propagation des virus respiratoires (à l’exclusion des vaccins et des médicaments antiviraux).
Conclusions :
- Les interventions comme le nettoyage des mains, le port d’un masque et l’isolement des patients potentiellement infectés ont efficacement prévenu la propagation des infections causées par les virus respiratoires.
- On devrait concentrer la majorité des efforts à réduire la transmission provenant des jeunes enfants de la collectivité.
- On recommande de procéder aux interventions suivantes, de préférence en combinaison, afin de diminuer la transmission des maladies respiratoires virales.
- Encourager le nettoyage fréquent des mains, avec ou sans antiseptique accessoire.
- Prendre des mesures d’isolement en portant des gants, des blouses, des masques dotés d’appareils de filtration, etc.
- Maintenir un haut degré de soupçon diagnostique pour les virus respiratoires et isoler les cas probables sans attendre.
5.4 Synthèse des hypothèses présentées dans cette annexe pour décrire les risques de transmission du virus de la grippe pandémique dans le secteur des soins de santé
En raison de descriptions et d’affirmations contradictoires dans la documentation sur les modes de transmission de la grippe et sur les mesures de prévention efficaces, le groupe d’experts qui a rédigé la présente annexe a développé une synthèse des hypothèses, conclusions et principes concernant la transmission de la grippe afin d’établir une fondation pour les recommandations qui y sont formulées en matière de prévention et de contrôle.
5.4.1 Hypothèses concernant l’effet de la grippe pandémique sur les organisations de soins de santé
- Le nombre d’individus requérant une évaluation médicale pour SG pourrait augmenter considérablement durant une pandémie de grippe à cause d’un plus grand volume de patients présentant de tels symptômes.
- Le nombre d’individus nécessitant un traitement pourrait également augmenter selon la virulence de la souche virale de grippe pandémique.
- À mesure que la pandémie se propagera, les ressources de soins et d’articles connexes pourraient être davantage sollicitées en raison du nombre accru de patients présentant des SG qui demandent des soins. De plus, les fournisseurs d’articles médicaux pourraient éprouver des difficultés à répondre à la demande en période de pointe.
- Il faudra sans doute embaucher d’autres TS pour répondre à cette augmentation subite de patients malades tel que mentionné ci-dessus.
- Des TS pourraient contracter la grippe suite à des expositions dans le reste de la collectivité à l’extérieur du milieu de soins au même rythme que la population générale et pourraient ne pas se présenter au travail. Par conséquent, des pénuries de personnel dans les programmes offerts par l’organisation de soins de santé sont possibles.
- Les patients susceptibles de développer des complications graves en contractant la grippe devraient être identifiés, et des efforts seront faits afin de réduire leur risque d’une exposition au virus d’une grippe pandémique.
- Des indicateurs de gravité pour des groupes à risque non prévus pourraient être définis à mesure de l’évolution de la pandémie.
5.4.2 Hypothèses en matière de transmission de la grippe pandémique
- Le virus de la grippe pandémique sera un virus de la grippe humaine pour laquelle la réceptivité sera universelle. Le virus de la grippe pandémique devrait se comporter cliniquement et épidémiologiquement de façon semblable à d’autres souches connues du virus grippal.
- La grippe pandémique sera une infection respiratoire aiguë se propageant surtout dans la collectivité, et s’y répandra rapidement une fois introduite.
- La majorité des transmissions de grippe pandémique se produisent à courte distance.
- Plusieurs modes d’exposition à la grippe pandémique et de transmission (par contact, par gouttelettes, par voie aérienne) peuvent favoriser simultanément sa transmission.
- La contribution relative de chaque mode de transmission de la grippe reste à définir.
- Les gouttelettes produites en toussant et éternuant peuvent mener à la production d’aérosols infectieux viables.
- Les aérosols générés par les IMGA sur les patients atteints de la grippe pandémique peuvent transmettre la grippe potentiellement viable aux hôtes réceptifs.
- La survie du virus grippal pandémique mis en suspension dans l’air dépendra des conditions environnementales (p. ex. température, humidité relative, nombre de changements d’air dans la chambre, etc.).
- Le fait de contracter la grippe dépendra de plusieurs facteurs : la dose de virus grippal inhalée, la viabilité de ce virus (particules), la réaction immunitaire de l’hôte, les défenses innées de l’appareil respiratoire et la présence et le contact avec des récepteurs particuliers sensibles au virus dans l’appareil respiratoire de l’hôte réceptif.
5.4.3 Hypothèses en matière de propagation potentielle de la grippe pandémique dans les milieux de soins
- Sans le recours uniforme à des contrôles efficaces, la grippe pandémique se répandra dans le milieu de soins à cause de la concentration des sources infectées et des hôtes réceptifs (dans l’un ou l’autre cas : patients, TS, etc.).
- La nécessité d’établir des procédures pour séparer les patients présentant des symptômes de SG de ceux qui n’en ont pas pourrait toucher toutes les zones de soins aux patients, en particulier les zones spécialisées, les cliniques et les services de soins à domicile.
- La mise en œuvre par les organisations de soins de santé de mesures systématiques (c.-à-d. mesures techniques et administratives, et utilisation d’un EPI), la disponibilité et l’utilisation appropriée de l’EPI devraient réduire la possibilité qu’un hôte réceptif soit exposé à une source infectée dans le milieu de soins.
- Les protocoles et usages des PBPA, y compris le recours aux précautions contre la grippe pandémique, devraient réduire grandement la transmission du virus grippal à tout hôte réceptif dans les milieux de soins.
- Les TS présentant des SG peuvent être une source d’infection pour leurs collèguesNote de bas de page 74.
6. Hiérarchie de mesures de contrôle en période inter-pandémique et pandémique
6.1 Contexte de la hiérarchie de mesures de contrôle
La collaboration entre les professionnels de la PCI, les professionnels de la santé au travail et le personnel de l’organisation de soins de santé a contribué à mieux comprendre et à appliquer un cadre de mesures et d’interventions à plusieurs paliers permettant aux organisations de soins de santé d’évaluer de façon approfondie le risque d’exposition aux dangers infectieux et autres sur les lieux de travail et l’efficacité de leurs mesures d’atténuation. Ce cadre, qui s’appelle hiérarchie de mesures de contrôle, exige de comprendre en quoi consistent les mesures techniques, administratives et les équipements de protection individuelleNote de bas de page 6Note de bas de page 9Note de bas de page 14. Cette compréhension devrait permettre aux organisations de soins de santé de déterminer comment l’environnement (p. ex. infrastructures, équipements, procédures et pratiques) augmente ou diminue la probabilité qu’un hôte réceptif (c.-à-d. patients, TS, visiteurs, etc.) soit exposé à un agent infectieux ou à une source infectée dans un milieu de soins. Ces trois niveaux de mesures sont donc importants, et les organisations de soins de santé ne devraient pas se concentrer sur la mise en œuvre de l’un à l’exclusion des autres, puisqu’une telle démarche pourrait donner lieu à des patients, TS, etc., mal protégés.
6.1.1 Mesures techniquesNote de bas de page 9Note de bas de page 14
Dans la hiérarchie de mesures de contrôle, les mesures techniques visent à diminuer le risque d’exposition à des agents infectieux ou à des sources infectées en appliquant des méthodes de réduction, d’isolement et d’élimination du danger.
Les mesures techniques sont des mesures d’infrastructure qui permettent de contrôler le danger (c.-à-d. agents infectieux, sources infectées et environnement) à la source; elles ne dépendent donc pas de la conformité et des connaissances particulières des TS. Ces mesures sont généralement établies et gérées dans la structure de l’immeuble, ce qui élimine le choix d’un TS quant à les appliquer ou non, en plus de réduire les possibilités qu’il les applique incorrectement.
Les mesures techniques sont les éléments des installations fixes/infrastructures de l’organisation de soins de santé dont le but est de prévenir l’exposition au virus grippal et/ou sa transmission à l’hôte réceptif, à la source ou dans les voies empruntées par le danger. De telles mesures comprennent entre autres la conception des installationsNote de bas de page 75-77, la conception des chambres, les systèmes de ventilation, la circulation d’air dans les chambres et les modèles de circulation humaine, l’installation de distributeurs de désinfectants pour les mains à base d’alcool (DMBA) et de lavabos réservé au lavage des mains, les barrières physiques pour séparer les patients des chambres à lits multiples et les patients des salles d’attente, etc. Par exemple, la conformité aux exigences de séparation spatiale (c.-à-d. prévoir une proportion élevée de chambres individuelles, ou subsidiairement une séparation de deux mètres entre les lits) lors de la conception de nouveaux établissements de santé, la planification des rénovations d’installations existantes ou la réorganisation des zones de soins aux patients devraient aider une organisation de soins de santé à mieux prévenir la transmission de tous les agents infectieux, y compris les virus de la grippe saisonnière et de la grippe pandémiqueNote de bas de page 75-77. Si une organisation ne parvient pas à mettre en place des mesures techniques appropriées et efficaces, toutes les personnes se trouvant dans un milieu de soins risquent de s’exposer inutilement à un virus de pandémie grippale.
6.1.2 Mesures administrativesNote de bas de page 9Note de bas de page 14
Les mesures administratives comprennent des politiques, procédures et pratiques de soins aux patients destinées à prévenir l’exposition d’un hôte réceptif à un agent infectieux et/ou sa transmission durant la prestation des soins de santé. Pour que ces mesures réussissent à prévenir la transmission de la grippe ou à détecter les cas de grippe, elles doivent être mise en œuvre dès la première rencontre avec la source infectée et maintenues jusqu’à ce que cette source ait quitté le milieu de soins, ou ne soit plus infectieuse. Une application inefficace et inconsistante de mesures administratives risque d’entraîner une exposition inutile à un virus de pandémie grippale pour les personnes se trouvant dans un milieu de soins (c.-à-d. patients, TS, etc.).
Pour que des mesures administratives puissent prévenir la transmission de la grippe et d’autres infections, l’organisation de soins de santé doit s’engager à fournir les ressources nécessaires pour les appliquer. Parmi les mesures administratives visant à prévenir la transmission d’agents infectieux dans un milieu de soins, nous retrouvons : des politiques et procédures de gestion des éclosions causées par le virus grippal ou par d’autres virus respiratoires; des processus de dépistage passif et actif pour détecter et isoler adéquatement les patients atteints d’une infection transmissible; la disponibilité de fournitures pour l’hygiène des mains et l’hygiène respiratoire; des procédures facilitant une immunisation appropriée, etc.
Voici les mesures administratives PCI et ST essentielles à la riposte contre la grippe pandémique dans les milieux de soins :
- Politiques de contrôle à la source
- Évaluation du risque au point de service pour protéger les TS et d’autres patients (voir la section V.7.3.).
- Mesures visant à limiter l’introduction du virus grippal dans les zones désignées du milieu de soins.
- Mesures visant à séparer les sources infectées des hôtes réceptifs (p. ex. politiques d’aptitude au travail, politiques visant la distanciation sociale et spatiale).
- Politiques d’aptitude au travail, y compris des politiques qui favorisent les absences dues à la maladie (voir la section V.6.2.2.).
- Politiques visant à évaluer et à prendre en compte la situation des TS qui risquent de développer des complications grippales graves (voir la section V.6.2.3.).
- Des politiques et programmes de protection respiratoire, incluant des politiques sur les personnes qui ne peuvent assurer un joint facial étanche au moyen d’un APR (p. ex. difformités faciales, hommes portant la barbe pour motifs religieux) (voir la section V.6.2.4.).
- Éducation et formation aux compétences pour les TS en matière de grippe pandémique (voir la section VI.4.).
- Mise en œuvre efficace de protocoles sur les pratiques de base et les précautions additionnelles, y compris les précautions contre la grippe pandémique (voir la section V.6.2.6.).
6.1.3 Équipement de protection individuelleNote de bas de page 9Note de bas de page 14
L’EPI se réfère à la disponibilité et à l’utilisation appropriée de blouses, gants, masques, APR, écrans faciaux ou lunettes protectrices qu’un hôte réceptif peut porter comme barrière physique entre lui et un agent infectieux ou une source infectée. La discussion qui suit visant la disponibilité de l’EPI et la formation sur son entretien, son utilisation et ses limites s’applique à tous les milieux de soins, y compris les soins préhospitaliers, soins de courte durée, soins de longue durée, soins ambulatoires (incluant les cabinets de médecins), soins de clinique communautaire et soins professionnels à domicile.
L’usage efficace et approprié de l’EPI dépend de la conformité et de la compétence de l’utilisateur à l’égard d’un tel équipement. Le niveau de protection assuré par les mesures liées à l’EPI est plus facilement compromis, ce qui peut entraîner une protection insuffisante contre un agent infectieux ou une source infectéeNote de bas de page 6Note de bas de page 7Note de bas de page 9Note de bas de page 14Note de bas de page 78.
L’efficacité des EPI dépend fortement de leur bon usage. Les TS devraient donc connaître parfaitement l’entretien, l’utilisation et les limites concernant l’EPI particulier mis à leur disposition. L’organisation de soins de santé joue un rôle critique pour assurer la disponibilité d’un EPI approprié à l’usage des patients, TS, etc., qui peuvent entrer en contact étroit avec un agent infectieux ou une source infectée.
Les organisations de soins de santé devraient s’assurer que les TS ont accès à un EPI approprié aux soins des patients et qu’ils ont reçu une formation sur la sélection, l’entretien, l’utilisation et les limites concernant l’EPI qui convient dans une situation spécifique.
Les TS devraient sélectionner l’EPI à la mesure du danger qu’ils pourraient rencontrer durant leurs interactions de soins aux patients (inhérente à l’évaluation du risque au point de service, voir la section V.7.3.). L’EPI sélectionné devrait maximiser la protection, la dextérité et le confort. L’application et l’enlèvement inappropriés de l’EPI peuvent entraîner une exposition au virus grippal par auto-contamination. Se reporter à l’Annexe B pour le guide sur l’application et l’enlèvement sécuritaires des EPI.
Des recommandations précises sur le moment et l’endroit où mettre l’EPI durant la période pandémique se trouvent dans la section V.6.2.6. de ce document. Durant une pandémie de grippe, la sélection et l’utilisation d’EPI pourraient nécessiter une réévaluation dans le cadre d’une ERO, à mesure qu’évolueront les connaissances sur le virus pandémique et si les stocks d’EPI venaient à diminuer.
6.2 Application de la hiérarchie de mesures de contrôle en période inter-pandémique et pandémique
Une composante majeure de la préparation et de la planification d’une organisation de soins de santé en prévision de la grippe pandémique devrait consister à s’assurer que la hiérarchie de mesures de contrôle qui est utilisée dans un milieu de soins soit efficace pour prévenir la transmission des maladies infectieuses lors de la prestation des soins de santé durant la période inter-pandémique. Il est également important pour toutes les organisations d’évaluer leur capacité à prévenir et à contenir la transmission du virus grippal dans leurs divers milieux de soins durant la pandémie. L’examen et l’évaluation en question s’appellent l’évaluation du risque organisationnel (ERO).
6.2.1 L’évaluation du risque organisationnel
Durant la période inter-pandémique, une organisation devrait se préparer à effectuer une ERO (voir l’Annexe C) comprenant les éléments suivants :
- Un inventaire :
- des nombres et types de patients soignés et
- des nombres et types de services de soins de santé dispensés et
- Une évaluation :
- de la disponibilité et de l’efficacité des installations fixes/infrastructures de l’organisation (c.-à-d. mesures techniques) et l’utilisation des stocks d’EPI (c.-à-d. mesures de contrôle des EPI) et
- des politiques et procédures servant à gérer les agents infectieux ou les sources infectées (patients, TS, etc.) (c.-à-d. mesures techniques et mesures de contrôle des EPI) et
- de l’éducation et de la formation aux compétences des TS, et de la conformité de ces derniers à l’ensemble des mesures techniques et administratives, et des EPI dans leur organisation, afin de prévenir la transmission des IASS et
- de l’efficacité du plan de communication de l’organisation au sujet de la grippe.
L’ERO, effectuée durant la période inter-pandémique, devrait former la base du plan de PCI/ST d’une organisation en prévision d’une pandémie de grippe. Il faudra peut-être réévaluer l’ERO, notamment après des changements organisationnels majeurs (p. ex. rénovations/construction d’immeubles, épuisement des ressources humaines, etc.).
Durant la période pandémique, une organisation de soins de santé devrait être prête à :
- Réévaluer l’efficacité et l’application de sa hiérarchie de mesures de contrôle;
- Analyser et, si nécessaire, réévaluer l’ERO (voir la section VII et l’Annexe C) effectuée durant la période inter-pandémique, à mesure que chaque vague de grippe pandémique balaie la région concernée où l’organisation est située;
- Prendre rapidement des mesures correctrices pour remédier aux pénuries de personnel et de fournitures.
L’ERO devrait être réévaluée en fonction des éléments suivants :
- de nouvelles informations sur l’épidémiologie émergente et les caractéristiques de la souche virale de grippe pandémique;
- la disponibilité d’un vaccin efficace;
- l’impact de la pandémie sur les TS, les patients et la collectivité;
- l’épuisement des équipements stockés;
- l’enseignement général et professionnel des TS, etc.
6.2.2 Mesures administratives – aptitude au travail
Les politiques sur l’aptitude au travail devraient comprendre des mesures pour détecter les TS atteints d’infections respiratoires et déterminer leur capacité de travailler, ainsi que le besoin de modifier les affectations de travail. Ces politiques devraient permettre d’éviter que la source infectée expose les patients et TS (c.‑à-d. hôtes réceptifs), au virus grippal (c.-à-d. agent infectieux) présent dans le milieu de soins. La notion d’aptitude au travail s’applique à tous les niveaux de soins de santé, y compris les soins préhospitaliers, soins de courte durée, soins de longue durée, soins ambulatoires (incluant les cabinets de médecins), soins de clinique communautaire et soins professionnels à domicile (voir la section VII pour des recommandations particulières à chaque niveau de soins).
Pour les TS, l’aptitude réelle au travail pendant une vague pandémique dépendra des facteurs suivants : la réceptivité de la personne à la souche virale de grippe pandémique; l’état d’immunisation relativement à la souche virale de grippe pandémique; et le consentement, la capacité et besoin de prendre des médicaments antivirauxNote de bas de page 1 Note de bas de page 16 .
- Un TS pourrait être apte au travail si :
- Il est asymptomatique (selon l’auto-évaluation en cas de SG, voir l’Annexe A);
- Lors d’une vague pandémique grave ou prolongée, ou lorsque plusieurs vagues se succèdent rapidement, de fortes pénuries de personnel pourraient compromettre la sécurité des patients, TS, visiteurs, etc. Les organisations pourraient avoir besoin de considérer certains TS comme « aptes au travail, avec restrictions ». Ces TS présentant des symptômes de la grippe pourraient être jugés « aptes au travail, avec restrictions » si TOUTES les conditions suivantes sont réunies. Les TS :
- présentent des symptômes de grippe légers; et
- se sentent assez bien pour travailler; et
- ne seront affectés qu’à des patients atteints de la grippe; et
- feront particulièrement attention à l’hygiène respiratoire et des mains; et
- porteront un masque en tout temps dans les aires communes.
6.2.3 Mesures administratives – évaluation des affectations de travail
Il incombe à une organisation de soins de santé de veiller à ce que des mesures soient en place pour évaluer et informer les TS qui se sont déclarés à plus grand risque de développer des complications graves de la grippe (voir la section V.4.2.2.b.). Ces personnes devraient être évaluées par un clinicien de la santé au travail et se voir dispenser une consultation et des instructions appropriées. Il devrait s’agir d’information sur la gravité des résultats de la grippe et d’un renforcement de mesures protectrices, tels que l’ERPS, le port approprié de l’EPI, l’accès au vaccin dès que possible, le recours à un traitement antiviral précoce, l’hygiène respiratoire et des mains, etc.
Ces mesures d’évaluation des affectations de travail s’appliquent à tous les niveaux de soins de santé, y compris les soins préhospitaliers, soins de courte durée, soins de longue durée, soins ambulatoires (incluant les cabinets de médecins), soins de clinique communautaire et soins professionnels à domicile.
6.2.4 Mesures administratives – programme de protection respiratoire actif
Le PPR (voir la section V.4.4.4) devrait être conçu de façon à ce que tous les TS devant porter un appareil de protection respiratoire au travail :
- fassent l’objet d’un « test d’ajustement » approprié, et
- reçoivent une formation sur l’entretien, l’utilisation et les limites de l’EPI à la disposition, et
- aient accès aux modèles et tailles d’APR recommandés.
Les mesures du PPR s’appliquent entièrement à tous les niveaux de soins de santé, y compris les soins préhospitaliers, soins de courte durée, soins de longue durée, soins ambulatoires (incluant les cabinets de médecins), soins de clinique communautaire et soins professionnels à domicile.
La protection respiratoire requiert l’usage d’un APR de classe N95, ou à filtration supérieure, pour prévenir l’inhalation d’aérosols contenant des particules infectieusesNote de bas de page 7Note de bas de page 9.
Les organisations de soins de santé devraient sélectionner et stocker une quantité adéquate de marques et de modèles divers d’APR pour tenir compte de la demande prévue et de la diversité physique de leur main-d’œuvre (p. ex. un visage plus petit nécessitera un APR pouvant s’y adapter). L’organisation doit sélectionner de préférence des APR possédant de bonnes caractéristiques d’ajustement. On n’est pas encore parvenu à définir de façon précise ce que devraient être de « bonnes caractéristiques d’ajustement », mais un modèle d’APR possède de telles caractéristiques si au cours des premières étapes d’essai, une forte proportion de TS au sein de l’organisation peuvent l’appliquer sur le visage de façon bien étanche.
Il convient également de tenir compte des facteurs suivants :
- Les APR offrent une grande diversité de formes et de tailles. Il faudra peut-être en acheter de plusieurs compagnies pour satisfaire à toutes les structures faciales représentées dans la main-d’œuvre de l’organisation.
- Dans la plupart des provinces et des territoires canadiens, les TS devant porter un APR bien ajusté devront passer un test d’ajustement formelNote de bas de page 7. En effet, la plupart des gouvernements exigent de répéter le test périodiquement (p. ex. au moins à tous les deux ans, conformément aux normes de la CSA, ou comme le définit la réglementation gouvernementale), ou plus fréquemment si les conditions faciales changent (p. ex. gain ou perte de poids, nouvelle dentition, etc.).
- Chaque fois que les TS mettent un APR, ils devraient en vérifier l’étanchéité (procédé autrefois appelé « test d’ajustement ») pour s’assurer de son bon fonctionnementNote de bas de page 7.
- Les TS ont intérêt à bien connaître les applications, avantages et limites, ainsi que l’utilisation appropriée, des modèles d’APR qui leur conviennent.
- Les organisations de soins de santé devraient élaborer des politiques pour le personnel incapable de former un joint facial étanche en portant un APR (p. ex. cicatrices faciales, hommes portant la barbe pour motifs religieux, etc.)Note de bas de page 7.
- Des APR réutilisables (p. ex. élastomériques) devraient être mis à la disposition de ces personnes. Il y a lieu d’examiner attentivement les avantages et limites associés au port d’APR réutilisables. De même, la fourniture et l’utilisation de ce type d’APR exigent certaines connaissances et compétences, ainsi qu’un test d’ajustement.
- En raison du fait que la grippe peut se répandre par gouttelettes, la surface de l’APR risque d’être contaminée. Entre les utilisations, retraiter de façon appropriée toutes les composantes de l’APR ou les remplacer conformément aux normes de la CSA et aux instructions du fabricant. Les TS devraient également garder à l’esprit que la communication avec leurs patients peut être difficile ou compromise lorsqu’ils portent un PAPR.
- Un appareil de protection à épuration d’air motorisé (PAPR) muni d’une cagoule ample pourrait s’avérer une solution pour ceux qui ne peuvent utiliser un APR jetable ou réutilisable (p. ex. hommes portant une barbe intégrale pour raisons religieuses). Le PAPR doit être muni d’un filtre à particules de haute efficacité. La fourniture et l’utilisation de ce type d’appareil exigent de bonnes connaissances et compétences. Il y a lieu de porter une grande attention lorsqu’on retire le PAPR, pour éviter de se contaminer au contact de l’appareilNote de bas de page 46Note de bas de page 50Note de bas de page 52Note de bas de page 54Note de bas de page 58Note de bas de page 61Note de bas de page 71.
*Note : Le port du PAPR n’est PAS recommandé pour soigner les patients dont l’infection a été transmise par voie de gouttelettes, y compris la grippe.
En période inter-pandémique, les organisations de soins de santé devraient maintenir leur PPR et fournir aux TS une éducation et une formation aux compétences sur le besoin possible et l’usage approprié des APR pendant une pandémie de grippe. Le PPR devrait demeurer actif durant la période pandémique, afin d’orienter et de former le nouveau personnel et de veiller à ce que tous les TS utilisent adéquatement l’équipement de protection respiratoire. Cela est particulièrement important si une organisation doit changer la marque (ou modèle) d’APR mise à leur disposition (p. ex. accès aux stocks d’urgence). Note : Les résultats des tests d’ajustement sont propres à une marque, à un modèle ou à un individu testé, et ne sont PAS transférables d’une entité à une autre. En raison de la rareté prévue de toutes les fournitures, les organisations ont intérêt à évaluer la disponibilité des fournitures de protection respiratoire et la capacité du PPR de s’adapter et de former les TS à l’utilisation de nouveaux EPI, incluant les APR provenant des stocks régionaux, provinciaux/territoriaux ou nationaux.
Les organisations de soins de santé devraient connaître les marques d‘appareils de protection respiratoires (APR) stockés par les organismes régionaux et nationaux et être prêtes à répéter un test d’ajustement pour une marque, modèle ou taille d’APR nouveaux (selon les exigences gouvernementales sur les tests d’ajustement), au moment de se pourvoir de ces stocks. Il y aurait lieu d’élaborer des stratégies pour éviter des pénuries, le cas échéant.
6.2.5 Mesures administratives – pratiques de base et précautions additionnelles
Les pratiques de base et précautions additionnelles sont des mesures administratives qui, appliquées conjointement avec d’autres mesures et procédures de contrôle, s’avèrent efficaces pour prévenir la transmission des agents infectieux (y compris la grippe) dans tous les milieux de soinsNote de bas de page 2Note de bas de page 3. Les PBPA s’appliquent entièrement à tous les niveaux de soins, y compris les soins préhospitaliers, soins de courte durée, soins de longue durée, soins ambulatoires (incluant les cabinets de médecins), soins de clinique communautaire et soins professionnels à domicile.
Les précautions contre la grippe pandémique sont une notion invoquée dans cette annexe pour déterminer toutes les composantes des PBPA particulièrement pertinentes à la prévention et au contrôle de l’exposition à la grippe et de sa transmission lors d’une pandémie.
Durant la période inter-pandémique, la meilleure façon de prévenir la transmission de la grippe saisonnière dans un milieu de soins consiste à :
- appliquer les pratiques de base en plus des précautions contre la transmission par contact et par gouttelettes;
- pourvoir à l’immunisation annuelle contre la grippe (p. ex. patients, TSNote de bas de page 17Note de bas de page 18.
Durant la période pandémique, l’application appropriée des mesures de PBPANote de bas de page 2Note de bas de page 3 devrait réduire ou prévenir la transmission de toutes les infections, y compris la grippe pandémique, dans tous les milieux de soins. Lors des premières vagues de la pandémie de grippe, un vaccin efficace contre le virus pourrait être encore inexistantNote de bas de page 5. Dans un tel contexte, l’application des PBPA (dont l’hygiène des mains, l’hygiène respiratoire et l’emploi approprié des EPI) sera critique à la prévention et au contrôle de la grippe pandémique.
6.2.6 Mesures administratives – précautions contre la grippe pandémique
Les précautions contre la grippe pandémique sont une notion invoquée dans cette annexe pour déterminer toutes les composantes clés des protocoles de PBPANote de bas de page 2Note de bas de page 3 particulièrement pertinentes à la prévention et au contrôle de l’exposition à la grippe et de sa transmission lors d’une pandémie. Leur application appropriée devrait interrompre la transmission du virus de la grippe par voie de gouttelettes, de contact et aérienne. Leurs composantes clés suivantes sont décrites plus bas de façon plus approfondie :
- Hygiène des mains (voir la section V.6.2.6.1.);
- Utilisation appropriée des EPI (voir la section V.6.2.6.2.); Masques et appareils de protection respiratoire (voir la section V.6.2.6.3.); Protection des yeux et du visage (voir la section V.6.2.6.4.); Gants (voir la section V.6.2.6.5.); Blouses (voir la section V.6.2.6.6.);
- Programmes d’hygiène du milieu (entretien ménager, buanderie et déchets) (voir la section V.6.2.6.7.).
6.2.6.1 Hygiène des mains
L’hygiène des mains devrait être pratiquée fréquemmentNote de bas de page 10Note de bas de page 13. Assurer l’hygiène des mains avec un DMBA, si elles ne sont pas visiblement sales, ce qui inactivera le virusNote de bas de page 10Note de bas de page 79. On devrait utiliser du savon et de l’eau si les mains sont visiblement sales. Les distributeurs de DMBA devraient être facilement accessibles aux patients, TS, visiteurs, entrepreneurs, etc. Les produits pour l’hygiène des mains devraient se trouver à tous les points de service (p. ex. au chevet du malade) et aux entrées des milieux de soins.
6.2.6.2 Usage approprié de l’équipement de protection individuelle
Lorsqu’il est question de savoir s’il conviendrait de porter un EPI, les TS devraient s’en remettre aux politiques et procédures de leur organisation. Une telle décision devrait se fonder sur des renseignements concernant l’état de la maladie infectieuse du patient et du mode de transmission de l’agent infectieux. L’EPI devrait être porté indépendamment de l’état de vaccination ou d’un rétablissement par suite d’une grippe confirmée en laboratoire, puisque d’autres virus respiratoires pourraient être en circulation. On devrait procéder à une évaluation du risque au point de service (ERPS, voir la section V.7.3. et l’Annexe D) avant toute intervention auprès du patient pour déterminer le niveau de protection individuelle (respiratoire et autres) requis dans la prestation de soins à tel patient manifestant des symptômes précis.
6.2.6.3 Masques et appareils de protection respiratoire
Une ERPS permettra aux TS de déterminer quand il convient de porter un masque ou un APR. La décision de porter un masque (p. ex. pour une protection contre les gouttelettes) ou un APR (p. ex. pour une protection respiratoire) en soignant un patient pendant la pandémie devrait dépendre de l’évaluation des risques d’exposition à la souche virale de la grippe en provenance du patient, de la procédure et de l’environnement tels qu’énoncés ci-après :
Les TS devraient porter un masque et un dispositif de protection du visage ou des yeux lorsqu’ils travaillent à moins de deux mètres d’un patient grippé (ou d’une personne présentant des symptômes de SG)Note de bas de page 7Note de bas de page 80-82.
Les TS devraient porter un APR et un dispositif de protection du visage ou des yeux lorsqu’ils travaillent à moins de deux mètres d’un patient grippé (ou d’une personne présentant des symptômes de SG)SG)Note de bas de page 7Note de bas de page 80-82 et
- Lorsque le patient tousse fortement (voir Forte toux, au Glossaire) et
- Le patient ne peut ou ne veut pas observer les règles d’hygiène respiratoire (p. ex. tousser ou éternuer sur la manche, utiliser des papiers mouchoirs ou porter un masque).
Un APR est recommandé pour tous les TS présents dans une chambre où une IMGA (voir la section V.4.4.4.) se déroule sur un patient présentant des symptômes qui s’apparentent à ceux de la souche de grippe pandémique.
- Lorsque l’on porte un masque ou un APRNote de bas de page 2Note de bas de page 3Note de bas de page 80Note de bas de page 82, on devrait :
- Le mettre et le porter de façon appropriée pour prévenir une auto-contamination;
- L’enlever soigneusement en tenant les sangles ou les attaches;
- S’assurer qu’il couvre bien le nez, la bouche et le menton;
- Le jeter immédiatement après usage dans une poubelle appropriée, de préférence mains libres (c.-à-d. le jeter après l’avoir retiré du visage);
- Éviter d’en toucher la surface externe avec les mains pour éviter l’auto-contamination;
- Ne pas le laisser pendre autour du cou;
- Le changer s’il devient mouillé ou sale (par sa respiration ou par une éclaboussure externe);
- Le changer s’il devient pénible de respirer;
- On devrait pratiquer l’hygiène des mains immédiatement après avoir enlevé le masque ou l’APR;
- Dans les zones réservées aux soins des patients grippés, d’isolement des admissions ou de soins aux cohortes, on peut porter un masque ou un APR pour les soins séquentiels à ces patients. Les gants et la blouse doivent être changés d’un patient à un autre.
6.2.6.4 EPI – lunettes protectrices et écran facialNote de bas de page 2Note de bas de page 3
- On devrait porter des lunettes protectrices ou un écran facial quand un masque ou un APR est porté dans le cadre des pratiques de base.
- Les lunettes protectrices ou l’écran facial devraient être enlevés immédiatement après usage et jetés sans délai dans une poubelle appropriée, de préférence mains libres. Si les lunettes protectrices sont réutilisables, les placer dans un endroit approprié pour leur nettoyage et retraitement.
- On devrait pratiquer l’hygiène des mains immédiatement avant et après avoir enlevé les lunettes protectrices ou l’écran facial.
- Les lunettes d’ordonnance ne sont PAS adéquates pour la protection des yeux; on devrait porter une protection supplémentaire par-dessus ses lunettes.
- Les TS devraient éviter de se toucher le visage avec les mains pour prévenir l’auto-contamination.
- Dans une zone désignée d’évaluation de la grippe, d’isolement des admissions ou de soins aux cohortes, on peut porter des lunettes protectrices ou un écran facial pour les soins séquentiels aux patients atteints de la grippe. Les gants et la blouse doivent être changés d’un patient à un autre.
6.2.6.5 EPI – gantsNote de bas de page 2Note de bas de page 3
- On devrait porter des gants lorsqu’on s’approche à deux mètres ou moins d’un patient présentant des symptômes de SG.
- On devrait enlever et jeter immédiatement les gants lorsqu’on sort de la chambre du patient ou lorsqu’on s’éloigne de l’espace de lit du patient.
- Pratiquer l’hygiène des mains immédiatement après avoir enlevé les gants.
- Lorsqu’on soigne plusieurs patients atteints de la grippe, les gants DOIVENT être changés d’un patient à l’autre, y compris dans une zone désignée d’évaluation de la grippe, d’isolement des admissions ou de soins aux cohortes.
6.2.6.6 EPI – blousesNote de bas de page 2Note de bas de page 3
- Les blouses ne sont pas recommandées pour les soins courants aux patients atteints de la grippe ou présentant des symptômes de SG, à moins de prévoir un contact avec les vêtements ou la peau du patient ou avec son environnement immédiat (c.-à-d. deux mètres ou moins).
- Les blouses à manches longues sont recommandées si la peau ou les vêtements risquent d’être contaminés durant les soins au patient.
- Si l’on porte une blouse, l’enlever immédiatement après son usage selon les indications et la placer dans une poubelle appropriée, de préférence mains libres.
- On devrait pratiquer l’hygiène des mains immédiatement après avoir enlevé la blouse.
- Changer de blouse pour tous nouveaux patients. Lorsqu’on soigne plusieurs patients atteints de la grippe, on DOIT changer sa blouse d’un patient à l’autre, y compris dans une zone désignée d’évaluation de la grippe, d’isolement des admissions ou de soins aux cohortes.
6.2.6.7 Programmes d’hygiène du milieu (entretien ménager, buanderie et déchets)Note de bas de page 10Note de bas de page 85-87
- Il est recommandé d’éviter l’encombrement d’objets et de retirer les articles de divertissement comme les magazines, livres et jouets des salles d’attente pour éviter l’intercontamination et faciliter le nettoyage.
- Les désinfectants approuvés pour hôpitaux peuvent être utilisés pour le nettoyage des surfaces, car ils inactivent facilement le virus grippal.
- Il faudrait nettoyer méticuleusement chaque jour les surfaces avoisinantes.
- Les surfaces fréquemment touchées par les mains des TS et des patients, comme les instruments médicaux et les boutons d’ajustement ou d’ouverture, devraient être nettoyées et désinfectées au moins deux fois par jour avec des chiffons désinfectants ou un désinfectant approuvé pour hôpitaux, et lorsqu’elles sont visiblement contaminées.
- Les appareils et équipements médicaux non critiques (p. ex. oxymètres, pompes à perfusion intraveineuse, accoudoirs, tables d’examen, civières, etc.) devraient être nettoyés et désinfectés avant de servir pour tout nouveau patient.
- Le linge contaminé par les sécrétions de patients présentant des symptômes de SG n’exige PAS une manutention spéciale.
- Les déchets de patients présentant des symptômes de SG n’exigent PAS une manutention spéciale.
- La vaisselle (p. ex. vaisselle jetable) utilisée par les patients présentant des symptômes de SG n’exige PAS une manutention spéciale.
6.3 Emploi des équipements de protection individuelle pour éviter une pénurie durant une pandémie de grippe
Une étude récente donne à penser qu’en raison de fortes demandes pour ce qui est de blouses, gants, masques et protecteurs faciaux, les EPI pourraient être difficiles à obtenir durant les derniers stades de la pandémieNote de bas de page 88. Même avec une mise en réserve gouvernementale d’EPI lors de la période inter-pandémique, les planificateurs de pandémie prévoient que les fournitures d’EPI pourraient s’épuiserNote de bas de page 5 dans des régions ou milieux de soins particuliers, notamment durant les dernières phases d’une vague de pandémie grippale.
L’Organisation mondiale de la santéNote de bas de page 20 propose une série de mesures pour favoriser un emploi approprié des EPI durant une pandémie de grippe. Ces mesures sont décrites ci-après dans une perspective canadienne :
Note : Les méthodes servant à estimer les exigences pour des types spécifiques d’équipements dépassent la portée de ce document. Nous encourageons les lecteurs à discuter de leurs préoccupations de stockage avec leurs comités locaux ou régionaux de planification de la grippe pandémique.
- L’approvisionnement en EPI durant une pandémie devrait être une priorité gouvernementale et institutionnelle, et la disponibilité de l’approvisionnement devrait être abordée pendant la planification de la pandémieNote de bas de page 89-92.
- Le stockage d’EPI, comme des masques, APR, écrans faciaux, etc., à utiliser durant une pandémie de grippe devrait être envisagé durant la période inter-pandémique.
- Le gouvernement fédéral et la plupart des gouvernements provinciaux et territoriaux amassent des stocks d’EPI, y compris des APR, qui serviront lorsque l’approvisionnement d’une organisation en EPI se sera épuisé durant une vague pandémique.
- Les TS pourraient éprouver de l’anxiété par suite d’une pandémie. Une telle disposition peut les amener à trop ou mal utiliser les EPI, et à utiliser à mauvais escient, voler ou thésauriser les fournitures connexes.
- On ne devrait pas réutiliser les EPI jetablesNote de bas de page 93-95.
- Un EPI jetable usagé pourrait ne pas assurer la même protection qu’un EPI neuf.
- La réutilisation d’EPI jetables ou leur élimination inappropriée peut entraîner une exposition au virus grippal par contact direct avec la pièce d’équipement respiratoire usagée, suivie d’une auto-inoculation causée par des mains contaminées.
- Quand les ressources sont limitées et qu’il n’y a pas d’EPI jetables, l’utilisation d'articles réutilisables correctement retraités selon les instructions du fabricant peut être envisagée.
- Les organisations de soins de santé devraient former les TS à bien sélectionner et utiliser les EPI en effectuant une ERPS avant d’intervenir auprès des patients (voir la section V.6.2.6.2.).
- On peut éviter une utilisation inutile des EPI en maximisant la prestation des soins cliniques chaque fois qu’on entre dans la chambre du patient ou qu’on s’approche de l’espace de lit du patientNote de bas de page 96.
- Si le stock d’APR devient très limité (p. ex. durant une vague pandémique prolongée), les organisations devraient songer à en prioriser l’utilisation pour les patients que l’on sait atteints d’une infection à transmission aérienne (p. ex. les patients tuberculeux) et les IMGA plus à risque (voir la section V.4.4.4. articles a. à g.).
7. Évaluation du risque – une méthode pour prévenir ou réduire l’exposition à la grippe pandémique ou sa transmission dans les milieux de soins
7.1 Contexte
Aux fins de la présente annexe, l’évaluation du risque est l’analyse de la probabilité et de l’impact de l’exposition au virus de la grippe pandémique ou de sa transmission d’un individu (patients, TS, visiteurs, entrepreneurs, etc.) ou d’un environnement à l’autre dans un milieu de soins.
L’évaluation du risque est un processus systématique servant à déterminer, analyser et intégrer des informations quantitatives et des jugements qualitatifs sur des conditions ou événements défavorables possibles et probables, ainsi que l’impact de ces conditions et événements sur les individus, les établissements et le reste de la collectivitéNote de bas de page 6Note de bas de page 9Note de bas de page 98Note de bas de page 99. L’évaluation du risque est donc un processus systématique destiné à déterminer, analyser et atténuer le risque d’exposition au virus de la grippe pandémique ou sa transmission dans le milieu de soins, à partir de la période inter-pandémique jusqu’à la fin de la période pandémique. Les évaluations du risque de grippe pandémique devraient tenir compte de la probabilité de transmission du virus à l’un ou l’autre des individus présents dans un milieu de soins, de même que le résultat de cette transmission pour les individus, les établissements et le reste de la collectivité.
Dans une organisation de soins de santé, l’exécution des évaluations du risque ne devrait PAS être un exercice statique ni la seule responsabilité de l’organisation ou du TS. Les connaissances, les infrastructures et la population de patients changent constamment. Au stade de la préparation et de la gestion des soins aux patients présentant des symptômes de SG, tant les organisations de soins de santé que leurs TS sont responsables d’évaluer le risque, de façon à assurer la sécurité de tous les patients, TS, visiteurs, entrepreneurs, etc.
Dans ce document, « évaluation du risque organisationnel », ou ERO, signifie l’évaluation du risque entreprise par l’organisation de soins de santé pour analyser l’état de préparation de ses programmes de PCI/ST pour riposter à la survenance et au développement d’une pandémie de grippe. Par ailleurs, « évaluation du risque au point de service » (ERPS) signifie l’évaluation du risque entreprise par les TS dans l’exercice de leurs activités quotidiennes (les organisations de soins de santé devraient fournir une formation en ERPS à tous les TS appelés à faire de telles évaluations) (voir la section V.7.3.).
7.2 Rendement des évaluations du risque organisationnel
Les ERO sont essentielles aux organisations de soins de santé qui effectue les préparations et la planification nécessaires pour protéger toutes les personnes présentes (c.-à-d. patients, TS, visiteurs, entrepreneurs, etc.) des IASS lorsqu’elles entrent dans un milieu de soins. Les ERO sont à la fois l’évaluation des dangers et de l’application de la hiérarchie de mesures de contrôle. En période d’inter-pandémie, les ERO devraient donner lieu à la planification et à la préparation voulues pour que le risque de transmettre la souche de grippe pandémique dans un milieu de soins soit aussi faible que possible et qu’une exposition accidentelle aux virus respiratoires (et autres agents infectieux) soit réduite au minimum.
L’ERO devrait être réalisée durant la période inter-pandémique et réévaluée à mesure que des informations, directives et règlements à jour deviennent disponibles et quand des réorganisations/restructurations et des constructions/rénovations majeures prennent place. Durant la période pandémique, l’ERO pourrait nécessiter une réévaluation chaque fois qu’il y aura une pandémie et/ou en fonction des nouvelles connaissances sur la souche pandémique réelle.
L’ERO devrait caractériser la population de patients de l’organisation (tailles et groupes clients), le niveau et l’intensité des soins de santé dispensés, ainsi que les ressources disponibles, y compris les travailleurs qualifiés (p. ex. cliniques, non cliniques, bénévoles, etc.) et les divers EPI. L’ERO devra analyser l’efficacité des mesures de contrôle existantes et l’étendue de la hiérarchie de mesures de contrôle à la lumière des connaissances existantes sur le virus grippal, les éclosions de grippe et les hypothèses en matière de pandémie de grippe.
La recommandation visant le recours à une ERO inter-pandémique s’applique à tous les niveaux de soins de santé, y compris les soins préhospitaliers, soins de courte durée, soins de longue durée, soins ambulatoires (incluant les cabinets de médecins), soins de clinique communautaire et soins professionnels à domicile.
Pour mener à bien une ERO (voir l’Annexe C) liée à la grippe pandémique en période inter-pandémique, l’organisation devrait :
- Déterminer les situations/conditions où les dangers de grippe pandémique peuvent exister;
- Évaluer la possibilité d’exposition au virus de la grippe pandémique ou de sa transmission dans ces situations/conditions;
- Déterminer les conséquences de l’exposition au virus de la grippe pandémique (c.‑à-d. virulence prévue, complications, etc.);
- Déterminer les conséquences de la transmission du virus de la grippe pandémique sur les individus (c.-à-d., patients, TS, visiteurs, entrepreneurs, etc.), les organisations et la collectivité;
- Évaluer les mesures de contrôle (c.-à-d. techniques, administratives et EPI) pour atténuer les dangers dans un milieu de soins concerné et déceler les lacunes à combler;
- Évaluer la disponibilité des ressources humaines et des fournitures alors que progresse la pandémie;
- Évaluer les stratégies de communication pour assurer un échange exact, concis et bidirectionnel des informations (internes et externes).
7.2.1 Rendement des évaluations du risque organisationnel en période inter-pandémique
Une ERO effectuée durant la période inter-pandémique pourrait constituer un outil important pour le plan de PCI/ST de l’organisation de soins de santé en matière de grippe pandémique. Les lacunes relevées pendant cette période devraient être comblées (p. ex. cloisons installées, élaboration de politiques et procédures administratives pour accroître la sécurité lorsque les infrastructures de l’immeuble limitent les mesures techniques) à ce moment-là pour que l’organisation soit prête à faire face à une pandémie de grippe. S’il n’est pas possible de remédier aux mesures techniques, l’organisation pourrait se voir obligée d’élargir et d’améliorer les mesures administratives pour réduire les dangers pour lesquels les mesures techniques ne conviennent pas (p. ex. déplacement des patients, ventilation naturelle). On pourrait également devoir accroître le nombre et le genre d’EPI exigés par les TS, visiteurs, entrepreneurs, etc.
Les organisations devraient fournir une éducation et une formation aux compétences aux TS concernant leur ERO et ses répercussions sur leur pratique. De plus, ils devraient partager les résultats de l’ERO avec les représentants du personnel affecté à la santé et à la sécurité, de façon à ce que les TS puissent mener à bien des ERPS (voir la section V.7.3.1.) de façon régulière en cas de risque de grippe avant toutes interactions avec un agent infectieux/source infectée possible lors des périodes inter-pandémique et pandémique.
Les évaluations du risque organisationnel devraient s’effectuer dans tous les ordres de gouvernement. Une analyse permanente et systématique de l’ERO est recommandée pour assurer que :
- Les politiques, procédures et programmes sont conformes aux recommandations gouvernementales changeantes et
- Les politiques, procédures et programmes sont adaptés aux connaissances changeantes concernant le virus pandémique (et ses répercussions) et
- Les politiques, procédures et programmes atteignent les objectifs fixés et
- Les politiques, procédures et programmes respectent les lois et règlements existants.
7.2.2 Rendement des évaluations du risque organisationnel en période pandémique
Les organisations de soins de santé devraient être prêtes à réexaminer l’ERO inter-pandémique et à en communiquer les modifications aux TS durant toute la période pandémique. De plus, elles devraient continuellement évaluer les risques évolutifs posés par une vague de grippe pandémique déferlant dans la collectivité et dans les populations de patients spécifiques. La disponibilité d’un vaccin efficace, les répercussions de la pandémie sur les TS, les patients et la collectivité, l’épuisement des équipements stockés ainsi que l’efficacité et la disponibilité des antiviraux sont autant de facteurs qui peuvent influer sur l’organisation et provoquer des changements organisationnels au chapitre des mesures techniques et administratives et de l’utilisation des EPI par les TS. On aurait donc intérêt à communiquer les conclusions de ces analyses aux TS de manière opportune et uniforme pour qu’ils puissent procéder à des ERPS, au besoin.
7.3 Rendement des évaluations du risque au point de service
L’organisation de soins de santé devrait former tous ses TS à l’utilisation et à l’application de l’ERPS. Les TS devraient effectuer l’ERPS avant chaque interaction avec un patient dans tous les milieux de soins (voir l’Annexe D), afin de :
- Analyser la probabilité d’exposition à un agent infectieux ou une source infectée,
- pour une interaction particulière (p. ex., tâche prévue, équipement à utiliser, logistique de la tâche, temps requis);
- avec un patient particulier (p. ex. nourrissons/enfants immunovulnérables non autonomes en matière de santé/hygiène des mains, non-respect des règles d’hygiène respiratoire, sécrétions respiratoires abondantes, toux/éternuements fréquents, premiers stades de la grippe, etc.);
- dans un environnement particulier (p. ex. chambres individuelles, chambres/toilettes communes, couloirs, zones d’évaluation/triage, services de thérapie, services de diagnostic, séparation spatiale, entretien ménager, équipements de soins aux patients partagés, etc.).
- Choisir les pratiques de travail sécuritaires appropriées (mesures administratives et EPI) pour réduire le risque d’exposition à l’agent infectieux/source infectée (voir la section V.6.2.) pour tous (patients, TS, visiteurs, entrepreneurs, etc.).
Les TS savent déjà comment conduire des ERPS, bien qu’ils ne nomment pas nécessairement le procédé ainsi. Par exemple, ils conduisent régulièrement une ERPS quand ils évaluent un patient et une situation pour :
- Déterminer la possibilité d’exposition au sang ou aux liquides corporels.
- Choisir l’EPI approprié au soin d’un patient atteint d’une maladie infectieuse.
- Déterminer quand, où et comment exécuter une procédure de façon sécuritaire.
Les TS se livrent déjà à une ERPS plusieurs fois par jour pour leur santé et sécurité, et pour celles des patients et d‘autres dans un milieu de soins. Dans ce document, l’ERPS porte sur l’application de l’évaluation du risque lié aux soins des patients présentant des symptômes de SG.
7.3.1 Évaluations du risque au point de service pour les pratiques de base durant la période inter-pandémique
Avant toute interaction avec un patient, les TS ont une responsabilité professionnelle d’évaluer le risque infectieux posé par un patient, une situation ou une procédure spécifique pour eux-mêmes, leurs patients, collègues et visiteurs. Une telle évaluation est fondée sur le jugement professionnel (c.-à-d. connaissances, compétences, raisonnement et éducation) concernant la situation clinique et sur les dernières informations concernant la façon dont le milieu de soins a conçu et mise en œuvre les mesures techniques et administratives, de même que l’utilisation et la disponibilité des EPI.
Une éducation et une formation aux compétences sur les ERPS devraient être dispensées par l’organisation de soins de santé de sorte que les TS possèdent les connaissances, compétences et ressources voulues pour mener régulièrement des ERPS en cas de grippe pandémique avant chaque interaction avec un agent infectieux ou une source infectée possible durant la période pandémique.
Une ERPS est une activité où un TS (dans toute organisation de soins de santé) :
- Analyse la probabilité d’une exposition à des agents infectieux :
- pour une interaction particulière
- avec un patient particulier
- dans un environnement particulier (p. ex. chambre individuelle, couloir)
- dans les conditions existantes (p. ex. échanges d’air dans une grande salle d’attente, par rapport aux changements d’air dans une chambre d’isolement pour infections à transmission aérienne)
- Opte pour des mesures appropriées/EPI recommandées pour réduire le risque d’exposition du patient particulier, et des autres patients dans l’environnement, TS, visiteurs, entrepreneurs, etc.
7.3.2 Évaluations du risque au point de service durant la période pandémique
Durant une pandémie de grippe, les TS devraient évaluer le risque de grippe posé par un patient, une situation ou une procédure spécifique pour eux-mêmes, leurs patients, les visiteurs et autres membres du personnel interagissant avec les patients. Cette ERPS en période pandémique est fondée sur un jugement professionnel et une prise de décision éclairée, et devrait donc être conforme à une compréhension de l’épidémiologie du virus pandémique et des mesures techniques et administratives, ainsi que des EPI disponibles au sein d’un milieu de soins particulier.
À mesure que circulent de nouvelles informations sur le risque posé par la vague de grippe pandémique, les organisations devraient intégrer ces données dans leur ERO et aider les TS à les intégrer à leur tour dans leurs ERPS.
Pour mener à bien cette intégration, elles devraient fournir aux TS les connaissances, compétences et ressources pour mener régulièrement des ERPS en cas de grippe pandémique avant chaque interaction avec un agent infectieux ou une source infectée possible durant la période pandémique. Pour exécuter une ERPS comme il se doit, le TS a intérêt à bien connaître les éléments suivants (voir la section V pour une discussion approfondie) :
- Épidémiologie de la maladie causée par le virus de la grippe pandémique (p. ex. critères de dépistage fournis par les organismes de santé publique).
- Caractéristiques du virus de la grippe pandémique, virulence, réservoirs, infectiosité, mode de transmission, période d’incubation, période de transmissibilité.
- Facteurs de transmission (p. ex. type d’exposition, inoculant, facteurs de l’hôte, méthodes de contrôle).
L’ERPS devrait répondre à des questions clés, notamment :
- Quels symptômes le patient présente-t-il?
- Le patient peut-il et veut-il pratiquer l’hygiène respiratoire?
- Comment le TS, ou une autre personne, entrera-t-il en contact avec le patient?
- Quelle tâche/procédure le TS exécutera-t-il?
- Où se trouve-t-on, y a-t-il d’autres personnes à proximité?
- Si le patient doit être déplacé, faut-il planifier son transport (p. ex. séparation spatiale, hygiène respiratoire, hygiène des mains, communication avec le lieu de réception)?
À l’aide du triangle épidémiologique qui se trouve dans la section V.4., le tableau 1 présente un survol de quelques facteurs à prendre en considération dans la conduite d’une ERPS durant la période pandémique. À noter que ces facteurs sont toutefois interdépendants et ne devraient donc pas être abordés séparément.
| Risque de transmission plus haut | Risque de transmission plus bas | |
|---|---|---|
| Agent infectieux/Source infectée |
|
|
| Environnement |
|
|
| Hôte réceptif – patient |
|
|
| Hôte réceptif – TS |
|
|
Pour une source infectée, l’ERPS devrait évaluer la nature changeante des symptômes et de l’environnement de la source infectée pour déterminer l’EPI approprié pour le TS et les visiteurs. L’ERPS devrait également déterminer s’il faut transporter le patient ailleurs, lui faire porter un masque ou modifier d’autres pratiques pour assurer des soins sécuritaires, même lorsque l’état du patient évolue.
Pour l’environnement, l’ERPS devrait évaluer l’environnement du patient et déterminer l’endroit qui convient pour que l’interaction ou la procédure prévue se déroule en toute sécurité. Pour bien évaluer le risque environnemental, le TS devrait bien comprendre l’ERO de l’organisation concernant les soins aux patients.
Pour un hôte réceptif (autres patients, TS, visiteurs, entrepreneurs, etc.), l’ERPS devrait déterminer :
- si le patient a développé récemment des symptômes de SG (c.-à-d. l’hôte réceptif est devenu une source infectée);
- si le risque posé par une source infectée a augmenté ou diminué depuis la dernière ERPS.
L’ERPS devrait permettre de déterminer :
- l’EPI approprié pour permettre à l’hôte réceptif de fournir en toute sécurité les soins nécessaires à la source infectée ou de lui rendre visite;
- s’il faut déplacer la source infectée ou les compagnons de chambre;
- s’il convient de modifier d’autres pratiques (p. ex. distance spatiale, choix d’EPI, usage de masque par la source infectée, etc.) pour gérer le nouveau risque de contagion par la grippe.
7.3.3 Intégration des informations de l’ERPS aux connaissances contenues dans l’ERO sur la grippe pandémique de l’organisation de soins de santé
L’ERPS devrait être effectuée en tenant compte des derniers résultats de l’ERO. Par exemple :
- La décision de regrouper en cohorte les patients symptomatiques dans une zone de l’hôpital pourrait influer sur l’évaluation du TS quant à savoir où loger un patient très vulnérable, ou
- La décision de l’autorité sanitaire locale d’ouvrir un centre d’évaluation de la grippe pourrait influer sur la décision d’un médecin à savoir où il recevra des patients symptomatiques.
En raison de la nature changeante de la pandémie de grippe et des caractéristiques uniques du patient, il ne faudrait pas utiliser une évaluation « unique » pour déterminer le risque posé par une interaction donnée avec une source infectée. Par conséquent, une ERPS avant chaque interaction avec un patient est essentielle.
En répondant aux questions suivantes, le TS peut intégrer les informations obtenues lors de l’ERPS aux connaissances contenues dans l’ERO sur la grippe pandémique.
- Que dit l’ERO (voir l’Annexe C) au TS sur les mesures techniques et administratives disponibles pour les soins de ce patient, sur l’exécution de cette tâche ou procédure, dans cet environnement (chambre)?
- Que dit l’ERPS (voir l’Annexe D) au TS sur les changements recommandés aux pratiques habituelles de soins à ce patient, sur l’exécution de cette tâche ou procédure, dans cet environnement (chambre)? Faut-il le changer de chambre?
- Selon « a. » et « b. » ci-dessus, quel est l’EPI (voir la section V.6.2.6.2.) approprié pour ce TS, pour ce patient soumis à cette procédure, dans cet environnement (chambre)?
VI. Planification d’une pandémie de grippe – utiliser l’évaluation du risque organisationnel en vue d’élaborer le plan de prévention et de contrôle des infections et de santé au travail contre la grippe pandémique
Durant une pandémie de grippe, la capacité d’une organisation de soins de santé à prévenir la transmission du virus pandémique dans le milieu de soins dépendra fortement de l’efficacité de ses activités de planification inter-pandémique et de ses stratégies habituelles de prévention et de contrôle des IASS. Des programmes de PCINote de bas de page 2Note de bas de page 3 (voir la section V.2.) et de STNote de bas de page 1 (voir la section V.3.) efficaces prévoyant des campagnes d’immunisation contre la grippe saisonnière et des stratégies de prévention des IASS et de la grippe saisonnière devraient avoir un impact important sur l’efficacité de toutes les stratégies de prévention de la grippe pandémique associées aux soins de santéNote de bas de page 100. Une évaluation du risque organisationnel (ERO) (voir la section V.7. et l’Annexe C) qui évalue les fonctions essentielles de l’organisation, l’efficacité des programmes de PCI/ST existants et la rapidité à réagir à une pandémie grippale devrait servir de fondement pour toute planification pandémique.
Les recommandations de planification face à la grippe pandémique apparaissant dans cette partie correspondent à des recommandations de mesures dans la section VII.
La présente section offre des recommandations à tous les organisations de soins de santé sur la conduite et l’emploi de l’ERO pour les activités de planification en cas de grippe pandémique et les mesures subséquentes à adopter en période inter-pandémique afin de se préparer à une pandémie de grippe.
- La section VI.1. donne des recommandations sur l’usage de l’ERO pour analyser la rigueur et l’efficacité des programmes de PCI/ST existants;
- La section VI.2. fait des recommandations spécifiques sur la planification de PCI/ST pour préparer l’organisation de soins de santé à soigner les patients de façon sécuritaire et à protéger les autres patients, TS, visiteurs, entrepreneurs, etc., durant une pandémie de grippe;
- La section VI.3. offre des recommandations pour permettre à l’organisation de planifier l’incidence que peut entraîner un grand nombre de TS présentant des symptômes de SG durant une pandémie de grippe;
- La section VI.4. offre des recommandations sur l’éducation et la formation aux compétences pour assurer que les TS sont prêts à s’occuper des patients pendant une pandémie de grippe.
1. Exécution d’une ERO inter-pandémique pour évaluer les programmes de PCI/ST existants
Les organisations de soins de santé ont intérêt à effectuer une ERO pour déterminer l’intégralité de leur hiérarchie de mesures de contrôle actuelle, en mettant l’accent sur les programmes de PCI/ST existants (et les éléments d’autres programmes touchant le contrôle des IASS). Il faudrait également examiner comment ces mesures sont liées à ce que l’on connaît déjà sur la transmission de la maladie (p. ex. le retraitement des instruments médicaux, les systèmes de circulation d’air, etc.). Dans la préparation à une pandémie de grippe, l’ERO devrait être large (p. ex. santé publique, autres organisations) et inclure tous les éléments pouvant influer sur la propagation des virus respiratoires, y compris le virus de la grippe pandémique (voir l’Annexe C pour prendre connaissance d’un outil d’ERO qui peut servir dans tous les milieux de soins).
1.1 Évaluation du programme de santé au travail existant pour l’ERO
La composante de ST (voir la section V.3.) de l’ERO devrait comprendre l’évaluation des activités d’hygiène et de santé au travail liées à la prévention et au contrôle des infections transmissibles chez les TS, notamment les suivantes :
- Triage préparatoire au placement, évaluation et immunisation des TS;
- Évaluation des dangers d’infection en milieu de travail;
- Programme de protection respiratoire;
- Mesures pour déceler et suivre une infection aiguë chez les TS qui pose un risque pour les autres TS et les patients.
1.1.1 Triage préparatoire au placement, évaluation et immunisation des TSNote de bas de page 1
L’évaluation devrait inclure les éléments suivants :
- Mesures pour s’assurer que tous les TS, y compris les fournisseurs, ont accès aux immunisations appropriées et qu’ils sont entièrement immunisésNote de bas de page 17Note de bas de page 101Note de bas de page 102 de la façon suivante :
- Immunisation contre l’hépatite B (trois doses)Note de bas de page 1Note de bas de page 103.
- Une injection de rappel de tétanos (de préférence une dose contenant la coqueluche acellulaire, si elle n’a pas déjà été reçue)Note de bas de page 17.
- Les TS sans preuve d’immunité contre la rougeole, les oreillons, la rubéole (MMR) et la varicelle devraient recevoir le vaccin approprié, sauf contre-indicationNote de bas de page 17.
- Le vaccin antipneumococcique devrait être offert aux TS que l’on considère encourir un risque accru d’être infectés par Streptococcus pneumoniaeNote de bas de page 17.
- Évaluation de l’état de la tuberculose.
- Optimisation des vaccins contre la grippe annuelle (saisonnière) reçus par les TS.
- Instauration de mesures de suivi pour déterminer l’immunisation contre la grippe saisonnière reçue par les TSNote de bas de page 18Note de bas de page 101Note de bas de page 102.
1.1.2 Évaluation des risques d’infection en milieu de travail
Le processus d’évaluation des risques d’infection en milieu de travail devrait permettre à une organisation de :
- Analyser tout le milieu de soins pour déceler des dangers infectieux potentiels liés aux activités du travail.
- Évaluer et analyser le risque d’infection associé à l’exposition au danger décelé en milieu de travail.
1.1.3 Un programme de protection respiratoireNote de bas de page 7Note de bas de page 12Note de bas de page 59
Le PPR (voir la section V.6.2.4.) permet d’opérer un dépistage en matière de santé, d’effectuer et de répéter des tests d’ajustement et de donner une formation sur l’usage approprié des APR (p. ex. exécution d’un test d‘étanchéité pour chaque usage) pour tous les TS qui les portent.
- Il devrait y avoir un PPR en place dans toutes les organisations de soins de santé (y compris les soins préhospitaliers, de courte durée, de longue durée, ambulatoires, à domicile, cliniques et communautaires) où sont effectuées des IMGA et où sont soignés des patients atteints de pathogènes respiratoires par voie aérienne reconnus (p. ex. tuberculose, rougeole). Note : Des lois et règlements gouvernementaux peuvent s’appliquer. Par exemple, dans les foyers de SLD, l’ERO (voir l’Annexe C) devrait aider à détecter les TS qui sont particulièrement susceptibles d’une exposition à la grippe pandémique dans l’exercice de leurs fonctions. Il pourrait s’agir des TS qui effectuent des IMGA et ceux travaillant auprès de résidants ayant une déficience cognitive ou affichant un comportement violent ou qui ne peuvent ou ne veulent pas se conformer aux pratiques d’hygiène respiratoire durant une éclosion grippale.
- Les appareils de protection à épuration d’air motorisés (PAPR) ne sont PAS recommandésNote de bas de page 46Note de bas de page 50Note de bas de page 52Note de bas de page 54Note de bas de page 58Note de bas de page 61Note de bas de page 71 lors des soins aux patients grippés (voir la section V.6.2.4.e. pour plus de détails concernant l’utilisation d’un APR).
- Si un TS ne peut pas se faire tester pour l’ajustement d’un APR (p. ex. homme portant la barbe pour motifs religieux), il devrait se voir interdit d’effectuer des IMGA sur des patients atteints de la grippe pandémique. Il y aurait lieu d’interdire à ces personnes de dispenser des soins directs auprès des patients présentant des symptômes de SG, puisqu’une ERPS a indiqué qu’elles devraient porter un appareil de protection respiratoire.
1.1.4 Repérage des TS atteints d’infections aiguës
Les organisations de soins de santé devraient être en mesure de déterminer les TS souffrant d’infections aiguës dans le cadre d’activités telles que les suivantes :
- Des politiques incitant les employés à signaler eux-mêmes une maladie infectieuse respiratoire aiguë (p. ex. des symptômes de SG) au service de ST ou autre établissement responsable, conformément aux lois et règlements applicables (voir Annexe A pour un formulaire d’auto-évaluation de la grippe).
- Un système de rapport de maladie/blessure de travail, interne et externe tel que requis par la législation ou réglementation fédérale, provinciale ou régionale pertinente.
- Un processus systématique pour surveiller et enregistrer les absences des TS dues à l’infection (notamment des grappes d’infections respiratoires).
- Un procédé systématique pour relier les grappes d’infections respiratoires chez les TS avec de telles grappes chez les patients.
- Des procédures pour encadrer les membres du personnel malades (c.-à-d. présentant des symptômes de SG) afin qu’ils n’exposent pas les autres sur les lieux de travail (p. ex., patients, autres TS, visiteurs, entrepreneurs, etc.)Note de bas de page 104Note de bas de page 105. (Voir la section VI.3.)
- Un processus d’évaluation systématique pour déterminer s’il existe des grappes de TS malades.
1.2 Évaluation organisationnelle du programme de PCI existant pour l’ERO
L’ERO devrait comprendre une évaluation du programme de PCI (voir la section V.2.) de l’organisation pour évaluer ce qui suit :
- Un nombre de professionnels formés au contrôle des infections pour la taille et la complexité de la population de patients de l’organisationNote de bas de page 35Note de bas de page 106.
- L’efficacité d’un programme de surveillance IASS capable de reconnaître et de surveiller les tendances et de détecter des éclosions d’infections au virus respiratoire au sein de l’organisationNote de bas de page 31Note de bas de page 106.
- Des systèmes permettant d’acquérir et de maintenir des quantités suffisantes d’équipements/produits/matériaux pour prévenir l’exposition aux infections et leur transmission dans l’organisation.
- L’efficacité de l’application des politiques et procédures liées aux PBPANote de bas de page 2Note de bas de page 3 pour prévenir ou réduire la transmission d’un agent infectieux à l’hôte réceptif causée par une source infectée ou un environnement contaminé incluant :
- Création d’un processus de vérification de conformité des EPI et d’hygiène des mains.
- Formation des TS pour sélectionner, mettre et enlever l’EPI de façon sécuritaire, ainsi que sur l’entretien, l’utilisation et les limites de l’EPI (voir la section V.6.3.).
- Emploi de cloisons de verre ou d’acrylique comme barrières pour protéger le personnel de triage et d’accueil.
- Système permettant de détecter rapidement les patients présentant des symptômes d’infections respiratoires aiguës et une aire distincte pour les évaluer à l’écart des patients ne présentant pas de tels symptômes.
- Des politiques ou des processus pour détecter rapidement (p. ex. programme de dépistage), confiner, enquêter et signaler toute personne (patients, TS, visiteurs, entrepreneurs, etc.) présentant des symptômes de SG (voir l’Annexe A) dans le milieu de soins.
- Des processus pour réduire la production d’aérosols infectieux et le risque d’exposition durant l’exécution d’IMGA (voir la section VII.1.5.4. pour pratiques en usage)Note de bas de page 107.
- Promotion de bonnes pratiques d’hygiène des mains (voir la section V.6.2.6.1.) et leur observation par toutes les personnes dans l’organisation de soins de santé, y compris les patients, TS, visiteurs, entrepreneurs, etc.Note de bas de page 10Note de bas de page 13.
- Emploi d’un DMBA comme méthode de choix pour assurer l’hygiène des mains dans tous les milieux de soins. Il est recommandé d’utiliser du savon et de l’eau lorsque les mains sont visiblement salesNote de bas de page 10Note de bas de page 13.
- Installation de distributeurs de DMBA aux points de services, dans les aires de triage et d’évaluation, les salles d’attente et de soins, pour en faciliter l’accès aux patients, TS, visiteurs, entrepreneurs, etc.
- Possibilité de mettre des bouteilles individuelles de DMBA à la disposition des TS là où une installation murale ou au chevet du lit n’est pas possible.
- Programmes de contrôle des sources infectées pour réduire le contact en personne entre les sources infectées (c.-à-d. patients, TS, visiteurs, entrepreneurs, etc.) présentant des symptômes de SG et les hôtes réceptifs (c.-à-d. autres patients, TS, visiteurs, entrepreneurs, etc.) y compris :
- Préparation de matériels éducatifs sur la prévention de la transmission du virus respiratoire à l’intention des patients, TS, visiteurs, entrepreneurs, etc., y compris, sans s’y limiter, l’information sur l’hygiène respiratoire et l’hygiène des mains.
- Mise en place d’affiches (multilingues, selon le cas) pour encourager l’observation des règles d’hygiène respiratoire et d’hygiène des mains par tous les individus dans le milieu de soins.
- Installation de distributeurs de masques et de papiers mouchoirs aux points de service, de triage, d’évaluation, dans les salles d’attente et de soins aux patients pour en faciliter l’accès aux patients, TS, visiteurs, entrepreneurs, etc.
- Installation de poubelles mains libres fermées aux points de triage et d’évaluation, et dans les salles d’attente et de soinsNote de bas de page 108.
- Installation de contenants pour objets piquants ou tranchants aux points de service, de triage, d’évaluation, et dans les salles de soinsNote de bas de page 103.
- Processus pour veiller à ce que l’immunisation antipneumococcique soit offerte aux patients à risque élevé, pour réduire la morbidité et la mortalité de la grippe liée à la pneumonie bactérienne secondaireNote de bas de page 17.
- Processus pour veiller à ce que l’immunisation contre la grippe saisonnière soit offerte à tous les résidants des établissements de SLD (et les personnes à risque élevé recevant des soins de santé dans la collectivité)Note de bas de page 17Note de bas de page 18.
1.3 Déficiences dans les programmes de PCI/ST relevées par l’ERO
Les programmes de PCI/ST existants qui fonctionnent bien devraient former une assise pour la préparation et la planification d’une organisation de soins de santé en période de pandémie de grippe. L’organisation pourrait se voir obligée d’engager des ressources humaines et financières pour remédier aux déficiences relevées par l’ERO inter-pandémique, notamment de la façon suivante :
- Nombre approprié de lavabos réservés pour le lavage des mains et de distributeurs de savon à mains, lotion à mains et serviettes en papier individuelles bien situésNote de bas de page 10Note de bas de page 13.
- Observance d’une séparation spatiale appropriée (c.-à-d. séparation de deux mètres ou emploi de cloisons), pour diminuer le risque d’exposition des hôtes réceptifs (p. ex. patients et visiteurs) à un agent infectieux ou une source infectée dans les zones cliniques et les salles d’attenteNote de bas de page 46-54Note de bas de page 75.
- Maintien d’une exploitation optimale des systèmes CVC, conformément aux directives et règlements en vigueurNote de bas de page 75Note de bas de page 77Note de bas de page 108.
- Maintien des normes d’entretien ménager, buanderie et gestion des déchets, conformément aux directives et règlements en vigueurNote de bas de page 10.
- Maintien des normes de nettoyage, désinfection et stérilisation des équipements servant aux soins des patients, conformément aux directives, normes et règlements en vigueurNote de bas de page 2Note de bas de page 3Note de bas de page 11Note de bas de page 109-114.
2. Établir un plan de PCI/ST pour la gestion de la grippe pandémique dans toutes les organisations de soins de santé
2.1 Élaborer un plan de PCI/ST de grippe pandémique
Selon l’ERO inter-pandémique, l’organisation de soins de santé devrait élaborer un plan de PCI/ST de grippe pandémique. Ce plan fondé sur les principes d’hygiène au travail et de PCI devrait s’intégrer aux programmes de PCI et ST existants.
Toute organisation responsable de soins préhospitaliers, soins de courte durée, soins de longue durée, soins ambulatoires (incluant les cabinets de médecins), soins à domicile, cliniques de soins de santé et autres milieux de soins communautaires temporaires ou existants devraient disposer d’un plan de PCI/ST de grippe pandémique.
L’organisation devrait mettre sur pied une équipe multidisciplinaire qui mènera l’élaboration et la mise en œuvre du plan de PCI/ST de grippe pandémique.
- L’équipe de planification de PCI/ST de grippe pandémique devrait garder un contact étroit avec l’équipe de planification de l’organisation affectée à la grippe pandémique.
- Le plan de PCI/ST de grippe pandémique devrait être intégré aux programmes de PCI/ST existants.
L’équipe de planification devrait s’assurer que le plan de PCI/ST de grippe pandémique :
- Fait l’objet d’une révision annuelle, possiblement durant la campagne de grippe saisonnière, et d’une mise à jour reflétant les nouvelles connaissances, règles et lois;
- Inclut des mesures permettant de détecter et de gérer les maladies respiratoires affectant les TS;
- Inclut des plans d’évaluation et de consultation pour les TS à risque élevé de complications graves s’ils devaient contracter la grippeNote de bas de page 17 ;
- Comprend des recommandations sur la façon d’héberger les patients pour réduire la transmission de virus;
- Comprend des politiques relatives à la visite aux patients durant les vagues pandémiques;
- Fournit une méthode de prétriage claire pour détecter les patients et visiteurs présentant des symptômes de SG à l’entrée d’un milieu de soins.
- Songer à élaborer des politiques pour limiter les visites (voir la section VII.1.7.);
- Songer à installer des affiches multilingues aux entrées du milieu de soins, de manière à offrir aux patients, TS, visiteurs, entrepreneurs, etc. :
- Des directions vers les zones d’évaluation de la grippe et d’admission;
- Des instructions sur l’hygiène respiratoire;
- Des instructions sur l’hygiène des mains;
- Comprend une éducation et une formation aux compétences particulières à la grippe pandémique à l’intention des TS, y compris la façon d’effectuer une évaluation du risque au point de service (voir la section VI.4.);
- Inclut des recommandations pour la distribution d’un vaccin contre la grippe pandémique (une fois disponible), conformément au Plan canadien de lutte contre la pandémie d’influenza dans le secteur de la santé (PCLPI)Note de bas de page 5 (voir l’Annexe E du Plan) et aux initiatives provinciales/territoriales/régionales ou locales pour la distribution du vaccin contre la grippe pandémique;
- Inclut des recommandations sur l’usage et la distribution des médicaments antiviraux, conformément à l’annexe du PCLPI sur les antivirauxNote de bas de page 5Note de bas de page 16 (voir l’Annexe D du PCLPI) et aux initiatives provinciales/régionales ou locales pour la distribution des médicaments antiviraux contre la grippe pandémique.
2.2 Planification de l’hébergement et du regroupement en cohortes des patients/ résidants/clients
Il est préférable d’héberger dans une chambre individuelle un patient/résidant atteint de la grippe, qu’il s’agisse d’un établissement de soins de courte durée, de SLD ou autres milieux de soinsNote de bas de page 2Note de bas de page 3. Par ailleurs, durant une vague de pandémie grippale, il se peut que de telles organisations de soins de santé n’aient pas assez de chambres individuelles pour accueillir tous les patients hospitalisés présentant des symptômes de SG. Aussi, le recours à des milieux de soins temporaires et l’utilisation de cohortes de la grippe seraient autant d’options lors de soigner un grand nombre de patients présentant des symptômes de SG.
- Le plan de PCI/ST devrait prévoir une séparation spatiale appropriée entre les patients/résidants/clients présentant des symptômes de SG ou infectés par le virus de la grippe pandémique (sources infectées) et les patients/résidants non atteints (hôtes réceptifs)Note de bas de page 46-54Note de bas de page 115-117. À cette fin, le plan devrait déterminer au préalable ce qui suit :
- Le besoin de barrières physiques (p. ex. cloisons de verre ou d’acrylique à l’entrée des centres d’évaluation) pour séparer les agents infectieux ou les sources infectées des hôtes réceptifs (autres patients, TS, visiteurs, entrepreneurs, etc.).
- L’emplacement des zones de soins/isolement de la grippe et des autres zones de soins (c.-à-d. ces zones devraient être désignées comme milieux pour soins de courte durée, SLD et infirmeries communautaires).
- L’emplacement des zones de soins de la grippe dans les unités spécialisées (p. ex. soins intensifs en traumatologie, soins coronariens, maternité, néonatale).
- L’emplacement des zones d’évaluation séparées pour les patients/résidants présentant des symptômes de SG et ceux qui n’en présentent pas.
- L’emplacement des zones d’attente à l’admission séparées pour patients et résidants des foyers de SLD présentant des symptômes de SG et ceux qui n’en présentent pas.
- Un processus offrant des méthodes alternatives de prestations des soins ambulatoires et des soins à domicile pour réduire le nombre de personnes vulnérables potentiellement exposées à la grippe en attendant d’être soignées dans le milieu de soins.
- Prévoir la création d’unités de malades hospitalisés afin de regrouper en cohorte les patients/résidants présentant des symptômes de SG séparément des patients/résidants non atteints durant une vague pandémique. De plus, des critères devraient être élaborés pour fermer des unités de soins hospitaliers à la fin de la vague. L’ouverture et la fermeture d’unités pour patients/résidants devraient dépendre des besoins qui surgissent durant la pandémie.
- Un processus de prétriage actif devrait être mis en place pour séparer les patients/résidants présentant des symptômes de SG des patients/résidants non grippés aussitôt que de tels symptômes sont notés.
- Les établissements de SLD devraient désigner des zones pour y isoler des résidants nouvellement admis pendant la durée d’une incubation.
- Les établissements de SLD devraient désigner une zone distincte pour y isoler les résidants qui développent des symptômes de SG.
- Songer à établir des cohortes de patients/résidants non atteints de la grippe qui sont à risque élevé de complications graves s’ils devaient être infectésNote de bas de page 17.
- Présumer qu’un patient/résidant admis dans une cohorte non atteinte a été exposé à la grippe dans la collectivité (c.-à-d. maintenir un haut degré de soupçon durant la période d’incubation).
- Suivre de près les patients/résidants (c.-à-d. toutes les quatre à six heures) pour des symptômes de la grippe pendant la durée de la période d’incubation.
- Préparer l’hébergement des patients/résidants non atteints qui ne sont pas à risque élevé de complications grippales graves, suivant le système d’hébergement hospitalier ou résidentiel habituel de l’organisation (p. ex. pour raisons médicales, chirurgicales).
- Présumer que tous les patients recevant des soins de courte durée et les nouveaux résidants des foyers de SLD admis dans une cohorte non atteinte de la grippe y ont été exposés dans la collectivité.
- On devrait établir un processus pour détecter les symptômes de grippe à l’admission, puis toutes les quatre à six heures pendant la période d’incubation.
- Élaborer des procédures pour séparer les patients/résidants présentant des symptômes de SG de ceux qui n’en présentent pas aussitôt que des symptômes sont notés.
- Élaborer des plans pour regrouper en cohorte les patients/résidants confirmés de grippe et les patients/résidants présentant des symptômes de SG, incluant ceux qui nécessitent également des soins spécialisés ou une évaluation pour d’autres affections (p. ex. unités de soins intensifs en traumatologie, soins coronariens, maternité, néonatales).
- On devrait élaborer un plan pour établir et maintenir une séparation spatiale de deux mètres entre les patients atteints et non atteints de la grippe.
- Dans la mesure du possible, il faudrait prévoir l’emploi de barrières physiques pour réduire l’exposition d’autres patients, TS, visiteurs, entrepreneurs, etc., aux patients/résidants présentant des symptômes de SG.
- Les patients/résidants immuns à la souche de grippe pandémique (c.-à-d. ceux qui ont été immunisés au moins deux semaines auparavant ou qui se sont rétablis de la souche pandémique de grippe) peuvent être hébergés dans la zone la plus appropriée aux soins dont ils ont besoin.
- Il est possible que le vaccin contre la grippe n’offre pas d’immunité parfaite. Les patients/résidants immunisés devraient continuer à être évalués pour des signes de grippe.
2.2.1 Utilisation des chambres des patients durant la période pandémique
Il est préférable d’héberger un patient présentant des symptômes de SG (grippe saisonnière ou grippe pandémique) dans une chambre individuelle.
Note : Pour les milieux de soins ambulatoires, y compris les cabinets de médecins et autres établissements accueillant des patients suivis à l’externe, il faudrait faire en sorte que les salles d’attente puissent maintenir une séparation entre les sources infectées et les hôtes réceptifs (p. ex. deux mètres, cloisons, envoi immédiat des patients présentant des symptômes de SG dans une salle d’examen).
2.2.2 Planification d’une chambre d’isolement pour infections à transmission aérienne durant une période pandémique
Les patients/résidants atteints de la grippe causée par la souche pandémique n’ont pas à être isolés pour des infections à transmission aérienne.
- Les IMGA (voir la section V.4.4.4. et la section VII.1.5.4.) sur les patients atteints de la grippe causée par la souche pandémique devraient être effectuées dans une chambre d’isolement pour infections à transmission aérienne désignée, ou dans une autre chambre où les échanges d’air sont plus efficaces et où l’air est expulsé à l’extérieur, si possibleNote de bas de page 2Note de bas de page 3Note de bas de page 35.
- Comme le nombre de chambres d’isolement pour infections à transmission aérienne est limité dans la plupart des milieux de soins, ces chambres devraient être réservées en priorité aux patients atteints d’infections à transmission aérienne confirmées ou soupçonnées (p. ex. tuberculose, rougeole, varicelle et zona disséminé) ou aux patients soumis à l’induction de l’expectoration ou à la bronchoscopieNote de bas de page 60-70, plutôt qu’aux patients présentant des symptômes de SG.
- On ne devrait pas déplacer les patients/résidants dans une chambre d’isolement pour infections à transmission aérienne à des fins de traitement si cela compromettait la prestation des soins.
2.2.3 Milieux de soins temporaires
- Pour limiter la confusion, dans la mesure du possible, le plan de PCI/ST de grippe pandémique du milieu temporaire devrait être intégré à celui de l’organisme d'attache.
- Le plan de PCI/ST de grippe pandémique du milieu temporaire devrait être fondé sur les recommandations publiées en matière de PCINote de bas de page 2<Note de bas de page 3Note de bas de page 10Note de bas de page 13.
- Le plan de PCI/ST de grippe pandémique du milieu temporaire devrait être intégré aux plans d’intervention d’urgence fédéraux/provinciaux/territoriaux/ régionaux relatifs à la grippe pandémique.
- La planification de grippe pandémique devrait veiller à ce que l’on offre les immunisations appropriées à tous les TS des milieux de soins temporaires (p.ex. les employés affectés à l’entretien ménager, à la buanderie et à la manutention des déchets).
- Le retraitement des instruments médicaux réutilisables ne devrait pas être effectué dans les milieux de soins temporaires.
2.3 Planification du transfert/transport des patients présentant des symptômes de SG dans un milieu de soins ou de l’un à l’autre
L’élaboration préalable des politiques de l’établissement relatives au transfert/transport des patients durant une période pandémique devrait permettre d’appliquer des politiques de soins uniformes. Les planificateurs devraient tenir compte de la population de patients de l’établissement, de la possibilité de pénuries de TS et de l’impact qu’auront les politiques de transfert/transport et les capacités sur les soins médicaux et le rétablissement des patients.
En préparation à une pandémie de grippe, l’établissement devrait :
- Prévoir restreindre le mouvement des patients présentant des symptômes de SG aux déplacements médicalement nécessaires.
- Pour les patients devant être déplacés entre des services, unités ou établissements, on devrait instaurer des procédures formelles de communication pour s’assurer que l’agence de transport et le service, unité ou établissement d’accueil soient informés du diagnostic ou des symptômes de SG du patient, et de son diagnostic et résultats de laboratoire (c.-à-d. une communication directe avec le personnel du service, unité ou établissement d’accueil).
- Veiller à ce que le personnel de transfert/transport effectue une ERPS (voir l’Annexe D) et que les préposés au déplacement portent un EPI approprié (voir la section V.6.2.6.2.).
- Si un transfert/transport est requis, élaborer des plans pour expliquer aux patients présentant des symptômes de SG (s’ils le peuvent) les fonctions suivantes :
- Pratiquer l’hygiène des mains avant le transfert/transport.
- Porter un masque (PAS un appareil de protection respiratoire) pour la durée du transfert/transport, s’ils peuvent le tolérer.
- Pratiquer l’hygiène respiratoire durant le transport.
2.4 Planification pour visiteurs : responsabilités et restrictions
L’élaboration préalable des politiques de l’organisation concernant les visiteurs durant la période pandémique devrait permettre d’appliquer des restrictions uniformes. Les planificateurs devraient tenir compte de la population de patients, de la possibilité de pénuries de TS et d’autres membres du personnel, et de l’impact des politiques de transport sur les soins médicaux et le rétablissement des patients.
- En préparation à une pandémie de grippe, l’organisation devrait prévoir que des personnes asymptomatiques rendront visite à des patients/résidants asymptomatiques, conformément à ses politiques de visite.
- Les organisations devraient identifier des processus pour les visiteurs souhaitant rendre visite aux patients présentant des symptômes de SG. Le visiteur devrait :
- Songer à ne PAS visiter le patient si lui-même est très susceptible d’éprouver des complications en cas de grippe (p. ex., une personne immunodéprimée ou enceinte).
- Pratiquer l’hygiène des mains au moment d’entrer dans la chambre du patient et dès la sortie.
- Songer à utiliser le même EPI que les TS si le visiteur est à deux mètres ou moins du patient.
- Limiter sa visite à un seul patient pour prévenir une transmission involontaire du virus grippal à d’autres patients.
- L’organisation devrait mettre en place des procédés pour détecter les visiteurs présentant des symptômes de SG à leur arrivée dans un milieu de soins; On devrait interdire aux visiteurs symptomatiques d’effectuer des visites sauf dans des circonstances exceptionnelles (voir la section VI.2.4.). On devrait songer à désigner des zones bien en vue aux entrées des milieux de soins pour permettre à tous les visiteurs d’effectuer une auto-évaluation sous la direction du personnel organisationnel pour voir s’ils présentent des symptômes de SG (voir l’Annexe A).
- Les organisations devraient désigner des zones où les visiteurs peuvent pratiquer l’hygiène des mains en entrant dans un milieu de soins, et au moment d’entrer dans la chambre d’un patient et dès sa sortie.
- Les organisations devraient déterminer des méthodes pour s’assurer que tous les visiteurs reçoivent des instructions sur l’hygiène respiratoire soit avant d’entrer dans un milieu de soins, ou au moment d’y entrer.
- Les organisations devraient préparer d’autres restrictions qui s’appliqueront aux visiteurs si une éclosion ou une transmission active de la grippe pandémique survient dans l’établissement. Au cours d’une telle éclosion, ils devraient tenir compte des mesures suivantes :
- Imposer des restrictions aux visiteurs qui n’ont pas encore contracté la souche pandémique de grippe.
- Imposer des restrictions aux visiteurs qui n’ont pas été immunisés contre la souche pandémique dans les deux semaines précédentes.
- Les organisations devraient prévoir des exemptions spéciales pour un visiteur présentant des symptômes de SG (p. ex. s’il est proche parent avec un patient en phase terminale ou s’il est le parent d’un enfant malade hospitalisé).
- L’organisation devrait s’assurer que les visiteurs symptomatiques ne se retrouvent pas en situation où ils pourraient exposer d’autres patients, TS, visiteurs, entrepreneurs, etc., à la grippe quand ils sont dans le milieu de soins.
- L’organisation devrait se préparer à fournir les ressources (c.-à-d. équipements et instructions) permettant au visiteur malade de recevoir des instructions sur la bonne façon de mettre et d’enlever un masque; et sur l’hygiène des mains et l’hygiène respiratoire, y compris les mesures suivantes : Mettre un masque en entrant et le porter pendant tout le temps qu’il est dans le milieu de soins. Pratiquer l’hygiène des mains en entrant dans le milieu de soins, et avant d’entrer dans la chambre d’un patient et d’en sortir. Observer les mesures d’hygiène respiratoire pendant tout son séjour dans le milieu de soins.
- Les visiteurs malades devraient limiter leur visite à un seul patient (adulte en phase terminale ou enfant malade). Sous aucune considération, ils ne devraient rendre visite à une autre personne que le patient/résidant désigné.
- Les enfants présentant des symptômes SG qui sont parents avec des patients en phase terminale peuvent faire une visite, à condition que leurs parents ou gardiens les supervisent de façon stricte.
- Les parents ou gardiens devraient s’assurer que l’enfant malade faisant une visite porte un masque et pratique une hygiène des mains et une hygiène respiratoire strictes.
- Sous aucune considération un enfant faisant une visite et présentant des symptômes de SG ne doit visiter une autre zone, chambre ou personne hospitalisée dans l’établissement (p. ex. cafétérias, aires communes, aires de jeu, etc.).
- Les patients qui ont reçu des visiteurs malades devraient faire l’objet d’une surveillance pendant une période d’incubation à la suite de la dernière visite de ce genre.
3. Planification pour le repérage et le traitement des TS présentant des symptômes de SG
Durant la période pandémique, il est vraisemblable que la majorité des cas de grippe sera causée par la souche pandémique. Lorsque les TS se trouvent dans la collectivité (p. ex. à la maison, à l’école, au centre commercial), ils partagent les mêmes risques de contracter la grippe que la population générale.
Note : Les recommandations de planification face à la grippe pandémique apparaissant dans cette section correspondent à des recommandations de mesures dans la section VII.1.9.
- Des processus devraient être mis en place pour permettre aux TS d’effectuer une auto-évaluation quotidienne en cas de grippe (voir Annexe A) pour déterminer leur état et, ainsi, leur aptitude à travailler avec des hôtes réceptifs (patients, autres TS, visiteurs, entrepreneurs, etc.).
- Des processus devraient être mises en place pour tenir compte de pénuries possibles de personnel (p. ex. un certain nombre de TS ou des membres de leurs familles pourraient contracter la grippe dans la collectivité).
- Lors de fortes pénuries de personnel, songer à fixer des critères permettant aux TS légèrement grippés de venir travailler s’ils se sentent assez bien. Ces TS devraient seulement s’occuper de patients présentant également des symptômes de SG. Voir la section V.6.2.2.
- Fixer des critères pour évaluer et conseiller les TS qui se sont déclarés à risque élevé de complications grippales. Voir la section V.6.2.2.
- On devrait établir des politiques et des procédures pour identifier, suivre et gérer les grappes de TS malades au sein de l’organisation, y compris des processus, définitions de cas, méthodes de surveillance et directives de riposte en cas d’éclosion. Signaler les grappes identifiées aux autorités de santé publique, le cas échéant.
- À des fins de planification, les TS qui se sont rétablis d’une grippe confirmée en laboratoire contractée durant la pandémie peuvent être considérés comme immuns à la souche de grippe pandémique.
- À des fins de planification, deux semaines après la vaccination, les TS qui ont été immunisés contre la souche de grippe pandémique peuvent être considérés comme immuns et donc aptes à travailler. Pour d’autres recommandations sur le vaccin de la grippe pandémique, se reporter à l’Annexe D du PCLPINote de bas de page 5 et au Comité consultatif national de l’immunisation (Guide canadien d'immunisation Septième édition - 2006)Note de bas de page 17Note de bas de page 18.
- Les individus vaccinés devraient continuer à s’auto-évaluer quotidiennement pour la grippe. Prière de consulter l’outil d’auto-évaluation de la grippe dans l’Annexe A.
- Les individus vaccinés devraient continuer à utiliser un EPI approprié pour se protéger contre les nouvelles souches de grippe et d’autres agents respiratoires.
- Pour plus d’informations et des recommandations sur l’usage des antiviraux durant une pandémie de grippe, se reporter à l’Annexe E du PCLPINote de bas de page 5.
4. Planification et prestation de l’éducation et de la formation aux compétences en matière de grippe pandémique pour les TS dans toutes les organisations de soins de santé
En période inter-pandémique, toutes les organisations de soins de santé, y compris les agences fournissant les services de personnel contractuels aux milieux de soins, devraient fournir l’éducation et la formation aux compétences appropriées à tous les TS sur la prévention et le contrôle de la grippe pandémique dans les soins de santé :
- Fournir l’éducation et la formation aux compétences sur la grippe saisonnière et la grippe pandémique aux TS de tous les quarts et services.
- La campagne de grippe saisonnière d’une organisation peut être un moment propice pour donner l’éducation et la formation aux compétences sur la grippe pandémique.
- Adapter l’éducation et la formation aux compétences sur la grippe pandémique au public cible.
- On devrait employer une variété de méthodes éducatives, p. ex., affiches dans les ascenseurs et les entrées, brochures, bulletins, sites Web, mini-séances d’éducation durant les changements de quart, jeux de rôle et autres scénarios, etc.
- L’éducation et la formation aux compétences sur la grippe pandémique dispensées durant la période inter-pandémique devraient comprendre :
- Un examen détaillé du plan de PCI/ST de grippe pandémique de l’organisation, y compris la façon de s’en prévaloir.
- Une explication de la façon dont l’organisation entend transmettre ses plans évolutifs aux TS.
- Une explication de l’ERO de l’organisation (voir l’Annexe C) et de la façon dont le personnel devrait appliquer les changements pertinents de l’ERO dans leur pratique.
- Une discussion sur les processus à la disposition des TS à risque élevé de complications dues à la grippe pour se déclarer eux-mêmes et solliciter l’avis du clinicien en ST (p. ex. traitement antiviral précoce, immunisation).
- Une explication à savoir pourquoi et comment effectuer quotidiennement une auto-évaluation pour identifier les symptômes de SG ou pour déterminer si les symptômes s’apparentent à ceux de la grippe (voir l’Annexe A).
- Une explication de la façon dont l’application complète des mesures de PBPA et des précautions contre la grippe pandémique devrait réduire ou prévenir la transmission de toutes les infections, incluant la grippe pandémique, dans tous les milieux de soins. Cela pourrait inclure une explication de l’importance de :
- L’emploi de précautions contre la grippe pandémique (voir la section V.6.2.6.) pour tous les patients présentant des symptômes de SG.
- L’usage approprié des EPI (voir l’Annexe D) pour soigner les patients présentant des symptômes de SG.
- La stricte observation des règles d’hygiène des mains comme stratégie clé pour prévenir la transmission du virus de la grippe pandémique dans les milieux de soinsNote de bas de page 10Note de bas de page 13.
- L’impact de l’hygiène respiratoire pour réduire la transmission de la grippe.
- Des procédures pour obtenir l’immunisation contre la souche pandémique une fois le vaccin disponible, suivant l’Annexe D du PCLPI.
- Des procédures pour obtenir et utiliser divers médicaments antiviraux à des fins de traitement et de riposte contre l’éclosion durant une pandémie, suivant l’Annexe E du PCLPI.
- Une révision des plans en vigueur dans les centres temporaires d’évaluation de la grippe pandémique et les hôpitaux temporaires de grippe (voir la section VI.2.2.3.).
- Une discussion sur l’emploi approprié des EPI en fonction de l’ERPS, y compris les stratégies d’établissement des priorités les concernant.
- Une formation pour exécuter efficacement et exactement les ERPS (voir l’Annexe D) avant chaque contact avec un patient durant la période pandémique.
De plus, tous les TS devraient recevoir une éducation et une formation aux compétences pour effectuer des ERPS efficaces, en plus de soigner de façon compétente et sécuritaire les patients tout en se protégeant eux-mêmes. En outre, songer à inclure les éléments suivants dans les documents de formation :
- Des renseignements sur de nouvelles souches de grippe susceptibles de mener à une pandémie de grippe.
- Le profil clinique prévu de la souche pandémique, y compris le profil clinique des très jeunes enfants et des personnes âgées fragiles atteints de la grippe ou d’autres infections de l’appareil respiratoire supérieur.
- Une discussion sur le risque posé par la souche de grippe pandémique et les complications possibles pour les groupes à risque élevé (voir la section V.4.2.2.b.).
- Une étude des conclusions de l’ERO de l’établissement sur la grippe pandémique et des mesures correctrices adoptées.
- La prestation d’une formation aux compétences pour l’exécution des ERPS lors d’une pandémie de grippe (voir l’Annexe D).
- La prestation d’une formation aux compétences sur la façon d’incorporer et d’appliquer les connaissances acquises dans chaque ERPS, compte tenu des connaissances découlant de l’ERO de l’organisation (voir l’Annexe C) (p. ex. mesures techniques, et politiques et procédures administratives en vigueur pour prévenir et contrôler la transmission de la grippe pandémique dans le milieu de soins).
VII. Période pandémique : recommandations visant à prévenir la propagation de la grippe pandémique dans les milieux de soins existants
Les recommandations suivantes ont été adaptées à divers milieux de soins et devraient s’appliquer à tous les milieux où des soins de santé sont dispensés (p. ex. préhospitaliers, courte durée, SLD, ambulatoires, à domicile, clinique et communautaire).
On trouvera des recommandations particulières sur la prévention et le contrôle de la grippe pandémique dans les milieux de soins de courte durée dans la section VII.1.; de SLD dans la section VII.2.; de soins ambulatoires dans la section VII.3.; de soins communautaires dans la section VII.4.; soins à domicile dans la section VII.5.
1. Recommandations concernant la période pandémique pour les milieux de soins de courte durée
1.1 Mise en œuvre du plan de PCI/ST de grippe pandémique pour les milieux de soins de courte durée
Fondées sur le plan de PCI/ST de grippe pandémique (voir la section VI.), les recommandations suivantes devraient s’appliquer une fois qu’une pandémie de grippe a été déclarée dans la zone locale.
Note : Le déclencheur de certaines activités relatives à la pandémie de grippe peut être déterminé par les gouvernements ou autorités compétentes locales, sans égard aux déclarations d’une telle pandémie.
1.2 Acquisition de renseignements à jour sur la souche virale de la grippe pandémique
L’organisation devrait s’assurer qu’elle-même et ses TS ont accès à des informations à jour sur l’épidémiologie, le profil clinique et les recommandations de PCI/ST disponibles tout au long de la vague pandémique. Par exemple, on devrait consulter régulièrement le site Web de l’ASPCNote de bas de page 118 et les sites des autorités provinciales/territoriales et locales de santé publique.
1.3 Mise en œuvre de précautions contre la grippe pandémique dans les milieux de soins de courte durée
Voici une liste de précautions à prendre contre la grippe pandémique (voir la section V.6.2.6.) dans les milieux de courte durée :
- Une affiche devrait être mise en place à des endroits précis (p. ex. les entrées) pour indiquer où se procurer un masque et un DMBA.
- Assurer régulièrement une bonne hygiène des mains (voir la section V.6.2.6.1.) et l’hygiène respiratoire de la part des patients, TS, visiteurs, entrepreneurs, etc.
- Installer des DMBA aux points de service et aux entrées et sorties des milieux de soins et des unités de soins.
- Exécution d’une ERPS (voir l’Annexe D) par un TS avant chaque rencontre avec les patients.
- Utilisation appropriée de l’équipement de protection individuelle :
- Masques et APR (voir la section V.6.2.6.3.).
- Protection des yeux et du visage ou écran facial (voir la section V.6.2.6.4.).
- Gants (voir la section V.6.2.6.5.).
- Blouses (voir la section V.6.2.6.6.).
- Pratiques appropriées liées à l’entretien ménager, à la buanderie et aux déchets (voir la section V.6.2.6.7.).
- Mise en œuvre de mesures de contrôle techniques et administratives (conformément au plan de PCI/ST pour la grippe pandémique) afin de séparer de façon rapide et viable les sources infectées des hôtes réceptifs par les mesures suivantes :
- Zones d’évaluation et de soins distincts
- Cloisons temporaires
- Séparation de deux mètres
- Prétriage passif induit par une affiche/prétriage actif suivant le plan de PCI/ST de grippe pandémique de l’organisation conçu spécifiquement pour le milieu de soins en question afin de :
- Indiquer la direction vers la zone d’évaluation de la grippe pandémique et la zone d’admission,
- Fournir une formation sur la façon d’assurer l’hygiène respiratoire et l’hygiène des mains,
- Fournir des directives sur la façon d’effectuer des auto-évaluations en cas de grippe (voir l’Annexe A).
1.4 Triage et évaluation
1.4.1 Dès qu’ils entrent dans le milieu de soins, il est recommandé de séparer (prétrier) les patients en groupes nécessitant une évaluation pour les éléments suivants :
- Grippe
- Autres affections, en plus de symptômes de SG (p. ex., patients souffrant d’arythmie, de traumatisme)
- Autres affections, SANS symptômes de SG
1.4.2 Processus d’évaluation de la grippe
Organiser le processus d’évaluation de la grippe de manière à réduire le surpeuplement et assurer une séparation spatiale appropriée (deux mètres) entre les sources infectées et les hôtes réceptifs dans les cabines d’évaluation, salles d’attente et zones de soins aux patients.
- Dans la mesure du possible, on devrait utiliser une chambre individuelle pour les patients présentant des symptômes de SG.
- S’il est impossible d’utiliser des chambres individuelles, s’assurer que les recommandations visant l’espace sont respectées (c.-à-d. deux mètres entre les patients atteints et non atteints de la grippe, ou utiliser des barrières physiques temporaires).
- L’hygiène respiratoire devrait être pratiquée, y compris le port d’un masque par les patients dans la mesure où ils peuvent le tolérer.
- Examiner la possibilité de regrouper en cohorte les patients présentant des symptômes similaires dans la même section (une séparation de deux mètres n’est pas nécessaire lorsque les patients présentent des symptômes/diagnostics semblables).
- Le personnel d’évaluation devrait vérifier non seulement les symptômes du patient, mais aussi ceux de la personne qui l’accompagne.
- Si la personne accompagnant le patient présente des symptômes de SG et le patient ne présente pas de symptômes (c.-à-d. se présente pour « autre chose que la grippe ») :
- Présumer que le patient a été exposé à la grippe;
- On devrait surveiller le patient toutes les quatre à six heures pour détecter des symptômes de SG (voir l’Annexe A);
- Demander qu’une autre personne sans symptômes de SG accompagne le patient. Cependant, si cela est impossible, la personne accompagnatrice présentant des symptômes de SG peut demeurer avec ce patient;
- On devrait informer la personne accompagnatrice présentant des symptômes de SG que si elle quitte le chevet du patient, elle devrait quitter la zone des patients et quitter immédiatement l’établissement.
- On devrait demander à la personne accompagnatrice présentant des symptômes de SG de porter un masque et lui fournir des instructions quant à l’hygiène respiratoire et des mains.
- On devrait informer la personne accompagnatrice présentant des symptômes de SG qu’elle ne devrait PAS aller à la cafétéria, voir d’autres patients ou attendre dans toute zone publique.
- Si la personne accompagnant le patient présente des symptômes de SG et le patient ne présente pas de symptômes (c.-à-d. se présente pour « autre chose que la grippe ») :
1.5 Processus d’admission
- Il faudrait organiser le processus d’admission de manière à réduire le surpeuplement et à assurer une séparation spatiale appropriée (deux mètres) entre les agents infectieux, ou les sources infectées et les hôtes réceptifs.
- Si possible, on devrait utiliser des barrières physiques (c.-à-d. cloisons de verre ou d’acrylique) pour réduire l’exposition du personnel d’évaluation, d’accueil et d’admission aux patients présentant des symptômes de SG.
- S’il est impossible d’utiliser des barrières physiques, il faudrait s’assurer que les recommandations visant la séparation spatiale (c.-à-d. deux mètres entre les employés non infectés et les patients présentant des symptômes de SG) sont respectées.
- On devrait garder séparées les cohortes atteintes et non atteintes de la grippe pour la durée de la pandémie (c.-à-d. localement).
1.5.1 Ouvrir des zones distinctes de soins aux malades hospitalisés atteints et non atteints de la grippe
Il faudrait aménager toutes les zones de soins aux malades hospitalisés de façon à disposer à la fois de zones de soins aux patients atteints de la grippe et de zones distinctes pour les soins aux patients non atteints. L’ouverture et l’utilisation de ces zones dépendront de l’épidémiologie émergente, de la gravité de la pandémie ainsi que de leurs répercussions sur l’organisation.
Il faudrait maintenir une distance de deux mètres entre les patients présentant des symptômes de SG et ceux qui n’en présentent pas.
Tout patient admis dans une cohorte non atteinte de la grippe devrait être considéré comme ayant été potentiellement exposé à la grippe dans la collectivité (c.-à-d. maintenir un degré élevé de suspicion pour des symptômes de SG durant la période d’incubation).
Note : Il n’est pas nécessaire de séparer de deux mètres des patients infectés par le même agent infectieux (p. ex. dans les cohortes de grippe).
1.5.2 Emploi de chambres individuelles
Dans la mesure du possible, on devrait utiliser des chambres individuelles pour les malades hospitalisés présentant des symptômes de SG.
1.5.3 Emploi de chambres d’isolement pour infections à transmission aérienne
Note : Les chambres d’isolement pour infections à transmission aérienne ne sont pas requises pour les soins de base aux patients grippés.
Un processus devrait être mis en place pour établir la priorité des chambres afin de réserver des chambres d’isolement pour infections à transmission aérienne, suivant le plan de PCI/ST de grippe pandémique.
- On devrait assigner en priorité les chambres d’isolement pour infections à transmission aérienne aux patients atteints d’infections à transmission aérienne confirmées ou soupçonnées. Les infections à transmission par voie aérienneNote de bas de page 2Note de bas de page 3 comprennent :
- Tuberculose
- Rougeole
- Varicelle
- Zona disséminé
- On peut utiliser des chambres d’isolement pour infections à transmission aérienne pour les IMGA effectuées sur des patients présentant des symptômes de SG, dans la mesure du possible.
1.5.4 IMGA urgentes
- Il ne faudrait pas retarder les IMGA urgentes (p. ex., intubation associée à un arrêt cardiaque) en transférant des patients dans des chambres individuelles ou des chambres d’isolement pour infections à transmission aérienne (voir la section V.4.4.4., la section V.6.2.4. et la section VII.1.5.4.).
- S’assurer de la disponibilité et de l’utilisation appropriée de l’EPI, et de maintenir une séparation spatiale pour toutes les personnes dans la chambre.
- Lorsqu’une IMGA est effectuée dans la chambre d’un patient, on devrait demander à toutes les personnes non essentielles de sortir.
- Tous les membres du personnel se trouvant dans la chambre où s’effectue une IMGA devraient porter un APR bien ajusté.
- Dans les chambres à lits multiples, tirer le rideau autour du lit des autres patients. Les membres du personnel participant dans l’exécution d’une IMGA devraient porter un APR; les patients dans une chambre à lits multiples ne sont pas obligés d’en porter un.
- Maintenir une séparation spatiale de deux mètres entre le patient nécessitant une IMGA et les patients ne présentant pas de symptômes de SG.
- Surveiller étroitement les autres patients dans la chambre toutes les quatre à six heures pendant la durée d’une incubation à la suite d’une IMGA.
- Note : Lorsque l’on répond à un code (arrêt cardiaque) sur un patient présentant des symptômes de SG, éviter tout retard dans le traitement pouvant sauver la vie que pourrait causer le transfert du patient dans une chambre individuelle ou dans une chambre d’isolement pour infections à transmission aérienne.
- Des stratégies de contrôle de la source peuvent réduire le niveau de génération d’aérosols et, par conséquent, le risque que peut poser l’exécution d’une IMGA sur un patient présentant des symptômes de la grippe pandémique (voir la section V.4.4.4.).
- Les pratiques médicales susceptibles de réduire la génération d’aérosols comprennent notamment l’utilisation appropriée de sédation chez le patient.
- N’effectuer une IMGA que lorsqu’elle est médicalement nécessaire.
- Effectuer une IMGA avec du personnel expérimenté et possédant les compétences requises.
- Prévoir et contrôler les processus liés aux IMGA dans la mesure du possible.
- Limiter le nombre de TS dans la chambre lorsqu’une IMGA est effectuée.
- Utiliser un aérosol-doseur pour éviter la nébulisation.
- Organiser le déroulement du travail de façon à maintenir une ventilation optimale dans la chambre (p. ex. éviter l’encombrement des ouvertures de ventilation pour assurer un niveau sain de filtration d’air et la circulation d’air).
- Utiliser un système d’aspiration fermé dans la mesure du possible.
1.5.5 Placement des patients SANS symptômes de SG
Aussitôt que des patients non atteints de la grippe sont repérés (c.-à-d. ceux qui requièrent une évaluation de soins de courte durée pour des affections autres que la grippe), leur demander de se rendre dans des zones d’évaluation ou salles d’attente pour affections autres que la grippe.
- Les malades hospitalisés sans symptômes de grippe devraient être soignés selon les recommandations des PBPA appropriées à leurs maladies.
- Songer à surveiller les symptômes de grippe (voir l’Annexe A) à l’admission, puis toutes les quatre à six heures pour une période d’incubation (voir Hypothèses, à la section V.1.a.).
- Séparer les patients qui développent des symptômes de SG des patients non atteints de la grippe aussitôt que des symptômes sont notés.
- S’assurer que les patients à risque élevé de complications graves s’ils devaient contracter la grippe sont rapidement repérés et séparés (p. ex. au moins deux mètres, usage de cloisons) des personnes présentant des symptômes de SG (voir la section V.4.2.2.b.).
- Surveiller de près les symptômes de grippe chez les patients à risque élevé de complications graves, toutes les quatre heures pour une période d’incubation (voir la section V.4.2.2.b.) après l’admission, puis tous les quarts pour la durée de l’admission (voir l’Annexe A).
- Il faudrait élaborer des plans en vue d’un traitement antiviral précoce des patients présentant des symptômes de SG.
1.5.6 Placement des patients AVEC des symptômes de SG
- Les patients nécessitant principalement une évaluation et des soins pour des symptômes de SG devraient être dirigés vers les zones de cohortes de grippe.
- Lorsque c’est possible, placer les patients présentant des symptômes de SG dans une chambre individuelle.
- S’il y a pénurie de chambres individuelles, il faudrait maintenir une séparation de deux mètres entre les patients et tirer les rideaux.
1.5.7 Placement des patients AVEC des symptômes de SG et également atteints d’une autre affection
- On devrait diriger rapidement les patients qui, à la fois, présentent des symptômes de SG et qui nécessitent également une évaluation pour soins de courte durée en raison d’autres affections vers des zones où se trouvent les ressources pour évaluer/soigner les problèmes en question, tout en prévenant la propagation de la grippe aux patients, TS, visiteurs, entrepreneurs, etc., asymptomatiques.
- Il faudrait aménager des zones de cohortes au moyen de chambres individuelles ou de cloisons dans des chambres à lits multiples pour les patients présentant des symptômes de SG qui ont aussi besoin de soins dans des unités spécialisées (p. ex., soins intensifs en traumatologie, soins coronariens, maternité, néonatale).
- S’il est impossible d’utiliser des chambres individuelles ou des cloisons, on devrait s’assurer qu’une séparation spatiale est maintenue (c.-à-d. deux mètres entre les patients atteints et ceux non atteints de la grippe).
- Les patients présentant des symptômes de SG qui nécessitent un traitement pour d’autres affections peuvent être regroupés en cohorte dans des chambres à lits multiples.
1.5.8 Placement des patients immuns à la grippe
- Les patients qui sont immuns à la grippe comprennent ceux qui :
- Ont été vaccinés contre la souche de grippe pandémique au moins deux semaines auparavant, ou
- Se sont rétablis d’une grippe pandémique confirmée en laboratoire.
- Les patients qui se sont rétablis d’une grippe confirmée en laboratoire peuvent être hébergés dans la zone la plus appropriée à leurs besoins.
- Comme l’immunisation peut ne pas offrir une protection parfaite, songer à évaluer les malades hospitalisés immunisés pour détecter des signes de grippe toutes les quatre à six heures pour une période d’incubation (voir la section V.1.a.).
1.6 Transfert/transport des patients présentant des symptômes de SG dans un milieu de soins (c.-à-d. intra-établissement) et entre deux milieux de soins (c.-à-d. inter-établissements)
- On devrait limiter le mouvement des patients présentant des symptômes de SG aux déplacements médicalement nécessaires.
- Lorsque le transfert/transport (intra-établissement ou inter-établissements) est nécessaire, s’assurer que le TS effectue une ERPS (voir l’Annexe D) pour déterminer l’ensemble des précautions contre la grippe pandémique (voir la section V.6.2.6.) recommandées avant, pendant et après le transport des patients.
- Un processus de communication officiel devrait être établi pour s’assurer que l’agence de transfert et le service, unité ou établissement d’accueil est au courant des symptômes de SG, du diagnostic et des résultats de laboratoire du patient (p. ex. communication directe avec le personnel du service, de l’unité ou de l’établissement d’accueil), de façon à ce que le personnel effectuant le transfert et l’entité d’accueil puisse rapidement prendre des précautions contre la grippe pandémique durant le transport et dès l’arrivée du patient.
- Lorsqu’un transport (intra-établissement ou inter-établissements) est nécessaire, on devrait expliquer aux patients présentant des symptômes de SG comment :
- Pratiquer l’hygiène des mains.
- Porter un masque (PAS un APR) pour la durée du transport, s’ils peuvent le tolérer.
- Pratiquer l’hygiène respiratoire durant le transport.
1.7 Responsabilités et restrictions relatives aux visiteurs
1.7.1 Visiteurs et évaluation de la grippe
- Avant d’entrer dans un milieu de soins, les visiteurs devraient s’auto-évaluer afin de détecter tous symptômes de SG et ne devraient pas entrer s’ils remarquent de tels symptômes (voir la section VI.2.4. et l’Annexe A).
- Songer à afficher l’outil d’auto-évaluation de grippe sur le site Web de l’organisation pour permettre aux visiteurs de s’évaluer avant de se rendre à un milieu de soins.
- Les personnes asymptomatiques peuvent effectuer des visites sans restrictions de prévention contre les infections.
1.7.2 Visiteurs sans symptômes de SG visitant un patient présentant des symptômes de SG
Le visiteur devrait :
- Songer à NE PAS faire de visite s’il (le visiteur) est à risque élevé de complications en cas de grippe (p. ex., maladie cardio-pulmonaire, immunodéprimé, femme enceinte, etc.).
- Limiter sa visite à un seul patient par visite à l’hôpital, afin de prévenir la transmission accidentelle de la grippe à d’autres patients.
1.7.3 Circonstances exceptionnelles pour les visiteurs présentant des symptômes de SG
- Les visiteurs présentant des symptômes de SG ne devraient PAS faire de visites, à moins d’être :
- Proches parents avec des patients en phase terminale.
- Parents d’enfants malades.
- En mesure de porter un masque et de se conformer à l’hygiène respiratoire et des mains.
- Les enfants présentant des symptômes de SG qui sont parents avec des patients en phase terminale peuvent faire une visite, à condition que leurs parents ou gardiens les supervisent de très près. Les parents ou gardiens devraient s’assurer que l’enfant malade porte un masque et pratique une hygiène des mains et une hygiène respiratoire strictes.
- Sous aucune considération un enfant faisant une visite et présentant des symptômes de SG ne doit visiter une autre zone, chambre ou personne hospitalisée dans l’établissement, ou une aire ouverte renfermant des patients vulnérables (p. ex., unité de soins intensifs néonatale).
- L’organisation devrait s’assurer que les visiteurs symptomatiques ne se retrouvent pas dans une situation où ils pourraient exposer d’autres patients, TS, visiteurs, entrepreneurs, etc., à la grippe pendant qu’ils sont dans un établissement.
- Les visiteurs malades devraient limiter leur visite à un seul patient (adulte en phase terminale ou enfant malade).
- Les visiteurs malades ne devraient pas visiter un autre patient ou utiliser toute autre zone de l’établissement (p. ex. zones publiques, salles d’attente, salons, etc.).
- L’organisation devrait fournir les ressources (p. ex. équipements et instructions) permettant au visiteur malade de faire ce qui suit :
- Mettre un masque en entrant dans un milieu de soins.
- Enlever le masque et le déposer dans un contenant approprié en quittant le milieu de soins.
- Pratiquer l’hygiène des mains en entrant dans le milieu de soins, avant d’entrer dans la chambre d’un patient et d’en sortir, ainsi qu’après avoir enlevé le masque en quittant le milieu.
- Pratiquer l’hygiène respiratoire.
- Les visiteurs malades devraient se présenter au poste de garde avant d’entrer dans la chambre du patient :
- Pour recevoir des instructions sur la façon appropriée de mettre et d’enlever un masque, et de pratiquer l’hygiène des mains et l’hygiène respiratoire.
- Pour un examen des pratiques de prévention et de contrôle des infections.
- Surveiller les patients en vue de symptômes de SG pour une période d’incubation après la dernière visite d’une personne malade.
1.8 Période pandémique : affectations de travail durant la période pandémique
(voir les recommandations de planification dans la section VI.3.)
- Durant la période pandémique, les TS devraient effectuer et interpréter une auto-évaluation de grippe quotidienne pour déterminer leur état et, ainsi, leur aptitude au travail.
- S’assurer que les TS savent comment effectuer et interpréter l’auto-évaluation quotidienne en cas de grippe (voir l’Annexe A) pour déterminer leur état et, ainsi, leur aptitude au travail.
- Les TS qui développent des symptômes de SG lorsqu’ils sont de garde devraient en rapporter la survenance et être relevés de leurs fonctions.
- Les TS sont considérés comme aptes au travail (voir la section V.6.2.2.a.) :
- Les TS asymptomatiques (conformément à l’auto-évaluation en cas de grippe, voir l’Annexe A).
- Les TS qui sont considérés comme inaptes au travail devraient, à tout le moins, ne pas se présenter au travail pour au moins une période de transmissibilité suivant l’apparition des symptômes.
- Les TS considérés comme aptes au travail, avec restrictions (voir la section V.6.2.2.b.) :
- Lors d’une pandémie grave ou prolongée où des pénuries de personnel compromettent la sécurité des patients, les organisations peuvent permettre aux personnes présentant des symptômes de grippe légers de retourner au travail.
- Ces membres du personnel pourraient se voir demander de s’occuper de cohortes de patients atteints de la grippe.
- Les TS qui se déclarent à risque élevé de complications liées à la grippe, y compris les TS enceintes, (voir la section V.6.2.3.) devraient être évalués par un clinicien de la santé au travail (ou, si aucun n’est disponible, leur médecin personnel, conjointement avec le personnel de la prévention et du contrôle des infections ou de la santé publique). Ces TS devraient se voir offrir du counselling et de la formation, y compris de l’information sur la gravité de la grippe; ils devraient également bénéficier d’un renforcement de mesures protectrices telles qu’une ERPS, une utilisation appropriée de l’EPI, un traitement et des médicaments antiviraux. (Voir la section V.6.2.3.) (Voir l’Annexe E du PCLPINote de bas de page 5 pour des recommandations sur l’usage des médicaments antiviraux.)
1.9 Période pandémique : éducation et formation aux compétences en matière de grippe pandémique pour le personnel de santé des milieux de soins de courte durée
L’éducation et la formation aux compétences du personnel devraient être renforcées devant l’imminence d’une grippe pandémique.
(Voir les recommandations de planification dans la section VI.4.)
1.10 Détection et gestion d’une éclosion de grippe dans les milieux de soins de courte durée
Une éclosion peut survenir dans des zones de cohortes de patients non grippés. Le virus de la grippe peut être introduit par des patients qui incubaient l’infection au moment de leur admission au milieu de soins, ou par des TS ou des visiteurs présentant des symptômes de SG (voir la section V.1.a.).
1.10.1 Détection d’un nouveau cas de grippe dans les cohortes de patients non atteints de la grippe
- Un patient admis dans une zone de cohorte/patients non atteints de la grippe peut y avoir été exposé dans la collectivité et il pouvait incuber la grippe lors de son admission dans le milieu de soins.
- On devrait surveiller étroitement toutes les nouvelles admissions non atteintes de la grippe pour détecter les symptômes de la grippe pandémique pour une période d’incubation toutes les quatre à six heures (voir la section V.1.a.), puis une fois par quart pour la durée de l’admission.
1.10.2 Séparer les patients qui développent des symptômes de SG de ceux non atteints de la grippe
- Les limites géographiques des zones exposées (songer à l’aménagement physique de l’unité/zone) devraient être fixées. Présumer que tous les patients, TS de cette zone géographique ont été exposés à la grippe.
- Les patients ayant développé des symptômes de SG devraient être transférés dans une unité de soins de grippe et mis en cohorte, si médicalement et logistiquement possible.
- Si leur transfert n’est pas possible, on devrait regrouper en cohorte les patients symptomatiques, autant que possible, au sein de l’unité.
- Songer à affecter des TS particuliers au travail dans cette cohorte, afin de diminuer une exposition possible pour d’autres patients réceptifs.
1.10.3 Déclarer une éclosion
- Une éclosion peut être déclarée lorsque deux ou plusieurs patients dans des chambres séparées (dans une cohorte ou zone de soins non atteinte de la grippe) développent des symptômes de SG durant une période d’incubation. Cette définition peut varier d’une autorité compétente à l’autre.NOTE : Si tous les nouveaux cas de grippe sont confinés à une chambre individuelle (c.‑à‑d. compagnons de chambre du cas de référence), certaines autorités compétentes peuvent ne pas considérer une telle circonstance comme une éclosion. Toutefois, elles peuvent établir des critères pour déclarer une éclosion lorsque les premiers cas sont confinés à une chambre individuelle.
- Lorsqu’une éclosion est reconnue, on devrait aviser le personnel de la prévention et du contrôle des infections et de la santé et sécurité au travail, ainsi que les autorités locales de santé publique.
- Lorsqu’une éclosion est déclarée :
- Mettre en place une équipe de gestion des éclosions.
- Activer les politiques relatives aux stratégies de communication pour la gestion des éclosions, conformément aux politiques et procédures du milieu de soins.
- Fermer l’unité/zone à l’admission, au congé ou au transfert : (effectuer une analyse des risques/avantages avant de fermer l’unité/zone).
- Si la fermeture de l’unité est impossible, songer à administrer une prophylaxie antivirale à toutes les nouvelles admissions dans l’unité où survient l’éclosion (voir l’Annexe E du PCLPINote de bas de page 5).
- On devrait songer fortement à administrer une prophylaxie antivirale à toutes les personnes (c.-à-d. patients, TS) se trouvant dans l’unité/zone exposée, sauf contre-indication médicale (voir l’Annexe E du PCLPINote de bas de page 5).
- Renforcer la surveillance des nouveaux cas en surveillant tous les patients de l’unité toutes les quatre à six heures pour la durée de l’éclosion.
- Nettoyer méticuleusement chaque jour les surfaces de l’environnement (voir la section V.6.2.6.7.). Nettoyer également tous les articles non critiques pour les soins aux patients entre chaque usage des patients. Les surfaces fréquemment touchées par les mains des TS et des patients (comme les surfaces de l’équipement médical et les boutons d’ajustement ou d’ouverture, poignées de porte, mains courantes, etc.) devraient être nettoyées au moins deux fois par jour et quand on sait qu’elles sont contaminées.
1.10.4 Isoler les nouveaux patients grippés
- Les patients dont les symptômes de SG viennent d’être reconnus devraient être isolés dans leurs chambres, en assurant une séparation de deux mètres entre eux et tout compagnon de chambre ne présentant pas de symptômes de SG.
- Fermer le rideau entre le patient symptomatique et les autres patients, s’il ne s’agit pas d’une chambre individuelle.
- Traiter le nouveau patient grippé avec des médicaments antiviraux, sauf contre-indication médicale.
- Informer le patient de pratiquer l’hygiène des mains fréquemment, utiliser l’hygiène respiratoire et demeurer dans son espace de lit.
1.10.5 Suivi des contacts avec les compagnons de chambre
- Aux fins d’une éclosion, le terme compagnon de chambre inclut les compagnons de chambre actuels et tout patient ayant partagé la chambre avec un compagnon de chambre précédent durant une période d’incubation (voir la section V.1.a.). Pour les unités ouvertes (p. ex. unité de soins intensifs), considérer les « compagnons de chambre » comme les patients réceptifs de chaque côté du patient nouvellement infecté ou tout patient se trouvant à deux mètres ou moins du patient nouvellement infecté.
- La surveillance des compagnons de chambre devrait être augmentée pour déceler des symptômes de grippe toutes les quatre à six heures pour une période d’incubation (voir la section V.1.a.).
- Il faudrait commencer à administrer une prophylaxie antivirale aux compagnons de chambre, sauf contre-indication médicale (voir l’Annexe E du PCLPINote de bas de page 5).
- Il faudrait encourager les compagnons de chambre à pratiquer fréquemment l’hygiène des mains.
- Les compagnons de chambre asymptomatiques ne devraient pas se voir obligés de porter un masque pour prévenir la transmission de la grippe.
1.10.6 Limiter le transfert des patients exposés
(Voir la section VI.2.3.)
- Songer à limiter le transfert des patients exposés qui n’ont PAS développé de symptômes de SG. (Voir la section VII.1.10.8.)
- S’il faut transférer un patient exposé pour des raisons médicales impératives :
- Le personnel/agent de transfert et les unités/organisations d’accueil devraient être informés de l’éclosion en prévision du transfert.
- Rappeler au professionnel en prévention des infections (PPI) du milieu de soins d’accueil de porter attention aux précautions à prendre contre la grippe pandémique (voir la section V.6.2.6.).
- Le patient transféré devrait être surveillé toutes les quatre à six heures pour détecter les symptômes de SG, durant une période d’incubation (voir la section V.1.a.).
1.10.7 Restrictions relatives aux visiteurs lors d’une éclosion
- Songer à placer des affiches multilingues dans les entrées de l’unité/zone pour prévenir les visiteurs de l’éclosion.
- Songer à limiter les visiteurs (des exceptions peuvent être faites pour les visiteurs aux patients en phase terminale).
- Dissuader les visites de la part des personnes se déclarant à risque élevé de complications graves si elles devaient contracter la grippe.
1.10.8 Déclaration de la fin d’une éclosion de grippe
- L’éclosion peut être déclarée terminée après une période de transmissibilité, suivie d’une période d’incubation, après le repérage du dernier cas.
- Si le dernier cas est un membre du personnel qui a été renvoyé à la maison, l’éclosion peut être déclarée terminée après qu’une période d’incubation (voir la section V.1.a.) a suivi son départ, ou après une période de transmissibilité en plus d’une période d’incubation suivant le dernier cas de patient, la période la plus longue prévalant.
2. Recommandations en période pandémique pour les activités de prévention et de contrôle des infections dans les milieux de soins de longue durée
La grippe saisonnière est une cause importante de maladie et de décès chez les résidants des établissements de SLD. L’expérience de la grippe saisonnière a montré qu’il est très probable que ces résidants seraient très vulnérables aux complications graves s’ils devaient contracter la grippe causée par la souche pandémique. Puisque ces établissements sont des communautés relativement fermées, les visiteurs, TS et résidants qui ont voyagé ou fait des visites dans la collectivité, ou les résidants nouvellement admis de la collectivité sont habituellement à l’origine de la transmission du virus grippal dans ces établissements.
Durant une vague pandémique, selon toute probabilité, les établissements de soins de courte durée ne pourront admettre que les résidants des établissements de SLD qui nécessitent un niveau plus élevé de soins médicaux que ceux que peuvent fournir ces établissements. Les établissements de SLD devraient donc être prêts à soigner sur place les résidants atteints de la grippe.
2.1 Mise en œuvre du plan de PCI/ST de grippe pandémique de l’organisation de soins de longue durée
Fondées sur le plan préparé de PCI/ST de grippe pandémique (voir la section VI.), les recommandations suivantes devraient s’appliquer une fois qu’une pandémie de grippe est déclarée dans la zone locale.
Note : Le déclencheur de certaines activités relatives à la pandémie de grippe peut être déterminé par les gouvernements ou autorités compétentes, sans égard aux déclarations d’une pandémie de grippe.
- Durant la vague pandémique, les organisations de SLD devraient continuer à accueillir de nouveaux résidants ainsi que les résidants de retour (voir la section VII.2.6. plus loin pour plus de détails).
- Tous les TS des établissements de SLD devraient commencer à pratiquer les précautions contre la grippe pandémique (voir la section V.6.2.6.) lorsqu’une vague pandémique est éminente dans la collectivité.
- On devrait obtenir des renseignements à jour sur la source virale de la grippe pandémique :
- Tout au cours de la vague pandémique, l’organisation devrait s’assurer qu’elle et ses TS ont accès aux informations à jour sur l’épidémiologie, le profil clinique et les recommandations PCI/ST disponibles. Par exemple, on devrait consulter régulièrement le site Web de l’ASPCNote de bas de page 118 et les sites des autorités provinciales/territoriales et locales de santé publique.
2.2 Surveillance de la grippe pour tous les résidants des SLD
- La surveillance des symptômes de la grippe pour tous les résidants des SLD devrait être effectuée au moins une fois par quart (voir l’Annexe A où se trouve l’outil d’auto-évaluation de la grippe).
- Tous les résidants, TS, visiteurs, entrepreneurs, etc., devraient pratiquer une hygiène des mains et une hygiène respiratoire efficaces, conformément aux pratiques de base et aux précautions additionnelles.
2.3 Accélération de l’éducation et de la formation aux compétences sur la grippe pandémique pour les TS des organisations de SLD
En plus de l’éducation et de la formation aux compétences entreprises en période inter-pandémique (voir la section VI.4.) :
- Tous les TS devraient être au courant du but qui consiste à garder l’établissement de SLD (ou ses principales zones) complètement libre de la grippe.
- Les TS devraient employer les pratiques de base avec tous les résidants.
- Les TS devraient savoir comment appliquer les précautions contre la grippe pandémique pour les résidants présentant des symptômes de SG (voir la section V.6.2.6.).
- L’organisation de SLD devrait fournir aux TS de l’information concernant l’ERO compte tenu du milieu de soins particulier en question, y compris de l’information sur la façon dont l’établissement entend gérer les situations suivantes :
- Affectation des chambres incluant la zone d’admission des cas de grippe, la zone d’isolement des cas de grippe et la zone de soins résidentiels.
- Prétriage des visiteurs et restrictions les concernant.
- Capacité/besoin d’effectuer une IMGA dans l’établissement.
- Employés qui tombent malades et présentent des symptômes de SG.
2.4 Mise en œuvre de précautions contre la grippe pandémique
Les TS devraient observer les précautions contre la grippe pandémique (voir la section V.6.2.6.). Dans les établissements de SLD, les précautions contre la grippe pandémique comprennent les suivantes :
- Exécution d’une ERPS par les TS avant toute rencontre avec un résidant (voir la section V.7.3.2.);
- Pour les TS, assurer régulièrement l’hygiène des mains et l’hygiène respiratoire en fournissant les éléments suivants (voir la section V.6.2.6.1.) :
- Installer des DMBA aux points de service et aux entrées et sorties des établissements de SLD;
- Fournir des distributeurs de DMBA à tous les points de service résidentiels (c.-à-d. au chevet du lit);
- Mettre à la disposition de la documentation sur l’hygiène respiratoire aux entrées de l’établissement ou du milieu et aux entrées de toutes les zones de soins;
- Utilisation appropriée de l’équipement de protection individuelle :
- Masques et APR (voir la section V.6.2.6.3.);
- Lunettes protectrices et écran facial (voir la section V.6.2.6.4.);
- Gants (voir la section V.6.2.6.5.);
- Blouses (voir la section V.6.2.6.6.);
- Pratiques appropriées liées à l’entretien ménager, à la buanderie et aux déchets (voir la section V.6.2.6.7.);
- Mise en œuvre de mesures de contrôle techniques et administratives (conformément au plan de PCI/ST pour la grippe pandémique dans les organisations de SLD) afin de séparer de façon rapide et viable les sources infectées des hôtes réceptifs par les moyens suivants :
- Zones d’admission et zones d’isolement de la grippe;
- Cloisons temporaires;
- Séparation de deux mètres;
- Affiches avec instructions pour prétriage passif en cas de SG ou prétriage actif/formation afin de :
- Fournir une formation sur la façon de pratiquer l’hygiène respiratoire et l’hygiène des mains;
- Fournir des directives sur la façon d’effectuer des auto-évaluations de la grippe (voir l’Annexe A);
- Un TS par quart devrait être autorisé à dégager des employés de leurs obligations s’ils présentent des symptômes de SG.
2.5 Mise en œuvre de plans généraux de contrôle à la source
- Songer à mettre en œuvre un prétriage actif pour déceler les symptômes de SG à toutes les entrées des établissements de SLD. Envisager également de limiter les entrées afin de réduire le nombre d’employés requis pour effectuer un prétriage actif.
2.6 Activités à l’extérieur de l’établissement de soins de longue durée
On devrait présumer qu’ont été exposés à la grippe les résidants revenant d’une visite chez le médecin ou de procédures médicales effectuées à l’extérieur de l’établissement de SLD, d’autres activités dans la collectivité (p. ex. funérailles) ou de visites familiales et ils devraient être surveillés toutes les quatre à six heures pour une période d’incubation (voir la section V.1.a.). En fonction de l’épidémiologie émergente de la pandémie, songer à mettre en œuvre:
- Les activités sociales organisées dans la collectivité (p. ex., courses au centre commercial) devraient être annulées pour la durée de la vague pandémique.
- Les visites familiales devraient être découragées, en particulier dans les domiciles où un membre de la famille présente des symptômes de SG.
- Les rendez-vous à l’extérieur devraient être reportés, à moins qu’ils ne soient médicalement nécessaires.
2.7 Zone pour nouvelles admissions
Durant la vague pandémique, on devrait présumer que tous nouveaux résidants venant de la collectivité (p. ex. de son domicile ou d’un autre milieu résidentiel) ou d’un hôpital de soins de courte durée ont été exposés à la grippe. En fonction de l’épidémiologie émergente, songer à :
- Ouvrir une zone d’admission pour TOUS nouveaux résidants.
- Les résidants nouvellement admis SANS symptômes de SG devraient demeurer dans la zone d’admission des cas de grippe pour au moins une période d’incubation (voir la section V.1.a.) avant d’être transférés dans la zone de soins résidentiels.
- Les résidants dans la zone d’admission devraient être surveillés pour des symptômes de SG (voir l’Annexe A), toutes les quatre à six heures pour une période d’incubation (voir la section V.1.a.).
- La zone d’admission devrait être aménagée de manière à réduire le surpeuplement.
- Dans la mesure du possible, des chambres individuelles devraient être utilisées pour les résidants de la zone d’admission.
- Les TS travaillant dans la zone d’admission devraient effectuer une ERPS (voir l’Annexe D) avant chaque « prestation de service » à un résidant.
- Tous les TS travaillant dans la zone d’admission devraient être bien préparés à mener des évaluations de grippe, à reconnaître les symptômes de SG et à mettre en œuvre des précautions contre la grippe pandémique aussitôt qu’ils ont repéré un résidant symptomatique.
- Mettre en œuvre des précautions contre la grippe pandémique si un résidant dans la zone d’admission est reconnu comme présentant des symptômes de SG et songer à effectuer une prophylaxie antivirale pour ses compagnons de chambre (voir la section VII.2.8.).
- Désigner au moins un TS à chaque quart avec le pouvoir de mettre en œuvre les précautions contre la grippe pandémique, de façon à ce que de telles mesures puissent être prises sans tarder.
- Administrer des médicaments antiviraux aux résidants symptomatiques, tel qu’approprié.
- Détecter et transférer un résidant qui développe des symptômes de SG dans la zone d’isolement des cas de grippe.
- Si le transfert est retardé, le TS devrait être autorisé à confiner le résidant à sa chambre, à entreprendre des précautions contre la grippe pandémique et à assurer une séparation adéquate entre cette personne et les résidants non atteints de la grippe (p. ex. au moins deux mètres, cloisons temporaires, déplacement dans une chambre individuelle).
- Si l’établissement n’est pas en mesure d’aménager une zone d’admission distincte, les nouveaux résidants qui ne présentant pas de symptômes de SG peuvent être gérés de façon sécuritaire dans la zone de soins résidentiels, pourvu que soient rigoureusement appliqués les critères suivants :
- Placer le résidant dans une chambre individuelle si possible.
- Si une chambre individuelle n’est pas disponible, placer le résidant dans une chambre à lits multiples où une séparation de deux mètres peut être maintenue de façon constante entre les résidants.
- Surveiller le résidant et tous ses compagnons de chambre pour des signes de grippe, toutes les quatre à six heures pour une période d’incubation (voir la section V.1.a.).
- S’assurer que le résidant peut et veut se conformer aux règles d’hygiène respiratoire et d’hygiène des mains.
- Expliquer au résidant de ne pas quitter l’espace de son lit pour une période d’incubation, sauf pour des procédures médicales nécessaires.
- Utiliser les précautions contre la grippe pandémique pour une période d’incubation pour soins fournis à tous les résidants (voir la section V.6.2.6.).
- La zone d’admission des cas de grippe n’est PAS nécessaire dans les cas suivants :
- Une nouvelle admission de la collectivité, possédant la preuve qu’il s’est rétabli d’une grippe confirmée en laboratoire durant la période de grippe pandémique.
- En fonction de l’épidémiologie émergente et de l’efficacité du vaccin, a été immunisé contre la souche de grippe pandémique plus de deux semaines avant son admission.
2.8 Zone d’isolement des cas de grippe
- Une zone d’isolement des cas de grippe peut être ouverte (c.-à-d. si l’environnement physique le permet) pour héberger les résidants présentant des symptômes de SG (c.-à-d. nouvelles admissions, résidants revenant de la collectivité, résidants contractant la grippe dans un établissement de SLD).
- Les TS devraient utiliser les précautions contre la grippe pandémique (voir la section V.6.2.6.) pour soigner tous résidants dans la zone d’isolement des cas de grippe et tous résidants isolés dans d’autres zones de l’établissement de SLD en raison de symptômes de SG (dans les chambres individuelles ou à lits multiples).
- Des médicaments antiviraux devraient être administrés tel indiqué aux résidants symptomatiques (voir l’Annexe E du PCLPINote de bas de page 5).
- Les TS travaillant dans la zone d’isolement des cas de grippe devraient disposer de fournitures adéquates pour le soin d’un résidant fortement grippé (p. ex. EPI, incluant masques et APR, fournitures cliniques pour le traitement et le soulagement des symptômes des personnes atteintes de la grippe).
S’attendre à ce que les résidants admis à la zone d’isolement des cas de grippe y demeurent pour au moins une période de transmissibilité jusqu’à ce que leurs symptômes diminuent avant qu’ils ne retournent dans la zone de soins résidentiels.
2.9 Zone de soins résidentiels
Autant que possible, la zone de soins résidentiels devrait être libre de grippe (c.-à-d. les résidants et les TS présentant des symptômes de SG devraient être restreints d’entrer/travailler dans cette zone).
- Tous les résidants devraient être surveillés au moins une fois par quart pour détecter des symptômes de SG pendant toute la vague pandémique.
- Les TS devraient utiliser des précautions contre la grippe pandémique (voir la section V.6.2.6.) en soignant les résidants présentant des symptômes de SG logés dans une zone de soins résidentiels.
- Les TS devraient effectuer une ERPS (voir l’Annexe D) avant de soigner un résidant.
- Au moins un TS dans chaque zone de soins résidentiels et sur chaque quart devrait avoir le pouvoir de :
- Mettre en œuvre sans délai des précautions contre la grippe pandémique;
- Détecter et transférer un résidant qui développe des symptômes de SG dans la zone d’isolement des cas de grippe (ou l’isoler de façon appropriée dans sa chambre);
- Confiner le résidant à sa chambre ou dans l’espace de son lit, y compris pour ses repas et toutes activités sociales;
- Établir et/ou maintenir une séparation adéquate (c.-à-d. au moins deux mètres) entre les résidants symptomatiques et les résidants asymptomatiques;
- Commencer le traitement avec les médicaments antiviraux indiqués;
- Relever de leurs fonctions les membres du personnel qui développent des symptômes de la grippe.
- Les résidants présentant des symptômes de SG qui occupent une chambre à lits multiples devraient être confinés dans leur espace de lit. Les TS devraient :
- Gérer les résidants malades selon leurs symptômes et leur niveau de fonction cognitive.
- Maintenir une séparation de deux mètres entre l’espace de lit du résidant infecté et ses compagnons de chambre réceptifs.
- Tenir fermé en tout temps le rideau entre les espaces de lit.
- Présumer que tous les résidants partageant une chambre avec le résidant malade ont été exposés à la grippe.
- La surveillance de la grippe devrait être augmentée à toutes les quatre à six heures chez les résidants exposés et ce, durant une période de transmissibilité, plus une période d’incubation (voir la section V.1.a.).
- Le suivi des contacts devrait être amorcé pour des symptômes SG chez les résidants partageant ou ayant déjà partagé une chambre avec un résidant malade durant une période d’incubation (voir la section V.1.a.) avant le début des symptômes.
- Il faudrait commencer à administrer une prophylaxie antivirale aux compagnons de chambre, s’il est indiqué.
- Les compagnons de chambre ou contacts en vis-à-vis du résidant malade ne devraient PAS être transférés dans une autre chambre pour une période de transmissibilité, en plus d’une période d’incubation (par suite de la dernière exposition au résidant malade).
- Permettre aux compagnons de chambre recevant une prophylaxie d’avoir accès aux aires communes de l’établissement.
2.10 Restrictions et exemptions relatives aux visiteurs
Les établissements de SLD devraient mettre en œuvre la section du plan de PCI/ST visant les visiteurs (voir la section VI.2.4.). Ils devraient également suivre les recommandations relatives aux visiteurs présentées dans la section VII.1.7.
2.10.1 Visiteurs et évaluation de la grippe
- Avant d’entrer dans un établissement de SLD, les visiteurs devraient subir une auto-évaluation pour la grippe visant à détecter des symptômes de SG (voir l’Annexe A).
- Songer à instaurer un processus de prétriage actif des visiteurs pour détecter des symptômes de SG (c.-à-d. poster des membres du personnel à l’entrée pour contrôler tous les visiteurs).
- Songer à afficher l’outil d’évaluation de la grippe (voir l’Annexe A) sur le site Web de l’organisation de SLD, de façon à ce que les visiteurs puissent s’auto-évaluer avant de se rendre à un établissement de SLD.
- S’il survient une éclosion ou une transmission de la grippe dans l’établissement de SLD, les visiteurs qui n’ont pas encore contracté la souche de la grippe pandémique ou ceux qui n’ont pas été immunisés contre la souche pandémique au cours des deux semaines précédentes ne devraient pas faire de visites, sauf dans des circonstances exceptionnelles.
- Les visiteurs asymptomatiques peuvent effectuer des visites sans restrictions de prévention contre les infections.
2.10.2 Visiteurs sans symptômes de grippe rendant visite à un résidant présentant des symptômes de SG
Le visiteur devrait :
- Songer à ne PAS faire de visite jusqu’à ce que la période de transmissibilité soit terminée.
- Limiter sa visite à un seul résidant, afin de prévenir la transmission accidentelle de la grippe à d’autres résidants.
2.10.3 Circonstances exceptionnelles pour les visiteurs présentant des symptômes de SG
Les visiteurs présentant des symptômes de SG devraient se voir interdits d’entrer dans un établissement de SLD pour au moins une période de transmissibilité, à partir de la date de début de leurs symptômes. Toutefois, dans des circonstances exceptionnelles, un visiteur malade sera autorisé à rendre visite à un résidant en phase terminale :
- Les visiteurs présentant des symptômes de SG ne devraient PAS faire de visites, à moins d’être :
- Proches parents avec un résidant en phase terminale.
- Les enfants présentant des symptômes de SG qui sont parents avec des patients en phase terminale peuvent faire une visite, à condition que leurs parents ou gardiens les supervisent de façon très stricte. Les parents ou gardiens devraient s’assurer que l’enfant malade porte un masque et pratique une hygiène des mains et une hygiène respiratoire rigoureuses.
- Sous aucune considération, un enfant faisant une visite et présentant des symptômes de SG ne doit se rendre à une autre zone ou chambre, ni s’approcher d’un autre résidant dans l’établissement.
- L’organisation devrait s’assurer que les visiteurs symptomatiques ne se retrouvent pas en situation où ils pourraient exposer d’autres résidants à la grippe, pendant qu’ils se trouvent dans l’établissement.
- Les visiteurs malades devraient limiter leur visite à un seul résidant en phase terminale.
- Les visiteurs malades ne devraient pas visiter un autre résidant ou utiliser toute autre zone de l’établissement (p. ex. zones publiques, salles d’attente, salons, etc.).
- L’organisation devrait fournir les ressources (p. ex. équipements et instructions) permettant au visiteur malade de faire ce qui suit :
- Mettre un masque de façon appropriée en entrant dans l’établissement.
- Enlever le masque de façon sécuritaire en quittant l’établissement.
- Pratiquer l’hygiène des mains efficace en entrant dans l’établissement, avant d’entrer dans la chambre d’un patient et d’en sortir, et après avoir enlevé le masque en quittant l’établissement.
- Pratiquer l’hygiène respiratoire.
- Surveiller les résidants en cas de symptômes de SG pour une période d’incubation à la suite de la dernière visite d’un visiteur malade.
- S’il ne se fait pas de prétriage actif aux entrées de l’établissement de SLD, une affiche devrait diriger les visiteurs malades vers un poste de garde avant d’entrer dans la chambre du résidant :
- Pour recevoir des instructions sur la façon appropriée de mettre et d’enlever un masque, et d’assurer l’hygiène des mains et l’hygiène respiratoire.
- Pour un examen des pratiques de prévention et de contrôle des infections.
2.11 TS de soins de longue durée – aptitude au travail
- Mettre en œuvre le plan de PCI/ST pour la grippe pandémique conformément à la section VI.3.
- Durant la vague pandémique, les TS devraient effectuer et interpréter une auto-évaluation de grippe quotidienne pour déterminer leur état de grippe et, ainsi, leur aptitude au travail. Se reporter à l’outil d’auto-évaluation de la grippe dans l’Annexe A.
- Les TS qui développent des symptômes de SG lorsqu’ils sont de garde devraient en rapporter la survenue et être relevés de leurs fonctions.
- Les TS présentant des symptômes de SG devraient s’absenter du travail pour une période de transmissibilité (voir la section V.1.a.).
- Les TS devraient être soumis à un traitement antiviral précoce, au besoin.
2.12 Détection d’une éclosion de grippe pandémique et intervention dans les établissements de SLD
- Une éclosion peut être déclarée si deux ou plusieurs patients dans des chambres séparées (dans la zone de soins résidentiels ou la zone d’admission des cas de grippe) développent des symptômes de SG.NOTE: Si tous les nouveaux cas de grippe sont confinés à une chambre individuelle (c.-à-d. compagnons de chambre du cas de référence), certaines autorités compétentes ne considèrent pas une telle circonstance comme une éclosion. Selon leurs lois et politiques, elles pourront déclarer une éclosion lorsque deux cas sont confinés à une chambre individuelle.
- Lorsqu’un résidant développe des symptômes de SG par suite d’une exposition inconnue lors de son séjour dans la zone de soins résidentiels (p. ex. aucune sortie dans la collectivité, pas de contact connu avec un employé ou des visiteurs présentant des symptômes de SG), on devrait renforcer la surveillance de l’unité (c.-à-d. au-delà de la chambre des sources infectées) pour les cas additionnels de grippe.
- Dans une telle circonstance, tous les résidants de l’unité devraient être évalués pour détecter des symptômes de SG à toutes les quatre à six heures pour une période d’incubation.
- Aviser le personnel de la prévention et du contrôle des infections de tous les cas.
- Aviser les autorités de santé publique selon les exigences locales requises.
- Mettre en œuvre les recommandations relatives à une éclosion qui se trouvent dans la section VII.1.10.
- Songer à convoquer une équipe de gestion de l’éclosion et à activer des stratégies de communication pour la gestion des éclosions, notamment :
- Une méthode pour suivre les symptômes de SG chez les TS de garde dans les zones d’éclosion;
- Une méthode pour surveiller les résidants qui développent des symptômes de SG;
- Une méthode pour faire le suivi des contacts des résidants qui ont déménagé dans d’autres unités (c.-à-d. au cours d’une période d’incubation).
- Les résidants qui développent des symptômes de SG devraient être séparés des résidants non atteints de la grippe, si médicalement et logistiquement possible.
- Les résidants séjournant dans la zone de soins résidentiels qui développent des symptômes de SG devraient être transférés à la zone d’isolement des cas de grippe si cela s’avère faisable et approprié du point de vue médical et logistique.
- Si possible, on devrait transférer dans un hôpital pour soins de courte durée les résidants qui nécessitent des soins médicaux complexes.
- Des précautions contre la grippe pandémique devraient être utilisées pour les soins de TOUS les résidants symptomatiques logeant dans la zone d’éclosion.
- Tous les résidants nouvellement symptomatiques devraient être traités avec des médicaments antiviraux, comme indiqué (voir l’Annexe E du PCLPINote de bas de page 5).
- Il faudrait fournir une prophylaxie antivirale à tous les résidants au sein de l’unité/zone d’éclosion, conformément à l’Annexe E du PCLPINote de bas de page 5.
- Songer à fermer l’unité/zone à l’admission, au congé ou au transfert :
- On devrait limiter le transfert des résidants exposés (c.-à-d. ceux qui se trouvent dans la zone d’éclosion définie qui n’ont PAS développé de symptômes de SG) pour la durée de l’éclosion (c.-à-d. une période d’incubation, plus une période de transmissibilité après que le dernier patient a développé des symptômes).
- Si un résidant qui a été exposé doit être transféré pour raisons médicales nécessaires, on devrait informer le personnel de transport et l’unité/organisation d’accueil de l’éclosion qui est survenue dans l’établissement du SLD et du besoin d’instaurer les précautions en cas de grippe pandémique pour ce résidant avant son transfert. Ce dernier devrait faire l’objet d’une surveillance pour une période d’incubation.
- Les restrictions relatives aux visiteurs devraient être appliquées lors d’une éclosion suivant la section VII.1.10.
- Il faudrait déclarer la fin d’une éclosion de grippe suivant la section VII.1.10.
3. Cliniques et milieux de soins ambulatoires
3.1 Mise en œuvre du plan de PCI/ST en cas de grippe pandémique
S’inspirant du plan de PCI/ST (voir la section VI.), les recommandations suivantes devraient être mises en œuvre lorsqu’une pandémie de grippe est déclarée dans la zone locale.
Note : L’élément déclencheur des activités liées à une pandémie de grippe peut être déterminé par les autorités compétentes de l’endroit, indépendamment d’une déclaration comme telle.
Les recommandations de PCI/ST suivantes sur les soins ambulatoires devraient s’appliquer aux cliniques de consultation externe autonomes, cabinets de médecins, cliniques de santé scolaires et autres milieux où des services de soins de santé sont fournis aux hôtes réceptifs (p. ex. pratiques de physiothérapie, laboratoires de consultation externe, programmes de jour pour adultes, cliniques de pédicure, cliniques de bien-être). Si des services ou programmes ne sont pas essentiels, les organisations devraient songer à les annuler jusqu’après la vague pandémique.
- Tous les TS travaillant dans la clinique ambulatoire ou le milieu de groupe devraient connaître et pratiquer les précautions contre la grippe pandémique avec tous les clients présentant des symptômes de SG, suivant la section V.6.2.6.
- Les TS devraient effectuer une ERPS s’ils donnent des soins ou s’ils se trouvent à deux mètres ou moins d’un patient/client, suivant la section V.7.3.2. et l’Annexe D.
- Des DMBA, masques, appareils de protection respiratoire, gants, blouses, ainsi que des dispositifs de protection des yeux et du visage devraient être disponibles et utilisés, suivant la section V.6.2.6.
- Les TS dans les cliniques de soins ambulatoires devant porter un APR pour une protection respiratoire (p. ex. pour effectuer une IMGA) devront passer un test d’ajustement conformément aux exigences des autorités compétentes (fédérales, provinciales, territoriales, locales). Voir la section V.6.2.6.3.
- TS – aptitude au travail
- Mettre en œuvre le plan de PCI/ST pour la grippe pandémique élaboré par les cliniques de soins ambulatoires, suivant la section VI.3.
- Durant la vague pandémique, les TS devraient effectuer et interpréter une auto-évaluation de grippe quotidienne pour déterminer leur état et, ainsi, leur aptitude au travail. Se reporter à l’outil d’auto-évaluation de la grippe dans l’Annexe A.
- Les TS qui développent des symptômes de SG lorsqu’ils sont de garde devraient en rapporter la survenue et être relevés de leurs fonctions.
- Il faudrait mettre en œuvre les plans de soins alternatifs élaborés pour la gestion des pandémies par les autorités provinciales, territoriales et régionales.
- Si le service ou le programme est essentiel :
- On devrait examiner les rendez-vous des patients et, si possible, accorder la priorité aux visites pour les patients dont l’hospitalisation pour soins de courte durée peut être prévenue (c.-à-d. lorsque c’est possible, empêcher l’état de santé des patients souffrant d’autres troubles médicaux de se détériorer et de nécessiter une hospitalisation de courte durée).
- Il faudrait songer à mettre en œuvre un plan de triage téléphonique pour dépister les patients/clients présentant des symptômes de SG avant leur arrivée à la clinique, au besoin.
- Quand des patients/clients présentant des symptômes de SG sont repérés :
- Si cela est médicalement approprié, d’après l’évaluation d’un professionnel de la santé, annuler ou reporter le rendez-vous du patient/client jusqu’à ce que la période de transmissibilité (voir la section V.1.a.) se soit écoulée.
- Rediriger les patients/clients requérant une évaluation médicale des symptômes de SG à leur fournisseur de soins primaires ou aux centres/cliniques d’évaluation des grippes locales, le cas échéant, là où c’est possible.
- Songer à mettre en œuvre un processus de renouvellement des prescriptions (tel qu’élaboré dans le plan de PCI/ST de grippe pandémique de la clinique) n’exigeant pas qu’un patient/client se rende à la clinique ou au bureau (p. ex. renouvellements par téléphone).
- Si cela est approprié et possible, songer à prendre en même temps des rendez-vous pour les patients présentant des symptômes de SG.
- Si le service ou le programme est essentiel :
- Autres plans généraux de contrôle à la source :
- Placer des affiches multilingues dans toutes les entrées de la clinique pour les TS, etc.
- Les instructions et les équipements (p. ex. masques, papiers mouchoirs, station de DMBA) devraient être fournis pour l’hygiène des mains et l’hygiène respiratoire des personnes entrant dans la zone de soins ambulatoires.
- Des affiches devraient être placées pour montrer clairement aux patients/clients nécessitant une évaluation des symptômes de SG comment se rendre à la clinique/centre d’évaluation de la grippe pandémique (possiblement à un autre endroit).
- Si les patients/clients avec des symptômes de SG se présentent à la clinique, ils devraient porter un masque et pratiquer l’hygiène des mains aussitôt qu’ils arrivent dans la zone de la clinique.
- Il faudrait établir et maintenir une séparation de deux mètres entre la source infectée (c.-à-d. patient/client) et les hôtes réceptifs (c.-à-d. autres clients, TS, etc.) (p. ex. diriger les patients/clients présentant des symptômes de SG vers une pièce d’évaluation dès leur arrivée).
- Les précautions contre la grippe pandémique devraient être utilisées en s’approchant à deux mètres ou moins d’un client infecté (voir la section V.6.2.6.).
- Lorsque la clinique ambulatoire est située dans un plus grand milieu de soins, les patients présentant des symptômes de SG ne devraient pas quitter la zone de soins ambulatoires durant leur visite, sauf pour recevoir des procédures médicales essentielles ou pour quitter l’établissement.
- Placer stratégiquement un nombre suffisant de poubelles mains libres.
- Les magazines et les jouets devraient être enlevés des salles d’attente pour diminuer les risques d’exposition aux articles contaminés (c.-à-d. réduire les possibilités d’exposition par contact) et pour faciliter le nettoyage.
- Placer des affiches multilingues dans toutes les entrées de la clinique pour les TS, etc.
4. Milieux communautaires avec infirmeries
4.1 Mise en œuvre du plan de PCI/ST en cas de grippe pandémique
S’inspirant du plan de PCI/ST de grippe pandémique (voir la section VI.), les recommandations suivantes devraient être mises en œuvre lorsqu’une pandémie de grippe est déclarée dans la zone locale.
Note : L’élément déclencheur des activités liées à une pandémie de grippe peut être déterminé par les autorités compétentes de l’endroit, indépendamment d’une déclaration comme telle.
Cette section s’adresse aux infirmeries existantes situées dans des organismes communautaires (p. ex. infirmeries dans un établissement correctionnel, école résidentielle, etc.) conformément à ce qui suit :
- Mettre en œuvre le plan de PCI/ST pour la grippe pandémique du milieu communautaire, suivant la section VI.3.
- Tous les TS travaillant dans l’infirmerie devraient être informés et pratiqués les précautions contre la grippe pandémique avec tous les clients présentant des symptômes de SG, conformément à la section V.6.2.6.
- Tous les TS des milieux communautaires avec infirmeries qui ont à porter un APR pour protection personnelle (p. ex. pour effectuer une IMGA) doivent subir un test d’ajustement conformément aux directives de l’autorité compétente (fédérale, provinciale, territoriale, locale). Voir la section V.6.2.6.3.
- Les TS devraient faire une ERPS avant de pénétrer dans l’espace de lit (deux mètres ou moins) d’un patient (voir l’Annexe D).
- Des DMBA, masques, APR, gants, blouses, ainsi que des dispositifs de protection des yeux et du visage devraient être utilisés, suivant la section V.6.2.6.
- TS – aptitude au travail
- Durant la vague pandémique, les TS devraient effectuer et interpréter une auto-évaluation de grippe quotidienne pour déterminer leur état et, ainsi, leur aptitude au travail. Se reporter à l’outil d’auto-évaluation de la grippe dans l’Annexe A.
- Les TS qui développent des symptômes de SG lorsqu’ils sont de garde devraient en rapporter la survenue et être relevés de leurs fonctions.
- Il faudrait faire subir un prétriage à tous les patients qui se rendent à l’infirmerie pour détecter des symptômes de SG (voir l’Annexe A).
- Songer à ouvrir une zone d’isolement des cas de grippe (p. ex. chambre individuelle) si l’emplacement le permet, pour les patients présentant des symptômes de SG qui doivent être admis à l’infirmerie.
- Songer à transférer ces patients dans la zone générale de l’infirmerie après une période de transmissibilité ou lorsque les symptômes sont disparus.
- Si le transfert vers un autre milieu de soins est requis, il faudrait suivre les recommandations de la section VII.1.6.
- Examiner les rendez-vous des patients et, si possible, accorder la priorité aux visites à l’infirmerie par les patients dont l’hospitalisation pour soins de courte durée (pour la grippe ou autres affections médicales) peut être prévenue (c.-à-d. lorsque c’est possible, empêcher l’état de santé des patients souffrant d’une autre affection de se détériorer et de nécessiter une hospitalisation de courte durée).
- Tous les patients admis à l’infirmerie devraient être surveillés toutes les quatre à six heures pour détecter les symptômes de SG, pour une période d’incubation, puis une fois par quart pour la durée du séjour.
- Surveiller l’infirmerie pour une éclosion de grippe, suivant la section VII.1.10.
5. Milieux de soins à domicile où les soins ou services sont fournis par des TS ou bénévoles réglementés et non réglementés
5.1. Mise en œuvre du plan de PCI/ST en cas de grippe pandémique
S’inspirant du plan de PCI/ST (voir la section VI.), les recommandations suivantes devraient être mises en œuvre lorsqu’une pandémie de grippe est déclarée dans la zone locale.
Note: L’élément déclencheur des activités liées à une pandémie de grippe peut être déterminé par les autorités compétentes de l’endroit, indépendamment d’une déclaration comme telle.
- Mettre en œuvre le plan de PCI/ST pour la grippe pandémique dans les services de soins à domicile, suivant la section VI.3. :
- Tous les TS fournissant les soins et services à domicile devraient être informés et pratiqués les précautions contre la grippe pandémique avec tous les clients présentant des symptômes de SG. (Voir la section V.6.2.5.);
- Il faudrait que tous les TS dispensant des soins et services à domicile obtiennent une formation pour exécuter une ERPS, l’hygiène respiratoire et des mains, sélectionner et porter un EPI et utiliser des précautions en cas de grippe pandémique. (Voir la section VI.4.);
- Les TS et les bénévoles devraient disposer de DMBA et d’un nombre suffisant d’EPI appropriés aux soins des clients présentant des symptômes de SG; Les bénévoles devraient avoir accès aux EPI pour des contacts imprévus avec les clients présentant des symptômes de SG (p. ex. à la livraison d’un repas).
- Tous les TS travaillant pour des organisations de soins à domicile qui ont à porter un APR pour leur protection respiratoire (p. ex., pour effectuer une IMGA) doivent passer un test d’ajustement selon les directives de l’autorité compétente (fédérale, provinciale, territoriale, locale) (voir la section V.6.2.3.).
- Les TS devraient effectuer une ERPS avant d’entrer dans le domicile d’un patient (voir l’Annexe D).
- Des DMBA, masques, APR, gants, blouses, ainsi que des dispositifs de protection des yeux et du visage devraient être fournis, suivant la section V.6.2.6.
- TS – aptitude au travail (voir la section V.6.2.2.)
- Durant la vague pandémique, les TS devraient effectuer et interpréter une auto-évaluation de grippe quotidienne pour déterminer leur état et, ainsi, leur aptitude au travail. Se reporter à l’outil d’auto-évaluation de la grippe dans l’Annexe A.
- Il faudrait s’assurer que les TS qui développent des symptômes de SG lorsqu’ils sont de garde en rapportent la survenue et sont relevés de leurs fonctions.
- On devrait accorder la priorité aux soins et services aux patients dont l’hospitalisation (c.-à-d. pour la grippe ou d’autres affections) peut être prévenue (p. ex. lorsque c’est possible, empêcher l’état de santé des patients souffrant d’une autre affection de se détériorer et de nécessiter une hospitalisation de courte durée).
- Il faudrait mener un plan de prétriage téléphonique des patients et des familles avant d’arriver à leur domicile. Si ce procédé n’est pas possible au préalable, on devrait faire subir un prétriage au patient et à la famille à votre arrivée au domicile pour détecter des symptômes de SG (voir l’Annexe A), en demeurant à deux mètres des personnes en cause. Dans le cas où l’on constate qu’un patient/client/membre de la famille a des symptômes de SG :
- Si cela est médicalement approprié, annuler ou reporter la visite à domicile jusqu’à ce que la période de transmissibilité (voir la section V.1.a.) se soit écoulée.
- Diriger les clients requérant une évaluation médicale des symptômes de SG vers leur fournisseur de soins primaires ou aux centres d’évaluation de la grippe locaux, le cas échéant.
- Instaurer une hygiène respiratoire, au besoin (c.-à-d. demander au client/patient de porter un masque ou de se couvrir le nez et la bouche pour tousser ou éternuer).
- Quand on ne porte pas d’EPI, s’assurer qu’une séparation de deux mètres est maintenue entre une personne présentant des symptômes de SG et le TS réceptif.
- Les TS devraient utiliser les précautions contre la grippe pandémique lorsqu’ils se trouvent à deux mètres ou moins d’un client/patient présentant des symptômes de SG (voir la section V.6.2.6.).
- Demander aux membres de la famille présentant des symptômes de SG de rester dans leur chambre, si possible.
- On devrait donner des informations sur la prévention de la grippe aux clients ne présentant pas de symptômes de SG, afin de réduire les possibilités d’exposition à la grippe, par exemple :
- Se laver fréquemment les mains avec du savon et de l’eau, ou utiliser un DMBA quand elles ne sont pas visiblement sales.
- Nettoyer au besoin les surfaces de la maison (p. ex. dessus de comptoir, surfaces souvent touchées) avec des produits de nettoyage domestique.
- Demander aux visiteurs présentant des symptômes de SG (c.-à-d. jusqu’à une période de transmissibilité après l’apparition des symptômes) de ne pas entrer dans la chambre du client.
- Si le patient est en phase terminale, lui-même et sa famille pourront décider s’ils acceptent de recevoir des visiteurs présentant des symptômes de SG.
- Veiller à ce que tous les visiteurs pratiquent l’hygiène des mains et l’hygiène respiratoire.
- Éviter les foules et les salles d’attente où pourraient se trouver des personnes présentant des symptômes de SG.
- Demander aux visiteurs et aux membres de la famille d’effectuer une auto-évaluation en cas de grippe lorsqu’ils entrent dans la maison et qu’ils sont à moins de deux mètres du client. Utiliser des outils d’auto-évaluation de la grippe (pour les membres du foyer). Voir l’Annexe A.
- Maintenir une séparation de deux mètres entre le client (c.-à-d. hôte réceptif) et les personnes présentant des symptômes de SG (c.-à-d. sources infectées), dans la mesure du possible.
- Ouvrir les fenêtres, si les conditions le permettent, pour aérer naturellement la maisonNote de bas de page 20.
Annexe A – Outil d’auto-évaluation de la grippe
Cet outil doit servir à l’évaluation des symptômes de grippe, comme suit :
- Pour les TS : Une auto-évaluation avant d’arriver sur le lieu de travail.
- Pour les patients : Repérage précoce des patients présentant des symptômes de SG émergents.
- Pour les visiteurs et les familles : Évaluation des symptômes de SG.
Cet outil n’est pas conçu pour assurer une gestion clinique (voir l’annexe G du PCLPI) pour la surveillance ou l’assignation aux cohortes de grippe.
Avez-vous constaté l’un ou l’autre des symptômes suivants ?
- Nouvelle toux ou aggravation de la toux existante;ET/OU
- Fièvre (> 38 °C) Note : La fièvre peut être absente chez les personnes âgées ou les nouveau-nés.PLUS
- Apparition soudaine de l’un ou l’autre des symptômes suivants :
- Céphalée
- Angine
- Douleurs articulaires
- Douleurs musculaires
- Grande fatigue
La présence d’a. et/ou b., en plus de l’un des symptômes de c., requiert une évaluation plus poussée.
- Les patients devraient être traités conformément au plan de PCI/ST de grippe pandémique de l’organisation.
- Les TS devraient être examinés par un clinicien de la santé au travail ou son représentant pour une évaluation et un diagnostic de la grippe.
- Les visiteurs ne devraient pas entrer dans le milieu de soins avant d’avoir été évalués par leur médecin de famille ou dans un centre d’évaluation de la grippe.
Annexe B – Étapes recommandées pour mettre et enlever un EPI
Images utilisées avec la permission du ministère de la Santé et des Soins de longue durée de l’OntarioNote de bas de page 119
Images élaborées par Kevin Rostant. Certaines images ont été adaptées de celles du réseau de lutte contre les infections de la région du Nord-Ouest de l’Ontario – RLIRNOO

Mise en place de l'EPI équivalent texte
Mise en place de l'EPI
- Se laver les mains/pratiquer l’hygiène des mains.
- Enfiler la blouse.
- Attacher fermement la blouse au niveau du cou et des poignets.
- Mettre un masque ou un appareil de protection respiratoire N95.
- Placer le masque sur le nez et sous le menton.
- Resserrer les attaches, les boucles ou les courroies.
- Mouler la pièce de métal sur la voûte du nez.
- Pour les appareils de protection respiratoire, effectuer une vérification de l’étanchéité.
- Mettre des lunettes de protection.
- Ajuster les lunettes.
- L’écran facial devrait recouvrir les sourcils.
- Enfiler les gants.
- Enfiler les gants, en prenant soin de ne pas les déchirer ou les perforer.
- Si l’on porte une blouse, les gants se portent par-dessus les poignets de celle-ci.

Retrait de l'EPI équivalent texte
Retrait de l'EPI
- Retirer les gants.
- Retirer les gants en employant une technique qui élimine le contact de la peau avec les gants.
- Saisir le bord extérieur du gant près du poignet, puis faire glisser le gant en le retournant à l’envers.
- Passer la main dans le deuxième gant et le faire glisser.
- Mettre immédiatement les gants dans une poubelle.
- Retirer la blouse.
- Enlever la blouse de façon à éviter la contamination des vêtements ou de la peau.
- En commençant avec les attaches au niveau du cou, tirer le côté extérieur « contaminé » de la blouse vers l’avant, la retourner vers l’intérieur, rouler les manches en boule, puis jeter la blouse immédiatement de façon à réduire le déplacement d’air au minimum.
- Se laver les mains/pratiquer l’hygiène des mains.
- Retirer les lunettes de protection.
- Les branches des lunettes à coque et le serre-tête des écrans faciaux sont considérés comme « propres » et ils peuvent être touchés avec les mains.
- L’avant des lunettes à coques ou de l’écran facial est considéré comme contaminé.
- Retirer les lunettes de protection en manipulant uniquement les branches, les côtés ou l’arrière.
- Les jeter dans une poubelle ou dans un contenant approprié afin qu’elles soient envoyées au retraitement.
- Les lunettes de protection appartenant à l’employé qui les porte doivent être nettoyées après chaque utilisation.
- Retirer le masque ou l’appareil de protection respiratoire N95.
- Les attaches, les boucles latérales et les courroies sont considérées comme « propres » et peuvent être touchées avec les mains.
- L’avant du masque ou de l’appareil de protection respiratoire est considéré comme contaminé.
- Détacher les attaches du bas, puis celles du haut ou saisir les courroies ou les boucles latérales.
- Tirer le masque ou l’appareil de protection respiratoire vers l’avant, en se penchant vers l’avant afin de dégager le visage.
- Mettre immédiatement le masque ou l’appareil de protection respiratoire au rebut dans une poubelle.
- Se laver les mains/pratiquer l’hygiène des mains.
On peut aussi se laver les mains :
- *entre les étapes 1 et 2
- *entre les étapes 4 et 5
- avant de quitter la zone de soins
Annexe C – Liste de vérification - Évaluation du risque organisationnel pour la grippe pandémique
Objectif de la liste de vérification – Évaluation du risque organisationnel pour la grippe pandémique :
La liste de vérification pour l’évaluation du risque organisationnel est un outil servant à évaluer la disponibilité et l’efficacité des installations fixes/infrastructures d’une organisation de soins de santé et leur conformité aux mesures techniques, administratives et des équipements de protection individuelle (EPI) pour prévenir la transmission des infections associées aux soins de santé causées par des virus respiratoires, y compris la grippe. L’évaluation du risque organisationnel effectuée durant la période inter-pandémique, accompagnée d’une réévaluation périodique, devrait permettre aux milieux de soins de se préparer, de planifier et de gérer une grippe pandémique afin de réduire le plus possible le risque couru par les travailleurs de la santé (TS), patients, visiteurs, de contracter la grippe dans une organisation de santé.
La liste de vérification se subdivise en quatre volets distincts :
- Évaluation de la rigueur et de l’efficacité des programmes existants de l’organisation en matière de prévention et contrôle des infections (PCI) et de santé au travail (ST);
- Planification de la gestion de la grippe pandémique dans les milieux de soins permanents et temporaires;
- Planification du repérage et de gestion des TS présentant des symptômes qui s’apparentent à ceux du virus de la grippe pandémique;
- Planification de l’éducation et de la formation aux compétences pour les TS en matière de grippe pandémique.
| # | Article | Activité | Complété | En cours | À débuter | Sans objet | Remarques |
|---|---|---|---|---|---|---|---|
| Évaluation du programme existant de santé au travail (Section VI.1.1.) | |||||||
| 1 | Programme d’immunisation | Élaborer et appliquer des protocoles d’immunisation de tous les TS, y compris le prétriage préparatoire au placement et l’évaluation. Cela comprend évaluer l’état de tuberculose et offrir l’immunisation appropriée à tous les TS sans preuve d’immunité (y inclus les employés affectés à l’entretien ménager, à la buanderie et à la gestion des déchets). Les immunisations comprennent : hépatite B; grippe annuelle (voir article 2 ci-dessous); injection de rappel de tétanos; rougeole, oreillons, coqueluche acellulaire, infection pneumococcique, rubéole (MMR); et varicelle. (Section VI. 1.1.1.) | |||||
| 2 | Programme de prévention de la grippe | Élaborer et appliquer des protocoles de prévention de la grippe saisonnière comprenant une éducation et une immunisation annuelle à l’intention des TS, ainsi que des stratégies pour surveiller et améliorer les taux d’immunisation. (Section VI.1.1.1.) | |||||
| 3 | Évaluation du risque en milieu de travail | Élaborer et appliquer un processus servant à évaluer le milieu de travail des soins de santé pour détecter les dangers infectieux potentiels (et tous les autres dangers de santé et sécurité) associés aux activités du travail dans le cadre d’inspections et d’évaluations régulières permanentes et par l’adoption de mesures correctrices. (Section VI.1.1.2.) | |||||
| 4 | Programme de protection respiratoire | Élaborer et appliquer un programme de protection respiratoire pour l’usage des appareils de protection respiratoire (classe N95 ou à filtration supérieure), dans les organisations de soins de santé où les travailleurs sont requis de porter un équipement de protection respiratoire. Cela comprend le prétriage sanitaire, les tests d’ajustement et leur répétition, ainsi que la formation de tous les TS qui pourraient devoir porter un APR lors d’une IMGA. (Section V.6.2.4.) | |||||
| 5 | Programme de surveillance – TS présentant des symptômes d’infections aiguës | Établir un processus de repérage précoce, de confinement, d’investigation et de déclaration des TS présentant des symptômes d’infections aiguës. Cela inclut des politiques relatives aux TS sur l’auto-évaluation et la déclaration d’une maladie infectieuse aiguë à la ST, un processus permettant d’enregistrer les absences des TS dues à une infection, des procédures pour gérer les TS malades de manière à ce qu’ils n’exposent pas leur entourage sur le lieu de travail, de même qu’un processus servant à déterminer si les grappes de travailleurs malades sont associées à des éclosions/grappes d’infections associées aux soins de santé (IASS), y compris la grippe, dans les populations de patients. (Section VI.3.) | |||||
| Évaluation du programme existant de prévention et contrôle des infections (Section VI.1.2.) | |||||||
| 6 | Professionnels de PCI | Évaluer et instaurer des mesures adéquates pour assurer un nombre suffisant de professionnels en prévention des infections pour la taille et la complexité de la population de patients. (Section VI.1.2.) | |||||
| 7 | Programme de surveillance des infections associées aux soins de santé (IASS) | Élaborer et appliquer un programme de surveillance IASS pour suivre les tendances, détecter et gérer les éclosions des infections causées par les virus respiratoires. Cela comprend une procédure systématique pour déterminer si les grappes de TS atteints d’une maladie respiratoire peuvent être associées à des éclosions/grappes d’IASS, y compris la grippe, dans les populations de patients. (Section VI.1.2.) | |||||
| 8 | Programme de prétriage de la grippe | Développer et mettre en œuvre des méthodes de repérage précoce, de confinement, d’investigation et de déclaration des individus (patients, visiteurs, etc.) présents dans les milieux de soins qui présentent des symptômes de SG. (Section VI.1.2.) | |||||
| 9 | Fournitures et équipements de protection individuelle (EPI) | Déterminer des mesures pour obtenir et maintenir des quantités suffisantes d’équipements/ produits/matériaux recommandés pour le programme de PCI afin de prévenir l’exposition aux virus respiratoires et leur transmission. Cela comprend déterminer les exigences et les moments opportuns d’achat et de stockage. (Section V.6.3.) | |||||
| 10 | Programme de pratiques de base et de précautions additionnelles (PBPA) | Développer et mettre en œuvre un programme de PBPA, contenant des protocoles, de l’éducation et de la formation, pour prévenir ou réduire la transmission d’un agent respiratoire infectieux d’une source infectée ou d’un environnement contaminé à un hôte réceptif. (Section V.2.) | |||||
| a) Hygiène des mains | Créer et mettre en œuvre des protocoles pour l’hygiène des mains, ainsi qu’un programme permanent d’éducation et de formation pour les TS, patients, visiteurs, etc., dans toutes les organisations de soins de santé. Cela inclut l’établissement de vérifications de conformité et l’application de mesures visant à améliorer le respect des pratiques pour l’hygiène des mains. (Section V.6.2.6.1.) | ||||||
| b) Équipement de protection individuelle (EPI) | Établir le bon usage des gants, blouses, protection des yeux et du visage, masques et appareils de protection respiratoire, et mettre en place des vérifications de conformité au bon usage des EPI pour les TS et des mesures pour améliorer la conformité. (Section VI.3.) | ||||||
| c) Contrôle des sources infectées | Élaborer et appliquer un programme comprenant des protocoles, de l’éducation et de la formation pour réduire les contacts en personne entre les sources infectées présentant des symptômes de SG et les hôtes réceptifs. Cela comprend l’hygiène respiratoire, affiches, distributeurs de masques et de papiers mouchoirs, fournitures, utilisation et entretien de l’équipement de protection individuelle (EPI), désinfectant pour les mains à base d’alcool (DMBA), manutention des déchets et des objets piquants ou tranchants, et immunisation des patients. (Section VI.1.2.) | ||||||
| i) Hygiène respiratoire | Mettre au point et instaurer un protocole d’hygiène respiratoire et un programme d’éducation et de formation sur les mesures de contrôle à la source pour l’hygiène respiratoire. Cela comprend des processus destinés à réduire la génération d’aérosols survenant durant les interventions médicales générant des aérosols et l’exposition à ceux-ci. (Section VII.1.5.4.) | ||||||
| ii) Affiches | Créer et placer des affiches (multilingues) à travers l’organisation pour enseigner et favoriser l’hygiène des mains et l’hygiène respiratoire chez toutes les personnes présentes dans l’organisation de soins de santé. (Section VII.1.4.) | ||||||
| iii) Distributeurs de masques et de papiers mouchoirs | Installer des distributeurs de masques et de papiers mouchoirs dans les entrées, points de service, zones de triage, d’évaluation, d’attente et de soins aux patients, faciles à utiliser par les TS, visiteurs, etc. (Section VI.1.2.). Élaborer du matériel didactique pour enseigner au public comment mettre et enlever un EPI. | ||||||
| iv) Désinfectant pour les mains à base d’alcool (DMBA) | Installer et mettre en œuvre l’utilisation de DMBA aux points de service de toutes les zones de soins aux patients, incluant les zones de triage, d’évaluation, d’attente et de soins aux patients. Fournir des bouteilles individuelles de DMBA à l’usage des TS dans les endroits où il est impossible d’installer un distributeur sur le mur ou au chevet du lit. (Section V.6.2.6.1.) | ||||||
| v) Contenants à déchets | Placer des poubelles mains libres fermés dans les zones de triage, d’évaluation, d’attente et de soins aux patients. (Section V.6.2.6.7.) | ||||||
| vi) Contenants à objets piquants ou tranchants | Fournir et entretenir suffisamment de contenants à objets piquants ou tranchants aux points de service des zones de triage, d’évaluation, d’attente et de soins aux patients. (Voir Pratiques de base et précautions additionnelles visant à prévenir la transmission des infections dans les établissements de santé.) | ||||||
| vii) Immunisation des patients | Développer des processus permettant de s’assurer que l’immunisation antipneumococcique est offerte aux patients à risque élevé dans les milieux de soins de courte durée et les établissements de SLD. (Section VI.1.2.) | ||||||
| d) Mesures techniques et administratives | Assurer les ressources humaines et financières suffisantes pour soutenir les modifications structurales et systémiques recommandées visant les mesures techniques et administratives, ainsi que la disponibilité et l’usage des EPI. Cela comprend des lavabos pour le lavage des mains, la séparation spatiale, les systèmes de chauffage, de ventilation et de climatisation (CVC), l’entretien ménager, la buanderie et la gestion des déchets, le nettoyage, la désinfection et la stérilisation. (Voir Pratiques de base et précautions additionnelles visant à prévenir la transmission des infections dans les établissements de santé.) | ||||||
| i) Lavabos pour le lavage des mains | Assurer un nombre suffisant de lavabos réservés pour le lavage des mains, distributeurs de savon, lotion à mains et serviettes en papier individuelles bien situés. (Voir Pratiques de base et précautions additionnelles visant à prévenir la transmission des infections dans les établissements de santé.) | ||||||
| ii) Séparation spatiale et espacement | Mettre en œuvre un processus afin de détecter les patients atteints d’infections respiratoires aiguës et appliquer des mesures pour assurer le respect des exigences de séparation spatiale appropriées pour réduire l’exposition des patients et des visiteurs aux maladies infectieuses dans les zones cliniques et d’attente. (Section VI.2.2.) Cela comprend :
|
||||||
| iii) Systèmes CVC | Élaborer un plan procédural pour l’exploitation et la maintenance du système CVC, selon les directives et règlements en vigueur. (Section VI.1.2.) | ||||||
| iv) Entretien ménager, buanderie et gestion des déchets | Déterminer et appliquer des normes sur l’entretien ménager, la buanderie et la gestion des déchets, conformément aux directives et règlements en vigueur. (Section V.6.2.6.7.) | ||||||
| v) Nettoyage, désinfection et stérilisation | Déterminer et appliquer, avec surveillance régulière, des normes de nettoyage, désinfection et stérilisation, conformément aux directives, normes et règles en vigueur. (Section V.2.) | ||||||
| Article | Activité | Complété | En cours | À débuter | Sans objet | Remarques | |
|---|---|---|---|---|---|---|---|
| 1 | Équipe de PCI/ST de planification pandémique | Mettre sur pied une équipe multidisciplinaire pour mener l’élaboration et la mise en œuvre du plan de PCI/ST de grippe pandémique, avec des rôles et responsabilités définis pour l’état de préparation, la riposte et la planification du rétablissement. (Section VI.2.1.) Cela inclut d’assurer l’intégration de grippe pandémique :
|
|||||
| 2 | Activités de l’équipe de planification | Faire en sorte que les exigences du plan de PCI/ST de grippe pandémique comprennent la façon de le réviser, le regroupement en cohortes et le transfert/transport des patients, la surveillance, les visites, l’éducation et la formation, l’immunisation, l’usage des antiviraux, les équipements et fournitures, ainsi que la gestion des déchets. (Section VI.2.1.) | |||||
| a) Fréquence de révision du plan | Mettre au point un processus pour réviser annuellement le plan de grippe pandémique et le mettre à jour avec les nouvelles connaissances, règlements et lois. (Section VI.2.1.) | ||||||
| b) Hébergement des patients | Élaborer des stratégies et des structures pour héberger les patients atteints de la grippe suivant la section VI.2.2., en prévoyant ce qui suit :
|
||||||
| c) Transfert / transport des patients | Créer une stratégie pour déterminer comment les patients présentant des symptômes de SG devraient être transférés/transportés dans un intra-établissement ou inter-établissements, suivant la section VI.2.3. | ||||||
| d) Surveillance et gestion des maladies respiratoires | Établir des mesures pour détecter et gérer les maladies respiratoires affectant les TS, y compris des plans pour prendre en compte les TS à risque élevé de complications s’ils devaient contracter la grippe, notamment les TS enceintes. Ces TS devraient se voir offrir du counselling et une évaluation d’un clinicien de la santé au travail (sinon, de leur clinicien personnel, conjointement avec le personnel affecté à la prévention et au contrôle des infections ou à la santé publique). Ils devraient également recevoir du counselling et de l’éducation portant sur les éléments suivants : information sur les graves conséquences de la grippe, renforcement des mesures protectrices telle que l’ERPS, utilisation appropriée de l’EPI, et accès au traitement et à des médicaments antiviraux. Voir la section VI.3. et le volet 3 ci-dessous. (Section V.3.) Développer des mesures pour détecter et gérer les maladies respiratoires associées à la grippe pandémique affectant les TS. Cela comprend :
|
||||||
| e) Visites | Élaborer des lignes directrices et des politiques sur les visites aux patients durant les vagues pandémiques, suivant la section VI.2.3. | ||||||
| f) Éducation et formation | Développer et mettre en œuvre une éducation et une formation aux compétences particulières à la grippe pandémique pour les TS, y compris la marche à suivre pour faire une évaluation du risque au point de service. (Voir la liste de vérification, volet 4, ci-dessous). (Section VI.4.) | ||||||
| g) Immunisation | Élaborer des protocoles sur l’administration du vaccin contre la grippe pandémique (lorsque disponible) en vertu du Plan canadien de lutte contre la pandémie d’influenza (Voir PCLPI, Annexe D) et des initiatives provinciales/territoriales/régionales ou locales de distribution du vaccin contre la grippe pandémique. | ||||||
| h) Antiviraux | Élaborer des protocoles sur l’usage et la distribution des médicaments antiviraux en vertu du Plan canadien de lutte contre la pandémie d’influenza (Voir PCLPI, Annexe E) et des initiatives provinciales/territoriales/régionales ou locales de distribution des médicaments antiviraux. | ||||||
| i) Équipements et fournitures | Mettre de l’avant des stratégies/mesures pour obtenir et maintenir des fournitures suffisantes (incluant le stockage) d’équipements/produits/matériaux recommandés pour prévenir l’exposition à la grippe pandémique et sa transmission dans l’organisation de soins de santé. Cela comprend les DMBA, savons, serviettes individuelles, masques, appareils de protection respiratoire, lunettes protectrices/écrans faciaux, gants, blouses, contenants à objets piquants ou tranchants, etc. (Section V.6.3.) | ||||||
| j) Gestion des déchets | Déterminer des mesures pour gérer l’augmentation prévue des déchets suite à l’utilisation accrue des EPI jetables. (Section V.6.2.6.7.) | ||||||
| k) Affiches | Préparer et placer des affiches (multilingues) pour fournir de l’éducation et des instructions, notamment sur l’hygiène respiratoire et l’hygiène des mains, aux TS, patients, visiteurs, etc., et des directions pour se rendre aux zones d’évaluation. (Section VI.2.1.) | ||||||
| l) Séparation spatiale | Développer des stratégies pour assurer une séparation spatiale appropriée entre les patients présentant des symptômes de SG, ceux atteints du virus de la grippe pandémique et ceux non atteints de la grippe dans les zones cliniques et d’attente de tous les milieux de soins existants et temporaires. (Section VI.2.2.) Cela comprend déterminer au préalable :
|
||||||
| m) Milieux de soins temporaires | Développer un plan distinct pour chaque milieu de soins existant et temporaire. L’organisme d’attache responsable d’un milieu de soins temporaire est également responsable de sa planification. (Section VI.2.2.3.) Veiller à ce que le plan de PCI/ST de grippe pandémique du milieu temporaire :
|
| Article | Activité | Complété | En cours | À débuter | Sans objet | Remarques | |
|---|---|---|---|---|---|---|---|
| 1 | Auto-évaluation | Développer et implanter un programme éducatif pour les TS sur l’auto-évaluation de la grippe (avec l’outil d’évaluation de la grippe se trouvant dans l’Annexe A) pour déterminer leur état et leur capacité de travailler. Élaborer un processus pour surveiller et analyser l’efficacité et la conformité des auto-évaluations permanentes des TS. | |||||
| 2 | Surveillance | Établir des politiques et procédures pour détecter, suivre et gérer les grappes de TS malades dans l’organisation, y compris des processus, définitions de cas, méthodes de surveillance et directives de riposte contre les éclosions. | |||||
| 3 | Immunité contre la grippe | Élaborer et mettre en œuvre un processus servant à détecter les TS qui sont immuns à la grippe. L’immunité contre la grippe peut comprendre :
|
|||||
| 4 | Pénuries de personnel | Créer des processus pour combler les importantes pénuries de personnel causées par les TS contractant la grippe dans la collectivité. Cela inclut des critères pour :
|
|||||
| 5 | Antiviraux | Élaborer des protocoles sur l’usage des antiviraux, selon l’Annexe E du PCLPI. Cela inclut :
|
| Article | Activité | Complété | En cours | À débuter | Sans objet | Remarques | |
|---|---|---|---|---|---|---|---|
| 1 | Programme d’éducation et de formation aux compétences | Développer et instaurer un programme d’éducation et de formation aux compétences sur la prévention et le contrôle des infections de grippe saisonnière et pandémique pour tous les TS. Cela comprend le moment, le caractère approprié et la méthode de prestation. | |||||
| a) Moment | L’éducation et la formation seront données sur une base annuelle à tous les TS sur tous les quarts, dans tous les services, et elles seront intensifiées quand une pandémie de grippe sera imminente. | ||||||
| b) Appropriées aux publics visés | L’éducation et la formation aux compétences sur la grippe pandémique devraient être adaptées aux publics cibles. | ||||||
| c) Méthode de prestation | Recourir à diverses méthodes éducatives (p. ex. affiches dans les ascenseurs et aux entrées, brochures, bulletins, sites Web, mini-séances d’éducation durant les changements de quart, jeux de rôle et autres scénarios, etc.). | ||||||
| 2. | Contenu de l’éducation et de la formation aux compétences | Élaborer et implanter un programme complet d’éducation et de formation aux compétences comprenant le contenu suivant :
|
Annexe D – Outil d’évaluation du risque de grippe pandémique au point de service
Avant chaque interaction avec un patient, tous les TS ont la responsabilité d’évaluer le risque infectieux posé à eux-mêmes et à d’autres patients, visiteurs, TS par un patient, une situation ou une procédure. Cette évaluation du risque se fonde sur le jugement professionnel concernant la situation clinique, sur les dernières informations relatives à la façon dont l’organisation de soins de santé particulière a conçu et appliqué les mesures techniques et administratives, ainsi que sur la disponibilité et l’usage des équipements de protection individuelle (EPI).
On présume que l’organisation de soins de santé a pris les mesures suivantes :
- L’évaluation du risque de l’établissement a été effectuée (suivant la section VI et l’Annexe C), et les mesures techniques et administratives sont en place pour le milieu de soins.
- Les programmes de prévention et de contrôle des infections, et de santé au travail sont en place pour le milieu de soins.
L’évaluation du risque au point de service (ERPS) est une activité à laquelle se livrent les TS avant chaque interaction avec un patient, dans tous les milieux de soins existants et temporaires, dans le but de :
-
Déterminer la possibilité d’exposition au virus de la grippe pandémique;
- Pour une interaction particulière (p. ex. exécuter une intervention médicale générant des aérosols, autre procédure/interaction clinique, interaction non clinique [c.-à-d. admettre, éduquer un patient/sa famille] ou y assister, transfert/transport d’un patient, interaction directe en personne avec un patient, etc.),
- Avec un patient particulier (p. ex. nourrisson/jeune enfant, patient non autonome en matière de santé/hygiène des mains, avec mauvaise conformité à l’hygiène respiratoire, sécrétions respiratoires abondantes, toux/éternuements fréquents, au premier stade de la maladie grippale, etc.),
- Dans un environnement spécifique (p. ex. chambre individuelle, chambres/toilettes communes, couloir, zone d’évaluation de la grippe, service d’urgence, zone publique, département thérapeutique, département d’imagerie diagnostique, entretien ménager, etc.),
- Dans les conditions existantes (p. ex. échanges d’air dans une grande salle d’attente ou dans une chambre d’isolement pour les infections à transmission aérienne, dans les salles d’attente des patients);
ET
-
Choisir les mesures/EPI appropriés pour réduire au minimum le risque d’exposition à l’agent infectieux ou la source infectée posé au patient, TS, visiteur.
L’ERPS n’est pas une notion nouvelle, car elle sert déjà régulièrement aux TS, qui l’utilisent maintes fois par jour pour assurer leur protection et celle des patients et d’autres personnes dans le milieu de soins. Par exemple, lorsqu’un TS évalue un patient et une situation pour déterminer la possibilité d’exposition au sang ou aux liquides corporels ou choisit l’EPI approprié aux soins d’un patient souffrant d’une maladie infectieuse, ces mesures sont des activités d’une ERPS.
Il appartient à l’organisation de soins de santé de fournir une éducation et une formation aux compétences sur les ERPS pour s’assurer que tous les TS possèdent les connaissances, compétences et ressources recommandées pour effectuer de façon routinière des ERPS afin de déterminer le risque de transmission de la grippe pandémique avant chaque interaction avec un agent potentiellement infectieux ou une source potentiellement infectieuse durant la période pandémique.
La classification et l’évaluation du risque sont fondées sur les connaissances courantes, les hypothèses en matière de santé publique, de même que les hypothèses concernant la transmission de la grippe (suivant l’Annexe F, section V). Quand d’autres facteurs (p. ex. lois du travail provinciales/territoriales, profils cliniques évoquant d’autres agents infectieux, etc.) n’apparaissant pas dans cet outil d’ERPS nécessitent un EPI de calibre supérieur, il faudrait assurer un plus haut degré de protection. Les exemples de situations et de profils de patients apparaissant dans cette annexe ne doivent pas être considérés comme étant exhaustifs ou complets.
L’outil d’ERPS se compose de tableaux numérotés de 1 à 4. Les étapes à suivre pour les utiliser sont les suivantes :
- Étape 1 : Dans le Tableau 1, choisir le type d’installation physique et le niveau d’interaction avec le patient (dans la colonne ombragée) en fonction des descriptions et des exemples fournis.
- Étape 2 : Dans le Tableau 2, choisir l’état clinique du patient et la capacité de contrôler la source (dans la colonne ombragée) en fonction des descriptions et des exemples fournis.
- Étape 3 : À l’aide de la matrice dans le Tableau 3, faire concorder l’installation physique et le niveau d’interaction avec le patient tels que déterminés dans le Tableau 1 (étape 1) avec l’état clinique du patient et la capacité de contrôler la source définis dans le Tableau 2 (étape 2) afin de déterminer le niveau de précaution approprié.
- Étape 4 : Utiliser le Tableau 4 pour déterminer les mesures et l’équipement de protection individuelle appropriés, compte tenu du niveau de précaution établi dans le Tableau 3 (étape 3).
L’outil d’ERPS est conçu pour compléter le contenu et les recommandations apparaissant dans l’annexe F du Plan canadien de lutte contre la pandémie d’influenza dans le secteur de la santé et pour être utilisé conjointement avec cette matière; il ne doit pas remplacer les programmes de prévention et de contrôle des infections et de santé au travail en vigueur dans les milieux de soins.
| Installation physique et niveau d’interaction avec le patient | Description | Exemple |
|---|---|---|
| Aucune interaction avec le patient, aucun soin donné Aire non clinique |
Aires interdites aux patients (accès restreint) | Installation où aucun soin n’est donné (archives médicales, bureaux de l’administration, pharmacie centrale, bureau de l’informatique, aire principale d’entreposage, salle du courrier, zones centrales d’entretien, bureaux, etc.) |
| Aucune interaction directe avec le patient et aucun contact indirect | Aucune interaction en personne et aucun contact indirect avec les patients | Couloirs, cafétéria, aires publiques, aires cliniques auxquelles les patients n’ont pas accès (salle des dossiers, bureaux, salle d’entreposage, salon du personnel, salle pour la préparation des médicaments, etc.), aires fermées de réception ou de triage. |
| Contact indirect | Aucune interaction directe avec les patients – contact indirect seulement. Contact avec l’environnement du patient ou avec des objets inanimés contaminés | Nettoyage de la chambre du patient après son congé, nettoyage de l’équipement |
| Interaction directe avec le patient | Interaction directe, en personne avec le patient (moins de 2 mètres du patient) | Soins aux patients, soins à domicile, aide aux activités de la vie quotidienne (AVQ), imagerie diagnostique, phlébotomie, physiothérapie, ergothérapie, réadaptation par les loisirs, déplacements à l’intérieur de l’hôpital, aires ouvertes de réception ou de triage, nettoyage du lit du patient en sa présence, transport par ambulance ou transport entre les établissements |
| Interaction directe avec le patient avec possibilité de production d’aérosols | Pratiquer des interventions médicales générant des aérosols (IMGA), ou y assister | Aspiration endotrachéale, bronchoscopie, intubation endotrachéale, trachéotomie, thérapie avec aérosol par nébulisation, réanimation cardio-pulmonaire |
| État clinique du patient et capacité de contrôler la source | Description | État apparent du patient |
|---|---|---|
| Rétabli de la grippe | Patient rétabli de la grippe | Patient infecté par la grippe, après la période de transmissibilité déterminée |
| Atteint de la grippe | 1) Patient présentant des symptômes de SG avec toux | Toux, peu importe l’intensité Respect des règles d’hygiène respiratoire Respect des règles d’hygiène des mains |
| 2) Patient présentant des symptômes de SG avec faible toux ou sans toux | Faible toux ou pas de toux Non-respect des règles d’hygiène respiratoire Non-respect des règles d’hygiène des mains |
|
| Atteint de la grippe ayant une forte toux et ne respectant pas les règles d’hygiène | Patient présentant des symptômes de SG | Forte toux Non-respect des règles d’hygiène respiratoire Non-respect des règles d’hygiène des mains |
| Atteint de la grippe et IMGA | Patient présentant des symptômes de SG | Et une intervention médicale générant des aérosols (IMGA) est pratiquée |
Note : Si la situation présente plus d’un niveau de risque (p. ex. plusieurs interactions différentes et simultanées avec des patients), choisir celle qui présente le risque le plus élevé.
| Installation physique et niveau d’interaction avec le patient | |||||
|---|---|---|---|---|---|
| État clinique du patient et capacité de contrôler la source | Aucune interaction avec le patient, aucun soin donné Aire non clinique |
Aucune interaction directe ou indirecte avec le patient | Contact indirect | Interaction directe avec le patient | Interaction directe avec le patient avec IMGA |
| Rétabli de la grippe | I | I | II | II | II |
| Atteint de la grippe et respectant les règles d’hygiène | I | I | II | III | IV |
| Atteint de la grippe ayant une forte toux et ne respectant pas les règles d’hygiène | I | I | II | IV | IV |
| Atteint de la grippe et IMGA | I | I | II | IV | IV |
Note : On s’attend à ce que les niveaux de précaution II et III soient nécessaires pour le traitement de la majorité des patients atteints de la grippe pandémique; les précautions de niveau IV ne seront probablement nécessaires que pour une minorité de patients.
| Hygiène des mains | Hygiène respiratoire | Appareil de protection respiratoire | Masque | Lunettes protectrices | Blouse | Gants | |
|---|---|---|---|---|---|---|---|
| Niveau I | Oui | Oui | Aucun contact avec le patient – non recommandé | ||||
| Niveau II | Oui | Oui | Non, sauf selon les précautions additionnellesTableau 4 - Note de bas de page * | Conformément aux pratiques de base et aux précautions de contact | |||
| Niveau III | Oui | Oui | Non, sauf selon les précautions additionnellesTableau 4 - Note de bas de page * | Oui | Oui | Conformément aux pratiques de base et aux précautions de contact | |
| Niveau IV | Oui | Oui | Oui | Non | Oui | Conformément aux pratiques de base et aux précautions de contact | |
|
|||||||