Guide d’interprétation – Économie de la santé
mars 2024
Sur cette page
- Préambule
- Coût de renonciation
- Évaluation économique
- Analyse coût/utilité
- Année de vie ajustée par la qualité (AVAQ)
- Plan coût/efficacité
- Seuils coût/efficacité
- Analyse séquentielle
- Frontière coût/efficacité
- Lectures complémentaires
- Abréviations
- Références
- Historique de la version
- Remerciements
Préambule
Le Guide d'interprétation – Économie de la santé du Comité consultatif national de l'immunisation (CCNI) est un document qui explique comment interpréter les concepts communs liés à l'analyse coût/utilité (ACU). Le présent Guide d'interprétation s'adresse au CCNI et aux planificateurs et décideurs des programmes de vaccination fédéraux, provinciaux et territoriaux.
Coût de renonciation
Dans le contexte d'un budget fixe dans le système de santé, le coût de renonciation correspond aux avantages auxquels on renonce en adoptant une nouvelle intervention et en remplaçant une intervention existante.
Évaluation économique
Les analyses économiques de la santé évaluent les intrants (appelés coûts) nécessaires à la création et au maintien des programmes de santé, ainsi que les résultats (santé) de ces programmes. Les résultats peuvent être évalués de différentes manières. Selon les résultats utilisés, l'évaluation économique est classée différemment :
- Analyse coût/utilité (ACU) : Les résultats en matière de santé sont évalués en années de vie ajustées par la qualité (AVAQ) ou en une autre mesure générique de l'utilité liée à la santé
- Analyse coût/efficacité (ACE) : Les résultats en matière de santé sont mesurés en unités naturelles (p. ex. le nombre de cas évités)
- Analyse coûts-bénéfices (ACB) : Les résultats en matière de santé sont évalués en unités monétaires.
L'ACU est la forme d'évaluation économique recommandée par le CCNI comme cas de référence (« norme »), comme indiqué dans les Lignes directrices pour l'évaluation économique des programmes de vaccination au Canada.Note de bas de page 1 L'ACU utilise une mesure générique des résultats (AVAQ) qui permet aux décideurs de faire des comparaisons entre différentes conditions et interventions.
Analyse coût/utilité
- Évalue le rapport coût/efficacité (ou le rapport d'optimisation des ressources)
- N'évalue pas les contraintes budgétaires. Une intervention peut être jugée rentable, mais ne pas être adoptée parce qu'elle est trop chère.
- Génère une mesure sommaire appelée rapport coût/efficacité différentiel (RCED), parfois appelé rapport coût/utilité différentiel (RCUD) (graphique 1)
- Le RCED fournit une estimation du coût supplémentaire (différentiel) pour une unité supplémentaire de résultat en matière de santé

Équivalent textuel
Ce graphique consiste en une boîte divisée horizontalement en deux compartiments. Le compartiment supérieur est gris clair et contient l'équation suivante : « Le RCED est égal au coût deux moins le coût un, le tout divisé par l'effet deux moins l'effet un. Par conséquent, le RCED est égal au coût delta divisé par l'effet delta ». Le compartiment inférieur est blanc et contient les définitions du coût delta et de l'effet delta. Les explications de ces termes sont les suivantes : « Où le coût delta représente les coûts différentiels (différence de coûts entre l'intervention, C2, et le comparateur, qui représente généralement la norme de soins actuelle, C1) mesuré en unités monétaires (c'est-à-dire en dollars canadiens de l'année en cours) » et « Où l'effet delta représente les effets différentiels (différence d'effets, c'est-à-dire de résultats de santé entre l'intervention, E2, et le comparateur, E1) mesuré en années de vie ajustées par la qualité (AVAQ) »
Année de vie ajustée par la qualité (AVAQ)
- L'AVAQ est une fonction de la qualité de vie liée à la santé (QVLS) et de la quantité de vie
- La QVLS est mesurée en termes d'utilité pour la santé :
- Représente la force des préférences des individus pour différents états de santé
- Ancrée à 0 et 1, représentant respectivement une QVLS équivalente à la mort et une QVLS équivalente à une parfaite santé
- Voir l'exemple du graphique 2, où les individus A et B vivent l'équivalent d'une année en « parfaite santé » (c'est-à-dire 1 AVAQ)
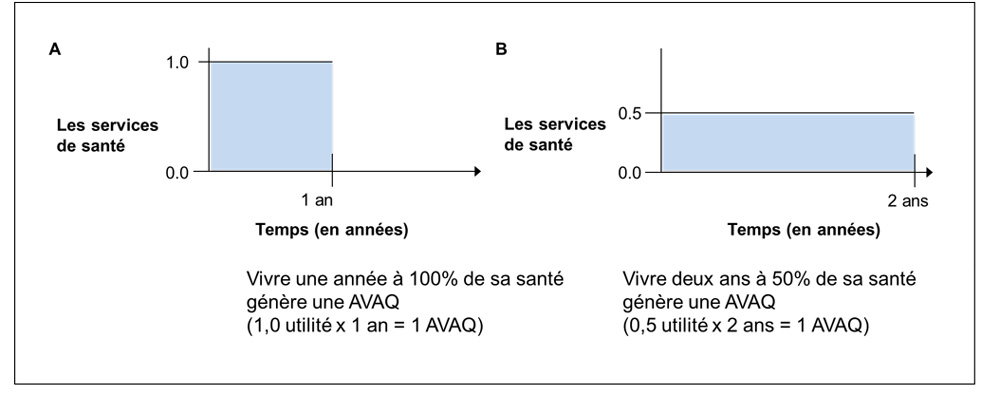
Équivalent textuel
Représentation graphique des années de vie ajustées par la qualité (AVAQ) pour deux individus. Le graphique est divisé verticalement en deux, avec le côté gauche étiqueté « A » et le côté droit étiqueté « B ». A et B contiennent chacun un graphique à barres avec le temps mesuré en années sur l'axe x et les services de santé sur l'axe y. Dans le scénario A, le temps s'étend de 0 à 1 an et les services de santé de 0,0 à 1,0, et le carré résultant sur le graphique est bleu clair. Une description sous le graphique indique que vivre une année avec une santé à 100 % génère une AVAQ. Ce chiffre peut être obtenu mathématiquement en multipliant 1,0 service public par 1 an. Dans le scénario B, le temps s'étend de 0 à 2 ans et les services de santé de 0,0 à 0,5, et le rectangle résultant sur le graphique est bleu clair. Une description sous le graphique indique qu'une vie de deux ans avec une santé à 50 % génère également une AVAQ, obtenue mathématiquement en multipliant 0,5 utilité par 2 ans.
Plan coût/efficacité
- La formule du RCED peut être représentée graphiquement dans un plan coût/efficacité (graphique 3) :
- axe y (axe vertical) = coûts différentiels (en dollars)
- axe x (axe horizontal) = effets différentiels (souvent en AVAQ)
- Points sur le plan = interventions (A, B, C, D) ou comparateur (O), qui est souvent la norme de soins; les coordonnées des interventions (A, B, C, D) indiquent les coûts différentiels et les effets différentiels par rapport à (O)
- Pentes reliant les interventions (A, B, C, D) au comparateur (O) = RCED comparant l'intervention (A à D) et le comparateur (O) (voir le graphique 4 pour l'interprétation des RCED se situant dans chaque quadrant)
- Les quadrants du plan peuvent être étiquetés de I à IV, ou selon les directions d'une boussole.
- Il convient de noter que les termes « économie de coûts » et « domination » sont souvent utilisés à tort de manière interchangeable. Le terme « économie de coûts » fait référence à une intervention dont le coût est inférieur à celui de l'intervention de référence (il renvoie donc aux quadrants III et IV collectivement), alors que le terme « domination » fait référence à une intervention moins coûteuse et plus efficace (il renvoie donc exclusivement au quadrant IV).
- Les quadrants III et I peuvent tous deux être utilisés pour calculer les RCED : le coût (économisé) par AVAQ (perdue) dans le quadrant III, et le coût (dépensé) par AVAQ (gagnée) dans le quadrant I (voir la section « Seuils coûts-efficacité »). Bien que ces RCED devraient théoriquement être traités de la même manière, le contexte de la diminution de la santé pour économiser de l'argent est très différent de celui de la dépense d'argent pour améliorer la santé. Il s'agit de coûts de renonciation, car l'argent économisé serait utilisé pour investir dans d'autres interventions visant, en théorie, à améliorer la santé. De même, l'argent dépensé remplacerait d'autres interventions, mais améliorerait, en théorie, l'efficacité et l'allocation des ressources en supposant que la décision d'adopter l'intervention ait été prise correctement (voir la section « Coût de renonciation »).

Équivalent textuel
Le plan coût/efficacité est composé de quatre quadrants, avec la différence des effets sur l'axe x et la différence des coûts sur l'axe y. Le quadrant supérieur droit (c'est-à-dire au-dessus de l'axe x et à droite de l'axe y) est appelé quadrant I et représente les scénarios dans lesquels les nouvelles interventions sont à la fois plus coûteuses et plus efficaces que la norme de soins. Le quadrant supérieur gauche (c'est-à-dire au-dessus de l'axe x et à gauche de l'axe y) est appelé quadrant II et représente les scénarios dans lesquels les nouvelles interventions sont plus coûteuses, mais moins efficaces que la norme de soins. Le quadrant inférieur gauche (c'est-à-dire au-dessous de l'axe x et à gauche de l'axe y) est appelé quadrant III et représente les scénarios dans lesquels les nouvelles interventions à la fois sont moins coûteuses et moins efficaces que la norme de soins. Enfin, le quadrant inférieur droit (c'est-à-dire en dessous de l'axe x et à droite de l'axe y) représente les scénarios dans lesquels les nouvelles interventions sont moins coûteuses et plus efficaces que la norme de soins. Pour les interventions relevant des quadrants I ou III, le choix d'accepter ou de rejeter une nouvelle intervention repose sur des jugements de valeur de la part des décideurs. Les interventions qui se situent dans le quadrant II sont considérées comme dominées et doivent être rejetées par les décideurs. Les interventions qui se situent dans le quadrant IV sont considérées comme dominantes et devraient être privilégiées par les décideurs. Le plan comprend quatre interventions. L'intervention A se situe dans le quadrant I, s'étendant à mi-chemin sur l'axe x, mais se situant bas sur l'axe y. L'intervention B se situe dans le quadrant I et ne s'étend pas aussi loin que l'intervention A sur l'axe x, mais se situe beaucoup plus haut sur l'axe y. Il convient de noter que l'intervention A coûte un peu plus cher que le comparateur, mais qu'elle est nettement plus efficace. L'intervention B coûte nettement plus cher que le comparateur, mais n'est que légèrement plus efficace. Ainsi, l'intervention A a un RCED inférieur à celui de l'intervention B. Des RCED inférieurs dans ce quadrant représentent un meilleur rapport coût/efficacité (ou un meilleur rapport d'optimisation des ressources). En d'autres termes, l'achat d'une unité supplémentaire de prestation coûte moins cher. L'intervention C est l'image miroir de l'intervention A dans le quadrant III. L'intervention D est l'image miroir de l'intervention B dans le quadrant III. Il convient de noter que l'intervention C coûte un peu moins cher que le comparateur, mais qu'elle est nettement moins efficace. L'intervention D coûte nettement moins cher que le comparateur, mais est à peine moins efficace. Ainsi, l'intervention D a un RCED supérieur à celui de l'intervention C. Des RCED supérieurs dans ce quadrant représentent un meilleur rapport coût/efficacité (ou un meilleur rapport d'optimisation des ressources). C'est le contraire des interprétations du quadrant I (nord-est). Enfin, à côté du coin supérieur droit du plan coût/efficacité se trouve une petite boussole indiquant les directions cardinales du nord, de l'est, du sud et de l'ouest, qui peuvent être utilisées pour décrire les quadrants eux-mêmes (p. ex. le quadrant I peut également être appelé quadrant nord-est), ainsi que les positions relatives des différentes interventions au sein du plan.

Équivalent textuel
Le même plan coût/efficacité que dans le graphique 3, composé de quatre quadrants, avec la différence des effets sur l'axe x et la différence des coûts sur l'axe y. Chaque quadrant contient une explication de la manière dont les RCED dans ce quadrant doivent être interprétés, et quelles sont les implications pour les décideurs. La description des RCED figurant dans le premier quadrant, ou quadrant nord-est (c'est-à-dire le quadrant supérieur droit), est la suivante : « Pour les décideurs, les RCED dans ce quadrant peuvent être soit rentables, soit non rentables en fonction des jugements de valeur du décideur, en soupesant les coûts supplémentaires et les AVAQ supplémentaires. » L'intervention est plus coûteuse et plus efficace que le comparateur. La description des RCED figurant dans le deuxième quadrant, ou quadrant nord-ouest (c'est-à-dire le quadrant supérieur gauche), est la suivante : « Les décideurs devraient donc rejeter l'intervention. » L'intervention est plus coûteuse et moins efficace que le comparateur (c'est-à-dire que l'intervention est dominée par le comparateur). Notez que les RCED dans ce quadrant sont négatifs. La description des RCED figurant dans le troisième quadrant, ou quadrant sud-ouest (c'est-à-dire le quadrant inférieur gauche), est la suivante : « Pour les décideurs, les RCED dans ce quadrant peuvent être soit rentables, soit non rentables en fonction des jugements de valeur du décideur, en soupesant les économies de coûts et la perte d'AVAQ. » L'intervention est moins coûteuse et moins efficace que le comparateur. Enfin, la description des RCED figurant dans le quatrième quadrant, ou sud-est (c'est-à-dire dans le quadrant inférieur droit), est la suivante : « Les décideurs devraient donc favoriser l'intervention. » L'intervention est moins coûteuse et plus efficace que le comparateur (c'est-à-dire que l'intervention est dominante par rapport au comparateur). Notez que les RCED dans ce quadrant sont négatifs.
Seuils coût/efficacité
- Certains décideurs internationaux utilisent des seuils coût/efficacité pour étayer leurs jugements de valeur des RCED relevant des quadrants I (NE) et III (SO) – c'est-à-dire que les décideurs comparent si les RCED sont supérieurs ou inférieurs à un seuil (les interprétations sont opposées pour les quadrants I et III, comme l'indique le graphique 3).
- Le Canada, ainsi que de nombreux autres groupes consultatifs techniques nationaux sur la vaccination (GCTNV), n'utilise pas de seuils explicites.
- Au Canada, la décision d'adopter ou de rejeter une intervention ne repose pas uniquement sur le rapport coût/efficacité. Le cadre décisionnel du CCNI tient compte de l'efficacité, de la charge de morbidité, de l'équité, de l'éthique et d'autres critères clés de décision en matière de santé publique.
- Le graphique 5 est une représentation graphique d'un seuil coût/efficacité sur un plan coût/efficacité.
- Si les décideurs adoptent des interventions qui ne sont pas rentables par rapport au seuil, des dépenses plus rentables seront déplacées.
- La détermination d'un seuil pose des problèmes théoriques lorsque l'on utilise une perspective sociétale dans une évaluation économique (qui est l'une des deux perspectives recommandées par le CCNI, l'autre étant la perspective du système de santé financé par l'État).
- Le coût de renonciation du point de vue sociétal n'est pas connu et il n'existe aucune estimation dans la littérature.
- Il n'est pas approprié de comparer les RCED générés d'un point de vue sociétal aux seuils couramment utilisés du point de vue des payeurs de soins de santé.
- L'adoption ou le rejet d'interventions dont le RCED se situe dans le quadrant III (SO) pose des problèmes théoriques.
- Parmi les défis à relever figurent les considérations éthiques liées à l'acceptation d'interventions moins efficaces pour économiser de l'argent, ainsi que l'inefficacité de l'allocation des ressources.
- Les décideurs peuvent envisager un seuil coût/efficacité plus élevé dans le quadrant III (SO) pour tenir compte du fait que les gens accordent plus d'importance à la perte de santé qu'au gain de santé équivalent.
La ligne continue représente un seuil coût/efficacité qui ne change pas dans le quadrant III (SO). La ligne pointillée représente un seuil coût/efficacité qui s'accentue dans le quadrant III (SO). Le seuil le plus élevé tient compte du fait que les personnes évaluent la perte de santé plus que le gain de santé équivalent.Note de bas de page 5 Compte tenu du seuil explicite coût/efficacité représenté, les décideurs devraient adopter les interventions A et D et rejeter les interventions B et C.
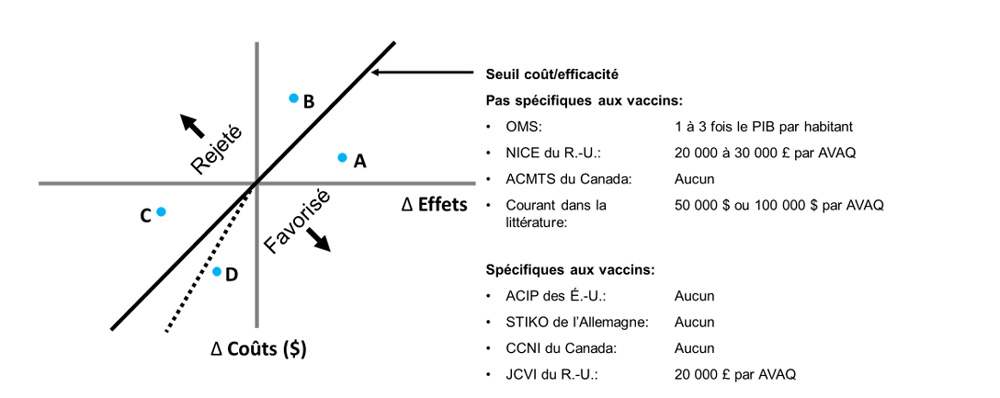
Équivalent textuel
Le même plan coût/efficacité que dans les graphiques 3 et 4. Une ligne noire continue s'étend du coin inférieur gauche du quadrant inférieur gauche au coin supérieur droit du quadrant supérieur droit, divisant le plan en deux par une diagonale. Cette ligne noire est appelée seuil coût/efficacité et des étiquettes indiquent que tout RCED supérieur au seuil doit être rejeté, tandis que tout RCED inférieur doit être favorisé. Il y a également une ligne pointillée dans le quadrant inférieur gauche qui va de l'origine au milieu inférieur du quadrant, formant un triangle qui se situe sous le seuil coût/efficacité. Cette ligne pointillée représente un seuil coût/efficacité qui tient compte du fait que les gens évaluent la perte de santé plus que le gain de santé équivalent. Ce graphique contient également un texte à droite du plan coût/efficacité, décrivant différents seuils coût/efficacité spécifiques aux vaccins ou non spécifiques aux vaccins. Les seuils suivants ne sont pas spécifiques aux vaccins : OMS –1 à 3 fois le PIB par habitant; NICE du R.-U. - 20 000 à 30 000 £ par AVAQ; ACMTS du Canada – aucun; courant dans la littérature : 50 000 $ ou 100 000 $ par AVAQ. Les seuils suivants sont spécifiques aux vaccins : ACIP des É.-U. – aucun; STIKO de l'Allemagne – aucun; CCNI du Canada – aucun; et JCVI du R.-U. - 20 000 £ par AVAQ.
Pour le seuill du NICE du R.-U. les données empiriques suggèrent que le seuil devrait être plus bas (meilleure estimation : 12 936 £ par AVAQ).Note de bas de page 6 Pour le seuill du JCVI du R.-U. la consultation sur la méthodologie coût/efficacité des programmes de vaccination et le rapport sur les marchés publics ont recommandé un seuil plus bas (15 000 £),Note de bas de page 7 que le gouvernement britannique a rejeté.Note de bas de page 8
Analyse séquentielle
- Lorsque l'on compare trois interventions ou plus, il est recommandé de procéder à une analyse séquentielle.
- Comparaison d'une intervention avec l'intervention suivante la plus coûteuse dans la séquence
- Rappel : Les RCED comparent deux interventions (voir la formule du graphique 1)
- Le graphique 6 décrit les étapes du calcul des RCED séquentiels
- Les tableaux 1 à 3 présentent les étapes du calcul du RCED séquentiel avec un exemple (adapté du tableau 3 de l'ACMTS 2017)Note de bas de page 9
Graphique 6 : Étapes d'une analyse séquentielle lors de la comparaison de trois interventions ou plus
- Étape 1 : Classer les interventions (trois ou plus) de la moins coûteuse à la plus coûteuse dans le tableau
- Étape 2 : Calculer le coût delta et l'effet delta par rapport à l'intervention juste au-dessus
- Étape 3 : Supprimer toute intervention plus coûteuse et moins efficace (c'est-à-dire dominée) qu'une intervention directement supérieure
- Étape 4 : Calculer les ratios, coût delta divisé par effet delta, après suppression des interventions dominées
- Étape 5 : Supprimer toute intervention dont le RCED séquentiel est supérieur au RCED séquentiel de la paire suivante (c'est-à-dire une intervention soumise à une dominance étendue, ce qui signifie que l'intervention ne sera jamais la stratégie optimale, quel que soit le seuil coût/efficacité)
- Étape 6 : Recalculer les ratios, coût delta divisé par effet delta, après que les interventions soumises à une dominance ont été supprimées pour achever les RCED séquentiels
L'implication pour les décideurs : La stratégie la plus rentable est l'intervention dont le RCED le plus élevé est inférieur au seuil, ce qui constitue une interprétation différente par rapport aux quadrants I et III du plan coût/efficacité.
| Coûts | AVAQ | ∆Coûts | ∆AVAQ | RCED séquentiel | Commentaires | |
|---|---|---|---|---|---|---|
| Vaccin A | 3 000 $ | 4,00 | s.o | s.o | s.o | s.o |
| Vaccin B | 4 500 $ | 4,10 | 1 500 $ | 0,10 | 15 000 | s.o |
| Vaccin C | 5 000 $ | 5,00 | 500 $ | 0,90 | 556 | s.o |
| Vaccin D | 7 900 $ | 4,30 | 2 900 $ | -0,70 | -4 143 | Retirer le vaccin D de l'analyse parce qu'il est plus coûteux et moins efficace que le vaccin C (c'est-à-dire que D est dominé par C) |
| Vaccin E | 8 000 $ | 6,00 | 100 $ | 1,70 | 59 | s.o |
| Vaccin F | 12 000 $ | 6,05 | 4 000 $ | 0,05 | 80 000 | s.o |
| Vaccin G | 50 000 $ | 6,01 | 38 000 $ | -0,04 | -950 000 | Retirer le vaccin G de l'analyse parce qu'il est plus coûteux et moins efficace que le vaccin F (c'est-à-dire que G est dominé par F) |
| s.o | Coûts | AVAQ | ∆Coûts | ∆AVAQ | RCED séquentiel | Commentaires |
|---|---|---|---|---|---|---|
| Vaccin A | 3 000 $ | 4,00 | s.o | s.o | s.o | s.o |
| Vaccin B | 4 500 $ | 4,10 | 1 500 $ | 0,10 | 15 000 | Retirer le vaccin B de l'analyse, car son RCED séquentiel est supérieur à celui de la rangée suivante (c'est-à-dire que le vaccin B est soumis à une dominanceNote de bas de page 2 étendue par le biais des interventions A et C) |
| Vaccin C | 5 000 $ | 5,00 | 500 $ | 0,90 | 556 | s.o |
| Vaccin E | 8 000 $ | 6,00 | 3 000 $ | 1,00 | 3 000 | s.o |
| Vaccin F | 12 000 $ | 6,05 | 4 000 $ | 0,05 | 80 000 | s.o |
Notes de bas de page
|
||||||
| Coûts | AVAQ | ∆Coûts | ∆AVAQ | RCED séquentiel | Commentaires | |
|---|---|---|---|---|---|---|
| Vaccin A | 3 000 $ | 4,00 | s.o | s.o | s.o | Implication : Si le décideur utilise un seuil explicite coût/efficacité de 50 000 $ par AVAQ, l'intervention la plus rentable est E. Si le seuil est de 100 000 $ par AVAQ, l'intervention la plus rentable est F. |
| Vaccin C | 5 000 $ | 5,00 | 2 000 $ | 1,00 | 2000 | |
| Vaccin E | 8 000 $ | 6,00 | 3 000 $ | 1,00 | 3 000 | |
| Vaccin F | 12 000 $ | 6,05 | 4 000 $ | 0,05 | 80 000 |
Frontière coût/efficacité
- Une analyse séquentielle comparant trois interventions ou plus peut être représentée graphiquement par une frontière coût/efficacité (graphique 7)
- axe y (axe vertical) = coûts moyens
- axe x (axe horizontal) = effets moyens
- Notez que les axes représentent les effets et les coûts moyens, et non les effets et les coûts différentiels comme dans le plan coût/efficacité du graphique 3
- Point = intervention
- Frontière = ligne reliant les interventions qui ne sont pas dominées
- Interprétation:
- Toute intervention située au-dessus et à gauche de la frontière est plus coûteuse et moins efficace que les interventions existantes (c'est-à-dire les vaccins D et G dans le graphique 7)
- Toute intervention en dessous et à droite de la frontière est moins coûteuse et plus efficace que l'intervention existante; par conséquent, la nouvelle intervention redéfinirait la frontière
- Implication pour le décideur: Les interventions situées au-dessus et à gauche de la frontière peuvent être rejetées; les interventions situées sur la frontière peuvent être considérées comme des interventions existantes efficaces; les interventions situées en dessous et à droite de la frontière peuvent être favorisées (et devraient par la suite redéfinir la frontière en les incluant).
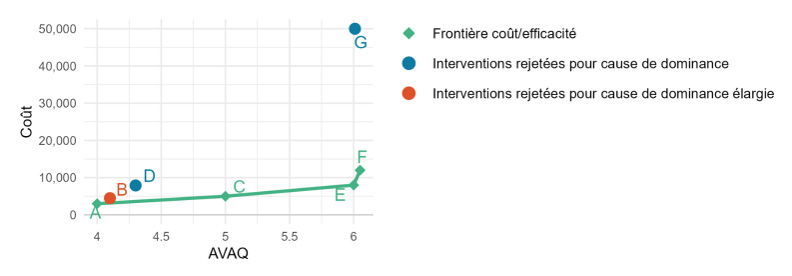
Équivalent textuel
Un graphique avec les AVAQ sur l'axe x et le coût sur l'axe y. L'axe x commence à 4 et augmente par incréments de 0,5 jusqu'à 6. L'axe y commence à 0 $ et augmente par incréments de 10 000 $ jusqu'à 50 000 $. Les vaccins des tableaux 1 à 3 sont représentés sur le graphique, les vaccins A, C, E et F étant représentés par des losanges vert reliés par une ligne continue; les vaccins D et G étant représentés par des cercles bleus pleins; et le vaccin B étant représenté par un cercle orange plein. Une légende à droite du graphique indique que la ligne continue reliant les vaccins A, C, E et F est appelée frontière coût/efficacité; les interventions représentées par des cercles bleus pleins (D et G) ont été rejetées pour cause de dominance; et les interventions représentées par des cercles oranges pleins (B) ont été rejetées pour cause de dominance élargie.
Lectures complémentaires
- Drummond MF, Sculpher MJ, Claxton K, Stoddart GL, Torrance GW. (2015). Methods for the Economic Evaluation of Health Care Programmes. (4e éd.) Oxford University Press. (en anglais uniquement)
- Gouvernement du Canada. (2023). Comité consultatif national de l'immunisation (CCNI) : Lignes directrices pour l'évaluation économique des programmes de vaccination au Canada. (1re éd.)
- Cape, JD, Beca, JM, Hoch, JS. Introduction to Cost-Effectiveness Analysis for Clinicians. Health Policy and Economics. (en anglais uniquement) 2013; 90(3):103–105.
- Neumann PJ, Cohen JT. QALYs in 2018—Advantages and Concerns. JAMA. (en anglais uniquement) 2018;319 (24) : 2473 – 2474. doi:10.1001/jama.2018.6072
- Postma MJ, de Vries R, Welte R, Edmunds WJ. Health economic methodology illustrated with recent work on Chlamydia screening: the concept of extended dominance. Sex Transm Infect. (en anglais uniquement) 2008; 84(2):152-4. doi: 10.1136/sti.2007.028043.
Abréviations
- ACIP
- Advisory Committee on Immunization Practices
- ACMTS
- Agence canadienne des médicaments et des technologies de la santé
- ACU
- Analyse coût/utilité
- ACB
- Analyse coûts-bénéfices
- ACE
- Analyse coût/efficacité
- ACU
- Analyse coût/utilité
- QVLS
- Qualité de vie liée à la santé
- RCED
- Rapport coût/efficacité différentiel
- JCVI
- Joint Committee on Vaccination and Immunisation
- CCNI
- Comité consultatif national de l'immunisation
- NICE
- National Institute for Health and Clinical Excellence
- GCTNV
- Groupe consultatif technique national sur la vaccination
- AVAQ
- Année de vie ajustée par la qualité
- STIKO
- Standing Committee on Vaccination
- OMS
- Organisation mondiale de la santé
Références
- Note de bas de page 1
-
Government of Canada. National Advisory Committee on Immunization (NACI): Guidelines for the economic evaluation of vaccination programs in Canada 2023
- Note de bas de page 2
-
Leidner A, Meltzer M, Messonnier M, et al. Guidance for health economics studies presented to the Advisory Committee on Immunization Practices (ACIP), 2019 update: Centers for Disease Control and Prevention, 2019.
- Note de bas de page 3
-
STIKO. Modelling methods for predicting epidemiological and health economic effects of vaccinations - guidance for analyses to be presented to the German Standing Committee on Vaccination (STIKO). Berlin, 2016.
- Note de bas de page 4
-
Joint Committee on Vaccination and Immunisation. Code of practice June 2013, 2013.
- Note de bas de page 5
-
Claxton K, Martin S, Soares M, et al. Methods for the estimation of the National Institute for Health and Care Excellence cost-effectiveness threshold. Health Technol Assess 2015;19(14):1-503, v-vi. doi: 10.3310/hta19140
- Note de bas de page 6
-
Immunisation and High Consequence Infectious Diseases Team, Global and Public Health Group. Consultation on the cost-effectiveness methodology for vaccination programmes and procurement (CEMIPP) report: Department of Health and Social Care, 2018.
- Note de bas de page 7
-
Department of Health and Social Care. Cost-effectiveness methodology for immunisation programmes and procurements (CEMIPP): the government's decision and summary of consultation responses. In: Care DoHaS, ed., 2019.
- Note de bas de page 8
-
Klok RM, Postma MJ. Four quadrants of the cost-effectiveness plane: some considerations on the south-west quadrant. Expert Rev Pharmacoecon Outcomes Res 2004;4(6):599-601. doi: 10.1586/14737167.4.6.599
- Note de bas de page 9
-
CADTH. Guidelines for the economic evaluation of health technologies: Canada. 4th ed. ed. Ottawa, 2017.
Historique de la version
| Version | Date | Modifications apportées |
|---|---|---|
| V1.0 | mars 2024 | Première édition |
Remerciements
Ce guide d'interprétation a été préparé par : MW. Yeung, A. Tuite, R. Ximenes, A. Cernat, MC. Tunis, et BH. Sander
Ce guide d'interprétation a été revu par : G. Gebretekle, R. N Miranda, A. Sinilaite, O. Baclic, E. Tice, C. Jensen, A. Stevens, J. Zafack, E. Abrams, W. Siu, et S. Pierre, en plus du groupe de travail sur l'économie du CCNI
Le CCNI remercie vivement les personnes suivantes pour leur contribution : C. Tremblay, J. Daniel, C. Mauviel, in addition to the Influenza Working Group (Membres : J. Papenburg (Chair), P. De Wals, D. Fell, I. Gemmill, R. Harrison, J. Langley, A. McGeer and D. Moore; Représentants de liaison : L. Grohskopf (Centers for Disease Control and Prevention); Représentants de liaison : C. Bancej (Centre for Immunization and Respiratory Infectious Diseases, PHAC), J. Reiter (First Nations and Inuit Health Branch, Indigenous Services Canada), et M. Russell (Biologics and Genetic Therapies Directorate, Health Canada).
Membres du CCNI : S. Deeks (Chair), R. Harrison (Vice-Chair), M. Andrew, J. Bettinger, N. Brousseau, H. Decaluwe, P. De Wals, E Dubé, V Dubey, K Hildebrand, K Klein, J. Papenburg, A. Pham-Huy, B. Sander, S. Smith, et S. Wilson.
Représentants de liaison : L. Bill / M. Nowgesic (Canadian Indigenous Nurses Association), LM. Bucci (Canadian Public Health Association), E. Castillo (Society of Obstetricians and Gynaecologists of Canada), A. Cohn (Centers for Disease Control and Prevention, United States), L Dupuis (Canadian Nurses Association), D. Fell (Canadian Association for Immunization Research and Evaluation), S. Funnell (Indigenous Physicians Association of Canada), J. Hu (College of Family Physicians of Canada), M. Lavoie (Council of Chief Medical Officers of Health), D. Moore (Canadian Paediatric Society), M. Naus (Canadian Immunization Committee), et A. Ung (Canadian Pharmacists Association)
Représentants d'office : V. Beswick-Escanlar (National Defence and the Canadian Armed Forces), E. Henry (Centre for Immunization and Respiratory Infectious Diseases (CIRID), PHAC), M. Lacroix (Public Health Ethics Consultative Group, PHAC), C. Lourenco (Biologic and Radiopharmaceutical Drugs Directorate, Health Canada), D. MacDonald (COVID-19 Epidemiology and Surveillance, PHAC), S. Ogunnaike-Cooke (CIRID, PHAC), K. Robinson (Marketed Health Products Directorate, HC), G. Poliquin (National Microbiology Laboratory, PHAC), et T. Wong (First Nations and Inuit Health Branch, Indigenous Services Canada)
Groupe de travail sur l'économie du CCNI
Membres : BH. Sander (Chair), E. Rafferty, D. Fisman, B. Tsoi, P. De Wals, J. Langley, M. Naus, et K. Klein
Participants à l'ASPC : MW. Yeung, A. Tuite, et MC. Tunis