Système canadien de surveillance de la résistance aux antimicrobiens (SCSRA) : 2025 principales conclusions
Télécharger en format PDF
(1,9 Mo, 26 pages)
Organisation : Agence de la santé publique du Canada
Sur cette page
- La compréhension de la résistance aux antimicrobiens et leur utilisation
- Tendances en matière de résistance aux antimicrobiens et de l’utilisation des antimicrobiens
- Intégration des données « Une seule santé » et équité en santé
- Implications politiques et avances de la recherche
- Conclusion
- Remerciements
- Références
La compréhension de la résistance aux antimicrobiens et leur utilisation
La résistance aux antimicrobiens (RAM) demeure l'une des menaces les plus pressantes pour la santé publique mondiale. Elle survient lorsque des micro-organismes – notamment des bactéries, des champignons, des virus et des parasites – évoluent pour résister à des médicaments autrefois efficaces. À mesure que la RAM se propage, les infections deviennent plus difficiles, voire impossibles à traiter. Cela affecte non seulement la gestion des infections courantes, mais expose également les patients à des risques lors d'interventions médicales essentielles telles que les opérations chirurgicales, la chimiothérapie, la dialyse et les transplantations d'organes, s'ils contractent une infection.
À l'échelle mondiale, la RAM a été associée à près de 4,7 millions de décès en 2021, dont 1,14 million seraient directement attribuables à des infections résistantes Note de bas de page 1, et ce fardeau devrait s'alourdir pour atteindre 1,91 million de décès attribuables à la RAM par an d'ici 2050Note de bas de page 1. Au Canada, le Conseil des académies canadiennes prévoit que si la résistance aux antimicrobiens de première ligne chez les humains passe de 26 % en 2018 à 40 % d'ici 2050, 13 700 décès pourraient être attribués chaque année à la RAM, entraînant une perte estimée à 388 milliards de dollars pour le produit intérieur brut et 120 milliards de dollars en coûts de santéNote de bas de page 2. Les répercussions économiques et sociales de la RAM touchent l’ensemble des secteurs. D'ici 2050, la RAM pourrait coûter 11 milliards de dollars par an à l'agriculture canadienne, dépassant ainsi le choc économique causé par la COVID-19Note de bas de page 3.
La réponse du Canada à la RAM repose sur une collaboration intersectorielle et intergouvernementale, afin de protéger la santé des humains, des animaux et de l'environnement. En 2023, les ministres fédéraux, provinciaux et territoriaux (FPT) de la Santé et de l'Agriculture ont publié le Plan d'action pancanadien sur la résistance aux antimicrobiens (PAPC)Note de bas de page 4Note de bas de page 5Note de bas de page 6 – un plan d'action quinquennal (2023-2027) définissant les engagements FPT pour lutter contre la RAM dans tous les secteurs. Dix mesures prioritaires guident la réponse multisectorielle et multi juridictionnelle du Canada autour de cinq piliers : la recherche et l'innovation, la surveillance, l'intendance, la prévention et le contrôle des infections (PCI) et le leadership.
Le rôle de la surveillance
Une surveillance rigoureuse est essentielle à la capacité du Canada de détecter, de comprendre et contrer les menaces émergentes pour la santé publique. Le Système canadien de surveillance de la résistance aux antimicrobiens (SCSRA) constitue le point focal national pour les données sur la RAM et l'utilisation des antimicrobiens (UAM). Il consolide et met en évidence les données probantes et les tendances issues des programmes de surveillance et de gestion des antimicrobiens de l'Agence de la santé publique du Canada (ASPC) et de ses partenaires dans les secteurs humain, animal, alimentaire et environnemental. Ces programmes surveillent collectivement la RAM et l'UAM à l'échelle du Canada. Le SCSRA fournit des données précises, complètes et opportunes et complètes aux parties prenantes afin de soutenir la recherche, les politiques de santé publique et les mesures prises. Ensemble, le SCSRA et les programmes qui y contribuent fournissent des données canadiennes fiables aux réseaux internationaux, notamment le Système mondial de la surveillance de la résistance et de l’utilisation des antimicrobiens (GLASS) de l'Organisation mondiale de la santé (OMS)Note de bas de page 7, le Programme de surveillance des antimicrobienne gonococciques (GASP) de l'OMSNote de bas de page 8, l'InFARMNote de bas de page 9 de l'Organisation des Nations Unies pour l'alimentation et l'agriculture (FAO) et l'ANIMUSENote de bas de page 10 de l'Organisation mondiale de la santé animale (OIE). Ces collaborations soutiennent les efforts mondiaux de surveillance et d'intervention et s'alignent sur les recommandations du PAPC et du Bureau du vérificateur général (BVG)Note de bas de page 11.
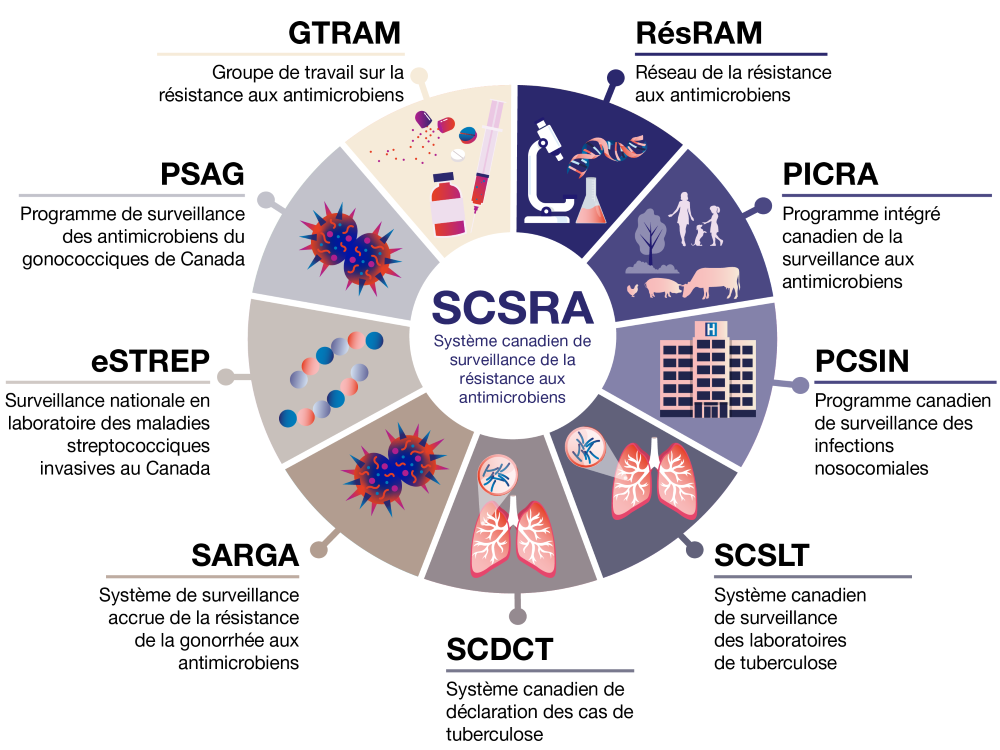
Figure 1 : Texte descriptif
Image illustrant la structure du Système canadien de surveillance de la résistance aux antimicrobiens (SCSRA), montrant un cercle central représentant le SCSRA entouré de neuf programmes de surveillance connexes : Groupe de travail sur la résistance aux antimicrobiens (GTRAM), Réseau de la résistance aux antimicrobiens (RésRAM), Programme intégré canadien de surveillance de la résistance aux antimicrobiens (PICRA), Programme canadien de surveillance des infections nosocomiales (PCSIN), Système canadien de surveillance de laboratoire de la tuberculose (SCSLT), Système canadien de déclaration des cas de tuberculose (SCDCT), Système de surveillance accrue de la résistance la gonorrhée aux antimicrobiens (SARGA), Surveillance nationale en laboratoire des maladies streptococciques invasives au Canada (eSTREP), et Programme de surveillance des antimicrobiens gonococciques du Canada (PSAG), chacun représenté par un secteur étiqueté accompagné d’une petite icône illustrative.
La surveillance joue également un rôle essentiel dans l'identification des populations touchées de manière disproportionnée par la RAM, notamment les communautés des Premières Nations, Inuit et Métis, les hommes gais, bisexuels et hommes ayant des rapports sexuels avec d’autres hommes (GBHARSAH), les personnes sans domicile fixe et les personnes souffrant de maladies chroniques. Cela favorise l'application d'une perspective d'équité en santé dans la politique de lutte contre la RAM, en garantissant que les données de surveillance éclairent des mesures de santé publique inclusives et équitables.
Pathogènes prioritaires en matière de RAM au Canada
En 2025, l'ASPC a publié une mise à jour de la liste des pathogènes prioritaires résistants aux antimicrobiens, initialement établie en 2015Note de bas de page 12. Cette mise à jour prend en compte plusieurs facteurs, notamment les tendances épidémiologiques, la morbidité et l'équité en santé, à partir de données nationales couvrant la période 2017-2022. Les bactéries Gram négatives résistantes aux médicaments et les infections transmissibles sexuellement (ITS) résistantes aux traitements figurent désormais parmi les principales menaces. Fait marquant : le Canada est le premier pays à inclure officiellement l'équité en santé comme critère dans ce type de priorisation Note de bas de page 13Note de bas de page 14.
| Niveau de priorité (2025) | Pathogène |
Statut/Changement par rapport à la liste des priorités de 2015 |
|---|---|---|
| Élevé (niveau 1) |
Entérobactéries résistants aux carbapénèmes | Priorité inchangée depuis 2015 |
| Neisseria gonorrhoeae résistante aux médicaments | Priorité rehaussée depuis 2015 (anciennement niveau 2) | |
| Pseudomonas aeruginosa résistant au carbapénème | Priorité rehaussée depuis 2015 (anciennement niveau 3) | |
| Acinetobacter spp. résistant au carbapénème | Priorité rehaussée depuis 2015 (anciennement niveau 2) | |
| Candida aurisNote de bas de page * | Nouvel ajout à la liste en 2025 | |
| Entérobactéries productrice de β-lactamases à spectre étendu | Priorité inchangée depuis 2015 | |
| Moyen-élevé (Niveau 2) |
Shigella spp. résistantes aux médicaments | Priorité rehaussée depuis 2015 (anciennement niveau 4) |
| Mycoplasma genitalium | Nouvel ajout à la liste en 2025 | |
| Streptococcus pneumoniae résistant aux médicaments | Priorité rehaussée depuis 2015 (anciennement niveau 3) | |
| Staphylococcus aureus résistant à la méthicilline | Priorité abaissée depuis 2015 (anciennement niveau 1) | |
| Enterococcus spp. résistant à la vancomycine | Priorité inchangée depuis 2015 | |
| Salmonella spp. non typhoïdique résistant aux médicaments | Priorité rehaussée depuis 2015 (anciennement niveau 3) | |
| Moyen-faible (niveau 3) |
Streptocoques invasifs du groupe A résistants à la clindamycine | Priorité abaissée depuis 2015 (anciennement niveau 2) |
| Influenza A résistante aux médicaments | Priorité rehaussée depuis 2015 (anciennement niveau 4) | |
| Virus de l'immunodéficience humaine résistant aux médicaments | Priorité rehaussée depuis 2015 (anciennement niveau 4) | |
| Streptocoque du groupe B résistant aux médicaments | Priorité inchangée depuis 2015 | |
| Clostridioides difficile | Priorité abaissée depuis 2015 (anciennement niveau 1) | |
| Mycobacterium tuberculosis multirésistant | Priorité abaissée depuis 2015 (anciennement niveau 2) | |
| Aspergillus spp. résistant aux médicaments | Priorité inchangée depuis 2015 | |
| Salmonella spp. typhoïdique résistante aux médicaments | Priorité rehaussée depuis 2015 (anciennement niveau 4) | |
| Faible (niveau 4) |
Haemophilus influenzae résistant aux médicaments | Priorité inchangée depuis 2015 |
| Helicobacter pylori résistant aux médicaments | Priorité abaissée depuis 2015 (anciennement niveau 3) | |
| Candida spp. résistant aux médicaments, à l'exception de Candida auris | Priorité abaissée depuis 2015 (anciennement niveau 3) | |
| Campylobacter spp. résistant aux médicaments | Priorité abaissée depuis 2015 (anciennement niveau 2) | |
| Bacteroides spp. résistants aux médicaments | Priorité abaissée depuis 2015 (anciennement niveau 3) | |
| Ureaplasma spp. | Nouvel ajout à la liste en 2025 | |
| Treponema pallidum résistant aux médicaments | Priorité inchangée depuis 2015 | |
| Chlamydia trachomatis résistante aux médicaments | Priorité inchangée depuis 2015 | |
| Mycobactéries pulmonaires non tuberculeuses résistantes aux médicaments | Priorité inchangée depuis 2015 | |
Tendances en matière de résistance aux antimicrobiens et de l'utilisation des antimicrobiens
Le rapport SCSRA 2025 met en évidence des progrès considérables dans la surveillance nationale de la RAM et la gestion responsable des antimicrobiens dans tous les secteurs de l’approche « Une Seule Santé ». Malgré ces progrès, les menaces nationales liées à la RAM continuent de croître, exerçant une pression supplémentaire sur les systèmes de santé et les programmes de santé publique. Ces résultats ont des implications majeures pour les politiques canadiennes en matière de santé, pour l'équité en santé et pour les engagements nationaux et internationaux dans la lutte contre la RAM et l'UAM.
La RAM n'est pas répartie uniformément entre les agents pathogènes ni au sein des populations. Le rapport du SCSRA permet d’identifier les organismes résistants qui représentent la plus grande menace pour le Canada, de repérer les populations les plus à risque et d’orienter les interventions de santé publique pour protéger la santé de toutes les personnes vivant au Canada.
| Pathogène | Statut/TendanceNote de bas de page * |
|---|---|
| Niveau 1 : Groupe hautement prioritaire | |
| Infections à Entérobactéries productrices de carbapénémases (EPC) | Tendance à la hausse |
| Infections à Neisseria gonorrhoeae résistantes aux médicaments | Tendance à la hausse |
| Infections à Acinetobacter spp. producteur de carbapénémase (APC) | Faible/stable |
| Candida auris (C. auris)Note de bas de page ** | Faible/tendance à la hausse |
| Infections à Entérobactéries productrices de β-lactamases à spectre étendu (BLSE) | Tendance à la hausse |
| Niveau 2 : Groupe à priorité moyenne-élevée | |
| Infections à Shigella spp. résistantes aux médicaments | ÉmergentesNote de bas de page *** |
| Infections à Mycoplasma genitalium | ÉmergentesNote de bas de page *** |
| Infections à Streptococcus pneumoniae résistant aux médicaments (maladie pneumococcique invasive (MPI)) | Tendance à la hausse |
| Staphylococcus aureus résistant à la méthicilline (SARM) (bactériémies) | Stable |
| Enterococcus spp. résistant à la vancomycine (ERV) (bactériémies) | Tendance à la hausse |
| Infections à Salmonella non typhoïdique résistante aux médicaments | Tendance à la hausse |
| Niveau 3 : Groupe à priorité moyenne-faible | |
| Infections invasives à streptocoques du groupe A résistants à la clindamycine et/ou aux macrolides (iSGA) | Tendance à la hausse |
| Infections à Clostridioides difficile (ICD)Note de bas de page **** | Stable |
| Infections à Mycobacterium tuberculosis (TB) multirésistantes | Faible/stable |
| Infections à Salmonella typhoïde résistantes aux médicaments | Élevé/stable |
| Niveau 4 : Groupe à faible priorité | |
| Infections à Campylobacter résistantes aux médicaments | Élevé/stable |
Messages clés : Résistance aux antimicrobiens
- Les Entérobactéries productrices de carbapénémases (EPC) demeurant une menace hautement prioritaire et en augmentation au Canada. Bien qu'elles aient été précédemment attribuées aux voyages et à l'exposition aux soins de santé à l'étranger, la surveillance génomique et phénotypique plus récente montre de plus en plus de preuves d'une transmission probable au sein des établissements de santé canadiens. Il est donc important de redoubler d'efforts en matière de dépistage, d'adopter des algorithmes de laboratoire rapides pour la détection des carbapénémases et d'améliorer la communication entre les établissements grâce à des définitions de cas normalisées. En outre, il convient de donner la priorité à l'intensification de la recherche et à l'accès aux agents thérapeutiques, tant antimicrobiens qu'alternatifs (p. ex. la phagothérapie).
- Le Candida auris est un champignon pathogène émergent multirésistant qui pose d'importants défis en matière de prévention et de contrôle des infections (PCI) et de détection en laboratoire. Il peut également être résistant à plusieurs classes de médicaments antifongiques, ce qui rend son traitement assez difficile. Bien que le nombre de cas soit élevé à l'échelle internationale (p. ex. aux États-Unis), il reste faible au Canada jusqu'à présent. Il est toutefois important de faire preuve d'une vigilance accrue à l'égard de ce pathogène émergent. Une détection précoce, des mesures strictes de prévention et de contrôle des infections, notamment le nettoyage de l'environnement et le regroupement des patients, une capacité accrue des laboratoires pour l'identification des espèces et les tests de sensibilité aux antifongiques, une surveillance nationale coordonnée, ainsi que la déclaration et la réponse aux épidémies, sont autant d'éléments essentiels pour limiter la propagation.
- Les bactériémies à Enterococcus résistant à la vancomycine (ERV) sont en augmentation constante, et la majorité des cas sont associés aux soins de santé. Dans certaines juridictions, l'arrêt du dépistage systématique de l'ERV a coïncidé avec une augmentation des taux de bactériémies à ERV, ce qui suggère une lacune potentielle dans les pratiques de prévention et de contrôle des infections et souligne l'importance d'une surveillance continue et de stratégies d'atténuation ciblées.
- Bien que les bactériémies à Staphylococcus aureus résistant à la méthicilline (SARM) associées aux soins de santé (ASS) et les infections à Clostridioides difficile (ICD) affichent une incidence stable au cours des cinq dernières années, elles restent parmi les organismes les plus résistants aux antimicrobiens dans les hôpitaux et continuent de peser lourdement sur les ressources de prévention et de contrôle des infections (PCI). Une incidence stable ne doit pas être interprétée comme un faible risque; elle reflète probablement la mise en œuvre continue de pratiques efficaces de prévention et de contrôle des infections dans les établissements de santé. En outre, il convient de donner la priorité à l'intensification de la recherche et à l'accès aux agents thérapeutiques, tant antimicrobiens qu'alternatifs (p. ex. la phagothérapie, le développement potentiel de vaccins, l'amélioration de l'accès à la transplantation fécale dans le cas des ICD).
- Compte tenu des infections à Staphylococcus aureus résistant à la méthicilline (SARM) qui surviennent en dehors des établissements de santé, certaines populations vulnérables sont exposées à un risque plus élevé. Il peut s'agir des enfants, des athlètes, des personnes incarcérées, des hommes gais, bisexuels et hommes ayant des rapports sexuels avec d’autres hommes (GBHARSAH), des personnes qui s'injectent des drogues (PSID), des personnes âgées présentant des comorbidités, des peuples des Premières Nations, Inuit et Métis et des personnes sans domicile fixe. La prévention et le contrôle des infections ainsi que la gestion des antimicrobiens jouent un rôle clé, et les efforts de surveillance devraient se concentrer davantage sur le suivi de la transmission communautaire.
- On détecte de plus en plus de cas de Neisseria gonorrhoeae résistante aux médicaments, y compris ceux qui résistent aux traitements de première intention. Il convient de noter que le premier cas de gonorrhée ultrarésistante aux médicaments a été identifié, ce qui a donné lieu à une mise à jour des lignes directrices nationales en matière de traitement. De plus, le premier échec thérapeutique documenté au Canada a été signalé, ce qui a donné lieu à un avis en vertu du Règlement sanitaire international. Les lignes directrices thérapeutiques mettent désormais l'accent sur une thérapie empirique actualisée, un test de guérison et une surveillance renforcée. L'élargissement de la surveillance renforcée (y compris les marqueurs moléculaires de résistance), la gestion ciblée des antimicrobiens dans les programmes de santé sexuelle, la garantie d'une notification complète des partenaires et le maintien d'installations de culture accessibles pourraient contribuer à contenir la propagation et à préserver les options thérapeutiques restantes.
- Des épidémies de Shigella multirésistante (MR) et une augmentation des cas de Mycoplasma genitalium, y compris des souches résistantes à la fois aux macrolides et aux quinolones, surviennent chez les GBHARSAH, les populations sans domicile fixe et les PSID, et sont souvent liées aux réseaux sexuels. Ces populations peuvent être confrontées à des retards de diagnostic, à des interruptions de traitement et à des difficultés dans la gestion des partenaires, ce qui peut accroître la transmission et les effets néfastes sur la santé. La surveillance et les interventions doivent intégrer une perspective d'équité en matière de santé, notamment des cliniques à faible barrière, des tests de dépistage de proximité, des services aux partenaires adaptés à la culture, un traitement accéléré des partenaires lorsque cela est autorisé et des tests au point de service pour un traitement et un suivi rapide.
- Augmentation du nombre de cas de maladie pneumococcique invasive (MPI) identifiés comme multirésistants (MR), dont la majorité sont des sérotypes évitables par la vaccination, en particulier chez les adultes. Les jeunes enfants (âgés de moins de 5 ans) et les personnes âgées (âgées de plus de 65 ans) sont les plus touchés, ce qui souligne la nécessité permanente de renforcer les programmes de vaccination et de cibler la communication auprès des groupes à haut risque.
- Les infections invasives à streptocoques du groupe A (iSGA) continuent d'augmenter au Canada. Une augmentation des taux a été particulièrement observée parmi les populations sans domicile fixe, les personnes qui s'injectent des drogues et les communautés des Premières Nations, Inuit et Métis. Bien qu'il n'y ait actuellement aucune résistance documentée au traitement de première intention (pénicilline), la résistance aux macrolides et à la clindamycine augmente, ce qui est un élément important à prendre en considération étant donné leur utilisation comme traitements alternatifs ou d'appoint. Ces tendances soulignent l'importance de promouvoir une évaluation précise et des tests éventuels pour détecter une véritable allergie à la pénicilline, car le fait d'éviter inutilement la pénicilline peut contribuer à une plus grande dépendance à ces traitements de deuxième intention.
- Le taux de tuberculose multirésistante (MR) reste faible et stable. Cependant, la majorité des cas résistants sont identifiés chez des personnes nées à l'extérieur du Canada. Des efforts continus visant à sensibiliser, à améliorer l'accès à l'information et à soutenir le dépistage précoce sont nécessaires tant chez les prestataires de soins de santé que dans les communautés touchées. En outre, les défis persistants liés à la pénurie et à l'accès aux médicaments, en particulier pour le traitement de la tuberculose multirésistante, soulignent la nécessité de maintenir l'attention et de coordonner les efforts dans ce domaine.
- La salmonelle typhoïdique, généralement associée aux voyages et provoquant souvent des maladies invasives, continue de présenter une résistance extrêmement élevée à la ciprofloxacine, un traitement recommandé. D'autres antimicrobiens doivent être envisagés.
Messages clés : Utilisation (consommation) des antimicrobiens
Cette section présente un aperçu de l'utilisation des antimicrobiens dans les secteurs de la santé humaine, animale et de la production alimentaire au Canada. Les résultats soulignent la nécessité de maintenir et de renforcer les initiatives de gestion responsable des antimicrobiens, d'optimiser les pratiques de prescription et d'intégrer les données « Une Seule Santé » afin de soutenir des actions coordonnées et fondées sur des données probantes dans tous les secteurs. Les résultats soulignent la nécessité de maintenir et de renforcer les initiatives de gestion responsable des antimicrobiens, d'optimiser les pratiques de prescription et d'intégrer les données « Une Seule Santé » afin de soutenir des actions coordonnées et fondées sur des données probantes dans tous les secteurs.
| Secteur | Tendance de l'utilisation des antimicrobiens pour 2020-2024 |
|---|---|
| Hôpitaux | Tendance à la hausse |
| Communauté | Tendance à la hausse |
| Ventes d'antimicrobiens vétérinairesNote de bas de page * | Stabilisation / Stable |
| Fermes terrestres sentinelles : poulets de chair, dindes, porcs en croissance-finition et bovins d'engraissementNote de bas de page * | Tendance à la baisse |
| Fermes terrestres sentinelles : bovins laitiersNote de bas de page ** | Tendance à la hausse |
| Exploitations aquacolesNote de bas de page 15Note de bas de page ** | Tendance à la baisse |
| Contexte international : Utilisation humaine d'antimicrobiens | Le Canada se classe au 23e rang le plus bas parmi 65 pays comparablesNote de bas de page 7 et en dessous de la moyenne de l'Organisation de coopération et de développement économiques (OCDE)Note de bas de page 16 en 2024 |
| Contexte international : Ventes d'antimicrobiens à usage vétérinaire | Le Canada s'est classé au 4e rang parmi les 31 pays du réseau européen en 2022Note de bas de page 17 |
- L'utilisation d'antimicrobiens chez les humains est revenue à son niveau prépandémique après une baisse marquée en 2019-2020, reflétant la reprise des activités de soins de santé et des habitudes de prescription dans les secteurs hospitalier et communautaire.
- L’utilisation des antimicrobiens dans le secteur communautaire : le Canada dépasse les lignes directrices en matière de prescription d'antimicrobiens recommandées par le programme AWaRe de l'OMS, signalant que plus de 70 % des prescriptions appartiennent à la catégorie AccèsNote de bas de page 18Note de bas de page 19. Cela suggère que la majorité des antimicrobiens utilisés dans le secteur communautaire consiste en des options de traitement de première ou de deuxième intention pour des infections courantes, généralement avec un spectre d'activité plus étroit. Toutefois, cela ne signifie pas nécessairement que l'utilisation est judicieuse, et des efforts sont encore nécessaires pour identifier et réduire les pratiques de prescription sous-optimales.
- Utilisation des antimicrobiens dans le secteur hospitalier : Plus d'une prescription sur quatre demeures inappropriées ou sous-optimale, ce qui souligne le besoin de programmes de gestion et d’audit renforcés.
- La quantité d'antimicrobiens importants sur le plan médical vendus pour être utilisés chez les animaux s’est stabilisée entre 2019 et 2023.
- La quantité d'antimicrobiens consommée par les poulets de chair, les dindes, les porcs en croissance-finition et les bovins en parc d'engraissement a diminué, mais a augmenté dans les exploitations laitières, ce qui peut s'expliquer en partie par l'amélioration des rapports.
- L’utilisation en aquaculture a diminué entre 2019 et 2022.
Intégration des données « Une Seule Santé » et équité en santé
Le SCSRA continue de démontrer que la RAM est un enjeu « Une Seule Santé ». De nombreux agents pathogènes prioritaires (p. ex. les EPC, les BLSE, les S. pneumoniae multirésistants) affectent simultanément les secteurs humain, animal et environnemental.
La surveillance intégrée tout au long de la chaîne alimentaire révèle des préoccupations émergentes concernant plusieurs types d'agents pathogènes résistants aux antimicrobiens. Par exemple :
- La prévalence croissante des salmonelles non typhoïdiques productrices de BLSE chez les humains, les animaux et les sources alimentaires;
- L’augmentation de la résistance à la ciprofloxacine chez Campylobacter dans les isolats animaux et alimentaires; chez les humains, le taux de résistance est resté relativement stable, bien que la proportion globale de résistance ait été élevée.
- La résistance à l'acide nalidixique chez Salmonella Enteritidis provenant de la volaille continue d'augmenter, ce qui est remarquable étant donné que ce sérotype était autrefois totalement sensible à tous les antimicrobiens testés.
La surveillance élargie permet désormais de contrôler la RAM dans certaines bactéries présentes dans l'eau, les environnements agricoles, les ingrédients alimentaires et les aliments composés destinés aux animaux. Une résistance à la ciprofloxacine a été détectée dans des isolats provenant d'eaux de surface et dans des isolats provenant d'environnements où se trouvent des animaux malades. Des sérotypes de Salmonella non typhoïdique résistants, susceptibles de provoquer des maladies chez l'homme, ont été détectés dans des ingrédients alimentaires et des aliments composés. Ces résultats soulignent l'interdépendance de la transmission de la RAM entre les secteurs et mettent en évidence l'importance de maintenir une surveillance intégrée afin de détecter les risques émergents tout au long de la chaîne alimentaire.
L'expansion de la surveillance environnementale marque une étape importante pour le Canada. Le Cadre stratégique de surveillance environnementale (CSSE) fournit la première feuille de route fédérale pour la surveillance de la résistance dans l'eau, le sol et la faune, tandis que des projets pilotes sur les eaux usées permettent une détection des signaux au niveau communautaire. Intégrées à la surveillance humaine et animale, ces initiatives offrent une vue d'ensemble du développement et de la transmission de la RAM et contribuent à une approche durable « Une Seule Santé ».
Il est essentiel de donner la priorité à l'équité en matière de santé. La RAM n'affecte pas toutes les communautés de la même manière. Une surveillance et des interventions ciblées pour les populations à haut risque, notamment les communautés autochtones, les GBHARSAH, les personnes sans domicile fixe et celles qui ont un accès limité aux soins de santé, contribuent à réduire le fardeau disproportionné et à prévenir la transmission.
Implications politiques et avances de la recherche
Le Canada a renforcé ses outils politiques et sa base scientifique en matière de résistance aux antimicrobiens :
- La priorisation des agents pathogènes résistants aux antimicrobiens pour 2025 a pour la première fois pris en compte l'équité en santé comme critère, garantissant ainsi que les agents pathogènes résistants aux antimicrobiens qui touchent de manière disproportionnée les groupes marginalisés soient inclus dans la planification des politiquesNote de bas de page 13Note de bas de page 14.
- L'Initiative de recherche et développement en génomique (IRDG) sur la RAM-une seule santé (2022-2027), une initiative interministérielle, a poursuivi les efforts entamés en 2013. À ce jour, la IRDG a produit 88 publications évaluées par des pairs, mené 140 activités de communication publique et développé de nouvelles approches génomiques pour faire progresser la compréhension de la transmission de la RAM entre les secteurs « Une Seule Santé », qui contribuent toutes à la politique en matière de RAM et à l'action efficace de « Une Seule Santé »Note de bas de page 20Note de bas de page 21.
- La gestion des antimicrobiens et les efforts réglementaires dans le secteur agricole ont permis de réduire l'utilisation des médicaments vétérinaires de catégorie I à moins de 2 % et d'aligner les prescriptions nationales sur les meilleures pratiques de l'OCDE.
Recommandations politiques
Les conclusions du rapport SCSRA 2025 renforcent la nécessité d'une action soutenue et coordonnée.
Renforcer la gestion des antimicrobiens
- Renforcer les programmes hospitaliers de gestion des antimicrobiens, sensibiliser davantage le grand public, les prescripteurs et les fabricants d'antimicrobiens, utiliser des outils d'audit/de retour d'information et améliorer l'accès aux lignes directrices fondées sur des données probantes.
Maintenir les efforts en matière de prévention et de contrôle des infections et de vaccination
- Renforcer les mesures de prévention et de contrôle des infections dans les établissements de santé et les communautés, continuer à promouvoir les vaccinations recommandées et mettre en œuvre des stratégies ciblées pour prévenir la transmission des organismes prioritaires résistants aux antimicrobiens.
Faire progresser l'intégration de « Une Seule Santé »
- Intégrer pleinement les données environnementales et maintenir la collaboration entre les programmes de surveillance humaine, animale et alimentaire afin de comprendre les voies de transmission de la RAM entre les secteurs « Une Seule Santé ».
Aborder la question de l'équité en santé
- Cibler la surveillance et les interventions vers les populations à haut risque qui sont davantage touchées par la RAM.
Maintenir les investissements dans l'innovation et la recherche
- Soutenir la surveillance génomique, les diagnostics rapides, ainsi que les nouvelles thérapies et les nouveaux vaccins afin de réduire le fardeau de la RAM et de renforcer le leadership mondial du Canada dans la lutte contre la RAM.
Conclusion
Le Canada a apporté des améliorations mesurables à la surveillance nationale de la RAM et de l'UAM. Cependant, la RAM est dynamique et le paysage canadien de la RAM continue d'évoluer. Les éléments suivants sont préoccupants :
- L’augmentation des taux d'organismes à Gram négatif, y compris les organismes producteurs de carbapénémases
- L'augmentation des ITS résistantes aux médicaments, notamment la gonorrhée
- L'émergence de C. auris multirésistante, de Mycoplasma genitalium et d'infections à Shigella résistantes aux médicaments
- L'augmentation des taux de S. pneumoniae multirésistante
Bien que certains organismes résistants aux antimicrobiens (tels que le SARM associés aux soins de santé et le C. difficile) restent stables, ils continuent d'imposer un lourd fardeau aux systèmes de santé.
Parallèlement, l'utilisation des antimicrobiens continue d'augmenter chez les humains et chez certains animaux. Étant donné que l'utilisation des antimicrobiens est l'un des principaux facteurs de la résistance aux antimicrobiens, il est essentiel d'assurer une surveillance continue et intégrée de la résistance aux antimicrobiens et l'utilisation des antimicrobiens au Canada. Les principes fondamentaux de santé publique restent essentiels pour réduire le fardeau global de la résistance aux antimicrobiens et préserver l'efficacité des antimicrobiens existants. Cela comprend :
- Une gestion rigoureuse des antimicrobiens,
- Des pratiques efficaces de prévention et de contrôle des infections, et
- Des efforts soutenus en matière de vaccination.
Des investissements, une collaboration et des innovations continus dans tous les secteurs seront nécessaires pour préserver les options de traitement, protéger les populations vulnérables et maintenir le leadership du Canada dans la réponse mondiale à la RAM.
Remerciements
Le rapport SCSRA 2025 reflète les efforts de collaboration des communautés nationales de surveillance de la RAM et de l'UAM, ainsi que de la gestion responsable des antimicrobiens, y compris les programmes suivants de l'ASPC et leurs partenaires :
- Groupe de travail sur la résistance aux antimicrobiens (GTRAM), Division des initiatives de gestion responsable et Division de l'intégration et de la transformation de la surveillance
- Réseau de résistance aux antimicrobiens (RésRAM)
- Programme intégré canadien de surveillance de la résistance aux antimicrobiens (PICRA)
- Programme canadien de surveillance des infections nosocomiales (PCSIN)
- Système canadien de surveillance des laboratoires de tuberculose (SCSLT) et Système canadien de déclaration de la tuberculose (SCDT)
- Système de surveillance accrue de la résistance de la gonorrhée aux antimicrobiens (SARGA) et Programme de surveillance des antimicrobiens gonococciques du Canada (PSAG-Canada)
- Surveillance nationale en laboratoire des maladies streptococciques invasives au Canada (eSTREP)
- Laboratoire national de microbiologie (LNM)
Références
- Note de bas de page 1
-
Naghavi M, Vollset SE, Ikuta KS, et al. Global burden of bacterial antimicrobial resistance 1990-2021: a systematic analysis with forecasts to 2050. The Lancet 2024;404:1199-226 doi:10.1016/S0140-6736(24)01867-1. Extrait de https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(24)01867-1/fulltext
- Note de bas de page 2
-
Conseil des académies canadiennes. Quand les antibiotiques échouent 2019. Extrait de https://www.rapports-cac.ca/wp-content/uploads/2023/05/Updated-AMR-report_FR.pdf
- Note de bas de page 3
-
Organisation mondiale de la santé animale. La situation mondiale de la santé animale 2025 : 1-120 doi : rg/10.20506/woah.3586. Extrait de https://www.woah.org/app/uploads/2025/05/la-situation-mondiale-de-la-sante-animale.pdf
- Note de bas de page 4
-
Agence de la santé publique du Canada. Plan d'action pancanadien sur la résistance aux antimicrobiens. Agence de la santé publique du Canada 2023 : 1-39. Extrait de https://www.canada.ca/en/public-health/services/publications/drugs-health-products/pan-canadian-action-plan-antimicrobial-resistance.html
- Note de bas de page 5
-
Agence de la santé publique du Canada. Créer une dynamique : activités en cours pour lutter contre la résistance aux antimicrobiens au Canada - Compendium du Plan d'action pancanadien sur la résistance aux antimicrobiens. Agence de la santé publique du Canada 2023 : 1-26. Extrait de https://www.canada.ca/fr/sante-publique/services/publications/medicaments-et-produits-sante/plan-action-pancanadien-resistance-antimicrobiens.html
- Note de bas de page 6
-
Agence de la santé publique du Canada. Plan d'action pancanadien sur la résistance aux antimicrobiens : rapport d'étape de l‘année 1(juin 2023 à mai 2024). Agence de la santé publique du Canada 2023 : 1-28. Extrait de https://www.canada.ca/fr/sante-publique/services/publications/medicaments-et-produits-sante/plan-action-pancanadien-resistance-antimicrobiens-rapport-etape-annee-2023-2024.html
- Note de bas de page 7
-
Organisation mondiale de la santé (OMS). Tableau de bord GLASS. Extrait de https://worldhealthorg.shinyapps.io/glass-dashboard/_w_d0eefc1c7910477e9588360b22a487be/#!/home
- Note de bas de page 8
-
Organisation mondiale de la santé (OMS). Programme de surveillance des antimicrobienne gonococciques (GASP). Extrait de https://www.who.int/initiatives/gonococcal-antimicrobial-surveillance-programme
- Note de bas de page 9
-
Food and Agriculture Organisation of the United Nations (FAO). InFARM: International FAO Antimicrobial Resistance Monitoring (InFARM) system. Extrait de https://infarm.fao.org/
- Note de bas de page 10
-
Organisation mondiale de la santé animale (OIE). ANIMUSE. Extrait de https://amu.woah.org/amu-system-portal/home
- Note de bas de page 11
-
Bureau du vérificateur général du Canada. 2023 - Rapports 5 à 9 du vérificatrice générale du Canada au Parlement du Canada — Des lacunes persistent en ce qui concerne les données de surveillance et l’accès canadiennes et l'accès aux médicaments antimicrobiens au Canada. Extrait de https://www.oag-bvg.gc.ca/internet/Francais/mr_20231019_f_44353.html
- Note de bas de page 12
-
Garner MJ, Carson C, Lingohr EJ, et al. An assessment of antimicrobial disease threats in Canada. PLOS ONE 2015;10:e0125155 doi:10.1371/journal.pone.0125155. Extrait de https://journals.plos.org/plosone/article?id=10.1371/journal.pone.0125155
- Note de bas de page 13
-
Agence de la santé publique du Canada (ASPC). (2025). Agents pathogènes prioritaires résistants aux antimicrobiens du Canada. Extrait de https://www.canada.ca/fr/sante-publique/services/resistance-antimicrobiens/professionnels-sante/agents-pathogenes-prioritaires.html
- Note de bas de page 14
-
Abdesselam K, Ngendabanka R, Muchaal PK, et al. Canada’s 2025 AMR priority pathogens: evidence-based ranking and public health implications. PLOS ONE 2025;20:e0330128 doi:10.1371/journal.pone.0330128. Extrait de https://journals.plos.org/plosone/article?id=10.1371/journal.pone.0330128
- Note de bas de page 15
-
Pêches et Océans Canada. Données nationales sur l’information publique en aquaculture. Extrait de https://ouvert.canada.ca/data/fr/dataset/288b6dc4-16dc-43cc-80a4-2a45b1f93383
- Note de bas de page 16
-
Organisation de coopération et de développement économiques (OCDE). Prescription en soins primaires. Extrait de https://data-explorer.oecd.org/vis?pg=0&snb=44&vw=ov&df[ds]=dsDisseminateFinalDMZ&df[id]=DSD_HCQO%40DF_PC&df[ag]=OECD.ELS.HD&df[vs]=1.1&dq=.A...._T.OBS&pd=2015%2C&to[TIME_PERIOD]=false&lc=fr
- Note de bas de page 17
-
European Medicines Agency. Sales of veterinary antimicrobial agents in 31 European countries in 2022.doi:10.2809/766171. Extrait de https://www.ema.europa.eu/en/documents/report/sales-veterinary-antimicrobial-agents-31-european-countries-2022-trends-2010-2022-thirteenth-esvac-report_en.pdf
- Note de bas de page 18
-
Organisation mondiale de la santé (OMS). WHO antibiotic categorization. Extrait de https://aware.essentialmeds.org/groups
- Note de bas de page 19
-
Organisation mondiale de la santé (OMS). Guide AWaRe (Accès, À surveiller, Réserve) de l'OMS. Genève 2022.
- Note de bas de page 20
-
Conseil national de la recherches Canada (CNRC). (2021). Résistance aux antimicrobiens (projet RAM) - Initiative de R-D en génomique (IRDG). Extrait de https://grdi.canada.ca/fr/projets/resistance-aux-antimicrobiens-projet-ram
- Note de bas de page 21
-
Conseil national de recherche Canada (CNRC). (2025). Résistance aux antimicrobiens – Une seule santé (projet RAM-SS) - Initiative de R-D en génomique (IRDG). Extrait de https://grdi.canada.ca/en/projects/antimicrobial-resistance-one-health-amr-oh-project
