Archivée - Traitement de la gonorrhée au Canada

 Téléchargez cet article en format PDF (509 Ko - 6 pages)
Téléchargez cet article en format PDF (509 Ko - 6 pages) Publié par : L’Agence de la santé publique du Canada
Numéro : Volume 43-2 : Maladies transmissibles sexuellement
Date de publication : 2 février 2017
ISSN : 1719-3109
Soumettre un article
À propos du RMTC
Naviguer
Volume 43-2, le 2 février 2017 : Maladies transmissibles sexuellement
Recherche
Quelles sont les pratiques de prescription des médecins de soins de santé primaires au Canada pour le traitement de la gonorrhée?
S Ha1, L Pogany2, J Seto3, J Wu4, M Gale-Rowe4,*
Affiliations
1 Direction générale des produits de santé et des aliments, Santé Canada, Ottawa (Ontario)
2 Direction générale de la réglementation des opérations et des régions, Santé Canada, Ottawa (Ontario)
3 Affaires mondiales Canada, Ottawa (Ontario)
4 Centre de la lutte contre les maladies transmissibles et les infections, Agence de la santé publique du Canada, Ottawa (Ontario)
Correspondance
Citation proposée
Ha S, Pogany L, Seto J, Wu J, Gale-Rowe M. Quelles sont les pratiques de prescription des médecins de soins de santé primaires au Canada pour le traitement de la gonorrhée? Relevé des maladies transmissibles au Canada. 2017;43(2):36-41. https://doi.org/10.14745/ccdr.v43i02a01f
Résumé
Contexte : Les cas de Neisseria gonorrhea sont à la hausse au Canada, et si elle n’est pas détectée ou sous-traitée, elle peut conduire à une morbidité ou à l’infertilité. En outre, le nombre de souches résistantes aux antimicrobiens est également à la hausse, ce qui crée le risque que N. gonorrhea devienne incurable. En 2013, l’Agence de la santé publique du Canada (ASPC) a publié des recommandations canadiennes pour la prise en charge et le traitement de la gonorrhée qui ont établi la nécessité de la polythérapie pour contrer et réduire la résistance aux antimicrobiens. Toutefois, le degré de sensibilisation et d’adoption de ces recommandations n’est pas bien connu.
Objectifs : Évaluer les pratiques de prescription des médecins de soins de santé primaires pour la prise en charge et le traitement de la gonorrhée.
Méthodologie : Après les essais de validité, deux enquêtes transversales en ligne ont été réalisées au moyen d’un échantillon de commodité des médecins canadiens. Les médecins ont répondu à des énoncés « vrai ou faux » et à des questions ouvertes relativement à trois scénarios cliniques : 1) cas soupçonné d’une infection anogénitale en s’appuyant sur une population d’hommes ayant des relations sexuelles avec d’autres hommes (HARSAH); 2) cas soupçonné d’une infection anogénitale en s’appuyant sur une population autre que d’hommes ayant des relations sexuelles avec d’autres hommes et 3) cas soupçonné d’une infection pharyngée en s’appuyant sur toute la population. Les fréquences des réponses ont été calculées pour les énoncés. Les réponses aux questions ouvertes ont été reprogrammées dans des catégories de traitement et les fréquences ont été calculées pour chaque scénario.
Résultats : Au total, 625 médecins ont répondu à l’enquête. La plupart des médecins (de 60 % à 95 %) ont correctement identifié les énoncés de connaissances concernant la gestion des produits pharmaceutiques, la notification aux partenaires et la déclaration à la santé publique. Pour tous les scénarios cliniques, entre 30 % et 35 % des médecins n’ont fourni aucun renseignement sur le traitement, environ 30 % ont déclaré qu’ils traitaient avec la monothérapie à base de céphalosporines, de 20 % à 25 % ont dit qu’ils prescriraient un traitement à base de céphalosporines et d’azithromycine et une minorité de médecins a nommé d’autres options de traitement. Lorsque les médecins ont été interrogés sur le but du deuxième antibiotique, l’azithromycine, 49 % d’entre eux ont indiqué qu’il servait à offrir un traitement de présomption pour la gonorrhée et la chlamydia. Ils ont indiqué dans une proportion de 41 % qu’il visait à offrir un traitement de présomption pour la chlamydia seulement.
Conclusion : Cet échantillon de commodité porte à croire que malgré un niveau de connaissance de la gestion des produits pharmaceutiques, de la notification aux partenaires et de la déclaration à la santé publique élevé, le recours à la polythérapie pour entraver le développement de la gonorrhée résistante aux antimicrobiens n’est peut-être pas répandu parmi les médecins de premier recours. À la lumière de l’incidence croissante de N. gonorrhea et de l’augmentation des taux de résistance aux antimicrobiens au Canada, une réflexion quant à la façon d’améliorer la sensibilisation et l’adoption de pratiques exemplaires en matière de prescription en soins primaires pourrait être de mise.
Introduction
L’infection gonococcique, causée par Neisseria gonorrhea, est un problème clinique et de santé publique croissant en raison de l’augmentation des taux, des profils de résistance aux antimicrobiens et de son association à des séquelles sur la santé à long terme lorsqu’elle n’est pas traitée ou traitée inefficacement. Chez les femmes, une gonorrhée non traitée est associée à l’infection génitale haute, aux grossesses ectopiques ou à l’infertilité; chez les hommes, elle est liée à l’épididymite ou à l’infertilité Note de bas de page 1Note de bas de page 2. Au Canada, les cas déclarés de gonorrhée ont augmenté de 38,9 % entre 2003 et 2012, les taux les plus élevés étant enregistrés chez les hommes âgés de 20 à 24 ans (148,5 par tranche de 100 000) et les femmes (153,0 par tranche de 100 000) Note de bas de page 3.
Outre l’augmentation des taux de gonorrhée, le nombre de cas de N. gonorrhea a augmenté Note de bas de page 4 y compris les souches résistantes à la ceftriaxone Note de bas de page 5. Le gouvernement du Canada a déterminé que la résistance aux antimicrobiens était un domaine d’action prioritaire et en 2013, l’Agence de la santé publique du Canada (ASPC) a publié des recommandations mises à jour pour le traitement de la gonorrhée dans ses Lignes directrices canadiennes sur les infections transmissibles sexuellement. Ces lignes directrices recommandent une thérapie à base d’antibiotiques, le choix des médicaments variant selon la population et le site d’infection Note de bas de page 6Note de bas de page 7 (tableau 1). La polythérapie à base d’antibiotiques est recommandée comme thérapie privilégiée. Elle assure un traitement aux antibiotiques agissant par l’intermédiaire de deux mécanismes différents, ce qui réduit la probabilité d’échec du traitement, contre l’émergence de la gonorrhée résistante à plusieurs médicaments et traite efficacement la chlamydia Note de bas de page 8Note de bas de page 9Note de bas de page 10Note de bas de page 11Note de bas de page 12. Toutefois, d’autres lignes directrices sont disponibles et peuvent orienter la pratique des médecins de premier recours.
| Scénario | Thérapie privilégiée | Thérapie parallèle |
|---|---|---|
| Adultes et jeunes autres qu’un HARSAH (9 ans ou plus) présentant une infection anogénitale non compliquée | Ceftriaxone à raison de 250 mg i.m. PLUS azithromycine à raison de 1 g par voie orale OU Céfixime à raison de 800 mg PLUS azithromycine à raison de 1 g par voie orale |
Spectinomycine à raison de 2 g i.m. PLUS azithromycine à raison de 1 g OU Azithromycine à raison de 2 g par voir orale |
| Adultes et jeunes autres qu’un HARSAH (9 ans ou plus) présentant une infection pharyngée non compliquée | Ceftriaxone à raison de 250 mg i.m. PLUS azithromycine à raison de 1 g par voie orale | Céfixime à raison de 800 mg par voie orale PLUS azithromycine à raison de 1 g par voie orale OU Azithromycine à raison de 2 g par voir orale |
| Hommes ayant des relations sexuelles avec d’autres hommes (HARSAH) atteints d’une infection anogénitale | Ceftriaxone à raison de 250 mg par voie intramusculaire (i.m.) PLUS azithromycine à raison de 1 g par voie orale | Céfixime à raison de 800 mg par voie orale PLUS azithromycine à raison de 1 g par voie orale OU Spectinomycine à raison de 2 g i.m. PLUS azithromycine à raison de 1 g par voie orale OU Azithromycine à raison de 2 g par voir orale |
| HARSAH atteints d’une infection pharyngée non compliquée | Ceftriaxone à raison de 250 mg i.m. PLUS azithromycine à raison de 1 g par voie orale | Céfixime à raison de 800 mg par voie orale PLUS azithromycine à raison de 1 g par voie orale |
Les constatations des cliniques de santé sexuelle du Canada laissent entendre que la polythérapie est prescrite au moins 76 % du temps Note de bas de page 13; on manque toutefois de données probantes documentant les pratiques de prescription des médecins de premier recours. Les professionnels des soins de santé primaires jouent un rôle important dans la prévention et la prise en charge de la gonorrhée résistante aux antimicrobiens.
Les objectifs de l’étude étaient de décrire les connaissances des médecins de soins de santé primaires en ce qui concerne la prise en charge de la gonorrhée résistante aux antimicrobiens et d’établir leur préférence en matière de prescription pour trois scénarios cliniques.
Méthodologie
Enquête
L’ASPC a commandé deux enquêtes transversales en ligne auprès d’une entreprise effectuant des enquêtes en ligne et qui recrute des médecins partout au Canada qui acceptent d’être contactés pour des enquêtes. En avril 2014 et en mars 2015, les médecins participants ont reçu une invitation à participer à une enquête en ligne de 20 minutes comportant des questions ouvertes et fermées. Les questions de l’enquête provenaient de questionnaires précédemment conçus, et leur validité apparente a été mise à l’épreuve auprès d’infirmiers, de médecins et d’épidémiologistes de l’ASPC. On a demandé aux médecins de répondre à 14 énoncés « vrai ou faux » concernant l’épidémiologie, le diagnostic, la prise en charge et la déclaration à la santé publique de la gonorrhée résistante aux antimicrobiens. On a sollicité des réponses ouvertes pour trois scénarios cliniques : 1) cas soupçonné d’une infection anogénitale en s’appuyant sur une population d’hommes ayant des relations sexuelles avec d’autres hommes (HARSAH); 2) cas soupçonné d’une infection anogénitale en s’appuyant sur une population autre que d’hommes ayant des relations sexuelles avec d’autres hommes et 3) cas soupçonné d’une infection pharyngée en s’appuyant sur toute la population. Les médecins ont reçu un incitatif financier pour leur participation à l’enquête.
En 2015, on a ajouté une question dans le but de clarifier les raisons des médecins de prescrire le deuxième antibiotique, l’azithromycine, pour le traitement de la gonorrhée.
Analyse des données
Les données ont été analysées au moyen du logiciel Enterprise Guide de SAS (v5.1). Le test de chi carré de Pearson a servi à comparer les deux échantillons. Les ensembles de données provenant des deux cycles d’enquête ont été combinés pour l’analyse puisqu’on n’a constaté aucune différence entre les populations échantillons. La fréquence des bonnes réponses a été calculée pour chacun des énoncés « vrai ou faux » sur le diagnostic, le traitement, le suivi et la déclaration à la santé publique de la gonorrhée. Les réponses ouvertes aux trois scénarios cliniques ont été reprogrammées dans les catégories de traitement suivantes : ceftriaxone et azithromycine; céfixime et azithhromycine; céphalosporine seule; azithromycine seule; spectinomycine combinée à l’azithromycine et autres schémas pharmaceutiques. On a exclu les renseignements posologiques et la voie d’administration en raison des grandes quantités de données manquantes. On a regroupé les médecins qui ont répondu « sans objet », « je ne traite pas d’hommes », « je ne suis pas certain » ou « je ne sais pas » sous la catégorie « aucune information sur les traitements ».
Résultats
Un total de 2500 médecins ont été contactés pour la première enquête et 321 ont complété l’enquête pour un taux de réponse de 13 %. Un total de 3600 médecins ont été contactés pour la deuxième enquête et 304 ont complété l’enquête pour un taux de réponse de huit pour cent. Au total, 625 médecins ont complété les deux enquêtes.
Données démographiques et caractéristiques des médecins
Les deux tiers des répondants étaient de sexe masculin (66 %), 83 % des médecins comptaient 10 ans ou plus de pratique et 85 % travaillaient en médecine familiale. Près de 75 % des répondants ont diagnostiqué au moins un cas de gonorrhée au cours de l’année précédente (tableau 2).
| Caractéristique | N | (%) |
|---|---|---|
| Sexe | ||
|
208 | 33 % |
|
410 | 66 % |
|
7 | 1 % |
| Années de pratique (années) | ||
|
109 | 17 % |
|
516 | 83 % |
| Profession | ||
|
532 | 85 % |
|
60 | 10 % |
|
21 | 3 % |
|
12 | 2 % |
| Milieux de pratiqueTableau 2 - Note 1 | ||
|
502 | 80 % |
|
73 | 12 % |
|
206 | 33 % |
|
67 | 11 % |
|
31 | 5 % |
|
26 | 4 % |
|
14 | 2 % |
|
36 | 6 % |
| Nombre de cas de gonorrhée diagnostiqués au cours de l’année précédente | ||
| 0 | 153 | 25 % |
| 1 | 90 | 14 % |
| 2 – 4 | 169 | 27 % |
| 5 – 9 | 97 | 16 % |
| 10+ | 104 | 17 % |
| Incertain/aucune réponse | 12 | 2 % |
Connaissances liées à la prise en charge de la gonorrhée résistante aux antimicrobiens
En tout, de 60 % à 95 % des médecins ont correctement identifié les énoncés de connaissances concernant la gestion des produits pharmaceutiques, la notification aux partenaires et la déclaration à la santé publique. Environ les deux tiers des répondants ont correctement identifié les énoncés liés aux tendances actuelles concernant l’incidence croissante, les groupes d’âge les plus fréquemment touchés et la présence de gonorrhée résistante aux antimicrobiens au Canada (tableau 3). La plupart des répondants (87 %) ont indiqué l’importance d’un traitement concomitant pour la chlamydia.
| Région évaluée | Énoncé de connaissances | N (en %) de bonnes réponses |
|---|---|---|
| Épidémiologie | Le nombre de cas d’infection gonococcique déclarés a diminué au cours de la dernière décennie. (Vrai) | 384 (61 %) |
| La gonorrhée résistante aux antibiotiques n’est pas un problème au Canada. (Faux) | >400 (64 %) | |
| La gonorrhée touche surtout les femmes âgées de 30 à 40 ans. (Faux) | >316 (51 %) | |
| Épreuves diagnostiques | Un test de suivi du traitement devrait être effectué pour tous les cas de gonorrhée diagnostiquée, dans la mesure du possible. (Vrai) | >445 (71 %) |
| Les cultures sont particulièrement importantes pour les hommes ayant des relations sexuelles avec d’autres hommes asymptomatiques. (Vrai) | >413 (66 %) | |
| Quand une infection gonococcique est soupçonnée, des échantillons doivent être pris chez des patients symptomatiques, puis transmis en vue d’effectuer une culture et un test d’amplification des acides nucléiques (TAAN). (Vrai) | >350 (56 %) | |
| Les patients pour qui le traitement échoue devraient repasser un test d’amplification des acides nucléiques (TAAN). (Faux) | >82 (13 %) | |
| Gestion des produits pharmaceutiques | Un traitement concomitant pour la chlamydia est conseillé lorsqu’un patient est traité pour une gonorrhée. (Vrai) | >542 (87 %) |
| Il est nécessaire d’attendre les résultats de la culture avant d’entreprendre un traitement aux antibiotiques des cas de gonorrhée. (Faux) | >492 (79 %) | |
| Les patients atteints de gonorrhée devraient être traités au moyen d’une polythérapie. (Vrai) | >374 (60 %) | |
| Notification aux partenaires | Il est important de signaler l’infection aux partenaires des 60 derniers jours dans tous les cas de gonorrhée diagnostiquée. (Vrai) | >542 (87 %) |
| Les bureaux de santé publique peuvent aider les médecins à annoncer l’infection aux partenaires. (Vrai) | >593 (95 %) | |
| Production de rapports liés à la santé publique | L’infection gonococcique est une infection à déclaration obligatoire. Les autorités locales en matière de santé publique doivent être informées rapidement. (Vrai) | >595 (95 %) |
| La gonorrhée ne fait pas partie des infections à déclaration obligatoire au Canada. (Faux) | >463 (74 %) | |
On ajouté à l’enquête de 2015 une question additionnelle sur la raison de prescrire un deuxième antibiotique, et 49 % des répondants ont indiqué qu’il servait de traitement de présomption pour la gonorrhée et la chlamydia et 41 % ont indiqué qu’il servait aux fins de traitement de présomption pour la chlamydia (figure 1).
Figure 1 : Raisons motivant la prescription par les médecins de famille du deuxième antibiotique pour le traitement de la gonorrhée (2015)
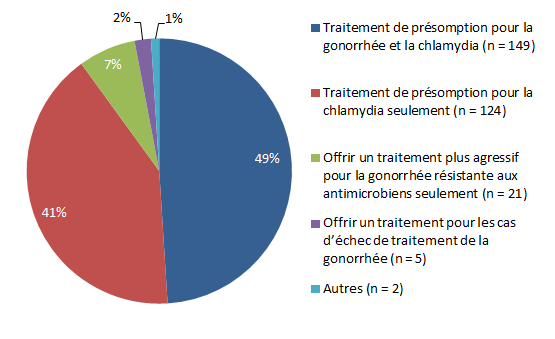
Description textuelle : Figure 1
Figure 1 : Raisons motivant la prescription par les médecins de famille du deuxième antibiotique pour le traitement de la gonorrhée (2015)
| Raisons motivant la prescription par les médecins de famille du deuxième antibiotique pour le traitement de la gonorrhée (2015) | % de médecins |
|---|---|
| Traitement de présomption pour la gonorrhée et la chlamydia (n = 149) | 49% |
| Traitement de présomption pour la chlamydia seulement (n = 124) | 41% |
| Offrir un traitement plus agressif pour la gonorrhée résistante aux antimicrobiens seulement (n = 21) | 7% |
| Offrir un traitement pour les cas d’échec de traitement de la gonorrhée (n = 5) | 2% |
| Autres (n = 2) | 1% |
Pratiques de prescription des médecins
Le tableau 4 résume les données liées aux pratiques de prescription. Pour tous les scénarios cliniques, de 30 % à 35 % des médecins n’ont fourni aucune information sur le traitement, environ 30 % des médecins ont déclaré un traitement au moyen de la monothérapie à base de céphalosporines, de 20 % à 25 % ont dit qu’ils prescriraient de la céphalosporine et de l’azithromycine et une minorité de médecins a nommé d’autres options de traitement.
| Choix de traitement rapportés | n (en %) d’infections anogénitales chez les HARSAH |
n (en %) d’infections anogénitales chez les patients autres qu’un HARSAH |
n (en %) d’infections pharyngées |
|---|---|---|---|
| Ceftriaxone + azithromycine | 81 (13,0 %)Tableau 4 - Note 1 | 74 (11,8 %)Tableau 4 - Note 1 | 68 (10,9 %)Tableau 4 - Note 1 |
| Céfixime + azithromycine | 72 (11,5 %)Tableau 4 - Note 2 | 84 (13,4 %)Tableau 4 - Note 1 | 53 (8,5 %)Tableau 4 - Note 2 |
| Azithromycine | 34 (5,4 %)Tableau 4 - Note 2 | 50 (8,0 %)Tableau 4 - Note 2 | 53 (8,5 %)Tableau 4 - Note 2 |
| Spectinomycine + azithromycine | 0 (0,0 %)Tableau 4 - Note 2 | 0 (0,0 %)Tableau 4 - Note 2 | 0 (0,0 %) |
| Céphalosporine seulementTableau 4 - Note 1 | 179 (28,6 %) | 186 (29,8 %) | 167 (26,7 %) |
| AutresTableau 4 - Note 2 | 82 (13,1 %) | 84 (13,4 %) | 93 (14,9 %) |
| Aucune information sur les traitements | 177 (28,3 %) | 147 (23,5 %) | 191 (30,6 %) |
En ce qui a trait aux hommes ayant des relations sexuelles avec les hommes présentant une infection anogénitale soupçonnée, près de 30 % des médecins n’ont indiqué aucune option de traitement, près de 30 % ont dit qu’ils prescriraient de la céphalosporine seule, 25 % ont indiqué qu’ils prescriraient de la céphalosporine et de l’azithromycine, 5 % ont répondu l’azithromycine seulement, et le reste a nommé d’autres options de traitement. En ce qui concerne les patients autres qu’un homme ayant des relations sexuelles avec les hommes présentant une infection gonococcique anogénitale non compliquée, 30 % des médecins ont dit utiliser la monotéhrapie à base de céphalosporines, 25 % ont indiqué une polythérapie au moyen de céphalosporines et d’azithromcycine; 8 % ont indiqué un traitement au moyen d’azithromycine et 13 % ont dit utiliser d’autres schémas d’antibiothérapies. Pour le traitement des patients atteints d’une infection pharyngée non compliquée, un peu plus de 30 % des médecins n’ont indiqué aucun traitement, 27 % ont indiqué une monothérapie à base de céphalosporines, près de 20 % ont indiqué une polythérapie au moyen de la céphalosporine et d’azithromycine et 15 % des médecins ont dit utiliser d’autres stratégies de gestion des produits pharmaceutiques.
Discussion
Ces enquêtes en ligne démontrent que les médecins participants étaient bien renseignés sur la gestion des produits pharmaceutiques, la notification aux partenaires et la déclaration à la santé publique de N. gonorrhea, mais semblaient moins bien renseignées quant au recours à la polythérapie pour entraver le développement de la gonorrhée résistante aux antimicrobiens. Environ 25 % ont rapporté leur intention de prescrire la polythérapie spécifique pour l’infection anogénitale identifiée dans les Lignes directrices canadiennes sur les infections transmissibles sexuellement comme thérapie privilégiée pour prévenir l’échec du traitement et atténuer le développement de la résistance aux antimicrobiens. Les médecins répondants semblaient moins confiants pour les prescriptions dans les cas de gonorrhée pharyngée. Ceci contraste avec les études des cliniques de santé sexuelle, où il est courant de prescrire une polythérapie Note de bas de page 14Note de bas de page 15Note de bas de page 16Note de bas de page 17.
Une monothérapie pour le traitement de la gonorrhée n’est pas recommandée comme des cas d’échec du traitement par monothérapie à la céfixime par voie orale ont été recensés au Canada Note de bas de page 12Note de bas de page 18Note de bas de page 19. Dans notre échantillon, environ 30 % des médecins ont indiqué qu’ils traiteraient la gonorrhée au moyen d’une monothérapie à base de céphalosporines; toutefois, près de la moitié des médecins ont déclaré que le but du deuxième antibiotique (souvent l’azithromycine) était de traiter la chlamydia seulement (et non la gonorrhée) et 87 % d’entre eux étaient d’avis qu’un traitement concomitant pour la chlamydia était conseillé lorsqu’un patient est traité pour une gonorrhée. À ce titre, on suppose que les médecins de premier recours prescrivent peut-être une polythérapie, mais dans une large mesure pour couvrir une co-infection possible.
Il faut considérer certaines limites. Le taux de réponse a été très faible et l’échantillon de convenance peut ne pas être représentatif des médecins de soins de santé primaires au Canada. En outre, il se peut que certaines des questions aient manqué de clarté et que les réponses des médecins aux énoncés épidémiologiques et diagnostiques aient été incohérentes avec leur épidémiologie et leurs lignes directrices locales, mais pas avec les statistiques nationales ou les Lignes directrices canadiennes sur les infections transmissibles sexuellement.
Conclusion
À la lumière de l’incidence croissante de la gonorrhée et de la gonorrhée résistante aux antimicrobiens, une sensibilisation accrue et l’adoption de la polythérapie de façon routinière par les médecins de soins de santé primaires pourraient contribuer à réduire au minimum l’échec du traitement et entraver le développement de la résistance à la gonorrhée résistante aux antimicrobiens.
Remerciements
Nous tenons à remercier le groupe de travail d’experts pour les Lignes directrices canadiennes sur les infections transmissibles sexuellement de leurs contributions.
Conflit d’intérêts
Aucun.
Financement
Ce travail a été appuyé par l’Agence de la santé publique du Canada. Les auteurs n’ont aucune source de financement extérieure supplémentaire à déclarer.