Archivée - La syphilis de 2010 à 2015

 Téléchargez cet article en format PDF
Téléchargez cet article en format PDF Publié par : L’Agence de la santé publique du Canada
Numéro : Volume 44-2 : Infections transmises sexuellement
Date de publication : 1er février 2018
ISSN : 1719-3109
Soumettre un article
À propos du RMTC
Naviguer
Volume 44-2, le 1er février 2018 : Infections transmises sexuellement
Surveillance
La syphilis infectieuse et la syphilis congénitale au Canada, de 2010 à 2015
Y Choudhri1, J Miller1, J Sandhu1, A Leon1, J Aho1*
Affiliation
1 Centre de la lutte contre les maladies transmissibles et les infections, Agence de la santé publique du Canada, Ottawa (Ontario)
Correspondance
Citation proposée
Choudhri Y, Miller J, Sandhu J, Leon A, Aho J. La syphilis infectieuses et la syphilis congénitale au Canada, de 2010 à 2015. Relevé des maladies transmissibles au Canada. 2018;44(2):47-53. https://doi.org/10.14745/ccdr.v44i02a02f
Résumé
Contexte : La syphilis est la troisième infection transmise sexuellement (ITS) à déclaration obligatoire la plus signalée au Canada, après la chlamydia et la gonorrhée respectivement. Les taux d'ITS augmentent rapidement au Canada depuis 2001.
Objectif : Résumer les tendances observées dans les taux de syphilis de 2010 à 2015 au Canada.
Méthodes : Des cas de syphilis infectieuse confirmés en laboratoire et de syphilis congénitale ont été signalés à l'Agence de la santé publique du Canada par toutes les provinces et tous les territoires canadiens. Les taux nationaux de syphilis infectieuse, de même que les taux selon le sexe, le groupe d'âge et la province ou le territoire ont été calculés. Les taux de syphilis congénitale sont également présentés.
Résultats : De 2010 à 2015, le taux national de syphilis infectieuse au Canada a augmenté de 85,6 %, passant de 5 à 9,3 cas pour 100 000 habitants. En 2015, un total de 3 321 cas de syphilis infectieuse ont été signalés, surtout chez des hommes (93,7 %), ce qui correspondait à une prévalence de 17,5 cas pour 100 000 hommes contre 1,2 cas pour 100 000 femmes. Le taux a également augmenté plus rapidement entre 2010 et 2015 chez les hommes, soit une croissance de 90,2 % contre 27,8 % chez les femmes. Les personnes âgées entre 20 et 39 ans présentaient les taux les plus élevés. Pour ce qui est des provinces et des territoires, les taux les plus élevés de syphilis infectieuse ont été observés au Nunavut, en Colombie-Britannique et au Manitoba.
Le taux de syphilis congénitale a baissé de 2010 à 2014 (passant de 1,6 à 0,3 cas pour 100 000 naissances vivantes) avant d'augmenter à 1,5 cas par 100 000 naissances vivantes en 2015, ce qui correspond à six cas déclarés.
Conclusion : Les taux de syphilis continuent d'augmenter au Canada, surtout chez les jeunes hommes, ce qui cadre avec les tendances observées aux États-Unis et dans l'Union européenne. Selon les données recueillies au Canada et dans ces régions, le comportement sexuel de certains hommes ayant des rapports sexuels avec des hommes serait vraisemblablement un facteur important de risque pour la syphilis.
Introduction
La syphilis, causée par la bactérie Treponema pallidumNote de bas de page 1 est la troisième infection transmise sexuellement (ITS) à déclaration obligatoire la plus rapportée au Canada, après la chlamydia et la gonorrhée respectivement. Si elle n'est pas traitée, une infection syphilitique primaire peut progresser vers les stades secondaire, latente et tertiaire de la maladieNote de bas de page 2. Des quatre stades de la syphilis, seuls trois sont infectieux et sont importants d'un point de vue de santé publique : la syphilis primaire, la syphilis secondaire et la syphilis latente précoceNote de bas de page 1. Des symptômes neurologiques peuvent survenir à n'importe quelle phase. Les symptômes de l'infection au cours des stades précoces comprennent les chancres, les condyloma lata et l'adénopathie généralisée. Des signes cardiologique et musculosquelettique peuvent se manifester si l'infection n'est pas traitée et qu'elle atteint la phase tertiaire. Une synergie existe entre le VIH et la syphilis, car la syphilis accroît la charge virale et la transmission du VIHNote de bas de page 2. De plus, pour les personnes exposées, l'acquisition du VIH est de deux ou trois fois plus fréquente chez les personnes qui sont infectées par la syphilis que chez celles qui ne le sont pasNote de bas de page 2.
La syphilis congénitale se transmet de la mère à l'enfant, surtout dans l'utérus, mais également à la naissance. Elle peut avoir de graves conséquences pour le nouveau-né, comme la paralysie cérébrale, l'hydrocéphalie, la surdité de perception, des déformations musculo-squelettiques, voire la mortNote de bas de page 3. Le risque de transmission varie de 10 % à plus de 70 % en fonction du stade de la maladie chez la mèreNote de bas de page 3. La transmission peut être prévenue grâce à un diagnostic posé en temps opportun et à un traitement approprié.
Après des années de faible incidence tant chez les hommes que les femmes, le nombre de cas de syphilis a connu récemment une importante hausse, surtout chez les hommesNote de bas de page 1. Cette augmentation coïncide avec le nombre croissant d'éclosions signalées dans plusieurs villes et provinces canadiennes chez les hommes ayant des rapports sexuels avec des hommes (HARSAH), et ce, surtout chez ceux qui sont infectés par le VIH, ainsi que dans la population hétérosexuelle et dans certaines communautés autochtonesNote de bas de page 1.
L'objectif du présent article vise à résumer les tendances observées dans les taux de syphilis infectieuse et de syphilis congénitale confirmées en laboratoire et déclarés au Canada entre 2010 et 2015. Les taux ont été analysés en fonction du sexe, de l'âge et de la distribution géographique.
Méthodologie
Sources de données
Les autorités sanitaires provinciales et territoriales fournissent des données anonymisées sur les cas confirmés en laboratoire à l'Agence de la santé publique du Canada (ASPC) par le biais du Système canadien de surveillance des maladies à déclaration obligatoire (SCSMDO)Note de bas de page 4. Les définitions de cas de syphilis infectieuse et de syphilis congénitale sont présentées en annexeNote de bas de page 5.
En plus du diagnostic, les variables soumises comprennent le sexe, l'âge au moment du diagnostic, l'année et la province ou le territoire où le diagnostic a été posé. Tous les stades de la maladie doivent faire l'objet d'une déclaration, mais seules les phases infectieuses (primaire, secondaire et de latence précoce) figurent dans ce rapport. Les données obtenues ont été validées en collaboration avec la province ou le territoire de déclaration. Les données de 2010 à 2015 ont été obtenues de toutes les provinces et de tous les territoires; elles ont été extraites du SCSMDO en juillet 2017.
Analyse des données
L'analyse descriptive a été réalisée à l'aide de Microsoft Excel. Les taux de cas de syphilis infectieuse déclarés annuellement dans l'ensemble du pays ont été calculés en utilisant les nombres de cas extraits du SCSMDO comme numérateur et les estimations annuelles de la taille de la population de Statistique Canada comme dénominateur. Les taux sont présentés pour 100 000 habitants. Les taux relatifs au sexe, au groupe d'âge et à la province ou au territoire ont également été calculés. En ce qui a trait à la syphilis congénitale, les taux sont calculés sur la base de 100 000 naissances vivantes. Pour les années 2014 et 2015, les nombres préliminaires de naissances vivantes de Statistique Canada ont été utilisés, faute de disposer des nombres finaux. Aucune procédure statistique n'a été utilisée pour l'analyse comparative. Les petits nombres étant plus variables, les taux correspondants doivent être interprétés avec prudence. Les rapports précédents peuvent comporter des taux différents pour certaines années en raison des retards de déclaration et de la mise à jour des données.
Résultats
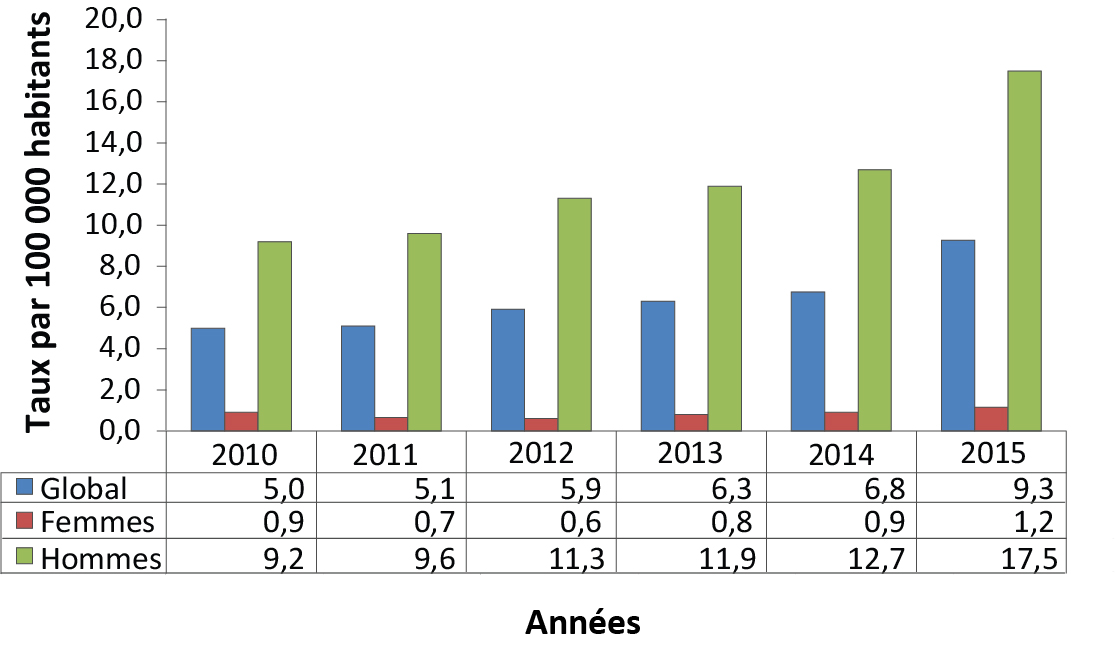
De 2010 à 2015, le taux national de cas confirmés de syphilis infectieuse déclarés au Canada a augmenté en passant de 5,0 à 9,3 cas par 100 000 habitants (figure 1). Cela représente une augmentation de 85,6 % sur cette période.
Sexe et âge
En 2015, 3 321 cas de syphilis infectieuse au total ont été signalés. Or, de ce nombre, 93,7 % étaient des hommes. Cela se reflétait dans le taux beaucoup plus élevé de syphilis infectieuse chez les hommes que chez les femmes (17,5 cas par 100 000 hommes contre 1,2 cas par 100 000 femmes). Le taux de syphilis infectieuse a également augmenté plus rapidement chez les hommes que chez les femmes de 2010 à 2015 (de 90,2 % chez les hommes contre 27,8 % chez les femmes) (figure 1).
Figure 1 : Taux globaux Figure 1 note a et selon le sexe des cas de syphilis infectieuse confirmés en laboratoire et déclarés, de 2010 à 2015, au Canada
Description textuelle : Figure 1
Figure 1 : Taux globaux Figure 1 note a et selon le sexe des cas de syphilis infectieuse confirmés en laboratoire et déclarés, de 2010 à 2015, au Canada
| Année | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 |
|---|---|---|---|---|---|---|
| Global | 5,0 | 5,1 | 5,9 | 6,3 | 6,8 | 9,3 |
| Femmes | 0,9 | 0,7 | 0,6 | 0,8 | 0,9 | 1,2 |
| Hommes | 9,2 | 9,6 | 11,3 | 11,9 | 12,7 | 17,5 |
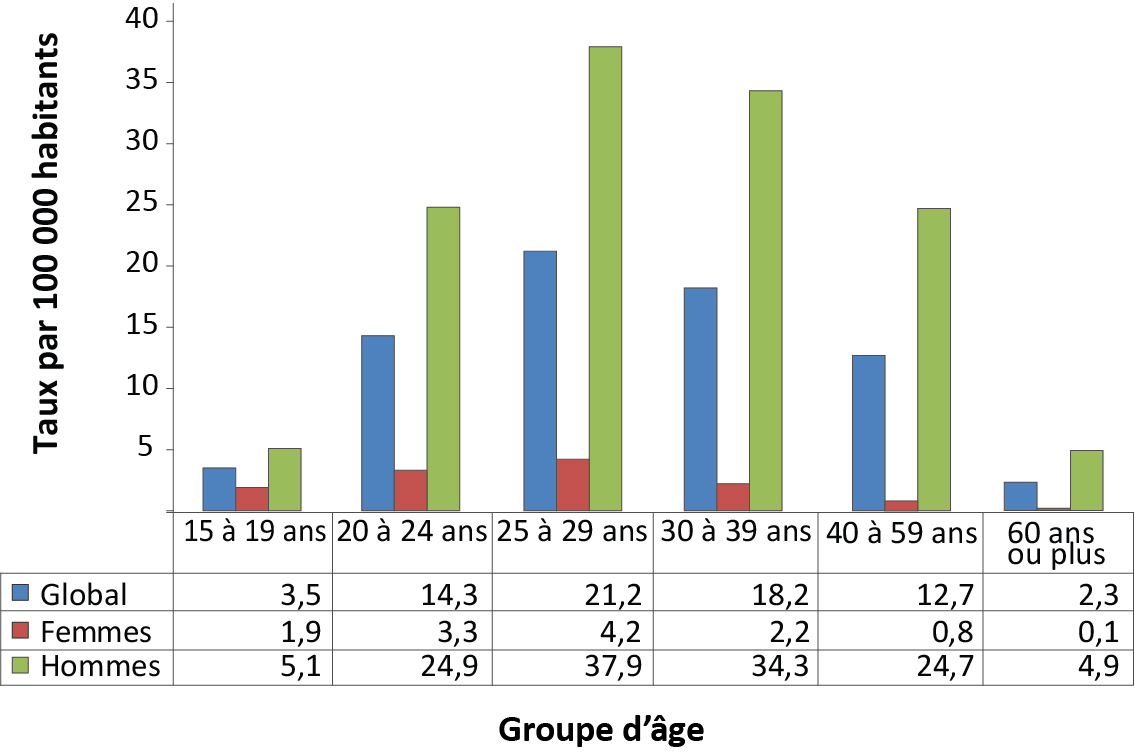
De 2010 à 2015, tous les groupes d'âge présentaient une augmentation du taux de syphilis (données non présentées). On a observé les taux les plus élevés en 2015 (figure 2) et les hausses de taux les plus grandes de 2010 à 2015 chez les personnes de 25 à 29 ans (une augmentation de 133 % par rapport à 2010 avec 21,2 cas par 100 000 relevés en 2015) et chez les personnes de 30 à 39 ans (soit une augmentation de 109 % comparativement à 2010 avec 18,2 cas par 100 000 en 2015). Pour ces deux groupes d'âge, les hausses particulièrement importantes entre 2014 et 2015 représentaient plus de la moitié de la hausse survenue de 2010 à 2015. Une forte augmentation du taux a également été constatée dans le groupe d'âge des 60 ans et plus (une hausse de 91,7 %, le taux passant de 1,2 à 2,3 par 100 000) au cours de cette période. Ces trois groupes d'âge (de 25 à 29 ans, de 30 à 39 ans et les plus de 60 ans) affichaient les hausses les plus élevées de toutes les cohortes, tant chez les hommes que chez les femmes.
Figure 2 : Taux selon le sexe et le groupe d'âge, des cas de syphilis infectieuse confirmés en laboratoire et déclarés, en 2015, au Canada
Description textuelle : Figure 2
Figure 2 : Taux selon le sexe et le groupe d'âge, des cas de syphilis infectieuse confirmés en laboratoire et déclarés, en 2015, au Canada
| Groupe d'âges | 15 à 19 ans | 20 à 24 ans | 25 à 29 ans | 30 à 39 ans | 40 à 59 ans | 60 ans ou plus |
|---|---|---|---|---|---|---|
| Global | 3,5 | 14,3 | 21,2 | 18,2 | 12,7 | 2,3 |
| Femmes | 1,9 | 3,3 | 4,2 | 2,2 | 0,8 | 0,1 |
| Hommes | 5,1 | 24,9 | 37,9 | 34,3 | 24,7 | 4,9 |
Distribution géographique
Trois provinces ou territoires, le Nunavut, la Colombie-Britannique et le Manitoba, affichaient les taux de syphilis confirmés en laboratoire les plus élevés en 2015 (tableau 1). La plus forte baisse de taux a été observée dans les Territoires du Nord-Ouest, la Saskatchewan et le Nouveau-Brunswick.
| Province ou territoire | Nombre de cas confirmés en laboratoire pendant l'année où le diagnostic a été posé (taux par 100 000) |
|||||
|---|---|---|---|---|---|---|
| 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
| Alberta | 173 (4,6) |
94 (2,5) |
129 (3,3) |
124 (3,1) |
157 (3,8) |
369 (8,8) |
| Colombie-Britannique | 92 (2,1) |
128 (2,8) |
266 (5,9) |
454 (9,9) |
432 (9,3) |
607 (13) |
| Manitoba | 17 (1,4) |
16 (1,3) |
25 (2) |
59 (4,7) |
118 (9,2) |
205 (15,8) |
| Nouveau-Brunswick | 34 (4,5) |
50 (6,6) |
21 (2,8) |
34 (4,5) |
27 (3,6) |
31 (4,1) |
| Terre-Neuve-et-Labrador | 4 (0,8) |
5 (1) |
9 (1,7) |
8 (1,5) |
24 (4,5) |
34 (6,4) |
| Territoires du Nord-Ouest | 3 (6,9) |
0 (0) |
2 (4,6) |
0 (0) |
0 (0) |
1 (2,3) |
| Nouvelle-Écosse | 18 (1,9) |
36 (3,8) |
63 (6,7) |
83 (8,8) |
64 (6,8) |
43 (4,6) |
| Nunavut | 0 (0) |
0 (0) |
29 (83,6) |
57 (161) |
82 (227,6) |
56 (153,3) |
| Ontario | 774 (5,9) |
770 (5,8) |
835 (6,2) |
744 (5,5) |
879 (6,4) |
1052 (7,6) |
| Île-du-Prince-Édouard | 0 (0) |
0 (0) |
0 (0) |
5 (3,4) |
9 (6,2) |
9 (6,1) |
| Québec | 546 (6,9) |
630 (7,9) |
673 (8,3) |
631 (7,7) |
584 (7,1) |
737 (8,9) |
| Saskatchewan | 36 (3,4) |
23 (2,2) |
6 (0,6) |
17 (1,5) |
28 (2,5) |
24 (2,1) |
| Yukon | 0 (0) |
0 (0) |
1 (2,8) |
2 (5,5) |
0 (0) |
0 (0) |
| Canada | 1697 (5) |
1752 (5,1) |
2059 (5,9) |
2218 (6,3) |
2404 (6,8) |
3321 (9,3) |
Syphilis congénitale
Le nombre de cas de syphilis congénitale confirmés en laboratoire déclarés au Canada a varié entre un et six cas par année dans la période allant de 2010 à 2015 (tableau 2).
| Indicateur | Année du diagnostic | |||||
|---|---|---|---|---|---|---|
| 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | |
| Nombre de cas | 6 | 5 | 3 | 2 | 1 | 6 |
| Taux par 100 000 naissances vivantes | 1,59 | 1,32 | 0,79 | 0,53 | 0,26 | 1,54 |
Discussion
Au Canada, les taux de cas déclarés de syphilis infectieuse ont augmenté considérablement de 2010 à 2015. La syphilis atteint un nombre disproportionné d'hommes par rapport à la population en général. Des pays à revenu élevé comme les États-Unis, l'Australie et le Royaume-Uni ont signalé des hausses similaires du nombre de cas et des tauxNote de bas de page 6Note de bas de page 7Note de bas de page 8.
Il semble que le nombre très élevé de cas parmi les hommes est lié principalement à l'augmentation du nombre de cas chez les HARSAHNote de bas de page 1. Le Manitoba et Terre-Neuve-et-Labrador sont parmi les provinces qui ont affiché les hausses les plus élevées du pays entre 2010 et 2015. Ces deux provinces ont indiqué que le nombre accru de diagnostics posés chez les HARSAH était le plus important facteur contributif à la hausse des tauxNote de bas de page 9Note de bas de page 10. Cette situation est préoccupante, car le fait d'être atteint de la syphilis augmente la probabilité de contracter et de transmettre le VIHNote de bas de page 1. Un plus grand nombre de cas signalés de syphilis ont été observés chez les HARSAH vivant avec le VIH que chez leurs homologues non infectés par le VIH, et ce, tant en Europe de l'Ouest qu'aux États-UnisNote de bas de page 11.
Les causes de l'augmentation du taux de syphilis chez les HARSAH sont multifactorielles et complexes. Les normes et les comportements changeants de la communauté, ainsi que les nouvelles interventions préventives comme la prophylaxie pré-exposition pourraient expliquer cette augmentation. Un grand nombre d'HARSAH ont adopté des comportements tels que le sérotriage (opter pour des relations sexuelles non protégées avec des partenaires ayant le même état sérologique) ou d'avoir les relations sexuelles orales non protégées, avec l'intention de réduire la transmission du VIHNote de bas de page 12Note de bas de page 13. Cependant, une utilisation moins fréquente du condom pourrait faire en sorte d'accroître le risque de contracter d'autres infections transmises sexuellement (ITS)Note de bas de page 13Note de bas de page 14. Dans une étude torontoise, les relations sexuelles anales sans préservatif avec des partenaires occasionnels au cours des six derniers mois ont été associées à la syphilis chez les HARSAH vivant avec le VIHNote de bas de page 15. Le fait que les médias sociaux sur Internet soient de plus en plus utilisés pour faciliter la recherche de partenaires sexuels est également préoccupant. Ils peuvent favoriser la formation de partenariats simultanés, l'augmentation des taux d'acquisition de nouveaux partenaires et la réduction des intervalles entre les partenaires sexuelsNote de bas de page 16. Les modèles sociaux de fréquentation jumelés à l'utilisation de saunas et à la consommation de drogues à usage récréatif pouvant entraver le jugement et la prise de décisions liées aux actes sexuels sont également des facteurs de risque qui interviennent dans l'acquisition et la transmission de la syphilis et d'autres ITSNote de bas de page 16Note de bas de page 17. En dernier lieu, l'adoption plus fréquente de comportements à risque et la recrudescence de ITS ont été signalées chez les HARSAH qui ne sont pas porteurs du VIH et qui utilisent la prophylaxie pré-exposition (PrEP)Note de bas de page 18Note de bas de page 19Note de bas de page 20. Au Canada, la PrEP n'était pas fréquemment utilisée entre 2010 et 2015. Cependant, les données d'autres pays et les données de diverses études soulignent l'importance d'effectuer de fréquents dépistages des ITS chez les HARSAH qui utilisent la PrEP afin de s'assurer que les ITS symptomatiques et asymptomatiques sont traitées rapidement afin d'en freiner la transmission, à mesure que l'utilisation de la PrEP s'accroît au fil du tempsNote de bas de page 21.
Cette conclusion souligne l'importance des interventions de santé publique qui permettent d'atténuer la transmission de la syphilis et d'identifier de nouveaux groupes à risque, tels que HARSAH utilisant la PrEP.
L'augmentation du taux chez les femmes est également préoccupante du fait que la fréquence de la syphilis congénitale tend à augmenter parallèlement à celle de la syphilis primaire et secondaire chez les femmes en âge de procréer. Une étude récente sur l'épidémiologie de la syphilis à Winnipeg a permis de signaler que le quart des femmes atteintes de syphilis étaient enceintes au moment du diagnosticNote de bas de page 22. Aucun cas de syphilis congénitale n'a été rapporté dans le cadre de l'étude.
Ce résultat souligne l'importance de procéder au dépistage universel des femmes enceintes dans le contexte de la résurgence de la syphilis au Canada, tel que le recommandent les Lignes directrices canadiennes sur les infections transmissibles sexuellementNote de bas de page 1.
Points forts et limites
Le présent rapport de surveillance dresse le portrait à l'échelle nationale de l'épidémiologie de la syphilis infectieuse et il se base sur des données issues de toutes les provinces et de tous les territoires. Y sont décrits les taux propres au sexe, à l'âge et à la province ou au territoire sur une période de six ans.
Il faut prendre en note certaines limites inhérentes aux données. Premièrement, certains chiffres concernant des cas de syphilis infectieuse et de syphilis congénitale étaient peu élevés, d'où des taux moins stables, surtout en ce qui concerne la syphilis congénitale pour laquelle moins de 10 cas ont été signalés chaque année au Canada de 2010 à 2015. En conséquence, les variations dans les taux au fil du temps devraient être interprétées avec prudence. Deuxièmement, ces données sous-estiment vraisemblablement le taux d'incidence de la syphilis de 2010 à 2015, car certaines infections peuvent être asymptomatiques, ne pas être dépistées ni diagnostiquées ni déclarées. Le dépistage, les tests en laboratoire et les pratiques de déclaration sont hétérogènes à l'échelle des provinces et des territoires. Les déclarations faites à l'ASPC sur les cas de syphilis en fonction du stade de l'infection varient entre les provinces et les territoires. Par conséquent, nous n'avons pas été en mesure de calculer des taux spécifiques aux stades de l'infection valide ou de rapporter le nombre de cas de pathologies particulières telles que la neurosyphilis. De même, bien que les pyramides des âges puissent varier à l'échelle des provinces et des territoires, nous n'avons pas réalisé de standardisation selon l'âge. En conséquence, il y a lieu d'user de prudence en comparant les provinces directement les unes aux autres.
L'analyse des tendances sur les données n'a pas été réalisée, ce qui constitue une limite pour le présent rapport. En dernier lieu, les facteurs de risque et la présentation clinique ne sont pas disponibles dans le cadre de ce système de surveillance, ce qui empêche d'identifier les facteurs de risque associés aux taux accrus qui ont été observés.
Conclusion
En conclusion, les taux de syphilis au Canada ont augmenté significativement au fil du temps. Les hommes comptent pour la majeure partie des cas de syphilis et, selon les données recueillies au Canada, aux États-Unis, en Australie et dans les autres pays, les HARSAH sont l'un des groupes les plus à risque. Les efforts en matière de prévention devront être orientés par une meilleure compréhension de la dynamique de la transmission et du réseautage social et sexuel.
Déclaration des auteurs
Y.C. – Conceptualisation, méthodologie, rédaction – première ébauche
J.M. – Logiciels, collecte et conservation des données, validation, analyse formelle, visualisation, rédaction – examen et révision
J.S. – Rédaction – première ébauche, visualisation
A.L. – Validation, analyse formelle, visualisation, rédaction – examen et révision
J.A. – Conceptualisation, rédaction – première ébauche
Conflit d'intérêt
Aucun.
Contributions
Chris Archibald : supervision, rédaction – examen et révision, ressources, administration du projet
Jennifer Siushansian : rédaction – examen et révision
Remerciements
Il n'aurait pas été possible de publier le présent rapport sans la contribution continuelle et grandement appréciée de toutes les provinces et de tous les territoires.Financement
Le présent travail a été soutenu par l'Agence de la santé publique du Canada.
Annexe : définitions de cas confirmés de syphilis infectieuse et congénitaleNote de bas de page a
Confirmation en laboratoire d'une syphilis infectieuse congénitale précoce par l'une des trois méthodes suivantes (dans les deux ans qui suivent la naissance) :
- Identification de Treponema pallidum au moyen d'un examen au microscope à fond noir, d'un test d'immunofluorescence ou d'un examen équivalent des matières provenant d'écoulements nasaux, de lésions cutanées, du placenta, du cordon ombilical ou de l'autopsie des restes humains appartenant à un nouveau-né (d'au plus quatre semaines)
- Tests sérologiques (tréponémiques ou non tréponémiques) à l'aide de sang veineux (autre que du sang du cordon ombilical), pratiqués sur un bébé ou un enfant qui présente des signes cliniques, des résultats de laboratoire ou des indices radiographiques de syphilis congénitale et dont la mère n'a pas fait l'objet d'un traitement approprié appuyé par une preuve documentée
- Détection de l'ADN de T. pallidum à partir d'un échantillon clinique approprié
Confirmation en laboratoire d'une syphilis infectieuse primaire par l'une des trois méthodes suivantes :
- Identification de T. pallidum au moyen d'un examen au microscope à fond noir, d'un test d'immunofluorescence ou d'un test d'acide nucléique ou d'un examen équivalent des matières provenant d'un chancre ou d'un ganglion lymphatique
- Présence d'une ou de plusieurs lésions typiques (chancres) et de résultats sérologiques tréponémiques réactifs, peu importe la réactivité à un test non tréponémique, chez les personnes sans antécédents syphilitiques
- Présence d'une ou de plusieurs lésions typiques (chancres) et d'une augmentation correspondant à quatre fois ou plus le résultat d'un titrage obtenu dans le cadre du dernier test non tréponémique connu, chez des personnes avec des antécédents syphilitiques reconnus.
Preuve en laboratoire d'une infection syphilitique secondaire par l'une des deux méthodes suivantes :
- Identification de T. pallidum au moyen d'un examen au microscope à fond noir, d'un test d'immunofluorescence ou d'un test d'acide nucléique ou d'un examen équivalent de lésions cutanéomuqueuses, de condylomata lata et d'examens sérologiques réactifs (non tréponémiques et tréponémiques)
- Présence de signes typiques ou de symptômes de la syphilis secondaire (lésions cutanéomuqueuses, alopécie, perte de cils et du dernier tiers du sourcil, iritis, lymphadénopathie généralisée, fièvre, malaise ou splénomégalie) ET SOIT une sérologie réactive (non tréponémique et tréponémique) SOIT une augmentation correspondant à quatre fois ou plus le résultat d'un titrage obtenu dans le cadre du dernier test non tréponémique connu.
Confirmation par le laboratoire d'une syphilis latente précoce (moins d'un an après l'infection) :
Un patient asymptomatique dont les résultats sérologiques étaient réactifs (non tréponémiques ou tréponémiques) et qui, au cours des 12 derniers mois, a présenté l'un des états suivants :
- Sérologie non réactive
- Symptômes évoquant une syphilis primaire ou secondaire
- Exposition à un partenaire sexuel atteint d'une syphilis primaire, secondaire ou latente précoce