L'utilisation de la PPrE-VIH et ratio PPrE-aux-besoins dans neuf provinces canadiennes, 2018–2021

 Téléchargez cet article en format PDF (532 ko)
Téléchargez cet article en format PDF (532 ko)Publié par : L'Agence de la santé publique du Canada
Numéro : RMTC : Volume 51-1, janvier 2025 : Mesures de protection individuelle
Date de publication : janvier 2025
ISSN : 1719-3109
Soumettre un article
À propos du RMTC
Naviguer
Volume 51-1, janvier 2025 : Mesures de protection individuelle
Étude épidémiologique
Prévalence de l'utilisation de la prophylaxie préexposition au VIH (PPrE) et ratio PPrE-aux-besoins dans neuf provinces canadiennes, 2018–2021
Nashira Popovic1, Qiuying Yang1, Laurence Campeau1, Janelle Elliott1, Anson Williams1, Viviane D Lima 2,3, Paul Sereda2, Joseph Cox4
Affiliations
1 Centre de lutte contre les maladies transmissibles et les infections, Agence de la santé publique du Canada, Ottawa, ON
2 BC Centre for Excellence in HIV/AIDS, Vancouver, BC
3 Faculté de médecine, Université de la Colombie-Britannique, Vancouver, BC
4 Département d'épidémiologie, de biostatistique et de santé au travail, Université McGill, Montréal, QC
Correspondance
Citation proposée
Popovic N, Yang Q, Campeau L, Elliott J, Williams A, Lima VD, Sereda P, Cox J. Prévalence de l'utilisation de la prophylaxie préexposition au VIH (PPrE) et ratio PPrE-aux-besoins dans neuf provinces canadiennes, 2018–2021. Relevé des maladies transmissibles au Canada 2025;51(1):39–48. https://doi.org/10.14745/ccdr.v51i01a05f
Mots-clés : VIH, prophylaxie préexposition (PPrE), épidémiologie, prévention, utilisation de la PPrE, ratio PPrE-aux-besoins
Résumé
Contexte : Il est important de mesurer les tendances en matière d'utilisation de la prophylaxie préexposition au VIH (PPrE-VIH) afin d'alimenter la planification des programmes et des politiques de prévention. Le concept de ratio PPrE-aux-besoins est utilisé par les organismes de santé publique pour examiner les disparités dans l'offre de PPrE-VIH entre les zones géographiques et les catégories démographiques (e.g., l'âge, le sexe).
Méthodes : Cette étude rétrospective de base de données recourt à des données administratives de pharmacies provenant de neuf provinces et contenant des renseignements démographiques limités. Les estimations annuelles du nombre de personnes bénéficiant d'une PPrE-VIH ainsi que le ratio PPrE-aux-besoins ont été générés à partir des données de la société IQVIA et du BC Centre for Excellence in HIV/AIDS (BC-CfE). Les données sur les nouveaux diagnostics de VIH ont été obtenues auprès du système national de surveillance du VIH. Le ratio PPrE-aux-besoins a été défini comme le nombre d'utilisateurs de la PPrE-VIH divisé par le nombre de nouveaux diagnostics de VIH par an et est interprété comme le nombre de personnes séronégatives utilisant la PPrE-VIH chaque année pour chaque personne nouvellement diagnostiquée comme étant séropositive.
Résultats : En 2021, on estime que 23 644 personnes ont eu une prescription de PPrE-VIH, ce qui correspond à une prévalence de la PPrE-VIH de 66,9 pour 100 000 personnes. Ce nombre représente une multiplication par 1,8 depuis 2018. Le ratio PPrE-aux-besoins était de 16,8, ce qui signifie que pour chaque personne nouvellement diagnostiquée avec le VIH, 17 personnes séronégatives prenaient une PPrE-VIH. Des disparités ont été observées entre les provinces (Intervalle de ratio PPrE-aux-besoins : 1,5/100 000–37,7/100 000) et entre les personnes de sexe masculin et féminin (ratio PPrE-aux-besoins : 22,6 et 1,2, respectivement). Les personnes de sexe féminin, les personnes âgées de 0 à 19 ans et les habitants du Manitoba, de la Saskatchewan et de l'Île-du-Prince-Édouard présentaient moins d'utilisation de la PPrE-VIH par rapport aux besoins épidémiques.
Conclusion : Au Canada, l'utilisation de la PPrE-VIH a augmenté entre 2018 et 2021, et l'adoption de la PPrE-VIH a varié en fonction de l'âge, du sexe et de la province. Le ratio PPrE-aux-besoins facilite l'évaluation de l'adoption de la PPrE-VIH en tant que stratégie de prévention et pourrait être utilisé pour explorer les disparités dans l'offre entre les provinces et les catégories démographiques disponibles. Toutefois, le ratio pourrait être amélioré si l'on disposait de plus de données sur les populations clés et d'autres attributs tels que la race/l'ethnicité, le statut socio-économique et le lieu de résidence (zone urbaine/rurale).
Introduction
La prophylaxie préexposition au VIH (PPrE-VIH) est une méthode de prévention très efficace et pourrait contribuer de manière significative à la réduction de l'incidence du VIH au Canada Note de bas de page 1. En 2016, Santé Canada a approuvé la combinaison médicamenteuse de ténofovir disoproxil fumarate/emtricitabine (TDF/FTC) pour le traitement préventif du VIH et, en juillet 2017, des versions génériques moins coûteuses ont été mises sur le marché au Canada Note de bas de page 1Note de bas de page 2
Le gouvernement du Canada a donné son appui aux stratégies mondiales conçues par le secteur de la santé sur le VIH, l'hépatite virale et les infections sexuellement transmissibles pour la période 2022–2030. Il s'agit notamment d'assurer la mobilisation continue des personnes vivant avec le VIH dans les services de traitement et de soins et de tirer parti des innovations, telles que les nouveaux schémas thérapeutiques et les nouvelles approches en matière de prévention Note de bas de page 3Note de bas de page 4Note de bas de page 5Note de bas de page 6. Les données de la surveillance nationale canadienne montrent que les nouveaux diagnostics de VIH diminuent depuis plusieurs années Note de bas de page 7, et la modélisation mathématique suggère que l'incidence du VIH diminue de manière générale au Canada Note de bas de page 8. Le nombre annuel estimé de nouvelles infections par le VIH au Canada est passé d'environ 4 000 par an au milieu des années 1980 à environ 2 000 à 2 500 dans les années 2000, à la suite de l'introduction de la thérapie antirétrovirale (ART), et ce nombre a encore connu une nouvelle diminution en 2020 atteignant 1 500 Note de bas de page 8. Bien que l'incidence du VIH semble diminuer au niveau national, cette tendance générale ne rend pas compte de l'hétérogénéité des infections par le VIH au Canada, puisque l'incidence semble augmenter dans certaines provinces.
Des études antérieures ont montré que l'adhésion thérapeutique à la PPrE-VIH réduit la transmission du virus de 36 % à 99 % chez les personnes qui s'injectent des drogues, les hétérosexuels et les hommes gais, bisexuels et autres hommes ayant des rapports sexuels avec des hommes (gbHARSAH) Note de bas de page 9Note de bas de page 10Note de bas de page 11Note de bas de page 12. Murchu et al. Note de bas de page 13 ont réalisé une revue systématique et une méta-analyse des essais contrôlés randomisés portant sur l'efficacité et l'innocuité de la PPrE-VIH par la voie orale pour la prévention du VIH. Ils ont constaté que la PPrE-VIH est efficace chez les gbHARSAH (RR 0,25; IC à 95 % : 0,1–0,61) et les personnes qui s'injectent des drogues (RR 0,51; IC à 95 % : 0,29–0,92), mais pas chez les hétérosexuels (RR 0,77; IC à 95 % : 0,46–1,29).
La réduction des nouvelles infections par le VIH d'ici à 2030 nécessitera des stratégies à plusieurs volets pour soutenir la prévention combinée, notamment la promotion des préservatifs et les programmes éducatifs Note de bas de page 14, le dépistage et l'utilisation de la prophylaxie post-exposition (PPE) et de la PPrE-VIH dans les populations à haut risque.
Le ratio PPrE-aux-besoins est défini comme le rapport entre le nombre d'utilisateurs de la PPrE-VIH et le nombre de nouveaux diagnostics d'infection par le VIH. Un ratio plus élevé indique un plus grand nombre d'utilisateurs de la PPrE-VIH par rapport aux besoins estimés Note de bas de page 15. Tan et al. (2021) Note de bas de page 16 ont constaté que les ratios PPrE-aux-besoins étaient les plus élevés chez les personnes âgées de 30 à 39 ans, les hommes, à Toronto et dans les régions du Centre-Est et de l'Ouest de l'Ontario. Siegler et al. (2020) Note de bas de page 15 ont constaté un lien entre l'extension de Medicaid et la mise en place des programmes d'aide à l'achat des médicaments PPrE-VIH aux États-Unis et la croissance dans l'utilisation de la PPrE-VIH dans les États qui ont adopté ces politiques, après avoir ajusté l'analyse pour les facteurs de confusion potentiels. Ainsi, pour réduire les disparités en matière d'utilisation de la PPrE-VIH, des stratégies de santé publique doivent être élaborées pour atteindre les personnes qui en ont le plus besoin, en particulier les communautés historiquement défavorisées Note de bas de page 17. Ces études suggèrent que le ratio PPrE-VIH est utile pour les évaluations futures de l'adoption des stratégies de prévention du VIH.
Cette étude a mis à jour une précédente analyse de l'adoption de la PPrE-VIH dans des provinces canadiennes Note de bas de page 2 et a permis d'estimer la prévalence de l'utilisation de la PPrE-VIH et de calculer le ratio PPrE-aux-besoins pour neuf provinces canadiennes entre 2018 et 2021, par sexe, groupe d'âge et province. Ces données pourraient être utilisées pour identifier les groupes et les populations dont l'adhésion à la PPrE-VIH est plus faible ou dont les besoins en matière de PPrE-VIH sont plus importants, ce qui permettrait d'informer les décideurs de politiques et les planificateurs de programmes.
Méthodes
Prévalence des utilisateurs de la PPrE-VIH
Les estimations annuelles des personnes utilisant la PPrE-VIH au Canada ont été générées pour 2018–2021 à partir d'une base de données de prescriptions détenue par la société IQVIA. Un algorithme validé Note de bas de page 18 a été utilisé pour distinguer les utilisateurs de la combinaison TDF/FTC pour le traitement par la PPrE-VIH de ceux qui l'utilisent pour le traitement du VIH ou de l'hépatite B ou pour le traitement par la prophylaxie post-exposition (figure 1). L'algorithme a été adapté à partir de celui des Centres pour le contrôle et la prévention des maladies des États-Unis Note de bas de page 18Note de bas de page 19 et modifié pour convenir au contexte canadien Note de bas de page 2.
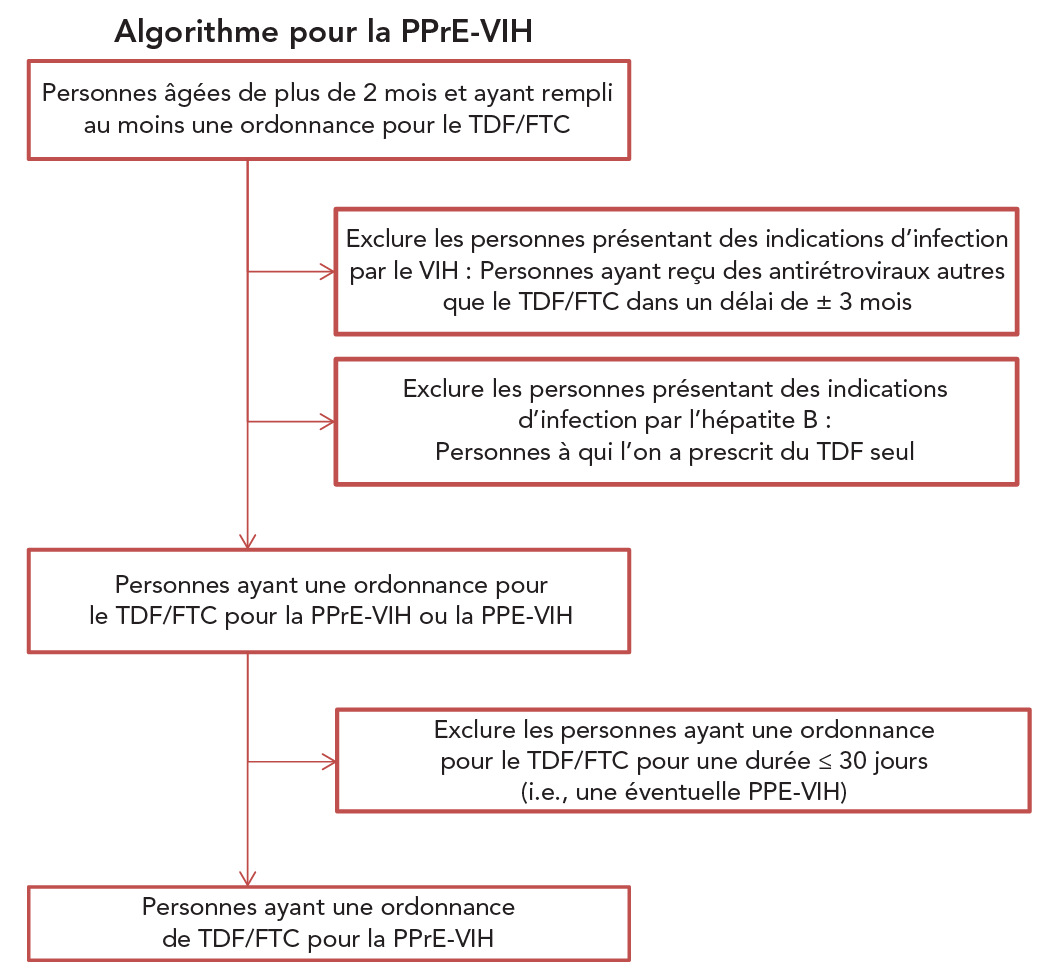
Figure 1 : Équivalent textuel
Cet algorithme montre comment déterminer si une personne a reçu une la prescription de TDF/FTC dans le cadre d'un traitement par la PPrE-VIH. Nous avons d'abord extrait les données sur toutes les personnes âgées de plus de 2 mois ayant reçu au moins une ordonnance pour TDF/FTC. Les personnes présentant des indications d'infection par le VIH ont ensuite été exclues : personnes ayant reçu des antirétroviraux autres que le TDF/FTC dans un délai de ± 3 mois, et les personnes à qui du TDF seul a été prescrit (indication de traitement contre l'hépatite B). Après ces deux exclusions, on obtient les personnes à qui l'on a prescrit du TDF/FTC pour le traitement par la PPrE-VIH ou la PPE-VIH, et on exclut encore les personnes à qui l'on a prescrit du TDF/FTC pendant ≤ 30 jours (i.e., PPE éventuelle). Après ce processus, on obtient les données sur personnes ayant une ordonnance pour le TDF/FTC pour le traitement par la PPrE-VIH.
Abréviations : PEP, prophylaxie post-exposition; PPrE-VIH, prophylaxie préexposition; TDF/FTC, fumarate de ténofovir disoproxil/emtricitabine
En résumé, au cours d'une année donnée, les personnes âgées de plus de deux mois ayant reçu une ou plusieurs ordonnances de TDF/FTC ont été incluses. Étant donné que le TDF/FTC est également utilisé pour traiter les infections par le VIH ou l'hépatite B et comme PPE-VIH, plusieurs critères d'exclusion ont été appliqués : 1) les personnes à qui l'on a prescrit des antirétroviraux autres que le TDF/FTC dans un délai de ± 3 mois (personnes recevant un traitement contre le VIH); 2) les personnes à qui l'on a prescrit du TDF seul (pour le traitement contre l'hépatite B); et 3) les personnes à qui l'on a prescrit du TDF/FTC pendant 30 jours ou moins (utilisateurs de la PPE). Au cours d'une année donnée, les personnes à qui l'on a prescrit du TDF/FTC et qui n'ont pas été exclues par notre algorithme ont été considérées comme des utilisateurs de la PPrE-VIH.
Tous les âges ont été pris en compte lors de l'extraction des données par IQVIA et de l'estimation du nombre de patients projetés par indication; toutefois, les résultats concernant les patients de moins de 15 ans ont été omis en raison de leur faible nombre. La prévalence des utilisateurs de la PPrE-VIH a été définie comme le nombre d'utilisateurs de la PPrE-VIH au cours d'une année civile, divisé par la population totale pour l'année en question. Elle est exprimée en nombre d'utilisateurs de services de prévention du VIH pour 100 000 habitants.
Sources des données
Les données sur les nouveaux diagnostics de VIH ont été obtenues auprès du système national de surveillance du VIH Note de bas de page 7. Elles ne concernent que les personnes diagnostiquées avec le VIH pour la première fois au Canada et n'incluent pas les personnes qui ont été diagnostiquées dans un autre pays et qui ont ensuite émigré au Canada.
Les données sur les prescriptions de médicaments antirétroviraux délivrées dans huit provinces (Manitoba, Ontario, Nouveau-Brunswick, Terre-Neuve-et-Labrador, Nouvelle-Écosse, Île-du-Prince-Édouard, Québec et Saskatchewan) entre le 1er janvier 2018 et le 31 décembre 2021 ont été extraites par IQVIA à partir de l'ensemble de données du moniteur de prescriptions géographiques de la société. Les données de l'Alberta ne sont pas incluses dans l'ensemble de données d'IQVIA, car la couverture dans cette province n'atteint pas le seuil de diffusion du nombre de patients projetés. Le numéro d'utilisation de la PPrE-VIH en Colombie-Britannique a été fourni par le BC Centre for Excellence in HIV/AIDS (BC-CfE) Note de bas de page 20. Ces neuf provinces représentaient 88,1 % de la population canadienne en 2021. Les estimations de la taille de la population ont été obtenues auprès de Statistique Canada Note de bas de page 21.
La base de données d'IQVIA comprend des données globales sur les ordonnances délivrées au Canada, projetées à partir d'un échantillon d'environ 6 000 pharmacies dans huit provinces, ce qui représente près de 60 % de toutes les pharmacies de détail au Canada. Le nombre de patients a ensuite été projeté à partir de cet échantillon de pharmacies pour extrapoler les données à l'ensemble de la province.
En janvier 2018, la Colombie-Britannique a mis en œuvre un programme complet de « traitement comme prévention » du VIH, dans le cadre duquel ses résidents sont éligibles à la PPrE-VIH financée par l'État via le programme BC-CfE HIV-PrEP. La base de données du programme BC-CfE HIV-PrEP est un registre clinique centralisé, qui stocke des données démographiques, comportementales, d'issues cliniques (résultats de laboratoires) et de dispensation des médicaments antirétroviraux provenant de diverses sources Note de bas de page 20.
Ratio PPrE-aux-besoins
Le ratio PPrE-aux-besoins a été défini comme le rapport entre le nombre d'utilisateurs de la PPrE-VIH et le nombre de personnes diagnostiquées avec le VIH au cours de la même année Note de bas de page 15Note de bas de page 16Note de bas de page 19. Les nouveaux diagnostics de VIH ont été utilisés comme proxy épidémiologique de l'incidence du VIH pour la période 2018–2021. Le ratio PPrE-aux-besoins a été utilisé pour décrire la couverture globale de traitement par PPrE-VIH, par province et sous-groupes démographiques (sexe et groupe d'âge) par rapport aux nouveaux diagnostics d'infection par le VIH au cours de la même année. Le ratio tente d'évaluer et de comparer dans quelle mesure la couverture de la PPrE-VIH cible les groupes et les populations qui peuvent en bénéficier le plus. Il peut être interprété comme étant le nombre de personnes utilisant la PPrE-VIH chaque année pour chaque personne nouvellement diagnostiquée avec le VIH. Un ratio de 2,0 signifie que pour chaque personne nouvellement diagnostiquée avec le VIH au cours d'une année, deux personnes séronégatives ont eu recours à la PPrE-VIH.
Analyses
Les deux issues (utilisation de la PPrE et ratio PPrE-aux-besoins) ont été calculées pour neuf provinces canadiennes entre 2018 et 2021 et stratifiées par sexe, par groupe d'âge et par province au cours de cette période. Des tests de distribution du khi carré ont été effectués entre les catégories de sexe, de groupes d'âge et de provinces. Des tests de Cochran-Armitage ont été effectués pour déterminer si la prévalence de l'utilisation de la PPrE-VIH et le ratio PPrE-aux-besoins évoluaient de manière significative au fil du temps. Les analyses ont été réalisées à l'aide de SAS Enterprise Guide 7.1 (SAS Institute).
Résultats
Tendances générales
En 2021, on estime que 23 644 personnes au total prenaient du TDF/FTC dans le cadre d'un traitement par PPrE dans neuf provinces canadiennes (Colombie-Britannique, Manitoba, Ontario, Terre-Neuve-et-Labrador, Nouveau-Brunswick, Nouvelle-Écosse, Île-du-Prince-Édouard, Québec et Saskatchewan), résultant en une prévalence estimée de l'utilisation de la PPrE-VIH de 69,9 pour 100 000 personnes. Le nombre estimé d'utilisateurs de la PPrE-VIH a augmenté au cours de la période de quatre ans (tableau 1), passant de 13 222 en 2018 à 23 644 en 2021, soit une multiplication par 1,8 (tendance p < 0,001). Le ratio PPrE-aux-besoins était de 16,8 en 2021, ce qui signifie que pour chaque personne nouvellement diagnostiquée avec le VIH, 17 personnes séronégatives avaient recours à la PPrE-VIH (tableau 1). Entre 2018 et 2021, la prévalence annuelle de l'utilisation de la PPrE-VIH a augmenté alors que l'incidence du VIH déclarée a diminué, ce qui a entraîné une augmentation de 2,3 fois du ratio (tendance p < 0,001) (tableau 1, figure 2).
| Année | Utilisation de la PPrE-VIH | Nouveaux diagnostics de VIH | Ratio PPrE-aux-besoins | ||
|---|---|---|---|---|---|
| Nombre | Prévalence (n/100 000) |
Nombre | Taux de nouveaux diagnostics de VIH (n/100 000) |
||
| 2018 | 13 222 | 40,3 | 1 839 | 5,6 | 7,2 |
| 2019 | 19 689 | 59,1 | 1 646 | 4,9 | 12,0 |
| 2020 | 20 771 | 62,0 | 1 351 | 4,0 | 15,4 |
| 2021 | 23 644 | 69,9 | 1 406 | 4,2 | 16,8 |
Abréviation : PPrE-VIH, prophylaxie préexposition |
|||||
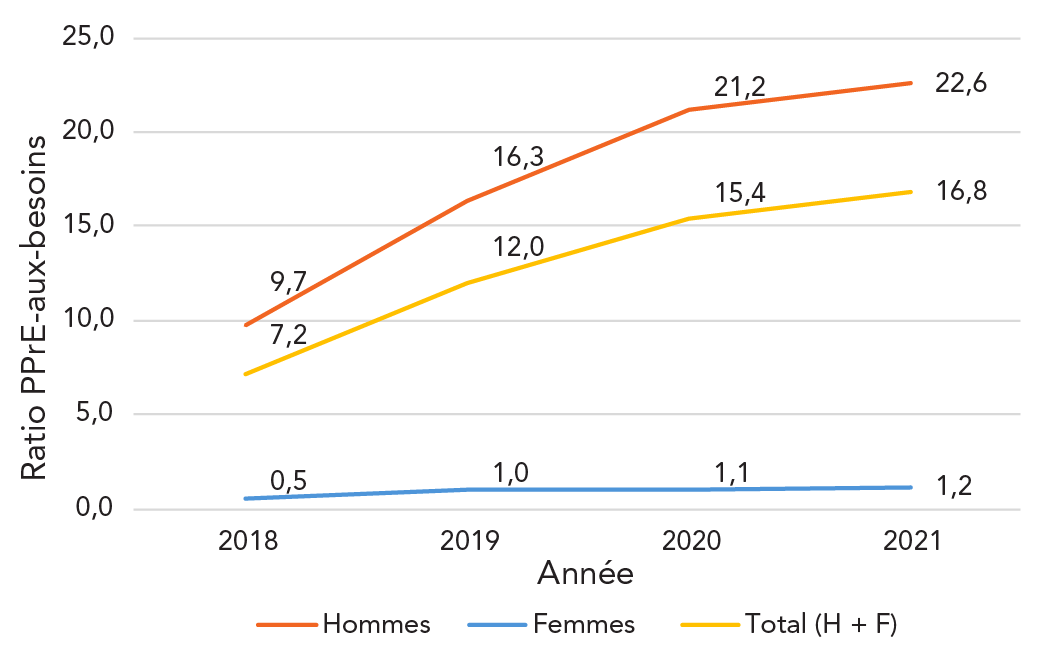
Figure 2 : Équivalent textuel
| Année | Ratio PPrE-aux-besoins | ||
|---|---|---|---|
| Hommes | Femmes | Total (Hommes + Femmes) |
|
| 2018 | 9,7 | 0,5 | 7,2 |
| 2019 | 16,3 | 1,0 | 12,0 |
| 2020 | 21,2 | 1,1 | 15,4 |
| 2021 | 22,6 | 1,2 | 16,8 |
Abréviations : F, femmes; H, hommes; PPrE-VIH, prophylaxie préexposition; ratio, ratio PPrE-VIH-aux-besoins
Tendances par sexe
Le recours à la PPrE-VIH était beaucoup plus important chez les personnes de sexe masculin que chez celles de sexe féminin, la quasi-totalité (98,0 %) des utilisateurs de la PPrE-VIH étant des personnes de sexe masculin au cours de la période de quatre ans (p khi carré < 0,001). En 2021, le ratio pour les hommes était de 22,6, ce qui signifie que pour chaque homme nouvellement diagnostiqué avec le VIH, 23 hommes séronégatifs utilisaient la PPrE-VIH. Chez les hommes, le nombre d'utilisateurs de la PPrE-VIH était 1,8 fois plus élevé en 2021 qu'en 2018 (tendance p < 0,001), la prévalence de l'utilisation de la PPrE-VIH était 1,7 fois plus élevée en 2021 qu'en 2018 (tendance p < 0,001) et le ratio était 2,3 fois plus élevé en 2021 qu'en 2018 (tendance p < 0,001) (figure 2, tableau 2).
| Année | Utilisation de la PPrE-VIH | Nouveaux diagnostics de VIH | Ratio PPrE-aux-besoins | ||
|---|---|---|---|---|---|
| Nombre | Prévalence (n/100 000) |
Nombre | Taux de nouveaux diagnostics de VIH (n/100 000) |
||
| 2018 | 12 947 | 79,6 | 1 335 | 8,2 | 9,7 |
| 2019 | 19 234 | 116,4 | 1 178 | 7,1 | 16,3 |
| 2020 | 20 351 | 122,5 | 962 | 5,8 | 21,2 |
| 2021 | 23 195 | 138,1 | 1 028 | 6,1 | 22,6 |
Abréviation : PPrE-VIH, prophylaxie préexposition |
|||||
En 2021, le ratio pour les personnes de sexe féminin était de 1,2. Chez les elles, le nombre d'utilisateurs de la PPrE-VIH était 1,6 fois plus élevé en 2021 qu'en 2018 (tendance p < 0,001), la prévalence de l'utilisation de la PPrE-VIH était 1,5 fois plus élevée en 2021 qu'en 2018 (tendance p < 0,001) et le ratio était 2,4 fois plus élevé en 2021 qu'en 2018 (tendance p < 0,001) (tableau 3, figure 2).
| Année | Utilisation de la PPrE-VIH | Nouveaux diagnostics de VIH | Ratio PPrE-aux-besoins | ||
|---|---|---|---|---|---|
| Nombre | Prévalence (n/100 000) |
Nombre | Taux de nouveaux diagnostics de VIH (n/100 000) |
||
| 2018 | 275 | 1,7 | 504 | 3,0 | 0,5 |
| 2019 | 455 | 2,7 | 468 | 2,8 | 1,0 |
| 2020 | 420 | 2,5 | 389 | 2,3 | 1,1 |
| 2021 | 449 | 2,6 | 378 | 2,2 | 1,2 |
Abréviation : PPrE-VIH, prophylaxie préexposition |
|||||
Tendances par âge
En 2021, l'utilisation de la PPrE-VIH et le ratio PPrE-aux-besoins étaient les plus élevés chez les personnes âgées de 30 à 39 ans (utilisateurs de la PPrE-VIH : 8 337; prévalence de l'utilisation de la PPrE-VIH : 179,1/100 000; ratio PPrE-aux-besoins: 19.3) et étaient lesplus faibles chez les personnes âgées de 0 à 19 ans et de 70 ans et plus (p khi carré < 0,001) (tableau 4). Entre 2018 et 2021, la prévalence annuelle de l'utilisation de la PPrE-VIH a augmenté chez tous les groupes d'âge (tendance p < 0,01) et le ratio PPrE-aux-besoins a augmenté dans tous les groupes d'âge (tendance p < 0,01), à l'exception du groupe de 60 à 69 ans (tendance p = 0,11) (figure 3 et figure 4).
| Groupe d'âge (ans) | Utilisation de la PPrE-VIH | Nouveaux diagnostics de VIH | Ratio PPrE-aux-besoins | ||
|---|---|---|---|---|---|
| Nombre | Prévalence (n/100 000) |
Nombre | Taux de nouveaux diagnostics de VIH (n/100 000) |
||
| 0 à 19 ans | 301 | 4,3 | 27 | 0,4 | 11,1 |
| 20 à 29 ans | 5 216 | 115,2 | 352 | 7,8 | 14,8 |
| 30 à 39 ans | 8 337 | 179,1 | 431 | 9,3 | 19,3 |
| 40 à 49 ans | 4 957 | 116,0 | 263 | 6,2 | 18,8 |
| 50 à 59 ans | 3 250 | 71,5 | 195 | 4,3 | 16,7 |
| 60 à 69 ans | 1 356 | 31,1 | 114 | 2,6 | 11,9 |
| 70 ans et plus | 227 | 5,1 | 24 | 0,5 | 9,5 |
Abréviation : PPrE-VIH, prophylaxie préexposition |
|||||
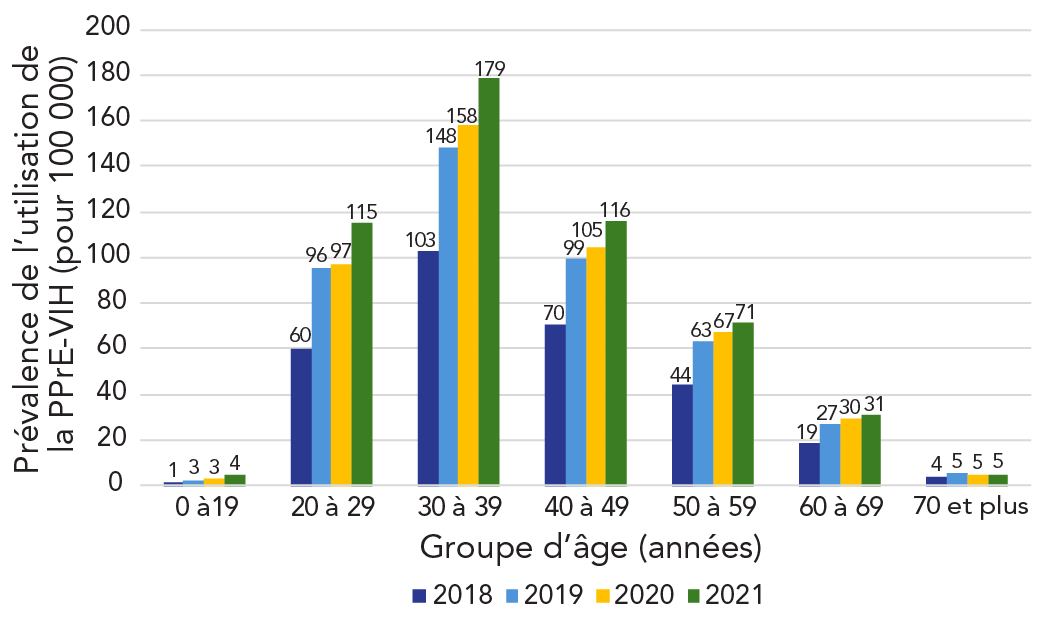
Figure 3 : Équivalent textuel
| Groupe d'âge | Prévalence de l'utilisation de la PPrE-VIH (pour 100 000 personnes) |
|||
|---|---|---|---|---|
| 2018 | 2019 | 2020 | 2021 | |
| 0–19 ans | 1 | 3 | 3 | 4 |
| 20–29 ans | 60 | 96 | 97 | 115 |
| 30–39 ans | 103 | 148 | 158 | 179 |
| 40–49 ans | 70 | 99 | 105 | 116 |
| 50–59 ans | 44 | 63 | 67 | 71 |
| 60–69 ans | 19 | 27 | 30 | 31 |
| 70 ans et plus | 4 | 5 | 5 | 5 |
Abréviation : PPrE-VIH, prophylaxie préexposition
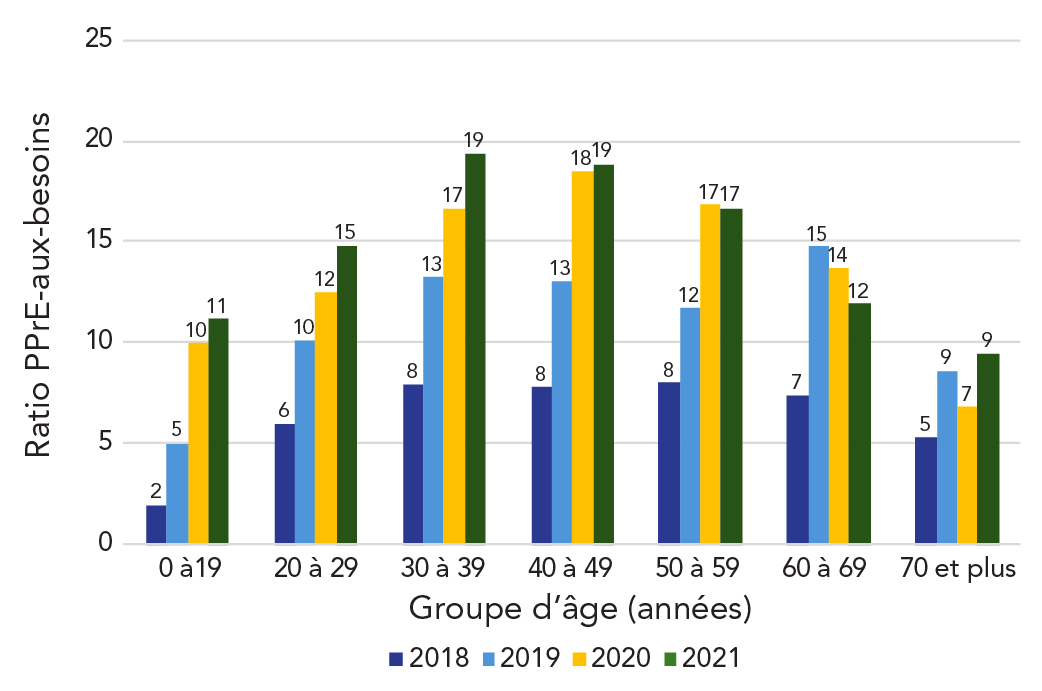
Figure 4 : Équivalent textuel
| Groupe d'âge | Ratio PPrE-aux-besoins | |||
|---|---|---|---|---|
| 2018 | 2019 | 2020 | 2021 | |
| 0 à 19 ans | 2 | 5 | 10 | 11 |
| 20 à 29 ans | 6 | 10 | 12 | 15 |
| 30 à 39 ans | 8 | 13 | 17 | 19 |
| 40 à 49 ans | 8 | 13 | 18 | 19 |
| 50 à 59 ans | 8 | 12 | 17 | 17 |
| 60 à 69 ans | 7 | 15 | 14 | 12 |
| 70 ans et plus | 5 | 9 | 7 | 9 |
Abréviation : PPrE-VIH, prophylaxie préexposition
Tendances géographiques
En 2021, la prévalence provinciale de l'utilisation de la PPrE-VIH variait largement entre 15,9 et 107,6 pour 100 000 personnes (moyenne : 69,9/100 000) (p khi carré < 0,001). Le ratio provincial varaite également beaucoup, de 1,5 à 37,7 (moyenne : 16,8) (p khi carré < 0,001) (tableau 5). La prévalence de l'utilisation de la PPrE en 2021 était la plus élevée en Colombie-Britannique, en Ontario, au Québec et en Saskatchewan; toutefois, compte tenu des taux plus élevés de nouveaux diagnostics de VIH, le ratio était le plus faible au Manitoba et en Saskatchewan (tableau 5). Entre 2018 et 2021, les schémas d'utilisation de la PPrE-VIH ont varié. Le test de tendance était significatif dans toutes les provinces (tendance p < 0,01), à l'exception de Terre-Neuve-et-Labrador (tendance p = 0,13) et du Manitoba (tendance p = 0,05), et en baisse en Saskatchewan, en Nouvelle-Écosse et à Terre-Neuve-et-Labrador entre 2020–2021 (figure 5).
| Province | Utilisation de la PPrE-VIH | Nouveaux diagnostics de VIH | Ratio PPrE-aux-besoins | ||
|---|---|---|---|---|---|
| Nombre | Prévalence (n/100 000) |
Nombre | Taux de nouveaux diagnostics de VIH (n/100 000) |
||
| Colombie-Britannique | 5 650 | 107,6 | 150 | 2,9 | 37,7 |
| Manitoba | 221 | 15,9 | 145 | 10,5 | 1,5 |
| Nouveau-Brunswick | 216 | 27,2 | 8 | 1,0 | 27,0 |
| Terre-Neuve-et-Labrador | 118 | 22,6 | 4 | 0,8 | 29,5 |
| Nouvelle-Écosse | 423 | 42,3 | 16 | 1,6 | 26,4 |
| Ontario | 11 045 | 74,1 | 485 | 3,3 | 22,8 |
| Île-du-Prince-Édouard | 36 | 21,7 | 4 | 2,4 | 9,0 |
| Québec | 5 307 | 61,5 | 354 | 4,1 | 15,0 |
| Saskatchewan | 628 | 53,2 | 240 | 20,3 | 2,6 |
Abréviation : PPrE-VIH, prophylaxie préexposition |
|||||
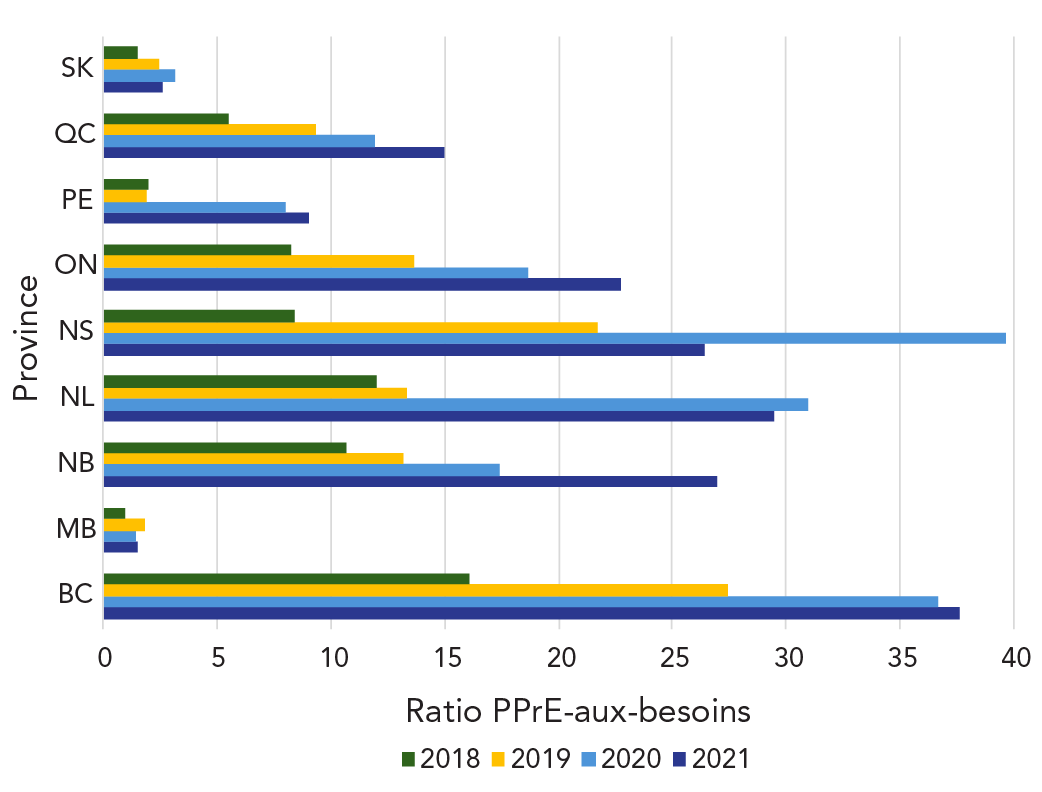
Figure 5 : Équivalent textuel
| Province | Ratio PPrE-aux-besoins | |||
|---|---|---|---|---|
| 2021 | 2020 | 2019 | 2018 | |
| BC | 38 | 37 | 27 | 16 |
| MB | 2 | 1 | 2 | 1 |
| NB | 27 | 17 | 13 | 11 |
| NL | 30 | 31 | 13 | 12 |
| NS | 26 | 40 | 22 | 8 |
| ON | 23 | 19 | 14 | 8 |
| PE | 9 | 8 | 2 | 2 |
| QC | 15 | 12 | 9 | 6 |
| SK | 3 | 3 | 2 | 1 |
Abréviations : BC, Colombie-Britannique; MB, Manitoba; NB, Nouveau-Brunswick; NL, Terre-Neuve-et-Labrador; NS, Nouvelle-Écosse; ON, Ontario; PE, Île-du-Prince-Édouard; PPrE-VIH, prophylaxie préexposition; QC, Québec; SK, Saskatchewan
Discussion
On estime que 23 644 personnes se sont vu prescrire du TDF/FTC pour la PPrE-VIH dans neuf provinces canadiennes en 2021, ce qui correspond à une prévalence estimée de la PPrE-VIH de 66,9 pour 100 000 personnes, soit une multiplication par 1,8 depuis 2018. La couverture de PPrE-VIH variait en fonction de l'âge, du sexe et de la province. Le ratio PPrE-aux-besoins global au Canada était de 17; toutefois, les femmes, les personnes âgées de 0 à 19 ans et les habitants du Manitoba, de la Saskatchewan et de l'Île-du-Prince-Édouard présentaient des niveaux d'utilisation de la PPrE-VIH moins élevés par rapport aux besoins épidémiques.
L'utilisation de la PPrE-VIH est beaucoup plus élevée chez les hommes, probablement en partie en raison de l'utilisation élevée de la PPrE-VIH chez les gbHARSAH. Par exemple, parmi les 511 personnes ayant accédé au programme de prévention du VIH en Alberta dans des cliniques spécialisées dans les infections sexuellement transmissibles, la santé sexuelle et reproductive et des cabinets de médecins de famille privés, 98,4 % étaient des hommes et 89,8 % des gbHARSAH Note de bas de page 22. En outre, les difficultés éprouvées par les cliniciens à identifier les femmes qui ont des indications pour la PPrE-VIH peuvent contribuer à une plus faible participation des femmes Note de bas de page 18.
Étant donné que les soins de santé au Canada sont distribués au niveau provincial, la couverture de la PPrE-VIH reste complexe, des politiques différentes étant mises en œuvre d'une province à l'autre. Plusieurs provinces (e.g., la Colombie-Britannique, la Saskatchewan, l'Alberta, le Manitoba, et l'Île-du-Prince-Édouard) offrent une PPrE-VIH sans frais aux personnes qui répondent aux critères d'admissibilité et qui ont le statut de résident et de citoyen applicable. Cependant, la mise en œuvre de ces programmes a eu lieu à des moments différents, et les augmentations de la couverture de PPrE-VIH et du ratio PPrE-aux-besoins auraient pu varier en fonction de l'amélioration de l'accessibilité à la PPrE-VIH. Par exemple, c'est en Colombie-Britannique que la prévalence et le ratio de la PPrE-VIH sont les plus élevés, ce qui peut s'expliquer par le fait que le programme de PPrE-VIH est gratuit et qu'il est opérationnel depuis 2018 Note de bas de page 23Note de bas de page 24. D'autres provinces fournissent une couverture en matière de PPrE-VIH par le biais de programmes multiples, qui incluent parfois des critères d'admissibilité et des copaiements. Ces démarches pourraient potentiellement contribuer à la faible prévalence du PPrE-VIH et du ratio PPrE-aux-besoins, puisque les individus doivent payer une partie ou la totalité du coût du traitement s'ils n'ont pas d'assurance privée Note de bas de page 25. Ces différences en politique entre les provinces, qui sont difficiles à mesurer, peuvent expliquer les différences dans la couverture de la PPrE-VIH et dans le ratio PPrE-aux-besoins qui en résulte. Il peut s'agir de l'organisation et de la mise en œuvre des programmes de PPrE-VIH, du nombre de prestataires de services en la matière et de l'accès à des soins adaptés sur le plan linguistique et culturel Note de bas de page 26. Outre ces différences de politique, des travaux supplémentaires sont nécessaires pour examiner les défis spécifiques aux provinces en matière de couverture de PPrE-VIH.
Limites
Notre étude présente plusieurs limites. Les résultats ne reflètent pas l'ensemble de la situation nationale en matière d'utilisation de la PPrE-VIH au Canada, même si ces neuf provinces représentaient 88,1 % de la population canadienne en 2021 Note de bas de page 21. L'ajout de renseignements provenant de l'Alberta et des trois territoires permettrait d'obtenir une vue d'ensemble plus représentative de la couverture de PPrE-VIH au Canada. Les données d'IQVIA n'incluaient que les ordonnances obtenues auprès d'une pharmacie communautaire. Les médicaments délivrés par les pharmacies des hôpitaux, ceux fournis gratuitement et d'autres achetés en ligne n'ont pas été pris en compte. Les données relatives aux médicaments délivrés par les pharmacies recueillies par IQVIA couvrent environ 60 % de toutes les pharmacies de détail au Canada. Le nombre de patients desservis par des pharmacies participantes a été projeté sur l'ensemble de la population de chaque province par IQVIA, et l'algorithme utilisé pour projeter les dispensations est une propriété exclusive. Les données relatives à la dispensation ne comprennent pas de renseignements sur l'indication médicale; un algorithme a donc été utilisé pour attribuer une indication de traitement à chaque dispensation. Bien que l'algorithme permettant de classer les utilisateurs de TDF/FTC dans la catégorie des utilisateurs de la PPrE-VIH ait été validé à l'aide de données provenant des États-Unis, il est possible que certaines dispensations aient été mal classées et que l'algorithme ne fonctionne pas de la même manière dans le contexte canadien. Tous les médicaments délivrés sur ordonnance ne sont pas consommés, car certaines personnes peuvent avoir rempli une ordonnance, mais ne pas avoir consommé le médicament. Ces limitations pourraient entraîner une sous-estimation ou une surestimation de l'utilisation de la PPrE-VIH. Cette étude n'a pas pu contrôler les facteurs de confusion potentiels ni prendre en compte les modificateurs d'effet, car la base de données ne contenait que des renseignements démographiques limités. La pandémie de COVID-19 a réduit la demande de services et l'accès, et a eu un impact sur la couverture de PPrE-VIH et sur les nouveaux diagnostics de VIH.
Le calcul du ratio PPrE-aux-besoins s'est basé sur les nouveaux diagnostics de VIH, ce qui ne représente pas nécessairement tous les cas incidents de VIH. Pour le ratio, le numérateur (nombre d'utilisateurs de la PPrE-VIH) pourrait influencer le dénominateur (nouveaux diagnostics de VIH). On a constaté que l'évolution de l'incidence globale du VIH était corrélée à une augmentation du ratio PPrE-aux-besoins Note de bas de page 27. Toutefois, les données de modélisation ont montré que cet effet est probablement limité Note de bas de page 28. Par rapport à un scénario de mise à niveau de base de 10 % de couverture par la PPrE-VIH, un scénario de 30 % de couverture par la PPrE-VIH réduit l'incidence du VIH sur une période de dix ans d'environ 25 % Note de bas de page 28. Une couverture modeste de PPrE-VIH n'a que peu d'incidence réelle sur les nouveaux diagnostics de VIH. Toutefois, si la PPrE-VIH est mise en œuvre à plus grande échelle, le calcul du ratio PPrE-aux-besoins devra peut-être être affiné, par exemple en incluant l'incidence du VIH plutôt que les diagnostics Note de bas de page 19.
L'Organisation mondiale de la Santé utilise un seuil de « risque réel » au niveau du groupe pour déterminer la nécessité de recourir à la PPrE-VIH dans un groupe particulier d'individus. Les groupes dont l'incidence du VIH est supérieure à 3 pour 100 personnes-années sont considérés comme étant à risque et devraient se voir recommander un programme de prévention du VIH Note de bas de page 29. Malheureusement, les variables sociodémographiques supplémentaires ne sont pas disponibles dans l'ensemble de données pharmaceutiques administratives d'IQVIA utilisé pour estimer la mise à jour du PPrE-VIH et, par conséquent, il n'a pas été possible d'estimer le ratio PPrE-aux-besoins pour les populations clés touchées de manière disproportionnée par le VIH au Canada.
Conclusion
Au Canada, l'utilisation de la PPrE-VIH a augmenté entre 2018 et 2021, mais l'adoption varie selon l'âge, le sexe et la région géographique. Le ratio PPrE-aux-besoins vise à permettre des comparaisons afin de déterminer si la couverture de la PPrE-VIH reflète le besoin des mesures de prévention Note de bas de page 20. Le ratio PPrE-aux-besoins peut être une mesure utile pour rendre compte de l'utilisation du PPrE-VIH en tant que stratégie de prévention et peut être utilisé pour explorer les disparités dans l'offre entre les administrations et les catégories démographiques disponibles. En outre, ce type de mesure pourrait être utilisé pour contribuer à la planification des programmes et des politiques pour d'autres maladies semblables (e.g., Doxa-PPrE-VIH pour les maladies bactériennes sexuellement transmissibles).
Déclaration des auteurs
- N. P. — Méthodologie, analyse des données, rédaction de la version originale
- Q. Y. — Méthodologie, analyse formelle, résultats interprétés
- L. C. — Rédaction–révision et édition
- J. E. — Rédaction–révision et édition
- A. W. — Rédaction–révision et édition
- V. D. L. — Collecte de données, rédaction–révision et édition
- P. S. — Collecte de données, rédaction–révision et édition
- J. C. — Rédaction–révision et édition
Tous les auteurs ont approuvé la version finale du manuscrit.
Intérêts concurrents
Aucun.
Identifiants ORCID
Aucun.
Remerciements
Nous remercions les membres non-coauteurs de l'équipe nationale de surveillance systématique du VIH de l'Agence de la santé publique du Canada et des autorités de santé publique provinciales et territoriales pour leur contribution à la surveillance nationale du VIH.
Financement
Ce travail a été soutenu par l'Agence de la santé publique du Canada.
Références
- Notes de bas de page 1
-
Tan DH, Hull MW, Yoong D, Tremblay C, O’Byrne P, Thomas R, Kille J, Baril JG, Cox J, Giguere P, Harris M, Hughes C, MacPherson P, O’Donnell S, Reimer J, Singh A, Barrett L, Bogoch I, Jollimore J, Lambert G, Lebouche B, Metz G, Rogers T, Shafran S; Biomedical HIV Prevention Working Group of the CIHR Canadian HIV Trials Network. Canadian guideline on HIV pre-exposure prophylaxis and nonoccupational postexposure prophylaxis. CMAJ 2017;189(47):E1448–58. https://doi.org/10.1503/cmaj.170494
- Notes de bas de page 2
-
Popovic N, Yang Q, Archibald C. Tendances d’utilisation de la prophylaxie pré-exposition pour le VIH dans huit provinces canadiennes, 2014–2018. Relevé des maladies transmissibles au Canada 2021;47(5/6):275–83. https://doi.org/10.14745/ccdr.v47i56a02f
- Notes de bas de page 3
-
Organisation mondiale de la Santé. Stratégies mondiales du secteur de la santé contre, respectivement, le VIH, l’hépatite virale et les infections sexuellement transmissibles pour la période 2022-2030. Genève, CH : OMS; 2022. https://www.who.int/fr/publications/i/item/9789240053779
- Notes de bas de page 4
-
Joint United Nations Programme on HIV and AIDS. 90-90-90 An Ambitious Treatment Target to Help End the AIDS Epidemic. Geneva, CH: UNAIDS; 2014. https://www.unaids.org/en/resources/documents/2017/90-90-90
- Notes de bas de page 5
-
Centre de la lutte contre les maladies transmissibles et les infections. Résumé du cadre pancanadien sur les infections transmissibles sexuellement et par le sang. Relevé des maladies transmissibles au Canada 2018;44(7/8):201–4. https://doi.org/10.14745/ccdr.v44i78a05f
- Notes de bas de page 6
-
Agence de la santé publique du Canada. Accélérer notre intervention : plan d’action quinquennal du gouvernement du Canada sur les infections transmissibles sexuellement et par le sang. Ottawa, ON : ASPC; 2019. https://www.canada.ca/fr/sante-publique/services/rapports-publications/accelerer-notre-intervention-plan-action-quinquennal-infections-transmissibles-sexuellement-sang.html
- Notes de bas de page 7
-
Agence de la santé publique du Canada. Le VIH au Canada, Rapport de Surveillance en date du 31 décembre 2020. Ottawa, ON : ASPC; 2023. https://www.canada.ca/fr/sante-publique/services/publications/maladies-et-affections/vih-canada-rapport-surveillancedate-31-decembre-2020.html
- Notes de bas de page 8
-
Agence de la santé publique du Canada. Estimations de l’incidence et de la prévalence du VIH, et des progrès réalisés par le Canada en ce qui concerne les cibles 90-90-90 pour le VIH, 2020. Ottawa, ON : ASPC; 2022. https://www.canada.ca/fr/sante-publique/services/publications/maladies-et-affections/estimations-incidence-prevalence-vih-progres-canada-cibles-90-90-90-2020.html
- Notes de bas de page 9
-
Anderson PL, Glidden DV, Liu A, Buchbinder S, Lama JR, Guanira JV, McMahan V, Bushman LR, Casapía M, Montoya-Herrera O, Veloso VG, Mayer KH, Chariyalertsak S, Schechter M, Bekker LG, Kallás EG, Grant RM; iPrEx Study Team. Emtricitabine-tenofovir concentrations and pre-exposure prophylaxis efficacy in men who have sex with men. Sci Transl Med 2012;4(151):151ra125. https://doi.org/10.1126/scitranslmed.3004006
- Notes de bas de page 10
-
Martin M, Vanichseni S, Suntharasamai P, Sangkum U, Mock PA, Leethochawalit M, Chiamwongpaet S, Curlin ME, Na-Pompet S, Warapronmongkholkul A, Kittimunkong S, Gvetadze RJ, McNicholl JM, Paxton LA, Choopanya K; Bangkok Tenofovir Study Group. The impact of adherence to preexposure prophylaxis on the risk of HIV infection among people who inject drugs. AIDS 2015;29(7):819–24. https://doi.org/10.1097/QAD.0000000000000613
- Notes de bas de page 11
-
Hanscom B, Janes HE, Guarino PD, Huang Y, Brown E, Chen YQ, Hammer SMD, Gilbert PB, Donnell DJ. Preventing HIV-1 Infection in Women using Oral Pre Exposure Prophylaxis: A Meta-analysis of Current Evidence. Journal of acquired immune deficiency syndromes 2016;73(5):606–8. https://journals.lww.com/jaids/fulltext/2016/12150/brief_report__preventing_hiv_1_infection_in_women.17.aspx
- Notes de bas de page 12
-
McCormack S, Dunn DT, Desai M, Dolling DI, Gafos M, Gilson R, Sullivan AK, Clarke A, Reeves I, Schembri G, Mackie N, Bowman C, Lacey CJ, Apea V, Brady M, Fox J, Taylor S, Antonucci S, Khoo SH, Rooney J, Nardone A, Fisher M, McOwan A, Phillips AN, Johnson AM, Gazzard B, Gill ON. Pre-exposure prophylaxis to prevent the acquisition of HIV-1 infection (PROUD): effectiveness results from the pilot phase of a pragmatic open-label randomised trial. Lancet 2016;387(10013):53–60. https://doi.org/10.1016/S0140-6736(15)00056-2
- Notes de bas de page 13
-
Murchu EO, Marshall L, Teljeur C, Harrington P, Hayes C, Moran P, Ryan M. Oral pre-exposure prophylaxis (PrEP) to prevent HIV: a systematic review and meta-analysis of clinical effectiveness, safety, adherence and risk compensation in all populations. BMJ Open 2022;12(5):e048478. https://doi.org/10.1136/bmjopen-2020-048478
- Notes de bas de page 14
-
Sullivan PS, Giler RM, Mouhanna F, Pembleton ES, Guest JL, Jones J, Castel AD, Yeung H, Kramer M, McCallister S, Siegler AJ. Trends in the use of oral emtricitabine/tenofovir disoproxil fumarate for pre-exposure prophylaxis against HIV infection, United States, 2012–2017. Ann Epidemiol 2018;28(12):833–40. https://doi.org/10.1016/j.annepidem.2018.06.009
- Notes de bas de page 15
-
Siegler AJ, Mehta CC, Mouhanna F, Giler RM, Castel A, Pembleton E, Jaggi C, Jones J, Kramer MR, McGuinness P, McCallister S, Sullivan PS. Policy- and county-level associations with HIV pre-exposure prophylaxis use, the United States, 2018. Ann Epidemiol 2020;45:24–31.e3. https://doi.org/10.1016/j.annepidem.2020.03.013
- Notes de bas de page 16
-
Tan DH, Dashwood TM, Wilton J, Kroch A, Gomes T, Martins D. Trends in HIV pre-exposure prophylaxis uptake in Ontario, Canada, and impact of policy changes: a population-based analysis of projected pharmacy data (2015–2018). Can J Public Health 2021;112(1):89–96. https://doi.org/10.17269/s41997-020-00332-3
- Notes de bas de page 17
-
Doherty R, Walsh JL, Quinn KG, John SA. Association of Race and Other Social Determinants of Health With HIV Pre-Exposure Prophylaxis Use: A County-Level Analysis Using the PrEP-to-Need Ratio. AIDS Educ Prev 2022;34(3):183–94. https://doi.org/10.1521/aeap.2022.34.3.183
- Notes de bas de page 18
-
Wu H, Mendoza MC, Huang YA, Hayes T, Smith DK, Hoover KW. Uptake of HIV Preexposure Prophylaxis Among Commercially Insured Persons-United States, 2010–2014. Clin Infect Dis 2017;64(2):144–9. https://doi.org/10.1093/cid/ciw701
- Notes de bas de page 19
-
Siegler AJ, Mouhanna F, Giler RM, Weiss K, Pembleton E, Guest J, Jones J, Castel A, Yeung H, Kramer M, McCallister S, Sullivan PS. The prevalence of pre-exposure prophylaxis use and the pre-exposure prophylaxis-to-need ratio in the fourth quarter of 2017, United States. Ann Epidemiol 2018;28(12):841–9. https://doi.org/10.1016/j.annepidem.2018.06.005
- Notes de bas de page 20
-
British Columbia Centre for Excellence in HIV/AIDS. HIV Pre-exposure prophylaxis (HIV-PrEP) Semi Annual Report. Vancouver, BC: BCCFE; 2022. https://bccfe.ca/wp-content/uploads/2023/12/prep_qmr_report_q2_2022-updated.pdf
- Notes de bas de page 21
-
Statistique Canada. Tableau : 17-10-0009-01 Estimations de la population, trimestrielles. Ottawa, ON : StatCan; 2024. https://www150.statcan.gc.ca/t1/tbl1/fr/tv.action?pid=1710000901&request_locale=fr
- Notes de bas de page 22
-
Candler E, Naeem Khan M, Gratrix J, Plitt S, Stadnyk M, Smyczek P, Anderson N, Carter J, Sayers S, Smith D, Ugarte-Torres A, Shukalek C, Singh AE. Retrospective audit of a convenience cohort of individuals on HIV pre-exposure prophylaxis in Alberta, Canada. J Assoc Med Microbiol Infect Dis Can 2022;7(4):350–63. https://doi.org/10.3138/jammi-2022-0016
- Notes de bas de page 23
-
British Columbia Centre for Excellence in HIV/AIDS. Vancouver, BC: BCCFE; 2020. https://paninbc.ca/wp-content/uploads/2018/11/BCCfE-PrEP-DrJunineToy-PAN-Fall-Mtg-2018.pdf
- Notes de bas de page 24
-
British Columbia Centre for Excellence in HIV/AIDS. Guidance for the use of pre-exposure prophylaxis (PrEP) for the prevention of HIV acquisition in British Columbia. Vancouver, BC: BCCFE; 2019. https://bccfe.ca/wp-content/uploads/2023/12/prep_guidelines_17-jun-2020.pdf
- Notes de bas de page 25
-
Virgilio L. Navigating Current Social and Economic Barriers for Pre-Exposure Prophylaxis (PrEP) Accessibility in Canada. McMaster University 2020. https://macsphere.mcmaster.ca/bitstream/11375/25479/1/ANTHROP%204S03_LVirgilio.pdf
- Notes de bas de page 26
-
Gaspar M, Tan D, Lachowsky N, Hull M, Wells A, Sinno J, Javier Pico Espinosa O, Grace D. HIV pre-exposure prophylaxis (HIV-PrEP) should be free across Canada to those meeting evidence-based guidelines. Can J Hum Sex 2022;31(3):309–13. https://doi.org/10.3138/cjhs.2022-0004
- Notes de bas de page 27
-
Bunting SR, Hunt B, Boshara A, Jacobs J, Johnson AK, Hazra A, Glick N. Examining the Correlation Between HIV-PrEP Use and Black:White Disparities in HIV Incidence in the Ending the HIV Epidemic Priority Jurisdictions. J Gen Intern Med 2023;38:382–9. https://doi.org/10.1007/s11606-022-07687-y
- Notes de bas de page 28
-
Jenness SM, Goodreau SM, Rosenberg E, Beylerian EN, Hoover KW, Smith DK, Sullivan P. Impact of the Centers for Disease Control’s HIV Preexposure Prophylaxis Guidelines for Men Who Have Sex With Men in the United States. J Infect Dis 2016;214(12):1800–7. https://doi.org/10.1093/infdis/jiw223
- Notes de bas de page 29
-
World Health Organization. Consolidated guidelines on the use of antiretroviral drugs for treating and preventing HIV infection: recommendations for a public health approach. Geneva, CH: WHO; 2016. [Consulté le 13 déc. 2022]. https://apps.who.int/iris/bitstream/handle/10665/208825/978924154

Cette œuvre est mise à disposition selon les termes de la Licence Creative Commons Attribution 4.0 International