Rapport de l’administrateur en chef de la santé publique sur l’état de la santé publique au Canada, 2013 – Les infections associées aux soins de santé – une diligence raisonnable
Les infections associées aux soins de santé : Une diligence raisonnable
Points saillants
- Au Canada, plus de 200 000 patients par année contractent une infection pendant qu’ils reçoivent des soins; plus de 8 000 d’entre eux en meurent.
- Les taux de mortalité attribuable à l’infection à Clostridium difficile ont plus que triplé au Canada depuis 1997.
- Le taux d’infection d’origine nosocomiale causée par le Staphylococcus aureus résistant à la méthicilline a augmenté de plus de 1 000 % de 1995 à 2009.
- Environ 80 % des infections courantes sont transmises par des travailleurs de la santé, des patients ou des visiteurs.
- Une bonne hygiène des mains peut limiter considérablement la propagation des infections.
- Les pratiques exemplaires axées sur la prévention peuvent réduire à près de zéro le risque de contracter certaines infections.
L'acquisition d'une infection dans un milieu de soins va à l'encontre du principe à la base des soins de santé, qui est de ramener les malades à la santé. Les hôpitaux, les établissements de soins de longue durée, les cliniques et les services de soins à domicile ont pour mission d'aider les gens à se rétablir. Malgré cela, on estime à plus de 200 000 par année le nombre de Canadiens qui contractent une infection associée aux soins de santé (IASS) et à 8 000 ceux qui en meurentNote de bas de page 1. Bien que nous ne disposions pas de données définitives, il semble que ces chiffres soient à la hausseNote en bas de page 2.
L'Organisation mondiale de la Santé (OMS) estime que les IASS (aussi connues sous le nom d'infections nosocomiales) sont universelles et constituent un défi pour les systèmes de santé de tous les paysNote de bas de page 3. Cependant, le fait que le Canada n'est pas seul dans cette situation n'atténue pas le problème ni ne le rend plus acceptable. Il faut en faire davantage pour que les Canadiens puissent se faire soigner en toute sécurité.
Une infection associée aux soins de santé (IASS) est une infection qu'un patient contracte (ou attrape) dans un milieu où il reçoit des soins (p. ex. un hôpital), dans un établissement (p. ex. un établissement de soins de longue durée) ou dans le cadre de soins à domicile. L'infection n'était ni présente ni en incubation au moment de l'admission (ou au début du traitement)Note de bas de page 4Note de bas de page 5.
Voici quelques IASS qui font l'objet d'un suivi par le Programme canadien de surveillance des infections nosocomiales :
- les infections à Staphylococcus aureus résistant à la méthicilline;
- les infections à entérocoques résistants à la vancomycine;
- les infections à Clostridium difficile;
- les infections de plaies opératoires;
- les bactériémies associées aux cathéters veineux centrauxNote de bas de page 6.
Pour prévenir les IASS, il faut disposer des bonnes techniques et d'un équipement adéquat; porter attention à l'hygiène; former les fournisseurs de soins et les autres travailleurs de la santé; et obtenir la collaboration et l'aide des patients, de leurs familles et de leurs amis. Les meilleurs moyens de prévenir les IASS consistent à se laver les mains, à nettoyer son environnement et à stériliser les instrumentsNote de bas de page 7-Note de bas de page 9. Toutefois, il n'est pas toujours simple de respecter les pratiques exemplaires. Il faut pour ce faire obtenir la collaboration de nombreuses personnes et les sensibiliser, dans un milieu complexe. L'un des défis consiste à éduquer les travailleurs de la santé, les patients et les visiteurs et les encourager à se laver les mains au moment approprié et à adopter systématiquement d'autres pratiques d'hygiène. La nature changeante des agents infectieux et le risque accru d'infections associées aux progrès de la médecine et à la vulnérabilité croissante des patients constituent d'autres défis à relever.
La transmission des infections
Une personne peut être infectée par une bactérie, un virus, un champignon ou un parasite si elle l'inhale, si elle entre en contact direct ou indirect avec un de ces micro-organismes ou si du sang ou un autre liquide organique contaminé pénètre dans son corps (p. ex. dans la circulation sanguine)Note de bas de page 10-Note de bas de page 12. Le risque d'infection est plus grand là où les gens se rassemblent, et les conséquences sont multipliées dans les hôpitaux et les établissements de soins de longue durée parce que les patients sont déjà malades et que les soins médicaux et physiques qu'ils reçoivent les rendent particulièrement vulnérables aux infectionsNote de bas de page 5.
À tout moment, dans les hôpitaux canadiens, environ 8 % des enfants et 10 % des adultes présentent une IASSNote de bas de page 13Note de bas de page 14. Les cas les plus graves s'observent chez les personnes âgées, les très jeunes enfants, les personnes dont le système immunitaire est affaibli et les personnes atteintes d'une ou plusieurs affections chroniquesNote de bas de page 15. Les bactéries résistantes à plusieurs types d'antibiotiques (voir « La résistance aux antimicrobiens : une responsabilité partagée ») sont les plus préoccupantesNote de bas de page 8. Plus de 50 % des IASS sont causées par des bactéries résistantes à au moins un type d'antibiotiquesNote de bas de page 16.
Certains agents infectieux se transmettent facilement d'une personne infectée à une autre personne qui ne l'est pas. Ils peuvent aussi être transmis par des personnes en bonne santé qui en sont porteuses sans présenter d'infection clinique ou qui sont malades sans le savoir (voir l'encadré intitulé « Infection, colonisation et effet iceberg »). L'infection peut se propager facilement d'un patient à un autre par les mains des travailleurs de la santé au cours d'un traitement ou de soins personnels, ou par le contact avec des surfaces communes contaminées, par exemple les salles de bains, les toilettes ou l'équipement. Même le simple fait de tenir la main d'un être cher peut propager l'infection si les mains n'ont pas été bien lavées Note de bas de page 17.
Bien que le principal mode de contamination soit le contact direct entre personnes, le milieu des soins en lui-même peut être une voie de transmission. Des bactéries peuvent être présentes sur de nombreux objets dans la pièce où se trouve le patient (p. ex. les côtés de lit, le téléphone, le bouton d'appel, les robinets, les poignées de porte, le matelas, les chaises)Note de bas de page 17. Certaines de ces bactéries peuvent survivre longtemps sur ces surfaces, parfois des semaines, voire des moisNote de bas de page 17.
Infection, colonisation et effet iceberg
Une personne infectée est une personne chez laquelle un agent infectieux s'est multiplié au point de la rendre malade et qui présente des symptômes tels que la fièvre et une haute numération des globules blancsNote de bas de page 18Note de bas de page 19. Une personne infectée peut transmettre l'agent infectieux à d'autres personnes par contact direct ou par contact indirect avec un objet qu'elle a touché. Toutefois, les personnes exposées à l'agent infectieux ne deviennent pas nécessairement infectées et malades. Elles peuvent aussi devenir coloniséesNote de bas de page 18. Étant donné que la plupart des personnes colonisées ne présentent aucun symptôme, elles ignorent qu'elles portent l'agent infectieux. Par conséquent, tout le monde, et non pas seulement les personnes malades, doit porter attention à l'hygiène et au lavage des mains pour protéger les autresNote de bas de page 18.
Dans le cas de certaines bactéries ou de certains virus, le nombre de personnes colonisées dépasse largement le nombre de personnes infectées (c'est-à-dire qui sont malades). La relation entre le nombre de personnes colonisées et le nombre de personnes infectées est souvent désignée comme l'effet iceberg. La plus petite partie de l'iceberg (la pointe visible au-dessus du niveau de l'eau) représente les personnes qui sont infectées et ont des symptômes, alors que la plus grande partie (submergée et généralement invisible) représente le nombre de personnes colonisées sans symptômesNote de bas de page 18. Ce qu'il faut retenir, c'est que la partie visible ne décrit pas toute la réalité et que nous devons nous préoccuper de ce qui n'est pas toujours apparent.
Le Clostridium difficile (C. difficile) et le Staphylococcus aureus résistant à la méthicilline (SARM) figurent parmi les bactéries les mieux connues qui peuvent s'adapter et survivre en milieu de soins assez longtemps pour causer une infectionNote de bas de page 17.
Le Clostridium difficile
Le C. difficile n'est pas une nouvelle bactérie. Il a été décrit pour la première fois dans les années 1930 et a été reconnu comme étant une cause de maladie humaine en 1978Note de bas de page 20. Au cours des cinq dernières années, le C. difficile a beaucoup attiré l'attention du public parce qu'il s'est avéré être une superbactérie difficile à éliminer qui s'attaque aux patients vulnérables, en particulier aux personnes âgées, et qui remet en cause la sécurité des établissements de santéNote de bas de page 20Note de bas de page 21.
Cette bactérie se loge dans les matières fécales et provoque une diarrhée de légère à grave ainsi que d'autres problèmes intestinaux sérieux, dont des maladies potentiellement mortelles comme la colite pseudomembraneuse, la perforation de l'intestin et la sepsieNote de bas de page 22Note de bas de page 23. L'infection à C. difficile est la cause la plus fréquente de diarrhée contagieuse dans les hôpitaux et les établissements de soins de longue durée du CanadaNote de bas de page 20.
Dans les hôpitaux qui déclarent leurs cas au Programme canadien de surveillance des infections nosocomiales, l'incidence de l'infection à C. difficile au cours des neuf premiers mois de 2011 était de 4,5 cas pour 1 000 patients hospitalisésNote de bas de page 24. Bien que l'incidence soit demeurée relativement stable ces dernières années, l'infection comme telle semble de plus en plus grave. Le taux de mortalité qui lui est attribuable dans les hôpitaux canadiens a plus que triplé au cours des 15 dernières années, passant de 1,5 % en 1997 à 5,4 % en 2010Note de bas de page 24Note de bas de page 25.
La bactérie peut être transmise lorsqu'on touche des matières fécales contaminées, puis un objet ou une personne. Elle peut ensuite se retrouver dans la bouche ou le nez lorsqu'on se touche le visage ou lorsqu'on mangeNote de bas de page 21. Certaines populations, en particulier les personnes âgées et les personnes immunodéprimées, sont plus vulnérables à l'infectionNote de bas de page 21. Le C. difficile ne pose pas de risque important pour les personnes en bonne santé, mais celles-ci peuvent être colonisées et transmettre la bactérie à d'autres personnes qui, elles, peuvent devenir infectéesNote de bas de page 26.
Les travaux de recherche sur la contamination des objets montrent que l'augmentation de la contamination de l'environnement va de pair avec la fréquence accrue de la transmission du C. difficile d'un travailleur de la santé à un autre et des travailleurs de la santé aux patientsNote de bas de page 26. Cette bactérie spécialisée est très difficile à éliminerNote de bas de page 26. Elle produit des spores qui résistent à de nombreuses techniques de nettoyage et de désinfection courantesNote de bas de page 26. Les spores peuvent survivre jusqu'à cinq mois sur des surfaces telles que les tables, l'équipement médical et d'autres objets; aussi l'hygiène est-elle primordiale dans les hôpitaux et les établissements de santéNote de bas de page 20, Note de bas de page 26. Le C. difficile est particulièrement néfaste pour les personnes qui prennent des antibiotiques. Ceux-ci tuent bon nombre des « bonnes » bactéries de l'intestin, ce qui permet au C. difficile de se multiplier et de produire des toxines qui provoquent des lésions intestinales et causent la diarrhéeNote de bas de page 20.
Des gestes simples peuvent aider à réduire le risque d'infection à C. difficile. Par exemple, une bonne hygiène des mains peut donner des résultats concrets (voir « La prévention des infections dans les milieux de soins »). Comme les spores sont résistantes à l'alcool, le lavage des mains à l'eau et au savon est préférable à l'application d'un désinfectant à base d'alcool lorsqu'un établissement de santé est aux prises avec une éclosionNote de bas de page 26.
Pour combattre les infections à C. difficile, il nous faut comprendre de nombreux aspects de la bactérie : quelles sont les personnes à risque et pourquoi elles le sont; comment la bactérie se propage; et quels sont les meilleurs moyens de bien nettoyer l'environnement dans un établissement de santéNote de bas de page 9. Comme il est indiqué à la section « La résistance aux antimicrobiens : une responsabilité partagée », il faut aussi s'assurer que les antibiotiques sont utilisés le plus judicieusement possible. Si l'on veut réduire les taux d'infection, il est essentiel de surveiller les cas d'infection à C. difficile et d'évaluer les programmes hospitaliers conçus pour protéger les patientsNote de bas de page 26.
Le Staphylococcus aureus et le Staphylococcus aureus résistant à la méthicilline
Le SARM est une forme de Staphylococcus aureus (S. aureus) qui est insensible à certains antibiotiques. Il constitue la principale cause d'infection grave contractée en milieu hospitalierNote de bas de page 27. Le S. aureus se transmet principalement par contact cutané direct et par contact indirect, notamment lorsque plus d'une personne utilise un même article (p. ex. une serviette, un rasoir, une aiguille). Si cette bactérie pénètre dans l'organisme, elle peut causer une infection à plusieurs endroits, comme à la peau, aux os, au sang et aux organes vitaux tels que les poumons et le cœurNote de bas de page 28. En tout temps, de nombreuses personnes ont le S. aureus sur la peau, et environ 30 % des personnes sont colonisées par le nezNote de bas de page 29, Note de bas de page 30. Pour les individus en bonne santé, il n'y a là aucun problème; cependant, s'ils sont colonisés, ils peuvent transmettre la bactérie à d'autres par le toucher. Cette forme de transmission est particulièrement difficile à gérer dans les milieux de soins où les travailleurs de la santé doivent avoir des contacts physiques avec les patients pour les évaluer, les traiter ou les aider. De plus, les visiteurs touchent souvent les patients pour les saluer ou les réconforterNote de bas de page 17.
En milieu de soins, on s'inquiète particulièrement des infections causées par le SARM, car la bactérie est généralement multirésistanteNote de bas de page 31. Au début des années 1940, la pénicilline était totalement efficace contre le S. aureus. Cependant, après que son usage s'est largement répandu, la bactérie s'est rapidement adaptée et est devenue insensible à cet antibiotiqueNote de bas de page 31. Au début des années 1960, un autre antibiotique, la méthicilline, est arrivé sur le marché et, peu de temps après, le SARM a fait son apparitionNote de bas de page 31.
Figure 1 Taux d'infection et de colonisation par le SARM associées aux soins de santé pour 1 000 hospitalisations de 1995 à 2009, CanadaNote de bas de page 32
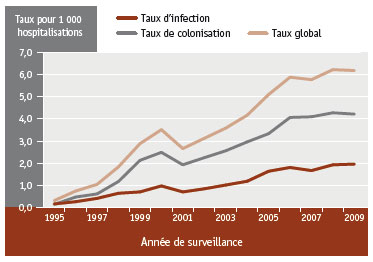
Équivalent textuel - Figure 1
| Année de surveillance | Incidence de l'infection | Incidence de la colonisation | Incidence globale |
|---|---|---|---|
| 1995 | 0,17 | 0,15 | 0,32 |
| 1996 | 0,27 | 0,48 | 0,75 |
| 1997 | 0,42 | 0,62 | 1,05 |
| 1998 | 0,65 | 1,18 | 1,84 |
| 1999 | 0,71 | 2,13 | 2,88 |
| 2000 | 0,98 | 2,49 | 3,51 |
| 2001 | 0,71 | 1,93 | 2,66 |
| 2002 | 0,85 | 2,25 | 3,12 |
| 2003 | 1,02 | 2,56 | 3,58 |
| 2004 | 1,19 | 2,96 | 4,16 |
| 2005 | 1,64 | 3,33 | 5,09 |
| 2006 | 1,81 | 4,06 | 5,87 |
| 2007 | 1,67 | 4,09 | 5,76 |
| 2008 | 1,93 | 4,27 | 6,21 |
| 2009 | 1,96 | 4,21 | 6,17 |
Les taux d'infection et de colonisation par le SARM associées aux soins de santé sont en hausse constante depuis plus d'une décennie (voir la figure 1)Note de bas de page 32. Le taux global est passé de moins d'un cas à plus de six cas pour 1 000 hospitalisations de 1995 à 2009. Le nombre de cas d'infection, quant à lui, s'est accru de plus de 1 000 % de 1995 à 2009, passant de 0,17 à 1,96 cas pour 1 000 hospitalisations. Pendant la même période, la hausse du taux de colonisation était encore plus marquée, le nombre de cas colonisés pour 1 000 hospitalisations ayant grimpé de 0,15 à 4,21Note de bas de page 32. Bien que l'infection à SARM soit plus fréquente dans les milieux de soins, des cas d'infection ont été répertoriés parmi des patients n'ayant jamais fréquenté d'établissement de santé, ce qui indique que le SARM se propage dans la collectivitéNote de bas de page 31. De telles souches sont dites d'origine communautaire, par opposition aux souches associées aux soins de santé.
La prévention des infections dans les milieux de soins
La prévention des infections dans les milieux de soins est l'affaire de tous : patients, visiteurs et travailleurs de la santé. Bien que l'hospitalisation prolongée et l'immunodépression puissent accroître le risque d'infection, les travaux de recherche montrent que l'application de mesures de contrôle des infections peut aider à réduire ce risque en diminuant sensiblement le taux d'infection global et, par conséquent, l'expositionNote de bas de page 33. Ces mesures comprennent aussi bien les comportements individuels que les politiques visant l'ensemble de l'établissementNote de bas de page 33Note de bas de page 34.
La prévention des infections dans les milieux de soins de santé repose sur de multiples tactiques, dont les suivantes :
- éduquer chacun sur la façon dont les infections surviennent et la façon de les prévenirNote de bas de page 34;
- rappeler à chacun, y compris aux visiteurs, de bien se laver les mains à l'eau et au savon ou à l'aide d'un désinfectant à base d'alcool avant d'interagir avec un patient et après l'interactionNote de bas de page 34;
- faciliter l'hygiène des mains (p. ex. en mettant à disposition du désinfectant à base d'alcool ainsi que des postes de lavage ou des salles de bains à des endroits stratégiques)Note de bas de page 35;
- veiller à ce que les visiteurs touchent le moins possible les patients, en particulier aux endroits où l'infection est le plus susceptible de se transmettre, par exemple les blessures et les plaies ouvertesNote de bas de page 36;
- travailler avec des personnes spécialisées dans le contrôle des infections et suivre les conseils concernant les précautions supplémentaires à prendre, au besoin (p. ex. le port d'une blouse et de gants, la restriction du nombre de visiteurs, l'aménagement de chambres d'isolement)Note de bas de page 34;
- suivre les taux d'infection et évaluer et améliorer les programmes de préventionNote de bas de page 37;
- utiliser des listes de vérification pour s'assurer que les pratiques exemplaires en matière de prévention sont respectéesNote de bas de page 38;
- détecter et reconnaître les éclosions en exerçant en permanence une surveillance et un suivi rigoureuxNote de bas de page 34Note de bas de page 37.
Pendant les éclosions de maladies infectieuses, comme le syndrome respiratoire aigu sévère (SRAS) ou la grippe H1N1, les établissements de santé ont redoublé de vigilance et ont instauré, à l'intention du personnel, des patients et des visiteurs, des pratiques de prévention et de contrôle des infections. Selon une étude menée dans un hôpital de l'Ontario, le risque de contracter une IASS au service des soins intensifs était plus de deux fois supérieur avant l'éclosion du SRAS que pendant celle-ci grâce à la mise en place de ces nouvelles mesuresNote de bas de page 39.
Consciente de la nécessité de mener une lutte planétaire contre les infections, l'OMS a lancé le premier Défi mondial pour la sécurité des patients, en 2005. Il s'agit d'une campagne internationale visant à encourager les États membres à réduire le risque d'infection dans les milieux de soins de santé. La campagne Un soin propre est un soin plus sûr comporte plusieurs volets : des produits et de l'équipement propres ainsi que des pratiques et un environnement sans risque, qui ont tous pour but de promouvoir la mise en œuvre des recommandations de l'OMS concernant l'hygiène des mainsNote de bas de page 40Note de bas de page 41. Le Canada a participé pour la première fois au Défi mondial pour la sécurité des patients en 2006 et a plus tard lancé le programme Arrêt! Nettoyez-vous les mains, de l'Institut canadien pour la sécurité des patientsNote de bas de page 42Note de bas de page 43. Ce programme fait partie intégrante du Défi national de l'hygiène des mains, dont le but est d'améliorer les pratiques d'hygiène et de veiller à leur mise en œuvre dans les établissements de santé du CanadaNote de bas de page 44.
L'hygiène des mains
C'est clair : une meilleure santé passe par des mains propres et saines. Une bonne hygiène des mains (le lavage à l'eau et au savon ou l'usage d'un désinfectant à base d'alcool) est le meilleur moyen de prévenir les IASSNote de bas de page 40, Note de bas de page 45. Même de petites améliorations procurent des bienfaits importants; il a en effet été établi qu'une hausse de seulement 20 % du lavage des mains réduit de 40 % le taux d'IASSNote de bas de page 46, Note de bas de page 47. Bien que certaines nouvelles réalités, telles que la résistance aux antibiotiques, rendent plus difficile le contrôle des infections, les principes de l'hygiène des mains demeurent essentiels pour prévenir les infectionsNote de bas de page 40. Par exemple, l'utilisation d'eau et de savon normal, plutôt que de savon antimicrobien, est suffisante. En fait, les savons antimicrobiens pourraient même contribuer à l'apparition d'une résistance aux antimicrobiens (voir « La résistance aux antimicrobiens : une responsabilité partagée »)Note de bas de page 48, Note de bas de page 49. Si les mains ne sont pas sales en apparence ou si on n'a pas accès à de l'eau et du savon, on devrait alors employer un désinfectant à base d'alcoolNote de bas de page 50.
Malgré les messages de santé publique au sujet de l'importance de se laver les mains pour réduire la propagation des infections, cette pratique ne s'effectue pas toujours comme il se doit. C'est peut‑être parce que les habitudes d'hygiène s'établissent dans l'enfance. Il est difficile de se débarrasser de ses vieilles habitudes, et la modification des pratiques peut être ardue et lente même parmi certains professionnels de la santéNote de bas de page 47Note de bas de page 51. Tout le monde doit apprendre et appliquer la bonne technique (voir l'encadré intitulé « Comment bien se laver les mains »).
Comment bien se laver les mains
L’Agence de la santé publique du Canada recommande à tous les Canadiens de se laver les mains souvent, à l’eau chaude et au savon, pendant environ 20 secondes ou, si ce n’est pas possible, d’employer un désinfectant à base d’alcool. La bonne technique de lavage des mains est la suivante :
- Enlever tous les bijoux et se mouiller les mains sous l’eau chaude.
- Déposer une petite quantité de savon liquide dans la paume d’une main et se frotter les mains pendant environ 20 secondes jusqu’à ce qu’une mousse recouvre toute la surface des mains : la paume et le dos des mains, le dessus des pouces, les doigts et les espaces entre les doigts.
- Bien se rincer les mains pendant environ 10 secondes, puis se les sécher complètement. Une fois les mains propres, éviter de toucher les robinets et d’autres surfacesNote de bas de page 50.
Il n’est jamais trop tôt pour apprendre à bien se laver les mains. Les parents, les enseignants et les travailleurs en garderie peuvent montrer aux enfants l’importance de se laver les mains et la façon de le faire correctement. Le temps nécessaire aux enfants pour bien se savonner les mains est le même qu’il leur faut pour chanter Frère JacquesNote de bas de page 50.
L'un des éléments vitaux pour faire en sorte que l'hygiène des mains soit efficace est de s'assurer que les professionnels de la santé connaissent les risques et la prévalence des IASS ainsi que les bienfaits d'une bonne hygiène des mains. Il est également essentiel que les fournisseurs de soins emploient une technique précise pour contrôler les infections ou en réduire la transmissionNote de bas de page 45Note de bas de page 46Note de bas de page 52.
Les patients peuvent aussi contribuer à améliorer les pratiques d'hygiène chez les travailleurs de la santé et les visiteurs en leur demandant simplement s'ils se sont lavé les mains ou en les invitant à le faireNote de bas de page 47. Cependant, même si la plupart des patients veulent participer à l'amélioration de l'hygiène, bon nombre hésitent à poser la question par crainte de devenir un irritant pour leur équipe soignanteNote de bas de page 47. Il y a donc lieu de travailler à faire en sorte que les patients et ceux qui défendent leurs intérêts se sentent à l'aise de s'exprimer pour leur propre sécurité et qu'ils soient encouragés à être vigilants dans les milieux de soins de santé.
L'hygiène de l'environnement
Bien que l'hygiène des mains soit primordiale pour combattre les IASS, l'application d'une seule stratégie ne permet pas de gagner la bataille : de nombreuses autres pratiques sont nécessairesNote de bas de page 53. Le nettoyage de l'équipement et de l'environnement est lui aussi très important et est lié à l'hygiène des mains, car les mains touchent l'équipement et l'environnement dans les milieux de soins de santéNote de bas de page 9.
Il existe des politiques et des lignes directrices qui précisent la façon dont les milieux de soins de santé devraient être nettoyés et désinfectés, qu'il s'agisse de la fréquence du nettoyage, des types de produits à employer et des techniques à utiliser. Ces lignes directrices décrivent les pratiques exemplaires et sont fondées sur des facteurs tels que la fréquence à laquelle une surface est touchée, le risque d'infection selon le type d'activité exercée dans le secteur, la vulnérabilité des patients et la probabilité de contamination par des liquides organiquesNote de bas de page 9. Dans la plupart des cas, les articles devraient être nettoyés et désinfectés peu après leur usage. La finition des meubles et les surfaces de l'équipement devraient être faites de matériaux lavables, et les articles endommagés devraient être éliminés comme il se doitNote de bas de page 9. De nombreux établissements de santé font maintenant appel à des services de nettoyage indépendants. Dans de telles situations, il est aussi essentiel de s'assurer du respect des politiques et procédures établiesNote de bas de page 9.
Il n'existe au Canada aucune norme nationale pour évaluer la propreté après le nettoyage et la désinfection de l'environnement dans les milieux de soins de santé. L'évaluation repose uniquement sur des critères visuels, ce qui se révèle insuffisantNote de bas de page 9. Des chercheurs du Royaume-Uni ont constaté que 90 % des salles propres en apparence renfermaient tout de même un nombre inacceptable de micro-organismesNote de bas de page 54. Ils ont donc proposé des normes bactériologiques pour évaluer la propreté des surfaces dans les établissements de santé, en s'inspirant de celles qui s'appliquent aux surfaces de préparation des alimentsNote de bas de page 53.
La surveillance des infections
La plupart des IASS sont évitables. Il est possible de prévenir raisonnablement jusqu'à 70 % de certains types d'IASS en employant des stratégies de prévention et de contrôle des infectionsNote de bas de page 55. Mais il ne s'agit là que d'une seule estimation : on en sait trop peu au sujet des infections et du nombre de patients qui auraient pu être touchés si aucun programme n'avait été en place.
Ensemble, les activités de surveillance, de suivi et de prévention contribuent à réduire le nombre de cas d'IASSNote de bas de page 37. Presque tous les hôpitaux canadiens suivent périodiquement l'incidence des IASS. La surveillance peut être générale (tous les secteurs de soins) ou être limitée à des unités en particulier (p. ex. l'unité de soins intensifs) ou à des infections qui constituent une priorité pour un hôpital donnéNote de bas de page 37.
Cependant, même si une certaine surveillance s'exerce, on ne peut pas conclure qu'elle est efficace pour prévenir et contrôler les IASS. Les Centers for Disease Control and Prevention des États-Unis ont réalisé une étude sur l'efficacité de la lutte contre les infections nosocomiales (Study on the Efficacy of Nosocomial Infection Control, ou SENIC) afin de déterminer les méthodes de surveillance, de prévention et de contrôle des infections les plus efficacesNote de bas de page 56. Une enquête réalisée en 2008 auprès des hôpitaux canadiens de plus de 80 lits a révélé que les établissements n'effectuaient en moyenne que les deux tiers (68 %) des activités de surveillance recommandées par l'étude américaine et seulement 64 % des mesures de contrôle. Par ailleurs, seulement 23 % des hôpitaux comptaient parmi leur personnel le nombre recommandé de personnes spécialisées dans le contrôle des infectionsNote en bas de page 2. La mise en place d'une surveillance, d'un système de déclaration publique et de normes obligatoires est nécessaire pour comprendre les IASS et en venir à bout. Certaines pratiques actuelles ne sont ni constantes ni coordonnées; nous pourrions en faire davantage pour mieux combattre les IASS et améliorer la surveillance et la déclaration de ces infections au Canada.
Les normes et les pratiques exemplaires
La prévention et le contrôle des infections au quotidien sont importants dans tous les milieux, mais particulièrement dans les milieux de soins de santé. Les hôpitaux ont commencé à mettre sur pied des programmes de prévention et de contrôle à la fin des années 1950. À cette époque, on s'inquiétait de la bactérie Staphylococcus, et les mesures prises consistaient à repérer l'infection et à isoler les patients infectés. Au cours des années 1980, les programmes de prévention et de contrôle des infections se sont élargis de façon à englober les établissements de soins de longue durée et les collectivitésNote de bas de page 57Note de bas de page 58. De nos jours, divers services de santé au Canada s'emploient avec beaucoup d'énergie à créer des réseaux et à promouvoir l'adoption de normes en matière de prévention et de contrôle des infections.
L'Institut canadien pour la sécurité des patients collabore avec les gouvernements, les organismes de soins de santé, les dirigeants et les fournisseurs de soins pour accroître la sensibilisation et favoriser l'adoption de pratiques exemplaires propres à améliorer la sécurité des soinsNote de bas de page 59. Par l'entremise de son programme phare, Soins de santé plus sécuritaires maintenant!, l'Institut offre des services, des outils et des ressources à tous les intervenants du domaine de la santé, qu'il s'agisse des travailleurs de première ligne, des gestionnaires intermédiaires, des dirigeants principaux ou des conseils d'administrationNote de bas de page 60.
Les normes d'Agrément Canada permettent d'évaluer la gouvernance, la gestion du risque, la direction ainsi que la prévention et le contrôle des infections dans les organismes de soins de santé au moyen d'un processus d'évaluation par les pairs. Les 600 examinateurs (ou visiteurs) d'Agrément Canada sont des professionnels de la santé issus de nombreuses disciplines et qui offrent différents types de services de santé (notamment des médecins, des infirmiers, des chercheurs, des thérapeutes et des travailleurs sociaux). Agrément Canada compte parmi ses clients plus de 1 000 organismes, dont des autorités régionales de la santé, des hôpitaux et des programmes et services communautaires au Canada et à l'étrangerNote de bas de page 61.
La sécurité des patients constitue une priorité pour l'agrément et est établie et surveillée grâce aux pratiques organisationnelles requises d'Agrément Canada. Ces pratiques visent à atténuer les risques, à réduire le nombre d'événements indésirables et à promouvoir des soins de grande qualitéNote de bas de page 62. Elles sont regroupées en six secteurs liés à la sécurité des patients : culture de sécurité; communication; utilisation des médicaments; milieu de travail et effectifs; prévention des infections; et évaluation des risquesNote de bas de page 63.
L'Association pour la prévention des infections à l'hôpital et dans la communauté-Canada est, quant à elle, une association nationale qui encourage les pratiques exemplaires en matière de prévention et de contrôle des infections. Son but général est d'améliorer les soins aux patients et la santé des travailleurs dans les établissements de santé et dans la collectivité en mettant sur pied des programmes concertés de contrôle des infections (qui intègrent des équipes multidisciplinaires), en harmonisant les pratiques, en encourageant la recherche et en favorisant la mise en place de programmes éducatifs à l'intention des travailleurs de la santéNote de bas de page 64.
Le Programme canadien de surveillance des infections nosocomiales a vu le jour en 1994 grâce à la collaboration du Comité canadien d'épidémiologistes hospitaliers, un sous‑comité de l'Association pour la microbiologie médicale et l'infectiologie Canada, et de l'Agence de la santé publique du Canada. À partir des données des centres participants à l'échelle du pays, le Programme établit les taux et les tendances des IASS dans les établissements de santé. Ces données peuvent servir à l'élaboration de lignes directrices nationales sur des questions d'ordre clinique liées aux IASSNote de bas de page 65.
Pour réussir
Les IASS compliquent la vie des Canadiens au moment où ils sont le plus vulnérables, prolongeant la durée de leur maladie et augmentant le risque de décès. Elles peuvent avoir des répercussions même après que le patient a obtenu son congé de l'établissement de santéNote de bas de page 57Note de bas de page 66Note de bas de page 67. Plus longtemps les patients sont contagieux, plus longtemps ils peuvent transmettre l'agent infectieuxNote de bas de page 66. Une vigilance constante est donc nécessaire pour réduire l'incidence des IASS. La nature des soins de santé continue d'évoluer. Pour être actuelles et garder une longueur d'avance sur les menaces nouvelles ou récurrentes, les activités de prévention et de contrôle des infections doivent évoluer au même rythme que les infections. Le Canada peut en faire davantage pour réduire au mieux le risque d'infection dans les milieux de soins de santé. Tous les Canadiens peuvent jouer un rôle à cet égard en prenant les mesures mises à leur portée.
- Il incombe à tous de maintenir les milieux de soins de santé propres et sécuritaires.
- La sensibilisation du public et l’éducation des fournisseurs de soins sont nécessaires pour prévenir les IASS.
- De bonnes pratiques d’hygiène et de lavage des mains dans les milieux de soins de santé sont essentielles pour prévenir les IASS.
- Une surveillance ciblée à l’échelle nationale allant au-delà de la surveillance actuelle est nécessaire si l’on veut élaborer des lignes directrices efficaces, trouver des solutions aux problèmes causés par les nouvelles IASS et inverser les tendances.
Détails de la page
- Date de modification :