Recherche quantitative originale – Tendances et déterminants de l’adhésion aux recommandations en matière de prévention primaire et secondaire du cancer colorectal dans le cadre du BC Generations Project

Accueil Revue PSPMC
Publié par : L'Agence de la santé publique du Canada
Date de publication : février 2022
ISSN: 2368-7398
Soumettre un article
À propos du PSPMC
Naviguer
Page précedente | Table des matières | Page suivante
Molly Sweeney‑Magee, Ph. D.Note de rattachement des auteurs 1; Carolyn Gotay, Ph. D.Note de rattachement des auteurs 1; Mohammad Ehsanul Karim, Ph. D.Note de rattachement des auteurs 1Note de rattachement des auteurs 2; Jennifer Telford, M.D.Note de rattachement des auteurs 3Note de rattachement des auteurs 4; Trevor Dummer, Ph. D.Note de rattachement des auteurs 1Note de rattachement des auteurs 3
https://doi.org/10.24095/hpcdp.42.2.04f
Cet article a fait l’objet d’une évaluation par les pairs.
Rattachement des auteurs
Correspondance
Molly Sweeney-Magee, School of Population and Public Health, Université de la Colombie-Britannique, 2206, East Mall, Vancouver (Colombie‑Britannique) V6T 1Z3; courriel : m.sweeneymagee@alumni.ubc.ca
Citation proposée
Sweeney-Magee M, Gotay C, Karim ME, Telford J, Dummer T. Tendances et déterminants de l’adhésion aux recommandations en matière de prévention primaire et secondaire du cancer colorectal dans le cadre du BC Generations Project. Promotion de la santé et prévention des maladies chroniques au Canada. 2022;42(2):89-104. https://doi.org/10.24095/hpcdp.42.2.04f
Résumé
Introduction. L’adhésion aux recommandations en matière de prévention du cancer peut grandement réduire le risque de cancer colorectal. Cette étude porte sur les tendances et les déterminants de l’adhésion à ces recommandations par les participants (n = 26 074) au début d’une étude de cohorte en Colombie‑Britannique (Canada).
Méthodologie. Nous avons mesuré l’adhésion à cinq comportements de prévention primaire du cancer colorectal tirés des recommandations émises par la Société canadienne du cancer et le Fonds mondial de recherche contre le cancer (absence de tabagisme, indice de masse corporelle (IMC), activité physique, consommation d’alcool et consommation de fruits et légumes) et nous avons établi un score composite reposant sur la somme des mesures. La définition de l’adhésion aux comportements de prévention secondaire est fondée sur les recommandations du Groupe d’étude canadien sur les soins de santé préventifs pour le dépistage du cancer colorectal.
Résultats. L’adhésion aux lignes directrices en matière de prévention primaire variait entre 94,8 % (absence de tabagisme) à 44,2 % (IMC santé). Le score composite médian était de 4. Les scores composites supérieurs ont été associés au fait d’être une femme, d’être marié(e) et d’avoir un niveau de scolarité plus élevé. Le taux d’adhésion au dépistage du cancer colorectal était de 62,4 %. Un âge avancé, la présence de maladies chroniques, le fait d’avoir subi un examen médical récemment et le fait de faire partie d’un ménage à revenu élevé étaient associés à une probabilité accrue d’adhésion au dépistage.
Conclusion. L’adhésion à certains comportements de prévention du cancer colorectal s’est révélée élevée, ce qui concorde avec les constatations selon lesquelles la Colombie‑Britannique affiche des taux faibles pour de nombreux comportements risqués pour la santé. Cependant, on a constaté une agglomération de plus faible adhésion aux comportements de prévention les uns avec les autres et en présence d’autres facteurs de risque. L’adhésion au dépistage s’est révélée élevée, mais varie en fonction de certains facteurs sociodémographiques et sanitaires. Les travaux futurs devraient porter sur des interventions ciblées visant à améliorer l’adhésion des individus faisant partie des groupes dont le statut socioéconomique et l’état de santé sont les plus précaires. Il faut également mieux comprendre les obstacles à l’accès et à la participation au dépistage du cancer colorectal, qui persistent même au sein du système de santé public canadien.
Mots‑clés : CCR, mode de vie, dépistage, comportements liés à la santé, adhésion aux lignes directrices
Points saillants
- L’adhésion aux lignes directrices en matière de prévention primaire du cancer colorectal variait entre 94,8 % et 44,2 % selon les comportements ciblés.
- L’adhésion aux lignes directrices individuelles en matière de prévention primaire du cancer colorectal varie en fonction de facteurs individuels. Par exemple, les femmes adhéraient beaucoup plus aux lignes directrices en matière de tabagisme, de consommation de fruits et légumes et d’indice de masse corporelle, mais beaucoup moins aux recommandations en matière de consommation d’alcool et d’activité physique.
- L’adhésion à toutes les recommandations en matière de prévention primaire était supérieure chez les femmes, les personnes mariées et les personnes ayant un niveau de scolarité plus élevé.
- L’adhésion aux lignes directrices sur le dépistage était de 62,4 %.
- Les personnes d’âge plus avancé, celles souffrant de maladies chroniques et celles bénéficiant d’un revenu du ménage plus élevé et celles ayant subi un examen médical récemment étaient plus susceptibles de faire un dépistage du cancer colorectal.
Introduction
En 2019, 26 300 Canadiens ont reçu un diagnostic de cancer colorectal, ce qui en fait le troisième cancer le plus fréquent au CanadaNote de bas de page 1. Selon le Fonds mondial de recherche contre le cancer (FMRC), plus du tiers des cancers, et en particulier le cancer colorectal, peuvent être évités grâce à l’adhésion à des comportements sains : être physiquement actif, maintenir un indice de masse corporelle (IMC) santé, éviter le tabagisme et la consommation d’alcool excessive et adopter une alimentation riche en fruits et légumes et faible en viande transformée et en viande rougeNote de bas de page 2. Le FMRC a élaboré un ensemble de lignes directrices qui permettent d’orienter les politiques de prévention primaire du cancerNote de bas de page 3. Plusieurs autres organismes, dont la Société canadienne du cancer, ont formulé des recommandations similairesNote de bas de page 4.
La prévention secondaire (c.‑à‑d. le dépistageNote de bas de page *) du cancer colorectal s’est également avérée efficace pour réduire la mortalité due au cancer colorectalNote de bas de page 5. En effet, le dépistage du cancer colorectal par recherche de sang occulte dans les selles (RSOS) tous les deux ans ou par sigmoïdoscopie à sonde souple tous les dix ans chez les adultes asymptomatiques a permis de réduire la mortalité d’environ 30 %, étant donné que la maladie est détectée à un stade précoce, et donc plus facile à traiterNote de bas de page 6. Le Groupe d’étude canadien sur les soins de santé préventifs (GECSSP) recommande le dépistage du cancer colorectal par ces deux modalités chez tous les adultes âgés de 50 à 74 ans présentant un risque moyenNote de bas de page 6. Le comportement est essentiel au succès des programmes de dépistage, car il faut un engagement constant pour atteindre les niveaux élevés de participation nécessaires à une prévention et une détection précoce efficaces à l’échelle de la population.
Malgré les données qui prouvent l’importance des comportements en matière de santé dans la prévention primaire et secondaire du cancer colorectal, l’adhésion aux recommandations en la matière n’est pas optimale. Au Canada, seulement 17,6 % des adultes respectaient les lignes directrices sur l’activité physique en 2015Note de bas de page 7, et 15 % de l’ensemble de la population déclare fumer quotidiennement ou occasionnellementNote de bas de page 8. Les mesures directes de l’IMC tirées d’une enquête nationale menée en 2012‑2013 ont révélé que 62 % des Canadiens faisaient de l’embonpoint ou étaient obèsesNote de bas de page 9 et, en 2016, entre 7,2 % et 16,2 % des Canadiens (selon la province) consommaient plus d’alcool que la limite recommandée dans les directives de consommation d’alcool à faible risqueNote de bas de page 10. Les chiffres les plus récents de l’Enquête sur la santé dans les collectivités canadiennes (ESCC) indiquent également que, selon la province, entre 41,3 % et 67,2 % des Canadiens ciblés pour le dépistage du cancer colorectal adhèrent aux lignes directrices du GECSSPNote de bas de page 11.
Compte tenu de cette faible adhésion aux recommandations, une intervention en santé publique s’impose pour réduire le risque de cancer colorectal et les décès qui en découlent. Pour que les interventions soient fructueuses, elles doivent reposer sur une compréhension des populations cibles. Bien que les données concernant les tendances et les prédicteurs de facteurs de risque particuliers soient importantes, il est également utile d’examiner le mode de vie global pour être en mesure d’établir des profils de risqueNote de bas de page 12.
Des travaux de recherche ont tenté d’établir ces profils de risque d’après des scores composites fondés sur l’adhésion à différents comportements individuels liés à la santé. Dans notre analyse transversale d’une cohorte de population, nous nous sommes basés sur ces travaux pour analyser 1) la prévalence de l’adhésion à chaque comportement individuel de prévention primaire du cancer colorectal, 2) l’adhésion à l’ensemble des comportements de prévention primaire du cancer colorectal et 3) l’adhésion aux comportements de prévention secondaire du cancer colorectal (adhésion aux lignes directrices sur le dépistage).
Nous avons également analysé les facteurs associés à ces trois objectifs afin de mieux comprendre les tendances de l’adhésion aux comportements de prévention du cancer colorectal en Colombie‑Britannique et d’orienter les interventions visant à améliorer l’adhésion dans cette province.
Méthodologie
Données
Nous avons obtenu les données de base de l’étude BC Generations Project (BCGP)Note de bas de page 13, une cohorte longitudinale régionale du Partenariat canadien pour la santé de demain (CanPath), la plus importante étude de cohorte sur la santé au CanadaNote de bas de page 14. Entre 2009 et 2016, 28 825 participants ont été recrutés dans le cadre du BCGP, et ils vont être suivis sur une période de 50 ans. Les participants ont rempli un questionnaire de départ et ont fourni des mesures physiologiques autodéclarées ou objectives ainsi que des échantillons biologiques. Le recrutement a été limité aux personnes de 35 à 69 ans, et l’invitation à participer s’est faite par le biais de lettres personnelles envoyées par la poste ou par courriel. Les analyses présentées ici ont reçu l’approbation éthique du Comité d’éthique de la recherche de l’Université de la Colombie‑Britannique (H17-03561). Toutes les analyses ont été effectuées à l’aide de la version 3.6.2 de RNote de bas de page 15.
Échantillons analytiques
Sur les 28 825 participants, 2 751 ont été exclus parce qu’ils avaient reçu un diagnostic de cancer (autre que le cancer de la peau non mélanique) enregistré dans le registre du cancer de la Colombie‑Britannique avant leur inscription à l’étude. Nous avons évalué l’adhésion des 26 074 autres participants aux comportements de prévention du cancer colorectal. Toutes les variables dépendantes et la plupart des covariables comportaient des données manquantes, dans une proportion variant entre 0 % (pour l’âge et le sexe) et 20,6 % (pour l’IMC). Certaines de ces observations étaient manquantes car les participants n’ont pas répondu aux questions correspondantes. Il est peu probable que ces réponses aient été « manquantes complètement aléatoirement », ce qui fait que les résultats seraient biaisés si seule une analyse des cas complets était effectuéeNote de bas de page 16, ce qui conduirait en outre à l’exclusion d’un grand nombre de participants (n = 9 687).
Comme l’hypothèse des « données manquantes au hasard » était plus plausible dans notre scénario, nous avons imputé des valeurs aux données manquantes pour les variables dépendantes et les covariables d’intérêt en utilisant une approche d’imputation multiple par équations chaînées (MICE)Note de bas de page 17. Au total, 20 ensembles de données imputées ont été créés, avec 10 itérations par imputation, conformément aux recommandations fournies dans la littératureNote de bas de page 18. Nous avons estimé individuellement les paramètres d’intérêt dans chaque ensemble de données imputées. Les résultats de ces 20 ensembles de données imputées ont été combinés (regroupés) selon les règles de RubinNote de bas de page 19. Toutes les analyses ont été effectuées à l’aide du progiciel MICE dans RNote de bas de page 20.
Étant donné que des variables dépendantes ont été imputées, nous avons utilisé une approche d’imputation multiple suivie de suppression (MID), comme l’a proposé von HippelNote de bas de page 21. Selon l’approche MID, toutes les variables dépendantes sont incluses dans le processus d’imputation, mais les cas avec données manquantes sur les résultats sont supprimés avant l’analyse groupée. Par conséquent, le nombre de cas disponibles pour l’analyse de régression pour chaque variable dépendante a différé, variant entre14 583 pour le dépistage du cancer colorectal et 25 746 pour l’absence de tabagisme. L’analyse du score composite (dont les détails sont présentés ci‑dessous) a été limitée aux cas pour lesquels nous disposions de données sur les résultats relativement aux cinq comportements de prévention primaire du cancer colorectal (n = 18 233). L’analyse des comportements de prévention secondaire du cancer colorectal a été limitée aux participants qui répondaient aux critères de dépistage du cancer colorectal et pour lesquels nous disposions de données complètes en la matière (n = 14 583).
Variables de l’étude
Variables de résultat de la prévention primaire
Nous avons analysé les recommandations de la Société canadienne du cancer et du FMRC concernant les stratégies de prévention du cancer afin de définir des variables de résultat binaires pour l’adhésion à chaque comportement de prévention primaire du cancer colorectal (tableau 1), à l’aide des données des participants pour lesquels nous disposions de données complètes pour la prévention primaire.
| Comportement de prévention | Recommandations de la SCC en matière de réduction des risques | Recommandations du FMRC en matière de prévention du cancer | Opérationnalisation | Score d’adhésion dans le cadre du BCGP | Adhésion n (%) |
Données manquantes n (%) |
|---|---|---|---|---|---|---|
| Tabagisme | Vivre sans fumée | Ne pas fumer ni consommer de tabac sous quelque forme que ce soit Éviter l’exposition à la fumée de tabac |
Non-fumeur ou ancien fumeur | 1 | 24 348 (93,3) |
328 (1,26) |
| Fumeur quotidien ou occasionnel | 0 | |||||
| IMC | Maintenir un poids santé | Maintenir son poids le plus bas possible dans la fourchette de poids santé tout au long de la vie (IMC = 18,5 à 24,9) | IMC = 18,5 à 25 kg/m2 | 1 | 9 149 (35,1) |
5 365 (20,6) |
| IMC ≠ 18,5 à 25 kg/m2 | 0 | |||||
| Activité physique | Être moins sédentaire et bouger plus tout au long de la journée | Être au moins modérément actif sur le plan physique et atteindre ou dépasser les niveaux d’activité physique recommandés dans les lignes directrices nationales Limiter les habitudes sédentaires |
≥ 600 MET-minutesNote de bas de page a par semaine moyenne | 1 | 19 301 (74,0) |
4 431 (17,0) |
| < 600 MET-minutesNote de bas de page a par semaine moyenne | 0 | |||||
| Consommation d’alcool | Si l’on choisit de boire de l’alcool, se limiter à moins de 1 consommation par jour pour les femmes et à moins de 2 consommations par jour pour les hommes. | Pour la prévention du cancer, il est préférable de ne pas boire d’alcool Si l’on consomme de l’alcool, ne pas dépasser la limite recommandée dans les lignes directrices nationales |
≤ 2 consommations par jour pour les hommes, ≤ 1 consommation par jour pour les femmes | 1 | 22 265 (85,4) |
585 (2,2) |
| > 2 consommations par jour pour les hommes, > 1 consommation par jour pour les femmes |
0 | |||||
| Alimentation | Bien manger | Adopter une alimentation riche en aliments végétaux de toutes sortes, comprenant au moins 5 portions (au moins 400 g ou 15 oz au total) d’une variété de fruits et légumes non amylacés tous les jours Adopter une alimentation qui fournit au moins 30 g de fibres alimentaires par jour Inclure dans la plupart des repas des aliments contenant des grains entiers, des légumes non amylacés, des fruits et des légumineuses |
≥ 5 portions de fruits et légumes par jour moyen | 1 | 16 729 (64,2) |
208 (0,8) |
| < 5 portions de fruits et légumes par jour moyen | 0 | |||||
| s.o. | Ne pas consommer de boissons sucrées Pris à doses élevées, les suppléments alimentaires ne sont pas recommandés pour la prévention du cancer Si l’on consomme de la viande rouge, se limiter à trois portions par semaine Consommer très peu de viande transformée, voire aucune |
Non inclus | s.o. | s.o. | s.o. | |
|
Abréviations : BCGP, BC Generations Project; FMRC, Fonds mondial de recherche contre le cancer; IMC, indice de masse corporelle; MET, équivalent métabolique; SCC, Société canadienne du cancer; s.o., sans objet.
|
||||||
La définition de l’adhésion à une faible consommation d’alcool repose sur le nombre moyen de consommations par jour et du sexe des participants. La définition de l’adhésion à l’absence de tabagisme a été établie en fonction du statut tabagique, les personnes n’ayant jamais fumé et les anciens fumeurs étant classés dans la catégorie « adhésion ». La définition de l’adhésion à la consommation de fruits et légumes repose sur la consommation quotidienne de fruits, de légumes et de jus de fruits purs à 100 %. La définition de l’adhésion à l’IMC repose sur l’IMC mesuré par un professionnel de la santé lorsque le résultat était disponible, sinon sur l’IMC autodéclaré. Enfin, la définition de l’activité physique repose sur les réponses à la forme abrégée ou longue du questionnaire IPAQ (International Physical Activity Questionnaire)Note de bas de page 22, selon la version remplie par les participants, et a été exprimée en équivalents métaboliques-minutes.
Score composite d’adhésion pour les variables de résultat de la prévention primaire du cancer colorectal
Nous avons calculé un score composite en additionnant les résultats de l’adhésion des participants à chacune des cinq variables d’adhésion à la prévention primaire du cancer colorectal, soit la consommation de fruits et légumes, l’IMC, la consommation d’alcool, l’activité physique et l’absence de tabagisme. Le score a été calculé à partir des données des participants pour lesquels nous disposions de données complètes pour la prévention primaire.
Variables de résultat de la prévention secondaire du cancer colorectal
L’analyse de l’adhésion aux comportements de prévention secondaire s’est limitée aux participants qui répondaient aux critères de dépistage standard du GECSSP pour lesquels nous disposions de données complètes sur le dépistage du cancer colorectal. Les participants ont été considérés comme « adhérant » s’ils avaient subi une RSOS au cours des deux années précédentes ou s’ils avaient passé une coloscopie ou une sigmoïdoscopie à sonde souple au cours des dix années précédentes. En fonction de ses différentes versions, le questionnaire du BCGP comportait des questions sur la coloscopie et la sigmoïdoscopie à sonde souple soit séparément, soit sous la même rubrique, de sorte que nous avons utilisé une mesure combinée reposant sur l’un ou l’autre de ces examens.
Covariables d’intérêt
Les variables utilisées pour étudier l’adhésion aux comportements de prévention primaire étaient l’âge, le sexe, l’état matrimonial, le niveau de scolarité le plus élevé atteint, le revenu du ménage, l’état de santé perçu, le temps écoulé depuis le dernier examen médical périodique, les antécédents familiaux de cancer colorectal, les antécédents personnels de maladies liées au cancer colorectal, l’origine ethnique et les maladies chroniques. Nous avons étudié les mêmes variables pour vérifier si elles étaient associées à l’adhésion à la prévention secondaire (c.‑à‑d. aux lignes directrices sur le dépistage), à l’exception des antécédents familiaux de cancer colorectal et des antécédents personnels de maladies liées au cancer colorectal. Nous avons également analysé les comportements de prévention primaire pour déterminer s’ils étaient associés à l’adhésion à la prévention secondaire.
Analyses statistiques
Pour ce qui est de l’adhésion aux comportements de prévention primaire individuels, nous avons comparé, au moyen de tests du chi carré, les caractéristiques des personnes pour lesquelles nous disposions de données complètes pour les variables de résultat (n = 18 233) en fonction de l’adhésion aux différents comportements. En suivant l’approche MID, nous avons effectué des régressions logistiques multivariées pour déterminer l’association entre chaque covariable d’intérêt et chaque comportement de prévention primaire du cancer colorectal. Nous avons également élaboré des modèles de régression linéaire ajustés pour la mesure du score composite d’adhésion et les covariables.
Nous avons utilisé des statistiques descriptives pour les caractéristiques de l’échantillon évalué en ce qui a trait à la prévention secondaire du cancer colorectal (c.‑à‑d. les lignes directrices sur le dépistage; n = 14 583). Nous avons effectué une régression logistique multivariée pour chaque covariable d’intérêt et pour le dépistage du cancer colorectal.
Résultats
Statistiques descriptives
Covariables de l’échantillon sur la prévention primaire du cancer colorectal
La plupart des participants de l’échantillon pour lequel nous disposions de données complètes sur la prévention primaire étaient des femmes (68,5 %), et l’âge moyen (écart‑type) était de 55 (8,9) ans. La majorité des participants (76,8 %) étaient mariés et d’origine blanche (84,3 %), avaient fait des études postsecondaires (81,6 %) et faisaient partie d’un ménage dont le revenu annuel variait entre 75 000 et 150 000 $ CA (39,8 %). La majorité des personnes (94,4 %) ont décrit leur état de santé comme étant bon, très bon ou excellent. Le tiers des participants (32,7 %) ont indiqué avoir une maladie chronique et 29,1 %, au moins deux. Plus du quart des personnes (28,0 %) étaient en surpoids, et 15,3 % étaient obèses.
Résultats de la prévention primaire du cancer colorectal
La plupart des participants adhéraient aux conseils de prévention primaire sur le tabagisme (94,8 %), la consommation d’alcool (86,6 %) et l’activité physique (88,9 %). En ce qui concerne les variables liées à l’alimentation et au poids, l’adhésion était inférieure : en effet, seulement 44,2 % des participants avaient un IMC santé (de 18,5 à 24,9 kg/mNote de bas de page 2) et 66,7 % consommaient le nombre de portions de fruits et légumes recommandé dans les lignes directrices en la matière. Un grand nombre de variables correspondant aux caractéristiques individuelles et de santé différaient notoirement entre les participants qui adhéraient aux comportements de prévention primaire du cancer colorectal et les autres participants (tableau 2).
| Caractéristiques | Absence de tabagismeNote de bas de page b | IMCNote de bas de page b | Activité physiqueNote de bas de page b | Consommation d’alcoolNote de bas de page bNote de bas de page c | CFLNote de bas de page bNote de bas de page c | DépistageNote de bas de page d | ||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Ad. n (%) |
Non-ad. n (%) |
p | Ad. n (%) |
Non-ad., n (%) |
p | Ad. n (%) |
Non-ad. n (%) |
p | Ad. n (%) |
Non-ad. n (%) |
p | Ad. n (%) |
Non-ad. n (%) |
p | Ad. n (%) |
Non-ad. n (%) |
p | |
| Sexe | ||||||||||||||||||
| Homme | 5 435 (94,6) |
308 (5,4) |
0,57 | 1 761 (30,7) |
3 982 (69,3) |
< 0,001 | 5 180 (90,2) |
563 (9,8) |
< 0,001 | 5 108 (88,9) |
635 (11,1) |
< 0,001 | 3 126 (54,4) |
2 617 (45,6) |
< 0,001 | 2 944 (63,0) |
1 730 (47,0) |
0,28 |
| Femme | 11 847 (94,9) |
643 (5,1) |
6 291 (50,4) |
6 199 (49,6) |
11 028 (88,3) |
1 462 (11,7) |
10 683 (85,5) |
1 807 (14,5) |
9 034 (72,3) |
3 456 (27,7) |
6 148 (62,0) |
3 761 (48,0) |
||||||
| Âge (ans) | ||||||||||||||||||
| ≥ 35 à < 50 | 4 737 (93,7) |
320 (6,3) |
< 0,001 | 2 607 (51,6) |
2 450 (48,4) |
< 0,001 | 4 460 (88,2) |
597 (11,8) |
0,09 | 4 525 (89,5) |
532 (10,5) |
< 0,001 | 3 275 (64,8) |
1 782 (35,2) |
< 0,01 | S.O. | S.O. | < 0,001 |
| ≥ 50 à < 60 | 6 000 (94,4) |
357 (5,6) |
2 780 (43,7) |
3 577 (56,3) |
5 647 (88,8) |
710 (11,2) |
5 476 (86,1) |
881 (13,9) |
4 279 (67,3) |
2 078 (32,7) |
3 880 (54,3) |
3 271 (45,7) |
||||||
| ≥ 60 à < 70 | 6 545 (96,0) |
274 (4,0) |
2 665 (39,1) |
4 154 (60,9) |
6 101 (89,5) |
718 (10,5) |
5 790 (84,9) |
1 029 (15,1) |
4 606 (67,5) |
2 213 (32,5) |
5212 (70,1) |
2 220 (29,9) |
||||||
| État matrimonial | ||||||||||||||||||
| Marié(e) | 13 431 (96,0) |
564 (4,0) |
< 0,001 | 6 196 (44,3) |
7 799 (55,7) |
0,58 | 12 501 (89,3) |
1 494 (10,7) |
< 0,01 | 12 055 (86,1) |
1 940 (13,9) |
< 0,001 | 9 441 (67,5) |
4 554 (32,5) |
< 0,001 | 6 905 (63,3) |
4 010 (36,7) |
< 0,001 |
| Non marié(e) | 3 790 (90,8) |
382 (9,2) |
1 826 (43,8) |
2 346 (56,2) |
3 654 (87,6) |
518 (12,4) |
3 677 (88,1) |
495 (11,9) |
2 675 (64,1) |
1 497 (35,9) |
2 164 (59,6) |
1 464 (40,4) |
||||||
| Données manquantes | 61 (92,4) |
5 (7,6) |
30 (45,5) |
36 (54,5) |
53 (80,3) |
13 (19,7) |
59 (89,4) |
76 (10,6) |
44 (66,7) |
22 (33,3) |
23 (57,5) |
17 (42,5) |
||||||
| Revenu annuel du ménage ($ CA) | ||||||||||||||||||
| Moins de 25 000 | 719 (85,5) |
122 (14,5) |
< 0,001 | 360 (42,8) |
481 (57,2) |
< 0,001 | 683 (81,2) |
158 (18,8) |
< 0,001 | 753 (89,5) |
88 (10,5) |
< 0,001 | 453 (53,9) |
388 (46,1) |
< 0,001 | 487 (57,2) |
364 (42,8) |
< 0,001 |
| 25 000 à 49 999 | 2 390 (92,5) |
193 (7,5) |
1 043 (40,4) |
1 540 (59,6) |
2 237 (86,6) |
346 (13,4) |
2 306 (89,3) |
277 (10,7) |
1 667 (64,5) |
916 (35,5) |
1 534 (62,0) |
942 (38,0) |
||||||
| 50 000 à 74 999 | 3 441 (94,9) |
186 (5,1) |
1 519 (41,9) |
2 108 (58,1) |
3 226 (88,9) |
401 (11,1) |
3 135 (86,4) |
492 (13,6) |
2 362 (65,1) | 1 265 (34,9) |
2 005 (64,9) |
1 082 (35,1) |
||||||
| 75 000 à 150 000 | 6 979 (96,1) |
280 (3,9) |
3 197 (44,0) |
4 062 (56,0) |
6 495 (89,5) |
764 (10,5) |
6 266 (86,3) |
993 (13,7) |
4 953 (68,2) |
2 306 (31,8) |
3 271 (61,7) |
2 027 (38,3) |
||||||
| 150 000 ou plus | 2 869 (96,0) |
119 (4,0) |
1 496 (50,1) |
1 492 (49,9) |
2 740 (91,7) |
248 (8,3) |
2 508 (83,9) |
480 (16,1) |
2 089 (69,9) |
899 (30,1) |
1 210 (62,3) |
731 (37,7) |
||||||
| Données manquantes | 884 (94,5) |
51 (5,5) |
437 (46,7) |
498 (53,3) |
827 (88,4) |
108 (11,6) |
823 (88,0) |
112 (12,0) |
636 (68,0) |
299 (32,0) |
585 (62,9) |
345 (37,1) |
||||||
| Niveau de scolarité | ||||||||||||||||||
| Primaire | 127 (82,5) |
27 (17,5) |
< 0,001 | 42 (27,3) |
112 (72,7) |
< 0,001 | 123 (79,9) |
31 (20,1) |
< 0,001 | 126 (81,8) |
28 (18,2) |
< 0,01 | 71 (46,1) |
83 (53,9) |
< 0,001 | 96 (61,9) |
59 (38,1) |
< 0,01 |
| Secondaire | 2 921 (93,1) |
217 (6,9) |
1 125 (35,9) |
2 013 (64,1) |
2 700 (86,0) |
438 (14,0) |
2 690 (85,7) |
448 (14,3) |
1 886 (60,1) |
1 252 (39,9) |
1 738 (60,2) |
1 149 (39,8) |
||||||
| Postsecondaire (collégial) | 6 323 (93,6) |
434 (6,4) |
2 721 (40,3) |
4 036 (59,7) |
5 951 (88,1) |
806 (11,9) |
5 809 (86,0) |
948 (14,0) |
4 349 (64,4) |
2 408 (35,6) |
3 561 (62,3) |
2 154 (37,7) |
||||||
| 1er cycle universitaire | 4 624 (96,6) |
164 (3,4) |
2 416 (50,5) |
2 372 (49,5) |
4 297 (89,7) |
491 (10,3) |
4 221 (88,2) |
567 (11,8) |
3 372 (70,4) |
1 416 (29,6) |
2 081 (62,3) |
1 260 (37,7) |
||||||
| 2e ou 3e cycle universitaire | 3 216 (97,0) |
100 (3,0) |
1 712 (51,6) |
1 604 (48,4) |
3 062 (92,3) |
254 (7,7) |
2 879 (86,8) |
437 (13,2) |
2 432 (73,3) |
884 (26,7) |
1 581 (65,5) |
834 (34,5) |
||||||
| Données manquantes | 71 (88,8) |
9 (11,2) |
36 (45,0) |
44 (55,0) |
75 (93,8) |
5 (6,2) |
66 (82,5) |
14 (17,5) |
50 (62,5) |
30 (37,5) |
35 (50,0) |
35 (50,0) |
||||||
| Origine ethnique | ||||||||||||||||||
| Blanche | 14 600 (95,0) |
776 (5,0) |
0,13 | 6 676 (43,3) |
8 700 (56,6) |
< 0,001 | 13 755 (89,5) |
1 621 (10,5) |
< 0,001 | 13 173 (85,7) |
2 203 (14,3) |
< 0,001 | 10 479 (68,2) |
4 897 (31,8) |
< 0,001 | 7 871 (63,2) |
4 578 (36,8) |
< 0,001 |
| Autre | 2 187 (94,2) |
135 (5,8) |
1 176 (50,6) |
1 146 (49,4) |
1 971 (84,9) |
351 (15,1) |
2 170 (93,5) |
152 (6,5) |
1 332 (57,4) |
990 (42,6) |
935 (55,6) |
748 (44,4) |
||||||
| Données manquantes | 495 (92,5) |
40 (4,2) |
200 (37,4) |
335 (62,6) |
482 (90,1) |
53 (9,9) |
448 (83,7) |
87 (16,3) |
349 (65,2) |
186 (34,8) |
285 (63,3) |
165 (36,7) |
||||||
| État de santé général | ||||||||||||||||||
| Médiocre | 103 (78,0) |
29 (22,0) |
< 0,001 | 36 (27,3) |
96 (72,7) |
< 0,001 | 73 (55,3) |
59 (44,7) |
< 0,001 | 120 (90,9) |
12 (9,1) |
< 0,05 | 62 (47,0) |
70 (53,0) |
< 0,001 | 73 (64,6) |
40 (35,4) |
0,58 |
| Passable | 743 (86,6) |
115 (13,4) |
234 (27,3) |
624 (72,7) |
641 (74,7) |
217 (25,3) |
770 (89,7) |
88 (10,3) |
466 (54,3) |
392 (45,7) |
467 (63,5) |
269 (36,5) |
||||||
| Bon | 4 538 (92,4) |
373 (7,6) |
1 510 (30,7) |
3 401 (69,3) |
4 069 (82,9) |
842 (17,1) |
4 278 (87,1) |
633 (12,9) |
2 895 (58,9) |
2 016 (41,1) |
2 498 (61,8) |
1 547 (38,2) |
||||||
| Très bon | 7 826 (95,7) |
351 (4,3) |
3 747 (45,8) |
4 430 (54,2) |
7 466 (91,3) |
711 (8,7) |
7 050 (86,2) |
1 127 (13,8) |
5 625 (68,8) |
2 552 (31,2) |
4 033 (63,0) |
2 369 (37,0) |
||||||
| Excellent | 4 007 (98,1) |
79 (1,9) |
2 497 (61,1) |
1 589 (38,9) |
3 896 (95,3) |
190 (4,7) |
3 512 (86,0) |
574 (14,0) |
3 060 (74,9) |
1 026 (25,1) |
1 987 (61,7) |
1 231 (38,3) |
||||||
| Données manquantes | 65 (94,2) |
4 (5,8) |
28 (40,6) |
41 (59,4) |
63 (91,3) |
6 (8,7) |
61 (88,4) |
8 (11,6) |
52 (75,4) |
17 (24,6) |
34 (49,3) |
35 (50,7) |
||||||
| Temps écoulé depuis le dernier examen médical périodique | ||||||||||||||||||
| < 6 mois | 5 225 (94,6) |
296 (5,4) |
< 0,001 | 2 265 (41,0) |
3 256 (59,0) |
< 0,001 | 4 904 (88,8) |
617 (11,2) |
< 0,05 | 4 739 (85,8) |
782 (14,2) |
0,22 | 3 733 (67,6) | 1 788 (32,4) |
< 0,001 | 3 392 (71,4) |
1 360 (28,6) |
< 0,001 |
| 6 mois à < 1 an | 5 050 (95,7) |
227 (4,3) |
2 391 (45,3) |
2 886 (54,7) |
4 755 (90,1) |
522 (9,9) |
4 550 (86,2) |
727 (13,8) |
3 583 (67,9) |
1 694 (32,1) |
3 011 (68,5) |
1 384 (31,5) |
||||||
| 1 an à < 2 ans | 3 947 (94,9) |
210 (5,1) |
1 904 (45,8) |
2 253 (54,2) |
3 681 (88,5) |
476 (11,5) |
3 626 (87,2) |
531 (12,8) |
2 781 (66,9) |
1 376 (33,1) |
1 849 (58,0) |
1 340 (42,0) |
||||||
| 2 ans à < 3 ans | 1 141 (94,0) |
73 (6,0) |
544 (44,8) |
670 (55,2) |
1 069 (88,1) |
145 (11,9) |
1 059 (87,2) |
155 (12,8) |
798 (65,7) |
416 (34,3) |
357 (39,4) |
548 (60,6) |
||||||
| ≥ 3 ans | 1 535 (93,0) |
116 (7,0) |
761 (46,1) |
890 (53,9) |
1 445 (87,5) |
206 (12,5) |
1 447 (87,6) |
204 (12,4) |
1 030 (62,4) |
621 (37,6) |
387 (35,6) |
700 (64,4) |
||||||
| Jamais | 147 (89,1) |
18 (10,9) |
79 (47,9) |
86 (52,1) |
145 (87,9) |
20 (12,1) |
145 (87,9) |
20 (12,1) |
90 (54,5) |
75 (45,5) |
26 (31,7) |
56 (68,3) |
||||||
| Données manquantes | 237 (95,6) |
11 (4,4) |
108 (43,5) |
140 (56,5) |
209 (84,3) |
39 (15,7) |
225 (90,7) |
23 (9,3) |
145 (58,5) |
103 (41,5) |
70 (40,5) |
103 (59,5) |
||||||
| Antécédents familiaux de CCR | ||||||||||||||||||
| Oui | 1 934 (96,1) |
79 (3,4) |
< 0,01 | 847 (42,1) |
1 166 (57,9) |
0,05 | 1 800 (89,4) |
213 (10,6) |
0,46 | 1 711 (85,0) |
302 (15,0) |
0,03 | 1 376 (68,4) |
637 (31,6) |
0,10 | S.O. | S.O. | S.O. |
| Non | 15 263 (94,6) |
869 (5,4) |
7 157 (88,9) |
8 975 (55,6) |
14 332 (88,8) |
1 800 (11,2) |
14 000 (86,8) |
2 132 (13,2) |
10 731 (66,5) |
5 401 (33,5) |
9 092 (62,3) |
5 491 (47,7) |
||||||
| Données manquantes | 85 (96,6) |
3 (3,4) |
48 (54,5) |
40 (45,5) |
76 (86,4) |
12 (13,6) |
80 (90,9) |
8 (9,1) |
53 (60,2) |
35 (39,8) |
S.O. | S.O. | ||||||
| Antécédents personnels de maladies liées au CCR | ||||||||||||||||||
| Oui | 1 973 (93,2) |
143 (6,8) |
< 0,001 | 818 (38,7) |
1 298 (61,3) |
< 0,001 | 1 835 (86,7) |
281 (13,3) |
< 0,001 | 1 722 (83,7) |
344 (16,3) |
< 0,001 | 1 355 (64,0) |
761 (36,0) |
< 0,01 | S.O. | S.O. | S.O. |
| Non | 15 309 (95,0) |
808 (5,0) |
7 234 (44,9) |
8 883 (55,1) |
14 373 (89,2) |
1 744 (10,8) |
14 019 (87,0) |
2 098 (13,0) |
10 805 (67,0) |
5 312 (33,0) |
9 092 (62,3) |
5 491 (47,7) |
||||||
| Maladies chroniques | ||||||||||||||||||
| 0 | 6 641 (95,7) |
296 (4,3) |
< 0,001 | 3 542 (51,1) |
3 395 (48,9) |
< 0,001 | 6 294 (90,7) |
643 (9,3) |
< 0,001 | 6 105 (88,0) |
832 (12,0) |
< 0,001 | 4 580 (66,0) |
2 357 (34,0) |
0,27 | 2 907 (57,3) |
2 162 (42,7) |
< 0,001 |
| 1 | 5 670 (95,2) |
285 (4,8) |
2 605 (43,7) |
3 350 (56,3) |
5 347 (89,8) |
608 (10,2) |
5 126 (86,1) |
829 (13,9) |
4 016 (67,4) |
1 939 (32,6) |
3 066 (62,9) |
1 811 (37,1) |
||||||
| 2 | 3 030 (94,6) |
172 (5,4) |
1 267 (39,6) |
1 935 (60,4) |
2 818 (88,0) |
384 (12,0) |
2 717 (84,9) |
485 (15,1) |
2 153 (67,2) |
1 049 (32,8) |
1 808 (65,3) |
961 (34,7) |
||||||
| 3 ou plus | 1 912 (90,7) |
197 (9,3) |
619 (29,4) |
1 490 (70,6) |
1 725 (81,8) |
384 (18,2) |
1 818 (86,2) |
291 (13,8) |
1 390 (65,9) |
719 (34,1) |
1 311 (70,2) |
557 (29,8) |
||||||
| Données manquantes | 29 (96,7) |
1 (3,3) |
19 (63,3) |
11 (36,7) |
24 (80,0) |
6 (20,0) |
25 (83,3) |
5 (16,7) |
21 (0,7) |
9 (0,3) |
S.O. | S.O. | ||||||
|
Abréviations : Ad., adhésion au comportement de prévention; BCGP, BC Generations Project; CCR, cancer colorectal; CFL, consommation de fruits et légumes; IMC, indice de masse corporelle; non-ad., absence d’adhésion au comportement de prévention.
|
||||||||||||||||||
Score composite d’adhésion à la prévention primaire du cancer colorectal
Le score composite médian était de 4. La valeur moyenne (écart‑type) était de 3,8 (0,9), et 25 % des participants avaient le score maximal de 5.
Covariables de l’échantillon sur la prévention secondaire du cancer colorectal
Les participants de l’échantillon sur les comportements de prévention secondaire du cancer colorectal étaient principalement des femmes (68,0 %), et l’âge moyen (écart‑type) était de 59 (5,5) ans. La majorité des participants étaient mariés (74,9 %) et d’origine ethnique blanche (88,1 %) et avaient fait des études postsecondaires (79,0 %). La fourchette de revenu du ménage la plus courante était de 75 000 à 150 000 $ CA (38,8 %).
Les participants étaient en santé : 94,2 % d’entre eux ont décrit leur état de santé comme étant bon, très bon ou excellent. Les maladies chroniques étaient plus fréquentes que dans l’échantillon sur la prévention primaire du cancer colorectal : 33,4 % des participants ont indiqué avoir une maladie chronique, et 31,8 % au moins deux. Près du tiers des participants (28,9 %) faisaient de l’embonpoint, et 15,9 % étaient obèses (données non présentées).
Résultats de la prévention secondaire du cancer colorectal
L’adhésion aux comportements de prévention secondaire était de 62,4 %, 43,4 % des participants avaient subi une RSOS au cours des deux années précédentes et 36,4 % avaient subi une coloscopie ou une sigmoïdoscopie à sonde souple au cours des dix années précédentes (certains avaient subi les deux examens). Un grand nombre de variables correspondant aux caractéristiques individuelles et de santé différaient notoirement entre les participants qui adhéraient aux comportements de prévention secondaire du cancer colorectal et les autres participants (tableau 2).
Résultats de régression
Pour chaque modèle ajusté de comportements de prévention primaire du cancer colorectal, les tests de Hosmer-Lemeshow ont montré que les modèles étaient bien calibrés (valeurs p > 0,05) dans tous les ensembles de données imputées. Pour chaque modèle ajusté et pour tous les ensembles de données imputées, l’aire moyenne sous la courbe (ASC) se situait entre 0,61 (adhésion aux lignes directrices sur la consommation d’alcool) et 0,73 (adhésion à l’absence de tabagisme). La plupart des tests de Hosmer-Lemeshow (18 sur les 20 ensembles de données imputées) étaient non significatifs pour le modèle ajusté de comportements de prévention secondaire.
Modélisation multivariable des comportements de prévention primaire du cancer colorectal
Les femmes étaient plus susceptibles que les hommes de ne pas fumer (1,24; intervalle de confiance [IC] à 95 % : 1,09 à 1,40; p < 0,001), d’atteindre les niveaux recommandés de consommation de fruits et légumes (2,34; IC à 95 % : 2,21 à 2,48; p < 0,001) et d’avoir un IMC santé (2,49; IC à 95 % : 2,33 à 2,66; p < 0,001). À l’inverse, les femmes étaient moins susceptibles que les hommes d’adhérer aux recommandations concernant la consommation d’alcool (0,66; IC à 95 % : 0,60 à 0,72; p < 0,001) et l’activité physique (0,88; IC à 95 % : 0,80 à 0,97; p < 0,01) (tableau 3). Avoir un revenu du ménage élevé était associé à une probabilité supérieure de ne pas fumer et à une probabilité inférieure d’adhésion aux lignes directrices sur l’IMC et la consommation d’alcool par rapport à la catégorie de revenu du ménage le plus faible. Avoir un niveau de scolarité plus élevé était également associé à une probabilité accrue de ne pas fumer et d’adhérer aux lignes directrices sur la consommation d’alcool et de fruits et légumes par rapport aux personnes ayant atteint le niveau d’études primaires ou moins. La multimorbidité était liée à une probabilité inférieure d’adhésion aux lignes directrices sur l’IMC, et les antécédents familiaux de cancer colorectal étaient liés à une probabilité supérieure d’absence de tabagisme (1,26; IC à 95 % : 1,03 à 1,53; p < 0,05) par rapport aux personnes sans ces antécédents (tableau 3).
| Facteur | Rapports de cotes (IC à 95 %) | ||||
|---|---|---|---|---|---|
| Absence de tabagisme | IMC | Activité physique | Consommation d’alcool | CFL | |
| Sexe | |||||
| Homme | Réf. | Réf. | Réf. | Réf. | Réf. |
| Femme | 1,24 (1,09, 1,40)Note de bas de page ** |
2,49 (2,33, 2,66)Note de bas de page *** |
0,88 (0,80, 0,97)Note de bas de page * |
0,66 (0,60, 0,72)Note de bas de page *** |
2,34 (2,21, 2,48)Note de bas de page *** |
| Âge (ans) | |||||
| ≥ 35 à < 50 | Réf. | Réf. | Réf. | Réf. | Réf. |
| ≥ 50 à < 60 | 1,40 (1,22, 1,60)Note de bas de page *** |
0,86 (0,80, 0,93)Note de bas de page *** |
1,23 (1,09, 1,37)Note de bas de page *** |
0,78 (0,70, 0,86)Note de bas de page *** |
1,17 (1,09, 1,26)Note de bas de page *** |
| ≥ 60 à < 70 | 2,16 (1,83, 2,54)Note de bas de page *** |
0,79 (0,73, 0,86)Note de bas de page *** |
1,29 (1,14, 1,45)Note de bas de page *** |
0,71 (0,64, 0,79)Note de bas de page *** |
1,25 (1,16, 1,34)Note de bas de page *** |
| État matrimonial | |||||
| Marié(e) | Réf. | Réf. | Réf. | Réf. | Réf. |
| Non marié(e) | 0,52 (0,45, 0,59)Note de bas de page *** |
0,90 (0,83, 0,97)Note de bas de page ** |
1,02 (0,91, 1,15) |
1,03 (0,93, 1,14) |
0,85 (0,79, 0,91)Note de bas de page *** |
| Revenu annuel du ménage ($ CA) | |||||
| Moins de 25 000 | Réf. | Réf. | Réf. | Réf. | Réf. |
| 25 000 à 49 999 | 1,52 (1,25, 1,85)Note de bas de page *** |
0,84 (0,71, 0,98)Note de bas de page * |
1,20 (0,99, 1,46) |
0,99 (0,80, 1,22) |
1,29 (1,13, 1,47)Note de bas de page *** |
| 50 000 à 74 999 | 2,02 (1,63, 2,50)Note de bas de page *** |
0,83 (0,71, 0,96)Note de bas de page * |
1,35 (1,11, 1,65)Note de bas de page ** |
0,76 (0,62, 0,93)Note de bas de page ** |
1,26 (1,10, 1,43)Note de bas de page ** |
| 75 000 à 150 000 | 2,38 (1,92, 2,94)Note de bas de page *** |
0,76 (0,65, 0,89)Note de bas de page ** |
1,32 (1,09, 1,61)Note de bas de page ** |
0,70 (0,57, 0,86)Note de bas de page ** |
1,43 (1,26, 1,63)Note de bas de page *** |
| 150 000 ou plus | 1,88 (1,44, 2,46)Note de bas de page *** |
0,83 (0,71, 0,99)Note de bas de page * |
1,45 (1,15, 1,82)Note de bas de page ** |
0,56 (0,45, 0,71)Note de bas de page *** |
1,37 (1,19, 1,58)Note de bas de page *** |
| Niveau de scolarité | |||||
| Primaire | Réf. | Réf. | Réf. | Réf. | Réf. |
| Secondaire | 1,61 (1,11, 2,34)Note de bas de page * |
0,99 (0,71, 1,39) |
1,10 (0,75, 1,62) |
1,53 (1,07, 2,19)Note de bas de page * |
1,26 (0,97, 1,65) |
| Postsecondaire (collégial) | 1,84 (1,28, 2,65)Note de bas de page ** |
1,13 (0,81, 1,58) |
1,26 (0,86, 1,85) |
1,60 (1,12, 2,28)Note de bas de page * |
1,53 (1,18, 1,99)Note de bas de page ** |
| 1er cycle universitaire | 3,40 (2,32, 5,00)Note de bas de page *** |
1,57 (1,12, 2,19)Note de bas de page ** |
1,29 (0,87, 1,90) |
1,96 (1,37, 2,80)Note de bas de page *** |
2,06 (1,58, 2,69)Note de bas de page *** |
| 2e ou 3e cycle universitaire | 3,74 (2,49, 5,61)Note de bas de page *** |
1,68 (1,20, 2,19)Note de bas de page ** |
1,56 (1,05, 2,32)Note de bas de page * |
1,82 (1,26, 2,61)Note de bas de page ** |
2,32 (1,77, 3,03)Note de bas de page *** |
| Origine ethnique | |||||
| Blanche | Réf. | Réf. | Réf. | Réf. | Réf. |
| Autre | 1,07 (0,91, 1,25) |
1,36 (1,25, 1,49)Note de bas de page *** |
0,75 (0,67, 0,85)Note de bas de page *** |
2,10 (1,82, 2,43)Note de bas de page *** |
0,63 (0,59, 0,68)Note de bas de page *** |
| État de santé perçu | |||||
| Médiocre | Réf. | Réf. | Réf. | Réf. | Réf. |
| Passable | 1,06 (0,72, 1,58) |
0,96 (0,65, 1,42) |
2,21 (1,57, 3,10)Note de bas de page *** |
0,80 (0,45, 1,40) |
1,07 (0,79, 1,44) |
| Bon | 1,52 (1,04, 2,23)Note de bas de page * |
1,06 (0,73, 1,53) |
3,41 (2,48, 4,71)Note de bas de page *** |
0,59 (0,34, 1,01) |
1,36 (1,02, 1,81)Note de bas de page * |
| Très bon | 2,50 (1,69, 3,68)Note de bas de page *** |
1,88 (1,30, 2,74)Note de bas de page ** |
7,00 (5,05, 9,71)Note de bas de page *** |
0,54 (0,31, 0,92)Note de bas de page * |
1,92 (1,44, 2,56)Note de bas de page *** |
| Excellent | 4,51 (2,96, 6,88)Note de bas de page *** |
3,21 (2,20, 4,69)Note de bas de page *** |
13,32 (9,38, 18,92)Note de bas de page *** |
0,52 (0,30, 0,90)Note de bas de page * |
2,49 (1,86, 3,34)Note de bas de page *** |
| Temps écoulé depuis le dernier examen médical périodique | |||||
| < 6 mois | Réf. | Réf. | Réf. | Réf. | Réf. |
| 6 mois à < 1 an | 1,12 (0,96, 1,30) |
1,10 (1,02, 1,19)Note de bas de page * |
1,06 (0,94, 1,19) |
1,08 (0,98, 1,19) |
0,93 (0,87, 1,00) |
| 1 an à < 2 ans | 0,99 (0,85, 1,16) |
1,11 (1,02, 1,19)Note de bas de page * |
0,92 (0,81, 1,04) |
1,09 (0,98, 1,21) |
0,91 (0,85, 0,98)Note de bas de page * |
| 2 ans à < 3 ans |
0,88 (0,70, 1,11) |
1,06 (0,93, 1,20) |
0,88 (0,73, 1,06) |
1,11 (0,94, 1,31) |
0,95 (0,84, 1,06) |
| ≥ 3 ans | 0,75 (0,62, 0,92)Note de bas de page ** |
1,17 (1,05, 1,31)Note de bas de page ** |
0,82 (0,70, 0,96) |
1,06 (0,91, 1,23) |
0,88 (0,80, 0,98)Note de bas de page * |
| Jamais | 0,63 (0,40, 0,97)Note de bas de page * |
1,32 (0,96, 1,80) |
1,04 (0,67, 1,63) |
0,86 (0,58, 1,28) |
0,69 (0,53, 0,90)Note de bas de page ** |
| Antécédents familiaux de cancer colorectal | |||||
| Non | Réf. | Réf. | Réf. | Réf. | Réf. |
| Oui | 1,26 (1,03, 1,53)Note de bas de page * |
0,93 (0,84, 1,02) |
1,01 (0,87, 1,17) |
1,01 (0,90, 1,14) |
1,08 (0,99, 1,18) |
| Nombre de maladies chroniques | |||||
| 0 | Réf. | Réf. | Réf. | Réf. | Réf. |
| 1 | 0,93 (0,80, 1,07) |
0,84 (0,78, 0,90)Note de bas de page *** |
1,00 (0,89, 1,12) |
0,88 (0,80, 0,96)Note de bas de page ** |
1,10 (1,03, 1,18)Note de bas de page ** |
| 2 | 0,94 (0,79, 1,11) |
0,78 (0,72, 0,85)Note de bas de page *** |
0,96 (0,84, 1,09) |
0,78 (0,70, 0,87)Note de bas de page *** |
1,15 (1,07, 1,25)Note de bas de page *** |
| 3 et plus | 0,78 (0,65, 0,94)Note de bas de page ** |
0,57 (0,51, 0,64)Note de bas de page *** |
0,80 (0,69, 0,93)Note de bas de page ** |
0,87 (0,76, 1,00) |
1,27 (1,15, 1,40)Note de bas de page ** |
|
Abréviations : BCGP, BC Generations Project; CFL, consommation de fruits et légumes; IC, intervalle de confiance; IMC, indice de masse corporelle; réf., référence.
|
|||||
Modélisation des scores composites
Le score composite des femmes était supérieur de 0,34 point (IC à 95 % : 0,32 à 0,37; p < 0,001) à celui des hommes (tableau 4). Les participants non mariés ont obtenu des scores composites inférieurs de 0,08 point (IC à 95 % : −0,12 à −0,05; p < 0,001) à ceux des participants mariés. Le score composite d’adhésion augmentait en fonction du niveau de scolarité et de l’état de santé perçu : les personnes ayant déclaré être en excellente santé affichaient des scores composites supérieurs de 0,93 point (IC à 95 % : 0,77 à 1,08; p < 0,001) à ceux des personnes ayant déclaré un état de santé médiocre et les participants ayant une multimorbidité présentaient des scores composites inférieurs à ceux des participants sans maladie chronique.
| Facteur | Coefficient β (IC à 95 %) | Valeur p |
|---|---|---|
| Sexe | ||
| Homme | Réf. | s.o. |
| Femme | 0,34 (0,32, 0,37) | < 0,001 |
| Âge (ans) | ||
| ≥ 35 à < 50 | Réf. | s.o. |
| ≥ 50 à < 60 | 0,04 (−0,03, 0,04) | 0,83 |
| ≥ 60 à < 70 | 0,002 (−0,03, 0,04) | 0,88 |
| État matrimonial | ||
| Marié(e) | Réf. | s.o. |
| Non marié(e) | −0,08 (−0,12, −0,05) | < 0,001 |
| Revenu ($ CA) | ||
| Moins de 25 000 | Réf. | s.o. |
| 25 000 à 49 999 | 0,11 (0,04, 0,18) | < 0,01 |
| 50 000 à 74 999 | 0,09 (0,03, 0,16) | < 0,01 |
| 75 000 à 150 000 | 0,09 (0,03, 0,16) | < 0,01 |
| 150 000 ou plus | 0,07 (−0,04, 0,14) | 0,06 |
| Niveau de scolarité | ||
| Primaire | Réf. | s.o. |
| Secondaire | 0,21 (0,07, 0,36) | < 0,01 |
| Postsecondaire (collégial) | 0,31 (0,17, 0,45) | < 0,001 |
| 1er cycle universitaire | 0,49 (0,34, 0,63) | < 0,001 |
| 2e ou 3e cycle universitaire | 0,54 (0,49, 0,69) | < 0,001 |
| Origine ethnique | ||
| Blanche | Réf. | s.o. |
| Autre | 0,02 (−0,02, 0,06) | 0,30 |
| État de santé perçu | ||
| Médiocre | Réf. | s.o. |
| Passable | 0,25 (0,09, 0,41) | < 0,01 |
| Bon | 0,40 (0,24, 0,55) | < 0,001 |
| Très bon | 0,69 (0,53, 0,84) | < 0,001 |
| Excellent | 0,93 (0,77, 1,08) | < 0,001 |
| Temps écoulé depuis le dernier examen médical périodique | ||
| < 6 mois | Réf. | s.o. |
| 6 mois à < 1 an | 0,02 (−0,01, 0,06) | 0,20 |
| 1 an à < 2 ans | 0,01 (−0,04, 0,03) | 0,74 |
| 2 ans à < 3 ans | −0,03 (−0,09, 0,03) | 0,29 |
| 3 ans ou plus | −0,04 (−0,09, 0,01) | 0,08 |
| Jamais | −0,08 (−0,21, 0,06) | 0,27 |
| Antécédents familiaux de cancer colorectal | ||
| Non | Réf. | s.o. |
| Oui | −0,01 (−0,03, 0,05) | 0,66 |
| Maladies chroniques | ||
| 0 | Réf. | s.o. |
| 1 | −0,04 (−0,07, −0,01) | < 0,05 |
| 2 | −0,05 (−0,09, −0,01) | < 0,05 |
| 3 ou plus | −0,13 (−0,18, −0,08) | < 0,001 |
|
Abréviations : BCGP, BC Generations Project; LC, limite de confiance; réf., référence; s.o., sans objet. |
||
Modélisation multivariable des comportements de prévention secondaire du cancer colorectal
Les personnes d’âge avancé présentaient une probabilité beaucoup plus élevée d’adhésion aux lignes directrices sur le dépistage du cancer colorectal que les personnes plus jeunes (1,84; IC à 95 % : 1,71 à 1,98; p < 0,001) (figure 1), tout comme les participants non mariés (0,89; IC à 95 % : 0,81 à 0,98; p < 0,01) par rapport aux participants mariés. Par ailleurs, l’augmentation du temps écoulé depuis le dernier examen médical périodique était associée à une probabilité inférieure. La multimorbidité était liée à une probabilité supérieure d’adhésion aux lignes directrices sur le dépistage du cancer colorectal par rapport à l’absence de maladie chronique, tout comme l’absence de tabagisme par rapport au tabagisme (1,36; IC à 95 % : 1,16 à 1,61; p < 0,001) et l’adhésion aux lignes directrices sur la consommation de fruits et légumes (1,14; IC à 95 % : 1,05 à 1,23; p < 0,001) par rapport à l’absence d’adhésion.
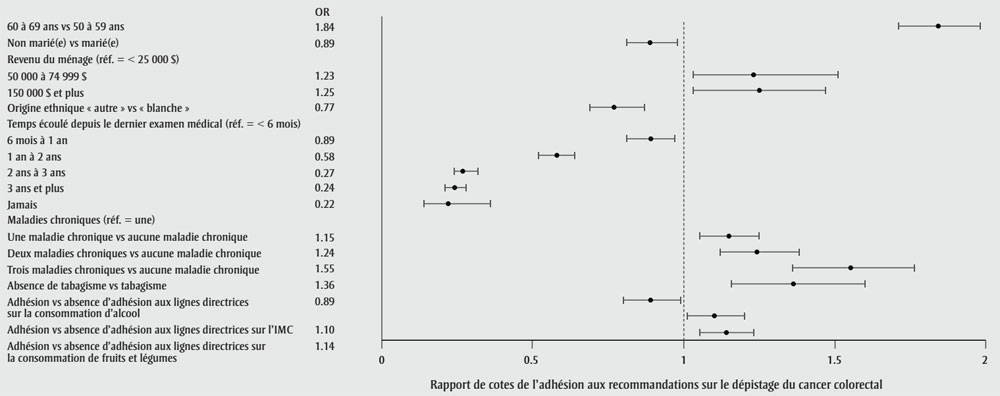
Figure 1 - Équivalent textuel
| Facteurs d’adhésion au dépistage du cancer colorectal | Rapports de cotes (IC à 95 %) |
|---|---|
| 60 à 69 ans vs 50 à 59 ans | 1,84 (1,71, 1,98) |
| Non marié(e) vs marié(e) | 0,89 (0,81, 0,98) |
| Revenu du ménage (réf. = < 25 000 $) | s.o. |
| 50 à 74 999 $ | 1,23 (1,03, 1,51) |
| 150 000 $ et plus | 1,25 (1,03, 1,47) |
| Origine ethnique « autre » vs « blanche » | 0,77 (0,69, 0,87) |
| Temps écoulé depuis le dernier examen médical (réf. = < 6 mois) | s.o. |
| 6 mois à 1 an | 0,89 (0,81, 0,97) |
| 1 an à 2 ans | 0,58 (0,52, 0,64) |
| 2 ans à 3 ans | 0,27 (0,24, 0,32) |
| 3 ans et plus | 0,24 (0,21, 0,28) |
| Jamais | 0,22 (0,49, 0,36) |
| Maladies chroniques (réf. = une) | s.o. |
| Une vs aucune maladie chronique | 1,15 (1,05, 1,25) |
| Deux vs aucune maladie chronique | 1,24 (1,12, 1,38) |
| Trois vs aucune maladie chronique | 1,55 (1,36, 1,76) |
| Absence de tabagisme vs tabagisme | 1,36 (1,16, 1,60) |
| Adhésion vs absence d’adhésion aux lignes directrices sur la consommation d’alcool | 0,89 (0,80, 0,99) |
| Adhésion vs absence d’adhésion aux lignes directrices sur l’IMC | 1,10 (1,01, 1,20) |
| Adhésion vs absence d’adhésion aux lignes directrices sur la consommation de fruits et légumes | 1,14 (1,05, 1,23) |
Abréviations : BCGP, BC Generations Project; IMC, indice de masse corporelle;
RC, rapport de cotes; réf., référence
Remarque : Chaque petit carré est aligné avec le point, sur l’axe des x,
qui représente le rapport de cotes de l’adhésion au dépistage du cancer
colorectal associé à chaque facteur indiqué sur l’axe des y. La ligne
horizontale qui traverse chaque carré représente l’intervalle de confiance
à 95 %. Seules les variables statistiquement significatives sont
présentées.
Analyse
Une étude a montré que l’adhésion aux lignes directrices du FMRC sur la prévention du cancer est inversement associée au risque de cancerNote de bas de page 24. Dans notre étude, nous avons mesuré l’adhésion aux lignes directrices sur la prévention du cancer colorectal au sein d’une cohorte de Colombie‑Britannique et nous avons analysé les corrélats sociodémographiques et sanitaires de cette adhésion, tant pour chaque comportement individuel que pour la combinaison de comportements. Les participants adhéraient fortement aux lignes directrices sur l’absence de tabagisme (94,8 %), la consommation d’alcool (86,6 %) et l’activité physique (88,9 %), mais ils étaient moins susceptibles d’adhérer aux recommandations sur la consommation de fruits et légumes (66,7 %) ou d’avoir un IMC santé (44,2 %). Le score composite d’adhésion témoigne d’une bonne adhésion dans l’ensemble par cette cohorte aux lignes directrices de la Société canadienne du cancer et du FMRC sur la prévention du cancer colorectal.
La comparaison de ces résultats avec ceux d’autres études est compliquée par les différences dans l’application des lignes directrices du FMRC, étant donné l’absence de mesures généralement acceptées. De plus, notre étude a inclus l’absence de tabagisme dans les comportements de prévention du cancer colorectal, et ce, bien que le tabagisme ne fasse pas directement partie des recommandations du FMRC, car il est mentionné dans la littérature relative aux lignes directrices en question et car il constitue la principale cause individuelle évitable de cancerNote de bas de page 25.
Une étude réalisée par Whelan et ses collaborateursNote de bas de page 26 dans le cadre du Tomorrow Project de l’Alberta (une cohorte régionale de CanPath)Note de bas de page 14 a fait état d’un score composite moyen (écart‑type) similaire (3,3 [1,2]); toutefois, l’étude utilisait sept variables et a révélé un taux global d’adhésion plus faible que celui de notre analyse de la Colombie‑BritanniqueNote de bas de page 26. L’adhésion aux lignes directrices sur la consommation d’alcool était similaire à nos résultats (88 %), mais l’adhésion aux lignes directrices sur l’activité physique et la consommation de fruits et légumes était inférieure, soit respectivement 48 % et entre 35 % et 44 % (selon le sexe). L’adhésion aux lignes directrices sur l’IMC se rapprochait davantage de nos constatations (23 % pour les hommes et 40 % pour les femmes).
Jung et ses collaborateursNote de bas de page 27 ont fait état de taux inférieurs d’adhésion aux lignes directrices sur l’IMC au sein d’une cohorte plus âgée; toutefois, dans le cadre de leur étude, l’adhésion était définie comme le fait d’avoir un IMC normal tout au long de l’âge adulte. Établie à 90,8 % pour les hommes et à 94,2 % pour les femmes, l’adhésion aux lignes directrices sur la consommation d’alcool était similaire à ce que nous avons pu observer. En revanche, Jung et ses collaborateurs ont fait état d’une adhésion inférieure aux recommandations en matière d’activité physique (26,2 % pour les hommes et 18,4 % pour les femmes), ce qui pourrait être attribuable à l’âge moyen des participants, plus élevé dans leur étude (74,5 ans) que dans notre cohorteNote de bas de page 27. Les auteurs ont également obtenu un score composite moyen global (écart‑type) plus faible pour les sept lignes directrices utilisées dans l’étude (hommes : 3,24 [1,10]; femmes : 3,17 [1,10])Note de bas de page 27.
Conformément aux données de la littérature, un meilleur état de santé perçu et réel s’est révélé fortement associé à un score composite supérieur dans notre analyse. Ce sont également les personnes dont l’état de santé perçu était le plus précaire qui étaient les moins susceptibles d’adhérer aux comportements individuels de prévention primaire du cancer colorectal. L’adhésion aux comportements individuels variait en fonction du sexe, les femmes adhérant beaucoup plus aux lignes directrices sur l’absence de tabagisme, la consommation de fruits et légumes et l’IMC, mais beaucoup moins aux recommandations sur la consommation d’alcool et l’activité physique. En général, les recherches montrent que les femmes consomment moins d’alcool que les hommesNote de bas de page 28, mais ces résultats donnent à penser que les femmes consomment peut‑être de l’alcool dans une mesure dépassant leur niveau « sécuritaire ».
Enfin, les antécédents familiaux de cancer colorectal ont été associés à une probabilité supérieure d’absence de tabagisme. Compte tenu du risque accru de cancer colorectal chez les personnes ayant des antécédents familiaux de cette maladieNote de bas de page 29 et chez les fumeursNote de bas de page 30, il est possible que les participants qui présentent un risque accru prennent des mesures pour réduire leur risque dans certains domaines maîtrisables.
Il est primordial de tenir compte de l’importance relative des composantes individuelles lors de l’analyse du score composite. Par exemple, les études portant sur l’adhésion aux lignes directrices sur la prévention ont systématiquement révélé que l’absence de tabagisme, suivi de l’IMC et des facteurs liés à l’alimentation, était un facteur prédictif de décès plus puissant que tout autre facteur lié au mode de vieNote de bas de page 24. L’incidence variable de chaque ligne directrice sur le risque tend à indiquer qu’il serait peut-être pertinent de pondérer chacune de ces lignes directrices et de calculer un score composite adapté au risque spécifique à chaque facteur lié au mode de vie. Un tel exercice serait complexe, et d’autant plus compliqué par la prise en compte des sièges de cancer : par exemple, il pourrait y avoir une différence subtile, mais non moins importante, dans la pondération des lignes directrices applicables au cancer colorectal et celle des lignes directrices applicables au cancer du poumon.
L’adhésion au dépistage du cancer colorectal dans la cohorte étudiée (62,4 %) était beaucoup plus élevée que ce que révèlent les données administratives pancanadiennes les plus récentes (23 %)Note de bas de page 31. L’écart pourrait s’expliquer en partie par le fait que ces données pancanadiennes datent de 2012 et que, à l’époque, de nombreux programmes provinciaux de dépistage du cancer colorectal n’existaient pas ou en étaient à leurs débuts. En Colombie‑Britannique, ce n’est qu’en 2013 qu’un programme de dépistage du cancer colorectal a été mis en place.
Les taux élevés de dépistage du cancer colorectal présentés ici pourraient également être attribuables au fait que nous avons combiné les évaluations par coloscopie et les évaluations par sigmoïdoscopie à sonde souple. En effet, l’ESCC de 2012, qui utilisait la même définition de l’adhésion au dépistage (c.‑à‑d. RSOS et/ou coloscopie ou sigmoïdoscopie à sonde souple), a révélé des taux similaires d’adhésion au dépistage (55,2 %)Note de bas de page 11. Or il s’agit là d’une limite, car la coloscopie n’est pas systématiquement recommandée comme modalité de dépistage en Colombie‑Britannique, et certains participants qui ont été classés dans la catégorie « adhésion » parce qu’ils avaient subi une coloscopie ont fait l’examen pour des raisons diagnostiques. Toutefois, la proportion de participants adhérant uniquement à la RSOS restait élevée (43,4 %). Le fait de limiter l’ensemble de données de dépistage aux participants à risque moyen de cancer colorectal améliore également l’exactitude de cette mesure : seuls les participants qui satisfaisaient aux lignes directrices du GECSSP ont été inclus.
L’évaluation des facteurs prédictifs de l’adhésion au dépistage du cancer colorectal dans cette cohorte a permis de cerner des facteurs susceptibles de jouer un rôle important dans l’orientation des futures interventions de dépistage du cancer colorectal. Les participants d’âge avancé étaient plus susceptibles d’adhérer aux lignes directrices sur le dépistage. Singh et ses collaborateursNote de bas de page 11 et Wong et ses collaborateursNote de bas de page 32 ont fait le même constat, ce qui laisse penser que certains participants retardent peut‑être le dépistage. Par ailleurs, les participants d’âge avancé pourraient être plus susceptibles d’avoir subi une coloscopie ou une sigmoïdoscopie à sonde souple pour des raisons autres que le dépistage du cancer colorectal. En outre, le contact avec le système de santé pourrait constituer un déterminant important du dépistage : plus le temps écoulé depuis le dernier examen médical périodique était long, moins les participants étaient susceptibles d’adhérer au dépistage. Dans le même ordre d’idées, les personnes ayant des maladies chroniques étaient plus susceptibles d’adhérer au dépistage, ce qui pourrait être dû à leur contact plus régulier avec des professionnels de la santé.
Points forts et limites
Parmi les points forts de cette étude, on compte la grande taille de l’échantillon et la disponibilité de renseignements détaillés sur les comportements de prévention primaire et secondaire du cancer colorectal. Toutefois, les données disponibles ne fournissaient pas toute l’information nécessaire à l’opérationnalisation complète de l’ensemble des recommandations du FMRC en matière de prévention du cancer. La validité du système de calcul des scores utilisé dans l’étude s’en trouve ainsi réduite. En outre, il pourrait y avoir un biais de réponse dans les données dont nous disposions, dû à la nature autodéclarée de la plupart des mesures : les comportements sains pourraient avoir été surdéclarés, et les comportements malsains, sous‑déclarés. Par ailleurs, même si la nature transversale des données empêche d’évaluer les effets de l’adhésion aux lignes directrices sur l’incidence du cancer, ces résultats pourraient être évalués ultérieurement dans la mesure où le BCGP est une cohorte longitudinale continue.
Les pourcentages élevés de bonne santé perçue tendent à confirmer l’existence d’un biais de volontariat dans l’étude. Par exemple, les participants à l’étude présentaient des taux de tabagisme équivalant à près du tiers des taux de tabagisme déclarés dans une récente enquête nationale (5,2 % contre 13 %)Note de bas de page 33. Deux raisons pourraient expliquer cet écart : d’une part, les participants sont résidents de Colombie‑Britannique et, dans la même enquête, les Britanno‑Colombiens affichaient le plus faible taux de prévalence combiné du tabagisme chez les adultes au Canada (10 %). D’autre part, les participants au BCGP sont plus susceptibles d’adhérer aux recommandations sur les comportements liés à la santé, ce qui signifie que les résultats présentés ici doivent être interprétés avec prudence. En ce qui a trait à l’état de santé, un profil récent de la cohorte du BCGP a révélé que certaines maladies chroniques étaient présentes dans des proportions plus élevées que chez les participants à l’ESCC du même âgeNote de bas de page 13. Comparativement à la population générale de la Colombie‑Britannique (de 35 à 69 ans), la cohorte du BCGP comporte davantage de personnes très instruites, de femmes et de personnes nées au Canada ou en Colombie‑BritanniqueNote de bas de page 13. Les tendances de notre échantillon analytique étaient les mêmes. Ces limites, qui s’ajoutent aux limites découlant du biais des volontaires en bonne santé, réduisent la possibilité de généralisation de nos résultats, en particulier pour les groupes sous‑représentés comme les immigrants et les personnes à statut socioéconomique plus faible.
Conclusion
Cette étude a révélé des pourcentages élevés d’adhésion à certains comportements de prévention du cancer colorectal. Même si ces pourcentages élevés sont explicables en partie par un biais de volontaires en bonne santé, étant donné le contraste entre les résultats de cette cohorte et ceux d’autres cohortes similaires, ils constituent probablement une manifestation du mode de vie sain global des résidents de Colombie‑Britannique. Les travaux de recherche ont régulièrement montré que la Colombie‑Britannique affiche les taux les plus faibles de certains comportements risqués pour la santé et de maladies chroniquesNote de bas de page 33, et les taux les plus élevés de comportements de protection de la santé comme l’activité physique. Notre étude conforte ces constatations dans le domaine de la prévention du cancer colorectal et souligne la nécessité d’approfondir la recherche pour comprendre les succès de la Colombie‑Britannique et les appliquer dans d’autres provinces canadiennes.
Les résultats tendent également à prouver l’existence d’un rapprochement (« cluster ») entre une faible adhésion aux comportements de prévention primaire et une faible adhésion aux comportements de prévention secondaire du cancer colorectal et vice-versa, ainsi qu’avec d’autres facteurs de risque. Par exemple, les indicateurs liés à un statut socioéconomique plus faible, comme un revenu du ménage plus faible et un niveau de scolarité plus faible, ont été associés à une augmentation du tabagisme et à une adhésion moindre au dépistage du cancer colorectal. De même, un faible niveau de scolarité a été associé à un score composite inférieur. Pour remédier à ce problème, on pourrait mettre en œuvre des politiques visant à offrir gratuitement une aide à la perte de poids et à proposer des choix alimentaires sains à moindre coût aux groupes à statut socioéconomique plus faible. La recherche pourrait contribuer à ce que ces politiques soient adaptées aux besoins et aux préférences des groupes cibles.
Enfin, même si l’adhésion aux lignes directrices sur le dépistage du cancer colorectal était élevée comparativement aux cibles canadiennes de dépistage, près du tiers des participants ne respectaient pas le dépistage recommandé, même si les personnes composant l’échantillon avaient tendance à être plus soucieuses de leur santé que la population générale. Il faudrait mener, sur la base des résultats de notre analyse, d’autres recherches afin de préciser quelles populations doivent être ciblées par des interventions de prévention. Les travaux futurs portant sur cette cohorte pourront également étudier les effets de l’adhésion aux lignes directrices en matière de prévention du cancer colorectal sur l’incidence et les décès associés au cancer colorectal ainsi que sur d’autres problèmes de santé.
Remerciements
Cette recherche n’a pas été financée par une subvention d’un organisme de financement des secteurs public, commercial ou sans but lucratif. Les données utilisées dans la recherche ont été rendues accessibles par le BC Generations Project (BCGP), qui relève du Partenariat canadien pour la santé de demain (CanPath). Le BC Generations Project est dirigé par BC Cancer, et il a reçu un soutien financier du Partenariat canadien contre le cancer et de Santé Canada. Le BCGP a également été soutenu par la BC Cancer Foundation.
Nous remercions le gestionnaire de données et le gestionnaire de recherche du BC Generations Project, qui nous ont transmis les données nécessaires à l’étude.
Conflits d’intérêts
Au cours des deux dernières années, MEK a touché des honoraires d’expert-conseil de Biogen Inc. pour des projets sans rapport avec cette recherche et cet article.
Les autres auteurs déclarent n’avoir aucun conflit d’intérêts.
Contributions des auteurs et avis
MSM – Conception et élaboration de l’étude, réalisation de l’analyse, compilation des résultats et rédaction du manuscrit.
CG – Rétroaction critique sur la conception et l’élaboration de l’étude, et contribution à la version définitive du manuscrit.
MEK – Rétroaction critique sur la conception des méthodes et l’analyse, et contribution à la version définitive du manuscrit.
JT – Rétroaction critique sur la conception de l’étude et contribution à la version définitive du manuscrit.
TD – Rétroaction critique sur la conception et l’élaboration de l’étude, facilitation de l’acquisition des données et contribution à la version définitive du manuscrit.
Le contenu de l'article et les points de vue qui y sont exprimés n'engagent que les auteurs; ils ne correspondent pas nécessairement à ceux du gouvernement du Canada.
