Chapitre 1 : Introduction aux recommandations canadiennes pour la prévention et le traitement du paludisme
Dernière révision complète du chapitre: février 2024
Sur cette page
Préambule
Le Comité consultatif de la médecine tropicale et de la médecine des voyages (CCMTMV) donne de façon continue à l'Agence de la santé publique du Canada (ASPC) des conseils opportuns de nature médicale, scientifique et sanitaire concernant les maladies infectieuses tropicales et les risques pour la santé associés aux voyages internationaux. L'ASPC reconnaît que les recommandations et les conseils formulés dans cette déclaration reposent sur les meilleures pratiques médicales et connaissances scientifiques actuellement accessibles et les diffuse dans le but d'informer les voyageurs ainsi que les professionnels de la santé qui sont appelés à leur prodiguer des soins.
Les personnes qui administrent ou utilisent des médicaments, des vaccins ou d'autres produits devraient bien connaître la monographie des produits, ainsi que toute autre norme ou instruction approuvée concernant leur usage. Les recommandations relatives à l'usage des produits et les autres renseignements présentés ici peuvent différer de ceux qui figurent dans la monographie ou toute autre norme ou instruction approuvée pertinente établie par les fabricants autorisés. Les fabricants font approuver leurs produits et démontrent l'innocuité et l'efficacité de ceux-ci uniquement lorsque ces produits sont utilisés conformément à la monographie ou à toute autre norme ou instruction approuvée semblable.
Introduction
Le paludisme est une infection parasitaire courante et potentiellement mortelle chez l'être humain. Il s'agit d'une maladie protozoaire transmise par la piqûre de moustiques femelles infectés du genre anophèle. Rarement, la transmission peut se produire par une transfusion de sangNote de bas de page 1Note de bas de page 2, la transplantation d'organes solidesNote de bas de page 2, le partage d'aiguilles ou encore de la mère au fœtusNote de bas de page 3. On trouve 5 espèces différentes du genre Plasmodium à l'origine du paludisme chez l'être humain. Le Plasmodium falciparum et le Plasmodium vivax causent la plupart des cas à l'échelle mondiale, tandis que la charge mondiale de Plasmodium ovale et de Plasmodium malariae est faible. Par ailleurs, la zoonose Plasmodium knowlesi se trouve principalement en Asie du Sud-Est. L'incidence clinique chez les humains du Plasmodium cynomolgi et du Plasmodium simium identifiés au niveau moléculaire comme zoonoses n'est pas entièrement compriseNote de bas de page 4Note de bas de page 5.
Les manifestations cliniques du paludisme dépendent de l'âge et de l'état immunitaire de l'hôte. Le spectre des effets cliniques va de la parasitémie asymptomatique au paludisme non compliqué ou simple, en passant par le paludisme grave et potentiellement mortel. La fièvre non différenciée est le plus souvent causée par le paludisme dans les régions endémiques. La maladie se caractérise par des symptômes semblables à ceux de la grippe, comme la myalgie, la fatigue, les maux de tête, les douleurs abdominales et les malaises, suivis d'une fièvre irrégulière et de frissons. Les nausées, les vomissements, la jaunisse et l'hypotension orthostatique sont aussi courants. Les fièvres périodiques ou en alternance décrites dans la documentation sont rarement observées au Canada en raison d'infections en mode asynchrone et d'un traitement rapide.
Les symptômes du paludisme sont non spécifiques, et un diagnostic définitif n'est pas possible sans un test parasitologique qui peut consister en un examen microscopique de frottis sanguins, un test de détection d'antigène (test diagnostique rapide) ou un test moléculaire.Voir Paludisme : Chapitre 6 pour plus de renseignements sur le diagnostic du paludisme.
Les infections causées par P. falciparum présentent le taux de mortalité le plus élevé, mais P. vivax et P. knowlesi peuvent aussi causer des maladies graves. Les décès liés au paludisme sont souvent le résultat de retards dans le diagnostic et le traitement de l'infectionNote de bas de page 6Note de bas de page 7. La plupart des décès dus au paludisme sont évitables.
Selon l'Organisation mondiale de la Santé (OMS), environ 249 millions de cas de paludisme ont été signalés dans le monde en 2022, dont près de 95 % dans 29 pays. Notons que 4 pays comptent près de 50 % de tous les cas de paludisme dans le monde, à savoir le Nigeria, la République démocratique du Congo, l'Ouganda et le MozambiqueNote de bas de page 7. En 2022, environ 608 000 décès liés au paludisme ont été signalés dans le monde, dont plus de 50 % dans 4 pays : le Nigeria, la République démocratique du Congo, le Niger et la République-Unie de TanzanieNote de bas de page 7.
Dans la foulée du succès des Objectifs du Millénaire pour le développement, dont un des objectifs est de maîtriser le paludisme et d'inverser la tendance actuelle d'ici 2015, les Objectifs de développement durable suivants visent à mettre fin aux épidémies de paludisme d'ici 2030Note de bas de page 8. Pour atteindre cet objectif, la Stratégie technique mondiale de lutte contre le paludisme propose de réduire la mortalité et l'incidence du paludisme d'au moins 95 %, d'éliminer le paludisme dans au moins 35 pays où il est transmis et de prévenir la réapparition du paludisme dans tous les pays exempts de paludisme d'ici 2030 comparativement à 2015Note de bas de page 8. La figure 1 montre les indicateurs clés de la lutte contre le paludisme et de son élimination dans l'incidence déclarée du paludisme entre 2000 et 2021. Toutefois, les progrès peuvent être compromis en raison de la résistance répandue de P. falciparum à la chloroquine et à la pyriméthamine-sulfadoxine, de l'émergence plus récente de la résistance à l'artémisinine dans la sous-région du Grand Mékong et ailleurs, de la résistance aux insecticides et de la diminution de la sensibilité des tests diagnostiques rapidesNote de bas de page 7.
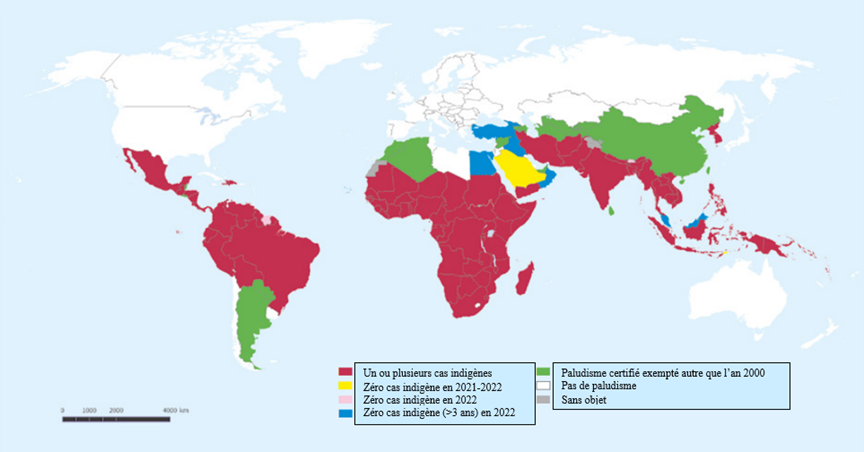
Figure 1 : Texte descriptif
Régions ayant 1 ou plusieurs cas indigènes :
- Amérique centrale sauf :
- Bahamas
- Belize
- Cuba
- El Salvador
- Jamaïque
- Porto Rico
- Amérique du Sud sauf :
- Argentine
- Chili
- Îles Falkland
- Paraguay
- Suriname
- Uruguay
- Afrique sauf :
- Algérie
- Cabo Verde
- Égypte
- Libye
- Maroc
- Tunisie
- Sahara occidental
Régions sans aucun cas indigène entre 2021 et 2022 :
- Arabie saoudite
- Timor oriental (Timor-Leste)
Régions sans aucun cas indigène en 2022 :
- Bhoutan
- Suriname
Régions sans aucun cas indigène (>3 ans) en 2022 :
- Égypte
- Géorgie
- Iraq
- Malaisie
- Oman
- Türkiye
Régions certifiées exemptes de paludisme après 2000 :
- Algérie
- Argentine
- Arménie
- Azerbaïdjan
- Belize
- Chine
- El Salvador
- Émirats arabes unis
- Israël
- Kirghizistan
- Maroc
- Ouzbékistan
- Paraguay
- Sri Lanka
- Syrie
- Tadjikistan
- Taïwan
- Turkménistan
Régions sans aucun cas de paludisme :
- Australie
- Canada
- Chili
- Cuba
- États-Unis d'Amérique
- Europe
- Jamaïque
- Japon
- Kazakhstan
- Lesotho
- Libye
- Mongolie
- Nouvelle-Zélande
- Royaume-Uni
- Russie
- Tunisie
- Uruguay
Sans objet :
- Jammu-et-Cachemire
- Sahara occidental
Les pays où il n'y a eu aucun cas de paludisme indigène pendant au moins 3 années consécutives sont considérés comme ayant éliminé le paludisme. En 2022, la Malaisie n'a signalé aucun cas indigène causé par des espèces de Plasmodium chez l'humain pour la cinquième année consécutive, et Cabo Verde n'a signalé aucun cas indigène pour la quatrième année consécutive. Le Belize a été certifié exempt de paludisme en 2023, après 4 années sans aucun cas signalé de paludismeNote de bas de page 7.
Le Système canadien de surveillance des maladies à déclaration obligatoire (SCSMDO), un système de surveillance passive coordonné par l'Agence de la santé publique du Canada (ASPC), est utilisé pour surveiller plus de 40 maladies infectieuses à déclaration obligatoire à l'échelle nationale. La notification par les provinces et les territoires au niveau fédéral est volontaire, et les cas sont fondés sur des définitions de surveillance prédéterminées. De 2010 à 2021, 5 390 cas de paludisme ont été diagnostiqués et signalés au SCSMDO, avec une moyenne annuelle de 449 cas (fourchette : de 185 à 611). Entre 2010 et 2021, 23 % des 5 390 cas déclarés se trouvaient chez des personnes de 19 ans et moins. En 2018, l'Ontario a mis fin à la surveillance et à la déclaration des cas de paludisme parmi les maladies ayant une incidence sur la santé publique, ce qui a entraîné une diminution de 39 % de tous les cas de paludisme signalés par le SCSMDO par rapport à 2017.
De 2010 à 2018, 16 355 cas de paludisme ont été signalés aux Centers for Disease Control and Prevention des États-UnisNote de bas de page 9. La moyenne annuelle de 1 817 cas de paludisme (fourchette : de 1 524 à 2 161) signalés aux États-Unis a augmenté constamment depuis 1972. Cette tendance est parallèle au nombre croissant de vols internationaux effectués par des citoyens américains. En 2018, les enfants (<18 ans) représentaient 16,1 % de ces cas (294 sur 1 823), dont 66 (3,6 %) étaient âgés de 5 ans ou moins. Le paludisme grave a été diagnostiqué dans 251 (13,8 %) des 1 823 cas en 2018; dont 2,8 % (7 sur 251) des patients sont décédés.
En 2022, 84 cas de paludisme ont été diagnostiqués chez des voyageurs canadiens de retour au pays qui se sont présentés aux 8 établissements canadiens faisant partie du Réseau mondial de surveillance GeoSentinel; 76 % de ces cas étaient causés par P. falciparum.
Le Réseau canadien sur le paludisme (RCP), en collaboration avec l'ASPC et le Programme d'accès spécial de Santé Canada, maintient des réserves d'artésunate et de quinine pour administration intraveineuse dans les principaux centres médicaux du pays afin de faciliter l'accès rapide à un traitement efficace contre le paludisme grave.
De janvier 2016 à décembre 2022, un total de 708 patients ayant reçu un diagnostic de paludisme grave ou compliqué ont été signalés au RCP. De ce nombre, 14,1 % étaient âgés de 16 ans ou moins. On a supposé que la majorité (75,4 %) avait contracté le paludisme en Afrique. Lorsque la raison du voyage était connue (n = 564 patients), 55,1 % des personnes ont déclaré avoir visité des amis ou de la famille, 18,6 % étaient des immigrants, 11,2 % des voyageurs d'affaires et 7,8 % des voyageurs en vacances. L'artésunate administrée par voie parentérale a été demandé dans 96,3 % des cas. Il convient de souligner que la quinine administrée par voie parentérale n'a pas été demandée au Canada depuis 2018. Il y a eu des retards dans la prise en charge du paludisme avec un temps d'attente moyen de 4,55 jours entre l'apparition des symptômes et les soins médicauxNote de bas de page 10.
Presque tous les décès liés au paludisme chez les voyageurs sont attribuables à P. falciparum. Le taux de mortalité global du paludisme attribuable à P. falciparum importé varie d'environ 1 % à 5 % et augmente à 20 % chez les personnes atteintes de paludisme grave, même lorsque la maladie est prise en charge dans des unités de soins intensifsNote de bas de page 11Note de bas de page 12. La progression d'une infection asymptomatique à un paludisme grave et compliqué peut être extrêmement rapide, et le décès peut survenir dans les 36 à 48 heures. Les facteurs les plus importants qui déterminent la survie du patient sont un diagnostic précoce et un traitement approprié.
Notes de bas de page
- Note de bas de page a
-
Cette carte se veut une aide visuelle seulement; voir l'annexe I pour des recommandations propres aux pays. Reproduit avec la permission de l'OMS, 2023.
Références
- Note de bas de page 1
-
Slinger, R, Giulivi, A, Bodie-Collins, M, et coll. Transfusion-transmitted malaria in Canada. CMAJ, 2001, vol. 164, no 3, p. 377-379.
- Note de bas de page 2
-
Ashley, EA et NJ White. The duration of Plasmodium falciparum infections. Malaria Journal, 2014, vol. 13, article no 500. Publié le 16 déc. 2014. doi:10.1186/1475-2875-13-500
- Note de bas de page 3
-
Davies. HD, Keystone J, Lester ML et R Gold. Congenital malaria in infants of asymptomatic women. CMAJ, 1992, vol. 146, no 10, p. 1755-1756.
- Note de bas de page 4
-
Brasil P, Zalis MG, de Pina-Costa A, et coll. Outbreak of human malaria caused by Plasmodium simium in the Atlantic Forest in Rio de Janeiro: a molecular epidemiological investigation. Lancet Global Health, 2017, vol. 5, no 10. e1038-e1046. doi:10.1016/S2214-109X(17)30333-9
- Note de bas de page 5
-
Ta TH, Hisam S, Lanza M, Jiram AI, Ismail N et JM Rubio. First case of a naturally acquired human infection with Plasmodium cynomolgi. Malaria Journal, 2014, vol. 13, article no 68. Publié le 24 février 2014 doi:10.1186/1475-2875-13-68
- Note de bas de page 6
-
Bell D, Wongsrichanalai C et JW Barnwell. Ensuring quality and access for malaria diagnosis: how can it be achieved? Nat Rev Microbiol, 2006, vol. 4, no 9, suppl., p. 682-695. doi:10.1038/nrmicro1474
- Note de bas de page 7
-
Organisation mondiale de la Santé. Rapport 2023 sur le paludisme dans le monde, 2023. Consulté le 8 décembre 2023. https://www.who.int/fr/teams/global-malaria-programme/reports/world-malaria-report-2023.
- Note de bas de page 8
-
Organisation mondiale de la Santé. Stratégie technique mondiale de lutte contre le paludisme 2016-2030, 2015. Consulté le 5 octobre 2023. https://iris.who.int/bitstream/handle/10665/176720/9789242564990_fre.pdf&ua=1?sequence=1
- Note de bas de page 9
-
Mace KE, Lucchi NW et KR Tan. Malaria Surveillance – United States, 2018. MMWR Surveill Summ, 2022, vol. 71, no 8, p. 1-35. Publié le 2 septembre 2022. doi:10.15585/mmwr.ss7108a1
- Note de bas de page 10
-
Communication personnelle, McCarthy AE, 2023.
- Note de bas de page 11
-
McCarthy AE, Morgan C, Prematunge C et J Geduld. Severe malaria in Canada, 2001-2013. Malaria Journal, 2015, vol. 14, article no 151. Publié le 11 avril 2015. doi:10.1186/s12936-015-0638-y
- Note de bas de page 12
-
Plewes K, Leopold SJ, Kingston HWF et AM Dondorp. Malaria: What's New in the Management of Malaria? Infect Dis Clin North Am, 2019, vol. 33, no 1, p. 39-60. doi:10.1016/j.idc.2018.10.002