Recours aux médicaments et aux consultations psychologiques chez les Canadiens atteints d'un trouble de l'humeur et/ou d'anxiété - PSPMC: Volume 37-5, mai 2017
Volume 37 · numéro 5 · mai 2017
Promotion de la santé et prévention des maladies chroniques au Canada
Naviguez cet article
Recours aux médicaments et aux consultations psychologiques chez les Canadiens atteints d'un trouble de l'humeur et/ou d'anxiété
Siobhan O'Donnell, M. Sc.Note de bas de page 1; Maria Syoufi, M. Sc.Note de bas de page 1; Wayne Jones, M.A., M. Sc.Note de bas de page 2; Kathryn Bennett, Ph. D.Note de bas de page 3; Louise Pelletier, M.D.Note de bas de page 1
https://doi.org/10.24095/hpcdp.37.5.04f
Cet article a fait l'objet d'une évaluation par les pairs.
Rattachement des auteurs
Correspondance : Siobhan O'Donnell, Agence de la santé publique du Canada, 785, av. Carling, IA : 6806B, Ottawa (Ontario) K1A 0K9; tél. : 613-301-7325; téléc. : 613-941-2057; courriel : siobhan.odonnell@phac-aspc.gc.ca
Résumé
Introduction : L'étude décrit le recours aux médicaments sur ordonnance et aux consultations psychologiques au cours des 12 derniers mois chez les Canadiens adultes ayant déclaré avoir reçu un diagnostic de trouble de l'humeur et/ou d'anxiété, les caractéristiques sociodémographiques et cliniques associées à ce recours et les raisons invoquées pour ne pas y recourir.
Méthodologie : L'Enquête sur les personnes ayant une maladie chronique au Canada - Composante sur les troubles de l'humeur et d'anxiété de 2014 a été utilisée. L'échantillon de l'étude (n = 2 916) a été divisé en quatre sous-groupes de traitement : (1) prend des médicaments seulement; (2) a reçu des consultations psychologiques seulement; (3) prend des médicaments et a reçu des consultations psychologiques; ou (4) n'a eu recours à aucun de ces deux traitements. Nous avons combiné les trois premiers sous-groupes et effectué des analyses descriptives et de régression logistique multivariée pour comparer ceux qui prenaient des médicaments et/ou avaient reçu des consultations psychologiques par rapport à ceux n'ayant pas eu recours à ces deux traitements. Nous avons pondéré toutes les estimations afin que les données soient représentatives de la population canadienne adulte vivant en logement privé dans l'une des 10 provinces et ayant déclaré avoir reçu un diagnostic de troubles de l'humeur et/ou d'anxiété.
Résultats : La majorité (81,8 %) des Canadiens adultes ayant déclaré avoir reçu un diagnostic de trouble de l'humeur et/ou d'anxiété ont indiqué prendre des médicaments et/ou avoir reçu des consultations psychologiques (47,6 % prenaient des médicaments seulement, 6,9 % avaient reçu des consultations psychologiques seulement et 27,3 % avaient eu recours aux deux modalités de traitement). Après ajustement des caractéristiques individuelles, le recours aux médicaments et/ou aux consultations psychologiques était significativement associé à un âge plus avancé, à un revenu du ménage plus élevé, à une résidence dans la région de l'Atlantique ou au Québec et à un trouble de l'humeur et d'anxiété concomitants ou à un trouble de l'humeur seulement. Le contrôle des symptômes sans l'utilisation de médicaments était la raison le plus souvent invoquée pour ne pas prendre de médicaments, et le désir de se débrouiller seul et la prise de médicaments figuraient parmi les raisons le plus souvent citées pour ne pas avoir bénéficié de consultations psychologiques.
Conclusion : La majorité des Canadiens adultes atteints d'un trouble de l'humeur et/ou d'anxiété diagnostiqué prenaient des médicaments, mais une moins grande proportion d'entre eux avaient reçu des consultations psychologiques. En dégageant les facteurs associés au recours à ces traitements et les raisons invoquées pour ne pas y recourir, cette étude met en lumière l'importance de discuter avec les patients des options de traitement et des obstacles perçus afin d'offrir un traitement adapté à leurs besoins et leurs préférences.
Mots-clés : troubles de l'humeur, troubles d'anxiété, médicaments, consultations psychologiques, traitement, enquêtes sur la santé, surveillance de la population, Enquête sur les personnes ayant une maladie chronique au Canada
Points saillants
- La majorité (81,8 %) des Canadiens adultes ayant déclaré avoir reçu un diagnostic de trouble de l'humeur et/ou d'anxiété ont indiqué prendre des médicaments sur ordonnance et/ou avoir bénéficié de consultations psychologiques au cours des 12 derniers mois.
- Les médicaments sur ordonnance étaient plus souvent déclarés que les consultations psychologiques pour le traitement de ces troubles.
- La prise de médicaments et les consultations psychologiques étaient significativement associées à l'âge, au revenu du ménage et au type de trouble.
- Le contrôle des symptômes sans médicaments était la raison le plus souvent invoquée pour ne pas prendre de médicaments pour gérer son trouble.
- Le désir de se débrouiller seul et la prise de médicaments figuraient parmi les raisons le plus souvent citées pour ne pas avoir bénéficié de consultations psychologiques.
- Les résultats de l'étude mettent en lumière l'importance de discuter avec les patients des options de traitement et des obstacles qu'ils perçoivent afin d'offrir un traitement adapté à leurs besoins et à leurs préférences.
Introduction
Les troubles de l'humeur et d'anxiété sont parmi les principales maladies mentales au CanadaNote de base de page 1 : en 2013, on estime à 3 millions le nombre de Canadiens adultes ayant déclaré avoir reçu un diagnostic de trouble de l'humeur et/ou d'anxiétéNote de base de page 2. Bien qu'il existe des traitements efficaces, des études récentes ont révélé que ces troubles de santé mentale sont sous-diagnostiquésNote de base de page 3Note de base de page 4Note de base de page 5Note de base de page 6Note de base de page 7 ou que, s'ils sont diagnostiqués, les patients reçoivent souvent un traitement sous-optimal ou n'en reçoivent aucunNote de base de page 7Note de base de page 8Note de base de page 9Note de base de page 10. L'adoption de stratégies visant à améliorer l'accès et le recours à des traitements fondés sur les données probantes pourrait contribuer au bien-être des personnes aux prises avec ces troublesNote de base de page 11.
Divers types de traitements sont offerts, allant des traitements cliniques conventionnels comme la pharmacothérapie et la psychothérapieNote de base de page 12Note de base de page 13Note de base de page 14 à des traitements plus récents (seuls ou en association), comme la thérapie cognitivo-comportementale en ligneNote de base de page 15, la phythothérapieNote de base de page 16, la méditationNote de base de page 17 ou l'activité physique et l'exerciceNote de base de page 18Note de base de page 19.
La pharmacothérapie et la psychothérapie sont toutes deux considérées comme des traitements de première ligne efficacesNote de base de page 12 et sont souvent combinées pour obtenir une réponse optimaleNote de base de page 14Note de base de page 20. Outre l'efficacité des traitements, les décisions quant au choix du traitement pharmacologique et du traitement psychologique sont influencées par d'autres facteurs, comme les préférences du patient et son observance du traitement, la réponse au traitement, la disponibilité des traitements et leur accessibilité, les services et la formation des fournisseurs de soins ainsi que des considérations financièresNote de base de page 21Note de base de page 22.
Quelques études ont documenté le diagnostic et le traitement des personnes présentant des symptômes compatibles avec un trouble de l'humeur et/ou d'anxiétéNote de base de page 23Note de base de page 24Note de base de page 25. Cependant, à notre connaissance, aucune n'a présenté de données nationales sur l'utilisation des deux traitements les plus établis (c'est-à-dire les médicaments sur ordonnance et la psychothérapie) parmi les Canadiens adultes atteints de ces troubles.
À l'aide des données de l'Enquête sur les personnes ayant une maladie chronique au Canada - Composante sur les troubles de l'humeur et d'anxiété (EPMCC-THA) de 2014, nous décrivons le recours aux médicaments sur ordonnance et aux consultations psychologiques dans un échantillon représentatif à l'échelle nationale de Canadiens adultes vivant dans un logement privé et ayant déclaré avoir reçu un diagnostic de trouble de l'humeur et/ou d'anxiété. Plus précisément, (1) nous décrivons leur recours aux médicaments sur ordonnance et aux consultations psychologiques pour mieux gérer leur(s) trouble(s), (2) nous comparons les caractéristiques sociodémographiques et cliniques associées au recours à ces stratégies de traitement et (3) nous examinons les raisons qui expliquent cette absence de recours.
Méthodologie
Source de données et échantillon
L'EPMCC-THA 2014, enquête transversale de suivi de l'Enquête sur la santé dans les collectivités canadiennes (ESCC) - Composante annuelle 2013, a été menée auprès de Canadiens de 18 ans et plus vivant dans un logement privé dans l'une des 10 provinces et ayant déclaré avoir reçu un diagnostic de trouble de l'humeur et/ou d'anxiété par un professionnel de la santé. L'enquête a été administrée par du personnel formé au moyen d'entrevues téléphoniques structurées (en français ou en anglais) pendant deux périodes de collecte de données : de novembre à décembre 2013 et de février à mars 2014.
Les répondants ont été sélectionnés à partir de ceux de l'ESCC 2013 : ce sont ceux qui ont répondu « oui » lorsqu'on leur a demandé s'ils avaient reçu un diagnostic de trouble de l'humeur et/ou d'anxiété par un professionnel de la santé ayant duré (ou dont on s'attendait à ce qu'il dure) six mois ou plusNote de base de page 26. Sur les 5 875 répondants choisis pour l'EPMCC-THA 2014, 3 361 ont répondu au questionnaire (taux de réponse = 68,9 %). Les résidents des trois territoires (Yukon, Territoires du Nord-Ouest et Nunavut), les personnes qui vivent dans des réserves autochtones ou sur des terres de la Couronne, les personnes qui vivent en établissement, les membres à temps plein des Forces armées canadiennes et les résidents de certaines régions éloignées ont été exclus de l'enquête, soit globalement environ 3 % de la population cible. Pour cette étude, les répondants qui ont répondu « non » lorsqu'on leur a demandé s'ils étaient actuellement atteints d'un trouble de l'humeur et/ou d'anxiété diagnostiqué (par rapport au fait d'avoir déjà reçu un diagnostic) ont été exclus (n = 445), de sorte que notre échantillon final comptait 2 916 répondants.
La méthodologie de l'EPMCC-THA de 2014 et les caractéristiques sociodémographiques de l'échantillon final ont été décrites ailleursNote de base de page 27. Le terme « trouble de l'humeur et/ou d'anxiété » s'applique ici aux personnes ayant indiqué avoir obtenu un diagnostic de trouble de l'humeur seulement, de trouble d'anxiété seulement ou de troubles de l'humeur et d'anxiété concomitants.
Mesures
Sous-groupes de traitement
Les répondants ont été classés dans quatre sous-groupes de traitement mutuellement exclusifs en fonction de leurs réponses à trois questions concernant leur recours aux médicaments sur ordonnance et aux consultations psychologiques : « Actuellement, prenez-vous des médicaments sur ordonnance pour votre [trouble de l'humeur/ trouble d'anxiété/ trouble de l'humeur ou d'anxiété]? » (« oui », « non ») et « Au cours des 12 derniers mois, avez-vous consulté, en personne ou par téléphone, les personnes suivantes au sujet de votre [trouble de l'humeur/ trouble d'anxiété/ trouble de l'humeur ou d'anxiété]? » (« médecin de famille ou omnipraticien »; « psychiatre »; « psychologue »; « travailleur ou travailleuse sociale, conseiller ou psychothérapeute »; « infirmier(ère) ou infirmier(ère) praticien(ne) »; « autre médecin ou spécialiste »; « autre professionnel de la santé »; « aucune »), puis, lorsque la réponse à la deuxième question n'était pas « aucune » : « Au cours des 12 derniers mois, avez-vous reçu des consultations psychologiques pour vous aider à gérer votre [trouble de l'humeur/ trouble d'anxiété/ trouble de l'humeur ou d'anxiété]? » (« oui », « non »).
En fonction de leurs réponses à ces questions, les répondants ont été classés en quatre sous-groupes mutuellement exclusifs : (1) prend des médicaments sur ordonnance seulement; (2) a reçu des consultations psychologiques au cours des 12 derniers mois seulement; (3) prend des médicaments et a reçu des consultations psychologiques; ou (4) n'a eu recours à aucun de ces deux traitements. Pour l'analyse, les trois premiers sous-groupes de traitement ont été combinés pour former le sous-groupe « prend des médicaments et/ou a reçu des consultations psychologiques ». La figure 1 illustre le processus de classement des répondants dans ces quatre sous-groupes.
Figure 1
Processus de sélection des répondants et de classement en quatre sous-groupes de traitement mutuellement exclusifs (n = 2 916), EPMCC-THA 2014
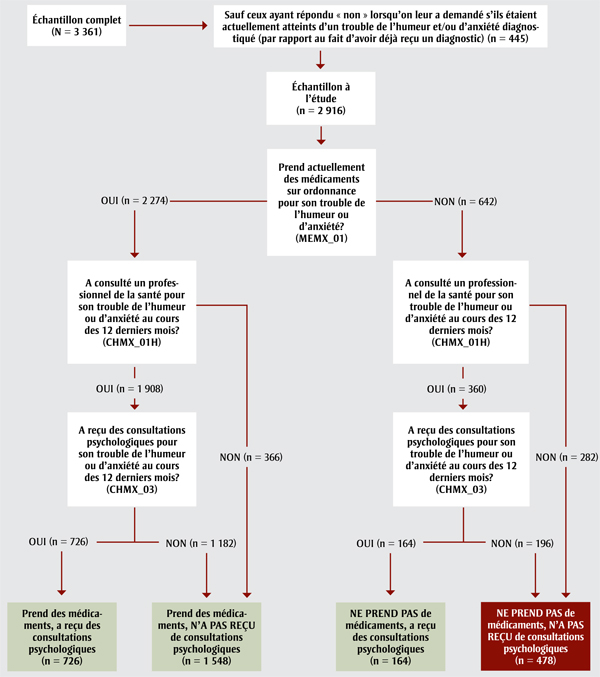
Abréviations : EPMCC-THA, Enquête sur les personnes ayant une maladie chronique au Canada - Composante sur les troubles de l'humeur et d'anxiété; n, fréquence non pondérée.
Remarque : MEMX_01, CHMX_01H et CHMX_03 sont des noms de variables. Pour les analyses, les sous-groupes de traitement dans les encadrés verts ont été combinés pour former un sous-groupe « médicaments et/ou consultations psychologiques ».
Figure 1 : Équivalent textuel
La figure 1 illustre comme les répondants ont été classes en sous-groupes mutuellement exclusifs en fonction du traitement. En fonction de leurs réponses à ces ques-tions, les répondants ont été classés en quatre sous-groupes mutuellement exclusifs : (1) prend des médicaments sur ordonnance seulement (n = 1 548); (2) a reçu des consultations psychologiques au cours des 12 derniers mois seulement (n = 164); (3) prend des médicaments et a reçu des consultations psychologiques (n = 726); ou (4) n'a eu recours à aucun de ces deux traitements (n = 478). Pour l'ana-lyse, les trois premiers sous-groupes de traitement ont été combinés pour former le sous-groupe « prend des médicaments et/ ou a reçu des consultations psycholo-giques ».
Caractéristiques sociodémographiques et cliniques
Les caractéristiques sociodémographiques analysées étaient le sexe (féminin, masculin), l'âge (groupes d'âge : 18 à 34 ans, 35 à 49 ans, 50 à 64 ans et 65 ans et plus), l'état matrimonial (célibataire ou jamais marié(e); veuf(ve), séparé(e) ou divorcé(e); marié(e) ou en union libre), le plus haut niveau de scolarité du répondant (pas de diplôme d'études post-secondaires ou diplôme d'études post-secondaires), le statut d'immigration (immigrant, non-immigrant); l'identité autochtone (autochtone, non-autochtone), la zone géographique (Colombie-Britannique, région des Prairies, Ontario, Québec, région de l'Atlantique), le milieu de résidence (urbain, rural) et le quintile ajusté de suffisance de revenu du ménage (déciles calculés par Statistique CanadaNote de base de page * transformés en quintiles). Nous les avons ensuite répartis comme suit : (1) 1er et 2e quintiles (les plus faibles); (2) 3e quintile (intermédiaire) et (3) 4e et 5e quintiles (les plus élevés).
Les caractéristiques cliniques analysées étaient le type de trouble (trouble de l'humeur seulement, trouble d'anxiété seulement et troubles de l'humeur et d'anxiété concomitants), la durée du trouble, c'est-à-dire le nombre d'années écoulées depuis le diagnostic (0 à 4 ans, 5 à 19 ans et 20 ans et plus) et le nombre de comorbidités physiques (0, 1 à 2 et 3 ou plus). Nous avons déterminé le nombre de ces dernières à l'aide des réponses à la question concernant les maladies diagnostiquées par un professionnel de la santé ayant duré (ou dont on s'attendait à ce qu'elles durent) six mois ou plus, en particulier l'asthme, l'arthrite, les maux de dos, la maladie pulmonaire obstructive chronique, le diabète, les maladies cardiaques, le cancer, un accident vasculaire cérébral, les maladies intestinales, notamment la maladie de Crohn et la colite ulcéreuse, et la maladie d'Alzheimer ou autres formes de démence. Chaque maladie a été considérée comme une comorbidité physique.
Raisons pour ne pas prendre de médicaments sur ordonnance ou pour ne pas recevoir de consultations psychologiques afin de mieux gérer les symptômes liés au trouble de l'humeur et/ou d'anxiété
Les personnes qui ont répondu « non » à la question concernant la prise de médicaments sur ordonnance ou le recours à des consultations psychologiques au cours des 12 derniers mois ont été invitées à en fournir les raisons. Il s'agissait de questions ouvertes avec des options multiples de réponses que l'enquêteur classait en fonction d'une liste prédéfinie. Les choix de raisons pour ne plus prendre ou n'avoir jamais pris de médicaments sur ordonnance étaient les suivants : « aucun médicament n'a été prescrit », « effets secondaires », « trop coûteux, aucune assurance », « contrôlé sans l'utilisation de médicaments », « gêné(e), mal à l'aise ou préoccupé(e) par l'opinion des autres », « ne veut pas devenir dépendant(e) », « autre » et « aucune raison ». Les choix de raisons pour ne pas avoir reçu de consultations psychologiques étaient les suivants : « ne sait pas où aller », « contraintes de temps (trop occupé(e), responsabilités familiales, horaire de travail) », « temps d'attente trop long », « trop coûteux, aucune couverture par l'assurance », « préfère se débrouiller seul(e) pour gérer son état », « prend des médicaments pour gérer son état », « trop gêné(e), mal à l'aise ou préoccupé(e) par l'opinion des autres », « autre » et « aucune raison ».
Analyses statistiques
Nous avons effectué des analyses descriptives en tableau croisé pour décrire les caractéristiques sociodémographiques et cliniques des répondants en fonction du traitement. Nous avons réalisé des tests du chi carré (variables catégorielles) et une analyse de régression linaire (variables numériques, par ex. l'âge) pour étudier la relation entre les caractéristiques des répondants et le recours aux médicaments et/ou aux consultations psychologiques par rapport à l'absence de recours à ces traitements. Nous avons ensuite effectué une analyse de régression logistique multivariée pour examiner l'association indépendante entre les caractéristiques des répondants et le recours aux médicaments et/ou aux consultations psychologiques, par rapport à l'absence de recours à ces traitements. Les données manquantes formaient moins de 10 % des données d'origine dans le modèle. La signification statistique a été établie à p < 0,05. Nous avons aussi effectué des analyses descriptives pour examiner les raisons invoquées pour ne pas prendre de médicaments sur ordonnance et pour ne pas avoir reçu de consultations psychologiques au cours des 12 derniers mois.
Pour tenir compte de la répartition de l'échantillon et de la conception de l'enquête, nous avons pondéré toutes les estimations avec les poids d'enquête générés par Statistique Canada afin que les données soient représentatives de la population canadienne adulte vivant en logement privé dans l'une des 10 provinces et ayant déclaré avoir reçu un diagnostic de trouble de l'humeur et/ou d'anxiété. Les poids d'échantillonnage ont été ajustés par Statistique Canada pour tenir compte des exclusions, de la sélection de l'échantillon, des taux de répondants admissibles, des non-réponses et de l'autorisation de partager et de jumeler les donnéesNote de base de page 28. Nous avons également calculé des estimations de la variance (intervalles de confiance à 95 % et coefficients de variation) en utilisant les poids de rééchantillonnage bootstrap fournis avec les donnéesNote de base de page 29. Seuls les résultats dont le coefficient de variation était inférieur à 33,3 % sont présentés, conformément aux lignes directrices de Statistique CanadaNote de base de page 28. Toutes les analyses ont été réalisées avec le logiciel SAS Enterprise Guide, version 5.1 (SAS Institute Inc., Cary, Caroline du Nord, États-Unis).
Résultats
Population à l'étude par sous-groupe de traitement
La majorité (81,8 %) des Canadiens de 18 ans et plus ayant déclaré avoir reçu un diagnostic de trouble de l'humeur et/ou d'anxiété a indiqué avoir pris des médicaments sur ordonnance et/ou avoir reçu des consultations psychologiques au cours des 12 derniers mois. Parmi ces répondants, près de la moitié (47,6 %) ont déclaré avoir pris des médicaments seulement, 6,9 % avoir reçu des consultations psychologiques seulement et 27,3 % avoir pris des médicaments et reçu des consultations psychologiques. Près du cinquième (18,2 %) des répondants ont déclaré n'avoir eu recours à aucun de ces traitements. La relation entre les caractéristiques individuelles et la prise de médicaments et les consultations psychologiques (par rapport à l'absence de recours à ces traitements) était significative pour ce qui est de l'âge, de l'état matrimonial et du type de trouble. Ceux ayant indiqué n'avoir recouru à aucun de ces traitements étaient plus susceptibles d'être plus jeunes, célibataires ou jamais mariés et atteints d'un trouble d'anxiété seulement (tableau 1).
| Médicaments et/ou consultations psychologiques (n = 2 438; 81,8 %) | Médicaments seulement (n = 1 548; 47,6 %) | Consultations psychologiques seulement (n = 164; 6,9 %) | Médicaments et consultations psychologiques (n = 726; 27,3 %) | Aucun (n = 478; 18,2 %) | Médicaments et/ou consultations psychologiques par rapport à aucun traitement Test du chi carré |
|
|---|---|---|---|---|---|---|
| % (IC à 95 %) | % (IC à 95 %) | % (IC à 95 %) | % (IC à 95 %) | % (IC à 95 %) | valeur p | |
| CARACTÉRISTIQUES SOCIODÉMOGRAPHIQUES | ||||||
| Sexe | ||||||
| Femmes | 81,8 (78,8 à 84,8) | 47,9 (44,0 à 51,8) | 7,2 (5,0 à 9,3) | 26,7 (23,1 à 30,4) | 18,2 (15,2 à 21,2) | 0,966 |
| Hommes | 81,7 (77,4 à 85,9) | 47,0 (41,0 à 53,0) | 6,4tableau 1 note de base de page a (3,2 à 9,5) | 28,3 (22,5 à 34,1) | 18,3 (14,1 à 22,6) | |
| Âge (ans) | ||||||
| Âge moyen | 48,0 (47,1 à 48,4) | 51,0 (49,8 à 52,2) | 35,1 (32,4 à 37,8) | 46,0 (44,4 à 47,5) | 42,2 (40,3 à 44,2) | < 0,001tableau 1 note de base de page btableau 1 note de base de page * |
| Groupes d'âge | ||||||
| 18 à 34 | 71,4 (65,5 à 77,4) | 30,5 (24,0 à 36,9) | 15,3tableau 1 note de base de page a (10,0 à 20,7) | 25,7 (19,1 à 32,2) | 28,6 (22,6 à 34,5) | < 0,001tableau 1 note de base de page * |
| 35 à 49 | 85,0 (80,5 à 89,5) | 44,3 (37,2 à 51,5) | 6,5tableau 1 note de base de page a (3,4 à 9,5) | 34,2 (26,6 à 41,9) | 15,0 (10,5 à 19,5) | |
| 50 à 64 | 84,7 (80,8 à 88,6) | 56,0 (50,6 à 61,3) | 2,8tableau 1 note de base de page a (1,3 à 4,4) | 25,9 (21,2 à 30,5) | 15,3 (11,4 à 19,2) | |
| 65 et plus | 87,3 (83,5 à 91,0) | 66,6 (61,0 à 72,2) | NDtableau 1 note de base de page c | 19,4 (14,4 à 24,3) | 12,7 (9,0 à 16,5) | |
| État matrimonial | ||||||
| Célibataire ou jamais marié(e) | 76,1 (71,2 à 81,0) | 37,4 (31,5 à 43,3) | 12,6tableau 1 note de base de page a (8,4 à 16,7) | 26,1 (20,7 à 31,5) | 23,9 (19,0 à 28,8) | 0,006tableau 1 note de base de page * |
| Veuf(ve), séparé(e) ou divorcé(e) | 85,8 (81,6 à 90,0) | 50,5 (43,6 à 57,4) | NDtableau 1 note de base de page c | 30,5 (24,1 à 36,9) | 14,2 (10,0 à 18,4) | |
| Marié(e) ou en union libre | 83,1 (79,9 à 86,2) | 51,3 (46,7 à 56,0) | 4,9tableau 1 note de base de page a (2,8 à 7,0) | 26,8 (22,4 à 31,3) | 16,9 (13,8 à 20,1) | |
| Niveau de scolarité du répondant | ||||||
| Pas de diplômes d'études post-secondaires | 79,1 (75,3 à 83,0) | 51,2 (46,7 à 55,7) | 7,0tableau 1 note de base de page a (4,6 à 9,5) | 20,9 (17,1 à 24,7) | 20,9 (17,0 à 24,7) | 0,084 |
| Diplôme d'études post-secondaires | 83,5 (80,3 à 86,7) | 45,3 (40,7 à 50,0) | 6,8tableau 1 note de base de page a (4,4 à 9,2) | 31,4 (26,8 à 36,1) | 16,5 (13,3 à 19,7) | |
| Quintile de suffisance de revenu du ménage | ||||||
| Q1 ou Q2 (les plus faibles) |
78,7 (74,9 à 82,6) | 45,1 (40,6 à 49,7) | 5,3tableau 1 note de base de page a (3,4 à 7,2) | 28,3 (23,7 à 32,8) | 21,3 (17,4 à 25,1) | 0,103 |
| Q3 (intermédiaire) | 83,4 (78,2 à 88,6) | 53,4 (45,5 à 61,3) | 8,3tableau 1 note de base de page a (3,8 à 12,9) | 21,6 (15,4 à 27,9) | 16,6 (11,4 à 21,8) | |
| Q4 ou Q5 (les plus élevés) |
84,2 (80,6 à 87,7) | 46,8 (41,2 à 52,4) | 7,7tableau 1 note de base de page a (4,3 à 11,1) | 29,7 (23,8 à 35,5) | 15,8 (12,3 à 19,4) | |
| Statut d'immigration | ||||||
| Non-immigrant | 82,2 (79,7 à 84,8) | 47,1 (43,5 à 50,7) | 7,4 (5,4 à 9,3) | 27,7 (24,3 à 31,3) | 17,8 (15,2 à 20,3) | 0,459 |
| Immigrant | 79,8 (69,9 à 87,8) | 51,0 (39,4 à 62,6) | NDtableau 1 note de base de page c | 24,6tableau 1 note de base de page a (15,9 à 33,3) | 21,2tableau 1 note de base de page a (12,2 à 30,1) | |
| Identité autochtone | ||||||
| Non-autochtone | 81,8 (79,1 à 84,4) | 46,4 (42,7 à 50,1) | 7,2 (5,2 à 9,2) | 28,2 (24,5 à 31,8) | 18,2 (15,6 à 20,9) | 0,942 |
| Autochtone | 81,5 (74,1 à 88,9) | 50,6 (40,2 à 61,0) | NDtableau 1 note de base de page c | 22,2tableau 1 note de base de page a (12,4 à 31,9) | 18,5tableau 1 note de base de page a (11,1 à 25,9) | |
| Zone géographique | ||||||
| Colombie-Britannique | 81,3 (74,4 à 88,2) | 57,1 (47,7 à 66,4) | NDtableau 1 note de base de page c | 16,3tableau 1 note de base de page a (9,4 à 23,3) | 18,7tableau 1 note de base de page a (11,8 à 25,6) | 0,078 |
| Région des Prairies | 79,4 (74,1 à 84,7) | 45,8 (38,7 à 53,0) | 8,0tableau 1 note de base de page a (3,3 à 12,8) | 25,5 (18,2 à 32,9) | 20,6 (15,3 à 25,9) | |
| Ontario | 79,5 (75,1 à 83,9) | 42,6 (37,3 à 47,9) | 5,9tableau 1 note de base de page a (3,1 à 8,8) | 31,0 (25,2 à 36,8) | 20,5 (16,1 à 24,9) | |
| Québec | 85,8 (81,1 à 90,5) | 46,8 (39,4 à 54,2) | 7,7tableau 1 note de base de page a (3,5 à 12,0) | 31,2 (24,6 à 37,9) | 14,2tableau 1 note de base de page a (9,5 à 18,9) | |
| Région de l'Atlantique | 88,6 (84,7 à 92,5) | 60,6 (53,4 à 67,7) | NDtableau 1 note de base de page c | 22,5 (16,3 à 28,7) | 11,4tableau 1 note de base de page a (7,5 à 15,3) | |
| Milieu de résidence | ||||||
| Rural | 81,8 (77,0 à 86,5) | 55,2 (49,2 à 61,2) | 5,6tableau 1 note de base de page a (2,9 à 8,4) | 20,9 (16,1 à 25,7) | 18,2 (13,5 à 23,0) | 0,995 |
| Urbain | 81,8 (79,0 à 84,5) | 46,0 (42,2 à 49,8) | 7,1 (5,1 à 9,2) | 28,6 (24,8 à 32,4) | 18,2 (15,5 à 21,0) | |
| CARACTÉRISTIQUES CLINIQUES | ||||||
| Type de trouble | ||||||
| Trouble de l'humeur seulement | 81,9 (78,1 à 85,7) | 58,4 (53,2 à 63,6) | 3,2tableau 1 note de base de page a (1,9 à 4,5) | 20,3 (16,3 à 24,3) | 18,1 (14,3 à 21,9) | 0,049tableau 1 note de base de page * |
| Trouble d'anxiété seulement | 76,9 (71,3 à 82,5) | 44,1 (37,2 à 50,9) | 12,5tableau 1 note de base de page a (7,4 à 17,5) | 20,4tableau 1 note de base de page a (13,0 à 27,8) | 23,1 (17,5 à 28,7) | |
| Troubles de l'humeur et d'anxiété concomitants | 85,0 (81,3 à 88,6) | 36,5 (31,3 à 41,7) | 7,6tableau 1 note de base de page a (4,1 à 11,1) | 40,8 (35,0 à 46,6) | 15,0 (11,4 à 18,7) | |
| Durée du trouble (ans) | ||||||
| 0 à 4 | 80,8 (75,8 à 85,9) | 35,1 (29,0 à 41,3) | 15,0 (10,4 à 19,7) | 30,7 (24,1 à 37,2) | 19,2 (14,1 à 24,2) | 0,857 |
| 5 à 19 | 82,0 (78,3 à 85,6) | 52,0 (46,9 à 57,2) | 4,6tableau 1 note de base de page a (2,3 à 6,9) | 25,3 (20,6 à 30,1) | 18,0 (14,4 à 21,7) | |
| 20 et plus | 82,7 (78,6 à 86,8) | 52,1 (46,4 à 57,7) | 2,4tableau 1 note de base de page a (0,8 à 4,0) | 28,2 (22,6 à 33,9) | 17,3 (13,2 à 21,4) | |
| Comorbidités physiques (nombre) | ||||||
| 0 | 82,4 (78,6 à 86,1) | 45,6 (40,1 à 51,2) | 9,3tableau 1 note de base de page a (5,8 à 12,8) | 27,5 (21,9 à 33,0) | 17,6 (13,9 à 21,4) | 0,271 |
| 1 à 2 | 80,1 (76,6 à 83,6) | 46,7 (42,1 à 51,3) | 6,1tableau 1 note de base de page a (3,9 à 8,3) | 27,4 (22,9 à 31,8) | 19,9 (16,4 à 23,4) | |
| 3 ou plus | 85,4 (80,3 à 90,6) | 56,6 (49,1 à 64,1) | NDtableau 1 note de base de page c | 26,6 (19,0 à 34,1) | 14,6tableau 1 note de base de page a (9,4 à 19,7) | |
Abréviations : EPMCC-THA, Enquête sur les personnes ayant une maladie chronique au Canada - Composante sur les troubles de l'humeur et d'anxiété; IC, intervalle de confiance; n, fréquence non pondérée; ND, non déclarable; Q, quintile. Remarque : Les pourcentages et les IC à 95 % sont basés sur des données pondérées. Forte variabilité d'échantillonnage (coefficient de variation compris entre 16,6 % et 33,3 %). Analyse de régression linéaire. Coefficient de variation supérieur à 33,3 %. Statistiquement significatif à p < 0,05. |
||||||
Association entre les caractéristiques individuelles et le recours aux médicaments et/ou aux consultations psychologiques par rapport à l'absence de recours à ces traitements
Après ajustement pour tenir compte de toutes les caractéristiques sociodémographiques et cliniquesNote de base de page †, nos résultats montrent que le recours aux médicaments et/ou aux consultations psychologiques (par rapport à l'absence de recours) sont significativement associées à (rapport des cotes [RC] ajusté [IC à 95 %]) : un âge plus avancé (RC = 3,9 [1,8 à 8,2] chez les 65 ans et plus, RC =2,4 [1,3 à 4,5] chez les 50 à 64 ans et RC =2,5 [1,4 à 4,5] chez les 35 à 49 ans, par rapport aux 18 à 34 ans), une suffisance du revenu du ménage plus élevée (RC =1,9 [1,3 à 2,9] dans les quintiles Q4 et Q5 par rapport à Q1 et Q2), une résidence dans la région de l'Atlantique (RC =2,4 [1,4 à 4,2]) ou au Québec (RC =1,8 [1,1 à 3,0]) par rapport à l'Ontario et un trouble de l'humeur et un trouble d'anxiété concomitants (RC =2,2 [1,4 à 3,5] ou un trouble de l'humeur seulement (RC =1,9 [1,2 à 2,9]) par rapport à un trouble d'anxiété seulement (tableau 2).
| RC ajustétableau 2 note de base de page a (IC à 95 %) | valeur p | |
|---|---|---|
| CARACTÉRISTIQUES SOCIODÉMOGRAPHIQUES | ||
| Sexe | ||
| Femmes | 1,4 (0,9 à 2,1) | 0,150 |
| Hommes | Référence | |
| Groupes d'âge (ans) | ||
| 35 à 49 | 2,5 (1,4 à 4,5) | 0,002tableau 2 note de base de page * |
| 50 à 64 | 2,4 (1,3 à 4,5) | 0,007tableau 2 note de base de page * |
| 65 et plus | 3,9 (1,8 à 8,2) | 0,000tableau 2 note de base de page * |
| 18 à 34 | Référence | |
| État matrimonial | ||
| Célibataire ou jamais marié(e) | 1,1 (0,7 à 1,8) | 0,638 |
| Veuf(e), séparé(e) ou divorcé(e) | 1,2 (0,8 à 2,0) | 0,385 |
| Marié(e) ou en union libre | Référence | |
| Niveau de scolarité du répondant | ||
| Diplôme d'études post-secondaires | 1,3 (0,9 à 1,9) | 0,140 |
| Pas de diplôme d'études post-secondaires | Référence | |
| Quintile de suffisance du revenu du ménage | ||
| Q3 (intermédiaire) | 1,4 (0,9 à 2,3) | 0,135 |
| Q4 ou Q5 (les plus élevés) | 1,9 (1,3 à 2,9) | 0,002tableau 2 note de base de page * |
| Q1 ou Q2 (les plus faibles) | Référence | |
| Statut d'immigration | ||
| Non-immigrant | 2,0 (0,7 à 6,1) | 0,206 |
| Immigrant | Référence | |
| Identité autochtone | ||
| Non-autochtone | 0,9 (0,4 à 1,7) | 0,637 |
| Autochtone | Référence | |
| Zone géographique | ||
| Colombie-Britannique | 1,1 (0,7 à 2,0) | 0,650 |
| Région des Prairies | 0,9 (0,5 à 1,4) | 0,615 |
| Québec | 1,8 (1,1 à 3,0) | 0,032tableau 2 note de base de page * |
| Région de l'Atlantique | 2,4 (1,4 à 4,2) | 0,002tableau 2 note de base de page * |
| Ontario | Référence | |
| Milieu de résidence | ||
| Urbain | 1,1 (0,7 à 1,7) | 0,615 |
| Rural | Référence | |
| CARACTÉRISTIQUES CLINIQUES | ||
| Type de trouble | ||
| Trouble de l'humeur seulement | 1,9 (1,2 à 2,9) | 0,007tableau 2 note de base de page * |
| Troubles de l'humeur et d'anxiété concomitants | 2,2 (1,4 à 3,5) | 0,001tableau 2 note de base de page * |
| Trouble d'anxiété seulement | Référence | |
| Durée du trouble (ans) | ||
| 0 à 4 | 1,7 (0,9 à 3,0) | 0,101 |
| 5 à 19 | 1,3 (0,8 à 2,2) | 0,246 |
| 20 et plus | Référence | |
| Comorbidités physiques (nombre) | ||
| 0 | 1,0 (0,5 à 1,9) | 0,948 |
| 1 à 2 | 0,8 (0,5 à 1,4) | 0,427 |
| 3 ou plus | Référence | |
Abréviations : EPMCC-THA, Enquête sur les personnes ayant une maladie chronique au Canada - Composante sur les troubles de l'humeur et d'anxiété; IC, intervalle de confiance; n, fréquence non pondérée; RC, rapport de cotes; Q, quintile. Remarque : Les RC et les IC à 95 % sont basés sur des données pondérées. Ajusté en fonction de toutes les variables du modèle, soit le sexe, l'âge, l'état matrimonial, le niveau de scolarité du répondant, les quintiles de suffisance de revenu du ménage ajustés, le statut d'immigration, l'identité autochtone, la région géographique, le milieu de résidence, le type de trouble, la durée du trouble et le nombre de comorbidités physiques. Statistiquement significatif à p < 0,05. |
||
Raisons invoquées pour ne pas avoir eu recours aux médicaments sur ordonnance et aux consultations psychologiques
Les trois raisons les plus fréquentes étaient « contrôlé sans l'utilisation de médicaments » (41,8 %), « autre » (29,4 %) et « effets secondaires » (24,6 %). Dans le cas de ceux ayant déclaré ne pas avoir reçu de consultations psychologiques au cours des 12 derniers mois, les trois principales raisons étaient les suivantes : « préfère se débrouiller seul(e) pour gérer son état » (31,0 %), « autre » (30,8 %) et « prend des médicaments pour gérer son état » (30,2 %) (figure 2).
Figure 2
Raisons invoquées pour ne pas prendre de médicaments sur ordonnance (n = 642) ou pour ne pas avoir reçu de consultation psychologique au cours des 12 derniers mois (n = 1 378) parmi les Canadiens de 18 ans et plus ayant déclaré avoir reçu un diagnostic de trouble de l'humeur et/ou d'anxiété, EPMCC-THA 2014
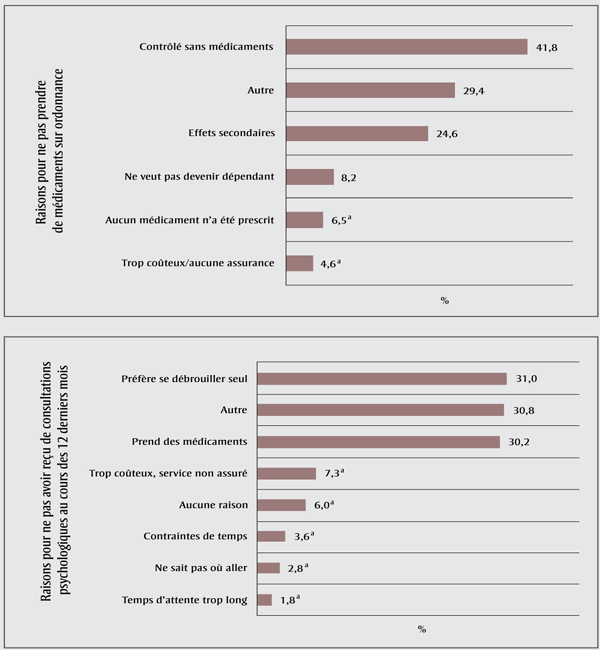
Abréviations : EPMCC-THA, Enquête sur les personnes ayant une maladie chronique au Canada - Composante sur les troubles de l'humeur et d'anxiété; n, fréquence non pondérée.
Remarque : Les pourcentages sont basés sur les données pondérées et leur somme ne donne pas 100 % car les répondants pouvaient fournir plus d'une raison.
a Forte variabilité d'échantillonnage (coefficient de variation compris entre 16,6 % et 33,3 %).
Figure 2 : Équivalent textuel
Les trois raisons les plus fréquentes pour ne pas avoir recours aux médicaments étaient « contrôlé sans l'utilisation de médica-ments » (41,8 %), « autre » (29,4 %) et « effets secondaires » (24,6 %). Dans le cas de ceux ayant déclaré ne pas avoir reçu de consultations psychologiques au cours des 12 derniers mois, les trois principales rai-sons étaient les suivantes : « préfère se débrouiller seul(e) pour gérer son état » (31,0 %), « autre » (30,8 %) et « prend des médicaments pour gérer son état » (30,2 %).
Analyse
Pour mieux gérer leur(s) trouble(s), la majorité (81,8 %) des Canadiens adultes ayant déclaré avoir reçu un diagnostic de trouble de l'humeur et/ou d'anxiété ont déclaré avoir recours à des médicaments et/ou à des consultations psychologiques, mais près du cinquième des répondants (18,2 %) ont affirmé n'avoir eu recours à aucun de ces traitements. Les caractéristiques sociodémographiques et cliniques associées à la prise de médicaments et/ou aux consultations psychologiques sont l'âge, la suffisance du revenu du ménage, la zone géographique et le type de trouble.
Un âge plus avancé (35 ans et plus par rapport à 18 à 34 ans) était associé au recours aux médicaments et/ou aux consultations psychologiques. Ce résultat s'explique principalement par la grande proportion d'individus plus âgés (35 ans et plus) ayant recours aux médicaments, les plus jeunes (18 à 34 ans) étant quant à eux plus susceptibles d'avoir reçu des consultations psychologiques seulement ou de n'avoir recouru à aucun des deux traitements. Sans connaître les détails des symptômes des répondants, il est impossible de déterminer si ces résultats liés à l'âge sont dus à la gravité des symptômes (les symptômes étant moins graves chez les plus jeunes que chez les plus âgés) ou à d'autres facteurs tels que les préférences de traitement selon l'âge, la disponibilité du traitement, l'accès au traitement, etc. Cela dit, des études ont montré que les jeunes adultes préfèrent le traitement psychologique au traitement pharmacologiqueNote de base de page 30 et sont plus réticents que les plus âgés à consulter un professionnel pour obtenir de l'aideNote de base de page 31Note de base de page 32Note de base de page 33.
Nous avons constaté qu'une plus grande suffisance de revenu du ménage était associée au recours aux médicaments et/ou aux consultations psychologiques. Des études diverses démontrent que ceux dont le statut socio-économique est élevé ont un meilleur accès à presque tous les services de santé disponibles, bien que leur état de santé soit généralement meilleurNote de base de page 34. Une étude ayant évalué les déterminants qui amenaient les Canadiens adultes à consulter un médecin de famille, un psychiatre, un psychologue, un psychothérapeute ou un autre professionnel de la santé pour des problèmes de santé mentale a révélé que les personnes dont le niveau de scolarité était faible et dont la suffisance de revenu était moindre étaient moins susceptibles de recourir aux services de santé mentale, en particulier aux spécialistes en psychothérapieNote de base de page 35. De plus, les auteurs d'une étude canadienne qui visait à déterminer au moyen des données de l'ESCC les obstacles à l'obtention de services de santé mentale ont conclu que [traduction] « malgré l'assurance-maladie universelle, il existe des inégalités importantes quant à l'accès aux services de santé mentale pour les Canadiens à faible revenu »Note de base de page 36, p. 1.
Résider dans la région de l'Atlantique ou au Québec (par rapport à l'Ontario) s'est révélé associé au recours aux médicaments et/ou aux consultations psychologiques. On sait qu'il existe des différences dans l'utilisation des services de santé mentale d'une province à l'autreNote de base de page 35Note de base de page 37, et les résultats de notre étude pourraient donc refléter de réelles différences régionales. Toutefois, étant donné les nombreux facteurs sous-jacents susceptibles d'avoir pu contribuer à ces observations, nous préférons nous abstenir d'en tirer des conclusions précises.
Enfin, les troubles de l'humeur et d'anxiété concomitants et les troubles de l'humeur seulement (par rapport aux troubles d'anxiété seulement) se sont révélés associés au recours aux médicaments et/ou aux consultations psychologiques. Étant donné qu'en présence de troubles concomitants, les symptômes sont plus graves et les issues moins favorables pour la santé qu'en présence d'un seul troubleNote de base de page 38Note de base de page 39, il n'est pas surprenant que les personnes aux prises avec un trouble de l'humeur et un trouble d'anxiété concomitants aient été plus susceptibles de déclarer recourir aux deux traitements. Ce résultat est conforme aux données actuelles, qui favorisent les traitements pharmacologiques et psychologiques simultanés comme la thérapie cognitivo-comportementale, pour la gestion des personnes aux prises avec un trouble de l'humeur et un trouble d'anxiété concomitantsNote de base de page 40Note de base de page 41Note de base de page 42. Par ailleurs, on s'attendait à ce que les personnes atteintes d'un trouble de l'humeur seulement (par rapport à un trouble d'anxiété seulement) soient plus susceptibles de prendre des médicaments, à la lumière des données qui font état d'un traitement des troubles d'anxiété moins adéquat que celui de la dépressionNote de base de page 8.
Nous n'avons observé aucun RC ajusté significatif entre le type de traitement et le sexe, l'état matrimonial, le niveau de scolarité du répondant, le statut d'immigration, l'identité autochtone, le milieu de résidence, la durée du trouble ou le nombre de comorbidités physiques.
Comme nous l'avons déjà mentionné, le choix du traitement pharmacologique comme psychologique est influencé par un certain nombre de facteurs, dont les données cliniques concernant l'efficacité, les préférences du patient et son observance du traitement, la réponse au traitement, la disponibilité des traitements et leur accessibilité, la formation des fournisseurs de soins et des considérations financières. Bien que les consultations psychologiques aient démontré des effets comparables à ceux de la prise de médicaments pour plusieurs troubles dépressifs et anxieuxNote de base de page 43 et que certaines données laissent penser que la psychothérapie est généralement préférée à la pharmacothérapieNote de base de page 44Note de base de page 45, les résultats de notre étude démontrent que les personnes aux prises avec un trouble de l'humeur et/ou d'anxiété sont plus susceptibles d'être traitées au moyen de médicaments. Divers facteurs peuvent expliquer cette situation, notamment une connaissance limitée des bienfaits de la psychothérapie par les individus atteints, la disponibilité de ces services de santé mentale et leur accès, les préférences du médecin concernant le traitement et les coûts liés au traitement. Des mesures prises ailleurs dans le monde pour surmonter les problèmes d'accessibilité au traitement se sont révélées prometteuses : ainsi, en Australie et en Angleterre, des programmes de psychothérapie financés par l'État ont amélioré à la fois l'accès aux soins et les résultats cliniquesNote de base de page 46Note de base de page 47. Quelques provinces canadiennes explorent aussi cette possibilitéNote de base de page 48Note de base de page 49Note de base de page 50.
Parmi les raisons les plus fréquemment invoquées pour ne pas prendre de médicaments figuraient les suivantes : « contrôlé sans l'utilisation de médicaments » et « effets secondaires ». De même, au nombre des raisons fréquemment invoquées pour ne pas avoir reçu de consultations psychologiques figuraient les suivantes : « préfère se débrouiller seul(e) pour gérer son état » et « prend des médicaments ». La littérature indique que, parmi les personnes aux prises avec des troubles de santé mentale communs, une faible perception des réels besoins et certains obstacles liés à l'attitude, en particulier le désir de gérer soi-même son problème, sont les principales raisons pour ne pas entreprendre ou poursuivre toute forme de traitementNote de base de page 51. De plus, les effets secondaires du traitement sont des obstacles bien connus à l'utilisation des traitements pharmacologiques, en particulier parmi ceux atteints de troubles dépressifsNote de base de page 52, et la difficulté à reconnaître son propre besoin d'aide, le désir de ne compter que sur soi-même et les coûts sont parmi les obstacles les plus courants qui empêchent d'obtenir un traitement psychologique et de le poursuivreNote de base de page 53. Le fait pour le patient de comprendre son trouble et le processus de traitement ainsi que le fait d'avoir une relation positive avec son médecin traitant le stimulent à entreprendre un traitement pour gérer son trouble de l'humeur ou d'anxiété et à s'y conformerNote de base de page 13Note de base de page 52.
Bien qu'ayant reçu un diagnostic de trouble de l'humeur et/ou d'anxiété, près du cinquième (18,2 %) des Canadiens adultes atteints de ces troubles ont indiqué ne pas prendre de médicaments ni avoir reçu de consultations psychologiques au cours des 12 derniers mois. Par rapport aux répondants ayant recours aux médicaments et/ou aux consultations psychologiques, ils étaient souvent plus jeunes (18 à 34 ans), avaient un revenu familial plus bas et était atteints d'un trouble d'anxiété seulement. Fait intéressant, il a été démontré que les jeunes adultes qui privilégiaient fortement les consultations psychologiques par rapport au traitement pharmacologique mais n'en avaient pas reçu étaient nombreux à ne pas recevoir de traitement du toutNote de base de page 44, sans compter que l'insuffisance du revenu a une incidence sur le recours aux spécialistes en psychothérapieNote de base de page 35. Nous ignorons toutefois dans quelle mesure les symptômes de ces répondants étaient graves et à quel point ils nécessitaient un traitement. Il faut aussi garder à l'esprit le processus normal selon lequel les gens décident de suivre un traitement et le fait que l'on peut refuser un traitement pour des questions de principe ou autres.
Enfin, il est important de souligner que notre étude portait sur des cas autodéclarés de trouble de l'humeur et/ou d'anxiété diagnostiqué, mais que, comme l'a montré une étude récente menée au CanadaNote de base de page 25, jusqu'à 50 % des personnes qui présentaient des symptômes compatibles avec un trouble de l'humeur n'avaient pas obtenu de diagnostic. Par conséquent, notre échantillon ne constitue qu'un sous-ensemble de la population qui pourrait bénéficier d'un diagnostic et, au bout du compte, d'un traitement.
Points forts et limites
Notre étude comporte un certain nombre de points forts, notamment un large échantillon représentatif de la population et le fait que l'enquête ait été administrée par du personnel formé. Cependant, nos résultats devraient être interprétés en tenant compte d'un certain nombre de limites. En premier lieu, la possibilité de généraliser nos résultats est limitée en raison de l'exclusion, dans cette enquête, des trois territoires canadiens et de certaines populations présentant un risque accru de maladie mentale telles que les populations autochtonesNote de base de page 54Note de base de page 55 vivant dans des réserves ou sur des terres de la Couronne, les sans-abriNote de base de page 56, les patients vivant en établissementNote de base de page 57 et les personnes incarcéréesNote de base de page 58.
En deuxième lieu, nos résultats étant basés sur des données autodéclarées, un biais de rappel, un biais de désirabilité sociale ou une non-déclaration consciente ont pu entraîner une classification erronée des résultats ou des variables explicatives.
En troisième lieu, le taux de réponse de 68,9 % à l'EPMCC-THA 2014 a pu introduire un biais de non-réponse. Statistique Canada a cependant ajusté le poids des répondants pour tenir compte de l'absence des personnes exclues ou n'ayant pas répondu qui faisaient partie de la population ciblée par l'EPMCCNote de base de page 28.
En quatrième lieu, l'enquête n'a pas recueilli de renseignements sur des sujets importants en lien avec la gestion des troubles de l'humeur et/ou d'anxiété. Par exemple, elle ne comportait aucune question à propos des nouveaux types de consultations psychologiques tels que la thérapie et le soutien cognitivo-comportementale en ligne, le caractère adéquat du traitement reçu et la gravité des symptômes des répondants. Afin de mieux comprendre l'utilisation des médicaments et des consultations psychologiques pour la gestion des troubles de l'humeur et d'anxiété, ces thèmes pourraient être abordés dans une prochaine enquête. Cependant, pour faire en sorte que les répondants soient assez nombreux pour qu'on puisse obtenir des conclusions significatives, il serait préférable de cibler les personnes atteintes de troubles de santé mentale plutôt que de recourir à un sous-échantillon tiré d'une enquête populationnelle.
En cinquième lieu, une proportion étonnamment élevée de répondants a choisi « autre » comme raison à ne pas prendre de médicaments et/ou ne pas avoir reçu de consultations psychologiques, question que nous n'avons pas pu aborder dans cet article. Des études comportant une analyse qualitative en profondeur des obstacles potentiels suivie de tests cognitifs sur les choix de réponses prédéterminés sont nécessaires pour faire en sorte que ces derniers fournissent davantage d'information dans les enquêtes à venir. L'inclusion d'une question ouverte après le choix de réponse « autre » permettrait également de mieux explorer les obstacles potentiels dans les enquêtes à venir.
Enfin, un certain nombre de limites sont attribuables à la taille de l'échantillon. Par exemple, la mesure relative au statut d'immigration n'était pas assez sensible en ce qui concerne les difficultés auxquelles se heurtent les néo-Canadiens, parce que nous n'avons pas pu désagréger cette caractéristique en fonction du temps écoulé depuis l'immigration, en raison du petit nombre de répondants classés comme immigrants. De plus, vu le faible nombre de répondants ayant reçu des consultations psychologiques seulement (n = 164), nous avons dû agréger les quintiles de suffisance de revenu du ménage et les niveaux de scolarité pour nous assurer que nos estimations répondaient aux lignes directrices pour la diffusion des données de Statistique Canada relatives à la variabilité d'échantillonnageNote de base de page 28. Par ailleurs, certaines estimations relatives aux caractéristiques du sous-groupe ayant reçu des consultations psychologiques seulement comportaient une grande variabilité d'échantillonnage (coefficient de variation élevé), ce qui a limité notre capacité à tirer des conclusions concernant les différences possiblement significatives entre les quatre sous-groupes de traitement.
Conclusion
La grande majorité des Canadiens adultes ayant déclaré avoir reçu un diagnostic de trouble de l'humeur et/ou d'anxiété a affirmé avoir eu recours à des médicaments sur ordonnance et/ou des consultations psychologiques au cours des 12 derniers mois. Étant donné que les consultations psychologiques ont des effets comparables aux médicaments dans le cas de plusieurs troubles dépressifs et anxieux mais que d'après les résultats de notre étude, la plupart des Canadiens adultes ayant déclaré être atteints d'un trouble de l'humeur et/ou d'anxiété prennent des médicaments, il y a lieu d'approfondir l'étude de l'accès aux consultations psychologiques et le recours à ce service. En dégageant les facteurs associés au recours à ces traitements cliniques conventionnels et les raisons invoquées pour ne pas y avoir recours, cette étude met en lumière l'importance de discuter avec les patients des options de traitement et des obstacles perçus afin d'offrir un traitement adapté à leurs besoins et leurs préférences.
Remerciements
L'EPMCC-THA 2014 a été financée par l'Agence de la santé publique du Canada (ASPC) et conçue en collaboration avec Statistique Canada. L'élaboration de l'enquête a aussi été rendue possible grâce à la contribution des membres du Comité consultatif sur la surveillance de la santé mentale et de la maladie mentale de l'ASPC. L'Enquête sur la santé dans les collectivités canadiennes de 2013 a été réalisée par Statistique Canada en partenariat avec Santé Canada et l'ASPC et a bénéficié d'un financement du gouvernement canadien.
Conflits d'intérêt
Les auteurs déclarent n'avoir aucun conflit d'intérêts. Aucun soutien financier ou matériel externe n'a été obtenu pour la tenue de cette étude.
Contribution des auteurs
SO a effectué l'analyse statistique et a rédigé le manuscrit. Tous les auteurs ont contribué à la conception de l'étude, à l'analyse des données et à l'interprétation des résultats, ont effectué une révision critique du manuscrit et en ont approuvé la version finale.