Synthèse des données probantes – Exactitude des algorithmes des bases de données administratives pour la détermination des cas de trouble du spectre de l’autisme, de trouble du déficit de l’attention/hyperactivité et de trouble du spectre de l’alcoolisation fœtale : revue systématique

Accueil Revue PSPMC
Publié par : L'Agence de la santé publique du Canada
Date de publication : septembre 2022
ISSN: 2368-7398
Soumettre un article
À propos du PSPMC
Naviguer
Table des matières | Page suivante
Siobhan O'Donnell, M. Sc.; Sarah Palmeter, M.H.P.; Meghan Laverty, M. Sc.; Claudia Lagacé, M. Sc.
https://doi.org/10.24095/hpcdp.42.9.01f
Cet article a fait l'objet d'une évaluation par les pairs.
Rattachement des auteurs
Agence de la santé publique du Canada, Ottawa (Ontario), Canada
Correspondance
Siobhan O'Donnell, Centre de surveillance et de recherche appliquée, Direction générale de la promotion de la santé et de la prévention des maladies chroniques, Agence de la santé publique du Canada, 785, avenue Carling, IA 6806A, Ottawa (Ontario) K1A 0K9; tél. : 613-301-7325; courriel : siobhan.odonnell@phac-aspc.gc.ca.
Citation proposée
O'Donnell S, Palmeter S, Laverty M, Lagacé C. Exactitude des algorithmes des bases de données administratives pour la détermination des cas de trouble du spectre de l'autisme, de trouble du déficit de l'attention/hyperactivité et de trouble du spectre de l'alcoolisation fœtale : revue systématique. Promotion de la santé et prévention des maladies chroniques au Canada. 2022;42(9):401-433. https://doi.org/10.24095/hpcdp.42.9.01f
Résumé
Introduction. L'objectif de cette revue systématique était d'évaluer la validité des algorithmes des bases de données administratives utilisés pour repérer les cas de trouble du spectre de l'autisme (TSA), de trouble du déficit de l'attention/hyperactivité (TDAH) et de trouble du spectre de l'alcoolisation fœtale (TSAF).
Méthodologie. L'équipe de recherche a interrogé les systèmes MEDLINE, Embase, Global Health et PsycInfo afin de trouver des études, publiées en anglais ou en français entre 1995 et 2021, qui valident des algorithmes servant à recenser les cas de TSA, de TDAH et de TSAF dans les bases de données administratives. L'équipe de recherche a également consulté la littérature grise et les listes de références des études incluses. Deux évaluatrices ont procédé, de manière indépendante, à la sélection de la littérature, à l'extraction de l'information pertinente, à l'évaluation de la qualité des rapports, au risque de biais et à l'applicabilité et elles ont réalisé une synthèse qualitative des données probantes. PROSPERO CRD42019146941.
Résultats. Parmi les 48 articles évalués en texte intégral, 14 ont été inclus dans la revue. Aucune étude n'a été trouvée pour le TSAF. Malgré les sources de biais possibles et la grande hétérogénéité des études, les résultats donnent à penser que l'augmentation du nombre de codes de diagnostic de TSA que requiert une seule source de données augmente la spécificité et la valeur prédictive positive au détriment de la sensibilité. Les algorithmes les plus performants pour l'identification des cas de TSA reposent sur une combinaison de sources de données, la base de données sur les demandes de remboursement des médecins étant la meilleure source. Une étude a révélé que les données sur l'éducation pourraient améliorer l'identification des cas de TSA (sensibilité accrue) chez les enfants d'âge scolaire lorsqu'elles sont combinées aux données sur les demandes de remboursement des médecins; toutefois, d'autres études incluant des sujets sans TSA sont nécessaires pour évaluer pleinement l'exactitude diagnostique de ces algorithmes. Pour ce qui est du TDAH, il n'y a pas eu suffisamment d'information pour évaluer l'incidence du nombre de codes de diagnostic ou d'autres sources de données sur l'exactitude des algorithmes.
Conclusion. Selon certaines données probantes, il est possible de repérer les cas de TSA et de TDAH à l'aide de données administratives; toutefois, il existe peu d'études qui évaluent la capacité des algorithmes à établir une distinction fiable entre les sujets qui présentent le trouble étudié et les sujets qui ne le présentent pas. Il n'y a aucune donnée probante sur le TSAF. Des études de qualité méthodologique supérieure sont nécessaires pour comprendre tout le potentiel de l'utilisation des données administratives pour l'identification de ces troubles.
Mots-clés : trouble du spectre de l'autisme, trouble du déficit de l'attention/hyperactivité, trouble du spectre de l'alcoolisation fœtale, algorithmes, étude de validation, données administratives, surveillance en santé publique
Points saillants
- Peu d'études ont validé les algorithmes des bases de données administratives servant à recenser les cas de TSA et de TDAH. Aucune étude de validation n'a été trouvée pour le TSAF.
- En raison de la grande hétérogénéité des études dans la façon dont elles ont été conçues et menées, il n'a pas été possible de faire une synthèse quantitative des résultats.
- Selon certaines données probantes, il est possible de repérer les cas de TSA et de TDAH à l'aide de données administratives; toutefois, il existe peu d'études qui évaluent la capacité des algorithmes à établir une distinction fiable entre les sujets qui présentent le trouble étudié et les sujets qui ne le présentent pas.
- Les algorithmes les plus performants utilisés pour l'identification des cas de TSA reposent sur une combinaison de sources de données administratives, les données sur les demandes de remboursement des médecins étant la meilleure source.
- Des études de qualité supérieure sont essentielles pour tirer pleinement parti des données administratives pour la surveillance de ces troubles et la recherche en la matière.
Introduction
Les troubles neurodéveloppementaux, un ensemble d'affections qui apparaissent tôt dans la vie, se caractérisent par des déficits du développement physique, de l'apprentissage, du langage ou du comportementNote de bas de page 1. Sans effacer les vastes répercussions personnelles et sociétales qu'ils entraînent, on sait que la détection et l'intervention précoces permettent d'améliorer les résultats chez les personnes atteintes de certains types de troubles neurodéveloppementaux, notamment le trouble du spectre de l'autisme (TSA), le trouble du déficit de l'attention/hyperactivité (TDAH) et le trouble du spectre de l'alcoolisation fœtale (TSAF)Note de bas de page 2Note de bas de page 3Note de bas de page 4Note de bas de page 5. Une meilleure compréhension du fardeau épidémiologique de ces troubles au Canada est essentielle à la mise en œuvre des politiques publiques, notamment pour l'établissement de programmes et de services.
Les bases de données administratives sur la population, qui sont conçues pour la gestion du système de santé et la rémunération des médecins, offrent un moyen efficace et économique de fournir des données épidémiologiques longitudinales. C'est pourquoi ces données sont de plus en plus utilisées pour assurer la surveillance des maladies chroniquesNote de bas de page 6Note de bas de page 7Note de bas de page 8, mener des recherches sur les maladies et les résultats des traitementsNote de bas de page 9 et réaliser des études sur la qualité des soinsNote de bas de page 10Note de bas de page 11. Toutefois, les bases de données administratives sur la santé n'ont pas que des avantages : elles ont aussi certaines limites, en particulier un risque d'erreur de classificationNote de bas de page 12.
L'exactitude des codes de diagnostic ou de leur combinaison (algorithme) à des fins de surveillance ou de rechercheNote de bas de page 13 dépend de plusieurs facteurs, dont la qualité de la base de données, l'affection particulière à identifier et la validité des codes de diagnostic au sein du groupe de patientsNote de bas de page 12. Par conséquent, des études de validation sont nécessaires pour évaluer l'exactitude des algorithmes servant à la détermination des casNote de bas de page 14. Cette validation consiste à quantifier le nombre de fois où l'algorithme donne le même résultat qu'un test de référence, par exemple un diagnostic au dossier médicalNote de bas de page 12. En ce sens, l'algorithme peut être considéré comme un test diagnostique et on peut effectuer des mesures de l'exactitude diagnostique. Les résultats des études de validation sont généralement présentés sous forme d'estimations de la sensibilité et de la spécificité de l'algorithme, qui expriment la mesure dans laquelle l'algorithme réussit à identifier correctement les personnes qui ont l'affection étudiée et celles qui ne l'ont pas, respectivementNote de bas de page 15Note de bas de page 16. D'autres mesures statistiques de l'exactitude diagnostique sont utilisables, par exemple la valeur prédictive positive (VPP) et la valeur prédictive négative (VPN).
À notre connaissance, aucun examen publié n'a évalué la validité des algorithmes des bases de données administratives sur la santé pour la surveillance des troubles neurodéveloppementaux que sont le TSA, le TDAH et le TSA et pour la recherche en la matière. Ainsi, l'objectif principal de cette revue systématique était de combler cette lacune. L'objectif secondaire était d'examiner l'incidence du couplage de données administratives liées à la santé et de données administratives non liées à la santé (éducation ou services sociaux) sur l'exactitude de ces algorithmes.
Méthodologie
Les résultats de cette revue systématique sont présentés conformément à la déclaration PRISMA (Preferred Reporting Items for Systematic Reviews and Meta-Analyses)Note de bas de page 17. Aucune approbation éthique n'était requise car nous n'avons pas recueilli de données primaires.
Protocole et enregistrement
Le protocole de la revue systématique a été enregistré dans le registre prospectif international des revues systématiques (PROSPERO 2019 CRD42019146941), a été publié le 16 décembre 2019 et est accessible en ligne.
Stratégie de recherche
Une recherche systématique dans les systèmes MEDLINE, Embase, Global Health et PsycInfo a été effectuée afin de répertorier toutes les études de validation fondées sur des données administratives pour déterminer les cas de TSA, de TDAH ou de TSAF et qui ont été publiées, en anglais ou en français, entre janvier 1995 et mars 2021. L'année 1995 a été choisie comme année de début pour les recherches dans les bases de données car il s'agit également de l'année de début de la collecte des données dans le Système canadien de surveillance des maladies chroniques, un réseau de collaboration composé de systèmes provinciaux et territoriaux de surveillance administrative de la santé financé par l'Agence de la santé publique du Canada. Une bibliothécaire de référence a élaboré la stratégie de recherche à l'aide de vedettes-matières médicales et de mots-clés liés aux troubles étudiés (par ex. « exp trouble du spectre de l'autisme/ »), aux données administratives (par ex. « exp assurance maladie/ »), aux tests de référence (par ex. « exp dossiers médicaux/ ») et aux tests de validation (par ex. « sensibilité et spécificité/ »). La stratégie de recherche initiale a été élaborée dans MEDLINE et examinée par des pairs avant d'être adoptée pour les autres bases de données (annexe A). De plus, la littérature grise a fait l'objet de deux types de recherche : une recherche avancée sur Google et une recherche parmi les sites Web d'organisations et d'organismes compétents. Enfin, les listes de références des rapports de surveillance pertinents tirés de la littérature grise ainsi que les articles qui répondaient aux critères d'admissibilité de la revue ont fait l'objet de recherches manuelles pour trouver d'autres études.
Critères d'admissibilité
Pour être incluses, les études, quelle que soit leur conception, devaient comporter :
- l'évaluation ou la validation d'un ou de plusieurs algorithmes de bases de données administratives sur la santé par rapport à un test de référence (critères cliniques établis, diagnostic au dossier médical, dossier médical électronique ou mesure autodéclarée par le patient) pour identifier un cas de TSA, de TDAH ou de TSAF;
- au moins une mesure de l'exactitude diagnostique (sensibilité, spécificité, VPP, VPN, aire sous la courbe ROC [Receiver Operating Characteristic] [ou statistique C], indice de Youden, coefficient kappa ou rapport de vraisemblance).
Un algorithme de base de données administratives a été défini comme un ensemble de règles servant à repérer les cas de maladie à partir de données administratives, en fonction d'éléments comme le type de source de données, le nombre d'années de données administratives, le ou les code(s) de diagnostic ou de médicament et le nombre d'enregistrements de données administratives (contacts) avec un ou plusieurs code(s) de diagnostic ou de médicamentNote de bas de page 13. Il devait inclure des données administratives sur la santé mais pouvait également inclure d'autres types de données administratives, comme des données sur l'éducation ou les services sociaux.
Ces algorithmes pouvaient être fondés sur les données administratives provenant soit d'une base de données administratives sur la santé, soit d'un système d'information clinique ou sur la santé. Une base de données administratives sur la santé a été définie comme un ensemble de renseignements recueillis systématiquement ou passivement à des fins administratives seulement pour la gestion des soins de santé des patientsNote de bas de page 18, alors qu'un système d'information clinique ou sur la santé a été défini comme un ensemble de données administratives complétées par des renseignements cliniques détaillés au moyen de dossiers de santé électroniquesNote de bas de page 19.
Les résumés, les éditoriaux et les commentaires ont été exclus de cette revue, tout comme les études publiées avant 1995 ou dans une langue autre que l'anglais ou le français.
Sélection des études et collecte des données
Deux évaluatrices (CL et SO) ont procédé chacune de leur côté à un tri fondé sur le titre et le résumé de toutes les notices bibliographiques et de tous les articles issus des recherches dans les bases de données électroniques, de la littérature grise et des listes de références des rapports de surveillance pour en déterminer l'admissibilité. En l'absence de consensus sur une étude donnée, cette dernière a été soumise à un deuxième tri. Pour chaque étude retenue à l'étape du tri fondé sur le titre et le résumé, deux évaluatrices (ML et SO) ont passé en revue de manière indépendante le texte intégral de l'étude pour en déterminer l'admissibilité et, lorsque l'étude était exclue, la raison de l'exclusion a été consignée. En cas de désaccord entre les évaluatrices sur l'inclusion ou l'exclusion d'un article, une troisième évaluatrice (CL) a été consultée. Les listes de références de tous les articles retenus à l'étape de l'examen du texte intégral ont fait l'objet d'une recherche manuelle fondée sur le même processus de tri à deux niveaux mené par deux évaluatrices (SO et SP).
Les renseignements pertinents, extraits des articles retenus à l'aide d'un modèle élaboré pour cette revue systématique et mis à l'essai avant utilisation, sont l'auteur, l'année, l'emplacement géographique, la cohorte de l'étude, le type de source de données administratives, les algorithmes des bases de données administratives et les éléments connexes, le test de référence, les critères diagnostiques de référence et les mesures de l'exactitude diagnostique. L'extraction a été réalisée par une évaluatrice (ML) et les résultats ont été vérifiés par une seconde évaluatrice (SO). Tout désaccord a été résolu par consensus ou, au besoin, par une tierce partie (CL).
Évaluations de la qualité des rapports, du risque de biais et de l'applicabilité
Les études retenues ont fait l'objet d'une évaluation de la qualité des rapports à l'aide de la liste de vérification modifiée de 40 points STARD (Standards for the Reporting of Diagnostic Accuracy Studies)Note de bas de page 12 (annexe B) et d'une évaluation du risque de biais et de l'applicabilité à l'aide de l'outil révisé QUADAS-2 (Quality Assessment of Diagnostic Accuracy Studies)Note de bas de page 20 (annexe C). Ces évaluations ont été effectuées par une évaluatrice (ML) et vérifiées par une seconde évaluatrice (SO). Tout désaccord a été résolu par consensus ou, au besoin, par une troisième évaluatrice (CL).
Synthèse et analyse des données
En raison de la grande hétérogénéité des études dans la façon dont elles ont été conçues et menées, il n'a pas été possible de réaliser une synthèse quantitative des résultats, mais l'équipe de recherche a effectué une synthèse narrative des résultats au moyen de texte et de tableaux pour les troubles étudiés. Les constats au sein d'une même étude et entre études ont été analysés conformément aux directives du Centre for Reviews and DisseminationNote de bas de page 21. Dans ses recommandations finales, l'équipe de recherche a pris en considération non seulement l'exactitude diagnostique des algorithmes des bases de données administratives inclus dans les études, mais aussi la qualité des rapports, le risque de biais et les préoccupations relatives à l'applicabilité de chaque étude.
Résultats
Résultats de la recherche
Le diagramme de flux PRISMA de la figure 1 présente le processus de sélection des étudesNote de bas de page 17. Au total, 5 918 documents ont été répertoriés dans le cadre des recherches dans les bases de données, et 11 autres documents ont été repérés dans d'autres sources (littérature grise et listes de référence des rapports de surveillance). Après l'élimination des doublons, 4 133 documents issus des recherches dans les bases de données ont été soumis à un tri (d'après le titre et le résumé) et 4 085 d'entre eux ont été jugés inadmissibles et ont donc été exclus. Parmi les 48 documents ayant fait l'objet d'une évaluation en texte intégral pour admissibilité, 34 ont été exclus (17 n'utilisaient pas de base de données administratives sur la santé, 6 utilisaient une base de données administratives sur la santé mais n'étaient pas des études de validation, 8 ne validaient pas d'algorithme de base de données administratives sur la santé et 3 ont été exclus pour d'autres raisons) et 14 documents (études) ont été retenus pour la revue. Aucun des 11 documents répertoriés dans la littérature grise et les listes de références des rapports de surveillance n'a été inclus dans la revue. Aucune autre étude n'a été trouvée à la suite de la recherche manuelle dans les listes de références des articles inclus.
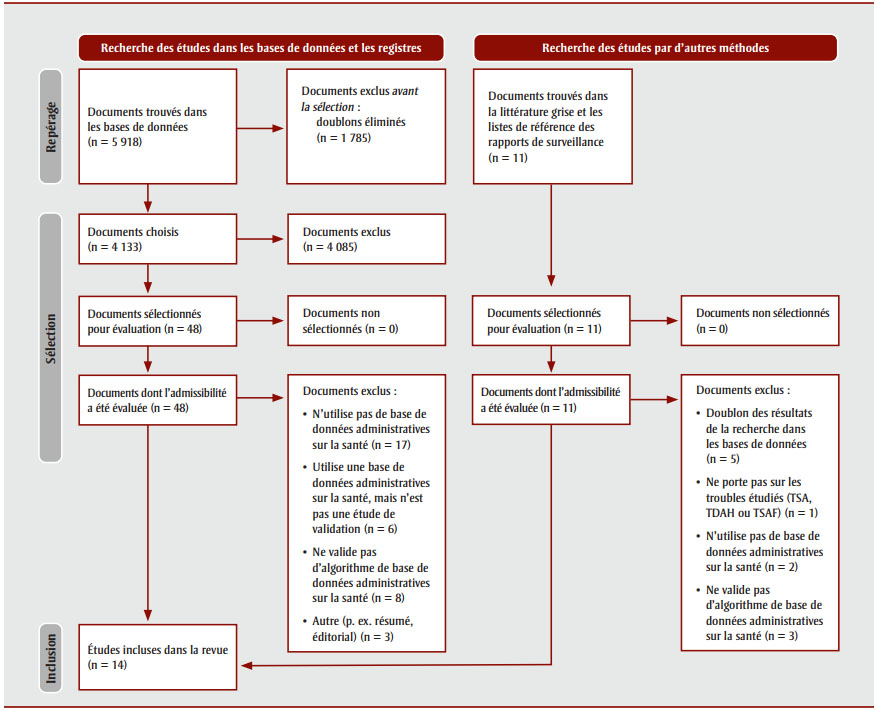
Figure 1 - Équivalent textuel
Cette figure illustre le diagramme de flux PRISMA pour le repérage, la sélection et l'inclusion des études dans la synthèse de données probantes.
D'une part, une recherche a été effectuée dans les bases de données et les registres pour des études, comme suit :
- n = 5918 documents trouvés dans les bases de données, dont n = 1785 documents étaient des doublons qui ont été exclus avant la sélection.
- n = 4133 documents ont été choisis pour la sélection, dont n = 4085 ont été exclus.
- n = 48 documents ont été sélectionnés pour évaluation, donc n = 0 documents ont été non sélectionnés
- On a évalué l'admissibilité de n = 48 documents, dont les documents suivants ont été exclus :
- N'utilise pas de base de données administratives sur la santé (n = 17)
- Utilise une base de données administratives pour la santé, mais n'est pas une étude de validation (n = 6)
- Ne valide pas d'algorithme de base de données administratives sur la santé (n = 8)
- Autre (p. ex. résumé, éditorial) (n = 3)
D'autre part, une recherche a été effectuée par d'autres méthodes, comme suit :
- n = 11 documents ont été trouvés dans la littérature grise et les listes de référence des rapports de surveillance.
- n = 11 documents ont été sélectionnés pour évaluation, donc n = 0 documents ont été non sélectionnés
- On a évalué l'admissibilité de n = 11 documents, dont les documents suivants ont été exclus :
- Doublon des résultats de la recherche dans les bases de données (n = 5)
- Ne porte pas sur les troubles étudiés (TSA, TDAH ou TSAF) (n = 1)
- N'utilise pas de base de données administratives sur la santé (n = 2)
- Ne valide pas d'algorithme de base de données administratives sur la santé (n = 3)
Au final, n = 14 études ont été incluses dans la revue.
Remarque : Modèle PRISMA tiré de Page MJ et alNote de bas de page 17
Caractéristiques des études incluses
Les caractéristiques des 14 études inclusesNote de bas de page 22Note de bas de page 23Note de bas de page 24Note de bas de page 25Note de bas de page 26Note de bas de page 27Note de bas de page 28Note de bas de page 29Note de bas de page 30Note de bas de page 31Note de bas de page 32Note de bas de page 33Note de bas de page 34Note de bas de page 35 sont présentées dans le tableau 1. Dix études portent sur le TSANote de bas de page 22Note de bas de page 23Note de bas de page 24Note de bas de page 25Note de bas de page 26Note de bas de page 27Note de bas de page 28Note de bas de page 29Note de bas de page 30Note de bas de page 31 et les quatre autres sur le TDAHNote de bas de page 32Note de bas de page 33Note de bas de page 34Note de bas de page 35. Aucune étude n'a été trouvée pour le TSAF.
| Premier auteur, année Pays | Population de validation Âge | Taille de l'échantillon | Source de données administratives | Années de données administratives | Codes de diagnostic inclus dans l'algorithme |
|---|---|---|---|---|---|
| TSA | |||||
| Bickford, 2020Note de bas de page 22 Canada |
Enfants de 1 à 14 ans, nés en Colombie-Britannique entre le 1er avril 2000 et le 31 décembre 2009, évalués dans l'un des centres du British Columbia Autism Assessment Network entre le 1er avril 2004 et le 31 décembre 2014 ou ayant reçu une désignation de TSA du ministère de l'Éducation entre le 1er septembre 2004 et le 30 juin 2015.De 1 à 14 ans. |
8 670 (cas et non-cas) | Bases de données administratives sur la santéNote de bas de page a : dossiers de congé de l'hôpital et demandes de remboursement des médecins | 2000-2014 | Dossiers de congé de l'hôpital : CIM-9 299.x; CIM-10-CA F84.x Demandes de remboursement des médecins : CIM-9 299.x |
| Brooks, 2021Note de bas de page 23 Canada | Enfants et jeunes de 1 à 24 ans au 31 décembre 2011, dont les données figurent dans la base de données Electronic Medical Record Primary Care (base de données alimentée par plus de 350 médecins de famille de l'Ontario) et dont la date de naissance est valide, qui sont inscrits auprès d'un médecin praticien en exercice utilisant le dossier médical électronique (DME) depuis plus de 2 ans, qui sont vivants à la date de chargement des données et qui ont un DME depuis au moins 1 an. De 1 à 24 ans. |
10 000 (cas et non-cas) | Bases de données administratives sur la santéNote de bas de page a : dossiers de congé de l'hôpital, visites à l'urgence, chirurgies externes, demandes de remboursement des médecins | ND | Dossiers de congé de l'hôpital, chirurgies externes : CIM-9 299.x; CIM-10-CA F84.xDemandes de remboursement des médecins : code de facturation du RAMO pour les médecins 299 |
| Brooks, 2021Note de bas de page 24Note de bas de page b Canada |
Enfants et jeunes de 1 à 24 ans au 31 décembre 2011, dont les données figurent dans la base de données Electronic Medical Record Primary Care (base de données alimentée par plus de 350 médecins de famille de l'Ontario) et dont la date de naissance est valide, qui sont inscrits auprès d'un médecin praticien en exercice utilisant le dossier médical électronique (DME) depuis plus de 2 ans, qui sont vivants à la date de chargement des données et qui ont un DME depuis au moins 1 an. De 1 à 24 ans. |
10 000 (cas et non-cas) | Système d'information clinique ou sur la santéNote de bas de page c : dossiers de santé électroniques | ND | Codes de facturation du RAMO pour les médecins 299, 315 |
| Burke, 2014Note de bas de page 25 États-Unis |
Enfants et jeunes de 2 à 20 ans au moment de la première réclamation pour un TSA ou pour un trouble lié au TSA, qui sont assurés par un important régime national privé d'assurance-maladie. Pour être admissibles, les cas devaient être inscrits au régime pendant une période minimale continue de 6 mois avant et après la première réclamation pour un TSA ou pour un trouble lié au TSA et n'avoir aucune réclamation associée à un diagnostic de trouble désintégratif de l'enfance ou de syndrome de Rett. De 2 à 20 ans. |
432 (cas et non-cas) | Base de données administratives sur la santéNote de bas de page a : réclamations d'assurance privée pour des services médicaux, pharmaceutiques et de santé comportementale | 2001-2009 | TSA : CIM-9 299.00 à 299.01, 299.80 à 299.81, 299.9 |
| Coleman, 2015Note de bas de page 26 États-Unis |
Enfants et jeunes de moins de 18 ans inscrits à l'un des régimes d'assurance-maladie participants en date de décembre 2010 et à qui avait été attribué au moins un code de diagnostic de TSA, mais qui n'avaient pas été diagnostiqués dans un centre spécialisé en TSA. Moins de 18 ans. |
1 272 (cas seulement) | Base de données administratives sur la santéNote de bas de page a et système d'information clinique ou sur la santéNote de bas de page c : réclamations d'assurance et dossiers de santé électroniques |
1995-2010 | CIM-9 299.0, 299.9, 299.8 |
| Coo, 2017Note de bas de page 27 Canada |
Enfants de 2 à 14 ans, nés entre 1997 et 2009, qui ont un diagnostic administratif de TSA ou dont le cas a été confirmé par un fournisseur de services en matière de comportement ou de handicap pour les enfants et les jeunes du Manitoba le 31 décembre 2011 ou avant cette date. De 2 à 14 ans. |
2 610 (cas seulement) | Bases de données administratives sur la santéNote de bas de page a et base de données sur l'éducation : dossiers de congé de l'hôpital, demandes de remboursement des médecins, services de santé mentale et données sur l'éducation | 1997-2011 | Dossiers de congé de l'hôpital : CIM-9-MC 299.0, 299.8, 299.9; CIM-10-CA F84.0, F84.1, F84.5, F84.8, F84.9 (dans tout champ de diagnostic) Données sur l'éducation : CATEGORYN=ASD (enfant ayant reçu du financement au titre de la catégorie des besoins particuliers pour le TSA) |
| Dodds, 2009Note de bas de page 28 Canada |
Enfants nés entre 1989 et 2002, et évalués pour un TSA par une équipe de spécialistes entre 2001 et 2005. Âge non indiqué. |
264 (cas et non-cas) | Bases de données administratives sur la santéNote de bas de page a : dossiers de congé de l'hôpital, demandes de remboursement des médecins et données sur les patients externes en santé mentale | 1989-2005 | CIM-9 299.x ou CIM-10 F84.x (champ de diagnostic principal ou secondaire) |
| Hagberg, 2017Note de bas de page 29 Royaume-Uni |
Enfants issus d'un accouchement simple nés entre 1990 et 2011, ayant fait l'objet d'un suivi d'au moins trois ans depuis la naissance. Âge non indiqué. |
37 (cas seulement) | Système d'information clinique ou sur la santéNote de bas de page c : dossiers de santé électroniques | 1990-2014 | Codes Read : E140.00, E140000, E140100, E140.12, E140.13, E140z00, Eu84000, Eu84011, Eu84012, Eu84100, Eu84z11, Eu84500, Eu84.00, Eu84y00, Eu84z00 |
| Lauritsen, 2010Note de bas de page 30 Danemark |
Enfants nés entre 1990 et 1999 dont le ou les parent(s) ou tuteur(s) légaux résident au Danemark et qui ont reçu un diagnostic d'autisme infantile déclaré. Âge non indiqué. |
499 (cas seulement) | Base de données administratives sur la santéNote de bas de page a : données sur les patients hospitalisés et les patients externes en psychiatrie | 1990-2001 | CIM-8 299.00 ou CIM-10 F84.0 (diagnostic principal ou secondaire) |
| Surén, 2019Note de bas de page 31 Norvège |
Enfants nés entre 1999 et 2009, inscrits à l'étude de cohorte Norwegian Mother, Father and Child Cohort Study, qui ont reçu un diagnostic d'autisme déclaré dans le registre des patients norvégien entre 2008 et 2014, qui étaient âgés de 5 à 15 ans à la fin du suivi, dont le dossier de patient était disponible et qui n'avaient pas fait l'objet d'une évaluation clinique dans le cadre de l'étude sur l'autisme. De 5 à 15 ans. |
553 (cas seulement) | Base de données administratives sur la santéNote de bas de page a : données des fournisseurs de soins de santé mentale, des hôpitaux somatiques et des experts-conseils du secteur privé | 2008-2014 | CIM-10 F84.x |
| TDAH | |||||
| Daley, 2014Note de bas de page 32 États-Unis |
Enfants de 3 à 9 ans au moment du premier diagnostic, assurés par l'un des huit organismes de gestion des soins ou ayant consulté l'un des deux établissements de santé communautaires entre 2004 et 2010, qui répondaient à la définition de cas de TDAH et qui n'avaient pas reçu de diagnostic de retard mental ou de trouble envahissant du développement. De 3 à 9 ans. |
500 (cas seulement) | Système d'information clinique ou sur la santéNote de bas de page c : dossiers de santé électroniques | 2004-2010 | CIM-9-MC 314.0x |
| Gruschow, 2016Note de bas de page 33 États-Unis |
Patients du réseau de soins de santé du Children's Hospital of Philadelphia, nés entre 1987 et 1995 (âge médian de 17,9 ans), cumulant au moins 2 visites et résidant au New Jersey au moment de leur dernière visite, qui n'avaient pas été désignés comme ayant une déficience intellectuelle et qui avaient au moins 12 ans lors de leur dernière visite. Les enfants ayant un diagnostic de TDAH consigné dans leur dossier de santé électronique et les enfants sans ce diagnostic ont été identifiés. Âge médian (intervalle interquartile) : 17,9 (15,9 à 19,1) ans |
2 030 (cas) 807 (non-cas) |
Système d'information clinique ou sur la santéNote de bas de page c : dossiers de santé électroniques | 2001+ | CIM-9-MC 314.x |
| Mohr-Jensen, 2016Note de bas de page 34 Danemark |
Enfants et jeunes de 4 à 15 ans ayant reçu un diagnostic déclaré de trouble hyperkinétique pour la première fois entre 1995 et 2005. De 4 à 15 ans. |
372 (cas seulement) | Base de données administratives sur la santéNote de bas de page a : données des hôpitaux psychiatriques | 1995-2005 | CIM-10 F90.x |
| Morkem, 2020Note de bas de page 35 Canada |
Enfants et adultes de 4 ans et plus identifiés à partir d'une seule clinique, avec une entrée valide pour l'année de naissance et le sexe, et une consultation en soins primaires au cours de l'année d'étude ou de l'année précédente (de 2008 à 2015). Les patients présentant certains problèmes médicaux ont été exclus. 4 ans et plus. |
246 (cas) 246 (non-cas) |
Système d'information clinique ou sur la santéNote de bas de page c : dossiers de santé électroniques | ND | CIM-9 314.x Ordonnances de médicaments liés au TDAH |
Études sur le TSA
Plusieurs études validant des algorithmes utilisés pour recenser les cas de TSA ont été publiées entre 2009Note de bas de page 28 et 2021Note de bas de page 23Note de bas de page 24. Cinq études ont été menées au CanadaNote de bas de page 22Note de bas de page 23Note de bas de page 24Note de bas de page 27Note de bas de page 28, deux aux États-UnisNote de bas de page 25Note de bas de page 26, une au Royaume-UniNote de bas de page 29, une au DanemarkNote de bas de page 30 et une en NorvègeNote de bas de page 31. Ces dix études avaient pour population cible les enfants ou les jeunesNote de bas de page 22Note de bas de page 23Note de bas de page 24Note de bas de page 25Note de bas de page 26Note de bas de page 27Note de bas de page 28Note de bas de page 29Note de bas de page 30Note de bas de page 31, bien que la tranche d'âge étudiée ne soit mentionnée que dans sept d'entre ellesNote de bas de page 22Note de bas de page 23Note de bas de page 24Note de bas de page 25Note de bas de page 26Note de bas de page 27Note de bas de page 31.
La taille des échantillons des cohortes de validation variait entre 37Note de bas de page 29 et 10 000Note de bas de page 23Note de bas de page 24 patients. À l'origine, les patients ont été sélectionnés à partir des codes de diagnostic dans la base de données administrative pour cinq étudesNote de bas de page 25Note de bas de page 26Note de bas de page 29Note de bas de page 30Note de bas de page 31 et pour l'un des deux échantillons utilisés dans une étudeNote de bas de page 27. Seules cinq études incluaient un groupe de comparaison sans TSANote de bas de page 22Note de bas de page 23Note de bas de page 24Note de bas de page 25Note de bas de page 28. La prévalence du TSA dans la cohorte de validation variait entre 1,1 %Note de bas de page 23Note de bas de page 24 et 67,9 %Note de bas de page 22.
Six études ont utilisé des bases de données administratives sur la santéNote de bas de page 22Note de bas de page 23Note de bas de page 25Note de bas de page 28Note de bas de page 30Note de bas de page 31, deux ont utilisé un système d'information clinique ou sur la santéNote de bas de page 24Note de bas de page 29, une a utilisé à la fois des bases de données administratives sur la santé et un système d'information clinique ou sur la santéNote de bas de page 26 et une autre a utilisé des bases de données administratives sur la santé combinées à une source de données sur l'éducationNote de bas de page 27. La source de données la plus courante était une combinaison de données sur les patients externes et les patients hospitalisésNote de bas de page 22Note de bas de page 23Note de bas de page 28Note de bas de page 30Note de bas de page 31.
Divers codes de diagnostic ont été utilisés, à savoir les codes de la Classification internationale des maladies, huitième révision (CIM-8)Note de bas de page 30, les codes de la Classification internationale des maladies, neuvième révision (CIM-9)Note de bas de page 22Note de bas de page 23Note de bas de page 25Note de bas de page 26Note de bas de page 27Note de bas de page 28, les codes de la Classification internationale des maladies, dixième révision (CIM-10)Note de bas de page 22Note de bas de page 23Note de bas de page 27Note de bas de page 28Note de bas de page 30Note de bas de page 31, les codes de facturation du Régime d'assurance-maladie de l'Ontario pour les médecinsNote de bas de page 23Note de bas de page 24, les codes ReadNote de bas de page 29 et des codes spécifiques aux services d'éducation et de santé mentaleNote de bas de page 27. Le nombre d'algorithmes validés dans chaque étude variait entre 1Note de bas de page 29Note de bas de page 30Note de bas de page 31 et 153Note de bas de page 23.
Plusieurs tests de référence ont été utilisés, le plus fréquent étant un diagnostic au dossier médicalNote de bas de page 23Note de bas de page 24Note de bas de page 27Note de bas de page 29.
La VPP a été la mesure la plus souvent employée : elle a été calculée dans neuf des dix étudesNote de bas de page 22Note de bas de page 23Note de bas de page 24Note de bas de page 25Note de bas de page 26Note de bas de page 27Note de bas de page 29Note de bas de page 30Note de bas de page 31. Seulement trois études ont eu recours à au moins quatre mesures de l'exactitude diagnostiqueNote de bas de page 22Note de bas de page 23Note de bas de page 24.
Études sur le TDAH
Plusieurs études validant des algorithmes utilisés pour recenser les cas de TDAH ont été publiées entre 2014Note de bas de page 32 et 2020Note de bas de page 35. Deux études ont été menées aux États-UnisNote de bas de page 32Note de bas de page 33, une au CanadaNote de bas de page 35 et une au DanemarkNote de bas de page 34. Trois études avaient pour population cible les enfants ou les jeunesNote de bas de page 32Note de bas de page 33Note de bas de page 34, deux d'entre elles précisant la tranche d'âgeNote de bas de page 32Note de bas de page 34. Une étude portait sur les adultes et les enfants âgés de quatre ans et plusNote de bas de page 35.
La taille des échantillons des cohortes de validation variait entre 372Note de bas de page 34 et 2 837Note de bas de page 33 patients. À l'origine, les patients ont été sélectionnés à partir des codes de diagnostic dans la source de données administratives pour trois étudesNote de bas de page 32Note de bas de page 33Note de bas de page 34 et à partir des codes de diagnostic et des ordonnances de médicaments dans la source de données administratives pour une étudeNote de bas de page 35. Seulement deux études incluaient un groupe de comparaison sans TDAHNote de bas de page 33Note de bas de page 35. La prévalence du TDAH dans la cohorte de validation variait entre 50,0 %Note de bas de page 35 et 56,7 %Note de bas de page 33.
Une étude a utilisé une base de données administratives sur la santé comprenant des données sur les patients hospitalisés et les patients externes en psychiatrieNote de bas de page 34, et trois études ont utilisé un système d'information clinique ou sur la santé, à savoir des dossiers de santé électroniquesNote de bas de page 32Note de bas de page 33Note de bas de page 35.
Deux études ont utilisé les codes de la CIM-9Note de bas de page 32Note de bas de page 33, une a utilisé les codes de la CIM-10Note de bas de page 34 et une autre a utilisé les codes de la CIM-9 et des ordonnances de médicamentsNote de bas de page 35. Chaque étude validait un seul algorithmeNote de bas de page 32Note de bas de page 33Note de bas de page 34Note de bas de page 35. Une étude était fondée sur les cas incidents plutôt que sur les cas prévalents de TDAHNote de bas de page 32.
Divers tests de référence ont été utilisés. Une étude a eu recours aux critères de classification clinique indiqués dans le dossier médicalNote de bas de page 34. Une autre étude a utilisé un diagnostic de TDAH au dossier médicalNote de bas de page 35. Une étude a utilisé une définition de cas clinique qui exigeait une combinaison de données tirées du dossier de santé électronique et, en l'absence de ces données, un examen manuel du dossier de santé électroniqueNote de bas de page 33. Enfin, une étude a employé une combinaison de critères de classification clinique, de diagnostic au dossier médical et de liste de vérification normalisée figurant dans le dossier médicalNote de bas de page 32.
La VPP a été calculée dans les quatre étudesNote de bas de page 32Note de bas de page 33Note de bas de page 34Note de bas de page 35 et une seule étude a utilisé au moins quatre mesures de l'exactitude diagnostiqueNote de bas de page 33.
Qualité des rapports des études incluses
Le tableau 2 présente le nombre et le pourcentage d'études incluses qui satisfont aux critères de la liste de vérification modifiée STARD utilisée pour la validation des données administratives sur la santéNote de bas de page 12. La qualité des rapports était variable. Les domaines où la qualité des rapports était particulièrement sous-optimale, c'est-à-dire où moins de la moitié des études satisfaisaient au critère, sont répertoriés ci-dessous. Tous les détails sur les résultats relatifs à la qualité des rapports pour chaque étude retenue sont disponibles dans l'annexe B.
| Section, sujet et point | Fréquence (%) | |
|---|---|---|
| Études sur le TSANote de bas de page b | Études sur le TDAHNote de bas de page c | |
| Titre, mots-clés, résumé | ||
| 1. Identifie l'article comme une étude sur l'exactitude diagnostique? | 10 (100) | 4 (100) |
| 2. Identifie l'article comme une étude sur des données administratives? | 8 (80) | 3 (75) |
| Introduction | ||
| 3. Indique que l'identification et la validation de la maladie font partie des objectifs de l'étude? | 10 (100) | 4 (100) |
| Méthodologie | ||
| Participants de la cohorte de validation | ||
| 4. Décrit la cohorte de validation (cohorte de patients à laquelle le test de référence a été appliqué)? | 10 (100) | 4 (100) |
| 4a. Âge? | 10 (100) | 4 (100) |
| 4b. Maladie? | 10 (100) | 4 (100) |
| 4c. Gravité? | 0 (0) | 0 (0) |
| 4d. Lieu/région? | 7 (70) | 2 (50) |
| 5. Décrit la procédure de recrutement de la cohorte de validation? | 10 (100) | 4 (100) |
| 5a. Critères d'inclusion? | 10 (100) | 4 (100) |
| 5b. Critères d'exclusion? | 5 (50) | 4 (100) |
| 6. Décrit l'échantillonnage des patients (aléatoire, consécutif, tous, etc.)? | 9 (90) | 4 (100) |
| 7. Décrit la collecte des données? (n = 8 études sur le TSA) | 8 (100) | 4 (100) |
| 7a. Qui a identifié les patients et a veillé à ce que leur sélection respecte les critères de recrutement des patients? (n = 8 études sur le TSA) | 8 (100) | 4 (100) |
| 7b. Qui a recueilli les données? (n = 8 études sur le TSA) | 8 (100) | 4 (100) |
| 7c. Formulaire de collecte de données a priori? (n = 8 études sur le TSA) | 5 (62,5) | 2 (50) |
| 7d. Comment la maladie a-t-elle été classée? | 10 (100) | 3 (75) |
| 8. Y avait-il un échantillon fractionné (c.-à-d. revalidation à l'aide d'une cohorte distincte)? | 1 (10) | 0 (0) |
| Méthodes de tests | ||
| 9. Décrit le nombre de personnes ayant fait la lecture du test de référence, ainsi que la formation et l'expertise de ces personnes? (n = 8 études sur le TSA) | 6 (75) | 3 (75) |
| 10. Si plus d'une personne a fait la lecture du test de référence, indique la mesure de la cohérence (p. ex. kappa)? (n = 6 études sur le TSA; n = 3 études sur le TDAH) | 3 (50) | 2 (66,7) |
| 11. Les personnes ayant fait la lecture du test de référence (validation) ignoraient-elles les résultats de la classification des patients selon les données administratives? (p. ex. la personne qui a évalué les dossiers ignorait-elle les codes de facturation attribués dans les dossiers?) (n = 8 études sur le TSA) | 3 (37,5) | 1 (25) |
| Méthodes statistiques | ||
| 12. Décrit les méthodes de calcul ou de comparaison de l'exactitude diagnostique? | 10 (100) | 3 (75) |
| Résultats | ||
| Participants | ||
| 13. Mentionne la période durant laquelle l'étude s'est déroulée et les dates de début et de fin du recrutement? | 8 (80) | 2 (50) |
| 14. Décrit le nombre de personnes répondant aux critères d'inclusion ou d'exclusion? | 10 (100) | 4 (100) |
| 15. Diagramme de flux de l'étude? | 4 (40) | 3 (75) |
| Résultats des tests | ||
| 16. Indique la répartition des différents degrés de gravité de la maladie? | 0 (0) | 0 (0) |
| 17. Contient un tableau croisé comparant les résultats des tests étudiés aux résultats du test de référence? | 9 (90) | 3 (75) |
| Estimations | ||
| 18. Présente au moins quatre estimations de l'exactitude diagnostique? (estimations présentées dans les études incluses) | 3 (30) | 1 (25) |
| 18a. Sensibilité | 5 (50) | 1 (25) |
| 18b. Spécificité | 4 (40) | 1 (25) |
| 18c. VPP | 9 (90) | 4 (100) |
| 18d. VPN | 4 (40) | 2 (50) |
| 18e. Rapports de vraisemblance | 0 (0) | 0 (0) |
| 18f. Kappa | 1 (10) | 1 (25) |
| 18g. Aire sous la courbe ROC / statistique C | 2 (20) | 0 (0) |
| 18h. Exactitude/concordance | 0 (0) | 1 (25) |
| 19. Les données sur l'exactitude sont-elles présentées pour des sous-groupes (p. ex. âge, situation géographique, sexe)? | 4 (40) | 1 (25) |
| 20. Si la VPP ou la VPN est calculée, est-ce que le ratio cas-témoins de la cohorte de validation se rapproche de la prévalence de la maladie dans la population? (n = 9 études sur le TSA) | 2 (22,2) | 0 (0) |
| 21. Calcule l'IC à 95 % pour chaque mesure de l'exactitude diagnostique? | 6 (60) | 3 (75) |
| Analyse | ||
| 22. Traite de l'applicabilité des résultats? | 10 (100) | 4 (100) |
Études sur le TSA
En ce qui concerne les méthodes utilisées, aucune des études sur le TSA ne décrivait la gravité de l'état des patients, une seule étude revalidait les algorithmes à l'aide d'une cohorte distincteNote de bas de page 23 et, parmi les huit études dans le cadre desquelles le test de référence était évalué, il n'y en avait que trois où les évaluateurs ignoraient la classification des patients en fonction des données administrativesNote de bas de page 23Note de bas de page 24Note de bas de page 27. En matière de résultats, seulement quatre études fournissaient un diagramme de fluxNote de bas de page 23Note de bas de page 24Note de bas de page 25Note de bas de page 31, aucune ne faisait état des résultats des tests selon la gravité de l'état, seulement trois présentaient au moins quatre mesures de l'exactitude diagnostiqueNote de bas de page 22Note de bas de page 23Note de bas de page 24, seulement quatre rendaient compte de l'exactitude diagnostique par sous-groupe d'intérêtNote de bas de page 25Note de bas de page 26Note de bas de page 27Note de bas de page 28 et seulement deux des neuf études qui précisaient la VPP ou la VPN présentaient, pour la cohorte de validation, un ratio cas-témoins qui se rapprochait de la prévalence du TSA dans la populationNote de bas de page 23Note de bas de page 24.
Études sur le TDAH
En ce qui concerne les méthodes utilisées, aucune des études sur le TDAH ne décrivait la gravité de l'état des patients, aucune étude ne revalidait les algorithmes à l'aide d'une cohorte distincte et une seule étude faisait appel à des évaluateurs du test de référence qui ignoraient la classification des patients selon les données administrativesNote de bas de page 35. En matière de résultats, aucune étude ne faisait état des résultats des tests selon la gravité de l'état, une seule étude présentait au moins quatre mesures de l'exactitude diagnostiqueNote de bas de page 33, une seule étude rendait compte de l'exactitude diagnostique par sous-groupe d'intérêtNote de bas de page 32 et aucune étude ne présentait, pour la cohorte de validation, un ratio cas-témoins qui se rapprochait de la prévalence du TDAH dans la population.
Risque de biais et préoccupations relatives à l'applicabilité des études incluses
La figure 2 présente un aperçu du risque de biais et des préoccupations relatives à l'applicabilité des études incluses par domaine de l'échelle QUADAS-2Note de bas de page 20. Les évaluations ont révélé un risque de biais « élevé » ou « incertain » dans les domaines de la sélection des patients, du test de référence ainsi que du suivi et de l'organisation temporelle dans cinq ou plus des quatorze études. Toutes les études présentaient un faible risque de biais dans le domaine du test évalué en raison de l'objectivité des algorithmes des bases de données administratives. Il n'y avait aucune préoccupation relative à l'applicabilité des études à la question de la revue dans les trois domaines (sélection des patients, test évalué et test de référence). Les évaluations complètes du risque de biais et de l'applicabilité de chaque étude incluse sont disponibles dans l'annexe C.
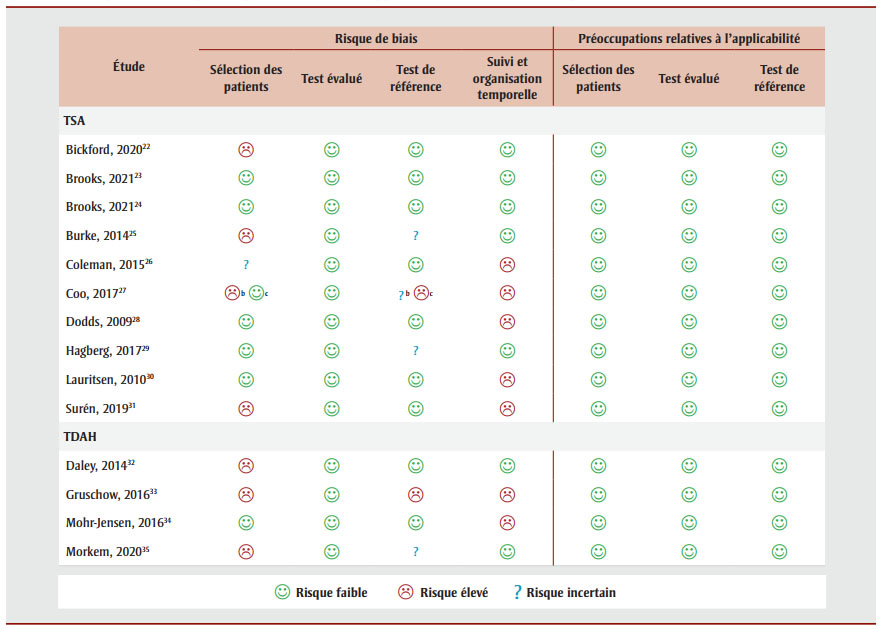
Figure 2 - Équivalent textuel
| Étude | Risque de biais | Préoccupations relatives à l'applicabilité | |||||
|---|---|---|---|---|---|---|---|
| Sélection des patients | Test évalué | Test de référence | Suivi et organisation temporelle | Sélection des patients | Test évalué | Test de référence | |
| TSA | |||||||
| Bickford, 2020Note de bas de page 22 | X | ✓ | ✓ | ✓ | ✓ | ✓ | ✓ |
| Brooks, 2021Note de bas de page 23 | ✓ | ✓ | ✓ | ✓ | ✓ | ✓ | ✓ |
| Brooks, 2021Note de bas de page 24 | ✓ | ✓ | ✓ | ✓ | ✓ | ✓ | ✓ |
| Burke, 2014Note de bas de page 25 | X | ✓ | ? | ✓ | ✓ | ✓ | ✓ |
| Coleman, 2015Note de bas de page 26 | ? | ✓ | ✓ | X | ✓ | ✓ | ✓ |
| Coo, 2017Note de bas de page 27 | XNote de bas de page b✓Note de bas de page c | ✓ | ?Note de bas de page bXNote de bas de page c | X | ✓ | ✓ | ✓ |
| Dodds, 2009Note de bas de page 28 | ✓ | ✓ | ✓ | X | ✓ | ✓ | ✓ |
| Hagberg, 2017Note de bas de page 29 | ✓ | ✓ | ? | ✓ | ✓ | ✓ | ✓ |
| Lauritsen, 2010Note de bas de page 30 | ✓ | ✓ | ✓ | X | ✓ | ✓ | ✓ |
| Surén, 2019Note de bas de page 31 | X | ✓ | ✓ | X | ✓ | ✓ | ✓ |
| TDAH | |||||||
| Daley, 2014Note de bas de page 32 | X | ✓ | ✓ | ✓ | ✓ | ✓ | ✓ |
| Gruschow, 2016Note de bas de page 33 | X | ✓ | X | X | ✓ | ✓ | ✓ |
| Mohr-Jensen, 2016Note de bas de page 34 | ✓ | ✓ | ✓ | X | ✓ | ✓ | ✓ |
| Morkem, 2020Note de bas de page 35 | X | ✓ | ? | ✓ | ✓ | ✓ | ✓ |
bRisque de biais pour la partie de l'étude qui évalue la sensibilité à l'aide de la « cohorte de sensibilité » de l'étude.
cRisque de biais pour la partie de l'étude qui évalue la valeur prédictive positive (VPP) en fonction des enfants ayant reçu un diagnostic administratif de TSA.
Études sur le TSA
Sélection des patients
Trois études présentaient un risque de biais élevéNote de bas de page 22Note de bas de page 25Note de bas de page 31, une présentait un risque de biais élevé dans l'un de ses deux échantillonsNote de bas de page 27 et une autre présentait un risque de biais incertainNote de bas de page 26. Ces cotes de risque ont été attribuées en raison de la méthode d'échantillonnageNote de bas de page 25Note de bas de page 27, d'un manque d'informationNote de bas de page 26, de l'utilisation d'un modèle cas-témoinNote de bas de page 22 ou d'exclusions inappropriéesNote de bas de page 31.
Test de référence
Deux études présentaient un risque de biais incertainNote de bas de page 25Note de bas de page 29 et une étude présentait un risque de biais incertain dans l'un de ses deux échantillonsNote de bas de page 27. Ces cotes de risque ont été attribuées en raison d'un manque d'information sur la rigueur du test de référenceNote de bas de page 27Note de bas de page 29, du fait qu'il n'était pas précisé si les évaluateurs connaissaient ou non les résultats de l'algorithmeNote de bas de page 25 ou du fait que le test de référence reposait en partie sur le diagnostic déclaré par les parentsNote de bas de page 27.
Suivi et organisation temporelle
Cinq études présentaient un risque de biais élevéNote de bas de page 26Note de bas de page 27Note de bas de page 28Note de bas de page 30Note de bas de page 31 car les patients n'avaient pas tous été inclus dans l'analyseNote de bas de page 26Note de bas de page 28Note de bas de page 30Note de bas de page 31 ou n'avaient pas tous été évalués au moyen du même test de référenceNote de bas de page 27.
Études sur le TDAH
Sélection des patients
Trois études présentaient un risque de biais élevé en raison d'exclusions inappropriéesNote de bas de page 32Note de bas de page 33Note de bas de page 35.
Test de référence
Une étude présentait un risque de biais élevé, car il était peu probable que le test de référence classe les cas correctement et les évaluateurs connaissaient les résultats de l'algorithmeNote de bas de page 33, et une étude présentait un risque de biais incertain en raison d'un manque d'informationNote de bas de page 35.
Suivi et organisation temporelle
Deux études présentaient un risque de biais élevéNote de bas de page 33Note de bas de page 34 car les patients n'avaient pas tous été inclus dans l'analyseNote de bas de page 34 ou n'avaient pas tous été évalués au moyen du même test de référenceNote de bas de page 33.
Exactitude diagnostique des algorithmes des bases de données administratives
Vu l'hétérogénéité constatée dans la façon dont les études incluses ont été conçues et menées, la synthèse présentée ci-dessous met en évidence les résultats sur l'exactitude diagnostique des algorithmes mis à l'essai dans le cadre de chaque étude plutôt qu'entre elles. Les estimations de l'exactitude diagnostique des algorithmes étaient très variables d'une étude à l'autre, probablement en raison de l'hétérogénéité observée entre les études. Cette hétérogénéité peut s'expliquer par les différences dans la méthode de sélection initiale des cas, les sources de données administratives, les tests de référence et les algorithmes mis à l'essai. Par exemple, deux étudesNote de bas de page 23Note de bas de page 24 ayant recours à la même cohorte de validation et à des algorithmes similaires ont utilisé des sources de données administratives différentes (base de données administratives sur la santé et système d'information clinique ou sur la santé) et ont fait état de mesures de rendement très différentes, à savoir la sensibilité et la VPP. Le tableau 3 présente l'exactitude diagnostique des algorithmes validés dans chaque étude incluse.
| Premier auteur, année Pays | Test de référence | Algorithme(s) des bases de données administratives | Mesures de l'exactitude diagnostique(IC à 95 %)Note de bas de page a |
|---|---|---|---|
| TSA | |||
| Bickford, 2020Note de bas de page 22 Canada |
Diagnostic clinique : Données cliniques sur le statut de TSA provenant du British Columbia Autism Assessment Network ou du ministère de l'Éducation. Tous les diagnostics posés selon une approche normalisée fondée sur les critères du DSM, à partir de l'évaluation directe de l'enfant, des renseignements fournis par la famille et de toute autre information pertinente. Les diagnostics ont été posés par des cliniciens à l'aide de l'ADOS (Autism Diagnostic Observation Schedule) et de l'ADI-R (Autism Diagnostic Interview-Revised). |
≥ 1 congé de l'hôpital ou ≥ 1 demande de remboursement d'un médecin | SENS : 75 % (74 % à 76 %), SPEC : 67 % (65 % à 69 %), VPP : 82,7 %, VPN : 55,6 %, stat C : 0,71 (0,70 à 0,72), kappa : 0,40 (0,38 à 0,42) |
| ≥ 1 demande de remboursement d'un médecin | SENS : 74 % (72 % à 75 %), SPEC : 68 % (66 % à 69 %), VPP : 82,7 %, VPN : 54,7 %, stat C : 0,71 (0,70 à 0,72), kappa : 0,39 (0,37 à 0,41) | ||
| ≥ 1 congé de l'hôpital ou ≥ 2 demandes de remboursement d'un omnipraticien ou ≥ 1 demande de remboursement d'un pédiatre ou ≥ 1 demande de remboursement d'un psychiatre ou d'un neurologue, ou ≥ 1 demande de remboursement d'un autre spécialiste | SENS : 67 % (66 % à 69 %), SPEC : 71 % (69 % à 73 %), VPP : 83,1 %, VPN : 50,8 %, stat C : 0,69 (0,68 à 0,70), kappa : 0,35 (0,33 à 0,37) | ||
| ≥ 1 congé de l'hôpital ou ≥ 3 demandes de remboursement d'un omnipraticien ou ≥ 1 demande de remboursement d'un pédiatre ou ≥ 1 demande de remboursement d'un psychiatre ou d'un neurologue, ou ≥ 1 demande de remboursement d'un autre spécialiste | SENS : 64 % (63 % à 66 %), SPEC : 73 % (71 % à 74 %), VPP : 83,2 %, VPN : 49,1 %, stat C : 0,68 (0,67 à 0,69), kappa : 0,33 (0,31 à 0,35) | ||
| ≥ 1 congé de l'hôpital ou ≥ 2 demandes de remboursement d'un médecin | SENS : 57 % (56 % à 58 %), SPEC : 84 % (83 % à 86 %), VPP : 88,4 %, VPN : 48,2 %, stat C : 0,71 (0,70 à 0,72), kappa : 0,35 (0,33 à 0,36) | ||
| ≥ 2 demandes de remboursement d'un médecin | SENS : 55 % (54 % à 57 %), SPEC : 85 % (83 % à 86 %), VPP : 88,5 %, VPN : 47,3 %, stat C : 0,70 (0,69 à 0,71), kappa : 0,33 (0,32 à 0,35) | ||
| ≥ 1 demande de remboursement d'un pédiatre | SENS : 54 % (53 % à 56 %), SPEC : 76 % (75 % à 78 %), VPP : 82,8 %, VPN : 44,2 %, stat C : 0,65 (0,64 à 0,66), kappa : 0,26 (0,24 à 0,28) | ||
| ≥ 1 congé de l'hôpital ou ≥ 2 demandes de remboursement d'un omnipraticien ou ≥ 2 demandes de remboursement d'un pédiatre ou ≥ 2 demandes de remboursement d'un psychiatre ou d'un neurologue, ou ≥ 2 demandes de remboursement d'un autre spécialiste | SENS : 52 % (51 % à 54 %), SPEC : 86 % (85 % à 87 %), VPP : 88,7 %, VPN : 46,1 %, stat C : 0,69 (0,68 à 0,70), kappa : 0,31 (0,30 à 0,33) | ||
| ≥ 2 demandes de remboursement d'un omnipraticien ou ≥ 2 demandes de remboursement d'un pédiatre ou ≥ 2 demandes de remboursement d'un psychiatre ou d'un neurologue, ou ≥ 2 demandes de remboursement d'un autre spécialiste | SENS : 50 % (49 % à 52 %), SPEC : 87 % (85 % à 88 %), VPP : 88,8 %, VPN : 45,2 %, stat C : 0,68 (0,68 à 0,69), kappa : 0,30 (0,28 à 0,31) | ||
| ≥ 1 demande de remboursement d'un omnipraticien | SENS : 44 % (42 % à 45 %), SPEC : 89 % (88 % à 90 %), VPP : 89,5 %, VPN : 42,8 %, stat C : 0,66 (0,66 à 0,67), kappa : 0,26 (0,24 à 0,27) | ||
| ≥ 1 demande de remboursement d'un psychiatre ou d'un neurologue | SENS : 14 % (13 % à 15 %), SPEC : 97 % (96 % à 97 %), VPP : 89,6 %, VPN : 34,8 %, stat C : 0,55 (0,55 à 0,56), kappa : 0,07 (0,07 à 0,08) | ||
| Brooks, 2021Note de bas de page 23 Canada |
Examen du dossier médical - diagnostic de TSA : |
≥ 1 congé de l'hôpital ou ≥ 1 visite à l'urgence ou ≥ 1 chirurgie ambulatoire ou ≥ 1 demande de remboursement d'un médecin | SENS : 75,9 % (68,0 % à 83,8 %), SPEC : 98,9 % (98,6 % à 99,1 %), VPP : 42,9 % (36,0 % à 49,8 %), VPN : 99,7 % (99,6 % à 99,8 %) |
| ≥ 1 demande de remboursement d'un médecin | SENS : 74,1 % (66,0 % à 82,2 %), SPEC : 98,9 % (98,7 % à 99,1 %), VPP : 42,6 % (35,6 % à 49,5 %), VPN : 99,7 % (99,6 % à 99,8 %) | ||
| ≥ 1 congé de l'hôpital ou ≥ 1 visite à l'urgence ou ≥ 1 chirurgie ambulatoire ou ≥ 1 demande de remboursement d'un médecin, peu importe la spécialité | SENS : 67,9 % (59,2 % à 76,5 %), SPEC : 99,0 % (98,9 % à 99,2 %), VPP : 44,7 % (37,2 % à 52,2 %), VPN : 99,6 % (99,5 % à 99,8 %) | ||
| ≥ 1 demande de remboursement d'un médecin, peu importe la spécialité | SENS : 66,1 % (57,3 % à 74,8 %), SPEC : 99,1 % (98,9 % à 99,2 %), VPP : 44,3 % (36,8 % à 51,8 %), VPN : 99,6 % (99,5 % à 99,7 %) | ||
| ≥ 1 congé de l'hôpital ou ≥ 1 visite à l'urgence ou ≥ 1 chirurgie ambulatoire ou ≥ 2 demandes de remboursement d'un médecin en 3 ans | SENS : 59,8 % (50,7 % à 68,9 %), SPEC : 99,3 % (99,1 % à 99,5 %), VPP : 49,3 % (40,9 % à 57,7 %), VPN : 99,5 % (99,4 % à 99,7 %) | ||
| ≥ 1 congé de l'hôpital ou ≥ 1 visite à l'urgence ou ≥ 1 chirurgie ambulatoire ou ≥ 2 demandes de remboursement d'un médecin en 2 ans | SENS : 57,1 % (48,0 % à 66,3 %), SPEC : 99,3 % (99,1 % à 99,5 %), VPP : 48,5 % (40,0 % à 57,0 %), VPN : 99,5 % (99,4 % à 99,7 %) | ||
| ≥ 1 congé de l'hôpital ou ≥ 1 visite à l'urgence ou ≥ 1 chirurgie ambulatoire ou ≥ 2 demandes de remboursement d'un médecin en 3 ans avec ≥ 1 demande de remboursement d'un spécialiste | SENS : 53,6 % (44,3 % à 62,8 %), SPEC : 99,4 % (99,2 % à 99,5 %), VPP : 48,4 % (39,6 % à 57,2 %), VPN : 99,5 % (99,3 % à 99,6 %) |
||
| ≥ 1 congé de l'hôpital ou ≥ 1 visite à l'urgence ou ≥ 1 chirurgie ambulatoire ou ≥ 2 demandes de remboursement d'un médecin en 2 ans avec ≥ 1 demande de remboursement d'un spécialiste | SENS : 52,7 % (43,4 % à 61,9 %), SPEC : 99,4 % (99,2 % à 99,5 %), VPP : 48,4 % (39,5 % à 57,2 %), VPN : 99,5 % (99,3 % à 99,6 %) | ||
| ≥ 1 congé de l'hôpital ou ≥ 1 visite à l'urgence ou ≥ 1 chirurgie ambulatoire ou ≥ 3 demandes de remboursement d'un médecin en 3 ans | SENS : 50,0 % (40,7 % à 59,3 %), SPEC : 99,6 % (99,4 % à 99,7 %), VPP : 56,6 % (46,8 % à 66,3 %), VPN : 99,4 % (99,3 % à 99,6 %) | ||
| ≥ 1 congé de l'hôpital ou ≥ 1 visite à l'urgence ou ≥ 1 chirurgie ambulatoire ou ≥ 3 demandes de remboursement d'un médecin en 3 ans avec ≥ 1 demande de remboursement d'un spécialiste | SENS : 49,1 % (39,8 % à 58,4 %), SPEC : 99,6 % (99,5 % à 99,7 %), VPP : 57,9 % (48,0 % à 67,8 %), VPN : 99,4 % (99,3 % à 99,6 %) | ||
| ≥ 1 congé de l'hôpital ou ≥ 1 visite à l'urgence ou ≥ 1 chirurgie ambulatoire ou ≥ 3 demandes de remboursement d'un médecin en 2 ans | SENS : 45,5 % (36,3 % à 54,8 %), SPEC : 99,6 % (99,4 % à 99,7 %), VPP : 54,3 % (44,2 % à 64,3 %), VPN : 99,4 % (99,2 % à 99,5 %) | ||
| ≥ 1 congé de l'hôpital ou ≥ 1 visite à l'urgence ou ≥ 1 chirurgie ambulatoire ou ≥ 3 demandes de remboursement d'un médecin en 2 ans avec ≥ 1 demande de remboursement d'un spécialiste | SENS : 45,5 % (36,3 % à 54,8 %), SPEC : 99,6 % (99,5 % à 99,7 %), VPP : 56,0 % (45,8 % à 66,2 %), VPN : 99,4 % (99,2 % à 99,5 %) | ||
| Brooks, 2021Note de bas de page 24Note de bas de page b Canada |
Examen du dossier médical - diagnostic de TSA : |
≥ 1 demande de remboursement d'un médecin (299 ou 315) | SENS : 33,0 % (24,4 % à 42,6 %), SPEC : 98,8 % (98,5 % à 99,0 %), VPP : 23,4 % (17,1 % à 30,8 %), VPN : 99,2 % (99,0 % à 99,4 %) |
| ≥ 2 demandes de remboursement d'un médecin (299 ou 315) en 3 ans | SENS : 14,3 % (8,4 % à 22,2 %), SPEC : 99,8 % (99,7 % à 99,9 %), VPP : 44,4 % (27,9 % à 61,9 %), VPN : 99,0 % (98,8 % à 99,2 %) | ||
| ≥ 2 demandes de remboursement d'un médecin (299 ou 315) en 2 ans |
SENS : 13,4 % (7,7 % à 21,1 %), SPEC : 99,8 % (99,7 % à 99,9 %), VPP : 45,5 % (28,1 % à 63,6 %), VPN : 99,0 % (98,8 % à 99,2 %) | ||
| ≥ 2 demandes de remboursement d'un médecin (299 ou 315) en 1 an | SENS : 11,6 % (6,3 % à 19,0 %), SPEC : 99,9 % (99,8 % à 99,9 %), VPP : 52,0 % (31,3 % à 72,2 %), VPN : 99,0 % (98,8 % à 99,2 %) | ||
| ≥ 3 demandes de remboursement d'un médecin (299 ou 315) en 3 ans |
SENS : 2,7 % (0,6 % à 7,6 %), SPEC : 99,9 % (99,9 % à 100 %), VPP : 33,3 % (7,5 % à 70,1 %), VPN : 98,9 % (98,7 % à 99,1 %) | ||
| ≥ 3 demandes de remboursement d'un médecin (299 ou 315) en 2 ans |
SENS : 2,7 % (0,6 % à 7,6 %), SPEC : 99,9 % (99,9 % à 100 %), VPP : 33,3 % (7,5 % à 70,1 %), VPN : 98,9 % (98,7 % à 99,1 %) | ||
| ≥ 3 demandes de remboursement d'un médecin (299 ou 315) en 1 an | SENS : 1,8 % (0,2 % à 6,3 %), SPEC : 100 % (99,9 % à 100 %), VPP : 33,3 % (4,3 % à 77,7 %), VPN : 98,9 % (98,7 % à 99,1 %) | ||
| ≥ 1 demande de remboursement d'un médecin (299 seulement) | SENS : 28,6 % (20,4 % à 37,9 %), SPEC : 99,9 % (99,9 % à 100 %), VPP : 86,5 % (71,2 % à 95,5 %), VPN : 99,2 % (99,0 % à 99,4 %) | ||
| ≥ 2 demandes de remboursement d'un médecin (299 seulement) en 3 ans | SENS : 12,5 % (7,0 % à 20,1 %), SPEC : 100 % (99,9 % à 100 %), VPP : 93,3 % (68,1 % à 99,8 %), VPN : 99,0 % (98,8 % à 99,2 %) | ||
| ≥ 2 demandes de remboursement d'un médecin (299 seulement) en 2 ans | SENS : 11,6 % (6,3 % à 19,0 %), SPEC : 100 % (99,9 % à 100 %), VPP : 92,9 % (66,1 % à 99,8 %), VPN : 99,0 % (98,8 % à 99,2 %) | ||
| ≥ 2 demandes de remboursement d'un médecin (299 seulement) en 1 an | SENS : 9,8 % (5,0 % à 16,9 %), SPEC : 100 % (99,9 % à 100 %), VPP : 91,7 % (61,5 % à 99,8 %), VPN : 99,0 % (98,8 % à 99,2 %) | ||
| ≥ 3 demandes de remboursement d'un médecin (299 seulement) en 3 ans | SENS : 1,8 % (0,2 % à 6,3 %), SPEC : 100 % (99,9 % à 100 %), VPP : 66,7 % (9,4 % à 99,2 %), VPN : 98,9 % (98,7 % à 99,1 %) | ||
| ≥ 3 demandes de remboursement d'un médecin (299 seulement) en 2 ans | SENS : 1,8 % (0,2 % à 6,3 %), SPEC : 100 % (99,9 % à 100 %), VPP : 66,7 % (9,4 % à 99,2 %), VPN : 98,9 % (98,7 %-99,1 %) | ||
| ≥ 3 demandes de remboursement d'un médecin (299 seulement) en 1 an | SENS : 0,9 % (0,0 % à 4,9 %), SPEC : 100 % (100 % à 100 %), VPP : 100 % (2,5 % à 100 %), VPN : 98,9 % (98,7 % à 99,1 %) | ||
| Burke, 2014Note de bas de page 25 États-Unis |
Examen du dossier médical à critères de classification clinique, diagnostic de TSA : |
≥ 1 trouble lié au TSA (aucune réclamation d'assurance pour un TSA) | VPN (niveau 1 ou 2) : > 98 % |
| ≥ 1 réclamation d'assurance pour un TSA | VPP (niveau 1) : 43,3 % (38,2 % à 48,5 %) VPP (niveau 1 ou 2) : 74,2 % (69,4 % à 78,6 %) |
||
| ≥ 2 réclamations d'assurance pour un TSA | VPP (niveau 1) : 60,9 % (53,5 % à 68,1 %) VPP (niveau 1 ou 2) : 87,4 % (81,6 % à 91,8 %) |
||
| Coleman, 2015Note de bas de page 26 États-Unis |
Examen du dossier médical à critères de classification clinique, diagnostic de TSA : |
1 réclamation d'assurance ou diagnostic en consultation externe | VPPNote de bas de page c (confirmé) : 27 % VPPNote de bas de page c (confirmé, probable et possible) : 72 % |
| ≥ 2 réclamations d'assurance ou diagnostics en consultation externe, à au moins une journée d'intervalle | VPPNote de bas de page c (confirmé) : 36 % VPPNote de bas de page c (confirmé, probable et possible) : 87 % |
||
| Coo, 2017Note de bas de page 27 Canada |
Examen du dossier médical à diagnostic de TSA : |
De 2 à 5 ans : | De 2 à 5 ans : |
| ≥ 1 demande de remboursement d'un médecin ou ≥ 1 code d'éducation « TSA » ou ≥ 1 congé de l'hôpital ou ≥ 1 diagnostic dans un centre de traitement pour adolescents | SENS : 88 % (84 % à 91 %), VPPNote de bas de page d minimum : 73 % (68 % à 77 %) | ||
| ≥ 1 demande de remboursement d'un médecin ou ≥ 1 code d'éducation « TSA » | SENS : 88 % (83 % à 91 %), VPPNote de bas de page d minimum : 73 % (69 % à 78 %) | ||
| ≥ 1 demande de remboursement d'un médecin | SENS : 85 % (80 % à 88 %), VPPNote de bas de page d minimum : 73 % (68 % à 77 %) | ||
| ≥ 2 demandes de remboursement d'un médecin ou ≥ 1 code d'éducation « TSA » | SENS : 57 % (51 % à 62 %), VPPNote de bas de page d minimum : 89 % (84 % à 93 %) | ||
| ≥ 2 demandes de remboursement d'un médecin | SENS : 50 % (45 % à 56 %), VPPNote de bas de page d minimum : 89 % (83 % à 93 %) | ||
| De 6 à 9 ans : | De 6 à 9 ans : | ||
| ≥ 1 demande de remboursement d'un médecin ou ≥ 1 code d'éducation « TSA » ou ≥ 1 congé de l'hôpital ou ≥ 1 diagnostic dans un centre de traitement pour adolescents |
SENS : 90 % (88 % à 93 %), VPPNote de bas de page d minimum : 65 % (61 % à 68 %) | ||
| ≥ 1 demande de remboursement d'un médecin ou ≥ 1 code d'éducation « TSA » | SENS : 89 % (86 % à 92 %), VPPNote de bas de page d minimum : 65 % (61 % à 68 %) | ||
| ≥ 1 demande de remboursement d'un médecin ou ≥ 2 codes d'éducation « TSA » | SENS : 88 % (85 % à 90 %), VPPNote de bas de page d minimum : 65 % (62 % à 69 %) | ||
| ≥ 2 demandes de remboursement d'un médecin ou ≥ 1 code d'éducation « TSA » | SENS : 84 % (81 % à 87 %), VPPNote de bas de page d minimum : 78 % (75 % à 81 %) | ||
| ≥ 2 demandes de remboursement d'un médecin ou ≥ 2 codes d'éducation « TSA » | SENS : 81 % (78 % à 84 %), VPPNote de bas de page d minimum : 80 % (77 % à 84 %) | ||
| ≥ 1 demande de remboursement d'un médecin | SENS : 77 % (73 % à 80 %), VPPNote de bas de page d minimum : 66 % (62 % à 69 %) | ||
| ≥ 1 code d'éducation « TSA » | SENS : 68 % (64 % à 72 %), VPPNote de bas de page d minimum : 87 % (84 % à 90 %) | ||
| ≥ 2 codes d'éducation « TSA » | SENS : 66 % (62 % à 70 %), VPPNote de bas de page d minimum : 88 % (85 % à 91 %) | ||
| ≥ 2 demandes de remboursement d'un médecin | SENS : 58 % (54 % à 62 %), VPPNote de bas de page d minimum : 83 % (79 % à 86 %) | ||
| De 10 à 14 ans : | De 10 à 14 ans : | ||
| ≥ 1 demande de remboursement d'un médecin ou ≥ 1 code d'éducation « TSA » ou ≥ 1 congé de l'hôpital ou ≥ 1 diagnostic dans un centre de traitement pour adolescents |
SENS : 88 % (85 % à 90 %), VPPNote de bas de page d minimum : 60 % (57 % à 63 %) | ||
| ≥ 1 demande de remboursement d'un médecin ou ≥ 1 code d'éducation « TSA » | SENS : 86 % (83 % à 88 %), VPPNote de bas de page d minimum : 61 % (58 % à 63 %) | ||
| ≥ 1 demande de remboursement d'un médecin ou ≥ 2 codes d'éducation « TSA » | SENS : 84 % (82 % à 87 %), VPPNote de bas de page d minimum : 62 % (59 % à 64 %) | ||
| ≥ 2 demandes de remboursement d'un médecin ou ≥ 1 code d'éducation « TSA » | SENS : 80 % (77 % à 83 %), VPPNote de bas de page d minimum : 70 % (67 % à 73 %) | ||
| ≥ 2 demandes de remboursement d'un médecin ou ≥ 2 codes d'éducation « TSA » | SENS : 78 % (75 % à 81 %), VPPNote de bas de page d minimum : 72 % (69 % à 75 %) | ||
| ≥ 1 demande de remboursement d'un médecin | SENS : 73 % (69 % à 76 %), VPPNote de bas de page d minimum : 64 % (60 % à 70 %) | ||
| ≥ 1 code d'éducation « TSA » | SENS : 73 % (70 % à 76 %), VPPNote de bas de page d minimum : 75 % (72 % à 78 %) | ||
| ≥ 2 codes d'éducation « TSA » | SENS : 69 % (66 % à 72 %), VPPNote de bas de page d minimum : 78 % (74 % à 81 %) | ||
| ≥ 2 demandes de remboursement d'un médecin | SENS : 56 % (52 % à 59 %), VPPNote de bas de page d minimum : 78 % (75 % à 82 %) | ||
| Dodds, 2009Note de bas de page 28 Canada |
Diagnostic clinique : Diagnostic clinique posé par une équipe de spécialistes du TSA, à l'aide de l'ADI-R (Autism Diagnostic Interview à Revised), de l'ADOS (Autism Diagnostic Observation Schedule) et du jugement clinique fondé sur le DSM-IV-TR. |
≥ 1 congé de l'hôpital ou ≥ 1 demande de remboursement d'un médecin ou ≥ 1 diagnostic en consultation externe de santé mentale | SENS : 69,3 %, SPEC : 77,3 %, stat C : 0,76 |
| ≥ 1 congé de l'hôpital ou ≥ 1 demande de remboursement d'un médecin | SENS : 62,5 %, SPEC : 83,0 %, stat C : 0,74 | ||
| ≥ 1 demande de remboursement d'un médecin | SENS : 59,7 %, SPEC : 85,2 %, stat C : 0,72 | ||
| ≥ 1 congé de l'hôpital ou ≥ 2 demandes de remboursement d'un médecin ou ≥ 2 diagnostics en consultation externe de santé mentale | SENS : 42,6 %, SPEC : 88,6 %, stat C : 0,67 | ||
| ≥ 1 congé de l'hôpital ou ≥ 2 demandes de remboursement d'un médecin | SENS : 36,9 %, SPEC : 93,2 %, stat C : 0,65 | ||
| ≥ 1 diagnostic en consultation externe de santé mentale | SENS : 16,5 %, SPEC : 92,0 %, stat C : 0,54 | ||
| ≥ 1 diagnostic au congé de l'hôpital | SENS : 11,9 %, SPEC : 97,7 %, stat C : 0,55 | ||
| Hagberg, 2017Note de bas de page 29 Royaume-Uni |
Examen du dossier médical = diagnostic de TSA : |
≥ 1 code Read | VPP : 91,9 % |
| Lauritsen, 2010Note de bas de page 30 Danemark |
Examen du dossier médical = critères de classification clinique : |
1 diagnostic en milieu hospitalier ou en consultation externe de psychiatrie | VPP : 97 % (96 % à 99 %) |
| Surén, 2019Note de bas de page 31 Norvège |
Examen du dossier médical = critères de classification clinique : |
≥ 1 diagnostic | VPP : 86 % (83 % à 89 %) |
| TDAH | |||
| Daley, 2014Note de bas de page 32 États-Unis |
Examen du dossier médical = critères de classification clinique, diagnostic de TDAH, liste de contrôle normalisée pour le dépistage : |
2 diagnostics en consultation externe, à un intervalle de 7 à 365 jours (cas incident de TDAH) | Enfants de 3 à 5 ans au moment du diagnostic : |
| Gruschow, 2016Note de bas de page 33 États-Unis |
Définition de cas cliniqueNote de bas de page f : |
≥ 1 diagnostic en milieu hospitalier ou en consultation externe, ou diagnostic figurant dans la liste des problèmesNote de bas de page g | SENS : 96 % à 97 % (95 % à 97 %), SPEC : 98 % à 99 % (97 % à 99 %), VPP : 83 % à 98 % (81 % à 99 %), VPN : 99 % (99 % à 99 %)Note de bas de page h, Kappa : 0,87 (0,75 à 0,99) |
| Mohr-Jensen, 2016Note de bas de page 33 Danemark |
Examen du dossier médical = critères de classification clinique : |
1 diagnostic en milieu hospitalier ou en consultation externe de psychiatrie | VPP : 86,8 % |
| Morkem, 2020Note de bas de page 35 Canada |
Examen du dossier médical = diagnostic de TDAH : |
≥ 1 visite médicale (code CIM) et ≥ 1 ordonnance de médicament lié au TDAH ou ≥ 2 visites médicales (code CIM) | VPP : 95,9 % (92,6 % à 98,0 %), VPN : 96,3 % (93,2 % à 98,3 %) |
Études sur le TSA
Pour les études sur le TSA, l'exactitude diagnostique des algorithmes mis à l'essai a été résumée de trois façons.
Selon l'algorithme de base de données administratives sur la santé
Sept études ont mis à l'essai et comparé plusieurs algorithmes, chacun nécessitant plus ou moins de codes de diagnostic provenant d'une source particulière de données administratives sur la santé (demandes de remboursement des médecins) sur une période comparableNote de bas de page 22Note de bas de page 23Note de bas de page 24Note de bas de page 25Note de bas de page 26Note de bas de page 27Note de bas de page 28. En général, ces études ont révélé que l'augmentation du nombre de diagnostics de TSA requis à partir des demandes de remboursement des médecins augmentait la spécificité et la VPP de l'algorithme, au détriment de la sensibilité. Par exemple, une étude a montré une sensibilité de 62,5 % et une spécificité de 83,0 % lorsque l'on utilisait un algorithme qui exigeait au moins un code de TSA provenant de la base de données sur les congés d'hôpital ou de la base de données sur les demandes de remboursement des médecinsNote de bas de page 28. Toutefois, lorsque le même algorithme exigeait au moins deux codes de TSA provenant de la base de données sur les demandes de remboursement des médecins, la spécificité s'améliorait (93,2 %) au prix d'une réduction spectaculaire de la sensibilité (36,9 %).
Trois études ont mis à l'épreuve la valeur d'autres sources de données administratives sur la santé dans leurs algorithmesNote de bas de page 22Note de bas de page 23Note de bas de page 28. Dans deux de ces études, il n'y avait pas d'amélioration significative de l'exactitude diagnostique des algorithmes qui exigeaient des codes de diagnostic à partir d'une combinaison des dossiers de congé de l'hôpital ou des demandes de remboursement des médecins (avec ou sans visite à l'urgence ou chirurgie ambulatoire) comparativement aux demandes de remboursement des médecins seulementNote de bas de page 22Note de bas de page 23. Dans une étude, l'utilisation d'au moins un code de diagnostic provenant d'une des trois sources de données (dossiers de congé de l'hôpital, données sur les consultations externes en santé mentale ou demandes de remboursement des médecins) a augmenté la sensibilité de l'algorithme de 9,6 %, au détriment de la spécificité (diminution de 7,9 %), comparativement à l'utilisation des demandes de remboursement des médecins seulementNote de bas de page 28. De plus, après avoir évalué séparément l'exactitude des algorithmes en fonction de ces trois sources de données (demandes de remboursement des médecins seulement, dossiers de congé de l'hôpital seulement et données sur les consultations externes en santé mentale seulement), la même étude a révélé que les codes de diagnostic de TSA tirés des demandes de remboursement des médecins donnaient lieu à l'algorithme le plus performant.
Deux études ont évalué des algorithmes en faisant varier le nombre d'années prises en compte dans la recherche des codes de diagnostic de TSA provenant des demandes de remboursement des médecins (par ex. deux codes ou plus sur une période de deux ans par rapport à deux codes ou plus sur une période de trois ans)Note de bas de page 23Note de bas de page 24. Ces deux études ont constaté que le fait d'augmenter le nombre d'années prises en compte pour la recherche des codes ne se traduisait pas par une amélioration significative de l'exactitude diagnostique.
Selon le test de référence
Parmi les dix études retenues, deux faisaient varier le degré de sévérité des critères diagnostiques utilisés pour confirmer les cas de TSANote de bas de page 25Note de bas de page 26. Ces deux études ont révélé que, lorsque l'on appliquait des exigences plus rigoureuses relativement aux éléments d'information à l'appui d'un TSA devant figurer au dossier médical, la VPP augmentait considérablement. Par exemple, dans une de ces études, la VPP est passée de 27 % à 72 % pour un algorithme nécessitant au moins un code de TSA, et elle est passée de 36 % à 87 % pour un algorithme nécessitant au moins deux codes de TSANote de bas de page 26.
Par la combinaison des données administratives sur l'éducation et la santé
Une seule étude a validé des algorithmes faisant appel à des données administratives sur l'éducation et la santé pour repérer les cas de TSANote de bas de page 27. En général, les algorithmes qui combinaient des données sur l'éducation et des données issues des demandes de remboursement des médecins étaient associés à une amélioration de la sensibilité; toutefois, la VPP demeurait inchangée ou diminuait légèrement comparativement aux algorithmes fondés uniquement sur les données liées aux demandes de remboursement des médecins. Par exemple, dans le groupe des 6 à 9 ans, le fait d'exiger au moins un code provenant des demandes de remboursement des médecins ou des données sur l'éducation plutôt qu'au moins un code provenant des demandes de remboursement des médecins a entraîné une augmentation substantielle de la sensibilité (de 77 % à 89 %) et une légère diminution de la VPP (de 66 % à 65 %). Une tendance semblable a été observée chez les enfants plus âgés, soit le groupe des 10 à 14 ans.
Études sur le TDAH
Dans le cas des études sur le TDAH, l'exactitude diagnostique des algorithmes mis à l'essai a été résumée de la même façon; toutefois, aucune des études sur le TDAH n'a utilisé de données sur l'éducation en plus des données administratives sur la santé. Par conséquent, il n'a pas été possible de déterminer si ces données présentent des avantages.
Selon l'algorithme de base de données administratives sur la santé
Les quatre études ont mis à l'essai un seul algorithme chacune et en ont présenté les résultats; tous les algorithmes comprenaient des codes de diagnostic provenant d'une seule source de données administrativesNote de bas de page 32Note de bas de page 33Note de bas de page 34Note de bas de page 35. De ce fait, on n'a pas disposé de suffisamment d'information pour déterminer si le fait d'exiger plus ou moins de codes de diagnostic ou d'utiliser des sources de données supplémentaires pour repérer les cas de TDAH avait une incidence.
Selon le test de référence
Une des quatre études faisait varier les critères diagnostiques requis pour le test de référence et présentait les résultats en fonction d'exigences dont le degré de sévérité variait pour confirmer les cas incidents de TDAHNote de bas de page 32. Le fait d'exiger davantage d'éléments d'information au dossier à l'appui du cas incident de TDAH a eu pour effet de faire passer la VPP de 71,5 % à 32,8 % chez les enfants âgés de 3 à 5 ans au moment du diagnostic et de 73,6 % à 30,9 % chez les enfants de 6 à 9 ans.
Analyse
Au total, quatorze études ont répondu à nos critères d'admissibilitéNote de bas de page 22Note de bas de page 23Note de bas de page 24Note de bas de page 25Note de bas de page 26Note de bas de page 27Note de bas de page 28Note de bas de page 29Note de bas de page 30Note de bas de page 31Note de bas de page 32Note de bas de page 33Note de bas de page 34Note de bas de page 35; dix portant sur la validation d'algorithmes de bases de données administratives pour repérer les cas de TSANote de bas de page 22Note de bas de page 23Note de bas de page 24Note de bas de page 25Note de bas de page 26Note de bas de page 27Note de bas de page 28Note de bas de page 29Note de bas de page 30Note de bas de page 31 et quatre, pour les cas de TDAHNote de bas de page 32Note de bas de page 33Note de bas de page 34Note de bas de page 35. Six des quatorze études ont été menées au Canada avec, de façon générale, une qualité des rapports de ces six études supérieure à celle des études d'autres pays et un risque de biais inférieurNote de bas de page 22Note de bas de page 23Note de bas de page 24Note de bas de page 27Note de bas de page 28Note de bas de page 35. Aucune étude sur le TSAF ne répondait aux critères d'admissibilité de notre revue. Parmi les autres lacunes importantes relevées, mentionnons l'absence d'études de validation chez les adultes et l'identification des cas incidents plutôt que prévalents.
Bien que l'on ait tenté d'utiliser les données administratives sur la santé pour estimer la prévalence du TSAF au CanadaNote de bas de page 36, le travail a été effectué en l'absence d'algorithmes de base de données administratives validés. L'absence d'études de validation publiées sur le TSAF pourrait être attribuable à plusieurs problèmes fondamentaux liés à l'établissement d'un diagnostic de TSAF, notamment :
- la nécessité d'une évaluation multidisciplinaire et de la connaissance de l'exposition prénatale à l'alcoolNote de bas de page 37Note de bas de page 38;
- l'absence de critères diagnostiques ou de description détaillée pour le diagnostic de « trouble neurodéveloppemental associé à l'exposition prénatale à l'alcool » dans le Manuel diagnostique et statistique des troubles mentaux, cinquième éditionNote de bas de page 1Note de bas de page 39;
- la nature non spécifique des codes de diagnostic de la Classification internationale des maladies qui peuvent être utilisés pour un diagnostic principal de TSAFNote de bas de page 39 et la spécificité des codes requis pour saisir les entités diagnostiques associées au TSAF, qui n'est pas toujours prise en charge par les bases de données administratives sur la santé.
Vu la nature évolutive des pratiques de diagnostic et de la codification se rapportant au TSAF, l'utilisation d'algorithmes de bases de données administratives pour repérer les cas de TSAF pose des difficultés particulières à l'heure actuelle.
Les résultats des évaluations de la qualité ont révélé un risque de biais « élevé » ou « incertain » dans au moins un domaine de l'outil QUADAS-2 pour 12 des 14 étudesNote de bas de page 22Note de bas de page 25Note de bas de page 26Note de bas de page 27Note de bas de page 28Note de bas de page 29Note de bas de page 30Note de bas de page 31Note de bas de page 32Note de bas de page 33Note de bas de page 34Note de bas de page 35, ce qui signifie que les mesures de l'exactitude diagnostique doivent être interprétées avec prudence. En outre, en raison de la grande hétérogénéité des études retenues dans la façon dont elles ont été conçues et menées, il n'a pas été possible de faire une synthèse quantitative des résultats sur l'exactitude diagnostique des algorithmes mis à l'essai. Il convient de souligner plus particulièrement les différences dans la méthode de sélection initiale des cas (selon les codes de diagnostic dans la base de données administrative ou selon le test de référence) et l'inclusion ou l'exclusion des sujets ne présentant pas le trouble étudié. Pour garantir l'impartialité des estimations de l'exactitude diagnostique, il faut que la prévalence de la maladie dans la cohorte de validation se rapproche de la prévalence dans la populationNote de bas de page 40. Il en est ainsi lorsqu'un test de référence approprié est appliqué (soit un test de référence qui classe correctement les sujets qui présentent l'affection étudiée et les sujets qui ne la présentent pas) et que les patients sont échantillonnés aléatoirement, idéalement dans la population générale. Par ailleurs, pour calculer les principales estimations de l'exactitude diagnostique nécessaires à l'évaluation des caractéristiques d'un test diagnostique, il faut des sujets qui présentent l'affection étudiée et des sujets qui ne la présentent pas afin de remplir les quatre cellules d'un tableau de contingence.
Malheureusement, la plupart des études incluses dans notre revue (huit sur quatorze) ont utilisé des codes de diagnostic dans la base de données administratives pour sélectionner au départ les cas présentant le trouble étudié seulementNote de bas de page 26Note de bas de page 27Note de bas de page 29Note de bas de page 30Note de bas de page 31Note de bas de page 32Note de bas de page 34Note de bas de page 35. Cette façon de faire peut produire des estimations biaisées de l'exactitude diagnostique, étant donné que la prévalence sous-jacente des troubles étudiés est inconnue, en plus de limiter les mesures de l'exactitude diagnostique qu'il est possible de calculer à la VPP uniquementNote de bas de page 40. Bien que la VPP indique la probabilité de résultats de test faussement positifs, elle ne fournit pas à elle seule d'information sur la probabilité de résultats de test faussement négatifs ou sur le nombre de cas manqués par l'algorithme.
De plus, même si sept des quatorze études incluaient des sujets ne présentant pas le trouble étudiéNote de bas de page 22Note de bas de page 23Note de bas de page 24Note de bas de page 25Note de bas de page 28Note de bas de page 33Note de bas de page 35, deux ont procédé à leur échantillonnage dans des cliniques spécialisées ou auprès de fournisseurs de servicesNote de bas de page 22Note de bas de page 28 et deux autres ont suréchantillonné des enfants plus susceptibles d'avoir le trouble étudiéNote de bas de page 25Note de bas de page 33, ces deux méthodes d'échantillonnage pouvant générer une VPP faussement élevée en raison de la prévalence élevée des cas. En outre, seulement quatre de ces études ont fait état des quatre mesures clés de l'exactitude diagnostique calculables au moyen de cette approcheNote de bas de page 22Note de bas de page 23Note de bas de page 24Note de bas de page 33.
Malgré les limites susmentionnées, les résultats de notre revue donnent à penser que l'augmentation du nombre de codes de diagnostic de TSA requis dans la base de données sur les demandes de remboursement des médecins augmente la spécificité et la VPP d'un algorithme, au détriment de la sensibilité. De plus, l'utilisation de plusieurs sources de données administratives sur la santé dans un algorithme conçu pour recenser les cas de TSA (hôpitaux, demandes de remboursement des médecins et services de santé mentale) pourrait accroître la sensibilité sans trop compromettre la spécificité et la VPP, la base de données sur les demandes de remboursement des médecins étant la meilleure source unique.
Par ailleurs, les résultats d'une étude ont montré que l'ajout de données sur l'éducation, en combinaison avec les données tirées des demandes de remboursement des médecins, pourrait améliorer l'identification des cas (sensibilité) chez les enfants et les jeunes d'âge scolaire sans trop compromettre la précision (VPP)Note de bas de page 27. Toutefois, l'absence de sujets sans TSA dans cette étude limitait les mesures de l'exactitude diagnostique calculables. Par conséquent, d'autres études sont nécessaires pour évaluer l'incidence complète de l'inclusion de données sur l'éducation en combinaison avec les données tirées des demandes de remboursement des médecins dans les algorithmes des bases de données administratives pour déterminer les cas de TSA.
En raison de la nature des études sur le TDAH retenues, l'information fournie n'était pas suffisante pour évaluer l'incidence du nombre de codes de diagnostic ou de sources de données supplémentaires sur l'exactitude diagnostique des algorithmes. Toutefois, selon les mesures du rendement déclarées, certaines données semblent indiquer que les cas de TDAH pourraient être recensés au moyen de sources de données administratives sur la santé.
Pour combler les lacunes révélées par cette revue et remédier aux problèmes observés dans la qualité des rapports et le risque de biais, il faudra mener d'autres études de grande qualité validant l'utilisation d'algorithmes de bases de données administratives pour repérer les cas des troubles neurodéveloppementaux sélectionnés. Ces problèmes ne sont pas propres à ce domaine d'étude, et des lignes directrices sur la façon de mener de telles études de validation et d'en communiquer les résultats ont déjà été publiéesNote de bas de page 12Note de bas de page 20Note de bas de page 40. À la lumière de ce qui précède, nous recommandons aux auteurs qui souhaitent valider les algorithmes des bases de données administratives utilisés pour identifier les cas de suivre les recommandations publiées sur les méthodes d'étudeNote de bas de page 20Note de bas de page 40 ainsi que les lignes directrices sur la production de rapportsNote de bas de page 12.
Le fait que les limites entre ces troubles sont souvent floues et que la présence de troubles concomitants est fréquente constitue une autre difficulté associée à l'utilisation de codes de diagnostic précis pour les troubles neurodéveloppementaux comme le TSA, le TDAH et le TSAF. Alors que, dans le passé, les troubles neurodéveloppementaux étaient diagnostiqués de manière catégorique sur la base d'un ensemble de signes et de symptômes, on observe un nombre croissant de publications soulignant la nécessité d'adopter de nouvelles approches diagnostiques qui conceptualisent ces troubles comme appartenant à un continuum neurodéveloppementalNote de bas de page 41. Ce changement aura des répercussions importantes sur la classification de ces troubles, la pratique clinique, la recherche et la surveillance.
Points forts et limites
Les points forts de cette revue sont les suivants :
- l'enregistrement prospectif de la revue dans le registre prospectif international des revues systématiques (PROSPERO), qui contribue à réduire le risque de biais dans la conduite et la rédaction des rapports des revues systématiquesNote de bas de page 42;
- l'élaboration, par une bibliothécaire de références chevronnée, d'une stratégie de recherche de la littérature comprenant une recherche systématique dans plusieurs bases de données, dans la littérature grise et dans les listes de référence des articles inclus;
- une évaluation rigoureuse de la qualité des rapports ainsi que du risque de biais et de l'applicabilité de chaque étude retenue à l'aide de la liste de vérification modifiée STARDNote de bas de page 12 et de l'outil QUADAS-2Note de bas de page 20 respectivement;
- l'utilisation des normes PRISMA pour assurer la transparence et l'exhaustivité du rapport de la revueNote de bas de page 17.
Il convient toutefois de souligner certaines limites, notamment :
- des difficultés liées à la recherche exhaustive d'études axées sur les algorithmes des bases de données administratives, puisqu'elles ne sont pas bien répertoriées dans les bases de données que nous avons consultées (il n'existe aucune vedette-matière médicale de type « base de données administratives »);
- le risque de biais linguistique, puisque les études publiées dans une langue autre que l'anglais ou le français n'ont pas été prises en considération, ainsi que le risque de biais de publication, puisque les études de validation ayant obtenu de piètres résultats pourraient être moins susceptibles d'être publiées;
- l'hétérogénéité importante entre les études retenues, qui a rendu impossible la réalisation d'analyses quantitatives, que ce soit une méta-régression ou une méta-analyse.
Conclusion
À notre connaissance, il s'agit de la première revue ayant systématiquement évalué et examiné les données empiriques sur la validité des algorithmes des bases de données administratives utilisés pour repérer les cas de TSA, de TDAH et de TSAF. Bien que quelques études aient validé des algorithmes pour la détermination des cas de TSA et de TDAH, aucune n'a été effectuée pour le TSAF à ce jour. La grande hétérogénéité entre les études incluses a limité notre capacité à effectuer des analyses quantitatives. De telles analyses permettraient de renforcer davantage les données probantes sur les algorithmes les plus performants aux fins de la surveillance des troubles neurodéveloppementaux et de la recherche en la matière, pourvu que les études disponibles soient de qualité suffisante.
Néanmoins, certaines données semblent indiquer que les cas de TSA et de TDAH sont identifiables à l'aide de données administratives, quoique l'information sur la capacité à faire une distinction fiable entre les personnes atteintes ou non du trouble étudié soit limitée. Compte tenu des variations observées dans la qualité des rapports et du risque de biais, d'autres études de validation de grande qualité sont nécessaires. Afin d'optimiser l'utilité des études futures, nous recommandons aux auteurs de suivre les recommandations publiées sur la conception et la réalisation des études20,40 ainsi que les lignes directrices sur la production de rapports d'études de validation portant sur des données administrativesNote de bas de page 12.
Remerciements
Les auteures tiennent à remercier Katherine Merucci, bibliothécaire de référence à la Bibliothèque de la santé de la Direction générale des services de gestion de Santé Canada et de l'Agence de la santé publique du Canada, qui a élaboré et géré les stratégies de recherche dans les bases de données et la littérature grise.
Aucun financement, que ce soit sous forme de subvention ou sous une autre forme de soutien à la recherche, n'a été obtenu pour cette étude.
Conflits d'intérêts
Aucun.
Contributions des auteures et avis
CL et SO ont conçu l'étude. SO et SP ont participé à l'élaboration de la stratégie de recherche et à l'extraction des articles. CL, ML et SO ont procédé au tri de la littérature. ML et SO ont extrait les données et évalué la qualité des rapports, le risque de biais et l'applicabilité. Toutes les auteures ont analysé ou interprété les données. SO et SP ont rédigé le manuscrit. Toutes les auteures ont contribué à la première ébauche et aux révisions du manuscrit.
Le contenu de l'article et les points de vue qui y sont exprimés n'engagent que les auteures; ils ne correspondent pas nécessairement à ceux du gouvernement du Canada.
| No | Recherches | Résultats |
|---|---|---|
| 1 | exp autism spectrum disorder/ ou (autism ou autistic ou (asperger* adj (syndrome ou disorder ou disease)) ou kanner* syndrome ou childhood disintegrative disorder ou (pervasive adj2 developmental disorder*) ou heller* syndrome ou disintegrative psychosis).tw,kf,kw. | 48476 |
| 2 | Attention Deficit Disorder with Hyperactivity/ ou "Attention Deficit and Disruptive Behavior Disorders"/ ou ((attention deficit adj4 disorder*) ou (hyperkinetic adj2 (disorder ou syndrome)) ou minimal brain dysfunction ou adhd ou addh).tw,kf,kw. | 40083 |
| 3 | Fetal Alcohol Spectrum Disorders/ ou (f?etal alcohol ou (alcohol related adj3 (neurodevelopment ou birth)) ou "Neurobehavioral disorder associated with prenatal alcohol exposure" ou "Growth Retardation, Facial Abnormalities, and Central Nervous System Dysfunction").tw,kw,kf. | 5699 |
| 4 | ou/1-3 | 90368 |
| 5 | diagnosis/ ou incidence/ ou prevalence/ ou (diagnos* ou incidence* ou prevalence* ou new case?).tw,kw,kf. | 3507353 |
| 6 | 4 et 5 | 27896 |
| 7 | exp autism spectrum disorder/di, dg, ep ou Attention Deficit Disorder with Hyperactivity/di, dg, ep ou "Attention Deficit and Disruptive Behavior Disorders"/di, dg, ep ou Fetal Alcohol Spectrum Disorders/di, dg, ep | 22499 |
| 8 | 6 ou 7 [Troubles du développement] | 39288 |
| 9 | exp medical records/ ou international classification of diseases/ ou exp diagnostic techniques, neurological/ ou exp clinical laboratory techniques/ ou "diagnostic techniques and procedures"/ | 3030824 |
| 10 | (((patient* ou medical ou health) adj3 record*) ou ((diagnos* ou defin* ou classificat*) adj2 disease list) ou ((self report* ou standard*) adj2 measure*) ou (icd adj (cod* ou classification*)) ou (international adj3 classification)).tw,kw,kf. | 248712 |
| 11 | medicaid/ ou birth certificates/ ou death certificates/ ou hospital records/ ou insurance claim reporting/ ou exp insurance, health/ ou databases, factual/ ou information systems/ ou databases as topic/ ou database management systems/ ou software/ ou insurance claim review/ ou patient discharge/ ou exp registries/ ou utilization review/ | 472574 |
| 12 | (((administrat* ou physician* ou inpatient* ou emergency* ou hospital* ou clinic ou clinics ou pharmac* ou insurance) adj4 (admission* ou data ou dataset* ou database* ou data base? ou data bank? ou claim* ou billing* ou record* ou utilizat* ou utilisat*)) ou ((claim* ou discharg*) adj2 data*) ou ((database? ou databank? ou data base? ou data bank?) adj4 (factual ou administrat* ou claim? ou register* ou registr* ou topic? ou system?)) ou (claim? adj2 (analy* ou review? ou physician? ou pharmac* ou drug?)) ou (insurance adj2 (claim* ou audit*)) ou medicaid ou (health* adj2 plan) ou ((death* ou birth*) adj1 (certificate* ou record*))).tw,kw,kf. ou (database? ou databank? ou data base? ou data bank?).ti. | 290378 |
| 13 | ou/9-12 [Méthodes de diagnostic] | 3827029 |
| 14 | 8 et 13 | 5662 |
| 15 | exp Diagnostic Errors/ ou Diagnosis, Differential/ ou "Predictive Value of Tests"/ ou "Sensitivity and Specificity"/ ou ROC Curve/ ou Area under Curve/ ou Bayes Theorem/ ou algorithms/ ou validation studies as topic/ | 1272706 |
| 16 | ((diagnos* adj3 (schedul* ou clinical* ou technique* ou procedur* ou assess* ou standard* ou error* ou false ou incorrect* ou wrong* ou correct*)) ou misdiagnos* ou (clinical* adj (standard* ou criteri* ou measure* ou classifi* ou technique* ou assess*)) ou ((positive ou negative) adj2 (predict* ou false)) ou sensitiv* ou specif* ou accura* ou valid* ou reliab* ou agree* ou concord* ou misclass* ou ((case ou cases) adj2 ascertain*) ou algorithm? ou (bayes* adj (theorem ou analysis ou approach ou forecast ou method ou prediction)) ou (roc adj (curve ou analysis)) ou receiver operating characteristic).tw,kw,kf. | 5708365 |
| 17 | 15 ou 16 | 6369226 |
| 18 | 14 et 17 | 2476 |
| 19 | limit 18 to (yr="1995-2019" et (english ou french)) | 2196 |
| No | Recherches | Résultats |
|---|---|---|
| 1 | exp autism spectrum disorder/ ou (autism ou autistic ou (asperger* adj (syndrome ou disorder ou disease)) ou kanner* syndrome ou childhood disintegrative disorder ou (pervasive adj2 developmental disorder*) ou heller* syndrome ou disintegrative psychosis).tw,kf,kw. | 53121 |
| 2 | Attention Deficit Disorder with Hyperactivity/ ou "Attention Deficit and Disruptive Behavior Disorders"/ ou ((attention deficit adj4 disorder*) ou (hyperkinetic adj2 (disorder ou syndrome)) ou minimal brain dysfunction ou adhd ou addh).tw,kf,kw. | 42517 |
| 3 | Fetal Alcohol Spectrum Disorders/ ou (f?etal alcohol ou (alcohol related adj3 (neurodevelopment ou birth)) ou "Neurobehavioral disorder associated with prenatal alcohol exposure" ou "Growth Retardation, Facial Abnormalities, and Central Nervous System Dysfunction").tw,kw,kf. | 5917 |
| 4 | ou/1-3 | 97183 |
| 5 | diagnosis/ ou incidence/ ou prevalence/ ou (diagnos* ou incidence* ou prevalence* ou new case?).tw,kw,kf. | 3713126 |
| 6 | 4 et 5 | 30299 |
| 7 | exp autism spectrum disorder/di, dg, ep ou Attention Deficit Disorder with Hyperactivity/di, dg, ep ou "Attention Deficit and Disruptive Behavior Disorders"/di, dg, ep ou Fetal Alcohol Spectrum Disorders/di, dg, ep | 23876 |
| 8 | 6 ou 7 [Troubles du développement] | 42246 |
| 9 | exp medical records/ ou international classification of diseases/ ou exp diagnostic techniques, neurological/ ou exp clinical laboratory techniques/ ou "diagnostic techniques and procedures"/ | 3106548 |
| 10 | (((patient* ou medical ou health) adj3 record*) ou ((diagnos* ou defin* ou classificat*) adj2 disease list) ou ((self report* ou standard*) adj2 measure*) ou (icd adj (cod* ou classification*)) ou (international adj3 classification)).tw,kw,kf. | 268618 |
| 11 | medicaid/ ou birth certificates/ ou death certificates/ ou hospital records/ ou insurance claim reporting/ ou exp insurance, health/ ou databases, factual/ ou information systems/ ou databases as topic/ ou database management systems/ ou software/ ou insurance claim review/ ou patient discharge/ ou exp registries/ ou utilization review/ | 498782 |
| 12 | (((administrat* ou physician* ou inpatient* ou emergency* ou hospital* ou clinic ou clinics ou pharmac* ou insurance) adj4 (admission* ou data ou dataset* ou database* ou data base? ou data bank? ou claim* ou billing* ou record* ou utilizat* ou utilisat*)) ou ((claim* ou discharg*) adj2 data*) ou ((database? ou databank? ou data base? ou data bank?) adj4 (factual ou administrat* ou claim? ou register* ou registr* ou topic? ou system?)) ou (claim? adj2 (analy* ou review? ou physician? ou pharmac* ou drug?)) ou (insurance adj2 (claim* ou audit*)) ou medicaid ou (health* adj2 plan) ou ((death* ou birth*) adj1 (certificate* ou record*))).tw,kw,kf. ou (database? ou databank? ou data base? ou data bank?).ti. | 312830 |
| 13 | ou/9-12 [Diagnostic] | 3955207 |
| 14 | 8 et 13 | 6161 |
| 15 | exp Diagnostic Errors/ ou Diagnosis, Differential/ ou "Predictive Value of Tests"/ ou "Sensitivity and Specificity"/ ou ROC Curve/ ou Area under Curve/ ou Bayes Theorem/ ou algorithms/ ou validation studies as topic/ | 1317678 |
| 16 | ((diagnos* adj3 (schedul* ou clinical* ou technique* ou procedur* ou assess* ou standard* ou error* ou false ou incorrect* ou wrong* ou correct*)) ou misdiagnos* ou (clinical* adj (standard* ou criteri* ou measure* ou classifi* ou technique* ou assess*)) ou ((positive ou negative) adj2 (predict* ou false)) ou sensitiv* ou specif* ou accura* ou valid* ou reliab* ou agree* ou concord* ou misclass* ou ((case ou cases) adj2 ascertain*) ou algorithm? ou (bayes* adj (theorem ou analysis ou approach ou forecast ou method ou prediction)) ou (roc adj (curve ou analysis)) ou receiver operating characteristic).tw,kw,kf. | 6045219 |
| 17 | 15 ou 16 | 6721820 |
| 18 | 14 et 17 | 2712 |
| 19 | limit 18 to (yr="1995-Current" et (english ou french)) | 2429 |
| 20 | (201908* ou 201909* ou 201910* ou 201911* ou 201912* ou 202*).ez. | 1099141 |
| 21 | 19 et 20 | 99 |
| No | Recherches | Résultats |
|---|---|---|
| 1 | exp autism spectrum disorder/ ou (autism ou autistic ou (asperger* adj (syndrome ou disorder ou disease)) ou kanner* syndrome ou childhood disintegrative disorder ou (pervasive adj2 developmental disorder*) ou heller* syndrome ou disintegrative psychosis).tw,kf,kw. | 57062 |
| 2 | Attention Deficit Disorder with Hyperactivity/ ou "Attention Deficit and Disruptive Behavior Disorders"/ ou ((attention deficit adj4 disorder*) ou (hyperkinetic adj2 (disorder ou syndrome)) ou minimal brain dysfunction ou adhd ou addh).tw,kf,kw. | 44499 |
| 3 | Fetal Alcohol Spectrum Disorders/ ou (f?etal alcohol ou (alcohol related adj3 (neurodevelopment ou birth)) ou "Neurobehavioral disorder associated with prenatal alcohol exposure" ou "Growth Retardation, Facial Abnormalities, and Central Nervous System Dysfunction").tw,kw,kf. | 6077 |
| 4 | ou/1-3 | 102829 |
| 5 | diagnosis/ ou incidence/ ou prevalence/ ou (diagnos* ou incidence* ou prevalence* ou new case?).tw,kw,kf. | 3904190 |
| 6 | 4 et 5 | 32263 |
| 7 | exp autism spectrum disorder/di, dg, ep ou Attention Deficit Disorder with Hyperactivity/di, dg, ep ou "Attention Deficit and Disruptive Behavior Disorders"/di, dg, ep ou Fetal Alcohol Spectrum Disorders/di, dg, ep | 25017 |
| 8 | 6 ou 7 [Troubles du développement] | 44704 |
| 9 | exp medical records/ ou international classification of diseases/ ou exp diagnostic techniques, neurological/ ou exp clinical laboratory techniques/ ou "diagnostic techniques and procedures"/ | 3171646 |
| 10 | (((patient* ou medical ou health) adj3 record*) ou ((diagnos* ou defin* ou classificat*) adj2 disease list) ou ((self report* ou standard*) adj2 measure*) ou (icd adj (cod* ou classification*)) ou (international adj3 classification)).tw,kw,kf. | 287276 |
| 11 | medicaid/ ou birth certificates/ ou death certificates/ ou hospital records/ ou insurance claim reporting/ ou exp insurance, health/ ou databases, factual/ ou information systems/ ou databases as topic/ ou database management systems/ ou software/ ou insurance claim review/ ou patient discharge/ ou exp registries/ ou utilization review/ | 519079 |
| 12 | (((administrat* ou physician* ou inpatient* ou emergency* ou hospital* ou clinic ou clinics ou pharmac* ou insurance) adj4 (admission* ou data ou dataset* ou database* ou data base? ou data bank? ou claim* ou billing* ou record* ou utilizat* ou utilisat*)) ou ((claim* ou discharg*) adj2 data*) ou ((database? ou databank? ou data base? ou data bank?) adj4 (factual ou administrat* ou claim? ou register* ou registr* ou topic? ou system?)) ou (claim? adj2 (analy* ou review? ou physician? ou pharmac* ou drug?)) ou (insurance adj2 (claim* ou audit*)) ou medicaid ou (health* adj2 plan) ou ((death* ou birth*) adj1 (certificate* ou record*))).tw,kw,kf. ou (database? ou databank? ou data base? ou data bank?).ti. | 334466 |
| 13 | ou/9-12 [Diagnostic] | 4068131 |
| 14 | 8 et 13 | 6575 |
| 15 | exp Diagnostic Errors/ ou Diagnosis, Differential/ ou "Predictive Value of Tests"/ ou "Sensitivity and Specificity"/ ou ROC Curve/ ou Area under Curve/ ou Bayes Theorem/ ou algorithms/ ou validation studies as topic/ | 1352991 |
| 16 | ((diagnos* adj3 (schedul* ou clinical* ou technique* ou procedur* ou assess* ou standard* ou error* ou false ou incorrect* ou wrong* ou correct*)) ou misdiagnos* ou (clinical* adj (standard* ou criteri* ou measure* ou classifi* ou technique* ou assess*)) ou ((positive ou negative) adj2 (predict* ou false)) ou sensitiv* ou specif* ou accura* ou valid* ou reliab* ou agree* ou concord* ou misclass* ou ((case ou cases) adj2 ascertain*) ou algorithm? ou (bayes* adj (theorem ou analysis ou approach ou forecast ou method ou prediction)) ou (roc adj (curve ou analysis)) ou receiver operating characteristic).tw,kw,kf. | 6345372 |
| 17 | 15 ou 16 | 7034188 |
| 18 | 14 et 17 | 2895 |
| 19 | limit 18 to (yr="1995-Current" et (english ou french)) | 2611 |
| 20 | (202007* ou 202008* ou 202009* ou 20201* ou 202*).ez. | 1831745 |
| 21 | 19 et 20 | 182 |
| Section, sujet et point | Bickford, 2020Note de bas de page 22 | Brooks, 2021Note de bas de page 23 | Brooks, 2021Note de bas de page 24 | Burke,2014Note de bas de page 25 | Coleman, 2015Note de bas de page 26 | Coo,2017Note de bas de page 27 | Dodds,2009Note de bas de page 28 | Hagberg, 2017Note de bas de page 29 | Lauritsen, 2010Note de bas de page 30 | Surén, 2019Note de bas de page 31 | Daley,2014Note de bas de page 32 | Gruschow, 2016Note de bas de page 33 | Mohr-Jensen, 2016Note de bas de page 34 | Morkem,2020Note de bas de page 35 |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Titre, mots-clés, résumé | ||||||||||||||
| 1. Identifie l'article comme une étude sur l'exactitude diagnostique? | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui |
| 2. Identifie l'article comme une étude sur des données administratives? | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Non | Non | Oui | Oui | Non | Oui |
| Introduction | ||||||||||||||
| 3. Indique que l'identification et la validation de la maladie font partie des objectifs de l'étude? | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui |
| Méthodologie | ||||||||||||||
| Participants de la cohorte de validation | ||||||||||||||
| 4. Décrit la cohorte de validation (cohorte de patients à laquelle le test de référence a été appliqué)? | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui |
| 4a. Âge? | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui |
| 4b. Maladie? | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui |
| 4c. Gravité? | Non | Non | Non | Non | Non | Non | Non | Non | Non | Non | Non | Non | Non | Non |
| 4d. Lieu/région? | Oui | Oui | Oui | Non | Non | Oui | Oui | Non | Oui | Oui | Non | Oui | Oui | Non |
| 5. Décrit la procédure de recrutement de la cohorte de validation? | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui |
| 5a. Critères d'inclusion? | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui |
| 5b. Critères d'exclusion? | Oui | Non | Non | Oui | Oui | Oui | Non | Non | Non | Oui | Oui | Oui | Oui | Oui |
| 6. Décrit l'échantillonnage des patients (aléatoire, consécutif, tous, etc.)? | Oui | Oui | Oui | Oui | Non | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui |
| 7. Décrit la collecte des données? | s.o. | Oui | Oui | Oui | Oui | Oui | s.o. | Oui | Oui | Oui | Oui | Oui | Oui | Oui |
| 7a. Qui a identifié les patients et veillé à ce que leur sélection respecte les critères de recrutement des patients? | s.o. | Oui | Oui | Oui | Oui | Oui | s.o. | Oui | Oui | Oui | Oui | Oui | Oui | Oui |
| 7b. Qui a recueilli les données? | s.o. | Oui | Oui | Oui | Oui | Oui | s.o. | Oui | Oui | Oui | Oui | Oui | Oui | Oui |
| 7c. Formulaire de collecte de données a priori? | s.o. | Non | Oui | Oui | Oui | Oui | s.o. | Non | Incertain | Oui | Oui | Non | Oui | Non |
| 7d. Comment la maladie a été classée? | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Non |
| 8. Y avait-il un échantillon fractionné (c.-à-d. revalidation à l'aide d'une cohorte distincte)? | Non | Oui | NonNote de bas de page b | Non | Non | Non | Non | Non | Non | Non | Non | Non | Non | Non |
| Méthodes de tests | ||||||||||||||
| 9. Décrit le nombre de personnes ayant fait la lecture du test de référence, ainsi que la formation et l'expertise de ces personnes? | s.o. | Oui | Oui | Oui | Oui | Non | s.o. | Non | Oui | Oui | Oui | Oui | Oui | Non |
| 10. Si plus d'une personne a fait la lecture du test de référence, indique la mesure de la cohérence (p. ex. kappa)? | s.o. | Non | Non | Oui | Oui | s.o. | s.o. | Non | Oui | s.o. | Non | Oui | Oui | s.o. |
| 11. Les personnes ayant fait la lecture du test de référence (validation) ignoraient-elles les résultats de la classification des patients selon les données administratives? (p. ex. la personne qui a évalué les dossiers ignorait-elle les codes de facturation attribués dans les dossiers?) | s.o. | Oui | Oui | Incertain | Non | Oui | s.o. | Non | Non | Non | Non | Non | Non | Oui |
| Méthodes statistiques | ||||||||||||||
| 12. Décrit les méthodes de calcul ou de comparaison de l'exactitude diagnostique? | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Non | Oui |
| Résultats | ||||||||||||||
| Participants | ||||||||||||||
| 13. Mentionne la période durant laquelle l'étude s'est déroulée et les dates de début et de fin du recrutement? | Oui | Non | Non | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Non | Oui | Non |
| 14. Décrit le nombre de personnes répondant aux critères d'inclusion ou d'exclusion? | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui |
| 15. Diagramme de flux de l'étude? | Non | Oui | Oui | Oui | Non | Non | Non | Non | Non | Oui | Oui | Oui | Oui | Non |
| Résultats des tests | ||||||||||||||
| 16. Indique la répartition des différents degrés de gravité de la maladie? | Non | Non | Non | Non | Non | Non | Non | Non | Non | Non | Non | Non | Non | Non |
| 17. Contient un tableau croisé comparant les résultats des tests étudiés aux résultats du test de référence? | Oui | Non | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Non | Oui | Oui | Oui |
| Estimations | ||||||||||||||
| 18. Présente au moins quatre estimations de l'exactitude diagnostique? (estimations présentées dans les études incluses) | Oui | Oui | Oui | Non | Non | Non | Non | Non | Non | Non | Non | Oui | Non | Non |
| 18a. Sensibilité | Oui | Oui | Oui | Non | Non | Oui | Oui | Non | Non | Non | Non | Oui | Non | Non |
| 18b. Spécificité | Oui | Oui | Oui | Non | Non | Non | Oui | Non | Non | Non | Non | Oui | Non | Non |
| 18c. VPP | Oui | Oui | Oui | Oui | Oui | Oui | Non | Oui | Oui | Oui | Oui | Oui | Oui | Oui |
| 18d. VPN | Oui | Oui | Oui | Oui | Non | Non | Non | Non | Non | Non | Non | Oui | Non | Oui |
| 18e. Rapports de vraisemblance | Non | Non | Non | Non | Non | Non | Non | Non | Non | Non | Non | Non | Non | Non |
| 18f. Kappa | Oui | Non | Non | Non | Non | Non | Non | Non | Non | Non | Non | Oui | Non | Non |
| 18g. Aire sous la courbe ROC/statistique C | Oui | Non | Non | Non | Non | Non | Oui | Non | Non | Non | Non | Non | Non | Non |
| 18h. Exactitude/concordance | Non | Non | Non | Non | Non | Non | Non | Non | Non | Non | Non | Oui | Non | Non |
| 19. Les données sur l'exactitude sont-elles présentées pour des sous-groupes (p. ex. âge, situation géographique, sexe)? | Non | Non | Non | Oui | Oui | Oui | Oui | Non | Non | Non | Oui | Non | Non | Non |
| 20. Si la VPP ou la VPN est calculée, est-ce que le ratio cas-témoins de la cohorte de validation se rapproche de la prévalence de la maladie dans la population? | Non | Oui | Oui | Non | Non | Non | s.o. | Non | Non | Non | Non | Non | Non | Non |
| 21. Calcule l'IC à 95 % pour chaque mesure de l'exactitude diagnostique? | Oui | Oui | Oui | Non | Non | Oui | Non | Non | Oui | Oui | Oui | Oui | Non | Oui |
| Analyse | ||||||||||||||
| 22. Traite de l'applicabilité des résultats? | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui |
| Domaines d'étude | Bickford, 2020Note de bas de page 22 | Brooks, 2021Note de bas de page 23 | Brooks, 2021Note de bas de page 24 | Burke, 2014Note de bas de page 25 | Coleman, 2015Note de bas de page 26 | Coo, 2017Note de bas de page 27 | Dodds, 2009Note de bas de page 28 | Hagberg, 2017Note de bas de page 29 | Lauritsen, 2010Note de bas de page 30 | Surén, 2019Note de bas de page 31 | Daley, 2014Note de bas de page 32 | Gruschow, 2016Note de bas de page 33 | Mohr-Jensen, 2016Note de bas de page 34 | Morkem, 2020Note de bas de page 35 |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 1. Sélection des patients | ||||||||||||||
| A. Risque de biais | ||||||||||||||
| Q1 | Oui | Oui | Oui | Non | Incertain | NonNote de bas de page b OuiNote de bas de page c | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Non |
| Q2 | Non | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui |
| Q3 | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Non | Non | Non | Oui | Non |
| Risque | ÉLEVÉ | FAIBLE | FAIBLE | ÉLEVÉ | INCERTAIN | ÉLEVÉNote de bas de page b FAIBLENote de bas de page c | FAIBLE | FAIBLE | FAIBLE | ÉLEVÉ | ÉLEVÉ | ÉLEVÉ | FAIBLE | ÉLEVÉ |
| B. Préoccupations relatives à l'applicabilité | ||||||||||||||
| Préoccupation | FAIBLE | FAIBLE | FAIBLE | FAIBLE | FAIBLE | FAIBLE | FAIBLE | FAIBLE | FAIBLE | FAIBLE | FAIBLE | FAIBLE | FAIBLE | FAIBLE |
| 2. Test évalué | ||||||||||||||
| A. Risque de biais | ||||||||||||||
| Q1 | Incertain | Incertain | Incertain | Oui | Oui | Non | Incertain | Oui | Oui | Oui | Oui | Oui | Oui | Oui |
| Risque | FAIBLE | FAIBLE | FAIBLE | FAIBLE | FAIBLE | FAIBLE | FAIBLE | FAIBLE | FAIBLE | FAIBLE | FAIBLE | FAIBLE | FAIBLE | FAIBLE |
| B. Préoccupations relatives à l'applicabilité | ||||||||||||||
| Préoccupation | FAIBLE | FAIBLE | FAIBLE | FAIBLE | FAIBLE | FAIBLE | FAIBLE | FAIBLE | FAIBLE | FAIBLE | FAIBLE | FAIBLE | FAIBLE | FAIBLE |
| 3. Test de référence | ||||||||||||||
| A. Risque de biais | ||||||||||||||
| Q1 | Oui | Oui | Oui | Oui | Oui | IncertainNote de bas de page b NonNote de bas de page c | Oui | Incertain | Oui | Oui | Oui | Non | Oui | Incertain |
| Q2 | Oui | Oui | Oui | Incertain | Non | OuiNote de bas de page b NonNote de bas de page c | Oui | Non | Non | Non | Non | Non | Non | Oui |
| Risque | FAIBLE | FAIBLE | FAIBLE | INCERTAIN | FAIBLE | INCERTAINNote de bas de page b ÉLEVÉNote de bas de page c | FAIBLE | INCERTAIN | FAIBLE | FAIBLE | FAIBLE | ÉLEVÉ | FAIBLE | INCERTAIN |
| B. Préoccupations relatives à l'applicabilité | ||||||||||||||
| Préoccupation | FAIBLE | FAIBLE | FAIBLE | FAIBLE | FAIBLE | FAIBLE | FAIBLE | FAIBLE | FAIBLE | FAIBLE | FAIBLE | FAIBLE | FAIBLE | FAIBLE |
| 4. Suivi et organisation temporelle | ||||||||||||||
| Risque de biais | ||||||||||||||
| Q1 | Oui | Incertain | Incertain | Oui | Incertain | Oui | Oui | Oui | Incertain | Oui | Oui | Oui | Oui | Incertain |
| Q2 | Oui | Oui | Oui | Oui | Oui | Non | Oui | Oui | Oui | Oui | Oui | Non | Oui | Oui |
| Q3 | Oui | Oui | Oui | Oui | Non | Oui | Non | Oui | Non | Non | Oui | Oui | Non | Oui |
| Risque | FAIBLE | FAIBLE | FAIBLE | FAIBLE | ÉLEVÉ | ÉLEVÉ | ÉLEVÉ | FAIBLE | ÉLEVÉ | ÉLEVÉ | FAIBLE | ÉLEVÉ | ÉLEVÉ | FAIBLE |
Risque de biais et préoccupations relatives à l'applicabilité : questions filtres et lignes directrices utilisées pour la cotation
Domaines d'étude
- Sélection des patients
- Risque de biais
- Q1 - Les patients ont-ils été recrutés de manière consécutive ou aléatoire?
Oui/Non/Incertain- Sélectionner « Oui » si les patients de la cohorte de validation ont été sélectionnés de manière consécutive ou aléatoire.
- Sélectionner « Non » si la sélection des patients s'est faite de manière non consécutive ou par échantillonnage de commodité.
- Sélectionner « Incertain » si l'information fournie est insuffisante.
- Q2 - A-t-on évité le plan cas-témoin?
Oui/Non/Incertain- Sélectionner « Oui » si l'on a évité le plan cas-témoin.
- Sélectionner « Non » si les patients ont été sélectionnés en fonction de leur statut malade (c.-à-d. cas confirmés plutôt que soupçonnés) ou non malade.
- Sélectionner « Incertain » si l'information fournie est insuffisante.
- Q3 - A-t-on évité les exclusions inappropriées?
Oui/Non/Incertain- Sélectionner « Oui » si l'on a évité les exclusions inappropriées.
- Sélectionner « Non » si des patients ont fait l'objet d'exclusions inappropriées (p. ex. exclusion des patients dont le diagnostic est difficile à établir, ou dont le diagnostic est soupçonné, mais non confirmé).
- Sélectionner « Incertain » si l'information fournie est insuffisante.
- Risque - La sélection des patients a-t-elle pu introduire un biais?
FAIBLE/ÉLEVÉ/INCERTAINNote de bas de page a
- Q1 - Les patients ont-ils été recrutés de manière consécutive ou aléatoire?
- Préoccupations relatives à l'applicabilité
- Préoccupation - Craint-on que les patients sélectionnés ne correspondent pas à la question de recherche?
FAIBLE/ÉLEVÉ/INCERTAIN
- Préoccupation - Craint-on que les patients sélectionnés ne correspondent pas à la question de recherche?
- Risque de biais
- Test étudié
- Risque de biais
- Q1 - A-t-on interprété les résultats de l'algorithme de base de données administratives sans connaître les résultats du test de référence?
Oui/Non/Incertain- Sélectionner « Oui » si l'on a interprété les résultats de l'algorithme sans connaître le diagnostic du test de référence.
- Sélectionner « Non » s'il est indiqué que l'on connaissait le diagnostic du test de référence lors de l'interprétation des résultats de l'algorithme.
- Sélectionner « Incertain » si l'information fournie est insuffisante.
- Risque - L'application ou l'interprétation des résultats de l'algorithme ont-elles pu introduire un biais?
FAIBLE/ÉLEVÉ/INCERTAINNote de bas de page a
- Q1 - A-t-on interprété les résultats de l'algorithme de base de données administratives sans connaître les résultats du test de référence?
- Préoccupations relatives à l'applicabilité
- Préoccupation - Craint-on que l'algorithme, son application ou l'interprétation de ses résultats diffèrent de la question de recherche?
FAIBLE/ÉLEVÉ/INCERTAIN
- Préoccupation - Craint-on que l'algorithme, son application ou l'interprétation de ses résultats diffèrent de la question de recherche?
- Risque de biais
- Test de référence
- Risque de biais
- Q1 - Le test de référence est-il susceptible de classer correctement le trouble visé?
Oui/Non/Incertain- Sélectionner « Oui » si des critères de classification clinique établis, des définitions de cas clinique tirées des dossiers médicaux ou un diagnostic au dossier médical ont été utilisés, si du personnel chevronné ou dûment formé a procédé à l'abstraction ou à l'examen des données des dossiers (le cas échéant) et si la concordance calculée est élevée (dans les cas où plus d'une personne a procédé à l'abstraction ou à l'examen des données).
- Sélectionner « Non » si le test de référence est une mesure déclarée par le patient, si le personnel responsable de l'abstraction ou de l'examen des données tirées du test de référence n'était pas suffisamment chevronné ou formé (le cas échéant) ou si la concordance interévaluateurs est faible (dans les cas où plus d'une personne a procédé à l'abstraction ou à l'examen des données).
- Sélectionner « Incertain » si l'information fournie est insuffisante (p. ex. aucun renseignement fourni sur la concordance interévaluateurs dans les cas où l'examen des données a été effectué par plus d'une personne).
- Q2 - A-t-on interprété les résultats du test de référence sans connaître les résultats de l'algorithme?
Oui/Non/Incertain- Sélectionner « Oui » si l'on a interprété les résultats du test de référence sans connaître les résultats de l'algorithme.
- Sélectionner « Non » si l'on connaissait les résultats de l'algorithme lors de l'interprétation des résultats du test de référence, y compris dans les cas où seuls les patients repérés par l'algorithme étaient soumis au test de référence.
- Sélectionner « Incertain » si l'information fournie est insuffisante.
- Risque - Le test de référence, sa réalisation ou l'interprétation de ses résultats pourraient-ils avoir introduit un biais?
FAIBLE/ÉLEVÉ/INCERTAINNote de bas de page a
- Q1 - Le test de référence est-il susceptible de classer correctement le trouble visé?
- Préoccupations relatives à l'applicabilité
- Préoccupation - Craint-on que le trouble visé par le test de référence diffère de celui de la question de recherche?
FAIBLE/ÉLEVÉ/INCERTAIN
- Préoccupation - Craint-on que le trouble visé par le test de référence diffère de celui de la question de recherche?
- Risque de biais
- Suivi et organisation temporelle
- Risque de biais
- Q1 - Le délai entre la détermination des cas à l'aide de l'algorithme et le test de référence est-il approprié?
Oui/Non/Incertain- Sélectionner « Oui » si le délai entre l'application de l'algorithme et le test de référence est approprié.
- Sélectionner « Non » si le délai entre le diagnostic du test de référence et le diagnostic de l'algorithme n'est pas approprié.
- Sélectionner « Incertain » si l'information fournie est insuffisante.
- Q2 - Les patients ont-ils tous passé le même test de référence?
Oui/Non/Incertain- Sélectionner « Oui » si les patients ont tous passé le même test de référence.
- Sélectionner « Non » si des tests de référence différents ont été utilisés.
- Sélectionner « Incertain » si l'information fournie est insuffisante.
- Q3 - Les patients ont-ils tous été inclus dans l'analyse?
Oui/Non/Incertain- Sélectionner « Oui » si le nombre de patients inscrits (c.-à-d. le nombre de patients restants après les exclusions) est le même que le nombre de patients inclus dans le tableau à double entrée des résultats.
- Sélectionner « Non » si le nombre de patients inscrits diffère du nombre de patients inclus dans le tableau à double entrée des résultats.
- Sélectionner « Incertain » si l'information fournie est insuffisante (p. ex. aucun renseignement fourni sur la méthode utilisée pour constituer la population finale de l'étude de validation).
- Risque - Le suivi des patients a-t-il pu introduire un biais?
FAIBLE/ÉLEVÉ/INCERTAINNote de bas de page a
- Q1 - Le délai entre la détermination des cas à l'aide de l'algorithme et le test de référence est-il approprié?
- Risque de biais
- Note de bas de page a
-
Lignes directrices utilisées pour la cotation :
- Lorsque la réponse à toutes les questions filtres d'un domaine était « Oui », le risque de biais était jugé « FAIBLE ».
- Lorsque la réponse à toutes les questions filtres d'un domaine était « Non », le risque de biais était jugé « ÉLEVÉ ».
- Lorsque la réponse à toutes les questions filtres d'un domaine était « Incertain », le risque de biais était jugé « INCERTAIN ».
- Lorsque la réponse à l'une des questions filtres était « Non », cela évoquait un potentiel de biais; les auteures de la revue ont décidé des critères en fonction desquels le risque de biais serait jugé élevé dans de telles circonstances.
- La question filtre (Q1) du domaine « Test évalué » a été considérée comme une source moins importante de biais aux fins de la présente revue. La deuxième question filtre (Q2) du domaine « Test de référence » a elle aussi été considérée comme une source moins importante de biais, mais les auteures ont porté un jugement en fonction de chaque étude. Pour toutes les autres questions filtres, le fait de répondre « Non » à la question était suffisant pour que le risque de biais soit jugé élevé.
- Lorsque la réponse à l'une des questions filtres était « Incertain », cela évoquait un potentiel de biais; les auteures de la revue ont décidé des critères en fonction desquels le risque de biais serait jugé incertain dans de telles circonstances.
