Synthèse des données probantes – Résultats et instruments utilisés dans les interventions de prescription sociale : une métarevue modifiée

Accueil Revue PSPMC
Publié par : L'Agence de la santé publique du Canada
Date de publication : juin 2024
ISSN: 2368-7398
Soumettre un article
À propos du PSPMC
Naviguer
Page précedente | Table des matières | Page suivante
Maureen C. Ashe, Ph. D.Note de rattachement des auteurs 1Note de rattachement des auteurs 2; Isis Kelly dos Santos, Ph. D.Note de rattachement des auteurs 3; Hadil Alfares, B. Sc.Note de rattachement des auteurs 1Note de rattachement des auteurs 2; Anna M. Chudyk, Ph. D.Note de rattachement des auteurs 4; Elham Esfandiari, Ph. D.Note de rattachement des auteurs 1Note de rattachement des auteurs 2
https://doi.org/10.24095/hpcdp.44.6.02f
Cet article a fait l’objet d’une évaluation par les pairs.

Attribution suggérée
Synthèse des données probantes par Ashe MC et al. dans la Revue PSPMC mis à disposition selon les termes de la licence internationale Creative Commons Attribution 4.0
Rattachement des auteures
Correspondance
Maureen C. Ashe, Department of Family Practice, The University of British Columbia, 3F - 5950 University Blvd., Vancouver (BC) V6T 1Z3; courriel : maureen.ashe@ubc.ca.
Citation proposée
Ashe MC, dos Santos IK, Alfares H, Chudyk AM, Esfandiari E. Résultats et instruments utilisés dans les interventions de prescription sociale : une métarevue modifiée. Promotion de la santé et prévention des maladies chroniques au Canada. 2024;44(6):271-297. https://doi.org/10.24095/hpcdp.44.6.02f
Résumé
Introduction. Les travaux dont on dispose sur la prescription sociale montrent une grande variété, au sein des études publiées, dans les types de résultats et leur nombre. Nous avons entrepris de décrire les grands thèmes et les instruments associés aux résultats de la prescription sociale, dans l’objectif de renforcer la capacité de recherche et d’évaluation des programmes.
Méthodologie. Cette étude est une métarevue modifiée, réalisée selon des lignes directrices normalisées. Nous avons enregistré l’étude et effectué des recherches dans plusieurs bases de données (toutes langues et années confondues). Les publications incluses devaient avoir été évaluées par les pairs et devaient rendre compte des résultats d’une intervention auprès d’adultes de 18 ans et plus qualifiée de prescription sociale dans la publication elle-même. La période de recherche s’étend jusqu’au 9 juillet 2023. Nous avons sélectionné, dans les revues systématiques retenues, les études primaires qui répondaient à ces mêmes critères d’inclusion. En ce qui concerne les études primaires, nous avons trié les résultats et les instruments extraits en fonction de six grands thèmes provenant d’une taxonomie publiée. Nous avons trouvé l’information relative à la description et aux propriétés de mesure des instruments et mené deux rondes d’évaluation concernant 1) la qualité des revues systématiques et 2) la présentation de données en lien avec les instruments dans les études primaires. Nous avons fait une synthèse narrative des revues, des études primaires et des résultats (PROSPERO 2023 CRD42023434061).
Résultats. Dix revues systématiques et 33 études primaires ont répondu aux critères d’inclusion de notre revue. Les résultats couvrent la plupart des grands thèmes de la taxonomie, en particulier les facteurs psychosociaux (comme le bien-être) et, dans une moindre mesure, la cognition, l’activité physique, ainsi que les aidants naturels et les bénévoles. Nous avons constaté que peu d’études fournissaient des données détaillées sur les caractéristiques sociodémographiques des participants ou sur les propriétés de mesure des instruments.
Conclusion. Notre synthèse brosse une vue d’ensemble des résultats et des instruments qui sont utilisés dans les interventions de prescription sociale et cerne également les lacunes des connaissances en la matière. Ce travail jette les bases de la prochaine étape de notre démarche : la sélection des résultats associés à la prescription sociale qui comptent le plus pour les parties intéressées, notamment les usagers, les prestataires et les décideurs.
Mots-clés : déterminants de la santé, vieillissement en santé, recherche sur les résultats, prescription sociale
Points saillants
- Nous avons synthétisé et catégorisé les résultats et les instruments issus de 10 revues et de 33 études primaires sur la prescription sociale.
- Nos travaux révèlent la variabilité des types et du nombre de résultats utilisés dans les études publiées.
- Les résultats associés au bien-être et à la santé mentale occupent une place prépondérante dans bon nombre d’études.
- Nous avons constaté une moindre utilisation des résultats concernant la cognition, l’activité physique, les aidants naturels et les bénévoles.
- La déclaration exhaustive des caractéristiques sociodémographiques des participants serait bénéfique dans le domaine.
Introduction
La prescription sociale est un modèle de soins de santé et de services sociaux qui a vu le jour au Royaume-Uni et qui se répand rapidement ailleurs dans le monde, dont au Canada. La prescription sociale a déjà été bien décrite ailleursNote de bas de page 1Note de bas de page 2. Elle vise essentiellement à répondre aux besoins sociaux non médicaux non satisfaits, en établissant des liens entre une personne et les ressources de sa collectivité. Dans sa forme actuelle, la prescription sociale se veut une démarche globaleNote de bas de page 2 par laquelle des fournisseurs de soins de santé et de services sociaux ou des organismes communautaires cherchent à cerner les besoins sociaux d’une personne, en collaboration avec celle-ci, et l’aiguillent vers des services non médicaux de liaison communautaire. À l’aide d’une approche axée sur les forces, la personne et l’agent de liaison communautaire (ou « intervenant-pivot ») déterminent ensemble « ce qui compte le plus ». Ensuite, l’agent fait le lien entre la personne et les ressources communautaires correspondant à ses besoins – par exemple un service, des espaces verts ou un réseau – et peut même, dans certains cas, l’y accompagnerNote de bas de page 2Note de bas de page 3.
La prescription sociale s’inspire d’autres travaux fondés sur des données probantes, par exemple en ce qui concerne les services d’orientation communautaire, les systèmes d’intervenants-pivotsNote de bas de page 4 et les bienfaits de la participation à des activités, notamment à des activités physiquesNote de bas de page 5 ou artistiquesNote de bas de page 6 ou encore à des programmes dans les muséesNote de bas de page 7. Cependant, nous avons constatéNote de bas de page 8Note de bas de page 9, comme d’autresNote de bas de page 10, que l’efficacité de la prescription sociale n’a pas été établie de façon définitive. L’une des difficultés que pose la synthèse des données probantes tient sans doute au fait qu’il n’y avait pas, antérieurement, de définition acceptée de la prescription sociale. Or on dispose maintenant d’une nouvelle définition, établie conjointement à l’échelle internationale à l’aide d’une méthode Delphi modifiéeNote de bas de page 3. Au Canada, la prescription sociale n’en est qu’à ses débuts, mais le contexte lui est favorable, du fait que les cliniciens orientent déjà leurs patients vers des services communautaires et vu l’ampleur du secteur communautaire composé des organismes à but non lucratif, des bénévoles et d’autres personnes qui soutiennent la population. La « nouvelle » définition et les démarches de prescription sociale vont de pair avec l’intégration des secteurs de la santé et des services sociaux et les approches axées sur les forces et sur la personneNote de bas de page 2.
L’établissement d’un ensemble de données probantes à l’égard d’une intervention aussi complexe que la prescription sociale exige la prise en compte de nombreux facteurs. Un thème que nous avons relevé dans nos revues précédentesNote de bas de page 8Note de bas de page 9, qui pourrait faire avancer la science et la pratique de la prescription sociale, concerne les résultats mesurés dans les études et les évaluations de programme. Lorsque les résultats ne sont pas utilisés ou présentés uniformément dans les essais et les programmes, il est difficile d’établir l’efficacité d’une intervention (comme la prescription sociale), de veiller à l’inclusion de résultats importants, significatifs et axés sur la personne et, par la suite, de combiner l’information en vue de la synthèse des données probantes.
Deux études antérieures, fondées sur des méthodes de cartographie, ont visé à déterminer et à catégoriser les résultats en matière de prescription socialeNote de bas de page 11Note de bas de page 12. Bien qu’elles fournissent toutes deux des connaissances et des perspectives importantes, nous avons voulu aller plus loin et sélectionner les résultats présentés dans les études sur la prescription sociale pour les comparer à une taxonomie des résultats d’interventions socio-sanitaires publiée récemment par Dodd et ses collaborateursNote de bas de page 13. Analyser les résultats dont on dispose permet de vérifier si certains grands thèmes ou domaines sont absents de la collecte des données et de fournir un portrait des pratiques actuelles de présentation des résultats.
C’est ainsi que, dans cette métarevue modifiée, nous avons cherché à décrire les résultats, les domaines et les instruments utilisés dans les études antérieures sur la prescription sociale destinée aux adultes et aux aînés. Le National Health Service (NHS) du Royaume-Uni a élaboré un cadre commun en matière de prescription socialeNote de bas de page 14 mais, à notre connaissance, il n’existe aucun ensemble de résultats fondamentaux pour la recherche sur la prescription sociale. Nous avons voulu combler cette lacuneNote de bas de page 15 et offrir une description des résultats mentionnés dans les recherches antérieures sur la prescription sociale afin d’élaborer un ensemble de résultats fondamentauxNote de bas de page 16. Pour résumer, nous avons voulu fournir des lignes directrices pratiques sur le choix des mesures de résultats, dans l’objectif général de renforcer les fondements scientifiques de la prescription sociale.
Méthodologie
Nous avons effectué une métarevue modifiée conformément aux lignes directrices PRISMA (Preferred Reporting Items for Systematic Reviews and Meta-Analyses)Note de bas de page 17 et aux normes du Joanna Briggs Institute (JBI) pour la réalisation d’une métarevue, à savoir une « revue des revues »Note de bas de page 18. Nous avons modifié le processus de revue de telle sorte que deux auteures ont examiné indépendamment chaque étude primaire mentionnée dans les revues afin de confirmer si l’étude répondait à nos critères d’inclusion. Deux grandes raisons ont motivé ce changement : 1) les revues systématiques cernées portaient sur une large tranche d’âge et incluaient des publications relevant de la littérature grise, tandis que certaines études primaires ne répondaient pas à nos critères d’inclusion et 2) les mêmes études primaires figuraient dans plusieurs des revues incluses.
Nous avons enregistré le protocole dans le registre prospectif international des revues systématiques (PROSPERO; 2023 CRD42023434061Note de bas de page 19) avant la mise en œuvre de notre stratégie finale de recherche. Nos deux questions de recherche exploratoire étaient les suivantes : 1) quels résultats ont été utilisés dans les travaux de recherche sur la prescription sociale auprès d’adultes de 18 ans et plus vivant dans la collectivité et 2) de quelle façon les instruments mentionnés correspondent-ils aux grands thèmes et aux domaines de la taxonomie des résultats?
Critères d’admissibilité
Nous avons inclus les revues systématiques et les études primaires évaluées par les pairs, de toutes les langues et toutes les années, qui synthétisaient des données quantitatives au sujet d’interventions qualifiées de prescription sociale auprès d’adultes de 18 ans et plus dans différents contextes (hôpitaux, soins primaires, milieux communautaires, etc.). Nous avons inclus les programmes qui ont été décrits comme une forme de « prescription sociale », tels que les programmes axés sur les arts ou sur les visites de musées (« art sur ordonnance » ou « prescriptions muséales »). Nous avons inclus dans notre synthèse les données probantes se rapportant aux adultes et aux aînés, qui sont les groupes ciblés pour l’élaboration de notre ensemble de résultats fondamentaux. En outre, comme les besoins et les services offerts sont différents chez les jeunes et chez les plus âgés, nous n’avons pas inclus dans notre synthèse les résultats se rapportant aux moins de 18 ans.
Nous avons exclu les publications qui ne fournissaient aucune mesure des résultats. Nous avons décidé de n’inclure que les publications évaluées par les pairs, parce que nous voulions effectuer une comparaison des résultats présentés dans les études primaires, ces dernières étant potentiellement plus susceptibles de suivre les lignes directrices sur la présentation des résultats de recherche.
Nous avons appliqué les critères suivants, en fonction du cadre PICO (population, intervention, comparateur et résultats [de l’anglais « outcome »]). Population : nous avons privilégié les données probantes évaluées par les pairs qui se rapportaient aux adultes de 18 ans et plus recevant des prescriptions sociales. Intervention : nous avons inclus les revues et les études primaires portant sur des interventions qualifiées de prescription sociale par les auteurs. Comparateur : les études incluses dans les revues pouvaient avoir n’importe quel comparateur ou n’en avoir aucun. Résultats : comme nous cherchions à recenser tous les résultats possibles, nous n’avons imposé aucune limite à cet égard.
Sources d’information et stratégie de recherche
Nous avons consulté les bases de données énumérées ci-dessous, notre dernière recherche ayant été réalisée le 9 juillet 2023. Une auteure (MCA) a effectué toutes les recherches et a versé les citations (mentions et références) trouvées dans le logiciel de revues systématiques Covidence (Veritas Health Innovation, Melbourne, AU). Nous avons également effectué une recherche de l’origine du renvoi aux références ainsi qu’une recherche des références citées (liste des références) à l’égard des publications évaluées par les pairs figurant dans les revues incluses, en fonction des citations téléchargées dans Web of Science ou Google Scholar. Les bases de données et les mots-clés suivants ont été utilisés :
- Ovid MEDLINE Ò and Epub Ahead of Print, In-Process, In-Data-Review & Other Non-Indexed Citations, Daily and Versions, et Embase. Mots-clés : ("social prescribing" ou "social prescription").ab,ti. ET "systematic review".ab,ti.
- EBM Reviews - Cochrane Database of Systematic Reviews. Mots-clés : "social prescribing" OU "social prescription" ET "systematic review"
- EBSCO (APA PsycArticles, APA PsycInfo, CINAHL Complete, Social Work Abstracts, SPORTDiscus) social prescribing or social prescription (titre) ET systematic review
- Epistemonikos "social prescribing" OU "social prescription" ET "systematic review", titre et résumé
- Google Scholar "social prescribing" OU "social prescription" ET "systematic review", titre
Démarche de sélection
Les revues systématiques repérées au moyen des stratégies de recherche ci-dessus ont été analysées indépendamment par deux auteures (IKS, MCA) au niveau 1 (titres et résumés) et au niveau 2 (texte intégral) en fonction des critères d’inclusion décrits ci-dessus. Nous avons analysé également les études primaires citées dans chaque revue incluse et nous avons vérifié s’il s’agissait de publications évaluées par les pairs ou d’études/évaluations non publiées. Nous avons ensuite procédé à une autre analyse des études primaires aux niveaux 1 et 2 afin de déterminer si elles répondaient à nos critères d’inclusion.
Démarche de collecte des données
Nous avons extrait les renseignements suivants pour chaque revue : auteur, année de publication, questions et objectifs de la revue systématique, population, contexte, données sociodémographiques, résumé des constatations et mesures ou instruments de mesure des résultats. Nous avons également comparé les revues pour vérifier si les mêmes études primaires y figuraient, afin de mieux cerner la contribution des données aux résultats. Pour chaque étude primaire évaluée par les pairs, nous avons extrait les renseignements suivants : auteur, année de publication, population, contexte, intervention de prescription sociale, données descriptives et données sur les résultats. À cette étape, l’une des auteures (IKS ou MCA) a extrait les données des études dans Covidence et Excel et deux autres auteures (EE et HA) ont passé en revue et confirmé les résultats extraits. En cas de divergence entre réviseures, une troisième auteure participant à la revue (AC) a pris la décision finale.
Démarche de tri
Nous avons extrait les données relatives aux résultats quantitatifs de chaque étude primaire et les avons triés en fonction d’une taxonomie publiéeNote de bas de page 13, cette dernière ayant été choisie car elle a été élaborée en vue de la détermination d’ensembles de résultats fondamentaux. La taxonomie originale comporte cinq grands thèmes : décès, volets physiologique et clinique, répercussions sur la vie, utilisation des ressources et événements indésirables. Ces grands thèmes se subdivisent en 38 catégories ou domaines. Deux auteures (IKS, MCA) ont trié les résultats de façon indépendante, en fonction des grands thèmes et des domaines, conformément aux lignes directrices incluses dans la taxonomieNote de bas de page 13, avec deux modifications : 1) nous avons remplacé le domaine « résultats psychiatriques » par « santé mentale » au sein du thème « volets physiologique et clinique » et 2) nous avons fait du domaine « prestation de soins » un thème à part entière.
L’une des auteures (MCA) a créé le premier tableau à partir des résultats triés à l’étape précédente et toutes les autres auteures (IKS, EE, HA, AC) ont revu ce tableau. Nous avons également analysé et comparé les résultats extraits en utilisant le cadre commun des résultats de la prescription sociale du NHS [NHS Social Prescribing Common Outcomes Framework]Note de bas de page 14. Ce cadre comporte quatre thèmes principaux : les effets sur la personne (contrôle et bien-être, activité physique, gestion des activités de la vie quotidienne, relations), les effets sur les groupes communautaires (confiance, effets de l’accueil des demandes de services, effets de la prescription sociale, modification du nombre de bénévoles, capacité du secteur bénévole et soutien nécessaire), les effets sur le système de santé et de services sociaux (visites de fournisseurs, médicaments, « moral du personnel des groupes de médecine générale et des autres organismes responsables de l’aiguillage » [traduction]Note de bas de page 14, p. 30) et les autres activités de collecte de données (demandes de services, « surveillance de l’égalité»Note de bas de page 14, p. 31, contacts avec les agents de liaison, satisfaction)Note de bas de page 14. Enfin, en ce qui concerne les instruments extraits, nous avons relevé les propriétés de mesure pour une population similaire (adultes vivant dans la collectivité) lorsque c’était possible.
Évaluation des revues systématiques et des études primaires
Nous avons utilisé l’outil d’évaluation critique du JBINote de bas de page 18 pour analyser les revues systématiques incluses dans notre synthèse. Pour chaque étude primaire, nous avons comparté les résultats présentés à l’un des critères proposés dans l’extension de 2020 des recommandations CONSORT (Consolidated Standards of Reporting Trials) pour les résultatsNote de bas de page 20 : « Point 6a.8. Fournir une description des instruments d’étude utilisés pour évaluer le résultat (p. ex. questionnaires, tests de laboratoire) ainsi que la fiabilité, la validité et la sensibilité au changement dans une population similaires à celle de l’échantillon de l’étude » [traduction]Note de bas de page 20,p. 2254. Nous avons analysé chaque étude pour repérer ce terme dans la publication : il pouvait s’agir d’une déclaration selon laquelle un instrument était valide, fiable ou sensible au changement ou bien de la présentation d’une référence ou d’une statistique de mesure. Nous avons également analysé les données sociodémographiques extraites de chaque étude primaire en fonction des critères proposés dans le cadre PROGRESS-PlusNote de bas de page 21 : âge, genre/sexe, ethnicité/culture/langue/race, scolarié, profession, lieu de résidence, religion, capital social et statut socio-économique.
Méthodes de synthèse
Nous avons effectué une synthèse narrative, avec compilation et tri d’une liste de résultats et d’instruments figurant dans les revues et les études primaires.
Biais potentiels de la revue
Nous avons tenu compte des biais tout au long de notre démarche. Tout d’abord, nous avons tenté d’éviter les biais potentiels en suivant des procédures normalisées, en enregistrant notre protocole et en le mettant à jour. Nous avions prévu la marche à suivre en cas de conflit d’intérêt : si l’une des auteures de notre revue avait participé à la rédaction d’une revue ou d’une étude primaire incluse, une autre auteure, qui n’était pas en conflit d’intérêt, devrait se charger de l’évaluation de la revue.
L’équipe était composée de stagiaires et de chercheures, et deux des coauteures possédaient une formation clinique. Notre équipe était composée d’adultes d’âges variés, allant du début de l’âge adulte jusqu’à un âge assez avancé. Les membres de l’équipe avaient déjà l’expérience de plusieurs méthodologies de recherche et les auteures qui connaissaient bien les revues systématiques ont encadré les moins expérimentées. Il est à noter qu’aucune des auteures n’avait fait directement l’expérience de la prescription sociale telle qu’elle est définie dans ce travail de recherche.
Nous sommes conscientes du fait qu’en n’incluant que les études évaluées par les pairs, nous avons pu créer un biais de publication. Cette décision visait à pouvoir cerner et évaluer la présentation des mesures de résultats au sein d’études qui suivent habituellement les lignes directrices normalisées pour la présentation des résultats (comme CONSORT 2020 ou d’autres lignes directrices, en fonction des plans d’étude). Toutefois, en écartant la documentation non publiée, nous avons pu passer à côté de certains résultats, en particulier en ce qui a trait à la mise en œuvre de programmes (par exemple les résultats d’une évaluation de processus).
Résultats
Sélection des études
Après deux cycles d’analyse aux niveaux 1 et 2, nous avons inclus 10 revues systématiques (figure 1A) et 33 études primaires (figure 1B).
Figure 1. Diagramme de flux PRISMA pour la métarevue (A) et les études individuelles (B)
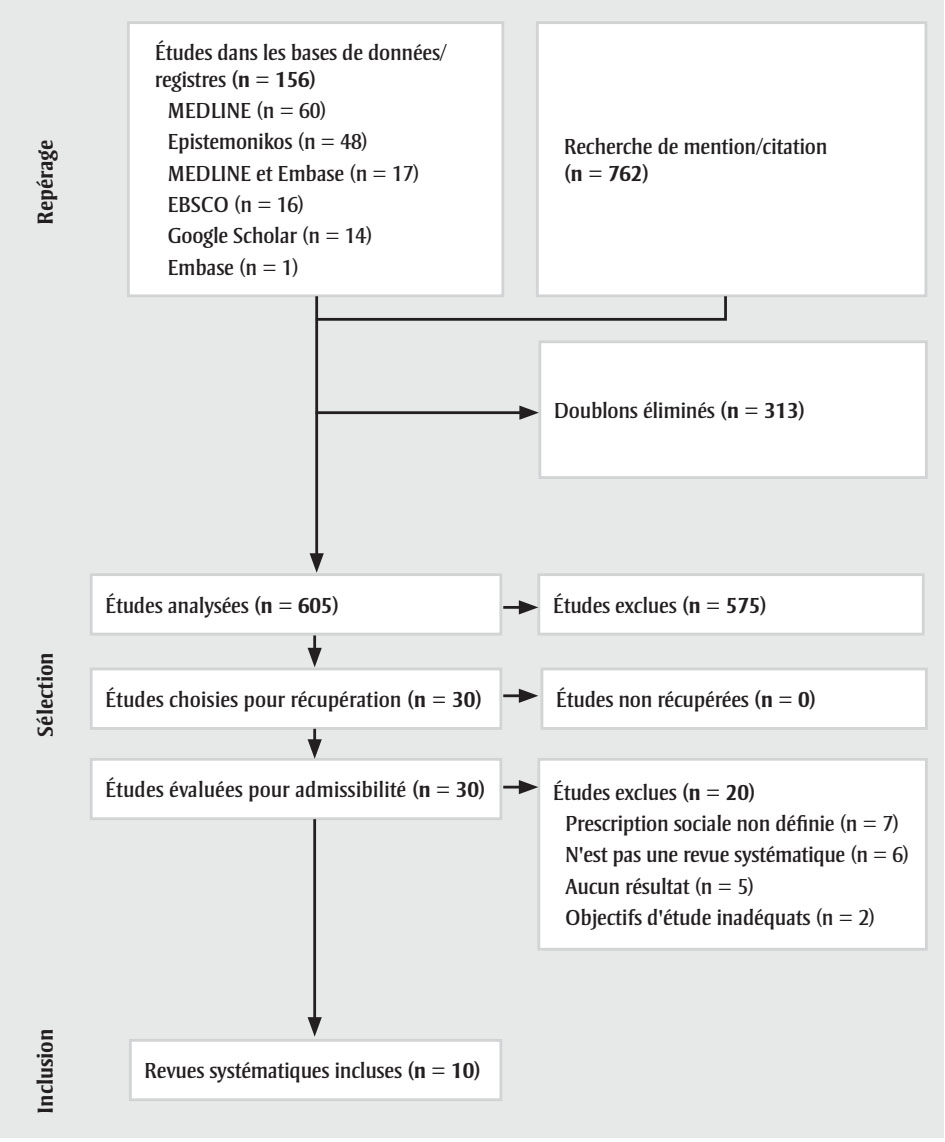
Figure 1 : Texte descriptif
| Numéro d’étape | Nom d’étape | Nombre d'éléments au début de l'étape | Détails | Nombre d'éléments supprimés avant l'étape suivante |
|---|---|---|---|---|
| 1 | Repérage | (n = 918) |
|
Doublons éliminés (n = 313) |
| 2 | Sélection | (n = 605) | Études analysées | Études exclues (n = 575) |
| 3 | Sélection | (n = 30) | Études choisies pour récupération | Études non récupérées (n = 0) |
| 4 | Sélection | (n = 30) | Études évaluées pour admissibilité | Études exclues (n = 20), comme suit :
|
| 5 | Inclusion | (n = 10) | Revues systématiques incluses | s.o. |
Au final, (n = 10) revues systématiques ont été incluses.
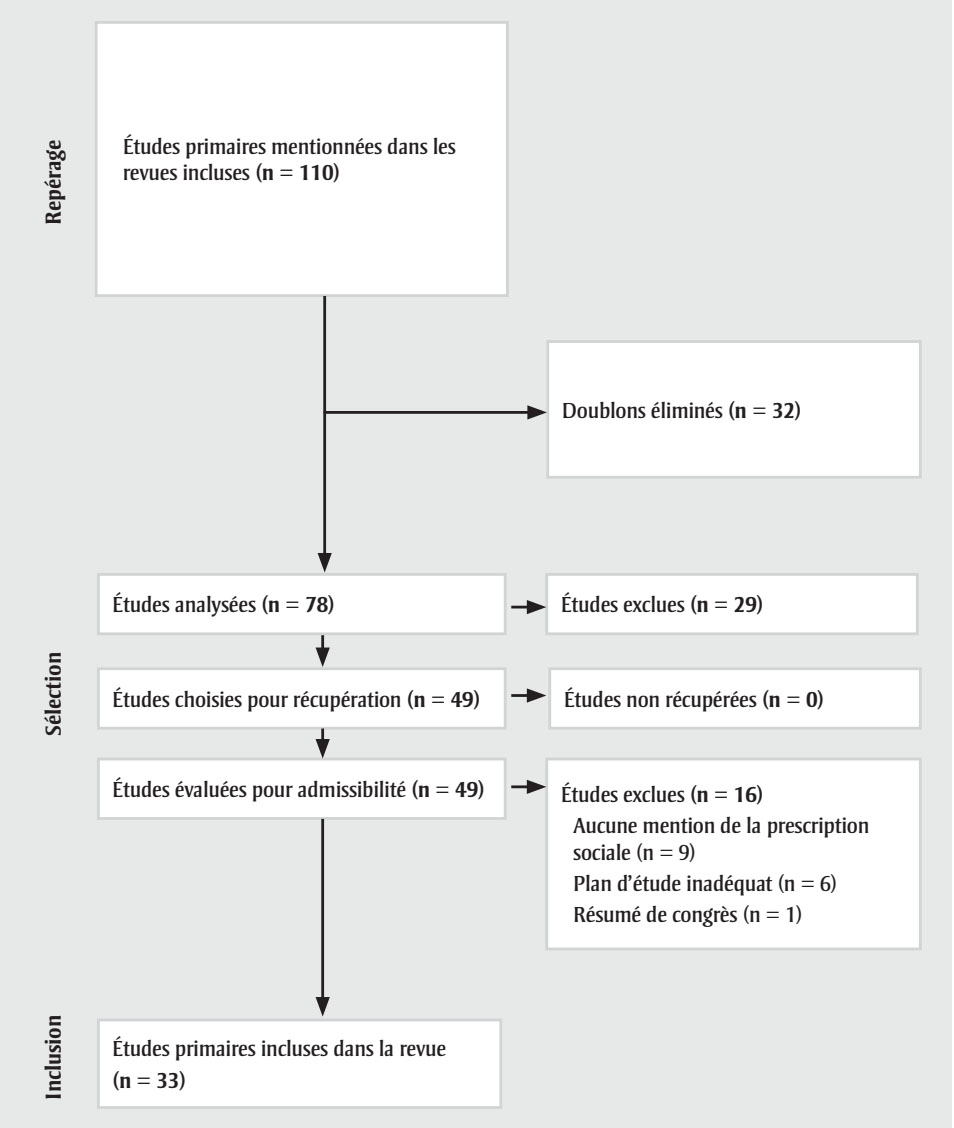
Figure 2 : Texte descriptif
| Numéro d’étape | Nom d’étape | Nombre d'éléments au début de l'étape | Détails | Nombre d'éléments supprimés avant l'étape suivante |
|---|---|---|---|---|
| 1 | Repérage | (n = 110) | Études primaires mentionnées dans les revues incluses |
Doublons éliminés (n = 32) |
| 2 | Sélection | (n = 78) | Études analysées | Études exclues (n = 29) |
| 3 | Sélection | (n = 49) | Études choisies pour récupération | Études non récupérées (n = 0) |
| 4 | Sélection | (n = 49) | Études évaluées pour admissibilité | Études exclues (n = 16), comme suit :
|
| 5 | Inclusion | (n = 33) | Études primaires incluses dans la revue | s.o. |
Au final, (n = 33) études primaires ont été incluses dans la revue.
Remarque : Modèle PRISMA tiré de Page MJ, McKenzie JE, Bossuyt PM, et al. The PRISMA 2020 statement: an updated guideline for reporting systematic reviews. Int J Surgery. 2021;88:105906. https://doi.org/10.1016/j.ijsu.2021.105906age
Caractéristiques des revues systématiques (n = 10)
Six revues systématiques avaient été produites au Royaume-UniNote de bas de page 10Note de bas de page 22Note de bas de page 23Note de bas de page 24Note de bas de page 25Note de bas de page 26, tandis que les quatre autres provenaient respectivement du CanadaNote de bas de page 8, de l’AllemagneNote de bas de page 27, de l’IrlandeNote de bas de page 28 et du PortugalNote de bas de page 29. Une synthèse des revues systématiques est présentée dans le tableau 1, avec les objectifs de l’étude et le nombre d’études primaires incluses. Plusieurs revues systématiques n’ont pas rendu compte des données descriptives sur les participantsNote de bas de page 10Note de bas de page 25Note de bas de page 26, sans doute car l’information n’était pas disponible dans un certain nombre d’études primaires correspondantes.
| Auteur principal Lieu Année |
Nombre de sources d’information | Nombre d’études évaluées par les pairs Nombre total et études incluses dans la synthèse des résultats | Ce que la revue systématique visait à déterminer | Constatations |
|---|---|---|---|---|
| BickerdikeNote de bas de page 10 Royaume-Uni 2016 |
16 rapports 15 études |
5 2Note de bas de page 48Note de bas de page 59 |
« […] l’efficacité des programmes de prescription sociale dans le contexte du NHS au Royaume-Uni » (p. 2) |
|
| CooperNote de bas de page 23 Royaume-Uni 2022 |
17 rapports 13 études |
13 14Note de bas de page 7Note de bas de page 34Note de bas de page 35Note de bas de page 36Note de bas de page 37Note de bas de page 38Note de bas de page 39Note de bas de page 40Note de bas de page 41Note de bas de page 43Note de bas de page 45Note de bas de page 46Note de bas de page 52Note de bas de page 57 |
« […] l’efficacité et les principes actifs des interventions de prescription sociale ciblant la santé mentale au Royaume-Uni » (p. 2) |
|
| CostaNote de bas de page 29 Portugal 2021 |
13 études | 13 11Note de bas de page 36Note de bas de page 39Note de bas de page 43Note de bas de page 45Note de bas de page 46Note de bas de page 47Note de bas de page 48Note de bas de page 49Note de bas de page 50Note de bas de page 51Note de bas de page 52 |
« [R]epérer et résumer les données probantes concernant l’efficacité de la PS auprès de la population adulte desservie par les milieux de soins de santé primaires. » (p. 3) |
|
| KielyNote de bas de page 28 Irlande 2022 |
9 rapports 8 études |
9 2Note de bas de page 50Note de bas de page 52 |
« […] les effets sur la santé et les coûts du personnel de liaison en prescription sociale […] en milieu communautaire, en particulier pour les personnes touchées par la multimorbidité et la défavorisation sociale » (p. 1) |
|
| NapieralaNote de bas de page 27 Allemagne 2022 |
68 rapports 53 études |
33 18Note de bas de page 30Note de bas de page 31Note de bas de page 35Note de bas de page 38Note de bas de page 39Note de bas de page 41Note de bas de page 42Note de bas de page 44Note de bas de page 45Note de bas de page 47Note de bas de page 48Note de bas de page 49Note de bas de page 50Note de bas de page 51Note de bas de page 52Note de bas de page 55Note de bas de page 58Note de bas de page 60 |
« […] l’efficacité de la PS comme moyen de renforcer le soutien psychosocial selon une perspective internationale » (p. 2) |
|
| PercivalNote de bas de page 8 Canada 2022 |
7 études | 7 7Note de bas de page 7Note de bas de page 33Note de bas de page 44Note de bas de page 49Note de bas de page 51Note de bas de page 54Note de bas de page 56 |
« […] l’effet de la prescription sociale chez les aînés dans le contexte des soins primaires » (p. 2) |
|
| PeschenyNote de bas de page 46 Royaume-Uni 2019 |
16 études | 7 4Note de bas de page 48Note de bas de page 49Note de bas de page 51Note de bas de page 52 |
« […] les résultats des programmes de prescription sociale fondés sur les soins primaires et la participation d’intervenants-pivots » (p. 664) |
|
| ReinhardtNote de bas de page 24 Royaume-Uni 2021 |
9 études | « […] l’incidence des programmes de prescription sociale (PS) sur la solitude chez les participants et dans la population » (p. 204) |
|
|
| ThomasNote de bas de page 25 Royaume-Uni 2021 |
8 études | 8 1Note de bas de page 61 |
« […] les interventions de PS qui mènent à des améliorations du bien-être par une démarche de coconception et de coproduction avec les collectivités; les obstacles et les éléments qui facilitent l’élaboration d’interventions de PS seront aussi examinés » (p. 3) |
|
| VidovicNote de bas de page 26 Royaume-Uni 2021 |
51 études | 33 13Note de bas de page 30Note de bas de page 32Note de bas de page 38Note de bas de page 39Note de bas de page 40Note de bas de page 42Note de bas de page 44Note de bas de page 46Note de bas de page 47Note de bas de page 50Note de bas de page 51Note de bas de page 52Note de bas de page 53 |
« […] incidence de la PS sur la solitude, l’isolement social, le bien-être et le sentiment d’appartenance […] aux niveaux individuel, systémique et communautaire. » (p. 1) |
|
Presque toutes les revues visaient à obtenir un portrait de l’effet général ou de l’incidence de la prescription sociale. Certaines d’entre elles rendaient compte de critères plus précis, comme la prescription sociale dans un espace géographique particulier (Royaume-Uni)Note de bas de page 10Note de bas de page 23, ou portaient spécialement sur la solitudeNote de bas de page 24Note de bas de page 26, la santé mentaleNote de bas de page 23, les soins primairesNote de bas de page 8Note de bas de page 22Note de bas de page 29 ou les aînésNote de bas de page 8. Une revue était axée sur les interventions de prescription sociale qui utilisaient une approche de coconception ou de coproductionNote de bas de page 25. La revue effectuée par Vidovic et de ses collaborateursNote de bas de page 26 donne une vue d’ensemble des résultats utilisés relativement à quatre mesures clés de la prescription sociale : la solitude, l’isolement social, le bien-être et le sentiment d’appartenance. Les revues systématiques mentionnaient invariablement des résultats positifs, mais les données probantes étaient limitées en raison de la petite taille des échantillons et de problèmes d’ordre méthodologique liés aux études primaires (tableau 1). La plupart des revues systématiques faisaient état de la variabilité des mesures de résultatsNote de bas de page 10Note de bas de page 22Note de bas de page 23Note de bas de page 25Note de bas de page 26Note de bas de page 28Note de bas de page 29.
Caractéristiques des études primaires (n = 33)
Le tableau 2 fournit un aperçu des 33 études primaires. En tout, 29 études (88 %) ont été menées au Royaume-Uni, 3 études en AustralieNote de bas de page 30Note de bas de page 31Note de bas de page 32 et 1 en Corée du SudNote de bas de page 33. Les études ont été publiées entre 2008 et 2022, plus spécifiquement 19 d’entre elles (58 %) à partir de 2019, soit avant la publication de la définition de la prescription sociale par Muhl et ses collaborateurs en 2023Note de bas de page 3. Quatre étudesNote de bas de page 34Note de bas de page 35Note de bas de page 36Note de bas de page 37 portaient sur « l’art sur ordonnance », un volet qui s’inscrit dans « l’offre générale de prescription sociale des milieux de soins de santé primaires » [traduction]Note de bas de page 37, p.1. Deux études portaient sur les prescriptions muséalesNote de bas de page 7Note de bas de page 38. Deux étudesNote de bas de page 39Note de bas de page 40 se fondaient sur l’approche de la guérison sociale, selon laquelle « les identités sociales peuvent améliorer la santé/le bien-être par la mise à disposition de ressources psychologiques » [traduction]Note de bas de page 40, p. 387. Nous avons constaté un chevauchement des études incluses dans les 10 revues systématiques : plus de la moitié (19; 58 %) des études primaires figuraient dans plusieurs revues, soit respectivement dans deuxNote de bas de page 7Note de bas de page 30Note de bas de page 35Note de bas de page 36Note de bas de page 40Note de bas de page 41Note de bas de page 42Note de bas de page 43, troisNote de bas de page 7Note de bas de page 44Note de bas de page 45Note de bas de page 46Note de bas de page 47, quatreNote de bas de page 48Note de bas de page 49Note de bas de page 50, cinqNote de bas de page 39Note de bas de page 51 ou six revuesNote de bas de page 52.
| Auteur principal Lieu Année |
Caractéristiques des études | Population cible Âge | Effectifs (N) | Description du programme |
|---|---|---|---|---|
| AggarNote de bas de page 30 Australie 2020 |
Analyse rétrospective des données avant et après l’intervention | Adultes et aînés 18 à 65 ans | 175 |
|
| AggarNote de bas de page 31 Australie 2021 |
Étude exploratoire, longitudinale et quantitative | Adultes et aînés 18 à 65 ans | 13 |
|
| BirdNote de bas de page 53 Royaume-Uni 2019 |
Méthodes mixtes | Adultes atteints d’affections de longue durée (diabète de type 2, prédiabète ou hypertension) et inactifs 18 à 70 ans et plus | 602 |
|
| CarnesNote de bas de page 52 Royaume-Uni 2017 |
Méthodes mixtes avec un groupe témoin apparié | Clientèle des cabinets de médecine générale qui requiert des consultations fréquentes ou qui est socialement isolée | 486 |
|
| CroneNote de bas de page 34 Royaume-Uni 2013 |
Étude d’observation avec suivi longitudinal prospectif | Adultes
Âge moyen (écart-type) : 54 (16) ans |
157 |
|
| CroneNote de bas de page 35 Royaume-Uni 2018 |
Étude d’observation avec suivi longitudinal prospectif | Adultes
Âge moyen (écart-type) : 51,2 (15,9) ans |
818 |
|
| ElstonNote de bas de page 44 Royaume-Uni 2019 |
Comparaison avant et après l’intervention | Adultes et aînés ayant au moins deux affections de longue durée > 50 ans | Avant l’intervention : 1046 Après l’intervention : 82 |
|
| FosterNote de bas de page 41 Royaume-Uni 2021 |
Méthodes mixtes, processus simultané | Personnes souffrant ou risquant de souffrir de solitude
Âge moyen (écart-type) : 65,5 (19,3) ans |
2250 |
|
| GiebelNote de bas de page 54 Royaume-Uni 2021 |
Comparaison avant et après l’intervention | Personnes ayant reçu un diagnostic de démence (indépendamment du sous-type et de l’âge) et aidants naturels
Âge moyen (écart-type) : 74,0 (8,0) ans |
25 |
|
| GrayerNote de bas de page 48 Royaume-Uni 2008 |
Comparaison avant et après l’intervention | Adultes ayant un problème psychosocial
Âge moyen (écart-type) : 43,1 (14,6) ans |
75 |
|
| HoltNote de bas de page 42 Royaume-Uni 2020 |
Multiniveaux, mesures répétées | Adultes atteints d’anxiété et de dépression Âge moyen : 47 ans | 66 |
|
| HowarthNote de bas de page 55 Royaume-Uni 2020 |
Étude de cas | Adultes et aînés Entre 30 et 85 ans La plupart des personnes avaient plus de 60 ans. |
9 |
|
| JonesNote de bas de page 57 Royaume-Uni 2013 |
Comparaison avant et après l’intervention | Adultes et aînés répondant à au moins un des critères suivants : problèmes de santé mentale légers, problèmes de santé chroniques, faible niveau d’activité physique, problèmes de santé liés à l’alimentation, faibles revenus ou isolement social Tranche d’âge : 18 à 70 ans et plus | 687 |
|
| JonesNote de bas de page 56 Royaume-Uni 2020 |
Comparaison avant et après l’intervention | Participants de 55 ans et plus, leur famille, le personnel, le NHS et l’administration locale Âge moyen (écart-type) : 73,8 (8,9) ans | 66 |
|
| KelleziNote de bas de page 39 Royaume-Uni 2019 |
Méthodes mixtes avec enquête longitudinale | Omnipraticiens, personnel soignant, usagers > 29 ans | 630 |
|
| KimNote de bas de page 33 Corée du Sud 2021 |
Comparaison avant et après l’intervention | Aînés de plus de 65 ans Âge moyen (écart-type) : 82,0 (5,9) ans | 10 |
|
| KimberleeNote de bas de page 58 Royaume-Uni 2016 |
Comparaison avant et après l’intervention | Adultes 36 à 40 ans | 70 |
|
| LoftusNote de bas de page 49 Royaume-Uni 2017 |
Étude d’amélioration de la qualité | Aînés (65 ans et plus) chez qui une maladie chronique exige des consultations fréquentes en médecine générale ou la prise de plusieurs médicaments
Âge moyen (écart-type) : 72,1 (6,8) ans |
28 |
|
| MaughanNote de bas de page 59 Royaume-Uni 2016 |
Étude d’observation | Adultes ayant un trouble mental | 55 |
|
| MercerNote de bas de page 50 Royaume-Uni 2019 |
Essai clinique randomisé par grappes quasi expérimental | Adultes de plus de 18 ans
Âge moyen (écart-type) : 49,0 (16,0) ans 56,0 (15,0) ans |
214 |
|
| MortonNote de bas de page 45 Royaume-Uni 2015 |
Comparaison avant et après l’intervention | Adultes
Âge moyen (écart-type) : 52,0 (11,0) ans |
136 |
|
| PeschenyNote de bas de page 46 Royaume-Uni 2019 |
Comparaison avant et après l’intervention | Adultes recevant des soins primaires
Âge moyen (écart-type) : 51,2 (15,7) ans |
56 |
|
| PeschenyNote de bas de page 60 Royaume-Uni 2021 |
Comparaison avant et après l’intervention | Adultes recevant des soins primaires
Âge moyen (écart-type) : 50,3 (16,8) ans |
68 |
|
| PoulosNote de bas de page 32 Australie 2019 |
Comparaison avant et après l’intervention | Aînés (65 ans et plus) Âge moyen (écart-type) : 78,1 (8,0) ans | 127 |
|
| SumnerNote de bas de page 36 Royaume-Uni 2020 |
Étude de cohorte | Adultes
Âge moyen (écart-type) : 51,1 (15,9) ans |
1297 |
|
| SumnerNote de bas de page 37 Royaume-Uni 2021 |
Étude de cohorte | Adultes
Âge moyen (écart-type) : 50,5 (15,7) ans |
245 |
|
| SwiftNote de bas de page 61 Royaume-Uni 2017 |
Étude de cas | Patients recevant des soins primaires | > 5000 |
|
| ThomsonNote de bas de page 7 Royaume-Uni 2018 |
Mesures répétées | Aînés à risque de solitude et d’isolement social 65 à 94 ans | 115 |
|
| ThomsonNote de bas de page 38 Royaume-Uni 2020 |
Méthodes mixtes, devis séquentiel exploratoire | Usagers des services de santé mentale pour adultes
44 à 70 ans Âge moyen : 53 ans |
46 |
|
| van de VenterNote de bas de page 43 Royaume-Uni 2015 |
Méthodes mixtes avec comparaison avant et après l’intervention | Personnes ayant des problèmes de santé mentale légers ou modérés
27 à 73 ans Âge moyen : 43 ans |
44 |
|
| VogelpoelNote de bas de page 51 Royaume-Uni 2014 |
Méthodes mixtes | Aînés ayant des déficiences sensorielles
61 à 95 ans Âge moyen : plus de 80 ans |
12 |
|
| WakefieldNote de bas de page 40 Royaume-Uni 2022 |
Étude longitudinale multiméthode | Adultes atteints d’une affection de longue durée ou ayant fait état d’un sentiment d’isolement, de solitude ou d’anxiété
17 à 85 ans Âge moyen (écart-type) : 52,7 (14,8) ans |
63 |
|
| WoodallNote de bas de page 47 Royaume-Uni 2018 |
Méthodes mixtes | Adultes et aînés
16 à 94 ans Âge moyen (SD) : 53,1 (18,0) ans |
342 |
|
Évaluation des méthodes de revue systématique et de la présentation des instruments
La plupart des revues systématiques étaient conformes aux critères d’évaluation critique du JBINote de bas de page 18, toutes les revues sauf deuxNote de bas de page 24Note de bas de page 26 ayant obtenu un score de 8 ou plus (sur un total possible de 11 points). La question (de l’outil du JBI) qui a reçu le plus grand nombre de réponses « non » ou « impossible à déterminer » portait sur la présentation de la question de recherche selon le format PICO. La plupart des études primaires n’ont pas fourni de renseignements détaillés sur les propriétés fondamentales de mesure des instruments. La validité est demeurée la propriété la plus souvent mentionnée ou référencéeNote de bas de page 7Note de bas de page 30Note de bas de page 31Note de bas de page 32Note de bas de page 33Note de bas de page 34Note de bas de page 36Note de bas de page 37Note de bas de page 41Note de bas de page 42Note de bas de page 43Note de bas de page 44Note de bas de page 47Note de bas de page 48Note de bas de page 50Note de bas de page 51Note de bas de page 53Note de bas de page 54Note de bas de page 55Note de bas de page 56Note de bas de page 57Note de bas de page 58Note de bas de page 59, suivie de la fiabilitéNote de bas de page 33Note de bas de page 36Note de bas de page 38Note de bas de page 42Note de bas de page 43Note de bas de page 48Note de bas de page 53Note de bas de page 54Note de bas de page 57 et de la sensibilité au changementNote de bas de page 37Note de bas de page 42Note de bas de page 45Note de bas de page 60. Peu d’études fournissaient des éléments d’information précis du type d’une statistique de mesure (par exemple alpha de Cronbach ou kappa).
Résultats de la synthèse
Catégorisation des résultats
Les instruments extraits fournissaient, dans bon nombre de cas, une mesure des résultats rapportés par les patients (MRRP) et étaient axés sur le bien-être, mais le nombre et les types de résultats utilisés étaient variables. On trouvait également certaines mesures de l’expérience rapportée par les patients (MERP; par exemple la satisfaction). La figure 2 et le tableau 3 fournissent un aperçu des résultats et des éléments d’information issus des études primaires. Presque tous les grands thèmes de la taxonomie étaient représentés, hormis le décès, mais la plupart des domaines incluaient les instruments dans quelques études seulement (comme le fonctionnement physique ou, plus spécifiquement, l’activité physique), à quelques exceptions près. En fait, plus de la moitié des études primaires ont utilisé au moins l’un de six instruments de mesure du bien-être, mais beaucoup n’ont utilisé que l’un des deux instruments de mesure des résultats suivants : l’échelle de bien-être mental de Warwick-Edinburgh (WEMWBS)Note de bas de page 32Note de bas de page 34Note de bas de page 35Note de bas de page 36Note de bas de page 37Note de bas de page 42Note de bas de page 43Note de bas de page 44Note de bas de page 45Note de bas de page 47Note de bas de page 51Note de bas de page 53 et la version courte de la WEMWBSNote de bas de page 41Note de bas de page 54Note de bas de page 55Note de bas de page 60Note de bas de page 61. De nombreuses études incluaient les capacités cognitives dans leurs critères d’inclusion, mais seulement deux étudesNote de bas de page 56Note de bas de page 62 ont mentionné un instrument associé. L’échelle WEMWBS vise malgré tout à représenter « le bien-être au sens large, y compris […] les dimensions cognitives et évaluatives » [traduction]Note de bas de page 63, p. 2. Une seule étude a fait état d’événements indésirables (résultats non intentionnels)Note de bas de page 56. Le tableau 4 dresse la liste des instruments relevés dans les études primaires, accompagnés d’une description et de certaines propriétés de mesure.
Figure 2. Aperçu des résultats et des éléments d’information relevés dans les études primaires, répartis selon la taxonomie publiée
Volets physiologique et clinique
Résultats généraux
- Santé générale
- Nombre de maladies chroniques et répercussions
- Douleur
Santé mentale
- Anxiété
- Dépression
- Détresse
- Santé mentale générale
- Humeur
Métabolisme et nutrition
- Composition corporelle
- Dépenses énergétiques
Appareil locomoteur et tissu conjonctif
- Force musculaire
Répercussions sur la vie
Fonctionnement physique
- Fragilité
- Activité physique
Fonctionnement social
- Appartenance
- Amitiés
- Groupes sociaux
- Participation sociale
Fonctionnement relatif aux rôles
- Travail
Fonctionnement émotionnel/bien-être
- Solitude
- Auto-efficacité
- Estime de soi
- Perception de soi
- Bien-être
Fonctionnement cognitif
- Dépistage cognitif
Qualité de vie globale
- Qualité de vie
État de santé perçu
- État de santé
- Capacités
Situation personnelle
- Besoins
- Statut socioéconomique
Prestation de soins
Adhésion
- Adhésion
- Achèvement
Satisfaction des patients et des soignants
- Attentes
- Avantages perçus
- Satisfaction
Processus, mise en oeuvre et résultats des services
- Facteurs associés à la mise en oeuvre
- Aiguillage
Utilisation des ressources
Aspects économiques
- Impact environnemental
- Consultations en médecine générale
- Au domicile
- En personne
- Par téléphone
- Rendement social de l’investissement
Hôpital
- Consultations à l’urgence
- Hospitalisations
Besoin d’examens plus poussés
- Aiguillage dans la collectivité
- Services de santé et services sociaux
- Médicaments
Fardeau sociétal des aidants
- Soutien social
Événements indésirables
- Résultats non intentionnels
Source de la taxonomie publiée : Dodd S, Clarke M, Becker L, Mavergames C, Fish R, Williamson PR. A taxonomy has been developed for outcomes in medical research to help improve knowledge discovery. J Clin Epidemiol. 2018;96:84-92. https://doi.org/10.1016/j.jclinepi.2017.12.020
| Grands thèmes | Domaines | |||
|---|---|---|---|---|
| Aspects physiologiques et cliniques | Résultats généraux (n = 4)
|
Santé mentale (n = 9)
|
Métabolisme et nutrition (n = 2)
|
Appareil locomoteur et tissu conjonctif (n = 1)
|
| Répercussions sur la vie | Fonctionnement physique (n = 6)
|
Fonctionnement social (n = 4)
|
Fonctionnement relatif aux rôles (n = 3)
|
Fonctionnement émotionnel/bien-être (n = 18)
|
| Fonctionnement cognitif (n = 2)
|
Qualité de vie globale (n = 1)
|
État de santé perçu (n = 4)
|
Situation personnelle (n = 2)
|
|
| Prestation de soins | Adhésion/observance (n = 2)
|
Satisfaction des patients et des soignants (n = 5)
|
Processus, mise en œuvre et résultats des services (n = 12)
|
|
| Utilisation des ressources | Aspects économiques (n = 6)
|
Hôpital (n = 2)
|
Nécessité d’autres interventions (n = 7)
|
Fardeau sociétal et des aidants (n = 1)
|
| Événements indésirables | Événements indésirables (n = 1)
|
|||
| Instrument | Description | Propriétés de mesure |
|---|---|---|
| Test de dépistage des déficits cognitifs à 6 items (6CIT)Note de bas de page 78 | Outil de dépistage cognitif rapide | « [I]l correspond bien au MMSE [mini-examen de l’état mental] et constitue donc une mesure valide de la déficience cognitive. Le 6CIT est particulièrement utile pour l’identification des formes légères de démence; sa sensibilité n’est que d’environ 80 %, mais reste nettement supérieure à celle du MMSE, qui se situe entre 50 % et 65 % selon le seuil appliqué. »Note de bas de page 78, p. 938-939 |
| Répercussions de la multimorbiditéNote de bas de page 79 | Mesure du fardeau de la maladie en fonction des maladies chroniques autodéclaréesNote de bas de page 79 « […] les répondants choisissaient parmi une liste de 21 maladies chroniques courantes et pouvaient ajouter des problèmes de santé qui ne figuraient pas dans la liste. Ils évaluaient chaque maladie sur une échelle de cinq points allant de 1 (n’entrave « aucunement » les activités quotidiennes) à 5 (entrave « beaucoup » les activités quotidiennes). Le score total représentant le degré de morbidité était donc la somme des maladies pondérée par le degré d’entrave attribué à chacune d’elles »Note de bas de page 79, p. 2-3 | « [L]a validation en fonction des dossiers médicaux a révélé une sensibilité médiane de 75 % (plage de 35 % à 100 %) par rapport à l’examen des dossiers considéré comme “étalon de référence”, tandis que la spécificité médiane atteignait 92 % (plage de 61 % à 100 %) […]. »Note de bas de page 79, p. 3 |
| Camberwell Assessment of Need Short Appraisal Schedule (CANSAS-P)Note de bas de page 80 | « Instrument destiné à l’évaluation des besoins des personnes ayant des problèmes de santé mentale graves »Note de bas de page 80, p. 114 | « Le CANSAS-P s’est révélé comparable à son prédécesseur en ce qui concerne la détection des besoins et supérieur pour l’identification des domaines problématiques sur le plan de la réponse des patients; sa fiabilité test-retest était bonne, en particulier pour les besoins non satisfaits, et les évaluations de la part des patients étaient généralement positives. »Note de bas de page 80, p. 113 |
| Outil de mesure Campaign to End LonelinessNote de bas de page 81 | Comprend trois questions formulées d’un point de vue positif au sujet des amitiés et des relations | « Une analyse de fiabilité a révélé une excellente cohérence interne de l’échelle, avec un coefficient alpha de Cronbach = 0,901 »Note de bas de page 81, p. 3 ;Note de bas de page 82 |
| Échelle de dépression du Center for Epidemiological Studies (CES-D-7)Note de bas de page 83 | Instrument de 20 items permettant d’évaluer les symptômes de dépression (sommeil, appétit et solitude) ressentis au cours de la semaine écouléeNote de bas de page 84 | « La cohérence interne, la fiabilité test-retest et la validité étaient élevées pour tous les groupes de sexe et d’âge […] »Note de bas de page 84, p. 283 |
| Questionnaire sur la satisfaction des clientsNote de bas de page 85 | Questionnaire de 8 items sur la satisfaction d’une personne à l’égard du programme ou du service reçu | « Il présente un degré élevé de cohérence interne et est corrélé avec les estimations des thérapeutes concernant la satisfaction des clients. »Note de bas de page 85, p. 204 « Dans cette étude, le coefficient alpha de l’échelle était de 90 lorsque les clients répondaient au questionnaire après leur premier contact avec les services (n = 213) et de 94 lors d’un suivi effectué après 90 jours auprès des mêmes clients (n = 113). En revanche, il a été observé que les relations entre le CSQ et les mesures de résultats n’étaient que modérées ou faibles après un intervalle de suivi très bref ou à court terme. »Note de bas de page 85, p. 205 |
| Clinical Outcomes in Routine Evaluation-Outcome Measure (CORE-OM)Note de bas de page 86 | Instrument de 34 items portant sur le bien-être subjectif, les symptômes, le fonctionnement et le risqueNote de bas de page 86 | « La fiabilité interne et la fiabilité test-retest étaient bonnes (0,75 à 0,95), tout comme la validité convergente par rapport à sept autres instruments, avec de grandes différences entre les échantillons cliniques et non cliniques et une bonne sensibilité au changement. »Note de bas de page 86, p. 51 |
| EuroQol-5 Dimensions (EQ-5D)Note de bas de page 87 | Cet instrument comporte deux éléments : 1) les participants doivent évaluer (échelle 1 à 5) cinq domaines de la santé (mobilité, autonomie de la personne, activités courantes, douleurs/gêne et anxiété/dépression) et 2) une échelle visuelle analogique pour l’auto-évaluation de la santé : 0 (pire santé) à 100 (meilleure santé) | « L’EQ-5D-5L est un instrument générique qui fournit une description fiable et valide de l’état de santé dans un grand nombre de populations et de contextes. L’évaluation de la sensibilité au changement, en particulier, doit faire l’objet d’un examen approfondi plus rigoureux. Des plafonds plutôt importants subsistent dans les échantillons de la population générale en raison de la conceptualisation de l’instrument EQ-5D, qui se concentre sur les limitations fonctionnelles et les symptômes et n’inclut pas les aspects positifs de la santé comme l’énergie ou le bien-être »Note de bas de page 88, p. 668 |
| Échelle de dépistage du trouble anxieux généralisé à 7 items (GAD-7)Note de bas de page 89 | Échelle d’auto-évaluation de l’anxiété généralisée comprenant 7 itemsNote de bas de page 89 | « La cohérence interne de l’échelle GAD-7 était excellente (α de Cronbach = 0,92). La fiabilité test-retest était également bonne (corrélation intraclasse = 0,83). »Note de bas de page 89, p. 1094; « Il y avait une forte association entre l’augmentation des scores de gravité selon l’échelle GAD-7 et l’observation d’une détérioration fonctionnelle sur les 6 échelles SF-20. »Note de bas de page 89, p. 1094 « L’outil GAD-7 semble être particulièrement utile pour évaluer la gravité des symptômes et suivre leur évolution au fil du temps, bien que sa sensibilité au changement doive encore être évaluée dans le cadre d’études de traitement. »Note de bas de page 89, p. 1095 |
| Questionnaire sur l’état de santé général à 12 items (GHQ-12)Note de bas de page 90 | Le GHQ-12 à 12 items sert à dépister les problèmes de santé mentale généraux (non psychotiques) chez les usagers des soins primairesNote de bas de page 90 | « Fiabilité : L’alpha de Cronbach du GHQ-12 était de 0,76 pour la notation bimodale (0-0-1-1), ce qui indique une cohérence interne satisfaisante ».Note de bas de page 91, p. 7 « Les coefficients de validité du GHQ-12 […] étaient généralement élevés, l’aire moyenne sous les courbes ROC étant de 0 ± 88, avec un intervalle assez étroit […]. »Note de bas de page 90, p. 194 |
| General Practitioner Physical Activity Questionnaire (GPPAQ)Note de bas de page 92 | Quatre questions sur l’activité physique effectuée par semaine au cours de l’année précédente en lien avec travail, l’exercice et l’exercice vigoureux et le nombre d’escaliers montés | « La répétabilité de l’indice d’activité physique était élevée (kappa pondéré = 0,6; p < 0,0001). Il y avait des associations positives entre l’indice d’activité physique déterminé au moyen du questionnaire et les mesures objectives du rapport entre la dépense d’énergie diurne et le taux métabolique au repos (p = 0,003), ainsi que de la condition cardiorespiratoire (p = 0,001) ». »Note de bas de page 92, p. 407 |
| Échelle d’autoefficacité généralisée (GSE)Note de bas de page 93 | Échelle de 10 items pour mesurer « la force de la croyance d’une personne en sa capacité de réagir à des situations nouvelles ou difficiles et de faire face aux obstacles ou revers connexes »Note de bas de page 93, p. 35 | « Des valeurs élevées de cohérence interne […] de 0,82 à 0,93 »Note de bas de page 93, p. 35 ; « La validité concourante [a été établie relativement à] l’estime de soi (0,52). »Note de bas de page 93, p.36 |
| Échelle d’autoefficacité généralisée (GSE), version coréenneNote de bas de page 94 | « L’alpha de Cronbach pour l’ensemble de l’échelle GSE version coréenne est de 0,81. »Note de bas de page 94, p. 844 « L’analyse factorielle exploratoire a révélé deux facteurs importants : l’adaptation et la confiance. Cependant, l’alpha de Cronbach était de 0,54 pour la sous-échelle de la confiance, ce qui dénote un manque de fiabilité. Par conséquent, il est conseillé d’utiliser soit l’échelle GSE complète (version coréenne), soit la sous-échelle de l’adaptation seule. »Note de bas de page 94, p. 851 | |
| Échelle de dépression gériatrique, version coréenne (GDS-K)Note de bas de page 62 | Test de dépistage de la dépression à 30 items pour les aînés en milieu communautaire et clinique | « Le coefficient alpha de Cronbach de l’échelle GDS-KR était de 0,90 et la fiabilité test-retest était de 0,91 (p < 0,01). »Note de bas de page 62, p. 232 |
| Échelle d’anxiété et de dépression en milieu hospitalier (HADS)Note de bas de page 95 | Échelle d’auto-évaluation comptant 16 items (8 concernant l’anxiété et 8 concernant la dépression) à l’intention des cliniques de consultation externe | « L’alpha de Cronbach se situait entre 0,68 et 0,93 (moyenne de 0,83) pour l’HADS-A et entre 0,67 et 0,90 (moyenne de 0,82) pour l’HADS-D »Note de bas de page 96, p. 69. « Les corrélations entre l’HADS et d’autres questionnaires couramment utilisés étaient comprises entre 0,49 et 0,83 ».Note de bas de page 96, p. 69 |
| Investigating Choice Experiments for the Preferences of Older People Capability (ICE-CAP A)Note de bas de page 97 | Mesure fondée sur l’approche des capabilités, laquelle s’intéresse essentiellement à « l’évaluation de l’avantage individuel correspondant à la capacité d’une personne de réaliser les “fonctionnements” qu’elle juge importants dans sa vie »Note de bas de page 98, p. 2. Cinq domaines mesurés : « la stabilité (“sécurité”), l’attachement (“amour, amitié et soutien”), l’autonomie (“indépendance”), l’accomplissement (“accomplir et progresser”) et la joie (“joie et plaisir”). »Note de bas de page 98, p. 3 | « La fiabilité des questions sur les capabilités, compte tenu du niveau supérieur de variabilité inhérente, se situe entre 0,52 (autonomie) et 0,61 (stabilité). La fiabilité des questions sur l’état de santé est un peu plus élevée, se situant entre 0,60 (activités habituelles) et 0,79 (mobilité). »Note de bas de page 99, p. 627 « Nous avons constaté que la fiabilité d’une mesure simple de la capabilité des adultes (l’ICECAP-A) était légèrement inférieure à celle d’une mesure courante du fonctionnement relatif à la santé (l’EQ-5D-3L), mais qu’elle n’était pas manifestement influencée par l’âge, le sexe ou l’éducation. »Note de bas de page 99, p. 628 |
| Questionnaire international sur l’activité physique (IPAQ)Note de bas de page 100 | Mesure autodéclarée de l’activité physique. « L’objectif était d’élaborer une mesure autodéclarée de l’activité physique adaptée à l’évaluation des niveaux d’activité physique de la population dans les différents pays. »Note de bas de page 100, p. 1381 | « Dans l’ensemble, les questionnaires de l’IPAQ ont produit des données reproductibles (coefficients de corrélation de Spearman regroupés autour de 0,8), et les données obtenues étaient comparables entre les questionnaires longs ou abrégés. La validité de critère avait un rho médian d’environ 0,30, ce qui était comparable à la plupart des autres études de validation de mesures autodéclarées. »Note de bas de page 100, p. 1381 |
| Échelle de détresse psychologique de Kessler (K10)Note de bas de page 101 | Instrument de dépistage de la détresse psychologique non spécifique à 10 items | « Il existe une association significative entre les scores sur l’échelle K10 et les scores au GHQ et au SF-12, qui mesurent respectivement les symptômes et l’incapacité, ainsi qu’entre le score K10 et le nombre de consultations pour un problème mental au cours des 12 derniers mois. Ces constatations étayent la validité de l’échelle K10 comme mesure de la détresse psychologique. »Note de bas de page 101, p. 496-497 |
| Mini-examen de l’état mental, version coréenne (K-MMSE)Note de bas de page 102 | Traduction du mini-examen de l’état mental, un outil de dépistage de 30 questions pour les troubles cognitifs | « La sensibilité du K-MMSE était de 48,7 %, avec une spécificité de 89,9 %. La proportion de résultats faussement positifs et négatifs atteignait 10,1 % et 51,2 %, respectivement. De plus, la valeur prédictive positive du K-MMSE était de 87,1 %, tandis que la valeur prédictive négative était de 55,6 % ».Note de bas de page 102, p. 177 |
| Measure Yourself Medical Outcome Profile 2 (MYMOP2)Note de bas de page 103 | Mesure courte et générique de la santé d’un patient. Les répondants doivent indiquer et évaluer un ou deux symptômes et « une activité de la vie quotidienne pour laquelle ils sont venus chercher de l’aide et qui, selon eux, à la plus grande incidence sur leur vie ».Note de bas de page 103, p. 28 | « L’indice de sensibilité relativement au changement cliniquement important minimal dépassait, pour toutes les échelles MYMOP à l’exception du bien-être, le seuil de 0,8 jugé “élevé” dans les travaux antérieurs […] L’échelle du bien-être était moins sensible au changement, mais les professionnels ont attesté son utilité clinique, particulièrement dans les cas de maladies chroniques. »Note de bas de page 103, p. 1018 « La validité de l’outil MYMOP a été confirmée par sa capacité à détecter différents degrés de changement par rapport aux scores de changement et dans les affections aiguës et chroniques, et par ses corrélations avec les scores du SF-36. Même si le recours à un suivi par la poste, non lié au suivi clinique, est venu brouiller l’analyse de l’utilité clinique, les entrevues ont fourni des renseignements importants sur l’effet de l’utilisation de l’instrument pendant la consultation. »Note de bas de page 103, p. 1018 |
| Museum Well-being Measure for Older Adults (MWM-OA)Note de bas de page 104Note de bas de page 105 | « Mesure axée sur les musées permettant d’évaluer les effets positifs sur le bien-être qu’entraîne la participation à des événements et à des activités dans les musées et les galeries »Note de bas de page 104, p. 44 | La fiabilité de cohérence interne a été établie pour les émotions positives (α = 0,81) et négatives (α = 0,82). « La comparaison des différences prétest-posttest a révélé des changements très significatifs, notamment des augmentations des scores positifs et des diminutions des scores négatifs, avec des tailles d’effet modérées à fortes. »Note de bas de page 105, p. 29 |
| Patient Activation Measure (PAM)Note de bas de page 106 | Mesure de l’activation à 13 ou 22 items, axée sur les connaissances, les compétences et la conviction d’une personne quant à sa capacité de gérer sa santé et ses soins de santé | « Les évaluations de la PAM à 22 items à l’aide des données d’un échantillon national montrent un niveau élevé de fiabilité, avec des valeurs de la statistique « infit » allant de 0,71 à 1,44. Toutes les statistiques « outfit », sauf une, se situent entre 0,80 et 1,34. »Note de bas de page 106, p. 1020 « Les résultats démontrent largement la validité de construit de la PAM. Une activation élevée est associée de manière significative avec la déclaration d’une meilleure santé, mesurée par le SF 8 (r = 0,38, p < 0,001), et avec des taux inférieurs de consultations médicales, de visites aux urgences et de nuits d’hospitalisation (r = −0,07, p < 0,01). »Note de bas de page 106, p. 1021 |
| Questionnaire sur la santé des patients, version à 9 items (QSP-9)Note de bas de page 107 | Questionnaire de 9 items sur la dépression, tiré de la version complète du QSP, pour « diagnostiquer selon les critères établis les troubles dépressifs et d’autres troubles mentaux couramment rencontrés en soins primaires »Note de bas de page 107, p. 606. | « La fiabilité interne du QSP-9 était excellente, avec un α de Cronbach de 0,89 dans l’étude de soins primaires du QSP et de 0,86 dans l’étude OB-GYN du QSP. »Note de bas de page 107, p. 608 La fiabilité test-retest du QSP-9 était également excellente. « Un score PHQ-9 ≥ 10 avait une sensibilité de 88 % et une spécificité de 88 % pour la dépression majeure. »Note de bas de page 107, p. 606 |
| Questionnaire sur la santé des patients, version à 8 items (QSP-8)Note de bas de page 108 | Il s’agit du questionnaire QSP-9 sans la dernière question. | « La corrélation entre les scores du QSP-9 et du QSP-8 était de r = 0,997. La sensibilité et la spécificité du QSP-9 (54 %, 90 %) et du QSP-8 (50 %, 91 %) étaient similaires en ce qui concerne la détection de la dépression majeure. »Note de bas de page 109, p. 163 |
| Échelle de fragilité clinique de Rockwood (CFS)Note de bas de page 110 | Instrument permettant aux cliniciens d’observer les patients (en faisant appel au jugement clinique), « qui évalue des domaines précis, y compris la comorbidité, le fonctionnement et la cognition, et génère un score de fragilité allant de 1 (très bonne forme physique) à 9 (en phase terminale). »Note de bas de page 110, p. 1 | « La fiabilité des scores CFS rétrospectifs comparés aux scores CFS prospectifs était élevée (κ [kappa] = 0,89). » Note de bas de page 111, p. 1009; « La précision et la fiabilité interévaluateurs de la comparaison des scores CFS rétrospectifs étaient élevées, avec des intervalles interquartiles étroits et κ = 0,85. »Note de bas de page 111, p. 1009 |
| Échelle d’estime de soi de RosenbergNote de bas de page 112 | Échelle de 10 items pour mesurer deux aspects de l’estime de soi (compétence perçue et valeur perçue) au moyen d’énoncés positifs et négatifsNote de bas de page 112 | « Fiabilité de cohérence interne : Le coefficient alpha de Cronbach était de 0,91 pour l’ensemble de l’échantillon et allait de 0,84 (groupe des 66 ans et plus) à 0,95 (groupe des travailleurs sans emploi), avec une moyenne de 0,90. »Note de bas de page 112,p. 72 |
| Échelle d’estime de soi de Rosenberg, version coréenneNote de bas de page 113 | « L’analyse a montré que l’item 8 était inadapté et qu’il était difficile de répondre aux items 3, 9 et 10. Une échelle de Likert en 4 points s’est révélée offrir un choix de réponses approprié, et la plupart des items fonctionnaient différemment selon qu’il s’agissait de jeunes ou de personnes âgées. Par conséquent, l’échelle d’estime de soi de Rosenberg ne convient pas à la population coréenne âgée, les critères de validité de construit n’étant pas satisfaits. » Note de bas de page 113, p 28984 | |
| Échelle d’évaluation de l’humeur, version courteNote de bas de page 114 | Échelle de 6 items mesurant les changements d’humeur au cours de la journée, en particulier le calme, la valence et l’activation énergétique | « Les résultats tendent à démontrer que les trois facteurs proposés, à savoir le calme, la valence et l’activation énergétique, sont appropriés pour évaluer les fluctuations individuelles au fil du temps. Cependant, le calme et la valence ne peuvent être distingués au niveau interindividuel. De plus, les analyses ont montré que les échelles à deux items fournissent des mesures qui sont fiables aux différents niveaux et très sensibles au changement. » Note de bas de page 114, p. 258 |
| Échelle de participation socialeNote de bas de page 115 | « […] huit items évalués sur une échelle de cinq points pour mesurer le degré de participation sociale des aînés à une variété de relations interpersonnelles »Note de bas de page 33, p. 5 | Le coefficient alpha de Cronbach de l’instrument était de 0,8533. |
| Soutien socialNote de bas de page 116 | Questionnaire de 10 items pour évaluer le soutien social perçuNote de bas de page 116 | Le coefficient alpha de Cronbach de l’instrument était de 0,81116. |
| South West Well-being Questionnaire (SWWBQ)Note de bas de page 57 | « Conçu en vue de la réalisation d’évaluations avant/après, le South West Well-being Questionnaire […] englobait plusieurs ensembles de mesures validées et originales concernant la santé générale, le bien-être social, le bien-être personnel, la mauvaise santé mentale, l’alimentation saine et l’activité physique. »Note de bas de page 56, p. 1952 | « L’analyse a posteriori des données de l’étude a révélé une cohérence interne acceptable pour les échelles : 1. CES-D-7 – α de Cronbach de 0,853 au début de la participation; α de Cronbach de 0,715 au moment du suivi 2. WEMWBS-7 – α de Cronbach de 0,885 au début de la participation; α de Cronbach de 0,849 au moment du suivi 3. SWB-6 – α de Cronbach de 0,714 au début de la participation; α de Cronbach de 0,708 au moment du suivi. »Note de bas de page 56, p. 1953 |
| Échelle d’évaluation de la solitude – UCLA (ULS-20)Note de bas de page 117 | Mesure en 20 items de la solitude et de l’isolement subjectifs | « La mesure présente une cohérence interne élevée (coefficient alpha = 0,96) et une corrélation test-retest de 0,73 sur une période de deux mois. La validité de construit concourante et préliminaire est indiquée par les corrélations avec les autodéclarations de la solitude actuelle et des états émotionnels connexes, et par la volonté de participer à une « clinique de solitude ». »Note de bas de page 117, p. 290 |
| ULS-8 (échelle d’évaluation de la solitude – UCLA, version courte)Note de bas de page 118 | Version à 8 items de l’échelle d’évaluation de la solitude de l’UCLA | « La fiabilité de cohérence interne était élevée […] alpha de Cronbach (1951) = 0,84. »Note de bas de page 118, p. 74 « Un questionnaire abrégé de huit items sur la solitude (ULS-8) a été sélectionné en fonction des résultats de l’analyse factorielle exploratoire et s’est révélé être fortement corrélé avec l’ULS-20 (r = 0,91). »Note de bas de page 118, p. 77 |
| Échelle de bien-être mental de Warwick-Edinburgh (WEMWBS)Note de bas de page 63 | Mesure de 14 items sur le bien-être dans la population générale, englobant « les aspects affectifs et émotionnels, les dimensions cognitives et évaluatives et le fonctionnement psychologique »Note de bas de page 63, p. 2 | « Un alpha de Cronbach de 0,89 (échantillon d’étudiants) et de 0,91 (échantillon de population) indique une certaine redondance des items de l’échelle. La WEMWBS présentait de fortes corrélations avec les autres échelles évaluant la santé mentale et le bien-être et des corrélations plus faibles avec les échelles mesurant la santé globale […] La fiabilité test-retest après une semaine était élevée (0,83). »Note de bas de page 63, p. 1 |
| Échelle de bien-être mental de Warwick-Edinburgh, version courte (SWEMWBS)Note de bas de page 119 | Version à 7 items de la WEMWBS pour mesurer le bien-être mental sous l’angle particulier du fonctionnementNote de bas de page 119 | « L’analyse exploratoire a montré la validité de construit et la sensibilité au changement de la SWEMWBS employée comme mesure des résultats cliniques pour les patients atteints de troubles mentaux courants en soins primaires, avec l’observation d’une corrélation inverse et d’une sensibilité comparable au changement au cours d’un traitement clinique lorsque l’échelle était comparée à deux mesures de résultats cliniques largement utilisées. »Note de bas de page 119, p. 7 |
| Well-being StarNote de bas de page 120 | Échelle de 7 domaines, notés chacun de 1 à 10, destinée aux personnes « ayant un problème de santé de longue durée, pour les aider à atteindre la meilleure qualité de vie possible et mesurer leurs progrès à cet égard »Note de bas de page 121, p. 1 | « Cohérence interne : la cohérence interne était bonne (α de Cronbach = 0,82). »Note de bas de page 121, p. 1 « Sensibilité au changement : Le test de Wilcoxon pour échantillons appariés a révélé une augmentation statistiquement significative de tous les domaines de résultats […] La taille de l’effet était forte pour le domaine du style de vie, tandis qu’elle était modérée pour les domaines “Prendre soin de soi”, “Gestion des symptômes”, “Travail, bénévolat et autres activités” et “Émotions positives”. La taille de l’effet était faible à modérée dans les trois autres domaines. »Note de bas de page 122, p. 2 |
| Instrument de mesure de la qualité de vie de l’Organisation mondiale de la Santé (WHOQOL-BREF), version abrégéeNote de bas de page 123 | Mesure de la qualité de vie et de l’état de santé général, comprenant 26 questions et se voulant indépendante de la culture | « Les scores de domaine produits par le WHOQOL-BREF présentent une forte corrélation (0,89 ou plus) avec les scores de domaine du WHOQOL-100 (calculés selon une structure à quatre domaines). La validité discriminante, la validité de contenu, la cohérence interne et la fiabilité test-retest étaient bonnes en ce qui a trait aux scores de domaine du WHOQOL-BREF. »Note de bas de page 123, p. 551 |
| Échelle d’adaptation relative aux activités sociales et au travail (WSAS)Note de bas de page 124 | Échelle d’auto-évaluation de 5 items indiquant la capacité à fonctionner (au travail, à la maison, etc.) en rapport avec un problème déterminé (comme les effets de la santé mentale) | « La mesure α de Cronbach indiquant la cohérence interne de l’échelle se situait entre 0,70 et 0,94. La corrélation test-retest était de 0,73. Des corrélations de 0,81 et de 0,86 ont été observées entre les scores WSAS obtenus par réponse vocale interactive et ceux obtenus au cours d’entretiens avec des cliniciens. L’échelle WSAS affichait des corrélations de 0,76 et de 0,61, respectivement, avec la gravité des symptômes de dépression et des symptômes de troubles obsessionnels compulsifs. Les scores étaient sensibles aux différences entre les patients en ce qui concerne la gravité de la maladie et les changements liés au traitement. »Note de bas de page 124, p. 461 |
Comme l’a montré la comparaison des résultats extraits (tableau 3) en fonction du cadre commun des résultats de la prescription sociale du NHSNote de bas de page 14, la plupart des catégories figuraient dans une ou plusieurs des études primaires. Nous avons observé que les aidants naturels, les bénévoles et les groupes de bénévoles étaient mentionnés dans de nombreuses études primairesNote de bas de page 32Note de bas de page 33Note de bas de page 38Note de bas de page 41Note de bas de page 52Note de bas de page 54Note de bas de page 56Note de bas de page 57Note de bas de page 61. Deux études primairesNote de bas de page 54Note de bas de page 56 incluaient les aidants naturels dans la collecte de données, mais nous n’avons pas trouvé de mesures précises évaluant l’expérience des bénévoles ni d’information liée aux résultats sociaux ou financiers, malgré leur inclusion dans le cadre du NHS. Il est à noter que seules six études primairesNote de bas de page 46Note de bas de page 50Note de bas de page 52Note de bas de page 53Note de bas de page 57Note de bas de page 58 – toutes publiées avant 2020 – ont fait état de l’activité physique (un autre élément mentionné dans le cadre du NHS). Cependant, le cadre du NHSNote de bas de page 14 date de juin 2020 et concerne le système de santé et des services sociaux du Royaume-Uni, ce qui fait que ce ne sont donc pas toutes les études primaires incluses qui ont suivi ce cadre comme ligne directrice, en raison du lieu d’étude (ailleurs qu’au Royaume-Uni) ou de la date de publication, dans la mesure où seules 13 études (39 %) ont été publiées en 2020 ou ultérieurement.
Données sociodémographiques
L’information présentée était variable selon les différentes études primaires (n = 33). Toutes sauf deuxNote de bas de page 59Note de bas de page 61 indiquaient l’âge et le sexe ou le genre des participants. Treize ont recueilli de l’information sur l’ethnicité, la culture, la langue ou la raceNote de bas de page 7Note de bas de page 30Note de bas de page 39Note de bas de page 41Note de bas de page 42Note de bas de page 43Note de bas de page 47Note de bas de page 48Note de bas de page 52Note de bas de page 53Note de bas de page 54Note de bas de page 57Note de bas de page 58; 12 faisaient état de la profession ou du statut vis-à-vis de l’emploiNote de bas de page 30Note de bas de page 35Note de bas de page 36Note de bas de page 37Note de bas de page 39Note de bas de page 42Note de bas de page 46Note de bas de page 48Note de bas de page 50Note de bas de page 52Note de bas de page 58Note de bas de page 60; 7 rendaient compte du statut socio-économique (d’après le lieu de résidence)Note de bas de page 34Note de bas de page 35Note de bas de page 36Note de bas de page 37Note de bas de page 50Note de bas de page 53Note de bas de page 54; 4 contenaient de l’information sur la scolaritéNote de bas de page 33Note de bas de page 40Note de bas de page 52Note de bas de page 58 et 4 faisaient mention de l’incapacitéNote de bas de page 30Note de bas de page 51Note de bas de page 57Note de bas de page 58.
Analyse
Nous présentons une vue d’ensemble des résultats et des instruments utilisés dans les publications évaluées par les pairs concernant la prescription sociale chez les adultes de 18 ans et plus, et nous soulignons la variabilité du type et du nombre d’instruments utilisés dans les études. Nos constatations s’inscrivent dans la foulée de travaux antérieursNote de bas de page 11Note de bas de page 12, qu’elles enrichissent grâce à l’analyse des résultats sélectionnés en fonction d’une taxonomie publiéeNote de bas de page 13. Les instruments comprenaient de nombreuses MRRP ainsi que certaines MERP, avec une attention limitée portée à l’activité physique, à la cognition et aux aidants non rémunérés (comme les aidants naturels et les bénévoles) et une seule étude rendait compte des résultats non intentionnels (effets néfastes). Nous avons aussi constaté, comme dans la cartographie systématique récenteNote de bas de page 12, un manque de données concernant l’équité. La plupart des études ne fournissaient qu’une description sommaire des participants, alors que ce type de données sert à orienter les mesures d’équité pendant l’élaboration et la prestation des programmes. En outre, notre synthèse des données probantes rappelle la nécessité d’une présentation plus complète des résultats qui tienne compte des lignes directricesNote de bas de page 20 récemment élaborées en la matière. Dans l’ensemble, notre synthèse pourrait orienter les études de recherche et les évaluations de programme à venir. Elle contribuera d’ailleurs à la prochaine phase de notre démarche : la réalisation d’une étude Delphi modifiée qui fera ressortir les résultats importants pour les personnes qui influencent la prescription sociale et celles sur qui la prescription sociale a une incidenceNote de bas de page 15.
Interprétation générale
Presque tous les grands thèmes et domaines de la taxonomie figuraient dans les études primaires sur la prescription sociale, mais ce sont le bien-être et la santé mentale qui ont retenu la plus grande attention. Il convient de noter l’absence d’études mesurant l’activité physique et quotidienne pour quantifier le changement de comportement chez les participants à la suite d’une prescription. Il est toutefois possible, en raison du choix de nos critères d’inclusion, que nous ayons exclu des études axées sur l’exercice et l’activité physique dont le programme n’était pas formulé comme « prescription sociale ». Certaines études incluses portaient sur d’autres types d’activités (par exemple, arts, musées, liens) qui sont susceptibles de donner lieu à une activité physique indirecte. Cependant, les études n’indiquaient pas d’emblée la nature exacte des activités d’un programme (comme une activité physique indirecte). Si les programmes artistiques ou muséaux ne sont pas présentés comme des activités physiques, ils peuvent néanmoins offrir des occasions de bouger davantage au quotidien.
Nous avons relevé une autre lacune, se rapportant à la mesure de la cognition ou à la collecte d’information sur la cognition. Alors que plus de 20 études primaires mentionnaient des populations de 40 ans et plus, dont 9 études visant des personnes de plus de 60 ans, seules deux études ont mentionné l’utilisation d’un instrument pour évaluer directement l’impact de la prescription sociale sur la cognitionNote de bas de page 33Note de bas de page 56. La santé mentale (par exemple la dépression, l’anxiété), la santé physique et la cognition sont interreliées. La dépression à un âge avancé peut augmenter le risque de démenceNote de bas de page 64 ou de fragilitéNote de bas de page 65. À l’inverse, la satisfaction à l’égard de la vie peut prévenir la diminution de certaines mesures de la cognitionNote de bas de page 66. En 2019, environ 57 millions de personnes (tous âges confondus) étaient atteintes de démence dans le mondeNote de bas de page 67, et ce chiffre devrait atteindre 152,8 millions d’ici 2050Note de bas de page 67. Le fonctionnement cognitif et les besoins sociaux non satisfaits peuvent être interreliés, sans doute en raison des répercussions de facteurs environnementaux négatifs, comme l’insécurité alimentaire ou le manque de ressources dans le quartierNote de bas de page 68. De plus, le déclin cognitif peut compromettre l’indépendance fonctionnelle et l’accomplissement de tâches quotidiennes simples.
Ces facteurs devraient, au minimum, être pris en compte lors de la cocréation d’un plan d’action pour répondre aux besoins non satisfaits. Dans l’idéal, il serait avantageux de voir si la participation sociale (en tant qu’objectif de la prescription sociale) pourrait atténuer les risques de déclin cognitif. Certaines activités de prescription sociale, comme les programmes axés sur les arts et les musées, peuvent encourager des activités cognitives et les activités physiques simultanément, une combinaison qui, dans d’autres recherches, s’est révélée un moyen efficace de promouvoir la santé cognitiveNote de bas de page 69. Une meilleure appréciation des capacités cognitives d’une personne pourrait faciliter la mise en relation avec le personnel de liaison, la proposition de ressources et de services communautaires et la détermination de l’efficacité de la prescription sociale.
Alors que la collecte d’information sur les bénévoles est un point important du cadre commun des résultats de la prescription sociale du NHSNote de bas de page 14, peu d’évaluations ont porté sur l’impact des aidants naturels, des bénévoles et des organisations bénévolesNote de bas de page 41Note de bas de page 54Note de bas de page 56, malgré leur mention dans de nombreuses études primairesNote de bas de page 32Note de bas de page 38Note de bas de page 41Note de bas de page 52Note de bas de page 54Note de bas de page 56Note de bas de page 57Note de bas de page 61. Malgré l’importante contribution des bénévoles, tant sur le plan personnel que sur le plan économiqueNote de bas de page 70, peu d’études ont été publiées sur le bénévolat et la prescription sociale, et celles qui existent portent surtout sur le bénévolat en tant qu’activité prescriteNote de bas de page 71Note de bas de page 72.
De même, les études primaires faisaient rarement mention des aidants naturelsNote de bas de page 54Note de bas de page 56, qui jouent pourtant un rôle essentiel dans la prestation de soins de soutien. Le rôle d’aidant naturel comporte d’importants coûts personnels et sociaux. Les aidants s’exposent notamment à un risque élevé de problèmes de santé physique et de santé mentale entraînant une réduction de la qualité de vieNote de bas de page 73. De plus, dans un rapport de 2017, la Banque Canadienne Impériale de Commerce (CIBC) estimait que les soins prodigués par les aidants coûtent 33 milliards de dollars par année aux Canadiens, si l’on inclut les coûts directs et indirects, comme les dépenses personnelles (dont le paiement d’autres fournisseurs) et les absences du travail, les femmes et les personnes à revenu moindre étant les plus touchéesNote de bas de page 74. Compte tenu des avantages qu’offrent les bénévoles et les aidants naturels pour les personnes et la société, il est important de soutenir, d’adapter, de consigner et d’évaluer leur importante contribution aux modèles de soins de santé et de services sociaux.
L’établissement de liens est un thème central de la prescription sociale pour les personnes ayant des besoins sociaux non satisfaits, les membres de la famille, les bénévoles, les fournisseurs et les organismes communautaires. La création et le maintien de relations entre les parties intéressées dépendent entre autres d’une communication efficace et d’un lien de confianceNote de bas de page 22. On peut recourir à diverses stratégies et techniques relationnelles pour renforcer la confiance interne et interpersonnelle des gens, des fournisseurs et des équipes de mise en œuvreNote de bas de page 75 et influencer concrètement l’adoption et la durabilité des programmes ou des pratiques cliniquesNote de bas de page 76. Nous n’avons pas trouvé de résultats en lien avec les relations, mais il est possible que ces données nous aient échappé parce qu’elles se trouvaient dans la documentation non publiée ou dans des études menées au moyen de méthodes différentes. Les recherches futures pourraient mesurer le développement, la force et la durabilité des relations chez les personnes qui reçoivent une prescription sociale et chez les personnes qui assurent, gèrent et déterminent sa mise en œuvre à l’échelle du système de soins et des secteurs.
Points forts et limites
Notre recherche offre de nombreux points forts permettant de contribuer aux dimensions scientifiques et pratiques de la prescription sociale. Néanmoins, malgré son caractère exhaustif, cette synthèse présente selon nous plusieurs limites. Tout d’abord, nous avons décidé de n’inclure que les études évaluées par les pairs qui décrivaient leur programme comme une intervention de « prescription sociale ». La prescription sociale est un modèle de soins relativement nouveau, mais des programmes similaires existent depuis plusieurs dizaines d’années. En incluant ce critère, nous avons donc exclu les études suivant ce modèle sans toutefois employer l’expression « prescription sociale ». À l’inverse, ce choix pourrait avoir mené à l’inclusion d’études sur des programmes qualifiés de « prescription sociale », mais correspondant plus ou moins précisément à la définition récemment publiéeNote de bas de page 3. Dans la cartographie systématique récente sur la prescription sociale, les auteurs soulignaient qu’il est difficile de déterminer quelles études portent sur une intervention de prescription sociale au moment de la sélectionNote de bas de page 12. Ce fut le cas dans nos revues précédentesNote de bas de page 8Note de bas de page 9, de sorte que nous avons décidé de n’inclure que les études où l’intervention avait été qualifiée de prescription sociale.
Deuxièmement, nous n’avons inclus que des études évaluées par les pairs dans notre recherche sur les résultats. Nous avons pris cette décision parce que de nombreuses revues systématiques faisaient état de données manquantes dans les études (tableau 1), et nous voulions comparer les résultats présentés dans des études primaires évaluées par les pairs, ces dernières paraissant plus susceptibles de suivre les lignes directrices sur la présentation des résultats de recherche. Nous reconnaissons que, pour cette raison, nous avons pu omettre certains résultats, d’autant plus qu’il existe de nombreuses études sur la prescription sociale dans la littérature grise.
Troisièmement, nous avons seulement inclus les résultats obtenus à l’aide de stratégies quantitatives et nous avons donc pu omettre l’information issue d’entretiens et de groupes de discussion. Malgré l’importance et la richesse des données obtenues grâce à ces méthodes, elles n’auraient pas forcément eu un effet substantiel sur nos constatations, car les études incluses dans notre revue comprenaient des résultats dans presque tous les domaines de la taxonomie. Néanmoins, les méthodes qualitatives pourraient mieux convenir à l’étude de concepts comme les liens sociaux et pourraient aider à préciser l’effet d’une intervention complexe comme la prescription sociale. Notre travail met en évidence ce qui est ou pourrait être mesuré, sans restriction quant à la façon dont le résultat ou le domaine devrait être mesuré.
Quatrièmement, notre travail est exclusivement descriptif et ne fournit aucune information sur les résultats que devrait intégrer (ou non) une évaluation portant sur les interventions de prescription sociale. Nous avons fait ce choix car nous croyons que la portée et les priorités des évaluations à venir doivent être déterminées de façon collaborative, en fonction des besoins, des préférences et de l’information pertinente. On pourra ainsi, de concert avec les parties intéressées (usagers, familles, prestataires et décideurs), faire progresser la science et la pratique de la prescription sociale.
Conclusion
Nous reconnaissons qu’une seule étude ne peut tout mesurer, mais un ensemble de résultats fondamentaux serait utile dans le domaine. Bien que le NHS ait déjà fourni des résultats à inclure dans les évaluations de la prescription socialeNote de bas de page 14, la liste doit encore être élargie. Il va falloir également uniformiser les résultats mesurés et la manière dont nous les mesurons et fournir plus d’information lorsque nous décrivons les parties prenantes et les processus de la prescription sociale. Plus précisément, des lignes directrices tenant compte de l’équité, notamment PROGRESS-PlusNote de bas de page 21, pourraient servir à la description des collectivités et des personnes qui reçoivent ou qui exécutent la prescription sociale. Il sera aussi important de fournir plus d’information sur les résultats non intentionnels et sur les propriétés de mesure des instruments (fiabilité, sensibilité au changement et validité, au minimum)Note de bas de page 77. Comme il existe maintenant une définition internationale de la prescription socialeNote de bas de page 3, il sera important de l’utiliser pour orienter les interventions et déterminer si elles y correspondent (ou non). Ce travail a pour but de susciter une réflexion et des actions en faveur du renforcement constant des fondements scientifiques et pratiques de la prescription sociale.
Remerciements
La professeure Ashe remercie le Programme des chaires de recherche du Canada pour son appui. Anna M. Chudyk remercie les Instituts de recherche en santé du Canada pour le soutien qu’ils lui ont apporté dans le cadre de la Bourse de recherche axée sur le patient – volet Transition à un rôle de chef de file, phase 2. Elham Esfandiari remercie l’Edwin S.H. Leong Centre for Healthy Aging pour la bourse postdoctorale qui lui a été accordée.
Financement
Nous remercions l’Université de la Colombie-Britannique (Health Innovation Funding Investment Award) et le Conseil de recherches en sciences humaines pour le financement de ce projet.
Conflits d’intérêts
Les auteures déclarent n’avoir aucun conflit d’intérêts.
Contributions des auteures et avis
- Conception : MCA, EE.
- Méthodologie, analyse formelle : MCA, IKS, HA, AC, EE.
- Rédaction de la première version du manuscrit : MCA, IKS.
- Relectures et révisions : MCA, IKS, HA, AC, EE.
- Création des tableaux et figures : MCA, IKS.
Toutes les auteures ont lu et accepté la version finale du manuscrit.
Le contenu de l’article et les points de vue qui y sont exprimés n’engagent que les auteures; ils ne correspondent pas nécessairement à ceux du gouvernement du Canada.
