Recherche quantitative originale – Prévalence et moment de la survenue des maladies chroniques chez les aînés atteints de démence : étude de cohorte en population générale menée dans plusieurs provinces

Accueil Revue PSPMC
Publié par : L'Agence de la santé publique du Canada
Date de publication : mai 2025
ISSN: 2368-7398
Soumettre un article
À propos du PSPMC
Naviguer
Table des matières | Page suivante
Susan E. Bronskill, Ph. D.Note de rattachement des auteurs 1Note de rattachement des auteurs 2Note de rattachement des auteurs 3; Azmina Artani, M. Sc.Note de rattachement des auteurs 1; Laura C. Maclagan, M. Sc.Note de rattachement des auteurs 1; Xuesong Wang, M. Sc.Note de rattachement des auteurs 1; Hannah Chung, M.S.P.Note de rattachement des auteurs 1; J. Michael Paterson, M. Sc.Note de rattachement des auteurs 1Note de rattachement des auteurs 2; Andrea Gruneir, Ph. D.Note de rattachement des auteurs 4; Karen A. Phillips, Ph. D.Note de rattachement des auteurs 5; Rasaq Ojasanya, M. Sc.Note de rattachement des auteurs 5; Xibiao Ye, Ph. D.Note de rattachement des auteurs 6Note de rattachement des auteurs 7; Kayla McLean, Ph. D.Note de rattachement des auteurs 6; Fernanda Ewerling, Ph. D.Note de rattachement des auteurs 6; Claire Godard-Sebillotte, M.D., Ph. D.Note de rattachement des auteurs 8; Victoria Massamba, M.S.P.Note de rattachement des auteurs 9; Louis Rochette, M. Sc.Note de rattachement des auteurs 9; Isabelle Vedel, M.D., Ph. D.Note de rattachement des auteurs 9Note de rattachement des auteurs 10; Larry Shaver, M.S.P.Note de rattachement des auteurs 11; Catherine Pelletier, M. Sc.Note de rattachement des auteurs 11; Colleen J. Maxwell, Ph. D.Note de rattachement des auteurs 1Note de rattachement des auteurs 12
https://doi.org/10.24095/hpcdp.45.5.01f
Cet article a fait l’objet d’une évaluation par les pairs.

Attribution suggérée
Article de recherche par Bronskill SE et al. dans la Revue PSPMC mis à disposition selon les termes de la licence internationale Creative Commons Attribution 4.0
Rattachement des auteurs
Correspondance
Susan Bronskill, ICES V1 06, 2075, avenue Bayview, Toronto (Ontario) M4N 3M5; tél. : 437-317-8878; courriel : susan.bronskill@ices.on.ca
Citation proposée
Bronskill SE, Artani A, Maclagan LC, Wang X, Chung H, Paterson JM, Gruneir A, Phillips KA, Ojasanya R, Ye X, McLean K, Ewerling F, Godard-Sebillotte C, Massamba V, Rochette L, Vedel I, Shaver L, Pelletier C, Maxwell CJ. Prévalence et moment de la survenue des maladies chroniques chez les aînés atteints de démence : étude de cohorte en population générale menée dans plusieurs provinces. Promotion de la santé et prévention des maladies chroniques au Canada. 2025;45(5):245-261. https://doi.org/10.24095/hpcdp.45.5.01f
Résumé
Introduction. La présence de maladies chroniques en comorbidité contribue à une plus forte utilisation des services de santé et à des résultats de santé défavorables chez les personnes atteintes de démence, mais on en sait peu sur la prévalence de ces maladies au sein de cette population.
Méthodologie. À l’aide de données administratives jumelées provenant de la Colombie‑Britannique (C.-B.), de l’Ontario (Ont.), du Québec (Qc) et de l’Île‑du‑Prince‑Édouard (Î.-P.-É.), nous avons constitué en avril 2015 une cohorte de 287 453 personnes de 65 ans et plus atteintes de démence, et nous avons suivi cette cohorte jusqu’en mars 2020. Nous avons établi la prévalence de maladies chroniques comorbides et les dates d’identification de la démence en nous appuyant sur les définitions du Système canadien de surveillance des maladies chroniques et nous avons eu recours à des statistiques descriptives pour comparer les tendances entre les provinces.
Résultats. Les caractéristiques sociodémographiques se sont révélées similaires d’une province à l’autre (âge moyen : 83,0 [Î.-P.-É.] à 84,3 [C.-B.] ans; sexe féminin : 61,8 % [C.-B.] à 66,2 % [Qc]; résidence dans un établissement de soins de longue durée : 39,5 % [Qc] à 41,6 % [C.‑B.]). Chez les personnes atteintes de démence, la présence de cinq maladies ou plus en comorbidité était courante (38,8 % [Î.-P.-É.] à 53,5 % [Ont.]), les plus fréquentes étant l’hypertension (76,4 % [Î.-P.-É.] à 81,4 % [Ont.]), les troubles mentaux et les troubles causés par l’alcool et les drogues (44,4 % [Qc] à 91,2 % [C.-B.]) et l’arthrose (43,8 % [Î.‑P.‑É.] à 60,4 % [Ont.]). L’hypertension, le diabète et les accidents vasculaires cérébraux étaient fréquemment présents avant l’identification de la démence, tandis que l’insuffisance cardiaque et les traumatismes crâniens étaient présents presque aussi souvent après qu’avant l’identification de la démence.
Conclusion. Les tendances relatives aux maladies chroniques comorbides étaient similaires d’une province à l’autre, la plupart des maladies étant présentes avant l’identification de la démence. Pour répondre aux besoins complexes en matière de soins de santé des personnes vivant avec la démence, il faudrait élaborer des stratégies de planification des services de santé et les diffuser dans toutes les provinces.
Mots-clés : démence, maladie chronique, comorbidité, épidémiologie, hypertension, maladie mentale, arthrose, pancanadien
Points saillants
- Entre le tiers et la moitié des personnes vivant avec la démence (de 38,8 % à l’Île-du-Prince-Édouard à 53,5 % en Ontario) avaient également cinq maladies chroniques comorbides ou plus.
- Les principales maladies chroniques comorbides étaient l’hypertension (de 76,4 % à l’Île-du-Prince-Édouard à 81,4 % en Ontario), les troubles mentaux et les troubles causés par l’alcool et les drogues (de 44,4 % au Québec à 91,2 % en Colombie-Britannique) et l’arthrose (de 43,8 % à l’Île-du-Prince-Édouard à 60,4 % en Ontario).
- La plupart des maladies chroniques, en particulier l’hypertension, le diabète et les accidents vasculaires cérébraux, étaient présentes avant l’identification de la démence.
- Un petit nombre de maladies chroniques, comme l’insuffisance cardiaque et les traumatismes crâniens, étaient autant présentes avant qu’après l’identification de la démence.
Introduction
La maladie d’Alzheimer et les démences apparentées (désignées par le terme « démence » dans cet article) sont des troubles neurodégénératifs progressifs qui touchaient 6,4 % des Canadiens et Canadiennes de 65 ans et plus au cours de l’exercice 2020-2021Note de bas de page 1. la prévalence de la démence est en hausse au Canada, en partie parce que les gens vivent plus longtemps, et le nombre de personnes atteintes de démence devrait doubler d’ici 2050 pour atteindre 1,3 million au Canada et 153 millions dans le mondeNote de bas de page 2. Par ailleurs, le lourd fardeau des symptômes cognitifs et comportementaux qui accompagnent souvent la démence représente une source de stress pour les personnes aux prises avec la maladie et pour les proches qui prennent soin d’ellesNote de bas de page 3. Selon les prévisions, les coûts directs des soins de santé prodigués aux personnes vivant avec la démence au Canada devraient grimper à 18,2 milliards de dollars canadiens d’ici 2031Note de bas de page 4.
Étant donné que le nombre de maladies chroniques augmente avec l’âge et que certaines maladies (comme le diabète et l’hypertension) sont des facteurs de risque modifiables de la démence, il n’est pas rare que les personnes atteintes de démence présentent une comorbiditéNote de bas de page 5. La comorbidité peut exacerber le déclin fonctionnelNote de bas de page 5, conduire à une augmentation importante de l’utilisation des services de santé, à une fragmentation des soins et à des résultats de santé défavorablesNote de bas de page 6. Pour améliorer la qualité de vie des personnes atteintes de démence, il est nécessaire d’adopter une approche interdisciplinaire intégrée de la prise en charge des maladies chroniques comorbidesNote de bas de page 7.
Au Canada, la santé publique est axée sur la promotion de la santé, la prévention des maladies et des blessures, l’intervention en cas de menaces pour la santé publique et la fourniture d’information à l’appui de la prise de décisions. Le Canada a publié sa première stratégie nationale sur la démence en 2019Note de bas de page 8. L’un des objectifs de cette stratégie est la prévention, qui s’appuie sur une surveillance et sur des données permettant de brosser un tableau plus précis des répercussions de la démence au Canada et de veiller à ce que les efforts de prévention soient bien ciblésNote de bas de page 8. La surveillance suppose entre autres d’assurer le suivi des facteurs de risque et de protection modifiables ainsi que de combler les lacunes dans les données probantesNote de bas de page 8.
Établir la prévalence des maladies chroniques comorbides et le moment de leur survenue par rapport à l’identification de la démence va pouvoir aider les décideurs à comprendre la complexité des soins requis afin qu’ils puissent bien planifier les services et veiller à ce que le personnel de soins de santé compétent soit disponible et afin d’offrir aux fournisseurs de soins de santé la formation nécessaire sur la prise en charge de la comorbiditéNote de bas de page 9Note de bas de page 10. Dans un contexte où on dispose de peu d’information sur la prévalence des maladies chroniques chez les personnes atteintes de démence au Canada, notre objectif est de présenter la prévalence des maladies chroniques comorbides chez les aînés vivant avec la démence dans quatre provinces canadiennes et de déterminer le moment de la survenue de ces maladies par rapport à l’identification de la démence.
Méthodologie
Plan d’étude et sources des données
Nous avons mené une série d’études de cohorte rétrospective en population générale auprès d’adultes de 65 ans et plus vivant dans les provinces de la Colombie-Britannique (C.-B.), de l’Ontario (Ont.), du Québec (Qc) et de l’Île-du-Prince-Édouard (Î.-P.-É.). Ces quatre provinces, qui comptent pour plus de 75 % de la population canadienneNote de bas de page 11, ont participé à une initiative dirigée par l’Agence de la santé publique du Canada (ASPC) dont le but était de rendre compte de la prévalence des maladies chroniques comorbides chez les personnes atteintes de démence. Nous avons utilisé les bases de données administratives sur la santé disponibles dans chaque province pour constituer et caractériser les différentes cohortes et pour étudier les maladies chroniques. Ces bases de données comprenaient les registres provinciaux d’assurance-maladie, la Base de données sur les congés des patients (BDCP) de l’Institut canadien d’information sur la santé (ICIS), les fichiers de facturation des médecins et les bases de données sur les ordonnances de médicaments (tableau 1). La disponibilité des bases de données était variable d’une province à l’autre, et certaines analyses sont fondées sur des ensembles de données relatifs à une seule province, par exemple le Système d’information ontarien sur la santé mentale (SIOSM).
| Base de données | Caractéristiques utilisées dans cette étude | Disponibilité par province | |||
|---|---|---|---|---|---|
| C.-B. | Ont. | Qc | Î.-P.-É. | ||
| Registre provincial d’assurance-maladie |
|
Oui | Oui | Oui | Oui |
| Base de données sur les congés des patients (BDCP) de l’Institut canadien d’information sur la santé (ICIS) |
|
Oui | Oui | Oui | Oui |
| Système d’information ontarien sur la santé mentale (SIOSM) | Utilisation des services de santé en milieu hospitalier pour une maladie mentale | n.d. | Oui | n.d. | n.d. |
| Fichiers de facturation des médecins |
|
Oui | Oui | Oui | Oui |
| Ordonnances de médicaments |
|
Oui | Oui | Oui | Oui |
| Système d’information sur les soins de longue durée – Soins de longue durée en établissement | Résidence dans un centre de soins de longue durée à la date index | Oui | Oui | n.d.Note de bas de page a | n.d. |
| Indice canadien de défavorisation multiple (ICDM) | Quintiles de vulnérabilité situationnelle et de dépendance économique | Oui | n.d. | n.d. | n.d. |
| Indice de marginalisation ontarien (ON-Marg) | Quintiles de vulnérabilité situationnelle et de dépendance économique | n.d. | Oui | n.d. | n.d. |
| Indice de défavorisation matérielle et sociale de l’Institut national de santé publique du Québec (INSPQ) | Quintiles de vulnérabilité situationnelle et de dépendance économique | n.d. | n.d. | Oui | Oui |
Population à l’étude
Nous avons recensé tous les adultes de 65 ans et plus atteints de démence au 1er avril 2015 (soit la date index) à l’aide de l’algorithme d’identification des cas de démence du Système canadien de surveillance des maladies chroniques (SCSMC)Note de bas de page 12, ce dernier ayant été adapté d’un algorithme précédemment validé en OntarioNote de bas de page 13. La définition de la démence utilisée par l’algorithme est la suivante : au moins un dossier de sortie d’hôpital (dossier qui est produit chaque fois qu’un patient obtient son congé ou un transfert d’un établissement de soins de santé, quitte un établissement de soins de santé contre avis médical ou décède); au moins trois diagnostics de démence consignés au fichier de facturation des médecins dans les deux ans (avec un intervalle d’au moins trente jours entre chaque diagnostic); ou au moins une prescription d’inhibiteur de la cholinestérase. Chez les aînés, l’algorithme a une sensibilité de 79,3 % et une spécificité de 99,1 % en comparaison des dossiers des médecins de familleNote de bas de page 13. La date d’identification de la démence chez une personne correspond à la première date à laquelle celle-ci répond à l’un des critères employés par l’algorithme.
Nous avons choisi une période de suivi qui exclut la période de la pandémie de COVID-19 en raison des changements survenus dans l’utilisation du système de santé et la disponibilité des services de santé.
Maladies chroniques
À l’aide des algorithmes du SCSMC qui reposent sur les dossiers de congé des hôpitaux, les fichiers de facturation des médecins et les ordonnances de médicaments, nous avons recensé 15 maladies chroniques comorbides (voir le tableau 2 pour la liste des maladies et les définitions connexes)Note de bas de page 12. Nous avons sélectionné les maladies qui, selon le rapport de la commission Lancet sur la prévention, l’intervention et les soins liés à la démenceNote de bas de page 14, constituent des facteurs de risque modifiables de la démence et nous avons également fondé notre sélection sur une étude menée en 2017 dans laquelle l’équipe de recherche a eu recours aux données du SCSMC pour étudier la multimorbiditéNote de bas de page 15 et reposant sur les liens entre les maladies et l’âgeNote de bas de page 16. Nous avons inclus dans la liste des maladies chroniques comorbides les traumatismes crâniens à la lumière d’une définition tirée de la littératureNote de bas de page 17Note de bas de page 18Note de bas de page 19, mais dans la mesure où les provinces participantes ne disposaient pas toutes de données sur les consultations à l’urgence, l’identification de ces cas s’est appuyée uniquement sur les dossiers d’hôpitaux.
La période rétrospective d’identification des cas, définie par la disponibilité des données dans chaque province et les définitions de cas du SCSMCNote de bas de page 12, est d’une vingtaine d’années pour toutes les maladies, sauf pour les troubles mentaux et les troubles causés par l’alcool et les drogues, dont la période rétrospective est de dix ans. Les individus ont été suivis jusqu’au 31 mars 2020 pour vérifier l’évolution des maladies chroniques et certains ont donc été retirés en fonction de leur date de décès durant cette période afin de garantir un suivi minimal de cinq ans après la date index de l’étude (1er avril 2015). La durée inégale des périodes rétrospectives et de suivi tient compte de l’évolution naturelle de la démence, qui est généralement identifiée plus tard dans la vie. Pour chaque maladie, la date d’identification du cas correspond à la date à laquelle la personne répond pour la première fois aux critères de l’algorithme.
| Maladie chronique | Définition de cas | Date d’identification du cas | Codes de la CIM-9 | Codes de la CIM-10 | Codes de facturation des médecins |
|---|---|---|---|---|---|
| Démence | ≥ 1 dossier de sortie des hôpitaux ou ≥ 3 diagnostics consignés au fichier de facturation des médecins au cours d’une période de 2 ans, avec un intervalle d’au moins 30 jours entre chaque diagnostic, ou ≥ 1 prescription d’inhibiteur de la cholinestérase | Dossier de sortie des hôpitaux, dernier diagnostic consigné au fichier de facturation des médecins ou date de la prescription du médicament (selon la première éventualité) | 046.1, 290.0, 290.1, 290.2, 290.3, 290.4, 294.1, 294.2, 331.0, 331.1, 331.5 (ou 331.82 dans la CIM‑9‑MC) | G30, F00, F01, F02, F03 | 290, 331 |
| Insuffisance cardiaque | ≥ 1 dossier de sortie des hôpitaux ou ≥ 2 diagnostics consignés au fichier de facturation des médecins au cours d’une période d’un an | Dossier de sortie des hôpitaux ou dernier diagnostic consigné au fichier de facturation des médecins (selon la première éventualité) | 428 | I50 | 428 |
| Hypertension (excluant l’hypertension gestationnelle) | ≥ 1 dossier de sortie des hôpitaux ou ≥ 2 diagnostics consignés au fichier de facturation des médecins au cours d’une période de 2 ans | Dossier de sortie des hôpitaux ou dernier diagnostic consigné au fichier de facturation des médecins (selon la première éventualité) | 401, 402, 403, 404, 405 | I10, I11, I12, I13, I15 | 401, 402, 403, 404, 405 |
| Cardiopathie ischémique | ≥ 1 dossier de sortie des hôpitaux ou code d’intervention, ou ≥ 2 diagnostics consignés au fichier de facturation des médecins au cours d’une période d’un an | Dossier de sortie des hôpitaux ou dernier diagnostic consigné au fichier de facturation des médecins (selon la première éventualité) | 410, 411, 412, 413, 414Note de bas de page a | I20, I21, I22, I23, I24, I25Note de bas de page a | 410, 411, 412, 413, 414 |
| Diabète (excluant le diabète gestationnel) | ≥ 1 dossier de sortie des hôpitaux ou ≥ 2 diagnostics consignés au fichier de facturation des médecins au cours d’une période de 2 ans | Dossier de sortie des hôpitaux ou dernier diagnostic consigné au fichier de facturation des médecins (selon la première éventualité) | 250 | E10, E11, E12, E13, E14 | 250 |
| AVC | ≥ 1 dossier de sortie des hôpitaux ou ≥ 2 diagnostics consignés au fichier de facturation des médecins au cours d’une période d’un an | Dossier de sortie des hôpitaux ou dernier diagnostic consigné au fichier de facturation des médecins (selon la première éventualité) | 325, 362.3x, 430, 431, 432.9, 433.x1, 434 (ou 434.x1), 435.x, 436, 437.6Note de bas de page b | G08, G45.x (excluant le code G45.4), H34.0, H34.1, I60.x, I61.x, I62.9, I63.x, I64, I67.6 | 325, 430, 431, 432.9, 434, 435, 436, 437.6 |
| Traumatisme crânienNote de bas de page c | ≥ 1 dossier de sortie des hôpitaux | Date du congé de l’hôpital ou date d’inscription à l’urgence (selon la première éventualité) | 310.2, 800.1, 800.3, 801.1, 801.3, 802.6, 802.7, 803.1, 803.3, 804.1, 804.3, 850, 851, 852, 853, 854, 907.0, 907.1, 925 | F07.2, S02.0, S02.1, S02.3, S02.7, S02.8, S02.9, S06.0-S06.9, S07.1, T90.2, T90.5 | Sans objet |
| Parkinsonisme | ≥ 2 diagnostics consignés au fichier de facturation des médecins au cours d’une période d’un an, avec un intervalle d’au moins 30 jours entre chaque diagnostic | Dernier diagnostic consigné au fichier de facturation des médecins | Sans objet | Sans objet | 332 |
| Épilepsie | ≥ 1 dossier de sortie des hôpitaux ou ≥ 3 diagnostics consignés au fichier de facturation des médecins au cours d’une période de 2 ans, avec un intervalle d’au moins 30 jours entre chaque diagnostic | Dossier de sortie des hôpitaux ou diagnostic consigné au fichier de facturation des médecins (selon la première éventualité) | 345.0, 345.1, 345.4, 345.5, 345.6, 345.7, 345.8, 345.9 | G40 | 345 |
| Troubles mentaux et troubles causés par l’alcool et les drogues (période rétrospective de 10 ans) | ≥ 1 dossier de sortie des hôpitaux ou ≥ 1 diagnostic consigné au fichier de facturation des médecins au cours d’une période d’un an | Dossier de sortie des hôpitaux ou diagnostic consigné au fichier de facturation des médecins (selon la première éventualité) | 290.8, 290.9, 291–293, 294.0, 294.8, 294.9, 295–319 | F04–F99 | 291–319 (50B pour la C.-B. seulement) |
| Schizophrénie | ≥ 1 dossier de sortie des hôpitaux ou ≥ 2 diagnostics consignés au fichier de facturation des médecins au cours d’une période de 2 ans, avec un intervalle d’au moins 30 jours entre chaque diagnostic | Dossier de sortie des hôpitaux ou diagnostic consigné au fichier de facturation des médecins (selon la première éventualité) | 295 | F20, F21, F23, F25 | 295 |
| Arthrose | ≥ 1 dossier de sortie des hôpitaux ou ≥ 2 diagnostics consignés au fichier de facturation des médecins (à au moins un jour d’intervalle) au cours d’une période de 5 ans | Dossier d’admission à l’hôpital ou diagnostic consigné au fichier de facturation des médecins (selon la première éventualité) | 715 | M15–M19 | 715 |
| Polyarthrite rhumatoïde | ≥ 1 dossier de sortie des hôpitaux ou ≥ 2 diagnostics consignés au fichier de facturation des médecins (à au moins 8 semaines d’intervalle) au cours d’une période de 2 ans, sauf pour les cas visés par le critère d’exclusionNote de bas de page d | 730 jours après le dossier de sortie des hôpitaux ou dernier diagnostic consigné au fichier de facturation des médecins (selon la première éventualité) | 714 | M05–M06 | 714 |
| Ostéoporose | ≥ 1 dossier de sortie des hôpitaux ou ≥ 1 diagnostic consigné au fichier de facturation des médecins | Dossier de sortie des hôpitaux ou dernier diagnostic consigné au fichier de facturation des médecins (selon la première éventualité) | 733 | M80, M81 | 733 |
| Fractures liées à l’ostéoporose (hanche, avant-bras, bassin, humérus et colonne vertébrale) | Hanche : ≥ 1 dossier de sortie des hôpitaux (épisode de 6 mois) Avant-bras, bassin et humérus : ≥ 1 dossier de sortie des hôpitaux ou ≥ 2 diagnostics consignés au fichier de facturation des médecins au cours d’une période de 3 mois (épisode de 6 mois) Colonne vertébrale : ≥ 1 dossier de sortie des hôpitaux ou ≥ 1 diagnostic consigné au fichier de facturation des médecins (épisode de 6 mois)Note de bas de page e |
Hanche : Dossier d’admission à l’hôpital Avant-bras, bassin et humérus : Dossier d’admission à l’hôpital ou dernier diagnostic consigné au fichier de facturation des médecins (selon la première éventualité) Colonne vertébrale : Dossier d’admission à l’hôpital ou diagnostic consigné au fichier de facturation des médecins (selon la première éventualité) |
Hanche : 820 Avant-bras, bassin et humérus : 813, 808, 805.6, 805.7, 812 Colonne vertébrale : 805.2–805.5 |
Hanche : S72.0, S72.1, S72.2 Avant-bras, bassin et humérus : S52, S32.1, S32.3, S32.4, S32.5, S42.2, S42.3, S42.4 Colonne vertébrale : S22.0, S22.1, S32.0 |
Hanche : Sans objet Avant-bras, bassin et humérus : 813, 814Note de bas de page f, 808, 812 Colonne vertébrale : 805 |
| Asthme | ≥ 1 dossier de sortie des hôpitaux ou ≥ 2 diagnostics consignés au fichier de facturation des médecins au cours d’une période de 2 ans | Dossier de sortie des hôpitaux ou dernier diagnostic consigné au fichier de facturation des médecins (selon la première éventualité) | 493 | J45, J46 | 493 |
| MPOC | ≥ 1 dossier de sortie des hôpitaux ou ≥ 1 diagnostic consigné au fichier de facturation des médecins | Dossier de sortie des hôpitaux ou diagnostic consigné au fichier de facturation des médecins (selon la première éventualité) | 491, 492, 496 | J41, J42, J43, J44 | 491, 492, 496 |
Autres caractéristiques
Nous avons utilisé le registre d’assurance-maladie de chaque province afin de connaître les caractéristiques sociodémographiques (âge, sexe et code postal) de la cohorte à la date index de l’étude. Le code postal a été couplé aux données du Fichier de conversion des codes postaux de Statistique Canada afin d’obtenir le quintile de revenu du quartier et la taille de la localité. Le géocode a quant à lui été jumelé à des indicateurs relatifs aux déterminants structuraux de la santé qui permettent de mesurer la vulnérabilité situationnelle et la dépendance économique. Les quintiles de revenu du quartier ont été définis en fonction du revenu moyen des ménages du quartier (aire de diffusion) par rapport au niveau de revenu des grandes régions de recensement.
Nous avons également caractérisé l’utilisation des services de santé au cours de l’année précédant la date index de la cohorte. Les caractéristiques évaluées ont été les suivantes : hospitalisations pour soins de courte durée, consultations à l’urgence, consultations auprès d’un médecin de famille, consultations auprès d’un spécialiste de la démence (neurologie, gériatrie et psychiatrie) et consultations auprès d’un autre spécialiste.
Analyses statistiques
Nous avons comparé les caractéristiques sociodémographiques, l’utilisation des services de santé et les maladies chroniques comorbides prévalentes entre les provinces en utilisant les moyennes (et les écarts-types) pour les variables continues (comme l’âge) et les effectifs et pourcentages pour les variables catégorielles (comme le sexe). Pour établir le moment de la survenue des maladies chroniques par rapport à l’apparition de la démence, nous avons comparé le nombre et le pourcentage de maladies chroniques identifiées avant et après l’identification de la démence elle-même.
Approbation des comités d’éthique
En Colombie-Britannique, les travaux ont été menés dans le cadre d’une vaste initiative de surveillance et de recherche en matière de santé des populations réalisée par le Bureau de la médecin hygiéniste provinciale, et ils ont été approuvés par le Comité d’éthique de la recherche de l’Université de la Colombie-Britannique (H22-01818).
En Ontario, les ensembles de données ont été jumelés à l’aide d’identificateurs codés uniques et analysés par l’ICES. L’ICES est un institut de recherche indépendant à but non lucratif dont le statut juridique aux termes de la législation ontarienne en ce qui a trait à la protection des renseignements personnels sur la santé lui permet de recueillir et d’analyser, sans consentement, des données démographiques et des données sur les soins de santé dans une perspective d’évaluation et d’amélioration du système de santé. L’utilisation des données dans le cadre de ce projet est autorisée conformément à l’article 45 de la Loi sur la protection des renseignements personnels sur la santé de la province de l’Ontario et n’exige pas d’approbation de la part d’un comité d’éthique de la recherche.
Au Québec, les travaux s’inscrivent dans le mandat permanent de surveillance des maladies chroniques que le ministre de la Santé et des Services sociaux confie à l’Institut national de santé publique du Québec (INSPQ). Toutes les activités de surveillance qui relèvent de ce mandat sont approuvées par le Comité d’éthique de santé publique de la province. Il n’a pas été nécessaire d’obtenir de consentement éclairé.
À l’Île-du-Prince-Édouard, les travaux font partie des activités de surveillance continue et systématique des maladies chroniques menées par la médecin hygiéniste en chef, sous l’autorité du ministre de la Santé et du Mieux-être par le truchement des articles 3 et 58 de la Public Health Act de la province, et ils n’exigent pas d’approbation de la part d’un comité d’éthique de la recherche.
Résultats
Nous avons recensé 287 453 personnes de 65 ans et plus atteintes de démence dans les quatre provinces participantes au 1er avril 2015, ce nombre variant de 1 390 à l’Île‑du-Prince-Édouard à 152 816 en Ontario. (Pour un diagramme montrant le processus de recensement, consulter la figure 1.)
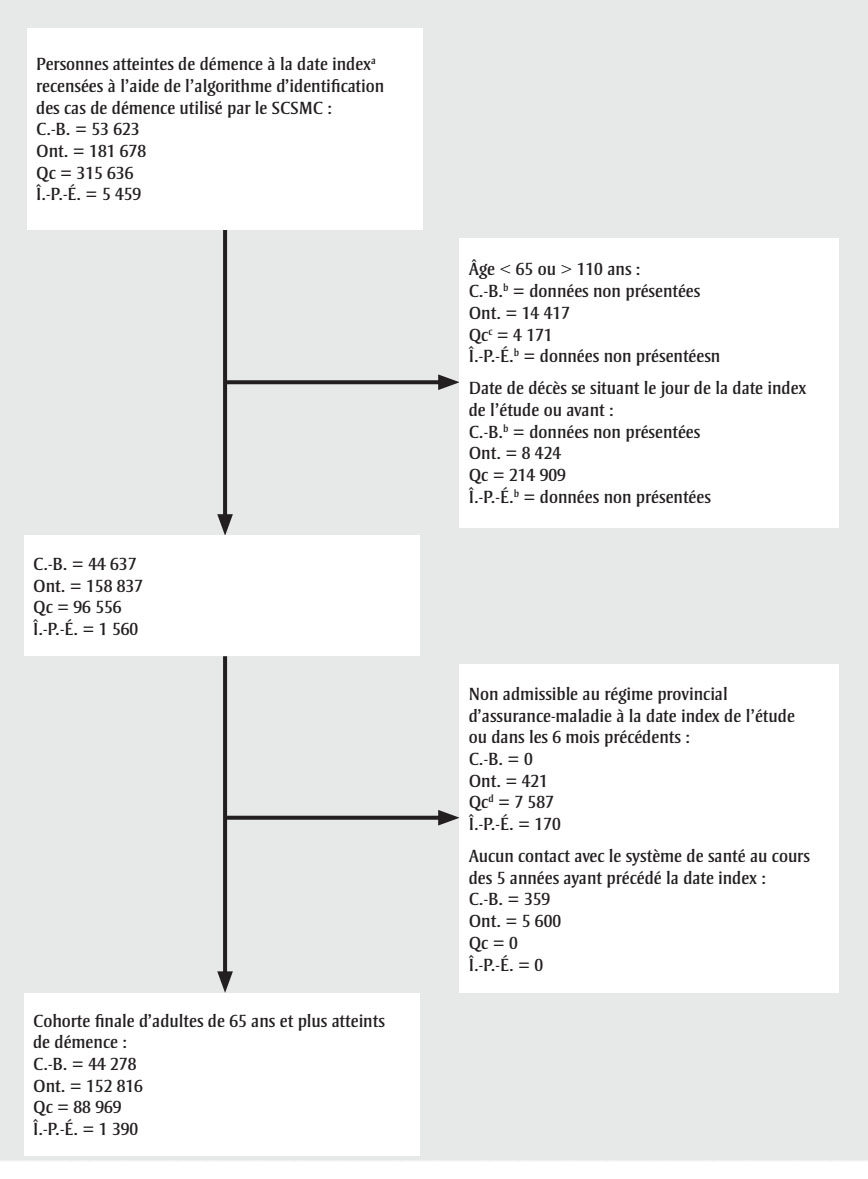
Figure 1 : Texte descriptif
Diagramme montrant le processus de recensement des adultes (de 65 ans et plus) atteints de démence dans les provinces participantes, Canada
- Étape 1 sur 5 :
- Personnes atteintes de démence à la date indexNote de bas de page a recensées à l’aide de l’algorithme d’identification des cas de démence utilisé par le SCSMC :
- C.-B. = 53 623
- Ont. = 181 678
- Qc = 315 636
- Î.-P.-É. = 5459
- Personnes atteintes de démence à la date indexNote de bas de page a recensées à l’aide de l’algorithme d’identification des cas de démence utilisé par le SCSMC :
- Étape 2 sur 5 : personnes à l’extérieur de la portée de l’étude
- Âge < 65 ou > 110 ans :
- C.-B.Note de bas de page b = Données non présentées
- Ont. = 14 417
- QcNote de bas de page c = 4171
- Î.-P.-É.Note de bas de page b = Données non présentées
- Date de décès se situant le jour de la date index de l’étude ou avant :
- C.-B.Note de bas de page b = Données non présentées
- Ont. = 8424
- Qc = 214 909
- Î.-P.-É.Note de bas de page b = Données non présentées
- Âge < 65 ou > 110 ans :
- Étape 3 sur 5 :
- C.-B. = 44 637
- Ont. = 158 837
- Qc = 96 556
- Î.-P.-É. = 1560
- Étape 4 sur 5 : personnes retirées pour cause d’inadmissibilité
- Non admissible au régime provincial d’assurance-maladie à la date index de l’étude ou dans les 6 mois précédents :
- C.-B. = 0
- Ont. = 421
- QcNote de bas de page d = 7 587
- Î.-P.-É. = 170
- Aucun contact avec le système de santé au cours des 5 années ayant précédé la date index :
- C.-B. = 359
- Ont. = 5 600
- Qc = 0
- Î.-P.-É. = 0
- Non admissible au régime provincial d’assurance-maladie à la date index de l’étude ou dans les 6 mois précédents :
- Étape 5 sur 5 :
- Cohorte finale d’adultes de 65 ans et plus atteints de démence :
- C.-B. = 44 278
- Ont. = 152 816
- Qc = 88 969
- Î.-P.-É. = 1390
- Cohorte finale d’adultes de 65 ans et plus atteints de démence :
Abréviations : C.-B., Colombie-Britannique; Î.-P.-É., Île-du-Prince-Édouard; Ont., Ontario; Qc, Québec; SCSMC, Système canadien de surveillance des maladies chroniques.
a La date index de l’étude était le 1er avril 2015.
b Les valeurs exactes ne sont pas indiquées, car les données correspondant à des cellules de petite taille ont été supprimées.
c Le critère d’exclusion visant les personnes de moins de 65 ans s’applique au Québec seulement.
d Le critère d’exclusion visant les personnes non admissibles au régime provincial d’assurance-maladie à la date index s’applique au Québec seulement.
Caractéristiques sociodémographiques de référence
L’âge moyen des personnes atteintes de démence était similaire dans les quatre provinces (allant de 83,0 ans à l’Î.-P.-É. à 84,3 ans en C.-B.) (tableau 3). Les femmes étaient plus nombreuses que les hommes à avoir reçu un diagnostic de démence, et ce, dans toutes les provinces (de 61,8 % en C.-B. à 66,2 % au Qc). Un large pourcentage de personnes résidaient dans des établissements de soins de longue durée (de 39,5 % au Qc à 41,6 % en C.‑B.) et se trouvaient dans les premier et deuxième quintiles de revenu du quartier, soit les quintiles inférieurs (de 47,7 % en Ont. à 55,9 % à l’Î.-P.-É.). Les personnes atteintes de démence vivaient moins souvent dans des régions rurales que dans de grandes collectivités (de 10,5 % en C.-B. à 35,3 % à l’Î.-P.-É.). Environ un cinquième habitait dans un quartier à forte vulnérabilité situationnelle (de 15,1 % à l’Î.-P.-É. à 20,6 % en Ont.).
| Caractéristique | C.-B. N = 44 278 |
Ont. N = 152 816 |
Qc N = 88 969 |
Î.-P.-É. N = 1 390 |
||||
|---|---|---|---|---|---|---|---|---|
| n | % | n | % | n | % | n | % | |
| Temps écoulé depuis l’identification de la démence, nombre moyen d’années (ET) | 3,6 | (3,2) | 4,3 | (3,7) | 3,8 | (3,2) | 2,8 | (2,8) |
| Âge moyen à la date indexNote de bas de page a, en années (ET) | 84,3 | (7,5) | 83,3 | (7,7) | 83,4 | (7,4) | 83,0 | (7,5) |
| Méthode utilisée pour l’identification du cas de démence, n (%) | ||||||||
| Hospitalisation | 9 087 | 20,5 | 6 280 | 4,1 | 23 333 | 26,2 | 363 | 26,1 |
| Fichier de facturation des médecins | 17 543 | 39,6 | 44 964 | 29,4 | 18 452 | 20,7 | 381 | 27,4 |
| Ordonnance de médicaments | 17 648 | 39,9 | 101 572 | 66,5 | 47 184 | 53,0 | 646 | 46,3 |
| Catégorie d’âge à la date index, en années | ||||||||
| 65 à 69 | 1 764 | 4,0 | 8 309 | 5,4 | 3 840 | 4,3 | 59 | 4,2 |
| 70 à 74 | 3 736 | 8,4 | 13 949 | 9,1 | 7 884 | 8,9 | 141 | 10,1 |
| 75 à 79 | 6 558 | 14,8 | 23 176 | 15,2 | 13 542 | 15,2 | 241 | 17,3 |
| 80 à 84 | 10 300 | 23,3 | 35 208 | 23,0 | 21 761 | 24,5 | 324 | 23,3 |
| 85 à 89 | 11 416 | 25,8 | 38 312 | 25,1 | 23 311 | 26,2 | 355 | 25,5 |
| 90 et plus | 10 504 | 23,7 | 33 862 | 22,2 | 18 631 | 20,9 | 270 | 19,4 |
| Sexe, n (%) | ||||||||
| Homme | 16 903 | 38,2 | 55 829 | 36,5 | 30 039 | 33,8 | 502 | 36,1 |
| Femme | 27 375 | 61,8 | 96 987 | 63,5 | 58 930 | 66,2 | 888 | 63,9 |
| Résidence dans un centre de soins de longue duréeNote de bas de page a | 18 441 | 41,6 | 61 320 | 40,1 | 35 175 | 39,5 | n.d. | n.d. |
| Quintile de revenu du quartier | ||||||||
| Information manquante | 284 | 0,6 | 816 | 0,5 | n.d. | n.d. | 6 | 0,4 |
| Q1 (inférieur) | 12 846 | 29,0 | 39 295 | 25,7 | n.d. | n.d. | 360 | 25,9 |
| Q2 | 8 954 | 20,2 | 33 624 | 22,0 | n.d. | n.d. | 417 | 30,0 |
| Q3 | 9 199 | 20,8 | 28 705 | 18,8 | n.d. | n.d. | 272 | 19,6 |
| Q4 | 6 757 | 15,3 | 25 696 | 16,8 | n.d. | n.d. | 169 | 12,2 |
| Q5 (supérieur) | 6 238 | 14,1 | 24 680 | 16,2 | n.d. | n.d. | 166 | 11,9 |
| Taille de la localité, en nombre d’habitants | ||||||||
| Information manquante | 281 | 0,6 | 779 | 0,5 | 252 | 0,3 | 6 | 0,4 |
| ≥ 1 500 000 | 21 358 | 48,2 | 59 490 | 38,9 | 41 942 | 47,1 | 0 | n.d. |
| 500 000 à 1 499 999 | 0 | n.d. | 25 753 | 16,9 | 17 927Note de bas de page b | 20,1 | 0 | n.d. |
| 100 000 à 499 999 | 11 431 | 25,8 | 35 222 | 23,0 | 17 927Note de bas de page b | 20,1 | 0 | n.d. |
| 10 000 à 99 999 | 6 542 | 14,8 | 15 331 | 10,0 | 11 765 | 13,2 | 893 | 64,2 |
| < 10 000 (région rurale) | 4 666 | 10,5 | 16 241 | 10,6 | 17 083 | 19,2 | 491 | 35,3 |
| Vulnérabilité situationnelleNote de bas de page c | ||||||||
| Information manquante | 88 | 0,2 | 1 742 | 1,1 | 25 738 | 28,9 | 265 | 19,1 |
| Q1 (le moins défavorisé) | 9 146 | 20,7 | 30 252 | 19,8 | 9 399 | 10,6 | 153 | 11,0 |
| Q2 | 9 207 | 20,8 | 30 215 | 19,8 | 11 341 | 12,7 | 236 | 16,9 |
| Q3 | 8 448 | 19,1 | 29 154 | 19,1 | 11 869 | 13,3 | 188 | 13,5 |
| Q4 | 9 511 | 21,5 | 29 929 | 19,6 | 14 336 | 16,1 | 338 | 24,3 |
| Q5 (le plus défavorisé) | 7 878 | 17,8 | 31 524 | 20,6 | 16 286 | 18,3 | 210 | 15,1 |
| Dépendance économiqueNote de bas de page c | ||||||||
| Information manquante | 88 | 0,2 | 1 742 | 1,1 | 25 738 | 28,9 | 265 | 19,1 |
| Q1 (le moins défavorisé) | 5 595 | 12,6 | 15 989 | 10,5 | 10 726 | 12,1 | 219 | 15,8 |
| Q2 | 7 008 | 15,8 | 20 005 | 13,1 | 10 582 | 11,9 | 117 | 8,4 |
| Q3 | 7 020 | 15,9 | 22 610 | 14,8 | 13 090 | 14,7 | 131 | 9,4 |
| Q4 | 9 322 | 21,1 | 27 395 | 17,9 | 14 052 | 15,8 | 343 | 24,7 |
| Q5 (le plus défavorisé) | 15 245 | 34,4 | 65 075 | 42,6 | 14 781 | 16,6 | 315 | 22,7 |
| Utilisation récente des services de santé (à au moins une reprise au cours de l’année précédente) | ||||||||
| Hospitalisation pour soins de courte durée | 9 294 | 21,0 | 37 322 | 24,4 | 23 140 | 26,0 | 415 | 29,9 |
| Consultation auprès d’un médecin de famille | 43 046 | 97,2 | 142 922 | 93,5 | 78 112 | 87,8 | 1 153 | 82,9 |
| Consultation auprès d’un spécialiste de la démence (neurologie, gériatrie et psychiatrie) | 10 580 | 23,9 | 44 296 | 29,0 | 23 307 | 26,2 | 465 | 33,5 |
| Consultation auprès d’un autre spécialiste | 27 839 | 62,9 | 83 749 | 54,8 | 61 158 | 68,7 | 656 | 47,2 |
Identification des cas, utilisation du système de santé et comorbidité
Le temps écoulé depuis l’identification de la démence était comparable dans les quatre provinces (de 2,8 ans à l’Î.-P.-É. à 4,3 ans en Ont.) (tableau 3). Les données sur les ordonnances d’inhibiteurs de la cholinestérase ont été la source d’information la plus utilisée, toutes provinces confondues, pour l’identification des cas de démence, bien que le pourcentage de cas identifiés à l’aide de cette source ait été variable, de 39,9 % en Colombie‑Britannique à 66,5 % en Ontario.
La proportion de personnes ayant été hospitalisées à au moins une reprise pour des soins de courte durée dans l’année précédant l’identification de la démence était similaire d’une province à l’autre (de 21,0 % en C.-B. à 29,9 % à l’Î.-P.-É.) (tableau 3). La province dans laquelle les personnes avaient eu le moins tendance à consulter un médecin de famille dans l’année précédant la date index était l’Île-du-Prince-Édouard (82,9 %), et celle dans laquelle les personnes avaient eu le plus tendance à consulter un médecin de famille dans l’année précédant la date index était la Colombie-Britannique (97,2 %). À l’inverse, c’est en Colombie-Britannique que les consultations auprès de spécialistes de la démence étaient les moins fréquentes (23,9 %), et à l’Île-du-Prince-Édouard qu’elles étaient les plus fréquentes (33,5 %).
L’hypertension, les troubles mentaux et les troubles causés par l’alcool et les drogues de même que l’arthrose étaient les maladies comorbides le plus souvent observées (figure 2; tableau 4). La différence de prévalence entre les provinces était la plus marquée pour les troubles mentaux et les troubles causés par l’alcool et les drogues : la prévalence variait de 44,4 % au Québec à 91,2 % en Colombie-Britannique. La prévalence des cardiopathies ischémiques, des accidents vasculaires cérébraux (AVC), des fractures liées à l’ostéoporose, de l’arthrose, de la polyarthrite rhumatoïde et de l’ostéoporose variait également, mais l’ordre de classement relatif en fonction de la prévalence était similaire. Entre 38,8 % (Î.-P.-É.) et 53,3 % (Ont.) des personnes atteintes de démence présentaient cinq maladies chroniques comorbides ou plus.
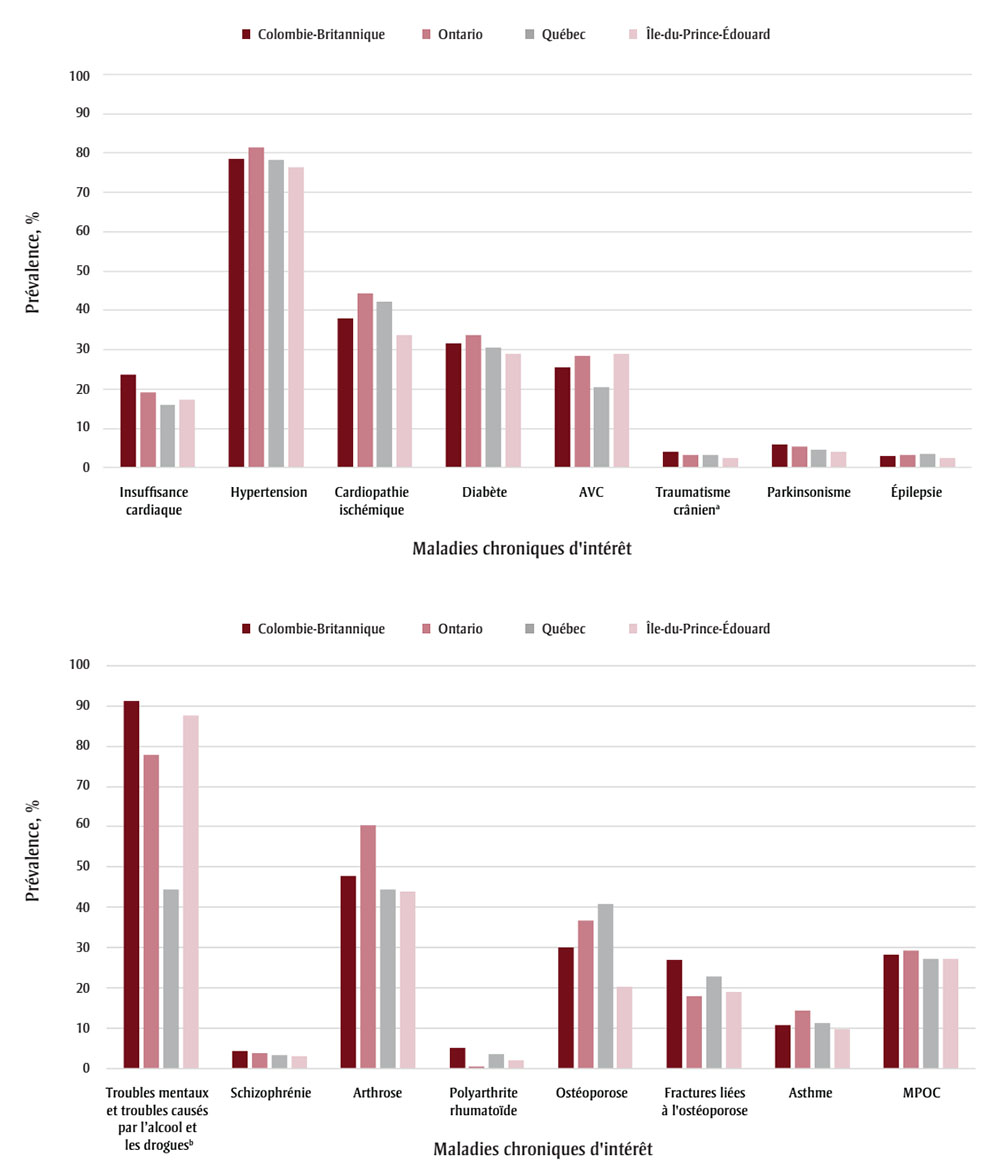
Figure 2 : Texte descriptif
| Maladie chronique | Colombie-Britannique | Ontario | Québec | Île-du-Prince-Édouard |
|---|---|---|---|---|
| Insuffisance cardiaque | 23,6 % | 19,2 % | 16,1 % | 17,3 % |
| Hypertension | 78,5 % | 81,4 % | 78,2 % | 76,4 % |
| Cardiopathie ischémique | 37,9 % | 44,3 % | 42,3 % | 33,7 % |
| Diabète | 31,5 % | 33,7 % | 30,5 % | 28,9 % |
| AVC | 25,5 % | 28,5 % | 20,5 % | 28,9 % |
| Traumatisme crânienNote de bas de page a | 4 % | 3,3 % | 3,4 % | 2,4 % |
| Parkinsonisme | 5,9 % | 5,5 % | 4,7 % | 4,2 % |
| Épilepsie | 2,9 % | 3,3 % | 3,5 % | 2,5 % |
| Troubles mentaux et troubles causés par l’alcool et les droguesNote de bas de page b |
91,2 % | 77,9 % | 44,4 % | 87,6 % |
| Schizophrénie | 4,2 % | 3,8 % | 3,2 % | 3 % |
| Arthrose | 47,8 % | 60,4 % | 44,5 % | 43,8 % |
| Polyarthrite rhumatoïde | 5,1 % | 0,5 % | 3,4 % | 2 % |
| Ostéoporose | 30 % | 36,6 % | 40,8 % | 20,2 % |
| Fractures liées à l'ostéoporose | 27 % | 17,9 % | 22,9 % | 18,9 % |
| Asthme | 10,7 % | 14,3 % | 11,1 % | 9,7 % |
| MPOC | 28,1 % | 29,3 % | 27,3 % | 27,3 % |
Abréviations : AVC, accident vasculaire cérébral; MPOC, maladie pulmonaire obstructive chronique; SCSMC, Système canadien de surveillance des maladies chroniques.
a Les données sur les traumatismes crâniens proviennent exclusivement des données sur les hospitalisations (et non de la définition de cas du SCSMC).
b Une période rétrospective de dix ans, calculée à partir du 1er avril 2015 (la date index), a été utilisée afin de rendre compte de l’utilisation des services de santé pour des troubles mentaux et des troubles causés par l’alcool et les drogues.
| Caractéristique, n (%) | C.-B. N = 44 278 |
Ont. N = 152 816 |
Qc N = 88 969 |
Î.-P.-É. N = 1 390 |
||||
|---|---|---|---|---|---|---|---|---|
| n | % | n | % | n | % | n | % | |
| Nombre de maladies chroniques | ||||||||
| ≥ 5 | 21 900 | 49,5 | 81 492 | 53,3 | 42 440 | 47,7 | 539 | 38,8 |
| Maladies chroniques prises isolément | ||||||||
| Insuffisance cardiaque | 10 440 | 23,6 | 29 323 | 19,2 | 14 282 | 16,1 | 241 | 17,3 |
| Hypertension | 34 757 | 78,5 | 124 376 | 81,4 | 69 589 | 78,2 | 1 062 | 76,4 |
| Cardiopathie ischémique | 16 801 | 37,9 | 67 660 | 44,3 | 37 620 | 42,3 | 468 | 33,7 |
| Diabète | 13 965 | 31,5 | 51 560 | 33,7 | 27 114 | 30,5 | 402 | 28,9 |
| AVC | 11 286 | 25,5 | 43 599 | 28,5 | 18 209 | 20,5 | 402 | 28,9 |
| Traumatisme crânien | 1 766 | 4 | 5 094 | 3,3 | 3 016 | 3,4 | 33 | 2,4 |
| Parkinsonisme | 2 609 | 5,9 | 8 428 | 5,5 | 4 140 | 4,7 | 59 | 4,2 |
| Épilepsie | 1 305 | 2,9 | 5 018 | 3,3 | 3 151 | 3,5 | 35 | 2,5 |
| Troubles mentaux et troubles causés par l’alcool et les drogues | 40 382 | 91,2 | 119 083 | 77,9 | 39 532 | 44,4 | 1 218 | 87,6 |
| Schizophrénie | 1 842 | 4,2 | 5 795 | 3,8 | 2 824 | 3,2 | 42 | 3 |
| Arthrose | 21 170 | 47,8 | 92 368 | 60,4 | 39 613 | 44,5 | 609 | 43,8 |
| Polyarthrite rhumatoïde | 2 258 | 5,1 | 753 | 0,5 | 3 055 | 3,4 | 28 | 2 |
| Ostéoporose | 13 293 | 30 | 55 967 | 36,6 | 36 275 | 40,8 | 281 | 20,2 |
| Fractures liées à l’ostéoporose (hanche, avant-bras, bassin, humérus et colonne vertébrale) | 11 957 | 27 | 27 342 | 17,9 | 20 369 | 22,9 | 262 | 18,9 |
| Asthme | 4 728 | 10,7 | 21 842 | 14,3 | 9 876 | 11,1 | 135 | 9,7 |
| MPOC | 12 447 | 28,1 | 44 815 | 29,3 | 24 321 | 27,3 | 380 | 27,3 |
Un pourcentage plus élevé de maladies chroniques étaient présentes avant l’identification de la démence plutôt qu’après (figure 3). Les maladies vasculaires telles que l’hypertension, le diabète, les cardiopathies ischémiques et les AVC, de même que les troubles mentaux et les troubles causés par l’alcool et les drogues, l’arthrose, la polyarthrite rhumatoïde, l’ostéoporose et l’asthme étaient souvent observés avant l’identification de la démence. L’insuffisance cardiaque, le parkinsonisme, l’épilepsie, les traumatismes crâniens et les fractures liées à l’ostéoporose sont survenus presque aussi fréquemment après l’identification de la démence qu’avant. Les tendances étaient généralement les mêmes d’une province à l’autre, avec quelques variations dans les estimations de prévalence.
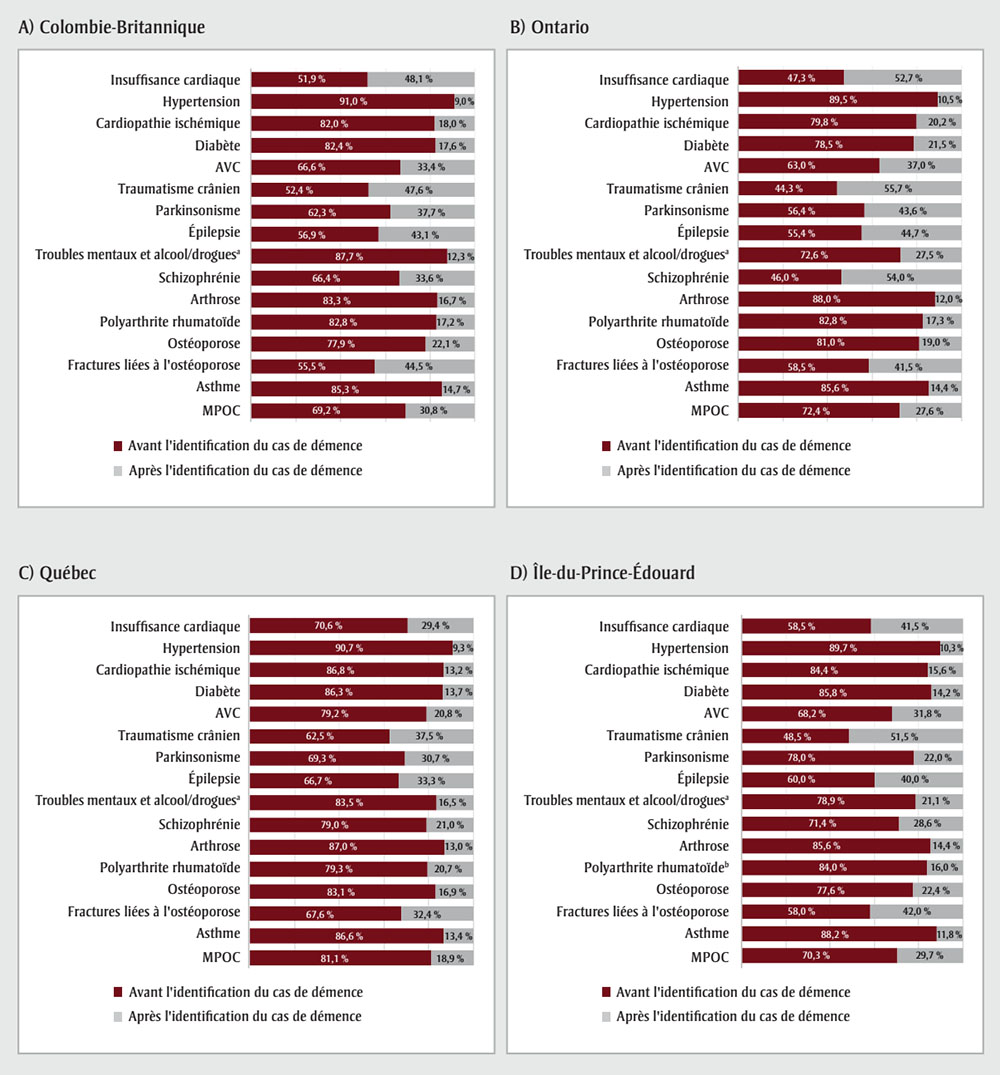
Figure 3 : Texte descriptif
| Maladie chronique | Colombie-Britannique - Avant l’identification du cas de démence | Colombie-Britannique - Après l’identification du cas de démence | Ontario - Avant l’identification du cas de démence | Ontario - Après l’identification du cas de démence | Québec - Avant l’identification du cas de démence | Québec - Après l’identification du cas de démence | Île-du-Prince-Édouard -Avant l’identification du cas de démence | Île-du-Prince-Édouard - Après l’identification du cas de démence |
|---|---|---|---|---|---|---|---|---|
| Insuffisance cardiaque | 51,9 % | 48,1 % | 47,3 % | 52,7 % | 70,6 % | 29,4 % | 58,5 % | 41,5 % |
| Hypertension | 91,0 % | 9,0 % | 89,5 % | 10,5 % | 90,7 % | 9,3 % | 89,7 % | 10,3 % |
| Cardiopathie ischémique | 82,0 % | 18,0 % | 79,8 % | 20,2 % | 86,8 % | 13,2 % | 84,4 % | 15,6 % |
| Diabète | 82,4 % | 17,6 % | 78,5 % | 21,5 % | 86,3 % | 13,7 % | 85,8 % | 14,2 % |
| AVC | 66,6 % | 33,4 % | 63,0 % | 37,0 % | 79,2 % | 20,8 % | 68,2 % | 31,8 % |
| Traumatisme crânien | 52,4 % | 47,6 % | 44,3 % | 55,7 % | 62,5 % | 37,5 % | 48,5 % | 51,5 % |
| Parkinsonisme | 62,3 % | 37,7 % | 56,4 % | 43,6 % | 69,3 % | 30,7 % | 78,0 % | 22,0 % |
| Épilepsie | 56,9 % | 43,1 % | 55,4 % | 44,7 % | 66,7 % | 33,3 % | 60,0 % | 40,0 % |
| Troubles mentaux et troubles causés par l’alcool et les droguesNote de bas de page a |
87,7 % | 12,3 % | 72,6 % | 27,5 % | 83,5 % | 16,5 % | 78,9 % | 21,1 % |
| Schizophrénie | 66,4 % | 33,6 % | 46,0 % | 54,0 % | 79,0 % | 21,0 % | 71,4 % | 28,6 % |
| Arthrose | 83,3 % | 16,7 % | 88,0 % | 12,0 % | 87,0 % | 13,0 % | 85,6 % | 14,4 % |
| Polyarthrite rhumatoïdeNote de bas de page b | 82,8 % | 17,2 % | 82,8 % | 17,3 % | 79,3 % | 20,7 % | 84,0 % | 16,0 % |
| Ostéoporose | 77,9 % | 22,1 % | 81,0 % | 19,0 % | 83,1 % | 16,9 % | 77,6 % | 22,4 % |
| Fractures liées à l'ostéoporose | 55,5 % | 44,5 % | 58,5 % | 41,5 % | 67,6 % | 32,4 % | 58,0 % | 42,0 % |
| Asthme | 85,3 % | 14,7 % | 85,6 % | 14,4 % | 86,6 % | 13,4 % | 88,2 % | 11,8 % |
| MPOC | 69,2 % | 30,8 % | 72,4 % | 27,6 % | 81,1 % | 18,9 % | 70,3 % | 29,7 % |
Abréviations : AVC, accident vasculaire cérébral; MPOC, maladie pulmonaire obstructive chronique.
a Troubles mentaux et troubles causés par l’alcool et les drogues.
b Une fourchette de valeurs est fournie pour la polyarthrite rhumatoïde à l’Île-du-Prince-Édouard, car les données correspondant à des cellules de petite taille (n = 1 à 5) ont été supprimées.
Analyse
Nous avons comparé la prévalence des maladies chroniques comorbides chez les aînés vivant avec la démence dans quatre provinces canadiennes et avons étudié le moment de leur survenue par rapport à l’identification de la démence.
La pandémie de COVID-19 a mis en lumière de nombreux problèmes dans la collecte, l’échange, la présentation et l’interprétation des données sur la santé à l’échelle nationaleNote de bas de page 20. Le gouvernement fédéral et les provinces travaillent ensemble à l’élaboration d’une stratégie pancanadienne de gestion des données sur la santéNote de bas de page 21, qui est enrichie par la recherche interprovinciale, cette dernière permettant de consolider le corpus de données probantes et de perfectionner les méthodes et, ainsi, d’orienter les initiatives de surveillance. La méthodologie que nous proposons ici peut être utilisée pour d’autres maladies chroniques et dans d’autres régions.
Les caractéristiques sociodémographiques, la prévalence des maladies chroniques et le moment de la survenue des maladies étaient généralement comparables d’une province à l’autre, bien que nous ayons observé des différences notables dans la prévalence des maladies et dans l’utilisation des services de santé, par exemple dans les services en matière de santé mentale et de dépendances.
Selon plusieurs études, entre 18 % et 35 % des personnes atteintes de démence présentent cinq maladies chroniques comorbides ou plusNote de bas de page 6Note de bas de page 22Note de bas de page 23Note de bas de page 24. Nous avons constaté pourcentage plus élevé (38,8 % à 53,3 %) dans les quatre provinces, peut-être en partie en raison des maladies les plus répandues, soit les troubles mentaux et les troubles causés par l’alcool et les drogues, l’hypertension et l’arthrose. Toutefois, il est difficile de comparer les estimations des différentes études, car il n’existe pas de définition unique de la comorbidité et que diverses maladies sont prises en compte, dont de nombreuses que nous n’avons pas incluses (telles que les rétinopathies, les hépatopathies, les maladies thyroïdiennes, les arythmies cardiaques, l’hypertrophie de la prostate et l’insomnie)Note de bas de page 25Note de bas de page 26Note de bas de page 27.
À notre connaissance, peu d’études ont porté sur le moment de la survenue d’un large éventail de maladies chroniques par rapport à l’apparition de la démence. La plupart des études portent sur un nombre plus restreint de maladies et s’intéressent au rôle que jouent les maladies vasculaires en tant que facteurs de risque de démence incidente, par exemple l’hypertension en milieu de vieNote de bas de page 28, le diabèteNote de bas de page 29 et les AVCNote de bas de page 30. Des études récentes ont révélé l’existence d’une association entre, d’une part, les troubles neurodégéneratifsNote de bas de page 31 et les hospitalisations attribuables aux traumatismes crâniensNote de bas de page 32 et, d’autre part, les cas incidents de démence. Nous avons observé des tendances similaires dans l’ensemble des provinces pour ce qui est du moment de la survenue des maladies vasculaires (la plupart étaient présentes avant que la démence soit identifiée). En revanche, nous avons constaté que les cas de traumatisme crânien et d’insuffisance cardiaque congestive étaient détectés presque aussi souvent après qu’avant l’identification de la démence. Les traumatismes crâniens augmentent le risque de démence surtout lorsqu’ils surviennent au milieu de la vieNote de bas de page 14, une période qui précède la période rétrospective utilisée dans le cadre de notre étude, ce qui peut expliquer ce constat. Par ailleurs, les traumatismes crâniens sont également associés aux chutes chez les aînés, notamment après l’apparition de la démence, où la mobilité et la coordination peuvent être réduites.
À l’instar des autres maladies évaluées, nous avons pu recueillir des données sur les troubles mentaux (dont la dépression), un facteur de risque établi de la démence, uniquement par la mesure de l’utilisation des services de santé, une mesure indirecte qui ne constitue pas un diagnostic clinique. Le parkinsonisme, qui inclut la maladie de Parkinson, était également identifié plus souvent avant qu’après la démence. Il s’agit là de la séquence temporelle attendue, étant donné que la démence à corps de Lewy peut se développer à mesure que la maladie de Parkinson progresse. Le fardeau accru des maladies chroniques chez les personnes atteintes de démence engendre des difficultés complexes pour ce qui a trait à la gestion simultanée des besoins en matière de soins de santé des patients, des personnes qui en prennent soin et des fournisseurs de soins de santé.
Points forts et limites
Cette étude analyse des données de population sur les personnes atteintes de démence dans quatre provinces canadiennes. Ces données peuvent servir à établir des comparaisons rigoureuses avec les données d’autres régions.
L’étude comporte néanmoins certaines limites. De façon générale, les différences dans la disponibilité et la structure des bases de données administratives provinciales rendent difficile la recherche comparative entre les provinces et les territoires. Toutefois, pour améliorer la qualité des comparaisons, nous avons fait appel à des définitions de cas normalisées qui sont utilisées aux fins de la surveillance nationale des maladiesNote de bas de page 1.
Premièrement, même si nous avons étudié un nombre important de maladies chroniques accompagnées de définitions normalisées, nous n’avons pas inclus certaines maladies et certains facteurs de risque importants tels que le tabagisme, la consommation d’alcool et l’inactivité physique. Deuxièmement, la variabilité observée dans les méthodes employées ainsi que dans la disponibilité et l’exhaustivité des bases de données (p. ex. divergences dans le codage, possibilité de consigner plusieurs diagnostics dans le fichier de facturation des médecins et données sur les consultations à l’urgence impossibles à obtenir dans certaines provinces) pourrait avoir contribué aux différences constatées entre les provinces. En outre, les différences dans l’organisation des services de santé et des services sociaux de chaque province pourraient expliquer en partie l’écart observé dans la prévalence des maladies chroniques. Par exemple, au Québec, il est possible que les soins psychosociaux soient offerts plus souvent à l’extérieur d’un établissement de santé, ce qui pourrait avoir entraîné une sous‑estimation de la prévalence des troubles mentaux et des troubles causés par l’alcool et les drogues dans l’étude. La disponibilité des données a aussi influé sur la définition de cas de certaines maladies : par exemple, il se peut que la prévalence des traumatismes crâniens ait été sous-estimée en raison de l’absence de données sur les consultations à l’urgence dans les provinces participantes.
Troisièmement, pour déterminer la date d’identification des cas, nous avons dû nous contenter des bases de données administratives, alors que les définitions de cas basées sur des données administratives ne sont pas des diagnostics officiels et qu’il est possible que la maladie se soit manifestée bien avant que le cas ne soit identifié. Quatrièmement, à l’instar des autres définitions de cas reposant sur des données administratives sur la santé, l’algorithme d’identification des cas de démence est imparfait et pourrait donner lieu à des erreurs de classification. Par exemple, les personnes atteintes de démence à un stade précoce pourraient ne pas être prises en compte en raison de l’absence de diagnostic officiel, tout comme les personnes qui n’ont pas sollicité de services de santé. Les études futures devraient s’intéresser aux différences selon l’âge, le sexe, les indicateurs de statut socioéconomique et la ruralité en ce qui concerne les maladies chroniques comorbides chez les personnes vivant avec la démence.
Conclusion
À l’aide de définitions nationales normalisées de maladies chroniques et d’une approche fondée sur un ensemble de données minimal commun, nous avons comparé la prévalence et le moment de la survenue de maladies chroniques comorbides chez les personnes de 65 ans et plus atteintes de démence dans quatre provinces canadiennes. Notre étude a révélé que les tendances relatives aux maladies comorbides étaient généralement similaires d’une province à l’autre, ce qui tend à indiquer que les stratégies de gestion des soins, de planification des ressources et d’accès au système de santé pourraient être mises en commun par les régions.
Remerciements
Ce projet a été rendu possible grâce à la collaboration de l’Agence de la santé publique du Canada (ASPC), de l’ICES et des gouvernements provinciaux de la Colombie‑Britannique, de l’Ontario, du Québec et de l’Île-du-Prince-Édouard. Certaines sections de cet article sont fondées sur l’information ou les données compilées et fournies par l’Institut canadien d’information sur la santé (ICIS), Statistique Canada, IQVIA Solutions Canada Inc., le ministère de la Santé de l’Ontario, le ministère des Soins de longue durée de l’Ontario et Santé Î.-P.-É. L’étude repose sur des données adaptées du Fichier de conversion des codes postauxMO de Statistique Canada, lequel est basé sur des données obtenues avec l’autorisation de la Société canadienne des postes, et sur des données adaptées du Fichier de conversion des codes postaux du ministère de la Santé de l’Ontario, lequel contient des données copiées avec l’autorisation de la Société canadienne des postes et de Statistique Canada.
Les auteurs tiennent à remercier Henry Ngo et Andrea Olmstead pour leur soutien analytique. Ils remercient également IQVIA Solutions Canada Inc., qui les a autorisés à utiliser son fichier de renseignements sur les médicaments. Enfin, ils remercient le Toronto Community Health Profiles Partnership, qui leur a permis d’accéder aux données de l’Indice de marginalisation ontarien.
Les analyses, conclusions, opinions et déclarations qui sont formulées dans cet article sont celles des auteurs; elles ne correspondent pas nécessairement à celles des organismes ayant fourni des données ou contribué au financement de l’étude. Il ne faut pas inférer qu’elles ont été approuvées par l’Agence de la santé publique du Canada (ASPC), l’ICES, le ministère de la Santé de l’Ontario, le ministère des Soins de longue durée de l’Ontario, Santé Î.-P.-É., l’Institut canadien d’information sur la santé (ICIS), Statistique Canada, IQVIA Solutions Canada Inc., les gouvernements provinciaux de la Colombie‑Britannique, de l’Ontario, du Québec et l’Île-du-Prince-Édouard ou le gouvernement du Canada.
Financement
Cette étude a été financée par l’Agence de la santé publique du Canada (Colombie-Britannique : 6D02303002, Ontario : 6D02303001, Québec : 4500413802, Île‑du‑Prince-Édouard : 4500413866). L’étude a également été appuyée par l’ICES, qui reçoit une subvention annuelle du ministère de la Santé et du ministère des Soins de longue durée de l’Ontario.
Conflits d’intérêts
Susan E. Bronskill reçoit du financement de l’Agence de la santé publique du Canada (ASPC), des Instituts de recherche en santé du Canada (IRSC) et de l’Institut ontarien du cerveau (IOC) et du soutien de l’ICES, qui est financé par le ministère de la Santé et le ministère des Soins de longue durée de l’Ontario.
J. Michael Paterson reçoit du financement des IRSC, du financement de l’ASPC à l’appui du Système canadien de surveillance des maladies chroniques (SCSMC) et du soutien de l’ICES, qui est financé par le ministère de la Santé et le ministère des Soins de longue durée de l’Ontario.
Andrea Gruneir bénéficie de subventions des IRSC.
Karen A.M. Phillips et Rasaq Ojasanya reçoivent du financement de l’ASPC par l’entremise du ministère de la Santé et du Mieux-être de l’Île‑du‑Prince‑Édouard.
Xibiao Ye reçoit du financement de l’ASPC par l’entremise du ministère de la Santé de la Colombie-Britannique.
Kayla McLean reçoit du financement de l’ASPC par l’entremise du ministère de la Santé de la Colombie-Britannique.
Victoria Massamba reçoit du financement de l’ASPC par l’entremise de l’Institut national de santé publique du Québec (INSPQ) et du Fonds de recherche du Québec – Santé, et bénéficie de subventions du Programme sur l’usage et les dépendances aux substances de Santé Canada.
Isabelle Vedel reçoit du financement de l’ASPC par l’entremise de l’INSPQ et du Fonds de recherche du Québec – Santé, et bénéficie de subventions des IRSC.
Colleen J. Maxwell bénéficie de subventions des IRSC.
Contributions des auteurs et avis
- SB : conception, méthodologie, validation, ressources, rédaction de la première version du manuscrit, conception des figures et tableaux, supervision, administration du projet, obtention du financement.
- AA : conception, méthodologie, validation, rédaction de la première version du manuscrit, visualisation.
- LCM : conception, méthodologie, validation, rédaction de la première version du manuscrit, visualisation.
- XW : méthodologie, logiciel, validation, analyse formelle, curation des données, relectures et révisions.
- HC : méthodologie, validation, rédaction de la première version du manuscrit, conception des figures et tableaux.
- JMP : conception, méthodologie, validation, relectures et révisions.
- AG : conception, méthodologie, validation, relectures et révisions.
- KAP : méthodologie, logiciel, validation, analyse formelle, curation des données, relectures et révisions.
- RO : méthodologie, logiciel, validation, analyse formelle, curation des données, relectures et révisions.
- XY : méthodologie, logiciel, validation, analyse formelle, curation des données, relectures et révisions.
- KM : méthodologie, logiciel, validation, analyse formelle, curation des données, relectures et révisions.
- FE : méthodologie, logiciel, validation, analyse formelle, curation des données, relectures et révisions.
- CGS : méthodologie, validation, relectures et révisions.
- VM : méthodologie, validation, relectures et révisions.
- LR : méthodologie, logiciel, validation, analyse formelle, curation des données, relectures et révisions.
- IV : méthodologie, validation, relectures et révisions.
- LS : conception, méthodologie, validation, relectures et révisions.
- CP : conception, méthodologie, validation, relectures et révisions.
- CM : conception, méthodologie, validation, relectures et révisions.
Le contenu de l’article et les points de vue qui y sont exprimés n’engagent que les auteurs; les points de vue ne correspondent pas nécessairement à ceux du gouvernement du Canada.
 Télécharger en format PDF (717 ko, 17 pages)
Télécharger en format PDF (717 ko, 17 pages)