Modélisation prédictive de la COVID-19 au Canada

 Téléchargez cet article en format PDF
Téléchargez cet article en format PDFPublié par : L’Agence de la santé publique du Canada
Numéro : Volume 46–6 : Intelligence artificielle en santé publique
Date de publication : 4 juin 2020
ISSN : 1719-3109
Soumettre un article
À propos du RMTC
Naviguer
Volume 46–6, le 4 juin 2020 : Intelligence artificielle en santé publique
Science de la mise en œuvre
Scénarios de modélisation de l’épidémie de COVID-19 au Canada
Nick H. Ogden1, Aamir Fazil1, Julien Arino2, Philippe Berthiaume1, David N. Fisman3, Amy L. Greer4, Antoinette Ludwig1, Victoria Ng1, Ashleigh R. Tuite3, Patricia Turgeon1, Lisa A. Waddell1, Jianhong Wu5,6
Affiliations
1 Division des sciences des risques pour la santé publique, Laboratoire national de microbiologie, Agence de la santé publique du Canada, Saint-Hyacinthe, QC et Guelph, ON
2 Département des mathématiques et des sciences des données NEXUS, Université du Manitoba, Winnipeg, MB
3 Dalla Lana School of Public Health, Université de Toronto, Toronto, ON
4 Department of Population Medicine, Université de Guelph, Guelph, ON
5 Laboratory for Industrial and Applied Mathematics, Département de mathématiques et de statistiques, Université York, Toronto, ON
6 Fields-CQAM Laboratory of Mathematics for Public Health, Université York, Toronto, ON
Correspondance
Citation proposée
Ogden NH, Fazil A, Arino J, Berthiaume P, Fisman DN, Greer AL, Ludwig A, Ng V, Tuite AR, Turgeon P, Waddell LA, Wu J. Scénarios de modélisation de l’épidémie de COVID-19 au Canada. Relevé des maladies transmissibles au Canada 2020;46(6):225–31. https://doi.org/10.14745/ccdr.v46i06a08f
Mots-clés : modélisation, COVID-19, Canada, interventions non pharmaceutiques
Résumé
Contexte : Le virus du syndrome respiratoire aigu sévère 2 (SARS-CoV-2), un coronavirus ayant probablement comme origine la chauve-souris, s’est transmis des animaux sauvages vers les humains en Chine à la fin de 2019 se manifestant sous la forme d’une maladie respiratoire. La maladie du coronavirus 2019 (COVID-19) s’est propagée d’abord en Chine, puis à l’échelle mondiale, entrainant une pandémie.
Objectifs : Cet article décrit la modélisation prédictive de la COVID-19 en général et les efforts déployés au sein de l’Agence de la santé publique du Canada pour modéliser les effets des interventions non pharmaceutiques (INP) sur la transmission du SARS-CoV-2 dans la population canadienne afin d’appuyer les décisions en santé publique.
Méthodologie : Les objectifs généraux de deux approches de modélisation, 1) un modèle à base d’agent et 2) un modèle compartimenté déterministe sont décrites et un synopsis des études est illustré à l’aide d’un modèle élaboré à partir du logiciel Analytica 5.3.
Résultats : Sans intervention, plus de 70 % de la population canadienne pourrait être infectée. Les interventions non pharmaceutiques, appliquées avec une intensité insuffisante pour éteindre l’épidémie, réduisent le taux d’attaque à 50 % ou moins, et l’épidémie est plus longue avec un pic moins élevé. Si les INP sont retirées tôt, l’épidémie pourrait reprendre de la force, ce qui se traduirait par des pourcentages élevés (plus de 70 %) de la population touchée. Si les INP sont appliquées avec une intensité suffisamment élevée pour éteindre l’épidémie, le taux d’attaque peut être réduit entre 1 % et 25 % de la population.
Conclusion : Appliquer les INP avec une intensité suffisamment élevée pour éteindre l’épidémie semblerait être le choix privilégié. Le retrait des INP perturbatrices, comme les fermetures, doit être accompagné d’améliorations aux autres INP afin de prévenir de nouvelles éclosions, d’identifier et de contrôler toute nouvelle chaîne de transmission.
Introduction
Dans cet article, nous passons en revue les efforts déployés au sein de l’Agence de santé publique du Canada (ASPC) pour modéliser la transmission du virus du syndrome respiratoire aigu sévère 2 (SARS-CoV-2), l’agent de la maladie à coronavirus 2019 (COVID-19), afin d’étayer les décisions de santé publique. La pandémie de COVID-19 s’est propagée à une vitesse remarquable. Le SARS-CoV-2 est probablement un coronavirus provenant de la chauve-sourisNote de bas de page 1 qui peut s’être transmis aux humains à partir d’un réservoir animal intermédiaire qui n’est pas encore identifié. Le premier événement d’exposition humaine détecté était lié à un marché traditionnel de produits frais dans la ville de Wuhan, la capitale de la province du Hubei, en Chine, vers la fin de 2019Note de bas de page 2. Le virus était probablement déjà capable de se transmettre entre humains, mais sa transmissibilité a évolué de manière plus efficace vers la fin de 2019Note de bas de page 3. La transmission entre humains a été officiellement reconnue par la communauté mondiale de la santé publique à la mi-janvier 2020Note de bas de page 4. Peu de temps après, une propagation géographique en Chine était signalée. Des mesures intensives de santé publique (ou interventions non pharmaceutiques; INP) de détection des cas, de dépistage des contacts, de mise en quarantaine et de distanciation physique (sociale) ont été mises en œuvre dans la province du Hubei, et la région a été isolée du reste de la Chine par des restrictions de voyageNote de bas de page 5. Des restrictions sur les voyages internationaux à destination et en provenance de la Chine ont été introduites, mais des cas s’étaient déjà répandus à l’extérieur de la ChineNote de bas de page 6, et la propagation mondiale qui en a résulté a entraîné la déclaration d’une pandémieNote de bas de page 4. Les premiers cas liés aux voyages ont été recensés au Canada en janvier 2020 et, en avril 2020, la transmission communautaire avait lieu dans toutes les provinces, à l’exception peut-être de l’Île-du-Prince-Édouard. Les territoires n’ont pas encore signalé de transmission communautaire. La majorité des cas et des décès ont été signalés dans les quatre plus grandes provinces (Colombie-Britannique, Alberta, Ontario et Québec). La distanciation physique (notamment les fermetures d’écoles, de collèges, d’universités et d’entreprises « non essentielles ») a été mise en œuvre à partir de la mi-mars 2020 au Canada, et les réductions subséquentes de la transmission de la maladie suggèrent que ces mesures et d’autres INP (détaillées ci-dessous) ralentissent l’épidémieNote de bas de page 7.
Évolution de la modélisation de la COVID-19
Dans les débuts, les études de modélisation portaient sur l’épidémie en Chine, particulièrement sur la dynamique de l’épidémie dans la ville de Wuhan et dans toute la province du Hubei. À ce stade précoce, beaucoup d’efforts ont été déployés pour analyser les données de surveillance de la Chine afin d’obtenir des estimations des paramètres comme le taux de reproduction de base (R0), le taux de mortalité et la période d’incubationNote de bas de page 8. Pour les premières tentatives de modèles dynamiques de type SEIR (Susceptible-Exposé-Infectieux-Rétablis), les estimations des paramètres ont été « empruntées » à ce qui était connu au sujet d’autres coronavirus (SARS-CoV et MERS-CoV)Note de bas de page 6 et/ou obtenues en adaptant les modèles aux données de surveillanceNote de bas de page 9Note de bas de page 10. À mesure que d’autres données sur la transmission du virus du SARS-CoV-2 et l’évolution de l’infection chez les humains sont devenues disponibles, les paramètres des modèles sont devenus de plus en plus ajustés à l’aide de données propres au SARS-CoV-2Note de bas de page 11. Avec la propagation mondiale de la maladie, et considérant que le vaccin ne sera probablement pas disponible avant encore un an, les efforts de modélisation se sont portés vers l’évaluation de l’étendue possible de la pandémie dans des pays en dehors de la Chine, et l’impact des différentes INPNote de bas de page 11Note de bas de page 12. Des données scientifiques émergentes ont révélé que le virus SARS-CoV-2 est hautement transmissible par voie respiratoire et possiblement par voie féco-orale, qu’il est transmis avant l’apparition des symptômes et que certains cas peuvent être entièrement asymptomatiquesNote de bas de page 13Note de bas de page 14. Le virus peut être hautement pathogène pour les personnes âgées et certaines personnes plus jeunes, en particulier celles avec des comorbiditésNote de bas de page 14. La transmission présymptomatique, les symptômes bénins (en particulier chez les groupes d’âge plus jeunes) et les cas asymptomatiques nuisent tous à la détection des cas infectieux (contrairement au SARS)Note de bas de page 15, ce qui rend le contrôle difficile. Les efforts de modélisation déployés à ce jour ont mis en lumière l’ampleur du défi auquel nous sommes confrontés : 1) la population mondiale est totalement naïve immunologiquement; 2) le virus est hautement transmissible (les valeurs R0 peuvent être supérieures à cinq dans certains contextes)Note de bas de page 16 et 3) le niveau de pathogénicité du SARS-CoV-2 signifie que même les systèmes de santé les plus avancés au monde peuvent être complètement dépassés si le virus se propage sans introduire d’INP. Par ailleurs, contrairement à l’influenza pandémique, il n’existe aucun antiviral efficace connu.
Modélisation de la COVID-19 au Canada
La modélisation prédictive de la COVID-19 par des scientifiques canadiens est un domaine d’étude qui datait d’environ trois mois au moment de la rédaction (début de mai 2020), mais il existe au Canada de grandes compétences en modélisation de la transmission des maladies infectieuses. Certains modèles précédemment développés qui étudiaient les interventions pour contrôler la grippe H1N1 et d’autres grippesNote de bas de page 17Note de bas de page 18 ont été adaptés pour évaluer la transmission du SARS-CoV-2 et les impacts de différentes INPNote de bas de page 9Note de bas de page 19Note de bas de page 20. Tang et coll.Note de bas de page 9 et Li et coll.Note de bas de page 21 ont développé des modèles de type SEIR pour explorer la transmission et tirer des leçons des INP mises en œuvre en Chine et en Corée du Sud. Un groupe d’experts en modélisation, composé de plus de 50 modélisateurs et épidémiologistes fédéraux, provinciaux, territoriaux et universitaires, a été mis sur pied par l’ASPC pour élaborer un réseau canadien de modélisation de la COVID-19 qui appuie la prise de décisions. Des groupes semblables ont été mis sur pied dans d’autres pays, et la liaison entre eux a été facilitée par un groupe de modélisation de l’Organisation mondiale de la Santé.
Modélisation de la COVID-19 par l’ASPC
En janvier 2020, un groupe de modélisation a été formé afin d’entreprendre l’élaboration de deux approches de modélisation complémentaires. Le principal objectif de cette modélisation était d’évaluer l’impact des différentes INP et les niveaux d’efficacité nécessaires pour contrôler l’épidémie au Canada. En l’absence d’un vaccin ou d’un traitement, les INP disponibles pour contrôler l’épidémie, qui ont été explorées dans la modélisation, sont 1) la distanciation physique (fermeture d’écoles, de collèges et d’universités, lieux de réunion, rassemblements et distanciation personnelle) qui réduit les taux de contact entre les membres de la société (notamment ceux qui peuvent être infectés), 2) la détection des cas par la surveillance et leur isolement pour les empêcher de transmettre l’infection et 3) le suivi et la mise en quarantaine des personnes qui ont été en contact avec des cas.
Les deux approches de modélisation utilisées seront publiées sous forme d’articles distincts et plus détaillés et sont appelées « approches » étant donné que les modèles eux-mêmes ont évolué avec l’amélioration des connaissances. Ce qui suit est une description générale de ces approches, qui sont fondées sur 1) un modèle fondé sur les agentsNote de bas de page 22 et 2) un modèle de compartiment déterministeNote de bas de page 23. L’approche fondée sur les agents a été élaborée de novo à l’aide du logiciel Anylogic©, tandis que le modèle déterministe s’exécute dans RNote de bas de page 24. Les versions initiales du modèle déterministe ont été adaptées de Tang et coll.Note de bas de page 9. Les deux sont des modèles de type SEIR avec des éléments pour modéliser le SARS-CoV-2 et les impacts des INP, avec plus de réalisme (figure 1). Ces éléments comprennent les compartiments pour les cas isolés et les contacts « exposés » mis en quarantaine à partir desquels la transmission aux personnes vulnérables est limitée ou absente, les compartiments pour les cas asymptomatiques qui peuvent être détectés par surveillance, ainsi que les flux vers les compartiments d’« isolement » et de la « mise en quarantaine » qui permettent des variations selon les différents niveaux d’effort de santé publique. Les paramètres des modèles sont calibrés en fonction des valeurs obtenues par des recherches documentaires, qui sont effectuées chaque jour pour s’assurer que l’évolution des connaissances est saisie dans les modèles.
Figure 1 : Schéma du modèle de compartiments Analytica 5.3 montrant le flux de populations entre les compartiments
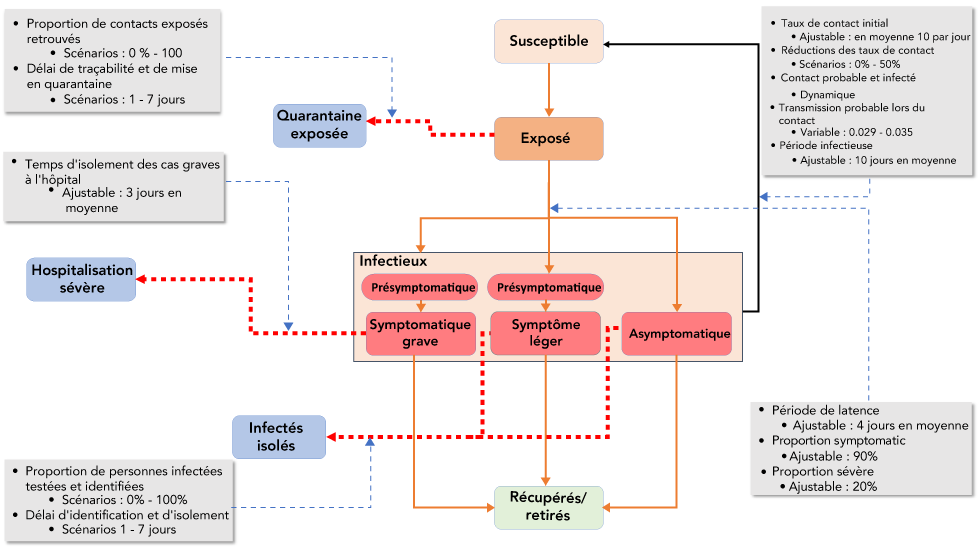
Description textuelle : Figure 1
Figure 1 : Schéma du modèle de compartiments Analytica 5.3 montrant le flux de populations entre les compartiments
Cette figure est un schéma du modèle à compartiment 5.3 d’Analytica montrant le flux de populations entre les compartiments. Les principaux compartiments (de haut en bas) sont les suivants, à savoir : sensible (en rose), exposé (en orange), infectieux (encadrés rouges incluant des personnes infectieuses pré-symptomatiques, des personnes souffrant d’infection légère et d’infection grave, et des personnes infectieuses asymptomatiques), et des personnes qui ont guéri ou qui ont été retirées (un encadré vert pâle). Les lignes orange montrent le flux de l’un de ces compartiments jusqu’au suivant. Des tirets rouges montrent comment les gens dans les compartiments exposés ou infectieux peuvent se déplacer vers d’autres compartiments en raison des mesures de santé publique ou du système de santé. Ces autres compartiments (de couleur bleu) sont des personnes qui ont contacté une personne malade et qui sont en quarantaine, des personnes isolées parce qu’elles sont gravement affectées à l’hôpital, et celles qui ont été isolées après avoir reçu un résultat positif. Autour de ces compartiments se trouvent cinq (5) encadrés gris qui décrivent en détail les paramètres importants qui déterminent le débit entre les compartiments du modèle. Ces encadrés incluent le nombre de contacts entre les personnes (10 par jour, ce qui peut être réduit d’un maximum de 50 % par les mesures de santé publique), la probabilité que la maladie se transmette lors de l’établissement d’un contact (de 0,029 à 0,035), la période infectieuse (en moyenne, 10 jours), la période latente (4 jours), le pourcentage de cas asymptomatiques (90 %), et le pourcentage de cas graves (20 %). Les variables davantage liées aux mesures de santé publique sont le pourcentage de contacts exposés retrouvés (de 0 à 10 %), le temps de traçage et de quarantaine (de 1 à 7 jours), le temps consacré à l’isolement des cas graves à l’hôpital (en moyenne, 3 jours), le pourcentage de personnes infectées testées et identifiées (de 0 à 100 %), et le temps qu’il faut pour les identifier et les isoler (de 1 à 7 jours).
La flèche noire indique la transmission entre les populations infectées et vulnérables, les lignes rouges pointillées indiquent le retrait des personnes infectées ou exposées à la suite d’interventions non pharmaceutiques
Dans l’approche de modélisation déterministe, les effets de la distanciation physique sont modélisés de façon simple en réduisant les taux de contact quotidien par habitant fondés sur un certain nombre de paramètres, notamment les données sur les téléphones cellulairesNote de bas de page 25. L’approche du modèle à base d’agents, qui contient des éléments stochastiques, utilise une représentation plus détaillée des communautés, notamment les maisons et les espaces de réunion communautaires qui peuvent représenter les lieux de travail, les écoles, les centres commerciaux et les restaurants, etc. Ce modèle est donc capable de modéliser les effets des fermetures de façon plus détaillée et de prédire différentes réalisations de la propagation de la maladie dans la communauté. L’approche à base d’agents comprend des taux de contact à l’intérieur et entre les groupes d’âge qui sontNote de bas de page 20 fondés sur l’étude POLYMODNote de bas de page 26. Les données de contact propres au Royaume-Uni et aux pays européens ont été utilisées comme substitut des taux de contact au Canada, étant donné que des études semblables n’ont pas été réalisées au Canada. L’approche déterministe utilise un mélange homogène, mais elle est également modifiée pour inclure des taux de contact qui varient à l’intérieur des groupes d’âge et entre eux. À des fins d’illustration, un modèle de compartiment déterministe a été élaboré dans Analytica 5.3 (Lumina Inc.) en utilisant la connaissance de la transmission de la COVID-19 élucidée par les deux approches de modélisation. Le code de ce modèle est disponible sur demande avec des instructions sur la façon d’explorer le modèle et de générer des résultats.
Les principaux résultats des modèles sont les suivants : 1) dans quelles circonstances les INP provoquent l’extinction de l’épidémie en réduisant le taux de reproduction effectif (Re) en dessous de l’unité (c.-à-d. qu’une personne infectée infecte moins d’une autre personne, en moyenne), 2) le taux d’attaque final (c.-à-d. le pourcentage total de la population infectée) et 3) la durée approximative de l’épidémie.
Résumé des résultats de la modélisation effectuée par l’Agence de la santé publique du Canada et d’autres groupes
Le synopsis suivant des résultats des études de modélisation comprend celles réalisés par l’ASPC avec des référence aux études menées par des groupes de modélisation à l’extérieur du gouvernement du Canada. Les résultats sont illustrés ici à l’aide de graphiques générés par le modèle développé dans Analytica 5.3.
1. Que se passe-t-il en l’absence d’INP?
La base de référence pour comparer les effets des INP est un scénario dans lequel aucun effort n’est déployé pour contrôler la propagation de la maladie. Dans ce cas, le taux d’attaque devrait être supérieur à 70 %, et l’épidémie dure environ un an (figure 2). Ces résultats concordent avec ceux d’études estimant les répercussions sur les populations du Royaume-Uni et des États-UnisNote de bas de page 11.
Figure 2 : Impacts des INP partiellement efficaces sur l’épidémie par rapport à la référence sans effort de contrôle
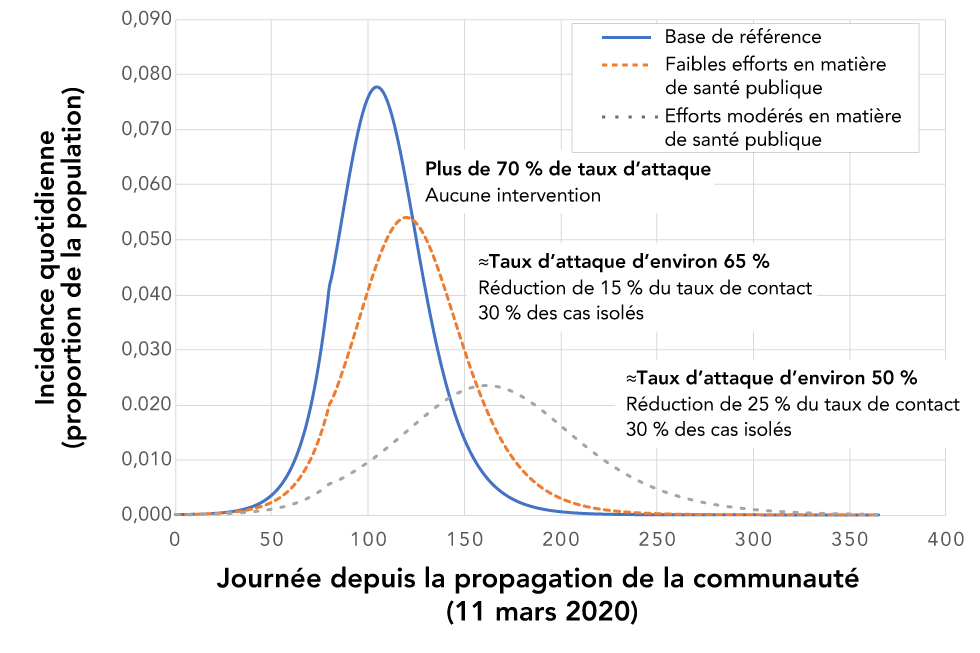
Description textuelle : Figure 2
Figure 2 : Impacts des INP partiellement efficaces sur l’épidémie par rapport à la référence sans effort de contrôle
Cette figure montre un graphique comportant trois (3) graphiques linéaires qui représentent les répercussions possibles d’interventions non pharmaceutiques (INP) en partie efficaces sur l’épidémie comparativement aux données de référence pour lesquelles aucun effort de contrôle n’a été déployé. L’axe des x est le temps en jours (à partir de 0 au début de la transmission communautaire jusqu’à 400) et l’axe des y est la fréquence quotidienne en proportion de la population totale. Les trois graphiques linéaires sont : i) une ligne bleue continue montrant les données de référence qui ont une étiquette indiquant que le taux d’attaque est supérieur à 70 % en l’absence de toutes interventions, ii) une ligne pointillée brune montrant un faible effort de la santé publique et qui comporte une étiquette indiquant que le taux d’attaque est de 65 % lorsque les taux de contact sont réduits de 15 %, et que 30 % des cas sont isolés; et iii) une ligne pointillée grise montrant l’effet d’un effort modéré de la santé publique qui comporte une étiquette indiquant que le taux d’attaque est de 50 % lorsque les taux de contact sont réduits de 25 % et que 30 % des cas sont isolés.
2. Que se passe-t-il lorsque les INP sont partiellement efficaces?
Si les INP, maintenues tout au long de l’épidémie, sont partiellement efficaces (c.-à-d. qu’elles ont une incidence sur l’épidémie, sans l’éteindre), les principaux effets sont les suivants : l’épidémie est prolongée, le pic est réduit, la courbe épidémiologique est aplatie et le taux d’attaque est réduit à environ 50 % (à 25 % dans certains modèles)Note de bas de page 20 (figure 2). Cette constatation concorde avec les études de modélisation équivalentesNote de bas de page 11Note de bas de page 20. Ce scénario a été nommé « retard et réduction ».
Si les INP ne provoquent pas l’extinction de l’épidémie et sont retirées avant la fin de l’épidémie, il est prédit que la maladie reprendra en force et le taux d’attaque pourrait être aussi élevé que dans le scénario sans INP, parce que la majorité de la population reste naïve (figure 3)Note de bas de page 11Note de bas de page 20.
Figure 3 : Effet du lancement d’interventions non pharmaceutiques partiellement efficaces (dans ce cas, distanciation physique) et de l’élimination de ces interventions avant la fin de l’épidémieFigure 3 note a
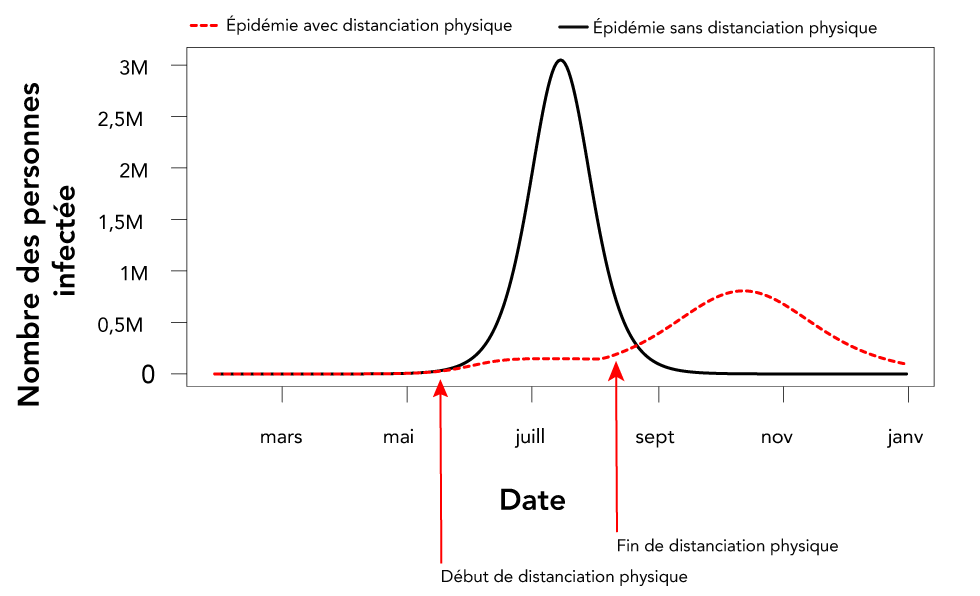
Description textuelle : Figure 3
Figure 3 : Effet du lancement d’interventions non pharmaceutiques partiellement efficaces (dans ce cas, distanciation physique) et de l’élimination de ces interventions avant la fin de l’épidémieFigure 3 note a
Cette figure est un graphique qui montre l’effet d’entreprendre des interventions non pharmaceutiques en partie efficaces (dans le cas présent, la distanciation physique), puis le retrait de ces interventions avant la fin de l’épidémie. L’axe des x est le temps en mois (à partir de mars au début de la transmission communautaire jusqu’en janvier de l’année suivante) et l’axe des y est l’incidence quotidienne en tant que nombre de cas quotidiens au sein de la population canadienne. Il existe deux graphiques. L’un d’eux, illustré par une ligne noire est les données de référence sans intervention de la santé publique (la distanciation physique dans le cas présent). L’autre est une ligne rouge pointillée qui montre que la fréquence est très faible si la distanciation est mise en œuvre au début de mai, mais que si l’épidémie ne disparaît pas, elle reprendra lorsque la distanciation physique cessera en août.
3. Que se passe-t-il lorsque les INP sont très efficaces?
Lorsque les INP sont très efficaces, le taux Re tombe en dessous de l’unité, l’épidémie s’éteint et ne reprend pas de force si les INP sont retirées (aussi appelé lutte contre l’épidémie). La rapidité avec laquelle cela se produit, et donc le taux d’attaque final (qui peut se situer entre moins de 1 % et 25 %), dépend de plusieurs facteurs, notamment le moment où les INP épidémiques sont mises en œuvre, l’intensité avec laquelle les INP sont mises en œuvre, la durée de la mise en œuvre et le niveau de conformité (figure 4)Note de bas de page 12.
Figure 4 : Effets de différents niveaux et de différentes combinaisons d’interventions non pharmaceutiques sur le degré de maîtrise de l’épidémie et la rapidité avec laquelle elle est contrôlée
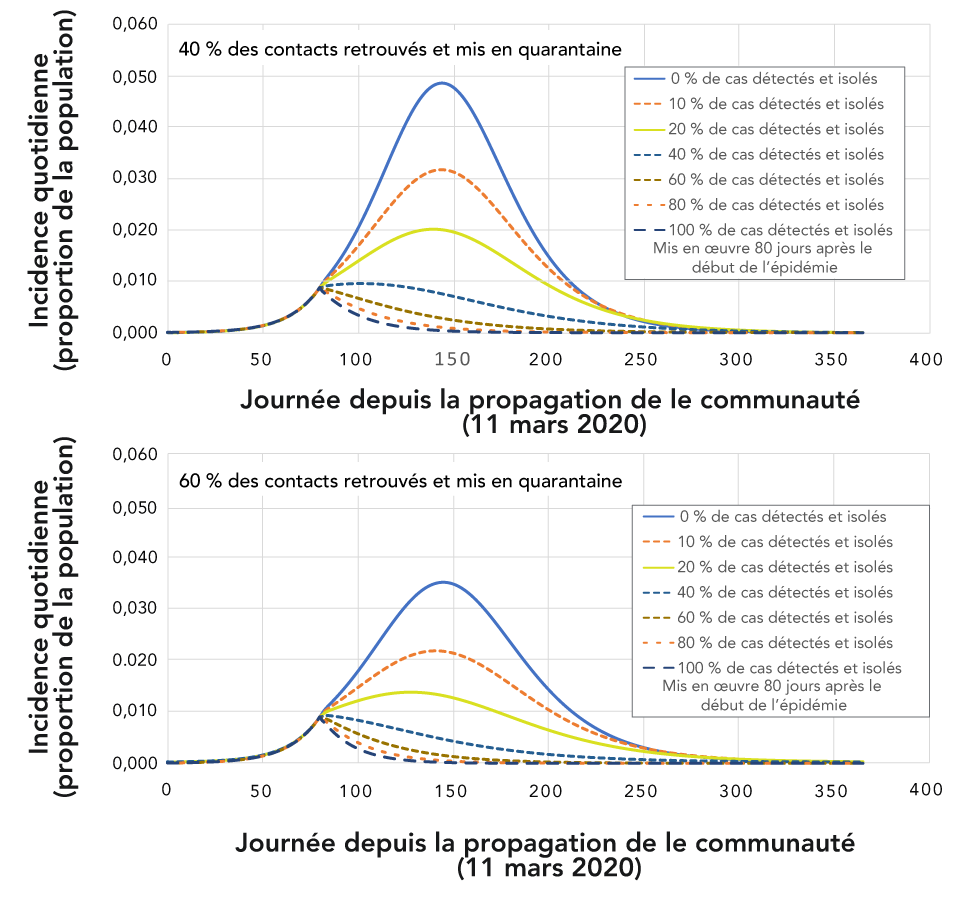
Description textuelle : Figure 4
Figure 4 : Effets de différents niveaux et de différentes combinaisons d’interventions non pharmaceutiques sur le degré de maîtrise de l’épidémie et la rapidité avec laquelle elle est contrôlée
Cette figure montre deux graphiques qui ont le même format et les mêmes axes que le graphique de la figure 2. Les graphiques montrent ce qui arrive à l’épidémie lorsqu’on applique différents niveaux d’intervention non pharmaceutique (INP) mis en œuvre 80 jours après le début de l’épidémie. Dans chaque graphique se trouvent six (6) graphiques linéaires, un pour chacun des pourcentages suivants de cas détectés et isolés 0 % (ligne bleue continue), 20 % (ligne orange foncée), 40 % (ligne pointillée bleue), 60 % (ligne brune pointillée), 80 % (ligne orange pointillée), 100 % (ligne noire pointillée). Les graphiques du haut montrent l’épidémie avec ces valeurs de détection de cas, et lorsque 40% des contacts sont retrouvés et mis en quarantaine, tandis que les graphiques du bas montrent l’épidémie avec ces valeurs de détection de cas, et lorsque 60 % des contacts sont retrouvés et mis en quarantaine. Dans tous les cas, le nombre de personnes affectées est réduit lorsque 60 % plutôt que 40 % des contacts sont retrouvés et mis en quarantaine. Dans les deux graphiques, c’est seulement lorsque 60 % ou plus des contacts sont retrouvés que l’épidémie disparaît.
Évaluation des taux d’hospitalisation et de mortalité à partir des taux d’attaque
Le principal objectif des approches de modélisation était de comparer les impacts des différentes INP. Il subsiste une grande incertitude quant à certains paramètres du modèle et à leur distribution, notamment la durée de la période de latence, la proportion de cas asymptomatiques et la durée de l’infectiosité. La force de ces modèles réside dans leur capacité à comparer entre différentes INP en utilisant les meilleures estimations actuelles des valeurs des paramètres. Toutefois, pour s’assurer que la capacité de soins de santé est suffisante pour répondre à la pandémie, les planificateurs doivent disposer d’une gamme d’estimations du nombre prévu de cas, d’hospitalisations, de cas nécessitant des soins dans les unités de soins intensifs (USI) et de décès. Les approches de modélisation initiales étaient axées sur l’estimation des taux d’attaque totaux et n’étaient pas conçues pour estimer les hospitalisations, les cas nécessitant des soins intensifs et les décès. Pour obtenir ces estimations à partir des taux d’attaque totaux, des estimations de gravité selon l’âge tirées de l’analyse des données de surveillance internationalesNote de bas de page 27 ont été utilisées pour évaluer la proportion de cas au Canada qui seraient bénins ou asymptomatiques, qui nécessiteraient une hospitalisation ou un traitement aux soins intensifs, et les cas pouvant entraîner un décès, selon la démographie de l’ensemble de la population canadienneNote de bas de page 28. Les estimations par million d’habitants sont présentées au tableau 1.
| Niveau de contrôle de l’épidémie | « Retarder et réduire » | Lutte contre l’épidémie | ||||
|---|---|---|---|---|---|---|
| Taux d’attaque | 50 % | 25 % | 10 % | 5 % | 2,5 % | 1 % |
| Tous les cas | 500 000 | 250 000 | 100 000 | 50 000 | 25 000 | 10 000 |
| Léger (89,5 %) | 450 000 | 225 000 | 90 000 | 45 000 | 22 000 | 9 000 |
| Hospitalisés—pas de SI (8 %) | 39 000 | 19 000 | 7 800 | 3 900 | 2 000 | 800 |
| Hospitalisés – SI (2,5 %) | 12 000 | 6 000 | 2 400 | 1 200 | 600 | 200 |
| Décès (1,2 % de tous les cas) | 6 000 | 3 000 | 1 200 | 600 | 300 | 100 |
Ces estimations sont brutes; des estimations plus précises des besoins en soins de santé devraient être calculées au niveau de la collectivité (e.g. la zone desservie par un hôpital ou un groupe d’hôpitaux) afin que la structure d’âge et les comorbidités particulières de la collectivité faisant l’objet de l’évaluation puissent être prises en compte dans le modèleNote de bas de page 19.
Observations au Canada et ailleurs dans le monde
Les résultats des études de modélisation sont théoriques, mais leurs perspectives et leurs implications politiques ont été renforcées par des données concrètes. Le contrôle de l’épidémie a été réalisé à Singapour, en Chine et en Corée du Sud, avec un taux Re en dessous de l’unité grâce à l’application d’un niveau rapide et intense d’INPNote de bas de page 5Note de bas de page 21Note de bas de page 29. En revanche, les INP en Europe ne semblent pas avoir ramené le taux Re en dessous de l’unité à ce jourNote de bas de page 30. Au moment de la rédaction du présent rapport, l’épidémie est géographiquement hétérogène au Canada, mais des estimations non publiées donnent à penser que dans certains juridictions, le taux Re peut être inférieur à l’unité, tandis que cet état n’a pas été atteint dans d’autres régions (non publié; Ashleigh Tuite et David Champredon). Au moment de la rédaction du présent rapport, le taux de mortalité observé est plus élevé que celui prévu à l’aide des méthodes décrites ci-dessus en raison de la transmission étendue dans les établissements de soins de longue durée et les établissements pour personnes âgées. Dans ces établissements, les taux de contact sont probablement très élevésNote de bas de page 31 et la population est très vulnérable à la COVID-19.
Conclusion
Les études de modélisation décrites ici fournissent des renseignements utiles à la planification des politiques de santé publique afin de lutter contre le risque sans précédent de la COVID-19 pour la santé et le bien-être de la population canadienne et mondiale. Ces études soulignent que sans les INP, la majorité de la population canadienne contracterait l’infection en relativement peu de temps et que le système de soins de santé serait fort probablement débordé, ce qui entraînerait un taux de mortalité plus élevé, particulièrement dans les groupes d’âge les plus vulnérables. L’intensité des INP et la conformité du public détermineront si l’épidémie est contrôlée, ou retardée et réduite. Le premier objectif semble être le meilleur, car le nombre de personnes touchées sera réduit au minimum. Cependant, ce scénario exigera un niveau très élevé d’efforts de santé publique et d’adhésion du public et, en cas de succès, il faudra un niveau élevé de vigilance pour identifier les cas importés et les chaînes de transmission qui pourraient en résulter, parce que la population canadienne demeure en grande partie naïve relativement à l’infection. Si la transmission au Canada n’est pas complètement éteinte, il faudra maintenir de fortes INP, sinon l’épidémie reprendra. Toute levée de la distanciation physique, qui semble porter fruit à l’heure actuelle, devra être accompagnée d’efforts accrus pour détecter les cas par la surveillance et pour retracer les contacts afin de le mettre en quarantaine.
Les études de modélisation ne sont pas des prédictions; elles présentent des résultats plausibles avec différents niveaux d’INP, compte tenu de nos connaissances actuelles du virus et de sa transmission, et peuvent être utilisées pour appuyer la planification, en particulier dans des situations limitées par des données probantes, comme les épidémies émergentes de maladies infectieuses. Nos connaissances évoluent constamment, et les modèles et leurs résultats évoluent en conséquence. Les modèles fournissent des renseignements utiles pour la prise de décisions, mais ils ne dictent pas de décisions à prendre. Les décisions sur les programmes de santé publique visant à contrôler la COVID-19 au Canada tiendront compte d’un éventail de facteurs supplémentaires qui comprennent, sans s’y limiter, les répercussions économiques, les préoccupations éthiques et juridiques et les effets négatifs sur la santé de mesures agressives de distanciation physique.
Financement
Ce travail a été financé par l’Agence de la santé publique du Canada. Le travail de J. A. et de J. W. a également été financé par le programme de recherche rapide 2019 sur le nouveau coronavirus (COVID-19) des Instituts de recherche en santé du Canada (IRSC).

Cette œuvre est mise à disposition selon les termes de la Licence Creative Commons Attribution 4.0 International