Rapport complet : Rapport de l’administratrice en chef de la santé publique du Canada sur l’état de la santé publique au Canada 2023

Télécharger en format PDF
(Format PDF, 3.4 Mo, 113 pages)
Organisation : Agence de la santé publique du Canada
Date de publication : 2023-10-24
Cat. : HP2-10F-PDF
ISBN : 1924-7095
Pub. : 230271
Sur cette page
- Message de l'administratrice en chef de la santé publique du Canada
- À propos du présent rapport
- Introduction
- Partie 1 : Situations d'urgence et santé de la population
- Situations d'urgence au Canada
- Effets des situations d'urgence sur la santé de la population
- Les facteurs structurels causent des iniquités dans les risques, les ressources et les résultats associés aux situations d'urgence
- Partie 2 : Systèmes de sécurité civile au Canada
- Gouvernance de la sécurité civile
- La gestion des urgences comme fonction essentielle de santé publique
- Partie 3 : Une approche de la sécurité civile axée sur la promotion de la santé
- La promotion de la santé peut appuyer la sécurité civile
- La promotion de la santé ancrée dans la Charte d'Ottawa
- Promotion de la santé auprès des communautés des Premières Nations, des Inuits et des Métis
- Partie 4 : Application des mesures de promotion de la santé au continuum de la gestion des urgences
- La voie à suivre
- Priorités pour intégrer une approche de promotion de la santé à la sécurité civile
- Mesures visant à appliquer la promotion de la santé à la sécurité civile
- Annexe A : Principaux outils de promotion de la santé pour les procédures de sécurité civile
- Annexe B : Le point sur la COVID-19 au Canada
- Annexe C : Méthodologie
- Remerciements
- Références
Message de l'administratrice en chef de la santé publique du Canada
Au cours des dernières années, entre la pandémie de COVID-19 et l'intensification des événements météorologiques extrêmes causés par les changements climatiques, nos communautés ont fait face à des défis de taille.
Les urgences font de plus en plus partie de notre quotidien, tant au Canada que dans le reste du monde. Rien que l'année dernière, nous avons été témoins de vagues de chaleur records, d'inondations dévastatrices et de feux de forêt sans précédent qui ont détérioré l'air que nous respirons et ont forcé l'évacuation de milliers de personnes partout au pays.
Ces événements peuvent avoir d'importantes répercussions sur notre santé physique et mentale, ainsi que sur le bien-être de nos communautés. Dans certains cas, les urgences s'enchaînent et il devient difficile de s'en remettre. Les interventions d'urgence sont de plus en plus complexes et ardues.
Dans le présent rapport, j'explore comment la santé publique peut collaborer avec les communautés et les partenaires de tous les secteurs pour bâtir des communautés plus saines et plus résilientes. C'est en ayant des communautés plus résilientes que nous serons mieux équipés pour prévenir les situations d'urgence, y résister et nous en remettre. Le renforcement de nos infrastructures physiques a son importance dans la préparation aux situations d'urgence, comme le renforcement des réseaux électriques. Cependant, nous devons aussi investir dans l'infrastructure sociale pour faire en sorte que les structures de soutien sont en place pour bâtir la résilience et répondre aux besoins urgents en situation de crise.
Certaines communautés sont touchées de façon disproportionnée par les urgences
Les répercussions des urgences ne sont pas les mêmes pour tout le monde. Les iniquités sociales, économiques, environnementales ou de santé préexistantes, liées notamment au racisme, à la discrimination et à la colonisation accroissent la vulnérabilité de certaines populations, qui font face à des risques d'exposition plus grands et à de mauvais résultats sur la santé. Par exemple, les personnes en situation d'itinérance, les populations racisées et les personnes atteintes de problèmes de santé mentale ou de troubles liés à la consommation de substances ont connu plus de résultats négatifs sur la santé pendant la pandémie de COVID-19. Les résultats négatifs sur la santé ont été encore plus grands pour les personnes qui font face à de multiples obstacles à une vie saine, qui se chevauchent.
Les communautés des Premières Nations, des Inuits et des Métis sont également touchées de façon disproportionnée par les situations d'urgence liées aux changements climatiques, comme les feux de forêt et les inondations. Ces événements n'endommagent pas uniquement les biens. Ils détruisent aussi des foyers, des moyens de subsistance, des espaces communautaires et la culture, qui font partie intégrante de la résilience des communautés et qui constituent d'importants déterminants de la santé.
J'aimerais que nous prenions un instant pour réfléchir et revoir notre façon de concevoir les urgences. Nous devons aller au-delà de l'intervention immédiate et travailler sur les conditions fondamentales qui assureront la santé et la force de nos communautés.
La promotion de la santé peut renforcer la sécurité civile
L'importance croissante accordée à la résilience des communautés fait déjà partie des efforts de sécurité civile. La santé publique a un rôle important à jouer et peut proposer des outils existants pour soutenir ce travail.
La promotion de la santé, une fonction essentielle de la santé publique, offre des moyens de travailler avec les communautés et les partenaires pour promouvoir l'équité en santé, renforcer les soutiens sociaux et établir des relations de confiance capables de favoriser la cohésion sociale. Tous ces éléments sont essentiels pour intervenir efficacement dans les situations d'urgence et d'autres crises de santé publique, comme la crise actuelle des drogues toxiques. La promotion de la santé peut également soutenir les partenariats avec les Premières Nations, des Inuits et des Métis ainsi que les approches dirigées par les Autochtones, tout en respectant nos engagements à l'égard des efforts de réconciliation.
La pandémie de COVID-19 nous a montré que nous devions faire mieux. Nous avons vu les répercussions inéquitables qu'elle a causées. Nous avons été attentifs aux obstacles auxquels ont fait face les communautés et à la façon dont nous avons appris à les surmonter efficacement. Nous avons accompli davantage lorsque nous avons travaillé avec tous les secteurs pour mettre à contribution notre expertise collective et nos outils, tout en soutenant les organismes communautaires de confiance pour atteindre diverses populations.
Le moment est venu d'appliquer ces leçons à la sécurité civile. Nous pouvons y parvenir en intégrant la promotion de la santé aux plans de sécurité civile et en s'assurant que les communautés jouent un rôle de premier plan dans tous les aspects du cycle de planification, de la prévention au rétablissement. Nous devons également mettre l'équité au cœur de la science, des données probantes et des technologies de sécurité civile.
En prenant ces mesures, le Canada peut se positionner à l'avant-plan des efforts internationaux en matière de promotion de la santé. Il y a 50 ans, le rapport Lalonde a joué un rôle majeur dans la transformation de notre vision de la santé au Canada, au-delà des soins de santé et des traitements, pour inclure les conditions sociales et économiques dans lesquelles nous évoluons au quotidien, que ce soit dans notre vie, au travail ou dans nos loisirs. Nous devons perpétuer cet héritage si nous voulons réussir à bâtir une société plus forte et plus équitable qui accorde la priorité à la sécurité et au bien-être avant, pendant et après les situations d'urgence.
Dre Theresa Tam
Administratrice en chef de la santé publique du Canada
À propos du présent rapport
Chaque année, l'administrateur ou l'administratrice en chef de la santé publique (ACSP) rédige un rapport sur l'état de la santé publique au Canada. Ces rapports visent à mettre en évidence d'importants enjeux de santé publique, à susciter le dialogue et à appuyer les mesures visant à améliorer la santé de la population et les facteurs qui influent sur la santé. Le rapport annuel de cette année explore les répercussions inéquitables des situations d'urgence sur la santé. Il met en lumière les possibilités pour la santé publique de contribuer à la sécurité civile en utilisant ses fonctions essentielles, notamment des approches de promotion de la santé pouvant favoriser l'équité et la résilience.
L'un des principaux objectifs de ce rapport est de renforcer la sécurité sanitaire en intégrant des capacités essentielles de promotion de la santé dans les plans et les activités de sécurité civile. L'intégration systématique de la promotion de la santé peut aider les communautés à être plus résilientes, renforcer les liens sociaux et la cohésion, et favoriser la confiance entre les communautés, les partenaires d'intervention et les décideurs.
Le rapport s'appuie sur des rapports antérieurs de l'ACSP qui décrivent en détail les risques et les répercussions inéquitables des urgences liées aux changements climatiques et aux maladies infectieuses. Il reprend également ce qui avait été abordé dans le rapport de l'ACSP de 2021 sur la transformation de la santé publique, dans le but d'optimiser les compétences et les capacités existantes en santé publique afin de mieux soutenir la santé et le bien-être de toutes les personnes vivant au Canada.
Aperçu du rapport
La partie 1 porte sur l'augmentation de la fréquence et de la gravité des situations d'urgence, les différents types d'aléas qui peuvent mener à des situations d'urgence au Canada et les répercussions inéquitables de ces situations d'urgence sur la population. En décrivant les risques croissants liés aux situations d'urgence, ainsi que leurs conséquences étendues et différentielles, cette partie explique en détail pourquoi les situations d'urgence sont une priorité pour la santé publique.
La partie 2 résume la façon dont nous gérons les situations d'urgence au Canada. On y aborde les structures de gouvernance, les documents clés qui orientent la sécurité civile ainsi que la sécurité civile dans les communautés des Premières Nations, des Inuits et des Métis. Cette partie présente la gestion des urgences comme une fonction essentielle de la santé publique.
La partie 3 décrit comment la promotion de la santé, autre fonction essentielle de la santé publique, peut contribuer à la sécurité civile. La promotion de la santé comprend les domaines d'action clés que sont l'élaboration de politiques publiques favorables à la santé, la création d'environnements favorables et le renforcement de l'action communautaire. Cette partie examine également les éléments à prendre en compte pour promouvoir la santé chez les Premières Nations, les Inuits et les Métis.
La partie 4 décrit les possibilités d'appliquer certaines approches de promotion de la santé à la sécurité civile, dans toutes les composantes des activités de prévention et d'atténuation, de préparation, d'intervention et de rétablissement. Elle comprend des résumés de résultats de recherche, des exemples d'outils pertinents et des études de cas concrets issus des quatre coins du Canada.
La partie sur la voie à suivre présente des mesures concrètes pour intégrer la promotion de la santé dans les politiques et les pratiques de sécurité civile.
L'annexe A présente des exemples d'outils et d'approches clés de promotion de la santé qui pourraient s'appliquer aux procédures de sécurité civile.
L'annexe B fournit une brève mise à jour sur la pandémie de COVID-19 au Canada entre août 2022 et août 2023. Elle présente les tendances épidémiologiques, les répercussions continues sur les personnes et les systèmes de soins de santé, et la gestion continue à long terme de la COVID-19.
En plus des résultats de recherche et des revues effectuées par le Centre de collaboration nationale des méthodes et outils ainsi que par le COVID Evidence Network to Support Decision-Making (COVID-END), ce rapport cite des experts en santé publique et des organismes communautaires. De plus amples détails sur les méthodes et les limites se trouvent dans l'annexe C.
L'obtention de nouvelles connaissances est un élément clé pour mettre en œuvre les recommandations du rapport. Le document Générer des connaissances pour une approche de promotion de la santé en matière d'urgences est une ressource complémentaire qui décrit les lacunes prioritaires sur le plan des connaissances et les besoins en recherche. L'objectif ici est de combler le fossé entre la science et les politiques, de catalyser l'activité scientifique collective et de fournir les données probantes nécessaires pour appuyer l'utilisation d'approches de promotion de la santé dans les situations d'urgence au Canada. Ces priorités s'adressent à un vaste public, et notamment aux chercheurs, aux organisations, aux organismes subventionnaires et à d'autres personnes qui souhaitent mobiliser la recherche et les connaissances sur ce sujet important.
Tableau de bord sur la santé des personnes au Canada
Les rapports antérieurs de l'ACSP présentent des indicateurs clés sur la santé des personnes au Canada. Ces données sont désormais présentées dans un tableau de bord interactif en ligne. Le message de l'ACSP qui accompagne le tableau de bord donne un aperçu général des tendances actuelles de la population. Tous les renseignements du tableau de bord seront mis à jour périodiquement.
Reconnaissance des terres
Nous soulignons respectueusement que les terres sur lesquelles nous avons préparé ce rapport sont les terres ancestrales des Premières Nations, des Inuits et des Métis. Plus précisément, ce rapport a été élaboré dans les villes suivantes :
- À Ottawa, également connu sous le nom d'Adawe, sur le territoire traditionnel et non cédé du peuple algonquin, signataire de l'Entente sur l'autonomie gouvernementale de la Nation Anishinabek.
- À Halifax, également connu sous le nom de K'jipuktuk, le territoire ancestral et non cédé du peuple micmac, faisant partie du Mi'kma'ki. Ce territoire est visé par les « traités de paix et d'amitié » que les Micmacs, les Wolastoqiyik (Malécites) et les Passamaquoddy ont signés entre 1725 et 1779. Les traités ne portaient pas sur la cession des terres et des ressources, mais reconnaissaient le titre de propriété des Micmacs, des Wolastoqiyik (Malécites) et des Passamaquoddy, et établissaient les règles de ce qui devait être une relation durable de paix et d'amitié entre les nations.
- À Montréal, également connu sous le nom de Tiohti:áke, le territoire traditionnel et non cédé des Kanien'kehà:ka. Ce site a longtemps servi de lieu de rencontre et d'échange entre de nombreuses Premières Nations, notamment les Kanien'kehá:ka de la Confédération Haudenosaunee, les Hurons-Wendat, les Abénakis et les Anichinabés.
- À Toronto, également connu sous le nom de Tkaronto, le territoire traditionnel de nombreuses nations, dont les Mississaugas de Credit, les Anichinabés, les Chippewas, les Haudenosaunee et les Wendat, et qui est maintenant le lieu de résidence de nombreuses Premières Nations, Inuits et Métis en milieu urbain. Toronto se trouve sur les terres protégées par le pacte de la ceinture wampum faisant référence au concept du « bol à une seule cuillère », qui représente les ententes conclues entre les Haudenosaunee et les Anichinabés et les nations alliées sur le partage pacifique et le soin des ressources dans la région des Grands Lacs.
- Enfin, à Central Saanich, sur l'île de Vancouver, le territoire traditionnel des Premières Nations SȾÁUTW et W̱JOȽEȽP, deux des cinq communautés qui constituent la Nation W̱SÁNEĆ.
Nous reconnaissons qu'il reste encore beaucoup à faire pour réparer les conséquences dévastatrices du colonialisme et du racisme, qui engendrent encore des iniquités entre les communautés autochtones et non autochtones. Nous demeurons déterminés à collaborer pour s'attaquer aux iniquités en matière de santé à l'échelle du pays, créer un système de santé publique respectueux sur le plan culturel et appuyer l'autodétermination des communautés autochtones.
Introduction
Les situations d'urgence ont d'importantes répercussions sanitaires, sociales, environnementales et économiques. La fréquence et la gravité des urgences au Canada augmentent et il est de plus en plus difficile pour les personnes, les communautés et les systèmes de gestion des urgences d'y répondreRéférence 1. Une attention renouvelée à la prévention des urgences et à la réduction de leurs effets, ainsi qu'une attention croissante à la résilience communautaire sont devenues nécessaires.
Une communauté résiliente, qu'elle se définisse en fonction de sa position géographique, de ses intérêts, de son expérience ou de son identité, possède les ressources pour aider à prévenir les situations d'urgence, à y résister et à s'en remettre. Les communautés résilientes savent s'adapter en dépit des perturbations causées par les urgences et sont en mesure de retourner à un niveau acceptable de fonctionnementRéférence 2. De plus, les caractéristiques et les systèmes communautaires qui soutiennent la résilience face aux situations d'urgence pourraient également générer des avantages sociaux, économiques, sanitaires et environnementaux plus vastes avant, pendant et après les situations d'urgenceRéférence 1Référence 3Référence 4Référence 5Référence 6.
Toutefois, certaines communautés ont un accès limité aux principales conditions qui favorisent la résilience en raison de la répartition non équitable du pouvoir et des ressources de la société. En situation d'urgence, certaines communautés sont plus susceptibles d'être exposées aux risques et aux aléas. Elles peuvent également avoir un accès limité aux ressources nécessaires pour intervenir en cas d'urgence et s'en rétablir, ce qui peut avoir des effets négatifs cumulés et inéquitables sur la santé, la vie sociale et l'économie des personnes et de leurs communautésRéférence 4Référence 5Référence 7.
Ces répercussions ont été mises en évidence durant la pandémie de COVID-19. Plusieurs groupes ont été touchés de façon disproportionnée par la pandémie, y compris les travailleurs et travailleuses de la santé, les personnes âgées, les peuples autochtones, les personnes en situation d'itinérance, les populations racisées, les personnes en situation de handicap et celles vivant avec un trouble de santé mentale ou lié à la consommation de substancesRéférence 8Référence 9. Le fait de mettre l'accent sur l'équité dans le cadre des efforts de résilience peut favoriser la répartition équitable des ressources clés entre les communautés, comme les protections sociales et économiques, le logement sécuritaire et l'accès à des soins de santé sécuritaires sur le plan culturel.
La sécurité civile accorde de plus en plus d'attention à la préparation aux situations d'urgence, à la prévention des urgences et à l'atténuation de leurs répercussionsRéférence 2Référence 10. Les systèmes de santé publique participent déjà à ce travail grâce à la fonction de santé publique essentielle que sont la préparation et l'intervention pour faire face aux urgences.
Cependant, toutes les fonctions de santé publique essentielles pourraient être utilisées pour appuyer davantage la sécurité civile. Les idées et les approches du domaine de la promotion de la santé sont particulièrement pertinentes pour la préparation, la prévention et la résilience. Les systèmes de santé publique peuvent favoriser l'application d'approches de promotion de la santé en modélisant son utilisation dans le cadre d'activités de gestion des urgences menées par la santé publique, ainsi qu'en apportant des aspects clés de la promotion de la santé, comme l'équité et la collectivité, chaque fois que la santé publique participe à la prise de décisions entre les secteurs.
La promotion de la santé comprend des politiques et des programmes qui aident les gens et les communautés à améliorer la santé et ses déterminantsRéférence 11Référence 12Référence 13Référence 14. Elle va au-delà de l'accent mis sur le comportement individuel pour se concentrer sur un large éventail d'interventions sociales, économiques et environnementales qui appuient la santé et le bien-être individuels et collectifsRéférence 11Référence 12Référence 13Référence 14.
Les situations d'urgence réunissent souvent différentes communautés et différents secteurs pour atteindre un objectif commun, et une approche de promotion de la santé peut aider à encourager une collaboration continue. La promotion de la santé accorde la priorité aux approches intersectorielles pour renforcer la résilience au niveau de la population en ciblant les déterminants à l'origine des effets inéquitables des situations d'urgenceRéférence 11Référence 15Référence 16Référence 17. Puisque la plupart des situations d'urgence se produisent à l'échelle locale, la promotion de la santé peut également aider à renforcer la résilience sur les conditions de vie qui façonnent la santé et le bien-être en mettant l'accent sur l'engagement et l'action communautairesRéférence 18.
La pertinence de la promotion de la santé pour la sécurité civile a été soulignée maintes fois dans les principales leçons tirées de la pandémie de COVID-19 et des récents événements météorologiques extrêmes. Voici quelques-unes de ces leçons :
- L'augmentation de la fréquence et de l'intensité des situations d'urgence a rendu difficile l'intervention efficace. Tout en reconnaissant que ce ne sont pas toutes les urgences qui sont sous notre contrôle, il faut accorder plus d'attention à la prévention des situations d'urgence, à l'atténuation de leurs répercussions et à la préparation à ces situations. Pour ce faire, des engagements à l'échelle de la société, une collaboration intersectorielle et un accent sur la résilience seront nécessairesRéférence 1Référence 6Référence 19.
- L'équité, la justice et les droits de la personne sont des facteurs essentiels de la gestion des urgencesRéférence 8Référence 20. Tout le monde a le droit d'être en sécurité dans le contexte d'une situation d'urgence. Il s'agit notamment de veiller à ce que toutes les personnes aient la possibilité et les ressources nécessaires pour suivre les directives afin de se protéger et qu'elles aient accès à des services de santé et d'urgence culturellement sécuritaires. Comme l'a fait remarquer l'Organisation mondiale de la Santé (OMS), une approche fondée sur les droits exige d'accorder la priorité aux besoins des personnes touchées de façon disproportionnéeRéférence 21. Il existe un certain nombre d'instruments pertinents en matière de droits de la personne, comme la Déclaration des Nations unies sur les droits des peuples autochtones (DNUDPA), qui résume les droits des peuples autochtonesRéférence 22.
- Les communautés sont les mieux placées pour comprendre les vulnérabilités en période d'urgence et les besoins particuliers de leurs membres. L'engagement et le leadership communautaires sont donc essentiels à la préparation aux situations d'urgence et au renforcement de la résilience des communautés avant, pendant et après les situations d'urgence. La sécurité civile doit refléter divers contextes communautaires et s'y adapter, et être guidée par les connaissances et le leadership communautairesRéférence 1Référence 19Référence 23.
Le rétablissement et la réflexion continus liés à la COVID-19 fournissent une occasion d'explorer la façon dont toutes les fonctions de santé publique peuvent être mobilisées pour soutenir la sécurité civile. En particulier, c'est une occasion de réfléchir à la façon dont la promotion de la santé et la gestion des urgences peuvent être réunies de façon plus systématique afin de promouvoir et de protéger la santé et le bien-être des communautés, tout en optimisant les ressources et les capacités existantes en santé publique. Ce rapport présente comment les systèmes de santé publique peuvent promouvoir cette perspective intégrée dans leur contribution aux initiatives de gestion des urgences à plus grande échelle.
Partie 1 : Situations d'urgence et santé de la population
Situations d'urgence au Canada
La fréquence et la gravité des situations d'urgence augmentent au Canada pour de multiples raisonsRéférence 1Référence 2. Plus particulièrement, les changements climatiques entraînent des changements écologiques et des phénomènes météorologiques extrêmes plus fréquents et plus sévères, qui causent des blessures et des décès, endommagent les maisons et les infrastructures, menacent la disponibilité et la salubrité de l'eau et des aliments, et favorisent l'émergence et la propagation de maladies infectieusesRéférence 7. Notre mode de vie a augmenté le risque de conséquences graves pendant et après les situations d'urgence. Une dépendance croissante à la technologie peut créer des vulnérabilités, avec des répercussions généralisées lorsque les réseaux électriques sont perturbés ou que les appareils électroniques sont non fonctionnels, y compris pour les services médicaux essentielsRéférence 24Référence 25. En raison de l'urbanisation grandissante, de la croissance et de la densité de la population, ainsi que de la mondialisation, il est également possible qu'un plus grand nombre de personnes soient touchées en cas d'urgenceRéférence 26.
Tout cela entraîne une augmentation des aléas et une probabilité accrue de situations d'urgence concomitantes (voir la figure 1 pour la différence entre un aléa et une situation d'urgence). Cela peut également nuire à la capacité d'intervention et de rétablissement et entraîner des répercussions plus gravesRéférence 1Référence 27Référence 28. Les aléas peuvent avoir des incidences sur la santé, la sécurité, les biens ou l'environnement. Une urgence ou une catastrophe se produit lorsqu'un aléa entraîne des conséquences graves et néfastes qui dépassent la capacité d'une communauté à y faire face (par exemple, une inondation). Cela peut se produire en raison d'une vulnérabilité (par exemple, des habitations construites dans des zones basses). Les mesures prises dans tout le continuum de la gestion des urgences peuvent réduire l'occurrence ou les répercussions des situations d'urgence en réduisant la probabilité qu'un aléa survienne ou en prévenant les conséquences graves.
« L'environnement a changé, nous avons maintenant des ouragans. Ce qui était une simple panne de courant de trois ou quatre heures peut maintenant durer trois ou quatre jours. Tout le paysage est assurément en train de changer, et nous devons changer avec lui. »

Figure 1 - Équivalent textuel
La figure décrit les différences entre un aléa, une situation d'urgence et une catastrophe. Elle fournit également un exemple qui montre comment un aléa pourrait mener à une situation d'urgence, et éventuellement à une catastrophe.
Aléa
- Un aléa est un événement physique, un phénomène ou une activité humaine pouvant causer des dommages, des perturbations ou des pertes. Les aléas se produisent souvent à échelle locale et peuvent ne pas nécessiter une attention immédiate.
- Un aléa peut mener à une situation d'urgence lorsqu'il représente une menace immédiate pour la santé, la sécurité, les biens ou l'environnement.
Situation d'urgence
- Une situation d'urgence est un événement grave qui nécessite des mesures immédiates pour protéger la santé et la sécurité des personnes et limiter les dommages aux biens et à l'environnement.
- Les effets d'une urgence peuvent être gérés à l'aide des ressources et des systèmes d'intervention disponibles dans la région touchée (p. ex., compétences individuelles et communautaires, matériel, équipement et services).
Catastrophe
- Une catastrophe est un événement critique menaçant ou qui cause une perturbation importante et généralisée de la vie quotidienne et des fonctions essentielles, y compris des blessures, des déplacements, des dommages et des pertes humaines, économiques et environnementales.
- Les effets d'une catastrophe dépassent la capacité d'une zone touchée de résister, d'intervenir ou de se rétablir avec ses ressources existantes, et nécessite une aide externe.
- Les catastrophes peuvent être déclenchées par un phénomène naturel ou par une action humaine malveillante ou non intentionnelle.
La distinction entre les situations d'urgence et les catastrophes est subjective, car leur gravité peut varier.
L'exemple décrit des pluies abondantes comme un aléa, et les circonstances dans lesquelles des pluies abondantes pourraient mener à une situation d'urgence et, éventuellement, à une catastrophe.
Aléa : Une période prolongée de pluies abondantes se produit dans une région, ce qui fait monter le niveau des plans d'eau. Cela crée un risque d'inondation, ce qui représente une menace pour les basses terres et les propriétés près des plans d'eau.
Situation d'urgence : Les pluies abondantes se poursuivent, et les niveaux d'eau augmentent rapidement, dépassant les berges et inondant les zones, les propriétés et les infrastructures avoisinantes. Les autorités locales de la région touchée déclarent l'état d'urgence et activent les systèmes d'urgence pour réagir aux effets, protéger les résidents et atténuer les dommages supplémentaires.
Catastrophe : Les eaux de crue continuent d'augmenter, ce qui entraîne des inondations graves et généralisées. De nombreuses communautés sont touchées. L'eau inonde les maisons, endommage les infrastructures essentielles, perturbe les activités commerciales et cause des pertes de vie, des blessures et un déplacement important des résidents. Une aide externe est nécessaire pour soutenir l'intervention immédiate et les efforts de rétablissement à long terme.
Note : Le terme « urgence » sera utilisé au sens large tout au long du rapport pour désigner à la fois les situations d'urgence et les catastrophes.
Plus de 90 % des situations d'urgence au Canada sont traitées à l'échelle locale ou provinciale/territorialeRéférence 31. Certaines situations, comme la pandémie de COVID-19, nécessitent des interventions d'urgence nationales ou internationales. Au Canada, les situations d'urgence sont généralement classées en cinq grandes catégories, chacune pouvant être causée par un large éventail d'aléas. Le Canada a connu des situations d'urgence de toutes ces catégories, dont certains exemples sont présentés à la figure 2.

Figure 2 - Équivalent textuel
La figure décrit cinq catégories d'aléas et fournit des exemples canadiens pour chacune d'elle.
Aléas météorologiques et hydrologiques, comme les avalanches, les épisodes de froid, les sécheresses, les inondations, les épisodes de chaleur, les ouragans, les ondes de tempête, les tornades et les feux de forêt. Voici des exemples de situations d'urgence météorologiques et hydrologiques au Canada :
- Inondation dans la vallée de la rivière Saguenay, Québec (1996),
- Tempête de verglas en Ontario, au Québec et au New-Brunswick (1998),
- Feux de forêt à Fort McMurray, Alberta (2016),
- Dôme de chaleur en Colombie-Britannique et en Alberta (2021),
- Ouragan Fiona au Québec, au Nouveau-Brunswick, en Nouvelle-Écosse, à l'Île-du-Prince-Édouard et à Terre-Neuve-et-Labrador (2022).
Aléas biologiques, comme les maladies infectieuses et transmissibles, les maladies d'origine alimentaire, les maladies à transmission vectorielle, les maladies d'origine hydrique et les zoonoses. Voici des exemples de situations d'urgence biologiques au Canada :
- Pandémie de grippe, mondiale (débute en 1918),
- Approvisionnement en eau contaminée, Walkerton, Ont. (2000),
- Pandémie de SRAS, mondiale (2003),
- Pandémie de grippe H1N1, mondiale (2009),
- Pandémie de COVID-19, mondiale (débute en 2020).
Aléas géologiques, comme les tremblements de terre, les glissements de terrain, les tsunamis et les éruptions volcaniques. Voici des exemples de situations d'urgence géologiques au Canada :
- Glissement de terrain, Frank, Alb. (1903),
- Tsunami, Péninsule Burin, T.-L. (1929),
- Tremblement de terre, Haida Gwaii, C.-B. (1949),
- Glissement de terrain, Saint-Jean-Vianney, Qc (1971),
- Tremblement de terre, Val-des-Bois et Gracefield, Qc (2010).
Aléas liés aux conflits, comme les incendies criminels, les incidents civils, les détournements, les attaques terroristes et les cyberattaques. Voici des exemples de situations d'urgence liées à des conflits au Canada :
- Fusillade de masse à l'école Polytechnique, Montréal, Qc (1989),
- Fusillade de masse au Centre culturel islamique, Québec, Qc (2017),
- Attaque à la voiture, Toronto, Ont. (2019),
- Fusillade de masse à plusieurs endroits en Nouvelle-Écosse (2020),
- Attaque à l'arme blanche de masse, Nation crie de James Creek et Weldon, Sask. (2022).
Aléas technologiques, comme les incendies, les explosions, les produits chimiques dangereux, les accidents pendant le transport, les défaillances des infrastructures et les événements spatiaux. Voici des exemples de situation d'urgence technologiques au Canada :
- Explosion dans le port d'Halifax, N.-É. (1917),
- Effondrement du pont Second Narrows, Vancouver, C. -B. (1958),
- Panne de courant dans le nord-est de l'Amérique du Nord, touchant l'Ontario (2003),
- Déraillement de train, Lac-Mégantic, Qc (2013),
- Déversement de pétrole, Gale Pass, C.-B. (2016).
Les urgences liées aux maladies infectieuses peuvent avoir des caractéristiques uniques comparativement à d'autres types d'urgences. Elles se produisent souvent sur une échelle de temps différente (p. ex., les épidémies peuvent se manifester plus lentement, mais durer plus longtemps que d'autres événements) et ne sont pas toujours liées à un emplacement précisRéférence 33. Puisque tout le monde peut être touché simultanément dans un grand secteur pendant ces situations d'urgence, les ressources d'intervention peuvent devenir limitéesRéférence 34Référence 35. De plus, la stigmatisation peut être associée aux maladies infectieuses. Ceci peut créer des obstacles à l'accès aux soins de santé ou de l'hésitation à y avoir recours, et contribuer à la difficulté de mettre en œuvre des mesures pour réduire la propagation de la maladieRéférence 36Référence 37Référence 38. Malgré ces caractéristiques, il existe suffisamment de chevauchement entre les maladies infectieuses et d'autres types d'aléas pour que les approches de gestion des urgences se chevauchentRéférence 33.
D'autres problèmes de santé publique peuvent être décrits en utilisant le langage des urgences, des épidémies ou des crises, comme la toxicité des opioïdes, la santé mentale, le suicide, l'itinérance, la violence fondée sur le genre et la violence entre partenaires intimes, ou le racismeRéférence 39Référence 40Référence 41Référence 42Référence 43Référence 44. Les déclarations de crise ou de situation d'urgence liées à ces enjeux visent à souligner l'urgence et la gravité du problème. De telles crises peuvent être considérées comme des urgences socialesRéférence 45Référence 46. Par exemple, pour aider à définir les urgences sociales, les communautés des Premières Nations de l'Ontario, sous la direction du Conseil Mushkegowuk, ont créé un protocole d'urgence socialeRéférence 45. Selon la définition de la nation Nishnawbe Aski, une urgence sociale est un événement ou une situation qui présente un risque pour la vie ou la santé humaines, le bien-être mental ou le tissu social et le bien-être des communautésRéférence 45. Comme les autres urgences, elle dépasse les capacités et les ressources d'une communauté, ce qui nécessite une intervention immédiate et le soutien des gouvernements, des organismes externes et des fournisseurs de servicesRéférence 45.
Contrairement aux autres situations d'urgence, la déclaration d'une urgence sociale n'est pas nécessairement liée à des ressources supplémentaires pour faire face à la criseRéférence 45. Certains ont demandé l'élimination de la distinction entre les urgences sociales et d'autres types d'urgences, ou encore un financement réservé aux urgences socialesRéférence 45. Dans certains cas, comme la crise des drogues toxiques, des ressources supplémentaires ont été allouées, et les stratégies et les structures d'urgence existantes ont été adaptées pour aider à faire face à la criseRéférence 39Référence 47Référence 48. Bien que les urgences sociales soient des priorités importantes en matière de santé publique, elles peuvent ne pas répondre aux définitions législatives d'une urgence et, par conséquent, ne sont souvent pas planifiées dans le cadre des structures officielles de gestion des urgences dont il est question dans le présent rapport.
Effets des situations d'urgence sur la santé de la population
Bien que les situations d'urgence peuvent être causées par un éventail d'aléas, elles présentent bien souvent des défis semblables pour la santé et le bien-être. Les situations d'urgence ont des répercussions directes et indirectes sur la santé ainsi que sur les déterminants et les conditions qui influencent la santé. Elles peuvent avoir des conséquences à court et à long terme (voir la figure 3). Les répercussions des situations d'urgence sur la santé, souvent graves et généralisées, ainsi que leur répartition inéquitable, montrent pourquoi la gestion des urgences est une priorité pour la santé publique.

Figure 3 - Équivalent textuel
La figure présente une sélection de situations d'urgence survenues au Canada et donne des exemples des répercussions directes et indirectes de ces urgences sur la santé. Ces exemples ne couvrent pas toutes les répercussions associées à ces situations d'urgence.
COVID-19 :
- Depuis août 2023, il y a eu plus de 53 000 décès liés à la COVID-19 au Canada.
- D'avril 2021 à mars 2022, on estime à environ 2,9 milliards de dollars le coût total des séjours à l'hôpital liés à la COVID-19 au Canada.
- De mars 2020 à septembre 2022, environ 937 000 opérations de moins qu'avant la pandémie ont été effectuées au Canada.
Dôme de chaleur :
- Le dôme de chaleur de 2021 a entraîné la mort de 619 personnes en Colombie-Britannique, dont beaucoup étaient des personnes âgées vivant seules et atteintes de maladies chroniques multiples.
- En Colombie-Britannique, près de 12 000 personnes ont composé le 911 en une seule journée, un nouveau record et un volume d'appels deux fois plus élevé que la normale.
- Il y a eu 530 hospitalisations de plus en Colombie-Britannique pendant la semaine du dôme de chaleur.
Feux de forêt :
- Six mois après les feux de forêt à Fort McMurray, en Alberta, qui se sont produits en 2016, 20 % des résidents interrogés présentaient un trouble d'anxiété généralisée.
- Environ 579 767 hectares de terres ont été brûlés, ce qui a entraîné l'évacuation de plus de 90 000 personnes et la destruction de 8 % des logements de la région.
- Ces feux de forêt font partie des situations d'urgence les plus coûteuses de l'histoire du Canada, avec des pertes estimées à 4 milliards de dollars.
Déraillement ferroviaire :
- En 2013, le déraillement et l'explosion d'un train à Lac-Mégantic, Québec, ont causé 47 décès et l'évacuation d'un tiers de la population locale.
- Après ce drame, 67 % des participants à une enquête locale ont signalé des symptômes de stress post-traumatique modérés à graves.
- La catastrophe a entraîné le déversement de 6 millions de litres de pétrole brut dans l'environnement, polluant les cours d'eau et les sols environnants.
Inondations :
- Les inondations de 2010-2011 au Manitoba et en Saskatchewan ont atteint des niveaux records. Les gouvernements à tous les niveaux ont dépensé près de 1 milliard de dollars pour lutter contre les inondations et indemniser les victimes.
- Au Manitoba, 7 100 résidents ont été déplacés, principalement des Premières Nations. Fin 2011, 2 700 personnes évacuées étaient toujours déplacées pour cause de logement inhabitable.
- Pendant les inondations, plus de 650 routes et près de 600 ponts ont été endommagés, ce qui a perturbé les réseaux de transport partout au Manitoba.
Tempête de verglas :
- En 1998, la pluie verglaçante tombée dans certaines régions de l'Ontario, du Québec et du Nouveau-Brunswick a fait au moins 35 morts et 900 blessés, entraîné des pannes de courant pour 3,5 millions de personnes et forcé l'évacuation de plus de 600 000 personnes.
- Environ 19 % des travailleurs au Canada n'ont pas pu se rendre au travail pendant la tempête et les jours suivants.
- Plus de 15 000 membres des Forces armées canadiennes ont été déployés pour fournir des abris, des soins médicaux et de l'aide pour remettre en état le réseau électrique.
Les effets directs des situations d'urgence, y compris les décès, peuvent être causés par des blessures graves ou des infections aiguës, un manque d'accès aux soins de santé ou des perturbations dans l'approvisionnement en biens essentiels, comme la nourriture et l'eauRéférence 7Référence 67. Les répercussions sur la disponibilité et la sécurité de l'eau, de la nourriture et du logement peuvent être persistantes et poser des problèmes à long termeRéférence 15Référence 67. Les dommages causés aux infrastructures physiques peuvent avoir d'autres effets directs sur la santé, comme les maladies d'origine hydrique provoquées par les inondations ou les symptômes respiratoires et gastro-intestinaux aigus provoqués par les déversements de pétrole brutRéférence 68Référence 69Référence 70.
Les situations d'urgence peuvent également avoir des effets indirects importants et à plus long terme sur la santé physique et mentaleRéférence 7Référence 15Référence 28Référence 67. Ces types de répercussions sont souvent semblables pour différentes catégories d'aléasRéférence 71Référence 72. Par exemple, la fumée des feux de forêt est associée à une augmentation de l'incidence du cancer, ainsi qu'à des résultats respiratoires et cardiovasculaires négatifsRéférence 73Référence 74Référence 75. Les urgences biologiques, comme les éclosions de maladies, peuvent également causer des problèmes de santé chroniques, comme des problèmes découlant de la COVID-19 (voir l'annexe B)Référence 67Référence 76.
Les répercussions sur la santé mentale des situations d'urgence peuvent être graves et persister dans le temps. En effet, les effets psychosociaux peuvent persister après une situation d'urgence, sont associés au développement de problèmes de santé physique chroniques et peuvent affecter des personnes qui n'ont pas été directement exposées à l'aléaRéférence 77Référence 78Référence 79. Par exemple, après le déraillement du train à Lac-Mégantic en 2013, 67 % des participants d'une enquête locale ont signalé des symptômes modérés à graves de stress post-traumatiqueRéférence 80. Le rapport final de la Commission des pertes massives décrivant le besoin de soutien en santé mentale pour un large éventail de personnes touchées par la fusillade de 2020 en Nouvelle-Écosse est un autre exempleRéférence 81. Il est ici question des personnes présentes lors de l'attaque, des familles et des proches, des premiers répondants et des témoins, ainsi que des communautés locales et de la population en généralRéférence 81.
Les mesures sanitaires en situation d'urgence, comme les évacuations locales, peuvent également causer des problèmes, comme la séparation des familles, la perturbation d'importantes pratiques sociales et culturelles et la détérioration des relations avec l'environnementRéférence 67Référence 82. Selon un rapport de la vérificatrice générale du Canada, au cours des 13 dernières années, les communautés des Premières Nations ont été confrontées à plus de 1 300 situations d'urgence, entraînant plus de 580 évacuations et affectant la vie de plus de 130 000 personnesRéférence 83. Les évacuations et les déplacements à long terme peuvent avoir des conséquences négatives sur la santé mentale et le bien-être, ainsi que des répercussions spirituellesRéférence 7Référence 77. La recherche suggère également que chaque exposition supplémentaire à une situation d'urgence augmente la probabilité de résultats négatifs sur la santé mentale et physiqueRéférence 5Référence 7Référence 28Référence 67Référence 84Référence 85.
Les situations d'urgence peuvent avoir d'autres répercussions sur les conditions qui influencent la santé et le bien-être, comme l'éducation, le revenu, le logement, la sécurité alimentaire et l'accès aux soins de santé. Par exemple, les inondations ou les feux de forêt peuvent détruire des logements, et une évacuation peut perturber l'emploiRéférence 5. Les mesures de santé publique peuvent contraindre les établissements à offrir une éducation virtuelle plutôt qu'en personne et réduire l'accès aux services de santéRéférence 86. Les situations d'urgence peuvent également modifier d'autres facteurs qui influencent la santé, comme on l'a vu pendant la pandémie de COVID-19 relativement aux comportements sains (p. ex., la diminution de l'activité physique chez les enfants et les jeunes, l'augmentation des soins hospitaliers liés à la toxicomanie), à la discrimination (p. ex., l'augmentation des crimes haineux) et à la violence familiale et fondée sur le genre (p. ex., l'augmentation des appels à la police, qui s'inscrit dans une tendance continue) Référence 87Référence 88Référence 89Référence 90Référence 91.
Les facteurs structurels causent des iniquités dans les risques, les ressources et les résultats associés aux situations d'urgence
« Si l'on pense à la préparation et à l'intervention, la COVID-19 a encore une fois été un excellent exemple de la façon dont les situations d'urgence peuvent exacerber les inégalités existantes. Nous devons reconnaître dès le départ que nous ne sommes pas tous au même point de départ, que nous n'avons pas tous les mêmes obstacles ou les mêmes possibilités. »
Les effets des situations d'urgence sont déterminés non seulement par la nature et la gravité des aléas, mais aussi par l'interaction entre ces aléas et les contextes physiques, sociaux, écologiques, politiques et économiques plus vastes dans lesquels ils surviennentRéférence 1Référence 7Référence 92. Ces contextes comprennent des systèmes d'oppression, comme le colonialisme, et d'autres formes de discrimination systémique qui se chevauchent, comme le racisme, l'hétérosexisme, le classisme et l'âgisme. La probabilité qu'une situation d'urgence ait des répercussions sur les personnes et les communautés, et dans quelle mesure, dépend de la probabilité qu'elles soient exposées à un aléa, des inégalités ou des vulnérabilités qui se recoupent et de leur accès aux ressources pour l'intervention et le rétablissement (voir la figure 4).
Certains groupes peuvent accéder plus facilement au pouvoir et aux ressources nécessaires pour se protéger en situation d'urgenceRéférence 93. Cela est dû aux facteurs sociaux, structurels et écologiques qui façonnent les conditions de vie et les écosystèmes dans lesquels les gens naissent, grandissent, vivent, travaillent et vieillissent (pour une illustration de ces trajectoires, voir la figure 4) Référence 94Référence 95. Ensemble, ces facteurs constituent les déterminants de la santé. Les recoupements entre ces déterminants peuvent créer des risques multiples et aggravés pour certaines populations ou communautésRéférence 96Référence 97Référence 98. Pendant la pandémie de COVID-19, ces risques croisés ont exacerbé les inégalités existantes liées aux déterminants de la santé, comme le sexe, le genre, la racialisation, le revenu, le logement, l'emploi et d'autres facteurs socioéconomiquesRéférence 5Référence 96Référence 97.

Figure 4 - Équivalent textuel
Cette figure illustre les trajectoires menant à des résultats inéquitables à la suite d'une situation d'urgence. De gauche à droite, la figure illustre les déterminants de la santé, les effets et les résultats. De gauche à droite, la figure décrit les éléments suivants :
Facteurs sociaux, structurels et écologiques :
- Normes et valeurs culturelles et sociétales
- Politiques et structures politiques, sociales et économiques
- Environnement naturel, terres et changements climatiques
- Histoire et héritage, colonialisme continu, discrimination structurelle (p. ex., racisme, stigmatisation liée à l'identité de genre, capacitisme)
Conditions de vie et écosystèmes :
- Environnement physique et bâti (p. ex., logement, affectation des terres, transport)
- Environnement social (p. ex., connectivité sociale, cohésion sociale, expérience de la discrimination, violence)
- Environnement économique et milieu de travail (p. ex., emploi, revenu, risques professionnels)
- Environnement de services (p. ex., éducation, services sociaux et soutien à la famille/aux enfants, soins de santé, services d'urgence, ressources communautaires)
- Environnement numérique (p. ex., services numériques, connectivité numérique, médias numériques, technologie d'algorithme)
Les effets de ces facteurs et des déterminants de la santé sont les suivants :
- Exposition différentielle : Plus susceptibles d'être exposées à un aléa.
- Vulnérabilité différentielle : Plus susceptibles d'être affectées négativement par une situation d'urgence.
- Capacité différentielle : Moins susceptibles de disposer des ressources et des organismes communautaires nécessaires pour intervenir en situation d'urgence et s'en remettre.
Certaines populations et communautés subissent les effets combinés d'une exposition accrue, d'une vulnérabilité accrue et d'une capacité réduite.
Ces trajectoires mènent à des effets négatifs disproportionnés sur la santé découlant des situations d'urgence.
Source : Figure adaptée de Blumenshine et al., Pandemic Influenza Planning in the United States from a Health Disparities Perspective (en anglais seulement) (2008); Organisation panaméricaine de la Santé, Sociétés justes : Équité en santé et vie digne. Rapport de la Commission de l'Organisation panaméricaine de la Santé sur l'équité et les inégalités en santé dans les Amériques (2019); Agence de la santé publique du Canada, Rapport de l'administratrice en chef de la santé publique du Canada sur l'état de la santé publique au Canada 2022 : Mobiliser la santé publique contre les changements climatiques au Canada (2022).
Ces déterminants de la santé et leurs interactions entraînent des inégalités en matière d'exposition, de vulnérabilité et de capacité à réagir aux situations d'urgence et à s'en remettreRéférence 4Référence 5Référence 7.
On parle d'exposition différentielle lorsque certaines populations ou communautés sont plus susceptibles d'être exposées à un aléa que d'autres. L'exposition peut être influencée par la géographie, par exemple lorsque des personnes vivent dans des zones sujettes aux tremblements de terre ou aux inondations. Elle peut également être influencée par des politiques sociales ou économiques qui reflètent, orientent et soutiennent la discrimination systémique dans la sociétéRéférence 5. Cela était évident pendant la pandémie de COVID-19, alors que des facteurs liés au travail (p. ex., emploi dans les services essentiels, manque de congés de maladie payés) et au lieu de résidence (p. ex., établissements de soins de longue durée, logements surpeuplés) augmentaient la probabilité d'une exposition au virusRéférence 5Référence 99. La recherche a démontré que le risque d'exposition était plus élevé chez certaines populations, comme celles qui sont racisées, en raison des inégalités sociales et économiques, ce qui a contribué à leur surreprésentation dans les infections à la COVID-19Référence 5. L'exposition différentielle s'applique également aux aléas naturels, comme les inondationsRéférence 100. Par exemple, l'exposition aux risques d'inondation est plus importante dans les quartiers du Canada où les proportions de personnes vivant seules, d'Autochtones, de personnes d'origine sud-asiatique, de personnes âgées, d'autres minorités visibles et de résidents en situation d'insécurité économique sont plus élevéesRéférence 1Référence 100Référence 101Référence 102.
La vulnérabilité différentielle fait référence à la mesure dans laquelle une population ou une communauté est susceptible d'être touchée par un aléa (voir l'encadré « Qu'est-ce que la vulnérabilité? »)Référence 30. La vulnérabilité peut être influencée par un certain nombre de facteurs, notamment les caractéristiques démographiques, l'état de santé et la profession. Par exemple, les enfants et les adolescents, les premiers répondants et les personnes qui ont des problèmes de santé mentale préexistants peuvent être plus susceptibles de subir des effets néfastes sur la santé mentale après une situation d'urgenceRéférence 103. La recherche a démontré que les personnes ayant des problèmes de santé chroniques et les personnes âgées ont été plus durement touchées par des situations d'urgence comme la COVID-19, la fumée des feux de forêt ou les vagues de chaleurRéférence 1Référence 5Référence 104Référence 105.
Une certaine vulnérabilité différentielle est causée par des facteurs sociaux, économiques, environnementaux et politiques (p. ex., la colonisation, la stigmatisation et la discrimination, l'inégalité des revenus et de la richesse, la répartition du travail selon le genre). Cela mène à un accès inéquitable aux ressources et aux conditions nécessaires pour atteindre et maintenir une bonne santé (p. ex., revenu, éducation, logement), ce qui entraîne des iniquités en matière de santéRéférence 106. Dans d'autres cas, des facteurs comme la stigmatisation et la discrimination augmentent la susceptibilité aux répercussions indirectes des situations d'urgence. Par exemple, en août 2020, les répondants chinois, coréens, asiatiques du Sud-Est et noirs au Canada étaient deux fois plus susceptibles que les participants blancs de déclarer avoir été victimes de discrimination pendant la pandémie de COVID-19Référence 107Référence 108. Dans un autre exemple, certaines recherches ont montré que la pandémie de COVID-19 a eu des répercussions disproportionnées sur certaines populations 2ELGBTQIA+ au Canada, y compris l'augmentation possible des iniquités en matière de santé mentale et de consommation de substances, des préoccupations sur la sécurité ou des difficultés à accéder aux soins médicaux tenant compte du genreRéférence 109Référence 110Référence 111Référence 112Référence 113.
Qu'est-ce que la vulnérabilité?
Le terme « vulnérabilité » a été critiqué comme étant stigmatisant, paternaliste et axé sur l'incapacité, car il peut laisser entendre que les risques sont inhérents à une personne ou à une communautéRéférence 114Référence 115Référence 116. Les chercheurs et les praticiens en santé publique préconisent plutôt un langage et une analyse axés sur les systèmes sociétaux qui répartissent de façon inéquitable les risques et les conséquences négatives entre les populations et les communautésRéférence 114Référence 115Référence 116.
La sécurité civile utilise le terme « vulnérabilité » de façon différente, afin d'illustrer à quel point les personnes, les groupes ou les communautés sont vulnérables aux effets des aléasRéférence 117. En sécurité civile, la vulnérabilité est influencée par des facteurs physiques, sociaux, économiques et environnementauxRéférence 117. Par exemple, une communauté éloignée qui est proche des terres sauvages et loin des services d'urgence peut être plus vulnérable aux conséquences des feux de forêt. Toutefois, l'utilisation du terme « vulnérable » peut être nuisible lorsqu'elle s'applique aux populations confrontées à des obstacles structurels, car il y a un risque accru de renforcer les stéréotypes socialement construits préjudiciables. Les termes « vulnérable » et « vulnérabilité » ne seront utilisés dans le présent rapport que lorsqu'ils renvoient à des concepts précis liés aux urgences de santé publique ou à la sécurité civile.
La capacité différentielle d'intervention et de rétablissement en situation d'urgence fait référence à un accès inégal au pouvoir et aux ressources nécessaires pour réagir efficacement et reconstruire des vies et des moyens de subsistance par la suite. Par exemple, il peut être plus difficile pour certaines communautés d'obtenir une assurance de biens, de la payer et de la comprendre, ce qui limite leur capacité de se reconstruire après une inondation ou un feu de forêtRéférence 118Référence 129. Certains groupes, comme les personnes en situation de handicap, peuvent être confrontés à des obstacles d'accessibilité lors d'évacuation ou d'autres interventionsRéférence 120Référence 121. Les personnes qui vivent en région rurale et éloignée et qui ont un accès limité aux infrastructures de transport peuvent avoir de la difficulté à accéder aux soins de santé et à d'autres services nécessaires à l'intervention et au rétablissementRéférence 1.
« Ce n'est pas tout le monde qui a internet, ce n'est pas tout le monde qui peut se permettre d'avoir des données. Et si vous ne savez pas à l'avance où se trouve le centre d'hébergement dans la communauté, comment allez-vous vous y rendre? »
Les populations et les communautés peuvent faire face à une exposition, une vulnérabilité ou une capacité différentielle, ou à une combinaison de ces facteurs. Cela peut varier au fil du temps et selon les aléas (voir l'encadré « Les communautés des Premières Nations, des Inuits et des Métis sont touchées de façon disproportionnée par les situations d'urgence »). Les conditions politiques, sociales et économiques peuvent créer des désavantages systémiques qui se recoupent, ce qui fait en sorte que les mêmes communautés subissent à répétition une exposition, une vulnérabilité et une capacité différentielles face à différents aléas.
Les communautés des Premières Nations, des Inuits et des Métis sont touchées de façon disproportionnée par les situations d'urgence
Les communautés des Premières Nations, des Inuits et des Métis possèdent une science et des savoirs distincts qui ont forgé des économies et des cultures de durabilité et de résilience uniques. L'héritage et le maintien des pratiques et des perspectives coloniales ont entraîné des pertes et des dommages directs aux cultures, à la santé et au bien-être général des Autochtones. L'héritage historique et durable du colonialisme perpétue les inégalités sanitaires, sociales et économiques auxquelles font face les communautés des Premières Nations, des Inuits et des Métis. Il en résulte une exposition, une vulnérabilité et une capacité différentielles à réagir aux situations d'urgence et à s'en remettre, ce qui entraîne des résultats inéquitables en matière de santéRéférence 122.
L'exposition différentielle peut être influencée par l'emplacement géographique et l'état des infrastructures locales, en particulier pour les communautés éloignées. Certaines communautés des Premières Nations, des Inuits et des Métis sont plus susceptibles d'être touchées par une situation d'urgenceRéférence 123. Par exemple, on estime que les communautés des Premières Nations vivant dans les réserves représentent 1,1 % de la population canadienne, mais 2,9 % de la population vivant en milieu périurbain, ce qui les rend plus exposées aux feux de végétation que les autres communautésRéférence 124. Au Nunavut, où 85 % de la population est inuite, des situations d'urgence fréquentes liées à la salubrité de l'eau sont déclarées en raison de la mauvaise qualité des infrastructuresRéférence 125Référence 126. Pendant la pandémie de COVID-19, certaines communautés autochtones ont fait face à des risques accrus d'exposition au virus en raison de logements inadéquats et surpeuplésRéférence 127.
La vulnérabilité différentielle est influencée par les effets persistants sur la santé de la colonisation, du racisme, des traumatismes intergénérationnels et des obstacles à l'autonomie gouvernementale. Tous ces facteurs sont associés à des maladies chroniques qui augmentent la vulnérabilité aux effets négatifs sur la santéRéférence 67. De même, les conséquences plus importantes des évacuations à long terme ont tendance à toucher les communautés des Premières Nations, des Inuits et des Métis en raison des bouleversements culturels et des traumatismes associés au déplacement géographiqueRéférence 128Référence 129. C'est particulièrement vrai pour les nombreuses communautés qui ont été évacuées à plusieurs reprisesRéférence 1. Ces facteurs influent également sur l'état des infrastructures locales, ce qui accroît la vulnérabilité. Par exemple, en raison de graves déficits d'infrastructure, 26 % des Inuits, 20 % des Premières Nations et 10 % des Métis au Canada vivaient dans des logements qui nécessitaient des réparations majeures en 2021, comparativement à 5,7 % de la population non autochtoneRéférence 130. Les logements nécessitant des réparations majeures pourraient moins bien résister aux aléas.
La capacité différentielle d'intervention et de rétablissement est souvent attribuable à un manque de services adéquats, accessibles et pertinents, y compris les services d'urgenceRéférence 122. Plusieurs facteurs importants sont à l'origine de cette situation. Mentionnons d'abord le manque de services culturellement sécuritaires et adaptés aux traumatismes accordant la priorité aux savoirs autochtones. Soulignons également les difficultés à fournir des services d'urgence aux communautés éloignées ou isolées. Enfin, la méfiance découlant du colonialisme et du racisme peut avoir une incidence sur l'accès aux services de santé et leur utilisationRéférence 122. De plus, des recherches effectuées au Canada ont révélé que certaines personnes évacuées ont été victimes de racisme et de discrimination dans les communautés d'accueil, ce qui les a amenées à se sentir indésirables ou en dangerRéférence 131Référence 132Référence 133Référence 134.
En dépit de ces inégalités structurelles, l'identité culturelle autochtone peut également servir de facteur de protection et constituer un atout. Il a été démontré que les valeurs et les pratiques culturelles traditionnelles, allant des rassemblements communautaires à l'utilisation traditionnelle des terres et aux cérémonies, favorisent la capacité d'adaptation et la guérison des peuples autochtones face aux traumatismes Référence 123Référence 135Référence 136Référence 137Référence 138Référence 139Référence 140.
Partie 2 : Systèmes de sécurité civile au Canada
En raison de leur nature complexe et multidimensionnelle, les situations d'urgence exigent souvent de l'attention et des ressources de tous les secteurs et de tous les ordres de gouvernement, des voisins jusqu'au gouvernement fédéral, en passant par les entreprises locales et les Forces armées canadiennes. En plus de l'aide importante que les personnes vivant au Canada s'apportent les unes aux autres en temps de crise, il existe des systèmes d'urgence officiels et structurés qui se consacrent à la prévention, à la préparation, à l'intervention et au rétablissement en situation d'urgence. La santé publique est l'un des nombreux secteurs au sein de ces systèmes.
Gouvernance de la sécurité civile
En tant que discipline et domaine de pratique, la sécurité civile a vu le jour dans le domaine de la défense civile dans les années 1950. Initialement axée sur les menaces en temps de guerre, elle a par la suite pris de l'ampleur pour offrir des secours et de l'aide immédiate en contexte d'événements météorologiques extrêmes ou de catastrophes causées par l'humainRéférence 2Référence 141.
Au Canada, les responsabilités en matière de sécurité civile sont partagées entre les gouvernements fédéral, provinciaux, territoriaux, municipaux et autochtones, ainsi qu'avec d'autres partenaires. Ces partenaires comprennent les communautés, les organisations autochtones nationales, le secteur privé et le milieu universitaire. Les organisations non gouvernementales jouent également un rôle essentiel dans la gestion des urgences. Par exemple, la Croix-Rouge canadienne publie des guides à l'intention des ménages sur la préparation aux situations d'urgence et en fait la promotion. Elle a également joué un rôle déterminant dans l'accroissement de la capacité de pointe dans les cliniques de vaccination, les hôpitaux et les sites d'isolement volontaire pendant la pandémie de COVID-19Référence 142Référence 143. Tous les groupes ci-dessus ont des rôles communs et complémentaires, souvent déterminés par le territoire de compétence ou le type d'aléa. Ce travail est guidé par des cadres à l'échelle nationale, provinciale/territoriale et locale.
La principale loi fédérale en sécurité civile est la Loi sur la gestion des urgences. Cette loi énonce les pouvoirs et les responsabilités en matière de préparation aux situations d'urgence, d'élaboration de plans d'urgence et de coordination entre les ministères et les ordres de gouvernement. Une grande partie du travail de coordination se fait par l'entremise du document de politique intitulé Un cadre de sécurité civile pour le Canada et de ses stratégies et plans d'action connexesRéférence 117. Les gouvernements provinciaux et territoriaux sont responsables de la sécurité civile sur leur territoire. Chaque province et territoire dispose d'une loi sur la sécurité civile. Ces lois, comme la Loi sur la gestion des urgences, permettent de déléguer des rôles et des responsabilités, d'établir les processus de déclaration d'une urgence et d'utiliser les pouvoirs d'urgenceRéférence 144.
Le gouvernement du Canada joue un rôle de premier plan dans l'intervention en situation d'urgence d'intérêt national et international en élaborant des politiques nationales, en offrant un soutien financier et en aidant les provinces et les territoires sur demande (p. ex., fournitures, équipement). Cela comprend le financement par l'entremise de l'Accord d'aide financière en cas de catastrophe et du Fonds d'atténuation et d'adaptation en matière de catastrophesRéférence 145Référence 146. Ce travail est dirigé par Sécurité publique Canada, qui est également responsable de la mise en œuvre nationale par le Canada du Cadre de Sendai pour la réduction des risques de catastrophe des Nations UniesRéférence 147. Sécurité publique Canada travaille en étroite collaboration avec d'autres ministères et organismes fédéraux, comme Environnement et Changement climatique Canada, le ministère de la Défense nationale, Services aux Autochtones Canada et l'Agence de la santé publique du Canada. En vertu de la Loi sur la gestion des urgences, chaque ministre doit également déterminer les risques dans son secteur de responsabilité et préparer, mettre à l'essai, tenir à jour et mettre en œuvre des plans d'urgenceRéférence 144. Étant donné la nature intrinsèquement intersectorielle de la sécurité civile, il existe plusieurs documents d'orientation et plans d'intervention ciblés à l'échelle du gouvernement du Canada (voir l'encadré « Principaux documents relatifs à la sécurité civile au Canada »).
Principaux documents relatifs à la sécurité civile au Canada
Législation
- Loi de 1988 sur les mesures d'urgenceRéférence 148: Il s'agit d'une loi fédérale qui établit les exigences précises pour déclarer une urgence nationale et accorder au gouvernement fédéral des pouvoirs temporaires, supplémentaires et nécessaires en cas d'urgence.
- Loi de 2007 sur la gestion des urgencesRéférence 149: Il s'agit d'une loi fédérale qui établit un programme de gestion des urgences, qui comprend les rôles et responsabilités, l'élaboration de plans d'urgence et la coordination entre les ministères et les ordres de gouvernement.
Politique de Sécurité publique Canada
- Un cadre de sécurité civile pour le CanadaRéférence 117 (2017) : Il s'agit d'un cadre fédéral qui établit une approche commune pour les initiatives fédérales, provinciales et territoriales de collaboration en matière de sécurité civile.
- Stratégie de sécurité civile pour le Canada : Vers un 2030 marqué par la résilienceRéférence 2 (2019) : Cette stratégie s'appuie sur le Cadre de sécurité civile pour le Canada en déterminant les priorités fédérales, provinciales et territoriales pour renforcer la résilience.
- Plan d'action intérimaire de la Stratégie de sécurité civile (SC) fédérale, provinciale et territoriale 2021-2022Référence 150 (2022) : Il s'agit du premier d'une série de plans d'action qui ciblent les résultats définis dans la Stratégie de sécurité civile pour le Canada : Vers un 2030 marqué par la résilience et proposent des mesures concrètes que les gouvernements fédéral, provinciaux et territoriaux, et d'autres partenaires en sécurité civile ont l'intention de prendre pour améliorer la résilience.
Documents d’orientation par secteur
- Plan d'intervention fédéral-provincial-territorial en matière de santé publique dans les cas d'incidents biologiquesRéférence 151 (2017) : Ce plan décrit la coordination officielle de l'intervention fédérale, provinciale et territoriale en cas d'incidents de santé publique de nature biologique afin d'assurer une approche commune en matière de sécurité civile dans l'ensemble des territoires de compétence.
- Préparation du Canada en cas de grippe pandémique : Guide de planification pour le secteur de la santéRéférence 152 (2018) : Ce guide est un document d'orientation qui explique comment les autorités fédérales, provinciales et territoriales travailleront de concert pour assurer une approche coordonnée et uniforme à l'échelle du secteur de la santé en ce qui a trait à la préparation et à l'intervention en cas de pandémie. Les leçons tirées de la COVID-19 et des consultations avec les parties prenantes éclaireront la direction future de ce document.
- Stratégie nationale d'adaptation du Canada : Bâtir des collectivités résilientes et une économie forteRéférence 153 (2023) : Cette stratégie établit un cadre visant à réduire le risque de catastrophes liées au climat, à améliorer les résultats sur la santé, à protéger la nature et la biodiversité, à bâtir et à maintenir des infrastructures résilientes ainsi qu'à soutenir les travailleurs et une économie forte.
À l'échelle provinciale et territoriale, la sécurité civile relève habituellement d'un responsable de la sécurité publique qui collabore avec les ministères. Cependant, la structure de sécurité civile varie d'une province et d'un territoire à l'autre. Par exemple, dans certains territoires de compétence, il existe des lois et des politiques distinctes pour les urgences d'origine naturelle ou humaine et les urgences de santé publique comme les éclosions de maladies infectieuses.
Comme la plupart des situations d'urgence surviennent à l'échelle locale, la première intervention est presque toujours assurée par les autorités locales, provinciales et territoriales. Les provinces et les territoires délèguent des responsabilités et des pouvoirs aux gouvernements régionaux pour la gestion des urgences locales. Toutefois, les provinces et les territoires conservent habituellement des pouvoirs de supervision et de contrôle importants. Par exemple, certaines provinces et certains territoires peuvent annuler une déclaration d'état d'urgence locale en tout temps, ordonner des changements aux plans d'urgence locaux ou refuser des demandes de soutien. Chaque autorité régionale ou locale est habituellement responsable de diriger la sécurité civile sur son territoire et d'assurer la coordination avec les autres secteurs relevant de sa compétence. Les autorités locales sont ainsi tenues d'élaborer et de mettre en œuvre des programmes et des plans de gestion des urgences et d'effectuer des évaluations de la vulnérabilité et des risques pour les communautés.
Les priorités peuvent varier d'un bout à l'autre du Canada en raison du contexte local, y compris les différents risques ou vulnérabilités. Si une situation d'urgence dépasse la capacité d'un gouvernement d'y faire face, les gouvernements provinciaux et territoriaux peuvent demander de l'aide au gouvernement fédéral.
Communautés des Premières Nations, des Inuits et des Métis
Les communautés des Premières Nations, des Inuits et des Métis sont également les premières à intervenir en cas d'urgence. La configuration de la gouvernance générale de la sécurité civile pour ces communautés varie grandement selon les ententes conclues avec les gouvernements fédéral, provinciaux et territoriaux. Les autorités des Premières Nations, des Inuits et des Métis en sont à différentes étapes de l'élaboration d'ententes avec les gouvernements provinciaux, territoriaux et fédéralRéférence 122. Les interventions d'urgence peuvent également être différentes selon le contexte localRéférence 144. Cela pourrait comprendre d'autres mesures d'évacuation évitant de reproduire les conditions associées aux pensionnats, un contrôle plus rigoureux des déplacements ou des passages aux frontières, ou la prestation d'activités et de mesures de soutien culturellement pertinentes et sécuritaires et pertinentesRéférence 154.
Au niveau fédéral, en plus du financement et de la prestation de services de santé, Services aux Autochtones Canada, en adéquation avec Sécurité publique Canada, offre du financement et du soutien en matière de sécurité civile aux communautés des Premières Nations dans les réserves. Le Programme d'aide à la gestion des urgences peut s'appliquer à un éventail d'activités, y compris la planification des mesures d'urgence, la formation et les exercices, les centres des opérations d'urgence, l'équipement et les fournitures d'intervention d'urgenceRéférence 51. Les communautés métisses et inuites relèvent généralement de la compétence des gouvernements provinciaux, territoriaux et locaux.
Les organisations autochtones nationales, régionales et locales peuvent également aborder la sécurité civile dans le cadre de leurs mandats. Par exemple, l'Assemblée des Premières Nations travaille sans relâche pour obtenir de nouveaux fonds pour la sécurité civile, améliorer les programmes et les services, réformer les politiques et favoriser des relations de travail respectueuses entre les peuples des Premières Nations et tous les ordres de gouvernementRéférence 155. Le Ralliement national des Métis élabore des stratégies et des plans d'action en matière de sécurité civile, harmonisés avec les approches nationales, afin d'intégrer les savoirs et les pratiques autochtones dans la sécurité civile et de soutenir les établissements et les communautés métisRéférence 156.
La recherche et le financement sur la sécurité civile chez les Autochtones sont souvent axés sur les Premières Nations vivant dans les réserves. D'autres travaux sont nécessaires pour comprendre les expériences et répondre aux besoins des Premières Nations, des Inuits et des Métis vivant dans d'autres communautés et dans les centres urbainsRéférence 32Référence 50.
La gestion des urgences comme fonction essentielle de santé publique
En plus de la promotion de la santé et de quatre autres fonctions, la gestion des urgences est une fonction de santé publique essentielle au Canada (voir le rapport de l'ACSP de 2021 pour une description de toutes les fonctions de santé publique essentielles)Référence 34Référence 157Référence 158Référence 159. Elle fait habituellement partie de la gestion des urgences en santé, ce qui comprend également la garantie de l'intégrité des infrastructures de soins de santé et de leur capacité à prodiguer des soins médicaux en santé physique et mentale en situation d'urgence. La gestion des urgences en santé contribue aux efforts plus vastes en situation d'urgence. Ces efforts sont déployés par l'ensemble des gouvernements, mais sont souvent dirigés par le secteur de la sécurité publiqueRéférence 2.
La sécurité civile moderne utilise une approche tous risques (voir la figure 5). Cette approche peut accroître l'efficacité en cernant et en intégrant les éléments de gestion des urgences communs à tous les risques et effets potentielsRéférence 117. Des volets particuliers sont ajoutés, au besoin, pour répondre aux particularités de chaque type d'aléaRéférence 117. Bien que la sécurité civile soit présentée comme un continuum, ces activités ne sont pas séquentielles. Les mesures prises dans l'ensemble du continuum, de la prévention et l'atténuation à la préparation, à l'intervention et au rétablissement, se déroulent simultanément afin de mieux soutenir les communautés avant, pendant et après les situations d'urgence.

Figure 5 - Équivalent textuel
Les quatre composantes du continuum de la gestion des urgences sont illustrées dans un diagramme de cercles concentriques, la prévention et l'atténuation se trouvant dans le cercle extérieur, puis la préparation, et enfin un cercle intérieur qui englobe l'intervention et le rétablissement. Du cercle extérieur vers l'intérieur, les composantes sont les suivantes :
Prévention et atténuation : Les programmes et les stratégies de prévention et d'atténuation sont conçus pour protéger la vie, les biens et l'environnement d'une urgence ou d'une catastrophe en empêchant qu'elle se produise (prévention) ou en réduisant ses effets (atténuation). Les activités de prévention et d'atténuation peuvent se dérouler indépendamment ou ensemble.
Préparation : Les activités de préparation se déroulent avant une situation d'urgence ou une catastrophe afin de gérer ses conséquences et d'assurer une intervention et un rétablissement efficaces.
Intervention : L'intervention comprend les mesures prises pendant une situation d'urgence ou une catastrophe (ou immédiatement avant ou après), comme la mise en œuvre de plans d'intervention d'urgence, la mise en place de communications d'urgence, la coordination des ressources et la réduction au minimum des souffrances et des pertes.
Rétablissement : La période de rétablissement comprend les mesures prises pour réparer, restaurer ou améliorer les conditions et renforcer la résilience après une situation d'urgence ou une catastrophe. La composante du rétablissement s'intègre de nouveau dans le continuum, ce qui démontre son influence sur les activités de prévention et d'atténuation et de préparation.
Les systèmes de santé publique jouent un rôle de leadership et de soutien dans les différents volets de la sécurité civile, selon la nature de l'aléaRéférence 117Référence 161. Par exemple, les autorités et les professionnels de la santé publique jouent un rôle de premier plan dans les interventions d'urgence liées aux maladies infectieuses, qui se classent parmi les catastrophes les plus mortelles de l'histoire de l'humanitéRéférence 162. Ils contribuent également aux efforts de planification et d'intervention en cas d'événements météorologiques extrêmes ou de catastrophes d'origine humaine, afin de réduire au minimum les maladies graves et les décès, ainsi que les perturbations sociétales. Toutefois, la nature intersectorielle de la sécurité civile peut rendre difficile la généralisation des rôles et des responsabilités en matière de santé publique, qui peuvent varier d'une province ou d'un territoire à l'autre. À ce titre, le présent rapport englobe les processus et les activités de sécurité civile qui reflètent la collaboration essentielle entre les services de santé publique, les spécialistes de la gestion des urgences en santé et les services de sécurité publique.
Partie 3 : Une approche de la sécurité civile axée sur la promotion de la santé
L'augmentation de la fréquence et de la gravité des urgences au Canada a incité les secteurs à se pencher davantage sur la meilleure façon de prévenir les urgences, de s'y préparer, d'y réagir et de s'en remettre. Une réflexion semblable se produit au sein de la santé publique, provoquée en partie par la pandémie de COVID-19 et d'autres situations d'urgence récentes.
Les recherches et les rapports sur la réponse à la COVID-19 ainsi que sur l'adaptation aux changements climatiques et la résilience aux catastrophes ont mis l'accent sur l'importance de s'attaquer aux inégalités et de créer des conditions sociales, économiques, environnementales et politiques favorables à la santé et au bien-êtreRéférence 1Référence 6Référence 8Référence 19Référence 20Référence 163Référence 164. La santé publique peut contribuer à renforcer l'accent sur la prévention, l'atténuation et la préparation en favorisant une prise en considération intersectorielle des déterminants de la santé et en renforçant l'action collective au niveau communautaire. Ce travail peut être guidé par les idées et les approches de la promotion de la santé.
« La promotion de la santé offre de nombreuses possibilités. Je pense que ce serait un changement de paradigme que d'amener les gens à penser en ces termes. D'intervenir en amont et de s'attaquer aux véritables causes sous-jacentes des urgences. Nous devrions également faire un travail de mobilisation et de renforcement communautaires. Cela créerait des réseaux de soutien, de sorte que lorsqu'une urgence survient, la communauté est plus résiliente. »
La promotion de la santé peut appuyer la sécurité civile
Toutes les fonctions de santé publique ont un rôle à jouer dans la sécurité civile. Par exemple, les efforts de protection de la santé peuvent contrer les menaces à la salubrité de l'eau potable après une inondation, tandis que la surveillance de la santé ou l'évaluation de la santé de la population peuvent révéler des effets néfastes sur la santé qui se manifestent après l'exposition à la fumée des feux de forêt.
Cependant, les récents changements apportés à la sécurité civile pour se concentrer sur la résilience et les communautés mettent en relief la pertinence de la promotion de la santéRéférence 2Référence 5Référence 92Référence 153Référence 165. Plus précisément, la promotion de la santé peut offrir des approches visant à améliorer la santé et le bien-être en mettant l'accent sur la collaboration avec les communautés (voir l'encadré « Qu'est-ce qu'une communauté? ») et en ciblant les déterminants de la santéRéférence 166Référence 167Référence 168. Cela se fait au moyen d'interventions axées sur l'équité qui s'appuient sur des politiques publiques saines, l'action communautaire et la création d'environnements favorablesRéférence 169. En mettant davantage l'accent sur les effets uniques de la colonisation, et sur le conseil des leaders autochtones, la promotion de la santé peut également s'ajouter aux savoirs autochtones axés sur l'interdépendance du bien-être physique, émotionnel, mental, environnemental et spirituelRéférence 170Référence 171Référence 172Référence 173.
Qu'est-ce qu'une communauté?
Les communautés existent sous diverses formes. Il existe par exemple des communautés fondées sur l'emplacement, où les gens partagent un attachement à un lieu, et celles qui reposent sur la connexion sociale et les relations entre les gens. En santé publique, le concept de « communauté » peut englober des groupes de personnes qui partagent des lieux géographiques, des intérêts, des expériences, des préoccupations ou des identités communesRéférence 174. On y compte également des groupes ou des réseaux ayant des expériences, des identités ou des antécédents professionnels communs (voir les exemples à la figure 6). Les membres de la communauté peuvent être des résidents, des personnes ayant des connaissances expérientielles, des organismes et des services communautaires et des dirigeants. Cependant, la composition des communautés est diversifiée et variera selon le contexte et l'orientation particulière de chacune. Les communautés ayant des identités ou des intérêts communs peuvent être d'envergure locale, régionale, nationale ou internationaleRéférence 174Référence 175. Une personne peut également être membre de plusieurs communautésRéférence 176.

Figure 6 - Équivalent textuel
Cette figure donne des exemples de différents types de communautés. De gauche à droite, la figure présente :
Les communautés fondées sur l'emplacement, comme les quartiers, les communautés autochtones urbaines, rurales et éloignées, les communautés rurales et les régions (p. ex., municipalités, villes).
Les communautés fondées sur le lien social, comme la famille, les amis et les groupes de pairs, les collègues de travail, les groupes axés sur les passe-temps, le mode de vie et les intérêts ainsi que les médias sociaux et groupes en ligne.
Les communautés fondées sur une expérience partagée, comme des personnes ayant vécu des situations d'urgence et des groupes de soutien (p. ex., problèmes de santé physique et mentale, rétablissement à la suite d'une toxicomanie, parents et aidants naturels, deuil).
Les communautés fondées sur une identité partagée, comme les peuples autochtones, les populations 2ELGBTQIA+, les groupes culturels et ethniques, les groupes religieux, spirituels et confessionnels ainsi que les communautés linguistiques.
Les communautés fondées sur le milieu professionnel, comme des groupes de professionnels (p. ex., travailleurs de première ligne) et des associations professionnelles.
La promotion de la santé ancrée dans la Charte d'Ottawa
La promotion de la santé remonte aux débuts de la santé publique au XIXe siècleRéférence 177Référence 178. La discipline moderne de la promotion de la santé a été présentée dans le rapport Nouvelle perspective de la santé des Canadiens (connu sous le nom de rapport Lalonde)Référence 179. La promotion de la santé a été officialisée dans la Charte d'Ottawa pour la promotion de la santé, adoptée lors de la première Conférence internationale sur la promotion de la santé en 1986, une initiative de l'Organisation mondiale de la Santé (OMS)Référence 11. La Charte d'Ottawa est largement considérée par le domaine de la santé publique comme un document historique pour la pratique en santé publiqueRéférence 180.
La promotion de la santé a été définie dans la Charte d'Ottawa comme le processus qui confère aux personnes les moyens d'assurer un plus grand contrôle sur leur propre santé, et de l'améliorer. Fait important, la santé est considérée comme le produit des conditions dans lesquelles les gens vivent, jouent, apprennent, travaillent et vieillissent, et non seulement le résultat de leurs comportements ou de leur accès aux soins de santéRéférence 178Référence 180. L'amélioration de ces conditions nécessite un éventail d'interventions sociales, économiques et écologiques, ainsi qu'une action et un leadership communautaires. Le travail de promotion de la santé s'appuie sur de nombreuses disciplines de la santé publique, y compris l'épidémiologie, la sociologie, les sciences du comportement, l'anthropologie, la psychologie, les sciences politiques, la géographie, l'éthique et l'économie.
La Charte d'Ottawa décrit en détail les domaines d'action essentiels à une approche de promotion de la santé, soit l'élaboration de politiques publiques saines, la création d'environnements favorables, le développement des compétences personnelles, le renforcement de l'action communautaire et la réorientation des services de santéRéférence 11. Les domaines des politiques publiques saines, des environnements favorables et de l'action communautaire sont particulièrement pertinents en ce qui concerne le rôle de la santé publique dans la sécurité civile (voir la figure 7). Ils proposent des concepts importants, des outils concrets et des interventions fondées sur les données qui peuvent appuyer les efforts déployés dans l'ensemble du continuum de la gestion des urgences afin d'améliorer les conditions de la résilience communautaire (voir l'encadré « Champs d'action en promotion de la santé pour la sécurité civile tirés de la Charte d’Ottawa »).
Champs d'action en promotion de la santé pour la sécurité civile tirés de la Charte d’Ottawa

Figure 7 - Équivalent textuel
Cette figure illustre les domaines d'intervention en matière de promotion de la santé pour soutenir les conditions de résilience communautaire.
Au centre de la figure se trouve le continuum de la gestion des urgences. Ce diagramme de cercles concentriques illustre les quatre composantes du continuum de gestion des urgences (de l'extérieur, vers l'intérieur) : Prévention et atténuation, préparation, intervention et rétablissement.
Le diagramme du continuum de la gestion des urgences est entouré de trois « ailes » qui représentent les domaines d'intervention en matière de promotion de la santé : Bâtir des politiques publiques saines, renforcer l'action communautaire et créer des environnements favorables.
Bâtir des politiques publiques saines
La santé est influencée par les politiques de nombreux secteurs. L'accent mis sur les politiques publiques favorables à la santé et au bien-être doit donc s'étendre au-delà du secteur de la santé. Une politique publique saine combine des initiatives législatives, fiscales ou stratégiques pour promouvoir l'équité et cibler les déterminants plus généraux de la santéRéférence 11. Il peut s'agir par exemple de politiques sociales qui s'attaquent aux causes profondes de la discrimination, comme le racisme et le capacitisme, de politiques d'éducation qui soutiennent des écoles inclusives et de grande qualité, ou de politiques économiques axées sur la lutte contre les inégalités de revenu et de richesse. Il pourrait s'agir également de politiques qui aident à prévenir les urgences (p. ex., des politiques sur l'énergie qui visent à réduire les émissions de gaz à effet de serre pour atténuer les effets sur la santé environnementale) ou à réduire leurs effets (p. ex., des politiques municipales qui exigent que les nouveaux bâtiments résidentiels comprennent un système de climatisation pour protéger les résidents en cas de chaleur extrême).
La santé dans toutes les politiques est un outil clé pour favoriser des politiques publiques saines. Il s'agit d'une approche d'élaboration de politiques qui encourage les décideurs de tous les secteurs à examiner systématiquement la façon dont les politiques qu'ils proposent peuvent influencer la santé et les déterminants de la santé, afin de maximiser les co-bénéfices et de réduire au minimum les préjudicesRéférence 181.
Créer des environnements favorables
Des environnements favorables renforcent la santé et le bien-être en améliorant les conditions de la vie quotidienne. Un environnement favorable, appuyé par des politiques publiques saines, pourrait comprendre des logements de qualité, un travail décent, des communautés connectées et socialement cohésives, des protections sociales, la sécurité alimentaire, l'accès aux services de santé et sociaux, des services de garde d'enfants et l'éducation, ainsi que de l'eau et de l'air salubresRéférence 11Référence 182Référence 183. Les environnements favorables peuvent réduire les répercussions d'un aléa (p. ex., adaptation des logements pour qu'ils soient plus résistants aux dommages causés par les tremblements de terre, les inondations ou les feux de forêt) ou permettre le respect des recommandations de sécurité publique pendant une urgence (p. ex., programmes de vaccination accessibles et culturellement adaptés pendant une pandémie).
Avec les progrès technologiques, les déterminants numériques et commerciaux de la santé sont devenus des domaines d'intérêt clés pour l'établissement d'environnements favorablesRéférence 184. Bien qu'ils puissent offrir de nombreux avantages, les progrès technologiques facilitent également la mésinformation et la désinformation. Par conséquent, les paramètres d'un environnement favorable ont été élargis pour inclure des mesures de prévention et de lutte contre la mésinformation et la désinformation, ainsi que l'accessibilité aux ressources accessibles favorisant la littératie numériqueRéférence 185.
Des environnements favorables contribuent également à changer les comportements afin de promouvoir et de protéger la santé et le bien-être en situation d'urgence. Par exemple, pendant une pandémie, l'ajout d'autobus aux itinéraires achalandés ou la modification du milieu bâti pour favoriser la marche ou le vélo plutôt que le transport en commun pourraient aider les gens à garder une distance physiqueRéférence 186Référence 187. Fournir une aide au transport pourrait faciliter l'évacuation des personnes qui n'ont pas de moyens de transport en cas de feux de forêt ou d'inondationsRéférence 188Référence 189.
Renforcer l'action communautaire
Pour que la promotion de la santé soit efficace, les gouvernements doivent relier le contexte local, le savoir communautaire et les priorités communautaires à la prise de décisions et aux initiatives officiellesRéférence 11Référence 190. Des mesures collectives significatives reposent sur le leadership communautaire, les ressources durables pour l'engagement communautaire, les organismes communautaires et les membres de la communauté participantsRéférence 191Référence 192. Une approche de promotion de la santé privilégie l'action collective au niveau communautaire et les mesures visant les déterminants sociaux, économiques, politiques et environnementaux qui façonnent la santé. En mettant l'accent sur le savoir et le leadership communautaires, l'action communautaire peut contribuer à éclairer les activités de la sécurité civile pour qu'elles reflètent le contexte local, répondent aux besoins locaux, et renforcent la confiance et la résilience communautaires.
Des politiques publiques saines, des environnements favorables et l'action communautaire peuvent contribuer à la réorientation des systèmes de santé dans laquelle la prévention et la promotion de la santé occupent une place plus importante. Un système de santé publique plus fort et axé sur l'équité peut travailler avec d'autres secteurs pour bâtir des populations saines et résilientes, et offrir une protection contre les urgences de santé publique actuelles et futures. Une telle réorientation réduirait la demande pour le système de santé. Le rapport de l'ACSP de 2021, intitulé Une vision pour transformer le système de santé publique du Canada, contient de plus amples renseignements sur le renforcement du système de santé publique.
La Charte d'Ottawa demeure une référence mondiale en matière de promotion de la santé. Son application a toutefois évolué pour tenir compte des changements sociaux, politiques, économiques, environnementaux et technologiques rapides, ce qui a permis de mettre à jour les principes fondamentaux de la promotion de la santéRéférence 184. Par exemple, la plus récente charte de l'OMS intitulée La Charte de Genève pour le bien-être (2021) reflète un discours général sur la promotion de la santé qui soutient que la santé est influencée par un écosystème environnemental, social, économique et politique plus vaste. Elle comprend une liste élargie des déterminants de la santé, comme les déterminants écologiques, numériques et commerciaux. La Charte de Genève a également déterminé le rôle que la promotion de la santé peut jouer dans la réalisation de « sociétés de bien-être durables », des sociétés dans lesquelles les différents aspects du bien-être sont prioritairesRéférence 193Référence 194.
Bien qu'une approche de sécurité civile axée sur la promotion de la santé soit pertinente pour toutes les communautés, elle est particulièrement importante pour celles qui ont connu et qui connaissent encore l'exclusion et la discrimination historiques et systémiques. Pour ces communautés, notamment les communautés autochtones, racisées, celles confrontées à la stigmatisation (p. ex., 2ELGBTQIA+) et celles vivant avec un faible revenu, il est particulièrement important que les initiatives de promotion de la santé s'engagent dans une collaboration plus solide et plus soutenue pour honorer le leadership local, instaurer la confiance, mettre en place une responsabilité partagée, soutenir le partage bilatéral des connaissances et accorder la priorité à l'élaboration conjointe de toutes les activités de façon efficace et culturellement sécuritaire. Des ressources continues pour les communautés sont nécessaires afin d'appuyer une participation équitableRéférence 192Référence 195Référence 196. Pour les communautés des Premières Nations, des Inuits et des Métis, de telles mesures doivent s'inscrire dans des cadres plus vastes d'autonomie gouvernementale et d'autodétermination.
Le leadership autochtone et la décolonisation sont de plus en plus reconnus comme des priorités dans la promotion de la santé internationaleRéférence 172. La déclaration de Tiohtià:ke de la conférence de 2022 de l'Union internationale de promotion de la santé et d'éducation pour la santé appelait à une action mondiale pour placer la santé, le bien-être et l'équité planétaires au cœur de toutes les actions politiques. Elle soulignait l'importance de reconnaître le leadership continu des Autochtones en promotion de la santé et de mettre en valeur les voix et les savoirs des AutochtonesRéférence 172.
Promotion de la santé auprès des communautés des Premières Nations, des Inuits et des Métis
Bien avant l'arrivée des gouvernements de colons européens, les peuples autochtones avaient des lois et des pratiques pour composer avec les aléas, comme les feux de forêtRéférence 197. Bien que le transfert intergénérationnel des savoirs autochtones ait été, et continue d'être, gravement perturbé par les pensionnats ou d'autres pratiques coloniales, les communautés des Premières Nations, des Inuits et des Métis continuent d'utiliser leur expérience des situations d'urgence pour faire face aux situations actuelles, comme les changements climatiques et la pandémie de COVID-19, en tenant compte de leurs spécificités culturellesRéférence 123Référence 196Référence 197Référence 198Référence 199.
En raison de l'histoire coloniale du Canada et de ses répercussions actuelles, il est important de réfléchir à la pertinence et à la valeur des conceptions occidentales de la sécurité civile et de la promotion de la santé avec les communautés des Premières Nations, des Inuits et des Métis. Bien que la promotion de la santé puisse généralement être utile dans les processus de gestion des urgences avec les communautés des Premières Nations, des Inuits et des Métis, elle est insuffisante en soi et ne devrait pas englober les approches dirigées par les Autochtones. Parmi les communautés des Premières Nations, des Inuits et des Métis, de telles approches peuvent être enracinées dans les principes suivants :
- Interconnexion du bien-être physique, émotionnel, mental, environnemental et spirituelRéférence 200;
- Importance des approches fondées sur les actifs et les forcesRéférence 196Référence 201Référence 202;
- Décolonisation des systèmes et des pratiques et prise en compte des répercussions historiques et continues de la colonisation et de la discrimination systémiqueRéférence 196Référence 203;
- Prise en compte réelle de multiples points de vue et création de liens entre les secteursRéférence 172;
- Reconnaissance des savoirs, de la culture et de l'expertise des Premières Nations, des Inuits et des MétisRéférence 128Référence 196.
La Déclaration des Nations Unies sur les droits des peuples autochtones (DNUDPA) peut fournir une feuille de route aux professionnels de la sécurité civile lorsqu'ils travaillent avec les communautés des Premières Nations, des Inuits et des MétisRéférence 22Référence 204. La DNUDPA s'ajoute à d'autres outils fondés sur les droits qui visent à protéger les droits inhérents et la dignité de tous les êtres humains (p. ex., droits inhérents et issus de traités, droits de la personne des Nations Unies, Comité pour l'élimination de la discrimination raciale)Référence 205Référence 206Référence 207. Les quatre thèmes de la DNUDPA qui suivent constituent les normes minimales nécessaires à la prospérité, à la dignité et au bien-être des peuples autochtones.
- Droit à l'autodétermination
L'autonomie dans la prise de décisions et l'autonomie gouvernementale peut aider à atténuer les effets néfastes des urgences de santé, comme la pandémie de COVID-19Référence 196. La DNUDPA réaffirme que les peuples autochtones ont le droit de décider ce qui est le mieux pour eux et leurs communautés, le droit de contrôler leurs propres structures gouvernementales et le droit de déterminer leur propre développement politique, culturel, social et économiqueRéférence 22Référence 204. Il peut s'agir de communautés des Premières Nations, des Inuits et des Métis qui prennent le contrôle des systèmes de sécurité civile, qui en assurent la direction conjointe ou qui collaborent avec ces systèmes. Bien que des mesures d'autonomie gouvernementale liées à la sécurité civile sont mises en œuvre à l'échelle du Canada (voir l'encadré « Exemples d'autodétermination des Premières Nations, des Inuits et des Métis en situation d'urgence »), il reste des lacunes en matière de ressources et des enjeux de territoires de compétence pouvant empêcher les communautés autochtones d'atteindre l'autonomie gouvernementale complèteRéférence 45Référence 154Référence 208Référence 209.
Ces enjeux de territoires peuvent avoir des répercussions différentes sur les communautés des Premières Nations, des Inuits et des Métis. En raison des paramètres de la Loi sur les Indiens, les communautés des Inuits et des Métis ne disposent pas des mêmes types de processus conjoints de gouvernance de la sécurité civile que les communautés des Premières NationsRéférence 210. Les accords sur l'autonomie gouvernementale des Métis sont négociés en vertu de l'Accord Canada-Nation métisse de 2017, mais la planification de la sécurité civile ne bénéficie pas de ressources suffisantesRéférence 154. Les cinq traités modernes entre les Inuits et la Couronne énoncent divers accords de gouvernance et des droits des Inuits relativement aux terres et aux ressources, mais la sécurité civile n'est pas mentionnéeRéférence 211. Les communautés des Inuits et des Métis comptent plutôt sur les services d'urgence et de santé publique des provinces, des territoires et des municipalités. Dans certaines communautés comptant des Premières Nations, des Inuits ou des Métis, les Premières Nations peuvent être autonomes, mais les Inuits et les Métis relèvent des municipalités en cas d'urgence. De même, les populations autochtones en milieu urbain relèvent de la compétence des provinces, des territoires et des municipalités pour les services d'urgence. Les organisations autochtones en milieu urbain, comme les centres d'amitié, comblent les lacunes en matière de services et de territoires de compétence étant donné l'absence de ressources dédiées à la sécurité civile. Puisque 44 % des Autochtones au Canada vivent dans de grands centres urbains, il existe un besoin continu de soutenir des politiques et des pratiques de sécurité civile pertinentes sur le plan culturel auprès de ces populationsRéférence 212Référence 213Référence 214.
Exemples d'autodétermination des Premières Nations, des Inuits et des Métis en situation d'urgence
Premières Nations
L'Assemblée des Premières Nations plaide pour que les communautés des Premières Nations puissent assumer le contrôle de leur propre sécurité civile et obtenir un financement comparable aux services municipauxRéférence 215. Les récents efforts de défense des intérêts dans ce domaine comprennent la promotion de l'élaboration de politiques de sécurité civile dirigés par les Premières Nations et l'assurance que toutes les politiques, tous les processus et toutes les procédures de sécurité civile de Services aux Autochtones Canada tiennent compte de la représentation et de la contribution régionales des Premières Nations. Au moment de la rédaction du présent rapport, un plan stratégique était en cours d'élaboration. L'objectif est que les communautés des Premières Nations deviennent entièrement autonomes dans le contrôle et l'élaboration de leurs propres programmes de sécurité civile en partenariat avec les gouvernements fédéral, provinciaux et territoriaux, ainsi qu'avec les organisations régionales de sécurité civile.
Le British Columbia First Nations Leadership Council, le gouvernement de la Colombie-Britannique et le gouvernement du Canada ont signé en 2019 un protocole d'entente reconnaissant les dirigeants et les communautés des Premières Nations « en tant que partenaires à part entière de la gouvernance et des activités de sécurité civile »Référence 216.Toujours en Colombie-Britannique, la Nation nisga'a est un exemple de communauté des Premières Nations qui est responsable de la sécurité civile sur son territoire. Cela comprend un plan de sécurité civile, ainsi que des plans spécifiques pour chacun de ses quatre villagesRéférence 154Référence 217Référence 218.
Inuits
Dans le cadre de la Stratégie nationale inuite sur les changements climatiques, l'Inuit Tapiriit Kanatami a élaboré un cadre complémentaire intitulé Working Better Together: Collaborating with Inuit on Climate Actions in Inuit Nunangat - A Framework for Governmental and Non-governmental Bodies to Take Action on Climate Change (Mieux travailler ensemble en collaboration avec les Inuits sur les mesures de lutte contre les changements climatiques dans l'Inuit Nunangat - Cadre à l'intention des organismes gouvernementaux et non gouvernementaux pour lutter contre les changements climatiques)Référence 219. Le cadre sert de guide aux partenaires pour favoriser des partenariats significatifs qui font progresser la lutte contre les changements climatiques dirigée par les InuitsRéférence 219. Il préconise la valorisation des contributions de haut niveau des Inuits en matière de politique climatique et la prise de décisions autodéterminées, reconnaissant les Inuits en tant que détenteurs de droits et de savoirs, et la compréhension commune de la gouvernance inuite et des principes fondamentaux pour une mobilisation significative.
Métis
Le Ralliement national des Métis (RNM) a souligné les lacunes dans la sécurité civile pour les communautés métisses et préconise des ressources adéquates, appropriées et durables pour appuyer les services dédiés aux Métis et les mesures intersectorielles dirigées par les Métis sans obstacle fiscal ni administratifRéférence 154. Le RNM a également demandé un changement de perspective au-delà du territoire comme point de référence étant donné la dispersion géographique et la gouvernance des communautés métisses; un financement adéquat pour l'engagement de nation à nation; ainsi que du financement, des services et des recherches en matière de sécurité civile dédiés aux Métis et fondés sur les principes d'autodétermination et de développement conjointRéférence 154. En juin 2023, lors du Sommet annuel de la Couronne et de la Nation métisse, la présidente du RNM et le premier ministre du Canada ont ciblé la sécurité civile comme une priorité officielle pour la collaboration de gouvernement à gouvernementRéférence 220.
- Droit à l'identité culturelle
Le lien avec l'identité culturelle est un facteur de protection pour les peuples autochtones, et les pratiques culturelles traditionnelles peuvent favoriser l'adaptation et la guérisonRéférence 123Référence 137Référence 139Référence 140. La DNUDPA stipule que les peuples autochtones sont égaux à tous les autres peuples et ont droit à leurs pratiques, leur culture, leurs traditions et leurs savoirs traditionnelsRéférence 22. Les savoirs autochtones ont été reconnus pour leur contribution essentielle à la protection de l'environnement, à l'action climatique et à la gestion des risques de certains aléas (comme les pratiques de gestion forestière qui réduisent le risque de feux de forêt) Référence 197Référence 221Référence 222Référence 223. Le Cadre de Sendai, dont le Canada est signataire, reconnaît l'importance de cette approche et met l'accent sur l'importance de l'intégration des connaissances et des pratiques traditionnelles, autochtones et locales dans l'évaluation des risques de catastrophe et l'élaboration et la mise en œuvre de mesures adaptéesRéférence 10. Malgré cela, l'intégration des savoirs autochtones dans la sécurité civile ne s'est pas faite rapidementRéférence 139Référence 222Référence 224.
Bien qu'il y ait de nombreuses nations diversifiées au Canada, et que chacune soit la mieux placée pour éclairer et diriger des initiatives de sécurité civile adaptées à la culture et sécuritaires pour ses propres communautés, les professionnels de la sécurité civile doivent tenir compte de plusieurs aspectsRéférence 128Référence 209Référence 225Référence 226Référence 227Référence 228 :
- Mettre en œuvre une formation sur la sécurité culturelle tenant compte des traumatismes, y compris une formation sur les effets de la colonisation et des traumatismes intergénérationnels, pour les bénévoles, les intervenants et les représentants du gouvernement;
- Rechercher un leadership autochtone pour intégrer les considérations culturelles aux activités de planification et d'intervention, et évaluer les pratiques de sécurité civile;
- Accorder de la valeur aux lieux culturels et historiques au moment d'établir les priorités dans l'allocation des ressources d'intervention d'urgence;
- Reconnaître la diversité culturelle des communautés;
- Accorder la priorité à la continuité culturelle pendant le rétablissement après une situation d'urgence;
- Intégrer les pratiques de guérison traditionnelles, les guérisseurs traditionnels et les détenteurs du savoir.
L'inventaire des capacités autochtones en sécurité civile est un exemple d'une approche adaptée à la culture, inclusive et durable (voir l'encadré « Projet d'inventaire des capacités autochtones en sécurité civile »).
Projet d'inventaire des capacités autochtones en sécurité civileRéférence 229Référence 230
L'Assemblée des Premières Nations et Sécurité publique Canada dirigent conjointement le projet d'inventaire des capacités autochtones en sécurité civile depuis 2017, avec le soutien et la contribution d'autres représentants autochtones, ainsi que des provinces, des territoires et des partenaires de la sécurité civile. L'inventaire dresse la carte des risques, des capacités, des priorités, des besoins et des lacunes en matière de sécurité civile dans les communautés des Premières Nations, des Inuits et des Métis partout au Canada. Cette initiative reconnaît la valeur des savoirs autochtones et constitue une occasion pour les communautés autochtones d'orienter une approche culturellement adaptée de la sécurité civile.
- Droit au consentement préalable, donné librement et en connaissance de cause
La DNUDPA réaffirme que les peuples autochtones ont le droit d'être consultés et de participer au processus décisionnel sur toutes les questions qui les touchentRéférence 22. Les Premières Nations, les Inuits et les Métis sont autonomes et ont des ententes locales et territoriales uniques sur la façon de faire face aux urgences et de protéger leurs terres et leurs territoires. Cela comprend des renseignements précieux sur les conditions environnementales et les pratiques traditionnelles et culturelles qui peuvent compléter et éclairer les interventions d'urgenceRéférence 123Référence 197Référence 221Référence 222Référence 231. L'intégration des savoirs autochtones dans la sécurité civile exige la collaboration et la mobilisation respectueuse, ainsi que l'application d'une approche fondée sur les distinctions qui reflète l'identité nationale des Premières Nations, des Inuits et des Métis et leurs cultures, contextes, systèmes de connaissances et priorités en matière de sécurité civile. En ce qui concerne la sécurité civile, les peuples autochtones ont le droit de ne pas être retirés de leurs terres ou relocalisés par la force sans leur consentement préalable, donné librement et en connaissance de cause. Cela comprend le droit de prendre des décisions sur les évacuations d'urgence sans pression et d'être indemnisé pour leur relocalisation, avec la possibilité de retourner sur leurs terres, si possibleRéférence 22. Selon un rapport de la vérificatrice générale de 2022, les principaux problèmes liés à l'évacuation n'ont pas été réglés, incluant l'accès aux services essentiels de santé et de santé mentale, ainsi que les besoins et les priorités des aînés, des femmes et des jeunesRéférence 83.
- Protection contre la discrimination
Comme l'indique la DNUDPA, les peuples autochtones ont le droit d'être en sécurité et à l'abri de la discriminationRéférence 22. Cela comprend l'absence de politiques ou de mesures discriminatoires pendant les efforts de sécurité civile, ainsi qu'un financement, des services et des ressources suffisants. Il faut déployer des efforts de sécurité civile culturellement sécuritaires et assurer la continuité culturelle pendant le rétablissement d'une situation d'urgence (voir l'encadré « Déclaration d'engagement conjointe pour promouvoir la sécurité culturelle et l'humilité de la Régie de santé des Premières Nations et la Sécurité civile de la Colombie-Britannique »).
On a demandé aux gouvernements d'offrir une formation sur la sécurité culturelle et de sensibiliser les gens au racisme et à la discrimination tout au long du continuum de la gestion des urgencesRéférence 231Référence 232Référence 233. De plus, les gouvernements non autochtones responsables de la sécurité civile avec les communautés des Premières Nations, des Inuits et des Métis peuvent travailler à la décolonisation des structures décisionnelles. Ce travail nécessite de véritables partenariats entre les gouvernements et les communautés des Premières Nations, des Inuits et des Métis fondés sur la confiance, le respect et la compréhension mutuelle, et qui priorisent les besoins et les points de vue des peuples autochtonesRéférence 22.
Déclaration d'engagement conjointe pour promouvoir la sécurité culturelle et l'humilité de la Régie de la santé des Premières Nations et la Sécurité civile de la Colombie-Britannique
En mai 2019, la Régie de la santé des Premières Nations et Emergency Management and Climate Readiness (anciennement Emergency Management BC) en Colombie-Britannique ont signé la Déclaration d'engagement conjointe pour promouvoir la sécurité culturelle et l'humilité dans les services de sécurité civile pour les Premières Nations de la Colombie-Britannique. L'humilité culturelle est un processus d'autoréflexion qui dure toute la vie afin de comprendre les préjugés personnels et systémiques et d'établir et de maintenir des relations mutuellement respectueuses avec les peuples autochtonesRéférence 234. La sécurité culturelle est fondée sur un engagement respectueux qui reconnaît les déséquilibres de pouvoir et s'efforce de les corrigerRéférence 234.
La déclaration repose sur les principes directeurs suivants : L'humilité culturelle permet d'établir des relations fondées sur la confiance et le respect mutuels et favorise la sécurité culturelle; la sécurité et l'humilité culturelles doivent être comprises, adoptées et mises en pratique à tous les niveaux du système de services d'urgence, y compris au niveau de la gouvernance, de l'organisation et de la pratique individuelle; et nous aurons atteint la sécurité culturelle lorsque les Premières Nations et les peuples autochtones nous le diront. L'application de ces principes comprend des conversations ouvertes et honnêtes, la détermination et l'élimination des obstacles, ainsi que l'élaboration et la mise en œuvre de stratégies et de plans de travail en matière de sécurité culturelle et d'humilité à de multiples niveaux pour évaluer les progrèsRéférence 234. La déclaration décrit un plan visant à intégrer la sécurité culturelle et l'humilité dans la formation, les politiques et les pratiques de sécurité civile et de préparation aux changements climatiquesRéférence 234.
Partie 4 : Application des mesures de promotion de la santé au continuum de la gestion des urgences
« Beaucoup des efforts en promotion de la santé ne sont pas encore vraiment institutionnalisés. Si vous voulez que quelque chose soit là en situation d'urgence, il faut le mettre en place lorsqu'il n'y a pas d'urgence. En fait, il faut faire de la promotion de la santé une part légitime, financée et professionnalisée de ce que nous faisons. »
Dans les prochaines sections, les mesures de promotion de la santé sont appliquées aux quatre composantes du continuum de la gestion des urgences. Ces mesures visent à établir des politiques publiques saines, à créer des environnements favorables et à renforcer l'action communautaire, parallèlement aux principes généraux d'équité et de justice (voir la figure 8). Une trousse d'outils de promotion de la santé pouvant être appliqués à l'ensemble des processus de sécurité civile se trouve à l'annexe A.
Les approches de promotion de la santé utilisées dans l'un ou l'autre des volets de la sécurité civile, qui se chevauchent, peuvent faciliter l'action tout au long du continuum. Par exemple, investir dans l'infrastructure sociale communautaire pour la prévention et l'atténuation peut aider à faire en sorte que les organismes communautaires disposent des ressources nécessaires pour collaborer à des plans de préparation qui tiennent compte du contexte local. Ces mesures aident ensuite à établir des relations et des liens de confiance entre les systèmes d'urgence officiels et les communautés, qui peuvent être mobilisés pour assurer une intervention rapide et efficace en cas d'urgence.

Figure 8 - Équivalent textuel
Au centre de la figure se trouve le continuum de la gestion des urgences. Ce diagramme de cercles concentriques illustre les quatre composantes du continuum de la gestion des urgences (de l'extérieur, vers l'intérieur) : Prévention et atténuation, préparation, intervention et rétablissement.
Chaque composante du continuum de la gestion des urgences est appuyée par les exemples de mesures de promotion de la santé suivants :
Prévention et atténuation :
- Agir sur les facteurs des urgences et les déterminants de la santé
- Redéfinir la résilience communautaire pour tenir compte de l'équité et du pouvoir
- Renforcer l'infrastructure sociale et soutenir le leadership communautaire
Préparation :
- Se préparer à adopter des politiques publiques saines en situation d'urgence
- Établir des partenariats communautaires inclusifs
- Intégrer l'équité à la planification
Intervention :
- Créer des environnements favorables pour promouvoir la santé et permettre les changements de comportement
- Mobiliser les communautés pour renforcer la confiance et la cohésion sociale
- Intégrer l'équité dans les processus d'intervention
Rétablissement :
- Renforcer la résilience lors du rétablissement
- Promouvoir un rôle continu pour les communautés
- Améliorer les efforts futurs de préparation et d'intervention
Prévention et atténuation
Pour prévenir et atténuer les situations d'urgence, il faut prendre des mesures pour réduire la probabilité des aléas, l'ampleur de leurs effets et la répartition inéquitable des ressources nécessaires pour la prévention, l'intervention et le rétablissement. En portant attention aux déterminants de la santé et à la résilience axée sur la communauté, en mettant l'accent sur l'infrastructure sociale et le leadership communautaire, la promotion de la santé peut contribuer à cet effort (voir la figure 9).
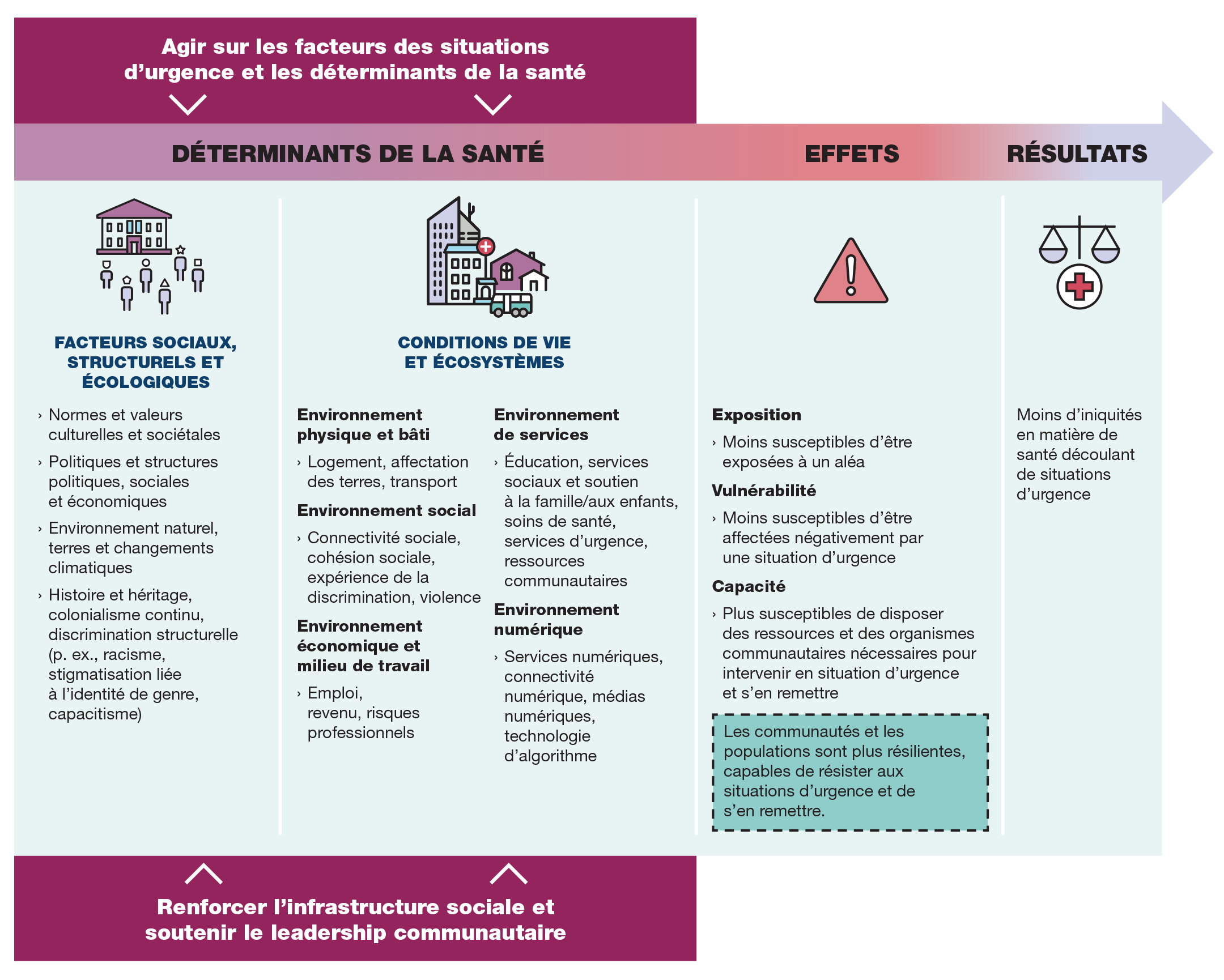
Figure 9 - Équivalent textuel
Cette figure décrit les trajectoires vers l'amélioration des déterminants de la santé et de l'infrastructure sociale pour renforcer la résilience et réduire les effets inéquitables des situations d'urgence sur la santé. De gauche à droite, la figure illustre les déterminants de la santé, les effets et les résultats. De gauche à droite, la figure décrit les éléments suivants :
Facteurs sociaux, structurels et écologiques :
- Normes et valeurs culturelles et sociétales
- Politiques et structures politiques, sociales et économiques
- Environnement naturel, terres et changements climatiques
- Histoire et héritage, colonialisme continu, discrimination structurelle (p. ex., racisme, stigmatisation liée à l'identité de genre, capacitisme)
Conditions de vie et écosystèmes :
- Environnement physique et bâti (p. ex., logement, affectation des terres, transport)
- Environnement social (p. ex., connectivité sociale, cohésion sociale, expérience de la discrimination, violence)
- Environnement économique et milieu de travail (p. ex., emploi, revenu, risques professionnels)
- Environnement de services (p. ex., éducation, services sociaux et soutien à la famille/aux enfants, soins de santé, services d'urgence, ressources communautaires)
- Environnement numérique (p. ex., services numériques, connectivité numérique, médias numériques, technologie d'algorithme)
Les flèches au-dessus et au-dessous des déterminants de la santé illustrent l'action sur les facteurs des situations d’urgence et les déterminants de la santé ainsi que le renforcement de l'infrastructure sociale et le soutien au leadership communautaire.
Les effets de ces mesures comprennent notamment ce qui suit :
- Exposition : Moins susceptibles d'être exposées à un aléa
- Vulnérabilité : Moins susceptibles d'être affectées négativement par une situation d'urgence
- Capacité : Plus susceptibles de disposer des ressources et des organismes communautaires nécessaires pour intervenir en situation d'urgence et s'en remettre
Il en résulte que les communautés et les populations sont plus résilientes, capables de résister aux situations d'urgence et de s'en remettre. Ces mesures ont pour résultat de réduire les iniquités en matière de santé découlant de situations d'urgence.
Source : Figure adaptée de Blumenshine et al., Pandemic Influenza Planning in the United States from a Health Disparities Perspective (en anglais seulement) (2008); Organisation panaméricaine de la Santé, Sociétés justes : Équité en santé et vie digne. Rapport de la Commission de l'Organisation panaméricaine de la Santé sur l'équité et les inégalités en santé dans les Amériques (2019); Agence de la santé publique du Canada, Rapport de l'administratrice en chef de la santé publique du Canada sur l'état de la santé publique au Canada 2022 : Mobiliser la santé publique contre les changements climatiques au Canada (2022).
En tant que secteur, la sécurité civile prend déjà des mesures pour renforcer la prévention et l'atténuationRéférence 165Référence 235. Cette réorientation est mise de l'avant dans la Stratégie de sécurité civile pour le Canada : Vers un 2030 marqué par la résilience, qui prévoit un investissement accru dans les mesures d'atténuation afin de prévenir les situations d'urgence ou d'en réduire les effets, comme la construction de voies d'écoulement ou la modification des codes du bâtiment pour y inclure des exigences en matière de climatisationRéférence 2. La prévention et l'atténuation font également partie des plans d'action climatiques du Canada, dont Un environnement sain et une économie saine, le Plan de réduction des émissions pour 2030 et la Stratégie nationale d'adaptationRéférence 236Référence 237. Elles s'inscrivent aussi en priorité dans le rôle de la santé publique en sécurité civile, en particulier dans le cadre des récentes publications sur la COVID-19 qui exigent des mesures pour prévenir et atténuer les effets de futures pandémiesRéférence 8Référence 238.
Agir sur les facteurs des situations d'urgence et les déterminants de la santé
« La préparation aux situations d'urgence en cas de chaleur extrême ou de fumée causée par des feux de forêt doit comprendre des politiques sur la qualité de l'air et le logement. Il est naturel d'intégrer ces piliers à notre planification d'urgence. Cela devient davantage un exercice en amont, pas seulement une intervention. »
Les facteurs environnementaux qui augmentent l'exposition et la vulnérabilité aux aléas comprennent les changements climatiques, les changements d'affectation des terres et la perte de biodiversitéRéférence 4. Le Groupe d'experts intergouvernemental sur l'évolution du climat a cerné plusieurs activités d'atténuation clés pour réduire les émissions de gaz à effet de serre, y compris une réduction substantielle de l'utilisation des combustibles fossiles, une plus grande efficacité énergétique et une meilleure conservation de l'énergie, l'utilisation de véhicules électriques alimentés par de l'électricité à faibles émissions, l'utilisation prioritaire d'énergie et de matériaux durables ainsi que l'augmentation de l'absorption et du stockage du carboneRéférence 7Référence 239.
L'adoption d'une approche « Une seule santé » pourrait contribuer à atténuer les effets de ces facteursRéférence 240. Il s'agit d'une approche de collaboration, intersectorielle et multidisciplinaire visant à optimiser les résultats sur la santé et qui reconnaît l'interconnexion entre les humains, les animaux, les plantes et leur environnement communRéférence 241. Pour la sécurité civile, l'approche « Une seule santé » est particulièrement pertinente pour la prévention et l'atténuation des maladies zoonotiques émergentes qui pourraient mener à des pandémiesRéférence 240Référence 242.
« La promotion de la santé peut être plus efficace à l'échelle de la population et de ses politiques. Une partie du travail qui doit être fait pour se préparer aux pandémies concerne en fait les interventions à l'échelle de la population. Les changements climatiques en sont un bon exemple, comme la fumée qui est encore là aujourd'hui. Vous pouvez essayer d'aider les gens ou de prévenir l'arrivée de la fumée. Nous devons faire les deux… mais le travail de prévention doit être transformateur. »
Une approche de promotion de la santé met de l'avant les mesures susmentionnées sur les déterminants environnementaux, ainsi que les mesures visant à appuyer les conditions préalables à une bonne santé, soit la paix, le logement, l'éducation, l'alimentation, le revenu, un écosystème stable, des ressources durables, la justice sociale et l'équitéRéférence 169. Ces conditions préalables et celles qui sont à la base de la résilience se recoupent (pour un exemple, voir l'encadré « Le logement est un levier d'intervention important »)Référence 243Référence 244Référence 245.
Le logement est un levier d'intervention important
Le logement peut offrir une protection essentielle en situation d'urgence. Un logement inadéquat peut également présenter des risques, en particulier pour les personnes en situation d'itinérance ou qui vivent dans des refugesRéférence 246Référence 247Référence 248. Les personnes qui vivent dans des établissements de soins de longue durée, des logements surpeuplés et des établissements correctionnels peuvent éprouver des difficultés supplémentairesRéférence 249Référence 250Référence 251Référence 252Référence 253. Les mesures favorisant la résilience en matière de logement doivent être multidimensionnelles et ancrées dans des politiques publiques saines, des environnements favorables et l'action communautaireRéférence 104Référence 254Référence 255.
Politiques publiques saines : Les politiques de l'approche « Logement d'abord » sont un exemple de politique publique saine axée sur le logement qui pourrait contribuer à la résilience en situation d'urgenceRéférence 254Référence 256. Ces politiques accordent la priorité à l'accès à un logement permanent sans conditions ni obstacles (p. ex., santé mentale ou traitement contre la toxicomanie), avec des mesures de soutien supplémentaires au besoin. Tout ceci pourrait aider à réduire l'exposition aux aléas comme des conditions météorologiques extrêmes ou des pandémies.
Environnements favorables : Les quartiers sont un élément important d'un logement de bonne qualité. L'augmentation des espaces verts ou de la mobilité dans les quartiers sont des exemples de la façon dont les interventions liées aux environnements favorables peuvent réduire les risques et l'exposition aux aléasRéférence 7. Ces aspects du milieu bâti peuvent offrir des co-bénéfices, y compris l'atténuation des changements climatiques et la réduction de l'exposition aux températures extrêmes.
Action communautaire : Les initiatives de développement communautaire et de défense des intérêts menées par des associations de résidents ou de locataires sont des exemples d'actions communautaires liées au logement. Cela pourrait comprendre des mesures dans les grands immeubles d'habitation pour renforcer la confiance et la cohésion sociale dans le but d'aider les résidents à collaborer pour répondre aux besoins pressants en cas d'urgence (p. ex., s'assurer que les personnes qui vivent seules vont bien)Référence 257.
Puisque les déterminants de la santé influencent de façon générale la santé des personnes et des communautés, les interventions ciblant ces déterminants offrent des co-bénéfices potentiels pour tous les aléas et même au-delà des situations d'urgenceRéférence 7Référence 34.
Le fait de mettre l'accent sur les co-bénéfices favorise l'efficacité et les avantages économiques, mais aide également à renforcer la résilience face aux aléas concomitants. Par exemple, le double impact de la COVID-19 et des vagues de chaleur ont remis en question les interventions typiques de la santé publique. En effet, l'utilisation des centres climatisés était limitée par les préoccupations liées à la COVID-19, et les exigences en matière de distanciation physique pouvaient empêcher des familles ou des voisins d'entrer en contact avec des personnes présentant des risques plus élevés liés à la chaleurRéférence 105. Une optique de promotion de la santé pourrait aider à cerner les occasions de promouvoir la santé et le bien-être pendant ces crises. Par exemple, préconiser des changements au milieu bâti afin d'accroître l'accès à des espaces verts ombragés, ce qui pourrait aider à réduire les effets de la chaleur urbaine et favoriser la distanciation physique chez les personnes qui cherchent à se mettre à l'abri du soleilRéférence 105.
Le partage des connaissances sur les mesures à prendre pour favoriser les conditions propices à une bonne santé est un rôle potentiel important pour les experts en promotion de la santé travaillant dans le domaine de la sécurité civile. Une étude qualitative menée auprès des gestionnaires en sécurité civile et des directeurs de services sociaux au Canada a permis de constater qu'on reconnaît l'importance de tenir compte des déterminants sociaux de la santé pour améliorer la sécurité civile et que l'on souhaite mettre l'accent sur la prévention, mais qu'on ne sait pas comment s'y prendreRéférence 166.
Redéfinir la résilience communautaire pour tenir compte de l'équité et du pouvoir
Les communautés sont au cœur de la sécurité civile, car les expositions aux aléas et leurs effets se produisent à l'échelle locale, et les premiers répondants en cas d'urgence sont généralement des intervenants locauxRéférence 17Référence 258. Les communautés peuvent également être le centre des efforts de renforcement de la résilience. Bien que la résilience soit déjà une priorité dans la sécurité civile, la promotion de la santé peut apporter d'autres idées et façons de définir et soutenir la résilience axée sur la communauté.
À l'échelle communautaire, la résilience aux situations d'urgence est généralement axée sur la capacité de s'adapter aux perturbations causées par un aléa et de continuer de fonctionner en misant sur la persévérance, la capacité de récupération et l'adaptationRéférence 2Référence 258. De nombreux cadres d'indicateurs ont été élaborés pour mesurer les éléments de la résilience communautaireRéférence 243Référence 244Référence 259Référence 260Référence 261. Différentes mesures répondent à différents besoins. Certaines mesures sont axées sur l'évaluation du point de départ et des progrès réalisés en matière de résilience communautaire, alors que d'autres visent davantage à appuyer la planification d'urgence en fonction des caractéristiques communautairesRéférence 243Référence 244Référence 259Référence 260Référence 261. Par exemple, les indicateurs qui tiennent compte de l'âge des membres de la communauté peuvent aider à déterminer les besoins particuliers dans cette communauté, mais ne sont pas utilisés pour évaluer l'évolution de la résilience de la communauté après une interventionRéférence 259.
Les indicateurs qui reposent sur des données quantitatives provenant d'ensembles de données existants (p. ex., le revenu) peuvent être utiles pour mesurer les différences entre les communautés et au fil du temps. Les indicateurs élaborés à l'échelle locale peuvent fournir davantage de données contextuelles pour comprendre les expériences communautaires et les soutenir (p. ex., la confiance)Référence 243. Les mesures composites qui utilisent des données géographiques quantitatives et cartographiées sont également populaires, quoique critiquées, car jugées réductrices et parce qu'elles laisseraient entendre que la résilience est statiqueRéférence 262. Certaines mesures sont des agrégats de caractéristiques individuelles au sein d'une communauté (p. ex., le pourcentage de personnes vivant dans des habitations à logements multiples), tandis que d'autres reflètent la communauté dans son ensemble (p. ex., la présence et la nature de l'infrastructure locale).
Un examen systématique de la résilience communautaire à l'égard des catastrophes a permis de déterminer les éléments de base possibles, ce qui comprend les connaissances locales, les réseaux et les relations communautaires, la communication, la santé, la gouvernance et le leadership, les ressources, l'investissement économique, le niveau de préparation et l'état d'esprit (voir le Tableau 1. « Éléments de base possibles de la résilience communautaire face aux catastrophes »)Référence 263. Il reste du travail à faire pour déterminer la pertinence et l'applicabilité de ces éléments dans différents contextes.
| Élément de la résilience communautaire face aux catastrophes | Détails et/ou sous-éléments |
|---|---|
| Connaissances locales | Base de connaissances factuelle de la communauté, ce qui comprend la connaissance des vulnérabilités locales aux catastrophes et des éléments de préparation Formation et sensibilisation, notamment le renforcement des capacités liées aux interventions d'urgence Efficacité et autonomisation collectives, ce qui comprend une croyance commune en la capacité d'une communauté à surmonter les effets d'une catastrophe |
| Réseaux et relations communautaires | Liens et relations sociales dans la communauté Cohésion, ce qui comprend la confiance et les valeurs communes |
| Communication | Communication efficace, dont une infrastructure de communication solide Communication efficace des risques, y compris la compréhension des normes communautaires et du contexte social Systèmes de communication en situation de crise qui peuvent fournir des renseignements à jour à la communauté en cas d'urgence |
| Santé | Santé physique et mentale préexistante des membres de la communauté Capacité de maintenir la prestation de services de santé de qualité pendant et après une situation d'urgence |
| Gouvernance et leadership | Infrastructure et services, y compris la capacité d'intervenir de façon efficace, efficiente et rapide pendant et après une situation d'urgence Participation et soutien du public, y compris la participation locale à la planification, à l'intervention et au rétablissement en situation d'urgence |
| Ressources | Ressources naturelles, physiques, humaines, financières et sociales adéquates et accessibles |
| Investissement économique | Répartition des ressources financières après une catastrophe Investissements pour reconstruire l'économie locale |
| Niveau de préparation | Achèvement des plans de préparation, des évaluations des risques et des exercices pratiques |
| État d'esprit | Attitudes et sentiments face à l'incertitude, avec des concepts clés comme l'espoir et l'adaptabilité |
Des experts au Canada ont formulé des critiques et reconceptualisé la résilience de manière pertinente pour la promotion de la santé. Ils ont fait remarquer que les définitions de la résilience peuvent être axées sur l'autonomie et le statu quo, plutôt que sur des questions de pouvoir, de justice et d'équitéRéférence 192Référence 264Référence 265. Des experts autochtones ont souligné « l'injuste nécessité » de la résilience chez les peuples autochtones, attirant l'attention sur les ravages de la colonisation et les injustices sociales, économiques, environnementales et politiques qui y sont associéesRéférence 266. De plus, ils ont insisté sur la façon dont l'accent mis sur la résilience peut rediriger la responsabilité du gouvernement vers les individus et ont demandé de nouvelles conceptualisations de la résilience axées sur les forces des communautés autochtones et le savoir culturelRéférence 201. Ces critiques ont été réitérées relativement à d'autres communautés qui font face à des risques différentielsRéférence 267Référence 268Référence 269Référence 270.
Des chercheurs ont récemment introduit le concept de résilience axée sur la communautéRéférence 191Référence 245Référence 271. Tandis que la résilience communautaire est souvent utilisée pour refléter la capacité de faire face aux urgences, la résilience axée sur la communauté offre une approche tous risques plus proactive. Elle met l'accent sur le ressourcement durable et équitable, ainsi que sur le partenariat avec les communautés pour améliorer globalement la santé et le bien-être communautairesRéférence 191Référence 245Référence 271. Les ressources dont les communautés ont besoin pour contribuer à la mise en œuvre des principales activités de préparation et d'intervention en cas d'urgence peuvent être considérées comme des éléments de la résilience communautaire. En revanche, la résilience axée sur la communauté définit une approche de partage du pouvoir avec la communauté. Il s'agit de fournir des ressources de façon équitable afin que les communautés puissent déterminer et mettre en œuvre des mesures qui renforcent leur bien-être, en fonction de leurs propres priorités. Une perspective de la résilience axée sur la communauté aiderait à renforcer les éléments de la résilience communautaire. Une telle approche va également au-delà de ces éléments de résilience pour aborder la répartition inéquitable des risques et des ressources entre les communautésRéférence 191Référence 245Référence 271.
Renforcer l'infrastructure sociale et soutenir le leadership communautaire
« Nous avons beaucoup de contrôle au sein de notre organisation, mais ce n'est pas là qu'il y a beaucoup de catastrophes et d'interventions. Elles sont dans les communautés. Nous devons travailler avec les services sociaux d'urgence, avec les municipalités. Comment pouvons-nous établir ces relations? Comment pouvons-nous travailler plus étroitement avec eux? Comment pouvons-nous les appuyer dans leurs efforts de promotion de la santé? »
Dans le cadre de la sécurité civile, les mesures proactives de prévention et d'atténuation sont souvent axées sur l'infrastructure, en particulier l'infrastructure matérielle liée aux activités structurelles (p. ex., égouts pluviaux, réseaux électriques) ou non structurelles (p. ex., codes du bâtiment)Référence 2Référence 245. Une optique de promotion de la santé appuie et encourage une optique qui intègre également l'infrastructure sociale. L'infrastructure sociale est un terme général qui désigne les organismes (p. ex., les organisations locales, les organismes de services sociaux), les espaces (p. ex., les parcs) et les services (p. ex., les services de garde d'enfants) au sein d'une communauté. Cela comprend la façon dont ces ressources permettent de bâtir et de soutenir les communautés grâce à la prestation de services, aux liens sociaux et à l'engagement communautaireRéférence 245Référence 272Référence 273.
L'infrastructure sociale d'une communauté est composée d'un large éventail d'organisations, chacune ayant un rôle potentiel à jouer en situation d'urgence et dans la résilience axée sur la communautéRéférence 191Référence 245. Cela comprend les organismes axés sur les services sociaux, les loisirs et les arts, l'aide mutuelle locale et/ou le développement communautaire (voir la figure 10)Référence 245. Les organismes communautaires ont un large éventail de fonctions essentielles. Par exemple, les organismes qui offrent des services aux nouveaux arrivants fournissent du soutien à l'établissement dans des domaines comme la formation linguistique, l'éducation, l'emploi, le logement, les soins de santé et la création de liens communautairesRéférence 274Référence 275. Ces services sont particulièrement importants dans le contexte actuel, puisqu'en 2021, 23 % de la population est, ou a déjà été, un immigrant ou un résident permanent au CanadaRéférence 276. Il s'agit de la proportion la plus élevée parmi les pays du G7 et la plus élevée depuis la ConfédérationRéférence 276.

Figure 10 - Équivalent textuel
La figure est un tableau, avec des colonnes pour les types d'organismes communautaires, des exemples de ce type, la structure de gouvernance et le rôle de chacun dans la résilience axée sur la communauté.
Type d'organisme communautaire : Services communautaires
- Exemples : Bibliothèques publiques, centres récréatifs, services de santé publique, écoles.
- Structure de gouvernance : Les organisations comptant plusieurs directions générales, ainsi qu'une gouvernance et une prise de décision centralisées pourraient ne pas être en mesure de faciliter les initiatives communautaires locales.
- Rôle dans la résilience axée sur la communauté : Peuvent servir d'intermédiaire entre les systèmes officiels et les communautés; disposent souvent de grandes installations locales qui peuvent être utilisées pour les activités de préparation et d'intervention.
Type d'organisme communautaire : Organismes de services sociaux
- Exemples : Banques alimentaires, centres d'emploi, services d'immigration, aide juridique, centres d'orientation.
- Structure de gouvernance : Gouvernance généralement locale ou centralisée; l'accent est mis sur la satisfaction des besoins individuels urgents.
- Rôle dans la résilience axée sur la communauté : Rôle essentiel dans le soutien des personnes et des familles ayant des besoins chroniques ou aigus; l'accent est généralement mis sur l'individu plutôt que sur la facilitation de l'action collective.
Type d'organisme communautaire : Organismes axés sur les intérêts
- Exemples : Organismes artistiques, ligues sportives récréatives, programmes parascolaires.
- Structure de gouvernance : Gouvernance généralement locale ou centralisée; l'accent est mis sur le soutien des intérêts communs.
- Rôle dans la résilience axée sur la communauté : Peuvent jouer un rôle important dans l'intervention, mais ne se concentrent généralement pas sur une action communautaire plus vaste.
Type d'organisme communautaire : Organisations locales
- Exemples : Réseaux d'aide mutuelle, groupes de soutien par les pairs, organismes confessionnels, associations de résidents et de quartiers, organisations urbaines autochtones.
- Structure de gouvernance : Enracinées au niveau local; la gouvernance pourrait être formelle ou informelle; pourraient être axées sur les besoins urgents, l'organisation communautaire ou la défense des droits.
- Rôle dans la résilience axée sur la communauté : Essentielles à la résilience axée sur la communauté, liens étroits avec les connaissances locales et les leaders communautaires.
Type d'organisme communautaire : Organismes de développement communautaire
- Exemples : Centres de ressources de quartier.
- Structure de gouvernance : Gouvernance et prise de décision fondées sur la communauté, en mettant l'accent sur la participation locale et des résidents, processus et capacité locale en place pour proposer des solutions communautaires aux problèmes locaux.
- Rôle dans la résilience axée sur la communauté : Essentiels pour une résilience axée sur la communauté significative puisque les activités sont fondées sur le contexte local, l'expérience vécue et les connaissances locales.
Type d'organisme communautaire : Organismes communautaires de base
- Exemples : Intégrateurs ou intermédiaires locaux (p. ex., East Scarborough Storefront, Conseil communautaire de Notre-Dame-de-Grâce).
- Structure de gouvernance : Semblable aux organismes de développement communautaire, mais l'objectif principal est de faciliter les liens, la stratégie et l'action entre les leaders et les organismes communautaires.
- Rôle dans la résilience axée sur la communauté : Bien adaptés pour faire le pont entre les organisations locales et officielles et faciliter les efforts collectifs en matière de prévention, de préparation, d'intervention et de rétablissement.
Source : Figure adaptée de Poland et al., A Connected Community Approach: Citizens and Formal Institutions Working Together to Build Community-Centred Resilience (en anglais seulement) (2021).
Comme pour les investissements dans l'infrastructure physique, le renforcement de l'infrastructure sociale peut contribuer à réduire la probabilité qu'un aléa entraîne une situation d'urgenceRéférence 16Référence 245. Les ressources pour l'infrastructure sociale peuvent appuyer la prévention et l'atténuation en augmentant la résilience grâce à des mesures communautaires pour répondre aux besoins urgents, renforcer la cohésion sociale et collaborer avec le gouvernement pour améliorer les déterminants de la santéRéférence 277Référence 278Référence 279Référence 280Référence 281Référence 282. Au cours des étapes de préparation et d'intervention, une infrastructure sociale solide peut aider à répondre aux besoins de la communauté en offrant des services directs et en facilitant l'engagement communautaire à l'égard des systèmes officiels de sécurité civileRéférence 191Référence 245Référence 271.
Ces rôles importants ne signifient pas que la responsabilité de la résilience devrait être transférée à la communauté et aux organismes communautaires. Le soutien à l'infrastructure sociale doit s'accompagner d'une action structurelle et communautaire plus largeRéférence 191Référence 245Référence 258. De plus, pour veiller à ce que l'action soit éclairée par les connaissances locales afin de répondre aux besoins locaux, les ressources pour les infrastructures sociales peuvent être axées sur les priorités et le leadership communautairesRéférence 283.
L'accent mis sur l'infrastructure sociale peut détourner l'attention de la vulnérabilité des communautés vers leurs atouts et leurs forces. Les actifs communautaires peuvent être utilisés pour protéger et promouvoir la santé et comprennent des ressources sociales, physiques, financières, environnementales ou humainesRéférence 284. Une orientation axée sur les actifs ou sur les forces attire l'attention sur les ressources communautaires existantes, ainsi que sur la façon dont ces ressources peuvent être appuyées davantageRéférence 166Référence 284. Il s'agit d'identifier et de cartographier ces actifsRéférence 285Référence 286. Cette approche est un premier élément de base de la promotion de la santé publique et a été explorée plus récemment pour sa contribution potentielle à la préparation aux urgences et à la réduction des risquesRéférence 18Référence 80Référence 287Référence 288Référence 289. Le renforcement des actifs communautaires peut contribuer à la santé des communautés avant qu'une urgence ne survienne, et aider à mobiliser ces actifs en cas d'urgenceRéférence 18. Il est important d'investir tôt dans ce processus. L'identification et le renforcement des actifs, y compris les actifs particulièrement nécessaires en cas d'urgence, exigent du temps et des ressourcesRéférence 18.
Ces efforts visant à renforcer l'infrastructure sociale peuvent être appuyés précisément par des ressources à long terme pour les organismes communautairesRéférence 191Référence 283Référence 290. Une grande partie du financement offert aux organismes communautaires est axée sur les projets. Ce financement, qui exige des ressources administratives importantes pour présenter une demande et la gérer, rend les organisations vulnérables à l'instabilité financière, entraîne des iniquités dans le financement entre les organisations et ne couvre pas tous les coûts associés à l'élaboration, à la mise en œuvre et à l'évaluation des programmesRéférence 291. Le financement par projet cible souvent des résultats prédéfinis plutôt que de répondre à des priorités communautaires ou d'appuyer le leadership communautaireRéférence 245.
« Avec le financement par projet, les résultats attendus sont définis par des personnes qui ne travaillent pas avec les communautés. Une personne ou un comité décide des résultats auquel on doit s'attendre pour cinq ans dans le cadre de ce projet. Pendant ces cinq années, si une urgence survient, nous ne pouvons plus intervenir immédiatement parce que nous sommes liés par ces résultats rigides qui ont été décidés par d'autres. Cela modifie fondamentalement notre plan de continuité des activités et tout notre travail au sein de la communauté en matière de préparation et d'intervention en cas d'urgence. »
En revanche, le financement des frais d'exploitation de base ou sans restriction peut offrir sécurité et souplesse tout en soutenant la viabilité des organismes communautaires, leurs connexions et leurs réseaux, ainsi que leur capacité d'intervention et d'innovation face aux nouveaux défis, comme les situations d'urgenceRéférence 290Référence 291. Plusieurs fondations et sociétés de financement au Canada ont accru la souplesse de financement des organismes communautaires pendant la pandémie, permettant à ces organismes de s'adapter et de faire preuve de résilience en période de criseRéférence 292. Comme dans le cas d'autres initiatives liées à la pandémie, il est important d'explorer où et comment ces types d'innovations en matière de ressources pourraient être pris en considération de manière continue. Il est également important de veiller à ce que le financement soit réparti équitablement entre les communautés afin que chacune ait accès aux ressources et aux avantages qui sont favorisés par une infrastructure sociale solideRéférence 245Référence 293Référence 294.
« Beaucoup d'organismes communautaires n'ont pas suffisamment de financement et de ressources, et si nous nous adressons à eux, ils veulent savoir exactement ce que nous avons à offrir… Ils veulent que nous leur présentions des solutions possibles et que nous leur demandions leur avis sur le sujet. »
En offrant des ressources durables aux organismes communautaires et locaux, on s'assure que ces liens sont rapidement accessibles à la communauté et aux systèmes officiels de sécurité civile, en cas d'urgenceRéférence 191. Les crises sont souvent des périodes d'incertitude et de craintes, ce qui rend difficile l'établissement de liens et la
coopérationRéférence 295. Un investissement soutenu avant, pendant et après une situation d'urgence permet de créer une infrastructure et des relations qui pourront être activées en situation de criseRéférence 295Référence 296. Des ressources adéquates pour la communauté et les organismes communautaires sont également essentielles pour rémunérer leur travail et leur expertiseRéférence 191Référence 295.
« Si je disposais d'un montant à long terme pour le travail de préparation, non seulement nous saurions que nous pouvons continuer notre travail, mais cela nous donnerait également la possibilité de faire d'autres choses innovantes auxquelles nous n'avons pas encore pensé à cette étape-ci. Cela nous donnerait la possibilité d'offrir aux familles vulnérables de nos communautés un service que personne d'autre n'offre. »
L'importance de disposer d'infrastructures communautaires dotées de ressources a été démontrée lors de l'éclosion de mpox (variole simienne) en 2022-2023 au Canada. Les réseaux et les organisations communautaires qui desservaient les communautés les plus à risque d'infection, principalement les hommes cis ou trans, gais, bisexuels, ou queer (GBTQ+) et d'autres hommes ayant des relations sexuelles avec d'autres hommes (HARSAH), ont été un élément essentiel des efforts de santé publique dans la communauté (voir l'encadré « La mobilisation communautaire comme élément clé de l'intervention contre la mpox »).
La mobilisation communautaire comme élément clé de l'intervention contre la mpox
« Ça a été pour beaucoup, la mobilisation des partenaires. La majeure partie du travail s'est faite sur le terrain avec les organismes, avec les cliniques médicales spécialisées. On a vraiment utilisé nos pratiques en ITSS [infections transmises sexuellement et par le sang] avec lesquelles on est habitué de travailler, puis nos relations qui étaient déjà assez solides avec ces partenaires-là, pour que ce soit eux qui deviennent les messagers de la vaccination, des pratiques sécuritaires, etc. Ça a été un beau succès! »
En mai 2022, Montréal a connu la première éclosion importante de mpox en Amérique du Nord. Le contrôle de cette éclosion a été réalisé grâce à un engagement précoce et continu auprès des communautés touchées, et à la disponibilité rapide d'un vaccin pour les populations qui étaient les plus à risque d'exposition et touchées de façon disproportionnéeRéférence 297. Des relations solides et établies entre des partenaires communautaires, y compris ceux qui soutiennent les GBTQ+ et les HARSAH, et des organismes locaux de santé publique étaient essentielles pour diffuser et promouvoir efficacement l'information sur la prévention. La Direction régionale de santé publique de Montréal a travaillé avec des organismes communautaires de confiance pour élaborer et adapter des mesures de prévention et de sensibilisation à la mpox afin de communiquer les risques, d'informer les communautés au sujet de l'éclosion, de promouvoir la vaccination et de réduire au minimum la stigmatisation. Les vaccins ont été offerts dans des sites de vaccination de masse situés près des communautés touchées, ainsi que dans des cliniques de santé sexuelle et une clinique mobile. Les stratégies utilisées pour accroître la sensibilisation à la vaccination comprenaient la distribution d'affiches et de dépliants dans les entreprises locales, la sensibilisation dans les zones achalandées et la diffusion d'information par l'entremise des médias sociaux et d'une application de rencontresRéférence 297Référence 298. Grâce à ces efforts concertés, plus de 30 000 personnes au Québec ont reçu au moins une dose du vaccin, contribuant ainsi au contrôle et à l'endiguement de l'éclosionRéférence 299.
Préparation
La préparation aux situations d'urgence est le fondement de l'intervention et du rétablissement. Par conséquent, des processus inclusifs et des plans exhaustifs sont nécessaires pour des mesures efficacesRéférence 300. Il existe de nombreuses données probantes qui soulignent les effets inéquitables des situations d'urgence, ainsi que le rôle essentiel des communautés dans les interventions d'urgenceRéférence 4Référence 7Référence 8Référence 34Référence 296. Les principes et les approches de la promotion de la santé peuvent faciliter l'utilisation de ces données probantes pour appuyer des plans et des activités de préparation aux urgences solides et fondés sur la communauté. Voir l'encadré « Travailler avec les communautés et élaborer des politiques publiques saines pour améliorer la préparation et l'intervention en cas de chaleur à Vancouver » pour un exemple de la façon dont une autorité de santé publique travaille avec le gouvernement et les organismes communautaires afin d'appliquer ces approches de promotion de la santé.
La promotion de la santé peut également éclairer l'élaboration de plans de préparation aux urgences afin qu'ils tiennent compte de toute la portée des effets des situations d'urgence, y compris les effets imprévus des interventions d'urgence. Cela comprend aussi l'anticipation des besoins éventuels en matière de politiques publiques saines en situation d'urgence. Les approches de promotion de la santé à l'égard de l'action communautaire peuvent faciliter l'élaboration d'efforts de préparation conçus conjointement par les communautés et fournir des conseils pour aborder les questions émergentes d'équité et d'éthique, et sont élaborées de manière à établir des relations et à établir la confiance entre les partenaires.
Travailler avec les communautés et élaborer des politiques publiques saines pour améliorer la préparation et l'intervention en cas de chaleur à Vancouver
À la suite du dôme de chaleur sans précédent de 2021, Vancouver Coastal Health (VCH) a travaillé en étroite collaboration avec des organisations non gouvernementales pour mieux se préparer aux futurs épisodes de chaleur extrêmeRéférence 53. Les vérifications du bien-être effectuées par les organismes communautaires ont été ciblées comme un outil puissant pour réduire les risques pendant ces événements. Cependant, VCH a entendu des partenaires communautaires dire qu'ils ont besoin de conseils, de ressources et de directives plus officiels s'ils veulent être de véritables partenaires dans ces efforts.
En réponse, VCH a élaboré le projet de vérifications du bien-être en cas de chaleur. Le projet vise à accroître le nombre de vérifications communautaires auprès des personnes les plus à risque pendant les épisodes de chaleur, et d'aider les organismes à se préparer aux épisodes de chaleur en offrant des ressources factuelles et de la formation au personnel non soignant, aux bénévoles et au public pour qu'ils effectuent des vérifications du bien-être en cas de chaleur.
Pour développer ces ressources, VCH a collaboré avec les gouvernements locaux et les organismes communautaires, en interrogeant leur personnel et leurs bénévoles, afin de connaître leurs besoins et ceux de leurs communautés. L'équipe a également rencontré des membres de la communauté qui pourraient faire l'objet de vérifications du bien-être, afin de déterminer comment ces interactions peuvent être stimulantes et positives, plutôt qu'intrusives ou paternalistesRéférence 301. VCH continue de favoriser ces relations communautaires afin d'éclairer d'autres programmes visant à accroître la résilience de la communautéRéférence 302.
Dans le cadre d'efforts plus vastes visant à encourager l'action pour améliorer les conditions de vie, VCH a également examiné des outils stratégiques et des options réglementaires qui pourraient soutenir des espaces résidentiels sécuritaires sur le plan de la température. En collaboration avec Fraser Health, VCH a fourni des conseils sur les logements sûrs et frais pour les propriétaires et les gestionnaires de logements locatifs et de copropriétés.
Il y a également eu d'importants changements de politique publique pour améliorer les conditions de vie en période de chaleur extrême. Le gouvernement de la Colombie-Britannique fournit 10 millions de dollars pour des climatiseurs portatifs financés par l'État. BC Hydro prévoit installer 8 000 appareils de climatisation au cours des trois prochaines années pour les personnes à faible revenu qui sont vulnérables à la chaleurRéférence 303.La Ville de Vancouver a déjà modifié son règlement de construction pour exiger que tous les nouveaux immeubles résidentiels à logements multiples soient équipés d'un système mécanique de refroidissement pouvant maintenir une température intérieure à 26 °C ou moins d'ici 2025Référence 304Référence 305.
Se préparer à adopter des politiques publiques saines en situation d'urgence
Il est important que les efforts de préparation reflètent le contexte complexe dans lequel les situations d'urgence se produisentRéférence 300. Les plans de préparation peuvent le faire en prévoyant le besoin d'agir pour les politiques publiques saines en cas d'urgence. Bien que cela puisse être particulièrement pertinent pour les situations d'urgence prolongées, comme les pandémies, la recherche au Canada a souligné les effets sociaux et économiques de divers aléas, y compris les inondations et les feux de forêtRéférence 103Référence 306Référence 307. L'intervention en matière de politiques publiques saines peut aider à réduire l'étendue des effets directs et indirects d'une urgence sur la santé et les déterminants de la santé, à accroître la résilience et à adopter des comportements favorisant la santé.
La pandémie de COVID-19 a démontré l'importance de s'attaquer aux effets sociaux et économiques plus vastes d'une urgence, y compris celles qui sont causées involontairement par des interventions de santé publique nécessaires. Les évaluations de la pandémie ont particulièrement mis l'accent sur la nécessité d'être prêt à protéger les groupes qui présentent un risque et une vulnérabilité accrusRéférence 163Référence 308Référence 309. Ces évaluations ont permis de cerner un certain nombre d'interventions de promotion de la santé qui ont été mises en œuvre pour contrer les effets indirects de la pandémie, y compris des politiques et des programmes publics sains liés à la sécurité alimentaire, à l'aide au revenu, à la protection sociale, à l'emploi, à la violence familiale et fondée sur le genre et à la santé mentaleRéférence 8Référence 9Référence 163. Bon nombre d'entre elles ont nécessité une intervention stratégique de la part d'autres secteurs pour réduire le risque d'exposition et s'attaquer aux principaux déterminants sociaux de la santé.
La complexité de la pandémie et la nécessité d'une intervention rapide ont créé des défis dans la conception et la mise en œuvre de certaines des politiques visant à améliorer les effets sociaux et économiquesRéférence 310Référence 311Référence 312Référence 313Référence 314. Prévoir les interventions stratégiques requises pour divers types d'urgence dans le cadre de la préparation pourrait améliorer l'utilisation de politiques publiques saines pendant l'intervention (p. ex., planification de la préparation avec les secteurs du transport en commun pour être prêts à intervenir en cas d'urgence nécessitant une évacuation ou de la distanciation physique). Cela peut également comprendre la mise en œuvre de politiques préalables faisant la promotion de la santé et du bien-être avant, pendant et après les situations d'urgence (p. ex., des congés de maladie payés).
« Les congés de maladie payés en sont un exemple. Bon nombre de provinces ont réagi et ont dit, même en pleine situation d'urgence, qu'il fallait apporter des changements aux politiques, adopter des politiques publiques saines. Et c'était positif à voir. Parfois, malheureusement, ces mesures ne sont pas maintenues. Je pense qu'une optique de promotion de la santé pourrait servir de levier pour rendre plus permanentes certaines de ces mesures. »
Pendant la pandémie, des chercheurs ont créé un cadre pour cibler les effets inéquitables potentiels des mesures de santé publiqueRéférence 315. Ce cadre a été utilisé pour évaluer les mesures stratégiques en fonction des préjudices physiques, psychologiques et sociaux possibles, ainsi que les coûts de renonciation, dans les domaines de l'équité PROGRESS-PlusRéférence 315. Ces domaines sont, entre autres, le lieu de résidence, la race et l'origine ethnique, la profession, le genre et le sexe, la religion, l'éducation, le statut socioéconomique et le capital socialRéférence 315. Le cadre peut être pertinent pour tous les types d'urgence, afin d'aider à cerner et à atténuer les effets négatifs inéquitables possibles des politiques et des pratiques pendant l'intervention d'urgence et le rétablissementRéférence 315.
La pandémie de COVID-19 a également souligné la nécessité d'adopter une perspective des droits de la personne pour comprendre les effets inéquitables des urgences et y remédierRéférence 308. Par exemple, dans un rapport publié en 2023, la commissaire aux droits de la personne de la Colombie-Britannique a souligné que les efforts de préparation devraient viser à prévenir et à atténuer la montée des discours haineux et de la violence alimentée par la haine pendant une criseRéférence 308. Cela exige de l'attention pendant la planification de la préparation, y compris la conception de stratégies de communication en situation de crise qui favorisent l'inclusion et la cohésion et dénoncent la haineRéférence 308.
Établir des partenariats communautaires inclusifs
« Nous devons mieux écouter ce que les communautés vivent et ce qu'elles recherchent plutôt que de supposer que nous savons. »
« Inviter les organismes communautaires à la table, pour qu'ils puissent donner une voix aux personnes qui ont traditionnellement été exclues de la discussion. Pendant qu'on rédige toutes ces grandes politiques sur la sécurité communautaire… Ces personnes-là aussi ont besoin de sécurité. »
Dans la foulée de la pandémie de COVID-19, de même que dans les rapports sur la préparation aux catastrophes climatiques et l'adaptation aux changements climatiques, il a été largement recommandé d'établir des partenariats avec diverses communautés pour soutenir la préparationRéférence 1Référence 6Référence 153Référence 163Référence 316Référence 317Référence 318. Cela comprend la participation de la communauté en tant que partenaire pour la conception, la planification, la mise en œuvre et l'évaluation des activités de préparationRéférence 295Référence 296Référence 319. L'engagement communautaire peut aider à intégrer les connaissances communautaires, à établir la confiance, à soutenir les liens entre les systèmes officiels et communautaires ainsi qu'à structurer les rôles de la communauté en situation de crise. L'intervention d'urgence exige souvent une intervention rapide. La mobilisation des communautés avant les crises peut aider à établir des relations de confiance et des liens avec les connaissances communautaires, de sorte qu'elles puissent être rapidement mises à profit dans les interventions d'urgence.
Un processus de planification inclusif et transparent favorise la confiance et les relations avec les dirigeants et les organismes communautairesRéférence 8Référence 300. La confiance établie avant une urgence peut faciliter une intervention rapide en cas de criseRéférence 8Référence 23Référence 296Référence 300. L'établissement rapide et continu de relations peut aider à réunir les forces des systèmes officiels et des communautés, et à soutenir l'intégration entre les services d'urgence et les réseaux et structures communautaires existantsRéférence 245Référence 283Référence 296. La confiance peut également être favorisée par des structures de responsabilisation pour une mobilisation régulière et de routine avant et pendant une urgence, afin de guider et d'évaluer les interventions de santé publiqueRéférence 320.
« Il est absolument essentiel que ceux qui sont à la table soient directement connectés et travaillent avec la population qui est plus difficile à rejoindre ou qui vient d'arriver dans la communauté. Qui ici travaille avec des familles qui n'ont peut-être pas de moyen de transport, qui n'ont peut-être pas de nourriture? »
Les organismes communautaires ont joué un rôle essentiel dans l'intervention d'urgence pendant la pandémie de COVID-19, mais ces efforts peuvent avoir été ponctuels et liés à des lacunes ou à des défis dans l'intervention officielle de santé publiqueRéférence 191Référence 271Référence 321Référence 322Référence 323. Une structure et une clarté accrues quant aux rôles que les communautés et les organismes communautaires peuvent jouer pendant la préparation et l'intervention pourraient aider à établir des liens plus systématiques entre les communautés et la sécurité civile. Pour un exemple, voir l'encadré « Groupe de travail sur les populations vulnérables de Terre-Neuve-et-Labrador et la réponse à la COVID-19 : Une collaboration continue entre la santé publique et le milieu communautaire ».
« Si nous privilégions vraiment la préparation par rapport à l'intervention et au rétablissement, nous pourrions investir des ressources pour aider les organisations de sécurité civile, par exemple, à établir le dialogue avec les partenaires communautaires et à élaborer un modèle de gouvernance afin qu'elles ne s'y prennent pas à la dernière minute, alors qu'une situation d'urgence est en train de se dérouler. »
Groupe de travail sur les populations vulnérables de Terre-Neuve-et-Labrador et la réponse à la COVID-19 : Une collaboration continue entre la santé publique et le milieu communautaire
Le Groupe de travail sur les populations vulnérables de Terre-Neuve-et-Labrador (GTPV) a été mis sur pied en mars 2020. Ses divers membres représentent le gouvernement et les communautés (environ 60 personnes) afin d'aider à intervenir pendant la pandémie de COVID-19. Le groupe s'est fondé sur des relations antérieures entre le ministère de la Santé et des Services communautaires et des organismes communautaires. Treize sous-groupes de travail ont été formés pour couvrir des sujets comme le logement et l'itinérance, la sécurité alimentaire, la santé en milieu rural, éloigné et autochtone, les besoins liés au genre et les personnes en situation de handicap.
Des leaders du secteur communautaire ont donné aux responsables de la santé publique un aperçu des effets disproportionnés sur les populations, tandis que la santé publique a fourni des renseignements épidémiologiques et a été en mesure d'adapter les mesures de santé publique pour refléter les besoins de ces populations. La structure a éliminé les silos et les hiérarchies.
Parmi les mesures réussies prises pour répondre aux besoins soulevés à ces tables, mentionnons l'établissement d'une ligne d'aide provinciale sur la sécurité alimentaire, d'un refuge facile d'accès, d'une ligne provinciale de traitement de la dépendance aux opioïdes, d'une ligne d'aide en cas de violence familiale et de la messagerie texte de soutien par les pairs pour la communauté sourde. Cette approche a également permis de renforcer les partenariats et la collaboration entre les organismes communautaires afin d'offrir un réseau de soutien plus complet aux populations vulnérables.
Deux évaluations ont été effectuées. Les résultats reflètent le désir de maintenir la structure pour répondre à d'autres urgences de santé publique et problèmes systémiques présents avant la pandémie (p. ex., logement abordable, sécurité alimentaire, pauvreté, santé mentale, et violence fondée sur le genre).
Le modèle du GTPV est bien placé pour devenir un élément plus formel de la structure provinciale de préparation et d'intervention en cas d'urgence. Il s'agit d'un exemple réussi de collaboration intersectorielle entre la communauté et la santé publique qui peut être ajustée et adaptée pour répondre à d'autres priorités en matière de santé publique.
Nous remercions les auteurs de leur contribution :
Niki Legge, M.S.S., T.S.A., directrice de la prévention de la toxicomanie et la promotion de la santé mentale, ministère de la Santé et des Services communautaires, gouvernement de Terre-Neuve-et-Labrador.
Dre Janice Fitzgerald, médecin hygiéniste en chef provinciale, ministère de la Santé et des Services communautaires, gouvernement de Terre-Neuve-et-Labrador.
« Rétrospectivement, je pense que les principaux éléments qui ont émergé de la pandémie sont la nécessité de mobiliser les communautés et celle d'établir des partenariats communautaires très tôt dans le processus. Les communautés connaissent leurs besoins. Elles peuvent cibler les obstacles que nous ne voyons peut-être pas venir, parce que nous ne sommes pas sur le terrain. »
L'établissement de partenariats avec les communautés permet de mieux comprendre les besoins et les actifs de la communauté, ce qui aide à faire en sorte que la planification tienne compte du contexte localRéférence 17Référence 245Référence 296Référence 300Référence 317. Par exemple, la collaboration avec les communautés lors de la planification de la préparation permet de cibler les ressources communautaires essentielles, comme les moyens de communication (p. ex., les canaux de médias sociaux orientés vers la communauté), les leaders communautaires de confiance qui peuvent guider l'intervention locale et assurer la liaison avec le gouvernement (p. ex., les leaders religieux), les organisations communautaires de confiance (p. ex., les organisations adaptées à la culture), ou les ressources physiques de la communauté (p. ex., les sites de vaccination accessibles et acceptables pour les personnes confrontées à des obstacles)Référence 284Référence 324. Les connaissances locales et les savoirs autochtones peuvent favoriser la compréhension de l'écologie et des environnements locaux, ainsi que de la culture et des traditionsRéférence 123Référence 139Référence 231Référence 233Référence 325. Le partenariat avec les communautés est également essentiel aux efforts de renforcement de la résilience axés sur l'identification des risques locaux et des mesures nécessaires pour y faire face (voir l'encadré « Évaluation améliorée de la vulnérabilité et des capacités »)Référence 326.
« Sur quels actifs les communautés peuvent-elles déjà compter en cas d'urgence? Certains de ces actifs sont des actifs de leadership, d'autres sont des actifs de réseau de communication ou encore d'infrastructure. Je crois que c'est souvent là que les intervenants d'urgence ont tendance à aller… mais ces actifs de communication, ces actifs de leadership sont en fait d'une importance capitale pour les interventions d'urgence. »
Évaluation améliorée de la vulnérabilité et des capacités
La Fédération internationale des Sociétés de la Croix-Rouge et du Croissant-Rouge a élaboré l'évaluation améliorée de la vulnérabilité et des capacités (EAVC)Référence 326. L'EAVC est un outil qui permet aux communautés, avec l'appui, au besoin, des Sociétés nationales de la Croix-Rouge et du Croissant-Rouge, d'évaluer les risques locaux, d'où proviennent les risques, de déterminer qui est le plus exposé et quelles mesures pourraient être prises pour atténuer ces risquesRéférence 326. La Croix-Rouge canadienne adapte l'outil et l'approche d'EAVC pour les utiliser dans diverses communautés partout au Canada. Cela fait partie de « Racines de la résilience », une initiative plus vaste entre la Croix-Rouge canadienne et l'Institut de la résilience. Ce projet appuiera les activités et les initiatives de mobilisation communautaire liées à la réduction des risques de catastrophe et aux programmes d'adaptation aux changements climatiques.
Les dynamiques et les relations de pouvoir sont également des considérations importantes, en particulier entre le gouvernement, les membres des communautés et les organismes communautairesRéférence 93Référence 245Référence 258Référence 327. Considérer les communautés en tant qu'experts et partenaires et mettre l'accent sur la promotion du pouvoir communautaire peut aider à passer d'une mobilisation de courte durée à des efforts de renforcement de la résilience systématiques, à long terme et axés sur la communauté. L'attention portée au pouvoir et à l'équité est nécessaire pour s'assurer qu'une intervention d'urgence réduit les inégalités existantes plutôt que de les renforcerRéférence 245.
« Les gens ne vivent pas des situations d'urgence en vase clos. Ils vivent souvent de multiples urgences, parfois simultanément et parfois l'une après l'autre. Nous devons réfléchir à des approches qui tiennent compte des traumatismes. »
La compréhension et la collaboration avec les communautés sont également essentielles à une approche d'intervention et de rétablissement tenant compte des traumatismes, qui reçoit de plus en plus d'attention dans la sécurité civileRéférence 328Référence 329Référence 330Référence 331. Le traumatisme survient en réponse à des événements ou à des circonstances qui sont physiquement ou émotionnellement nuisibles ou qui mettent la vie en danger, et qui peuvent avoir des effets négatifs à long terme sur la santé mentale, physique, sociale, émotionnelle ou spirituelle, et le bien-êtreRéférence 329. Une approche vers le rétablissement qui tient compte des traumatismes ne nécessite pas de mettre l'accent sur le traitement des traumatismes en particulier; il s'agit plutôt d'une orientation générale vers les politiques, les programmes et les pratiques qui met l'accent sur la réduction du préjudice et de nouveaux traumatismesRéférence 329. Cette approche pourrait s'appliquer à tous les secteurs. Le rapport de 2019 de l'ACSP a cerné la pertinence des approches tenant compte des traumatismes pour lutter contre la stigmatisation, et le rapport de 2020 de l'ACSP a exploré les applications possibles d'une approche tenant compte des traumatismes pour le rétablissement après la COVID-19 dans les contextes de la santé mentale, de la santé, des services sociaux et de l'éducationRéférence 5Référence 36.
Une optique tenant compte des traumatismes peut être appliquée à la planification de la préparation afin qu'elle puisse être activée dans le cadre de l'intervention et du rétablissement (voir le Tableau 2. « Planification du rétablissement tenant compte des traumatismes »). Les approches tenant compte des traumatismes accordent la priorité aux connaissances de la communauté, à l'établissement de la confiance et à l'action communautaire concertée pour appuyer la guérison et la connectivitéRéférence 330. Les connaissances locales sont particulièrement importantes pour comprendre comment les traumatismes historiques dans la communauté peuvent être aggravés par les récentes situations d'urgenceRéférence 330. Il est important d'axer les efforts et d'intervenir au niveau communautaire parce que le traumatisme peut être ressenti à l'échelle de la communauté et que le contexte communautaire peut influer sur le traumatisme individuelRéférence 331.
| Principe de l'approche tenant compte des traumatismes | Application à la planification du rétablissement tenant compte des traumatismes |
|---|---|
| Enjeux culturels, historiques et propres au genre | Travailler avec des partenaires locaux pour comprendre le contexte communautaire, les forces et les traumatismes historiques. Prioriser l'accès équitable pour tous les groupes. |
| Sécurité | Soutenir la sécurité physique et psychologique en tout temps et en tenir compte. |
| Transparence et fiabilité | Renforcer la confiance avec les communautés grâce à une communication continue et transparente, être fiable et responsable dans le suivi et les actions. |
| Soutien par les pairs | Promouvoir les ressources locales et soutenir la collaboration entre pairs. |
| Autonomisation et choix | Prioriser les connaissances et la prise de décision communautaires. |
| Collaboration et mutualité | Promouvoir les voix et l'action communautaires et offrir des options pour la participation et la prise de décision. |
| Source : Tableau adapté de Rosenberg, Errett et Eisenman, Working with Disaster-Affected Communities to Envision Healthier Futures: A Trauma-Informed Approach to Post-Disaster Recovery Planning (en anglais seulement) (2022). | |
Intégrer l'équité à la planification
Les inégalités dans les effets directs et indirects des urgences ont mené à des demandes d'analyses de l'équité dans les plans de préparation. Cela comprend le besoin de plans qui favorisent l'équité entre les identités de genre, le statut racial, les identités 2ELGBTQIA+ et pour les personnes en situation de handicapRéférence 308Référence 332Référence 333Référence 334Référence 335Référence 336. Le ciblage de l'équité dans les situations d'urgence est une priorité de santé publique, comme l'ont souligné récemment l'Association internationale des instituts nationaux de santé publique et l'OMS Référence 337. Dans le projet préliminaire du nouvel accord sur la pandémie, l'OMS a accordé la priorité à l'équité en tant que principe, indicateur et résultat de la prévention, de la préparation et de l'intervention en cas de pandémieRéférence 338.
Il y a un certain nombre d'occasions qui se chevauchent pour prioriser l'équité pendant la planification de la préparation. Cela comprend l'utilisation des outils existants (voir l'encadré « Outils d'analyse pour l'équité en matière de santé »), la collecte de données pouvant être désagrégées, l'apprentissage de la communauté, l'accent sur l'équité dans les cadres existants (p. ex., cadres éthiques ou indicateurs du système de santé publique), et le fait de s'attaquer au risque de partialité dans les principaux modèles et outils (p. ex., l'intelligence artificielle).
Outils d'analyse pour l'équité en matière de santé
Il existe une gamme d'outils pour aider les décideurs à comprendre, à intégrer et à analyser l'équité lorsqu'ils conçoivent ou évaluent des programmes, des politiques et des servicesRéférence 339. Deux outils importants pour l'analyse de l'équité en santé sont l'analyse comparative fondée sur le sexe et le genre plus (ACSG Plus) et l'évaluation de l'impact sur l'équité en matière de santé.
Analyse comparative entre les sexes ou fondée sur le sexe et le genre plus
L'ACSG Plus est un processus analytique utilisé par le portefeuille de la Santé du gouvernement du Canada pour évaluer comment les déterminants de la santé, comme le sexe, le genre, l'âge, la race, l'ethnicité, le statut socioéconomique, le handicap, l'orientation sexuelle, l'origine culturelle, le statut migratoire et la situation géographique, interagissent et se croisent entre eux et avec des systèmes et des structures plus larges, afin de façonner les résultats sur la santé individuelle et populationnelleRéférence 340. Cela peut appuyer l'élaboration d'initiatives fondées sur des données probantes qui favorisent l'équité, la diversité et l'inclusion en matière de santé. À l'origine, l'ACSG Plus était axée sur le sexe et le genre. Depuis, elle est devenue une approche intersectionnelle utilisée pour évaluer comment les systèmes et les structures plus vastes façonnent la santé individuelle et la santé de la population, y compris l'appartenance à un groupe, le contexte social et les systèmes d'oppression (voir la figure 11).
Figure 11 - Équivalent textuel
Cette figure illustre certains des facteurs qui peuvent être pris en compte lors de l'application de l'analyse comparative fondée sur le sexe et le genre plus. Une illustration de l'intersectionnalité se trouve au centre d'un cercle concentrique à quatre couches. À partir du centre du cercle, et en allant vers l'extérieur, la figure décrit les considérations intersectionnelles liées aux facteurs individuels, à l'appartenance à un groupe, au contexte social et aux systèmes d'oppression.
Le centre du cercle représente le concept d'intersectionnalité et certains des facteurs individuels qui peuvent recouper le sexe et le genre. Six formes oblongues de couleurs différentes se chevauchent et s'étendent. Le mot « intersectionnalité » est écrit au milieu, là où toutes les formes se recoupent. Deux facteurs d'identité sont inscrits sur chaque forme oblongue. Le mot « sexe » est écrit à gauche et le mot « genre » est écrit à droite de la forme oblongue centrale. À partir du mot « sexe », dans le sens des aiguilles d'une montre, d'autres facteurs identitaires sont écrits : Géographie, culture, revenu, orientation sexuelle, éducation, langue, race/origine ethnique, religion, âge et (in)capacité.
La deuxième couche du cercle représente les considérations relatives à l'appartenance à un groupe comme la famille, les groupes de pairs et les réseaux sociaux.
La troisième couche du cercle représente les considérations relatives au contexte social comme les institutions, les privilèges, les attitudes, les normes et les croyances.
La quatrième et dernière couche à l'extérieur du cercle décrit des systèmes d'oppression, comme les inégalités systémiques/structurelles, le colonialisme, le racisme, le sexisme, le capacitisme, l'âgisme, le classisme, le cisgenrisme, l'hétérosexisme, l'oppression religieuse ainsi que la répartition des ressources et du pouvoir.
Le terme « analyse comparative entre les sexes plus » (ACS Plus) est utilisé dans l'ensemble du gouvernement du Canada, tandis que le terme « ACSG Plus » est utilisé lorsqu'il est appliqué à la santé pour souligner le rôle du sexe biologique dans le contexte de la santéRéférence 343Référence 344Référence 345. Les deux termes renvoient à la même analyse. Le gouvernement du Canada s'est engagé à utiliser l'ACS Plus dans l'élaboration de politiques, de programmes et de lois depuis 1995Référence 1Référence 346.
L'ACSG Plus est un processus en cinq étapes de nature cyclique (voir la figure 12). À chaque étape du processus, l'outil guide les utilisateurs à travers les questions clés et encourage la collecte de données quantitatives et qualitatives pour éclairer les analyses.

Figure 12 - Équivalent textuel
La figure décrit les cinq étapes du processus d'analyse comparative fondée sur le sexe et le genre (ACSG Plus) et donne des exemples de questions à poser à chaque étape du processus.
Le processus de l'ACSG Plus est circulaire. Les cinq étapes sont réparties dans le sens des aiguilles d'une montre autour d'un cercle et comprennent un texte central qui décrit les principaux objectifs de l'ACSG Plus : Prendre des décisions fondées sur des données probantes et remettre en question les suppositions et les préjugés. À partir du haut et dans le sens des aiguilles d'une montre, le processus de l'ACSG Plus comprend les étapes suivantes :
- Cerner l'enjeu
- Identifier les personnes et déterminer leurs besoins
- Détecter les inégalités et les iniquités
- Élaborer des options
- Mettre en œuvre, surveiller et évaluer
Il faut recueillir des données pour éclairer l'analyse tout au long de chaque étape du processus de l'ACSG Plus. Voici des exemples de questions à chaque étape du processus de l'ACSG Plus pour appuyer la collecte de données probantes :
Étape 1 : Cerner l'enjeu
- Qui a ciblé ce problème?
- Y a-t-il d'autres façons de comprendre le problème?
Étape 2 : Identifier les personnes et déterminer leurs besoins
- Comment les différents facteurs déterminent-ils qui est touché et modifient-ils la nature et l'étendue de leurs effets?
- Comment les besoins des personnes et des groupes divers ont-ils été façonnés par leur histoire, leurs expériences avec les institutions ou leurs discours?
Étape 3 : Détecter les inégalités et les iniquités
- Quelles sont les inégalités et les iniquités et qui en est victime? Pourquoi existent-elles?
- Y a-t-il des preuves de discrimination explicite ou implicite contre des groupes de personnes dans une loi, un programme, un service ou une politique liée à cet enjeu?
Étape 4 : Élaborer des options
- Quels sont les besoins et les priorités exprimés par les personnes touchées par cet enjeu?
- Les options proposées perpétuent-elles les inégalités existantes? En créent-elles de nouvelles? Traitent-elles des iniquités?
Étape 5 : Mettre en œuvre, surveiller et évaluer
- Comment le rendement de l'initiative proposée sera-t-il mesuré tout au long de la mise en œuvre?
- Les résultats ou les répercussions seront-ils examinés en fonction de multiples identités ou positions, tout en tenant compte de la façon dont elles se recoupent?
L'ACSG Plus culturellement pertinente tient compte des enjeux historiques et actuels auxquels font face les peuples autochtones et des expériences vécues distinctes non seulement entre les communautés des Premières Nations, des Inuits et des Métis, mais aussi au sein de celles-ci. Par conséquent, différentes organisations autochtones ont chacune leur propre point de vue sur la façon dont l'ACS Plus est structurée dans leurs communautés et en sont à diverses étapes de l'élaboration des ressources de l'ACS Plus qui sont propres à leurs contextes respectifsRéférence 348Référence 349Référence 350. Par exemple, l'Association des femmes autochtones du Canada collabore avec la Croix-Rouge canadienne pour appliquer une perspective intersectionnelle fondée sur les distinctions, culturellement pertinente et basée sur les traumatismes lors de l'examen de la recherche sur la préparation aux catastrophes, des activités de projet, du matériel et des approchesRéférence 351.
Évaluations de l'impact sur l'équité en matière de santé
Les évaluations de l'impact sur l'équité en matière de santé (EIES) découlent des évaluations de l'impact sur la santé (EIS). L'EIS a pris beaucoup d'ampleur à l'échelle internationale dans les années 2000 pour fournir aux décideurs de l'information sur la façon dont les politiques proposées sont susceptibles d'influer sur les déterminants de la santé. Bien que l'EIS traite souvent des iniquités en santé, il fallait une méthodologie davantage axée sur l'équitéRéférence 352Référence 353. Par conséquent, des EIES ont été élaborées pour combler cette lacune par les autorités de santé publique de plusieurs administrations, dont bon nombre tiennent compte des identités croiséesRéférence 353Référence 354Référence 355Référence 356.
Bien qu'elles soient adaptées au contexte local, les EIES guident habituellement les utilisateurs au moyen de la sélection, de la détermination de la portée, de la collecte de données, de l'évaluation des répercussions, des recommandations, de la surveillance et de l'évaluationRéférence 357.
Voici quelques exemples de questions d'orientationRéférence 353 :
- Le programme ou la politique reconnaît-il que différentes personnes ou différents groupes occupent différentes positions socialement avantageuses dans la société?
- Le programme ou la politique reconnaît-il qu'il existe des différences injustes (iniquités) dans les possibilités ou les résultats présentés à différentes personnes ou à différents groupes? S'agit-il de différences au niveau individuel, communautaire ou systémique?
- Reconnaît-on les causes profondes de ces iniquités et tente-t-on d'y remédier?
- Le programme ou la politique a-t-il été accepté par les organisations cibles? Des propositions concernant l'équité en matière de santé ont-elles été acceptées?
- Quel serait le meilleur emplacement pour diffuser les résultats de l'EIES?
Ce ne sont que deux exemples de nombreux outils qui peuvent appuyer l'analyse des interventions sur l'équité en matière de santé (voir l'annexe A pour une liste des outils sur l'équité pour les procédures de sécurité civile). Chaque outil a ses forces et peut mettre l'accent sur différents aspects de l'évaluation de l'équité. Le choix d'un outil particulier dépend du contexte, de l'objectif et des besoins de l'utilisateurRéférence 358.
Il existe également des outils plus vastes pour l'analyse de l'équité sans mettre l'accent sur la santé. Par exemple, l'outil d'évaluation de l'impact sur l'équité raciale guide les utilisateurs en examinant comment différents groupes raciaux et ethniques seront touchés par une décision proposéeRéférence 359.
« Lorsque l'on procède à l'identification des aléas et à l'évaluation des risques, il est tout à fait possible d'intégrer une perspective d'équité… Peut-être en intégrant une évaluation de l'impact sur l'équité en matière de santé afin de déterminer quels sont les impacts disproportionnés qui vont toucher certains groupes, de sorte que l'on puisse se préparer à faire en sorte que les groupes confrontés à des risques inéquitables fassent l'objet d'une plus grande attention. »
La planification de l'intégration des connaissances communautaire est particulièrement importante. Les connaissances communautaires peuvent aider les professionnels de la sécurité civile à comprendre et à appuyer les expériences des personnes dont les multiples identités qui se recoupent nécessitent une attention supplémentaire en situation d'urgence. Cela comprend les communautés liées par l'identité plutôt que par la géographie. Par exemple, pendant la pandémie de COVID-19, les jeunes 2ELGBTQIA+ au Canada ont fait face à des défis supplémentaires lorsque des mesures de santé publique pour rester à la maison ont été mises en œuvre, y compris le risque de violence et de victimisation à la maison en raison de leur identité sexuelle et de genreRéférence 112Référence 360Référence 361Référence 362Référence 363Référence 364. Par conséquent, les jeunes 2ELGBTQIA+ peuvent avoir besoin de ressources supplémentaires et adaptées pour relever les défis liés au logement, à la santé mentale, au soutien social et à la consommation de substances pendant et après une situation d'urgence.
La planification pour l'équité peut également avoir lieu dans les cadres et les indicateurs de santé publique existants. Cela comprend les cadres éthiques plus généraux utilisés pour guider la prise de décisions en matière de santé publique lors d'urgences qui évoluent rapidementRéférence 365Référence 366Référence 367. La pandémie de COVID-19 a démontré l'importance des principes éthiques dans la prise de décisions en matière de santé publique, y compris des discussions essentielles sur la confiance, la justice, les droits de la personne, la maximisation des avantages et la réduction des méfaitsRéférence 368Référence 369Référence 370. En s'appuyant sur ces expériences il est plus facile de porter une attention adéquate à l'élaboration et à l'application prévue de cadres décisionnels éthiques et axés sur l'équité pendant la planification de la préparation. L'accent mis sur l'équité peut être davantage intégré aux mesures existantes de rendement du système de santé publique (voir l'encadré « Appliquer les "précisions liées à l'équité" à un cadre de préparation aux situations d'urgence d'un système de santé publique »).
« On parle de mesures de rendement. Il doit y avoir une sorte de système de rendement lié à la mise en œuvre de ce type d'activité de promotion de la santé. Cela fait partie de l'obligation d'être prêt. »
Appliquer les « précisions liées à l'équité » à un cadre de préparation aux situations d'urgence d'un système de santé publique
Les Centres de collaboration nationale des maladies infectieuses (CCNMI) et des déterminants de la santé (CCNDS) ont élargi les indicateurs de préparation aux situations d'urgence de la santé publique élaborés par Santé publique Ontario pour mesurer le rendement du système de santé publique dans la lutte contre les inégalités et l'intégration d'approches équitables dans la préparation, l'intervention et le rétablissementRéférence 300Référence 371.
Ces précisions liées à l'équité visent à aider les autorités de santé publique à déterminer les populations qui font déjà face à des obstacles et celles qui pourraient être désavantagées (ou davantage désavantagées) en raison des mesures ou de l'inaction de la santé publique. Ils traitent également de l'équité dans l'engagement communautaire. Dans une petite étude qualitative documentant le projet pilote de cet outil avec un organisme régional de santé publique, le CCNDS et le CCNMI ont constaté que les messages relatifs aux indicateurs constituaient une structure utile pour les conversations sur la façon d'identifier, d'évaluer et d'améliorer explicitement la façon dont les considérations relatives à l'équité en matière de santé sont incluses dans leur organisationRéférence 372.
| Indicateur initial | Précisions pour encourager l'équité en santé |
|---|---|
| Les politiques de l'agence de la santé publique s'harmonisent avec les exigences de déclaration aux autorités provinciales, territoriales ou fédérales de la santé publique sur les risques pour la santé communautaire en situation d'urgence. Par exemple, les événements radionucléaires, chimiques ou de biosécurité. | Les évaluations des risques et les rapports sont explicites au sujet des populations défavorisées et des raisons pour lesquelles il existe des risques supplémentaires pour certains groupes de la population, y compris le sexe, le genre, l'orientation sexuelle, l'âge, le lieu de résidence (p. ex., milieu rural), la race, l'origine ethnique, ainsi que le lieu et les conditions d'emploi. |
| Les plans ou protocoles de sécurité civile de l'agence de la santé publique se rapportent à toutes les étapes d'une catastrophe (la prévention et l'atténuation, la préparation, l'intervention et le rétablissement). | Les mesures visant à atténuer les inégalités et à contribuer à la résilience des communautés sont intégrées aux plans et protocoles de sécurité civile de l'agence pour toutes les étapes d'une catastrophe. |
| L'agence de la santé publique utilise des données locales pertinentes pour éclairer l'évaluation des risques. Parmi les sources de données, mentionnons les maladies transmissibles, les maladies à transmission vectorielle, l'analyse des aliments et de l'eau, les déterminants de la santé de la population et les maladies non transmissibles, comme les blessures. | Les données utilisées pour l'évaluation des risques sont recueillies, disponibles, déclarées et présentées, désagrégées par facteurs sociodémographiques et socioéconomiques, y compris, sans s'y limiter, le sexe, le genre, l'orientation sexuelle, l'âge, les comorbidités et les conditions concomitantes, l'emplacement géographique (milieu rural, éloigné, urbain), les Premières Nations, les Métis et les Inuits, et la race. Les données sont analysées et utilisées de manière à réduire les associations négatives potentielles et la stigmatisation des populations défavorisées. |
| L'agence de la santé publique offre ou approuve des programmes d'éducation destinés au public afin d'accroître la sensibilisation à la préparation aux risques pertinents pour la communauté. | Les programmes d'éducation sont adaptés à une variété d'auditoires (p. ex., le format et la prestation des programmes) et tiennent compte des langues parlées, des niveaux de littératie, de la sécurité culturelle, de la disponibilité de la technologie en ligne et d'autres caractéristiques propres à la population, comme l'âge. L'éducation comprend des actions communautaires qui renforcent la résilience des communautés et en tirent parti. |
| L'agence de la santé publique consacre du temps à l'établissement continu de relations avec les organismes communautaires pertinents à la préparation aux risques locaux et au contexte de l'agence. Par exemple, établir des relations avec des membres du public ou des groupes de défense qui les représentent. | Les relations comprennent la représentation de personnes ayant une expérience antérieure ou vécue et la prise en compte des services sociaux en matière de logement, d'aide au revenu, de développement économique et de services correctionnels, par exemple. |
| L'agence de la santé publique a une structure établie ou y participe pour faciliter l'inclusion des considérations communautaires dans les aspects pertinents de la sécurité civile en santé publique. Par exemple, un comité consultatif communautaire pour éclairer l'atténuation des urgences, la planification et le rétablissement, y compris des membres du public ou des groupes de défense qui les représentent. | La « structure établie » comprend la représentation des populations défavorisées et utilise des structures et des mécanismes qui facilitent la voix, la contribution, et l'influence de la communauté à tous les niveaux. L'agence de la santé publique est en mesure de déterminer « qui est absent » et pourquoi. |
| L'agence de la santé publique ou ses partenaires du réseau collaborent avec les communautés autochtones au sujet des urgences et des risques connexes. La mobilisation peut comprendre des évaluations des risques propres à la communauté, des plans et des protocoles, et l'inclusion des savoirs autochtones, dans la mesure du possible et s'il y a lieu. | Inclusion explicite de la représentation et du leadership des communautés des Premières Nations, des Métis et des Inuits, y compris les citadins, dans les plans et protocoles de préparation, d'intervention, d'atténuation et de rétablissement. |
| Source : Tableau adapté de Haworth-Brockman et Betker, Mesurer ce qui compte en plein cœur de la pandémie de COVID-19 – Indicateurs d'équité pour la santé publique (2020). | |
L'accent mis sur l'équité exige qu'on porte attention aux biais possibles dans les outils technologiques utilisés en sécurité civile. Ces outils, y compris l'intelligence artificielle et, en particulier, l'apprentissage automatique, ont été ou peuvent être utilisés dans des domaines comme la surveillance des aléas, la modélisation des risques de catastrophe, la mise au point de vaccins, le repérage des infrastructures vulnérables et les estimations des effets des catastrophesRéférence 373Référence 374Référence 375Référence 376Référence 377Référence 378.
Comme pour d'autres applications de l'intelligence artificielle, il y a des préoccupations. Cela comprend la possibilité de biais dans les ensembles de données sur la formation, dans la sélection des résultats, ou en mettant l'accent sur les données agrégées plutôt que sur les données désagrégéesRéférence 373Référence 378Référence 379. Par exemple, il pourrait y avoir un biais contre les communautés dont la situation économique est moins bonne si les calculs des risques pour déterminer où affecter les ressources reposent sur des données comme la valeur des propriétésRéférence 373. Ce genre d'analyse pourrait déterminer que les communautés ayant un statut économique plus élevé ont les moyens de se protéger contre un aléa imminentRéférence 373. Dans un autre exemple, un modèle d'apprentissage automatique utilisé pour élaborer des plans d'évacuation communautaires peut être biaisé si les données sous-jacentes ne sont pas suffisamment désagrégées, par exemple selon l'âge et l'incapacitéRéférence 373. Un tel modèle négligerait de tenir compte des besoins particuliers en matière d'évacuation, ce qui pourrait se traduire par des ressources inadéquates ou mal répartiesRéférence 373.
Intervention
L'intervention d'urgence sera toujours un élément crucial de la sécurité civile. Même si l'on met de plus en plus l'accent sur la prévention, l'atténuation et la préparation, les personnes vivant au Canada continueront de vivre des situations d'urgence importantes. Une optique de promotion de la santé peut renforcer l'importance nécessaire accordée à l'équité et aux communautés pendant une intervention. Cela comprend la création d'environnements favorables conçus pour accroître l'accessibilité et l'efficacité des interventions d'urgence et de l'orientation. Une optique de promotion de la santé peut également aider à centrer la prise de décisions fondées sur l'équité tout au long de l'intervention, afin de surveiller et de traiter les effets différentiels de l'urgence sur les populations qui font face à des risques plus élevés.
Créer des environnements favorables pour promouvoir la santé et permettre les changements de comportement
Les situations d'urgence de santé publique obligent souvent les personnes à modifier leur comportement pour favoriser leur santé et leur sécurité. Cela peut comprendre les changements nécessaires pour respecter les recommandations d'intervention d'urgence axées sur la protection de la santé. On compte également la réduction d'autres risques pour la santé ou l'accès aux services de santé en situation d'urgence. Cependant, la possibilité de changer de comportement en cas d'urgence n'est pas accessible à tous.
Le comportement est influencé par de nombreux facteurs individuels, communautaires et démographiques, comme la confiance envers le gouvernement, les iniquités sociales, le contexte culturel et historique, la littératie en santé, les valeurs et l'environnement bâtiRéférence 324. Les initiatives axées sur le changement de comportement nécessitent donc le soutien d'initiatives financières, environnementales, législatives, réglementaires, de communication ou de serviceRéférence 324. Les interventions d'urgence qui ne visent qu'un changement de comportement individuel sans tenir compte du contexte social et structurel plus large risquent de ne pas être aussi efficaces et de donner lieu à des reproches et à des stigmatisationsRéférence 8Référence 235Référence 324. Une dépendance excessive à l'égard des interventions axées sur le comportement a été critiquée à la fois dans le domaine de la santé publique et de la sécurité civile, en particulier lorsqu'elle entraîne une « dérive vers les habitudes de vie »Référence 166Référence 168Référence 380. Il y a dérive vers les habitudes de vie lorsqu'on reconnaît que les déterminants structurels de la santé causent des iniquités, mais que les interventions visant à corriger ces iniquités ciblent le changement de comportement (c.-à-d. la promotion de modes de vie sains) plutôt que de s'attaquer à ces déterminants structurelsRéférence 381.
La promotion de la santé permet de mieux comprendre comment les choix comportementaux sont appuyés ou limités par des environnements plus vastes. Elle renforce davantage les adaptations nécessaires pour offrir aux populations des possibilités équitables et accessibles d'accéder aux interventions pertinentes (p. ex., transport et logement pour ceux qui doivent évacuer)Référence 324. La pandémie de COVID-19 a démontré que des changements de comportement peuvent être possibles grâce à des environnements favorables et que des interventions supplémentaires peuvent être nécessaires, pour ceux qui font face à des obstacles afin de respecter les recommandations d'intervention d'urgenceRéférence 8. Par exemple, les interventions visant à réduire la transmission en milieu de travail pour les travailleurs essentiels pourraient comprendre des congés de maladie payés, des tests de dépistage rapides sur place et des protocoles améliorés en matière de santé et de sécurité au travailRéférence 382Référence 383.
Le Centre de collaboration nationale des méthodes et outils a relevé dans un examen commandé un certain nombre d'exemples pertinents d'approches de promotion de la santé pendant la COVID-19 qui ciblaient des environnements favorablesRéférence 9. Ces exemples comprenaient l'augmentation des options de distanciation physique dans les milieux de vie collectifs, de soins de santé virtuels, de sites de dépistage mobiles, de boîtes d'aliments adaptées à la culture pour les ménages en situation d'insécurité alimentaire, de sites d'isolement volontaire sécuritaires, de changements apportés à l'environnement bâti et de moratoires d'expulsionRéférence 9. Un autre exemple est la mise en œuvre rapide de réseaux de dépistage communautaires et sécuritaires sur le plan culturel pendant la pandémie de COVID-19 (voir l'encadré « Dépistage communautaire aux points de service pour les communautés nordiques, éloignées et isolées »). De telles interventions peuvent contribuer à favoriser la promotion de la santé et à protéger les comportements.
Dépistage communautaire aux points de service pour les communautés nordiques, éloignées et isolées
Les communautés nordiques, éloignées et isolées (NÉI), qui comptent des proportions beaucoup plus importantes de membres des Premières Nations, de Métis et d'Inuits que les communautés du sud du Canada, ont historiquement connu des obstacles à l'accès équitable aux services de soins de santé comme les tests diagnostiquesRéférence 384. Cette situation est attribuable à plusieurs facteurs, y compris le manque d'accès à un fournisseur de soins de santé, la nécessité de se rendre à des centres de dépistage centralisés, les temps d'attente prolongés pour obtenir des résultats et les préoccupations au sujet de la confidentialité et de la stigmatisation. Par conséquent, il peut y avoir des retards dans les diagnostics et les traitements, et des défis liés à la mise en œuvre de mesures de santé publique efficaces pour arrêter la transmission des maladies infectieusesRéférence 384.
Au cours de la pandémie, de nombreuses communautés NÉI ont entrepris l'élaboration de tests de dépistage communautaire rapide de la COVID-19 aux points de service avec l'appui du Laboratoire national de microbiologie (LNM) et de Services aux Autochtones Canada. Les communautés NÉI ont travaillé directement avec le LNM pour acquérir des appareils de dépistage diagnostique et accéder à de la formation de soutien, ainsi que pour renforcer la capacité de concevoir et d'effectuer leurs propres tests de dépistage de la COVID-19 avant la disponibilité généralisée des tests rapides de dépistage des antigènesRéférence 34. De nombreuses années d'établissement de relations avant la pandémie entre les communautés NÉI et le LNM ont permis aux autorités de santé de cibler les communautés qui en avaient le plus besoinRéférence 385. Sur une période de 32 mois, cette initiative a permis de réaliser plus de 3 millions de tests dans plus de 400 sitesRéférence 386.
Le succès de ce projet est également un exemple de la façon dont les initiatives communautaires fondées sur la confiance et le respect des droits des communautés à l'autodétermination peuvent mener à des interventions continues qui accroissent la résilience. Les partenaires ont trouvé des façons d'élargir le réseau de dépistage au-delà de la COVID-19 afin de couvrir les objectifs communautaires pour d'autres types de dépistage, y compris pour les infections transmissibles sexuellement et par le sang, comme le VIH, l'hépatite C et la syphilis. L'une des priorités des dirigeants communautaires était que les communautés des Premières Nations, des Métis et des Inuits puissent diriger l'expansion du dépistage dans leurs communautés et prendre en charge leurs propres soins de santéRéférence 386.
Un profil de données probantes rapide rempli par COVID-END a permis de déterminer un certain nombre de politiques et de programmes qui ont été mis en œuvre dans le but de favoriser les comportements de promotion de la santéRéférence 387. Bon nombre d'entre eux visaient à créer un environnement d'information favorable. Cela comprend des initiatives d'éducation ou d'information renforcées par des adaptations à l'infrastructure physique (p. ex., des marqueurs d'étage ou des itinéraires à sens unique pour favoriser la distanciation physique), ainsi que des partenariats avec la communauté pour offrir des programmes d'éducation ou de sensibilisation (p. ex., établir la confiance dans les messages de santé publique au moyen d'initiatives communautaires). Voir l'encadré « Créer un environnement d'information favorable pour encourager les comportements de promotion de la santé » pour plus d'exemplesRéférence 387.
Créer un environnement d'information favorable pour encourager les comportements de promotion de la santé
En plus de l'environnement social, économique et bâti, l'environnement d'information peut aussi influencer les comportements. Les environnements d'information favorables sont particulièrement importants pour aider à contrer la mésinformation et la désinformation. La mésinformation et la désinformation entraîne une polarisation accrue, une baisse de la confiance du public, une baisse de la conformité aux conseils de santé publique et des maladies et des décès causés par des maladies évitablesRéférence 388. Une étude a estimé que la mésinformation et la désinformation ont contribué à l'hésitation à se faire vacciner chez environ 2,35 millions de personnes au Canada entre mars et novembre 2021Référence 388. En novembre 2021, sans ces refus ou ces retards de vaccination, on aurait pu estimer 198 000 cas de COVID-19 de moins, 2 800 décès de moins et 299 millions de dollars d'économies en frais d'hospitalisationRéférence 388.
Le rôle de l'action communautaire pour créer des environnements d'information favorables est particulièrement important pour atteindre les populations confrontées à la stigmatisation et à la discrimination et qui, en conséquence, n'ont pas confiance en le gouvernement ni en la santé publiqueRéférence 324Référence 389. Le Centre de collaboration nationale de la santé autochtone (CCNSA) a utilisé la communication fondée sur la force pour lutter contre la propagation de la mésinformation et la désinformation et accroître l'acceptation des vaccins et des mesures de santé publique par les peuples autochtones. Le CCNSA a mobilisé des données probantes autochtones au moyen de collaborations et de partenariats, en menant d'abord un sondage pour déterminer les besoins et les priorités en matière d'information pour les communautés des Premières Nations, des Inuits et des Métis. Divers moyens de communication fondés sur les forces et la sagesse des enseignements des Premières Nations, des Inuits et des Métis ont été utilisés. Ces médias comprenaient une page Web de liens rapides sur la COVID-19, une série de webinaires avec des organisations et des experts autochtones, des balados avec des experts autochtones, des vidéos animées et des ressources pour aborder la stigmatisation liée à la COVID-19, l'hésitation face à la vaccination et la confiance à l'égard de la vaccinationRéférence 390.
Une approche de promotion de la santé peut également utiliser la création d'environnements favorables pour aider à adapter les programmes de santé existants pendant une urgence. Les urgences de santé publique peuvent limiter la prestation des services de soins de santé si les ressources sont déplacées pour faire face à des crises urgentes. Par exemple, la pandémie de COVID-19 a posé des défis aux soins de santé sexuelle, et les fournisseurs de services de lutte contre les infections transmissibles sexuellement et par le sang ont élaboré de nouveaux modèles de prestation pour surmonter ces obstacles. Cela comprenait des services à distance, des services mobiles de sensibilisation pour les services de dépistage, des programmes de distribution de seringues et des fournitures de réduction des méfaits en libre-service en bordure de rueRéférence 86.
Mobiliser les communautés pour renforcer la confiance et la cohésion sociale
Il est essentiel d'établir un climat de confiance grâce à l'engagement communautaire pour créer un environnement qui encourage les comportements de promotion de la santé. Des études internationales ont mis en lumière le rôle de la confiance pendant la pandémie de COVID-19. Elles ont entre autres montrés des associations à l'échelle populationnelle entre une confiance élevée envers le gouvernement ou des institutions et une baisse des cas de COVID-19 ou de la mortalitéRéférence 391Référence 392. Sur le plan individuel, la confiance et la cohésion sociale étaient associées à des niveaux plus élevés de port du masque, de distanciation physique et de vaccinationRéférence 8.
« Les gouvernements ne sont pas la première source d'information en laquelle les gens ont confiance. Ce sont les Aînés ou les principaux membres de la communauté en qui les gens ont confiance, ou des organisations non gouvernementales qui ont cette relation avec eux. Il faut être patient et prendre le temps de renforcer cette confiance, mais ils ne reconnaîtront peut-être pas que le gouvernement est une source d'information fiable. S'ils communiquent avec vous dans le cadre d'un partenariat, c'est parce qu'ils ont commencé à vous faire confiance, à vous et à votre leadership. »
L'infodémie pendant la pandémie de COVID-19, ce qui comprend la mésinformation et la désinformation généralisées, a contribué à la méfianceRéférence 393. Les recherches menées pendant la pandémie de COVID-19 laissent entendre que la confiance exige l'engagement communautaire, ainsi que des approches de communication qui reflètent le contexte communautaire, qui sont opportunes, transparentes, fondées sur des données probantes et axées sur l'actionRéférence 238Référence 393Référence 394Référence 395. Un exemple de sensibilisation et d'engagement de la communauté est détaillé dans l'encadré « "Bonjour! Comment ça va?" – De l'intervention au rétablissement : La Brigade sensibilisation Laval, Québec ».
« Bonjour! Comment ça va? » – De l'intervention au rétablissement : La Brigade sensibilisation Laval, Québec
« Bonjour! Comment ça va? » C'est avec cette simple question que la Brigade sensibilisation Laval s'adresse aux citoyens de Laval, au QuébecRéférence 396. Créée en mai 2021 par la Direction de santé publique de Laval du Centre intégré de santé et de services sociaux (CISSS) de Laval, la « Brigade COVID-19 » a été mise sur pied pour partager de l'information sur les tests et les mesures de santé publique et sensibiliser la population à l'importance du vaccin contre la COVID-19.
La brigade multilingue (sept langues au total) et multigénérationnelle a mené 2 559 activités de sensibilisation et a rencontré plus de 90 000 citoyens au moyen de visites à domicile, aux arrêts d'autobus, dans les bibliothèques et les centres commerciaux ou lors d'activités locales. Les agents ont utilisé une approche personnelle pour diriger les citoyens vers les ressources pertinentes et les organismes communautairesRéférence 397.
En 2022, la Brigade a été transformée en Brigade sensibilisation Laval en mettant l'accent sur le soutien au rétablissement et au bien-être psychosocialRéférence 398. En partenariat avec la Coopérative de soutien à domicile de Laval, un organisme sans but lucratif, la Brigade a mobilisé de 20 à 24 travailleurs de proximité non intervenants formés par la Croix-Rouge canadienne, des organismes communautaires et le CISSS de LavalRéférence 397. Une partie importante du nouveau mandat de la Brigade est d'être à l'écoute des besoins de la communauté et d'éclairer l'adaptation des interventions. Lors de situation d'urgence récentes, comme la tempête de verglas d'avril 2023, en collaboration avec la Ville de Laval, les agents ont visité des zones de vulnérabilité connues de la Brigade et ont informé les citoyens du risque d'empoisonnement au monoxyde de carbone causé par des génératrices ou d'autres dispositifs alimentés au gaz. Lors des inondations de mai 2023, la Brigade a été déployée de façon préventive dans des zones sujettes aux inondations, compte tenu des traumatismes subis par certains citoyens lors des inondations de 2017 et de 2019Référence 397.
Un comité aviseur communautaire et un comité de liaison ont facilité l'établissement de relations entre les partenaires locaux et une collaboration optimale avec les tables communautairesRéférence 397. La Brigade est évaluée dans le cadre d'une étude qui explore comment les pratiques communautaires de sensibilisation peuvent appuyer les services de santé et les services sociaux.
Intégrer l'équité dans les processus d'intervention
L'équité doit être prise en compte en temps réel et intégrée aux activités d'intervention d'urgence. Pour ce faire, il faut comprendre les effets inéquitables possibles de la situation d'urgence, appliquer des outils d'analyse de l'équité au fur et à mesure de l'évolution des situations d'urgence et intégrer l'équité dans les opérations officielles d'intervention d'urgence.
Pour prioriser l'équité en cas d'urgence, les praticiens de la santé publique et de la sécurité civile doivent être en mesure de comprendre comment différents groupes sont touchés. Des connaissances communautaires, des données de surveillance désagrégées et des recherches universitaires sur les effets directs et indirects inéquitables des urgences sur la santé et les déterminants de la santé peuvent aider à la compréhensionRéférence 23Référence 316Référence 371Référence 399Référence 400. Il s'agit notamment de garantir l'accès aux données d'une manière sécuritaire sur le plan culturel, de respecter les droits des communautés autochtones à posséder, partager et contrôler leurs propres données, et de combler les lacunes importantes en matière de données pour les Premières Nations vivant hors des réserves de même que pour les Inuits et les Métis vivant hors communauté et en milieu urbain, par exemple en étant en mesure de fournir des analyses fondées sur les distinctionsRéférence 34Référence 401Référence 402Référence 403.
L'accès aux données sur les iniquités peut guider la prise de décisions essentielles pendant l'intervention, y compris l'affectation équitable des ressources et la répartition des ressources raresRéférence 338Référence 371Référence 404. La prise de décisions peut également être appuyée par l'application des outils d'équité discutés pendant la planification de la préparation (voir l'encadré « Outils d'analyse pour l'équité en matière de santé »). En pleine situation d'urgence, lorsque des décisions doivent être prises très rapidement, un outil accéléré peut être nécessaire, comme l'Outil d'analyse de politiques publiques pour une prise de décision rapide en santé publique élaboré par le Centre de collaboration nationale sur les politiques publiques et la santé. Cet outil guide les utilisateurs à travers 17 questions couvrant un large éventail d'enjeux, y compris l'équité et les effets involontaires sur la santé et ses déterminantsRéférence 405.
Il est également important d'envisager les occasions d'intégrer l'expertise en matière d'équité directement dans les structures décisionnelles, par exemple, en intégrant un expert en équité aux opérations d'urgence. L'intervention d'urgence utilise souvent un système de gestion des incidents ou un système de commandement des interventions. Les deux sont des approches normalisées de la sécurité civile qui englobent le personnel, les installations, l'équipement, les procédures et les communications au sein d'une hiérarchie claire de la prise de décisions et de procédures réglementées. Ces systèmes sont évolutifs et donnent aux communautés et aux organisations un cadre et une structure de commandement reconnaissables pour communiquer, coordonner et collaborer dans des situations complexes. Un système de commandement des interventions est propre au site et souvent utilisé dans les opérations sur le terrain, tandis qu'un système de gestion des incidents est habituellement utilisé dans les centres des opérations d'urgence, pour des interventions non propres au site ou pour des urgences en santé complexes à long termeRéférence 160Référence 406.
Pendant la pandémie de COVID-19, plusieurs administrations aux États-Unis ont reconnu la nécessité de traiter explicitement de l'équité en santé au sein des structures d'intervention officielles. Par conséquent, certains centres d'opérations ont préconisé et désigné un agent ou une équipe de l'équité en matière de santé au sein de la structure de commandementRéférence 407Référence 408Référence 409Référence 410. Les responsabilités de cet agent comprenaient le renforcement de la collecte et de la surveillance des données désagrégées, l'établissement de liens avec les organismes communautaires, l'utilisation de canaux de communication adaptés à la culture et l'intégration d'une optique d'équité dans la prise de décisions par la haute directionRéférence 408Référence 410. Une administration locale a indiqué que l'intégration d'un agent de l'équité dans son centre des opérations d'urgence liées à la COVID-19 a permis de mieux cerner les besoins communautaires urgents et d'y répondre, en particulier pour les groupes qui ont été touchés de façon disproportionnéeRéférence 408.
Rétablissement
La santé publique peut jouer de nombreux rôles dans le rétablissement aux situations d'urgence, y compris la surveillance et la communication continues, la détermination des besoins de divers groupes et la collaboration avec le reste du système de santé pour la prestation de services de santéRéférence 411. Une approche de promotion de la santé introduit d'autres priorités, y compris le renforcement de la résilience pour l'avenir, la mobilisation des communautés et l'évaluation en vue de l'apprentissage et de l'amélioration. Ces efforts peuvent appuyer des approches prospectives pour réduire les vulnérabilités.
Renforcer la résilience lors du rétablissement
Le rétablissement est considéré comme un moment de retour ou d'amélioration par rapport à ce qu'il était avant une situation d'urgence. Au cours du rétablissement, il est particulièrement important de saisir les occasions de remédier aux iniquités qui ont émergé ou qui ont été exacerbées par l'urgence. Cela pourrait comprendre la restauration des infrastructures et le rétablissement des écosystèmes (p. ex., répercussions sur les terres, les animaux et les aliments traditionnels) avec les communautés des Premières Nations, des Inuits et des MétisRéférence 231. Une optique de promotion de la santé peut offrir un cadre utile pour appuyer les efforts de rétablissement qui vont au-delà des pressions à court terme pour promouvoir la résilience sociale et économique à long termeRéférence 316Référence 412.
Selon la recherche portant sur la pandémie de COVID-19, le rétablissement axé sur la résilience peut comprendre des politiques à long terme et intersectorielles dans des domaines comme le développement de la petite enfance, l'éducation de qualité, de bons emplois, un revenu de subsistance adéquat, des communautés dynamiques et saines, un secteur de soins de grande qualité (y compris les soins de longue durée), le logement abordable et durable, et la lutte contre le racisme et la discriminationRéférence 20Référence 163Référence 254Référence 316Référence 413Référence 414. Ces politiques font écho à celles mises en évidence pour appuyer la prévention et l'atténuation, parce qu'une approche de promotion de la santé privilégie une attention constante aux conditions nécessaires à une bonne santé dans l'ensemble du continuum de la gestion des urgences.
Les situations d'urgence sont l'occasion de collaborer entre les secteurs. La période de rétablissement peut être mise à profit pour développer ces collaborations dans le but de faire des avancées sur le plan des politiques et de renforcer la résilienceRéférence 163Référence 316. Dans le cadre du rétablissement suivant la COVID-19, les Nations Unies ont demandé que des recherches supplémentaires soient menées sur la manière de travailler efficacement avec les secteurs autres que celui de la santé afin de donner la priorité aux politiques de promotion de la santéRéférence 316. De même, l'Organisation panaméricaine de la santé a demandé que la transformation de la santé se concentre sur les interventions intersectorielles relatives aux déterminants sociaux de la santéRéférence 163.
Lorsque l'on réfléchit à la façon de renforcer la résilience lors du rétablissement à une situation d'urgence, il est important de tenir compte des différentes expériences au cours d'une urgence. Par exemple, certains problèmes de santé chroniques causés par des situations d'urgence peuvent persister pendant des mois ou des annéesRéférence 15. Cela comprend les effets directs (inhalation de fumée pendant les feux de forêt, syndrome post-COVID-19) et indirects (problèmes de santé mentale associés à l'évacuation ou à la destruction de biens) des urgences, ainsi que les effets durables des perturbations des services essentiels, comme les soins de santé (chirurgies ou diagnostics retardés)Référence 73Référence 74Référence 77Référence 415Référence 416Référence 417. Il est important de suivre les résultats à long terme associés aux situations d'urgence, surtout pour comprendre les effets inéquitablesRéférence 1Référence 67Référence 80.
Les effets inéquitables lors d'une urgence signifient aussi que le rétablissement ne commence pas en même temps, à la même étape, ou avec les mêmes ressources, pour tout le monde. Par exemple, pendant la pandémie de COVID-19, les femmes au Canada ont été accablées de façon disproportionnée par les effets sociaux et économiques découlant des responsabilités en matière de soins, des pertes d'emploi et des expériences de violenceRéférence 418Référence 419. C'était particulièrement le cas des femmes racisées, autochtones ou en situation de handicapRéférence 418Référence 419.
Promouvoir un rôle continu pour les communautés
En plus de la collaboration intersectorielle visant à renforcer la résilience, une approche de promotion de la santé appliquée au rétablissement souligne l'importance d'établir des partenariats avec les communautés et de les soutenir. Pour ce faire, il faut accorder la priorité aux connaissances communautaires, reconstruire l'infrastructure sociale et soutenir la cohésion sociale à la suite d'une urgence. Il a été déterminé que la mobilisation des communautés est essentielle au rétablissement, pour veiller à ce que les voix et les savoirs locaux et autochtones soient au centre de la recherche, de la conception des programmes et des politiques, de l'action collective et de la prise de décisionsRéférence 316Référence 411.
« Nous avons l'occasion, évidemment au sein du gouvernement en général, mais aussi en santé publique et en santé publique institutionnelle, de faciliter une plus grande participation de la communauté aux étapes du rétablissement et de la reconstruction. Je pense que ce sera plus fructueux si nous avons des partenariats à long terme avec les organismes communautaires. »
Les approches traditionnelles de sécurité civile peuvent faire appel à des experts de l'extérieur pour offrir un soutien à court terme. Le partenariat avec des organismes communautaires locaux pour le rétablissement peut accroître la pertinence des efforts de rétablissement et contribuer à une résilience continue de la communautéRéférence 191Référence 328Référence 420Référence 421. Avec des ressources adéquates, les organismes communautaires locaux peuvent offrir une aide à long terme dans tout le continuum de la gestion des urgencesRéférence 420Référence 422. Les preuves découlant des urgences, comme les inondations de 2018 à Grand Forks, en Colombie-Britannique, l'évacuation de la Première Nation Dene Tha' à la suite des feux de forêt de 2012 et la pandémie de COVID-19, démontrent que le leadership communautaire est essentiel à une intervention efficace, au rétablissement et à la résilience à court et à long termeRéférence 245Référence 423Référence 424.
La reconnaissance et la facilitation d'un rôle central pour les communautés se reflètent dans les approches de rétablissement tenant compte des traumatismes. Par exemple, les membres de la communauté peuvent éviter de participer à des initiatives de rétablissement qui leur rappellent le traumatisme de l'urgence, ce qui peut nuire à la pertinence et au succès des effortsRéférence 330. Des façons concrètes d'appuyer l'inclusion dans les réunions communautaires pourraient comprendre la vérification des sorties de secours et des ressources en matière de sécurité lors des réunions en personne, la reconnaissance des traumatismes et l'offre de ressources en santé mentale, l'indemnisation des organismes communautaires et des partenaires pour leur rôle dans la mobilisation, et l'assurance que les membres de la communauté aient amplement le temps de partager leurs histoires et de prendre des décisions collectivesRéférence 330. Il est également nécessaire de comprendre les effets inéquitables des traumatismes et de travailler à assurer un rétablissement inclusif et tenant compte des traumatismes dans l'ensemble des communautésRéférence 330Référence 331.
Une approche de promotion de la santé lors du rétablissement peut contribuer à mettre l'accent sur la cohésion sociale, ce qui est essentiel à la conception et à la mise en œuvre d'initiatives de rétablissementRéférence 316. Il est important de tirer parti des liens sociaux pour agir, mais il peut aussi être nécessaire d'aider à reconstruire ces liens après une urgence. On a pu le constater pendant la pandémie de COVID-19, lorsque la distanciation physique, y compris les fermetures d'écoles, le travail à domicile et l'annulation d'événements sociaux et culturels en personne, a perturbé les liens sociauxRéférence 316. En rassemblant les communautés pour le rétablissement, on peut rétablir la confiance et la cohésion sociale, tout en soutenant des activités de rétablissement équitables et efficaces (voir l'encadré « Un modèle de rétablissement axé sur la communauté : Le déraillement de train à Lac-Mégantic »)Référence 316.
Un modèle de rétablissement axé sur la communauté : Le déraillement de train à Lac-Mégantic
Le 6 juillet 2013, un train de 72 wagons de pétrole brut a déraillé à Lac-Mégantic (Québec, Canada), causant un incendie majeur et une série d'explosions. Cette catastrophe technologique a entraîné 47 décès en plus de l'évacuation d'un tiers de la population locale, et généré d'importantes répercussions sur la santé, la société, l'économie et l'environnementRéférence 57.
La Direction de santé publique de l'Estrie a utilisé une approche communautaire dans son intervention à cet événementRéférence 425. Cette démarche comprenait la collecte continue de données à l'échelle de la population et intégrait la mesure des actifs (p. ex., résilience, santé mentale positive), la réflexion collective et la cartographie des actifs, ainsi que l'élaboration conjointe d'un plan de rétablissement accordant la priorité au soutien psychosocial, aux liens communautaires et à la participationRéférence 80Référence 287Référence 288Référence 289. Par exemple, une équipe de sensibilisation permanente a été mise sur pied et a organisé diverses initiatives communautaires, comme un club de marche, un projet de photovoix pour cartographier les actifs communautaires et des activités de divertissement dans un nouvel espace de rassemblement extérieurRéférence 289Référence 421.
Ce travail a été inspiré par le cadre enrichi de résilience communautaire pour les populations à risque élevé (EnRiCH), qui était axé sur la lutte contre les risques de catastrophes d'une manière harmonisée avec la promotion de la santé. Trois éléments ont été désignés comme étant essentiels à la réussite de ce travail, soit l'accent mis sur les forces et l'engagement de la communauté, les engagements politiques en matière de prévention et les ressources en santé publique pour appuyer le projetRéférence 80Référence 287Référence 288Référence 289.
Ces efforts étaient axés sur l'avenir et visaient à promouvoir la résilience, mais comprenaient également des travaux de prévention et d'atténuation liés à de futures situations d'urgence. Pendant la pandémie de COVID-19, par exemple, l'équipe de proximité a été en mesure d'adapter rapidement ses interventions pour offrir du soutien et des activités à la communautéRéférence 425.
Améliorer les efforts futurs de préparation et d'intervention
Le rétablissement est l'occasion d'examiner ce qui a fonctionné et ce qui n'a pas fonctionné pendant la préparation et l'intervention en situation d'urgence, ainsi que la façon dont ces leçons peuvent être utilisées pour améliorer les efforts dans l'ensemble du continuum de la gestion des urgences. C'est également le moment de déployer et d'intégrer les initiatives mises en œuvre pendant les crises qui ont le potentiel d'améliorer l'équité et la résilience face aux futurs aléas et d'en tirer partiRéférence 300. Par exemple, la pandémie de COVID-19 a changé la façon dont les gens interagissent avec leur environnement bâti et naturel. Les efforts locaux visant à soutenir les activités de promotion de la santé pendant la pandémie (p. ex., l'accès aux espaces verts) pourraient être maintenus et officialisés compte tenu des co-bénéfices continus sur le plan de la santé et de l'environnementRéférence 316.
Au moment de déterminer ce qui a fonctionné pendant une urgence et la façon de l'intégrer dans la prise de décisions futures, les principes de la promotion de la santé peuvent aider à prioriser l'engagement communautaire, l'équité, l'intersectionnalité et les droits de la personne dans la recherche et l'évaluationRéférence 316. Le schéma directeur des Nations Unies en matière de recherche pour le redressement post-pandémique a souligné l'importance d'une participation significative des communautés touchées dans l'évaluation des solutions, en fonction de leurs priorités et des résultats privilégiésRéférence 316. Une telle approche peut aider à changer la dynamique du pouvoir et à promouvoir des approches de recherche et d'évaluation plus axées sur la collaborationRéférence 316.
« En ce qui concerne le rétablissement, l'une des choses que nous ne faisons pas toujours bien, du point de vue de la sécurité civile, c'est l'évaluation. Nous effectuons ces analyses après action, mais c'est très axé sur l'interne. On ne pose pas vraiment la question dans les communautés, et ce serait une approche de promotion de la santé de dire : Comment avez-vous vécu cette situation? Que feriez-vous différemment la prochaine fois? »
Il est possible d'appliquer cette approche aux instruments d'apprentissage existants en sécurité civile, comme l'analyse après action (voir l'encadré « Intégrer l'équité dans les exercices d'urgence et les analyses après action : Un exemple »). Les analyses après action ont lieu à la fin d'une intervention d'urgence, dans le but de réunir les intervenants pour déterminer ce qui a fonctionné, ce qui n'a pas fonctionné et comment les leçons peuvent être appliquées aux interventions futuresRéférence 426.
Intégrer l'équité dans les exercices d'urgence et les analyses après action : Un exemple
En février 2023, le Centre des opérations du gouvernement fédéral a coordonné l'exercice national prioritaire Coastal Response 2023 (CR23), qui a simulé un séisme intraplaque catastrophique d'une magnitude de 6,8 dans les basses terres continentales de la Colombie-Britannique. Le CR23 comptait environ 200 partenaires de l'ensemble de la société provenant de la communauté de la sécurité civile. Le Centre des opérations du gouvernement a utilisé le point de vue de l'ACS Plus pour concevoir l'exercice. Les participants devaient tenir compte des communautés urbaines, suburbaines, vulnérables, autochtones et des Premières Nations (y compris celles qui sont éloignées), sur divers terrains, comme les régions côtières et montagneuses. Ces communautés étaient également représentées à toutes les réunions de planification de l'exercice. Le rapport après action a été élaboré en consultation avec ces partenaires afin de déterminer les pratiques exemplaires et les points à améliorer pour intégrer à la conception de l'exercice de récapitulation. À la suite de l'exercice, le Centre des opérations du gouvernement a mené des activités après action, dont les résultats seront résumés et distribués aux partenaires fédéraux en vue de leur intégration et de leur application à des événements futurs en 2023-2024Référence 427.
Nous remercions les auteurs de leur contribution :
Programme d'amélioration continue, Centre des opérations du gouvernement, Sécurité publique Canada
Pour les situations d'urgence qui s'étirent à long terme, comme la pandémie de COVID-19, il est également important d'inclure des examens des mesures à prendre afin d'assurer un apprentissage continu tout au long de l'intervention d'urgence. L'OMS a intégré des piliers axés sur l'équité dans ses directives sur les examens pendant l'action pour la COVID-19, comme la façon dont les populations vulnérables, en raison de leurs conditions, ont été prises en compte pendant l'interventionRéférence 428. Cependant, des progrès supplémentaires sont nécessaires. Une analyse mondiale des examens pendant l'action en 2022 a révélé que les examens existants ne portent pas suffisamment attention à ces populationsRéférence 428.
La voie à suivre
Les situations d'urgence sont devenues de plus en plus fréquentes et intenses au Canada, comme nous l'avons vu récemment avec la pandémie de COVID-19 et les événements climatiques extrêmes. Elles peuvent avoir des répercussions importantes sur la santé physique et mentale des personnes au Canada et exacerber les inégalités existantes sur le plan de la santé. Il est urgent de trouver de nouvelles façons de comprendre et d'aborder les urgences.
L'intervention sera toujours au cœur de la sécurité civile, mais les répercussions croissantes des situations d'urgence exigent également une plus grande attention à la prévention, à l'atténuation, au rétablissement et à la résilience contre tous les types d'aléas. Il faut agir sur les facteurs environnementaux des urgences (p. ex., les changements climatiques), ainsi que sur les déterminants structurels et sociaux de la santé. L'objectif est d'atteindre une résilience équitable axée sur la communauté. Dans le cadre de ce projet qui concerne l'ensemble de la société, tous les secteurs ont un rôle à jouer dans la prise en compte des déterminants de la santé et le renforcement des communautés.
Une approche de promotion de la santé qui met à l'avant plan l'équité et les conditions sociales, économiques et environnementales favorisant le bien-être et la santé des personnes peut éclairer le rôle de la santé publique. L'élément central de cette approche réside dans l'élaboration de partenariats solides avec les communautés, dans le but de favoriser des changements structurels, de promouvoir les priorités définies par les communautés elles-mêmes et de créer des environnements favorables aux comportements bénéfiques pour la santé. La collaboration avec les communautés aide les praticiens de la santé publique et la sécurité civile à adapter leurs interventions aux contextes et aux besoins locaux, ce qui est essentiel en cas d'urgence.
Ce travail est étroitement lié à la transformation générale du système de santé publique, qui exige de mettre davantage l'accent sur la prévention, le leadership communautaire et la collaboration entre les secteurs. Pour ce faire, des ressources supplémentaires sont nécessaires pour les systèmes de santé publique et les communautés, particulièrement pour les organismes locaux, afin de soutenir le bien-être communautaire avant, pendant et après les situations d'urgence.
Il y a lieu de reconnaître l'intendance historique et continue des peuples autochtones, ainsi que des connaissances et des pratiques des Premières Nations, des Inuits et des Métis, pour orienter les initiatives de prévention et d'atténuation. Conformément au plan d'action du Canada pour atteindre les objectifs de la Déclaration des Nations Unies sur les droits des peuples autochtones, nous devons appuyer le droit inhérent à l'autodétermination des communautés des Premières Nations, des Inuits et des Métis en matière de sécurité civile. Cela passe par un renforcement des ressources dédiées et durables pour soutenir une sécurité civile dirigée localement par les Autochtones et le leadership autochtone dans les domaines d'action ci-dessous.
Alors que 2024 marque le 50e anniversaire du rapport Lalonde et les débuts de la promotion de la santé moderne, le concept de promotion de la santé n'a jamais été autant d'actualité. Le Canada a l'occasion de s'appuyer sur ce rapport historique et sur la Charte d'Ottawa pour la promotion de la santé en appliquant cette approche à la sécurité civile. Le Canada pourra ainsi réaffirmer son rôle de chef de file international en matière de promotion de la santé et soutenir la résilience communautaire comme fondement de la sécurité sanitaire.
Priorités pour intégrer une approche de promotion de la santé à la sécurité civile
Les priorités ci-dessous sont axées sur les domaines dans lesquels les professionnels de la santé publique et de la sécurité civile peuvent intervenir ensemble, à l'échelle des systèmes. Pour obtenir une liste plus complète des mesures concrètes visant à faire progresser ces priorités ainsi que d'autres priorités systémiques ciblées dans le rapport, consultez la section « Mesures visant à appliquer la promotion de la santé à la sécurité civile ».
Privilégier la communauté dans l'ensemble du continuum de la gestion des urgences
Cela signifie établir des partenariats avec les communautés pour intégrer les connaissances locales, renforcer l'infrastructure sociale, établir des relations de confiance et favoriser la cohésion sociale. La planification des mesures d'urgence a besoin d'entendre la voix des leaders communautaires pour livrer des processus et des résultats équitables, et de mobiliser en continu les communautés pour comprendre les répercussions différenciées des politiques et des programmes et repérer les meilleures pratiques. Des ressources permanentes sont nécessaires pour permettre aux communautés de s'impliquer pleinement dans les efforts d'urgence, notamment en simplifiant et en rationalisant les mécanismes de financement entre les secteurs. Les travailleurs de la santé publique et de la sécurité civile doivent également se perfectionner pour aider les praticiens à mieux mobiliser les communautés et à établir des relations à long terme culturellement sécuritaires.
Intégrer systématiquement la promotion de la santé dans les politiques, les plans et les procédures de sécurité civile aux niveaux national, régional et communautaire
Cette priorité implique que des experts en promotion de la santé interviennent dans les discussions et la gestion opérationnelle des situations d'urgence (p. ex., des agents de liaison pour l'équité en santé), et le recours à des outils axés sur l'équité et la communauté (p. ex., des listes de contrôle et des indicateurs d'équité et un répertoire des réseaux et organisations communautaires existants). Cela signifie également qu'il est fondamental d'impliquer les communautés dans les plans et les procédures de sécurité civile. Des formations polyvalentes sont nécessaires pour que les équipes de la santé publique et de la sécurité civile puissent exercer, appliquer et évaluer efficacement cette nouvelle approche à l'égard des plans et des procédures d'urgence en cas de pandémie et d'autres situations d'urgence.
Placer l'équité au cœur de la science, des données probantes et des technologies de la sécurité civile
Comme pour n'importe quel problème de santé publique complexe, il est nécessaire d'avoir des systèmes de suivi intégrés et réactifs capables de fournir des données désagrégées pour cerner les risques différentiels, les vulnérabilités et les résultats inéquitables liés aux situations d'urgence. Ces systèmes doivent également être en mesure de gérer la collecte de données longitudinales pour suivre les résultats à long terme des situations d'urgence sur la santé des populations et des communautés ainsi que les conditions sous-jacentes qui influent sur la santé. Des recherches générales doivent également être menées sur la façon d'intégrer efficacement des approches et des outils de promotion de la santé dans la sécurité civile, ainsi que des recherches plus spécifiques pour comprendre comment encourager les comportements bénéfiques pour la santé pendant les situations d'urgence. En cernant et en abordant les problèmes de biais dans les technologies et les modèles clés de la sécurité civile, il est possible de faciliter l'intégration d'une approche centrée sur l'équité.
Mesures visant à appliquer la promotion de la santé à la sécurité civile
Soutenir l'action collective sur les déterminants de la santé
- Promouvoir une action intersectorielle tout au long du continuum de la gestion des urgences afin de cibler les facteurs environnementaux, économiques et sociaux qui influent sur la santé et qui rendent certaines populations plus vulnérables aux urgences et plus démunies.
- Créer des possibilités de financement pour appuyer l'action intersectorielle sur les déterminants structurels et sociaux de la santé, notamment des tables intersectorielles locales pour améliorer le bien-être communautaire avant, pendant et après les situations d'urgence.
- Soutenir la recherche afin de mieux comprendre quelles mesures peuvent être prises concrètement pour créer des environnements favorables aux comportements bénéfiques pour la santé et au respect des mesures de protection pendant les situations d'urgence.
Fournir aux communautés des ressources pour renforcer l'infrastructure sociale
- Accroître les possibilités de financement de base à long terme pour les organismes communautaires, en mettant l'accent sur la répartition équitable des fonds entre les communautés.
- Coordonner le financement communautaire entre les ministères afin de réduire le fardeau administratif pour les organismes locaux.
- Élaborer et mettre en œuvre des approches de financement novatrices et participatives qui soutiennent les priorités des communautés et les interventions d'urgence qu'elles mènent.
- Soutenir un financement dédié et durable au niveau communautaire pour la sécurité civile dirigée par les peuples autochtones.
Collaborer avec les communautés pour intégrer les connaissances locales et accorder la priorité à la planification axée sur la communauté dans l'ensemble du continuum de la gestion des urgences
- Appliquer une approche de promotion de la santé aux outils existants d'évaluation de la vulnérabilité et des risques afin de renforcer l'accent mis sur les connaissances, les actifs et les priorités communautaires.
- Collaborer avec les partenaires communautaires pour élaborer des indicateurs communautaires en matière de résilience qui ciblent et appuient les processus et les actifs communautaires essentiels.
- S'appuyer sur l'expertise et les relations issues des programmes et des réseaux de santé publique existants (p. ex., les organismes qui travaillent sur les maladies chroniques, avec les personnes âgées, les enfants et les familles, etc.).
- Explorer comment les connaissances et les pratiques des Premières Nations, des Inuits et des Métis peuvent éclairer les initiatives de prévention et d'atténuation, tout en reconnaissant l'intendance autochtone.
Placer l'équité au cœur de la science, des données probantes et des technologies de la sécurité civile
- Explorer la façon de cerner et de régler les problèmes de biais dans les principales technologies de gestion des urgences (p. ex., modélisation des risques de catastrophe, cartographie des infrastructures vulnérables).
- Mettre en place des systèmes de suivi intégrés et réactifs et des efforts de recherche capables de recueillir et de ventiler les données afin de déterminer les risques, les vulnérabilités et les résultats différentiels liés aux urgences, en veillant à ce que la souveraineté des données autochtones soit respectée et la mobilisation des communautés priorisée.
- Recueillir des données longitudinales pour suivre les résultats à long terme des situations d'urgence sur la santé et les conditions sous-jacentes qui influent sur la santé des populations et des communautés.
- Mobiliser les communautés pour comprendre les répercussions différentielles des politiques et des programmes liés aux urgences, repérer les meilleures pratiques et orienter les mesures à prendre pour obtenir des processus et des résultats équitables.
Soutenir le développement et la planification de la main-d'œuvre afin d'optimiser la prise en compte et la mobilisation des communautés
- Créer des formations et améliorer les compétences pour les professionnels de la santé publique et de la sécurité civile sur la collaboration avec les communautés et le respect des cultures.
- Faire de l'établissement de relations à long terme avec les communautés une fonction clé de la gestion des urgences en santé publique dans le cadre de la planification de la main-d'œuvre, avec des ressources dédiées et pérennes.
- Entreprendre des recherches pour comprendre la composition actuelle de la main-d'œuvre et la façon de constituer une main-d'œuvre diversifiée qui reflète les communautés qu'elle dessert.
Appuyer la formation polyvalente pour optimiser l'expertise existante en santé publique et en sécurité civile
- Impliquer les promoteurs de la santé dans la mise en œuvre et l'évaluation des exercices de formation en sécurité civile afin de soutenir une approche axée sur l'équité et les communautés.
- Intégrer des approches et des concepts de promotion de la santé dans la formation des professionnels de la sécurité civile (p. ex., équité, gestion des traumatismes, sécurité culturelle, environnements favorables, politiques publiques intersectorielles favorables à la santé pour promouvoir les déterminants de la santé).
- Trouver le moyen de former les promoteurs de la santé aux procédures de sécurité civile, afin qu'ils puissent être déployés rapidement pour renforcer les environnements favorables au respect des mesures d'urgence.
Intégrer les considérations et les approches en matière de promotion de la santé dans les politiques, les plans et les procédures de sécurité civile
- Soutenir l'inclusion de professionnels de la promotion de la santé aux tables sur la gestion des urgences en santé publique (p. ex., agents de liaison pour l'équité en santé).
- Utiliser des outils axés sur l'équité et les communautés, comme des listes de vérification et des indicateurs en matière d'équité, dans les cadres de préparation des systèmes de santé publique, les plans de préparation, les évaluations des risques et d'autres documents d'orientation et de procédures.
- Élaborer et mettre en œuvre des structures de responsabilisation pour mobiliser les communautés tout au long du continuum de la gestion des urgences.
- Appuyer la recherche sur la façon d'intégrer des approches et des outils de promotion de la santé dans la sécurité civile.
Annexe A : Principaux outils de promotion de la santé pour les procédures de sécurité civile
Le tableau suivant présente certains des principaux outils ou approches de promotion de la santé présentés dans le rapport. Chaque outil a ses forces et peut être adapté à différents scénarios (p. ex., type d'urgence, niveau de gouvernement, sous-population ciblée, urgence de l'intervention). Ce tableau est fourni à titre d'information général. Il incombe à l'utilisateur de sélectionner les outils qui correspondent le mieux à son contexte, à son objectif et à ses besoins. Veuillez noter que cette liste est une sélection d'exemples et qu'elle n'est ni exhaustive ni validée.
Ces outils peuvent s'appliquer aux procédures de sécurité civile suivantes :
- Planification
- Activation d'intervention d'urgence
- Analyse pendant et après action
- Formation
- Exercices d'urgence
| Outil | Description |
|---|---|
Analyse comparative entre les sexes Analyse comparative fondée sur le sexe et le genre plus (ACSG Plus)Référence 345 ACSG Plus culturellement pertinente (Association des femmes autochtones du Canada, Women of the Métis Nation, Pauktuutit Inuit Women of Canada)Référence 348Référence 349Référence 350 |
L'ACSG Plus est un processus d'analyse utilisé par le portefeuille de la Santé du gouvernement du Canada. Elle a commencé par une analyse fondée sur le sexe et le genre, mais elle a évolué depuis pour devenir une approche intersectionnelle, afin d'évaluer la façon dont les déterminants de la santé interagissent et se recoupent les uns les autres et avec les systèmes et structures plus vastes pour façonner les résultats sur la santé des personnes et de la population. L'outil opérationnalise l'intersectionnalité, permettant la formulation d'initiatives de santé publique réceptives et inclusives qui favorisent des résultats sur la santé équitables. L'ACSG Plus culturellement pertinente tient compte des enjeux historiques et actuels auxquels font face les peuples autochtones et des expériences vécues distinctes non seulement entre les communautés des Premières Nations, des Inuits et des Métis, mais aussi au sein de celles-ci. |
Évaluations de l'impact sur l'équité Trousse d'évaluation de l'impact sur l'équité racialeRéférence 359 Outil d'évaluation de l'impact sur l'équité en matière de santéRéférence 353 |
Les évaluations de l'impact sur l'équité sont des outils d'aide à la décision qui guident les utilisateurs à travers les étapes visant à déterminer la façon dont un programme, une politique ou des services influeront de différentes façons sur les groupes de la population. De nombreux territoires de compétence ont élaboré leurs propres cadres et modèles. Certains sont propres à la santé, tandis que d'autres peuvent être axés sur des résultats plus généraux. |
Outils pour appuyer la prise de décisions rapide, y compris l'analyse de l'équité Outil d'analyse des politiques publiques pour une prise de décisions rapide en santé publiqueRéférence 405 |
Le Centre de collaboration nationale sur les politiques publiques et la santé a collaboré avec l'Institut national de santé publique du Québec pour élaborer un outil d'analyse des politiques publiques adapté aux contextes de prise de décisions rapide. Cet outil est particulièrement pertinent dans le contexte d'une urgence en santé, où les décisions doivent être prises à un rythme accéléré. Il comprend deux questions d'orientation pour que les utilisateurs puissent tenir compte des effets sur l'équité en particulier. |
Indicateurs d'équité pour les systèmes de santé publique pour la préparation, l'intervention et le rétablissement en cas de pandémie Cadre et indicateurs de la préparation aux situations d'urgence en santé publiqueRéférence 429 Indicateurs d'équité pour la santé publiqueRéférence 371 |
Santé publique Ontario a élaboré un cadre de préparation aux situations d'urgence en santé publique et a défini des indicateurs correspondants pour orienter la mesure du rendement et l'amélioration au Canada. Les Centres de collaboration nationale des maladies infectieuses et des déterminants de la santé ont élargi ces indicateurs originaux afin de mesurer le rendement du système de santé publique dans la lutte contre les iniquités et l'intégration d'approches équitables. Ces indicateurs appuient l'intégration des considérations relatives à l'équité en santé dans toutes les décisions liées à la préparation aux situations d'urgence, à l'intervention et au rétablissement. À noter que quatre de ces indicateurs portent particulièrement sur l'engagement communautaire. |
Cadres éthiques Cadre pour la réflexion et la prise de décisions fondées sur l'éthique en santé publiqueRéférence 365 Cadre d'éthique en santé publique : Guide pour la réponse à la pandémie de COVID-19 au CanadaRéférence 368 Cadre décisionnel d'éthique relatif à la COVID-19Référence 369 Liste des autres cadres d'éthiqueRéférence 367 |
Les cadres d'éthique en santé publique sont de vastes outils pour aider les praticiens de la santé publique et les décideurs à analyser les défis ou les dilemmes éthiques. En particulier en cas d'urgence en santé, des choix difficiles concernant l'affectation de ressources rares et la protection des communautés doivent souvent être faits en fonction de variables inconnues ou imprévisibles. Reconnaissant la nature éthique de ces choix, ces outils peuvent aider les utilisateurs à clarifier, à identifier et à décider des plans d'action possibles. |
Approches tenant compte des traumatismes Les pratiques sensibles au traumatisme pour les enfants et les familles durant la pandémie de COVID-19Référence 329 Approches tenant compte des traumatismes et de la violence – politiques et pratiquesRéférence 430 |
Les politiques, les programmes et les services tenant compte des traumatismes mettent l'accent sur la réduction du préjudice et du fait de vivre un nouveau traumatisme. Ils accordent la priorité aux connaissances de la communauté, à l'établissement de la confiance et à l'action communautaire concertée pour appuyer la guérison et la connectivité. |
Évaluations des risques et des capacités Évaluation améliorée de la vulnérabilité et des capacités (EAVC)Référence 431 |
L'EAVC est un processus participatif élaboré par la Fédération internationale des Sociétés de la Croix-Rouge et du Croissant-Rouge que les communautés peuvent utiliser pour évaluer les risques locaux, la provenance des risques, qui est le plus exposé et quelles mesures pourraient être prises pour réduire le risque. Elle comprend des considérations liées aux changements climatiques, au genre et à la diversité, ainsi que des conseils sur la façon de mener ces évaluations en milieu urbain. |
Annexe B : Le point sur la COVID-19 au Canada
Préambule
La COVID-19 a eu, et continuera d'avoir des répercussions importantes sur la santé des populations partout dans le monde. En date du mois d'août 2023, plus de 769 millions de cas de COVID-19 et près de 7 millions de décès avaient été recensés à l'échelle mondialeRéférence 162. Cependant, 2023 a été le théâtre d'un moment charnière dans l'évolution de la pandémie, l'Organisation mondiale de la santé ayant déclaré le 5 mai dernier que la COVID-19 ne constituait plus une urgence de santé publique de portée internationale. Cette déclaration est le résultat de plus d'une année de diminution des cas et de la mortalité, d'une augmentation de l'immunité de la population découlant de la vaccination et des infections, et d'un relâchement de la pression sur les systèmes de santéRéférence 432Référence 433.
La présente annexe du rapport de 2023 de l'administratrice en chef de la santé publique fournit une brève mise à jour sur les principaux événements liés à la pandémie de COVID-19 survenus au Canada entre août 2022 et août 2023. Elle décrit les données de surveillance de la santé publique, les répercussions persistantes de la COVID-19 et d'autres maladies respiratoires sur les personnes et le système de santé, ainsi que les efforts déployés pour mettre en œuvre des approches de gestion de la COVID-19 durables à long terme.
Transition vers un nouveau modèle épidémiologique
En 2020 et en 2021, la pandémie a été caractérisée par des vagues répétées d'infection avec des pics élevés et de faibles creuxRéférence 52. Toutefois, l'arrivée du variant Omicron hautement transmissible a changé l'évolution de la pandémie. Après le pic des cas d'Omicron en janvier 2022, la propagation de la COVID-19 a diminué et la tendance antérieure des vagues distinctes d'infection a commencé à s'atténuer. Les hospitalisations liées à la COVID-19 et les admissions aux unités de soins intensifs ont graduellement diminué en raison des niveaux élevés d'immunité de la population découlant de la vaccination et des infections (voir la figure 13). Malgré l'émergence répétée de nouveaux sous-variants d'Omicron hautement transmissibles, les indicateurs de graves répercussions sont demeurés inférieurs à ceux du début des vagues d'Omicron tout au long de l'été 2023Référence 52Référence 434.
Toutefois, la COVID-19 a continué d'avoir des répercussions graves et persistantes, en particulier pour les personnes âgées et immunodéprimées, ainsi que pour celles qui ont des problèmes de santé sous-jacentsRéférence 434Référence 435. Les taux d'hospitalisation demeurent les plus élevés chez les personnes de 80 ans et plus.Référence 52
Au fur et à mesure que la propagation globale de la COVID-19 diminuait et que les tests antigéniques rapides à domicile devenaient largement accessibles, la surveillance de la santé publique a délaissé la communication du nombre de cas confirmés pour se concentrer sur les indicateurs de maladies graves (p. ex., le nombre d'hospitalisations) et les tendances plus générales de la situation virale. L'analyse du contenu des eaux usées dans les grandes villes du Canada est devenue une source d'information de plus en plus importante sur la transmission de la COVID-19. En juillet 2023, la détection de la COVID-19 dans les eaux usées a atteint ses niveaux les plus bas depuis le début de la surveillance des eaux usées en 2021Référence 436. Bien que les indicateurs liés à la propagation de la COVID-19 soient demeurés plus faibles qu'au début de la pandémie, en août 2023, on a vu certains signes précurseurs d'une augmentation de la propagationRéférence 437.
L'analyse des eaux usées à petite échelle menée par les communautés nordiques, éloignées et isolées en 2022 est également digne de mention. Ces communautés, qui comptent une proportion beaucoup plus importante de membres des Premières Nations, d'Inuits et de Métis que les communautés du sud du Canada, se heurtent souvent à des obstacles majeurs qui limitent l'accès rapide aux soins de santé. L'analyse des eaux usées offre à ces communautés des avertissements précoces qui leur permettent de déployer rapidement des mesures préventivesRéférence 438.
Étant donné que le SRAS-CoV-2 est encore un nouveau virus et qu'il continue d'évoluer rapidement, il reste à voir s'il s'inscrira dans des tendances prévisibles ou saisonnières, comme d'autres virus respiratoires. Quoi qu'il en soit, il est important de se préparer à une résurgence, surtout compte tenu de la circulation simultanée d'autres maladies respiratoires à l'automne et à l'hiver.

Figure 13 - Équivalent textuel
La figure est un graphique qui donne un aperçu de la pandémie de COVID-19 au Canada de mars 2020 à août 2023. Les axes verticaux affichent le nombre d'hospitalisations et d'admissions aux soins intensifs liées à la COVID-19 sous forme de moyennes mobiles sur sept jours selon la date d'apparition de chaque cas (ou la meilleure approximation). L'axe horizontal affiche la date en mois. Les périodes de prédominance des variants de la COVID-19 sont superposées à la figure, de gauche à droite : prédominance de plusieurs variants préoccupants d'avril à mai 2021, prédominance du variant Delta de juillet à décembre 2021 et Prédominance du variant Omicron à partir de janvier 2022. Une période au cours de laquelle les données s'accumulent est également indiquée pour les 30 derniers jours dans la figure; on prévoit que des données pourront y être ajoutées au fil du temps et pourraient changer.
| Date (point précis dans le temps) |
Nombre d'hospitalisations (moyenne mobile sur sept jours) |
Nombre d'admissions aux soins intensifs (moyenne mobile sur sept jours) |
|---|---|---|
| 2020-02-29 | 1,3 | 0,6 |
| 2020-03-31 | 134,9 | 38,3 |
| 2020-04-30 | 161 | 22,3 |
| 2020-05-31 | 56,6 | 12,7 |
| 2020-06-30 | 17 | 3 |
| 2020-07-31 | 18,3 | 5 |
| 2020-08-31 | 15,9 | 3 |
| 2020-09-30 | 78,7 | 17,3 |
| 2020-10-31 | 138,3 | 21,6 |
| 2020-11-30 | 239,6 | 41,9 |
| 2020-12-31 | 319,1 | 51,9 |
| 2021-01-31 | 165,6 | 27 |
| 2021-02-28 | 120,6 | 22 |
| 2021-03-31 | 223,9 | 55,6 |
| 2021-04-30 | 273,1 | 56,7 |
| 2021-05-31 | 92 | 20,7 |
| 2021-06-30 | 34,9 | 7,6 |
| 2021-07-31 | 28,6 | 8,4 |
| 2021-08-31 | 133,9 | 30,3 |
| 2021-09-30 | 154,7 | 29.6 |
| 2021-10-31 | 79,7 | 16,9 |
| 2021-11-30 | 82 | 20,3 |
| 2021-12-31 | 462,1 | 73,1 |
| 2022-01-31 | 526,7 | 67,6 |
| 2022-02-28 | 207,6 | 26,9 |
| 2022-03-31 | 312,9 | 31,1 |
| 2022-04-30 | 367,4 | 31,1 |
| 2022-05-31 | 135,3 | 11,9 |
| 2022-06-30 | 183,3 | 12,6 |
| 2022-07-31 | 266 | 22 |
| 2022-08-31 | 189,9 | 15,4 |
| 2022-09-30 | 239,6 | 13,7 |
| 2022-10-31 | 260,6 | 15 |
| 2022-11-30 | 228,6 | 14 |
| 2022-12-31 | 251,9 | 17 |
| 2023-01-31 | 132 | 10,1 |
| 2023-02-28 | 157,6 | 12 |
| 2023-03-31 | 123,3 | 9,7 |
| 2023-04-30 | 102,9 | 7 |
| 2023-05-31 | 62 | 5,4 |
| 2023-06-30 | 30,4 | 1,4 |
| 2023-07-31 | 31,4 | 2,4 |
| 2023-08-25 | 56,7 | 2,4 |
| Les périodes de prédominance des variants de la COVID-19 sont les suivantes : Prédominance de plusieurs variants préoccupants d'avril à mai 2021, prédominance du variant Delta de juillet à décembre 2021 et prédominance du variant Omicron à partir de janvier 2022. | ||
Données au 25 août 2023, extraites le 7 septembre 2023.
Source : Données détaillées sur les cas présentées à l'Agence de la santé publique du Canada par les provinces et les territoires.
Les lignes de tendance reflètent les moyennes mobiles sur sept jours. Les données sur les hospitalisations proviennent de neuf provinces et territoires (représentant 84 % de la population). Les données sur les admissions aux soins intensifs proviennent de huit provinces et territoires (représentant 80 % de la population). Les cas hospitalisés comprennent ceux qui sont admis aux soins intensifs.
La « tripledémie » de la COVID-19, du virus respiratoire syncytial et de la grippe submerge les hôpitaux pédiatriques
Depuis la première année de la pandémie, le recours à des mesures de santé publique visant à réduire la transmission de la COVID-19 a également contribué à freiner la propagation d'autres virus respiratoires. Au fur et à mesure que les administrations du Canada ont assoupli de nombreuses mesures de santé publique, la transmission de ces autres virus a augmenté. Cette situation, combinée à une diminution de l'immunité au sein de la population, a entraîné des taux d'infection plus élevésRéférence 439.
Depuis le printemps 2022, le Canada a connu une brève épidémie de grippe tardive et atypique. En 2022, une deuxième vague de grippe a débuté en octobre, marquant la première saison de virus respiratoires depuis 2020 sans mesures de santé publique à grande échelle visant la population. Cela s'est produit en même temps qu'une propagation anormalement élevée du virus respiratoire syncytial (VRS) et des infections courantes à la COVID-19. L'appellation « tripledémie » découle du fait que le pourcentage de tests positifs pour la grippe et le VRS à l'automne 2022 était trois fois plus élevé que les moyennes d'avant la pandémieRéférence 440. Les taux d'hospitalisation ont grimpé en flèche, en particulier au sein de la population pédiatrique, augmentant la pression sur les systèmes de santé déjà fortement sollicitésRéférence 441. Les médias ont fait état d'interventions chirurgicales annulées et de temps d'attente importants, car le personnel des hôpitaux pédiatriques a été réaffecté à des services d'urgence et à des unités de soins intensifs surchargésRéférence 442Référence 443Référence 444Référence 445Référence 446Référence 447. Le pic de transmission de la « tripledémie » a duré quelques semaines, et les indicateurs sont revenus aux niveaux attendus à la fin de décembre 2022Référence 440.
L'immunité découlant de la vaccination et des infections est demeurée élevée chez les adultes
En juin 2023, 80,5 % des personnes vivant au Canada avaient obtenu leur série primaire de vaccins contre la COVID-19. La couverture vaccinale était la plus élevée chez les adultes de 60 ans et plus (94,9 % ayant reçu au moins une dose) et la plus faible chez les jeunes enfants (50 % des enfants de cinq à onze ans ayant reçu au moins une dose, contre 9,3 % chez les enfants de quatre ans et moins)Référence 448. De plus, des recherches menées par le Groupe de travail sur l'immunité face à la COVID-19 en analysant les données recueillies à partir de dons de sang ont estimé que 80 % des personnes vivant au Canada avaient déjà été infectées par le SRAS-CoV-2 à la fin de juin 2023. Les chercheurs ont également constaté que les donneurs racisés continuaient de montrer des taux d'infection plus élevés que les donneurs blancs, ce qui correspond aux résultats d'autres étudesRéférence 449.
En date de juillet 2023, le Comité consultatif national de l'immunisation continue de recommander aux personnes non immunisées de se faire vacciner contre la COVID-19. Pour l'automne 2023, le comité recommande une dose de la nouvelle formulation du vaccin aux personnes déjà vaccinées contre la COVID-19, ce qui comprend les personnes du groupe d'âge autorisé si au moins six mois se sont écoulés depuis la dernière dose de vaccin contre la COVID-19 ou depuis une infection connue par le SRAS-CoV-2 (la date la plus tardive étant retenue) Référence 450. Pour que toutes les personnes admissibles aient accès à des programmes de vaccination culturellement sécuritaires, il y a lieu d'offrir un soutien continu aux initiatives communautaires.
Le syndrome post-COVID-19 demeure un problème de santé publique
Au cours des deux dernières années, on a démontré que les répercussions de la COVID-19 sur la santé peuvent s'étendre au-delà de la période d'infection initiale. Chez certaines personnes, la COVID-19 augmente le risque de développer certaines maladies chroniques, comme le diabète et les maladies cardiovasculairesRéférence 435Référence 451Référence 452Référence 453. De plus, certaines personnes éprouvent des symptômes à moyen et à long terme après avoir été frappées sévèrement par le virus. Ce groupe de symptômes est appelé syndrome post-COVID-19, ou « COVID longue ». Ces symptômes comprennent des déficiences respiratoires, cardiovasculaires, neurologiques et cognitives qui peuvent s'avérer débilitantesRéférence 76Référence 435Référence 454Référence 455. En août 2022, Statistique Canada estimait que 16 % des adultes présentaient toujours des symptômes plus de trois mois après leur infection initiale au SRAS-CoV-2Référence 456. Les résultats préliminaires ont montré que le fait d'être une femme, d'avoir certaines maladies chroniques, une infection initiale plus grave, de vivre avec l'obésité, de s'identifier comme une personne handicapée et d'avoir été infectée plus tôt dans la pandémie de COVID-19 sont tous des facteurs associés à un risque accru de faire face à des symptômes à plus long terme. Toutefois, le fait d'être vacciné avant l'infection était associé à un risque réduit de symptômes à long termeRéférence 454.
Le syndrome post-COVID-19 a d'importantes répercussions socioéconomiques sur les personnes et les communautés. Les personnes qui en sont atteintes font état de stigmatisation, d'accès inéquitable au système de soins de santé et de soutien inadéquat de ce système, de longues périodes d'attente pour les tests et les diagnostics, et de la perte d'identité personnelle et professionnelleRéférence 435. D'autres obstacles influencés par les déterminants sociaux de la santé, comme l'incapacité de s'absenter du travail pour des rendez-vous, les barrières linguistiques et le manque d'accès aux soins primaires, peuvent exacerber les iniquités de santé préexistantes Référence 435Référence 455Référence 457.
Pour s'attaquer à ces problèmes, il est important de tenir compte des répercussions sur la santé et des considérations en matière d'équité relatives l'infection par le SRAS-CoV-2 à court et à long terme. Parmi les exemples d'initiatives fédérales mises en place en 2022 et 2023 pour améliorer la gestion et l'atténuation des effets à long terme de la COVID-19, mentionnons les efforts de l'Agence de la santé publique du Canada pour soutenir l'élaboration de lignes directrices en matière de pratique clinique et les investissements des Instituts de recherche en santé du Canada pour établir un réseau pancanadien de recherche sur le syndrome post-COVID-19Référence 434Référence 458.
Le Canada continue de surveiller les tendances internationales
L'amélioration de la situation épidémiologique au Canada a permis l'assouplissement des mesures frontalières liées à la COVID-19. En octobre 2022, le gouvernement du Canada avait levé toutes les restrictions d'entrée liées à la COVID-19, ainsi que les exigences en matière de dépistage, de quarantaine et d'isolement pour toute personne entrant au CanadaRéférence 459. L'élimination des mesures frontalières a été facilitée par plusieurs facteurs, y compris la surveillance et la modélisation qui indiquaient que le Canada avait largement dépassé la période de pics d'infections, une couverture vaccinale élevée, des taux d'hospitalisation et de décès plus faibles, sans compter la disponibilité et l'utilisation de doses de vaccin supplémentaires, de tests rapides et de traitements contre la COVID-19Référence 459.
Toutefois, grâce à une vigilance soutenue, le gouvernement du Canada a rétabli des mesures frontalières temporaires visant certains pays, lorsque c'était justifié. Le 5 janvier 2023, le Canada a remis en place des mesures de dépistage avant l'embarquement pour les voyageurs en provenance de la République populaire de Chine, de Hong Kong ou de Macao, en raison des rapports faisant état d'une augmentation importante des cas de COVID-19 dans ces régions et des données épidémiologiques limitées disponiblesRéférence 460. Les mesures ont été levées le 17 mars 2023, lorsque la situation épidémiologique de la COVID-19 en Chine a montré des signes d'améliorationRéférence 461. Le gouvernement du Canada continue à travailler avec les administrations nationales, les partenaires internationaux et d'autres intervenants (p. ex., les exploitants de navires de croisière) pour surveiller de près l'évolution mondiale du SRAS-CoV-2 et l'émergence de nouveaux variants potentiellement préoccupantsRéférence 462.
En marche vers l'avenir
Bien que la propagation de la COVID-19 ait diminué mondialement, le virus du SRAS-CoV-2 continuera de circuler et d'évoluer à l'échelle mondiale dans un avenir prévisible. Au moment de rédiger le présent rapport, les niveaux d'hospitalisation, de positivité aux tests et de contamination des eaux usées augmentaient, signe précoce d'une augmentation de la propagation de la COVID-19Référence 437. L'intervention du Canada, qui comprend des programmes de vaccination et l'adoption de pratiques de protection personnelle, devra continuer à s'adapter. Comme pour d'autres urgences en santé, la nature imprévisible des pandémies de maladies infectieuses exige des efforts de prévention et de préparation qui favorisent et protègent la santé et le bien-être des communautés partout au Canada.
Annexe C : Méthodologie
Processus
Le rapport annuel de 2023 de l'administratrice en chef de la santé publique (ACSP) du Canada a été rédigé à la suite d'une revue des meilleures données probantes disponibles obtenues notamment auprès de chercheurs universitaires, d'experts-conseils et de spécialistes en sécurité civile et en santé publique issus des Premières Nations, des Inuits, des Métis et des communautés. Dans la mesure du possible, les études et les données représentatives canadiennes ont été priorisées.
Les données probantes ont été recueillies selon les approches résumées ci-dessous.
Revues de la littérature scientifique
- Examen succinct de la portée commandé par le Bureau de l'ACSP (BACSP) et réalisé par le Centre de collaboration nationale des méthodes et outils (CCNMO) de l'Université McMaster pour répondre à la question suivante : « Que sait-on de l'application des approches de promotion de la santé en amont et à mi-parcours dans le contexte de la préparation et de l'intervention en cas de pandémie de grippe H1N1, de COVID-19 et de mpox? »Référence 9. La méthodologie de cet examen succinct de la portée consistait à analyser la littérature publiée en anglais ou en français avant le 25 janvier 2023, à partir des sources suivantes :
- Une recherche effectuée dans sept bases de données électroniques : MEDLINE, Embase, Emcare, Global Health Database, Political Science Database, PAIS Index et Trip Medical Database. Les dates des recherches variaient selon le sujet : De 2009 à 2023 pour la grippe H1N1, de 2020 à 2023 pour la COVID-19, et de 2022 à 2023 pour la mpox;
- Un appel du CCNMO aux hauts décideurs du Canada pour qu'ils partagent des rapports, des recherches ou des stratégies, publiés ou non.
- Profil de données probantes succinct commandé par le BACSP et réalisé par le COVID-END (COVID-19 Evidence Network to support Decision-making) pour répondre à la question suivante : « Comment les approches de promotion de la santé en aval, axées sur le changement de comportement individuel, ont-elles été conçues et utilisées, et avec quelle efficacité, dans le cadre de la préparation et de la réponse à la COVID-19? »Référence 387. La méthodologie pour ce profil de données probantes succinct consistait à analyser la littérature, en anglais ou en français, publiée au plus tard en janvier 2023, à partir des sources suivantes :
- Une recherche effectuée dans sept bases de données électroniques : ACCESSSS, Health Evidence, Health Systems Evidence, Social Systems Evidence, COVID-END inventory of best evidence syntheses, site Web COVID-END et PubMed; et,
- Une recherche manuelle effectuée dans les sources suivantes : Un suivi de la recherche comportementale sur la COVID-19 réalisé par The Policy Lab de l'Université Brown, les sites Web du gouvernement et des parties prenantes pour les rapports portant sur le sujet, Nexus Uni pour les articles de presse, et les lois et les rapports qui décrivent les initiatives d'action et de mobilisation communautaire.
- Synthèse succincte réalisée par le COVID-END pour répondre à la question suivante : « Quelles stratégies ont été mises en place ou suggérées au sein des approches de promotion de la santé en aval pour soutenir la capacité, les occasions et la motivation à adopter et à maintenir les changements de comportement individuel dans le cadre de la préparation et de la réponse en cas de pandémie de COVID-19? »Référence 463. Cette synthèse a utilisé une approche axée sur le comportement pour examiner les données probantes sur les stratégies de promotion de la santé définies dans le profil de données probantes du COVID-END décrit ci-dessus.
- Recherches documentaires fréquentes continues effectuées par le BACSP, avec des sous-thèmes liés à la promotion de la santé ou à la sécurité, en anglais et en français, en s'appuyant sur des bases de données en ligne comme Medline et Scopus.
Rapports sur la santé publique et autre littérature grise
- Recherches documentaires fréquentes et continues effectuées par le BACSP pour trouver de la littérature grise et des rapports de santé publique provenant de sources fiables sur la promotion de la santé ou la sécurité civile, comme des organismes de santé publique (p. ex., l'Organisation mondiale de la Santé, l'Organisation panaméricaine de la Santé) et des publications gouvernementales (p. ex., des gouvernements fédéral, provinciaux, municipaux et autochtones).
- Collaboration avec le Centre de collaboration nationale des déterminants de la santé, qui a apporté son expertise sur des sujets clés liés à la promotion de la santé dans le rapport.
- Exemples concrets et études de cas en santé publique grâce à la collaboration d'experts externes en santé publique et en sécurité civile.
- Analyse des politiques, de la littérature grise et des exemples concrets effectuée par un groupe de référence interne de l'Agence de la santé publique du Canada (ASPC), composé de coordonnateurs et d'analystes en sécurité civile régionaux ayant une expertise en promotion de la santé.
Mobilisation et entrevues avec des informateurs clés
- Processus de mobilisation ciblé, mené par le BACSP, axé sur :
- des exemples locaux d'intégration d'une approche de promotion de la santé ou d'équité à la sécurité civile;
- la difficulté d'intégrer la promotion de la santé à la sécurité civile;
- les expériences et les points de vue des Premières Nations, des Inuits et des Métis en matière de sécurité civile qui ont trait aux principes et aux approches de promotion de la santé;
- les besoins et les perspectives des organismes communautaires sur la façon de promouvoir l'équité, la mobilisation communautaire et la sécurité civile.
- Entrevues menées auprès de 16 médecins-conseils en santé publique en juin 2023. La revue de la littérature scientifique et de la littérature grise, ainsi que la collaboration avec les experts et les partenaires internes et externes, ont permis de sélectionner les personnes à interroger. Le BACSP a également fait un appel à des bénévoles au Réseau pour la santé publique urbain et au Réseau de santé publique pour les régions nordiques, rurales et éloignées (Northern, Remote and Rural Public Health Network). Des demandes d'entrevue ciblées ont été faites pour assurer la représentation de milieux diversifiés.
- Mobilisation et collaboration continues et ciblées avec l'Assemblée des Premières Nations, la Régie de la santé des Premières Nations, l'Inuit Tapiriit Kanatami, le Ralliement national des Métis, l'Association des femmes autochtones du Canada et la Fédération des centres d'amitié autochtones de l'Ontario.
- Accès à des données complémentaires tirées de sept entrevues menées auprès d'organismes communautaires financés par l'ASPC et recueillies par le Bureau régional de l'Atlantique de l'ASPC sur l'intégration d'une perspective d'équité à la sécurité civile.
Mise à jour sur la COVID-19 pour l'annexe B
- Information publiée ou transmise par l'ASPC, Statistique Canada et d'autres sources gouvernementales fédérales, provinciales, territoriales ou municipales.
- Revues de la littérature grise et de politiques de sources fiables, comme les publications d'organismes de santé publique (p. ex., l'Organisation mondiale de la Santé, l'Institut canadien d'information sur la santé) et les publications gouvernementales (p. ex., Santé publique Ontario).
- Points de presse des autorités sanitaires et déclarations aux médias, lorsque nécessaire.
Limites
Portée et recherche documentaire
Le rapport annuel de 2023 de l'ACSP examine les répercussions des situations d'urgence sur la santé au Canada, ainsi que la possibilité d'intégrer une approche de promotion de la santé à la sécurité civile. La promotion de la santé et la sécurité civile sont des domaines vastes, englobant des recherches et des pratiques qui chevauchent plusieurs disciplines universitaires et professionnelles. Étant donné que ce rapport a pour but de fournir une vue d'ensemble des sujets et des concepts présentés, le niveau de détail fourni dans chaque partie est nécessairement limité. Par conséquent, le rapport ne constitue pas un examen exhaustif des données probantes, mais plutôt un résumé de certaines publications clés. Seuls les documents publiés en anglais et en français ont fait l'objet d'une revue. Aucune évaluation détaillée de la qualité de l'étude et du risque de biais n'a été effectuée dans le cadre de cet examen.
Langue
Dans la mesure du possible, les rédacteurs du rapport ont tenté d'utiliser un langage normalisé, inclusif et adapté sur le plan culturel pour décrire les réalités des différentes communautés et leurs expériences en matière de santé à partir des données probantes pertinentes. Cependant, dans certains cas, ils se sont fiés à la terminologie employée dans les documents sources (p. ex., populations vulnérables), si cette terminologie avait une signification ou une résonnance particulière dans ces documents.
Remerciements
De nombreuses personnes et organisations ont contribué à l'élaboration du présent rapport.
Je tiens à exprimer ma gratitude envers les personnes suivantes qui ont fourni des conseils précieux, une orientation stratégique et une expertise dans la préparation du rapport annuel :
- Dre Marcia Anderson, vice-doyenne, Santé autochtone, justice sociale et lutte contre le racisme, Université du Manitoba
- Dre Suzanne Jackson, professeure émérite agrégée, codirectrice du Centre de collaboration de l'OMS pour la promotion de la santé à la Dalla Lana School of Public Health de l'Université de Toronto
- Dre Ilona Kickbusch, professeure, Centre de santé mondiale à l'Institut de hautes études internationales et du développement à Genève
- John Lavery, chef provincial de la gestion des urgences en santé, Gestion des urgences en santé, Colombie-Britannique, Autorité des services de santé provinciaux de la Colombie-Britannique
- Dr Cory Neudorf, professeur, Département de santé communautaire et d'épidémiologie, Collège de médecine, Université de la Saskatchewan
Je remercie aussi bien sincèrement les experts de partout au Canada, notamment les médecins-conseils, les praticiens de la santé publique et de la sécurité civile, les chercheurs, les organisations non gouvernementales et les partenaires communautaires qui ont participé aux discussions et aux entrevues sur la façon dont les systèmes de santé publique peuvent intégrer la promotion de la santé à la sécurité civile. Je tiens également à remercier le Réseau pour la santé publique urbain et le Réseau de santé publique pour les régions nordiques, rurales et éloignées pour avoir facilité la sélection des médecins-conseils en entrevue.
J'aimerais remercier les analystes et les experts en sécurité civile des organisations autochtones qui ont fourni des commentaires et des conseils sur le contenu du rapport : L'Assemblée des Premières Nations, la Régie de la santé des Premières Nations, l'Inuit Tapiriit Kanatami, le Ralliement national des Métis, l'Association des femmes autochtones du Canada et la Fédération des centres d'amitié autochtones de l'Ontario.
Merci aux nombreux collègues de l'Agence de la santé publique du Canada, de Santé Canada, de Services aux Autochtones Canada et de Sécurité publique Canada pour les idées et les conseils qu'ils ont fournis tout au long de l'élaboration du rapport et pour leur examen critique des ébauches du rapport.
Enfin, merci aux membres de mon bureau qui ont travaillé ensemble à l'élaboration et à la mobilisation de ce rapport. Des remerciements particuliers à l'équipe des rapports et à l'équipe des politiques scientifiques pour leur engagement et leur dévouement lors de l'élaboration du présent rapport, de la conception à la publication : Fabienne Boursiquot, Dre Marie Chia, Dre Charlene Cook, Elyse Fortier, Rhonda Fraser, Dre Kim Girling, Dre Kimberly Gray, Dr David Grote, Jessica Lepage, Danielle Noble, Shauna Sanvido, Dre Sarah Schwarz, Kelsey Seal et Inès Zombré.
Références
- Référence 1
-
Sécurité publique Canada. Profil national des risques : Un outil national de préparation et de sensibilisation aux situations d'urgence. Gouvernement du Canada; 2023.
- Référence 2
-
Sécurité publique Canada. Stratégie de sécurité civile pour le Canada : Vers un 2030 marqué par la résilience. Gouvernement du Canada; 2019.
- Référence 3
-
Tanner, T, Surminski, S, Wilkinson, E, Reid, R, Rentschler, J, Rajput, S. The Triple Dividend of Resilience: Realising Development Goals Through the Multiple Benefits of Disaster Risk Management. Overseas Development Institute, The World Bank; 2015. (en anglais seulement)
- Référence 4
-
Schnitter, R, Moores, E, Berry, P, Verret, M, Buse, C, Macdonald, C, et al. Chapitre 9 : Changements climatiques et équité en santé. Dans : Berry P, Schnitter R, (dir.). La santé des Canadiens et des Canadiennes dans un climat en changement : Faire progresser nos connaissances pour agir. Ottawa, Ontario : Gouvernement du Canada; 2022.
- Référence 5
-
Agence de la santé publique du Canada. Rapport de l'administratrice en chef de la santé publique du Canada sur l'état de la santé publique au Canada 2020 : Du risque à la résilience : Une approche axée sur l'équité concernant la COVID-19. Ottawa, Ontario : Agence de la santé publique du Canada; 2020.
- Référence 6
-
Expert Panel on Disaster Resilience in a Changing Climate. Building a Resilient Canada. Council of Canadian Academies; 2022.
- Référence 7
-
Agence de la santé publique du Canada. Rapport de l'administratrice en chef de la santé publique du Canada sur l'état de la santé publique au Canada 2022 : Mobiliser la santé publique contre les changements climatiques au Canada. Ottawa, Ontario : Agence de la santé publique du Canada; 2022.
- Référence 8
-
Sachs, JD, Karim, SSA, Aknin, L, Allen, J, Brosbøl, K, Colombo, F, et al. The Lancet Commission on Lessons for the Future from the COVID-19 Pandemic. The Lancet. 2022; 400(10359):1224-80. (en anglais seulement)
- Référence 9
-
National Collaborating Centre for Methods and Tools. Rapid Scoping Review: What is Known About the Application of Upstream and Midstream Health Promotion Approaches in the Context of H1N1, COVID-19, and Mpox Pandemic Preparedness and Response? : National Collaborating Centre for Methods and Tools; 2023. (en anglais seulement)
- Référence 10
-
United Nations Office for Disaster Risk Reduction. What is the Sendai Framework for Disaster Risk Reduction? : United Nations Office for Disaster Risk Reduction; 2015. (en anglais seulement)
- Référence 11
-
Charte d'Ottawa pour la promotion de la santé : Une conférence internationale pour la promotion de la santé. Ottawa, Ontario : Gouvernement du Canada; 1986.
- Référence 12
-
World Health Organization. Health Promotion. World Health Organization. (en anglais seulement)
- Référence 13
-
Santé publique Ontario. Promotion de la santé. Santé publique Ontario; 2023.
- Référence 14
-
Pan American Health Organization. Health Promotion. Pan American Health Organization. (en anglais seulement)
- Référence 15
-
Nomura, S, Parsons, AJQ, Hirabayashi, M, Kinoshita, R, Liao, Y, Hodgson, S. Social Determinants of Mid- to Long-Term Disaster Impacts on Health: A Systematic Review. International Journal of Disaster Risk Reduction. 2016; 16:53-67. (en anglais seulement)
- Référence 16
-
Keim, ME. Preventing Disasters: Public Health Vulnerability Reduction as a Sustainable Adaptation to Climate Change. Disaster Medicine and Public Health Preparedness. 2011; 5(2):140-8. (en anglais seulement)
- Référence 17
-
Organisation mondiale de la Santé. Cadre de gestion des risques liés aux situations d'urgence et aux catastrophes dans le contexte de la santé. Organisation mondiale de la Santé; 2019.
- Référence 18
-
O'Sullivan, TL, Kuziemsky, CE, Corneil, W, Lemyre, L, Franco, Z. The EnRiCH Community Resilience Framework for High-Risk Populations. PLoS Currents. 2014; 6(1). (en anglais seulement)
- Référence 19
-
Haldane, V, Jung, A-S, Neill, R, Singh, S, Wu, S, Jamieson, M, et al. From Response to Transformation: How Countries Can Strengthen National Pandemic Preparedness and Response Systems. BMJ. 2021; 375:e067507. (en anglais seulement)
- Référence 20
-
Marmot, M, Allen, J, Goldblatt, P, Herd, E, Morrison, J. Build Back Fairer: The COVID-19 Marmot Review. The Health Foundation; 2020. (en anglais seulement)
- Référence 21
-
Organisation mondiale de la Santé. Santé et droits de l'homme. Organisation mondiale de la Santé; 2022. Disponible : https://www.who.int/fr/news-room/fact-sheets/detail/human-rights-and-health.
- Référence 22
-
Assemblée générale des Nations Unies. Déclaration des Nations Unies sur les droits des peuples autochtones. Assemblée générale des Nations Unies; 2007.
- Référence 23
-
Mishra, S, Walker, JD, Wilhelm, L, Larivière, V, Bubela, T, Straus, SE. Use and Misuse of Research: Canada's Response to COVID-19 and its Health Inequalities. BMJ. 2023; 382:e075666. (en anglais seulement)
- Référence 24
-
Lokmic-Tomkins, Z, Bhandari, D, Bain, C, Borda, A, Kariotis, TC, Reser, D. Lessons Learned from Natural Disasters around Digital Health Technologies and Delivering Quality Healthcare. International Journal of Environmental Research and Public Health. 2023; 20(5). (en anglais seulement)
- Référence 25
-
Casey, JA, Fukurai, M, Hernández, D, Balsari, S, Kiang, MV. Power Outages and Community Health: A Narrative Review. Current Environmental Health Reports. 2020; 7(4):371-83. (en anglais seulement)
- Référence 26
-
Gu, D. Exposure and Vulnerability to Natural Disasters for World's Cities. United Nations; 2019. (en anglais seulement)
- Référence 27
-
Lawrence, J, Blackett, P, Cradock-Henry, NA. Cascading Climate Change Impacts and Implications. Climate Risk Management. 2020; 29:100234. (en anglais seulement)
- Référence 28
-
Leppold, C, Gibbs, L, Block, K, Reifels, L, Quinn, P. Public Health Implications of Multiple Disaster Exposures. The Lancet Public Health. 2022; 7(3):E274-E86. (en anglais seulement)
- Référence 29
-
Sécurité publique Canada. Un cadre de sécurité civile pour le Canada. Deuxième édition : Gouvernement du Canada; 2011.
- Référence 30
-
Sendai Framework Terminology on Disaster Risk Reduction. United Nations Office for Disaster Risk Reduction. Disponible : https://www.undrr.org/terminology.
- Référence 31
-
Sécurité publique Canada. Système national d'intervention d'urgence Gouvernement du Canada; 2022.
- Référence 32
-
Sécurité publique Canada. Base de données canadienne sur les catastrophes - tableau de référence pour les symboles et définitions Gouvernement du Canada; 2015.
- Référence 33
-
Penta, S, Marlowe, VG, Gill, K, Kendra, J. Of Earthquakes and Epidemics: Examining the Applicability of the All-Hazards Approach in Public Health Emergencies. Risk, Hazards & Crisis in Public Policy. 2017; 8(1):48-67. (en anglais seulement)
- Référence 34
-
Agence de la santé publique du Canada. Rapport de l'administratrice en chef de la santé publique sur l'état de la santé publique au Canada 2021 : Une vision pour transformer le système de santé publique du Canada. Ottawa, Ontario : Agence de la santé publique du Canada; 2021.
- Référence 35
-
Institut canadien d'information sur la santé. L'incidence de la COVID-19 sur les systèmes de santé du Canada. Institut canadien d'information sur la santé; 2022.
- Référence 36
-
Agence de la santé publique du Canada. Rapport de l'administratrice en chef de la santé publique du Canada sur l'état de la santé publique au Canada 2019 : Lutte contre la stigmatisation : Vers un système de santé plus inclusif. Ottawa, Ontario : Agence de la santé publique du Canada; 2019.
- Référence 37
-
Saeed, F, Mihan, R, Mousavi, SZ, Reniers, RLEP, Bateni, FS, Alikhani, R, et al. A Narrative Review of Stigma Related to Infectious Disease Outbreaks: What Can Be Learned in the Face of the COVID-19 Pandemic? Frontiers in Psychiatry. 2020; 11. (en anglais seulement)
- Référence 38
-
Fischer, LS, Mansergh, G, Lynch, J, Santibanez, S. Addressing Disease-Related Stigma During Infectious Disease Outbreaks. Disaster Medicine and Public Health Preparedness. 2019; 13(5-6):989-94. (en anglais seulement)
- Référence 39
-
Ministry of Mental Health and Addictions. Escalating BC's Response to the Overdose Emergency. Government of British Columbia; 2018. (en anglais seulement)
- Référence 40
-
Board of Health. Hl17.9 - Addressing Anti-Black Racism as a Public Health Crisis in the city of Toronto. City of Toronto; 2020. (en anglais seulement)
- Référence 41
-
Tuccaro, B-J. A State of Emergency Declared. Fort Chipewyan, Alberta: Mikisew Cree First Nation; 2023. (en anglais seulement)
- Référence 42
-
Eggertson, L. Nunavut Suicides a "Public Health Emergency". Canadian Medical Association Journal. 2015; 187(16):E462. (en anglais seulement)
- Référence 43
-
Ville de Toronto. Le conseil municipal de Toronto approuve les changements apportés aux opérations du Warming Centre et exhorte les gouvernements provincial et fédéral à répondre à l'urgence des sans-abri. Ville de Toronto; 2023.
- Référence 44
-
City Council. Cc8.2 - Declaring Gender-Based Violence and Intimate Partner Violence an Epidemic in the City of Toronto. City of Toronto; 2023. (en anglais seulement)
- Référence 45
-
Nishnawbe Aski Nation. Final Report: Emergency Management for First Nations in Ontario. Nishnawbe Aski Nation; 2021. (en anglais seulement)
- Référence 46
-
Canadian Red Cross. Supporting Communities Facing Social Emergencies. Canadian Red Cross; 2019. (en anglais seulement)
- Référence 47
-
Tam, T. Fifteen Years Post-SARS: Key Milestones in Canada's Public Health Emergency Response. Canada Communicable Disease Report. 2018; 44(5):98-101. (en anglais seulement)
- Référence 48
-
Ministère des finances Canada. Budget 2023 – Un plan canadien : Une classe moyenne forte, une économie abordable, un avenir prospère. Gouvernement du Canada; 2023.
- Référence 49
-
Agyapong, VIO, Hrabok, M, Juhas, M, Omeje, J, Edward, D, Nwaka, B, et al. Prevalence Rates and Predictors of Generalized Anxiety Disorder Symptoms in Residents of Fort McMurray Six Months after a Wildfire. Frontiers in Psychology. 2018; 9. (en anglais seulement)
- Référence 50
-
Institut canadien d'information sur la santé. Statistiques sur les hospitalisations et les visites au service d'urgence liées à la COVID-19. Institut canadien d'information sur la santé; 2023.
- Référence 51
-
Institut canadien d'information sur la santé. Incidence de la COVID-19 sur les chirurgies : le point sur les volumes et les temps d'attente. Institut canadien d'information sur la santé; 2023.
- Référence 52
-
Gouvernement du Canada. Mise à jour sur l'épidémiologie de la COVID-19: Mise à jour courante. Gouvernement du Canada; 2023.
- Référence 53
-
British Columbia Coroners Service Death Review Panel. Extreme Heat and Human Mortality: A Review of Heat-Related Deaths in B.C. in Summer 2021. Government of British Columbia; 2022. (en anglais seulement)
- Référence 54
-
Statistique Canada. Infographie : Répercussions économiques du feu de forêt de 2016 à Fort McMurray. Statistique Canada; 2017.
- Référence 55
-
Sécurité publique Canada. Base de données canadienne sur les catastrophes. Gouvernement du Canada; 2020.
- Référence 56
-
Généreux, M, Maltais, D, Petit, G, Roy, M. Monitoring Adverse Psychosocial Outcomes One and Two Years after the Lac-Mégantic Train Derailment Tragedy (Eastern Townships, Quebec, Canada). Prehospital and Disaster Medicine. 2019; 34(3):251-9. (en anglais seulement)
- Référence 57
-
Généreux, M, Petit, G, Maltais, D, Roy, M, Simard, R, Boivin, S, et al. The Public Health Response during and after the Lac-Mégantic Train Derailment Tragedy: A Case Study. Disaster Health. 2014; 2(3-4):113-20. (en anglais seulement)
- Référence 58
-
Environnement et Changement climatique Canada. Les dix événements météorologiques les plus marquants de 2011 : Évènement un. Environnement et Changement climatique Canada; 2017.
- Référence 59
-
Santé Canada. Gestion des urgences : Une perspective de santé. Gouvernement du Canada; 2009.
- Référence 60
-
Gouvernement du Canada. Survivre à la chaleur : Les répercussions du « dôme de chaleur » dans l'ouest canadien en 2021. Gouvernement du Canada; 2022.
- Référence 61
-
Beugin, D, Clark, D, Miller, S, Ness, R, Pelai, R, Wale, J. The Case for Adapting to Extreme Heat: Costs of the 2021 B.C. Heat Wave. Ottawa, Ontario : Canadian Climate Institute; 2023. (en anglais seulement)
- Référence 62
-
Société canadienne de météorologie et d'océanographie. Les 10 phénomènes météorologiques les plus marquants de 2016. Société canadienne de météorologie et d'océanographie; 2019.
- Référence 63
-
Manitoba 2011 Flood Review Task Force Report. Government of Manitoba; 2013. Disponible : https://www.gov.mb.ca/asset_library/en/2011flood/flood_review_task_force_report.pdf. (en anglais seulement)
- Référence 64
-
Blais, E-L, Greshuk, J, Stadnyk, T. The 2011 Flood Event in the Assiniboine River Basin: Causes, Assessment and Damages. Canadian Water Resources Journal / Revue canadienne des ressources hydriques. 2016; 41(1-2):74-84. (en anglais seulement)
- Référence 65
-
Lecomte, EL, Pang, AW, Russell, JW. Ice Storm '98. Institute for Catastrophic Loss Reduction; 1998. (en anglais seulement)
- Référence 66
-
Bonikowsky, L, Block, N. Ice Storm of 1998. The Canadian Encyclopedia; 2016. (en anglais seulement)
- Référence 67
-
La santé des Canadiens et des Canadiennes dans un climat en changement : Faire progresser nos connaissances pour agir. Berry P, Schnitter R, (dir.). Ottawa, Ontario : Gouvernement du Canada; 2022.
- Référence 68
-
Giorgadze, T, Maisuradze, I, Japaridze, A, Utiashvili, Z, Abesadze, G. Disasters and Their Consequences for Public Health. Georgian Medical News. 2011; 194:59-63. (en anglais seulement)
- Référence 69
-
Du, W, FitzGerald, G, Clark, M, Hou, X. Health Impacts of Floods. Prehospital and Disaster Medicine. 2010; 25(3):265-72. (en anglais seulement)
- Référence 70
-
Eykelbosh, A. Les effets sanitaires des marées noires et leurs implications pour la planification et la recherche en santé publique. Centre de collaboration nationale en santé environnementale; 2014.
- Référence 71
-
World Health Organization. Key Approaches to Strengthening Emergency Preparedness and Response. World Health Organization. (en anglais seulement)
- Référence 72
-
Bayntun, C. A Health System Approach to All-Hazards Disaster Management: A Systematic Review. PLOS Current; 2012. (en anglais seulement)
- Référence 73
-
Chen, H, Samet, JM, Bromberg, PA, Tong, H. Cardiovascular Health Impacts of Wildfire Smoke Exposure. Particle and Fibre Toxicology. 2021; 18(1):2. (en anglais seulement)
- Référence 74
-
Korsiak, J, Pinault, L, Christidis, T, Burnett, RT, Abrahamowicz, M, Weichenthal, S. Long-Term Exposure to Wildfires and Cancer Incidence in Canada: A Population-Based Observational Cohort Study. The Lancet Planetary Health. 2022; 6(5):e400-e9. (en anglais seulement)
- Référence 75
-
Yao, J, Brauer, M, Wei, J, McGrail Kimberlyn, M, Johnston Fay, H, Henderson Sarah, B. Sub-Daily Exposure to Fine Particulate Matter and Ambulance Dispatches During Wildfire Seasons: A Case-Crossover Study in British Columbia, Canada. Environmental Health Perspectives. 128(6):067006. (en anglais seulement)
- Référence 76
-
Gouvernement du Canada. Syndrome post-COVID-19 (COVID longue). Gouvernement du Canada; 2023.
- Référence 77
-
Centre de collaboration nationale en santé environnementale. Impacts psychosociaux des catastrophes : Atténuation, intervention et rétablissement. Centre de collaboration nationale en santé environnementale; 2023.
- Référence 78
-
Scott, KM, Lim, C, Al-Hamzawi, A, Alonso, J, Bruffaerts, R, Caldas-de-Almeida, JM, et al. Association of Mental Disorders with Subsequent Chronic Physical Conditions: World Mental Health Surveys from 17 Countries. JAMA Pyschiatry. 2016; 73(2):150-8. (en anglais seulement)
- Référence 79
-
Hetherington, E, McDonald, S, Wu, M, Tough, S. Risk and Protective Factors for Mental Health and Community Cohesion after the 2013 Calgary Flood. Disaster Medicine and Public Health Preparedness. 2018; 12(4):470-7. (en anglais seulement)
- Référence 80
-
Généreux, M, Maltais, D, Petit, G, Roy, M. Monitoring Adverse Pyschosocial Outcomes One and Two Years after the Lac-Mégantic Train Derailment Tragedy (Eastern Townships, Quebec, Canada). Prehospital and Disaster Medicine. 2019; 34(3):251-9.
- Référence 81
-
Commission des pertes massives. Redresser la barre ensemble : Le rapport final de la commission des pertes massives. Volume 4 : Collectivités. Commission des pertes massives; 2023.
- Référence 82
-
Hayes, K, Blashki, G, Wiseman, J, Burke, S, Reifels, L. Climate Change and Mental Health: Risks, Impacts and Priority Actions. International Journal of Mental Health Systems. 2018; 12(28). (en anglais seulement)
- Référence 83
-
Bureau du vérificateur général du Canada. Rapport 8 — la gestion des urgences dans les collectivités des Premières Nations — services aux Autochtones Canada. Bureau du vérificateur général du Canada; 2022.
- Référence 84
-
Hahn, MB, Van Wyck, R, Lessard, L, Fried, R. Compounding Effects of Social Vulnerability and Recurring Natural Disasters on Mental and Physical Health. Disaster Medicine and Public Health Preparedness. 2022; 16(3):1013-21. (en anglais seulement)
- Référence 85
-
Agyapong, B, Shalaby, R, Eboreime, E, Obuobi-Donkor, G, Owusu, E, Adu, MK, et al. Cumulative Trauma from Multiple Natural Disasters Increases Mental Health Burden on Residents of Fort McMurray. European Journal of Psychotraumatology. 2022; 13(1):2059999. (en anglais seulement)
- Référence 86
-
Agence de la santé publique du Canada. Répercussions de la COVID-19 sur la prestation des services liés aux ITSS au Canada, y compris les services de réduction des méfaits. Gouvernement du Canada; 2020.
- Référence 87
-
Illingworth, H, Ferrara, N. La COVID-19 et la croissance de la violence familiale à l'égard des femmes : Vivre dans la peur… entre deux pandémies. 2020. Disponible : https://victimesdabord.gc.ca/vv/2020/jn30-un/index.html.
- Référence 88
-
Colley, RC, Watt, J. Les répercussions inégales de la pandémie de COVID-19 sur les habitudes d'activité physique des canadiens. Statistique Canada; 2022.
- Référence 89
-
Statistique Canada. Les crimes haineux déclarés par la police, 2021. Le Quotidien; 2023.
- Référence 90
-
Institut canadien d'information sur la santé. Conséquences inattendues de la pandémie de COVID-19 : Méfaits causés par l'utilisation de substances. Ottawa, Ontario : Institut canadien d'information sur la santé; 2021.
- Référence 91
-
Statistique Canada. Les victimes de violence familiale et de violence entre partenaires intimes, affaires déclarées par la police au Canada, 2021. Le Quotidien; 2022.
- Référence 92
-
Aitsi-Selmi, A, Egawa, S, Sasaki, H, Wannous, C, Murray, V. The Sendai Framework for Disaster Risk Reduction: Renewing the Global Commitment to People's Resilience, Health, and Well-Being. International Journal of Disaster Risk Science. 2015; 6(2):164-76. (en anglais seulement)
- Référence 93
-
Centre de collaboration nationale des déterminants de la santé. Repenser la répartition du pouvoir pour favoriser l'équité en santé : Parlons-en. Antigonish, Nouvelle-Écosse : Centre de collaboration nationale des déterminants de la santé, Université St. Francis Xavier; 2023.
- Référence 94
-
Solar, O, Irwin, A. A Conceptual Framework for Action on the Social Determinants of Health. Social Determinants of Health Discussion Paper 2 (Policy and Practice). Geneva, Switzerland: World Health Organization; 2007. (en anglais seulement)
- Référence 95
-
Marmot, M. Achieving Health Equity: From Root Causes to Fair Outcomes. The Lancet Global Health. 2007; 370(9593):1153-63. (en anglais seulement)
- Référence 96
-
Agence de la santé publique du Canada. Comment intégrer la théorie de l'intersectionnalité dans les analyses quantitatives d'équité en santé? Une revue rapide et liste de vérification de pratiques prometteuses. Agence de la santé publique du Canada; 2022.
- Référence 97
-
Crenshaw, K. Mapping the Margins: Intersectionality, Identity Politics, and Violence Against Women of Color. 1991; 43(6):1241-99. (en anglais seulement)
- Référence 98
-
Centre de collaboration nationale des déterminants de la santé. L'intersectionnalité : Parlons-en. Antigonish, Nouvelle-Écosse : Centre de collaboration nationale des déterminants de la santé, Université St. Francis Xavier; 2022.
- Référence 99
-
Agence de la santé publique du Canada. Inégalités sociales des décès liés à la COVID-19 au Canada, par caractéristiques individuelles et locales, de janvier 2020 à décembre 2020/mars 2021. Gouvernement du Canada; 2022.
- Référence 100
-
Chakraborty, L, Thistlethwaite, J, Henstra, D. Vulnérabilité aux inondations et changements climatiques. Institut climatique du Canada; 2021.
- Référence 101
-
Chakraborty, L, Thistlethwaite, J, Scott, D, Henstra, D, Minano, A, Rus, H. Assessing Social Vulnerability and Identifying Spatial Hotspots of Flood Risk to Inform Socially Just Flood Management Policy. Risk Analysis. 2023; 43(5):1058-78. (en anglais seulement)
- Référence 102
-
Chakraborty, L, Rus, H, Henstra, D, Thistlethwaite, J, Minano, A, Scott, D. Exploring Spatial Heterogeneity and Environmental Injustices in Exposure to Flood Hazards Using Geographically Weighted Regression. Environmental Research. 2022; 210:112982. (en anglais seulement)
- Référence 103
-
Sécurité publique Canada. Profil national des risques : Renforcer l'approche « tous risques » du Canada en matière de gestion des urgences. Gouvernement du Canada; 2022.
- Référence 104
-
Henderson, SB, McLean, KE, Lee, MJ, Kosatsky, T. Analysis of Community Deaths During the Catastrophic 2021 Heat Dome: Early Evidence to Inform the Public Health Response During Subsequent Events in Greater Vancouver, Canada. Environmental Epidemiology. 2022; 6(1). (en anglais seulement)
- Référence 105
-
Santé Canada. Chaleur extrême et COVID-19: Facteurs à prendre en compte pour les programmes de santé liés à la chaleur dans le contexte de la COVID-19 - Conseils aux responsables de la santé publique. Gouvernement du Canada; 2021.
- Référence 106
-
Agence de la santé publique du Canada. Les principales inégalités en santé au Canada : Un portrait national – sommaire exécutif. Gouvernement du Canada; 2018.
- Référence 107
-
Statistique Canada. Expérience de la discrimination pendant la pandémie de COVID-19. Le Quotidien; 2020.
- Référence 108
-
Miconi, D, Li, ZY, Frounfelker, RL, Venkatesh, V, Rousseau, C. Socio-Cultural Correlates of Self-Reported Experiences of Discrimination Related to COVID-19 in a Culturally Diverse Sample of Canadian Adults. International Journal of Intercultural Relations. 2021; 81:176-92. (en anglais seulement)
- Référence 109
-
Slemon, A, Richardson, C, Goodyear, T, Salway, T, Gadermann, A, Oliffe, JL, et al. Widening Mental Health and Substance Use Inequities Among Sexual and Gender Minority Populations: Findings from a Repeated Cross-Sectional Monitoring Survey During the COVID-19 Pandemic in Canada. Psychiatry Research. 2022; 307:114327. (en anglais seulement)
- Référence 110
-
Kia, H, Rutherford, L, Jackson, R, Grigorovich, A, Ricote, CL, Scheim, AI, et al. Impacts of COVID-19 on Trans and Non-Binary People in Canada: A Qualitative Analysis of Responses to a National Survey. BMC Public Health. 2022; 22(1):1284. (en anglais seulement)
- Référence 111
-
Somé, NH, Shokoohi, M, Shield, KD, Wells, S, Hamilton, HA, Elton-Marshall, T, et al. Alcohol and Cannabis Use During the COVID-19 Pandemic Among Transgender, Gender-Diverse, and Cisgender Adults in Canada. BMC Public Health. 2022; 22(1):452. (en anglais seulement)
- Référence 112
-
Hawke, LD, Hayes, E, Darnay, K, Henderson, J. Mental Health Among Transgender and Gender Diverse Youth: An Exploration of Effects During the COVID-19 Pandemic. Psychology of Sexual Orientation and Gender Diversity. 2021; 8(2):180-7. (en anglais seulement)
- Référence 113
-
Groupe de travail sur la cohorte COVID de l'étude Trans PULSE Canada. Impact de la COVID-19 sur l'accès aux soins de santé pour les personnes transgenres et non binaires au Canada. Trans PULSE Canada; 2020.
- Référence 114
-
McLaren, L, Masuda, J, Smylie, J, Zarowsky, C. Décomposer la vulnérabilité : Vers un langage qui favorise la compréhension et la résolution des iniquités sociales en santé publique. Revue Canadienne de santé publique. 2020; 111(1):1-3.
- Référence 115
-
Katz, AS, Hardy, B-J, Firestone, M, Lofters, A, Morton-Ninomiya, ME. Vagueness, Power and Public Health: Use of 'Vulnerable' in Public Health Literature. Critical Public Health. 2020; 30(5):601-11. (en anglais seulement)
- Référence 116
-
Clark, B, Preto, N. Exploring the Concept of Vulnerability in Health Care. Canadian Medical Association Journal. 2018; 190(11):E308. (en anglais seulement)
- Référence 117
-
Sécurité publique Canada. Un cadre de sécurité civile pour le Canada - troisième édition. Gouvernement du Canada; 2017.
- Référence 118
-
Groupe de travail sur l'assurance contre les inondations et d'aide à la relocalisation du Canada. Chapitre 4 : Analyse de l'équité et de la vulnérabilité sociale. Dans : S'adapter à la hausse des risques d'inondation : Une analyse des solutions d'assurance pour le Canada. Gouvernement du Canada; 2022.
- Référence 119
-
Organisation for Economic Co-operation and Development. Enhancing Financial Protection Against Catastrophe Risks: The Role of Catastrophe Risk Insurance Programmes. Organisation for Economic Co-operation and Development; 2021. (en anglais seulement)
- Référence 120
-
Pyke, C, Wilton, R. Planning For Inclusion? An Assessment of Ontario's Emergency Preparedness Guide for People with Disabilities. International Journal of Disaster Risk Reduction. 2020; 51:101888. (en anglais seulement)
- Référence 121
-
United Nations Office for Disaster Risk Reduction. Disability Inclusion in Disaster Risk Reduction. United Nations Office for Disaster Risk Reduction. (en anglais seulement)
- Référence 122
-
Centre de collaboration nationale en santé environnementale. Communautés autochtones et résilience en cas de catastrophe. Centre de collaboration nationale en santé environnementale; 2019.
- Référence 123
-
Atkinson, D, Stout, R, Halseth, R, Greenwood, M. Chapitre 2 : Changements climatiques et santé des Autochtones au Canada. Dans : Berry P, Schnitter R, (dir.). La santé des Canadiens et des Canadiennes dans un climat en changement : Faire progresser nos connaissances pour agir. Ottawa, Ontario : Gouvernement du Canada; 2022.
- Référence 124
-
Erni, S, Johnston, L, Boulanger, Y, Manka, F, Bernier, P, Eddy, B, et al. Exposure of the Canadian Wildland–Human Interface and Population to Wildland Fire, Under Current and Future Climate Conditions. Canadian Journal of Forest Research. 2021; 51(9):1357-67. (en anglais seulement)
- Référence 125
-
Statistique Canada. Série « perspective géographique », recensement de 2016 – Nunavut. Gouvernement du Canada; 2019.
- Référence 126
-
Nunavut Tunngavik. Nunavut's Infrastructure Gap. Iqaluit, Nunavut: Nunavut Tunngavik Incorporated; 2020. (en anglais seulement)
- Référence 127
-
Statistique Canada. Premières Nations, Métis, Inuits et la COVID-19 : Caractéristiques sociales et de la santé. Statistique Canada; 2020.
- Référence 128
-
Centres de collaboration nationale en santé publique. Évacuations à long terme résultant de catastrophes naturelles : Impacts sanitaires et sociaux chez les communautés des Premières Nations. Leçons à retenir pour la santé publique. Centres de collaboration nationale en santé publique; 2021.
- Référence 129
-
Stares, J. Evidence Review: Use of Evacuation to Protect Public Health During Wildfire Smoke Events. BC Centre for Disease Control; 2014. (en anglais seulement)
- Référence 130
-
Statistique Canada. Les conditions de logement des Premières Nations, des Métis et des Inuit au Canada selon les données du recensement de 2021. Statistique Canada; 2022.
- Référence 131
-
McGee, TK. Evacuating First Nations During Wildfires in Canada. Fire Safety Journal. 2021; 120:103120. (en anglais seulement)
- Référence 132
-
Khalafzai, M-AK, McGee, TK, Parlee, B. Spring Flooding and Recurring Evacuations of Kashechewan First Nation, Northern Ontario, Canada. International Journal of Disaster Risk Reduction. 2021; 63:102443. (en anglais seulement)
- Référence 133
-
Asfaw, HW, Sandy Lake First Nation, McGee, TK, Christianson, AC. A Qualitative Study Exploring Barriers and Facilitators of Effective Service Delivery for Indigenous Wildfire Hazard Evacuees During Their Stay in Host Communities. International Journal of Disaster Risk Reduction. 2019; 41:101300. (en anglais seulement)
- Référence 134
-
Ballard, M, Coughlin, J, Martin, D. Reconciling with Minoaywin: First Nations Elders' Advice to Promote Healing from Forced Displacement. Canadian Journal on Aging / La Revue canadienne du vieillissement. 2020; 39(2):169-77. (en anglais seulement)
- Référence 135
-
McIvor, O, Napoleon, A, Dickie, KM. Language and Culture as Protective Factors for At-Risk Communities. Journal of Aboriginal Health. 2009; 5:6-25. (en anglais seulement)
- Référence 136
-
Walters, KL, Simoni, JM. Reconceptualizing Native Women's Health: An "Indigenist" Stress-Coping Model. American Journal of Public Health. 2002; 92(4):520-4. (en anglais seulement)
- Référence 137
-
MacDonald, JP, Willox, AC, Ford, JD, Shiwak, I, Wood, M, IMHACC Team, et al. Protective Factors for Mental Health and Well-Being in a Changing Climate: Perspectives from Inuit Youth in Nunatsiavut, Labrador. Social Science & Medicine. 2015; 141:133-41. (en anglais seulement)
- Référence 138
-
Fleming, J, Ledogar, RJ. Resilience, an Evolving Concept: A Review of Literature Relevant to Aboriginal Research. Pimatisiwin. 2008; 6(2):7-23. (en anglais seulement)
- Référence 139
-
Montesanti, S, Thurston, W, Turner, D, Traveler, R. A First Nations Framework for Emergency Planning: A Community-Based Response to the Health and Social Effects from a Flood. International Journal of Indigenous Health. 2019; 14(1):85-106. (en anglais seulement)
- Référence 140
-
Auger, MD. Cultural Continuity as a Determinant of Indigenous Peoples' Health: A Metasynthesis of Qualitative Research in Canada and the United States. International Indigenous Policy Journal. 2016; 7(4). (en anglais seulement)
- Référence 141
-
Sécurité publique Canada. Archive - Collège canadien de gestion des urgences historique. Gouvernement du Canada; 2015.
- Référence 142
-
Croix-Rouge canadienne. Soyez prêt : Préparation aux urgences. Croix-Rouge canadienne; 2023. Disponible : https://www.croixrouge.ca/nos-champs-d-action/urgences-et-catastrophes-au-canada/soyez-pret-preparation-aux-urgences?lang=fr-CA&_ga=2.42666789.1807830910.1694102076-508178767.1629721519.
- Référence 143
-
Croix-Rouge canadienne. Ce que fait la Croix-Rouge au Canada. Croix-rouge canadienne. Croix-Rouge canadienne; 2023.
- Référence 144
-
Stacey, J. Governing Emergencies in an Interjurisdictional Context. Public Order Emergency Commission; 2022. (en anglais seulement)
- Référence 145
-
Sécurité publique Canada. Accords d'aide financière en cas de catastrophe. Gouvernement du Canada; 2023.
- Référence 146
-
Infrastructure Canada. Fonds d'atténuation et d'adaptation en matière de catastrophes : Aperçu. Gouvernement du Canada; 2023.
- Référence 147
-
Sécurité publique Canada. Examen à mi-parcours de la mise en œuvre du cadre d'action de Sendai pour la réduction des risques de catastrophe 2015-2030. Gouvernement du Canada; 2022.
- Référence 148
-
Loi sur les mesures d'urgence. Lois révisées du Canada (1985, ch. 22 (4e suppl.)). Disponible : https://laws-lois.justice.gc.ca/fra/lois/e-4.5/page-1.html.
- Référence 149
-
Loi sur la gestion des urgences. Lois du Canada (2007, ch. 15). Disponible : https://laws-lois.justice.gc.ca/fra/lois/e-4.56/.
- Référence 150
-
Sécurité publique Canada. Plan d'action intérimaire de la stratégie de sécurité civile (sc) fédérale, provinciale et territoriale 2021-2022. Gouvernement du Canada; 2022.
- Référence 151
-
Gouvernement du Canada. Plan d'intervention fédéral-provincial-territorial en matière de santé publique dans les cas d'incidents biologiques. Gouvernement du Canada; 2017.
- Référence 152
-
Agence de la santé publique du Canada. Préparation du Canada en cas de grippe pandémique : Guide de planification pour le secteur de la santé. Gouvernement du Canada; 2022.
- Référence 153
-
Environnement et ressources naturelles Canada. Stratégie nationale d'adaptation du Canada : Bâtir des collectivités résilientes et une économie forte. Gouvernement du Canada; 2023.
- Référence 154
-
Métis National Council. Métis National Council Emergency Management Review. Métis Nations; 2022. (en anglais seulement)
- Référence 155
-
Assemblée des Premières Nations. Intervention en cas d'urgence. Assemblée des Premières Nations. Disponible : https://afn.ca/fr/economie-infrastructures/intervention-en-cas-durgence/.
- Référence 156
-
Métis National Council. Emergency Management. Métis National Council. Disponible : https://www.metisnation.ca/what-we-do/environment/emergency-management. (en anglais seulement)
- Référence 157
-
World Health Organization. Technical Brief: Essential Public Health Functions. World Health Organization; 2022. (en anglais seulement)
- Référence 158
-
Naylor, D, Basrur, S, Bergeron, MG, Brunham, RC, Butler-Jones, D, Dafoe, G, et al. Leçons de la crise du SRAS – Renouvellement de la santé publique au Canada. Ottawa, Ontario : Rapport du Comité consultatif national sur le SRAS et la Santé publique; 2003.
- Référence 159
-
Association canadienne de santé publique. La santé publique dans le contexte du renouvellement du système de santé au Canada : Énoncé de position. Association canadienne de santé publique; 2019.
- Référence 160
-
Santé Canada, Agence de la santé publique du Canada. Formation interne – Gestion des urgences et santé publique (FG408). Gouvernement du Canada; 2023.
- Référence 161
-
Gouvernement du Canada. Gestion des urgences au niveau fédéral. Gouvernement du Canada; 2021.
- Référence 162
-
World Health Organization. WHO Coronavirus (COVID-19) Dashboard. World Health Organization; 2023. (en anglais seulement)
- Référence 163
-
Pan American Health Organization. Strategy for Building Resilient Health Systems and Post-COVID-19 Pandemic Recovery to Sustain and Protect Public Health Gains. Washington, D. C.: Pan American Health Organization; 2022. (en anglais seulement)
- Référence 164
-
Lazarus, JV, Romero, D, Kopka, CJ, Karim, SA, Abu-Raddad, LJ, Almeida, G, et al. A Multinational Delphi Consensus to End the COVID-19 Public Health Threat. Nature. 2022; 611(7935):332-45. (en anglais seulement)
- Référence 165
-
Bureau des Nations Unies pour la réduction des risques de catastrophes. Cadre de Sendai pour la réduction des risques de catastrophe 2015 – 2030. Nations Unies; 2015.
- Référence 166
-
Bournival, V, Oostlander, SA, O'Sullivan, TL. 'Lifestyle Drift' in Disaster Risk Reduction Practices Magnifies Inequities for High-Risk Populations. SSM - Qualitative Research in Health. 2022; 2:100190. (en anglais seulement)
- Référence 167
-
Stephen, C. Rethinking Pandemic Preparedness in the Anthropocene. Healthcare Management Forum. 2019; 33(4):153-7. (en anglais seulement)
- Référence 168
-
Baum, F. How Can Health Promotion Contribute to Pulling Humans Back from the Brink of Disaster? Global Health Promotion. 2021; 28(4):64-72. (en anglais seulement)
- Référence 169
-
The 1st International Conference on Health Promotion, Ottawa, 1986. World Health Organization. Disponible : https://www.who.int/teams/health-promotion/enhanced-wellbeing/first-global-conference. (en anglais seulement)
- Référence 170
-
Tu'itahi, S, Watson, H, Egan, R, Parkes, MW, Hancock, T. Waiora: The Importance of Indigenous Worldviews and Spirituality to Inspire and Inform Planetary Health Promotion in the Anthropocene. Global Health Promotion. 2021; 28(4):73-82. (en anglais seulement)
- Référence 171
-
Sanchez-Pimienta, CE, Masuda, J, M'Wikwedong Indigenous Friendship, C. From Controlling to Connecting: M'wikwedong as a Place of Urban Indigenous Health Promotion in Canada. Health Promotion International. 2021; 36(3):703-13. (en anglais seulement)
- Référence 172
-
Tiohtià:Ke Statement: Catalysing Policies for Health, Well-Being and Equity. Global Health Promotion. 2022; 29(4):3-7.
- Référence 173
-
Loppie, C. Chapter 10: Promising Practices in Indigenous Community Health Promotion. In: Rootman I, Pederson A, Frohlich K, Dupéré S, editors. Health Promotion in Canada: New Perspectives on Theory, Practice, Policy, and Research, Fourth Edition. Toronto, Ontario: Canadian Scholars Press; 2017. (en anglais seulement)
- Référence 174
-
World Health Organization. Track 1: Community Empowerment. World Health Organization. (en anglais seulement)
- Référence 175
-
Räsänen, A, Lein, H, Bird, D, Setten, G. Conceptualizing Community in Disaster Risk Management. International Journal of Disaster Risk Reduction. 2020; 45:101485. (en anglais seulement)
- Référence 176
-
Gouvernement de l'Ontario. Annexe B : Lexique de la gestion des situations d'urgence. Dans : Plan provincial d'intervention en cas d'urgence. Gouvernement de l'Ontario; 2022.
- Référence 177
-
Madsen, W. Early 20th Century Conceptualization of Health Promotion. Health Promotion International. 2017; 32(6):1041-7. (en anglais seulement)
- Référence 178
-
Rutty, C, Sullivan, SC. La santé publique : Une histoire canadienne. Ottawa, Ontario : Association canadienne de santé publique; 2010.
- Référence 179
-
Agence de la santé publique du Canada. Nouvelle perspective de la santé des Canadiens. Gouvernement du Canada; 2001.
- Référence 180
-
Potvin, L, Jones, CM. Twenty-Five Years after the Ottawa Charter: The critical Role of Health Promotion for Public Health. Canadian Journal of Public Health. 2011; 102(4):244-8. (en anglais seulement)
- Référence 181
-
Marcello, T, Kwok-Cho, T, Pierre-Gerlier, F. Canada Needs a "Health in All Policies" Action Plan Now. Canadian Medical Association Journal. 2020; 192(3):E61. (en anglais seulement)
- Référence 182
-
BC Centre for Disease Control. Healthy Social Environments Framework. BC Healthy Communities; 2020. Disponible : http://bchealthycommunities.ca/wp-content/uploads/2020/11/SE-Framework-Summary-V1-Dec2020.pdf. (en anglais seulement)
- Référence 183
-
Santé Canada. Déterminants sociaux de la santé et inégalités en santé. Gouvernement du Canada; 2022.
- Référence 184
-
Kickbusch, I. Visioning the Future of Health Promotion. Glob Health Promot. 2021; 28(4):56-63. (en anglais seulement)
- Référence 185
-
Borges do Nascimento, IJ, Pizarro, AB, Almeida, JM, Azzopardi-Muscat, N, Gonçalves, MA, Björklund, M, et al. Infodemics and Health Misinformation: A Systematic Review of Reviews. Bulletin of the World Health Organization. 2022; 100(9):544-61. (en anglais seulement)
- Référence 186
-
Li, X, Farrukh, M, Lee, C, Khreis, H, Sarda, S, Sohrabi, S, et al. COVID-19 Impacts on Mobility, Environment, and Health of Active Transportation Users. Cities. 2022; 131:103886. (en anglais seulement)
- Référence 187
-
Chen, T. Des restrictions liées à la COVID-19 aux nouvelles normes : Stratégies innovantes pour rétablir la confiance envers les transports en commun. Centre de collaboration nationale en santé environnementale; 2021.
- Référence 188
-
Renne, JL, Mayorga, E. What Has America Learned Since Hurricane Katrina? Evaluating Evacuation Plans for Carless and Vulnerable Populations in 50 Large Cities across the United States. International Journal of Disaster Risk Reduction. 2022; 80:103226. (en anglais seulement)
- Référence 189
-
Renne, JL. Emergency Evacuation Planning Policy for Carless and Vulnerable Populations in the United States and United Kingdom. International Journal of Disaster Risk Reduction. 2018; 31:1254-61. (en anglais seulement)
- Référence 190
-
Canadian Public Health Association. Action Statement for Health Promotion in Canada. Canadian Public Health Association; 1996. (en anglais seulement)
- Référence 191
-
Jackson, SF, Morgan, GT, Gloger, A, Luca, S, Cerda, E, Poland, B. Relationships Are Everything: The Underpinnings of Grassroots Community Action in the COVID-19 Pandemic in Toronto. Cities. 2023; 134:104163. (en anglais seulement)
- Référence 192
-
Mulligan, K. Renforcer les liens communautaires : L'avenir de la santé publique se joue à l'échelle des quartiers – sommaire. Toronto, Ontario : Université de Toronto, École de santé publique Dalla Lana; 2022.
- Référence 193
-
World Health Organization. Achieving Well-Being - A Draft Global Framework for Integrating Well-Being into Public Health Utilizing a Health Promotion Approach. World Health Organization; 2022. (en anglais seulement)
- Référence 194
-
Organisation mondiale de la Santé. Charte de Genève pour le bien-être. Organisation mondiale de la Santé; 2022.
- Référence 195
-
Dhamanaskar, R, Abelson, J, Boothe, K, Massie, J, You, J, Just, D, et al. Trends in Public Engagement in Canadian Health Policy from 2000-2021: Results from a Comparative Descriptive Analysis McMaster University; 2022. (en anglais seulement)
- Référence 196
-
Centre de collaboration nationale de la santé autochtone. Vers un avenir meilleur : Santé publique et populationnelle chez les Premières Nations, les Inuits et les Métis. Prince George, Colombie-Britannique : Centre de collaboration nationale de la santé autochtone; 2021.
- Référence 197
-
Hoffman, KM, Christianson, AC, Dickson-Hoyle, S, Copes-Gerbitz, K, Nikolakis, W, Diabo, DA, et al. The Right to Burn: Barriers and Opportunities for Indigenous-Led Fire Stewardship in Canada. FACETS. 2022; 7:464-81. (en anglais seulement)
- Référence 198
-
Tsilhqot'in National Government. Tsilhqot'in in the Time of COVID: Strengthening Tsilhqot'in Ways to Protect our People. Tsilhqot'in National Government; 2021. (en anglais seulement)
- Référence 199
-
Anderson, M, MacKinnon, M. We Can Learn from the COVID-19 Pandemic Management Strategy of First Nations Communities in Canada. British Medical Journal. 2023; 382:1675. (en anglais seulement)
- Référence 200
-
Santé Canada. Cadre du continuum du mieux-être mental des Premières Nations. Ottawa, Ontario : Santé Canada; 2015.
- Référence 201
-
Thomas, D, Mitchell, T, Arseneau, C. Re-Evaluating Resilience: From Individual Vulnerabilities to the Strength of Cultures and Collectivities among Indigenous Communities. Resilience. 2016; 4(2):116-29. (en anglais seulement)
- Référence 202
-
First Nations Health Authority, Office of the Provincial Health Officer. First Nations Population Health and Wellness Agenda. First Nations Health Authority, Office of the Provincial Health Officer; 2021. (en anglais seulement)
- Référence 203
-
Commission de vérité et réconciliation du Canada. Honorer la vérité, réconcilier pour l'avenir : Sommaire du rapport final de la Commission de vérité et réconciliation du Canada. Commission de vérité et réconciliation du Canada; 2015.
- Référence 204
-
Blackstock, C. United Nations Declaration on the Rights of Indigenous Peoples for Indigenous Adolescents. New York, NY: UNICEF; 2013. (en anglais seulement)
- Référence 205
-
Relations Couronne-Autochtones et Affaires du Nord Canada. L'approche du gouvernement du Canada concernant la mise en œuvre du droit inhérent des peuples autochtones à l'autonomie gouvernementale et la négociation de cette autonomie. Gouvernement du Canada; 2023.
- Référence 206
-
Nations Unies. Déclaration universelle des droits de l'homme. Nations Unies.
- Référence 207
-
Le Haut-Commissaire des Nations Unies aux droit de l'homme. Comité pour l'élimination de la discrimination raciale. Nations Unies; 2023.
- Référence 208
-
Services aux Autochtones Canada. Subventions et contributions à l'appui des programmes urbains pour les peuples autochtones. Gouvernement du Canada; 2022.
- Référence 209
-
Comité permanent des affaires autochtones et du Nord. Souveraineté, sécurité et préparation aux urgences des peuples autochtones dans l'arctique. Parlement du Canada; 2023.
- Référence 210
-
Loi sur les indiens. Lois révisées du Canada (1985, ch. I-5). Disponible : https://laws-lois.justice.gc.ca/fra/lois/i-5/section-81.html.
- Référence 211
-
Relations Couronne-Autochtones et Affaires du Nord Canada. Politique sur l'Inuit Nunangat. Gouvernement du Canada; 2022.
- Référence 212
-
Services aux Autochtones Canada. Programmes urbains pour les peuples autochtones. Gouvernement du Canada; 2022.
- Référence 213
-
National Association of Friendship Centres. Lack of Emergency Support for Friendship Centres Ties Hands and Delays Response. GlobeNewswire; 2023. (en anglais seulement)
- Référence 214
-
Statistique Canada. La population autochtone continue de croître et est beaucoup plus jeune que la population non autochtone, malgré un ralentissement de son rythme de croissance. Le Quotidien; 2022.
- Référence 215
-
Assemblée des Premières Nations. Compte rendu de secteur – gouvernance : Unité des services d'urgence. Assemblée des Premières Nations; 2021.
- Référence 216
-
British Columbia Assembly of First Nations. Emergency Management MOU; 2019. (en anglais seulement)
- Référence 217
-
Nisga'a Lisims Government. Emergency management overview. Nisga'a Lisims Government; 2012. (en anglais seulement)
- Référence 218
-
Nisga'a Lisims Government. About - Accomplishments and Benefits of Nisga'a Treaty. Nisga'a Lisims Government. (en anglais seulement)
- Référence 219
-
Inuit Tapiriit Kanatami. National Inuit Climate Change Strategy. Inuit Tapiriit Kanatami; 2019. (en anglais seulement)
- Référence 220
-
Premier ministre du Canada. Travailler de concert pour améliorer la vie des Métis. Gouvernement du Canada; 2023.
- Référence 221
-
Nation Unies sur les changements climatiques. Comment les peuples indigènes enrichissent l'action climatique. Nation Unies sur les changements climatiques; 2022.
- Référence 222
-
United Nations Office for Disaster Risk Reduction. Using Traditional Knowledges for Disaster Risk Reduction: Words into Action. United Nations Office for Disaster Risk Reduction; 2022. (en anglais seulement)
- Référence 223
-
Intergovernmental Panel on Climate Change. Summary for Policymakers. In: Core Writing Team, Lee H, Romero J, editors. Climate change 2023: Synthesis Report. Geneva, Switzerland: Intergovernmental Panel on Climate Change; 2023. p. 1-34. (en anglais seulement)
- Référence 224
-
Lambert, SJ, Scott, JC. International Disaster Risk Reduction Strategies and Indigenous Peoples. International Indigenous Policy Journal. 2019; 10(2). (en anglais seulement)
- Référence 225
-
First Nations Health Authority. #itstartswithme FNHA's Policy Statement on Cultural Safety and Humility. West Vancouver, BC: First Nations Health Authority. (en anglais seulement)
- Référence 226
-
École de la fonction publique du Canada. Appel à l'action 57 : Un devoir de réconciliation avec les peuples autochtones pour tous les fonctionnaires (Ira1-V40). Gouvernement du Canada; 2022.
- Référence 227
-
Bureau du vérificateur général du Canada. La gestion des urgences dans les collectivités des Premières Nations. Gouvernement du Canada; 2022.
- Référence 228
-
Eykelbosh, A, Slett, CM, Wilson, P, Pillsworth, L, Luttrell, G, Reid, D. Supporting Indigenous Communities during Environmental Public Health Emergencies. Environmental Health Review. 2018; 61(1):9-11. (en anglais seulement)
- Référence 229
-
Assemblée des Premières Nations. Promouvoir l'accès et l'appui à la gestion des urgences dans les communautés des Premières Nations. Assemblée des Premières Nations; 2023.
- Référence 230
-
Sécurité publique Canada. Gestion des urgences dans les collectivités autochtones. Gouvernement du Canada; 2019.
- Référence 231
-
Tzembelicos, A, Erhardt, A, de Faye, B, Guy, B, Kent, C, Bedwell, C, et al. Addressing the New Normal: 21st Century Disaster Management in British Columbia. British Columbia Government; 2018. (en anglais seulement)
- Référence 232
-
Waakebiness-Bryce Institute for Indigenous Health. Ce que nous avons entendu : Peuples autochtones & COVID-19 : Rapport complémentaire de l'Agence de la santé publique du Canada. Agence de la santé publique du Canada; 2021.
- Référence 233
-
Rapport du Comité permanent des affaires autochtones et du Nord. Naître des cendres : Réinventer la sécurité-incendie et la gestion des urgences dans les collectivités autochtones. Chambre des communes du Canada; 2018.
- Référence 234
-
First Nations Health Authority. New Declaration Commits to Cultural Safety in Emergency Management Services in BC. First Nations Health Authority; 2019. (en anglais seulement)
- Référence 235
-
Phibbs, S, Kenney, C, Severinsen, C, Mitchell, J, Hughes, R. Synergising Public Health Concepts with the Sendai Framework for Disaster Risk Reduction: A Conceptual Glossary. International Journal of Environmental Research and Public Health. 2016; 13(12). (en anglais seulement)
- Référence 236
-
Environnement et Changement climatique Canada. Le plan d'action pour l'adaptation du gouvernement du Canada. Gatineau, Québec : Environnement et Changement climatique Canada; 2023.
- Référence 237
-
Environnement et ressources naturelles Canada. Les plans et les cibles climatiques du Canada. Gouvernement du Canada; 2022.
- Référence 238
-
The Independent Panel for Pandemic Preparedness and Response. COVID-19: Make it the Last Pandemic. The Independent Panel for Pandemic Preparedness and Response; 2021. (en anglais seulement)
- Référence 239
-
Skea, J, Shukla, PR, Reisinger, A, Slade, R, Fradera, R, Pathak, M, et al. Climate Change 2022 Mitigation of Climate Change: Summary for Policy Makers. Intergovernmental Panel on Climate Change; 2022. (en anglais seulement)
- Référence 240
-
World Health Organization. A Health Perspective on the Role of the Environment in One Health. World Health Organization; 2022. (en anglais seulement)
- Référence 241
-
One Health High-Level Expert Panel. One Health High-Level Expert Panel Annual Report 2021. World Health Organization; 2021. (en anglais seulement)
- Référence 242
-
Mubareka, S, Amuasi, J, Carabin, H, Jack, JC, Jardine, C, Keefe, G, et al. Renforcer l'approche une seule santé pour lutter contre les zoonoses émergentes. Société royale du Canada; 2022.
- Référence 243
-
Tariq, H, Pathirage, C, Fernando, T. Measuring Community Disaster Resilience at Local Levels: An Adaptable Resilience Framework. International Journal of Disaster Risk Reduction. 2021; 62:102358. (en anglais seulement)
- Référence 244
-
Abrash Walton, A, Marr, J, Cahillane, MJ, Bush, K. Building Community Resilience to Disasters: A Review of Interventions to Improve and Measure Public Health Outcomes in the Northeastern United States. Sustainability. 2021; 13(21). (en anglais seulement)
- Référence 245
-
Poland, B, Gloger, A, Morgan, GT, Lach, N, Jackson, SF, Urban, R, et al. A Connected Community Approach: Citizens and Formal Institutions Working Together to Build Community-Centred Resilience. International Journal of Environmental Research and Public Health. 2021; 18(19). (en anglais seulement)
- Référence 246
-
Kidd, SA, Greco, S, McKenzie, K. Global Climate Implications for Homelessness: A Scoping Review. Journal of Urban Health. 2021; 98(3):385-93. (en anglais seulement)
- Référence 247
-
Morris, SC. Disaster Planning for Homeless Populations: Analysis and Recommendations for Communities. Prehospital and Disaster Medicine. 2020; 35(3):322-5. (en anglais seulement)
- Référence 248
-
Sundareswaran, M, Ghazzawi, A, O'Sullivan, TL. Upstream Disaster Management to Support People Experiencing Homelessness. PLoS Curr. 2015; 7. (en anglais seulement)
- Référence 249
-
Pierce, JR, Morley, SK, West, TA, Pentecost, P, Upton, LA, Banks, L. Improving Long-Term Care Facility Disaster Preparedness and Response: A Literature Review. Disaster Medicine and Public Health Preparedness. 2017; 11(1):140-9. (en anglais seulement)
- Référence 250
-
Ricciardelli, R, Bucerius, S, Tetrault, J, Crewe, B, Pyrooz, D. Correctional Services during and Beyond COVID-19. FACETS. 2021; 6:490-516. (en anglais seulement)
- Référence 251
-
Labesse, ME, St-Louis, A, Ades, J, Robitaille, É, Bergeron, P. Logement et inégalités sociales de santé en temps de COVID-19 : des stratégies pour des logements abordables et de qualité. Institut national de santé publique du Québec; 2022.
- Référence 252
-
Bureau de la Conseillère scientifique en chef. La COVID-19 et les soins de longue durée : Rapport d'un groupe de travail spécial préparé pour la Conseillère scientifique en chef du Canada. Gouvernement du Canada; 2020.
- Référence 253
-
Yang, F-J, Aitken, N. Les personnes qui vivaient en appartement ou au sein d'un ménage plus nombreux étaient plus à risque de mourir de la COVID-19 au cours de la première vague de la pandémie. Statistique Canada; 2021.
- Référence 254
-
Persaud, N, Woods, H, Workentin, A, Adekoya, I, Dunn, JR, Hwang, SW, et al. Recommendations for Equitable COVID-19 Pandemic Recovery in Canada. Canadian Medical Association Journal. 2021; 193(49):E1878. (en anglais seulement)
- Référence 255
-
Swope, C, Hernández, D, Yoon, L. Les quatre piliers du logement et leur incidence sur la santé. Centre de collaboration nationale en santé environnementale; 2023.
- Référence 256
-
Baxter, AJ, Tweed, EJ, Katikireddi, SV, Thomson, H. Effects of Housing First Approaches on Health and Well-Being of Adults Who Are Homeless or at Risk of Homelessness: Systematic Review and Meta-Analysis of Randomised Controlled Trials. Journal of Epidemiology and Community Health. 2019; 73(5):379. (en anglais seulement)
- Référence 257
-
Hey Neighbour Collective. Building Resilience and Emergency Preparedness through Social Connections: Video. Hey Neighbour Collective; 2023. (en anglais seulement)
- Référence 258
-
Graveline, M-H, Germain, D. Disaster Risk Resilience: Conceptual Evolution, Key Issues, and Opportunities. International Journal of Disaster Risk Science. 2022; 13(3):330-41. (en anglais seulement)
- Référence 259
-
Federal Emergency Management Agency. Community Resilience Indicator Analysis: Commonly Used Indicators from Peer-Reviewed Research: Updated for research published 2003-2021 Federal Emergency Management Agency; 2022. (en anglais seulement)
- Référence 260
-
Asadzadeh, A, Kötter, T, Salehi, P, Birkmann, J. Operationalizing a Concept: The Systematic Review of Composite Indicator Building for Measuring Community Disaster Resilience. International Journal of Disaster Risk Reduction. 2017; 25:147-62. (en anglais seulement)
- Référence 261
-
Cariolet, J-M, Vuillet, M, Diab, Y. Mapping Urban Resilience to Disasters – A Review. Sustainable Cities and Society. 2019; 51:101746. (en anglais seulement)
- Référence 262
-
Carvalhaes, TM, Chester, MV, Reddy, AT, Allenby, BR. An Overview & Synthesis of Disaster Resilience Indices from a Complexity Perspective. International Journal of Disaster Risk Reduction. 2021; 57:102165. (en anglais seulement)
- Référence 263
-
Patel, SS, Rogers, MB, Amlôt, R, Rubin, GJ. What Do We Mean by 'Community Resilience'? A Systematic Literature Review of How it is Defined in the Literature. PLoS Currents. 2017; 9. (en anglais seulement)
- Référence 264
-
Fitzgibbons, J, Mitchell, CL. Inclusive Resilience: Examining a Case Study of Equity-Centred Strategic Planning in Toronto, Canada. Cities. 2021; 108:102997. (en anglais seulement)
- Référence 265
-
Meerow, S, Pajouhesh, P, Miller, TR. Social Equity in Urban Resilience Planning. Local Environment. 2019; 24(9):793-808. (en anglais seulement)
- Référence 266
-
Isbister-Bear, O, Hatala, A, Sjoblom, E. Strengthening âhkamêyimo among Indigenous Youth: The Social Determinants of Health, Justice, and Resilience in Canada's North. Journal of Indigenous Well-being. 2017; 2(3):76-89. (en anglais seulement)
- Référence 267
-
Preston, V, Shields, J, Akbar, M. Migration and Resilience in Urban Canada: Why Social Resilience, Why Now? Journal of International Migration and Integration. 2022; 23(3):1421-41. (en anglais seulement)
- Référence 268
-
Gyan, C, Chireh, B, Chuks-Eboka, N, Yeboah, AS. Reconsidering the Conceptualization of Resilience: The Experiences of Refugee and Immigrant Youth in Montreal. Applied Research in Quality of Life. 2023. (en anglais seulement)
- Référence 269
-
Goddard-Durant, SK, Doucet, A, Tizaa, H, Sieunarine, JA. A Decolonizing, Intersectional, Black Feminist Approach to Young Black Caribbean-Canadian Mothers' Resilience. Journal of Family Studies. 2022:1-21. (en anglais seulement)
- Référence 270
-
Hutcheon, E, Lashewicz, B. Theorizing Resilience: Critiquing and Unbounding a Marginalizing Concept. Disability & Society. 2014; 29(9):1383-97. (en anglais seulement)
- Référence 271
-
Morgan, GT, Poland, B, Jackson, SF, Gloger, A, Luca, S, Lach, N, et al. A Connected Community Response to COVID-19 in Toronto. Global Health Promotion. 2021; 29(1):101-4. (en anglais seulement)
- Référence 272
-
Latham, A, Layton, J. Social Infrastructure and the Public Life of Cities: Studying Urban Sociality and Public Spaces. Geography Compass. 2019; 13(7):e12444. (en anglais seulement)
- Référence 273
-
Davern, M, Gunn, L, Whitzman, C, Higgs, C, Giles-Corti, B, Simons, K, et al. Using Spatial Measures to Test a Conceptual Model of Social Infrastructure that Supports Health and Wellbeing. Cities & Health. 2017; 1(2):194-209. (en anglais seulement)
- Référence 274
-
Lauer, S, Yan, MC. Social Infrastructure and Social Capacity Development Among Newcomers to Canada: The Role of Neighborhood Houses in Vancouver. Journal of International Migration and Integration. 2022; 23(2):911-29. (en anglais seulement)
- Référence 275
-
Praznik, J, Shields, J. An Anatomy of Settlement Services in Canada: A Guide. Social Sciences and Humanities Research Council of Canada; 2018. (en anglais seulement)
- Référence 276
-
Statistique Canada. Les immigrants représentent la plus grande part de la population depuis plus de 150 ans et continuent de façonner qui nous sommes en tant que Canadiens. Le Quotidien; 2022.
- Référence 277
-
O'Sullivan, TL, Kuziemsky, CE, Toal-Sullivan, D, Corneil, W. Unraveling the Complexities of Disaster Management: A Framework for Critical Social Infrastructure to Promote Population Health and Resilience. Social Science & Medicine. 2013; 93:238-46. (en anglais seulement)
- Référence 278
-
Murray, S, Poland, B. Neighbourhood Climate Resilience: Lessons from the Lighthouse Project. Canadian Journal of Public Health. 2020; 111(6):890-6. (en anglais seulement)
- Référence 279
-
Jewett, RL, Mah, SM, Howell, N, Larsen, MM. Social Cohesion and Community Resilience During COVID-19 and Pandemics: A Rapid Scoping Review to Inform the United Nations Research Roadmap for COVID-19 Recovery. International Journal of Health Services. 2021; 51(3):325-36. (en anglais seulement)
- Référence 280
-
Dalmer, NK, McKenzie, P, Rothbauer, P, Martin-Yeboah, E, Oswald, K. Palaces for the People: Mapping Public Libraries' Capacity for Social Connection and Inclusion. FIMS Publications; 2022. (en anglais seulement)
- Référence 281
-
Bhardwaj, M, Mamatis, D, Sanford, S. Promoting Health and Well-Being through Social Inclusion in Toronto: Local Scan of Interventions to Promote Social Inclusion. Toronto Public Health, Wellesley Institute; 2019. (en anglais seulement)
- Référence 282
-
Poulin, V, Provencher, V, Nicole, M, Shea, V, Aubin, G, Beaulieu, M, et al. Challenges and Strategies to Adapt the Provision of Support Services to Older Adults and Caregivers During the COVID-19 Pandemic: The Perspective of Community Organizations. Canadian Journal on Aging / La Revue canadienne du vieillissement. 2021; 40(4):591-603. (en anglais seulement)
- Référence 283
-
Ramsbottom, A, O'Brien, E, Ciotti, L, Takacs, J. Enablers and Barriers to Community Engagement in Public Health Emergency Preparedness: A Literature Review. Journal of Community Health. 2018; 43(2):412-20. (en anglais seulement)
- Référence 284
-
Piltch-Loeb, R, Bernard, D, Quiñones Vallejo, B, Harriman, N, Savoia, E. Engaging Community Leaders in Sharing Local Knowledge for Emergency Preparedness to Leverage Communication and Trusted Assets for Vulnerable Populations. Disaster Medicine and Public Health Preparedness. 2022; 16(4):1452-8. (en anglais seulement)
- Référence 285
-
Cassetti, V, Powell, K, Barnes, A, Sanders, T. A Systematic Scoping Review of Asset-Based Approaches to Promote Health in Communities: Development of a Framework. Global Health Promotion. 2019; 27(3):15-23. (en anglais seulement)
- Référence 286
-
Martin-Kerry, J, McLean, J, Hopkins, T, Morgan, A, Dunn, L, Walton, R, et al. Characterizing Asset-Based Studies in Public Health: Development of a Framework. Health Promotion International. 2023; 38(2). (en anglais seulement)
- Référence 287
-
Généreux, M, Petit, G, Roy, M, Maltais, D, O'Sullivan, T. The "Lac-Mégantic Tragedy" Seen through the Lens of the EnRiCH Community Resilience Framework for High-Risk Populations. Canadian Journal of Public Health. 2018; 109(2):261-7. (en anglais seulement)
- Référence 288
-
Généreux, M, Roy, M, O'Sullivan, T, Maltais, D. Salutogenesis as a Framework for Social Recovery after Disaster. In: Mittelmark MB, Bauer GF, Vaandrager L, Pelikan JM, Sagy S, Eriksson M, et al., editors. The Handbook of Salutogenesis. Cham: Springer International Publishing; 2022. p. 533-42. (en anglais seulement)
- Référence 289
-
Généreux, M, Maltais, D. La reconstruction sociale de la communauté de Lac-Mégantic suivant la tragédie : Bilan des six premières années. Centre Intégré universitaire de santé et de services sociaux de l'Estrie; 2019.
- Référence 290
-
Canadian Women's Foundation, Ontario Nonprofit Network, Canadian Centre for Policy Alternatives, Lahey, K. Resetting Normal: Funding a Thriving Women's Sector. Canadian Women's Foundation; 2020. (en anglais seulement)
- Référence 291
-
Edwards, C, Jensen, E, Muermann, S. Priorité stratégique : Du financement de base pour soutenir les missions, la résilience et l'impact des OBNL. Imagine Canada; 2022.
- Référence 292
-
Ayer, S, Anderson, P. Lien de confiance et impact. Perspectives des bailleurs de fonds sur le financement sans restriction. Imagine Canada; 2022.
- Référence 293
-
City of Vancouver. Spaces to Thrive: Vancouver Social Infrastructure Strategy - Policy Framework. City of Vancouver; 2021. (en anglais seulement)
- Référence 294
-
Holden, M, Firth, C, Fassihi, F. South Vancouver and Marpole Neighbourhood Equity Report. Simon Fraser University; 2021. (en anglais seulement)
- Référence 295
-
Abdalla, SM, Koya, SF, Jamieson, M, Verma, M, Haldane, V, Jung, A-S, et al. Investing inTrust and Community Resilience: Lessons from the Early Months of the First Digital Pandemic. BMJ. 2021; 375:e067487. (en anglais seulement)
- Référence 296
-
The Independent Panel for Pandemic Preparedness and Response. Centering Communities in Pandemic Preparedness and Response - Background Paper 10. The Independent Panel for Pandemic Preparedness and Response; 2021. (en anglais seulement)
- Référence 297
-
Bergeron, G, Cadieux, G, Sachdeva, H, Shahin, R. Mpox Outbreaks in Montreal & Toronto: Successes, Challenges & Lessons Learned. The Ontario Public Health Convention; 2023. (en anglais seulement)
- Référence 298
-
Harrison, LB, Bergeron, G, Cadieux, G, Charest, H, Fafard, J, Levade, I, et al. Monkeypox in Montréal: Epidemiology, Phylogenomics, and Public Health Response to a Large North American Outbreak. Annals of Internal Medicine. 2022; 176(1):67-76. (en anglais seulement)
- Référence 299
-
Institut national de santé publique du Québec. L'INSPQ et ses partenaires évaluent l'efficacité vaccinale contre la variole simienne. Institut national de santé publique du Québec; 2023.
- Référence 300
-
Khan, Y, O'Sullivan, T, Brown, A, Tracey, S, Gibson, J, Généreux, M, et al. Public Health Emergency Preparedness: A Framework to Promote Resilience. BMC Public Health. 2018; 18(1):1344. (en anglais seulement)
- Référence 301
-
Vancouver Coastal Health. Policy Tools to Create and Support Cooler, Safer Indoor Living Spaces. Vancouver Coastal Health; 2023. (en anglais seulement)
- Référence 302
-
Vancouver Coastal Health, Fraser Health. Heat Check-In Support Framework for Non-Governmental Organizations. Vancouver Coastal Health; 2023. (en anglais seulement)
- Référence 303
-
BC Gov News. Province Launches New Initiative to Protect People during Extreme Heat Emergencies. Government of British Columbia; 2023. (en anglais seulement)
- Référence 304
-
City of Vancouver. Council Meeting Minutes - May 17, 2022. City of Vancouver; 2022. (en anglais seulement)
- Référence 305
-
City of Vancouver. Climate Emergency – Bylaw and Policy Updates Applicable to New Buildings City of Vancouver; 2022. (en anglais seulement)
- Référence 306
-
Eisenman, DP, Galway, LP. The Mental Health and Well-Being Effects of Wildfire Smoke: A Scoping Review. BMC Public Health. 2022; 22(1):2274. (en anglais seulement)
- Référence 307
-
Glenn, N, Myre, M. Impacts psychosociaux et priorités à l'échelle communautaire après un épisode d'inondation au Canada : Rapport préliminaire. Vancouver, Colombie-Britannique : Centre de collaboration nationale en santé environnementale; 2022.
- Référence 308
-
British Columbia's Office of the Human Rights Commissioner. From Hate to Hope: Report of the Inquiry into Hate in the COVID-19 Pandemic. Vancouver, BC: British Columbia's Office of the Human Rights Commissioner; 2023. (en anglais seulement)
- Référence 309
-
Lee, JM, Jansen, R, Sanderson, KE, Guerra, F, Keller-Olaman, S, Murti, M, et al. Public Health Emergency Preparedness for Infectious Disease Emergencies: A Scoping Review of Recent Evidence. BMC Public Health. 2023; 23(1):420. (en anglais seulement)
- Référence 310
-
Perri, M, Dosani, N, Hwang, SW. COVID-19 and People Experiencing Homelessness: Challenges and Mitigation Strategies. Canadian Medical Association Journal. 2020; 192(26):E716. (en anglais seulement)
- Référence 311
-
Oudshoorn, A, Benjamin, T, Smith-Carrier, TA, Benbow, S, Marshall, CA, Kennedy, R, et al. A Rapid Review of Practices to Support People Experiencing Homelessness during COVID-19. Housing, Care and Support. 2021; 24(3/4):105-22. (en anglais seulement)
- Référence 312
-
Mantler, T, Veenendaal, J, Wathen, CN. Exploring the Use of Hotels as Alternative Housing by Domestic Violence Shelters During COVID-19. International Journal on Homelessness. 2021; 1(1):32-49. (en anglais seulement)
- Référence 313
-
Xuereb, S, Jones, C. Estimating No-Fault Evictions in Canada: Understanding BC's Disproportionate Eviction Rate in the 2021 Canadian Housing Survey. Balanced Supply of Housing Research Partnership; 2023. (en anglais seulement)
- Référence 314
-
Edmonds, J, Flahault, A. Refugees in Canada during the First Wave of the COVID-19 Pandemic. International Journal of Environmental Research and Public Health. 2021; 18(3). (en anglais seulement)
- Référence 315
-
Glover, RE, van Schalkwyk, MCI, Akl, EA, Kristjannson, E, Lotfi, T, Petkovic, J, et al. A Framework for Identifying and Mitigating the Equity Harms of COVID-19 Policy Interventions. Journal of Clinical Epidemiology. 2020; 128:35-48. (en anglais seulement)
- Référence 316
-
United Nations. UN Research Roadmap for the COVID-19 Recovery: Leveraging the Power of Science for a More Equitable, Resilient and Sustainable Future. United Nations; 2020. (en anglais seulement)
- Référence 317
-
World Health Organization. Community Engagement: A Health Promotion Guide for Universal Health Coverage in the Hands of the People. Geneva: World Health Organization; 2020. (en anglais seulement)
- Référence 318
-
Brown, C, Jackson, E, Harford, D, Bristow, D. Chapitre 2 : Villes et milieux urbains. Dans : Warren FJ, Lulham N, (dir.). Le Canada dans un climat en changement : Le rapport sur les enjeux nationaux. Ottawa, Ontario : Gouvernement du Canada; 2021.
- Référence 319
-
Public Health Physicians of Canada. Public Health Lessons Learned from the COVID-19 Pandemic. Public Health Physicians of Canada; 2022. (en anglais seulement)
- Référence 320
-
Haldane, V, Jung, A-S, De Foo, C, Bonk, M, Jamieson, M, Wu, S, et al. Strengthening the Basics: Public Health Responses to Prevent the Next Pandemic. British Medical Journal. 2021; 375:e067510. (en anglais seulement)
- Référence 321
-
Gautier, L, Di Ruggiero, E, Jackson, C, Bentayeb, N, Blain, M-J, Chowdhury, F, et al. Learning from Intersectoral Initiatives to Respond to the Needs of Refugees, Asylum Seekers, and Migrants without Status in the Context of COVID-19 in Quebec and Ontario: A qualitative Multiple Case Study Protocol. Health Research Policy and Systems. 2023; 21(1):59. (en anglais seulement)
- Référence 322
-
Mantler, T, Wathen, CN, Burd, C, MacGregor, JCD, McLean, I, Veenendaal, J. Navigating Multiple Pandemics: A Critical Analysis of the Impact of COVID-19 Policy Responses on Gender-Based Violence Services. Critical Social Policy. 2022; 43(1):29-50. (en anglais seulement)
- Référence 323
-
Social Policy and Projects Research and Data Team. Vancouver's Non-Profit Sector: Current State Analysis. 2020. (en anglais seulement)
- Référence 324
-
Lee, J-K, Bullen, C, Ben Amor, Y, Bush, SR, Colombo, F, Gaviria, A, et al. Institutional and Behaviour-Change Interventions to Support COVID-19 Public Health Measures: A Review by the Lancet Commission Task Force on Public Health Measures to Suppress the Pandemic. International Health. 2021; 13(5):399-409. (en anglais seulement)
- Référence 325
-
Centres de collaboration nationale en santé publique. Renaître de ses cendres : la bande d'Ashcroft et le feu de forêt d'Elephant Hill - Considérations pour la réponse de la santé publique aux évacuations à long terme. Centres de collaboration nationale en santé publique; 2021.
- Référence 326
-
International Federation of the Red Cross and Red Crescent Societies. What is the EVCA? : International Federation of the Red Cross and Red Crescent Societies; 2018. (en anglais seulement)
- Référence 327
-
Heller, JC, Little, OM, Faust, V, Tran, P, Givens, ML, Ayers, J, et al. Theory in Action: Public Health and Community Power Building for Health Equity. Journal of Public Health Management and Practice. 2023; 29(1). (en anglais seulement)
- Référence 328
-
Myre, M, Glenn, N. Guide des pratiques d'intervention et de rétablissement psychosociaux dans les collectivités du Canada après un épisode d'inondation. Centre de collaboration nationale en santé environnementale; 2023.
- Référence 329
-
Santé publique Ontario. Les pratiques sensibles au traumatisme pour les enfants et les familles durant la pandémie de COVID-19. Santé publique Ontario; 2020.
- Référence 330
-
Rosenberg, H, Errett, NA, Eisenman, DP. Working with Disaster-Affected Communities to Envision Healthier Futures: A Trauma-Informed Approach to Post-Disaster Recovery Planning. International Journal of Environmental Research and Public Health. 2022; 19(3). (en anglais seulement)
- Référence 331
-
Heris, CL, Kennedy, M, Graham, S, Bennetts, SK, Atkinson, C, Mohamed, J, et al. Key Features of a Trauma-Informed Public Health Emergency Approach: A Rapid Review. Frontiers in Public Health. 2022; 10. (en anglais seulement)
- Référence 332
-
World Health Organization. Mainstreaming Gender within the WHO Health Emergencies Programme: 2022–2026 Strategy. Geneva: World Health Organization; 2022. (en anglais seulement)
- Référence 333
-
Pan American Health Organization. Key Considerations for Integrating Gender Equality into Health Emergency and Disaster Response: COVID-19. Pan American Health Organization; 2020. (en anglais seulement)
- Référence 334
-
Jesus, TS, Kamalakannan, S, Bhattacharjya, S, Bogdanova, Y, Arango-Lasprilla, JC, Bentley, J, et al. Preparedness, Response and Systemic Transformation (Pre-Re-Syst): A Model for Disability-Inclusive Pandemic Responses and Systemic Disparities Reduction Derived from a Scoping Review and Thematic Analysis. International Journal for Equity in Health. 2021; 20(1):204. (en anglais seulement)
- Référence 335
-
Finucane, ML, Warren May, L, Chang, J. A Scoping Literature Review on Indicators and Metrics for Assessing Racial Equity in Disaster Preparation, Response, and Recovery. Santa Monica, CA: RAND Corporation; 2021. (en anglais seulement)
- Référence 336
-
Phillips II, G, Felt, D, Ruprecht, MM, Wang, X, Xu, J, Pérez-Bill, E, et al. Addressing the Disproportionate Impacts of the COVID-19 Pandemic on Sexual and Gender Minority Populations in the United States: Actions Toward Equity. LGBT Health. 2020; 7(6):279-82. (en anglais seulement)
- Référence 337
-
International Association of National Public Health Institutes. Stockholm Statement: The Role of National Public Health Institutes in Supporting Preparedness and Response to Emergencies Affecting Population Health. International Association of National Public Health Institutes; 2022. (en anglais seulement)
- Référence 338
-
Organisation mondiale de la Santé. Projet préliminaire de CA+ de l'OMS soumis à l'examen de l'organe intergouvernemental de négociation à sa quatrième réunion - convention, accord ou autre instrument international de l'OMS sur la prévention, la préparation et la riposte face aux pandémies (« CA+ de l'OMS »). Organisation mondiale de la Santé; 2023.
- Référence 339
-
Pauly, B, MacDonald, M, Hancock, T, O'Briain, W, Martin, W, Allan, D, et al. Health Equity Tools 2.0. Victoria. B.C.: University of Victoria; 2016. (en anglais seulement)
- Référence 340
-
Santé Canada. Politique en matière d'analyse comparative fondée sur le sexe et le genre plus du portefeuille de la santé : Promouvoir l'équité, la diversité et l'inclusion Gouvernement du Canada; 2023.
- Référence 341
-
Femmes et Égalité des genres Canada. Introduction à l'ACS plus. Gouvernement du Canada; 2022.
- Référence 342
-
Agence de la santé publique du Canada. Vers l'équité en santé : Guide d'analyse comparative fondée sur le sexe et le genre pour les politiques et les programmes de l'agence de la santé publique du Canada, mise à jour 2021-2022. GCpedia; 2022.
- Référence 343
-
Greaves, L, Ritz, SA. Sex, Gender and Health: Mapping the Landscape of Research and Policy. International Journal of Environmental Research and Public Health. 2022; 19(5). (en anglais seulement)
- Référence 344
-
Femmes et Égalité des genres Canada. Qu'est-ce que l'analyse comparative entre les sexes plus? Dans : Module 3 - Qu'est-ce que l'analyse comparative entre les sexes plus (ACS plus)? : Gouvernement du Canada; 2022.
- Référence 345
-
Femmes et Égalité des genres Canada. Qu'est-ce que l'analyse comparative entre les sexes plus? Gouvernement du Canada; 2022.
- Référence 346
-
Femmes et Égalité des genres Canada. Approche du gouvernement du Canada sur l'analyse comparative entre les sexes plus. Gouvernement du Canada; 2022.
- Référence 347
-
Women and Gender Equality Canada. Gender Based Analysis Plus (GBA Plus): Step-by-Step Guide GCpedia; 2021. (en anglais seulement)
- Référence 348
-
Native Women's Association of Canada. A Culturally Relevant Gender-Based Analysis (CRGBA) Starter Kit: Introduction, Incorporation, and Illustrations of Use. Native Women's Association of Canada; 2020. (en anglais seulement)
- Référence 349
-
Pauktuutit Inuit Women of Canada. Inuit-Specific GBA+ Framework. Pauktuutit Inuit Women of Canada; 2023. (en anglais seulement)
- Référence 350
-
Women of the Métis Nation. Métis-Specific Gender Based Analysis Plus (GBA+) Tool. Women of the Métis Nation; 2021. (en anglais seulement)
- Référence 351
-
Native Women's Association of Canada. Environment : COP27 to Water Carriers to Disaster Preparedness: Fall 2022 a Busy Time for Environment Unit. Native Women's Association of Canada; 2022. (en anglais seulement)
- Référence 352
-
Heller, J, Givens, ML, Yuen, TK, Gould, S, Jandu, MB, Bourcier, E, et al. Advancing Efforts to Achieve Health Equity: Equity Metrics for Health Impact Assessment Practice. International Journal of Environmental Research and Public Health. 2014; 11(11):11054-64. (en anglais seulement)
- Référence 353
-
Government of Ontario. Health Equity Impact Assessment (HEIA) Workbook. Government of Ontario; 2012. (en anglais seulement)
- Référence 354
-
Harris-Roxas, BF, Harris, PJ, Harris, E, Kemp, LA. A Rapid Equity Focused Health Impact Assessment of a Policy Implementation Plan: An Australian Case Study and Impact Evaluation. International Journal for Equity in Health. 2011; 10(1):6. (en anglais seulement)
- Référence 355
-
Signal, L, Martin, J, Cram, F, Robson, B. The Health Equity Assessment Tool: A User's Guide. Wellington, NZ: Ministry of Health 2008. (en anglais seulement)
- Référence 356
-
Gouvernement du Québec. Évaluation d'impact sur la santé lors de l'élaboration des projets de loi et règlement au Québec. Gouvernement du Québec; 2006.
- Référence 357
-
Povall, SL, Haigh, FA, Abrahams, D, Scott-Samuel, A. Health Equity Impact Assessment. Health Promotion International. 2014; 29(4):621-33. (en anglais seulement)
- Référence 358
-
Centre de collaboration nationale des déterminants de la santé. Cadres d'équité en santé comme outils pour faciliter les interventions en santé publique : Revue rapide de la littérature. Antigonish, Nouvelle-Écosse : Centre de collaboration nationale des déterminants de la santé; 2023.
- Référence 359
-
Race Forward. Racial Equity Impact Assessment Toolkit. Race Forward; 2009. (en anglais seulement)
- Référence 360
-
Chaiton, M, Musani, I, Pullman, M, Logie, CH, Abramovich, A, Grace, D, et al. Access to Mental Health and Substance Use Resources for 2SLGBTQ+ Youth during the COVID-19 Pandemic. International Journal of Environmental Research and Public Health. 2021; 18(21). (en anglais seulement)
- Référence 361
-
Abramovich, A, Pang, N, Moss, A. Experiences of Family Violence among 2SLGBTQ+ Youth at Risk of, and Experiencing, Homelessness before and during the COVID-19 Pandemic. Journal of Gay & Lesbian Mental Health. 2022; 26(3):265-88. (en anglais seulement)
- Référence 362
-
Turner, BJ, Robillard, CL, Ames, ME, Craig, SG. Prevalence and Correlates of Suicidal Ideation and Deliberate Self-Harm in Canadian Adolescents During the Coronavirus Disease 2019 Pandemic. The Canadian Journal of Psychiatry. 2021; 67(5):403-6.
- Référence 363
-
Craig, SG, Ames, ME, Bondi, BC, Pepler, DJ. Canadian Adolescents' Mental Health and Substance Use during the COVID-19 Pandemic: Associations with COVID-19 Stressors. Canadian Journal of Behavioural Science / Revue canadienne des sciences du comportement. 2023; 55(1):46-55. (en anglais seulement)
- Référence 364
-
Iacono, G, Craig, SL, Pascoe, R. Critical Reflections and Reflexivity on Responding to the Needs of LGBTQ+ Youth in a Global Pandemic. Qualitative Social Work. 2021; 20(1-2):479-86. (en anglais seulement)
- Référence 365
-
Agence de la santé publique du Canada. Cadre pour la réflexion et la prise de décisions fondées sur l'éthique en santé publique : Un outil pour les praticiens de la santé publique, les responsables de l'élaboration de politique et les décideurs. Ottawa, Ontario : Agence de la santé publique du Canada; 2017.
- Référence 366
-
MacDonald, M. Introduction à l'éthique en santé publique 3 : Cadres d'éthique en santé publique. Montréal, Québec : Centre de collaboration nationale sur les politiques publiques et la santé; 2015.
- Référence 367
-
Centre de collaboration nationale sur les politiques publiques et la santé. Répertoire – cadres de référence pour l'éthique en santé publique. Centre de collaboration nationale sur les politiques publiques et la santé; 2021.
- Référence 368
-
Agence de la santé publique du Canada. Cadre d'éthique en santé publique : Guide pour la réponse à la pandémie de COVID-19 au Canada. Gouvernement du Canada; 2022.
- Référence 369
-
BC Centre for Disease Control. COVID-19 Ethical Decision-Making Framework. Government of British Columbia; 2020. (en anglais seulement)
- Référence 370
-
Filiatrault, F, Désy, M, Leclerc, B. Référentiel de valeurs pour soutenir l'analyse éthique des actions en santé publique. Gouvernement du Québec; 2015.
- Référence 371
-
Haworth-Brockman, M, Betker, C. Mesurer ce qui compte en plein cœur de la pandémie de COVID-19 – indicateurs d'équité pour la santé publique. Centres de collaboration nationale des maladies infectieuses, Centres de collaboration nationale des déterminants de la santé; 2020.
- Référence 372
-
Haworth-Brockman, M, Betker, C, Keynan, Y. Saying It out Loud: Explicit Equity Prompts for Public Health Organization Resilience. Frontiers in Public Health. 2023; 11. (en anglais seulement)
- Référence 373
-
Global Facility for Disaster Reduction and Recovery, World Bank, Deltares. Responsible AI for Disaster Risk Management: Working Group Summary. Global Facility for Disaster Reduction and Recovery; 2021. (en anglais seulement)
- Référence 374
-
Rosenblum, AJ, Wend, CM, Akhtar, Z, Rosman, L, Freeman, JD, Barnett, DJ. Use of Big Data in Disaster Recovery: An Integrative Literature Review. Disaster Medicine and Public Health Preparedness. 2023; 17:e68. (en anglais seulement)
- Référence 375
-
Algiriyage, N, Prasanna, R, Stock, K, Doyle, EEH, Johnston, D. Multi-Source Multimodal Data and Deep Learning for Disaster Response: A Systematic Review. SN Computer Science. 2021; 3(1):92. (en anglais seulement)
- Référence 376
-
Sun, W, Bocchini, P, Davison, BD. Applications of Artificial Intelligence for Disaster Management. Natural Hazards. 2020; 103(3):2631-89. (en anglais seulement)
- Référence 377
-
Niyazi, M, Behnamian, J. Application of Emerging Digital Technologies in Disaster Relief Operations: A Systematic Review. Archives of Computational Methods in Engineering. 2023; 30(3):1579-99. (en anglais seulement)
- Référence 378
-
World Health Organization. Ethics and Governance of Artificial Intelligence for Health: WHO Guidance. World Health Organization; 2021. (en anglais seulement)
- Référence 379
-
Gevaert, CM, Carman, M, Rosman, B, Georgiadou, Y, Soden, R. Fairness and accountability of AI in disaster risk management: Opportunities and challenges. Patterns. 2021; 2(11):100363. (en anglais seulement)
- Référence 380
-
Centre de collaboration nationale des déterminants de la santé. Se diriger vers l'amont : Parlons-en. Antigonish, Nouvelle-Écosse : Centre de collaboration nationale des déterminants de la santé, Université St. Francis Xavier; 2014.
- Référence 381
-
Morrison, V. Approches politiques de réduction des inégalités de santé : Déterminants sociaux de la santé et déterminants sociaux des inégalités de santé. Montréal, Québec : Centre de collaboration nationale sur les politiques publiques et la santé; 2017.
- Référence 382
-
Wang, L, Calzavara, A, Baral, S, Smylie, J, Chan, AK, Sander, B, et al. Differential Patterns by Area-Level Social Determinants of Health in Coronavirus Disease 2019 (COVID-19)–Related Mortality and Non–COVID-19 Mortality: A Population-Based Study of 11.8 Million People in Ontario, Canada. Clinical Infectious Diseases. 2023; 76(6):1110-20. (en anglais seulement)
- Référence 383
-
Rao, A, Ma, H, Moloney, G, Kwong, JC, Jüni, P, Sander, B, et al. A Disproportionate Epidemic: COVID-19 Cases and Deaths among Essential Workers in Toronto, Canada. Annals of Epidemiology. 2021; 63:63-7. (en anglais seulement)
- Référence 384
-
Groupe de travail sur les infections virales respiratoires. Réseau des laboratoires de santé publique du Canada soutenant les communautés isolées du nord du Canada. Relevé des maladies transmissibles au Canada. 2020; 46(10):322-3.
- Référence 385
-
Gouvernement du Canada. Le dépistage aux points de service permet aux collectivités mal desservies d'avoir accès au test de dépistage rapide de la COVID-19. Gouvernement du Canada; 2021.
- Référence 386
-
Myers, A, Sandstrom, P. Initiative en faveur des communautés autochtones des régions éloignées et isolées du Nord : dépistage de la COVID-19, du VIH et des ITSS en milieu communautaire. Blogue de CATIE; 2023.
- Référence 387
-
Rapid Evidence Profile #46. McMaster Forum; 2023. (en anglais seulement)
- Référence 388
-
Comité d'experts sur les conséquences socio-économiques de la mésinformation en science et en santé. Lignes de faille. Ottawa, Ontario : Conseil des académies canadiennes; 2023.
- Référence 389
-
Centre de collaboration nationale des méthodes et outils. Revue rapide : Qu'est-ce qui explique la confiance envers les vaccins et la participation à la vaccination chez les populations vivant des inégalités? Centre de collaboration nationale des méthodes et outils; 2021.
- Référence 390
-
Greenwood, M, Atkinson, D, Sutherland, J. Supporting Health Equity for First Nations, Inuit and Métis Peoples. Canada Communicable Disease Report. 2022; 48(4):119-23. (en anglais seulement)
- Référence 391
-
Oksanen, A, Kaakinen, M, Latikka, R, Savolainen, I, Savela, N, Koivula, A. Regulation and Trust: 3-month Follow-Up Study on COVID-19 Mortality in 25 European Countries. JMIR Public Health Surveill. 2020; 6(2):e19218. (en anglais seulement)
- Référence 392
-
Chang, D, Chang, X, He, Y, Tan, KJK. The Determinants of COVID-19 Morbidity and Mortality across Countries. Scientific Reports. 2022; 12(1):5888. (en anglais seulement)
- Référence 393
-
National Collaborating Centre for Methods and Tools. Rapid Review: What Were the Public's Experiences Accessing and Interacting with Public Health Information during the COVID-19 Pandemic? : National Collaborating Centre for Methods and Tools; 2023. (en anglais seulement)
- Référence 394
-
Centre de collaboration nationale des méthodes et outils. Revue rapide version 2 : Quelles sont les meilleures pratiques en matière de communication des risques et de stratégies visant à réduire les comportements à risques? Centre de collaboration nationale des méthodes et outils; 2023.
- Référence 395
-
Santé publique Ontario. Résumé des preuves pertinentes : Communication des risques et confiance dans la santé publique pendant la pandémie de COVID-19. Toronto, Ontario : Santé publique Ontario; 2023.
- Référence 396
-
Centre intégré de santé et de services sociaux de Laval. La Brigade sensibilisation Laval. 2022. Disponible : https://www.youtube.com/watch?v=2SRetQhSVRM.
- Référence 397
-
Centre intégré de santé et de services sociaux de Laval. Réseaux des éclaireurs en santé psychologique : Présentation de la Brigade sensibilisation Laval. Gouvernement du Québec; 2023.
- Référence 398
-
Centre intégré de santé et de services sociaux de Laval. La Brigade sensibilisation Laval continuera de sillonner la région de Laval afin d'améliorer la santé psychologique et le bien-être de la population. Gouvernement du Québec; 2022.
- Référence 399
-
Government of Manitoba. COVID-19 Infections in Manitoba: Race, Ethnicity, and Indigeneity. Government of Manitoba; 2021. (en anglais seulement)
- Référence 400
-
World Health Organization. WHO Guidance on Research Methods for Health Emergency and Disaster Risk Management. Geneva: World Health Organization; 2021. (en anglais seulement)
- Référence 401
-
Centre de gouvernance de l'information des Premières Nations. Les principes de PCAP®des Premières Nations. Centre de gouvernance de l'information des Premières Nations; 2021. Disponible : https://fnigc.ca/fr/les-principes-de-pcap-des-premieres-nations/.
- Référence 402
-
Rotondi, MA, O'Campo, P, O'Brien, K, Firestone, M, Wolfe, SH, Bourgeois, C, et al. Our Health Counts Toronto: Using Respondent-Driven Sampling to Unmask Census Undercounts of an Urban Indigenous Population in Toronto, Canada. BMJ Open. 2017; 7(12):e018936. (en anglais seulement)
- Référence 403
-
Institut canadien d'information sur la santé. Collecte de données fondées sur la race et l'identité autochtone pour la production de rapports sur la santé au Canada — rapport supplémentaire. Ottawa, Ontario : Institut canadien d'information sur la santé; 2022.
- Référence 404
-
Guay, M, Maquiling, A, Chen, R, Lavergne, V, Baysac, D-J, Kokaua, J, et al. Disparités sociodémographiques quant à la couverture vaccinale et à l'intention de se faire vacciner contre la COVID-19 au Canada. Statistique Canada; 2022.
- Référence 405
-
Centre de collaboration nationale sur les politiques publiques et la santé. Outil d'analyse de politiques publiques pour une prise de décision rapide en santé publique. Centre de collaboration nationale sur les politiques publiques et la santé; 2022.
- Référence 406
-
Gouvernement de l'Ontario. Section 1 : Introduction — les bases du SGI dans document d'orientation sur le système de gestion des incidents (sgi) version 2.0. Dans : Système de gestion des incidents (SGI) version 20. Gouvernement de l'Ontario; 2022.
- Référence 407
-
Goralnick, E, Serino, R, Clark, CR. Equity and Disasters: Reframing Incident Command Systems. American Journal of Public Health. 2021; 111(5):844-8. (en anglais seulement)
- Référence 408
-
Myint, P, Hawes, E, Ellis, G, Boman-Davis, M, Montgomery, G. Embedding Equity in a Local Government's Response to COVID-19. Journal of Public Health Management and Practice. 2022; 28(Supplement 1). (en anglais seulement)
- Référence 409
-
Public Health Alliance of Southern California, Bay Area Regional Health Inequities Initiative. Embedding Equity into Emergency Operations: Strategies for Local Health Departments During COVID-19 & Beyond. Public Health Alliance of Southern California; 2020. (en anglais seulement)
- Référence 410
-
Public Health Seattle & King County. ESF 8 Plan Response Annex: Equity Response Annex. Public Health Alliance of Southern California; 2019. (en anglais seulement)
- Référence 411
-
Belita, E, Neil-Sztramko, SE, Miller, A, Anderson, LN, Apatu, E, Bellefleur, O, et al. A Scoping Review of Strategies to Support Public Health Recovery in the Transition to a "New Normal" in the Age of COVID-19. BMC Public Health. 2022; 22(1):1244.
- Référence 412
-
Finucane, ML, Acosta, J, Wicker, A, Whipkey, K. Short-Term Solutions to a Long-Term Challenge: Rethinking Disaster Recovery Planning to Reduce Vulnerabilities and Inequities. International Journal of Environmental Research and Public Health. 2020; 17(2). (en anglais seulement)
- Référence 413
-
Canadian Women's Foundation, Canadian Centre for Policy Alternatives, Ontario Nonprofit Network, Fay Faraday. Resetting Normal: Women, Decent Work and Canada's Fractured Care Economy. Canadian Women's Foundation; 2020. (en anglais seulement)
- Référence 414
-
Estabrooks, CA, Straus, S, Flood, CM, Keefe, J, Armstrong, P, Donner, G, et al. Rétablir la confiance : La COVID-19 et l'avenir des soins de longue durée. Société royale du Canada; 2020.
- Référence 415
-
Fernandez, A, Black, J, Jones, M, Wilson, L, Salvador-Carulla, L, Astell-Burt, T, et al. Flooding and Mental Health: A Systematic Mapping Review. PLOS ONE. 2015; 10(4):e0119929. (en anglais seulement)
- Référence 416
-
Malagón, T, Yong, JHE, Tope, P, Miller Jr, WH, Franco, EL, McGill Task Force on the Impact of COVID-19 on Cancer Control Care. Predicted Long-Term Impact of COVID-19 Pandemic-Related Care Delays on Cancer Mortality in Canada. International Journal of Cancer. 2022; 150(8):1244-54. (en anglais seulement)
- Référence 417
-
Eskander, A, Li, Q, Hallet, J, Coburn, N, Hanna, TP, Irish, J, et al. Access to Cancer Surgery in a Universal Health Care System During the COVID-19 Pandemic. JAMA Network Open. 2021; 4(3):e211104-e. (en anglais seulement)
- Référence 418
-
Robson, J, Tedds, L, Akin, L, Baiden, D, Brayton, B, Brooks, K, et al. Impacts de la pandémie de COVID-19 sur les femmes au Canada. Société royale du Canada; 2022.
- Référence 419
-
Comité permanent de la condition féminine. Répercussions de la pandémie de COVID-19 sur les femmes. Chambre des communes du Canada; 2021.
- Référence 420
-
Hayes, K, Poland, B, Cole, DC, Agic, B. Psychosocial Adaptation to Climate Change in High River, Alberta: Implications for Policy and Practice. Canadian Journal of Public Health. 2020; 111(6):880-9. (en anglais seulement)
- Référence 421
-
Généreux, M, Roy, M, O'Sullivan, T, Maltais, D. A Salutogenic Approach to Disaster Recovery: The Case of the Lac-Mégantic Rail Disaster. International Journal of Environmental Research and Public Health. 2020; 17(5). (en anglais seulement)
- Référence 422
-
Imperiale, AJ, Vanclay, F. Conceptualizing Community Resilience and the Social Dimensions of Risk to Overcome Barriers to Disaster Risk Reduction and Sustainable Development. Sustainable Development. 2021; 29(5):891-905. (en anglais seulement)
- Référence 423
-
Hoogeveen, D, Klein, K. Social Impacts of the 2018 Grand Forks Flood: A Gender Based Plus Analysis of Climate Risk. Government of British Columbia; 2021. (en anglais seulement)
- Référence 424
-
Mottershead, KD, McGee, TK, Christianson, A. Evacuating a First Nation Due to Wildfire Smoke: The Case of Dene Tha' First Nation. International Journal of Disaster Risk Science. 2020; 11(3):274-86. (en anglais seulement)
- Référence 425
-
Généreux, M. Des initiatives prometteuses pour mobiliser la communauté locale en contexte de rétablissement. Centre intégré universitaire de santé et de services sociaux de l'Estrie – Centre hospitalier universitaire de Sherbrooke; 2021.
- Référence 426
-
Santé publique Ontario. Examen rapide : Pratiques exemplaires pour la tenue de revues intra-action et de revues après action dans le cadre de la gestion des situations d'urgence en santé publique. Santé publique Ontario; 2022.
- Référence 427
-
Sécurité publique Canada. Analyse comparative entre les sexes plus. Gouvernement du Canada; 2023.
- Référence 428
-
World Health Organization. A Global Analysis of COVID-19 Intra-Action Reviews: Reflecting on, Adjusting and Improving Country Emergency Preparedness and Response during a Pandemic. World Health Organization; 2022. (en anglais seulement)
- Référence 429
-
Santé publique Ontario. Cadre et indicateurs de la préparation aux situations d'urgence en santé publique : Manuel de soutien aux pratiques de santé publique. Santé publique Ontario; 2020.
- Référence 430
-
Agence de la santé publique du Canada. Approches tenant compte des traumatismes et de la violence – politiques et pratiques. Gouvernement du Canada; 2018.
- Référence 431
-
International Federation of the Red Cross and Red Crescent Societies. Enhanced Vulnerability and Capacity Assessment (EVCA). International Federation of the Red Cross and Red Crescent Societies; 2018. (en anglais seulement)
- Référence 432
-
Ghebreyesus, TA. Allocution liminaire du directeur général de l'OMS lors du point presse sur la COVID-19 - 11 mars 2020. Organisation mondiale de la Santé; 2020.
- Référence 433
-
Ghebreyesus, TA. Allocution liminaire du directeur général de l'OMS lors du point presse sur la COVID-19 - 5 mai 2023. Organisation mondiale de la Santé; 2023.
- Référence 434
-
Tam, T. Allocution de l'administratrice en chef de la santé publique, le 10 mars 2023. Agence de la santé publique du Canada; 2023.
- Référence 435
-
Bureau de la Conseillère scientifique en chef. Le syndrome post-COVID-19 au Canada : État des connaissances et cadre d'action. Gouvernement du Canada; 2022.
- Référence 436
-
Gouvernement du Canada. Tableau de bord sur la surveillance de la COVID-19 dans les eaux usées. Gouvernement du Canada; 2023.
- Référence 437
-
Gouvernement du Canada. Mise à jour sur l'épidémiologie de la COVID-19: Résumé. Gouvernement du Canada; 2023.
- Référence 438
-
Gouvernement du Canada. Analyse communautaire des eaux usées dans des communautés nordiques, éloignées et isolées. Gouvernement du Canada; 2023.
- Référence 439
-
Ogden, NH, Turgeon, P, Fazil, A, Clark, J, Gabriele-Rivet, V, Tam, T, et al. Counterfactuals of Effects of Vaccination and Public Health Measures on COVID-19 Cases in Canada: What Could Have Happened? Canada Communicable Disease Report. 2022; 48(7/8):292–302. (en anglais seulement)
- Référence 440
-
Agence de la santé publique du Canada. Rapport de virus des voies respiratoires, semaine 31 : Se terminant le 5 août 2023. Gouvernement du Canada; 2023.
- Référence 441
-
Tam, T. Déclarations et allocutions de l'administratrice en chef de la santé publique du Canada, le 14 décembre 2022. Agence de la santé publique du Canada; 2022.
- Référence 442
-
Hamilton Health Sciences. Update: Pressures Continue at MCH. Hamilton Health Sciences; 2022. (en anglais seulement)
- Référence 443
-
DeLaire, M. 'We are so overwhelmed': Children's Hospitals Across Canada Stretched as RSV Cases, Flu-Like Illnesses Spike. CTV News; 2022. (en anglais seulement)
- Référence 444
-
Agence de la santé publique du Canada. Rapport de virus des voies respiratoires, semaine 43 : Se terminant le 29 octobre 2022. Gouvernement du Canada; 2022.
- Référence 445
-
CBC News. B.C. Children's Hospital Activates Emergency Overflow Amid Respiratory Illness Surge. CBC News; 2022. (en anglais seulement)
- Référence 446
-
Lee, J. Staff Redeployment Possible as Alberta Children's Hospital Struggles with Wave of Sick Kids. CBC News; 2022. (en anglais seulement)
- Référence 447
-
Patil, A. IWK Chief Paints Concerning Picture of Children in Intensive Care Units. CBC News; 2022. (en anglais seulement)
- Référence 448
-
Gouvernement du Canada. À propos de la vaccination contre la COVID-19 et des vaccins approuvés. Dans : Vaccination COVID-19 : Couverture vaccinale. Gouvernement du Canada; 2023.
- Référence 449
-
Canadian Blood Services. COVID-19 Seroprevalence Report - Report #35: June 2023 Survey. Canadian Blood Services; 2023. Disponible : https://www.covid19immunitytaskforce.ca/wp-content/uploads/2023/08/covid-19-full-report-june-2023.pdf. (en anglais seulement)
- Référence 450
-
Agence de la santé publique du Canada. Directives sur l'utilisation des vaccins contre la COVID-19 à l'automne 2023. Agence de la santé publique du Canada; 2023.
- Référence 451
-
Kwan, AC, Ebinger, JE, Botting, P, Navarrette, J, Claggett, B, Cheng, S. Association of COVID-19 Vaccination With Risk for Incident Diabetes after COVID-19 Infection. JAMA Network Open. 2023; 6(2):e2255965-e. (en anglais seulement)
- Référence 452
-
Barrett, CE, Koyama, AK, Alvarez, P, Chow, W, Lundeen, EA, Perrine, CG, et al. Risk for Newly Diagnosed Diabetes >30 Days after SARS-CoV-2 Infection Among Persons Aged <18 years — United States, March 1, 2020–June 28, 2021. Morbidity and Mortality Weekly Report. 2022; 71(2):59-65. (en anglais seulement)
- Référence 453
-
Xie, Y, Xu, E, Bowe, B, Al-Aly, Z. Long-term Cardiovascular Outcomes of COVID-19. Nature Medicine. 2022; 28(3):583-90. (en anglais seulement)
- Référence 454
-
Gouvernement du Canada. COVID-19 : Symptômes à long terme chez les adultes canadiens - deuxième rapport. Gouvernement du Canada; 2023.
- Référence 455
-
Quinn, KL, Katz, GM, Bobos, P, Sander, B, McNaughton, CD, Cheung, AM, et al. Understanding the Post COVID-19 Condition (Long COVID) in Adults and the Expected Burden for Ontario. Ontario COVID-19 Science Advisory Table; 2022. (en anglais seulement)
- Référence 456
-
Statistique Canada. Tableau 13-10-0867-01 Symptômes à long terme de COVID-19 chez les adultes canadiens ayant autodéclaré un test positif antérieur ou ayant soupçonné une infection au SRAS-CoV-2, par sexe et groupe d'âge. Statistique Canada; 2023. Disponible : https://www150.statcan.gc.ca/t1/tbl1/fr/tv.action?pid=1310086701&request_locale=fr.
- Référence 457
-
Sanford, S, Roche, B. The Healthcare Experiences of People with Long COVID in the GTA. Wellesley Institute; 2023. (en anglais seulement)
- Référence 458
-
Agence de la santé publique du Canada. Le gouvernement du Canada accueille le rapport du groupe de travail sur le syndrome post-COVID-19. Gouvernement du Canada; 2022.
- Référence 459
-
Agence de la santé publique du Canada. À compter du 1er octobre, le gouvernement du Canada abrogera les mesures liées à la COVID‑19 à la frontière et pour les voyages. Gouvernement du Canada; 2022.
- Référence 460
-
Duclos, J-Y. Déclaration du ministre de la Santé au sujet de la mise à jour des mesures frontalières concernant la COVID-19 pour les voyageurs provenant de la République populaire de la Chine, de Hong Kong ou de Macao. Agence de la santé publique du Canada; 2023.
- Référence 461
-
Agence de la santé publique du Canada. Le gouvernement du Canada mettra fin aux exigences de dépistage de la COVID-19 pour les voyageurs aériens en provenance de la République populaire de Chine, de Hong Kong ou de Macao. Agence de la santé publique du Canada; 2023.
- Référence 462
-
Agence de la santé publique du Canada. Directives à l'intention des exploitants maritimes : Signaler une maladie à bord. Agence de la santé publique du Canada; 2023.
- Référence 463
-
McMillan, G, Presseau, J. Health Promotion Approaches to the COVID-19 Pandemic Preparedness and Response: A Behavioural Science Lens. McMaster Forum; 2023. (en anglais seulement)
