Archivée : Orientations sur l'établissement de l’ordre de priorité des principales populations à immuniser contre la COVID-19 [2021-02-12]
Avis au lecteur
Ceci s'agit d'une version qui a été archivée. Veuillez consulter les pages actuelles sur le vaccin contre la COVID-19 :
On this page
- Introduction
- Méthodologies
- Recommandations
- Les étapes de l'augmentation de la disponibilité des vaccins
- Principes sous-jacents du séquençage des principales populations et de l'établissement de leur l'ordre de priorité
- Éléments fondamentaux orientant la prise de décisions éthiques (pour des recommandations équitables, réalisables et acceptables) et la mise en œuvre des programmes de vaccination contre la COVID-19 à l'échelle des principales populations
- Principales populations à immuniser en premier contre la COVID-19
- Remerciements
- Annexe A : facteurs contribuant aux formes graves de la COVID-19 : résultats préliminaires d'un examen rapide actualisé des facteurs de risque
- Références
Introduction
L'objectif de la réponse du Canada à la pandémie est de réduire au minimum le risque de maladie grave et de décès tout en atténuant les perturbations sociales pouvant être subies par la population par suite de la pandémie de COVID-19. Des vaccins contre la COVID-19 fiables et efficaces contribueront à atteindre cet objectif. Les premiers approvisionnements en vaccins autorisés ne devraient pas permettre la vaccination de tous les Canadiens autorisés à les recevoir avant l'automne 2021. Il est donc nécessaire de formuler des recommandations visant à désigner les principales populations à vacciner en priorité, afin d'atteindre l'objectif de réponse à la pandémie de la manière la plus équitable, la plus éthique et la plus efficace possible.
Les données probantes sur la COVID-19 et les vaccins contre cette maladie évoluent rapidement. À ce jour, le Comité consultatif national de l'immunisation (CCNI) a élaboré les orientations suivantes, fondées sur des données probantes, relativement à l'établissement d'un ordre de priorité des principales populations dans le contexte d'un approvisionnement limité en vaccins, afin de contribuer à la planification des programmes provinciaux et territoriaux de vaccination COVID-19 financés par les fonds publics:
- Orientations préliminaires sur les principales populations à immuniser en priorité contre la COVID-19 (novembre 2020)Note de bas de page 1 : Le CCNI a élaboré ces orientations en l'absence d'information sur les résultats des essais cliniques des vaccins, les caractéristiques des vaccins et l'approvisionnement en vaccins. Afin de formuler ses recommandations, il a procédé à une évaluation systématique complète des considérations d'éthique, d'équité, de faisabilité et d'acceptabilité (EEFA) grâce à ce cadre révisé par les pairsNote de bas de page 2. Ces orientations s'appuient sur les données disponibles au moment des délibérations du CCNI, notamment : l'épidémiologie de la COVID-19, les résultats d'un examen rapide des facteurs de risque pouvant développer des formes graves de COVID-19Note de bas de page 3 et les consultations des parties intéressées (y compris des enquêtes auprès des experts, des défenseurs des patients et des communautésNote de bas de page 4 ainsi que du public canadien)Note de bas de page 5Note de bas de page 6Note de bas de page 7Note de bas de page 8Note de bas de page 9. Ce document d'orientation a fourni un cadre sur lequel on pourrait continuer à établir des priorités au fur et à mesure de l'évolution des données. Ce cadre est résumé dans la Figure 1 du document d'orientation fondé sur des données probantes.
- Orientations sur l'établissement des priorités relatives à l'administration des premières doses de vaccins contre la COVID-19 (décembre 2020) : Le CCNI a élaboré ces orientations urgentes sur la base du cadre ci-dessus, lorsque les données préliminaires des résultats des essais cliniques de phase 3 des vaccins Pfizer-BioNTech et Moderna contre la COVID-19 ont été rendues publiques. Ces recommandations ont permis d'établir une séquence supplémentaire des principales populations désignées dans les orientations préliminaires du CCNI, en prévision de l'arrivée des premières doses des vaccins contre la COVID-19 autorisés.
Depuis la publication des documents d'orientation susmentionnés, l'utilisation des vaccins contre la COVID-19 a été autorisée au Canada en vertu d'un arrêté d'urgence. Le CCNI a publié des recommandations sur l'utilisation du premier vaccin autorisé le 12 décembre 2020 et a mis à jour ses orientations, à mesure que d'autres vaccins ont été autorisés au Canada et que les données sur ces vaccins ont évolué. Consulter les recommandations du CCNI sur l'utilisation des vaccins contre la COVID-19.
Objectif des orientations
L'objectif de la présente déclaration du comité consultatif est de fournir des orientations pour une répartition équitable, éthique et efficace des vaccins contre la COVID-19 autorisés, dans le contexte de l'arrivée échelonnée de l'approvisionnement en vaccins, ce qui nécessitera de vacciner en priorité certaines populations avant d'autres. Ces orientations s'appuient sur le cadre fondamental des orientations préliminaires du CCNI, avec des mises à jour fondées sur les données actuelles concernant la COVID-19 et les vaccins autorisés.
Méthodologies
Depuis l'élaboration des premières orientations sur les principales populations, diverses parties intéressées ont été consultées : le Groupe consultatif en matière d'éthique en santé publique, la Direction générale de la santé des Premières nations et des Inuits (DGSPNI), Services aux Autochtones Canada, les agents de liaison et les représentants d'office du CCNI, le Comité canadien sur l'immunisation (CCI), le Comité consultatif spécial sur la COVID-19 (CCS) du Réseau pancanadien de santé publique (RSP), le Comité consultatif technique du CCS, le réseau Analyse comparative fondée sur le sexe et le genre + (ACSG+) avec la Division des déterminants sociaux de la santé de l'ASPC, ainsi qu'Immigration, Réfugiés et Citoyenneté Canada (IRCC). Le CCNI a pris en compte les valeurs et préférences de la population canadienne générale, des experts et des principales populations particulières grâce aux résultats d'enquêtesNote de bas de page 4Note de bas de page 9Note de bas de page 10Note de bas de page 11 d'examens de la littératureNote de bas de page 12Note de bas de page 13 et de communications avec les défenseurs des patients et des communautés par l'intermédiaire du président du CCNI, du secrétariat du CCNI et de l'Agence de la santé publique du Canada.
Le 19 janvier 2021, le CCNI et son Groupe de travail sur les vaccins contre les maladies infectieuses à haut risque (GT VMIHR) ont examiné les données actualisées sur l'épidémiologie de la COVID-19, les données canadiennes sur les chevauchements des divers facteurs de risque biologiques et sociaux de la COVID-19 et les questions liées à l'éthique, l'équité, la faisabilité et l'acceptabilité de la vaccination dans différentes principales populations. Les membres du CCNI et de son GT VMIHR ont réalisé des enquêtes sur l'établissement de l'ordre de priorité dans les différentes principales populations le 24 janvier 2021. Le CCNI a examiné les résultats d'un examen rapide des données probantesNote de bas de page 3 sur les facteurs de risque d'effets graves de la COVID-19 qui ont servi de base à l'élaboration de ses précédentes orientations, ainsi que les résultats préliminaires (voir l'Annexe A) d'un examen rapide actualisé des facteurs de risque biologiques (dans les études provenant des pays de l'Organisation de coopération et de développement économiques [OCDE]) et des facteurs de risque sociaux (dans les études menées au Canada); cet examen ayant été effectué par l'Alberta Research Centre for Health Evidence (ARCHE) les 19 et 28 janvier 2021. Le 28 janvier 2021, le CCNI a délibéré sur les données cumulées et a formulé des recommandations. Le 5 février 2021, il a procédé à un vote, puis approuvé les recommandations révisées.
De plus amples renseignements sur le processus et les procédures du CCNI sont disponibles ailleursNote de bas de page 14.
Recommandations
La Figure 1 résume les recommandations du CCNI pour l'attribution équitable, éthique et efficace des vaccins contre la COVID-19 autorisés dans le contexte de l'arrivée échelonnée de l'approvisionnement en vaccins. Elle correspond à une mise à jour du cadre fondamental à partir des Orientations préliminaires sur les principales populations à immuniser en priorité contre la COVID-19 grâce aux données actuelles sur les vaccins contre la COVID-19 et la maladie elle-même.
Le CCNI a élaboré ces recommandations fondées sur des données probantes afin de faciliter la planification des programmes de vaccination contre la COVID-19, financés par les fonds publics à l'échelle provinciale et territoriale, en s'appuyant sur les données probantes disponibles au moment de ses délibérations. Il reconnaît que les contextes logistiques/opérationnels et épidémiologiques varient entre les provinces et territoires du Canada, ce qui peut avoir une incidence sur le séquençage des principales populations et l'établissement de sous-priorités dans ces populations désignées à chaque étape. Le CCNI encourage les administrations à s'aligner, autant que possible, sur ces recommandations pour assurer une répartition équitable, éthique, efficace et cohérente des vaccins contre la COVID-19 au Canada, tout en tenant compte de leur contexte local.
Le CCNI reconnaît également que l'épidémiologie de la COVID-19 (y compris l'émergence de variantes préoccupants du virus du SRAS-CoV-2) et les données sur les vaccins évoluent rapidement; il continuera donc à surveiller les données et à mettre à jour ses recommandations au besoin.
Figure 1 : Résumé des recommandations du CCNI sur la priorisation des principales populations pour l'immunisation contre la COVID-19
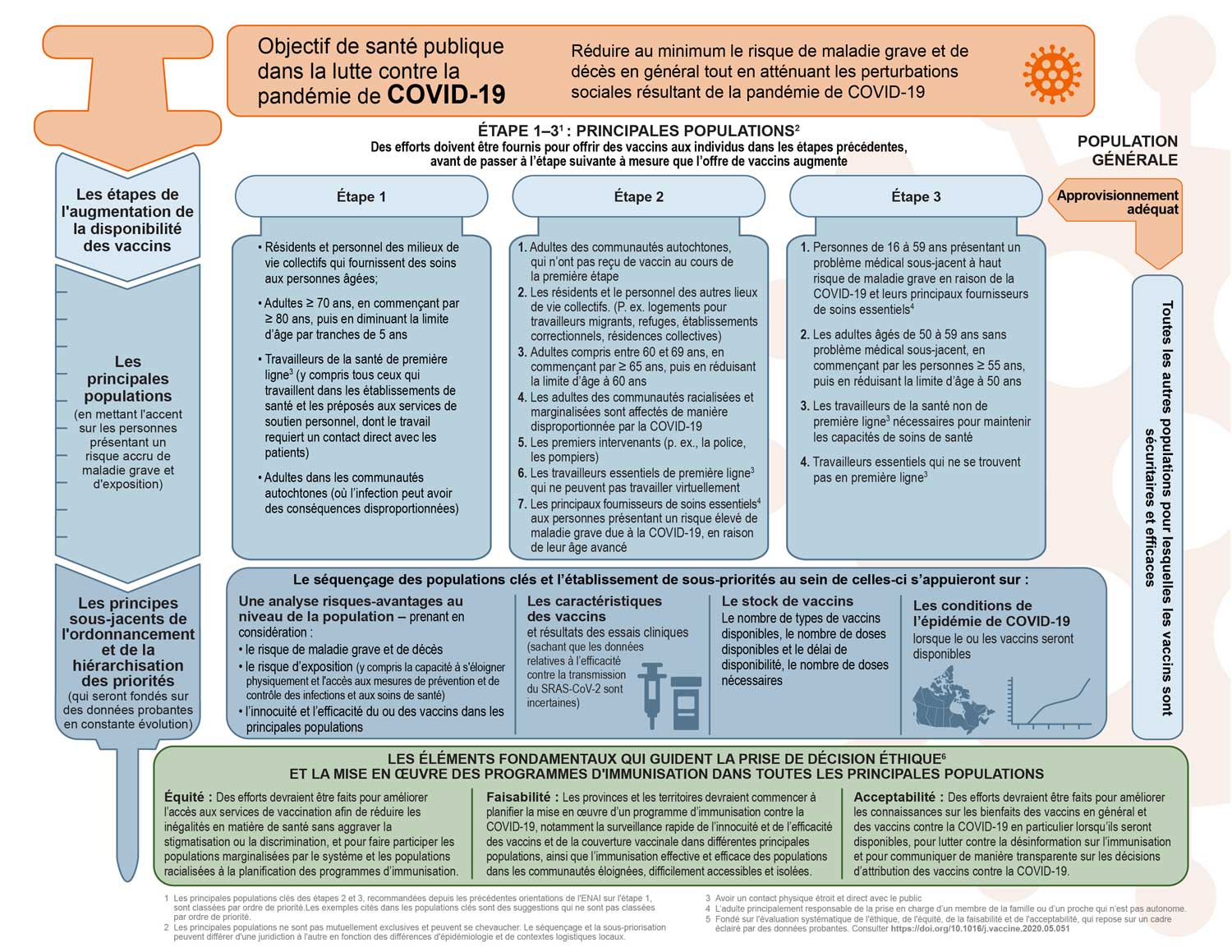
Figure 1 - Équivalent textuel
La figure présente une synthèse visuelle des recommandations du Comité consultatif national de l'immunisation sur les principales populations à vacciner en priorité contre la COVID-19.
La figure s'organise en quatre sections. La première section énonce l'objectif de santé publique de la réponse à la pandémie de COVID-19. La deuxième section présente les principales populations pour les trois étapes de l'augmentation de la disponibilité du vaccin COVID-19, en mettant l'accent sur les personnes présentant un risque accru de maladie grave et d'exposition. La troisième section présente les principes sous-jacents de l'ordonnancement et de la hiérarchisation des priorités, qui seront fondés sur des données probantes en constante évolution. Enfin, les éléments fondamentaux guidant la prise de décision éthique et la mise en œuvre des programmes d'immunisation dans toutes les principales populations sont présentées.
L'objectif de santé publique de la réponse à la pandémie de COVID-19 est de réduire au minimum le risque de maladie grave et de décès en général tout en atténuant les perturbations sociales pouvant être subies par la population dans le cadre de la pandémie de COVID-19.
Des efforts doivent être fournis pour offrir des vaccins aux individus dans les étapes précédentes, avant de passer à l'étape suivante à mesure que l'offre de vaccins augmente. Les principales populations ne sont pas mutuellement exclusives et peuvent se chevaucher. Le séquençage et la sous-priorisation peuvent différer d'une juridiction à l'autre en fonction des différences d'épidémiologie et de contextes logistiques locaux.
Les principales populations prioritaires pour la vaccination contre la COVID-19 sont les suivantes:
Étape 1
- Résidents et personnel des milieux de vie collectifs qui fournissent des soins aux personnes âgées;
- Adultes ≥ 70 ans, en commençant par ≥ 80 ans, puis en diminuant la limite d'âge par tranches de 5 ans
- Travailleurs de la santé de première ligne (y compris tous ceux qui travaillent dans les établissements de santé et les préposés aux services de soutien personnel, dont le travail requiert un contact direct avec les patients)
- Adultes dans les communautés autochtones (où l'infection peut avoir des conséquences disproportionnées)
Étape 2 (par ordre de priorité)
- Adultes des communautés indigènes, qui n'ont pas reçu de vaccin au cours de la première étape
- Les résidents et le personnel des autres lieux de vie collectifs. (P. ex. logements pour travailleurs migrants, refuges, établissements correctionnels, résidences collectives)
- Adultes compris entre 60 et 69 ans, en commençant par ≥ 65 ans, puis en réduisant la limite d'âge à 60 ans
- Les adultes des communautés racialisées et marginalisées sont affectés de manière disproportionnée par la COVID-19
- Les premiers intervenants (p. ex., la police, les pompiers)
- Les travailleurs essentiels de première ligne qui ne peuvent pas travailler virtuellement (première ligne, aux fins de vaccination prioritaire contre la COVID-19, est définie comme suit : « avoir un contact physique étroit et direct avec le public »)
- Les principaux fournisseurs de soins essentiels aux personnes présentant un risque élevé de maladie grave due à la COVID-19, en raison de leur âge avancé (≥ 60 ans) (Le principal fournisseur de soins, aux fins de vaccination prioritaire contre la COVID-19, est défini comme « l'adulte principalement responsable de la prise en charge d'un membre de la famille ou d'un proche qui n'est pas autonome »)
Étape 3 (par ordre de priorité)
- Personnes de 16 à 59 ans présentant un problème médical sous-jacent à haut risque de maladie grave en raison de la COVID-19 et leurs principaux fournisseurs de soins essentiels
- Les adultes de 50 à 59 ans sans problème médical sous-jacent, en commençant par les personnes ≥ 55 ans, puis en réduisant la limite d'âge à 50 ans
- Les travailleurs de la santé non de première ligne nécessaires pour maintenir les capacités de soins de santé (première ligne, aux fins de vaccination prioritaire contre la COVID-19, est définie comme suit : « avoir un contact physique étroit et direct avec le public »)
- Travailleurs essentiels qui ne se trouvent pas en première ligne.
Enfin, lorsque l'approvisionnement en vaccins sera suffisant, il pourra être envisagé d'immuniser contre la COVID-19 d'autres populations pour lesquelles les vaccins sont sans danger et efficaces.
Les principales populations à immuniser en priorité contre la COVID-19 ne sont pas mutuellement exclusives. Le séquençage des principales populations et l'établissement de sous-priorités au sein de ces populations s'appuient sur :
- une analyse risques-avantages au niveau de la population, prenant en considération le risque de maladie grave et de décès, le risque d'exposition (y compris la capacité à s'éloigner physiquement, et l'accès aux mesures de prévention et de contrôle des infections et aux soins de santé), ainsi que l'innocuité et l'efficacité du ou des vaccins dans les principales populations;
- les caractéristiques des vaccins et résultats des essais cliniques (sachant que les données relatives à l'efficacité contre la transmission du SRAS-CoV-2 sont incertaines)
- le stock de vaccins : nombre de types de vaccins disponibles, nombre de doses disponibles et délai de disponibilité, nombre de doses nécessaires
- les conditions de l'épidémie de COVID-19 lorsque le ou les vaccins seront disponibles
Les éléments fondamentaux qui guident la prise de décision éthique et la mise en œuvre des programmes d'immunisation dans toutes les principales populations sont les suivants :
- Équité : Des efforts devraient être faits pour améliorer l'accès aux services de vaccination afin de réduire les inégalités en matière de santé sans aggraver la stigmatisation ou la discrimination, et pour faire participer les populations marginalisées par le système et les populations racialisées à la planification des programmes d'immunisation.
- Faisabilité : Les provinces et les territoires devraient commencer à planifier la mise en œuvre d'un programme d'immunisation contre la COVID-19, notamment la surveillance rapide de l'innocuité et de l'efficacité des vaccins et de la couverture vaccinale dans différentes principales populations, ainsi que l'immunisation effective et efficace des populations dans les communautés éloignées, difficilement accessibles et isolées.
- Acceptabilité : Des efforts devraient être faits pour améliorer les connaissances sur les bienfaits des vaccins en général et des vaccins contre la COVID-19 en particulier lorsqu'ils seront disponibles, pour lutter contre la désinformation sur l'immunisation et pour communiquer de manière transparente sur les décisions d'attribution des vaccins contre la COVID-19.
Les étapes de l'augmentation de la disponibilité des vaccins
Les principales populations sont séquencées en trois étapes correspondant à l'augmentation de la disponibilité des vaccins au cours de chaque trimestre de 2021. D'ici la fin du troisième trimestre 2021, on prévoit que l'approvisionnement sera suffisant pour fournir des vaccins à l'ensemble de la population. Le CCNI recommande que des efforts soient faits pour fournir les vaccins autorisés aux individus des principales populations désignées à chaque étape, avant de passer à l'étape suivante à mesure de l'augmentation de l'offre de vaccins.
Principes sous-jacents du séquençage des principales populations et de l'établissement de leur l'ordre de priorité
Les recommandations du CCNI sur le séquençage des principales populations et l'établissement de leurs sous-priorités sont fondées sur les données dont nous disposons sur les points suivants :
- L'analyse risques/avantages fondée sur la population, compte tenu des facteurs suivants :
- le risque de développer une forme grave de la COVID-19 ou d'en mourir;
- le risque d'exposition au SRAS-CoV-2 (y compris la capacité à s'éloigner physiquement, ainsi que l'accès à d'autres mesures de prévention et de contrôle des infections et aux soins de santé);
- la sécurité et l'efficacité des vaccins autorisés dans les principales populations;
- les caractéristiques des vaccins et les résultats des essais cliniques (compte tenu du caractère évolutif des données relatives à l'efficacité contre la transmission du SRAS-CoV-2);
- le stock de vaccins (nombre de types de vaccins disponibles, nombre de doses disponibles et le délai de disponibilité, le nombre de doses nécessaires pour chaque population principale);
- les conditions épidémiologiques de la COVID-19 lorsque les vaccins seront disponibles (ces conditions étant susceptibles de varier entre les administrations).
Le CCNI recommande que les vaccins contre la COVID-19 autorisés soient classés par ordre de priorité pour les personnes faisant partie des principales populations séquencées en trois étapes, en fonction de l'augmentation de l'approvisionnement en vaccins, et que leur ordre de sous-priorité soit établi à chaque étape, comme l'indique la Figure 1, jusqu'à ce qu'un approvisionnement adéquat permette d'offrir un vaccin à la population générale. Le CCNI reconnaît que le séquençage et l'établissement de sous-priorités à chaque étape puisse différer entre les administrations, en fonction de l'épidémiologie de la COVID-19 et des contextes logistiques locaux. L'établissement de sous-priorités dans les principales populations devrait être fondé sur le risque accru de maladie grave et de décès dus à la COVID-19 (p. ex., l'âge) et le risque accru d'exposition au SRAS-CoV-2 (p. ex., l'incapacité de respecter l'éloignement physique). Les principales populations ne sont pas mutuellement exclusives et peuvent se chevaucher.
Éléments fondamentaux orientant la prise de décisions éthiques (pour des recommandations équitables, réalisables et acceptables) et la mise en œuvre des programmes de vaccination contre la COVID-19 à l'échelle des principales populations
Les éléments fondamentaux qui ont orienté la prise de décisions éthiques pour ces recommandations sont conformes à ceux qui sont décrits dans le cadre EEFA du CCNI. Des outils fondés sur des données probantes ont été utilisés pour évaluer de manière exhaustive les questions liées à l'éthique, l'équité, la faisabilité et l'acceptabilitéNote de bas de page 2 de la vaccination contre la COVID-19 dans les Orientations préliminaires sur les principales populations à immuniser en priorité contre la COVID-19.
Le CCNI s'est efforcé de formuler des recommandations éthiques, équitables et fondées sur des données probantes. Il reconnaît que certaines populations sont plus exposées au SRAS-CoV-2 (p. ex., en raison de leur cadre de vie ou de travail), tandis que d'autres sont exposées à un risque accru de développer une forme grave de COVID-19, ou de subir des conséquences graves (p. ex., hospitalisation et décès) en raison de divers facteurs biologiques (p. ex., âge avancé, problème de santé préexistant) et sociaux (p. ex., faible statut socio-économique, appartenance à une population racialisée)Note de bas de page 3. Qui plus est, ces facteurs de risque de maladie grave et d'exposition peuvent se chevaucher, ce qui augmente encore le risque. Toute combinaison de ces facteurs, ainsi que l'accès variable aux services de soins de santé, peut avoir des conséquences disproportionnées pour certaines populations particulières caractérisées par des taux accrus d'infection et de maladie, de maladie grave, d'hospitalisation ou de décès. Le CCNI reconnaît également que de nouvelles données probantes ne cessent d'émerger concernant les facteurs de risque de conséquences graves découlant de la COVID-19. Aussi, il prévoit rester attentif à cette évolution et actualiser ses recommandations selon les besoins.
Nombre de populations qui courent un risque accru de contracter une maladie grave ou d'y être exposées éprouvent des difficultés à accéder à la vaccination. La pandémie de COVID-19 a amplifié les inégalités sociales et biologiques et menace de les exacerber avec une répartition inéquitable des vaccinsNote de bas de page 15. Voir la Matrice d'équité (en anglais seulement), mise à jour en fonction de l'évolution des données et des consultations, pour un résumé des inégalités associées à la COVID-19, leurs origines et chevauchements possibles, ainsi que des interventions proposées pour les réduire et améliorer l'accès aux vaccins.
Le CCNI s'est également efforcé de formuler des recommandations qui soient acceptables pour les Canadiens et possibles à mettre en œuvre sur la base de consultations des parties intéressées et d'enquêtes auprès d'experts, de la population générale et des principales populations.
Prenant en compte ces éléments fondamentaux, ainsi que les considérations actualisées sur le spectre des inégalités biologiques et sociales et leurs chevauchementsNote de bas de page 15, le CCNI formule les recommandations suivantes au chapitre de la mise en œuvre des programmes de vaccination pour l'ensemble des populations :
- Des efforts devraient être fournis pour améliorer l'accès aux services de vaccination, afin de réduire les iniquités en matière de santé sans aggraver la stigmatisation ou la discrimination, et pour faire participer les populations marginalisées de façon systémique et les populations racialisées à la planification des programmes d'immunisation.
- Des exemples d'interventions visant à faire participer les communautés et à lever les obstacles à l'accès aux vaccins, résumés dans la Matrice d'équité (en anglais seulement)Note de bas de page 15, pourraient contribuer à réduire les inégalités. Par exemple, des stratégies devraient être mises en œuvre pour accroître la disponibilité des vaccins contre la COVID-19 et leur accès pour les groupes de migrants qui font partie des principales populations susmentionnées, mais pour lesquels les vaccins ne sont généralement pas fournis dans le cadre des régimes de santé provinciaux ou territoriaux. Les groupes de migrants peuvent comprendre : les résidents temporaires (p. ex., les travailleurs temporaires étrangers, les étudiants internationaux, les demandeurs d'asile) et les migrants sans papiers (c.-à-d. sans statut).
- Les administrations devraient assurer une surveillance étroite et rapide de l'innocuité, de l'efficacité et de la couverture de différents vaccins contre la COVID-19 chez différentes principales populations, ainsi qu'une immunisation efficace et efficiente des populations des communautés éloignées, difficiles d'accès ou isolées.
- Par exemple, les plans de mise en œuvre des programmes de vaccination devraient prévoir des lieux pratiques et accessibles pour toutes les populations, y compris pour les personnes qui ont des difficultés à accéder aux établissements de santé traditionnels - comme les personnes sans-abri ou handicapées, ou celles qui ne disposent pas de moyens de transport. Les plans de prise de rendez-vous, de systèmes de rappel et de contrôle de la sécurité et de l'efficacité devraient envisager la manière de joindre les personnes qui n'ont pas de téléphone ou d'accès à la technologie.
- Des efforts devraient être fournis pour améliorer les connaissances sur les bienfaits des vaccins en général et des vaccins contre la COVID-19 en particulier, afin de lutter contre la mésinformation et de communiquer de manière transparente sur les décisions d'attribution de ces vaccins.
- Par exemple, on pourrait lutter contre la mésinformation et la méfiance à l'égard de la vaccination en général, et des vaccins COVID-19 en particulier, en associant influenceurs sociaux, aînés autochtones et dirigeants des groupes culturels et religieux aux efforts communautaires pour coordonner les approches de santé publique et la planification des programmes de vaccination, sans négliger de fournir des supports éducatifs adaptés à la culture dans les langues, les niveaux d'alphabétisation et les canaux médiatiques appropriés.
Principales populations à vacciner en premier contre la COVID-19
Sur la base des principes ci-dessus pour le séquençage des principales populations et l'établissement des sous-priorités, ainsi que des éléments fondamentaux orientant la prise de décisions éthiques, le CCNI recommande que les principales populations suivantes figurant dans le Tableau 1, pour lesquelles les vaccins autorisés contre la COVID-19 sont recommandés, soient vaccinées en priorité. Voir le Tableau 2 pour des détails supplémentaires sur les principales populations, ainsi qu'un résumé des données et des justifications des recommandations sur la séquence de priorité.
Tableau 1 : Principales populationsNote de bas de page a à vacciner en premier contre la COVID-19, dans le contexte de l'approvisionnement échelonné en vaccins
| Étape 1 | Étape 2Note de bas de page b | Étape 3Note de bas de page b |
|---|---|---|
|
|
|
Notes de bas de page
|
||
Dans les cas où plusieurs vaccins contre la COVID-19 autorisés sont disponibles au Canada, il serait raisonnable qu'un vaccin, dont l'utilisation n'est pas autorisée dans une principale population prioritaire ou dont on ne s'attend pas à ce qu'il offre une protection optimale dans ces populations, soit mis à la disposition des personnes qui appartiennent à des populations ne faisant pas partie de la séquence prioritaire et qui donnent leur consentement éclairé. Offrir un vaccin moins efficace aux principales populations à immuniser en priorité pourrait permettre d'obtenir une certaine protection directe à court terme, si elles pouvaient avoir accès au vaccin plus rapidement, mais les ramifications à long terme d'une protection moindre pourraient perpétuer la répartition injuste des avantages et des charges associés à la COVID-19 dans ces groupes qui présentent un risque accru de maladie grave ou d'exposition. Au moment de décider du vaccin à administrer aux principales populations, il est important d'examiner le potentiel d'exacerbation des inégalités dans les populations qui présentent des facteurs de risque croisés de maladie grave (p. ex., la pauvreté, l'absence de domicile fixe, les problèmes médicaux sous-jacents) et d'exposition (p. ex., les logements multigénérationnels, la surreprésentation dans les emplois fournissant des services essentiels tels que l'alimentation et les soins de santé). Ainsi en est-il des populations racialisées et marginalisées, qui ont été touchées de façon disproportionnée par la COVID-19 et qui font face à des obstacles systémiques entravant l'accès aux soins de soutien nécessaires. Les avantages d'une vaccination par ordre de priorité devraient l'emporter sur les risques d'une vaccination avec un vaccin moins efficace. Cela dépendra d'une évaluation des conditions épidémiologiques locales de la COVID-19 et de l'approvisionnement en vaccins, ainsi que du risque de maladie grave et d'exposition dans une population. Pour plus d'éclaircissements, voir les Recommandations sur l'utilisation des vaccins contre la COVID-19.
Voir le Tableau 2 pour des détails supplémentaires et des exemples de principales populations, ainsi qu'un résumé des données et des justifications des recommandations sur la séquence de priorité.
Tableau 2 : Résumé des données et des justifications des recommandations sur le séquençage des principales populations et l'établissement des sous-priorités en fonction des trois étapesNote de bas de page a de l'augmentation de l'approvisionnement en vaccins contre la COVID-19
| Principales populations à immuniser en priorité contre la COVID-19 | Résumé des données et justifications de la recommandation |
|---|---|
Étape 1 |
|
Résidents et personnel des milieux de vie collectifs qui fournissent des soins aux personnes âgées c.-à-d. les soins de longue durée, l'assistance à la vie, les maisons de retraite et les hôpitaux de soins chroniques |
|
Adultes ≥ 70 ans, en commençant par ceux dont l'âge est ≥ 80 ans, puis en diminuant la limite d'âge par tranches de 5 ans |
|
Travailleurs de santé de première ligneNote de bas de page b Tous ceux qui travaillent dans des établissements de santé et préposés aux services de soutien personnel, dont le travail implique un contact physique direct et étroit avec des patients ou des échantillons du SRAS-CoV-2, y compris :
|
|
Adultes des communautés autochtones (Comprend les communautés des Premières nations, des Métis et des Inuits, comme celles qui vivent dans des régions éloignées ou isolées, où l'accès aux soins de santé peut être limité.) |
|
Étape 2 |
|
1. Adultes en provenance des communautés autochtones ou qui s'y trouvent, qui n'ont pas reçu de vaccin au cours de l'Étape 1 |
|
2. Résidents et personnel des autres lieux de vie collectifs Par exemple :
|
|
3. Adultes compris entre 60 et 69 ans, en commençant par les personnes ≥ 65 ans, puis en réduisant la limite d'âge à 60 ans |
|
4. Adultes des communautés racialisées et marginalisées touchées de manière disproportionnée par la COVID-19 |
|
5. Premiers intervenants Par exemple :
|
|
6. Travailleurs essentiels de première ligneNote de bas de page b ne peuvant pas travailler à distance Par exemple :
|
|
7. Principaux fournisseurs de soins essentielsNote de bas de page c aux personnes présentant un risque élevé de maladie grave due à la COVID-19, en raison de leur âge avancé. |
|
Étape 3 |
|
Personnes de 16 à 59 ans présentant un problème médical sous-jacent à haut risque de maladie grave en raison de la COVID-19 et leurs principaux fournisseurs de soinsNote de bas de page c |
|
Adultes de 50 à 59 ans sans problème médical sous-jacent, en commençant par les personnes ≥ 55 ans, puis en réduisant la limite d'âge à 50 ans |
|
Travailleurs de la santé ne se trouvant pas en première ligneNote de bas de page b, nécessaires pour maintenir les capacités de soins de santé |
|
Travailleurs essentiels ne se trouvant pas en première ligneNote de bas de page b |
|
Notes de bas de page
|
|
Remerciements
La présente déclaration a été préparée par : S.J. Ismail, C. Quach, S. Deeks, M.C. Tunis, K. Farrah, K. Young et B. Warshawsky.
Le CCNI remercie vivement les personnes suivantes de leur contribution : E. Tice, E. Wong, A. Gil, M. Salvadori, C. Sanmartin, J. Mader, E. Massicotte, M. Lacroix, V. Ferrante, le Groupe consultatif d'éthique en santé publique (GCESP), Shannon MacDonald, J. Vachon, J. Macri et l'équipe de recherche de l'Alberta Research Centre for Health Evidence (ARCHE) dont font partie J. Pillay, A. Wingert et L. Hartling, ainsi que le Secrétariat du CCNI.
CCNI
Membres du CCNI : C. Quach (présidente), S. Deeks (vice-présidente), J. Bettinger, N. Dayneka, P. De Wals, E. Dubé, V. Dubey, S. Gantt, R. Harrison, K. Hildebrand, K. Klein, J. Papenburg, C. Rotstein, B. Sander, S. Smith et S. Wilson.
Représentants de liaison : L.M. Bucci (Association canadienne de santé publique), E. Castillo (Société des obstétriciens et gynécologues du Canada), A. Cohn (Centers for Disease Control and Prevention, États-Unis), L. Dupuis (Association des infirmières et infirmiers du Canada), J. Emili (Collège des médecins de famille du Canada), D. Fell (Association canadienne pour la recherche et l'évaluation en immunisation), M. Lavoie (Conseil des médecins hygiénistes en chef), D. Moore (Société canadienne de pédiatrie), M. Naus (Comité canadien sur l'immunisation) et A. Pham-Huy (Association pour la microbiologie médicale et l'infectiologie Canada).
Représentants d'office : D. Danoff (Direction des produits de santé commercialisés, Santé Canada), E. Henry (Centre de l'immunisation et des maladies respiratoires infectieuses [CIMRI], ASPC), M. Lacroix (Groupe consultatif en matière d'éthique en santé publique, ASPC), J. Pennock (CIMRI, ASPC), R. Pless (Direction des médicaments biologiques et radiopharmaceutiques, Santé Canada), G. Poliquin (Laboratoire national de microbiologie, ASPC), V. Beswick-Escanlar (Défense nationale et Forces armées canadiennes) et T. Wong (Direction générale de la santé des Premières nations et des Inuits, Services autochtones Canada).
Groupe de travail du CCNI sur les vaccins contre les maladies infectieuses à haut risque
Membres : C. Quach (présidente), S. Deeks (vice-présidente), Y.-G. Bui, K. Dooling, R. Harrison, K. Hildebrand, M. Murti, J. Papenburg, R. Pless, N. Stall et S. Vaughan, M. Miller et S. Ramanathan.
Participants de l'ASPC : N. Abraham, O. Baclic, Y.-E. Chung, L. Coward, P. Doyon-Plourde, K. Farrah, V. Ferrante, N. Forbes, S.J. Ismail, C. Jensen A. Killikelly, R. Krishnan, M. Matthieu-Higgins, A. Nam, M. Patel, M. Salvadori, A Sinilaite, R. Stirling, E. Tice, M.C. Tunis, E. Wong, M.W. Yeung, K. Young, J. Zafack et L. Zhao.
Annexe A : Facteurs contribuant aux formes graves de la COVID-19 : résultats préliminaires d'un examen rapide actualisé des facteurs de risqué
L'Alberta Research Centre for Health Evidence procède à une mise à jour de son examen rapideNote de bas de page 3, en examinant le degré de corrélation entre les facteurs qui peuvent contribuer à l'inégalité en matière de santé (résumés par l'acronyme « P2ROGRESS And Other Factors » dans la Matrice d'équité du CCNINote de bas de page 15) et les conséquences graves de la COVID-19. Les détails méthodologiques complets de l'examen actualisé se trouvent dans le protocole enregistré : PROSPERO (CRD42021230185, en anglais seulement).
L'examen rapide original, publié en pré-impression en septembre 2020Note de bas de page 3, se limitait aux études publiées jusqu'au 15 juin 2020, menées dans les pays de l'Organisation de coopération et de développement économiques (OCDE), et ajustant leur analyse en fonction de l'âge et du sexe au minimum. Cet examen a révélé qu'il existait des données de certitude faible ou modérée, pour des corrélations de grande ampleur (≥ 2 fois) avec une hospitalisation accrue chez les cas confirmés de COVID-19 pour les facteurs de risque suivants : obésité de classe III (indice de masse corporelle [IMC] ≥ 40 kg/m2), insuffisance cardiaque, diabète, néphropathie chronique, démence, âge (en particulier des personnes de >70 ans p/r aux personnes de ≥ 45 ans), sexe masculin, race/origine ethnique noire (p/r aux personnes de race blanche non hispanique), les sans-abris et à faible revenu (<25e p/r > 50e percentile). L'examen a également révélé des données de certitude modérée selon lesquelles les personnes de plus de 70 ans par rapport à celles de 45 ans ou moins peuvent être associées à une forte augmentation de la mortalité.
Les études examinant l'âge sur une échelle ou par petites augmentations de tranches d'âge ont permis de constater de façon constante que le risque d'hospitalisation et de mortalité augmentait proportionnellement avec l'âge (c.-à-d. une hausse relative du risque d'environ 2 à 6 % et de 5 à 10 % par année respectivement). Ces conclusions ont inspiré les précédentes orientations du CCNI, qui en présentent un sommaire. La mise à jour de l'examen est en cours, mais les résultats sont terminés pour les facteurs de risque suivants : l'âge (60 à 69 ans p/r < 60 ans); les affections préexistantes (1 ou ≥ 2 p/r aucune affection préexistante); les facteurs sociaux (données provenant du Canada) et l'exposition professionnelle (p. ex., les travailleurs essentiels). Cette mise à jour de l'examen inspire les orientations actuelles du CCNI.
Un bibliothécaire de recherche a effectué la mise à jour de la recherche de la littérature. MEDLINE et Epistemonikos COVID-19 sur la L.OVE Platform ont été consultés le 2 décembre 2020. La recherche dans la base de données a été complétée par une recherche manuelle sur les sites Web canadiens les 6 et 7 janvier 2021, notamment : Statistique Canada, Agence de la santé publique du Canada, Santé publique Ontario ICES et Direction générale de la santé des Premières nations et des Inuits du gouvernement du Canada. Les études pouvaient être admissibles s'il s'agissait de rapports épidémiologiques canadiens ou d'études de cohortes prospectives et rétrospectives (provenant de pays de l'OCDE) publiés en anglais ou en français depuis le 1er janvier 2020, y compris les pré-impressions acceptées pour publication dans une revue à comité de lecture, ou de rapports gouvernementaux.
Seules les études de meilleure qualité ont été incluses, c'est-à-dire celles dont la taille totale de l'échantillon était supérieure à 1 000 participants afin de garantir un ajustement suffisant pour de multiples variables. Pour les facteurs de risque sociaux, seuls les rapports canadiens ont été inclus, car ils ont été considérés par le CCNI comme les plus pertinents. Les populations comprenaient l'un des éléments suivants : un échantillon général/communautaire, des cas de COVID-19 confirmés, des personnes hospitalisées souffrant de la COVID-19 ou des personnes avec une forme grave de COVID-19 (p. ex., dans une USI ou sous ventilation artificielle).
Les résultats d'intérêt comprenaient l'hospitalisation et la durée du séjour, l'admission aux USI et la durée du séjour, la ventilation artificielle, les formes graves de la maladie (telles que définies par les auteurs de l'étude) et la mortalité. Aucune méta-analyse n'a été réalisée en raison de la grande hétérogénéité des comparaisons et des mesures d'association. Pour chaque facteur de risque et résultat, les résultats ont été évalués dans les différentes études d'après le degré estimé de corrélation (c.-à-d. « peu ou pas de différence » [p. ex., rapport de cotes (RC) < 2,0], « grande » [RC 2,0 à 3,9], « très grande » [RC ≥ 4,0]) et la certitude de l'équipe d'examen quant au degré de la corrélation en fonction du nombre, de la taille et de la cohérence entre les études, de la précision des estimations et de la pertinence du contexte et des facteurs de risque (p. ex., type de système de santé, incertitude quant au facteur de risque correspondant clairement aux critères d'examen). La variation de la certitude dans les corrélations est mentionnée en utilisant les termes « très incertain » (très faible certitude), « peut être associé » (faible certitude), « probablement associé » (certitude modérée) et « est associé » (haute certitude).
Il y a eu 43 études incluses qui ont rapporté des données pertinentes pour les personnes de 60 à 69 ans par rapport à celles de moins de 60 ans; 22 études qui ont rapporté des affections préexistantes (comme résultat catégorique ou sur un indice de comorbidité); 4 études sur l'exposition professionnelle; et 9 rapports canadiens pertinents pour les facteurs de risque sociaux et autres (aucun ne répondant aux critères d'examen pour l'ajustement multivariable). Le Tableau 3 présente les facteurs de risque, dont les corrélations avec tout résultat sont importantes ou très importantes, dans les populations atteintes de la COVID-19.
Il y avait une certitude faible ou modérée de données indiquant une grande corrélation entre l'augmentation des hospitalisations, de la ventilation artificielle, des maladies graves et de la mortalité chez les personnes atteintes de la COVID-19 de 60 à 69 ans, par rapport à celles de moins de 60 ans. En ce qui concerne les personnes hospitalisées avec la COVID, il y avait une grande certitude dans une importante corrélation avec une mortalité accrue pour les personnes de 60 à 69 ans, par rapport à celles de moins de 60 ans. Chez les personnes atteintes de la COVID-19 qui présentent deux affections préexistantes ou plus, la certitude des données d'une corrélation importante avec une augmentation des hospitalisations, des admissions aux soins intensifs, de la ventilation artificielle et de la mortalité par rapport aux personnes sans affections préexistantes était faible ou modérée.
Les résultats étaient similaires pour les corrélations avec la forme grave de la maladie et la mortalité chez les malades de la COVID-19 hospitalisés. Il a été démontré qu'il y avait peu ou pas de corrélation entre le fait d'avoir une seule affection préexistante (par opposition à aucune) et l'hospitalisation (certitude modérée) ou la mortalité (certitude faible) chez les patients atteints de la COVID-19; les résultats étaient similaires pour les patients souffrant de la COVID-19 hospitalisés quant à la forme de maladie grave et à la mortalité. Ce rapide examen sera actualisé en fonction des données probantes évolutives concernant la corrélation entre des problèmes médicaux préexistants et des issues graves liées à la COVID-19. Le CCNI entend continuer à suivre ces données de près.
Pour les travailleurs de la santé atteints de la COVID-19, il peut y avoir une corrélation avec une réduction importante de l'hospitalisation et de l'admission à l'USI (faible certitude) par rapport à la population générale ou aux travailleurs non professionnels de la santé. Cependant, la relation entre ces résultats, d'une part, et entre travailleurs de la santé confrontés à des patients et ceux qui ne le sont pas, d'autre part, est très incertaine. Les résultats de deux études canadiennes sans analyse ajustée étaient similaires à ceux d'autres études, ce qui suggère une réduction des hospitalisations et des admissions en USI, ainsi qu'une réduction de la mortalité. Cette constatation pourrait être liée à l'augmentation des tests parmi les travailleurs de la santé asymptomatiques, ou à l'accès et à la formation accrus à l'utilisation des équipements de protection individuelle.
Tableau 3 : Facteurs de risque recensés par un examen rapide actualisé présentant des degrés de corrélation importants (+) ou très importants (++) avec une issue grave de la COVID-19, et le degré de certitude correspondant dans la corrélation (population : cas de COVID-19 confirmés)
| Facteur de risque | Résultat d'intérêt | Degré de risqueNote de bas de page a (certitude relativement à la corrélationNote de bas de page b |
|---|---|---|
Âge |
||
60 à 69 p/r < 60 ans |
Hospitalisation |
+ (modérée) |
Ventilation artificielle |
+ (faible) |
|
Maladie grave |
+ /++ (faible) |
|
Mortalité |
+/++ (modérée/faible) |
|
Affections préexistantes |
||
≥ 2 p/r à aucune affection préexistante |
Hospitalisation |
+ (modérée) |
Admission à l'USI |
+ (faible) |
|
Ventilation artificielle |
+ (faible) |
|
Mortalité |
+ (modérée) |
|
Exposition professionnelle |
||
Travailleurs de la santé (p/r aux autres travailleurs) |
Hospitalisation |
+ réduction (faible) |
Admission à l'USI |
+ réduction (faible) |
|
Notes de bas de page
|
||
Le Tableau 4 résume les conclusions tirées des données canadiennes sur les facteurs de risque sociaux. Parmi les personnes atteintes de la COVID-19, il existe probablement une corrélation importante entre le fait de vivre dans un établissement de soins de longue durée et l'augmentation de la mortalité, et cette corrélation peut être très importante pour les personnes de 60 à 80 ans. Le fait de vivre dans une réserve des Premières nations peut être associé à des taux d'hospitalisation et de mortalité plus faibles que ceux des personnes vivant hors réserve, parmi les personnes atteintes de la COVID-19, bien que les données ne tiennent pas compte d'autres covariables, comme l'âge. Dans la population générale, il n'est pas certain que l'appartenance à une minorité visible puisse être associée à une augmentation de la mortalité. Les données concernant les sans-abri et les travailleurs des refuges pour sans-abri étaient incertaines, et aucune conclusion ne pouvait être tirée sur le degré des corrélations.
Tableau 4 : Facteurs de risque recensés par un examen rapide actualisé des données provenant du Canada qui présenteraient des corrélations avec une issue grave de la COVID-19 et le degré correspondant de corrélation
| Facteur de risque d'équité | Corrélation | Degré de corrélation |
|---|---|---|
Soins de longue durée ou non (chez les personnes atteintes de la COVID-19) |
Hausse du taux de mortalité |
Important, le plus élevé pour les sexagénaires et les septuagénaires. |
Population générale (hors réserve) p/r aux Premières nations dans les réserves (parmi les personnes atteintes de la COVID-19) |
Hausse du nombre d'hospitalisations |
Incertain. Les données n'ont pas pris en compte d'autres covariables importantes. |
Hausse du taux de mortalité |
||
Race/ethnicité (population générale) |
Hausse du taux de mortalité |
Incertain. Les données s'appuyaient sur des données écologiques et ne tenaient pas compte d'autres covariables importantes. |
Pour ce qui est de généraliser pour le Canada les résultats d'autres pays, la prudence est de rigueur, car les groupes à haut risque peuvent varier entre les populations. En outre, en raison de différences de méthodologie, la liste des facteurs de risque importants recensés dans cet examen rapide peut être différente par rapport à d'autres sources. Des synthèses actualisées de données sur d'autres facteurs de risque, y compris diverses affections préexistantes, éclaireront les décisions futures du CCNI.
Références
Notes de bas de page
- Note de bas de page 1
-
Ismail SJ, Zhao L, Tunis MC et al. Key populations for early COVID-19 immunization: preliminary guidance for policy. CMAJ. 2020;192:E1620-32. doi:10.1503/cmaj.202353.
- Note de bas de page 2
-
Ismail SJ, Hardy K, Tunis MC et al. A framework for the systematic consideration of ethics, equity, feasibility, and acceptability in vaccine program recommendations. Vaccine. 2020;38:5861-76. doi:10.1016/j.vaccine.2020.05.051.
- Note de bas de page 3
-
Wingert A, Pillay J, Gates M et al. Risk factors for severe outcomes of COVID-19: a rapid review. MedRxiv. 2020 doi:10.1101/2020.08.27.201834344.
- Note de bas de page 4
-
Zhao L, Ismail SJ, Tunis MC. Ranking the relative importance of immunization strategies for novel coronavirus disease 2019 (COVID-19): a rapid survey of stakeholders. MedRxiv. 2020 doi:10.1101/2020.09.16.20196295.
- Note de bas de page 5
-
Agence de la santé publique du Canada. Lignes directrices provisoires sur la continuité des programmes d'immunisation pendant la pandémie de COVID-19 [Internet]. 13 mai 2020 [consulté le 1er févr. 2021]. Accès : https://www.canada.ca/fr/sante-publique/services/immunisation/comite-consultatif-national-immunisation-ccni/lignes-directrices-provisoires-programmes-immunisation-pendant-pandemie-covid-19.html
- Note de bas de page 6
-
Unité de l'impact et de l'innovation. Surveillance instantanée COVID-19 (SICO Canada) [Internet]. (27 juil. 2020, Vague 6). [consulté le 1er févr. 2021]. Accès : https://impact.canada.ca/fr/defis/sico-canada-fr/vague6
- Note de bas de page 7
-
Unité de l'impact et de l'innovation. Surveillance instantanée COVID-19 (SICO Canada) [Internet]. (17 août 2020; Vague 7). [consulté le 1er févr. 2021]. Accès : https://impact.canada.ca/en/challenges/cosmo-canada/wave7
- Note de bas de page 8
-
Institut Angus Reid. COVID-19: Three-in-five worry about side-effects of a vaccine; many plan to take a 'wait and see' approach [Internet]. 4 août 2020 [consulté le 1er févr. 2021]. Accès : http://angusreid.org/coronavirus-vaccine/
- Note de bas de page 9
-
Unité de l'impact et de l'innovation. Surveillance instantanée COVID-19 (SICO Canada) [Internet]. 2021 [consulté le 1er févr. 2021]. Accès : https://impact.canada.ca/fr/challenges/cosmo-canada
- Note de bas de page 10
-
EKOS Research Associates. Rapport, Vague 11. 15 janv. 2021.
- Note de bas de page 11
-
MacDonald SE, Gagneur A, COVImm study team. COVID-19 vaccination perceptions and intentions among groups of special interest: A pan-Canadian survey, Déc. 2020. Rapport non publié : Applied immunization (Aimm) research program (disponible sur demande : aimm@ualberta.ca). 2021.
- Note de bas de page 12
-
Gates A, Gates M, Rahman S et al. A systematic review of factors that influence the acceptability of vaccines among Canadians. Vaccine. 2021;39:222-36. doi:S0264-410X(20)31332-3.
- Note de bas de page 13
-
Corrin T. Evergreen rapid review on COVID-19 vaccine knowledge, attitudes, and behaviors - update 1. Ottawa (Ont.): Agence de la santé publique du Canada; déc. 2020.
- Note de bas de page 14
-
Ismail SJ, Langley JM, Harris TM et al. Canada's National Advisory Committee on Immunization (NACI): Evidence-based decision-making on vaccines and immunization. Vaccine. 2010;28:A58-63. doi:10.1016/j.vaccine.2010.02.035.
- Note de bas de page 15
-
Ismail SJ, Tunis MC, Zhao L et al. Navigating inequities: a roadmap out of the pandemic. BMJ Glob Health. Janv. 2021;6(1):e004087. doi: 10.1136/bmjgh-2020-004087.
- Note de bas de page 16
-
Agence de la santé publique du Canada. Mise à jour épidémiologique hebdomadaire sur la Covid-19 au Canada (10 au 16 janv. 2021) [Internet]. 22 janv. 2021 [consulté le 22 janv. 2021]. Accès : https://impact.canada.ca/fr/defis/sico-canada-fr
- Note de bas de page 17
-
Agence de la santé publique du Canada. Centre des opérations du portefeuille de la Santé (COPS): Données sur les cas. 16 janv. 2021.
- Note de bas de page 18
-
Alberta Research Centre for Health Evidence (ARCHE). Risk factors for severe outcomes of COVID-19: an updated rapid review. [Rapport préliminaire non publié]. Présentée devant le Comité consultatif national sur l'immunisation. Agence de la santé publique du Canada; janv. 2021.
- Note de bas de page 19
-
Statistique Canada. Tableau de données personnalisées (population ayant au moins un problème de santé sous-jacent), d'après l'Enquête sur la santé dans les collectivités canadiennes, 2017-2018. Date de réception : 18 janv. 2021.
- Note de bas de page 20
-
Statistique Canada. Tableau de données personnalisées (main-d'œuvre, travailleurs essentiels), d'après le Recensement de la population de 2016, 25 % des données. Date de réception : 19 janv. 2021.
- Note de bas de page 21
-
Richardson L, Crawford A. COVID-19 and the decolonization of Indigenous public health. CMAJ 2020;192:E1098-100. doi:10.1503/cmaj.200852.
- Note de bas de page 22
-
Services aux Autochtones Canada, Division du contrôle des maladies transmissibles. Rapport sur les cas de COVID-19. 20 janv. 2021.
- Note de bas de page 23
-
Agence de la santé publique du Canada. Base de données sur les éclosions. 22 janv. 2021.
- Note de bas de page 24
-
Richard L, Booth R, Rayner J et al. Testing, infection and complication rates of COVID-19 among people with a recent history of homelessness in Ontario, Canada: a retrospective cohort study. CMAJ Open. 2021;9:E1-9. doi:10.9778/cmajo.20200287.
- Note de bas de page 25
-
Observatoire canadien sur l'itinérance. Racialized communities [Internet]. 2019 [consulté le 26 janv. 2021]. Accès : https://www.homelesshub.ca/about-homelessness/population-specific/racialized-communities.
- Note de bas de page 26
-
Statistique Canada. Tableau 10 : Admissions de jeunes aux services correctionnels, selon les caractéristiques de la personne admise et le type de programme de surveillance, certains secteurs de compétence, 2017-2018 [Internet]. 9 mai 2019 [consulté le 26 janv. 2021]. Accès : https://www150.statcan.gc.ca/n1/pub/85-002-x/2019001/article/00010/tbl/tbl10-fra.htm
- Note de bas de page 27
-
Frank K, Arim R. Des données aux connaissances, pour bâtir un Canada meilleur. La volonté des Canadiens de se faire vacciner contre la COVID-19 : différences entre les groupes et raisons de la réticence à la vaccination [Internet]. Ottawa (Ont.): Statistique Canada; 25 août 2020 [consulté le 26 janv 2021]. Accès : https://www150.statcan.gc.ca/n1/pub/45-28-0001/2020001/article/00073-fra.htm
- Note de bas de page 28
-
Santé publique Ontario. La COVID-19 en Ontario - un regard sur la diversité [Internet]. 14 mai 2021 [consulté le 1er févr. 2021]. Accès : https://www.publichealthontario.ca/-/media/documents/ncov/epi/2020/06/covid-19-epi-diversity.pdf?la=fr
- Note de bas de page 29
-
Subedi R, Greenberg L, Turcotte M. Taux de mortalité attribuable à la COVID-19 dans les quartiers ethnoculturels du Canada [Internet]. Ottawa (Ont.) : Statistique Canada; 28 oct. 2020 [consulté le 1er févr. 2021]. Accès : https://www150.statcan.gc.ca/n1/pub/45-28-0001/2020001/article/00079-fra.htm
- Note de bas de page 30
-
Santé publique Ottawa. COVID-19 and racial identity in Ottawa. February to August 2020 [Internet]. Nov. 2020 [consulté le 1er févr. 2021]. Accès : https://www.ottawapublichealth.ca/en/reports-research-and-statistics/resources/Documents/covid-19/Special-Focus/Report---COVID-19-and-Racial-Identity-in-Ottawa-2020.pdf
- Note de bas de page 31
-
Chung H, Fung K, Ferreira-Legere LE et al. COVID-19 Laboratory testing in Ontario: Patterns of testing and characteristics of individuals tested, as of April 30, 2020 [Internet]. Toronto (Ont.) : ICES; mai 2020 [consulté le 1er févr. 2021]. Accès : https://www.ices.on.ca/Publications/Atlases-and-Reports/2020/COVID-19-Laboratory-Testing-in-Ontario
- Note de bas de page 32
-
Santé publique Toronto. COVID-19: Status of cases in Toronto [Internet]. Toronto (Ont.) : Ville de Toronto; 30 sept. 2020 [consulté le 30 sept. 2020]. Accès : https://www.toronto.ca/home/covid-19/covid-19-latest-city-of-toronto-news/covid-19-status-of-cases-in-toronto/
- Note de bas de page 33
-
Institut canadien de recherche et de traitement en sécurité publique (ICRTSP). Glossary of terms: First responder(s) [Internet]. 2020 [consulté le 1er févr. 2021]. Accès : https://www.cipsrt-icrtsp.ca/en/glossary/first-responders.
- Note de bas de page 34
-
Gouvernement du Canada. Quarantaine ou isolement obligatoire. Qui est exempté de la quarantaine [Internet]. 1er févr. 2021 [consulté le 1er févr. 2021]. Accès : https://voyage.gc.ca/voyage-covid/voyage-restrictions/isolement?_ga=2.88292447.579973732.1612844730-173684028.1612844730
- Note de bas de page 35
-
Gouvernement du Canada. Personnes susceptibles de présenter une forme grave de la maladie ou des complications si elles contractent la COVID-19 [Internet]. 8 déc. 2020 [consulté le 1er févr. 2021]. Accès : https://www.canada.ca/fr/sante-publique/services/publications/maladies-et-affections/personnes-susceptibles-gravement-malades-contractent-covid-19.html