Rage : Pour les professionnels de la santé
Sur cette page
- Renseignements clés
- Transmission
- Groupes à risque
- Manifestations cliniques
- Diagnostic et tests en laboratoire
- Gestion de l'exposition à la rage
- Surveillance
Renseignements clés
La rage est une maladie rare chez les humains qui est causée par un lyssavirus de la famille des Rhabdoviridæ. Le virus de la rage est le plus souvent transmis à l'humain par la salive d'un mammifère infecté. Il est très neurotrope et entraîne une encéphalomyélite mortelle une fois que l'infection s'installe dans le corps et atteint le système nerveux central.
On estime que les enfants sont plus à risque de contracter la rage en raison du type et de la fréquence de leurs interactions avec les animaux.
Après l'apparition de symptômes cliniques, la rage est presque toujours mortelle. Le décès survient habituellement dans les 7 à 14 jours qui suivent le début des symptômes. Des mesures de soins intensifs (soins de soutien) peuvent toutefois retarder le moment du décès.
Il est possible de prévenir la rage chez l'humain en recourant à une prophylaxie préexposition et à une prophylaxie post-exposition administrée rapidement, le tout combiné à des soins médicaux adéquats.
Transmission
La rage se transmet le plus souvent par la salive d'un animal infecté, généralement par une morsure. Il est également possible, mais rare, de la contracter par :
- une égratignure
- des muqueuses, comme les yeux, le nez ou la bouche
La transmission est rare :
- par voie aérienne
- par transplantation d'un organe provenant d'un donneur qui avait une infection par la rage
Une fois qu'il est transmis à une personne, le virus :
- se réplique dans le tissu musculaire périphérique
- se propage aux nerfs périphériques et à la moelle épinière jusqu'au cerveau
- se répand dans le système nerveux central
- se propage suivant un mouvement centrifuge le long des nerfs jusqu'à divers organes, y compris les glandes salivaires
Groupes à risque
On estime que les enfants risquent davantage d'avoir une infection par la rage parce qu'ils :
- jouent plus souvent avec des animaux
- sont plus susceptibles d'être mordus
- sont moins susceptibles de signaler qu'ils ont été mordus, égratignés ou léchés
Les autres groupes présentant un risque élevé comprennent les :
- personnes travaillant avec des animaux (morts ou vivants)
- chasseurs et les trappeurs
- spéléologues
- employés de laboratoire qui manipulent le virus de la rage ou des échantillons pouvant le contenir
- voyageurs visitant des pays où la transmission de la rage est plus courante
Manifestations cliniques
La période d'incubation de la rage peut varier en fonction de facteurs tels que la :
- quantité de virus présente
- distance entre l'endroit de pénétration dans l'organisme et le cerveau
La période d'incubation dure généralement de 1 à 3 mois, bien qu'elle puisse varier de quelques jours à quelques années.
La maladie débute par une phase prodromique non spécifique. Par la suite, elle peut prendre soit la :
- forme paralytique (appelée la « rage muette » chez les animaux)
- forme encéphalitique ou classique (appelée la « rage furieuse » chez les animaux)
Environ 80 % des patients développent une forme encéphalitique de la rage, tandis que 20 % des patients développent une forme paralytique.
Symptômes prodromiques
Les symptômes prodromiques non spécifiques de la rage (encéphalitique et paralytique) peuvent durer jusqu'à 10 jours avant l'apparition des symptômes neurologiques. Ils comprennent :
- de la douleur ainsi que des sensations de fourmillement, de picotement ou de brûlure autour de la plaie (dans 80 % des cas)
- des symptômes semblables à ceux de la grippe (fièvre, malaise, maux de tête, fatigue et problèmes gastro-intestinaux)
- une photophobie occasionnelle
- un mal de gorge
Rage encéphalitique
La rage encéphalitique se caractérise par :
- de l'hydrophobie (dans 33 à 50 % des cas)
- de l'aérophobie (dans environ 9 % des cas)
- de l'agitation et de la combativité, qui peuvent succéder à des périodes de calme, (50 % des cas)
- des épisodes d'éveil généralisé ou d'hyperexcitabilité, que l'on peut associer à :
- de la désorientation
- une conscience fluctuante
- de l'agitation
- des hallucinations (visuelles ou auditives)
Il est facile de détecter tout changement de l'état mental à l'examen.
Les autres symptômes comprennent :
- des signes neurologiques, comme :
- une augmentation du tonus musculaire
- de l'hyperréflexie
- des réflexes cutanés plantaires en extension
- des fasciculations
- une raideur de la nuque
- des convulsions
- des signes de dysfonctionnement du système nerveux autonome, comprenant :
- la transpiration
- le larmoiement
- la tachycardie et l'arythmie
- l'horripilation
- l'hyperpyrexie
- des pupilles dilatées
- l'hypersalivation
- des signes de paralysie des nerfs crâniens, comme :
- la faiblesse des muscles faciaux
- l'ophtalmoplégie
- la faiblesse de la langue
- la difficulté à avaler
- la faiblesse des cordes vocales et la modification de la voix
- la progression d'une grave paralysie flasque
- le coma
- la défaillance de plusieurs organes
Rage paralytique
La forme paralytique se caractérise par :
- de l'incontinence urinaire
- une flaccidité importante du tonus musculaire débutant souvent à l'extrémité du membre mordu et s'étendant aux autres membres
- une faiblesse progressive des muscles bulbaires et respiratoires
Diagnostic et tests en laboratoire
Pour le diagnostic ante mortem :
- une épreuve d'immunofluorescence peut être réalisée sur des sections congelées du matériel de la biopsie de la peau nucale afin de détecter l'antigène viral
- la transcription inverse suivie de la réaction en chaîne de la polymérase (RT-PCR) pour la détection de l'acide ribonucléique (ARN) viral peut également être réalisée sur des échantillons de peau, de salive et de liquide céphalorachidien
Pour le diagnostic post mortem, une épreuve d'immunofluorescence peut être effectuée au moyen du tissu cérébral, qui est également utilisée sur des échantillons d'animaux.
Le Laboratoire national de microbiologie offre :
- des tests de détection des anticorps neutralisants dans le liquide céphalorachidien pour toutes les provinces et tous les territoires
- des tests sérologiques pour toutes les provinces et tous les territoires, à l'exception de l'Ontario
- en Ontario, les tests sérologiques sont menés par le Laboratoire de santé publique de l'Ontario
Le Laboratoire d'Ottawa de l'Agence canadienne d'inspection des aliments offre le dépistage des antigènes et de l'ARN.
Pour en savoir plus :
- Rage : Formulaires de demande
- Directives pour l'envoi d'échantillons humains à des fins de dépistage de la rage au Canada (PDF)
Gestion de l'exposition à la rage
La rage est une maladie évitable. En effet, il est possible d'administrer un traitement de prophylaxie préexposition ainsi qu'un traitement de prophylaxie post-exposition. De plus, des soins adéquats de la plaie, après une morsure d'animal, peuvent réduire significativement le risque de rage.
Le chapitre du Guide canadien d'immunisation concernant le vaccin contre la rage contient des renseignements sur :
- l'efficacité potentielle, l'efficacité réelle et l'immunogénicité
- les indications concernant son utilisation
- l'administration du vaccin
- les tests sérologiques
- l'innocuité du vaccin et des immunoglobulines, leurs effets secondaires et leurs déclarations
Vaccins contre la rage : Guide canadien d'immunisation
Prophylaxie préexposition : Immunisation des groupes à risque élevé
La prophylaxie préexposition au virus de la rage comprend un vaccin contre la rage. Au Canada, le vaccin cultivé sur cellules diploïdes humaines ainsi que celui cultivé sur cellules d'embryon de poulet purifiées sont administrés aux jours 0 et 7 et à tout moment entre les jours 21 et 28.
La prophylaxie préexposition au virus de la rage est recommandée pour les groupes à risque élevé, comme :
- les employés de laboratoire qui manipulent le virus de la rage
- les vétérinaires, le personnel vétérinaire, les agents de contrôle des animaux domestiques et les agents de protection de la faune
- certains voyageurs
- les chasseurs et les trappeurs dans les régions où la présence de la rage a été confirmée
- les spéléologues
Les travailleurs devraient régulièrement mesurer leur titre d'anticorps afin de déterminer s'ils ont besoin d'une dose de rappel en raison d'un risque continu d'exposition au virus de la rage :
- dans un laboratoire
- causé par des animaux potentiellement enragés
Selon la province ou le territoire, la vaccination de certains groupes à risque élevé peut être couverte. Pour savoir si c'est le cas dans votre région, communiquez avec votre autorité locale de santé publique.
Soins médicaux à prodiguer à la suite d'une exposition à un animal potentiellement enragé
Il n'existe aucun traitement contre la rage après l'apparition des symptômes. Pour cette raison, il faut miser sur les :
- mesures de prévention avant l'apparition des symptômes, comme :
- le soin de la plaie
- la prophylaxie post-exposition
- soins de soutien après l'apparition des symptômes
Presque tous les patients décèdent des suites de la maladie ou de ses complications dans les semaines suivant l'apparition de la maladie.
Soin de la plaie
Les premiers soins à prodiguer lors d'une exposition potentielle à la rage commencent par un bon nettoyage de la plaie le plus rapidement possible. Cela peut réduire le risque de rage de 90 %.
Nettoyez la plaie en profondeur avec de l'eau savonneuse et rincez à grande eau. Le nettoyage doit durer au moins 15 minutes.
Certaines lignes directrices recommandent l'utilisation d'agents virocides, comme l'iode ou l'alcool.
Il faut éviter autant que possible de suturer la plaie.
Prophylaxie post-exposition
Une fois la plaie nettoyée, le fournisseur de soins de santé déterminera si l'administration d'une prophylaxie post-exposition (PPE) s'impose. L'objectif de la PPE est de neutraliser le virus de la rage, introduit lors de l'exposition à l'animal, avant qu'il ne pénètre dans le système nerveux.
Pour les personnes qui n'ont jamais été vaccinées contre la rage, la PPE consiste à administrer un traitement aux immunoglobulines antirabiques (RIg) ainsi qu'un vaccin contre la rage.
Les RIg contiennent des anticorps préformés offrant à la personne vaccinée une immunité passive rapide pendant seulement quelques semaines. Le traitement consiste à administrer la plus grande quantité possible de la dose dans la plaie et autour de celle-ci, à raison de 20 UI/kg. Le reste de la dose est administrée par voie intramusculaire à l'aide d'une aiguille et d'une seringue différentes à un point d'injection distinct de celui du vaccin.
Pour les personnes qui ont déjà été vaccinées contre la rage, le traitement de PPE consiste à recevoir une autre dose du vaccin contre la rage.
Le vaccin contre la rage permet d'acquérir une immunité active qui débute au cours des 2 semaines suivant la vaccination. L'immunité que procure le vaccin contre la rage dure beaucoup plus longtemps que celle que procure le traitement aux RIg. Les calendriers de vaccination varient selon les antécédents de vaccination et les comorbidités.
Évaluation du risque associé à l'administration d'une prophylaxie post-exposition
L'administration d'une PPE se fonde sur une évaluation du risque. L'évaluation et la décision quant à son administration doivent être réalisées en collaboration avec les autorités locales de santé publique et possiblement des autorités de santé animale. L'administration d'une PPE dépend de plusieurs facteurs, notamment :
- l'espèce animale, y compris la prévalence de la rage chez :
- cette espèce
- d'autres espèces de la région
- le type d'exposition comme :
- une morsure
- une exposition autre que la morsure, par exemple :
- la transplantation d'organes infectés
- le contact de la salive de l'animal infecté avec une égratignure ou des muqueuses
- le contact direct avec une chauve-souris (à moins que 1 de ces 3 modes d'exposition potentielle survienne, la transmission de la rage est très improbable)
- les circonstances de l'exposition (avec ou sans provocation)
- le statut vaccinal et le comportement de l'animal domestique
- l'âge de la personne exposée
- l'emplacement et la gravité de la plaie ou de la morsure (comme la grosseur et le nombre de morsures)
De façon générale, si la personne a été exposée à un chien, à un chat ou à un furet, il est possible de garder l'animal en observation pour des symptômes de la rage pendant 10 jours. Les autorités de santé publique et de santé animale collaborent pour mener à bien l'observation de l'animal. En général, l'excrétion du virus de la rage par la salive ne précède pas l'apparition des symptômes de plus de 10 jours. Ainsi, si l'animal demeure en bonne santé après la période d'observation de 10 jours, il n'a sans doute pas transmis la rage au moment de la morsure.
S'il n'est pas possible de garder le chien, le chat ou le furet en observation, l'autorité de santé publique locale ou les autorités de santé publique provinciales ou territoriales contribueront à l'évaluation du risque afin de déterminer s'il est nécessaire de procéder à une PPE.
Lorsqu'une personne entre en contact direct avec une chauve-souris, on lui recommande généralement de recevoir une PPE. De même, une exposition à tout animal sauvage terrestre nécessite habituellement une PPE, à moins :
- que la présence de la rage soit peu probable chez l'animal
- qu'on puisse rapidement effectuer des tests pour déceler la rage chez l'animal
Dans le cas de l'administration d'une PPE à des personnes immunocompétentes non vaccinées :
- 4 doses de vaccin devraient être administrées aux jours 0, 3, 7 et 14
- 1 dose de RIg devrait être administrée au jour 0
Les personnes immunocompétentes non vaccinées devraient également recevoir une cinquième dose du vaccin au jour 28 et comprennent les personnes :
- immunodéprimées
- prenant de la chloroquine ou tout autre médicament antipaludique
- prenant des corticostéroïdes ou d'autres agents immunosuppresseurs
Les RIg ne devraient pas être administrées à une personne ayant déjà été adéquatement vaccinée. Dans le cas de personnes déjà adéquatement vaccinées nécessitant une PPE, on recommande uniquement 2 doses de vaccin, l'une administrée immédiatement et l'autre 3 jours après.
Pour en savoir plus :
Surveillance
Les professionnels de la santé jouent un rôle critique dans la détermination et la déclaration des cas d'infection par la rage.
La rage chez l'humain est une maladie à déclaration obligatoire au Canada. Les professionnels de la santé doivent signaler les cas de rage chez l'humain à l'autorité de santé publique locale le plus tôt possible.
Au Canada, la rage chez les animaux est également une maladie à déclaration obligatoire en vertu de la Loi sur la santé des animaux. Tous les cas présumés doivent être signalés à l'Agence canadienne d'inspection des aliments.
Variants du virus de la rage
Dans le monde, la rage transmise par les chiens continue d'entraîner des milliers de décès chaque année dans plus de 150 pays et territoires. Elle touche principalement les communautés ayant un accès limité à des systèmes de santé et des soins vétérinaires.
Au Canada, le variant du virus chez les chiens n'est pas présent. Les animaux sauvages sont les principaux réservoirs de la rage. Les variants du virus chez les animaux sauvages comprennent les :
- chauves-souris
- renards
- mouffettes
- ratons laveurs
Tous les variants peuvent se transmettre :
- au sein de l'hôte réservoir
- à d'autres espèces de mammifères
Les humains et les animaux, tels que les chiens, les chats et le bétail, peuvent être infectés par n'importe quelle souche du virus de la rage s'ils sont exposés à d'autres animaux infectés par celle-ci. Les professionnels de la santé devraient être au fait du portrait épidémiologique de la rage dans leur région afin d'aider à déterminer si leurs patients sont à risque.
La figure 1 montre la distribution des variants du virus de la rage au Canada, à l'exception du variant du virus de la rage chez les chauves-souris et du variant du virus de la rage chez les renards dans le nord du Canada où les aires de répartition géographique des hôtes sont utilisées.

Figure 1 : Texte descriptif
Les aires de répartition des variants du virus de la rage (VVR) sont cartographiées sur une carte du Canada par division de recensement, sauf pour le VVR des chauves-souris et le VVR des renards dans le nord du Canada où les aires de répartition géographique des hôtes sont utilisées. Les variants du virus de la chauve-souris sont considérés comme un risque potentiel dans la majeure partie du Canada, à l’exception du nord du Canada, où la présence de populations de chauves-souris n'a pas été confirmée. Le variant du renard serait présent dans les régions nordiques du Canada, à l'exception de Terre-Neuve, conformément à l'aire de répartition géographique de l'habitat du renard arctique.
Le variant chez la mouffette est présent au Manitoba et en Saskatchewan. Le variant chez le raton laveur est présent dans une petite région du sud de l'Ontario, du sud du Québec, et du sud du Nouveau-Brunswick.
Sources des données :
- Données sur la rage par division de recensement : Les résultats des tests de laboratoire, y compris les cas confirmés par espèce animale, localisation et variant du virus de la rage, ont été fournis à l'Agence de la santé publique du Canada par l'Agence canadienne d'inspection des aliments pour l'élaboration de la carte,
- Aire de répartition du renard arctique : Les fichiers de base ont été obtenu à partir de la liste rouge des espèces menacées de l'Union internationale pour la conservation de la nature,
- Aire de répartition des chauves-souris : Les fichiers de base ont été obtenu du comité sur la situation des espèces menacées au Canada et de la liste rouge des espèces menacées de l'Union internationale pour la conservation de la nature.
Cartes précédentes
2016 à 2020
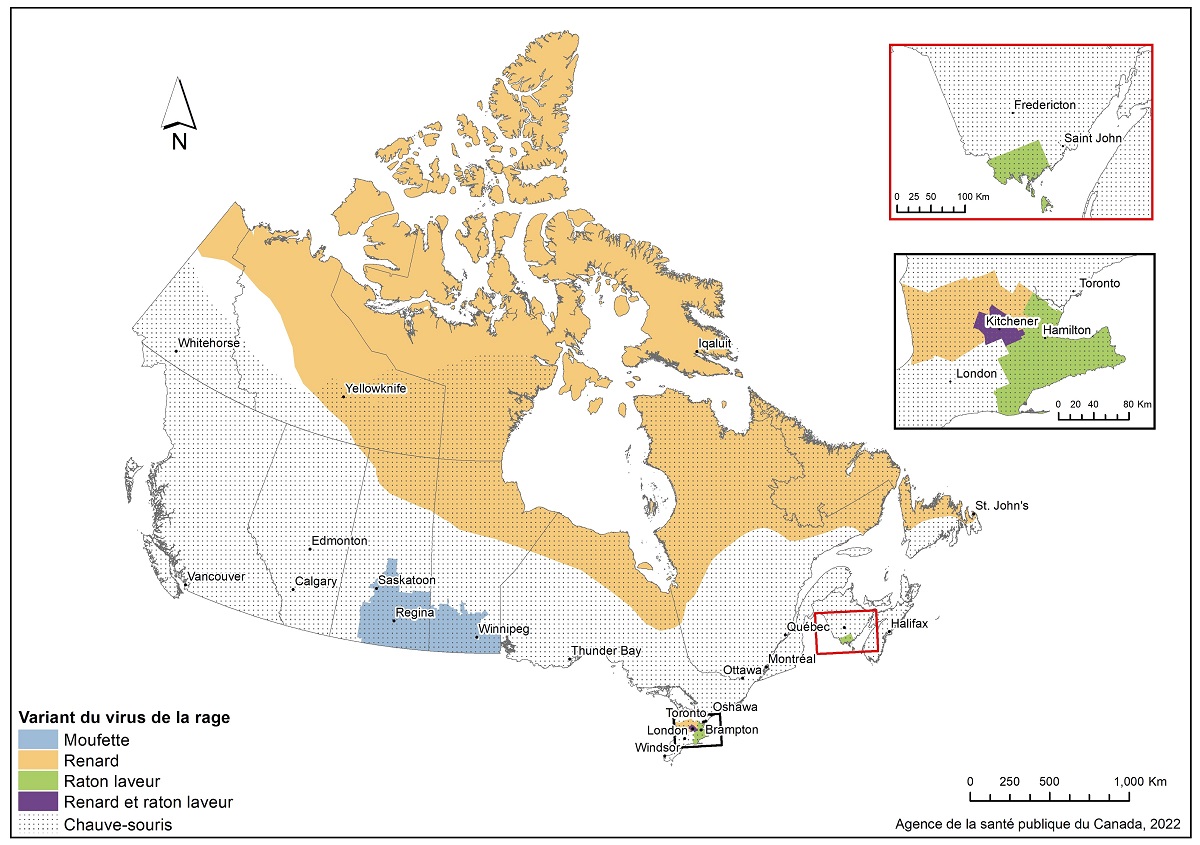
Figure 2 : Texte descriptif
Les aires de répartition des variants du virus de la rage (VVR) sont cartographiées sur une carte du Canada par division de recensement, sauf pour le VVR des chauves-souris et le VVR des renards dans le nord du Canada où les aires de répartition géographique des hôtes sont utilisées. Le variant du virus chez la chauve-souris est visualisé sur la carte comme étant présent dans l'ensemble du Canada, à l'exception des régions situées plus au nord dans les territoires. De plus, le variant du renard dans le nord du Canada est visualisé comme s'étendant à l'ensemble du pays, conformément à l'aire de répartition géographique de l'habitat du renard.
Le variant chez la mouffette est présent au Manitoba et en Saskatchewan. Le variant chez le raton laveur est présent dans une petite région du sud de l'Ontario et du Nouveau-Brunswick. Les variants chez les renards et les ratons laveurs sont présents dans une petite région du sud de l'Ontario.
Pour en savoir plus :
- Maladies à déclaration obligatoire en direct
- Définition nationale de cas : rage
- Résultats de cas de rage positifs par province et par type d'animal