Effets sur les patients des variations dans l'implantation d'un programme d'intervention sur le risque cardiométabolique à Montréal
Promotion de la santé et prévention des maladies chroniques au Canada
Marie-Ève Beauregard, M.D.Footnote 1; Sylvie Provost, M.D.Footnote 2,Footnote 3,Footnote 4; Raynald Pineault, M.D., Ph. D.Footnote 2,Footnote 3,Footnote 4,Footnote 5; Dominique Grimard, M. Sc.Footnote 2; José Pérez, M. Sc.Footnote 2,Footnote 3; Michel Fournier, M. Sc.Footnote 2
https://doi.org/10.24095/hpcdp.38.2.03f
Cet article de recherche quantitative originale a fait l'objet d'une évaluation par les pairs.
Rattachement des auteurs :
- Endnote 1
-
Université de Montréal, Montréal (Québec), Canada
- Endnote 2
-
Direction de santé publique du CIUSSS du Centre-Sud-de-l'Île-de-Montréal, Montréal (Québec), Canada
- Endnote 3
-
Centre de recherche du Centre hospitalier de l'Université de Montréal, Montréal (Québec), Canada
- Endnote 4
-
Institut de recherche en santé publique de l'Université de Montréal, Montréal (Québec), Canada
- Endnote 5
-
Institut national de santé publique du Québec, Montréal (Québec), Canada
Correspondance : Marie-Ève Beauregard, 5312 de Contrecœur, Montréal (Québec) H1K 0K1; tél. : 514-265-7235; courriel : marie-eve.beauregard@umontreal.ca
Résumé
Introduction : En 2011, l'Agence de la santé et des services sociaux de Montréal (ASSSM), en partenariat avec les Centres de santé et de services sociaux (CSSS) de la région, a coordonné la mise en œuvre d'un programme sur le risque cardiométabolique s'inspirant du Chronic Care Model. Ce programme destiné aux patients diabétiques ou hypertendus comporte une séquence de suivis individuels, des cours de groupe et des séances d'activité physique. Notre étude évalue l'impact de la variation dans l'implantation de certains aspects du programme entre les six CSSS participant à l'étude sur les résultats de santé des patients.
Methods : L'évaluation a été réalisée à l'aide d'un devis quasi-expérimental « avant-après ». Des variables d'implantation ont été construites à partir de données colligées lors de l'analyse d'implantation concernant les ressources, la conformité au processus clinique prévu dans le programme régional, l'expérience du programme et la coordination interne au sein de l'équipe de soins. Des différences de différences utilisant des scores de propension ont été calculées pour les résultats d'HbA1c, l'atteinte de la cible de tension artérielle (TA) et de deux cibles d'habitudes de vie (niveau d'activité physique et répartition des glucides alimentaires) à 6 mois et à 12 mois de suivi, en fonction de l'exposition des patients à un degré plus ou moins important d'implantation de divers aspects du programme à l'étude.
Résultats : Les résultats portent sur les 1 185 patients pour lesquels on disposait de données de suivi à 6 mois et les 992 patients pour le suivi à 12 mois. Les analyses de différence de différences ne révèlent aucune association claire entre le degré d'implantation des divers aspects du programme à l'étude et les résultats de santé chez les patients.
Conclusion : Le programme produit des effets sur les indicateurs de santé sélectionnés indépendamment des variations dans l'implantation du programme entre les CSSS participant à l'étude. Les résultats suggèrent que les effets d'un tel programme sont davantage tributaires de la prestation des interventions auprès des patients que des aspects organisationnels liés à son implantation.
Mots-clés : maladie chronique, diabète, hypertension, soins de santé primaires
Points saillants
- Les 6 CSSS à l'étude ont implanté un programme comportant des variations locales modérées.
- Les variations locales entre CSSS dans l'implantation du programme ne semblent pas avoir eu d'impact sur les résultats de santé des patients.
- Les résultats laissent penser que les effets du programme relèvent davantage du cheminement du patient à travers le processus clinique dont la logique repose sur les éléments du Chronic Care Model que des aspects organisationnels du programme.
Introduction
L'augmentation constante de la prévalence du diabète mellitus et de l'hypertension artérielle (HTA) chez les Canadiens est inquiétante. L'étiologie commune de ces deux maladies chroniques constituant des facteurs de risque majeurs de maladies cardiovasculairesNote de bas de page 2,Note de bas de page 1, il est logique de les considérer conjointement dans le cadre d'une approche de prévention et de prise en charge.
Le Chronic Care Model (CCM) est un modèle de soins des maladies chroniques pouvant guider une réforme du système de santé afin d'optimiser la prise en charge des maladies chroniquesNote de bas de page 3. En 2011, l'Agence de la santé et des services sociaux de Montréal (ASSSM) en partenariat avec les Centres de santé et services sociaux (CSSS) de la région a coordonné la mise en œuvre d'un programme de prévention et d'intervention interdisciplinaire intégré sur le risque cardiométabolique. Ce programme d'une durée de deux ans est inspiré du CCM et vise la modification des habitudes de vie, le rétablissement des indicateurs biologiques, la prévention des complications et l'autonomisation des patients diabétiques ou hypertendus (des informations supplémentaires sur le programme et les critères d'admission sont disponibles auprès des auteurs).
Plusieurs études ont montré que des interventions basées sur les composantes du CCM non seulement améliorent les processus et les résultats de santé mais aussi réduisent les coûts et l'utilisation des services pour les patients atteints de maladies chroniquesNote de bas de page 4, particulièrement dans le cas du diabèteNote de bas de page 5. Même si on a cherché à évaluer l'impact de l'implantation du CCM sur les effets chez les patients dans le but de déterminer quels éléments précisément ou quelle combinaison d'éléments permettaient d'atteindre les meilleurs résultats, aucun n'a été identifié à ce jourNote de bas de page 6,Note de bas de page 7. De plus, à notre connaissance, aucune étude n'a eu comme objet les contextes d'implantation et les variations dans l'implantation d'une intervention inspirée du CCM entre différents milieux locaux en lien avec les effets chez les patients.
L'objectif de cette étude est d'évaluer, dans le cadre de l'implantation du programme dans différents CSSS, les effets des variations dans l'implantation de certains aspects du programme sur des indicateurs de santé des patients.
Méthodologie
Devis de recherche
Notre étude est une analyse secondaire réalisée dans le cadre de l'évaluation du programme sur le risque cardiométabolique à MontréalNote de bas de page 8. L'évaluation des effets de la variation dans l'implantation de certains aspects du programme sur les résultats de santé chez les patients a été réalisée à l'aide d'une stratégie de recherche quasi-expérimentaleNote de bas de page 9.
Six des 12 CSSS de Montréal ont participé à l'évaluation. Leur sélection a reposé sur le volontariat et sur l'engagement à respecter le cadre général d'implantation du programme proposé par l'Agence. Le recrutement des patients, effectué par le personnel des CSSS, s'est échelonné de mars 2011 à août 2013. L'objectif était de recruter pour l'évaluation 300 patients par année pour chacun des CSSS de l'étude, soit 1 500 patients par année en prévoyant une attrition d'environ 15 %.
Sources de données et définition des variables
Les données concernant l'implantation du programme sont issues de l'analyse d'implantation destinée à évaluer globalement le programme et basée sur le modèle logique du programme et sur le cadre conceptuel des facteurs pouvant expliquer le degré d'implantation. Elles sont de nature qualitative et ont été colligées à trois moments (au début de la mise en œuvre du programme en mars 2011, soit T0 de l'implantation, 20 mois plus tard en novembre 2012, soit T20 de l'implantation, et enfin en juin et juillet 2014, 40 mois après le début de la mise en œuvre, soit T40 de l'implantation) en ayant recours à plusieurs méthodes : entrevues semi-dirigées avec les responsables locaux et régionaux, collecte de documents officiels, questionnaires aux gestionnaires responsables et aux intervenants impliqués dans le programme dans chaque territoire.
Variables indépendantes
Les variables indépendantes de l'étude sont les variations dans l'implantation de quatre aspects du programme entre les CSSS participants à T40, c'est-à-dire au terme de l'analyse d'implantation du programme. On a sélectionné les variables considérées comme ayant la plus grande probabilité d'avoir un effet sur les résultats de santé des patients : les ressources, la conformité du programme au processus clinique prévu régionalement, la coordination interne de l'équipe de soins ainsi que l'expérience du programme. Ces « variables d'implantation » ont été dichotomisées afin de comparer les résultats pour deux groupes de patients : le groupe de patients exposés au programme dans les CSSS où la caractéristique étudiée était implantée de façon plus importante, qu'on appellera le groupe « exposition élevée à la variable d'implantation », et le groupe de patients exposés au programme dans les CSSS où la caractéristique était implantée de façon moins importante, qu'on appellera le groupe « exposition faible à la variable d'implantation ». Les ressources correspondent au nombre de patients vus par CSSS en fonction des effectifs à plein temps (ou leur équivalent) de l'équipe de base (infirmières et infirmiers, nutritionniste et kinésiologue). La conformité au processus clinique correspond à la conformité aux suivis individuels, aux cours de groupe et au respect du calendrier par rapport au programme prescrit régionalement. La coordination interne correspond à l'intégration de l'équipe en termes de collaboration avec les autres intervenants et à la référence de patients entre intervenants. L'expérience du programme correspond aux nombres d'années depuis l'implantation du premier volet du programme (diabète) mais aussi à une expérience plus grande des intervenants du programme notée dans l'analyse qualitative de l'implantation réalisée préalablement à cette étude.
Le CSSS 1 a implanté faiblement les quatre aspects. Le CSSS 2 a présenté une conformité au programme plus élevée. Le CSSS 3 a implanté plus fortement la coordination interne. Les CSSS 4, 5 et 6 sont ceux qui ont investi le plus de ressources dans le programme et dont la coordination interne a été implantée de manière plus élevée. Le CSSS 6 présente, de plus, une conformité élevée au processus clinique prescrit et le CSSS 5 se démarque quant à lui par son expérience du programme.
Chacune des variables d'implantation a été analysée individuellement, car il était impossible de comparer des CSSS ayant implanté toutes les variables avec une intensité élevée et des CSSS ayant implanté toutes les variables avec une intensité moindre (tableau 1).
| Variables d'implantation | CSSS 1 | CSSS 2 | CSSS 3 | CSSS 4 | CSSS 5 | CSSS 6 |
|---|---|---|---|---|---|---|
| Ressources | Faible | Faible | Faible | Élevée | Élevée | Élevée |
| Conformité au processus clinique | Faible | Élevée | Faible | Faible | Faible | Élevée |
| Coordination interne | Faible | Faible | Élevée | Élevée | Élevée | Élevée |
| Expérience du programme | Faible | Faible | Faible | Faible | Élevée | Faible |
| Abréviation : CSSS, Centre de santé et de services sociaux. | ||||||
L'opérationnalisation des variables d'implantation en variables dichotomiques a été effectuée en tenant compte de leur distribution, des conclusions de l'analyse d'implantation, du petit nombre de CSSS, de la variabilité modérée entre CSSS du degré d'implantation des aspects du programme étudiés et enfin du choix de la méthode d'analyse. La description des sources de données ainsi que les détails de la construction des variables (incluant la dichotomisation) sont présentés dans le tableau 2. Les groupes « exposition élevée à la variable d'implantation » et « exposition faible à la variable d'implantation » diffèrent pour chacune des variables d'implantation. Le détail des caractéristiques des patients pour chacun des groupes est disponible sur demande auprès des auteurs.
| Variables d'implantation | Composition de la variable | Source de données | Mesure | Construction de la variable |
|---|---|---|---|---|
| Ressources | Nombre de patients vus par CSSS en fonction des effectifs à temps plein (ou équivalents temps plein) de l'équipe de base (infirmier ou infirmière, nutritionniste et kinésiologue) | Questionnaires aux gestionnaires (T40) |
|
Étape 1 : calcul du ratio « nombre de patients vus par CSSS / ETP » pour chacun des professionnels Étape 2 : dichotomisation des ratios pour chaque type de professionnels (ratio plus faible = ressources élevées pour ce professionnel) Étape 3 : création d'une variable dichotomique combinant les 3 ratios : au moins 2/3 ratios « élevés » signifiant ressources « élevées » |
| Conformité au processus clinique | Conformité aux suivis individuels et cours de groupe et respect du calendrier par rapport au programme prescrit | Questionnaires aux gestionnaires (T40) et entrevues avec les responsables locaux et régionaux (T40) |
|
Étape 1 : analyse des changements apportés au canevas de base du programme pour chaque CSSS Étape 2 : validation de la construction d'une variable dichotomique pour la conformité au programme auprès de l'agente de recherche ayant effectué l'analyse de l'implantation |
| Coordination interne | Intégration de l'équipe : collaboration avec les autres intervenants et référence de patients entre intervenants | Questionnaires aux intervenants de l'équipe (T40) |
|
Étape 1 : analyse de la distribution de fréquence de chaque sous-question et identification des intervenants percevant la réalisation de ces éléments en regroupant 4 et 5 comme élevé Étape 2 : catégorisation du niveau de réalisation de chacune des sous-questions où les intervenants ont répondu 4 ou 5 (faible correspondant à 50 % ou moins, moyenne de 51 à 69 % et élevée à 70 % et plus) Étape 3 : création d'une variable dichotomique, avec 1 moyen + 1 élevé ou alors 2 élevés correspondant à élevé, les autres combinaisons correspondant à faible |
| Expérience du programme | Année d'implantation du volet diabète du programmeNote de bas de tableau 2 - a | Questionnaires aux gestionnaires (T20) |
|
Étape 1 : analyse de la distribution des années d'ouverture des programmes dans les 6 CSSS Étape 2 : création d'une variable dichotomique avec élevé pour avant 2008 et faible pour après 2008 |
|
Abréviations : CLSC, Centre local de services communautaires; CSSS, Centre de santé et de services sociaux; T20, suivi d'implantation à 20 mois; T40, suivi d'implantation à 40 mois. |
||||
Variables dépendantes
Les quatre variables dépendantes correspondent à quatre indicateurs de santé : deux indicateurs cliniques, soit l'hémoglobine glyquée (HbA1c) et la tension artérielle (TA), et deux indicateurs d'habitudes de vie, soit le niveau d'activité physique (AP) et la répartition des glucides alimentaires. Les données sur les paramètres biologiques (HbA1c et TA) et les habitudes de vie (niveau d'AP et répartition des glucides) pour chaque patient participant à l'évaluation ont été extraites du registre régional informatisé sur les maladies chroniques créé par l'ASSSM et implanté dans les CSSS dans le cadre du projet. Les caractéristiques sociodémographiques et de santé proviennent d'un questionnaire autoadministré d'une durée d'environ 20 minutes remis aux patients participant à l'évaluation lors de leur entrée dans le programme (T0).
Le contrôle de la glycémie a été mesuré par la valeur de l'HbA1c qui, exprimée en pourcentages, représente la proportion de l'hémoglobine glyquée par rapport à l'hémoglobine totale10. L'atteinte de la cible de TA correspond à l'atteinte (oui ou non) de la cible de traitement (moins de 140/90 mm de Hg pour les non-diabétiques ou moins de 130/80 mm de Hg pour les diabétiques). L'atteinte de la cible d'AP, évaluée à l'aide d'un bref questionnaire adapté du questionnaire de l'Enquête québécoise sur l'activité physique et la santé11 et administré au patient à chaque visite, est réalisée lorsque le niveau d'AP est de 3 ou 4 sur une échelle de 1 à 4, ce qui correspond au nombre de jours au cours desquels le patient a fait au moins 30 minutes d'AP pondéré par l'intensité de cette activité. L'atteinte de la cible de répartition équilibrée des glucides (RÉG) correspond au jugement de la nutritionniste lors de son évaluation, à chaque visite, de l'atteinte (oui ou non) d'une répartition équilibrée des glucides alimentaires aux repas par le patient en fonction de son plan alimentaire individuel basé sur le document Coup d'œil sur l'alimentation de la personne diabétiqueNote de bas de page 12.
Analyse des données
L'unité d'intervention est la même que l'unité d'analyse : le patient exposé aux variables d'implantation dans son CSSS.
Préalablement aux analyses, les données manquantes à T0 concernant les indicateurs de santé étudiés, soit 10 à 15 % de ces données, ont fait l'objet d'une imputation par la méthode Hot DeckNote de bas de page 13, afin de réduire le biais lié aux non-réponsesNote de bas de page 14.
Des différences de différences (DD) ont été calculées afin de mesurer l'impact des variables d'implantation sur les indicateurs de santé étudiésNote de bas de page 15. Un modèle d'analyse distinct a été construit pour chacune des variables d'implantation étudiées, pour chacun des résultats de santé étudiés et pour chaque moment d'analyse.
Des scores de propension ont été utilisés dans les analyses de DD en incluant les variables individuelles suivantes : âge, sexe, origine (canadienne ou autre), langue parlée à la maison (français ou autre), plus haut niveau de scolarité atteint (sans diplôme d'études secondaires, diplôme d'études secondaires, études collégiales, études universitaires), activité professionnelle au cours des six derniers mois (au travail, sans emploi, retraité), nombre de comorbidités (aucune, une, deux ou plus parmi les suivantes : maladies cardiaques, asthme ou MPOC, problèmes ostéo-articulaires, antécédents d'accident vasculaire cérébral [AVC], problèmes de santé mentale et cancers), indice de masse corporelle (IMC) à l'entrée dans le programme et type de clinique de première ligne du médecin omnipraticien qui suit le patient pour son diabète ou sa HTA (groupe de médecine de famille [GMF], clinique réseau [CR], GMF-CR, centre local de services communautaires [CLSC], unité de médecine familiale [UMF], clinique de groupe non GMF ni CR, pratique solo ou encore patient orphelin). Le score de propension, soit la probabilité conditionnelle d'être membre du groupe « exposition élevée à la variable d'implantation » en fonction de caractéristiques individuelles, permet la distribution de ces caractéristiques entre les groupes. L'appariement des sujets a été réalisé avec la méthode de kernel matchingNote de bas de page 16, qui permet un appariement presque total en jumelant chaque sujet à un sujet fictif représentant les moyennes pondérées des scores de propension des sujets ayant des caractéristiques similaires. Un score de propension différent a été calculé pour chacun des modèles d'analyse. Nos analyses ont montré que cette stratégie a effectivement rendu les groupes « exposition élevée à la variable d'implantation » et « exposition faible à la variable d'implantation » comparables sur la base de ces caractéristiques. On peut ainsi conclure que l'effet observé entre deux moments dans le groupe « exposition faible à la variable d'implantation » serait comparable à l'effet observé dans le groupe « exposition élevée à la variable d'implantation » si les sujets de ce groupe avaient été soumis à une exposition plus faible à la variable d'implantation étudiée.
Les analyses de DD, effectuées à l'aide du module STATA-diffNote de bas de page 17, ont été réalisées sur l'ensemble des patients et sur les différents sous-groupes de patients en fonction de leur profil de comorbidité (avec ou sans comorbidités), chacun pris isolément. Puisque le programme vise à prendre en charge les patients (pré)diabétiques ou hypertendus, on peut supposer que l'impact de l'implantation puisse être différent sur les patients ayant des comorbidités non spécifiquement visées par le programme.
Approbation éthique
Ce projet de recherche a reçu l'approbation du comité d'éthique à la recherche de l'ASSSM.
Résultats
Description de l'échantillon
L'échantillon initial est constitué des 1 689 patients inscrits au programme et ayant consenti à participer à l'évaluation (taux de participation à l'évaluation de 60 %). Aux suivis de 6 mois (T6) et de 12 mois (T12) à partir de leur date d'entrée individuelle dans le programme, respectivement 1 185 et 992 patients ont fourni des données. La différence entre la taille des effectifs disponibles pour analyse aux trois moments s'explique à la fois par les abandons et par des retards encourus dans le suivi des patients.
À T0, la majorité (77 %) des patients souffraient de diabète (ou de prédiabète) ou de haute tension artérielle (HTA). Les patients des échantillons de suivi à 6 mois et à 12 mois ne diffèrent pas de ceux de l'échantillon de départ pour leurs caractéristiques (tableau 3), sauf pour la proportion de patients atteints des deux maladies chroniques visées par le programme, cette proportion étant plus élevée dans les échantillons de suivi.
| Temps | Échantillon à T0 | Échantillon à T6 | Échantillon à T12 | ||||
|---|---|---|---|---|---|---|---|
| Caractéristiques sociodémographiques | n = 1689 | % | n = 1185 | % | n = 992 | % | |
| Âge moyen (ans) | 57,6 | 58,3 | 58,5 | ||||
| Sexe | Hommes | 755 | 45 | 517 | 44 | 428 | 43 |
| Origine | Canadiens | 1183 | 72 | 840 | 72 | 706 | 72 |
| Langue principale | Français | 1323 | 80 | 944 | 81 | 796 | 81 |
| Niveau de scolarité | Aucun diplôme | 250 | 15 | 156 | 14 | 124 | 13 |
| Diplôme d'études secondaires | 745 | 46 | 518 | 45 | 441 | 46 | |
| Diplôme d'études collégiales | 222 | 14 | 163 | 14 | 132 | 14 | |
| Diplôme universitaire | 413 | 25 | 312 | 27 | 266 | 28 | |
| Niveau de revenu (divisé en quartiles) | Très bas | 411 | 28 | 275 | 27 | 230 | 27 |
| Bas | 319 | 22 | 221 | 21 | 182 | 21 | |
| Élevé | 402 | 27 | 288 | 28 | 244 | 28 | |
| Très élevé | 331 | 23 | 248 | 24 | 204 | 24 | |
| Activité professionnelle | Au travail | 720 | 44 | 504 | 44 | 418 | 43 |
| Retraité | 348 | 21 | 215 | 19 | 175 | 18 | |
| Sans emploi | 575 | 35 | 439 | 38 | 376 | 39 | |
| Personne vivant seule | 645 | 41 | 476 | 42 | 399 | 42 | |
| État de santé à l'entrée dans le programme | n = 1689 | % | n = 1185 | % | n = 992 | % | |
| Diagnostic(s) | Diabète ou prédiabète | 614 | 18 | 413 | 9 | 340 | 8 |
| Hypertension artérielle | 79 | 5 | 51 | 4 | 44 | 4 | |
| Les deux maladies | 996 | 77 | 721 | 87 | 608 | 88 | |
| HbA1c moyenne des (pré)diabétiques (%) | 1485 | 7,15 | 1111 | 7,10 | 933 | 7,11 | |
| TA moyenne | Systolique (mm Hg) | 1570 | 129,9 | 1125 | 130,0 | 945 | 129,9 |
| Diastolique (mm Hg) | 75,8 | 75,5 | 75,3 | ||||
| Proportion de patients atteignant la cible de TA | % | 1 625 | 41,5 | 1 173 | 40,5 | 983 | 41,0 |
| Nombre de comorbiditésNote de bas de tableau 3 - a | 0 | 544 | 32 | 401 | 34 | 337 | 34 |
| s.o. | 1 | 611 | 36 | 435 | 37 | 371 | 37 |
| s.o. | 2 ou plus | 534 | 32 | 349 | 29 | 284 | 29 |
| Suivi en première ligne | n = 1689 |
% | n = 1185 | % | n = 992 | % | |
| Type de clinique de première ligne | GMF/CR | 517 | 31 | 373 | 32 | 310 | 32 |
| s.o. | GMF | 356 | 21 | 247 | 21 | 212 | 22 |
| s.o. | CR | 81 | 5 | 65 | 6 | 54 | 6 |
| s.o. | CLSC/UMF | 269 | 16 | 178 | 15 | 150 | 15 |
| s.o. | Groupe | 251 | 15 | 187 | 16 | 154 | 16 |
| s.o. | Solo | 97 | 6 | 65 | 6 | 53 | 5 |
| s.o. | Patients orphelins | 92 | 6 | 56 | 5 | 50 | 5 |
Remarque : L'échantillon à T0 correspond aux 1 689 patients pour lesquels on dispose de données à leur entrée dans le programme, l'échantillon T6 aux 1 185 patients pour lesquels on dispose de données au suivi de 6 mois et l'échantillon T12 aux 992 patients pour lesquels on dispose de données au suivi de 12 mois. Abréviations : CLSC, centre local de services communautaires; CR, clinique réseau; GMF, groupe de médecine de famille; T6, suivi du patient à 6 mois; T12, suivi du patient à 12 mois; UMF, unité de médecine familiale. |
|||||||
Résultats descriptifs
De façon générale, la moyenne de chaque résultat de santé semble s'améliorer au cours du suivi dans le programme pour l'ensemble des patients, et ce, de façon plus marquée entre T0 et T6 (figure 1). Cependant, le devis de l'étude ne permet pas de se prononcer sur l'impact du programme sur les résultats de santé des patients, et cet impact ne fait pas l'objet de notre étude.
Figure 1. Évolution des quatre résultats de santé étudiés chez l'ensemble des patients à 0, 6 et 12 mois, avec intervalles de confiance à 95 %
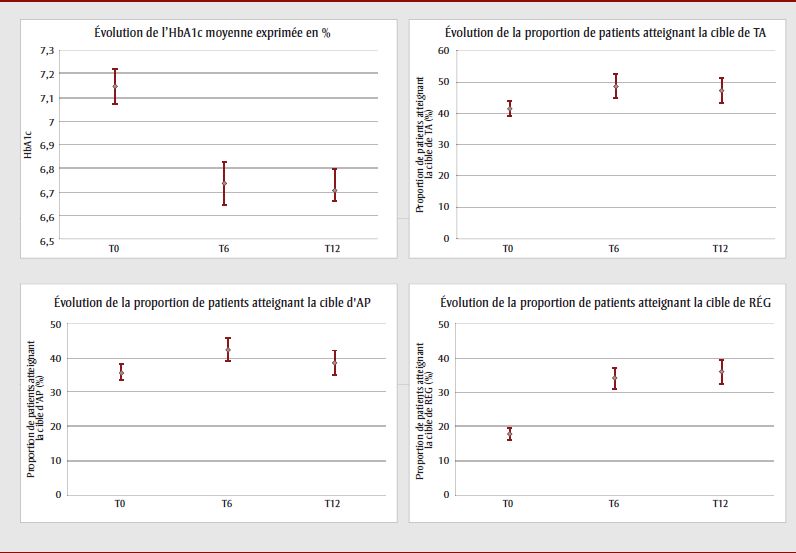
Figure 1. Évolution des quatre résultats de santé étudiés chez l'ensemble des patients à 0, 6 et 12 mois, avec intervalles de confiance à 95 %
Cette figure illustre l'évolution des quatre résultats de santé (HbA1c moyenne, atteinte de la cible de tension artérielle, atteinte de la cible d'activité physique, atteinte de la cible de répartition équilibrée des glucides) chez l'ensemble des patients à 0, 6 et 12 mois, avec leurs intervalles de confiance à 95 %. De façon générale, la moyenne de chaque résultat de santé semble s'améliorer au cours du suivi dans le programme pour l'ensemble des patients, et ce, de façon plus marquée entre T0 et T6, en particulier pour l'HbA1c et l'atteinte de la cible de répartition équilibrée des glucides.
Abréviations : AP, activité physique; RÉG, répartition équilibrée des glucides; TA, tension artérielle; T0, entrée des patients dans le programme; T6, suivi du patient à 6 mois; T12, suivi du patient à 12 mois.
Effets des variables d'implantation sur les résultats: résultats de l'analyse de différences de différences
Dans l'ensemble, la plupart des analyses n'ont montré aucun effet des variables d'implantation sur les résultats étudiés (tableau 4). Les tableaux 5 et 6 présentent les résultats des analyses de différences de différences (DD) effectuées sur les sous-groupes de patients selon leur profil de comorbidité.
| Catégories de patients et indicateurs de santé | Variables d'implantation | |||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Ressources | Conformité au processus clinique | Coordination interne | Expérience du programme | |||||||||||||
| T6 | T12 | T6 | T12 | T6 | T12 | T6 | T12 | |||||||||
| DD | p | DD | p | DD | p | DD | p | DD | p | DD | p | DD | p | DD | p | |
| Tous les patients | ||||||||||||||||
| HbA1c moyenne des patients | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | ||||||||
| Proportion de patients atteignant la cible de TA (%) | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | ||||||||
| Proportion de patients atteignant la cible d'AP (%) | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | ||||||||
| Proportion de patients atteignant la cible de RÉG (%) | p > 0,10 | −9.6Note de bas de tableau 4 - ** | 0,040Note de bas de tableau 4 - ** | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | −18,7Note de bas de tableau 4 - ** | < 0,001Note de bas de tableau 4 - ** | ||||||
| 0 comorbidité | ||||||||||||||||
| HbA1c moyenne des patients | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | −0,42 | 0,085 | −0,72Note de bas de tableau 4 - * | 0,034Note de bas de tableau 4 - * | ||||||
| Proportion de patients atteignant la cible de TA (%) | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | −23,7 | 0,096 | |||||||
| Proportion de patients atteignant la cible d'AP (%) | 20,7Note de bas de tableau 4 - * | 0,020Note de bas de tableau 4 - * | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | 26,3Note de bas de tableau 4 - * | 0,002Note de bas de tableau 4 - * | p > 0,10 | ||||||
| Proportion de patients atteignant la cible de RÉG (%) | p > 0,10 | −18,3Note de bas de tableau 4 - ** | 0,038Note de bas de tableau 4 - ** | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | −13,0 | 0,090 | p > 0,10 | ||||||
| 1 comorbidité ou plus | ||||||||||||||||
| HbA1c moyenne des patients | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | ||||||||
| Proportion de patients atteignant la cible de TA (%) | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | ||||||||
| Proportion de patients atteignant la cible d'AP (%) | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | ||||||||
| Proportion de patients atteignant la cible de RÉG (%) | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | p > 0,10 | −21,3Note de bas de tableau 4 - ** | < 0,001Note de bas de tableau 4 - ** | |||||||
|
Abréviations : AP, activité physique; DD, différences de différences; RÉG, répartition équilibrée des glucides; TA, tension artérielle; T6, suivi du patient à 6 mois; T12, suivi du patient à 12 mois. Remarques : L'HbA1c est exprimée en pourcentages. Les données sur les effectifs inclus dans chacun des modèles d'analyse ainsi que sur les scores de propension sont disponibles sur demande auprès des auteurs. |
||||||||||||||||
Les DD significatives (p < 0,05) sont en gris foncé et suivies d'un astérisque, et accompagnées dans les tableaux d'un symbole « + » lorsqu'elles sont positives, c'est-à-dire favorables au groupe « exposition élevée à la variable d'implantation », et d'un symbole « – » dans le cas contraire, lorsqu'elles sont négatives. Les DD ayant un seuil de signification entre 0,05 et 0,10 sont en blanc et suivies de deux astérisques, et sont considérées comme des tendances, avec un symbole « (+) » ou « (–) » pour en indiquer la direction.
Le tableau 5 indique que les résultats cliniques visés par le programme, soit l'amélioration de l'HbA1c et l'atteinte de la cible de TA, ne sont influencés par les variables d'implantation que pour le sous-groupe de patients n'ayant aucune comorbidité et que cette influence ne concerne que la variable sur l'expérience du programme. Celle-ci a un effet positif sur l'HbA1c à T12 (–0,72 point de pourcentage). Cet effet est également présent au moment du suivi de 6 mois sous forme de tendance. À ce moment, les deux groupes (« exposition élevée à la variable d'implantation » et « exposition faible à la variable d'implantation ») améliorent leur HbA1c. L'expérience du programme semble avoir tendance à influencer de façon négative la proportion de patients atteignant la cible de TA. L'ampleur de cette tendance est substantielle (–23,7 %) et l'on note que le groupe « exposition élevée à la variable d'implantation » se détériore alors que le groupe « exposition faible à la variable d'implantation » s'améliore.
| Sous-groupes de patients et résultats de santé | Variables d'implantation | ||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| T6 | T12 | ||||||||||||||
| Niveau de base | Suivi | DD | Niveau de base | Suivi | DD | ||||||||||
| Groupe exposition faible à la variable d'implantation | Groupe exposition élevée à la variable d'implantation | Groupe exposition faible à la variable d'implantation | Groupe exposition élevée à la variable d'implantation | DD | p | Sens de l'effet | Groupe exposition faible à la variable d'implantation | Groupe exposition élevée à la variable d'implantation | Groupe exposition faible à la variable d'implantation | Groupe exposition élevée à la variable d'implantation | DD | p | Sens de l'effet | ||
| Ressources | |||||||||||||||
| 0 comorbidité | HbA1c moyenne des patients | 7,24 | 7,18 | 6,93 | 6,68 | −0,19 | 0,480 | N.S., p > 0,10 | 7,04 | 7,14 | 6,69 | 6,74 | −0,05 | 0,850 | N.S., p > 0,10 |
| Proportion de patients atteignant la cible TA (%) | 33,1 | 33,8 | 41,9 | 47,9 | 5,2 | 0,627 | N.S., p > 0,10 | 32,5 | 41,4 | 40,8 | 48,3 | −1,4 | 0,904 | N.S., p > 0,10 | |
| 1 comorbidité ou plus | HbA1c moyenne des patients | 6,87 | 7,18 | 6,65 | 6,84 | −0,12 | 0,527 | N.S., p > 0,10 | 6,84 | 7,25 | 6,50 | 6,95 | 0,04 | 0,832 | N.S., p > 0,10 |
| Proportion de patients atteignant la cible TA (%) | 41,3 | 34,6 | 51,8 | 43,4 | −1,7 | 0,808 | N.S., p > 0,10 | 43,3 | 39,7 | 48,6 | 48,8 | 3,7 | 0,606 | N.S., p > 0,10 | |
| Conformité au processus clinique | |||||||||||||||
| 0 comorbidité | HbA1c moyenne des patients | 7,04 | 6,80 | 6,58 | 6,59 | 0,25 | 0,273 | N.S., p > 0,10 | 6,93 | 6,83 | 6,52 | 6,54 | 0,13 | 0,613 | N.S., p > 0,10 |
| Proportion de patients atteignant la cible TA (%) | 33,2 | 45,8 | 41,7 | 51,8 | −2,5 | 0,814 | N.S., p > 0,10 | 40,8 | 45,7 | 41,1 | 52,9 | 6,8 | 0,543 | N.S., p > 0,10 | |
| 1 comorbidité ou plus | HbA1c moyenne des patients | 6,92 | 6,98 | 6,72 | 6,59 | −0,19 | 0,272 | N.S., p > 0,10 | 6,95 | 6,95 | 6,62 | 6,59 | −0,04 | 0,796 | N.S., p > 0,10 |
| Proportion de patients atteignant la cible TA (%) | 28,8 | 50,0 | 44,3 | 58,4 | −7,1 | 0,302 | N.S., p > 0,10 | 40,0 | 50,8 | 42,6 | 54,2 | 0,7 | 0,920 | N.S., p > 0,10 | |
| Coordination interne | |||||||||||||||
| 0 comorbidité | HbA1c moyenne des patients | 7,03 | 7,36 | 6,90 | 6,81 | −0,42 | 0,120 | N.S., p > 0,10 | 7,14 | 7,34 | 6,77 | 6,87 | −0,10 | 0,759 | N.S., p > 0,10 |
| Proportion de patients atteignant la cible TA (%) | 32,1 | 40,0 | 40,3 | 50,0 | 1,8 | 0,877 | N.S., p > 0,10 | 39,5 | 40,0 | 45,4 | 41,3 | −4,6 | 0,684 | N.S., p > 0,10 | |
| 1 comorbidité ou plus | HbA1c moyenne des patients | 6,86 | 7,17 | 6,55 | 6,84 | −0,02 | 0,897 | N.S., p > 0,10 | 6,86 | 7,23 | 6,50 | 6,86 | −0,01 | 0,945 | N.S., p > 0,10 |
| Proportion de patients atteignant la cible TA (%) | 41,3 | 36,7 | 58,8 | 45,0 | −9,2 | 0,183 | N.S., p > 0,10 | 41,2 | 39,6 | 55,2 | 44,3 | −9,3 | 0,197 | N.S., p > 0,10 | |
| Expérience du programme | |||||||||||||||
| 0 comorbidité | HbA1c moyenne des patients | 7,15Note de bas de tableau 5 - ** | 7,44Note de bas de tableau 5 - ** | 6,77Note de bas de tableau 5 - ** | 6,64Note de bas de tableau 5 - ** | −0,42Note de bas de tableau 5 - ** | 0,085Note de bas de tableau 5 - ** | (+) | 7,08Note de bas de tableau 5 - * | 7,61Note de bas de tableau 5 - * | 6,99Note de bas de tableau 5 - * | 6,79Note de bas de tableau 5 - * | −0,72Note de bas de tableau 5 - * | 0,034Note de bas de tableau 5 - * | + |
| Proportion de patients atteignant la cible TA (%) | 38,1 | 18,2 | 48,3 | 22,7 | −5,7 | 0,573 | N.S., p > 0,10 | 35,1Note de bas de tableau 5 - ** | 40,0Note de bas de tableau 5 - ** | 52,1Note de bas de tableau 5 - ** | 33,3Note de bas de tableau 5 - ** | −23,7Note de bas de tableau 5 - ** | 0,096Note de bas de tableau 5 - ** | (−) | |
| 1 comorbidité ou plus | HbA1c moyenne des patients | 6,94 | 7,04 | 6,80 | 6,82 | −0,08 | 0,644 | N.S., p > 0,10 | 6,99 | 6,89 | 6,64 | 6,76 | 0,22 | 0,244 | N.S., p > 0,10 |
| Proportion de patients atteignant la cible TA (%) | 43,4 | 20,6 | 52,9 | 28,6 | −1,6 | 0,819 | N.S., p > 0,10 | 41,7 | 29,8 | 50,6 | 44,7 | 6,0 | 0,469 | N.S., p > 0,10 | |
|
Abréviations : DD, différences de différences; N.S., non significatif; TA, tension artérielle; T6, suivi du patient à 6 mois; T12, suivi du patient à 12 mois. Remarques : L'HbA1c est exprimée en pourcentages. Les résultats cliniques des patients sur le contrôle de la maladie sont mesurés par l'HbA1c moyenne du patient et par la proportion de patients atteignant la cible de TA aux suivis de 6 mois et de 12 mois. Un symbole (+) ou (−) indique le sens de l'effet. Les données sur les effectifs inclus dans chacun des modèles d'analyse ainsi que sur les scores de propension sont disponibles sur demande auprès des auteurs. |
|||||||||||||||
Le tableau 6 indique que les proportions de patients atteignant les cibles d'habitudes de vie dépendent également peu des variables d'implantation. L'atteinte de la cible d'AP n'est influencée que chez les patients n'ayant aucune comorbidité. Les deux effets significatifs sont associés aux variables « ressources » et « expérience du programme » et sont positifs, mais seulement à T6 : le groupe « exposition faible à la variable d'implantation » se détériore alors que le groupe « exposition élevée à la variable d'implantation » s'améliore, l'ampleur de l'effet étant substantielle (+20,7 % pour les ressources et +26,3 % pour l'expérience du programme).
| Sous-groupes de patients et résultats de santé | Variables d'implantation | ||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| T6 | T12 | ||||||||||||||
| Niveau de base | Suivi | DD | Niveau de base | Suivi | DD | ||||||||||
| Groupe exposition faible à la variable d'implantation | Groupe exposition élevée à la variable d'implantation | Groupe exposition faible à la variable d'implantation | Groupe exposition élevée à la variable d'implantation | DD | p | Sens de l'effet | Groupe exposition faible à la variable d'implantation | Groupe exposition élevée à la variable d'implantation | Groupe exposition faible à la variable d'implantation | Groupe exposition élevée à la variable d'implantation | DD | p | Sens de l'effet | ||
| Ressources | |||||||||||||||
| 0 comorbidité | Proportion de patients atteignant la cible d'AP (%) | 49,3Note de bas de tableau 6 - * | 35,9Note de bas de tableau 6 - * | 41,2Note de bas de tableau 6 - * | 48,5Note de bas de tableau 6 - * | 20,7Note de bas de tableau 6 - * | 0,020Note de bas de tableau 6 - * | + | 44,5 | 30,3 | 52,3 | 40,8 | 2,8 | 0,784 | N.S., p > 0,10 |
| Proportion de patients atteignant la cible de RÉG (%) | 21,4 | 14,0 | 41,4 | 35,5 | 1,4 | 0,857 | N.S., p > 0,10 | 25,0Note de bas de tableau 6 - * | 15,9Note de bas de tableau 6 - * | 43,4Note de bas de tableau 6 - * | 15,9Note de bas de tableau 6 - * | −18,3Note de bas de tableau 6 - * | 0,038Note de bas de tableau 6 - * | − | |
| 1 comorbidité ou plus | Proportion de patients atteignant la cible d'AP (%) | 30,3 | 31,6 | 39,4 | 38,3 | −2,3 | 0,688 | N.S., p > 0,10 | 34,0 | 32,2 | 35,5 | 34,9 | 1,3 | 0,846 | N.S., p > 0,10 |
| Proportion de patients atteignant la cible de RÉG (%) | 24,2 | 10,9 | 34,7 | 25,4 | 4,0 | 0,439 | N.S., p > 0,10 | 25,8 | 9,2 | 42,6 | 20,9 | −5,0 | 0,377 | N.S., p > 0,10 | |
| Conformité au processus clinique | |||||||||||||||
| 0 comorbidité | Proportion de patients atteignant la cible d'AP (%) | 37,9 | 54,2 | 40,0 | 55,1 | −1,1 | 0,899 | N.S., p > 0,10 | 30,9 | 51,4 | 39,1 | 52,8 | −6,8 | 0,506 | N.S., p > 0,10 |
| Proportion de patients atteignant la cible de RÉG (%) | 14,6 | 31,7 | 34,4 | 48,5 | −2,9 | 0,717 | N.S., p > 0,10 | 12,2 | 32,9 | 30,8 | 44,7 | −6,8 | 0,466 | N.S., p > 0,10 | |
| 1 comorbidité ou plus | Proportion de patients atteignant la cible d'AP (%) | 33,8 | 37,0 | 38,7 | 39,6 | −2,2 | 0,707 | N.S., p > 0,10 | 33,8 | 39,3 | 38,0 | 36,2 | −7,3 | 0,272 | N.S., p > 0,10 |
| Proportion de patients atteignant la cible de RÉG (%) | 17,5 | 26,3 | 25,9 | 39,0 | 4,3 | 0,423 | N.S., p > 0,10 | 21,2 | 25,0 | 32,9 | 42,9 | 6.1 | 0.330 | N.S., p > 0.10 | |
| Coordination interne | |||||||||||||||
| 0 comorbidité | Proportion de patients atteignant la cible d'AP (%) | 53,6 | 37,2 | 49,2 | 45,3 | 12,4 | 0,158 | N.S., p > 0,10 | 51,2 | 30,7 | 56,1 | 36,6 | 1,1 | 0,913 | N.S., p > 0,10 |
| Proportion de patients atteignant la cible de RÉG (%) | 22,9 | 17,3 | 50,2 | 33,8 | −10,8 | 0,177 | N.S., p > 0,10 | 18,8 | 18,9 | 32,7 | 28,8 | −3,9 | 0,652 | N.S., p > 0,10 | |
| 1 comorbidité ou plus | Proportion de patients atteignant la cible d'AP (%) | 29,7 | 31,8 | 37,5 | 38,7 | −0,9 | 0,872 | N.S., p > 0,10 | 33,8 | 33,1 | 28,7 | 36,0 | 8,1 | 0,199 | N.S., p > 0,10 |
| Proportion de patients atteignant la cible de RÉG (%) | 23,4 | 16,9 | 28,9 | 30,2 | 7,7 | 0,143 | N.S., p > 0,10 | 22,5 | 18,6 | 34,0 | 36,8 | 6,7 | 0,259 | N.S., p > 0,10 | |
| Expérience du programme | |||||||||||||||
| 0 comorbidité | Proportion de patients atteignant la cible d'AP (%) | 48,1Note de bas de tableau 6 - * | 22,0Note de bas de tableau 6 - * | 43,8Note de bas de tableau 6 - * | 43,9Note de bas de tableau 6 - * | 26,3Note de bas de tableau 6 - * | 0,002Note de bas de tableau 6 - * | + | 44,8 | 29,7 | 49,1 | 37,8 | 3,9 | 0,702 | N.S., p > 0,10 |
| Proportion de patients atteignant la cible de RÉG (%) | 21,0Note de bas de tableau 6 - ** | 15,0Note de bas de tableau 6 - ** | 41,5Note de bas de tableau 6 - ** | 22,5Note de bas de tableau 6 - ** | −13,0Note de bas de tableau 6 - ** | 0,090Note de bas de tableau 6 - ** | (−) | 30,8 | 17,6 | 30,4 | 14,7 | −2,5 | 0,775 | N.S., p > 0,10 | |
| 1 comorbidité ou plus | Proportion de patients atteignant la cible d'AP (%) | 31,7 | 25,5 | 40,0 | 34,0 | 0,2 | 0,979 | N.S., p > 0,10 | 37,4 | 25,4 | 39,6 | 29,9 | 2,2 | 0,742 | N.S., p > 0,10 |
| Proportion de patients atteignant la cible de RÉG (%) | 20,5 | 11,7 | 35,1 | 19,1 | −7,1 | 0,160 | N.S., p > 0,10 | 22,1Note de bas de tableau 6 - * | 12,5Note de bas de tableau 6 - * | 38,7Note de bas de tableau 6 - * | 7,8Note de bas de tableau 6 - * | −21,3Note de bas de tableau 6 - * | < 0,001Note de bas de tableau 6 - * | − | |
|
Abréviations : AP, activité physique; DD, différences de différences; N.S., non significatif; RÉG, répartition équilibrée des glucides; T6, suivi du patient à 6 mois; T12, suivi du patient à 12 mois. Remarques : Les résultats intermédiaires en matière d'amélioration des habitudes de vie sont mesurés par la proportion de patients atteignant les cibles d'AP et RÉG. Un symbole (+) ou (−) indique le sens de l'effet. Les données sur les effectifs inclus dans chacun des modèles d'analyse ainsi que sur les scores de propension sont disponibles sur demande auprès des auteurs. |
|||||||||||||||
L'atteinte de la cible de RÉG est influencée de façon négative par certaines variables d'implantation (ressources et expérience du programme), autant pour le sous-groupe de patients sans comorbidité que pour le sous-groupe de patients avec comorbidités. Ces effets négatifs, détectés à T12, sont substantiels (de –12,6 % à –21,3 %). De plus, en matière de proportion de patients atteignant la cible de RÉG, le groupe « exposition élevée à la variable d'implantation » lié à l'effet des ressources demeure identique alors que le groupe « exposition faible à la variable d'implantation » s'améliore chez les patients sans comorbidité, et le groupe « exposition élevée à la variable d'implantation » lié à l'expérience du programme se détériore alors que le groupe « exposition faible à la variable d'implantation » s'améliore chez les patients avec comorbidités. La variable exerçant le plus d'influence semble être l'expérience du programme.
Analyse
Faible impact de l'implantation sur les effets chez les patients
L'objectif principal de notre étude était d'évaluer l'influence des variations dans l'implantation de quatre aspects du programme sur les résultats chez les patients. Les effets attendus pour au moins trois aspects étaient de neutres à positifs pour chacun des indicateurs de santé retenus. Une plus grande conformité au processus clinique prévu initialement dans le programme régional aurait pu, quant à elle, générer des effets plus variés si l'on suppose que l'adaptation du programme aux besoins des patients, susceptible de générer de meilleurs résultats de santé, pourrait ne pas aller de pair avec le processus clinique prescrit.
Les résultats des analyses de DD montrent que les indicateurs cliniques (l'HbA1c et l'atteinte de la cible de TA) et les indicateurs d'habitudes de vie sont peu influencés par les variables d'implantation lorsqu'on considère l'ensemble des patients participant à l'étude.
De plus, certaines variables semblent influencer négativement la proportion de patients atteignant la cible de RÉG. Dans le cas de l'expérience du programme, en particulier par rapport au volet diabète, on peut penser que les nutritionnistes du CSSS les plus expérimentés ont en général plus d'expérience dans la prise en charge et le suivi des patients diabétiques, ce qui pourrait les rendre plus conservateurs dans leur évaluation de l'indicateur d'atteinte de la cible de RÉG chez les patients. Dans le cas des ressources, une partie de celles-ci est peut-être utilisée à d'autres fins que le programme sur le risque cardiométabolique, les CSSS fournissant le moins de « visites » aux patients offrent peut-être des interventions potentiellement plus longues ou d'une plus grande qualité, et enfin certaines barrières à la prestation des services existent peut-être, notamment en lien avec la gestion complexe de la prise de rendez-vous et des rappels liés au calendrier du processus clinique.
Hormis quelques effets mitigés des variables d'implantation sur l'indicateur de répartition des glucides, très peu d'effets de ces variables ont pu être globalement mis en évidence sur les résultats de santé pour l'ensemble des patients. Cela concorde avec les résultats des revues systématiques démontrant qu'aucun élément du CCM n'a pu, à ce jour, être considéré isolément comme responsable des effets positifs du CCMNote de bas de page 6,Note de bas de page 7 Il demeure fort probable que les variables d'implantation utilisées dans notre étude aient un effet synergique entre elles.
Effets chez les patients sans comorbidité
Davantage d'effets significatifs des variables d'implantation ont été constatés dans le sous-groupe de patients sans comorbidité que dans le sous-groupe de patients avec comorbidités, particulièrement pour les variables « expérience du programme » et « ressources ».
Il est possible qu'une attention particulière soit accordée dans le cadre du programme aux patients avec comorbidités pour répondre à leurs besoins spécifiques, et ce, indépendamment des variations dans l'implantation de certains aspects du programme.
L'effet positif de l'expérience du programme sur l'HbA1c des patients sans comorbidité indique que ces patients, lorsqu'ils sont exposés à un programme plus expérimenté, sont plus enclins à améliorer le contrôle de leur diabète que les patients ayant des comorbidités. L'expérience du programme, qui correspond à la durée du programme depuis l'implantation du volet diabète, est sans doute le reflet de caractéristiques sur le plan de l'expertise, particulièrement en matière de prise en charge des patients diabétiques. Nos résultats suggèrent que cette expertise est peut-être mieux adaptée à la prise en charge des patients diabétiques sans comorbidité. Bien que la proportion de patients atteignant la cible de RÉG dans le CSSS le plus expérimenté semble s'être détériorée au suivi de 6 mois, les nutritionnistes de ce programme semblent contribuer à l'objectif final du programme de contrôle du diabète mesuré par l'amélioration de l'HbA1c moyenne des patients sans comorbidité.
Les ressources, tout comme l'expérience du programme, ont l'effet positif attendu sur la cible d'AP au suivi de 6 mois. Les patients sans comorbidité tendent sans doute davantage à augmenter leur pratique d'activité physique en fonction de la plus grande disponibilité des professionnels de la santé, notamment pour les épauler et les encourager dans leur démarche de changement, de même qu'en fonction de l'expertise développée dans le programme si elle est plus élevée dans leur CSSS. Les patients avec comorbidités profitent sans doute moins de cette disponibilité en ressources, particulièrement s'ils vivent des barrières physiques ou psychologiques à la pratique d'une AP en lien avec la quantité et la nature des autres problèmes de santé dont ils souffrentNote de bas de page 18.
Variations modérées dans l'implantation
L'analyse de l'implantation a montré quelques différences entre les 6 CSSS participants dans les aspects du programme implantés, mais globalement le programme a été implanté de manière relativement similaire partout. La variation modérée observée s'explique en partie par le fait que le programme a été très balisé et par le fait que les CSSS ont accepté de respecter le cadre général d'implantation proposé par l'Agence. Nos analyses ont ainsi comparé un groupe avec un faible niveau d'implantation et un groupe avec un haut niveau d'implantation pour chaque variable mais sur la base de variations qui se sont avérées modestes. Ceci pourrait en partie expliquer que les variations observées n'aient pas eu beaucoup d'effets sur les résultats chez les patients et, dans certains cas, aient même conduit à des effets inattendus.
L'expérience du programme est probablement la variable d'implantation qui a conduit aux variations les plus fortes. Un seul CSSS s'est retrouvé dans la catégorie « élevée » pour cette variable, ce qui explique peut-être que son impact plus important sur les résultats chez les patients.
Forces et limites
Notre étude comporte certaines limites. D'abord, il s'agit d'une étude exploratoire, comportant des analyses post-hoc. Ensuite, le grand nombre d'analyses augmente l'erreur de première espèce. L'objectif de cette étude n'étant pas d'évaluer l'efficacité du programme, on ne peut se prononcer sur cette dernière, mais seulement sur l'impact des variations dans l'implantation des caractéristiques étudiées. En outre, il n'y a pas de groupe contrôle compte tenu du fait que l'étude s'effectuait dans un contexte réel de mise en œuvre d'un programme, ce qui limite l'interprétation des résultats. De plus, le devis quasi-expérimental comporte des limites dans la mesure où il suppose que le groupe « exposition élevée à la variable d'implantation » aurait évolué comme le groupe « exposition faible à la variable d'implantation » s'il n'avait pas été soumis à cette exposition élevée.
Il n'y a pas eu, à notre connaissance, de modification des pratiques dans l'un des CSSS susceptible d'avoir affecté les résultats de notre étude, mais nous n'avons pas pu évaluer cette composante directement. Nous n'avons également pas pu évaluer l'efficacité du programme sur le risque cardiométabolique à l'échelle de l'ensemble des participants au programme puisque l'échantillon utilisé était non probabiliste, ce qui nous empêche de nous prononcer sur sa représentativité. Cependant, d'après l'analyse des données dont nous disposons, les patients ayant accepté de participer à l'évaluation sont identiques quant à l'âge et au sexe aux patients participant au programme. On ne dispose pas non plus de données caractérisant la population visée par le programme dans les différents territoires des CSSS.
La taille des effectifs a été plus faible que prévu en raison de la faible couverture du programme, limitant ainsi la puissance de nos analyses. Nous n'avons pas utilisé de terme d'interaction dans les analyses (qui étaient à visée exploratoire), ce qui nous a permis d'apprécier l'effet de chacune des variables sur chacun des sous-groupes mais nous a empêché de comparer l'effet des variables d'implantation entre les deux sous-groupes de patients (patients sans comorbidité et patients avec comorbidités). Les mesures liées aux indicateurs d'habitudes de vie ont une fiabilité plus limitée que celles liées aux indicateurs cliniques. L'absence d'aveugle pour l'évaluation des indicateurs de santé a le potentiel de générer des biais d'information, mais dans notre étude ni les patients ni les professionnels de la santé colligeant les informations sur les indicateurs de santé ne savaient dans quel groupe ils se trouvaient, ces derniers ayant été définis à postériori. Enfin, la collecte de données s'est avérée plus difficile que prévu au début de l'implantation du projet, cette dernière étant surtout axée sur la formation de nouvelles équipes ainsi que sur l'apprentissage de nouvelles méthodes de travail, ce qui a eu un impact sur la qualité des données recueillies (erreurs de saisie, données manquantes). L'imputation des données manquantes nous a néanmoins permis d'améliorer la qualité d'ensemble des données et de réduire le biais de non-réponseNote de bas de page 14.
Le type d'analyse retenu constitue une force importante de cette étude. L'analyse de différences de différences, avec l'utilisation de scores de propension, est une méthode qui a en effet permis de tester les relations de causalité en comparant dans le temps deux groupes : un groupe exposé à un programme dont l'un des aspects était plus fortement implanté à un groupe où ce même aspect du programme était plus faiblement implanté. Les groupes ont été ainsi comparables entre eux car on a isolé l'effet de cette exposition.
Une autre grande force de l'étude est d'avoir tenté de relier les variations liées aux milieux locaux dans l'implantation de certains aspects du programme aux effets chez les patients, en les reliant également aux éléments contextuels issus de l'analyse d'implantation réalisée au cours de la mise en œuvre du programme. La quantification des variables qualitatives est rarement réalisée dans la littérature et il s'agit d'une pratique innovante. Toutefois, l'identification de variables qui, prises de façon indépendante, peuvent avoir un effet direct sur les résultats des patients constitue un défiNote de bas de page 19 et il est probable que les aspects sélectionnés dans nos analyses comme étant les plus susceptibles d'influencer directement les résultats des patients ont pu avoir un effet synergique entre eux.
Les patients participant à l'évaluation sont entrés dans le programme à différents moments au cours de la période d'évaluation. Nous avons choisi de considérer le T40 de l'implantation, donc le terme de l'évaluation, comme la meilleure approximation du niveau d'implantation du programme pour chacun des aspects à l'étude. Cette stratégie peut toutefois avoir conduit à une certaine sous-estimation de l'association entre les variations dans l'implantation des aspects du programme et les effets chez les patients L'analyse de l'implantation a révélé à ce propos que les changements en cours à mi-chemin (T20 de l'implantation) s'orientaient vers l'état du programme au T40 de l'implantation, justifiant ce choix méthodologique.
Comme nous l'avons mentionné préalablement, l'analyse d'implantation a révélé des différences entre les CSSS dans l'implantation du programme, mais ces différences sont demeurées relativement modestes. Par conséquent, pour chaque variable d'implantation dichotomisée, la différence entre les catégories est modérée, limitant notre capacité à mettre en évidence des associations entre les variables d'implantation et les résultats chez les patients.
Mentionnons enfin que les variables d'implantation portent chacune un libellé qui représente l'aspect sur lequel les CSSS varient et que les groupes ont été divisés sur cette base pour les analyses. Il faut être conscient à ce sujet que, pour chacune des variables d'implantation, les deux groupes de CSSS peuvent différer également sur d'autres caractéristiques que celle décrite par le libellé. Ainsi, on ne peut affirmer que l'effet d'une variable d'implantation observé grâce à nos analyses relève exclusivement du concept reflété par le libellé de la variable et non, au moins en partie, d'une autre caractéristique, non mesurée dans l'analyse de l'implantation mais variant entre CSSS de manière similaire à la variable sélectionnée.
La mise en relation entre les variations dans l'implantation du programme sur le risque cardiométabolique et les résultats de santé des patients constitue une grande force de l'étude. Cela nous permet d'apprécier dans quelle mesure des variations dans l'implantation d'un programme sur le terrain, liées aux contextes locaux différents, ont un impact sur les résultats chez les patients. La combinaison des résultats présentés dans cette étude à l'information sur les éléments contextuels recueillie lors de l'analyse d'implantation permet d'accroître la validité externe des résultats et la possibilité qu'ils soient utilisés dans des contextes similaires, totalement ou partiellement. Ces résultats peuvent guider la prise de décision concernant l'implantation future d'autres projets basés sur le CCM, visant d'autres maladies chroniques dans la population montréalaise ou ailleurs au Québec comme au Canada.
Conclusion
Les résultats de cette étude montrent que les variations dans l'implantation de différents aspects du programme sur le risque cardiométabolique ont peu d'influence sur les résultats de santé des patients, en particulier sur les indicateurs cliniques que sont l'HbA1c et l'atteinte de la cible de traitement de la TA.
De façon générale, et sachant que les 6 CSSS participant à l'étude ont implanté un programme relativement semblable, les différences modérées observées dans cette étude ne semblent pas avoir eu d'impact sur les résultats chez les patients.
Ces résultats incitent à poursuivre des recherches afin d'évaluer de façon plus précise l'impact de variations dans l'implantation de programmes dans différents milieux. L'intégration de méthodes qualitatives et quantitatives constitue un apport enrichissant l'interprétation de nos résultats et constitue une direction de recherche à poursuivre et à améliorer. À cet égard, une grande cohésion entre les démarches qualitative et quantitative, particulièrement en ce qui a trait à la cueillette de données sur l'implantation de l'intervention et sur les résultats chez les patients, est nécessaire dans la réalisation de ce type de recherche, afin d'être en mesure d'évaluer au mieux l'impact du degré d'implantation sur les résultats de santé chez les patients.
Remerciements
Le projet de recherche dans lequel s'inscrit le contenu de cet article a été financé par les Instituts de recherche en santé du Canada et le Fonds Pfizer-FRSQ-MSSS (Fonds de recherche en santé du Québec – Ministère de la Santé et des Services sociaux) sur les maladies chroniques. Les auteurs aimeraient souligner la contribution des collaborateurs associés au projet à l'Agence de la santé et des services sociaux de Montréal et dans les Centres de santé et des services sociaux participants (Sud-Ouest–Verdun, Jeanne-Mance, Cœur-de-l'Île, Pointe-de-l'Île, St-Léonard–St-Michel, Bordeaux–Cartierville–St-Laurent).
Conflits d'intérêts
Les auteurs n'ont aucun conflit d'intérêts à déclarer.
Contribution des auteurs et avis
Tous les auteurs ont participé à la conception et à la rédaction du manuscrit et à l'interprétation des données. Tous les auteurs ont également participé à sa révision critique et ont lu et approuvé le manuscrit final.
Le contenu de cet article et les opinions qui y sont exprimées n'engagent que les auteures et ne sont pas forcément représentatifs de la position du Gouvernement du Canada.
Références
- Notes de bas de page 1
-
Ransom T, Goldenberg R, Mikalachki A, Prebtani APH, Punthakee, Z. Lignes directrices de pratique clinique : réduction du risque de diabète. Canadian Journal of Diabetes, 2013;37(Suppl 5):S377-S380. En ligne à : http://guidelines.diabetes.ca/cdacpg_resources/cpg_2013_full_fr.pdf
- Notes de bas de page 2
-
Campbell NS, Lackland D, Niebylski N. Why Prevention and control are urgent and important: A 2014 fact sheet from the World Hypertension League and the International Society of Hypertension [Internet]. World Hypertension League (US) and International Society of Hypertension (UK);2014. En ligne à : http://ish-world.com/data/uploads/WHL_ISH_2014_Hypertension_Fact_Sheet_logos.pdf
- Notes de bas de page 3
-
Wagner EH, Austin BT, Davis C, Hindmarsh M, Schaefer J, Bonomi A. Improving chronic illness care: translating evidence into action. Health Affairs. 2001;20(6):64-78. doi: 10.1377/hlthaff.20.6.64.
- Notes de bas de page 4
-
Coleman K, Austin BT, Brach C, Wagner EH. Evidence On The Chronic Care Model In The New Millennium. Health Aff. 2009; 28(1):75-85. doi: 10.1377/hlthaff.28.1.75.
- Notes de bas de page 5
-
Bodenheimer T, Wagner EH, Grumbach K. Improving Primary Care for Patients With Chronic Illness. The Chronic Care Model, Part 2. JAMA. 2002;288(15):1909-1914. doi: 10.1001/jama.288.15.1909.
- Notes de bas de page 6
-
Davy C, Bleasel J, Liu H, Tchan M, Ponniah S, Brown A. Effectiveness of chronic care models: opportunities for improving healthcare practice and health outcomes: a systematic review. BMC Health Services Research. 2015;15(194). doi: 10.1186/s12913-015-0854-8.
- Notes de bas de page 7
-
Stellefson M, Dipnarine K, Stopka C. The Chronic Care Model and Diabetes Management in US Primary Care Settings: A Systematic Review. Prev Chronic Dis. 2013;10(120180). doi: 10.5888/pcd10.120180.
- Notes de bas de page 8
-
Provost S, Pineault R, Tousignant P, Hamel M, Borgès Da Silva R. Evaluation of the implementation of an integrated primary care network for prevention and management of cardiometabolic risk in Montréal. BMC Fam Pract. 2011;12(126). doi: 10.1186/1471-2296-12-126.
- Notes de bas de page 9
-
Shadish WR, Cook TD, Campbell DT. Experimental and Quasi-Experimental Designs for Generalized Causal Inference. 2e éd. Belmont, CA: Wadsworth; 2002. 656 p.
- Notes de bas de page 10
-
Peterson KP, Pavlovich JG, Goldstein D, Little R, England J, Peterson CM. What is hemoglobin A1c? An analysis of glycated hemoglobins by electrospray ionization mass spectrometry. Clinical Chemistry, 1998;44(9):1951-1958. En ligne à : http://clinchem.aaccjnls.org/content/44/9/1951
- Notes de bas de page 11
-
Nolin B, Prud'Homme D, Godin G, Hamel D. Enquête québécoise sur l'activité physique et la santé 1998. Québec (Canada) : Institut national de santé publique du Québec et Kino-Québec; 2002. 137 p.
- Notes de bas de page 12
-
Blanchet C, Trudel J, Plante C. Résumé du rapport La consommation alimentaire et les apports nutritionnels des adultes québécois: Coup d'œil sur l'alimentation des adultes québécois. Québec (Québec) : Institut national de santé publique du Québec; 2009. 12 p.
- Notes de bas de page 13
-
Andridge RR and Little RJA. A Review of hot deck imputation for survey non-response. Int Stat Rev. 2010;78(1):40-64. doi: 10.1111/j.1751-5823.2010.00103.x.
- Notes de bas de page 14
-
Haziza, D. Inférence en présence d'imputation : un survol. 8es Journées de méthodologie statistique, Paris; 2002, 16-17 décembre. En ligne à : http://jms.insee.fr/files/documents/2002/330_1-JMS2002_SESSION2_HAZIZA_INFERENCE-PRESENCE-IMPUTATION-UN-SURVOL_ACTES.PDF
- Notes de bas de page 15
-
Gertler PJ, Martinez S, Premand P, Waylings LB, Vermeersch CMJ. Impact Evaluation in Practice [Internet]. Washington (DC) : The World Bank; 2011. 244 p. En ligne à : http://siteresources.worldbank.org/EXTHDOFFICE/Resources/5485726-1295455628620/Impact_Evaluation_in_Practice.pdf
- Notes de bas de page 16
-
Caliendo M, Kopeinig S. Some practical guidance for the implementation of propensity score matching. Bonn (Allemagne) : Forschungsinstitut zur Zukunft der Arbeit [Institut de recherche sur l'avenir du travail]; 2005. 29 p. no 1588.
- Notes de bas de page 17
-
Villa JM. DIFF: Stata module to perform differences in differences estimation [Internet]. Boston (US) : Boston College Department of Economics; 2009. En ligne à : https://econpapers.repec.org/software/bocbocode/s457083.htm
- Notes de bas de page 18
-
Piette JD et Kerr EA. The Impact of Comorbid Chronic Conditions on Diabetes Care. Diabetes Care. 2006;29(3):725-731. doi: 10.2337/diacare.29.03.06.dc05-2078.
- Notes de bas de page 19
-
Brousselle A, Champagne F, Contandriopoulos A-P, Hartz Z. L'Évaluation : concepts et méthodes. 2e édition. Montréal (QC) : Presses de l'Université de Montréal; 2011. 336 p.