Recherche quantitative originale – Variations régionales de prévalence de la multimorbidité en Colombie‑Britannique (Canada) : analyse transversale des données de l’Enquête sur la santé dans les collectivités canadiennes de 2015‑2016
Promotion de la santé et prévention des maladies chroniques au Canada
C. Andrew Basham, M. Sc.Note de rattachement de l’auteur 1Note de rattachement de l’auteur 2
https://doi.org/10.24095/hpcdp.40.7/8.02f
Cet article a fait l’objet d’une évaluation par les pairs.
Correspondance : C. Andrew Basham, 655 West 12th Ave., Vancouver (Colombie-Britannique) V5Z 4R4; courriel : umbashac@myumanitoba.ca
Résumé
Introduction. La multimorbidité constitue une préoccupation majeure pour les planificateurs de la santé de la population et de la prestation de services. Il est important de disposer de données sur la prévalence (en chiffres absolus et en proportions) de la multimorbidité au sein des populations régionales bénéficiant des services de santé afin de planifier les soins liés à la multimorbidité. Au Canada, il n’existe pas de publication systématique des estimations de prévalence de la multimorbidité par région sanitaire. L’Enquête sur la santé dans les collectivités canadiennes (ESCC) offre une source de données utile pour effectuer ces estimations.
Méthodologie. Nous avons utilisé les données du cycle 2015-2016 de l’ESCC portant sur la Colombie-Britannique (C.-B.) pour estimer et comparer la prévalence de la multimorbidité (trois maladies chroniques ou plus) au moyen d’analyses pondérées. Nous avons calculé les fréquences et les proportions brutes de la multimorbidité en fonction de la zone de prestation de services de santé (ZPSS) de la C.-B. Nous avons eu recours à une régression logistique pour estimer les variations de prévalence de la multimorbidité par ZPSS, avec ajustement pour divers facteurs de confusion connus. Nous avons réalisé, en guise d’analyse de sensibilité, une imputation multiple au moyen d’équations en chaîne pour les valeurs des covariables manquantes. Nous avons également modifié la définition de la multimorbidité pour réaliser une analyse de sensibilité supplémentaire.
Résultats. On estime à 681 921 le nombre total de personnes atteintes de multimorbidité en C.-B. (16,9 % de la population) en 2015-2016. La prévalence de la multimorbidité à Vancouver (rapport de cotes corrigé = 0,65; IC à 95 % : 0,44 à 0,97) et à Richmond (rapport de cotes corrigé = 0,55; IC à 95 % : 0,37 à 0,82) s’est révélée beaucoup plus faible qu’à Fraser Sud (ZPSS de référence). Les résultats de l’analyse des données manquantes et de l’analyse de sensibilité étaient compatibles avec ceux de l’analyse principale.
Conclusion. Les estimations de prévalence de la multimorbidité varient en fonction des régions sanitaires de la C.-B., les estimations les plus faibles ayant été observées à Vancouver et à Richmond, après ajustement pour divers facteurs de confusion potentiels. Il est nécessaire d’élaborer des politiques et d’établir les priorités en matière de soins liés à la multimorbidité à l’échelle provinciale et régionale. Dans ce contexte, l’ESCC constitue une source d’information précieuse pour les analyses régionales de multimorbidité au Canada.
Mots-clés : multimorbidité, prévalence, Colombie-Britannique, Canada, études transversales, enquêtes et questionnaires
Points saillants
- La prévalence de la multimorbidité est en augmentation, ce qui a des répercussions majeures sur les coûts et la planification de la prestation des services pour les systèmes de santé.
- Cet article présente les méthodes et les résultats d’une analyse des données tirées de l’Enquête sur la santé dans les collectivités canadiennes pour la Colombie-Britannique (C.-B.) en 2015-2016.
- Les estimations de prévalence de la multimorbidité se sont révélées plus faible à Vancouver et à Richmond que dans les autres régions de la C.-B., après ajustement pour divers facteurs de confusion connus.
- Les travaux de recherche à venir pourraient tenter d’intégrer de multiples ensembles de données émanant de sources de données administratives sur la santé et d’enquêtes afin de mieux caractériser la multimorbidité dans les régions sanitaires de la C.-B.
- L’élaboration de politiques et l’établissement de priorités en matière de soins liés à la multimorbidité en C.-B. sont justifiés à l’échelle provinciale et sur le territoire de chaque autorité régionale de la santé (ARS).
Introduction
La prévalence de la multimorbidité est en augmentation à l’échelle mondialeNote de bas de page 1Note de bas de page 2. Les définitions de la multimorbidité se sont multipliées au cours de la dernière décennie, variant en fonction des maladies incluses et des populations prises en compte, mais sans qu’on aboutisse à un consensus clairNote de bas de page 3Note de bas de page 4. Cependant, les orientations découlant des examens systématiques semblent indiquer que la multimorbidité devrait être définie à l’aide d’une liste d’au moins 12 maladies chroniques et qu’elle exige la présence concomitante de deux maladies chroniques ou plusNote de bas de page 5. De plus, les estimations de prévalence de la multimorbidité devraient inclure tous les membres d’une populationNote de bas de page 5. Par ailleurs, la multimorbidité définie comme la présence concomitante de trois maladies chroniques ou plus s’est révélée davantage significative pour les cliniciens et a pu être associée à un besoin accru de coordination des soinsNote de bas de page 5.
Au Canada, la multimorbidité est un facteur de coûts important des régimes d’assurance-maladie provinciauxNote de bas de page 6. La Colombie-Britannique (C.-B.) affiche le taux de prévalence le plus faible de maladies chroniques de l’ensemble des provinces et des territoires au CanadaNote de bas de page 7. Feely et ses collaborateursNote de bas de page 7 ont pourtant estimé que la prévalence de la multimorbidité (trois maladies chroniques ou plus) en C.-B. avait augmenté de 75 % en 10 ans, passant de 5,2 % en 2001-2002 à 9,1 % en 2011-2012, d’après diverses données administratives sur la santé. On s’attend à une prévalence des maladies chroniques, et par le fait même de la multimorbidité, variable entre les régions, mais l’étendue de cette variation est inconnue.
Le Centre de contrôle des maladies de la Colombie-Britannique (CCMCB) a mis au point un tableau de bord des maladies chroniques (TBMC) qui permet d’afficher l’incidence et la prévalence des principales maladies chroniques (allant des troubles de l’humeur et de l’anxiété à l’ostéoporose) pour l’ensemble des régions sanitaires et en fonction de la période, de l’âge et du sexe. Le TBMC repose sur le registre des maladies chroniques du ministère de la Santé de la C.-B., qui recueille les données de plusieurs bases de données administratives sur la santéNote de bas de page 8. Des travaux sont en cours au CCMCB pour inclure un indicateur de multimorbidité au TBMC afin de faciliter l’analyse de la multimorbidité en C.-B. par les professionnels de la santéNote de bas de page 9. Les systèmes d’information fondés sur des données administratives sont très efficaces et rentables, permettant d’assurer un suivi pratiquement complet (c’est-à-dire offrant la possibilité de faire un suivi à long terme de l’utilisation des soins de santé) au Canada. Cependant, l’absence de données sur les comportements en matière de santé et sur les déterminants sociaux, en particulier le tabagisme, le revenu du ménage, le niveau de scolarité le plus élevé du ménage, l’indice de masse corporelle (IMC), le régime alimentaire et le niveau d’activité physique, réduit la capacité des analystes à expliquer les différences observées entre régions sanitairesNote de bas de page 7Note de bas de page 10. Les systèmes fondés sur les données administratives ne permettent de saisir que les maladies traitées et non la prévalence de ces maladies au sein de la population, ce qui a entraîné une sous-estimation de la prévalence de la multimorbidité au CanadaNote de bas de page 11.
Des estimations de prévalence de la multimorbidité pour chaque région sanitaire sont nécessaires pour orienter d’une part les politiques, les programmes et l’affectation des ressources en santé au sein de la C.-B. et d’autre part les activités de promotion de la santé et de prévention des maladies chroniquesNote de bas de page 9. La C.-B. compte cinq autorités régionales de la santé (ARS), qui sont des entités du gouvernement provincial chargées de coordonner et d’élaborer des services de santé adaptés aux besoins de la population de chaque régionNote de bas de page 12Note de bas de page 13. Les ARS comptent 16 zones de prestation de services de santé (ZPSS) subdivisées en 89 circonscriptions sanitairesNote de bas de page 14. À mesure que la multimorbidité va augmenter au sein de la population, vieillissante, de la C.-B., les besoins en matière d’estimation de la prévalence de la multimorbidité pour chaque région sanitaire vont croîtreNote de bas de page 9. Les enquêtes sont aptes à fournir des données importantes pour la recherche et la surveillance de la multimorbidité en C.-B. On peut y inclure des questions sur les déterminants de la santé, et ces enquêtes sont indépendantes des politiques et des pratiques de facturation et de remboursement des honoraires des médecins ou des problèmes d’accès aux soins de santé, ce qui en fait une ressource précieuse pour les planificateurs de services de santé cherchant à réduire la prévalence de la multimorbidité au Canada. L’Enquête sur la santé dans les collectivités canadiennes (ESCC) est une enquête représentative à l’échelle nationale qui regroupe des données sur les déterminants sociaux de la santé au niveau des individus et des ménages et qui comprend un éventail de mesures de l’état de santé, dont l’autodéclaration de diagnostic de certaines maladies chroniques. Ces données ont déjà été utilisées en recherche sur les maladies chroniques et la multimorbiditéNote de bas de page 15Note de bas de page 16Note de bas de page 17Note de bas de page 18Note de bas de page 19.
Notre étude porte sur la prévalence de la multimorbidité dans chaque ZPSS de la C.-B. au moyen des données les plus récentes de l’ESCC. Les objectifs ont été d’analyser le fardeau total et la variation de prévalence de la multimorbidité par ZPSS afin de déterminer dans quelle mesure cette variation est explicable par des facteurs de risque connus de multimorbidité et afin d’élaborer des méthodes d’analyse régionale de la multimorbidité en C.-B. à l’aide de données d’enquête.
Méthodologie
Source de données et échantillon d’analyse
Nous avons analysé les données du fichier de microdonnées à grande diffusion (FMGD) de l’ESCC pour 2015-2016 (deux années). Il s’agit d’un échantillon complexe, représentatif à l’échelle nationale et fondé sur un cadre d’échantillonnage aléatoire à plusieurs degrés en grappes. L’ensemble de données du FMGD renferme, pour chaque participant, les coefficients de pondération fondés sur ce cadre et aptes à produire des estimations statistiques considérées comme valables pour 98 % de la population canadienneNote de bas de page 20. Les calculs de la taille de l’échantillon s’appuient sur un cadre d’échantillonnage propre à chaque région sanitaireNote de bas de page 20. Les résultats des participants sont pondérés en fonction du nombre de personnes qu’ils représentent dans la population canadienne. Une pondération plus élevée est appliquée aux résultats des hommes par rapport à ceux des femmes en raison de la participation plus faible des hommes à l’ESCC. La pondération finale est calculée au moyen d’une série d’étapes qui comprennent l’intégration, les ajustements pour non-réponse, l’ajustement dit de « winsorization » et l’étalonnageNote de bas de page 20.
Analyse des variables
La variable de résultat, soit la multimorbidité, a été définie comme la présence de trois maladies chroniques ou plus chez les répondants, sur autodéclaration d’un diagnostic fourni par un médecin et parmi une liste de 17 maladies chroniques, à savoir l’asthme, une maladie pulmonaire obstructive chronique (MPOC), l’apnée du sommeil, la scoliose, la fibromyalgie, l’arthrite, des problèmes de dos (à l’exception de la scoliose, de la fibromyalgie et de l’arthrite), l’ostéoporose, l’hypertension, une maladie cardiaque, les conséquences d’un accident vasculaire cérébral, le diabète, le cancer, les migraines, la polysensibilité chimique, un trouble de l’humeur (p. ex. dépression, trouble bipolaire, manie, dysthymie) et un trouble d’anxiété (p. ex. phobie, trouble obsessionnel-compulsif, trouble panique). Pour chaque affection, une variable indicatrice a été créée et s’est vu attribuer une valeur de 0 ou de 1, 1 indiquant que l’affection est présente et 0 qu’elle ne l’est pas. Ces variables indicatrices ont été additionnées pour chaque participant afin de créer un indice de multimorbidité. Cet indice a ensuite été classé en fonction d’une variable de résultat nominale relative à la multimorbidité (trois maladies chroniques ou plus comparativement à deux maladies chroniques ou moins), en fonction d’un histogramme pondéré de l’indice de multimorbidité généré pendant l’analyse exploratoire des données (figure 1) ainsi que de la littérature, d’après laquelle les personnes atteintes de trois maladies chroniques ou plus ont davantage besoin d’une prise en charge coordonnée des soins cliniquesNote de bas de page 4Note de bas de page 5Note de bas de page 21.
Figure 1. Indice de multimorbidité utilisé pour créer la variable d’indicateur dichotomique de multimorbidité, Enquête sur la santé dans les collectivités canadiennes, 2015-2016, sous-population de la Colombie-Britannique
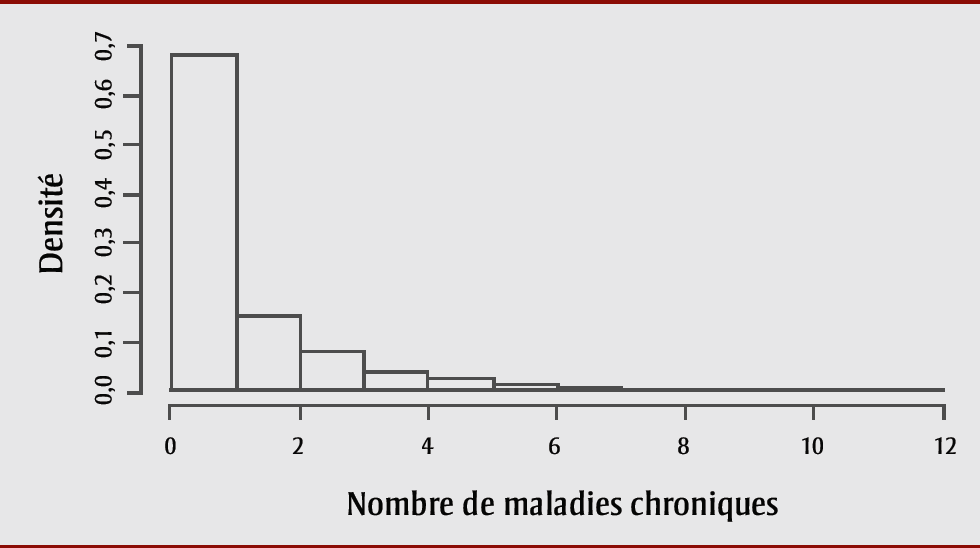
Description textuelle : Figure 1
Figure 1. Indice de multimorbidité utilisé pour créer la variable d’indicateur dichotomique de multimorbidité, Enquête sur la santé dans les collectivités canadiennes, 2015-2016, sous-population de la Colombie-Britannique
| Nombre de maladies chroniques | Densité (proportion pondérée de résidents avec ce nombre de maladies chroniques) |
|---|---|
| 0,1 | 0,6779 |
| 1,2 | 0,1532 |
| 2,3 | 0,0809 |
| 3,4 | 0,0391 |
| 4,5 | 0,0249 |
| 5,6 | 0,0128 |
| 6,7 | 0,0058 |
| 7,8 | 0,0030 |
| 8,9 | 0,0012 |
| 9,10 | 0,0007 |
| 10,11 | 0,0004 |
| 11,12 | 0,0001 |
Pour comprendre les variations régionales des estimations de prévalence de multimorbidité, nous avons utilisé les ZPSS comme prédicteurs de la principale question à l’étude. Les ZPSS forment le niveau le plus détaillé pour lequel les données de l’ESCC sont disponibles.
Analyse statistique
Statistiques descriptives
La proportion et le nombre pondérés de résidents de la C.-B. atteints de multimorbidité ont été estimés en fonction de chaque ZPSS et d’une série de facteurs sociodémographiques recensés dans la littérature comme étant prédicteurs de multimorbiditéNote de bas de page 3Note de bas de page 5Note de bas de page 16Note de bas de page 22Note de bas de page 23Note de bas de page 24. Au nombre de ces facteurs sociodémographiques figurent le groupe d’âge (12 à 29 ans, 30 à 49 ans, 50 à 64 ans, 65 à 79 ans ou 80 ans et plus), le sexe (homme ou femme), la tranche de revenu total du ménage (moins de 20 000 $, 20 000 $ à 39 999 $, 40 000 $ à 59 999 $, 60 000 $ à 79 999 $ ou 80 000 $ et plus), la consommation d’alcool (régulière, occasionnelle ou nulle), le tabagisme (fumeur quotidien, fumeur occasionnel, non-fumeur), la consommation quotidienne de fruits et de légumes (moins de 5 portions ou 5 portions et plus), le niveau de scolarité le plus élevé du ménage (études secondaires non terminées, diplôme d’études secondaires, certificat/diplôme/grade d’études postsecondaires), la taille et le poids autodéclarés convertis en indice de masse corporelle (IMC) (poids insuffisant/normal, surpoids ou obésité de catégorie I, II ou III) et le niveau d’activité physique selon l’Organisation mondiale de la santé (OMS) (actif, modérément actif, plus ou moins actif ou inactif). Les tests de Rao-Scott ont été utilisés pour évaluer l’égalité des proportions relatives à la multimorbidité dans l’ensemble des catégories de covariables, et intègrent les coefficients liés à la conception complexe de l’enquêteNote de bas de page 25.
Statistiques inférentielles
Pour l’analyse inférentielle comparant les ZPSS de la C.-B. avec ajustement pour les covariables décrites ci-dessus, nous avons utilisé une régression logistique pondéréeNote de bas de page 26. Les modèles à variable unique ont été ajustés en fonction des prédicteurs de la principale variable à l’étude, soit les ZPSS, et de chaque facteur de confusion potentiel énuméré ci-dessus. Un modèle corrigé pour tenir compte de l’âge et du sexe a ensuite été ajusté pour comparer les ZPSS. Nous avons ajusté également un modèle complet des effets principaux comprenant tous les facteurs de confusion potentiels, afin de fournir des rapports de cotes (RC) corrigés en fonction des covariables, ce qui permet la comparaison des estimations de prévalence de la multimorbidité entre ZPSS. Pour tous les modèles, les coefficients de pondération fournis avec les données de l’ESCC ont été appliqués afin de produire des résultats généralisables à l’ensemble de la population de la C.-B., dans les limites du cadre d’échantillonnage de l’ESCC. La zone de Fraser Sud a été utilisée comme ZPSS de référence car elle comportait l’échantillon le plus important (n = 1 376), fournissant ainsi des estimations plus stables des RC.
Les modèles d’interaction (examinés séparément) portaient sur le tabagisme en fonction de la consommation d’alcool, en fonction du niveau d’activité physique et en fonction du revenu. Chacun de ces termes d’interaction a été ajouté au modèle des effets principaux ajustés pour tenir compte des covariables. On a formulé l’hypothèse selon laquelle le tabagisme aurait un effet plus marqué s’il était associé à une consommation régulière d’alcool, un faible niveau d’activité physique et un faible revenu. En outre, on a également pris en compte les interactions possibles entre le groupe d’âge et la tranche de revenu du ménage ainsi que le groupe d’âge et le tabagisme, en supposant que l’effet du revenu serait plus marqué chez les sujets plus jeunes que chez les plus âgés et que l’effet du tabagisme serait moins marqué chez les sujets plus jeunes. Aucune modification de l’effet n’a été considérée, étant donné qu’il n’y avait pas de justification théorique claire à réaliser un test d’interaction entre ZPSS et covariables.
Analyse des données manquantes
La proportion de participants ayant des valeurs de covariables manquantes a été évaluée d’abord pour chaque covariable puis par imputation multiple, au moyen d’équations en chaîne avec cinq itérations de vingt imputations pour chaque participant ayant une valeur manquanteNote de bas de page 27. Ces ensembles de données imputées ont été combinés et analysés pour produire une estimation regroupée et un RC ajusté pour la multimorbidité dans chaque ZPSS comparativement à la ZPSS de référence, ce qui a permis d’inclure, dans le modèle final des effets principaux, tous les participants exclus en raison de valeurs manquantes pour l’une ou plusieurs des covariables utilisées. Ce RC combiné et ajusté a été comparé aux résultats du modèle des effets principaux au moyen d’une analyse de sensibilité évaluant la robustesse des résultats par rapport aux données manquantes.
Analyse de sensibilité
Pour l’analyse de sensibilité, la définition de l’indice de multimorbidité a été modifiée en combinant quatre affections entraînant des douleurs chroniques (scoliose, fibromyalgie, arthrite et problèmes de dos) en une seule variable indicatrice. Comme l’arthrite et les problèmes de dos sont des affections très courantes dans l’échantillon, citées respectivement par 25,4 % et 20,8 % de la population, ces variables ont été combinées à deux autres affections entraînant des douleurs chroniques susceptibles d’y être associées (scoliose et fibromyalgie). La prévalence au sein de la population de la C.-B. d’au moins l’une de ces affections entraînant des douleurs chroniques était de 38,2 %. Cette variable indicatrice de douleur chronique a été utilisée comme maladie dans un indice révisé de multimorbidité à partir duquel on a recalculé la proportion de personnes atteintes de trois maladies chroniques ou plus afin d’obtenir une estimation plus conservatrice de la multimorbidité. Les données ont ensuite été analysées de nouveau à l’aide de cette définition révisée de la multimorbidité.
Nous avons utilisé le logiciel SAS, University Edition (SAS Institute Inc., Caroline du Nord, États-Unis) pour la gestion des données et la version R 3.4.4 (R Core Team, Vienne, Autriche) pour les analyses et certaines opérations de gestion des données finales.
Résultats
Description des données
L’estimation de la prévalence de la multimorbidité (trois maladies chroniques ou plus) en 2015-2016 en C.-B. est de 17 % (IC à 95 % : 16 % à 18 %), le nombre total de personnes touchées par la multimorbidité étant estimé à 681 921 (tableau 1). Une variation significative a été observée par ZPSS : Richmond et Vancouver ont affiché la prévalence la plus faible, soit respectivement 10,2 % et 11,6 %, et l’Okanagan, le Nord de l’île de Vancouver et le Centre de l’île de Vancouver ont affiché la prévalence la plus élevée, soit 22 % (tableau 1).
Tableau 1. Prévalence de la multimorbidité par zone de prestation de services de santé, ESCC, 2015-2016, sous-population de la Colombie-Britannique
| Zone de prestation de services de santé | Multimorbidité (échantillon) |
Multimorbidité (N)Note a de tableau 1 |
Multimorbidité (%)Note a de tableau 1 |
IC à 95 % |
|---|---|---|---|---|
| Centre de l’île de Vancouver | 232 | 119 267 | 21,9 | 18,1 à 25,6 |
| Kootenay Est | 141 | 50 253 | 18,0 | 14,6 à 21,3 |
| Fraser Est | 215 | 12 031 | 19,6 | 16,0 à 23,1 |
| Fraser Nord | 237 | 47 739 | 15,1 | 12,4 à 17,7 |
| Fraser Sud | 294 | 86 445 | 17,5 | 14,8 à 20,1 |
| Kootenay-frontière | 158 | 13 542 | 19,6 | 15,9 à 23,4 |
| Rive nord/Côte Garibaldi | 188 | 35 216 | 15,0 | 12,0 à 17,9 |
| Nord de l’île de Vancouver | 200 | 22 615 | 22,0 | 18,2 à 25,9 |
| Nord-Est | 127 | 9 435 | 16,3 | 12,5 à 20,0 |
| Intérieur-Nord | 210 | 24 480 | 21,3 | 17,7 à 24,9 |
| Nord-Ouest | 123 | 9 942 | 19,3 | 15,0 à 23,5 |
| Okanagan | 285 | 67 901 | 22,3 | 19,0 à 25,5 |
| Richmond | 108 | 19 252 | 10,2 | 7,7 à 12,6 |
| Sud de l’île de Vancouver | 237 | 56 317 | 17,2 | 14,5 à 19,9 |
| Thompson/Cariboo | 207 | 37 773 | 20,4 | 16,9 à 23,9 |
| Vancouver | 173 | 69 714 | 11,6 | 9,0 à 14,2 |
| Colombie-Britannique (total) | 3 135 | 681 921 | 16,9 | 16,0 à 17,8 |
| Colombie-Britannique (définition de l’analyse de sensibilité) | 2 615 | 576 075 | 14,3 | 13,4 à 15,0 |
Nous avons observé une variation statistiquement significative (p < 0,05 d’après le test Rao-Scott) de la prévalence estimée de multimorbidité pour toutes les caractéristiques sociodémographiques des participants, à l’exception de la consommation de fruits et de légumes (tableau 2). Cette prévalence est passée de 5 % chez les 12 à 29 ans à 38 % chez les 80 ans et plus en ce qui concerne les groupes d’âge et elle s’est révélée plus élevée chez les femmes de la C.-B. que chez les hommes (20 % contre 14 %) en ce qui concerne le sexe. Les estimations de la multimorbidité ont également été associées à la tranche de revenu : la tranche de revenu la plus élevée (80 000 $ et plus) a affiché la prévalence la plus faible (12 %) alors que la tranche de revenu la plus faible (moins de 20 000 $) a affiché la prévalence la plus élevée, soit 27 % (tableau 2). Être fumeur quotidien a été associé à une prévalence estimée plus élevée de multimorbidité (27 %) qu’être fumeur occasionnel ou non-fumeur (16 %). Les personnes issues de ménages dont le niveau de scolarité le plus élevé correspondait à des études secondaire non terminées ont affiché la plus forte prévalence estimée de multimorbidité (39%) parmi tous les groupes de covariables. Les personnes obèses ont affiché une prévalence estimée de multimorbidité plus élevée (26 %) que les personnes appartenant à la catégorie d’IMC associée à un surpoids ou à un poids insuffisant ou normal (respectivement 14 % et 16 %).
Tableau 2. Prévalence de la multimorbidité en fonction de divers facteurs sociodémographiques, ESCC, 2015-2016, sous-population de la Colombie-Britannique
| Facteur sociodémographique | N | Multimorbidité (%) | IC à 95 % |
|---|---|---|---|
| Âge (ans) | |||
| 12 à 29 | 409 015 | 4,6 | 2,6 à 6,6 |
| 30 à 49 | 1 235 321 | 7,1 | 5,9 à 8,3 |
| 50 à 64 | 958 272 | 14,6 | 12,7 à 16,6 |
| 65 à 79 | 920 341 | 26,0 | 23,8 à 28,1 |
| 80 et plus | 514 512 | 38,2 | 35,5 à 40,9 |
| Sexe | |||
| Femmes | 2 045 234 | 19,9 | 18,6 à 21,2 |
| Hommes | 1 992 228 | 13,8 | 12,6 à 15,0 |
| Revenu du ménage ($) | |||
| Moins de 20 000 | 292 057 | 26,7 | 23,4 à 30,0 |
| 20 000 à 39 999 | 632 028 | 27,5 | 24,8 à 30,1 |
| 40 000 à 59 999 | 615 696 | 19,4 | 17,3 à 21,6 |
| 60 000 à 79 999 | 591 057 | 13,3 | 11,2 à 15,4 |
| 80 000 et plus | 1 902 665 | 12,2 | 10,9 à 13,4 |
| Tabagisme | |||
| Fumeur occasionnel ou non-fumeur | 3 667 207 | 15,9 | 15,0 à 16,8 |
| Fumeur quotidien | 367 369 | 26,9 | 23,2 à 30,5 |
| Consommation d’alcool (12 derniers mois) | |||
| Régulièrement | 2 427 755 | 15,5 | 14,4 à 16,6 |
| Occasionnellement | 624 794 | 18,2 | 16,0 à 20,5 |
| Aucune | 954 734 | 19,8 | 17,7 à 21,8 |
| Consommation de fruits et de légumes (quotidienne) | |||
| Moins de 5 portions | 2 591 313 | 16,2 | 15,2 à 17,3 |
| 5 portions ou plus | 1 154 123 | 16,3 | 14,7 à 18,0 |
| Niveau d’activité physique (lignes directrices de l’OMS) | |||
| Actif | 182 751 | 14,4 | 13,1 à 15,7 |
| Modérément actif | 586 983 | 18,7 | 16,2 à 21,2 |
| Plus ou moins actif | 620 207 | 17,9 | 15,8 à 19,9 |
| Inactif | 567 953 | 27,3 | 24,3 à 30,2 |
| Niveau de scolarité du ménage | |||
| Études secondaires non terminées | 150 780 | 39,0 | 34,3 à 43,7 |
| Diplôme d’études secondaires | 62 232 | 21,1 | 18,7 à 23,4 |
| Diplôme d’études postsecondaires | 3 081 325 | 14,9 | 13,9 à 15,9 |
| Indice de masse corporelle | |||
| Poids insuffisant ou poids normal | 1 509 166 | 14,1 | 12,6 à 15,6 |
| Surpoids | 1 237 534 | 15,9 | 14,3 à 17,4 |
| Obésité | 747 209 | 26,2 | 23,9 à 28,6 |
Résultats de l’analyse statistique
L’analyse à variable unique de multimorbidité par ZPSS a révélé une variation significative de prévalence estimée de multimorbidité, deux ZPSS (Richmond et Vancouver) affichant une prévalence plus faible que la ZPSS de référence (Fraser Sud), et trois ZPSS (Centre de l’île de Vancouver, Nord de l’île de Vancouver et Okanagan) affichant une prévalence plus élevée que la ZPSS de référence (tableau 3). Après contrôle pour les facteurs de confusion potentiels, les ZPSS de Richmond et de Vancouver affichaient toujours une prévalence significativement plus faible de multimorbidité par rapport à Fraser Sud, mais les autres ZPSS ne présentaient plus de variation significative par rapport à Fraser Sud ou entre elles (tableau 3).
Tableau 3. Analyse de régression logistique de prévalence de la multimorbidité par zone de prestation de services de santé, ESCC, 2015-2016, sous-population de la Colombie-Britannique
| Zone de prestation de services de santé | RC brut (IC à 95 %) |
RC ajusté pour tenir compte de l’âge/du sexe (IC à 95 %) |
RC ajusté pour tenir compte des covariables (IC à 95 %) |
RC calculé au moyen d’une imputation multiple, données regroupées (IC à 95 %) |
|---|---|---|---|---|
| Centre de l’île de Vancouver | 1,33 (1,00 à 1,76)Note * de tableau 3 | 1,07 (0,79 à 1,45) | 1,18 (0,56 à 1,44) | 1,07 (0,79 à 1,45) |
| Kootenay Est | 1,04 (0,77 à 1,39) | 0,89 (0,65 à 1,23) | 0,84 (0,58 à 1,21) | 0,82 (0,59 à 1,13) |
| Fraser Est | 1,15 (0,86 à 1,54) | 1,15 (0,84 à 1,57) | 1,12 (0,77 à 1,63) | 1,04 (0,74 à 1,45) |
| Fraser Nord | 0,84 (0,64 à 1,11) | 0,85 (0,64 à 1,13) | 0,89 (0,63 à 1,25) | 0,84 (0,62 à 1,13) |
| Fraser Sud | 1,00 (réf.) | 1,00 (réf.) | 1,00 (réf.) | 1,00 (réf.) |
| Kootenay-frontière | 1,15 (0,86 à 1,56) | 0,96 (0,70 à 1,32) | 0,83 (0,57 à 1,20) | 0,82 (0,59 à 1,14) |
| Rive nord/Côte Garibaldi | 0,83 (0,62 à 1,12) | 0,71 (0,52 à 0,97)Note * de tableau 3 | 0,79 (0,55 à 1,14) | 0,80 (0,58 à 1,11) |
| Nord de l’île de Vancouver | 1,34 (1,00 à 1,79)Note * de tableau 3 | 1,09 (0,80 à 1,48) | 1,11 (0,78 à 1,58) | 1,02 (0,75 à 1,38) |
| Nord-Est | 0,92 (0,66 à 1,28) | 1,10 (0,80 à 1,52) | 0,92 (0,62 à 1,36) | 0,93 (0,66 à 1,32) |
| Intérieur-Nord | 1,28 (0,97 à 1,70) | 1,28 (0,95 à 1,74) | 1,19 (0,84 à 1,67) | 1,14 (0,84 à 1,56) |
| Nord-Ouest | 1,13 (0,84 à 1,57) | 1,07 (0,76 à 1,51) | 0,89 (0,59 à 1,35) | 0,98 (0,68 à 1,40) |
| Okanagan | 1,36 (1,04 à 1,77)Note * de tableau 3 | 1,13 (0,85 à 1,50) | 1,13 (0,81 à 1,56) | 1,11 (0,83 à 1,47) |
| Richmond | 0,53 (0,39 à 0,74)Note * de tableau 3 | 0,47 (0,34 à 0,66)Note * de tableau 3 | 0,55 (0,37 à 0,82)Note * de tableau 3 | 0,50 (0,35 à 0,71)Note * de tableau 3 |
| Sud de l’île de Vancouver | 0,99 (0,76 à 1,28) | 0,85 (0,64 à 1,13) | 0,92 (0,67 à 1,28) | 0,87 (0,66 à 1,16) |
| Thompson/Cariboo | 1,21 (0,91 à 1,61) | 1,02 (0,76 à 1,37) | 0,93 (0,66 à 1,31) | 0,88 (0,64 à 1,20) |
| Vancouver | 0,62 (0,45 à 0,85)Note * de tableau 3 | 0,62 (0,45 à 0,87)Note * de tableau 3 | 0,65 (0,44 à 0,97)Note * de tableau 3 | 0,64 (0,45 à 0,90)Note * de tableau 3 |
Analyse des données manquantes
Des valeurs étaient manquantes chez plus de 5 % des participants pour trois covariables, soit l’IMC (13,6 %), le niveau d’activité physique (11,6 %) et la consommation de fruits et de légumes (6,8 %), et à hauteur de moins de 4 % des participants pour trois autres variables (tabagisme, consommation d’alcool et tranche de revenu du ménage). Une imputation multiple a été réalisée vingt fois sur sept variables (tabagisme, tranche de revenu, niveau de scolarité, consommation de fruits et de légumes, consommation d’alcool, niveau d’activité physique et IMC) au moyen de la ZPSS, du groupe d’âge, du sexe, du revenu, du niveau d’activité physique, de la consommation d’alcool, de la consommation de fruits et de légumes, de l’IMC, du niveau de scolarité et du tabagisme pour prédire les valeurs manquantes. Les résultats de la régression logistique pondérée sur les données imputées ont révélé des résultats semblables à l’analyse finale des effets principaux, les ZPSS de Richmond et de Vancouver affichant une prévalence ajustée significativement plus faible de la multimorbidité par rapport à Fraser Sud (ZPSS de référence) (tableau 3).
Analyse de sensibilité
Avec la définition la plus prudente de la multimorbidité, la prévalence de multimorbidité en C.-B. a été estimée à 14,3 %, soit 576 075 personnes atteintes de multimorbidité (tableau 1). La prévalence estimée dans l’ensemble des ZPSS était plus faible dans l’analyse de sensibilité que dans l’analyse principale, mais la baisse observée n’était pas uniforme dans toutes les ZPSS. Richmond et Vancouver ont affiché des diminutions proportionnellement plus faibles que les autres ZPSS (figure 2). Les analyses de régression logistique brutes et ajustées ont révélé des différences semblables pour ce qui est de la prévalence estimée de la multimorbidité dans les ZPSS. Le RC ajusté de Richmond était de 0,49 (IC à 95 % : 0,32 à 0,75) alors celui de Vancouver était de 0,69 (IC à 95 % : 0,45 à 1,06) et n’était pas statistiquement significatif (p = 0,09) (les résultats de l’analyse de sensibilité sont disponibles sur demande).
Figure 2. Prévalence de la multimorbidité par zone de prestation de services de santé, Enquête sur la santé dans les collectivités canadiennes, 2015-2016, sous-population de la Colombie-Britannique
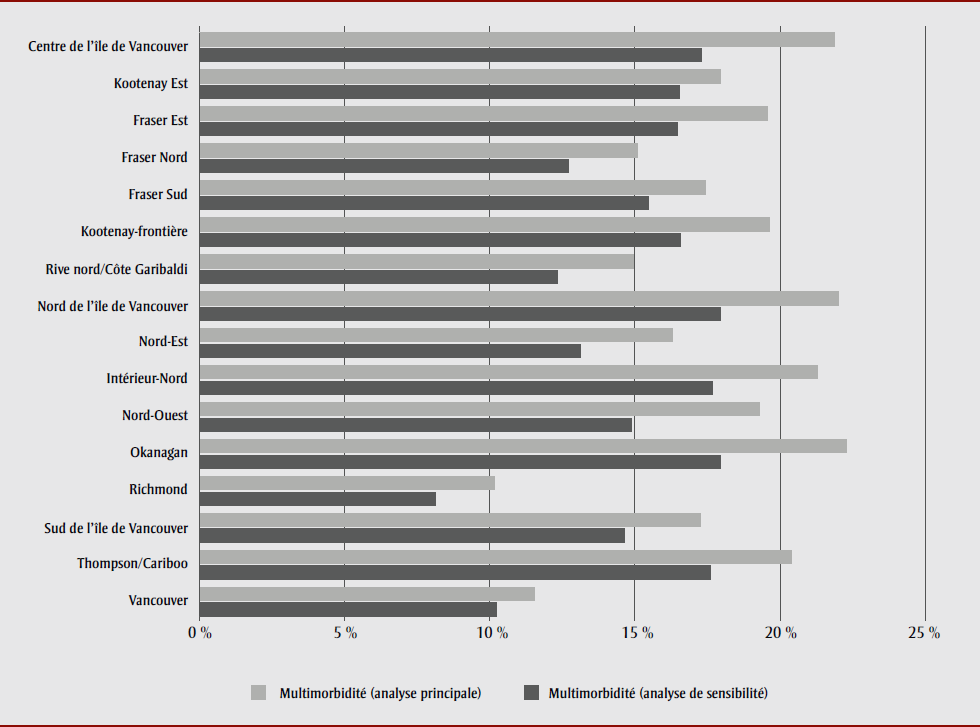
Description textuelle : Figure 2
Figure 2. Prévalence de la multimorbidité par zone de prestation de services de santé, Enquête sur la santé dans les collectivités canadiennes, 2015-2016, sous-population de la Colombie-Britannique
| Région sanitaire / zone de prestation de services de santé | Multimorbidité (analyse de sensibilité) | Multimorbidité (analyse principale) |
|---|---|---|
| Vancouver | 10,22 % | 11,56 % |
| Thompson/Cariboo | 17,59 % | 20,40 % |
| Sud de l’île de Vancouver | 14,63 % | 17,25 % |
| Richmond | 8,13 % | 10,15 % |
| Okanagan | 17,95 % | 22,29 % |
| Nord-Ouest | 14,87 % | 19,29 % |
| Intérieur-Nord | 17,67 % | 21,29 % |
| Nord-Est | 13,11 % | 16,28 % |
| Nord de l’île de Vancouver | 17,93 % | 22,02 % |
| Rive nord/Côte Garibaldi | 12,34 % | 14,96 % |
| Kootenay-frontière | 16,57 % | 19,62 % |
| Fraser Sud | 15,46 % | 17,44 % |
| Fraser Nord | 12,72 % | 15,09 % |
| Fraser Est | 16,48 % | 19,58 % |
| Kootenay Est | 16,52 % | 17,95 % |
| Centre de l’île de Vancouver | 17,30 % | 21,87 % |
Analyse
Notre étude est la première à estimer la proportion et le nombre de résidents de la C.-B. atteints de multimorbidité à l’échelle des ZPSS et à comparer les estimations de prévalence de multimorbidité dans les ZPSS après ajustement pour tenir compte des facteurs de confusion potentiels. On estime qu’un nombre important de personnes en C.-B. est atteint de multimorbidité (entre 576 075 et 681 921 personnes, soit entre 13,4 % et 16,9 % de la population). La principale constatation de cette étude est que Vancouver et Richmond ont affiché une prévalence significativement plus faible de multimorbidité comparativement à la ZPSS de référence et après ajustement pour les facteurs de confusion connus. Aucune autre ZPSS n’a affiché de variation significative de prévalence de la multimorbidité par rapport à la ZPSS de référence (Fraser Sud) ou aux autres ZPSS.
L’estimation plus faible de prévalence de la multimorbidité est attribuable à divers facteurs de confusion résiduels (dont le niveau de revenu, la tranche de revenu la plus élevée étant de 80 000 $ et plus, ce qui ne tient pas compte des avantages liés à un revenu supérieur à 80 000 $). Les différences dans les estimations de multimorbidité sont également attribuables à des facteurs de confusion non mesurés, comme l’origine ethnique ou le statut vis à vis de l’immigration, dont on sait qu’ils sont variables d’une région à l’autre. Les personnes nées à l’extérieur du Canada affichent souvent des taux plus faibles de multimorbidité (effet de l’immigrant en santé) alors que, chez les populations autochtones, les taux de multimorbidité sont généralement plus élevésNote de bas de page 24Note de bas de page 28. Les différences dans les proportions d’immigrants et de population autochtone entre les ZPSS pourraient ainsi expliquer les différences observées entre ZPSS en matière de multimorbidité. Certaines différences relatives à l’aménagement urbain peuvent également expliquer ces différences : l’aménagement urbain a des effets complexes et mal compris sur l’incidence et la prévalence des maladies chroniques. Les caractéristiques de l’aménagement urbain, par exemple les systèmes de transport, agissent sur de multiples facteurs de risque potentiel, tels que le niveau d’activité physique et le sentiment d’appartenance à la collectivité qui, à leur tour, peuvent avoir un effet sur la prévalence de la multimorbiditéNote de bas de page 29.
Une analyse récente réalisée par les scientifiques du CCMCB sur la prévalence ajustée selon l’âge de la multimorbidité en C.-B. par ZPSS a révélé une prévalence tout aussi faible à Richmond et à Vancouver, bien que la différence n’ait pas été aussi marquée que dans les estimations de notre étudeNote de bas de page 9. Les estimations dans l’analyse du CCMCB étaient plus élevées, se situant à 29 % en moyenne dans l’ensemble de la C.-B., vraisemblablement en raison de la définition de la multimorbidité utilisée, c’est-à-dire deux maladies chroniques ou plus, et du fait que l’analyse était limitée à la population de 20 ans et plusNote de bas de page 9. La prévalence estimée de la multimorbidité (trois maladies chroniques ou plus) mesurée par Feely et ses collaborateursNote de bas de page 7 en C.-B. (9,1 %) est inférieure à la prévalence estimée de la multimorbidité tirée de l’analyse principale (16,9%) et de l’analyse de sensibilité (13,4 %), probablement en raison des différences relatives aux maladies prises en compte, aux sources de données et la période étudiée. Comparativement à l’étude de Roberts et ses collaborateurs, qui s’est également appuyé sur l’ESCC pour estimer la prévalence de trois maladies chroniques ou plus en C.-B. (3,9 %) en 2011-2012, les estimations de prévalence de la multimorbidité dans notre article semblent élevéesNote de bas de page 24. L’exclusion de l’hypertension, la maladie chronique affichant la prévalence la plus élevée dans l’ESCC, ainsi que l’utilisation de seulement 9 maladies figurant dans l’ESCC pour définir la multimorbidité pourraient expliquer ces résultats plus faibles en matière de prévalenceNote de bas de page 24.
Les tendances en matière de prévalence de la multimorbidité après ajustement pour divers facteurs de confusion connus, notamment le groupe d’âge, le sexe, le revenu, le tabagisme, le niveau de scolarité et le niveau d’activité physique, sont conformes à la littératureNote de bas de page 3Note de bas de page 5Note de bas de page 30. Les consommateurs réguliers et occasionnels d’alcool affichaient une prévalence estimée de multimorbidité plus faible que les personnes ne consommant pas d’alcool. Cette relation a été étudiée dans d’autres sourcesNote de bas de page 31, et on a émis l’hypothèse que certaines personnes ont pu cesser de boire en raison d’une maladie. En revanche, la consommation de fruits et de légumes (moins de 5 portions comparativement à 5 portions et plus par jour) n’a pas été associée à la prévalence de multimorbidité dans l’analyse brute (tableau 2) ou dans les analyses ajustées (résultats non présentés), ce qui n’est pas conforme à la littératureNote de bas de page 5Note de bas de page 32. Les personnes obèses ont affiché une prévalence de multimorbidité plus élevée (tableau 2), et la variable de l’IMC était significative dans les modèles à variable unique comme à plusieurs variables (données non présentées). D’après la littérature récente sur l’IMC et la multimorbidité, l’obésité a un effet important et significatif sur la prévalence de la multimorbidité, et notre étude arrive aux mêmes conclusions (le RC corrigé pour la multimorbidité entre les personnes obèses et les personnes ayant un poids normal ou insuffisant était de 2,14 [IC à 95 % : 1,76 à 2,60], données non présentées)Note de bas de page 22Note de bas de page 33.
Points forts et limites
Toute la population âgée de 12 ans et plus, à l’exception des collectivités des Premières Nations, a été incluse dans notre étude. La multimorbidité a été définie à l’aide de la définition clinique la plus pertinente, soit la présence de trois maladies chroniques ou plus sur une liste de 17 maladies. Les multiples facteurs de risque de multimorbidité ont été pris en compte dans l’analyse, ce qui n’est généralement pas possible dans les études et les systèmes de surveillance employant des données administratives. Les constatations de l’analyse principale se sont révélées peu sensibles aux valeurs de covariables manquantes et sont demeurées en grande partie similaires lors de l’utilisation d’une définition révisée de la multimorbidité dans l’analyse de sensibilité.
Outre certaines limites liées à l’analyse, notre étude comporte les mêmes limites que l’ESCC. Premièrement, la définition de la multimorbidité utilisée ici repose sur l’autodéclaration des diagnostics de maladies chroniques figurant dans l’ESCC ainsi que des covariables connexes, ce qui est susceptible d’introduire un biais de classification erronée dans les ZPSS, la portée de ces erreurs de classification potentielles ne pouvant pas être évaluée dans le cadre de notre étude. Une autre contrainte liée à la définition de la multimorbidité utilisée réside dans une même pondération appliquée à tous les cancers : comme l’ESCC ne fournit pas de données sur les sièges du cancer, il n’a pas été possible d’attribuer une pondération différentielle en fonction du siège de cancer dans l’indice de multimorbidité de notre étude.
Deuxièmement, du fait de sa conception, l’ESCC exclut les collectivités des Premières Nations établies dans des réserves, limitant l’interprétation des résultats aux populations hors réserve. En 2016, on estimait à 172 520 le nombre de membres des Premières Nations vivant en C.-B., environ 40,1 % (69 180) d’entre eux vivant dans des réservesNote de bas de page 34. Le rapport de cotes corrigé de multimorbidité (trois maladies chroniques ou plus) a été estimé à 2,7 (IC à 95 % : 2,2 à 3,4) chez les Canadiens autochtones par rapport aux Canadiens non autochtonesNote de bas de page 24, ce qui fait que notre étude a pu avoir sous-estimé la prévalence véritable de la multimorbidité en C.-B. Des solutions à ce problème sont présentées plus bas.
Troisièmement, les personnes qui n’ont pas de lieu de résidence permanent ou qui n’ont pas accès à un téléphone étaient exclues du cadre d’échantillonnage. Or ces populations pourraient être particulièrement exposées à la multimorbidité, compte tenu des dimensions socioéconomiques de cette dernièreNote de bas de page 35.
Quatrièmement, les données de l’ESCC sont recueillies de façon transversale, ce qui signifie qu’il n’est pas possible de fixer une temporalité des liens entre données. Par exemple, dans la relation entre l’IMC et la multimorbidité, il ressort que les personnes obèses affichent une prévalence estimée plus élevée de multimorbidité, mais on ne sait pas si la multimorbidité est apparue avant l’obésité ou si l’obésité était présente avant la multimorbidité. En raison de la méthode de collecte utilisée dans l’ESCC, c’est-à-dire une collecte de données transversales sur une période de plusieurs années, même si les données étaient assemblées selon une méthode longitudinale, elles demeureraient transversales.
Répercussions et applications
La principale conclusion que l’on peut tirer de notre étude est que l’élaboration de politiques et de programmes de coordination intégrée des soins axés sur le patient est justifiée, étant donné le nombre important de personnes atteintes de multimorbidité dans chaque ZPSS de la C.-B., soit entre 9 435 et 119 267 personnes en 2015-2016. En C.-B., les ARS sont chargées d’élaborer les politiques et d’établir les priorités en matière de santé régionale ainsi que d’élaborer les plans de santé régionaux pour les services, les établissements et les programmes de santé, les exigences en matière de ressources humaines et les activités à l’appui de la santé régionaleNote de bas de page 12. Les ARS pourraient clairement ajouter, dans le cadre de ce fonctionnement, la multimorbidité comme point central des soins intégrés axés sur le patient. Les patients atteints de multimorbidité se disent préoccupés par le fait que les soins soient axés sur la maladie plutôt que sur le patient, et souhaitent à la fois que les priorités des patients soient davantage prises en compte dans la planification et que les patients participent aux décisions en matière de soinsNote de bas de page 36.
Un point de départ pour la planification des soins intégrés axés sur le patient pourrait consister à tout simplement à ce qu’élaborer des politiques et faire des soins liés à la multimorbidité devienne une priorité pour chaque ARS, les politiques tenant compte à la fois de la complexité des cas et de la complexité des soinsNote de bas de page 37Note de bas de page 38. En matière de multimorbidité, des modèles et des éléments efficaces dans les soins intégrés axés sur le patient ont été évalués dans d’autres publications et devraient être pris en compte dans le contexte de la C.-B. et de chaque ARSNote de bas de page 39Note de bas de page 40. La présence de coordonnateurs des soins aux patients atteints de multimorbidité, qui pourraient être à l’écoute des préoccupations des patients et aider à coordonner leur expérience et leur participation aux décisions en matière de soins entre établissements et entre fournisseurs de soins, constituerait un très bon point de départ dans la prestation de services tangibles aux patients âgés atteints de multimorbiditéNote de bas de page 41.
Les ARS pourraient utiliser nos résultats pas simplement pour régler de façon explicite la question des soins intégrés axés sur le patient en matière de multimorbidité, mais aussi pour justifier la présence d’activités de prévention en amont. La modélisation prédictive pourrait aider à déterminer la manière dont des stratégies de promotion de la santé pourraient cibler les personnes les plus susceptibles d’être atteintes de multimorbidité, autant à l’échelle provinciale que pour chaque ARS et pour chaque ZPSS. L’ESCC constituerait une source de données précieuse pour cette modélisation prédictive de multimorbidité, et celle-ci constituerait un prolongement naturel à notre étude. En bref, à la lumière des estimations de prévalence brute (tableau 2), tout semble indiquer que les personnes avec le plus faible niveau de scolarité, les personnes vivant dans un ménage à faible revenu, les personnes obèses, les personnes physiquement inactives et les fumeurs quotidiens font partie des groupes qui tireraient avantage de programmes de prévention ciblés.
Pour aider à combler les lacunes en matière de surveillance et de recherche sur la multimorbidité en C.-B., on peut combiner des données administratives sur la santé à des données d’enquête et à des données de recensement et on peut également adopter des approches plus participatives lors de l’élaboration de politiques et de programmes. Dans une étude récente comprenant une demande de contact menée en C.-B., on a utilisé les données administratives pour identifier un nombre important (n = 12 000) de personnes atteintes ou non atteintes de maladies rhumatismales auto-immunes systémiques, et les responsables de l’étude ont ensuite communiqué avec ces personnes pour leur demander s’ils souhaitaient participer à une étude de cohorteNote de bas de page 42. Il s’agissait de la première recherche de ce genre au Canada. Cette méthode pourrait être utile pour recruter, dans une région, un nombre représentatif de personnes atteintes de multimorbidité, en utilisant les valeurs présentées dans notre article comme cadre d’échantillonnage. Elle pourrait favoriser la participation des patients aux recherches épidémiologiques et aux recherches sur les services de santé pouvant être intégrés à l’élaboration de politiques et à l’établissement des priorités par les ARS.
La collaboration avec les Premières Nations de la C.-B., qui sont exclues de l’ESCC, pourrait améliorer la représentativité des estimations régionales de prévalence de multimorbidité ainsi que la pertinence de toute politique élaborée par les ARS visant à faire face au problème de la multimorbidité. Il pourrait s’agir de collaborer avec l’Autorité sanitaire des Premières Nations de la C.-B. pour assurer la surveillance de la multimorbidité et la recherche connexe, à l’aide de l’Enquête régionale longitudinale sur la santé des Premières Nations (ERS). Conçue par les Premières Nations et menée à l’échelle du Canada, l’ERS fournit des données de grande qualité qui permettent d’évaluer la multimorbidité dans les collectivités des Premières Nations et, potentiellement, d’établir des liens avec les données administrativesNote de bas de page 43Note de bas de page 44Note de bas de page 45Note de bas de page 46. La multimorbidité pourrait être un prisme à travers lequel on pourrait examiner les difficultés, connues, que pose la coordination des soins chez les peuples des Premières Nations, car un nombre important de membres des Premières Nations, tant dans les réserves qu’hors réserve, sont atteints de multimorbidité et doivent faire face à diverses difficultésNote de bas de page 46Note de bas de page 47. Si le ministère de la Santé et les ARS de la C.-B. décident de s’attaquer à la multimorbidité directement par le biais de l’élaboration de politiques et de programmes, un processus de consultation des Premières Nations serait une composante importante de ce travail. Dans le cas où les Premières Nations en C.-B. accepteraient d’y participer, une consultation pourrait offrir une base plus solide pour l’élaboration de politiques et de programmes répondant de façon légitime aux besoins des membres des Premières Nations atteints de multimorbidité en C.-B. quant aux soins intégrés axés sur le patient.
Conclusion
Notre étude prouve l’utilité des données d’enquête dans l’estimation de la prévalence de la multimorbidité pour les chercheurs du domaine des services de santé en C.-B. L’ajustement pour les principaux facteurs de risque de multimorbidité a eu un effet sur les estimations de la prévalence mais n’a pas permis de déterminer pourquoi la prévalence estimée de la multimorbidité était significativement plus faible à Vancouver et à Richmond. Des travaux de surveillance et de recherche menés en continu sont nécessaires en C.-B. pour appuyer les praticiens et les décideurs qui cherchent à agir sur la prévalence et sur l’incidence de la multimorbidité ainsi que sur les soins offerts aux personnes atteintes de multimorbidité. L’ESCC constitue une précieuse source de données pour de telles analyses, et elle peut être intégrée à d’autres données d’enquêtes, données administratives ou données de recensement pour dresser un portrait plus complet de la prévalence régionale de la multimorbidité en C.-B. Le nombre élevé de personnes atteintes de multimorbidité en C.-B. justifie l’élaboration de politiques et l’établissement de priorités en matière de multimorbidité pour toutes les ARS et dans l’ensemble de la province.
Conflits d’intérêts
Aucun.
Contribution des auteurs et avis
CAB a conçu l’étude, mené l’analyse et rédigé le manuscrit, et assume l’entière responsabilité quant à son contenu.
Le contenu de l’article et les points de vue qui y sont exprimés n’engagent que l’auteur et ne correspondent pas nécessairement à ceux du gouvernement du Canada ou de toute autre entité.