Évaluation sommative de la réponse des services de santé des forces canadiennes à l’urgence provoquée par la covid-19
Remerciements
Le Directeur - Qualité et Rendement des Services de santé tient à remercier le Comité directeur de l'évaluation des Services de santé des Forces canadiennes (SSFC) pour sa contribution et son soutien tout au long du processus. De nombreux partenaires au quartier général des SSFC et sur le terrain ont apporté leur contribution, et nous tenons à remercier tout particulièrement ceux qui ont accueilli nos visites en clinique et facilité la collecte des données. Nous exprimons également notre gratitude à tous les membres de l'équipe de la Défense qui ont pris le temps d'apporter leur contribution et de partager leurs expériences.
Wildfires in Long Term Care
Small fires
Jumping
Spreading
Everywhere.
Despite best efforts
Best practices
And battened down hatches
It gets in.
Undeterred
Persistent
Invisible
Wreaking havoc.
Swab levels upped
Staff on alert, on edge
All hands-on deck
But there is no perimeter
Death's door
Sadly everywhere
Everyone helping
Everyone praying
That the rains will come
Swiftly, and bucket down
And suffocate the wildfires
That are COVID19.
Make it visible
Clean, test and find it
Protect and reinforce the troops
Rinse and repeat
We cherish our fallen
Throughout
With hope renewed
For a world where seniors can live freely again.
Dr. Heather Galbraith, Family Physician
Royal Canadian Navy, 1 May 2020
Note : Le poème suivant est présenté dans sa forme originale en anglais en raison de ses éléments linguistiques et stylistiques uniques, qui sont difficiles à traduire avec précision.
Table des matières
- Acronymes et abréviations
- 1.0 Résumé exécutif
- 2.0 Contexte
- 3.0 Résultats clés résultats
- 3.1 Groupe I Soutien des services de santé institutionnels aux capacités opérationnelles des FAC
- 3.2 Groupe II Logistique de la réponse
- 3.2.1 Efficacité : Surveillance épidémiologique
- 3.2.2 Efficacité : Leçons retenues
- 3.2.3 Efficacité : Communications
- 3.2.4 Rendement : Surveillance épidémiologqiue
- 3.3.5 Rendement : Leçons retenues
- 3.2.6 Rendement : Communication
- 3.2.7 Gouvernance : Surveillance épidémiologique
- 3.2.8 Gouvernance : Leçons retenues
- 3.2.9 Gouvernance : Communication
- 3.3 Groupe III Soutien sanitaire institutionnel au système de santé civil par le biais de demandes d'assistance
- 3.4 Questions transversales : Genre, diversité & inclusion
- 4.0 Conclusions
- 5.0 Synthèse des recommandations
- Annexes
Acronymes et abréviations
- ACS+
- Analyse comparative entre les sexes Plus
- AMS
- Autorité médicale supérieure
- ARR
- Autorité Responsabilité, Reddition de comptes
- ASPC
- Agence de la santé publique du Canada
- BFC
- Base des Forces canadiennes
- CDE
- Comité directeur de l'évaluation
- CEMD
- Chef de l'État-major de la Défense
- COIC
- Commandement des Opérations interarmées du Canada
- CQ
- Conseil de la qualité
- CRDC
- Centre de recherche et développement du Canada
- C2
- Éléments de Commandement et Contrôle
- DCMM
- Dépôt central de matériel médical
- DOSS
- Directeur - Opérations des services de santé
- DPSF
- Directeur – Protection de la santé de la Force
- D Q&R SS
- Directeur – Qualité et Rendement des Services de santé
- EAMP
- Équipe d'assistance médicale polyvalentes
- EEIC
- Équipe d'évaluation interarmées du commandant
- EICC
- Équipe d'intervention en cas de catastrophe
- EM
- Expert en la matière
- EMIS
- État-major interarmées stratégiques
- EPI
- Équipement de protection individuel
- FAC
- Forces armées canadiennes
- FOI
- Force opérationnelle interarmées
- GC
- Gouvernement du Canada
- GAD
- Groupe d'aide au départ
- LR
- Leçons retenues
- MDN
- Ministère de la Défense nationale
- MSP
- Mesure de la Santé publique
- NPD
- Niveaux préférentiels de dotation
- OMS
- Organisation mondiale de la santé
- Op
- Opération
- OPOON
- Ordre permanent d'opérations pour les opérations nationales
- PCA
- Plan de continuité des activités
- PCI
- Prévention et contrôle des infections
- PCO
- Plan de continuité des opérations
- PIFC
- Publication interarmées des Forces canadiennes
- PLRD
- Programme des leçons retenues de la Défense
- PON
- Procédure opérationnelle normalisée
- PRA
- Plan de reprise des activités
- QG
- Quarter général
- RAPSIT
- Rapport de situation
- REP
- Responsabilité, Engagement, Pouvoirs
- RFA
- Demande d'assistance
- RHS
- Ressources humaines en santé
- SI DENT
- Système d'information dentaire
- SISFC
- Système d'information sur la santé des Forces canadiennes
- SLRD
- Système de leçons retenues de la Défense
- SMA
- Sous-ministre adjoint
- SSFC
- Services de santé des Forces canadiennes
- SSS
- Soutien aux Services de santé
- SV
- Soins virtuels
- Svc Dent
- Services dentaires
1.0 Résumé exécutif
1.1 Contexte
Le 2 mars 2020, le chef d'état-major de la Défense des Forces armées canadiennes a activé le plan d'urgence LaserNote de bas de page 1 préexistant et à phases multiples en réponse à une pandémie mondiale due à la COVID-19 (maladie à coronavirus 2019), maladie causée par le virus du syndrome respiratoire aigu sévère 2 (SARS-CoV-2)Note de bas de page 2. L'opération LASER (Op LASER) a servi de base à un effort coordonné des Forces armées canadiennes (FAC) pour maintenir la capacité opérationnelle et soutenir les autorités civiles. En raison de la nature sanitaire de l'urgence, l'opération LASER a été principalement conçue pour protéger la santé de la force et, par conséquent, a impliqué de manière significative les Services de santé des Forces canadiennes (SSFC), l'organisation habituellement responsable de la prestation de soins de santé aux membres des FAC en garnison au Canada et à l'étranger lors d'opérationsNote de bas de page 3, ainsi que de la protection de la santé de la force.
Dans le cadre de la réponse des SSFC, le Directeur de la qualité et du rendement des Services de santé (D Q & R SS) a été chargéNote de bas de page 4Note de bas de page 5, de mettre en œuvre une stratégie nationale solide visant à recueillir les leçons retenues institutionnelles pour les SSFC au cours de toutes les phases de l'opération LASER. Compte tenu de l'ampleur et de la complexité sans précédent des efforts demandés aux SSFC dans le cadre de l'intervention pour la COVID-19, il a été déterminé que l'activité des leçons retenues ne pourrait atteindre le niveau nécessaire de qualité, d'objectivité et de compréhension que si elle était exécutée sous les auspices du programme d'évaluation des SSFC en tant qu'évaluation sommaire structurée de l'intervention des SSFC dans le cadre de la situation d'urgence due à la COVID-19.
1.2 Objectif
L'évaluation couvre la période de mars 2020 à septembre 2021 (voir le mandat à l'annexe A) et se concentre sur les principales questions d'évaluation dérivées du point de vue des membres de la direction des SSFC au moyen d'un vaste exercice de cadrage organisationnel. L'exercice a façonné une vision commune d'une conception cartographique sommative de l'éventail d'activités d'urgence complexes, progressives et regroupées qui décrivent comment les SSFC ont contribué à la réalisation des objectifs stratégiques du plan d'urgence/Op LASER (voir le modèle logique à l'annexe B).
L'exercice de cartographie a conceptualisé les activités des SSFC comme se répartissant en trois groups principaux : (I) Le soutien des services de santé institutionnels aux capacités opérationnels des FAC; (II) la logistique de la réponse et; (III) le soutien institutionnel en matière de santé au système de santé civil canadien au moyen de demandes d'assistance fédérales (RFA). Le rendement de chacun de ces groups a été examiné sous l'angle de l'efficacité, du rendement, de la gouvernance (en particulier la gouvernance clinique) et de l'analyse différenciée selon le sexe (ACS+).
Ce rapport présente les constatations et les recommandations formulées pour répondre aux principales questions d'évaluation au sein de chacun des trois groupes d'activités des SSFC. Il vise à fournir un aperçu de ce qui a bien fonctionné et de ce qui peut être amélioré dans la réponse des SSFC face à la COVID-19, en espérant que les décideurs supérieurs des SSFC pourront utiliser ces informations pour améliorer la capacité de l'organisation à planifier et à réagir de manière efficace et à haut rendement lors de futures urgences sanitaires.
1.3 Méthodes
Cette évaluation a utilisé une approche mixte de méthodes et de techniques de collecte de données, motivé par les besoins spécifiques d'informations liés aux questions clés de l'évaluation. Les données ont été recueillies à partir de diverses sources de données primaires (p. ex. entrevues, observations et groupes de discussion) et secondaires (révision de documents et de la littérature ainsi que du Système d'information sur la santé des Forces Canadiennes (SISFC), du Système d'information dentaire (SI DENT) et des bases de données de rapports et de publications du MDN). Les données recueillies provenant de sources multiples et de sources de données ont été analysées, interprétées et triangulées par l'équipe d'évaluation :
Nom |
Organisation |
Désignation professionnelle |
Rôle |
|---|---|---|---|
Dr. Yuri Zelenskiy |
SSFC |
M.D., M.P.H., M.P.H.I. |
Responsable de l'évaluation |
Dr. J.G.(Jim) Kile |
SSFC |
O.M.M., CD, M. Sc., M.D., CCMF (MU), Col (retraité) |
Expert en la matière Évaluateur principal Auteur/Éditeur |
Joanne Kile |
SSFC |
CD, Inf., B.Sc.inf, Ltv (retraitée) |
Évaluatrice principale |
Dre Marcie Lorenzen |
SSFC |
M.D., LCol (retraitée) |
Experte en la matière |
1.4 Résultats
Du point de vue des critères de valeur des interventions en santé, les objectifs stratégiques des SSFC assignées dans le cadre de l'Op LASER, tels que le maintien de l'efficacité opérationnelle des FAC, la prestation de soins de santé aux membres des FAC et le soutien du gouvernement du Canada, ont été atteints. De plus, les SSFC ont conservé la capacité opérationnelle de base pour soutenir toutes les missions des FAC – y compris les opérations préexistantes ainsi que celles associées à l'Op LASER. Même si la mesure dans laquelle les objectifs ont été atteints varie selon les groupes, aucune preuve d'échec systématique n'a été identifiée (voir Figure 1). Les SSFC ont pu remplir leur mandat pendant toutes les phases de la pandémie causée par la COVID-19.
Groupe |
Activités |
Efficacité |
Rendement |
Gouvernance |
Genre |
|---|---|---|---|---|---|
I |
Soutien des services de santé institutionnels aux capacités opérationnelles des FAC |
Bien |
Satisfaisant |
Bien |
Bien |
II |
Logistique de réponse |
Satisfaisant |
Satisfaisant |
Satisfaisant |
Bien |
III |
Soutien sanitaire institutionnel au système de santé civil par le biais de demandes d'assistances (RFA) |
Satisfaisant |
Satisfaisant |
Satisfaisant |
Satisfaisant |
Cependant, comme l'indiquent les critères de valeur, les SSFC ont obtenu de moins bons résultats en termes d'efficacité de la réponse, ce qui a imposé des fardeaux supplémentaires potentiellement évitables à un système de santé déjà mis à rude épreuve par des pénuries préexistantes de personnel de santé (les FAC comptent moins de 50 % de médecins requis disponibles pour être déployés ainsi que 75 % d'infirmières et 65 % de techniciens médicaux). Bref, les résultats obtenus ne reflètent pas le lourd fardeau payé par le personnel des SSFC qui a rendu possible une réponse étendue et soutenue malgré la myriade de défis et d'inefficacités.
1.5 Conclusion
Sur la base des preuves examinées au cours de l'évaluation, les SSFC ont fourni sans interruption des services de santé essentiels à la mission, une direction médicale et dentaire et des conseils d'experts à l'appui de la protection de la santé publique et ont fourni des services de santé à la Force opérationnelle interarmées (FOI) engagées dans les opérations actuelles au Canada et à l'étranger. La santé et la sécurité personnelles du personnel des FAC ont été protégées efficacement, permettant aux FAC de maintenir leur efficacité opérationnelle et leur préparation aux missions pendant la pandémie causée par la COVID-19. Les services et unités de santé en garnison ont rapidement mis en œuvre des mesures de santé publique pour contrôler les infections et ont assuré la continuité sécuritaire de la prestation des soins. La demande croissante adressée au système de santé militaire de renforcer un certain nombre de fonctions internes, tels que la surveillance épidémiologique, ainsi que de générer un nombre sans précédents de personnel pour les RFA, a été gérée.
Toutefois, l'évaluation a identifié plusieurs facteurs qui ont eu une incidence sur l'efficacité de la réponse des SSFC à la COVID-19, dont beaucoup ont accru l'effort organisationnel nécessaire pour que les SSFC obtiennent les succès qu'ils ont obtenus. Il s'agit notamment d'importantes lacunes en matière de planification et de préparation, plus particulièrement l'absence d'un plan d'urgence médical détaillé et actualisé, ainsi que des défis préexistants en matière de ressources humaines et autres. De même, certaines constatations relatives aux structures et processus de gouvernance préexistants ont entravé la capacité des SSFC à exécuter les tâches requises dans le contexte de la pandémie.
Malgré ces handicaps initiaux, l'évaluation a également révélé que le personnel des SSFC à tous les niveaux a été en mesure de développer et d'instaurer rapidement un certain nombre d'innovations et d'adaptations pour répondre aux multiples défis et demandes auxquels il était confronté. Bien que largement efficaces, ces mesures ont eu un coût non négligeable pour les SSFC, en particulier au niveau tactique. Par conséquent, les SSFC doivent s'attendre à des difficultés considérables pour se remettre de ce dispositif de pointe prolongé.
2.0 Contexte
2.1 Perspective historique
« La peur de la grippe était constamment présente dans l'esprit [des prestataires de soins militaires pendant la Seconde Guerre mondiale] en raison de l'expérience acquise pendant la Première Guerre mondiale. » Lorsque l'armée canadienne se préparait au déploiement, on estimait qu'environ 266 000 soldats perdaient plus d'un million de jours d'entraînement par an en raison de maladies respiratoiresNote de bas de page 6. Plus tard, lorsque la pandémie de grippe de 1957 (causée par une variante H2N2) a commencé, les dirigeants des SSFC et leurs homologues civils « ont réfléchi à une meilleure approche pour atténuer les ravages potentiels de la maladieNote de bas de page 7. Comme dans le cas de la pandémie de grippe H1N1 de 2009, lorsque l'Op LASER a été déclenchée pour la première fois, le CEMD a activé le plan d'urgence LASER immédiatement après que l'OMS a déclaré que l'épidémie de COVID-19 était une pandémie, ce qui a donné lieu à la deuxième activation de l'Op LASER.
2.2 Plan d'urgence LASER
Le plan d'urgence LASER, qui existe en tant qu'appendice à l'annexe A de l'Ordre permanent d'opération pour les opérations nationales (OPOON) des FAC, constitue la « base d'un effort coordonné des Forces canadiennes visant à maintenir la capacité opérationnelle et le soutien aux autorités civiles tel qu'indiqué par le CEMDNote de bas de page 8 ». Il s'agissait d'un plan par étapes élaboré spécifiquement pour faire face à une pandémie causée par la grippe et qui a servi de point de départ à toutes les activités et à tous les ordres émis dans le cadre de l'Op LASER.
Conformément au plan d'urgence, l'état stable des FAC est la phase I, ce qui exige que les FAC maintiennent un état perpétuel de préparation à une pandémie. Un résumé détaillé des aspects de la conception du plan d'urgence pertinents pour les questions examinées dans cette évaluation, ainsi qu'une analyse comparative des caractéristiques de la pandémie de COVID-19 et de la pandémie de grippe H1N1 de 2009 – sur laquelle le plan d'urgence actuel est basé – sont contenus à l'annexe D.
2.3 Pression croissante
Avec la promulgation de l'Op LASER liée à la COVID-19, les SSFC ont subi des pressions sans précédent sur plusieurs fronts. Premièrement, une main-d'œuvre déjà épuisée était directement (c'est-à-dire tomber malade) ou indirectement (par exemple le décès d'un membre de la famille ou d'un proche) affectée négativement par le virus, réduisant encore davantage la main-d'œuvre disponible. Deuxièmement, même si la demande de services de santé en garnison a diminué à certains égards à mesure que la formation des FAC prenait fin (p. ex., consultation en physiothérapie), elle est restée stable ou a augmenté dans d'autres (p. ex., soins primaires, santé mentale). Troisièmement, aggravant une main-d'œuvre déjà en difficulté, les SSFC ont dû rapidement générer de la force auprès des prestataires de soins de santé institutionnels comme source secondaire pour augmenter les efforts des unités de génération de force. Enfin, les SSFC devaient maintenir les niveaux actuels de soutien médical et dentaire intégral aux opérations, avec la responsabilité supplémentaire de contrôler la propagation et de protéger la sécurité des troupes de mission et des alliés associés.
2.4 Commandement et contrôle
Les SSFC existent en tant qu'organisations de niveau 2 au sein des FAC, tandis que tous les autres éléments de force majeurs existent en tant qu'organisations de niveau 1. À quelques exceptions près (telles que l'équipe d'intervention en cas de catastrophe), des éléments des services de santé sont déployés pour soutenir ces autres éléments. La planification du soutien aux services de santé dans des circonstances normales peut s'avérer inefficace en raison de la nécessité de travailler par l'intermédiaire d'une organisation de niveau 1 supérieure qui n'a pas la capacité ou l'expertise nécessaire pour contribuer à des aspects aussi spécialisés des opérations. Cependant, cela est généralement atténué par la capacité des SSFC à s'appuyer sur la doctrine, l'expérience et le temps nécessaire pour absorber les étapes supplémentaires liées au travail au niveau 1. Le plan d'urgence LASER et l'opération LASER qui a suivi, se sont éloignés des opérations normales en plaçant la santé et sa préservation comme mandat primordial, tout en reflétant simultanément la doctrine opérationnelle nationale traditionnelle, qui a injecté des niveaux supplémentaires de commandement et de contrôle des services non liés à la santé dans un contexte limité dans le temps. Comme cela sera expliqué dans les conclusions de l'évaluation, cette configuration a eu un impact négatif sur la réponse des SSFC à la COVID-19.
2.5 Modernisation de la gouvernance des SSFC en cours
L'évaluation des soins de santé militaires du SMA (Svc Ex) de 2018Note de bas de page 9 a reconnu la nécessité pour les SSFC de renforcer leur gouvernance clinique, notamment en clarifiant les responsabilités, l'engagement et les pouvoirs (REP) du médecin général et du dentiste en chef pour les questions techniques médicales et dentaires respectives au sein des FAC. Cela comprend le fait d'agir à titre d'officier médical en chef de la santé des FAC et de fournir des conseils définitifs en matière de santé publique. Les efforts des SSFC pour donner suite aux recommandations du SMA (Svc Ex) visant à établir fermement les REP du médecin général et de l'officier dentaire en chef comme étant au cœur d'un cadre de gouvernance mis à jour et intégré étaient encore en cours lorsque la pandémie de COVID-19 a été déclarée. En conséquence, les SSFC ont été soumises à une augmentation soudaine et sans précédent des demandes de conseils en matière de santé publique, ce qui a créé de lourdes charges sur les fonctions de protection de la santé de la Force et sur les réseaux professionnels et techniques qui informent et diffusent ces conseils. Pour les SSFC, répondre à cette demande était encore plus compliqué par l'évolution constante des connaissances sur le virus SARS-CoV-2 et la nécessité d'harmoniser les conseils de santé publique avec ceux des multiples juridictions hôtes au Canada et à l'étranger.
2.6 Demandes d'assistance
Tout au long de la pandémie SARS-CoV-2, les FAC ont maintenu des opérations critiques tout en répondant aux demandes d'assistance (RFA) du gouvernement du Canada (GC). Ces RFA ont été lancés sous l'Op LASER, reflétant l'anticipation par le plan d'urgence de la nécessité pour les FAC de fournir des forces pour aider les autorités civiles à fournir des services publics essentiels touchés par une pandémie. Du 19 février 2020 au 28 mars 2021, les FAC ont soutenu 111 RFA de nature et de complexité diverses, notamment le rapatriement de Canadiens de l'étranger, le soutien à des établissements de soins longues durées identifiés en Ontario et au Québec, ainsi que la mise à disposition de personnel pour soutenir les efforts de recherche de contacts de l'Agence de la santé publique du Canada (ASPC).
Tout au long du processus des RFA, les SSFC ont été le principal générateur de forces des FAC pour des postes spécialisés répondant à une situation très médiatisée, politiquement sensible et surprenante dans des établissements de soins de longue durée touchés par une pandémie mondiale dont les effets et la gravité évoluaient rapidement. Ces missions concernaient une population et un contexte inhabituels pour des prestataires de soins de santé formés pour soutenir des opérations militaires plus classiques et étaient également compliquées par d'importantes considérations juridictionnelles en matière de réglementation sanitaire.
En résumé, et en plus de la nécessité de maintenir les soins de santé essentiels en garnison, l'opération LASER a vu le plus grand nombre de personnels des services de santé déployés simultanément de mémoire récente, ce qui a obligé les SSFC à se tourner vers les cliniques et à s'appuyer fortement sur les membres de la Force de réserve pour remplir les missions.
3.0 Résultats clés
3.1 Groupe I Soutien des services de santé institutionnels aux capacités opérationnelles des FAC
Description : Le maintien des services de santé essentiels pour le personnel des FAC est l'un des trois objectifs stratégiques explicites du plan d'urgence LASER, qui se traduit dans l'ordre de mission du CEMD de l'Op LASER du 2 mars 2020 par l'obligation pour les SSFC de « continuer à assurer (la) mission de santé pour les FAC... ». Alors que de nombreuses activités d'entraînement et de monter en puissance des FAC ont été pratiquement interrompues par l'imposition de mesures de santé publique strictes le 13 mars 2020, les cliniques médicales et dentaires des SSFC au Canada et à l'étranger ont dû rapidement adapter leur prestation de services afin de pouvoir continuer à fournir des soins de santé essentiels aux membres des FAC, en toute sécurité pour les patients et le personnel. En outre, le personnel et les installations des SSFC à l'appui des opérations de déploiement en cours dans le monde entier ont dû prendre des mesures similaires pour protéger leurs forces, les difficultés logistiques et contextuelles habituelles du déploiement étant rendues encore plus difficiles par l'impact varié et évolutif de la pandémie dans les différentes parties du monde. Le groupe I examine dans quelle mesure les SSFC ont maintenu les services de santé essentiels par l'intermédiaire de leurs établissements de services de santé en garnison et déployés.
3.1.1 Efficacité : L'intervention atteint-elle ses objectifs?
Constatation : Les mesures de santé publique (MSP) instituées au sein des SSFC ont été généralement efficaces pour contrôler le risque de transmission de la COVID-19.
Une évaluation virtuelle de la mise en œuvre des mesures recommandées de prévention et de contrôle des infections, réalisé en juin 2020 dans les cliniques des SSFC, a révélé un degré élevé de conformité avec la plupart des MSP dans la majorité des sites. Cela a été confirmé de manière plus détaillée par des visites dans les cliniques échantillonnées au cours de l'évaluation.
Les FAC ont atteint des taux d'infection inférieurs aux taux de base de la population canadienneNote de bas de page 10. En ce qui concerne les épidémies survenues dans les cliniques des SSFC, elles étaient limitées et impliquaient une transmission entre membres du personnel, ce qui témoigne des mesures de prévention et de contrôle des infections (PCI) et de la directive clinique intérimaire du dentiste en chef : Les traitements dentaires pendant la pandémie de COVID-19 à l'interface avec le patient ont été efficaces malgré le risque accru inhérent d'exposition dans le cadre des soins aux patients. À mesure que la pandémie se poursuivait et que la nature du virus était mieux comprise, les SSFC ont mis en œuvre des adaptations de la conception de la prestation de services et des contrôles techniques qui ont permis d'augmenter la prestation de soins de santé en personne sans accroître le risque de transmission de la COVID-19.
La réponse à la COVID-19 a accéléré le développement par les SSFC des capacités et innovations pertinentes pour la PCI, telles que : une meilleure capacité à effectuer la recherche des contacts; des contrôles techniques améliorés (tels que des unités de filtration de l'air pour les procédures dentaires); des aides à la prise de décision fondées sur des données probantes; et une capacité de dépistage des maladies transmissibles pouvant être déployée rapidement. Alors que la pandémie se poursuivait, ces adaptations et innovations en matière de prestation de services ont permis d'accroître la prestation de soins de santé en garnison et d'apporter un soutien efficace aux services de santé dans les environnements déployés sans augmenter de manière significative le risque de transmission de la COVID-19.
Constatation : Dans l'ensemble, les SSFC ont été en mesure de maintenir les services de santé essentiels en garnison et déployés au cours des phases initiales de la réponse à la COVID-19. Il est toutefois évident que les SSFC auront du mal à répondre aux demandes de soins de santé différées et, dans le cas de la santé mentale, croissantes, tout en apportant un soutien aux opérations croissantes en garnison au cours d'une période prolongée de rétablissement et de reconstitution des FAC.
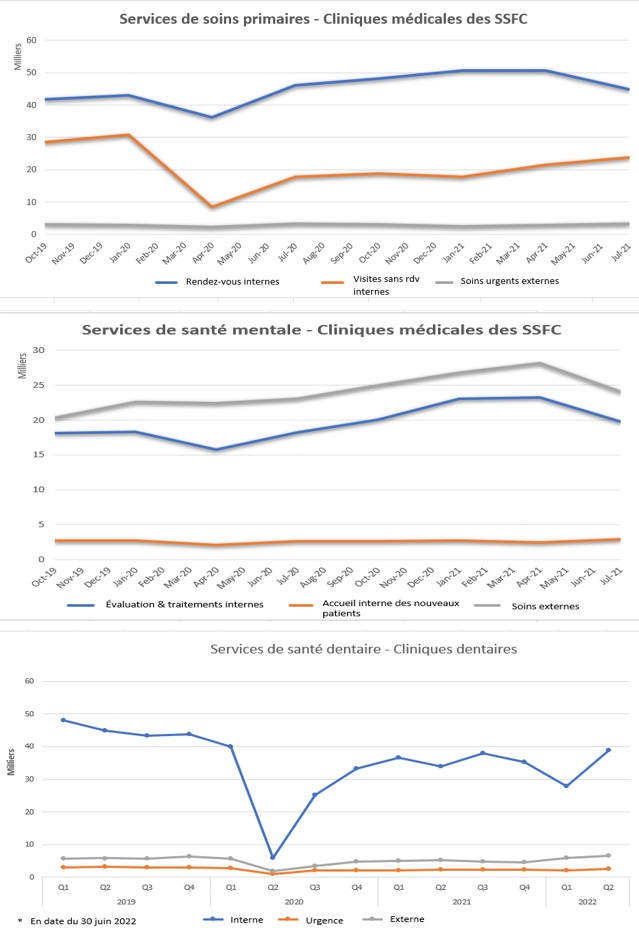
L'institution des mesures de la santé publique et l'exigence de mesures de PCI renforcées dans les cliniques ont considérablement réduit leur capacité à fournir des services de santé en personne, en particulier au cours des premières semaines de la réponse. Les données recueillies par le SISFC et le SI DENT indiquent des baisses significatives dans toutes les catégories de services de santé fournis (voir Fig. 2). Cette baisse a été plus marquée pour les services dentaires et de physiothérapie en raison du risque plus élevé de transmission de maladies infectieuses et/ou de l'absence d'alternatives appropriées à la prestation de services en personne pour répondre aux besoins en matière de soins.
Figure 2 Utilisation des services de soins de santé des SSFC
Légende
Mois |
Consultations planifiées internes (000s) |
Consultations sans rendez-vous internes (000s) |
Soins urgents externalisés (000s) |
|---|---|---|---|
Octobre 2019 |
40 |
30 |
8 |
Novembre 2019 |
42 |
29 |
8 |
Décembre 2019 |
43 |
28 |
9 |
Janvier 2020 |
45 |
27 |
9 |
Février 2020 |
45 |
25 |
9 |
Mars 2020 |
35 |
15 |
10 |
Avril 2020 |
30 |
10 |
10 |
Mai 2020 |
32 |
12 |
10 |
Juin 2020 |
33 |
13 |
9 |
Juillet 2020 |
36 |
15 |
9 |
Août 2020 |
38 |
17 |
8 |
Septembre 2020 |
39 |
18 |
8 |
Octobre 2020 |
40 |
20 |
8 |
Novembre 2020 |
41 |
22 |
8 |
Décembre 2020 |
42 |
23 |
8 |
Janvier 2021 |
43 |
24 |
8 |
Février 2021 |
45 |
25 |
8 |
Mars 2021 |
48 |
26 |
8 |
Avril 2021 |
48 |
27 |
8 |
Mai 2021 |
49 |
28 |
8 |
Juin 2021 |
50 |
28 |
8 |
Juillet 2021 |
50 |
29 |
8 |
Mois |
Évaluations et traitements internes (000s) |
Nouveaux patients internes (000s) |
Soins de santé mentale externalisés (000s) |
|---|---|---|---|
Octobre 2019 |
20 |
2.0 |
15.0 |
Novembre 2019 |
21 |
2.0 |
15.5 |
Décembre 2019 |
21 |
2.0 |
16.0 |
Janvier 2020 |
22 |
2.0 |
16.5 |
Février 2020 |
22 |
2.0 |
17.0 |
Mars 2020 |
20 |
1.5 |
17.5 |
Avril 2020 |
18 |
1.2 |
17.8 |
Mai 2020 |
19 |
1.3 |
18.0 |
Juin 2020 |
20 |
1.5 |
18.3 |
Juillet 2020 |
21 |
1.6 |
18.5 |
Août 2020 |
21 |
1.7 |
18.8 |
Septembre 2020 |
21 |
1.8 |
19.0 |
Octobre 2020 |
21 |
2.0 |
19.2 |
Novembre 2020 |
22 |
2.0 |
19.5 |
Décembre 2020 |
22 |
2.0 |
19.7 |
Janvier 2021 |
22 |
2.0 |
20.0 |
Février 2021 |
22 |
2.0 |
20.0 |
Mars 2021 |
22 |
2.0 |
20.0 |
Avril 2021 |
22 |
2.0 |
20.0 |
Mai 2021 |
22 |
2.0 |
20.0 |
Juin 2021 |
22 |
2.0 |
20.0 |
Juillet 2021 |
22 |
2.0 |
20.0 |
Trimestre |
Soins internes (000s) |
Soins d'urgence (000s) |
Soins externalisés (000s) |
|---|---|---|---|
T1 2019 |
50 |
6 |
2 |
T2 2019 |
52 |
6 |
2 |
T3 2019 |
53 |
6 |
2 |
T4 2019 |
54 |
6 |
2 |
T1 2020 |
50 |
6 |
2 |
T2 2020 |
10 |
7 |
2 |
T3 2020 |
25 |
6 |
2 |
T4 2020 |
30 |
6 |
2 |
T1 2021 |
45 |
6 |
2 |
T2 2021 |
43 |
6 |
2 |
T3 2021 |
40 |
6 |
2 |
T4 2021 |
38 |
6 |
2 |
T1 2022 |
37 |
6 |
2 |
T2 2022 |
35 |
6 |
2 |
La COVID-19 a également perturbé les opérations de déploiement en cours et une grande partie des plans de SSS standard et des processus de soutien ont dû être adaptés aux conditions de la pandémie, ce qui a créé d'importants défis dès le début. Les SSFC ont pu s'adapter et continuer à fournir un SSS efficace aux opérations déployées (y compris le soutien à la lutte contre les maladies transmissibles), en grande partie grâce à la priorité clairement accordée à l'exécution de tâches supplémentaires et à la prestation d'autres formes de soutien à ces missions par rapport à d'autres activités concurrentes.
Les cliniques ont donné la priorité aux soins fournis pour s'assurer que les besoins urgents étaient satisfaits pendant que les adaptations à la conception de la prestation de services qui permettraient d'augmenter la prestation de soins étaient en cours de planification et de mise en œuvre. Les patients et les prestataires de soins de santé interrogés ont généralement compris la nécessité de réduire les services et estimé que les besoins essentiels étaient satisfaits. Les données relatives aux services de soins primaires accessibles à l'extérieur (voir Fig. 2) montrent une baisse de l'utilisation au cours du premier trimestre suivant la déclaration de la pandémie, ce qui suggère que la demande globale des membres des FAC en matière de soins de santé - qu'ils soient dispensés directement par les SSFC ou à l'extérieur dans un cadre civil - a été limitée en raison de l'accessibilité restreinte des soins de santé. Cela correspondrait à la tendance observée au Canada en général, en raison de la réduction des niveaux d'activité individuelle, de l'incidence plus faible d'autres maladies infectieuses pendant les périodes de confinement et de la crainte de contracter la COVID-19 en raison de l'exposition à d'autres patients dans un établissement de santé.
La demande de soins essentiels aux patients en garnison étant nettement plus élevée pour les soins médicaux que pour les services dentaires. Les cliniques médicales ont disposé de moins de temps et de capacité que leurs homologues dentaires pour répondre aux exigences et aux changements liés à la pandémie.
Certains patients et prestataires de soins de santé ont suggéré que les MSP étaient trop conservatrices dans certaines situations, en particulier lorsque la prévalence communautaire de COVID-19 était faible. La décision de réduire les services en personne en faveur de l'absence de soins ou de soins virtuels dans ces situations peut avoir entraîné un risque global pour la santé plus important que celui compensé par la diminution du risque pour les patients ou le personnel de contracter la COVID-19 par le biais d'activités de soins en personne.
Au cours de la dernière partie de la période d'évaluation, les données du SISFC montrent des tendances dans la plupart des services de santé pour des niveaux de demande plus élevés qu'avant la pandémie, avec des trajectoires qui continuaient à augmenter. Bien qu'une partie de ce phénomène soit probablement due à une demande refoulée pour des services qui avaient été reportés au début de la pandémie, il est prouvé que la pandémie a entraîné une augmentation de l'incidence des problèmes de santé mentale dans la population en général. Selon les premières indications, ce phénomène pourrait également s'appliquer aux membres des FAC, ce qui mettra encore plus à l'épreuve la capacité des SSFC en matière de soins primaires de santé mentale.
Recommandation n° 1 : les SSFC devraient poursuivre leurs efforts pour mettre en œuvre des initiatives liées aux soins de santé fondés sur les valeurs afin de soutenir leur reconstitution en équilibrant mieux la demande et la capacité en matière de soins de santé.
3.1.2 Rendement : Les ressources sont-elles bien utilisées?
Constatation : Le plan d'urgence LASER a été largement inefficace pour soutenir une réponse efficace des SSFC en garnison à la pandémie de COVID-19.
Le plan d'urgence LASER (octobre 2012) était obsolète, n'avait pas été testé et ne contenait pas suffisamment de détails et de portée pour informer la mobilisation efficace d'une réponse des services de santé au niveau du système en cas de pandémie. Le plan d'intervention médicale complémentaire mentionné à l'appendice 4, annexe A du plan d'urgence en tant qu'exigence de la phase INote de bas de page 11 ne semble pas avoir été élaboré ou, s'il l'a été, n'a pas été finalisé, exercé et mis à la disposition des planificateurs médicaux. Deux des trois objectifs stratégiques du plan d'urgence (maintenir les services de santé essentiels pour le personnel des FAC et fournir de l'aide aux autorités civiles), du point de vue des SSFC, sont en concurrence directe l'un avec l'autre, étant donné que l'on aurait pu raisonnablement s'attendre à ce que le soutien aux RFA en cas de crise sanitaire détourne des ressources humaines limitées en santé des tâches courantes de protection de la force, de prestation de soins essentiels aux membres des FAC et de préservation du SSS pour les opérations en cours. Bien que ce niveau de surcharge dans de multiples lignes d'opérations des SSFC ait pu être une stratégie réalisable pendant la brève phase III axée sur la grippe envisagée dans le plan d'urgence, ce n'était pas une attente réaliste pour la pandémie durable de COVID-19.
Alors que les exigences d'une réponse de soins en garnison à une pandémie n'étaient pas envisagées en détail dans le plan d'urgence, elles ne semblaient pas non plus être couvertes de manière utile dans la plupart des plans de continuité des activités (PCA) qui s'appliquent généralement aux opérations au niveau de la base ou de l'escadre. Cela a créé une importante lacune dans la planification et une certaine confusion lorsque les « opérations cliniques » sont devenues une composante explicite de l'opération LASER. Les PCA des cliniques, lorsqu'ils existaient, variaient en termes de qualité et d'utilité du contenu spécifique aux services de santé. En outre, ils reposaient sur la disponibilité de ressources, telles que les technologies de l'information, qui se sont révélées insuffisantes face à l'ampleur de la situation d'urgence.
La plupart des informateurs de l'évaluation ne savaient pas comment accéder au plan d'urgence LASER et ne connaissaient donc pas les spécificités de son contenu, même au niveau du quartier général. Cette situation, combinée aux lacunes entre le plan d'urgence et les PCA existants, a entraîné un niveau significatif d'efforts potentiellement évitables dans la planification et l'exécution de la réponse des SSFC pendant que la situation d'urgence se déroulait.
Recommandation n° 2 : Les SSFC devraient collaborer avec le COIC et les autres organisations concernées pour veiller à ce que tous les plans d'urgence liés à la pandémie (LASER, ses plans subordonnés de santé et de continuité des activités) soient mis à jour, en intégrant les améliorations identifiées dans le cadre de la présente évaluation et d'autres activités des leçons retenues, et en veillant à ce que les plans soient suffisamment souples pour s'adapter à un éventail de pandémies de maladies infectieuses. Les approches et les outils novateurs qui se sont révélés utiles pour faire face à la pandémie et qui peuvent être adaptés à d'autres situations d'urgence doivent également être préservés en les codifiant dans les plans.
Constatation : Les SSFC ont rapidement adapté leurs services afin de pouvoir continuer à fournir des soins hautement prioritaires dans un environnement pandémique, mais non sans un certain coût pour la productivité. La sécurité et la qualité de certaines adaptations et le risque de report des services doivent encore être évalués.
Un certain nombre d'adaptations ont été identifiées lors d'entretiens et de visites sur les lieux de travail dans le cadre du processus d'évaluation et sont présentées dans la figure 3 ci-dessous.
Figure 3 Mécanisme de durabilité de la prestation de soins de santé
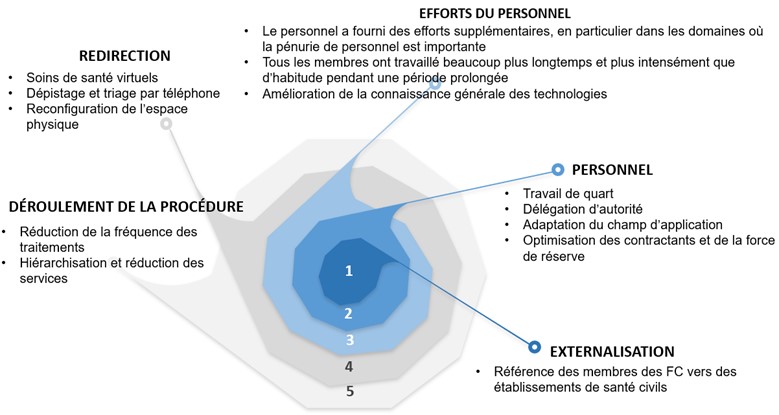
Légende
Le diagramme en spirale illustre les principales adaptations mises en œuvre pour maintenir la prestation de soins de santé dans les cliniques des Forces armées canadiennes (FAC) pendant la pandémie de COVID-19 :
- Orientation vers ressources externes :
- Orientation des membres des FAC vers des établissements de santé civils
- Dotation :
- Travail par quarts
- Délégation de pouvoirs
- Ajustement du champ d'exercice
- Optimisation des contractuels et des Forces de réserve
- Efforts du personnel :
- Le personnel a fourni des efforts supplémentaires, surtout dans les secteurs où la pénurie du personnel était marquée
- Tout le personnel a travaillé beaucoup plus longtemps et plus fort qu'à l'ordinaire pendant une période prolongée
- Amélioration générale des compétences informatiques
- Réorientation :
- Soins de santé virtuels
- Dépistage téléphonique et triage
- Reconfiguration de l'espace physique
- Réduction des activités :
- Diminution de la fréquence des traitements
- Priorisation et réduction des services
Ces adaptations se sont avérées essentielles pour maintenir les services de santé malgré les défis posés par la pandémie, garantissant que les cliniques des FAC puissent continuer à répondre aux besoins de leur clientèle.
Dans l'ensemble, il a été constaté que les efforts visant à réduire la demande de soins, à réorienter les patients vers d'autres sources de soins, à externaliser les opérations lorsque cela est possible, à optimiser les capacités en fonction du personnel disponible et à accroître les efforts du personnel se sont combinés pour rendre la prestation de soins de santé plus durable, tant en garnison que dans les contextes de déploiement.
Des conseils ont été donnés par les échelons supérieurs sur l'ordre de priorité des soins, bien que cela ait été plus clair et plus rapide pour les soins dentaires que pour les soins médicaux. La capacité à trier les patients dans des catégories de priorité avec confiance et cohérence (par exemple, les services dentaires ou de physiothérapie) et la nature du service se prêtant au report en toute sécurité d'un nombre important de patients non urgents ont également été des facteurs.
Soins virtuels (SV) – Les progrès significatifs et durables dans l'utilisation des soins virtuels pour améliorer la prestation des soins de santé dans les SSFC ont été rendus nécessaires par les restrictions imposées par la pandémie. Les données recueillies au cours de la période d'évaluation ont montré une forte accélération de l'utilisation des soins virtuels, même lorsque les MSP ont été assouplies et que les soins en personne sont devenus plus sécuritaires. Cette mise en place rapide des SV - malgré son utilisation à l'extérieur des SSFC depuis un certain temps - s'est traduite par des niveaux de confort variables pour le personnel. Des variations considérables ont été constatées dans la façon dont les SV ont été exploités au niveau tactique pour soutenir la continuité des services. Dans un endroit où le personnel de santé mentale a rapidement adopté les SV, les temps d'attente pour les services ont régulièrement diminué par rapport aux niveaux antérieurs à la pandémie, sans pour autant augmenter la dépendance à l'égard des services externes. En revanche, l'inverse était vrai dans les endroits où le personnel était plus réticent ou n'était pas aussi bien équipé et soutenu dans l'adoption des SV.
Certains problèmes ont été identifiés lors du passage rapide aux SV dans le contexte des SSFC, où l'incapacité d'intégrer le logiciel des SV dans le SISFC existant et la logistique de son utilisation dans les cliniques dépourvues de capacité wifi ont posé d'importants défis. Il s'agit notamment du déplacement de la charge administrative liée à la gestion des rencontres avec les patients, du personnel de bureau vers les professionnels de la santé, et de la nécessité d'allonger la durée des rendez-vous pour y faire face, ainsi que du manque de fiabilité de la technologie. En outre, les soins en équipe n'étaient pas faciles à coordonner en l'absence de processus opérationnels des SV reposant sur des technologies de l'information matures. Des inquiétudes ont également été exprimées quant à la pertinence clinique de l'utilisation des SV à un degré aussi important, soulignée par des rapports d'incidents liés à la sécurité des patients dans lesquels l'utilisation des SV a été identifiée comme un facteur de causalité; toutefois, l'examen de cette question n'entre pas dans le cadre de la présente évaluation.
Recommandation n° 3 : Les SSFC devraient évaluer la sécurité, la qualité et l'intégration de l'utilisation des soins virtuels par leurs prestataires de soins de santé, dans le but d'identifier et de normaliser les meilleures pratiques pour une utilisation cliniquement appropriée et efficace des soins virtuels dans l'ensemble du système de santé.
Ressources humaines – Dans plusieurs sites, en particulier au début de la pandémie, la plupart des professionnels de santé sur place étaient des contractuels de Calian©, car leurs contrats les empêchaient de travailler en dehors de la clinique. Le fait d'avoir une forte proportion de professionnels de santé contractuels dans le personnel avant la pandémie a donc été considéré comme un facteur d'efficacité dans la préservation des services de santé. Certaines adaptations des champs d'activité des professionnels de la santé visant à optimiser l'utilisation de prestataires de soins de santé plus disponibles ont été élaborées et autorisées par le médecin général au niveau central. Dans d'autres cas, les adaptations des rôles cliniques et des champs d'application ont été effectuées au niveau local. Le plus souvent, l'adaptation locale a consisté à réaffecter le personnel dont les fonctions principales ont diminué en raison de la réduction globale de certains services liés à la santé (par exemple, les procédures d'hygiène dentaire jugées non essentielles et très limitées, le personnel dentaire apportant son soutien aux cliniques de vaccination en tant qu'assistant à l'immunisation ou à la saisie des données). On a également observé une évolution du triage et du dépistage en personne par les cliniciens vers un dépistage téléphonique des patients effectué par le personnel de bureau pour gérer l'accès aux soins de santé. La formation et les protocoles visant à assurer la sécurité de l'exécution de cette nouvelle tâche ont été élaborés localement et l'assurance qualité n'a pas été mise en place pour contrôler le respect des normes. Certains employés de bureau n'étaient pas à l'aise avec cette nouvelle responsabilité.
Autres facteurs - Le soutien solide du personnel du Directeur - Protection de la santé des forces (DPSF) a permis de renforcer les capacités du personnel local et régional des SSFC en matière de contrôle des maladies transmissibles et de PCI, et d'aider les cliniques et les FAC à réagir de manière efficace et performante à la pandémie. Ce soutien a pris la forme de données épidémiologiques, de produits de connaissance scientifique (tels que les rapports des centres de fusion), de directives sur la PCI, de cadres décisionnels stratifiés en fonction des risques et de téléconférences régulières pour fournir des mises à jour et répondre aux questions des autorités professionnelles et techniques dans l'ensemble des SSFC.
L'étude de l'équipe conjointe d'intervention DPSF / Svc Dent / CRDC pour la COVID-19 relative à l'efficacité des unités de filtration d'air est un autre exemple de produit de connaissance scientifique et de collaboration conjointe.
Un certain nombre de produits de formation ont été développés au niveau central pour mieux préparer le personnel à travailler en toute sécurité dans un environnement pandémique (par exemple, des instructions sur l'utilisation de l'EPI). Ces produits ont été bien accueillis, mais ils auraient contribué davantage à l'efficacité du système s'ils avaient été disponibles avant que les responsables des cliniques ne soient obligés de développer des formations au niveau local pour répondre aux besoins immédiats.
Recommandation n° 4 : les SSFC devraient envisager de créer systématiquement à l'avance tout matériel de formation nécessaire pour enseigner au personnel l'utilisation de tout produit en inventaire en cas d'urgence.
La rapidité des changements requis pour fournir des soins dans un environnement pandémique ainsi que la relative immaturité des programmes d'amélioration de la qualité (AQ) et de mesure des performances des SSFC signifient toutefois que de nombreuses adaptations liées à la pandémie, en particulier pour les services médicaux, se sont produites sans bénéficier de méthodes structurées d'AQ. Ces méthodes auraient permis aux SSFC de mieux évaluer et affiner les changements, d'identifier systématiquement les risques pour la qualité et la sécurité des soins de santé fournis, et d'aborder la portée et la propagation avec discernement afin de faciliter une normalisation efficace des bonnes pratiques et de minimiser la duplication des efforts.
Recommandation n° 5 : Les SSFC devraient continuer à développer et à mettre en œuvre leur programme d'amélioration de la qualité (AQ). En veillant à ce que tout le personnel soit en mesure d'appliquer des méthodes fondées sur l'AQ lorsqu'il apporte des changements aux services, on s'assurera que la qualité et la sécurité sont maintenues ou améliorées lorsque les circonstances obligent à adapter la conception de la prestation des services.
Constatation : La capacité des SSFC à réagir efficacement à la pandémie a été entravée par l'absence de plusieurs ressources et outils importants.
Les exigences de l'opération LASER ont exacerbé les défis prépandémiques au niveau du système et/ou au niveau local. Plusieurs facteurs ont entravé l'efficacité de la réponse des cliniques :
- Manque de personnel ou problèmes préexistants
- Matériel et supports informatiques insuffisants pour mettre en œuvre les PCO au niveau de base et en cas d'augmentation lente sur la plupart des sites.
- Limites de l'infrastructure préexistante
- Manque de plates-formes et de capacités préexistantes pour faciliter le passage efficace des informations, tant au niveau du commandement et du contrôle qu'au niveau professionnel et technique
- Conseils et formations limités ou retardés de la part du quartier général
- Capacité limitée du programme de PCI
- Structures limitées pour une collaboration cohérente et efficace entre les services médicaux et dentaires
Ressources humaines – Le manque de personnel de santé avant la pandémie a érodé la robustesse, l'efficacité et la durabilité de la réponse à la COVID-19. Les SSFC se trouvaient bien en deçà des niveaux préférentiels de dotation (NPD) dans les principaux métiers des services de santé et s'employaient activement à pourvoir les postes vacants dans la fonction publique et à collaborer avec Calian pour combler les postes vacants chez les contractuels avant la déclaration de la pandémie. Les données du dernier trimestre de l'exercice 19/20 indiquent que sept (7) des 16 professions des services de santé étaient inférieures aux NPD, les médecins au grade de capitaine (ouvrier) se situant à 55 % des NPD. Il n'y avait pas de capacité de pointe pour faire face à un surcroît de travail ou pour compenser la baisse de productivité et la perte de personnel devant s'occuper des impacts sociaux liés à la pandémie. Les autorités médicales supérieures, qui travaillaient déjà à pleine capacité, ont vu s'ajouter une charge de travail considérable en tant que conseillers en santé publique pour leurs cliniques et les bases et unités soutenues.
L'attrition – qui constitue toujours un risque pour le personnel des services de santé hautement employable – a été citée par certains comme ayant augmenté pendant la pandémie, et son impact a été exacerbé par l'incapacité à faire avancer les processus de dotation du service public dans le contexte des défis globaux de la continuité des activités du MDN.
Enfin, il convient de noter que certaines cliniques ont également fourni du personnel pour les nouvelles tâches opérationnelles liées à la pandémie et pour les tâches opérationnelles en cours, indépendamment des efforts déployés par les SSFC pour minimiser le retrait de personnel des cliniques.
L'impact asymétrique de la pandémie sur les différents services de santé et sur les différentes catégories de travailleurs au sein de la main-d'œuvre mixte des SSFC a compliqué la mise en place de mesures d'atténuation efficaces pour les problèmes de personnel. Les prestataires de soins de santé contractuels n'ont pas pu bénéficier de congés payés ou d'un travail à distance à temps partiel de la même manière que les autres membres de l'équipe, et les cliniques médicales comptaient beaucoup sur eux pour maintenir les services. Inversement, dans certaines cliniques dentaires, les professionnels de santé contractuels ont été mis en veilleuse ou leurs heures de travail ont été réduites. L'inégalité d'accès à la vaccination pour la COVID-19 était également une préoccupation importante pour les contractants. En résumé, les différences dans la gestion des membres de l'équipe de défense pendant la pandémie ont donné lieu à des perceptions d'iniquité importantes. Cette perception, combinée au poids de la surcharge de travail et aux préoccupations du personnel associées à la COVID-19 en tant que menace sanitaire personnelle, a eu un impact négatif sur la cohésion de l'équipe et a sapé le moral des troupes.
Recommandation n° 6 : Les SSFC devraient poursuivre leurs efforts en vue de procéder à un examen complet et réaliste de leurs besoins en ressources humaines dans le domaine de la santé, en veillant à ce que les ressources soient suffisantes pour assurer un niveau raisonnable de capacité de pointe en cas de besoin.
Technologie de l'information – Les contraintes en matière de ressources informatiques ont considérablement exacerbé les problèmes de ressources humaines décrits ci-dessus. Les questionnaires, les entretiens et les visites en milieu de travail ont révélé une gamme variable de technologies de l'information disponibles pour soutenir les services de santé, ce qui a eu un impact direct sur la capacité des cliniques à fournir et à maintenir des services essentiels de manière efficace. Par exemple, les plans de continuité des activités des cliniques modifiés pour la crise COVID-19 reposaient largement sur le soutien informatique. Avec le passage soudain au télétravail (conformément aux instructions du CEMD) par les FAC/MDN, la demande de capacités C2 adéquates a submergé les ressources informatiques et de gestion de l'information. Certaines organisations disposaient d'ordinateurs portables et d'un accès au RED prioritaire, d'autres non. Seule une clinique a indiqué que la base de soutien l'avait entièrement équipée pour faciliter la continuité des activités de soins de santé, ce qui constituait une priorité. Les pénuries de technologies de l'information à court et à moyen terme ont entraîné des solutions de contournement, dont certaines ont été approuvées et d'autres non. Certains ont eu recours à des logiciels gratuits non sécurisés, à des plateformes croisées, à une messagerie instantanée centralisée et à une technologie de voix par protocole internet (VoIP) telle que WHAT's App©et à des appareils personnels pour maintenir un minimum de communication.
La gestion de l'information a également constitué un défi. Avant la pandémie, il n'existait pas de plateforme de gestion de l'information complète, accessible à l'échelle nationale et utilisée de manière cohérente, solidement mise en place pour les SSFC. Une grande partie de la collecte, de la diffusion et du stockage du volume important d'informations nécessaires à la coordination de la réponse des SSFC à la COVID-19 a été créée « sur le tas ». Les unités tactiques ont constaté qu'il y avait parfois une quantité écrasante d'informations qu'il fallait trier pour déterminer les mesures à prendre. Les cliniques médicales ont dû intégrer individuellement des informations provenant de diverses sources au début de la pandémie, ce qui a permis d'apporter une réponse adaptée aux conditions locales, mais aussi de réduire l'efficacité. De même, elles ont dû se débrouiller seules pour interpréter les informations plus générales et fournir des conseils détaillés à leur personnel, souvent sous la forme de procédures opérationnelles normalisées (PON) élaborées parallèlement par chaque clinique.
L'obligation de fournir de nombreux rapports ad hoc et de faire remonter les informations au quartier général en l'absence de bases de données préexistantes a également nui à l'efficacité.
Recommandation n° 7 : les SSFC devraient poursuivre leurs efforts pour développer et mettre en œuvre une capacité efficace de gestion de l'information, en tirant parti de la mise en œuvre prochaine de D365.
Infrastructure – La mise en place rapide et cohérente de mesures de santé publique dans les espaces des SSFC afin que les services puissent être maintenus en toute sécurité a également été remise en question par des variations dans l'infrastructure des cliniques, en particulier dans les établissements plus anciens en attente de recapitalisation. L'infrastructure et le soutien technique du département de la construction de la base ont joué un rôle important dans l'atténuation ou l'amplification de la propagation du SRAS-CoV-2 dans les différents établissements des SSFC. Les différences de conception des salles d'examen (ouvertes ou fermées) dans les cliniques dentaires ont eu un impact sur la capacité de ces cliniques à mettre en place les mesures de PCI requises et, à leur tour, sur leur capacité à maintenir ou à reprendre la prestation de services (voir figure 4). Quant aux cliniques médicales, elles n'avaient pas toutes la même capacité à adapter le flux des patients de manière à minimiser le risque de transmission des infections, en fonction des espaces physiques dont elles disposaient (voir figure 5).
Figure 4 Conception des salles d'examen

Légende
Le collage photographique illustre les différences entre les conceptions à aire ouverte et à aire fermée des salles de soins dentaires dans les cliniques dentaires des Forces armées canadiennes (FAC), en mettant en évidence leur impact sur les mesures de prévention et de contrôle des infections (PCI) et sur la continuité des services. Ces variations de conception soulignent l’importance des infrastructures pour maintenir des mesures efficaces de PCI et assurer la continuité des services dentaires durant la pandémie.
Figure 5 Variations préexistantes dans l'infrastructure des cliniques

Légende
Le collage met en évidence les variations de l’infrastructure des cliniques des Forces armées canadiennes (FAC), lesquelles peuvent influencer sur les mesures de prévention et de contrôle des infections (PCI), les adaptations du flux de patientes et patients ainsi que la prestation des services, soulignant l’importance de l’infrastructure pour maintenir des mesures efficaces de PCI et assurer la continuité des services dans les cliniques des FAC.
Recommandation n° 8 : Les SSFC devraient poursuivre la recapitalisation des anciennes infrastructures en accordant une attention particulière aux installations qui présentent actuellement un risque pour la santé et la sécurité (y compris un risque pour la PCI).
Capacité de la PCI – La disponibilité de l'expertise de la PCI à l'échelle du système était considérablement limitée, mais d'une importance cruciale pour la réponse des SSFC à la COVID-19. La PCI n'ont pas été officiellement reconnus et établis en tant que programme au quartier général des SSFC (QG) et il n'y avait qu'un seul infirmier certifié pour la PCI au sein des SSFC qui a agi en tant que conseiller de la PCI au besoin avant 2020. En outre, les fonctions de la PCI dans les cliniques ont généralement été une tâche secondaire et n'ont pas été exécutées de manière cohérente. Parmi les cliniques échantillonnées, une corrélation a été observée entre le fait d'avoir du personnel formé sur la PCI sur place avant le début de la pandémie et l'efficacité et le rendement de la réponse (voir figure 6). De nombreux informateurs ont estimé que leur capacité à accéder à l'expertise de la PCI était essentielle pour pouvoir répondre à la COVID-19 et se sont inquiétés du fait que la capacité des SSFC n'est que « limitée », compte tenu de l'importance de la PCI pour fournir des soins de santé sécuritaires tous les jours et pas seulement dans le cadre d'une pandémie. D'autre part, la directive clinique provisoire du dentiste en chef a été élaborée, évoluée et mise en œuvre dans les cliniques dentaires afin de créer un environnement clinique sécuritaire, tout en tenant compte des conditions locales. Ces directives ont favorisé la sécurité des patients et des travailleurs.
Figure 6 Exemples des mesures de PCI mises en œuvre dans les cliniques des BFC

Légende
Le collage présente les mesures de prévention et de contrôle des infections (PCI) mises en place dans les cliniques des bases des Forces canadiennes (BFC), notamment les marqueurs de distanciation, le dépistage à l’entrée, le port obligatoire du masque, les stations de désinfection et la signalisation directionnelle, lesquelles sont essentielles pour maintenir un environnement sécuritaire et prévenir la propagation des infections.
Autres - Les cliniques dentaires disposaient de certaines capacités et ressources préexistantes qui ont contribué à une réponse généralement plus efficace que leurs homologues médicaux. Il s'agissait principalement d'une base de données fournissant des informations sur les opérations des services dentaires, d'une grande familiarité préexistante avec l'utilisation des EPI au sein de leur personnel, et d'un QG opérationnel qui rationalisait le flux d'informations et développait et promulguait des procédures opérationnelles normalisées communes liées à la COVID-19 pour les cliniques via une plateforme SharePoint nationale préexistante et bien établie.
Il a été constaté que les services médicaux et dentaires travaillaient en vase clos au niveau tactique, avec peu de structures et de processus en place pour faciliter le partage d'informations et la coordination des efforts. Cela a constitué un obstacle à des gains d'efficacité potentiels, tels que la mise à profit de la familiarité du personnel dentaire avec l'EPI pour aider à la formation du personnel médical.
Recommandation n° 9 : Les SSFC devraient établir et mettre en œuvre un programme officiel de la PCI doté de ressources suffisantes.
Constatation : Les SSFC ont surmonté l'insuffisance des stocks préexistants, l'inefficacité du système de gestion des stocks et les perturbations de la chaîne d'approvisionnement mondiale et ont été en mesure de maintenir l'approvisionnement en EPI médicaux nécessaires de manière raisonnable afin de répondre efficacement aux exigences de la réponse au COVID-19.
Les stocks centralisés d'EPI pour la pandémie n'atteignaient pas les niveaux cibles en termes de quantité ou de qualité avant la pandémie. L'indisponibilité et l'imprévisibilité des fonds avant le début de la pandémie n'ont pas permis de mettre en place des contrats « fermes » pour maintenir les stocks à jour et poursuivre l'approvisionnement tout au long de la pandémie. Les stocks du dépôt central de matériel médical (DCMM) comprenaient des produits périmés car il n'y avait pas suffisamment de stocks à jour pour les remplacer (voir figure 7). La meilleure utilisation possible du stock d'EPI a toutefois été obtenue en certifiant les produits périmés pour une utilisation sécuritaire, en surveillant attentivement les stocks d'EPI et les "taux d'épuisement", en demandant aux cliniques de tirer parti des accords d'approvisionnement locaux et en réservant le stock central pour augmenter les fournitures des cliniques uniquement en cas de besoin.
Figure 7
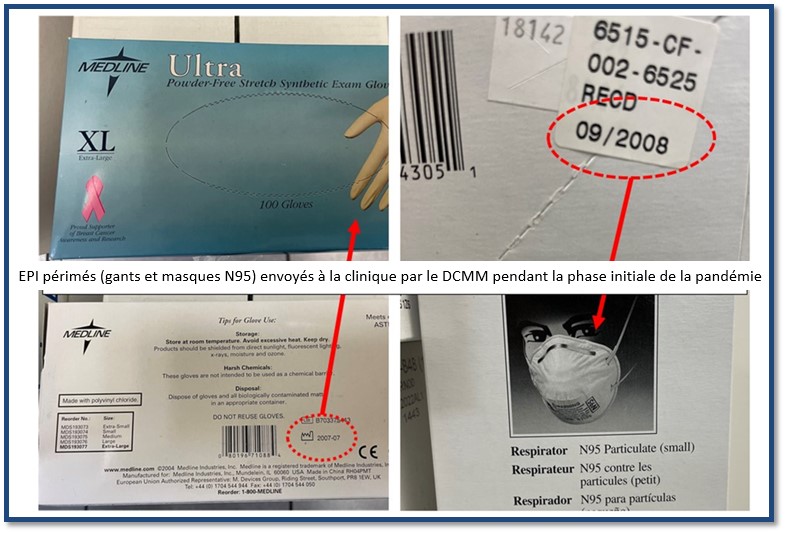
Légende
Le collage photographique illustre l’équipement de protection individuelle (ÉPI) périmé — notamment des masques et des gants — expédié aux cliniques des bases des Forces canadiennes (BFC) par le Dépôt central de matériel médical en raison des pénuries engendrées par la pandémie et des limites des stocks. Il met en lumière les défis auxquelles les cliniques des BFC ont dû faire face pour maintenir des réserves adéquates d’ÉPI : distribution de masques et de gants périmés, pénuries obligeant à utiliser de l’ÉPI au-delà de sa date de péremption et limitations des stocks qui ont nécessité l’acheminement de matériel expiré durant la pandémie
Certains problèmes de qualité étaient dus à des déconnexions entre les points de responsabilité au sein des SSFC pour la définition des normes cliniques en matière d'EPI et pour l'achat de ces derniers.
Au niveau tactique, l'approvisionnement en EPI a été l'un des nombreux facteurs limitant la prestation de soins de santé au début de la pandémie. Les perceptions de la suffisance des EPI étaient variées : certaines cliniques médicales ont signalé des pénuries précoces, tandis que les commentaires des cliniques dentaires des mêmes endroits tendaient à indiquer que l'approvisionnement était adéquat, mais que cela était dû à une gestion judicieuse des EPI plutôt qu'à des stocks généreux ou à un faible taux d'usure. Dans l'ensemble, la question de savoir si l'approvisionnement en EPI a été jugé adéquat ou non a été corrélée à la capacité d'une clinique à adapter ses services pour réduire la demande, à tirer parti des accords d'approvisionnement locaux et/ou à accéder à l'expertise de la PCI pour utiliser au mieux le stock dont elle disposait et minimiser le gaspillage. Dans l'ensemble, rien n'indique que le manque d'EPI médical ait entraîné des conséquences négatives sur la santé ou la sécurité des membres des FAC ou du personnel des SSFC, bien que les inquiétudes concernant l'adéquation de l'EPI, les paramètres d'utilisation en toute sécurité et sa disponibilité aient été un facteur de stress et aient contribué (dans certains cas) à des problèmes de santé mentale.
Les accords d'approvisionnement préexistants se sont avérés inefficaces pour l'achat d'EPI à grande échelle en raison de la perturbation de la chaîne d'approvisionnement mondiale. L'efficacité de la chaîne d'approvisionnement en EPI a encore été réduite par un manque initial de coordination entre les organisations fédérales en concurrence indépendamment pour des contrats limités. Ce problème a été résolu, mais certains contrats n'ont pas permis de fournir des EPI répondant au niveau de qualité attendu. Il semble également qu'il y ait eu un manque de coordination entre les chaînes d'approvisionnement des cliniques médicales et dentaires, ce qui a peut-être réduit les possibilités d'optimiser la gestion de l'approvisionnement.
L'incohérence des tests d'ajustement aux masques N95 effectués par le personnel des SSFC et le stockage de masques de marques différentes avec des profils d'ajustement différents ont également nui à l'efficacité de la fourniture de masques N95 au personnel. L'utilisation d'un logiciel de gestion des stocks obsolète et non accessible au niveau tactique a également nui à l'efficacité de l'intervention, obligeant à produire des rapports ad hoc sur l'utilisation des EPI dans les cliniques, à les transmettre, à les rassembler au niveau central, puis à les concilier avec le système centralisé.
Recommandation n°10 : Les SSFC devraient poursuivre leurs efforts pour actualiser leur approche de la constitution, du cycle de vie et de la gestion des stocks d'EPI.
3.1.3 Gouvernance : Dans quelle mesure un cadre de gouvernance efficace a-t-il été bien intégré dans les portfolios de réponse des SSFC à la COVID-19 ?
Constatation : La gouvernance clinique au sein des FAC et des SSFC a été renforcée par la nécessité pour les FAC de répondre efficacement à la COVID-19.
La nécessité d'une réponse de l'ensemble de l'équipe de défense à la COVID-19 en tant qu'urgence sanitaire a renforcé le rôle du médecin général en tant que conseiller des FAC en matière de santé. Le médecin général a bénéficié d'un accès direct accru aux décideurs de haut niveau des FAC et a été en mesure de fournir des conseils opportuns et pertinents (soutenus par les EM des SSFC qui ont fourni des produits d'aide à la décision pertinents tels que des données épidémiologiques et des rapports du centre de fusion). De même, le directeur des opérations des services de santé (DOSS) a été plus étroitement intégré à l'état-major interarmées stratégique (EMIS) afin de fournir des conseils médicaux opportuns et non filtrés aux décideurs de niveau stratégique.
L'approche adoptée par le DPSF pour fournir des informations verbales à toutes les autorités cliniques opérationnelles, régionales et tactiques simultanément sur une base fréquente et régulière, complétée par des directives publiées dès qu'elles sont disponibles, s'est avérée efficace et performante. La plupart des équipes de direction médicale ont indiqué que ces téléconférences régulières constituaient l'une de leurs principales sources d'orientation pour le QG.
D'autre part, les services dentaires ont fourni/reçu leurs propres exposés (qui comprenaient des diapositives sur la fusion) aux niveaux régional et tactique. Ces exposés ont été complétés par l'outil de suivi de la COVID-19 du CRDC et les directives cliniques provisoires du dentiste en chef.
Les médecins chef des bases et des escadres ont joué un rôle essentiel dans l'intégration des informations provenant des experts en la matière du quartier général des SSFC et de diverses organisations civiles nationales, provinciales et locales de santé publique et de réglementation de la santé. Bien que ce processus n'ait pas l'efficacité de l'approche plus normalisée adoptée dans les cliniques dentaires, il a permis de mieux répondre aux différents niveaux de risque local liés à la COVID-19.
Parmi les cliniques échantillonnées, une corrélation a été observée entre une réponse efficace et performante et une forte intégration des fonctions locales du commandement/gestion et de gouvernance clinique (c.-à-d. une équipe très performante du médecin-chef de la base/escadre dans une clinique médicale, ou la combinaison du rôle de chef de détachement dentaire dans une clinique dentaire), soutenue par des structures et des processus préexistants et bien définis pour la collaboration entre les domaines de service (p. ex., les soins primaires et les services de santé mentale/psychosociaux). Les cliniques où l'un ou l'autre de ces deux facteurs était moins bien établi ont eu plus de difficultés à relever les défis de la pandémie.
La gouvernance clinique du SSS lors des opérations de déploiement a bien fonctionné pour la majorité des missions échantillonnées. L'efficacité et la performance de la réponse ont été facilitées par un cadre de gouvernance clinique clair et simple, décrit dans les ordres d'opération et les plans médicaux, même si la mission a eu lieu avant le début de la pandémie. Le médecin-chef du Commandement des opérations interarmées du Canada (COIC) et les planificateurs des services de santé qui l'appuient ont été jugés efficaces pour soutenir la réponse des SSFC à la COVID-19 dans les situations de déploiement.
Constatation : Un QG opérationnel fort supervisant une ligne d'effort unique sur tous les sites tactiques est un facteur qui a contribué à la cohérence, à la synchronisation et à l'efficacité de la réponse à la COVID-19.
Bien qu'officiellement désignée comme une unité, la 1re Unité dentaire fonctionne comme une organisation de niveau opérationnel exerçant à la fois le commandement et l'autorité clinique sur toutes les cliniques dentaires des SSFC en garnison. Son quartier général est structuré et équipé pour prendre les directives stratégiques du QG et les transformer en directives applicables et en soutien pour les cliniques qui lui sont subordonnées. Cet arrangement a considérablement facilité une réponse cohérente, synchronisée et efficace des services dentaires à la pandémie.
En revanche, le commandement et le contrôle des cliniques médicales des SSFC au niveau opérationnel sont répartis entre deux groupes régionaux de services de santé (Gp Svc S), à l'exception de la clinique d'Ottawa, qui constitue une unité de niveau national relevant directement du quartier général de niveau stratégique (et plus tard de la division). Les Gp Svc S sont également chargés d'importantes responsabilités en matière de constitution de forces, en supervisant les ambulances de campagne de la Force régulière et de la Force de réserve dans leur région. En outre, l'organisation et la mise en place des Gp Svc S ont été initialement dotées de ressources limitées pour la supervision au niveau opérationnel de la mise en œuvre du programme de soins en garnison. Les limites des Gp Svc S comprenaient une dissociation entre le commandement et les autorités cliniques à ce niveau, les AMS étant répartis régionalement en tant que médecins régionaux sans qu'un seul « médecin-chef du groupe » ne soit intégré directement dans les bureaux du commandement des Gp Svc S.
Dans l'ensemble, la conception (y compris la capacité et l'aptitude) de la structure de gouvernance au niveau opérationnel a entravé l'efficacité, la rapidité et la cohérence de la réponse des cliniques médicales en garnison à la pandémie, par rapport au QG de la première unité dentaire, unique et beaucoup plus axé sur les soins en garnison, dont la conception a facilité une approche plus cohérente et plus efficace dans l'ensemble des cliniques dentaires.
L'introduction du concept de division des SSFC quelques mois après le début de la pandémie a permis de clarifier la répartition des responsabilités entre les niveaux stratégique et opérationnel des SSFC. Une consolidation plus poussée de ce concept pourrait atténuer la fragmentation du commandement et du contrôle des cliniques médicales et faciliter la collaboration entre les lignes d'opérations médicales et dentaires afin de réaliser des gains d'efficacité au niveau du système.
Recommandation n° 11 : Les SSFC devraient continuer à renforcer leurs structures et capacités organisationnelles au niveau opérationnel et envisager de donner la priorité à la mise en place de formations fonctionnelles (Gp Svc S) au lieu des formations régionales existantes, comme indiqué dans leurs plans actuels de modernisation du système de santé.
3.2 Groupe II Logistique de la réponse
Description : Pour les besoins de cette évaluation, la logistique de la réponse peut être classée en trois catégories : 1. La surveillance épidémiologique de la COVID-19 dans les FAC, assurée par la Direction de la protection de la santé des forces; 2. Les leçons retenues institutionnelles tel que décrit dans le Programme d'apprentissage de la défenseNote de bas de page 12 et assuré par un certain nombre de fonctions différentes au sein des SSFC; et 3. les communications d'urgence assurées par les Affaires publiques des SSFC et la Direction des opérations des services de santé par l'intermédiaire du Centre de fusion. Chaque secteur avait son propre processus, son propre objectif et ses propres échéances.
3.2.1 Efficacité : Surveillance épidémiologique
Constatation : Les SSFC ont effectivement produit les informations épidémiologiques requises par les FAC pour étayer leur réponse à la COVID-19.
Les rapports épidémiologiques ont commencé à évoluer lentement pour fournir des informations précieuses et actualisées aux décideurs et aux conseillers cliniques. En outre, les sections du DPSF ont collaboré pour élaborer de nouvelles politiques, fournir des orientations et des conseils fondés sur des données probantes et assurer la liaison avec leurs homologues civils aux niveaux national, territorial, provincial et régional. Les demandes sans cesse croissantes de rapports (par exemple, rapports quotidiens sur les cas, enquêtes sur les épidémies, avis et mises à jour de la situation sur des épidémies particulières) ont parfois dépassé les capacités. Toutefois, aucun préjudice perceptible pour la santé publique n'en a résulté, car des informations supplémentaires ou plus opportunes n'auraient probablement pas modifié la gestion recommandée.
Plusieurs rapports épidémiologiques (N15) différents ont été examinés. Le contenu des documents était pertinent et fournissait aux utilisateurs finaux des informations aidant la chaîne de commandement et le personnel technique professionnel à prendre des décisions et à transmettre des informations correctes. L'ensemble des documents de l'échantillon transversal contenait des rapports de surveillance, des dénombrements de cas, des résumés d'épidémies, des avis critiques, des informations générales et une modélisation de la propagation du SRAS-CoV-2 au sein de la population.
3.2.2 Efficacité : Leçons retenues
Note : La terminologie « leçons retenues » (LR) a été largement utilisée par les personnes interrogées, a été trouvée dans de nombreux documents clés examinés et a été référencée ou décrite dans des travaux publiés. Toutefois, le terme ou sa définition était mal compris et souvent utilisé de manière interchangeable pour décrire d'autres concepts liés à l'apprentissage organisationnel. Cette utilisation imprécise et incohérente du terme ne permet pas de déterminer de manière fiable si la leçon a été observée, transmise, enregistrée, partagée ou mise en œuvre. Au lieu de cela, le terme « leçons retenues » est souvent utilisé pour expliquer les résultats positifs et négatifs de la réponse de l'organisation à un incident et ne répond pas à l'attente qu'un enseignement ait été réellement tiré. Par exemple, lorsque le Canada a connu une épidémie de syndrome respiratoire aigu sévère (SRAS), une série de recommandations décrites comme des leçons retenues pour atténuer le « stress traumatique chez les travailleurs de la santé de première ligne » n'ont pas été appliquées aux défis liés au stress de la COVID-19. En d'autres termes, il ne s'agissait pas de leçons retenues, mais plutôt de leçons observées ou de recommandations non suivies.
Constatation : Bien que des activités aient été entreprises par les SSFC pour soutenir l'apprentissage organisationnel à partir de l'expérience due à la COVID-19, il manquait un programme cohérent, complet, collaboratif et actuel en matière de leçons retenues, liant ces activités entre elles et garantissant l'efficacité optimale de l'ensemble de la fonction « leçons retenues ».
La DOAD 8010-0, Leçons retenues (mise à jour le 22 juillet 2016), a fourni les directives publiées les plus récentes sur les leçons retenues pertinentes pour la période d'évaluation. La DOAD, conjointement avec la Publication interarmées des Forces canadiennes (PIFC) A2, fournit un cadre bien défini et personnalisable soutenu par des conseils sur la façon d'appliquer correctement les principes fondamentaux du programme. L'équipe d'évaluation a toutefois constaté que, bien que le programme des leçons retenues de la Défense (PLRD) ait été techniquement mis en œuvre, les FAC et le MDN ne disposaient pas d'une fonction cohérente d'apprentissage interarmées au niveau 0 (N0) pour coordonner, normaliser et assurer la supervision et la formation de la communauté d'apprentissage de niveau 1 [COIC, EEIC et Branche des LR Op LASER - Observations initiales]. En raison de son orientation opérationnelle, l'équipe d'évaluation interarmées du commandant (EEIC) et les processus qui la soutiennent ne sont pas conçus pour fournir des observations nuancées et contextuelles, des meilleures pratiques et des recommandations pour la plupart des activités des services de santé, y compris celles des domaines d'intérêt générés par le COIC.
Malgré l'absence d'un PLRD pleinement mis en œuvre, les directives des SSFC relatives à la réalisation d'activités d'apprentissage ont été insérées dans les ordres officiels de la chaîne de commandement à partir du niveau N0 et jusqu'aux directions et cliniques concernées, par le biais d'ordres en cascade. Le programme d'apprentissage des leçons retenues, qui en est à ses balbutiements et qui relève du D Q&R SS, a commencé à élaborer un cadre d'apprentissage organisationnel fondé sur les services de santé, qui s'applique aux activités opérationnelles, nationales et en garnison liées aux services de santé. La manière dont les formes et processus traditionnels d'apprentissage militaire s'intégreraient dans ces fonctions d'apprentissage organisationnel plus larges mises en place au sein du D Q&R SS était encore en cours d'élaboration.
Au fur et à mesure que la pandémie progressait, le personnel des services de santé a recueilli des informations souvent décrites comme des leçons retenues, mais qu'il est plus juste de classer dans la catégorie des enseignements observés (rapports après action, rapports et retours, et résultat de l'opinion des EM (et parfois de l'absence d'opinion)). Le personnel des services de santé a déclaré avoir reçu peu de conseils ou de formation sur la collecte correcte des observations sur le terrain, sans parler de leur intégration ultérieure dans un cadre structuré de leçons retenues. Les documents relatifs aux enseignements les plus publiés et les plus examinés produits par le personnel des services de santé sont peut-être les observations brutes issues des expériences collectives et individuelles dans les établissements de soins de longue durée. Une directive, une compréhension et une formation significatives sur la rédaction d'observations médicales auraient pu empêcher l'inclusion dans les rapports de contenus décrits comme reflétant d'importants préjugés comportementaux (tels que la lecture de l'esprit, l'hyperbole chargée d'émotion, la présentation d'insinuations comme des faits) et des allégations non fondées manquant de données importantes basées sur des preuves (par exemple, l'affirmation qu'un résident est mort de négligence, de déshydratation ou de malnutrition sans enquête ou rapport du médecin légisteNote de bas de page 14).
Nonobstant ce qui précède, les SSFC ont entrepris un certain nombre d'activités sous les auspices d'autres programmes qui contribuent à l'apprentissage organisationnel tel qu'il est conceptualisé dans la doctrine du SLRD. Il s'agit notamment de l'établissement de rapports, de l'analyse (p. ex., le protocole d'évaluation rapide) et de la mise en œuvre de recommandations découlant d'incidents liés à la sécurité des patients en rapport avec les adaptations de la COVID-19, de l'application de processus d'amélioration de la qualité au déploiement rapide des soins virtuels et de la sollicitation active d'observations relatives à l'administration de vaccins de masse qui ont été directement intégrées à la planification de l'Op VECTOR et consignées dans un rapport publié. Enfin, cette évaluation représente une approche solide et complète de l'apprentissage organisationnel à partir de l'expérience due à la COVID-19.
Recommandation n° 12 : Les SSFC devraient examiner leurs structures et processus d'apprentissage organisationnel actuels par rapport aux exigences du PLRD des FAC, puis élaborer et mettre en œuvre les programmes nécessaires pour combler les lacunes identifiées. Cela devrait inclure une analyse de la façon dont les nouveaux outils du SLRD peuvent être intégrés au mieux dans le cadre global de l'apprentissage organisationnel.
Recommandation n° 13 : Les SSFC devraient envisager d'intégrer dans les plans d'urgence sanitaire le cadre des outils et approches relatifs aux leçons retenues à utiliser pour optimiser l'apprentissage organisationnel à court, moyen et long terme à la suite des situations d'urgence.
3.2.3 Efficacité : Communication
Description : Affaires publiques (AP). Comme indiqué dans le plan d'urgence LASER, le plan des AP des FC pour la réponse à une pandémie d'influenza devait être actif à l'intérieur et passif à l'extérieur, sous la coordination du SMA (AP), de la sécurité publique et de l'agence de la santé publique du Canada (ASPC), afin de maintenir la cohérence avec le message global du gouvernement fédéral. Les QG des forces opérationnelles interarmées régionales devaient préparer des plans d'AP conformément aux directives fournies à l'annexe X de l'OPOON. [Paragraphe 3 - instructions de coordination du plan d'urgence LASER].
Constatation : Les AP des SSFC ont été efficaces dans la collecte, la contribution, la coordination, la vérification et la publication d'informations à l'interne.
Le plan d'urgence LASER demande aux Affaires publiques de jouer un rôle actif à l'intérieur et passif à l'extérieur pendant la pandémie de grippe. Compte tenu du profil élevé et de la sensibilité politique de l'OP LASER, le pouvoir d'approbation du contenu médiatique pour les événements liés à l'OP LASER revenait au sous-ministre de la Défense, tandis que le bureau des affaires publiques des SSFC adoptait une position passive, veillant à ce que les produits d'AP approuvés soient communiqués par l'intermédiaire du canal le plus approprié (p. ex. Twitter, Facebook, les principaux médias, l'application des FAC et les pages web des FAC). En outre, le bureau a semblé être au courant de la directive de la COVID-19, collaborant avec les bureaux du Méd Gén, du Méd C Adjoint, du DPSF et du DOSS pour se préparer passivement à une pandémie. Cette attitude passive a rendu inutile, pour l'essentiel, la mise en place d'une stratégie et d'un cadre complexes de préparation à la pandémie.
L'efficacité de la communication interne est attestée par les nombreux messages publiés en temps opportun sur les médias sociaux. Les AP des SSFC ont entretenu de nombreuses relations de collaboration avec d'autres départements et directions, veillant à ce que les informations publiées soient positives, informatives et exactes. Aucune correction n'a été nécessaire à la suite des publications. Il n'est pas tout à fait clair si certaines idées ont été lancées par les AP des SSFC, si elles ont été suggérées aux AP des SSFC ou si elles ont été informées des éléments qu'il serait bon de poursuivre. Aucune donnée soumise n'a reflété de changement de posture dû à la pandémie.
De multiples mécanismes et types de plateformes de communication, tels que le comité de gestion de la COVID de la défense pour un flux rapide d'informations, les plateformes de médias sociaux pour les FAC, la communication et la rétroaction des séances de discussion ouverte, et les messages du médecin général, se sont révélés efficaces. Ils semblent avoir catalysé des taux de vaccination élevés chez les membres des FAC. La grande efficacité des vaccins à ARNm et le taux de vaccination élevé ont contribué à réduire la morbidité et la mortalité parmi les membres des FAC et le personnel civil, à empêcher la transmission de la COVID-19 dans les installations des FAC et à maintenir l'état de préparation opérationnelle de la force.
Enfin, il convient de noter que la collecte, l'analyse et le partage des connaissances se sont considérablement améliorés avec la création du centre de fusion au sein du DOSS. Les produits du centre de fusion ont facilité la prise de décisions en connaissance de cause, tant au sein des SSFC qu'au sein de l'ensemble des FAC.
Constatation : La limitation des AP des SSFC à un rôle médiatique passif, avec peu d'autorité pour engager les médias externes, a probablement entraîné des occasions manquées de mettre en évidence les contributions des SSFC à l'atténuation de l'impact de la COVID-19 de manière opportune.
Compte tenu de la notoriété et de la sensibilité politique de l'opération LASER, le pouvoir d'approbation du contenu médiatique des événements liés à l'opération LASER revenait au sous-ministre de la Défense. Le personnel stratégique de haut niveau exerçant un contrôle important au niveau tactique, l'évaluation de l'Op LASER par l'EEIC a noté que « l'engagement des médias et les liens avec le public étaient peu fréquents et que des informations obsolètes étaient parfois rapportées lorsque les communications étaient émises au niveau supérieur ». Par exemple, les affaires publiques ont adopté une approche passive pour faire connaître l'assistance des FAC aux établissements de soins longues durées et ont peut-être manqué des occasions de favoriser des relations plus positives avec la population civile.
3.2.4 Rendement : Surveillance épidémiologique
Constatation : La nature dynamique de la pandémie, combinée aux demandes constantes d'expertise en épidémiologie émanant de sources multiples (c'est-à-dire des rapports, des conseils et des informations), a entraîné des demandes excessives pour les composantes du DPSF.
Les personnes interrogées ont toutes fait état de la demande incessante de produits et d'informations épidémiologiques. Les exigences étaient souvent répétitives et redondantes, les demandes de données venant de toutes parts. Pour le personnel des SSFC chargé de produire des données et des produits épidémiologiques, il semblait que les demandes n'étaient pas atténuées ou filtrées par la haute direction.
La section épidémiologique du DPSF est entrée dans la pandémie avec un personnel incomplet et toutes les activités principales du DPSF ont dû être interrompues pour répondre aux demandes liées à la pandémie. La fatigue du personnel (décrite comme proche de l'épuisement professionnel) et l'attrition accrue qui en a résulté ont exacerbé l'impact des pénuries de ressources humaines antérieures à la pandémie. Elles ont perpétué le défi de répondre aux appels constants de produits épidémiologiques.
Les demandes sans cesse croissantes de produits épidémiologiques (par exemple, rapports et mises à jour quotidiens, RAPSIT, rapports sur les épidémies, avis, etc.) ont mis à rude épreuve les capacités du personnel. Toutefois, en raison du manque de personnel (détachement, épuisement professionnel, postes vacants), les demandes n'ont pas toujours été satisfaites. Néanmoins, rien ne prouve qu'il y ait eu un préjudice pour la santé publique, car les demandes d'information non satisfaites n'auraient probablement pas modifié la gestion recommandée. Les visites sur le terrain ont démontré que les autorités sanitaires étaient proactives et créatives dans l'utilisation des données épidémiologiques.
Recommandation n° 14 : Les SSFC devraient continuer à moderniser en priorité leur système de dossiers médicaux électroniques, en veillant à ce qu'il soit fonctionnel en tant que base de données épidémiologiques et qu'il permette de saisir les données pertinentes pour l'ACS+.
3.2.5 Rendement : Leçons retenues
Constatation : L'absence de cadre analytique systématique pour la gestion des observations sur l'apprentissage a nui à l'efficacité de la fonction des leçons retenues au sein des SSFC.
Comme décrit à la section 3.2.2 ci-dessus, les SSFC ne disposaient pas d'un cadre général pour les activités liées aux leçons retenues et n'avaient pas mis en œuvre plusieurs éléments essentiels, notamment la formation des leçons retenues. Cela a probablement eu un impact négatif sur la rapidité et l'efficacité de l'apprentissage organisationnel lié à la COVID-19
3.2.6 Rendement : Communication
Constatation : La fonction des AP des SSFC et le centre de fusion ont tous deux été jugés efficaces dans l'exécution de leur mandat.
Malgré les ressources limitées, les contraintes de temps et la consigne d'adopter une posture passive en matière de communication externe, la cellule des AP des SSFC a été en mesure d'utiliser efficacement les canaux de communication établis pour informer les membres des FAC, les partenaires externes et le grand public. À cette fin, des informations essentielles, actualisées et affinées ont été fournies pour éclairer la prise de décision et la politique.
3.2.7 Gouvernance : Surveillance épidémiologique
Constatation : La communication entre les experts du DPSF, le réseau technique professionnel et la chaîne de commandement a été claire et efficace.
Les avis 6695-09 et 6636-80 du Directeur – Protection de la santé de la Forces (DPSF) constituaient des documents clés pour les autorités médicales supérieures et la chaîne de commandement, en particulier au niveau tactique (c'est-à-dire au niveau de la clinique). Les avis étaient systématiquement mentionnés dans les PCO/PRA des cliniques. En outre, les téléconférences hebdomadaires entre professionnels de la santé parrainées par le DPSF et les nombreux échanges de courriels entre les autorités du réseau professionnel de la santé et le comité de coordination ont permis au DPSF d'apporter une contribution supplémentaire tout en fournissant un retour d'information de la part des publics cibles. Enfin, le DPSF a utilisé des boîtes courriels positionnelles contrôlées quotidiennement; la documentation relative aux directives et aux politiques en matière de SRAS-CoV-2 a été publiée sur un SharePoint du DPSF et dans le OneNote.
L'immense demande quotidienne et désordonnée de produits d'épidémiologie a exercé une pression excessive sur les personnes chargées d'y répondre. Un thème commun aux personnes interrogées était la frustration engendrée par ces demandes qui semblaient provenir de « toutes les directions », avec peu de filtrage de la part de la chaîne de commandement du DPSF. Toutefois, malgré les pressions, le contenu des produits épidémiologiques était, dans l'ensemble, scientifiquement exact, clair, complet et concis.
Recommandation n° 15 : Les SSFC devraient réévaluer leur modèle opérationnel pour les services d'épidémiologie afin de s'assurer que la capacité est adéquate et qu'elle peut être orientée de manière efficace et performante vers les priorités de l'organisation.
3.2.8 Gouvernance : Leçons retenues
Constatation : Les bases d'une gouvernance efficace du processus des leçons retenues au sein des SSFC sont en place au niveau stratégique, mais ne sont pas encore matures.
Les SSFC ont réalisé des progrès dans la mise en œuvre d'un cadre de gouvernance intégré, notamment en créant un conseil de la qualité, dont le mandat prévoit des responsabilités qui contribuent au processus du PLRD. Toutefois, les différents processus soutenant la collecte et l'analyse des données relatives à l'apprentissage organisationnel ne sont pas tous mis en place de manière cohérente et ne produisent pas de conclusions et de recommandations à soumettre à l'examen du conseil de la qualité et à son renvoi pour action. En outre, les structures et les processus permettant d'intégrer les fonctions du conseil de la qualité avec des fonctions similaires pour soutenir la gouvernance des leçons retenues aux niveaux opérationnel et tactique ne sont pas encore en place.
En ce qui concerne les leçons retenues du processus d'évaluation, les autorités, responsabilités et reddition de comptes (ARR) du programme d'évaluation sont bien intégrés. Tous les organes directeurs, tels que le comité directeur de l'évaluation (CDE) et le conseil de la qualité (CQ), sont en place, sont opérationnels et fournissent des directives au D Q&R SS pour qu'il puisse s'acquitter de ses fonctions dans le cadre du mandat d'évaluation de la direction. Cette structure de gouvernance claire soutiendra la réalisation du mandat lié aux leçons retenues de la COVID-19 à travers du processus d'évaluation.
3.2.9 Gouvernance : Communication
Constatation : La gouvernance des affaires publiques des SSFC a constitué un facteur limitant pour certaines de leurs activités, mais n'a pas nui de manière significative à leur efficacité globale.
Le plan d'urgence LASER demande aux Affaires publiques de jouer un rôle passif pendant l'opération LASER. Par conséquent, le cadre de communication était simple et limité. Le pouvoir d'approbation relevait du bureau du sous-ministre, ce qui entraînait souvent des retards ou des inexactitudes dans le contenu des médias et des réseaux sociaux. Le contrôle direct du contenu des médias et des réseaux sociaux n'a pas rendu nécessaire l'élaboration d'un modèle de communication complexe. L'analyse des courriels a montré que les AP sont restées souples et réactives pour contribuer au contenu des produits lorsqu'on le lui demandait. Cela dit, l'élaboration d'une stratégie de gestion de la communication aiderait à suivre les produits des AP en termes de public cible, d'objectif du matériel, de responsabilité, de message clé, de véhicule le plus approprié et de calendrier de diffusion du matériel.
3.3 Groupe III Soutien sanitaire institutionnel au système de santé civil par le biais de demandes d'assistances (RFA)
Description : Cet aspect de l'évaluation porte sur le soutien apporté par les SSFC aux établissements de soins de longue durée identifiés en Ontario et au Québec, et sur la mise à disposition de personnel pour soutenir les efforts de recherche de contacts de l'Agence de santé publique du Canada. Le soutien institutionnel aux établissements de soins de longue durée était principalement axé sur la prestation de soins infirmiers et personnels aux résidents dépendants - souvent atteints de plusieurs comorbidités - et sur le soutien des pratiques de contrôle des infections.
3.3.1 Efficacité : L'intervention atteint-elle ses objectifs?
Constatation : Dans l'ensemble, les SSFC ont été efficaces dans la constitution de la force pour les demandes d'assistances liées aux établissements de soins longue durée et l'assistance fournie par le personnel des SSFC a contribué à la réussite de la mission.
L'impact négatif important de la COVID-19 sur le personnel, les bénévoles et les membres des familles qui aidaient habituellement à soigner les résidents a contribué aux conditions dans ces établissements et à la décision de demander l'aide des FAC. Le déploiement des SSFC et du personnel de soutien dans les centres de soins de longue durée a constitué une force de stabilisation indispensable jusqu'à ce que les centres puissent reprendre leurs activités avec leur propre personnel. Les RFA ont commencé par des demandes de soutien pour cinq (5) centres de soins de longue durée au Québec, qui se sont rapidement étendues à des demandes de la province pour 1 000 soldats supplémentaires, alors qu'au même moment, l'Ontario a soumis une RFA pour aider cinq (5) centres de soins de longue durée.
Compte tenu de la nature du virus SARS-CoV-2 et de la nature atypique de la mission de soins de santé par rapport aux types de scénarios médicaux militaires auxquels le personnel des SSFC s'entraîne, les services de santé ont été poussés à devenir une culture d'apprentissage plus agile. Il a fallu faire preuve de créativité et d'ingéniosité pour répondre à ces demandes et à celles qui devraient être formulées à l'avenir.
Constatation : Les pratiques pour la PCI et les mesures sanitaires mises en œuvre dans le cadre de la mission dans les établissements de soins longue durée ont permis d'atténuer le risque dû à la COVID-19 sur l'efficacité opérationnelle des FAC
Bien que travaillant dans des établissements de soins de longue durée où les taux d'infection sont très élevés, le taux d'infection parmi les membres des FAC travaillant dans ces établissements était faible. Cela suggère que le personnel était discipliné et appliquait avec succès les protocoles de la PCI et de la santé publique.
Constatation : Les SSFC ont répondu efficacement aux exigences des RFA pour soutenir l'ASPC dans la recherche des contacts.
Trente membres de la 1ère Unité dentaire ont été formés et des forces ont été générées en réponse à la demande d'aide à la recherche des contacts formulée par Santé Canada et l'ASPC. En fin de compte, au fur et à mesure que les événements se déroulaient, l'offre de traceurs de contacts a dépassé une demande qui n'était pas à la hauteur des attentes. Par conséquent, la capacité des membres des FAC à répondre au volume d'appels n'a pas été pleinement mise à l'épreuve et évaluée. L'objectif de réduction de la charge de collecte de données pour l'ASPC a toutefois été atteint avec succès, les membres des FAC ayant effectué 1270 appels auprès de 1405 contacts civils.
3.3.2 Rendement : Les ressources sont-elles bien utilisées?
Constatation : La nouveauté de la mission, l'absence de plans préexistants, la brièveté des délais et l'absence de contribution opportune et de haut niveau des SSFC à la conception et au C2 de la mission ont entraîné des inefficacités tout au long de la mission de demandes d'assistance.
Il n'existait pas de doctrine ou de structure organisationnelle des FAC spécialement conçue pour répondre aux nouvelles demandes d'opérations nationales spécialisées ou à grande échelle axées sur la médecine, telles que celles observées au cours de l'opération LASER, ni d'élément de commandement et de contrôle (C2) des SSFC pouvant être facilement déployé. En outre, la position des SSFC en tant que N2 a entravé l'efficacité de la planification opérationnelle et la capacité des SSFC à influencer la conception des structures et des fonctions de commandement et de contrôle les mieux adaptées aux activités et aux effets de l'opération LASER, principalement liés à la santé et aux services de santé. L'obligation de transmettre les ordres en cascade du CEMD au COMPERSMIL avant que les SSFC - un élément de force important - ne donnent des ordres à leurs formations et à leurs unités a été source d'inefficacité. Les ordres parallèles transmis par le COIC aux éléments des SSFC ont créé des chevauchements problématiques. Du point de vue de certains membres du personnel sur le terrain, les informations émanant de la chaîne de commandement ne semblaient pas faire l'objet d'un travail d'état-major approprié. Au contraire, elles étaient perçues comme volumineuses, trop détaillées et parfois contradictoires.
Les forces des SSFC n'étaient pas formées ni familiarisées avec les soins à prodiguer aux patients des établissements de soins de longue durée. Une formation et des conseils de dernière minute ont été organisés pour combler les lacunes dans les connaissances et l'expérience des personnes déployées dans les établissements de soins de longue durée. Cette formation a été plus efficace lorsque le personnel civil de l'établissement était en mesure d'organiser des séances d'orientation complètes. Beaucoup ne se sentaient pas préparés à travailler dans cette fonction, mais ils se sont sentis plus à l'aise avec le temps.
De même, une formation a été nécessaire pour les personnes chargées de la recherche des contacts, car cet ensemble de compétences et d'expériences spécialisées ne fait pas partie de la plupart des professions de la santé.
Recommandation n° 16 : le plan d'urgence LASER devrait être revu pour mieux anticiper et soutenir les demandes d'assistance axées sur le soutien des services de santé. Une meilleure intégration des SSFC (y compris, mais sans s'y limiter, les conseillers médicaux et les logisticiens médicaux) dans les structures et les processus du C2 doit être clairement décrite dans le plan d'urgence. Il conviendrait d'envisager l'adoption d'une conception de C2 similaire à celle d'autres missions « lourdes » en matière de services de santé, telles que l'EICC.
Recommandation n° 17 : Les SSFC devraient collaborer avec les responsables de la planification opérationnelle des FAC afin de déterminer le niveau de capacité permanente pour les nouvelles missions de SSS que les FAC veulent que les SSFC développent et maintiennent, et de s'assurer que les FAC sont prêtes à fournir les ressources adéquates pour la capacité convenue.
Constatation : Les SSFC ont eu recours à des stratégies innovantes pour améliorer l'efficacité de la réponse aux demandes d'assistance pour les établissements de soins de longue durée dans un contexte de ressources limitées.
Afin de maximiser la capacité à remplir des tâches multiples et potentiellement variées, des équipes d'assistance médicale polyvalentes (EAMP) ont été conceptualisées et mises en place. Un nombre important de membres de la Force de réserve des services de santé ont été mobilisés, certains d'entre eux ayant une expérience clinique pertinente dans le cadre des établissements de soins de longue durée. Dans ces établissements, le manque d'infirmières et de techniciens médicaux pour assurer les soins personnels des résidents a été partiellement compensé par l'emploi d'autres professions de santé telles que les physiothérapeutes et les dentistes. Des privilèges de pratique clinique extraordinaires ont été autorisés par le médecin général pour les professionnels de la santé des SSFC afin d'optimiser leur capacité à contribuer à la prestation de soins. Des professionnels non spécialisés dans les soins de santé ont également été engagés pour des tâches générales d'assistance et de complément, avec des directives claires sur l'étendue de leurs tâches.
Recommandation n° 18 : Il est recommandé que la souplesse de mission offerte par une force de réserve des SS diversifiée soit un élément clé de la structuration et de la dotation en personnel d'une réserve des SS modernisée.
Constatation : Un certain nombre de problèmes liés aux ressources humaines ont entraîné une inefficacité dans la constitution et le maintien du personnel des SSFC pour la mission dans les établissements de soins de longue durée.
Ces défis sont les suivants :
- Des lacunes préexistantes en matière d'informations accessibles sur la main-d'œuvre des SSFC;
- Un manque initial d'appréciation de l'importance de la connaissance du français a entraîné une inefficacité dans la formation du personnel des SSFC pour la mission dans les établissements de soins de longue durée;
- Une pénurie de personnel qualifié;
- L'incapacité d'employer tous les prestataires de soins de santé des SSFC dans l'ensemble de leur champ de pratique;
- Le soutien et la logistique des SS; et,
- L'absence d'un système clair d'évaluation et de hiérarchisation des besoins en ressources humaines dans le domaine de la santé sur une base continue.
Les SSFC ne disposaient d'aucun outil informatique permettant de suivre de manière globale le nombre de ressources humaines en santé (RHS) disponibles, leurs titres et qualifications cliniques et leur état de préparation, ce qui rendait la détermination des ressources déployables disponibles difficile et dépendait des unités génératrices de forces pour la collecte et la fourniture des informations requises. Le processus du GAD médical pour cette opération nationale n'a pas non plus été bien compris ou articulé. De nombreuses dérogations ont été accordées, de sorte que les membres n'ont pas fait l'objet d'un examen d'aptitude au déploiement dans le cadre de cette opération. En outre, les ordres d'opération n'ont pas fourni de directives pour assurer un meilleur contrôle post-déploiement.
L'exécution rapide de ce déploiement à grande échelle au Québec, centré sur les services de santé nationaux, n'a pas dûment pris en compte l'ensemble des limitations que l'inadéquation des compétences linguistiques pourrait entraîner dans le cadre du travail au sein d'un système de santé francophone. Par exemple, le personnel de santé anglophone a dû faire face à des difficultés pour travailler dans un environnement francophone - beaucoup d'entre eux ont soulevé des questions concernant la responsabilité, la compréhension des directives, des politiques et des dossiers médicaux de l'établissement, et la communication avec le personnel et les résidents. En outre, certains officiers anglophones se sont inquiétés de perdre des instructions nuancées en raison d'une traduction approximative ou de ne pas recevoir de directives écrites traduites du tout. En raison des problèmes linguistiques, de nombreux membres ont été transférés du Québec à l'aire de rassemblement principale de Borden (Ontario), ce qui a parfois entraîné un « surplus » de membres en attente de l'attribution de tâches au camp Blackdown.
Il y a eu une diminution générale de la réserve déployable de ressources humaines en santé en raison du bilan personnel de la pandémie sur les foyers, les enfants, la famille, l'école, etc. et de la perte simultanée de la garde d'enfants et d'autres soutiens familiaux typiques, encore une fois en raison de l'échelle mondiale de la pandémie et des restrictions qui en résultent. En outre, le personnel de la Force de réserve des services de santé est devenu moins disponible au fil du temps en raison d'autres engagements et de la lourdeur de l'administration pour l'obtention ou la prolongation des contrats de classe C. D'autres unités militaires peuvent générer par la force un nombre plus important de soldats du service général issus de professions non liées aux soins de santé, mais cela est limité par le nombre de membres du personnel des SSFC qui peuvent être générés par la force en parallèle et en dépend.
Il est surprenant de constater que le soutien médical intégral n'a pas été intégré au déploiement dans les établissements de soins de longue durée et que, par conséquent, les soins médicaux étaient difficilement accessibles aux travailleurs déployés sans perturber considérablement l'équipe. En outre, il n'existait pas de plan d'évacuation avec les protections appropriées liées à la COVID-19 pour les personnes déployées dans ces établissements qui avaient besoin d'un rapatriement médical vers leur base d'origine pour des maladies liées à des soins ambulatoires.
La frustration et la fatigue du personnel des SSFC déployé dans les établissements de soins de longue durée ont été régulièrement signalées. Parmi les facteurs qui ont contribué à cette situation, mentionnons l'incertitude quant à la date de fin du déploiement et le redéploiement imprévu dans d'autres établissements, le scénario « se dépêcher et attendre », la confusion quant à la chaîne de commandement, les environnements de travail peu familiers et parfois hostiles, le sentiment d'être mal préparé, la redéfinition ou le manque de clarté du champ d'exercice, le manque d'uniformité dans l'adhésion au processus de PCI au sein des établissements, les exigences en matière d'EPI et la difficulté d'obtenir les fournitures initiales, les informations volumineuses provenant de multiples chaînes de rapport (c.-à-d. le technicien professionnel, la chaîne de commandement, etc.), le travail de quart avec peu de temps de repos, des protocoles de quarantaine incohérents entre les différents groupes de personnel déployés, et enfin, alors que de nombreux prestataires ont eu une impression positive de leur expérience et de leur impact dans les établissements de soins de longue durée, d'autres ont eu du mal à accepter l'expérience. On a sous-estimé l'impact émotionnel et mental du travail dans ces établissements en mauvais état en raison des pressions exercées par la pandémie.
Au niveau tactique, on avait l'impression que certains gouvernements ou institutions utilisaient le personnel militaire comme des « ressources spécialisées gratuites ». Au fil du temps, il est apparu clairement que les membres des FAC étaient déployés dans des établissements de soins de longue durée où la crise était terminée. En outre, certains prestataires de soins de santé ont été affectés à des tâches de « service général » (non cliniques) : laver, habiller, nourrir, mobiliser et faire la toilette d'un patient. De ce fait, de nombreux membres du personnel - en particulier les techniciens médicaux - ont effectué des tâches bien en-deçà de leur champ d'action habituel, ce qui a eu un impact négatif sur l'efficacité globale.
3.3.3 Gouvernance : Dans quelle mesure un cadre de gouvernance clinique a-t-il été incorporé dans les portfolios de réponses à la COVID-19 des SSFC?
Constatation : La participation insuffisante des SSFC à l'élaboration des demandes d'assistance des établissements de soins de longue durée a nui à leur efficacité en tant que fondements de la gouvernance de la réponse des FAC.
Les demandes d'assistance visent à faciliter la prestation d'une aide fédérale pour répondre à des situations d'urgence qui relèvent normalement de la responsabilité des gouvernements provinciaux, territoriaux ou municipaux, mais qui sont d'une ampleur telle que la capacité locale de réponse est dépassée. Les demandes sont traitées par Sécurité publique Canada, et le processus vise à assurer la consultation et la coordination interministérielles de tous les ministères participant à l'intervention fédérale. Pour les RFA impliquant les FAC, la consultation a lieu au niveau N0/N1 et se déroule avec des délais serrés et un temps limité pour les vérifications du personnel si l'organisation disposant de l'expertise nécessaire n'est pas directement impliquée.
Dans le cas des RFA pour les établissements de soins de longue durée - en particulier les demandes d'assistance initiales avec le Québec - l'équipe d'évaluation a constaté que les SSFC n'étaient pas efficacement représentés à la table de négociation des RFA pour informer et façonner les spécifications techniques et les autres obligations entre les partenaires des demandes d'assistance. Ces RFA sont intentionnellement conçues pour être activés rapidement et pour ne pas comporter de détails excessifs susceptibles d'entraver des réponses efficaces à des situations en évolution; toutefois, l'inclusion directe des SSFC dans la planification de haut niveau aurait permis de négocier dès le départ les questions d'autorisation et de réglementation des prestataires de soins de santé relevant de plusieurs juridictions et de les clarifier dans la documentation relative aux RFA. Cela aurait permis une bien meilleure utilisation des ressources limitées (comme la reconnaissance provinciale des techniciens médicaux en tant que prestataires de soins de santé dans le cas de RFA du Québec). La participation des SSFC à la négociation des conditions de RFANote de bas de page 15 peut également avoir permis de mieux comprendre l'importance d'inclure des paramètres bien définis pour classer les demandes des établissements par ordre de priorité, évaluer objectivement leurs besoins et élaborer une stratégie de sortie réaliste des établissements de soins de longue durée en sous-effectif chronique (p. ex. effets souhaités, normes mesurables, etc.).
Recommandation n° 19 : Les SSFC devraient collaborer avec la haute direction des FAC pour mettre en place des structures et des processus qui garantiront la participation directe des SSFC à la formulation de toute demande d'assistance dans lequel la prestation de soins de santé constitue un objectif de mission essentiel.
Constatation : Le commandement et le contrôle initiaux de la mission dans les établissements de soins de longue durée, tels qu'ils ressortent du plan d'urgence LASER, étaient mal conçus pour soutenir la nature spécialisée de cette mission.
Bien que le plan d'urgence LASER ait été ostensiblement conçu pour faciliter la réponse à une menace essentiellement sanitaire, il a défini un modèle de gouvernance conforme à une opération nationale plus typique (prestation d'un soutien général en personnel en cas d'incendie, d'inondation ou de tempête). Les structures de commandement et de contrôle et les ordres émis pour soutenir l'exécution de l'opération LASER s'inspiraient donc largement des OPOON existants plutôt que de la doctrine soutenant des missions fondamentalement beaucoup plus similaires telles que l'EICC.
Du point de vue des personnes sur le terrain dans les établissements de soins de longue durée, la chaîne de commandement était lourde et confuse, ce qui a entraîné des frustrations liées à l'incertitude de la direction, à l'augmentation de la charge de travail et à l'établissement de rapports parallèles. Cette situation était encore plus évidente lors du déploiement des troupes au Québec, où de nombreux rapports ont fait état de frustration et d'un stress accru en raison des changements rapides et souvent peu compris de la structure de C2 après le début de la mission. La mission dans les établissements de soins de longue durée de l'Ontario, lancée après celle du Québec, a adopté une structure de C2 modifiée dans laquelle les SSFC étaient plus ou moins l'élément soutenu. Cette structure a permis d'atténuer la confusion concernant les rapports et la chaîne de commandement et a contribué à garantir au personnel sur le terrain un accès illimité aux conseils professionnels et techniques dont il avait besoin. Toutefois, d'importantes coupures subsistaient aux niveaux supérieurs, comme en témoigne l'engagement tardif des autorités médicales des FAC (le médecin général) dans la gestion des rapports sur les soins cliniques et les préoccupations en matière de sécurité des patients émanant du personnel des SSFC dans les établissements de soins de longue durée.
Constatation : La gouvernance de la mission de recherche de contacts a été compliquée par l'absence d'un accord global formellement structuré pour définir clairement les objectifs et les conditions convenus.
Comme il s'agissait d'un accord entre ministères fédéraux, il ne relevait pas du processus de RFA. De même, comme il s'agissait de personnel militaire, le détachement de personnel des FAC à Santé Canada ne relevait pas des processus établis en matière de ressources humaines civiles. Pour autant que l'équipe d'évaluation ait pu le déterminer, l'entente selon laquelle les SSFC fourniraient du personnel à Santé Canada pour la recherche de contacts était informelle et n'était pas conforme aux procédures établies. Les conditions de l'accord n'ont jamais été expliquées dans un accord formel. Il en a résulté une certaine confusion interne au niveau du C2 entre les rôles et les responsabilités de l'EMIS, du COIC, du DOSS et de la 1re Unité dentaire. Une clarification externe a été nécessaire entre Santé Canada et le MDN. L'absence d'objectifs et de paramètres de mission clairs a probablement contribué au sureffectif requis.
Recommandation n° 20 : Les SSFC devraient veiller à ce que son plan d'urgence sanitaire comprenne des processus clairs pour l'exécution et la documentation des tâches d'assistance entre les départements fédéraux (telles que la mission de recherche de contacts).
Recommandation n° 21 : Les SSFC devraient évaluer la faisabilité et l'utilité d'une collaboration avec d'autres membres de leur réseau fédéral actuel pour rétablir les partenaires fédéraux en matière de soins de santé (ou un concept similaire) afin de faciliter la coordination et la collaboration interministérielles permanentes.
3.4 Question transversale de l'ACS : Dans quelle mesure la politique d'intégration de la diversité, de l'équité et de l'inclusion en matière de genre a-t-elle été incorporée dans les portfolios de réponses des SSFC à la COVID-19 ?
Contexte/Description : L'analyse comparative entre les sexes Plus est un « outil analytique destiné à soutenir l'élaboration d'initiatives réactives et inclusives, y compris des politiques, des programmes et d'autres initiativesNote de bas de page 16 » que les agences fédérales, y compris le ministère de la Défense nationale, ont été chargées d'utiliser lors de l'élaboration de politiques, de programmes ou de directives et lors de la prise de décisions. Selon la politique de défense du Canada (Protection, Sécurité, Engagement), la prise en compte systématique du genre et d'autres facteurs identitaires peut « accroître l'efficacité opérationnelle en s'appuyant sur les forces des populations diverses et multiculturelles du Canada.Note de bas de page 17»
Figure 8
Légende
Ce diagramme représente visuellement le concept de l’Analyse comparative entre les sexes Plus (ACS Plus) et met en évidence divers facteurs identitaires qui s’entrecroisent avec le genre pour influencer sur les expériences et les résultats individuels : genre, géographie, culture, revenu, orientation sexuelle, éducation, sexe, langue, origine ethnique/race, religion, âge et handicap.
De nombreux facteurs doivent être pris en compte lors de l'application de l'ACS+. Les besoins et les expériences des différents groupes de personnes sont influencés par des éléments croisés de leur identité, du contexte dans lequel ils se trouvent et de leurs expériences vécues. La figure 8 met en évidence une série de facteurs qui peuvent se conjuguer pour façonner ces expériences et ces résultats. Ainsi, l'ACS+ est une analyse intersectionnelle.
Au cours de la première année de la pandémie, les recherches sur la nature de la COVID-19 ont augmenté de manière exponentielle. Des facteurs de risque significatifs de contracter la COVID-19 ont été identifiés, notamment l'âge, mais le sexe biologique ou d'autres facteurs d'identité couverts par l'ACS+ n'en faisaient pas partie. Cependant, à mesure que la pandémie progressait, des éléments sont apparus qui suggèrent que des différences entre les sexes biologiques et les genres existent dans des domaines tels que les effets de la pandémie sur la santé mentale et l'histoire naturelle de la COVID à long terme.
Il est difficile de mesurer le degré d'intégration de l'ACS+ dans le processus de réflexion des responsables des SSFC lorsqu'ils ont élaboré des directives relatives à la situation de pandémie. Aucune mesure ne permet de déterminer dans quelle mesure l'ACS+ a été utilisée de manière implicite ou lorsqu'une analyse n'identifie aucun problème mais n'est pas mentionnée directement comme ayant été réalisée. Il convient également de noter que les SSFC comptent une proportion beaucoup plus élevée de femmes que le reste des FAC, représentant plus de la moitié de la main-d'œuvre des services de santé. Il est donc plus probable que les perspectives et les besoins des femmes dans les approches des SSFC à l'égard de la réponse à la COVID-19 aient été le point de départ de la planification et non une considération superposée par le biais d'une analyse de type ACS+. En d'autres termes, les micro-applications (c'est-à-dire les documents de niveau tactique) de l'ACS+ (c'est-à-dire au sein des documents de niveau tactique) sont difficiles à identifier lorsqu'elles ont été conçues pour une population connue pour sa diversité de genre.
Constatation : Peu de problèmes liés à l'ACS+ ont été identifiés dans la réponse des SSFC, bien qu'aucun mécanisme formel n'ait été mis en place au sein des SSFC pour appliquer l'ACS+ de manière systématique et cohérente aux aspects pertinents de la réponse à la COVID-19 ou pour contrôler les questions liées à l'ACS+ au sein de l'organisation.
À l'exception des directives des N0 et du 4e Gp Svc S, l'absence de directives explicites spécifiques à l'ACS+ dans les documents critiques des services de santé examinés et les commentaires de la direction stratégique suggèrent qu'il n'existe pas de mécanisme formel dans les services de santé pour contrôler systématiquement les questions liées à l'ACS+ dans l'organisation.
L'institutionnalisation d'un processus formel d'ACS+ aurait pu réduire les problèmes causés par le déploiement initial important d'anglophones unilingues dans les établissements de soins de longue durée au Québec, qui a entraîné une redistribution inefficace de ce personnel à l'extérieur des établissements et vers les zones de rassemblement, ainsi que la nécessité de trouver d'urgence des remplaçants francophones unilingues ou bilingues. Outre l'inefficacité du déploiement, l'efficacité sur le terrain a également été affectée négativement, comme le décrivent les conclusions du groupe III ci-dessus.
Hormis les exceptions mentionnées ci-dessus et malgré l'absence d'un cadre formel d'ACS+ spécifique à la COVID-19, la plupart des membres de l'équipe de défense interrogés ou ayant répondu à un questionnaire n'ont pas identifié d'oublis liés à l'ACS. En outre, l'équipe d'évaluation a relevé de nombreuses pratiques cohérentes en matière d'ACS+ qui pourraient servir de point de départ à l'élaboration d'un cadre institutionnel :
- Formation obligatoire à l'ACS+ pour chaque membre du personnel des FAC;
- Le questionnaire d'évaluation périodique de la santé doit inclure une question sur l'identification du genre;
- L'inventaire d'EPI des cliniques reflétait le genre et les profils démographiques de la population;
- Les cliniques échantillonnées ont pris en compte les besoins du personnel et des patients ayant de jeunes enfants grâce à des arrangements et des horaires de travail flexibles dans des conditions extrêmes (p. ex. confinement, quarantaine etc.) tout en préservant les opérations de l'unité;
- Des brochures bilingues traitant des questions de santé des femmes liées à la COVID-19 et aux services offerts pendant la pandémie; et,
- Une conception de la clinique tenant compte de l'égalité des sexes (toilettes non mixtes, espace pour l'allaitement).
Recommandation n° 22 : Les SSFC devraient poursuivre leurs efforts en vue de mettre en œuvre systématiquement l'ACS+, notamment dans le cadre de leur planification d'urgence.
Constatation : Les SSFC manquaient de données sur un certain nombre de facteurs d'identité au sein de son personnel et de sa population de patients.
Les données épidémiologiques rapportées, telles que l'incidence et la prévalence, l'ont été en fonction du sexe biologique et non du genre. L'incapacité du SISFC et d'autres ensembles de données personnelles à saisir le sexe biologique et le genre peut entraver la capacité des SSFC à comprendre et à répondre de manière efficace et performantes aux effets moins aigus ou directs sur la santé d'une population diversifiée des FAC.
De même, le manque de données sur les facteurs d'identité autres que le sexe et le genre peut avoir mal positionné les SSFC pour reconnaître et répondre aux questions relatives à l'ACS+ dans leur réponse à la COVID-19, un problème qui se serait étendu à la disponibilité d'éléments probants pertinents pour l'ACS+ aux fins de l'évaluation.
4.0 Conclusions
Sur la base de l'échantillon, l'évaluation conclut que, dans l'ensemble, la réponse des SSFC à la COVID-19 a été opportune et efficace. Les SSFC ont rempli leur mandat pendant toutes les phases de la pandémie.
La progression du SRAS-CoV-2 dans les FAC a été efficacement suivie grâce à la surveillance sanitaire des SSFC et traduite en produits de connaissance à l'usage des hautes autorités sanitaires locales, régionales ou internationales des FAC pour formuler leurs conseils sur la protection sanitaire du personnel des FAC et du MDN. La prise de décision a été soutenue par l'élaboration en temps utile d'une série de produits tirés des leçons retenues, y compris des rapports épidémiologiques, des plates-formes de communication et une analyse approfondie des activités du portfolio de la santé par le biais du processus d'évaluation. Différentes recommandations ont reflété les phases de la réponse et ont façonné des directives stratégiques dans l'incertitude.
Le contenu des produits des affaires publiques étant du ressort du CEMD, les AP des SSFC ont été limitées dans leur réponse. Cela dit, le personnel des AP a continué à offrir les conseils des cadres supérieurs des SSFC et à publier régulièrement des produits approuvés sur des plateformes telles que Facebook©et Twitter©.
De multiples approches ont été mises en place pour tirer les leçons retenues de cette expérience, avec des degrés de réussite variables; elles ont néanmoins permis de saisir et d'analyser des informations complexes nécessaires à l'aide à la décision pour la planification et l'exécution des phases successives de la réponse à la pandémie et l'amélioration de la planification des futures urgences liées à la pandémie. L'OP LASER était une opération essentiellement médicale qui aurait bénéficié d'une présence accrue des SSFC à la table de planification et d'une intégration dans les structures de commandement et de contrôle, en dépit de son statut de N2 et de la doctrine actuelle pour des opérations nationales plus génériques. Bien qu'entravé par une structure de C2 qui n'était pas adaptée à une mission principalement axée sur les services de santé, le soutien institutionnel des autorités civiles fédérales, provinciales et territoriales par le biais de demandes d'assistance a contribué à minimiser, à atténuer ou à prévenir la propagation et l'impact du virus SARS-CoV-2 sur la population canadienne et les systèmes civils de soins de santé.
L'évaluation a révélé que la prestation de soins de santé en garnison ainsi que le soutien de l'efficacité opérationnelle des FAC ont été préservés de manière adéquate tout au long de la période d'évaluation. Plusieurs mécanismes ont été utilisés pour assurer la durabilité de la prestation de soins de santé dans un contexte de ressources limitées. Il s'agissait notamment de réduire et de contrôler la demande de soins grâce à une meilleure gouvernance, de réorienter les patients vers d'autres sources de soins, d'externaliser les opérations lorsque cela était possible afin d'optimiser la capacité en fonction du personnel disponible, et de demander aux membres de l'équipe de défense de fournir des efforts supplémentaires (par exemple, des heures supplémentaires).
Toutefois, l'évaluation a mis en évidence plusieurs facteurs qui ont eu une incidence négative sur l'efficacité avec laquelle les SSFC ont pu répondre aux exigences de la pandémie et sur la gouvernance de leur réponse.
Le plan d'urgence LASER présentait des lacunes du point de vue des services de santé, ainsi que des écarts entre le plan d'urgence et les plans de continuité des opérations au niveau des bases et des escadres (lorsqu'ils existaient), ce qui a entraîné un niveau important d'efforts potentiellement évitables pour planifier et exécuter la réponse des SSFC pendant que la situation d'urgence se déroulait. En outre, ils se sont appuyés sur des ressources, telles que la disponibilité des technologies de l'information, de l'équipement de protection individuelle et des ressources humaines dans le domaine de la santé, qui se sont révélées insuffisantes face à l'ampleur de la situation d'urgence.
Plus important encore, l'évaluation a révélé que les besoins importants et prolongés en matière de constitution de forces et la demande incessante de services de santé militaires pendant la pandémie ont épuisé le personnel et ont eu un impact négatif sur la santé et le bien-être du personnel des SSFC, en particulier des prestataires de soins de santé de première ligne. Cela peut potentiellement exacerber les problèmes préexistants d'attraction et de rétention des SSFC et affaiblir davantage le système de soins de santé militaire vulnérable des FAC. La figure 9 ci-dessous illustre les différentes sources de fatigue et d'épuisement du personnel mises en évidence par les entrevues menées dans le cadre de l'évaluation. Ces facteurs sont identifiés et développés dans les sections précédentes du rapport; cependant, l'équipe d'évaluation a estimé qu'il était essentiel de souligner qu'il s'agit d'un problème omniprésent et transversal qui, s'il n'est pas résolu, mettra en péril la capacité des SSFC à tirer les riches leçons de cette pandémie et à apporter des changements organisationnels positifs.
Figure 9
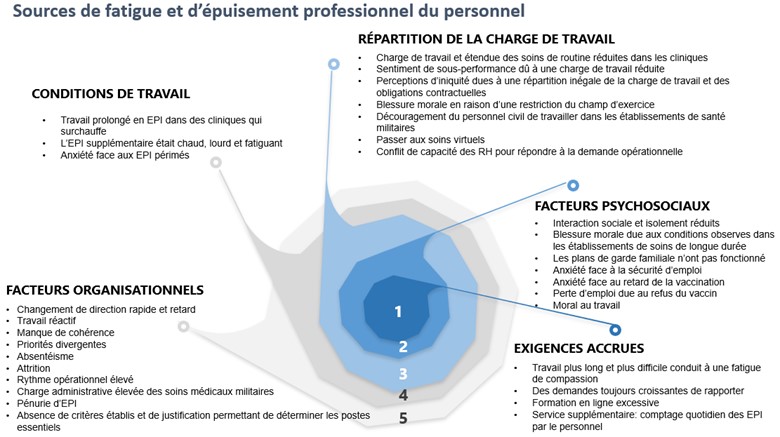
Légende
Le diagramme en spirale illustre les sources de fatigue et d'épuisement du personnel, regroupées en cinq catégories de facteurs :
- Demande accrue
- Travail plus longtemps et plus ardu entraînant une fatigue compassionnelle
- Exigences sans cesse croissantes en matière de rapports
- Formation en ligne excessive
- Tâche supplémentaire : comptage quotidien de l'ÉPI par le personnel
- Facteurs psychologiques
- Réduction des interactions sociales et isolement
- Blessure morale causée par les conditions observées dans les établissements de soins de longue durée (ESLD)
- Inefficacité des plans de garde familiale
- Anxiété liée à la sécurité d'emploi
- Anxiété provoquée par le retard de la vaccination
- Perte d'emploi en raison du refus de se faire vacciner
- Moral au travail
- Répartition de la charge de travail
- Diminution des patientes et patients ainsi que de la portée des soins de routine en clinique
- Sentiment de sous-performance en raison de la charge de travail réduite
- Perception d'iniquité découlant de la répartition inégale de la charge de travail et des obligations contractuelles
- Blessure morale due à la restriction du champ d'exercice
- Découragement du personnel civil à travailler dans les établissements de santé militaires
- Passage aux soins virtuels
- Conflit de capacité des RH pour répondre à la demande opérationnelle
- Conditions de travail
- Travail prolongé en ÉPI dans des cliniques surchauffées
- ÉPI supplémentaire chaud, lourd et fatigant
- Anxiété liée à l'ÉPI périmé
- Facteurs organisationnels
- Changements rapides de directives et retards
- Travail réactif
- Manque de cohérence
- Priorités divergentes
- Absentéisme
- Attrition
- Rythme opérationnel élevé
- Fardeau administratif important lié aux soins médicaux militaires
- Pénurie d'ÉPI
- Absence de critères établis et de justification pour déterminer les postes essentiels
Ces facteurs démontrent collectivement les difficultés auxquelles le personnel est confronté pour préserver son bien-être et son efficacité, notamment des charges de travail lourdes, des environnements exigeants, une demande accrue de services, des enjeux organisationnels et des facteurs de stress personnels.
5.0 Synthèse des recommandations
Les résultats de cette évaluation ont donné lieu à 22 recommandations, résumées dans le tableau ci-dessous :
Tableau 2 Grille de recommandations
# |
Recommandations clés |
|---|---|
1 |
Les SSFC devraient poursuivre leurs efforts pour mettre en œuvre des initiatives liées aux soins de santé fondés sur la valeur afin de soutenir leur reconstitution en équilibrant mieux la demande et la capacité en matière de soins de santé. |
2 |
Les SSFC devraient collaborer avec le COIC et les autres organisations concernées pour veiller à ce que tous les plans d'urgence liés à la pandémie (LASER, ses plans subordonnés de santé et de continuité des activités) soient mis à jour, en intégrant les améliorations identifiées dans le cadre de la présente évaluation et d'autres activités des leçons retenues, et en veillant à ce que les plans soient suffisamment souples pour s'adapter à un éventail de pandémies de maladies infectieuses. Les approches et les outils novateurs qui se sont révélés utiles pour faire face à la pandémie et qui peuvent être adaptés à d'autres situations d'urgence doivent également être préservés en les codifiant dans les plans. |
3 |
Les SSFC devraient évaluer la sécurité, la qualité et l'intégration de l'utilisation des soins virtuels par leurs prestataires de soins de santé, dans le but d'identifier et de normaliser les meilleures pratiques pour une utilisation cliniquement appropriée et efficace des soins virtuels dans l'ensemble du système de santé. |
4 |
Les SSFC devraient envisager de créer systématiquement à l'avance tout matériel de formation nécessaire pour enseigner au personnel l'utilisation de tout produit en inventaire en cas d'urgence. |
5 |
Les SSFC devraient continuer à développer et à mettre en œuvre leur programme d'amélioration de la qualité (AQ). En veillant à ce que l'ensemble du personnel soit en mesure d'appliquer des méthodes fondées sur l'amélioration de la qualité lorsqu'il apporte des modifications aux services, les SSFC pourront s'assurer que la qualité et la sécurité sont maintenues ou améliorées lorsque les circonstances obligent à adapter la conception de la prestation des services. |
6 |
Les SSFC devraient poursuivre leurs efforts en vue de procéder à un examen complet et réaliste de leurs besoins en ressources humaines dans le domaine de la santé, en veillant à ce que les ressources soient suffisantes pour assurer une capacité de pointe en cas de besoin. |
7 |
Les SSFC devraient poursuivre leurs efforts pour développer et mettre en œuvre une capacité efficace de gestion de l'information, en s'appuyant sur le déploiement prochain de D365. |
8 |
Les SSFC devraient poursuivre la recapitalisation des anciennes infrastructures en accordant une attention particulière aux installations qui présentent actuellement un risque pour la santé et la sécurité (y compris un risque pour la PCI). |
9 |
Les SSFC devraient établir et mettre en œuvre un programme pour la PCI formel et doté de ressources suffisantes. |
10 |
Les SSFC devraient poursuivre leurs efforts pour actualiser leur approche de la constitution, du cycle de vie et de la gestion des stocks d'EPI. |
11 |
Les SSFC devraient continuer à renforcer leurs structures et capacités organisationnelles au niveau opérationnel et envisager de donner la priorité à la création de formations fonctionnelles (Gp Svc S) en lieu et place des formations régionales existantes, comme le prévoient leurs plans actuels de modernisation du système de santé. |
12 |
Les SSFC devraient examiner leurs structures et processus d'apprentissage organisationnel actuels par rapport aux exigences du programme des leçons retenues des FAC, puis élaborer et mettre en œuvre les programmes nécessaires pour combler les lacunes identifiées. Cela devrait inclure une analyse de la manière dont les nouveaux outils du SLRD peuvent être intégrés au mieux dans le cadre global de l'apprentissage organisationnel. |
13 |
Les SSFC devraient envisager d'intégrer dans les plans d'urgence sanitaire le cadre des outils et approches relatifs aux leçons retenues à utiliser pour garantir l'optimisation de l'apprentissage organisationnel à court, moyen et long terme à partir des situations d'urgence. |
14 |
Les SSFC devraient continuer à moderniser en priorité leur système de dossiers médicaux électroniques, en veillant à ce qu'il soit fonctionnel en tant que base de données épidémiologiques et à ce qu'il permette de saisir les données pertinentes pour l'ACS+. |
15 |
Les SSFC devraient réévaluer leur modèle opérationnel pour les services d'épidémiologie afin de s'assurer que la capacité est adéquate et qu'elle peut être orientée de manière efficace et performante vers les priorités de l'organisation. |
16 |
Le plan d'urgence LASER devrait être revu pour mieux anticiper et soutenir les demandes d'assistance axées sur le soutien des services de santé. Une meilleure intégration des SSFC (y compris, mais sans s'y limiter, les conseillers médicaux et les logisticiens médicaux) dans les structures et processus de C2 doit être clairement décrite dans le plan d'urgence. |
17 |
Les SSFC devraient collaborer avec les autorités de planification opérationnelle des FAC pour déterminer le niveau de capacité permanente pour les nouvelles missions de SSS que les FAC souhaitent voir développer et maintenir, et pour s'assurer que les FAC sont prêtes à fournir les ressources adéquates pour la capacité convenue. |
18 |
Il est recommandé que la flexibilité des missions offerte par une force de réserve des SS diversifiée soit un élément clé de la structuration et de la dotation en personnel d'une réserve des SS modernisée. |
19 |
Les SSFC devraient collaborer avec la direction des FAC pour mettre en place des structures et des processus qui garantiront la participation directe des SSFC à la formulation de toute demande d'assistance dans lequel la prestation de soins de santé constitue un objectif de mission essentiel. |
20 |
Les SSFC devraient veiller à ce que son plan d'urgence sanitaire comprenne des processus clairs pour l'exécution et la documentation des tâches d'assistance entre les départements fédéraux (telles que la mission de recherche des contacts). |
21 |
Les SSFC devraient évaluer la faisabilité et l'utilité d'une collaboration avec d'autres membres de leur réseau fédéral actuel pour rétablir les partenaires fédéraux en matière de soins de santé (ou un concept similaire) afin de faciliter la coordination et la collaboration interministérielles permanentes. |
22 |
Les SSFC devraient poursuivre ses efforts en vue de mettre en œuvre systématiquement l'ACS+, notamment dans le cadre de ses plans d'urgence. |
Annexes
Annexe A Mandat
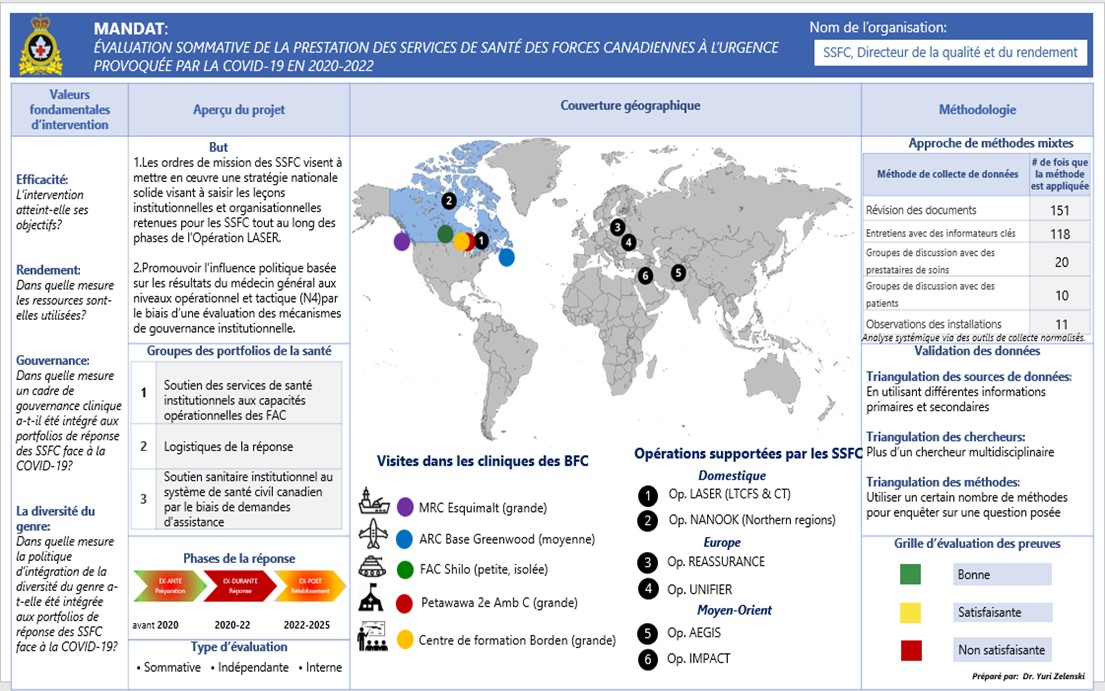
Légende
Le cadre de référence, présenté sous forme de napperon, est un document de planification structuré décrivant la portée de l'évaluation selon quatre composantes clés. Ce résumé organise le contenu visuel en un format tabulaire détaillé et accessible.
Section |
Contenu |
|---|---|
Aperçu du projet |
Objectif :
Objectifs :
Volets du portefeuille de santé :
Phases de la réponse :
Type d'évaluation : Sommative, Indépendante, Interne |
Valeurs fondamentales de l'intervention – Critères d'évaluation |
Efficacité : L'intervention atteint-elle ses objectifs? Efficience : Dans quelle mesure les ressources sont-elles bien utilisées? Gouvernance : Dans quelle mesure un cadre de gouvernance clinique a-t-il été intégré aux portefeuilles de réponse à la COVID-19 des SSFC? Genre et diversité : Dans quelle mesure la politique d'intégration du genre et de la diversité a-t-elle été appliquée? |
Couverture géographique |
Visites de cliniques et opérations au Canada :
Opérations internationales soutenues par les SSFC :
|
Méthodologie |
Méthode mixte :
Techniques de validation des données :
Grille d'évaluation des preuves :
|
Annexe B Modèle logique

Légende
Aperçu
Le Modèle logique est un outil conceptuel et sommatif qui cartographie les activités d'urgence complexes, graduelles et regroupées menées par les Services de santé des Forces canadiennes (SSFC) pour atteindre les objectifs stratégiques du CONPLAN/Op LASER durant la pandémie de COVID-19. Il démontre comment les interventions des SSFC, grâce à divers rétroactions et activités réalisés à différentes périodes, ont contribué à la réalisation de ces objectifs.
Principales composantes du Modèle logique
1. Domaine des indicateurs
- Objectifs
- Gouvernance
- Efficacité
- Efficience
- Questions transversales
- Conformité
- Indicateurs épidémiologiques (Épi)
2. Rétroactions fournies
- Financement
- Ressources humaines
- Infrastructure des soins de santé
- Politique
- Plan de reprise ministériel
- Plan d'urgence du Commandement des opérations interarmées du Canada (CJOC)
3. Activités d'urgence regroupées connexes
- Groupe I : Soutien médical institutionnel et soutien du Corps dentaire royal canadien (CDRC) aux capacités opérationnelles des Forces armées canadiennes (FAC)
- Groupe II : Logistique de la réponse
- Groupe III : Soutien institutionnel de santé au système de soins de santé civil par l'entremise de demandes d'assistance
4. Catégories de produits
- Produits du Groupe I
- Capacités essentielles de santé et de bien-être pour les opérations et l'Équipe de la Défense maintenues
- Capacité de force adaptée aux tâches pour les opérations nationales et mondiales établie
- Nouvelles capacités opérationnelles (telles que les soins virtuels et les Unités d'installation de remplacement (UIR)) mises en œuvre
- Mesures de santé publique visant à prévenir et à contrer les éclosions instaurées dans la zone de responsabilité des SSFC
- Membres des FAC vaccinés
- Produits du Groupe II
- Connaissances produites et gérées (p. ex. produits de renseignement épidémiologique et leçons évaluatives retenues)
- Avis fondés sur des données probantes fournis au gouvernement du Canada, aux structures de commandement et de contrôle, au renseignement, aux affaires publiques et aux communications
- Normes relatives aux leçons institutionnelles apprises améliorées et utilisées pour la prise de décisions
- Produits du Groupe III
- Capacité de pointe des soins de santé publics accrue
- Rapport sommaire sur les établissements de soins de longue durée remis
- Soutien médical pour l'évacuation de civils offert
- Régime et protocoles de recherche des contacts établis
- Soutien médical institutionnel offert aux gouvernements fédéral, provinciaux et territoriaux concernant l'acquisition, la distribution et l'administration de vaccins
5. Résultats immédiats (observables en 6 à 12 mois)
- Besoins en matière de santé et d'état de préparation opérationnelle des membres des FAC satisfaits en toute sécurité, le soutien des services de santé améliorant l'efficacité opérationnelle globale des FAC
- Capacité du Groupe des services de santé des FC renforcée pour permettre à la chaîne de commandement, au Chef d'état-major de la Défense et aux partenaires de planifier efficacement les situations d'urgence
- Demande du public pour des services de santé militaire satisfaite
6. Objectifs et priorités d'urgence
Atténuer les impacts de la COVID-19 et minimiser les dangers pour la santé
- Réduire la pression sur le système de soins de santé civil
- Réduire la morbidité et la mortalité dans la population civile
- Réduire l'afflux massif d'hospitalisations
- Réduire l'utilisation des unités de soins intensifs
- Réduire la charge liée à la collecte de données
- Contrôle des infections à la COVID-19 au sein des FAC
- Réduire la morbidité et la mortalité parmi les membres des FAC
- Réduire le taux de transmission de la COVID-19 dans les installations des FAC
- Préserver des forces en santé
- Retour à la normalité après un événement d'urgence
- Reprise du travail dans un environnement où la menace de la COVID-19 est toujours présente
- Reprise des activités de formation et institutionnelles
- Reprise des activités de génération de forces
- Rétablissement post-pandémie
7. But
Amélioration de l'efficacité opérationnelle, de la productivité et de l'état de santé de la population des FAC, menant à l'état de préparation opérationnelle et au succès des missions.
8. Approche par phases de l'intervention d'urgence
Les activités sont mises en œuvre en phases distinctes afin de répondre aux besoins et défis en évolution :
- Préparation et alerte
- Intervention
- Rétablissement et atténuation
Ce modèle logique est une présentation conceptuelle, sommative et cartographique d'activités d'urgence complexes et groupés qui montre comment les SSFC ont contribué à la réalisation des objectifs stratégiques pour la COVID- 19; le modèle démontre également comment les interventions soutenues par les SSFC comprenaient plusieurs catégories d'activités et de résultats.
Annexe C Approche et méthodologie de l'évaluation
1.0 Gouvernance de l'évaluation
Cette évaluation a été guidée par les principes et les normes énoncés dans la politique du Secrétariat du Conseil du Trésor (SCT) sur les résultatsNote de bas de page 18, la politique d'éthique de l'évaluation du ministère de la Défense nationale (MDN)Note de bas de page 19 et les directives et ordonnances administratives de la Défense (DOAD) sur les leçons retenuesNote de bas de page 20. En outre, pour l'assurance de la qualité, le plan d'évaluation a été élaboré et mis en œuvre sous la direction d'un comité directeur de l'évaluation et sous la surveillance générale du Conseil de la qualité des SSFC et du Conseil sur les services de santé (CSS), comme démontré dans la figure-ci-dessous :
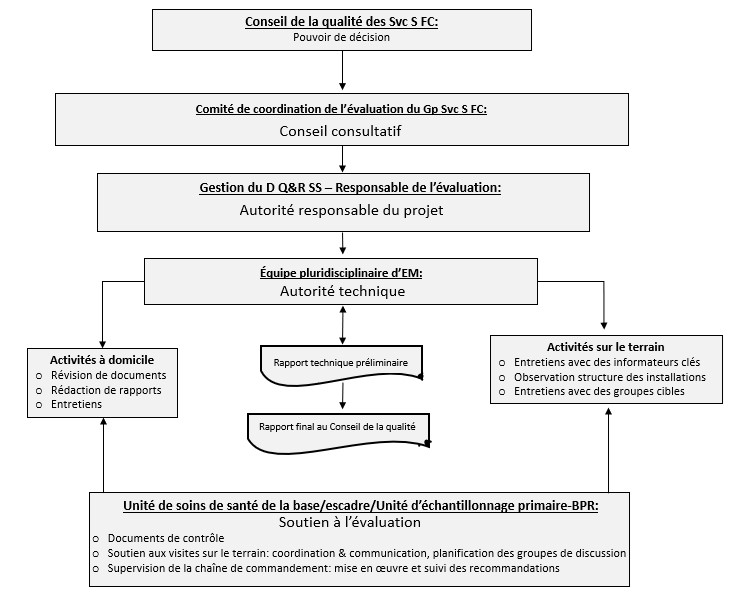
Légende
Le diagramme illustre la gouvernance de l'évaluation des SSFC, garantissant un processus transparent et structuré allant de la planification à la production de rapports, tout en intégrant les constatations afin d'améliorer les services de santé.
- Planification : établissement d'objectifs clairs et de méthodologies pour le processus d'évaluation.
- Collecte des données : rassemblement des données pertinentes au moyen de la revue de documents, d'entrevues et d'observations.
- Analyse : analyse des données recueillies pour dégager les principales constatations et les enseignements clés.
- Production de rapports : compilation des résultats dans des rapports complets afin d'éclairer la prise de décisions.
- Intégration : mise en œuvre des constatations pour améliorer les services et les politiques de santé.
Cette approche structurée garantit un processus d'évaluation exhaustif, transparent et axé sur l'amélioration continue des services de santé.
*Remarque : La conception est alignée sur l'initiative de modernisation du Gp Svc S FC et démontre une cadre de gouvernance intégré : autorité, responsabilité et reddition de comptes.
1.1 Champ d'évaluation
Une approche participative, associant les responsables militaires et divers représentants institutionnels, a été appliquée pour élaborer des questions clés d'évaluation afin d'étudier la manière dont les critères d'évaluation ont été respectés dans les aspects les plus critiques de la réponse des SSFC à la COVID-19. Au total, 327 questions clés d'évaluation potentielles ont été recueillies dans le cadre d'un large éventail d'exercices d'évaluation avec des experts militaires et civils en la matière, et leur ordre de priorité a été validé par les membres exécutifs du comité directeur de l'évaluation. Les questions clés finales ont permis de déterminer les informations à recueillir et la manière dont les critères seraient interprétés et analysés. La portée de l'évaluation a été équilibrée en fonction des perceptions des membres du comité directeur de l'évaluation sur les domaines où les leçons potentielles étaient probablement les plus concentrées par rapport aux priorités stratégiques du médecin général, qui ont mis en évidence les domaines en cours d'amélioration active où les leçons tirées de la pandémie pourraient être les plus utiles pour apporter des changements positifs. La capacité de l'organisation à mener l'évaluation en temps voulu a également été prise en compte. Pour ces raisons, les opérations Globe et Vecteur n'ont pas été inclus dans cette évaluation. Le diagramme ci-dessous contient des informations sommaires sur la portée de l'évaluation :
Diagramme 2
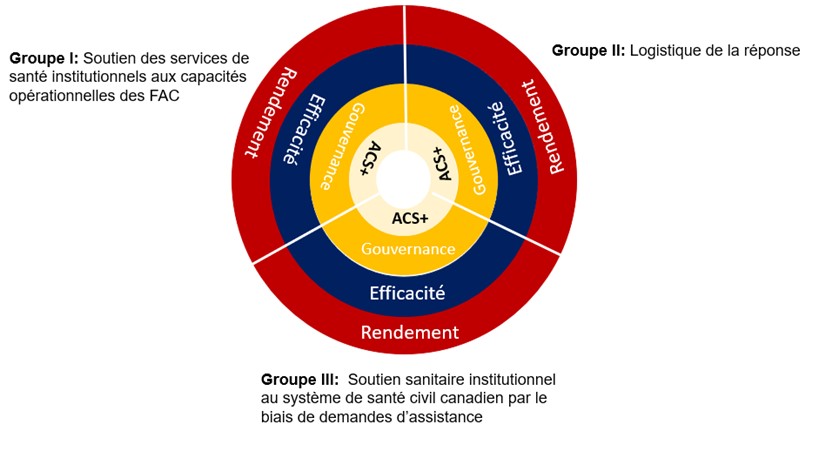
Légende
Le diagramme présente en détail la portée de l’évaluation des groupements du portefeuille de santé des SSFC selon les critères fondamentaux suivants : efficacité, efficience, gouvernance et diversité. Ces critères garantissent une évaluation exhaustive axée sur l’atteinte des résultats en matière de santé, l’optimisation des ressources, le maintien de la reddition de comptes et la promotion de l’inclusivité.
Portfolio de la santé par critère d'évaluation. L'évaluation a porté sur les performances en fonction de quatres critèresNote de bas de page 21 : l'efficacité, le rendement, la gouvernance et la diversité et l'intégration des genres (voir tableau 1 ci-dessous). Chaque critère est une lentille ou une perspective différente à travers laquelle la réponse institutionnelle envers la COVID-19 peut être vue; ensemble, ils fournissent une image plus complète de la réponse, du processus de mise en œuvre et des résultats.
Définition des critères d'évaluation
L'efficacité : L'intervention atteint-elle ses objectifs?
La mesure dans laquelle l'intervention a atteint, ou devrait atteindre, ses objectifs et ses résultats, y compris toute différence de résultats entre les groupes.
Le rendement : Dans quelle mesure les ressources sont-elles bien utilisées?
Mesure de l'économie et de la rapidité avec lesquelles les ressources/entrées (fonds, expertise, temps, équipement, etc.) sont converties en résultats.
Gouvernance : Dans quelle mesure un cadre de gouvernance clinique a-t-il été incorporé dans les portfolios de la réponse des SSFC face à la COVID-19?
La gouvernance est le cadre décisionnel d'une organisation qui identifie clairement les autorités, les responsabilités et la reddition de compte des personnes chargées de prendre des décisions visant à garantir la réalisation des objectifs fondamentaux à différents niveaux au sein des institutions ou des organisations.
Genre & diversité : Dans quelle mesure la politique d'intégration sur le genre et la diversité a-t-elle été incorporée dans les portfolios de la réponse à la COVID-19 des SSFC?
Mesure dans laquelle la politique d'intégration sur le genre a été incorporée dans plusieurs programmes des SSFC ou dans des opérations institutionnelles spéciales d'appui à la santé. L'intégration du genre est définie comme « la (ré)organisation, l'amélioration, le développement et l'évaluation des processus politiques, de sorte qu'une perspective d'égalité entre les hommes et les femmes soit incorporée dans toutes les politiques, à tous les niveaux et à tous les stades, par les acteurs normalement impliqués dans l'élaboration des politiques ».
1.2 Stratégie d'échantillonnage
L'évaluation a utilisé une approche systématique d'échantillonnage à dessein. Les unités d'échantillonnage ont été sélectionnées sur la base des activités prioritaires et de la garantie d'une participation inclusive telle qu'elle avait été définie dans le champ d'application de cette évaluation. La sélection s'est également appuyée sur l'analyse du portfolio et sur le comité directeur de l'évaluation des SSFC. Parmi les autres critères de sélection figuraient la disponibilité et l'accès aux informations pertinentes.
Les cliniques médicales et dentaires de l'échantillon représentaient les trois services (armée, marine et aviation) et comprenaient également une base d'entraînement et le quartier général des SSFC. Les sites variaient en taille et en étendue de services et avaient une large représentation géographique à travers le Canada (voir le diagramme ci-dessous).
Les opérations de déploiement actuelles des FAC comportant une composante de soutien sanitaire institutionnel qui ont été sélectionnées pour être incluses dans l'échantillon comprenaient quatre opérations internationales et une opération dans le Nord canadien.
L'échantillon du groupe logistique de réponse comprenait la section des affaires publiques, l'unité épidémiologique du Directeur - Protection de la santé de la force (DPSF), la programmation des leçons retenues du Directeur de la qualité et du rendement des SS (D Q&R SS) et le centre de fusion pour la COVID-19 du Directeur – Opérations des services de santé (DOSS).
Le soutien institutionnel au système de santé civil canadien par le biais de demandes d'assistance a porté sur un échantillon de quatre établissements de soins de longue durée et sur la mission de renforcement de la recherche des contacts.
Diagramme 3
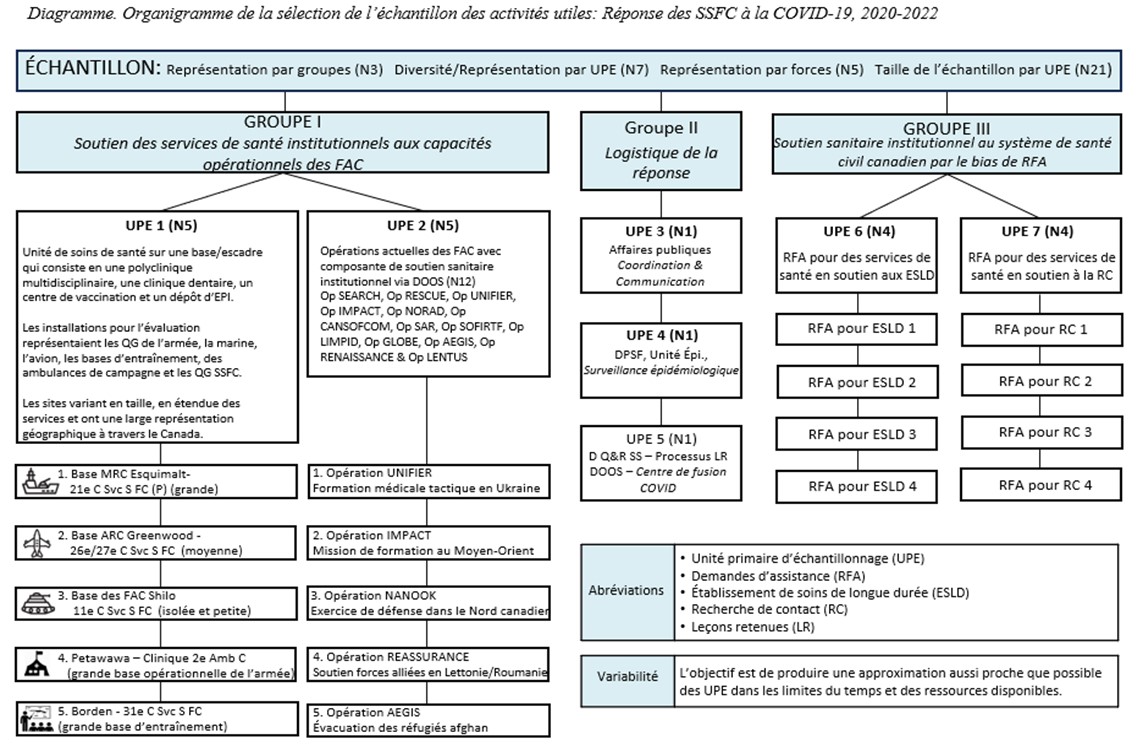
Légende
Le diagramme est un organigramme illustrant visuellement le processus de sélection de l'échantillon par groupes d'activités habilitantes pendant la réponse des SSFC à la pandémie de COVID-19 entre 2020 et 2022. Il catégorise l'échantillon en grappes et en unités primaires d'échantillonnage (UPE) afin de démontrer la diversité et la représentativité de l'échantillon.
L'échantillon des SSFC englobe des cliniques médicales et dentaires de la Force terrestre, de la Marine, de l'Aviation, des bases d'instruction, des quartiers généraux et de diverses opérations situés à travers le pays. Cette diversité garantit une évaluation exhaustive des services de santé des SSFC couvrant différents commandements et régions géographiques.
Axes : Le diagramme se divise en trois grappes principales, chacune représentant un volet distinct de la réponse des SSFC, subdivisées en UPE présentant des opérations et des installations précises :
- Grappe I : Soutien médical institutionnel
- UPE 1 (N = 5) : Comprend une polyclinique multidisciplinaire, une clinique dentaire, des centres de vaccination et un entrepôt d'EPI.
- Installations : représentent la Force terrestre, la Marine, l'Aviation, une base d'instruction, une ambulance de campagne et les QG des SSFC.
- Sites :
- BFC Esquimalt – 21e Clinique des SSFC (P) (grande)
- BFC Greenwood – 26/27e Clinique des SSFC (C) (moyenne)
- BFC Shilo – 11e Clinique des SSFC (C) (petite, isolée)
- Clinique de la 2e Ambulance de campagne, Petawawa (grande, base opérationnelle de l'Armée)
- Base d'instruction de Borden – 31e Clinique des SSFC (C) (grande)
- UPE 2 (N = 5) : Opérations actuelles des FAC bénéficiant d'un soutien institutionnel de santé par la DSIS.
- Opérations :
- Opération UNIFIER – Instruction médicale tactique en Ukraine
- Opération IMPACT – Mission d'instruction au Moyen-Orient
- Opération NANOOK – Exercice de défense dans le Nord canadien
- Opération REASSURANCE – Soutien aux forces alliées en Lettonie et en Roumanie
- Opération AEGIS – Évacuation de réfugiés afghans
- Opérations :
- UPE 1 (N = 5) : Comprend une polyclinique multidisciplinaire, une clinique dentaire, des centres de vaccination et un entrepôt d'EPI.
- Grappe II : Logistique de la réponse
- UPE 3 (N = 1) : Affaires publiques, coordination et communication
- Grappe III : Soutien de santé institutionnel
- UPE 6 (N = 4) : Demandes d'assistance (DA) pour le soutien des services de santé aux établissements de soins de longue durée (ESLD).
- DA :
- DA pour ESLD 1
- DA pour ESLD 2
- DA pour ESLD 3
- DA pour ESLD 4
- DA :
- UPE 7 (N = 4) : Demandes d'assistance (DA) pour le soutien des services de santé à la recherche de contacts (RC).
- DA :
- DA pour RC 1
- DA pour RC 2
- DA pour RC 3
- DA pour RC 4
- DA :
- UPE 6 (N = 4) : Demandes d'assistance (DA) pour le soutien des services de santé aux établissements de soins de longue durée (ESLD).
La réponse des SSFC à la COVID-19 était multidimensionnelle, englobant le soutien médical institutionnel, la logistique et l'appui au système de santé civil. Le processus de sélection de l'échantillon visait à assurer une représentation étendue des différents éléments des Forces armées canadiennes et de leurs opérations.
1.3 Collecte et analyse des données
L'évaluation a utilisé une combinaison de méthodes de collecte de données et a recueilli des données primaires (principalement qualitatives) et secondaires (qualitatives et quantitatives). L'essentiel des éléments probants a été recueilli au moyen des méthodes suivantes : examen et analyse approfondis des documents clés stratégiques/opérationnels du QG et du niveau tactique, évaluations et documents des opérations conjointes du commandantNote de bas de page 22, rapports de révision pertinents du SMA (Svc Ex)Note de bas de page 23, bases de données du SISFC/SI Dent et directives publiées en rapport avec des activités spécifiques; entretiens avec des informateurs clés; groupes de discussion et observation de sites. La figure ci-dessous décrit les cinq méthodes de collecte de données et leurs sources de données respectives (figure 3).
Des indicateurs - éléments d'information documentables et/ou mesurables concernant des aspects essentiels des activités de l'Op LASER - ont été élaborés pour chaque question d'évaluation. Des outils normalisés de collecte de données, tels qu'une matrice analytique, des protocoles de collecte de données, des questionnaires et une grille d'évaluation des éléments probants (voir l'annexe 1) ont été conçus pour garantir la collecte d'éléments probants valables et crédibles et améliorer la fiabilité entre évaluateurs. Des approches structurées ont été mises en place pour documenter et synthétiser les informations recueillies et une note a été attribuée à chaque indicateur sous chaque question par critère, en utilisant les lignes directrices établies pour classer les résultats de « bon » à « insatisfaisant ». Chaque note est indiquée dans l'annexe 1, rubrique analytique pour l'évaluation de la réponse des SSFC à l'enquête à la suite de la COVID-19. Les notes globales du projet ont été obtenues en calculant la moyenne des notes de tous les indicateurs du projet.
Tableau 4 Méthodes de collecte des données
Méthodes de collecte de données |
Caractéristiques |
# total de fois où la méthode a été appliquée |
# de fois où la méthode a été appliquée par catégorie |
|---|---|---|---|
Entretiens avec les principales parties prenantes |
Les entretiens structurés par groupe ont été menés comme suit :
|
118 (personnes) |
|
Groupes de discussion |
Les groupes de discussion ont été sélectionnés par catégories professionnelles, par exemple les prestataires de soins de santé, les employés de bureau et les patients. Cette approche facilite l'extraction de thèmes communs à toutes les personnes interrogées pour chaque question, dans le contexte de groupes de parties prenantes spécifiques. |
31 (204 personnes) |
|
Révision de documents |
Les documents et politiques du QG, des niveaux tactiques et opérationnel ont été systématiquement révisés à l'aide d'outils normalisés. |
151 |
|
Observation des installations |
Un outil de type liste de contrôle a été utilisé pour enregistrer et comparer les observations relatives aux conditions physiques, à la modification des installations sur le plan de la santé publique, au processus, à la qualité de la prestation de services. |
11 (sites) |
|
Autres méthodes |
Méthodes Delphi : recueillir l'avis de divers experts sur un sujet donné. |
Multiple |
Multiple |
Mesurabilité : tous les points de données ont été évalués par des EM, à l'aide de modèles normalisés, en fonction de critères de qualité établis et mesurables : disponibilité, intégralité, actualité, pertinence et perception de l'utilisation au cours de l'observation.
1.4 Approche conceptuelle
Le diagramme en entonnoir ci-dessous montre les processus de filtrage à trois niveaux permettant de restreindre la recherche et d'éliminer les informations non pertinentes afin de générer des preuves. Chaque niveau démontre un processus analytique indépendant en plusieurs étapes :
I. Hiérarchisation & stratification des informations par critères d'évaluation via l'exercice des questions clés d'évaluation
II. Stratification des données non structurées et des éléments de preuve uniques en fonction de critères de qualité via une grille d'analyse (Appendice 1)
La grille d'analyse divise un projet/programme ou une performance en éléments essentiels qui sont jugés séparément; elle est utilisée pour évaluer la qualité d'un élément de preuve individuel (document, entretien, observation) afin d'acquérir une compréhension approfondie des perspectives plus larges des personnes et des groupes. Le processus comprend :
- Trier les informations
- L'identification des résultats significatifs
- Quantification des preuves en fonction des critères de qualité
III. Évaluation des preuves structurelles sur un sujet/critère d'évaluation donné à l'aide de la grille de triangulation
Ce processus final comprend la synthèse et la quantification des données structurelles produites au niveau II.
Diagramme 4
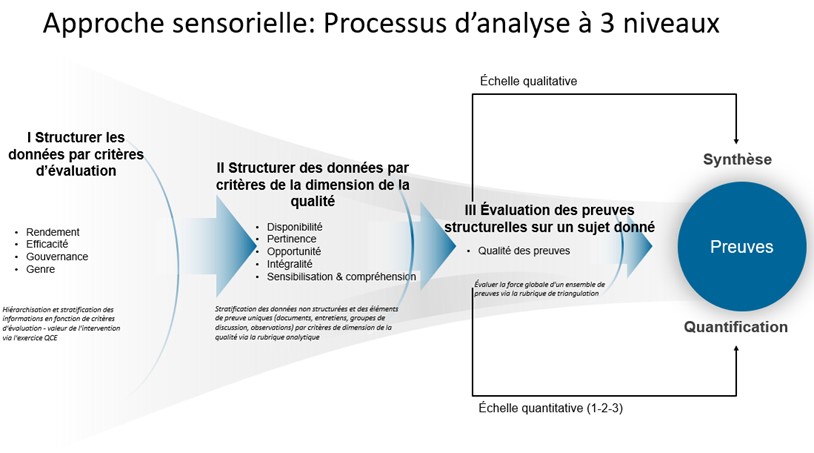
Légende
Ce tableau résume le Diagramme 4 et décrit une approche structurée en trois niveaux permettant de filtrer des données non structurées afin de produire des éléments probants crédibles par évaluation, appréciation qualitative et synthèse.
Section |
Contenu |
|---|---|
But |
Diagramme conceptuel illustrant un processus d'analyse à 3 niveaux visant à structurer des données qualitatives et quantitatives en éléments probants. |
Disposition |
|
Étapes / Points de décision |
Niveau I – Structuration selon les critères d'évaluation
Niveau II – Structuration selon les dimensions de qualité
Niveau III – Évaluation des preuves structurées
|
Constats clés |
|
1.5 Limites et contrôle des préjugés
Compte tenu de la taille et de l'interaction complexe du personnel, des structures et des processus impliqués dans la réponse des SSFC à la COVID-19, il a été difficile d'attribuer des résultats à des activités ou à des facteurs spécifiques et de déterminer avec précision dans quelle mesure un facteur donné a contribué à l'obtention d'un résultat particulier. En outre, il est important de noter que les conclusions et les recommandations de l'équipe d'évaluation ont été formulées sur la base des éléments dont elle disposait. Nous ne pouvons absolument pas écarter la possibilité que des éléments pertinents pour l'évaluation aient existé mais n'aient pas été identifiés ou que les éléments examinés n'aient pas été pris en compte de manière complète ou exacte par la méthodologie d'évaluation actuelle. Nous estimons que cette limitation est faible compte tenu des méthodes d'échantillonnage et du large éventail d'informateurs clés experts interrogés.
Même si la réponse apportée dans le cadre du plan d'urgence et, plus tard, de l'Op LASER était axée sur des objectifs, aucune donnée de base n'avait été recueillie pour la majorité des unités d'échantillonnage examinées, et aucun objectif mesurable n'avait été fixé pour évaluer la réalisation de ces objectifs. Dans ces conditions, il était difficile de mesurer avec précision l'impact sur les zones cibles.
Pour contrôler la fiabilité de l'évaluation, une évaluation détaillée des processus et des facteurs susceptibles de contribuer à une déviation des résultats a été réalisée au stade initial de la planification et des mesures d'atténuation ont été identifiées et incorporées dans le plan d'évaluation. Le tableau suivant présente les principaux préjugés anticipés ainsi qu'une stratégie de contrôle pour chacun d'entre eux :
Tableau 5 Stratégie de contrôle des préjugésNote de bas de page 24Note de bas de page 25Note de bas de page 26
Préjugés |
Description |
Stratégie de contrôle |
|---|---|---|
Fiabilité |
Le processus de l'étude est inconsistant et incohérent en raison de la variabilité des chercheurs et des méthodes |
|
Préjugés de sélection |
Les informations ne sont pas recueillies auprès des bonnes personnes, ou certaines catégories d'informateurs ne sont pas interrogées |
Sélection de groupes multiples et représentatifs et d'informateurs clés par le biais de consultations élargies avec le comité directeur de l'évaluation des SSFC |
Hétérogénéité de la population |
Des caractéristiques très différentes de la population peuvent accroître la variabilité des résultats |
Sélection de groupes présentant des caractéristiques similaires; par catégories professionnelles, utilisateurs de services, etc. |
Préjugés des groupes de discussion |
Des préjugés peuvent apparaître dans la conduite des groupes de discussion, où la « pensée de groupe » ou les voix dominantes dominent la discussion, ce qui conduit à l'absence d'opinions divergentes. |
Les évaluateurs ont fait appel à des compétences de facilitation pour s'assurer qu'un grand nombre de participants avaient la possibilité d'exprimer leurs opinions. En outre, les commentaires des groupes de discussion ont été corroborés par les commentaires des entretiens individuels pour en assurer la validité. Éviter toute interaction entre les prestataires de services de santé et les patients des cliniques des BFC avec la chaîne de commandement et le personnel administratif pendant l'entretien. |
Données manquantes |
|
Utilisation de plusieurs autres sources de données pour étayer les conclusions et les recommandations. Utilisation d'outils et de protocoles de collecte de données normalisés. |
Annexe D Plan d'urgence LASER
1.0 Contexte
Le plan d'urgence LASER est le plan d'urgence des FAC pour la réponse nationale à une pandémie virale - dont on prévoyait, au moment de son élaboration, qu'elle serait causée par la grippe (grippe pandémique). La dernière activation de l'Op LASER a eu lieu en 2009 en réponse à l'épidémie de grippe H1N1, et les leçons retenues ont servi de base à l'itération actuelle du plan d'urgence. En conséquence, le plan d'urgence LASER a été mis à jour en 2012, étayant une réponse conçue spécifiquement pour faire face à une autre pandémie de type grippal.
1.1 Hypothèses de planification
En tant que plan conçu pour répondre à une pandémie de grippe, ses facteurs clés étaient basés sur l'épidémiologie anticipée d'un virus de type grippal pandémique, et les hypothèses associées ont été intégrées dans l'ensemble du plan d'urgence. Il s'agit notamment d'hypothèses importantes concernant les délais favorables et la disponibilité d'un vaccin antigrippal modifié pour lutter contre la grippe pandémique et, de fait, mettre fin à la pandémie. L'impact prédominant de cette grippe sur l'état de préparation des FAC était censé être dû à la maladie elle-même, sans que l'on tienne vraiment compte de la possibilité et de l'impact ultérieur d'une imposition étendue et durable de mesures de santé publique à l'échelle mondiale.
Le tableau ci-dessous compare les réponses apportées en 2009 et en 2020 aux pandémies de grippe H1N1 et de SRAS-CoV-2, respectivement. Il met en évidence certaines des différences significatives qui ont abouti à un plan d'urgence basé sur une pandémie de grippe, insuffisant pour répondre à la crise mondiale causée par la COVID-19.
Tableau 6 Comparaison des réponses aux pandémies de H1N1 et SARS-CoV-2Note de bas de page 27Note de bas de page 28Note de bas de page 29
H1N1 2009 |
COVID-19 |
|
|---|---|---|
Caractéristiques |
Année de début 2009-2010 |
Année de fin 2020-présent |
Décès au niveau mondial |
~284,000 au cours des 12 premiers mois (0.001 à 0.007 % de la population mondiale). |
~2,000,000 au cours des 12 premiers mois (environ 0.08 % de la population mondiale) |
Virus |
Virus de la grippe H1N1 2009 |
Coronavirus SARS-CoV-2 |
Transmission |
Gouttelettes et aérosols respiratoires, contact avec des surfaces contaminées, propagation asymptomatique |
Gouttelettes et aérosols respiratoires, contact avec des surfaces contaminées, propagation asymptomatique |
Nombre de vagues |
2 |
8 |
Contagiosité |
RO = 1.3 to 1.7 |
RO = 3 (plus élevés pour les variantes ultérieures telles que Omicron). Davantage d'événements de super propagation ont été observés |
Symptômes |
Fièvre et frissons, fatigue, toux, douleurs corporelles, maux de tête, maux de gorge, écoulement nasal ou nez bouché, symptômes digestifs tels que diarrhée et vomissements |
Symptômes similaires à ceux de la grippe H1N1 2009, mais aussi perte de l'odorat et du goût |
Test rapide |
Disponible immédiatement |
Premiers tests approuvés par Santé Canada 7 mois après la déclaration de pandémie |
Groupe d'âge le plus touché |
Personnes âgées de moins de 30 ans |
Adultes de plus de 30 ans |
Gravité de la maladie |
84 à 98 % légers |
80 % asymptomatiques à légers et 20 % graves ou critiques |
Facteurs de risque |
Être âgé de 65 ans ou plus, être âgé de moins de 5 ans, être enceinte, avoir certaines conditions de santé sous-jacentes |
Être âgé de 65 ans ou plus, être enceinte, avoir certains problèmes de santé sous-jacents (par exemple, hypertension, excès de graisse corporelle, tabagisme, troubles liés à l'abus de substances). |
Complications |
Pneumonie, aggravation de l'état de santé sous-jacent, infections bactériennes secondaires, insuffisance respiratoire, inflammation des tissus du cœur, du cerveau ou des muscles, lésions des reins ou du foie, syndrome de détresse respiratoire aiguë (SDRA), septicémie. |
Les complications sont les mêmes que celles de la grippe H1N1 2009, mais elles comprennent également : |
Traitements |
Des soins de soutien, des médicaments antiviraux approuvés par la « FDA » comme l'oseltamivir (Tamiflu) |
Soins de soutien, remdesivir (Veklury), antiviral approuvé par la « FDA », divers traitements dans le cadre de l'autorisation d'utilisation d'urgence |
Vaccin |
Vaccin approuvé dans un délai de 5 à 6 mois (sur la base des itérations précédentes) |
Vaccin approuvé au CA dans les 10 mois (développé par Novo) |
EPI |
Aucune pénurie |
Pénurie mondiale |
Mesures de santé publique |
Minime |
Restrictive |
Environnement politique |
Défis régionaux. Pas de RFA. Les opérations n'ont pas été affectées. Peu d'impact sur les soins en garnison. Surestimation |
Impact global. Plusieurs RFA. Les soins en garnison ont été réduits aux services essentiels et certains services ont été interrompus au cours des premiers mois. |
Menace / Réponse |
Surestimation / Entrée en vigueur immédiate |
Sous-estimé / Efficace après un certain temps |
En comparant l'année initiale de chaque pandémie, il y a eu 127 fois plus de cas confirmés de COVID-19 que de grippe causée par le H1N1. La pandémie de COVID-19 continue de s'étendre sur près de trois ans, tandis que la pandémie de grippe a duré environ 13 mois. Les pressions liées à la pénurie d'EPI n'existaient pas en 2009. Le port du masque n'était obligatoire que pour les personnes travaillant dans les établissements de santé. Le SRAS-CoV-2 fut deux à cinq fois plus contagieux et sujet à des phénomènes de super propagation. Les antiviraux qui ont permis de contrôler efficacement la propagation et la gravité de l'infection par le virus H1N1 n'ont pas fonctionné pour le SRAS-CoV-2. Avec une pandémie plus courte (environ un an et deux vagues pour le H1N1 contre près de trois ans et 7 à 8 vagues pour le SARS-CoV-2), la pandémie de 2009 a entraîné des répercussions négatives minimes sur les chaînes d'approvisionnement, les pénuries de produits de base et l'économie dans son ensemble. Ces différences frappantes entre les deux événements ont probablement conduit à un sentiment de fausse sécurité selon lequel le plan d'urgence LASER et l'opération qui en a résulté étaient suffisamment rigoureux et testés pour réussir à contrer l'impact que la COVID-19 était censé avoir sur le Canada.
1.2 Chronologie de la pandémie de COVID-19
Le diagramme ci-dessous illustre la chronologie de la pandémie de COVID-19 et les principales activités associées à l'activation du plan d'urgence LASER.
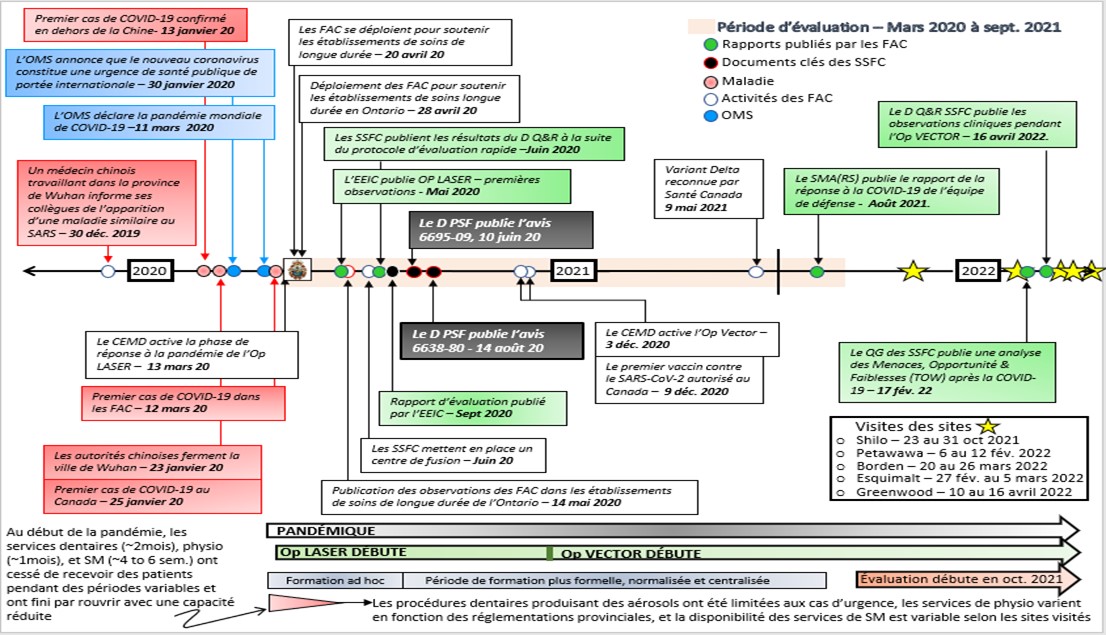
Légende
S'échelonnant de mars 2020 à décembre 2021, ce diagramme illustre la chronologie de la réponse à la COVID-19 — divisée en trois phases (initiale, intermédiaire et avancée) — et met en évidence l'activation du CONPLAN LASER pour orienter les actions stratégiques, offrant ainsi une vue chronologique claire de l'évolution de la réponse dans ce cadre :
- Phase initiale (mars – juin 2020)
- But : mettre en œuvre des mesures immédiates pour maîtriser la COVID-19.
- Mesures : mobilisation rapide des ressources, diffusion de la première série de lignes directrices de santé publique et mise en place de structures opérationnelles pour répondre aux besoins urgents.
- Phase intermédiaire (juillet – décembre 2020)
- But : ajuster les stratégies en fonction des développements continus et des leçons tirées de la phase initiale.
- Mesures : introduction de mesures ciblées et optimisation de l'attribution des ressources, à l'aide de données en évolution pour adapter les protocoles et gérer efficacement la propagation.
- Phase avancée (janvier – décembre 2021)
- But : poursuivre la gestion de la pandémie au moyen d'une planification à long terme et d'efforts soutenus.
- Mesures : maintien des programmes de vaccination, des campagnes de santé publique et de la collaboration interministérielle, tout en surveillant les données afin de rester réactif aux nouveaux défis.
- Activation du CONPLAN LASER (toutes les phases, mars 2020 – décembre 2021)
- Description : fournit un cadre global visant à coordonner les actions et à optimiser l'utilisation des ressources.
- Mesures :
- Attribution des ressources : assure la distribution rapide des fournitures, du personnel et du financement.
- Coordination : aligne les initiatives entre les organismes gouvernementaux, les autorités sanitaires et les organisations communautaires.
- Surveillance : suit les données sur les éclosions, évalue l'efficacité de la réponse et ajuste les stratégies au besoin.
1.3 Étendue et mandat
Le plan d'urgence LASER est décrit comme « le plan global de protection de la santé de la force médicale des FC visant à garantir le maintien d'une capacité opérationnelle permettant de répondre aux exigences du gouvernement du Canada » en cas de pandémie grippale. Les trois objectifs stratégiques du plan sont décrits comme suit :
- Maintien de l'efficacité opérationnelle et de l'état de préparation des FC au Canada et à l'étranger;
- Les services de santé essentiels sont maintenus pour le personnel des FC par les SSFC; et,
- L'assistance aux autorités civiles pour le maintien des services publics essentiels est fournie si nécessaire, dans le cadre de la réponse du gouvernement fédéral.
L'objectif spécifique du maintien des services de santé essentiels est inclus dans le champ d'application du plan d'urgence. Toutefois, cette partie du plan serait ostensiblement réalisée par le biais des structures et processus existants (c'est-à-dire les cliniques des SSFC en garnison), qui font partie des « opérations » quotidiennes normales des services de santé sous le commandement et le contrôle des SSFC et non sous les auspices d'un employeur de la force opérationnelle, comme c'est le cas pour la plupart des opérations nationales et internationales.
Hormis le fait qu'il s'agit d'un objectif déclaré du plan d'urgence, il n'y a pas de contenu supplémentaire concernant la manière dont les cliniques des SSFC devraient définir et se préparer à fournir des services de santé essentiels dans le contexte d'une pandémie : le plan d'urgence se concentre presque entièrement sur la nécessité de gérer et de prévenir l'infection grippale chez les membres des FAC et de se préparer à répondre aux demandes d'assistance émanant des autorités civiles.
1.4 Préparation
En tant que plan d'urgence, le plan d'urgence LASER avait pour but d'améliorer la préparation opérationnelle des FAC en cas de pandémie. Pour ce faire, la phase I du plan a défini tout ce qui devait être mis en place pour atteindre l'état de préparation nécessaire à une activation efficace et performante des autres phases du plan.
La révision du plan d'urgence a permis d'identifier un certain nombre de capacités dont l'Op LASER avait besoin, mais qui n'ont pas été prises en compte ou qui ont été incluses dans le plan d'urgence mais n'ont pas été mises en place.
Les exigences en matière d'informations détaillées sur le nombre et la répartition des cas (pas seulement les décès et les hospitalisations) n'ont pas été prévues ou planifiées. De même, la phase II exigeait que l'on soit prêt à mettre en œuvre un suivi formel des effectifs et à établir des rapports, mais en l'absence d'une base de données capable de le faire.
Des retards et des pénuries de fournitures médicales essentielles, y compris d'EPI, ont été prévus, bien que l'existence de stocks suffisants pour y remédier n'ait pas été identifiée comme une exigence clé de la phase 1.
Enfin, il convient de noter que la phase I exigeait l'élaboration et la validation (par des exercices) de plans d'urgence spécifiques aux régions pour la réponse, ainsi qu'un examen périodique des plans de continuité des activités. Elle exigeait également que les SSFC « préparent, exercent et tiennent à jour un plan en vue d'une pandémie grippale pour les SSFC ». L'équipe d'évaluation n'a trouvé aucune preuve du respect de ces exigences.
1.5 Commandement et Contrôle (C2)
Bien que les FAC aient réorganisé leur structure d'emploi des forces, le modèle de C2 décrit dans le plan d'urgence est conforme à la doctrine des FAC qui exige un transfert des ressources des générateurs de force vers l'employeur de la force. Le COIC est donc resté le commandement de soutien pour tous les aspects de l'Op LASER, à l'exception apparente des soins de santé en garnison, qui sont restés sous le commandement et le contrôle du CMP. Les SSFC restaient donc un élément de force essentiel à la réalisation des objectifs stratégiques du plan d'urgence, mais sous le commandement et le contrôle de deux N1 complètement différents - le CMP et le COIC. Si les soins en garnison pour la prestation de soins de santé essentiels dans le cadre du plan d'urgence ne sont pas considérés comme une priorité « soutenue » par d'autres N1, il n'est pas nécessaire d'accorder la priorité au soutien des cliniques de leurs bases/escadres en termes de satisfaction des besoins en matière de technologie, de construction ou d'ingénierie.
Cette complexité se reflète dans l'appendice 4 de l'annexe A du plan d'urgence, où même si le plan d'urgence reconnaît que LASER est une « opération unique » nécessitant une « structure de C2 et de rapport unique », il se conforme à la doctrine C2 standard selon laquelle les SSFC ne commandent plus leur mission quotidienne de soins en garnison, mais soutiennent le Commandement Canada (aujourd'hui COIC) en tant que « commandement soutenu » qui assume la responsabilité de l'ensemble de la « réponse des FC à une pandémie de grippe ».
Les grandes lignes du C2 pour les services de santé étaient particulièrement alambiquées à l'époque du plan d'urgence, qui prévoyait de multiples commandements opérationnels, abandonnés par la suite au profit du concept plus simple de COIC. Dans le cadre du plan d'urgence, les SSFC se sont retrouvés à fournir un soutien des services de santé par l'intermédiaire COMCAN, COMSOCAN, et COMFECNote de bas de page 30 ainsi que sous l'autorité du CPM. Il est déroutant de constater que l'on passe de la phase II, au cours de laquelle le SSS semble être fourni principalement par le CPM, à la phase III, au cours de laquelle le COMSOCAN assume le contrôle de toutes les tâches des SSFC, les FOIR devenant simultanément la principale structure C2 de l'intervention sous l'autorité du COMCAN et la responsabilité des soins de santé essentiels en tant qu'objectif du plan étant incluse dans les ARR confiées au COMCAN dans le cadre de l'intervention des FC en cas de pandémie grippale'.
Annexe E Liste de définitions
# |
Mot |
Définition |
|---|---|---|
1 |
Asymptomatique |
La personne a testé positive à la COVID-19, sans signe ni symptôme de virus. (7th Army Training Command COVID-19 Training Playbook UNCLASS (11 mai 20)) |
2 |
Cas Actif confirmé Actif possible Résolu, confirmé Résolu, possible |
[Voir le briefing du médecin général du DPSF du 23 août 2021] |
3 |
Contact rapproché |
Exposition à une personne infectée (confirmée en laboratoire ou diagnostic clinique) pour une durée cumulée de 15 minutes ou plus sur une période de 24 heures, sans respecter les MPS (distanciation physique d'au moins deux mètres et port du masque). [Directive du CEMD/SM sur le fonctionnement et la reconstitution du MDN et des FAC…] |
4 |
Groupe |
Deux cas confirmés ou plus regroupés dans le temps et par contexte et/ou lieu, sans lien épidémiologique (par exemple, exposition ou événement de transmission commun), ou jusqu'à ce qu'un lien épidémiologique soit établi. Agrégé dans le temps signifie que l'apparition des symptômes des cas, ou si asymptomatique, la date à laquelle l'échantillon de laboratoire de diagnostic a été prélevé, s'est produite dans un délai de 14 à 28 jours (c'est-à-dire 1 à 2 périodes d'incubation maximales). Définition nationale de cas : Maladie à coronavirus (COVID-19) - Canada.ca |
5 |
Cohorte |
Groupes subdivisés (en cohortes) pour simplifier la recherche des contacts ou pour réduire la transmission potentielle d'une infection. Annexes - Directive du CEMD/SM sur le fonctionnement et la reconstitution du MDN/des FAC dans un environnement COVID-19 persistant - Canada.ca |
6 |
Maladie à coronavirus (COVID-19) |
Maladie causée par le virus SARS-CoV-2, provoquant dans la plupart des cas une maladie respiratoire légère à modérée sans nécessiter de traitement particulier. Elle est capable d'évoluer vers des symptômes graves et, dans certains cas, vers la mort, en particulier chez les personnes âgées et celles souffrant de problèmes de santé sous-jacents. Elle a été initialement identifiée en Chine en 2019 et est devenue pandémique en 2020. [OMS] |
7 |
Contact |
Quelqu'un qui a été en contact avec un cas de COVID-19 pendant la période infectieuse. Annexes - Directive du CEMD/SM sur le fonctionnement et la reconstitution du MDN/des FAC dans un environnement COVID-19 persistant - Canada.ca |
8 |
Recherche de contact |
L'analyse des contacts et des mouvements d'individus positifs au cours d'une période préalablement établie. La notification de l'exposition de ces contacts vise à limiter la propagation du virus et à identifier d'éventuels cas résiduels. [7th Army Training Command COVID-19 Training Playbook UNCLASS (11 mai 20)] |
9 |
Cas de COVID-19 |
Personne ayant un diagnostic confirmé de COVID-19 et identifiée par un résultat de test positif. Annexes - Directive du CEMD/SM sur le fonctionnement et la reconstitution du MDN/des FAC dans un environnement COVID-19 persistant - Canada.ca |
10 |
Cas probable de COVID-19 |
Avant de recevoir les résultats des tests, une personne soupçonnée d'être atteinte de la COVID-19 peut être considérée comme un « cas probable ». [Directive du CEMD/SM sur le fonctionnement et la reconstitution du MDN et des FAC…] |
11 |
Soins de santé directs |
Dans le contexte de la COVID-19, cela peut être interprété comme incluant la prestation de services de soins de santé à des individus à des distances <2 m, pour une durée prolongée et/ou impliquant un contact physique. [Annexes A Avis du D PSF 6636-80] |
12 |
Préparation aux urgences |
Les interventions de préparation aux situations d'urgence sont les activités qui fournissent la capacité de répondre à des événements nocifs aigus allant des catastrophes naturelles aux épidémies de maladies infectieuses et aux déversements de produits chimiques. Ils reposent sur quatre éléments constitutifs : Prévention : activités qui réduisent la probabilité qu'un événement se produise.
[ ASSOCIATION CANADIENNE DE LA SANTÉ PUBLIQUE - LA SANTÉ PUBLIQUE : UN CADRE CONCEPTUEL, 2 mars 2017] |
13 |
Endémique |
Une infection est dite endémique dans une population ou un lieu habité spécifique lorsque cette infection est constamment maintenue à un niveau de base sans que des infections supplémentaires ne soient introduites dans le groupe à la suite d'un voyage ou de moyens similaires. |
14 |
Épidémique |
Une nouvelle maladie qui se propage ou une maladie auparavant endémique dont le taux d'infection augmente considérablement. La grippe saisonnière apparaît fréquemment comme une épidémie. |
15 |
Épidémiologie |
L'étude de la répartition et des déterminants des états ou événements liés à la santé (y compris les maladies), et l'application de cette étude au contrôle des maladies et autres problèmes de santé. Diverses méthodes peuvent être utilisées pour mener des enquêtes épidémiologiques : la surveillance et les études descriptives peuvent être utilisées pour étudier la répartition; des études analytiques sont utilisées pour étudier les déterminants. |
16 |
Services essentiels |
Les services de santé devaient continuer, bien qu'à capacité plus limitée, au plus fort des confinements liés à la COVID-19. |
17 |
Protection oculaire |
Dispositif qui couvre les yeux et utilisé par les prestataires de soins de santé pour protéger les yeux lorsqu'il est prévu qu'une procédure ou une activité de soins est susceptible de générer des éclaboussures ou des pulvérisations de sang, de liquides organiques, de sécrétions ou d'excrétions, ou à moins de deux mètres d'un patient qui tousse. La protection oculaire comprend des lunettes de sécurité, des écrans faciaux et des visières. [PON EPI Shilo] |
18 |
Protection faciale |
Équipement de protection individuelle qui protège les muqueuses des yeux, du nez et de la bouche des éclaboussures ou projections de sang, de liquides organiques, de sécrétions ou d'excrétions. La protection faciale peut inclure un masque ou un respirateur associé à une protection oculaire, ou un écran facial couvrant les yeux, le nez et la bouche. [PON EPI Shilo] |
19 |
Genre |
L' Organisation mondiale de la santé (Anglais seulement) définit le genre comme les rôles, comportements, activités et attributs socialement construits qu'une société donnée considère comme appropriés pour les hommes et les femmes. |
20 |
Intégration du genre |
« La réorganisation, l'amélioration, le développement et l'évaluation des processus politiques, afin qu'une perspective d'égalité des sexes soit incorporée dans toutes les politiques, à tous les niveaux et à toutes les étapes, par les acteurs normalement impliqués dans l'élaboration des politiques. » [TdR de l'évaluation sommative] |
21 |
Hygiène des mains |
Élimination des salissures visibles et élimination ou destruction des micro-organismes transitoires des mains tout en maintenant une bonne intégrité cutanée. [PON EPI Shilo] |
22 |
Lavage des mains |
Élimination physique des micro-organismes des mains à l'aide de savon (ordinaire ou antimicrobien) et d'eau courante. [PON EPI Shilo] |
23 |
Travailleurs de la santé (personnel clinique) |
Toute personne prodiguant des soins à un patient. Cela comprend, sans toutefois s'y limiter, les éléments suivants : médecins, dentistes, infirmières, inhalothérapeutes et autres professionnels de la santé, instructeurs cliniques et étudiants. [PON EPI Shilo] |
24 |
Personnel de la santé |
Toutes les personnes directement et indirectement impliquées dans les soins aux patients, qui pourraient être exposées à des agents infectieux transmissibles en milieu de soins. (Les exemples incluent, sans s'y limiter, les médecins, les adjoints au médecin, les infirmières praticiennes, les infirmières, les techniciens médicaux, les techniciens de laboratoire, les techniciens en radiographie, les administrateurs de patients, etc.) [7th Army Training Command COVID-19 Training Playbook UNCLASS (11 May 20)] |
25 |
Hospitalisé |
Militaire qui a été hospitalisé en raison de la COVID-19. Cette mesure est saisie par le système de surveillance de la COVID-19 des Svc S FC et rapportée dans les rapports de surveillance de la PSF. [Voir le briefing du médecin général du D PSF du 23 août 2021] |
26 |
Prévention et contrôle des infections (PCI) |
Pratiques et procédures fondées sur des données probantes qui, lorsqu'elles sont appliquées de manière cohérente dans les cliniques, peuvent prévenir ou réduire le risque d'infection chez les patients, les prestataires de soins de santé et les visiteurs. [PON EPI Shilo] |
27 |
Isolement |
Mesure préventive contre la propagation d'une maladie infectieuse impliquant la séparation d'une personne infectée des personnes non infectées pendant la période contagieuse de la maladie. Annexes - Directive du CEMD/SM sur le fonctionnement et la reconstitution du MDN/des FAC dans un environnement COVID-19 persistant - Canada.ca |
28 |
Stratégie d'atténuation des risques à plusieurs niveaux |
L'atténuation des risques à plusieurs niveaux est une stratégie visant à réduire le risque que des cas de COVID-19 infectent un groupe du MDN/des FAC en appliquant un certain nombre d'outils de réduction des risques. Cela commence toujours par les MPS, mais inclut des outils supplémentaires tels que des questionnaires de dépistage, la quarantaine, des tests opérationnels, des tests rapides de détection d'antigènes, des masques, la recherche des contacts et la séquestration des forces. Chaque niveau de la stratégie réduit les risques dans le but de minimiser le risque qu'une personne infectée nuise à une mission et de limiter l'impact si elle le fait. Annexes - Directive du CEMD/SM sur le fonctionnement et la reconstitution du MDN/des FAC dans un environnement COVID-19 persistant - Canada.ca |
29 |
Masque |
Dispositif qui couvre le nez et la bouche, fixé à l'arrière et utilisé par les prestataires de soins de santé pour protéger les muqueuses du nez et de la bouche. [PON EPI Shilo] |
30 |
Respirateur N95 |
Un dispositif de protection individuelle qui se porte sur le visage et couvre le nez et la bouche pour réduire le risque d'inhalation de particules en suspension dans l'air. Un respirateur N95 certifié NIOSH filtre les particules d'une taille d'un micron, a une efficacité de filtre de 95 pour cent et fournit une étanchéité faciale étanche avec moins de 10 pour cent de fuite. [PON EPI Shilo] |
31 |
Masque non médical |
Un masque non médical est un masque qui recouvre entièrement le nez et la bouche pour empêcher les gouttelettes respiratoires de contaminer les personnes ou les objets à proximité de celui qui le porte. Les masques non médicaux sont généralement fabriqués à partir de divers tissus, comme le coton, et se présentent sous de multiples formes et styles. Il s'agit souvent de masques cousus et fixés avec des liens ou des sangles autour de la tête ou derrière les oreilles. Ils peuvent être fabriqués dans une usine, par une petite entreprise à domicile ou fabriqués à la main par des personnes pour leur propre usage ou pour faire don à d'autres. Considérations réglementaires sur la classification des masques non médicaux : avis à l'industrie - Canada.ca |
32 |
Tests opérationnels |
Les tests opérationnels font référence à tout test de dépistage de la COVID-19 sur des personnes asymptomatiques qui n'est pas requis pour des raisons cliniques, y compris, mais sans s'y limiter, les déploiements, les tâches ou dans le cadre d'un autre protocole de quarantaine. Annexes - Directive du CEMD/SM sur le fonctionnement et la reconstitution du MDN/des FAC dans un environnement COVID-19 persistant - Canada.ca |
33 |
Épidémie |
Deux cas confirmés ou plus de COVID-19 liés épidémiologiquement à un contexte et/ou un lieu spécifique. Définition nationale de cas : Maladie à coronavirus (COVID-19) - Canada.ca |
34 |
Pandémique |
Une épidémie d'une maladie qui survient dans une vaste zone géographique (telle que plusieurs pays ou continents) et affecte généralement une proportion importante de la population. [Merriam Webster] |
35 |
Équipement de protection individuelle (EPI) |
Équipement porté dans le cadre des pratiques de routine pour prévenir la transmission de micro-organismes du patient au personnel et du personnel au patient. [PON EPI Shilo] |
36 |
Distanciation physique |
Cela signifie changer ses routines quotidiennes pour minimiser les contacts étroits avec les autres, notamment en gardant une distance d'au moins deux longueurs de bras (environ 2 mètres) avec les autres, autant que possible. Annexes - Directive du CEMD/SM sur le fonctionnement et la reconstitution du MDN/des FAC dans un environnement COVID-19 persistant - Canada.ca |
37 |
Test de réaction en chaîne par polymérase (PCR). |
Un test de réaction en chaîne par polymérase (PCR) est effectué pour détecter le matériel génétique d'un organisme spécifique, tel qu'un virus. Le test détecte la présence d'un virus chez une personne infectée au moment du test. Un test PCR pour la COVID-19 est utilisé pour diagnostiquer les personnes actuellement infectées par le SRAS-CoV-2, le coronavirus responsable de la COVID-19. Le test PCR est le test de référence pour diagnostiquer la COVID-19 car il s'agit du test le plus précis et le plus fiable et le type de test le plus couramment requis pour franchir les frontières et pour confirmer un diagnostic de COVID-19. Annexes - Directive du CEMD/SM sur le fonctionnement et la reconstitution du MDN/des FAC dans un environnement COVID-19 persistant - Canada.ca |
38 |
Prévalence |
Il s'agit d'un concept épidémiologique de la fréquence d'une exposition ou d'un résultat tel que le nombre de cas d'infection survenant dans une population définie d'individus/de personnes à un moment donné (prévalence ponctuelle) ou au cours d'une période spécifiée (période de prévalence). Annexes - Directive du CEMD/SM sur le fonctionnement et la reconstitution du MDN/des FAC dans un environnement COVID-19 persistant - Canada.ca |
39 |
Mesures de santé publique (MSP) |
Comportements, actions des MSP ou port d'équipements non médicaux qui peuvent contribuer à réduire le risque de transmission de maladies infectieuses. Annexes - Directive du CEMD/SM sur le fonctionnement et la reconstitution du MDN/des FAC dans un environnement COVID-19 persistant - Canada.ca |
40 |
Recherche qualitative |
L'utilisation d'observations non numériques pour interpréter des phénomènes. Il permet de mieux comprendre comment la population étudiée interprète des situations particulières. Ces résultats peuvent provenir d'études de cas cliniques, de récits comportementaux, d'ethnographies et d'études organisationnelles ou sociales et peuvent être utilisés pour développer des pièces théoriques basées sur la réalité observable. Les méthodes qui peuvent être utilisées pour recueillir ces données comprennent des enquêtes, des entretiens ou des groupes de discussion pour établir un lien avec la population étudiée. [ ASSOCIATION CANADIENNE DE LA SANTÉ PUBLIQUE - LA SANTÉ PUBLIQUE : UN CADRE CONCEPTUEL, 2 mars 2017] |
41 |
Recherche quantitative |
L'utilisation de données qui peuvent être comptées ou converties sous forme numérique. Il est principalement utilisé pour trouver des associations statistiques entre des variables ou pour trouver des écarts dans les modèles de santé entre deux populations dans le but de minimiser les préjugés humains. [ ASSOCIATION CANADIENNE DE LA SANTÉ PUBLIQUE - LA SANTÉ PUBLIQUE : UN CADRE CONCEPTUEL, 2 mars 2017] |
42 |
Quarantaine |
Mesure visant à prévenir la propagation d'une maladie infectieuse dans laquelle une personne en bonne santé qui aurait pu être en contact avec une personne infectée est séparée des autres pendant la période d'incubation de la maladie. Ce type de quarantaine doit être distingué de la quarantaine qui s'applique aux voyageurs revenant de l'étranger et qui est imposée en vertu de la Loi sur la quarantaine et qui, constitutionnellement, relève de la compétence exclusive du gouvernement fédéral. Annexes - Directive du CEMD/SM sur le fonctionnement et la reconstitution du MDN/des FAC dans un environnement COVID-19 persistant - Canada.ca |
43 |
Travail à distance |
Conditions d'emploi dans lesquelles les employés ne se rendent pas à un lieu de travail central, tel qu'un immeuble de bureaux, un entrepôt ou un magasin de détail. Au lieu de cela, le travail peut être accompli à la maison, par exemple dans un bureau, un petit bureau/bureau à domicile et/ou un télécentre. Une entreprise dans laquelle tous les travailleurs effectuent du travail à distance est appelée entreprise distribuée. |
44 |
Test de détection rapide des antigènes |
Un test rapide de détection d'antigènes convient aux tests de diagnostic au point d'intervention. Il détecte la présence de protéines (antigènes) exprimées par le virus, la bactérie ou le parasite pour lequel le test a été spécifiquement conçu. Supposons que l'antigène cible soit présent en concentrations suffisantes dans l'échantillon. Dans ce cas, il se liera à des anticorps spécifiques fixés sur une bande de papier enfermée dans un boîtier en plastique et générera un signal visuellement détectable, généralement dans les 30 minutes. Le test rapide de détection d'antigènes pour le virus COVID-19 nécessite un échantillon des voies respiratoires d'une personne. Annexes - Directive du CEMD/SM sur le fonctionnement et la reconstitution du MDN/des FAC dans un environnement COVID-19 persistant - Canada.ca |
45 |
Réintégration |
Cela se produit dans le contexte du retour de personnes sur le lieu de travail ou dans un environnement de travail avec des attentes ou des exigences potentiellement différentes/redéfinies. Annexes - Directive du CEMD/SM sur le fonctionnement et la reconstitution du MDN/des FAC dans un environnement COVID-19 persistant - Canada.ca |
46 |
Résurgence |
Augmentation claire et forte du nombre de cas de COVID-19 survenant dans une zone géographique spécifique, qui a connu un pic suivi d'un plateau ou d'un déclin. Les résurgences peuvent résulter de la somme de plusieurs groupes. Annexes - Directive du CEMD/SM sur le fonctionnement et la reconstitution du MDN/des FAC dans un environnement COVID-19 persistant - Canada.ca |
47 |
R-zéro (R0) |
R zéro (R0) (Anglais seulement) est une valeur qui peut être calculée pour les maladies transmissibles. Il représente, en moyenne, le nombre de personnes auxquelles une seule personne infectée peut transmettre cette maladie. En d'autres termes, il calcule la « propagation » moyenne d'une maladie infectieuse. |
48 |
Dépistage |
Le questionnement initial s'est concentré sur les indicateurs de symptômes ou les schémas de déplacement susceptibles d'identifier d'éventuels cas de virus. [7th Army Training Command COVID-19 Training Playbook UNCLASS (11 May 20)] |
49 |
Auto-isolement |
Ce terme a été utilisé dans les ordres des FAC et dans les directives du MDN tout au long des premiers mois de la réponse à la COVID-19, mais doit être remplacé par le terme quarantaine à l'avenir. Annexes - Directive du CEMD/SM sur le fonctionnement et la reconstitution du MDN/des FAC dans un environnement COVID-19 persistant - Canada.ca |
50 |
Séquestrer |
Séparation d'une cohorte de membres asymptomatiques des FAC/employés du MDN de leurs amis, familles et autres membres de l'équipe de la Défense. Utilisé pour réduire la propagation potentielle de la COVID-19 à partir des communautés dans lesquelles ils vivent ou travaillent dans la cohorte ou l'établissement de formation du MDN/FAC pendant la durée de la séquestration. Annexes - Directive du CEMD/SM sur le fonctionnement et la reconstitution du MDN/des FAC dans un environnement COVID-19 persistant - Canada.ca |
51 |
Sexe |
Selon l' Organisation mondiale de la santé (Anglais seulement), le sexe fait référence aux caractéristiques biologiques et physiologiques qui définissent les hommes et les femmes. L'impact des agents infectieux est partiellement déterminé par le sexe d'un individu et est pertinent pour la recherche épidémiologique. |
52 |
Déterminants sociaux de la santé |
L'Organisation mondiale de la santé (Anglais seulement) définit les déterminants sociaux de la santé comme « les conditions dans lesquelles les gens naissent, grandissent, vivent, travaillent et vieillissent ». Ils sont le plus souvent liés au revenu, à l'éducation, au sexe, à l'environnement physique, à l'environnement social, à l'accès aux services de santé et au développement sain de l'enfance. L'entremêlement de ces facteurs crée la situation sanitaire propre à un individu ou à une population. |
53 |
Vagues |
Une propagation incontrôlée des cas dans plusieurs zones géographiques, qui ont connu un pic puis un plateau ou une baisse du nombre de cas. Une vague se distingue d'une résurgence ou d'un groupe par son implication étendue dans plusieurs juridictions régionales et sa période de transmission prolongée (semaines ou mois) et peut résulter d'une résurgence. Annexes - Directive du CEMD/SM sur le fonctionnement et la reconstitution du MDN/des FAC dans un environnement COVID-19 persistant - Canada.ca |
Annexe F Liste des documents révisés
La liste des documents révisés ci-dessous est rédigée dans la langue dans laquelle ils ont été consultés.
ADM(RS). Audit of the Defence Team Response to COVID-19. (August 2021).
ADM(RS). Evaluation of Military Healthcare. (November 2018).
ADM (Mat). Procurement Administration Manual: PAM - Chapter 4 - EXECUTE PROCUREMENT
Barclay E. Predicting the pandemic. The Lancet World Report. (20 September 2008).
CANCOM (2012). CONPAN LASER Canadian Forces Response to an Influenza Pandemic.
CFHS. V 160707 GP CONPLAN (2007). Influence -Response to Pandemic Influenza.
CFHS.11 CF H Svcs C. Business Continuity Plan (BCP) COVID-19 Response.
CFHS.14 Wing Business Continuity Plan (BCP) Change 2. (Approved 22 March 2020)
CFJP. A2 providing amplifying detail on DAOD 8010-0, Lessons Learned.
CDC.1918 Pandemic Influenza Historic Timeline. (Accessed October 2022).
CFHS. 2 Fd Amb Clinic-CDU PPE Inventory Supply – Petawawa. (April 2020).
CDC. 2009 H1N1 Pandemic Timeline.
CMP CFHS (2020). Virtual care trial preliminary report.
GoC. Military response to COVID-19: Canadian Forces Health Services,
GoC. Military Operations. Operation LASER.
GoC, Ethical Policy for Evaluation. Tri-Council Policy Statement: Ethical Conduct for Research Involving Humans – TCPS 2 (2018) t, article 2.5: Activities Not Requiring Research Ethics Board Review
CFHS - FRAG ORDER 002 – OP LASER, 20-01.
CDS- TASKORD 004-OP LASER 20-01-CAF RESUMPTION OF ACTIVITIES. (10 June 2020)
CFHS. 26 CF H Svcs C Business Continuity Plan (BCP) in Response to COVID-19.
CFHS. Aide-Memoire, Training in the Pandemic Environment – HSS Advice to 4 Cdn Div Bases/Units. Version 1.1.(25 June 2020).
CJAT. Assessment Report: Canada-Op LASER. (September 2020).
CJAT. Op LASER: Initial Observations. (Spring 2020).
CFHS. Business Resumption Plan Order for COVID-19, Petawawa. Version 4. (August 2020).
CFHS (2019). CFHS Quality Council Terms of Reference.
CFHS (2020). COVID-19 Pandemic Rapid Assessment Protocol (RAP).
CFHS. Chief Dental Officer's Interim Clinical Directive (additions2-6).
CDS. TASKORD for CAF Response to COVID-19 Outbreak. (2 March 2020).
CDS. TASKORD 002-OP LASER 20-01 Force Employment.
CDS/DM. Directive on DND/CAF Operating and Reconstituting in a Persistent COVID-19 Environment. (February 2022).
CDC. Long COVID or Post-COVID Conditions. (July 2022).
CDC. Similarities and Differences between Flu and COVID-19.
CFHS.COVID-19 Surveillance Reports [2021-08-23 - N1883, 2021-05-25- N1804,2022-04-04-N6233-4)].
CFHS Evaluation Steering Committee. Meeting I & II Agenda and Record of Decision. (June 2020, February 2021).
CFHS.COVID-19 FUSION CENTRE – CAF Overview, Report [2021-09-13-N072,2021-06- N069].
CFHS. Summary of Discussions Canadian Forces Health Services (CFHS) Environmental Scan Threats, Weaknesses, and Strengths (TOWS), (1080-1 (HS Strat) (17 February 22).
CFHS. Aide-Memoire, Training in the Pandemic Environment – HSS Advice to 4 Cdn Div Bases/Units. Version 1.1.(25 June 2020).
CFB Esquimalt. Dental Unit PPE Stock Management Board (2022).
CFB Petawawa, 2 Fd Amb Base Clinic. CDU PPE Supply Inventory. (20 Mar 2020, 26 Mar 2021).
CMP CFHS (2020). Virtual care trail preliminary report.
DAOD 8010-0. Lessons Learned [Date of Issue 30 April 2004, Last Updated 22 July 2016].
1600-1 (Dent Det Edm) Op LASER TASKORD 002.After-Action Report.
DFHP. Infection Prevention and Control in Canadian Forces Health Services Centres and
Detachments. (15 June 2017).
DFHP. Summary of three COVID-19 outbreaks in Canadian Army (Autumn 2020, 19 November 2020).
DFHP. Advisory 6636-80. Novel Coronavirus (2019-nCoV): Current Situation, Surveillance and Reporting requirements and Infection Control Measures for CAF Health Services Units. (18 March 2020).
DRDC (2020). COVID-19 Defence Team Survey.
DFHP. Advisory 6638-80 Force Health Protection Recommendations. (30 April 2020).
DFHP. Advisory 6695-09 Force Health Considerations for Resumption of Business in DND/CAF Facilities in the COVID-19 Context. (10 June 2020).
DFHP. Summary of three COVID-19 outbreaks in Canadian Army. (19 November 2020).
DRDC. Weekly COVID-19 Information Digest. (17 April 2020).
4000-1 (Op Med), DSHO. Instruction – Information Management COVID-19. (25 March 2020).
CFHS. Evaluation Steering Committee Meeting II Agenda. Operationalization of Accountability: Summative Evaluation of the Delivery of Canadian Forces Health Services in COVID-19 Emergency. (February 2021).
European Centre for Disease Prevention and Control. SARS-CoV-2 Variant Classifications and Definitions. (2022).
European Centre for Disease Prevention and Control. SARS-CoV-2 variants of concern as of 8 December 2022. (2022).
Feasby, W.R. Official History of the Canadian Medical Services 1939-1945, Volume 2., Edmond Cloutier, C.M.G. O.A., Queen's Printer and Controller of Stationary. (Ottawa, 1953).
GoC. Frequency and impact of longer-term symptoms following COVID-19 in Canadian adults. (2022-10-20).
GoC. Introduction to GBA Plus.
Heymann et al, The next pandemic – when could it be? Chatham House. (23 February 2020, December 2022).
Health Canada (2022). Frequency and impact of longer-term symptoms following COVID-19 in Canadian adults.
Health Canada. COVID-19: Main modes of transmission.
3350-1 (J3) 1 Health Services Group. Task Order, Operation LASER. (12 March 2020).
Hirabara, S.M., SARS-COV-2 Variants: Differences and Potential of Immune Evasion. National Library of Medicine (NIH): Frontiers in Cellular and Infectious Microbiology. (December 2022).
JTF-U. Op. NANOOK ROTO 8 End Tour Report.
JTF-J5. Op UNIFIER ROTO 10 End Tour Report.
JTF Op IMPACT. Admin Instruction – Change of Command Handover.
JTF Op IMPACT ROTO 3. Dental Section End of Tour Report.
JTF Op IMPACT. Training Direction and Guidance.
JTF-U Op. REASSURANCE ROTO 8. End Tour Report.
Last J, A. Dictionary of Public Health
Last J, A. Dictionary of Epidemiology
MARPAC, CFB Esquimalt. COVID-19 Epi prevalence reports. (2020-2022).
Morissette, P. Public health practice within Canada's military healthcare system. Canada Communicable Disease Report, Vol.46, No.9, (3 September 2020).
Miami University. Differences in disease: How COVID-19 compares to SARS and H1N1.
Maunder R. (2004). The experience of the 2003 SARS outbreak as a traumatic stress among frontline healthcare workers in Toronto: lessons learned.
National Defence. Strong Secure Engaged: Canada's Defence Policy. (2017).
Newman, C. What can the Defence Medical Services learn from the COVID-19 pandemic in order to be ready for the future? BMJ. (4 August 2022).
6600-1 (NPME). Evaluation Directive of the Canadian Forces Health Services Response to the COVID-19 Pandemic. (26 October 2021).
NATO. NATO Field Manual for Medical Lessons Learned, 1st Edition. (November 2016).
OECD.: Revised Evaluation Criteria Definitions and Principles for Use. (2019).
Office of the Department of National Defence and Canadian Forces Legal Advisor: Contract definition of RFA for Contact Tracing.
Ontario Superior Court Of Justice. Electronically issued / Délivré par voie
électronique : 29-Jun-2020 Court File No./N° du dossier du greffe: CV-20-00643205-00CP
3350-Op LASER 20-01 (COS). Op LASER – JTFC Observations in Long Term Care Facilities in Ontario. (14 May 2020).
3350-Op LASER. 20-01– Leçons Apprises. (2 juillet 2020).
PHAC. COVID-19 pandemic guidance for the healthcare sector. (22 April 2020)
Rawling, Bill. The Myriad Challenges of Peace. (Ottawa, 2004).
Simpson, C.R. et al. Effectiveness of H1N1 vaccine for the prevention of pandemic influenza in Scotland, UK: a retrospective observational cohort study. Lancet Infectious Disease. (2012 Sep)12(9):696-702.
Surgeon General/Director General Health Services. Annual Strategic Planning Guidance – 2021/22.
3350-1 (SSO DHSO) Canadian Forces Health Services Group -FRAG ORDER 001- Op LASER 20-01. (17 March 2020).
TBS. Policy on Result 2.5 (1 July 2016).
WHO. Tracking SARS-CoV-2 variants. (2022).
WHO. Canada: cumulative COVID-19 cases, deaths and vaccination rates. (2022).
WHO. Severe Acute Respiratory Syndrome (SARS).(2022).
WHO. Coronavirus Disease (COVID-19) Dashboard with Vaccination Data.
WHO. Strengthening WHO preparedness for and response to health emergencies – Director General Report. (2022).
WARNING ORDER (WO)- MILPERCOM LESSONED LEARNED PROGRAM (5 October 2017).
WARNING ORDER. 1 DU Support to Health Canada (2 April 2020).