Recherche quantitative originale – Troubles psychotiques et consommation de cannabis : évolution des hospitalisations au Canada, 2006-2015
Promotion de la santé et prévention des maladies chroniques au Canada
Bridget Maloney-Hall, M.P.H.Note de rattachement des auteurs 1; Sarah C. Wallingford, Ph. D.Note de rattachement des auteurs 2; Sarah Konefal, Ph. D.Note de rattachement des auteurs 1; Matthew M. Young, Ph. D.Note de rattachement des auteurs 1Note de rattachement des auteurs 3
https://doi.org/10.24095/hpcdp.40.5/6.06f
Cet article a fait l’objet d’une évaluation par les pairs.
Correspondance : Matthew Young, 500-75, rue Albert, Ottawa (Ontario) K1P 5E7; tél. : 613-235-4048, poste 222; téléc. : 613-235-8101; courriel : myoung@ccsa.ca
Résumé
Introduction. Dans le contexte des changements récents et en cours concernant le statut juridique de la consommation de cannabis à des fins récréatives, il est important de comprendre les répercussions de cette consommation sur le système de santé afin de pouvoir évaluer le poids des changements dans les politiques. Cette étude visait à examiner, dans le contexte précédant la légalisation du cannabis, l’évolution des hospitalisations pour un trouble mental ou comportemental lié à la consommation de cette substance, en fonction d’un certain nombre de facteurs sociodémographiques et d’affections cliniques.
Méthodologie. Nous avons extrait le nombre total d’hospitalisations en psychiatrie pour un diagnostic principal de trouble mental ou du comportement lié à l’utilisation de dérivés du cannabis (CIM-10-CA, code F12) de la Base de données sur la santé mentale en milieu hospitalier (BDSMMH) pour 2006-2015. Nous avons pris en compte les hospitalisations de toutes les provinces et tous les territoires sauf le Québec. Nous présentons les taux (pour 100 000 personnes) et les proportions d’hospitalisation par affection clinique, par tranche d’âge, par sexe et par année.
Résultats. Non seulement le taux d’hospitalisation liée au cannabis a doublé au Canada entre 2006 et 2015, mais les hospitalisations pour le code d’affection clinique « Troubles mentaux et du comportement liés à l’utilisation de dérivés du cannabis, trouble psychotique » (F12.5) a triplé, représentant près de la moitié (48 %) de l’ensemble des hospitalisations liées au cannabis en 2015.
Conclusion. D’autres recherches sont nécessaires pour déterminer les causes de l’augmentation des hospitalisations pour un trouble psychotique lié au cannabis. On suppose que l’introduction de nouveaux cannabinoïdes très puissants et de cannabinoïdes synthétiques sur le marché clandestin est l’un des facteurs y contribuant.
Mots-clés : cannabis, troubles psychotiques, hospitalisation, Canada
Points saillants
- Entre 2006 et 2015, le taux d’hospitalisation pour un trouble mental ou comportemental lié au cannabis au Canada est passé de 2,11 à 5,18 pour 100 000 personnes.
- Les hommes ont compté de manière constante pour plus des deux tiers des hospitalisations pour un trouble mental ou comportemental lié au cannabis.
- Les 15 à 24 ans forment la tranche d’âge qui a compté la plus grande proportion d’hospitalisations (entre 49 % et 58 %).
- Pour l’ensemble de la période, les troubles psychotiques ont constitué l’affection clinique la plus courante dans les cas d’hospitalisation pour trouble mental ou comportemental lié au cannabis, avec un maximum de 48 % des cas en 2015.
- Le taux d’hospitalisation pour un trouble psychotique lié au cannabis a triplé entre 2006 et 2015, passant de 0,80 à 2,49 pour 100 000 personnes.
Introduction
Le cannabis est une substance psychoactive largement répandue au Canada : en 2017, 14,8 % des Canadiens de 15 ans et plus ont déclaré avoir consommé du cannabis au cours de la dernière annéeNote de bas de page 1, une proportion comparable à celle de 13,2 % mesurée en 2014 aux États-Unis chez les Américains de 12 ans et plusNote de bas de page 2. La prévalence de consommation déclarée au cours de la dernière année était plus élevée chez les hommes (18,7 %) que chez les femmes (11,1 %), et était également plus élevée chez les jeunes de 15 à 24 ans (26,9 %) que chez les adultes de 25 ans et plus (12,7 %)Note de bas de page 1.
Alors qu’il existe des données probantes en faveur de l’efficacité thérapeutique modérée du cannabis dans le traitement de certains problèmes de santé (p. ex. douleurs chroniques, nausées et vomissements chimio-induits, symptômes de spasticité de la sclérose en plaques)Note de bas de page 3Note de bas de page 4Note de bas de page 5Note de bas de page 6Note de bas de page 7, on dispose de peu de données indiquant que le cannabis serait efficace contre les maladies mentales et leurs symptômesNote de bas de page 8. Au contraire, la consommation de cannabis, surtout à haute fréquence et sur une période longue (plusieurs mois ou années), a été associée à un risque accru d’effets délétères, à savoir des psychosesNote de bas de page 9Note de bas de page 10Note de bas de page 11Note de bas de page 12Note de bas de page 13, des symptômes respiratoires indésirablesNote de bas de page 12Note de bas de page 14Note de bas de page 15, des collisions de véhicules à moteurNote de bas de page 9Note de bas de page 12Note de bas de page 16Note de bas de page 17Note de bas de page 18 et des effets néfastes sur le développement du cerveau chez les adolescentsNote de bas de page 12Note de bas de page 19Note de bas de page 20.
Selon une étude récente des coûts associés à la consommation de substances au Canada, plus de 208 millions de dollars ont été dépensés en 2014 en soins de santé pour des affections liées au cannabis, dont 38 millions de dollars en hospitalisationsNote de bas de page 21. Par ailleurs, les dépenses en soins de santé pour des affections liées au cannabis sont en hausse au Canada. Les coûts engendrés par les hospitalisations attribuables au cannabis ont augmenté de 22 % entre 2007 et 2014Note de bas de page 22, et ceux engendrés par les hospitalisations pour un trouble mental ou comportemental lié à la consommation de cannabis ont augmenté de 52 % entre 2006 et 2011Note de bas de page 23. On dispose de peu de recherches sur le rôle des troubles mentaux et comportementaux dans l’augmentation des hospitalisations attribuables au cannabis. Dans ce contexte, notre étude visait à fournir un portrait de l’évolution, entre 2006 et 2015 et par âge et par sexe, des taux d’hospitalisation pour un trouble mental ou comportemental attribuable au cannabis ainsi qu’à présenter le nombre et la proportion de ces hospitalisations par type d’affection clinique.
Méthodologie
Sources de données
Les données visées par notre analyse ont été obtenues auprès de l’Institut canadien d’information sur la santé (ICIS). Il s’agit des données sur les congés d’hôpital des patients ayant reçu un diagnostic principal de trouble mental ou comportemental dû à la consommation de cannabinoïdes (ci-après englobés par le terme « cannabis »), qui ont été extraites de la Base de données sur la santé mentale en milieu hospitalier (BDSMMH) pour les dix années financières allant d’avril 2006 à mars 2016 (période désignée dans le texte comme « 2006 à 2015 »). La BDSMMH est une base de données administratives pancanadienne exhaustive qui contient des renseignements personnels et cliniques sur les patients hospitalisés pour un trouble psychiatrique, tant dans les hôpitaux généraux de soins actifs que dans les hôpitaux spécialisés en psychiatrie. L’ICIS intègre à la BDSMMH les données provenant de quatre sources : la Base de données sur les congés des patients (BDCP), la Base de données sur la morbidité hospitalière (BDMH), le Système d’information ontarien sur la santé mentale (SIOSM) et l’Enquête sur la santé mentale en milieu hospitalier (EMMH)Note de bas de page 24.
Mesures
Hospitalisations
Nous avons défini une hospitalisation comme toute sortie d’hôpital, à la suite d’un congé ou d’un décès, d’un patient ayant reçu un diagnostic principal de trouble mental ou comportemental dû à la consommation de cannabis. Pour obtenir ces diagnostics, nous avons extrait les codes de la Classification statistique internationale des maladies et des problèmes de santé connexes, 10e version, Canada (CIM-10-CA) repérés dans le dossier médical des patients. Étant donné la nature des données, une personne a pu être hospitalisée plusieurs fois au cours d’une même année. Nous avons tenu compte de toutes les hospitalisations dans toutes les provinces et tous les territoires sauf le Québec, pour lequel les données n’étaient pas disponibles au moment de notre étude. Les hospitalisations enregistrées dans le SIOSM ayant été codées selon la quatrième édition du Manuel diagnostique et statistique des troubles mentaux (DSM-IV-TR) plutôt que selon la CIM-10-CA, nous les avons exclues de notre analyse. De ce fait, pour chaque année, une proportion importante (de 57,3 % à 74 %) d’hospitalisations liées au cannabis en Ontario ont été exclues parce qu’elles avaient été enregistrées dans le SIOSM et codées selon le DSM-IV-TR. Les autres hospitalisations ont été enregistrées dans la BDCP, la BDMH et l’EMMH selon les codes de la CIM-10-CA. En moyenne, 63 % des hospitalisations en Ontario ont ainsi été exclues, soit 1 252 hospitalisations retenues et 2 088 exclues pour l’ensemble de la période.
Affections cliniques
La CIM-10-CA utilise 10 codes d’affection clinique (F12.0 à F12.9) pour décrire le type de trouble mental ou comportemental dû à la consommation de cannabis à l’origine du motif principal d’hospitalisation. Ces affections sont les suivantes : intoxication aiguë (F12.0), utilisation nocive pour la santé (F12.1), syndrome de dépendance (F12.2), syndrome de sevrage (F12.3), syndrome de sevrage avec delirium (F12.4), trouble psychotique (F12.5), syndrome amnésique (F12.6), trouble psychotique résiduel ou de survenue tardive (F12.7), autres troubles mentaux et du comportement (F12.8) et troubles mentaux et du comportement non précisés (F12.9). L’Organisation mondiale de la santé a fourni des descriptions détaillées de ces affectionsNote de bas de page 25. Il importe de noter qu’aucun de ces codes n’informe sur le type de cannabis utilisé (à base de plantes, extrait, synthétique), sur la quantité consommée, sur la voie d’administration (inhalée ou ingérée) ou sur la raison de la consommation (fins médicales ou non médicales).
Tranche d’âge
Les hospitalisations liées au cannabis ont été réparties selon les tranches d’âge suivantes : 0 à 14 ans, 15 à 24 ans, 25 à 44 ans, 45 à 65 ans et 65 ans et plus.
Sexe
Les hospitalisations liées au cannabis ont été réparties par sexe (masculin et féminin). Les hospitalisations pour lesquelles le sexe du patient n’a pas été précisé ont été exclues.
Stratégie d’analyse
Pour examiner l’évolution des hospitalisations liées au cannabis au Canada entre 2006 et 2015, nous avons en analysé le nombre, la proportion et les taux selon le sexe et l’âge, par année et par affection clinique. Dans la mesure du possible, nous avons exprimé les proportions relatives par affection clinique en fonction du volume total d’hospitalisations pour trouble mental ou comportemental dû à la consommation de cannabis. Nous avons calculé le taux brut global au sein de la population canadienne ainsi que les taux en fonction du sexe et de l’âge en utilisant les estimations démographiques annuelles établies par Statistique Canada à partir des estimations de population en milieu d’annéeNote de bas de page 26.
Conformément à la politique de l’ICIS en matière de protection des renseignements personnels, le contenu de certaines cellules a été supprimé au moment où les données agrégées demandées ont été fournies pour notre analyse, afin d’assurer la confidentialité des renseignements. Il s’agit des cellules contenant les valeurs de 1 à 9 (remplacées par « § ») et de 10 à 19 (remplacées par « 1§ »). Pour les besoins de notre analyse, nous avons remplacé tous les symboles § par la valeur 1 afin de pouvoir estimer les hospitalisations à l’aide de ces cellules (c.-à-d. que les cellules contenant § ont été remplacées par la valeur 1 et les cellules contenant 1§ ont été remplacées par la valeur 11).
Résultats
Entre 2006 et 2015, le nombre d’hospitalisations associées à un trouble mental ou comportemental dû à la consommation de cannabis au Canada est passé de 525 à 1 430, et et le taux brut correspondant de 2,11 à 5,18 pour 100 000 personnes (tableau 1, figure 1).
Tableau 1. Nombre et proportion (%) d’hospitalisations pour trouble mental ou comportemental lié au cannabis, par caractéristique démographique, Canada (excluant le Québec), 2006 à 2015
| Catégorie | 2006 | 2007 | 2008 | 2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 |
|---|---|---|---|---|---|---|---|---|---|---|
| Total | 525 | 615 | 661 | 618 | 779 | 911 | 952 | 1 085 | 1 243 | 1 430 |
| Sexe | ||||||||||
|
369 (70,3) |
455 (74,0) |
469 (71,0) |
464 (75,1) |
583 (74,8) |
708 (77,7) |
726 (76,3) |
810 (74,7) |
893 (71,8) |
1 026 (71,7) |
|
156 (29,7) |
160 (26,0) |
192 (29,0) |
154 (24,9) |
196 (25,2) |
203 (22,3) |
226 (23,7) |
275 (25,3) |
350 (28,2) |
404 (28,3) |
| Âge | ||||||||||
|
21Note a de Tableau 1 (4,0) |
20 (3,3) |
30 (4,5) |
19 (3,1) |
21 (2,7) |
28 (3,1) |
31Note a de Tableau 1 (3,3) |
22 (2,0) |
30 (2,4) |
41 (2,9) |
|
272 (51,8) |
302 (49,1) |
353 (53,4) | 341 (55,2) |
428 (54,9) |
486 (53,3) |
503 (52,8) |
627 (57,8) |
691 (55,6) |
746 (52,2) |
|
178 (33,9) |
229 (37,2) |
211Note a de Tableau 1 (31,9) |
215 (34,8) |
251Note a de Tableau 1 (32,2) |
304 (33,4) |
317 (33,3) |
351 (32,4) |
408 (32,8) |
494 (34,5) |
|
54 (10,3) |
61Note a de Tableau 1 (9,9) |
56 (8,5) |
43 (7,0) |
68 (8,7) |
86 (9,4) |
96 (10,1) |
78 (7,2) |
106 (8,5) |
136 (9,5) |
|
1Note a de Tableau 1 (0,2) |
1Note a de Tableau 1 (0,2) |
1Note a de Tableau 1 (0,2) |
0 (0,0) |
1Note a de Tableau 1 (0,1) |
7 (0,8) |
1Note a de Tableau 1 (0,1) |
7 (0,6) |
8 (0,6) |
13 (0,9) |
Figure 1. Taux d’hospitalisation pour trouble mental ou comportemental lié au cannabis (pour 100 000 personnes), Canada (excluant le Québec), 2006 à 2015
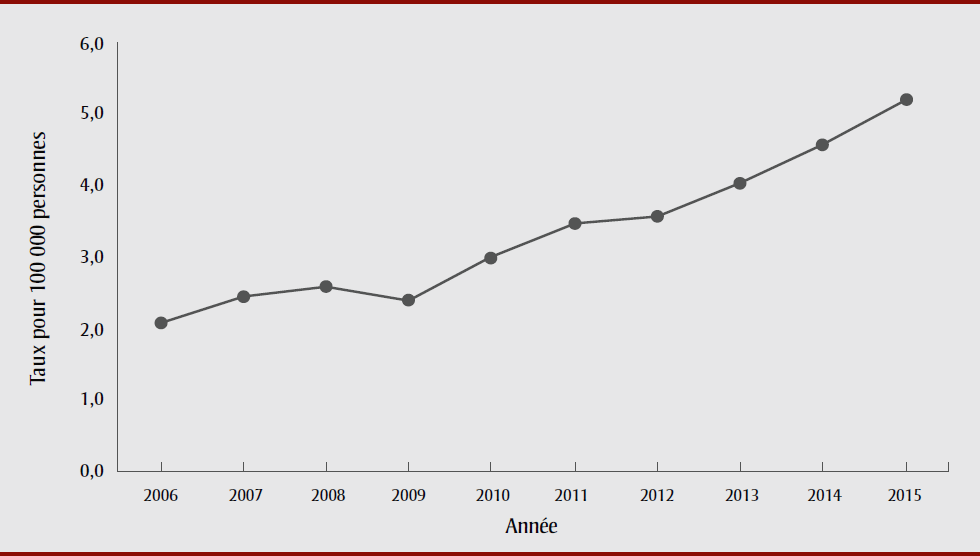
Description textuelle : Figure 1
Figure 1. Taux d’hospitalisation pour trouble mental ou comportemental lié au cannabis (pour 100 000 personnes), Canada (excluant le Québec), 2006 à 2015
| Année | Taux pour 100 000 personnes |
|---|---|
| 2006 | 2,11 |
| 2007 | 2,44 |
| 2008 | 2,59 |
| 2009 | 2,40 |
| 2010 | 2,99 |
| 2011 | 3,46 |
| 2012 | 3,57 |
| 2013 | 4,02 |
| 2014 | 4,55 |
| 2015 | 5,18 |
Pour toutes les années à l’étude, les hommes ont compté pour au moins 70 % de l’ensemble des hospitalisations liées au cannabis, et la tranche d’âge offrant la plus grande proportion d’hospitalisations a été celle des 15 à 24 ans (entre 49 % et 58 %) (tableau 1).
Les taux d’hospitalisations liées au cannabis selon l’âge et le sexe ont été multipliés par 19 entre 2006 et 2015 chez les 15 à 24 ans (tableau 2). On a aussi observé des augmentations importantes chez les 25 à 44 ans et chez les 45 à 64 ans. On a constaté une multiplication des taux par 2,5 aussi bien chez les hommes que chez les femmes entre 2006 et 2015.
Tableau 2. Taux d’hospitalisation pour trouble mental ou comportemental lié au cannabis (pour 100 000 personnes), par caractéristique démographique, Canada (excluant le Québec), 2006 à 2015
| Catégorie | 2006 | 2007 | 2008 | 2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 |
|---|---|---|---|---|---|---|---|---|---|---|
| Total | 2,11 | 2,44 | 2,59 | 2,40 | 2,99 | 3,46 | 3,57 | 4,02 | 4,55 | 5,18 |
| Sexe | ||||||||||
|
2,98 | 3,64 | 3,71 | 3,63 | 4,51 | 5,43 | 5,49 | 6,05 | 6,59 | 7,50 |
|
1,24 | 1,26 | 1,49 | 1,18 | 1,49 | 1,53 | 1,68 | 2,02 | 2,54 | 2,90 |
| Âge | ||||||||||
|
0,48Note a de Tableau 2 | 0,46 | 0,68 | 0,43 | 0,48 | 0,64 | 0,70Note a de Tableau 2 | 0,50 | 0,67 | 0,92 |
|
1,09 | 8,61 | 10,02 | 9,63 | 12,02 | 13,59 | 13,97 | 17,37 | 19,14 | 20,82 |
|
0,71 | 3,18 | 2,93Note a de Tableau 2 | 2,99 | 3,49Note a de Tableau 2 | 4,21 | 4,35 | 4,76 | 5,47 | 6,57 |
|
0,22 | 0,90Note a de Tableau 2 | 0,80 | 0,60 | 0,93 | 1,15 | 1,28 | 1,03 | 1,39 | 1,77 |
|
0,00Note a de Tableau 2 | 0,03Note a de Tableau 2 | 0,03Note a de Tableau 2 | 0,00 | 0,03Note a de Tableau 2 | 0,19 | 0,03Note a de Tableau 2 | 0,17 | 0,19 | 0,30 |
Pour déterminer quelles affections cliniques étaient corrélées à cette augmentation, nous avons analysé la distribution des affections cliniques pour chaque année à l’étude. En 2006, les deux affections cliniques les plus souvent à l’origine d’une hospitalisation liée au cannabis – les troubles psychotiques et les utilisations nocives pour la santé – affichaient des proportions semblables, soit respectivement 37,9 % et 33,9 %. À la fin de la période à l’étude, la proportion d’hospitalisations pour un trouble psychotique lié au cannabis atteignait près du double de celle des hospitalisations pour une utilisation nocive du cannabis (respectivement 48 % et 26 %). Tout au long de la période, les troubles psychotiques liés au cannabis ont constitué l’affection clinique la plus fréquemment en cause dans les hospitalisations liées au cannabis (figure 2). Entre 2006 et 2015, le taux d’hospitalisation pour un trouble psychotique lié au cannabis a triplé, passant de 0,80 à 2,49 pour 100 000 personnes (données non présentées).
Figure 2. Nombre d’hospitalisations pour trouble mental ou comportemental lié au cannabis, par affection clinique, Canada (excluant le Québec), 2006 à 2015
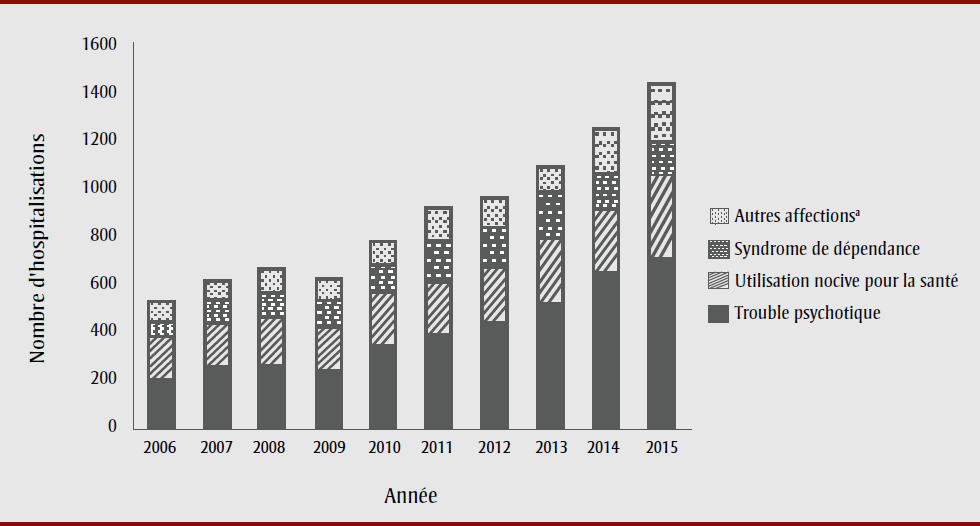
Description textuelle : Figure 2
Figure 2. Nombre d’hospitalisations pour trouble mental ou comportemental lié au cannabis, par affection clinique, Canada (excluant le Québec), 2006 à 2015
| Année | Nombre d’hospitalisations | |||
|---|---|---|---|---|
| Trouble psychotique | Utilisation nocive pour la santé | Syndrome de dépendance | Autres affectionsFigure 2 note a | |
| 2006 | 199 (38,3 %) | 178 (34,2 %) | 70 (13,5 %) | 73 (14,0 %) |
| 2007 | 241 (39,4 %) | 203 (33,2 %) | 84 (13,7 %) | 83 (13,6 %) |
| 2008 | 249 (37,8 %) | 211 (32,1 %) | 101 (15,3 %) | 97 (14,7 %) |
| 2009 | 230 (37,5 %) | 194 (31,6 %) | 105 (17,1 %) | 84 (13,7 %) |
| 2010 | 332 (42,8 %) | 232 (29,9 %) | 119 (15,3 %) | 93 (12,0 %) |
| 2011 | 382 (42,1 %) | 230 (25,3 %) | 164 (18,1 %) | 132 (14,5 %) |
| 2012 | 420 (42,2 %) | 237 (24,9 %) | 178 (18,7 %) | 115 (12,1 %) |
| 2013 | 508 (46,9 %) | 284 (26,2 %) | 183 (16,9 %) | 109 (10,1 %) |
| 2014 | 629 (50,6 %) | 287 (23,1 %) | 132 (10,6 %) | 195 (15,7 %) |
| 2015 | 687 (48,1 %) | 372 (26,0 %) | 124 (8,7 %) | 246 (17,2 %) |
Analyse
Le taux global d’hospitalisation liée au cannabis a augmenté entre 2006 et 2015. La plus forte augmentation correspond au code d’affection clinique « Troubles mentaux et du comportement liés à l’utilisation de dérivés du cannabis, trouble psychotique ». Ces résultats pourraient relever d’une prévalence accrue de la consommation de cannabis. Cependant, peu de données probantes vont dans ce sens pour la période à l’étude, surtout chez les adolescents et les jeunes adultes, ce pour quoi nous proposons plutôt comme explication centrale à nos résultats la puissance accrue du cannabis et l’introduction de cannabinoïdes synthétiques sur le marché clandestin des drogues. Par ailleurs, divers changements dans les méthodes de collecte et de codification des données sur les hospitalisations ainsi que dans les attitudes en matière de déclaration de consommation de cannabis pourraient également avoir contribué aux augmentations observées pour les hospitalisations en psychiatrie.
Lien entre consommation de cannabis et psychose et schizophrénie
Le lien entre consommation de cannabis et risque de schizophrénie est un facteur important à considérer pour comprendre pourquoi la majorité des hospitalisations liées au cannabis relèvent d’un trouble psychotique. L’un des symptômes clé de la schizophrénie étant la psychose, un premier épisode psychotique peut constituer un signe diagnostique initial de schizophrénie, particulièrement chez les individus ayant des antécédents familiaux de troubles mentaux. Outre le fait que la consommation de cannabis est considérablement plus élevée chez les personnes atteintes de schizophrénieNote de bas de page 27Note de bas de page 28, de nombreuses données probantes indiquent que la consommation de cannabis en elle-même – spécialement la consommation fréquente sur une longue période – accroît le risque de psychose et de schizophrénieNote de bas de page 29Note de bas de page 30Note de bas de page 31Note de bas de page 32Note de bas de page 33. Le risque de psychose augmente aussi avec la fréquence de consommation de cannabis, de façon proportionnelle à la doseNote de bas de page 30Note de bas de page 31Note de bas de page 34Note de bas de page 35Note de bas de page 36Note de bas de page 37, et avec la concentration de delta-9-tétrahydrocannabinol (THC) dans le produit consomméNote de bas de page 34Note de bas de page 35Note de bas de page 36. Une consommation précoce de cannabis, particulièrement durant l’adolescence, accroît également le risque de troubles psychotiques, dont la schizophrénieNote de bas de page 38Note de bas de page 39Note de bas de page 40Note de bas de page 41. Les recherches en génétique moléculaire ont révélé qu’un autre facteur clé dans le risque de schizophrénie ou de psychose lié à la consommation de cannabis est la présence d’antécédents familiaux de ces troublesNote de bas de page 37Note de bas de page 42Note de bas de page 43Note de bas de page 44Note de bas de page 45Note de bas de page 46. Cependant, même si on considère que certains facteurs génétiques prédisposent à la fois à la schizophrénie et à la consommation de cannabisNote de bas de page 47Note de bas de page 48, la consommation de cannabis en elle-même constitue un facteur de risque indépendant de psychose et de troubles mentaux connexes comme la schizophrénie.
Augmentation de la concentration de THC dans les produits de cannabis vendus sur le marché clandestin
Les données de Statistique Canada indiquent que l’âge de début de consommation de cannabis est demeuré relativement stable chez les adolescents entre 2004 et 2015Note de bas de page 49Note de bas de page 50Note de bas de page 51 et que la prévalence de consommation de cannabis a plutôt diminué chez les de moins de 25 ansNote de bas de page 52. Toutefois, les données concernant cette période ont aussi révélé une hausse dans la disponibilité d’extraits puissants de cannabisNote de bas de page 53 et l’introduction de puissants cannabinoïdes synthétiquesNote de bas de page 53Note de bas de page 54Note de bas de page 55Note de bas de page 56 sur le marché clandestin mondial.
De façon générale, la concentration moyenne de THC – principal composant psychoactif responsable de l’état d’euphorie associé à la consommation de cannabis – dans l’herbe de cannabis a augmenté au cours des 50 à 60 dernières annéesNote de bas de page 53Note de bas de page 57. Dans les années 1960, la concentration de THC dans l’herbe de cannabis se situait autour de 3 %, alors qu’au début du 21e siècle, divers pays ont signalé des concentrations moyennes de THC de l’ordre de 12 % à 20 %Note de bas de page 53. Parallèlement à l’augmentation de la concentration de THC dans l’herbe de cannabis, on assiste à la mise au point de nouveaux produits à haute teneur en THC, appelés « extraits » (p. ex. ambre de cannabis, huile de haschich au butane), dont la concentration de THC varie entre 80 %Note de bas de page 53 et 99 %Note de bas de page 58.
Étant donné que la consommation de produits de cannabis très puissants est associée à un risque accru d’effets indésirables sur la santéNote de bas de page 25Note de bas de page 36Note de bas de page 53, il est vraisemblable qu’une disponibilité de plus en plus importante de ces produits, notamment l’herbe de cannabis à haute teneur en THC et les extraits de cannabis, contribue à faire augmenter le taux d’hospitalisations liées au cannabis au Canada, particulièrement celles associées à un trouble psychotique.
Dans la mesure où les extraits de cannabis sont devenus légaux au Canada en octobre 2019, il serait approprié d’évaluer ces tendances entre 2016 et la légalisation du cannabis à des fins non médicales puis de continuer à surveiller l’évolution de la situation à partir de cette date. Des investissements doivent être faits en matière de stratégies visant à sensibiliser le public et à réduire les méfaits afin de prévenir les hospitalisations dues à la consommation de cannabis, en particulier la sensibilisation et l’établissement de recommandations pour un usage à moindre risque du cannabis, par exemple en optant pour des produits à faible teneur en THC afin de réduire le risque d’effets indésirables sur la santé dus au cannabisNote de bas de page 59. Les données présentées ici font aussi ressortir la nécessité de mettre sur pied des services intégrés et complets en santé mentale et en toxicomanie, particulièrement à l’intention des adolescents et des jeunes adultes (les 15 à 24 ans), pour mieux s’attaquer au chevauchement entre consommation de cannabis et troubles mentaux et comportementaux.
Cannabinoïdes synthétiques
Les cannabinoïdes synthétiques rassemblent un éventail large et diversifié de composés qui, comme le THC, se lient aux récepteurs de cannabinoïdes dans l’organisme, mais avec la différence qu’ils sont généralement plus puissants et toxiquesNote de bas de page 60. On sait que les cannabinoïdes synthétiques ont divers effets indésirables sur la santé, notamment des problèmes cardiovasculaires (hypertension, douleurs thoraciques, tachycardie) et des troubles psychiatriques (psychose, anxiété, repli sur soi)Note de bas de page 60. C’est en 2008 que la présence de cannabinoïde synthétique a été signalée pour la première fois sur le marché clandestin des droguesNote de bas de page 55. Bien qu’il existe peu de données épidémiologiques canadiennes sur la consommation de cannabinoïdes synthétiques, nous savons que ces derniers sont utilisés au Canada depuis au moins 2009Note de bas de page 54. Lors du Sondage sur la consommation de drogues et la santé des élèves de l’Ontario (SCDSEO) de 2017, 1,5 % des élèves de la 7e à la 12e année, soit la tranche d’âge des 12 à 18 ans, ont déclaré avoir consommé du cannabis synthétique au cours de la dernière année. Cette estimation est stable depuis 2013, première année où le sondage a comporté des questions sur la consommation de cannabinoïdes synthétiquesNote de bas de page 56. Entre avril 2018 et avril 2019, on a repéré des cannabinoïdes synthétiques dans 0,2 % des échantillons examinés par le Service d’analyse des drogues de Santé CanadaNote de bas de page 61. Ainsi, l’augmentation des hospitalisations liées au cannabis est potentiellement due non seulement à la disponibilité et à la consommation de produits de cannabis très puissants, mais aussi à l’introduction de cannabinoïdes synthétiques sur le marché clandestin des drogues.
Points forts et limites
Si nous réussissons à mieux comprendre les affections cliniques responsables de l’augmentation des hospitalisations liées au cannabis qui ont été observées, nous serons en meilleure position pour concevoir des stratégies de prévention, de traitement et de réduction des méfaits pour les consommateurs de cannabis. De plus, notre analyse, en fournissant un aperçu de l’évolution des hospitalisations avant la légalisation du cannabis à des fins non médicales au Canada, offre un point de référence utile pour faire des comparaisons dans les études qui suivront la légalisation.
Les données analysées fournissaient le nombre total d’hospitalisations mais pas le nombre total de personnes hospitalisées. Nous ne sommes donc pas en mesure de repérer les hospitalisations multiples d’une personne au cours d’une année, ni les affections susceptibles d’être associées aux hospitalisations multiples. Il serait important de prendre en compte ce facteur dans les études à venir, étant donné que 12,1 % des patients hospitalisés pour maladie mentale en 2017-2018Note de bas de page 62 avaient déjà fait au moins trois séjours à l’hôpital.
L’ensemble de données utilisé pour cette étude était également limité sur le plan des facteurs sociodémographiques pouvant être associés aux hospitalisations pour trouble psychiatrique lié au cannabis. Outre l’âge et le sexe, divers autres facteurs importants restent à examiner dans de prochaines analyses : le statut socio-économique (revenu et scolarité), le lieu de vie (milieu urbain ou rural), l’origine ethnique et la consommation d’autres substances.
Le système de codification de la CIM-10-CA utilisé dans les bases de données auxquelles nous avons accédé fournit une grande quantité de détails, mais comporte néanmoins certaines limites. Ainsi, les codes de classification des troubles mentaux et comportementaux dus à la consommation de cannabinoïdes ne font pas la distinction entre l’herbe de cannabis et les cannabinoïdes synthétiques comme cause d’hospitalisation et ils ne permettent pas non plus de savoir si la personne hospitalisée a consommé du cannabis à des fins médicales ou non médicales. Il n’est donc pas possible d’établir un lien entre nos résultats et la prévalence de consommation des divers types de produits du cannabis. Nous n’avons pas non plus été en mesure de prendre en compte les différences entre les divers milieux de pratique clinique qui pourraient avoir influencé le choix du code de la CIM-10 à attribuer à un diagnostic donné. Par exemple, les perceptions des praticiens de la santé et leur degré de connaissance du rôle du cannabis dans certains symptômes psychologiques pourraient avoir changé au fil du temps, peut-être à la suite du développement du dialogue public et politique concernant la légalisation du cannabis. L’évolution du contexte politique en matière de cannabis au cours de la période à l’étude pourrait aussi avoir augmenté les probabilités que des patients fassent état de leur consommation de cannabis.
Les résultats présentés dans cet article offrent vraisemblablement une sous-estimation du nombre réel d’hospitalisations liées au cannabis pour plusieurs raisons. D’abord, ces données excluent les hospitalisations pour lesquelles le trouble lié au cannabis constituait un diagnostic secondaire. Elles excluent aussi les hospitalisations pour lesquelles le code de diagnostic principal reçu était « troubles mentaux et du comportement liés à l’utilisation de drogues multiples, et troubles liés à l’utilisation d’autres substances psycho-actives », dont un certain nombre pourrait être attribuable à la consommation de cannabis. De plus, les hospitalisations au Québec et une partie de celles en Ontario n’ont pas été incluses dans l’étude. Seules les hospitalisations codées selon la CIM-10-CA ont été retenues pour l’examen des affections cliniques associées à chaque hospitalisation, ce qui a exclu un grand nombre d’hospitalisations liées au cannabis en Ontario : comme nous l’avons indiqué dans la section Méthodologie, environ 63 % des hospitalisations en Ontario ont été ainsi exclues de l’analyse de l’étude. Les données du Québec, province où réside près du quart de la population canadienne, n’étaient pas disponibles au moment de notre analyse. Enfin, nous avons appliqué des méthodes d’estimation conservatrices aux cellules dont les données avaient été supprimées en leur attribuant une valeur de 1 alors que la valeur réelle se situait entre 0 et 9 avant la suppression secondaire des données.
Conclusion
Le taux croissant d’hospitalisation liée au cannabis pour trouble psychotique au Canada entre 2006 et 2015 constitue une tendance que l’on doit examiner de plus près, tant du fait de ce que l’on sait au sujet de l’association entre consommation fréquente de cannabis et psychose qu’à cause de la récente légalisation au Canada du cannabis à des fins non médicales. De nouvelles recherches sont nécessaires pour éclaircir la cause de ces méfaits accrus, particulièrement au sein des groupes présentant les taux les plus élevés d’hospitalisation liée au cannabis (c.-à-d. les jeunes et les hommes), de manière à améliorer les stratégies en matière de sensibilisation du public sur les usages à moindre risque et sur la prévention des méfaits liés au cannabis. Il va être essentiel de surveiller en continu la consommation de cannabis et ses méfaits, en particulier en lien avec les produits de cannabis très puissants comme les extraits de cannabis et les cannabinoïdes synthétiques, afin de bien comprendre l’impact des changements législatifs sur les tendances.
Remerciements
Les auteurs souhaitent remercier Diana Ridgeway et Harry Kang pour leur aide à la préparation du manuscrit. La réalisation de cette étude a été rendue possible grâce à une contribution financière de Santé Canada.
Conflits d’intérêts
Les auteurs déclarent n’avoir aucun conflit d’intérêts.
Contributions des auteurs et avis
Les quatre auteurs, BMH, SCW, SK et MMY, ont participé à toutes les étapes de la préparation du manuscrit, à savoir la conception du plan de recherche, l’acquisition des données, l’analyse des données, la rédaction et la révision et l’approbation de la version finale du manuscrit.
Le contenu de l’article et les points de vue qui y sont exprimés n’engagent que les auteurs et ne correspondent pas nécessairement à ceux du gouvernement du Canada.