Recherche quantitative originale – Incidence des méfaits liés à une consommation de substances sur les hospitalisations pour blessures au Canada, 2010-2020

Accueil Revue PSPMC
Publié par : L'Agence de la santé publique du Canada
Date de publication : mars 2023
ISSN: 2368-7398
Soumettre un article
À propos du PSPMC
Naviguer
Page précedente | Table des matières | Page suivante
Stephanie Toigo, M. Sc.; Steven R. McFaull, M. Sc.; Wendy Thompson, M. Sc.
https://doi.org/10.24095/hpcdp.43.3.03f
Cet article a fait l’objet d’une évaluation par les pairs.
Rattachement des auteurs
Agence de la santé publique du Canada, Ottawa (Ontario), Canada
Correspondance
Stephanie Toigo, Surveillance des blessures, Centre de surveillance et de recherche appliquée, Agence de la santé publique du Canada, 785, avenue Carling, Ottawa (Ontario) K1A 0K9; courriel : stephanie.toigo@phac-aspc.gc.ca
Citation proposée
Toigo S, McFaull SR, Thompson W. Incidence des méfaits liés à une consommation de substances sur les hospitalisations pour blessures au Canada, 2010-2020. Promotion de la santé et prévention des maladies chroniques au Canada. 2023;43(3):140-150. https://doi.org/10.24095/hpcdp.43.3.03f
Résumé
Introduction. Les blessures demeurent l’une des principales causes de décès et contribuent de manière significative aux hospitalisations chaque année au Canada. La consommation de substances a été associée à une augmentation des blessures intentionnelles et non intentionnelles, conduisant à des hospitalisations. Cette étude analyse les tendances concernant les hospitalisations pour blessures avec diagnostic concomitant de consommation de substances afin de quantifier le fardeau des blessures et de cerner les populations à risque.
Méthodologie. Nous avons analysé les données de la Base de données sur les congés des patients entre 2010‑2011 et 2020‑2021 pour obtenir des renseignements cliniques et démographiques sur les congés d’hôpital au Canada. Nous avons utilisé les codes de la CIM‑10 afin de repérer les hospitalisations pour blessures associées à un code de diagnostic concomitant de consommation de substances, en fonction de l’intentionnalité de la blessure et du type de substance. Nous avons calculé les taux, proportions, taux par âge et taux standardisés pour l’âge, nous avons quantifié les tendances au moyen de la variation annuelle moyenne en pourcentage et nous avons ventilé les résultats par sexe et par groupe d’âge.
Résultats. Entre 2010‑2011 et 2020‑2021, les blessures non intentionnelles ont été en cause dans plus de la moitié des hospitalisations pour blessures associées à une consommation de substances. Les blessures associées à une consommation de substances ont été responsables de 12 % du nombre total d’hospitalisations pour blessures au cours de cette période. Dans l’ensemble, les hospitalisations pour blessures associées à une consommation concomitante de stimulants, d’opioïdes, de cannabinoïdes et d’alcool ont augmenté considérablement chez les hommes et chez les femmes. Les hospitalisations pour blessures non intentionnelles associées à une consommation de substances ont été plus fréquentes plus tard dans la vie, tandis que les hospitalisations pour blessures intentionnelles associées à une consommation de substances ont été plus fréquentes chez les adolescents et les jeunes adultes.
Conclusion. Ces résultats font ressortir les principaux groupes démographiques affichant des taux élevés d’hospitalisations pour blessures associées à une consommation de substances qui bénéficieraient d’efforts de prévention ciblés.
Mots-clés : surveillance, tendances, Canada, blessure non intentionnelle, blessure intentionnelle, alcool, substances multiples, substances psychoactives
Points saillants
- Les hospitalisations pour blessures associées à un diagnostic concomitant de consommation de substances forment 12 % de l’ensemble des hospitalisations pour blessures au Canada au cours des 11 dernières années.
- Entre 2010‑2011 et 2020‑2021, les hospitalisations pour blessures associées à une consommation de substances ont augmenté considérablement.
- Les principaux groupes de substances associés aux hospitalisations pour blessures les plus fréquents ont été les substances multiples (attribution de plus d’un code de groupe de substances pour un même épisode de soins, par exemple cannabinoïdes et alcool), l’alcool et des substances psychoactives non précisées.
- Les hospitalisations pour blessures associées à une consommation de substances multiples et de substances psychoactives non précisées étaient plus fréquentes chez les enfants et les jeunes.
- Les hospitalisations pour blessures associées à une consommation d’alcool et d’opioïdes étaient plus fréquentes chez les adultes plus âgés.
Introduction
Les blessures ont été l’une des principales causes de décès au Canada au cours des deux dernières décenniesNote de bas de page 1. Elles contribuent significativement aux taux d’hospitalisations annuels (600 hospitalisations par 100 000 personnes), avec plus de 270 000 hospitalisations pour blessures au cours de l’exercice 2018‑2019Note de bas de page 2.
Les blessures sont souvent classées en fonction de l’intentionnalité : on distingue les blessures non intentionnelles, qui ne sont pas infligées dans l’intention de blesser, des blessures intentionnelles, qui résultent d’un acte visant à se blesser ou à blesser autruiNote de bas de page 3. Les blessures peuvent aussi être classées par cause externe. En 2018‑2019, la plus grande proportion de blessures non intentionnelles par cause externe découlait de chutes, d’intoxications et de collisions de véhicules automobiles. Les tentatives de suicide non mortelles et les blessures auto‑infligées formaient quant à elles la plus grande proportion de blessures intentionnellesNote de bas de page 2.
Il est bien connu que la consommation de substances contribue aux blessures, toutes causes confonduesNote de bas de page 4Note de bas de page 5. Des études montrent que la probabilité de blessure intentionnelle après une consommation de substances est plus élevée que la probabilité de blessure non intentionnelleNote de bas de page 4Note de bas de page 5. En outre, par rapport à l’absence de consommation de substances, la consommation d’alcool seul ou avec d’autres substances augmente de 4 à 18 fois la probabilité de blessure intentionnelleNote de bas de page 4Note de bas de page 5. Les blessures associées à l’alcool et au cannabis font régulièrement l’objet d’études depuis un certain nombre d’annéesNote de bas de page 5Note de bas de page 6Note de bas de page 7Note de bas de page 8Note de bas de page 9. Des recherches récentes ont également révélé une association positive entre une consommation d’opioïdes et les blessuresNote de bas de page 10Note de bas de page 11Note de bas de page 12.
Nous avons analysé les tendances au Canada concernant les hospitalisations pour blessures avec diagnostic concomitant de consommation de substances entre l’exercice 2010‑2011 et l’exercice 2020‑2021 (un exercice s’étend du 1er avril au 31 mars). Nous décrivons dans cet article les hospitalisations découlant de blessures associées à une consommation de substances en fonction du groupe d’âge, du sexe, de l’intentionnalité de la blessure et du type de substance. L’analyse des tendances à l’aide des données nationales sur les hospitalisations permet de mieux comprendre le fardeau et le profil des blessures et ainsi de mettre davantage l’accent sur la prévention.
Méthodologie
Source des données et définition des cas
Cette étude s’appuie sur les données tirées de la Base de données sur les congés des patients (BDCP), une base de données nationale gérée par l’Institut canadien d’information sur la santé (ICIS). La BDCP permet de recueillir des renseignements administratifs, cliniques et démographiques sur les congés d’hôpital de l’ensemble des provinces et des territoires, à l’exception du Québec. Notre étude est axée sur les dossiers de congé des patients hospitalisés en soins de courte durée. Nous avons exclu les blessures attribuables aux effets indésirables de médicaments et aux erreurs chirurgicales ou médicales. Nous avons également exclu les diagnostics incertains ou secondaires. Un diagnostic est dit incertain s’il est suspect ou discutable et un diagnostic est dit secondaire si le problème diagnostiqué n’a pas fait l’objet d’un traitement ou n’a pas contribué de façon significative à l’épisode de soinsNote de bas de page 13.
La BDCP utilise les codes de la Classification internationale des maladies, 10e révision (CIM‑10) pour classer les interventions et les diagnostics mentionnés. Ces codes servent à classer les blessures, les maladies et les situations susceptibles de constituer des facteurs de risque pour la santéNote de bas de page 13.
Repérage des cas
Nous avons d’abord repéré toutes les hospitalisations pour blessures dans la BDCP en cherchant les codes de causes externes de blessures dans les 25 champs de diagnostic. Une hospitalisation pour blessures est définie comme étant une entrée dans la BDCP qui inclut l’une de ces causes externes de blessures (codes énumérés au chapitre 20 de la CIM‑10Note de bas de page 13). Le cadre de sélection et de groupement des codes de causes externes de blessures repose sur une méthodologie utilisée par l’ICIS et par les Centers for Disease Control and Prevention (CDC) des États‑UnisNote de bas de page 14. Les codes de la CIM‑10 utilisés pour classer les causes externes de blessures ont été regroupés selon l’intentionnalité : blessure non intentionnelle, blessure intentionnelle (automutilation, agression, blessure auto-infligée), intervention de la force publique (blessures infligées par la police ou par d’autres agents chargés de l’application de la loi pendant l’arrestation de contrevenants ou aux fins du maintien de l’ordre) ou intention non déterminée. Nous avons exclu les entrées pour lesquelles il y avait chevauchement de l’intentionnalité (0,4 % des hospitalisations pour blessures) afin de prévenir les erreurs de classification.
La figure 1 illustre le processus utilisé dans cette étude pour sélectionner les cas dans la BDCP.
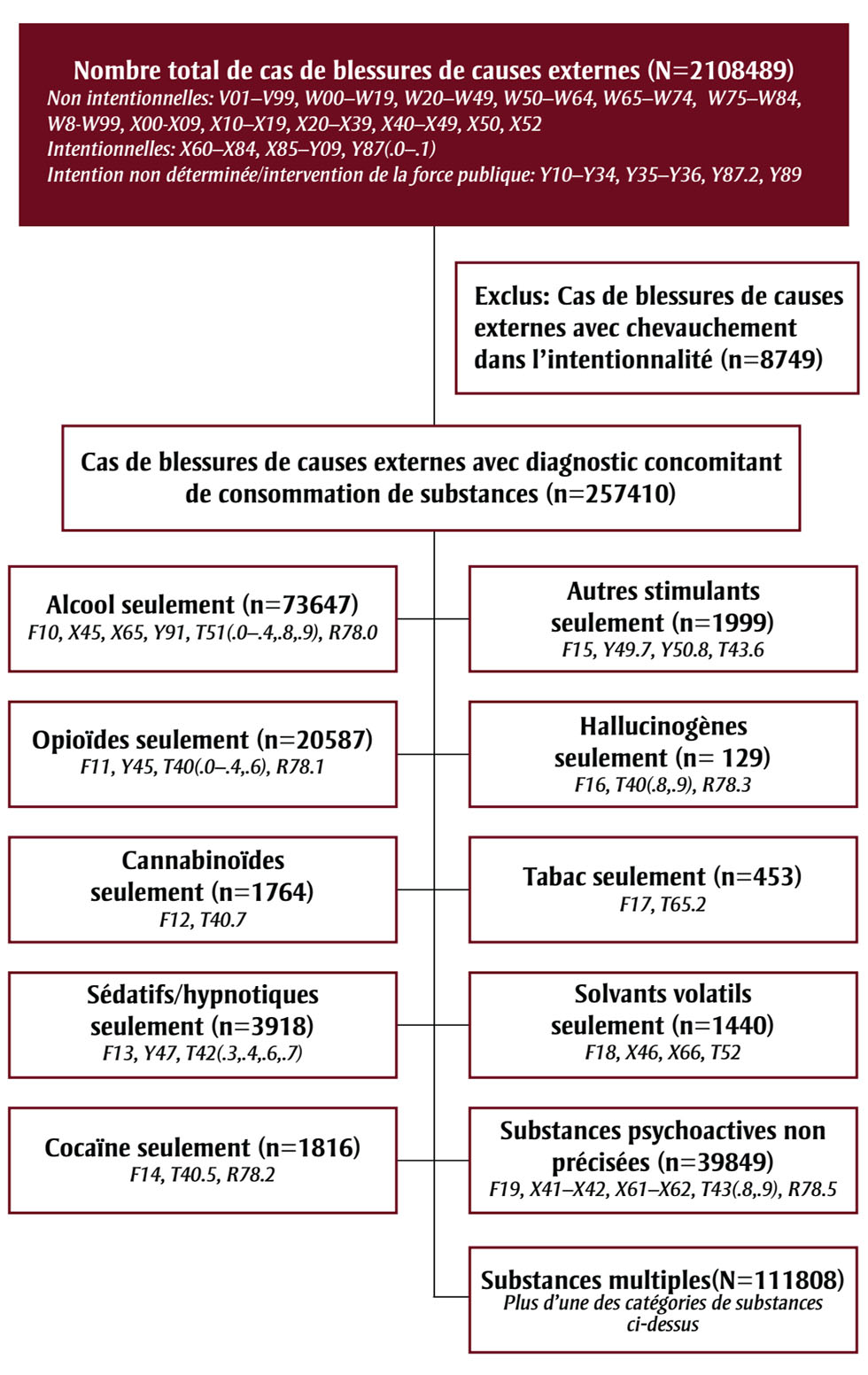
Figure 1 - Équivalent textuel
Cette figure illustre le processus de sélection des études en vue de l’étude. Il y a trois phases dans le processus.
Phase 1 : Un total de N = 2 108 489 cas de blessures de causes externes a été trouvé dans la base de données. La figure démontre que les codes de la CIM-10 suivants ont été inclus :
- Non intentionnelles : V01–V99, W00–W19, W20–W49, W50–W64, W65–W74, W75–W84, W8–W99, X00–X09, X10–X19, X20–X39, X40–X 49, X50, X52
- Intentionnelles : X60–X84, X85–Y09, Y87(.0-.1)
- Intention non déterminée/intervention de la force publique : Y10–Y34, Y35–Y36, Y87.2, Y89
Phase 2 : Un total de n = 8 749 cas de blessures de causes externes avec chevauchement dans l’intentionnalité a été exclu.
Phase 3 : Sur les cas restants, un nouveau total de n = 257 410 a été identifié car il s’agissait de cas de blessures de causes externes avec diagnostic concomitant de consommation de substances. Le nouveau total a été calculé comme suit :
- n = 73 647 ont été identifiés comme alcool seulement (codes de la CIM-10 F10, X45, X65, Y91, T51(.0–.4,.8,.9), et R78.0).
- n = 20 587 ont été identifiés comme opioïdes seulement (codes de la CIM-10 F11, Y45, T40(.0-.4,.6), et R78.1).
- n = 1 764 ont été identifiés comme cannabinoids seulement (codes de la CIM-10 codes F12 et T40.7).
- n = 3 918 ont été identifiés comme sédatifs/hypnotiques seulement (codes de la CIM-10 F13, Y47, et T42(.3,.4,.6,.7)).
- n = 1 816 ont été identifiés comme cocaïne seulement (codes de la CIM-10 F14, T40.5, et R78.2).
- n = 1 999 ont été identifiés comme autres stimulants seulement (codes de la CIM-10 F15, Y49.7, Y50.8, et T43.6).
- n = 129 ont été identifiés comme hallucinogènes seulement (codes de la CIM-10 F16, T40(.8,.9), et R78.3).
- n = 453 ont été identifiés comme tabac seulement (codes de la CIM-10 F17 et T65.2).
- n = 1 440 ont été identifiés comme solvants volatils seulement (codes de la CIM-10 F18, X46, X66, et T52).
- n = 39 849 ont été identifiés comme substances psychoactives non précisées (codes de la CIM-10 F19, X41–X42, X61–X62, T43(.8,.9), et R78.5).
- n = 111 808 ont été identifiés comme substances multiples (c’est-à-dire plus d’une des catégories de substances ci-dessus).
Abréviation : CIM-10, Classification internationale des maladies, 10e révision
Abréviation : CIM-10, Classification internationale des maladies, 10e révision
Nous avons recherché les codes de diagnostic de consommation de substances parmi les cas d’hospitalisations pour blessures sélectionnés afin de repérer ceux où il y avait aussi un code de diagnostic concomitant de consommation de substances pour l’épisode de soins. Dans cet article, nous utilisons l’expression « hospitalisations pour blessures associées à une consommation de substances » pour désigner les hospitalisations découlant de blessures pour lesquelles un code de diagnostic concomitant de consommation de substances a été enregistré pour l’épisode de soins. Une hospitalisation associée à la fois à un code de blessure et à un code de diagnostic de consommation de substances ne permet pas de déduire que la substance constituait nécessairement une cause directe de la blessure, on ne peut pas ici présumer de lien de causalité.
Les groupes de substances que nous avons utilisés dans le cadre de l’étude sont l’alcool, les opioïdes, les cannabinoïdes, les sédatifs ou les hypnotiques, la cocaïne, les autres stimulants (y compris la caféine), les hallucinogènes, le tabac, les solvants volatils, les substances psychoactives non précisées et les substances multiples (figure 1). Le terme « substances multiples » renvoie aux cas où plus d’un code de groupe de substances (par exemple cannabinoïdes et alcool) a été enregistré dans le dossier du patient lors de l’épisode de soins.
Analyses statistiques
Nous avons analysé les hospitalisations pour blessures associées à une consommation de substances qui ont eu lieu sur une période de 11 ans, de 2010‑2011 à 2020‑2021. Les principales variables analysées ont été le groupe d’âge, le sexe (homme et femme), l’exercice financier, la cause externe de la blessure et le type de substance. Les résultats ont été ventilés par sexe, mais, en raison d’effectifs peu élevés dans la catégorie « autre », nous présentons les données seulement pour les hommes et les femmes. Au moment où l’analyse a été réalisée, le genre n’était pas une variable disponible dans la BDCP.
Nous avons calculé les taux par âge pour 100 000 personnes à partir des estimations démographiques de Statistique Canada sur l’ensemble de la période. Les taux ont été directement standardisés pour l’âge (pour 100 000 personnes) en référence à la population canadienne de 2011. Comme la BDCP contient tous les dossiers d’hospitalisations du Canada (à l’exception de ceux au Québec), nous n’avons pas eu besoin de calculer d’intervalles de confiance (IC) : il n’existe aucun degré d’incertitude quant aux estimations.
Nous avons quantifié les tendances annuelles des taux standardisés pour l’âge en utilisant la variation annuelle en pourcentage (VAP) et la variation annuelle moyenne en pourcentage (VAMP)Note de bas de page 15. Les taux standardisés pour l’âge qui ont beaucoup varié au cours de la période de l’étude sont repérables par une VAP ou une VAMP qui s’écarte de façon significative de zéro (α = 0,05).
Nous avons utilisé la version 7.1 de SAS EG (SAS Institute Inc., Cary, Caroline du Nord, États-Unis) pour réaliser toutes les analyses descriptives et calculer les taux par âge. Nous avons utilisé la version 4.7.0.0 du programme de régression Joinpoint (SEERStat, NCI, Bethesda, Maryland, États-Unis) pour analyser, au moyen des taux standardisés pour l’âge, les tendances relatives aux blessures et à une consommation de substances par sexe et par exercice financier. Le logiciel Joinpoint choisit le modèle de régression Joinpoint le plus simple à l’aide du test de permutation, ce qui permet de dégager les points d’inflexion dans la série avec plusieurs segments pondérés. Nous avons calculé des IC à 95 % pour chaque segment afin de faire ressortir l’erreur aléatoire pour la VAP modéliséeNote de bas de page 15.
Résultats
Aperçu des hospitalisations pour blessures associées à une consommation de substances
Entre 2010‑2011 et 2020‑2021, il y a eu 2 099 740 hospitalisations en soins de courte durée découlant de blessures de cause externe au Canada (excluant le Québec). Les femmes forment 52,4 % (n = 1 100 808) de ces cas, dont 11,2 % (n = 123 642) sont associés à une consommation de substances. Parmi les 998 932 hospitalisations pour blessures chez les hommes, un diagnostic associé à une consommation de substances a été relevé dans 13,4 % (n = 133 768) des cas.
Les intoxications ont compté pour 5,1 % des hospitalisations pour blessures non intentionnelles et pour 59,0 % des hospitalisations pour blessures intentionnelles.
Sur le nombre total d’hospitalisations pour blessures associées à une consommation de substances (n = 257 410), 53,5 % correspondaient à des blessures non intentionnelles, 40,2 % à des blessures intentionnelles et 6,3 % à des blessures attribuables à des interventions de la force publique ou d’intention non déterminée. Les hommes ont été plus nombreux en proportion à avoir été hospitalisés en raison de blessures non intentionnelles associées à une consommation de substances, tandis que les femmes ont été plus nombreuses en proportion à avoir été hospitalisées en raison de blessures intentionnelles associées à une consommation de substances.
Les groupes de substances le plus souvent mentionnés lors d’une hospitalisation pour blessures ont été les substances multiples (hommes : 20,6 %; femmes : 22,9 %), l’alcool (hommes : 19,4 %; femmes : 9,2 %) et les substances psychoactives non précisées (hommes : 5,9 %; femmes : 9,6 %). Ensemble, l’alcool, les opioïdes, les sédatifs, les substances psychoactives non précisées et les substances multiples ont formé plus de 90 % des hospitalisations pour blessures associées à une consommation de substances dans chaque groupe d’âge (figure 2). Les substances le plus souvent consommées en même temps qu’une autre substance ont été les sédatifs (45,1 %), les opioïdes (42,4 %) et l’alcool (28,3 %).
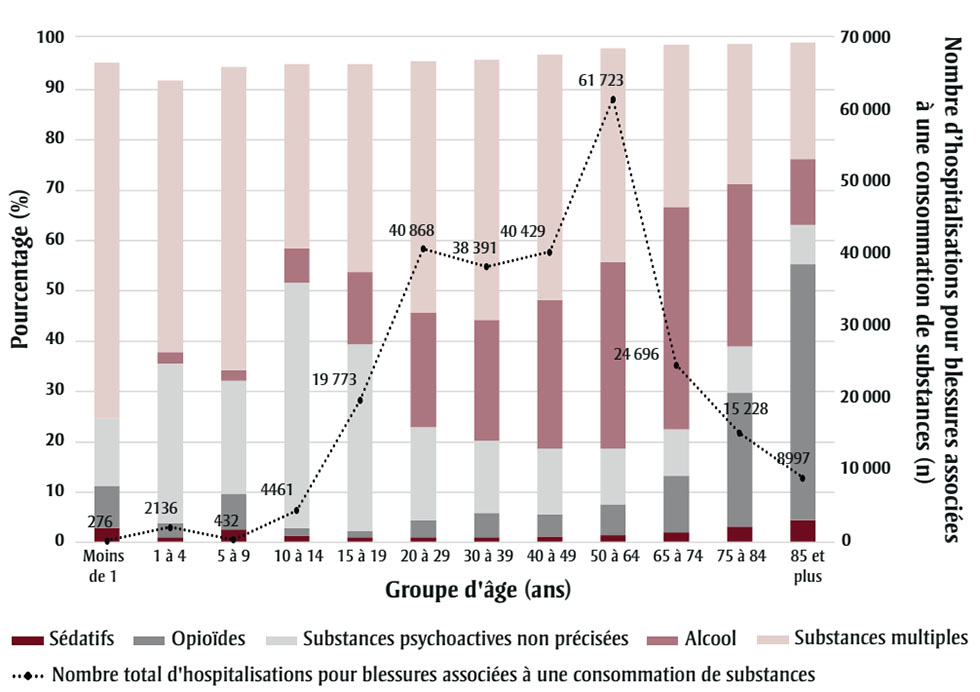
Figure 2 - Équivalent textuel
| Groupe d'âge (ans) | Nombre total d'hospitalisations pour blessures associées à une consommation de substances (n) | Alcool (%) | Opioïdes (%) | Sédatifs (%) | Substances multiples (%) | Substances psychoactives non précisées (%) |
|---|---|---|---|---|---|---|
| Moins de 1 | 276 | Non disponible | 8,3 | 2,9 | 70,7 | 13,4 |
| 1 à 4 | 2 136 | 2,3 | 2,9 | 1,0 | 53,9 | 31,6 |
| 5 à 9 | 432 | 2,1 | 7,2 | 2,5 | 60,2 | 22,5 |
| 10 à 14 | 4 461 | 6,8 | 1,6 | 1,3 | 36,6 | 48,7 |
| 15 à 19 | 19 773 | 14,4 | 1,3 | 1,1 | 41,3 | 37,0 |
| 20 à 29 | 40 868 | 22,8 | 3,4 | 1,0 | 50,0 | 18,5 |
| 30 à 39 | 38 391 | 24,0 | 4,8 | 1,1 | 51,7 | 14,4 |
| 40 à 49 | 40 429 | 29,6 | 4,4 | 1,2 | 48,7 | 13,1 |
| 50 à 64 | 61 723 | 37,2 | 6,1 | 1,5 | 42,4 | 11,0 |
| 65 à 74 | 24 696 | 44,2 | 11,2 | 2,0 | 32,2 | 9,3 |
| 75 à 84 | 15 228 | 32,3 | 26,5 | 3,2 | 27,8 | 9,2 |
| 85 et plus | 8 997 | 13,1 | 51,0 | 4,4 | 23,2 | 7,7 |
La consommation de substances multiples associée à une hospitalisation pour blessures est surtout observable chez les groupes d’âge plus jeunes et, dans la plupart des cas, les blessures étaient non intentionnelles. Les hospitalisations résultant de blessures associées à une consommation de substances psychoactives non précisées étaient également fréquentes chez les jeunes, dont 88,7 % étaient des blessures non intentionnelles chez des jeunes de 10 à 14 ans et 87,7 % chez les jeunes de 15 à 19 ans.
La consommation d’alcool associée à une hospitalisation pour blessures est surtout observable chez les adultes de 65 à 74 ans et les adultes de 75 à 84 ans et, dans respectivement 93,5 % et 96,4 % des cas, ces blessures étaient non intentionnelles. Chez les 85 ans et plus, c’est une consommation d’opioïdes qui a été le plus souvent associée à une hospitalisation pour blessures et, dans 98,5 % des cas, les blessures étaient non intentionnelles.
Tendances concernant les hospitalisations pour blessures associées à une consommation de substances
De 2010‑2011 à 2020‑2021, les taux standardisés pour l’âge d’hospitalisations pour blessures associées à une consommation de substances ont connu une augmentation significative chez les hommes (2,1 %). Chez les femmes, ces taux ont augmenté significativement entre 2010‑2011 et 2016‑2017 (2,6 %) puis ont diminué significativement entre 2016‑2017 et 2020‑2021 (2,4 %) (figure 3), ce qui a entraîné une augmentation globale significative de 0,6 % pour la période 2010‑2011 à 2020‑2021. Parallèlement, les taux total globaux d’hospitalisations pour blessures ont nettement diminué au cours de la période.
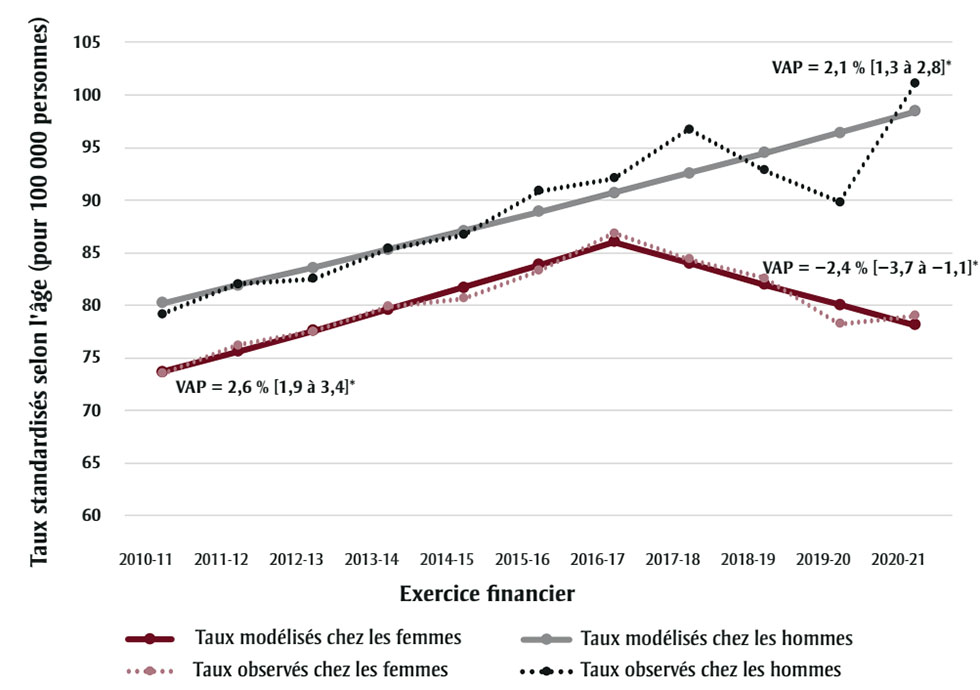
Figure 3 - Équivalent textuel
| Femmes | Hommes | ||||||
|---|---|---|---|---|---|---|---|
| Exercice financier | Taux observés | Écart-type | Taux modélisés | Exercice financier | Taux observés | Écart-type | Taux modélisés |
| 2010-11 | 73,53 | 0,75 | 73,67 | 2010-11 | 79,19 | 0,79 | 80,23 |
| 2011-12 | 76,21 | 0,76 | 75,6 | 2011-12 | 82,02 | 0,8 | 81,89 |
| 2012-13 | 77,5 | 0,76 | 77,58 | 2012-13 | 82,52 | 0,8 | 83,58 |
| 2013-14 | 79,9 | 0,77 | 79,62 | 2013-14 | 85,36 | 0,81 | 85,31 |
| 2014-15 | 80,64 | 0,77 | 81,71 | 2014-15 | 86,68 | 0,81 | 87,07 |
| 2015-16 | 83,3 | 0,78 | 83,85 | 2015-16 | 90,84 | 0,82 | 88,86 |
| 2016-17 | 86,87 | 0,79 | 86,05 | 2016-17 | 92,08 | 0,82 | 90,7 |
| 2017-18 | 84,36 | 0,78 | 83,99 | 2017-18 | 96,73 | 0,84 | 92,57 |
| 2018-19 | 82,59 | 0,76 | 81,98 | 2018-19 | 92,83 | 0,81 | 94,48 |
| 2019-20 | 78,22 | 0,74 | 80,02 | 2019-20 | 89,83 | 0,79 | 96,43 |
| 2020-21 | 79,02 | 0,74 | 78,1 | 2020-21 | 101,05 | 0,84 | 98,42 |
Chez les hommes, les taux standardisés pour l’âge d’hospitalisations pour blessures associées à une consommation de substances multiples, d’alcool, d’opioïdes, de stimulants et de cannabinoïdes ont augmenté significativement entre 2010‑2011 et 2020‑2021. Chez les femmes, les taux d’hospitalisations pour blessures associées à une consommation d’alcool, de substances psychoactives non précisées, d’opioïdes, de stimulants et de cannabinoïdes ont également augmenté significativement (tableau 1). Au cours de cette période, on a observé une tendance à la baisse significative chez les hommes pour les sédatifs et les solvants volatils seulement et, chez les femmes, une tendance à la baisse pour les sédatifs seulement.
| Type de substance | Prévalence n (%) |
VAMP en % (IC à 95 %) | |
|---|---|---|---|
| Hommes | Femmes | ||
| Substances multiples | 111 808 (43,4) | +3,3 (2,1 à 4,6)Footnote * | +0,0 (0,6 à 0,7) |
| Alcool | 73 647 (28,6) | +0,9 (0,1 à 1,7)Footnote * | +0,9 (0,1 à 1,7)Footnote * |
| Substances psychoactives non précisées | 39 849 (15,5) | +0,3 (−0,6 à 1,3) | +1,7 (0,3 à 3,2)Footnote * |
| Opioïdes | 20 587 (8,0) | +3,4 (1,8 à 5,1)Footnote * | +1,0 (0,3 à 1,7)Footnote * |
| Sédatifs | 3 918 (1,5) | −5,3 (−7,0 à −3,4)Footnote * | −7,7 (−10,0 à −5,3)Footnote * |
| Stimulants | 1 999 (0,8) | +21,8 (18,3 à 25,4)Footnote * | +18,4 (12,9 à 24,3)Footnote * |
| Cocaïne | 1 816 (0,7) | +1,2 (−2,0 à 4,5) | −3,6 (−7,9 à 0,9) |
| Cannabinoïdes | 1 764 (0,7) | +6,2 (3,7 à 8,7)Footnote * | +7,6 (4,6 à 10,6)Footnote * |
| Solvants volatils | 1 440 (0,6) | −5,8 (−7,8 à −3,7)Footnote * | +0,2 (−3,1 à 3,6) |
| Tabac | 453 (0,2) | +1,8 (−7,0 à 11,5) | −3,9 (−13,4 à 6,5) |
| Hallucinogènes | 129 (0,1) | +0,2 (−6,2 à 7,0) | Non disponible |
Hospitalisations pour blessures associées à une consommation de substances selon le groupe d’âge
Chez les hommes, les hospitalisations pour blessures intentionnelles associées à une consommation de substances atteignent un sommet chez les 20 à 29 ans. Le pic d’hospitalisations pour blessures intentionnelles associées à une consommation de substances est environ trois fois plus élevé chez les femmes de 15 à 19 ans que chez les hommes du même groupe d’âge (figure 4).
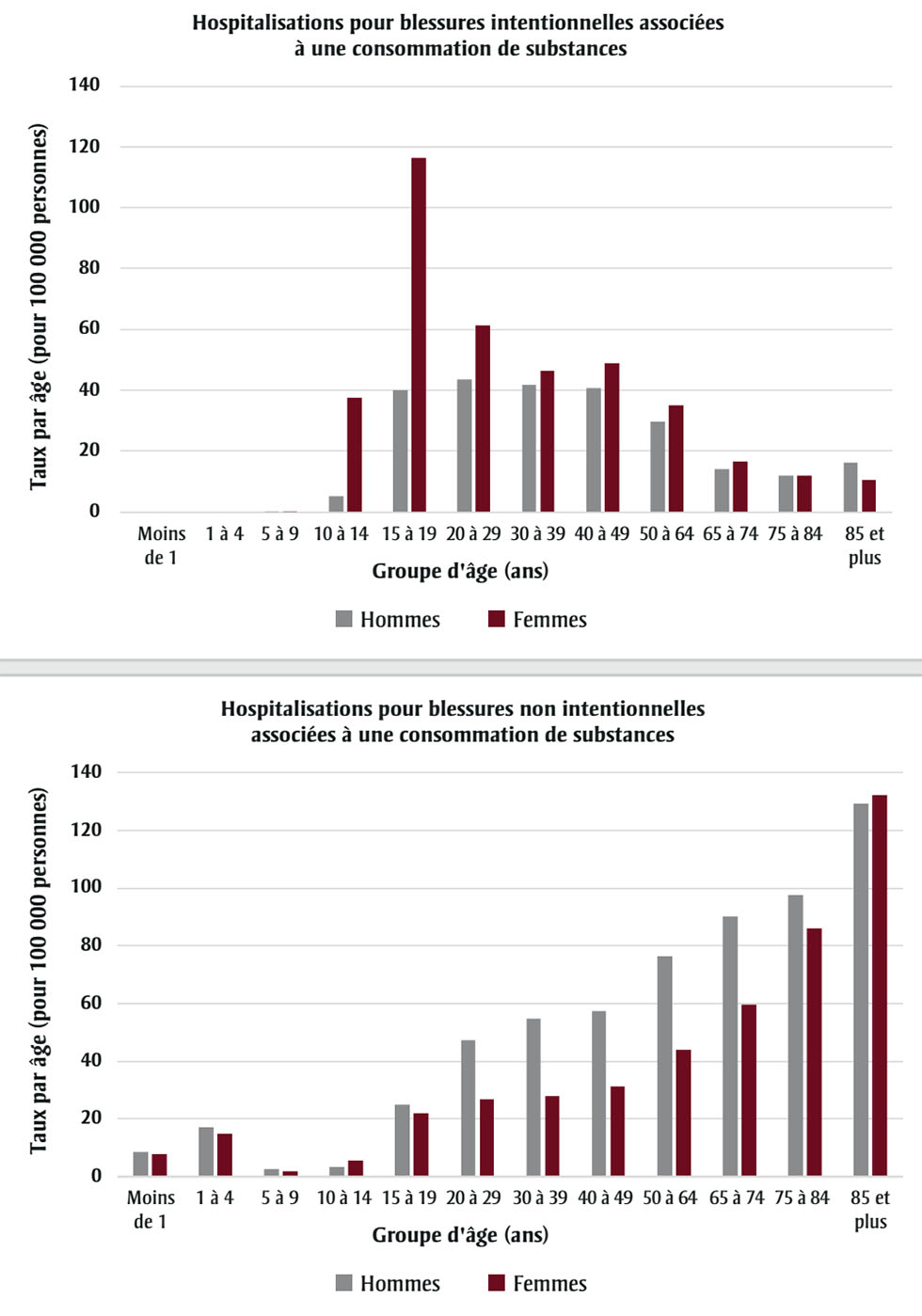
Figure 4 - Équivalent textuel
| Grouped'âge (ans) | Hommes qui ont été hospitalisés pour blessure intentionnelle associée à une consommation de substances (taux pour 100 000 personnes) |
Femmes qui ont été hospitalisées pour blessure intentionnelle associée à une consommation de substances (taux pour 100 000 personnes) |
Hommes qui ont été hospitalisés pour blessure non intentionnelle associée à une consommation de substances (taux pour 100 000 personnes) |
Femmes qui ont été hospitalisées pour blessure non intentionnelle associée à une consommation de substances (taux pour 100 000 personnes) |
|---|---|---|---|---|
| Moins de 1 | Non disponible | Non disponible | 8,65 | 8,01 |
| 1 à 4 | Non disponible | Non disponible | 17,12 | 15,00 |
| 5 à 9 | 0,07 | 0,07 | 2,85 | 2,08 |
| 10 à 14 | 5,13 | 37,40 | 3,56 | 5,64 |
| 15 à 19 | 40,06 | 116,29 | 24,91 | 21,99 |
| 20 à 29 | 43,66 | 61,38 | 47,24 | 26,95 |
| 30 à 39 | 41,78 | 46,31 | 54,64 | 28,13 |
| 40 à 49 | 40,76 | 48,92 | 57,40 | 31,51 |
| 50 à 64 | 29,65 | 34,92 | 76,32 | 44,15 |
| 65 à 74 | 14,07 | 16,44 | 90,00 | 59,72 |
| 75 à 84 | 11,87 | 11,87 | 97,60 | 86,09 |
| 85 et plus | 16,03 | 10,52 | 129,33 | 132,25 |
Tant chez les hommes que chez les femmes, les hospitalisations pour blessures non intentionnelles associées à une consommation de substances culminent chez les 85 ans et plus. Dans l’ensemble, pour tous les groupes d’âge, les hospitalisations pour blessures non intentionnelles associées à une consommation de substances sont plus fréquentes chez les hommes, alors que les blessures intentionnelles associées à une consommation de substances sont plus fréquentes chez les femmes.
Les chutes (65,8 %) et les collisions de véhicules automobiles (11,4 %) ont été les deux causes externes les plus fréquentes d’hospitalisations pour blessures non intentionnelles entre 2010‑2011 et 2020‑2021. Les taux par âge de l’ensemble des hospitalisations pour blessures non intentionnelles augmentent avec l’âge et sont les plus élevés chez les 85 ans et plus (hommes : 5 315,4 pour 100 000; femmes : 7 112,2 pour 100 000).
Les taux par âge d’hospitalisations pour une blessure par chute associée à une consommation de substances sont les plus élevés chez les 85 ans et plus, avec un taux de 87,4 pour 100 000 chez les hommes et un taux de 93,2 pour 100 000 chez les femmes. Les taux par âge d’hospitalisations pour une blessure par collision de véhicule automobile associée à une consommation de substances sont les plus élevés chez les 20 à 29 ans, avec un taux de 7,2 pour 100 000 chez les hommes et un taux de 3,2 pour 100 000 chez les femmes. La consommation d’alcool est le plus souvent associée aux blessures par chute (65,9 %) et aux blessures par collision de véhicule automobile (63,0 %).
Les taux par âge de l’ensemble des hospitalisations pour blessures intentionnelles sont légèrement plus élevés chez les hommes que chez les femmes, sauf chez les filles de 10 à 14 ans et les filles de 15 à 19 ans, chez qui les blessures intentionnelles sont beaucoup plus fréquentes. Les taux par âge de l’ensemble des blessures intentionnelles atteignent un pic chez les hommes de 20 à 29 ans (139,6 pour 100 000) et chez les filles de 15 à 19 ans (244,5 pour 100 000).
Les hospitalisations pour une blessure par agression associée à une consommation de substances sont plus fréquentes chez les hommes, tandis que les hospitalisations pour blessures auto‑infligées associées à une consommation de substances sont plus courantes chez les femmes. Les blessures par agression associées à une consommation de substances culminent chez les 30 à 39 ans, avec un taux de 9,9 pour 100 000 chez les hommes et un taux de 3,2 pour 100 000 chez les femmes. Les blessures auto‑infligées associées à une consommation de substances atteignent un sommet chez les garçons et les filles de 15 à 19 ans, avec des taux respectifs de 35,8 pour 100 000 et de 114,4 pour 100 000.
Parmi les hospitalisations pour blessures par agression associées à une consommation de substances, la consommation d’alcool compte pour 68,8 % des cas et, parmi les hospitalisations pour blessures auto‑infligées associées à une consommation de substances, la consommation de substances multiples compte pour 60,1 % des cas.
Analyse
Cette étude présente les tendances récentes dans les hospitalisations pour blessures associées à une consommation de substances au Canada pour tous les groupes d’âge (des moins de 1 an aux 85 ans et plus). Nos résultats révèlent que les blessures non intentionnelles comptent pour plus de la moitié de l’ensemble des hospitalisations pour blessures associées à une consommation de substances entre 2010‑2011 et 2020‑2021. Au cours de cette période, on a constaté dans l’ensemble une augmentation importante des hospitalisations résultant de blessures associées à une consommation de substances, ainsi qu’une augmentation pour la consommation de stimulants, d’opioïdes, de cannabinoïdes et d’alcool, et ce, tant pour les hommes que pour les femmes.
Les hospitalisations pour blessures non intentionnelles associées à une consommation de substances augmentent avec l’âge, tandis que les blessures intentionnelles associées à une consommation de substances sont plus fréquentes chez les adolescents et les jeunes adultes (15 à 19 ans et 20 à 29 ans). Les hommes présentent des taux plus élevés d’hospitalisations pour blessures non intentionnelles par chute et par collision de véhicule automobile associées à une consommation de substances que les femmes. Les femmes affichent des taux plus élevés d’hospitalisations pour blessures auto‑infligées associées à une consommation de substances, tandis que les hommes présentent des taux plus élevés de blessures par agression.
Nous avons constaté que les substances multiples étaient la catégorie de substance le plus souvent mentionnée dans presque tous les groupes d’âge. Zuckermann et ses collaborateursNote de bas de page 16 ont observé une hausse de la consommation de plus d’une substance chez les élèves des écoles secondaires canadiennes entre 2013‑2014 et 2017‑2018. Selon l’Institut canadien d’information sur la santé, le cannabis, les substances inconnues (dont les substances mélangées) et l’alcool sont les trois groupes de substances le plus fréquemment signalés lors de séjours à l’hôpital en raison de méfaits causés par l’utilisation de substances chez les jeunes de 10 à 24 ansNote de bas de page 17, ce qui correspond à nos constatations.
La consommation simultanée de substances multiples a été associée à des effets néfastes accrus pour la santé et accroît la complexité du traitement par les fournisseurs de soins de santéNote de bas de page 18, ce qui pourrait expliquer les taux élevés d’hospitalisations pour blessures avec le diagnostic concomitant de consommation de substances multiples que nous avons relevés dans le cadre de notre étude.
D’après nos résultats, les hospitalisations pour blessures associées à une consommation d’opioïdes sont plus fréquentes chez les personnes âgées de 85 ans et plus, alors que des études antérieures ont révélé que les adultes de 65 ans et plus viennent au second rang (11,3 %) après les adultes de 25 à 64 ans (12,1 %)Note de bas de page 19Note de bas de page 20pour ce qui est de la prévalence de la consommation d’opioïdes. Cette différence entre résultats pourrait être attribuable à des facteurs comme l’âge, la présence de maladies comorbides préexistantes et la gravité des blessures qui nécessitent des interventions ou des traitements supplémentaires.
Nos constatations révèlent une augmentation globale des hospitalisations pour blessures associées à une consommation de substances chez les hommes et chez les femmes depuis 2010‑2011. Il existe peu de rapports de surveillance au Canada sur les tendances générales dans les hospitalisations associées à une consommation de substances ou les hospitalisations découlant de blessures associées à une consommation de substances. Selon des rapports antérieurs de surveillance au Canada, les hospitalisations en raison de méfaits causés par la consommation de substances, quelles qu’elles soient, ont augmenté de 2007 à 2014Note de bas de page 21et de 2017 à 2020Note de bas de page 22. La surveillance réalisée aux États‑Unis montre que la prévalence des troubles de consommation de substances en tant que cause d’hospitalisation a augmenté d’environ 57 % entre 2014 et 2018Note de bas de page 23.
La prévalence élevée de la consommation d’alcool au Canada dont font état d’autres étudesNote de bas de page 20Note de bas de page 21Note de bas de page 24 cadre aussi avec les résultats de notre étude. Nous avons constaté que l’alcool était la deuxième substance le plus souvent associée aux hospitalisations pour blessures et qu’environ 28 % de toutes les blessures associées à une consommation de substances n’impliquaient que l’alcool. Les boissons alcoolisées sont légales et facilement accessibles au CanadaNote de bas de page 21, ce qui explique probablement la forte prévalence des hospitalisations en raison de blessures associées à la consommation d’alcool que nous avons observée. La stigmatisation entourant la consommation d’alcool est probablement moins apparente que pour d’autres substances, et les personnes craignent peut-être moins de consulter un médecin pour des blessures associées à la consommation d’alcool que pour des blessures associées à la consommation de substances illégales.
Nous avons observé que les cannabinoïdes représentent moins de 1 % de l’ensemble des hospitalisations pour blessures associées à une consommation de substances, ce qui est faible par rapport à la proportion de la population canadienne et nord‑américaine qui consomme du cannabisNote de bas de page 20Note de bas de page 25Note de bas de page 26. La prévalence de la consommation de cannabis au Canada, avant sa légalisation en 2018, était stable chez les jeunes et en augmentation chez les adultesNote de bas de page 27Note de bas de page 28. Depuis sa légalisation, la consommation de cannabis a diminué chez les jeunes de 15 à 17 ans alors qu’elle a légèrement augmenté chez les adultes de 18 ans et plusNote de bas de page 26. Avant la légalisation, les personnes sous l’influence du cannabis pourraient avoir préféré ne pas consulter de médecin afin d’échapper aux conséquences juridiquesNote de bas de page 29Note de bas de page 30. Pourtant, bien qu’il soit souvent considéré comme moins nocif que d’autres substances psychoactives, le cannabis peut avoir des effets néfastes, surtout sur les habiletés psychomotricesNote de bas de page 31Note de bas de page 32. D’autres pays ont signalé une augmentation des hospitalisations associées au cannabis après sa légalisationNote de bas de page 31. Nos résultats font plutôt état d’une hausse des hospitalisations associées au cannabis depuis 2010‑2011, mais sans changement important après la légalisation au Canada.
À l’échelle mondiale, la prévalence annuelle de la consommation de drogues illicites est la plus élevée pour les stimulants, les opioïdes et la cocaïneNote de bas de page 25. Au Canada, la consommation globale de drogues illégales (notamment la cocaïne, l’ecstasy, les méthamphétamines, les hallucinogènes et l’héroïne) et de stimulants a augmenté au cours des dernières années, tandis que la consommation de produits pharmaceutiques psychoactifs, de sédatifs et d’opioïdes est demeurée inchangéeNote de bas de page 19Note de bas de page 20Note de bas de page 24Note de bas de page 33. Bien que la consommation autodéclarée d’analgésiques opioïdes au Canada soit restée relativement stable depuis 2011Note de bas de page 19Note de bas de page 20, nos résultats font état d’une hausse importante des hospitalisations pour blessures associées à une consommation d’opioïdes au cours de la période étudiée. Cette hausse pourrait être attribuable aux effets de la consommation d’opioïdes contaminés par des produits comme du fentanyl ou d’autres opioïdes synthétiques. Le fentanyl et les autres opioïdes synthétiques sont très puissants et, lorsqu’ils sont consommés à l’insu de la personne ou en association avec une autre substance, ils augmentent la toxicité de la substanceNote de bas de page 18Note de bas de page 34. De plus, la stigmatisation et les craintes par rapport aux conséquences juridiques de la consommation de substances illégales pourraient avoir une influence sur la décision d’un individu de consulter un médecin.
D’après nos résultats, les tendances dans les taux d’hospitalisations pour blessures non intentionnelles et blessures intentionnelles associées à une consommation de substances diffèrent selon le groupe d’âge. Dans le cas des hospitalisations pour blessures intentionnelles associées à une consommation de substances, on observe un sommet notable chez les adolescents et les jeunes adultes, particulièrement chez les filles âgées de 15 à 19 ans. Les blessures auto‑infligées ont été la cause externe le plus souvent enregistrée chez les adolescents et les jeunes adultes. Les taux supérieurs d’hospitalisations, de visites aux urgences et de mortalité par suicide à la suite de blessures auto‑infligées chez les jeunes sont par ailleurs bien documentésNote de bas de page 35Note de bas de page 36Note de bas de page 37. La létalité des blessures auto‑infligées est plus élevée chez les hommes que chez les femmes, ce qui pourrait expliquer les taux plus élevés d’hospitalisations découlant de blessures intentionnelles associées à une consommation de substances chez les femmes que chez les hommes, notre étude ne tenant pas compte des décès survenus avant l’admission à l’hôpitalNote de bas de page 38.
La consommation de substances multiples a été la consommation le plus souvent associée aux blessures auto‑infligées, tandis que la consommation d’alcool a été la consommation le plus souvent associée aux agressions. La consommation de substances multiples a été la cause d’hospitalisations en raison de méfaits provoqués par la consommation de substances le plus souvent enregistrée chez les personnes de 10 à 24 ansNote de bas de page 17, ce qui correspond aux groupes d’âge le plus souvent hospitalisés pour des blessures auto‑infligées associées à une consommation de substances dans le cadre de notre étude. La prévalence de la consommation d’alcool autodéclarée au cours de la dernière année au Canada est la plus élevée chez les 25 à 34 ansNote de bas de page 21Note de bas de page 39, ce qui correspond au sommet observé dans les blessures par agression associées à une consommation de substances chez les 20 à 29 ans et les 30 à 39 ans.
Nous avons constaté que les blessures non intentionnelles associées à une consommation de substances augmentent systématiquement avec l’âge et que les chutes, qui constituent la cause externe la plus fréquente de blessures non intentionnelles, augmentent également avec l’âge. Ces constatations vont dans le sens des récents rapports de surveillance au Canada qui montrent que les hospitalisations pour blessures par chute augmentent avec l’âge et sont plus fréquentes chez les personnes de 80 ans et plusNote de bas de page 3. Certains médicaments psychotropes pris seuls ou en combinaison avec d’autres médicaments ou substances, comme l’alcool, sont associés à un risque supérieur de chutes chez les personnes âgéesNote de bas de page 11Note de bas de page 40Note de bas de page 41. Les effets secondaires de certains de ces médicaments entraînent de la somnolence, des étourdissements et de l’hypotension, lesquels peuvent augmenter le risque de chutesNote de bas de page 41. De plus, les personnes âgées peuvent avoir un état de santé précaire ou des maladies comorbides qui augmentent la gravité des blessures après une chuteNote de bas de page 41.
Nous avons également noté que l’alcool était la substance le plus souvent associée aux hospitalisations pour blessures par collision de véhicule automobile. La conduite avec facultés affaiblies demeure l’une des principales causes de collisions de véhicules automobiles au Canada. En effet, plus de 85 000 incidents de conduite avec facultés affaiblies ont été enregistrés par les services de police en 2019Note de bas de page 42Note de bas de page 43. Ce sont les hommes (77 %) et les jeunes adultes de 20 à 34 ans (44 %) qui sont le plus souvent accusés de conduite avec facultés affaiblies par l’alcool et la drogueNote de bas de page 43, ce qui pourrait expliquer le sommet observé dans les blessures non intentionnelles à la suite d’une collision de véhicule automobile associées à une consommation de substances chez les 20 à 29 ans et les taux plus élevés chez les hommes que chez les femmes.
Depuis le début de la pandémie de COVID‑19, les tendances concernant les hospitalisations ont changé au Canada : dans l’ensemble, il y a moins d’hospitalisationsNote de bas de page 44. Néanmoins, le nombre d’hospitalisations associées à une consommation de substances a augmenté de 5 % entre mars et septembre 2020 par rapport à la même période en 2019 (76 948 contre 80 954)Note de bas de page 44. Ces tendances s’expliquent probablement par les changements de comportement des gens en raison des confinements généralisés visant à freiner la propagation de la COVID‑19Note de bas de page 45Note de bas de page 46Note de bas de page 47. Étant donné les répercussions de la pandémie sur les hospitalisations en 2020‑2021, il faut interpréter avec prudence les résultats de cet exercice financierNote de bas de page 47.
Limites
La BDCP exclut les données sur les hospitalisations au Québec, province qui regroupe environ 23 % de la population canadienneNote de bas de page 48. De plus, nos résultats ne comprennent que les blessures ayant entraîné des hospitalisations en milieu de soins de courte durée et non des décès ou des visites au service des urgences.
Plusieurs codes de la CIM‑10 liés à une consommation de substances relèvent de la catégorie des troubles mentaux et du comportement et, pour le diagnostic, reposent sur une approche de classification fondée sur des symptômes autodéclarés ou observables sur le plan cliniqueNote de bas de page 49Note de bas de page 50. Les codes de diagnostic liés à une consommation de substances ne sont mentionnés que dans les cas où la substance a contribué de façon significative au diagnostic ou à l’épisode de soins global, ce qui peut se traduire par une sous‑représentation du nombre de blessures associées à un diagnostic concomitant de consommation de substances. Par conséquent, il existe une possibilité de sous-déclaration ou de sur-déclaration de codes de diagnostic de consommation de substances, dans la mesure où les fournisseurs de soins de santé peuvent avoir un biais implicite qui joue sur leur décision à considérer qu’une substance contribue ou non de façon significative à l’épisode de soins d’un patient.
Une autre limite, inhérente aux données administratives, est l’incapacité à déterminer la temporalité entre les codes de diagnostic de consommation de substances et les codes de diagnostic de blessures lors d’un épisode de soins, ce qui signifie qu’on ne peut déterminer de causalité. Notre étude fournit un aperçu des hospitalisations pour blessures avec diagnostic concomitant de consommation de substances, mais le lien exact entre les blessures et les substances ne peut être éclairci.
Conclusion
Les blessures associées à un diagnostic de consommation de substances forment 12 % du nombre total d’hospitalisations pour blessures des 11 dernières années. Nos résultats mettent en lumière les groupes démographiques qui affichent des taux supérieurs d’hospitalisations pour blessures associées à une consommation de substances et qui, de ce fait, bénéficieraient d’efforts de prévention ciblés. Compte tenu de l’épidémie d’opioïdes en cours, de la consommation soutenue d’alcool et de la prévalence accrue de la consommation de substances multiples, il est essentiel de comprendre le lien entre la consommation de substances et les blessures afin de mettre en œuvre des politiques et des programmes de prévention en matière de santé publique.
Cette étude s’inscrit dans un projet plus vaste qui porte sur les hospitalisations pour blessures associées à une consommation de substances avant et pendant la pandémie de COVID‑19.
Remerciements
Les auteurs tiennent à remercier Xiaoquan Yao, André Champagne, Mélanie Varin et Anne-Marie Lowe pour leurs précieux commentaires tout au long du projet.
Conflits d’intérêts
Les auteurs déclarent n’avoir aucun conflit d’intérêts.
Contributions des auteurs et avis
ST, SRM et WT ont conçu le projet et la méthodologie. ST a effectué l’analyse et dirigé la rédaction du manuscrit. Tous les auteurs ont donné leur avis sur la version préliminaire et ont revu et approuvé la version définitive du manuscrit.
Le contenu de l’article et les points de vue qui y sont exprimés n’engagent que les auteurs; ils ne correspondent pas nécessairement à ceux du gouvernement du Canada.
