Infection invasive à méningocoque : Pour les professionnels de la santé
Sur cette page
- Renseignements importants
- Épidémiologie
- Manifestations cliniques
- Facteurs de risque
- Diagnostics et analyses en laboratoire
- Traitement
- Prévention
- Prise en charge post-exposition et gestion des éclosions
- Surveillance et contrôle
Renseignements importants
L'infection à méningocoque est causée par la bactérie aérobie à Gram négatif Neisseria meningitidis (méningocoque). Lorsque N. meningitidis pénètre dans des sites normalement stériles de l'organisme, c'est là que l'infection devient invasive. L'infection invasive à méningocoque est une maladie à déclaration obligatoire à l'échelle nationale qui peut causer :
- la méningite à méningocoque – dans environ 50 % des cas
- la septicémie à méningocoque (ou méningococcémie) – dans environ 35 à 40 % des cas
Il est possible que l'infection provoque les deux.
Les méningocoques peuvent occasionnellement causer des infections non invasives, comme la conjonctivite ou l'urétrite.
La bactérie se transmet d'une personne à l'autre par des gouttelettes respiratoires.
Le Comité consultatif national de l'immunisation (CCNI) recommande la vaccination systématique contre l'infection. Pour sa part, le Comité consultatif de la médecine tropicale et de la médecine des voyages (CCMTMV) recommande de se faire vacciner avant de se rendre dans une région où le risque d'infection à méningocoque est élevé.
Pour en savoir plus :
- Qu'est-ce que le CCMTMV?
- CCNI : Déclarations et publications sur les vaccins contre le méningocoque
- Vaccins contre le méningocoque : Guide canadien d'immunisation
Épidémiologie
Les méningocoques peuvent être classés en 12 sérogroupes différents selon leur capsule polysaccharides. Six de ces groupes (A, B, C, X, W et Y) sont le plus souvent associés à l'infection invasive à méningocoque au Canada et dans le monde. L'incidence varie en fonction du sérogroupe.
Pour en savoir plus :
- Fiche technique Santé-Sécurité : Agents Pathogènes – Neisseria meningitidis
- Infection invasive à méningocoque : Surveillance et contrôle
Réservoir
Les humains sont le seul réservoir.
Période d'incubation
L'infection invasive à méningocoque est caractérisée par une brève période d'incubation de 2 à 10 jours (habituellement 3 ou 4 jours).
Transmission
L'infection invasive à méningocoque est transmise par des gouttelettes respiratoires et des sécrétions de la gorge.
Certaines personnes sont porteuses asymptomatiques de méningocoques, typables et non typables.
Pour en savoir plus :
Manifestations cliniques
L'infection invasive à méningocoque peut donner lieu à une méningite ou une septicémie, ou aux deux.
Les symptômes se manifestent de 2 à 10 jours (habituellement en 3 ou 4 jours) après l'exposition.
Les signes et symptômes courants de la méningite peuvent inclure l'apparition soudaine de :
- fièvre
- mal de tête intense
- raideur de la nuque
Voici d'autres symptômes courants de la méningite :
- Nausées
- Vomissements
- Photophobie
- Altération de l'état de conscience
Une éruption pétéchiale avec des macules roses (ou parfois des vésicules) peut être observée, de même que des pétéchies sur la conjonctive ou le palais.
L'éruption peut être plus difficile à voir chez les personnes à la peau plus foncée. Regardez les zones les plus pâles, comme :
- l'estomac
- la plante des pieds
- le palais
- le blanc des yeux
- les paumes des mains
- l'intérieur des paupières
La méningite peut se manifester différemment ou de façon plus subtile chez les nouveau-nés et les nourrissons. Les nouveau-nés et les nourrissons peuvent :
- vomir
- manger peu
- se montrer irritables
- être léthargiques
- avoir un bombement de la fontanelle
- présenter une baisse du niveau d'éveil
Les symptômes de la méningococcémie peuvent inclure l'apparition soudaine de :
- fièvre
- frissons
- myalgie
- malaise
- vomissements
- tachypnée
On peut aussi observer une apparition soudaine des symptômes suivants :
- Prostration
- Froideur des extrémités
- Douleur aux membres et aux articulations
- Éruption pétéchiale sans blancheur à la pression, vésicules et pétéchies sur la conjonctive ou le palais
Complications de l'infection invasive à méningocoque
De 2012 à 2021, il y a eu 738 cas d'infection invasive à méningocoque pour lesquels des données sur les résultats étaient disponibles. Parmi ces cas, 104 personnes sont décédées des suites associées à la maladie. Cela représente un taux de fatalité global de 14,1 %.
Le taux de fatalité était le plus élevé chez les personnes de moins de 1 an, suivies de près par celles âgées de :
- 60 ans et plus
- 20 à 24 ans
Environ 15 à 20 % des personnes qui ont survécu auront des séquelles à long terme de l'infection. Parmi ces séquelles, citons les suivantes :
- Perte auditive
- Convulsions
- Troubles neurologiques
- Problèmes comportementaux et cognitifs
- Amputation d'au moins 1 doigt ou membre
- Cicatrices
Images de manifestations cliniques d'infection invasive à méningocoque
| Image 1 : Gangrène des mains et des membres inférieurs | Image 2 : Membres inférieurs |
|---|---|
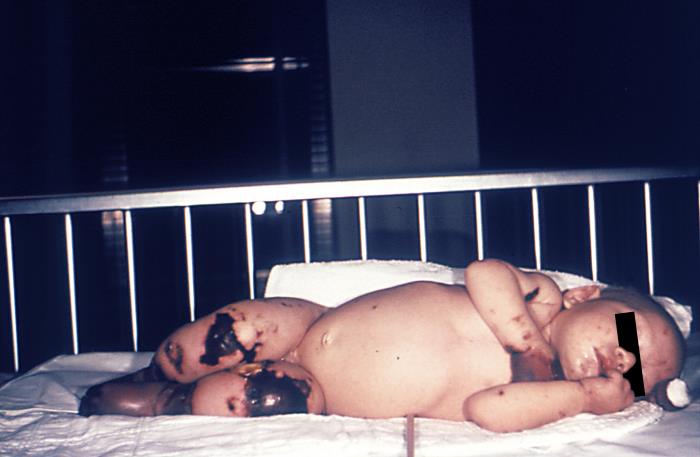 Source : Centres pour le contrôle et la prévention des maladies. |
 Avec l'aimable autorisation de l'American Academy of Pediatrics. |
L'image 1, à gauche, montre un nourrisson de 4 mois à la peau claire atteint de la gangrène des mains et des membres inférieurs causée par la méningococcémie.
L'image 2, à droite, montre les membres inférieurs d'un enfant présentant des pétéchies ou du purpura sans blancheur à la pression causé par la méningococcémie.
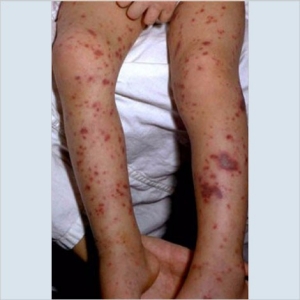
| Image 3 : Purpura du pied | Image 4 : Purpura du pied |
|---|---|
 Avec l'aimable autorisation de l'American Academy of Pediatrics. |
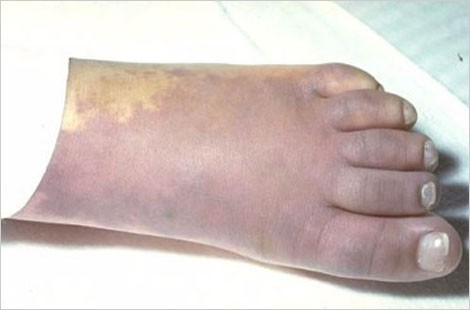 Avec l'aimable autorisation du National Health Service du Royaume-Uni |
L'image 3, à gauche, montre le pied d'une adolescente atteinte de purpura au pied gauche.
L'image 4, à droite, montre une éruption cutanée sur la jambe d'un enfant à la peau foncée, illustrant le fait qu'elle est moins évidente sur la peau plus foncée.
Facteurs de risque
Les personnes les plus à risque d'infections à méningocoque en raison de causes sous-jacentes comprennent celles qui présentent :
- une asplénie fonctionnelle ou anatomique
- une drépanocytose
- des immunodéficiences congénitales comme :
- des déficits immunitaires primitifs
- des déficits en complément, une carence congénitale en properdine ou en facteur D ou une immunodéficience combinée des cellules T et B
- un déficit acquis en complément après avoir reçu l'un de ces 2 inhibiteurs de la voie terminale du complément :
- éculizumab (Soliris™)
- ravulizumab (ULTOMIRIS®)
- le VIH
Les personnes dont le risque d'exposition à l'infection invasive à méningocoque est accru comprennent les :
- voyageurs se rendant dans des régions où le taux d'endémie ou de transmission de l'infection à méningocoque est élevé, par exemple :
- les voyageurs vers la « ceinture africaine de méningite » et les pèlerins allant à La Mecque pour le hadj ou la omra
- employés de laboratoires de recherche, de laboratoires industriels et de laboratoires cliniques potentiellement exposés à N. meningitidis
L'âge est un facteur de prédiction du risque. De 2012 à 2022 au Canada, les taux d'incidence annuels étaient les plus élevés chez les :
- enfants de moins de 1 an
- enfants âgés de 1 à 4 ans
- adolescents de 15 à 19 ans
- jeunes adultes de 20 à 24 ans
Dans les études épidémiologiques, une incidence accrue des infections a également été observée chez les personnes qui :
- vivent dans des endroits surpeuplés
- fument de façon active ou passive
- ont une infection concomitante des voies respiratoires ou ont récemment eu une infection des voies respiratoires
Diagnostics et analyses en laboratoire
Un fournisseur de soins de santé qui soupçonne une infection invasive à méningocoque en fonction des antécédents d'une personne et de la présentation de l'infection doit confirmer le diagnostic en prélevant un échantillon pour analyse en laboratoire.
Une culture ou un échantillonnage pour analyse par réaction en chaîne de la polymérase (PCR) de N. meningitidis prélevé d'un site stérile confirme le diagnostic. Le Laboratoire national de microbiologie au Canada analyse les échantillons de N. meningitidis pour identifier le sérogroupe et effectue des tests bactériologiques plus poussés, notamment :
- le sérotypage et le sous-typage de tous les isolats
- des analyses génétiques pour identifier les types clonaux, notamment les clones d'importance nationale et mondiale
Un fournisseur de soins de santé doit prélever et envoyer un échantillon de :
- sang
- liquide céphalorachidien
- pus aspiré
Les échantillons par grattage de lésions purpuriques et pétéchiales, les échantillons de liquide synovial et des échantillons prélevés d'autres sites stériles peuvent aussi parfois s'avérer positifs.
L'analyse PCR et la détection des antigènes sont d'autres méthodes utilisées pour poser un diagnostic.
Les fournisseurs de soins de santé doivent déclarer les cas soupçonnés d'infection invasive à méningocoque à leur service local de santé publique, étant donné qu'il s'agit d'une maladie à déclaration obligatoire partout au pays.
Seuls les cas qui répondent à la définition de cas nationale sont signalés au Système national de surveillance améliorée de la méningococcie invasive.
Pour en savoir plus :
- Définition nationale de cas : Méningococcie invasive
- Système national de surveillance améliorée de la méningococcie invasive
Traitement
Le traitement empirique des cas soupçonnés d'infection invasive à méningocoque doit être entamé le plus rapidement possible. Des cas d'infection invasive à méningocoque résistante à la pénicilline ont été signalés. Veuillez consulter les lignes directrices en vigueur ou adressez-vous à un spécialiste des maladies infectieuses.
Des soins médicaux de soutien en milieu hospitalier sont généralement nécessaires. De nombreux patients doivent être hospitalisés aux soins intensifs ou ont besoin de soins chirurgicaux.
Pour en savoir plus :
- Fiche technique Santé-Sécurité : Agents Pathogènes – Neisseria meningitidis
- Lignes directrices pour la prise en charge de la méningite bactérienne présumée ou confirmée chez les enfants canadiens de plus de deux mois (Société canadienne de pédiatrie)
Prévention
La vaccination peut réduire les infections invasives à méningocoque causées par les sérogroupes A, B, C, W et Y. L'utilisation des préparations vaccinales antiméningococciques suivantes est autorisée au Canada :
- Vaccins conjugués monovalents contre le méningocoque (Men-C-C)
- Vaccins conjugués quadrivalents contre le méningocoque (Men-C-ACYW)
- Vaccins contre le méningocoque du sérogroupe B (4CmenB et MenB-fHBP)
L'efficacité du vaccin dépend du sérogroupe et du moment où la dernière vaccination a eu lieu. Des doses supplémentaires pourraient être recommandées pour les personnes appartenant à certains groupes.
L'utilisation du vaccin Men-C-C est recommandée par le CCNI dans le cadre du calendrier de vaccination systématique des enfants.
La recommandation du CCNI est que les adolescents et les jeunes adultes, en fonction des considérations locales relatives à l'épidémiologie et aux programmes, reçoivent systématiquement une dose de vaccin conjugué monovalent (Men-C-C) ou une dose de vaccin conjugué quadrivalent (Men-C-ACYW) à l'âge de 12 ans, et ce, même s'ils ont été vaccinés dans leur enfance.
Les vaccins 4CMenB ou MenB-fHBP peuvent être envisagés au cas par cas, selon les critères suivants :
- Sensibilité des souches
- Préférences personnelles
- Épidémiologie régionale du sérogroupe B
De plus, les vaccins antiméningococciques sont recommandés chez certaines personnes :
- dont le risque d'exposition aux infections à méningocoque est élevé
- chez qui le risque d'infection à méningocoque est accru en raison d'un problème de santé sous-jacent
Pour connaître les recommandations précises quant aux vaccins antiméningococciques et leurs indications, veuillez consulter :
- le Guide canadien d'immunisation
- les déclarations du CCNI sur les vaccins contre les infections à méningocoque
Pour en savoir plus :
- Vaccins contre le méningocoque : Guide canadien d'immunisation
- CCNI : Déclarations et publications sur les vaccins contre le méningocoque
- Programmes de vaccination systématique et de rattrapage des provinces et des territoires pour les nourrissons et les enfants au Canada
Doses de rappel et revaccination
Des doses supplémentaires du vaccin Men-C-ACYW aux fins de protection contre les infections invasives à méningocoque pourraient être recommandées :
- aux personnes qui se rendent dans une région où un vaccin contre le méningocoque est recommandé ou requis
- aux personnes chez qui le risque d'infection à méningocoque est accru en raison de problèmes de santé sous-jacents
- aux employés de laboratoires de recherche, de laboratoires industriels et de laboratoires cliniques fréquemment exposés à N. meningitidis
Les vaccins Men-C-C ou Men-C-ACYW peuvent également être recommandés :
- aux personnes qui ont été en contact avec un cas d'infection
- pendant une éclosion d'infections invasives à méningocoque dans la collectivité
Pour en savoir plus :
Évènements indésirables et contre-indications
Les évènements indésirables suivant la vaccination sont habituellement bénins et disparaissent d'eux-mêmes, y compris les réactions au site d'injection qui se produisent peu après la vaccination. Certains effets secondaires peuvent se manifester après la vaccination, comme la fièvre et une sensation de malaise.
Très peu de personnes ne peuvent pas recevoir de vaccins antiméningococciques. Des antécédents d'anaphylaxie suivant la vaccination sont une contre-indication. L'administration du vaccin contre le méningocoque devrait être retardée chez les personnes atteintes d'une maladie aiguë modérée ou grave.
Dans le cas d'une maladie aiguë mineure (avec ou sans fièvre), la personne peut être vaccinée.
Obligatoire dans toutes les provinces et tous les territoires, la déclaration des évènements indésirables suivant la vaccination est importante pour orienter les mesures de surveillance de la sécurité des vaccins. Pour permettre la détection des problèmes d'innocuité, les déclarations provenant de partout au pays sont compilées et analysées, de même que les :
- opinions des experts
- données internationales
- résultats d'analyses documentaires
Les fournisseurs de soins de santé doivent déclarer les effets secondaires graves suivant l'immunisation aux services locaux de santé publique.
Pour en savoir plus :
Prise en charge post-exposition et gestion des éclosions
Prise en charge post-exposition
Les contacts étroits des personnes infectées par le méningocoque courent un risque accru d'infection invasive à méningocoque. Une chimioprophylaxie au moyen d'antibiotiques est recommandée pour toutes les personnes en contact étroit avec un cas d'infection invasive à méningocoque au cours des 7 jours précédant l'apparition des symptômes chez le cas et jusqu'à 24 heures après, et ce, quel que soit l'état vaccinal.
La vaccination ou revaccination de certains contacts étroits, en plus d'une chimioprophylaxie, devrait être envisagée lorsque l'infection par le sérogroupe en cause est évitable par la vaccination, car elle pourrait diminuer davantage le risque de méningococcie ultérieure.
Pour en savoir plus :
Gestion des éclosions
Pendant une éclosion d'infections invasives à méningocoque, il est important de consulter les responsables de la santé publique et des spécialistes en maladies transmissibles.
Les éclosions peuvent être gérées grâce à un vaccin conjugué contre le méningocoque, selon le sérogroupe à l'origine de l'éclosion et l'âge des personnes qui se font vacciner. On peut procéder à une revaccination des personnes qui ont déjà reçu le vaccin.
Pour en savoir plus :
Surveillance et contrôle
L'infection invasive à méningocoque est endémique au Canada, mais les cas sont rares.
Systèmes de surveillance au Canada
Depuis 1924, année à laquelle l'infection invasive à méningocoque est devenue une maladie à déclaration obligatoire à l'échelle nationale, plus de 23 000 personnes l'ont contractée au Canada.
Les fournisseurs de soins de santé sont tenus de signaler à leur service local de santé publique les cas qui répondent à la définition nationale de cas. Cette information est ensuite transmise aux responsables provinciaux et territoriaux de la santé publique puis à l'Agence de la santé publique du Canada.
Le Système national de surveillance améliorée de la méningococcie invasive fait partie du système sur lequel s'appuie l'Agence de la santé publique pour assurer la surveillance nationale. Il a été créé dans le but de regrouper des données épidémiologiques et de laboratoire améliorées sur les cas d'infection invasive à méningocoque pour pouvoir décrire les tendances annuelles, en particulier celles se rapportant aux sérogroupes. Le système a été établi en 1992 et recueille des données anonymes depuis 1985 (les données de 1985 à 1991 ont été recueillies rétrospectivement).
Programmes de vaccination au Canada
La mise en place au Canada de programmes de vaccination systématique contre l'infection invasive à méningocoque au moyen du vaccin conjugué contre le méningocoque de type C (Men-C-C) a commencé en 2002. Dès 2007, des vaccins conjugués monovalents (ciblant le sérogroupe C) et quadrivalents (ciblant les sérogroupes A, C, W et Y) étaient utilisés partout au Canada. Le vaccin multicomposant contre le méningocoque de type B (4CMenB) est utilisé pour contrôler les éclosions.
Épidémiologie au Canada
Le taux moyen d'incidence de l'infection invasive à méningocoque était de :
- 0,83 cas pour 100 000 habitants, de 1997 à 2001 (avant l'arrivée des vaccins)
- 0,28 cas pour 100 000 habitants, de 2017 à 2021
Cela correspond à une diminution du taux d'incidence globale de 66 % (figure 1).
Plus précisément, grâce à la vaccination systématique, l'incidence du sérogroupe C a diminué de 96 % (figure 2). Le Canada est en voie d'atteindre sa cible de réduction fixée à moins de 5 cas d'infection au sérogroupe C par année chez les enfants de moins de 19 ans d'ici 2025.
De 2017 à 2021, le sérogroupe B était à l'origine de 33 % des cas signalés au Canada. Ce sérogroupe était également responsable de la majorité des décès signalés. Le sérogroupe B touche surtout les jeunes (les enfants de moins de 1 an et les enfants âgés de 1 à 4 ans).
La majorité des cas sont attribuables au sérogroupe B, qui est globalement en recul depuis le pic atteint en 2007. Cependant, les taux d'incidence du sérogroupe W sont en augmentation. Les autres sérogroupes sont restés relativement stables (figure 2).
De 2017 à 2021, les sérogroupes W, Y et C étaient responsables de 32 %, 17 % et 4 % des cas, respectivement.
Pendant cette même période, le taux de létalité associé à l'infection invasive à méningocoque était de 5,2 %.
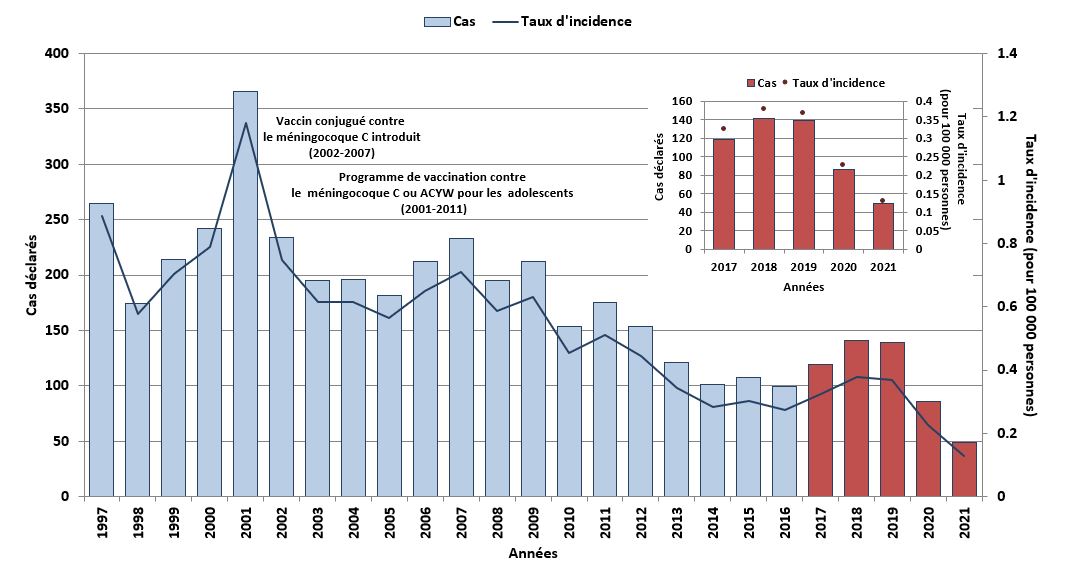
Figure 1 - Équivalent textuel
| Année | Nombre de cas | Taux d'incidence (pour 100 000 habitants) |
|---|---|---|
| 1997 | 265 | 0,89 |
| 1998 | 174 | 0,58 |
| 1999 | 214 | 0,7 |
| 2000 | 242 | 0,79 |
| 2001 | 366 | 1,18 |
| 2002 | 234 | 0,75 |
| 2003 | 195 | 0,62 |
| 2004 | 196 | 0,61 |
| 2005 | 182 | 0,56 |
| 2006 | 212 | 0,65 |
| 2007 | 233 | 0,71 |
| 2008 | 195 | 0,59 |
| 2009 | 212 | 0,63 |
| 2010 | 154 | 0,45 |
| 2011 | 175 | 0,51 |
| 2012 | 154 | 0,44 |
| 2013 | 121 | 0,34 |
| 2014 | 101 | 0,29 |
| 2015 | 108 | 0,3 |
| 2016 | 98 | 0,27 |
| 2017 | 119 | 0,33 |
| 2018 | 141 | 0,38 |
| 2019 | 139 | 0,37 |
| 2020 | 86 | 0,23 |
| 2021 | 49 | 0,13 |
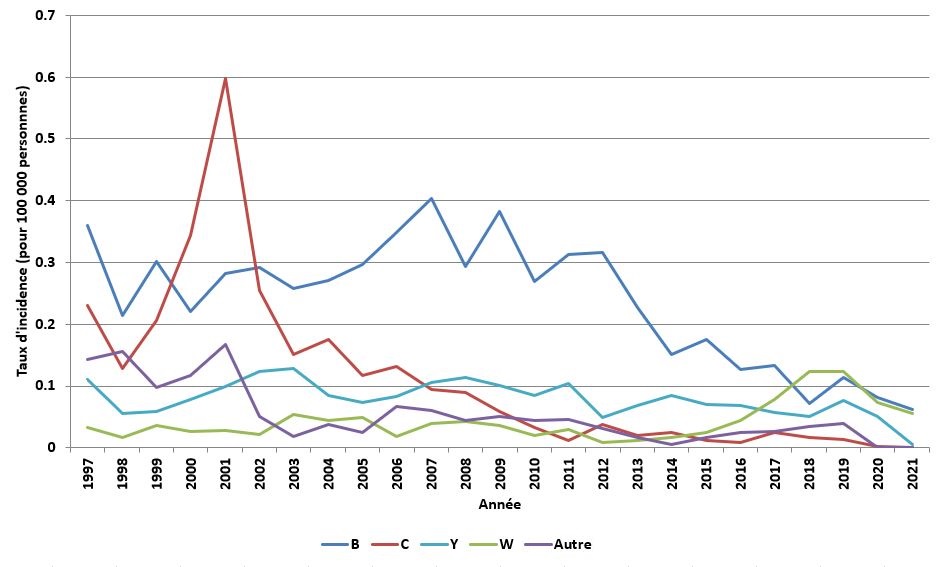
Figure 2 - Équivalent textuel
| Année | Taux d'incidence par sérogroupe (pour 100 000 habitants) | ||||
|---|---|---|---|---|---|
| B | C | Y | W | Autre | |
| 1997 | 0,36 | 0,23 | 0,11 | 0,03 | 0,14 |
| 1998 | 0,22 | 0,13 | 0,06 | 0,02 | 0,16 |
| 1999 | 0,30 | 0,21 | 0,06 | 0,04 | 0,10 |
| 2000 | 0,22 | 0,34 | 0,08 | 0,03 | 0,12 |
| 2001 | 0,28 | 0,60 | 0,10 | 0,03 | 0,17 |
| 2002 | 0,29 | 0,25 | 0,12 | 0,02 | 0,05 |
| 2003 | 0,26 | 0,15 | 0,13 | 0,05 | 0,02 |
| 2004 | 0,27 | 0,17 | 0,08 | 0,04 | 0,04 |
| 2005 | 0,30 | 0,12 | 0,07 | 0,05 | 0,02 |
| 2006 | 0,35 | 0,13 | 0,08 | 0,02 | 0,07 |
| 2007 | 0,40 | 0,09 | 0,11 | 0,04 | 0,06 |
| 2008 | 0,29 | 0,09 | 0,11 | 0,04 | 0,04 |
| 2009 | 0,38 | 0,06 | 0,10 | 0,04 | 0,05 |
| 2010 | 0,27 | 0,03 | 0,08 | 0,02 | 0,04 |
| 2011 | 0,31 | 0,01 | 0,10 | 0,03 | 0,05 |
| 2012 | 0,32 | 0,04 | 0,05 | 0,01 | 0,03 |
| 2013 | 0,23 | 0,02 | 0,07 | 0,01 | 0,02 |
| 2014 | 0,15 | 0,03 | 0,08 | 0,02 | 0,01 |
| 2015 | 0,18 | 0,01 | 0,07 | 0,03 | 0,02 |
| 2016 | 0,13 | 0,01 | 0,07 | 0,04 | 0,02 |
| 2017 | 0,13 | 0,02 | 0,06 | 0,08 | 0,03 |
| 2018 | 0,07 | 0,02 | 0,05 | 0,12 | 0,03 |
| 2019 | 0,11 | 0,01 | 0,07 | 0,12 | 0,05 |
| 2020 | 0,08 | 0,003 | 0,05 | 0,07 | 0 |
| 2021 | 0,06 | 0 | 0,005 | 0,05 | 0 |
Pour en savoir plus :
- Épidémiologie de la méningococcie invasive au Canada, de 2012 à 2019, RMTC, 48 (5)
- Maladies évitables par la vaccination : Rapport de surveillance en date du 31 décembre 2019
Liens connexes
Lignes directrices et recommandations
- CCNI : Déclarations et publications
- Vaccins contre le méningocoque : Guide canadien d'immunisation
- Comité consultatif de la médecine tropicale et de la médecine des voyages
Renseignements généraux
- Guide canadien d'immunisation : La sécurité des vaccins
- Immunisation des voyageurs : Guide canadien d'immunisation
- Le vaccin contre le méningocoque (Soins de nos enfants)
- Renseignements complémentaires sur l'immunisation et les vaccins à l'intention des professionnels
- Vaincre la méningite à l'horizon 2030 (Organisation mondiale de la Santé) [contenu en anglais seulement]
- Définition nationale de cas : Méningococcie invasive
- Guide de poche pour les vaccinateurs et vaccinatrices : Vaccination contre le méningocoque (CANVax)
- Programmes de vaccination systématique et de rattrapage des provinces et des territoires pour les nourrissons et les enfants au Canada
- Mise à jour du CCNI sur l'épidémiologie de la prévention de l'épidémiologie de la méningococcie invasive
- Faits saillants de l'Enquête nationale sur la couverture vaccinale des enfants (ENCVE) de 2021