Rapport du groupe de travail canadien sur la douleur : Mars 2021
(Version PDF, 614 ko, 26 pages)
Un plan d’action pour la douleur au Canada
Table des matières
- Remarques préliminaires
- Contexte
- La douleur au Canada : Une urgence de santé publique qui nécessite des interventions
- Plan d’action pour la douleur
- Objectif no 1 - La douleur est reconnue comme une priorité en matière de santé publique et la coordination des mesures prises par les différentes juridictions stimule la collaboration, le leadership et le soutien afin d’assurer une approche cohérente à l’égard de la douleur dans tout le Canada
- Objectif no 2 - Les gens ont un accès équitable et cohérent à un continuum de soins et de soutien pour la douleur en temps opportun, fondés sur des données probantes et axés sur la personne, dans toutes les juridictions
- Objectif n° 3 - Les personnes vivant avec la douleur et les professionnels de la santé disposent des connaissances, des compétences et des moyens éducatifs nécessaires pour évaluer et gérer correctement la douleur en fonction des besoins de la population. L’ensemble de la communauté comprend que la douleur est un état biopsychosocial légitime, ce qui réduit la stigmatisation
- Objectif n° 4 - La recherche sur la douleur et les infrastructures connexes permettent la découverte, catalysent l’innovation et aboutissent à l’application des connaissances afin de créer un impact réel dans les milieux cliniques
- Objectif n° 5 - Les données permettent d’effectuer un suivi efficace de la douleur et favorisent l’amélioration de la qualité du système de santé
- Objectif n° 6 - Un accès aux services amélioré et équitable pour les populations touchées de manière disproportionnée par la douleur ont un accès amélioré et équitable aux services
- Conclusion et prochaines étapes
Remarques préliminaires
Le Groupe de travail canadien sur la douleur (GTCD) a été créé en 2019 pour orienter les décideurs du gouvernement fédéral vers une approche améliorée en matière de prévention et de gestion de la douleur chronique, un diagnostic qui touche près de 8 millions de Canadiens.
Le Groupe de travail a été chargé d’évaluer l’état actuel de la douleur, ce qui a donné lieu à notre premier rapport, et de relever les pratiques exemplaires et les éléments d’une approche améliorée pour le traitement de la douleur, ainsi l’éducation, la sensibilisation, la recherche et les infrastructures connexes, de même que le suivi du système de santé, ce qui a donné lieu à notre deuxième rapport. En décembre 2020, le mandat du Groupe de travail a été renforcé et accéléré pour formuler des recommandations sur les mesures prioritaires. Ces mesures visent à faire en sorte que les personnes vivant avec de la douleur chronique soient reconnues et soutenues et que la douleur soit comprise, prévenue et traitée efficacement partout au Canada.
Le renforcement du mandat du Groupe de travail reflète l’urgence d’agir contre la douleur. Les turbulences survenues en 2020 ont révélé les répercussions importantes des inégalités systémiques sur la santé des Canadiens. La pandémie de COVID-19, l’injustice raciale, l’inégalité croissante des revenus et la crise des surdoses d’opioïdes ont mis en évidence de nombreuses lacunes dans notre société et dans le système de santé. Elles ont également créé une occasion sans précédent pour la mise en œuvre d’une vaste réforme du système de santé.
Les recommandations présentées dans ce plan d’action s’appuient sur les efforts d’amélioration du système qui sont en cours au sein des juridictions fédérales, provinciales, territoriales et régionales. Le plan présente les actions spécifiques et ciblées nécessaires pour améliorer les résultats pour les personnes vivant avec une douleur chronique et pour réduire ses conséquences sur les familles, les collectivités et la société. Les recommandations sont regroupées autour de six objectifs principaux :
- Favoriser la coordination, la collaboration et le leadership partout au Canada en matière de douleur
- Améliorer l’accès à des soins opportuns, équitables et centrés sur le patient en ce qui a trait à la douleur
- Accroître la sensibilisation, l’éducation et la formation spécialisée sur la douleur
- Soutenir la recherche sur la douleur et renforcer les infrastructures connexes
- Effectuer un suivi de la santé de la population et de la qualité du système de santé
- Assurer des approches équitables pour les populations touchées de manière disproportionnée par la douleur
Des approches multiples et variées sont nécessaires pour lutter contre la douleur chronique, qu’il s’agisse de politiques, de règlements, ou encore de modifications aux programmes, pratiques et attitudes. Ceci exigera une mobilisation à large échelle et reposera sur la persévérance, la collaboration, l’engagement, le leadership et les ressources.
Bien que la présentation de ce plan d’action soit une étape déterminante, nous sommes conscients qu’il s’agit d’une première étape dans un long parcours. Nous pouvons nous appuyer sur de nombreux éléments : défense des droits et soutien des pairs, réseaux établis et émergents, experts cliniques, chercheurs de renommée mondiale et sensibilisation croissante du public et des décideurs. Ensemble, nous travaillerons à la création d’un avenir meilleur pour toutes les personnes qui vivent avec de la douleur ou qui sont touchées par celle-ci.
Nous vous remercions sincèrement.
Le Groupe de travail canadien sur la douleur
Fiona Campbell, coprésidente
Maria Hudspith, coprésidente
Manon Choinière
Hani El-Gabalawy
Jacques Laliberté
Michael Sangste
Jaris Swidrovich
Linda Wilhelm
Contexte
Le Groupe de travail canadien sur la douleur
Le Groupe de travail canadien sur la douleur (GTCD) a été créé pour fournir des avis et des informations afin d’orienter Santé Canada vers une approche améliorée de la prévention et de la gestion de la douleur chronique au Canada. Il est composé d’individus touchés personnellement par la douleur chronique, de peuples autochtones, de chercheurs, d’éducateurs et de professionnels de la santé possédant une expertise dans de nombreuses disciplines du domaine de la douleur. Un comité consultatif externe fournit des avis supplémentaires sur le sujet et élargit encore cette expertise.
Rapport de la phase I
En juin 2019, le Groupe de travail a déposé son premier rapport à Santé Canada – La douleur chronique au Canada : jeter les bases d’un programme d’action. Le rapport a mis en évidence des lacunes importantes en ce qui a trait à : l’accès à des soins appropriés et opportuns pour la douleur; l’éducation, la formation et la sensibilisation des patients, du public et des professionnels de la santé; la recherche et les infrastructures connexes; le suivi de la surveillance et de la qualité du système de santé.
Rapport de la phase II
Entre juillet 2019 et août 2020, le Groupe de travail a mené des consultations nationales auprès de plus de 2000 intervenants représentant un échantillonnage du large éventail d’opinions sur la douleur chronique. De plus, le Groupe a examiné les données probantes afin de déterminer les pratiques exemplaires et de pointe, les champs d’action et les éléments d’une approche améliorée pour mieux comprendre, prévenir et gérer la douleur chronique au Canada. Les résultats de ces consultations et la synthèse des données probantes, dont la voix des personnes vivant avec de la douleur, ont été résumés dans le document Ce que nous avons entendu : travailler ensemble pour mieux comprendre, prévenir et gérer la douleur chronique/rapport du Groupe de travail canadien sur la douleur.
Objectifs de la phase III
En janvier 2021, le mandat du GTCD a été renforcé et accéléré afin d’émettre des recommandations sur les actions prioritaires, en veillant à ce que les personnes vivant avec de la douleur soient reconnues et soutenues et que la douleur soit comprise, prévenue et traitée efficacement partout au Canada. Ce rapport final du GTCD fournit un plan d’action composé de recommandations portant sur six objectifs :
- Favoriser la coordination, la collaboration et le leadership partout au Canada en matière de douleur
- Améliorer l’accès à des soins opportuns, équitables et centrés sur la personne en ce qui a trait à la douleur
- Accroître la sensibilisation, l’éducation et la formation spécialisée sur la douleur
- Soutenir la recherche sur la douleur et renforcer les infrastructures connexes
- Effectuer un suivi de la santé de la population et de la qualité du système de santé
- Assurer des approches équitables pour les populations touchées de manière disproportionnée par la douleur
Ces six objectifs représentent un consensus national, faisant écho à une entente internationale sur les principaux champs d’action qui transformeront la façon dont la douleur est comprise et traitée. Les deux premiers rapports du GTCD donnent une vue d’ensemble des données probantes qui sous-tendent ces objectifs.
La douleur au Canada : Une urgence de santé publique qui nécessite des interventions
La douleur chronique est une maladie à part entière
L’International Association for the Study of Pain définit la douleur comme « une expérience sensorielle et émotionnelle désagréable associée à un dommage tissulaire réel ou potentiel ou s’en rapprochant ». Pour la plupart des gens, la douleur est un signal que quelque chose ne va pas et qu’un facteur est, ou peut-être, à l’origine de dommages à une certaine partie de notre corps. Il s’agit dans ce cas de douleur aiguë qui s’estompe généralement au fil de la guérison.
Lorsque la douleur persiste au-delà de trois mois, elle est définie comme chronique. L’Organisation mondiale de la Santé (OMS), dans sa 11e révision de la Classification internationale des maladies (CIM-11), reconnaît la douleur chronique comme un diagnostic à part entière, en distinguant la douleur chronique primaire et la douleur chronique secondaire. La douleur chronique primaire désigne la douleur qui existe malgré la guérison complète des tissus, ou la douleur qui n’a pas de cause déterminée. La douleur chronique secondaire est associée à des maladies sous-jacentes (p. ex. la polyarthrite rhumatoïde).
Des facteurs biologiques, psychologiques, spirituels et sociaux influencent notre expérience de la douleur. La douleur chronique, comme les autres maladies chroniques, est mieux comprise dans un cadre biopsychosocial, et son traitement doit intégrer des approches pharmacologiques, physiques, psychologiques, spirituelles, d’autogestion et autres, selon le cas.
Près de 8 millions de personnes au Canada vivent avec de la douleur chronique
Il est temps d’agir contre la douleur au Canada. On estime que 7,6 millions de personnes, soit une personne sur cinq (au cours de sa vie), vivent avec une douleur chroniquenote de bas de page 1 et plusieurs d’entre elles rapportent qu’elle a des effets négatifs sur certaines ou la plupart de leurs activités quotidiennes. La douleur touche tous les groupes démographiques au Canada, mais de façon inégale. Un enfant sur cinq vit avec une douleur continue, laquelle peut avoir des répercussions tout au long de sa vie. Elle est encore plus fréquente lorsqu’on avance en âge; environ une personne sur trois âgée de plus de 65 ans vit avec de la douleur chronique. Avec le vieillissement de la population canadienne, on s’attend à ce que la prévalence de la douleur chronique et ses répercussions augmentent.
Comme de nombreuses autres maladies chroniques, la douleur chronique touche de manière disproportionnée les personnes âgées, les personnes qui vivent dans la pauvreté, celles qui souffrent de maladie mentale et de troubles liés à l’utilisation de substances, celles qui travaillent dans le secteur des métiers et des transports, les anciens combattants, les peuples autochtones, certaines communautés ethniques et racialisées, les personnes de sexe et de genre différents, les personnes qui ont subi un traumatisme ou de la violence dans le passé, les personnes handicapées et les femmes. De telles disparités démontrent l’importance de tenir en compte l’équité comme pierre angulaire de la réponse du Canada à la douleur chronique.
La douleur non traitée entraîne des problèmes pour les personnes, les familles et les collectivités
La douleur a des répercussions sur la capacité des personnes à travailler, à aller à l’école et à participer à la vie familiale et communautaire. La douleur chronique s’accompagne souvent d’autres problèmes de santé physique et mentale, tels que la drépanocytose, l’arthrite, le diabète, le syndrome de stress post-traumatique, la dépression ou l’anxiété. La douleur chronique est invisible, et les personnes concernées ont souvent l’impression qu’elles ne sont pas crues et se sentent stigmatisées. Le fait de vivre avec une douleur chronique peut avoir des répercussions considérables sur le sommeil, la capacité physique fonctionnelle, la santé mentale et les relations sociales. Les enfants souffrant de douleur ont des besoins particuliers. Lorsque leur douleur n’est pas prise en charge, elle est associée à de mauvais résultats sur les plans scolaire, social et développemental, notamment à des taux plus élevés de douleur chronique, d’utilisation de substances et de maladie mentale à l’âge adulte. Le manque de services spécialisés pour la douleur, l’absence de traitement efficace pour certains syndromes douloureux chroniques, les longs délais d’attente, les obstacles à l’accès aux soins et la rareté des professionnels de la santé formés dans le domaine de la gestion de la douleur exacerbent le désespoir des personnes qui vivent avec de la douleur.
« Ma douleur a eu des conséquences importantes sur ma vie. Elle affecte ma capacité à sortir du lit, à me préparer, à aller à l’école, à aller au travail, à faire de l’exercice et à passer du temps avec mes amis et mes proches. La douleur me pousse à faire des compromis dans tous les aspects de ma vie. »
Personne vivant avec de la douleur
La douleur chronique a des répercussions considérables sur l’économie
La douleur chronique a également des répercussions considérables sur l’économie. Selon les analyses de Santé Canada, le coût total direct (soins de santé) et indirect (perte de productionnote de bas de page 2 de la douleur chronique en 2019 se situait entre 38,2 et 40,3 milliards de dollars. Les coûts directs (dépenses pour les services médicaux, les médicaments sur ordonnance et les soins hospitaliers internes et externes) se situaient entre 15,1 et 17,2 milliards de dollars, soit plus de 10 % du total combiné des dépenses de santé pour ces coûts.
Une analyse préliminaire de Santé Canadanote de bas de page 3 estime que le nombre total de personnes vivant avec une douleur chronique augmentera de 17,5 % entre 2019 et 2030 en raison de la croissance démographique et du vieillissementnote de bas de page 4. Les projections préliminaires indiquent que jusqu’à 8,3 millions de Canadiens pourraient vivre avec de la douleur chronique d’ici 2025, et jusqu’à 9,0 millions d’ici 2030. Pour cette même période, on estime que les coûts directs augmenteront pour se situer entre 20,5 et 23,4 milliards de dollars et que les coûts indirects augmenteront jusqu’à 31,5 milliards de dollars, ce qui représente une augmentation du coût total de 36,2 % au cours de cette période (52 à 55 milliards de dollars).
Malgré les coûts importants, les personnes qui vivent avec de la douleur au Canada continuent de rencontrer des obstacles considérables en matière de soins, de mesures de soutien à l’emploi et d’autres services.
Il est possible de réduire la douleur chronique et ses répercussions
Une proportion importante de personnes développe une douleur chronique à la suite d’une blessure (p. ex. au travail ou à la maison, lors de la pratique d’un sport ou d’un accident de voiture) ou d’une intervention chirurgicale. Divers facteurs de risque contribuent au développement de la douleur chronique, offrant une excellente occasion pour intervenir précocement, empêcher la douleur de devenir réfractaire au traitement et atténuer ses nombreuses répercussions.
Une analyse préliminaire de Santé Canada estime qu’une réduction annuelle de 1 % du nombre de Canadiens vivant avec de la douleur chronique pourrait entraîner une économie annuelle moyenne se situant entre 165,2 et 188,5 millions de dollars ($ CA de 2020) en coûts directs, et une économie annuelle moyenne de 232,6 millions de dollars ($ CA de 2020) en coûts indirects entre 2020 et 2030. On estime que la valeur actuelle de l’économie totale en coûts directs et indirects se situe entre 3,5 et 3,7 milliards de dollars ($ CA de 2020) sur la période de 10 ansnote de bas de page 5.
Diverses stratégies peuvent réduire la probabilité que la douleur persiste dans le temps : amélioration des techniques chirurgicales, prévention et gestion des blessures et des traumatismes, optimisation de la prise en charge de la douleur pendant la période péri-opératoire, et intervention précoce par des approches multimodales et biopsychosociales pour réduire les risques de chronicité et les comorbidités. De nombreuses stratégies existantes, notamment celles axées sur la prévention primaire des maladies chroniques au moyen d’une meilleure alimentation, d’environnements plus sains, d’un meilleur sommeil, d’une augmentation de l’activité physique, et de mesures de soutien pour la santé mentale et la résilience pourraient également réduire l’apparition et la gravité de la douleur chronique et améliorer le fonctionnement des personnes.
Une analyse préliminaire de Santé Canada estime qu’une amélioration annuelle de 3 % à 5 % du fonctionnement des personnes vivant de la douleur chronique qui limite leurs activitésnote de bas de page 6 de même que l’amélioration de la perte de productivité (c.-à-d. le chômage et l’absentéisme) qui y est liée, pourraient entraîner une économie annuelle moyenne située entre 132,4 millions et 217,4 millions de dollars ($ CA de 2020) en coûts indirects entre 2020 et 2030. On estime que la valeur totale actuelle des économies de coûts indirects est de l’ordre de 1,2 à 1,9 milliard de dollars ($ CA de 2020)note de bas de page 7 sur cette même période.
L’investissement dans la prévention et la prise en charge de la douleur peut non seulement améliorer la condition des Canadiens, mais aussi permettre de réaliser des économies considérables.
« Les gens seront peut-être surpris d’apprendre que la douleur elle-même n’est pas le principal facteur qui a des conséquences sur ma vie, mais plutôt un sous-produit de la douleur à savoir l’insécurité financière. Le plus important a été de devoir quitter le marché du travail bien avant l’âge de la retraite. Au moment où mon potentiel de gain était le plus élevé, j’ai été contraint d’arrêter de travailler en raison de douleurs chroniques incessantes. »
Personne vivant avec de la douleur
La douleur chronique non traitée est en partie liée à la crise des surdoses d’opioïdes
Une grande partie des personnes qui utilisent des substances vivent également avec des douleurs chroniques non traitées. Ces personnes et leur famille indiquent souvent que l’absence de soins appropriés pour la douleur contribue à leur consommation de substances et constitue un obstacle à la réussite du traitement et de la guérison. Le secteur du système de santé qui s’occupedes troubles liés à l’utilisation de substances est également mal relié aux autres secteurs du système (p. ex. soins primaires, cliniques tertiaires multidisciplinaires de traitement de la douleur); ce manque de coordination peut compliquer davantage l’accès aux soins et exacerber les méfaits liés à l’utilisation de de substances. De nombreux facteurs ont contribué à une augmentation significative des méfaits et des décès liés aux opioïdes au cours des deux dernières décennies. Ces facteurs incluent l’augmentation des prescriptions d’opioïdes, en particulier pour les personnes à risque de troubles liés à l’utilisation de substances, le manque d’accès à des options non pharmacologiques pour traiter la douleur, la disponibilité généralisée des opioïdes sur le marché, l’introduction d’opioïdes synthétiques illicites puissants (p. ex. le fentanyl), et l’association entre les doses élevées et le risque de décès ainsi que les facteurs socioéconomiques plus larges liés à l’utilisation de substances (p. ex. l’injustice raciale, la pauvreté, les traumatismes).
Les efforts déployés pour lutter contre les méfaits liés aux opioïdes ont eu des conséquences graves et inattendues pour certaines personnes qui vivent avec de la douleur chronique incluant des douleurs non gérées, une stigmatisation accrue, un accès réduit aux soins pour les personnes qui utilisent des opioïdes pour soulager leur douleur, et des décès évitables. Cela a mené certaines personnes à se procurer des drogues illicites pour des fins d’automédication, ce qui les expose à un risque grave de surdose. Malgré la diminution généralisée de la prescription d’opioïdes et les investissements dans un continuum d’initiatives pour la réduction des méfaits, le traitement et la prévention, le nombre de décès par surdose atteint un sommet inégalé au Canada. Nous devons de toute urgence nous attaquer à la douleur non traitée, qui est l’un des moteurs de cette crise.
La douleur et ses effets négatifs sont exacerbés par la pandémie de COVID-19
Pour de nombreuses personnes atteintes de douleur chronique, la pandémie de COVID-19 a entraîné du stress, un isolement social, une exacerbation des troubles mentaux concomitants, une réduction des possibilités de maintenir sa capacité physique fonctionnelle ainsi qu’une augmentation de la douleur et de l’incapacité. Les perturbations des soins et des services de santé causées par la pandémie ont réduit l’accès aux mesures de soutien et aux thérapies sur lesquelles les personnes vivant avec de la douleur comptent pour maintenir leur qualité de vie. Les chirurgies et les procédures électives visant à soulager la douleur ont été reportées, ce qui a entraîné une prolongation des symptômes et une réduction de la capacité à fonctionner. Ces difficultés ont contribué à une utilisation accrue des médicaments sur ordonnance, incluant les opioïdes, et à une augmentation de l’utilisation d’autres substances.
Alors que la pandémie de COVID-19 se poursuit et que les effets des mesures de santé publique se font sentir à plus long terme, les personnes qui vivent avec de la douleur sont de plus en plus vulnérables. Il a été démontré que les personnes atteintes de de maladies chroniques – dont beaucoup sont associées à des douleurs chroniques – subissent des conséquences plus graves lorsqu’ils sont infectés par la COVID-19. Il est également possible que la pandémie entraîne, au fil du temps, un grand nombre de nouveaux cas de douleurs chroniques complexes, en raison non seulement de ces problèmes, mais aussi des complications post-virales chez les personnes qui ont été infectées.
Un consensus émerge à propos de ce qui fonctionne et de ce qui est nécessaire pour un changement significatif
De nombreuses personnes vivant avec de la douleur, des professionnels de la santé, des chercheurs, des décideurs politiques et des organisations non gouvernementales ont contribué à un mouvement d’actions concertées en ce qui concerne la douleur au Canada. Des traitements et des modèles cliniques innovants, des approches éducatives éprouvées, des programmes de soutien novateurs et des recherches de renommée mondiale, existent déjà dans tout le pays et sont prêts à être implantés sur une plus large échelle. Dans les phases d’évaluation et de consultation du GTCD, il est clair qu’il existe un consensus tant sur les lacunes que sur les solutions. Ce dont nous avons besoin maintenant, c’est d’une politique, d’une coordination et de ressources nationales pour amplifier, développer et accélérer ce travail, et pour combler les lacunes et les inégalités actuelles.
L’opportunité d’intégrer la douleur dans la réforme du système et dans toutes les politiques de santé
Des problèmes sociétaux complexes et à grande échelle, tels que la pandémie de COVID-19, l’injustice raciale, la pauvreté et la crise de surdoses ont mis en évidence de nombreuses lacunes du système de santé. Ils ont également permis d’accélérer la mise en œuvre de solutions significatives et ont créé une occasion sans précédent de procéder à une vaste réforme du système. Les Canadiens ont été témoins de changements accélérés dans les soins de santé qui ont amélioré l’accès, la sécurité et l’efficacité de certains services. La mobilisation rapide des soins virtuels, l’accès élargi à des mesures de soutien du revenu, l’amélioration de l’accès aux médicaments sur ordonnance et à d’autres options pharmaceutiques pour remplacer les médicaments toxiques, l’accès élargi aux services de santé mentale de même que l’amélioration des outils et des ressources d’autogestion ne sont que quelques-uns des nombreux changements qui contribueront à améliorer la santé. Un tel changement aura également des avantages secondaires, en améliorant l’évaluation, la prévention et la gestion de la douleur chronique pour des millions de Canadiens.
Le plan d’action et les recommandations présentés dans ce rapport tirent parti de ces activités d’expansion et d’amélioration du système de santé en cours dans les juridictions fédérales, provinciales, territoriales et régionales. Le plan présente les mesures précises et ciblées nécessaires pour améliorer la condition des personnes vivant avec de la douleur chronique au Canada et pour réduire les conséquences de cette dernière sur les familles, les collectivités et la société. C’est l’occasion idéale pour les dirigeants fédéraux, provinciaux, territoriaux, autochtones et autres de se faire les champions de la lutte contre la douleur chronique et d’y consacrer des ressources.
Plan d’action pour la douleur
La lutte contre la douleur chronique nécessite des approches de changements multiples et diverses. Les stratégies nationales énoncent traditionnellement des approches de haut en bas par le biais de politiques et de réglementations. Bien que ces leviers soient extrêmement puissants, le changement de politiques ne permettra pas, à lui seul, d’atteindre le résultat primordial du plan d’action—i.e., l’amélioration de la prévention et de la qualité de vie des personnes vivant avec de la douleur et la diminution des répercussions sur les personnes, les familles, la collectivité et la société. Pour modifier les résultats, il faut aussi changer la culture, c’est-à-dire modifier les attitudes, les jugements et la façon d’être des gens.
S’appuyant sur les examens approfondis des données probantes et les consultations qui ont alimenté les travaux des rapports du GTCD jusqu’à présent, ce plan recommande un large éventail de mesures pour faire en sorte que les personnes vivant avec de la douleur au Canada soient reconnues et soutenues et que la douleur soit comprise, prévenue et traitée efficacement. Les rôles et l’influence de nombreux acteurs sont notés; les gouvernements, les autorités sanitaires provinciales et régionales, les établissements d’enseignement, les organisations à but non lucratif et les autres groupes de parties prenantes devront réfléchir à la meilleure façon de faire des choix stratégiques et ciblés par rapport à des activités précises, en tenant compte de leurs mandats et de leurs leviers d’action respectifs.
Considérations d’équité
Des facteurs biologiques, psychologiques, sociaux, environnementaux, culturels, historiques et autres, qui se chevauchent, influencent non seulement la façon dont la douleur est ressentie, mais aussi qui développe une douleur chronique et la façon dont elle est traitée. La lutte contre les inégalités systémiques doit être un pilier central et intégré des efforts déployés par le Canada pour comprendre, prévenir et traiter la douleur; le groupe de travail a appliqué cette optique aux recommandations suivantes.
Figure 1 : Plan d’action pour la douleur au Canada
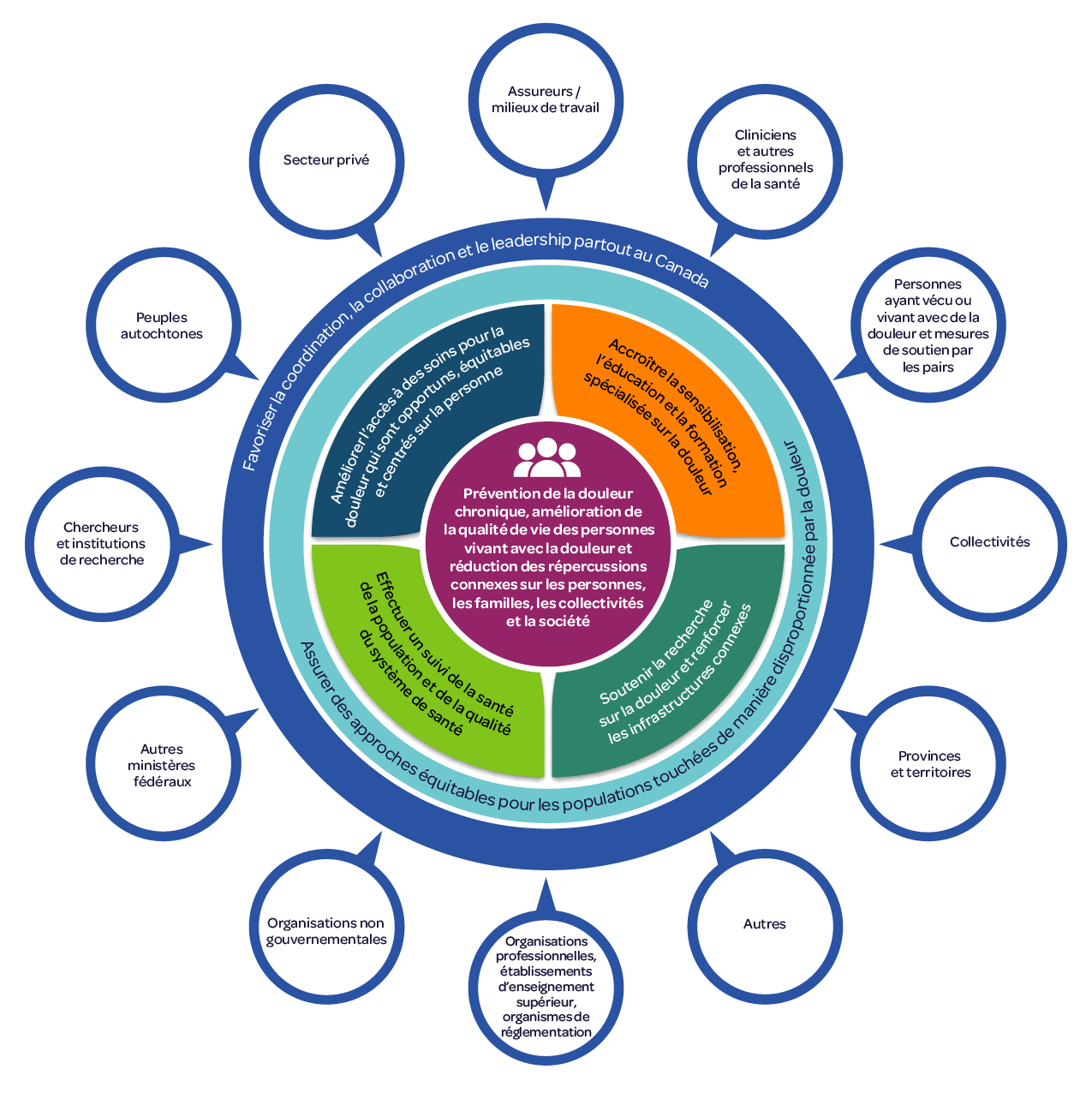
Figure 1 - Équivalent textuel
Cercles concentriques montrant l’interaction entre les objectifs du plan d’action et le résultat. Le cercle central représente le résultat :
- Prévention de la douleur chronique, amélioration de la qualité de vie des personnes vivant avec la douleur et réduction des répercussions connexes sur les personnes, les familles, les collectivité set la société
En se déplaçant vers l’extérieur, le cercle concentrique suivant est divisé en quatre quadrants :
- Améliorer l’accès à des soins pour la douleur qui sont opportuns, équitables et centrés sur la personne
- Accroître la sensibilisation, l’éducation et la formation spécialisée sur la douleur
- Soutenir la recherche sur la douleur et renforcer les infrastructures connexes
- Effectuer un suivi de la santé de la population et de la qualité du système de santé
Les quatre quadrants sont entourés de deux autres cercles concentriques, les objectifs de :
- Assurer des approches équitables pour les populations touchées de manière disproportionnée par la douleur
- Favoriser la coordination, la collaboration et le leadership partout au Canada
Les types d’intervenants et de partenaires constituent la couche extérieure.
Cercles concentriques montrant le résultat du plan d’action soutenu par quatre objectifs centraux, avec les objectifs généraux d’équité, de coordination et de participation des intervenants.
Cette figure illustre le plan d’action du Groupe de travail canadien sur la douleur. Au centre se trouve le résultat global que le plan d’action a pour objectif d’atteindre. Ce résultat sera atteint en se concentrant sur quatre objectifs principaux liés à l’amélioration de l’accès, de l’éducation, de la recherche et de la surveillance, ainsi que sur les objectifs fondamentaux qui sous-tendent toutes les recommandations, notamment l’attention portée à l’équité pour les différentes populations de même que la coordination, la collaboration et le leadership partout au Canada.
Résultat attendu: prévention de la douleur chronique, amélioration de la qualité de vie des personnes vivant avec de la douleur et réduction des répercussions connexes sur les personnes, les familles, les collectivités et la société.
Objectif no 1 - La douleur est reconnue comme une priorité en matière de santé publique et la coordination des mesures prises par les différentes juridictions stimule la collaboration, le leadership et le soutien afin d’assurer une approche cohérente à l’égard de la douleur dans tout le Canada
La douleur chronique est un problème complexe qui existe actuellement partout sans distinction. Elle est très répandue, détermine l’utilisation dans pratiquement tous les domaines des soins de santé et a des répercussions importantes sur de nombreux autres systèmes. Malgré cela, la douleur chronique reste un problème sans institution ni champion responsable de son amélioration.
« Nous avons besoin de toute urgence d’un [plan d’action] adopté par les décideurs politiques, les professionnels de la santé et les patients afin de fournir des services efficaces de gestion de la douleur à tous les Canadiens qui en ont besoin. »
Personne vivant avec de la douleur
Ce plan d’action présente des recommandations précises en matière de politiques et de programmes à l’intention des gouvernements fédéral, provinciaux et territoriaux et invite les autres parties prenantes – des organismes fédéraux aux organisations pancanadiennes de la santé – à agir dans le cadre de leurs compétences et de leurs sphères d’influence. Il est nécessaire de faire appel à un réseau diversifié, doté d’un éventail de compétences, de perspectives, de ressources et d’outils pour s’attaquer à des problèmes sociétaux de grande ampleur. De nombreuses organisations et parties prenantes ont un rôle à jouer, mais une coordination est nécessaire pour favoriser la collaboration, réduire la duplication des efforts et garantir l’obtention de résultats au fil du temps.
Au cours de la dernière décennie, les personnes vivant avec de la douleur chronique ont commencé à se mobiliser dans des collectivités (géographiques et en ligne) au Canada et à l’étranger, des organisations à but non lucratif ont été formées, des réseaux de chercheurs sur la douleur ont été créés, et des cliniciens et des éducateurs se sont réunis pour changer les pratiques. Cet élan représente une formidable possibilité; l’exploitation de la puissance de ce mouvement sera la clé du succès et est nécessaire pour atteindre chacun des objectifs suivants.
Mesures recommandées :
- Soutenir l’élaboration d’un mécanisme national qui permet la collaboration et rassemble les gouvernements fédéral, provinciaux et territoriaux, les organismes de réglementation et les organisations de professionnels de la santé, les personnes ayant une expérience vécue, les organisations pancanadiennes de la santé, les organisations non gouvernementales, les chercheurs, les employeurs et d’autres parties prenantes ayant un rôle à jouer dans la mise en œuvre du plan d’action, afin de mettre en commun régulièrement les connaissances et de planifier les mesures futures.
- Intégrer la douleur chronique en tant qu’affection admissible à un financement dans le cadre des programmes de financement fédéraux, provinciaux et territoriaux pertinents (p. ex. la Stratégie intégrée en matière de modes de vie sains et de maladies chroniques, le Programme de contributions pour les politiques en matière de soins de santé, le Programme sur l’usage et les dépendances aux substances, le programme de financement « Favoriser les voies d’accès »).
- Réunir les bénéficiaires de financements antérieurs axés sur la gestion de la douleur afin de discuter des leçons tirées et de déterminer les possibilités et les besoins futurs.
- Établir un mécanisme de financement pour permettre le développement et la coordination d’initiatives nationales, provinciales, territoriales et communautaires pertinentes en matière de gestion de la douleur, en mettant particulièrement l’accent sur le soutien aux organisations dirigées par des patients et des pairs.
- Collaborer avec des organisations pancanadiennes de la santé, tels qu’Excellence en santé Canada, afin d’accélérer la détermination, la diffusion et la mise à l’échelle des innovations en matière de soins de santé liés à la douleur.
- Mettre en œuvre l’autonomisation de chaque province et territoire afin d’élaborer une stratégie provinciale de lutte contre la douleur et/ou un plan d’action coordonné pour permettre des activités futures et des améliorations du système. Ces travaux devraient comporter un mécanisme permettant de mettre en commun les approches et les leçons tirées.
- Augmenter le financement fédéral, provincial et territorial de la santé afin d’améliorer l’accès aux services de prévention et de traitement de la douleur qui s’appuient sur des données probantes.
- Créer un mécanisme permettant de superviser et de coordonner la mise en œuvre du plan d’action, de mettre en relation les gouvernements et les parties prenantes, de suivre les progrès accomplis et de rendre compte aux parties prenantes par le biais d’une évaluation formelle trois à cinq ans plus tard afin de définir les lacunes, les nouveaux domaines qui présentent des possibilités et les objectifs généraux supplémentaires.
- Créer une série de groupes de travail mobilisant divers ministères fédéraux, provinciaux et territoriaux qui ont un intérêt pour la douleur, avec des mandats et des attributions précises.
Objectif no 2 - Les gens ont un accès équitable et cohérent à un continuum de soins et de soutien pour la douleur en temps opportun qui s’appuient sur des données probantes et qui sont axés sur la personne dans toutes les juridictions
La douleur, qu’elle soit aiguë ou chronique, doit être traitée et/ou prise en charge de manière appropriée. On commence à connaître les facteurs de risque qui font que la douleur aiguë devient chronique, ce qui permet d’atténuer les chances et de renforcer les facteurs de protection. L’accès en temps opportun à des stratégies qui s’appuient sur des données probantes pour prévenir la transition de la douleur aiguë à la douleur chronique contribuera à réduire considérablement la prévalence de la douleur chronique au Canada.
Au Canada, l’accès aux services de traitement de la douleur dans le cadre des soins primaires est actuellement incohérent et insuffisant, et les délais d’attente pour les services spécialisés sont trop longs. Les faits montrent qu’il est nécessaire d’avoir accès à un large éventail d’options adaptées aux besoins uniques de chaque personne, notamment l’autogestion, les soins primaires, les programmes axés sur le bien-être, les soins communautaires, les services spécialisés et les soins interprofessionnels.
Mesures recommandées :
Réforme du système et innovation dans les parcours et modèles de soins centrés sur la personne
- Tirer parti des gouvernements fédéral, provinciaux et territoriaux et sur les comités gouvernementaux existants sur le perfectionnement des effectifs en santé pour discuter d’autres modèles de remboursement des cliniciens qui reflètent les besoins complexes des personnes vivant avec de la douleur; améliorer la rémunération et les incitations aux soins en équipe et aux approches biopsychosociales, en particulier à l’échelle des soins primaires et de la prestation de soins virtuels.
- Réunir les organismes de gouvernance fédéraux, provinciaux et territoriaux pour qu’ils élaborent une stratégie de ressources humaines en santé conçue afin d’accroitre le nombre de spécialistes de la douleur et d’assurer une planification adéquate de la relève dans les multiples professions de la santé participant au traitement de la douleur.
- Réunir les gouvernements fédéral, provinciaux et territoriaux pour discuter de la meilleure façon d’élaborer et de mettre en œuvre des parcours de soins novateurs axés sur la personne (comme les soins échelonnés, les modèles en étoile ou les services de transition pour la douleur) afin d’améliorer l’accès rapide à l’évaluation, au traitement et à la prise en charge de la douleur.
- Favoriser les modèles qui traversent les frontières provinciales et qui soutiennent les soins continus et l’accès cohérent aux centres spécialisés.
- Assurer une connexion adéquate des communautés rurales, éloignées et autochtones aux réseaux, centres et services spécialisés.
- Intégrer la prise en charge de la douleur dans les vastes initiatives du système consacrées au renforcement des capacités en matière de soins virtuels. Exploiter la technologie pour mettre à l’échelle un continuum virtuel de soins de la douleur comprenant des programmes d’autogestion en ligne, des programmes soutenus par des pairs et des non-professionnels, une autogestion soutenue par un clinicien et des soins primaires, secondaires et tertiaires centrés sur la personne.
- Établir des mécanismes dans toutes les provinces et tous les territoires pour fournir un soutien, une coordination des soins et une assistance aux personnes vivant avec de la douleur lorsqu’elles tentent de s’y retrouver dans le système de santé et les ressources accessibles pour gérer la douleur et d’autres comorbidités.
Mesures réglementaires et réformes
- Renforcer la capacité des professionnels de la santé et des organisations communautaires à soutenir les personnes vivant avec des douleurs difficiles à traiter qui envisagent l’aide médicale à mourir, en veillant à ce que les personnes soient orientées vers les soins et les options de traitement appropriés et bénéficient d’un soutien psychosocial adéquat.
- Mettre en œuvre de façon permanente les modifications de la Loi réglementant certaines drogues et autres substances adoptées pendant la pandémie de COVID-19 pour étendre le pouvoir des pharmaciens dans le but d’assurer l’accès aux médicaments opioïdes pour toutes les populations qui en ont besoin.
Mesures fiscales et budgétaires
- Élargir l’accès aux techniques d’autogestion et aux approches pharmacologiques, physiques, psychologiques et spirituelles qui s’appuient sur des données probantes, ainsi qu’à la médecine et aux pratiques autochtones traditionnelles, pour les personnes bénéficiant d’une couverture fédérale directe des soins de santé (anciens combattants, peuples autochtones, personnel militaire actif et personnes incarcérées). Réfléchir à la meilleure façon de fournir une aide pour s’y retrouver dans le système de santé et parmi les options de traitement de même que les transitions potentielles dans les soins.
- Élargir l’accès à un plus large éventail de traitements de la douleur s’appuyant sur des données probantes dans le cadre de la couverture provinciale des soins de santé, notamment en collaborant avec les assureurs privés afin d’encourager l’élargissement de la couverture des techniques d’autogestion et des approches pharmacologiques, physiques, psychologiques, spirituelles ainsi que pour la médecine et les pratiques autochtones traditionnelles dans les régimes d’assurance.
- Étudier comment améliorer les crédits d’impôt fédéraux et provinciaux pour les dépenses médicales et paramédicales admissibles afin de réduire le fardeau financier des personnes qui vivent avec de la douleur et qui doivent payer de leur poche les services de gestion de la douleur. Envisager d’autres mesures fiscales ou des options de paiement direct destinées précisément aux personnes et aux ménages à faibles revenus.
- Entreprendre une étude de faisabilité pour explorer les mesures fiscales (p. ex. subventions aux employeurs, amélioration des prestations de santé) qui permettraient de lutter contre la douleur non traitée en milieu de travail, y compris les répercussions sur les employés, les soignants et les familles.
- Convoquer les parties prenantes afin d’étudier les options et les approches innovantes pour le remboursement des services actuellement non couverts par les systèmes publics.
Normes et orientations nationales
- Rassembler les gouvernements fédéral, provinciaux et territoriaux pour qu’ils collaborent avec tous les organismes de réglementation médicale afin de publier une déclaration et d’autres orientations concernant les risques associés à la cessation et à la réduction rapide des opioïdes, ainsi que les dangers de la dé-prescription des opioïdes en l’absence de prise de décision commune avec les patients. Ces orientations doivent également mettre l’accent sur la nécessité de mettre fin à la discrimination à l’encontre des personnes vivant avec de la douleur et au refus de soins fondé sur l’utilisation passée ou actuelle d’opioïdes.
- Créer un mécanisme national chargé d’élaborer et de diffuser des orientations relatives à la douleur et les pratiques exemplaires en matière d’organisation et de prestation de soins. Le mécanisme doit également inclure des activités dédiées qui soutiennent l’application et la mobilisation des connaissances ainsi que l’examen et l’évaluation continus des lignes directrices à des intervalles prédéterminés (p. ex. tous les 3 à 5 ans).
- Créer des lignes directrices cliniques interprofessionnelles canadiennes pour faciliter la gestion de la douleur chronique qui s’appuie sur des données probantes, axée sur l’équité et tenant compte des traumatismes tout en privilégiant l’approche biopsychosociale dans tous les milieux de soins de santé.
- Mettre à jour les Recommandations canadiennes sur l’utilisation des opioïdes pour le traitement de la douleur chronique non cancéreuse afin de mieux équilibrer les risques liés aux opioïdes et ceux liés à l’arrêt du traitement. Ajouter des informations sur la façon d’interpréter les limites de dose, les solutions de rechange aux opioïdes s’appuyant sur des données probantes, les pratiques exemplaires en matière de dé-prescription avec soutien biopsychosocial au besoin tout en tenant compte des populations particulières, y compris les enfants et les jeunes. Évaluer les lignes directrices pour y apporter des mises à jour et des modifications supplémentaires. Investir de façon appropriée dans la diffusion des connaissances à la fois pour les professionnels de la santé et les personnes vivant avec de la douleur.
- Élaborer une ligne directrice visant à prévenir le passage de la douleur aiguë à la douleur chronique chez les enfants et les adultes subissant une intervention chirurgicale.
- Élaborer une ligne directrice visant à améliorer le rétablissement après une blessure et la reconnaissance précoce des personnes risquant de souffrir de douleur chronique, ainsi que le soutien qui leur est apporté.
- Soutenir l’élaboration, la diffusion et l’évaluation d’orientations cliniques qui s’appuient sur des données probantes à l’intention des professionnels de la santé qui autorisent l’accès au cannabis à des fins médicales pour traiter et gérer la douleur chronique, tout en travaillant activement à soutenir plus de recherches sur les applications potentielles.
- Normaliser, diffuser et mettre en œuvre des lignes directrices s’appuyant sur des données probantes pour les procédures d’intervention pour la douleur (p. ex. anesthésie par blocage nerveux) afin de garantir des approches communes dans toutes les provinces et tous les territoires ainsi que dans tous les milieux de soins.
- Élaborer des lignes directrices cliniques pour la douleur et des normes de qualité qui concernent précisément les enfants et les jeunes, les adultes et les personnes âgées, les personnes vivant dans des établissements de soins de longue durée et d’autres populations clés.
- Normaliser, diffuser et mettre en œuvre des lignes directrices pour la prestation de modèles de soins pour la douleur en personne, virtuels, et hybrides afin d’assurer des approches communes dans toutes les provinces et tous les territoires ainsi que dans tous les milieux de soins.
- Examiner l’état actuel des lignes directrices cliniques pour des conditions douloureuses particulières qui nécessitent des approches précises et investir dans la mise à jour et le comblement des lacunes.
- Créer un ensemble standardisé pancanadien d’indicateurs de la douleur, d’outils d’évaluation et de normes d’accréditation à utiliser dans le continuum des soins institutionnels, y compris dans les établissements de soins aigus et de soins de longue durée, en partenariat avec Agrément Canada et l’Organisation de normes de santé (en s’appuyant sur les travaux déjà en cours pour les populations pédiatriques).
Traitement virtuel, autogestion et soutien par les pairs
- Créer un portail national en ligne axé sur la douleur pour que les gens puissent accéder à un référentiel interactif de services, d’informations et de ressources, avec un soutien psychosocial approprié pour la navigation dans les ressources, si nécessaire.
- Connecter ce portail et intégrer le contenu lié à la douleur à d’autres ressources en ligne (p. ex. les plateformes financées par le gouvernement fédéral, comme Espace mieux-être Canada et le Carrefour de développement et d’échange de connaissances sur la santé mentale des jeunes).
- Veiller à ce que ces plateformes en ligne disposent d’options téléphoniques et de moyens d’accès alternatifs pour ceux qui ne disposent pas d’un service Internet adéquat.
- Permettre la collecte de données relatives à l’accès aux services, à la gestion de la douleur et aux résultats des traitements au sein de la plateforme afin de permettre le suivi et l’amélioration du système de santé.
- Veiller à ce que les ressources d’autogestion soient fournies gratuitement et soient disponibles dans plusieurs langues.
- Soutenir la coordination et la diffusion de programmes de prévention de la douleur et de soutien à l’autogestion de la douleur s’appuyant sur des données probantes (virtuels et en personne) afin qu’ils soient largement accessibles, quelle que soit l’emplacement. Cela inclut l’élaboration de programmes de soutien à l’autogestion de la douleur adaptées sur le plan culturel et présentant un intérêt dans plusieurs langues, grâce à une collaboration avec les communautés autochtones et divers groupes ethnoculturels.
- Fournir des ressources pour poursuivre le développement et la mise à l’échelle des initiatives de soutien par les pairs dans toutes les régions du Canada afin de réduire l’isolement et de permettre la reprise des activités. Établir un mécanisme permettant de relier ces initiatives à l’échelle nationale pour des fins d’échange des connaissances et de coordination.
Objectif n° 3 - Les personnes vivant avec de la douleur et les professionnels de la santé disposent des connaissances, des compétences et des soutiens éducatifs nécessaires pour évaluer et gérer correctement la douleur en fonction des besoins de la population. L’ensemble de la communauté comprend que la douleur est une condition biopsychosociale légitime, ce qui réduit la stigmatisation
Malgré l’abondance de connaissances sur les différents aspects de la douleur chronique, celle-ci n’est toujours pas bien comprise par beaucoup de personnes et reste stigmatisée ou invalidée, ce qui nuit aux personnes qui vivent avec de la douleur. La légitimation de la douleur, que ce soit dans le système de soins de santé, sur les lieux de travail et dans les écoles, ou dans la société en général, est essentielle pour combattre la stigmatisation et améliorer la qualité de vie des Canadiens qui vivent avec de la douleur chronique.
« Ma vision personnelle est que la sensibilisation à la douleur chronique nécessite le même effort que celui dont bénéficient des conditions telles que les troubles mentaux et le cancer du sein. »
Personne vivant avec de la douleur
Les personnes vivant avec de la douleur ont besoin de connaissances sur la science de la douleur et de traitements/supports s’appuyant sur des données probantes pour leur permettre d’améliorer leur qualité de vie. Il existe des programmes d’autogestion innovants, mais ils ont besoin de soutien pour être étendus et adaptés à des populations et des contextes divers.
L’éducation dans le domaine de la douleur pour les professionnels de la santé est inadéquate, avec d’importantes lacunes, tant avant qu’après l’obtention du permis d’exercer. Il existe des regroupements d’excellence dans tout le pays en matière d’éducation et de formation dans le domaine de la douleur des professionnels de la santé, bien qu’il reste du travail à faire pour les élargir et intégrer des approches qui tiennent compte des traumatismes et de la violence, ainsi que de la pertinence et de la sécurité culturelles.
Mesures recommandées :
Éducation et sensibilisation du public
- Veiller à ce que le portefeuille fédéral de la santé soit en harmonie avec l’Organisation mondiale de la Santé pour reconnaître la douleur chronique comme une maladie chronique à part entière et le faire savoir dans tous les ministères du gouvernement fédéral.
- Élaborer et mettre en œuvre une campagne pancanadienne de sensibilisation du public à la douleur chronique qui mobilise les provinces, les territoires et les organismes communautaires afin d’améliorer la compréhension de la douleur et des facteurs de risque et de protection qui y sont associés, de dissiper les idées fausses, de réduire la stigmatisation et d’orienter les gens vers les ressources et soutiens.
- Créer du matériel éducatif ciblé pour mieux faire comprendre aux professionnels de la santé et aux personnes vivant avec de la douleur les approches biopsychosociales s’appuyant sur des données probantes relatives à l’évaluation et à la gestion de la douleur.
- Veiller à ce que l’éducation et la sensibilisation du public soient adaptées à la culture, à ce qu’elles tiennent compte des traumatismes et de la violence, à ce qu’elles soient traduites dans plusieurs langues et à ce qu’elles soient accessibles (p. ex. aller au-delà de la forme écrite et inclure des vidéos, des infographies et d’autres médias).
- Tirer parti des relations fédérales, provinciales, territoriales et organisationnelles existantes pour créer et intégrer la prévention de la douleur et la sensibilisation à celle-ci dans les programmes d’éducation sur la santé existants dans les écoles primaires et secondaires. Élaborer des ressources éducatives sur la douleur à l’intention des enfants, des familles, des mentors (p. ex. les entraîneurs), des associations sportives et d’autres personnes participant au développement des enfants et des jeunes.
- Modifier l’ordre du Sénat de manière à faire correspondre l’actuelle Semaine nationale de sensibilisation à la douleur, qui a lieu en novembre, au mois international de la sensibilisation à la douleur, qui a lieu en septembre, afin de tirer parti des ressources, des outils et des activités crées par la communauté internationale, d’étendre la portée et d’accroître la sensibilisation.
Organisation du système de santé et prestation des soins
- Réunir les organismes de réglementation de la santé et les associations professionnelles de chaque province et chaque territoire pour s’attaquer à la stigmatisation et à la discrimination dont sont victimes les personnes vivant avec de la douleur de la part des professionnels de la santé. Cette mesure vise à s’assurer que les cliniciens comprennent leurs obligations de traiter ou de réorienter les patients indépendamment de la condition de douleur, de la complexité des symptômes, des antécédents d’utilisationd’opioïdes ou de l’utilisation actuelle d’opioïdes.
- Permettre la diffusion des programmes et des initiatives d’éducation et de formation existants et l’élaboration de nouvelles pratiques exemplaires dans tout le Canada, et ce, à l’échelle communautaire, régionale, provinciale et nationale.
- Faire en sorte que le personnel des systèmes de télésanté et de références dirige les personnes vers les ressources et les aides nécessaires en matière de douleur chronique.
- Former les cliniciens sur les systèmes de codage et de mesure des diagnostics propres à la douleur chronique.
- Encourager les professionnels de la santé qui travaillent avec les peuples autochtones à comprendre les définitions qui leur sont propres concernant la douleur et la souffrance, la façon dont elles sont exprimées, les préférences en matière de traitement et de gestion, et leur approche « double perspective ».
Enseignement et formation préalables à l’obtention des permis d’exercice
- Convoquer les associations de professionnels de la santé et les organismes de réglementation pour qu’ils s’appuient sur les travaux en cours afin de créer des programmes d’études standardisés et d’établir des compétences normalisées en matière de douleur pour les programmes professionnels de santé réglementés qui sont concernés par la gestion de la douleur.
- Se conformer aux meilleures pratiques internationales en élaborant des cadres de compétences pour le Canada qui s’appuient sur ceux créés par l’International Association for the Study of Pain.
- Se concentrer sur les compétences non seulement spécifiques à une profession, mais aussi les compétences interprofessionnelles, afin de reconnaître l’éventail complet des professions concernées par la douleur.
- Assurer que les praticiens spécialistes et généralistes ont les compétences en matière de douleur.
- Intégrer des personnes ayant vécu ou vivant avec de la douleur dans la formation, l’éducation et l’élaboration des programmes d’études.
- Inclure des compétences en matière de douleur dans les examens pour obtenir le permis d’exercice des professionnels de la santé.
- Habiliter les responsables des programmes universitaires et collégiaux pour créer des sous-spécialisations en gestion de la douleur dans toutes les professions de santé concernées.
- Créer des directives et des politiques pour un traitement de la douleur axé sur l’équité et tenant compte des traumatismes et de la violence, qui reconnaît les différences dans l’expérience et l’expression de la douleur au sein des populations. Intégrer ces approches dans la formation préalable à l’obtention du permis d’exercice des professionnels de la santé.
Formation ultérieure à l’obtention du permis d’exercice et perfectionnement professionnel continu
- Réunir les organisations et les établissements universitaires concernés pour déterminer la meilleure façon de diffuser et de créer des programmes de formation continue spécifiques à une discipline et interprofessionnels. L’idée étant d’améliorer les connaissances et les compétences des professionnels de la santé en matière d’évaluation et de gestion de la douleur de même que la collaboration interprofessionnelle.
- Tirer parti des organisations de santé pancanadiennes et des programmes de financement fédéraux, provinciaux et territoriaux pour promouvoir l’élaboration, l’adoption et la diffusion de programmes de mentorat interprofessionnel sur la gestion de la douleur. L’idée étant de renforcer les connaissances, les compétences et le soutien interprofessionnel parmi les cliniciens de la santé de diverses disciplines.
- Permettre l’intégration de soins axés sur l’équité et tenant compte des traumatismes et de la violence dans les programmes de formation ultérieurs à l’obtention du permis d’exercice.
- Élargir le nombre de postes post-doctoraux troisième cycle (p. ex. les résidences et les bourses post-doctorales) pour former des professionnels de la santé comme spécialistes de la douleur.
- Profiter des initiatives existantes pour élaborer des directives cliniques s’appuyant sur des données probantes en matière de la douleur chronique en mettant en place des programmes d’accréditation pour assurer que les professionnels de la santé ont reçu une formation appropriée pour les procédures d’intervention contre la douleur.
Objectif n° 4 - La recherche sur la douleur et les infrastructures connexes permettent la découverte, catalysent l’innovation et aboutissent à l’application des connaissances afin de créer un impact réel dans les milieux cliniques
D’importants investissements ont récemment été réalisés dans la recherche sur la douleur et la mobilisation des connaissances au Canada. Notre pays compte de nombreux chercheurs de renommée internationale dans le domaine de la douleur et dispose d’une solide communauté de recherche. Cependant, de nombreuses lacunes dans les connaissances persistent et des stratégies visant à susciter la découverte et à encourager l’innovation sont nécessaires.
Des bailleurs de fonds, des organisations et des réseaux axés sur la recherche, dont certains collaborent avec des personnes vivant avec de la douleur chronique, ont travaillé à définir les lignes directrices d’un programme national de recherche. Des investissements supplémentaires sont nécessaires pour soutenir et accélérer la recherche en sciences fondamentales, les essais cliniques, la recherche sur les déterminants sociaux, et l’évaluation des services de santé dans le domaine de la douleur, et pour assurer la mobilisation des connaissances afin de modifier les pratiques et les politiques.
Mesures recommandées :
Engagement des personnes vivant avec de la douleur
- Encourager la participation des personnes ayant une expérience vécue à la co-conception de la recherche sur la douleur tout au long du processus de recherche, y compris la planification stratégique pour les organismes de financement, la conception d’études, le recrutement de participants, l’analyse des données, la publication des résultats, la diffusion des connaissances, et la mobilisation des intérêts.
- Permettre aux peuples autochtones de diriger et de s’approprier la recherche sur la douleur qui porte sur les divers besoins des communautés, conformément à l’Énoncé de politique des trois conseils : Éthique de la recherche avec des êtres humains – EPTC 2 (2018), chapitre 9 et la Stratégie nationale inuite sur la recherche.
Possibilités de coordination et de collaboration spécifiques au domaine de la recherche sur la douleur
- Faire de la douleur une priorité transversale au sein des organismes canadiens de financement de la recherche (Instituts de recherche en santé du Canada, Fondation canadienne pour l’innovation, Conseil de recherche en sciences humaines et Conseil de recherche en sciences naturelles et en génie) afin de stimuler l’innovation, la découverte, la création et la mobilisation des connaissances.
- Faciliter les collaborations internationales avec des initiatives de financement établies dans le domaine de la douleur, telles que l’initiative HEAL (Helping to End Addiction Long-term) des National Institutes of Health, l’initiative ACTTION (Analgesic, Anesthetic, and Addiction Clinical Trials Translations, Innovations, Opportunities, and Networks) et les initiatives européennes de recherche sur la douleur, afin de faire connaître les découvertes, les connaissances et les innovations canadiennes dans le monde entier et de faciliter l’application de ces découvertes à de nouveaux traitements pour la douleur.
- Collaborer avec le secteur privé, y compris l’industrie pharmaceutique, les associations de professionnels de la santé et les assureurs privés, afin de soutenir l’amélioration de la surveillance et de la recherche sur l’efficacité des interventions (p. ex. en améliorant les systèmes actuels de déclaration des effets indésirables des médicaments grâce à des informations supplémentaires).
- Convoquer les organisations caritatives et non gouvernementales au niveau provinciale et fédérale dans le domaine de la santé pour discuter de l’importance de la recherche sur la douleur et permettre des collaborations et des opportunités de soutien entre les organismes de financement communautaires.
- Évaluer les réseaux de recherche financés par les gouvernements fédéral et provinciaux afin de mieux identifier les lacunes et les réussites ainsi que les domaines potentiels de consolidation, de collaboration/coordination ou de croissance.
- Mettre en lien les chercheurs, les professionnels des soins de santé, les décideurs, les personnes ayant une expérience de douleur chronique, ainsi que les réseaux et les centres d’expertise existants dans le domaine de la douleur, en créant un « réseau de réseaux » plus vaste pour établir les priorités de recherche sur la douleur. L’idée étant de créer une infrastructure semblable à celle de l’Initiative canadienne de recherche sur l’abus de substances (ICRAS).
- Mettre en place une coordination centrale, une collaboration et des mesures de soutien administratifs.
- Mettre en place un processus de recrutement et d’adhésion transparent des chercheurs qui soit inclusif et multi-juridictionnel.
- Créer des politiques et des accords d’échange des ressources et des données, et se concentrer sur l’augmentation de l’efficacité et la réduction des doublons.
Investir dans les infrastructures de recherche pour mettre en place des soins de précision personnalisés
- Appliquer les données probantes et combler le fossé entre la science et la pratique en investissant dans la mobilisation des connaissances et en assurant la présence de professionnels de la douleur dûment formés dans le domaine du transfert des connaissances. En parallèle, étendre et relier les réseaux existants de mobilisation des connaissances qui se concentrent sur des conditions de douleur et des populations spécifiques (p. ex. Solutions pour la douleur chez l’enfant).
- Soutenir les réussites du Réseau de douleur chronique des Instituts de recherche en santé du Canada, tout en explorant la meilleure façon de relier les différentes données recueillies par le Réseau et l’élargir pour inclure un éventail plus complet de chercheurs à travers le Canada :
- Renforcer les registres nationaux de patients existants pour les adultes et les enfants vivant avec de la douleur en utilisant un jeu minimal et uniforme de données multidimensionnelles de même que des questionnaires standardisés pour colliger les données auprès des populations adultes et pédiatriques du Canada.
- Développer les réseaux consacrés à la recherche clinique sur la douleur afin d’augmenter le nombre de sites et la capacité des projets cliniques multi-sites et les études en contexte réel.
- Créer une infrastructure nationale pour recueillir systématiquement des biomarqueurs de la douleur chronique (p. ex. imagerie, échantillons de sang, données génétiques) via des essais cliniques et des études observationnelles afin de permettre une science ouverte et des découvertes en dehors des sources concurrentielles de financement.
- Établir des directives pour assurer que la recherche sur les technologies, les méthodologies et les solutions de soins innovantes tienne compte des obstacles rencontrés par les différents segments de la population, des préoccupations éthiques, de la nécessité de réduire la stigmatisation et de légitimer la douleur que vivent les gens.
- Établir des liens et favoriser la collaboration entre les réseaux nationaux et provinciaux de recherche sur la douleur, ainsi qu’entre les dirigeants et les organisations représentant les peuples autochtones, afin d’encourager la recherche menée par les Autochtones et la participation à la recherche au sein des communautés autochtones.
Investir dans les priorités stratégiques de recherche
- Stimuler la recherche sur la douleur en sciences fondamentales afin de soutenir l’élaboration de nouveaux produits de santé, d’approches individualisées et ciblées en matière de douleur et de pratiques cliniques innovantes. Veiller à ce que la diffusion et l’application des résultats se fassent du laboratoire vers les établissements de soins.
- Concentrer des investissements en recherche stratégique pour explorer l’efficacité des modèles de soins de la douleur (p. ex. les parcours de soins, les approches multidisciplinaires et interprofessionnelles, les thérapies complémentaires et intégratives) afin de réduire la fragmentation des soins et d’améliorer la compréhension des types de modèles de soins cliniques qui fonctionnent le mieux pour qui, quand et dans quelles circonstances.
- Promouvoir et accroître la recherche dans les populations qui sont touchées de manière disproportionnée par la douleur afin d’améliorer la compréhension des facteurs de risque et de protection (p. ex. la génétique, le sexe, le genre, les biomarqueurs, l’environnement, l’histoire, le vécu expérientiel) et de mieux prédire les trajectoires et les besoins en matière de soins pour les personnes à risque de développer une douleur chronique.
- Soutenir les efforts de recherche visant à améliorer les processus, les technologies et les interventions dans le domaine des technologies numériques en matière de santé, notamment la santé en ligne et les soins virtuels.
Renforcer les capacités de recherche futures
- Analyser les mécanismes de financement actuellement disponibles pour la recherche sur la douleur et cartographier la recherche sur la douleur au Canada afin de mieux évaluer l’état et les besoins de renforcement des capacités pour la recherche future.
- Permettre aux chercheurs canadiens de mener des essais cliniques sur les produits du cannabis à des fins médicales en établissant des exemptions et des dérogations aux exigences liées aux données précliniques et à la fabrication des produits, tout en maintenant des normes de sécurité et de qualité appropriées.
- Inciter les chercheurs à travailler sur les défis reliés à la douleur. S’appuyer sur les initiatives visant à institutionnaliser les analyses en fonction du sexe, du genre, de la population et de l’équité en encourageant les chercheurs à intégrer les considérations et les mesures liées à la douleur dans tous les domaines de la recherche en santé. Notamment, les études de cohortes soutenues par les gouvernements fédéral et provinciaux (p. ex. l’étude longitudinale canadienne sur le vieillissement).
- Fournir des mesures de soutien destinées à renforcer les capacités des stagiaires et des chercheurs en début de carrière dans toutes les disciplines reliées à la douleur et pour tous les piliers de la recherche (p. ex. des bourses de recherche, des programmes de mentorat, des bourses de formation et de soutien à la carrière).
- Investir dans des bourses et/ou des programmes nationaux de chaires de recherche appliquée pour soutenir les cliniciens-chercheurs travaillant dans le domaine de la douleur.
- Fournir des mesures de soutien et financer des recherches sur les thérapies complémentaires et intégratives prometteuses pour la douleur afin de donner aux chercheurs la possibilité d’explorer leurs mécanismes, leur utilité et leur sécurité.
Objectif n° 5 - Les données permettent d’effectuer un suivi efficace de la douleur et favorisent l’amélioration de la qualité du système de santé
En raison de l’état actuel des infrastructures de surveillance, les gouvernements, les chercheurs et les professionnels de la santé ne disposent pas de suffisamment d’informations sur la douleur chronique (p. ex. les mécanismes, les manifestations, la gestion), les défis et les besoins uniques des personnes vivant avec de la douleur, et la capacité de chaque système de soins de santé à répondre à ces besoins. La prise de mesures pour la douleur doit être soutenue par une meilleure collecte de données nationales, cohérentes et durables sur la prévalence, l’évolution et les répercussions de la douleur chronique au Canada. Il est également nécessaire de surveiller les répercussions des interventions destinées à améliorer le rendement du système de santé et les résultats en matière de santé.
Le système de surveillance de la santé publique du Canada offre des possibilités clés en main d’intégrer des questions sur la douleur dans les enquêtes existantes et de créer de nouveaux outils pour améliorer notre compréhension. Ces données permettront de créer des profils de santé aux échelles fédérale, provinciale, territoriale et régionale; d’identifier les populations à risque; de surveiller les changements au fil du temps; et de mettre en œuvre des approches s’appuyant sur des méga données, ainsi que des politiques, des programmes et des investissements qui s’appuient sur des données probantes afin d’assurer que tous les Canadiens vivant avec de la douleur chronique ou à risque d’en souffrir obtiennent les meilleurs résultats possibles.
Mesures recommandées :
Indicateurs et rapports nationaux
- Réaliser une analyse environnementale nationale et internationale des initiatives de surveillance et de suivi de la douleur, notamment des types de mesures actuellement utilisées pour évaluer la douleur. Comparer les constatations en regard du jeu minimal de données de base établi par consensus grâce aux registres nationaux de la douleur.
- Améliorer la collecte, l’analyse et la communication continues et systématiques des données sur la santé afin de surveiller la fréquence, la prévalence et l’incidence de la douleur, ainsi que les résultats pour la santé au fil du temps (p. ex. en incluant chaque année les questions sur la douleur dans l’Indice de l’état de santé de l’Enquête sur la santé dans les collectivités canadiennes [ESCC]).
- Élargir la portée des enquêtes afin de recueillir des informations plus complètes sur la douleur chronique, les conséquences longitudinales de la douleur chronique et l’efficacité des interventions pour différents types de douleur et de populations. Par exemple, ajouter davantage de questions sur la douleur aux enquêtes existantes (p. ex. l’ESCC, l’Enquête canadienne sur les mesures de la santé et l’Enquête canadienne sur l’incapacité), mettre en œuvre des enquêtes représentatives à l’échelle nationale et intégrer des questions sur la douleur aux enquêtes rapides menées par Statistique Canada (p. ex. le panel Web de la population active).
- Favoriser la collaboration entre les gouvernements fédéral, provinciaux, territoriaux et régionaux, les cliniciens et les personnes vivant avec de la douleur afin de normaliser les indicateurs nationaux de la douleur et les initiatives de surveillance dans les différentes provinces et juridictions (p. ex. définition commune de la douleur chronique, jeu minimal de données, méthodes normalisées de collecte et de communication des données).
- Intégrer des indicateurs et des mesures de la douleur dans d’autres stratégies, politiques et plans gouvernementaux, notamment ceux qui concernent les maladies chroniques, la santé mentale et les troubles liés à l’utilisation de substances (p. ex. l’Initiative sur le handicap et le travail au Canada et le Groupe d’étude canadien sur les soins de santé préventifs) et les populations prioritaires (p. ex. les personnes âgées et les personnes qui vivent dans des établissements de soins de longue durée, les anciens combattants et les personnes incarcérées).
- Mettre en place une fiche de rendement à l’échelle nationale pour évaluer les progrès des initiatives de surveillance de la douleur de tous les gouvernements provinciaux et territoriaux.
- Analyser davantage les coûts directs et indirects de la douleur chronique dans les groupes les plus touchés de la population, notamment la rentabilité des interventions fournies dans le cadre des soins primaires financés par l’État, celles qui ne sont pas couvertes par les régimes d’assurance-maladie provinciaux et territoriaux, et les services fournis par des professionnels de la santé de diverses disciplines.
Nouvelles approches de surveillance de la douleur
- Collaborer avec des institutions, par exemple, l’Institut canadien d’information sur la santé, afin de tirer parti des systèmes de surveillance, des bases de données et des algorithmes existants pour élaborer des définitions de cas standardisées de la douleur chronique en les validant en fonction des cas déjà connus.
- Explorer des méthodes de suivi et de compte rendu qui respectent et intègrent les différentes approches sociales et culturelles de définition et de mesure de la douleur (p. ex. les modes de connaissance des peuples autochtones).
- Réaliser une étude de faisabilité pour la mise en place d’un système provincial de surveillance de la douleur, en évaluant notamment l’utilisation potentielle de l’algorithme de Classification internationale des maladies (CIM-10), qui est actuellement évalué par des chercheurs dans certaines provinces. Recommander des options potentielles pour intégrer les informations concernant la douleur dans les rapports nationaux sur les maladies chroniques (p. ex. le Système canadien de surveillance des maladies chroniques, supervisé par l’Agence de la santé publique du Canada).
- Permettre une classification administrative à long terme plus unifiée de la douleur chronique en adoptant la CIM-11 de l’Organisation mondiale de la Santé, qui reconnaît la douleur primaire chronique et la douleur secondaire chronique comme des entités diagnostiques distinctes et à part entière.
- Surveiller l’usage de médicaments hors indication pour le traitement de la douleur et intégrer les données probantes et de surveillance de manière à mettre rapidement à jour les monographies de produits et les conseils cliniques en fonction de l’utilisation et de l’expérience réels.
Nouvelles collaborations et sources de données
- Explorer le potentiel des approches s’appuyant sur des méga données qui intègrent différents types de données provenant de nouvelles sources, comme les technologies portables et les capteurs, et la manière dont elles pourraient être utilisées pour améliorer la surveillance et les activités de recherche.
- Tirer parti des programmes de surveillance des ordonnances pour obtenir de meilleures données et informations sur l’efficacité de la pharmacothérapie (p. ex. les pratiques de prescription d’opioïdes et de non-opioïdes) pour le traitement de la douleur dans des populations spécifiques et sur la façon dont ces programmes ont pu évoluer longitudinalement en raison de la pandémie de COVID ou de l’évolution des directives.
- Établir des partenariats avec le secteur privé afin de déterminer comment exploiter les plateformes de données et de soins novatrices mises au point dans le cadre de programmes comme celui de la Supergrappe des technologies numériques du Canada, qui est appuyé par Innovation, Sciences et Développement économique Canada.
- Collaborer avec l’Association des commissions des accidents du travail du Canada afin de recueillir des données sur la douleur et l’incapacité résultant d’accidents du travail, et d’en rendre compte.
- Développer et mettre à l’échelle les registres existants sur la douleur chronique et collaborer avec les cliniques offrant des soins dans le secteur privé afin de recueillir régulièrement des informations et de surveiller la manière dont les patients accèdent aux services, l’impact des interventions et autres résultats pertinents.
Populations touchées de manière disproportionnée par la douleur chronique
- S’assurer que la portée des enquêtes inclut les populations qui sont particulièrement mal desservies (p. ex. les enfants, les populations autochtones vivant dans des réserves et les personnes vivant dans des établissements de soins de longue durée) et celles qui sont touchées de façon disproportionnée par la douleur en saisissant les renseignements démographiques pertinents, les déterminants socioéconomiques et structurels de la santé, les autres facteurs de risque connus et les conditions qui coexistent avec la douleur (p. ex. la maladie mentale ou les troubles liés à l’utilisation de substances).
- Surveiller de près les répercussions à long terme sur la santé des personnes atteintes de la COVID-19 et autres infections virales susceptibles de provoquer des douleurs chroniques. Évaluer les conséquences en matière de santé du report des chirurgies et procédures non urgentes, la consommation de médicaments et le recours aux soins de santé.
- Élargir la portée de la surveillance des décès par surdose de produits à base d’opioïdes afin de connaître les conséquences des changements dans les pratiques de prescription des opioïdes et de mieux distinguer les contributions des différents types d’opioïdes (p. ex. les opioïdes prescrits et les opioïdes illicites).
Objectif n° 6 - Les populations touchées de manière disproportionnée par la douleur ont un accès amélioré et équitable aux services
La prévalence de la douleur chronique au Canada n’est pas répartie équitablement. La fréquence des maladies, leur gravité et les obstacles aux soins sont plus élevés dans les populations touchées par les inégalités sociales, le racisme, la pauvreté, la violence, les traumatismes et autres expériences de marginalisation. Diverses formes de discrimination croisées peuvent également entraîner des obstacles supplémentaires à l’obtention de soins et de résultats. Pour comprendre, prévenir et traiter la douleur, il est essentiel d’adopter une approche axée sur l’équité et tenant compte des traumatismes et de la violence.
« De nombreux groupes marginalisés, en particulier les personnes de couleur, les Autochtones et les femmes voient leur douleur carrément ignorée par le public et les professionnels de la santé. Les personnes de couleur et les Autochtones sont souvent considérés comme des “chercheurs de drogues” et les femmes comme des personnes “faisant des drames”. Ces obstacles, en raison des expériences négatives et de la honte associée, empêchent non seulement les gens de recevoir des soins appropriés, mais aussi de demander de l’aide en premier lieu. »
Personne vivant avec de la douleur
Premières Nations, Inuits et Métis
- S’engager à prendre des mesures conjointes pour lutter contre l’intersection néfaste entre la stigmatisation liée à l’utilisation de substances, la douleur chronique et le racisme visant spécifiquement les Autochtones.
- Accroître les changements menés par les Autochtones au sein des systèmes de santé et établir un lien entre les besoins/forces uniques des communautés et les solutions proposées par leurs membres, tout en tenant compte de l’interaction entre les différentes dimensions du bien-être et de la douleur chez les Autochtones (p. ex. dimensions émotionnelle, spirituelle, physique, mentale).
- Mobiliser les Premières Nations, les Inuits et les Métis, ainsi que les cliniciens, les aînés, les jeunes et les gardiens du savoir afin de cibler les priorités qui permettront d’améliorer la prise en charge de la douleur dans les communautés et au sein des peuples autochtones vivant avec de la douleur dans les milieux urbains, ruraux et éloignés, notamment les priorités qui concernent les meilleurs moyens de rejoindre ces communautés.
- Élargir l’accès à la médecine et aux pratiques autochtones traditionnelles contre la douleur ou aux approches de traitement de la douleur qui s’harmonisent avec les modes de connaissance autochtones, et ce, pour tous les assureurs, y compris le programme des Services de santé non assurés (SSNA). Harmoniser le financement des examens complets des médicaments pour les Premières nations et les Inuits couverts par le programme des SSNA.
- Soutenir les initiatives et les systèmes communautaires dirigés par des Autochtones qui adoptent une approche qui tient compte de la particularité des collectivités et qui tiennent compte des différences entre les Premières nations, les Inuits et les Métis et les différences au sein de ces peuples. Associer la médecine et les pratiques autochtones traditionnelles à la médecine conventionnelle afin de fonctionner de manière inclusive et d’accroître leur utilisation dans la pratique clinique et dans tous les systèmes de santé.
- Permettre l’accès aux soins, au soutien et aux ressources en matière de douleur au sein des communautés, où les familles et les membres de la communauté peuvent jouer un rôle plus important dans la fourniture de soins et de soutien.
- Réfléchir à la meilleure façon d’aider les gens à s’orienter dans le programme des SSNA et le système de santé, les options de traitement, les transitions potentielles dans les soins et la réception des services à travers les systèmes de soins.
- Collaborer avec le consortium national de la formation médicale autochtone et d’autres organisations pour soutenir la création et la prestation d’une formation sur la sécurité culturelle, l’antiracisme et les préjugés inconscients dans le but de changer les attitudes, les comportements, les pratiques et les politiques dans l’ensemble du système de soins de la douleur et de remédier aux inégalités systémiques dont souffrent les Premières nations, les Inuits et les Métis.
Peuples racialisés
- Soutenir la création et la mise en œuvre d’une formation sur la lutte contre le racisme et les préjugés inconscients et mettre en place des politiques et des mécanismes de responsabilisation dans le but de modifier les attitudes, les comportements et les pratiques dans l’ensemble du système de soins de santé et de remédier aux inégalités systémiques dont souffrent les personnes racialisées.
- Examiner les croyances et la compréhension de la douleur, ainsi que les valeurs, les préférences et les approches de la gestion de la douleur propres à chaque culture pour les principaux groupes culturels au Canada, et explorer les possibilités d’intégrer ces connaissances à des approches du traitement de la douleur s’appuyant sur des données probantes.
Consommateurs de substances
- Définir des compétences en matière de douleur chronique préalables et postérieures à l’obtention du permis d’exercer, ainsi que des programmes d’éducation à l’intention des professionnels de la santé qui interviennent dans le traitement des troubles liés à l’utilisation de substances et de ceux qui travaillent dans des cliniques multidisciplinaires de traitement de la douleur. Ces programmes seraient destinés à les sensibiliser à la prévalence, aux répercussions et au traitement insuffisant de la douleur chronique chez les personnes qui utilisent des substances.
- Intégrer l’évaluation et la gestion de la douleur dans les services de réduction des risques et le traitement des troubles liés à l’utilisation de substances dans tous les établissements de soins, notamment en élargissant l’accès aux services multidisciplinaires de gestion de la douleur pour les personnes qui utilisent des substances.
- Intégrer l’évaluation et la prise en charge des troubles liés à l’utilisation de substances psychoactives et les principes de réduction des risques dans les programmes spécialisés dans la douleur et dans tous les autres contextes de soins liés à la douleur.
- Intégrer les services de traitement des troubles liés à l’utilisation d’opioïdes et liés à la douleur dans le cadre des soins primaires.
- Former tous les pharmaciens, surtout ceux qui travaillent dans les zones rurales et éloignées, afin qu’ils comprennent l’importance et le besoin considérable de fournir des services de thérapie par agonistes opioïdes (y compris la méthadone et la buprénorphine/naloxone).
- Faciliter l’accès équitable aux services de réduction des risques (p. ex. programmes d’échange d’aiguilles et de seringues, distribution de trousses de naloxone) dans les milieux communautaires partout au Canada, y compris les pharmacies et les cliniques de soins primaires.
Personnes atteintes de maladie mentale
- Définir des compétences en matière de douleur chronique préalables et ultérieures à l’obtention du permis d’exercice, ainsi que des programmes d’éducation à l’intention des professionnels de la santé qui interviennent dans le traitement des troubles de santé mentale et ceux qui travaillent dans des cliniques multidisciplinaires de traitement de la douleur afin de veiller que les personnes atteintes de maladie mentale aient accès à des soins équitables en matière de douleur.
- Élaborer des normes de qualité pour le traitement de la douleur chronique dans les services de santé mentale et intégrer l’évaluation et la gestion de la douleur dans le traitement des troubles de santé mentale dans tous les contextes de soins.
- Renforcer les capacités et fournir des programmes de traitement intensifs de jour et/ou en milieu hospitalier aux personnes souffrant simultanément de douleur sévère et d’un handicap lié à la santé mentale.
Travailleurs
- Reconnaître la nature intermittente de la douleur et inciter les employeurs et les syndicats à proposer des options de travail flexibles pour permettre aux personnes atteintes de douleur de demeurer sur le marché du travail.
- Mettre à jour les normes d’emploi afin d’exiger un congé de maladie entièrement payé pour tous les travailleurs, sans égard à la taille du lieu de travail, au type de travail et au statut d’immigration afin de permettre aux personnes atteintes de douleur de demeurer sur le marché du travail et afin d’empêcher les personnes ayant des douleurs aiguës de subir d’autres blessures et d’entraîner la chronicité.
- Établir des partenariats avec les employeurs et les syndicats afin de concevoir et de mettre en œuvre des outils éducatifs sur la douleur en milieu de travail. L’idée étant de favoriser la prévention, l’évaluation, le traitement et la gestion de la douleur chronique, comme dans le cas de la santé mentale et d’autres maladies chroniques.
- Intégrer un plus large éventail d’approches de gestion de la douleur qui s’appuient sur des données probantes dans les régimes d’avantages sociaux et les programmes d’aide aux employés.
- Adopter une approche biopsychosociale complète pour l’évaluation et la gestion de la douleur dans le cadre de l’évaluation et de la planification du retour au travail, et éliminer les politiques qui favorisent le retour au travail au détriment du bien-être des employés.
- Établir un partenariat avec l’Association des commissions des accidents du travail du Canada, l’Alliance canadienne des victimes d’accidents et de maladies du travail et les sous-comités du Congrès du travail du Canada sur l’invalidité et les blessures afin de recueillir et de publier des données sur la douleur chronique et les blessures au travail, ainsi que sur le recoupement de ces conditions avec la santé mentale et les troubles liés à l’utilisation de substance.
Personnes vivant avec un handicapé
- Mettre à jour la terminologie et les définitions utilisées pour l’admissibilité aux prestations d’invalidité liées à la douleur chronique afin d’assurer une harmonisation avec les données probantes actuelles sur la douleur.
- Permettre à l’ensemble des praticiens qui interviennent dans la gestion de la douleur d’évaluer et de diagnostiquer l’invalidité qui en découle dans le cadre des programmes de prestations.
- Reconnaître que les personnes vivant avec un handicap sont touchées de manière disproportionnée par la douleur et que celle-ci peut elle-même constituer une invalidité. Tenir compte des obstacles propres à ces différents groupes.
- Reconnaître la nature intermittente de la douleur et de l’invalidité qui y est associée, et inciter les employeurs à proposer des options de travail flexibles pour permettre aux personnes vivant avec un handicap de demeurer sur le marché du travail lorsque c’est possible.
Enfants et jeunes
- Soutenir la création de services pédiatriques de transition aux services adultes en matière de douleur et afin de soutenir les personnes les plus à risque de développer de la douleur chronique.
- Investir dans des services spécialisés pour la douleur chronique pédiatrique dans chaque province et territoire en créant des infrastructures dédiées ou en établissant des accords interprovinciaux.
- Investir dans des programmes ambulatoires de traitement intensif de la douleur et/ou en milieu hospitalier destinés aux enfants et aux jeunes atteint d’une incapacité grave liée à la douleur.
Personnes âgées
- Veiller à ce que les normes nationales en matière de soins de longue durée et de soins à domicile comptent l’évaluation et la gestion de la douleur parmi les facteurs essentiels à prendre en compte dans tous les aspects des soins.
- Former les professionnels de la santé et les soignants quant aux besoins uniques associés à la douleur des personnes âgées qui sont atteintes d’une maladie ou d’un handicap physique, cognitif ou de développement, qui ne sont peut-être pas en mesure de communiquer pleinement leur douleur (p. ex. les personnes atteintes de démence).
- Encourager le perfectionnement des compétences liées à la douleur chez les professionnels de la santé qui œuvrent dans les soins et les domaines de spécialité gériatrique.
Femmes
- Intégrer une perspective qui tient en compte le sexe et le genre dans les efforts d’éducation et de sensibilisation à la douleur. L’idée étant de contrer les obstacles supplémentaires d’invalidation de la douleur basée sur le genre que les femmes rencontrent et comment ceux-ci peuvent être aggravés pour les personnes racialisées. Reconnaître que les femmes sont également touchées de manière disproportionnée par la violence exercée par un partenaire intime et la violence basée sur le genre, qui peuvent causer et/ou exacerber la douleur.
- Soutenir l’expansion des services spécialisés consacrés aux affections douloureuses qui touchent principalement les femmes (p. ex. douleurs pelviennes, fibromyalgie, encéphalomyélite myalgique/syndrome de fatigue chronique).
Personnes de diversité sexuelle et de genre
- Mettre en place une formation préalable et ultérieure à l’obtention du permis d’exercice pour les professionnels de la santé en ce qui trait à la diversité sexuelle et de genre de même que les considérations spécifiques à la douleur.
- Encourager et normaliser l’utilisation de pronoms genrés dans l’enseignement, la recherche et la prestation de services liés à la douleur.
- Utiliser un langage qui tient compte de l’identité sexuelle et de genre dans toutes les communications avec les personnes vivant avec de la douleur et leur famille et les professionnels de la santé (p. ex. formulaires d’admission des patients et enquêtes de recherche).
Personnes incarcérées
- Examiner les options disponibles en matière de soins de la douleur à savoir l’autogestion et les modalités de traitement pharmacologique, physique, spirituel et psychologique, qui sont offertes dans les institutions fédérales. L’idée étant de définir des modèles régionaux de soins et de combler les lacunes et les disparités géographiques.
- Mettre pleinement en œuvre les Directives pour la gestion de la douleur chronique non cancéreuse établies par Service correctionnel du Canada dans les établissements fédéraux. L’idée étant de fournir des informations sur les approches en matière de soins de la douleur dans les établissements provinciaux et territoriaux.
- Considérer la meilleure façon d’aider les gens à s’orienter dans les systèmes de santé et de services sociaux de même que les options de traitement de la douleur à offrir au moment de la transition entre les institutions fédérales et le retour à la société.
Anciens combattants
- Examiner les politiques, les procédures et les critères qui sont actuellement utilisés pour déterminer l’admissibilité à l’accès aux soins dans le but d’accélérer le diagnostic de la douleur, d’éliminer les obstacles et les temps d’attente inutiles. Améliorer l’accès aux soins interdisciplinaires pour tous les anciens combattants, y compris les approches d’autogestion, et les modalités de traitement pharmacologique, physique, psychologique et spirituel s’appuyant sur des données probantes, ainsi que la médecine et les pratiques traditionnelles autochtones.
- Examiner la meilleure façon d’aider les anciens combattants et leur famille à s’orienter dans le système de santé, les options de traitement pour la douleur et les transitions potentielles dans les soins, y compris le départ du service. Évaluer le nombre actuel de gestionnaires de cas et de ressources disponibles pour l’orientation afin de cerner les lacunes et de les combler. Ainsi que de promouvoir et de favoriser l’autogestion de la douleur.
- Soutenir la formation des praticiens de soins primaires et des autres personnes qui participent à la gestion de la douleur quant aux besoins spécifiques des anciens combattants.
- Permettre la réalisation de travaux de recherche supplémentaires pour évaluer le contexte unique des anciens combattants, leurs conditions de douleur chronique et les facteurs de risque/protection propres à cette population, notamment examen détaillé des différences liées au genre et au sexe. Améliorer la coordination et le partenariat entre le ministère de la Défense nationale et Anciens Combattants Canada, tant sur le plan de la recherche que des programmes, afin de créer des données probantes adéquate de nature longitudinale et des programmes de soutien continu qui appuient les services et la transition vers la vie civile.
- Tirer parti de la recherche et de l’apprentissage du Centre d’excellence sur la douleur chronique pour les vétérans canadiens afin de soutenir la mise à l’échelle d’approches novatrices pour le traitement de la douleur.
Conclusion et prochaines étapes
La douleur chronique est omniprésente. Il s’agit d’une sérieuse urgence de santé publique qui a des répercussions sur les personnes et leur famille dans tout le Canada ainsi que sur le système de santé et la société. Il est primordial de s’attaquer à la question de la douleur à l’échelle canadienne. Le Plan d’action pour la douleur au Canada constitue une étape essentielle dans l’établissement d’une base solide de changement. Il fournit un plan directeur pour promouvoir une approche améliorée de la prévention et de la gestion de la douleur chronique.
Un leadership national, soutenu par des ressources, est maintenant nécessaire pour que l’on puisse mettre ces recommandations en application. Santé Canada et le gouvernement fédéral doivent montrer la voie en partenariat avec les provinces, les territoires et tous les niveaux de gouvernement. Cependant, cela ne s’arrête pas là. Toute une série d’autres intervenants internes et externes au système de santé, qu’il s’agisse de pairs militants, d’organisations non gouvernementales, d’institutions universitaires, d’assureurs, etc. doivent se mobiliser afin de permettre des changements positifs et durables.
Nous devons agir ensemble pour élaborer, amplifier et accélérer les activités, coordonner les réponses et combler les lacunes de même que les inégalités. En investissant dans ces mesures prioritaires, nous nous assurerons que les personnes qui vivent avec de la douleur soient soutenues, et que la douleur soit comprise, prévenue et traitée efficacement partout au Canada.