Une ordonnance pour le Canada : l’assurance-médicaments pour tous
Rapport final du Conseil consultatif sur la mise en œuvre d'un régime national d'assurance-médicaments

Télécharger le format de rechange
(format PDF, 3.23 mo, 204 pages)
Organization : Santé Canada
Date publiée : 2019 juin
Cat. : H22-4/18-2019F-PDF
ISBN : 978-0-660-30976-7
Pub. : 190052
Table des matières
- Message du président
- Remerciements
- Sommaire
- Liste des recommandations
- Chapitre 1 : Introduction
- Chapitre 2 : L'assurance-médicaments au Canada aujourd'hui
- Chapitre 3 : Principaux défis que doit affronter le système canadien de médicaments d'ordonnance
- Chapitre 4 : Un régime d'assurance-médicaments propre au Canada
- Chapitre 5 : Vers un régime national d'assurance-médicaments
- 5.1 Collaborations entre gouvernements
- 5.2 Participation des Autochtones
- 5.3 Création d'une agence canadienne des médicaments
- 5.4 Élaboration d'une liste nationale des médicaments assurés
- 5.5 Mise en œuvre d'une liste nationale — en premier lieu, les médicaments essentiels
- 5.6 Stratégie nationale sur la prescription et l'utilisation appropriées des médicaments
- 5.7 Stratégie nationale pour les médicaments coûteux pour le traitement des maladies rares
- Chapitre 6 : Financement du régime national d'assurance-médicaments
- 6.1 Évaluation du coût du régime national d'assurance-médicaments
- 6.1.1 Le modèle de dépenses en médicaments du Conseil
- 6.1.2 Évolution des dépenses en médicaments au sein d'un régime national d'assurance-médicaments
- 6.1.3 Réduction des dépenses à l'échelle du système sous le régime national d'assurance-médicaments
- 6.1.4 Comparaison des prévisions du Conseil concernant les coûts du régime d'assurance-médicaments avec d'autres estimations
- 6.2 Financement du régime national d'assurance-médicaments
- 6.1 Évaluation du coût du régime national d'assurance-médicaments
- Chapitre 7 : Assurer le succès du régime national d'assurance-médicaments
- Chapitre 8 : Ce qu'un régime national d'assurance-médicaments signifiera pour le Canada
- Chapitre 9 : Conclusion
- Annexe 1 : Biographies
- Annexe 2 : Décret du Conseil
- Annexe 3 : Participants au dialogue national
- Annexe 4 : Aperçu des régimes d'assurance-médicaments provinciaux et territoriaux
- Annexe 5 : Principales caractéristiques des régimes d'assurance-médicaments des pays de comparaison
- Annexe 6 : Modèle des dépenses en médicaments
- Annexe 7 : Autres modèles de régimes d'assurance-médicaments examinés
- Annexe 8 : Analyse comparative fondée sur le sexe et le genre
- Références
Message du président

Depuis plus de cinquante ans, les Canadiens songent à un système d'assurance-médicaments universel, en complément au système de soins de santé universel. Pour un débat de si longue date, il y a un consensus surprenant. Après avoir entendu les témoignages de plusieurs milliers de Canadiens, nous avons constaté une conviction commune et ferme que chaque Canadien devrait avoir accès à des médicaments d'ordonnance distribués de façon équitable et durable en fonction de ses besoins et non de sa capacité à payer. C'est pourquoi notre conseil a recommandé que le Canada mette en place un régime public d'assurance-médicaments universel à payeur unique.
Si le système de soins de santé universel constitue une promesse qui engage les Canadiens à être présents les uns pour les autres quand survient la maladie, nous imposons une limite à cet engagement en excluant l'accès aux médicaments d'ordonnance. Nous bénéficions peut-être d'un accès égal aux soins de santé lorsque nous arrivons à l'hôpital ou chez le médecin, mais nous ne revenons pas à la maison avec le même potentiel d'une meilleure santé pour l'avenir, car la couverture des médicaments d'ordonnance varie grandement d'une personne à une autre, et d'une province à l'autre. Trop de personnes dans notre pays meurent prématurément ou souffrent inutilement en raison d'une mauvaise santé à cause d'un obstacle financier qui limite leur accès aux médicaments d'ordonnance.
Cet écart entre nos valeurs et notre réalité se creuse de plus en plus, car la nature de la médecine évolue. À l'époque où on a proposé les soins de santé universels, les médicaments d'ordonnance étaient importants, mais pas aussi couramment utilisés et beaucoup moins coûteux. Aujourd'hui, les médicaments représentent le deuxième plus important poste de dépenses dans le domaine des soins de santé au Canada, après les coûts hospitaliers et avant ceux pour les services fournis par les médecins. Tant les fournisseurs de médicaments d'ordonnance publics que les fournisseurs privés nous ont affirmé que le système actuel est près du point de rupture et nécessite une réforme importante, voire même une transformation complète. Pour leur part, les Canadiens n'ont cessé de nous répéter que nous devons faire mieux.
Même si de nombreux Canadiens ont une certaine forme de couverture, le Canada doit compter sur une mosaïque déroutante de plus de 100 régimes d'assurance-médicaments publics et de plus de 100 000 régimes privés, comportant une panoplie de primes, de quotes-parts, de franchises et de limites annuelles. Pour une famille ou pour un patient atteint d'une maladie complexe, ces coûts peuvent s'accumuler et constituer, au bout du compte, un obstacle important. Environ 20 % de la population canadienne ne jouit d'aucune couverture de médicaments ou bénéficie d'une assurance inadéquate, et ces gens doivent payer de leur poche. Selon une étude récente, près d'un million de Canadiens avaient réduit leurs dépenses ménagères en épicerie et en chauffage afin de pouvoir payer leurs médicaments. Une autre étude a révélé qu'un ménage sur cinq comprenait un membre de la famille qui, au cours de la dernière année, avait renoncé à un médicament d'ordonnance en raison du prix.
Cette mosaïque inégale, incohérente et précaire ne ressemble en rien à un « système ». Il n'existe pas de méthode unique et uniforme au Canada pour qu'un enfant asthmatique reçoive son inhalateur. Tout dépend de la couverture dont bénéficie sa famille. Il n'y a pas de façon uniforme pour tous les cancéreux d'obtenir des médicaments pour emporter à la maison qui combattent le cancer ou qui aident à gérer les effets secondaires de la chimiothérapie. Certains paient plus cher et d'autres paient moins cher. Certains n'ont carrément pas accès à ces médicaments.
Au cours de la dernière année, nous avons vu les provinces et les territoires prendre des mesures et travailler d’arrache-pied pour offrir une meilleure couverture des médicaments d’ordonnance. Cela dit, nous avons également conclu que le gouvernement fédéral peut et devrait faire davantage, en partenariat avec les gouvernements provinciaux et territoriaux, pour assurer à tous les Canadiens puissent obtenir les médicaments dont ils ont besoin.
Un régime d'assurance-médicaments universel n'est pas gratuit, et on comprend que les gouvernements ont des limites financières. Toutefois, un régime public d'assurance-médicaments universel à payeur unique permettrait d'économiser des milliards de dollars en réduisant les prix que nous payons pour les médicaments d'ordonnance et en évitant les coûts plus élevés qui s'accumulent quand une maladie gérable devient une grave crise de santé ou lorsque des complications surviennent chez un patient qui ne peut se permettre de prendre les médicaments qui lui sont prescrits. Supposons qu'une personne récemment mise à pied arrête de prendre ses médicaments qui préviennent les crises cardiaques ou les accidents vasculaires cérébraux. En prenant ses pilules, elle n'en ressent aucun bienfait immédiat dans son quotidien. Cette dépense est donc remise en question lorsque le budget est serré. La personne en question compte recommencer à prendre le médicament aussitôt qu'elle se remettra sur pied. Le temps lui manque; elle se retrouve à la salle d'urgence dans un état critique. Peut-être aura-t-elle besoin dorénavant de soins à domicile continus. Un retour au travail est retardé ou n'est même plus possible. Les obstacles à l'accès aux médicaments d'ordonnance entraînent effectivement des visites supplémentaires au cabinet du médecin, au service des urgences et au service d'hospitalisation, ce qui coûte à notre société beaucoup plus que le prix du médicament préventif. Un accès plus facile à des médicaments d'ordonnance engendre de meilleurs résultats en santé, réduit les besoins de soins de santé et permet de réaliser des économies de plusieurs milliards de dollars en coûts de soins de santé en aval.
Notre système fragmenté actuel affaiblit également la position de négociation du Canada auprès des entreprises pharmaceutiques. Les prix des médicaments au Canada sont parmi les plus élevés au monde. D'autres pays ayant un régime d'assurance-médicaments universel obtiennent de meilleurs prix pour ces mêmes médicaments. Sans baisse de prix, nos régimes d'assurance-médicament publics et privés continueront d'être surchargés. La recherche pharmaceutique produit une nouvelle génération de médicaments qui procurent des avantages transformationnels, particulièrement aux personnes atteintes de conditions chroniques et de maladies rares. Cependant, bon nombre de ces médicaments coûtent pour une personne des dizaines, voire des centaines de milliers de dollars par année. On ne pouvait pas imaginer de tels développements au moment d'adopter les soins de santé universels, qui ne prévoyaient aucune couverture pour les médicaments d'ordonnance. Le Canada peut relever ce défi, mais nous avons besoin du pouvoir d'achat et de l'effort unifié des 37 millions de Canadiens. Déjà, les régimes parrainés par les employeurs doivent augmenter les primes et les quotes-parts, tout en réduisant les avantages pour la santé en raison du coût croissant des médicaments. De plus en plus, on transfert le coût des médicaments aux employés. Certains employeurs nous ont dit qu'ils se demandaient pendant combien de temps encore ils pourraient se permettre d'offrir une assurance-médicaments à leurs employés.
Compte tenu de l'évolution du marché du travail, et de la hausse de l'utilisation et du coût des médicaments, nous ne pouvons pas savoir précisément combien de Canadiens auront une assurance-médicaments adéquate dans les années à venir. Si l'on croit que le concept de soins de santé universels fait partie de notre identité canadienne, et c'est cela que je crois fermement, alors notre compréhension de ce concept ne devrait-elle pas changer avec nous? Ne devrait-elle pas évoluer au même rythme que notre pays, notre économie et la pratique de la médecine?
Au Canada, nous savons que de grands projets nationaux peuvent aller bien au-delà de la construction de choses que nous pouvons voir de nos yeux. Les Canadiens élaborent aussi des programmes et des initiatives qui nous tiennent à cœur. La génération qui a mis sur pied les soins de santé universels, il y a cinquante ans, comptait des personnes qui avaient déjà regardé les factures du médecin en se demandant comment elles allaient pouvoir les payer. Elles ont permis à leurs gouvernements de créer un programme pour veiller à ce que plus personne au Canada n'ait cette inquiétude. Aujourd'hui, la plupart d'entre nous n'ont jamais vu une facture du médecin ou de l'hôpital, ni pour la joie d'une naissance, ni pour la douleur d'une blessure, ni pour les épreuves de la maladie. C'est cela qu'est le Canada que nous connaissons — et que nous aimons.
Nous pouvons être, nous aussi, une génération qui bâtit un projet national qui transforme le Canada pour le mieux. Un jour, dans un avenir pas trop lointain, chaque Canadien pourra quitter le comptoir de la pharmacie avec ce dont il a besoin pour se rétablir et vivre mieux. Nous pouvons tenir cette promesse initiale de soins universels, d'être là les uns pour les autres, et créer un avenir où aucun Canadien ne se passe des médicaments dont il a besoin. Ce sera simplement, et fièrement, le Canada que nos enfants et nos petits-enfants connaissent et aiment. Notre génération pourrait être la dernière qui regarde l'ordonnance en se demandant, tout inquiète, où trouver l'argent pour payer.
Notre conseil a entendu les témoignages de milliers de Canadiens et a écouté une vaste gamme de points de vue. Il est temps de mettre en place un régime public d'assurance-médicaments universel à payeur unique. Voilà le projet d'envergure nationale de notre génération : avoir un meilleur accès aux médicaments nécessaires, de meilleurs résultats en matière de santé et un système de médicaments sur ordonnance plus équitable et durable. Complétons le travail inachevé des soins de santé universels. Telle peut être notre promesse, et notre héritage, les uns envers les autres et envers toutes les générations futures.
Eric Hoskins, O.C., C.S.M., D. Phil., M.D., FRCPC
Président du Conseil consultatif sur la mise en œuvre d'un
régime national d'assurance-médicaments
Au nom des membres du Conseil :
Dre Nadine Caron
Vincent Dumez
Mia Homsy
Camille Orridge
Hon. Diana Whalen
John Wright
Remerciements
Un rapport comme celui-ci ne se concrétise pas sans beaucoup de travail acharné, d'idées et de points de vue créatifs et diversifiés, et de contributions personnelles d'innombrables Canadiens.
Nous tenons à remercier le gouvernement du Canada, et plus particulièrement le très honorable Justin Trudeau, premier ministre, l'honorable Ginette Petitpas Taylor, ministre de la Santé, et l'honorable Bill Morneau, ministre des Finances, d'avoir placé leur confiance en nous tous en tant que membres du Conseil. Le Conseil a été créé à titre d'organisme consultatif indépendant et s'est vu confier le mandat général de collaborer avec les Canadiens et de fournir les meilleurs conseils sur la façon de mettre en œuvre un régime national d'assurance-médicaments. Nous avons eu la latitude de faire notre travail avec le plein appui du gouvernement et sans idées préconçues sur ce à quoi devrait ressembler un régime national d'assurance-médicaments et sur la façon dont il devrait être mis en œuvre. Nous vous en sommes très reconnaissants.
Le Conseil a bénéficié d'une collaboration extraordinaire et de l'apport des ministres provinciaux et territoriaux de la Santé et des hauts fonctionnaires tout au long de ses travaux. Les ministres de la Santé, les ministres des Finances et, dans certains cas, les premiers ministres des provinces et des territoires ont volontiers partagé leurs points de vue avec le Conseil. Les hauts fonctionnaires responsables de la gestion des régimes publics d'assurance-médicaments ont généreusement donné de leur temps pour collaborer avec le Conseil et le secrétariat, et ont partagé de l'information essentielle pour nous aider à comprendre les possibilités et les défis liés à l'évolution d'un régime d'assurance-médicaments.
Le Conseil est également reconnaissant pour les conversations franches qu'il a eues avec les dirigeants et les peuples autochtones dans l'ensemble du pays. Nous reconnaissons les défis uniques et importants auxquels font face les collectivités autochtones du Canada, et nous voulions nous assurer de faire entendre vos voix dans le contexte de notre réflexion sur la façon dont un régime national d'assurance-médicaments pourrait rendre les médicaments plus accessibles et abordables pour tous les Canadiens.
Nous aimerions remercier tous les Canadiens, les patients, les professionnels de la santé, les organismes d'intervenants, l’industrie, les entreprises, les syndicats et les universitaires qui ont pris le temps de participer aux discussions et de partager leurs opinions avec nous. Les patients nous ont volontiers fait part de leurs expériences personnelles et de leurs difficultés afin que nous puissions mieux comprendre la réalité à laquelle ils sont confrontés quotidiennement lorsqu'ils naviguent dans un système complexe. Nous remercions les personnes qui nous ont fait part de leurs histoires personnelles telles qu'elles apparaissent dans le rapport.
Les professionnels de la santé ont fourni des renseignements précieux sur les nombreux défis auxquels ils font face pour s'assurer que les patients ont accès aux médicaments dont ils ont besoin. Les intervenants de divers horizons — entreprises, syndicats, fabricants et distributeurs de produits pharmaceutiques, assurances privées — nous ont donné leurs meilleurs conseils sur ce à quoi devrait ressembler un régime national d'assurance-médicaments et sur la façon dont il devrait être mis en œuvre. Des universitaires et des experts ont fait part des résultats de leurs recherches afin que le rapport du Conseil soit fondé sur des données probantes et fasse autorité. Collectivement, vos expériences et vos conseils judicieux nous ont aidés à comprendre les enjeux et ont grandement contribué à notre travail.
Nous sommes également reconnaissants de l'appui et de l'expertise de Santé Canada et du ministère des Finances Canada, dont les efforts et le travail acharné nous ont été extrêmement bénéfiques. En particulier, nous aimerions remercier les membres du secrétariat du Conseil pour leur travail inlassable qui nous a aidés à remplir notre mandat. C'est votre passion, votre travail acharné et votre engagement qui ont nourri et soutenu notre détermination.
Merci à Marcel Saulnier (directeur général) et Dara McLeod (directrice générale adjointe). Votre engagement, votre enthousiasme et votre travail acharné ont été à la fois rafraîchissants et absolument essentiels à notre succès. Il n'a pas été facile de répondre à la myriade de demandes du Conseil tout en gérant un secrétariat, mais vous en avez fait un art.
Je vous remercie : Ziana Ahmed, Michelle Bailey, Madeleine Benjamin, Elaine Chong, Mathieu Cornish, Ian Detta, Alexandra Epp, Brennan Graham, Marcus Greenlaw, Shawn Grover, Farhan Hameed, Lindsay Hitchcock, Hilary Jensen, Michelle Kovacevic, Natalie Labonté, Michel LeClerc, Lily Lin, Amanda Meliambro, Kaireen Patton, Daniel Quinn, Omar Rajabali, Karen Reynolds, Daniel Robinson, Margaret Sharp, Lisa Thompson, Dominique Tremblay, Justine Walker et Tom Ward.
Les observations et l'aide que nous avons reçues de tous ceux qui ont pris part au processus de consultation et qui ont appuyé notre travail ont été extrêmement utiles. Cela dit, nous assumons l'entière responsabilité des points de vue et des conseils présentés dans ce rapport.
Note du président : Je tiens à exprimer mes sincères remerciements aux membres du Conseil, Dre Nadine Caron, Vincent Dumez, Mia Homsy, Camille Orridge, l'honorable Diana Whalen et John Wright. J'ai le privilège et la chance d'avoir pu partager avec chacun d'entre vous une année extraordinaire. Le Canada a été bien servi par votre intelligence, votre expérience, votre humilité et votre générosité. Merci d'avoir consacré de votre temps et de votre énergie à cet important projet.
Sommaire
Où nous en sommes aujourd'hui
Les Canadiens ont dépensé 34 milliards de dollars pour des médicaments d'ordonnance en 2018. Les médicaments constituent le deuxième plus gros poste de dépense en soins de santé, après les hôpitaux. Nous dépensons davantage pour les médicaments que pour les médecins. Par habitant, seuls les États-Unis et la Suisse paient plus cher pour leurs médicaments d'ordonnance. Pourtant, malgré toutes ces dépenses, il y a d'énormes lacunes dans la protection sociale. Un Canadien sur cinq a de la difficulté à payer ses médicaments d'ordonnance. Trois millions de personnes au Canada ne font pas exécuter leur ordonnance parce qu'elles n'ont pas les moyens de se les procurer. Un million de Canadiens ont réduit leurs dépenses en nourriture et en chauffage afin de pouvoir payer leurs médicaments. Plusieurs personnes contractent des prêts ou même hypothèquent leur maison. Malheureusement, beaucoup trop de Canadiens meurent prématurément ou endurent de terribles souffrances, des maladies ou une mauvaise qualité de vie parce que les médicaments modernes ne sont pas à leur portée.
Cette situation est inacceptable.
Les médicaments représentent un aspect essentiel des soins de santé. Ils permettent à des millions de Canadiens de prévenir et de soigner des maladies, de gérer des maladies chroniques, de soulager des douleurs et de mieux respirer. Pourtant, la façon dont le Canada gère et paie cette partie vitale des systèmes de soins de santé du XXIe siècle est gravement déficiente.
Nous sommes le seul pays au monde doté d'un système de santé universel, sans offrir à la fois une protection universelle pour les médicaments d'ordonnance.
Nous nous en remettons plutôt à une mosaïque déroutante de plus d'une centaine de programmes d'assurance-médicaments gouvernés par l'État et de plus de 100 000 régimes d'assurance-médicaments privés. Malgré tous les efforts de chacun, le système est fragmenté, déséquilibré, inégal et injuste. Il s'ensuit qu'il n'y a pas vraiment de système, ce qui fait que trop de personnes sont laissées pour compte. Cela entraîne des problèmes de santé et coûte au système de santé des milliards de dollars en visites supplémentaires chez le médecin et à l'hôpital, lorsque la santé des gens est compromise en raison d'un manque d'accès aux médicaments.
Les médicaments d'ordonnance, plus que jamais auparavant, offrent beaucoup d'espoir et sont très prometteurs, mais la hausse de leur coût menace la viabilité des programmes d'assurance-médicaments. Il est temps de se pencher à nouveau sur la meilleure façon d'assurer aux Canadiens un accès à toute la gamme des médicaments d'importance vitale qui leur ont été prescrits par leurs professionnels de la santé. Bref, nous pouvons faire mieux.
Lorsque le Canada a créé son régime universel de soins de santé, il y a 53 ans, nous avons changé notre pays d'une façon inimaginable à l'époque. C'est notre héritage le plus précieux. Pourtant, le débat de l'époque sur l'assurance-maladie était étrangement semblable à celui d'aujourd'hui sur l'assurance-médicaments — Pouvons-nous nous le permettre? Est-ce vraiment ce qu'il y a de mieux pour le Canada? Comment saurons-nous si nous l'avons bien conçu? Aurons-nous le courage de l'établir?
Au cours de la dernière année, nous avons demandé aux Canadiens de faire preuve du même courage qu'ont affiché les leaders sérieux et engagés de tous horizons politiques, qui nous ont légué le régime universel de soins de santé il y a 50 ans. Nous leur avons demandé leurs meilleurs conseils et profité de leur sagesse commune. Le résultat que nous avons obtenu nous a surpris, tant par sa nature sophistiquée que par sa simplicité. Soyez audacieux, les Canadiens nous ont-ils dit. Soyez courageux, nous ont-ils suppliés. Mais par-dessus tout, ils nous ont rappelé de tenir compte de ces valeurs typiquement canadiennes : prendre soin les uns des autres, soutenir nos voisins et nos collectivités dans les moments difficiles et nous traiter les uns les autres avec équité.
Ils nous ont rappelé que si nous pouvions exploiter cet aspect intangible — ce que cela signifie d'être Canadien — nous arriverons peut-être même à mettre en place un régime d'assurance-médicaments.
Le présent rapport est le fruit de notre dialogue national avec les Canadiens. Nous espérons avoir accompli ce qui était attendu de nous.
Ce que nous avons fait
Dans le budget de février 2018, le gouvernement fédéral a annoncé la création du Conseil consultatif sur la mise en œuvre d'un régime national d'assurance-médicaments, et le Conseil de sept membres a été inauguré en juin 2018.
Au cours des 12 derniers mois, nous avons étudié plusieurs modèles d'assurance-médicaments qui sont en place au Canada et à l'étranger. Nous sommes allés dans chaque province et territoire, et nous avons parlé à des centaines de Canadiens dans le cadre de réunions, de tables rondes et d'assemblées publiques. Nous avons dialogué. Nous avons entendu des histoires déchirantes, édifiantes et inspirantes. Nous avons entendu des patients et des praticiens, des universitaires et des employeurs, des syndicats et des représentants de l'industrie, du gouvernement et du public. Nous avons rencontré des membres des Premières Nations, des Inuits et des Métis. Nous avons commandé des documents. Nous avons entendu des milliers de témoignages en ligne et avons reçu des courriels et des mémoires de milliers d'autres personnes. Nous avons écouté attentivement tous ceux qui se sont exprimés et qui ont partagé leur point de vue. Ce que nous avons entendu, en particulier de la part des patients, des familles et des défenseurs des droits, a été à la fois instructif, informatif et inspirant.
Ce que nous avons appris
Il existe d'importantes lacunes en matière de couverture et d'accès, lesquelles sont injustes et mènent à des résultats défavorables
Le grand nombre de régimes d'assurance-médicaments en vigueur au Canada crée une fausse impression de confort : les personnes qui s'opposent à un régime national d'assurance-médicaments insistent souvent sur le fait que la plupart des Canadiens ont déjà une forme de protection sociale par l'entremise d'un régime public ou privé. Nous avons toutefois appris qu'environ 7,5 millions de citoyens — soit un Canadien sur cinq — n'ont pas d'assurance ou possèdent une assurance insuffisante, et leurs besoins en matière de médicaments ne sont pas comblés adéquatement. Nous avons aussi appris ce qui suit :
- Un ménage sur cinq a déclaré qu'un membre de sa famille, au cours de la dernière année, ne s'était pas procuré un médicament qui lui avait été prescrit en raison de son coût trop élevé;
- Près de 3 millions de Canadiens ont affirmé qu'ils n'étaient pas en mesure de payer au moins un de leurs médicaments d'ordonnance;
- Même les personnes assurées ont de la difficulté à payer leurs ordonnances en raison des quotes-parts, de la coassurance et des franchises. Sur les 3 millions de personnes qui n'avaient pas les moyens de payer leurs médicaments, 38 % avaient une assurance privée et 21 % avaient une assurance publique, mais ça ne couvrait pas suffisamment leurs frais;
- Près d'un million de Canadiens ont réduit leur consommation d'aliments ou chauffent moins leur maison afin de pouvoir payer leurs médicaments;
- Près d'un million de Canadiens ont dû emprunter de l'argent pour payer des médicaments d'ordonnance.
Des recherches canadiennes et internationales montrent que les obstacles liés aux coûts peuvent faire en sorte que des gens ne prennent pas les médicaments dont ils ont besoin et que les états de santé s'appauvrissent. Ne pas prendre des médicaments d'ordonnance peut avoir de graves conséquences sur la santé. Une étude récente s'est penchée sur ce qui se produirait si les paiements directs que des patients doivent débourser pour les médicaments associés à trois maladies seulement, soit le diabète, les maladies cardiovasculaires et les troubles respiratoires chroniques, étaient retirés. Cette étude a permis de conclure qu'il y aurait 220 000 visites de moins à l'urgence et 90 000 hospitalisations de moins chaque année, ce qui entraînerait des économies annuelles pouvant s'élever à 1,2 milliard de dollars.
Nous avons aussi appris que, même si près de 60 % des Canadiens souscrivent des régimes d'assurance-médicaments privés (principalement des régimes d'avantages sociaux offerts par des employeurs), ceux-ci ne couvrent que 36 % du total des dépenses annuelles associées aux médicaments d'ordonnance. Cela s'explique en partie par le fait que les travailleurs canadiens sont plus jeunes et en meilleure santé, et ils ont besoin de moins de médicaments. Mais nous constatons aussi une tendance de plus en plus marquée selon laquelle les régimes privés refilent des médicaments coûteux aux régimes publics et obligent les employés à assumer une plus grande part des coûts en imposant des limites aux prestations annuelles et viagères de l'assurance-médicaments. La nature du travail est en évolution : de plus en plus, les personnes travaillent à temps partiel, et seulement 27 % des employés à temps partiel jouissent de prestations d'assurance-maladie. D'autres sont des travailleurs autonomes ou des employés contractuels qui vivent souvent dans la précarité et n'ont pas d'avantages sociaux. Cette situation touche de façon disproportionnée les femmes, les personnes à faible revenu et les jeunes, lesquels sont tous plus susceptibles de travailler à temps partiel ou d'occuper des postes contractuels, ce qui les laisse sans assurance-médicaments pour la seule raison qu'ils travaillent d'une façon différente.
La hausse vertigineuse du coût des médicaments est intenable
Notre approche en mosaïque au paiement des médicaments engendre d'autres coûts. Le grand nombre de régimes publics et privés affaiblit le pouvoir de négociation. Le coût des médicaments individuels est plus élevé ici que dans d'autres pays de l'Organisation de coopération et de développement économiques (OCDE), et nous dépensons plus par personne et par année pour nos médicaments d'ordonnance que la quasi-totalité des autres pays de l'OCDE, à l'exception des États-Unis et de la Suisse.
Le Conseil a appris que tous les gouvernements ont du mal à gérer l'augmentation fulgurante du coût des médicaments, en particulier des nouveaux médicaments qui arrivent sur le marché. Les recherches menées par les compagnies pharmaceutiques donnent lieu à des traitements extraordinaires, allant des produits biologiques (faits à partir de cellules ou d'organismes vivants) aux thérapies géniques. Étant donné que leur développement est difficile et que leur administration est coûteuse, ces traitements ont souvent des prix exorbitants. À l'heure actuelle, les médicaments de marque les plus vendus coûtent souvent des milliers, voire des dizaines de milliers de dollars par année. Les médicaments pour les maladies rares coûtent encore plus cher : les prix varient entre 100 000 dollars et au-delà de 2 millions de dollars par patient par année (et dans bien des cas, à vie). Un seul produit biologique a généré des revenus d'environ 1 milliard de dollars l'an dernier au Canada. Le nombre de médicaments sur le marché qui coûtent plus de 10 000 $ par année a plus que triplé depuis 2006. Compte tenu de nos approches actuelles de l'assurance-médicaments, qu'elle soit publique ou privée, ces coûts ne sont pas viables. Nous devons agir.
Ce que nous recommandons
Un régime national d'assurance-médicaments semblable au régime d'assurance maladie
Le Conseil a examiné attentivement divers modèles en place au Canada et à l'étranger qui pourraient servir de guide pour la création d'un régime national d'assurance-médicaments. Nous avons constaté que les pays dotés d'un système de soins de santé au rendement élevé ont intégré les médicaments d'ordonnance à leur régime de soins de santé universel, lequel est financé par l'État. Nous avons appris que, si les régimes d'assurance-médicaments unissaient leurs forces, ils pourraient accroître leur pouvoir de négociation auprès des sociétés pharmaceutiques, ce qui entraînerait une baisse des prix des médicaments. Nous en sommes venus à comprendre qu'une approche visant à combler les lacunes n'était pas réaliste puisque, à l'instar de notre système mixte public-privé actuel, elle ne ferait pas grand-chose pour réduire les prix des médicaments ou créer un accès équitable ou uniforme dans tout le pays. Les employeurs nous ont dit que les régimes d'assurance-médicaments privés pour leurs travailleurs devenaient de moins en moins abordables pour eux. Nous reconnaissons l’important travail accompli par les provinces et les territoires pour offrir une assurance-médicaments et la nécessité de continuer dans cette voie dans un esprit de collaboration avec le soutien du gouvernement fédéral. On nous a aussi rappelé ces valeurs canadiennes que sont la justice, le respect et l'entraide mutuels.
Nous avons donc conclu que la meilleure solution pour le Canada consisterait à concevoir un régime d'assurance-médicaments dont le fonctionnement est semblable à celui du régime d'assurance-maladie.
C'est pourquoi nous recommandons au gouvernement fédéral de collaborer avec les intervenants et les gouvernements provinciaux et territoriaux en vue de créer au Canada un régime public d'assurance-médicaments universel à payeur unique.
Nous encourageons le gouvernement à adopter un régime national d'assurance-médicaments au moyen d'une nouvelle loi qui englobera les cinq principes fondamentaux établis dans la Loi canadienne sur la santé :
- Universel : tous les résidents du Canada doivent avoir un accès égal au régime national d'assurance-médicaments;
- Intégral : le régime national d'assurance-médicaments doit fournir une vaste gamme de traitements sécuritaires, efficaces et fondés sur des données probantes;
- Accessible : l'accès aux médicaments d'ordonnance doit être basé sur un besoin médical et non sur la capacité de payer;
- Transférable : les avantages du régime national d'assurance-médicaments doivent être transférables dans l'ensemble des provinces et des territoires lorsque les gens voyagent ou déménagent;
- Public : le régime national d'assurance-médicaments doit être financé et administré par une autorité publique.
Une approche progressive élaborée en partenariat avec les provinces et les territoires
Le régime national d'assurance-médicaments ne pourra pas être mis en œuvre du jour au lendemain. Il s'agit d'une importante partie de notre système de santé qui touche des millions de patients, des centaines de milliers de professionnels de la santé et une grande variété d'intervenants spécialisés. Nous proposons une approche délibérément progressive qui permettra également l'introduction immédiate de certains changements fondamentaux et significatifs.
La première étape consisterait à créer une agence canadienne des médicaments (à noter que des fonds préliminaires à cette fin ont été annoncés dans le budget fédéral de 2019). La nouvelle agence devra être un organisme indépendant au sein duquel les patients seraient bien représentés, et qui rend des comptes aux Canadiens, directement et par l'entremise des ministres responsables de la Santé d'ordre fédéral, provincial et territorial. Elle sera régie conjointement par les gouvernements fédéral, provinciaux et territoriaux et comptera des représentants des patients au sein de son conseil.
L'une des premières tâches de l'agence consistera à créer une liste nationale des médicaments assurés, soit une liste des médicaments qui seront couverts par le régime national d'assurance-médicaments. L'agence sera chargée de l'approbation des médicaments inclus dans cette liste. Pour ce faire, elle devra se baser sur leur rendement et leur rapport qualité-prix. Comme le processus de sélection des médicaments et de négociation des prix prendra un certain temps, la liste initiale consisterait en une liste de médicaments essentiels soigneusement choisis pour traiter la plupart des grandes maladies et représentant environ la moitié de toutes les ordonnances. Cette liste initiale de médicaments sera disponible par l'entremise du régime national d'assurance-médicaments à compter du 1er janvier 2022.
Également d'ici le 1er janvier 2022, une stratégie nationale détaillée et une voie distincte de financement et d'accès aux médicaments coûteux pour le traitement des maladies rares seront mises en œuvre. Le gouvernement fédéral s'est déjà engagé à verser 500 millions de dollars par année pour cette initiative d'une importance capitale.
Au cours des cinq années suivantes, d'autres médicaments d'ordonnance seront ajoutés à la liste nationale à mesure que les ententes de prix et d'approvisionnement seront négociées avec les fabricants. La liste nationale des médicaments assurés complète sera prête au plus tard le 1er janvier 2027.
Parmi les autres responsabilités de l'agence, mentionnons la prestation de conseils sur l'utilisation appropriée des médicaments et la surveillance de leur innocuité et de leur efficacité une fois qu'ils sont sur le marché. Le regroupement de toutes ces tâches au sein d'un même organisme accroîtrait l'efficacité du régime national d'assurance-médicaments, accélérer l'accès aux médicaments d'ordonnance et améliorer la cohérence à ce chapitre dans l'ensemble du pays.
Comme dans le cas du régime d'assurance-maladie, il reviendra à chaque province et à chaque territoire d'adhérer au régime national d'assurance-médicaments en adoptant les normes nationales et les paramètres de financement du régime. Nous recommandons que le gouvernement fédéral assume les coûts supplémentaires pour permettre aux provinces et aux territoires d'élargir la protection et la mise en œuvre de l'assurance-médicaments dans leur administration respective. Le gouvernement fédéral devrait procéder immédiatement avec les partenaires provinciaux et territoriaux qui sont prêts, étant entendu que certaines provinces et certains territoires peuvent prendre plus de temps que d'autres pour adhérer au régime national d'assurance-médicaments. Qui plus est, afin de poursuivre le dialogue entamé par le Conseil avec les gouvernements des Premières Nations, des Inuits et des Métis et les organisations qui les représentent, des discussions devraient avoir lieu entre le gouvernement fédéral et les gouvernements des Premières Nations, des Inuits et des Métis et les organisations qui les représentent, pour déterminer s'ils souhaitent prendre part au régime national d'assurance-médicaments et, le cas échéant, quelle sera la nature de leur participation.
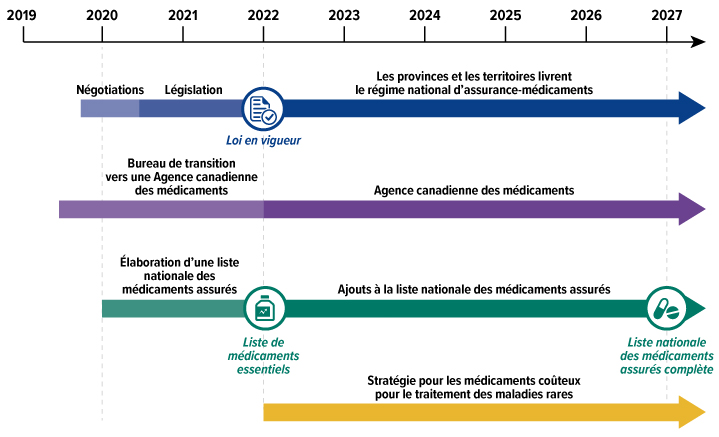
Figure 1 : Équivalent du texte
Un échéancier, commençant en 2019 et se terminant en 2027, illustre l'approche progressive de l'assurance-médicaments. Quatre flèches représentent les différents aspects de l'assurance-médicaments qui évolueront au fil du temps.
- La première flèche représente la prestation d'un régime national d'assurance-médicaments. Entre la fin 2019 et la mi-2020, les gouvernements fédéral, provinciaux et territoriaux négocieront divers aspects de l'assurance-médicaments. Ensuite, de la mi-2020 à 2022, des mesures législatives seront rédigées. Les mesures législatives entreront en vigueur en 2022. À compter de 2022, les provinces et les territoires mettront en place un régime national d'assurance-médicaments basé sur les résultats des négociations et sur les mesures législatives.
- La deuxième flèche montre la création de l'Agence canadienne des médicaments. De 2019 à 2022, un bureau de transition vers l'Agence sera en place. À partir de 2022, l'Agence sera pleinement établie.
- La troisième flèche montre l'évolution et le développement de la liste des médicaments assurés. De 2020 à 2022, une liste nationale devrait être créée. En 2022, une liste des médicaments essentiels sera établie. De 2022 à 2027, la liste nationale devrait s'allonger. En 2027, une liste nationale complète devrait être établie.
- La dernière flèche présente une stratégie nationale pour les médicaments coûteux pour les maladies rares, à partir de 2022.
Des quotes-parts peu élevées qui ne constituent pas un obstacle à l'accès
Les évaluations fondées sur des données probantes révèlent que des frais d'utilisation, qu'il s'agisse de quotes-parts ou de franchises, constituent un obstacle à l'accès. D'après les recherches, ces frais empêchent certaines personnes de prendre leurs médicaments d'ordonnance correctement ou font qu'elles ne les prennent pas du tout. Ils posent en particulier des difficultés aux personnes souffrant de problèmes de santé complexes ou chroniques et à celles qui ont un faible revenu. Ils constituent néanmoins une caractéristique standard de la quasi-totalité des régimes d'assurance-médicaments au Canada et à l'étranger, et nous les recommandons, mais avec de strictes limites : les médicaments figurant sur la liste des médicaments essentiels seraient assortis d'une quote-part de 2 $, alors que la quote-part des autres médicaments serait de 5 $. Les personnes recevant des prestations d'aide sociale, d'invalidité du gouvernement ou du Supplément de revenu garanti fédéral seraient toutes exemptées des quotes-parts, et aucune personne ou aucun ménage ne paierait plus de 100 $ par année.
Une stratégie visant à améliorer l'accès aux médicaments coûteux pour le traitement de maladies rares
Les Canadiens souffrant de maladies rares cherchent désespérément un traitement qui pourrait améliorer leur état et sont déterminés à le trouver, et l'industrie pharmaceutique réagit en développant un nombre croissant de médicaments qui sont pour la plupart extrêmement coûteux. Au cours de son mandat, le Conseil a entendu à maintes reprises que ces médicaments menacent la viabilité des régimes d'assurance-médicaments privés et publics. En même temps, il y a des patients qui comptent sur eux pour obtenir un traitement qui change ou sauve leur vie. Cependant, comme les prix peuvent atteindre des dizaines de milliers, voire jusqu'à 2 millions de dollars par patient par année, ces médicaments sont tout à fait hors de prix pour qu'un patient ou pour qu'une famille puisse envisager de les payer de sa poche.
Aucun patient ne devrait avoir à payer de tels prix pour un médicament. Voilà pourquoi le Conseil recommande que le gouvernement canadien établisse une stratégie nationale officielle pour les médicaments coûteux pour le traitement de maladies rares. Nous recommandons aussi que l'Agence canadienne des médicaments établisse une voie distincte au titre de l'examen des médicaments coûteux pour le traitement de maladies rares, ainsi qu'un groupe national d'experts pour travailler avec les patients et leurs cliniciens afin de déterminer quels médicaments pour le traitement de maladies rares devraient être financés pour quels patients. La stratégie nationale, le processus distinct et le financement de ces médicaments spécialisés devraient être en place, de concert avec la liste des médicaments essentiels, à compter du 1er janvier 2022.
Un plan de mise en œuvre responsable qui demande un leadership fédéral
Bien que la prestation des soins de santé relève de la compétence des provinces et des territoires, le gouvernement fédéral a toujours joué un rôle essentiel dans l'élaboration et la défense des soins de santé universels, surtout dans le cadre de l'introduction du régime d'assurance maladie dans les années 1960 et l'adoption de la Loi canadienne sur la santé dans les années 1980.
Au cours de la dernière année, nous avons vu les provinces et les territoires prendre des mesures et travailler d’arrache-pied pour offrir une meilleure couverture des médicaments d’ordonnance. Cela dit, nous avons également conclu que le gouvernement fédéral peut et devrait faire davantage, en partenariat avec les gouvernements provinciaux et territoriaux, pour assurer à tous les Canadiens l’accès aux médicaments dont ils ont besoin.
La mise en œuvre et le succès d'un régime national d'assurance-médicaments sont impossibles sans le leadership et le financement du gouvernement fédéral. Les provinces et les territoires méritent d'être félicités d'avoir fait progresser la couverture des médicaments d'ordonnance dans leurs administrations respectives. C'est grâce à leur travail acharné que nous ne partons pas de zéro. En fait, les provinces et les territoires ont jeté des bases solides pour créer un régime national d'assurance-médicaments. Pour cette raison, et conscient des divergences entre les perspectives financières fédérales, provinciales et territoriales, le Conseil demande au gouvernement fédéral de payer le coût supplémentaire de la mise en œuvre d'un régime national d'assurance-médicaments.
Nous avons estimé que le lancement d'un régime national d'assurance-médicaments, incluant une protection universelle pour la liste des médicaments essentiels, coûtera 3,5 milliards de dollars supplémentaires en 2022. Alors que la liste nationale des médicaments assurés s'allongera pour être plus complète, nous estimons que les coûts supplémentaires annuels atteindront 15,3 milliards de dollars en 2027. Le Conseil reconnaît les répercussions financières très importantes de cet investissement. Mais la question est trop importante pour l'ignorer. Bien que le régime national d'assurance-médicaments exige un investissement substantiel de fonds publics, elle se traduira par des économies importantes pour les familles canadiennes et réduira le montant total consacré aux médicaments sur ordonnance.
Nous proposons que le gouvernement fédéral crée un transfert fiscal spécialement dédié au soutien du régime national d'assurance-médicaments : un transfert fiscal à long terme, prévisible, équitable et acceptable pour les provinces et les territoires, qui tient compte des données démographiques et d'autres variables qui influent sur la consommation de médicaments d'ordonnance. De plus, nous recommandons que ce transfert et d'autres paramètres clés du régime d'assurance-médicaments soient révisés tous les cinq à 10 ans. Tout changement aux éléments clés de l'assurance médicaments, y compris son financement, devra être approuvé par le Parlement du Canada et par 70 % des provinces et territoires participants représentant les deux tiers de leur population combinée.
Des résultats pour les Canadiens
Réduire les coûts pour les familles canadiennes tout en élargissant l'accès
Le régime national d'assurance-médicaments permettra d'économiser de l'argent à mesure que des prix plus bas seront négociés pour un plus grand nombre de médicaments et que d'autres stratégies de réduction des coûts seront mises en œuvre. Dès 2022, alors que le régime national d'assurance-médicaments couvrira les médicaments essentiels, les dépenses totales en médicaments d'ordonnance seront inférieures de 300 millions de dollars à ce qu'elles seraient sans cette assurance. D'ici 2027, les dépenses totales en médicaments d'ordonnance seront inférieures de 5 milliards de dollars à ce qu'elles seraient sans le régime national d'assurance-médicaments.
Les économies réalisées par les Canadiens et leurs familles seront importantes et tangibles. Étant donné que le ménage canadien moyen dépense environ 450 dollars par année en médicaments d'ordonnance, le plafond de 100 dollars proposé par le Conseil pour les quotes-parts signifie que les familles canadiennes économiseront, en moyenne, 350 dollars par année. En outre, grâce à ces économies, vous aurez l'assurance de savoir que vous et vos proches aurez accès aux médicaments dont vous avez besoin.
Lorsque les Canadiens se présentent à la pharmacie avec leur ordonnance et leur carte d'assurance-maladie, ils ne devront payer que 2 $ ou 5 $, selon le médicament. Un antibiotique simple coûtera 2 $. Pour un médicament qui coûte des centaines ou même des milliers de dollars, la quote-part sera de 5 $. C'est tout. Plus de formulaires compliqués. Plus de franchises trop élevées. Plus de stress.
Les familles et les particuliers n'auront plus à être assujettis à des loteries de codes postaux qui déterminent s'ils auront accès à des médicaments sur ordonnance en fonction de la province ou du territoire où ils résident. Et les Canadiens pourront être certains que leur assurance-médicaments les protège partout où ils se trouvent au Canada.
Fait encore plus important, les Canadiens auront accès à des médicaments d'ordonnance en fonction de leurs besoins et non de leur capacité de payer. L'époque où les patients jetaient un coup d'œil à la facture du pharmacien et sortaient sans les médicaments dont ils avaient besoin, les mains vides, appartiendra au passé. Tous les Canadiens seront traités sur un pied d'égalité, sans exception. C'est une réalisation dont nous pourrons être fiers. Et elle est conforme aux valeurs véhiculées par notre système universel de soins de santé — nos valeurs canadiennes.
Soutenir les salariés, les créateurs d'emplois et l'économie
Un régime national d'assurance-médicaments signifiera aussi que les salariés et les entreprises n'auront plus à payer une protection des médicaments d'ordonnance coûteuse. Un propriétaire d'entreprise moyen qui fournit une assurance-médicaments économisera plus de 750 dollars par employé par année. Le travailleur moyen qui a une assurance-médicaments au travail économisera plus de 100 dollars par année en primes d'assurance. De plus, les employés qui paient des centaines ou des milliers de dollars par année en quote-part, en coassurance ou en franchise pour eux-mêmes et leur famille ne paieront jamais plus de 100 dollars par ménage par année. Plus de coassurance. Plus de limites annuelles ou viagères.
Dans le cadre du régime national d'assurance-médicaments, les entreprises profiteront enfin d'un répit face aux frais élevés et croissants liés à l'assurance des médicaments d'ordonnance. Les propriétaires d'entreprise n'auront plus à se demander s'ils ont les moyens de payer une assurance-médicaments privée pour leurs employés dévoués. Ils auront la marge de manœuvre financière nécessaire pour offrir d'autres avantages sociaux à leurs travailleurs (par exemple, des services de santé mentale et de mieux-être, de physiothérapie, de soins dentaires et de soins de la vue), pour faire profiter leurs employés des économies réalisées en augmentant leurs salaires ou pour investir dans leur entreprise.
Le régime national d'assurance-médicaments facilitera aussi les choses pour les employés qui souhaitent changer d'emploi ou passer d'un employeur à un autre. Ils ne seront plus « prisonniers de leur emploi », c'est-à-dire incapables d'effectuer le changement désiré, parce que les médicaments dont ils ont besoin pour traiter leur problème de santé ne sont pas couverts par le régime d'assurance médicaments d'autres employeurs potentiels ou parce que ceux-ci n'offrent aucun régime. De plus, l'assurance médicaments signifie que les travailleurs qui choisissent de partir à la retraite ne subiront pas, comme c'est le cas pour de nombreux retraités aujourd'hui, une réduction de leurs prestations d'assurance médicaments. Les travailleurs à temps partiel et à contrat auront droit, pour la première fois pour plusieurs d’entre eux, à des prestations pharmaceutiques.
Le régime national d'assurance-médicaments uniformisera également les règles du jeu pour les petites, moyennes et grandes entreprises en veillant à ce que tous les travailleurs bénéficient de prestations pharmaceutiques complètes, et non seulement ceux qui travaillent pour des entreprises qui offrent l'assurance-médicaments à titre de prestation d'emploi. Pour les petites entreprises, dont beaucoup n'ont pas les moyens d'offrir des prestations pharmaceutiques à leurs employés, le régime d'assurance-médicaments devrait faciliter le recrutement et le maintien en poste des employés ainsi que le maintien d'un effectif en santé.
Soutenir les professionnels de la santé
Le régime national d'assurance-médicaments signifie que les prescripteurs peuvent enfin être convaincus que leurs patients exécuteront leurs ordonnances. Les médecins et autres prescripteurs n'ont plus à demander à un patient s'il a une assurance privée, puis à modifier leur ordonnance en conséquence. Les pharmaciens sauront que leurs clients sont bien servis par notre système de soins de santé. Et à mesure que de plus en plus de médicaments d'ordonnance sont délivrés à l'extérieur de l'hôpital, l'iniquité que l'on subit parce que des médicaments sont couverts par l'assurance publique dans un contexte hospitalier, mais pas en dehors, prendra fin. Les patients recevront les médicaments dont ils ont besoin pour aller mieux, pour rester en bonne santé ou pour traiter une maladie chronique.
L'élimination des obstacles financiers auxquels les Canadiens sont confrontés, lorsqu'ils ont des ordonnances à exécuter, leur permettra de guérir ou de se maintenir plus facilement en bonne santé, ce qui réduira leur besoin de consulter leur médecin ou d'être admis à l'hôpital. Comme nous l'avons déjà mentionné, des recherches récentes ont révélé que l'élimination des frais remboursables pour les médicaments utilisés pour traiter seulement trois problèmes de santé — le diabète, les maladies cardiovasculaires et les affections respiratoires chroniques — contribuerait à éviter jusqu'à 220 000 visites à l'urgence et 90 000 hospitalisations par année. Cela permettrait d'économiser jusqu'à 1,2 milliard de dollars par année pour le système de soins de santé, pour ces trois conditions seules.
Un Canada plus fort et en meilleure santé
Un régime national d'assurance-médicaments n'est pas seulement bon pour les Canadiens, il constitue aussi une bonne politique économique. Il permettra de réduire les inefficiences associées aux dizaines de milliers de régimes privés, qui coûtent trois fois plus cher à administrer que les régimes publics. Il remplacera les acheteurs multiples par un seul grand acheteur puissant, qui aura le pouvoir et l'autorité de négocier les meilleurs prix pour les médicaments d'ordonnance destinés aux Canadiens. Les économies annuelles qui découleront d'un fort pouvoir de négociation, de la réduction des coûts administratifs et des autres gains d'efficience du régime d'assurance-médicaments permettront d'économiser environ 5 milliards de dollars par année d'ici 2027.
La bonne nouvelle est que ces économies pourraient être obtenues même en élargissant la protection à l'ensemble de la population. Notre régime signifie également que les Canadiens qui bénéficient déjà d'une assurance-médicaments seront mieux servis par le régime national d'assurance-médicaments. Les familles économiseront en moyenne 350 dollars par année, et les entreprises 750 dollars par employé. Autrement dit, l'adoption d'un régime national d'assurance-médicaments permettra à tous les Canadiens de se relever, et le Canada pourra enfin se pencher sur les lacunes et les iniquités de longue date en matière d'accès aux médicaments d'ordonnance tout en dépensant beaucoup moins qu'ils ne l'auraient fait dans le contexte du statu quo.
Un appel à l'action
La mise en œuvre d'un régime national d'assurance-médicaments au Canada est attendue depuis longtemps. En fait, les mêmes arguments favorables à l'assurance médicaments dans les années 1960 s'appliquent encore aujourd'hui. Cependant, beaucoup de choses ont évolué depuis lors, rendant l'assurance médicaments encore plus pertinente et nécessaire. Les médicaments d'ordonnance jouent un rôle beaucoup plus important dans l'amélioration de la santé, et leur coût a grimpé en flèche, ce qui risque de rendre le système tout entier inabordable. Aujourd'hui, l'assurance-médicaments n'est pas seulement une bonne politique de santé, c'est aussi une bonne politique économique : il s'agit d'un projet national qui arrive à point nommé.
Notre proposition de régime national d'assurance-médicaments est transformationnelle et changera des vies. Le régime remplacera une mosaïque de milliers de régimes qui deviennent de moins en moins viables et qui laissent eux-mêmes des millions de Canadiens qui sont incapables de se procurer les médicaments dont ils ont besoin. Le régime national d'assurance-médicaments appartiendra à tous les Canadiens — un régime durable, juste et équitable, grâce auquel les Canadiens peuvent avoir accès à des médicaments sur ordonnance selon leurs besoins et non selon leur capacité de payer.
Nous savons qu'il s'agit d'une tâche audacieuse et difficile. Mais les Canadiens nous ont dit — par milliers — que c'est ce qu'ils veulent; que c'est ce dont nous avons besoin. Et nous savons que nous pouvons y arriver. Ensemble.
Un régime d'assurance-médicaments pour tous; c'est ce que nous prescrivons.
Liste des recommandations
Principes d'un régime national d'assurance-médicaments
-
Le Conseil recommande que le gouvernement fédéral collabore avec les gouvernements provinciaux et territoriaux afin d'établir au Canada un système public universel à payeur unique pour la couverture des médicaments d'ordonnance.
Le Conseil propose que soient appliqués au régime national d'assurance-médicaments les cinq principes fondamentaux du régime d'assurance-maladie énoncés dans la Loi canadienne sur la santé :
- Universel : tous les résidents du Canada devraient avoir un accès égal à un régime national d'assurance-médicaments;
- Intégral : le régime d'assurance-médicaments doit offrir une vaste gamme de traitements sûrs, efficaces et fondés sur des données probantes;
- Accessible : l'accès aux médicaments d'ordonnance devrait être fondé sur les besoins médicaux, et non sur la capacité de payer;
- Transférable : les prestations d'assurance-médicaments doivent être transférables d'une province et d'un territoire à l'autre lorsque les gens voyagent ou déménagent;
- Public : un régime national d'assurance-médicaments doit être financé et administré par l'État.
Modalités de couverture
- Le Conseil recommande que le régime national d'assurance-médicaments fournisse aux provinces et aux territoires la flexibilité d'offrir une couverture allant au-delà des normes nationales.
- Le Conseil recommande que les Canadiens soient autorisés à souscrire une assurance privée qui s'ajoute à la protection offerte par le régime national d'assurance-médicaments.
- Le Conseil recommande que les avantages d'un régime national d'assurance-médicaments soient transférables d'une province et d'un territoire à l'autre.
- Le Conseil recommande l'application d'une perspective de genre et d'équité tout au long de la mise en œuvre du régime national d'assurance-médicaments.
- Le Conseil recommande que tous les résidents canadiens soient admissibles au régime national d'assurance-médicaments afin que chacun ait accès aux médicaments dont il a besoin pour maintenir sa santé physique et mentale.
- Le Conseil recommande que le régime national d'assurance-médicaments couvre une liste nationale de médicaments d'ordonnance et de produits connexes (une liste nationale de médicaments assurés) afin que tous les Canadiens aient un accès égal aux médicaments dont ils ont besoin pour maintenir ou améliorer leur santé.
- Le Conseil recommande que les frais remboursables pour tous les produits inscrits sur la liste nationale des médicaments assurés ne dépassent pas 5 $ par ordonnance, avec une quote-part de 2 $ pour les médicaments essentiels, et un maximum annuel de 100 $ par ménage par année pour s'assurer que les patients rencontrent peu d'obstacles à l'accès.
- Le Conseil recommande que les personnes qui reçoivent de l'aide sociale ou des prestations d'invalidité du gouvernement ou du Supplément de revenu garanti fédéral soient exemptées des quotes-parts.
Collaborations entre gouvernements
- Le Conseil recommande que les provinces et les territoires offrent un régime national d'assurance-médicaments qui respecte ou dépasse les normes nationales convenues, en échange d'un financement fédéral.
- Le Conseil recommande que le gouvernement fédéral travaille en collaboration et en partenariat avec les gouvernements provinciaux et territoriaux pour commencer la mise en œuvre du régime national d'assurance-médicaments en 2020.
- Le Conseil recommande que le gouvernement fédéral soit prêt à aller de l'avant avec le régime national d'assurance-médicaments, même s'il y a des provinces et des territoires qui ne sont pas en mesure d’y participer au départ.
Participation des Autochtones
- Le Conseil recommande au gouvernement fédéral de travailler de concert avec les gouvernements et les groupes représentatifs des Premières Nations, des Inuits et des Métis à l'élaboration d'un cadre et d'un processus qui détermineront si ceux-ci souhaitent participer au régime national d'assurance-médicaments et la façon dont ils pourraient le faire.
- Le Conseil recommande de poursuivre le dialogue avec les partenaires des Premières Nations, des Inuits et des Métis en vue de réfléchir sur la façon d'intégrer les connaissances et les perspectives des peuples autochtones dans tout le processus de mise en œuvre du régime national d'assurance-médicaments.
Création d'une agence canadienne des médicaments
- Le Conseil recommande que les gouvernements fédéral, provinciaux et territoriaux collaborent à la création d'un nouvel organisme canadien indépendant chargé de surveiller le régime national d'assurance-médicaments. La nouvelle Agence canadienne des médicaments devrait avoir les fonctions suivantes :
- Évaluer l'efficacité clinique des médicaments comparativement aux autres options thérapeutiques;
- Évaluer le rapport coût-efficacité des médicaments comparativement aux autres options thérapeutiques;
- Décider les médicaments et les produits connexes (comme les appareils et les fournitures) que devrait contenir la liste nationale des médicaments assurés;
- Négocier les ententes de prix et d'approvisionnement avec les fabricants;
- Fournir des conseils aux prescripteurs, aux pharmaciens et aux patients sur la meilleure façon d'utiliser les médicaments;
- Surveiller l'innocuité et l'efficacité des médicaments dans le monde réel.
- Le Conseil recommande que les gouvernements fédéral, provinciaux et territoriaux et le public soient représentés dans la gouvernance de l'Agence canadienne des médicaments. Les patients doivent être représentés au conseil d'administration et maintenir des liens appropriés avec les groupes de patients.
- Le Conseil recommande que les gouvernements fédéral, provinciaux et territoriaux collaborent pour déterminer les ressources et l'expertise existantes de Santé Canada, de l'Alliance pharmaceutique pancanadienne, de l'Agence canadienne des médicaments et des technologies de la santé, du Conseil d'examen du prix des médicaments brevetés et des Instituts de recherche en santé du Canada qui devraient être apportées à l'Agence canadienne des médicaments.
- Le Conseil recommande que le nouvel organisme utilise des méthodes rigoureuses fondées sur des données probantes pour évaluer l'efficacité clinique et le rapport qualité-prix des médicaments d'ordonnance afin d'appuyer l'élaboration d'une liste nationale des médicaments.
- Le Conseil recommande que le nouvel organisme élabore et mette en œuvre une liste nationale de médicaments assurés qui soit complète et fondée sur des données probantes pour s'assurer que les patients ont accès aux mêmes médicaments sur ordonnance, peu importe où ils vivent au pays.
- Le Conseil recommande que l'Agence canadienne des médicaments travaille en étroite collaboration avec Santé Canada et les fabricants afin de réduire le temps qu'il faut pour que les médicaments d'ordonnance qui présentent un bon rapport qualité-prix soient inscrits à la liste nationale de médicaments assurés.
- Le Conseil recommande que l'Agence canadienne des médicaments négocie les prix et les arrangements en matière d'approvisionnement avec les fabricants afin que le Canada obtienne les meilleures offres et les prix les plus bas.
- Le Conseil recommande que le nouvel organisme surveille l'innocuité et l'efficacité des médicaments d'ordonnance pour s'assurer qu'ils continuent de profiter aux patients et d'offrir un bon rapport qualité-prix.
- Le Conseil recommande que le nouvel organisme mette en œuvre une stratégie nationale sur les médicaments coûteux pour le traitement des maladies rares afin de permettre l'accès à ces médicaments partout au Canada.
- Le Conseil recommande que le nouvel organisme établisse des rapports publics sur le rendement du régime national d'assurance-médicaments afin de permettre aux gouvernements et à l’organisme de rendre des comptes aux Canadiens.
- Le Conseil recommande que le gouvernement fédéral assure le financement continu du nouvel organisme afin qu'il soit en mesure d'atteindre ses objectifs.
Élaboration d'une liste nationale des médicaments assurés
- Le Conseil recommande que la liste nationale des médicaments assurés soit complète et fondée sur des données probantes afin d'offrir aux patients et aux prescripteurs des choix de traitements efficaces.
- Le Conseil recommande que la liste nationale comprenne des médicaments d'ordonnance tant pour les affections de santé physique que pour les problèmes de santé mentale.
- Le Conseil recommande que la liste nationale offre des options de traitement appropriées pour l'âge, la race, l'origine ethnique, le sexe et le genre, entre autres facteurs, afin de répondre aux besoins de tous les Canadiens.
- Le Conseil recommande que la liste nationale comprenne des médicaments d'ordonnance qui répondent aux besoins particuliers et uniques des enfants et des jeunes, et qu'une stratégie soit élaborée pour assurer la provision de médicaments approuvés et de formulations adéquates pour cette population.
- Le Conseil recommande des politiques de substitution obligatoire des médicaments génériques aux médicaments de marque pour encourager les patients et les prescripteurs à choisir les traitements les plus rentables et pour aider à faire en sorte que le régime national d'assurance-médicaments demeure abordable.
- Le Conseil recommande des politiques de gestion pour les listes de médicaments assurés, qui traitent aussi de la substitution obligatoire des biosimilaires, appuient l'utilisation des biosimilaires et encourageant les patients et les prescripteurs à choisir les traitements les plus rentables pour assurer la viabilité du régime national d'assurance-médicaments. Les prescripteurs et les patients devraient être mieux soutenus par des renseignements réaffirmant l'innocuité, l'efficacité et les avantages des biosimilaires.
- Le Conseil recommande que l'Agence canadienne des médicaments sensibilise davantage les prescripteurs et le public à l'équivalence des médicaments génériques et des médicaments de marque et à la logique derrière l'utilisation accrue des médicaments génériques et biosimilaires pour aider à faire en sorte que le régime d'assurance-médicaments demeure abordable.
Mise en place d'une liste nationale des médicaments assurés — en commençant par les médicaments essentiels
- Le Conseil recommande que les gouvernements fédéral, provinciaux et territoriaux lancent un régime national d'assurance-médicaments en offrant une couverture universelle pour une liste de médicaments essentiels d'ici le 1er janvier 2022.
- Le Conseil recommande que les gouvernements élargissent progressivement la liste initiale pour en faire une liste complète qui sera en place au plus tard le 1er janvier 2027.
- Le Conseil recommande que l'Agence canadienne des médicaments crée un cadre pour déterminer l'ordre dans lequel les médicaments d'ordonnance seront évalués, négociés et inscrits à la liste nationale à mesure qu'elle prendra de l'essor. Le cadre devrait prioriser les produits qui sont déjà couverts par la plupart des régimes publics d'assurance-médicaments, qui répondent aux priorités nationales en matière de santé de la population et qui réduisent la variabilité de l'accès partout au pays.
Stratégie nationale sur la prescription et l'utilisation appropriées des médicaments
- Le Conseil recommande que l'Agence canadienne des médicaments élabore et mette en œuvre une stratégie nationale sur la prescription appropriée afin d'appuyer les prescripteurs et d'aider les patients à mieux comprendre les choix de traitements pharmaceutiques qui s'offrent à eux.
- Le Conseil recommande aux gouvernements fédéral, provinciaux et territoriaux de réglementer les paiements de l'industrie pharmaceutique à des professionnels de la santé et à des établissements de soins de santé ainsi qu'à des groupes de patients, en commençant par rendre obligatoire la divulgation publique de ces paiements.
Stratégie nationale sur les médicaments coûteux pour le traitement des maladies rares
- Le Conseil recommande que le gouvernement fédéral collabore avec les gouvernements provinciaux et territoriaux et avec les patients à l'élaboration d'une stratégie nationale sur les médicaments coûteux pour le traitement des maladies rares afin de favoriser un accès plus uniforme à ces médicaments.
- Dans le cadre de cette stratégie, le Conseil recommande que l'Agence canadienne des médicaments établisse une voie distincte pour l'examen des médicaments coûteux pour le traitement des maladies rares, et forme un groupe d'experts national chargé de travailler avec les patients et leurs cliniciens pour déterminer les médicaments pour maladies rares qui devraient être financés pour des patients définis.
- Le Conseil recommande que l'Agence canadienne des médicaments collabore avec les cliniciens et les patients pour recueillir des données concrètes structurées sur l'effet des médicaments pour les maladies rares sur des patients.
- Le Conseil recommande que l'Agence canadienne des médicaments négocie des ententes de financement fondées sur le rendement avec les fabricants de médicaments pour les maladies rares, aux termes duquel le montant versé au fabricant dépend de l'efficacité du médicament.
- Le Conseil recommande que l'Agence canadienne des médicaments veille à ce que les décisions concernant les médicaments coûteux pour le traitement des maladies rares soient transparentes et clairement communiquées.
Financement du régime national d'assurance-médicaments
- Le Conseil recommande que le gouvernement fédéral fournisse aux provinces et aux territoires un financement à long terme adéquat et prévisible, qui suffit pour couvrir les coûts supplémentaires du régime national d'assurance-médicaments.
- Le Conseil recommande que le financement fédéral du régime national d'assurance-médicaments soit octroyé aux provinces et aux territoires d'une manière juste et transparente, et qu'il réponde aux différents niveaux de besoins des diverses administrations.
- Le Conseil recommande que le financement fédéral du régime national d'assurance-médicaments soit assuré au moyen d'un nouveau transfert ciblé et distinct du Transfert canadien en matière de santé.
- Le Conseil recommande que les provinces et les territoires soient admissibles au financement fédéral lorsqu'ils acceptent les principes et les normes nationales (conditions de couverture) du régime national d'assurance-médicaments.
- Le Conseil recommande que les ententes intergouvernementales de financement du régime national d'assurance-médicaments soient déterminées d'un commun accord par les gouvernements fédéral, provinciaux et territoriaux.
- Le Conseil recommande que les ententes intergouvernementales de financement du régime national d'assurance-médicaments soient révisées tous les cinq à 10 ans.
- Le Conseil recommande que les modifications aux ententes intergouvernementales de financement du régime national d'assurance-médicaments exigent le consentement du Parlement du Canada et d'au moins 70 % des provinces et territoires participants représentant les deux tiers de leur population combinée.
- Le Conseil recommande que la contribution fédérale au régime national d'assurance-médicaments soit financée par les recettes générales, de la même manière que le régime d'assurance-maladie est financé.
Législation
- Le Conseil recommande que le gouvernement fédéral enchâsse les principes et les normes nationales de l'assurance-médicaments dans une loi fédérale, distincte de la Loi canadienne sur la santé, afin de démontrer son engagement continu envers le partenariat sur le régime national d'assurance-médicaments et de prévoir un mécanisme de financement ciblé.
- Le Conseil recommande que la législation fédérale décrive la façon dont les gouvernements travailleront ensemble et partageront les coûts et énumère les responsabilités fédérales ainsi que les étapes nécessaires pour que les gouvernements provinciaux et territoriaux puissent adhérer au régime national d'assurance-médicaments.
Soutien à la transition
- Le Conseil recommande que le gouvernement fédéral aide les gouvernements provinciaux et territoriaux à renforcer leur capacité en matière de programme en vue d'exécuter à l'échelle nationale un régime d'assurance-médicaments.
- Le Conseil recommande que les gouvernements fédéral, provinciaux et territoriaux collaborent avec les assureurs privés, ainsi qu'avec les employeurs et les employés qui bénéficient de leurs services, afin d'assurer une transition harmonieuse vers le régime national d'assurance-médicaments.
- Le Conseil recommande que les assureurs privés soient autorisés à couvrir les quotes-parts ainsi que les médicaments qui ne figurent pas sur la liste nationale des médicaments assurés.
Technologies de l'information et données sur les médicaments
- Le Conseil recommande que le gouvernement fédéral investisse dans les systèmes de technologie de l'information pour s'assurer que les gouvernements provinciaux et territoriaux ont la capacité suffisante pour livrer un régime national d'assurance-médicaments.
- Le Conseil recommande que le gouvernement fédéral investisse dans la collecte de données, y compris du point de vue du genre et de l'équité, afin de combler les lacunes en matière de données et de soutenir la gestion continue du régime national d'assurance-médicaments. Cela devrait inclure des systèmes de données, utilisant possiblement la technologie chaîne de blocs, qui permettent un échange sûr des données avec le consentement et le contrôle des patients.
Mesures fédérales à l'appui d'un régime d'assurance-médicaments
- Le Conseil recommande que le gouvernement fédéral accélère ses efforts pour rationaliser et moderniser son évaluation de l'innocuité, de la qualité et de l'efficacité des médicaments afin que les patients aient un accès plus rapide aux médicaments novateurs.
- Le Conseil recommande que le gouvernement fédéral fasse progresser les démarches visant à renforcer le Règlement sur les médicaments brevetés afin de réduire les prix des médicaments brevetés pour tous les payeurs.
- Le Conseil recommande que le gouvernement fédéral continue de collaborer avec les universités, les hôpitaux de recherche et l'industrie pour soutenir et faire évoluer notre écosystème d'innovation en santé de calibre mondial et veiller à ce que le Canada continue de contribuer au développement de médicaments novateurs et de thérapies connexes.
Chapitre 1 : Introduction
1.1 Le mandat du Conseil
Les médicaments d'ordonnance constituent une partie essentielle des soins de santé. Toutefois, contrairement aux services prodigués par les médecins et les hôpitaux, les médicaments d'ordonnance ne sont pas couverts par le régime public d'assurance-maladie, sauf lorsqu'ils sont utilisés dans les hôpitaux. Ainsi, une partie essentielle de ce système de soins de santé, à d'autres égards si efficace, est financée de façon incohérente et n'est pas également accessible à tous, ce qui fait qu'un trop grand nombre de patients risquent de ne pas obtenir les médicaments dont ils ont besoin. La situation n'a fait qu'empirer avec l'émergence d'un nombre croissant de médicaments spécialisés à coût élevé utilisés pour traiter des maladies chroniques complexes comme la polyarthrite rhumatoïde grave, la sclérose en plaques et le cancer. Ces nouveaux traitements, ainsi qu'un nombre croissant de médicaments ultraspécialisés et extrêmement coûteux pour des maladies rares, menacent de surcharger les programmes d'assurance publics et privés.
Dans son budget de 2018, le gouvernement fédéral a annoncé la création du Conseil consultatif sur la mise en œuvre d'un régime national d'assurance-médicaments (le Conseil). Le mandat du Conseil figure à l'annexe 2. Sa tâche consistait à conseiller le gouvernement sur la mise en place d'un programme national d'assurance pour les médicaments d'ordonnance — connu sous le nom de régime d'assurance-médicaments — qui serait abordable pour les Canadiens, leurs employeurs et les gouvernements. Le gouvernement a demandé au Conseil d'entamer un dialogue avec les Canadiens et a publié un document de réflexionNote de fin 1 exposant un éventail d'options possibles sur la façon de faire progresser un régime national d'assurance-médicaments et soulignant les questions clés que le Conseil devrait aborder dans ses travaux.
Le Conseil a commencé ses travaux sans préférence préconçue pour un modèle particulier et a dirigé une discussion nationale avec les Canadiens — les patients et les soignants, les professionnels de la santé, les gouvernements provinciaux et territoriaux, les peuples autochtones, les experts et les universitaires, le secteur privé et d'autres intervenants — pour déterminer ce qui serait le mieux pour le Canada.
Le Conseil a approfondi ses connaissances en effectuant des recherches sur les aspects fiscaux, économiques et sociaux de l'expérience canadienne et internationale en matière de régime d'assurance-médicaments. Tout ce travail visait à répondre aux trois principales questions sur un régime d'assurance-médicaments dans le document de réflexion du gouvernement fédéral : qui devrait être couvert par un régime national d'assurance-médicaments, quels médicaments devraient être couverts et qui devrait payer pour cela.
1.2 Dialogue national
Pour accomplir son travail, le Conseil s'est rendu dans chaque province et territoire du pays pour entendre des milliers de Canadiens. Dans chaque province et territoire, le Conseil a tenu des tables rondes auxquelles ont participé des patients, des membres de leur famille, des professionnels de la santé et des universitaires, ainsi que des représentants d'organismes de soins de santé, d'entreprises, de syndicats, de l'industrie pharmaceutique, d'assureurs privés et de fournisseurs d'avantages sociaux. Dans le cadre de discussions structurées, ils ont exprimé leurs points de vue sur ce à quoi pourrait ressembler un régime d'assurance-médicaments.
Les efforts visant à entendre les opinions des Canadiens sur un régime national d'assurance-médicaments ne se sont pas arrêtés là. À Vancouver, Toronto et Halifax, le Conseil a tenu des assemblées publiques auxquelles tout membre du public pouvait assister. Des séances en petits groupes ont été organisées avec des Canadiens qui n'avaient qu'une assurance-médicaments limitée ou aucune assurance pour faire en sorte d'entendre leurs voix.
Le Conseil croyait fermement que nous devions examiner la question de l'assurance-médicaments au Canada du point de vue de ceux qui ont un vécu bien précis : les patients et leurs familles. Des séances d'engagement ont été spécialement consacrées aux patients et aux groupes de défense des droits des patients qui servent de porte-parole pour les Canadiens vivant avec un large éventail d'affections de santé. De plus, des patients et des représentants de groupes de patients représentaient au moins le quart des participants aux tables rondes du Conseil qui ont eu lieu dans l'ensemble du pays. Certains des récits que les patients ont partagés avec le Conseil paraissent dans ce rapport.
Afin d'obtenir les commentaires des personnes qui n'ont pas pu assister en personne, une plateforme en ligne a été ouverte de juin à septembre 2018. Il y a eu plus de 15 000 réponses à un questionnaire en ligne, près de 1 400 commentaires ont été affichés par des Canadiens, et le Conseil a reçu plus de 150 mémoires.
Les membres du Conseil ont également rencontré des représentants d'organisations nationales autochtones, dont l'Assemblée des Premières Nations, l'Inuit Tapiriit Kanatami et le Ralliement national des Métis, ainsi que d'autres organisations représentatives afin de discuter des expériences des peuples autochtones en matière d'accès aux médicaments et d'obtenir leur point de vue sur un régime national d'assurance-médicaments.

Figure 2 : Équivalent du texte
Un graphique illustrant les diverses statistiques sur les activités de participation du Conseil au cours de son mandat.
- Le premier montre un ordinateur avec le questionnaire en ligne, qui était accessible du 21 juin au 28 septembre, avec plus de 15 000 questionnaires remplis et près de 1 400 commentaires affichés.
- La deuxième montre plus de 150 mémoires.
- Le troisième indique que plus de 14 000 Canadiens ont contribué à des pétitions ou à une campagne épistolaire.
- Le quatrième montre 13 réunions avec les gouvernements provinciaux et territoriaux.
- Le cinquième montre 16 réunions avec les gouvernements autochtones et les organismes qui les représentent.
- Le cinquième présente une carte du monde sur laquelle sont indiquées quatre réunions de programmes internationaux aux États-Unis, en Nouvelle-Zélande, en Australie et aux Pays-Bas.
- Le sixième présente une carte du monde sur laquelle sont indiquées quatre réunions de programmes internationaux aux États-Unis, en Nouvelle-Zélande, en Australie et aux Pays-Bas.
- Le septième montre qu'il y a eu 16 tables rondes régionales regroupant plus de 490 participants partout au pays.
- Le huitième montre quatre réunions axées sur les patients et les soignants.
- Le neuvième montre trois assemblées publiques : une à Vancouver, une à Toronto et une à Halifax.
Toutes ces contributions ont été extrêmement précieuses pour le travail du Conseil. Un résumé détaillé des discussions du Conseil avec les Canadiens et les intervenants se trouve dans son rapport intitulé Ce que nous avons entenduNote de fin 2.
Les gouvernements fédéral, provinciaux et territoriaux du Canada offrent tous divers types de régimes d'assurance-médicaments et ont été des partenaires clés dans le travail du Conseil. Au cours de leurs déplacements d'un bout à l'autre du pays, les membres du Conseil ont entendu des représentants des provinces et des territoires parler directement des défis et des possibilités auxquels font face les régimes publics d'assurance-médicaments. De plus, un groupe de référence national, composé de représentants responsables des programmes et des politiques des régimes d'assurance-médicaments de chaque province et territoire, a été formé pour partager les renseignements et les idées avec le Conseil. Le Conseil a également reçu une séance d'information des fonctionnaires fédéraux responsables du programme qui offre des prestations pharmaceutiques aux membres inscrits des Premières Nations et aux Inuits reconnus.
De plus, le Conseil a reçu des séances d'information de plusieurs organismes qui jouent un rôle important dans le système de gestion des médicaments, comme l'Agence canadienne des médicaments et des technologies de la santé et le Conseil d'examen du prix des médicaments brevetés. Enfin, dans le but de mieux comprendre les approches adoptées par d'autres pays en matière de régime d'assurance-médicaments, le Conseil a eu des discussions avec des représentants de l'Australie, de la Nouvelle-Zélande, des Pays-Bas et des États-Unis.
1.3 Recherche et analyse en matière de politiques
Le Conseil a bénéficié d'un travail considérable qui a été accompli au fil des ans sur l'assurance-médicaments et sur un éventail de questions pharmaceutiques. Dans certains domaines, nous avons estimé que des travaux supplémentaires étaient nécessaires pour fournir au Conseil l'information la plus à jour possible ou pour approfondir des domaines précis où il y a des lacunes dans les connaissances. Nous avons fait appel à de grands spécialistes pour nous éclairer sur les questions suivantes :
- Modèles internationaux et nationaux de régime d'assurance-médicaments;
- Non-observance des ordonnances pour des raisons de coûts;
- Options pour une liste nationale des médicaments assurés;
- Analyse comparative fondée sur le sexe et le genre d'un régime national d'assurance-médicaments;
- Incidence de l'amélioration de l'accès aux médicaments sur l'utilisation des services de santé et les résultats pour la santé.
Le Conseil a aussi grandement bénéficié des travaux de modélisation des coûts effectués pour nous par le ministère des Finances. Notre objectif était d'estimer le plus précisément possible les coûts et les économies d'un régime national d'assurance-médicaments en nous fondant sur les estimations antérieures du directeur parlementaire du budget.
1.4 Contenu du rapport
Au fur et à mesure que le Conseil a poursuivi son dialogue avec les Canadiens, il est devenu clair que la question n'est pas de savoir si le Canada a besoin d'un régime national d'assurance-médicaments, mais de savoir comment le Canada devrait procéder pour le créer. Ce rapport n'est donc pas une question de savoir si un régime national d'assurance-médicaments est une bonne idée; il constitue un plan pour le créer.
On débute en examinant la situation canadienne concernant l'assurance-médicaments, on donne un aperçu des défis qu'on envisage à ce sujet et on décrit les améliorations nécessaires. Le rapport présente ensuite ce à quoi ressemblerait un régime national d'assurance-médicaments, et il établit en détail un plan et un échéancier. Le rapport comprend aussi des recommandations faites au gouvernement sur la façon de procéder à la mise en œuvre du régime national d'assurance-médicaments. Cela inclut des conseils sur le choix des éléments du plan à mettre en place, du moment de le faire, de l'organisme qui en sera responsable et du mode de financement approprié. Le rapport traite également des principaux catalyseurs qui devront être mis en place pour la réussite du régime national d'assurance-médicaments, puis il se termine en résumant ce que l'assurance-médicaments nationale signifiera pour les Canadiens.
Chapitre 2 : L'assurance-médicaments au Canada aujourd'hui
2.1 L'idée d'un régime d'assurance-médicaments
Les médicaments sur ordonnance permettent à de millions de Canadiens de prévenir et de lutter contre les maladies, de gérer les maladies chroniques, de soulager la douleur, de mieux respirer — en d'autres termes, de mener une vie plus saine et plus productive. Pourtant, la façon dont le Canada gère et finance cette partie vitale des systèmes de soins de santé du XXIe siècle est gravement déficiente. Le Canada est le seul pays au monde à offrir des soins de santé universels en omettant la couverture universelle pour les médicaments d'ordonnance. La fragmentation des régimes d'assurance-médicaments fait qu'un trop grand nombre de Canadiens n'ont pas les moyens de se payer les médicaments dont ils ont besoin.
Le coût des médicaments n'a cessé de grimper partout dans le monde. Au Canada, les dépenses en médicaments (à l'extérieur des hôpitaux, où les médicaments sont couverts par le régime d'assurance-maladie) sont passées de 2,6 milliards de dollars en 1985 à 33,7 milliards de dollars en 2018Note de fin 3. Le coût des médicaments est plus élevé ici que dans les autres pays de l'Organisation de coopération et de développement économiques (OCDE) et nous dépensons plus par personne et par année en médicaments d'ordonnance que presque tous les autres pays de l'OCDE, sauf les États-Unis et la SuisseNote de fin 4.
Il existe plus de 100 programmes gouvernementaux d'assurance-médicaments au Canada, souvent conçus pour offrir une couverture des médicaments aux groupes vulnérables, y compris les personnes âgées et les assistés sociaux. Il existe également plus de 100 000 régimes d'assurance-médicaments privés, généralement offerts à titre d'avantages reliés à l'emploi, mais aussi mis en vente à l'intention des particuliers. Néanmoins, des pourcentages élevés de Canadiens déclarent régulièrement dans les sondages qu'ils n'ont pas été en mesure de payer au moins une ordonnance ou n'ont pas pris leurs médicaments selon les directives en raison de leur coûtNote de fin 5. Cela s'explique en partie par le fait que certains Canadiens n'ont pas du tout d'assurance-médicaments, mais aussi par le fait que de nombreuses personnes assurées doivent payer une partie du coût de leurs ordonnances au moyen de franchises et de quotes-parts, ou parce que certains régimes imposent des limites annuelles ou à vie aux montants qu'une personne peut réclamer.
Cette situation, dans un pays riche qui s'est engagé en faveur de l'équité sociale et d'un système de soins de santé universel établi, n'a aucun sens et a mené à l'annonce de la création du Conseil consultatif sur la mise en œuvre d'un régime national d'assurance-médicaments en février 2018. Au cours de l'année de son mandat, le Conseil a effectué une évaluation financière, économique et sociale des modèles canadiens et internationaux de régimes d'assurance-médicaments et a consulté des patients, des experts en santé et des professionnels de la santé, le secteur privé, les syndicats, les universitaires, les gouvernements provinciaux et territoriaux ainsi que les peuples autochtones partout au pays. Notre conclusion : il est temps pour le Canada de mettre en place un régime national d'assurance-médicaments qui permettra à tous les Canadiens d'obtenir les médicaments d'ordonnance dont ils ont besoin à un coût abordable. Il est temps de mettre fin aux coûts, à l'inefficacité et à l'injustice inhérents à l'existence de milliers de régimes d'assurance différents, publics et privés. Il est temps d'agir.
Témoignages de patients — Dave
« Je suis atteint de diabète de type 1, et je travaille à temps plein comme électricien.
Si vous croyez qu'être électricien tient quelqu'un occupé, imaginez ce que c'est lorsqu'il faut surveiller son alimentation, son niveau d'effort ainsi que son hydratation et sa glycémie tout en faisant le câblage d'un bâtiment — de manière sécuritaire. Je dois souvent travailler de longues heures, de longues journées et de longues semaines. Pas des conditions idéales pour un diabétique.
L'entreprise pour laquelle je travaille offre un régime d'assurance collective, mais leur petite taille signifie que, même si je choisissais d'adhérer au régime, ce dernier ne couvrirait pas les traitements dont j'ai besoin pour mon diabète. Ce fut une pilule dure à avaler, si vous me permettez ce jeu de mots, même si je pouvais comprendre leur point de vue.
Je paie donc de ma poche la totalité des frais. Comme la plupart des diabétiques ayant des ressources limitées, je trouve des façons 'd'étirer' les choses un peu, comme réutiliser du matériel, ou sauter des doses ou des tests de glycémie.
Est-ce la façon de faire idéale? Pas du tout! Quand je dois faire un long quart de travail avant la paye et j'essaie d'étirer les choses, j'ai peur de devenir désorienté ou de m'évanouir, puis de subir de blessures graves.
Écoutez, je travaille dur, je donne mon 100 %. Je ne comprends pas pourquoi l'accès aux médicaments ne se fait pas comme l'accès aux médecins ou aux hôpitaux. »
L'idée du régime d'assurance-médicaments — un régime d'assurance-médicaments universel financé par l'État — n'est pas nouvelle au Canada. Il a été recommandé dans toutes les grandes études sur le système de soins de santé du Canada au cours du dernier demi-siècle, du rapport de la Commission Hall de 1964 au rapport intitulé Un régime d'assurance-médicaments universel pour tous les Canadiens : une nécessité déposée par le Comité permanent de la santé de la Chambre des communes en avril 2018. Comme on l'indique dans l'encadré, les études n'ont pas toutes recommandé le même modèle de régime d'assurance-médicaments, mais elles ont toutes conclu qu'il en résulterait une meilleure santé pour les Canadiens et une réduction des coûts pour les familles, les employeurs et les gouvernements.
Chacune de ces études indique également qu'un régime national d'assurance-médicaments devrait être conforme aux principes et aux valeurs du régime public d'assurance-maladie, quel que soit le modèle particulier que chaque étude recommande. Compte tenu de ce consensus, du besoin évident et de l'appui solide des Canadiens, pourquoi n'avons-nous pas un régime national d'assurance-médicaments? La réponse à cette question remonte au tout début de l'assurance-maladie universelle financée par l'État (communément appelée régime d'assurance-maladie) au Canada.
Cinquante-cinq ans d'appui pour un régime d'assurance-médicaments
Commission royale d'enquête sur les services de santé (1964)
Le juge Emmett Hall de la Cour suprême a été nommé à la tête de la Commission en 1961, et son rapport final a jeté les bases de l'assurance-maladie publique universelle introduite par la Loi sur les soins médicaux en 1966. Le juge Hall a déclaré que, « compte tenu du coût élevé de bon nombre des nouveaux médicaments vitaux, fortifiants et prophylactiques, le régime de soins de santé public devrait inclure les médicaments prescrits ». Le rapport recommandait que les gouvernements fédéral et provinciaux collaborent à l'instauration d'un régime public d'assurance-médicaments et demandait au gouvernement fédéral de financer 50 % du programme par des subventions aux provinces. Il a également recommandé que l'assurance-médicaments soit offerte à tous les Canadiens au coût de 1 $ par ordonnance (ce qui équivaut à environ 8 $ aujourd'hui).
Forum national sur la santé (1997)
Le Forum avait pour but de conseiller le gouvernement fédéral sur des façons novatrices d'améliorer le système de santé et la santé des Canadiens. Il a recommandé que le Canada mette en œuvre un régime public universel d'assurance-médicaments dans le cadre du système de soins de santé financé par l'État parce que « les produits pharmaceutiques sont une nécessité médicale. Or, le financement public est le seul moyen raisonnable d'en assurer la disponibilité universelle et d'en contrôler les coûts ». Le Forum a recommandé que toutes les provinces et tous les territoires établissent des régimes publics d'assurance-médicaments pour couvrir les médicaments dont la valeur clinique et économique s'est avérée la meilleure.
Commission sur l'avenir des soins de santé au Canada (2002)
On a demandé à la commission de l'ancien premier ministre de la Saskatchewan, Roy Romanow, d'examiner les idées des Canadiens sur l'avenir des soins de santé et de formuler des recommandations fondées sur des données probantes sur la façon d'assurer leur viabilité à long terme. Elle a recommandé que les gouvernements collaborent pour couvrir les médicaments d'ordonnance en vertu de la Loi canadienne sur la santé, la première étape étant un système de couverture « catastrophique » universelle des médicaments (qui protège les gens contre les coûts élevés des médicaments, habituellement en finançant tous les coûts des médicaments représentant plus d'une certaine part du revenu du ménage). La Commission a également demandé la création d'une agence nationale chargée de négocier les prix, de décider quels médicaments devraient être couverts, de surveiller la prescription et l'innocuité des médicaments et de fournir des renseignements objectifs sur les médicaments aux patients et aux professionnels de la santé.
Comité permanent des affaires sociales, des sciences et de la technologie — Étude sur le système de soins de santé au Canada (2002)
Présidé par le sénateur Michael Kirby, le Comité s'est penché sur le rôle du gouvernement fédéral dans le domaine des soins de santé, en se concentrant principalement sur l'offre, les ressources humaines et la nécessité d'une concurrence accrue. En ce qui concerne les questions liées à la couverture des médicaments d'ordonnance, il a déclaré qu'aucun Canadien ne devrait subir de difficultés financières excessives en raison du coût des médicaments d'ordonnance. Le Comité a recommandé l'introduction d'une couverture catastrophique et a déclaré que le gouvernement fédéral devrait couvrir 90 % du coût du programme. Il a également demandé au gouvernement fédéral de travailler en étroite collaboration avec les provinces et les territoires pour établir une liste nationale des médicaments assurés.
Comité permanent de la santé — Un régime d'assurance-médicaments universel pour tous les Canadiens : une nécessité (2018)
Le Comité permanent de la santé de la Chambre des communes a entendu des témoins experts sur un régime d'assurance-médicaments et a commandé une étude au Bureau du directeur parlementaire du budget afin d'examiner les économies possibles. Pour s'assurer que tous les Canadiens ont un accès abordable aux médicaments d'ordonnance, le Comité a recommandé l'établissement d'un régime public national d'assurance-médicaments universel à payeur unique en élargissant la Loi canadienne sur la santé afin d'inclure comme service assuré les médicaments d'ordonnance délivrés à l'extérieur des hôpitaux. Le directeur parlementaire du budget a constaté que cette approche pourrait réduire de 4,2 milliards de dollars le total des dépenses annuelles en médicaments d'ordonnance.
2.2 L'évolution de l'assurance-maladie
L'idée d'une couverture universelle et publique des soins de santé a commencé à gagner en popularité au Canada après la Grande Dépression de 1929, lorsque les organisations progressistes et les partis politiques ont commencé à promouvoir cette idéeNote de fin 6. En 1947, la Saskatchewan a été la première province à instaurer l'assurance-hospitalisation publique universelle (y compris la couverture des médicaments administrés dans les hôpitaux), suivie quelques années plus tard par la Colombie-Britannique et l'Alberta. En 1957, le gouvernement fédéral a adopté la Loi sur l'assurance-hospitalisation et les services diagnostiques qui offrait de partager les coûts provinciaux et territoriaux des services hospitaliers et diagnostiques, à condition que les gouvernements provinciaux respectent certaines conditions. En l'espace de quatre ans, toutes les provinces et tous les territoires offraient aux résidents l'accès aux services hospitaliers sans frais.
En 1962, la Saskatchewan était de nouveau en tête par rapport au reste du pays pour avoir élargi la couverture publique pour inclure les services médicaux. Les politiciens de l'opposition et les médecins (qui ont fait la grève) ont farouchement résisté à cette décision, préfigurant les réactions des médecins et de certains politiciens de chaque province dans les années à venir, à mesure que le régime d'assurance-maladie était progressivement mis en place et élargiNote de fin 7. Malgré cette forte opposition, l'appui du public à l'égard du régime d'assurance-maladie est demeuré solide.
À l'été 1966, le gouvernement de Lester Pearson a présenté la Loi sur les soins médicaux qui offrait de partager les coûts provinciaux et territoriaux des services médicaux. Selon le ministre de la Santé de l'époque, Allan MacEachen, le gouvernement était d'avis que « ... tous les Canadiens devraient pouvoir s'assurer de services de santé de premier ordre, conformément à leurs besoins et indépendamment de leurs moyens financiers. Et selon nous, le seul moyen possible et efficace d'en arriver là, c'est de recourir à un programme universel, payé d'avance, pris en charge par le gouvernementNote de fin 8. » En 1972, toutes les provinces et tous les territoires avaient une assurance publique universelle pour les services médicaux.
L'établissement d'une assurance publique pour les services hospitaliers et médicaux partout au pays a irrévocablement cimenté les concepts fondamentaux des soins de santé canadiens : accès universel, administration publique et coût zéro au point de service. En 1984, la Loi canadienne sur la santé a codifié davantage ces idées dans ses cinq principes : les soins de santé devraient être administrés publiquement, accessibles à tous, couverts de façon intégrale, universels et transférables.
Toutefois, ni la Loi sur les soins médicaux ni la Loi canadienne sur la santé ne couvraient les médicaments prescrits à l'extérieur des hôpitaux. Lorsque le régime d'assurance-maladie a été instauré dans les années 1960, les médicaments d'ordonnance jouaient un rôle important, mais beaucoup plus limité dans les soins de santé, avec une gamme de médicaments relativement peu coûteux utilisés pour traiter les maladies courantes. Les représentants du gouvernement ont décidé de se concentrer sur les composantes les plus importantes et les plus coûteuses des soins de santé à l'époque : les hôpitaux et les services médicaux. Même si les médicaments d'ordonnance devaient être ajoutés ultérieurement, l'évolution des conditions économiques, l'évolution des priorités et les hauts et les bas des relations fédérales-provinciales-territoriales ont détourné les efforts visant à instaurer un régime national d'assurance-médicaments.
En l'absence d'un régime d'assurance-médicaments, les provinces et les territoires ont élaboré leurs propres régimes. La majorité d'entre eux ont été conçus pour les groupes vulnérables, comme les assistés sociaux et les personnes âgées. Parallèlement, les employeurs ont commencé à offrir des prestations de soins de santé (y compris des médicaments d'ordonnance, des soins de la vue et des soins dentaires) afin d'attirer et de retenir les talents dans un marché du travail concurrentiel.
2.3 Régimes d'assurance-médicaments publics
La centaine de régimes d'assurance-médicaments gérés par les gouvernements fédéral, provinciaux et territoriaux visent à améliorer l'accès aux médicaments d'ordonnance principalement pour les personnes qui, autrement, n'auraient pas les moyens de se les procurer. Chaque régime est différent, mais souvent adapté à des groupes particuliers comme les personnes âgées, les enfants, les personnes à faible revenu ou les personnes souffrant de troubles médicaux graves. Le gouvernement fédéral offre une couverture pour les médicaments aux membres inscrits des Premières NationsNote de bas de page i et aux Inuits reconnus, aux détenus sous responsabilité fédérale, aux membres des Forces canadiennes, aux anciens combattants, aux réfugiés réinstallés et aux demandeurs d'asile.
En plus de ces régimes publics, toutes les provinces ont une forme de filet de sécurité pour leurs résidents. La forme la plus courante, souvent appelée assurance catastrophique, protège les gens contre les situations financières catastrophiques que peuvent déclencher les coûts très élevés de médicaments d'ordonnance. La Colombie-Britannique, la Saskatchewan, le Manitoba, l'Ontario, la Nouvelle-Écosse, l'Île-du-Prince-Édouard et Terre-Neuve-et-Labrador offrent une couverture catastrophique à laquelle les gens deviennent admissibles lorsque le coût total des médicaments dépasse un certain pourcentage du revenu familial (leur franchise). Certaines provinces ont des franchises plus généreuses que d'autres.
| Province | Régimes d'assurance catastrophique : Niveaux de franchise |
|---|---|
| Colombie-Britannique | 0 % pour les revenus inférieurs à 30 000 $ De 2 à 3 % du revenu familial net pour les revenus supérieurs à 30 000 $ |
| Saskatchewan | 3,4 % du revenu familial rajusté |
| Manitoba | De 3,17 à 7,15 % du revenu familial rajusté, selon le niveau de revenu |
| Ontario | Environ 4 % du revenu familial net |
| Nouvelle-Écosse | De 1 à 20 % du revenu familial rajusté, selon le niveau de revenu |
| Île-du-Prince-Édouard | De 3 à 12 % du revenu familial net, selon le niveau de revenu |
| Terre-Neuve-et-Labrador | De 5 à 10 % du revenu familial net, selon le niveau de revenu |
Dans les autres provinces, les programmes de sécurité du revenu sont fondés sur les primes. En Alberta et au Nouveau-Brunswick, tout résident a la possibilité de s'inscrire au régime public d'assurance-médicaments en payant une prime.
Le Québec est la seule province canadienne qui a réussi à mettre sur pied un régime d'assurance-médicaments universel, ce qu'il a fait en rendant la couverture des médicaments d'ordonnance obligatoire pour tous ses résidents. Les employeurs qui offrent des prestations de soins de santé à leurs employés sont tenus d'offrir une assurance-médicaments qui atteint ou dépasse le niveau de couverture offert par le régime public d'assurance-médicaments de la province. Les résidents qui ne sont pas admissibles à l'assurance privée par l'entremise de leur employeur ou de leur profession sont tenus de s'inscrire au régime provincial d'assurance-médicaments et de payer des primes (certains groupes vulnérables, comme les aînés à faible revenu, sont exemptés du paiement des primes).
Bien que les territoires n'offrent pas de programmes de protection du revenu à grande échelle, de nombreux résidents sont couverts par le Programme des services de santé non assurés du gouvernement fédéral, qui offre une couverture des médicaments à plus de 800 000 membres inscrits des Premières Nations et Inuits reconnus partout au Canada. De plus, les gouvernements territoriaux offrent un certain nombre de régimes publics ciblés à l'intention des Métis et des résidents non autochtones, comme l'assurance-médicaments pour les aînés et les personnes atteintes de maladies chroniques.
Structure d'un régime d'assurance-médicaments
Les régimes d'assurance-médicaments (publics et privés) ont trois composantes principales :
- Critères d'admissibilité : des règles qui déterminent qui a droit à une couverture dans le cadre du régime (p. ex. employés à temps plein d'une organisation; groupe précis de résidents provinciaux, comme les aînés);
- Une liste des médicaments assurés : une liste des médicaments qui sont couverts (remboursables) par un régime d'assurance-médicaments;
- Les modalités de partage des coûts : celles-ci dictent la part des coûts assumés par le promoteur du régime d'assurance-médicaments et la part payée directement par les participants au régime (les particuliers et les familles). Il y a plusieurs différentes façons de partager les coûts.
- Franchise : les frais qu'un particulier ou un ménage doit payer directement pour des médicaments, habituellement à chaque année, avant que le régime d'assurance-médicaments commence à payer.
- Quote-part et coassurance : une fois que la limite de franchise applicable a été atteinte, frais payés directement par le participant au régime d'assurance-médicaments chaque fois qu'une ordonnance est remplie, le reste du coût étant payé par le régime d'assurance. Il peut s'agir d'un montant en pourcentage (p. ex. une coassurance de 20 % du coût total des ordonnances) ou d'un paiement fixe par ordonnance (p. ex. une quote-part de 5 $ par ordonnance).
- Prime : un montant fixe (souvent payé annuellement) qu'un particulier ou un ménage doit payer pour s'inscrire à un régime d'assurance-médicaments. Ce montant est payable que l'on ait présenté des demandes d'indemnité ou non.
- Maximum du régime : un montant maximal qu'un régime d'assurance-médicaments contribuera au coût des médicaments d'ordonnance d'un particulier ou d'un ménage — il peut s'agir d'un maximum annuel ou d'un maximum à vie.
2.4 Régimes d'assurance-médicaments privés
L'absence d'un régime public universel d'assurance-médicaments au Canada a créé un marché pour l'assurance-médicaments privée. Les régimes d'assurance-médicaments privés visent généralement à attirer les travailleurs et à soutenir la productivité au travail, et non à servir de filets de sécurité sociale. La majorité des régimes privés ont des listes ouvertes de médicaments assurés, c'est-à-dire que la liste des médicaments pour lesquels ils paieront comprend presque tous les médicaments que Santé Canada approuve, qu'ils soient plus ou moins efficaces et plus ou moins coûteux que les autres médicaments disponibles. Cela permet aux médecins et aux patients d'avoir accès à la plus large gamme possible de traitements, mais peut également donner lieu à des dépenses inutiles, parce que les patients ou les prestataires ne sont guère incités à choisir un traitement qui est moins coûteux, mais aussi efficace. Quant aux listes publiques des médicaments assurés, celles-ci mettent l'accent sur l'efficacité et le rapport qualité-prix. Le fait d'avoir des listes ouvertes de médicaments assurés limite également le pouvoir d'achat des régimes privés; il est difficile de tenir bon pour un bon prix lorsque votre entreprise est basée sur un accès rapide à tous les médicaments disponibles.
L'établissement d'un lien entre l'assurance-médicaments et l'emploi présente un autre problème potentiel — il pourrait limiter les choix d'emploi pour les gens. L'inégalité d'accès à l'assurance-médicaments peut faire en sorte que les personnes pour lesquelles le coût des médicaments est élevé et qui reçoivent des prestations de soins de santé au travail aient peur de changer d'emploi si elles risquent de perdre leur assurance-médicaments. L'assurance-médicaments fondée sur l'emploi peut même décourager les bénéficiaires de l'aide sociale de faire une demande d'emploi, car une fois embauchés, ils peuvent perdre leur couverture gouvernementale, mais de nombreux emplois de premier échelon et à temps partiel n'offrent pas de prestations pharmaceutiques.
Les gouvernements sont parmi les plus importants commanditaires des régimes privés d'assurance-médicaments. La majorité des travailleurs du secteur public aux niveaux fédéral, provincial, territorial et municipal — y compris ceux qui travaillent dans les secteurs de la santé, de l'éducation et des services sociaux — bénéficient d'une couverture pour les médicaments d'ordonnance à titre d'avantage relié à l'emploi. Cela signifie que jusqu'à 30 % de tous les bénéficiaires de régimes privés sont des employés du secteur public, dont les prestations sont versées par des assureurs privés mais payées à même les recettes fiscales générales. Cependant, aussi préoccupés que les gouvernements soient par le coût incontrôlé des médicaments d'ordonnance, ces régimes sont plus coûteux et moins efficaces que des régimes publics.
Source : Law, M. (2018). Cost-Related Barriers to Prescription Drug Access in Canada (un rapport préparé pour le Conseil consultatif sur la mise en œuvre d'un régime national d'assurance-médicaments). Disponible sur demande auprès de Santé Canada.
Figure 3 : Équivalent du texte
| Groupe d'âge | Proportion de personnes déclarant une couverture privée (%) |
|---|---|
| 12 à 18 | 66,7 |
| 19 à 34 | 59,0 |
| 35 à 44 | 70,7 |
| 45 à 54 | 70,0 |
| 55 à 64 | 61,9 |
| 65 à 74 | 41,1 |
| ≥ 75 | 28,2 |
Source : Law, M. (2018). Cost-Related Barriers to Prescription Drug Access in Canada (un rapport préparé pour le Conseil consultatif sur la mise en œuvre d'un régime national d'assurance-médicaments). Disponible sur demande auprès de Santé Canada.
Source : Law, M. (2018). Cost-Related Barriers to Prescription Drug Access in Canada (un rapport préparé pour le Conseil consultatif sur la mise en œuvre d'un régime national d'assurance-médicaments). Disponible sur demande auprès de Santé Canada.
Figure 4 : Équivalent du texte
| Revenu du ménage | Proportion de personnes déclarant une couverture privée (%) |
|---|---|
| < 20 000 $ | 20,0 |
| 20 000 à 39 999 $ | 29,0 |
| 40 000 à 59 999 $ | 48,30 |
| 60 000 à 79 999 $ | 60,0 |
| 80 000 à 99 999 $ | 68,1 |
| 100,000 à 149 999 $ | 78,0 |
| 150 000 $ | 78,0 |
Source : Law, M. (2018). Cost-Related Barriers to Prescription Drug Access in Canada (un rapport préparé pour le Conseil consultatif sur la mise en œuvre d'un régime national d'assurance-médicaments). Disponible sur demande auprès de Santé Canada.
Témoignages de patients — Kerri MacKay
« Je suis une rédactrice pigiste d'une vingtaine d'années, j'ai deux emplois à temps partiel et je n'ai pas d'avantages sociaux. Je prends des médicaments courants, mais coûteux, contre l'asthme et le TDAH. Je n'ai pas eu d'assurance privée depuis que j'ai obtenu mon diplôme universitaire en 2014 et que j'ai perdu la couverture offerte par le régime collectif de mon père.
Maintenant, j'utilise notre régime provincial d'assurance-médicaments publique pour couvrir la majorité de mes médicaments, car il est encore abordable. Mais soyons clairs, la seule raison pour laquelle c'est 'abordable', c'est que j'habite encore chez mes parents et que j'ai peu de dépenses.
Vers la fin de chaque année, je calcule comment assumer mes frais de santé pour la prochaine année : est-ce moins cher pour moi de payer directement la franchise provinciale et les dépenses médicales, ou est-ce que je devrais plutôt souscrire à un régime d'assurance-maladie privé? Voilà ce que j'ai appris. Bien qu'il me SEMBLE pouvoir souscrire à une assurance individuelle, il s'avère que peu de régimes privés couvrent les 'maladies préexistantes', même les régimes offerts par l'entremise des associations de pigistes et de rédacteurs.
Avec de la chance et du travail continu, mon revenu augmentera, mais ma franchise augmentera également, jusqu'à ce que je doive payer tout le montant de ma poche.
Compte tenu de notre marché du travail instable, pourquoi continuons-nous de lier l'assurance-médicaments à un emploi stable? Qu'en est-il des esprits créatifs et des entrepreneurs qui souffrent justement d'une maladie chronique? »
2.5 Évolution du paysage des médicaments
La façon dont nous traitons les maladies évolue rapidement à mesure que les sociétés pharmaceutiques poussent leur recherche de plus en plus loin en quête de nouveaux traitements et remèdes. Le paysage des médicaments disponibles sur le marché canadien est encombré et complexe, et les sociétés pharmaceutiques continuent de lancer de nouveaux produits spécialisés à un rythme rapide. En fait, les mises au point se succèdent si rapidement qu'il n'est pas toujours clair à quel point un médicament nouvellement arrivé sur le marché pourra améliorer les résultats en santé et s'il en vaudra le coût. Tous les médicaments ne sont pas à la hauteur de leurs attentes initiales et d'autres deviennent rapidement désuets à mesure que de nouveaux traitements sont mis au point pour le même trouble de santé. Les médicaments nouvellement lancés peuvent susciter l'enthousiasme, mais certains offrent peu d'avantages par rapport aux médicaments plus anciens et moins coûteux.
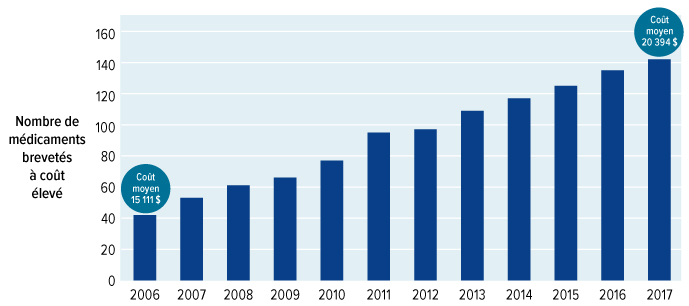
Source : Conseil d'examen du prix des médicaments brevetés. (2018). Rapport annuel, 2017. Ottawa (Ontario), CEPMB.
Figure 5 : Équivalent du texte
| Année | 2006 | 2007 | 2008 | 2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | 2016 | 2017 |
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Coût moyen de Rx ($) | 15 111 | 15 631 | 15 507 | 15 755 | 16 247 | 17 071 | 17 621 | 18 084 | 18 964 | 20 660 | 20 106 | 20 394 |
Source : Conseil d'examen du prix des médicaments brevetés. (2018). Rapport annuel, 2017. Ottawa (Ontario), CEPMB.
Ce ne sont pas seulement la recherche et le développement qui rendent ces nouveaux médicaments spécialisés si coûteux. De nombreux nouveaux médicaments ne sont pas seulement une pilule de plus délivrée à la pharmacie et à prendre à la maison. Souvent, ils sont administrés aux patients par injection ou perfusion et nécessitent d'être stockés et manipulés d'une façon particulière, et les patients qui les prennent doivent être suivis de près tout au long de leur traitement, ce qui entraîne des coûts supplémentaires. Bon nombre de ces nouveaux médicaments sont des produits biologiques, qui sont fabriqués à partir de cellules vivantes ou d'organismes utilisant la biotechnologie (de nombreux nouveaux médicaments contre le cancer sont des produits biologiques, ainsi que des médicaments utilisés pour traiter la polyarthrite rhumatoïde, les maladies du côlon irritable et le psoriasis, entre autres). Ils sont plus difficiles à mettre au point et à fabriquer que les médicaments chimiques traditionnels. La thérapie génique, qui consiste à introduire du matériel génétique dans l'ADN d'une personne pour traiter ou prévenir une maladie, arrive tout juste sur le marché et est également très difficile à mettre au point et coûteuse à administrer. De plus, les sociétés pharmaceutiques mettent au point un nombre croissant de médicaments pour les maladies rares. Ces produits sont souvent les seuls traitements disponibles pour des troubles de santé qui peuvent être gravement débilitants ou mettre la vie en danger, mais le coût du développement, le petit nombre de patients et le peu d'options thérapeutiques se combinent pour faire augmenter les coûts. En même temps, certains nouveaux médicaments spécialisés (et coûteux) sont destinés à des problèmes de santé relativement courants, comme les migraines, où la demande (et donc les dépenses) pourrait être élevée.
Ces nouveaux médicaments peuvent changer la vie des patients, mais ils sont souvent incroyablement coûteux. Pendant de nombreuses années, la majorité des médicaments brevetés les plus vendus ont coûté moins de 1 000 $ par patient et par année. Aujourd'hui, les médicaments de marque les plus vendus coûtent souvent des milliers, voire des dizaines de milliers de dollars par année. Les médicaments pour les maladies rares sont encore plus chers : les prix peuvent varier de 100 000 $ à plus de 2 millions de dollars par patient, par année, souvent à vie. Le nombre de médicaments sur le marché qui coûtent plus de 10 000 $ par année a plus que triplé depuis 2006Note de fin 9. Il ne faut pas longtemps, face à des coûts aussi écrasants, pour se rendre compte que nous ne pouvons plus continuer d'adopter une approche fragmentée, coûteuse, désuète et mal conçue pour financer un élément aussi vital des soins de santé. Un système qui repose sur l'hypothèse que tous les intervenants trouveront de l'argent d'une façon ou d'une autre au lieu de planifier et de s'organiser pour répondre aux besoins ne peut répondre aux besoins des Canadiens à l'avenir, ni même à court terme.
Témoignages de patients — Grace Alarcon-Isla avec Aleiandro Isla
« Juste avant que notre fils, Aleiandro, atteigne l'âge de 16 ans et après une décennie d'un tourbillon de tests et de coïncidences prometteuses, il a finalement reçu un diagnostic de maladie rare qui provoque une inflammation du cartilage dans l'ensemble de son corps.
C'était un soulagement d'enfin savoir ce qui n'allait pas, mais en même temps, notre monde a pris un virage très soudain, complexe et traumatisant. Un monde de 'pauvreté médicale' imminente.
Il n'existe aucun remède. Pour traiter ses symptômes, il prend 25 médicaments par jour. Certains sont couverts par le régime de mon mari, d'autres par l'accès pour des raisons humanitaires, tandis que d'autres encore ne le sont pas du tout. Un seul de ces médicaments me coûte 3 000 $ par mois. Et lorsqu'on additionne la quote-part de chacun des 25 médicaments... soupir.
Mon fils, mes autres enfants et moi-même avons déménagé en ville pour être plus près des rendez-vous et des cliniques, tandis que mon mari a dû demeurer où nous habitions auparavant en raison de son travail. J'ai dû quitter mon emploi parce qu'il était impossible de jongler avec tous les rendez-vous et ma famille.
Ma foi a été ma pierre angulaire tout au long de cette épreuve, et j'en suis reconnaissante. Et je suis reconnaissante envers ma famille et mes amis aussi. Je ne peux m'empêcher de me demander si d'autres Canadiens, le gouvernement fédéral et les provinces pourraient assumer une partie du fardeau que porte ce Dieu auquel je me fie. Je sais que si vous vous trouviez dans ma situation, je n'hésiterais pas. »
Chapitre 3 : Principaux défis que doit affronter le système canadien de médicaments d'ordonnance
En l'absence d'un régime national d'assurance-médicaments, une mosaïque de régimes d'assurance-médicaments publics et privés a vu le jour au Canada. Ce système fragmenté n'est pas en mesure de tenir compte des médicaments de plus en plus complexes et coûteux qui font leur apparition sur le marché et il laisse tomber les Canadiens à plusieurs égards fondamentaux.
3.1 Équité
Le résultat le plus injuste de l'absence d'un régime national d'assurance-médicaments est que, même si la majorité des Canadiens ont au moins une certaine assurance pour les médicaments sur ordonnance, de nombreuses personnes n'en ont pas du tout. Il n'y a pas d'accord sur le nombre exact de personnes qui appartiennent à cette dernière catégorie — le Conference Board du Canada a estimé qu'il s'agit de 5,2 % de la population, soit près de 2 millions de CanadiensNote de fin 10, mais dans l'Enquête sur la santé dans les collectivités canadiennes de 2016 de Statistique Canada, 19 % des Canadiens (environ 7,5 millions de personnes) ont déclaré ne pas avoir une assurance qui couvre une partie ou la totalité du coût de leurs médicaments d'ordonnanceNote de fin 11. Il s'agit probablement à la fois des personnes non assurées (celles qui n'ont aucune protection) et des personnes sous-assurées (celles qui ont une protection inadéquate).
Une partie de la différence dans les chiffres peut être due à une couverture « catastrophique ». Si la franchise d'un régime d'assurance-médicaments catastrophique était de 5 % du revenu, une personne dont le salaire est de 22 000 $ par année (ce que Statistique Canada définit comme un faible revenu pour une personne seule) devrait payer 1 100 $ pour ses ordonnances avant même que l'assurance n'intervienne — une somme considérable pour une personne qui a déjà du mal à joindre les deux bouts. Dans cette situation, la couverture peut être plus théorique que réelle.
Une étude a révélé que, bien qu'ils soient admissibles, 4,1 millions de Canadiens ne souscrivent pas une assurance publique, peut-être parce qu'ils savent que leurs dépenses en médicaments ne seront pas assez élevées pour atteindre le coût de la franchise ou qu'ils ne connaissent pas l'existence des régimesNote de fin 12. Ainsi, bien qu'une faible proportion seulement des Canadiens ne soient pas assurés, un nombre beaucoup plus élevé d'entre eux sont sous‑assurés — les deux ensemble représentent probablement 20 % de la population — ce qui fait qu'un Canadien sur cinq a du mal à payer ses médicaments d'ordonnance chaque année.
Une proportion importante de Canadiens sous-assurés ont une forme ou une autre d'assurance privée. Mais les primes, les franchises, les quotes-parts, la coassurance et les limites annuelles et viagères signifient que les frais directs peuvent encore être élevésNote de fin 13.
Exemple 1 : Famille avec affections communes
Dans cet exemple hypothétique, nous présentons Nadia, une mère célibataire de 39 ans avec deux enfants. Elle gère une petite entreprise locale et gagne un revenu annuel net de 45 000 $.
Elle et les autres membres de sa famille ont, entre eux, des ordonnances pour le reflux gastrique, l'anxiété, la contraception, l'asthme, le trouble déficitaire de l'attention avec hyperactivité et des infections occasionnelles des oreilles.
Sans l'assurance-médicaments, ces médicaments coûteraient à Nadia environ 1 500 $ par année.
Avec l'assurance-médicaments publique, Nadia aurait à payer des montants différents, selon l'endroit où elle vit au Canada.
Dans certaines provinces, ses enfants sont entièrement couverts, de sorte qu'elle n'aurait à payer que 300 $ pour les médicaments. Toutefois, dans plusieurs provinces et territoires, le coût des médicaments de sa famille est égal (ou inférieur) à la franchise ou à la prime qu'elle devrait payer en vertu du régime public, de sorte qu'elle ne bénéficie pas de ces régimes.

Exemple 1 : Équivalent du texte
| Jurisdiction | Le coût des médicaments de Nadia |
|---|---|
| A | 300 $ |
| B | 800 $ |
| C | 900 $ |
| D | 900 $ |
| E | 1 000 $ |
| F | 1 100 $ |
| G | 1 100 $ |
| H | 1 300 $ |
| I | 1 300 $ |
| J | 1 300 $ |
| K | 1 400 $ |
| L | 1 400 $ |
| M | 1 500 $ |
Pour les Canadiens admissibles aux prestations gouvernementales (publiques) d'assurance-médicaments, il existe des différences de couverture d'une province et d'un territoire à l'autre et à l'intérieur même des provinces. Les régimes d'assurance-médicaments fédéral, provinciaux et territoriaux ont des objectifs à peu près semblables — en général, protéger la santé des personnes vulnérables — et un examen effectué en 2017 par le Conseil d'examen du prix des médicaments brevetés a révélé que pour la majorité des catégories de médicaments, les régimes d'assurance-médicaments publics donnaient tous accès aux médicaments équivalents (mais non identiques)Note de fin 14. Mais les différences quant aux personnes assurées, au mode de financement des médicaments, au montant des frais directs et aux règles à suivre vont à l'encontre de l'idée que tous les Canadiens devraient avoir un accès égal aux soins de santé — en fonction des besoins et non de la capacité de payer ou du lieu de résidence.
Exemple 2 : Adulte atteint d'un cancer
David est un homme de 58 ans qui travaille comme mécanicien et gagne un revenu annuel net de 50 000 $. On lui a récemment diagnostiqué un cancer du poumon avancé.
Il prend un médicament administré par voie orale contre le cancer, qui coûte près de 100 000 $ par année sans assurance-médicaments.
Dans certaines régions du pays, le médicament de David serait entièrement couvert par l'assurance publique, mais dans d'autres provinces ou territoires, il paierait de 250 $ à plus de 8 000 $ sous le régime public.
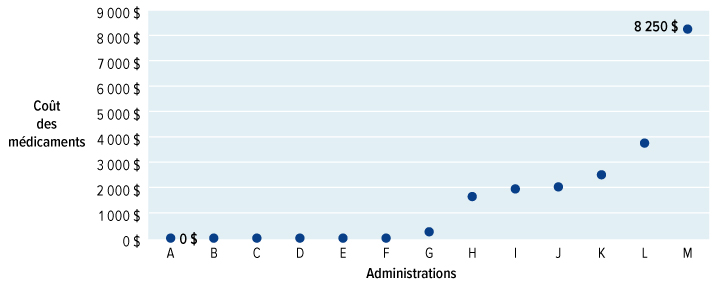
Exemple 2 : Équivalent du texte
| Jurisdiction | Le coût des médicaments de David |
|---|---|
| A | 0 $ |
| B | 0 $ |
| C | 0 $ |
| D | 0 $ |
| E | 0 $ |
| F | 0 $ |
| G | 200 $ |
| H | 1 600 $ |
| I | 1 900 $ |
| J | 2 000 $ |
| K | 2 500 $ |
| L | 3 700 $ |
| M | 8 200 $ |
L'effet des différentes règles et normes des quelque 100 régimes publics d'assurance au Canada signifie que les gens d'une province peuvent ne pas être en mesure d'obtenir les mêmes médicaments qu'une personne vivant dans la province voisine ou peuvent devoir payer une quote-part plus élevée ou remplir plus de paperasse avant de pouvoir les obtenir. Une province peut exiger que les médecins obtiennent l'autorisation du régime avant de prescrire des médicaments très coûteux ou des médicaments qui présentent un risque élevé d'utilisation abusive, alors que, dans d'autres provinces, il n'existe aucun obstacle de ce genre. Lorsque certaines provinces et certains territoires financent un médicament et d'autres non, l'accès pour les Canadiens atteints de la même maladie peut être déterminé par leur code postal plutôt que par leurs besoins médicaux.
L'un des arguments les plus courants contre l'assurance-médicaments est que la majorité des Canadiens ont un régime d'assurance-médicaments privé. Bien que les régimes privés couvrent environ 60 % des CanadiensNote de fin 15, ils ne paient que 36 % des dépenses totales du Canada en médicaments d'ordonnance chaque annéeNote de fin 16. Cela s'explique en partie par la raison d'être de ces régimes : les personnes inscrites ont tendance à être en meilleure santé, les personnes âgées de 35 à 54 ans et leurs familles et celles dont le revenu familial est plus élevé — statistiquement, les groupes moins susceptibles d'avoir besoin de médicaments d'ordonnance. De plus, l'assurance-médicaments n'est pas également répartie entre les travailleurs — selon le Wellesley Institute, 73 % des employés à temps plein déclarent bénéficier d'une assurance-maladie, alors que seulement 27 % des employés à temps partiel en bénéficientNote de fin 17. L'accès à une assurance-médicaments privée peut également représenter un défi pour les nombreux Canadiens qui sont travailleurs autonomes ou qui occupent des emplois temporaires, comme les emplois contractuels ou occasionnels. Dans l'ensemble, on estime qu'entre 27 % et 45 % de tous les travailleurs canadiens n'ont pas d'emploi stable à temps pleinNote de fin 18. Cela signifie que les femmes, les personnes à faible revenu et les jeunes — qui sont tous plus susceptibles d'occuper des postes à temps partiel ou contractuels — se retrouvent souvent sans assurance-médicaments, simplement à cause du genre de travail qu'ils font.
La nature du travail a changé rapidement au cours des 20 dernières années. L'évolution des pratiques commerciales et l'émergence de l'économie des jobs à contrat — où un plus grand nombre de personnes travaillent sous contrat temporaire ou à leur compte — réduisent les possibilités de travail stable et à temps plein. Par conséquent, un nombre croissant de Canadiens se retrouvent sans accès aux prestations pharmaceutiques en milieu de travail. La mise en œuvre d'un régime national d'assurance-médicaments contribuerait à assurer à tous les Canadiens, quel que soit leur type d'emploi, un accès équitable à la couverture des médicaments d'ordonnance, maintenant et dans l'avenir.
3.2 Coût
Avoir une assurance, comme nous l'avons dit, ne signifie pas que les gens n'ont aucun problème à payer leurs médicaments. Dans le cadre d'une enquête nationale, 23 % des Canadiens ont dit à Angus Reid qu'eux-mêmes ou un membre de leur ménage n'avaient pas pris leurs médicaments comme prescrit l'année dernière parce qu'ils étaient trop chersNote de fin 19. Selon l'Enquête sur la santé dans les collectivités canadiennes de 2016, environ 8,2 % des Canadiens possédant une ordonnance (environ 3 millions de personnes) ont déclaré qu'ils n'avaient pas les moyens de payer un ou plusieurs de leurs médicaments d'ordonnanceNote de fin 20. Selon l'enquête internationale sur les politiques de santé du Fonds du Commonwealth de 2016, ce chiffre est légèrement plus élevé, soit 10,2 %Note de fin 21. Une étude récente a révélé que près d'un million de Canadiens avaient réduit leurs dépenses en nourriture et en chauffage pour payer leurs médicamentsNote de fin 22, tandis qu'une autre étude a révélé que 2,5 % des Canadiens avaient emprunté de l'argent l'année précédente pour payer des médicaments d'ordonnanceNote de fin 23. La non-observance liée aux coûts (quand on ne prend pas ses médicaments selon les indications en raison de leur prix) est de 2 à 5 fois plus élevée au Canada que dans les pays comparables où le régime d'assurance-médicaments est universelNote de fin 24.
Parmi ceux qui ont répondu à l'Enquête sur la santé dans les collectivités canadiennes de 2016 qu'ils n'avaient pas les moyens de payer une ou plusieurs de leurs ordonnances, environ 38 % avaient une assurance privée et 21 % une assurance publiqueNote de fin 25. Malgré le fait qu'ils jouissent d'une assurance, ils ne peuvent pas toujours payer parce que la plupart des régimes d'assurance-médicaments exigent que les participants paient une partie du coût de chaque ordonnance (appelée quote-part ou coassurance). Environ 66 % des assurés privés paient un certain niveau de coassurance, généralement 20 % du coût de chaque ordonnanceNote de fin 26. Des recherches canadiennes et internationales montrent que ce genre de frais directs rend les gens moins susceptibles de prendre des médicaments d'ordonnanceNote de fin 27. Et les coûts que paient les gens bénéficiant d'un régime d'assurance privé augmentent — entre les quotes-parts et les franchises — passant de 10 % du prix de leurs médicaments en 2005 à 15 % en 2017Note de fin 28. En outre, la part globale des primes d'assurance-maladie privée payées par les employés a augmenté rapidement, passant de 26 % en 2010 à 40 % en 2016Note de fin 29.
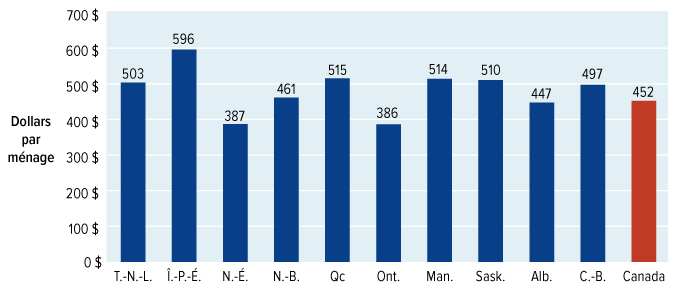
Source : Statistique Canada. (2017). Enquête canadienne sur les dépenses des ménages, tableau 11-10-0222-01. Base de données CANSIM.
Figure 6 : Équivalent du texte
| Province ou territoire | Dollars par ménage ($) |
|---|---|
| T.-N.-L. | 503 |
| Î.-P.-É. | 596 |
| N.-É. | 387 |
| N.-B. | 461 |
| Qc | 515 |
| Ont. | 386 |
| Man. | 514 |
| Sask. | 510 |
| Alb. | 447 |
| C.-B. | 497 |
| Canada | 452 |
Source : Statistique Canada. (2017). Enquête canadienne sur les dépenses des ménages, tableau 11-10-0222-01. Base de données CANSIM.
Une autre dépense que les patients doivent assumer est entraînée par le fait que certains régimes privés et publics n'offrent pas de couverture tant que les patients n'ont pas payé eux-mêmes un certain montant de leurs frais de médicaments. C'est ce qu'on appelle une franchise. Bien que les franchises ne soient pas courantes dans les régimes privés ou lorsqu'elles existent, elles sont généralement inférieures à 100 $ par familleNote de fin 30, les bénéficiaires d'un régime d'assurance public pourraient devoir payer eux-mêmes des franchises atteignant des centaines, voire des milliers de dollars avant de pouvoir profiter de la couverture.
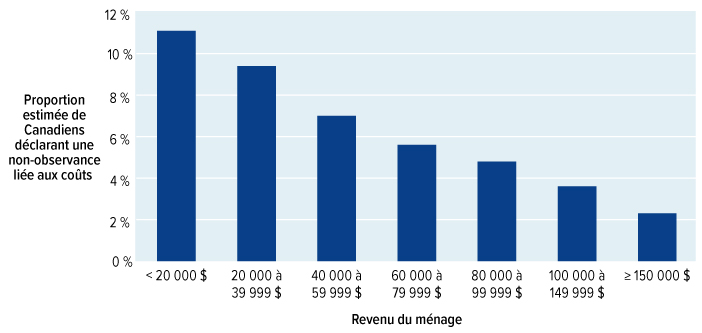
Source : Statistique Canada. (2017). Enquête canadienne sur les dépenses des ménages, tableau 11-10-0222-01. Base de données CANSIM
Figure 7 : Équivalent du texte
| Revenu du ménage | Non-observance liée aux coûts (%) |
|---|---|
| < 20 000 $ | 11,1 |
| 20 000 à $39 999 $ | 9,4 |
| 40 000 à 59 999 $ | 7,0 |
| 60 000 à 79 999 $ | 5,6 |
| 80 000 à 99 999 $ | 4,8 |
| 100 000 à 149 999 $ | 3,6 |
| > 150 000 $ | 2,3 |
Source : Statistique Canada. (2017). Enquête canadienne sur les dépenses des ménages, tableau 11-10-0222-01. Base de données CANSIM
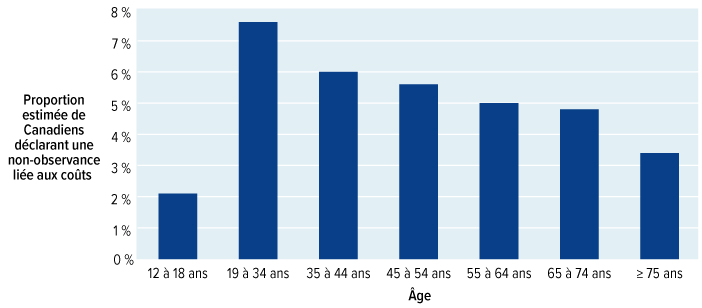
Source : Law, M. (2018). Cost-Related Barriers to Prescription Drug Access in Canada (un rapport préparé pour le Conseil consultatif sur la mise en œuvre d'un régime national d'assurance-médicaments). Disponible sur demande auprès de Santé Canada.
Figure 8 : Équivalent du texte
| Âge | Non-observance liée aux coûts (%) |
|---|---|
| 12 à 18 | 2,1 |
| 19 à 34 | 7,6 |
| 35 à 44 | 6,0 |
| 45 à 54 | 5,6 |
| 55 à 64 | 5,0 |
| 65 à 74 | 4,8 |
| ≥ 75 | 3,4 |
Source : Law, M. (2018). Cost-Related Barriers to Prescription Drug Access in Canada (un rapport préparé pour le Conseil consultatif sur la mise en œuvre d'un régime national d'assurance-médicaments). Disponible sur demande auprès de Santé Canada.
Lorsque les gens ne prennent pas les médicaments d'ordonnance comme ils sont censés le faire, leur santé peut en pâtir. Plusieurs études sur l'incidence des frais remboursables sur les aînés canadiens et les assistés sociaux ont révélé qu'un plus grand nombre d'entre eux ont été admis dans les hôpitaux et les foyers de soins infirmiers après l'introduction des quotes-parts; les taux de mortalité ont également augmentéNote de fin 31. Selon l'Enquête sur la santé dans les collectivités canadiennes de 2016, 43 % des Canadiens n'ayant pas pris leurs médicaments d'ordonnances parce qu'ils n'avaient pas les moyens de se les payer ont affirmé que leur santé s'était détérioréeNote de fin 32.
Le fait que les patients doivent payer des quotes-parts est également lié à leur besoin de recourir davantage aux services de santé que s'ils n'avaient pas à assumer ces coûts. Cela augmente la demande et le coût du système de santéNote de fin 33,Note de fin 34. Selon une étude réalisée en 2018, environ le quart des Canadiens qui ont déclaré que le coût des médicaments constituait un problème pour eux se sont rendus chez un médecin, à l'urgence ou à l'hôpital plus souvent qu'ils ne l'auraient fait autrementNote de fin 35. Des chercheurs ont récemment étudié l'effet que produirait l'élimination des frais directs des médicaments de trois maladies seulement : le diabète, les maladies cardiovasculaires et les maladies respiratoires chroniques. Ils ont constaté que, seul pour ces trois affections, il pourrait y avoir jusqu'à 220 000 visites à l'urgence en moins chaque année et jusqu'à 90 000 hospitalisations en moins. Cela représenterait des économies pouvant atteindre 1,2 milliard de dollars par année pour le système de soins de santéNote de fin 36.
Le coût de l'incapacité de se payer une ordonnance peut également comprendre la perte de salaire pour les personnes qui ne sont pas en assez bonne santé pour travaillerNote de fin 37. De graves problèmes de santé causés par l'omission de prendre ses médicaments peuvent finalement forcer les gens à cesser complètement de travailler.
Témoignages de patients — Ben Tripp-Wamboldt avec Michelle Tripp
« J'ai 19 ans et j'ai reçu un diagnostic de diabète de type 1 à l'âge d'un an.
La gestion du diabète a toujours été un travail d'équipe entre ma mère et moi. Maintenant que j'ai terminé mes études secondaires, j'arrive à accepter et à gérer moi-même ma maladie.
Mon diabète a toujours été pénible pour ma famille et je me sentais coupable. Même si je sais que je ne devrais pas, je réutilise souvent mes seringues, je saute des tests ou je retarde un peu l'injection pour faire durer mon insuline.
Je me suis retrouvé à l'hôpital à quelques reprises au cours de la dernière année pour avoir attendu un peu trop. Je viens d'apprendre que j'ai hérité de l'apnée du sommeil. Je n'ai aucune idée d'où viendra l'argent pour payer cet équipement.
Pour l'instant, la couverture est bonne, même si le régime ne couvre que 80 % et ne couvre pas l'équipement pour l'apnée du sommeil. Avec les aiguilles, les bandelettes de test et l'insuline, tout s'accumule considérablement.
Maman a deux emplois maintenant. Cela l'oblige très souvent à commencer très tôt le matin, et j'aimerais bien pouvoir lui épargner ça. J'aimerais prendre en charge le paiement de mes médicaments pour aider ma mère, surtout parce qu'une fois que j'aurai 21 ans, je serai trop vieux pour bénéficier de son régime d'assurance. J'ignore comment je vais pouvoir me permettre cette dépense.
Ma maladie ne guérira jamais, elle sera toujours présente. Compte tenu de la situation économique actuelle, j'ai l'impression que la probabilité que je trouve un bon emploi comprenant des avantages sociaux est plutôt faible. Avec une maladie préexistante qui m'empêchera de souscrire une assurance privée, comment vais-je m'en sortir? »
3.3 Durabilité
Au cours des dernières années, les dépenses en médicaments d'ordonnance utilisés à l'extérieur de l'hôpital ont connu une hausse marquée. Les médicaments d'aujourd'hui ont transformé à la fois la façon dont les patients sont soignés et l'endroit où ils le sont. Les situations qui nécessitaient auparavant un séjour à l'hôpital — qu'il s'agisse de gérer la douleur, de combattre les infections, de combattre le cancer ou de guérir une maladie — peuvent être traitées dans la collectivité. Cependant, un nombre croissant de médicaments mis au point pour être utilisés à l'extérieur de l'hôpital sont des médicaments spécialisés coûteux qui font grimper progressivement le prix du traitement. Depuis 2008, le coût annuel moyen des médicaments spécialisés a augmenté de près de 13 % par annéeNote de fin 38.
Le coût moyen de tous les médicaments a augmenté de 7,3 % par année depuis 1987Note de fin 39. Les médicaments d'ordonnance peuvent grandement améliorer la vie des gens et réduire les séjours à l'hôpital et d'autres exigences du système de soins de santé, mais ils ont un prix élevé.
Exemple 3 : Couple avec un médicament biologique coûteux
Pierre et Laila forment un couple de travailleurs dans la quarantaine. Pierre travaille pour une entreprise de déménagement locale, et Laila travaille dans un centre communautaire. Ils gagnent un revenu annuel net combiné de 65 000 $.
Laila prend plusieurs médicaments d'ordonnance pour la colite ulcéreuse, dont l'un est un médicament biologique très coûteux.
Sans assurance, ces médicaments coûteraient au couple environ 25 000 $ par année. Avec l'assurance-médicaments publique, ils auraient à payer des montants différents, selon l'endroit où ils vivent au Canada, allant de 0 $ à plus de 10 000 $.
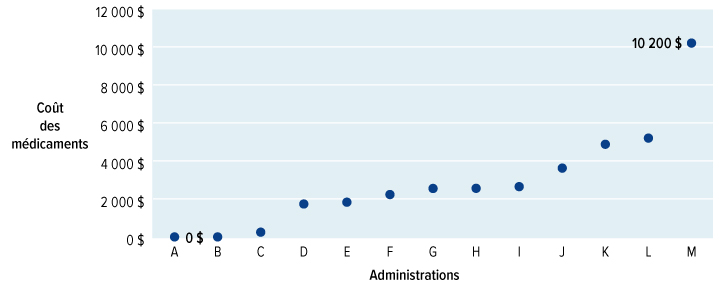
Exemple 3 : Équivalent du texte
| Jurisdiction | Le coût des médicaments de Laila |
|---|---|
| A | 0 $ |
| B | 0 $ |
| C | 200 $ |
| D | 1 700 $ |
| E | 1 800 $ |
| F | 2 200 $ |
| G | 2 500 $ |
| H | 2 500 $ |
| I | 2 600 $ |
| J | 3 600 $ |
| K | 4 800 $ |
| L | 5 200 $ |
| M | 10 200 $ |
Les coûts élevés des médicaments spécialisés ne sont pas la seule raison pour laquelle les dépenses ont augmenté : les taux croissants de maladies chroniques — comme le diabète ou la maladie pulmonaire obstructive chronique (MPOC) — y ont aussi contribué. L'augmentation de la demande et l'augmentation rapide du nombre de médicaments à prix élevé sur le marché ont fait passer nos dépenses en médicaments d'ordonnance de 2,6 milliards de dollars (en dollars d'aujourd'hui) soit 0,5 % du produit intérieur brut (PIB) à 34 milliards de dollars (1,6 % du PIB) en 2018Note de fin 40. Cela représente en moyenne 909 $ par personne. Pour couvrir ces coûts, les régimes d'assurance-médicaments publics ont versé 14,4 milliards de dollars, les régimes d'assurance-médicaments privés, 12,3 milliards, et les particuliers et les familles ont dépensé 7 milliards de dollarsNote de fin 41. En outre, ces coûts devraient augmenter de près de 6,5 % par an au cours de la prochaine décennie (voir annexe 6). Il n'est pas étonnant que presque tous ceux à qui nous avons parlé (des secteurs public et privé) aient dit qu'ils prévoyaient un moment où les régimes d'assurance-médicaments ne seront plus viables dans un avenir rapproché.
De nombreux employeurs sont déjà préoccupés par le montant qu'ils dépensent pour les médicaments d'ordonnance de leurs employés et cherchent des moyens de réduire leurs coûts. Certaines employeurs tentent de gérer l'augmentation du coût des médicaments en réduisant d'autres avantages sociaux et les salaires de leurs employés ou en les encourageant à acheter leurs médicaments dans des pharmacies moins chères. D'autres introduisent des « comptes de gestion santé », dans lesquels les employés ont un montant fixe de crédits à affecter à toute une gamme de prestations de soins de santé, y compris les médicaments. Une façon de plus en plus courante de limiter les coûts consiste à plafonner le montant des prestations pharmaceutiques qu'un participant et sa famille peuvent recevoir, soit annuellement, soit à vie. De 2013 à 2017, le nombre de participants à des régimes privés ayant un maximum annuel ou à viager pour leur assurance-médicaments a augmenté d'environ 40 %, de sorte qu'aujourd'hui, plus du quart des participants à des régimes privés ont une couverture plafonnée. Les maximums annuels varient habituellement entre 2 500 $ et 5 000 $; les limites à vie vont d'environ 100 000 $ à 750 000 $Note de fin 42. Les employés qui atteignent le maximum prévu par leur régime paient de leur poche les coûts supplémentaires ou peuvent passer à un régime d'assurance-médicaments public s'ils y sont admissibles. On s'attend à ce que cette tendance à plafonner les prestations s'accélère à mesure que le coût des médicaments continue d'augmenter.
Témoignages de patients — Anonyme
« J'ai une forme rare de leucémie. Le pronostic et la survie sont déterminés par une multitude de facteurs prédictifs; il y a autant de réponses au traitement qu'il y a de patients. Heureusement, de très bonnes options thérapeutiques sont offertes. Elles transforment des vies, mais sont incroyablement chères.
Initialement, ce n'était pas un problème puisque le médicament était couvert par les avantages sociaux associés à l'emploi de mon mari. Un peu plus tard, le président de l'entreprise a été informé par l'assureur que 'quelqu'un' qui est assuré par le régime de l'entreprise prenait un médicament très cher. La société d'assurance a décidé d'augmenter les primes pour l'année à venir. Il était contrarié.
Le président s'est plaint à mon partenaire, sans savoir que c'était de moi qu'il s'agissait, en lui disant souhaiter découvrir mon identité.
Nous ne savons toujours pas comment le président a su que c'était moi, mais une fois qu'il l'a découvert, il s'est donné pour mission de se débarrasser de mon mari.
Heureusement, mon mari s'est trouvé un nouvel emploi, mais nous craignons que cette situation ne se reproduise. La société d'assurance de sa nouvelle entreprise a augmenté les primes en raison de l'augmentation des coûts des 'médicaments de certains patients', du moins pas seulement moi cette fois-ci. La haute direction de son entreprise fait preuve d'empathie envers les employés et leur famille. Nous espérons que ce sentiment durera!
Comment se fait-il que dans un pays comme le Canada, les employeurs semblent avoir le droit absolu de congédier quelqu'un en raison d'une maladie dans sa famille? »
Il y a d'autres raisons pour lesquelles les régimes d'assurance-médicaments privés semblent moins viables. Contrairement aux régimes publics, qui ont tendance à ne financer que les médicaments éprouvés et rentables, les régimes privés ont toujours payé pour presque tous les médicaments approuvés par Santé Canada, sans égard à leur efficacité ou à leur rapport qualité-prix. Les régimes privés craignent que les nouveaux médicaments coûteux, notamment les produits biologiques et les médicaments contre le cancer, ne fassent grimper les coûts à des niveaux que les entreprises ne pourront se permettreNote de fin 43. Pour contrer l'incidence de l'augmentation du coût des médicaments, certains assureurs privés commencent à limiter le choix des médicaments qu'ils paieront ou à augmenter les primes. Selon l'Association canadienne des compagnies d'assurances de personnes, les primes d'assurance-maladie complémentaire ont augmenté à un taux annuel de 3,9 % entre 2012 et 2016Note de fin 44.
Les gouvernements provinciaux et territoriaux ont également de la difficulté à faire face à l'augmentation du coût des médicaments. Ces pressions sur les coûts risquent de miner la capacité des gouvernements provinciaux et territoriaux de fournir des services à l'intérieur et à l'extérieur du système de santé, comme l'éducation et l'infrastructure. Dans un rapport récent, le Bureau du directeur parlementaire du budget a constaté que les coûts des soins de santé peuvent menacer les finances des gouvernements provinciaux et territoriaux à long termeNote de fin 45. L'augmentation du coût des médicaments oblige les provinces et les territoires à prendre des décisions difficiles quant à savoir qui est admissible à leurs programmes et quels médicaments seront couverts.
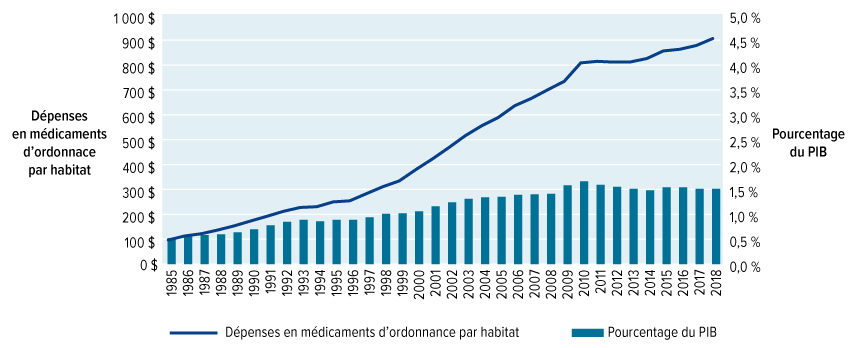
Source : Institut canadien d'information sur la santé (2018). Tendances des dépenses nationales de santé, 1975 à 2018, tableau G.14.1. Ottawa (Ontario), ICIS.
Figure 9 : Équivalent du texte
| Année | 1985 | 1986 | 1987 | 1988 | 1989 | 1990 | 1991 | 1992 | 1993 | 1994 | 1995 | 1996 | 1997 | 1998 | 1999 | 2000 | 2001 | 2002 | 2003 | 2004 | 2005 | 2006 | 2007 | 2008 | 2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | 2016 | 2017 | 2018 |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Pourcentage du PIB | 0,52 | 0,58 | 0,58 | 0,60 | 0,64 | 0,70 | 0,78 | 0,85 | 0,89 | 0,86 | 0,89 | 0,89 | 0,94 | 1,01 | 1,02 | 1,06 | 1,16 | 1,24 | 1,31 | 1,34 | 1,35 | 1,39 | 1,40 | 1,41 | 1,58 | 1,66 | 1,59 | 1,55 | 1,51 | 1,48 | 1,54 | 1,54 | 1,51 | 1,51 |
| Dépenses en médicaments d'ordonnance par habitant ($) |
99,31 | 115,63 | 124,51 | 139,46 | 156,25 | 175,89 | 195,01 | 214,94 | 230,12 | 233,11 | 252,54 | 256,82 | 285,28 | 313,39 | 336,81 | 382,04 | 424,66 | 470,49 | 518,48 | 558,39 | 591,78 | 638,94 | 668.20 | 703,10 | 736,98 | 811,19 | 817,30 | 814,18 | 814,80 | 828,46 | 859,06 | 865,77 | 880,85 | 908,88 |
Source : Institut canadien d'information sur la santé (2018). Tendances des dépenses nationales de santé, 1975 à 2018, tableau G.14.1. Ottawa (Ontario), ICIS.
3.4 Rapport qualité-prix
Bien que tous les pays soient aux prises avec la hausse du coût des médicaments, en 2017, le Canada a payé le troisième prix le plus élevé pour les médicaments de marque et le septième prix le plus élevé pour les médicaments génériques parmi les 34 pays de l'OCDE.
Il y a un certain nombre de raisons pour lesquelles nous payons plus que d'autres pays; l'une des plus importantes est le pouvoir d'achat. Les pays dotés d'un régime public universel d'assurance-médicaments peuvent négocier des ententes de prix avec les sociétés pharmaceutiques au nom de toute leur population — si un fabricant n'offre pas un prix raisonnable pour son nouveau produit, il risque d'être exclu du marché. Au Canada, le fait d'avoir des milliers de régimes d'assurance publics et privés différents dilue notre pouvoir de négociation avec les sociétés pharmaceutiques mondiales. Afin de contrer cette situation, les provinces et les territoires ont créé l'Alliance pancanadienne pharmaceutique (APP) en 2010 pour négocier conjointement les ententes sur les prix des médicaments et les approvisionnements (comme les ententes sur les dépenses maximales) au nom des régimes d'assurance-médicaments publics participants (le gouvernement fédéral s'y est joint en 2016). Cette collaboration s'avère fructueuse — en avril 2018, l'APP avait négocié des économies annuelles de 1,98 milliard de dollarsNote de fin 46 —, mais les économies seraient beaucoup plus importantes si les prix étaient négociés pour toutes les ordonnances canadiennes, pas seulement celles qui sont actuellement couvertes par les régimes d'assurance-médicaments publics.
D'autres pays de l'OCDE fonctionnent également plus efficacement lorsqu'il s'agit d'approuver de nouveaux médicaments et de gérer leur couverture. Bon nombre d'entre eux ont des organismes nationaux uniques ou plusieurs organismes étroitement liés pour gérer l'approbation et la couverture des médicaments. Au Canada, cependant, le processus qui mène un médicament du laboratoire de recherche à l'armoire à pharmacie est complexe, décentralisé, coûteux et lent, comme le montre la figure 10.
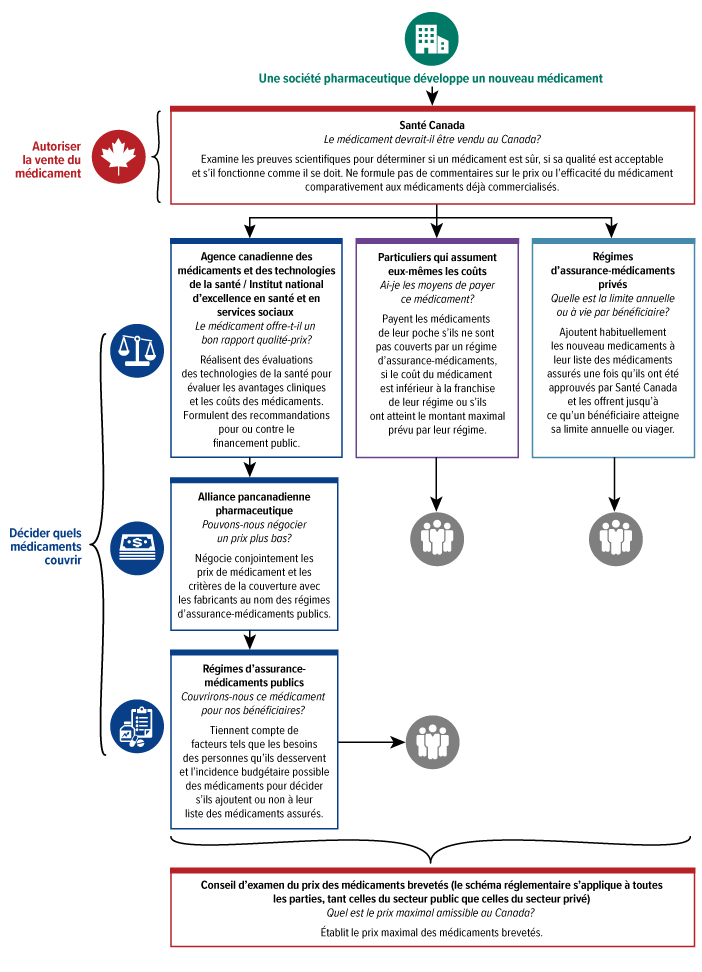
Figure 10 : Équivalent du texte
Diagramme arborescent montrant les étapes à suivre pour déterminer les médicaments qui seraient couverts par un régime d'assurance-médicaments.
- En premier lieu, la société pharmaceutique développe un nouveau médicament.
- Ensuite, Santé Canada autorise la vente des médicaments. L'encadré se lit comme suit : Le médicament devrait-il être vendu au Canada? Examine les preuves scientifiques pour déterminer si le médicament est sûrs et si sa qualité est acceptable et s'ils fonctionne comme il se doit.. Ne formule pas de commentaires sur le prix ou l'efficacité du médicament comparativement aux autres médicaments commercialisés.
- Il y a ensuite trois encadrés qui montrent la façon dont les programmes publics décident lesquels des médicaments devraient être couverts. Le premier encadré présente l'Agence canadienne des médicaments et des technologies de la santé (ACMTS) et l'Institut national d'excellence en santé et en services sociaux : le médicament offre t-il un bon rapport qualité-prix? Réalisent des évaluations des technologies de santé pour évaluer les avantages cliniques et les coûts des médicaments. Formulent des recommandations pour ou contre le financement public.
- Immédiatement après l'encadré au sujet de l'ACMTS et INESS s'en trouve un autre traitant de l'Alliance pancanadienne pharmaceutique (APP) : Pouvons-nous négocier un prix plus bas? Négocie les prix des médicaments et les critères de couverture conjointement avec les critères de la couverture avec les fabricants au mon des régimes d'assurance-médicaments publics.
- Immédiatement après l'APP se trouvent les régimes publics d'assurance-médicaments : Tiennent compte de facteurs tels que les besoins des personnes qu'ils desservent et l'incidence budgétaire possible des médicaments pour décider s'ils ajoutent ou non à leur liste des médicaments assuré.
- L'encadré à côté du ACMTS et INNESS montre les particuliers qui assument eux-mêmes les coûts : Ai-je les moyens de payer ce médicaments ? Payent les médicaments de leur poche s'ils ne sont pas couverts par un régime d'assurance-médicaments, si le coût du médicament est inférieur à la franchise de leur régime ou s'ils ont atteint le montant maximal prévu par leur régime.
- À côté montre les régimes privés d'assurance-médicaments : Quel est la limite annuelle ou à vie par bénéficiaire? Ajoutent habituellement de nouveaux médicaments à leur liste des médicaments assurés une fois que Santé Canada les a approuvés et les offrent jusqu' à ce qu'un bénéficiaire atteigne sa limite annuelle or viager.
- À toutes ces étapes se trouve un encadré avec le Conseil d'examen du prix des médicaments brevetés (le régime de réglementation s'applique à toutes les parties, publiques et privées) : Quel est le prix maximal autorisé au Canada? Établit le prix maximal des médicaments brevetés.
L'inefficacité d'un système mixte est un autre facteur qui réduit la valeur que les Canadiens obtiennent pour l'argent qu'ils dépensent en ordonnances. Les frais d'administration sont généralement trois fois plus élevés dans le secteur privé que dans le secteur public, et cet écart s'est élargi avec le temps. En 1975, l'administration représentait 2,9 % des dépenses totales de santé du secteur public et 2,5 % des dépenses totales du secteur privé. Depuis lors, la part du secteur public a progressivement diminué pour s'établir à 1,8 % en 2011, tandis que la part du secteur privé est passée à 6,4 %Note de fin 47. Entre les coûts administratifs plus élevés et les montants perçus à titre de profits, l'assurance privée ajoute des dépenses considérables à un secteur déjà très cher. Il est intéressant de noter, cependant, que le Conseil a entendu dire que la marge bénéficiaire de l'assurance-médicaments n'est pas importante, surtout si on la considère comme une proportion des bénéfices globaux des régimes privés d'assurance-maladie.
L'approche fragmentée de l'assurance pour les médicaments d'ordonnance fait augmenter les coûts d'une autre façon : elle entrave la collecte des données nécessaires à la prestation de bons soins et à la planification d'un système de santé efficace. Chacun des régimes d'assurance-médicaments publics fédéraux, provinciaux et territoriaux a ses propres façons de recueillir des renseignements sur les participants et les demandes de remboursement des médicaments, tout comme les régimes privés, mais la majorité de leurs systèmes ne sont pas reliés. Cela signifie que les données sur les ordonnances au Canada sont à la fois fragmentées et incomplètes, ce qui rend presque impossible le suivi de l'utilisation des médicaments d'ordonnance pour déterminer s'ils sont efficaces ou appropriés, ou pour suivre les dépenses ou cerner les lacunes dans les soins.
3.5 Arguments en faveur d'un régime national d'assurance-médicaments
Les preuves sont claires. Notre approche actuelle au financement et à la livraison des médicaments d'ordonnance ne répond pas aux besoins des Canadiens. Ceci est injuste parce que, sur cinq Canadiens, il y en a un qui devient victime d'une défaillance du système, laissé pour compte devant des coûts de médicaments inabordables et avec un état de santé qui aura à en souffrir. C'est l'un des systèmes les plus coûteux au monde en termes de coût par habitant et il est de plus en plus insoutenable face à l'arrivée sur le marché de nouveaux médicaments très coûteux. Il n'optimise pas l'argent des contribuables, des patients, des employés et des employeurs qui financent le système.
En fin de compte, le Canada a besoin d'un nouveau plan : un plan qui soit juste, abordable, durable et qui optimise l'investissement en ressources pour les Canadiens.
Modèles internationaux de régimes d'assurance-médicaments
Avant que le Conseil puisse recommander l'approche à privilégier pour le Canada, il était essentiel d'étudier le fonctionnement de régimes d'assurance-médicaments partout dans le monde. Au Canada, comme on le décrit dans le deuxième chapitre, les provinces et les territoires offrent tous des régimes d'assurance-médicaments visant certains résidents (voir l'annexe 4), qui comprennent souvent une assurance catastrophique sous une forme ou une autre, en plus d'un régime privé d'assurance-médicaments distinct, qui existe en parallèle. Aucun autre pays ne procède de cette façon par rapport à l'assurance-médicaments. La plupart des pays ayant des systèmes de soins de santé universels incluent plutôt les médicaments d'ordonnance dans leurs services assurés (en plus des traitements hospitaliers, des soins médicaux et d'un éventail d'autres services de santé).
Les recherches du Conseil ont démontré que les régimes d'assurance-médicaments dans les autres pays (voir l'annexe 5) adoptent habituellement l'une de deux approches :
- Une assurance publique à payeur unique, financée en grande partie par le gouvernement, avec différents degrés de partage des coûts avec le patient;
- Une assurance à payeurs multiples prévue par la loi où les résidents sont tenus par la loi de souscrire une assurance qui répond aux normes nationales.
Régime d'assurance public universel, payé par le gouvernement
L'Australie, la Nouvelle-Zélande et le Royaume-Uni financent tous un régime d'assurance public universel pour couvrir les coûts des médicaments d'ordonnance de leurs citoyens, sans franchise et avec une quote-part limitée ou inexistante pour les médicaments d'ordonnance admissibles. Les résidents de ces pays peuvent également souscrire à une assurance privée complémentaire pour ce qui n'est pas couvert par leur assurance-maladie publique universelle.
Ces systèmes sont tous financés par les recettes fiscales générales. Dans le cadre de leurs systèmes d'imposition progressive, les coûts de soins dans ces systèmes sont partagés entre tous les membres de la société en fonction de leurs moyens — les riches contribuent à payer les services des pauvres, et les personnes en bonne santé contribuent à payer les soins des malades.
Ce modèle a été recommandé pour le Canada par la Commission Hall de 1964, le Forum national sur la santé de 1997 et le rapport de 2018 publié par le Comité permanent de la santé de la Chambre des Communes.
Assurance à payeurs multiples prévue par la loi
En France, en Allemagne et aux Pays-Bas, la loi exige des résidents qu'ils souscrivent une assurance-maladie, y compris une couverture des médicaments, auprès d'assureurs qui sont principalement sans but lucratif. Cette assurance doit respecter les normes établies par le gouvernement. Le financement est différent, mais l'expérience des patients est semblable à celle des systèmes à payeur unique : une seule liste des médicaments assurés, assurance-médicaments uniforme et coûts semblables déboursés par les participants.
En France et en Allemagne, les particuliers doivent payer une modeste quote-part pour leurs ordonnances. Aux Pays-Bas, les particuliers doivent payer une franchise annuelle d'environ 600 $ CA pour tous leurs coûts de soins de santé (y compris les coûts des médicaments d'ordonnance), mais ne paient pas de quote-part pour les ordonnances à la pharmacie. Les résidents de ces pays peuvent également souscrire à une assurance privée complémentaire pour ce qui n'est pas couvert par leur assurance-maladie statutaire.
Chapitre 4 : Un régime d'assurance-médicaments propre au Canada
4.1 Principes du régime national d'assurance-médicaments
Au cours de nos consultations auprès des Canadiens, le Conseil a entendu plus d'une fois des gens qui estimaient que notre pays n'avait pas les moyens de se payer un régime national d'assurance-médicaments. Mais il est devenu de plus en plus clair pour nous que, en fait, nous ne pouvons pas nous permettre de continuer sans ce dernier. Nous dépensons déjà des dizaines de milliards de dollars en médicaments. Les Canadiens paient les médicaments d'ordonnance par leurs impôts, leurs primes et leurs salaires, puis ils en paient davantage lorsqu'ils sortent de l'argent de leurs poches pour payer leurs quotes-parts et leurs franchises. Cette façon dispersée de payer la facture est mal conçue et inefficace parce que, contrairement aux services fournis par le régime d'assurance-maladie, les prestations ne sont pas attribuées en fonction des besoins. Elle est inefficace parce que des douzaines de régimes publics et des milliers de régimes privés sont devenus un cauchemar administratif coûteux, avec peu de pouvoir d'achat pour négocier les meilleurs prix des médicaments.
Il y a aussi la question de l'équité. Plus que jamais, les maladies sont guéries et les maladies chroniques sont traitées par des médicaments, mais bon nombre de ces médicaments qui changent la vie et sauvent des vies sont extrêmement coûteux. Bien que la majorité des gens soient admissibles à au moins une certaine couverture pour les médicaments, beaucoup trop de Canadiens souffrent financièrement en essayant de payer leurs médicaments, ou risquent leur santé en ne prenant pas les médicaments d'ordonnance dont ils ont besoin, ou en ne les prenant pas correctement pour essayer d'économiser.
Nous savons que le régime national d'assurance-médicaments permettra de réaliser des économies. Un acheteur unique de médicaments d'ordonnance, agissant au nom de tous les Canadiens, aura le pouvoir nécessaire pour négocier des prix plus bas pour les médicaments dont nous avons besoin. On s'attend à des milliards de dollars d'économies annuelles une fois que le régime d'assurance-médicaments aura été mis en œuvre. Les familles, les particuliers et les employeurs économiseront de l'argent grâce au régime d'assurance-médicaments.
Les médicaments d'ordonnance sont très prometteurs aujourd'hui. Ils font maintenant partie intégrante de nos soins de santé et sont essentiels à l'amélioration des résultats pour la santé. Il y a 50 ans, les médicaments prescrits à l'hôpital étaient suffisamment importants pour justifier leur inclusion dans le régime d'assurance-maladie. Aujourd'hui, comme de plus en plus de médicaments sont administrés en milieu communautaire et à domicile, il va de soi que les médicaments prescrits — peu importe où on les prend — devraient être accessibles et abordables pour les Canadiens.
Témoignages de patients — Susan F.
« Je gère quotidiennement des maladies chroniques.
Une récente perte d'emploi, conjuguée à mon état de santé, signifie que je suis maintenant en congé d'invalidité avec un revenu… très… limité. Mon mari gagne trop d'argent (tout juste) pour être admissible au soutien provincial. D'une façon ou d'une autre, même avec deux 'revenus', nous sommes dans une situation difficile. Tous les prix augmentent, mais le soutien demeure le même.
L'accès aux services provinciaux est un nœud gordien de bureaucratie et d'organismes interdépendants. L'assurance-médicaments provinciale est une véritable pagaille. Ça me demande tellement d'énergie quand je m'occupe de ça, et je dois accumuler 1 300 $ en paiements de médicaments AVANT d'obtenir du soutien.
C'est de l'argent que je n'ai tout simplement pas.
Ma seule option est de renoncer aux médicaments. Cela signifie que mon cœur et ma glande thyroïde sont à risque. J'ai arrêté mes médicaments contre l'arthrite et je n'ai plus accès à l'huile de cannabis pour soulager la douleur. Par conséquent, je peux à peine bouger, j'ai pris du poids et ma circulation sanguine s'est détériorée.
J'attends donc un temps interminable à la pharmacie et au cabinet du médecin, en douleur, angoissée, et j'essaie de déterminer ce que je peux me permettre de payer chaque mois et quelle maladie nécessite le plus d'attention.
J'ai travaillé dur toute ma vie, mais ceci n'est pas la retraite que j'espérais prendre. Je sais que d'autres se trouvent dans une situation pire encore. Mais ce n'est pas une façon de vivre. »
Compte tenu de ce qui précède, il est difficile, voire impossible, de défendre la thèse selon laquelle il faut traiter les médicaments d'ordonnance différemment des autres soins de santé essentiels. Il ne suffit pas de dire « c'est comme cela que ça va être, parce que c'est comme cela que ç'a toujours été ». L'ajout d'un autre élément à la mosaïque actuelle des régimes d'assurance-médicaments publics et privés ne réglera pas la question de l'équité, de l'accessibilité ou de l'abordabilité, ni le besoin de durabilité future. Il est temps que le Canada se joigne à d'autres pays avancés et mette en œuvre un modèle de régime d'assurance-médicaments qui améliorera les résultats pour la santé, gérera les coûts et fera en sorte que les Canadiens puissent compter sur les médicaments dont ils ont besoin, peu importe où ils vivent, leur revenu et s'ils ont un emploi avec des avantages.
Nous recommandons donc un régime national d'assurance-médicaments qui traite la couverture des médicaments d'ordonnance de la même façon que nous abordons les soins médicaux et hospitaliers — par le biais d'un système public universel à payeur unique, qui assure un accès fondé sur les besoins et non sur la capacité de payer — un système dans lequel tous les résidents du Canada peuvent obtenir les médicaments dont ils ont besoin pour maintenir leur santé physique et mentale.
Recommandation
- Le Conseil recommande que le gouvernement fédéral collabore avec les gouvernements provinciaux et territoriaux afin d'établir au Canada un système public universel à payeur unique pour la couverture des médicaments d'ordonnance.
Si nous recommandons que les médicaments d’ordonnance soient traités de la même manière que les autres éléments essentiels des soins de santé — les services hospitaliers et médicaux —, il s’ensuit que les principes fondamentaux du régime national d’assurance-médicaments devraient être conformes aux principes du régime d'assurance-maladie, comme le prévoit la Loi canadienne sur la santé.
Principes d'un régime national d'assurance-médicaments
Le Conseil propose que soient appliqués au régime national d'assurance-médicaments les cinq principes fondamentaux du régime d'assurance-maladie énoncés dans la Loi canadienne sur la santé :
- Universel : tous les résidents du Canada devraient avoir un accès égal à un régime national d'assurance-médicaments;
- Intégral : le régime d'assurance-médicaments doit offrir une vaste gamme de traitements sûrs, efficaces et fondés sur des données probantes;
- Accessible : l'accès aux médicaments d'ordonnance devrait être fondé sur les besoins médicaux, et non sur la capacité de payer;
- Transférable : les prestations d'assurance-médicaments doivent être transférables d'une province et d'un territoire à l'autre lorsque les gens voyagent ou déménagent;
- Public : un régime national d'assurance-médicaments doit être financé et administré par l'État.
4.2 Conditions de couverture
Tout régime d’assurance-médicaments doit d’abord déterminer qui est couvert, quels médicaments sont couverts et combien le patient paiera (franchise, quote-part et primes). La situation actuelle au Canada fait que chacun de ces facteurs varie entre les régimes publics et privés et les différents régimes provinciaux et territoriaux. Le régime national d’assurance-médicaments changera cela : des normes nationales uniformes et élevées s’appliqueront à tous les Canadiens, et les régimes d’assurance-médicaments publics élargiront ou adapteront leurs programmes pour répondre à la norme nationale.
En vertu du régime que nous proposons, les provinces et les territoires maintiendraient leur couverture actuelle et les dépenses connexes pendant que le gouvernement fédéral finance l'élargissement de la couverture nécessaire pour respecter la norme nationale. Dans ce contexte, le gouvernement fédéral devrait prendre bonne note des mesures déjà prises par certaines provinces et certains territoires, afin que ces administrations, qui jouissent d'une longueur d'avance, ne s'en retrouvent pas désavantagées. Les provinces et les territoires seraient toujours en mesure d'offrir une protection allant au-delà de la norme du régime national d'assurance-médicaments, par exemple en offrant aux aînés une protection sans quote-part, mais ils devraient payer eux-mêmes ces prestations supplémentaires.
Le régime d'assurance-médicaments devrait offrir une couverture complète et abordable, de sorte que personne n'aura besoin d'une assurance-médicaments privée supplémentaire. Néanmoins, chaque personne devrait pouvoir souscrire à une assurance privée pour couvrir les coûts directs associés au régime d'assurance-médicaments (p. ex. quote-part) et aux médicaments qui ne figurent pas sur la liste nationale des médicaments assurés.
Lorsque le régime national d’assurance-médicaments sera pleinement opérationnel, tous les résidents canadiens titulaires d’une carte d’assurance-maladie canadienne valide seront admissibles à recevoir tout médicament inscrit sur la liste nationale des médicaments assurés.
Comme dans le cas du régime d’assurance-maladie, les Canadiens bénéficieraient d’un régime d’assurance-médicaments continu, même s’ils déménagent ou voyagent d’une province ou d’un territoire à l’autre. Du point de vue du patient, le régime national d’assurance-médicaments serait intégré de façon transparente au système de soins de santé existant. Les Canadiens devraient pouvoir être convaincus que lorsqu'ils quittent l'hôpital, déménagent, changent d'emploi ou cessent de travailler, ils auront un accès ininterrompu aux médicaments dont ils ont besoin pour maintenir leur santé.
Recommandations
- Le Conseil recommande que le régime national d'assurance-médicaments fournisse aux provinces et aux territoires la flexibilité d'offrir une couverture allant au-delà des normes nationales.
- Le Conseil recommande que les Canadiens soient autorisés à souscrire une assurance privée qui s'ajoute à la protection offerte par le régime national d'assurance-médicaments.
- Le Conseil recommande que les avantages d'un régime national d'assurance-médicaments soient transférables d'une province et d'un territoire à l'autre.
Tout au long de ses délibérations, le Conseil était très sensible au fait que le régime d'assurance-médicaments doit appuyer la diversité de la population canadienne. Le risque qu'une personne développe certaines maladies et affections et la façon dont elle réagit aux médicaments sont influencés, entre autres, par le sexe, la race et l'âgeNote de fin 48. Le statut socioéconomique, l'isolement, la discrimination, les facteurs environnementaux, la façon dont les Canadiens s'identifient et une myriade d'autres caractéristiques et comportements ont également une influence importante sur la santé et la maladie et sur la réponse au traitement. Chacun de ces facteurs peut également influer sur la façon dont les gens accèdent aux services de soins de santé et sur leur expérience comme bénéficiaires des programmes gouvernementaux. Le Conseil estime qu'un régime public universel d'assurance-médicaments comprenant une liste complète des médicaments assurés et des quotes-parts minimales est le meilleur modèle pour réduire les iniquités. Au fur et à mesure que ce modèle sera mis en place et que des décisions seront prises, il sera important de toujours tenir compte des répercussions possibles sur le genre et l'équité — et de recueillir des données suffisamment spécifiques pour montrer les tendances et les effets sur les populations minoritaires.
Recommandation
- Le Conseil recommande l'application d'une perspective de genre et d'équité tout au long de la mise en œuvre du régime national d'assurance-médicaments.
4.2.1 Qui sera couvert par le régime national d'assurance-médicaments?
Le Conseil estime que tous les résidents du Canada devraient être admissibles au régime national d'assurance-médicaments, tout comme ils le sont pour le régime d'assurance-maladie. Le fait de traiter les médicaments de la même façon que les services hospitaliers et médicaux permettrait au nouveau service d'être en accord avec les valeurs et les principes qui ont présidé à la création du régime d'assurance-maladie au Canada. Cela faciliterait également l'intégration du régime d'assurance-médicaments aux régimes d'assurance-maladie provinciaux et territoriaux. Cela réduirait la probabilité que les patients soient aux prises avec des systèmes complexes pour obtenir leurs prestations et améliorerait également la continuité des soins et la sécurité des patients pendant les transitions à l'hôpital et à la sortie de l'hôpital.
Presque toutes les personnes interrogées par le Conseil étaient d'avis que le régime national d'assurance-médicaments devrait être accessible à tous les Canadiens et que la couverture devrait être la même pour tous, quels que soient leur statut d'emploi, leur âge, leur capacité de payer ou leur lieu de résidence. Les appels à « combler l'écart » en se concentrant uniquement sur les quelque 5 % des Canadiens qui n'ont aucune couverture ne tiennent pas compte des problèmes auxquels font face les 20 % des Canadiens qui ont peut-être une certaine couverture, mais qui ont encore des difficultés à trouver de l'argent pour les franchises et les quotes-parts.
En raison de notre mosaïque de régimes publics et du grand nombre de régimes privés avec toutes leurs variantes, le fait de rendre les médicaments abordables pour tous n'est pas une simple question de déterminer qui n'a pas de couverture et de voir à ce qu'ils en obtiennent. Comme nous l'avons montré, plusieurs millions de Canadiens sont aux prises avec des lacunes dans l'assurance-médicaments, en plus de ceux qui n'en ont pas du tout. Il serait extrêmement difficile de trouver toutes les lacunes à combler, et une telle approche ne réduirait pas les prix des médicaments ni ne comblerait-elle les différences de couverture des médicaments qui existent actuellement dans les provinces et les territoires et entre eux, ou qui pourraient apparaître à l'avenir. Le régime d'assurance-maladie fait plus que colmater la brèche, et le régime l'assurance-médicaments devrait en faire autant.
Recommandation
- Le Conseil recommande que tous les résidents canadiens soient admissibles au régime national d'assurance-médicaments afin que chacun ait accès aux médicaments dont il a besoin pour maintenir sa santé physique et mentale.
4.2.2 Pour quels médicaments le régime d'assurance-médicaments paiera-t-il?
Le régime national d'assurance-médicaments offrira aux patients et aux prescripteurs une vaste gamme de médicaments, mais le Conseil est d'avis que la liste des médicaments assurés — la liste des médicaments admissibles au financement — doit être fondée sur les meilleures données probantes disponibles, la préférence étant accordée aux médicaments qui maximisent les bienfaits pour la santé et offrent une bonne valeur.
La liste des médicaments assurés comprendra des médicaments pour les troubles de santé courants ainsi que pour les maladies plus complexes et plus graves. Elle devrait également comprendre un nombre limité d'instruments médicaux et de fournitures médicales associés à la prise des médicaments assurés, comme les aérochambres pour les médicaments administrés par inhalation. De nombreux Canadiens ont expliqué au Conseil que l'accès aux médicaments d'ordonnance devrait également comprendre l'accès aux appareils et aux fournitures nécessaires à l'administration du médicament, ainsi que la surveillance de ses effets (comme les seringues et les bandelettes de test de glycémie).
Comme tous les aspects du régime d'assurance-médicaments, la liste des médicaments assurés devrait être introduite progressivement. Le Conseil recommande de commencer la couverture par une liste soigneusement choisie de médicaments essentiels prioritaires, couvrant la grande majorité des troubles de santé, qui s'ajouteraient avec le temps. Des détails sur l'élaboration et l'élargissement de la liste figurent au chapitre 5 du présent rapport.
Recommandation
- Le Conseil recommande que le régime national d'assurance-médicaments couvre une liste nationale de médicaments d'ordonnance et de produits connexes (une liste nationale de médicaments assurés) afin que tous les Canadiens aient un accès égal aux médicaments dont ils ont besoin pour maintenir ou améliorer leur santé.
Des dispositions particulières seront nécessaires dans le cas des médicaments coûteux pour le traitement des maladies rares, où les prix extrêmement élevés et souvent l'insuffisance des preuves d'efficacité, d'innocuité et du rapport qualité-prix signifient qu'il est peu probable que bon nombre d'entre eux répondent aux normes habituelles d'inscription sur une liste des médicaments assurés. Dans le cas de ces médicaments coûteux pour le traitement des maladies rares, le Conseil recommande un processus national distinct pour l'examen, la fourniture et la surveillance de ces médicaments. D'autres détails seront fournis au chapitre 5.
4.2.3 Quels seront les coûts pour les patients?
Il n'est pas facile de répondre à la question de savoir si le régime national d'assurance-médicaments devrait exiger que les patients aident à payer une partie des coûts des médicaments d’ordonnance. La majorité des régimes publics et privés d'assurance-médicaments au Canada exigent que les patients paient une partie des coûts, bien que l'approche utilisée pour les facturer et les montants varient considérablement. Le partage des coûts, bien qu'il soit courant, est critiqué par les experts en politiques de santé parce qu'il peut empêcher les gens de prendre les médicaments dont ils ont besoin pour rester en santé. La recherche montre que même de petits frais pour les patients lorsqu'ils vont chercher une ordonnance peuvent constituer un obstacle à l'obtention des médicaments dont ils ont besoin, ce qui peut nuire à leur santé et coûte souvent plus cher au système de santé en fin de compte. Les frais d'utilisation sont souvent régressifs, ce qui signifie qu'ils imposent un fardeau financier plus lourd aux ménages à faible revenu. Les frais d'utilisation peuvent être particulièrement pénibles pour les patients atteints de maladies chroniques, car ils doivent les payer année après année (ce qu'on appelle parfois taxer les malades). Les recherches canadiennes et internationales montrent clairement que les frais directs facturés aux patients peuvent faire en sorte qu'ils ne prennent pas les médicaments dont ils ont besoinNote de fin 49. Il est à la fois intuitif et prouvé scientifiquement que les obstacles financiers ne doivent pas être imposés au point d'intervention, en cas de besoin. Le même raisonnement pour ne pas exiger de frais d'utilisation pour consulter votre médecin ou vous rendre au service des urgences s'applique aux médicaments prescrits.
En outre, rien ne prouve que les médicaments sur ordonnance « gratuits » entraînent une surconsommation, un abus ou un gaspillage. En fait, une étude écossaise a révélé qu'au fur et à mesure que les quotes-parts diminuaient, la consommation de médicaments sur ordonnance augmentait. Cette augmentation s'est considérablement ralentie au cours de quatre ans, ce qui donne à penser que l'augmentation initiale de la consommation était due au fait que certaines personnes n'obtenaient pas les médicaments dont elles avaient besoin, plutôt qu'à une poussée de la consommation inutileNote de fin 50.
En plus de créer un obstacle financier, la perception de frais d'utilisation augmentera le coût de fonctionnement du régime d'assurance-médicaments.
Néanmoins, le partage des coûts par les patients est une caractéristique commune aux régimes d'assurance-médicaments publics et privés, au Canada et à l'étranger. Le partage des coûts aiderait à financer le régime d'assurance-médicaments et les responsables des régimes d'assurance-médicaments ont dit au Conseil qu'ils estimaient que cela encourageait l'utilisation appropriée des médicaments.
Incidence du partage des coûts par les patients au Canada
Plusieurs études ont examiné ce qui s'est produit quand la Régie de l'assurance maladie du Québec a fait passer les prestations pharmaceutiques, qui étaient gratuites ou coûtaient 2 $ par ordonnance, à une coassurance de 25 % (plafonnées à 200 $, 500 $ ou 750 $ par année, selon le revenu). Selon une étude, ce changement a entrainé une réduction de 9 % du nombre de médicaments consommés chaque jour chez les personnes âgées et de 14 % chez les bénéficiaires de l'aide socialeNote de fin 51.
Une étude d'une politique de la Nouvelle-Écosse qui a modifié la couverture des personnes âgées, la faisant passer d'aucune quote-part à 3 $ par ordonnance (jusqu'à un maximum annuel de 150 $), a révélé que parmi ceux qui n'atteindraient probablement pas leur maximum annuel, la consommation de médicaments contre les ulcères gastroduodénaux et le reflux pathologique avait diminué de 5 % et le nombre des utilisateurs d'un type de médicament contre le diabète avait également diminué de 5 %Note de fin 52.
Le Conseil est d'avis que les franchises (lorsqu'un patient paie 100 % du coût des médicaments jusqu'à ce qu'un seuil en dollars soit atteint) sont susceptibles de dissuader les gens de remplir leurs ordonnances et peuvent être particulièrement difficiles pour les patients atteints de maladies chroniques. Pour ces raisons, nous n'appuyons pas leur utilisation. Nous sommes plutôt favorables à de quotes-parts minimales, à condition qu'elles comprennent des mesures visant à restreindre les difficultés financières, comme un plafond annuel sur le montant qu'un ménage donné doit payer de sa poche. L'établissement de ce plafond à 100 $ par année protégerait les ménages dont les besoins en médicaments d'ordonnance sont supérieurs à la moyenne et est beaucoup moins élevé que la moyenne actuelle des dépenses directes des ménages de 450 $Note de fin 53. Nous recommandons également que les personnes à très faible revenu, comme les bénéficiaires de l'aide sociale ou de prestations d'invalidité du gouvernement ou du Supplément de revenu garanti fédérale, soient exemptées de toute quote-part. Pour que le système demeure abordable à long terme, le Conseil appuie l'utilisation de méthodes qui encouragent les patients et les prescripteurs à choisir les traitements les plus rentables (par exemple, en demandant des quotes-parts moins élevées pour une liste restreinte éprouvée de médicaments essentiels ou de versions génériques d'un médicament).
Témoignages de patients — Anonyme
« J'habite dans une petite ville rurale canadienne, à 35 kilomètres de l'hôpital le plus proche. Les soins spécialisés sont offerts à 600 kilomètres de chez moi. Il y a trois ans, après une dégradation constante de mon état de santé et un an de visites au service des urgences, j'ai finalement obtenu un diagnostic.
Les vomissements causés par mon état étaient si intenses que j'ai fait une crise cardiaque. À mon congé, on m'a prescrit neuf médicaments à un coût d'environ 6 000 $ par année. Je ne gagne qu'environ 17 000 $ par année, les médicaments représentaient donc un tiers de mon revenu.
J'aime travailler et je veux continuer à le faire, mais je n'ai pas de régime privé d'assurance-médicaments; je n'ai donc pas les moyens de payer ces médicaments.
J'ai fait une demande auprès du régime public d'assurance-médicaments, mais ma franchise est de 1 700 $, ce qui représente encore 10 % de mon revenu, avant que je puisse obtenir des prestations.
Je ne peux pas me permettre de bien manger et je garde la température de la maison à 10 °C, ce qui m'oblige à porter des caleçons longs et des chandails de tricot. La seule raison pour laquelle je peux obtenir mes médicaments, c'est que ma pharmacie est prête à me les donner à crédit.
Malgré la couverture du régime public, j'ai dû renoncer à certaines choses pour payer mes ordonnances. Je n'ai plus d'assurance habitation, parce que j'ai besoin de mon véhicule pour me rendre au travail.
Pour moi, il est parfaitement clair que le système ne fonctionne pas, et qu'il est injuste. Je vis très modestement. Je ne crois pas que je devrais perdre mon autonomie et des biens de première nécessité pour obtenir de l'aide pour une maladie sur laquelle je n'ai aucun contrôle. »
Recommandations
-
Le Conseil recommande que les frais remboursables pour tous les produits inscrits sur la liste nationale des médicaments assurés ne dépassent pas 5 $ par ordonnance, avec une quote-part de 2 $ pour les médicaments essentiels, et un maximum annuel de 100 $ par ménage par année pour s'assurer que les patients rencontrent peu d'obstacles à l'accès.
-
Le Conseil recommande que les personnes qui reçoivent de l'aide sociale ou des prestations d'invalidité du gouvernement ou du Supplément de revenu garanti fédéral soient exemptées des quotes-parts.
4.3 La voie à suivre
Le Conseil croit fermement en sa vision d'un régime national d'assurance-médicaments, mais il comprend qu'un tel changement transformateur ne peut se produire du jour au lendemain. Il faudra du temps, d'importants investissements fédéraux et une étroite collaboration entre tous les partenaires du système de santé pour transformer la mosaïque de régimes d'assurance-médicaments du Canada en un régime public national d'assurance-médicaments. Dans les chapitres suivants, nous partagerons notre stratégie de mise en œuvre recommandée et décrirons les principaux éléments fondamentaux qui doivent être mis en place pour assurer sa réussite.
Chapitre 5 : Vers un régime national d'assurance-médicaments
Au cours des cinq dernières décennies, on a réclamé à maintes reprises un régime national d'assurance-médicaments, parce que, tour à tour, des commissions, des études ou des groupes ont reconnu le rôle crucial que jouent les médicaments d'ordonnance dans l'amélioration des résultats des Canadiens en matière de santé. Comme notre nom l'indique clairement, le Conseil consultatif sur la mise en œuvre d'un régime national d'assurance-médicaments n'a pas été créé simplement pour appuyer une bonne idée. Notre mandat consistait à étudier les modèles d'assurance-médicaments nationaux et internationaux, puis à recommander une façon de mettre en œuvre un modèle qui fonctionnera au Canada, pour les Canadiens.
En raison de l'ampleur de la transformation requise, il est rapidement devenu clair pour nous que la mise en œuvre d'un régime national d'assurance-médicaments exigerait une approche prudente, étape par étape et petit à petit, dans un ordre réalisable et logique. Il faudra du temps pour que les différents gouvernements étendent la couverture publique des médicaments à tous leurs résidents, par exemple; il faudra du temps pour élaborer une liste nationale des médicaments assurés et négocier les prix; il faudra du temps pour mettre au point le financement et les détails législatifs. Mais l'assurance-médicaments n'aura pas à attendre que tout soit prêt. Comme nous l'avons prévu, certains changements pour le mieux commenceront à se manifester presque immédiatement et continueront à évoluer pour être pleinement opérationnels; d'autres devront être séquencés et d'autres encore commenceront plus tard. Le délai est toutefois limité : nous demandons que le régime national d'assurance-médicaments soit complètement opérationnel d'ici les huit prochaines années.
5.1 Collaborations entre gouvernements
Même si l'assurance-médicaments sera offerte par les provinces et les territoires, le Conseil croit fermement qu'elle devrait être uniforme partout au pays, sans les variations et les injustices qui découlent du mélange actuel des régimes d'assurance. Tous les résidents canadiens, peu importe où ils vivent, leur situation d'emploi ou leur revenu, devraient bénéficier d'une norme de protection uniforme.
Étant donné qu'il appartient aux provinces et aux territoires, plutôt qu'au gouvernement fédéral, de fournir les soins de santé, la réalisation du régime national d'assurance-médicaments exigera une collaboration étroite et des négociations approfondies pour que le programme soit mis sur pied et qu'il fonctionne bien. Le Conseil est d'avis que le meilleur moyen d'assurer aux patients une expérience équitable et uniforme à l'échelle nationale est d'adopter une approche commune à la gouvernance en prenant collectivement les décisions relativement aux questions d'assurance-médicaments. Cette approche collaborative est au cœur même de la recommandation du Conseil d'établir une agence canadienne des médicaments pour gérer le régime national d'assurance-médicaments.
Le gouvernement fédéral et les gouvernements provinciaux et territoriaux devront entamer les travaux dès que possible pour établir l'Agence canadienne des médicaments et confirmer en tout premier les principes et les normes nationales (décrits dans le chapitre précédent) qui sous-tendront le régime national d'assurance-médicaments et orienteront le travail de l'Agence. Puisque le financement fédéral sera au cœur de ces négociations, nous fournissons des conseils sur les modalités de financement plus loin dans le présent rapport.
Comme pour l'assurance-maladie, il appartiendra aux provinces et aux territoires d'adhérer au régime d'assurance-médicaments en appliquant les normes nationales dans leur territoire. Nous savons que la préparation variera d’une province ou d’un territoire à l’autre, de sorte qu’il faudra peut-être un certain temps avant que tous soient prêts à y adhérer. Cela ne devrait pas dissuader le gouvernement fédéral et les gouvernements qui sont prêts à aller de l’avant avec l’assurance-médicaments nationale. Dans un pays aussi vaste et diversifié que le nôtre, l’assurance-médicaments universelle, assortie de conditions communes, ne sera possible que grâce à une combinaison de leadership, de patience et de collaboration.
Recommandations
- Le Conseil recommande que les provinces et les territoires offrent un régime national d'assurance-médicaments qui respecte ou dépasse les normes nationales convenues, en échange d'un financement fédéral.
- Le Conseil recommande que le gouvernement fédéral travaille en collaboration et en partenariat avec les gouvernements provinciaux et territoriaux pour commencer la mise en œuvre du régime national d'assurance-médicaments en 2020.
- Le Conseil recommande que le gouvernement fédéral soit prêt à aller de l'avant avec le régime national d'assurance-médicaments, même s'il y a des provinces et des territoires qui n'y participent pas au départ.
5.2 Participation des Autochtones
La santé globale des Premières Nations, des Inuits et des Métis s'est améliorée au cours des dernières décennies, mais le Conseil est conscient que l'état de santé général des peuples autochtones demeure bien inférieur à la moyenne canadienneNote de fin 54. De plus, les Autochtones sont plus susceptibles que le Canadien moyen de déclarer des raisons liées aux coûts pour ne pas prendre de médicaments sur ordonnanceNote de fin 55. Ces différences s'expliquent par toute une gamme de facteurs historiques, politiques, culturels, géographiques et territoriaux.
Le Conseil s'est vu confier la responsabilité d'entamer un dialogue avec les dirigeants et les collectivités autochtones au sujet du régime national d'assurance-médicaments, et nous avons rencontré séparément les gouvernements et les organisations représentatives des Premières Nations, des Inuits et des Métis. Bien que le Conseil n'ait pas eu le mandat de faire des recommandations sur le Programme des services de santé non assurés, nos discussions ont mis en lumière certains des principaux défis auxquels sont confrontés les peuples autochtones quant à l'accès aux médicaments, entre autres, les obstacles d'ordre administratif, géographique et systémique. Les participants ont souligné la lourdeur du fardeau administratif et des processus complexes, et ils ont exprimé le souhait d'avoir à leur disposition une gamme d'options de traitement. Dans les collectivités rurales et éloignées, nous avons entendu parler de longs voyages pour se rendre chez les prescripteurs et dans les pharmacies. D'autres sujets ont également été abordés, comme le manque de nourriture et de logement adéquats, les effets du racisme systémique, le traumatisme culturel et la pauvreté.
Tout au long des discussions, il y avait un désir de comprendre comment le régime national d'assurance-médicaments pourrait contribuer à améliorer l'accès aux médicaments pour les Autochtones et de poursuivre le dialogue sur ce régime. Par exemple, les gens peuvent avoir des points de vue différents sur la façon dont les services pharmaceutiques fédéraux existants pour les membres inscrits des Premières Nations et les Inuits reconnus devraient être gérés à l'avenir. Ces discussions nous ont fait comprendre la nécessité de reconnaître les problèmes distincts auxquels sont confrontées les collectivités des Premières Nations, des Inuits et des Métis dans le cadre d'un régime national d'assurance-médicaments — il n'y a pas de solution universelle. Nous reconnaissons que, malgré tous nos efforts, nous n'avons fait qu'effleurer la surface de nombreux défis interdépendants et que plusieurs des personnes que nous avons mobilisées ne pouvaient parler que pour elles-mêmes et non pas au nom des autres membres de leur collectivité. La discussion doit se poursuivre.
Le Conseil recommande au gouvernement fédéral et aux gouvernements et organisations représentatives des Premières Nations, des Inuits et des Métis de collaborer à l'élaboration d'un cadre et d'un processus pour déterminer si ces derniers souhaitent participer au régime national d'assurance-médicaments et la façon dont ils pourraient le faire. Le Conseil n'a pas proposé de changements au Programme des services de santé non assurés, bien que nous savons que seuls les membres inscrits des Premières Nations et les Inuits reconnus sont admissibles à ce programme. Tout impact potentiel que le régime national d'assurance-médicaments pourrait avoir sur les Premières Nations, les Inuits et les Métis devrait être examiné en partenariat avec eux.
Le Conseil note que la Déclaration des Nations Unies sur les droits des peuples autochtones dispose que « les peuples autochtones ont le droit d'être activement associés à l'élaboration et à la définition des programmes de santé, de logement et d'autres programmes économiques et sociaux les concernant, et, autant que possible, de les administrer par l'intermédiaire de leurs propres institutions »Note de fin 56. À cet égard, les peuples autochtones du Canada doivent choisir eux-mêmes la nature de leur participation au régime national d'assurance-médicaments.
Recommandations
- Le Conseil recommande au gouvernement fédéral de travailler de concert avec les gouvernements et les groupes représentatifs des Premières Nations, des Inuits et des Métis à l'élaboration d'un cadre et d'un processus qui détermineront si ceux-ci souhaitent participer au régime national d'assurance-médicaments et la façon dont ils pourraient le faire.
- Le Conseil recommande de poursuivre le dialogue avec les partenaires des Premières Nations, des Inuits et des Métis en vue de réfléchir sur la façon d'intégrer les connaissances et les perspectives des peuples autochtones dans tout le processus de mise en œuvre du régime national d'assurance-médicaments.
5.3 Création d'une agence canadienne des médicaments
Comme nous l'avons mentionné au chapitre 3, d'autres pays de l'OCDE gèrent des régimes d'assurance-médicaments qui sont plus efficaces que notre système à plusieurs égards, puisqu'ils sont dotés notamment d'organismes nationaux uniques ou de plusieurs organisations étroitement liées pour gérer de nombreux aspects de leurs régimes. Le Conseil est d'avis que le régime national d'assurance-médicaments fonctionnera mieux et offrira une meilleure valeur ajoutée s'il est géré par un seul organisme national dirigé par un conseil d'administration, qui devra rendre des comptes aux Canadiens directement et par l'entremise des ministres responsables de la santé des gouvernements fédéral, provinciaux et territoriaux.
Ce conseil d'administration devrait être composé de représentants du gouvernement fédéral et de chaque gouvernement provincial ou territorial participant au régime national d'assurance-médicaments. Les gouvernements souhaiteront peut-être proposer la candidature de personnes possédant un éventail de compétences pertinentes, notamment dans les domaines des finances, de la santé et de la jurisprudence, mais ceux-ci ne doivent pas nécessairement être des fonctionnaires. Les représentants des patients au conseil d'administration devraient maintenir des liens appropriés avec les groupes de patients sous la direction de l'organisme une fois celui-ci établi. La question d'une représentation autochtone adéquate devrait être abordée dans le cadre du dialogue avec les gouvernements et les organisations représentatives des Premières Nations, des Inuits et des Métis. Un président indépendant ayant de l'expérience dans la gouvernance du secteur public devrait être nommé dès que possible pour constituer et mettre en marche l'Agence canadienne des médicaments.
Au cours des 15 dernières années, les gouvernements canadiens ont fait de grands progrès dans le développement d'outils et de capacités en vue d'évaluer l'efficacité des médicaments et de déterminer si l'on doit utiliser des fonds publics pour payer ces médicaments. Il fut un temps où chaque gouvernement réalisait sa propre évaluation de façon indépendante, ce qui s'est révélé très inefficace et a donné lieu à des décisions relatives à la couverture qui différaient d'une province et d'un territoire à l'autre. Aujourd'hui, l'Agence canadienne des médicaments et des technologies de la santé (ACMTS) évalue les avantages cliniques et le rapport qualité-prix des médicaments au nom des gouvernements. Le Québec a créé son propre organisme (l'Institut national d'excellence en santé et en services sociaux ou INESSS) pour évaluer les médicaments et conseiller le gouvernement sur les médicaments à inclure dans le régime public.
Institut national d'excellence en santé et en services sociaux (INESSS)
Créé en 2011, l'INESSS a pour mission de faire progresser l'excellence clinique et l'efficacité de l'utilisation des ressources dans le domaine de la santé et des services sociaux au Québec. Cet institut évalue l'efficacité clinique et le prix des médicaments afin de recommander ou non leur inscription sur la liste du programme de médicaments de la province. Pour être en mesure de faire ses recommandations, l'INESSS examine les preuves scientifiques sur les médicaments et tient compte de l'avis des spécialistes ainsi que de l'expérience des professionnels de la santé, des patients et de leurs proches aidants. S'appuyant sur les recommandations formulées par l'Institut, le ministre de la Santé et des Services sociaux tranche la question de savoir si les médicaments doivent être inscrits ou non sur la liste des médicaments assurés de la province.
De même, les gouvernements provinciaux et territoriaux ont fait d'importants progrès au cours des dernières années en travaillant ensemble pour négocier de meilleurs prix des médicaments et de meilleures ententes en matière d'approvisionnement dans le but d'améliorer la cohérence du processus décisionnel. Auparavant, les plus grandes provinces négociaient avec les fabricants de médicaments pour obtenir des rabais sur les prix des médicaments. Les plus petites administrations avaient moins d'influence et de capacité pour le faire et ont fini par payer des prix beaucoup plus élevés pour les médicaments. En se regroupant par l'entremise de l'Alliance pharmaceutique pancanadienne (APP), les provinces et les territoires utilisent leur pouvoir d'achat collectif pour négocier des prix plus bas pour tous les régimes publics. Le gouvernement fédéral a adhéré à l'APP en 2016 et bénéficie également de prix négociés plus bas pour les médicaments couverts par les régimes d'assurance-médicaments fédéraux.
Dans le budget de 2019, le gouvernement fédéral s'est engagé à créer l'Agence canadienne des médicaments pour évaluer les médicaments d'ordonnance et négocier les prix au nom des Canadiens. Pour jeter les bases de cette vision, le budget de 2019 annonçait du financement pour créer le Bureau de transition vers l'Agence canadienne des médicaments en 2019-2020. Le Conseil recommande que la nouvelle agence soit un organisme indépendant qui devra rendre des comptes aux Canadiens directement et par l'entremise des ministres responsables de la santé des gouvernements fédéral, provinciaux et territoriaux.
Même si l'APP a réussi à négocier des économies annuelles de 1,98 milliard de dollars, le Conseil a entendu dire qu'elle manque de ressources dédiés et que les décisions collectives de négocier les prix et d'inscrire de nouveaux médicaments sur les listes échouent parfois en raison de politiques et de capacités fiscales différentes selon les provinces et les territoires. En même temps, on nous a raconté que le succès qu'a connu l'APP est en grande partie dû au fait que chaque gouvernement provincial et territorial siège à la table, et cela devrait être une caractéristique essentielle de l'évolution de cette initiative à l'avenir.
Outre l'ACMTS et l'APP, le gouvernement fédéral possède également des ressources et une expertise à Santé Canada, au Conseil d'examen du prix des médicaments brevetés (CEPMB) et aux Instituts de recherche en santé du Canada (IRSC) qui devraient être prises en compte dans la création d'une nouvelle agence des médicaments. L'objectif devrait être d'assurer que l'Agence canadienne des médicaments dispose de l'expertise et des ressources dont elle a besoin pour superviser le régime d'assurance-médicaments au nom de tous les Canadiens et de leurs gouvernements. La gestion de la liste nationale des médicaments assurés est au cœur de ce rôle. Pour faire en sorte que les Canadiens aient accès à des options de traitement sûrs et efficaces et puissent bénéficier d'un pouvoir de négociation consolidé, l'organisme assumera un certain nombre de fonctions clés, y compris :
- Évaluer l'efficacité clinique des médicaments comparativement aux autres options thérapeutiques;
- Évaluer le rapport coût-efficacité des médicaments comparativement aux autres options thérapeutiques;
- Décider les médicaments et les produits connexes (comme les appareils et les fournitures) que devrait contenir la liste nationale des médicaments assurés;
- Négocier les ententes de prix et d'approvisionnement avec les fabricants;
- Fournir des conseils aux prescripteurs, aux pharmaciens et aux patients sur la meilleure façon d'utiliser les médicaments;
- Surveiller l'innocuité et l'efficacité des médicaments dans le monde réel.
En sachant dans quelle mesure un médicament fonctionne bien par rapport à d'autres options sur le marché, l'Agence se trouvera dans une bonne position pour négocier avec les fabricants de médicaments. D'autres pays ayant une couverture universelle des médicaments utilisent leur pouvoir de marché consolidé pour négocier des prix plus bas pour les médicaments brevetés et génériques; si un fabricant n'offre pas un prix acceptable pour un nouveau médicament, ce produit risque d'être exclu de l'ensemble du marché national. Dans son rôle de négociatrice des ententes de prix et d'approvisionnement pour les médicaments couverts par le régime national d'assurance-médicaments, l'Agence canadienne des médicaments bénéficiera d'un fort pouvoir de négociation et sera en mesure de mieux contrôler la hausse des coûts des médicaments. L'agence pourrait adopter de nombreuses stratégies novatrices de contrôle des prix, notamment des ententes de paiement selon l'efficacité. Certains pays, dont la Nouvelle-Zélande, et nombre d'hôpitaux au Canada ont très fréquemment recours aux appels d'offres pour obtenir de bons prix sur les médicaments. Nous sommes convaincus que l'Agence canadienne des médicaments devrait évaluer différentes approches et prendre des décisions éclairées sur les processus de négociation qui sont adaptés au contexte canadien.
Il sera important pour l'Agence de maintenir des normes cliniques et éthiques très élevées dans l'évaluation des données probantes sur les avantages cliniques et le rapport qualité-prix des médicaments. En faisant de l'intérêt des patients une partie intégrante de son travail — par exemple en tenant compte des avis des personnes souffrant d'une maladie ou d'une affection particulière pour déterminer ce qui est « bon » ou « meilleur » —, l'Agence pourra se concentrer sur les médicaments qui profiteront le plus aux Canadiens.
Il est tout aussi essentiel que l'Agence soit conçue et gérée pour être sensible aux besoins des Canadiens et de leurs gouvernements et consciente de devoir leur rendre des comptes. L'un des moyens d'y parvenir est de veiller à ce que les citoyens jouent un rôle important, significatif et continu dans les décisions de l'organisme. Un autre moyen consiste à faire preuve de transparence dans la gouvernance et la prise de décisions.
En travaillant en étroite collaboration avec Santé Canada et les fabricants qui lancent de nouveaux médicaments sur le marché, l'Agence peut également réduire les délais entre le moment où un médicament est approuvé pour la vente au Canada et celui où il est ajouté à la liste nationale des médicaments assurés. Par exemple, si un médicament semble prometteur, l'Agence pourrait commencer à évaluer son rapport qualité-prix pendant que Santé Canada évalue son innocuité, son efficacité et sa qualité, ce qui pourrait accélérer et améliorer l'accès aux médicaments pour les Canadiens. En effet, à mesure que la collaboration avec les provinces et les territoires s'amorcera, il sera important de se demander si certaines ou la totalité des fonctions actuellement assumées par Santé Canada pourraient être mieux et plus efficacement gérées si elles étaient remplies de façon indépendante par l'entremise de l'Agence canadienne des médicaments.
Jusqu'à présent, on a accordé beaucoup d'attention à l'innocuité et à l'efficacité des nouveaux médicaments mis sur le marché, mais il est tout aussi important de déterminer comment ils fonctionnent dans des conditions réelles. C'est pourquoi le Conseil recommande que l'Agence recueille et soupèse également des données soi-disant « réelles » afin d'aider à éclairer ses décisions concernant la liste des médicaments assurés. De cette façon, les médicaments qui résistent à l'épreuve du temps resteront sur la liste, tandis que ceux qui causent plus de problèmes qu'ils n'en résolvent pourront être retirés. Une telle surveillance en situation réelle s'avérera également utile pour détecter les médicaments d'ordonnance qui sont associés à des événements et des effets secondaires indésirables et d'y trouver des solutions. C'est un travail important qui est plus difficile à faire dans un système disparate.
Avec toute cette information, l'Agence sera bien placée pour aider les cliniciens et les patients à faire les bons choix sur les médicaments qui leur conviennent le mieux. À cette fin, l'élaboration d'une stratégie nationale de prescription appropriée sera un autre rôle clé pour l'organisme, comme il est décrit dans la section 5.6.
L'Agence canadienne des médicaments serait également chargée de surveiller la réussite du régime national d'assurance-médicaments et d'en rendre compte, à la fois au niveau de l'amélioration de l'accès des Canadiens aux médicaments ainsi qu'à celui des résultats de santé connexes. Pour ce faire, l'Agence collaborerait avec les représentants fédéraux, provinciaux et territoriaux à l'élaboration d'un ensemble d'indicateurs pour mesurer le rendement du régime national d'assurance-médicaments, puis avec les administrations pour recueillir les données nécessaires afin de mesurer les résultats. Comme nous mentionnons au chapitre 7, les données sur la consommation de drogues au Canada sont fragmentées et incomplètes. Le lancement du régime national d'assurance-médicaments nous présente l'occasion de changer cela.
Recommandations
- Le Conseil recommande que les gouvernements fédéral, provinciaux et territoriaux collaborent à la création d'un nouvel organisme canadien indépendant chargé de surveiller le régime national d'assurance-médicaments. La nouvelle Agence canadienne des médicaments devrait avoir les fonctions suivantes :
- Évaluer l'efficacité clinique des médicaments comparativement aux autres options thérapeutiques;
- Évaluer le rapport coût-efficacité des médicaments comparativement à d'autres options thérapeutiques;
- Décider les médicaments et les produits connexes (comme les appareils et les fournitures) que devrait contenir la liste nationale des médicaments assurés;
- Négocier les ententes de prix et d'approvisionnement avec les fabricants;
- Fournir des conseils aux prescripteurs, aux pharmaciens et aux patients sur la meilleure façon d'utiliser les médicaments;
- Surveiller l'innocuité et l'efficacité des médicaments dans le monde réel.
- Le Conseil recommande que les gouvernement fédéral, provinciaux et territoriaux et le public soient représentés dans la gouvernance de l'Agence canadienne des médicaments. Les patients doivent être représentés au conseil d'administration et maintenir des liens appropriés avec les groupes de patients.
- Le Conseil recommande que les gouvernements fédéral, provinciaux et territoriaux collaborent pour déterminer les ressources et l'expertise existantes de Santé Canada, de l'Alliance pharmaceutique pancanadienne, de l'Agence canadienne des médicaments et des technologies de la santé, du Conseil d'examen du prix des médicaments brevetés et des Instituts de recherche en santé du Canada qui devraient être apportées à l'Agence canadienne des médicaments.
- Le Conseil recommande que le nouvel organisme utilise des méthodes rigoureuses fondées sur des données probantes pour évaluer l'efficacité clinique et le rapport qualité-prix des médicaments d'ordonnance afin d'appuyer l'élaboration d'une liste nationale des médicaments.
- Le Conseil recommande que le nouvel organisme élabore et mette en œuvre une liste nationale de médicaments assurés qui soit complète et fondée sur des données probantes pour s'assurer que les patients ont accès aux mêmes médicaments sur ordonnance, peu importe où ils vivent au pays.
- Le Conseil recommande que l'Agence canadienne des médicaments travaille en étroite collaboration avec Santé Canada et les fabricants afin de réduire le temps qu'il faut pour que les médicaments d'ordonnance qui présentent un bon rapport qualité-prix soient inscrits à la liste nationale de médicaments assurés.
- Le Conseil recommande que l'Agence canadienne des médicaments négocie les prix et les arrangements en matière d'approvisionnement avec les fabricants afin que le Canada obtienne les meilleures offres et les prix les plus bas.
- Le Conseil recommande que le nouvel organisme surveille l'innocuité et l'efficacité des médicaments d'ordonnance pour s'assurer qu'ils continuent de profiter aux patients et d'offrir un bon rapport qualité-prix.
- Le Conseil recommande que le nouvel organisme mette en œuvre une stratégie nationale sur les médicaments coûteux pour le traitement des maladies rares afin de permettre l'accès à ces médicaments partout au Canada.
- Le Conseil recommande que le nouvel organisme établisse des rapports publics sur le rendement du régime national d'assurance-médicaments afin de permettre aux gouvernements et à l’organisme de rendre des comptes aux Canadiens.
- Le Conseil recommande que le gouvernement fédéral assure le financement continu du nouvel organisme afin qu'il soit en mesure d'atteindre ses objectifs.
5.4 Élaboration d'une liste nationale des médicaments assurés
Une liste nationale des médicaments assurés — une liste complète et fondée sur des données probantes des médicaments d'ordonnance couverts par l'assurance-médicaments — permettra à tous les gens du pays d'avoir accès aux médicaments dont ils ont besoin pour maintenir une bonne santé physique et mentale. Une fois que l’on aura entièrement établi une liste nationale des médicaments assurés, celle-ci offrira une gamme appropriée de choix de traitement dans l'ensemble du continuum des soins — depuis les affections courantes largement observées dans les soins primaires jusqu'aux affections médicalement complexes confiées aux soins de spécialistes, en prenant en considération la santé physique et mentale. Bien qu'elle sera centrée sur les médicaments sur ordonnance pour usage en milieu communautaire, la liste nationale devra être harmonisée avec les listes des hôpitaux et des organismes de lutte contre le cancer du Canada, afin d'assurer une transition en douceur pour les patients qui reçoivent des soins de ces établissements. La liste devrait inclure des options sûres et appropriées pour répondre aux besoins de la population diversifiée du Canada, notamment les enfants, les aînés, les peuples autochtones, les autres minorités raciales et ethniques et la communauté lesbienne, gaie, bisexuelle, transgenre, queer, intersexe et bispirituelle. Elle devrait être axée sur les médicaments dont l'efficacité et le rapport qualité-prix ont été démontrés.
Médicaments destinés aux enfants
Bien que les enfants et les adolescents représentent plus du quart de la population canadienne, beaucoup des médicaments en vente au Canada n'ont pas été expressément approuvés pour les nourrissons, les enfants ou les adolescents. Ce n'est pas nécessairement parce que ces médicaments ne sont pas sûrs ou efficaces, mais parce qu'aucune recherche n'a été effectuée pour démontrer qu'ils le sont ou parce que les sociétés pharmaceutiques n'ont pas demandé à Santé Canada l'approbation pour utiliser leur médicament chez les enfants. En conséquence, de nombreux médicaments n'ont pas obtenu les homologations adéquates, ne comportent pas de renseignements sur la posologie et n'existent pas dans une version pédiatrique, ce qui rend difficile, pour les médecins, de prescrire ces médicaments à des enfants et à des adolescents, et, pour l'État, de couvrir les médicaments dont ils ont besoin.
Or, pour les patients recevant des soins pédiatriques au Canada, il est vital de disposer de préparations adaptées aux enfants. Très souvent, des préparations à usage pédiatrique sont vendues aux États-Unis ou en Europe, mais la complexité du régime d'assurance-médicaments canadien dissuade les sociétés pharmaceutiques de les commercialiser au Canada. Dans le cadre du régime canadien d'assurance-médicaments, la création de l'Agence canadienne des médicaments et d'une liste nationale des médicaments assurés se traduira par un processus clair et uniforme d'inscription et de remboursement des médicaments à l'échelle du pays. Cela devrait inciter les fabricants de médicaments à commercialiser davantage de préparations pédiatriques au Canada, et ainsi maximiser l'efficacité des traitements administrés aux enfants et aux adolescents dans ce pays.
Quand des préparations pédiatriques commercialisées ne sont pas accessibles au Canada, des médicaments pour adultes doivent être modifiés en pharmacie (par exemple, en dissolvant un cachet écrasé dans un liquide) pour obtenir les doses dont les enfants et les adolescents ont besoin. Connue sous le nom de préparation magistrale, cette pratique, bien que nécessaire, est susceptible d'introduire une variabilité non négligeable dans les traitements et d'accroître les risques d'erreur de dosage. Une liste nationale des médicaments assurés constituera, pour les médecins et les pharmaciens, une source d'information unique, exhaustive et facilement consultable, ce qui permettra de normaliser le dosage et la préparation magistrale des médicaments pédiatriques et ainsi de s'assurer de leur innocuité.
Pour assurer des traitements sûrs, efficaces et uniformes pour les enfants partout au pays, le Conseil est d'avis que la liste nationale des médicaments assurés devrait être dressée en étroite collaboration avec les spécialistes de la pédiatrie clinique pour veiller à ce que les médicaments sélectionnés et les consignes cliniques connexes tiennent compte de l'ensemble des pratiques de prescription du domaine pédiatrique et soient conformes aux pratiques exemplaires. Ces spécialistes peuvent aider l'Agence canadienne des médicaments à élaborer des mesures stratégiques pour améliorer l'accès aux médicaments pédiatriques dans la cadre du régime national d'assurance-médicaments.
L'élaboration continue de la liste nationale des médicaments assurés sera l'une des principales responsabilités de l'Agence canadienne des médicaments. Nous croyons que l'Agence devrait entamer le processus en nommant un groupe d'experts composé, entre autres, de professionnels de soins de santé, de patients et d'administrateurs de régimes d'assurance-médicaments. Ce groupe déterminera, en fonction de données probantes, quels médicaments devraient être inclus dans la liste nationale et les conditions de leur utilisation (p. ex. si un médicament devrait être couvert uniquement pour certaines indications ou pour certains patients). Du fait qu'elle fonctionnera sans lien de dépendance, l'Agence canadienne des médicaments sera bien placée pour choisir les médicaments en fonction des données probantes et non en fonction d'efforts de lobbying ou de pressions politiques.
Recommandations
- Le Conseil recommande que la liste nationale des médicaments assurés soit complète et fondée sur des données probantes afin d'offrir aux patients et aux prescripteurs des choix de traitements efficaces.
- Le Conseil recommande que la liste nationale comprenne des médicaments d'ordonnance tant pour les affections de santé physique que pour les problèmes de santé mentale.
- Le Conseil recommande que la liste nationale offre des options de traitement appropriées pour l'âge, la race, l'origine ethnique, le sexe et le genre, entre autres facteurs, afin de répondre aux besoins de tous les Canadiens.
- Le Conseil recommande que la liste nationale comprenne des médicaments d'ordonnance qui répondent aux besoins particuliers et uniques des enfants et des jeunes, et qu'une stratégie soit élaborée pour assurer la provision de médicaments approuvés et de formulations adéquates pour cette population.
L'organisme commencerait à élaborer la liste des médicaments assurés en établissant des principes pour guider l'évaluation et la sélection des médicaments (voir l'encadré : Principes proposés pour l'inscription des médicaments sur la liste nationale de médicaments assurés). Les décisions sur ce qui doit figurer sur la liste seront transparentes et communiquées au public dans un langage clair et simple.
Principes proposés pour l'inscription des médicaments sur la liste nationale des médicaments assurés
Le Conseil est d'avis que les décisions d'inscrire ou non un médicament sur la liste nationale devraient tenir compte de :
- l'avantage clinique qu'il offre aux patients;
- son rapport qualité-prix;
- son harmonisation avec les valeurs des patients et de la société, y compris les questions de diversité et d'équité;
- l'impact plus large qu'il aura sur les soins de santé et les résultats pour la santé.
Les principes ci-dessus sont fondés sur ceux que prennent en compte des comités d'examen de partout au Canada relativement aux listes de médicaments assurés, y compris l'ACMTS et l'INESSS.
Une vaste gamme de médicaments est disponible à la vente au Canada aujourd'hui, et des douzaines de nouveaux produits sont lancés chaque année. Ce sera une tâche considérable que de passer ces produits au crible afin d'élaborer une liste nationale complète et fondée sur des données probantes de médicaments qui maximisent les bienfaits pour la santé et offrent un bon rapport qualité-prix. Comme étape fondamentale, l'organisme responsable définira la gamme complète de médicaments qui seront accessibles à tous les Canadiens une fois que le régime d'assurance aura été mis sur pied. En fonction de la liste ainsi structurée, l'Agence procédera ensuite à l'évaluation des groupes de médicaments (comme tous les médicaments contre le diabète), afin d'établir les divers types de médicaments et le nombre de choix que l'on devrait inclure sur la liste, puis elle devra négocier des ententes de prix et d'approvisionnement. Il faut actuellement jusqu'à six mois pour déterminer si un nouveau médicament offre un bon rapport qualité-prix par rapport à d'autres options de traitement, et cela est généralement suivi de plusieurs mois de négociations avec le fabricant pour obtenir un prix satisfaisant.
Il sera important de créer un cadre d'établissement des priorités pour déterminer l'ordre dans lequel les médicaments seront évalués, négociés et ajoutés à la liste nationale jusqu'à ce que cette dernière atteigne sa maturité. Ce cadre de priorisation devrait tenir compte des domaines thérapeutiques où il existe un degré élevé d'uniformité entre les régimes publics d'assurance-médicaments (il s'agit des médicaments éprouvés qui sont largement acceptés comme des choix efficaces), des domaines thérapeutiques où la variabilité est plus grande (comme les médicaments contre le cancer), ainsi que des priorités nationales en santé (comme la santé mentale).
Le Conseil appuie la gestion de la liste nationale afin d'encourager l'utilisation de médicaments génériques moins coûteux, mais tout aussi efficaces, en mettant en place des politiques de substitution générique. Aux termes de ces politiques, qui servent de guide aux régimes d'assurance-médicaments publics et privés depuis longtemps, les pharmaciens exécutent automatiquement les ordonnances avec des médicaments génériques plutôt qu'avec des produits de marque. Les médicaments génériques sont équivalents aux médicaments de marque au niveau de la sécurité, de la qualité, de la forme posologique, de la force, de l'utilisation prévue et du rendement, mais ils coûtent moins cher. Les Canadiens qui préfèrent des médicaments de marque plutôt que les médicaments génériques pourront faire ce choix, mais ils devront en assumer la différence de prix. Les « bons de marque » que fournissent les fabricants pharmaceutiques permettent aux patients de réclamer un remboursement pour la différence du prix entre les médicaments d'ordonnance génériques et les médicaments de marque, mais ils peuvent saper l'utilisation des médicaments génériques. L'usage de ces « bons » devraient donc être remis en question.
Les biosimilaires sont des médicaments biologiques qui ont été éprouvés comme ayant le même effet clinique que les médicaments biologiques de marque plus coûteux dont la vente est déjà autorisée. L'utilisation des biosimilaires au Canada a été très faible comparativement à d'autres pays en raison d'une combinaison de facteurs tels que le manque de connaissances de la part des médecins et des patients sur les données cliniques et scientifiques à l'appui de l'utilisation des biosimilaires et les techniques de commercialisation agressives utilisées par les fabricants de produits biologiques de marque pour conserver leur part du marché.
Les biosimilaires représentaient moins de 7 % du marché canadien des produits biologiques en 2017, alors que la moyenne de l'OCDE était de plus de 30 %Note de fin 57. Sept des 10 médicaments d'ordonnance les plus vendus au Canada sont des produits biologiques. En 2017, l'un de ces produits a généré des ventes de près d'un milliard de dollars au CanadaNote de fin 58. La possibilité de générer des économies grâce à l'utilisation accrue des produits biosimilaires est considérable. Le Conseil recommande que le régime national d'assurance-médicaments mette en place des politiques qui encouragent l'utilisation des biosimilaires, y compris la substitution des biosimilaires. Les prescripteurs et les patients devraient être mieux soutenus par des renseignements réaffirmant l'innocuité, l'efficacité et les avantages des biosimilaires. Le régime national d'assurance-médicaments fournit une excellente occasion de recueillir des données canadiennes sur l'efficacité des biosimilaires en vue d'éclairer la prise de décisions pour l'avenir.
Une autre façon d'aider à équilibrer le choix et le rapport qualité-prix pourrait être le remboursement fondé sur des références. Dans une catégorie donnée de médicaments qui traitent la même affection (p. ex. l'hypertension), que les preuves médicales démontrent comme étant tout aussi sûrs et efficaces, le régime d'assurance-médicaments limiterait le remboursement à une « norme de référence », habituellement le médicament le moins cher ou le prix moyen des médicaments dans une catégorie. Les personnes qui choisissent des médicaments plus coûteux devront payer la différence de prix de leur poche. Si une personne ne peut pas prendre un médicament entièrement remboursé pour une raison médicale (comme un effet secondaire), une couverture complète peut être accordée pour un médicament plus cher au moyen d'une autorisation spéciale.
Recommandations
- Le Conseil recommande des politiques de substitution obligatoire des médicaments génériques aux médicaments de marque pour encourager les patients et les prescripteurs à choisir les traitements les plus rentables et pour aider à faire en sorte que le régime national d'assurance-médicaments demeure abordable.
- Le Conseil recommande des politiques de gestion pour les listes de médicaments assurés qui traitent aussi de la substitution obligatoire des biosimilaires, appuyant l'utilisation des biosimilaires et encourageant les patients et les prescripteurs à choisir les traitements les plus rentables pour assurer la viabilité du régime national d'assurance-médicaments. Les prescripteurs et les patients devraient être mieux soutenus par des renseignements réaffirmant l'innocuité, l'efficacité et les avantages des biosimilaires.
- Le Conseil recommande que l'Agence canadienne des médicaments sensibilise davantage les prescripteurs et le public à l'équivalence des médicaments génériques et des médicaments de marque et à la logique derrière l'utilisation accrue des médicaments génériques et biosimilaires pour aider à faire en sorte que le régime d'assurance-médicaments demeure abordable.
5.5 Mise en œuvre d'une liste nationale — en premier lieu, les médicaments essentiels
En raison de la transformation nécessaire pour la mise en œuvre du régime national d'assurance-médicaments et du temps nécessaire à l'élaboration d'une liste nationale de médicaments assurés, il est pratique d'envisager une approche progressive de mise en œuvre de l'assurance-médicaments. Cette approche progressive permet d'emprunter différents chemins pour arriver au but, mais comme première étape en vue de produire une liste complète de médicaments, le Conseil recommande de commencer par une liste de médicaments essentiels, soigneusement choisis, disponibles pour tous les Canadiens. Ainsi, le régime national d'assurance-médicaments pourrait faire ses débuts de façon à la fois précoce et convenable, puisqu'il faudra plus de temps pour évaluer et négocier les prix pour la liste complète. La liste des médicaments essentiels — une liste des médicaments les plus couramment prescrits et les plus importants sur le plan clinique — représenterait à peu près la moitié de toutes les ordonnances délivrées au CanadaNote de fin 59.
Selon nous, il y a deux listes que l'Agence canadienne des médicaments devrait prendre comme point de départ pour créer la liste initiale : la Liste modèle de l'Organisation mondiale de la santé des médicaments essentiels (qui compte environ 450 médicaments) et la liste CLEAN Meds (136 médicaments) établie par des cliniciens et deschercheurs de l'hôpital St. Michael's de Toronto. Les médicaments sélectionnés pour la liste initiale devraient également être alignés sur les principes directeurs de la liste nationale.
Le Conseil reconnaît que les patients et leurs équipes de soins aimeraient avoir accès dès maintenant à une gamme complète de traitements qu'ils pourraient choisir d'une liste nationale complète de médicaments assurés. Cependant, si l'Agence canadienne des médicaments accepte d'ajouter immédiatement à la liste nationale de médicaments assurés tout ce qui est couvert par les régimes publics et privés, sans prendre le temps d'exercer le pouvoir de négociation que nous donnera l'énorme marché national de l'assurance-médicaments, l'un des principaux avantages de passer à un système national d'assurance-médicaments serait perdu. Cela signifierait que nous manquerions la meilleure occasion d'obtenir de meilleurs prix et de maintenir le régime national d'assurance-médicaments à un prix abordable.
Témoignages de patients — Alexandra Fox
« En 2009, pendant mes études de premier cycle, j'ai fait ma première dépression.
J'ai pu obtenir de l'aide, et on m'a prescrit un antidépresseur pendant un an. Il s'agissait d'un nouveau médicament non couvert par mon assurance, mais j'étais prête à faire n'importe quoi pour améliorer mon état mental. Et c'était pour moi très important de ne pas avoir de diagnostic officiel; question de stigmatisation, d'étiquetage et tout ça.
En 2014, j'ai fait une dépression beaucoup plus grave. Cette fois-ci, elle était accompagnée d'anxiété extrême et de la mononucléose! Alitée pendant un an et demi, j'ai dépensé 900 $ par mois pour deux médicaments quotidiens et une séance de thérapie hebdomadaire.
Mon partenaire à ce moment était un étudiant de cycle supérieur avec d'excellents avantages sociaux. Cela m'a incité à présenter une demande de maîtrise à la même université, puisque j'aurais accès aux mêmes avantages syndicaux. Le seul véritable inconvénient était que je devais obtenir un 'diagnostic officiel' pour accéder aux programmes. J'avais maintenant un problème de santé ' préexistant'.
En 2017, j'ai déménagé plus près d'où j'avais grandi pour poursuivre une carrière en soins de santé basée sur ma propre expérience. Pour l'instant, je profite d'une assurance-maladie complémentaire à titre d'étudiante de cycle supérieur d'un programme de santé au travail.
D'ici la fin de mes études, j'espère vraiment que le Canada aura finalement comblé la lacune qui existe dans le domaine des soins de santé au Canada depuis 50 ans, et aura relégué le terme « condition préexistante » aux oubliettes, comme il se doit. »
Une fois la liste initiale des médicaments essentiels en place, l'Agence canadienne des médicaments utiliserait le cadre de priorisation (décrit précédemment) pour déterminer la séquence d'ajout des médicaments à la liste afin de répondre le plus rapidement possible aux besoins des patients et d'assurer une approche équitable quant à l'expansion de la liste. En partant de la liste des médicaments essentiels, la liste nationale serait élargie progressivement jusqu'à ce qu'elle soit complète. Comme nous l'avons déjà mentionné, l'évaluation de l'efficacité clinique et de la rentabilité d'une vaste gamme de médicaments et la négociation des prix et des conditions de couverture avec les fabricants prendront du temps. Vu que nous avons déjà attendu plus de 50 ans pour avoir un régime national d'assurance-médicaments, il va de soi qu'il faut prendre un peu plus de temps pour bien faire les choses. Nous croyons que la liste des médicaments essentiels pourrait être prête d'ici le 1er janvier 2022 et que la liste nationale complète serait en place au plus tard le 1er janvier 2027.
Une fois que la liste complète sera entièrement établie, on pourra considérer l'ajout de nouveaux médicaments au fur et à mesure que ceux-ci seront disponibles, conformément aux principes et aux priorités appliqués dès le départ. Le Conseil recommande également que les médicaments sur la liste soient réévalués périodiquement afin de s'assurer qu'ils demeurent le meilleur choix en ce qui concerne les avantages pour les patients et le rapport qualité-prix. Une réévaluation peut ne trouver aucune raison de modifier le statut d'un médicament sur la liste des médicaments assurés, mais elle peut aussi mener à la conclusion que les conditions de son utilisation devraient être modifiées, que son coût devrait être renégocié ou qu'il devrait être entièrement retiré de la liste parce qu'il existe d'autres meilleurs choix.
Recommandations
- Le Conseil recommande que les gouvernements fédéral, provinciaux et territoriaux lancent un régime national d'assurance-médicaments en offrant une couverture universelle pour une liste de médicaments essentiels d'ici le 1er janvier 2022.
- Le Conseil recommande que les gouvernements élargissent progressivement la liste initiale pour en faire une liste complète qui sera en place au plus tard le 1er janvier 2027.
- Le Conseil recommande que l'Agence canadienne des médicaments crée un cadre pour déterminer l'ordre dans lequel les médicaments d'ordonnance seront évalués, négociés et inscrits à la liste nationale à mesure qu'elle prendra de l'essor. Le cadre devrait prioriser les produits qui sont déjà couverts par la plupart des régimes publics d'assurance-médicaments, qui répondent aux priorités nationales en matière de santé de la population et qui réduisent la variabilité de l'accès partout au pays.
5.6 Stratégie nationale sur la prescription et l'utilisation appropriées des médicaments
Les professionnels de soins de santé du Canada décident des médicaments que leurs patients devraient prendre et de la quantité dont ils ont besoin. Toutefois, la vaste gamme de produits médicamenteux sur le marché canadien peut faire en sorte qu'il est difficile pour eux de choisir le meilleur médicament à chaque fois, surtout si leurs patients développent de multiples maladies chroniques. Selon un rapport récent, près de 2 millions de personnes âgées au Canada prennent régulièrement au moins un médicament qui ne leur convient pas, ce qui peut entraîner des chutes, des problèmes de mémoire, des hospitalisations et même la mortNote de fin 60. Les médecins et les patients ont également tendance à être attirés par les médicaments les plus récents, même s'ils offrent peu d'avantages par rapport aux médicaments plus anciens et moins coûteux.
Au cours des consultations que nous avons menées, nous avons pris connaissance d'initiatives visant à améliorer la prescription et l'utilisation des médicaments au Canada. Plusieurs provinces et territoires, par exemple, envoient des professionnels de la santé formés pour rencontrer des médecins afin de communiquer des données probantes sur les meilleurs choix de médicaments pour différents troubles. L'Agence canadienne des médicaments et des technologies de la santé (ACMTS) dispose également de ressources et d'outils pour appuyer une meilleure prescription et utilisation des médicaments. Un autre exemple est Choisir avec soin, une campagne d'éducation sur la santé qui vise à réduire le nombre de tests et de traitements inutiles dans les soins de santé et à aider les médecins et les patients à faire des choix éclairés et efficaces pour assurer des soins de grande qualité.
Bien que ces initiatives constituent un pas dans la bonne direction, leur portée est souvent limitée et non harmonisée d'une administration à l'autre, ce qui contribue au manque d'uniformité dans la prescription des médicaments au pays. D'autres pays ont constaté des résultats positifs grâce aux efforts coordonnés visant à améliorer la prescription de médicaments. Par exemple, l'Australie s'est dotée d'une stratégie nationale d'utilisation de qualité des médicaments qui l'a aidée à améliorer la santé de ses citoyens et à réaliser des économies.
« Liste sage » de la Suède
S'appuyant sur le concept de médicaments essentiels de l'Organisation mondiale de la santé, la Suède a lancé sa liste sage en 2001 afin de promouvoir l'utilisation rationnelle des médicaments, y compris l'utilisation accrue des médicaments génériquesNote de fin 61. Axée principalement sur les soins primaires pour ce qui est des maladies communes telles que les maladies cardiaques, la liste sage recommande des médicaments pour le traitement de premier, de deuxième et de troisième recours. Elle fournit également des conseils éclairés, soit des lignes directrices en matière de pratique clinique dans des domaines où les mesures préventives et les traitements médicaux peuvent être améliorés. La liste sage comprend 200 médicaments utilisés pour traiter les maladies courantes et 100 autres utilisés dans le cadre de soins spécialisés.
Les recherches démontrent que la liste sage a contribué à une plus grande uniformité des ordonnances dans l'ensemble du pays et à des économies de coûts considérables pour le système de santé suédois grâce à l'utilisation accrue des médicaments génériques.
L'Agence canadienne des médicaments devrait élaborer une stratégie pour améliorer la prescription et l'utilisation des médicaments. Cette stratégie compléterait l'élaboration de la liste nationale des médicaments assurés fondée sur des données probantes et pourrait inclure des initiatives visant à :
- soutenir les professionnels de la santé dans la pratique de prescription en leur fournissant des directives, des évaluations, de la rétroaction et des outils;
- soutenir l'utilisation appropriée des médicaments par les prescripteurs et le public (p. ex. par des campagnes ciblées d'éducation et de sensibilisation du public).
Cette stratégie serait élaborée et coordonnée à l'échelle nationale et pourrait ensuite être adaptée pour tenir compte des réalités et des circonstances uniques sur le terrain dans différentes collectivités du Canada.
Il sera aussi important de mieux réglementer le financement des professionnels de la santé et d'établissements de soins de santé ainsi que de groupes de patients par l'industrie pharmaceutique, que ce soit sous la forme de paiements en argent ou en nature, de cadeaux ou du financement d'activités éducatives. Il a été établi que cette pratique influence les comportements des prescripteurs et des consommateurs. Bien que l'industrie pharmaceutique demeure essentielle pour assurer un écosystème de recherche et développement florissant, et que l'on devrait bien accueillir sa participation, elle ne devrait toutefois pas entraver l'établissement des pratiques exemplaires et la prise de décisions indépendante par les décideurs politiques, les prescripteurs et les patients. Un bon point de départ serait de suivre l'exemple des États-Unis et de l'Europe, qui obligent les sociétés pharmaceutiques à divulguer publiquement les paiements versés aux établissements de santé, aux professionnels de la santé et aux patients.
Recommandations
- Le Conseil recommande que l'Agence canadienne des médicaments élabore et mette en œuvre une stratégie nationale sur la prescription appropriée afin d'appuyer les prescripteurs et d'aider les patients à mieux comprendre les choix de traitements pharmaceutiques qui s'offrent à eux.
- Le Conseil recommande aux gouvernements fédéral, provinciaux et territoriaux de réglementer les paiements de l'industrie pharmaceutique à des professionnels de la santé et à des établissements de soins de santé ainsi qu'à des groupes de patients, en commençant par rendre obligatoire la divulgation publique de ces paiements.
5.7 Stratégie nationale pour les médicaments coûteux pour le traitement des maladies rares
Les personnes atteintes de maladies rares ont souvent désespérément besoin d'un traitement qui pourrait améliorer leur état, et l'industrie pharmaceutique réagit en développant un nombre croissant de médicaments, dont la plupart sont extrêmement coûteux. Au cours de son mandat, le Conseil a entendu à maintes reprises que ces médicaments menaçaient le fonctionnement continu des régimes d'assurance privés et publics, mais en même temps, les patients de tout le pays comptent sur eux pour obtenir un traitement qui change leur vie et qui sauve des vies. Toutefois, atteignant des montants allant jusqu'à deux millions de dollars par patient par année, il est complètement impensable pour un patient ou une famille de se permettre une telle dépense en la payant de sa poche. Aucun patient ne devrait avoir à débourser de tels montants pour des médicaments.
Étant donné que ces médicaments sont mis au point pour des maladies dont très peu de gens souffrent, il est difficile de mener un essai clinique standard, où un médicament est testé sur un nombre important de personnes (dont certaines reçoivent le médicament, tandis que d'autres reçoivent un placebo ou d’autres médicaments) jusqu'à ce qu'il soit prouvé qu'il fonctionne efficacement et sans danger. Par conséquent, les avantages pour la santé, l'innocuité à long terme et la rentabilité de nombreux médicaments pour les maladies rares sont incertains lorsqu'ils sont mis sur le marché. De plus, en raison de leurs prix élevés, peu d'entre eux satisfont aux normes habituelles d'inscription et de couverture dans le cadre d'un régime d'assurance-médicaments ordinaire. Toutefois, les retards à fournir ces médicaments aux patients peuvent entraîner des souffrances, car les Canadiens atteints de maladies rares ont peu d'options de traitement et leur état de santé peut décliner rapidement s'ils n'ont pas accès à une médication efficace.
À l'heure actuelle, pour que les coûts de ces médicaments soient couverts publiquement, le prescripteur doit demander au nom de son patient une autorisation spéciale du régime public d'assurance-médicaments. Chaque province examine ses propres cas séparément, ce qui peut entraîner des décisions de financement incohérentes pour les personnes atteintes de maladies rares d'un bout à l'autre du pays et des retards dans l'accès des patients qui découvrent que la possibilité pour eux d'obtenir un traitement dépend de leur code postal.
Pour relever ces défis, le gouvernement fédéral devrait collaborer avec les gouvernements provinciaux et territoriaux à l'élaboration d'un processus national distinct pour assurer un accès équitable, uniforme, rapide et fondé sur des données probantes aux médicaments coûteux pour le traitement des maladies rares.
Afin d'assurer la souplesse nécessaire pour que des médicaments novateurs, susceptibles de changer des vies, soient accessibles pour le traitement de maladies rares, même si leur incidence clinique peut comporter des incertitudes, l'Agence canadienne des médicaments devrait créer un processus distinct pour ces médicaments. Ce faisant, elle permettrait que les médicaments pour le traitement des maladies rares continuent d'être étudiés et évalués avec soin, mais, grâce à ce processus distinct, les patients auraient la garantie d'un accès rapide et approprié à ces médicaments spécialisés.
Dans le budget de 2019, le gouvernement fédéral a annoncé un financement pouvant atteindre 500 millions de dollars par année à compter de 2022-2023 en vue d'appuyer une stratégie nationale sur les médicaments coûteux pour le traitement des maladies rares. Le Conseil recommande que ces fonds soient utilisés pour soutenir un accès plus uniforme à l'échelle nationale aux médicaments coûteux pour le traitement des maladies rares et pour contribuer à la base de connaissances sur ces médicaments hautement spécialisés.
Cette voie nécessitera non seulement une collaboration étroite entre les partenaires — les fabricants, les gouvernements, l'Agence canadienne des médicaments, les prescripteurs et les patients —, mais aussi une volonté d'essayer un médicament qui semble prometteur et dont le potentiel l'emporte sur les risques. Une telle approche exige un suivi attentif et constant en situation réelle et des mécanismes de financement novateurs.
Il est d'une importance cruciale que cette voie et les stratégies connexes encouragent l'innovation et servent de catalyseur à ceux qui cherchent à mettre au point des médicaments révolutionnaires qui pourraient vraiment changer la vie de ce segment unique de la population canadienne.
Un groupe d'experts national (comportant une forte représentation de patients) aurait un rôle important à jouer dans la mise sur pied de la stratégie. En collaboration avec les patients et leurs équipes de soins, ainsi qu'avec les administrateurs de régimes d'assurance-médicaments, les pharmaciens et les chercheurs, le groupe d'experts national examinerait chaque cas pour déterminer si un médicament particulier devrait être financé pour une personne en particulier. Le groupe d'experts miserait aussi sur une expertise spécialisée pour appuyer ses délibérations; il pourrait par exemple consulter des experts en santé autochtone ou des spécialistes étrangers des maladies rares.
Ce processus impliquerait la définition d'indicateurs significatifs pour déterminer si le médicament aide le patient. Une fois qu'une décision a été prise de financer le traitement d'un patient, le comité utiliserait les commentaires continus de l'équipe de soins du patient pour évaluer si les objectifs du traitement sont atteints et si le traitement et le financement devraient être poursuivis.
Les indicateurs pourraient servir de base pour des ententes de financement fondées sur le rendement pour ces médicaments coûteux. Il s'agit d'ententes négociées entre les gouvernements et les fabricants de médicaments, dont le paiement par le gouvernement est conditionnel à l'atteinte des objectifs définis. Le Conseil est d'avis que ces ententes peuvent être efficaces pour assurer aux patients un accès rapide au traitement tout en partageant les risques financiers entre les gouvernements et les fabricants de médicaments.
Les données probantes recueillies dans le monde réel grâce à la surveillance des indicateurs appuieraient des décisions fondées sur des données probantes pour les patients canadiens et permettraient au Canada de contribuer à la base de connaissances internationale sur ces médicaments hautement spécialisés.
Témoignages de patients — Jordan Morgan
« Il y a cinq ans, un commentaire fait en passant au pédiatre de mon enfant a mené à mon diagnostic de sarcome. Après un tourbillon de tests diagnostiques, de traitements, de récidives et d'autres traitements, mon oncologue a suggéré un nouveau produit biologique pour réduire suffisamment la taille de la tumeur en vue d'une autre intervention chirurgicale.
Comme ni l'assurance privée ni les programmes publics ne le couvraient, je me trouvais devant un dilemme : soit je me prépare au pire, soit je dépense 130 000 dollars pour avoir plus de temps avec ma jeune famille.
Mais ma communauté m'a surpris. Un ami a lancé une campagne GoFundMe, ce qui m'a fait sentir bien indigne. Puis j'ai eu de la chance. La compagnie pharmaceutique a mis sur pied un programme d'accès spécial. Je n'avais plus à m'inquiéter de payer.
J'ai essayé de rembourser l'argent recueilli grâce à la campagne GoFundMe, mais tout le monde a refusé. Ils m'ont tous dit de le mettre de côté, au cas où. Et en effet, ce fut bien le cas. Après un an, mes tumeurs ont recommencé à grossir.
Je suis reconnaissant pour chaque jour de plus que j'ai avec ma famille, mes amis et ma communauté. Je bénéficie d'excellents soins de santé — sauf pour l'accès aux nouveaux médicaments. Je suis constamment aux prises avec l'incertitude bureaucratique et des trous d'information. Je ne fais qu'attendre, sans jamais savoir combien de temps ça prendra.
Les cancers n'attendent pas par contre. Ils continuent de se propager et de nuire à ma santé, petit à petit.
Quand on lutte déjà contre la maladie, on ne devrait pas avoir à lutter contre le système. Et on ne devrait certainement pas avoir à s'inquiéter de payer des médicaments nécessaires à sa survie. »
Le 19 avril 2019, Jordan a succombé au cancer en demandant que l'on honore sa mémoire en posant de petits gestes de gentillesse envers les autres.
Le processus et le financement distincts pour ces médicaments spécialisés devraient être en place en même temps que la couverture pour la liste prioritaire des médicaments essentiels, à compter du 1er janvier 2022.
Recommandations
- Le Conseil recommande que le gouvernement fédéral collabore avec les gouvernements provinciaux et territoriaux et avec les patients à l'élaboration d'une stratégie nationale sur les médicaments coûteux pour le traitement des maladies rares afin de favoriser un accès plus uniforme à ces médicaments.
- Dans le cadre de cette stratégie, le Conseil recommande que l'Agence canadienne des médicaments établisse une voie distincte pour l'examen des médicaments coûteux pour le traitement des maladies rares, et forme un groupe d'experts national chargé de travailler avec les patients et leurs cliniciens pour déterminer les médicaments pour maladies rares qui devraient être financés pour des patients définis.
- Le Conseil recommande que l'Agence canadienne des médicaments collabore avec les cliniciens et les patients pour recueillir des données concrètes structurées sur l'effet des médicaments pour les maladies rares sur des patients.
- Le Conseil recommande que l'Agence canadienne des médicaments négocie des ententes de financement fondées sur le rendement avec les fabricants de médicaments pour les maladies rares, aux termes duquel le montant versé au fabricant dépend de l'efficacité du médicament.
- Le Conseil recommande que l'Agence canadienne des médicaments veille à ce que les décisions concernant les médicaments coûteux pour le traitement des maladies rares soient transparentes et clairement communiquées.
Chapitre 6 : Financement du régime national d'assurance-médicaments
Au cours des activités de mobilisation du Conseil auprès des Canadiens, la question de savoir comment financer le régime national d'assurance-médicaments — combien il coûterait, combien il permettrait d'économiser et comment nous devrions le financer — a suscité beaucoup de discussions et de débats. Dans le présent chapitre, nous présentons les résultats de notre analyse fondée sur une modélisation minutieuse des coûts actuels et futurs des médicaments et formulons nos recommandations sur la façon dont le régime que nous proposons devrait être financé.
6.1 Évaluation du coût du régime national d'assurance-médicaments
Il est important pour l'ensemble du pays, ainsi que pour les gouvernements, les entreprises et les ménages, de bien comprendre les répercussions financières de la mise en œuvre d'un régime national d'assurance-médicaments, selon les recommandations du Conseil.
Nous nous attendons que la mise en œuvre d'un régime national d'assurance-médicaments ait des répercussions importantes sur les dépenses en médicaments d'ordonnance à l'échelle du système au Canada, et ce, de plusieurs façons. Par exemple, l'adoption d'un modèle à payeur unique doté d'un pouvoir de négociation concentré aidera à réduire les prix des médicaments. L'administration publique de l'assurance-médicaments réduira les frais généraux. La mise en œuvre de la substitution générique et l'utilisation accrue de biosimilaires permettront de réduire les coûts de traitement. D'autre part, l'élimination des obstacles financiers à l'accès — un objectif clé du régime national d'assurance-médicaments — augmentera probablement l’accessibilité aux médicaments et, par conséquent, les dépenses qui s’y rattachent, à l'échelle du système. La rapidité avec laquelle ces différents effets se produiront aura d'importantes répercussions sur l'évolution des coûts des médicaments dans le cadre du régime national d'assurance-médicaments.
6.1.1 Le modèle de dépenses en médicaments du Conseil
Pour aider le Conseil à mieux comprendre les répercussions financières d'un régime national d'assurance-médicaments et son incidence probable sur les dépenses en médicaments d'ordonnance, nous avons élaboré un modèle de dépenses en médicaments qui s'appuie sur les méthodologies du directeur parlementaire du budget (2017) et du Dr Steve Morgan et al. (2015). La composante de projection du modèle simule la mise en œuvre progressive de l'assurance-médicaments que nous recommandons, ce qui nous permet de voir avec le temps comment chaque élément de l'assurance-médicaments influera à la fois sur les économies et les dépenses. Nous obtenons ainsi une estimation du coût total de l'assurance-médicaments, depuis sa création jusqu'à sa mise en œuvre complète.
Afin d'assurer la robustesse du modèle et des hypothèses utilisées pour le faire fonctionner, des consultations ont été menées auprès de fonctionnaires fédéraux, provinciaux et territoriaux, ainsi que d'experts, d'universitaires et d'intervenants. De plus amples détails sur le modèle figurent à l'annexe 6.
Le modèle de dépenses en médicaments a servi à simuler les dépenses en médicaments d'ordonnance pour une vaste gamme de régimes nationaux d'assurance-médicaments potentiels, y compris la simulation de différents critères d'admissibilité, de listes de médicaments et de modalités de partage des coûts (comme les quotes-parts et les franchises). Pour chaque version potentielle d'un régime national d'assurance-médicaments, le modèle fournit des estimations des dépenses en médicaments couvertes par :
- le régime national d'assurance-médicaments;
- d'autres régimes publics (c.-à-d. les dépenses engagées dans le cadre des régimes publics existants qui ne seront pas couvertes par le régime national d'assurance-médicaments, mais qui sont supposées continuer de l'être par ces régimes);
- les régimes d'assurance privés;
- les paiements directs.
Le modèle ne permet pas d'estimer les coûts de transition ou les coûts administratifs potentiels associés au régime national d'assurance-médicaments, les économies secondaires (p. ex. en raison de la réduction du nombre de visites à l'hôpital et à l'urgence découlant d'une meilleure observance des ordonnances) ou les autres répercussions économiques.
Le modèle de dépenses en médicaments est fondé sur les données d'IQVIA Solutions Canada, qui indiquent que les Canadiens ont dépensé environ 30 milliards de dollars en médicaments d'ordonnance en 2017 (bien que, après soustraction des rabais confidentiels estimés que les fabricants accordent souvent aux gouvernements, le total était probablement d'environ 28 milliards de dollars). De ce total, les régimes publics ont couvert environ 13,5 milliards de dollars (probablement environ 11,5 milliards de dollars après les rabais confidentiels), les régimes privés ont couvert environ 11,5 milliards de dollars et les paiements directs se sont élevés à environ 5 milliards de dollarsNote de bas de page ii.
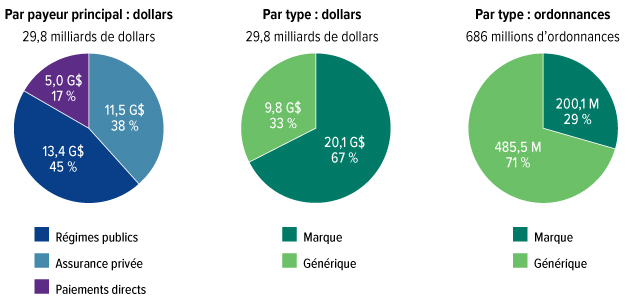
Source : IQVIA Solutions Canada. Nota : Les chiffres ayant été arrondis, leur somme peut ne pas correspondre au total indiqué et les rabais confidentiels ne sont pas pris en compte. *Période de 12 mois se terminant en mai 2018.
Figure 11 : Équivalent du texte
| Par payeur principal | Dollars (milliards) |
|---|---|
| Assurance privée | 11,5 |
| Régimes publics | 13,4 |
| Paiements directs | 5,0 |
| Total | 29,8 |
| Par type | Dollars (milliards) |
| Marque | 20,1 |
| Générique | 9,8 |
| Total | 29,8 |
| Par type) | Nombre d'ordonnances (millions) |
| Marque | 200,1 |
| Générique | 485,5 |
| Total | 686 |
Source : IQVIA Solutions Canada.
Nota : Les chiffres ayant été arrondis, leur somme peut ne pas correspondre au total indiqué et les rabais confidentiels ne sont pas pris en compte.
*Période de 12 mois se terminant en mai 2018.
Il est important de noter que jusqu'à 30 % des bénéficiaires de régimes privés sont des employés du secteur public (et leurs personnes à charge) travaillant dans des entités comme les gouvernements fédéral, provinciaux, territoriaux et municipaux, les universités, les conseils scolaires et les hôpitauxNote de fin 62. Cela signifie que jusqu'à 3,5 milliards de dollars de dépenses privées en médicaments d'ordonnance sont, en fait, payés par les gouvernements sous forme d'avantages sociaux. Lorsque le total des dépenses en médicaments d'ordonnance est exprimé par source de paiement, environ 17 milliards de dollars sont payés par les gouvernements (probablement environ 15 milliards de dollars après les rabais confidentiels), 8 milliards de dollars par les régimes privés et 5 milliards de dollars en paiements directs.
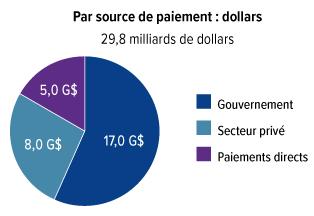
Source : Calculs du Conseil à partir des données d'IQVIA Solutions Canada. Les chiffres ayant été arrondis, leur somme peut ne pas correspondre au total indiqué et les rabais confidentiels ne sont pas pris en compte. *Période de 12 mois se terminant en mai 2018.
Figure 12 : Équivalent du texte
| Par source de paiement | Dollars (milliards) |
|---|---|
| Gouvernement | 16,9 |
| Secteur privé | 8 |
| Paiements directs | 5 |
| Total | 30 |
Source : Calculs du Conseil à partir des données d'IQVIA Solutions Canada. Les chiffres ayant été arrondis, leur somme peut ne pas correspondre au total indiqué et les rabais confidentiels ne sont pas pris en compte. *Période de 12 mois se terminant en mai 2018.
Le modèle de dépenses en médicaments du Conseil repose sur de nombreuses hypothèses concernant toute une gamme de facteurs qui influent sur le coût des médicaments d'ordonnance. Toutefois, le Conseil s'est assuré que, quel que soit le scénario, personne ne serait défavorisé en ce qui concerne les prestations qu'il reçoit actuellement dans le cadre de régimes publics et privés.
De plus, bien que le modèle suppose que le régime national d'assurance-médicaments entraînerait une baisse des prix négociés des médicaments, nous n'avons tenu compte d'aucun changement dans les marges bénéficiaires et les frais d'exécution d'ordonnance. Il existe d'importantes différences dans les frais de pharmacie d'un bout à l'autre du pays, qui peuvent représenter jusqu'à 30 % du coût d'un médicament dans certains endroits. Il peut s'agir d'une question complexe, résultant de différents compromis faits au cours des négociations par les gouvernements provinciaux ou territoriaux et les pharmaciens à différents moments. Bien que la modélisation des coûts effectuée pour le Conseil n'ait tenu compte d'aucun changement à ces frais dans le cadre du régime national d'assurance-médicaments, nous espérons que l'Agence canadienne des médicaments examinera ces différences des frais de pharmacie et qu'elle équilibrera les efficiences en reconnaissant l'importance des services que les pharmaciens fournissent aux Canadiens.
6.1.2 Évolution des dépenses en médicaments au sein du régime national d'assurance-médicaments
Comme le montre la figure 13, le modèle de dépenses en médicaments prévoit qu’en l’absence d’un régime national d’assurance-médicaments, les dépenses globales en médicaments d’ordonnance au Canada passeront de 28 milliards de dollars en 2017 (déduction faite des rabais confidentiels) à environ 52 milliards par année en 2027, réparties entre les régimes publics existants (23 milliards), les régimes privés (20 milliards) et les paiements directs (9 milliards). Cela équivaut à une augmentation moyenne des dépenses d’environ 6,5 % par année de 2017 à 2027. La figure 13 indique également une limite supérieure et une limite inférieure de la projection afin de tenir compte de l’incertitude quant à la façon dont certaines des hypothèses seraient appliquées dans la vie réelle.
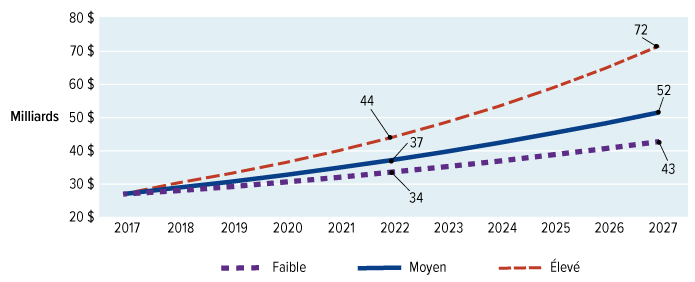
Source : Calculs du Conseil à partir des données d'IQVIA Solutions Canada, de l'ICIS, du CEPMB et de Santé Canada.
Figure 13 : Équivalent du texte
Graphique linéaire montrant trois scénarios de projection (faible, moyen, élevé) pour les dépenses en médicaments au Canada de 2017 à 2027.
- Dans le scénario de niveau faible, les dépenses devraient atteindre 34 G$ en 2022 et 43 G$ en 2027..
- Dans le scénario de niveau moyen, les dépenses devraient atteindre 37 G$ en 2022 et 52 G$ en 2027.
- Dans le scénario de niveau élevé, les dépenses devraient atteindre 44 G$ en 2022 et 72 G$ en 2027.
Source : Calculs du Conseil à partir des données d'IQVIA Solutions Canada, de l'ICIS, du CEPMB et de Santé Canada.
Comme nous l'expliquons au chapitre 5, nous proposons que le lancement du régime national d'assurance-médicaments ait lieu le 1er janvier 2022, d'abord en couvrant une liste de médicaments essentiels (accompagnée d'un processus distinct et d'un financement spécialement consacré pour les médicaments coûteux contre les maladies rares), puis en l'élargissant au cours des cinq années suivantes pour obtenir une liste des médicaments assurés complète au plus tard le 1er janvier 2027. Les patients paieraient une quote-part de 2 $ pour les médicaments essentiels et de 5 $ pour les autres médicaments d'ordonnance, avec un plafond annuel de paiements directs fixé à 100 $ par ménage. Aux fins de la modélisation, on a supposé que la liste des médicaments essentiels se composait des médicaments de la liste CLEAN Meds (élaborée pour le Canada par des cliniciens et des chercheurs de l'hôpital St. Michael's de Toronto) et on a simulé la liste complète des médicaments assurés en élargissant au fil du temps la couverture aux médicaments de la liste de la Régie de l'assurance-maladie du Québec, la liste la plus importante parmi les régimes publics au pays en raison de sa part des dépenses en médicaments du système (et également utilisée par le directeur parlementaire du budget dans sa modélisation).
D'après ces paramètres, on estime que les dépenses publiques totales augmenteraient de 4,1 milliards de dollars de plus en 2022 pour couvrir les médicaments essentiels par un régime national d'assurance-médicaments. Toutefois, le régime national d'assurance-médicaments devrait aussi permettre aux gouvernements d'économiser de l'argent en raison de la réduction des demandes de crédits d'impôt individuels pour frais médicaux, de la hausse de rémunération imposable (dans la mesure où l'employeur investira les économies réalisées, grâce au régime national d'assurance, dans l'augmentation des salaires), et en raison de la réduction des dépenses gouvernementales pour la couverture privée des employés du secteur public. Si l'on tient compte de ces « économies accessoires », le coût public supplémentaire net pour couvrir les médicaments essentiels en 2022 serait d'environ 3,5 milliards de dollars.
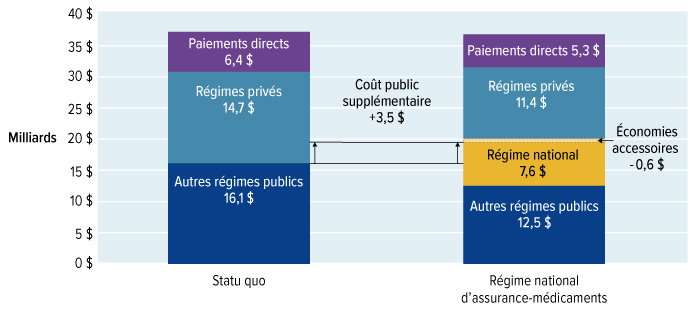
Source : Calculs du Conseil à partir des données d'IQVIA Solutions Canada, de l'ICIS, du CEPMB et de Santé Canada.
Figure 14 : Équivalent du texte
| Statu Quo | Régime national d'assurance- médicaments |
|
|---|---|---|
| Paiements directs | 6,4 | 5,3 |
| Régimes privés | 14,7 | 11,4 |
| Autres régimes publics | 16,1 | 12,5 |
| Régime national | 0 | 7,6 |
| Coût public supplémentaire | 0 | 3,5 |
| Économies accessoires | 0 | -0,6 |
Source : Calculs du Conseil à partir des données d'IQVIA Solutions Canada, de l'ICIS, du CEPMB et de Santé Canada.
Parallèlement, les dépenses des régimes privés diminueraient d'environ 3,3 milliards de dollars (pour s'établir à 11,4 milliards) et les paiements directs diminueraient d'environ 1,1 milliard de dollars (pour se chiffrer à 5,3 milliards). Le modèle suppose que, puisque l'accessibilité financière ne constituera plus un problème pour de nombreuses personnes, 10 millions d'ordonnances supplémentaires seront exécutées. (L'impact initial du régime national d'assurance-médicaments sera légèrement atténué parce que le régime se limitera d'abord à la liste des médicaments essentiels et qu'il faudra du temps pour réaliser bon nombre des mesures d'économie, comme la négociation de prix plus bas des médicaments.)
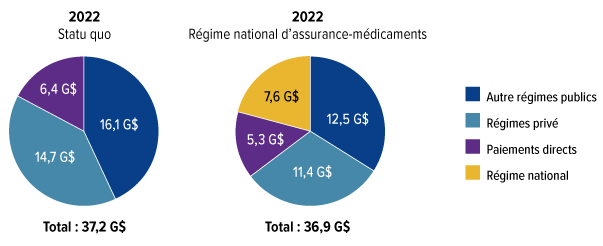
Source : Calculs du Conseil à partir des données d'IQVIA Solutions Canada, de l'ICIS, du CEPMB et de Sante Canada.
Figure 15 : Équivalent du texte
| 2022 Statu Quo (milliards) |
2022 Régime national d'assurance -médicaments (milliards) |
|
|---|---|---|
| Paiements directs | 6,4 | 5,3 |
| Régimes privés | 14,7 | 11,4 |
| Autres régimes publics | 16,1 | 12,5 |
| Régime national | 0 | 7,6 |
| Total | 37,2 | 36,9 |
Source : Calculs du Conseil à partir des données d'IQVIA Solutions Canada, de l'ICIS, du CEPMB et de Santé Canada.
Avec le temps, à mesure que la liste des médicaments assurés sera élargie, le régime national d'assurance-médicaments devrait jouer un rôle de plus en plus important dans les dépenses en médicaments d'ordonnance au Canada. Il en résultera de plus grandes économies pour le système à mesure que des prix plus bas seront négociés et étendus à une liste plus large de médicaments. D'ici 2027, les dépenses totales au titre du régime national d'assurance-médicaments devraient s'élever à environ 38,5 milliards de dollars (encore une fois, en déduisant les rabais confidentiels et les quotes-parts) et les dépenses gouvernementales seraient supérieures d'environ 15,3 milliards de dollars à ce qu'elles auraient été autrement. Ce chiffre tient compte des économies accessoires estimatives de 2,8 milliards de dollars, telles qu'elles sont décrites ci-dessus.
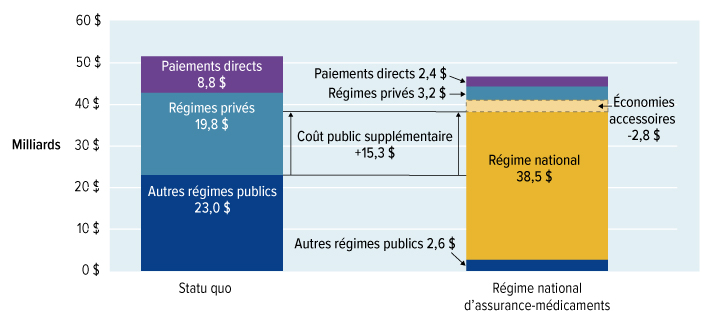
Source : Calculs du Conseil à partir des données d'IQVIA Solutions Canada, de l'ICIS, du CEPMB et de Santé Canada.
Figure 16 : Équivalent du texte
| Statu Quo | Régime national d'assurance -médicaments |
|
|---|---|---|
| Paiements directs | 8,8 | 2,4 |
| Régimes privés | 19,8 | 3,2 |
| Autres régimes publics | 23 | 2,6 |
| Régime national | 0 | 38,5 |
| Coût public supplémentaire | 0 | 15,3 |
| Économies accessoires | 0 | -2.8 |
Source : Calculs du Conseil à partir des données d'IQVIA Solutions Canada, de l'ICIS, du CEPMB et de Santé Canada.
Étant donné que la liste des médicaments assurés représente environ 86 % des dépenses totales en médicaments, on s'attend que le régime national d'assurance-médicaments réduise considérablement les dépenses du secteur privé en médicaments d'ordonnance. Même en supposant que les particuliers et les régimes privés continuent de débourser pour des médicaments qui ne figurent pas sur la liste nationale des médicaments assurés, leurs dépenses diminueraient considérablement par rapport aux projections fondées sur le statu quo — à environ 3,2 milliards de dollars pour les régimes privés, tandis que les paiements directs diminueraient à environ 2,4 milliards de dollars.
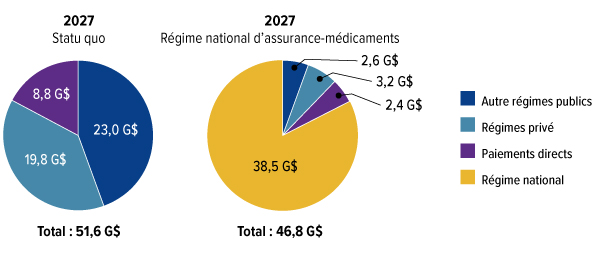
Source : Calculs du Conseil à partir des données d'IQVIA Solutions Canada, de l'ICIS, du CEPMB et de Santé Canada.
Figure 17 : Équivalent du texte
| 2027 Statu Quo (milliards) |
2027 Régime national d'assurance -médicaments (milliards) |
|
|---|---|---|
| Paiements directs | 8,8 | 2,4 |
| Régimes privés | 19,8 | 3,2 |
| Autres régimes publics | 23 | 2,6 |
| Régime national | 0 | 38,5 |
| Total | 51,6 | 46,8 |
Source : Calculs du Conseil à partir des données d'IQVIA Solutions Canada, de l'ICIS, du CEPMB et de Santé Canada.
| 2022 | 2027 | |||
|---|---|---|---|---|
| Statu quo | Sous le régime d'assurance-médicaments | Statu quo | Sous le régime d'assurance-médicaments | |
| Total des dépenses en ordonnances |
37,2 | 36,9 | 51,6 | 46,8 |
| - Régime national d'assurance-médicaments | n/d | 7,6 | n/d | 38,5 |
| - Autres régimes publics | 16,1 | 12,5 | 23,0 | 2,6 |
| - Régimes privés | 14,7 | 11,4 | 19,8 | 3,2 |
| - Paiements directs | 6,4 | 5,3 | 8,8 | 2,4 |
| Dépenses publiques nettes supplémentaires, après les économies accessoires | n/d | 3,5 | n/d | 15,3 |
Source : Calculs du Conseil à partir des données d'IQVIA, de l'ICIS, du CEPMB et de Santé Canada.
6.1.3 Réduction des dépenses à l'échelle du système sous le régime national d'assurance-médicaments
Au fur et à mesure que le régime national d'assurance-médicaments sera mise en œuvre, des gains d'efficience importants devraient être réalisés grâce à la négociation de prix de médicaments plus bas, à une substitution accrue par des médicaments génériques et à l'utilisation de biosimilaires et à d'autres changements menant à la prescription de traitements moins coûteux. En 2022, au moment prévu du lancement du régime national d'assurance-médicaments, ces économies seraient minimes, soit environ 0,3 milliard de dollars par rapport au statu quo, ce qui reflète le fait que la plupart des médicaments inscrits sur la liste des médicaments essentiels sont des génériques, et que la plupart des économies associées au régime national ne seraient pas encore réalisées. D'ici 2027, date à laquelle le régime national d'assurance-médicaments couvrira une liste complète des médicaments assurés, nous prévoyons des économies de près de 5 milliards de dollars par année dans l'ensemble du système par rapport au statu quo. Autrement dit, le Canada dépenserait 5 milliards de dollars de moins en médicaments d'ordonnance en 2027, tout en améliorant l'accès aux médicaments et offrant une couverture publique universelle à tous les Canadiens.
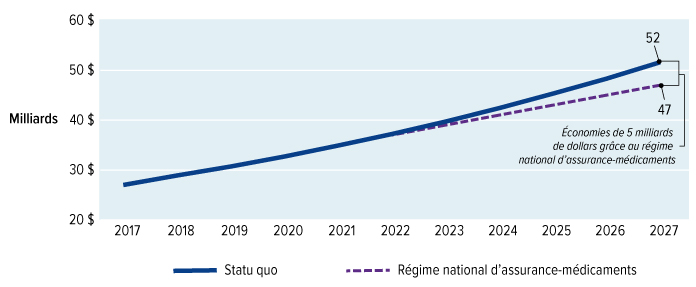
Source : Calculs du Conseil à partir des données d'IQVIA Solutions Canada, de l'ICIS, du CEPMB et de Santé Canada.
Figure 18 : Équivalent du texte
Graphique linéaire montrant les prévisions des dépenses en médicaments au Canada de 2017 à 2027.
- D'ici 2027, sous le statu quo, les dépenses totales atteindraient 52 milliards de dollars.
- D'ici 2027, avec un régime national d'assurance-médicaments, les dépenses totales atteindraient 47 milliards de dollars.
- Le régime national d'assurance-médicaments permettrait de réaliser des économies de 5 G$.
6.1.4 Comparaison des prévisions du Conseil concernant les coûts du régime d'assurance-médicaments avec d'autres estimations
En 2017, à la demande du Comité permanent sur la santé, le directeur parlementaire du budget (DPB) a publié des estimations des coûts d'un régime national d'assurance-médicaments. Le DPB a estimé que si le régime national d'assurance-médicaments avait été mis en œuvre en 2015-2016, il aurait entraîné des dépenses publiques supplémentaires de 7,3 milliards de dollars (6,3 milliards de dollars nets des quotes-parts et des économies accessoires). Dans l'ensemble, il s'agirait d'une augmentation de 50-55 % en dépenses publiques pour des médicaments sur ordonnance.
Le Conseil prévoit que les coûts publics supplémentaires du régime national d'assurance-médicaments, une fois pleinement entré en vigueur en 2027 (plus de 12 ans après l'année de référence utilisée par l'analyse du DPB), seraient de 15,3 milliards de dollars nets des quotes-parts et des économies accessoires. Dans l'ensemble, il s'agit d'une augmentation de 65 % en dépenses publiques.
Il est toutefois difficile de comparer directement les résultats du modèle de dépenses en médicaments du Conseil avec ceux du DPB. Bien que le modèle du Conseil s'appuie sur la méthodologie utilisée par le DPB, il n'y est pas identique et utilise des hypothèses sur les principaux facteurs des dépenses en médicaments d'ordonnance pour prévoir les coûts futurs des médicaments. Ainsi, il tient compte des effets de facteurs comme l'inflation, la croissance et le vieillissement de la population et l'arrivée de nouveaux médicaments plus coûteux. Enfin, les estimations du Conseil tiennent pour acquis que les régimes publics provinciaux continueraient de couvrir les médicaments qu’ils couvrent déjà mais qui ne seront pas couverts par le régime national d'assurance-médicaments.
Il convient de noter que les deux estimations aboutissent à des conclusions similaires en ce qui concerne le potentiel d'économies globales du système dans le cadre d'un régime national d'assurance-médicaments. Selon les estimations du Conseil, les dépenses globales en médicaments d'ordonnance pourraient être réduites de 5 milliards de dollars (environ 10 %) d'ici 2027. Les estimations du DPB suggèrent une réduction de 4 milliards de dollars des dépenses globales du système (environ 15 %).
6.2 Financement du régime national d'assurance-médicaments
Le Conseil est persuadé que son approche à l'égard du régime national d'assurance-médicaments est la façon la plus durable d'offrir aux Canadiens une couverture universelle et complète pour les médicaments d'ordonnance dont ils ont besoin pour soulager la douleur, gérer les maladies chroniques, améliorer et maintenir leur santé. Maintenant que nous avons recommandé, décrit et évalué le coût du régime national d'assurance-médicaments, la question suivante est de savoir comment celui-ci devrait être financé.
Il importe de savoir que la mise en œuvre d’un régime national d’assurance-médicaments exigera un partenariat solide et respectueux entre le gouvernement fédéral, les gouvernements provinciaux et territoriaux et les peuples autochtones du Canada. Ce partenariat devra tenir compte et tirer parti des mesures déjà prises par les provinces et les territoires pour offrir une assurance médicaments et faire en sorte que tous les Canadiens qui ont besoin de médicaments sur ordonnance puissent avoir accès aux mêmes services.
6.2.1 Arrangements fiscaux entre les gouvernements fédéral, provinciaux et territoriaux
L'une des premières tâches sera de négocier des mécanismes de financement intergouvernementaux du régime national d'assurance-médicaments. Ce ne sera pas la première fois que le Canada crée un programme social; il y a donc beaucoup d'expérience de laquelle on peut puiser pour effectuer ce travail. Au cours des années 1950, 1960 et 1970, le gouvernement fédéral a partagé les coûts des services hospitaliers et médicaux avec les provinces et les territoires. Le gouvernement fédéral a payé la moitié de chaque dollar dépensé par les provinces et les territoires en dépenses admissibles dans ces deux domaines. À la fin des années 1970, une fois ces programmes mieux établis, les gouvernements ont accepté de modifier cette entente de partage des coûts en un nouveau transfert général pour les soins hospitaliers, les services médicaux et l'éducation postsecondaire, en fonction de la taille de la population.
Dans les années 1980 et 1990, lorsque les finances publiques se sont resserrées, le gouvernement fédéral a apporté une série de changements à la structure et au montant des transferts afin de tenter de contrôler la hausse des coûts. Ces changements étaient controversés, car ils ont été imposés unilatéralement par le gouvernement fédéral et ne découlaient pas de négociations et d'ententes entre les gouvernements fédéral, provinciaux et territoriaux.
Au début des années 2000, le gouvernement fédéral a réinvesti dans les soins de santé au moyen d'une série d'accords négociés avec les provinces, dont le point culminant a été l'Accord sur la santé de 2004, qui a établi un transfert en matière de santé comprenant des augmentations prévues par la loi. À partir de 2017, de nouvelles ententes bilatérales, qui comprenaient des investissements ciblés dans les soins à domicile et la santé mentale, ont été signées entre le gouvernement fédéral et les provinces et les territoires.
Au cours des consultations du Conseil, les représentants provinciaux et territoriaux ont clairement indiqué que les ententes de financement du régime national d'assurance-médicaments devraient être différentes de celles qui sont actuellement en place pour l'assurance-maladie. En particulier, les provinces et les territoires ont souligné la nécessité de veiller à ce que le gouvernement fédéral fournisse un financement à long terme suffisant, stable et flexible à l'appui des objectifs du programme et qu'il ne puisse apporter des changements à l'entente sans l'accord des provinces et territoires.
Pour assurer le succès, nous croyons que les ententes de financement pour le régime national d'assurance-médicaments devraient s'inspirer des pratiques exemplaires et des leçons tirées du passé. Premièrement, les contributions fédérales devraient refléter la totalité des coûts supplémentaires du passage de la situation actuelle à celle où nous devons être aux différentes étapes de la mise en œuvre. Notre régime suppose que les gouvernements provinciaux et territoriaux continueront de dépenser le même montant pour l'assurance-médicaments, mais nous reconnaissons que l'élargissement de la couverture à tous les résidents et selon une norme nationale augmenterait considérablement leurs coûts. Le gouvernement fédéral doit être prêt à verser les contributions nécessaires pour couvrir les coûts supplémentaires engagés par les provinces et les territoires, tout en tenant compte des mesures qui déjà ont été prise.
Deuxièmement, le financement fédéral accordé aux gouvernements provinciaux et territoriaux doit être équitable et adapté à leurs différents besoins. Les dépenses en médicaments varieront d'une province et d'un territoire à l'autre en fonction de plusieurs facteurs : la taille de la population, les déterminants sociaux de la santé, les données démographiques (p. ex. les personnes âgées ont tendance à prendre plus de médicaments d'ordonnance que le reste de la population), la géographie (qui peuvent influer sur les marges bénéficiaires, les frais de transport et les frais d'exécution du pharmacien), et d'autres encore. Bien que les ententes de financement ne puissent pas tenir pleinement compte de tous ces facteurs, il sera important que toutes les administrations soient traitées équitablement. Les provinces et les territoires qui ont déjà fait d'importants investissements dans la couverture des médicaments d'ordonnance ne devraient pas être pénalisés pour leurs contributions.
Troisièmement, le mécanisme doit être régi par une éthique de prise de décision commune. Une partie ne devrait pas être en mesure d'apporter des modifications unilatérales à l'entente. Cela sera important dès le début, lorsque l'entente sera négociée, ainsi qu'au fil du temps, car il faudra apporter des ajustements et des corrections en cours de route. Les gouvernements pourraient s'inspirer des mécanismes de gouvernance partagée entourant le Régime de pensions du Canada (RPC). Les modifications majeures à la législation régissant le RPC exigent le consentement officiel du Parlement du Canada et de sept provinces sur dix, représentant les deux tiers de la population des dix provinces. Étant donné que les territoires seront également des partenaires actifs du régime d'assurance-médicaments, le Conseil propose une variante de cette approche, selon laquelle aucun changement ne pourrait être apporté aux modalités de financement sans le consentement du Parlement du Canada et d'au moins 70 % des administrations participantes, représentant les deux tiers de leur population combinée.
Enfin, les conditions rattachées au financement fédéral du régime national d'assurance-médicaments devraient être conformes à ses objectifs généraux. Pour qu'une province ou un territoire puisse adhérer au régime et devenir admissible au financement fédéral, il doit accepter les principes du régime national d'assurance-médicaments (qu'il soit universel, complet, accessible, transférable et financé et administré publiquement) et les modalités de la couverture décrites au chapitre 4.
6.2.2 Production de recettes
Une autre question importante qu'il faut aborder est celle de savoir comment générer les recettes nécessaires pour soutenir le régime national d'assurance-médicaments. Comme nous l'avons déjà mentionné, le modèle d'établissement des coûts du Conseil prévoit que la liste initiale des médicaments essentiels coûtera 3,5 milliards de dollars de plus chaque année à compter de 2022. Cette somme augmentera à mesure que des médicaments seront ajoutés à la liste nationale des médicaments assurés, atteignant 15,3 milliards de dollars d'ici 2027. Il s'agirait d'un nouveau poste important du budget fédéral et il doit être pris en compte dans la planification financière du gouvernement.
Bien que les coûts susmentionnés soient indéniablement importants, ils doivent être soupesés par rapport aux économies tout aussi importantes pour la population canadienne. D'ici 2027 :
- Le régime national d'assurance-médicaments réduira de 5 milliards de dollars les dépenses annuelles en médicaments d'ordonnance à l'échelle du système;
- Les entreprises et les employés verront le coût de leurs médicaments d'ordonnance réduit de 16,6 milliards de dollars par année;
- Les familles verront leurs paiements directs en médicaments réduits de 6,4 milliards de dollars;
- Une entreprise moyenne économisera 750 $ par employé par année;
- Une famille moyenne économisera 350 $ par année.
Le Conseil a entendu de nombreux points de vue au sujet du financement du régime national d'assurance-médicaments au cours de ses consultations. Certains participants ont fait remarquer que si le régime national d'assurance-médicaments devait éliminer le besoin d'une assurance-médicaments privée financée par les employeurs et les employés, le gouvernement devrait alors chercher à capter et à réorienter la totalité ou une partie de ce flux de financement. D'autres se demandaient pourquoi les employeurs et les employés devraient être ciblés et obligés d'assumer une grande partie des coûts pour quelque chose d'aussi essentiel que les soins de santé. Certains ont parlé de générer des recettes supplémentaires en augmentant certaines taxes, comme la TPS, tandis que d'autres ont souligné que ce type d'augmentation de taxe serait ressentie de façon disproportionnée par la classe ouvrière et les Canadiens à faible revenu qui sont déjà aux prises avec les factures d'épicerie et le prix de l'essence. Certains ont suggéré la création d'une nouvelle taxe ou d'une nouvelle prime que tout le monde paierait, ce qui permettrait à tout le monde de savoir où va l'argent de ses impôts; d'autres estimaient que cela pourrait susciter trop d'opposition. Une grande majorité de participants ont suggéré que le gouvernement fédéral devrait utiliser l'impôt général pour financer le régime d'assurance-médicaments de la même manière que l'assurance-maladie est financée.
Nous croyons que la façon la plus équitable de financer le régime national d'assurance-médicaments serait compatible avec d'autres aspects des soins de santé — par les recettes publiques générales. Dans un sens, il s'agit d'une combinaison de différentes sources de revenus, qui ont toutes leurs avantages et leurs inconvénients respectifs. Ce mécanisme n'exclut personne ni ne crée une nouvelle taxe. C'est le même système qui nous offre bon nombre des avantages de vivre dans ce pays. Le système fiscal du Canada est conçu de façon à ce que chaque Canadien y contribue selon ses moyens, et c'est pourquoi cette approche est utilisée pour financer l'assurance-maladie.
Comme notre travail visait à formuler des recommandations sur la conception et la mise en œuvre d'un régime national d'assurance-médicaments, nous n'avons pas cru bon d'approfondir la question de la façon de recueillir les recettes nécessaires pour financer la contribution fédérale au programme. Nous avons mené de vastes consultations et nous pouvons affirmer avec certitude qu'il n'existe pas de réponse facile à la question de savoir comment financer le régime national d'assurance-médicaments. Du même coup, il est clair pour nous que nous ne pouvons plus nous permettre de ne pas mettre en place un régime national d'assurance-médicaments, qui est clairement le moyen le plus sûr d'obtenir un meilleur rapport qualité-prix des sommes importantes que nous dépensons en médicaments sur ordonnance. Tout comme le régime d'assurance-maladie, le Conseil croit que le régime national d'assurance-médicaments doit trouver sa place parmi les choses dans lesquelles nous convenons, en tant que pays, il vaut la peine d'investir pour les Canadiens et pour la prospérité que nous partageons. En fin de compte, les détails précis du financement du régime national d'assurance-médicaments doivent être décidés par les gouvernements élus, qui doivent peser les pressions actuelles et futures en matière de financement et décider des compromis à faire dans l'ensemble de l'activité gouvernementale pour répondre aux besoins de tous les Canadiens.
Recommandations
- Le Conseil recommande que le gouvernement fédéral fournisse aux provinces et aux territoires un financement à long terme adéquat et prévisible, qui suffit pour couvrir les coûts supplémentaires du régime national d'assurance-médicaments.
- Le Conseil recommande que le financement fédéral du régime national d'assurance-médicaments soit octroyé aux provinces et aux territoires d'une manière juste et transparente, et qu'il réponde aux différents niveaux de besoins des diverses administrations.
- Le Conseil recommande que le financement fédéral du régime national d'assurance-médicaments soit assuré au moyen d'un nouveau transfert ciblé et distinct du Transfert canadien en matière de santé.
- Le Conseil recommande que les provinces et les territoires soient admissibles au financement fédéral lorsqu'ils acceptent les principes et les normes nationales (conditions de couverture) du régime national d'assurance-médicaments.
- Le Conseil recommande que les ententes intergouvernementales de financement du régime national d'assurance-médicaments soient déterminées d'un commun accord par les gouvernements fédéral, provinciaux et territoriaux.
- Le Conseil recommande que les ententes intergouvernementales de financement du régime national d'assurance-médicaments soient révisées tous les cinq à 10 ans.
- Le Conseil recommande que les modifications aux ententes intergouvernementales de financement du régime national d'assurance-médicaments exigent le consentement du Parlement du Canada et d'au moins 70 % des provinces et territoires participants représentant les deux tiers de leur population combinée.
- Le Conseil recommande que la contribution fédérale au régime national d'assurance-médicaments soit financée par les recettes générales, de la même manière que le régime d'assurance-maladie est financé.
Chapitre 7 : Assurer le succès du régime national d'assurance-médicaments
Dans les deux chapitres précédents, nous avons présenté la vision du Conseil sur ce à quoi devrait ressembler un régime national d'assurance-médicaments et son mode de financement. Dans le présent chapitre, nous abordons les catalyseurs essentiels dont devraient tenir compte les gouvernements pour bien réussir la mise en œuvre d'un tel régime.
7.1 Législation
Le Conseil croit que des mesures légiférées rassureraient les provinces et les territoires que l'engagement du gouvernement fédéral à l'égard du régime national d'assurance-médicaments est durable, élément que les premiers ministres disent crucialNote de fin 63. La législation fédérale officialiserait les normes négociées auxquelles le gouvernement fédéral, les provinces et les territoires seraient assujettis, ainsi que les mécanismes de gouvernance et de financement convenus par tous. Elle préciserait également les étapes nécessaires pour que les provinces et les territoires adhèrent au régime national d'assurance-médicaments. Le gouvernement fédéral devrait viser à mettre en œuvre cette législation avant l'entrée en vigueur de la liste de médicaments essentiels le 1er janvier 2022.
Dans son rapport de 2018, le Comité permanent de la santé de la Chambre des communes a recommandé des modifications législatives à la Loi canadienne sur la santé pour faire des médicaments d'ordonnance délivrés à l'extérieur des hôpitaux un service assuréNote de fin 64. Toutefois, le Conseil estime qu'une nouvelle législation est à la fois nécessaire et préférable pour le régime national d'assurance-médicaments. L'insertion de l'assurance-médicaments dans la Loi canadienne sur la santé pourrait imposer des limites au régime, car la Loi ne permet pas l'imposition de frais d'utilisation tels que les quotes-parts que nous avons recommandées. En même temps, la modification de la Loi canadienne sur la santé pour permettre ces quotes-parts pourrait miner l'engagement de la Loi à assurer la couverture dès le premier dollar des soins hospitaliers et médicaux. Par conséquent, nous préférons une loi autonome, qui s'inspirerait des valeurs et des principes de la Loi canadienne sur la santé, mais qui les adapterait aux exigences d'un régime national d'assurance-médicaments moderne.
La création d'un nouveau projet de loi appuierait également une approche distincte en matière de financement. La Loi canadienne sur la santé est liée au Transfert canadien en matière de santé, qui fournit un financement égal par habitant aux provinces et aux territoires pour les soins de santé. Toutefois, le régime national d'assurance-médicaments est un nouveau programme qui nécessitera probablement une approche de financement différente de celle du Transfert canadien en matière de santé. Un financement distinct pour le régime d'assurance-médicaments permettrait également aux gouvernements de mieux suivre les dépenses en médicaments et d'évaluer son succès.
Nous craignons également que la modification de la Loi canadienne sur la santé (qui n'a fait l'objet d'aucune modification de fond depuis son adoption en 1984) n'entraîne des pressions en vue d'apporter d'autres changements. Ces questions méritent peut-être d'être débattues, mais elles pourraient retarder la mise en œuvre du régime d'assurance-médicaments.
Recommandations
- Le Conseil recommande que le gouvernement fédéral enchâsse les principes et les normes nationales de l'assurance-médicaments dans une loi fédérale, distincte de la Loi canadienne sur la santé, afin de démontrer son engagement continu envers le partenariat sur le régime national d'assurance-médicaments et de prévoir un mécanisme de financement ciblé.
- Le Conseil recommande que la législation fédérale décrive la façon dont les gouvernements travailleront ensemble et partageront les coûts et énumère les responsabilités fédérales ainsi que les étapes nécessaires pour que les gouvernements provinciaux et territoriaux puissent adhérer au régime national d'assurance-médicaments.
Calendrier de mise en œuvre du régime d'assurance médicaments
7.2 Soutien à la transition
7.2.1 Provinces et territoires
Les modalités de financement du régime national d'assurance-médicaments seront déterminées dans le cadre de négociations multilatérales entre toutes les parties. Toutefois, pour que le régime national d'assurance-médicaments soit efficace, le gouvernement fédéral devra veiller à ce que les provinces et les territoires soient équipés pour faire la transition vers le nouveau programme. Cet appui devrait être négocié bilatéralement entre le gouvernement fédéral et chaque province ou territoire pour répondre aux besoins particuliers de chaque administration.
Le Conseil recommande que les provinces et les territoires soient admissibles à un financement transitoire limité dans le temps pour la mise à niveau des technologies de l'information et d'autres ressources pour appuyer le changement. Chaque administration élaborerait son propre plan de transition, qui établirait un échéancier pour l'adhésion au régime et l'harmonisation de sa couverture avec les normes nationales d'assurance-médicaments.
Comme nous l'avons mentionné, le régime national d'assurance-médicaments sera mis en œuvre sur une certaine période de temps, en commençant par une couverture universelle pour une liste plus restreinte de médicaments essentiels d'usage courant et en élargissant la couverture pour offrir une liste des médicaments assurés complète d'ici le 1er janvier 2027. Cela donnera aux gouvernements fédéral, provinciaux et territoriaux le temps de collaborer avec leurs partenaires et intervenants pour faciliter la transition vers un régime d'assurance-médicaments. De nombreux Canadiens ont dit au Conseil qu'ils étaient relativement satisfaits de leur assurance-médicaments privée et qu'ils ne voulaient pas, à juste titre, que leur situation empire en vertu d'un nouveau régime d'assurance-médicaments. Par conséquent, il importe que l'introduction de l'assurance-médicaments se fasse de façon prévisible et mesurée et coordonnée avec les assureurs privés, de sorte que les Canadiens ne perdent pas leur couverture à cause de l'assurance-médicaments.
Recommandation
- Le Conseil recommande que le gouvernement fédéral aide les gouvernements provinciaux et territoriaux à renforcer leur capacité en matière de programme en vue d'exécuter à l'échelle nationale un régime d'assurance-médicaments.
7.2.2 Régime d'assurance privé
Lorsque l'assurance publique pour les services hospitaliers et médicaux a été introduite dans les années 1950 et 1960, les assureurs privés (qui offraient une couverture pour ces services) se sont adaptés à la nouvelle réalité et se sont concentrés sur la couverture des services non couverts par l'assurance-maladie, comme les médicaments. Le Conseil croit que les assureurs privés du Canada, en travaillant avec les gouvernements, pourront adapter avec succès leur modèle d'entreprise d'ici à ce que l'assurance-médicaments soit mise en place et assurer une transition en douceur vers le nouveau système.
Nous avons entendu des employeurs désireux d'étendre les avantages sociaux des employés à d'autres domaines (comme le mieux-être et une couverture élargie aux soins dentaires, aux soins de la vue et aux services paramédicaux) et que les gouvernements devraient être ouverts pour permettre aux assureurs de fournir une couverture pour les quotes-parts, ainsi que les médicaments d'ordonnance qui ne figurent pas sur la liste nationale des médicaments assurés. Notre plan laisse la place au secteur privé pour qu'il saisisse ces occasions et, plutôt que de passer directement à un régime entièrement public, nous recommandons la mise en œuvre graduelle d'un système permettant aux régimes privés de compléter la couverture publique des médicaments, comme le font de nombreux pays. La période d'environ huit ans qu'il faudra pour faire la transition vers un régime d'assurance-médicaments complet accorde au secteur privé amplement de temps pour adapter ses modèles d'entreprise, en collaboration avec les gouvernements, à la nouvelle réalité.
Recommandations
- Le Conseil recommande que les gouvernements fédéral, provinciaux et territoriaux collaborent avec les assureurs privés, ainsi qu'avec les employeurs et les employés qui bénéficient de leurs services, afin d'assurer une transition harmonieuse vers le régime national d'assurance-médicaments.
- Le Conseil recommande que les assureurs privés soient autorisés à couvrir les quotes-parts ainsi que les médicaments qui ne figurent pas sur la liste nationale des médicaments assurés.
7.2.3 Pharmaciens et l'industrie pharmaceutique
D'autres professionnels de la santé, y compris les cliniciens et les pharmaciens, devront adapter leurs pratiques et leurs systèmes et devront participer à la planification du changement dès le début. Notre estimation des coûts ne tient compte d'aucun changement important dans les frais d'exécution d'ordonnance actuels ou les structures de majoration des pharmacies, puisque l'objectif est de donner le temps nécessaire aux gouvernements et aux pharmaciens de déterminer ce que sera une compensation appropriée aux termes du régime national d'assurance-médicaments. Les pharmaciens possèdent une grande expérience de première ligne du système complexe canadien formé de milliers de régimes d'assurance-médicaments différents; ils seront donc de précieux atouts pour trouver des méthodes pratiques permettant de faire la transition vers un système plus simple.
Les gouvernements devront également collaborer avec les fabricants, les distributeurs et les autres intervenants de la chaîne d'approvisionnement pharmaceutique pour assurer une transition en douceur vers le nouveau modèle. L'Agence canadienne des médicaments jouera un rôle déterminant dans la coordination de la chaîne d'approvisionnement avec les intervenants concernés, comme Santé Canada, pour veiller à l'approvisionnement rapide et constant des médicaments inscrits à la liste nationale des médicaments assurés.
7.2.4 Partenariats avec les patients et le public
L'établissement d'un réel partenariat entre les patients et le système de soins de santé est perçu de plus en plus comme un facteur de réussite essentiel pour atteindre l'objectif triple des systèmes de santé : améliorer les soins et les résultats de santé à un coût abordable. Cela doit se concrétiser à tous les niveaux, de la prise des décisions stratégiques à la prestation des soins de santé de première ligne.
Le conseil a observé que la relation entre les patients et les décideurs stratégiques est particulièrement difficile dans le secteur pharmaceutique. Trop souvent, les patients et les groupes de patients se sentent comme de simples spectateurs. S'ils ne trouvent pas l'aide dont ils ont besoin auprès des gouvernements et du système de santé, les patients sont laissés à eux-mêmes, trouvant souvent un soutien auprès d'organismes de bienfaisance ou de l'industrie pharmaceutique, et devenant parfois innocemment des acteurs de stratégies de commercialisation contribuant à promouvoir les intérêts commerciaux. Cela est profondément injuste et insupportable dans un pays qui tire de la fierté du concept de système de santé publique universel.
Le conseil a déployé de grands efforts pour mobiliser les patients et écouter la diversité de leurs voix et perspectives. Nous avons aussi veillé à ce que nos recommandations sur la gouvernance et la mise en œuvre du régime d'assurance-médicaments aident à renforcer les partenariats entre les systèmes de soins de santé et les patients. Cela est fondamental pour la mise en œuvre réussie de notre régime.
7.3 Technologies de l'information et données sur les médicaments
La création et l'exploitation d'un régime national d'assurance-médicaments qui desservira 37 millions de Canadiens dans plusieurs provinces et territoires avec des dizaines de milliers de prescripteurs et de pharmacies ne peuvent être réalisées qu'avec une technologie de l'information (TI) de premier ordre. Au cours de nos consultations, le Conseil a appris que la transition vers un régime national d'assurance-médicaments nécessitera des investissements considérables dans les TI.
7.3.1 Mise à niveau des systèmes de TI des régimes d'assurance-médicaments
Chaque régime public d'assurance-médicaments fédéral, provincial et territorial utilise un système de TI différent avec sa propre infrastructure et ses propres normes de données pour gérer l'information sur les participants au régime et les demandes de remboursement de médicaments. C'est la même chose avec les régimes privés. Bon nombre de ces systèmes vieillissent et ne peuvent être reliés les uns aux autres, ce qui rend le partage des données au sein des provinces et des territoires difficile et pire que cela dans l'ensemble du pays. Plusieurs provinces et territoires ont dit au Conseil que leur système répond à leurs besoins actuels, mais qu'il est peu probable qu'il puisse être élargi pour répondre aux besoins du régime national d'assurance-médicaments de tous leurs résidents.
Depuis plusieurs années, Inforoute Santé du Canada (un organisme à but non lucratif financé par le gouvernement fédéral participant à la recherche de solutions numériques aux problèmes de soins de santé) travaille avec plusieurs provinces et territoires à la mise en œuvre d'un service national de prescription électronique pour transmettre les prescriptions par voie électronique aux pharmacies. Un tel système permettrait de réduire le nombre de prescriptions perdues, d'erreurs de médication et d'abus de médicaments sur ordonnance, mais il sera assurément une précieuse source de données sur la qualité, la sécurité et l'efficacité des pratiques de prescription.
De toute évidence, il reste encore beaucoup à faire pour renforcer et moderniser les systèmes de TI fédéraux, provinciaux et territoriaux afin de gérer les énormes changements dans la circulation des données qu'un régime national d'assurance-médicaments entraînera. Toutefois, chaque province et territoire aura un point de départ différent alors qu'il commencera à s'orienter vers cet objectif. Les grandes provinces ont généralement des technologies plus robustes; certaines provinces plus petites ont encore recours à des systèmes sur papier pour traiter les demandes de remboursement de médicaments. Le Conseil recommande que le gouvernement fédéral fournisse un soutien financier adéquat aux provinces et aux territoires pour moderniser leurs systèmes de TI de l'assurance-médicaments, notamment en automatisant les systèmes sur papier et en augmentant la capacité à traiter la forte croissance des demandes et des prestataires.
Recommandation
- Le Conseil recommande que le gouvernement fédéral investisse dans les systèmes de technologie de l'information pour s'assurer que les gouvernements provinciaux et territoriaux ont la capacité suffisante pour livrer un régime national d'assurance-médicaments.
7.3.2 Investir dans les données sur les médicaments
Le Conseil est tout à fait conscient du fait que les données sur les médicaments d'ordonnance au Canada sont fragmentées et incomplètes. Il nous a parfois été très difficile d'obtenir l'information dont nous avions besoin sur la façon dont les Canadiens utilisent les médicaments d'ordonnance, de connaître l'impact des médicaments d'ordonnance sur la santé des Canadiens ou de savoir qui dépense quoi en médicaments d'ordonnance.
Les données sur l'utilisation des médicaments au Canada — qu'il s'agisse de renseignements sur la prescription, la délivrance et le traitement des demandes de remboursement ou sur l'amélioration de l'état de santé d'un patient ou sur les effets secondaires indésirables — ne sont pas systématiquement recueillies et déclarées. Le lancement d'un régime national d'assurance-médicaments est une occasion unique de créer des dossiers complets de données sur les médicaments pour tous les patients. Ces dossiers fourniraient aux patients et à leurs équipes de soins dans différents contextes — même s'ils tombent malades à l'autre bout du pays — des renseignements essentiels pour une prescription sûre et efficace. En même temps, un dépôt central de données essentielles (tout en respectant des normes strictes en matière de protection de la vie privée) serait inestimable pour mesurer l'efficacité des médicaments et surveiller leurs avantages, leurs effets secondaires et les coûts. Afin d'évaluer l'efficacité, l'innocuité et la toxicité au sein de diverses populations dans le but de prendre les meilleures décisions stratégiques, il sera important de s'assurer que les données sur les médicaments sont liées aux données portant sur l'âge, le sexe, le genre et la race.
Comme il a été mentionné, les données sur les médicaments ont de nombreuses utilisations importantes et avantageuses. Il importera de s'assurer que les préoccupations relatives à la protection des renseignements personnels restent primordiales et que le patient conserve la propriété et le contrôle de ses renseignements. Il se pourrait que la technologie chaîne de blocs offre une solution sécurisée et efficace pour y arriver. Les fournisseurs de TI, les gestionnaires de bases de données, les chercheurs et les décideurs politiques ont la possibilité d'établir de solides paramètres de consentement et de contrôle qui permettraient l'échange de données sur les médicaments d'ordonnance, tout en respectant les droits des patients.
Au Canada et partout ailleurs, il existe des lacunes dans nos connaissances sur l'innocuité et l'efficacité des médicaments utilisés dans le monde réel (par opposition à ce qui a été découvert lors des essais cliniques). Les Instituts de recherche en santé du Canada recueillent des données probantes sur la façon dont les patients réagissent aux médicaments, mais le régime national d'assurance-médicaments pourrait grandement améliorer notre capacité d'utiliser les données pour connaître l'impact des médicaments sur la santé des Canadiens.
Recommandation
- Le Conseil recommande que le gouvernement fédéral investisse dans la collecte de données, y compris du point de vue du genre et de l'équité, afin de combler les lacunes en matière de données et de soutenir la gestion continue du régime national d'assurance-médicaments. Cela devrait inclure des systèmes de données, utilisant possiblement la technologie chaîne de blocs, qui permettent un échange sûr des données avec le consentement et le contrôle des patients.
7.4 Mesures fédérales à l'appui d'un régime d'assurance-médicaments
Le gouvernement fédéral n'a pas attendu la mise en place d'un régime national d'assurance-médicaments pour tenter d'améliorer l'approvisionnement et la gestion des médicaments d'ordonnance au pays. En particulier, deux initiatives sont en cours — la rationalisation de l'approbation des médicaments et la modernisation de la réglementation sur le prix des médicaments d'ordonnance — qui doivent être achevées pour que le régime national d'assurance-médicaments soit mis en place avec succès. Il est également important que le gouvernement fédéral continue d'appuyer l'innovation et la recherche dans le domaine des soins de santé, y compris les médicaments d'ordonnance.
7.4.1 Rationaliser l'examen des médicaments
Avant qu'un médicament puisse être vendu au Canada, il doit être approuvé par Santé Canada, qui examine les preuves scientifiques fournies par les fabricants pour déterminer si les avantages d'un nouveau médicament l'emportent sur ses risques. Cet examen peut prendre environ un an, et les nouveaux traitements sont de plus en plus difficiles à évaluer que les médicaments dans le passé. Les patients et les fournisseurs de soins de santé qui veulent un accès plus rapide aux traitements les plus récents ont donc exercé des pressions.
Santé Canada a réagi en cherchant des moyens d'accélérer les examens et les approbations, notamment en utilisant les examens et les décisions d'organismes de réglementation dignes de confiance d'autres pays pour accélérer le processus canadien, et en acheminant un plus grand nombre de médicaments pour examen prioritaire, afin de mettre plus rapidement sur le marché des produits (y compris des médicaments pour les maladies rares)Note de fin 65. Santé Canada établit également de meilleurs liens avec d'autres secteurs du système de soins de santé afin d'harmoniser le travail. Par exemple, Santé Canada et l'ACMTS peuvent maintenant effectuer leurs examens respectifs presque simultanément. Ce type de rationalisation et de collaboration continuera d'être important à mesure que le régime national d'assurance-médicaments est mis en place, de sorte que les Canadiens puissent avoir accès en temps opportun à l'innovation pharmaceutique.
Recommandation
- Le Conseil recommande que le gouvernement fédéral accélère ses efforts pour rationaliser et moderniser son évaluation de l'innocuité, de la qualité et de l'efficacité des médicaments afin que les patients aient un accès plus rapide aux médicaments novateurs.
7.4.2 Réglementation des prix des médicaments brevetés
Le gouvernement fédéral a proposé des modifications au Règlement sur les médicaments brevetés qui permettront au Conseil d'examen du prix des médicaments brevetés (CEPMB) de mieux gérer les prix des médicaments. Ces changements permettront au CEPMB de :
- utiliser comme point de référence les prix que l'on paie dans les pays semblables au Canada sur le plan économique, et qui ont des protections similaires en matière de prix à la consommation;
- voir les prix que les assureurs publics et privés au Canada paient réellement (après le rabais), plutôt que les prix courants publiés par les compagnies pharmaceutiques;
- déterminer si le prix d'un nouveau médicament reflète sa valeur pour les patients et la taille de son marché potentiel.
Bien qu'on s'attende à ce que le pouvoir de négociation consolidé, que le Canada obtiendra dans le cadre du régime national d'assurance-médicaments, nous aide à négocier des prix plus bas, dans les cas où un nouveau médicament est le seul traitement disponible pour une affection particulière (comme c'est le cas pour la majorité des médicaments pour maladies rares), même le pouvoir de négociation du payeur unique est limité. Dans ces situations, le CEPMB sera en mesure d'évaluer si le prix d'un nouveau médicament correspond aux avantages pour la santé qu'il offre à ses patients, ainsi qu'à son coût global, et d'établir un prix maximal qui reflète ces aspects. Le Conseil recommande que le gouvernement fédéral mette en œuvre ces réformes afin de rendre l'assurance-médicaments plus durable.
Le maintien du choix dans le cadre du régime national d'assurance-médicaments
Au cours de ses rencontres avec la population canadienne, le Conseil a entendu des préoccupations selon lesquelles les mesures visant à réduire les coûts du régime national d'assurance-médicaments pourraient décourager les compagnies pharmaceutiques d'introduire de nouveaux médicaments au Canada. Toutefois, des pays comme la Suède, la Norvège et le Royaume-Uni paient tous des prix plus bas que le Canada, mais il y a, chaque année, un plus grand nombre de nouveaux médicaments lancés dans ces pays qu'ici.
Bien que les Canadiens ne représentent que 0,5 % de la population mondiale, ils représentent 2 % des ventes mondiales de médicamentsNote de fin 66. Même si le prix des médicaments diminue, le Canada demeurera un marché important pour les fabricants de médicaments, d'autant plus qu'on s'attend à ce que la consommation globale de médicaments au pays augmente dans le cadre du régime national d'assurance-médicaments, puisque les personnes qui n'avaient pas les moyens de se procurer des médicaments sur ordonnance pourront dorénavant accéder aux médicaments dont elles ont besoin.
Recommandation
- Le Conseil recommande que le gouvernement fédéral fasse progresser les démarches visant à renforcer le Règlement sur les médicaments brevetés afin de réduire les prix des médicaments brevetés pour tous les payeurs.
7.4.3 Soutenir l'innovation et la recherche
De grands progrès ont été réalisés dans la mise au point de médicaments qui guérissent des maladies et des affections par ailleurs mortelles ou débilitantes. Cela n'aurait pas été possible sans un engagement ferme en faveur de la recherche et de l'innovation. Le Canada a fait d'importantes contributions à la découverte de pharmacothérapies, notamment l'insuline, les vaccins, les anticoagulants, les gènes liés à l'apparition précoce de la maladie d'Alzheimer, et les thérapies par cellules souches pour traiter le cancer. L'investissement public dans les sciences fondamentales et la recherche clinique a joué un rôle important dans ces découvertes, appuyé par un nombre croissant d'hôpitaux universitaires et d'instituts de recherche de classe mondiale. L'investissement privé dans la recherche et le développement liés aux médicaments joue également un rôle essentiel dans le maintien d'un écosystème dynamique d'innovation pharmaceutique.
Pour ce qui est de l'avenir, l'innovation dans le domaine des médicaments et des thérapies connexes est sur le point d'offrir encore plus d'avantages aux patients. De nouveaux produits biologiques actuellement en voie de développement promettent d'améliorer les options de traitement de diverses maladies et affections, dont le cancer, le diabète et la sclérose en plaques. Grâce à la médecine de précision et à la génomique, les cliniciens pourront cibler les médicaments en fonction des caractéristiques génétiques uniques des individus et améliorer considérablement les résultats en matière de santé. La recherche élargit également les options de traitement du cancer grâce à la thérapie par les lymphocytes CAR-T, une forme d'immunothérapie qui utilise des lymphocytes T spécialement modifiés dans le système immunitaire de l'organisme pour traiter le cancer. Le régime national d'assurance-médicaments fournira une plate-forme solide pour évaluer et adopter ces innovations de façon coordonnée et responsable, dans l'intérêt de tous les Canadiens.
Le gouvernement fédéral joue un rôle essentiel dans la création des conditions qui appuient la recherche et l'innovation dans le secteur de la santé. Les investissements continus dans la recherche en santé, l'infrastructure de recherche et l'enseignement postsecondaire aident à attirer des talents dans ce secteur et à accroître la capacité de recherche. De nouveaux partenariats entre les secteurs public et privé, comme ceux qui émergent de la stratégie du gouvernement sur l'innovation, peuvent renforcer davantage la capacité du secteur des sciences de la vie. De nouveaux accords commerciaux et des efforts de rationalisation de la réglementation contribueront également à créer un climat propice aux investissements dans la recherche et l'innovation en matière de médicaments. Le Conseil appuie ces mesures et exhorte le gouvernement à continuer d'investir dans ces domaines.Recommandation
-
Le Conseil recommande que le gouvernement fédéral continue de collaborer avec les universités, les hôpitaux de recherche et l'industrie pour soutenir et faire évoluer notre écosystème d'innovation en santé de calibre mondial et veiller à ce que le Canada continue de contribuer au développement de médicaments novateurs et de thérapies connexes.
Chapitre 8 : Ce qu'un régime national d'assurance-médicaments signifiera pour le Canada
La mise en œuvre d'un régime national d'assurance-médicaments au Canada se fait attendre depuis longtemps. En fait, les mêmes arguments en faveur d'un régime d'assurance-médicaments dans les années 1960 s'appliquent encore aujourd'hui. Or, beaucoup a changé depuis ce temps-là, renforçant ainsi la pertinence et la nécessité d'un régime d'assurance-médicaments : les médicaments d'ordonnance jouent un rôle beaucoup plus important dans l'amélioration de la santé et leur coût a monté en flèche, ce qui risque de rendre le système tout à fait inabordable. Aujourd'hui, un régime d'assurance-médicaments n'est pas seulement une bonne politique de santé, c'est aussi une bonne politique économique : c'est un projet national pour lequel le temps est venu.
Pour la première fois en plus de 50 ans, le Canada introduirait un nouveau pilier à son système universel de soins de santé. C'est l'édification de la nation, le renforcement du contrat social qui nous unit et le renforcement de notre sens de ce que signifie le fait d'être Canadien. Et même s'il s'agit d'une transformation difficile — tous les grands projets nationaux le sont — elle donnera aux Canadiens et aux générations futures un régime public d'assurance-médicaments efficace, équitable et durable, un régime qui partage les valeurs chères aux Canadiens et qui est ancré dans les soins de santé universels.
8.1 Pour les patients et leur famille
Les avantages du régime d'assurance-médicaments pour les Canadiens seraient considérables et immédiats. Les innombrables différences entre des milliers de régimes d'assurance-médicaments seront une chose du passé. Lorsque les Canadiens se présentent à la pharmacie avec leur ordonnance et leur carte d'assurance-maladie, ils ne devront payer que 2 $ ou 5 $, selon le médicament. Un antibiotique simple coûtera 2 $. Pour un médicament qui coûte des dizaines de milliers de dollars, la quote-part sera de 5 $. C'est tout. Plus de formulaires compliqués. Plus de franchises trop élevées. Plus de stress. Simple. Efficace. Équitable.
Le montant maximal que les ménages peuvent payer pour des médicaments d'ordonnance dans une année sera de 100 $. Et comme le ménage canadien moyen dépense actuellement environ 450 $ en médicaments d'ordonnance, cela signifie que les familles canadiennes économiseront, en moyenne, 350 $ par année. Et avec ces économies, vous aurez le réconfort de savoir que vous et vos proches aurez accès aux médicaments dont vous avez besoin.
Les familles et les particuliers n'auront plus à être assujettis à des loteries de codes postaux qui déterminent s'ils auront accès à des médicaments sur ordonnance en fonction de la province ou du territoire où ils résident. Et les Canadiens pourront être certains que leur assurance-médicaments les protège partout où ils se trouvent au Canada.
Ou même encore mieux, les Canadiens auront accès aux médicaments qui leur sont prescrits en fonction de leurs besoins et non de leur capacité de payer. Et la non-adhésion liée aux coûts — lorsque les patients n'ont pas les moyens de payer les médicaments dont ils ont besoin pour rester en santé ou pour se rétablir d'une maladie — deviendra une chose du passé. Tous les Canadiens seront traités sur un pied d'égalité, sans exception. Ça, c'est une chose digne de fierté, et c'est conforme aux valeurs que prône notre système universel de soins de santé et à nos valeurs en tant que Canadiens.
Témoignages de patients — Darren Porter
« Je suis un pêcheur indépendant qui appuie la gestion durable des pêches. Je travaille fort pour subvenir aux besoins de ma famille, je fais ma part pour nourrir la population et je lutte pour sauver un écosystème naturel fragile sans pareil.
Prendre soin de moi? Pas tant une priorité.
Je suis heureux que mes enfants soient couverts par le régime de travail de mon ex-femme. Mais en tant qu'homme d'affaires indépendant dans une industrie exigeante liée aux ressources, il n'y a simplement pas d'options d'assurance collective, à ce que je sache.
Bien sûr, je pourrais essayer de souscrire un régime privé individuel auprès d'une des compagnies d'assurances, mais je suis constamment en train de tout réinvestir dans mon entreprise simplement pour survivre. D'après ce que je peux voir, il est financièrement hors de portée d'obtenir des assurances pour quelqu'un de mon âge et de mon industrie. Et ça ne tient même pas compte de mon état de santé. De plus, le régime public offert par la province est une blague. En effet, mon revenu – aussi limité et incertain qu'il soit – est trop élevé pour que j'y sois admissible.
Pour moi, ça se résume à ceci : ce que je ne sais pas ne me fera pas mal. Je suis un pragmatique, même si certains diront que je suis téméraire. Mais quel est l'intérêt d'aller voir le médecin puisque je n'aurai pas les moyens de payer ce qu'il pourrait me prescrire? »
8.2 Pour les employés et les entreprises
Le régime national d'assurance-médicaments signifiera que les employés et les entreprises n'auront plus à payer une assurance coûteuse pour les médicaments d'ordonnance. Le propriétaire moyen d'une entreprise qui offre une assurance-médicaments économiserait plus de 750 $ par année par employé. Le travailleur moyen qui bénéficie d'une assurance-médicaments en milieu de travail économiserait plus de 100 $ par année en primes d'assurance. De plus, les employés qui paient des centaines de dollars par année en quote-part et en franchise pour eux-mêmes et leur famille n'auraient jamais à payer plus de 100 $ par ménage.
Les employeurs peuvent choisir de maintenir un certain niveau de couverture des médicaments — comme cela a été le cas dans d'autres pays ayant un régime d'assurance-médicaments, les régimes d'assurance-médicaments des employés couvriront probablement les faibles quotes-parts (2 $ ou 5 $ par ordonnance) du régime national, ainsi que les médicaments qui ne sont pas inscrits sur la liste des médicaments assurés. Et comme ils n'ont plus à se soucier d'une grande partie des coûts de l'assurance-médicaments, les employeurs pourraient choisir d'améliorer d'autres avantages sociaux qui sont de plus en plus recherchés, notamment les services de santé mentale, la physiothérapie, les soins dentaires et de la vue. Cela contribuerait à répondre aux importants besoins de santé de la population active et allégerait une partie du fardeau qui pèse sur les systèmes de soins de santé publics.

Figure 19 : Équivalent du texte
Une série de trois graphiques illustrant les économies qui seraient réalisées grâce au régime national d'assurance-médicaments.
- Le premier graphique montre les économies des ménages à 350 $ par année.
- Le deuxième graphique montre les économies des entreprises et des employeurs à 750 $ par année (par employé).
- Le dernier graphique montre des économies de 100 $ par année pour les employés.
Le régime national d'assurance-médicaments devrait également faciliter le changement d'emploi ou le passage d'un employeur à un autre parce que les employés ne risquent plus de perdre leur emploi sous prétexte que le médicament dont ils ont besoin pour traiter leur maladie n'est pas assuré par les régimes d'assurance-médicaments d'autres employeurs potentiels, ou parce que le nouvel employeur potentiel ne possède aucune assurance-maladie. De plus, les employés ne courent plus le risque de perdre leur emploi si eux-mêmes ou un membre de leur famille souffrent d'une maladie qui ne peut être traitée qu'avec un médicament coûteux qui pourrait ruiner le régime d'assurance-médicaments de leur entreprise. Et le régime d'assurance-médicaments signifie que les travailleurs qui choisissent de prendre leur retraite ne subiront pas de réduction importante des prestations pharmaceutiques, comme ils le pourraient aujourd'hui. Les travailleurs à temps partiel et à contrat auront droit, pour la première fois pour plusieurs d'entre eux, à des prestations pharmaceutiques.
Le régime national d'assurance-médicaments soulagera les entreprises du coût élevé et croissant de l'assurance-médicaments. Les propriétaires d'entreprise n'auront plus à se demander s'ils peuvent encaisser le coût d'une assurance-médicaments privée pour leurs employés dévoués. Ils auront la marge de manœuvre financière nécessaire pour offrir d'autres avantages sociaux à leurs travailleurs, pour faire profiter leurs employés des économies réalisées avec des salaires plus élevés ou pour investir dans leur entreprise.
De plus, le régime d’assurance-médicaments national créera un environnement plus prévisible pour les entreprises en faisant passer le risque d’avoir à payer des médicaments coûteux des régimes privés aux régimes publics. Au cours de nos discussions avec les propriétaires d’entreprises, bon nombre d’entre eux ont clairement indiqué que le coût élevé des médicaments était une préoccupation clé pour leur entreprise.
Le régime national d’assurance-médicaments uniformisera également les règles du jeu pour les petites, moyennes et grandes entreprises en veillant à ce que tous les travailleurs bénéficient de prestations pharmaceutiques complètes, et non seulement ceux qui travaillent pour des entreprises qui offrent l’assurance-médicaments à titre de prestation d’emploi. Pour les petites entreprises, dont beaucoup n’ont pas les moyens d’offrir des prestations pharmaceutiques à leurs employés, le régime d’assurance-médicaments devrait faciliter le recrutement et le maintien en poste des employés ainsi que le maintien d’un effectif en santé.
8.3 Pour le système de santé et les professionnels de la santé
Le régime national d'assurance-médicaments signifie que les prescripteurs peuvent enfin être convaincus que leurs patients exécuteront leurs ordonnances. Les médecins et autres prescripteurs n'ont plus à demander à un patient s'il a une assurance privée, puis à modifier leur ordonnance en conséquence. Les pharmaciens, qui ne connaissent que trop bien les patients qui quittent les pharmacies sans les médicaments dont ils avaient besoin une fois qu'ils voient la facture, sauront que leurs clients sont bien desservis par notre système de soins de santé. Et à mesure que de plus en plus de médicaments d'ordonnance sont délivrés à l'extérieur de l'hôpital, l'iniquité que l'on subit parce que des médicaments sont couverts par l'assurance publique dans un contexte hospitalier, mais pas en dehors, prendra fin. Les patients recevront les médicaments dont ils ont besoin pour aller mieux, pour rester en bonne santé ou pour traiter une maladie chronique.
L'élimination des obstacles financiers auxquels les Canadiens sont confrontés lorsqu'ils ont des ordonnances à exécuter leur permettra de se maintenir plus facilement en bonne santé, ce qui réduira leur besoin de consulter leur médecin ou d'être admis à l'hôpital. Comme nous l'avons déjà mentionné, des recherches récentes ont révélé que l'élimination des frais remboursables pour les médicaments utilisés pour traiter seulement trois problèmes de santé — le diabète, les maladies cardiovasculaires et les affections respiratoires chroniques — contribuerait à éviter jusqu'à 220 000 visites à l'urgence et 90 000 hospitalisations par année. Cela permettrait d'économiser jusqu'à 1,2 milliard de dollars par année pour le système de soins de santé, pour ces trois conditions seules.
8.4 Pour les citoyens et les contribuables
Le régime national d'assurance-médicaments n'est pas seulement bon pour les Canadiens, c'est aussi une bonne politique économique. Il réduira l'inefficacité des dizaines de milliers de régimes privés, qui coûtent trois fois plus cher à gérer que les régimes publics. Il remplacera les acheteurs multiples par un acheteur unique, qui aura le pouvoir et l'autorité de négocier les meilleurs prix pour les médicaments d'ordonnance. On estime que les économies annuelles qui découleront d'un fort pouvoir de négociation et d'autres gains d'efficience pourraient atteindre près de 5 milliards de dollars d'ici 2027. En même temps, les décisions concernant les médicaments à financer seront prises par un organisme indépendant, en fonction des preuves scientifiques et du rapport qualité-prix, à l'abri de l'influence politique.
Dans ce rapport, nous avons décrit la vision et la promesse d'un régime national d'assurance-médicaments, qui est plus nécessaire que jamais. Nous tous — le Canada — pouvons y arriver ensemble.
Chapitre 9 : Conclusion
Le régime national d'assurance-médicaments que nous proposons est transformationnel et peut changer des vies. Celui-ci remplacera une mosaïque de milliers d'autres régimes qui approchent de leur point de rupture financière (et qui laissent pourtant des millions de Canadiens sans les médicaments dont ils ont besoin) par un régime durable, juste et équitable, où tous les Canadiens auront accès à des médicaments sur ordonnance selon leurs besoins et non selon leur capacité de payer.
Prenons un moment pour réfléchir à nouveau à ce que signifie vraiment l'expression « fondée sur le besoin et non sur la capacité de payer » : c'est notre chance de bâtir une société plus saine et de corriger une erreur historique, la décision de ne pas inclure un régime d'assurance-médicaments dans le régime d'assurance-maladie.
Il y a un demi-siècle, le fait de ne pas assurer les médicaments semblait un compromis gérable; les gouvernements de l'époque offraient enfin aux Canadiens un accès universel aux soins médicaux et hospitaliers. Le paiement des médicaments n'était pas un problème de la même ampleur, et l'on pouvait s'en occuper plus tard.
Mais, parce que personne n'avait prévu les percées médicales qui mèneraient aux médicaments extrêmement coûteux d'aujourd'hui, et que personne n'avait prédit que le marché du travail évoluerait de façon à priver des millions de personnes d'une assurance privée, ce compromis a entraîné inégalité et injustice. Nos recherches ont révélé des estimations différentes du nombre de Canadiens qui ne sont pas assurés ou qui sont sous-assurés : selon certaines études, ce chiffre serait de 5 % de Canadiens, soit près de 2 millions de personnes. D'autres sondages nous indiquent que près de 20 % des Canadiens (soit 7,5 millions de personnes) ne sont pas assurés ou sont sous-assurés et ne jouissent pas de l'assurance-médicaments dont ils ont besoin.
Il peut être trop facile de tolérer ces chiffres abstraits. Nous nous disons que si 5 % n'ont pas de couverture, ce n'est pas si mal, car 95 % en ont. Et il peut y avoir 7,5 millions de personnes sans couverture pour une partie ou la totalité de leurs médicaments, mais nous nous convainquons que la majorité d'entre elles peuvent probablement se débrouiller. Le fait est que ces chiffres représentent un stress et des souffrances indicibles. Nous avons entendu des milliers de Canadiens au cours de notre année de travail, et ils nous ont raconté des faits résonnants et déchirants dans ce rapport.
Il y avait Grace et son fils Aleiandro, dont la maladie rare a amené sa famille à la « pauvreté médicale ». Aleiandro prend 25 médicaments par jour, dont un seul coûte 3 000 $ par mois à la famille. Il y avait Jordan, qui a dû trouver 130 000 $ pour un médicament contre le cancer afin d'avoir l'espoir de passer plus de temps avec une jeune famille. Puis nous avons vu le cas d’une personne atteinte de leucémie, trop effrayée pour donner son nom, dont le mari a été congédié après que les primes d'assurance de son entreprise ont augmenté parce que ses médicaments étaient si chers.
L'un des points les plus controversés du débat sur l'assurance-maladie aux États-Unis est la couverture des maladies préexistantes — combien de Canadiens sont conscients que c'est un problème ici aussi? Nous vous avons parlé de Kerri, une rédactrice indépendante, qui a besoin de médicaments coûteux pour traiter l'asthme et le trouble d'hyperactivité avec déficit de l'attention. Les régimes privés ne la couvriront pas parce que ce sont des conditions préexistantes. « Compte tenu de notre marché du travail instable, pourquoi continuons-nous de lier l'assurance-médicaments à un emploi stable? », se demande Kerri. Il y avait aussi Alexandra, qui a reçu ses médicaments antidépresseurs coûteux dans le cadre de ses prestations d'étudiante diplômée, mais qui savait que son diagnostic officiel de dépression pourrait nuire à sa capacité d'obtenir une assurance privée pour le reste de sa vie. « D'ici la fin de mes études, j'espère vraiment que le Canada aura finalement comblé la lacune qui existe dans le domaine des soins de santé au Canada depuis 50 ans, et aura relégué le terme 'condition préexistante' aux oubliettes, comme il se doit », a-t-elle dit.
Nous avons entendu trop de gens comme Dave, qui essaient de prolonger la durée de vie des médicaments (comme les médicaments contre l'asthme ou l'insuline) en allongeant le délai entre les doses — une tactique qui mène souvent à une crise, à une visite aux urgences et même à des dommages à long terme qui ne peuvent être réparés. C'est aussi ce qui arrive aux nombreuses personnes que nous avons consultées qui ne peuvent pas payer tous les médicaments dont elles ont besoin.
Imaginez combien d'autres histoires il doit y avoir comme celles-ci. Combien y a-t-il de gens qui veulent travailler, qui veulent profiter de leur vie et de leur famille, qui veulent contribuer à notre pays, qui sont limités, jour après jour, par des problèmes de santé qu'ils n'ont pas les moyens de traiter? Et pensez au nombre de personnes qui ne sont plus qu'à une seule perte d'emploi, un seul mariage raté, un seul changement dans les prestations ou un seul diagnostic avant de se retrouver dans une situation semblable.
Nous vous avons fourni des données pour démontrer la façon dont l'absence de régime d'assurance-médicaments influe sur les coûts des soins de santé. Nous avons présenté les arguments financiers, depuis la possibilité offerte par le régime national d'assurance-médicaments de négocier de meilleurs prix pour les médicaments jusqu'à la façon dont elle réduirait les visites à l'urgence et les hospitalisations pour les personnes qui n'ont pas les moyens de payer leurs médicaments. Nous avons montré comment les employeurs, libres de toute flambée des primes, pourraient mieux payer leurs employés ou réinvestir dans leurs entreprises. Tout cela est d'une importance capitale. Mais au cœur de toute décision concernant le régime d'assurance-médicaments, il y a des gens, des résidents de ce pays, qui méritent d'être traités équitablement et d'avoir un accès égal aux meilleurs soins que nous pouvons offrir.
Il est temps de combler le fossé entre nos valeurs et notre réalité. Il est temps de mettre en place un régime public d'assurance-médicaments universel à payeur unique.
Annexe 1 : Biographies
Veuillez consulter Biographies du Conseil consultatif sur la mise en œuvre d'un régime national d'assurance-médicaments
Annexe 2 : Décret du Conseil
Veuillez consulter Conseil consultatif sur la mise en œuvre d'un programme national d'assurance-médicaments - Mandat
Annexe 3 : Participants au dialogue national
Le Conseil consultatif sur la mise en œuvre d'un régime national d'assurance-médicaments est profondément reconnaissant envers tous ceux qui ont pris le temps de fournir des conseils et des idées sur la façon de créer un régime national d'assurance-médicaments au Canada. Il aurait été impossible de proposer une innovation aussi importante pour la vie des Canadiens sans leur contribution. Au total, plus de 16 000 personnes et organisations ont participé au moyen d'un questionnaire en ligne, de forums de discussion et de mémoires officiels. Nous avons également reçu plus de 14 000 lettres par courriel et par la poste.
Ce fut un privilège de rencontrer de nombreux Canadiens inquiets lors de nos visites dans chaque province et territoire où nous avons discuté des enjeux de l'assurance-médicaments avec un large éventail de patients et de professionnels de la santé, d'experts et d'intervenants.
Nous avons également analysé les répercussions et les défis d'un passage à un régime national d'assurance-médicaments dans nos discussions avec les gouvernements provinciaux et territoriaux et les gouvernements autochtones et les organisations qui les représentent, notamment l'Assemblée des Premières Nations, l'Inuit Tapiriit Kanatami et le Ralliement national des Métis.
Voici une liste des organisations que nous avons rencontrées ou qui nous ont soumis un mémoire. Pour des raisons de confidentialité, le nom des personnes n'y figure pas.
Participants
Accompass
Acho Dene Koe First Nation
Action Canada pour la santé et les droits sexuels
Action Cancer Ontario
Actuariat-conseil Inc
Administration des services de santé et des services sociaux des Territoires du Nord-Ouest
Agence canadienne des médicaments et des technologies de la santé
Alberta Blue Cross
Alberta College of Pharmacy
Alberta Dental Association and College
Alberta Federation of Labour
Alberta Federation of Union Retirees
Alberta First Nations Health Co-Management Subcommittee
Alberta Health Services
Alberta Medical Association
Alberta Pharmacists' Association
Alberta School Employee Benefit Plan
Alberta Union of Provincial Employees
Alberta, Ministry of Health
Allergies Alimentaires Canada
Alliance canadienne des patients en dermatologie
Alliance de la Fonction publique du Canada
Alliance pancanadienne pharmaceutique
Alliance pour les communautés en santé
Alzheimer Society of Prince Edward Island
Amgen
Anishinaabeg of Kabapikotawangag Resource Council
Apotex
ArcelorMittal Dofasco G.P.
Archway Assurance
Armco Capital
Arthur J. Gallagher & Co.
Association canadienne de la gestion de l'approvisionnement pharmaceutique
Association canadienne de santé publique
Association canadienne de spondylarthrite
Association canadienne des centres de santé communautaire
Association canadienne des compagnies d'assurances de personnes
Association canadienne des étudiants et internes en pharmacie
Association canadienne des pharmacies de quartier
Association canadienne des travailleuses et travailleurs sociaux
Association canadienne du médicament générique
Association canadienne pour la santé mentale
Association canadienne pour la santé mentale - Conseil national des personnes ayant une expérience vécue
Association chiropratique canadienne
Association dentaire canadienne
Association des communautés du Yukon
Association des Employeurs des transports et communications de régie fédérale
Association des infirmières et infirmiers de l'Ontario
Association des infirmières et infirmiers du Canada
Association des infirmières et infirmiers du Nouveau-Brunswick
Association des pharmaciens des établissements de santé du Québec
Association des pharmaciens du Canada
Association des Pharmaciens du Nouveau-Brunswick
Association des syndicalistes à la retraite du Canada
Association médicale canadienne
Association nationale des organismes de réglementation de la pharmacie
Association nationale des retraités fédéraux
Association of Family Health Teams of Ontario
Association of Iroquois and Allied Indians
Association of Local Public Health Agencies
Association of Registered Nurses of British Columbia
Association of Registered Nurses of Manitoba
Association of Registered Nurses of Newfoundland and Labrador
Association pulmonaire du Canada
Association québécoise des pharmaciens propriétaires
Associations de retraités du CN
Asthma Canada
AstraZeneca Canada Inc.
Atlantic First Nations Health Partnership
Auto Sector Retiree Health Care Trust
Avenue Solutions
Banque canadienne impériale de commerce
Banque royale du Canada
Banque Scotia
Bayshore Specialty Rx
Bell Canada
Benecaid
Benefits by Design
Best Medicines Coalition
Better Pharmacare Coalition
Bigstone Health Commission
Biogen
BioScript Solutions
Biosimilaires Canada
BIOTECanada
Bison Transport
Blood Ties
BluePeak Advisors
Boehringer Ingelheim Limitée
Bowman's Pharmasave
BoyneClarke LLP
Bristol-Myers Squibb Canada Co.
British Columbia Cancer Agency
British Columbia Child and Youth Advocacy Coalition
British Columbia Dental Association
British Columbia Federation of Labour
British Columbia Government and Service Employees' Union
British Columbia Health Coalition
British Columbia Pharmacists Association
British Columbia Schizophrenia Society
British Columbia, Ministry of Health
Calgary Co-operative Association Limited
Canadian Arthritis Patient Alliance
Canadian Association for Retired Persons
Canadian Council of the Blind
Canadian Diabetes Association
Canadian Health Policy Institute
Canadian Organization for Rare Disorders
Canadian PKU and Allied Disorders
Canadians for Equitable Access to Depression Medication
Cancer du rein Canada
CanCertainty
Cardiac Health Foundation
Cardiac Transplant Clinic
Cargill Limitée
Carleton University, School of Public Policy and Administration
Catalyst Health Solutions
Centre de formulations pédiatriques de la famille Rosalind et Morris Goodman du CHU Sainte-Justine
Centre de recherche et développement des médicaments
Centre for Sexuality
Centre hospitalier pour enfants de l'est de l'Ontario (CHEO)
Centre Universitaire de Santé McGill
Centres de santé communautaire NorWest
CGI Inc.
Chambre de commerce du Canada
Chiefs of Ontario Health Coordination Unit
Choices for Youth
City of Calgary
City of Red Deer
Clearwater Seafoods Limited Partnership
Club des femmes universitaires de Montréal
Coalition anti-pauvreté du Yukon
Coalition canadienne des organismes de bienfaisance en santé
Coalition pour la gestion sûre et efficace de la douleur
Coalition solidarité santé
College and Association of Registered Nurses of Alberta
College of Pharmacists of British Columbia
College of Pharmacists of Manitoba
College of Registered Nurses of Prince Edward Island
Collège royal des médecins et chirurgiens du Canada
Comité des Chefs sur la santé de l'Assemblée des Premières Nations
Confédération des syndicats nationaux
Conference Board du Canada
Congrès du travail du Canada
Connex Health
Conseil canadien de surveillance et d'accès aux traitements
Conseil canadien des affaires
Conseil consultatif ministériel des patients et des familles de l'Ontario
Conseil d'examen du prix des médicaments brevetés
Conseil de la Condition Féminine du Nunavut
Conseil de santé du Nouveau-Brunswick
Conseil des Canadiens avec déficiences
Conseil des femmes du Nouveau-Brunswick
Conseil du mieux-être de la région de Yellowknife
Conseil du patronat du Québec
Consumer Health Products Canada
Co-operators Compagnie d'assurance-vie
Core Benefits
Corporation AbbVie
Costco Wholesale Canada
Council of Senior Citizens of BC
Covenant Health
CRHA Canada
D2L Corporation
Dalhousie University
Danish Life Sciences
De dwa da dehs nye>s Aboriginal Health Centre
Dehcho First Nations
Dental Association of Prince Edward Island
Desjardins Sécurité financière
Diabète Canada
Dilico Anishnabek Family Care
Directeurs de pédiatrie du Canada
Doctors Nova Scotia
Dystrophie musculaire Canada
East Community Health Engagement Committee
Eastern Health
Eli Lilly Canada Inc.
Ellis Health Policy Inc.
Empire Vie
Excella Lifestyles
Express Scripts Canada
Families USA
Fancy Pokket Corporation
Fédération canadienne de l'entreprise indépendante
Fédération des chambres de commerce du Québec
Fédération des citoyen(ne)s aînés du Nouveau-Brunswick
Fédération des étudiants et des étudiantes en médecine du Canada
Fédération des médecins spécialistes du Québec
Fédération des travailleurs et travailleuses du Nouveau‑Brunswick
Fédération des travailleurs et travailleuses du Québec
Fédération Nationale des Retraités
Federation of Sovereign Indigenous Nations
Fellows de l'Institut canadien des actuaires
Fibrose kystique Canada
Finning Canada
First Nations Health Authority
Fondation canadienne pour l'amélioration des services de santé
Fondation des maladies du cœur et de l'AVC du Canada
Fort William Family Health Team Inc.
Friends of Medicare
Gibbons Guardian Pharmacy
Gilead Sciences Canada, Inc.
GlaxoSmithKline
Global Public Affairs
Green Shield Canada
Grey Bruce Health Services
Group Medical Services
Gwich'in Tribal Council
H3 Consulting
Halifax Port Authority
Harbourview Family Health Team
Health Advocate
Health Consulting Canada
Health Quality Council of Alberta
Health Sciences Association of British Columbia
HealthPRO Procurement Services Inc.
Hoffmann-La Roche Limitée
Hôpital général Qikiqtani
Horizon Government Affairs
Horizon Health Patient Experience Advisory Council
HRO Core Inc.
Humania
IAVGO Community Legal Clinic
Île-du-Prince-Édouard, ministère de la Santé et du Mieux-être
Independent Voices for Safe and Effective Drugs
Indigenous Primary Health Care Council
Inforoute Santé du Canada
Inland Technologies
Institut canadien d'information sur la santé
Institut canadien des actuaires
Institut canadien pour la sécurité des patients
Institut de recherche en politiques publiques
Institut national d'excellence en santé et services sociaux
Institut universitaire de gériatrie de Montréal
Institute of Health Economics
Inuit Tapiriit Kanatami
Inuvialuit Regional Corporation
Isaac Foundation
Janssen
Johnson & Johnson
Kitchener Downtown Community Health Centre
Kwanlin Dun First Nation
L'Association canadienne de Fabry
L'Alliance canadienne de l'épilepsie
L'Association des femmes autochtones du Canada
L'Association des foyers de soins du Nouveau-Brunswick
L'Association des infirmières et infirmiers autorisés de l'Ontario
L'Association des travailleurs sociaux du Nouveau-Brunswick
L'Association pulmonaire du Nouveau-Brunswick
L'Université d'Ottawa, L'Institut des finances publiques et de la démocratie
La Fédération canadienne d'infirmières et infirmiers
La Fondation Sauve ta Peau
La Great-West Compagnie d'assurance-vie
La Régie des hôpitaux du Yukon
Lakehead Nurse Practitioner-Led Clinic
L'Association francophone des aînés du Nouveau-Brunswick
Le Collège des médecins de famille du Nouveau-Brunswick
Le Conseil canadien de la réadaptation et du travail
Le Regroupement provincial des comités des usagers
Les Compagnies Loblaw Limitée
LGBT Youth Project
Life Sciences Ontario
Little Salmon Carmacks First Nation
Lovell Drugs Limited
Lundbeck Canada Inc.
Magasins Tigre Géant Limitée
Magna International Inc.
Manitoba Association of Community Health
Manitoba Blue Cross
Manitoba Chamber of Commerce
Manitoba Health Coalition
Manitoba Metis Federation
Manitoba Nurses Union
Manuvie Canada
Markham Stouffville Hospital
McKenna, Long & Aldridge
McKesson Canada
McMaster University
Medavie Blue Cross
MEDEC - Association de l'industrie canadienne des technologies médicales
Médecins canadiens pour le régime public
Medical Society of Prince Edward Island
Medical Students Association
Médicaments novateurs Canada
Medicine Chest Pharmacy
Memorial University
Mercer Canada
Merck Canada Inc.
Middlesex-London Health Unit
Mid-Main Community Health Centre
Mi'kmaq Confederacy of PEI
Ministère de la Santé du Nouveau-Brunswick
Ministère de la Santé et des Affaires sociales du gouvernement du Yukon
Ministère de la Santé et des Services sociaux, Territoires du Nord-Ouest
Ministère de la Santé et des Soins de Longue durée de l'Ontario
Ministère de la Santé, Aînés et Vie du Manitoba
Ministère de la Santé, du Bien-être et des Sports des Pays-Bas
Ministère des Finances, Territoires du Nord-Ouest
Mississauga Board of Trade
Morneau Shepell
Mount Carmel Clinic
Municipality of Pictou
Munro's Sorrento Prescriptions
Myélome Canada
National Council for Behavioral Health
National Council on Aging
National Union of Public and General Employees
Newfoundland and Labrador 50+ Federation Inc.
Newfoundland and Labrador Board of Pharmacy
Newfoundland and Labrador Dental Association
Newfoundland and Labrador Federation of Labour
Newfoundland and Labrador Medical Association
Newfoundland and Labrador, Department of Health and Community Services
Nishnawbe Aski Nation
North End Community Health Centre
North Shore MicMac District Council
North Slave Métis Alliance
North York General Hospital
Northern Territories Federation of Labour
Northwest Pharmacy
Northwest Territories, Bureau of Statistics
Northwest Territory Métis Nation
Nova Scotia Cancer Care, Nova Scotia Health Authority
Nova Scotia College of Pharmacy
Nova Scotia Dental Association
Nova Scotia Federation of Labour
Nova Scotia Health Authority
Nova Scotia Health Coalition
Nova Scotia Nurses Association
Nova Scotia, Department of Health and Wellness
Novartis Pharmaceuticals Canada Inc.
Novo Nordisk Canada Inc.
Nunatsiavut Government, Department of Health and Social Development
Nunavut Tunngavik Incorporated
Nunavut, ministère de la Santé
Nunavut, ministère de la Santé – Relations avec les patients
Nunavut, ministère des Finances
Nurse Practitioner Association of Manitoba
Nurse Practitioner Association of Nova Scotia
Nurse Practitioners' Association of Ontario
Office régional de la santé de Winnipeg
OMG Benefits Consulting
Ontario Chamber of Commerce
Ontario College of Pharmacists
Ontario Dental Association
Ontario Federation of Labour
Ontario Health Coalition
Ontario Medical Association
Ontario Pharmacists Association
Ordre des pharmaciens du Nouveau-Brunswick
Ordre des Pharmaciens du Québec
Organigram
Pacific Blue Cross
Parti communiste du Canada
PCL Constructors Inc.
PEERS Alliance
PHARMAC - The Pharmaceutical Management Agency of New Zealand
Pharmaceutical Benefits Scheme and Advisory Committee, Australia
Pharmacists Manitoba
Pharmacists' Association of Newfoundland and Labrador
Pharmacy Association of Nova Scotia
Pharmacy Association of Saskatchewan
Pharmascience
Positive Living Society of Canada
Premières Nations du Québec
Prince Edward Island Association for Newcomers to Canada
Prince Edward Island College of Pharmacists
Prince Edward Island Federation of Labour
Prince Edward Island Health Coalition
Prince Edward Island Lung Association
Prince Edward Island Nurses Union
Prince Edward Island Pharmacists Association
Prince Edward Island, Advisory Council on the Status of Women
Pulmonary Hypertension Association
Québec, Ministère de la Santé et des Services sociaux
Queen Elizabeth II Health Sciences Centre
Queen's University
Ralliement national des Métis
REACH Community Health Centre
Regina Community Clinic
Registered Nurses Association of the Northwest Territories and Nunavut
Registered Nurses' Union Newfoundland & Labrador
Réseau canadien des personnes séropositives
Réseau canadien des survivants du cancer
Réseau canadien du cancer du sein
Réseau de santé Horizon
Réseau de santé Vitalité
Réseau des patients partenaires
Réseau local d'intégration des services de santé du Sud-Est
Rethink Cancer
Roche Canada
Roy Lounsbury Holdings Limited
Saint John Human Development Council
Santé Canada
Santé Mercer Canada
Saskatchewan Association of Nurse Practitioners
Saskatchewan Cancer Agency
Saskatchewan Chamber of Commerce
Saskatchewan College of Pharmacy Professionals
Saskatchewan Federation of Labour
Saskatchewan Health Authority
Saskatchewan Registered Nurses Association
Saskatchewan Union of Nurses
Saskatchewan, Ministry of Health
SBW Wealth Management & Employee Benefits
Selkirk First Nation
Senior Liberal Club of Nepean
Seniors Resource Centre of Newfoundland & Labrador
Seniors' Action Yukon
Seniors' Advisory Council of Nova Scotia
Services aux Autochtones Canada
Servier Canada Inc.
Shire Pharma Canada ULC
Shoppers Drug Mart
Simon Fraser University
Sinai Health System
Sioux Lookout First Nations Health Authority
Sobeys National Pharmacy Group
Sobi Canada Inc.
Société canadienne de l'hémophilie
Société canadienne de la sclérose latérale amyotrophique
Société canadienne de la SP
Société canadienne de pédiatrie
Société canadienne des personnes stomisées
Société canadienne des pharmaciens d'hôpitaux
Société canadienne du cancer
Société canadienne du sang
Société de l'arthrite
Société Dentaire du Nouveau-Brunswick
Société médicale du Nouveau-Brunswick
SoinsSantéCAN
Somerset West Community Health Centre
South Riverdale Community Health Centre
Southwestern Public Health
SSQ Groupe financier
St. John's Board of Trade
St. John's Women's Centre
St. Michael's Hospital
Stanton Territorial Hospital
Stewart McKelvey
Stoney Nakoda Tsuut'ina Tribal Council
Sun Life du Canada
Suncor Énergie Inc.
Surrey Board of Trade
Syndicat canadien de la fonction publique
Syndicat des infirmières et infirmiers du Nouveau-Brunswick
Syndicat des travailleurs et travailleuses unis de l'alimentation et du commerce
Telus Santé
Teslin Tlingit Council
TEVA Canada
The Gathering Place
The Hospital for Sick Children
The Pharmacare Working Group
The Tudor Group
Third Party Administrators' Association of Canada
Thorpe Benefits
Thunder Bay Chamber of Commerce
Thunder Bay Dental Association
Thunder Bay Regional Health Sciences Centre
Tłįchǫ Government
Toronto Public Health
Treaty 8 First Nations of Alberta
TRG Benefits & Pensions Inc.
Tribal Chiefs Ventures
Tr'ondëk Hwëch'in
Unifor
Union des consommateurs
uniPHARM Wholesale Drugs Limited
Unison Benefits
United Church of Canada
United Nurses of Alberta
Université de Montréal
University of British Columbia
University of Calgary, Department of Economics
University of Calgary, Health Technology Assessment Unit
University of Manitoba, Ongomiizwin Indigenous Institute of Health and Healing
University of Regina, Graduate School of Public Policy
University of Regina, Saskatchewan Population Health and Evaluation Research Unit
University of Saskatchewan, College of Medicine
University of Saskatchewan, College of Pharmacy and Nutrition
University of Saskatchewan, Geriatric Medicine
University of Toronto, Dalla Lana School of Public Health
University of Toronto, Institute of Health Policy, Management and Evaluation
University of Toronto, Leslie Dan Faculty of Pharmacy
University of Waterloo
Waypoint Centre for Mental Health Care
Wellesley Institute
West Community Health Engagement Committee
Willis Towers Watson
Windigo First Nations Council
Winnipeg Chamber of Commerce
York University
Yukon Pharmacists Association
Yukon Status of Women Council
Annexe 4 : Aperçu des régimes d'assurance-médicaments provinciaux et territoriauxFootnote *
| Province/territoire | Nombre de régimes |
Avantage général | Prestations ciblées pour les bénéficiaires de l'aide au revenu |
Prestations ciblées pour les personnes âgées |
Prestations ciblées pour les enfants et les jeunes |
|---|---|---|---|---|---|
| Colombie- Britannique |
11 | Assurance-médicaments catastrophique universelle fondée sur le revenu | Assurance-médicaments complète, sans frais pour le patient | Réduction des franchises et de la coassurance fondée sur le revenu pour les personnes nées avant 1940 | Aucune prestation générale soumise à un contrôle de l'âge pour les enfants ou les jeunes |
| Alberta | 10 | Régime d'assurance-médicaments volontaire, fondé sur les primes | Assurance-médicaments complète, sans frais pour le patient | Assurance-médicaments complète soumise à un contrôle de l'âge | Prestations pharmaceutiques soumises à un contrôle de l'âge et à un examen du revenu pour les enfants de familles à faible revenu |
| Saskatchewan | 10 | Assurance-médicaments catastrophique universelle fondée sur le revenu | Franchises et quotes-parts réduites | Plafond sur la quote-part pour les ordonnances soumis à un contrôle de l'âge et à un examen du revenu | Plafond sur la quote-part pour les ordonnances soumis à un contrôle de l'âge |
| Manitoba | 6 | Assurance-médicaments catastrophique universelle fondée sur le revenu | Assurance-médicaments complète, sans frais pour le patient | Aucune prestation soumise à un contrôle de l'âge pour les personnes âgées | Aucune prestation générale soumise à un contrôle de l'âge pour les enfants ou les jeunes |
| Ontario | 6 | Assurance-médicaments catastrophique universelle fondée sur le revenu | Assurance-médicaments complète, avec certains frais pour les patients | Prestations pharmaceutiques complètes soumises à un contrôle de l'âge | Assurance-médicaments complète, sans frais pour le patient, soumise à un contrôle de l'âge et de l'assuranceivNote de bas de page ** |
| Québec | 2 | Assurance-médicaments obligatoire, privée ou publique, basée sur les primes | Régime public d'assurance-médicaments au premier dollar soumis à un examen du revenu | Option soumise à un contrôle de l'âge pour l'achat d'une assurance-médicaments publique basée sur des primes, même si une assurance privée est offerte | Assurance-médicaments publique au premier dollar soumise à un contrôle de l'âge et à un contrôle de l'assurance |
| Nouveau-Brunswick | 16 | Régime d'assurance-médicaments volontaire, fondé sur les primes | Assurance-médicaments complète, avec certains frais pour les patients | Prestations pharmaceutiques soumises à un contrôle de l'âge et à un examen du revenu pour les personnes âgées à faible revenu | Aucune prestation générale soumise à un contrôle de l'âge pour les enfants ou les jeunes |
| Nouvelle-Écosse | 9 | Assurance-médicaments catastrophique universelle fondée sur le revenu | Assurance-médicaments complète, avec certains frais pour les patients | Régime public d'assurance-médicaments volontaire, fondé sur les primes | Prestations pharmaceutiques soumises à un contrôle de l'âge et à un examen du revenu pour les enfants de familles à faible revenu |
| Île-du-Prince-Édouard | 28 | Assurance-médicaments catastrophique universelle fondée sur le revenu | Assurance-médicaments complète, sans frais pour le patient | Prestations pharmaceutiques complètes soumises à un contrôle de l’âge | Prestations pharmaceutiques soumises à un contrôle de l'âge et à un examen du revenu pour les familles à faible revenu avec enfants |
| Terre-Neuve-et-Labrador | 5 | Assurance-médicaments catastrophique fondée sur le revenu et soumise à un examen du revenu | Assurance-médicaments complète, sans frais pour le patient | Assurance-médicaments soumise à un contrôle de l'âge et à un examen du revenu pour les personnes âgées à faible revenu | Aucune prestation générale soumise à un contrôle de l'âge pour les enfants ou les jeunes |
| Yukon | 4 | Prestations pharmaceutiques universelles pour les résidents qui ont une ou plusieurs maladies admissibles | Pas de prestations ciblées pour les bénéficiaires de l'aide au revenu | Prestations pharmaceutiques complètes au premier dollar, soumises à un contrôle de l'âge | Prestations pharmaceutiques soumises à un contrôle de l'âge et à un examen du revenu pour les familles à faible revenu avec enfants |
| Territoires du Nord-Ouest | 3 | Prestations pharmaceutiques universelles pour les résidents qui ont une ou plusieurs maladies admissibles | Pas de prestations ciblées pour les bénéficiaires de l'aide au revenu | Prestations pharmaceutiques complètes au premier dollar, soumises à un contrôle de l'âge | Aucune prestation générale soumise à un contrôle de l'âge pour les enfants ou les jeunes |
| Nunavut | 3 | Prestations pharmaceutiques universelles pour les résidents qui ont une ou plusieurs maladies admissibles | Pas de prestations ciblées pour les bénéficiaires de l'aide au revenu | Prestations pharmaceutiques complètes au premier dollar, soumises à un contrôle de l'âge | Aucune prestation générale soumise à un contrôle de l’âge pour les enfants ou les jeunes |
|
|||||
Annexe 5 : Principales caractéristiques des régimes d'assurance-médicaments des pays de comparaisonFootnote *
| Pays | Type de système | Admissibilité | Rôle de l'assurance privée | Franchise | Quote-part/coassurance |
|---|---|---|---|---|---|
| Australie | Couverture publique universelle et complète | Universelle : tous les âges et tous les revenus | Le régime public est le payeur de premier recours. Environ la moitié des adultes ont une assurance privée volontaire et complémentaire. | Aucune | Quote-part égale au moindre de 37,00 $ (39,50 $ AU) ou du coût total du médicament, par article de l'ordonnance. Une fois qu'un ménage a payé 1 425 $ (1 521,80 $ AU) en quote-part au cours d'une année civile, sa quote-part pour le reste de cette année est réduite à 6 $ (6,40 $ AU). |
| France | Couverture d'assurance universelle et complète prévue par la loi | Universelle : tous les âges et tous les revenus | Le régime prévu par la loi est le payeur de premier recours. Plus de 90 % des résidents ont une assurance privée volontaire et complémentaire. | Aucune | De 0 % à 85 % du coût des ordonnances, selon l'avantage clinique du médicament. |
| Allemagne | Couverture d'assurance universelle et complète prévue par la loi | Universelle : tous les âges et tous les revenus; les résidents qui gagnent plus de 90 000 $ peuvent opter pour l'achat d'une assurance-maladie privée substitutive | Le régime prévu par la loi est le payeur de premier recours. Une petite proportion de la population a une assurance privée volontaire et complémentaire. | Aucune | Entre 7,60 $ (5 €) et 15,20 $ (10 €) par ordonnance. La contribution totale des patients pour les ordonnances et les autres services de soins de santé assurés est limitée à 2 % du revenu brut (ou 1 % pour les patients atteints de maladies chroniques graves). |
| Pays-Bas | Couverture d'assurance universelle et complète prévue par la loi | Universelle : tous les âges et tous les revenus | Le régime prévu par la loi est le payeur de premier recours. Plus de 80 % des résidents ont une assurance privée volontaire et complémentaire. | Franchise annuelle de 584 $ (385 €) pour tous les frais de soins de santé | Une fois la franchise atteinte, le partage des coûts des médicaments d'ordonnance se limite aux frais que l'on peut imposer dans le cadre de régimes de remboursement pour un produit de référence ou pour un produit préférentiel. |
| Nouvelle-Zélande | Couverture publique universelle et complète | Universelle : tous les âges et tous les revenus | Le régime public est le payeur de premier recours. Environ 30 % de la population dispose d'une assurance privée volontaire et complémentaire. | Aucune | 4,30 $ (5,00 $ NZ) par article sur ordonnance. Les quotes-parts peuvent être éliminées pour les familles qui ont payé plus de 20 médicaments d'ordonnance au cours d'une année donnée. |
| Royaume-Uni | Couverture publique universelle et complète | Universelle : tous les âges et tous les revenus | Le régime public est le payeur de premier recours. Environ 10 % de la population dispose d'une assurance privée volontaire et complémentaire. | Aucune | Pas de quote-part en Écosse, au Pays de Galles ou en Irlande du Nord. En Angleterre, les patients paient 15,00 $ (8,80 £) par article, ou un prépaiement de 50,00 $ (29,10 £) pendant 3 mois ou 176,00 $ (104 £) pendant 12 mois. |
|
|||||
Annexe 6 : Modèle des dépenses en médicaments
La présente annexe donne un aperçu du modèle de dépenses en médicaments (le « MDM ») ainsi qu’une description des données et de la méthodologie utilisées pour produire les estimations des dépenses en médicaments et de la consommation de médicaments présentées dans ce rapport.
Il existe une incertitude inhérente à tout exercice de modélisation des coûts de cette nature et de cette portée. Le MDM est également soumis à un certain nombre de limitations. Certaines reflètent les limites imposées par les données ou un manque d’information sur des questions clés comme les rabais confidentiels. D’autres limites reflètent la portée du MDM, qui ne peut traiter directement de questions potentiellement importantes comme les coûts administratifs, les coûts de transition, les répercussions économiques, les options de collecte de recettes et toutes les répercussions du régime national d’assurance-médicaments sur les décisions relatives aux régimes privés existants (notamment les assureurs et les promoteurs de régimes comme les employeurs). Ses résultats peuvent toutefois aider à éclairer ce type d’analyses.
Afin de s’assurer que les estimations de coûts incluses dans le présent rapport sont aussi exactes que possible, des fonctionnaires fédéraux, provinciaux et territoriaux, ainsi que des experts et des intervenants, ont été consultés sur les données, la méthodologie et les hypothèses qui sous-tendent le MDMNote de bas de page iii. Cela dit, le Conseil consultatif sur la mise en œuvre d’un régime national d’assurance-médicaments assume l’entière responsabilité de l’analyse et des conclusions qui en découlent en ce qui concerne les coûts potentiels du régime national d’assurance-médicaments.
1 Aperçu du modèle
Le MDM s’appuie sur les méthodologies exposées dans des études antérieures sur le coût potentiel d’un régime national d’assurance-médicaments (p. ex. directeur parlementaire du budget [DPB]Note de bas de page iv, Morgan et coll.Note de bas de page v). Toutefois, le MDM comporte un élément de projection qui permet d’estimer les répercussions possibles du régime national d’assurance-médicaments sur les dépenses en médicaments d’ordonnance au fil du temps, y compris la possibilité d’améliorer le rapport coût-efficacité des prescriptions (p. ex. par l’utilisation accrue de médicaments génériques et biosimilaires) et d’élargir l’application — et potentiellement d’augmenter la valeur — des rabais confidentiels sur les médicaments de marque. Comme dans le cas des études antérieures sur le coût potentiel d’un régime national d’assurance-médicaments, le MDM tient également compte de l’augmentation de la consommation de médicaments en raison de l’amélioration du respect des ordonnances chez les personnes qui étaient auparavant non assurées ou sous-assuréesNote de bas de page vi.
L’inclusion d’un élément de projection permet au MDM de tenir compte des hypothèses concernant le moment relatif des différentes répercussions dans le cadre du régime national d’assurance-médicaments. Par exemple, il faudra probablement du temps pour réaliser des économies de coûts grâce à l’application plus large des rabais confidentiels (rabais offerts par les fabricants, gardés secrets pour protéger leur prix courant), alors que l’utilisation accrue se manifestera probablement plus rapidement. Cette composante de projection fournit une image plus détaillée de la façon dont les répercussions du régime national d’assurance-médicaments peuvent influer sur les dépenses globales en médicaments au fil du temps. Il permet également au modèle de tenir compte des principaux déterminants des dépenses en médicaments d’ordonnance (p. ex. la croissance de la population, l’arrivée de nouveaux médicaments) et de générer ainsi des projections des dépenses futures en médicaments — avec et sans la mise en place d’un régime national d’assurance-médicaments.
2 Données sur les médicaments d'ordonnance
Le MDM est basé principalement sur des données acquises d’IQVIA Solutions Canada Inc. sur les médicaments d’ordonnance délivrés dans les pharmacies communautaires au CanadaNote de bas de page vii. Les données ont été extraites des bases de données du Moniteur géographique de prescriptions et de Compuscript en juin 2018 et couvrent la période allant de juin 2015 à mai 2018. Ces données sont complétées par des renseignements fournis par l’Institut canadien d’information sur la santé (ICIS) [p. ex., une modélisation du coût relatif du traitement pour différents médicaments], Santé Canada (p. ex. la Base de données sur les produits pharmaceutiques) et le Conseil d’examen du prix des médicaments brevetés (p. ex. la Base de données du Registre des brevets).
Les données d’IQVIA sont stratifiées selon cinq catégories : type de médicament, géographieNote de bas de page viii groupe d’âge, sexe et payeur principal (figure 20). Le « payeur principal » est divisé en trois catégories : les régimes publics, les assurances privées et les paiements directs.Note de bas de page ix
Figure 20 : Équivalent du texte
Ce diagramme illustre les diverses stratifications utilisées pour le modèle de dépenses en médicaments
- Médicaments : ATC 5, DIN
- Sexe : homme/femme
- Âge : 0 à 18, 19 à 44, 45 à 64, 65+
- Géographie: 10 Provinces
- Payeur Principal : Assurance publique, privée, argent
Les données d'IQVIA utilisées dans le MDM indiquent qu'au cours de la période de 12 mois se terminant en mai 2018 (ci-après appelée 2017 par souci de simplicité), 29,8 milliards de dollars ont été dépensés en médicaments d'ordonnance dans les pharmacies canadiennes, dont 45 % (13,4 milliards) ont été fournis principalement par des régimes publics; 38 % (11,5 milliards) ont été fournis principalement par des assurances privées et 17 % (5,0 milliards) par l'entremise de paiements directs (figure 21).Note de bas de page x
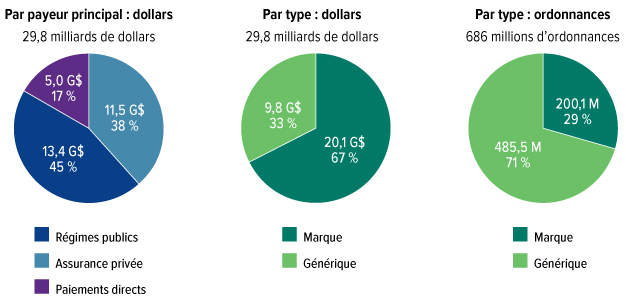
Source : IQVIA Solutions Canada. Nota : Les chiffres ayant été arrondis, leur somme peut ne pas correspondre au total indiqué et les rabais confidentiels ne sont pas pris en compte. *Période de 12 mois se terminant en mai 2018.
Figure 21 : Équivalent du texte
| Par payeur principal | Dollars (milliards) |
|---|---|
| Assurance privée | 11,5 |
| Régimes publics | 13,4 |
| Paiements directs | 5,0 |
| Total | 29,8 |
| Par type | Dollars (milliards) |
| Marque | 20,1 |
| Générique | 9,8 |
| Total | 29,8 |
| Par type | Nombre d'ordonnances (millions) |
| Marque | 200,1 |
| Générique | 485,5 |
| Total | 686 |
Source : IQVIA Solutions Canada.
|
|
Source : IQVIA Solutions Canada. Nota : Les chiffres ayant été arrondis, leur somme peut ne pas correspondre au total indiqué et les rabais confidentiels ne sont pas pris en compte. *Période de 12 mois se terminant en mai 2018.
Les données d'IQVIA indiquent que les médicaments de marque représentaient 67 % des dépenses en médicaments d'ordonnance, mais seulement 29 % du total des ordonnances. Les médicaments génériques représentaient 33 % des dépenses, mais 71 % de toutes les ordonnances. Cela fait du Canada l'un des plus grands utilisateurs de médicaments génériques parmi les pays de l'OCDE pour ce qui est de la part des unités totales de médicaments consommés, bien que les États-Unis soient bien en avance avec une part des médicaments génériques plus proche de 90 %Note de bas de page xi,Note de bas de page xii.
Par province, les données d'IQVIA illustrent un large éventail de dépenses en médicaments d'ordonnance au Canada, allant de 591 $ par habitant en Colombie-Britannique à 1 028 $ par habitant au Québec (tableau 1). L'importance de la couverture publique varie également considérablement, allant de 26 % des dépenses totales à l'Île-du-Prince-Édouard (29 millions de dollars sur 110 millions de dollars) à environ 50 % en Saskatchewan (395 millions sur 772 millions), en Ontario (5,6 milliards sur 11,8 milliards) et au Québec (4,2 milliards sur 8,6 milliards).
| En millions de dollars ($ par habitant) | Part du total | ||||||
|---|---|---|---|---|---|---|---|
| Régimes publics | Assurance privée | Paiement direct |
Total | Public | Assurance privée | Paiement direct | |
| C.-B. | 1 062 (221) | 1 036 (216) | 741 (154) | 2 839 (591) | 37 % | 36 % | 26 % |
| AB | 1 ,122 (259) | 1 273 (294) | 463 (107) | 2 858 (661) | 39 % | 45 % | 16 % |
| Sask. | 395 (341) | 214 (184) | 164 (142) | 772 (667) | 51 % | 28 % | 21 % |
| Man. | 321 (241) | 275 (207) | 217 (163) | 813 (611) | 39 % | 34 % | 27 % |
| Ont. | 5 641 (400) | 4 709 (334) | 1,438 (102) | 11 788 (836) | 48 % | 40 % | 12 % |
| Qc | 4 163 (497) | 2 853 (341) | 1 595 (190) | 8 611 (1 028) | 48 % | 33 % | 19 % |
| N.-B. | 232 (306) | 386 (509) | 113 (150) | 731 (965) | 32 % | 53 % | 15 % |
| N.-É. | 273 (288) | 447 (471) | 116 (122) | 837 (881) | 33 % | 53 % | 14 % |
| Î.-P.-É. | 29 (194) | 59 (393) | 22 (145) | 110 (731) | 26 % | 54 % | 20 % |
| T.-N.-L. | 142 (269) | 258 (490) | 90 (171) | 491 (930) | 29 % | 53 % | 18 % |
| Total | 13 380 (367) | 11 510 (316) | 4 959 (136) | 29 849 (818) | 45 % | 38 % | 17 % |
Source : IQVIA Solutions Canada. Nota : Les chiffres ne tiennent pas compte des rabais confidentiels.
|
|||||||
3 Méthodologie
Le MDM produit des estimations des dépenses en médicaments d’ordonnance de marque et génériques, des volumes d’ordonnances et du partage des coûts avec les patients en vertu du régime national d’assurance-médicaments au cours de la période de projection, ventilées par province et par payeur principal. Les estimations générées par le modèle reflètent :
- les paramètres de conception du régime national d’assurance-médicaments (p. ex. critères d’admissibilité, liste des médicaments assurés et modalités de partage des coûts);
- les hypothèses concernant l’incidence du régime national d’assurance-médicaments sur divers facteurs (p. ex. rabais confidentiels, non-respect des ordonnances en raison de contraintes financières et substitution par des médicaments génériques),
- les hypothèses générales sur les déterminants des dépenses en médicaments d’ordonnance (p. ex. changements démographiques).
Étant donné la grande incertitude entourant certaines de ces hypothèses, les résultats du MDM sont obtenus pour des scénarios de coûts faibles et élevés du régime national d'assurance-médicaments qui reflètent des ensembles d'hypothèses différents, mais plausibles (examinés plus en détail ci-dessous). Comme nous le verrons plus loin à la section 4.1, des scénarios de coûts faibles et élevés sont également générés pour la projection du statu quo (c.-à-d. en l'absence d'un régime national d'assurance-médicaments). Toutefois, par souci de simplicité, une seule projection du statu quo de milieu de fourchette est utilisée comme point de référence pour comparer les scénarios générés par le MDM pour le régime national d'assurance-médicaments. Sauf indication contraire, toutes les références aux hypothèses utilisées pour le scénario du statu quo reflètent cette projection de milieu de fourchette.
3.1 Paramètres de conception du régime national d'assurance-médicaments
Le MDM peut projeter les dépenses en médicaments d’ordonnance en fonction d’une grande variété de paramètres de conception du régime national d’assurance-médicaments, définis par : qui est couvert (c.-à-d. critères d’admissibilité); ce qui est couvert (c.-à-d. liste des médicaments assurés); et les modalités de partage des coûts avec les bénéficiaires (c.-à-d. quote-part, franchise). Les décisions stratégiques relatives à ces paramètres sont les principaux moyens d’influer sur le coût total du régime national d’assurance-médicaments et ses répercussions sur l’accès.
Critères d'admissibilité
L’admissibilité au régime national d’assurance-médicaments pourrait être universelle (c.-à-d. une couverture pour tous) ou ciblée (c.-à-d. axée sur un segment particulier de la population). L’admissibilité ou les conditions particulières de la couverture pourraient également varier selon le revenu (p. ex. offrir une protection accrue aux Canadiens à faible revenu).
Pour simuler les critères d’admissibilité, le MDM exige des données sur la proportion des dépenses de chaque cohorte de la population (déterminée selon l’âge, le sexe et la province) qui serait couverte par une option donnée pour le régime national d’assurance-médicaments. Par exemple, la couverture universelle au premier dollar serait modélisée en fixant la proportion à 100 % pour toutes les cohortes de la population. La couverture ciblée sur l’âge ou le sexe serait modélisée en choisissant des pourcentages différents pour différentes cohortes d’âge‑sexe. Par exemple, la couverture universelle des aînés serait modélisée en fixant la couverture à 100 % pour la cohorte des 65 ans et plus.
La couverture fondée sur le revenu exige une analyse supplémentaire de la répartition des revenus et de la consommation de médicaments pour chaque combinaison âge-sexe-province. Dans ce cas, la proportion des dépenses couvertes dans chaque cohorte âge-sexe-province serait comprise entre 0 % et 100 %, selon les paramètres de l’option fondée sur le revenu.
- Les estimations de coûts présentées au chapitre 6 et dans la présente annexe sont fondées sur la couverture publique universelle pour tous les médicaments inscrits dans la liste des médicaments essentiels (c.-à-d. lorsque le régime d’assurance-médicaments sera instauré en 2022) et sur la liste des médicaments assurés de la RAMQ (c.-à-d. lorsque le régime d’assurance-médicaments sera entièrement en vigueur en 2027).
Liste des médicaments assurés
Une liste des médicaments assurés est une liste de médicaments dont le remboursement est approuvé par un régime d’assurance-médicaments. En fonction de leurs avantages cliniques, de leur innocuité et de leur rapport coût-efficacité, les médicaments peuvent être inscrits sur une liste de médicaments à accès libre ou conditionnel. Les médicaments inscrits sous condition exigent généralement que les patients répondent à certains critères (p. ex. avoir un certain âge, être atteint d’une maladie ou avoir essayé un autre médicament) avant que les médicaments soient couverts.
Le MDM est capable de simuler les listes des médicaments assurés spécifiées en utilisant soit la classification ATC5Note de bas de page xiii, soit le DINNote de bas de page xivi. Aux fins de la simulation d’un régime national d’assurance-médicaments, le MDM part de l’hypothèse simplificatrice que tous les médicaments inscrits sur la liste sont couverts en libre accès. Le MDM traite indirectement de l’incidence de l’accès conditionnel en mesurant l’efficience relative de l’ensemble des médicaments couverts par les différents payeurs. Par exemple, le MDM utilise les taux de substitution génériques dans les régimes publics existants — qui ont davantage recours à des stratégies d’économie de coûts comme l’accès conditionnel ou les prix de référence des médicamentsNote de bas de page xv — comme cibles pour les taux de substitution génériques qui pourraient être atteints à l’échelle du système en vertu du régime national d’assurance-médicaments.
Les estimations de coûts présentées au chapitre 6 et dans la présente annexe sont fondées soit sur une liste de médicaments essentiels, soit sur la liste beaucoup plus complète des médicaments assurés du régime public de la Régie de l’assurance maladie du Québec (RAMQ). La liste des médicaments assurés de la RAMQ a été utilisée par souci d’uniformité avec le rapport sur les coûts d’un régime d’assurance-médicaments du directeur parlementaire du budget de 2017 et en raison du fait que les médicaments inscrits sur la liste de la RAMQ représentent la plus grande part des dépenses du système parmi l’ensemble des listes de médicaments assurés des régimes publics provinciaux au Canada.
- Médicaments essentiels : La liste des médicaments essentiels est basée sur la liste canadienne de médicaments CLEAN Meds élaborée par des chercheurs de l’hôpital St. Michael’s de Toronto. En date du 8 avril 2019, elle comprenait 136 médicaments de soins primaires (c.-à-d. identifiés au niveau ATC 5) considérés comme étant les plus importants pour répondre aux besoins de santé des Canadiens. En 2017, ces médicaments représentaient environ 27 % des dépenses en médicaments à l’échelle du système et 42 % de l’ensemble des ordonnances.
- Liste complète des médicaments assurés : La couverture d’une liste complète est simulée à partir de la liste des médicaments assurés du régime public de la RAMQ au Québec. En septembre 2018, la liste des médicaments assurés de la RAMQ répertoriait environ 900 médicaments (c.-à-d. identifiés au niveau ATC 5). En 2017, ces médicaments représentaient environ 86 % des dépenses en médicaments à l’échelle du système et 87 % de l’ensemble des ordonnances.
Modalités de partage des coûts
Une franchise est le montant qu’une personne ou une famille doit payer directement pour des médicaments au cours d’une certaine période (p. ex. annuellement) avant que le régime d’assurance-médicaments commence à payer. Le MDM permet de simuler des franchises basées sur des montants fixes (p. ex. X $ par personne ou par famille) ou sur un pourcentage du revenu familial.
Une quote-part est un montant payé de sa poche par une personne chaque fois qu’une ordonnance est exécutée, le reste du coût étant payé par le régime d’assurance-médicaments. Le MDM permet de simuler des quotes-parts basées sur des montants fixes (p. ex. X $ par ordonnance) ou sur un pourcentage des coûts de l’ordonnance. Des quotes-parts différentes peuvent être précisées pour les médicaments de marque et les médicaments génériques. De plus, il est possible de préciser les populations exemptées des quotes-parts ou assujetties à des quotes-parts moins élevées (p. ex. prestataires d’aide sociale et bénéficiaires du Supplément de revenu garanti), dans les limites de la stratification démographique et économique des ensembles de données disponiblesNote de bas de page xvi.
- Les estimations de coûts présentées au chapitre 6 et dans la présente annexe sont fondées sur des quotes-parts de 2 $ pour les médicaments inscrits sur la liste des médicaments essentiels et de 5 $ pour tous les autres médicaments couverts. Des exemptions de quotes-parts sont prévues pour les bénéficiaires du Supplément de revenu garanti, les prestataires de l’aide sociale et les personnes recevant des prestations d’invalidité du gouvernement. De plus, les quotes-parts sont limitées à un maximum de 100 $ par famille par année.
3.2 Simulation des répercussions du régime national d'assurance-médicaments
Pour simuler les répercussions de la mise en œuvre d’un régime national d’assurance-médicaments sur l’utilisation et les dépenses en médicaments d’ordonnance, il est nécessaire de formuler des hypothèses sur divers facteurs pour lesquels il existe souvent très peu d’information disponible ou certaines divergences d’opinions raisonnables entre les experts et les intervenants. La section qui suit présente les principaux paramètres d’intervention qui influent sur les répercussions de la mise en œuvre d’un régime national d’assurance-médicaments. Il s’agit des paramètres qui sont supposés différents entre le scénario du statu quo et celui du régime national d’assurance-médicaments.
Réponse de la demande
L’un des principaux objectifs du régime national d’assurance-médicaments est d’améliorer l’accès des Canadiens aux médicaments d’ordonnance, ce qui devrait avoir pour effet de réduire le non-respect des ordonnances en raison de contraintes financières.
Selon les estimations, de 5 % à 10 % des Canadiens déclarent ne pas respecter leurs ordonnances en raison des coûts, mais ce pourcentage est beaucoup plus élevé chez les Canadiens à faible revenu et ceux qui n’ont pas d’assuranceNote de bas de page xvii. Dans la mesure où le régime national d’assurance-médicaments réduit le coût des médicaments et en améliore l’accès, on peut s’attendre à ce qu’il réduise le non-respect des ordonnances en raison de contraintes financières, ce qui entraînera une augmentation de la consommation globale de médicaments au Canada.
Le MDM simule la réponse de la demande fondée sur l’évolution globale des paiements directs (c.-à-d. en tenant compte des quotes-parts ou des franchises en vertu du régime national d’assurance-médicaments), l’élasticité-prix de la demande (c.-à-d. la mesure dans laquelle les individus modifient leur consommation de médicaments sur ordonnance en fonction des variations des coûts auxquels ils font face) et le degré de non-respect des ordonnances qui est observé dans le marché. Les recherches et les consultations auprès des intervenants laissent entendre qu’une réduction moyenne de 1 % des coûts directs des médicaments entraîne une augmentation de la consommation totale de médicaments de 0,1 % à 0,2 %.
- Le MDM suppose que la consommation totale de médicaments augmente de 0,1 % (scénario à faible coût) à 0,2 % (scénario à coût élevé) pour chaque baisse de 1 % des dépenses directes globales. L’augmentation est plafonnée entre 5 % (scénario à faible coût) et 10 % (scénario à coût élevé), ce qui reflète les estimations du non-respect des ordonnances en raison de contraintes financières.
- Pour ce qui est de l’échéancier, le MDM suppose que la réduction des cas de non-respect des ordonnances survient au cours de la première année de mise en œuvre du régime d’assurance-médicaments, ce qui reflète la probabilité que les personnes commencent immédiatement à remplir les ordonnances en réponse à un meilleur accès.
Rabais confidentiels
Un autre objectif clé du régime national d’assurance-médicaments est de réduire les coûts élevés des médicaments d’ordonnance. Les rabais confidentiels sont un moyen possible par lequel le régime national d’assurance-médicaments pourrait réduire les dépenses en médicaments d’ordonnance à l’échelle du système. Ceci pourrait se produire en étendant les rabais confidentiels — qui se limitent actuellement principalement aux régimes publics — à une plus grande part des dépenses à l’échelle du système ou en augmentant l’ampleur de ces rabais.
Actuellement, l’Alliance pharmaceutique pancanadienne négocie avec les fabricants de médicaments au nom des régimes publics afin d’obtenir des rabais confidentiels sur les médicaments d’ordonnance. En échange, les régimes publics acceptent d’inscrire les médicaments sur leur liste des médicaments assurés. En vertu du régime national d’assurance-médicaments, les rabais des régimes publics existants pourraient être étendus au fil du temps aux médicaments de marque « nouvellement couverts » (c.-à-d. les dépenses en médicaments qui étaient auparavant couvertes par des régimes privés ou payées directement). De plus, dans la mesure où le régime national d’assurance-médicaments implique une plus grande coordination entre les régimes d’assurance-médicaments ou une expansion des régimes publics, il pourrait en résulter un pouvoir de négociation accru pour les régimes publics, de sorte que les futurs rabais confidentiels pourraient dépasser ceux actuellement accordés aux régimes publics. La création d’une nouvelle agence nationale des médicaments aiderait à cet égard.
En raison de la nature confidentielle des rabais, il y a, par définition, relativement peu d’information publique sur les médicaments pour lesquels des rabais ont été négociés ou sur l’ampleur de ces rabais. D’après les renseignements accessibles au public et les consultations, on estime que les régimes publics au Canada obtiennent actuellement des rabais confidentiels se situant entre 15 % et 25 % des dépenses totales des régimes publics en médicaments de marque existants, et que ces rabais pourraient être plus élevés pour les nouveaux médicaments mis sur le marché.
En outre, il n’est pas certain que les rabais confidentiels existants seraient maintenus dans le cadre du régime national d’assurance-médicaments ou s’ils devraient être renégociés et combien de temps cela prendrait. Il est également possible que l’ampleur des rabais change, car un régime national d’assurance-médicaments aurait une incidence sur la dynamique de négociation avec les fabricants.
- Selon le scénario du statu quo, le MDM suppose un rabais global de 20 % sur les dépenses courantes des régimes publics en médicaments de marque. Un rabais global de 25 % est prévu pour les dépenses des régimes publics pour les nouveaux médicaments de marque qui devraient entrer sur le marché au cours de la période de projection.
- Dans le scénario d’un régime national d’assurance-médicaments à faible coût, le MDM suppose que, dans les cinq années suivant sa mise en œuvre, toutes les dépenses engagées dans le cadre du régime national d’assurance-médicaments pour les médicaments de marque actuels (y compris les dépenses payées auparavant par le secteur privé) sont assujetties au rabais de 20 % des régimes publics. Les dépenses du régime national d’assurance-médicaments pour les nouveaux médicaments de marque font l’objet d’un rabais global de 40 %.
- Dans le scénario d’un régime national d’assurance-médicaments à coût élevé, le MDM suppose qu’aucun rabais ne s’applique aux dépenses du régime national d’assurance-médicaments pour les médicaments de marque existants qui étaient auparavant payés par le secteur privé. Les dépenses pour les médicaments de marque auparavant couverts par les régimes publics conservent le rabais de 20 %. On suppose que les dépenses du régime national d’assurance-médicaments en nouveaux médicaments de marque conservent le rabais global de 25 %.
- Dans les deux scénarios de régime national d’assurance-médicaments, le MDM suppose que les autres régimes publics (c.-à-d. autres que le régime national d’assurance-médicaments) conservent le rabais de 20 % sur les dépenses en médicaments de marque existants et celui de 25 % sur les dépenses en nouveaux médicaments de marque. Le MDM ne suppose aucun remboursement confidentiel pour les dépenses couvertes par le secteur privéNote de bas de page xviii.
Prix courant
L’examen des données sur les médicaments d’ordonnance révèle que le même médicament d’ordonnance peut se vendre à des prix différents dans différentes provinces. Dans le cadre du régime national d’assurance-médicaments, cependant, des négociations pourraient avoir lieu pour assurer une tarification nationale uniforme de tous les médicaments couverts par le régime national d’assurance-médicaments.
- Dans le scénario du statu quo, le MDM suppose qu’il n’y a pas de convergence des prix courants.
- En vertu du régime national d’assurance-médicaments (les deux scénarios), les prix de gros des médicaments (c.-à-d. avant les frais d’exécution et les marges bénéficiaires) sont fixés aux prix moyens nationaux. Les structures actuelles des frais d’exécution d’ordonnance et des marges bénéficiaires des pharmacies provinciales sont supposées demeurer inchangées en vertu du régime national d’assurance-médicamentsNote de bas de page xix.
Habitudes de prescription
Outre les effets potentiels sur les prix, la mise en œuvre d’un régime national d’assurance-médicaments pourrait permettre l’adoption de mesures visant à encourager des habitudes de prescription ayant un meilleur rapport coût-efficacité. Le MDM tient compte de trois domaines potentiels d’amélioration du rapport coût-efficacité des habitudes de prescription.
Substitution générique
Le MDM définit la substitution générique comme l’utilisation d’un médicament générique chimiquement identique au lieu d’un médicament de marque. Le MDM mesure la substitution générique en regroupant les médicaments par ATC 5 et par concentration (c.-à-d. la même molécule à la même dose). À l’intérieur de chaque groupe de substitution générique, le taux de substitution générique est mesuré en unités génériques divisées par le nombre total d’unités (c.-à-d. de marque et générique).
Les données d’IQVIA indiquent que la substitution des médicaments génériques est beaucoup plus répandue dans les régimes publics, ce qui donne à penser qu’on peut s’attendre à ce qu’une plus grande couverture publique par le régime national d’assurance-médicaments fasse davantage pencher la consommation de médicaments vers les génériques (tableau 4). Cela dit, les données indiquent également que les taux de substitution des médicaments génériques s’améliorent pour tous les payeurs principaux, ce qui donne à penser que, même dans le scénario du statu quo, on peut s’attendre à ce que la substitution générique globale augmente avec le temps.
| Régimes | 2015 | 2016 | 2017 | Croissance annuelle moyenne |
|---|---|---|---|---|
| Régimes publics | 87,4 % | 88,9 % | 89,1 % | 0,8 % |
| Régimes privés | 75,2 % | 77,3 % | 78,5 % | 1,6 % |
| Paiement direct | 76,3 % | 77,6 % | 78,4 % | 1,1 % |
Source : IQVIA Solutions Canada.
|
||||
Au fur et à mesure que les brevets expireront, des médicaments génériques moins coûteux seront probablement lancés sur le marché et remplaceront les médicaments de marque qui bénéficient actuellement de la protection conférée par des brevets. En se fondant sur les données du registre des médicaments brevetés et sur l'analyse du Conseil d'examen du prix des médicaments brevetés (CEPMB), le MDM estime les dates d'expiration des brevets des médicaments de marque et le potentiel de substitution par des médicaments génériques.
Pour simuler les économies potentielles grâce à la substitution générique, le MDM compare la substitution générique mesurée à un taux cible (p. ex. en fonction des taux de substitution génériques actuels des régimes publics). Au fil du temps, on suppose que les habitudes de prescription convergent vers la cibleNote de bas de page xx. En outre, on peut supposer que les taux cibles augmenteront au fil du temps, ce qui reflète le potentiel continu d’amélioration des taux de substitution par des médicaments génériques. Le rythme de la convergence dépend des hypothèses concernant l’amélioration tendancielle de la substitution générique et les améliorations potentielles qui peuvent se produire dans le cadre du régime national d’assurance-médicaments.
- Dans le scénario du statu quo, le MDM suppose que les taux de substitution génériques pour tous les payeurs principaux convergent au fil du temps vers les taux de substitution génériques médians actuels des régimes publics, qui sont supposés demeurer constants. Le délai de convergence est censé être d’environ sept ans. Les prix des substituts sont présumés être égaux au prix de l’option générique affichant le plus bas prix.
- Dans le cadre du régime national d’assurance-médicaments, le MDM suppose que la substitution générique converge vers le régime public le plus efficace (scénario à faible coût) ou le régime public médian (scénario à coût élevé) sur quatre ans. Les taux de substitutions génériques cibles augmentent également chaque année de 0,5 % (scénario à faible coût) ou de 0,25 % (scénario à coût élevé). Les prix des substituts sont présumés être égaux au prix de l’option générique affichant le plus bas prix.
- Pour les médicaments dont le brevet expire, le MDM suppose, dans tous les scénarios, que le coût des substituts génériques nouvellement introduits diminue graduellement, passant de 75 % du coût du médicament de marque à 25 % du coût du médicament de marque sur 10 ansNote de bas de page xxi.
Utilisation accrue des biosimilaires
Un produit biosimilaire est un médicament biologique dont on a démontré qu’il est semblable à un médicament de marque dont la vente est déjà autorisée au Canada (connu sous le nom de médicament biologique de référence). Les biosimilaires sont généralement disponibles à prix réduit par rapport à leurs produits biologiques de référenceNote de bas de page xxii. L’utilisation de biosimilaires est actuellement faible au Canada comparativement aux pays pairs. Cela dit, d’après les données d’IQVIA, environ 3 milliards de dollars des dépenses actuelles consacrées aux médicaments biologiques ne seront plus brevetés au cours de la prochaine décennie, ce qui devrait ouvrir la voie à une utilisation accrue des biosimilaires et aux économies connexes.
À l’instar de l’analyse sur la substitution générique, le MDM comprend des données sur les dates d’expiration futures des brevets des médicaments biologiques afin d’estimer les économies potentielles à l’égard des médicaments biologiques actuellement protégés par des brevets.
- Selon le scénario du statu quo, le MDM suppose que les médicaments biologiques perdent graduellement 40 % de leur part de marché au profit des biosimilaires sur une période de 10 ans (c.-à-d. qu’avec le temps, la part des biosimilaires sera de 40 %). Le rabais biosimilaire par rapport aux médicaments biologiques dont le brevet a expiré est supposé être de 20 %. Pour les médicaments biologiques déjà sur le marché, le biosimilaire le moins cher est choisi.
- Selon le scénario à faible coût du régime national d’assurance-médicaments, le MDM suppose que les médicaments biologiques couverts par le régime d’assurance-médicaments perdent graduellement 60 % de leur part de marché au profit des biosimilaires sur une période de 10 ans (c.-à-d. qu’avec le temps, la part des biosimilaires sera de 60 %). Le rabais biosimilaire par rapport aux médicaments biologiques dont le brevet a expiré est censé être de 30 %. Pour les produits biologiques déjà sur le marché, le biosimilaire le moins cher est choisi.
- Dans le scénario du régime national d’assurance-médicaments à coût élevé, le MDM repose sur les mêmes hypothèses que le scénario du statu quo.
Efficacité thérapeutique
En plus de la substitution générique et de l’utilisation accrue des biosimilaires, la mise en œuvre d’un régime national d’assurance-médicaments pourrait avoir une incidence sur l’ensemble des médicaments consommés au Canada, ce qui ferait pencher la balance en faveur de produits de remplacement moins coûteux et similaires sur le plan thérapeutique, mais pas sur le plan chimique. Dans le contexte du MDM, le choix de ces traitements de remplacement, lorsqu’ils sont disponibles, est appelé efficacité thérapeutique.
Pour mesurer d’autres économies potentielles grâce à l’amélioration de l’efficacité thérapeutique, le MDM regroupe les médicaments d’ordonnance en sous-groupes chimiques plus larges (c.-à-d. au niveau ATC 4, qui délimite des sous-groupes chimiques de médicaments). Au sein de chaque groupe, l’efficacité thérapeutique d’un médicament est mesurée en comparant son coût annuel moyen de traitement (défini au niveau ATC 5) à celui du groupe dans son ensemble. Pour chaque médicament, sur la base du coût annuel moyen relatif du traitement, un montant de dépenses « efficaces sur le plan thérapeutique » est ensuite estimé. L’efficacité thérapeutique globale d’un payeur (c.-à-d. les régimes publics, l’assurance privée et les paiements directs) est ensuite calculée en divisant le total des dépenses par le total des dépenses « efficaces sur le plan thérapeutique ».
Pour estimer les améliorations potentielles de l’efficacité thérapeutique, le MDM permet de choisir un objectif d’efficacité thérapeutique en fonction de l’efficacité thérapeutique mesurée des régimes publics existants. Comme pour la substitution générique, les économies potentielles sont estimées en comparant l’efficacité thérapeutique d’un plan au taux cible et en supposant qu’il converge vers cette cible au fil du temps.
- Selon la projection du statu quo, le MDM suppose qu’il n’y a pas d’amélioration de l’efficacité thérapeutique au cours de la période de projection.
- Dans le scénario à faible coût du régime national d’assurance-médicaments, le MDM suppose que l’efficacité thérapeutique des régimes publics, y compris le régime national d’assurance-médicaments, converge vers l’efficacité médiane des régimes publics sur sept ans.
- Dans le scénario du régime national d’assurance-médicaments à coût élevé, le MDM repose sur les mêmes hypothèses que le scénario du statu quo.
Autres mesures d'économie
En plus de simuler les changements réels dans les habitudes de prescription, les mesures décrites ci-dessus peuvent servir à simuler indirectement d’autres mesures d’économie. Par exemple, l’adoption de politiques de prix de référence en vertu desquelles le régime national d’assurance-médicaments ne rembourserait que le coût de l’option générique la moins coûteuse pourrait être simulée en supposant une substitution à 100 % par des médicaments génériques et en fixant des prix courants égaux aux prix observés les plus bas.
3.3 Déterminants des dépenses en médicaments d'ordonnance
Les médicaments d’ordonnance sont l’un des principaux inducteurs de coûts dans le système de soins de santé. Le Canada dépense plus pour les médicaments que pour les autres volets des soins de santé, sauf les hôpitaux. Les coûts des médicaments d’ordonnance devraient augmenter plus rapidement que les deux autres catégories de dépenses les plus importantes du système de soins de santé (hôpitaux et médecins) en 2018.
Selon l’Institut canadien d’information sur la santé (ICIS), les dépenses totales publiques et privées en médicaments d’ordonnance ont augmenté de 6,5 % par année depuis 2000, pour atteindre 33,7 milliards de dollars en 2018. Comme l’indique le tableau 5, la croissance a quelque peu ralenti après 2010, mais a montré des signes d’accélération au cours des dernières années.
| 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | 2016 | 2017 | 2018 | Moyenne de la période | |
|---|---|---|---|---|---|---|---|---|---|---|
| Régimes publics | 2,1 | 2,1 | 0,0 | 0,5 | 4,0 | 5,0 | 2,4 | 1,7 | 5,0 | 2,5 |
| Assurance privée | 3,3 | 2,4 | 3,3 | 2,6 | 3,0 | 6,8 | 2,7 | 3,7 | 4,6 | 3,6 |
| Paiement directNote de bas de page * | Note de bas de page* | 0,2 | -1,4 | 0,6 | 0,3 | 0,1 | 0,1 | 4,5 | 1,8 | 0,8 |
| Total des dépenses | Note de bas de page * | 1,8 | 0,8 | 1,2 | 2,8 | 4,6 | 2,0 | 3,0 | 4,2 | 3,5 |
Source : Institut canadien d'information sur la santé. (2018). Base de données sur les dépenses nationales de santé, 1975 à 2018. Ottawa (Ontario), ICIS.
|
||||||||||
Pour produire des estimations des dépenses futures en médicaments d'ordonnance et des habitudes de prescription, il faut faire des hypothèses sur la façon dont les prix des médicaments d'ordonnance, les pratiques de prescription et l'utilisation des médicaments existants et des nouveaux médicaments mis sur le marché évolueront au fil du temps, tant selon le statu quo que selon les différentes options en matière de régime national d'assurance-médicaments.
Les hypothèses du MDM pour les déterminants des dépenses en médicaments d’ordonnance reflètent des tendances générales; bien qu’elles puissent être influencées par d’autres initiatives stratégiques, on présume que ces tendances ne seraient pas directement influencées par la mise en œuvre du régime national d’assurance-médicaments. Leurs valeurs sont établies en fonction des dépenses en médicaments d’ordonnance observées et des tendances démographiques.
Le MDM exige de faire des hypothèses au sujet de quatre grandes variables de tendance : l’inflation, la démographie, la croissance du volume et l’arrivée de nouveaux médicaments.
Inflation
Au fil du temps, les prix des biens et services ont tendance à augmenter pour refléter, entre autres, l’évolution des coûts de production. Les médicaments d’ordonnance ne font pas exception. Le MDM peut utiliser des hypothèses d’inflation distinctes pour les coûts de gros des médicaments de marque et génériques et des frais d’exécution des ordonnances.
En ce qui concerne les médicaments de marque, l’indice des prix des médicaments brevetés du CEPMB indique que les prix de ces médicaments sont pratiquement stables depuis 2012. Cela est conforme à la réglementation du CEPMB, qui interdit que les augmentations annuelles des prix des médicaments brevetés soient nettement supérieures aux augmentations de l’indice des prix à la consommationNote de bas de page xxiii.
Bien qu’il n’existe aucun indice de prix semblable pour les médicaments génériques, le fait que bon nombre des médicaments génériques sur le marché ne peuvent être vendus qu’à un pourcentage fixe du prix équivalent du médicament de marque suggère que l’évolution des prix des médicaments génériques aura tendance à suivre celle des prix des médicaments de marque.
Incidence de l'entente conclue avec l'APP sur les prix des médicaments génériques
Le 29 janvier 2018 (et à la suite d’une entente semblable au Québec), l’APP a annoncé qu’elle avait négocié des réductions de prix pour 69 des médicaments génériques les plus couramment utilisés au Canada en échange de la suspension des appels d’offres ouverts pendant cinq ans. En vertu de cette entente, les prix de ces médicaments génériques devaient chuter de 25 % à 40 % à compter d’avril 2018.
Les données sur les dépenses en médicaments d’ordonnance d’IQVIA utilisées dans le MDM se terminent en mai 2018, peu après l’entrée en vigueur de l’entente. Par conséquent, il a été nécessaire d’ajuster les prix de l’ensemble de données pour les 69 médicaments visés par l’entente.
En ce qui concerne l’inflation, le MDM formule les hypothèses suivantes pour le scénario du statu quo et pour le scénario du régime national d’assurance-médicaments :
- Le MDM suppose que les prix de gros des médicaments de marque et des médicaments génériques existants n’augmenteront pas au cours de la période de projection (voir l’hypothèse pour les entrées de nouveaux médicaments ci-dessous)Note de bas de page xxiv. Les répercussions de l’entente de 2018 de l’APP sur les prix des médicaments génériques (voir encadré ci-dessus) sont appliquées aux prix des médicaments génériques.
- Le MDM suppose que les frais d’exécution d’ordonnance des pharmacies (qui sont propres à chaque province) augmentent de 2 % chaque année (c.-à-d. en fonction de l’inflation générale des prix).
- Le MDM suppose qu’il n’y aura aucun changement aux marges bénéficiaires au cours de la période de projection.
Données démographiques
L’évolution démographique — surtout la structure par âge de la population — aura, au fil du temps, une incidence sur le volume des ordonnances délivrées et sur la répartition des dépenses en médicaments entre les payeurs principaux.
Les projections démographiques utilisées dans le MDM pour prévoir la consommation future des médicaments existants sont fondées sur le scénario de croissance moyenne produit par Statistique Canada, qui projette la structure de la population selon l’âge, le sexe et la province ou le territoire d’une année à l’autre en ajoutant les naissances et les migrants nets et en soustrayant les décèsNote de bas de page xxv.
Dans le MDM, les hypothèses démographiques sont appliquées par province et par cohorte âge-sexe. La croissance démographique et la modification de la structure par âge et par sexe de la population canadienne devraient faire augmenter les dépenses totales en médicaments d’ordonnance de 1,4 % par année en moyenne entre 2017 et 2027.
- Le MDM suppose que la consommation de médicaments au sein de chaque cohorte dans chaque province augmentera au même rythme que la population de cette cohorte dans cette province, comme le prévoit le scénario de croissance moyenne de Statistique Canada.
Croissance du volume
Outre les facteurs démographiques, le nombre d’ordonnances qui seront délivrées au cours d’une année donnée dépend de nombreuses autres variables, y compris les changements dans l’état de santé de la population (p. ex. augmentation du nombre de problèmes de santé qui nécessitent l’utilisation de médicaments sur ordonnance), les changements dans les habitudes de prescription (p. ex. changements dans la taille des ordonnances) et de consommation (p. ex. plus grande sensibilisation en santé) et l’utilisation accrue des médicaments d’ordonnance au détriment d’autres formes thérapeutiques (p. ex. chirurgie).
Bien que l’incidence sur le volume soit quelque peu volatile d’une année à l’autre, le CEPMB estime que, de 2013 à 2017, la croissance du volume non attribuable à la démographie a été en moyenne de 0,6 % pour les régimes privés et de 1,3 % pour les régimes publics.
- Le MDM suppose une augmentation annuelle moyenne de volume supérieure à l’impact des facteurs démographiques de 1 % par année (c.-à-d. la moyenne approximative de la croissance du volume non attribuable à la démographie observée dans les régimes privés [0,6 %] et les régimes publics [1,3 %] de 2013 à 2017).
Arrivée de nouveaux médicaments
Les nouveaux médicaments et les nouvelles thérapies qui arrivent sur le marché influencent à la fois le prix et le volume des médicaments d’ordonnance. Selon le CEPMBNote de bas de page xxvi, les médicaments nouveaux et généralement plus coûteux (p. ex. les médicaments biologiques, les médicaments oncologiques et les traitements contre l’hépatite C) lancés sur le marché canadien entre 2013 et 2017 ont représenté plus de 25 % des ventes totales de médicaments brevetés en 2017. Au cours de la même période, on estime que l’utilisation de nouveaux médicaments a, en moyenne, augmenté les dépenses annuelles des régimes publics et privés d’environ 4,5 %. Au cours de la même période, on estime que l’utilisation de nouveaux médicaments a contribué entre 3 % et 6 % à la croissance des dépenses des régimes publics provinciaux pour lesquels des renseignements étaient disponibles. Il est toutefois important de noter qu’une grande incertitude entoure l’arrivée de nouveaux médicaments et leur incidence probable sur les coûts.
- D’après des données récentes, le MDM suppose que les nouveaux médicaments ajoutent 4,5 % par année à l’ensemble des dépenses prévues en médicaments d’ordonnance au cours de la période de projection.
3.4 Économies publiques accessoires
Un régime national d’assurance-médicaments remplacerait un certain nombre de dépenses privées et directes. Cela pourrait réduire le coût pour le gouvernement de fournir des avantages sociaux aux employés du gouvernement et/ou augmenter les recettes fiscales (collectivement appelées « économies accessoires »). Des économies accessoires permettraient de réduire le coût supplémentaire net du régime national d’assurance-médicaments pour les gouvernements fédéral, provinciaux et territoriaux.
Économies accessoires associées à une baisse des dépenses des régimes privés
Une diminution des dépenses des régimes privés pourrait se traduire par des économies accessoires par l’un ou l’autre de ces moyens :
- Diminution des dépenses des gouvernements fédéral, provinciaux et territoriaux en assurance-médicaments pour leurs employésNote de bas de page xxvii; et/ou
- Augmentation des recettes fiscales qui pourrait découler automatiquement d’une baisse des primes d’assurance-maladie privée payées par l’employeur et qui sont libres d’impôt.
L’ampleur des économies accessoires pour ces deux mécanismes dépend de la façon dont les employeurs utilisent les économies associées à la réduction des coûts en assurance-médicaments. D’une manière générale, il y a trois possibilités d’utilisation de l’épargne par les employeurs :
- Les économies peuvent être réaffectées à d’autres avantages non imposables pour leurs employés, ce qui n’entraîne aucune nouvelle recette fiscale ni aucune diminution des avantages sociaux des employés du gouvernement.
- Les économies peuvent être réaffectées aux salaires ou à d’autres formes de rémunération imposables, ce qui entraîne automatiquement une augmentation des recettes fiscales sur cette rémunérationNote de bas de page xxviii, mais peu (voire aucune) d’économies sur la rémunération des employés du gouvernement.
- Les employeurs peuvent conserver les économies réalisées, ce qui se traduit par des économies accessoires grâce à la réduction des dépenses au titre des avantages sociaux des employés du gouvernement.
Il est probable qu’il y aura une combinaison de résultats à mesure que les employeurs et les employés négocieront une option qui répondra le mieux à leurs besoins. Les consultations donnent à penser qu’il est probable que la rémunération de nombreux employés augmentera, soit sous forme d’avantages sociaux supplémentaires, soit sous forme d’une augmentation des salaires et traitements.
Économies accessoires associées à une diminution des dépenses directes
Le crédit d’impôt pour frais médicaux (CIFM) offre un allégement fiscal pour les frais médicaux admissibles, remboursables et supérieurs à la moyenne, y compris les médicaments d’ordonnance et les primes d’assurance hospitalisation et médicales. Le Supplément remboursable pour frais médicaux (SRFM) est un crédit d’impôt remboursable offert aux particuliers dont le revenu d’emploi ou de travail indépendant atteint ou dépasse un seuil minimal.
On s’attendrait à ce qu’une diminution des frais remboursables suite à la mise en place du régime national d’assurance-médicaments réduise les montants réclamés dans le cadre du CIFM et du SRFM. On s’attendrait à ce que cela se traduise par des recettes fiscales plus élevées pour les gouvernements fédéral, provinciaux et territoriaux, peu importe la façon dont les employeurs réagissent au régime national d’assurance-médicaments (comme nous l’avons déjà mentionné).
Économies accessoires totales estimées
Une fourchette d’économies accessoires totales pour les gouvernements peut être estimée en fonction du scénario qui générerait les économies accessoires les plus faibles — à savoir, lorsque tous les employeurs améliorent les avantages non imposables — et du scénario qui générerait les économies accessoires les plus élevées pour les gouvernements — à savoir, lorsque tous les employeurs augmentent la rémunération imposable.
Tous les chiffres relatifs aux économies accessoires totales estimatives présentées ci-dessous et au chapitre 6 sont fondés sur le point médian de cette fourchette d’économies accessoires totales potentielles pour les gouvernements fédéral et provinciauNote de bas de page xxix.
4 Résultats
4.1 Projection du statu quo
Une projection du statu quo qui suppose que les régimes actuels d’assurance-médicaments ne sont pas modifiés fournit une base de référence par rapport à laquelle comparer les scénarios générés par le MDM pour le régime national d’assurance-médicaments. Cela dit, il est important de noter qu’une grande incertitude entoure les projections du statu quo à moyen et à long terme.
Cette incertitude est relativement faible pour certains inducteurs de coûts tels que l’augmentation de la taille de la population et les changements dans sa structure âge-sexe. Toutefois, elle est beaucoup plus élevée pour bien d’autres, l’incidence des nouveaux médicaments sur les dépenses totales en médicaments d’ordonnance étant le facteur de coût le plus incertain. Pour évaluer l’incertitude entourant les dépenses futures en médicaments d’ordonnance, des hypothèses différentes, mais plausibles, peuvent être utilisées pour générer des projections de coûts faibles et élevés du statu quo. Le tableau 6 décrit la gamme d’hypothèses utilisées pour un certain nombre de variables clés afin de générer des projections de coûts faibles et élevés pour le statu quo.
| Statu quo – Faible | Statu quo – Moyen | Statu quo – Élevé | |
|---|---|---|---|
| Inflation (prix des médicaments) |
0 % | 0 % | 2 % |
| Inflation (frais d'exécution) |
2 % | 2 % | 2 % |
| Données démographiques |
Croissance globale moyenne prévue de 1,4 % par année en raison de la démographie | ||
| Croissance du volume | 0,6 % | 1,0 % | 1,3 % |
| Arrivée de nouveaux médicaments |
3,0 % | 4,5 % | 6,0 % |
| Rabais confidentiels (régimes publics existants) |
25 % | 20 % | 15 % |
Pour illustrer l’incidence de l’incertitude entourant les projections du statu quo, la figure 22 illustre le résultat de l’utilisation de la gamme d’hypothèses présentées au tableau 6 (ci-dessus). L’écart de 2,3 milliards de dollars entre les dépenses selon le scénario du statu quo à faible coût et le scénario du statu quo à coût élevé pour 2018 passe à 28,8 milliards de dollars d’ici 2027, les dépenses nettesNote de bas de page xxx totales en médicaments d’ordonnance se situant entre 42,8 et 71,6 milliards de dollars, ce qui reflète les différents taux annuels moyens de croissance de 4,3 à 9,8 % sur la période visée.
En 2018, l’utilisation d’hypothèses différentes pour les rabais confidentiels (15 % c. 25 %) et l’incidence présumée de la mise en marché de nouveaux médicaments sur les dépenses en médicaments d’ordonnance (3 % c. 6 % par année) expliquent chacune environ le tiers de la différence des dépenses en médicaments d’ordonnance. Toutefois, d’ici 2027, environ les deux tiers de l’écart entre les deux scénarios s’expliquent par des hypothèses différentes sur l’incidence des nouveaux médicaments et très peu par des hypothèses différentes pour les rabais confidentiels
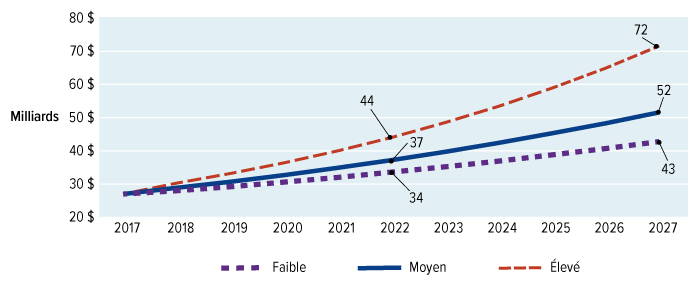
Source : Calculs du Conseil à partir des données d'IQVIA Solutions Canada, de l'ICIS, du CEPMB et de Santé Canada.
Figure 22 : Équivalent du texte
Graphique linéaire montrant trois scénarios de projection (faible, moyen, élevé) pour les dépenses en médicaments au Canada de 2017 à 2027
- Dans le scénario de niveau faible, les dépenses devraient atteindre 33,6 G$ en 2022 et 42,8 G$ en 2027.
- Dans le scénario de niveau moyen (statu quo), les dépenses devraient atteindre 37,2 G$ en 2022 et 51,6 G$ en 2027.
- Dans le scénario de niveau élevé, les dépenses devraient atteindre 44 G$ en 2022 et 71,6 G$ en 2027.
Source : Calculs du Conseil à partir des données d'IQVIA Solutions Canada, de l'ICIS, du CEPMB et de Santé Canada.
Un résultat constant des projections du statu quo est que, toutes choses étant égales par ailleurs, les régimes publics devraient assumer une part croissante des dépenses globales au cours de la période de projection. Les résultats du MDM suggèrent qu’au cours des dix prochaines années, soit de 2017 à 2027, la part des régimes publics existants passera de 45 % à 49 % des dépenses globales du système en médicaments d’ordonnance. Cela peut être attribué à l’incidence des facteurs démographiques sur les régimes publics existants, qui sont fortement axés sur la couverture des aînés. Selon le scénario de croissance moyenne de Statistique Canada, la population des aînés devrait augmenter à un taux annuel moyen de 3,4 % de 2017 à 2027, comparativement à 0,9 % pour la population en général. En revanche, ceux qui dépendent de l’assurance privée ou qui paient principalement de leur poche appartiennent généralement à des cohortes de population plus jeunes, dont la croissance ne devrait pas être aussi rapide.
Par souci de clarté, le présent rapport présente des scénarios pour le régime national d’assurance-médicaments par rapport à une projection du statu quo qui se situe entre les projections à coûts faibles et élevés décrites ci-dessus. Cela permet d’évaluer les effets potentiels du régime national d’assurance-médicaments en ne modifiant que les inducteurs de coûts susceptibles d’être touchés par l’introduction du régime national d’assurance-médicaments, tout en maintenant constants ceux qui sont peu susceptibles de l’être. Selon cette projection de statu quo, les dépenses totales en médicaments d’ordonnance (déduction faite des rabais confidentiels) devraient augmenter de 6,3 % par année pour atteindre 51,6 milliards de dollars en 2027. Compte non tenu des rabais confidentiels, les dépenses totales en médicaments d’ordonnance devraient augmenter de 6,7 % par année pour atteindre 55,8 milliards de dollars en 2027.
4.2 Évaluation du coût du régime national d'assurance-médicaments
Bien qu’elle ne fasse référence qu’à une seule projection du statu quo, la projection relative au régime national d’assurance-médicaments est à son tour présentée comme une fourchette, fondée sur des hypothèses relativement plus ou moins optimistes ou pessimistes concernant l’incidence du régime national d’assurance-médicaments sur des facteurs comme les rabais confidentiels, les habitudes de prescription et la réponse de la demande. Compte tenu de l’importance de ces facteurs, on peut s’attendre à ce que la mise en œuvre d’un régime national d’assurance-médicaments ait, avec le temps, une incidence importante sur les dépenses totales en médicaments d’ordonnance au Canada.
Comme l’indique le tableau 7, le MDM prévoit que les dépenses publiques totales en 2022 pour couvrir les médicaments essentiels dans le cadre du régime national d’assurance-médicaments s’élèveraient à environ 7,6 milliards de dollars (déduction faite des rabais confidentiels et des quotes-parts). Pour couvrir ce montant, les dépenses gouvernementales devraient augmenter d’environ 4,1 milliards de dollars par rapport à ce qu’elles auraient été autrement en vertu du statu quoNote de bas de page xxxi. Avec le temps, au fur et à mesure que la liste des médicaments assurés passera de la liste des médicaments essentiels à la liste beaucoup plus complète de la RAMQ, les dépenses publiques totales pour couvrir les médicaments d’ordonnance couverts par le régime national d’assurance-médicaments devraient augmenter à environ 38,5 milliards de dollars (déduction faite des rabais confidentiels et quotes-parts) et les dépenses gouvernementales devraient augmenter d’environ 18,1 milliards par rapport au statu quo.
Comme nous l’avons vu à la section 3.4, ces dépenses publiques nettes supplémentaires seraient partiellement compensées par des économies publiques accessoires. Compte tenu de la baisse des dépenses des régimes privés et des dépenses directes générées par le MDM, le point médian de la fourchette des économies publiques accessoires potentielles serait d’environ 0,6 milliard de dollars en 2022, ce qui ramènerait le coût public supplémentaire net cette année-là de 4,1 milliards à 3,5 milliards de dollars. En 2027, le point médian de la fourchette des économies publiques accessoires potentielles serait d’environ 2,8 milliards de dollars, ce qui ramènerait le coût public supplémentaire net de 18,1 milliards à 15,3 milliards de dollars.
Bien que limitées au départ, les réductions des dépenses en médicaments d’ordonnance des régimes privés et des paiements directs deviendraient plus importantes d’ici 2027. Même en supposant que les particuliers et les régimes privés continuent de dépenser pour des médicaments qui ne figurent pas sur la liste nationale, le MDM prévoit que, par rapport aux projections du statu quo, les dépenses des régimes privés en 2027 diminueraient d’environ 16,6 milliards de dollars (de 19,8 milliards à 3,2 milliards) et que les paiements directs diminueraient d’environ 6,4 milliards (de 8,8 milliards à 2,4 milliards de dollars).
En ce qui concerne les changements apportés à l’ensemble des dépenses en médicaments d’ordonnance, l’incidence initiale du régime d’assurance-médicaments devrait être relativement faible, car elle se limiterait à une liste de médicaments essentiels. En 2022, les dépenses totales en médicaments d’ordonnance devraient passer d’environ 37,2 milliards de dollars en vertu du statu quo à environ 36,9 milliards de dollars en vertu du régime national d’assurance-médicaments, soit une réduction de 300 millions de dollars. Toutefois, à mesure que de plus en plus d’économies, comme la négociation de prix de médicaments plus bas et leur extension à un plus grand nombre de médicaments, seront réalisées, le régime national d’assurance-médicaments influencera de plus en plus les dépenses totales en médicaments d’ordonnance. En 2027, les dépenses totales en médicaments d’ordonnance dans le cadre du régime national d’assurance-médicaments devraient diminuer d’environ 4,8 milliards de dollars par rapport au statu quo, passant d’environ 51,6 milliards à environ 46,8 milliards de dollars.
Malgré ces réductions prévues des dépenses à l’échelle du système, à mesure que l’accès s’améliorera, le nombre total d’ordonnances devrait augmenter de 10 millions par rapport au scénario du statu quo lorsque le régime national d’assurance-médicaments sera introduit en 2022 et de 21 millions en 2027.
Les résultats provinciaux détaillés sont présentés aux tableaux 8 et 9.
| (en milliards de dollars) | 2022 | 2027 | |||
|---|---|---|---|---|---|
| Statu quo |
Régime nationale d'assurance- médicaments (médicaments essentiels) |
Statu quo |
Régime nationale d'assurance- médicaments (liste complète) |
||
| Total des dépenses en médicaments d'ordonnance | |||||
| Total des dépenses en médicaments d'ordonnance | 37,2 | 36,9 (±0.3) |
51,6 | 46,8 (±2.5) |
|
| Régime national d'assurance-médicaments | Brut des quotes-parts | n/d | 8,0 (±0,3) |
n/d | 40,0 (±2,5) |
| Net des quotes-parts | n/d | 7,6 (±0,3) |
n/d | 38,5 (±2,5) |
|
| Autres régimes publicsNote de bas de page * | Brut des quotes-parts | 16,1 | 12,4 | 23,0 | 1,9 |
| Net des quotes-parts†Note de bas de page** | n/d | 12,5 | n/d | 2,6 | |
| Régimes privésNote de bas de page * | Brut des quotes-parts | 14,7 | 11,3 | 19,8 | 2,8 |
| Net des quotes-partsNote de bas de page** | n/d | 11,4 | n/d | 3,2 | |
| Paiements directsNote de bas de page* | Brut des quotes-parts | 6,4 | 5,2 | 8,8 | 2,1 |
| Net des quotes-partsNote de bas de page** | n/d | 5,3 | n/d | 2,4 | |
| Dépenses publiques supplémentaires | |||||
| Dépenses publiques brutes supplémentairesNote de bas de page *** | n/d | 4,3 (±0,3) |
n/d | 18.,8 (±2,5) |
|
| moins les quotes-parts au titre du régime national d'assurance-médicaments | n/d | 0,4 |
n/d | 1,4 |
|
| plus national pharmacare copayments on prescriptions previously covered by other public plansFootnote ** | n/d | 0.2 |
n/d | 0.7 |
|
| Dépenses publiques nettes supplémentaires | n/d | 4,1 (±0.3) |
n/d | 18,1 (±2.5) |
|
| moins les économies publiques accessoires | n/d | 0,6 (±0,4) |
n/d | 2,8 (±2,0) |
|
| Dépenses publiques nettes supplémentaires, après les économies publiques accessoires | n/d | 3,5 (±0,7) |
n/d | 15,3 (±4,5) |
|
| Autres incidences | |||||
| Variation des dépenses totales en médicaments d'ordonnance | n/d | -0,3 (±0,3) |
n/d | -4,8 (±2,5) |
|
| Variation des dépenses des régimes privés (nettes des quotes-parts) | n/d | -3,2 | n/d | -16,6 | |
| Variation des paiements directs (nettes des quotes-parts) | n/d | -1,2 | n/d | -6,4 | |
| Total des ordonnances (en millions) | 806 | 816 | 941 | 962 | |
Source : Calculs du Conseil à partir des données d'IQVIA Solutions Canada, de l'ICIS, du CEPMB et de Santé Canada.
|
|||||
| (en millions de dollars) | C.-B. | Alb. | Sask. | Man. | Ont. | Qc | N.-B. | N.-É. | Î.-P.-É. | T.-N.-L. | Total |
|---|---|---|---|---|---|---|---|---|---|---|---|
| Régime national d'assurance-médicaments | |||||||||||
| Régime national d'assurance-médicaments | 881 (±32) |
820 (±29) |
242 (±9) |
252 (±10) |
2 692 (±98) |
2 558 (±91) |
198 (±7) |
227 (±8) |
37 (±1) |
142 (±5) |
8 050 (±290) |
| moins le total des quotes-parts du régime d'assurance-médicaments | 34 (±0) |
29 (±0) |
9 (±0) |
11 (±0) |
124 (±1) |
174 (±2) |
7 (±0) |
7 (±0) |
1 (±0) |
5 (±0) |
402 (±3) |
| Coût total du régime d'assurance-médicaments | 846 (±32) |
791 (±29) |
233 (±9) |
242 (±10) |
2 568 (±97) |
2 384 (±89) |
191 (±7) |
220 (±8) |
35 (±1) |
137 (±5) |
7 647 (±287) |
| Autres régimes publics selon le régime national d'assurance-médicaments | |||||||||||
| plus autres régimes publics | 926 | 1 053 | 349 | 298 | 5 387 | 3 763 | 202 | 239 | 25 | 118 | 12 360 |
| plus part des autres régimes publics des quotes-parts du régime national d'assurance-médicamentsNote de bas de page* | 11 | 12 | 3 | 3 | 62 | 89 | 2 | 3 | 0 | 2 | 188 |
| Total des dépenses des régimes publics selon le régime national d'assurance-médicaments | 1 783 (±32) |
1 857 (±29) |
585 (±9) |
543 (±10) |
8 017 (±97) |
6 236 (±89) |
396 (±7) |
462 (±8) |
60 (±1) |
257 (±5) |
20 195 (±287) |
| moins les dépenses publiques selon le statu quo | 1 242 | 1 415 | 463 | 379 | 6 755 | 5 040 | 269 | 322 | 35 | 163 | 16 082 |
| Dépenses publiques nettes supplémentairesNote de bas de page ** | 542 (±32) |
441 (±29) |
122 (±9) |
164 (±10) |
1 ,262 (±97) |
1 196 (±89) |
127 (±7) |
140 (±8) |
25 (±1) |
94 (±5) |
4 113 (±287) |
| Régimes privés selon le régime national d'assurance-médicaments | |||||||||||
| Régimes privés selon le régime national d'assurance-médicaments | 1 001 | 1 319 | 196 | 254 | 4 675 | 2 746 | 380 | 432 | 59 | 245 | 11 307 |
| plus part des régimes privés des quotes-parts du régime national d'assurance-médicaments | 12 | 12 | 3 | 4 | 40 | 45 | 3 | 3 | 1 | 2 | 125 |
| Total des dépenses des régimes privés selon le régime national d'assurance-médicaments | 1 014 | 1 ,331 | 198 | 258 | 4 715 | 2 792 | 383 | 435 | 59 | 247 | 11 432 |
| moins les dépenses des régimes privés selon le statu quo | 1 344 | 1 716 | 271 | 359 | 5 853 | 3 662 | 496 | 563 | 79 | 328 | 14 671 |
| Changement dans les dépenses des régimes privés | -331 | -385 | -72 | -100 | -1 138 | -871 | -113 | -128 | -20 | -81 | -3 239 |
| Paiements directs selon le régime national d'assurance-médicaments | |||||||||||
| Paiements directs selon le régime national d'assurance-médicaments | 751 | 540 | 157 | 213 | 1,561 | 1 624 | 123 | 123 | 21 | 94 | 5 206 |
| plus part des paiements directs des quotes-parts du régime national d'assurance-médicaments | 11 | 5 | 3 | 4 | 21 | 39 | 1 | 1 | 0 | 1 | 87 |
| Total des paiements directs selon le régime national d'assurance-médicaments | 763 | 545 | 159 | 217 | 1 582 | 1 663 | 124 | 124 | 21 | 95 | 5 293 |
| moins les paiements directs selon le statu quo | 987 | 642 | 212 | 288 | 1 837 | 2 046 | 146 | 147 | 28 | 115 | 6 449 |
| Changement dans les paiements directs | -224 | -97 | -52 | -71 | -255 | -383 | -22 | -23 | -7 | -20 | -1,156 |
Calculs du Conseil à partir des données d'IQVIA Solutions Canada, de l'ICIS, du CEPMB et de Santé Canada.
|
|||||||||||
| (en millions de dollars) | C.-B. | Alb. | Sask. | Man. | Ont. | Qc | N.-B. | N.-É. | Î.-P.-É. | T.-N.-L. | Total |
|---|---|---|---|---|---|---|---|---|---|---|---|
| Régime national d'assurance-médicaments | |||||||||||
| Régime national d'assurance-médicaments | 3 840 (±248) |
4 014 (±250) |
1 048 (±64) |
1 120 (±75) |
15 079 (±945) |
12 127 (±723) |
934 (±60) |
1 054 (±67) |
153 (±10) |
606 (±38) |
39 976 (±2,480) |
| Régime national d'assurance-médicaments | 115 (±1) |
100 (±1) |
32 (±0) |
35 (±0) |
459 (±2) |
626 (±5) |
25 (±0) |
26 (±0) |
5 (±0) |
18 (±0) |
1 441 (±11) |
| Coût total du régime d'assurance-médicaments | 3 725 (±247) |
3 914 (±249) |
1 016 (±64) |
1 085 (±74) |
14 620 (±943) |
11 502 (±719) |
909 (±60) |
1 028 (±67) |
149 (±10) |
588 (±38) |
38 535 (±2 469) |
| Autres régimes publics selon le régime national d'assurance-médicaments | |||||||||||
| plus autres régimes publics | 127 | 199 | 53 | 47 | 924 | 464 | 28 | 34 | 4 | 21 | 1 901 |
| plus part des autres régimes publics des quotes-parts du régime national d'assurance-médicamentsNote de bas de page * | 40 | 44 | 12 | 9 | 242 | 328 | 9 | 11 | 1 | 7 | 703 |
| Total des dépenses des régimes publics selon le régime national d'assurance-médicaments | 3 893 (±247) |
4 157 (±249) |
1 081 (±64) |
1 142 (±74) |
15 785 (±943) |
12 293 (±719) |
947 (±60) |
1 073 (±67) |
154 (±10) |
616 (±38) |
41 139 (±2 469) |
| moins les dépenses publiques selon le statu quo | 1 738 | 2 117 | 652 | 535 | 9 745 | 7 171 | 368 | 448 | 50 | 217 | 23 041 |
| Dépenses publiques nettes supplémentairesNote de bas de page ** | 2 154 (±247) |
2 040 (±249) |
429 (±64) |
606 (±74) |
6 040 (±943) |
5 122 (±719) |
579 (±60) |
625 (±67) |
104 (±10) |
399 (±38) |
18 097 (±2 469) |
| Régimes privés selon le régime national d'assurance-médicaments | |||||||||||
| Régimes privés selon le régime national d'assurance-médicaments | 264 | 376 | 46 | 56 | 1 272 | 573 | 68 | 81 | 12 | 49 | 2 797 |
| plus part des régimes privés des quotes-parts du régime national d'assurance-médicaments | 37 | 36 | 10 | 13 | 129 | 149 | 10 | 10 | 2 | 7 | 403 |
| Total des dépenses des régimes privés selon le régime national d'assurance-médicaments | 301 | 413 | 56 | 69 | 1 401 | 721 | 78 | 92 | 14 | 56 | 3 200 |
| moins les dépenses des régimes privés selon le statu quo | 1 871 | 2 419 | 366 | 497 | 7 769 | 4 924 | 658 | 735 | 110 | 432 | 19 781 |
| Changement dans les dépenses des régimes privés | -1 571 | -2 006 | -310 | -428 | -6 368 | -4 203 | -580 | -643 | -96 | -376 | -16 582 |
| Dépenses directes selon le régime national d'assurance-médicaments | |||||||||||
| Paiements directs selon le régime national d'assurance-médicaments | 280 | 273 | 57 | 68 | 690 | 645 | 44 | 45 | 7 | 33 | 2 142 |
| plus part des paiements directs des quotes-parts du régime national d'assurance-médicaments | 32 | 14 | 8 | 11 | 62 | 120 | 5 | 3 | 1 | 3 | 260 |
| Total des paiements directs selon le régime national d'assurance-médicaments | 312 | 287 | 65 | 79 | 752 | 765 | 49 | 48 | 9 | 36 | 2 402 |
| moins les paiements directs selon le statu quo | 1 378 | 919 | 289 | 404 | 2 459 | 2 796 | 195 | 193 | 38 | 151 | 8 822 |
| Changement dans les paiements directs | -1 066 | -631 | -223 | -325 | -1 707 | -2 031 | -146 | -145 | -30 | -115 | -6 420 |
Source : Calculs du Conseil à partir des données d'IQVIA Solutions Canada, de l'ICIS, du CEPMB et de Santé Canada.
|
|||||||||||
Annexe 7 : Autres modèles de régimes d'assurance-médicaments examinés
Introduction
Bien que le Conseil se soit entendu sur un modèle public universel à payeur unique comme modèle préféré d’assurance-médicaments pour le Canada, il a également examiné différentes approches pour en arriver à ce point final. En particulier, nous nous sommes demandé si les modèles existants dans le système mixte actuel d’assurance-médicaments publique et privée du Canada pourraient être élargis à l’échelle du pays à titre de mesure provisoire en vue d’un modèle à payeur unique. Les deux approches qui ont particulièrement fait l’objet de nos délibérations étaient :
- Uniformiser l’assurance-médicaments catastrophique publique dans l’ensemble du Canada;
- Réglementer le secteur de l’assurance privée actuel à l’échelle nationale selon un modèle d’assurance obligatoire à plusieurs payeurs, semblable au système en place au Québec.
La présente annexe fournit des renseignements et des considérations supplémentaires sur ces deux modèles.
Modèle d'assurance-médicaments catastrophique
Un régime d’assurance-médicaments catastrophique protège les gens contre les dépenses très élevées en médicaments d’ordonnance. Lorsque le coût des médicaments d’une personne dépasse une certaine part de son revenu, ces types de régimes d’assurance-médicaments absorbent les coûts en partie ou en totalité au-delà d’un certain seuil (appelé franchise). Les particuliers sont habituellement tenus de payer le coût total de leurs médicaments d’ordonnance jusqu’à concurrence de leur franchise, à moins qu’ils n’aient une assurance privée. Par la suite, le régime d’assurance-médicaments paie la totalité ou une partie du coût des médicaments d’ordonnance. Comme l’admissibilité à ces programmes est liée au revenu, les particuliers doivent généralement s’inscrire à ces programmes et consentir à ce que le gouvernement reçoive des renseignements fiscaux de l’Agence du revenu du Canada.
Bien que la couverture catastrophique soit le modèle le plus courant de couverture publique des médicaments au Canada, elle n’est utilisée dans aucun des systèmes de santé internationaux à haut rendement que le Canada considère comme des pays pairs. Bien que la majorité des provinces offrent cette forme d’assurance-médicaments à leurs résidents, les administrations appliquent des règles différentes concernant les franchises, la coassurance ou la quote-part et les plafonds de contribution. Par exemple, certaines provinces calculent les franchises en fonction du revenu total, tandis que d’autres utilisent le revenu imposable. Certaines s’ajustent à la taille du ménage (p. ex. le nombre d’enfants). Certaines utilisent une structure de franchises progressive pour mieux cibler l’aide publique là où les besoins sont les plus grands (c.-à-d. que les personnes à revenu élevé paient des franchises plus élevées en pourcentage du revenu et que les personnes à faible revenu n’ont pas de franchises ou en ont moins).
Le Conseil s’est penché sur la façon dont le régime national d’assurance-médicaments pourrait harmoniser la couverture publique dans le cadre d’un modèle de couverture catastrophique des médicaments en établissant un seuil commun de franchise fondé sur un pourcentage du revenu qu’aucun régime public ne pourrait dépasser. Ce seuil national pourrait ensuite être abaissé au fil du temps afin d’atteindre l’objectif d’un système public universel à payeur unique.
Approches de la mise en œuvre d'un régime d'assurance-médicaments catastrophique
Il y a différentes façons de concevoir un régime d’assurance-médicaments catastrophique. Les franchises peuvent être calculées en pourcentage du revenu (p. ex. 4 %) ou en montant fixe (p. ex. 5 000 $). L’approche fondée sur le revenu est progressive, ce qui signifie qu’elle tient compte des différences dans la capacité de payer et cible le financement public là où les besoins sont les plus grands, c’est-à-dire là où le coût des médicaments est élevé par rapport au revenu. Par exemple, avec une franchise fixée à 4 % du revenu familial, une famille gagnant 30 000 $ devrait payer une franchise de 1 200 $ avant l’entrée en vigueur de la protection publique, tandis qu’une famille gagnant 50 000 $ aurait une franchise de 2 000 $.
Par ailleurs, un seuil national pourrait être établi sous la forme d’un montant fixe en dollars (p. ex. 5 000 $ ou 10 000 $ par ménage). Bien que cette approche soit plus simple à comprendre et n’exige pas de contrôle du revenu, elle n’est pas aussi équitable. Par exemple, selon cette approche, une famille gagnant 30 000 $ par année paierait la même franchise qu’une autre famille gagnant plus de 100 000 $.
L’un des principaux défis de la conception d’un régime d’assurance-médicaments catastrophique consiste à déterminer le bon seuil pour la franchise. Les seuils peuvent être les mêmes pour tous (comme dans l’exemple ci-dessus de 4 %) ou ils peuvent varier selon le revenu, de sorte que les familles à revenu élevé ont un seuil plus élevé (p. ex. 10 %) que les familles à faible revenu (p. ex. 1 %). Un seuil plus élevé est moins coûteux pour les gouvernements, mais offre moins de protection aux familles. Les provinces ont fait un large éventail de choix à cet égard; les seuils actuels varient de moins de 1 % à 20 %. Bien qu’il n’existe aucune solution parfaite, les universitaires s’entendent généralement pour dire que les seuils supérieurs à 2 à 3 % sont susceptibles de présenter des obstacles importants en matière de coûts, particulièrement pour les familles à faible revenu.
Un autre choix de conception consiste à déterminer si les coûts couverts par l’assurance privée devraient être pris en compte dans le calcul de la franchise. Certains programmes excluent ces paiements provenant de tiers, de sorte que les fonds publics ciblent davantage les personnes qui n’ont pas d’assurance-médicaments. D’autres programmes comprennent les paiements effectués au nom d’un patient (p. ex. par une assurance privée). Cela peut apporter un soulagement important aux familles qui ont une assurance privée, mais perpétue les iniquités actuelles entre celles qui ont une assurance privée et celles qui n’en ont pas.
De nombreux régimes d’assurance-médicaments catastrophiques comportent des exemptions, de sorte que certaines personnes n’ont pas à payer la franchise en tout ou en partie. Ces exemptions peuvent être fondées sur des facteurs démographiques comme l’âge, le niveau de revenu ou d’autres critères. La majorité des régimes d’assurance-médicaments provinciaux prévoient des exemptions pour les résidents à faible revenu qui reçoivent des prestations d’aide sociale. Certains exemptent les familles dont le revenu est inférieur à un seuil de revenu défini, par exemple 30 000 $. Les franchises peuvent également s’appliquer différemment aux particuliers et aux familles afin de tenir compte des coûts cumulatifs des soins aux personnes à charge. Par exemple, des exemptions pourraient être prévues pour les personnes dont le revenu annuel est inférieur à 20 000 $ et pour les familles dont le revenu familial est de 40 000 $ ou moins. Cela signifie que les familles ne commenceraient pas à payer des franchises avant d’avoir gagné plus de 40 000 $ par année, comparativement à 20 000 $ pour les particuliers.
Bien que les exemptions fondées sur le revenu soient couramment utilisées dans le versement des prestations sociales au Canada, elles risquent également de créer des ruptures importantes entre les tranches de revenu admissibles et non admissibles — parfois appelées « pentes de revenu ». Les pentes de revenu peuvent créer des incitatifs insidieux en pénalisant les personnes qui améliorent leurs perspectives financières, comme l’obtention d’un nouvel emploi ou l’abandon de l’aide sociale, car elles devront commencer à payer une franchise avant de recevoir de la protection.
Des exemptions pourraient également être prévues pour des médicaments spécifiques au lieu de niveaux de revenu. Une approche « hybride » de la couverture catastrophique pourrait supprimer les franchises pour tous les médicaments figurant sur une liste de médicaments essentiels et appliquer des franchises fondées sur l’examen du revenu pour tous les autres médicaments inscrits sur la liste nationale des médicaments assurés.
Modèle à payeurs multiples prévu par la loi
Le Conseil s’est également demandé si la mise en œuvre d’une approche réglementaire d’assurance à payeurs multiples pour les médicaments d’ordonnance — où les résidents sont tenus par la loi de souscrire une assurance responsabilité civile conforme aux normes nationales — pourrait fonctionner partout au Canada. De nombreux pays de l’OCDE, dont la France, l’Allemagne et les Pays-Bas, utilisent cette approche pour fournir une assurance-maladie universelle (y compris la couverture des médicaments) à leurs résidents. Ces systèmes sont généralement financés par les charges sociales et les cotisations des employés (primes) qui sont perçues de façon centralisée, puis redistribués à des tiers assureurs sans but lucratif au moyen d’une subvention annuelle fondée sur le nombre et l’état de santé des participants à leur régime.
Ici, au Canada, le Québec est la seule province qui offre une assurance-médicaments universelle à ses résidents et elle le fait en utilisant un modèle d’assurance prévu par la loi. En 1997, la province a rendu obligatoire pour tous les résidents d’avoir une assurance-médicaments, soit par l’entremise d’un régime privé (habituellement parrainé par leur employeur ou leur association professionnelle) ou du régime public géré par le gouvernement. Les employeurs qui offrent des avantages sociaux englobant les soins de santé à leurs employés sont tenus d’offrir une assurance-médicaments qui atteint ou dépasse le niveau de couverture offert par le régime public d’assurance-médicaments de la province et les employés qui sont admissibles à ce régime doivent s’y inscrire. Les régimes privés doivent couvrir au minimum tous les médicaments inscrits sur la liste des médicaments assurés du régime public.
Les résidents qui n’ont pas accès à un régime d’assurance-médicaments lié à l’emploi sont tenus de s’inscrire au régime public d’assurance-médicaments provincial. Le régime public exige une prime annuelle pouvant atteindre 616 $ pour chaque adulte d’un ménage, que le particulier achète ou non des médicaments d’ordonnance. Les primes sont calculées en fonction du revenu familial net et sont payées au moyen des déclarations de revenus. Certaines populations, comme les personnes âgées à faible revenu et les bénéficiaires de l’aide sociale, ne sont pas tenues de payer des primes.
Les primes facturées aux membres des régimes privés d’assurance-médicaments ne sont pas fondées sur le revenu et ne sont pas assujetties au maximum de 616 $. La majorité des Québécois sont également tenus de payer une partie du coût de leurs médicaments à la pharmacie. Le régime public comporte une franchise mensuelle de 19,90 $ par personne plus une coassurance de 34,9 % du coût total des ordonnances admissibles, jusqu’à concurrence de 90,58 $ par personne (1 087 $ par année). Ces plafonds mensuels s’appliquent également aux régimes privés.
Les régimes d’assurance publics et privés du Québec fonctionnent en parallèle, chacun ayant des sources de financement distinctes et séparées. Contrairement aux systèmes européens mentionnés ci-dessus, le financement n’est pas collecté au niveau central par le gouvernement et redistribué. En 2017, les primes des participants au régime et le partage des coûts ont couvert 45 % des coûts totaux du régime public, les 55 % restants étant financés au moyen de l’impôt général. Les régimes privés d’assurance-médicaments ne reçoivent aucun financement public et sont entièrement financés par les cotisations de l’employeur et des employés.
Conclusion
Le Conseil a examiné la valeur de ces deux modèles comme tremplin vers la création d’un régime d’assurance-médicaments public, universel et à payeur unique. En dernière analyse, le Conseil a estimé que tous les avantages présentés par ces modèles — soit parce qu’ils existent déjà sous une forme ou une autre au Canada, soit parce qu’ils pourraient au départ entraîner un niveau inférieur d’investissement public — étaient contrebalancés par l’efficience et la viabilité à long terme du modèle à payeur unique.
Annexe 8 : Analyse comparative fondée sur le sexe et le genre
Au cours de son mandat, le Conseil s'est penché sur l'influence que le sexe et le genre, ainsi que d'autres facteurs identitaires comme l'âge, la race, le revenu et le lieu d'habitation, peuvent avoir sur l'accès d'une personne aux soins de santé et sa capacité à maintenir et améliorer efficacement sa santé.
Pour appuyer son travail, le Conseil a retenu les services de la Dre Cara Tannenbaum, directrice scientifique de l’Institut de la santé des femmes et des hommes des Instituts de recherche en santé du Canada, pour effectuer une analyse comparative fondée sur le sexe et le genre (ACSG+) afin d’examiner comment le sexe, le genre et les autres facteurs liés à l’identité pourraient avoir une incidence sur la mise en œuvre d’un régime national d’assurance-médicaments. Le rapport qui en a résulté a fourni huit considérations tirées de l’ACSG+ fondées sur des données probantes concernant les éléments clés d’un régime national d’assurance-médicaments, notamment l’admissibilité, le partage des coûts avec le patient, les options de la liste des médicaments assurés et le financementNote de bas de page xxxii.
Considérations ACSG+ pour un régime national d’assurance-médicaments
Liste nationale des médicaments assurés
La liste nationale des médicaments assurés doit fournir des options médicamenteuses efficaces, sûres et appropriées pour les personnes suivantes :
- Femmes, hommes et personnes d’autres identités sexuelles;
- Les personnes à toute étape de la vie, y compris les personnes âgées et les populations pédiatriques;
- Divers groupes racialisés.
Utilisation des données et rapports
- L’information sur l’efficacité, l’innocuité et la toxicité des médicaments selon le sexe, l’âge et la race pour la liste nationale des médicaments assurés doit être présentée de façon transparente sur un site Web accessible au public.
- La sélection des médicaments pour la liste nationale des médicaments assurés et l’examen régulier par le biais de la surveillance post-commercialisation doivent être effectués par des comités qui incluent l’expertise de l’ACSG+.
Couverture
- Un régime universel d’assurance-médicaments à payeur unique est l’option la plus équitable. Si un programme public/privé à payeurs multiples est mis en œuvre, il doit comprendre des analyses continues en temps réel pour définir et atténuer les inégalités.
Coûts pour les patients/individus
- Dans la mesure où les données sont disponibles, toutes les analyses financières visant à formuler des recommandations sur la façon de financer un régime national d’assurance-médicaments doivent appliquer l’ACSG+.
- Des exemptions devraient être envisagées pour certains sous-groupes de personnes à risque.
Le Conseil a tenu compte de ces considérations de l’ACSG+ lorsqu’il a élaboré son plan pour un régime public d’assurance-médicaments universal à payeur unique. En vertu du régime proposé par le Conseil, tous les résidents du Canada titulaires d’une carte d’assurance-maladie valide seraient admissibles au régime national d’assurance-médicaments. En couvrant toute la population de façon égale et uniforme partout au Canada, le Conseil croit qu’un régime public d’assurance-médicaments universel à payeur unique répondrait le mieux aux besoins de divers types de personnes et réduirait les inégalités existantes dans la mosaïque actuelle de régimes publics et privés d’assurance-médicaments au Canada.
Le Conseil a entendu d’innombrables témoignages sur la façon dont les exigences en matière de partage des coûts avec les patients, comme les franchises et les quotes-parts, peuvent être inabordables et empêcher les gens de prendre les médicaments appropriés. Dans l’ensemble, 3 million de Canadiens se disent incapables d’assumer les coûts de leurs médicaments sur ordonnance.Note de bas de page xxxiii Les groupes démographiques qui démontrent des niveaux plus élevés de non-respect des ordonnances en raison de contraintes financières incluent les femmes, les Canadiens à faible revenu et ceux qui ne jouissent d’aucune couverture.Note de bas de page xxxiv
Un sondage réalisé en 2015 par la firme Angus Reid a révélé que 23 % des Canadiens ont indiqué que, au cours des 12 mois précédents, eux-mêmes ou un membre de leur ménage n’avaient pas pu prendre leurs médicaments tel que prescrit en raison des coûts. Un autre sondage mené par le Commonwealth Fund en 2016 a montré que, au cours des 12 mois précédents, 10,2 % des répondants canadiens de 18 ans et plus n’ont pas rempli leur ordonnance ou ont omis de prendre des doses de leur médicament en raison des coûts.
Selon les estimations, environ 40 % des personnes ayant signalé des obstacles sur le plan financier à se procurer leurs médicaments ont également dit de ne pas avoir de couverture publique ou privée. Présentement, environ 60 % (le pourcentage des hommes et des femmes étant relativement semblable) de la population canadienne est inscrite à un régime d’assurance privé. Approximativement 5 à 7 millions de Canadiens n’ont ni accès à une assurance-médicaments privée, ni à une protection publique complète. Environ 50 % de ces Canadiens vivent dans des ménages ayant un revenu annuel de 40 000 $ ou moins.Note de bas de page xxxv
Le régime national d'assurance-médicaments proposé par le Conseil s'attaquerait au problème du non-respect des ordonnances en raison de contraintes financières en limitant les quotes-parts et les paiements directs annuels, afin que tous les individus puissent avoir accès aux médicaments dont ils ont besoin à un coût abordable. De plus, le Conseil a recommandé que les personnes à très faible revenu, comme les bénéficiaires de l'aide sociale ou des prestations d'invalidité du gouvernement ou du Supplément de revenu garanti fédéral, soient exemptées des quotes-parts, et cette mesure devrait contribuer à réduire les obstacles pour les Canadiens vulnérables.
En outre, le Conseil appuie le financement du régime d’assurance-médicaments par l’entremise des recettes générales du Canada, car il assurerait une répartition juste et équitable des coûts. Cela permettrait de s’assurer que ceux qui sont les plus aptes à payer contribuent à leur juste part, tout en protégeant ceux qui sont les moins aptes à payer. Il garantirait également que ceux dont les besoins sont les plus élevés ne soient pas injustement désavantagés par leur état de santé.
Les besoins en médicaments diffèrent en fonction de plusieurs caractéristiques démographiques différentes telles que le sexe, l’identité de genre, l’orientation sexuelle, l’âge, la race et plusieurs autres. Par exemple, les types de contraceptifs prescrits qui seront inclus (ou exclus) de la liste nationale des médicaments assurés auront des implications importantes pour les femmes. De plus, les individus de différents groupes d’âge auront besoin de différents types de doses et de thérapies, et la mesure dans laquelle ceci sera considéré dans la liste aura des implications importantes pour les enfants, les adultes et les aînés. L’intersectionalité de toutes ces caractéristiques est également importante — par exemple, les femmes âgées pourraient avoir des besoins bien différents que ceux de jeunes garçons.
Obstacles à l’accès aux médicaments pour les personnes transgenres
Les personnes transgenres peuvent avoir des besoins uniques en matière de médicaments sur ordonnance. À l’heure actuelle, la prescription d’un traitement hormonal substitutif aux personnes transgenres dans le but de modifier leur apparence ne constitue pas une utilisation approuvée ou reconnue de ces médicaments. Cela peut entraver l’accès à ces médicaments et faire en sorte qu’il soit difficile pour une personne de vivre selon son identité de genre, ce qui peut entraîner des problèmes de santé mentale et la nécessité de soins de santé plus intensifs.
Des preuves scientifiques ont démontré que le risque qu’une personne développe certaines maladies et la façon dont elle réagit aux médicaments sont influencés par le sexe, la race et l’âge. Les différences génétiques peuvent influer sur la façon dont les médicaments sont métabolisés et peuvent rendre certains traitements inefficaces ou dangereux pour certains groupes. Nous savons également qu’historiquement, les essais cliniques avaient tendance à être menés uniquement sur des hommes, mettant les autres groupes identitaires à risque puisque les résultats des essais étaient alors généralisés.Note de bas de page xxxvi
Le plan du Conseil répondrait à cette situation en veillant à ce que le régime national d’assurance-médicaments couvre une liste des médicaments assurés complète et fondée sur des données probantes, avec des options sûres et appropriées pour répondre aux besoins de la population diversifiée du Canada, notamment les enfants, les personnes âgées, les personnes handicapées, les Autochtones, les autres minorités raciales et ethniques et la communauté lesbienne, gaie, bisexuelle, transgenre, queer, intersexe et bispirituelle. Une fois qu'elle sera entièrement mise en œuvre, la liste nationale des médicaments assurés offrira une sélection appropriée de traitements dans la gamme complète des soins — depuis les affections courantes largement observées dans les soins primaires jusqu’aux conditions médicalement complexes observées dans les milieux de soins spécialisés, en prenant en considération la santé physique et mentale. Une couverture englobant la gamme complète de soins, y compris les affections médicalement complexes, profiterait à de nombreux Canadiens, et plus particulièrement aux enfants. Selon le Canadian Organization for Rare Disorders, environ un Canadien sur 12 est atteint d'une maladie rare, dont les deux tiers sont des enfantsNote de bas de page xxxvii.
Outre la liste nationale des médicaments assurés, un certain nombre d’autres mesures recommandées par le Conseil dans le cadre de la mise en œuvre du régime national d’assurance-médicaments répondront aux besoins de divers groupes de personnes, notamment une stratégie nationale sur la prescription et l’utilisation appropriées des médicaments et une meilleure collecte de données.
Selon un rapport récent, près de 2 millions d’aînés canadiens prennent régulièrement au moins un médicament inapproprié, ce qui peut entraîner des effets nocifs comme des chutes, des problèmes de mémoire, des hospitalisations et même la mort. Pour réduire ce risque, le Conseil propose une stratégie nationale sur la prescription appropriée afin de promouvoir une utilisation plus responsable des médicaments d’ordonnance. La stratégie compléterait l’élaboration d’une liste nationale des médicaments assurés fondée sur des données probantes et appuierait la prescription appropriée au moyen de mesures conçues pour répondre aux besoins particuliers de divers groupes de personnes. Par exemple, la liste nationale pourrait être complétée par l’élaboration de directives de prescription propres à l’âge ou au genre pour les professionnels de la santé.
La mise en œuvre d’un régime national d’assurance-médicaments offre également l’occasion de parfaire la collecte et la communication des données afin d’améliorer la prise de décisions en matière de soins de santé et de réduire les inégalités en matière de santé. L’élaboration de dossiers complets de données sur les médicaments — de l’information sur la prescription, la délivrance et le traitement des demandes de remboursement jusqu’à l’amélioration de la santé des patients ou à l’apparition d’effets secondaires — fournirait aux patients et à leurs équipes de soins des renseignements essentiels pour une prescription sûre et efficace. Il sera important d’assurer une corrélation entre les données sur les médicaments et les données sur le sexe, le genre et la race afin de prendre de meilleures décisions stratégiques qui appuient la diversité du Canada.